Чем мазать дерматит
Чем мазать дерматит
Аллергический дерматит: какие мази и кремы наиболее эффективны для лечения
Классификация и причины развития
Аллергический дерматит возникает в результате воздействия на организм определённых веществ. Для патологии характерна чёткая специфичность: реакция возникает на определённое вещество, к которому организм особенно чувствителен.
В зависимости от провоцирующего развитие заболевания аллергена различают следующие виды дерматита [2] :
Аллергический дерматит диагностируется и у детей, и у взрослых. Часто патология выявляется у пациентов с бронхиальной астмой, крапивницей, хронической аллергией в анамнезе, а также у людей, которые по роду деятельности контактируют с химическими веществами (скипидар, ртуть, фенолформальдегид, соли хрома, титана, никеля). Ещё один фактор риска – наследственная предрасположенность. [3]
Симптоматика [4]
Для аллергического дерматита характерно появление больших красных пятен на коже с мелкими пузырьками. Пузырьки наполнены жидкостью. Когда пузырьки лопаются, начинает сочиться серозный экссудат. Это так называемое мокнутие, которое затем образует корочку из отмирающих тканей и жидкости.
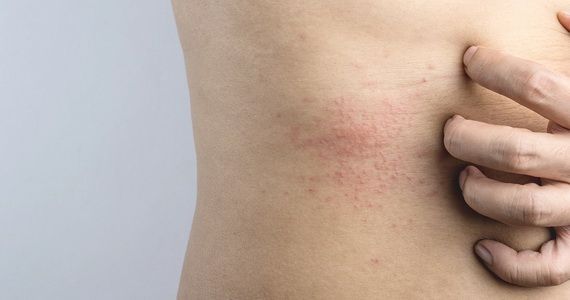
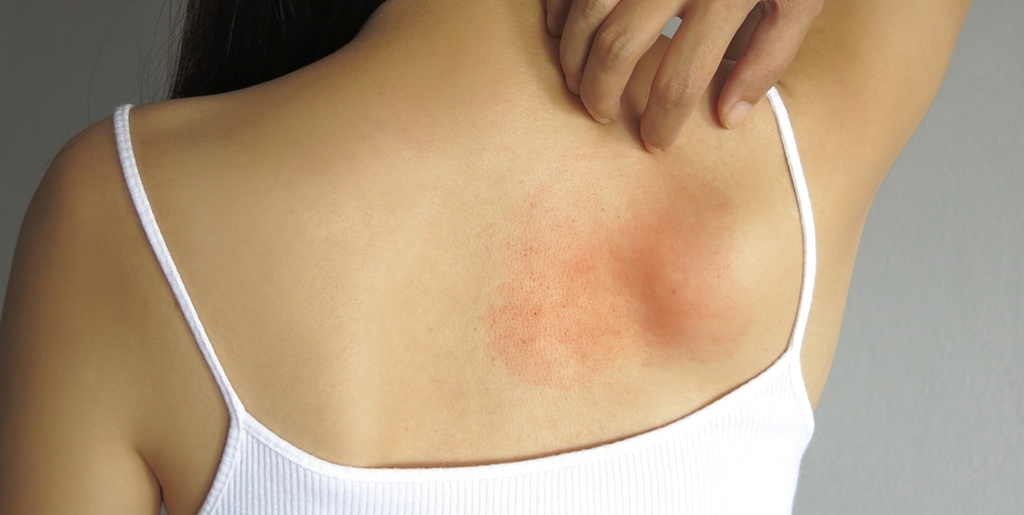
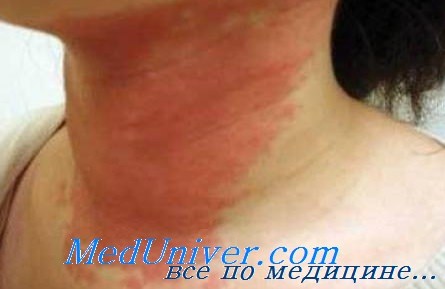
При контактном дерматите отмечается повышенная чувствительность кожи, на участках взаимодействия с аллергеном появляется покраснение и пузырьки. При токсикодермии наблюдается диффузное распространение папул, участки кожи становятся отёчными, появляются интенсивный зуд и общие реакции (повышение температуры тела, увеличение лейкоцитов в крови).
В некоторых случаях аллергический дерматит развивается после контакта с химическими веществами и сначала проявляется как обычный контактный, а затем приобретает токсико-аллергическую форму. Высыпания сопровождаются сильным зудом, иногда поднимается температура. Подобное течение характерно и для токсикодермии, когда после контакта с лекарственными препаратами сначала появляются высыпания на шее, руках, лице и развивается аллергический ринит, а затем возникают признаки токсико-аллергической и аутоиммунной реакций. [5]
Лечение аллергического дерматита [6]
Эффективное лечение дерматита возможно только после устранения фактора, спровоцировавшего аллергическую реакцию. Другими словами, сначала необходимо выявить опасный аллерген, исключить контакт с ним, а уже потом подбирать тактику лечения. Для выявления опасного аллергена проводятся лабораторные исследования крови на содержание иммуноглобулинов и назначаются аллергопробы. Чтобы результат исследований был корректным, необходимо минимум за пять дней исключить приём любых лекарственных препаратов.
Для лечения аллергических дерматитов придерживаются следующих принципов:
Продолжительность курса лечения составляет от двух недель до четырёх месяцев. И ещё один важный момент: лечение должно подбираться индивидуально, с учётом тяжести заболевания и сопутствующих патологий, особенно если речь идёт о детях и беременных женщинах. В острой фазе заболевания малышам, как и взрослым, больше всего беспокойства доставляют зуд и жжение. Постоянное расчёсывание ран может привести к развитию вторичной инфекции. Все проявления, возникающие при аллергическом дерматите, должны контролироваться врачом. Если крем или мазь оказались неэффективными, курс лечения корректируется. [7]
Гормональные препараты
Аллергический дерматит и у взрослых, и у детей сопровождается неприятными симптомами, поэтому лечение во многом направлено на их устранение. С воспалением, покраснением, отёчностью и зудом кожи хорошо справляются гормоносодержащие средства. В основе этих мазей и кремов – топические глюкокортикостероиды (ТГКС). [8] Данные наружные средства различаются по силе действия активного вещества. Если заболевание перешло в осложненную форму из-за присоединения микробной инфекции, целесообразно использование местных комбинированных лекарственных средств, в состав которых входят, помимо глюкокортикостероида, антибиотик и противогрибковый компонент. [9]
К числу препаратов для лечения аллергических кожных заболеваний относится «Акридерм ГК». В состав входят три активных компонента:
Препарат наносится на поражённые участки кожи дважды в сутки и начинает действовать уже после первого применения. [9] Допускается с осторожностью использование «Акридерм ГК» для лечения детей с двух лет. [10]
Эмоленты для лечения аллергического дерматита
Появление неприятных симптомов, сопровождающих кожные заболевания, связано с уменьшением содержания необходимых липидов и дефектом синтеза ряда важных белков. Для решения подобных проблем дерматологи рекомендуют использовать специальные средства – эмоленты. Это увлажняющие средства с высоким содержанием физиологических липидов, которые комплексно воздействуют на кожные покровы и способствуют восстановлению защитного барьера. Эмоленты восполняют дефицит мочевины, липидов, лактата натрия, предотвращают потерю влаги и защищают кожу от неблагоприятного воздействия окружающей среды.
К числу таких средств относится Sensaderm. Это линия эмолентной косметики с физиологическими липидами Омега 3-6-9, пантенолом и аллантоином в составе. Подходит для ухода за кожей взрослых и детей с первых дней жизни. [11]
При проявлениях аллергического дерматита наиболее эффективна комплексная терапия с использованием наружных средств, к примеру, таких как «Акридерм ГК». Лечение должно подбираться врачом индивидуально. Для предотвращения рецидивов рекомендуется исключить контакт с аллергеном, соблюдать диету, вести здоровый образ жизни и использовать гипоаллергенные средства для ухода за кожей.
Атопический дерматит у детей: уход и лечение
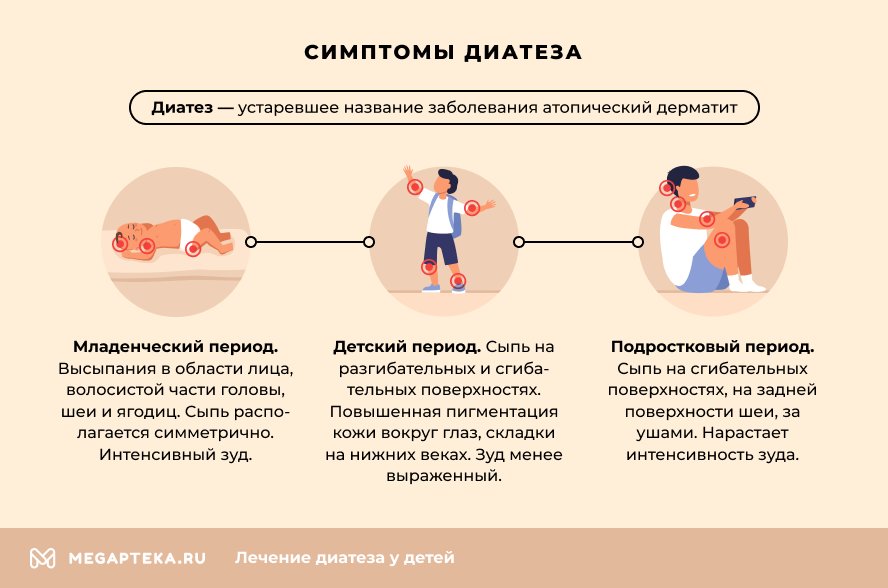
Атопический дерматит – хроническое заболевание кожи. Из-за нарушения биохимических процессов возникает излишняя сухость, шелушение, покраснение, развиваются воспалительные процессы, ощущается зуд. Развивается под воздействием аллергенов, и часто сочетается с бронхиальной астмой, пищевыми аллергиями, аллергическим ринитом. Проявляется в первые годы жизни, чаще до 12 месяцев или в возрасте 2-3 года, когда расширяется детский рацион и в него попадает много продуктов-аллергенов. При правильном лечении и уходе заболевание переходит в стадию стойкой, длительной ремиссии, но может проявляться у подростков, молодых и пожилых людей при контактах с аллергенами, ослаблении иммунной системы, после стрессов.
Симптомы
При атопическом дерматите у детей появляется стянутость кожных покровов, покраснения, кожа шелушится, на ощупь кажется более грубой, могут появляться утолщения. Образуются микроскопические пузырьки, вокруг которых выделяется влага. Ребенок беспокоится, расчесывает пораженные места. При попадании инфекции развивается местное воспаления, ранки плохо заживают. При значительном распространении у детей младшего возраста проявляется общая интоксикация организма: повышается температура, увеличиваются периферические лимфатические узлы. Из-за сильного зуда нарушается сон и аппетит, ребенок часто плачет. Дерматит чаще всего поражает лицо, шею, подмышечные впадины, волосистую часть головы, пах, области под мочками ушей, подколенные ямки, локти.
Профилактика
Атопия переводится с латыни как странность. Причины возникновения заболевания не всегда удается установить. Но длительное наблюдение за пациентами и членами их семей, позволило установить, что оно чаще развивается:
Грудное вскармливание до 6 месяцев и отказ от продуктов, провоцирующих аллергию, снижает вероятность развития атопического дерматита.
Чем кормить ребенка при атопическом дерматите
Чтобы не провоцировать обострение дерматита, снять зуд и покраснение кожи, нужно соблюдать диету. Из детского рациона исключаются продукты, нагружающие иммунную систему: цитрусовые, шоколад, яйца, мед, морепродукты. Опасны красные (клубника, вишня, смородина, яблоки) и экзотические (манго, кокосы, ананасы) фрукты.
Рекомендуется дробное питание: небольшие порции каждые 3-4 часа. Продукты лучше отваривать, тушить, запекать, но не жарить. Не используйте специи, черный перец. Рацион должен быть сбалансированным и содержать достаточно белка, витаминов, микроэлементов.
Как можно дольше не давайте ребенку сладкие газированные напитки, чипсы, сухарики и другие снеки. Если младенец получает грудное молоко, осторожно вводите новые блюда. Добавляйте продукты по одному раз в неделю, чтобы убедиться, что он не провоцирует высыпания. После еды и между приемами пищи предлагайте малышу чистую кипяченую воду.
Уход за кожей
Чтобы снять зуд, не допустить инфицирования пораженных кожных покровов, нужно правильно ухаживать за кожей:
Крем или гель убирают дискомфорт в период обострения и позволяют спокойно спать, есть, играть. Наносите препарат на очищенную кожу, обрабатывайте атопичные поражения и участки вокруг них. Не превышайте рекомендованную дозировку и частоту применения.
Рейтинг лучших средств при атопическом дерматите
Для лечения атопического дерматита используйте специальные детские средства, которые рекомендует дерматолог. В период обострений назначают препараты для перорального приема, нанесения на атопиные участки и общего ухода за телом:
Купание
После легкого душа, который очистит все тело, наносите на влажную кожу Atopic гель для купания с головы до пяток, слегка помассируйте и тщательно смойте. Вытирайте малыша мягким полотенцем, промокающими, но не растирающими движениями. После водных процедур нанесите средство для смягчения кожи Atopic крем для ежедневного ухода. Наносите его несколько раз в течение дня: после мытья рук и умывания.
При приеме ванны температура воды должна быть не выше 36 градусов. Посадите ребенка в воду, предложите ему игрушки или другие развлечения. Через 5-7 минут нанесите Atopic гель для купания с головы до пяток, хорошо смойте его. После купания используйте Atopic крем для ежедневного ухода, а если беспокоит зуд, дайте крему впитаться, а затем обработайте пораженные кожные покровы препаратом, снимающим зуд.
Как выбрать средства, которые подойдут вашему ребенку
Врач-дерматолог может порекомендовать не один, а несколько препаратов на выбор. Они имеют аналогичный механизм действия, но их цена может существенно отличаться. Она зависит от активного и вспомогательных веществ, производителя, формы выпуска. Выбирая крем для атопической кожи ребенка, нужно учитывать возможную индивидуальную непереносимость отдельных компонентов.
Приобретать нужно препараты известных производителей, имеющих хорошую репутацию: российских, европейских, американских. Не менее важно обращаться в крупные аптечные сети, которые напрямую работают с производителями и контролируют качество поступающих в продажу препаратов – это защитит вас от приобретения поддельных лекарств. Учитывайте возраст ребенка: выбирайте кремы и гели с приятным запахом, чтобы ребенок с удовольствием шел в душ.v
При выборе препаратов для перорального приема, предпочтительно покупать сиропы, порошки, капли, а не таблетки и капсулы, которые ребенку трудно глотать.
Основные подходы к наружной терапии атопического дерматита у детей
Опубликовано в журнале:
«ПРАКТИКА ПЕДИАТРА»; февраль; 2016; стр.54-59
Ключевые слова: атопический дерматит, наружная терапия, базовая терапия, топические глюкокортикостероиды, топические ингибиторы кальциневрина
Key words: atopic dermatitis, topical treatment, basic treatment, topical corticosteroids, topical calcineurin inhibitors
При назначении терапии следует включать:
Всем больным АтД вне зависимости от тяжести, распространенности, остроты кожного процесса, наличия или отсутствия осложнений назначаются средства базового ухода за кожей. Базовая терапия должна включать рациональный уход за кожей, направленный на восстановление нарушенной функции кожного барьера путем использования смягчающих и увлажняющих средств, средств для очищения кожи, а также выявление и устранение контакта со специфическими и неспецифическими триггерами [5].
Купание ребенка с АтД является необходимой процедурой, позволяющей очистить кожу от нанесенных ранее слоев препаратов, слущивающихся чешуек эпидермиса, корок. Очищение кожи позволяет достигнуть непосредственного контакта лекарственного средства с кожей. Исключением является наличие очагов выраженного мокнутия, вторичного инфицирования кожи. В этот период целесообразно воздержаться от принятия ванной, общего душа в течение нескольких дней, для того, чтобы избежать диссеминации инфекции. Далее купание можно проводить ежедневно, соблюдая комфортную для малыша температуру воды. Вода для купания должна быть 35-36 градусов и желательно дехлорированной (отстаивание воды в течение 1-2 часов). Один-два раза в неделю используются не щелочные моющие средства (так называемые синдеты), без использования жестких мочалок. Высушивание кожи проводится промокающими движениями, без травмирующего растирания кожи. После очищения кожи необходимо обработать расчесы, трещины раствором антисептика (фукорцин, зеленка, мирамистин или др.). Это позволяет свести к минимуму риск вторичного инфицирования и возникновения инфекционно-зависимых обострений дерматита, избежать попадания компонентов наружных средств на участки с нарушенной целостностью кожных покровов, ведущее к возникновению неприятных субъективных ощущений в виде жжения и зуда.
Сразу после купания необходимо использование увлажняющих, релипидирующих средств по уходу за кожей. Это позволяет удержать влагу в эпидермисе, исключить пересыхание кожи [6, 7]. Следует избегать нанесения средств косметического ухода за кожей на очаги острого и подострого воспаления. Конкретный препарат и его лекарственная форма подбираются индивидуально на основании предпочтений пациента, индивидуальных особенностей кожи, сезона, климатических условий, а также времени суток.
Общие рекомендации по применению увлажняющих и смягчающих средств согласно федеральным клиническим рекомендациям по лечению атопического дерматита [2]:
Средства с противовоспалительной активностью выбираются в соответствии со стадией воспалительного процесса (табл.) [7,11].
Таблица.
Применение лекарственных форм при различных стадиях атопического дерматита
| Характер воспалительного процесса | Лекарственная форма |
Острое воспаление с мокнутием (фото 1, 2)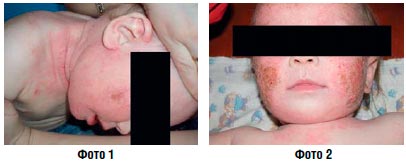 | Примочка Аэрозоль Лосьон Раствор |
Острое воспаление без мокнутия (фото 3)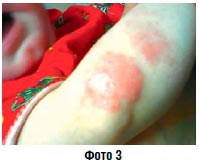 | Водные болтушки Крем Липокрем Паста Аэрозоль |
Подострое воспаление (фото 4, 5)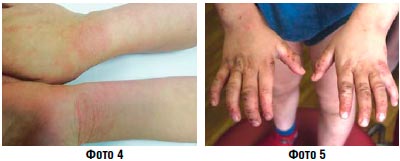 | Крем Липокрем Паста |
Хроническое воспаление (фото 6)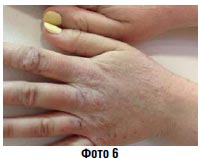 | Мазь Паста Компресс |
Количество топического препарата для наружного применения измеряется согласно правила «длины кончика пальца» (FTU, FingerTipUnit), при этом одна 1 FTU соответствует столбику мази диаметром 5 мм и длиной, равной дистальной фаланге указательного пальца, что соответствует массе около 0,5 г. Этой дозы топического средства достаточно для нанесения на кожу двух ладоней взрослого человека, что составляет около 2% всей площади поверхности тела. Наружные противовоспалительные лекарственные средства необходимо наносить на увлажненную кожу, непосредственно на очаги поражения кожи. Их применение прекращают при разрешении процесса и переходят на базовую терапию. В последнее время рекомендуют метод проактивного лечения: длительное использование малых доз топических противовоспалительных препаратов на пораженные участки кожи в сочетании с применением эмолиентов на весь кожный покров и регулярное посещение дерматолога для оценки состояния кожного процесса [2,12]. Эффективность наружной терапии зависит от трех основных принципов: достаточная сила препарата, достаточная доза и правильное нанесение. При атопическом дерматите с противовоспалительной целью используются топические глюкокортикостероиды, топические ингибиторы кальциневрина, активированный пиритоин цинка. Также возможно использование экстемпоральных мазей, паст, примочек, имеющих в своем составе салициловую кислоту, вазелин, вазелиновое масло, метилурацил, ланолин, нафталан, ихтиол, дерматол, цинк, крахмал, висмут, тальк, борную кислоту, йод, масло оливковое, они обладают комплексным противовоспалительным, кератолитическим, кератопластическим, дезинфицирующим, высушивающим действием.
На сегодняшний день основой местной терапии при обострениях АтД являются топические глюкокортикостероиды (ТГКС). Выбор ТГКС определяется тяжестью течения и обострения. Согласно Европейской классификации (Miller J., Munro D., 1980), выделяют четыре класса данных препаратов в зависимости от их активности. Основные глюкокортикостероидные препараты, рекомендуемые для лечения АтД у детей: гидрокортизон, флутиказона пропионат, мометазона фуроат, гидрокортизона бутират, метилпреднизолона ацепонат. Наружные глюкокортикостероидные препараты наносят на пораженные участки кожи от 1 до 3 раз в сутки, в зависимости от выбранного препарата и тяжести воспалительного процесса. Не рекомендуется разведение официнальных топических препаратов индифферентными мазями, так как такое разведение изменяет концентрацию действующего вещества, но не снижает частоту появления побочных эффектов. Необходимо избегать использования ТГКС высокой активности на кожу лица, область гениталий и интертригинозные участки. Для этих областей обычно рекомендуются ТГКС с минимальным атрофогенным эффектом (мометазона фуроат, метилпреднизолона ацепонат, гидрокортизона-17-бутират). Во избежание резкого обострения заболевания дозу ТГКС следует снижать постепенно. Это возможно путем перехода к ТГКС средствам меньшей степени активности с сохранением ежедневного использования или путем продолжения использования сильного ТГКС, но со снижением частоты аппликаций (интермиттирующий режим) [2, 13]. В ряде клинических исследований было показано, что использование топических ТГКС совместно со смягчающими/увлажняющими средствами позволяет уменьшить курсовую дозу ТГКС [14].
При наличии или подозрении на инфекционное осложнение показано назначение ТГКС, комбинированных с антибиотиками и противогрибковыми средствами (фото 2, 5). Следует учитывать. Что многие комбинированные препараты содержат высокоактивный бетаметазона дипропионат, применение которого у детей нежелательно.
Группа топических ингибиторов кальциневрина (ТИК) включает такролимус и пимекролимус. Фармакологическое действие ТИК обусловлено ингибированием кальциневрина и дальнейшего выделения Т-лимфоцитами и тучными клетками воспалительных цитокинов и медиаторов.
Общие рекомендации по применению ТИК [13]:
Вакцинацию необходимо провести до начала применения мази или спустя 14 дней после последнего использования мази такролимус. В случае применения живой аттенуированной вакцины этот период должен быть увеличен до 28 дней.
Пимекролимус 1%-й крем показан при атопическом дерматите легкого и среднетяжелого течения и может применяться у детей старше 3 месяцев. Однако в ряде стран Европы, США и Канаде пимекролимус разрешен к применению у детей старше 3 лет. Препарат обладает выраженным действием на большинство штаммов Malazessia, что может быть полезно в случаях сенсибилизации к этому грибу [3]. В 2013 году рядом авторов предложен новый алгоритм терапии атопического дерматита легкой и средней тяжести с применением 1%-го крема пимекролимус [13]. При длительно существующем АтД легкой степени тяжести препарат используется дважды в день при появлении первых признаков обострения. Острый АтД легкой и средней тяжести: на протяжении 3-4 дней использование ТКС, с дальнейшим назначением пимекролимуса дважды в день на все пораженные участки до исчезновения симптомов. Предложено проведение поддерживающей терапии длительностью до 3 месяцев 1 раз в день или реже, по усмотрению лечащего врача, на ранее пораженных участках кожи для предотвращения обострений заболевания.
Активированный пиритион цинка (аэрозоль 0,2%, крем 0,2% и шампунь 1%) является нестероидным препаратом, обладающим широким спектром фармакологических эффектов. Может применяться у детей от 1 года, допускается использование на всех участках тела без ограничений по площади. Препарат снижает колонизацию кожи Malassezia furfur, другими грибами, а также S. aureus, участвующими в патогенезе атопического дерматита. Его применение сопровождается уменьшением выраженности кожного зуда, уменьшением степени тяжести и активности кожного процесса, снижением потребности в использовании топических и антигистаминных препаратов. Крем наносят 2 раза в сутки, возможно применение под окклюзионную повязку. Аэрозоль используют в случаях выраженного мокнутия, распыляют с расстояния 15 см 2-3 раза в сутки [2].
Таким образом, современный интегральный подход к терапии АтД включает ступенчатое использование ТГКС, ТИК или других противовоспалительных средств, постоянное использование базовой терапии эмолиентами, бережное очищение кожи, своевременное назначение наружных антисептиков, антибактериальных, противогрибковых препаратов.
Как правильно ухаживать за кожей с атопическим дерматитом: что можно и нельзя делать
У людей с диагнозом «атопический дерматит» особенная кожа. Она чувствительна практически ко всему: от одежды до водных процедур и косметических средств. Минимизировать влияние внешних факторов можно только при правильном уходе. Это помогает действовать на опережение, т. е. не дожидаться, когда на кожных пороках вновь появятся высыпания, а предпринимать все, чтобы их не допустить. Такой подход эффективен для продления ремиссии. В связи с этим рассказываем про атопический дерматит и особенности лечения и ухода за кожей при таком заболевании.
Основные правила и принципы ухода
Цель ухода при таком заболевании — защитить кожу от негативных факторов и тем самым уменьшить риск обострений. Для этого нужно справляться с зудом, сухостью, шелушением и покраснением. Чтобы их предотвратить или минимизировать, необходимо знать, как ухаживать за кожей с атопическим дерматитом:
Не менее важно следить за уровнем влажности в доме. Она должна быть на уровне 60%. В жаркую погоду нужно использовать кондиционер. Для снижения риска рецидивов нельзя злоупотреблять спортом, т. е. тренироваться слишком интенсивно. Пот раздражает кожу, и, если сразу после тренировки не принять душ и не воспользоваться увлажняющим средством, это может спровоцировать обострение.
В уход при атопическом дерматите входят:
Смягчение зуда
Чтобы не расчесывать кожу и не подвергать ее повышенному риску присоединения вторичной инфекции, важно не допускать усиления зуда. Для этого можно всегда держать под рукой какое-либо наружное противозудное средство или термальную воду.
Очищение
Следующий этап ухода — очищение. Здесь нужны средства, которые действуют бережно, не вызывают стянутости и сухости. Обычно на них указывают, что они предназначены для атопической кожи. К таким относят термальные воды, различные тоники, лосьоны и мягкие пилинги. Чаще всего приходится пробовать несколько разных средств, поскольку не каждое из них подойдет любому человеку. Конкретный уход за кожей при атопическом дерматите подбирают с учетом субъективных ощущений.
Увлажнение
Качественное увлажнение — ключевой этап ухода. Атопической коже необходимо суперувлажняющее средство, которое помогает поддерживать ее увлажненной и не допускать пересушивания. Подобным средством нужно пользоваться как при обострении, так и в период ремиссии, сразу после этапа очищения.
Даже когда кожа выглядит почти идеально, важно ее увлажнять по мере необходимости, но не менее 2 раз в день вне рецидива, а при усилении симптомов чаще. Причем лучше выбирать средства с пролонгированным действием, чтобы кожа дольше была под защитой, а обрабатывать ее приходилось реже.
Защита от ультрафиолета
Необходима, чтобы исключить влияние раздражающих факторов, к которым атопическая кожа особенно чувствительна. Речь о прямых солнечных лучах. Из-за них может развиться фотодерматоз. Для защиты от солнечных лучей нужно пользоваться специальными средствами с SPF не менее 30+, а также носить легкую, но закрывающую кожу одежду, не находиться на солнце слишком долго и в часы, когда оно особенно активно.
Особенности и правила ухода у детей
План ухода при атопическом дерматите у детей почти не имеет разницы с рекомендациями, разработанными для взрослых. Отличие одно — необходимо еще более бережно относиться к кожным покровам. Это заключается в выборе специальных детских средств для мытья и ухода, которые предназначены для нежной кожи тела.
Кроме того, в рамках ухода необходимо минимизировать влияние всех негативных факторов: следить за одеждой, качеством ткани и швов, еще чаще менять подгузники, стирать только с применением гипоаллергенных моющих средств. После контакта с водой кожу ребенка нужно обязательно успокоить, нанеся увлажняющее средств, предназначенное именно для детей с атопией.
Правильный уход в сочетании с диетой и здоровым образом жизни поможет избежать рецидивов заболевания. Если же обострение все же произошло, стоит сразу обратиться к врачу. Предлагаем пройти консультацию у опытного дерматолога в клинике «ПсорМак». Здесь вам помогут не только справиться с обострением, но и подберут правильный уход. Записывайтесь на прием по телефону или в форме на сайте.
Локальная противовоспалительная терапия при атопическом дерматите: современный подход
В XXI в. произошли существенные изменения в изучении атопического дерматита (АД): новейшие методы молекулярной генетики и биологии, междисциплинарный подход, активная научно-исследовательская работа способствовали прогрессу медицины в области патофизиолог
В XXI в. произошли существенные изменения в изучении атопического дерматита (АД): новейшие методы молекулярной генетики и биологии, междисциплинарный подход, активная научно-исследовательская работа способствовали прогрессу медицины в области патофизиологии и терапии этого заболевания.
Наиболее важные достижения, а также соответствующие рекомендации по лечению и профилактике АД были сформулированы экспертами США и Европейского Союза (ЕС) в согласительном документе «Диагностика и лечение атопического дерматита у детей и взрослых» в 2006 г. [1]. В нем определение заболевания звучит коротко: «АД — хроническое воспалительное заболевание кожи, сопровождающееся зудом». Международная группа ученых рекомендует врачам при планировании лечения больных с АД использовать ступенчатый подход (рис.).
Как видно из представленной схемы, на всех стадиях течения АД больным показано основное лечение, которое включает соответствующий уход за кожей (очищение и гидратацию кожи с помощью увлажняющих/смягчающих средств и исключение/снижение влияния провоцирующих факторов), на фоне которого в дальнейшем назначают противовоспалительные препараты.
Уход за кожей основан на применении особых лечебных средств, достаточно широко представленных на современных фармацевтических рынках России. Местная противовоспалительная терапия включает всего лишь две группы лекарств — топические глюкокортикостероиды (ТГКС) и топические ингибиторы кальциневрина (ТИК). При осложнениях АД бактериальной/грибковой/вирусной инфекциями лечение следует продолжить наружными комбинированными или системными препаратами.
Системную терапию (антибиотики, пероральные кортикостероиды, циклоспорин А, азатиоприн, антигистаминные препараты) назначают больным с тяжелой формой АД, имеющим упорно рецидивирующее течение и/или другие сопутствующие заболевания. Взрослым и детям в возрасте старше 12 лет, страдающим тяжелым течением АД, возможно использование фототерапии. В последнее время рассматривается также целесообразность применения аллерген-специфической иммунотерапии в лечении АД.
Наружная (топическая) терапия является патогенетически обоснованной и абсолютно необходимой для каждого пациента с АД. Такая принципиальная важность топической терапии при АД объясняется несколькими факторами. Во-первых, АД — это хронический воспалительный процесс, который протекает в дерме, поэтому главное место в лечении заболевания должна занимать наружная терапия. Во-вторых, при АД крайне важно достичь восстановления и поддержания целостности кожного барьера, нарушение которой является кардинальным признаком АД, влекущей за собой усиление трансэпидермальной потери воды, а также повышение чувствительности кожи к различным ирритантам и аллергенам [3, 4]. Другим важным подходом является воздействие на сухость (ксероз) кожи при АД. Иными словами, наружная терапия — это именно тот вид лечения, который может изменить течение и исход АД.
Рассмотрим некоторые особенности наружной терапии АД, основанной на поэтапном подходе (рис.). Совершенно очевидно, что прежде следует оценить тяжесть течения заболевания.
Оценка степени тяжести АД
АД, как правило, начинается в раннем детском возрасте. Согласно последней классификации, различают не-атопическую и атопическую формы АД (в англоязычной литературе АД обозначают термином «экзема») (2001). По данным зарубежных исследователей, у 30–50% детей с типичной клинической картиной АД не удается подтвердить наличие атопических механизмов; у 15–45% детей описана преходящая (транзиторная) форма АД с низкими сывороточными уровнями IgE, не сопровождающаяся явной сенсибилизацией [2]. Позднее некоторые случаи так называемой eczema infantum спонтанно разрешаются без развития типичного АД. У другой части детей, напротив, заболевание характеризуется формированием сенсибилизации. Недавно Novembre E. с соавторами, исследовав 111 детей в возрасте 2–11 лет, установили, что по данным кожных прик-тестов лишь через 9 лет более чем у половины из них отрицательные кожные пробы стали положительными [3].
К сожалению, не существует потенциальных и объективных маркеров, которые отражали бы степень тяжести и прогрессирования заболевания и которые могли бы быть использованы для оценки эффективности терапии.
В клинической практике для оценки степени тяжести течения АД чаще всего врачи используют такие критерии, как выраженность эритемы, инфильтрации, папулы (индексы IGA — Investigator’s Global Assessment, EASI — Eczema Area Severity Index), еще раньше с этой целью был предложен индекс SCORAD (Scoring Atopic Dermatitis), рекомендованный Европейской академией аллергологии и клинической иммунологии в 1992 г. (данная система учитывает распространенность кожного процесса, интенсивность клинических проявлений и субъективные симптомы).
Вместе с тем, диагноз АД — прежде всего клинический. Основные подходы к наружной терапии при обеих формах АД одинаковы и ставят своей целью увлажнение/смягчение кожи и облегчение зуда. Лечение сухости кожи у больных АД проводят постоянно, тогда как выбор противовоспалительных средств зависит от степени тяжести течения заболевания.
Увлажняющие/смягчающие средства
Тот факт, что сухость (ксероз) и дефекты барьерной функции кожи влияют на течение АД, вполне очевиден. В результате многих исследований установлено, что существует взаимосвязь между зудом, сухостью и воспалением кожи, однако, что первично в этих процессах, точно не ясно. В последнее время дефекты барьерной функции кожи рассматривают как один из важных фенотипических признаков АД, который приводит не только к ксерозу, но и к снижению уровня антимикробных пептидов в коже и повышению трансэпидермальной потери воды. Но одни ученые рассматривают нарушение эпидермального барьера кожи как первичное звено в развитии АД, что способствует облегчению проникновения аллергенов и ирритантов в кожу, впоследствии инициирующих воспалительный ответ и гиперреактивность кожи. Другие, напротив, полагают, что нарушение барьерной функции кожи является вторичным процессом вследствие воспаления, которое развивается в ответ на проникновение аллергенов и ирритантов в кожу [4].
Нарушение барьерной функции кожи имеет место при обоих типах АД — атопическом и неатопическом (при последнем, возможно, оно выражено в большей степени). Доказано также, что при АД кожа сухая даже вне обострения заболевания [1–3]. В связи с этим обосновано применение увлажняющих/смягчающих средств и в те периоды заболевания, когда его симптомы отсутствуют.
На что влияет сухость кожи? Установлено, что при наличии ксероза восприимчивость кожи к экспозиции окружающих аллергенных и неаллергенных раздражителей, ирритантов, а также бактерий и вирусов существенно повышается. Следует учитывать также тесную взаимосвязь цикла «ксероз–зуд». Кроме того, при сухости кожи отмечается усиление системной абсорбции ТГКС, следовательно, и их побочных действий [5].
Из этих данных следует, что эффективное воздействие на сухость, зуд кожи, а также дефекты ее барьерной функции будет способствовать повышению результатов терапии АД. Однако повлиять на такие причины возникновения ксероза, как изменения в роговом слое, нарушения кератинизации, состава баланса внутриклеточных липидов, метаболизма трансэпидермальной воды, изменения рН кожи и т. п. — весьма сложная задача. Кроме того, ксероз и дефекты барьерной функции кожи характеризуются различными биохимическими, физико-химическими и морфологическими изменениями.
Разработан целый ряд специальных лечебных средств ухода за сухой и атопической кожей. В России в настоящее время доступны очищающие и увлажняющие/смягчающие средства различных лечебно-косметических линий: «Топикрем», «Авен», «Мустела Стелатопия», «Урьяж Cu-Zn», «Биодерма», «Дардия», «Виши» и т. п. При их использовании следует учитывать: полноту серии; возраст, с которого можно использовать наружное средство; способность средства создавать защитную пленку на коже, подавлять рост микроорганизмов; восстанавливать липидный слой в коже; противовоспалительный эффект и т. д. Эффективность увлажняющих/смягчающих средств зависит от дозы (их следует применять регулярно и в достаточном количестве), рН кожи, а также от комплаентности больных.
Локобейз Рипеа ® также содержит наночастицы твердого парафина, которые повышают его эффективность, удлиняют время действия и улучшают косметические свойства крема.
Как показывают клинические исследования, за счет восстановления и поддержания нарушенной барьерной функции кожи у пациентов с АД Локобейз Рипеа ® ускоряет разрешение симптомов обострения, повышает эффективность ТГКС и уменьшает потребность в их применении.
Локобейз Рипеа ® не содержит красители, отдушки и консерванты, что минимизирует риск развития аллергических реакций.
Постоянное использование специально разработанных для базового ухода за атопической кожей препаратов, способных эффективно восстанавливать нарушенный кожный барьер, помогает существенно снизить количество обострений и улучшить качество жизни больных с АД.
Следует отметить, что увлажняющие смягчающие средства не обладают противовоспалительным действием и в меньшей степени облегчают симптомы, определяющие тяжесть течения АД. Со своей стороны, противовоспалительные препараты не предназначены для лечения сухости кожи.
Топические противовоспалительные препараты
ТГКС — хорошо изученная группа лекарственных средств. Несмотря на появление нового класса противовоспалительных средств — ТИК, они остаются препаратами первой линии в лечении обострений заболевания.
Как известно, при бронхиальной астме алгоритм применения ингаляционных кортикостероидов разработан и предусматривает регулярное их использование в качестве поддерживающей терапии больным всех степеней тяжести заболевания. При АД подход к назначению ТГКС иной и связан прежде всего с высоким потенциальным риском развития местных нежелательных реакций. При назначении ТГКС следует учитывать тяжесть заболевания, место локализации и возраст больного.
В педиатрической практике широко используют синтетическое производное гидрокортизона — гидрокортизона-17-бутират (Локоид). Эстерификация гидрокортизона боковым звеном масляной кислоты по С17 позволила улучшить абсорбцию препарата через кожу и усилить его метаболизм. В результате гидрокортизона-17-бутират приобрел уникальное соотношение эффективность/безопасность: препарат относится к сильным стероидам (как бетаметазон 17-валерат или триамцинолон), но его местная и системная безопасности сравнимы с таким слабым стероидом, как гидрокортизон.
Препарат может применяться длительно (до 4 недель), разрешен к применению у детей начиная с 6-месячного возраста.
Отсутствие значимого угнетения гипоталамо-гипофизарно-надпочечниковой системы (ГГНС) при использовании гидрокортизона 17-бутирата у здоровых добровольцев и пациентов с АД подтверждено в ряде клинических исследований [7, 8].
Тормозящее влияние экзогенных кортикостероидов на гипофиз-адреналовую функцию вполне ожидаемо. Вместе с тем, как было недавно показано в оригинальном исследовании Haeck I. с соавторами, низкое содержание кортизола у больных с тяжелым течением АД в большей степени может быть связано со степенью тяжести самого заболевания, чем с применением ТГКС [9]. Авторы сравнивали базальный уровень кортизола в крови у 25 больных с тяжелой формой АД (1-я группа), которым требовалась госпитализация, и 28 амбулаторных больных со средней и тяжелой степенью тяжести АД (группа 2): у 80% пациентов 1-й группы уровень кортизола был достоверно ниже уровня больных 2-й группы (p
Д. Ш. Мачарадзе, доктор медицинских наук, профессор
РУДН, Москва
Чем лечить дерматит — мази и кремы
Дерматит – аллергическое заболевание, проявляющееся в виде поражения кожных покровов. Он возникает в ответ на внешние или внутренние раздражающие факторы. В зависимости от типа заболевания проявляются разные симптомы: лихенификация (шелушение), воспаления, сыпь, опрелости и трещины, мокнущие эрозии кожи и др.
В основном дерматит требует местного лечения мазями и кремами, предназначенными для устранения симптомов и восстановления эпидермиса.
Чем опасен дерматит?
Если оставить болезнь без лечения, то расчесанный эпидермис становится очень чувствительным к инфекциям, проникающим через микротрещины. Кожа на пораженных участках грубеет, ранки зарастают с рубцами.
Видна депигментация кожи из-за того, что зарастание ранок происходит с участием соединительной ткани.
Чувствуется психологический дискомфорт, развивается неуверенность в себе, замкнутость, комплекс неполноценности.
Проявление на разных участках тела
Типы дерматита
Себорейный
Это воспаление участков, где есть сальные железы. Внешне он проявляется в виде уплотнений, сильного зуда, шелушения и образования чешуек бело-желтого оттенка. На носогубных складках, на лбу и скулах появляются папулы. Нередко они также распространяются на кожу головы, и сначала заболевание выглядит как обычная перхоть.
Болезнь провоцирует сапрофитный грибок, который при создании для него благоприятных условий, начинает активное размножение.
Аллергический контактный
Локализируется на участках, имевших контакт с аллергеном, иногда может распространяться на других зонах. Интенсивность зависит от химической активности аллергена и продолжительности контакта с ним. В первую очередь поражаются нежные участки кожи: щеки, носогубные складки, живот, локтевой и коленный изгиб.
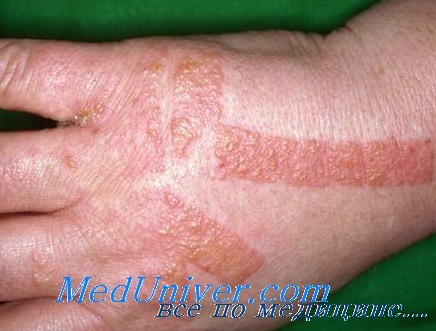
Профессиональный
При профессиональном дерматите чаще всего страдают руки. Место воспаления покрывается пузырями, краснеет, появляется сильный зуд и отечность. Разрыв волдырей приводит к ярко выраженным эрозиям. Симптоматика в большей степени выражена у молодых пациентов.
Дерматит у детей (диатез)
Дерматит у детей связан с особенностями обмена веществ и при первых признаках лечится устранением контакта с раздражающими факторами: плохими подгузниками, некачественным бельем или одеждой, из которой не удается выполоскать агрессивные частицы порошка. Этот вид болезни принято называть диатезом.
В хронической форме склонность к воспалительным реакциям перерастает в атопический дерматит. У детей он распространяется по всему телу: поражается кожа головы, лицо, грудь, живот, спина, конечности (особенно в местах изгибов).
Пероральный
Пероральная форма дерматита выглядит, как розовые или красные пятна на лице. Для пораженных участков характерен зуд, жжение и шелушение.
Если болезнь развилась до хронической формы, то даже при удовлетворительном состоянии больного, некоторые участки остаются сухими и наблюдается отслоение эпидермиса.
Местное лечение дерматита при помощи мазей и кремов
Дерматит на лице и других участках кожи требует лечения мазями и кремами. Кортикостероидные средства (гидрокортизоновая мазь) используются при лечении выраженных процессов. Для максимального эффекта нужно делать перерывы в два раза продолжительные, чем период лечения. Если болезнь сопровождается микробными инфекциями, прописываются противомикробные лекарства.
Антигистамины убирают зуд и жжение. На стадии обострения параллельно применяются неспецифические противовоспалительные медикаменты, разрушающие новообразования на коже. В числе таких препаратов: «Доксорубицин», «Циклофосфан» и «Фторурацил».
Мази от дерматита делают на основе смеси вазелина и безводного ланолина. Кремы имеют похожую структуру, но содержат воду, которая при контакте с кожей испаряется, оказывая охлаждающий эффект. Мази отличаются более нежным воздействием, чем другие средства, поэтому именно их применение считают оптимальным способом лечить дерматит у детей и подростков.
Эффективные мази и кремы:
Есть и другие препараты. Наиболее популярные и доступные: «Экзодерил», «Белодерм», «Преднизолоновая мазь, «Лоринден», «Оксикорт» и др.
Лечения дерматита у детей
Сильная сыпь, раздражение, воспаление и волдыри убираются препаратами местного воздействия:
Министерство здравоохранения из общего списка выделяет и рекомендует два препарата, которые способны побороть дерматит и оказать комплексное лечение – «Элоком» и «Афлодерм»:
Мази и крема с гормонами не используются в случае подозрения на присоединение бактериальной инфекции, поскольку не только уменьшают воспаление, но и ослабляют местный иммунитет. Это приводит к разрастанию микрофлоры к утяжелению процесса.
Негативные последствия при неправильном лечении
Ошибки лечения приводят к возникновению новых симптомов заболевания и перехода дерматита в острую или хроническую стадию. В дальнейшем возможны поражения глаз, носовых пазух.
Использование неправильных препаратов ведет к тому, что болезнь не лечится, а иногда прогрессирует с еще большей силой.
Кроме того, в ответ на неверно подобранные лекарственные препараты, могут возникать локальные раздражения кожи, ухудшение самочувствия, головокружения, повышенная температура.
В психологическом плане это связано с развитием всевозможных комплексов.
Дерматит лучше всего поддается лечению на ранних стадиях. Желательно применять комплексную терапию, т.е. наряду с местными препаратами употреблять медикаменты успокаивающего спектра («Ново-Пассит, «Валериана и т.д.).
Рекомендуется строгое соблюдение диеты и очищение кишечника. Благоприятно сказывается на лечении правильная гигиена, а также дополнительное использование увлажняющих и питательных средств по уходу за кожей.
Подробнее о лечении дерматита узнайте из видео:
Лечение инфекций кожи при атопическом дерматите у детей
В международном согласительном документе по атопическому дерматиту (США, 2002) эксперты отмечают, что атопический дерматит, как правило, наследственное заболевание, часто ассоциированное с астмой, пищевой аллергией, аллергическим ринитом и рецидивирующим
В международном согласительном документе по атопическому дерматиту (США, 2002) эксперты отмечают, что атопический дерматит, как правило, наследственное заболевание, часто ассоциированное с астмой, пищевой аллергией, аллергическим ринитом и рецидивирующими кожными инфекциями. Инфекция может существенно изменить течение заболевания. В случае развития у пациента бактериальной, грибковой или вирусной инфекций кожи необходимо по возможности быстро идентифицировать эту инфекцию и начать специфическую терапию для ее устранения [1].
Подобный подход обусловлен тем фактом, что вирусы, бактерии и грибки могут быть триггерами атопического дерматита и приводить к обострению заболевания. С другой стороны, дефицит керамидов в результате выраженного снижения уровня сфингомиелина способствует сухости кожи и более легкому проникновению инфекционных агентов и аллергенов в поврежденный эпидермис. Кроме того, эпидермальный барьер кожи нарушают протеазы клещей домашней пыли и Staphylococcus (S.)aureus, что в сочетании с другими факторами также повышает риск проникновения аллергенов и поддерживает воспалительный процесс в коже. Есть также наблюдения, свидетельствующие о роли бактериальных и грибковых колонизаций в формировании резистентного к терапии и более тяжелого рецидивирующего течения атопического дерматита [2, 3]. Наконец, вторичное инфицирование кожи или глубокие расчесы могут привести к ее рубцовым изменениям, что в целом не типично для самого атопического дерматита.
Для микрофлоры здоровой кожи обычно не характерна колонизация S. aureus, в то время как кожа более чем 90% пациентов с атопическим дерматитом обсеменена этим видом бактерий, количество которых в мокнущих очагах может составить свыше 14 млн на кв. см [2]. Более того, высокая степень колонизации кожи S. aureus возможна даже в случае отсутствия клинических проявлений бактериальной инфекции кожи. Продуцируемые S. aureus на поверхности кожи токсины (так называемые суперантигены) стимулируют активацию Т-лимфоцитов и макрофагов и тем самым усиливают аллергический воспалительный иммунный ответ кожи. Исследования показали, что экзотоксины S. aureus ухудшают течение атопического дерматита, а уровень специфических иммуноглобулин (Ig) E-антител к стафилококковым суперантигенам коррелирует с тяжестью заболевания [3]. Предполагается также участие суперантигенов в развитии нечувствительности кожи к топическим глюкокортикостероидам и/или снижению терапевтического эффекта этих препаратов [3–5].
В редких случаях кожа больных атопическим дерматитом инфицируется вирусами, чаще вирусом простого герпеса 1, 2 типов, а также вирусом контагиозного моллюска [1, 5, 7]. Герпетическая инфекция кожи может неоднократно встречаться у одних и тех же больных, тогда как у других — практически никогда. Предполагают, что наибольшему риску подвержены пациенты с тяжелым течением атопического дерматита или больные, не получившие должного лечения. Иногда герпетическую экзему у больных атопическим дерматитом следует дифференцировать с такой бактериальной инфекцией кожи, как импетиго. Eczema molluscatum, в отличие от герпетической экземы, неопасное осложнение, которое встречается редко.
Одной из важных причин инфицирования кожи у больных атопическим дерматитом ученые считают дефицит антимикробных пептидов в коже, необходимых для защиты организма против бактерий, вирусов и грибов [5]. Считается, что инфекционные осложнения кожи при атопическом дерматите сопровождаются определенными иммунологическими нарушениями: при бактериальных инфекциях — дефицитом эпидермальных антимикробных пептидов и дисбалансом Т-хелперов (Th1/Th2) — в случае вирусных поражений кожи [5]. По последним данным, у больных атопическим дерматитом с таким осложнением, как герпетическая экзема, в кератиноцитах кожи обнаружена достоверно более низкая экспрессия антимикробных пептидов [5].
Перечислим инфекции кожи, которые чаще всего могут осложнять течение атопического дерматита и их возбудителей:
Однако возможность развития подобных осложнений следует рассматривать не только в случае клинически выраженной стадии обострения атопического дерматита, но и при отсутствии ответа на соответствующую терапию. Высокая колонизация кожи S. aureus или грибковой инфекцией может иметь место и в отсутствие выраженной клинической картины заболевания.
По данным M. Furue и соавторов, в течение 6 мес наблюдавших 1271 пациента с атопическим дерматитом (из них 210 детей младшего возраста, 546 детей и 515 взрослых), были диагностированы следующие осложнения: герпетические инфекции и/или дерматит Капоши у 2,4% детей раннего возраста, 2,5% детей старшего возраста и 3,5% взрослых; ассоциация атопического дерматита с контагиозным моллюском у 7% детей раннего возраста, 9% детей и 0,2% взрослых [8].
Отечественные специалисты указывают на формирование осложненных форм атопического дерматита в значительно большем числе случаев: у 25–34% детей, страдающих атопическим дерматитом [7].
Участие микробов и вирусов в развитии обострений и рецидивирующего тяжелого течения атопического дерматита обосновывает необходимость дифференцированного подхода к комплексной терапии таких больных. Остановимся на основных этапах лечения осложненных форм атопического дерматита у детей. Речь пойдет о наружной, этиотропной и иммуномодулирующей терапии [7].
Наружная терапия
Напомним, что ключевым моментом терапии любых форм и стадий атопического дерматита является вспомогательная базисная терапия: регулярное применение очищающих и увлажняющих средств дерматокосметической линии [1]. Цель такого подхода состоит в ограничении размножения бактерий и восстановлении барьерной функции кожи.
В случае диагностирования у ребенка, страдающего атопическим дерматитом, активной бактериальной инфекции кожи лечение должно включать правильный уход за кожей (очищение/гидратация, антисептики) и применение топических и/или пероральных антибиотиков.
Этиотропная терапия
При бактериальной инфекции с наличием экссудации и мокнутия кожи используют топические антибиотики. Установлено, что эффективнее всего рост колоний микроорганизмов, являющихся наиболее частыми возбудителями кожных инфекций (в том числе S. аureus, Streptococcus pyogenes, S. еpidermidis, Corynebacterium spp.), подавляет фузидиевая кислота [9]. Кроме того, концентрация этого антибиотика после однократного нанесения, в частности мази фуцидина, составляет в коже 2,2% (в эпидермисе —
430 мкг/мл, в дерме — 286 мкг/мл и подкожной жировой клетчатке —
109 мкг/мл); для сравнения: проникающая способность эритромицина составляет 0,3%, тетрациклина — 0,28%, мупироцина (бактробан) — 0,02%. Иными словами, фузидиевая кислота в 100 раз лучше проникает в кожу, чем мупироцин, и в 8 раз лучше, чем тетрациклин и эритромицин. Показано, что фузидиевая кислота проникает даже в деваскуляризированные зоны и некротические ткани, а ее биодоступность составляет 90%.
Поскольку при атопическом дерматите экзематозное поражение кожи, в частности области экссудации и экскориации, представляет собой благоприятную среду для размножения S. аureus, считается, что в лечении заболевания предпочтительнее использовать сочетание топического глюкокортикостероида с антибиотиком. Это позволит разорвать «порочный круг«: S. аureus снижает эффективность кортикостероидов посредством продуцируемого стафилококкового токсина, тогда как кортикостероиды подавляют воспаление.
Таким образом, доказана патогенетическая роль бактерий в развитии и поддержании аллергического воспаления при атопическом дерматите, что обосновывает необходимость применения комбинированных препаратов, содержащих топические кортикостероиды и антибактериальные средства. Показано, что назначение таких лекарственных средств позволяет более эффективно бороться с клиническими признаками атопического дерматита, чем терапия только одним наружным кортикостероидом. Так, в ходе двух рандомизированных клинических исследований (от 34 до 207 больных) сравнивалась эффективность местного применения различных комбинированных препаратов, содержащих антибактериальные средства в сочетании с топическими кортикостероидами, и монотерапии наружными кортикостероидами у больных атопическим дерматитом, имеющих кожные проявления вторичной инфекции [10, 11]. Клиническое улучшение констатировали у 54–95% участников, причем без статистически значимых различий субъективных и объективных данных в зависимости от использования различных комбинированных препаратов. Однако в группе с применением фузидиевой кислоты–гидрокортизона ацетат (фуцидин Г) клиническое улучшение наступало быстрее, чем в группе с применением миконазола–гидрокортизона [10], а лабораторно подтвержденный положительный эффект лечения в группе с применением бетаметазона валерата–фузидиевой кислоты (фуцикорт) был выше, чем в группе, где применяли миконазол–гидрокортизон [11].
Tакой подход — топическое использование антибиотика и крема — мягкого кортикостероида гидрокортизона — приводил к достоверно более ранней регрессии симптомов воспаления кожи при легком и среднетяжелом течении атопического дерматита [12]. Назначение крема, содержащего антибиотик и кортикостероид, представляется совершенно необходимым в случае клинических проявлений инфицирования кожи (мокнущая экзема). Такой препарат желательно использовать коротким курсом (до 1–2 нед), с тем чтобы избежать развития резистентности S. аureus [13]. При этом для применения на лице, кожных складках, в подмышечных впадинах, паховой области, на открытых участках тела предпочтительно выбирать комбинированный препарат в виде крема— мягкого кортикостероида и антибиотика (например, фузидиевая кислота + гидрокортизона ацетат (фуцидин Г), 2–3 раза в день в виде легких аппликаций). В случае острых и хронических форм дерматитов, локализованных на участках с толстой кожей (ладони и стопы), резистентных к слабым топическим кортикостероидам, целесообразнее назначить мазевую форму комбинированного препарата, содержащего кортикостероид средней/высокой активности (например, фузидиевая кислота/бетаметазона валерат (фуцикорт), целестодерм В с гарамицином и т. п.) 2–3 раза в день.
Вместе с тем исследования показали, что колонизация кожи S. аureus вновь наступала через 2–4 нед после завершения лечения комбиницией местного кортикостероида и антибиотика. Объясняется это прежде всего тем, что даже в случае применения высокочувствительных антибиотиков достичь полной эрадикации S. аureus очень сложно. Поддержанию инфицирования кожи способствуют такие факторы, как возможность передачи S. aureus от родителей, находящихся в непосредственном контакте с больным ребенком, а также содержание S. aureus в назальной слизи самого больного.
При неэффективности топических антибиотиков, а также атопическом дерматите, осложненном бактериальной инфекцией (например, импетиго), протекающей с лихорадкой, интоксикацией, воспалительными изменениями крови, показано назначение антибиотика широкого спектра действия перорально (цефалоспорины 1–3 поколений, макролиды, аминогликозиды) на 7–10 дней. Не рекомендуется прием фторхинолонов, тетрациклинов [7].
Однако, несмотря на то что в результате приема системных антибиотиков значительно снижался уровень микробиологически подтвержденной колонизации кожи S. аureus, все же это не способствовало клиническому улучшению течения тяжелой формы атопического дерматита у детей [14].
Способность достоверно снижать колонизацию S. aureus и частоту кожных инфекций описана также в отношении препаратов нового класса нестероидных топических иммунодепрессантов — ингибиторов кальциневрина такролимуса и пимекролимуса (элидел) [1, 4]. Так, в результате длительного применения пимекролимуса у детей в возрасте 3–23 мес жизни, страдающих атопическим дерматитом, было отмечено достоверно меньше случаев кожных инфекций [15]. Этот факт еще раз подтверждает важную роль Th2-опосредованного воспаления кожи и колонизации бактерий, при котором огромную роль играют взаимоотношения между цитокинами, адгезивными молекулами и антимикробными пептидами [4, 16]. Другой иммуносупрессивный препарат, действие которого также основано на ингибировании кальциневрина, — циклоспорин. Этот препарат обладает способностью уменьшать количество S. аureus на коже пациентов с атопическим дерматитом, что наиболее выражено у больных, одновременно имеющих высокую степень колонизации микроба и клинические проявления бактериальной инфекции кожи [17]. Однако применение данного препарата ограничено в педиатрической практике.
При грибковой инфекции, подтвержденной микробиологически, назначают: противогрибковые средства системного действия (флуконазол (дифлюкан) с периода новорожденности, детям старше 2 лет можно назначить тербинафин (экзифин), итраконазол (орунгал), кетоконазол — с 12 лет) в течение 7–14 дней в сочетании с местной терапией.
Кетоконазол и итраконазол ингибируют продукцию интерлейкина-4 и интерлейкина-5 и синтез эргостерола, что приводит к неспецифическому антивоспалительному эффекту и снижению уровня специфических IgE к Malassezia furfur [5].
При сочетанном поражении кожи больных атопическим дерматитом бактериальной и/или грибковой инфекцией наиболее оптимальными препаратами выбора являются комбинированные средства: тридерм, акридерм ГК. Тридерм в форме мази наносят на кожу туловища и конечностей, а в форме крема — на нежные участки кожи (в области складок, предплечья). В педиатрической практике в основном используют крем тридерм. Препарат наносят тонким слоем на пораженные участки кожи 2 раза в день, курс лечения в среднем составляет 7–12 дней.
Как известно, терапия наружными кортикостероидами служит стандартом лечения обострений атопического дерматита. Однако мощное противовоспалительное действие, присущее данным препаратам, может повысить чувствительность кожи к бактериальной и грибковой инфекциям, что является препятствием к длительному использованию топических гормональных средств при наличии этих инфекций. Кроме того, дети более чувствительны к наружным кортикостероидам из-за их высокой кожной абсорбции; последняя обусловлена также сухостью кожи [1]. Однако при этом есть предположения, что применение только монотерапии топическими антибиотиками или фунгицидными препаратами способствует сенсибилизации кожи, обострению аллергического воспаления с развитием кандидозной инфекции [18].
Во всех случаях врачу следует индивидуально подбирать для пациентов с атопическим дерматитом лекарственные средства — с учетом течения заболевания и состояния кожи.
При герпетической инфекции:
При контагиозном моллюске:
Иммуномодулирующая терапия
В случаях диагностирования у пациентов с атопическим дерматитом рецидивирующей бактериальной, грибковой и/или вирусной инфекции, а также при наличии у них очагов хронической инфекции, устойчивых к стандартной терапии, показано назначение иммуномодулирующей терапии, которая должна проводиться под контролем иммунологических показателей. В педиатрической практике наиболее широкое распространение получил ликопид — иммуномодулятор, обладающий способностью воздействовать на основные популяции клеток иммунной системы (макрофаги, Т- и В-лимфоциты), что, вероятно, связано с наличием у них специфических внутриклеточных рецепторов к глюкозаминилмурамилдипептиду [7, 18]. По своей структуре ликопид является синтетическим аналогом основного фрагмента пептидогликана клеточной стенки всех известных бактерий (мурамилдипептида). Активация макрофагов под воздействием ликопида приводит к усилению синтеза провоспалительных цитокинов (интерлейкина-1, фактора некроза опуходи a, колониестимулирующих факторов), в результате чего активируются фагоцитоз, пролиферация и дифференцировка Т- и В-лимфоцитов, усиливается синтез иммуноглобулинов, повышается цитотоксичность, стимулируется лейкопоэз.
Исследование С. Ю. Резайкиной, проводившееся у больных атопическим дерматитом, выявило преимущественное снижение функциональной активности нейтрофильного фагоцитоза (изменение кислородного метаболизма нейтрофилов), которое восстанавливалось при приеме ликопида [20]. В результате применения ликопида в комплексной терапии больных со среднетяжелым течением атопического дерматита существенно снизилась частота обострений заболевания и наблюдалась выраженная коррекция измененных лабораторных показателей.
Ликопид назначают детям в возрасте от 1 года до 16 лет внутрь в форме таблеток 1 мг. При лечении гнойно-воспалительных заболеваний кожи суточная доза препарата составляет 1 мг в течение 10 дней. При лечении герпетической инфекции препарат назначают внутрь в дозе 1 мг 3 раза в сутки в течение 10 дней. Противопоказания к применению ликопида: беременность, индивидуальная непереносимость препарата. В отдельных случаях возможно возникновение таких побочных эффектов, как повышение температуры тела до 37,9°С (является кратковременным, проходит самостоятельно и не требует отмены препарата). Взрослым ликопид назначают внутрь за 30 мин до еды (таблетки 10 мг) и сублингвально (таблетки 1 мг) в зависимости от степени тяжести заболевания.
Для изопринозина (инозин пранобекс) характерно двойное действие — противовирусное (за счет подавления репликации ДНК и РНК вирусов) и иммуномодулирующее (за счет комплекса инозина усиливается продукция интерлейкинов, хемотаксическая и фагоцитарная активность моноцитов и макрофагов, повышается синтез антител и усиливается пролиферация Т-лимфоцитов, Т-хелперов, естественных киллеров). Показанием к назначению изопринозина являются все вирусные инфекции кожи у страдающих атопическим дерматитом детей старше 1 года (контагиозный моллюск, герпесная инфекция, вульгарные бородавки, папилломавирусная инфекция). Изопринозин назначают по 1 таблетке на 10 кг/массы тела в сутки, на 3–4 приема в течение 10–14 дней — в зависимости от степени тяжести инфекционных заболеваний; при необходимости курс лечения повторяют.
По данным Л. В. Лусс, включение другого иммуномодулятора — полиоксидония — в комплексную терапию больных атопическим дерматитом и бронхиальной астмой, протекающими в сочетании с признаками вторичного иммунного дефицита и устойчивыми к проводимой терапии, позволяет добиться высокого клинического эффекта [21].
Среди детей, страдающих атопическим дерматитом, нередки случаи заболевания чесоткой. В таких случаях течение атопического дерматита сопровождается сильным упорным зудом кожи, а часто и ее инфицированием.
При присоединении чесотки лечение включает:
– спрегаль — применяется во всех возрастных группах и не имеет противопоказаний; распыляется в вечернее время на кожные покровы пациента от области шеи до подошв; препарат оставляют на 12 ч, после чего ребенка тщательно моют. При необходимости возможно повторное использование препарата через 4–10 дней после первичной обработки;
– бензилбензоат — 20% мазь наносят на кожные покровы в первый, второй, четвертый день, также со сменой белья, одежды, обработкой помещения;
– для обработки кожи можно использовать также 33% серную мазь, медифокс;
Таким образом, микробная колонизация и суперинфекция кожи (например, S. aureus, Malassezia furfur) могут играть определенную роль в обострениях атопического дерматита, что обосновывает необходимость дополнительного назначения больным антимикробных средств. Инфекционные агенты участвуют также в развитии и поддержании хронического аллергического воспаления кожи при атопическом дерматите. Как правило, такое течение заболевания характеризуется частыми рецидивами и тяжелым течением. Своевременная диагностика инфекций кожи и назначение оптимальной этиотропной терапии исключительно важны для достижения клинического улучшения состояния больных с атопическим дерматитом.
Эксперты по атопическому дерматиту подчеркивают, что этиотропную терапию можно прекращать только после купирования инфекционного процесса и очищения кожи [1]. Одновременно следует продолжать лечение противовоспалительными средствами (по показаниям — топические кортикостероиды коротким курсом, длительно — ингибиторы кальциневрина) на фоне непрерывного применения увлажняющих средств для гидратации кожи [2, 5].
Литература
Д. Ш. Мачарадзе, доктор медицинских наук, профессор
РУДН, Москва
Вспомогательная базисная терапия атопического дерматита у детей
В 2002 г. международная экспертная группа по атопическому дерматиту (АД) пришла к следующему заключению: «АД в детском и взрослом возрасте представляется единой болезнью, несмотря на то что в дальнейшем, возможно
В 2002 г. международная экспертная группа по атопическому дерматиту (АД) пришла к следующему заключению: «АД в детском и взрослом возрасте представляется единой болезнью, несмотря на то что в дальнейшем, возможно, будут выделены генетические подтипы, имеющие различные варианты экспрессии» [1]. Эксперты подчеркивают характерную особенность течения АД: поскольку у таких пациентов нарушена барьерная функция кожи и имеет место зуд, терапия принимает симптоматическую направленность — увлажнение кожи и облегчение зуда. Сегодня не вызывает сомнений тот факт, что наружная терапия является патогенетически обоснованной и совершенно необходима для каждого пациента, страдающего АД. Однако рекомендации по наружной терапии, включая уход за кожей и правильное применение местных препаратов, до сих пор не нашли должной поддержки у практикующих врачей, а значит, и у больных. Более того, современные знания и достижения в лечении АД иногда оказываются слабо востребованы на практике и сводятся главным образом к назначению топических кортикостероидов (ТКС) и/или симптоматических средств в виде различных дерматологических прописей.
В недавно опубликованном обзоре один из ведущих ученых проф. D. Leung назвал увлажнение и смягчение кожи «ключевым» моментом терапии АД [2]. Чем же объясняется принципиальная важность наружной терапии при АД? Прежде всего необходимостью восстановления и поддержания целостности кожного барьера, нарушение которой является одним из кардинальных признаков АД, влекущей за собой усиленную трансэпидермальную потерю воды, а также развитие повышенной чувствительности кожи к различным ирритантам и колонизации кожи Staphylococcus aureus [2, 3].
Вспомогательная базисная терапия
В принятом согласительном документе по АД гидратация кожи и применение увлажнителей отнесены к вспомогательной базисной терапии, использование которой является совершенно необходимым элементом лечения атопического дерматита [1]. Эксперты подчеркивают важность индивидуального адекватного подбора необходимых средств ухода за кожей в зависимости от личных предпочтений, возраста пациента и типа АД. Это могут быть различные по механизму действия средства — окклюзивные, увлажняющие, смягчающие, а также стимуляторы восстановления белка [1].
Следует особо отметить важный аспект вспомогательной базисной терапии, который заключается в том, что из-за нарушения барьерной функции кожи и ее сухости, увлажняющие/смягчающие средства используют даже в те периоды, когда симптомы заболевания отсутствуют [1, 8–10].
Известно, что у пациентов с АД находят в коже, не вовлеченной в патологический процесс, те же воспалительные клетки, которые инфильтрируют атопические участки; что же касается проявлений гиперреактивности кожи, то они также ничем не отличаются в различных местах [10, 11]. Показано, кроме того, что сухость кожи, сопровождаемая трансэпидермальной потерей воды, ведет к повышению системной абсорбции ТКС [12].
Помимо этого, атопическая кожа, в силу своей гиперреактивности, имеет следующую характерную особенность: ее состояние изменяется в зависимости от колебаний температуры воздуха, стрессовых ситуаций, после принятия определенной пищи или по другим причинам [1, 6, 13]. Несомненно, на состояние кожи влияют также наружные средства терапии. А такие изменения кожи после аппликации лекарственных средств, как жжение, усиление зуда, гиперемии, сами пациенты или врачи могут связать с применением того или иного препарата, что нередко влечет за собой его отмену. На самом деле причиной подобных кожных проявлений могут быть вышеперечисленные экзогенные факторы, и врачам следует помнить об этом, наблюдая больного в динамике, и по необходимости проводить ему тест на переносимость препарата. Не следует забывать и о возможности развития аллергического контактного дерматита даже на основные противовоспалительные средства терапии АД — наружные кортикостероиды и/или топические ингибиторы кальциневрина [14–17].
Регулярное использование смягчающих/увлажняющих средств имеет чрезвычайно важное значение для кожи. Это подтверждено рядом рандомизированных исследований.
Необходимо отметить, что термины «смягчающие» и «увлажняющие» средства представляют собой неравноценные понятия [18]. Как известно, сухость кожи связана с нарушением ее барьерной функции, что имеет место не только при АД, но и ихтиозе, контактном дерматите. Однако ксероз (сухость) и нарушение барьерной функции кожи характеризуются различными биохимическими, физико-химическими и морфологическими изменениями. Изучение особенностей этих процессов лежит в основе развития нового направления в терапии кожных заболеваний — фармацевтическо-косметической индустрии.
Доказано, что эффективность увлажняющих средств зависит от их дозы (увлажнители следует применять регулярно в достаточном количестве), рН кожи, а также от комплаентности больных [18–21]. Входящие в состав увлажняющих средств ингредиенты (эмульсификаторы, антиоксиданты, консерванты) после аппликации остаются на поверхности кожи, абсорбируются с последующим метаболизмом или исчезают с кожи. Помимо увлажняющего эффекта, эти средства обладают также другими свойствами. Так, эмульсификаторы влияют на барьерную функцию кожи, а церамидсодержащие липидные компоненты снижают трансэпидермальную потерю воды через кожу. В целом увлажняющие средства делают атопическую кожу менее чувствительной к ирритантам и контактным аллергенам [18].
В последнее время для уменьшения сухости кожи у пациентов, у которых применение смягчающих и увлажняющих средств оказалось малоэффективным, разработана новая линия препаратов, способных влиять на внеклеточную мембрану эпидермиса, — так называемые церамиддоминирующие смягчающие средства [19, 20]
Тот факт, что смягчающие/увлажняющие средства обладают фармакологическими свойствами, подтвержден экспериментально. Так, в опытах на мышах было показано, что аппликация белого парафина или крема с кетомакроголом приводит к усилению антимитотических процессов в коже [22]. Смягчающие средства, содержащие белый парафин, оказывают также вазоконстрикторное и атрофогенное действие на кожу (конечно, в меньшей степени, чем ТКС)[23]. В ходе другого исследования была подтверждена антициклооксигеназная способность смягчающих средств, что говорит об их противовоспалительном эффекте [4].
Однако еще до назначения пациенту с АД смягчающих/увлажняющих средств необходимо научить его соблюдать определенные правила ухода за кожей.
АД требует особого ухода за кожей в любой фазе заболевания (обострение, ремиссия). Как было сказано выше, даже при отсутствии клинических симптомов АД необходимо продолжать осуществлять общий уход за кожей, важными компонентами которого являются гидратация кожи и регулярное использование увлажняющих препаратов.
Необходимо соблюдать общие правила ухода за кожей. Вне зависимости от возраста пациенты с АД нуждаются в ежедневных 15–20-минутных водных процедурах (душ, ванна), которые очищают и увлажняют кожу, предотвращают ее инфицирование, улучшают проникновение вглубь кожи лекарственных средств [2, 24, 25]. Вода для купания должна быть прохладной и дехлорированной. Последнее достигается путем отстаивания ее в ванне в течение 1–2 ч с последующим согреванием или добавлением кипятка. Можно также использовать воду, прошедшую очистку с помощью специальных фильтров.
Часто появление сухости кожи и обострение АД связаны с купанием в бассейнах с химически обработанной водой, а также другими водными процедурами. Доказано, что кожа пациентов с АД более чувствительна к воздействию остаточного хлора, содержащегося в водопроводной воде, по сравнению с кожей здоровых лиц [26]. Кроме того, само воздействие остаточного хлора может играть провоцирующую роль в развитии и обострении АД. При посещении бассейнов некоторые больные отмечают ухудшение состояния кожи, хотя другим, напротив, плавание может приносить пользу [3]. В любом случае сразу после плавания в бассейнах пациентам с АД рекомендуют применять мягкие очищающие средства для удаления хлора или брома, после чего наносить увлажняющее средство.
Увлажняющие препараты
Большинство исследований подтверждают эффективность ежедневной увлажняющей терапии у пациентов с АД [4, 24, 25]. Особенно важно сочетанное применение таких средств с противовоспалительными препаратами (ТКС, топические ингибиторы кальциневрина).
У детей и взрослых, страдающих АД легкой и среднетяжелой степени, J. Hanifin et al. провели сравнительное исследование эффективности местного применения увлажняющего крема, использующегося 3 раза в сутки, в сочетании с ТКС — 2 раза в сутки (1-я группа), и монотерапии гормональным препаратом (2-я группа) [21]. Через 3 нед лечения в 1-й группе больных было достигнуто достоверное клиническое улучшение по сравнению со 2-й группой. Кроме того, более 95% всех участников исследования изъявили желание получать комбинированную терапию.
В другом исследовании смягчающий крем был добавлен к крему гидрокортизона 2,5%, который применяли 1 раз в сутки; такой режим лечения сравнивали по степени эффективности с двукратным использованием только одного ТКС [27]. Было показано, что смягчающее средство снижает потребность в ТКС, а его регулярное применение помогает предотвратить обострения АД. Однако у 2/3 детей в возрасте старше 1 года монотерапия смягчающими средствами не способствовала профилактике обострений АД.
Эффективность вспомогательных препаратов получила клинико-морфологическое подтверждение в исследовании S. Chamlin et al., которые добавляли к стандартной терапии группы детей с «упорным резистентным АД» смягчающее средство с преобладанием церамидов [28]. К концу 6–12 нед у всех больных было отмечено клиническое улучшение симптомов АД. Кроме того, в ультраструктуре рогового слоя обнаружились экстрацеллюлярные ламинарные мембраны, которые практически совершенно отсутствовали исходно.
Другое исследование с применением церамиддоминирующего смягчающего средства (многослойной эмульсии атопалм в комбинации с ТКС) выявило уменьшение атрофии кожи и снижение ее рН по сравнению с монотерапией только гормональным препаратом [20].
Еще раньше R. Marks сообщил о том, что у взрослых больных с дерматитом рук, использующих увлажняющие средства на протяжении более 1 мес, клиническое улучшение (по оценке степени тяжести АД с использованием индекса SCORАD) было сравнимо с наблюдающимся в группе больных, у которых применялся высокоактивный ТКС — 0,025% бетаметазона валерат [23].
Очень интересное исследование было проведено Р. Ainley-Walker et al., которые изучали эффективность различных наружных средств путем их нанесения на два симметричных участка пораженной кожи [13]. В исследование были включены 82 пациента (из них 66 детей), которые применяли ТКС средней и высокой активности, а также смягчающие средства. Были выявлены следующие особенности наружной терапии: так, при сравнении эффективности ТКС легкого класса и смягчающего средства ТКС оказался эффективен в 10 случаях из 17, в пяти случаях клиническая эффективность препаратов была одинаковой, а в двух — смягчающее средство признали даже более эффективным, чем наружный кортикостероид. В другой группе сравнения у трех больных смягчающее средство по терапевтической эффективности почти не отличалось от ТКС средней активности.
Однако эти заключения еще должны найти себе подтверждение в ходе рандомизированных клинических исследований [2, 3, 22].
Какие же средства целесообразно использовать у пациентов с АД?
Для ухода за кожей существуют различные средства лечебно-косметической серии типа «Мустела СтелАтопия» (MUSTELA), «Авен» (AVENE), «А-Дерма» (A-DERMA), «Топикрем» (NIGY CHARLIEU), «Виши» (VICHY), «Урьяж» (URIAGE), «Биодерма» (BIODERMA) и т. п. [29, 30].
При использовании средств ухода за кожей следует учитывать возраст пациента (известно, например, что кожа детей имеет более нейтральный рН, более проницаема, у них выше интенсивность кожного дыхания и т. п.), состав препаратов и показания к их применению.
Проведем сравнительный анализ некоторых средств, предназначенных для ухода за кожей при АД, с учетом таких важных параметров, как: полнота серии; возраст, с которого средство можно применять; способность препарата создавать защитную пленку на коже, а также подавлять рост микроорганизмов; интенсивность увлажнения кожи; способность восстанавливать липидный слой в коже; противовоспалительный эффект; активный компонент препарата и т. д.
Полнота серии: Гигиена / Очистка кожи / Уход при АД — Мустела СтелАтопия, лаборатория Авен, линия А-Дерма лабораторий Дюкрэ, лаборатория Виши.
Смягчение/увлажнение: Топикрем, Липикар-Бальзам, эмульсия Липикар; Липидиоз 1, 2, 3; Нутриложи 1, 2; Топикрем; Мустела СтелАтопия крем-эмульсия, успокаивающий крем А-Дерма.
Возраст, начиная с которого препарат можно применять:
Создание защитной пленки характерно для многих средств, за исключением мусса Атодерм, Урьяж Cu-Zn-геля.
Увлажнение кожи характерно для многих средств, за исключением Прурисед крема, Урьяж Cu-Zn-крема.
Восстановление липидов в коже характерно для многих средств, за исключением Атодерм Р.О. Zn крема, Атодерм мусса, Урьяж Cu-Zn-крема.
Противовоспалительное действие характерно для многих средств, за исключением Топикрема.
Подавление роста микроорганизмов характерно только для Мустела СтелАтопия (всех типов), Атодерм Р.О. Zn крема, крема Дермалибур линии А-Дерма, крема Сикальфат линии Авен.
Основной активный компонент средств:
Косметическая линия Mustela серии StelAtopia разработана для ухода за атопической кожей с использованием дистиллята масла подсолнечника, полученного по уникальной методике путем молекулярной дистилляции, происходящей при экстремальном вакууме (103 мм рт. ст.) и температуре, приводящей к испарению органических компонентов с высоким молекулярным весом — витаминов, стероидов, полимеров, соединений жирного ряда и т. д. Активные ингредиенты препарата включают: 90% — незаменимые липиды (линолевые и олеиновые триглицериды), 5% — фитостеролы, 1% — a-токоферол (на 90% натуральный витамин Е), церамиды, смягчающие компоненты. Запатентованный дистиллят масла подсолнечника имеет химическую структуру, которая способна включаться в метаболизм липидов. Как известно, сухость кожи при АД приводит к изменениям эпидермального барьера и связана с нарушением содержания в ней липидов, поэтому очень важно использовать препараты, способные влиять на липидный баланс кожи.
Мустела СтелАтопия Очищающий крем — средство без мыла, содержит концентрат подсолнечника, глицерин, касторовое масло, глицин. Используют для ежедневного мытья в ванне или под душем, смывают водой. Защищает и смягчает кожу.
Мустела СтелАтопия Масло для ванны содержит 90% смягчающих веществ, включая олеодистиллят подсолнечника, бисаболол, фосфолипиды. Идеально подходит для сухой атопической кожи: жировая основа делает кожу мягкой; снимает воспаление, облегчает зуд. Добавляют в воду 2–3 колпачка на ванну. После мытья не смывают, кожу промокают полотенцем.
Мустела СтелАтопия Крем-эмульсия содержит концентрат подсолнечника, незаменимые жирные кислоты, церамиды, ситостерол, производные сахарозы, смягчающие компоненты. Восстанавливает ключевые липиды кожи, снимает воспаление. Наносят на чистую сухую кожу лица и тела 2–3 раза в день.
Таким образом, у детей с АД применяют:
Существуют также другие эффективные средства ухода за кожей пациентов с АД.
Мусс Атодерм, сверхпитательное мыло Атодерм — очищающее средство, не содержит мыла, используют для ежедневной гигиены сухой и атопичной кожи. Увлажняет, успокаивает, смягчает кожу.
Крем Атодерм Р. О. цинк — успокаивающий, противозудный и увлажняющий крем для сухой раздраженной кожи в периоды обострения АД.
Крем Атодерм — компенсирующий, защитный и увлажняющий крем для ухода за кожей вне обострения.
Линия Эгзомега дермокосметической лаборатории А-Дерма специально разработана для ухода за атопичной кожей. Основными действующими компонентами линии являются экстракт овса Реальба и комплекс основных жирных кислот Омега 6. Противовоспалительные и смягчающие свойства овса Реальба уменьшают раздражение и зуд, а основные жирные кислоты Омега 6 быстро проникают вглубь мембранных фосфолипидов и межклеточного цемента рогового слоя, восстанавливая его однородность и герметичность, блокируют воспаления и подавляют синтез простагландинов и лейкотриенов.
Линия Эгзомега состоит из трех средств.
Липикар Синдет — жидкое очищающее средство с рН = 5,5. Содержит: масло каритэ — 1% (уменьшает сухость кожи, восстанавливая гидролипидную пленку на поверхности эпидермиса); глицерин — 2% (обеспечивает быстрое увлажнение верхних слоев эпидермиса); смягчающие компоненты — 8% (успокаивают раздраженную кожу); противоизвестковые компоненты — 0,3% (нейтрализуют известковую воду).
Масло Липикар — успокаивающее липидовосполняющее средство для ванны. Растворяют в воде или наносят непосредственно на кожу под душем. Вступая в контакт с водой, масло Липикар восстанавливает поврежденную гидролипидную пленку чрезвычайно сухой кожи, защищая ее от дегидратирующего и раздражающего действия солей, содержащихся в водопроводной воде. Липикар содержит масло каритэ (5%) и активные составляющие компоненты эпидермиса: жирные кислоты, близкие по структуре к тем, что отсутствуют или значительно снижены у людей с сухой кожей; стеролы, снимающие раздражение кожи и обладающие заживляющим действием.
Липикар-бальзам — первый липидовосполняющий бальзам для лица и тела, не вызывающий закупорки пор, и первая эмульсия «маслов воде», содержащая олеосомы. Олеосомы представляют собой микрокапельки масла, заключающие в себе липофильные активные компоненты, которые обладают большим сродством к поверхностным слоям эпидермиса (за счет последнего достигается выраженное и длительное увлажняющее действие препарата на кожу). Кроме олеосом, в состав липикара входят: масло каритэ — 20% (обеспечивает естественное восполнение кожных липидов, обладает ранозаживляющим и смягчающим действием); глицерин — 10% (увлажняющий компонент); рапсовое масло — 5% (оказывает смягчающее действие); термальная вода LA ROCHE-POSAY (успокаивает и смягчает кожу, оказывает ранозаживляющее действие).
Эмульсия Липикар — увлажняющая смягчающая эмульсия для лица и тела. Содержит: α-бисаболол (интенсивно увлажняет и смягчает кожу); алантоин (предотвращает появление лихенификации); масло каритэ (восстанавливает гидролипидную пленку на поверхности эпидермиса); термальную воду LA ROCHE-POSAY ( успокаивает и смягчает кожу, оказывает ранозаживляющее действие).
Цералип — восстанавливающий крем для губ. Содержит: масло каритэ (восполняет недостаток жирных кислот на поверхности кожи губ); воск (обеспечивает дополнительную защиту кожи губ от внешнего воздействия неблагоприятных факторов); не содержит консервантов и не имеет запаха.
Серия фармацевтических косметических средств лаборатории VICHY по уходу за атопической кожей включает: молочко Липидиоз 1, крем Липидиоз 2, крем Липидиоз для рук, крем для лица Нутриложи 1 и Нутриложи 2, стик Липидиоз для губ.
Липидиоз 1 — увлажняющее молочко для сухой кожи тела. Содержит: активные гидрофиксаторы (мочевина + лактат аммониума), глицерин, масло каритэ, термальную воду VICHY. Гидрофиксаторы удерживают влагу в коже и ограничивают дезорганизацию липидных пластинок, что способствует увлажнению кожи в течение 24 ч. Применение Липидиоза 1 обеспечивает исчезновение ощущения стянутости кожи и трещин.
Липидиоз 2 — жидкий крем для очень сухой кожи туловища. Содержит: глицерин, минеральное масло, оливковое масло, масло авокадо, масло косточек смородины, масло каритэ, термальную воду VICHY. Поступление преструктурированных липидов позволяет восстановить разрывы в межклеточном цементе и оптимально повысить защитную функцию кожи. В результате применения крема устраняются шелушение и зуд кожи, заживают трещины, кожа становится ровной и мягкой.
Липидиоз — восстанавливающее средство для ухода за сухой и потрескавшейся кожей губ. Уникальный состав препарата позволяет защитить красную кайму губ от ультрафиолетовых лучей, способствует заживлению трещин, питает и смягчает кожу губ.
Нутриложи 1 — крем для сухой кожи лица на основе запатентованного сфинголипида, созданный по олеосомной технологии. Сфинголипид — экзогенный предшественник липидов, восстанавливает нарушенный естественный процесс воспроизводства собственных липидов кожи и барьерной функции эпидермиса. Олеосома представляет собой новейшую галеническую транспортную форму переноса липофильных активных компонентов, обеспечивающую защиту, глубокое проникновение и пролонгированное действие липофильных компонентов (сфинголипидов). Кроме того, Нутриложи 1 содержит: запатентованный сфинголипид — N-(2-гидроксигексадеканоил сфинганин), церамиды, токоферол, холестерол, глицерин, дисодиум ЭДТА, абрикосовое масло, термальную воду VICHY. Благодаря олеосомной технологии сфинголипид проникает в глубокие слои кожи и восстанавливает способность кожи вырабатывать собственные липиды. Абрикосовое масло, глицерин, эссенциальные жирные кислоты смягчают и питают кожу. Термальная вода оказывает успокаивающее действие на кожу и повышает ее естественные защитные свойства. Крем Нутриложи 1 восстанавливает барьерные свойства эпидермиса за счет повышения уровня кожей собственных церамидов, смягчает и питает кожу, вследствие чего она становится гладкой и мягкой.
Нутриложи 2 — крем для очень сухой кожи лица на основе запатентованного сфинголипида, созданный по олеосомной технологии. Состав и механизм действия Нутриложи 2 и Нутриложи 1 аналогичны. Дополнительно содержит: пчелиный воск, вазелин, масло каритэ, благодаря которым питающее и смягчающее действие на кожу усиливается.
Другая французская компания Laboratoires Nygy-Charlieu специально разработала и выпускает гипоаллергенную, высокоэффективную увлажняющую эмульсию Топикрем.
Топикрем представляет собой водно-масляную эмульсию на основе глицерина (длительно увлажняет кожу), мочевины 2% (кератолитическое средство), которую можно использовать при сухости и шелушении кожи, в том числе у новорожденных. Топикрем быстро восстанавливает водно-жировой баланс на поверхности кожи, эффективно смягчает и устраняет чувство стягивания, возникающее при выраженной сухости кожи [29, 30].
Для устранения сухости кожи используют также Бепантен, F-99, Драполен, кремы Детский, Роса, крем Глутамол (ЗАО «Инфарма»), который содержит выделенное из морских моллюсков вещество глутамол, витамины А, Е, вазелиновое масло, глицерин, эмульгаторы и т. д. [25, 29, 30]. С этой же целью продолжают также широко применять крем Унна. К наружной терапии относят также такие дерматологические и симптоматические средства, как противовоспалительные препараты в виде цинка, нафталана, дегтя; мази или гели, содержащие антигистаминные средства (Фенистиль-гель, Псило-бальзам).
В практике лечения АД нередко применяют также фитокремы, особенно популярны средства, созданные по рецептам китайских медиков [33].
Чрезвычайно важное и интересное исследование провели недавно Н. Ramsay et al. среди детей с АД, родители которых сообщили об использовании фитокремов с положительным эффектом [34]. Было предложено провести химический анализ крема, который использовали 19 пациентов. Определение в составе средства гидрокортизона, клобетазона бутирата, бетаметазона валерата и клобетазола пропионата проводилось методом высокоэффективной жидкостной хроматографии. Были исследованы 24 образца крема. Семь образцов содержали в составе клобетазола пропионат (в частности, 20% дермовейта), 13 из 17 образцов крема неизвестных производителей также содержали различные ТКС. Никто из родителей не предполагал, что крем, который они применяют, содержит кортикостероид, в том числе сильного и очень сильного действия. В связи с этим необходимо отметить, что этот факт требует немедленного принятия мер в области лицензирования фитокремов и совершенствования системы информирования населения о возможных опасностях, которыми чреваты нетрадиционные способы лечения.
За рубежом, в частности в Великобритании, широко практикуется использование компрессов со смягчающими средствами и/или ТКС — окклюзионных циркулярных повязок, которые накладываются поверх лекарственного препарата [35, 36 ].
С позиций доказательной медицины эффективность применения смягчающих/увлажняющих средств при АД объяснима, тогда как действенность использования компрессов и других видов повязок у больных АД не установлена [37].
Иногда при применении смягчающих и увлажняющих средств больные испытывают незначительные побочные эффекты, главным образом жжение [32].
Обычно смягчающие и увлажняющие средства применяют с утра и на протяжении всего дня несколько раз, а также обязательно после ванны и душа, тогда как топические стероиды назначают в основном на ночь.
Поскольку для АД характерно изменение баланса между водой и липидами поверхности кожи, что ведет к развитию таких клинических симптомов, как сухость и зуд кожи, абсолютно очевидна необходимость применения вспомогательной базисной терапии.
Современные исследования доказали важную роль гидратации кожи и назначения увлажняющих средств в острой и хронической фазах АД. В литературе описаны даже случаи, когда увлажняющие средства и ТКС оказывались одинаково эффективны у пациентов с АД. В целом гидратация кожи и увлажняющие средства значительно повышают действенность комплексной терапии АД и качество жизни таких больных. Кроме того, увлажняющие препараты оказывают своеобразный превентивный эффект еще до появления выраженных симптомов обострения заболевания и позволяют заметно сократить объем медикаментозной терапии [13, 18, 21].
В то же время вспомогательная базисная терапия не заменяет препараты, обладающие противовоспалительным действием (ТКС, топические ингибиторы кальциневрина).
Современная практика показывает, что значимость использования увлажняющих средств в терапии АД во всем мире сильно недооценивается. Возможно, главная причина этого — недостаток информации у самих врачей, или же низкая комплаентность со стороны пациентов. Так, недавно проведенный опрос показал, что из 77% детей, страдающих АД, которым специалисты назначили смягчающие мази, лишь 21% использовали их сразу после водных процедур [32].
Задача лечащего врача и медперсона-ла — объяснить пациентам с АД и ухаживающим за ними лицам важность регулярной гидратации и очищения кожи с последующим нанесением увлажняющего средства. Только после этого больному рекомендуют применять противовоспалительные препараты (ТКС, топические ингибиторы кальциневрина).
По вопросам литературы обращайтесь в редакцию.
Д. Ш. Мачарадзе, доктор медицинских наук
Детская городская поликлиника № 102, Москва
Чем мазать дерматит
Чтобы остановить прогрессирование болезни, а также с целью профилактики необходимо выработать собственные правила предохранения от бытовой химии, раздражающей кожу рук:
2. Мойте руки только жидким мылом, оно не так раздражает кожные покровы, а после мытья не позволяйте рукам долго оставаться мокрыми, сразу же вытирайте насухо.
3. Подбирайте для рук только гипоаллергенный крем и наносите его на поверхность рук после каждого контакта с водой. Сейчас такой крем можно найти в каждом магазине косметики, имеет он пометку «hipoallergic». Положите тюбик с кремом возле каждого крана, которым вы пользуетесь дома и обрабатывайте руки каждый раз, как вы использовали бытовую химию.
4. Многие дерматологи сходятся во мнении, что развитие дерматита напрямую связано с перенапряжением нервной системы и рекомендуют пациентам во время его лечения беречь себя от стрессов и принимать успокоительные средства. Если опасаетесь побочного действия лекарств, замените их настойкой валерианы, пустырника или пиона.
5. Чтобы ускорить очищение организма, нужно пить сорбенты: активированный уголь, энтеросгель или полифепан. Похожими свойствами обладают зеленый чай, клюква и печеные яблоки.
6. Добавляйте в чайную заварку листочки черной смородины или облепиху крушиновидную, они дадут антиаллергенный эффект, если конечно у вас нет аллергии на эти растения.
7. Из лекарственных трав при контактном дерматите лучше всего помогают настой череды, хвоща полевого, фиалки трехцветной, бузины черной (цветки). Для приготовления настоя заварите 1 столовую ложку сырья (можно брать по отдельности или смешивать в равных частях) 200 мл кипящей воды, дайте остыть под крышкой, процедите через фильтр и пейте по четверти стакана перед едой.
8. Прекрасным средством для лечения дерматита являются косметические массажные плитки с маслом какао. Продаются они обычно в аптеках.
9. При обострении дерматита посоветуйтесь с врачом, какие антигистаминные препараты вам можно пропить для облегчения состояния.
Наиболее популярные мази и крема от контактного дерматита: Латикорт, Пимафукорт, Кортомицетин, Гиоксизон, Оксикорт, Полькортолон, Фторокорт, Афлодерм, Акридерм, Белодерм, Целестодерм-В, Синафлан, Флуцинар, Гистан-Н, Унидерм, Элоком и Тридерм. В их состав могут также входить антибиотики, противогрибковые средства, подсушивающие и отшелушивающие вещества.
Эффективные и научно доказанные средства лечения контактного дерматита расписаны в этой статье.
— Вернуться в оглавление раздела «Дерматология»
Мазь от диатеза для детей и новорожденных
Стаж работы 2 года. Диплом о медицинском образовании: 101505 0081303
Диатез у ребенка
Что из себя представляет болезнь?
Нет времени читать длинные статьи? Подписывайтесь на нас в соцсетях: слушайте фоном видео и читайте короткие заметки о красоте и здоровье.
Предрасполагающие факторы
Симптомы диатеза
Как выглядит диатез?
Диагностика
Цены на товар в разных аптеках отличаются.» buttonclose=»true» position=»top» _nghost-sc96=»»>
Цены на товар в разных аптеках отличаются.» buttonclose=»true» position=»top» _nghost-sc96=»»>
Цены на товар в разных аптеках отличаются.» buttonclose=»true» position=»top» _nghost-sc96=»»>
Лечение диатеза
Цены на товар в разных аптеках отличаются.» buttonclose=»true» position=»top» _nghost-sc96=»»>
Цены на товар в разных аптеках отличаются.» buttonclose=»true» position=»top» _nghost-sc96=»»>
Цены на товар в разных аптеках отличаются.» buttonclose=»true» position=»top» _nghost-sc96=»»>
Цены на товар в разных аптеках отличаются.» buttonclose=»true» position=»top» _nghost-sc96=»»>
Цены на товар в разных аптеках отличаются.» buttonclose=»true» position=»top» _nghost-sc96=»»>
Дерматит на руках: причины и лечение
Под данным заболеванием подразумевается любое кожное воспаление. Дерматит чаще всего возникает на руках и кистях. Это обусловлено тем, что они сильнее всего подвергаются воздействию факторов внешней среды. Дерматит считается распространенным заболеванием и, по статистике, в 90 % случаев им болеют женщины. Причиной этому может быть частое использование бытовых химикатов. Недуг иногда недооценивают, и пациенты не спешат обращаться за медицинской помощью, предпочитая лечиться самостоятельно. Но это чревато осложнениями, так как дерматит может быть сигналом тяжелых недугов.
Симптомы заболевания
Характер патологии зависит от степени воспаления и может протекать в легкой или тяжелой форме. Если проигнорировать лечение дерматита на руках, болезнь перейдет в хроническую стадию. Как правило, первые признаки дерматита возникают внезапно. Обычно пораженная область приобретает красный или розовый цвет, а в случае переохлаждения — синюшно-красный. К общей симптоматике относят:
Перечисленные симптомы дополняют болевые ощущения. Если недуг протекает в тяжелой форме, у пациента возникнут волдыри, наполненные жидкостью, внешне напоминающие ожог. Когда образования лопнут, то на их месте появятся болезненные эрозии. В дальнейшем они покроются чешуйками и коркой. Хроническая форма дерматита характеризуется такими признаками, как:
В случае контактного дерматита зона поражения значительно меньше. Если болезнь вызвана переохлаждением, то у пациента вместо пузырьков возникнут мозоли. Они не так болезненны, но имеют высокую чувствительность.
Причины дерматита на руках
Болезнь может быть вызвана химическими, физическими и биологическими факторами. В первом случае дерматит провоцируют различные бытовые моющие и очищающие средства, краски, лаки и другие кислотные раздражители. Физическими причинами могут быть скачки температуры, повышенная влажность и ультрафиолетовое излучение. К биологическим относят различную флору, например, крапиву или чеснок. Общими причинами являются:
Дерматит может быть вызван некоторыми видами антибиотиков и пищевых добавок. Недуг способен передаваться наследственным путем. Наиболее часто дерматит беспокоит людей с хроническими заболеваниями, особенно при патологии органов желудочно-кишечного тракта и эндокринной системы. Толчок к развитию болезни могут дать:
Итальянские ученые доказали, что семьи, имеющие в доме собак, болеют кожными недугами реже. Эти животные, особенно для маленьких детей, создают защиту от различных аллергенов, в том числе, и от апатического дерматита.
К какому врачу обратиться?
Перед тем, как начать лечение дерматита на руках, нужно установить причину заболевания. Важно помнить, что самостоятельные действия часто приводят к серьезным последствиям. У больного может возникнуть тяжелая аллергическая реакция на препарат и, следовательно, процесс выздоровления затянется не на один месяц. Первым делом требуется обратиться к следующему специалисту:
Опытному специалисту не составит труда поставить правильный диагноз на первом приеме. Доктор обязательно изучит медкарту пациента и выслушает все его жалобы. Затем дерматолог приступит к внешнему осмотру. Врач изучит пораженную область специальной лампой с ультрафиолетовым излучением. В свете данного инструмента болезнетворные микроорганизмы меняют свой цвет. Также дерматолог задаст несколько вопросов:
Ответы на перечисленные вопросы существенно ускорят процесс установления диагноза. При наличии сопутствующих заболеваний дерматолог выпишет направление к таким специалистам, как гастроэнтеролог, эндокринолог и миколог. Также пациенту предстоит пройти ряд лабораторных анализов, после чего будет назначен курс терапии.
Как лечить дерматит на руках в домашних условиях?
Борьба с этим заболевания, как правило, проходит амбулаторно. В комплекс лечения обычно входят препараты местного назначения. Это могут быть различные гели и мази, кремы и спреи. Но важно помнить, что перечисленные средства может назначить только врач. Традиционный курс местной терапии делится на:
Также врачи могут назначить системный метод лечения для внутреннего применения. Пациенту выписывают следующие средства:
Чтобы все перечисленные лекарства дали максимально положительный эффект, пациент должен соблюдать некоторые правила. Больному следует пользоваться перчатками, если дерматит поразил кисти. Также заменить обычное мыло на дегтярное и не использовать различные бытовые моющие средства. Кожные заболевания тесно связанны с работой органов ЖКТ, поэтому пациенту нужно соблюдать диету. Будет уместно использовать свежевыжатые соки из:
Они могут применяться не только во внутрь. Остатки использованных овощей можно использовать в виде компрессов. Три раза в день прикладывайте кашицу на пораженный участок кожи. Держите компресс не больше 20 минут. Согласованные с доктором методы народной медицины могут ускорить процесс выздоровления.