Что такое чбд
Что такое чбд
Часто болеющие дети. Статья обзор.
Что делать, если ребенок часто болеет. Какие опасности таит в себе высокая подверженность простудам. Какие меры предпринимать, чтобы укрепить здоровье и защитить ребенка.
В медицине есть такое понятие – часто болеющие дети (ЧБД) – это собирательное понятие группы детей, которые достоверно чаще, чем среднестатистический ребенок переносят острые респираторные заболевания, не связанные со стойкими врожденными, наследственными или приобретенными патологическими состояниями.
Среди наиболее частых клинических форм выделяют: ринит, назофарингит, ангину, ларинготрахеит, бронхит, бронхопневмонию. Также могут проявляться изолированные формы патологии ЛОР-органов: отит, евстахеит, аденоидит, синусит. Поддерживать частую заболеваемость могут другие хронические очаги инфекции: лямблиоз, гельминтозы, пищевая и лекарственная аллергия.
Среди причинных факторов ОРЗ у детей ведущую роль играют вирусы – 65-90% случаев.
Часто болеющий ребенок нуждается не просто в контроле педиатра, он должен наблюдаться и у ЛОРа – для лечения очагов хронической инфекции, а также профилактики ЛОР – заболеваний.
Педиатры серьезно относятся к проблеме часто болеющих детей так как понимают, что без комплексного подхода можно запустить заболевания, а это как эффект снежного кома – при сниженном иммунитете присоединяются сопутствующие заболевания и ослабленный организм ребенка подвергается все новым инфекциям.
Основным критерием, на основании которого дети могут быть отнесены в группу часто болеющих, является частота заболеваний. У детей первого года жизни это 4 и более ОРЗ в год, с 1 года до 3 лет – 6 и более ОРЗ в год, с 3 до 5 лет – 5 и более, с 5 до 6 лет – 4 и более, старше 6 лет – 3 и более ОРЗ в год.
Часто болеющих детей медики делят на три группы. Это деление является весьма условным, потому что возможны и сочетанные варианты, и переходы из одной группы в другую. Однако такое разделение способствует оптимальному подбору лечебных и профилактических мероприятий.
I группа (около 40% детей) – ОРЗ, как правило протекают в легкой форме и выздоровление обычно происходит в короткие сроки. Чаще всего дети начинают болеть в конце первого или на втором году жизни. Течение ОРЗ типичное, клиника зависит от вида вирусной инфекции. Выздоровление после обострений наступает быстро. Осложнения возможны, но редки. У большинства детей (70%) в возрасте после трех лет при благоприятной обстановке частота ОРЗ снижается. В неблагоприятных условиях повторные ОРЗ сохраняются до 5-6 лет. Физическое и психомоторное развитие детей соответствует возрастной норме.
II группа (20-25% детей) – ОРЗ протекает с длительным выздоровлением. После выздоровления у большинства детей отмечается недомогание, снижение аппетита, нарушение ритма сон-бодрствование, бледность и др. На фоне этого возникают очередные обострения, которые превращают заболевание в волнообразный процесс без полной нормализации состояния. Иногда процесс сразу приобретает тяжелое течение с наличием разного рода осложнений. Как правило, частота ОРЗ уменьшается после 5-7 лет. В 1,5-2 года у большинства детей выявляется гипертрофия аденоидов, аденоидиты.
Причинами такого состояния являются генетически обусловленная темповая задержка созревания иммунной системы и неблагоприятные факторы окружающей среды. Из-за наследственной предрасположенности заболеваемость у этих детей является трудно управляемой.
III группа – 30-35% случаев – отличается наличием ЛОР-патологии, как ведущего фактора развития респираторных заболеваний. Время начала повторных ОРЗ, как правило в возрасте после 1 года, с максимальным учащением к 2-3 годам. Дети болеют независимо от посещения дошкольных учреждений. С 2-3 лет в течение ОРЗ отмечают чередование обострений и неполных ремиссий, во время которых сохраняется затрудненное носовое дыхание и ночной кашель. При осмотре у ЛОР врача чаще всего выявляются аденоидит, тонзиллит, отит и др. При отсутствии правильного лечения у многих развиваются трахеиты, бронхиты.
Снижение частоты ОРЗ зависит от адекватности лечения соответствующих очагов инфекции (аденоидит, тонзиллит и др.). У родственников также прослеживается патология ЛОР органов. Физическое развитие детей, как правило, не нарушено. Патология внутренних органов у этих детей при адекватной терапии носит обратимый характер.
Часто болеющие дети
Часто болеющие дети – это категория детей, подверженных высокому уровню заболеваемости острыми респираторными заболеваниями вследствие преходящих, корригируемых нарушений в защитных системах организма. В группу часто болеющих включены дети, переносящие более 4-6 эпизодов ОРЗ в год, которые могут протекать в различных клинических формах. Часто болеющие дети должны быть обследованы педиатром, ЛОР-врачом, аллергологом-иммунологом; алгоритм диагностики включает: ОАК, посев со слизистых зева и носа, выявление инфекций методом ПЦР, аллерготесты, исследование иммунограммы, рентгенографию придаточных пазух и грудной клетки. Часто болеющие дети нуждаются в санации очагов хронической инфекции, этиопатогенетической терапии ОРЗ, вакцинации и неспецифической профилактике.
МКБ-10
Общие сведения
Часто болеющие дети (ЧБД) – дети, переносящие острые респираторные инфекции чаще, чем условно здоровые дети (т. е. более 4-6 раз за год). Понятие «часто болеющие дети» не является диагнозом и самостоятельной нозологической формой: за ним могут скрываться различные заболевания респираторной системы (ринит, назофарингит, синусит, ларинготрахеит, бронхит и др.).
В амбулаторной педиатрии термин «часто болеющие дети» используется для обозначения группы диспансерного наблюдения и отражает, главным образом, кратность и тяжесть инфекционной заболеваемости. Иногда для подчеркивания затяжного характера респираторных инфекций у данной категории детей используется понятие «часто и длительно болеющие дети» (ЧДБД). В западных странах по отношению к таким пациентам применяется термин «дети с рекуррентными ОРЗ». Согласно эпидемиологическим данным, часто болеющие дети составляют 15-40% от общего числа детей.
Причины
Считается, что основной причиной повторных респираторных заболеваний у детей выступают неспецифичные нарушения иммунологической реактивности, затрагивающие все звенья иммунитета. Хотя в иммунной системе часто болеющих детей и отсутствуют грубые первичные дефекты, однако имеется крайнее напряжение иммунного реагирования и истощение резервов противоинфекционных защитных механизмов. По всей видимости, транзиторное изменение гомеостатического равновесия развивается на фоне массивных и длительных антигенных воздействий на организм ребенка.
Возбудителями повторных инфекций у часто болеющих детей в большинстве случаев выступают вирусы (гриппа и парагриппа, респираторно-синцитиальные, аденовирусы), атипичные микроорганизмы (возбудители хламидиоза и микоплазмоза), бактерии (гемофильная палочка, стафилококки, стрептококки, марокселлы, пневмококки и др.).
Факторы риска
В анамнезе часто болеющих детей нередко прослеживается патология перинатального и неонатального периодов:
У грудных детей может отмечаться:
В раннем возрасте присоединяются:
Срыву и без того несовершенных адаптационных механизмов может способствовать ранний перевод ребенка на искусственное вскармливание, экологическое неблагополучие, плохой уход за ребенком, пассивное курение, нерациональное применение лекарственных средств (жаропонижающих, антибиотиков и др.), аллергическая отягощенность.
Часто болеющие дети нередко имеют лимфатико-гипопластическую аномалию конституции (диатез). Иногда, казалось бы, нормально развивающийся ребенок переходит в категорию часто болеющих детей после того, как начинает посещать дошкольные образовательные учреждения, что объясняется высоким уровнем контактов с источниками инфекции.
Патогенез
Как показывают исследования, даже в период полного клинического благополучия у часто болеющих детей снижена функциональная активность Т-лимфоцитов; изменено соотношение хелперы/супрессоры; отмечаются гипо- и дисгаммаглобулинемия, нарушения фагоцитоза, снижение уровня лизоцима и секреторного IgА, повышение содержания провоспалительных интерлейкинов и другие изменения. Эти сдвиги обусловливают повышенную склонность детей к развитию повторных респираторных инфекций и бактериальных осложнений. Вместе с тем, недостаточные резервные возможности интерфероногенеза (противовирусной защиты) способствуют поддержанию в организме ребенка вялотекущего воспаления.
Характеристика ЧБД
В среднем большая часть детей переносит 3-5 эпизодов ОРЗ в год; при этом наибольшая заболеваемость отмечается среди детей раннего, дошкольного и младшего школьного возраста. В первые три года жизни дети болеют ОРЗ в 2-2,5 чаще, чем дети старше 10 лет.
Критериями отнесения детей к категории часто болеющих служат: частота и тяжесть ОРЗ, наличие осложнений, продолжительность интервалов между эпизодами заболеваемости, необходимость в использовании антибиотиков для лечения и др. Главным среди этих показателей является количество повторных эпизодов ОРЗ с учетом возраста ребенка (А.А.Баранов, В.Ю.Альбицкий, 1986 г.). К категории часто болеющих могут быть отнесены дети:
Кроме этого, у детей старше 3-х лет при отнесении их к группе часто болеющих, может быть использован инфекционный индекс, исчисляемый как как отношение количества всех эпизодов ОРЗ за год к возрасту ребенка (в годах). У редко болеющих детей инфекционный индекс обычно не превышает 0,2-0,3; у часто болеющих составляет от 0,8 и выше.
В структуре инфекционной заболеваемости у часто болеющих детей преобладают ОРВИ. При этом респираторные инфекции у часто болеющих детей могут протекать в форме поражения ЛОР-органов (аденоидитов, тонзиллитов, синуситов), верхних дыхательных путей (ринитов, назофарингитов, ларинготрахеитов и др.), нижних дыхательных путей (бронхитов, бронхиолитов, пневмонии).
Осложнения
У часто болеющих детей отмечается склонность к продолжительному и осложненному течению инфекций. В структуре осложнений у них преобладает гайморит, гнойный отит, бронхиальная астма, пневмония, пиелонефрит, гломерулонефрит, ревматизм.
Частая инфекционная заболеваемость приводит к нарушению нервно-психического и физического развития детей, формированию вегето-сосудистой дистонии, ограничению социальных контактов со сверстниками, плохой успеваемости. Нередко у часто болеющих детей отмечается несформированность наглядно-действенного и наглядно-образного мышления, задержка речевого развития, нарушение мелкой моторики.
Диагностика
Обследование и курация часто болеющих детей должны осуществляться группой специалистов, включающей педиатра, детского отоларинголога, детского аллерголога-иммунолога, пульмонолога.
Лечение часто болеющих детей
Поскольку за понятием «часто болеющие дети» скрывается широкий круг индивидуальных проблем, невозможно говорить об универсальном алгоритме лечения. Тем не менее, накопленный в педиатрии опыт, позволил определить общие подходы к терапии и реабилитации часто болеющих детей, включающие повышение резистентности организма, санацию очагов хронической инфекции, этиопатогенетическую терапию в период ОРЗ, вакцинопрофилактику.
Лекарственная терапия
В периоды заболеваемости респираторной инфекцией часто болеющим детям назначается этиопатогенетическое лечение: противовоспалительная (фенспирид), противовирусная (альфа интерферон, умифеновир, ремантадин), местная или системная антибактериальная терапия (амоксициллин, амоксициллин-клавуланат, цефиксим и др.).
Для стимуляции неспецифических факторов защиты часто болеющим детям показан прием бактериальных лизатов. Необходимо проведение коррекции микрофлоры кишечника с помощью пробиотиков и пребиотиков. Не исключается возможность наблюдения часто болеющих детей гомеопатом.
Лечебные манипуляции
Общеукрепляющие мероприятия
Восстановительно-реабилитационное направление включает общегигиенические мероприятия: организацию рационального режима дня (достаточный сон, исключение физических и нервно-психических перегрузок, ежедневные прогулки и физическую активность), полноценное питание. В периоды клинического благополучия часто болеющим детям показа прием поливитаминных комплексов, проведение закаливающих процедур, гидротерапии, общего массажа, дыхательной гимнастики и ЛФК.
Вакцинопрофилактика
Отнесение ребенка к группе часто болеющих детей не исключает проведение профилактических прививок, а, напротив, является основанием для тщательно продуманной индивидуальной вакцинации. Так, частая заболеваемость респираторными инфекциями является основным показанием для вакцинации детей против гриппа. Обязательная и дополнительная вакцинация часто болеющим детям должна проводиться в периоды клинического благополучия; в этом случае риск развития поствакцинальных осложнений не превышает среднестатистический.
Прогноз и профилактика
Число повторных эпизодов ОРЗ в год у часто болеющих детей зависит не только от правильности лечения, но, в большей степени, от образа жизни в периоды клинического благополучия. Планирование и соблюдение реабилитационно-восстановительных мероприятий способствует продлению срока ремиссии, снижению частоты и тяжести эпизодов ОРЗ.
Про Labelcom и ЧБД. В продолжении темы о стендаперах
Я довольно гордо игнорировала супер-популярные проекты на российской ютьюбе вроде «Клик-Клак» или ЧБД. Настрой был «не смотрела, но осуждаю». Из отрывков, попадающихся в интернете, было очевидно: сексизм, мизогония, ожидаемые шутки. Чтобы я, да такое смотрела? ХА.
Но так вышло, что с конца мая 2021 года я погрузилась в этот контент. И теперь знаю кучу всего, и даже больше. Почему бы не поделиться главной выжимкой со сплетницами? 🙂 Тем более здесь недавно мелькал пост о стендаперах и их женах, что набрал много откликов. Значит, тема интересна.
Самым удивительным для меня было узнать, что одним из продюсеров является Вячеслав Досмухаметов. Да, тот самый, что запустил (пожалуй) ВСЕ на ТНТ. То есть мужик настолько умный и умеющий масштабировать, что своих же комиков перевел и в онлайн.
Теория на этом все.
Должна, просто обязана сделать отступление и сказать: ЧБД я начала смотреть из-за Азамата Мусагалиева (он был одним из гостей). Весной, после случайного просмотра шоу Talk, я настолько была очарована его харизмой, что начала смотреть буквально ВСЕ. Включая выступления команды Камызяк с 2011 года.
Азамат потрясающий рассказчик. У него отличное чувство юмора (несколько кубков КВН говорят «привет»). Причем этот самый юмор не грубый, не пошлый, он не идет по протоптанной дорожке а-ля «а ваша жена когда-нибудь. «Он вообще ни разу за более чем десятилетнюю карьеру не шутил о жене или детях.
Довольно часто юмор может быть абсурдным. Также мне нравится, насколько у него быстрая реакция. И тот факт, что шутки они командой 100 % писали сами (привет команде Ивана Абрамова).
Фух. Я сделаю отдельный пост про него, если дойдут руки 🙂
Итак, мы дошли до ЧБД. В чем суть? Как говорится в заставке, это шоу, в котором комики слушают истории гостей и угадывают, что было дальше. Придумывают свою версию финала.
А потом ты ловишь это настроение. В интернете я как-то выцепила определение «хэйт-шоу». Пожалуй, это так.
В какой-то момент ты оказываешься на стороне этих комиков, в плане ощущаешь себя частью этой дикой компашки.
В далеком 2016 я смотрела его выступления. Кажется, с тех пор темы совсем не изменились и он не развился как комик. А жаль, потому что врожденное чувство юмора и стиль у него есть. Судя по интервью с Дудем, он пытается расширять кругозор и избавляться от гомофобии. Но вот про мизогонию он явно не слышал. Также неприятно слушать его «отзывы» о Казахстане. Каждый раз такая подача, что он выехал из дичи 19 века в будущее, к белым людям.
Победитель нескольких сезонов Comedy Battle в дуэте с Рустамом Саидахметовым (о нем ниже).
Будучи гостем, Юра Дудь ему сказал, мол, ты что тут сидишь, ты должен быть главным ведущим страны. Беги от Досмухаметова.
Очень много шуток про его вес. Я понимаю, они там все друзья и вряд ли воспринимают всерьез штуки типа личных границ или токсичных отношений. Но все равно как-то так себе.
Далее у нас Илья Макаров или Макар. До него на этом месте сидел Сергей Детков. Сергей мне прям откровенно не нравился. В шоу он ничего, кроме негатива не принес, поэтому рассказывать о нем не буду.
Итак, Илья. Образ добродушного великана. Может вынести гостя в прямом смысле 🙂 Носит дурацкие рубашки, над которыми постоянно стебутся. Хорошие шутки, заходы. Умеет импровизировать. Не воспринимает себя серьезно, может посмеяться. Он легко вписался в шоу. Во многом из-за того, как мне кажется, что уже работал с ребятами в закулисье, так сказать. Один из участников/сценаристов (?) «Lena Cuka crew». Начинал вместе с Антоном Шастуном, но жизнь развела их по разным проектам.
По его словам, когда приходит гость, он сначала приглядывается. Ему некомфортно сразу нападать или шутить. В зависимости от поведения гостя выбирает тактику. Либо может выключиться. Пожалуй единственный, кто честно сказал о приходе Мартиросяна: мол, его одна фраза там выключила и участвовать в этом он уже не хотел.
Его фразы типа «Почему так часто пропадаешь?», «Я уже у нее в голове» стали супер популярны в интернете. От этой популярности он и ушел.
Что мне особенно нравится, так это то, что он не быкует и не агрессивничает. Как и Тамби, склонен сглаживать углы. Немного картавит.
Моя любимая история: Рустам благодарил бренд Codered (кодрэд) за футболку. Нурлан его перебил и такой: «Мне кажется, или ты не умеешь говорить слово квадрат?». Рустам поддержал шутку, включил дурачка и начал шутить дальше про «кодрэды и трэухольники». После чего бренд с ним связался и они выпустили лимитированную коллекцию «Кодгэд».
Считаю его привлекательным (пометка для сплетниц: у всех разные типажи, прекрасно понимаю, что для кого-то это просто типичный приезжий житель Москвы). Еще мне нравится, как он одевается. Поэтому и фото, и видео!
Часто болеющие дети: проблемы патогенеза, диагностики и терапии
Российский государственный медицинский университет, Москва
Г.А. Самсыгина
Термин «часто болеющие дети» появился в отечественной медицинской литературе в первой половине 80-х годов прошлого века [1]. Следует отметить, что зарубежные школы педиатрии не используют его, нет этого термина и в МКБ X пересмотра, так как это не диагноз в медицинском понимании этого слова. Часто болеющие дети (ЧБД) — это термин, обозначающий группу детей, выделяемую при диспансерном наблюдении, характеризующуюся более высоким, чем их сверстники, уровнем заболеваемости острыми респираторными инфекциями.
Тем не менее отечественная система организации медицинской помощи детям, одним из достижений которой была реальная профилактическая направленность, сочла целесообразным особо выделить эту категорию детей. Было отмечено, что среди так называемых ЧБД значительно чаще выявляются хронические заболевания носоглотки и легких, чаще встречаются и тяжелее протекают бронхиальная астма, аллергический ринит, выше частота ревматизма, гломерулонефрита и ряда других заболеваний. Было отмечено, что ЧБД в подростковом возрасте склонны к хроническим заболеваниям желудочно-кишечного тракта, сосудистым дистониям, у них легче развиваются невротические реакции, они быстрее утомляются, хуже учатся. Именно эти характеристики и побудили отечественных педиатров выделить склонных к повышенной заболеваемости респираторной вирусной инфекцией детей в особую группу наблюдения и обозначить ее как группа ЧБД.
Надо отметить, что в детском возрасте среди всех заболеваний респираторного тракта отмечается абсолютное преобладание острой инфекционной патологии. На ее долю приходится более 90% всех болезней респираторной системы [2—6]. Только в 2000 г. заболеваемость гриппом и другими острыми респираторными заболеваниями (ОРВИ) среди детей первых 3 лет жизни составила 199 850 случаев на 100 000 детского населения России [6]. Причем заболеваемость ОРВИ не только во многом определяет показатели общей заболеваемости, но оказывает существенное влияние на показатели смертности, особенно в раннем возрасте. В частности, заболеваемость ОРВИ, гриппом и пневмонией среди детей первого года жизни возросла в РФ за период с 1991 по 1997 гг. на 7%, а смертность в отдельные годы этого периода увеличилась на 9— 16% [5]. Так, в 2002 г. в Екатеринбурге зарегистрировано свыше 140 тыс. инфекционных заболеваний среди детей. Заболеваемость составила 6118 на 10 тыс. детей. В структуре инфекций ОРВИ составили 88%, при этом 11,7 тыс. детей потребовалась госпитализация. В результате фактические затраты местного здравоохранения только на госпитализацию составили около 50 млн. руб. [7].
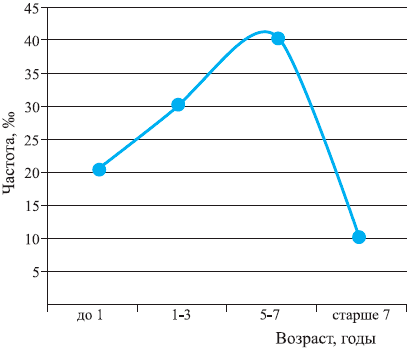
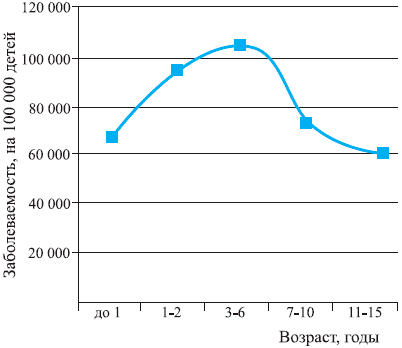
Максимальная заболеваемость ОРВИ среди детей отмечается в возрасте от 6 мес до 6 лет и составляет от 4 до 6 заболеваний в год. Среди школьников заболеваемость снижается до 2—5 случаев в год, а среди взрослых не превышает 2—4 заболеваний на протяжении года [2, 6]. Это всеобщая закономерность, и она прослеживается у детей во всех странах мира независимо от экономического уровня их развития. Bartlett J.G. [2] в своем руководстве по респираторной патологии приводит данные Guyer B., отражающие типичную динамику уровня заболеваемости ОРВИ в детском возрасте (рис. 1). На рис. 2 приведены статистические данные МЗ РФ на 2002 г. [8], и они практически полностью совпадают.
Рис. 1. Заболеваемость инфекциями респираторного тракта в детском возрасте*.
Рис. 2. Заболеваемость респираторными инфекциями детей РФ*.
Таким образом, совершенно очевидно, что ранний и дошкольный детский возраст, т.е. возраст от 6 мес до 6 лет, характеризуется повышенной чувствительностью организма ребенка к респираторной вирусной инфекции, и это не отклонение от нормы, а онтогенетическая особенность данного возрастного периода.
Естественно, напрашиваются вопросы: что же является основой столь частой заболеваемости детей первых лет жизни и имеет ли эта онтогенетическая характеристика физиологическую целесообразность?
Ответы на эти вопросы, по-видимому, лежат в плоскости процессов становления противоинфекционной защиты ребенка.
Вспомним, что первые 3—5 месяцев жизни, кстати, месяцев, являющихся периодом «физиологического гуморального иммунодефицита» человека, проходят «под прикрытием» пассивно переданных материнских антител против большинства респираторных вирусов [9, 10]. Пожалуй, только по отношению к респираторно-синтициальной (PC) инфекции напряженность пассивного иммунитета недостаточна, особенно у недоношенных новорожденных [10], что и явилось в настоящее время поводом для разработки вакцины специально для этой категории детей. Именно в связи с отсутствием частой респираторной заболеваемости в первые 6 месяцев жизни ребенка термин «часто болеющие дети» в этом возрасте практически не используется. Да и во втором полугодии жизни он используется исключительно редко.
Выделение этой группы диспансерного наблюдения реально берет свое начало на 2-м году жизни. Характерной особенностью функции иммунной системы детей 2—6 лет является высокая пролиферативная активность лимфоцитов, при этом фракция недифференцированных, «наивных» лимфоцитов у детей больше, чем у взрослых. Характерен и более высокий уровень клеточной цитотоксичности. Кроме того, именно в этом возрасте происходит переориентация иммунного ответа на инфекционные антигены с превалирования Тh2-пути ответа, свойственного плодам, новорожденным и детям первых месяцев жизни, на Тh1-ответ, типичный для инфекционного процесса у взрослых. Эти и некоторые другие возрастные особенности иммунной системы организма ребенка являются факторами, обусловливающими более высокую чувствительность организма ребенка к инфекциям и менее дифференцированный (по сравнению с взрослыми) ответ иммунной системы в целом на воздействие инфекции. С другой стороны, острые респираторные инфекции, переносимые в раннем детстве, способствуют не только формированию противовирусного иммунитета, но и поляризации иммунного реагирования организма по Тh1-пути, т.е. функциональному созреванию противоинфекционного иммунитета ребенка. Но эту ситуацию можно рассматривать как онтогенетически целесообразную и оправданную только в том случае, когда частота ОРВИ не превышает порог толерантности иммунной системы ребенка к инфекции. При ОРВИ, повторяющихся более 6—8 раз в год, адекватного восстановления функциональных характеристик иммунной системы не происходит [11, 12].
Важной стороной вопроса об особенностях иммунной системы у детей раннего и дошкольного возраста является состояние лимфоэпителиальной ткани глоточного кольца, осуществляющего местную противоинфекционную защиту респираторного тракта. Известно, что период раннего детства характеризуется интенсивным процессом развития лимфоэпителиальной глоточной системы (ЛЭГС). Обычно, начиная со 2-го полугодия жизни ребенка, постепенно формируются нёбные миндалины, причем у большинства детей миндалины появляются в последней четверти первого года жизни. Однако у части детей их можно выявить уже на 6— 7-м месяце жизни. На 2-м году начинается формирование глоточной миндалины (аденоидов), которая локализуется в так называемой «стратегической зоне» верхних дыхательных путей, там, где регистрируется наиболее интенсивное антигенное воздействие, как инфекционное, так и неинфекционное [13].
Суть лимфоэпителиального симбиоза заключается в том, что, проходя между эпителиальными клетками, лимфоциты нарушают целостность эпителиального покрова, образуя так называемые «физиологические раны», «ходы», которые обеспечивают контакт лимфоидной ткани глотки и миндалин с внешней средой. В условиях целостности эпителиального покрова слизистой оболочки носоглотки именно эти внутриэпителиальные ходы «дозируют» поступление антигенов в ЛЭГС, обеспечивая адекватную антигенную нагрузку на лимфоидный аппарат глотки, необходимую для защиты респираторного тракта. При нарушении целостности эпителия под воздействием инфекции, особенно повторной, или под воздействием других повреждающих факторов, нарушающих ее целостность, антигенная нагрузка на ЛЭГС неизмеримо возрастает. Это может сопровождаться перенапряжением, истощением или расстройством защитных механизмов.
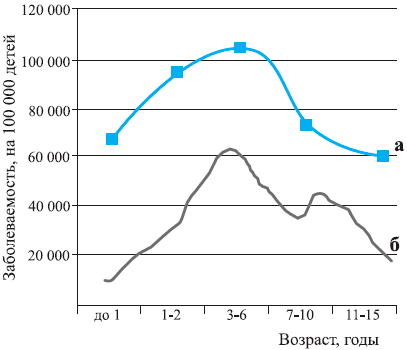
Рис. 3. Заболеваемость ОРВИ и темпы развития ткани лимфоглоточного кольца у детей.
а — заболеваемость, б — темпы развития ткани лимфоглоточного кольца.
Но наряду с генетически детерминированной склонностью к гиперплазии и замедленной редукции ЛЭГС на процессы ее эволюции немалое влияние оказывает воздействие внешних, фенотипических факторов. Таких факторов множество. Это — экологическое неблагополучие окружающей среды, проживание в сырых, плохо вентилируемых помещениях, большая скученность в помещениях, посещение детских коллективов, недостаточное и/или неправильное питание, неправильное лечение предшествующих респираторных заболеваний, злоупотребление антибактериальными препаратами, ранее перенесенные тяжелые заболевания, особенно инфекционные, глистная инвазия, повторяющиеся стрессовые воздействия и др. [14, 15, 16]. При достаточно интенсивном воздействии фенотипических факторов они способны нарушить хрупкое равновесие между нормой и патологией, и у ребенка, имеющего генетическую предрасположенность, развивается выраженная гиперплазия ЛЭГС, нарушается лимфоэпителиальный симбиоз, создаются предпосылки для неадекватной стимуляции иммунной системы, преодоления порога ее толерантности, формирования иммунной дисфункции.
Первые исследования иммунного статуса у ЧБД, основанные на изучении соотношения субпопуляций лимфоцитов в циркуляции крови, фагоцитоза и уровня факторов неспецифической защиты, не выявили существенных отклонений. Более того, те изменения, которые удалось отметить, были неспецифичны, носили разнонаправленный характер и затрагивали самые различные звенья противоинфекционной защиты. Степень выраженности их не достигала уровня, свойственного первичным и приобретенным формам иммунодефицитов [11].
Однако более поздние исследования [12] показали, что у ЧБД даже в период клинического благополучия и при отсутствии признаков ОРЗ выявляются отчетливые изменения в межклеточном взаимодействии в иммунной системе: достоверно повышено содержание провоспалительных интерлейкинов (IL2, IL4), в том числе интерлейкинов, участвующих в хронизации процессов воспаления (IL6, IL8). Это сопровождается снижением клеточной цитотоксичности, дисиммуноглобулинемией и повышением уровня клеток, экспрессирующих рецепторы, индуцирующие апоптоз. При этом индуцированная продукция провоспалительных цитокинов была недостаточной, что свидетельствует об истощении резервных возможностей иммунной системы организма ребенка. Снижение количества CD11b клеток, в состав которых входят гранулоциты, моноциты, натуральные киллеры и макрофаги, экспрессирующие молекулы межклеточной адгезии, а также уменьшение количества эндотелиальных клеток, экспрессирующих межклеточные молекулы адгезии 1-го типа и рецепторы к риновирусам, во многом объясняют повышение чувствительности детей к повторным респираторным вирусным инфекциям и склонность их к развитию бактериальных осложнений. А недостаточность резервных возможностей интерфероногенеза, особенно в плане синтеза γ-интерферона, осуществляющего мощную противовирусную защиту в организме, несмотря на нормальный уровень интерферона в сыворотке крови, объясняет сохранение вялотекущей реакции воспаления в организме ребенка даже при отсутствии клинических признаков ОРЗ [12].
Таким образом, полученные в последние годы данные свидетельствуют о том, что иммунная система ЧБД хотя и не имеет грубых первичных и приобретенных дефектов, но характеризуется крайней напряженностью процессов иммунного реагирования, нарушением межклеточной кооперации и недостаточностью резервных возможностей, что, по-видимому, является результатом длительного и массивного антигенного воздействия на организм ребенка. Безусловно, такое состояние иммунной системы является фактором высокого риска развития осложнений как местных (присоединение бактериального воспаления на различных уровнях респираторного тракта), так и общих (формирование иммунокомплексной и иной иммунной патологии). Это и обусловливает целесообразность выделения группы ЧБД в практике здравоохранения.
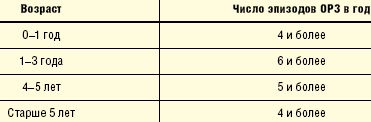
Критерии выделения детей в группу ЧБД сформулированы в 1986 г. В.Ю. Альбицким и А.А. Барановым [1]. Они приведены в таблице, из которой видно, что в возрасте до 1 года к группе ЧБД относят ту категорию детей, которые перенесли 4 и более эпизодов ОРЗ в год. Среди детей от 1 до 3 лет в нее включают детей, перенесших в течение года 6 и более эпизодов ОРЗ, соответственно, среди детей от 3 до 5 лет — 5 и более эпизодов, а среди детей старше 5 лет — 4 и более ОРЗ в год.
Таблица
Критерии включения детей в группу часто болеющих*
| Возраст ребенка | Частота эпизодов ОРЗ в год |
| До года | 4 и более |
| 1—3 года | 6 и более |
| 4—5 лет | 5 и более |
| Старше 5 лет | 4 и более |
Кстати, в практике зарубежных педиатров (Великобритания, США) принято считать, что обычно здоровые дети в возрасте от 1 до 3 лет переносят до 8 эпизодов ОРЗ в год. Если частота респираторных инфекций составляет 8 и более, то принято говорить о рекуррентных (повторных) респираторных инфекциях [2, 14]. Очевидно, что выделение подобной группы пациентов оправдано в глазах педиатров различных школ. С другой стороны, и подходы к оценке частоты обычной возрастной заболеваемости в детском возрасте в разных странах также сходны.
Как уже отмечалось выше, основным критерием выделения пациентов в группу ЧБД является частота заболеваемости ОРВИ. Это, однако, не исключает проведения дополнительного обследования ребенка.
Прежде всего, ЧБД нуждаются в тщательном осмотре педиатром и обязательном осмотре ЛОР-врачом, включающем оценку состояния миндалин, аденоидов, придаточных полостей носа и барабанной перепонки, так как среди ЧБД хронические заболевания ЛОР-органов встречаются приблизительно в половине случаев (42—58%).
Обязательной практикой должно быть проведение посева со слизистой оболочки зева (с миндалин) и носа для оценки характера микробного пейзажа. Также может потребоваться исследование на атипичные возбудители (микоплазмоз, хламидиоз) методом ПЦР мазков со слизистой оболочки зева (определение титра антител к хламидиям и микоплазмам имеет только вспомогательное значение). Следует учитывать, что микробиоценоз слизистой оболочки является одним из важнейших звеньев противоинфекционной защиты и даже у здорового взрослого человека весьма зависим от воздействия окружающей среды и состояния его организма.
У детей, особенно раннего возраста, биоценоз верхних дыхательных путей находится в процессе становления. Причем микробный пейзаж постепенно меняется с возрастом ребенка, приближаясь к таковому взрослого человека только к 8-летнему возрасту. Если же ребенок меняет свой образ жизни или расширяет контакты (например, меняет климатогеографическую зону проживания, начинает посещать детский сад или школу и др.), то изменение микробного пейзажа носоглотки может быть очень существенным. В это время со слизистой оболочки можно выделить такие «неожиданные» микроорганизмы, как клебсиелла, кишечная палочка, микоплазма, хламидия и др.
У ЧБД микробиоценоз носоглотки нередко существенно отличается от возрастной нормы. Во-первых, как правило, инфекции респираторного тракта у этой группы детей носят смешанный вирусно-бактериальный характер, в связи с чем им многократно в течение года назначают антибактериальные препараты. Во-вторых, среди ЧБД немало детей, страдающих хроническими заболеваниями носоглотки, — хроническим тонзиллитом, фарингитом, синуситом, аденоидитом и др., что в свою очередь влияет на микробиоценоз носо-и ротоглотки. При обследовании ЧБД можно обнаружить довольно интенсивную микробную колонизацию слизистой оболочки грибами рода Candida, стафилококками, гемофильной палочкой (в том числе гемофильной палочкой типа b), моракселлой катарралис, энтеробактериями (в том числе клебсиеллой и кишечной палочкой), микоплазмами и даже синегнойной палочкой. В носовых пазухах, лакунах нёбных и глоточной миндалин нередко обнаруживаются анаэробы. Выраженные нарушения микробиоценоза носоглотки снижают резистентность к патогенным возбудителям, поддерживают длительный воспалительный процесс, способствуют нарушению целостности эпителиального барьера и тем самым увеличивают антигенное воздействие и способствуют развитию хронической интоксикации.
Из методов дополнительного лабораторного и инструментального исследования целесообразно также сразу провести анализ периферической крови, общий анализ мочи и рентгенографию носоглотки и придаточных полостей носа в передней и боковой проекциях.
В более сложных, не поддающихся обычной терапии, случаях может потребоваться консультация клинического иммунолога и/или аллерголога, а из дополнительных методов лабораторного обследования — исследование иммунограммы, в первую очередь, состояния интерфероногенеза, фагоцитоза, гуморального иммунитета, реже клеточного иммунитета.
Медицинская помощь ЧБД складывается из трех основных направлений:
1) восстановительные или реабилитационные мероприятия, направленные на снижение антигенного воздействия, санацию местных очагов хронической инфекции и повышение резистентности организма ребенка в целом, проводятся в периоде клинического благополучия;
2) этиопатогенетическая терапия ОРЗ;
3) иммунотерапия и вакцинотерапия.
Первое направление — реабилитация, хотя и является наиболее трудоемким и длительным, но оно — основа успешного ведения таких детей. Реабилитация включает ряд общегигиенических мероприятий, которые необходимо проводить в семье. К ним относятся следующие:
1) организация рационального режима дня ребенка — полноценный, достаточный по длительности сон; исключение переутомления и перевозбуждения; обязательные и достаточные по длительности прогулки, но без переохлаждения; ограничение посещения мест большого скопления людей и др.;
2) полноценное питание, учитывающее возрастные особенности ребенка и склонность к аллергическим реакциям, разумное отношение к углеводистой пище и сладостям;
3) прием поливитаминных препаратов, соответствующих возрасту ребенка и его нагрузкам;
4) проведение, в разумных пределах, закаливающих мероприятий — обливания прохладной водой, сон на свежем воздухе, ванны, души, бальнеотерапия, общий массаж, лечебная гимнастика, тренирующие занятия физкультурой.
Медикаментозную коррекцию проводят в период клинического благополучия при обязательном участии ЛОР-врача.
Первоначально необходимо оценить объем оториноларингологической помощи. Если у ребенка имеется хроническая ЛОР-патология (хронический тонзиллит и/или аденоидит) и очаг хронической инфекции, то в период клинического благополучия показано наряду с общими оздоровительными мероприятиями проведение местного лечения, объем которого определяется педиатром и отоларингологом и зависит от характера, степени выраженности и топики поражения. Местная терапия направлена на санацию хронических очагов инфекции, восстановление целостности слизистой оболочки носоглотки, подавление хронического воспаления, что, в конечном счете, обеспечивает снижение антигенной нагрузки на иммунную систему организма ребенка. Местная терапия включает следующие мероприятия:
Местная антибактериальная терапия была предложена сравнительно недавно, но уже привлекла к себе пристальное внимание ЛОР-врачей и педиатров, так как она позволяет значительно снизить частоту использования системной антибактериальной терапии, способствует санации хронических очагов инфекции и тем самым значительно уменьшает антигенную нагрузку на ЛЭГС. Местную антибактериальную терапию проводят курсовым методом в период клинического благополучия у ЧБД с гиперплазией органов ЛЭГС, хроническим тонзиллитом, аденоидитом. Общая длительность ее составляет не менее 1 месяца. Но каждый из антибактериальных препаратов назначают на 7— 10 дней.
Препаратами местной антибактериальной терапии являются Биопарокс и Гексорал. Причем Биопарокс относится к антибиотикам растительного происхождения. Антибактериальные препараты местного действия обычно используют в виде спрея для орошения слизистой оболочки. Орошения проводят 2—4 раза в день. При этом создается достаточно высокая концентрация препарата в месте введения. Так, при использовании Биопарокса 4 раза в день в тканях носоглотки достигается концентрация растительного антибиотика фюзафюнжина от 160 до 240 мкг/л, что вполне достаточно для подавления микробного инфекционного процесса. Антимикробный спектр действия Биопарокса соответствует спектру возбудителей респираторных заболеваний (пневмококки, стрептококки, стафилококки, гемофильная палочка, моракселла катарралис, микоплазма). Кроме того, Биопарокс и Гексорал эффективны по отношению к грибам рода Candida и могут быть рекомендованы для лечения кандидозного тонзиллофарингита (кандидозной ангины). Резистентность к ним респираторных патогенов незначительна. Ограничением использования этих препаратов у детей является возраст. В частности, препараты назначают детям только старше 2 лет по 4 ингаляции (в рот— две и каждый носовой ход по одной) 3—4 раза в сутки в течение 7—10 дней.
Помимо Биопарокса и Гексорала можно использовать Фарингосепт и другие местные антисептики.
Этиопатогенетическое лечение ОРЗ у ЧБД включает противовирусную и противовоспалительную терапию.
В число противовирусных лекарственных средств входят следующие [19]:
В настоящее время известно более 10 групп препаратов, действие которых основано на подавлении репликации вирусов. Однако применение их в педиатрической практике ограничено из-за высокой токсичности, так как метаболизм размножающихся вирусов тесно связан с метаболизмом клеток организма-хозяина, и воздействие на вирус почти неизбежно оказывает влияние на клетки растущего и развивающегося организма ребенка. В результате в детском возрасте из противовирусных химиопрепаратов разрешено использование лишь единичных, и их назначение имеет строгие показания.
При гриппе применяют Римантадин (торговое название Ремантадин) и его комбинацию с альгинатом — Альгирем. Ремантадин препятствует адсорбции, проникновению вируса в клетку хозяина и «раздеванию» вируса гриппа А. Показаниями к назначению Ремантадина и Альгирема являются установленная или высоко вероятная гриппозная этиология болезни (соответствующая эпидемиологическая обстановка, тяжелая, прогрессирующая симптоматика, «запаздывание» катаральных симптомов на несколько часов — 1—2 дня) и высокий риск неблагоприятного исхода заболевания. Ремантадин назначают только детям старше 1 года внутрь из расчета 5 мг/кг массы тела в сутки (но не более 15 мг) в 2 приема в течение 5 дней [14]. Доза Альгирема в 1-й день лечения составляет 10 мг 3 раза, во 2-й и 3-й дни — 10 мг 2 раза, на 4-й день — 10 мг 1 раз в сутки.
При тяжелой (угрожающей жизни) РС-инфекции, протекающей с явлениями бронхиолита или пневмонии, используют нуклеотидный аналог гуанозина — Рибавирин. Его вводят ингаляционно (через небулайзер) в течение 18 ч в дозе до 20 мг/мл/сут (6 г препарата на 300 мл стерильной воды) на протяжении 3—7 дней.
Следует помнить, что Рибаверин и Ремантадин имеют достаточно большое число побочных эффектов, среди которых анемия, поражение печени и почек. Поэтому их назначение может быть оправдано только тяжелым течением вирусной инфекции и высоким риском неблагоприятного (летального) исхода болезни.
Из интерферонов у детей первого года, начиная с первых дней жизни, можно использовать рекомбинантный α интерферон — Виферон. Препарат продемонстрировал высокую безопасность в детском возрасте. Виферон вводят ректально, в свечах по 150 000 МЕ (Виферон 1) 2 раза в сутки в течение 3—5 дней детям до 5 лет и по 500 000 МЕ (Виферон 2) 2 раза в сутки — детям старше 5 лет. Показанием к использованию Виферона являются рино-, корона-, РС- и аденовирусные инфекции, грипп и парагрипп.
Из группы индукторов синтеза эндогенного интерферона у детей старше 6 месяцев в лечении ОРВИ может быть использован Анаферон детский (гомеопатический препарат), действие которого основано на введении сверхмалых доз антител к γ-интерферону. Анаферон назначают по 1 таблетке 3 раза в день в течение 5 дней. С 2 лет может применяться индуктор синтеза эндогенного интерферона Арбидол. Арбидол эффективен, главным образом, в отношении вирусов гриппа А и В, но показанием к его назначению являются и другие респираторные вирусные инфекции. Арбидол назначают по 0,1 г в сутки внутрь в первые 2—3 дня заболевания.
Как известно, подавляющее большинство ОРЗ имеют вирусную природу и поэтому не требуют проведения системной антибактериальной терапии. Многочисленные исследования показали, что назначение антибиотиков при респираторной вирусной инфекции не приводило к сокращению сроков лечения и числа осложнений. Показаниями к назначению системных антибиотиков являются следующие:
1) развитие бактериального осложнения ОРВИ (гнойный средний отит, гнойный синусит, ангина, ларингит с явлениями стеноза гортани II—III степени, острый гнойный трахеобронхит/бронхит, пневмония);
2) бактериальный генез ОРЗ (микоплазменная или хламидийная этиология);
3) в ряде случаев ОРЗ у ЧБД.
Как отмечалось выше, современные антибактериальные препараты для лечения респираторной инфекции принято делить на препараты местного и системного действия. При неосложненном ОРЗ у ЧБД препаратами выбора являются антибиотики местного действия, к которым относится Биопарокс. Как отмечено выше, Биопарокс обладает антимикробным спектром, достаточным для подавления патогенной микрофлоры, способной осложнить вирусную инфекцию. Наиболее оптимально действие Биопарокса при раннем его назначении — не позже 2—3-го дня болезни, т.е. в период становления бактериального процесса. По сути, в данном случае местная антибактериальная терапия играет роль превентивной терапии бактериальных осложнений ОРВИ.
Интересно, что наряду с собственно антибактериальным действием Биопарокс обладает противовоспалительным эффектом, как при вирусном, так и микробном генезе ОРЗ, т.е. обладает патогенетическим противовоспалительным действием.
Как известно, одним из самых актуальных для ОРВИ является риновирус, который может быть причиной, по крайней мере, 40% всех вирусных заболеваний респираторного тракта [10]. При риновирусной инфекции первичной областью поражения является слизистая оболочка назофарингеальной области, так как М-клетки лимфоэпителиальной зоны аденоидов содержат рецепторы межклеточных молекул адгезии 1-го типа к риновирусу. Размножение вируса сопровождается повышением продукции медиаторов воспаления — кининов (брадикинин и простагландины), интерлейкинов (IL1 и IL8) и гистамина, активирующих 1-ю фазу воспаления [2]. Как уже отмечалось, у ЧБД снижено количество CD11b клеток и эндотелиальных клеток, экспрессирующих межклеточные молекулы адгезии 1-го типа и рецепторы к риновирусам [12], что является одним из предрасполагающих факторов к повышенной чувствительности детей этой группы к заболеваемости вирусной инфекцией. Биопарокс повышает синтез молекул межклеточной адгезии 1-го типа, тем самым он способствует повышению продукции и высвобождению медиаторов воспаления активными Т-лимфоцитами и усиливает хемотаксис клеток воспаления в слизистую оболочку носоглотки, подавляя при этом образование свободных радикалов кислорода и выброс ранних интерлейкинов воспаления, что чрезвычайно важно при вирусном генезе инфекции.
Вообще, противовоспалительная терапия является важным патогенетическим направлением лечения ОРВИ. До недавнего времени это направление при лечении ОРВИ практически отсутствовало, подменяясь «домашними» средствами симптоматической терапии: тепло, обильное питье, мед, лимонный сок, сок и отвары трав, ягод и др. Не умаляя значимости средств народной медицины, хотелось бы подчеркнуть, что ее широкое применение, по сути, заполняло фармакологический пробел — отсутствие безопасных и эффективных лекарственных средств противовоспалительной терапии острого инфекционного воспаления вирусного генеза.
В то же время воспалительный процесс, по крайней мере, в острой стадии вирусной инфекции, развивается классическим образом: в ответ на вирусную агрессию происходят сосудистые изменения, связанные с вазодилатацией, увеличением проницаемости сосудов и экссудацией. Это приводит к отеку тканей, высвобождению медиаторов воспаления и изменению секреции, чаще — значительному повышению секреции слизи (гиперсекреция). В конечном итоге нарушается проходимость дыхательных путей, снижается мукоцилиарный клиренс и создаются предпосылки для развития осложнений (обструкция, отек легочной паренхимы, присоединение бактериального инфекционного процесса).
Таким образом, противовоспалительная терапия становится основным и обязательным направлением патогенетической терапии острых инфекций респираторного тракта, и особенно в детском возрасте. К сожалению, фармакологические возможности противовоспалительной терапии этого плана пока весьма ограничены. Наряду с Биопароксом, у которого противовоспалительный эффект является как бы «сопутствующим», в настоящее время появился новый противовоспалительный препарат с оригинальным механизмом действия, направленным на подавление инфекционного и неинфекционного воспаления, — фенспирида гидрохлорид (Эреспал).
Как отмечено, фенспирида гидрохлорид является оригинальным лекарственным средством, отличным как от глюкокортикостероидных, так и нестероидных противовоспалительных препаратов. Его действие основано на подавлении транспорта ионов кальция в клетки и, соответственно, подавлении активности фосфолипазы А2. Это замедляет скорость каскада метаболизма арахидоновой кислоты. В результате замедляется образование простагландинов, лейкотриенов и тромбоксанов — основных факторов, инициирующих сосудистую фазу воспаления. Снижается степень воспалительного отека тканей и секреторной активности бокаловидных клеток слизистых оболочек. Кроме того, фенспирида гидрохлорид подавляет синтез гистамина и уровень экспрессии а1-адренорецепторов, что способствует меньшей «напряженности» 2-й фазы воспаления — фазы клеточной инфильтрации. Причем фармакологической особенностью Эреспала является преимущественное воздействие его на респираторный тракт при минимальном системном эффекте. Отсутствие возрастных ограничений и высокий терапевтический эффект, достигающий, по данным многоцентровых клинических испытаний, 88—89% даже при монотерапии [20], позволяет рассматривать фенспирида гидрохлорид в качестве препарата выбора противовоспалительной терапии острых инфекций респираторного тракта у детей. Эреспал назначают в дозе 4 мг/кг массы тела в сутки в течение 7 дней.
Иммунотерапия и местная вакцинотерапия в последние годы являются довольно принятой практикой ведения ЧБД [2, 8, 11, 12, 13, 16, 17, 18, 21]. С этой целью рекомендуется назначение иммунотропных препаратов микробного происхождения или их синтетических аналогов. К ним относятся бактериальные лизаты (Бронхомунал, ИРС 19, Имудон), комбинированные иммунокорректоры, содержащие бактериальные антигены (Рибомунил, поликомпонентная вакцина ВП-4) и синтетические препараты (Ликопид).
Большинство исследователей отмечают в целом положительный эффект данной терапии, но одновременно многие отмечают кратковременность и нестабильность полученных результатов. Вероятно, одной из причин подобных эффектов является отсутствие должной подготовки пациентов к данному виду терапии. Отсутствие санации местных очагов хронического воспалительного процесса в носоглотке, сохранение дефектов целостности слизистой оболочки и лимфоэпителиального симбиоза и высокая антигенная нагрузка на ЛЭГС не позволяют в полной мере реализовать защитный эффект проводимой терапии.
Часто болеющие дети. Современный взгляд педиатра
Актуальной задачей педиатрической практики остается ведение часто болеющих детей (ЧБД). С наступлением осенне-зимнего периода и началом обучения у школьников нарастают перегрузки, утомление, увеличивается количество контактов в коллективах, и дети начинают чаще болеть острыми респираторными инфекциями (ОРИ). К группе ЧБД относят пациентов с повторными эпизодами ОРИ более 8 раз в год с частыми рецидивами хронических заболеваний ЛОР-органов и бронхолегочной системы.
В структуре заболеваемости ЧБД около 83% занимает патология респираторного тракта. Нормализация вегетативной регуляции организма, стабилизация клеточного энергообмена способствуют возрастанию физической активности детей и повышению показателей иммунитета. При этом важно учитывать индивидуальные особенности детского организма, в т. ч. наличие различных функциональных изменений, что необходимо для составления комплексной программы лечения и реабилитации, включающей средства метаболической коррекции.
В статье рассмотрена возрастная структура заболеваемости, описаны возможные причины, патогенетические механизмы заболеваний и особенности течения. Также представлен краткий обзор исследований, демонстрирующих эффективность энерготропной терапии у ЧБД, в частности лечения левокарнитином (Элькар®).
Ключевые слова: дети, ОРИ, ЧБД, тонзиллит, левокарнитин, энерготропная терапия.
Для цитирования: Морозов С.Л. Часто болеющие дети. Современный взгляд педиатра. РМЖ. Медицинское обозрение. 2019;8:7–9
Ведение
В настоящее время по-прежнему остается актуальной проблема часто болеющих детей (ЧБД). С наступлением осенне-зимнего периода и началом обучения у школьников возникают перегрузки, нарастает утомление, увеличивается количество контактов в коллективах, и дети начинают чаще болеть острыми респираторными инфекциями (ОРИ) [1].
К группе ЧБД относят пациентов с повторными эпизодами ОРИ более 8 раз в год [2]. В структуре заболеваемости вирусные инфекции составляют 65–90% (вирусы гриппа, парагриппа, аденовирусы, респираторно-синцитиальный вирус). Вирусная моноинфекция выявляется в 52%, ассоциация из 2 вирусов и более — в 36% случаев [3].
Наиболее высокая заболеваемость респираторными инфекциями отмечена в детских организованных коллективах у детей дошкольного и младшего школьного возраста, пик заболеваемости приходится на первые годы посещения детских дошкольных учреждений [3].
Так, в ясельных и младших группах детских дошкольных учреждений доля ЧБД может превышать 50%, тогда как среди школьников эта доля составляет примерно 10%, постепенно снижаясь до 3–5% в старших классах [3–4].
Факторы, повышающие частоту рецидивирования ОРИ у детей
Частому развитию заболеваний у детей способствуют психологический фактор, нарушение адаптации к нагрузкам, вегетативные дисфункции. ЧБД младшего дошкольного возраста имеют высокий уровень личностной тревожности. Дети с часто повторяющимися респираторными инфекциями негативно реагируют на такие ситуации, как укладывание спать в одиночестве, умывание, выговор, принудительное собирание игрушек, изоляция, еда в одиночестве [5].
Каковы же причины частой заболеваемости детей респираторными инфекциями? К сожалению, это явление носит многофакторный характер.
Общеизвестны эндогенные факторы риска частых ОРИ: неблагоприятное течение беременности, недоношенность, антенатальное и интранатальное поражение ЦНС, дефицитные состояния, раннее искусственное вскармливание, инфицированность микобактериями туберкулеза. Более часто по сравнению со сверстниками ОРИ подвержены дети с экссудативно-катаральной и лимфатико-гипопластической аномалиями конституции. К значимым экзогенным факторам риска можно отнести высокую контагиозность возбудителей ОРИ, наличие взрослых или других детей в семье с хроническими очагами инфекции, пассивное курение, дефицитное по микронутриентам питание, посещение детских учреждений с раннего возраста, экологические факторы (загрязнение воздуха), наличие в воде и продуктах питания ксенобиотиков [6].
Детей с частыми эпизодами ОРИ принято выделять в особую группу диспансерного наблюдения — группу ЧБД и рассматривать их как угрожаемых по формированию рецидивирующих и хронических форм бронхолегочных заболеваний [1].
Особенности ведения ЧБД
В общей педиатрической практике в период респираторных заболеваний детям обычно назначают симптоматическую, противовирусную и антибактериальную терапию, проводят санацию очагов хронической инфекции. В семье, где есть ЧБД, рекомендуется придерживаться определенных правил: установить рациональный режим дня; вести здоровый образ жизни в семье (в т. ч. полностью отказаться от курения в присутствии ребенка или в помещении, где он находится); следить за сбалансированным и полноценным питанием; применять закаливание, лечебную физкультуру, фитотерапию, кислородные коктейли и витаминотерапию, использовать средства и методы, повышающие общую резистентность организма.
Повышение адаптационно-приспособительных резервов ЧБД энерготропными препаратами
Нарушение общей резистентности организма к инфекциям сопровождается снижением энергетического обмена. В последние годы перспективным направлением в терапии ЧБД стало дополнение общепринятых схем лечения энерготропными препаратами. Применение левокарнитина способствует улучшению обмена веществ и энергообеспечения тканей. Препарат способствует проникновению жирных кислот через клеточные мембраны из цитоплазмы в митохондрии, где они подвергаются процессу бета-окисления с образованием АТФ и ацетил-КоА [7]. Левокарнитин улучшает белковый и жировой обмен, угнетает образование кетокислот и анаэробный гликолиз, уменьшает степень лактоацидоза, повышает устойчивость к физическим нагрузкам, способствует экономному расходованию гликогена и увеличивает его запасы в печени и мышцах. Кроме того, он обладает антигипоксантным, антиоксидантным действием, предотвращает дегенеративное поражение клеток нервной системы, способствуя восстановлению их целостности и функций, что крайне важно с учетом тесной связи нервной и иммунной систем и того факта, что среди детей с последствиями перинатальных поражений ЦНС очень высока доля ЧБД. Левокарнитин, являясь универсальным стимулятором и корректором энергетического обмена при различной патологии, повышает общие защитные и адаптационные возможности организма. Доказана эффективность и безопасность препарата в лечении заболеваний детского возраста и их профилактике, в т. ч. в лечении ЧБД [8].
По данным В.С. Сухорукова и соавт., прием препарата в возрастных дозировках приводил к уменьшению жалоб, нормализации сна и аппетита, повышению физической выносливости, было отмечено изменение активности митохондриальных ферментов. Одной из ведущих причин значительной вариабельности показателей клеточного энергообмена являются различия в степени нарушений и уровне адаптационно-приспособительных процессов у детей. Анализ результатов исследования показал, что максимальный эффект коррекции нарушенного энергетического статуса характерен для детей с изначально наиболее низкими показателями ферментативного статуса. Авторы отметили отсутствие каких-либо побочных эффектов даже у детей с отягощенным аллергоанамнезом и признаками резидуального поражения ЦНС [9, 10].
Учитывая зачастую рецидивирующий характер бронхитов, пневмоний на фоне частых респираторных заболеваний, мы проявили интерес к работе Т.Е. Бойченко [11], где продемонстрирована эффективность левокарнитина в комплексной терапии детей в возрасте от рождения до 3 лет с пневмонией. На фоне энерготропной терапии продолжительность симптомов интоксикации (недомогание, слабость, снижение аппетита), частота остаточных изменений в легких (по данным рентгенологического исследования) достоверно были ниже, чем у детей, у которых энерготропная терапия не применялась. Очевидно, что повышение активационных реакций свидетельствует о достаточных адаптационных возможностях детского организма и связано с иммуномодулирующей и метаболической терапией, действие которой направлено на активацию системы иммунитета и энергозатрат, т. е. на активацию саморегуляции систем организма.
Еще одной распространенной проблемой ЧБД является формирование хронического тонзиллита, который носит рецидивирующий характер и обостряется практически при каждом респираторном заболевании. В исследовании В.А. Белова отмечается, что при хроническом тонзиллите нарушается энергетический обмен, развивается энергодефицит, что является несомненным показанием к специальной корригирующей терапии. Применение препарата левокарнитина (Элькар®) у детей с хроническим тонзиллитом в сочетании с энергодефицитным состоянием приводило к уменьшению частоты обострений хронического тонзиллита, нормализации цитохимических показателей активности митохондриальных ферментов [12].
В исследовании С.Л. Морозова (2015) показано влияние левокарнитина на состояние вегетативной регуляции и повышение устойчивости к нагрузкам. Так, при оценке показателей вариабельности сердечного ритма, наряду с нормализацией уровня митохондриальных ферментов, у детей отмечалась нормализация состояния вегетативной нервной системы и, как следствие, повышение адаптации к нагрузкам [13].
Заключение
Таким образом, представляется целесообразным включение в схему ведения ЧБД методов, повышающих общую резистентность, стимулирующих адаптационно-приспособительные механизмы организма. К таким методам можно отнести энерготропную терапию, в частности лечение левокарнитином. Препарат левокарнитина (Элькар®) показал хорошую переносимость в сочетании с высокой клинической эффективностью в терапии ЧБД, а его применение продуктивно не только с лечебной, но и с профилактической целью. Лечение левокарнитином позволяет существенно улучшить состояние здоровья ЧБД, нормализуя механизмы вегетативной регуляции, стабилизируя клеточный энергообмен, что, в свою очередь, способствует возрастанию физической активности детей и повышению иммунитета. При этом важно учитывать индивидуальные особенности организма ребенка, в т. ч. имеющиеся функциональные изменения, что необходимо для составления комплексной программы лечения и реабилитации, включающей средства метаболической коррекции [14].
Что такое ЧБД. это про детей.

Среди этиологических факторов ОРЗ у детей ведущую роль играют вирусы. Присоединение бактери-альной инфекции приводит к нарастанию тяжести заболевания и повышению риска развития осложне-ний (отит, синусит, трахеобронхит, пневмония и другие).
По данным врачей насчитывается до 60 различных причинно-значимых факторов в развитии высокой заболеваемости.
Их можно было бы объединить в несколько групп:
— Группа причин, обусловленная материнским анамнезом (только 3% женщин можно считать практически здоровыми как до, так и во время беременности). Наличие хронических очагов инфекции у матери – особенно носоглотки.
— Группа причин, обусловленных заболеваниями перинатального (в родах) и раннего неонатального (первый месяц жизни малыша) периода, поздние последствия гипоксически-ишемических поражений головного мозга, травм, врождённых инфекций, которые к периоду отнесения ребёнка к часто болею-щим детям забываются родителями, и врач не придаёт большого значения этим обстоятельствам за дав-ностью времени. У этих детей нарушены адаптационные механизмы, терморегуляция, часты субфебри-литеты.
— Часто болеющие родственники ближайшего окружения ребёнка (весчно сопливая бабушка, папа с кариозными зубами и дедушка с хроническим бронхитом, хорошо хоть кот не болеет).
— Появление частых заболеваний после начала посещения детского коллектива (инфицирование новое, от сопливого соседа-карапуза, и рецидивирование собственной флоры в связи с наслоением новой ин-фекции).
— Дети, имеющие хронические очаги инфекции носоглотки: риниты, аденоидиты, фарингиты, отиты, гаймориты. Хронические фарингиты нередкое состояние у часто болеющих детей, диагностируются достаточно редко.
Имеет значение и наличие так называемых латентных (скрытых) инфекций, к ним относятся: группа герпесвирусных инфекций – герпесвирусы 1-го типа (герпес на губах), цитомегаловирусная инфекция и вирус Эпштейна-Барра. Менее изучены, но, вероятно, тоже имеют значение вирусы герпеса 6-, 7- и 8-го типов. Среди бактериальных возбудителей, способствующих частым заболеваниям у детей, являются: Streptococcus рneumonia, Haemophylus influenza, Streptococcus pyogenes, Staphylococcus aureus, Klebsiella pneumoniae. По ученых имеет значение и группа кишечных инфекций.
Почему ребенок часто болеет.
Если ребенок часто или длительно болеет, это значит, что его иммунитет ослаблен. Рассмотрим основ-ные факторы, приводящие к ослаблению иммунитета. Функции иммунной системы начинают формироваться внутриутробно, поэтому внутриутробное инфицирование, недоношенность или морфо-функциональная незрелость малыша могут привести к тому, что ребенок впоследствии станет часто болеть. Следующим важным фактором для формирования иммунитета является материнское молоко, поэтому дети, находящиеся на грудном вскармливании, редко болеют ОРЗ, и наоборот, ранний переход на искусственные смеси может привести к тому, что уже на первом году жизни ребенок начнет болеть простудными заболеваниями. На первом году жизни или в более старшем возрасте у малыша в резуль-тате различных неблагоприятных факторов могут развиться фоновые состояния, ослабляющие иммуни-тет. Это – нарушение работы кишечника, гиповитаминоз, рахит.
Выраженное ослабление иммунитета часто бывает после тяжелых заболеваний или оперативных вме-шательств. Если ребенок переболел дизентерией, сальмонеллезом, пневмонией, ангиной, его иммунитет ослаблен. Очень сильно ослабляют функции иммунной системы вирусы. После перенесенных гриппа, кори, других вирусных заболеваний ребенок имеет повышенную чувствительность к инфекциям и может стать часто болеющим.
Ослабляет иммунитет длительный прием некоторых лекарств. Такими лекарствами являются иммуно-супрессанты, использующиеся при аутоиммунных заболеваниях (системная красная волчанка, ревмато-идный артрит и др.), некоторые противоопухолевые препараты, стероидные гормональные препараты для приема внутрь, большинство антибиотиков. В том случае, если использование этих лекарств необ-ходимо, желательно принимать профилактические меры для поддержания нормального функциониро-вания иммунитета.
Наличие у ребенка хронических заболеваний тоже способствует ослаблению защитных механизмов и может стать причиной того, что ребенок часто болеет. Такими заболеваниями могут быть хронические гайморит, тонзиллит, аденоиды, вялотекущие и атипические инфекции, вызванные такими возбудите-лями как микоплазма, пневмоциста, хламидии, йерсинии. Нередко причиной ослабления иммунитета являются глисты, которых довольно трудно диагносцировать по калу.
Таким образом, ребёнок, относящийся к часто болеющим, должен быть обследован по следующему алгоритму:
1. Общий анализ крови – как первичная иммунограмма – сдвиг лейкоформулы влево или вправо кос-венно может свидетельствовать о направлении поиска – вирусной или бактериальной инфекции.
2. Диагностика хронических вирусных инфекций (ВПГ 1-, 2-го типов, ЦМВ, ВЭБ), РС-инфекции, хламидиоза, микоплазмоза.
3. Исследование на бакпосев из носа и зева на бактериальную флору.
4. Исследование на атопию – аллергодиагностика, определение IgE общего и специфического.
5. Целесообразно исследование иммунного статуса с показателями фагоцитоза и Ig A, M, G.
6. Рентгенологическое исследование органов грудной клетки и придаточных пазух носа.
И заметьте никаких анализов на дисбактериоз я не написала.
У часто болеющего ребенка формируется “порочный круг”: на фоне ослабленного иммунитета ребенок заболевает ОРЗ, которые, в свою очередь, еще больше ослабляют иммунитет. В результате повышенной чувствительности организма к различным инфекционным агентам и снижения защитных механизмов, велика вероятность развития хронических, вялотекущих инфекционных и неинфекционных заболева-ний (гастрит и язвенная болезнь желудка и двенадцатиперстной кишки, бронхиальная астма, хрониче-ские гайморит, фронтит и др.). Наличие хронических инфекций может привести к отставанию в физическом развитии, аллергизации.
Реабилитационные мероприятия у ЧБД требуют планомерных и систематических медико-социальных мероприятий, среди которых рациональный режим дня, рациональное питание, закали-вающие процедуры и иммунокоррекция. Всем этим должны заниматься иммунолог и педиатр.
В силу объективных причин разработать единые подходы к профилактике и лечению детей из группы ЧДБ невозможно. Это обусловлено индивидуальными особенностями организма малыша в каждом конкретном случае. Остановлюсь на общих принципах лечения и реабилитации часто и длительно болеющих детей.
Цели терапии у часто болеющих детей обозначаются как снижение заболеваемости в несколько раз пу-тём воздействия на основные причинные факторы. Терапия при заболеваниях в целом проводится по тем же основным принципам, что и у всех детей. Она складывается из этиотропной – противовирусной, антибактериальной терапии, патогенетической (направлена на основные механизмы болезни) и симптоматической.
В настоящее время существует более 10 групп препаратов, которые направлены на подавление репли-кации вирусов. При гриппе используют римантадин, амантадин, альгирем у детей младшего возраста, в последнее время рекомендуется тамифлю (озельтамивир). При тяжелой РС-инфекции, сопровождаю-щейся тяжёлым бронхиолитом или пневмонией, рекомендуется рибавирин – нуклеотидный аналог гуа-нозина. В случае выявления рецидива ЦМВ инфекции применяется ганцикловир (у детей старше 5 лет), по жизненным показаниям используется и у детей раннего возраста в сочетании с гепатопротекторными препаратами, зовиракс (ацикловир). Детям раннего возраста эффективно применение виферона в острый период высокой дозировки в течение 7–8 дней, затем по обычной дозе в течение 10 дней и далее по схеме – через день в течение 2–3 месяцев при хроническом течении вирусной инфекции. Можно использовать индукторы интерферона – анаферон, циклоферон (после 4 лет, хотя есть опыт введения и детям раннего возраста), последний более результативен в виде инъекций. С профилактической и лечебной целью используется арбидол (с 2 лет) и амиксин (после 7 лет). В случае выявления бактериальной флоры в носоглотке и наличии явно воспалительного процесса потребуются антибактериальные препараты. В качестве стартовой терапии применяется амоксициллин, амоксициллин-клавуланат – высокоактивные к стрептококкам и H. Influenza. При сочетании с ВЭБ-инфекцией эти препараты могут вызвать токсическую сыпь и в этой ситуации следует их отменить и назначить цефалексин, цефтазим и т. п. Зачастую эффективен супракс, макролиды последнего поколения. Использование антибактериальных препаратов местного действия, в частности биопарокса, даёт хороший результат при отсутствии тяжёлого состояния и общеинтоксикационных симптомов. В последующем хорошим эффектом обладают иммуномодуляторы бактериального происхождения. Их терапевтическая эффективность и безопасность для детей подтверждены многочисленными контролируемыми исследованиями. К лизатам относятся ИРС-19, бронхо-мунал, имудон. В препарат «Рибомунил» не входят лизаты бактерий, а их рибосомы и фрагменты клеточной стенки, что и предопределяет его малую реактогенность при высокой эффективности. По показаниям, при наличии снижения фагоцитарной функции нейтрофилов, целесообразно применение ликопида – 1 мг в сутки в течение 10 дней. Эффективным является использование Дерината в виде ингаляций при обструктивном синдроме с помощью небулайзера – 0,25% 1,0 мл в разведении 1:1 с физиологическим раствором не менее 2–3 раз в сутки. При превалировании бактериального процесса можно использовать Деринат 1,5% в/мышечно. В схему лечения должно входить рациональное питание, коррекция дисбиоза кишечника, постепенно закаливающие процедуры, массаж, дыхательная и общеукрепляющая гимнастика. Хорошими результатами сопровождается своевременное применение лазеротерапии, других видов физиотерапии.
Режим дня. У всех детей из группы ЧДБ имеются различной степени выраженности нарушения дея-тельности вегетативной и центральной нервной систем, в связи с чем, они нуждаются в строгом соблю-дении режима дня и большей продолжительности сна (по возможности на 1-1,5 часа по сравнению со сверстниками) для восстановления сил. Все дети, но особенно склонные к повторным ОРЗ, должны ежедневно гулять на свежем воздухе. Продолжительность прогулок зависит от состояния ребенка и по-годных условий. Естественно не следует тащить его на улицу во время грозы или в метель, но даже в дождливый день можно использовать дорогу домой из садика или школы в качестве прогулки при условии соответствующей одежды. В противном случае ребенок рискует провести в помещениях несколько месяцев в году, что обязательно скажется на его иммунной системе не лучшим образом.
Некоторых инфекционных заболеваний можно избежать, делая профилактические прививки. Кроме обязательных прививок от туберкулеза, полиомиелита, коклюша, дифтерии, столбняка, кори, эпидеми-ческого паротита существуют вакцины от гриппа, гепатитов А и В. Вакцинацию противогриппозной вакциной нужно делать до начала эпидемии гриппа, чтобы иммунитет успел выработаться. Делать при-вивку от гриппа в разгар эпидемии, или когда ребенок уже заболел не имеет смысла, так как прививка не защитит ребенка от заболевания.
Так как одним из факторов, ослабляющих иммунитет, являются глисты, родителям нужно помнить о мерах гигиены: приучать ребенка мыть руки, не допускать игр в прихожей и уборной, следить, чтобы ребенок не поднимал предметы на улице и не гладил уличных животных, периодически проводить дома влажные уборки и мыть с мылом игрушки. Учитывая сложность диагностики глистов по калу, возможно проведение профилактических противоглистных курсов несколько раз в год, особенно осенью (у детей старше 2 лет).
Рациональное питание – пища должна быть богата полноценными белками, витаминами и минерала-ми. «Быстрые» углеводы (конфеты и другие сладости) следует ограничивать, так как злоупотребление ими приводит к резким колебаниям сахара в крови и повышенной возбудимости центральной нервной системы. Важный момент – исключение или ограничение содержания в рационе потенциальных аллер-генов в зависимости от аллергологического анамнеза, в первую очередь продуктов, содержащих краси-тели, консерванты и другие химические добавки. Пища должна быть максимально натуральной, легко усвояемой и соответствовать возрасту ребенка (если десятилетний ребенок может на завтрак съесть бу-терброд с натуральной колбасой, то для двух-трехлетнего малыша это недопустимо).
Последняя причина очень часто является пусковой: старший ребенок подсознательно стремится забо-леть, пытаясь таким образом обратить на себя внимание родителей и получить «дополнительную пор-цию» любви и заботы. Поэтому если Ваш малыш начал слишком часто болеть, в первую очередь про-анализируйте, что изменилось в его окружении, как обстоят его дела вне дома. Во многих случаях не лишним будет обращение за помощью к психотерапевту.
Медикаментозная терапия (направленная на профилактику повторных ОРЗ).
Витаминотерапия (по статистике снижает заболеваемость на 30%). Сиропы и капли отличаются лучшей усвояемостью. Особенно важны витамины С и А. Превышение возрастных дозировок не повышает эффективность терапии, но может спровоцировать аллергическую реакцию, привести к гипервитаминозу и поражению внутренних органов.
Адаптогены – препараты преимущественно растительного и животного происхождения, повышающие сопротивляемость организма неблагоприятным факторам внешней среды и инфекциям. К ним относят-ся продукты пчеловодства (маточное молочко, цветочная пыльца, прополис), экстракты растений (эле-утерококк, женьшень, лимонник, эхинацея), пантокрин (препарат животного происхождения). Следует иметь в виду наличие противопоказаний!
Метаболические препараты – группа разнородных лекарственных средств, стимулирующих обменные процессы: калия оротат, ретаболил, карнитин, магне-В6. Особенно показаны детям с задержкой физического развития, при дефиците веса и выраженных симптомах астении.
Иммунокорректирующая терапия. Иммунокорректоры – неоднородная по химическому строению, про-исхождению и воздействию на параметры иммунитета группа препаратов, требующая очень серьезного и взвешенного подхода при назначении. К иммунокорректорам относятся препараты тимуса и костного мозга; препараты микробного происхождения (бактериальные лизаты, липополисахариды микроорганизмов, мембранные фракции микробов); интерфероны (альфа и бета); индукторы эндогенного интерферона (амиксин, циклоферон, полудан); неспецифические иммуномодуляторы (левамизол, дибазол, метилурацил и др.). Я убеждена, что решение о необходимости их применения, выбор конкретного препарата и режима дозирования должен осуществлять квалифицированный иммунолог после тщательно собранного анамнеза и получения результатов иммунограммы ребенка. В противном случае существует высокий риск развития осложнений: усиление дисбаланса иммунной системы, увеличение риска развития онкологических заболеваний у предрасположенных к этому детей, повышение выработки иммуноглобулина Е у ребенка-аллергика, усиление иммунологической толерантности к врожденной вирусной инфекции, активизация бактериальной флоры (возможно при назначении производных пиримидинов: метилурацил, пентоксил на фоне текущего инфекционного процесса). Единственная группа, которую можно без особых опасений применять в педиатрии – интерфероны для интраназального и ректального введения. Препараты обладают противовирусной, иммуномодулирующей и противоопухолевой активностью и за исключением случаев индивидуальной непереносимости крайне редко вызывают развитие побочных эффектов.
Таким образом, лечение часто болеющих детей представляет собой сложный, многоэтапный и пролон-гированный процесс. Он может длиться от 1 до 2–3 лет и к этому надо быть готовым как маленькому пациенту и его родителям, так и врачу.
Парецкая А. М.
взято с личного сайта.