Что такое мигрень какие симптомы как лечить
Что такое мигрень какие симптомы как лечить
Мигрень — причины, симптомы, лечение
Мигрень — это проявление первичной головной боли. В ее основе лежит нейроваскулярный синдром. В результате перевозбуждения центральной нервной системы происходит воспаление черепных сосудов. Термин «мигрень» произошел от слова «гемикрания» (состояние, когда болит половина черепа).
Женщины подвержены этому заболеванию больше, чем мужчины. Первые симптомы появляются в юном возрасте, прекращаются приступы после 50 лет. Мы расскажем, почему возникает мигрень, как ее лечить, можно ли контролировать.
Причины возникновения
У данной болезни неврологическая природа. Предрасположенность к ней часто обусловлена генетически. Дефект может наблюдаться в 1, 2 и 19 хромосомах. Однако не все его носители страдают мигренью. У некоторых вместо гемикрании наблюдается гемиплегия — односторонний паралич.
Факторы, способные спровоцировать очередной приступ:
У женщин важную роль в возникновении мигреней играют гормональные изменения. Сильнейшим триггером выступает эстроген, поэтому первые эпизоды головной боли начинаются с первой менструацией. В дальнейшем приступы появляются в первые дни цикла, а отступают на время беременности и с наступлением менопаузы.
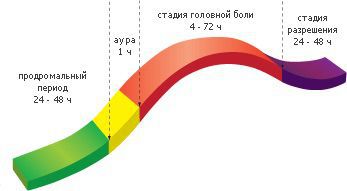
Стадии развития мигрени
Приступ проходит четыре стадии, хотя в отдельных случаях их может быть меньше. Различаются они сопутствующими вегетативными симптомами:
В редких случаях мигренозный приступ ограничивается только аурой. При отсутствии боли человек не догадывается о болезни и не спешит ее лечить. Если голова начинает болеть до возникновения ауры, мигренью дело не ограничивается.
Симптомы мигрени
Гемикрания означает, что боль локализуется с одной стороны. Чаще она ощущается в лобно-височной зоне. Распространение на две стороны встречается редко.
На продромальной стадии признаки у мужчин и женщин не различаются:
Эти же симптомы могут сохраняться на постдромальной стадии. К ним иногда добавляются расстройства пищеварительной системы (тошнота, рвота, диарея).
Мигрень с аурой у женщин и детей бывает реже, чем без нее. Нарушения, возникающие на этой стадии, можно ошибочно принять за признаки более тяжелых неврологических патологий. Однако в течение часа они исчезают, и органы вновь начинают нормально функционировать.
Виды ауры
Типичному виду присущи расстройства органов чувств, чаще всего зрения. Это может выражаться в мерцающих пятнах перед глазами, вспышках света или возникновении скотом (выпадение из поля зрения отдельных участков). Возможно временное снижение осязательных способностей, сопровождающихся покалыванием или онемением пальцев.
Отдельно рассматриваются стволовые симптомы, характерные базилярному виду ауры:
Редкий тип второй мигренозной стадии — двигательный. Он характеризуется слабостью мышц с одной стороны, вначале ощущающейся в кисти руки и постепенно распространяющейся на плечи, туловище, ноги.
Диагностика мигрени
Обычно врач ограничивается сбором анамнеза и оценкой неврологического статуса пациента. После сбора жалоб он анализирует:
Все это помогает дифференцировать гемикранию от других заболеваний. Делать КТ/МРТ или сдавать лабораторные анализы необходимости нет. Назначить их могут, если симптомы появились в нетипичном возрасте (после 50 лет), сохраняются дольше недели или сопровождаются признаками псевдоменингита.
Как лечить мигрень?
Избавиться от заболевания на данном этапе развития медицины невозможно. Этому мешает его генетическая природа. Однако можно сократить частоту приступов или сделать их течение менее тяжелым.
Первая цель достигается путем контроля провоцирующих факторов. Для этого пациентам рекомендуют вести дневники и записывать, что они делали накануне приступов:
Выявив триггер, можно исключить его или свести влияние к минимуму: скорректировать рацион, подобрать другой препарат, заняться йогой.
Для снятия болей обычные анальгетики нередко оказываются неэффективными. Это приводит к повышению дозы препарата и негативным реакциям, включая усиление головной боли.
Антимигренозные препараты
Лечить мигрень лучше при помощи специальных средств — серотонинергических препаратов. Они блокируют 5-НТ-рецепторы и расширяют периферические сосуды, то есть не просто снимают боль, но и купируют нейроваскулярный синдром. Так достигается обезболивающий эффект, который сложно получить от обычных анальгетиков.
Однако не все серотонинергические препараты лечат мигрень. Таким свойством обладают:
Серотонинергические препараты противопоказаны пациентам, страдающим ишемической болезнью сердца. С осторожностью их нужно принимать при гипертонии в анамнезе.
Чем лечить беременных?
Период вынашивания плода сопровождается ослаблением мигренозных приступов. Они или прекращаются, или протекают легче. Совсем исключить их нельзя, поэтому женщинам периодически требуется помощь.
Во время беременности (особенно в первый триместр) прием лекарств нежелателен. Лучше предпочесть немедикаментозные средства.
Растения, обладающие антимигренозным эффектом:
В редких случаях назначают триптаны (суматриптан). В отличие от нестероидных противовоспалительных средств, они не повышают риск прерывания беременности. Однако здесь важен контроль врачей, поскольку есть риск гипертензии, вызывающей отслойку плаценты.
Профилактика
Невозможно полностью вылечить мигрень и предотвратить ее возникновение. Если родственники сталкивались с подобной проблемой, риск повышается.
Профилактика гемикрании сводится к избеганию провоцирующих факторов, но не всегда это возможно. Например, если триггером является менструация.
В этом случае женщинам назначают:
Периодичность и дозировку может определить невролог. Поэтому не стоит принимать такие лекарства самостоятельно. Если головные боли вызывает стресс, профилактикой могут послужить успокоительные средства, йога или сеансы психотерапии.
Опасна ли мигрень?
Зная симптомы и лечение заболевания, несложно прийти к выводу, что сама по себе гемикрания неопасна. Однако она может иметь осложнения.
По данным Американской кардиологической ассоциации, наличие мигрени в анамнезе повышает риск возникновения сердечнососудистых заболеваний, особенно инсульта. При этом природа такой взаимосвязи не установлена. В редких случаях приступ сопровождается эпилептическим припадком. Он случается на стадии ауры или в течение часа после ее завершения.
Регулярные приступы головных болей, связанных с нарушением функционирования серотонинергической нейротрансмиттерной системы, провоцируют депрессию. По данным Американской неврологической академии, это происходит в каждом девятом случае. Первые признаки депрессии появляются через 14 лет после первого приступа мигрени.
Мигрень: причины возникновения и лечение
Под редакцией врача
Сегодня имеется множество средств для лечения мигрени: простые и сложные, эффективные и не очень, дорогие и почти бесплатные. В нашей новой статье мы расскажем о процедуре лечения головной боли, которая сочетает в себе практически идеальное соотношение всех этих параметров, — о кислородной терапии в барокамере. Также в нашем материале вы узнаете о мигрени, симптомах у женщин, причинах возникновения и лечении данного заболевания.
Мигрень: причины и лечение

Симптомы мигрени
Можно выделить три вида проявления болезни:
Классическая. Головная боль нарастает примерно в течение часа до своего пика. Может сопровождаться побледнением (либо наоборот покраснением) кожного покрова, тошнотой, сниженной концентрацией и/или умственной активностью. До приступа мигрени возможно появление так называемой ауры — ощущение скорого начала приступа или соответствующие переживания.
Обычная. Боль появляется в области лба, затылка или одного из висков. Длится примерно 16-18 часов, обычно ночью или утром. Приступу предшествует эйфория, агрессия или раздражение. Ауры как таковой обычно нет.
Ассоциативная. Может включать в себя признаки классической и обычной мигрени. Вдобавок к этому может сопровождаться психическими сбоями, параличом зрительных или мимических мышц.
Причины мигрени
В большинстве случаев мигрень вызвана наследственным фактором. Согласно данным специалистов, примерно две трети от всех случаев пациентов с мигренью имеют генетический характер. При этом чаще всего заболевание передаётся по материнской линии, то есть болезнь обычно встречается именно у женщин.
Спровоцировать приступ мигрени могут множество различных факторов, которые можно разделить на четыре категории:
Внешние. К ним относят резкие запахи, звуки, духоту, яркий свет.
Физиологические. Например, утомление, бессонница, гормональные изменения.
Психологические. Сюда относят стрессовые ситуации, эмоциональные или умственные нагрузки.
Пищевые. Особенно заметна связь между приступами мигрени и употреблением алкоголя. Кроме того, спровоцировать приступ могут продукты, содержащие тирамин. Например, шоколад, орехи, кофе, цитрусы и т.д.
У женщин мигрень может быть вызвана:
Наступлением критических дней. В этот период меняется соотношение гормонов, вследствие чего снижается тонус сосудов. В этом случае лечение мигрени у женщин иного может осуществляться приёмом гормональных контрацептивов в этот период помогает избавиться от головных болей.
Климаксом. В этом случае головные боли опять же связаны с гормональной перестройкой.
Беременностью. В это время мигрень обусловлена совокупностью двух факторов: гормональными сбоями и повышенными нагрузками на сердечно-сосудистую систему.
Лечение мигрени

Электрофорез. Так называется медицинская процедура, в ходе которой на кожу оказывается воздействие электрическим током в сочетании с введением лекарственных препаратов через слизистые или кожу. Длительность сеанса составляет порядка 10-15 минут. Полный курс электрофореза может состоять из 10-20 сеансов, которые могут проводиться каждый день или через день.
Массаж. При правильном воздействии на определённые точки приступ мигрени может закончиться довольно быстро. Однако такой массаж должен проводить лишь специалист с медицинским образованием. Как правило, разовый сеанс массажа проводится для снятия приступа мигрени.
Лечебные ванны. Такие ванны способствуют расслаблению организма, а потому эти процедуры особенно эффективны против приступов мигрени, вызваны нервным перенапряжением. В целом, отмечается, что ванны способствуют быстрому снятию любых головных болей. Однако данная процедура не всегда эффективна.
Кислородная терапия. Сегодня такая процедура считается одной из самых эффективных методов лечения при симптомах мигрени у женщин и мужчин. Суть процедуры заключается в нахождении в специальной барокамере с насыщенным кислородом воздухом. Аппарат, с помощью которого проводится процедура в клинике «Лазерный Доктор», создает воздушную смесь с концентрацией кислорода до 85-95%. Для сравнения, в уличном воздухе такая концентрация составляет не более одной пятой от общего объёма. При этом в больших городах эта цифра ещё меньше. К тому же ближе к лету концентрация снижается ещё сильнее. Барокамера позволяет подпитать кислородом ткани и снять болевые ощущения. Курсовое лечение в барокамере поможет избавиться от мигрени навсегда или на максимально длительный срок.
Кислородная камера от мигрени
Кислородная терапия — это одна из самых приятных и простых процедур. Поэтому особенной подготовки к ней не требуется. Но есть некоторые рекомендации. Например, сеансы нежелательны на голодный желудок. Кроме того, перед сеансом лучше сходить в туалет. А ещё как минимум за час до проведения процедуры желательно исключить курение. Также перед сеансом нужно будет записаться к своему врачу на первичный приём.
Первичный приём перед лечением мигрени в кислородной камере
Первичный приём перед процедурой необходим для:
Проведения консультации. На ней специалист расскажет вам про мигрень, причины возникновения и лечение. Также врач ответит на ваши вопросы по процедуре.
Сбора анамнеза. Специалист узнает о ваших жалобах. Это позволит ему составить для вас индивидуальный курс процедур, а также подобрать оптимальные параметры проведения сеанса.
Проверит наличие у вас противопоказаний. Так, кислородное лечение нельзя проводить при клаустрофобии, наличии вживлённых эл. устройств, нарушениях проходимости евстахиевых труб, эпилепсии, тяжелой формы гипертонической болезни и ОРЗ. Стоит учесть, что в ряде случаев врач может определить индивидуальные противопоказания. Но зато если ограничений и противопоказаний нет, то кислородное лечение при симптомах мигрени можно начать сразу после окончания первичного приёма.
Лечением мигрени в кислородной камере: ход процедуры
Перед проведением процедуры не нужно надевать какой-то особый костюм, но потребуется снять обувь, а ещё украшения, но только для того, чтобы их не потерять. Внутри камеры пациент располагается лёжа. Для большего комфорта внутри камеры есть удобные подушка и матрац. Кроме того, камера оснащена большим смотровым окном. Из-за герметичности камеры звук проходит через стенки довольно плохо. Поэтому внутри имеется телефон, который используется для связи с врачом.
После того как вы расположитесь внутри, специалист закроет герметичную дверь и установит параметры проведения сеанса. Для более эффективного насыщения крови кислородом внутри повышается давления. Аппарат повышает давление постепенно в течение нескольких минут. Длительность сеанса составляет около получаса. Всё это время вы можете читать, сидеть в соцсетях или даже вздремнуть. Под конец процедуры давление начнёт постепенно возвращаться к норме. После этого вы можете покинуть камеру, так как процедура на этом заканчивается. Кислородную терапию можно проводить каждый день, но желательно не чаще двух раз в сутки.
После процедуры
После сеанса кислородного лечения мигрени в первые несколько минут может закружиться голова, поэтому минут 10-15 рекомендуется посидеть. Также в течение часа, а лучше больше, не курить.
После сеанса вы почувствуете не только быстрое устранение симптомов мигрени, но и прилив энергии и сил. Через пять сеансов будет значительное улучшение состояния. А через 12 сеансов вы получите максимальный выраженный результат.
Мигрень: клиника, диагностика, лечение
Мигрень известна человечеству давно: еще в папирусах древних егип
Мигрень известна человечеству давно: еще в папирусах древних египтян, написанных более 3000 лет тому назад, описана клиника мигренозных приступов и даны прописи лекарственных средств, используемых для лечения этого заболевания. Однако до сих пор проблема диагностики и лечения мигрени остается актуальной.
Мигрень — пароксизмально протекающее заболевание, проявляющееся приступами пульсирующей головной боли одностороннего характера, в основном в глазнично-лобно-височной области, сопровождающееся в большинстве случаев тошнотой, рвотой, плохой переносимостью яркого света (фотофобией), громких звуков (фонофобией), а после приступа — сонливостью и вялостью. Характерны повторяемость приступов и наследственная предрасположенность.
Мигрень является чрезвычайно распространенной патологией, ею страдает 12–15% популяции. Четверть всего населения хотя бы 1 раз за свою жизнь испытывает приступ мигрени; женщины страдают в 2–3 раза чаще, чем мужчины. Характерным признаком мигренозной головной боли является ее возникновение в молодом возрасте, до 20 лет.
Мигрень — заболевание, при котором часто прослеживаются генетически обусловленные нарушения в сосудистой, нервной и эндокринной системах. При этом предполагается аутосомно-доминантный тип наследования.
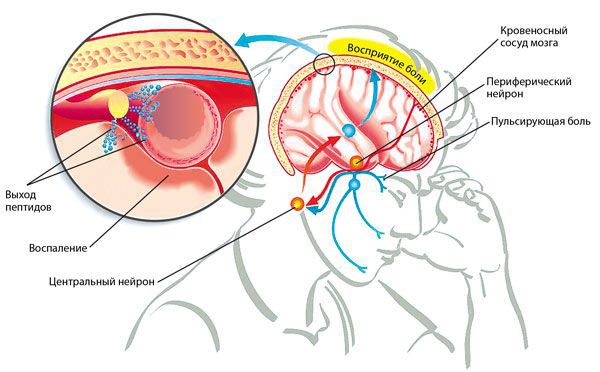
Патогенез мигрени связан с наличием у пациента генетически детерминированной лимбико-стволовой дисфункции, приводящей к изменению взаимоотношений антиноцицептивной и ноцицептивной систем. Перед приступом происходит активация тригеминоваскулярной системы, в периваскулярных окончаниях тройничного нерва выделяются медиаторы, инициирующие процесс нейрогенного воспаления, снижается уровень серотонина и повышается активность норадренергической и допаминергической систем в ЦНС; также в развитии приступа головной боли возможно участие ГАМК и монооксида азота.
Однако необходимо учитывать действие и других факторов, которые могут изменять пороговую возбудимость сосудистых болевых рецепторов, — это так называемые триггерные факторы мигрени. К ним относятся:
С точки зрения патоморфологии в приступе мигрени выделяют четыре стадии. В первой стадии возникает вазоcпазм какой-либо из ветвей сонной артерии, приводящий к ишемии мозга, длительность этой фазы составляет 15–45 мин. Во второй стадии происходит патологическая дилатация артерий, артериол и вен, приводящая к увеличению амплитуды пульсовых колебаний стенок сосудов, что вызывает характерную пульсирующую головную боль. В третьей стадии вследствие атонии мозговых сосудов возникает перивазальный отек, раскрываются артерио-венозные шунты, усиливается ишемическая гипоксия головного мозга. Кровь сбрасывается в систему венозных сосудов, которые избыточно растягиваются, обусловливая давящий, ломящий характер головной боли. В четвертой стадии происходит обратное развитие указанных изменений.
В 1988 г. Международной ассоциацией по изучению головной боли была принята международная «Классификация головных болей, краниальной невралгии, лицевых болей» [1, 2]. Согласно этой классификации выделяют следующие формы мигрени.
1. Мигрень без ауры.
2. Мигрень с аурой.
2.1. С типичной аурой.
2.2. С длительной аурой.
2.3. Семейная гемиплегическая мигрень.
2.4. Базилярная мигрень.
2.5. Мигренозная аура без головной боли.
3. Офтальмоплегическая мигрень.
4. Ретинальная мигрень.
5. Осложнения мигрени: мигренозный статус, мигренозный инсульт.
Мигрень относится к заболеваниям, для которых существуют достаточно точные диагностические критерии. Они выработаны Международным обществом по изучению головной боли в 1988 г. и являются общепризнанными [1, 2, 5].
Диагностические критерии мигрени без ауры:
Для постановки клинического диагноза мигрени без ауры в анамнезе должно быть не менее пяти приступов, отвечающих вышеперечисленным критериям. Очень важно в анамнезе указание на смену стороны головной боли. Длительно существующая односторонняя головная боль заставляет искать иные причины приступов.
Кроме мигрени без ауры выделяют мигрень с аурой. Под аурой понимают возникновение очаговых неврологических симптомов, которые развиваются обязательно до головной боли и полностью регрессируют.
Диагностические критерии мигрени с аурой:
Клинически приступ мигрени без ауры состоит из трех фаз: продрома, мигренозной атаки, постдрома. Симптомы продрома обычно развиваются за несколько часов до мигренозной атаки и включают в себя повышенную чувствительность или снижение восприятия, раздражительность, плаксивость, чрезмерную зевоту, пристрастие к особенной пище (чаще всего сладкой), сонливость, отеки. Головная боль при мигрени — односторонняя, чаще имеет пульсирующий характер, усиливается при физической активности, сопровождается тошнотой и многократной рвотой. Характерно «болевое» поведение: пациент стремится лечь в постель, уединиться в затемненной комнате, стянуть голову платком или полотенцем, избегает яркого света, шума. При объективном осмотре больные астенизированы, эмоционально напряжены, у некоторых определяется набухающая височная артерия на больной стороне. Часто больные пытаются сдавить височную артерию, так как временное прекращение кровотока уменьшает пульсирующую боль. В неврологическом статусе не отмечается каких-либо очаговых изменений, однако достаточно часто наблюдается на стороне головной боли выраженная болезненность в мышцах шеи, черепа, напряжение их при пальпации.
При мигрени с аурой продром также может иметь место, но чаще всего первая фаза — это аура, клиника которой зависит от локализации патологического процесса. У 90% пациентов аура проявляется в форме расстройств зрения, обычно в виде молнии и зигзагов, вспышки, искры, сочетающихся с мерцающим спиралеподобным контуром или скотомой. Чувствительные расстройства — парестезии — стоят на втором месте по частоте встречаемости, в этот процесс обычно вовлекается рука, затем онемение распространяется на лицо и язык (возникает так называемая распространяющаяся корковая депрессия, сочетающаяся с регионарной олигемией). Симптомы ауры через 20–30 мин (до 60 мин) регрессируют полностью, и перед приступом головной боли обычно бывает «свободный» интервал без головной боли, который длится не более 1 ч, затем развивается мигренозная атака. После завершения приступа мигрени наступает постдромальный период, продолжающийся в течение 24 ч. Пациенты чувствуют усталость, боли в мышцах, отеки, частое мочеиспускание, эйфорию.
В межприступный период некоторые пациенты ощущают себя практически здоровыми и полностью социально адаптированы, у большинства из них имеется синдром вегетативной дистонии различной степени выраженности [2, 3].
Другие формы мигрени встречаются достаточно редко. При базилярной мигрени приступ начинается с двухстороннего нарушения зрения, вспышек света или слепотой на оба глаза, головокружения, атаксий, шума в ушах, парестезий, альтернирующих синдромов, длящихся 15–20 мин, примерно у 30% пациентов может наблюдаться нарушение сознания в виде неглубокого обморока, к которому затем присоединяется пульсирующая головная боль.
Офтальмоплегическая мигрень характеризуется мигренозными атаками, сочетающимися с преходящими парезами глазодвигательных нервов, диплопией, сходящимся или расходящимся косоглазием, птозом век.
Ретинальная мигрень — очень редкое заболевание, представляет собой пароксизмальное двустороннее нарушение зрения в виде скотомы или выпадения полей зрения, которое продолжается 10–15 мин. Зрительные нарушения чередуются с приступами мигрени без ауры или мигрени с офтальмической аурой.
Мигренозный статус представляет собой тяжело протекающий вариант приступа, при котором болевые атаки наступают одна за другой с периодами менее интенсивной головной боли. Такое состояние может продолжаться от 3 до 5 дней. В клинической картине доминируют адинамия, бледность кожи, менингеальные симптомы, иногда нарушения сознания и психические нарушения, небольшое повышение температуры тела, неукротимая рвота.
Общеклинические методы исследования, такие как общие анализы крови и мочи, рентгенограмма черепа, не выявляют каких-либо изменений. Цереброспинальная жидкость в норме. Эхоэнцефалография также не дает каких-либо изменений и используется с целью исключения объемного процесса головного мозга. Данные реоэнцефалографии при приступе свидетельствуют о межполушарной асимметрии кровенаполнения, спазме краниальных сосудов и снижении тонуса в наружной сонной артерии. На электроэнцефалограмме регистрируется генерализованная неспецифическая дизритмия, судорожная активность отсутствует. Ангиография также не выявляет каких-либо специфических изменений. При осмотре глазного дна в период приступа определяется сужение артерий сетчатки, с последующим расширением вен глазного дна. При компьютерной или магнитно-резонансной томографии в период продрома определяют приходящую ишемию и отек головного мозга, а при многолетних часто повторяющихся приступах — мелкие инфаркты, атрофию вещества мозга, расширение желудочковой системы и субарахно-идального пространства [1].
Диагноз мигрени обоснован, если тщательно собранный анамнез, характер приступов, изменчивость их в течение жизни пациента, семейный характер заболевания не вызывают подозрения на другое органическое заболевание головного мозга. Следующие симптомы указывают на исключение диагноза мигрени.
Лечение
Лечение мигрени складывается из следующих направлений: купирование приступа мигрени, терапия в период мигренозного статуса и лечение в межприступный период.
Для купирования приступа мигрени используют анальгетики и НПВС. Действие ацетилсалициловой кислоты и ее производных направлено на блокаду проведения болевых импульсов путем подавления синтеза модуляторов боли (простагландинов, кининов и др.), активацию антиноцицептивных механизмов головного мозга, также немаловажным являются антиагрегантные свойства этих препаратов, способствующие улучшению капиллярного кровотока. Аспирин или Аспизол (инъекционная форма) назначают в первые минуты или часы приступа, не позднее чем через 2 ч, по 500–1000 мг в сутки. При нетяжелых приступах эффективно также применение таблеток Парацетамола, 0,5 г — до 2–3 таблеток, Индометацина — 75 мг, Ортофена — 75 мг, Ксефокама — 8 мг. При тяжелых приступах назначают комбинированные анальгетики — Седалгин (состав: аспирин — 0,2 г, фенацетин — 0,2 г, кофеин — 0,05 г, кодеина фосфат — 0,01 г, фенобарбитал — 0,025 г), Пенталгин, Спазмовералгин, Солпадеин и др. Противопоказаниями к применению данных препаратов являются наличие заболевания ЖКТ, склонность к кровотечениям, аллергические реакции.
Препараты спорыньи обладают мощным вазоконстрикторным действием на гладкую мускулатуру стенок артерий, предотвращают нейрогенное воспаление, обладают допаминергическим и адренергическим действием. Препараты этой группы высокоэффективны (75% приступов купируются в течение 20–45 мин). Назначают Эрготамина тартрат 0,01 под язык, не более 3 таблеток в сутки. При передозировке или повышенной чувствительности к эрготамину возможны загрудинная боль, парестезии в конечностях, рвота, понос. Меньше побочных эффектов возникает у комбинированных препаратов, содержащих эрготамин и кофеин, — Кофетамин, Кофергот, Анкофен и др. В начале приступа принимаются 1–2 таблетки, но не более 6 таблеток в сутки. Наименьшими побочными эффектами обладает дигидроэрготамин (Дигидергот назальный аэрозоль).
Селективные агонисты серотонина обладают избирательным действием на серотониновые рецепторы мозговых сосудов, предотвращают нейрогенное воспаление и сужают расширенные сосуды до нормы. Применяют препараты I поколения суматриптан (Имигран), назначаемый по 50–100 мг внутрь или 6 мг подкожно; препараты II поколения: золмитриптан (Зомиг) — 2,5 мг внутрь, наратриптан (Нарамиг) — 2,5 мг, ризатриптан (Максалт) — 5 мг; препараты III поколения — элетриптан (Релпакс) — 40 мг и др. Релпакс обладает максимальной селективностью к 5-НТ/ВД-рецепторам, что обеспечивает высокую эффективность и минимальное количество побочных эффектов [1, 6].
В последние годы все большую популярность приобретают блокадные методы купирования приступов головной боли. Наиболее эффективными на сегодняшний день являются периостальные и внутрикостные блокады, автором которых является доктор медицинских наук, профессор Е. Л. Соков. Периостальные блокады выполняются в триггерные точки затылочной и височной областей, свода черепа, остистых отростков шейных позвонков. Эффективность их связана с нормализацией оттока из периостальной венозной сети, снижением возбудимости местных вегетативных центров и перераспределением регионарного кровотока, восстановлением локальной микроциркуляции, а также с местным обезболивающим, противоотечным и противовоспалительным действием.
При недостаточной эффективности периостальных блокад выполняются внутрикостные блокады в остистые отростки шейных позвонков, в скуловые кости и др. Механизм действия внутрикостных блокад основан на непосредственном воздействии анестетика и других препаратов на внутрикостные рецепторы, позволяющем уменьшить их провоцирующее влияние на процессы формирования болевого, мышечно-тонического и ангиоспастического синдромов при приступе мигрени. Одновременно с этим внутрикостное введение препаратов под повышенным давлением является шунтированием декомпенсированных костных сосудистых коллатералей, что при приступе головной боли улучшает венозный отток от костей черепа и головного мозга, нормализует тонус церебральных и краниальных артерий и восстанавливает микроциркуляцию. Применение дексаметазона в блокадной смеси также уменьшает нейрогенное воспаление. Благодаря особенностям оттока крови от позвонков и костей черепа вводимые в них препараты распространяются по расходящимся радиусам равномерно во всех плоскостях по богатой венозной сети и многочисленным анастомозам, инфильтрируя сегментарные окружающие ткани — мышцы, оболочки, сосуды, корешки и т. д. [4]. Поэтому эффект от применения внутрикостных блокад у большинства пациентов возникает достаточно быстро, иногда «на игле», при отсутствии осложнений и побочных эффектов.
Мигренозный статус является показанием для экстренной госпитализации в неврологический стационар и требует проведения интенсивной терапии. В этих случаях вводят Преднизолон 40–60 мг или Дексаметазон 4–8 мг в/в струйно, Эрготамин в/в капельно, дегидратирующие средства, нейролептики (Церукал, Реглан, Мелипрамин), транквилизаторы. В этом случае особенно показано применение периостальных и внутрикостных блокад.
Межприступное лечение мигрени рекомендуют при двух и более приступах в месяц, нарушающих нормальную деятельность пациента более 3 дней подряд и при неэффективности препаратов для купирования приступа. Курсовое лечение должно проводиться в течение 2–3 мес. Для профилактического лечения мигрени используются немедикаментозные методы, а также различные фармакологические средства. Большое значение придается рациональному режиму труда и отдыха, рекомендован регулярный достаточный сон, диета с исключением продуктов, содержащих тирамин: помидоры, сельдерей, какао, шоколад, сыр, молоко, орехи, яйца, красное вино, пиво, шампанское. Для профилактики приступов мигрени чрезвычайно важен здоровый образ жизни, полезны плавание, ходьба на лыжах, занятия лечебной гимнастикой, терренкур. Стрессовые и конфликтные ситуации утяжеляют течение мигрени, поэтому рекомендуются рациональная психотерапия и занятия аутотренингом, позволяющие пациентам снимать напряжение и релаксировать мышечную систему. В качестве немедикаментозных методов воздействия используют массаж, иглорефлексотерапию, постизометрическую релаксацию, гидротерапию и др.
Медикаментозное профилактическое лечение мигрени включает назначение препаратов различных групп, которые индивидуально подбирают каждому пациенту в зависимости от провоцирующих факторов, сопутствующих заболеваний, личностных особенностей, патогенетических факторов. Наиболее широко используются β-адреноблокаторы (Анаприлин, Атенолол и др.), блокаторы кальциевых каналов (Верапамил, Нифедипин), антидепрессанты (Амитриптилин, Коаксил, Прозак и др.), антагонисты серотонина (Метисегрид, Перитол и др.). У пациентов старшего возраста хороший эффект дает назначение ноотропных и сосудистых препаратов. Эффективно также применение миорелаксантов (Сирдалуд, Мидокалм и др.), рекомендуется включать в лечение антиконвульсанты — Карбамазепин, Габапентин, Топирамат (Топамакс) и др. [1, 6]. Наиболее оправдано сочетание медикаментозных и немедикаментозных методов лечения.
По вопросам литературы обращайтесь в редакцию.
Е. Л. Соков, доктор медицинских наук, профессор
Л. Е. Корнилова, кандидат медицинских наук
РУДН, ГКБ № 64, Москва
Мигрень: причины, симптомы, лечение
Мигрень или гемикрания – неврологическое заболевание, характеризующееся частыми эпизодическими или регулярными сильными мучительными приступами головной боли. Чаще всего боль локализуется в одной половине головы (лобно-височная часть с захватом глазных об
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
При этом серьезные причины, которые могли вызвать подобный болевой синдром, отсутствуют: травмы, опухоли мозга, инсульты, глаукома, резкие перепады артериального давления, повышение внутричерепного давления и пр.
Лечение мигрени чаще отмечается у женщин, хотя нередки случаи проявления заболевания у мужчин, передается по наследству по женской линии. Периодичность приступов варьируется от нескольких раз в году (редкие) до ежедневных мучительных болей (очень частые). Основная масса фиксируется примерно 2-8 раз на протяжении месяца. Специфическое лечение головных болей порой обходится недешево: непредсказуемость приступов и потеря пациентом работоспособности в некоторых случаях требует оформления инвалидности.
Причины возникновения заболевания
Природа развития болезни до конца еще не изучена. Статистикой отмечается пик приступов, примерно приходящихся на возраст 25-35 лет. Провокаторами заболевания являются: частые стрессы, депрессии, нервные и физические перенапряжения, нарушения сна (недостаток или переизбыток), изменения климатических условий.
Употребление некоторые пищевых продуктов способно стать причиной обращения в центр головных болей: черный шоколад, кофе, крепкий чай, какао, сыр, орехи, прокопченная пища, рыба и пр. Негативно отражаются на прогрессировании мигрени вредные привычки: употребление алкоголя, особенно пива, красного вина и шампанского, а также курение. Регулярный прием некоторых лекарственных препаратов вызывает головную боль, например, гормональных контрацептивов, антидепрессантов и других.
Клинические исследования подтверждают связь мигрени с определенными патофизиологическими факторами:
Основные признаки мигрени
Достаточно часто приступы мигренозных головных болей сопровождаются:
Мигрень обычно захватывает одну половину головы с глазной областью, виском, иногда верхнюю челюсть и соответствующую половину шеи. Болевой синдром имеет постоянный пульсирующий характер, усиливающийся при влиянии любых окружающих раздражителей (свет, звук, запах), при резких движениях и даже незначительных физических нагрузках. Длительность приступов варьирует от получаса до нескольких суток.
Больной с приступом стремится уединиться в темном тихом месте, сжать голову руками (перевязать туго полотенцем или теплым шарфом), накрыться с головой одеялом.
Классификация мигренозных головных болей
В некоторых случаях началу вспышки мигрени предшествует аура – неврологические проявления чувствительности (звуковые, шумовые, зрительные, искажение обоняния, осязания, вестибулярные дисфункции и пр.). При этом головная боль и ее лечение не может быть симптомом или проявлением другого заболевания организма или последствием приема лекарственных препаратов.
Мигренозная головная боль без ауры. Накатывает регулярными приступами, длящимися от нескольких часов до 2-3 суток. Обосновывается, обычно, в одной части головы, носит пульсирующий характер, уровень интенсивности высокий или средний. Неприятные ощущения усиливаются при увеличении физической (даже при ходьбе) и/или умственной активности, сопровождаются тошнотой (рвотой), светочувствительностью и/или шумочувствительностью.
Мигренозная головная боль с аурой. Характеризуется комплексом неврологических симптомов, возникающих незадолго до приступа или с его началом. Побочные ощущения полностью проходят по окончанию ауры или самой мигрени. Аурой могут быть:
Беспокоящие симптомы усиливаются в шумном помещении, на ярком свету, при эмоциональных и физических нагрузках.
Диагностика и лечение мигреней
При часто беспокоящих приступах мигрени пациенту следует обратиться в клинику лечения головной боли к терапевту или врачу мануальной терапии, неврологу. Диагноз устанавливается на основе осмотра, сбора клинической картины заболевания, МРТ или КТ исследований, ультразвуковой допплерографии, исследований глазного дна у офтальмолога и прочих лабораторных анализов.
Классическое лечение мигрени состоит из медикаментозных средств и профилактических мер (избегание факторов способных вызвать приступ боли, укрепление общего состояния организма, лечение сопутствующих заболеваний, которые могут влиять на частоту приступов). Профилактическая терапия, к сожалению, не способна устранить заболевание полностью, но снизить частоту приступов, интенсивность, смягчить сопутствующие симптомы вполне возможно.
Медикаментозные средства лечения мигрени:
В комплексном и терапевтическом курсе лечения мигрени можно использовать препараты природного происхождения: минералы, витамины, травы (ромашка девичья, имбирь, белокопытник, мята, арника и пр.).
Как правило, пациенты страдающие мигренью, сами знают, как помочь себе во время приступа. Для некоторых это полный покой или несколько часов сна в темной и хорошо проветриваемой комнате, другим помогает горячая ванна и горячий сладкий чай или наоборот холодный душ и ледяной компресс на голову.
Неплохие результаты, как для профилактики, так и для лечения мигрени показали сеансы мануальной терапии (иглоукалывание, массаж, рефлексотерапия, прогревания, акупунктура), местные обезболивающие блокады и озоновые инъекции.
Полноценный сон, сбалансированное питание, избегание стрессовых ситуаций, прогулки на свежем воздухе и занятия спортом – лучшее средство профилактики головной боли.
Мигрень
Что такое мигрень
Мигрень – хроническое неврологическое заболевание, которое характеризуется продолжительными, пульсирующими, выматывающими головными болями высокой интенсивности. Женщины в большей степени подвержены приступам мигрени. Как правило, первые эпизоды случаются в подростковом и юношеском возрасте и продолжаются вплоть до наступления климакса. Однако? возможно развитие первого эпизода мигрени в любом возрасте. Статистически, у 70% пациентов мигрень носит наследственный характер.
Причины мигрени
Формирование приступа мигрени обусловлено комплексными сосудистыми, нервными, биохимическими механизмами. Наиболее важный и изученный механизм развития эпизода мигрени – взаимодействие волокон тройничного нерва, отвечающего за расширение сосудов головного мозга, и CGRP-белка (болевого нейропептида).
Следует отметить, что особую роль в запуске приступа мигрени отводят так называемым мигренозным провоцирующим факторам.
Симптомы мигрени
Приступ мигрени проявляется интенсивными, пульсирующими, давящими, как правило, односторонними головными болями. Локализуются в области лба, височной области, вокруг глаз. Приступ мигрени может сопровождаться неврологическими, желудочно-кишечными, вегетативными проявлениями. Для приступа мигрени характерна повышенная чувствительность к свету, звукам, тошнота, сонливость. Зачастую приступ проходит после сна. Физическая активность усиливает интенсивность болей.
Приступ мигрени продолжается около 4-х часов. Однако, при отсутствии адекватной терапии, приступ может затянуться на несколько суток.
Приступы мигрени провоцируются следующими факторами:
Формы мигрени
Клинически выделяют 2 формы мигрени:
Тяжесть мигрени оценивается количеством дней с головной болью в течение месяца.
В настоящее время выделяют хроническую форму мигрени, которая формируется в результате действия нескольких факторов. Критерием хронической мигрени является наличие более 14 эпизодов мигрени в течение месяца.
Трансформация эпизодической мигрени в хроническую происходит при бесконтрольном приеме обезболивающих препаратов и фоновом депрессивном расстройстве в результате формирования социальной дезадаптации.
Диагностика мигрени
На сегодняшний день постановка такого диагноза как мигрень, основывается на жалобах, характерных симптомах, которые предъявляет пациент на приеме у врача-невролога, и не требует дополнительного проведения лабораторных и инструментальных методов обследования.
Методы лечения мигрени
Традиционно лечение мигрени осуществляется в 2-х направлениях:
С профилактической целью врач-невролог может назначить антидепрессанты и b-блокаторы. Назначение профилактической схемы всегда строго индивидуально и зависит от частоты приступов, интенсивности и характера боли, индивидуальных особенностей организма.
Для купирования уже сформировавшегося приступа мигрени применяют нестероидные противовоспалительные препараты (парацетомол, ибупрофен) и триптаны. Выбор препарата зависит от продолжительности приступа и его интенсивности. Триптаны являются эффективным лекарственным препаратом, способны купировать приступ уже через 20-30 минут от приёма.
Многолетние научно-клинические исследования в области лечения мигрени дали свои результаты в 2011 году. Именно тогда были синтезированы моноклональные антитела к CGRP-белку. Моноклональные антитела, взаимодействуя с белком, блокируют его и разрывают механизм развития мигренозного приступа.
В настоящее время на территории Европы сертифицированы 7 препаратов моноклональных антител, на территории России – 4 препарата.
Важным в лечении мигрени является своевременное обращение к высококвалифицированному специалисту и грамотный подбор лекарственной терапии.
Как мы лечим боль
Подбор индивидуальной схемы обезболивающей терапии исходя из вида боли, причин ее возникновения и особенностей вашего организма. По необходимости проводится коррекция схемы лечения, с учетом взаимодействия препаратов и их побочных действий.
Прицельное введение обезболивающих препаратов в очаг возникновения боли. Позволяет быстро и эффективно избавиться от болевого синдрома. Точность блокады обеспечивается использованием УЗИ и портативной рентгеновской системы.
Современный метод обезболивания, который используется при отсутствии эффекта от проведения консервативной терапии. Снятие болевого синдрома достигается за счёт температурного воздействия на нервы, проводящие болевой импульс. Безопасность и малоинвазивность методики позволяет проводить процедуру без госпитализации.
За счет применения различных методов физиотерапевтического воздействия на болевые участки улучшается кровообращение, расслабляются мышцы, что помогает снимать боль.
Подобранный врачом специально для Вас комплекс упражнений позволяет не только уменьшить боль, но и предупредить её развитие в будущем.
Лечебный массаж и мануальная терапия – важный компонент в составе лечебных и реабилитационных мероприятий.
Преимущества лечения боли в ФНКЦ ФМБА
Клиника лечения боли является одним из ключевых направлений деятельности крупнейшего многопрофильного медицинского Центра федерального уровня ФНКЦ ФМБА России. Мы совмещаем в одном месте все этапы лечения боли, начиная от профильной диагностики, выявления причин и купирования болевого синдрома, заканчивая полным избавлением от боли и причин, вызвавших её.
Вы можете быть уверены в том, что с вами будут работать настоящие профессионалы. Наши врачи проходили подготовку в области лечения болевых синдромов в ведущих клиниках Израиля.
Преимущества нашей Клиники лечения боли
уникальные проверенные методики обезболивания: блокады, анестезии, микроинфузионные помпы, РЧД, порт-системы для длительного обезболивания
с Вашей болью сразу начинает работать команда специалистов (альголог – специалист по лечению боли, анестезиолог, невролог, травматолог, реабилитолог, психотерапевт и др.)
используем западные стандарты лечения, все врачи Клиники прошли обучение в Израиле
точно диагностируем причину и снимаем любую, в том числе хроническую боль
комфортная транспортировка в клинику и оперативное снятие болевого синдрома
на протяжении всего лечения Вас сопровождает индивидуальный менеджер
мы проводим бесплатные семинары и вебинары для пациентов Клиники
уютные помещения, специально оборудованные для пациентов с болевыми синдромами операционные, отсутствие очередей
Гемикрания
Первые упоминания о мигрени появились задолго до Рождества Христова: об этом свидетельствуют древние египетские папирусы с описанием мигренозной головной боли и способов борьбы с этим недугом. Древние люди готовили отвары трав и составляли микстуры; привя
Первые упоминания о мигрени появились задолго до Рождества Христова: об этом свидетельствуют древние египетские папирусы с описанием мигренозной головной боли и способов борьбы с этим недугом. Древние люди готовили отвары трав и составляли микстуры; привязывали шкуру молодого крокодила к больной голове. Термин «гемикрания», т. е. «болезнь, при которой болит половина черепа», предложил известный врач древности Гален. Со временем, в результате усечения первого слога сложилось понятие «микрания», преобразовавшееся впоследствии в современное «мигрень».
Несмотря на то, что несколько тысячелетий человечество изучает данное заболевание, разгадать до конца его патогенез до сих пор не удалось. Фармакологические компании тратят миллионы долларов на синтез и производство новых противомигренозных лекарственных препаратов, невзирая на то, что мигрень неизлечима в силу своей наследственной природы.
Эпидемиология
По данным мировой статистики мигренью страдает около 14% населения (женщины в 2,5–3 раза чаще, чем мужчины: у женщин распространенность этого заболевания достигает 20%, у мужчин только 6%). В России мигренью страдает около 20 млн человек.
Мигренозная головная боль — болезнь молодых людей: дебют заболевания у большинства приходится на возраст до 20 лет, а возникновение после 50 лет не характерно. В детском возрасте мигрень выявляют у 4% детей и до полового созревания не отмечают половых различий по ее распространенности.
Известно, что только 1/6 часть пациентов, страдающих мигренью, обращается к врачу, остальные не считают мигрень серьезным заболеванием и занимаются самолечением. Большинство обращений приходится на наиболее трудоспособный возраст от 35 до 45 лет, это связано с тем, что именно в этом возрасте заболевание переносится тяжелее: приступы учащаются и становятся резистентными к обычным анальгетикам.
Согласно данным ВОЗ, для женщин мигрень занимает 12, а для мужчин 19 место в списке заболеваний, оказывающих наиболее важное влияние на здоровье человека.
Классификация и диагностика мигрени
Международная классификация головной боли выделяет две основные формы мигрени:
Диагностические критерии носят исключительно клинический характер, однако неврологическое и параклиническое исследования необходимы для исключения органического поражения ЦНС (рис. 1). Критерии мигрени без ауры касаются болевого приступа, критерии мигрени с аурой включают клинические симптомы самой ауры, как наиболее характерного проявления мигрени. Головная боль при мигрени с аурой может носить типично мигренозный характер, а также напоминать головную боль напряжения или полностью отсутствовать — «обезглавленная мигрень».
Головная боль при мигрени носит приступообразный характер: интенсивность быстро нарастает и также быстро уменьшается, пациент может назвать часы и минуты начала и окончания приступа. Это отличает мигренозную головную боль от головной боли напряжения, начало и конец которой смазаны. Длительность приступа мигрени в среднем составляет около 24 часов, без применения анальгетиков или при неэффективном лечении ими. Односторонность боли или гемикрания выявляется в 60% приступов; как правило, имеется «излюбленная» сторона, с которой боль возникает чаще и сильнее. Реже может отмечаться чередование сторон локализации боли или двухсторонняя боль. У большинства пациентов с мигренью боль носит пульсирующий характер, имеет среднюю или значительную интенсивность и усиливается при малейшей физической нагрузке или даже движении головой.
Аура мигрени представляет комплекс локальных обратимых неврологических симптомов. Для них характерна длительность не более часа — в типичных случаях 15–20 минут; последовательное развитие: первыми возникают зрительные расстройства, затем у 45% пациентов за зрительными следуют чувствительные нарушения, у 10% — двигательные и редко может развиваться моторная афазия, нарушение памяти по типу транзиторной глобальной амнезии и др. Если между аурой и приступом боли имеется «светлый промежуток», он длится не более часа, в противном случае это не связанные события.
Характерным для мигрени является наличие особого функционального состояния пациента, которое возникает до развития мигренозного приступа — продром и продолжается после его окончания — постдром. Продром возникает за 2–3 часа приблизительно в 60% приступов мигрени и характеризуется раздражительностью, подавленным настроением, сонливостью, беспокойством, гиперактивностью, нарушением концентрации внимания, фото- и фонофобией, чувством голода, анорексией, задержкой жидкости, жаждой и другими симптомами. Наличие продрома позволяет пациентам заранее дифференцировать мигрень с другими видами головной боли. Для постдрома, который отмечается в 90% приступов и длится до суток, типично нарушение концентрации внимания, чувство усталости, разбитость, мышечная слабость, голод, реже эйфория.
Наиболее важной для практической медицины является дифференциальная диагностика мигрени с вторичными головными болями, являющимися симптомами другого заболевания. Так, для мигрени актуален дифференциальный диагноз с неразорвавшейся аневризмой, мальформацией сосудов мозга, транзиторной ишемической атакой, эпилепсией. Выделяют сигналы опасности, при наличии в клинической картине хотя бы одного из которых нужно проводить тщательное обследование (рис. 2), прежде всего, неврологический осмотр с исследованием двигательной, чувствительной и координационной сфер, а также параклиническое исследование. Наибольшую разрешающую способность имеют магнитно-резонансная томография (МРТ) головного мозга и МР-ангиография. Важным может явиться ультразвуковое исследование сосудов, функциональная рентгенография шейного отдела позвоночника, электроэнцефалограмма (ЭЭГ), исследование глазного дна, полей зрения, внутриглазного давления и другие методы.
Дифференциальную диагностику с другими первичными головными болями (головной болью напряжения, пучковой головной болью) проводят, анализируя характерные клинические симптомы заболевания.
Этиология и патогенез
Мигрень является наследственным заболеванием. В 90-е годы двадцатого столетия проведены генетические исследования, которые выделили несколько генов, контролирующих функцию ионных каналов, определяющих возбудимость мозга и ответственных за передачу по наследству мигренозной головной боли.
Патогенез мигрени чрезвычайно сложен и многие его механизмы до конца не изучены. Современные исследователи полагают, что церебральные механизмы являются ведущими в возникновении мигренозного приступа. У пациентов с мигренью предполагается наличие генетически детерминированной лимбико-стволовой дисфункции, приводящей к изменению взаимоотношения ноци- и антиноцицептивной систем, со снижением влияния последней. Перед приступом происходит нарастание уровня мозговой активации, с последующим снижением ее во время болевой атаки. Одновременно происходит активация тригемино-васкулярной системы с той или другой стороны, что и определяет гемикранический характер боли.
Согласно теории Moskowitz M. A. конечным звеном сложных процессов, происходящих во время мигренозной атаки в головном мозге, является активация тригеминоваскулярной системы: расширение сосудов мозговых оболочек, проникновение через атоничную сосудистую стенку в периваскулярное пространство альгогенных веществ из плазмы крови (нейрогенное воспаление) и как результат — сильная пульсирующая боль.
Значительные успехи, достигнутые в изучении патофизиологии мигрени, служат базой современной фармакотерапии мигренозных цефалгий.
Лечение мигрени
Пациент, страдающий периодическими головными болями значительной интенсивности, сопровождающимися тошнотой и рвотой, особенно при учащении и удлинении приступов, обычно испытывает серьезное беспокойство о своем здоровье, предполагая, что причиной является опухоль, сосудистая аневризма или какое-либо другое смертельное заболевание. Важнейшей задачей врача является проведение информационной беседы о том, что такое мигренозная головная боль, о течении, благоприятном прогнозе заболевания и отсутствии у пациента фатального органического заболевания. Подобная беседа направлена на снятие дистресса, нормализацию психического состояния больного и имеет важное значение для успеха будущего лечения. В то же время пациент должен быть проинформирован о том, что мигрень является неизлечимым заболеванием в силу своей наследственной природы. В связи с этим основной целью лечения является поддержание высокого качества жизни у пациента с мигренью путем его обучения быстро, эффективно и безопасно снимать мигренозную головную боль, а также проведение целого ряда мероприятий, направленных на снижение частоты, интенсивности и длительности приступов.
Необходимым условием поставленной цели является сотрудничество врача и пациента, а также активное участие последнего в собственном лечении. Пациенту рекомендуется вести дневник головной боли, где в течение 2–3 месяцев (на период обследования и лечения) необходимо регистрировать частоту, интенсивность, длительность ГБ, используемые лекарственные средства, день менструального цикла, а также желательно провоцирующие факторы и сопутствующие симптомы. В процессе лечения дневник может наглядно и достоверно демонстрировать его эффективность.
Пациенты с мигренью имеют повышенную чувствительность к самым разнообразным внешним и внутренним факторам: гормональным колебаниям, пище, факторам окружающей среды, сенсорным стимулам, стрессу [3].
Провоцирующие факторы — триггеры мигрени:
Выявление у пациента специфичных для него провоцирующих факторов и избегание их во многом может способствовать снижению частоты приступов.
Анализ коморбидности является одним из важнейших моментов выработки терапевтической тактики [7]. С одной стороны, коморбидные нарушения могут наряду с основным заболеванием существенным образом влиять на качество жизни пациента, что обязательно должны быть учтено в комплексной терапии, с другой, могут определять показания или предпочтения, а также противопоказания при выборе тех или иных препаратов и путей их введения. Наличие у пациента кардиоваскулярных нарушений, особенно лабильной, артериальной гипертензии, стенокардии или ишемической болезни сердца является противопоказанием для использования триптанов и препаратов эрготамина. При сочетании мигрени с эпилепсией и инсультом преимущество имеют вальпроаты. Наличие у пациента с мигренью таких коморбидных заболеваний, как синдрома Рейно, депрессии, тревоги или паники, определяет предпочтительный выбор антидепрессантов.
Самыми последними, но несомненно наиболее важными этапами являются выбор средства для лечения приступа и назначение при необходимости профилактической терапии.
Основная цель лечения приступа мигрени состоит не только в устранении головной боли и сопутствующих симптомов, но и в быстром восстановлении дееспособности пациента и повышении качества его жизни.
Для лечения приступов мигрени (абортивная терапия) используют препараты как с неспецифическим, так и со специфическим механизмом действия. Препараты с неспецифическим механизмом действия способны уменьшать болевой синдром и сопутствующие симптомы не только при мигрени, но и других болевых синдромах. Препараты со специфическим механизмом — производные эрготамина и триптаны, эффективны только при мигренозной головной боли. Наряду с этим используются комбинированные препараты, содержащие анальгетики как неспецифического действия (кофеин), так и специфического действия (эрготамин), а также противорвотные вспомогательные средства.
Правильный выбор препарата для лечения приступа является сложной задачей и зависит от интенсивности и длительности самого приступа, сопровождающих симптомов, сопутствующих заболеваний, прошлого опыта применения препаратов, наконец, их стоимости. Существует два методических подхода к выбору препарата: ступенчатый и стратифицированный [1]. При ступенчатом подходе лечение начинают с самых дешевых и наименее эффективных препаратов: первая ступень — обычные анальгетики (парацетамол или Аспирин) и нестероидные противовоспалительные средства (НПВС). Если пробное лечение было неэффективным или препараты перестали быть эффективными через какое-то время, то переходят ко второй ступени: комбинированным препаратам (Спазмалгон, Пенталгин, Каффетин, Кафергот и др). Третьей ступенью является специфическое противомигренозное лечение с использованием как селективных агонистов 5НТ1-рецепторов — триптанов, так и неселективных агонистов 5НТ1-рецепторов препаратов эрготамина. Следует отметить, что при частом и длительном использовании анальгетиков и особенно комбинированных препаратов происходит привыкание и формирование анальгетической зависимости, что приводит к хронификации болевого синдрома и трансформации мигрени в хроническую форму. Именно ступенчатый подход с необоснованно длительным и почти ежедневным использованием из-за малой эффективности анальгетиков и комбинированных препаратов может привести к абузусной головной боли. Второй опасностью ступенчатого подхода к лечению является тот факт, что для пациентов с тяжелыми приступами, сопровождающимися тошнотой и рвотой, постепенный подбор препаратов вообще малоприемлем. Такое лечение будет заведомо неэффективным, больной и врач останутся неудовлетворенными результатами лечения, а поиск и постоянная замена препарата сделают лечение также и дорогостоящим. В связи с этим для подбора лечения предлагается стратифицированный подход. Согласно этому подходу первично проводится оценка тяжести приступа на основании анализа интенсивности боли и степени нарушения трудоспособности. У пациентов с более легкими приступами весьма вероятно, что препараты первой ступени окажутся эффективными. Пациентам с тяжелыми приступами лечение сразу следует начинать с препаратов более высокого уровня — например, триптанов. Во многих случаях это позволит избежать вызова скорой помощи, быстро восстановить трудоспособность, повысить уровень самоконтроля у пациента, уменьшить чувство страха и беспомощности перед очередной атакой. Пациенты с затяжными тяжелыми приступами, мигренозным статусом нуждаются в госпитализации и проведении лечения в условиях неврологического стационара или реанимации.
Действие селективных агонистов 5НТ1b- и 5НТ1d-рецепторов триптанов основано как на нейрогенном, так и на сосудистом действии. Триптаны подавляют выход из периферических окончаний тройничного нерва вазоактивных веществ, вызывающих вазодилятацию и стимуляцию болевых рецепторов нервных окончаний тройничного нерва, а также вызывают сокращение расширенных во время приступа сосудов, что препятствует экссудации и раздражению болевых рецепторов альгогенными веществами, проникающими из плазмы крови в периваскулярное пространство.
Первым селективным агонистом 5НТ1b/d-рецепторов был суматриптан. Его клиническое использование началось с 1990 года. В последующем появились: золмитриптан, наратриптан, ризатриптан, элетриптан, алмотриптан, фроватриптан (в медицинской литературе этот класс препаратов получил название «триптаны»).
В Клинике головной боли им. академика Александра Вейна проведено открытое исследование российского суматриптана — Амигренина на 60 пациентах, страдающих мигренью без ауры. Ослабление или полный регресс головной боли через 2 часа при использовании 50 мг и 100 мг Амигренина отметили 60% и 63,3% респондеров соответственно (p
Е. Г. Филатова, доктор медицинских наук, профессор
ММА им И. М. Сеченова, Москва
МИГРЕНЬ И ГОЛОВОКРУЖЕНИЕ
Что лежит в основе мигренозной ауры? Что такое обезглавленная мигрень? Что подразумевают под определением «линейная мигрень»? Согласно эпидемиологическим исследованиям, мигренью страдают от 5 до 16% населения развитых стран. Наиболее часто
Что лежит в основе мигренозной ауры?
Что такое обезглавленная мигрень?
Что подразумевают под определением «линейная мигрень»?
Согласно эпидемиологическим исследованиям, мигренью страдают от 5 до 16% населения развитых стран. Наиболее часто заболевание встречается у женщин в возрасте 35-40 лет [2, 9, 10]. Характерно, что степень его распространенности среди взрослого населения стран Европы и Америки имеет тенденцию к росту [10]. За последнее десятилетие представления о мигрени претерпели существенные изменения, что обусловлено бурным ростом научных исследований в области генетики, патогенеза и лечения этого заболевания. Несмотря на всю сложность патогенеза болезни, большинство медиков признают, что основной жертвой во время приступа мигрени становятся сосуды мозга. Предложенная еще в конце 30-х годов Wolff [15] сосудистая теория рассматривает мигрень как внезапно развивающийся генерализованный «срыв» вазомоторной регуляции, который проявляется лабильностью тонуса мозговых и периферических сосудов. С этой позиции аура при мигрени обусловлена локальным спазмом церебральных сосудов и развитием ишемии мозга с появлением разнообразной очаговой неврологической симптоматики (скотомы, гемианопсии, гемигиперстезии, головокружения и др.). Приступ головной боли является следствием избыточной вазодилатации интракраниальных и экстракраниальных мозговых сосудов, а периодическое растяжение сосудистой стенки приводит к активации болевых рецепторов и придает головной боли пульсирующий характер.
Почти 70% больных мигренью жалуются на головокружение различного характера, возникающее как во время приступа мигрени, так и в межприступный период болезни, а у 50% обнаруживаются симптомы страдания лабиринта и нарушения вестибулярных проб [1, 7, 12]. Наиболее ярко кохлеовестибулярные симптомы выражены при базилярной форме мигрени, встречающейся преимущественно у подростков и молодых женщин. В большинстве случаев приступу головной боли предшествуют головокружение системного характера, атаксия, нистагм и шум в ухе, которые могут длиться от нескольких минут до часа. При тяжелых приступах может развиться двусторонняя слепота, альтернирующий гемипарез или тетрапарез, глазодвигательные расстройства, диплопия, рвота. Особенность базилярной мигрени в том, что неврологические симптомы ауры могут сохраняться и в фазе головной боли, которая внезапно возникает в затылочной области, носит сильнейший пульсирующий характер и может сопровождаться кратковременной потерей сознания. Считается, что в основе очаговых неврологических симптомов ауры при базилярной мигрени лежит ухудшение кровообращения в бассейне вертебрально-базилярных артерий [2, 3, 7, 13, 14]. Тяжелые варианты базилярной мигрени следует рассматривать как осложненную форму мигрени. Наблюдение за такими пациентами показывает, что с возрастом базилярная мигрень трансформируется в менее тяжелые формы болезни [2, 3].
Вестибулярные расстройства периферического и центрального характера наблюдаются не только при базилярной, но и при вестибулярной, офтальмической, гемиплегической, афазической и других формах мигрени с аурой. Кроме того, головокружение часто возникает и во время приступов мигрени без ауры [5, 11, 12]. Особый интерес представляют случаи так называемой обезглавленной мигрени, или согласно международной классификации мигренозной ауры без головной боли [6]. Приступ данной формы мигрени характеризуется наличием локальных, чаще всего зрительных и вестибулярных, нарушений без последующего возникновения головной боли. Головокружение может носить периферический и центральный характер и сопровождаться пирамидными и сенсорными симптомами. Диагноз такой формы мигрени носит вероятностный характер и требует исключения органических заболеваний мозга, которые могут проявляться вестибулярными и кохлеарными симптомами. Правильной диагностике мигренозной ауры без головной боли помогают наследственный анамнез, возраст, цикличный характер приступов, случаи возникновения мигренозной головной боли, полный регресс симптомов после приступа, дальнейшая трансформация обезглавленной мигрени в одну из типичных форм мигрени с аурой или без ауры, а также отсутствие изменений при лабораторно-инструментальном обследовании.
В детском возрасте клиническая картина мигрени достаточно специфична и наряду с типичными приступами может проявляться в форме так называемых эквивалентов мигрени, или согласно современной классификации головных болей периодических синдромов детского возраста, которые могут быть предвестниками мигрени или связаны с ней [6]. Наиболее частым эквивалентом мигрени у детей является рецидивирующее доброкачественное пароксизмальное головокружение. Этот синдром характеризуется возникновением на фоне полного здоровья кратковременных приступов нарушения равновесия, системного головокружения, тревоги, спонтанного нистагма и рвоты [1, 2]. Неврологический осмотр и дополнительные инструментальные исследования не выявляют у детей патологических изменений со стороны нервной системы или лабиринта. С возрастом приступы приобретают типичные черты мигрени с головной болью.
В межприступный период болезни у 50% больных мигренью с аурой и у 46% больных мигренью без ауры обнаруживаются неврологические и отологические симптомы, указывающие на неслучайный характер сочетания мигрени и вестибулярных расстройств. Установлено, что у больных мигренью достоверно чаще, чем в контрольной группе, встречаются доброкачественное пароксизмальное головокружение, болезнь Меньера и вестибулярные дисфункции, выявляемые при исследовании спонтанных и вызванных вестибулярных реакций [1, 5, 8, 12]. Ряд авторов высказывает мнение о наличии наследственной и патогенетической связи между синдромом Меньера, пароксизмальным доброкачественным головокружением у детей и взрослых и мигренью [5, 11, 12]. Бабияк В. И. с коллегами (1996) считают, что болезнь Меньера может быть с определенными допущениями отнесена к частному случаю мигрени, а именно к «мигрени лабиринта» с явлениями его «глаукомы» [1].
Головокружение и атаксия являются весьма частыми симптомами приступа так называемой шейной мигрени (синдром Барре-Льеу, задний шейный симпатический синдром). Впервые М. Дж. Барре (1925) описал симптомокомплекс головной боли, зрительных, слуховых и вестибулярных нарушений у больных с остеохондрозом и спондилезом шейного отдела позвоночника [3, 7]. Сходство клинической картины заднего шейного симпатического синдрома с мигренью позволило В. Бартчи-Рошену назвать его шейной мигренью [3]. Приступ шейной мигрени может быть спровоцирован резким поворотом головы или длительно существующим напряжением мышц шеи и затылка. Тупые распирающие, реже пульсирующие боли появляются в шейно-затылочной области, а затем распространяются на всю половину головы и глазничную область. При описании характера распространения головной боли пациенты образно проводят ладонью от затылка до лба — жест, который Бартчи-Рошен сравнил со «сниманием шлема». Сторона гемикранической иррадиации боли обычно соответствует стороне шейно-затылочной боли. Головная боль сопровождается головокружением, шумом и звоном в ушах, «затуманиванием» зрения, иногда обморочными состояниями. Продолжительность приступа может колебаться от 30 секунд до нескольких часов. По мнению большинства авторов, приступ шейной мигрени возникает вследствие раздражения симпатического сплетения позвоночной артерии остеофитами унковертебральных сочленений у лиц с дегенеративно-дистрофическими изменениями в шейном отделе позвоночника [2, 3, 7]. В некоторых случаях болевой синдром не носит выраженного характера, и на первый план выступают симптомы нарушения кровообращения в вертебрально-базилярном бассейне — кохлеовестибулярные, зрительные и другие очаговые симптомы. Диагностика шейной мигрени основана на тщательном изучении профиля головной боли, факторов, провоцирующих ее появление, данных неврологического осмотра и дополнительных рентгенодиагностических методов исследования шейного отдела позвоночника и краниовертебральной области. Дифференциальный диагноз с истинной мигренью в большинстве случаев не представляет сложности.
Лечение вестибулярных расстройств у больных мигренью является составной частью комплекса терапевтических мероприятий, проводимых при данном заболевании, и может осуществляться как во время приступа, так и профилактически в межприступный период болезни. Основными принципами лечения мигрени являются модификация образа жизни больных в целях исключения причин, провоцирующих приступы болезни, и лекарственная терапия. Предполагается, что ухудшение лабиринтного и мозгового кровообращения является основной причиной появления «периферического» и «центрального» головокружения при мигрени [1, 2, 3, 8, 12]. Считается, что если лекарство способно улучшать кровообращение в бассейне вертебрально-базилярных артерий и их ветвей, не влияя при этом на кровообращение в бассейнах других сосудов, значит, оно может быть использовано для лечения головокружения и связанных с ним нарушений [5, 13, 14]. Сегодня предлагаются антигистаминные и антихолинергические препараты, диуретики, транквилизаторы, барбитураты, блокаторы кальциевых каналов, трициклические антидепрессанты. Этот список может быть расширен за счет b-адреноблокаторов, антиконвульсантов, ингибиторов ангитензинпревращающего фермента, антагонистов дофаминовых рецепторов D2 типа, производных фенотиазина и др. [1, 4, 8, 13, 14]. Среди них трудно назвать препарат первого выбора для лечения головокружения, поскольку их эффективность при данной патологии была обнаружена «случайно», в процессе клинического применения, и механизмы их вертиголитического действия неизвестны. До сих пор отсутствовало полное понимание того, какими свойствами должно обладать лекарственное средство, пригодное для лечения головокружения. Определенную ясность в этот вопрос внесли исследования Такеды и его коллег (1993) [13]. Результаты их экспериментальных работ позволили по-новому взглянуть на процессы патогенеза головокружения и показали особую роль гистамина в функционировании вестибулярных проводящих путей и регуляции тонуса сосудов вертебрально-базилярного бассейна. Была выяснена важная роль гистаминовых рецепторов Н1 и Н3 типа в обеспечении нейрогенных и сосудистых механизмов вертиголитического действия ряда лекарств [4, 13, 14]. Было установлено, что в основе клинического воздействия одного из наиболее эффективных препаратов для лечения головокружения — бетагестина (бетасерка) — лежит избирательное улучшение регионального кровообращения в лабиринте и бассейне базилярной артерии без существенного влияния на системное артериальное давление. Нейрональный механизм действия бетагестина связывают с нормализацией процессов нейромедиации в гистаминергических нейронах вестибулярных ядер, определяющих центральные механизмы головокружения [4, 14].
Таким образом, современный подход к лечению вестибулярных расстройств при мигрени предполагает использование комплекса немедикаментозных и фармакологических воздействий, направленных как на купирование уже развившегося приступа мигрени и головокружения, так и на их профилактику. Не вызывает сомнений необходимость включения наиболее эффективных вертиголитических препаратов в схему лечения больных, страдающих мигренью и головокружением.
Мигрень
В России распространенность мигрени выше среднемировой, от болезни страдает более 15% населения. Узнайте, как отличить ее от других видов головной боли и как свести количество приступов к минимуму.
Что такое мигрень
Мигренью называется неврологическое заболевание, которое проявляется сильной односторонней головной болью. Другое название болезни — гемикрания.
Страдающие от мигрени люди часто описывают ее как сильную пульсирующую, приступообразную головную боль с одной стороны, которая сопровождается тошнотой, рвотой и увеличенной чувствительностью к свету и звуку.
Статистика
Мигрень возникает у значительной части населения (1 из 5 женщин и 1 из 15 мужчин страдают от хронических головных болей). В среднем от болезни страдает 14% европейцев. Заболеваемостьв России превышает средние мировые цифры, по данным разных исследований она составляет 15,9-20,8%.
Чаще мигренью заболевают молодые люди в возрасте до 20 лет.
Хотя в среднем женщины болеют чаще, в детском возрасте мигрень чаще появляется у мальчиков. В среднем возрасте тяжесть болезни достигает пика, но со временем, после 60 лет, ее течение облегчается.
Симптомы мигрени
Как проявляется мигрень? Симптомы заболевания могут несколько отличаться у разных пациентов. Основной признак болезни — сильная головная боль, возникающая в лобной части головы с одной стороны. Длительность приступа может быть от 4 до 72 часов.

Дополнительные признаки мигрени включают:
У некоторых пациентов появлению головной боли предшествует особое состояние или аура. Мигрень с аурой начинается с видения вспышек света или зигзагов, сужения полей зрения, чувства покалывания или онемения в одной руке, постепенно переходящие на другую руку через голову и шею. Возможны головокружение, трудности с речью, чувство потери ориентации. Очень редко появлению головной боли предшествует потеря сознания.
Осложнения
Основные осложнения мигрени:
Можно ли умереть от мигрени? Сама она не является причиной, приводящей к смерти, но она может влиять на общее здоровье. Исследования обнаружили связь между приступами с аурой и риском развития сердечно-сосудистых заболеваний. Было установлено, что наличие мигрени с аурой свидетельствует о двукратном увеличении риска развития острого нарушения мозгового кровообращения (инсульт).
Мигрень: прогноз заболевания
Каков прогноз, если диагноз — мигрень? Доказано, что головные боли серьезно снижают качество жизни и трудоспособность человека, страдающего от этого распространенного заболевания. По статистике, на характерные симптомы жалуются 19% женщин и 11% мужчин. Долгосрочный прогноз зависит от индивидуальных особенностей человека. Однако существуют данные, указывающие на ухудшение прогноза и увеличение риска развития хронической мигрени после каждого приступа. Современные способы лечения мигрени помогают большинству людей справиться с болезнью. У большинства женщин симптомы становятся мягче или проходят в период после менопаузы. Кроме того, постоянно разрабатываются новые средства от мигрени. Наиболее перспективным направлением в этой области считается применение препаратов ботулинического токсина при хронической форме болезни.
Причины мигрени. Почему она возникает?
Причины мигрени к настоящему моменту точно не определены, хотя научные исследования в этой области ведутся во всем мире. С высокой достоверностью ученые говорят о группах факторов, провоцирующих характерные головные боли.
Генетика
Наследственный фактор играет важную роль в возникновении мигрени, что подтверждено многими научными исследованиями. Установлено, что наличие мигрени с аурой у матери и отца повышает риск появления болей у детей в 4 раза. При этом вероятность развития мигрени без ауры не зависит от генетической предрасположенности. По материнской линии патология передается чаще: только в 1/3 случаев болезнь наследуется от отца.
О механизмах наследования у ученых нет единого мнения. Заслуживает внимания теория о том, что генетически передается не сама патология, а предрасположенность сосудистой системы к определенному механизму реагирования на внешние раздражители и нарушение процесса метаболизма нейромедиаторов, особенно серотонина.
Триггерные факторы
Приступы мигрени обычно начинаются вследствие влияния определенных провоцирующих факторов – триггеров. Триггеры абсолютно индивидуальны, и часто даже при длительном течении заболевания человек не может установить причинно-следственной связи между приступом и его причиной. Кроме того, приступ могут вызвать разные триггеры или их сочетание.
Все триггеры мигрени объединяются в 6 основных групп:
Физиологические факторы
Пищевые факторы
Среди основных пищевых триггеров заболевания выделяют:
Факторы окружающей среды
Плохая экология и большая концентрация в атмосфере вредных веществ – еще одна распространенная причина мигрени. Некоторые люди связывают приступы с переменой погоды, надвигающейся грозой или очень высокой температурой воздуха.
Классификация мигрени
Существуют различные формы мигрени. Наиболее часто встречающиеся из них по МКБ-10:
Диагностика мигрени
Диагностика мигрени основывается на характерных симптомах, при отсутствии признаков органического поражения центральной нервной системы. В российских рекомендациях по мигрени у взрослых не советуют использовать лабораторные и инструментальные исследования, если болезнь имеет типичное течение.
Для исключения физической патологии проводится ряд тестов и исследований с помощью всех доступных методов. Если у вас мигрень, обследование может понадобиться для проведения дифференциального диагноза. Магнитно-резонансная томография (МРТ) может помочь исключить воспалительные заболевания, опухоли и другие органические поражения. При мигрени это исследование не показывает изменений. Специалисты рекомендуют вести специальный дневник, описывающий каждый приступ головных болей, причины, его провоцирующие, время и продолжительность атаки. Эти данные могут помочь специалисту систематизировать симптомы, определить форму мигрени.
Лечение мигрени
Неизвестны точные причины, от которых возникает мигрень, поэтому лечение проводится симптоматически. Самое простое лекарство от мигрени — парацетамол. Некоторым больше помогает аспирин или ибупрофен. Желательно принимать обезболивающие препараты сразу после начала приступа. Растворимые препараты более эффективны, так как они быстрее всасываются в кишечнике.
Что делать, если простые препараты не в состоянии облегчить мигрень? Как снять боль другими способами? Некоторым пациентам помогают противорвотные лекарства. Однако механизм этого эффекта до сих пор остается предметом споров.
Частые головные боли значительно ухудшают качество жизни. Приступы могут продолжаться днями. В таких случаях лечение проводится комплексно, с применением анальгетиков, противорвотных средств, препаратов из группы триптанов и производных эрготамина. Важно избегать ситуаций, провоцирующих мигрень. Как лечить и предупреждать боль в каждом конкретном случае — не всегда известно.
Лечение мигрени лекарственными препаратами
Существует несколько групп лекарственных средств, лечащих мигрень. Таблетки, спрей для носа или уколы — пациент может выбрать оптимальную форму препарата. Рассмотрим основные лекарства от мигрени. Это анальгетики — аспирин, парацетамол, ибупрофен и их комбинации с кофеином (цитрамон, экседрин). От мигрени они помогают за счет своего обезболивающего действия. Кофеин вызывает спазм сосудов головного мозга, снижая проницаемость сосудистой стенки. Считается, что расширение мозговых артерий и вен является важным моментом при мигрени.

На этом принципе основано действие другой группы препаратов, которая называется «триптаны». От мигрени они помогают именно за счет выраженного сосудосуживающего действия, блокирующего боль. Это такие препараты, как золмитриптан (зомиг), элетриптан (релпакс), суматриптан (имигран, амигренин, имигран-спрей), фроватриптан, наратриптан, ризатриптан. Триптаны считаются самыми эффективными средствами от мигрени. Эрготамин (кафергот) и его производные также повышают тонус мозговых сосудов, но менее эффективны при мигрени. Все перечисленные препараты имеют побочные эффекты. Перед применением необходима консультация врача.
Профилактика мигрени
Как избавиться от мигрени? Можно ли победить мигрень? Лекарства только снимают симптомы, но не предупреждают развитие приступа. Однако средства от мигрени и некоторые препараты (противосудорожные средства, бета-блокаторы) могут приниматься регулярно, ежедневно, вне зависимости от наличия симптомов. В таких случаях целью назначения препарата является профилактика возникновения боли.
Чтобы избавиться от мигрени, необходимо придерживаться нескольких правил.
Это ведение дневника, куда нужно записывать дату и время начала приступа, симптомы и провоцирующие ситуации. Благодаря этому в скором времени вы поймете, что вызывает головную боль. Существуют и мобильные приложения, разработанные с этой целью.
Регулярные физические нагрузки и активный образ жизни, нормализация сна также предупреждают головные боли.
Питание и мигрень: диета, богатая тирамином (тирамин содержится в выдержанных сырах, обработанном мясе, оливках), алкоголь, шоколад, кофе, переедание могут провоцировать головные боли. Поэтому рационально избегать этих продуктов. Дополнительный прием пищевых добавок с витамином В2 может снижать частоту и тяжесть приступов мигрени
Что такое вестибулярная мигрень? Причины возникновения, диагностику и методы лечения разберем в статье доктора Калинкиной Марины Эроловны, невролога со стажем в 9 лет.
Определение болезни. Причины заболевания
Вестибулярная мигрень — один из видов мигрени, который сопровождается ощущением мнимого вращения, движения окружающих предметов или самого больного в пространстве до и во время приступа сильной боли. Неспецифических жалобы, к примеру, ощущение дурноты, слабости, «легкости в голове» или приближающейся потери сознания могут быть никак не связаны с вестибулярной мигренью.
Этот тип мигрени иначе называют ассоциированным с мигренью головокружением; мигренозной вестибулопатией; доброкачественным рецидивирующим системным головокружением или базилярной мигренью.
Симптомы вестибулярной мигрени
Мигренозное головокружение сопровождается особыми признаками, которые на осмотре способен оценить только врач-невролог. Впервые возникший приступ мигренозного головокружения зачастую имитирует инсульт в вертебро-базиллярном бассейне (мозжечке), поэтому вероятнее всего, после первого в жизни приступа пациента будет осматривать невролог инсультного отделения.
Инсульт в мозжечке проявляется головокружением, неустойчивостью при ходьбе, рвотой, тошнотой, головной болью без чётких границ. Эти симптомы характерны и для приступа вестибулярной мигрени, но при вестибулярной мигрени есть определенные яркие стадии приступа (подробнее в разделе 4 — Классификация болезни). Каждый невролог решает сам, на какие признаки будет опираться у больного в постановке своего диагноза, поэтому самостоятельно пытаться разобраться, был это инсульт или приступ мигрени, не рекомендуется.
Вестибулярная мигрень протекает в виде приступов, которые характеризуются внезапным возникновением умеренного или выраженного головокружения и часто сопровождаются неустойчивостью и мигренозной головной болью. Мигренозная головная боль отличается от других видов головной боли:
Такой приступ продолжается от нескольких минут до нескольких часов, реже — более суток. В период приступа головокружения могут возникать: рвота и спонтанный нистагм — едва заметное подергивание глаз, диагностируемое при помощи неврологического молоточка, чувствительная реакция на запахи, звуки и свет.
— головокружение уменьшается постепенно, может усиливаться при изменениях положениях головы.
Признаки, характерные для мигренозного головокружения:
Патогенез вестибулярной мигрени
Патогенез мигрени точно неизвестен. Имеется четыре основные гипотезы о том, как возникает мигрень:
— сосудистая гипотеза: резкое сужение внутричерепных сосудов приводит к ауре или фокальным неврологическим симптомам, а за ней следует их расширение, что и вызывает головную боль). Тем не менее неврологи не считают мигрень болезнью «плохих» сосудов, нуждающихся в очищении капельницами. Механизм возникновения мигрени гораздо сложнее;
— комбинированная тригеминально-васкулярная теория патогенеза мигрени: во время приступа мигрени нарушается нормальное взаимосвязь между тройничным нервом и кровотоком в головном мозге.
Классификация и стадии развития вестибулярной мигрени
В классификации мигрени существуют различные виды. Название каждой из них, как правило, характеризует то, как проходит фаза ауры. Например, если у человека в ауре выпадает зрение, то — офтальмоплегический тип, если парализует половину тела, то — гемиплегический тип, если проявляется болями в животе — то абдоминальный, если проявляется головокружением — вестибулярный.
Приступы мигрени часто начинаются с предупреждающих признаков (продромы). Их условно можно отнести к первой стадии заболевания.
К продроме мигрени относят изменение настроения, раздражительность, депрессию или эйфорию, утомляемость, спазмы мышц (особенно шеи), запор или диарею, чувствительность к запахам или звукам. Средняя продолжительность этой стадии — от 2-х часов до 2-х суток.
Следом идет условная вторая стадия — аура. К ауре относят различные преходящие, полностью обратимые неврологические нарушения:
Эти признаки встречаются не при всех видах мигрени и не у всех пациентов. У людей с вестибулярной мигренью головокружение чаще всего начинается именно на стадии ауры, в некоторых случаях только этим симптомом данная стадия ауры и выражается. Длится эта фаза от нескольких минут до 1 часа.
Затем идет болевая фаза. Головная боль пульсирует, усиливается с увеличением внутричерепного давления и проявляется вместе с тошнотой, рвотой и ненормальной чувствительностью к свету, шуму и запаху. Головокружение как проявление ауры может либо завершиться в начале болевой фазы, либо продолжаться до полного завершения приступа. Длится болевая фаза от 4-х до 72-х часов.
Осложнения вестибулярной мигрени
Любой тип мигрени может осложниться мигренозным статусом — это означает, что приступ мигрени продолжается непрерывно более 3 суток. В таком случае необходима безотлагательная консультация невролога для решения вопроса о госпитализации.
Если человек замечает увеличение частоты приступов мигрени, ауру дольше 60 минут, нетипичные проявления ауры или приступа (затруднение речи, слабость с одной стороны, двоение в глазах или потеря зрения на одни глаз), то это повод экстренно обратиться в приемный покой инсультного отделения.
Диагностика вестибулярной мигрени
Диагноз «вестибулярная мигрень» ставит невролог, отоневролог или отоларинголог, специализирующийся на диагностике и лечении головокружений.
Чтобы достоверно установить диагноз «вестибулярная мигрень», врачи используют следующие критерии [3] :
При диагностике врач обычно спрашивает, не было ли у пациента аналогичных симптомов ранее. Или если они были, насколько они были интенсивными? Достоверный диагноз можно поставить только после возникновения нескольких подобных приступов. При первом эпизоде предполагаемого мигренозного головокружения нередко проводят МРТ или КТ для исключения патологии задней черепной ямки (но это не обязательное обследование).
Наблюдение за больными с точно установленным диагнозом «вестибулярная мигрень» показывает, что спустя 8 лет диагноз остался неизменным в большинстве случаев. Гораздо реже в последствие у больного находят другое вестибулярное заболевание. Это говорит о высокой достоверности описанных диагностических критериев.
Лечение вестибулярной мигрени
Лечение любого типа мигрени бывает двух видов и не допускает самостоятельного назначения лекарств.
В начале приступа для его купирования используют симптоматическое лечение с возможной комбинацией с кофеином:
Для профилактики повторных приступов мигрени используют рецептурные препараты, относящиеся к классу
Обычно их назначает невролог, если приступы мигрени часты (2-3 раза в неделю) и снижают качество жизни пациента, средний срок — от 2 недель до нескольких месяцев. Как мы видим, при мигрени не используют ноотропы и антиоксиданты, распространенные на территории СНГ.
При мигрени не используют ноотропы и антиоксиданты, распространенные на территории СНГ.
Вылечить мигрень раз и навсегда нельзя, но сделать приступы редкими и короткими возможно, если скорректировать образ жизни и провести медикаментозную профилактику.
Прогноз. Профилактика
Женщина, испытывающая мигрень с аурой, должна избегать использования оральных контрацептивов, содержащих этинилэстрадиолы, так как они увеличивают свертываемость крови и предрасполагают к образованию сгустков в артериях и венах.
Также часто в инструкциях к гормональным контрацептивам есть описание мигрени в разделе побочные эффектов.После начала приема КОК необходимо тщательно следить за частотой приступов мигрени в течение первого месяца применения.
Ведение дневника питания помогает выявлять пусковые факторы мигрени (триггеры).