Что такое стенокардия сердца простыми словами
Что такое стенокардия сердца простыми словами
Стенокардия
Что такое стенокардия
Смертность от заболеваний системы кровообращения в течение многих лет стабильно занимает первое место по причинам смерти в развитых и развивающихся странах.
Многие заболевания сердца клинически проявляются неприятным синдромом стенокардии.
Классификация
Клинически выделяют несколько типов стенокардии по характеру течения. Это удобно для определения тактики лечения:
Причины возникновения стенокардии
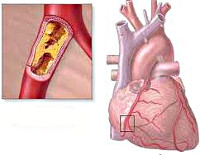
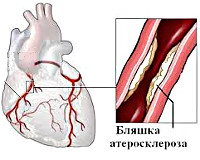
Основная причина появления заболевания – атеросклероз коронарных артерий, в англоязычной литературе болезнь чаще называют коронарной болезнью сердца. Холестерин накапливается на стенках сосудов, вызывает образование бугорков, атеросклеротических бляшек. Бляшки сужают просвет артерии, уменьшая количество поступающей крови ниже участка сужения. Но так как в состоянии покоя потребность в кислороде минимальна, кровоток к сердечной мышце достаточен. При физических нагрузках или психоэмоциональном перенапряжении сердцу требуется гораздо больше кислорода, но имеющееся сужение препятствует усилению кровотока, возникает недостаток кровоснабжения участка сердца, возникает кислородное голодание, или ишемия. Когда же боль у человека со стенокардией напряжения вдруг появляется в покое, то, как правило, это означает резкое измерение кровообращения в коронарных артериях, присоединение спазма или тромбоза. Это состояние называют нестабильной стенокардией.
Развитию стенокардии способствует неправильный образ жизни:
Симптомы стенокардии
Описывая свои ощущения, пациенты обычно жалуются на:
При первых признаках или симптомах заболевания важно сразу же обратиться к врачу. Кардиологический центр ФНКЦ ФМБА предлагает пациентам профессиональную консультацию и программы обследования.
Диагностика
Диагноз стенокардии ставится на основе клинических признаков заболевания, то есть на характерных жалобах пациента. Однако для уточнения причины, степени, стадии, функционального класса заболевания необходимо провести некоторые инструментальные обследования:
Профилактика стенокардии
К дополнительным профилактическим мерам относят:
Чтобы не допустить появления стенокардии, важно периодически наблюдаться у кардиолога. В нашем центре ФНКЦ ФМБА вы можете пройти комплексное исследование сердца, чтобы своевременно принять меры по профилактике или лечению заболевания.
Как лечить стенокардию
В кардиологическом центре ФНКЦ ФМБА успешно применяют передовые методы лечения стенокардии:
В нашей клинике проводятся уникальные операции с минимальной инвазией, а также качественная диагностика различных заболеваний сердца. Специалисты кардиологического центра ФНКЦ ФМБА успешно применяют в своей работе передовые европейские методы лечения. Постоянно повышают квалификацию и обмениваются опытом на международных конференциях.
Стабильная стенокардия
Общие сведения
Стабильная стенокардия – наиболее распространенная клиническая форма ИБС с устойчивым течением и отсутствием признаков ухудшения на протяжении нескольких недель. Стабильная стенокардия относится в кардиологии к разновидности стенокардии напряжения и проявляется характерной болью, постепенно нарастающей при определенных нагрузках и прекращающейся при их снятии. В моменты физического и эмоционального напряжения венечные артерии не могут обеспечить повышенную потребность сердечной мышцы в кислороде, что вызывает острую преходящую ишемию миокарда и развитие приступа стабильной стенокардии.
Причины стабильной стенокардии
Главной причиной стабильной стенокардии является атеросклеротическое поражение сосудов сердца, приводящее к их выраженному стенозу (у 90-97% больных). Для развития приступа стабильной стенокардии утрата просвета коронарных артерий должна составлять более 50-75%.
К резкому уменьшению кровоснабжения сердечной мышцы может приводить длительный спазм на уровне мелких интрамиокардиальных венечных сосудов, связанный с локальной гиперчувствительностью гладкомышечных клеток сосудистой стенки к различным стимулам и изменению тонуса вегетативной нервной системы. У больных пожилого возраста ангинозный приступ может рефлекторно сопровождать приступы желчнокаменной болезни, панкреатита, скользящие грыжи пищевода, опухоль кардиального отдела желудка.
Стабильная стенокардия может развиваться при ревматоидном поражении соединительной ткани, дистрофии коронарных артерий при амилоидозе, относительной коронарной недостаточности, обусловленной аортальным стенозом или гипертрофической кардиомиопатией.
Спровоцировать приступ стабильной стенокардии может обильная еда, холодная ветреная погода, стресс. К факторам риска развития атеросклероза коронарных артерий и стабильной стенокардии также можно отнести артериальную гипертензию, гиперхолестеринемию и ожирение, сахарный диабет, генетическую предрасположенность, табакокурение, гиподинамию, у женщин – преждевременную менопаузу, длительный прием КОК. Чем более выражена патология коронарных артерий, тем ниже порог развития приступа стабильной стенокардии в ответ на провоцирующие факторы.
Классификация стабильной стенокардии
В зависимости от уровня переносимой нагрузки выделяют 4 функциональных класса стабильной стенокардии.
К I классу стабильной стенокардии относятся легкие формы с начальными проявлениями заболевания. Ангинозные приступы возникают редко, только при длительном и чрезмерном физическом усилии и исчезают при прекращении или замедлении темпа нагрузки. Обычные нагрузки (ходьба со скоростью 5 км/ ч) переносятся хорошо и дискомфорта не вызывают.
Для II класса стабильной стенокардии характерно развитие приступов при быстром темпе ходьбы на расстояние >500 м и при подъеме более чем на 1 этаж (особенно в утренние часы, в холодную и ветреную погоду, после приема пищи, при эмоциональном стрессе). Боль не купируется прекращением нагрузки. Скорость ходьбы ограничена до 4 км/ч.
III класс проявляется выраженным снижением физической активности, появлением приступов загрудинной боли при обычной ходьбе на расстояние
Стенокардия
Общие сведения
Сердечный приступ (приступ стенокардии) возникает, когда к определенному участку сердечной мышцы не доставляется с кровью необходимое количество кислорода, что приводит к повреждению, ослаблению или некрозу этого участка. Хотя сердечные приступы обычно развиваются внезапно, повреждение сердца может развиваться постепенно в течение нескольких лет.
Причины сердечных приступов
Большинство сердечных приступов обусловлены закупоркой или спазмом коронарных артерий (сосудов, питающих сердце). Обычно артерии закупориваются при атеросклерозе, когда жировые продукты обмена накапливаются на внутренней стенке артерий и формируют бляшки. Сердечные приступы могут быть также результатом застревания тромба в узких коронарных артериях. Чаще всего тромбы формируются там, где артерия уже сужена атеросклеротическими бляшками.
Cимптомы стенокардии
Чувство давления и жгучей боли в грудной клетке, иногда сопровождающееся повышенным потоотделением, тошнотой или рвотой. Боль распространяется от грудной клетки в нижнюю челюсть, отдает в живот, левую руку и левое плечо. Может возникать чувство стеснения в груди. Дыхание становится редким, с интервалами более двух секунд.
Осложнения
Что можете сделать Вы. Первая помощь при приступе стенокардии
Поместите антиангинальное средство под язык, как вас обучал это делать ваш врач. Очевидец тяжелого сердечного приступа должен вызвать скорую помощь или доставить больного в ближайшую больницу.
Что может сделать врач
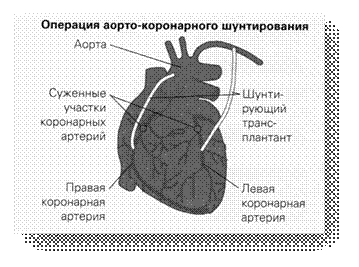
При стенокардии врач может госпитализировать больного для обследования и интенсивной терапии. Провести электрокардиограмму (ЭКГ), оценить уровеньразличных веществ в крови, чтобы подтвердить диагноз. Назначить сильные болеутоляющие средства и соответствующие лекарства. Назначить дополнительно кислородотерапию. В случае, если пациент доставлен в больницу не позднее шести часов после приступа, врач может назначить тромболитики с целью растворить образовавшийся тромб в артериях. назначить своевременное лечение в случае осложнений. Направить пациента к специалисту по ангиопластике (расширению суженных артерий с помощью крошечного баллона) или аорто-коронарному шунтированию (хирургическая операция, при которой создается обходной путь кровоснабжения сердца). Направить пациента в центр реабилитации. Назначить антиангинальные или другие средства для самостоятельного приема дома.
Профилактика стенокардии
Бросьте курить. Примите меры, чтобы снизить артериальное давление, снизить повышенный уровень холестерина в крови. Стремитесь поддерживать оптимальный вес, не отказывайтесь от ежедневной физической активности. При наличии диабета не запускайте это заболевание.
Стенокардия
Стенокардия (лат. angina pectoris, устаревший синоним: грудная жаба) — это клиническая форма ишемической болезни сердца, проявляющаяся приступами внезапной боли за грудиной, вследствие острого недостатка кровоснабжения миокарда. Боль появляется внезапно при физической нагрузке или эмоциональном стрессе, после приёма пищи, обычно иррадиирует в область левого плеча, шеи, нижнюю челюсть, между лопаток, левую подлопаточную область и продолжается не более 10-15 мин. Боль исчезает при прекращении физической нагрузки или приёме нитрата короткого действия (например, нитроглицерина под язык).
Клиническая картина стенокардии была впервые описана Уильямом Геберденом.
Эпидемиология
ИБС в течение многих лет остаётся ведущей причиной смертности в экономически развитых странах. Вероятность заболеть стенокардией резко повышается с возрастом. Так, в возрасте от 45 до 54 лет заболеваемость составляет 0, 1–1% у женщин и 2–5% у мужчин, тогда как в интервале от 65 до 74 лет 10–15% и 10–20% соответственно.
В России почти 10 млн трудоспособного населения страдают ИБС, более трети из них имеют стабильную стенокардию. В 2010 г. в России заболеваемость ИБС составила 425, 5 случая на 100 000 населения. Смертность от ИБС у лиц в возрасте до 65 лет за последние 20 лет снизилась на 50%, однако общая смертность от ИБС осталась неизменной.
Смертность от ИБС у мужчин в возрасте до 65 лет в 3 раза выше, чем у женщин. В более старшем возрасте смертность у обоих полов выравнивается, а после 80 лет становится в 2 раза выше у женщин, чем у мужчин. По данным Фремингемского исследования, 2-летняя частота сердечной смерти составила 5, 5% у мужчин и 3, 8% у женщин, риск нефатального инфаркта 14, 3 и 6, 2%.
В популяции только 40–50% больных стенокардией знают о своём заболевании, у остальных 50–60% оно остаётся нераспознанным.
Классификации стенокардии
Классификация стенокардии Канадского кардиологического общества:
1 ФК. Повседневная физическая нагрузка не вызывает появления стенокардии. Приступ развивается в результате интенсивной или быстрой, или длительной нагрузки во время работы, или в восстановительном периоде.
2 ФК. Небольшое ограничение повседневной деятельности. Быстрая ходьба или подъем по лестнице, подъем в гору, ходьба или подъем по лестнице после приема пиши, в холодную, ветреную погоду, или в состоянии эмоционального стресса, или только в течение первых часов после пробуждения. Ходьба на расстояния более двух кварталов по ровной местности и подъем на более чем один пролет лестницы с обычной скоростью и при обычных условиях.
3 ФК. Значительное ограничение повседневной физической активности. Ходьба на расстояния в один или два квартала по ровной местности, при подъеме на один пролет при обычных условиях.
4 ФК. Невозможность выполнять какую-либо физическую нагрузку без возникновения болевых ощущений, приступы стенокардии в покое.
Используемая в практике ГВКГ им. акад. Н. Н. Бурденко классификация содержит уточнения и дополнения, разработанные научными сотрудниками госпиталя, которые позволяют сопоставлять обычные критерии с результатами инструментальных исследований.
Классификация стенокардии, разработанная и применяемая в ГВКГ им. акад. Н. Н. Бурденко
В каждом функциональном классе приведены наиболее характерные и часто встречающиеся признаки стенокардии и ее основного симптома — боли. Однако это не означает обязательного присутствия всех указанных признаков, характеризующих тот или иной функциональный класс; некоторые из них могут отсутствовать, например такие важные симптомы, как боль или изменения ЭКГ в покое до и после ангинозного приступа и др.
В некоторых случаях боль при иррадиации может быть единственным проявлением стенокардии, например в эпигастрии или в руке. Если она в зонах иррадиации (в лопатке, плече, в зубах) не сопровождается болью в области сердца, то пациент считает ее «самостоятельным» страданием. Эквивалентом стенокардии может быть даже изжога при физических нагрузках.
Стенокардия может проявляться онемением 3-4 пальцев левой кисти, и только совпадение с приступами боли в области сердца позволяет связать воедино оба признака разной локализации.
Если не удается установить причинную связь, возможна ошибочная трактовка состояния больного. У больных кардиосклерозом и страдающих ассоциированными заболеваниями своеобразным эквивалентом типичных приступов могут быть рецидивирующие состояния острой левожелудочковой недостаточности (одышка, сердечная астма, отек легких) как следствие преходящей ишемии миокарда.
Еще один вариант вместо боли — появление аритмии различной степени тяжести на высоте нагрузки. Только комплексное обследование больных, включая велоэргометрию, суточное мониторирование ЭКГ, сцинтиграфию миокарда, коронарографию, позволяет установить, что приступы аритмии являются следствием ишемии миокарда.
Полного соответствия между клиническими проявлениями стенокардии и состоянием коронарного русла нет.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
Этиология стенокардия включает следующие ФР:
• большие — неуправляемые (возраст, мужской пол, генетическая предрасположенность, постменопауза у женщин) и управляемые (АГ, гиперхолестеринемия, СД, курение) ;
• малые — ожирение, сидячий образ жизни, психические стрессы, стрессорный тип личности, подагра, гиперурикемия, использование оральных контрацептивных средств, недостаточная толерантность к глюкозе;
• потенциально корригирующиеся, но слабо связанные с ИБС — гипертриглицеридемия, низкий уровень ХСЛПВП, депрессия, психосоциальный стресс, социально-экономический статус, ожирение, гиподинамия, высокий уровень мочевой кислоты, прием контрацептивов и злоупотребление алкоголем;
• экзогенные — гиперхолестеринемия с высокими уровнями ХСЛПНП, ХСЛПОНП в плазме крови; гипертриглицеридемия, высококалорийная диета, гиподинамия; курение (его отрицательным эффектом «перевешивается» положительный от занятий ФН), частые психоэмоциональные стрессы;
• эндогенные — систолическая АГ (САД более 160 мм рт. ст. ) или диастолическая (ДАД более 95 мм рт. ст. ), ожирение, наследственность (раннее, до 55 лет, развитие ИБС у близких родственников) и СД. Последний ускоряет развитие атеросклероза (превращение липидного пятна в нестабильную атеро-склеротическую бляшку), проявления ИБС (в том числе и частоту трансмуральных ИМ) и благоприятствует ВСС (из-за диабетической нейропатии, нарушающей регуляцию сердца) ;
• менее значимые — подагра, постменопаузальный период, болезни почек, мужской пол и выраженная ГЛЖ;
Провоцируют приступы стенокардии эмоциональное и физическое напряжение.
Патогенез.
В основе патогенеза стенокардии лежит нарушение коронарного кровотока вследствие сужения артерии (чем больше степень стеноза, тем, как правило, тяжелее течение стенокардии). Самая частая причина этого — наличие атеросклеротических бляшек (в 95%). В зависимости от их локализации в стенке артерии выделяют два типа бляшек — концентрические и эксцентрические. Эксцентрические бляшки (в 75% случаев ответственны за сужение коронарной артерии) занимают только часть просвета артерии. Оставшаяся часть артерии (вследствие нарушения функции эндотелия) особенно чувствительна к систолическому влиянию, что обусловлено большей спазмируемостью артерии и дополнительным нарушением тока крови. В 25% случаев концентрические бляшки, захватывающие весь диаметр коронарной артерии, слабо реагируют на систолические и диастолические влияния, в большей степени связаны с ФН. Чем больше степень стеноза коронарной артерии, тем тяжелее проявления Стенокардии. Последние также зависят от локализации, протяженности, количества стенозов и числа пораженных артерий.
С точки зрения влияния на тяжесть нарушений коронарного кровотока выделяют три степени сужения артерий:
• существенная — просвет артерии снижен на 50—80% (поле сечения — на 75—90%). В покое коронарный кровоток не нарушен вследствие ауторегуляции в системе микроциркуляции, которой не достаточно в период ФН, когда рост потребления кислорода (П02) миокардом не компенсируется. Это приводит к ишемии миокарда, что клинически проявляется стенокардией;
• критическая — диаметр артерии снижен более 80% (поле сечения более 90%). В этих случаях коронарный кровоток неадекватен потребностям даже в покое. Каждое усилие вызывает приступ стенокардии.
Коронарная недостаточность (ишемия миокарда) возникает при появлении сегментарного стеноза крупной коронарной артерии более чем на 50% ее просвета (или двух, трех артерий), обусловливающего нарушение равновесия между доставкой кислорода и П02 миокардом. Дисбаланс определяют ЧСС, сократимость миокарда (зависит от органического поражения сердца), метаболические процессы в нем (в том числе и трансмембранные потоки ионов кальция), перфузионное давление (разница диастолических давлений в аорте и ЛЖ), резистивность коронарных артерий, степень напряжения стенки ЛЖ в систолу (объем ЛЖ, систолическое давление в нем), активность симпатической нервной системы и гемореологические параметры (агрегация тромбоцитов и эритроцитов).
Чем выше эти показатели, тем больше П02. Снабжение сердца прямо связано с состоянием коронарного кровотока. Так, вазодилатирующие и вазоконстриктивные стимулы могут существенно изменить состояние тонуса коронарных артерий, внося дополнительный динамический стеноз (к уже имеющемуся, фиксированному). Доставка кислорода зависит от кислородтранспортной функции и коронарного кровотока. Сужение крупной коронарной артерии приводит к росту сопротивления коронарных сосудов и снижению коронарного кровотока.
Важную роль в этом процессе играет и состояние атеросклеротической бляшки (ее нестабильность, во многом обусловленная воспалительными процессами, протекающими в ней, с последующим легким разрывом, что благоприятствует тромбозу) даже на фоне небольших стенозов коронарной артерии. Такие маловыраженные формы атеросклероза ничуть не безопаснее, чем далеко зашедшие, для которых характерно сужение обызвествленных коронарных артерий.
Патологическая анатомия
При внезапном прекращении притока крови к участку сердечной мышцы наступает его ишемия, а затем некроз. Позже вокруг очага некроза образуются воспалительные изменения с развитием грануляционной ткани.
КЛИНИЧЕСКАЯ КАРТИНА
Большинство пациентов со стенокардией ощущают дискомфорт или боль в области груди. Дискомфорт обычно давящего, сжимающего, жгучего характера. Нередко такие пациенты, пытаясь описать область дискомфорта, прикладывают сжатый кулак или открытую ладонь к грудной клетке. Часто боль иррадиирует («отдаёт») в левое плечо и внутреннюю поверхность левой руки, шею; реже — в челюсть, зубы с левой стороны, правое плечо или руку, межлопаточную область спины, а также в эпигастральную область, что может сопровождаться диспептическими расстройствами (изжога, тошнота, колики). Исключительно редко боль может быть локализована только в эпигастральной области или даже в области головы, что очень затрудняет диагностику.
Приступы стенокардии обычно возникают при физической нагрузке, сильном эмоциональном возбуждении, после приёма избыточного количества пищи, пребывания в условиях низких температур или при повышении артериального давления. В таких ситуациях сердечной мышце требуется больше кислорода, чем она может получить через суженные коронарные артерии. В отсутствие стеноза коронарных артерий, их спазма или тромбоза, боли в грудной клетке, имеющие отношение к физической нагрузке или иным обстоятельствам, приводящим к повышению потребности сердечной мышцы в кислороде, могут возникать у пациентов с выраженной гипертрофией левого желудочка, вызванной стенозом аортального клапана, гипертрофической кардиомиопатией, а также аортальной регургитацией или дилатационной кардиомиопатией.
Приступ стенокардии обычно продолжается от 1 до 15 минут. Он исчезает при прекращении нагрузки или приёме нитратов короткого действия (например, нитроглицерина под язык).
Факторы риска, которые провоцируют приступы стенокардии:
• физическая нагрузка (от значительной до умеренной или обычной для данного больного) ;
• обильный прием пищи;
• обострение других заболеваний внутренних органов;
• воздействие холода (как локальное, так и общее).
Диагностика
Лабораторные тесты
Лабораторные тесты помогают установить возможную причину ишемии миокарда.
Клинический анализ крови. Изменения результатов клинического анализа крови (снижения уровня гемоглобина, сдвиги лейкоцитарной формулы и др. ) позволяют выявить сопутствующие заболевания (анемию, эритремию, лейкоз и др. ), провоцирующие ишемию миокарда.
Определение биохимических маркёров повреждения миокарда. При наличии клинических проявлений нестабильности, необходимо определить уровень тропонина или МВ-фракции креатинфосфокиназы в крови. Повышение уровня этих показателей указывает на наличие острого коронарного синдрома, а не стабильной стенокардии.
Биохимический анализ крови. Всем больным стенокардией необходимо исследовать липидный профиль (показатели общего холестерина, ЛПВП, ЛПНП и уровень триглицеридов) для оценки сердечно-сосудистого риска и необходимости коррекции. Также определяют уровень креатинина для оценки функции почек.
Оценка гликемии. Для выявления сахарного диабета как сопутствующей патологии при стенокардии оценивают уровень глюкозы натощак или проводят тест толерантности к глюкозе.
При наличии клинических признаков дисфункции щитовидной железы определяют уровень гормонов щитовидной железы в крови.
Инструментальные методы
ЭКГ в покое. Всем пациентам с подозрением на стенокардию необходимо зарегистрировать ЭКГ в состоянии покоя в 12 стандартных отведениях. Хотя результаты этого метода соответствуют норме примерно в 50 % случаев наблюдения больных стенокардией, могут быть выявлены признаки коронарной болезни сердца (например, перенесённый инфаркт миокарда в анамнезе или нарушения реполяризации), а также другие изменения (гипертрофия левого желудочка, различные аритмии). Это позволяет определить дальнейший план обследования и лечения. ЭКГ может оказаться более информативной, если её регистрируют во время приступа стенокардии (обычно при стационарном наблюдении).
ЭКГ с физической нагрузкой. Применяют тредмилтест или велоэргометрию с ЭКГ-мониторингом в 12 стандартных отведениях. Основной диагностический критерий изменения ЭКГ во время таких проб: горизонтальная или косонисходящая депрессия ST ≥0, 1 мВ, сохраняющиеся по меньшей мере 0, 06–0, 08 с после точки J, в одном или нескольких отведениях ЭКГ. Применение нагрузочных тестов ограничено у пациентов с исходно изменённой ЭКГ (например, при блокаде левой ножки пучка Гиса, аритмиях или WPW-синдроме), так как сложно правильно толковать изменения сегмента ST.
Характеристика функциональных классов больных ИБС по клиническим признакам, основным показателям ВЭМ и ДП.
Характеристика функциональных классов больных с ИБС
Нагрузка, вызывающая стенокардию напряжения
Мощность последней ступени нагрузки, кгм/мин
Обычная или умеренная
150 и проба противопоказана
Реже применяются другие пробы: психоэмоциональная, с гипервентиляцией, холодовая, с изометрической нагрузкой динамометром.
Дополнительно могут использоваться фармакологические пробы.
1. Проба с дипиридамолом. Препарат вводится в/в из расчета 0, 75 мг/кг массы тела в изотоническом растворе хлорида натрия. В миокарде в результате его метаболизма образуется большое количество аденозина, обладающего сосудорасширяющим действием. Он вызывает расширение нестенозированных сосудов и отток крови из регионов, кровоснабжение которых осуществляется значительно склерозированными коронарными ветвями. Возникает «эффект обкрадывания» с клиническими и ЭКГ признаками ишемии (стенокардия, смещение ST сегмента).
2. Проба с эргометрином. Препарат вводится в/в болюсно (за короткий промежуток времени) в повышающейся дозе: 0, 05; 0, 2 и 0, 3 мг с интервалом в 5 минут и вызывает спазм коронарных сосудов с соответствующими клиническими и ЭКГ изменениями. В последнее время сочетают пробу с дипиридамолом и ЧПЭС, что значительно повышает ее информативность.
Дозированная физическая нагрузка может быть заменена чреспищеводной электрической стимуляцией предсердий (ЧПЭС). Проводится ступенеобразное повышение частоты сердечных сокращений с помощью электростимулятора и пищеводного биполярного электрода, начиная от 100 импульсов в минуту. Каждую минуту частоту импульсов увеличивают на 15, до достижения субмаксимальной ЧСС или появления ЭКГ признаков ишемии миокарда. Функциональный класс стенокардии при проведении ЧПЭС не устанавливается.
Эхокардиография в покое — позволяет обнаружить или исключить другие расстройства (например, клапанные пороки сердца или гипертрофическая кардиомиопатия) как причины возникновения симптомов, а также оценить функцию желудочков, размеры полостей сердца и т. д.
Сцинтиграфия с физической или фармакологической нагрузкой проводят изотопами таллия-201, технеция-99 сестамиби или тетрофосмин в сочетании с физической нагрузкой. Если пациенты не могут выполнить физическую нагрузку, применяют сцинтиграфию сочетают с фармакологическими пробами (введение добутамина, дипиридамола или аденозина).
Стресс-эхокардиография. Имеет как преимущества, так и недостатки по сравнению со сцинтиграфией миокарда и является альтернативой последнему. Проводят эхокардиографию в сочетании с фармакологической или физической нагрузкой.
Рентгенография с электронно-оптическим преобразователем позволяет распознать кальцификацию коронарных сосудов.
Коронарография. С учётом возможных осложнений данной инвазивной процедуры и высокой стоимости, коронарография показана в следующих случаях:
-у пациентов, которые имеют высокую вероятность необходимости проведения реваскуляризации миокарда;
-у пациентов, перенесших остановку сердца, или с опасными для жизни желудочковыми аритмиями;
-если диагноз не подтверждён с помощью неинвазивных методов.
ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ
Принципиально важно своевременно поставить диагноз при острой, нестерпимой боли в области сердца, которая возникла впервые или резко изменила свой характер и заставила больного обратиться за медицинской помощью спустя несколько минут или часов после ее появления.
При инфаркте миокарда боль имеет характерную для стенокардии иррадиацию. Длится больше 15-20 минут, не проходит от нитроглицерина. Moгyт наблюдаться бледность, холодный липкий пот, тошнота, рвота, артериальная гипотония. В случаях осложнения острой левожелудочковой недостаточностью характерно ортопноэ с признаками застоя в легких. Диагноз устанавливают на основании характерной динамики ЭКГ, иррадиации боли и содержания в крови кардиоспецифических ферментов, тропонинов T и I. Чем обширнее инфаркт, тем выше активность ферментов. Исследование активности ферментов в динамике также позволяет оценить давность инфаркта миокарда. Эхокардиография при инфаркте миокарда выявляет нарушения локальной сократимости миокарда, позволяет определить фракцию выброса левого желудочка, выявить такие осложнения, как разрыв межжелудочковой перегородки и острую митральную недостаточность. Эти данные позволяют дифференцировать инфаркт миокарда от нестабильной стенокардии, которой несвойственна острая сердечная недостаточность.
При массивной ТЭЛА как и при инфаркте миокарда, боль, обусловленная легочной гипертензией и растяжением легочной артерии, локализуется за грудиной однако не имеет типичной иррадиации. В случаях окклюзии мелких ветвей легочной артерии с развитием инфаркта сегмента легкого она связана с раздражением плевры и появляется, спустя несколько часов и даже дней от начала заболевания. Отличительными клиническими признаками являются сочетание боли с цианозом и одышкой, повышение ЦВД при отсутствии ортопноэ и признаков венозного застоя в легких. Часто артериальная гипотония, иногда одышка сопровождается кровохарканьем, хотя его отсутствие ни в коей мере не исключает диагноз ТЭВЛА. В анамнезе часто предшествует тромбофлебит, перенесенное хирургическое вмешательство, пребывание на постельном режиме. Подтвердить диагноз позволяют повышение с первых суток заболевания уровня ЛДГ, особенно ЛДГ-3, при нормальном уровне КФК, а также характерные электрокардиографические и рентгенологические изменения, которые, однако, в части случаев могут отсутствовать. Для верификации диагноза можно использовать сканирование легких и ангипульмонографию.
При расслоении грудной части аорты боль обусловлена раздражением нервных окончаний в адвентиции при образовании гематомы под интимой в результате её надрыва или кровотечения из vasa vasorum. Локализация этой боли и некоторые сопутствующие ей симптомы определяются распространением гематомы с возможным сдавлением ветвей аорты и разрушением кольца аортального клапана. Для болевого синдрома характерна загрудинная локализация с иррадиацией в спину, иногда шею, голову, живот и ноги. По своей интенсивности она, как правило, превосходит боль при инфаркте и ТЭЛА и для её устранения требуется введение больших доз сильнодействующих анальгетиков. В отличие от этих заболеваний, при расслоении аорты боль не сопровождается сердечной или дыхательной недостаточностью. Важный диагностический признак – неодинаковый пульс на сонных, лучевых и бедренных артериях. АД часто повышено и, как и пульс, не одинаково на обеих руках. Важное дифференциально-диагностическое значение имеют признаки аортальной недостаточности, прежде всего аускультативные. Кроме того, дисфагия, ухудшение зрения, очаговая неврологическая симптоматика, гематурия, которые, однако, могут отсутствовать. Изменения на ЭКГ и активности ферментов не характерны. Диагноз устанавливают при выявлении расширения аорты на рентгенограмме и при визуализации её расслоения на ЭхоКГ, лучше чреспищеводной. В неясных случаях подтвердить диагноз позволяют магниторезонансная томография.
Необходимо подчеркнуть, что отсутствие жгучей нестерпимой боли не исключает возможности наличия рассматриваемых выше заболеваний. Боль может быть кратковременной, повторяющейся и иметь меньшую интенсивность, а при инфаркте миокарда иногда вообще отсутствовать (так называемый безболевой инфаркт миокарда)
II. Остро или подостро (давностью примерно до 1 мес) возникающей повторяющейся боли в области сердца меньшей выраженности, могут быть: впервые возникшая стенокардия или стенокардия Принцметала, острый перикардит, миокардит (реже), пневмоторакс, сухой плеврит (или острая пневмония с вовлечением плевры), медиастинит, трахеобронхит, а также травмы ребер и их хрящей слева и Herpes zoster.
При дифференциальной диагностике прежде всего необходимо разграничить коронарогенную боль, т. е. стенокардию и некоронорогенную – кардиалгию, и уточнить ее генез. Стенокардия обусловлена ишемией миокарда и отличается четко очерченными и довольно постоянными клиническими признаками.
В отличие от неё кардиалгия имеет значительно более разнообразные проявления. Боль ноющая, длительная, либо колющая (длится часами или даже несколько дней), возникает без видимой причины в покое либо связана с дыханием, кашлем, определенным движением или положением тела, приемом пищи, и, как правило, не купируется нитроглицерином. В части случаев боль сопровождается неспецифическими изменениями на ЭКГ, в том числе сегмента ST и зубца Т, которые связаны с основным заболеванием. Исключение ишемического генеза кардиалгии и возможности сочетания её с ИБС осуществляется с учетом динамики при клиническом наблюдении и данных холтеровского мониторирования ЭКГ, нагрузочных тестов и других дополнительных методов исследования.
Дифференциально-диагностическое значение имеют признаки основного заболевания, осложнением которого является перикардит, иногда – температурная реакция. Характерны шум трения плевры и, иногда – перикарда, конкордантные подъёмы сегмента ST дугой книзу на ЭКГ, а при накоплении экссудата – соответствующие признаки, особенно эхокардиографические. Необходимо иметь в виду, что асептический перикардит может быть ранним или поздним осложнением инфаркта миокарда.
ОБСЛЕДОВАНИЕ ПРИ ПОСТОЯННОЙ БОЛИ В ГРУДИ
Анамнез и физикальное исследование
В зависимости от полученных результатов: · ЭКГ· Рентгенография грудной клетки· КТ грудной клетки· Исследование ЖКТ· Рентгенография позвоночника, плечевых суставов, ребер· ЭхоКГ
Для кардиалгии при миокардитах различного генеза характерны локализация боли в области сердца, тупого ноющего или, наоборот, колющего характера, длительность (часами), отсутствие связи с физической нагрузкой и эффекта от прекращения движений и приема нитроглицерина. Дифференциально-диагностическое значение имеет связь заболевания с инфекцией или воздействием токсического вещества с соответствующими лабораторными изменениями в этот период. При наличии неспецифических изменений сегмента ST и зубца Т характерно их постепенное формирование и обратная динамика в течение нескольких дней, в отличие от проходящих в течение 2-10 минут ишемических эпизодов. Отрицательные результаты дают и другие методы выявления ишемии.
При острых заболеваниях органов дыхания боль обусловлена главным образом вовлечением в патологический процесс париетальной плевры, трахеи или крупных бронхов, тогда как легочная паренхима, висцеральная плевра лишены болевых рецепторов. Её отличительными особенностями являются локализация в проекции очага поражения или, при раздражении диафрагмального нерва, за грудиной в её нижней части, острый, колющий характер и связь с дыханием, движением, кашлем. При плеврите и плевропневмонии боль может усиливаться во время пальпации, сопровождается одышкой, повышением температуры тела и у ряда больных – признаками интоксикации. Характерны шум трения плевры и при пневмонии – соответствующие физикальные и рентгенологические изменения, а также сдвиги воспалительного характера в крови.
При медиастините боль также носит плевритический характер, однако её загрудинная локализация и испытываемое частью больных чувство стеснения или давления в груди требуют дифференциальной диагностики с инфарктом миокарда.
Спонтанный пневмоторакс часто можно заподозрить у больных бронхиальной астмой и эмфиземой легких. Однако он иногда развивается в отсутствии какого-либо заболевания легких. Это особенно характерно для молодых худощавых мужчин. При спонтанном пневмотораксе связь боли с дыханием и кашлем отмечается обычно только в начале заболевания. В дальнейшем смещение органов средостения может вызывать тупую постоянную боль в области грудины и шеи. Болевой синдром сопровождается одышкой, которая обычно беспокоит больше, чем боль, иногда сухим кашлем. Характерен выраженный цианоз;- бледное лицо, покрытое холодным потом;- пульс мягкий, нитевидный;- АД – низкое;- пораженная половина отстает в акте дыхания, выбухает;- сглаженные межреберные промежутки;- дыхание ослаблено или совсем не прослушивается;- при R-исследовании – отсутствие легочного рисунка, определяется край спавшего легкого, тень сердца и сосудов отклонена в противоположную сторону;- усиление одышки и боли свидетельствует о напряженном пневмотораксе, при нём показана экстренная плевральная пункция.
При остром трахеобронхите может отмечаться чувство жжения за грудиной, которое связано с кашлем и проходит при его купировании.
При Herpes zoster боль может за несколько дней предшествовать появлению сыпи, что затрудняет раннее установление её причины. Чаще она односторонняя и располагается в зоне иннервации межреберных нервов.
III. При хронической повторяющейся боли в области сердца, как и при острой, дифференциальную диагностику начинают с разграничения стенокардии и кардиалгии различного генеза. Склонившись в пользу диагноза стенокардии, переходят к уточнению её причины.
Из хронических заболеваний сердечно-сосудистой системы стенокардию необходимо прежде всего дифференцировать с широко распространенной кардиалгией при нейроциркуляторной дистонии, которую называют также «несердечной болью в грудной клетке» или «болью левой молочной железы» Она обычно связана с гипервентиляцией и симптомами тревоги. Сопровождается сердцебиением, тремором, возбуждением. В отличие от стенокардии встречается чаще у женщин, особенно молодого возраста, локализуется в левой половине грудной клетки и имеет характер либо острой колющей, иногда «пронзающей», со слов больного, продолжительностью несколько секунд, либо тупой ноющей волнообразной, длящейся часами или даже несколько дней.
При пролапсе митрального клапана кардиалгия имеет такой же характер и, вероятно, генез, как и при нейроциркуляторной дистонии. Возможны также неспецифические изменения зубца Т и сегмента ST. Диагноз подтверждают данные эхокардиографии, а сопутствующую ИБС исключают по данным нагрузочных тестов.
Кардиалгия при ревмокардите имеет такой же характер, как при миокардите или нейроциркуляторной дистонии. Подтвердить диагноз позволяют связь развития или рецидива заболевания со стрептококковым фарингитом или тонзиллитом, температурная реакция, суставной синдром, признаки поражения эндокарда.
Системный васкулит. В пользу васкулита свидетельствуют признаки системного поражения сосудов нескольких бассейнов, особенности которого зависят от нозологической формы. Часто – клинические и лабораторные признаки воспаления.
Для кардиалгии при заболеваниях костно-мышечной системы и нервных структур характерны связь с определенными движениями плечевого пояса и туловища и усиление при пальпации отдельных точек грудной стенки. Боль чаще всего локализуется в местах сочленения хрящей ребер с грудиной и костными ребрами. Больных беспокоит острая колющая либо тупая ноющая боль, которая длится часами и даже днями. Возможно также чувство стеснения в груди вследствие спазма мышц. При осмотре характерна локальная пальпаторная болезненность грудной клетки в проекции этих сочленений, которая изредка сопровождается выраженными местными признаками асептического воспаления реберных хрящей в местах их прикрепления к грудине – припуханием, покраснением кожи и гипертермией. Этот симптомокомплекс носит названиесиндрома Титце.
IV. Заболевания пищеварительного тракта.
1) Жгучая загрудинная боль возникает при спазме пищевода, пептическом эзофагите и рефлюкс-эзофагите вследствие раздражения слизистой оболочки пищевода кислым желудочным соком. Она напоминает ангинозную боль, располагается за грудиной и в эпигастрии, иррадиирует в нижнюю челюсть, может купироваться нитроглицерином. Распознать эти заболевания позволяет связь боли с приемом пищи и её уменьшение после нескольких глотков воды или приема антацидов, а также наличие дисфагии.
При синдроме Меллори-Вейса (разрыв слизистой в месте перехода пищевода в желудок вследствие рвоты) интенсивная загрудинная боль возникает сразу после натуживания при длительной рвоте и сопровождается появлением в рвотных массах крови. Часто бывает при алкоголизме.
Жгучая боль за грудиной и в надчревной области может иметь место и при язвенной болезни желудка. Её особенностями являются появление примерно через 1 ч. после еды и купирование приемом молока или антацидов. Подтвердить диагноз болезней пищевода и желудка позволяет фиброгастроскопия.
Реже затруднения возникают при оценке боли в нижней части
грудины и надчревной области, появляющейся через 1-2 ч. после еды, что характерно для холецистита и холангита.
При грыже пищеводного отверстия диафрагмы боль или ощущение дискомфорта за грудиной возникает или усиливается сразу после еды, особенно при переходе в горизонтальное положение, ослабевая в положении стоя, при ходьбе, после отрыжки, рвоты, приема антацидов. Рентгенологическое исследование пищевода в горизонтальном положении подтверждает диагноз.
Неопределенная боль или ощущение дискомфорта за грудиной в её нижней части отмечается при кардиоспазме и подчас вызывает трудности при дифференциальной диагностике со стенокардией, так как хорошо купируется нитроглицерином. Заподозрить это заболевание позволяет связь боли с актом глотания (особенно если пища очень горячая или холодная) волнением и наличие дисфагии, которая является его раним признаком. Диагноз ставят после тщательного рентгенологического исследования.
V. Одной из причин кардиалгии являются психогенные состояния. Они в ряде случаев сопровождаются ощущением комка или стеснения за грудиной. Болевой синдром не имеет чёткой локализации, может быть очень интенсивным. Обычно сопровождается сердцебиением, одышкой, слабостью, тремором, возбуждением или тревогой. Боль обычно связана с эмоциональным напряжением, но не с физической нагрузкой, длится свыше 30 мин, волнообразно меняя свою интенсивность. Убежденность таких больных в наличии у них заболеваний сердца, несмотря на отсутствие объективных признаков, подчас приводит к их инвалидизации.
ЛЕЧЕНИЕ
Купирование приступа.
1. Помочь занять спокойное, предпочтительно сидячее положение.
2. Предложить пациенту нитроглицерин под язык (1 таблетка или 1-2 капли 1% раствора на кусочке сахара, на таблетке валидола), повторный прием препарата при отсутствии эффекта через 2-3 мин. или сделать ингаляцию «Нитроминта»
3. Предложить принять корвалол (валокардин) — 30-40 капель внутрь.
Цели лечения стенокардии:
-улучшение прогноза заболевания путём предотвращения развития инфаркта миокарда и смерти;
-уменьшение или устранение симптомов.
1. Изменение образа жизни
Игнорирование общих мероприятий и надежда на помощь антиангинальных средств являются грубой ошибкой.
К важнейшим общим мероприятиям следует отнести назначение низкокалорийной диеты, направленной на устранение нередко сопутствующего ожирения. Если больной имеет избыточную массу тела, максимальное потребление кислорода при любом уровне нагрузки будет выше, чем у человека с нормальной массой тела, что ведет к снижению способности выполнять нагрузки.
Диета должна быть составлена таким образом, чтобы корригировать имеющиеся у больного нарушения липидного обмена, не допуская избыточного введения холестерина в организм.
При наличии показаний она должна быть также противоподагрической и малонатриевой. Низкое содержание в диете поваренной соли особенно важно при сопутствующей артериальной гипертензии, при сердечной и почечной недостаточности.
При назначении диеты должны быть предусмотрены у больного возможные нарушения углеводного обмена, которые носят латентный характер.
Прекращение курения устраняет неблагоприятное воздействие никотина на коронарное русло и неблагоприятный сдвиг кривой диссоциации оксигемоглобина, который возникает в ответы на вдыхания окиси углерода при курении.
Большое значение имеет устранение гиподинамии, выработка определенного уровня физической активности, что достигается специальными физическими тренировками.
Таким образом, важнейшую роль в достижении первой цели играет изменение образа жизни пациента. Улучшение прогноза заболевания может быть достигнуто следующими мероприятиями:
-Отказ от курения
-Умеренная физическая активность
-Диета и снижение веса тела: ограничение потребления соли и насыщенных жиров, регулярное употребление фруктов, овощей и рыбы.
Нельзя забывать и о психотерапевтическом воздействии на больного, которое должно начинаться с того момента, когда врач сообщает больному о диагнозе ИБС. В настоящее время большинство больных хорошо осведомлены о последствиях ИБС, которая часто становится причиной смерти при инвалидизации.
Среди населения укрепился страх перед внезапной смертью от сердечных заболеваний, и потому необдуманное высказывание врача о состоянии сердца больного может вызвать нежелательную эмоциональную реакцию. Между больным и врачом должны установиться такие взаимоотношения, чтобы больной стал активным участником лечебного процесса, а не пассивным исполнителем назначений врача.
Общение больного с врачом должно способствовать устранению тревоги, беспокойства. Ничуть не преуменьшая значения психофармакологических средств, нужно иметь в виду, что их назначение должно быть лишь частью общего психотерапевтического воздействия на больного.
Врач должен объяснить больному, каких результатов нужно ожидать от назначенных антиангинальных препаратов, как правильно принимать их. И наконец, если в этом есть необходимость, то обсудить с больным возможность хирургического лечения заболевания.
2. Лечение дислипидемии
Соблюдение диеты важно в качестве начальной терапии у пациентов с повышенным уровнем липидов, но, по данным различных исследований, этого недостаточно для снижения риска сердечно-сосудистых осложнений. Поэтому назначаются гиполипидемические препараты — ингибиторы ГМГ-КоА-редуктазы (статины). При этом цель лечения: снижение уровня общего холестерина до 4, 5 ммоль/л (175 мг/дл) или ниже и снижение уровня холестерина ЛПНП до 2, 5 ммоль/л (100 мг/дл) или ниже.
3. Антиагреганты
Всем больным стенокардией пожизненно назначают ацетилсалициловую кислоту в дозе 75-150 мг/сут при отсутствии противопоказаний. Доза должна быть минимально эффективной, так как с увеличением дозы повышается риск развития желудочно-кишечных побочных эффектов (кровотечения, ульцерогенность).
При наличии противопоказаний к ацетилсалициловой кислоте возможно назначение клопидогрела, который в исследованиях показал бо́льшую эффективность и реже вызывал развитие желудочно-кишечных кровотечений. Однако высокая стоимость клопидогрела создаёт определённые трудности. Также было показано, что добавление к ацетилсалициловой кислоте эзомепразола (80 мг/день) лучше, чем переход к клопидогрелу для профилактики рецидивирующих язвенных кровотечений у больных с язвенной болезнью и сосудистыми заболеваниями.
4. Симптоматическая терапия
Стенокардия
Что такое стенокардия и какие факторы риска?
Стенокардия – это форма ишемической болезни сердца (ИБС), при которой наблюдается несоответствие между доставкой кислорода и потребностью в нём миокарда.
Стенокардия сопровождается сжимающими болями в левой части грудной клетки, которые возникают на фоне пониженного кровообращения в коронарных сосудах и недостаточного снабжения сердечной мышцы кислородом.
Факторы риска развития стенокардии
Выделяется ряд факторов, которые могут повлиять на развитие стенокардии:
Симптомы стенокардии
Типичные признаки стенокардии обычно проявляются следующие:
При проявлении симптомов обратитесь к врачу кардиологу своевременно, чтобы избежать развития возможных осложнений.
Признаки этого заболевания могут проявляться по-разному, поэтому стенокардия классифицируются следующим образом:
Стабильная стенокардия, симптомы которой проявляются стабильно и с определенной частотой.
Нестабильная стенокардия характеризуется прогрессирующей симптоматикой и представляет опасность для жизни больного из-за высокого риска развития инфаркта миокарда. Лечение нестабильной стенокардии проводится только в условиях стационара под наблюдением кардиолога.
Вазоспастическая стенокардия проявляется приступами болей, даже когда больной находится в покое. Диагностика данной формы стенокардии сильно затруднена, так как эта болезнь может проявляться самыми различными симптомами. Больной вазоспастической стенокардией может ощущать сильные боли при слабых физических нагрузках и при этом совершенно не чувствовать болей при тяжелых нагрузках.
Диагностика и лечение стенокардии
Диагностика стенокардии в клинике А-Медия проводится инструментальными и лабораторными методами. Для того, чтобы определить функциональный класс заболевания и тяжесть его течения, нашими специалистами проводятся тесты функциональной диагностики.
Основные методы диагностики стенокардии:
Для диагностики стенокардии в нашей клинике применяется специализированное оборудование, что позволяет нам выявлять стенокардию на любом этапе течения болезни.
Лечение стенокардии
Лечение стенокардии в клинике А-Медия планируется опытным кардиологом, исходя из особенностей заболевания у каждого конкретного пациента.
По итогам диагностики для лечения стенокардии наш врач может назначить терапию лекарственными препаратами или направить пациента на хирургическую операцию.
Хирургическое лечение стенокардии требуется, когда терапия лекарственными препаратами не является эффективной.
Операции при стенокардии могут проводиться следующие:
Стенокардия является хроническим инвалидизиpующим заболеванием сердца, которое без своевременного лечения может привести к развитиию инфаркта миокарда или даже к гибели пациента.
Квалифицированный кардиолог клиники А-Медия имеет большой опыт лечения различных форм стенокардии. Обратитесь за помощью к нашему специалисту, и он поможет вам улучшить качество жизни, избежать негативных последствий стенокардии, а также взять под контроль это опасное заболевание.
Стенокардия
Стенокардия — клиническая форма ишемической болезни сердца, характеризующаяся приступообразной болью в груди сдавливающего характера.
При стенокардии пациенты обычно жалуются на тяжесть, стеснение, давление в грудной клетке.
Наиболее распространенной формой этого клинического синдрома является стабильная стенокардия. Она возникает на фоне физической или эмоциональной нагрузки и проходит при отдыхе или после приема соответствующих лекарств. Часто стабильная стенокардия возникает при подъеме по лестнице или в гору, в холодную или жаркую погоду. Боль при этом носит временный характер и продолжается не больше пяти минут.
Нестабильная стенокардия возникает внезапно (в состоянии покоя или при несущественной физической нагрузке) в результате временного блокирования сердечной артерии сгустком крови вследствие атеросклероза. Боль в груди не проходит после отдыха или приема лекарств, может продолжаться более 20 минут. Нестабильная стенокардия — признак обострения ишемической болезни сердца и приближающегося инфаркта, поэтому она опасна и требует неотложной медицинской помощи.
Вариантную стенокардию (или стенокардию Принцметала) вызывает спазм коронарных сосудов, в результате которого кровоснабжение сердечной мышцы временно снижается. Этот тип стенокардии встречается редко, не связан с ишемической болезнью сердца, его основным признаком является загрудинная боль интенсивного характера, как правило в покое или во время ночного отдыха.
При рефрактерной стенокардии отмечается отсутствие эффекта от медикаментозной терапии, модификации образа жизни, у таких пациентов чаще всего невозможно применить методы реваскуляризации (возобновление кровоснабжения) миокарда хирургическими методами (аортокоронарное шунтирование, ангиопластика).
Причины
Стенокардия возникает из-за снижения притока насыщенной кислородом крови к миокарду. Недостаточное кровоснабжение сердечной мышцы из-за сужения или полной облитерации просвета сосуда вызывает ишемию. Ишемическая болезнь сердца — наиболее распространенная причина нарушения кровоснабжения миокарда. Сужение артерий, переносящих кровь к сердцу, происходит из-за образования в них атеросклеротических бляшек (атеросклероз). В результате разрыва атеросклеротической бляшки может образоваться тромб и также произойти частичная или острая закупорка просвета артерии. Еще одной причиной ишемии (и стенокардии) является спазм сосудов.
Симптомы
Основные признаки стенокардии — боль или дискомфорт в груди, иногда с распространением в нижнюю челюсть, шею, руки, плечи, эпигастральную область, спину. Обычно эти симптомы:
Иногда человек не ощущает дискомфорта или давления в груди, но жалуются на одышку, головокружение, тошноту, усталость, повышенное потоотделение. У женщин стенокардия может не сопровождаться классическими симптомами, что затрудняет диагностику и лечение из-за несвоевременного обращения к врачам.
Риск стенокардии очевиден, если человек подвержен риску развития сердечно-сосудистых заболеваний (в том числе ишемической болезни сердца). К основным факторам риска ССЗ и ИБС относятся:
Диагностика
Диагноз стенокардия устанавливается на основании опроса пациента (симптомы, факторы риска, наличие заболеваний, семейный анамнез ССЗ), физикального осмотра, лабораторных и инструментальных исследований.
Лабораторные исследования могут быть направлены на выявление дислипидемии, определение активности кардиоспецифичных ферментов (тропонин, креатинкиназа), уровня фибриногена, гомоцистеина.
Инструментальные исследования могут включать ЭКГ, ЭхоКГ, рентгенографию органов грудной клетки, нагрузочные пробы, КТ и МРТ сердца, коронарографию.
Лечение стенокардии
Лечение стенокардии направлено на снижение частоты и тяжести приступов, снижение риска инфаркта. Оно включает модификацию образа жизни (правильное питание, физические нагрузки, отказ от вредных привычек); медикаментозную терапию (препараты для снижения уровня холестерина, контроля ЧСС и АД, расширения сосудов, предотвращения образования тромбов); хирургическое вмешательство (ангиопластика и коронарное стентирование, аортокоронарное шунтирование), если модификация образа жизни и лекарства неэффективны.
Стенокардия
Содержание статьи:
Что такое стенокардия?
Стенокардия: основные причины
Ключевые причины развития приступа стенокардии – это спазм сосудов, сужение просвета из-за атеросклеротического поражения стенки или временный тромбоз, эмболия (закупорка сгустком крови или обломками бляшки) сосуда.
Гораздо реже провокаторами стенокардии являются врожденные аномалии сердечных сосудов, синдром Марфана, бактериальные эндокардиты, болезнь Кавасаки, васкулиты коронарных артерий, побочные эффекты, передозировка лекарств. Развитие приступов более вероятно у лиц, имеющих один или несколько факторов риска. Это:
Чаще проблемы возникают у мужчин, лиц старше 50 лет и пациентов, чьи родственники имеют проблемы с сердцем и сосудами.
Признаки и симптомы
Наиболее типичное проявление стенокардии – это боль, жжение в области сердца. Многие пациенты описывают ее как ощущение тяжести или сильный дискомфорт, сжимающие, распирающие, давящие или жгучие ощущения, которые часто сопровождаются нехваткой воздуха. Локализация боли – за грудиной, в левой части грудной клетки, нередко отдает в челюсть и шею, ключицу, между лопатками, в локоть или кисть. Приступ длится до 15 минут, провоцируется физическими нагрузками или эмоциональными стрессами, когда повышено давление, частота сокращений сердца, миокард работает с нагрузкой. Приступ проходит при приеме нитропрепаратов, прекращения нагрузок, отдыха в сидячем или стоячем положении. Без лечения приступы начинают возникать все чаще, в том числе и в покое.
Классификация
Эксперты ВОЗ предложили разделение стенокардии на несколько вариантов.
Стенокардия напряжения (или второе название – стабильная) имеет 4 функциональных класса:
Нестабильная стенокардия делится на виды. Это:
Также выделяется спонтанная или вазоспастическая стенокардия (Принцметала).
Диагностика
Врач-кардиолог проводит осмотр, измеряет давление, пульс, частоту дыханий, оценивает телосложение, объем живота, вычисляет ИМТ. Назначаются:
Из инструментальных тестов показано выполнение ЭКГ и холтеровское мониторирование, нагрузочные пробы (тредмил-тест, велоэргометрия), ЭХО-КГ (ультразвуковое исследование сердца), в том числе с выполнение стресс-тестов. Могут применяться фармакологические пробы, чреспищеводная электрокардиостимуляция, рентгенография грудной клетки, мультиспиральная томография, перфузионная сцинтиграфия миокарда. Для выявления сужений коронарных сосудов показано выполнение коронарной ангиографии – рентгенографического метода с применением контрастных веществ.
Лечение при стенокардии: образ жизни, препараты
Прежде всего, необходимо пересмотреть образ жизни, питание, отказаться от вредных привычек, снизить вес, больше двигаться. Важно постепенно тренировать организм, чтобы он адаптировался к физическим нагрузкам, и не возникали приступы боли.
Профилактика
Стенокардия покоя
Стенокардия покоя – приступы внезапной загрудинной боли, возникающие в отсутствие очевидных провоцирующих факторов. Приступ стенокардии развивается в условиях физического покоя, характеризуется длительностью и значительной выраженностью ангинозных болей, удушьем, вегетативными реакциями, страхом смерти. Диагностика стенокардии покоя включает лабораторное обследование, ЭКГ, УЗИ сердца, коронарографию, ПЭТ сердца. Неотложная помощь при стенокардии покоя заключается в сублингвальном приеме нитроглицерина; в дальнейшем пациенту назначается плановый прием нитратов, антитромбоцитарных препаратов, бета-адреноблокаторов, статинов, антагонистов кальция, ингибиторов АПФ. По показаниям проводится реваскуляризация миокарда (коронарная ангиопластика, АКШ).
Общие сведения
Стенокардия покоя (декубитальная, постуральная стенокардия) – одна из клинических форм ишемической болезни сердца, характеризующаяся тяжелыми приступами грудной жабы, возникающими в состоянии покоя, вне связи с физическим напряжением. Стенокардия покоя в кардиологии рассматривается как нестабильная стенокардия и развивается у пациентов с IV функциональным классом заболевания. Как отдельные варианты стенокардии покоя выделяются стенокардия Принцметала, обусловленная резким неожиданным спазмом коронарных артерий, и постинфарктная стенокардия, развивающаяся в течение 10-14 дней после перенесенного инфаркта миокарда.
По течению различаю подострую стенокардию покоя (при наличии приступов в течение последнего месяца) и острую стенокардию покоя (при наличии приступов в течение последних 48 часов). Стенокардия покоя прогностически более опасна, чем стенокардия напряжения, и чаще приводит к тяжелому осложнению ИБС – инфаркту миокарда.
Причины
Основной причиной стенокардии покоя служит коронарный атеросклероз. При стенокардии покоя обычно имеет место тяжелое (чаще трехсосудистое) поражение венечных артерий. Морфологическим субстратом динамической коронарной обструкции служит атеросклеротическая бляшка, нередко осложняющаяся тромбозом и артериальным спазмом. Стенокардия покоя присоединяется к стенокардии напряжения по мере прогрессирования сужения просвета коронарных сосудов, утяжеляя течение последней.
Кроме атеросклеротического поражения, возникновению ишемии миокарда могут способствовать другие заболевания, сопровождающиеся увеличением потребности сердечной мышцы в кислороде: артериальная гипертензия, гипертрофическая кардиомиопатия, стеноз устья аорты, коронарит, частичная закупорка коронарных артерий тромбоэмболами или сифилитическими гуммами и др. Поскольку приступы стенокардии покоя в большинстве случаев развиваются во время сна, предполагается, что патогенез заболевания обусловлен повышением тонуса блуждающего нерва.
Развитию стенокардии покоя нередко способствуют состояния, усугубляющие ишемию миокарда (лихорадка, анемии, гипоксия, инфекции, тахиаритмии, сахарный диабет, тиреотоксикоз). В ряду немодифицируемых (неустранимых) факторов риска стенокардии рассматриваются возраст старше 50-55 лет, менопауза у женщин, европеоидная раса, наследственность; к модифицируемым (потенциально устранимым) факторам относятся ожирение, курение, гиподинамия, метаболический синдром, повышенная вязкость крови и др.
Симптомы стенокардии покоя
Приступы ангинозной боли при стенокардии покоя развиваются на фоне полного физического спокойствия, когда человек находится в горизонтальном положении в постели, чаще во время сна или ранние утренние часы. Роль своеобразной нагрузки, вызывающей ишемию миокарда, при стенокардии покоя выполняет увеличение венозного притока к сердцу в положении лежа.
Внезапный приступ стенокардии покоя вынуждает пациента проснуться от резкого удушья или чувства сдавления в груди. Приступы стенокардии покоя возникают в фазу быстрого сна, когда бывают сновидения, поэтому часто пациент сообщает, что во сне ему приходилось быстро бежать или поднимать тяжести. Согласно современным представлениям, фаза быстрого сна представляет эндогенный стресс, сопровождающийся возбуждением вегетативной нервной системы и выбросом катехоламинов.
Приступ стенокардии покоя сопровождается состоянием повышенной тревоги, беспокойством, страхом смерти. Болевой синдром носит резко интенсивный характер; боли локализуются за грудиной, имеют сжимающий, давящий характер, распространяются на челюсть, лопатку, левую руку. Боль заставляет пациента замереть в одном положении, поскольку малейшее движение причиняет нестерпимые страдания. Ангинозный приступ отличается большей длительностью (5-15 минут) и тяжестью, по сравнению со стенокардией напряжения; нередко для его купирования требуется прием 2-3-х таблеток нитроглицерина.
На фоне ангинозного приступа развиваются выраженные вегетативные реакции: тахикардия, подъем АД, учащение дыхания, потливость, резкая бледность или гиперемия кожных покровов, тошнота, головокружение. В большинстве случаев ночным эпизодам стенокардии покоя сопутствует стенокардия напряжения при физической активности в дневное время. Приступ стенокардии покоя, затянувшийся до 20-30 минут, а также усиление или учащение ангинозных болей требует немедленной госпитализации и наблюдения пациента кардиологом.
Диагностика
Пациент со стенокардией покоя нуждается в стационарном обследовании с проведением полного комплекса клинико-лабораторной и инструментальной диагностики. На ЭКГ при стенокардии покоя обычно выявляется подъем или депрессия сегмента ST, свидетельствующие о наличии критического стеноза коронарной артерии, нарушения ритма и проводимости сердца; признаки постинфарктного кардиосклероза (патологический зубец Q и отрицательный зубец T).
Проведение нагрузочных проб (велоэргометрии, тредмил-теста) при стенокардии покоя не всегда информативно – результаты могут оказаться отрицательными. Зачастую признаки ишемии удается выявить только в ходе суточного ЭКГ-мониторирования. Всем пациентам со стенокардией покоя проводится ЭхоКГ, позволяющая оценить сократительную способность миокарда, обнаружить сопутствующую сердечную патологию. Минимальное биохимическое исследование крови включает определение уровня общего холестерина, липопротеидов высокой и низкой плотности, АСТ и АЛТ, триглицеридов, глюкозы; анализ коагулограммы.
Для оценки состояния коронарных артерий и определения лечебной тактики всем пациентам со стенокардией покоя показано выполнение рентгеновской коронарографии или ее современных модификаций (КТ-коронарографии, мультиспиральной КТ- коронарографии). Для выявления участков ишемии и оценки коронарной перфузии проводится ПЭТ сердца (позитронно-эмиссионная томография). От стенокардии покоя следует отличать боли при плеврите, межреберной невралгии, дивертикулах пищевода, грыже пищеводного отверстия диафрагмы, язве и раке желудка.
Лечение стенокардии покоя
Подход к лечению стенокардии покоя включает немедикаментозные мероприятия по коррекции образа жизни, лекарственную терапию, хирургическое вмешательство по реваскуляризации миокарда. Модель поведения при стенокардии покоя требует отказа от табакокурения, употребления алкоголя и энергетических напитков; соблюдения диеты с ограничением холестерина, животных жиров, кофеина, соли; снижения избыточной массы тела.
При остром ангинозном приступе необходим покой, немедленный прием нитроглицерина под язык. При затянувшемся некупируемом приступе требуется вызов «скорой помощи». Плановое лечение стенокардии покоя проводится препаратами различных групп; обычно назначаются антитромбоцитарные препараты (ацетилсалициловая к-та), бета-адреноблокаторы (анаприлин, атенолол, пропранолол), статины (аторвастатин, симвастатин), ингибиторы АПФ (эналаприл), антагонисты ионов кальция (нифедипин, верапамил), нитраты (нитроглицерин, изосорбид мононитрат или изосорбид динитрат).
При тяжелом или множественном поражении артерий показано проведение аортокоронарного шунтирования с созданием альтернативных путей для коронарного кровотока. У 20-25% пациентов, перенесших АКШ, стенокардия возобновляется в течение 8-10 лет, что требует повторной операции аортокоронарного шунтирования.
Прогноз и профилактика
Прогноз при стенокардии покоя серьезнее, чем при стенокардии напряжения: это обусловлено более выраженным и, как правило, множественным поражением коронарных артерий. У таких больных имеется более высокий риск развития инфаркта миокарда и внезапной сердечной смерти.
Профилактическая работа требует полного устранения модифицируемых факторов риска, лечения сопутствующих заболеваний. Все пациенты со стенокардией покоя должны постоянно наблюдаться у кардиолога и при необходимости быть проконсультированы кардиохирургом.
Стенокардия
Стенокардия – форма ИБС, характеризующаяся приступообразными болями в области сердца, вследствие острой недостаточности кровоснабжения миокарда. Различают стенокардию напряжения, возникающую при физических или эмоциональных нагрузках, и стенокардию покоя, возникающую вне физического усилия, чаще по ночам. Кроме болей за грудиной проявляется ощущением удушья, бледностью кожных покровов, колебаниями частоты пульса, ощущениями перебоев в работе сердца. Может вызывать развитие сердечной недостаточности и инфаркта миокарда.
Общие сведения
Стенокардия – форма ИБС, характеризующаяся приступообразными болями в области сердца, вследствие острой недостаточности кровоснабжения миокарда. Различают стенокардию напряжения, возникающую при физических или эмоциональных нагрузках, и стенокардию покоя, возникающую вне физического усилия, чаще по ночам. Кроме болей за грудиной проявляется ощущением удушья, бледностью кожных покровов, колебаниями частоты пульса, ощущениями перебоев в работе сердца. Может вызывать развитие сердечной недостаточности и инфаркта миокарда.
Как проявление ишемической болезни стенокардия встречается почти у 50% пациентов, являясь самой частой формой ИБС. Распространенность стенокардии выше среди мужчин – 5-20% (против 1-15% среди женщин), с возрастом ее частота резко возрастает. Стенокардия, ввиду специфической симптоматики, также известна как «грудная жаба» или коронарная болезнь сердца.
Развитие стенокардии провоцируется острой недостаточностью коронарного кровотока, вследствие которой развивается дисбаланс между потребностью кардиомиоцитов в поступлении кислорода и ее удовлетворением. Нарушение перфузии сердечной мышцы приводит к ее ишемии. В результате ишемии нарушаются окислительные процессы в миокарде: происходит избыточное накопление недоокисленных метаболитов (молочной, угольной, пировиноградной, фосфорной и других кислот), нарушается ионное равновесие, уменьшается синтез АТФ. Эти процессы вызывают сначала диастолическую, а затем и систолическую дисфункцию миокарда, электрофизиологические нарушения (изменения сегмента ST и зубца Т на ЭКГ) и, в конечном итоге, развитие болевой реакции. Последовательность происходящих в миокарде изменений носит название «ишемического каскада», в основе которого лежит нарушение перфузии и изменение метаболизма в сердечной мышце, а заключительным этапом является развитие стенокардии.
Кислородная недостаточность особенно остро ощущается миокардом во время эмоционального или физического напряжения: по этой причине приступы стенокардии чаще случаются при усиленной работе сердца (во время физической активности, стресса). В отличие от острого инфаркта миокарда, при котором в сердечной мышце развиваются необратимые изменения, при стенокардии расстройство коронарного кровообращения носит преходящий характер. Однако если гипоксия миокарда превышает порог его выживаемости, то стенокардия может перерасти в инфаркт миокарда.
Причины стенокардии
Ведущей причиной стенокардии, как и ишемической болезни сердца, является вызванное атеросклерозом сужение коронарных сосудов. Приступы стенокардии развиваются при сужении просвета коронарных артерий на 50-70%. Чем выраженнее атеросклеротический стеноз, тем тяжелее протекает стенокардия. Степень тяжести стенокардии также зависит от протяженности и локализации стеноза, от количества пораженных артерий. Патогенез стенокардии часто носит смешанный характер, и наряду с атеросклеротической обструкцией могут иметь место процессы тромбообразования и спазма коронарных артерий.
Факторы риска
На развитие, прогрессирование и проявление стенокардии влияют модифицируемые (устранимые) и немодифицируемые (неустранимые) факторы риска.
К немодифицируемым факторам риска стенокардии относятся пол, возраст и наследственность. Уже отмечалось, что мужчины наиболее подвержены риску возникновения стенокардии. Эта тенденция преобладает до 50-55 лет, т. е. до наступления менопаузальных изменений в женском организме, когда снижается выработка эстрогенов – женских половых гормонов, «защищающих» сердце и коронарные сосуды. После 55 лет стенокардия встречается у лиц обоего пола приблизительно с равной частотой. Часто стенокардия наблюдается у прямых родственников пациентов, страдающих ИБС или перенесших инфаркт миокарда.
На модифицируемые факторы риска стенокардии человек имеет возможность повлиять или исключить их из своей жизни. Нередко эти факторы тесно взаимосвязаны, и уменьшение негативного влияния одного устраняет другой. Так, уменьшение жиров в потребляемой пище ведет к снижению холестерина, массы тела и артериального давления. В число устранимых факторов риска стенокардии входят:
В число факторов риска стенокардии также включают иммунные реакции, дисфункцию эндотелия, повышенную частоту сердечных сокращений, преждевременную менопаузу и прием гормональных контрацептивов у женщин и др.
Сочетание 2-х и более факторов, даже выраженных умеренно, увеличивает суммарный риск развития стенокардии. Наличие факторов риска должно учитываться при определении лечебной тактики и вторичной профилактики стенокардии.
Классификация
По международной классификации, принятой ВОЗ (1979 г.) и Всесоюзным кардиологическим научным центром (ВКНЦ) АМН СССР (1984 г.), выделяют следующие виды стенокардии:
Впервые возникшую стенокардию – продолжительностью до 1 мес. от первого проявления. Может иметь различное течение и прогноз: регрессировать, перейти в стабильную или прогрессирующую стенокардию.
Стабильную стенокардию – продолжительностью свыше 1 мес. По способности пациента переносить физические нагрузки подразделяется на функциональные классы:
Прогрессирующую (нестабильную) стенокардию – увеличение тяжести, продолжительности и частоты приступов в ответ на привычную для пациента нагрузку.
Спонтанную (особую, вазоспастическую) стенокардию – обусловленную внезапным спазмом коронарных артерий. Приступы стенокардии развиваются только в покое, в ночные часы или рано утром. Спонтанная стенокардия, сопровождающаяся подъемом сегмента ST, называется вариантной, или стенокардией Принцметала.
Прогрессирующая, а также некоторые варианты спонтанной и впервые возникшей стенокардии объединяются в понятие «нестабильная стенокардия».
Симптомы стенокардии
Типичным признаком стенокардии являются боли за грудиной, реже левее грудины (в проекции сердца). Болевые ощущения могут быть сжимающими, давящими, жгущими, иногда – режущими, тянущими, сверлящими. Болевая интенсивность может быть от терпимой до весьма выраженной, заставляющей пациентов стонать и кричать, испытывать страх близкой смерти.
Боли иррадиируют преимущественно в левую руку и плечо, нижнюю челюсть, под левую лопатку, в эпигастральную область; в атипичных случаях – в правую половину туловища, ноги. Иррадиация боли при стенокардии обусловлена ее распространением от сердца к VII шейному и I—V грудными сегментам спинного мозга и далее по центробежным нервам к иннервируемым зонам.
Боль при стенокардии чаще возникает в момент ходьбы, подъема по лестнице, усилия, стресса, может возникать в ночные часы. Приступ боли продолжается от 1 до 15-20 минут. Факторами, облегчающими приступ стенокардии, являются прием нитроглицерина, положение стоя или сидя.
Во время приступа пациент испытывает нехватку воздуха, старается остановиться и замереть, прижимает руку к груди, бледнеет; лицо принимает страдальческое выражение, верхние конечности холодеют и немеют. Вначале пульс учащается, затем урежается, возможно развитие аритмии, чаще экстрасистолии, повышение АД. Затянувшийся приступ стенокардии может перерасти в инфаркт миокарда. Отдаленными осложнениями стенокардии служат кардиосклероз и хроническая сердечная недостаточность.
Диагностика
ЭКГ, снятая на высоте приступа стенокардии, выявляет снижение ST-интервала, наличие отрицательного зубца Т в грудных отведениях, нарушения проводимости и ритма. Суточное ЭКГ-мониторирование позволяет зафиксировать ишемические изменения или их отсутствие при каждом приступе стенокардии, ЧСС, аритмии. Возрастающая перед приступом частота сердечных сокращений позволяет думать о стенокардии напряжения, нормальная ЧСС – о спонтанной стенокардии. ЭхоКГ при стенокардии выявляет локальные ишемические изменения и нарушения сократимости миокарда.
Велгоэргометрия (ВЭМ) является пробой, показывающей, какую максимальную нагрузку может перенести пациент без угрозы развития ишемии. Нагрузка задается с помощью велотренажера до достижения субмаксимальной ЧСС с одновременной записью ЭКГ. При отрицательной пробе субмаксимальная ЧСС достигается за 10-12 мин. в отсутствие клинических и ЭКГ-проявлений ишемии. Положительной считается проба, сопровождающаяся в момент нагрузки приступом стенокардии или смещением ST-сегмента на 1 и более миллиметр. Выявление стенокардии также возможно путем индуцирования контролируемой преходящей ишемии миокарда с помощью функциональных (чрезпищеводная стимуляция предсердий) или фармакологических (изопротереноловой, пробы с дипиридамолом) нагрузочных тестов.
Сцинтиграфия миокарда проводится с целью визуализации перфузии сердечной мышцы и выявления в ней очаговых изменений. Радиоактивный препарат таллий активно поглощается жизнеспособными кардиомиоцитами, а при стенокардии, сопровождающейся коронаросклерозом, выявляются очаговые зоны нарушения перфузии миокарда. Диагностическая коронарография проводится для оценки локализации, степени и распространенности поражения артерий сердца, что позволяет определиться в выборе способа лечения (консервативного или хирургического).
Лечение стенокардии
Направлено на купирование, а также предупреждение приступов и осложнений стенокардии. Препаратом первой помощи при приступе стенокардии служит нитроглицерин (на кусочке сахара держать во рту до полного рассасывания). Облегчение боли обычно наступает через 1-2 минуты. Если приступ не купировался, нитроглицерин можно использовать повторно с интервалом 3 мин. и не более 3-х раз (ввиду опасности резкого падения АД).
Плановая медикаментозная терапия стенокардии включает прием антиангинальных (антиишемических) препаратов, уменьшающих потребность сердечной мышцы в кислороде: нитратов пролонгированного действия (пентаэритритила тетранитрата, Изосорбида динитрата и др.), b-адреноблокаторов (анаприлина, окспренолола и др.), молсидомина, блокаторов кальциевых каналов (верапамила, нифедипина), триметазидина и др.
Прогноз и профилактика
Стенокардия является хронической инвалидизиpующей патологией сердца. При прогрессировании стенокардии высок риск развития инфаркта миокарда или летального исхода. Систематическое лечение и вторичная профилактика способствуют контролю за течением стенокардии, улучшению прогноза и сохранению трудоспособности при ограничении физических и эмоциональных нагрузок.
Для эффективной профилактики стенокардии необходимо исключение факторов риска: снижение избыточного веса, контроль за АД, оптимизация диеты и образа жизни и т. д. В качестве вторичной профилактики при уже установленном диагнозе стенокардии необходимо избегать волнений и физических усилий, профилактически принимать нитроглицерин перед нагрузками, осуществлять профилактику атеросклероза, проводить терапию сопутствующих патологий (сахарного диабета, заболеваний ЖКТ). Точное следование рекомендациям по лечению стенокардии, прием пролонгированных нитратов и диспансерный контроль кардиолога позволяют достичь состояния длительной ремиссии.
Стенокардия (грудная жаба)
Что такое стенокардия (грудная жаба)?
Стенокардия, или «грудная жаба», не считается самостоятельной болезнью. Патология относится к клиническому синдрому, который косвенно указывает на наличие ишемии (недостаточного питания кислородом) сердца. В большинстве случаев приступ развивается внезапно при физической или эмоциональной нагрузке.
Зачастую приступ возникает вследствие сужения коронарных артерий, снабжающих сердце кровью, поэтому можно сказать, что является своеобразным индикатором, указывающим на недостаточное поступление кислорода к сердечной мышце.
О заболевании
Чем старше человек, тем выше риск развития патологии: если в возрасте 45–54 лет синдром отмечается всего лишь у 0,5–1 % женщин и у 2-5 % от всех случаев у мужчин, то спустя 10 лет показатель увеличивается до 10-14 % среди женщин и до 11-20 % у мужчин.
В большинстве случаев стенокардия обусловлена атеросклерозом венечных артерий сердца; начальная стадия последнего ограничивает расширение просвета артерии и вызывает острый дефицит кровоснабжения миокарда при значительных физических или (и) эмоциональных перенапряжениях; резкий атеросклероз, суживающий просвет артерии на 75% и более, вызывает такой дефицит уже при умеренных напряжениях.
Появлению приступа способствует снижение притока крови к устьям коронарных артерий (артериальная, особенно диастолическая гипотензия любого, в том числе лекарственного, происхождения или падение сердечного выброса при тахиаритмии, венозной гипотензии); патологические рефлекторные влияния со стороны желчных путей, пищевода, шейного и грудного отделов позвоночника при сопутствующих их заболеваниях; острое сужение просвета коронарной артерии (необтурирующий тромб, набухание атеросклеротической бляшки).
Классификация стенокардии
Выделяют три основные формы стенокардии:
Симптомы стенокардии
При типичном приступе пациент предъявляет жалобы на появление:
Приступ при классической форме стенокардии имеет четкое начало и завершение, длится в среднем 2–5 минут и прекращается после приема нитроглицерина или после устранения провоцирующих факторов. Характер боли варьируется от вполне терпимой до весьма интенсивной, она может быть жгучей, давящей, сжимающей, режущей. Чаще всего болезненные ощущения локализуются в грудной клетке, но в тяжелых случаях отмечается их иррадиация в верхнюю часть левой половины тела: шею, нижнюю челюсть, под лопатку, в руку.
Во время приступа могут наблюдаться внезапная слабость, учащение сердцебиения, холодный пот, нестабильность артериального давления.
Если у вас возникли подобные симптомы, то обязательно обращайтесь к специалисту. «СМ-Клиника» предлагает лечение стенокардии в Москве в соответствии с мировыми клиническими рекомендациями. У нас работают ведущие специалисты, которые используют эффективные методики лечения.
Причины стенокардии
Основной причиной возникновения заболевания стенокардии считается атеросклероз артерий, питающих сердце кровью (коронарных артерий). Более чем в 90 % случаев стенокардию, или «грудную жабу» вызывает атеросклеротическая бляшка, образующаяся из оседающего на сосудистой стенке холестерина. В результате просвет коронарной артерии сужается, а количество протекающей дальше по сосуду крови уменьшается. Опасным для здоровья считается стеноз, при котором сужение достигает 50–75 %.
В состоянии покоя ослабление кровотока практически не сказывается на жизнедеятельности, тогда как при физической нагрузке или психоэмоциональном напряжении потребность в кислороде возрастает и сердце тут же начинает ощущать недостаток кислорода. В результате развивается приступ.
Лечение стенокардии назначают в зависимости от патологии, из-за которой возникло заболевание. Это может быть:
Риск развития стенокардии увеличивается при наличии контролируемых и неконтролируемых факторов. В первом случае речь идет о причинах, на которые человек может повлиять сам (лишний вес, малоактивный образ жизни, вредные привычки). Ко второй группе причисляют факторы, изменить которые человеку не под силу (возраст, пол, отягощенный семейный анамнез).
Спровоцировать приступ стенокардии могут психоэмоциональное перенапряжение, избыточная физическая нагрузка, температурные перепады, резкая смена погоды, обильный прием пищи.
Экспертное мнение врача
Стенокардия существенно снижает качество жизни и работоспособность человека. При несвоевременном обращении к кардиологу патология нередко приводит к инфаркту миокарда, а в тяжелых случаях – к смерти. При уже выставленном диагнозе стенокардиинеобходимо не нарушать рекомендации лечащего врача, не пропускать прием назначенных препаратов, соблюдать принципы здорового образа жизни.
Для достижения оптимального эффекта во время лечения стенокардии необходимо максимально устранить все провоцирующие факторы: стабилизировать психоэмоциональное состояние, отказаться от алкоголя и курения, контролировать уровень артериального давления и массу тела, заниматься лечебной физкультурой, убрать из рациона жирные, острые, соленые и копченые блюда.
В нашем холдинге созданы все условия для комплексного исследования сердца и коронарных артерий. Регулярное наблюдение у кардиолога и прохождение осмотра позволяют вовремя принять действенные меры по лечению и профилактике стенокардии.
Почему «СМ-Клиника»?
Получить консультацию
Методы диагностики стенокардии
Диагностика стенокардии проводится на основании опроса, осмотра, анализа жалоб и данных, полученных при клинико-лабораторном и инструментальном обследовании.
Распознать стенокардию часто удается при первом же обращении больного, тогда как для отклонения этого диагноза необходимы наблюдение за течением болезни и анализ данных неоднократных расспросов и обследований больного. Следующие признаки дополняют клиническую характеристику стенокардии, но их отсутствие не исключает этот диагноз:
Все это характеризует стенокардию напряжения. Тщательность врачебного расспроса определяет своевременность и правильность диагностики болезни. Следует иметь в виду, что нередко больной, испытывая типичные для стенокардии ощущения, не сообщает о них врачу как о «не относящихся к сердцу», или, напротив, фиксирует внимание на диагностически второстепенных ощущениях «в области сердца».
Стенокардия покоя в отличие от стеиокардии напряжения возникает вне связи с физическим усилием, чаще по ночам, но в остальном сохраняет все черты тяжелого приступа грудной жабы и нередко сопровождается ощущением нехватки воздуха, удушьем.
Лабораторная диагностика стенокардии включает в себя:
При необходимости может быть назначен анализ крови на определение уровня гормонов щитовидной железы.
Самым доступным и информативным методом диагностики стенокардии является электрокардиографическое исследование (ЭКГ), проведенное в момент приступа. С целью обнаружения ишемии врач может назначить ЭКГ на фоне физической нагрузки или нагрузочных проб: тредмил-теста, велоэргометрии. На полученной ЭКГ наблюдаются изменения в сердце (аритмии, гипертрофия левого желудочка, признаки ишемии).
Кроме этого, для диагностики стенокардии применяют:
При стенокардии с целью диагностики в некоторых случаях проводят коронарную ангиографию или мультиспиральную КТ.
Методы лечения стенокардии
В плановом порядке пациенту назначают длительный прием лекарственных средств следующих групп: антиагрегантов, статинов, нитратов пролонгированного действия, блокаторов кальциевых каналов, b-адреноблокаторов.
В случае низкой эффективности консервативного лечения стенокардии или высокого риска летальности по данным ангиографии пациенту проводится хирургическое вмешательство:
При приступе стенокардии неотложное лечение включает в себя следующие действия:
В многопрофильном медицинском холдинге «СМ-Клиника» успешно проводится лечение стабильной стенокардии в Москве. Опытные специалисты готовы принять вас в удобное время. Запись ведется по телефону или при помощи обратной связи на сайте.
Профилактика
Профилактика стенокардии – это мероприятия, направленные на сохранение здоровья сердечно-сосудистой системы:
Также важно регулярно проходить обследование, причем, чем старше человек, тем чаще нужно обращаться к врачам.
Реабилитация
Диагноз «стенокардия» ставится пожизненно. Важной задачей является стабилизация состояния пациента. Для этого необходимо придерживаться тех же принципов, что и при первичной профилактике заболевания. Также необходимо регулярно принимать назначенные врачом средства, которые помогут держать состояние сердца и сосудов под контролем.
Что такое стенокардия?
Работая врачом-кардиологом много лет, мне неоднократно приходилось сталкиваться с тем, что пациенты не знают типичных симптомов стенокардии, как одного из проявлений ишемической болезни сердца. Правильное распознавание симптомов стенокардии и своевременное обращение к врачу, позволяет избежать инфаркта миокарда, как грозного осложнения стенокардии. Не зря существуют следующие выражения: «Стенокардия – заболевание, которым можно болеть тридцать секунд, тридцать минут и тридцать лет», «Первый приступ стенокардии может оказаться и последним».>
Цель моего сообщения объяснить:
Что такое стенокардия?
Обычно пациент испытывает в центре груди ощущение тяжести или боль сжимающего, давящего характера, которая может распространяться в руки, шею, спину. У некоторых людей боль или ощущение тяжести может возникать только в руке, шее или челюсти. Некоторые люди описывают симптомы стенокардии как ощущение тупой, устойчиво сохраняющейся боли. Обычно симптомы постепенно исчезают через 10-15 минут. У некоторых людей боль сжимающего или давящего характера бывает сильной, а другие ощущают лишь слабый дискомфорт.
Что может спровоцировать приступ стенокардии?
Приступ стенокардии может быть спровоцирован физической активностью или эмоциональными расстройствами. Он часто возникает при ходьбе. Приступы стенокардии чаще бывают в холодную погоду или при ходьбе после приёма пищи. Иногда приступ может возникнуть в покое или даже во сне, когда человек просыпается от болезненных ощущений.
Что делать, если возник приступ стенокардии?
Если у Вас возник приступ стенокардии, следует прекратить то, что Вы делали, и отдохнуть в полном покое до исчезновения дискомфортных ощущений.
Для устранения дискомфорта также может потребоваться приём лекарственных средств. Большинству пациентов врачи назначают препараты группы нитратов (в виде таблеток или аэрозольных распылителей) под язык.
Если Вы приняли лекарственный препарат и по истечении 15 минут сохраняется ощущение тяжести или давящей боли, следует обратиться за медицинской помощью: наберите номер скорой помощи или позвоните своему лечащему врачу.
Что является причиной стенокардии?

Вероятность развития атеросклероза у Вас особенно высока при наличии следующих факторов риска:
Как можно узнать, что это стенокардия?
Многие боли или дискомфорт в груди не имеют ничего общего с сердцем. Короткие, резкие колющие боли часто бывают мышечными болями. У некоторых людей возникает тупая, устойчиво сохраняющаяся боль в левой стороне грудной клетки при нервном напряжении или волнении. Расстройство пищеварения также может вызвать боль в центре грудной клетки, но боль такого происхождения обычно возникает после приема пищи, а не при физических нагрузках. Однако если Вы испытываете боли в груди, и эти боли беспокоят Вас, следует обратиться к лечащему врачу.
Какова разница между стенокардией и инфарктом миокарда?
Инфаркт возникает, когда сгусток крови (тромб) блокирует суженную коронарную артерию. Боль в груди при инфаркте иногда бывает сильнее, чем при стенокардии. Она продолжается дольше и обычно не проходит в покое. Человек может сильно вспотеть или испытывать тошноту. При инфаркте не помогает приём нитратного препарата (в виде таблетки или аэрозольного распылителя), который обычно очень эффективно снимает боль при стенокардии.
Если Вы предполагаете, что у Вас инфаркт миокарда, вызовите скорую помощь и позвоните своему лечащему врачу!
Стабильная и нестабильная стенокардия
У многих людей приступ стенокардии возникает при определённом уровне физической нагрузки и хорошо устраняется с помощью лекарственных средств. Это стабильная стенокардия.
Нестабильной стенокардией называют впервые появившийся приступ или состояние, когда при стабильном течении заболевания стали учащаться или удлиняться приступы. Например, стенокардическая боль может возникать при непредсказуемом уровне физической нагрузки, эмоционального напряжения или даже в покое. Если картина заболевания изменяется таким образом, немедленно сообщите об этом лечащему врачу, так как может потребоваться лечение в условиях стационара.
Как врачи могут диагностировать стенокардию?
Лечащий врач может сказать Вам о наличии стенокардии на основании описанных Вами симптомов. Однако у женщин труднее диагностировать стенокардию, чем у мужчин.
Лечащий врач прослушает Ваше сердце, чтобы проверить частоту и ритм его сокращений, оценит Ваше общее состояние и обследует Вас на наличие сахарного диабета. Кроме того, Вам назначат анализ крови на холестерин (этот анализ позволяет оценить уровень холестерина и других жиров в крови).
Лечащий врач также может направить Вас на одно или несколько других обследований, а именно:
Электрокардиограмма (ЭКГ)
Электрокардиограмма позволяет записать ритм и электрическую активность сердца.
Это обследование безболезненно и обычно занимает около 5 минут На Ваши руки, ноги и грудную клетку наложат маленькие пластинки, обёрнутые клейким пластырем, и подсоединят их к записывающему аппарату. Затем аппарат произведёт запись.
Если у Вас есть сужение коронарных артерий, полученная ЭКГ может отклоняться от нормы. ЭКГ может дать нужную информацию для диагностики наличия стенокардии и степени её тяжести. Однако результат ЭКГ может оказаться нормальным даже при наличии коронарного атеросклероза.
Стенокардия часто возникает при физической активности. И это означает, что если ЭКГ делают в состоянии покоя, она может показать нормальный результат. По этой причине Вас могут попросить сделать ЭКГ с нагрузкой. Такую ЭКГ выполняют, когда Вы крутите педали велоэргометра или идёте по беговой дорожке.
Эхокардиограмма (УЗИ сердца)
Летучие мыши ориентируются и летают в темноте, испуская звуковые импульсы и прислушиваясь к эхо-сигналам, отражённым от окружающих предметов. Та же идея использована при записи эхокардиограммы.
Такие обследования требуют от врача специальной подготовки и большого опыта и могут продолжаться вплоть до 1 часа. Это обследование совершенно безболезненно.
Эхокардиограмма с нагрузкой: эхокардиограм-му записывают после того, как сердце находилось в условиях повышенной нагрузки, созданной с помощью физической активности или лекарственного препарата.
Как лечить стенокардию?
Большинство пациентов с диагнозом «стенокардия» получают сначала лекарственную терапию, но некоторым из них требуется коронарная ангиопластика или аорто-коронарное шунтирование.
Лекарственная терапия
Лекарственные препараты могут оказать положительный эффект, осуществляя различные воздействия. Они могут:
Помните: у Вас всегда должен быть с собой достаточный запас Ваших лекарств!
К лекарственным средствам, применяемым для лечения стенокардии, относятся антиагрегант-ные препараты, такие, как Кардиомагнил*; препараты группы нитратов; бета-блокаторы; блока-торы кальциевых каналов. Врач также может назначить Вам препараты, снижающие уровень холестерина.
После того, как у Вас поставлен диагноз стенокардии, Вам, вероятно, придётся принимать некоторые лекарственные препараты до конца жизни. Большинству людей с ишемической болезнью сердца назначают аспирин (например, Кар-диомагнил*) и препараты, снижающие холестерин (и, возможно, некоторые из других препаратов, перечисленных выше), чтобы предотвратить развитие инфаркта.
Даже если у Вас была проведена коронарная ангиопластика или аорто-коронарное шунтирование, впоследствии Вам, вероятно, потребуется продолжить приём некоторых лекарственных средств.
Антиагрегантные препараты, такие, как Кардиомагнил*
Антиагреганты помогают предотвратить формирование сгустков крови (тромбов).
Доза АСК, необходимая Вам для антиагрегантно-го эффекта, меньше той дозы, которая потребовалась бы для устранения головной боли. АСК назначают почти всем пациентам с диагностированной ишемической болезнью сердца (если нет убедительных противопоказаний к применению, например, аллергии к АСК, или если ранее был отмечен серьёзный нежелательный эффект АСК).
Но важно сначала нормализовать артериальное давление, и лишь после этого Вы можете начать принимать аспирин.
Кардиомагнил* принимают по 1 таблетке вечером после ужина, перед сном. Если Вы уже перенесли инфаркт миокарда, то следует принимать Кардиомагнил* с более высокой дозировкой АСК (150 мг) и гидроксида магния.
Аспирин (АСК) часто вызывает повреждение желудка и кишечника, вплоть до развития язвы.
Кардиомагнил*, в отличие от «незащищённых» форм АСК, снижает риск такого воздействия, так как гидроксид магния, входящий в его состав, стимулирует образование в стенке желудка специальных защитных веществ (простагландинов). Поэтому гидроксид магния входит в состав других лекарственных средств для лечения язвенной болезни желудка.
Нитратные препараты
Нитратные препараты расширяют кровеносные сосуды. Как только у Вас возникнет приступ стенокардии, положите таблетку нитроглицерина под язык. Или Вы можете принять таблетку непосредственно перед тем, как Вы начнете что-либо делать и что могло бы, по Вашему мнению, вызвать приступ стенокардии.
Таблетки довольно быстро теряют силу своего действия, поэтому по истечении 8 недель запас таблеток следует обновить.
При приступе стенокардии Вы можете также использовать нитратный препарат в виде аэрозольного распылителя. Распылите дозу препарата под языком (рот следует закрывать после каждой дозы препарата). Перед распылением не нужно встряхивать контейнер с препаратом.
Как использовать нитроглицерин при приступе стенокардии:
Некоторые нитраты используются для профилактики стенокардии. Их иногда назначают в форме таблеток (например, изосорбида мононитрат и изосорбида динитрат).
Другие нитраты медленно всасываются через кожу и выпускаются в виде пластыря. Следует ежедневно снимать такой пластырь на несколько часов, чтобы не развилась устойчивость к нитратам. Если Вы постоянно носите пластырь с нитратным препаратом, и при этом у Вас возник приступ стенокардии, можно дополнительно принять таблетки или распылить дозу препарата под языком.
При приёме и использовании нитратов может возникнуть головная боль, прилив жара к лицу, головокружение и обморочное состояние, но эти симптомы чаще всего возникают при приёме нитроглицерина в таблетках. Эти симптомы, как правило, уменьшаются при длительном приёме препаратов.
Бета-блокаторы
Эти препараты выпускаются в форме таблеток, и их нужно проглатывать целиком. Действие бета-блокаторов заключается в замедлении частоты сердечных сокращений. Это уменьшает работу, которую приходится выполнять сердцу (то есть снижает нагрузку на сердце), и поэтому уменьшаются потребности сердца в снабжении кислородом, кровью и питательными веществами.При регулярном применении бета-блокаторы способны снизить частоту приступов стенокардии и предотвратить инфаркт Кроме того, бета-блокаторы улучшают кровоснабжение сердца, предотвращают и лечат аритмии (перебои) и снижают давление.
Информация для пациентов, которым врач назначил Конкор
Одним из современных бета-блокаторов является Конкор*, который используется для лечения гипертонии, стенокардии, инфаркта миокарда и сердечной недостаточности. Благодаря своим выдающимся свойствам, он безопаснее, чем большинство других препаратов этого класса.1,2,3
В отличие от многих других бета-блокаторов, Конкор* не ухудшает, а наоборот, улучшает сексуальную функцию у пациентов с артериальной гипертензией.4-5’6 ОбычноКонкор* назначают по 1 таблетке утром.
Блокаторы кальциевых каналов (антагонисты кальция)
Блокаторы кальциевых каналов используют, чтобы снизить частоту возникновения приступов стенокардии. Если у вас астма или бронхит, врач может предпочесть назначить блокаторы кальциевых каналов, а не бета-блокаторы. Некоторые врачи предпочитают назначать блокаторы кальциевых каналов людям, страдающим диабетом.
Тяжёлые побочные эффекты редки. К слабым побочным эффектам относятся приливы жара, головная боль, головокружение, обморочное состояние, отёки ног, нарушение пищеварения, тошнота и рвота.
Препараты, снижающие уровень холестерина (липидов)
Чтобы уменьшить риск возникновения сердечного приступа. Вам могут назначить препараты, снижающие уровень холестерина (липидов).
К нежелательным эффектам препаратов, снижающих уровни холестерина в крови, могут относиться тошнота, рвота, диарея, головная боль, иногда тяжёлое поражение мыщц. Следует известить врача при появлении неожиданно возникших болей, болезненности или слабости мышц.
Сочетанное применение препаратов
Нитраты и бета-блокаторы часто используют со-четанно с самого начала лечения. Если они не помогают устранить приступы стенокардии, можно также использовать антагонист кальция.
Коронарная ангиопластика
и аорто-коронарное шунтирование
Если Ваши коронарные артерии сужены и назначенные лекарственные препараты не устраняют симптоматику заболевания, или же если Ваши приступы стенокардии составляют угрозу для жизни, Вам могут рекомендовать
Коронарная ангиопластика
Если коронарная ангиограмма показывает сужение артерии. Вам можно рекомендовать коронарную ангиопластику с установкой стента. Этот метод лечения позволяет улучшить кровоснабжение сердечной мышцы.Катетер (тонкую гибкую полую трубку) с небольшим надуваемым баллоном на конце вводят в артерию в паховой области или в верхней конечности. После этого хирург под рентгенографическим контролем направляет катетер к коронарной артерии так, чтобы его конец достиг ее суженного или заблокированного участка. Затем баллон осторожно надувают, чтобы он «раздавил» бляшку, из-за которой возникло сужение просвета артерии. В результате просвет артерии становится шире.
В катетере находится «стент», представляющий собой короткую сетчатую трубку из нержавеющей стали. При надувании баллона стент расправляется и «открывает» суженный просвет кровеносного сосуда. Затем баллон спускают и удаляют, оставляя стент на месте.
Коронарную ангиопластику с установкой стента проводят в условиях стационара.
Коронарная ангиопластика обычно даёт успешные результаты, но иногда она может закончиться неудачей, и тогда требуется немедленное хирургическое вмешательство.
Использование стента снижает риск повторного сужения артерии после коронарной ангиопластики. Но впоследствии при необходимости ангиопластику можно выполнить ещё раз.
В качестве трансплантанта (то есть шунта) используют сегмент вены, взятый из нижней конечности, но сейчас всё чаще используют для забора шунта две артерии, идущие вниз по внутренней стороне стенки грудной клетки. Эти шунты имеют меньшую вероятность последующего сужения, чем венозные трансплантанты.
У многих пациентов поставлены комбинированные шунты, то есть венозные трансплантанты и трансплантат из внутренней маммарной артерии.
Перед принятием решения об операции Вам нужно будет сделать коронарную ангиограмму, чтобы иметь точную информацию о том, какие именно артерии сужены, и где расположены их суженные участки.
Чтобы достичь сердца, хирургу приходится разрезать грудину. Поэтому впоследствии останется шрам через всю поверхность грудины.
Сразу же после операции Вы будете ощущать дискомфорт в грудной клетке, но в последующие несколько недель этот дискомфорт постепенно уменьшится. Если был взят трансплантант из вены нижней конечности, у Вас также будут дискомфортные ощущения и припухлость в этом участке и останется шрам.
Для некоторых пациентов единственным выбором является операция аорто-коронарного шунтирования. Но если Вам подходит либо коронарная ангиопластика, либо операция аорто-коронарного шунтирования, у Вас есть выбор.
Обе процедуры имеют свои преимущества и недостатки. Вам нужно принять решение, используя помощь и поддержку врача.
Коронарная ангиопластика с установкой стента. Из каждых 10 пациентов в 1-3 случаях через полгода потребуется дальнейшее лечение, связанное с состоянием восстановленной (с помощью стента) артерии. Риск варьируется в зависимости от размера артерии и от истории болезни в каждом индивидуальном случае.
Ангиопластика позволяет избежать необходимости крупного хирургического вмешательства. Однако пациенты, подвергшиеся ангиопластике, имеют более высокий риск повторных приступов стенокардии, чем пациенты после операции аорто-коронарного шунтирования, и поэтому таким больным может впоследствии потребоваться операция на сердце.
Операция аорто-коронарного шунтирования.
Из каждых 100 пациентов, подвергшихся операции аорто-коронарного шунтирования, в течение 1 последующего года в нескольких случаях (вплоть до 4) потребуется еще одна операция аорто-коронарного шунтирования или коронарная ангиопластика.
Острый коронарный синдром
Когда у человека устойчиво сохраняется боль в груди, иногда врачу бывает трудно поставить диагноз и определить, является ли такое состояние эпизодом нестабильной стенокардии или инфарктом. В такой ситуации используют термин «острый коронарный синдром».
Как диагностируют и лечат острый коронарный синдром?
Если врач считает, что у Вас острый коронарный синдром. Вы должны пройти неотложное обследование:
Тем временем врачи немедленно назначат Вам лечение, чтобы устранить симптоматику и снизить риск поражения сердца. Это лечение может включать болеутоляющие средства (морфин), кислород, аспирин. Вам также могут ввести препарат из группы нитратов капельно в вену (то есть поставить капельницу), чтобы уменьшить боль в груди. Некоторым пациентам также могут назначить антиагреганты или антикоагулянты.
Антиагреганты помогают предотвратить формирование сгустков крови в артериях. Наиболее часто используются антиагреганты на основе АСК(Кардиомагнил*).
Антикоагулянт гепарин иногда назначают пациентам с острым коронарным синдромом, чтобы снизить риск формирования нового сгустка крови или уменьшить размер уже имеющегося сгустка. Гепарин могут вводить в виде серии единичных инъекций в руку или в живот или непрерывно в вену в течение 24 часов.
Что происходит после выписки из больницы?
Что можно сделать, чтобы предотвратить приступы стенокардии?
Если у Вас стенокардия, Вы можете предпринять некоторые профилактические меры, чтобы предотвратить прогрессирование заболевания.
Курение
Через 1 год после того, как Вы прекратите курить, риск инфаркта снижается в 2 раза!
Ваш лечащий врач также может дать Вам совет, включая информацию о никотин-заместительных продуктах-таких, как жевательная резинка, специальный пластырь, наклеиваемый на кожу и таблетки.
Лечение гипертонии
Высокое артериальное давление является одной из причин ишемической болезни сердца и, кроме того, увеличивает работу сердца. Если у Вас высокое артериальное давление, его необходимо контролировать и снижать до нормального уровня.При стенокардии нужно стремиться иметь артериальное давление ниже 140 / 85 мм рт.ст. Иногда этого можно достичь с помощью уменьшения веса тела, увеличения физической активности или сокращения потребления алкоголя и соли. Однако большинству людей также нужно принимать лекарства для снижения уровней артериального давления.
Режим питания
Следите за уровнем холестерина
Рыба и рыбий жир
Употребление рыбы в пищу 1-2 раза в неделю может оказаться полезным для снижения уровня триглицеридов (жировых веществ в крови) и предотвращения формирования сгустков крови (тромбов) в коронарных артериях.
Ешьте больше фруктов и овощей
У людей, потребляющих более 5 порций фруктов и овощей в день, меньше вероятность развития заболеваний сердца. Причина этого пока точно не известна, но полагают, что такое защитное действие фруктов и овощей обусловлено содержащимися в них антиоксидантами, витаминами и фолиевой кислотой. Однако пока ещё нет убедительных доказательств, что прием витаминов в таблетках дает такой же эффект.
Контроль веса
Контролируйте массу тела
Придерживаясь рекомендованных величин массы тела (в соответствии с Вашим ростом). Вы снизите уровень артериального давления и уменьшите работу, которую приходится выполнять сердцу. Помните: для снижения избыточной массы тела требуется не только здоровое питание, но и увеличение физической активности.
На следующей странице дана таблица, по которой Вы можете проверить, нужно ли Вам снизить массу тела. Если Вы относитесь к категориям людей с избыточной массой тела, ожирением, Вам рекомендуется снизить вес.
Нормальная ли у Вас масса тела?
Проведите прямую горизонтальную линию от точки, соответствующей Вашему росту (без обуви), и вертикальную линию от точки, соответствующей Вашей массе тела. Отметьте точку пересечения этих двух линий. Она покажет, нужно ли Вам снизить массу тела.
Физическая активность и стресс
Физическая активность поможет Вам сохранить здоровое сердце, а также нормализовать массу тела. Кроме того, большинство людей, как правило, имеют более хорошее общее состояние здоровья, если они сохраняют хорошую физическую форму. Если у Вас стенокардия, не отказывайтесь от физической активности, но нагрузка должна быть разумной и не достигать тех пределов, при которых возникают приступы стенокардии или появляется одышка.
Если у Вас стенокардия, нужно выяснить, с какими физическими нагрузками Вы можете легко справиться, не испытывая при этом боли в груди, и затем постепенно увеличивать объём физической активности.
Удостоверьтесь, что Вы действительно способны выполнять определенный объём физической активности, и лишь после этого можно увеличивать «целевую» нагрузку. Важно, чтобы Ваша физическая активность была регулярной, частой и не превышала пределы посильных для Вас нагрузок.
Виды физической активности, полезные для сердца:
Виды физической активности, которых следует избегать:
Уменьшайте стрессы, учитесь успокаиваться и расслабляться
Если у Вас стенокардия, научитесь успокаиваться и расслабляться. Некоторые люди считают, что полезны йога или другие методики релаксации.
Также нужно определить, какие ситуации дома или на работе являются для Вас стрессовыми, и попытаться по возможности их избегать.
Образ жизни при стенокардии
Работа
После лечения большинство людей со стенокардией могут вернуться к нормальной или почти нормальной жизни. Но если у Вас трудная работа, требующая от Вас больших затрат сил, может быть Вам следовало бы пересмотреть свои трудовые обязательства и организацию труда. Например, можете ли Вы лучше планировать работу? Приходится ли Вам делать что-либо ненужное и нервничать по этому поводу? Если Ваша работа связана с тяжёлым ручным трудом, спросите лечащего врача, может ли она спровоцировать приступы стенокардии.
Сексуальные отношения
Многие люди со стенокардией продолжают вести полноценную сексуальную жизнь. Если Вы в состоянии пройти вверх или вниз по двум пролетам лестницы и при этом не возникают симптомы стенокардии, то сексуальные отношения, как правило, не провоцируют приступ стенокардии. Если сексуальные отношения провоцируют приступ стенокардии, примите заранее таблетку нитроглицерина, это поможет предотвратить приступ.
Чтобы уменьшить вероятность появления симптомов стенокардии при сексуальных отношениях, выждите как минимум 2 часа после приёма пищи или горячей ванны и удостоверьтесь, что температура воздуха в комнате комфортна для Вас. Вероятность появления симптомов стенокардии также снижается, если Вы занимаетесь сексом утром, после хорошего ночного отдыха.
Нельзя принимать Виагру, если Вы принимаете нитраты!
Некоторые препараты ухудшают сексуальную функцию. Посоветуйтесь с врачом, и он сможет назначить Вам более современные средства, которые лишены этого побочного эффекта (например, Конкор*).
Вождение автомобиля
Если стенокардия надёжно устранена с помощью соответствующего лечения, то у Вас, как правило, не будет ограничений в вождении автомобиля. Если у Вас возникают приступы стенокардии при вождении, нужно прекратить водить машину. После того, как симптомы удастся надёжно устранить с помощью соответствующего лечения, Вы сможете возобновить вождение.
Отпуск и путешествия
Отпуска важны и рекомендуются Вам! Тщательно организуйте своё путешествие и отведите на него много времени. Возьмите с собой в путь достаточное количество таблеток и всегда имейте некоторое количество таблеток в ручном багаже. Избегайте сумятицы и спешки, не поднимайте и не носите тяжёлых предметов багажа.
Авиапутешествия не должны вызывать затруднений. Но если Вы не можете быстро пройти расстояние как минимум 100 метров, не испытывая при этом симптомов стенокардии или одышки, Вам следует поговорить с врачом перед тем, как принять решение об авиапутешествии. Отдохните в специальной «комнате для отдыха» в аэропорту, и тогда вероятность возникновения симптомов стенокардии по пути на посадку на самолёт будет ниже. Если Вы предполагаете, что симптомы стенокардии могут быть спровоцированы суматохой в аэропорту, обратитесь к представителям авиакомпании (или к представителям бюро путешествий) с просьбой выдать Вам для заполнения специальный медицинский бланк; в этом бланке попросите авиакомпанию оказать Вам в аэропорту дополнительную помощь (например, чтобы Вам обеспечили раннюю посадку на самолёт или инвалидное кресло-каталку).
Избегайте проводить отпуск на больших высотах над уровнем моря, особенно если симптомы стенокардии могут быть у Вас легко спровоцированы или если Вы страдаете одышкой.
Следует сообщить врачу о следующих изменениях
Врач-кардиолог инфартного отделения №1
Зыкова Ирина Олеговна
Специальные термины
Жировой материал, который может накапливаться в стенках артерий.
Накопление жирового материала в стенках артерий (развитие атеросклеротической бляшки).
Лекарственный препарат, уменьшающий нагрузку на сердце, улучшающий кровоснабжение сердца.
Блокатор кальциевых каналов (антагонист кальция)
Лекарственный препарат, блокирующий проникновение кальция в мышцы и расширяющий просвет кровеносных сосудов.
Ишемическая болезнь сердца (ИБС)
Состояние, возникающее при сужении артерии сердца из-за постепенного накопления жирового материала (называемого «атеросклеротической бляшкой») в их стенках. Стенокардия, инфаркт миокарда и острый коронарный синдром являются разновидностями ИБС.
Тонкая гибкая полая трубка. Коронарная ангиограмма
Изображение, показывающее участок и степень сужения коронарных артерий.
Исследование, показывающее участок и степень сужения коронарных артерий.
Метод лечения, позволяющий улучшить кровоснабжение сердечной мышцы.
Стенокардия, возникающая при всё меньшей и меньшей величине физической нагрузки (или физической активности) или даже в состоянии покоя.
Лекарственный препарат, расширяющий кровеносные сосуды.
Лекарственный препарат короткого действия, расширяющий кровеносные сосуды.
Операция аорто-коронарного шунтирования Хирургическое вмешательство, производимое с целью поставить шунты в обход суженных участков коронарных артерий и тем самым улучшить кровоснабжение сердца.
Стенокардия, возникающая при определенной величине физической нагрузки.
Небольшое поддерживающее устройство, которое помещают внутри артерии при операции коронарной ангиопластики. Стенты предназначены для реконструкции просвета коронарных артерий.
Обследование, позволяющее регистрировать ритм и электрическую активность сердца.