Что является показанием к проведению сердечно легочной реанимации
Что является показанием к проведению сердечно легочной реанимации
Что является показанием к проведению сердечно легочной реанимации
Показания к проведению реанимации. Противопоказания к проведению реанимации. Длительность реанимации. Сколько выполнять реанимацию больного?
Показанием к проведению реанимационного пособия является наличие у больного предагонального, атонального состояний или клинической смерти.
Реанимационное пособие не оказывается больным, имеющим травмы, не совместимые с жизнью, находящимся в терминальной стадии неизлечимых болезней, онкологическим больным с метастазами.
Сроки проведения реанимационного пособия во многом зависят от причины смерти, продолжительности клинической смерти и эффективности реанимационного пособия. Для удобства изложения материала по данному вопросу, введем условное понятие: цикл реанимации — это комплекс последовательных реанимационных мероприятий, выполмяемый в течение 4-5 мин. и включающий в себя приемы ABC, медикаментозное и электроимпульсное воздействие по вышеуказанным методикам. Если было проведено последовательно 3-5 циклов реанимации и ни разу не был получен положительный ответ, пособие можно прекращать. В тех случаях, если было хотя бы кратковременное появление сердечной деятельности, реанимационные мероприятия следует продолжать либо до полного восстановления работы сердца, либо до получения подряд 3-5 полностью неэффективных циклов. Описаны случаи успешных реанимационных мероприятий у пожилых больных, включавших в себя более 50-70 дефибрилляции и продолжавшихся 1-2 часа, с последующим полным выздоровлением.
Внезапная смерть
Общая информация
Краткое описание
Код МКБ-10
R96.0- Внезапная сердечная смерть
Дата разработки/пересмотра протокола: 2007 год/2016 год.
Пользователи протокола: врачи, средний медицинский персонал.
Категория пациентов: взрослые, дети, беременные.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
13-15 октября, Алматы, «Атакент»
600 брендов, более 150 компаний-участников из 20 стран.
Новинки рынка стоматологии. Цены от производителей
Классификация
Классификация:[2].
ВС может быть кардиогенного и не кардиогенного генеза.
Основными (в более 90% случаях) являются кардиальные причины:
· фибрилляция желудочков;
· желудочковая тахикардия без пульса;
· электромеханическая диссоциация;
· асистолия.
В зависимости от вида ритма они делятся:
· на шоковые (дефибриллируемые);
· не шоковые (не дефибриллируемые).
Шоковый ритм:
Фибрилляция желудочков. Дискоординированные и дезинтегрированные сокращения волокон миокарда, приводящие к невозможности формирования СВ. Составляет 60-70% всех случаев ВС. ФЖ чаще наблюдается при острой коронарной недостаточности, утоплении в пресной воде, гипотермии, поражении электротоком. Предвестники ФЖ: ранние, спаренные и политопные желудочковые экстрасистолы. Предфибрилляторные формы ЖТ: альтернирующие и пируэтные ЖТ, полиморфные ЖТ.
Желудочковая тахикардия без пульса. Частота желудочковой тахикардии настолько высокая, что во время диастолы полости желудочков не в состоянии заполниться достаточным количеством крови, что приводит к резкому снижению сердечного выброса (отсутствию пульса) и, следовательно, к неадекватному кровообращению. Желудочковая тахикардия без пульса по прогнозам приравнивается к фибрилляции желудочков.
Не шоковый ритм:
Асистолия. Отсутствие сердечных сокращений и признаков электрической активности, подтвержденных в трех отведениях на ЭКГ. Составляет 20-25% всех случаев остановки эффективного кровообращения. Подразделяют на внезапную (особо неблагоприятную в прогностическом плане) и отсроченную (возникающую после предшествующих нарушений ритма).
Электромеханическая диссоциация (ЭМД). Тяжелое угнетение сократимости миокарда с падением сердечного выброса и АД, но при сохраняющихся сердечных комплексах на ЭКГ. Составляет около 10% всех случаев ВС.
Первичная ЭМД– миокард теряет возможность выполнять эффективную контракцию при наличии источника электрических импульсов. Сердце быстро переходит на идиовентрикулярный ритм, который вскоре сменяется асистолией. К первичной ЭМД относятся:
острый инфаркт миокарда (особенно его нижней стенки);
состояние после неоднократных, истощающих миокард, эпизодов фибрилляции, устраняемых при СЛР;
конечная стадия тяжелого заболевания сердца;
угнетение миокарда эндотоксинами и лекарствами при передозировке (бета-блокаторы, антагонисты кальция, трициклические антидепрессанты, сердечные гликозиды).
тромбоз предсердий, опухоль сердца.
Вторичная ЭМД – резкое сокращение сердечного выброса, не связанное с непосредственным нарушением процессов возбудимости и сократимости миокарда. Причины вторичной ЭМД:
тампонада перикарда;
тромбоэмболия легочной артерии;
напряженный пневмоторакс;
выраженная гиповолемия;
окклюзия тромбом протезированного клапана. Причиной ЭМД могут быть: синусовая брадикардия, атриовентрикулярная блокада, медленный идиовентрикулярный ритм.
Смешанные формы ЭМД. Отмечаются при прогрессировании токсико-метаболических процессов:
тяжелой эндотоксемии;
гипогликемии;
гипо- и гиперкальциемии;
выраженном метаболическом ацидозе [3].
Диагностика (амбулатория)
ДИАГНОСТИКА НА АМБУЛАТОРНОМ УРОВНЕ
Диагностические критерии:
Жалобы: выяснить невозможно из-за тяжести сознания.
Анамнез: по возможности выясняем от окружающих.
Осмотр и физикальное обследование:
· сознание отсутствует;
· пульсация на крупных магистральных артериях не определяется;
· дыхание агональное или отсутствует;
· зрачки расширены, на свет не реагируют;
· кожные покровы бледно-серые, изредка с цианотичным оттенком.
Первые три диагностических критерия считаются приоритетными и используются как основные при первичной оценке состояния пациента.
Лабораторные исследования: нет.
Инструментальные исследования: нет.
Диагностический алгоритм [4]
Диагностика (стационар)
ДИАГНОСТИКА НА СТАЦИОНАРНОМ УРОВНЕ**: см. амбулаторный уровень.
Диагностические критерии на стационарном уровне**: см.п. амбулаторный уровень.
Диагностический алгоритм: см.амбулаторный уровень.
Перечень основных диагностических мероприятий: см. амбулаторный уровень., дополнительно: УЗИ сердца, коронарная ангиография, другие – по показаниям.
Перечень дополнительных диагностических мероприятий: см. амбулаторный уровень.
Дифференциальный диагноз
| Диагноз | Обоснование для дифференциальной диагностики | Обследования | Критерии исключения диагноза |
| Синкопальные состояния другого происхождения | Внезапная потеря сознания, общемозговая и/или очаговая неврологическая симптоматика | Сбор анамнеза, физикальное обследование и регистрация ЭКГ. | В большинстве случаев диагноз можно установить на основании: -подробного анамнеза, -наличия пульса на крупных сосудах, в частности на сонных артериях. |
Лечение
Препараты (действующие вещества), применяющиеся при лечении
| Амиодарон (Amiodarone) |
| Атропин (Atropine) |
| Декстроза (Dextrose) |
| Кислород (Oxygen) |
| Лидокаин (Lidocaine) |
| Магния сульфат (Magnesium sulfate) |
| Натрия гидрокарбонат (Sodium hydrocarbonate) |
| Натрия хлорид (Sodium chloride) |
| Эпинефрин (Epinephrine) |
Лечение (амбулатория)
ЛЕЧЕНИЕ НА АМБУЛАТОРНОМ УРОВНЕ
Тактика лечения
Основные задачи первой реанимационной помощи:
· восстановление эффективной гемодинамики;
· восстановление дыхания.
Принципы лечения:
Эффективность восстановления эффективной работы сердца зависит от времени начала СЛР и от адекватности проводимых мероприятий.
Проведение СЛР только на твердой основе с целью повысить эффективность массажа сердца.
Приподнимание ног на 30-40° увеличивает пассивный возврат крови к сердцу – повышает преднагрузку.
Порядок оказания помощи при шоковых ритмах:
Порядок оказания помощи при не шоковых ритмах:
Противопоказания к СЛР:
· Терминальные стадии неизлечимого заболевания;
· Значительное травматическое разрушение головного мозга;
· Ранние (высыхание и помутнение роговицы, симптом «кошачьего глаза») и признаки биологической смерти (трупные пятна и трупное окоченение);
· Документированный отказ больного от реанимации;
· Пребывание в состоянии клинической смерти более 20 минут до прибытия квалифицированной помощи.
Показания к прекращению СЛР: неэффективность реанимационных мероприятий в течение 30 минут после зафиксированной асистолии. При невозможности определения ритма сердца реанимационные мероприятия прекращаются через 30 минут при отсутствии признаков её эффективности:
Перечень основных лекарственных средств:
· эпинефрин0,18%
· атропин 0,1%
· амиодарон (кордарон)
· натрия хлорид 0,9%
· лидокаин 10%
· сульфат магния 25%
· глюкоза 5%
Перечень дополнительных лекарственных средств:
· натрия бикарбонат 4% 1 ммоль/кг в/в (2 мл на 1 кг массы тела), а затем по 0,5 ммоль/кг каждые 7-10 мин: при затянувшейся СЛР (10 минут и более), развитии внезапной смерти на фоне ацидоза, гиперкалиемии, передозировке трициклических антидепрессантов. У детей натрия бикарбоната в дозе 1 ммоль/кг (1 мл 4% раствора содержит 0,5 ммоль соды).
Показания для консультации специалистов:нет.
Профилактические мероприятия:
Выявление важнейших факторов риска ВС: злокачественных аритмий, дисфункции левого желудочка, эпизодов острой ишемии миокарда возможно с помощью клинического и инструментальных исследований (суточное ЭКГ-мониторирование, эхокардиография и др.). Особенно неблагоприятно сочетание этих факторов. Необходимо их лечение.
Мониторинг состояния пациента**: нет.
Индикаторы эффективности лечения:
· пульс на сонных артериях (свидетельствует о правильности выполнения массажа сердца и сохранения тонуса миокарда);
· изменение окраски кожных покровов (порозовение);
· сужение зрачка (улучшение оксигенации в области среднего мозга);
· высокие «артефакт-комплексы» на ЭКГ;
· восстановление сознания во время проведения реанимации.
Лечение (скорая помощь)
ДИАГНОСТИКА И ЛЕЧЕНИЕ НА ЭТАПЕ СКОРОЙ НЕОТЛОЖНОЙ ПОМОЩИ**
Диагностические мероприятия: см.амбулаторный уровень, дополнительно определить вид остановки кровообращения по монитору дефибриллятора (ЭКГ), определение сатурации кислорода крови.
Лечение: см.амбулаторный уровень, дополнительно интубация трахеи или установка ларингеальной маски.
Лечение (стационар)
ЛЕЧЕНИЕ НА СТАЦИОНАРНОМ УРОВНЕ**: см. амбулаторный уровень.
Тактика лечения **
Немедикаментозное лечение: см. амбулаторный уровень.
Медикаментозное лечение:см. амбулаторный уровень.
Перечень основных лекарственных средств: см. амбулаторный уровень.
Перечень дополнительных лекарственных средств: нет
Хирургическое вмешательство: по показаниям.
Показания для консультации специалистов: после успешной СЛР при необходимости консультация невропатолога, кардиохирурга или других специалистов.
Индикаторы эффективности лечения: смотрите амбулаторный уровень.
Госпитализация
Показания для плановой госпитализации:нет.
Показания для экстренной госпитализации: в реанимационное отделение.
Информация
Источники и литература
Информация
| ВС | – | внезапная смерть |
| ИБС | – | ишемическая болезнь сердца |
| ИВЛ | – | искусственная вентиляция легких |
| ЛЖ | – | левый желудочек |
| СВ | – | сердечный выброс |
| СЛР | – | сердечно-легочная реанимация |
| СМП | – | скорая медицинская помощь |
| ФЖ | – | фибрилляция желудочков |
| ЭИТ | – | электроимпульсная терапия |
| ЭКГ | – | электрокардиограмма |
| ЭМД | – | электромеханическая диссоциация |
Конфликт интересов: отсутствует.
Список рецензентов: Сагимбаев Аскар Алимжанович – доктор медицинских наук, профессор АО «Национальный центр нейрохирургии», начальник отдела менеджмента качества и безопасности пациентов Управления контроля качества.
Условия пересмотра протокола: пересмотр протокола через 3 года после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
Сердечно-лёгочная реанимация у беременных
Общая информация
Краткое описание
Одобрен
Объединенной комиссией по качеству медицинских услуг
Министерства здравоохранения Республики Казахстан
от «27» декабря 2017 года
Протокол № 36
Сердечно-лёгочная реанимация – комплекс мероприятий по восстановлению и поддержанию систем жизнеобеспечения больного, вследствие заболевания, травмы, оперативного вмешательства и других причин, комплекс приёмов и мер по выведению больного из критического состояния [1].
СЛР у беременных – это комплекс мер по восстановлению жизненно важных функций с учётом специфических факторов, характерных для беременности, которые ухудшают выживаемость пациенток при проведении стандартной СЛР.
Код(ы) МКБ-10: нет.
Дата разработки протокола: 2017 год.
Сокращения, используемые в протоколе:
| СЛР | – | сердечно-лёгочная реанимация |
| КС | – | кесарево сечение |
| АКК | – | аорто-кавальная компрессия |
| ОЦК | – | объём циркулирующей крови |
Пользователи протокола: врачи всех специальностей, средние медицинские работники.
Категория пациентов: беременные женщины.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
13-15 октября, Алматы, «Атакент»
600 брендов, более 150 компаний-участников из 20 стран.
Новинки рынка стоматологии. Цены от производителей
Классификация
· базовые реанимационные мероприятия;
· расширенные реанимационные мероприятия.
Диагностика
Перечень основных и дополнительных диагностических мероприятий
Основные диагностические мероприятия:
· оценка уровня сознания;
· оценка кровообращения.
Дополнительные диагностические мероприятия:
· визуальная оценка срока беременности.
Лечение
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Цель проведения процедуры/вмешательства:
· восстановление жизненно важных функций организма (дыхания, кровообращения);
Показания и противопоказания к процедуре/ вмешательству
Показания к процедуре/ вмешательству:
· терминальные состояния (предагония, терминальная пауза, агония, клиническая смерть).
Причины возникновения терминальных состояний во время беременности:
· акушерские (кровотечение, гестационная артериальная гипертензия, анестезиологические осложнения, катастрофы со стороны дыхательных путей, передозировка или токсическое действие лекарственных средств, эмболия околоплодными водами);
· не акушерские (ТЭЛА, сепсис, инсульт, инфаркт миокарда, болезни сердца, травмы) 6.
Противопоказания к процедуре/вмешательству:
· СЛР нецелесообразна при несомненных признаках биологической смерти, отсутствии кровообращения в условиях нормотермии в течение 10 минут, клинической смерти, наступившей в результате тяжёлого, неизлечимого заболевания, травме, несовместимой с жизнью [2,3,7].
Требования к проведению процедуры/вмешательства:
При проведении СЛР у беременных следует учитывать следующее:
· в реанимации нуждаются два пациента-мать и плод;
· во время беременности присутствуют специфические факторы, которые ухудшают выживаемость пациенток при проведении сердечно-легочной реанимации.
Специфические факторы:
· анатомические изменения, осложняющие поддержку проходимости дыхательных путей и выполнение интубации трахеи (жировая складка на шее, смещение трахеи кпереди, большой язык, рыхлые, васкуляризированные слизистые, отек надгортанника, ларингеальный отек);
· возрастающее потребление кислорода и быстрое развитие ацидоза;
· повышение потребности в кислороде на 20-30%, сниженная функциональная остаточная емкость легких на 10-15% ведет к быстрому развитию гипоксии;
· высокий риск аспирации желудочного содержимого вследствие замедления пассажа содержимого ЖКТ, расслабления кардиального сфинктера, повышенного внутрибрюшного давления.
NB! Для беременных характерно снижение рН желудочного сока, что усиливает его повреждающее действие на лёгкие, формируя синдром Мендельсона;
· уменьшение площади грудины и комплайенса грудной клетки, вследствие гипертрофии молочных желез, повышенного уровня стояния диафрагмы, увеличение внутрибрюшного давления повышает риск отёка лёгких;
· увеличение реберного угла вследствие роста беременной матки.
Принять меры к устранению синдрома аорто-кавальной компрессии.
В третьем триместре наиболее значимой причиной, затрудняющей выполнение сердечно-легочной реанимации у беременных женщин, является компрессия нижней полой вены беременной маткой и, как следствие, ухудшение венозного возврата в положении женщины на спине. Эти факторы усугубляются при ожирении. Аортокавальная компрессия существенным образом изменяет эффективность наружного массажа сердца. Для устранения АКК необходимо сместить беременную матку влево с помощью рук или, подложив под правое бедро беременной валик, повернуть её на 30 градусов влево. Улучшает венозный возврат возвышенное положение ног пациентки [4,8,9].
Немедленно начать реанимационные мероприятия.
Принять решение об экстренном кесаревом сечении.
Принятие решения об экстренном КС зависит от эффективности реанимационных мероприятий [4,8,]. Если в течение 3-4 минут после начала реанимационных мероприятий отмечается положительный эффект (см. п.2.6), то экстренное КС не показано. Если после 4 минут реанимационных мероприятий нет положительного эффекта, рекомендуется начать перимортальное КС. При невозможности начать КС после 4 минут безуспешной реанимации, его можно выполнить в любое время, пока продолжается СЛР, но как можно раньше [9].
При выполнении КС рекомендуется:
· операцию выполняют на месте проведения СЛР;
· не перемещать пациентку, в операционную переводят после родоразрешения;
· стерильные условия не требуются;
· протекция дыхательных путей – интубация трахеи;
· СЛР без перерывов до, во время и после извлечения плода;
· подготовиться к реанимации новорожденного (персонал и оборудование);
· применяют нижнесрединный лапаротомический доступ;
· высокая вероятность гипотонии матки и массивного акушерского кровотечения;
· гемостаз (ушивание матки, тампонада, введение раствора окситоцина непосредственно в миометрий в связи с атонией матки) [4,10].
Особенности расширенной СЛР у беременных женщин.
Медикаментозная реанимация, электроимпульсная терапия у беременных стандартные. Особенностями расширенных реанимационных мероприятий у беременных являются [4-6,8,11-14]:
· обеспечение венозного доступа над диафрагмой;
· оценка наличия гиповолемии, при необходимости – внутривенное болюсное введение инфузионных растворов. При этом учитывать, что во время беременности ОЦК увеличивается на 50%, сердечный выброс на 35-40%;
· желательная протекция дыхательных путей с помощью интубации трахеи для обеспечения адекватной оксигенации и предотвращения аспирации желудочного содержимого. Интубация трахеи у беременных может быть трудной в связи с анатомо-физиологическими особенностями, поэтому для её выполнения необходимо пригласить наиболее опытного врача анестезиолога-реаниматолога;
· высокое стояние желудка во время беременности требует быстрой последовательной интубации трахеи с применением давления на перстневидный хрящ и интубационной эндотрахеальной трубки с раздуваемой манжетой. Желательно наличие эндотрахеальных трубок различного размера, ларингеальных масок, фиброскопа;
· если пациентка до остановки сердца получала внутривенную инфузию сульфата магния, следует ее прекратить, ввести внутривенно 10 мл 10% раствора кальция хлорида или 30 мл 10% кальция глюконата;
· при проведении электродефибрилляции убрать руки производящего ручное смещение матки, удалить любое устройство контроля жизнедеятельности плода, которое могло бы подвести к нему электричество;
· продолжать все мероприятия по поддержанию жизни матери (сердечно-легочная реанимация, правильное положение, лекарственные препараты, инфузионная терапия) как во время кесарева сечения, так и после него.
Критерии эффективности СЛР:
· появление пульса на центральных артериях;
· появление спонтанного дыхания;
· восстановление сознания;
· исчезновение цианоза;
· сужение зрачков и появление их реакции на свет;
· стабилизация гемодинамических показателей;
· SpO2 выше 90%, появление кривой плетизмограммы;
· появление кривой капнометрии;
· появление на ЭКГ синусового ритма.
Что является показанием к проведению сердечно легочной реанимации
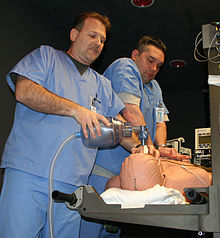
Детская сердечно-легочная реанимация. Техника сердечно-легочной реанимации у детей
Тактика должна быть следующей.
• Ребенка вытирают насухо и согревают.
• Отсасывают содержимое дыхательных путей, начинают ингаляцию кислорода.
• Проводят ИВЛ с помощью дыхательного мешка, маски и воздуховода.
• При ЧСС меньше 100 мин начинают непрямой массаж сердца. ЧСС лучше определять по пульсу на пупочной или подмышечной артерии или по сердечному толчку.
• Последующие меры включают катетеризацию вены, введение адреналина, инфузию растворов (0,9% NaCl), при гипогликемии — глюкозы, а также бикарбоната натрия для устранения ацидоза.
Основные реанимационные мероприятия:
• Вызвать реанимационную бригаду.
• Проверить проходимость дыхательных путей, дыхание, пульс.
• Оценить реакцию на внешние раздражители.
Восстановление проходимости дыхательных путей:
• Запрокинуть голову, выдвинуть вперед нижнюю челюсть.
• Аспирировать содержимое дыхательных путей.
Искусственная вентиляция легких:
• Если в течение 10 с не было ни одного вдоха, начинают дыхание рот в рот (у грудных детей обхватывают ртом и рот, и нос ребенка).
• Если возможно, начинают ингаляцию кислорода.
Непрямой массаж сердца:
• Пульс определяют на сонной или плечевой артерии.
• При ЧСС меньше 60 мин или признаках недостаточной перфузии тканей (цианозе или выраженной бледности) начинают непрямой массаж сердца.
Видео сердечно-легочная реанимации у детей
• При необходимости у грудных детей допускается использование мешков для больных постарше, но тогда при каждом вдувании надо следить за подъёмом грудной клетки во избежание перераздувания легких.
— Ларингоскопы.
— Ларингеальные маски.
— Набор эндотрахеальных трубок (для сердечно-легочной реанимации берут эндотрахеальную трубку, наружный диаметр которой равен диаметру мизинца ребенка).
— Гибкий буж и проводник (стилет).
— Венозные катетеры, инфузионные растворы.
— Игла для внутрикостного введения лекарственных средств.
— Шприцы, спиртовые салфетки, назогастральные зонды.
— Электрокардиограф, пульс-оксиметр, тонометр, капнограф, термометр.
— Набор для экстренной трахеостомии.
• Гипотермия обеспечивает защиту головного мозга, но в лечебных целях при сердечно-легочной реанимации ее применить трудно: она малоуправляема у грудных детей и детей младшего возраста из-за чрезмерной теплоотдачи. Напротив, гипотермию стараются предотвратить, используя устройства для форсированного обдува нагретым воздухом, матрасы с подогревом, подвесные рефлекторы, подогретые инфузионные растворы и поддерживая высокую температуру воздуха в помещении.
• Дети переносят гипотермию лучше, чем взрослые. Описаны случаи успешной реанимации после остановки кровообращения вследствие переохлаждения.
• Лента Броузлоу — номограмма для определения предполагаемого веса ребенка подлине тела: помогает правильно подобрать дозы препаратов.
• Алгоритмы сердечно-легочной реанимации, например Рекомендации Европейского совета по сердечно-легочной реанимации, и номограмма Оукли (позволяет определить предполагаемый вес ребенка по возрасту).
— Вернуться в оглавление раздела «Хирургия»
Что является показанием к проведению сердечно легочной реанимации
Статистика свидетельствует, что более 20% жизней могли бы быть спасены, если человек, оказавшийся на месте происшествия, владел бы приемами СЛР. От качества подготовки обученных людей прямо зависит результативность реанимации [1].
Тема нашей работы выбрана не случайно, так, как мы, считаем, что каждый студент-медик, должен знать и владеть техникой проведения СЛР. Во многих случаях при внезапной остановке сердца, СЛР начатая впервые минуты, дает самый высокий процент эффективности.
Цель работы: Оценка изучения осведомленности студентов ПГМУ им. академика Е. А. Вагнера о технике проведения СЛР.
Ознакомиться и изложить материалы с новыми рекомендациями, изменениями, стандартами и современными принципами СЛР.
Материалы и методы. Работа начата с изучения теории по сердечно-легочной реанимации. После ознакомления с литературой, в мае 2017 года нами было проведено анонимное анкетирование среди студентов ПГМУ, медико-профилактического факультета 1, 2 и 5 курсов. Опрошено всего 60 человек (по 20 человек на один курс).
С практической точки зрения, СЛР можно подразделить на два этапа.
Специализированная СЛР подразумевает последовательное выполнение тех же приемов, однако с использованием реанимационного оборудования, медикаментов, что и делает ее существенно более эффективной [3, 4, 5].
Начиная с 1960 г. во многих странах мира начали интенсивно изучать и разрабатывать методы оживления организма. В последующие десятилетия были созданы различные схемы (алгоритмы) оказания реанимационной помощи при терминальных состояниях. В 2000 г. состоялась первая Всемирная научная конференция по сердечно-легочной реанимации и оказанию неотложной сердечно-сосудистой помощи, на которой впервые были выработаны единые международные рекомендации в области оживления организма (Guidelines 2000 for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care).
В 2010 году Американской ассоциацией сердечных заболеваний (American Heart Association, AHA) были разработаны новые стандарты проведения сердечно-легочной реанимации. Изменения касаются в основном техники проведения СЛР случайными свидетелями, не имеющими медицинского образования.
Методы сердечно-легочной реанимации совершенствуются постоянно, поэтому студенты медицинских колледжей, вузов, а также медицинские работники всех специальностей должны получать непрерывную информацию о новых взглядах и достижениях в этой области [7, 8].
Недостаточно глубокие или медленные надавливания на грудную клетку не обеспечивают необходимую перфузию жизненно важных органов кровью. Каждый раз, когда реаниматор прекращает непрямой массаж сердца, чтобы провести вентиляцию легких или выполнить другое вмешательство, перфузионное давление в коронарных артериях падает до нуля. Кроме того первые после паузы надавливания на грудную клетку менее эффективны, чем последующие, поскольку расходуются на восстановление минимально адекватного перфузионного давления в коронарных артериях. Чем больше количество пауз в ходе выполнения непрямого массажа сердца, тем меньше шансы на выживание у пострадавшего в случае остановки сердца.
Было показано, что соотношение числа компрессий к частоте дыхания 30:2 является более эффективным, чем 15:2, обеспечивая наиболее оптимальное соотношение между кровотоком и доставкой кислорода, в связи с чем, в рекомендациях ERC 2010г. были внесены следующие изменения: соотношение числа компрессий к частоте дыхания без протекции дыхательных путей как для одного, так и для двух реаниматоров должно составлять 30:2 и осуществляться синхронизировано.[7, 8]
Порядок действий при реанимации
Стойкая утрата сознания пострадавшим является достаточно универсальным клиническим проявлением различной по этиологии тяжелой патологии. Необходимо убедиться в том, что у пострадавшего стойко утрачено сознание (с помощью громкого словесного обращения, легкого встряхивания пострадавшего за плечи). Если сознание не возвращается, необходимо по возможности вызвать скорую медицинскую помощь.
Положение пострадавшего. Для проведения реанимационных мероприятий и повышения их эффективности пострадавший должен находиться в положении на спине на твердой, плоской поверхности.
Положение спасателя. Спасатель должен расположиться по отношению к пострадавшему таким образом, чтобы он мог проводить и искусственное дыхание, и непрямой массаж сердца (желательно с левой стороны от пострадавшего).
Фундаментальной проблемой искусственного поддержания кровообращения является очень низкий уровень (менее 30 % от нормы) сердечного выброса, создаваемого при компрессии грудной клетки. Правильно проводимая компрессия обеспечивает поддержание систолического артериального давления на уровне 60-80 мм рт.ст., в то время как АД диастолическое редко превышает 40 мм рт.ст. и, как следствие, обусловливает низкий уровень мозгового (30-60 % от нормы) и коронарного (5-20 % от нормы) кровотока.
При проведении компрессии грудной клетки коронарное перфузионное давление повышается только постепенно, и поэтому с каждой очередной паузой, необходимой для проведения дыхания «изо рта в рот», оно быстро снижается. Однако проведение нескольких дополнительных компрессий приводит к восстановлению исходного уровня мозговой и коронарной перфузии. В связи с этим было показано, что отношение числа компрессий к частоте дыхания, равное 30:2, является наиболее эффективным.
При компрессиях упор осуществляется на основания ладоней. Руки в локтевых суставах не должны быть согнуты. При компрессии линия плеч реаниматора должна находиться на одной линии с грудиной и параллельно с ней. Руки при компрессии должны быть взяты в «замок». Во время компрессии пальцы должны быть приподняты и не касаться поверхности грудной клетки.
Восстановление проходимости дыхательных путей. При отсутствии сознания у пострадавшего его мышечный тонус снижен и язык, и надгортанник могут вызвать обструкцию гортани. Западение корня языка является наиболее частой причиной нарушения проходимости дыхательных путей у пострадавших без сознания. Во время попытки вдоха пострадавшим язык и надгортанник могут вызвать обструкцию при создании разряжения, создается клапанный тип обструкции. Так как язык анатомически связан с нижней челюстью, то выдвижение последней вперед сопровождается смещением языка от задней стенки глотки и открытием дыхательных путей.
Данный тип искусственного дыхания является быстрым, эффективным путем доставки кислорода и замены дыхания пострадавшего. Выдыхаемый спасателем воздух содержит достаточно кислорода для поддержания минимальных потребностей пострадавшего.
Если у пострадавшего без сознания после обеспечения проходимости дыхательных путей восстанавливается дыхание и есть признаки кровообращения (пульс, нормальное дыхание, кашель или движения), ему можно придать так называемое «восстановительное положение» (recovery position) или устойчивое положение на правом боку.
Оценка эффективности дыхания пострадавшего. Оценить наличие и эффективность самостоятельного дыхания пострадавшего можно, расположив ухо около рта и носа пострадавшего, одновременно наблюдая за экскурсией его грудной клетки, слушая и ощущая движение выдыхаемого воздуха. Проводить оценку дыхания следует быстро, одновременно с проверкой наличия пульсации на сонной артерии с обеих сторон. Проверка выполняется в течение 10 секунд.
Дополнительными и эффективными способами восстановления и поддержания проходимости дыхательных путей является использование ларингеальной маски, комбинированной трахеально-пищеводной трубки (комбитьюб) и интубация трахеи.
Наиболее эффективный способ искусственной вентиляции легких является интубация трахеи и подключению к аппарату искусственной вентиляции легких (ИВЛ), но эти мероприятия проводят специалисты, т.е. реанимационная бригада.
Результаты. Из проведенного анкетирования студентов можно сделать вывод, что обучение в нашем вузе, ведется на высшем профессиональном уровне, и обеспечивает формирование профессиональных умений и навыков, в соответствии с требованиями государственного образовательного стандарта.
Также по многочисленному мнению студентов, очень важным элементом в процессе обучения являются проведения докладов с презентациями, с применением учебного пособия (фантом, наборы для проведения манипуляций).
На основе проведённого исследования в ПГМУ им. академика Е. А. Вагнера, выяснено, что студенты 1-2 курсов медико-профилактического факультета не затруднялись ответить на вопросы данной анкеты.
Интересен тот факт, что 70% опрошенных студентов готовы провести СЛР в экстренной ситуации.
Мы получили интересные данные, что 19% студентов считают, что проводить занятия по СЛР необходимо только на старших курсах.
Заключение. Успех реанимационных мероприятий напрямую зависит от квалифицированных знаний и умений. Мало знать только теорию, но нужно уметь применять свои знания на практике. Каждый человек должен уметь работать в экстренных ситуациях, не поддаваться панике, не терять драгоценные минуты, от которых зависит чья-то жизнь. А от профессионализма медицинских работников зависит правильность действий в экстренных ситуациях.
В процессе работы над темой была изучено и проанализировано отношение студентов к сердечно-легочной реанимации, рассмотрены вопросы о ее проведении.
На основе полученных результатов, нами сделаны следующие выводы:
Основные осложнения после проведения сердечно-легочной реанимации
Дата публикации: 31.03.2016 2016-03-31
Статья просмотрена: 36974 раза
Библиографическое описание:
Лобан, И. А. Основные осложнения после проведения сердечно-легочной реанимации / И. А. Лобан, О. С. Шилович. — Текст : непосредственный // Молодой ученый. — 2016. — № 7 (111). — С. 401-405. — URL: https://moluch.ru/archive/111/27731/ (дата обращения: 25.08.2022).
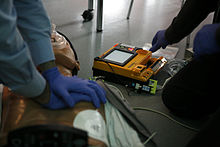
Сердечно-легочная реанимация (СЛР) — неотложная медицинская процедура, направленная на восстановление жизнедеятельностиорганизмаи выведение его из состояния клинической смерти. Включает искусственную вентиляцию лёгких (искусственное дыхание) и компрессии грудной клетки (непрямой массаж сердца). Начинать СЛР пострадавшего необходимо как можно раньше. При этом наличие двух из трёх признаков клинической смерти — отсутствие сознания, дыхания и пульса — достаточные показания для её начала. Основателем сердечно-лёгочной реанимации считается австрийский врачПетер Сафар, по имени которого названтройной приём Сафара.
Показания для проведения сердечно-легочной реанимации:
Касаемо последнего пункта наиболее достоверным критерием для определения наличия кровообращения у пациента служит исследование пульса на сонных артериях. В случае отсутствия пульса на сонных артериях, следует считать, что произошла остановка кровообращения.
В соответствии с «Методическими рекомендациями по проведению сердечно-легочной реанимации» Европейского Совета по реанимации 2010 г. показаниями к началу проведения базовых реанимационных мероприятий служат только отсутствие дыхания и сознания.
Порядок действия при проведении реанимации, рекомендованный АНА [3, c.1], включает следующие пункты:
До недавнего времени алгоритм действий был представлен системой “ABCDE”, где:
Согласно рекомендации АНА по СЛР от 2011 г. изменён порядок проведения сердечно лёгочной реанимации с ABCDE на CABED [3, c.2–4]. Очень важен порядок, этапность и последовательность выполнения мероприятий.
При проведении сердечно-легочной реанимации помимо вышеперечисленного алгоритма выполняемых действий, так же важно избегать наиболее важных ошибок, которые могут существенно ухудшить прогноз для жизни пациента. К наиболее распространенным ошибкам при проведении сердечно-легочной реанимации относятся:
Противопоказания к проведению сердечно-легочной реанимации.
Оказание сердечно-легочной реанимации имеет целью возвращение больного к полноценной жизни, а не затягивание процесса умирания. Поэтому реанимационные мероприятия не проводят в том случае, если состояние клинической смерти стало закономерным окончанием длительного тяжелого заболевания, истощившего силы организма и повлекшего за собой грубые дегенеративные изменения во многих органах и тканях. Речь идет о терминальных стадиях онкологической патологии, крайних стадиях хронической сердечной, дыхательной, почечной, печеночной недостаточности и тому подобное. Противопоказанием к проведению сердечно-легочной реанимации являются также видимые признаки полной бесперспективности любых медицинских мероприятий. Прежде всего, речь идет о видимых повреждениях, несовместимых с жизнью. По той же причине не проводятся реанимационные мероприятия в случае обнаружения признаков биологической смерти. Ранние признаки биологической смерти появляются через 1–3 часа после остановки сердца. Это высыхание роговицы, охлаждение тела, трупные пятна и трупное окоченение. Высыхание роговицы проявляется в помутнении зрачка и изменении цвета радужной оболочки, которая кажется подернутой белесой пленкой (этот симптом носит название «селедочного блеска»). Кроме того, наблюдается симптом «кошачьего зрачка» — при легком сжатии глазного яблока зрачок сжимается в щелочку. Охлаждение тела при комнатной температуре происходит со скоростью один градус в час, но в прохладном помещении процесс происходит быстрее. Трупные пятна образуются вследствие посмертного перераспределения крови под действием силы тяжести. Первые пятна можно обнаружить на шее снизу (сзади, если тело лежит на спине, и спереди, если человек умер лежа на животе). Трупное окоченение начинается с челюстных мышц и впоследствии распространяется сверху вниз по всему телу. Таким образом, правила проведения сердечно-легочной реанимации предписывают немедленное начало мероприятий сразу же после установки диагноза клинической смерти. Исключение составляют лишь те случаи, когда невозможность возвращения пациента к жизни очевидна (видимые несовместимые с жизнью травмы, документально подтвержденные невосстановимые дегенеративные поражения, вызванные тяжелым хроническим заболеванием, или выраженные признаки биологической смерти).
Основные критерии эффективности проведения сердечно-легочной реанимации (СЛР:)
Если появилась отчетливая пульсация на артериях, то компрессию грудной клетки прекращают, а искусственную вентиляцию легких продолжают до нормализации дыхания.
Возможные осложнения при сердечно-легочной реанимации.
При проведении сердечно-легочной реанимации риск регургитации и аспирации желудочного содержимого довольно высок. Считают, что он увеличивается при чрезмерно глубоком искусственном дыхании, что приводит к повышению внутрижелудочкового давления. Способствует регургитации также нарушение проходимости входа в гортань, когда большая часть вдуваемого газа попадает в желудок. Поэтому первостепенными мерами профилактики этого осложнения следует считать адекватный объем вдоха (до достижения видимой экскурсии грудной стенки) и эффективное выведение нижней челюсти. Кроме того, многие специалисты предлагают шире использовать дыхание «изо рта в нос» считая, что снижение давления вдоха при этом уменьшит растяжение желудка. С этой же целью рекомендуют делать более медленный вдох. Опыт показывает, что попытка мануальным прижатием надчревной области ограничить растяжение желудка увеличивают риск регургитации, особенно, если желудок полный. Если регургитация все же произошла, необходимо повернуть больного набок, освободить ротовую часть глотки и затем снова уложить пациента на спину и продолжить сердечно-легочную реанимацию.
Осложнения непрямого массажа сердца.
Использование специальных масок, воздуховодов, интубации трахеи позволяет значительно снизить риск инфицирования при применении ургентных методов ИВЛ.
Основными задачами терапии в постреанимационный период являются: предотвращение необратимых изменений в клетках, прежде всего в нейронах коры головного мозга, которые выжили после остановки кровообращения; стабилизация основных функций организма; профилактика синдрома полиорганной недостаточности.
Вентиляцию, как правило, осуществляют чистым кислородом. Риск гипероксии меньше, чем риск неадекватной оксигенации тканей. При малейших признаках гипоксемии или гиперкапнии начинают ИВЛ. Постоянно проводят дыхательный мониторинг, пульсоксиметрию, контролируют газовый состав крови и кислотно-основное состояние. При сердечно-легочной реанимации и в постреанимационный период определяют парциальное давление С02в выдыхаемом газе. Если этот показатель выше 10 мм рт.ст., сердечно-легочную реанимацию можно считать эффективной. Быстрое его повышение при проведении сердечно-легочной реанимации может свидетельствовать о восстановлении спонтанной циркуляции. [3, c.16]
После восстановления спонтанной сердечной деятельности функция сердечно-сосудистой системы еще остается нарушенной, поэтому необходима медикаментозная поддержка. Наиболее частыми признаками расстройства функции сердечно-сосудистой системы в постреанимационный период являются похолодание конечностей, слабый периферический пульс, плохой капиллярный кровоток, тахикардия, олигоанурия, гипотензия и др. Снижение сердечного выброса можно корригировать внутривенной инфузией жидкости и (или) кардиотонических препаратов. Артериальное давление, измеренное непрямым методом, не всегда соответствует действительному уровню, более точные данные получают при измерении артериального давления прямым методом.
В постреанимационном периоде большое внимание необходимо уделять восстановлению функций ЦНС. Необходимо поддерживать адекватный экстрацеребральный гомеостаз: адекватную оксигенацию крови, умеренную гипервентиляцию до устранения внутричерепной гипертензии. Артериальное давление должно быть нормальным или несколько повышенным. В постреанимационном период емаксимальное внимание следует уделять профилактике осложнений со стороны легких (острый респираторный дистресс-синдром, пневмония), почек (острая почечная недостаточность), пищеварительного канала.В этот период особенно важно избегать гипергликемии, поэтому применение растворов глюкозы резко ограничивают. Рекомендуют маннит, антиоксидантную терапию, ноотропные препараты. Существенно улучшает прогноз локальная гипотермия головного мозга. [3, c.24–26]
Сердечно-лёгочная реанимация
Сердечно-лёгочная реанимация (СЛР), сердечно-лёгочно-мозговая реанимация — неотложная медицинская процедура, направленная на восстановление жизнедеятельности организма и выведение его из состояния клинической смерти. Включает искусственную вентиляцию лёгких (искусственное дыхание) и компрессии грудной клетки (непрямой массаж сердца). Начинать СЛР пострадавшего необходимо как можно раньше. При этом наличие двух из трёх признаков клинической смерти — отсутствие сознания и пульса — достаточные показания для её начала. Основателем сердечно-легочной реанимации считается австрийский врач Петер Сафар, по имени которого назван тройной прием Сафара.
Содержание
Показания к проведению СЛР
Действия медицинских работников при оказании реанимационной помощи пострадавшим в России регламентированы приказом Минздрава РФ от 4 апреля 2003 года № 73 «Об утверждении инструкции по определению критериев и порядка определения момента смерти человека, прекращения реанимационных мероприятий».
Если реаниматор (проводящий реанимацию человек) не определил пульс на сонной артерии (или не умеет его определять), то следует считать, что пульса нет, то есть произошла остановка кровообращения.
Порядок действий при реанимации
Новый комплекс мероприятий по предотвращению смерти взрослых пациентов, рекомендованный AHA включает следующие элементы: 1. Скорейшее распознание остановки сердца и вызов бригады скорой медицинской помощи 2. Своевременная СЛР с упором на компрессионные сжатия 3. Своевременная дефибрилляция 4. Эффективная интенсивная терапия 5. Комплексная терапия после остановки сердца
Согласно рекомендации АНА по СЛР от 2011 г. изменен порядок проведения сердечно легочной реанимации с ABCDE, на CABED. Мнемоническая «памятка» — ABCDE, по первым буквам английского алфавита. Очень важен порядок, этапность и последовательность выполнения мероприятий.
Circulation, обеспечение циркуляции крови.
Обеспечивается массажем сердца. Правильно проводимый непрямой массаж сердца (путем движения грудной клетки) обеспечивает мозг минимально необходимым количеством кислорода, пауза для искусственного дыхания ухудшает снабжение мозга кислородом, поэтому надо дышать не менее чем через 30 нажатий на грудину, или не прерываться на проведение вдоха больше 10 сек.
Airway, проходимость воздуха.
Осмотреть полость рта — при наличии рвотных масс, ила, песка удалить их, то есть обеспечить доступ воздуха в легкие. Провести тройной приём Сафара: запрокинуть голову, выдвинуть нижнюю челюсть и приоткрыть рот.
Breathing, то есть «дыхание».
По рекомендации Американской Ассоциации сердечных заболеваний (от 2010 года) неподготовленный очевидец производит только непрямой массаж сердца до прибытия медиков
Дыхание реаниматор проводит мешком Амбу. Дыхание «изо рта в рот» опасно инфицированием. Методику см. ниже.
Дефибрилляция
Наиболее результативна в первые 3 минуты фибрилляции желудочков. Автоматические наружные дефибриллятиры (АНД) обязательны в местах скопления людей, доступны в использовании неподготовленным очевидцам.
Адреналин. Лекарство вводят внутривенно шприцем через катетер, установленный в вене или иглу. Применявшиеся ранее эндотрахеальный (как и внутрисердечный) путь введения препаратов считается неэффективным (Согласно рекомендации АНА по СЛР от 2011г). При наличии аритмии показано применение амиодарона. Также не применяется ранее рекомендованный раствор соды.
Электрокардиограмма, контроль эффективности реанимационных мероприятий.
Комплекс реанимационных мероприятий
Перечислены составные части комплекса реанимационных мероприятий
Прекардиальный удар
Единственное показание для проведения прекардиального удара — остановка кровообращения, произошедшая в Вашем присутствии в случае если прошло менее 10 секунд и, когда нет готового к работе электрического дефибриллятора. Противопоказание — возраст ребёнка менее 8 лет, масса тела менее 15 кг.
В настоящее время техника прекардиального удара считается недостаточно эффективной, однако некоторые специалисты настаивают на достаточной клинической эффективности для использования при экстренной реанимации. [1]
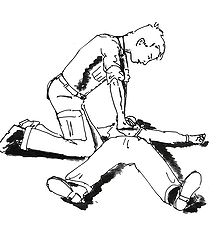
Компрессии грудной клетки (непрямой массаж сердца)
Оказание помощи проводится на ровной, жесткой поверхности. При компрессиях упор осуществляется на основания ладоней. Руки в локтевых суставах не должны быть согнуты. При компрессии линия плеч реаниматора должна находиться на одной линии с грудиной и параллельно с ней. Расположение рук перпендикулярно грудине. Руки при компрессии могут быть взяты в «замок» или одна на другую «крест-накрест». Во время компрессии при расположении рук «крест-накрест» пальцы должны быть приподняты и не касаться поверхности грудной клетки. Месторасположение рук при компрессиях — на грудине, на 2 поперечных пальца выше окончания мечевидного отростка. Прекращать компрессию можно только на время, необходимое для проведения искусственной вентиляции легких, и на определение пульса на сонной артерии. Компрессия должна проводиться на глубину не менее 5 см (для взрослых)(рекомендации АНА по СЛР 2011).
Первая компрессия должна быть пробной, для определения эластичности и резистентности грудной клетки. Последующие компрессии производятся с такой же силой. Компрессия должна производиться с частотой не менее 100 в минуту, по возможности ритмично. Компрессии проводятся в переднезаднем направлении по линии, соединяющей грудину с позвоночником.
При компрессии нельзя отрывать руки от грудины. Компрессия выполняется маятникообразно, плавно, используя тяжесть верхней половины своего тела. Давите резко, давите часто (рекомендации АНА по СЛР 2011) Смещение основания ладоней относительно грудины недопустимо. Не допускается нарушение соотношения между компрессиями и принудительными вдохами:
— соотношение дыхание/компрессия должно быть 2:30, вне зависимости от количества человек, проводящих сердечно-легочную реанимацию.
Для немедиков — при нахождении точки компрессии возможно расположение рук по центру грудной клетки, между сосками.
Новорождённым детям непрямой массаж сердца проводят одним пальцем. Грудным детям — двумя пальцами, детям постарше — одной ладонью. Глубина нажатия на 1/3 высоты грудной клетки.
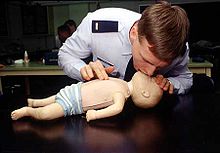
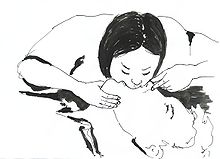
Искусственная вентиляция лёгких
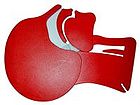 | 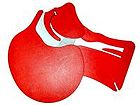 |
| закрытые дыхательные пути | открытые дыхательные пути |
| Дыхательные пути на срезе головы. Слева до, справа после запрокидывания головы. | |
Существует два способа: «изо рта в рот» и в крайнем случае «изо рта в нос». При способе «изо рта в рот» необходимо освободить рот и нос пострадавшего от всего содержимого. Затем голову пострадавшего запрокидывают так, чтобы между подбородком и шеей образовался тупой угол. Далее делают глубокий вдох, зажимают нос пострадавшего, своими губами плотно обхватывают губы пострадавшего и производят выдох в рот. После этого необходимо убрать пальцы от носа. Интервал между вдохами должен составлять 4-5 секунд.
Соотношение вдохов с непрямым массажем сердца 2 : 30 (ERC Guidelines 2007—2008). Целесообразно при этом использовать так называемые барьеры для защиты как спасателя, так и спасаемого: от носового платка до специальных пленок и масок, которые обычно есть в авто-аптечке.
Важно не допустить раздувания желудка, которое возможно при чрезмерном запрокидывании шеи. Критерием эффективности ИВЛ является экскурсии грудной клетки (поднятие и опускание грудной клетки).
Прямой массаж сердца
Обычно выполняется на операционном столе, если в ходе операции обнаружили, что у пациента остановилось сердце.
Суть состоит в следующем: врач быстро вскрывает грудную клетку пострадавшего и начинает ритмично одной или двумя руками сдавливать его сердце, тем самым заставляя кровь проходить по сосудам. Как правило, метод оказывается более эффективным, чем непрямой массаж сердца.
Дефибрилляция
Данный метод широко используется вследствие его высокой эффективности. Основан на применении специального прибора, называемого дефибриллятором, который кратковременно подаёт ток высокого напряжения (порядка 4000-7000 вольт).
Показанием к проведению дефибрилляции является остановка кровообращения по типу фибрилляции желудочков. Также этот метод используется для купирования суправентрикулярных и желудочковых тахиаритмий. При асистолии (то есть при остановке сердца) неэффективен.
Принцип работы дефибриллятора заключается в образовании энергии в результате разрядки конденсатора, заряженного предварительно до определенного напряжения. Силу электрических импульсов определяют с помощью единиц энергии, получаемой при разрядке. Данную энергию определяют в джоулях (Дж) — ватт-секундах.
Дефибрилляция вызывает остановку сердца, после чего может восстановиться нормальная деятельность сердца.
Автоматические дефибрилляторы
В последние 10 лет все более широкое распространение получает применение автоматических внешних (наружных) дефибрилляторов (AED, АНД). Эти приборы позволяют не только определить необходимость проведения дефибрилляции и мощность разряда, но обычно также снабжены голосовыми инструкциями по проведению всего цикла сердечно-легочной реанимации. Эти дефибрилляторы устанавливаются в наиболее людных и посещаемых местах, так как эффективность дефибрилляции резко падает уже через 7 минут после возникновения неэффективности кровообращения (не говоря уже о том, что необратимые изменения головного мозга наступают уже через 4 минуты) Стандартная методика использования АНД такова: Обнаружив человека в бессознательном состоянии и вызвав скорую помощь, на кожу груди накладываются одноразовые электроды (можно даже не тратить время на проверку пульса и зрачков). В среднем через четверть минуты прибор (если есть показания к разряду) предлагает нажать на кнопку и произвести дефибрилляцию или (если показаний нет) начать непрямой массаж сердца / искусственное дыхание и включает таймер. Анализ ритма проводится повторно после разряда или по истечении стандартного времени, отпущенного на СЛР. Этот цикл продолжается до приезда бригады медиков. При восстановлении работы сердца дефибриллятор продолжает работать в режиме наблюдения.
Сердечно-легочная реанимация (СЛР) взрослых пациентов
, MD, MPH, Harbor-UCLA Medical Center
Распознавание отсутствия дыхания и кровообращения
Поддержание жизненно важных функций посредством закрытого массажа сердца и искусственного дыхания
Интенсивная терапия по поддержанию сердечной деятельности (ИТПСД) с оптимальным контролем дыхания и сердечного ритма
Немедленное начало непрямого массажа сердца и ранняя дефибрилляция (при наличии показаний) – главные условия успешной реанимации. Скорость, эффективность и правильное применение СЛР с как можно меньшим количеством перерывов определяют успешный исход; редким исключением является глубокая гипотермия в результате погружения в холодную воду, если успеха реанимации удается достичь после длительной остановки (до 60 минут).
Обзор СЛР (Overview of CPR)
(See also the American Heart Association [AHA] 2020 guidelines for CPR and emergency cardiovascular care.)
Ниже приведены основные принципы СЛР для медицинских работников, разработанные Американской ассоциацией сердца (American Heart Association) (см. рисунок Комплексная неотложная кардиологическая помощь взрослым Комплексная неотложная кардиологическая помощь взрослым 
Комплексная неотложная кардиологическая помощь взрослым
* При наличии достаточного количества подготовленного персонала оценка состояния пациента, СЛР и активация системы экстренного реагирования должны происходить одновременно.
Based on the 2020 American Heart Association Guidelines for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care.
Обеспечение проходимости дыхательных путей и дыхание
В присутствии медицинских работников вентиляцию с помощью мешка Амбу необходимо начать как можно раньше, но она не должна задерживать начало выполнения компрессии или дефибрилляции. Непрофессиональные спасатели, обученные навыкам СЛР, могут сделать искусственное дыхание методом «рот в рот» (взрослым, подросткам и детям) или комбинированное «рот в рот и нос» (младенцам). Если это возможно, для поддержания проходимости дыхательных путей во время вентиляции маской Амбу, можно ввести ротоглоточный воздуховод. Надавливание на перстневидный хрящ не рекомендуется.
При вздутии живота дыхательные пути перепроверяют на проходимость и снижают количество воздуха, подаваемого во время искусственного дыхания. Назогастральную интубацию для облегчения вздутия откладывают до прибытия прибора для отсасывания, поскольку во время введения может произойти срыгивание с аспирацией содержимого желудка. Если выраженное вздутие живота препятствует искусственной вентиляции до появления возможности провести аспирацию и не может быть устранено описанным выше способом, пациента кладут на бок, нажимают на область эпигастрия и очищают дыхательные пути.
Начальная пассивная оксигенация
Предпочтение эндотрахеальной интубации, а не искусственной вентиляции лёгких мешком Амбу или посредством установленного надгортанного воздуховода
Применение вирусного фильтра при использовании мешков Амбу или аппаратов для искусственной вентиляции легких
Это руководство разработано с целью снижения риска для медицинских работников, оказывающих помощь во время остановки сердца.
Справочные материалы по восстановлению проходимости дыхательных путей и дыхания
1. Edelson DP, Sasson C, Chan PS, et al; American Heart Association ECC Interim COVID Guidance Authors: Interim Guidance for Basic and Advanced Life Support in Adults, Children, and Neonates With Suspected or Confirmed COVID-19: From the Emergency Cardiovascular Care Committee and Get With The Guidelines-Resuscitation Adult and Pediatric Task Forces of the American Heart Association. Circulation. 141(25):e933–e943, 2020. doi: 10.1161/CIRCULATIONAHA.120.047463
Кровообращение
Непрямой массаж сердца
Компрессии грудной клетки следует начинать сразу после выявления остановки сердца и проводить с минимальным прерыванием, пока не будет доступна дефибрилляция. Если обученный спасатель не уверен, что у пациента случился обморок, следует немедленно начать закрытый (непрямой) массаж сердца, а затем искусственное дыхание. Компрессия грудной клетки не должна прерываться в течение: > 10 секунд в любое время (например, для интубации, дефибрилляции, анализа ритма, установки центрального внутривенного катетера или транспортировки). Один цикл компрессии должен состоять на 50% из фаз компрессии и на 50% из фаз релаксации; во время релаксационной фазы важно позволить грудине сместиться полностью. Интерпретация ритма и дефибрилляция (при необходимости) выполняются сразу же, как только становится доступен дефибриллятор.
Рекомендуемая глубина компрессии грудной клетки для взрослых составляет примерно от 5 до 6 см. В идеале в результате наружного массажа сердца после каждого сжатия пальпируется пульс, при этом сердечный выброс составляет лишь 20–30% от нормы. Пальпировать пульс во время массажа сердца сложно даже опытным врачам, а результаты зачастую ненадежны. Количественный показатель парциального давления углекислого газа в конце выдоха может позволять более точно оценить сердечный выброс во время сжатия; у пациентов с неадекватной перфузией нарушен отток венозной крови к легким, отсюда и низкое давление углекислого газа (как и у пациентов с гипервентиляцией). В то время как существует ограниченное количество данных, указывающих конкретные цифры при мониторинге физиологических функций, общепринято, что парциальное давление диоксида углерода в выдыхаемом воздухе в конце выдоха на уровне 10–20 мм рт.ст. указывает на адекватную СЛР. Внезапное значительное повышение уровня углекислого газа в конце выдоха, обычно до значения, превышающего 30 мм рт.ст., или пальпируемый пульс во время паузы при компрессии указывает на восстановление спонтанной циркуляции.
Существуют механические устройства для компрессии грудной клетки, эти устройства такие же эффективные, как и правильно выполненные компрессии руками, и они помогают свести к минимуму влияние ошибок и усталости. Они могут быть особенно полезны в некоторых обстоятельствах, например, при транспортировке пациента или в лаборатории катетеризации сердца.
Прямой массаж сердца может выступать эффективным методом, но его применяют только у пациентов с проникающими травмами грудной клетки, вскоре после операции на сердце (в течение 48 часов), в случае тампонады сердца и особенно после остановки сердца в операционной, когда грудная клетка пациента уже открыта. Для проведения торакотомии Торакотомия Торакотомия – открытый хирургический доступ к грудной клетке. Она выполняется для диагностики и лечения заболеваний легких при неинформативности неинвазивных процедур. Основными показаниями. Прочитайте дополнительные сведения требуется подготовка и опыт, поэтому ее лучше всего проводить только по вышеупомянутым показаниям.
Осложнения закрытого массажа сердца
Повреждение печени – редкое, но тяжелое (иногда летальное) осложнение, обычно возникает, когда надавливание на грудную клетку производится ниже грудины. Разрыв желудка (обычно когда он растянут воздухом) также происходит редко. Отсроченный разрыв селезенки встречается редко.
Дефибрилляция
Оперативная дефибрилляция является единственным, кроме высококачественной СЛР, вмешательством при остановке сердца которое, как было показано, улучшает выживаемость; однако, успех дефибрилляции зависит от времени, приблизительно с 10% снижением успеха после каждой минуты ФЖ (или ЖТ без пульса). Автоматизированные внешние дефибрилляторы (АВД) позволяют спасателям с минимальной подготовкой корректировать ЖТ или ФЖ. Применение АВД службами первого реагирования (полиция, пожарные) и постоянное наличие в общественных зонах увеличивает вероятность реанимации.
Мониторинг и внутривенный доступ
Налаживается электрокардиографический (ЭКГ) мониторинг для определения сердечного ритма. Можно обеспечить внутривенный доступ; наличие 2 систем для внутривенного введения снижает вероятность потери сосудистого доступа во время сердечно-легочной реанимации. Предпочтительно обеспечить периферический венозный доступ с помощью катетера большого диаметра на предплечье. При невозможности обеспечить периферический доступ у взрослых и детей прибегают к установке катетера в подключичную или бедренную вену (см. Методика Катетеризация центральной вены Ряд манипуляций выполняется для получения сосудистого доступа. Потребности большинства пациентов во внутривенных инфузиях жидкости и лекарств могут быть удовлетворены с помощью чрескожного периферического. Прочитайте дополнительные сведения 


Вид, объем инфузионного раствора или другого препарата зависят от клинической ситуации. Как правило, внутривенный 0,9% солевой раствор вводят медленно (со скоростью достаточной, исключительно для поддержания открытого внутривенного доступа); интенсивное восполнение объема (кристаллоидные и коллоидные растворы, кровь) требуется только при остановке сердца вследствие гиповолемии (см. Внутривенная инфузионная терапия в условиях реанимации Внутривенная реанимация Почти все шоковые состояния кровообращения требуют большого объема жидкости так же, как и тяжелое обезвоживание внутрисосудистого русла (например, из-за диареи или теплового удара). Дефицит. Прочитайте дополнительные сведения ), или как часть терапии кардиогенного шока после восстановления спонтанного кровообращения.
Особые обстоятельства
В случае удара током Повреждения электрическим током Повреждения электрическим током от искусственных источников возникают в результате прохождения его через тело человека. Симптомы варьируют от ожогов кожи, повреждений внутренних органов и других. Прочитайте дополнительные сведения спасателям необходимо убедиться в том, что пациент не контактирует с источником электричества, чтобы избежать собственного удара током. С помощью неметаллического заземляющего инструмента захвата или прута пациента перемещают в безопасное место, чтобы начать СЛР.
Если остановка кровообращения произошла после травмы, сначала необходимо открыть дыхательные пути и после их очистки провести короткую внешнюю вентиляцию, поскольку обструкция дыхательных путей является наиболее вероятной устраняемой причиной остановки. При подозрении на травму шейного отдела позвоночника рекомендуется выдвижение нижней челюсти, но не наклон головы и не забрасывание подбородка. Другие несмертельные причины травматической остановки сердца включают тампонаду сердца Тампонада сердца Тампонадой сердца называют накопление крови в перикарде при объеме и давлении, достаточном для ухудшения сердечного наполнения. У пациентов, как правило, присутствует гипотония, приглушенные. Прочитайте дополнительные сведения и напряженный пневмоторакс Пневмоторакс (напряженный) Напряженным пневмотораксом называют скопление воздуха в плевральной полости под давлением, сдавление легких и уменьшение венозного оттока по направлению к сердцу. (См. также Обзор торакальной. Прочитайте дополнительные сведения 
Лекарственные средства для специализированной кардиологической помощи
Пациенту с периферическим катетером после приема препарата струйно вводят раствор (быстрая инфузия у взрослых, 3–5 мл у детей раннего возраста), чтобы направить препарат в систему центрального кровообращения. У пациента без внутривенного или внутрикостного доступа налоксон, атропин и адреналин по показаниям можно подавать через эндотрахеальную трубку в дозе, превышающей внутривенную в 2–2,5 раза. Во время введения лекарственного средства через эндотрахеальную трубку надавливания следует временно прекратить.
Лекарственные препараты первого ряда
Основным препаратом первой линии, используемым при остановке сердца, является
Амиодарон 300 мг назначается однократно, если третья попытка дефибрилляции оказалась неэффективной после введения адреналина, затем вводят еще 1 дозу 150 мг. Амиодарон может быть эффективным, если после кардиоверсии возобновляются ФЖ или ЖТ; повторная сниженная доза вводится через 10 минут, затем препарат вводят в виде продолжительной инфузии. Убедительные доказательства того, что препарат увеличивает госпитальную выживаемость, отсутствуют. Лидокаин является альтернативным антиаритмиком по сравнению с амиодароном, начальная доза составляет 1–1,5 мг/кг, с последующей второй дозой 0,5–0,75 мг/кг.
Однократное введение вазопрессина в дозе 40 единиц, действующего в течение 40 минут, может быть альтернативой адреналину (только у взрослых). Тем не менее, он не эффективнее адреналина и поэтому больше не рекомендуется Руководствами Американской кардиологической ассоциации (American Heart Association) в качестве препарата первой линии. Однако в маловероятном случае отсутствия адреналина во время СЛР, он может быть заменен вазопрессином.
Другие препараты
В зависимости от ситуации можно применять и другие препараты.
Атропина сульфат – ваголитический препарат, который увеличивает частоту сердечных сокращений и проводимость в атриовентрикулярном узле. Его применяют при выраженной брадиаритмии и высокой степени атриовентрикулярной блокады. Его не рекомендуют при асистолии.
Лидокаин в настоящее время рекомендуется в качестве альтернативы амиодарону при ФЖ или ЖТ, которые не отвечают на дефибрилляцию и начальную терапию вазопрессорами с адреналином. Он также может рассматриваться после ROSC вследствие ФЖ или ЖТ (у взрослых) для предотвращения рецидивов ФЖ или ЖТ.
Прокаинамид является препаратом 2-й линии для лечения рефрактерной ФЖ или ЖТ. Однако прокаинамид не рекомендуется при беспульсовой остановке сердца у детей и больше не рекомендуется к использованию в рекомендациях Американской кардиологической ассоциации по лечению желудочковых аритмий после остановки сердца. Тем не менее Европейский совет по реанимации в соответствии с рекомендациями 2021 года включает его в качестве альтернативы амиодарону в лечении желудочковой тахикардии с пульсом как у взрослых, так и у детей, поскольку некоторые исследования показали связь с меньшим количеством серьезных нежелательных явлений по сравнению с амиодароном.
Фенитоин может изредка использоваться для лечения ЖТ, но только в тех случаях, когда ЖТ развились вследствие интоксикации препаратами наперстянки и не поддаются лечению другими лекарственными средствами. Препарат в дозе 50-100 мг/минуту каждые 5 минут вводят до тех пор, пока не нормализуется ритм или пока суммарная доза не достигнет 20 мг/кг.
Бикарбонат натрия больше не рекомендуется, если остановка сердца вызвана гиперкалиемией, тяжелым метаболическим ацидозом или передозировкой трициклическими антидепрессантами. Бикарбонат натрия назначают, если остановка сердца является продолжительной ( > 10 минут), при условии хорошей вентиляции. При использовании бикарбоната натрия необходимо контролировать концентрацию бикарбоната в сыворотке или дефицит оснований до инфузии и после каждой дозы 50 мЭкв (1–2 мЭкв/кг для детей).
Лечение аритмий
Монитор может показывать асистолию, если электрод непрочно подсоединен или отсоединен, поэтому необходимо проверить контакты электродов монитора и подтвердить ритм с помощью запасного электрода. Если подтверждена асистолия, пациенту назначают адреналин 1 мг в/в и повторяют каждые 3–5 минут. Дефибрилляция при доказанной асистолии недопустима (ФЖ может быть в норме), поскольку электрический разряд повреждает неперфузируемый миокард.
Электромеханическая диссоциация – это состояние, при котором прекращается циркуляция крови в организме при наличии удовлетворительных сердечных комплексов на электрокардиограмме (ЭКГ). Пациенты с электрической активностью без пульса получают адреналин в дозе 1,0 мг внутривенно каждые 3–5 минут с последующим введением 500–1000 мл (20 мл/кг для детей) инфузии 0,9% физиологического раствора при подозрении на гиповолемию. Тампонада сердца вызывает электрическую диссоциацию, как правило, только у пациентов после торакотомии, при установленном экссудативном перикардите или тяжелой травме грудной клетки. В этом случае необходимо немедленно произвести перикардиоцентез или торактомию (см. рисунок Перикардиоцентез Лечение Перикардит – воспаление перикарда, часто ассоциирующееся с накоплением жидкости в полости перикарда. Перикардит может быть вызван различными причинами (например, инфекционными заболеваниям. Прочитайте дополнительные сведения 
Прекращение реанимационных мероприятий
Решение о прекращении реанимационных мероприятий принимается на клиническом уровне врачами-клиницистами с учетом продолжительности остановки сердца, возраста пациента и прогноза основного заболевания. Решение, как правило, принимается, когда спонтанное кровообращение не было восстановлено после проведения СЛР и были предприняты расширенные меры по поддержанию сердечно-сосудистой деятельности. У интубированных пациентов уровень парциального давления углекислого газа в выдыхаемом воздухе в конце выдоха (ETCO2)
Постреанимационный уход
Постреанимационный уход включает в себя уменьшение реперфузионных повреждений, возникающих после периода ишемии. Постреанимационный уход должен быть начат сразу же после восстановления спонтанного кровообращения. Для минимизации гипероксического повреждения легких концентрация кислорода во вдыхаемом воздухе должна быть снижена до уровня SpO2 94%. Скорость и объем вентиляции следует титровать до достижения показателя парциального давления диоксида углерода в выдыхаемом воздухе в конце выдоха 35–40 мм рт.ст. При переносимости необходимо болюсное введение жидкости, а также инфузия вазопрессора.
Постреанимационные лабораторные исследования включают анализ газов артериальной крови (ГАК), общий анализ крови (ОАК) и биохимический анализ крови, включая электролиты, глюкозу, АМК (азот мочевины крови), креатинин и кардиомаркеры. (креатинкиназа обычно повышена, из-за травмы скелетных мышц во время СЛР; предпочтительным будет определение уровня тропонинов, которые с меньшей вероятностью подвергаются влиянию СЛР или дефибрилляции). РаO2 в артериальной крови должно удерживаться в пределах нормы (от 80 до 100 мм рт.ст.). Гематокрит следует поддерживать на уровне ≥ 30% (при подозрении на кардиологическую этиологию), концентрацию глюкозы – на уровне 140–180 мг/дл (7,7–9,9 ммоль/л); электролиты, особенно калий, должны находиться в пределах нормы.
Коронарография
По показаниям коронарную ангиографию нужно проводить немедленно (а не позднее во время стационарного курса), чтобы в случае необходимости чрескожного коронарного вмешательства (ЧКВ) его можно было бы сделать как можно быстрее. Решение о проведении катетеризации сердца Катетеризация сердца Катетеризация сердца представляет собой проведение катетера через периферические артерии или вены в камеры сердца, легочную артерию, коронарные артерии и вены. Катетеризацию сердца используют. Прочитайте дополнительные сведения 
Элевация сегмента ST (STEMI), или новая блокада левой ножки пучка Гиса (БЛНПГ) на ЭКГ
Некоторые исследователи выступают за широкое использование катетеризации сердца после восстановления самостоятельного кровообращения (ВСК, ROSC), выполняя процедуру у большинства пациентов, за исключением случаев, когда этиология крайне маловероятно будет носить кардиальный характер (например, утопление) или при наличии противопоказаний (например, внутричерепное кровотечение).
Неврологическая поддержка
Поддержание оксигенации и церебрального перфузионного давления (избегая гипервентиляции, гипероксии, гипоксии и гипотонии) может уменьшить церебральные осложнения. Как гипогликемия, так и гипергликемия могут повредить мозг после ишемической болезни и должны лечиться.
Многочисленные фармакологические методы лечения, включая акцепторы свободных радикалов, антиоксиданты, ингибиторы глутамата и блокаторы кальциевых каналов имеют теоретическую ценность. Многие из них имели положительный результат на животных моделях, однако ни один не показал свою эффективность в исследованиях на людях.
Поддержка артериального давления
В настоящее время рекомендуется поддерживать среднее артериальное давление (САД) > 65 мм рт.ст. с систолическое артериальное давление > 90 мм рт.ст. У пациентов с артериальной гипертензией целесообразным является поддержание систолического давления на 30 мм рт.ст. ниже исходного уровня. САД лучше всего измерять с помощью внутриартериального катетера. Катетер Свана – Ганца практически больше не используется для мониторинга гемодинамики.
Поддержка АД включает
Внутривенное вливание кристаллоидов (физиологического раствора или раствора лактата Рингера)
Инотропные или вазопрессорные препараты с целью поддержания систолического АД на уровне не менее 90 мм рт.ст. и САД не менее 65 мм рт.ст.
Пациентам с низкими САД и центральным венозным давлением необходимо внутривенное капельное введение 0,9% раствора хлорида натрия с шагом повышения дозы 250 мл.
Если САД сохраняется на уровне < 70 мм рт.ст. у пациентов с подозрением на инфаркт миокарда, следует рассмотреть необходимость проведения внутриаортальной баллонной контрпульсации. Состояние пациентов с нормальным САД и высоким центральным венозным давлением можно улучшить либо с помощью инотропной терапии, либо снижением постнагрузки нитропруссидом или нитроглицерином.
Внутриаортальная баллонная контрпульсация применяется при низком сердечном выбросе из-за сниженной насосной функции левого желудочка, рефрактерной к медикаментозному лечению. Баллонный катетер вводится через бедренную артерию, через кожу или путем артериотомии, ретроградно в грудную аорту, расположенную по периферии левой подключичной артерии. Баллон надувается во время каждой диастолы, улучшая коронарную перфузию, и сдувается во время систолы, уменьшая постнагрузку. Ценность данной методики заключается в том, что она позволяет выиграть время в тех случаях, когда причина сердечной недостаточности может быть устранена хирургическим методом или чрескожно (например, острый инфаркт миокарда на фоне коронарной обструкции, острая митральная недостаточность, дефект межжелудочковой перегородки).
Лечение аритмии после восстановления спонтанного кровообращения (после остановки сердца)
В постреанимационном периоде из-за роста уровня эндогенных и экзогенных бета-адренергических катехоламинов при остановке сердца и реанимации часто имеет место наджелудочковая тахикардия. Тахикардия требует лечения в том случае, если она выраженная, продолжительная и ассоциирована с гипотензией или признаками коронарной ишемии. Для этого назначают инфузии эсмолола внутривенно, начиная с дозы 50 мкг/кг/мин.
Пациенты с остановкой сердца в результате ФЖ или ЖТ без инфаркта миокарда являются кандидатами для использования имплантируемого кардиовертера – дефибриллятора (ИКД). Современный ИКД имплантируют так же, как кардиостимулятор, он снабжен внутрисердечными отведениями, иногда – подкожными электродами. Данное устройство распознает аритмию и проводит либо дефибрилляцию, либо навязывает заданный ритм.
Рекомендации по постреанимационному уходу
1. Bernard SA, Gray TW, Buist MD, et al: Treatment of comatose survivors of out-of-hospital cardiac arrest with induced hypothermia. N Engl J Med 346:557–563, 2002. doi: 10.1056/NEJMoa003289
2. Nielsen N, Wetterslev J, Cronberg T, et al: Targeted temperature management at 33°C versus 36°C after cardiac arrest. N Engl J Med 369:2197–2206, 2013. doi: 10.1056/NEJMoa1310519
Дополнительная информация
Ниже следует англоязычный ресурс, который может быть информативным. Обратите внимание, что The manual не несет ответственности за содержание этого ресурса.
American Heart Association 2020 CPR and ECC Guidelines: эти рекомендации по сердечно-легочной реанимации (СЛР) и неотложной помощи при сердечно-сосудистых заболеваниях основаны на самом последнем обзоре научных исследований в области реанимации, протоколов и образования.
Порядок проведения сердечно-легочной реанимации у взрослых и детей
Из этой статьи вы узнаете: когда необходимо проводить сердечно-легочную реанимацию, какие мероприятия включает оказание помощи человеку, находящемуся в состоянии клинической смерти. Описан алгоритм действий при остановке сердца и дыхания.
Сердечно-легочная реанимация (сокращенно СЛР) – это комплекс неотложных мероприятий при остановке сердца и дыхания, с помощью которого пытаются искусственно поддержать жизнедеятельность головного мозга до восстановления спонтанного кровообращения и дыхания. Состав этих мероприятий напрямую зависит от умений оказывающего помощь человека, условий их проведения и наличия определенного оборудования.
В идеале реанимация, проводимая человеком, не имеющим медицинского образования, состоит из закрытого массажа сердца, искусственного дыхания, применения автоматического наружного дефибриллятора. В реальности же такой комплекс практически никогда не выполняется, так как люди не умеют правильно проводить реанимационные мероприятия, а наружные внешние дефибрилляторы просто отсутствуют.

В 2012 году были опубликованы результаты огромного японского исследования, в котором было зарегистрировано более 400 000 людей с остановкой сердца, возникшей за пределами лечебного учреждения. Примерно у 18% из тех пострадавших, которым проводились реанимационные мероприятия, удалось восстановить спонтанное кровообращение. Но только 5% пациентов оставались живыми через месяц, а с сохраненным функционированием центральной нервной системы – около 2%.
Следует учитывать, что без проведения СЛР эти 2% пациентов с хорошим неврологическим прогнозом не имели бы никаких шансов на жизнь. 2% от 400 000 потерпевших – это 8 000 спасенных жизней. Но даже в странах с часто проводимыми курсами по реанимации помощь при остановке сердца за пределами больницы оказывается менее чем в половине случаев.
Считается, что реанимационные мероприятия, правильно проведенные человеком, находящимся вблизи от потерпевшего, увеличивают его шансы на оживление в 2–3 раза.
Реанимацию обязаны уметь проводить медики любой специальности, включая медицинских сестер и врачей. Желательно, чтобы ее умели делать и люди без медицинского образования. Наибольшими профессионалами в восстановлении спонтанного кровообращения считаются анестезиологи-реаниматологи.
Показания
Реанимация должна быть начата сразу же после обнаружения потерпевшего человека, находящегося в состоянии клинической смерти.
Необходимо признать, что далеко не все люди без медицинского образования (да и с ним тоже) могут быстро и верно определить наличие этих признаков. Это может привести к неоправданной отсрочке начала реанимационных мероприятий, что очень сильно ухудшает прогноз. Поэтому современные европейские и американские рекомендации по СЛР учитывают только отсутствие сознания и дыхания.
Приемы реанимации
Перед началом реанимации проверьте следующее:
Чтобы запомнить порядок и методику проведения сердечно-легочной реанимации, нужно выучить аббревиатуру «CAB», в которой:
1. Закрытый массаж сердца
Проведение ЗМС позволяет обеспечить кровоснабжение головного мозга и сердца на минимальном – но критически важном – уровне, который поддерживает жизнедеятельность их клеток до восстановления спонтанного кровообращения. При компрессиях изменяется объем грудной клетки, благодаря чему происходит минимальный газообмен в легких даже при отсутствии искусственного дыхания.
Головной мозг – это орган, наиболее чувствительный к сниженному кровоснабжению. Необратимые повреждения в его тканях развиваются уже через 5 минут после прекращения поступления крови. Вторым наиболее чувствительным органом является миокард. Поэтому успешная реанимация с хорошим неврологическим прогнозом и восстановлением спонтанного кровообращения напрямую зависит от качественного выполнения ЗМС.
Потерпевшего с остановкой сердца нужно расположить в положении лежа на спине на твердой поверхности, оказывающий помощь человек должен разместиться сбоку от него.
Поместите ладонь доминантной руки (в зависимости от того, правша вы или левша) в центре грудной клетки, между сосками. Основание ладони должно размещаться точно на грудине, ее положение должно отвечать продольной оси тела. Это сосредотачивает силу компрессий на грудине и снижает риск перелома ребер.
Поместите вторую ладонь поверх первой и переплетите их пальцы. Проследите, чтобы никакая часть ладоней не касалась ребер, чтобы минимизировать давление на них.
Для максимально эффективной передачи механической силы держите руки выпрямленными в локтях. Положение вашего тела должно быть таким, чтобы плечи располагались вертикально над грудиной потерпевшего.
Кровоток, созданный закрытым массажем сердца, зависит от частоты компрессий и эффективности каждой из них. Научные доказательства продемонстрировали существование связи между частотой компрессий, длительностью пауз в выполнении ЗМС и восстановлением спонтанного кровообращения. Поэтому любые перерывы в компрессиях должны быть минимизированы. Прекращать ЗМС можно только в момент осуществления искусственного дыхания (если оно проводится), оценки восстановления сердечной деятельности и для дефибрилляции. Необходимая частота компрессий составляет 100–120 раз в минуту. Чтобы примерно представить, в каком темпе проводится ЗМС, можно послушать ритм в песне британской поп-группы BeeGees «Stayin’ Alive». Примечательно, что само название песни соответствует цели экстренной реанимации – «Оставаться в живых».
Глубина прогиба грудной клетки при ЗМС должна составлять у взрослых 5–6 см. После каждого нажатия нужно позволить грудной клетке полностью выпрямиться, так как неполное восстановление ее формы ухудшает показатели кровотока. Однако не следует снимать ладони с грудины, так как это может привести к снижению частоты и глубины компрессий.
Качество проводимого ЗМС резко снижается со временем, что связано с усталостью оказывающего помощь человека. Если же реанимационные мероприятия проводят два человека, им следует меняться каждые 2 минуты. Более частые смены могут привести к ненужным перерывам в ЗМС.
2. Открытие дыхательных путей
В состоянии клинической смерти все мышцы человека пребывают в расслабленном состоянии, из-за чего в положении лежа на спине дыхательные пути потерпевшего могут быть перекрыты сместившимся к гортани языком.
Для того чтобы открыть дыхательные пути:
3. Искусственное дыхание
Современные рекомендации по СЛР разрешают людям, не прошедшим специального обучения, не проводить ИД, так как они не умеют этого делать и лишь тратят драгоценное время, которое лучше полностью посвятить закрытому массажу сердца.
Людям, которые прошли специальное обучение и уверены в своих способностях качественно выполнять ИД, рекомендуют реанимационные мероприятия проводить в соотношении «30 компрессий – 2 вдоха».
Правила проведения ИД:
Алгоритм базовых реанимационных мероприятий у взрослых
Базовые реанимационные мероприятия (БРМ) – это комплекс действий, который может осуществить оказывающий помощь человек без применения лекарственных средств и специального медицинского оборудования.
Алгоритм сердечно-легочной реанимации зависит от умений и знаний человека, оказывающего помощь. Он состоит из следующей последовательности действий:
Особенности реанимационных мероприятий у детей
Последовательность данной реанимации у детей имеет небольшие отличия, которые объясняются особенностями причин развития остановки сердца у этой возрастной группы.
В отличие от взрослых, у которых внезапная остановка сердца чаще всего связана с сердечной патологией, у детей самыми распространенными причинами клинической смерти являются проблемы с дыханием.
Основные отличия детской реанимации от взрослой:
Использование автоматического наружного дефибриллятора
Автоматический наружный дефибриллятор (АНД) – это небольшое, портативное устройство, которое способно наносить электрический разряд (дефибрилляция) сердцу через грудную клетку.

Этот разряд потенциально может восстановить нормальную сердечную активность и возобновить спонтанное кровообращение. Так как не все остановки сердца нуждаются в выполнении дефибрилляции, АНД обладает способностью оценивать сердечный ритм потерпевшего и определять наличие необходимости в нанесении электрического разряда.
Большинство современных аппаратов способны воспроизводить голосовые команды, дающие указания людям, оказывающим помощь.
Использовать АНД очень просто, эти приборы специально были разработаны для того, чтобы ими могли воспользоваться люди без медицинского образования. Во многих странах АНД размещают в местах с большим скоплением людей – например, на стадионах, вокзалах, в аэропортах, университетах и школах.
Последовательность действий по использованию АНД:
Прекращение реанимации
Прекращать проведение СЛР нужно в следующих ситуациях:
Об эволюции алгоритмов сердечно-легочной реанимации при внезапной смерти: как мы весь мир опередили
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
Убиваясь, терзаясь, дыша
Смесью воздуха, желчи и мела,
Словно бабочка, наша душа
Вылетает из кокона тела.
В.В. Набоков
«Смерть – не враг, но иногда нуждается в помощи с выбором времени»
P. Safar
Удар (прекардиальный);
Непрямой массаж сердца (НМС);
Искусственная вентиляция легких (по необходимости);
Венепункция (катетер на игле в наружной яремной вене);
Е (ЭКГ);
Разряд (электроимпульсная терапия, дефибрилляция);
Стимуляция (электрокардиостимуляция)/Сода, введение
Адреналина и/или Атропина и/или Амиодарона и/или
Лидокаина (в зависимости от выявленного по ЭКГ вида остановки кровообращения).
1 А (air open the way) – обеспечение проходимости дыхательных
путей;
В (breath support) – проведение искусственного дыхания;
С (circulation support) – непрямой массаж сердца;
D (defibrillation, drugs) – дефибрилляция, введение лекарств.
Сердечно-легочная реанимация по новым стандартам
Сердечно-легочная реанимация по новым стандартам представляет сбой четкий алгоритм действий, рекомендуемый к использованию среди пациентов, требующих неотложной помощи. Правила первой помощи важно знать не только врачам, но и обычным людям. Четкие действия по отношению к пострадавшему человеку могут сохранить ему жизнь до приезда медиков, предотвратить многие тяжелые последствия.
Когда необходима реанимация
Наступление клинической смерти пациента сопровождается отсутствием пульса, дыхания и реакции зрачков на свет. Если это не вызвано серьезной травмой или другими болезнями, несовместимыми с жизнью, такое состояние обратимо. Оптимальное время для проведения реанимационных действий – это не более пяти минут после наступления смерти. Если же помощь оказана позже, возникает угроза развития тяжелых осложнении со стороны центральной нервной системы и других внутренних органов.
Показания к проведению
При развитии клинической смерти у пациента необходимо использовать базовый комплекс действий, во многих случаях помогающий вернуть больного к жизни. Для этого важно знать симптомы такого состояния. Все признаки смерти делят на первичные и вторичны. В первом случае речь идет о следующих проявлениях у человека:
Апноэ подтверждается полной неподвижностью грудной клетки. Чтобы понять, что дыхание, действительно, отсутствует, следует наклониться к пациенту, прислушаться. Еще один вариант – поднести к его рту зеркальце. При наличии слабого дыхания оно запотеет.
Чтобы удостовериться в асистолии, нужно найти сонную артерию. В других местах прощупать пульс довольно тяжело, так как у больных в бессознательном состоянии систолическое давление часто снижается до показателей 60 мм рт. ст. Для пальпации сонной артерии следует положить средний и указательный палец на средину шеи, затем переместить их влево или вправо до впадины. Здесь пульс четко ощущается. Если же он отсутствует, речь идет о наступлении клинической смерти.
Для определения мидриаза нужно открыть веко пострадавшего. Если зрачок не сужается при попадании света, это свидетельствует об остром недостатке питания кровью и кислородом тканей головного мозга.
Среди вторичных признаков следует отметить бледность кожных покровов, утрату мышечного тонуса, полное отсутствие рефлексов. При обнаружении вышеописанных проявлений у пациента следует незамедлительно приступить к сердечно-легочной реанимации.
Когда реанимация противопоказана?
Первичная реанимация пациентов по новому стандарту проводится с целью спасения жизни пациента. Дальнейшая профессиональная помощь оказывается в условиях стационара квалифицированными специалистами. Если летальный исход наступил вследствие длительного течения у человека различных патологий, которые не поддаются терапии, целесообразность и эффективность проводимых мероприятий по спасению жизни ставится под вопрос. К таким заболеваниям относят онкологические образования, тяжелую сердечную недостаточность и другие несовместимые с жизнью состояния.
Кроме этого, нет шансов на спасение жизни при развитии следующей симптоматики:
Эти признаки свидетельствуют о наступлении биологической смерти, не поддающейся реанимации.
Алгоритм действий
По новым стандартам оказания реанимации, помощь человеку должна состоять из таких этапов:
Алгоритм действий проводится, согласно рекомендациям American Heart Association. Для удобства каждый из этапов проведения помощи обозначается буквами – А, В, С, D, Е. Рассмотрим каждый из них подробнее:
Вышеописанные стандарты сердечно-легочной реанимации разработаны для врачей. Людям, которые проводят первую доврачебную помощь, необходимо обладать знаниями и навыками в области проведения первых трех пунктов.
Правила для обеспечения безопасности пациента и реаниматора до приезда скорой помощи
Для повышения эффективности реанимационных действий и безопасности всех участников процесса во время оказания помощи следует придерживаться следующих рекомендаций:
Чем скорее будет оказана помощь больному, тем больше шансов сохранить его жизнь, предотвратить гибель клеток головного мозга, следовательно, избежать тяжелых осложнений.
Техника выполнения реанимационных мероприятий
Прекардиальный удар
Этот способ является заменителем процедуры фибрилляции сердца. Его целесообразно выполнять в течение первых нескольки секунд после остановки сердца. При этом действия реаниматолога должны быть следующими:
Компрессия грудной клетки
Другое название этой реанимационной техники – непрямой массаж сердечной мышцы. Для правильного и эффективного выполнения процедуры следует придерживаться таких рекомендаций:
Часовой промежуток между толчками не должен превышать 1–2 сек. Длительность самого надавливания – менее секунды. Кроме этого, важно учитывать возрастные особенности пациента.
Если речь идет о реанимации грудного ребенка, толчки осуществляются пальцем, а не ладонью. Ладонью компрессия проводится в более старшем возрасте ребенка. Эффективной процедура компрессии грудной клетки считается при появлении пульса у пациента.
Искусственное дыхание
Перед проведением искусственной вентиляции легких следует убедиться в отсутствии во рту посторонних предметов, препятствующих нормальному дыханию. Для этого пациента кладут на спину, голова должна быть максимально запрокинута назад. Под шею нужно положить свернутое полотенце или валик из любых подручных предметов. После этого человек, оказывающий помощь, должен выполнить пробный вдох через рот. Если грудная клетка потерпевшего не поднимается, нужно осмотреть рот, устранить посторонние предметы.
После устранения препятствий для осуществления искусственного дыхания алгоритм его выполнения следующий:
Если во время вдоха у больного вздымается чревная полость, следует насторожиться. Это явление может свидетельствовать о попадании воздуха в желудок.
Помощь больному в условиях стационара
После доставки пострадавшего в больницу реанимация продолжается с использованием таких техник, как прямой массаж сердечной мышцы, дефибрилляция и применение медикаментов.
Прямой массаж сердца
Этот вид реанимационной помощи осуществляют исключительно в условиях стационара. Проводится техника так:
Эффективность массажа зависит от многих факторов, среди которых следует выделить время наступления смерти, профессионализм врача, причины, приведшие к остановке сердца.
Дефибрилляция
Этот метод подразумевает использование специальной аппаратуры – дефибриллятора. С его помощью врачи проводят воздействие на сердце электрическим током. Такая процедура оказывается эффективной при тяжелых состояниях у пациентов с такими нарушениями, как фибрилляция желудочков, супревентрикулярная и желудочковая тахикардия. Если же произошла полная остановка сердца, метод считается нецелесообразным.
Использование медикаментов
При осуществлении реанимации врач вводит необходимые медикаментозные средства в вену или трахею пациента. Внутримышечные уколы при этом обладают низкой эффективностью, используются крайне редко.
Наиболее часто для сохранения жизни человека используют такие средства:
В зависимости от вида заболевания и развившейся симптоматики у человека применяют многие другие медикаменты. Среди них нужно выделить антикоагулянты, гипотензивные и гипертензивные средства, транквилизаторы и другие.
Сердечно-легочная реанимация, по новым стандартам, – это ряд мероприятий, направленных на выход пострадавшего из клинической смерти. К основным мероприятиям во время оказания помощи относят искусственное дыхание и компрессию грудной клетки. После госпитализации решение о виде реанимационных действий принимается врачами в экстренном порядке в зависимости от состояния пациента.