Эмфизема легких что это такое как лечить
Эмфизема легких что это такое как лечить
Эмфизема легких
Эмфизема легких – это хроническое неспецифическое заболевание легких, в основе которого лежит стойкое, необратимое расширение воздухоносных пространств и повышенное вздутие легочной ткани дистальнее концевых бронхиол. Эмфизема легких проявляется экспираторной одышкой, кашлем с небольшим количеством слизистой мокроты, признаками дыхательной недостаточности, рецидивирующими спонтанными пневмотораксами. Диагностика патологии проводится с учетом данных аускультации, рентгенографии и КТ легких, спирографии, анализа газового состава крови. Консервативное лечение эмфиземы легких включает прием бронхолитиков, глюкокортикоидов, кислородотерапию; в некоторых случаях показано резекционное хирургические вмешательство.
МКБ-10
Общие сведения
Причины
Любые причины, приводящие к хроническому воспалению альвеол, стимулируют развитие эмфизематозных изменений. Вероятность развития эмфиземы легких повышается при наличии следующих факторов:
Патогенез
Под воздействием данных факторов происходит повреждение эластической ткани легких, снижение и утрата ее способности к воздухонаполнению и спадению. Переполненные воздухом легкие приводят к слипанию мелких бронхов при выдохе и нарушениям легочной вентиляции по обструктивному типу. Формирование клапанного механизма при эмфиземе легких вызывает вздутие и перерастяжение тканей легкого и формирование воздушных кист – булл. Разрывы булл могут вызывать эпизоды рецидивирующего спонтанного пневмоторакса.
Эмфизема легких сопровождается значительным увеличением легких в размерах, которые макроскопически становятся похожими на крупнопористую губку. При исследовании эмфизематозной легочной ткани под микроскопом наблюдается деструкция альвеолярных перегородок.
Классификация
Эмфизема легких подразделяется на первичную или врожденную, развивающуюся как самостоятельная патология, и вторичную, возникшую на фоне других заболеваний легких (чаще бронхита с обструктивным синдромом). По степени распространенности в легочной ткани выделяют локализованную и диффузную формы эмфиземы легких.
По степени вовлечения в патологический процесс ацинуса (структурно-функциональной единицы легких, обеспечивающей газообмен, и состоящей из разветвления терминальной бронхиолы с альвеолярными ходами, альвеолярными мешками и альвеолами) различают следующие виды эмфиземы легких:
Особо выделяют врожденную долевую (лобарную) эмфизему легких и синдром Маклеода – эмфизему с неясной этиологией, поражающую одно легкое.
Симптомы эмфиземы легких
Ведущим симптомом эмфиземы легких является экспираторная одышка с затрудненным выдохом воздуха. Одышка носит прогрессирующий характер, возникая сначала при нагрузке, а затем и в спокойном состоянии, и зависит от степени дыхательной недостаточности. Пациенты с эмфиземой легких делают выдох через сомкнутые губы, одновременно надувая щеки (как бы «пыхтят»). Одышке сопутствует кашель с выделение скудной слизистой мокроты. О выраженной степени дыхательной недостаточности свидетельствуют цианоз, одутловатость лица, набухание вен шеи.
Пациенты с эмфиземой легких значительно теряют в весе, имеют кахектичный вид. Потеря массы тела при эмфиземе легких объясняется большими энергозатратами, расходуемыми на интенсивную работу дыхательных мышц. При буллезной форме эмфиземы легких возникают повторные эпизоды спонтанного пневмоторакса.
Осложнения
Прогрессирующее течение эмфиземы легких приводит к развитию необратимых патофизиологических изменений в сердечно-легочной системе. Спадение мелких бронхиол на выдохе приводит к нарушениям легочной вентиляции по обструктивному типу. Деструкция альвеол вызывает уменьшение функциональной легочной поверхности и явления выраженной дыхательной недостаточности.
Редукция сети капилляров в легких влечет за собой развитие легочной гипертензии и возрастание нагрузки на правые отделы сердца. При нарастающей правожелудочковой недостаточности возникают отеки нижних конечностей, асцит, гепатомегалия. Неотложным состоянием при эмфиземе легких является развитие спонтанного пневмоторакса, требующее дренирования плевральной полости и аспирации воздуха.
Диагностика
В анамнезе пациентов с эмфиземой легких отмечаются большой стаж курения, профессиональные вредности, хронические или наследственные заболевания легких. При осмотре пациентов с эмфиземой легких обращает внимание увеличенная, бочкообразная (цилиндрической формы) грудная клетка, расширенные межреберные промежутки и эпигастральный угол (тупой), выпячивание надключичных ямок, поверхностное дыхание с участием вспомогательной дыхательной мускулатуры.
Перкуторно определяется смещение нижних границ легких на 1-2 ребра книзу, коробочный звук по всей поверхности грудной клетки. Аускультативно при эмфиземе легких выслушивается ослабленное везикулярное («ватное») дыхание, глухие сердечные тона. В крови при выраженной дыхательной недостаточности выявляется эритроцитоз и повышение гемоглобина.
Лечение эмфиземы легких
Консервативная терапия
Специфическое лечение отсутствует. Первостепенным является устранение предрасполагающего к эмфиземе фактора (курения, вдыхания газов, токсических веществ, лечение хронических заболеваний органов дыхания).
Лекарственная терапия при эмфиземе легких симптоматическая. Показано пожизненное применение ингаляционных и таблетированных бронхолитиков (сальбутамола, фенотерола, теофиллина и др.) и глюкокортикоидов (будесонида, преднизолона). При сердечной и дыхательной недостаточности проводят оксигенотерапию, назначают диуретики. В комплекс лечения эмфиземы легких включают дыхательную гимнастику.
Хирургическое лечение
Хирургическое лечение эмфиземы легких заключается в проведении операции по уменьшению объема легких (торакоскопической буллэктомии). Суть метода сводится к резекции периферических участков легочной ткани, что вызывает «декомпрессию» остальной части легкого. Наблюдения за пациентами после перенесенной буллэктомии показывают улучшение функциональных показателей легких. Пациентам с эмфиземой легких показана трансплантация легких.
Прогноз и профилактика
Отсутствие адекватной терапии эмфиземы легких приводит к прогрессированию заболевания, нетрудоспособности и ранней инвалидизации вследствие развития дыхательной и сердечной недостаточности. Несмотря на то, что при эмфиземе легких происходят необратимые процессы, качество жизни пациентов можно повысить постоянно применяя ингаляционные препараты. Оперативное лечение буллезной эмфиземы легких несколько стабилизирует процесс и избавляет пациентов от рецидивирующих спонтанных пневмотораксов.
Существенным моментом профилактики эмфиземы легких является антитабачная пропаганда, направленная на предупреждение и борьбу с курением. Также необходимы раннее выявление и лечение пациентов с хроническим обструктивным бронхитом. Пациенты, страдающие ХОБЛ, подлежат наблюдению пульмонолога.
Эмфизема легких
Авторы: врач, к. м. н., Толмачева Е. А., e.tolmacheva@vidal.ru
врач, научный директор АО «Видаль Рус», Жучкова Т. В., t.zhutchkova@vidal.ru
Что это такое?
Термином «эмфизема легких» обозначаются патологические процессы в легких, характеризующиеся повышенным содержанием воздуха в легочной ткани, это хроническое легочное заболевание, характеризующееся нарушением дыхания и газообмена в легких. Название болезни происходит от греч. emphysao – «вдувать», «раздувать».
В последние годы частота эмфиземы легких возрастает, особенно среди лиц пожилого возраста.
Значительная распространенность этого заболевания, прогрессирующее течение, временная нетрудоспособность и ранняя инвалидизация больных из-за развития дыхательной недостаточности и легочного сердца наносят значительный экономический ущерб. Эмфизема легких наряду с хроническим обструктивным бронхитом и бронхиальной астмой относится к группе хронических обструктивных болезней легких (ХОБЛ). Все эти заболевания сопровождаются нарушением бронхиальной проходимости, с чем и связано некоторое сходство их клинической картины. Однако каждая из форм ХОБЛ имеет свои специфические особенности, и правильная, своевременная диагностика этих заболеваний позволяет провести целенаправленную профилактику и рациональную терапию.
Причины эмфиземы легких
Курение, загрязненность воздуха различными пылевыми частицами и некоторые условия труда, связанные, например, с постоянным вдыханием угольной пыли или частиц асбеста и кремния, также способствуют развитию заболевания.
В то же время эмфизема, приводящая к тяжелой дыхательной недостаточности, может развиться и без предшествующего заболевания дыхательных путей, то есть являться первичной.
Что происходит в легких?
Развитие эмфиземы связано с необратимыми изменениями в стенке бронхов и легких под влиянием длительного воспаления, длительного сужения дыхательных путей. Нарушаются эластические свойства легких: в них начинает оставаться после выдоха большее количество воздуха, чем должно быть в норме, что обусловливает перерастяжение (раздувание) легких. Такой избыточный воздух не участвует в дыхании и перерастянутая легочная ткань не работает полноценно. Что, в свою очередь, сопровождается потерей способности к достаточному сокращению и затрудненным выдохом, вследствие чего нарушается поступление кислорода в кровь и выведение из нее углекислого газа. Компенсаторно, с целью улучшения выведение углекислого газа, возникает одышка.
Также в бронхах и в легких начинает прогрессивно увеличиваться количество соединительной ткани, которая как бы «замещает» воздушные участки легочной ткани, а также способствует длительному сужению бронхов уже вне зависимости от существующего воспаления.
Вследствие этих изменений в легких образуются многочисленные воздушные мешки разных размеров, которые могут быть рассеяны по всему легкому (диффузная форма эмфиземы). Иногда раздутые участки легких сочетаются с нормальной легочной тканью (локальная форма эмфиземы). Также отдельно выделяют буллезную эмфизему (булла – это эмфизематозный (раздутый) участок размером более 1см).
Симптомы эмфиземы легких
К «классическим» проявлениям диффузной эмфиземы легких относят:
На ранних стадиях эмфиземы главным симптомом служит одышка при физической нагрузке. Вначале она непостоянна и чаще проявляется зимой, затем уже в любое время года. В дальнейшем одышка возникает при малейшем физическом усилии и, наконец, может отмечаться и в покое. У больных наблюдаются короткий, «острый», «хватающий» вдох и удлиненный выдох. Они осуществляют выдох при сомкнутых губах, надувая щеки («пыхтят»). Дыхательные движения грудной клетки уменьшены, в дыхании участвуют дополнительные мышцы: груди и шеи.
Одышка, что долгие годы, заметно не проявляясь и исподволь прогрессируя, она превращается в состояние, угрожающее жизни больного.
Пациенты с эмфиземой легких в начальных стадиях заболевания принимают вынужденное положение на животе с опущенной вниз головой и плечевым поясом, что приносит им облегчение. Однако при тяжелой эмфиземе c выраженными изменениями грудной клетки и утомлением дыхательных мышц горизонтальное положение вызывает напряженную работу диафрагмы, поэтому больные вынуждены даже спать в сидячем положении. Больные эмфиземой легких нередко занимают положение сидя с несколько наклоненным вперед туловищем, опершись руками о колени или край кровати, что позволяет фиксировать плечевой пояс и включить дополнительную мускулатуру в акт дыхания.
В далеко зашедших случаях появляется цианоз: у языка появляется голубой оттенок; губы и ногти становятся синеватыми, особенно после физической нагрузки.
Осложнения
Любое из осложнений приводит к инвалидизации больного.
Что можете сделать Вы?
Лечение нужно начинать на стадии бронхита, еще до развития эмфиземы. Поскольку чаще всего из-за позднего обращения больного к врачу к моменту первого обращения в легких обычно уже произошли необратимые изменения, что значительно затрудняет последующее лечение.
Необходимо, чтобы больной человек принимал непосредственное участие в лечении. Он должен понимать и осознавать всю серьезность заболевания и возможных осложнений.
Необходимы категорическое исключение курения и других вредных, в т.ч. профессиональных, воздействий на легочную ткань, ограничение физической активности, рациональное трудоустройство.
Отказ от курения является чрезвычайно важным мероприятием. Оно должно занимать первое место в лечении данной патологии. При этом необходимо иметь в виду следующее: одномоментное прекращение курения имеет больший эффект, чем постепенное снижение количества выкуриваемых сигарет; высокая мотивация отказа от курения является основным фактором, определяющим успех; жевательные резинки и накожные аппликаторы, содержащие никотин, помогают снизить тягу к курению, особенно если они применяются в комплексе мероприятий, направленных на отказ от курения.
Лечение и профилактика
Что может сделать ваш врач?
Ваш доктор (пульмонолог или терапевт) проведет необходимые обследования:
Основные методы лечения эмфиземы:
При буллезной эмфиземе рекомендуют хирургическое лечение. Суть лечения — удаление булл. Такие операции могут выполняться как с помощью классического доступа со вскрытием грудной клетки, так и эндоскопически (с помощью специальных инструментов, через проколы грудной клетки). Своевременное удаление булл предупреждает развитие такого грозного осложнения, как пневмоторакс.
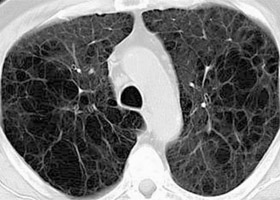
Буллезная эмфизема легкого – это локальные изменения легочной ткани, характеризующиеся деструкцией альвеолярных перегородок и формированием воздушных кист диаметром более 1 см (булл). При неосложненном течении буллезной эмфиземы легких симптомы могут отсутствовать вплоть до возникновения спонтанного пневмоторакса. Диагностическое подтверждение буллезной эмфиземы легких достигается с помощью рентгенографии, КТ высокого разрешения, сцинтиграфии, торакоскопии. При бессимптомной форме возможно динамическое наблюдение; в случае прогрессирующего или осложненного течения буллезной болезни легких проводится хирургическое лечение (буллэктомия, сегментэктомия, лобэктомия).
МКБ-10
Общие сведения
Причины
На сегодняшний день существует ряд теорий, объясняющих генез буллезной болезни (механическая, сосудистая, инфекционная, обструктивная, генетическая, ферментативная). Приверженцы механической теории высказывают предположение, что горизонтальное расположение I-II ребер у части людей приводит к травматизации верхушки легкого, вызывая развитие апикальной буллезной эмфиземы. Также существует мнение, что буллы являются следствием легочной ишемии, т. е. в развитии буллезной болезни участвует сосудистый компонент.
Инфекционная теория связывает происхождение буллезной эмфиземы легких с неспецифическими воспалительными процессами, главным образом, вирусными инфекциями дыхательных путей. В этом случае локальные буллезные изменения являются прямым следствием обструктивного бронхиолита, сопровождающегося перерастяжением участков легкого. Данная концепция подтверждается тем, что часто рецидивы спонтанного пневмоторакса случаются в периоды эпидемий гриппа и аденовирусной инфекции.
Возможно возникновение локальной буллезной эмфиземы в области верхушки легкого после перенесенного туберкулеза. На основании наблюдений выдвинута теория о генетической обусловленности буллезной эмфиземы легких. Описаны семьи, в которых данное заболевание прослеживалось у представителей нескольких поколений.
Приобретенные буллы в большинстве случаев развиваются на фоне имеющихся эмфизематозных изменений легких и пневмосклероза. У 90% больных буллезной эмфиземой легких в анамнезе прослеживается длительный стаж курения (10-20 лет при ежедневном выкуривании более 20 сигарет). Доказано, что даже пассивное курение повышает вероятность развития буллезной болезни на 10–43%. Другими известными факторами риска выступают загрязнение воздуха аэрогенными поллютантами, дымовыми газами, летучими химическими соединениями и пр.; частые респираторные заболевания, гиперреактивность бронхов, нарушения иммунного статуса, мужской пол и пр.
Патогенез
Процесс формирования булл проходит две последовательные стадии. На первом этапе бронхообструкция, ограниченные рубцово-склеротические процессы и плевральные сращения создают клапанный механизм, повышающий давление в мелких бронхах и способствующий образованию воздушных пузырей с сохранением межальвеолярных перегородок.
На второй стадии происходит прогрессирующее растяжение воздушных полостей. При дефиците а1-антитрипсина повышается активность нейтрофильной эластазы, вызывающей расщепление эластических волокон и деструкцию альвеолярной ткани. Дальнейшее расширение воздушных полостей а счет механизма коллатерального дыхания ведет к экспираторному коллапсу бронхов. Площадь дыхательной поверхности сокращается, развивается дыхательная недостаточность.
Классификация
По отношению к паренхиме легкого различают буллы трех типов:
Кроме этого, буллы могут быть солитарными и множественными, одно– и двусторонними, напряженными и ненапряженными. По распространенности в легком дифференцируют локализованную (в пределах 1-2-х сегментов) и генерализованную (с поражением более 2-х сегментов) буллезную эмфизему. В зависимости от размера буллы могут быть мелкими (диаметром до 1 см), средними (1-5 см), крупными (5-10 см) и гигантскими (10-15 см в диаметре). Буллы могут располагаться как в неизмененном легком, так и в легких, пораженных диффузной эмфиземой.
По клиническому течению классифицируют буллезную эмфизему легких:
Симптомы
Пациенты с буллезной болезнью легких часто имеют астеническую конституцию, вегето-сосудистые нарушения, искривление позвоночника, деформацию грудной клетки, гипотрофию мышц. Клиническая картина буллезной эмфиземы легких определяется, главным образом, ее осложнениями, поэтому длительный период времени заболевание никак не проявляет себя. Несмотря на то, что буллезно измененные участки легочной ткани не участвуют в газообмене, компенсаторные возможности легких долго остаются на высоком уровне. Если буллы достигают гигантских размеров, они могут сдавливать функционирующие участки легкого, вызывая нарушение функции дыхания. Признаки дыхательной недостаточности могут определяться у больных с множественными, двусторонними буллами, а также буллезной болезнью, протекающей на фоне диффузной эмфиземы легких.
Осложнения
Наиболее частым осложнением буллезной болезни является рецидивирующий пневмоторакс. Механизм его возникновения чаще всего обусловлен повышением внутрилегочного давления в буллах вследствие физического напряжения, поднятия тяжестей, кашля, натуживания. Это приводит к разрыву тонкой стенки воздушной полости с выходом воздуха в плевральную полость и развитием коллапса легкого. Признаками спонтанного пневмоторакса служат резкие боли в грудной клетке с иррадиацией в шею, ключицу, руку; одышка, невозможность сделать глубокий вдох, приступообразный кашель, вынужденное положение. Объективное обследование выявляет тахипноэ, тахикардию, расширение межреберных промежутков, ограничение дыхательных экскурсий. Возможно возникновение подкожной эмфиземы с распространением на лицо, шею, туловище, мошонку.
Диагностика
Диагностика буллезной эмфиземы легких основывается на клинических, функциональных и рентгенологических данных. Курация больного осуществляется пульмонологом, а при развитии осложнений – торакальным хирургом. Рентгенография легких не всегда эффективна в выявлении буллезной эмфиземы легких. В то же время, возможности лучевой диагностики существенно расширяет внедрение в практику КТ высокого разрешения. На томограммах буллы определяются как тонкостенные полости с четкими и ровными контурами. При сомнительном диагнозе удостовериться в наличии булл позволяет диагностическая торакоскопия.
Вентиляционно-перфузионная сцинтиграфия легких позволяет оценить соотношение функционирующей и выключенной из вентиляции легочной ткани, что чрезвычайно важно для планирования хирургического вмешательства. С целью определения степени легочной недостаточности исследуется функция внешнего дыхания. Критерием эмфизематозных изменений служит снижение OФВ1, пробы Тиффно и ЖЁЛ; увеличение общего объема легких и ФОЕ (функциональной остаточной емкости).
Лечение буллезной эмфиземы легких
Больные с бессимптомным течением буллезной эмфиземы легких и первым эпизодом спонтанного пневмоторакса подлежат наблюдению. Им рекомендуется избегать физического напряжения, инфекционных заболеваний. Предотвратить прогрессирование буллезной эмфиземы легких позволяют методы физической реабилитации, метаболическая терапия, физиотерапия. При развившемся спонтанном пневмотораксе показано немедленное выполнение плевральной пункции или дренирования плевральной полости с целью расправления легкого.
В случае нарастания признаков дыхательной недостаточности, увеличения размеров полости (при контрольной рентгенографии или КТ легких), возникновения рецидивов пневмоторакса, неэффективности дренирующих процедур для расправления легкого, ставится вопрос об оперативном лечении буллезной эмфиземы. В зависимости от выраженности изменений, локализации и размеров булл их удалении может производиться путем буллэктомии, анатомических резекций. Различные операции по поводу буллезной болезни могут выполняться открытым способом или с использованием видеоэндоскопических технологий (торакоскопическая резекция легкого). С целью предупреждение рецидива спонтанного пневмоторакса может осуществляться плевродез (обработка плевральной полости йодированным тальком, лазерная или диатермокоагуляция) либо плеврэктомия.
Прогноз и профилактика
Без оперативного лечения буллезная болезнь сопровождается рецидивирующами пневмотораксами, что ограничивает бытовую и профессиональную активность пациента. После перенесенного хирургического лечения все проявления заболевания обычно исчезают. Профилактика буллезной болезни в целом аналогична мероприятиям по предупреждению эмфиземы легких. Необходимо безоговорочное исключение курения (в т. ч. воздействия табачного дыма на детей и некурящих людей), контакта с вредными производственными и средовыми факторами, предупреждение респираторных инфекций. Пациентам с диагностированной буллезной эмфиземой легких следует избегать ситуаций, провоцирующий разрыв булл.
Эмфизема легких
Эмфизема легких связана с нарушением газообмена и патологическим расширением воздушных пространств на фоне значительных морфологических изменений в тканях альвеол. Указанные причины дают характерный внешний вид легких: они раздуваются, приобретают бледный оттенок, края округлены, эластичность тканей снижена. Возможно образование в бронхах пробок со слизистым или гнойным содержимым.
Причины
Факторы, способные вызвать указанное заболевание условно делят на две группы:
Симптомы
Большинство симптомов эмфиземы легких связаны с одышкой и кашлем с мокротой, которые вызваны патологическими изменениями в тканях легких.
Осложнения эмфиземы легких
Быстрое прогрессирование заболевания на фоне отсутствия лечения может стать причиной серьезных осложнений. Это:
Методы диагностики

Дополнительным методом диагностики эмфиземы легких является анализ крови, по которому можно отследить наличие воспалительного процесса в организме и его интенсивность.
Набор необходимых диагностических мероприятий зависит от состояния конкретного пациента и необходимости в детализации картины его здоровья.
Лечение
В перечень основных задач лечебного курса при эмфиземе легких входят исключение осложнений, устранение инфекционного процесса и его симптомов, восстановление нормальной функции легких и дыхательных путей. Поэтому при разработке курса лечения предпочтение отдается следующим группам препаратов:
Профилактические меры
В числе основных рекомендаций для снижения риска развития заболевания:
Вопросы и ответы
Как лечится эмфизема легких?
Пациентам с эмфиземой показан консервативный курс лечения, который позволяет справиться с симптомами, обеспечить нормальное функционирование дыхательных путей и исключить возможные осложнения. Продолжительность лечения зависит от тяжести состояния пациента и симптоматической картины. Возможна корректировка выбранной ранее тактики в сторону дополнения или отмены некоторых из принимаемых препаратов.
Лечится ли эмфизема легких?
Говорить о шансах на излечение заболевания можно только на основании результатов исследований и своевременности обращения за медицинской помощью. На ранних стадиях можно почти полностью устранить признаки патологии и вернуть пациенту возможность полноценно дышать. В запущенных случаях при многочисленных осложнениях справиться с заболеванием без последствий не удастся.
Какой основной симптом эмфиземы легких?
На заболевание указывают одышка после физической нагрузки или без нее (на поздних стадиях), а также кашель с большим объемом мокроты с гнойным или слизистым содержимым. Прочие симптомы – хрипы и свисты, выпячивание грудной клетки, отечность и опухание лица – могут меняться в зависимости от характера патологии.
Не нашли ответа на свой вопрос?
Наши специалисты готовы проконсультировать вас по телефону:
Эмфизема легких
Общая информация
Краткое описание
Разработчик клинической рекомендации
Российское респираторное общество
Одобрено Научно-практическим Советом Минздрава РФ
Клинические рекомендации
Эмфизема легких
Кодирование по Международной статистической классификации болезней и проблем, связанных со здоровьем:J43
Год утверждения (частота пересмотра):2021
Возрастная категория:Взрослые
Год окончания действия:2023
ID:656
1.1 Определение заболевания или состояния (группы заболеваний или состояний)
Эмфизема легких – синдромное понятие, характеризующееся необратимым увеличением воздушного пространства дистальнее терминальных бронхиол, связанное с деструкцией стенок ацинуса [1,2].
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
13-15 октября, Алматы, «Атакент»
600 брендов, более 150 компаний-участников из 20 стран.
Новинки рынка стоматологии. Цены от производителей
Классификация
В зависимости от зоны поражения ацинуса выделяют следующие типы эмфиземы (табл. 1):
В отдельную форму выделяют буллезную эмфизему, характеризующуюся развитием участков деструкции размером более 1 см, которая может быть исходом любой формы эмфиземы.
Таблица 1. Классификация эмфиземы
Этиология и патогенез
1.2 Этиология и патогенез заболевания или состояния (группы заболеваний или состояний)
В формировании эмфиземы участвуют различные клеточные и молекулярные механизмы, ключевую роль среди которых играет протеазно-антипротеазный дисбаланс, вызывающий деструкцию эластического легочного каркаса [8].
Недостаток ингибиторов протеаз возникает либо вследствие генетически детерминированного дефекта синтеза или секреции (врожденный дефицит альфа-1- антитрипсина), либо из-за чрезмерной дезактивации продуктами оксидативного стресса.
При ХОБЛ дисбаланс в системе «протеазы-антипротеазы» расценивают в том числе как следствие воспаления, индуцированного ингаляционным воздействием повреждающих веществ (сигаретного дыма).
Альфа-1-антитрипсин –ингибитор протеаз семейства серпинов (serin protease inhibitor – serpin), преимущественной мишенью которого является нейтрофильная эластаза [7,8]. Ген, отвечающий за продукцию А1АТ, носит два названия – SERPINA1 (англ. serpin peptidase inhibitor, clade A), или Pi (proteinase inhibitor) и расположен на 14-й хромосоме (14q32.1) 10.
Все аллели классифицируются в зависимости от плазменной концентрации и свойств А1АТ на следующие типы [9]:
Для дифференцировки различных генетических вариантов молекул А1АТ используют их подвижность при электрофорезе, обозначая буквами от «A» до «Z». Аллели наследуются по кодоминантному типу, специфический фенотип А1АТ определяется двумя аллелями. Наиболее распространенным нормальным фенотипом является Pi*MM (средняя подвижность), определяемый у 95% лиц европеоидной расы [9].
Дефицит А1АТ обычно возникает в результате наследования двух дефицитных аллелей. Гетерозиготное носительство дефицитного аллеля скорее можно рассматривать как предрасположенность к развитию патологии [13, 14].
К основным дефицитным аллелям относятся варианты S и Z, при которых А1АТ полимеризуется, задерживается в печени и поступает в кровь в количестве, соответственно, 40–60 и 10–20% от нормы [9]. Подавляющее большинство случаев клинически значимого дефицита А1АТ развивается при фенотипе ZZ (96%). S-аллель приобретает клиническое значение при сочетании с вариантами Z или Q0 (нулевая аллель) 15.
В условиях дефицита А1АТ происходит неконтролируемое повышение активности протеолитических ферментов, прежде всего нейтрофильной эластазы, в результате чего эластические волокна и другие структуры экстрацеллюлярного матрикса нижних отделов дыхательных путей подвергаются медленной деструкции. Это приводит к потере эластичности легочной ткани, развитию обструктивных нарушений и эмфиземы.
Альфа-1-антитрипсин обладает важной противовоспалительной и иммуномодулирующей активностью – влиянием на цитокиновый профиль, миграцию лейкоцитов, активацию и пролиферацию Т-лимфоцитов, недостаточность которой вносит существенный вклад в развитие клинических проявлений дефицита А1АТ [18].
Важную роль в повреждении легкого при дефиците А1АТ играет курение. Сигаретный дым может дополнительно усиливать полимеризацию молекул А1АТ, нарушать синтез эластина в легких, поддерживать нейтрофильное воспаление [19,20].
Помимо нарушения баланса в системе протеолиз-антипротеолиз в качестве возможных патогенетических механизмов эмфиземы легких рассматривают подавление ангиогенеза в легких, нарушение баланса между повреждением и регенерацией паренхимы легких, аутоиммунные реакции в альвеолярной ткани и капиллярах легких, ускоренный апоптоз, повышение внутриацинарного давления [1].
Большинство случаев эмфиземы легких связано с ХОБЛ. Кроме того, у курильщиков с наличием респираторных симптомов, но не имеющих диагноза ХОБЛ, эмфизема выявлялась в 52% случаев [21].
Эпидемиология
По данным метаанализа, эмфизема встречается у взрослого населения с частотой 0,5 – 5,7% [3].
В крупных эпидемиологических исследованиях США среди белого населения диагноз эмфиземы установлен у 3,5%, а хронической обструктивной болезни легких (ХОБЛ) – у 6,3% обследованных [4].
Точная распространенность дефицита А1АТ в большинстве популяций неизвестна, у многих лиц он остается недиагностированным.
По данным Европейского легочного фонда, в странах Европы распространенность дефицита А1АТ варьирует в пределах 1 к 1800−2500 новорожденным, что составляет порядка 125 тыс. человек [5,6]. В случайной выборке русских из различных областей европейской части России частота Z-аллели колебалась от 0,3 до 1%, частота S-аллели – от 0,2 до 1,5%. По расчетам, в европейской части РФ около 17,7 тыс. гомозиготных или компаунд-гетерозиготных лиц по S- или Z-аллели, а также 2,6 млн. носителей. В азиатской части эти цифры составляют 1,2 тыс. и 500 тыс. соответственно [7]. Однако судить о частоте дефицита А1АТ в российской популяции на основании этих сведений не представляется возможным.
Клиническая картина
Cимптомы, течение
Клинические симптомы со стороны дыхательной системы при эмфиземе легких неспецифичны. Основные симптомы – это одышка и снижение переносимости физических нагрузок.
Первым проявлением эмфиземы (особенно в случае парасептальной эмфиземы) или осложнением уже известного заболевания может быть спонтанный пневмоторакс [22].
Как и при большинстве других наследственных заболеваний, клинические проявления дефицита А1АТ сильно варьируют и зависят от факторов окружающей среды.
У пациентов с ХОБЛ наличие выраженной эмфиземы легких по КТВР ассоциируется с большей смертностью и прогрессированием основного заболевания [28].
Ряд лиц с дефицитом А1АТ имеют нормальные показатели функции легких на момент постановки диагноза. Точный прогноз (при естественном течении заболевания) у данных индивидуумов неизвестен. Однако есть данные, подтверждающие нормальную выживаемость у некурящих лиц с PiZZ-фенотипом [29].
Наиболее распространенной причиной смерти у пациентов с дефицитом А1АТ является дыхательная недостаточность (45–72% смертей), затем следует цирроз печени (10–13% смертей) [30,31].
Диагностика
2. Диагностика заболевания или состояния (группы заболеваний или состояний) медицинские показания и противопоказания к применению методов диагностики
Большинство случаев эмфиземы легких ассоциировано с курением и наличием ХОБЛ, что обуславливает необходимость обследование на предмет наличия данного заболевания у всех лиц с эмфиземой.
Диагностические маркеры дефицита А1АТ суммированы в табл. 2 [9,32].
Таблица 2. Диагностические маркеры дефицита А1АТ
| Проявления со стороны органов дыхания | Проявления со стороны других органов и систем |
| Рано возникшая эмфизема (в возрасте до 45 лет) Эмфизема легких в отсутствие известных факторов риска (курение, производственное воздействие пыли и др.) Эмфизема с преимущественным поражением базальных отделов Развитие ХОБЛ у лиц моложе 40 лет и/или со стажем курения менее 20 пачек-лет Бронхоэктазы неясной этиологии бронхиальная астма с устойчивым к терапии нарушением функции легких | Болезнь печени неясной этиологии Некротизирующий панникулит АNCА-ассоциированный васкулит Наличие в семейном анамнезе эмфиземы легких, бронхоэктазов, болезни печени, панникулита либо подтвержденный дефицит А1АТ у кровных родственников (особенно у братьев и сестер) |
Лечение
Комментарии. Обострения ХОБЛ, особенно с признаками бактериальной инфекции, у пациентов с дефицитом А1АТ характеризуются избыточной эластазной активностью, в связи с чем активное лечение должно быть назначено как можно раньше.
На сегодняшний день единственным доступным специфическим средством лечения эмфиземы легких, обусловленной дефицитом А1АТ, является внутривенная заместительная терапия альфа1-протеиназы ингибитором (человеческим), полученным из пула донорской плазмы.
Заместительная терапия эффективно снижает ежегодную потерю легочной ткани, о чем свидетельствует оценка показателей рентгеноденситометрии в динамике 70. Есть также данные, подтверждающие уменьшение скорости снижения ОФВ1 в год и статистически значимое увеличение продолжительности жизни при проведении заместительной терапии [60,70,72–75]. Согласно ряду исследований, заместительная терапия способствует снижению частоты и уменьшению тяжести обострений ХОБЛ при дефиците А1АТ, а также улучшению качества жизни пациентов, однако доказательной базы пока недостаточно [76–78].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 5).
Комментарии. Профилактическое применение аугментационной терапии нецелесообразно, поскольку не у всех пациентов с тяжелым дефицитом А1АТ развивается эмфизема легких.
При принятии решения относительно проведения заместительной терапии у этих пациентов следует учитывать такие факторы, как возраст, быстрое снижение ОФВ1, снижение диффузионной способности легких и прогрессирование эмфиземы по данным КТВР органов грудной клетки.
Уровень убедительности рекомендаций В (уровень достоверности доказательств 2).
Комментарии. Большинство исследований, сравнивавших эффективность разных схем терапии, выявили преимущества еженедельного введения препарата. Показано, что эта схема позволяет поддерживать уровень А1АТ выше порога безопасности на всем интервале между введениями и повышает уровень антиэластазной активности.
Определение активности альфа-1-антитрипсина в крови с целью подбора дозы заместительной терапии не рекомендуется.
Заместительная терапия, как правило, хорошо переносится. Побочные реакции обычно относительно легкие и купируются самостоятельно. Наиболее часто встречаются небольшая лихорадка и озноб, крапивница, тошнота и рвота, слабость, головокружение. Анафилаксия описана, но встречается крайне редко. Случаев парентерального заражения вирусным гепатитом и ВИЧ (вирус иммунодефицита человека) и летальных исходов не зафиксировано [71,75,85-88].
Таблица 3. Показания к назначению длительной кислородотерапии
| Показания | PaO2 (мм рт.ст.) | SaO2 (%) | Особые условия |
| Абсолютные | £ 55 | £ 88 | Нет |
| Относительные (при наличии особых условий) | 55-59 | 89 | Легочное сердце, отеки, полицитемия (гематокрит >55%) |
| Нет показаний (за исключением особых условий) | ³ 60 | ³ 90 | Десатурация при нагрузке Десатурация во время сна Болезнь легких с тяжелым диспное, уменьшающимся на фоне О2 |
Комментарии. Параметры газообмена, на которых основываются показания к ДКТ, рекомендуется оценивать только во время стабильного состояния больных, т.е. через 3-4 недели после обострения ХОБЛ [90].
В настоящее время для уменьшения объема легких возможно использование и менее инвазивных методов с помощью окклюзии сегментарных бронхов.
Проведение ХУОЛ у пациентов с эмфиземой на фоне дефицита А1АТ не рекомендуется 95.
Уровень убедительности рекомендаций С (уровень достоверности доказательств 3).
Комментарии. У пациентов с дефицитом А1АТ эмфизема часто локализована преимущественно в базальных отделах легких или носит генерализованный характер, что делает выполнение ХУОЛ технически более сложным и ведет к увеличению смертности.
7. Дополнительная информация (в том числе факторы, влияющие на исход заболевания
или состояния)
Имеются данные о возможных проблемах во время беременности у некоторых женщин с дефицитом А1АТ с фенотипом PI*ZZ. Описано увеличение частоты выкидышей и мертворождений, а также развитие пневмоторакса во время беременности у женщин с исходным наличием булл 114. Тем не менее у пациенток с тяжелой эмфиземой наблюдались успешно завершившиеся доношенные беременности [116].
Перед воздушными перелетами пациенты с эмфиземой должны проходить специальное обследование. Необходимо принимать меры, чтобы избежать гипоксемии.
В ходе анестезии при операциях в верхнем отделе брюшной полости, а также в восстановительном периоде непосредственно после операции важную роль играет искусственная вентиляция легких с удлиненным выдохом. В послеоперационном периоде также важно обеспечить дренирование мокроты.
Медицинская реабилитация
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2)
Комментарии: Разработка тренировочных программ требует индивидуального подхода и зависит от исходного состояния пациента, степени тяжести заболевания и сопутствующих заболеваний, а также мотивации. При наличии соответствующих показаний во время тренировки следует использовать различные виды респираторной поддержки.
В качестве физической тренировки можно использовать занятия на беговой дорожке или велоэргометре от 10 до 45 минут на одно занятие с интенсивностью от 50% пикового потребления кислорода до максимального уровня переносимости [105]. В общетерапевтической практике при отсутствии ресурсов для полноценной реабилитации следует рекомендовать ежедневные прогулки (например: 30 минут, 4 км – в зависимости от физического статуса), а также тренировки с помощью скандинавской ходьбы. В ряде программ имеются тренировки верхней группы мышц, что улучшает их функцию и силу [106].
Госпитализация
6. Организация оказания медицинской помощи
Профилактика
. При частом профессиональном контакте с такими факторами может потребоваться смена места работы.
Информация
Источники и литература
Информация
Список сокращений
А1АТ – альфа-1-антитрипсин
АлАТ – аланинаминотрансфераза
АсАТ – аспартатаминотрансфераза
ГГТ – гамма-глутамилтрансфераза
ДКТ – длительная кислородотерапия
ДНК – дезоксирибонуклеиновая кислота
КТ – компьютерная томография
КТВР – компьютерная томография высокого разрешения
МКБ-10 – международная статистическая классификация болезней 10-го пересмотра
ОЕЛ – общая емкость легких
ООЛ – остаточный объем легких
ОФВ1 – объем форсированного выдоха за 1-ю секунду
ФОЕ – функциональная остаточная емкость
ФЖЕЛ – форсированная жизненная емкость легких
ХОБЛ – хроническая обструктивная болезнь легких
ШИК – Шифф–йодная кислота
IgА – иммуноглобулин класса А
Термины и определения
Альфа-1-антитрипсин – ингибитор протеаз семейства серпинов, преимущественной мишенью которого является нейтрофильная эластаза.
Дефицит альфа-1-антитрипсина (А1АТ) – генетически детерминированное заболевание, вызванное недостаточностью А1АТ в сыворотке крови и проявляющееся в виде хронической обструктивной болезни легких, эмфиземы легких, поражения печени и сосудов.
Нейтрофильная эластаза – фермент широкого спектра действия, который разрушает эластин, коллаген, протеогликаны и другие компоненты экстрацеллюлярного матрикса.
Хроническая обструктивная болезнь легких – заболевание, характеризующееся персистирующим ограничением воздушного потока, которое обычно прогрессирует и является следствием хронического воспалительного ответа дыхательных путей и легочной ткани на воздействие ингалируемых повреждающих частиц или газов.
Булла – воздушная полость с четкими ровными тонкими стенками диаметром более 1 см.
Легочная гиперинфляция – патологическое увеличение объема воздух, остающегося в легких после спокойного выдоха.
Остаточный объем легких – объем воздуха, который остается в легких по окончании полного выдоха
Функциональная остаточная емкость – объем воздуха в легких и дыхательных путях после спокойного выдоха.
Критерии оценки качества медицинской помощи
Эмфизема
Общие сведения
Термин «эмфизема» означает вздутие, которое вызывается скоплением воздуха или газа в различных тканях или органах. В связи с этим выделяют эмфизему легких, медиастинальную (пневмомедиастинум), подкожную, тканевую (при газовой анаэробной инфекции), при декомпрессионной болезни.
Сегодня мы более подробно рассмотрим патологическое состояние, которое часто встречается в пульмонологии — эмфизема легких, что это такое, как лечить. Это хроническое заболевание, при котором происходит патологическое расширение воздушных пространств с деструктивными и необратимыми изменениями эластических волокон альвеол. На ранних стадиях заболевания деструкция отмечается преимущественно в верхних отделах легких, а по мере прогрессирования распространяется на нижние. В легких со временем на месте функционирующей ткани развивается соединительная и, соответственно, еще больше снижается их эластичность.
В большинстве случаев эмфизема — это проявление или конечный этап развития заболеваний бронхолегочной системы, чаще всего хронического обструктивного бронхита. Однако, может развиться без фонового заболевания дыхательных путей (первичная форма). В любом случае это патологическое состояние прогрессирует и в конечном итоге приводит к инвалидности.
До формирования концепции хронической обструктивной болезни легких эмфизема легких рассматривалась как самостоятельное заболевание, на сегодняшний день она относится к хроническим обструктивным болезням легких, наряду с бронхиальной астмой и хроническим обструктивным бронхитом.
Патогенез
Природа первичной формы заболевания не ясна. Рассматривается молекулярно-биологическая концепция — дисбаланс в системе протеолиз-антипротеолиз. Еще в 1965 г. описан генетически обусловленный дефицит α1 протеазы у таких больных. Альфа-1-протеаза – это белок сыворотки, который подавляет активность протеаз (коллагеназы, эластазы нейтрофилов, трипсина) и защищает легкие от деструкции, обусловленной протеазами. При недостатке α1 протеазы возрастает активность эластазы и коллагеназы, что влечет разрушение эластического и коллагенового каркаса легкого.
Клиническим проявлением дефицита α1 протеазы является ювенильный цирроз печени и эмфизема, поэтому первичную форму заболевания можно считать системным заболеванием с несостоятельностью соединительнотканных структур не только легких, но и всего организма. Дефицит α1 протеазы наследуется.
Считается, что механизм дисбаланса в системе протеазы-антипротеазы лежит в основе патогенеза и вторичной формы заболевания. В силу различных причин (чаще всего воспаление, курение) происходит избыточная выработка протеаз или недостаток антипротеаз, а это ведет к аутолизу (разрушению) тончайших структур легочной ткани (альвеол). Центральное место в патогенезе отводится скоплению нейтрофилов в альвеолярных пространствах, которые вырабатывают нейтрофильную эластазу, разрушающую эластические волокна.
Дегенерация эластических волокон влечет анормальное увеличение всех составляющих ацинуса или какой-то определенной его анатомической части. Напомним, что воздухопроводящие пути заканчиваются ацинусами, включающими терминальные бронхиолы, альвеолярные ходы и альвеолярные мешочки. Одну дольку легкого составляют 50 ацинусов.
Есть еще одно объяснение постоянного разрушения эластина и коллагена. Воспаление ускоряет апоптоз (гибель клеток). При эмфиземе этому более подвержены альвеоциты 1 типа. Деструкция апоптозных клеток вызывает каскад реакций с выделением протеаз, что поддерживает неуклонное прогрессирование болезни даже при прекращении действия вредных факторов (курение, поллюанты).
Развитие старческой эмфиземы связано с инволюцией эластического каркаса легочной ткани с возрастом и возрастными системными нарушениями кровообращения.
В условиях несостоятельности стромы легкого срабатывает клапанный механизм. Даже небольшая слизистая пробка в просвете бронхиол не позволяет воздуху выйти при выдохе, но при вдохе она пропускает воздух в альвеолы. Сами альвеолы и вход в них расширяются. Если в норме вход не более 10 мм, то при эмфиземе — больше 20 мм. Заполненные воздухом альвеолы сливаются, образуя эмфизематозные пузырьки. Капилляры утончаются и запустевают. Разрушение эластических волокон, широкий вход в альвеолы и запустевание капилляров влечет уменьшение поверхности функционирующих альвеол. Не измененные альвеолы сдавливаются эмфизематозно измененными, а это дополнительно ухудшает вентиляционную функцию легких.
Функциональные изменения обусловлены следующими механизмами: нарушение эластического каркаса легких, что изменяет механические свойства легких, деструкция межальвеолярных перегородок и бронхиальная обструкция. Нарушение газообмена связано с ухудшением легочной вентиляции, нарушением кровообращения и затруднением диффузии газов через измененную альвеолокапиллярную мембрану.
Изменения в легочной ткани с возрастом нарастают. Степень их отражает деструктивный индекс, который определяется по параметрам: наличие альвеол с разрушенной стенкой, классических деструктивных процессов в эластических волокнах и кубоидального эпителия в стенке альвеол. У некурящих индекс может составлять 7-26%, а у курящих он более 90%. Этот индекс высокий при тяжелых формах эмфиземы.
Классификация
Морфологическая классификация отражает отношение патологического процесса к различным частям ацинуса:
Следует отметить, что разграничение по морфологическому принципу часто представляет сложности и возможно не всегда. Это касается смешанных типов и выраженных патологических изменений в органе.
Панацинарная эмфизема
Для нее характерно равномерное поражение конечных отделов легких, участвующих в газообмене. Поражается и разрушается весь ацинус: альвеолярные ходы, мешочки, между которыми стирается грань, межальвеолярные перегородки исчезают и внутридольковые структуры сливаются в одно пространство.
Количество сосудов в этих зонах уменьшено. Изменения преимущественно охватывают нижние отделы легкого (над диафрагмой). Первичная диффузная эмфизема всегда является панацинарной и регистрируется у больных с гомозиготным дефицитом a1-антитрипсина. Для нее характерна быстро прогрессирующая одышка с затрудненным вдохом, которая объясняется снижением дыхательной поверхности легких и уменьшением оксигенации крови. Встречаются и локальные панацинарные формы при тяжелом течении обструктивного бронхита. Они склонны к образованию булл.
Центрилобулярная эмфизема легких
Центрилобулярная эмфизема легких, что это такое? Для этой формы характерны изменения в центральной части ацинуса — респираторных бронхиолах, что создает вид центрального расположения полостей во вторичных легочных дольках. Бронхиолы увеличиваются и растягиваются из-за того, что в стенках их происходят деструктивные процессы. По периферии ацинуса бронхиолы окружены неизмененными или практически неизмененными альвеолами, если дегенаративный процесс не выражен и длится недолго.
Центрилобулярные измененные участки расположены большей частью в верхней доле, иногда в нижних долях в их верхушечных сегментах. Чаще развивается при хроническом обструктивном бронхите, при котором воспалительный процесс проходит на уровне мелких бронхов. Подобная форма эмфиземы также характерна для саркоидоза, пневмокониоза, фиброзирующего альвеолита, хронической интерстициальной пневмонии. Этот тип изменений может быть связан с курением.
Парасептальная эмфизема легких
Парасептальная эмфизема — что это? Данная форма характеризуется поражением отделов дистальных ацинусов, которые расположены дальше от центра и прилежат к перегородке между ацинусами или плевре. Развитие этой формы чаще всего связано с рубцовыми изменениями в легких после рецидивирующих спонтанных пневмотораксов. Эмфизема этого вида, расположенная субплеврально, сама значительно повышает риск пневмоторокса. При этом не очень нарушает функцию легких по сравнению с центрилобулярной и панацинарной.
Иррегулярная форма эмфиземы
При этом виде достаточно трудно установить отношение патологического процесса к ацинусу, поскольку поражаются альвеолы, респираторные бронхиолы, ходы и мешочки, характерно также расширение альвеолярных ходов. Развитие этого вида связано с рубцовыми изменениями или с фиброзом в легких. Такая эмфизема является локальной, поскольку развивается вокруг рубцов после пневмонии, туберкулеза, пневмокониоза, саркоидоза. Однако при диффузном пневмосклерозое, она может быть обширной. Это придает пораженному участку мозаичную картину — чередуются пневмосклероз и эмфизема.
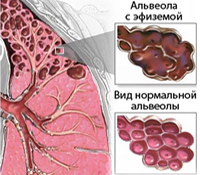
Буллезная эмфизема легких
Буллезная эмфизема характеризуется образованием воздушных полостей (булл), превышающих 1 см в диаметре. Локализуется она большей частью в дистальном отделе ацинуса, затрагивая стенки альвеол. По размеру буллы бывают мелкие (меньше 1 см), средние (от 1 до 5 см), крупные и гигантские (больше 10 см). Форма их также может быть различной — круглые, овальные или полиморфные. Буллы могут быть тонкостенные и толстостенные, напряженные и спавшиеся, единичные и множественные. Эмфизему с множеством крупных булл иногда называют буллезной болезнью.
Фото буллезного легкого
Некоторые авторы не считают эту эмфизему отдельной формой, поскольку буллы могут формироваться при любой из перечисленных форм, как исход заболевания. Чаще всего она все-таки обнаруживаются при иррегулярной. На поздних стадиях развития диффузных центриацинарной и панацинарной форм эмфиземы также возможно появление множественных булл. В отличие от других типов эмфиземы при этой более выражена дыхательная недостаточность и снижается диффузия кислорода, что связано со уменьшением поверхности легких, участвующей в газообмене.
В клинике выделяют бессимптомные буллы, с клиническими симптомами (кашель, одышка, боль) и буллы с осложнениями в виде пневмоторакса. Половина больных жалуются на постоянный кашель, усиливающийся при физической нагрузке, частые обострения бронхита (после ОРВИ или гриппа) или бронхопневмонии. Буллы, достигая больших размеров, лопаются, осложняясь пневмотораксом (воздух попадает в плевральную полость). При этом легкое спадается, внезапно появляется чувство тяжести и боль в половине грудной клетки, где происходит спадение, выраженная одышка и затрудненное дыхание (вдох).
Синдром Маклеода
Классический вариант этого синдрома — односторонняя дистрофия и эмфизема одного легкого. Поражается чаще всего целое легкое, однако встречаются случаи поражения одной доли. Течение заболевания хроническое, у детей отмечено незначительное улучшение функциональных показателей легких. Природа этого синдрома не выяснена. Основу его составляет односторонняя деструкция межальвеолярных перегородок с образованием тонкостенных кист или булл, заполненных воздухом, величина которых 1-20 см. При синдроме Маклеода отмечаются изменение стенок ветвей легочной артерии, уменьшение количества ветвей и их калибра. Также характерна закупорка мелких бронхов, поэтому синдром Маклеода многие авторы рассматривают вместе с облитерирующим бронхиолитом.
Возможно, в развитии этого синдрома изначально играет роль гипоплазия легочной артерии или гипоплазия самого легкого от бездействия. А при уменьшении объема функционирующей ткани легких наступает снижение кровотока.
Наиболее характерными симптомами являются одышка, постоянный кашель с мокротой, признаки одностороннего бронхита и дыхательная недостаточность. Периодически на фоне ОРВИ повышается температура и нарастает бронхиальная обструкция, которая требует назначения бронхолитиков. Все аускультативные данные максимальны над пораженным легким. Дыхание одного легкого ослаблено, выслушиваются свистящие хрипы иногда мелкопузырчатые. Рентгенологические изменения характеризуются уменьшением легкого и повышение его воздушности.
Лечение направлено на устранение бронхоспазма и подавление воспаления при обострении. Регулярная гимнастика, дренаж дыхательной системы, физиотерапия значительно повышают качество жизни больного.
Старческая эмфизема
Часто поднимается вопрос о том, что старческая эмфизема легких не может считаться истинной, поскольку утрата эластичности легочной тканью носит инволютивный характер, как процесс старения организма. При этой форме проявляется расширение респираторных ходов и альвеол, а также атрофия и межальвеолярных перегородок. При этом физиологические показатели легкого у стариков изменены незначительно — это зависит от физической активности человека. Возрастные изменения не вызывают развития легочной гипертензии и легочного сердца.
Викарная эмфизема
«Викарная» означает заместительная или компенсаторная. При удалении части легкого, например, на фоне туберкулеза или опухоли, при сморщивании или ателектазе, связанном с нарушением бронхиальной проходимости, соседние участки легкого берут на себя функцию утраченного легкого и вздуваются. Она не относится к истинной эмфиземе, поскольку эти процессы приспособительные. При данной форме не происходит деструкции легочной ткани, а в молодом возрасте даже развивается гипертрофия легочной ткани, отмечается усиление капиллярного кровообращения. Эластичность легочной ткани не страдает и функциональные нарушения не прогрессируют. Тем не менее, функция непомерно вздувшихся участков легкого снижается.
Еще один вариант эмфиземы легкого — клапанное вздутие легкого, частой причиной которого является воспаление бронхов. Механизм его развития прост: во время вдоха воздух легко входит в легкое, а во время выдоха бронх спадается, поэтому воздух не выходит, вызывая раздувание ацинусов. Возникает механизм воздушной ловушки.
Теперь рассмотрим эмфиземы других локализаций и причины их возникновения.
Пневмомедиастинум
Пневмомедиастинум или эмфизема средостения представляет скопление воздуха в пространстве средостения. В нем расположены важные органы: трахея, главные бронхи, перикард, сердце, пищевод, дуга аорты, верхняя полая вена и ее притоки, нервные стволы, лимфатические узлы, грудной лимфатический проток, крупные сосуды.
Возможность попадания воздуха обусловлена многими аспектами. Прежде всего, в средостении расположены органы, которые содержат воздух (трахея, бронхи, пищевод) и их повреждение влечет попадание воздуха в это пространство. Во-вторых, клетчаточные пространства легочной паренхимы сообщаются с передним средостением, поэтому повреждение альвеол может вызывать пневмомедиастинум. Поскольку средостение сообщается с клетчаточным пространством шеи, воздух из средостения распространится на шею, лицо и грудную клетку.
Пневмомедиастинум по механизму возникновения делят на спонтанный и травматический. Спонтанный может вызвать резкое повышение внутригрудного давления: чрезмерная физическая нагрузка, астматический статус, кашель, рвота, экстренное всплытие у подводников. Во всех этих состояниях происходит разрыв межальвеолярных перегородок и просачивание воздуха к корню легкого и в средостение.
Травматический пневмомедиастинум возникает при травме груди (авто травма) с повреждением трахеи, бронхов или легочной ткани. При этом воздух распространяется в средостение. Ятрогенная форма травматического пневмомедиастинума встречается при повреждении легкого при катетеризации подключичной вены, чрезбронхиальной биопсии легкого, после оперативного вмешательства или других манипуляциях (интубация трахеи, трахеостомия). При стоматологических операциях (экстракция нижних коренных зубов) также имеется возможность проникновения воздуха из клетчаточных пространств полости рта в средостение.
У больного при этом состоянии возникает боль за грудинной, которая связана с растяжением средостения. Боль усиливается при движении и дыхании, часто отдает в спину и плечи. У пострадавшего появляется гнусавость, связанная с просачиванием воздуха в ретрофарингеальное пространство. У половины больных отмечается одышка. У части больных пневмомедиастинум протекает бессимптомно. Если воздух распространяется в забрюшинное пространство, возникает дискомфорт в брюшной полости. В 50% случаев при этом состоянии наблюдается подкожная эмфизема, которая быстро нарастает и вызывает беспокойство у пациента.
Подкожная эмфизема
Подкожная эмфизема — это аномальное скопление воздуха в подкожной клетчатке, между фасциями или вдоль них. Проявляется она припухлостью тканей и крепитацией. Бывает локальной и распространённой. Локальная чаще всего встречается в области лица или шеи по разным причинам. Причиной появления скопления воздуха в области лица и шеи является повреждение придаточных пазух носа, трахеостомия, когда воздух попадает в клетчатку через рану, или интубация трахеи.
Эмфиземы челюстно-лицевой области встречаются в стоматологической практике при пломбировке каналов с их перфорацией, при санации каналов под десной при пародонтозе, выполнении процедур «air-flow» (сжатый воздух высокоскоростной бормашиной нагнетается в зубную лунку или под надкостничный лоскут). В этих случаях процесс носит локальный характер и не представляет опасности. Редко данный вид эмфиземы встречается при лапароскопии в месте введения иглы Вереша или троакара. Процесс носит локальный характер и быстро рассасывается.
Появление процесса в области грудной клетки связывают с субплевральным разрывом легкого при кашле, астматическом состоянии, булезной эмфиземе или воспалительном процессе в легких. Может встречаться при баротравме, подключении подключичного катетера, бронхоскопии или искусственной вентиляции легких. Если подкожная эмфизема связана с повреждением легких, ее называют пульмоногенная интерстициальная.
Подкожная эмфизема больших размеров бывает редко, но при клапанном пневмотораксе и при поражении крупных бронхов она достигает угрожающих размеров. Потерпевший превращается в мешок, наполненный воздухом, и такое состояние тяжело переносится. Больной жалуется на одышку, распирающие боли в теле и головную боль. Неотложная помощь связана с лечением заболевания, вызвавшего пневмоторакс.
Трупная эмфизема
Трупная или гнилостная эмфизема. Образующиеся при гниении тканей (процесс распада белков) газы, скапливаются в подкожной клетчатке, раздувая ее. Наиболее раздутым выглядят лицо, губы, живот, конечности, молочные железы и мошонка. Тело значительно увеличивается в объеме («гигантский» труп), кожа выглядит натянутой и упругой, а под ней ощущается крепитация. По степени выраженности эмфиземы, локализации ее на отдельных частях тела и сочетании локализаций, в судебной медицине устанавливаются сроки наступления смерти. В ряде случаев (при повышенной температуре среды и пребывании в воде) процесс развивается очень быстро (менее суток).
Причины
Основная причина развития эмфиземы — дисбаланс системы эластаза – антиэластаза. При первичной эмфиземе отмечается врожденный дефицит антиэластазы, а вторичной эмфиземе — повышенная активность эластазы под влиянием поллютантов (вредных факторов среды и курения).
Факторами риска данного заболевания являются:
Симптомы эмфиземы легких
Эмфизема легких у взрослых развивается постепенно. Длительное время человек не ощущает своей болезни и к врачу обращается, когда возникают признаки хронической дыхательной недостаточности и болезнь приобретает тяжелое инвалидизирующее течение. В этот период симптомы эмфиземы легких у взрослых становятся выраженными.
Клиническая картина включает признаки эмфиземы, характерные симптомы хронического бронхита (он часто предшествует), дыхательной и сердечной недостаточности, которые рассматриваются как осложнения эмфиземы. Если преобладают симптомы бронхита — это бронхитический тип (больной «кашляющий» и «синюшный»), эмфизематозный вариант «одышечный», «пыхтящий» и «розовый».
В клинической картине у взрослых преобладает одышка (основная жалоба). Она развивается исподволь и прогрессирует. Чаще всего выраженная одышка начинает беспокоить больного после 70 лет. В самом начале болезни она возникает только при значительной физической нагрузке, поэтому больные ее не замечают.
Одышка имеет экспираторный характер — затруднен выдох. Больной делает короткий, «хватающий» воздух вдох и удлиненный выдох в несколько этапов. Выдох осуществляется при сомкнутых губах, надувая щеки и надутых щеках (напоминает «пыхтение»). Бронхообструкция при эмфиземе является генерализованной. Толерантность к физическим нагрузкам при такой одышке резко снижена.
Даже в покое больные вынуждены принимать определенное положение, облегчающее дыхание. Больные сидят, наклонив вперед туловище и опершись руками о колени. Такое положение фиксирует плечевой пояс и включает в акт дыхания дополнительную мускулатуру. В акте дыхания участвует диафрагма. При тяжелой эмфиземе и значительных изменениях грудной клетки горизонтальное положение вызывает усиленное напряжение и работу диафрагмы, поэтому больные спят сидя.
Кашель не является характерной жалобой и чаще связан с хроническим бронхитом. Он бывает сухим или с небольшим количеством трудно отделяющейся слизистой мокроты. Нужно обращать внимание на прекращение отхождения мокроты, так как это говорит об усилении обструкции. Мокрота отделяется скудно, потому что процесс захватывает терминальный отдел путей. Поскольку при этом заболевании не преобладает бактериальное воспаление, мокрота имеет слизистый характер. Обострение бронхита сопровождается усилением кашля и увеличением количества мокроты, которая приобретает гнойный характер.
У больных отмечается выраженная потеря веса и они напоминают кахектичных людей и стесняются раздеваться даже при осмотре. Изменение веса связано с постоянной усиленной работой дыхательных мышц, которые преодолевают сопротивление конечного отдела дыхательных путей. Когда появляется синдром утомления респираторных мышц, болезнь быстро прогрессирует и признаки дыхательной недостаточности усугубляются.
Цвет кожных покровов у больного розовый и только в тяжелых случаях появляется цианоз он обусловлен гиперкапнией. У больных выявляется «вересковый язык» (голубой). Отмечается набухание вен на шее во время выдоха, поскольку повышается внутригрудное давление.
Перкуторный звук при эмфиземе легких — коробочный. При аускультации определяется ослабленное дыхание с удлиненным выдохом. При наличии бронхита выслушивается жесткое дыхание с сухими хрипами на выдохе, что говорит поражении мелких бронхов. Со стороны сердечно-сосудистой системы в терминальной стадии болезни отмечается формирование легочного сердца. Этот симптомокомплекс включает выраженную одышку (даже в покое), быструю утомляемость, сердцебиение, отеки голеней, увеличение живота, набухание шейных вен, цианоз, боли в области сердца и печени, головокружение.
Анализы и диагностика
Осмотр больного, перкуссия и аускультация выявляют ряд характерных для этой болезни изменений. Грудная клетка у больных приобретает цилиндрическую форму. Нижние границы легких расположены ниже нормы, верхушки легких выступают над уровнем ключиц. При аускультации — дыхание ослаблено, хрипы не характерны или выслушиваются в незначительном количестве после кашля.
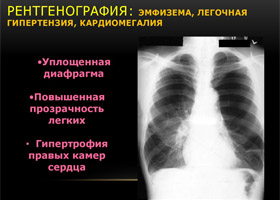
Рентгенологическое исследование выявляет:
Компьютерная томография дополняет диагностику:
Бронхография — это разновидность рентгенологического исследования с помощью контрастного вещества. Для эндобронхиального введения контраста применяют специальные катетеры. Сначала заполняются бронхиальные ветви одного легкого с выполнением рентгенограмм в прямой и боковой проекциях. Через 2-3 дня производится исследование другого легкого. Бронхографическая картина выявляет картину «зимнего дерева без листьев».
Магнитно-резонансная томография позволяет определить:
Метод важен при отборе на операцию по уменьшению объема легких.
Радиоизотопный метод исследования. В кровь и дыхательные пути вводят радиоактивные изотопы, которые накапливаются в легких. Импульсы от изотопов улавливаются гамма-камерой, а на основании комплекса сигналов компьютер дает изображение органа. С помощью этого метода дополнительно исследуется вентиляция и перфузия легких, то есть функция легких.
Торакоскопия. Эндоскопический осмотр плевральной полости. Выявляет мелкие субплевральные буллы, которые не определяются другими методами. Торакоскопия используется при лечении буллезной эмфиземы.
Исследование ФНД (функции внешнего дыхания). Выявляет увеличение общей емкости легких (ОЕЛ) и мертвого пространства и остаточного объема, с одновременным снижением жизненной емкости легких (ЖЕЛ). Отмечается повышение сопротивления на выдохе и снижение скоростных показателей. Подтверждает снижение эластических свойств легких.
Ингаляционные тесты с бронходилататорами. При этом заболевании обструкция носит необратимый характер.
Исследование газового состава крови. Измеряется напряжение кислорода в крови и углекислого газа. У больных определяется выраженное нарушение диффузионной способности легких, поэтому гипоксемические расстройства наступают раньше. Напряжение кислорода ниже 60 мм рт. ст. — признак выраженной недостаточности дыхания. Таким больным показана длительная терапия кислородом (12–15 часов в сутки). При повышенном напряжении СО2 в крови (гиперкапническая группа пациентов) не требуется срочного лечения.
Лечение эмфиземы легких
Как лечить эмфизему легких? Специальных лечебных программ при этом заболевании нет. Лечение такое же как при хронических обструктивных болезнях органов дыхания.
Предпринимаются попытки воздействия на патогенетические механизмы заболевания. Более 10 лет начали использовать заместительную терапию альфа-один-антитрипсином (выделяют из крови здорового человека). Заместительная терапия показана при наследственном дефиците a1-АТ. Препарат предназначен для внутривенного введения и инфузии нужно проводить пожизненно 1 раз в неделю. Эффективными оказались аэрозоли генноинженерного препарата a1-АТ. Заместительное лечение не может восстановить уже разрушенную структуру, но остановить прогрессирование заболевания возможно. Лечение дорогостоящее.
Для повышения синтеза a1-АТ использовали синтетический анаболический гормон Деназол. В исследованиях изучается возможность применения синтетических ингибиторов альфа1 протеиназы (Проластин). Вышеперечисленные средства действуют против разрушения стромы легких, но в настоящее время в клинической практике они широко не применяются.
С целью коррекции протеолиз-антипротеолизной системы более реально и доступно назначение антиоксидантов: витамины С, Е, b-каротин, глутатион, цинка и селена. С этой же целью применяется и Ацетилцистеин, который обладает антиоксидантным действием. Его можно применять при вторичной эмфиземе, но препарат не показан при наследственном дефиците a1-АТ.
Возможно применение препаратов, которые влияют на сурфактант альвеол и восстанавливают его свойства. С этой целью интратрахеально вводятся: пальмитиновая кислота, эвкалиптовое масло, ментол, фосфолипиды, камфора, дипальмитил-лецитин. Используются также липосомальный препарат на основе фосфолипидов — Липин. Положительно влияют на сурфактантную систему ингаляционное введение Лазолвана, Бромгексина, Глицерама. Такой способ доставки препаратов считается наиболее эффективным и перспективным. Нужно сказать, что методы воздействия на сурфактантную систему и эластические свойства легочной ткани недостаточно разработаны и широко не используются.
Лечение включает применение бронхорасширяющих средств, теофиллинов и кортикостероидов. При этом заболевании наблюдается невысокая эффективность бронхорасширяющих препаратов, которые более эффективны при обструктивном бронхите. В практике эти препараты назначаются из-за наличия сопутствующего легочного заболевания и являются базисными препаратами.
При этом заболевании применение более эффективно, а побочные реакции минимальные. В последние годы чаще используются пролонгированные средства (Сальметерол, Формотерол изихейлер) и комбинированные — Беродуал. У этих препаратов менее выражен нежелательный кардиотоксический эффект, что важно для пациентов старшего возраста.
При недостаточной эффективности предыдущих препаратов больным могут быть порекомендованы теофиллины, особенно пролонгированные его формы. При однократном приеме на ночь они эффективно облегчают ночную и утреннюю одышку. Показанием к их назначению является нарушение вентиляции и перфузии — как раз эти изменения характерны для больных эмфиземой. С осторожностью следует применять у пожилых в связи возможными аритмическими эффектами препаратов.
В некоторых случаях назначаются кортикостероиды. Однако показания к их применению противоречивы, поскольку они оказывают миопатическое действие (дегенерация мышечных волокон), которое нежелательно при эмфиземе. Также кортикостероиды усугубляют остеопороз, который сопровождает эмфизему.
Тем не менее, при быстром прогрессировании болезни, тяжелом течении и неэффективности максимальных доз бронхорасширяющих средств назначается пробная терапия. Преднизолон рекомендуется в дозе 15-20 мг в день, а через 3–4 дня оценивают его эффективность. Для лечения остеопороза применяют витамин D3 и препараты кальция.
Муколитические средства рекомендованы при обострении заболевания, а также в период ремиссии, если у больного отмечается мукостаз — застой в дыхательных путях трудно отделяемого, вязкого секрета. Это ухудшает мукоцилиарный транспорт и вентиляцию легких, способствует размножению патогенной микрофлоры и вызывает постоянные обострения.
Из муколитиков рекомендован длительный (3-4 месяца) прием Ацетилцистеина, который не только регулирует образование секрета, но и снижает образование свободных радикалов. Лазолван, кроме муколитического действия, препятствует инактивации α-1 ингибитора протеиназ и поэтому замедляет прогрессирование заболевания. Продолжительность приема зависит от эффекта, который оценивается по самочувствию больного: уменьшение одышки, облегчение кашля, улучшение характера мокроты и показателей внешнего дыхания. У ряда больных при правильном выборе препарата свойства мокроты улучшаются на 4-й день —увеличивается ее количество и уменьшается вязкость.
Эффективно одновременное назначение муколитических средств и бронхолитиков. Причем муколитики нужно назначать на несколько дней раньше, чтобы мокрота стала хорошо выводиться. Наличие вязкой мокроты затрудняет доступ ингаляционных средств к слизистой, а освобождение от слизи усиливает эффективность бронхолитиков и уменьшает их дозы. Бронхолитики в свою очередь усиливают действие муколитиков, улучшают мукоцилиарный клиренс, уменьшают воспаление и отек бронхов.
При этом заболевании нужно избегать назначения седативных и противокашлевых средств, которые усиливают стаз мокроты, что способствует распространению инфекционного процесса. Антибиотики показаны только в период обострения заболевания.
В комплексном лечении больных основное место отводится общим мероприятиям, которые могут повышать качество жизни пациентов. Прежде всего, больным следует отказаться от курения и ежедневно выполнять дыхательную гимнастику.
Доктора
Попова Юлия Юрьевна
Чижикова Оксана Анатольевна
Нестерова Екатерина Александровна
Лекарства
Процедуры и операции
Больным могут быть рекомендованы следующие процедуры:
Гимнастические упражнения направлены на предупреждение дыхательной недостаточности. Они тренируют дыхательные мышцы, укрепляют мышцы пресса, спины, увеличивают подвижность грудной клетки. При правильном их выполнении мышцы грудной клетки ритмично сокращаются и улучшается мышечная координация. В результате этих эффектов больной может контролировать собственное дыхание и у него уменьшается одышка. Пациентам с гипервентиляцией легких показана дыхательная гимнастика Бутейко — это метод с высоким уровнем доказательности. Возможна гимнастика с использованием специальных тренажеров, которые обеспечивают пассивный выдох. Эти приспособления создают положительное давление в конце выдоха.
Чрескожную электрическую стимуляцию диафрагмы выполняют специальным прибором —электростимулятор дыхания ЭСД-2П. Для этого используют четыре электрода, которые накладывают на определенные точки грудной клетки через салфетки, смоченные изотоническим раствором. Электроды закрепляют ремнем. При процедуре важно правильно провести индивидуальный подбор параметров: частота импульсов (соответствует частоте дыхания пациента), длительность вдоха-выдоха, напряжения (до ощущения сокращения диафрагмы), длительность импульса. Замечено, что при выраженной эмфиземе легких нужно задавать высокие показатели напряжения и длительности импульсов.
Процедуру выполняют натощак в положении лежа на спине. Продолжительность первого сеанса 15-20 минут, при хорошей переносимости она может достигать 30 минут. Сеанс можно проводить 1-2 в день. После него улучшаются спирографические показатели (ДО увеличивается благодаря увеличению амплитуды диафрагмы) и напряжение кислорода в капиллярной крови. При откашливании легко отходит мокрота. Но эффект от одного сеанса нестойкий, а после 5-6 сеансов наступает более стойкое улучшение. Своеобразная тренировка дыхания позволяет больным контролировать процесс вентиляции и периодически увеличивать дыхательный объем. Для повышения эффективности процедуру сочетают с массажем, ингаляциями кислорода, аэрозольной терапией при помощи ультразвукового ингалятора.
Широкое распространение получили ингаляции через небулайзер. Преимущества метода состоят в том, что:
Для небулайзерной терапии используют только определенные препараты:
Оксигенотерапией достигается коррекция дыхательной недостаточности. Кислород доставляется с помощью носовых катетеров или масок. Предпочтение отдается длительной (до 16-18 часов) и малопоточной (2-4 л в минуту) кислородотерапии. Для домашних процедур используют концентраторы кислорода. При выраженной недостаточности дыхания применяют гелиево-кислородные смеси (они способствуют снижению энергозатрат и потребления кислорода) или вентиляцию легких с двумя уровнями положительного давления (аппарат BiPAP).
Комплексной программой лечения можно достичь улучшения качества жизни больного, поскольку нормализуется/улучшается функция дыхательной и сердечно-сосудистой систем, а также уменьшить риск их прогрессирования.
В большинстве случаев при буллезной форме проводится хирургическое лечение — буллэктомия (удаление булл). Она эффективна при крупных единичных буллах, если одышка прогрессирует отмечаются кровохарканья, частые легочные инфекции и выраженные изменения функции внешнего дыхания из-за сдавливания здоровой ткани легких. Перед операцией выполняется компьютерная томография. Она имеет высокую диагностическую ценность при этом заболевании, но видеоторакоскопия превосходит в этом отношении. Кроме того, дает возможность произвести минимально инвазивную торакоскопическую буллэктомию при одновременном выполнении плевроэктомии, рассечении спаек и коагуляции мелких и средних булл.
Часто выполняется эндоскопическое лазерное испарение булл, которое имеет преимущества перед диатермокоагуляцией и сокращает время операции. Для профилактики рецидива проводят электрокоагуляцию висцеральной и париетальной плевры в проекции удаленных булл. Однако торакоскопические операции не всегда проводятся успешно. После операций может развиваться асептический плеврит, поступать воздух в полость, долго не расправляться легкое. Наличие воздуха в полости затрудняет полное расправление оставшейся доли. Эти недостатки связаны с тем, что методика позволяет оперировать только ограниченную зону и не удается радикально произвести операцию.
Многие авторы считают, что при вмешательстве должна быть широкая торакотомия с полной ревизией плевральной полости, освобождение легкого от спаек, резекция буллезного участка, тщательная герметизация разреза (пластика лоскутом плевры, которая надежно герметизирует и аэростаз создается в первые часы после операции) и промывание плевральной полости йодинолом.
Возможны и другие оперативные методы лечения: трансплантация легких и редукция легочного объема. Трансплантация легких, безусловно, улучшает качество жизни. Тем не менее, ряд факторов лимитирует выполнение этой операции (проблема подбора донора, высокая стоимость, послеоперационные осложнения и операционная летальность).
Хирургическая редукция легочного объема — это удаление пораженных эмфиземой и нефункционирующих участков легкого, которые занимают большой объем. В последующем способные к газообмену части легкого расправляются. В них улучшается кровоток, вентиляция, параллельно увеличивается подвижность диафрагмы. Операции по редукции увеличивают выживаемость больных с верхнедолевой эмфиземой, которые имеют низкую толерантность (переносимость) к нагрузке.
Лечение эмфиземы легких народными средствами
Учитывая то, что данное заболевание достаточно серьезное и в настоящий момент не разработаны лечебные мероприятия официальной медициной, лечение народными средствами сомнительно. Применения средств народной медицины — это только дополнение к основному лечению. Оно поможет укрепить организм, предотвратить частые обострения, а это в свою очередь — предупредить прогрессирование болезни.
Народные средства включают преимущественно травы, обладающие отхаркивающим действием. При отсутствии аллергии, прием отваров трав позволяет вывести из дыхательных путей скапливающуюся мокроту, облегчить дыхание и избежать воспалительных осложнений. С этой целью используют:
Эффективность повышается при использовании сборов: в равных пропорциях берут чагу, чабрец, зверобой, аир, репяшок, подорожник, корень лопуха, березовый лист. Одну столовую ложку смеси трав заливают 250 мл кипятка и настаивают. Принимают по одной столовой ложке 3-4 раза в день.
Учитывая то, что отхаркивающие растительные отвары нужно принимать длительно, важно не допустить привыкания к одному виду растения, поэтому нужно каждые 2-3 недели чередовать разные травы. Для повышения эффективности можно чередовать с отварами трав, обладающих иммуномодулирующим действием. С этой целью можно использовать листья березы, можжевеловые шишки, корни одуванчика и алтея, почки сосны.
При отсутствии аллергии у больного можно одновременно принимать смесь маточного молочка (3 г) и меда (100 г). Принимать по 0,5 ч. л (рассасывать) 2-3 раза в день. Курс 1-1,5 месяца.
У детей
Диффузное поражения легочной ткани у детей связано с наследственным дефицитом А1А. Обычно заболевание дебютирует в 2-х летнем возрасте в виде рецидивирующей бронхиальной обструкции, а к 7 годам развивается панлобулярная эмфизема, которая постепенно прогрессирует: появляется одышка и повышается прозрачность легких. Прогрессирующая эмфизема отмечается у подростков, когда курение и повторные инфекции ускоряют процесс. Лечение включает в/в введение А-1-АТ, который выделяется из сыворотки человека.
Также встречается врожденная лобарная (долевая) эмфизема, которая рассматривается как порок развития. Различают две формы: первая связана с клапанной обструкцией бронхов (перегиб, сдавление бронха), вторая — с атрезией бронхов.
Клапанный механизм при первой форме приводит к острому вздутию паренхимы легкого, увеличению его доли и сдавлению нормальной легочной ткани. Симптомы дыхательной недостаточности (одышка, асфиксия) и острые нарушения кровообращения проявляются после рождения. Ребенок беспокоен, отмечается значительный цианоз и одышка. В таких случаях показана неотложная операция (удалении раздутой эмфизематозной доли). Прогноз после операции благоприятный.
Эмфизема
Эмфизема лёгких (от др.-греч. ἐμφυσάω — надуваю, раздуваю, разбухаю).
Термином «эмфизема легких» обозначаются патологические процессы в легких, характеризующиеся повышенным содержанием воздуха в легочной ткани, это хроническое легочное заболевание, сопровождающееся нарушением дыхания и газообмена в легких. Впервые эмфизему как самостоятельное заболевание описал в 1826 году Р. Лаэннек. В настоящее время эмфиземой лёгких называется необратимое увеличение воздушного пространства дистальнее терминальных бронхиол (конечный элемент бронхиального дерева), сопровождающееся деструкцией стенок ацинуса, без формирования фиброза.
Современная классификация выделяет 3 варианта эмфиземы легких в зависимости от места поражения ацинуса:
Особое место занимают случаи сочетания эмфизематозных и фиброзных изменений лёгочной ткани. Такие состояния наблюдаются при саркоидозе, силикозе, идиопатическом лёгочном фиброзе и др. заболеваниях. Эти формы расширения терминальных отделов нижних дыхательных путей на фоне фиброзных изменений можно считать вариантом рубцовой эмфиземы.
Факторы риска

Факторы второй группы способствуют повышению давления в респираторном отделе лёгких и усиливают растяжение альвеол, альвеолярных ходов и респираторных бронхиол. Наибольшее значение среди них имеет обструкция дыхательных путей, возникающая при хроническом обструктивном бронхите. Это заболевание становится основной причиной развития вторичной или обструктивной эмфиземы легких.
Диагностика эмфиземы легких, особенно в начальных фазах ее развития, наталкивается на серьезные трудности, прежде всего из-за невозможности установить факт необратимого морфологического изменения. К классическим признакам эмфиземы относятся развитие заболевания преимущественно у мужчин в среднем, а иногда и молодом возрасте, жалобы на резкую одышку и снижение толерантности к нагрузкам, нередко на снижение массы тела. У женщин эмфизема развивается медленнее, её распространённость и тяжесть деструктивных изменений меньше, чем у мужчин. Клинический фенотип больного эмфиземой общеизвестен и определяется как «розовый пыхтелыцик» — это худощавый (астенический) больной с бочкообразной грудной клеткой, которая как бы постоянно находится в фазе глубокого вдоха с ограниченной экскурсией, выбухающими надключичными ямками и межрёберными промежутками. Такой пациент дышит часто, но поверхностно, «отдуваясь» — вытягивая губы и надувая щёки во время выдоха. За счёт гипервентиляции у больных с эмфиземой гиперкапния (повышенное содержание СО2) развивается поздно, а кожные покровы долго сохраняют естественный цвет. Однако классическое описание больного эмфиземой отражает поздние стадии диффузных форм. При локальных вариантах или на ранних этапах развития эмфиземы установить диагноз без инструментального обследования невозможно.
Инструментальная диагностика
Эмфизема лёгких
Эмфизема лёгких – это заболевание, характеризующееся расширением грудной клетки. Название этого хронического заболевания происходит от слова emphysao – раздувать (греч.). В результате болезни разрушаются перегородки между альвеолами и расширяются конечные разветвления бронхов. Лёгкие раздуваются, увеличивается их объём, в ткани органа образуются воздушные пустоты. Это приводит к расширению грудной клетки, приобретающей характерную бочкообразную форму.
Механизм повреждения лёгких при эмфиземе:
Альвеолы и бронхиолы растягиваются, увеличиваются в 2 раза.
Стенки сосудов становятся тоньше, происходит растяжение гладких мышц. Из-за запустевания капилляров нарушается питание в ацинусе.
Избыток воздуха в альвеолярном просвете представлен не кислородом, а отработанной газовой смесью с высоким содержанием углекислого газа. Из-за уменьшения площади формирования газообмена между кровью и кислородом воздуха ощущается дефицит кислорода;
Здоровая ткань лёгких подвергается давлению со стороны расширенных участков, нарушается вентиляция этого органа с появлением одышки и других симптомов заболевания.
Приводит к повышению внутрилёгочного давления, что вызывает сдавление лёгочных артерий. При этом правые отделы сердца испытывают постоянную повышенную нагрузку для преодоления этого давления, что лежит в основе сопутствующей перестройки сердечной мышцы в виде хронического лёгочного сердца;
Вызывает кислородное голодание тканей и признаки дыхательной недостаточности.
Говоря о патогенезе эмфиземы лёгких в классическом варианте, её можно охарактеризовать так: нарушение выхода воздуха преобладает над нарушением его входа в альвеолы. Как результат – воздух поступает в лёгкие, а выйти из них в таком же объёме неспособен. На поздних стадиях процесса страдает, как функция вдоха, так и вдоха. Лёгкие находятся в постоянном раздутом состоянии и содержит под высоким давлением воздух с высокой концентрацией углекислого газа. Они, как бы выключаются из акта дыхания.
Причины эмфиземы лёгких
Причины возникновения этой патологии делятся на две группы.
Нарушение эластичности и прочности тканей лёгкого:
Повышение давления в лёгких:
Точная причина появления и развития этой патологии до сих пор не установлена. По мнению учёных, на появление эмфиземы лёгкого влияет несколько факторов.
Признаки и симптомы эмфиземы лёгких
Цианоз – кончик носа, мочки ушей, ногти приобретают синеватый цвет. С развитием болезни кожа и слизистые оболочки становятся бледными. Причина – мелкие капилляры не наполняются кровью, фиксируется кислородное голодание.
Одышка экспираторного характера (с затрудненным выдохом). Незначительная и незаметная в начале болезни, она прогрессирует в дальнейшем. Характеризуется затрудненным, ступенчатым выдохом и кротким вдохом. Из-за скопления слизи выдох удлиненный и пыхтящий. Дифференциация от одышки при сердечной недостаточности – не усиливается в положении лежа.
Виды эмфизем лёгких
Классификация эмфиземы происходит по нескольким категориям.
По характеру течения:
По анатомическим особенностям, по отношению к ацинусу:
Панацинарная (везикулярная, гипертрофическая) форма. Диагностируется у пациентов с тяжёлой формой эмфиземы. Воспаление отсутствует, имеется дыхательная недостаточность. Между повреждёнными и вздутыми ацинусами нет здоровой ткани.
Центрилобулярная форма. Деструктивные процессы затрагивают центральную часть ацинуса. Из-за расширения просвета бронхов и альвеол развивается воспалительный процесс, в большом количестве выделяется слизь. Происходит фиброзное перерождение стенок повреждённых ацинусов. Неповрежденная паренхима лёгких между участками, подвергшимися деструкции, выполняет свои функции без изменений.
Околорубцовая форма. Характеризуется незначительными симптомами, проявляется возле фиброзных очагов и рубцов в лёгких.
Инстерциональная (подкожная) форма. Из-за разрыва альвеол под кожей образуются пузырьки воздуха. По лимфатическим путям и просветам между тканями они передвигаются под кожу головы и шеи. Из-за разрыва пузырьков, оставшихся в лёгких, может произойти спонтанный пневмоторакс.
По причине возникновения:
Буллезная эмфизема лёгких
Под буллезной эмфиземой лёгких понимают критическое нарушение структуры лёгочной ткани, при котором происходит разрушение межальвеолярных перегородок. При этом образуется одна большая полость, заполненная воздухом. Буллезная эмфизема может возникнуть на фоне общей эмфиземы лёгких, как одна из крайних степеней её развития, а может развиваться и на фоне здоровой окружающей лёгочной ткани. Способствуют такой буллезной трансформации перенесённые воспалительные и нагноительные процессы в лёгких, особенно с хроническим течением (хронический абсцесс, бронхоэктазы, туберкулёзные очаги). Механизм её появления вначале носит викарный характер эмфиземы, которая с течением времени трансформируется в буллу.
Если буллезная эмфизема представлена единичными буллами на поверхности лёгких, человек обычно не знает о её существовании. Она не доступна диагностике даже при рентгенологическом исследовании. Совсем иначе дело обстоит с множественными буллами по всей поверхности лёгочной ткани. У таких больных имеются все симптомы эмфиземы лёгких, в том числе признаки дыхательной недостаточности той или иной степени.
Опасность буллезной эмфиземы возникает с сильным истончением поверхностной оболочки буллы. В таком случае крайне высокий риск её разрыва. Это возможно при резких перепадах давления в грудной клетке (кашель, физическое напряжение). Когда случается разрыв буллы, воздух из лёгких стремительно поступает в плевральную полость. Возникает опасное состояние под названием пневмоторакс. При этом воздух, накапливаемый в плевральной полости, создаёт высокое давление, которое сдавливает поражённое лёгкое. Если дефект лёгочной ткани достаточно большой, он не в состоянии закрыться самостоятельно, что приводит к непрерывному поступлению воздуха в плевральную полость. Когда его уровень становится критическим, он начинает поступать в средостение и подкожную клетчатку, что становится причиной развития подкожной и эмфиземы средостения. Это очень опасно, так как может закончиться декомпенсированной дыхательной недостаточностью и остановкой сердца.
Диагностика эмфиземы лёгкого
Обследование у врача
При первых симптомах или подозрении на эмфизему лёгкого больного осматривает пульмонолог или терапевт.
Обследование проходит по следующей схеме:
Долго ли продолжается кашель?
Курит ли больной? Если да, то, как долго, сколько сигарет он употребляет в сутки?
Наблюдается ли одышка?
Как пациент чувствует себя при повышенной физической нагрузке;
Ограниченная подвижность лёгких;
«коробочный» звук над участками повышенной воздушности;
Опущение нижнего края лёгких;
Сложность определения границ сердца.
Аускультация – прослушивание грудной клетки при помощи фонендоскопа. Возможные проявления заболевания:
Приглушенные тоны сердца из-за поглощения звука наполненной воздухом паренхимой лёгкого;
При присоединении бронхита – сухие хрипы;
Тахикардия– попытка компенсации сердцем компенсировать кислородное голодание за счёт учащения сердечных сокращений;
Усиление второго сердечного тона в результате повышения кровяного давления в малом круге кровообращения, как признак поражения правой половины сердца;
Учащённое дыхание с частотой 25 и более вдохов в течение минуты, как признак перенапряжения дыхательной мускулатуры и дыхательной недостаточности.
Инструментальные методы диагностики эмфиземы лёгкого
Рентгенография – исследование лёгких с получением их изображения на специальной плёнке при помощи рентгеновских лучей. Снимок выполняют в прямой проекции, когда исследование проводят в положении пациента лицом к аппарату. При анализе снимка врач выявляет патологии лёгких и стадию распространения процесса. При необходимости уточнения диагноза назначают магнитно-резонансную и компьютерную томографию, спирометрию.
Показания к исследованию:
Хрипы, шум трения плевры при прослушивании грудной клетки,
Подозрение на туберкулёз или воспаление лёгких, бронхит, эмфизему;
Противопоказания: лактация и беременность.
Увеличение лёгких, их наложение, сдавливание средостенья;
Прозрачность поражённых участков;
Расширенные межреберные промежутки;
Изменение сосудистой системы лёгких;
Опущение нижнего края лёгких и диафрагмы;
Обнаружение булл и очагов завоздушивания.
Магнитно-резонансная томография (МРТ) лёгких– исследование, фиксирующее различия в поглощении радиоволн клетками организма человека. Магнитно-резонансная томография предоставляет информацию о наличии жидкости и очагов патологии, о состоянии бронхов. Для создания полноценной картины выполняются срезы в 1 см толщиной, вводится контрастное вещество в определённые участки тела. Недостаток исследования – точной визуализации мешает наличие воздуха в мелких бронхах и альвеолах. Исследование проводится в течение получаса. Отсутствие облучения делает МРТ возможным для беременных женщин.
Показания к проведению:
Симптомы указывают на наличие кист, опухолей, но рентгеновский снимок их не показал;
Подозрение на саркоидоз, туберкулёзное поражение лёгких;
Увеличение лимфоузлов в проекции лёгких;
Имеются аномалии развития органов дыхания.
Психические заболевания, препятствующие сохранению длительного неподвижного положения;
Боязнь закрытого пространства;
Ожирение в тяжёлой форме;
Наличие имплантов, кардиостимулятора, не удалённых осколков.
Симптомы эмфиземы, определяющиеся при помощи МРТ:
Буллы и полости различной величины;
Сдавливание здоровой ткани;
Увеличение количества жидкости в плевре;
Повреждение альвеол и их капилляров;
Компьютерная томография (КТ) лёгких. Метод компьютерной томографии основан на отражении тканями тела человека рентгеновских лучей. На выходе получается послойное компьютерное изображение строения лёгких. Для большей информативности вводят контрастное вещество. Процедура проходит в течение 20 минут. В этот период лёгкие сканируются рентгеновским излучателем. Недостатком метода считается значительное облучение пациента.
Уточнение данных рентгеновского обследования;
Подозрение на эмфизему;
Подготовка к бронхоскопии или биопсии лёгкого;
Обоснование необходимости операции;
Диффузные изменение в тканях лёгкого.
Индивидуальная непереносимость контрастного вещества;