Энцелофапатия что это за болезнь
Энцелофапатия что это за болезнь
Энцефалопатия головного мозга причины, симптомы, методы лечения и профилактики
Энцефалопатия может быть врожденной и приобретенной. Первую провоцирует гипоксия плода, внутриутробные инфекции, интоксикация организма матери во время вынашивания плода. Приобретенная связана с черепно-мозговыми травмами, сильными интоксикациями, бактериальными инфекциями. При подозрении на энцефалопатию нужно незамедлительно обратиться к неврологу или нейрохирургу и пройти назначенное лечение.
Симптомы энцефалопатии головного мозга
Симптоматика болезни зависит от характера ее течения. Среди основных признаков острой энцефалопатии:
Хроническая энцефалопатия, которая встречается чаще острой формы, характеризуется малосимптомным начлом и развивается постепенно:
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 22 Августа 2022 года
Содержание статьи
Причины
Перинатальная или врожденная энцефалопатия может быть обусловлена следующими причинами:
К причинам приобретенного поражения головного мозга относятся:
Разновидности
Патологические процессы классифицируют по характеру течения и тяжести, причинам происхождения, моменту возникновения и другим критериям:
По тяжести течения
По причине возникновения
Диагностика
Врачи клиники ЦМРТ, чтобы выявить энцефалопатию у пациента, проводят первичную диагностику со сбором анамнеза и жалоб и рекомендуют пройти аппаратную диагностику:
Энцефалопатия
Энцефалопатия – это собирательное название, включающее однотипные поражения головного мозга, возникающие под действием различных причин. Патологический процесс сопровождается гибелью отдельных нейронов и разрушением связей между ними. При отсутствии медицинской помощи приводит к прогрессирующему ухудшению состояния вплоть до полной деградации личности.
Общие сведения
Энцефалопатия возникает на фоне нарушения метаболизма в клетках головного мозга. Вне зависимости от причины, патология протекает по единому сценарию. Сначала происходит снижение активности нейронов, затем – постепенная их гибель. Очаги дистрофии располагаются по всему головному мозгу, что вызывает разнообразную симптоматику.
Повреждения носят необратимый характер, но при своевременном обращении к специалисту и качественном лечении состояние пациента может улучшиться. Оставшиеся неповрежденными нейроны частично берут на себя функцию погибших клеток, и работа головного мозга значительно улучшается. Если заболевание было застигнуто на ранней стадии, пациент сохраняет полную ясность ума.
Причины
Поражение нервных клеток может возникнуть на фоне воздействия разнообразных патологических факторов.
Врачи выделяют врожденную и приобретенную энцефалопатию. Первая возникает на фоне неправильного течения беременности или родов и, зачастую, развивается еще во время пребывания плода в утробе матери. Ее признаки обнаруживаются сразу после родов или появляются в первые недели жизни. Диагностикой и лечением этого состояния занимаются неонатологи и педиатры.
Приобретенная энцефалопатия встречается уже во взрослом возрасте. Она подразделяется на несколько видов в зависимости от причины гибели нейронов:
В зависимости от скорости развития процесса выделяют энцефалопатию острую и хроническую. Первая может развиться в течение нескольких дней или часов, чаще возникает на фоне сильной интоксикации, травмы, инфекционного процесса. Хронический процесс может протекать годами и десятилетиями.
Степени
Границы между степенями тяжести энцефалопатии условны, но для удобства врачи пользуются следующей классификацией:
Симптомы
Признаки энцефалоптии зависят от локализации очага разрушения, а также степени развития заболевания. Наиболее часто пациенты и их родственники сталкиваются со следующими симптомами:
У одних пациентов преобладают расстройства поведения, другие перестают нормально владеть своим телом; у третьих страдают, в основном, органы чувств. В тяжелых случаях человек требует постоянного ухода и наблюдения окружающих.
Осложнения
Осложнения энцефалопатии связаны с сильным и необратимым поражением головного мозга и представляют собой предельную степень наблюдаемых симптомов:
Диагностика
Диагностикой и лечением энцефалопатии занимается врач невролог. Обследование пациента включает в себя:
При необходимости могут быть назначены другие анализы и обследования, а также консультации специалистов для точного определения причины энцефалопатии.
Лечение
Чем раньше будет начато лечение энцефалопатии, тем больше шансов остановить прогрессирование патологии и восстановить полноценную работу головного мозга.
В первую очередь, необходимо устранить причину поражения нейронов:
Лечение непосредственно энцефалопатии требует назначения препаратов, улучшающих кровоток в сосудах головного мозга и обмен веществ внутри клетки. В зависимости от причины и степени поражения, врачи могут назначить:
Экспертное мнение врача
Заместитель главного врача, врач-невролог, иглорефлексотерапевт
При энцефалопатии курсы лечения проводятся регулярно, минимум 2 раза в год. Это позволяет держать заболевание под контролем. Подбор конкретных препаратов и определение дозировки осуществляется только врачом. Единой схемы лечения для всех больных не существует.
Для усиления действия лекарственных препаратов используются немедикаментозные методы лечения:
В отдельных случаях (при сосудистой природе энцефалопатии) приходится прибегать к хирургическому лечению:
Профилактика
Энцефалопатия – сложное заболевание. Не существует четкой методики, позволяющей предупредить ее появление и устранить все факторы риска. Врачи рекомендуют придерживаться следующих правил:
Лечение в клинике «Энергия здоровья»
Врачи клиники «Энергия здоровья» всегда готовы принять пациента любого возраста. Мы проведем тщательное обследование, выявим возможные причины энцефалопатии и примем все меры по ее устранению:
Наши неврологи будут контролировать состояние пациента и корректировать лечение при необходимости. Лечение энцефалопатии – это длительный и сложный процесс, но мы готовы за него взяться.
Преимущества клиники
Если Вам требуется полноценное обследование и качественное лечение, добро пожаловать в клинику «Энергия здоровья». Здесь Вас ждут:
Если у Вас или Ваших родственников появились признаки энцефалопатии, не затягивайте с обращением к врачу. Чем будет начато лечение, тем лучше результат. Запишитесь в клинику «Энергия здоровья» и позвольте нашим врачам подобрать оптимальную терапию.
Энцефалопатия
Энцефалопатия — это обобщающее название разнообразных по своему генезу патологических процессов, основу которых составляет дегенерация нейронов головного мозга вследствие нарушения их метаболизма. Энцефалопатия проявляется полиморфными неврологическими расстройствами, нарушениями в интеллектуально-мнестической и эмоционально-волевой сфере. Диагностический поиск состоит из комплексного неврологического обследования и установления причинной патологии. Лечение энцефалопатии сводится к устранению вызвавшего ее патологического состояния, терапии причинного заболевания и поддержанию оптимального метаболизма церебральных нейронов.
МКБ-10
Общие сведения
Понятие перинатальная энцефалопатия было введено в 1976 г. и подразумевает церебральные поражения, возникающие в период с 28-й недели беременности до 7-го дней жизни. Перинатальная энцефалопатия манифестирует у детей первых месяцев жизни. Приобретенная энцефалопатия имеет вторичный характер и отмечается преимущественно у взрослых, чаще у лиц среднего и пожилого возраста, при наличии тяжелых хронических заболеваний, после перенесенных травм, интоксикаций и т. п. Энцефалопатия является междисциплинарной патологией, в соответствии с этиологией требующей внимания со стороны специалистов в области неврологии, педиатрии, травматологии, наркологии, токсикологии, урологии.
Причины энцефалопатии
Перинатальная энцефалопатия
К триггерным факторам, в результате воздействия которых может возникнуть перинатальная энцефалопатия, относятся:
Риск перинатальной патологии возрастает при аномалиях родовой деятельности, крупном плоде, преждевременных родах и недоношенности новорожденного, узком тазе, обвитии пуповиной.
Приобретенная энцефалопатия
Приобретенная форма патологии может развиваться вследствие:
Патогенез
Энцефалопатия любого генеза является диффузным, т. е. затрагивающим различные церебральные структуры, процессом. В ее основе лежит кислородная недостаточность (гипоксия) и обменные нарушения нейронов. Последние могут быть обусловлены самой гипоксией (при дисциркцуляторных и гипоксических энцефалопатиях), дефицитом отдельных метаболитов и воздействием токсинов (при метаболических и токсических энцефалопатиях). Указанные нарушения приводят к дегенерации и гибели церебральных нейронов.
К морфологическим признакам, которыми характеризуется энцефалопатия, относятся: дегенерация и уменьшение количества нейронов в мозговом веществе, а значит его диффузная атрофия; очаги демиелинизации и некроза, а также глиальные разрастания, локализующиеся в белом веществе; микрогеморрагии и отечность церебральных тканей; полнокровие церебральных оболочек. Преимущественная локализация указанных изменений и степень их выраженности может варьировать в зависимости от вида энцефалопатии.
Классификация
В соответствии с этиологическим фактором, энцефалопатия классифицируется на посттравматическую, токсическую, метаболическую, сосудистую (дисциркуляторную), лучевую.
В клинической практике используют градацию энцефалопатии по тяжести, однако это разграничение весьма условно:
Симптомы энцефалопатии
Более распространена хроническая энцефалопатия, отличающаяся малосимптомным началом и постепенным развитием. Наиболее часто она имеет дисдиркуляторный и посттравматический характер. Острая энцефалопатия характеризуется внезапным дебютом и быстрым усугублением состояния пациента, наличием нарушений сознания. Она может возникнуть при интоксикациях и дисметаболических расстройствах. Примерами являются острая панкреатическая, уремическая, печеночная энцефалопатия, синдром Гайе-Вернике, гипоксическая энцефалопатия при ТЭЛА.
Хроническая энцефалопатия
На ранних стадиях проявляется затруднениями при попытке вспомнить недавние события или недавно полученную информацию, снижением внимательности и умственной работоспособности, утомляемостью, нарушением сна, недостаточной гибкостью при перемене вида деятельности, психоэмоциональной лабильностью. Пациенты могут отмечать повышенную раздражительность, дневную сонливость, шум в голове, головную боль, не имеющую определенной локализации.
Симптомы могут варьировать у разных больных. В неврологическом статусе возможен нистагм, умеренная гиперрефлексия и мышечная гипертония, наличие рефлексов орального автоматизма и стопных знаков, неустойчивость в позе Ромберга, дискоординация, недостаточность ЧМН (понижение зрения, тугоухость, легкий птоз, парез взора), признаки вегетативной дисфункции.
Прогрессирование энцефалопатии сопровождается усугублением симптомов с формированием того или иного четко доминирующего неврологического синдрома: вестибуло-атактического, паркинсонического, гиперкинетического, псевдобульбарного. Нарастание нарушений интеллектуальной и эмоционально-волевой сферы приводит к формированию деменции. Возможны психические расстройства.
Острая энцефалопатия
Дебютирует внезапным психомоторным возбуждением с интенсивной головной болью, зрительными нарушениями, тошнотой и рвотой, шаткостью, в некоторых случаях — онемением языка, дистальных отделов кистей и стоп, психическими расстройствами. Достаточно быстро возбуждение сменяется апатией, зачастую происходит нарушение сознания различной глубины: оглушенность, дезориентация, сопор и кома. Могут наблюдаться различные виды эпиприступов. Острая энцефалопатия относится к ургентным состояниям и без оказания срочной медицинской помощи может привести к смертельному исходу вследствие отека мозга, нарушения функции жизненно важных церебральных центров.
Диагностика
Первичная диагностика энцефалопатии осуществляется неврологом по результатам опроса и неврологического осмотра. Дополнительно проводится комплексное инструментальное неврологическое обследование:
Важнейшее значение в понимании этиологии энцефалопатии имеет сбор анамнеза, обследование соматических органов и консультации смежных специалистов: кардиолога, нефролога, гастроэнтеролога, эндокринолога, пульмонолога, нарколога. По показаниям проводятся гормональные исследования, определение уровня холестерина и сахара крови, анализ мочи, биохимия крови и мочи, УЗИ печени, УЗИ поджелудочной железы, экскреторная урография, УЗИ мочевыделительной системы, КТ почек, рентгенография грудной клетки, КТ легких и т. п.
Лечение энцефалопатии
Острая энцефалопатия является показанием к срочной госпитализации и ургентной терапии. Она может потребовать таких мер, как ИВЛ, гемодиализ, парентеральное питание. В лечении как острой, так и хронической энцефалопатии, ведущее место принадлежит терапии причинного заболевания.
Фармакотерапия
При интоксикациях производится дезинтоксикация, в т. ч. введение инфузионных растворов; при дисметаболических нарушениях — коррекция метаболизма (подбор дозы сахароснижающих препаратов или инсулина, введение р-ра глюкозы, в/в введение тиамина). Осуществляется лечение гепатита, цирроза, панкреатита, нефрита, заболеваний легких, гипертонической болезни, атеросклероза. Рекомендуется соблюдение диеты, соответствующей основной патологии, и режима, адекватного состоянию пациента.
Наличие ишемического компонента в патогенезе энцефалопатии является показанием к назначению сосудистой терапии: пентоксифиллина, тиклопидина, винпоцетина, ницерголина. Атеросклеротическая энцефалопатия требует включения в схему лечения гиполипидемических фармпрепаратов (например, симвастатина, гемфиброзила). Терапия гипертонической энцефалопатии проводится с назначением гипотензивных средств и мониторированием цифр АД.
В обязательном порядке проводится нейропротекторная и метаболическая терапия. В нее входят ноотропы (к-та гопантеновая, пирацетам, пиритинол, луцетам), аминокислоты (глицин, глутаминовая кислота), витамины (В1, В6, С, Е), препараты ГАМК (пикамилон, фенибут). При психических расстройствах необходимы психотропные средства: диазепам, бромиды, дроперидол, фенозепам. При судорогах проводится антиконвульсантная терапия, ноотропы противопоказаны.
Фармакотерапия осуществляется повторными курсами 2-3 раза в год. В качестве вспомогательного лечения используются методы физиотерапии: рефлексотерапия, электрофорез, магнитотерапия.
Хирургическое лечение
Прогноз и профилактика
Во многих случаях прогноз вторичной энцефалопатии определяет то, насколько эффективно можно лечить причинную патологию. Исход терапии также зависит от степени произошедших церебральных изменений. В ряде случаев положительным эффектом считается стабилизация энцефалопатии. При дальнейшем прогрессировании энцефалопатия достигает III степени и приводит к тяжелым неврологическим и эмоционально-психическим нарушениям, инвалидизирующим пациента. В случае перинатальной или острой энцефалопатии исход зависит от массивности и тяжести поражения мозговых тканей. Зачастую острые токсические энцефалопатии сопровождаются глубоким и необратимым поражением мозга.
Профилактика перинатальной энцефалопатии — это вопрос корректного выбора способа родоразрешения, адекватного ведения беременности, соблюдения правил ухода за новорожденным. Профилактика вторичной энцефалопатии заключается в своевременном выявлении и адекватном лечении сосудистых, урологических, гастроэнтерологических заболеваний, легочной патологии, эндокринных и метаболических нарушений. В качестве профилактических мер можно рассматривать правильное питание, активный образ жизни, отказ от курения, наркотиков и алкоголя.
Энцефалопатия
Медицинский редактор: Дружинкина В.Ю., невролог.
Март, 2021.
Код по МКБ-10: G93, группа «Другие поражения головного мозга».
Причины
Основная причина развития энцефалопатии – это хроническая гипоксия головного мозга в результате воздействия различных патологических факторов.
Гипоксия или дефицит кислорода приводит к нарушению нормального метаболизма мозговой ткани, ухудшению ее питания, гибели нервных клеток, отключению из работы отдельных зон мозга. Наиболее часто к энцефалопатии приводят артериальная гипертония, церебральный атеросклероз и сахарный диабет.
Отдельной причиной следует выделить эпилепсию. В ходе приступов головной мозг страдает от гипоксии, поэтому у больных, не принимающих адекватную терапию, развиваются ишемические изменения головного мозга.
Все энцефалопатии можно разделить на две большие группы –
Врожденные формы могут возникать как результат генетических сбоев метаболизма, вследствие пороков развития головного мозга или воздействия негативных факторов во время беременности (гипоксия, инфекции) или в родах (родовые травмы, гематомы, кровоизлияния).
Приобретенные энцефалопатии возникают в течение всей жизни от первых месяцев до глубокой старости, могут быть вызваны разными факторами, которые подразделяются на группы:
Симптомы энцефалопатии
Проявления энцефалопатии могут быть крайне разнообразными в зависимости от причины, ее вызвавшей. Выраженность симптомов зависит от глубины и распространенности поражения головного мозга, длительности заболевания и сопутствующих нарушений здоровья.
Самыми ранним признаками энцефалопатии могут быть:
Нередко при энцефалопатии возникают жалобы на частые или эпизодические головные боли различных локализации и интенсивности, приступы шума в ушах, общее недомогание, раздражительность без повода, постоянно подавленное настроение.
Пациенты часто отмечают на приеме у врача, что у них двоится в глазах, снижается зрение и слух, особенно к вечеру или в период нагрузок, могут выявляться эпизоды повышения тонуса мышц тела и конечностей. При осмотре выявляется усиление сухожильных рефлексов, особенно коленного.
При энцефалопатиях могут выявляться нарушения в работе конечностей, расстройства работы мозжечка в виде нарушения походки, неустойчивости, особенно с закрытыми глазами, у части пациентов наблюдаются проблемы с речью – невнятность речи («каша во рту»), чувство заплетающегося языка.
Могут присоединяться вегетативные расстройства – колебания давления, резкая потливость, бледность, обмороки и мраморность кожи, нарушения терморегуляции, приступы сердцебиения с одышкой и ощущением нехватки воздуха.
Проявления энцефалопатии бывают прогрессирующими и не прогрессирующими, в поздних стадиях могут развиваться паркинсонизм или поражения ядер головного мозга с резким нарушением основных функций жизнеобеспечения (нарушения дыхания, параличи).
У части больных энцефалопатии сопровождаются психическими нарушениями в виде галлюцинаций, бредовых расстройств, депрессий.
Симптомы острой энцефалопатии
Проявляется острая энцефалопатия сильной головной болью в области затылка и общим беспокойством, тошнотой с рвотой, нарушением зрения, головокружениями, онемением пальцев рук и ног, лица, языка. По мере прогрессирования происходит угнетение сознания, вялость, могут быть судороги, парезы.
Диагностика
Полученные сведения дополняются данными осмотра врача-невролога с определением симптомов неврологического характера, нарушений в двигательной сфере, чувствительности и работе высшей нервной деятельности.
При подозрении на энцефалопатию необходимы:
При вторичной энцефалопатии, возникающей как симптом других заболеваний, необходимо специфическое обследование по основной патологии.
Лечение энцефалопатий
Лечением энцефалопатии занимаются врачи-неврологи совместно со специалистами по заболеваниям, явившимися причиной гипоксии головного мозга (эндокринологи, токсикологи, инфекционисты и пр.).
Существует два направления в лечении:
При острых энцефалопатиях необходима госпитализация в реанимацию с проведением гемодиализа, искусственной вентиляции легких, детоксикации. Проводится борьба с отеком мозга, судорогами и сосудистыми нарушениями.
По мере улучшения состояния назначаются
При склонности к тромбообразованию применяют антиагрегантные средства (клопидогрел, аспирин).
Курсы лечения длительные, до трех месяцев подряд.
Осложнения и прогноз
Энцефалопатия может осложняться снижением интеллекта, утратой способности к самообслуживанию, развитием инсульта. У части больных в дальнейшем остаются проявления органического поражения головного мозга с нарушением движения, тонуса мышц и речи.
Прогноз во многом зависит от причин, вызвавших энцефалопатию и степени поражения мозга. В большинстве случаев можно только стабилизировать состояние, но не полностью устранить последствия.
Важно! Все материалы носят справочный характер и ни в коей мере не являются альтернативой очной консультации специалиста.
Этот сайт использует cookie-файлы для идентификации посетителей сайта: Google analytics, Yandex metrika, Google Adsense. Если для вас это неприемлемо, пожалуйста, откройте эту страницу в анонимном режиме.
Энцефалопатия головного мозга, что это такое, симптомы

Энцефалопатия может быть врожденной и приобретенной.
Врожденная (перинатальная) энцефалопатия может появиться из-за генетических дефектов, аномалий развития головного мозга, травм полученных при рождении.
Приобретенные энцефалопатии развиваются позже и могут возникнуть в любом возрасте. Выделяют несколько видов приобретенной энцефалопатии.
Виды приобретенной энцефалопатии и причины возникновения:
Симптомы энцефалопатии:
Диагностика энцефалопатии
Правильно поставить диагноз сможет только опытный врач-невролог. Поэтому, если появились какие-то симптомы, которые вызывают опасение, надо обратиться к врачу, чтобы он мог назначить необходимые обследования.
Важную роль играют данные анамнеза. При необходимости, врач назначает компьютерную томографию, электроэнцефалографию. Также врач может назначить биохимические анализы крови и мочи.
Лечение энцефалопатии
Лечение энцефалопатии основывается на лечении основного заболевания, которое и привело к поражению мозга, а также на устранении ее симптомов.
Обычно используют препараты, которые препятствуют развитию судорог, улучшают кровоснабжение мозга и снижают внутричерепное давление.
Среди новейших методов лечения:
Дополнительными методами в лечении данного заболевания являются: дыхательная гимнастика, рефлексотерапия и физиотерапия.
Наши специалисты
Тарасова Светлана Витальевна
Деревянко Леонид Сергеевич
Палагин Максим Анатольевич
Долгих Татьяна Анатольевна
Ткаченко Анастасия Сергеевна
Врач-невролог первой категории.
Озонотерапевт.
Стаж: 13 лет.
Журавлёва Надежда Владимировна
Дьяченко Ксения Васильевна
Безгина Елена Владимировна
Дроздова Любовь Владимировна
Кривощапова Наталья Сергеевна
Шемекеева Ирина Александровна
Врач-невролог высшей категории.
Ботулинотерапевт, рефлексотерапевт, озонотерапевт.
Стаж 17 лет.
Что такое печеночная энцефалопатия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Максимовой Елены Владимировны, гастроэнтеролога со стажем в 15 лет.
Определение болезни. Причины заболевания
Печёночная энцефалопатия — это потенциально обратимый синдром нарушения нервной системы, развивающийся у пациентов с заболеваниями печени. Сопровождается различными неврологическим и психическими нарушениями: изменениями личности, снижением умственных способностей, депрессией, нарушением памяти, концентрации внимания, ориентации в месте, времени и пространстве. Ухудшает жизнь не только пациенту, но и его родственникам. Может протекать бессимптомно, в тяжёлых случаях приводит к коме и смерти.
Наиболее частыми причинами развития болезни становятся цирроз печени и портосистемное шунтирование печёночной вены. Такой тип шунтирования используется для лечения портальной гипертензии — между печёночной и воротной венами создаётся соустье, которое позволяет предупредить кровотечение из варикозно расширенных вен пищевода и желудка.
К факторам риска, способствующим развитию и прогрессированию печёночной энцефалопатии, относятся:
Симптомы печеночной энцефалопатии
Клиническая симптоматика заболевания очень разнообразна: от минимальных изменений привычного поведения пациента или нарушений сна (дневной сонливости или ночной бессонницы ) до комы. Чаще всего болезнь сопровождается изменениями интеллекта, поведения, сознания и нейромышечными нарушениями.
Степень выраженности симптомов зависит от течения основного заболевания, особенностей рациона и провоцирующих факторов, например употребления алкоголя. Иногда печёночная энцефалопатия развивается спонтанно.
На ранних стадиях у пациентов наблюдаются негрубые нарушения поведения и когнитивные расстройства. Они будут заметны скорее родственникам и близким больного, чем врачу, который осматривает больного. Зачастую эти нарушения принимаются за проявления психических заболеваний или действие алкоголя.
У людей с циррозом печени вне зависимости от того, проявляется он клинически или нет, выявляются начальные признаки печёночной энцефалопатии в виде снижения концентрации внимания, расстройства исполнительных функций и замедления скорости психомоторных процессов.
Частым симптомом печёночной энцефалопатии является нарушения режима «сон — бодрствование»: пациенты подолгу спят днём и не могут заснуть ночью. Помимо прочего наблюдается плохая ориентация во времени и пространстве. Зачастую пациенты не могут ответить на вопросы, кто они, где находятся, ведут себя неадекватно, возбуждённо или, наоборот, сонливы, что впоследствии при прогрессировании печёночной энцефалопатии может привести к сопору (глубокому угнетению сознания) и коме.
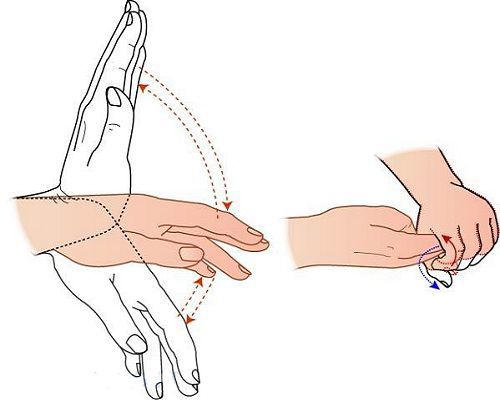
Характерным проявлением явной печёночной энцефалопатии является астериксис — быстрые хаотичные подёргивания во время напряжения мышц. Чаще сопровождается сгибательно-разгибательными движениями кисти в запястье, из-за чего создаётся впечатление, будто кисть хлопает (отсюда другое название этого симптома — «хлопающий тремор»). Но иногда астериксис проявляется в других мышцах, приводя к дрожанию век, губ, языка, подёргиванию лодыжек или ступней.
Таким образом, к симптомам печёночной энцефалопатии относят :
Патогенез печеночной энцефалопатии
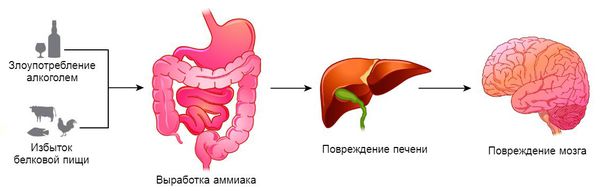
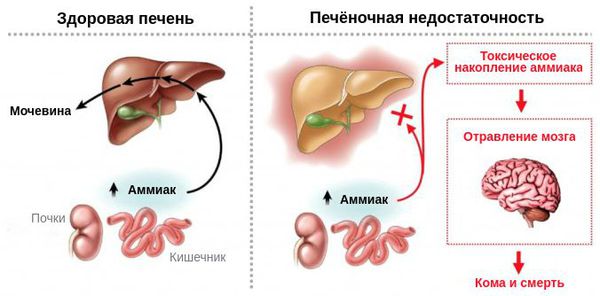
Существует несколько механизмов развития заболевания. Первые два механизма считаются основными. С одной стороны — это выраженное снижение детоксикации организма вследствие острой или хронической болезни печени. С другой стороны — формирование функциональных или органических аномальных сосудов между системой портального (брюшного) и общего кровообращения, что приводит к проникновению токсических продуктов в головной мозг.
Кроме того, рассматриваются такие механизмы, как:
Аммиак воздействует на астроциты. Эти клетки поддерживают барьер между кровеносной и центральной нервной системой, который защищает нервную ткань от проникновения токсинов, циркулирующих в крови. При поражении печени в кровь попадает большое количество аммиака, защитный барьер нарушается: астроциты набухают, приводя к отёку головного мозга и развитию симптомов печёночной энцефалопатии.
Классификация и стадии развития печеночной энцефалопатии
В соответствии с рекомендациями Европейской ассоциации по изучению печени (EASL), печёночная энцефалопатия должна классифицироваться по четырём параметрам:
В зависимости от основного заболевания печёночная энцефалопатия делится на три типа:
В зависимости от течения заболевания выделяют:
В зависимости от наличия провоцирующих факторов печёночная энцефалопатия может быть:
Осложнения печеночной энцефалопатии
Осложнения печёночной энцефалопатии развиваются на последних стадиях болезни. Они заключаются в резком угнетении сознания, вплоть до комы.
При угнетении центральной нервной системы нарушаются все рефлексы. Пациенты не реагируют ни на один раздражитель, кроме болевого. Зрачки не сужаются в ответ на свет.
Диагностика печеночной энцефалопатии
Диагноз «печёночная энцефалопатия» устанавливается по характерным клиническим проявлениям, результатам лабораторных, инструментальных исследований и данным психометрического тестирования. Дальнейшая тактика лечения и прогноз заболевания будут зависеть от степени (стадии) заболевания.
Распознать скрытое течение болезни очень важно по двум причинам:
Заподозрить печёночную энцефалопатию можно у пациентов при наличии следующих симптомов:
Психометрическое тестирование в первую очередь используется для диагностики клинически невыраженной печёночной энцефалопатии. Чувствительность тестов достаточна высока — 70-80 %.
За последние 30 лет было разработано несколько десятков простых, доступных психометрических тестов, которые можно использовать в различных комбинациях. Их подразделяют на две группы:
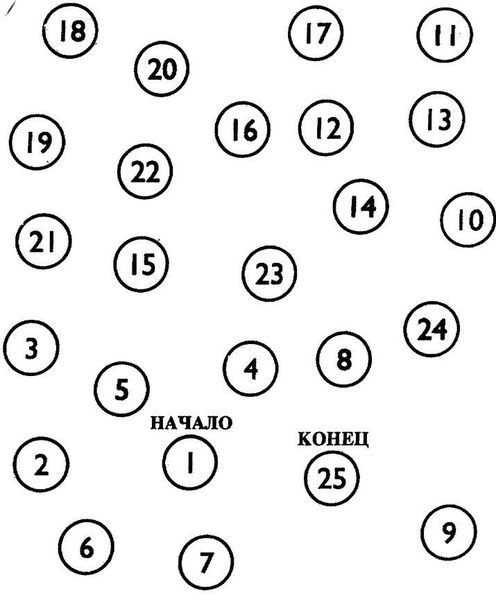
При проведении теста связи чисел пациенту необходимо соединить линией цифры от 1 до 25. Они напечатаны вразнобой на листе бумаги.
Также в диагностике печёночной энцефалопатии используются следующие психометрические тесты:
Во время проведения теста КЧМ частота красного света, который изначально составляет 60 Гц и генерируется как высокочастотный импульс, вызывает у пациента ощущение постоянного света, а затем с течением времени сменяется мельканием. Именно в этот момент пациенту необходимо нажать кнопку на приборе. Гепатоанализатор регистрирует частоту, на которой красный луч «стал мелькать».
Дифференциальная диагностика
При постановке диагноза «печёночная энцефалопатия» важно исключить другие причины, которые могли вызвать такую же клиническую симптоматику. К подобным причинам можно отнести неврологические, соматические заболевания и различные интоксикации.
Дифференциальную диагностику затрудняет отсутствие отличительных симптомов, которые встречались бы только при печёночной энцефалопатии. Американская ассоциация по изучению болезней печени рекомендует при постановке диагноза учитывать нарушения, которые также изменяют уровень сознания. К ним относятся:
Лечение печеночной энцефалопатии
Лечение печёночной энцефалопатии предполагает:
Диета при печёночной энцефалопатии позволяет нормализовать белковый обмен в организме и не допустить прогрессирования болезни. Белок в рационе пациентов с печёночной энцефалопатией должен быть в первую очередь растительного происхождения в виду их лучшей переносимости. На II-III стадиях болезни следует употреблять не менее 60 г белка в сутки, чтобы не запустить процесс распада и окисление веществ. После исчезновения клинических симптомов заболевания допустимый суточный объём белка можно увеличить до 80-100 г (из расчёта 1-1,5 г/кг).
Лактулоза считается препаратом первой линии в лечении пациентов с манифестными стадиями печёночной энцефалопатии. Об эффективности правильно подобранной дозы будет свидетельствовать появление как минимум двух опорожнений кишечника мягким или неоформленным стулом в течение суток. Дальнейший подбор дозы препарата осуществляется индивидуально: главное — поддержать 2-3-кратное ежедневное опорожнение кишечника.
Прогноз. Профилактика
Меры профилактики печёночной энцефалопатии :
Что такое энцефалопатия головного мозга – симптомы и как лечить
«Энцефалопатия» – это собирательное понятие. Диагноз «энцефалопатия» иногда ставится в тех случаях, когда не установлена точная причина нарушений головного мозга.
Энцефалопатия опасна тем, что патологические изменения в ткани головного мозга со временем прогрессируют, это может привести к тяжелым последствиям. При отсутствии должного лечения у человека будет все время ухудшаться качество жизни.
Кто в группе риска
В группе риска находятся следующие категории людей:
Виды энцефалопатии
Гипертоническая
При повышенном давлении происходит поражение сосудистого русла головного мозга. Доказано, что при длительно протекающей гипертонии происходит изменение стенок артерий: замещение мышечных клеток соединительной тканью (склероз), что приводит к снижению проницаемости сосудов.
Кроме того, мелкие артерии удлиняются и приобретают патологическую извитость, что также нарушает обменные процессы головного мозга.
Для сосудов головного мозга гораздо опаснее перепады давления, чем просто повышенное давление. Зачастую дегенеративные процессы развиваются при первой и второй степени гипертонии, когда нет «запредельно высоких» значений АД.
Диабетическая
При сахарном диабете происходят патологические процессы во внутренней оболочке сосудов (эндотелии), что приводит к нарушению питания ткани головного мозга.
Повышенный уровень глюкозы в крови приводит к тому, что происходит реакция гликозилирования белковых молекул. Это является «плацдармом» для развития сосудистой патологии. Для сахарного диабета характерно поражение мелких кровеносных сосудов (артериол, капилляров).
Дисциркуляторная
Включает в себя как патологическое изменение сосудов атеросклерозом, так и наличие очагов поражения мозговой ткани. Атеросклеротические бляшки вызывают нарушение проходимости сосудов, что приводит к уменьшению поступления крови к ткани мозга.
При этом в нервной ткани происходят следующие изменения: атрофия клеток, а также распад миелиновой (наружной) оболочки нервных волокон, которая отвечает за проведение нервного импульса.
Алкогольная
Представляет собой поражение сосудов и ткани головного мозга в результате злоупотребления алкогольными напитками или их суррогатами.
Токсическая
Тяжелое отравление ядами и химикатами приводит к поражению мозга.
Посттравматическая
Является, как правило, следствием перенесенной травмы и отека головного мозга.
Энцефалопатия у детей
Возникает в результате перенесенной вирусной инфекции либо на фоне онкологических процессов.
Печеночная энцефалопатия
Развивается при тяжелых заболеваниях печени (гепатит, гепатоз, цирроз), когда нарушается детоксикационная функция печени. При этом поражение мозга происходит именно в результате присутствия в крови человека токсических метаболитов.
Стадии заболевания
Первая, при которой проявляются начальные признаки: рассеянность, забывчивость, снижение работоспособности, головная боль, шум в ушах. Обычно пациенты связывают это состояние с усталостью и редко на данной стадии обращаются к врачу.
Лечение энцефалопатии головного мозга на данном этапе является самым эффективным и может практически полностью устранить симптомы заболевания.
Вторая – у пациента значительно снижена работоспособность, он становится медлительным, речь его «вязкая». Могут появиться незначительные дефекты речи. Характерной особенностью этой стадии является изменение личности пациента, он становится раздражительным, злым, обидчивым.
Третья характеризуется грубыми нарушениями и проявляется при значительном поражении мозга. Характерны изменения речи (грубые дефекты), шаткая, шаркающая походка, дрожь в руках, крайняя медлительность, серьезные нарушения памяти. Личность пациента может поменяться до неузнаваемости.
Симптомы
Для заболевания характерны следующие симптомы:
Лечение
Учитывая многообразие факторов, вызывающих энцефалопатию, лечение должно проводиться по следующим направлениям:
При энцефалопатии назначаются следующие группы препаратов:
После проведенного медикаментозного лечения особое внимание следует уделить реабилитации пациента:
Энцефалопатия очень коварна, так как начальные проявления заболевания весьма неспецифичны и могут расцениваться человеком как хроническая усталость. К тому же, порой очень сложно определить, какой именно фактор приводит к поражению головного мозга.
Зачастую энцефалопатия головного мозга развивается в результате воздействия на организм сразу нескольких причин. Это значит, что границы каждого из видов такого заболевания весьма размыты. Именно поэтому в лечении данного состояния оправдано назначение нескольких групп препаратов, обладающих разным механизмом действия.
Что такое энцефалопатия Вернике? Причины возникновения, диагностику и методы лечения разберем в статье доктора Абдусаламовой Саиды Мусаевны, невролога со стажем в 8 лет.
Определение болезни. Причины заболевания
Энцефалопатию Вернике и синдром Корсакова объединяют в синдром Вернике — Корсакова. Эти патологии представляют собой различные стадии заболевания:
Острая энцефалопатия была описана немецким психоневропатологом Карлом Вернике в 1881 году. Он отмечал спутанность сознания, паралич глазных мышц и нарушение походки у пациентов. Эти симптомы Вернике связал с результатами вскрытия, обнаружив точечные кровоизлияния в головном мозге. Одновременно с ним это состояние описал французский офтальмолог Шарль Гайе, поэтому заболевание ещё называют синдромом Гайе — Вернике.
Несколько лет спустя русский психиатр Сергей Корсаков описал хронический амнестический синдром, при котором пациенты не запоминали текущие события, но могли помнить прошлый опыт, осознанно воспринимать новые ситуации и обучаться на базе полученных когда-то знаний, т. е. их интеллект был почти в норме.
Распространённость
Факторы риска энцефалопатии Вернике
Симптомы энцефалопатии Вернике
Другой типичный симптом энцефалопатии Вернике — это нарушение осанки, равновесия и походки. При тяжёлом течении пациенты не могут ходить совсем. В более лёгких случаях они передвигаются медленно короткими шагами.
Патогенез энцефалопатии Вернике
Основная причина синдрома Вернике — Корсакова — это дефицит тиамина.
К такому дефициту приводит:
Потребность в тиамине повышается при физической нагрузке, нервно-психическом напряжении, в холодном климате (нужно на 30–50 % больше тиамина) и при высоком содержании углеводов в рационе. Также больше тиамина требуется при беременности и кормлении грудью, желудочно-кишечных заболеваниях (особенно, если они сопровождаются поносом), лечении антибиотиками, сахарном диабете, острых и хронических инфекциях.
Примерно в половине случаев при вскрытии наблюдается потеря клеток Пуркинье — нейронов коры мозжечка. Последние изменения схожи с теми, которые обнаруживаются при алкогольном повреждении мозжечка. Они могут возникать и без других поражений Вернике. Таким образом, при алкоголизме в принципе повреждаются многие структуры головного мозга, а дефицит тиамина усугубляет это и приводит к развитию энцефалопатии Вернике.
Классификация и стадии развития энцефалопатии Вернике
Варианты дебюта острой энцефалопатии Вернике:
Стадии развития энцефалопатии Верники
Осложнения энцефалопатии Вернике
В части случаев может развиться корсаковской психоз, психоорганический или псевдопаралитический синдром. Для этих патологий характерно снижение памяти и сообразительности, ослабление воли, неустойчивость настроения, снижение трудоспособности, эйфорическое настроение и бред величия. Если заболевание не лечить, со временем развивается сопор, кома и пациент погибает.
Диагностика энцефалопатии Вернике
Лабораторные и инструментальные методы могут быть полезны для подтверждения энцефалопатии Вернике, но в первую очередь её диагностируют по симптомам.
Осмотр
При осмотре врач обращает внимание на следующие признаки:
Диагноз энцефалопатии Вернике среди пациентов, страдающих алкоголизмом, ставится при наличии двух признаков из четырёх.
Лабораторные исследования
Лабораторных исследований, которые позволяли бы достоверно определить энцефалопатию Вернике, не существует. Можно измерить уровень тиамина в крови, но по результатам анализов нельзя определить, сколько его содержится в мозге. Поэтому такой анализ необязателен, но он может играть вспомогательную роль для подтверждения диагноза.
Инструментальная диагностика
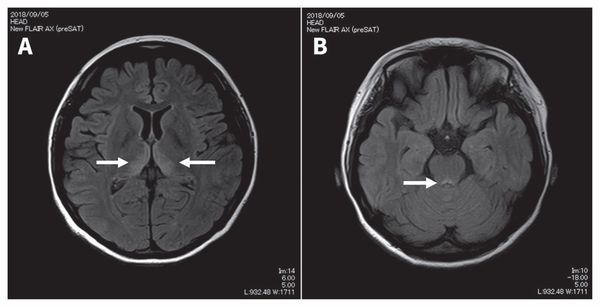
Может применяться компьютерная томография (КТ) и магнитно-резонансная томография (МРТ). С помощью КТ определяют участки пониженной плотности в центральном сером веществе среднего мозга и в части таламуса, но в большинстве случаев этот метод не выявляет очаговой патологии при острой энцефалопатии.
Наиболее эффективный метод диагностики энцефалопатии Вернике — это МРТ. Интерпретировать результаты МРТ сможет только врач.
Дифференциальная диагностика
Энцефалопатию Вернике следует отличать от следующих заболеваний:
При лихорадке или других признаках инфекции центральной нервной системы требуется люмбальная пункция. Во время процедуры врач извлекает небольшое количество жидкости из пространства вокруг позвоночника с помощью тонкой иглы. Затем этот образец исследуют в лаборатории.
Лечение энцефалопатии Вернике
Пациентам с подозрением на энцефалопатию Вернике нужно немедленно ввести тиамин. Затем диагноз подтверждается с помощью лабораторных тестов или КТ/МРТ, заодно с их помощью отслеживается динамика.
К возможным побочным реакциям относится анафилаксия и бронхоспазм, но они встречаются крайне редко.
После выписки из больницы нужно перестать употреблять алкоголь и продолжать приём тиамина в таблетках, также рекомендуется восполнять магний, дефицит других витаминов и питательных веществ.
Кроме того, пациентам будет полезно потреблять пищу, богатую тиамином: спаржу, говядину, свинину, печень, сухое молоко, орехи, овёс, апельсины, яйца, семена подсолнечника и льна, чечевицу, горох, дрожжи, брокколи, лук, зелёную фасоль, морковь, капусту, помидоры, зелёный горошек, зелень свёклы, брюссельскую капусту, шпинат, баклажаны. Некоторые продукты, такие как рис, макароны, хлеб, крупы, хлопья и мука, специально обогащают тиамином.
Прогноз. Профилактика
Профилактика энцефалопатии Вернике
Чтобы предотвратить заболевание, людям из группы риска рекомендуется принимать тиамин в таблетках. В группу риска входят пожилые люди, беременные женщины, бездомные, пациенты с психическими заболеваниями, алкоголизмом, СПИДом, болезнями желудочно-кишечного тракта (синдромом мальабсорбции, болезнью Крона, хронической диареей и рвотой).
Энцефалопатия Вернике может быть вызвана внутривенным введением глюкозы, поэтому пациентам с дефицитом тиамина нужно ввести тиамин до или во время процедуры.
Энцефалопатия
Энцефалопатия — это обобщающее название разнообразных по своему генезу патологических процессов, основу которых составляет дегенерация нейронов головного мозга вследствие нарушения их метаболизма. Энцефалопатия проявляется полиморфными неврологическими расстройствами, нарушениями в интеллектуально-мнестической и эмоционально-волевой сфере. Диагностический поиск состоит из комплексного неврологического обследования и установления причинной патологии. Лечение энцефалопатии сводится к устранению вызвавшего ее патологического состояния, терапии причинного заболевания и поддержанию оптимального метаболизма церебральных нейронов.
МКБ-10
Общие сведения
Понятие перинатальная энцефалопатия было введено в 1976 г. и подразумевает церебральные поражения, возникающие в период с 28-й недели беременности до 7-го дней жизни. Перинатальная энцефалопатия манифестирует у детей первых месяцев жизни. Приобретенная энцефалопатия имеет вторичный характер и отмечается преимущественно у взрослых, чаще у лиц среднего и пожилого возраста, при наличии тяжелых хронических заболеваний, после перенесенных травм, интоксикаций и т. п. Энцефалопатия является междисциплинарной патологией, в соответствии с этиологией требующей внимания со стороны специалистов в области неврологии, педиатрии, травматологии, наркологии, токсикологии, урологии.
Причины энцефалопатии
Перинатальная энцефалопатия
К триггерным факторам, в результате воздействия которых может возникнуть перинатальная энцефалопатия, относятся:
Риск перинатальной патологии возрастает при аномалиях родовой деятельности, крупном плоде, преждевременных родах и недоношенности новорожденного, узком тазе, обвитии пуповиной.
Приобретенная энцефалопатия
Приобретенная форма патологии может развиваться вследствие:
Патогенез
Энцефалопатия любого генеза является диффузным, т. е. затрагивающим различные церебральные структуры, процессом. В ее основе лежит кислородная недостаточность (гипоксия) и обменные нарушения нейронов. Последние могут быть обусловлены самой гипоксией (при дисциркцуляторных и гипоксических энцефалопатиях), дефицитом отдельных метаболитов и воздействием токсинов (при метаболических и токсических энцефалопатиях). Указанные нарушения приводят к дегенерации и гибели церебральных нейронов.
К морфологическим признакам, которыми характеризуется энцефалопатия, относятся: дегенерация и уменьшение количества нейронов в мозговом веществе, а значит его диффузная атрофия; очаги демиелинизации и некроза, а также глиальные разрастания, локализующиеся в белом веществе; микрогеморрагии и отечность церебральных тканей; полнокровие церебральных оболочек. Преимущественная локализация указанных изменений и степень их выраженности может варьировать в зависимости от вида энцефалопатии.
Классификация
В соответствии с этиологическим фактором, энцефалопатия классифицируется на посттравматическую, токсическую, метаболическую, сосудистую (дисциркуляторную), лучевую.
В клинической практике используют градацию энцефалопатии по тяжести, однако это разграничение весьма условно:
Симптомы энцефалопатии
Более распространена хроническая энцефалопатия, отличающаяся малосимптомным началом и постепенным развитием. Наиболее часто она имеет дисдиркуляторный и посттравматический характер. Острая энцефалопатия характеризуется внезапным дебютом и быстрым усугублением состояния пациента, наличием нарушений сознания. Она может возникнуть при интоксикациях и дисметаболических расстройствах. Примерами являются острая панкреатическая, уремическая, печеночная энцефалопатия, синдром Гайе-Вернике, гипоксическая энцефалопатия при ТЭЛА.
Хроническая энцефалопатия
На ранних стадиях проявляется затруднениями при попытке вспомнить недавние события или недавно полученную информацию, снижением внимательности и умственной работоспособности, утомляемостью, нарушением сна, недостаточной гибкостью при перемене вида деятельности, психоэмоциональной лабильностью. Пациенты могут отмечать повышенную раздражительность, дневную сонливость, шум в голове, головную боль, не имеющую определенной локализации.
Симптомы могут варьировать у разных больных. В неврологическом статусе возможен нистагм, умеренная гиперрефлексия и мышечная гипертония, наличие рефлексов орального автоматизма и стопных знаков, неустойчивость в позе Ромберга, дискоординация, недостаточность ЧМН (понижение зрения, тугоухость, легкий птоз, парез взора), признаки вегетативной дисфункции.
Прогрессирование энцефалопатии сопровождается усугублением симптомов с формированием того или иного четко доминирующего неврологического синдрома: вестибуло-атактического, паркинсонического, гиперкинетического, псевдобульбарного. Нарастание нарушений интеллектуальной и эмоционально-волевой сферы приводит к формированию деменции. Возможны психические расстройства.
Острая энцефалопатия
Дебютирует внезапным психомоторным возбуждением с интенсивной головной болью, зрительными нарушениями, тошнотой и рвотой, шаткостью, в некоторых случаях — онемением языка, дистальных отделов кистей и стоп, психическими расстройствами. Достаточно быстро возбуждение сменяется апатией, зачастую происходит нарушение сознания различной глубины: оглушенность, дезориентация, сопор и кома. Могут наблюдаться различные виды эпиприступов. Острая энцефалопатия относится к ургентным состояниям и без оказания срочной медицинской помощи может привести к смертельному исходу вследствие отека мозга, нарушения функции жизненно важных церебральных центров.
Диагностика
Первичная диагностика энцефалопатии осуществляется неврологом по результатам опроса и неврологического осмотра. Дополнительно проводится комплексное инструментальное неврологическое обследование:
Важнейшее значение в понимании этиологии энцефалопатии имеет сбор анамнеза, обследование соматических органов и консультации смежных специалистов: кардиолога, нефролога, гастроэнтеролога, эндокринолога, пульмонолога, нарколога. По показаниям проводятся гормональные исследования, определение уровня холестерина и сахара крови, анализ мочи, биохимия крови и мочи, УЗИ печени, УЗИ поджелудочной железы, экскреторная урография, УЗИ мочевыделительной системы, КТ почек, рентгенография грудной клетки, КТ легких и т. п.
Лечение энцефалопатии
Острая энцефалопатия является показанием к срочной госпитализации и ургентной терапии. Она может потребовать таких мер, как ИВЛ, гемодиализ, парентеральное питание. В лечении как острой, так и хронической энцефалопатии, ведущее место принадлежит терапии причинного заболевания.
Фармакотерапия
При интоксикациях производится дезинтоксикация, в т. ч. введение инфузионных растворов; при дисметаболических нарушениях — коррекция метаболизма (подбор дозы сахароснижающих препаратов или инсулина, введение р-ра глюкозы, в/в введение тиамина). Осуществляется лечение гепатита, цирроза, панкреатита, нефрита, заболеваний легких, гипертонической болезни, атеросклероза. Рекомендуется соблюдение диеты, соответствующей основной патологии, и режима, адекватного состоянию пациента.
Наличие ишемического компонента в патогенезе энцефалопатии является показанием к назначению сосудистой терапии: пентоксифиллина, тиклопидина, винпоцетина, ницерголина. Атеросклеротическая энцефалопатия требует включения в схему лечения гиполипидемических фармпрепаратов (например, симвастатина, гемфиброзила). Терапия гипертонической энцефалопатии проводится с назначением гипотензивных средств и мониторированием цифр АД.
В обязательном порядке проводится нейропротекторная и метаболическая терапия. В нее входят ноотропы (к-та гопантеновая, пирацетам, пиритинол, луцетам), аминокислоты (глицин, глутаминовая кислота), витамины (В1, В6, С, Е), препараты ГАМК (пикамилон, фенибут). При психических расстройствах необходимы психотропные средства: диазепам, бромиды, дроперидол, фенозепам. При судорогах проводится антиконвульсантная терапия, ноотропы противопоказаны.
Фармакотерапия осуществляется повторными курсами 2-3 раза в год. В качестве вспомогательного лечения используются методы физиотерапии: рефлексотерапия, электрофорез, магнитотерапия.
Хирургическое лечение
Прогноз и профилактика
Во многих случаях прогноз вторичной энцефалопатии определяет то, насколько эффективно можно лечить причинную патологию. Исход терапии также зависит от степени произошедших церебральных изменений. В ряде случаев положительным эффектом считается стабилизация энцефалопатии. При дальнейшем прогрессировании энцефалопатия достигает III степени и приводит к тяжелым неврологическим и эмоционально-психическим нарушениям, инвалидизирующим пациента. В случае перинатальной или острой энцефалопатии исход зависит от массивности и тяжести поражения мозговых тканей. Зачастую острые токсические энцефалопатии сопровождаются глубоким и необратимым поражением мозга.
Профилактика перинатальной энцефалопатии — это вопрос корректного выбора способа родоразрешения, адекватного ведения беременности, соблюдения правил ухода за новорожденным. Профилактика вторичной энцефалопатии заключается в своевременном выявлении и адекватном лечении сосудистых, урологических, гастроэнтерологических заболеваний, легочной патологии, эндокринных и метаболических нарушений. В качестве профилактических мер можно рассматривать правильное питание, активный образ жизни, отказ от курения, наркотиков и алкоголя.
Энцефалопатия
Что такое?
Энцефалопатия – невоспалительное поражение головного мозга, приводящее к дистрофии нервной ткани с нарушением церебральных функций.
О заболевании
В основе патологического нарушения церебральных нейронов может лежать один из двух механизмов:
Энцефалопатия чаще всего встречается у взрослых людей в возрасте старше 50 лет. Однако подобное поражение головного мозга случается и у новорожденных (перинатальная энцефалопатия), является следствием внутриутробной гипоксии (лечит детский невролог). Бывает энцефалопатия у беременных как результат преэклампсии – специфического акушерского осложнения, при котором повышается артериальное давление и появляется белок в моче (лечением занимается гинеколог, реаниматолог).
Симптомы энцефалопатии
Симптомы энцефалопатии объединены в 4 группы синдромов:
Если заболевание вовремя не выявлено, то оно неуклонно прогрессирует, переходя из первой стадии во вторую. Постепенно больной теряет возможность себя обслуживать и становится зависимым от посторонней помощи. В запущенных случаях может нарушаться даже глотание, а выраженные нарушения походки и равновесия приводят к падениям. Поэтому при появлении любых подозрительных в отношении энцефалопатии признаков или при наличии факторов риска необходимо как можно раньше посетить невролога с целью установления окончательного диагноза.
Приводим перечень тревожных симптомов, когда с визитом к неврологу не стоит затягивать:
Получить консультацию
Почему «СМ-Клиника»?
Причины энцефалопатии
Основными причинами, приводящими к поражению головного мозга, являются:
Основываясь на причинной факторе, выделяют различные виды энцефалопатии: гипертоническая, диабетическая, печеночная, посттравматическая и т.д.
Диагностика энцефалопатии
Если по данным расспроса и объективного обследования врач подозревает у пациента энцефалопатию, проводится комплексное обследование:
Всем пациентам проводится измерение артериального давления, назначается общеклинический и биохимический анализ крови. По результатам проведенных исследований устанавливается причина энцефалопатии.
Лечение в «СМ-Клиника»
Лечение энцефалопатии длительное. Направлено на достижение нескольких целей:
Обязательное направление лечения – коррекция причинного фактора, который привел к развитию энцефалопатии:
Помимо этого показана симптоматическая терапия для уменьшения выраженности неприятных симптомов. С этой целью могут назначаться:
Лечение энцефалопатии – непростая, но очень важная задача. Правильно подобранная терапия помогает улучшить качество жизни пациента, повысить его работоспособность, вернуть радость и избежать необходимости в постороннем уходе. В «СМ-Клиника» прием ведут квалифицированные неврологи, которые помогут установить окончательный диагноз, выявят основную причину и составят целенаправленную программу реабилитации. Центр является многопрофильным, поэтому в стенах одного учреждения пациента консультируют специалисты разных специальностей и подбирают лечение причинного заболевания. Обращайтесь к профессионалам, чтобы оставаться мобильным, сохранять ясный ум и светлую память.
Энцефалопатия
Тел.: 8-800-25-03-03-2
(бесплатно для звонков из регионов России)
Санкт-Петербург, наб. реки Фонтанки, д. 154
Тел.: +7 (812) 676-25-25
Санкт-Петербург, В.О., Кадетская линия, д. 13-15
Тел.: +7 (812) 676-25-25
Санкт-Петербург, ул. Циолковского, д.3
Тел.: +7 (812) 676-25-10
Это чаще расстройства вторичного характера, вызванные перенесенными травмами, интоксикацией, хроническими болезнями. В большинстве случаев диагностируются у лиц среднего и пожилого возраста. Вне зависимости от типа болезни, энцефалопатия требует внимания ряда специалистов: неврологов, эндокринологов, травматологов, урологов, токсикологов и других врачей.
Черепно-мозговая травма и повторные травмы головы, встречающиеся у спортсменов, занимающихся контактными видами спорта.
Бактериальная интоксикация, вызванная такими заболеваниями как ботулизм, дифтерия, столбняк.
Воздействие ионизирующего (радиоактивного) излучения.
Сосудистые заболевания: атеросклероз, артериальная гипертензия, патология церебральных сосудов, хроническая ишемия головного мозга и иное.
Привести к развитию энцефалопатии может широкий спектр болезней, протекающих, как правило, в хронической форме. Это могут быть панкреатит, почечная и печеночная недостаточность, цирроз печени, различные инфекции: туберкулез, ВИЧ инфекция и другие. Энцефалопатия может проявиться на фоне длительных состояний, сопровождающихся нехваткой витамина В или из-за повышенного, или пониженного уровня глюкозы.
Таким образом, практически любое заболевание может стать причиной дистрофических изменений ткани мозга.
Классификация по этиологическим факторам:
Посттравматическая энцефалопатия является отдаленным последствием черепно-мозговых травм. Развивается через месяцы и годы после инцидента, сопровождается поведенческими расстройствами, депрессией, проблемами с мышлением. Прогрессирует со временем, может привести к деменции.
Токсическая развивается у алкоголиков, наркоманов и лиц подвергающихся длительному воздействию химических средств, толуола, тяжелых металлов, токсинов природного происхождения. Среди основных симптомов отмечают изменение психического статуса, потерю памяти и ухудшение зрения.
Метаболическая развивается на фоне хронических болезней. Это печеночная энцефалопатия, диабетическая, уремическая, панкреатическая, гипоксическая и другие виды, затрагивающие обменные процессы в организме.
Сосудистая (дисциркуляторная) делиться на несколько форм: атеросклеротическую, гипертоническую, венозную и болезнь Бинсвангера. Характеризуется медленным прогрессирующим течением, выражается в виде множественных очагов либо диффузного сосудистого поражения головного мозга.
Лучевая развивается из-за радиационного воздействия. Степень поражения и выраженность симптомов зависит от полученной дозы облучения. Исходя их этого может проявляться невротическими расстройствами, психозом, вегетативно-сосудистой дистонией, кровоизлиянием и отеком мозга.
При диагностике энцефалопатию квалифицируют по тяжести течения заболевания. Однако, определяется она весьма условно.
Для оценки патологические изменения разделены на три степени:
Первая — субклиническое течение без внешних проявлений. Церебральные изменения выявляют при плановых диспансерных обследованиях инструментальными методами диагностики.
Вторая — характеризуется легкой или умерено выраженной неврологической симптоматикой.
Третья степень тяжести — это тяжелые неврологические расстройства, которые могут привести к инвалидизации или смерти пациента.
Цереброваскулярные нарушения согласно статистике, занимают одно из ведущих мест по заболеваемости, приводящих к потере трудоспособности. Наибольшее число критических состояний приходится на мозговые инсульты. В последние годы их число среди трудоспособного населения возрастает.
Диагностика
Диагностирование энцефалопатии и ее лечение осуществляет врач-невролог. В зависимости от причин возникновения болезни и сопутствующих патологий, проводиться терапия может сразу несколькими специалистами. Первичная диагностика состоит из опроса, сбора анамнеза и осмотра.
Важную роль играют инструментальные исследования:
Магнитно-резонансная томография шейного отдела позвоночника, головного мозга.
Ультразвуковая доплерография сосудов шеи и головного мозга.
Электроэнцефалография для проверки биоэлектрической активности мозга.
Рентгенография шейного отдела позвоночника
Среди лабораторных исследований выделяют: биохимические анализы крови, анализ мочи, гормональные тесты.
Важно проведение по показаниям обследования у кардиолога, гастроэнтеролога, пульмонолога, эндокринолога для анализа состояния соответствующих органов и систем.Общего для всех пациентов списка исследований не существует, они назначаются врачом индивидуально.
Лечение энцефалопатии
Острая энцефалопатия требует немедленной госпитализации. Пациенту может потребоваться искусственная вентиляция легких, гемодиализ, введение питания внутривенно.
При хронической форме больной не нуждается в оказании срочной медицинской помощи, однако, откладывать лечение не рекомендуется.
При обеих формах болезни главное после снятия острых проявлений болезни— терапия заболевания, вызвавшего энцефалопатию.
Медикаментозное лечение
План лечения зависит от первичной болезни и иных причин. При отравлениях проводят дезинтоксикацию. При нарушении обмена веществ — корректируют метаболизм. Проводят лечение атеросклероза, гепатита, гипертонии, панкреатита. При наличии ишемического компонента назначают сосудистую терапию.
В обязательном порядке, вне зависимости от основного заболевания, пациенту будет назначена нейропротекторная и метаболическая терапия. В нее включают ноотропные препараты, например, гопантеновая кислота или пиритинол, гамма-аминомасляная кислота, аминокислоты и витамины. При выраженных психических расстройствах назначают психотропные препараты. Помимо медикаментов врач назначит соблюдение диеты, двигательной активности, режима дня и других требований соответствующих основной патологии. Может быть назначен курс электрофореза, лечебной физкультуры, магнитотерапии.
Хирургическое лечение
Кардинальная мера, применяется при окклюзии сонных или позвоночных артерий. Оперативное вмешательство направлено на протезирование или реконструкцию артерии, стентирование для восстановления адекватного мозгового кровообращения. Метод хирургического лечения подбирает и проводит врач ангиохирург индивидуально для каждого пациента.
Прогноз и профилактика
Нарушения средней тяжести и тяжелые требуют медикаментозного, физиотерапевтического лечения, проведения массажа и ЛФК. Все это в значительной мере способствует восстановлению нарушенных функций. В некоторых случаях поддерживающая терапия может длиться всю жизнь. Эффективность лечения энцефалопатии зависит от возможности лечения патологии вызвавшей церебральные изменения.
Третья степень тяжести заболевания, как правило, неизлечима из-за серьезных неврологических и психических нарушений. Поражения мозга могут быть необратимыми, что приводит к потере трудоспособности, инвалидизации и даже смерти.
Более точный прогноз сможет дать только лечащий врач, при этом, первичное заключение не является окончательным. Оно может меняться с течением времени при прогрессировании болезни, и наоборот, при эффективности терапевтических процедур.
Профилактика энцефалопатии — это ведение здорового образа жизни, а именно: отказ от вредных привычек, соблюдение режима сна и бодрствования, режима питания, соблюдение норм гигиены, умеренной двигательной активности, стремление к достижению психо-эмоционального равновесия.
Необходимо регулярно проходить медицинские осмотры, диспансеризацию. Энцефалопатия, как и любые другие заболевания, имеет более благоприятный прогноз при раннем ее выявлении.
Энцефалопатия Кинсбурна, или синдром опсоклонуса-миоклонуса, в детском возрасте
Опсоклонус-миоклонус-синдром (ОМС) был впервые описан Paul Sandifer (1962), в том же году Kinsbourne (1962) сообщил о шестерых пациентах в возрасте 9–20 мес с некоординированными, нерегулярными движениями туловища и конечностей, миоклонусом и хаотичным
Опсоклонус-миоклонус-синдром (ОМС) был впервые описан Paul Sandifer (1962), в том же году Kinsbourne (1962) сообщил о шестерых пациентах в возрасте 9–20 мес с некоординированными, нерегулярными движениями туловища и конечностей, миоклонусом и хаотичными движениями глазных яблок. Автор предположил наличие у этих пациентов миоклонической энцефалопатии. Четверо из них получали адренокортикотропный гормон (АКТГ) с хорошим терапевтическим эффектом. Несколько похожих случаев были представлены в литературе и ранее (Cоgan, 1954; Arthuis и др., 1960). Благодаря большому количеству публикаций в 1970–80-е гг. это заболевание стало известно под разными названиями — синдром «танцующих глаз» (Ford, 1966), «детская полимиоклония» (Dyken and Kolar, 1968), «острая мозжечковая энцефалопатия» (Bray и др., 1969), «офтальмо-мозжечково-миоклонический синдром» (Lemerle и др., 1969), «RIMEL-синдром» Pampiglione and Maia, 1972), «атаксия-опсоклонус-миоклонус-синдром» (Pinsard и др., 1980), «энцефалопатия Кинсбурна» (Brandt и др., 1974). Последнее название, наряду с ОМС, встречается в литературе наиболее часто.
Заболевание наблюдается преимущественно в детском возрасте, хотя имеются данные о возникновении ОМС и у взрослых: как правило, заболевание развивается как проявление паранеопластического процесса при различных онкологических заболеваниях. Распространенность заболевания неизвестна. Считается, что ОМС — довольно редкое состояние: так, в США его распространенность составляет 1 случай на 10 000 000 человек. Данных о распространенности ОМС среди детей нет. Частота возникновения ОМС среди мальчиков и девочек примерно одинакова.
Возраст появления первых симптомов при ОМС варьирует от 4 мес до 6 лет и составляет в среднем 17–19 мес (Ferrandez-Alvarez и др., 1978; Boltshauser и др., 1979; Hammer и др., 1995). Основной симптомокомплекс представлен выраженными изменениями поведения, нарушением координации, тремором, миоклонусом и специфическими движениями глазных яблок. Дебют неврологической симптоматики, как правило, связывают с перенесенным инфекционным заболеванием или проведенной иммунизацией.
Опсоклонус — один из кардинальных симптомов ОМС — представляет собой миоклонический гиперкинез глазодвигательных мышц и проявляется быстрыми толчкообразными хаотичными, преимущественно горизонтальными движениями глазных яблок. Может наблюдаться беспорядочная смена горизонтальных, вертикальных, диагональных, круговых и маятникообразных движений различной частоты и амплитуды. Наиболее соответствует кинематике движений глазных яблок при ОМС слово «танец», что и определило одно из первых названий заболевания — синдром «танцующих глаз». Для описания этого характерного симптомокомплекса, отличающегося от нистагма, K. Orzechowski еще в 1913 г. предложил термин «опсоклонус» (от греч. оps — глаз, klonos — беспорядочные движения). Опсоклонус часто сочетается с молниеносными движениями век, напоминающими трепетание крыльев насекомых, что определяет своеобразный клинический «рисунок» патологических движений, практически не встречающийся при других заболеваниях. Характерным является также сохранение опсоклонуса во время сна.
Нарушения поведения отмечаются у всех детей с ОМС. Наиболее распространенными симптомами являются выраженная возбудимость, бессонница, необходимость в укачивании, ночные кошмары, агрессия по отношению к окружающим, аутоагрессия.
Миоклонические подергивания мимических мышц, мышц туловища, конечностей также достаточно специфичны для ОМС и проявляются быстрыми, внезапными мышечными сокращениями, которые иногда имеют настолько небольшую амплитуду, что их можно спутать с генерализованным тремором. Нередко миоклонус затрагивает веки, губы. В конечностях миоклонии выражены преимущественно в проксимальных отделах, чаще проявляются, когда ребенок пытается встать. Интересно заметить, что тремор и миоклонии сохраняются во время сна. Попытки повернуться в кровати сопровождаются такими массивными миоклониями, что дети просыпаются. Манипуляции игрушками нарушены из-за миоклонуса и интенционного тремора. Переход из горизонтального положения в вертикальное, а также попытки ходьбы приводят к некоординированным излишним движениям, особенно в нижних конечностях (синдром «танцующих ног«).
Роль мозжечка и его связей с другими отделами нервной системы в формировании клинической картины ОМС несомненна. Концепция «дисметрии или атаксии мыслей» вводится многими авторами при изучении роли мозжечка и его связей, особенно с корой лобной доли. Дисфункцией корково-мозжечковых связей можно объяснить нарушение поведения и настроения при ОМС, нарушение других мозжечковых связей может приводить к двигательным нарушениям.
В настоящее время принято выделять две группы ОМС: параинфекционный ОМС и паранеопластический ОМС.
Паранеопластический ОМС — редкое осложнение ряда онкологических заболеваний. У детей паранеопластический ОМС почти всегда ассоциируется с нейробластомой или с ганглионейробластомой, у взрослых он преимущественно связан с мелкоклеточным раком легких, опухолями молочной железы, матки, яичников, кожи и средостения. Ряд авторов считают ОМС типичным проявлением нейробластомы в детском возрасте. Наиболее частая локализация нейробластом у детей — это средостение, однако описаны и случаи локализации опухоли в малом тазу, в области шеи. Интересным представляется тот факт, что нейробластома в сочетании с ОМС у детей характеризуется лучшим прогнозом, чем нейробластома без ОМС (Altman and Baehner, 1976). Частота паранеопластического варианта ОМС варьирует, по данным разных авторов, от 2–3 до 50% всех случаев ОМС. Авторы некоторых сообщений выделяют идиопатический вариант ОМС, при котором не отмечается связи между дебютом неврологической симптоматики и вирусной инфекцией, вакцинацией или онкологическим процессом.
Патогенез ОМС до сих пор остается неизвестным, однако очевидно, что в его развитии участвуют аутоиммунные механизмы, причем это относится как к параинфекционному, так и к паранеопластическому ОМС.
Сообщения о возможных иммунологических маркерах ОМС многочисленны, но противоречивы, считается, что специфических антигенов для ОМС не найдено (Battaller L. и др., 2003).
Pranzatelli M. R. и др. (2004) исследовали активность В-лимфоцитов в спинномозговой жидкости (СМЖ). В группе 56 детей с ОМС был обнаружен высокий процент В-лимфоцитов СД5(+)- и СД5(–)-субпопуляций, в контрольной группе субпопуляции В-лимфоцитов отсутствовали. Наличие аутореактивных СД5(+)-клеток коррелировало с тяжестью неврологической симптоматики и длительностью ОМС. Этими же авторами в ходе исследования 36 детей с ОМС было установлено, что при сохранении нормального количества лимфоцитов в СМЖ, имеется увеличение субпопуляции CD19(+) и γ-δ-T-клеток, снижение соотношения СD4/СD8. Найденные изменения сохранялись длительное время от начала заболевания и коррелировали с выраженностью неврологической симптоматики.
Сообщается о возможной роли IgG- и IgM-аутоантител: анти-Yo-антитела к цитоплазме и аксонам клеток Пуркинье, анти-Ri- и анти-Hu-антитела к ядрам нейронов, к нейрофиламентам, а также антимитохондриальных антител в патогенезе ОМС.
Предполагается и участие дофаминергической системы в возникновении клинических симптомов ОМС. Так, в ходе исследования, проводившегося в 1995 г. с участием 27 детей с ОМС и 47 детей контрольной группы, в СМЖ определялись метаболиты серотонина — 5-гидроксииндолуксусная кислота и метаболит дофамина — гомованилиновая кислота. В группе детей с ОМС эти показатели оказались на 30–40% ниже, чем в контрольной группе.
Имеются единичные патологоанатомические исследования ОМС, главным образом при нейробластомах. Изменения в головном мозге в основном не определяются, однако описаны уменьшение числа клеток Пуркинье и демиелинизация; изменения определяются главным образом в зубчатом ядре мозжечка.
Дополнительные обследования у детей с ОМС применяют при дифференциальной диагностике (миоклонус при дегенеративных заболеваниях, постаноксический миоклонус, церебеллит, острый рассеянный энцефаломиелит, рассеянный склероз, опухоли задней черепной ямки и др.) и с целью исключения нейробластомы. При исследовании СМЖ, как правило, не выявляется отклонений от нормы, возможны невысокий лимфоцитарный плеоцитоз, повышение уровня иммуноглобулинов. Магнитно-резонансная томография (МРТ) головного мозга неспецифична, иногда отмечаются очаговые изменения плотности в стволе и мозжечке. Необходимо исследование онкомаркеров, в частности α-фетопротеина крови, определение показателей катехоламинового обмена в крови и моче, ультразвукового исследования (УЗИ) органов брюшной полости и забрюшинного пространства для исключения нейробластомы. При отсутствии изменений на УЗИ используются методы компьютерной томографии (КТ) и МРТ органов грудной полости, малого таза и забрюшинного пространства. На электроэнцефалограмме изменения неспецифичны, полиграфическая запись свидетельствует о неэпилептическом генезе миоклоний.
ОМС является достаточно редким заболеванием с неустановленной этиологией и патогенезом, поэтому до сих пор в отношении него не разработано стандартизированных схем терапии. У небольшого числа пациентов ОМС может регрессировать спонтанно, без медикаментозного лечения или при назначении неспецифической симптоматической терапии.
Существует две наиболее распространенные схемы терапии ОМС. Одна из них основана на применении АКТГ, другая — кортикостероидов (преднизолон). Эффективность АКТГ у детей при ОМС, по данным американских исследователей, отмечается в 80–90% случаев. При назначении АКТГ или кортикостероидов, многие пациенты довольно быстро — в течение первых дней или месяца — демонстрируют положительный эффект: значительно уменьшается атаксия, исчезает опсоклонус, улучшается поведение. Однако в большинстве случаев терапию приходится продлевать на срок не менее 6 мес, а у ряда пациентов она должна проводиться в течение нескольких лет. Исследователи подчеркивают, что заболевание может носить волнообразный характер, неврологическая симптоматика способна рецидивировать на фоне интеркуррентных инфекций, поэтому продолжительность терапии и сроки ее отмены должны определяться с учетом клинического состояния пациента.
В ряде исследований не было выявлено статистически достоверных доказательств преимущества назначения АКТГ перед кортикостероидами. Описаны случаи, когда пациенты, не ответившие на терапию преднизолоном в суточной дозе 2 мг/кг, хорошо реагировали на терапию АКТГ, и наоборот.
Даже при нейробластомах ряд исследователей отдают предпочтение преднизолону и АКТГ в сравнении с полихимиотерапией. Наиболее распространенные схемы терапии включают преднизолон в суточной дозе 1 мг/кг или АКТГ от 10 до 40 ЕД в сутки. Все пациенты, которым проводится гормональная терапия, должны находиться под контролем врача, так как риск побочных эффектов гормональной терапии часто превышает ожидаемый результат. В литературе обсуждаются преимущества короткого и длительного курсов кортикостероидной терапии, а также высоких и низких доз АКТГ и кортикостероидов.
В последние годы особое внимание уделяется применению нормального человеческого IgG. Назначение его показано в случае параинфекционного ОМС, хотя и при терапии ОМС, вызванного нейробластомой, также выявлялся отчетливый положительный эффект. Курсовая доза иммуноглобулина составляет 2 г/кг в течение 3–5 дней, описана схема 2 г/кг в течение 6–8 ч в первые сутки, затем 1 г/кг в течение 2 сут. Многие авторы подчеркивают, что решение о повторном введении иммуноглобулина определяется степенью выраженности клинических проявлений.
Химиотерапия назначается при паранеопластическом ОМС и эффективна в отношении опухоли, но не в отношении ОМС. Имеются сообщения о положительном эффекте плазмафереза при ОМС, однако его применение в детском возрасте ограничено.
В последние годы появились единичные сообщения о попытках применения рутиксимаба — моноклональных антител к В-лимфоцитам в качестве специфической терапии.
Считается, что прогноз параинфекционного ОМС более благоприятный, чем паранеопластического. Многие исследователи (Bataller L. и соавт., 2001; и др.) подчеркивают, что при параинфекционном ОМС скорость и степень улучшения зависят от возраста: чем старше пациент, тем медленнее восстанавливается неврологический дефицит, тем больше остаточных явлений при достижении ремиссии. Некоторые авторы считают, что параинфекционный ОМС регрессирует самостоятельно и не требует лечения, другие склоняются к тому, что пациенты с параинфекционным ОМС быстрее выздоравливают на фоне терапии путем внутривенного введения иммуноглобулина или кортикостероидов.
В различных сообщениях также подчеркивается, что прогрессирование с возрастом двигательных и психоречевых нарушений не зависит от характера проводимой терапии. Например, в исследовании Pranzetelli не выявлено значительной разницы между группами детей с паранеопластическим ОМС, получавшими кортикостероиды или АКТГ, иммуноглобулин и химиотерапию. Эти авторы также подчеркивают, что прогноз не меняется при внутривенном и пероральном введении АКТГ, а также не зависит от общего числа курсов иммуноглобулина. Что интересно, в ряде исследований не было выявлено корреляции между прогнозом ОМС и временем начала терапии.
Таким образом, энцефалопатия Кинсбурна, или синдром опсоклонуса-миоклонуса, представляет собой достаточно уникальный клинический синдром. Необходимы дальнейшие исследования с целью изучения этиологии и патогенеза этого заболевания, поиск новых специфических методов лечения.
Е. С. Ильина, кандидат медицинских наук
М. Ю. Бобылова
Российская ДКБ Росздрава, РГМУ, Москва