Фолликулярная опухоль щитовидной железы bethesda 4 что это
Фолликулярная опухоль щитовидной железы bethesda 4 что это
Фолликулярная опухоль: выход из тупика!
Заключение о «фолликулярной опухоли» может вывести из равновесия, нарушить уклад жизни, заставив искать выход из «беды». Но так ли страшен и коварен этот врачебный «диагноз»? Есть ли выход из сложной ситуации? В действительности, за понятием «фолликулярная опухоль» скрывается множество странностей. Вы обязательно должны узнать о них всё!
Появление и определение термина
Понятие о «фолликулярной опухоли» было создано не эндокринологами, а морфологами (эти специалисты изучают строение тканей органов в норме и при заболеваниях). При исследовании кусочков ткани щитовидной железы, взятых при пункционной биопсии, морфологи стремятся в разнообразии изменений выявить закономерные признаки, присущие определённым болезням. В реальности, не всегда удаётся чётко различить «отклонения от нормы» и дать им конкретные названия.
Усложняет диагностическую задачу два условия:
1) ограниченность материала, ведь у пациента при тонкоигольной аспирационной пункционной биопсии (ТАПБ) удаётся получить из железы лишь малое количество материала,
2) доброкачественные и злокачественные процессы имеют общие признаки.
С помощью микроскопов морфологи внимательно изучают всё то, что удалось изъять при ТАПБ. Видят изменения, но не всегда могут однозначно оценить их.
Главная задача цитологического исследования при узлах щитовидной железы ― выявить или исключить присутствие рака. Но как должен поступать морфолог, если он сомневается? Как назвать процесс в узле щитовидной железы, если отсутствует совокупность характерных признаков рака, но есть изменения, которые встречаются при злокачественности также, как и при доброкачественных процессах? Для таких случаев около двух десятилетий назад была создана формулировка «фолликулярная опухоль».
Фолликулярная опухоль (ФО) ― это понятие, включающее признаки изменений в узлах щитовидной железы, характерные как для доброкачественных, так и для злокачественных процессов. Этот термин было принято использовать для заключений в «Протоколе цитологического исследования».
«Фолликулярная опухоль» не является названием конкретной болезни щитовидной железы. Это словосочетание обобщающее. Поэтому оно не может применяться для диагноза и служить абсолютным показанием для выбора лечения.
Не путайте и не подменяйте два разных понятия: заключение и диагноз. Заключение ― это вывод одного исследования. Диагноз ― это обобщенный вывод по результатам многих исследований (обследования), объединённый на основании представления механизма развития болезни, сущности болезни и прочих критериев патологического процесса. Заключение не является частью диагноза, но влияет на него.
«Фолликулярная опухоль» в реальной практике
Термин «фолликулярная опухоль» должен применяться только в медицинском документе «Протокол цитологического исследования». Это исследование врачи часто именуют сокращенно цитологией. Например, говорят: «При цитологии было выявлено…».
В этом протоколе после указания номера и места изъятия материала (биоптата) из щитовидной железы всегда должно быть ОПИСАНИЕ всех элементов ткани, полученных при пункционной биопсии. Это важное и обязательное условие! За описанием следует ЗАКЛЮЧЕНИЕ, представляющее собой краткий вывод о выявленных признаках.
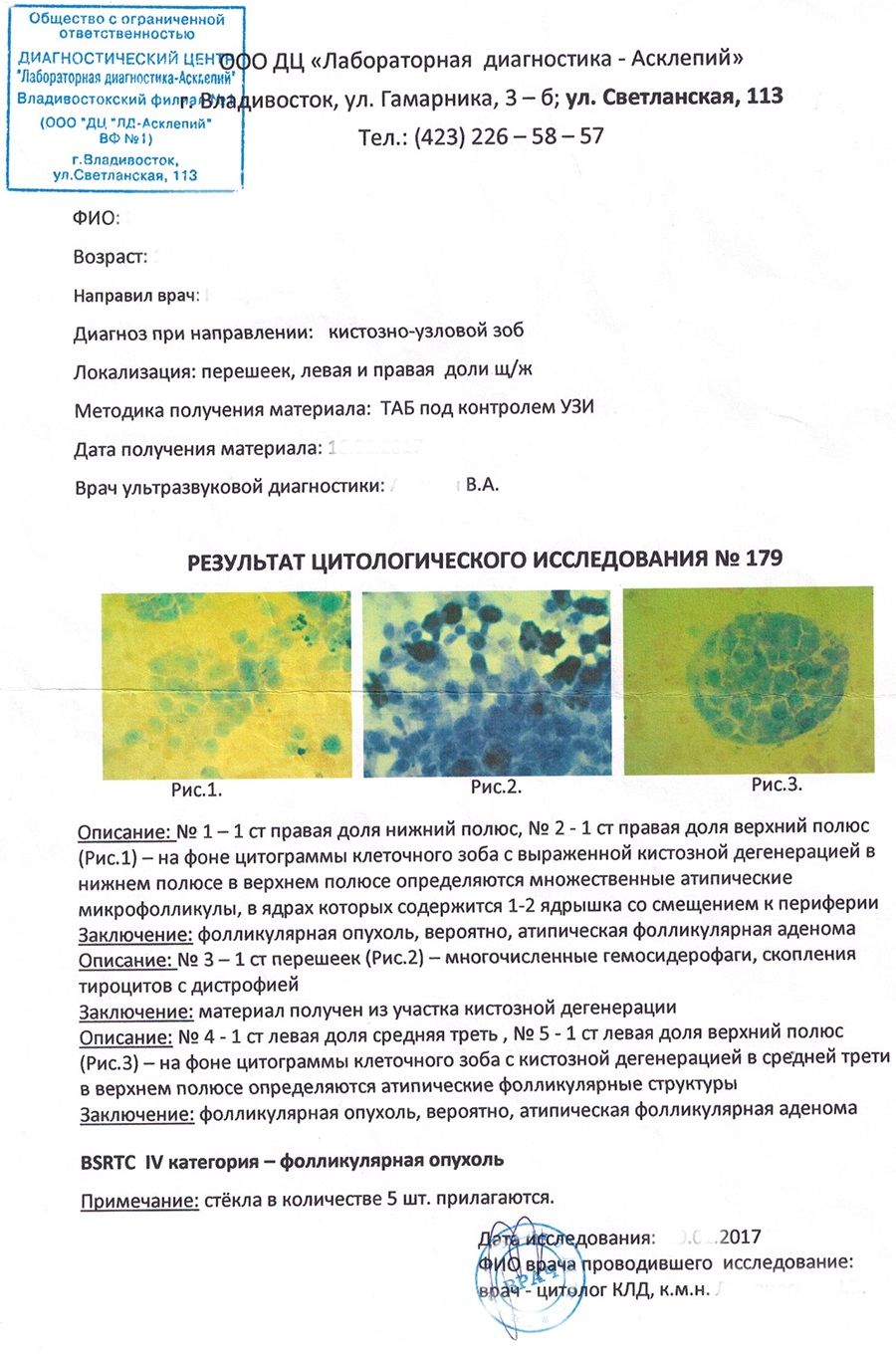
Рисунок. Протокол цитологического исследования (ФИО пациента и специалиста удалены). Документ оформлен правильно. Присутствует указание места изъятия материала из щитовидной железы, описание и заключение. Результат оценен по современной системе Bethesda (см. ниже). Особой ценностью этого документа являются снимки, позволяющие врачу ориентироваться не только на описание, но и на цитологическую картину. Документ содержит указание на прилагаемые к протоколу предметные стёкла (От нашей Клиники этот протокол получает наивысшую оценку за оформление в России).
В реальной практике морфологи часто пренебрегают указанным порядком оформления документов. В России некоторые специалисты и медицинские организации не описывают цитологическую картину узла и ограничиваются лишь заключением. Но из заключения совершенно не следует описание, что создает сложность понимания клиницистом-эндокринологом особенностей болезни.
Ещё бОльшую сложность для диагностики и принятия решения о выборе лечения представляют результаты цитологической диагностики без описания с заключением, содержащим неконкретную формулировку «фолликулярная опухоль».
В некоторых протоколах цитологической диагностики с заключением о фолликулярной опухоли, кроме отсутствия описания, приходится видеть совершенно неуместный текст: «Показано оперативное лечение». Возникают вопросы: «Почему по ограниченным и неполноценным данным назначается операция? Почему нарушено оформление медицинской документации (назначение приводится в цитологическом протоколе)? Кто заинтересован в такой ситуации?».
Понятие «Фолликулярная опухоль» устаревает
Современная эндокринология стремится сделать заключения разных исследований чёткими и унифицировать их, насколько это возможно. Поэтому для морфологического, ультразвукового, рентгено-радиологического и прочих направлений в диагностике создаются новые классификации. Они позволяют точнее передать представление специалистов о выявленном изменении.
Для цитологического исследования щитовидной железы в 2007 г. была создана специальная классификация ― The Bethesda System For Reporting Thyroid Cytopathology (TBSRTC). Авторы системы Bethesda, конечно, не повысили достоверность цитологической диагностики. Тем не менее, эта система улучшила взаимопонимание между врачами разных специальностей и включила более точное предположение о злокачественности.
Классификация цитологических данных щитовидной железы
(The Bethesda System For Reporting Thyroid Cytopathology (TBSRTC), 2007)
| Диагностическая оценка | Вероятность рака, % | Тактика врача* |
| I. Недиагностический или неудовлетворительный материал | 1-4 | Повторная пункционная биопсия |
| II. Доброкачественный процесс | 0-3 | Наблюдение |
| III. Атипия неясного значения или фолликулярные изменения невыясненного значения | 5-15 | Повторная пункционная биопсия |
| IV. Фолликулярная опухоль или подозрение на фолликулярную опухоль | 15-30 | Операционное удаление доли щитовидной железы |
| V. Подозрение злокачественности | 60-75 | Полное или расширенное удаление всей щитовидной железы или её доли |
| VI. Злокачественность | 97-99 | Расширенное удаление всей щитовидной железы |
*Тактика специалиста зависит от дополнительных клинических обстоятельств (истории болезни, данных УЗИ, сцинтиграфии и пр.).
Статистическая классификация из Батесды (город в штате Мэрилэнд, США) заменила потребность в термине «фолликулярная опухоль». С 2015 года эта классификация начала активно применяться в России. Но не всеми морфологами.
Специалисты вправе использовать понятие «фолликулярная опухоль», но могут вместо него применить более точное обозначение, указав 3, 4 или 5 категорию по Bethesda, что соответствует 15%, 30% и 75% вероятности рака.
Что скрывается за фолликулярной опухолью?
Статистике известно, что 96% узлов щитовидной железы доброкачественные. Вместе с тем, следует уточнить, что каждый узел щитовидной железы представляет собой опухоль, так как в период первой стадии (развития) происходит размножение клеток внутри узлов. Это дополнительное образование клеток, независимо от их добро- или злокачественности, в научной медицине называется опухолью. Поэтому каждый щитовидный узел ― это опухоль.
Размножение клеток в ткани вне узлов называется регенерацией. Это естественное обновление ткани внутри щитовидной железы. Абсолютно такой же процесс обновления ткани внутри узлов принято обозначать другим термином ― пролиферация. На стадии развития в узлах может происходить интенсивно. Величина активности пролиферации не является признаком рака.
Обычная ткань щитовидной железы состоит из фолликулов (групп клеток, охватывающих коллоид), поэтому словосочетание «Фолликулярная опухоль» служит обозначением участка в щитовидной железе с типичным устройством. Важно отличать «фолликулярную опухоль» от «фолликулярной карциномы». Только последний термин является названием морфологического варианта рака. Поэтому фолликулярная опухоль не может и не должна ассоциироваться со злокачественностью. Заключение о фолликулярной опухоли ― это ещё не показание к операции.
Термины «фолликулярная неоплазия» и «фолликулярное новообразование» можно рассматривать как синонимы фолликулярной опухоли.
Мифы о «фолликулярной опухоли»
1. Морфологическому термину «фолликулярная опухоль» интернет-копирайтеры придали образ болезни и назначили симптомы. В действительности, у обобщающего цитологического термина «фолликулярная опухоль» не может быть никаких симптомов. Более того, почти у всех узлов нет никаких ощущаемых симптомов, кроме внешней заметности крупных узлов или узлов средней величины, расположенных в перешейке щитовидной железы.
Ощущения давления, удушения, кома в горле, покашливания, изменения голоса, усталости/утомляемости, аритмии, боль и пр. не провоцируются узлами. Все они могут наблюдаться при отсутствии узлов. О механизме возникновения этих явлений поясняется в специальной статье «Ком в горле и щитовидная железа».
2. Заинтересованность привести пациента с фолликулярной опухолью к хирургу и прооперировать создала миф о перерождении или трансформации доброкачественных узлов в злокачественные. Процесс перехода фолликулярной опухоли в карциному не подтвержден исследованиями. Научных публикаций (статей, монографий, руководств, диссертаций) о таком явлении в щитовидной железе не существует.
3. Также не существует научно обоснованных представлений о компенсированных и декомпенсированных опухолях (новообразованиях) щитовидной железы. Признак незаметности (бедной симптоматики) не является критерием компенсации, так как при значительно истощенной и разрушенной ткани узла также нет никаких симптомов. Гипертиреоидный узел или гипертиреоз не относятся к декомпенсации, так как функциональная способность узла при этом не уменьшена.
К сожалению, важные базовые знания о компенсации не преподаются должным образом в ВУЗах и системе послевузовской подготовки. «Общая патология человека» как фундаментальная медицинская наука, изучающая компенсацию, или не преподаётся, или преподносится ограниченно. Кроме того, знание о компенсации недостаточно полно представлено в научных публикациях. Поэтому странное представление о компенсировано-декомпенсированных узлах однотипно переписывается копирайтерами.
Существуют классификации TNM, цитологические, гистологические, ультразвуковые, клинические (по величине, отношению к доле, течению, стадиям, состоянию, количеству и пр.), статистические, этиологические, патогенетические, синдромные.
4. Не существует причин болезни для цитологического термина «фолликулярная опухоль», но есть причины и условия образования узлов щитовидной железы. Имеются индивидуальное устройство щитовидной железы, предрасполагающее к узлам при определённых обстоятельствах. Также имеется индивидуальный характер структуры ткани железы и величина её компенсации, от которых зависит процесс в узлах, принимаемый в одних случаях за доброкачественный процесс, а в других случаях ― вызывающий сомнение и потребность применять обозначение «фолликулярная опухоль».
Диагностика при выявленной фолликулярной опухоли
Если при цитологическом исследовании узлов щитовидной железы была выявлена ФО, то основное направление диагностики должно быть ориентировано на уточнение характера ткани в узлах ― исключение или подтверждение доброкачественности или злокачественности.
В определении злокачественного процесса в щитовидной железе КТ и МРТ не помогут. Поэтому не следует надеяться на сверхвозможности этих исследований. Также не поможет гормональный анализ крови. Гормональные показатели не способны сориентировать в вероятности рака. Отсутствует реальная польза от биохимического анализа крови.
Не существует маркеров рака щитовидной железы. Величина тиреоглобулина может быть увеличена при доброкачественных узлах, находящихся на стадии истощения. Величина кальцитонина не подскажет присутствие папиллярного рака, более частого среди всех злокачественных процессов в узлах.
Сцинтиграфия (радиоизотопное сканирование) не способно различить большинство вариантов рака щитовидной железы. Но в некоторых онкологических случаях болезни это исследование, проводимое с помощью специальных методик, оказывает реальную диагностическую помощь.
Что же остаётся? Наиболее реальными в России являются лишь два исследования:
1. Проведение повторной пункционной биопсии с цитологической диагностикой в другом медучреждении у других специалистов. Оценка предметных стёкол у нескольких морфологов.
2. Профессиональное клиническое УЗИ щитовидной железы с количественной эластографией ткани узлов. При показании и возможности ― УЗИ с контрастированием.
Показание для пункции щитовидной железы
Лечение при фолликулярной опухоли
Поскольку нет болезни «фолликулярная опухоль», то не существует особых видов лечения при ней. Не следует забывать, что ФО ― это лишь цитологический термин, не исключающий вероятность злокачественности и никак не подтверждающий его. Поэтому выявление ФО не является однозначным показанием к операции.
Если дополнительные исследования покажут высокую вероятность злокачественного процесса, то в соответствии с показанием может быть выбран операционный путь лечения. Удаление же доброкачественного узла вместе с полезной гормонообразующей тканью не относится к лечению (Нередко врачи по привычке называют «лечением» другие действия ― помощь и даже вред).
Выбор тактики лечения при подтверждении доброкачественности (отсутствии явных признаков злокачественности) зависит от клинических особенностей узлового процесса. Поскольку узлы отличаются по величине, стадии, структуре, состоянию, течению, гормонообразованию, отношению к внеузловой ткани и пр., то выбор наиболее оптимального лечебного пути всегда индивидуален. Задача определения рационального варианта лечения решается с помощью компетентного врача-эндокринолога.
Опухоли щитовидной железы
Щитовидная железа расположена на передней поверхности шеи человека и состоит из двух долей – правой и левой, соединённых узким перешейком, также довольно часто встречается пирамидальная доля. Вес железы у взрослого человека составляет 12—25 г. Нормальный объем железы у женщин до 18 мл, у мужчин до 25 мл.
Необходимо отметить, что рядом с щитовидной железой расположены такие жизненно важные органы, как: пищевод, сонные артерии, яремные вены, трахея, которые могут быть повреждены во время операции. Позади железы, с обеих сторон от трахеи расположены возвратные гортанные нервы, регулирующие подвижность голосовых складок, которые в свою очередь отвечают за дыхание у человека. Также, по задней поверхности щитовидной железы расположены околощитовидные железы, вырабатывающие паратгормон, отвечающий за обмен кальция и фосфора. Их размер обычно 3-5 мм. Иногда околощитовидные железы бывает сложно обнаружить и можно их случайно удалить во время операции на щитовидной железе.
Щитовидная железа относится к эндокринным органам (она вырабатывает гормоны Т4, Т3, кальцитонин). Выработка этих гормонов контролируется гипофизом по типу обратной связи – когда уровень тиреоидных гормонов (Т4, Т3) в крови становится достаточно высоким, количество выделяемого гипофизом ТТГ уменьшается, что сокращает выработку Т4 и Т3, и наоборот, при снижении концентрации Т4 и Т3 в крови количество выделяемого ТТГ увеличивается, стимулируя секрецию Т4 и Т3.
Кальцитонин: в отличие от других гормонов он не является йодсодержащим. От количества кальцитонина зависит уровень фосфора и кальция в крови.
Тироксин: является тиреоидным гормоном. Тироксин влияет на процессы обмена веществ, особенности роста и развития в организме человека. Клетки мозга подвержены окислительным реакциям, проходящим с участием вещества. Недостаток или избыток этого гормона способен вызывать различные осложнения. А также, данное вещество находится в тесной связи с выработкой белка.
Трийодтиронин:когда дейодируется тироксин, высвобождается этот гормон. Но его образование таким образом происходит в печени и почках. Щитовидной железой трийодтиронин выделяется в меньших объемах.
Эти вырабатываемые гормоны принимают участие в процессе обмена веществ в организме. А также, они влияют на работу других систем, в том числе нервной системы.
Каким образом выявляются опухоли щитовидной железы?
Вы можете самостоятельно обратить внимание на то, что на шее появилась припухлость или врач эндокринолог при осмотре выявит узлы в щитовидной железе. Далее необходимо выполнить УЗИ шеи, для подтверждения, что опухоль расположена именно в щитовидной железе. Также необходимо сдать анализ крови на гормоны щитовидной железы, для оценки функции исследуемого органа.
Если при УЗИ выявляется узловое образование менее 1 см и признаков злокачественности не выявлено, то такой узел динамически наблюдается, но при изменении узла с наличием признаков злокачественности, требуется выполнить пункционную тонкоигольную аспирационную биопсию (ПТАБ) узла под контролем УЗИ. При обнаружении узлового образования более 1 см, для подтверждения диагноза необходимо выполнить ПТАБ. Далее полученный материал исследуется в лаборатории под микроскопом, на основании чего определяется дальнейшая тактика лечения пациента.
Если же у пациента выявлена повышенная функция щитовидной железы, то дополнительным методом исследования будет сцинтиграфия. А при недостаточной визуализации железы (особенно при загрудинном расположении узла), методом выбора является компьютерная томография.
Опухоли щитовидной железы:
В щитовидной железе могут встречаться как доброкачественные так и злокачественные опухоли. На сегодняшний день во всем мире при цитологическом исследовании щитовидной железы используется классификация по Bethesda (The Bethesda System for Reporting Thyroid Cytopathology), которая была принята на конференции Национального Института Рака, в октябре 2007 в г. Бетесда (США, Мэриланд). В соответствии с этой терминологией описание каждой ПТАБ начинают с основных диагностических категорий, каждая из которых имеет определенный риск злокачественности и в зависимости от степени риска каждая категория связана с дальнейшей клинически обоснованной тактикой:
I. Недиагностический или неудовлетворительный материал.
Необходимо повторить ПТАБ.
II. Доброкачественные изменения.
Риск злокачественности не более 3%.
III. Атипия неясного значения или фолликулярные поражения неясного значения.
Необходимо повторить ПТАБ.
IV. Фолликулярная опухоль или подозрение на фолликулярную опухоль.
Риск злокачественности 20-30%.
V. Подозрение на злокачественную опухоль.
Риск злокачественности 98%.
VI. Злокачественная опухоль.
При получении полноценного материала, можно ожидать от врача-цитолога более точное заключение в уверенной или предположительной форме в соответствии с цитологическими и гистологическими классификациями новообразования в щитовидной железе можно разделить на четыре большие группы:
Также возможны заключения от цитолога “материал получен из участка кистозной дегенерации” или “лимфоидной инфильтрации” обычно связаны с доброкачественными поражениями (зоб с кистозной дегенерацией, лимфоматозный тиреоидит и др.).
Таким образом коллоидный зоб – наиболее часто встречаемые опухоли щитовидной железы. Он всегда является доброкачественным и риск его перерождения в рак составляет менее 3%.
В зависимости от морфологического строения различают фолликулярную, папиллярную, оксифильную, функционирующую, светлоклеточную и др. виды аденомы щитовидной железы. Источником развития аденом служат А- и В-фолликулярные клетки щитовидной железы.
Фолликулярные аденомы представляют собой округлые инкапсулированные узлы, плотноэластической консистенции, обладающие достаточной подвижностью. Среди эутиреоидных узловых образований железы они составляют 15-20%. К фолликулярным образованиям относятся такие разновидности, как коллоидная (или макрофолликулярная), микрофолликулярная, фетальная, трабекулярная (или эмбриональная) аденома щитовидной железы.
Папиллярные аденомы щитовидной железы имеют кистозное строение; внутри кист выявляются сосочковидные разрастания, окруженные коричневатой жидкостью. Функционирующие (токсические) аденомы щитовидной железы. Аденома, развивающаяся из В-клеток (оксифильная аденома из клеток Гюртле-Асканази, опухоль Лангханса, онкоцитарная аденома), имеет наиболее агрессивное течение и в 10-35% случаев при гистологическом исследовании оказывается злокачественной.
Рак щитовидной железы разделяют на 5 групп и используют TNM классификацию, где T – размер опухоли, N – метастазы в регионарные лимфатические лимфоузлы, M – отдаленные метастазы.
Папиллярный или фолликулярный рак у пациента младше 45 лет имеет только две стадии заболевания:
I Стадия– Любая T Любая N M0.
II Стадия– Любая T Любая N M1.
У пациентов старше 45 лет с этими же видами рака выделяют четыре стадии заболевания:
I Стадия (T1 N0 M0).
II Стадия (T2 N0 M0).
III Стадия (T3 N0 M0), (T1–3 N1a M0).
IVa Стадия (T4a N0–1a M0), (T1–4a N1b M0).
IVb Стадия (T4b ЛюбаяN M0).
IVc Стадия (Любая T Любая N M1).
Медуллярный рак имеет следующие стадии:
Стадия I T1 N0 M0.
Стадия II T2–3 N0 M0.
Стадия III T1–3 N1a M0.
Стадия IVb T4b Любая N M0.
Стадия IVс Любая T Любая N M1.
Недифференцированный рак щитовидной железы стразу же считают, как IV стадию заболевания со следующими подстадиями:
IVa Стадия (T4a ЛюбаяN M0)
IVb Стадия (T4b ЛюбаяN M0)
IVc Стадия (Любая T Любая N M1)
Прогноз при раке щитовидной железы, обнаруженном на ранних стадиях, достаточно благоприятный.
При папиллярной форме рака щитовидной железы пятилетняя выживаемость может достигать 100%.
У пациентов с четвертой стадией фолликулярной карциномы выживаемость не более 50%.
При медуллярном раке щитовидной железы и своевременной операции показатель выживаемости очень высок и составляет около 98%.
Анапластическая форма заболевания характеризуется неблагоприятным прогнозом, даже после проведения операции продолжительность жизни таких пациентов, как правило, не превышает одного года. Но к счастью анапластический рак щитовидной железы бывает достаточно редко.
Таким образом, основным методом лечения при опухолевых поражениях щитовидной железы является комплексное лечение, состоящее из операции на щитовидной железе, с последующим лечением радиоактивным йодом. Только при комплексном лечении возможно добиться хорошего результата.
В настоящее время существует 3 вида объема операций на щитовидной железе:
Как и при любых операциях, после операций на щитовидной железе бывают как общехирургические осложнения, так и специфические.
К общехирургическим относятся такие осложнения как:
К специфическим относятся осложнения такие, как:
Фолликулярный рак щитовидной железы
Фолликулярный рак щитовидной железы – форма тиреоидного рака, для которой характерна фолликулярная структура опухоли. Проявляется наличием опухолевидного образования в области щитовидки, болями, изменением голоса, затруднениями дыхания и глотания в сочетании с общими симптомами онкологического заболевания. Редко поражает регионарные лимфоузлы. Может метастазировать в легкие, кости, головной мозг, кожу и другие органы. Диагностируется с учетом клинических признаков, данных осмотра, ларингоскопии, УЗИ, КТ, МРТ, пункционной биопсии и других диагностических процедур. Лечение – гемитиреоидэктомия либо тиреоидэктомия, радиоактивный йод, заместительная терапия.
Общие сведения
Фолликулярный рак щитовидной железы – вторая по распространенности форма онкологического поражения щитовидной железы после папиллярного рака. Составляет 14-15% от общего числа раков щитовидной железы. Обычно развивается после 40 лет, но может диагностироваться и у детей. Женщины страдают втрое чаще мужчин. Фолликулярный рак щитовидной железы считается более агрессивным, чем папиллярный. Редко поражает лимфоузлы, может давать отдаленные метастазы. На начальных стадиях рассматривается, как прогностически благоприятный, пятилетняя выживаемость пациентов с локальными формами неоплазии приближается к 100%. При инвазии в окружающие ткани и возникновении метастазов прогноз ухудшается. Лечение проводят специалисты в сфере онкологии и эндокринологии.
Причины фолликулярного рака щитовидной железы
Установлено, что обычно онкологическое поражение данного органа возникает на фоне уже существующего зоба. Наряду с зобом, к факторам, повышающим риск развития фолликулярного рака, относят хронические воспалительные процессы в области щитовидки, аденому щитовидной железы и некоторые наследственные заболевания. Отмечается связь с воспалительными процессами и опухолями женской репродуктивной системы. Вероятность возникновения фолликулярного рака щитовидной железы увеличивается в периоды гормональной перестройки организма (во время гестации, в период климакса). Исследователи указывают, что фолликулярный рак относительно редко манифестирует после получения повышенной дозы ионизирующего излучения.
По внешнему виду фолликулярный рак щитовидной железы напоминает аденому. При микроскопическом исследовании высокодифференцированных неоплазий выявляются фолликулы, похожие на нормальные фолликулы щитовидной железы. Клетки выстилки полиморфные, с гиперхромными ядрами. Для умеренно дифференцированных опухолей характерны скопления клеток в ткани узла и внутри фолликулов. Рак из В-клеток состоит из мелких фолликулов и клеточных скоплений.
Классификация фолликулярного рака щитовидной железы
В соответствии с классификацией TNM различают следующие стадии фолликулярного рака щитовидной железы:
При отсутствии лимфогенного метастазирования используют маркировку N0, при отсутствии отдаленного метастазирования – М0. Лимфогенные и гематогенные метастазы, соответственно, обозначаются N1 и М1.
Симптомы фолликулярного рака щитовидной железы
На начальных стадиях симптоматика отсутствует. В последующем на передней поверхности шеи в зоне щитовидной железы появляется округлый плотный узел. При наличии зоба узел может остаться незамеченным либо трактоваться, как прогрессирование первичной патологии. При дальнейшем росте фолликулярного рака щитовидной железы возникают боли в проекции органа, одышка и затруднения при глотании. При вовлечении гортанного нерва выявляются охриплость и изменение голоса. В отличие от папиллярного рака, увеличенные лимфоузлы на шее обнаруживаются достаточно редко. Функция щитовидки обычно не нарушена.
Для фолликулярного рака щитовидной железы характерен относительно медленный рост. Прорастание близлежащих органов и образование отдаленных метастазов сопровождаются ухудшением общего состояния пациентов. Выявляются выраженная слабость, апатия, утомляемость, неустойчивость настроения, потеря аппетита, снижение массы тела, анемия, бледность кожи и гипертермия. Отдаленными метастазами чаще всего поражаются легкие и кости, реже – печень, кожа и головной мозг.
При метастазировании фолликулярного рака щитовидной железы в легкие может наблюдаться бессимптомное течение (в случае поражения периферических отделов) либо появление кашля с примесью крови в мокроте. Метастазы в кости проявляются болями и патологическими переломами. При метастазах в печени возникают боли в правом подреберье и гепатомегалия, возможна желтуха. Проявления метастазов в головном мозге определяются локализацией вторичных очагов. Характерны головные боли и неврологическая симптоматика.
Диагностика фолликулярного рака щитовидной железы
Обычно с имеющимися жалобами первично пациенты обращаются к эндокринологу. Врач направляет больных на консультацию к онкологу и отоларингологу. При выявлении признаков, характерных для фолликулярного рака щитовидной железы, дальнейшее обследование проводит онколог. План обследования включает в себя УЗИ, КТ и МРТ щитовидной железы. Перечисленные процедуры позволяют уточнить распространенность и структуру узла, а также наличие либо отсутствие четких границ новообразования.
Пациенту назначают анализы для определения уровня гормонов щитовидной железы. Осуществляют ларингоскопию для оценки степени вовлеченности гортани. Окончательный диагноз фолликулярного рака щитовидной железы устанавливают с учетом результатов гистологического исследования образца ткани, полученного при проведении тонкоигольной биопсии. Для обнаружения метастазов выполняют сцинтиграфию костей скелета, УЗИ и КТ печени, рентгенологическое исследование грудной клетки, МРТ головного мозга и прочие диагностические процедуры. Заболевание дифференцируют с другими формами рака и болезнями щитовидной железы неопухолевой природы.
Лечение и прогноз при фолликулярном раке щитовидной железы
Основным методом лечения является хирургическое удаление опухоли. Объем операции определяют с учетом распространенности онкологического процесса. Мнения онкологов относительно необходимого объема резекции при локальном фолликулярном раке щитовидной железы различаются. Одни хирурги считают, что незначительное количество рецидивов позволяет осуществлять гемитиреоидэктомию. Другие указывают на то, что в оставшейся доле достаточно часто обнаруживаются злокачественные клетки, и настаивают на полном удалении органа. При крупных неоплазиях проводят тиреоидэктомию.
В послеоперационном периоде больным фолликулярным раком щитовидной железы назначают радиопрепараты йода (изотоп йода-131). Данную методику также применяют при вовлечении лимфоузлов и соседних органов, при наличии противопоказаний к проведению хирургического вмешательства у пожилых пациентов и больных с тяжелой соматической патологией. После удаления щитовидной железы в течение всей жизни осуществляют гормонозаместительную терапию. Пациентам рекомендуют регулярно наблюдаться у онколога-эндокринолога. Ежегодно назначают рентгенографию грудной клетки.
Прогноз при фолликулярном раке щитовидной железы относительно благоприятный. Средняя пятилетняя выживаемость составляет около 90%. При выявлении заболевания на 1 и 2 стадии до 5 лет с момента операции доживают почти 100% больных. При распространенных формах заболевания этот показатель снижается. В группе пациентов с 3 стадией фолликулярного рака щитовидной железы пятилетняя выживаемость составляет 71%, в группе с 4 стадией – 50%.
Если Ваш ответ биопсии «Фолликулярная аденома щитовидной железы».
В современной всемирной классификации диагнозов по итогам биопсии – The Bethesda system for reporting thyroid cytopathology, последний из вариантов которой был принят на всемирном конгрессе патологов в городе Bethesda (США) в 2010 году диагноза «Фолликулярная аденома щитовидной железы» НЕТ ВООБЩЕ. И нет его там, стоит отметить, уже достаточно давно. И только в России – стране, авторы цитологических руководств в которой упорно продолжают игнорировать мировой опыт, такой диагноз сохраняется. В России активно используется классификация цитологических (биопсийных) диагнозов по Шапиро-Камневой – классификация нелогичная, абсолютно не связанная с окружающей действительность, содержащая массу неизвестных остальной науке заключений.
Почему мы так радикальны в своих высказываниях?
Вы можете задать вопрос – почему мы так категорично высказываемся о том, что другие специалисты поставили диагноз обязательно неверно, а также кто мы такие, чтобы высказываться так радикально? И почему мы рекомендуем не повторять биопсию у Вас по месту жительства, а сразу приезжать для повторного исследования в Санкт-Петербург? Давайте попробуем ответить на все три вопроса последовательно.
Почему мы так категоричны, так радикальны?
Ответим на первую часть Вашего вопроса – диагноз фолликулярной аденомы щитовидной железы по результатам тонкоигольной биопсии поставлен быть не может просто потому, что это НЕВОЗМОЖНО. Никто в мире не может надежно установить диагноз фолликулярной аденомы – этот вопрос сейчас является основным научным направлением в диагностике узлов щитовидной железы.
Давайте поясним наше положение с использованием некоторых простых теоретических положений.
Когда мы, эндокринологи и эндокринные хирурги, выявляем у пациента узел в щитовидной железе, мы в первую очередь должны определиться с основным вопросом: «Является этот узел доброкачественным или злокачественным?» Если сказать еще проще и конкретнее: «Рак это или нет?»
Главным методом, позволяющим ответить на этот простой и в то же время крайне важный для пациента вопрос, является тонкоигольная биопсия узлов щитовидной железы. Именно она призвана разделять узлы на опасные для человека и не опасные. Многие пациенты удивятся, но основной целью биопсии является не назначение пациентам операций по удалению узлов, а избавление пациентов от операций. Биопсия позволяет сказать пациенту без всякой операции, что у него – доброкачественный узел (а доброкачественных узлов – 95%), и затем на основании заключения биопсии дать совет не удалять узел и не проводить никаких операций. В те времена, когда биопсии не существовало, врачи рекомендовали удалять все выявленные узлы – иначе они не могли гарантировать пациенту, что у него не будет «пропущен» рак. И сейчас во многих регионах нашей страны (в первую очередь там, где биопсию не делают, либо делают некачественно) врачи рекомендуют удалять практически все узлы. Но врачи при этом часто не могут понять, что к 50 годам у 50% женщин есть узлы в щитовидной железе, и если мы будем двигаться путем их удаления, то к определенному возрасту мы удалим щитовидную железу как минимум половине женщин нашей страны…
Биопсия щитовидной железы позволяет разделить узлы на те, которые необходимо удалять (к счастью, их немного – около 7-8%), и те, которые удалять не следует – их значительно больше, около 92-93%.
Как биопсия это делает?
Первое, что может биопсия – это разделить узлы на опухолевые и неопухолевые. Многие не знают, но все узлы в щитовидной железе делятся, в первую очередь, на опухоли и не-опухоли.
Не-опухоли, которых подавляющее большинство,- это так называемые коллоидные узлы, абсолютно доброкачественные округлые образования, похожие на опухоль, но с точки зрения микроскопического строения опухолью не являющиеся. Единственной проблемой этих узлов является тот факт, что они очень и очень похожи при проведении УЗИ или ощупывании щитовидной железы на опухоль – поэтому их и удаляют так часто. Качественная биопсия позволяет высказаться уверенно, что узел является коллоидным – а значит, не является раком и НИКОГДА в него не «переродится». Доброкачественные коллоидные узлы в рак не превращаются – этот факт наукой доказан уже достаточно давно. И коллоидные узлы составляют около 92-95% от всех узлов щитовидной железы – к большому счастью всего человечества.
Опухолевые узлы щитовидной железы отличаются от коллоидных неопухолевых узлов тем, что в опухолях всегда есть одна «материнская» клетка, в которой произошла вызывающая безудержное деление мутация ДНК. Размножение материнской клетки приводит к образованию узла в щитовидной железе, все клетки которого являются в том или ином поколении потомками материнской клетки (в коллоидном узле такого феномена нет – там делятся все клетки сразу, потому он и является неопухолевым).
Опухолевые узлы в щитовидной железе бывают доброкачественными и злокачественными. Доброкачественный опухолевый узел иначе называют аденомой щитовидной железы, а злокачественный – раком щитовидной железы.
Вторая задача, которую призвана решать тонкоигольная биопсия – это разделение опухолевых узлов на злокачественные и доброкачественные. И с этой задачей биопсия пока может справиться не на 100%.
Ряд злокачественных опухолей биопсия позволяет выявить сразу – например, папиллярный рак, медуллярный рак, плоскоклеточный рак, анапластический рак, лимфому щитовидной железы, метастазы других опухолей в щитовидную железу.
Однако есть два вида опухолей, которые друг от друга по результатам тонкоигольной биопсии не отличимы. Речь идет о фолликулярной аденоме щитовидной железы (доброкачественной опухоли, происходящей из клеток фолликулов, вырабатывающих гормоны) и фолликулярной карциноме щитовидной железы (или фолликулярном раке – злокачественной опухоли щитовидной железы, растущей все из тех же вырабатывающих гормоны клеток фолликулов).
Почему биопсия не может отличить аденому от карциномы? Дело в том, что клетки, образующие две эти опухоли, одинаковы – это обычные клетки фолликулов щитовидной железы. При анализе мазка, полученного после тонкоигольной биопсии щитовидной железы, видны скопления фолликулярных клеток, которые активно делятся – и это все, что можно сказать по результатам биопсии. Видно, что узел имеет фолликулярное строение, что он состоит из клеток фолликулов, и эти клетки делятся – значит, речь идет об опухоли. Больше ничего не сказать.
Основным отличием фолликулярного рака от фолликулярной аденомы щитовидной железы является наличие инвазии капсулы в раковых узлах. Дело в том, что обе опухоли – и карцинома (рак), и аденома (доброкачественная опухоль) – покрыты капсулой, которая окружает узел, подобно тонкой оболочке. Клетки аденомы не способны разорвать оболочку и проникнуть в окружающие ткани, а клетки рака (карциномы) делают это достаточно легко. Именно поэтому наличие очагов разрывов капсулы узла с прорастанием (инвазией) клеток опухоли в окружающую ткань является основным признаком фолликулярного рака щитовидной железы. Это – незыблемый, никем не оспариваемый факт. Есть инвазия – это рак, нет инвазии – это фолликулярная аденома.
А теперь давайте подумаем, как можно выявить инвазию капсулы узла опухолью при проведении тонкоигольной биопсии? Ведь биопсия проводится очень тонкой иглой путем укола в ткань узла с последующим всасыванием содержимого узла в шприц, а затем выдуванием этого содержимого на стекло, и потом – размазыванием этого содержимого по стеклу с приготовлением тонкого мазка. Чем тоньше мазок – тем лучше видно отдельные клетки, тем качественнее взята биопсия и тем выше вероятность информативного ответа. Но капсулу узла при биопсии не высосать – это очевидно. И выяснить, как располагались клетки в узле до биопсии, тоже невозможно – ведь они перемешиваются и в игле, и в шприце, и на стекле при размазывании клеточного материала. Поэтому сказать, была ли инвазия опухолью капсулы узла по итогам тонкоигольной биопсии невозможно – для этого необходимо изучить всю капсулу, весь узел. Это так же невозможно, как пытаться выяснить, были ли, допустим, темные точки на шкурке апельсина, путем выпивания полученного из него апельсинового сока через трубочку – чтобы сказать что-то о шкурке апельсина, нужно изучать именно шкурку, а не сок.
Единственный способ сказать, есть ли инвазия опухолью капсулы узла (а значит, решить – является исследуемый узел фолликулярной аденомой щитовидной железы или фолликулярным раком) – это удалить узел целиком и тщательно исследовать всю его капсулу под микроскопом в поисках очагов инвазии, «дырок» в капсуле. Это – логично и это очевидно.
Из приведенных выше рассуждений следует, что по данным тонкоигольной биопсии установить диагнозы «Фолликулярная аденома щитовидной железы» и «Фолликулярный рак щитовидной железы» НЕВОЗМОЖНО. Невозможно не потому, что не хватает знаний врача или оборудования, а невозможно чисто технически. Поэтому такие диагнозы по результатам биопсии формулироваться не могут. И поэтому в современной всемирной классификации Bethesda system 2010-го года выпуска указано, что заключение необходимо формулировать так: «Фолликулярная опухоль щитовидной железы». Т.е. цитолог понимает, что это – опухоль из фолликулярных клеток, он также понимает, что отличить в данном случае рак от аденомы он не может в силу ограничений метода, поэтому он просто пишет общее заключение «Фолликулярная опухоль». Если узел будет удален (а так сейчас и принято поступать со всеми фолликулярными опухолями) и врач получит возможность оценить весь узел с его капсулой, диагноз будет уже установлен окончательно – или рак, или не рак (аденома).
Из этого длинного рассуждения следует два важных вывода.
Первый – диагноз «Фолликулярная аденома щитовидной железы» может быть установлен только после полного удаления узла.
Второе – если цитолог этого не понимает и пишет заключение «Фолликулярная аденома щитовидной железы» по итогам тонкоигольной биопсии, значит, он не понимает самой логики данного метода диагностики, не ориентируется в современных классификациях и правилах установки диагноза, и следовательно – его заключениям доверять нельзя.
Вот именно поэтому мы и сообщили Вам в начале статьи, что диагноз фолликулярной аденомы щитовидной железы по итогам тонкоигольной биопсии узла – это НЕВЕРНЫЙ диагноз, и никаких исключений из этого правила нет.
Вопрос второй – кто мы такие?
Мы – специалисты Северо-Западного центра эндокринологии, расположенного в Санкт-Петербурге и занимающегося диагностикой и лечением заболеваний эндокринных органов: щитовидной железы, паращитовидных желез, надпочечников.
Мы – российские лидеры в области тонкоигольной биопсии узлов щитовидной железы. Ежегодно в нашем центре проводится анализ 25000 биопсий щитовидной железы. Мы также консультируем цитологические препараты из всех регионов Российской Федерации и из-за рубежа.
Мы – российские и европейские лидеры в области хирургии щитовидной железы. Ежегодно в нашем центре проводится более 5000 операций на щитовидной железе. По этому показателю мы находимся на первом месте в России и входим в тройку крупнейших европейских клиник эндокринной хирургии.
Мы – клиника, которая исповедует разумный подход к лечению пациентов с узлами щитовидной железы. Заметьте, мы проводим в год 25000 биопсий и оперируем только 5000 пациентов. Это соотношение между числом биопсий и числом операций (8% узлов удаляется после биопсии) совершенно точно повторяет данные мировых исследований о распространенности рака – 5% от всех узлов составляет рак щитовидной железы и еще 3-4% «дают» фолликулярные аденомы, которые также удаляются. Соотношение очень четкое, очень наглядное. Из него следует одно важное и очевидное заключение – мы практически не оперируем пациентов с доброкачественными коллоидными узлами щитовидной железы. Пациенты с доброкачественными узлами оперируются только в тех случаях, если узлы достигли большого размера и вызывают дискомфорт или косметический дефект (пациент в таком случае сам изъявляет желание удалить узлы), либо если узлы вырабатывают гормоны в излишних количествах и тем самым нарушают общий баланс гормонов (токсический зоб).
Все вышесказанное основано на еще одном положении.
Мы – клиника, которая доверяет результатам собственной тонкоигольной биопсии, потому что годы работы доказали нам самим – эндокринологам и хирургам-эндокринологам – что качество работы нашей цитологической службы находится на высоте. Именно поэтому мы и не оперируем всех подряд – у нас есть возможность отбирать для операции только тех пациентов, кому она действительно может спасти жизнь.
И последний, третий вопрос – почему мы рекомендуем не переделывать биопсию у Вас по месту жительства, а сразу приезжать в Санкт-Петербург?
За последние годы в 60% случаев консультация цитологических препаратов, доставленных к нам в центр из различных регионов России (от Калининграда до Камчатки и от Сочи до Мурманска), закончилась установлением другого диагноза. Только вдумайтесь в эту цифру – 60%! Можно долго демонстрировать здесь примеры диагностических ошибок – как в сторону установления несуществующего рака в доброкачественных узлах, так и в сторону пропуска явного рака – но вывод нам пришлось сделать один: необходимо самим иметь возможность сдать пациенту качественное УЗИ щитовидной железы, самим выбрать узлы, нуждающиеся в биопсии, самим эту биопсию провести и самим же изучить клеточный материал. Только в этом случае мы можем отвечать за качество биопсии в целом.
Если же Вам потребуется в результате обследования по поводу диагноза «Фолликулярная аденома щитовидной железы» лечение – мы можем гарантировать качество его проведения только в том случае, если все этапы – от подготовки к операции и предоперационного обследования до выписки из стационара и выдачи гистологического заключения – мы выполнили сами.
Кстати, если в результате обращения в нашу клинику с заключением «Фолликулярная аденома щитовидной железы» операция оказалась необходимой, и Вы решили госпитализироваться в наш центр – Вы проведете в клинике всего 2 суток (48 часов). В первый день Вы поступаете в клинику в 12 часов, после чего Вам проводятся необходимые обследования и осмотры анестезиолога, хирурга, терапевта; утром второго дня Вас оперируют, а утром третьего дня Вы уже покидаете клинику и можете отдохнуть в гостинице. Через 2 дня после выписки уже готово окончательное гистологическое заключение, по итогам которого Вас последний раз консультирует хирург-эндокринолог и дает Вам все необходимые советы – и Вы едете домой. Современные технологии и отработанная годами тактика лечения позволяет работать эффективно и быстро.
Ранняя выписка возможна потому, что мы практически никогда при операции не используем дренажи для выпуска остатков крови наружу, мы не пересекаем мышцы шеи и тем самым резко снижаем травматичность операции, а кожу после операции мы сшиваем косметическим швом рассасывающимися шовными материалами. На кожу накладывается специальный клей, который позволяет обходиться без повязки и дает возможность уже на следующий день принимать душ.
Объем операции в каждом случае определяется индивидуально. Подавляющему большинству пациентов необходимо удалить одну долю щитовидной железы – ту, в которой находится узел, однако есть и случаи, когда необходимо удаление всей щитовидной железы. Врачи нашего центра всегда помогут определиться в том, какой объем необходим именно Вам.
Годы работы показали, что наша работа нужна людям – за последние годы жителям практически всех регионов России проводилось повторное обследование в Санкт-Петербурге в связи с выявленным по месту жительства диагнозом «Фолликулярная опухоль щитовидной железы» + операция. Отзывы наших пациентов – и тех, кому операция оказалась не нужна, и тех, кому ее все же пришлось провести – показывают нам, что пациенты в итоге довольны, что они приехали к нам.
Обследование и лечение проводятся платно или бесплатно?
Амбулаторное обследование (биопсия, анализы на гормоны и онкомаркеры, консультации врачей) проводятся платно, но цены мы стараемся поддерживать очень умеренные.
При необходимости операции на щитовидной железе жителям всех регионов России стационарное лечение проводится бесплатно, по системе федеральных квот либо по полису обязательного медицинского страхования. Бесплатно – означает бесплатно полностью (включая пребывание в клинике, операцию, наркоз, необходимые обследования). Даже при бесплатном лечении в нашем центре Вам будет обеспечен высокий комфорт пребывания (комфортабельные 2-3-местные палаты с санузлом, кондиционером, ТВ, беспроводным интернетом, качественное питание, качественный уход), использование только импортных расходных материалов при операции и высококачественного наркоза, за который с Вас никто не будет требовать дополнительной оплаты.
Вы можете заказать дополнительные платные услуги в клинике только в том случае, если Вам потребуются какие-либо особые сервисные услуги (отдельная одноместная палата (при наличии), особый режим питания, выбор какого-либо определенного хирурга в качестве оперирующего врача).
Как приехать к Вам на консультацию и биопсию?
Для записи на биопсию и консультацию хирурга-эндокринолога или эндокринолога Северо-Западного центра эндокринологии Вам необходимо позвонить по телефону Петроградского или Приморского филиалов Центра эндокринологии:
И напоследок…
Операция на щитовидной железе, медиальная тиреоидэктомия
Запись на операцию в Северо-Западный центр эндокринологии и эндокринной хирургии — ведущую специализированную клинику по лечению заболеваний щитовидной железы России и Европы: +7 812 980-77-21, +7 921 189-74-84, +7 921 420-30-31 (будни, с 9 до 17 часов). Мы принимаем на лечение пациентов из всех регионов России, стран ближнего и дальнего зарубежья.
Медуллярный рак щитовидной железы
Медуллярный рак щитовидной железы (медуллярная карцинома щитовидной железы) является редким гормонально активным новообразованием злокачественной природы, развивающимся из парафолликулярных клеток щитовидной железы
Удаление щитовидной железы
Информация об удалении щитовидной железы в Северо-Западном центре эндокринологии (показания, особенности проведения, последствия, как записаться на операцию)
Заболевания щитовидной железы
В настоящее время изучению заболеваний щитовидной железы уделяется настолько серьезное внимание, что был выделен особый раздел эндокринологии – тиреоидология, т.е. наука о щитовидной железе. Врачей, занимающихся диагностикой и лечением заболеваний щитовидной железы, называют тиреоидологами.
Анализы в СПб
Одним из важнейших этапов диагностического процесса является выполнение лабораторных анализов. Чаще всего пациентам приходится выполнять анализ крови и анализ мочи, однако нередко объектом лабораторного исследования являются и другие биологические материалы.
Анализ на гормоны щитовидной железы
Консультация эндокринолога онлайн
Если вам необходимо получить консультацию эндокринолога, но возможности очно посетить специалиста нет, то оптимальным решением станет оформление дистанционной консультации.
Операции на щитовидной железе
Северо-Западный центр эндокринологии – ведущее учреждение эндокринной хирургии России. В настоящее время в центре ежегодно выполняется более 5000 операций на щитовидной железе, околощитовидных (паращитовидных) железах, надпочечниках. По количеству операций Северо-Западный центр эндокринологии устойчиво занимает первое место в России и входит в тройку ведущих европейских клиник эндокринной хирургии
Консультация эндокринолога
Специалисты Северо-Западного центра эндокринологии проводят диагностику и лечение заболеваний органов эндокринной системы. Эндокринологи центра в своей работе базируются на рекомендациях Европейской ассоциации эндокринологов и Американской ассоциации клинических эндокринологов. Современные диагностические и лечебные технологии обеспечивают оптимальный результат лечения.
Тонкоигольная биопсия узлов щитовидной железы
Экспертное УЗИ щитовидной железы
УЗИ щитовидной железы является главным методом, позволяющим оценить строение этого органа. Благодаря своему поверхностному расположению, щитовидная железа легко доступна для проведения УЗИ. Современные ультразвуковые аппараты позволяют осматривать все отделы щитовидной железы, за исключением расположенных за грудиной или трахеей.
УЗИ шеи
Консультация хирурга-эндокринолога
Хирург-эндокринолог – врач, специализирующийся на лечении заболеваний органов эндокринной системы, требующих использования хирургических методик (оперативного лечения, малоинвазивных вмешательств)
Интраоперационный нейромониторинг
Отзывы
Истории пациентов
Видеоотзывы: опыт обращения в Северо-Западный центр эндокринологии
Фолликулярная неоплазия щитовидной железы (лекция)
Полный текст:
Аннотация
Узловые образования щитовидной железы выявляются примерно у 4–7% лиц, проживающих в регионах с нормальной йодной обеспеченностью. В регионах йодного дефицита распространенность узлового зоба значительно выше, особенно у женщин старше 40 лет, у которых она может превышать 30%.
Ключевые слова
Для цитирования:
Трошина Е.А., Мазурина Н.В., Абесадзе И.А., Юшков П.В., Егорычева Е.К. Фолликулярная неоплазия щитовидной железы (лекция). Проблемы Эндокринологии. 2006;52(1):22-25. https://doi.org/10.14341/probl200652122-25
For citation:
Troshina E.A., Mazurina N.V., Abesadze I.A., Yushkov P.V., Yegorycheva Y.K. Follicular thyroid neoplasia (a lecture). Problems of Endocrinology. 2006;52(1):22-25. (In Russ.) https://doi.org/10.14341/probl200652122-25
Узловые формы зоба представляют собой весьма гетерогенную патологию щитовидной железы как с позиции морфологии, так и в плане клинического течения: речь может идти о солитарных или множественных коллоидных узлах либо об опухолевых образованиях на фоне различного функционального состояния щитовидной железы. Анализируя данные разных авторов, можно сделать заключение о том, что злокачественные опухоли встречаются примерно в 5% случаев всех узловых образований’щитовидной железы.
При обнаружении в щитовидной железе пальпируемых узловых образований одной из основных целей обследования является исключение рака щитовидной железы. Дифференциальный диагноз доброкачественных и злокачественных узловых образований требует проведения комплексного обследования, так как ни один из используемых на сегодняшний день методов не обладает 100% специфичностью и чувствительностью в отношении диагностики рака щитовидной железы.
Единственным методом морфологической диагностики узловых образований щитовидной железы является тонкоигольная аспирационная биопсия (ТАБ) с последующим цитологическим исследованием. ТАБ щитовидной железы позволяет поставить точный морфологический диагноз в 70—85% случаев. Морфологический материал, полученный при ТАБ, принято делить на 4 категории: доброкачественные изменения; злокачественные изменения; изменения, подозрительные на злокачественные; недостаточный для цитологического исследования материал.
Доброкачественные изменения включают в себя коллоидный зоб, тиреоидиты, кисты, нормальную ткань щитовидной железы. Злокачественные изменения обнаруживают в 4—5% случаев. К этой группе относят папиллярный рак (самая частая злокачественная опухоль щитовидной железы), медуллярный рак, лимфомы и метастазы опухолей другой локализации.
В группу изменений, подозрительных на злокачественные, или неопределенных изменений на цитологическом этапе включают фолликулярные и гюртлеклеточные опухоли щитовидной железы. Выделение этой группы является следствием ограниченных возможностей ТАБ в диагностике этих новообразований щитовидной железы. На основании цитологического исследования не представляется возможным отличить фолликулярную аденому от фолликулярного рака. Именно поэтому их объединяют термином «фолликулярная неоплазия».
Фолликулярная неоплазия: определение, классификация, эпидемиология
Фолликулярная неоплазия — это группа новообразований, цитологическая картина которых характеризуется преобладанием в пунктате фолликулярных структур с полиморфизмом или без него.
Распространенность фолликулярной неоплазии по данным ТАБ составляет 10—15% среди всех узловых образований щитовидной железы. В подавляющем большинстве случаев речь идет о доброкачественных образованиях. Тем не менее примерно в 1 из 10—15 случаев фолликулярная неоплазия оказывается злокачественным образованием (высокодифференцированным фолликулярным раком).
Фолликулярные образования считаются доброкачественными, если отсутствует инвазия в сосуды и капсулу опухоли. Таким образом, гистологическое исследование является решающим в дифференциальной диагностике фолликулярных опухолей щитовидной железы.
Что же служит критерием постановки диагноза? Инвазия капсулы, инвазия в вены и рост за пределы капсулы — это диагностические критерии фолликулярного рака щитовидной железы. Критерием сосудистой инвазии является исключительно прорастание вен, потому что разрастание опухоли по капиллярам в веществе опухоли не имеет диагностического и прогностического значения.
Для оценки инвазивности роста опухоли требуется исследование нескольких срезов ее периферийных частей. Очевидно, что оценить инвазию сосудов или капсулы невозможно при цитологическом исследовании. Подобные проблемы появляются и при интраоперационной оценке замороженных срезов.
Фолликулярная аденома: морфология, тактика лечения, прогноз
Фолликулярная аденома определяется как доброкачественная инкапсулированная опухоль из клеток фолликулярного эпителия, чаще единой структуры, состоящая из мономорфных укрупненных тироцитов. Аденомы чаще всего являются солитарными, хотя возможны и первично-множественные опухоли.
Согласно гистологической классификации опухолей щитовидной железы (ВОЗ, 1988), терминология, используемая для отображения структуры фолликулярных аденом, включает в себя следующие варианты: нормофолликулярная, макрофол- ликулярная, микрофолликулярная (фетальная), трабекулярная и солидная (эмбриональная).
Микрофолликулярная аденома может иметь различные признаки. Клетки могут формировать хорошо дифференцированные фолликулы, схожие с нормальными фолликулами, или иметь трабекулярный характер с рудиментарными фолликулами или без них.
Изредка фолликулярная аденома содержит клетки Бишара, которые представляют собой цитологически атипичные клетки с огромным гипер- хромным ядром, иногда находят клетки с множественными ядрами. Эти изменения также доброкачественные.
Методом выбора оперативных вмешательств при фолликулярной аденоме являются резекция щитовидной железы или гемитиреоидэктомия. Прогноз благоприятный.
Фолликулярный рак: морфология, тактика лечения, прогноз
Фолликулярный рак составляет 2—5% всех опухолей щитовидной железы. Фолликулярная карцинома чаще представляет собой единичную опухоль щитовидной железы, более или менее инкапсулированную. Отмечают склонность фолликулярного рака к прорастанию кровеносных сосудов (но не лимфатических).
В зависимости от степени прорастания окружающих тканей выделяют опухоли с минимальной (инкапсулированные) или со значительной инвазией. Это подразделение имеет большое клиническое значение, так как прогноз хуже при значительной инвазии. В целом нет затруднения в подразделении двух гистологических типов.
Более 50% случаев всех фолликулярных опухолей составляют опухоли с минимальной инвазией. Макроскопически фолликулярный рак с минимальной инвазией неотличим от фолликулярной аденомы. Диагноз злокачественности базируется на наличии сосудистой инвазии и/или инвазии всей толщины капсулы. Часто необходимо исследование множества срезов с периферии опухоли для исключения или подтверждения инвазии. Цитологически опухоли с минимальной инвазией практически неотличимы от доброкачественных аденом и цитологическое исследование не в состоянии дифференцировать злокачественное повреждение от доброкачественного. Срочное гистологическое исследование замороженных срезов, даже из множества различных участков узла, также не всегда позволяет поставить правильный диагноз. В случаях со значительной инвазией видна инфильтрация ткани щитовидной железы, поэтому возникает меньше диагностических трудностей.
При микроскопическом исследовании степень дифференцировки опухоли может варьировать. Как минимально, так и значительно инвазивный фолликулярный рак морфологически вариабелен — от дифференцированных с хорошо сформированными фолликулами, содержащими коллоид, до плохо дифференцированных с солидным характером роста. Для определения прогноза важно принимать во внимание как характер инвазии, так и степень дифференцировки, так как близкой корреляции между этими двумя показателями нет.
Диссеминация фолликулярного рака происходит гематогенным путем, чаще всего опухоль метастазирует в кости, легкие, мозг и печень. Гематогенные метастазы часты при варианте с выраженной инвазией и редко встречаются при минимальной инвазии.
Методом лечения при фолликулярном раке является тиреоидэктомия с последующей радиойод- терапией. Пациентам, оперированным по поводу предположительно доброкачественных опухолей, оказавшихся при гистологическом исследовании фолликулярным раком (как правило, с минимальной инвазией), рекомендовано повторное оперативное вмешательство — тиреоидэктомия. Аргументами в пользу радикального оперативного вмешательства являются снижение риска рецидива; лучшая выживаемость при размерах опухоли более 1,5 см; возможность проведения радиоабляции |31 1 остаточной тиреоидной ткани; возможность использовать тиреоглобулин в качестве маркера рецидива заболевания.
Прогностические факторы при фолликулярном раке
Больные фолликулярным раком со значительным инвазивным ростом имеют менее благоприятный прогноз. У пациентов с инкапсулированными фолликулярными опухолями щитовидной железы отмечается лучшая выживаемость (10-летняя более 80%). Ряд исследователей оценивали клинические и морфологические факторы, ассоциированные с неблагоприятным исходом. К ним относятся пожилой возраст на момент постановки диагноза, мужской пол, рост за пределы щитовидной железы или метастазирование на момент постановки диагноза, продолженная инвазия в сосуды, солидная или трабекулярная структура, анеуплоидные популяции клеток. Факторы неблагоприятного прогноза представлены в таблице.
Выраженная сосудистая инвазия, без сомнения, является фактором неблагоприятного прогноза. Некоторые гистологические варианты фолликулярного рака, такие как гюртлеклеточный, также часто имеют худший прогноз. Такие опухоли, как правило, менее дифференцированы и демонстрируют низкую способность к захвату радиоактивного йода. Между степенью сосудистой инвазии и степенью дифференцировки опухоли не всегда прослеживается четкая корреляция, поэтому эти свойства опухоли должны учитываться независимо друг от друга.
Распространение опухоли за пределы капсулы щитовидной железы также является независимым фактором неблагоприятного прогноза. Прорастание опухоли за пределы железы наблюдается в 3— 5% случаев фолликулярного рака. Такие пациенты подвергаются большему риску рецидивов, развитию отдаленных метастазов и смерти, связанной с опухолевым процессом.
Факторы неблагоприятного прогноза при фолликулярном раке щитовидной железы (М. Schlumberger, F. Pacini, 1999)
Индивидуальные характеристики пациента
Характеристики опухоли
Большой размер опухоли
Распространение опухоли за пределы капсулы щитовидной железы
Наличие отдаленных метастазов
Метастазы в лимфатические узлы
Тактика лечения
Нерадикальная операция (резекция щитовидной железы)
После тиреоидэктомии не проведена радиойодтерапия
Повышение уровня тиреоглобулина через 3 мес после операции
Метастазы в регионарные лимфатические узлы при фолликулярном раке щитовидной железы наблюдаются в 15—20% случаев, т. е. гораздо реже, чем при папиллярном раке. Данные о прогностическом значении регионарных метастазов довольно противоречивы. При анализе результатов подобных исследований важно учитывать, что прогноз в каждом индивидуальном случае зависит не только от наличия метастазов, но и от их количества, размеров и инвазивности роста.
По мнению многих ведущих специалистов в области лечения рака щитовидной железы, наличие отдаленных метастазов на момент постановки диагноза определяет самый неблагоприятный прогноз при фолликулярном раке. Смертность, связанная с опухолевым процессом, варьирует в зависимости от длительности наблюдения и составляет приблизительно 70% в течение 15 лет.
Потеря дифференцировки опухолевыми клетками сопровождается снижением экспрессии специфических генов, таких как ген рецептора ТТГ, Na + / Г-симпортера, тиреоглобулина, тиреоидной пероксидазы. Снижение экспрессии этих генов означает снижение или даже потерю способности к захвату радиоактивного йода, что имеет принципиальное значение при лечении отдаленных метастазов.
Рецидивы рака щитовидной железы и развитие отдаленных метастазов могут рассматриваться как следствие поздней диагностики или агрессивного биологического поведения опухоли. К сожалению, еще одной причиной может быть неадекватное хирургическое вмешательство. Рецидив или метастазирование могут произойти в течение 5 лет после операции, хотя известны случаи метастазирования через много лет после хирургического вмешательства.
Многие специалисты признают, что радикальное хирургическое лечение является решающим фактором благоприятного исхода. Результаты многих исследований свидетельствуют о том, что проведение тиреоидэктомии по сравнению с резекцией щитовидной железы значительно снижает риск рецидива у всех пациентов и повышает выживаемость у пациентов с плохим прогнозом.
Радиойодтерапия с целью полной деструкции остатков тиреоидной ткани после хирургического вмешательства улучшает прогноз, снижая риск рецидива у пациентов с опухолями более 1,5 см и при распространении опухоли за пределы капсулы щитовидной железы. При небольшом размере опухоли, радикальном объеме хирургического вмешательства и отсутствии других неблагоприятных факторов прогноз благоприятный и лечение радиоактивным йодом не создает дополнительных преимуществ, хотя и должно быть проведено. В любом случае полная деструкция тиреоидных остатков повышает диагностическую значимость сканирования со 131 1 и исследования уровня сывороточного тиреоглобулина.
Современные возможности молекулярной диагностики при фолликулярной неоплазии
Достижения молекулярной диагностики делают возможным дополнительное исследование как цитологического, так и операционного материала, позволяющее в ряде случаев проводить дифференциальный диагноз между доброкачественными и злокачественными образованиями. Основные требования, которые предъявляются к молекулярным маркерам в клинической практике, могут быть сформулированы следующим образом.
В научной литературе описывается не менее 50 различных молекулярных маркеров, исследованных у пациентов с узловыми образованиями щитовидной железы. Однако только 4 из многочисленных маркеров (тиреоидная пероксидаза, теломераза, галектин-3 и RET/PTC) оказались полезными в клинической практике и продемонстрировали высокую чувствительность и специфичность при исследовании пунктатов, подозрительных на злокачественные; кроме того, эти маркеры могут определяться практически в любой морфологической лаборатории.
Таким образом, дифференциальная диагностика фолликулярных опухолей щитовидной железы остается одной из актуальных проблем современной эндокринологии и онкологии. Проведение иммуногистохимических исследований маркеров злокачественного роста в ткани щитовидной железы может позволить усовершенствовать дифференциальную диагностику фолликулярных образований щитовидной железы не только при гистологическом исследовании, но и на цитологическом этапе.
Опыт применения системы Bethesda в оценке результатов тонкоигольной аспирационной биопсии узловых образований щитовидной железы
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
Цель исследования: оценка точности метода тонкоигольной аспирационной биопсии (ТАБ) в верификации карциномы щитовидной железы (ЩЖ).
Материал и методы: проведен ретроспективный анализ данных электронных медицинских историй болезни 1675 пациентов, которым в течение 2016 г. была проведена ТАБ узловых образований ЩЖ. Цитологическое заключение носило описательный характер и включало категорию от I до VI в соответствии с системой Bethesda. При статистической обработке рассчитывали относительные и абсолютные частоты встречаемости значений признаков (категории по шкале Bethesda, злокачественность новообразований и т. д.), значения чувствительности, специфичности, прогностической ценности положительного и отрицательного результатов.
Результаты и обсуждение: среди 115 оперированных больных злокачественные новообразования ЩЖ при гистологическом исследовании были обнаружены у 46 (40%) пациентов. Чувствительность цитологического исследования в выявлении карциномы для категорий IV+V+VI составила 89,1% (95% ДИ 77–95,3%). Для категории Bethesda IV специфичность составила 46,3% (35,1–58%), для категории Bethesda V – 97,1% (90–99,2%) и для категории Bethesda VI – 100% (94,7–100%). Рассчитана прогностическая ценность положительного (PPV) и отрицательного (NPV) результатов цитологического исследования для выявления рака ЩЖ в узловых образованиях Bethesda IV–VI. Наиболее высокая ценность положительного и отрицательного результатов отмечена именно в категории Bethesda VI, т. е. положительный результат (наличие злокачественной опухоли) при цитологическом исследовании был подтвержден данными гистологического исследования. Наименьшая ценность положительного и отрицательного результатов цитологического исследования ожидаемо была отмечена в категории Bethesda IV: только в 30,4% метод позволил выявить рак ЩЖ и только в 53,6% позволил его исключить.
Выводы: цитологическое исследование биоптатов ЩЖ с оценкой по системе Bethesda является информативным методом диагностики рака ЩЖ, однако необходимы дальнейшие исследования для верификации карцином в образцах узловых образований с цитологическими заключениями категории Bethesda IV.
Ключевые слова: карцинома, система Bethesda, щитовидная железа, тонкоигольная аспирационная биопсия, чувствительность, специфичность, прогностическая ценность.
Для цитирования: Нечаева О.А., Бавыкина Л.Г., Глазков А.А., Бритвин Т.А. Опыт применения системы Bethesda в оценке результатов тонкоигольной аспирационной биопсии узловых образований щитовидной железы. РМЖ. 2018;1(I):23-27.
Experience with the new Bethesda system for reporting thyroid cytopathology in evaluating the results of fine needle aspiration cytology of thyroid nodules
O.A. Nechaeva, L.G. Bavykina, A.A. Glazkov, T.A. Britvin
Moscow Regional Research and Clinical Institute named after M.F. Vladimirskiy
Aim: to assess the accuracy on fine needle aspiration (FNA) cytology in verification of thyroid carcinoma.
Patients and Methods: the retrospective study of 1675 case report form was performed. Thyroid ultrasound and FNA were performed on all patients during 2016. All thyroid cyto-pathological slides were reviewed and classified according to the Bethesda System for Reporting Thyroid Cytopathology (TBSRTC). During statistical processing, the relative and absolute frequencies of occurrence of characteristic values (categories on TBSRTC in the prediction of thyroid cancer malignancy of tumors, etc.), the sensitivity, specificity, the prognostic value of the positive (PPV) and negative result (NPV) were calculated.
Results and Discussion: 115 cases with high cancer risk were communicated to the surgeon, thyroid carcinoma was detected in 46 (40%) cases. The sensitivity of FNA cytology diagnostic in the detection of thyroid carcinoma for categories IV+V+VI on TBSRTC were 89,1% (95% CI 77–95,3%). The specificity of FNA diagnostic accuracy were 46,3% (35,1–58%) for category IV malignant, 97,1% (90–99,2%) for category V and 100% (94,7–100%) for category VI category on TBSRTC. The prognostic value of the PPV and NPV results of the cytological study for detection of thyroid cancer in the nodules of IV–VI categories on TBSRTC is calculated. The highest value of positive and negative results was recorded in VI category, that is, a positive result (the presence of a malignant tumor) in a cytological study was confirmed by histological examination. The least value of positive and negative cytological results was expected in IV category, the method allowed to reveal thyroid cancer only in 30,4% and allowed to exclude it only in 53,6%.
Conclusions: fine needle aspiration cytology in the diagnosis of thyroid lesion using the Bethesda system for reporting thyroid carcinoma is an informative method. However, further studies are still needed to verify thyroid cancer in IV category on TBSRTC.
Key words: carcinoma, Bethesda system, thyroid, fine needle aspiration, sensitivity, specificity, prognostic value.
For citation: Nechaeva O.A., Bavykina L.G., Glazkov A.A., Britvin T.A. Experience of using the Bethesda system in evaluating the results of fine needle biopsy of thyroid nodules // RMJ. 2018. № 1 (I). P. 23–27.
Статья посвящена возможностям применения системы Bethesda в оценке результатов тонкоигольной аспирационной биопсии узловых образований щитовидной железы. Показано, что данный метод является информативным для диагностики рака щитовидной железы, однако необходимы дальнейшие исследования.
Введение
Узловые образования щитовидной железы (ЩЖ) являются частыми находками и, согласно обобщенным статистическим данным, встречаются у 3–7% населения с ежегодной идентификацией около 300 тыс. новых случаев [1–3]. В России нет точной информации о распространенности узловой патологии ЩЖ, однако, по данным статистического отчета Минздрава России за 2016 г., у взрослого населения нашей страны заболевания ЩЖ, не сопровождавшиеся тиреотоксикозом, были выявлены с частотой 355,1 на 100 тыс. населения [4].
Ультразвуковое исследование (УЗИ) является самым распространенным и доступным методом визуализации ЩЖ, при этом использование современных аппаратов с высокой разрешающей способностью позволяет диагностировать узловые образования ЩЖ у 68% случайно отобранных людей [5], что ставит перед клиницистами задачу объективной оценки их реальной онкологической опасности.
Большинство узловых образований ЩЖ являются доброкачественными. Злокачественный характер имеют не более 5–15% тиреоидных узлов, а его вероятность возрастает при наличии таких факторов риска, как возраст, наследственность, контакт с радиоактивным излучением в анамнезе [6, 7].
Основной задачей клинициста при обнаружении узлового образования в ЩЖ является стратификация риска его злокачественности с учетом клинических, лабораторных и УЗ-признаков. При этом единственным дооперационным методом прямой оценки структурных изменений в ЩЖ является тонкоигольная аспирационная биопсия (ТАБ).
В 2009 г. для оценки клеточного состава биоптатов узловых образований ЩЖ Национальным институтом рака США была разработана система TBSRTC (The Bethesda System For Reporting Thyroid Cytopathology) [8], которая с 2015 г. рекомендована Российской ассоциацией эндокринологов к использованию на территории РФ [9]. Гибкая структура этой системы (табл. 1), включающей 6 основных диагностических категорий, позволяет облегчить взаимопонимание между врачами различных специальностей (цитологами, эндокринологами, хирургами, радиологами), принимающими участие в диагностическом и лечебном процессе. В результате ее применения стала возможной, с одной стороны, ранняя диагностика злокачественных новообразований, с другой стороны, уменьшилось количество неоправданных хирургических вмешательств по поводу неопухолевых заболеваний и доброкачественных опухолей ЩЖ. 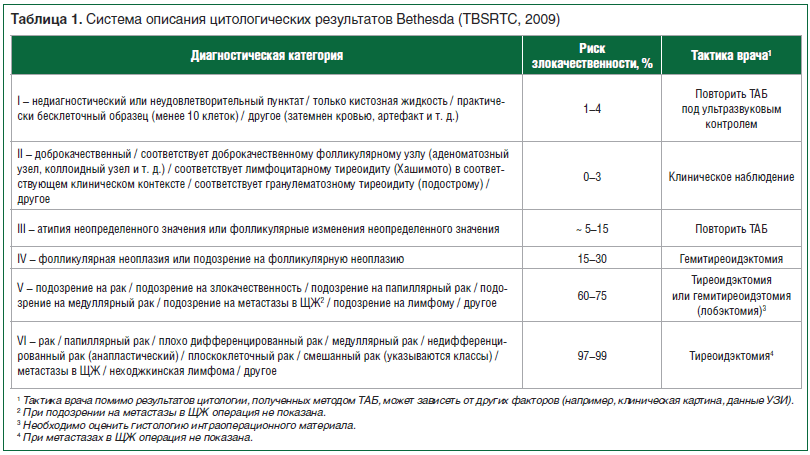
Цель настоящего исследования: на основании сравнительного анализа данных цитологического исследования биоптатов узловых образований ЩЖ с результатами послеоперационного гистологического исследования оценить точность метода ТАБ в верификации карциномы ЩЖ.
Материал и методы
Дизайн исследования и процедура проведения ТАБ
Описание цитологических образцов
Послеоперационное гистологическое исследование
Статистический анализ
Результаты
Результаты ТАБ
Сравнение результатов цитологического и морфологического исследований
Обсуждение
Выводы:
Только для зарегистрированных пользователей
Фолликулярная неоплазия щитовидной железы (лекция)
Полный текст:
Аннотация
Узловые образования щитовидной железы выявляются примерно у 4–7% лиц, проживающих в регионах с нормальной йодной обеспеченностью. В регионах йодного дефицита распространенность узлового зоба значительно выше, особенно у женщин старше 40 лет, у которых она может превышать 30%.
Ключевые слова
Для цитирования:
Трошина Е.А., Мазурина Н.В., Абесадзе И.А., Юшков П.В., Егорычева Е.К. Фолликулярная неоплазия щитовидной железы (лекция). Проблемы Эндокринологии. 2006;52(1):22-25. https://doi.org/10.14341/probl200652122-25
For citation:
Troshina E.A., Mazurina N.V., Abesadze I.A., Yushkov P.V., Yegorycheva Y.K. Follicular thyroid neoplasia (a lecture). Problems of Endocrinology. 2006;52(1):22-25. (In Russ.) https://doi.org/10.14341/probl200652122-25
Узловые формы зоба представляют собой весьма гетерогенную патологию щитовидной железы как с позиции морфологии, так и в плане клинического течения: речь может идти о солитарных или множественных коллоидных узлах либо об опухолевых образованиях на фоне различного функционального состояния щитовидной железы. Анализируя данные разных авторов, можно сделать заключение о том, что злокачественные опухоли встречаются примерно в 5% случаев всех узловых образований’щитовидной железы.
При обнаружении в щитовидной железе пальпируемых узловых образований одной из основных целей обследования является исключение рака щитовидной железы. Дифференциальный диагноз доброкачественных и злокачественных узловых образований требует проведения комплексного обследования, так как ни один из используемых на сегодняшний день методов не обладает 100% специфичностью и чувствительностью в отношении диагностики рака щитовидной железы.
Единственным методом морфологической диагностики узловых образований щитовидной железы является тонкоигольная аспирационная биопсия (ТАБ) с последующим цитологическим исследованием. ТАБ щитовидной железы позволяет поставить точный морфологический диагноз в 70—85% случаев. Морфологический материал, полученный при ТАБ, принято делить на 4 категории: доброкачественные изменения; злокачественные изменения; изменения, подозрительные на злокачественные; недостаточный для цитологического исследования материал.
Доброкачественные изменения включают в себя коллоидный зоб, тиреоидиты, кисты, нормальную ткань щитовидной железы. Злокачественные изменения обнаруживают в 4—5% случаев. К этой группе относят папиллярный рак (самая частая злокачественная опухоль щитовидной железы), медуллярный рак, лимфомы и метастазы опухолей другой локализации.
В группу изменений, подозрительных на злокачественные, или неопределенных изменений на цитологическом этапе включают фолликулярные и гюртлеклеточные опухоли щитовидной железы. Выделение этой группы является следствием ограниченных возможностей ТАБ в диагностике этих новообразований щитовидной железы. На основании цитологического исследования не представляется возможным отличить фолликулярную аденому от фолликулярного рака. Именно поэтому их объединяют термином «фолликулярная неоплазия».
Фолликулярная неоплазия: определение, классификация, эпидемиология
Фолликулярная неоплазия — это группа новообразований, цитологическая картина которых характеризуется преобладанием в пунктате фолликулярных структур с полиморфизмом или без него.
Распространенность фолликулярной неоплазии по данным ТАБ составляет 10—15% среди всех узловых образований щитовидной железы. В подавляющем большинстве случаев речь идет о доброкачественных образованиях. Тем не менее примерно в 1 из 10—15 случаев фолликулярная неоплазия оказывается злокачественным образованием (высокодифференцированным фолликулярным раком).
Фолликулярные образования считаются доброкачественными, если отсутствует инвазия в сосуды и капсулу опухоли. Таким образом, гистологическое исследование является решающим в дифференциальной диагностике фолликулярных опухолей щитовидной железы.
Что же служит критерием постановки диагноза? Инвазия капсулы, инвазия в вены и рост за пределы капсулы — это диагностические критерии фолликулярного рака щитовидной железы. Критерием сосудистой инвазии является исключительно прорастание вен, потому что разрастание опухоли по капиллярам в веществе опухоли не имеет диагностического и прогностического значения.
Для оценки инвазивности роста опухоли требуется исследование нескольких срезов ее периферийных частей. Очевидно, что оценить инвазию сосудов или капсулы невозможно при цитологическом исследовании. Подобные проблемы появляются и при интраоперационной оценке замороженных срезов.
Фолликулярная аденома: морфология, тактика лечения, прогноз
Фолликулярная аденома определяется как доброкачественная инкапсулированная опухоль из клеток фолликулярного эпителия, чаще единой структуры, состоящая из мономорфных укрупненных тироцитов. Аденомы чаще всего являются солитарными, хотя возможны и первично-множественные опухоли.
Согласно гистологической классификации опухолей щитовидной железы (ВОЗ, 1988), терминология, используемая для отображения структуры фолликулярных аденом, включает в себя следующие варианты: нормофолликулярная, макрофол- ликулярная, микрофолликулярная (фетальная), трабекулярная и солидная (эмбриональная).
Микрофолликулярная аденома может иметь различные признаки. Клетки могут формировать хорошо дифференцированные фолликулы, схожие с нормальными фолликулами, или иметь трабекулярный характер с рудиментарными фолликулами или без них.
Изредка фолликулярная аденома содержит клетки Бишара, которые представляют собой цитологически атипичные клетки с огромным гипер- хромным ядром, иногда находят клетки с множественными ядрами. Эти изменения также доброкачественные.
Методом выбора оперативных вмешательств при фолликулярной аденоме являются резекция щитовидной железы или гемитиреоидэктомия. Прогноз благоприятный.
Фолликулярный рак: морфология, тактика лечения, прогноз
Фолликулярный рак составляет 2—5% всех опухолей щитовидной железы. Фолликулярная карцинома чаще представляет собой единичную опухоль щитовидной железы, более или менее инкапсулированную. Отмечают склонность фолликулярного рака к прорастанию кровеносных сосудов (но не лимфатических).
В зависимости от степени прорастания окружающих тканей выделяют опухоли с минимальной (инкапсулированные) или со значительной инвазией. Это подразделение имеет большое клиническое значение, так как прогноз хуже при значительной инвазии. В целом нет затруднения в подразделении двух гистологических типов.
Более 50% случаев всех фолликулярных опухолей составляют опухоли с минимальной инвазией. Макроскопически фолликулярный рак с минимальной инвазией неотличим от фолликулярной аденомы. Диагноз злокачественности базируется на наличии сосудистой инвазии и/или инвазии всей толщины капсулы. Часто необходимо исследование множества срезов с периферии опухоли для исключения или подтверждения инвазии. Цитологически опухоли с минимальной инвазией практически неотличимы от доброкачественных аденом и цитологическое исследование не в состоянии дифференцировать злокачественное повреждение от доброкачественного. Срочное гистологическое исследование замороженных срезов, даже из множества различных участков узла, также не всегда позволяет поставить правильный диагноз. В случаях со значительной инвазией видна инфильтрация ткани щитовидной железы, поэтому возникает меньше диагностических трудностей.
При микроскопическом исследовании степень дифференцировки опухоли может варьировать. Как минимально, так и значительно инвазивный фолликулярный рак морфологически вариабелен — от дифференцированных с хорошо сформированными фолликулами, содержащими коллоид, до плохо дифференцированных с солидным характером роста. Для определения прогноза важно принимать во внимание как характер инвазии, так и степень дифференцировки, так как близкой корреляции между этими двумя показателями нет.
Диссеминация фолликулярного рака происходит гематогенным путем, чаще всего опухоль метастазирует в кости, легкие, мозг и печень. Гематогенные метастазы часты при варианте с выраженной инвазией и редко встречаются при минимальной инвазии.
Методом лечения при фолликулярном раке является тиреоидэктомия с последующей радиойод- терапией. Пациентам, оперированным по поводу предположительно доброкачественных опухолей, оказавшихся при гистологическом исследовании фолликулярным раком (как правило, с минимальной инвазией), рекомендовано повторное оперативное вмешательство — тиреоидэктомия. Аргументами в пользу радикального оперативного вмешательства являются снижение риска рецидива; лучшая выживаемость при размерах опухоли более 1,5 см; возможность проведения радиоабляции |31 1 остаточной тиреоидной ткани; возможность использовать тиреоглобулин в качестве маркера рецидива заболевания.
Прогностические факторы при фолликулярном раке
Больные фолликулярным раком со значительным инвазивным ростом имеют менее благоприятный прогноз. У пациентов с инкапсулированными фолликулярными опухолями щитовидной железы отмечается лучшая выживаемость (10-летняя более 80%). Ряд исследователей оценивали клинические и морфологические факторы, ассоциированные с неблагоприятным исходом. К ним относятся пожилой возраст на момент постановки диагноза, мужской пол, рост за пределы щитовидной железы или метастазирование на момент постановки диагноза, продолженная инвазия в сосуды, солидная или трабекулярная структура, анеуплоидные популяции клеток. Факторы неблагоприятного прогноза представлены в таблице.
Выраженная сосудистая инвазия, без сомнения, является фактором неблагоприятного прогноза. Некоторые гистологические варианты фолликулярного рака, такие как гюртлеклеточный, также часто имеют худший прогноз. Такие опухоли, как правило, менее дифференцированы и демонстрируют низкую способность к захвату радиоактивного йода. Между степенью сосудистой инвазии и степенью дифференцировки опухоли не всегда прослеживается четкая корреляция, поэтому эти свойства опухоли должны учитываться независимо друг от друга.
Распространение опухоли за пределы капсулы щитовидной железы также является независимым фактором неблагоприятного прогноза. Прорастание опухоли за пределы железы наблюдается в 3— 5% случаев фолликулярного рака. Такие пациенты подвергаются большему риску рецидивов, развитию отдаленных метастазов и смерти, связанной с опухолевым процессом.
Факторы неблагоприятного прогноза при фолликулярном раке щитовидной железы (М. Schlumberger, F. Pacini, 1999)
Индивидуальные характеристики пациента
Характеристики опухоли
Большой размер опухоли
Распространение опухоли за пределы капсулы щитовидной железы
Наличие отдаленных метастазов
Метастазы в лимфатические узлы
Тактика лечения
Нерадикальная операция (резекция щитовидной железы)
После тиреоидэктомии не проведена радиойодтерапия
Повышение уровня тиреоглобулина через 3 мес после операции
Метастазы в регионарные лимфатические узлы при фолликулярном раке щитовидной железы наблюдаются в 15—20% случаев, т. е. гораздо реже, чем при папиллярном раке. Данные о прогностическом значении регионарных метастазов довольно противоречивы. При анализе результатов подобных исследований важно учитывать, что прогноз в каждом индивидуальном случае зависит не только от наличия метастазов, но и от их количества, размеров и инвазивности роста.
По мнению многих ведущих специалистов в области лечения рака щитовидной железы, наличие отдаленных метастазов на момент постановки диагноза определяет самый неблагоприятный прогноз при фолликулярном раке. Смертность, связанная с опухолевым процессом, варьирует в зависимости от длительности наблюдения и составляет приблизительно 70% в течение 15 лет.
Потеря дифференцировки опухолевыми клетками сопровождается снижением экспрессии специфических генов, таких как ген рецептора ТТГ, Na + / Г-симпортера, тиреоглобулина, тиреоидной пероксидазы. Снижение экспрессии этих генов означает снижение или даже потерю способности к захвату радиоактивного йода, что имеет принципиальное значение при лечении отдаленных метастазов.
Рецидивы рака щитовидной железы и развитие отдаленных метастазов могут рассматриваться как следствие поздней диагностики или агрессивного биологического поведения опухоли. К сожалению, еще одной причиной может быть неадекватное хирургическое вмешательство. Рецидив или метастазирование могут произойти в течение 5 лет после операции, хотя известны случаи метастазирования через много лет после хирургического вмешательства.
Многие специалисты признают, что радикальное хирургическое лечение является решающим фактором благоприятного исхода. Результаты многих исследований свидетельствуют о том, что проведение тиреоидэктомии по сравнению с резекцией щитовидной железы значительно снижает риск рецидива у всех пациентов и повышает выживаемость у пациентов с плохим прогнозом.
Радиойодтерапия с целью полной деструкции остатков тиреоидной ткани после хирургического вмешательства улучшает прогноз, снижая риск рецидива у пациентов с опухолями более 1,5 см и при распространении опухоли за пределы капсулы щитовидной железы. При небольшом размере опухоли, радикальном объеме хирургического вмешательства и отсутствии других неблагоприятных факторов прогноз благоприятный и лечение радиоактивным йодом не создает дополнительных преимуществ, хотя и должно быть проведено. В любом случае полная деструкция тиреоидных остатков повышает диагностическую значимость сканирования со 131 1 и исследования уровня сывороточного тиреоглобулина.
Современные возможности молекулярной диагностики при фолликулярной неоплазии
Достижения молекулярной диагностики делают возможным дополнительное исследование как цитологического, так и операционного материала, позволяющее в ряде случаев проводить дифференциальный диагноз между доброкачественными и злокачественными образованиями. Основные требования, которые предъявляются к молекулярным маркерам в клинической практике, могут быть сформулированы следующим образом.
В научной литературе описывается не менее 50 различных молекулярных маркеров, исследованных у пациентов с узловыми образованиями щитовидной железы. Однако только 4 из многочисленных маркеров (тиреоидная пероксидаза, теломераза, галектин-3 и RET/PTC) оказались полезными в клинической практике и продемонстрировали высокую чувствительность и специфичность при исследовании пунктатов, подозрительных на злокачественные; кроме того, эти маркеры могут определяться практически в любой морфологической лаборатории.
Таким образом, дифференциальная диагностика фолликулярных опухолей щитовидной железы остается одной из актуальных проблем современной эндокринологии и онкологии. Проведение иммуногистохимических исследований маркеров злокачественного роста в ткани щитовидной железы может позволить усовершенствовать дифференциальную диагностику фолликулярных образований щитовидной железы не только при гистологическом исследовании, но и на цитологическом этапе.
Фолликулярная опухоль щитовидной железы bethesda 4 что это

Поиск
Молекулярно-генетическое тестирование в дифференциальной диагностике узловых образований щитовидной железы с цитологическим заключением фолликулярная опухоль Bethesda IV
1 Южно-Уральский государственный медицинский университет, г. Челябинск
2 Институт молекулярной и клеточной биологии Сибирского отделения Российской академии наук, г. Новосибирск
3 Акционерное общество «Вектор-Бест», г. Новосибирск
4 Новосибирский государственный университет, г. Новосибирск
Контактная информация:
Лукьянов Сергей Анатольевич ― кандидат медицинских наук, ассистент кафедры общей и детской хирургии
Адрес: 454092, г. Челябинск, ул. Воровского, д. 64, e-mail: 111lll@mail.ru
Информация об источнике поддержки в виде грантов, оборудования, лекарственных препаратов
Работа выполнялась в соответствии с планом научных исследований Южно-Уральского государственного медицинского университета. Финансовой поддержки со стороны кампаний-производителей лекарственных препаратов авторы не получали.
Тонкоигольная аспирационная биопсия (ТАБ) узлов щитовидной железы под УЗ-контролем с последующим цитологическим исследованием является основнымспособом оценки риска злокачественности этих образований. При этом диагностические возможности цитологическогоисследования при фолликулярных опухолях и неоплазиях щитовидной железыимеют диагностические ограничения. «Неопределенные» и подозрительные на опухоль цитологические заключения являются аргументом для направления пациентов на необоснованное, в большинстве случаев, оперативное лечение. В статье рассмотрены диагностические возможности отечественного генетического молекулярного классификатора, разработанного ИМКБ СО РАН для дифференциальной диагностики опухолей щитовидной железы у пациентов с цитологическим заключением фолликулярная опухоль (Bethesda IV, 2017).
Ключевые слова: фолликулярная опухоль щитовидной железы, рак щитовидной железы, молекулярно-генетическое тестирование.
(Для цитирования: Сергийко С.В., Лукьянов С.А., Титов С.Е., Веряскина Ю.А. Информация об источнике поддержки в виде грантов, оборудования, лекарственных препаратов. Практическая медицина. 2019. Том 17, № 4, С. 149-152)
S.V. SERGIYKO 1 , S.A. LUKYANOV 1 , S.E. TITOV 2-4 , Yu.A. VERYASKINA 2
1 South-Ural State Medical University, Chelyabinsk
2 Institute for Molecular and Cell Biology of Siberian branch of the Russian Academy of Sciences, Novosibirsk
3 Vektor-Best JSC, Novosibirsk
4 Novosibirsk State University, Novosibirsk
Molecular-genetic testing in differential diagnostics of node lesions in thyroid gland with cytological conclusion of «follicular tumor Bethesda IV»
Contact details:
Lukyanov S.A. ― PhD (medicine), Assistant of the Department of General and Children’s Surgery
Address: 64 Vorovskiy Str., Chelyabinsk, Russian Federation, 454092, e-mail: 111lll@mail.ru
Fine-needle aspiration biopsy (FNA) of thyroid nodes under US-control with subsequent cytological examination is the main way to assess the risk of malignancy of these formations. At the same time, the diagnostic capabilities of cytological examination in follicular tumors and thyroid neoplasia have diagnostic limitations. «Uncertain» and tumor suspicious cytological findings are an argument for sending patients to unreasonable, in most cases, surgical treatment. The article deals with the diagnostic capabilities of the Russian genetic molecular classifier developed by IMCB of SB RAS for differential diagnosis of thyroid tumors in patients with cytological conclusion «follicular tumor» (Bethesda IV, 2017).
Key words: follicular thyroid tumor, thyroid cancer, molecular genetic testing.
(For citation: Sergiyko S.V., Lukyanov S.A., Titiv S.E., Veryaskina Yu.A. Molecular-genetic testing in differential diagnostics of node lesions in thyroid gland with cytological conclusion of «follicular tumor Bethesda IV». Practical medicine. 2019. Vol. 17, № 4, P. 149-152)
В соответствии с Российскими клиническими рекомендациями по диагностике и лечению высокодифференцированного рака щитовидной железы у взрослых пациенты с узлами щитовидной железы, имеющими по результатам ТАБ IV группу цитологического заключения (Bethesda, 2017) должны подвергаться хирургическому лечению 3. При этом, по результатам послеоперационного гистологического исследования от 70 до 80% узлов щитовидной железы в конечном итоге оказываются доброкачественными, а сама операция ― ненужной [4].
С целью улучшения дооперационной диагностикирака щитовидной железы, в последние 5 лет за рубежом были разработаны и изучены возможности применения различных молекулярно-генетических панелей. Наиболее известных из них ― Afirma-GEC, ThyroSeq v2, ThyGenX/ThyraMIR и RosettaGX имеют показатель чувствительности до 90-95%. Специфичность ThyroSeq v2 и ThyGenX/ThyraMIR составила 92% и 85% соответственно. Эти тест-системы показали более высокую специфичность, чем RosettaGX (74%) и Afirma-GEC (52%). Диапазон предсказательной ценности отрицательного результата (ПЦОР) между четырьмя зарубежными тест-системами составил от 92 до 96% и статистически не различался. Предсказательная ценность положительного результата (ПЦПР) для ThyroSeq v2 и ThyGenX/ThyraMIR показала сопоставимый результат 74-78%, в отличие от Afirma-GEC и RosettaGX, где этот показатель составил 37 и 43% соответственно, что, конечно недостаточно для принятия решения об операции 5.
Опыт применения этих молекулярно-генетических панелей в РФ минимальный и подразумевает необходимость отправки биологического материала в другую страну, кроме того они имеют высокую стоимость. В настоящее время в России создан оригинальный диагностический молекулярный классификатор, основанный на анализе экспрессии 11 микроРНК, 4 мРНК, мутации V600E в гене BRAF и отношения митохондриальной и ядерной ДНК [8]. Первый опыт использования диагностической панели показал ее высокую информативность, а в качестве материала для анализа использовали нуклеиновые кислоты, выделенные из соскобов окрашенных цитологических препаратов [7].
Цель исследования ― оценить возможность отечественного молекулярно-генетического классификатора в дооперационной диагностике рака щитовидной железы при цитологическом заключении фолликулярная опухоль (Bethesda IV, 2017).
Материалы и методы исследования
Для исследования были отобраны окрашенные стекла с цитологическим материалом, полученные при ТАБ под УЗ-контролем из узлов щитовидной железы, с цитологическим заключением Bethesda IV. Все пациенты были оперированы в 2018 году в Областном центре эндокринной хирургии г. Челябинска, где им был установлен заключительный гистологический диагноз. Стекла с дооперационным цитологическим материалом без указания заключительного послеоперационного диагноза и данных больных были пронумерованы и направлены в ИМКБ СО РАН г. Новосибирск для проведениямолекулярно-генетического исследования с использованием оригинального молекулярного классификатора [8]. На основании результатов молекулярно-генетического исследования препараты были разделены на 4 группы: доброкачественный узел (ДУ); фолликулярная опухоль без маркеров злокачественности (ФО-БМЗ); папиллярный рак (ПР); фолликулярная опухоль с маркерами злокачественности (ФО-МЗ). ДУ и ФО-БМЗ вместе составили группу доброкачественных опухолей (ДО), ПР и ФО-МЗ вместе составили группу злокачественных опухолей (ЗО). Результаты молекулярно-генетических исследований были сопоставлены с послеоперационным гистологическим заключением у 77 пациентов. Самому младшему пациенту было 18 лет, старшему 69, медиана возраста 45 [30 — 53], соотношение мужчин и женщин 1:7,1. Были рассчитаны чувствительность, специфичность, (ПЦПР) и предсказательная ценность отрицательного результата (ПЦОР) генетического исследования.
Результаты
Проведен сравнительный анализ результатов дооперационного молекулярно-генетического и послеоперационного гистологического исследований. Заключение доброкачественный узел (ДУ) было получено у 5 (6,5%) пациентов и подтвердилось послеоперационным гистологическим исследованием во всех случаях.
Фолликулярная опухоль без маркеров злокачественности (ФО-БМЗ) диагностирована у 51 (66,2%) пациента. Это молекулярно-генетическое заключение совпадало и соответствовало доброкачественному гистологическому диагнозу в 49 (96,1%) из которых в 32 (62,7%) случаях выявлена фолликулярная аденома, в 16 (31,4%) ― узловой коллоидный зоб, в 1 (2%) ― неинвазивная фолликулярная опухоль с ядрами папиллярного типа (NIFTP). Заключение ФО-БМЗ по результатам молекулярно-генетического исследования у 2 (3,9%) больных оказалось ошибочным, после операции у них выявлен минимально-инвазивный вариант фолликулярного рака щитовидной железы.
В группу с молекулярно-генетическим заключением папиллярный рак (ПР) попали 6 (7,8%) пациентов. Послеоперационный гистологический диагноз папиллярного рака щитовидной железы в этой группе подтвержден у 5 (83,3%), и не подтвержден у 1 (16,7%) пациента, где была диагностирована неинвазивная фолликулярная опухоль с ядрами папиллярного типа (NIFTP).
Молекулярно-генетическое заключение фолликулярной опухоли с маркерами злокачественности (ФО-МЗ) было получено в 15 (19,5%) случаях. Послеоперационное гистологическое исследование подтвердило наличие рака у12 (80%) из них, в остальных 3 (20%) случаях были получены доброкачественные заключения (см. табл.).
Таблица. Соответствие результатов послеоперационных гистологических исследований дооперационным молекулярно-генетическим заключениям у пациентов с цитологическим заключением Bethesda IV
Table. Correlation between the results of post-operative histological examinations and pre-operational molecular-genetic examinations in patients with cytological conclusion of Bethesda IV
| Гистологическое заключение | Молекулярно-генетическое заключение | |||
| ДУ n=5 | ФО-БМЗ n=51 | ПР n=6 | ФО-МЗ n=15 | |
| Доброкачественные образования | ||||
| Коллоидный узел | 5 (100%) | 16 (31,4%) | 0 | 2 (13,3%) |
| Фолликулярная аденома | 0 | 32 (62,7%) | 0 | 1 (6,7%) |
| NIFTP | 0 | 1 (2%) | 1 (16,7%) | 0 |
| Всего доброкачественных | 5 (100%) | 49 (96,1%) | 1 (16,7%) | 3 (20%) |
| Злокачественные опухоли | ||||
| Папиллярный рак | 0 | 0 | 5 (83,3%) | 3 (20%) |
| Фолликулярный рак | 0 | 2 (3,9%) | 0 | 9 (60%) |
| Всего злокачественных | 0 | 2 (3,9%) | 5 (83,3%) | 12 (80%) |
Таким образом, сопоставляя результаты послеоперационного гистологического и дооперационного молекулярно-генетических исследований, было установлено, что в группе пациентов с цитологическим заключением фолликулярная опухоль (Bethesda IV), диагноз рак ЩЖ на основании генетического исследования был заподозрен у 21 (27,3%). Совпадение результатов дооперационного молекулярно-генетическогои послеоперационного гистологического исследований установлено в 17 случаях (истинно-положительный результат), а расхождение в 4 (ложно-положительный результат). В 54 случаях при доброкачественных узлах щитовидной железы не было выявлено молекулярно-генетических маркеров злокачественности (истинно-отрицательный результат), в 2 случаях рак щитовидной железы был пропущен (ложно-отрицательный результат).
Обсуждение
Для клинического применения, молекулярно-генетическое тестирование должно обладать не только значительной чувствительностью и специфичностью, но и высокой предсказательной ценностью отрицательного результата (ПЦОР) и предсказательной ценностью положительного результата (ПЦПР). Статистически, тест должен иметь ПЦОР около 94% с остаточным риском злокачественности менее 6%, как при цитологическом заключении Bethesda II [3]. По сути, этот показатель будет определять, насколько безопасным будет клиническое наблюдение вместо диагностической операции. В настоящее время нет единого мнения о том, какое минимальное значение должна иметь положительная предсказательная ценность (ПЦПР) для изменения клинического решения в сторону рекомендации хирургического лечения. Считается, что положительная предсказательная ценность генетического тестирования должна превышать 75%, как при заключении Bethesda V [5]. По нашим данным, специфичность отечественного молекулярно-генетического классификатора оказалась 96,4%, чувствительность ― 80,9%, ПЦОР ― 93,1%, ПЦПР ― 89,5%, что соответствует заявленным требованиям.
Ретроспективно оценивая результаты проведенного исследования, воздержаться от операций можно было бы у 56 (72,7%) из 77 больных с цитологическим заключением Bethesda IV. При этом остаточный риск злокачественности составил 2,6%, что вполне допустимо.
Заключение
Молекулярно-генетическое тестирование цитологических препаратов с заключением Bethesda IV с помощью отечественного молекулярно-генетического классификатора, разработанного в ИМКБ СО РАН, может с высокой точностью различать злокачественные и доброкачественные узлы щитовидной железы по материалу, взятому из соскоба окрашенного цитологического препарата, полученного при ТАБ узла щитовидной железы. Его применение позволит значительно снизить количество необоснованных операций.





