Ингибитор апф что это такое список препаратов
Ингибитор апф что это такое список препаратов
Лучшие ингибиторы АПФ
Основу комплексного лечения артериальной гипертензии составляют ингибиторы АПФ – блокаторы ангиотензинпревращающего фермента. Совместно с диуретиками они в короткие сроки стабилизируют давление, и длительное время держат его в пределах нормы.
Ингибиторы АПФ – что это такое?
Ингибиторы ангиотензинпревращающего действия – это природные и синтетические вещества, которые угнетают выработку в почках сосудосуживающего фермента ангиотензина.
Такое действие даёт возможность использовать препараты для:
Классификация ингибиторов АПФ
В зависимости от химического состава к ингибиторам ангиотензинпревращающего действия относятся несколько основных групп – карбоксильную, фосфинильную, сульфгидрильную. Все они имеют разную степень выведения из организма и отличия в усвоении. Есть разница и в дозировке, но она зависит от особенностей заболевания и вычисляется врачом.
Таблица «Сравнительная характеристика групп современных ингибиторов ангиотензинпревращающего фермента»
| Группа и список лучших препаратов (названия) | Полувыведение из организма, часов | Выведение почками, % | Дозировка и количество приёмов в сутки |
| Карбоксильная | |||
| Лизиноприл | 12–13 | 72 | От 2,5 до 10 мг 1 раз в день |
| Эналаприл | 11 | 89 | От 2,5 до 20 мг 2 раза в день |
| Квинаприл | 3 | 77 | От 10 до 40 мг 1 раз в день |
| Рамиприл | 11 | 85 | От 2,5 до 10 мг 1 раз в сутки |
| Цилазаприл | 10 | 82 | 1,25 мг 1 раз в день |
| Сульфгидрильная | |||
| Каптоприл | 2 | 96 | От 25 до 100 мг 3 раза в сутки |
| Беназеприл | 11 | 87 | От 2,5 до 20 мг 2 раза в день |
| Зофеноприл | 4–5 | 62 | От 7,5 до 30 мг |
| Фосфинильная | |||
| Фозиноприл | 12 | 53 | От 10 до 40 мг 1 раз в неделю |
По длительности терапевтического действия препараты от давления также имеют несколько групп:
Перечень лекарственных препаратов относится к препаратам последнего поколения и способствует подавлению АПФ в крови, тканях (почках, сердце, сосудах). При этом ингибиторы ангиотензинпревращающего фермента нового поколения не только снижаю высокое давление, но и защищают внутренние органы человека – положительно влияют на сердечную мышцу и укрепляют стенки сосудов мозга, почек.
Действие ингибиторов АПФ
Механизм работы блокаторов АПФ заключается в торможении выработки сосудосуживающего фермента, который производится почками (ангиотензина). Лекарство влияет на ренин-ангиотензонную систему, препятствует превращению ангиотензин 1 в ангиотензин 2 (провокатор гипертензии), что ведёт к нормализации давления.
С помощью выброса оксида азота блокаторы рецепторов ангиотензина замедляют распад брадикинина, который отвечает за расширение стенок сосудов. В итоге, достигается основной терапевтический эффект при гипертонии – блокировка рецепторов ангиотензина 2, снятие высокого тонуса в артериях и стабилизация давления.
Показания ингибиторов ангиотензинпревращающего фермента
Антигипертензивные лекарства группы блокаторов АПФ последнего поколения относятся к препаратам комплексного действия.
Это позволяет использовать их в следующих состояниях:
Особенности применения ингибиторов АПФ
Антигипертензивные лекарства произведут более высокий терапевтический эффект, если учитывать главные особенности их применения:
Противопоказания
Наряду с широким использованием в лечении артериальной гипертензии, блокаторы АПФ имеют много противопоказаний. Их условно можно разделить на абсолютные (категорически запрещены к использованию) и относительные (применение зависит от клинической картины, когда результат оправдывает возможный вред).
Таблица «Основные противопоказания к применению ингибиторов ангиотензинпревращающего фермента»
| Вид ограничений | Противопоказания |
| Абсолютные | Патологическое сужение стенок обеих почечных артерий |
| Снижение работы почек (повышение креатинина до 300 мкмоль/л) | |
| Гиперкалиемия (избыток калия в организме, что может нарушить ритм сердца) | |
| Повышенная чувствительность к любому из компонентов лекарства | |
| Беременность и период лактации | |
| Детский возраст до 5 лет | |
| Относительные | Снижение систолического давления ниже 95 мм. рт. ст. Если при вторичном приёме давление нормализовалось, лечение можно продолжать |
| Почечная недостаточность и гиперкалиемия в умеренном течении | |
| Гепатит в обострённой стадии | |
| Поражение кровяных ростков (агранулоцитоз, выраженная анемия, тромбоцитопения) |
Важно! Важно понимать, что препараты ингибиторов АПФ являются серьезными лекарственными средствами, которые могут не только принести пользу, но и нанести вред. Поэтому необходимо строго придерживаться рекомендаций специалиста и не игнорировать противопоказания.
Побочные эффекты ингибиторов АПФ
Блокаторы рецепторов АПФ положительно влияют на организм человека при лечении артериальной гипертензии.
Несмотря на это, препараты могут вызывать определённые негативные реакции со стороны жизненно важных систем:
При первом приёме лекарства может возникнуть металлический или солёный привкус во рту. К тому же в начале терапии наиболее выраженным будет головокружение, возможен упадок сил.
Ещё одним немаловажным побочным эффектом применения ингибиторов АПФ является нарушение работы почек. Это бывает, когда почечная недостаточность протекает в острой стадии.
В лечении гипертонии наиболее действенным препаратами считаются ингибиторы АПФ. Лекарства угнетают выработку почками ангиотензина и, тем самым, способствуют нормализации давления. Благодаря широкому механизму действия подобные препараты используются при сердечной и почечной недостаточности, в лечении артериальной гипертензии различного происхождения. Главное, не заниматься самолечением и обо всех изменениях в состоянии сообщать врачу. Это поможет избежать негативных последствий.
Ингибиторы АПФ: препараты нового поколения
Для лечения от гипертонии, сердечной и почечной недостаточностью широко используются средства группы ингибиторов ангиотензинпревращающего фермента. Ингибиторы апф — это такие вещества, которые попадая в организм блокируют ферменты, которые приводят к повышению кровяного давления.
Классификация
Ингибиторы апф список препаратов последнего поколения включает широкий спектр средств, которые предлагает фармакологическая промышленность и они обладают практически одинаковым механизмом действия. Классифицируются они в зависимости от действующего вещества и способа его выведения иАПФ, проводят следующую классификацию:
АПФ могут быть в комбинации с диуретиками и с антагонистами кальция, которые усиливают гипотензивный эффект, если один ингибитор АПФ уже с поставленной задачей не справляется.
Механизм действия
Не смотря на то, что список лекарств широк, механизм действия у них практически одинаков. Влияя на гормональную систему, которой подконтрольны объём и давление крови человека, ингибиторы АПФ работают над угнетением ангиотензинпревращающего фермента. Он в свою очередь видоизменяет биологически неактивный ангиотензин I, в ангиотензин II и блокирует рецепторы на которые он влияет. Ангиотензин II представляет собой гормон с сосудосуживающим действием, помимо этого, стимулирует выработку альдостерона надпочечниками. Альдостерон повышает способность тканей удерживать воду.
Параллельно при помощи усиления работы белков калликреин-кининовой системы, которые отвечают за процессы воспаления в и поддержании кровяного давления, происходит гипотензивный эффект.
Показания к применению
Помимо своего главного предназначения, иАПФ направлены на защиту внутренних органов человека. Действующие вещества помогают работе качающего кровь аппарата, почкам, а также сосудам. При хронической почечной недостаточности помогают страдающим восстанавливать здоровье и лучше чувствовать себя.
Ингибиторы АПФ применяются при следующих показаниях:
Препараты
Наука не стоит на месте и придумывает всё новые и новые средства для борьбы с повышенным давлением, усердно пополняя их списки.
Капотен
Активные субстанции подавляют образование гормона, который приводит к сужению сосудов. Благодаря этому действию значительно снижается АД.
Функциональные элементы снимают напряжение с правого предсердия и соответственно с малого круга кровообращения. Способствует уменьшению выведения надпочечниками гормона альдостерона, который задерживает в тканях воду, а также провоцирует переход жидкости и натрия из кровеносных сосудов в ткани.
Выводятся вещества в основном при помощи почек. Применяется при:
Беназеприл
Ингибитор, который расщепляясь в организме превращается в субстанцию которое подавляет выработку организмом гормона, который способствует сужению сосудов и провоцирует накоплению воды, окружающими тканями. Применяется для снижения патологии. Относится к препаратам нового поколения.
Зофеноприл
Компоненты снижают уровень гормона, который обладает сужающим влиянием на сосуды. А также при понижении этого действующего элемента снижается уровень альдостерона, который задерживает лишнюю воду в окружающих тканях. Уменьшается нагрузка на миокард и повышается уровень кровоснабжения в нём.
При длительном применении оказывает терапевтический эффект на миокард левого желудочка и способствует уменьшению его патологического увеличенного размера.
Рекомендуется при умеренно повышенном АД и после инфарктов, после которых развилась сердечная недостаточность.
Эналаприл
Компоненты при попадании в организм подвергаются расщеплению, а затем, то активное вещество, которое образовалось уменьшает выработку гормона который сужает сосуды, из-за этого нарушается выработка Функциональных субстанций, которые приводят к накоплению в тканях излишней жидкости. При этом снижается нагрузка на сердечную мышцу. При длительном приёме медикамента снижается риск сердечной недостаточности. А также улучшается кровообращение в тех участках миокарда, которые подверглись ишемическим изменениям. Терапевтический результат наступает через 4-6 ч, продолжительностью до 24 ч.
Квинаприл
Действующие элементы снижают гипертонию и устраняют прогрессирование сердечной недостаточности.
Применение одновременно с диуретиками, усиливает его свойство.
Ренитек
Активные компоненты снижают кровяное давление, снижают риск сердечной недостаточности. Обладает длительным эффектом.
При лечении этим препаратом, необходим контроль работы почек.
Рамиприл
Компоненты оказывают сосудорасширяющее действие, также повышается минутный объём сердца и его сопротивляемость к нагрузкам. Применение этого медикаменты будет хорошей профилактикой инсультов и инфарктов.
Трандолаприл
Функциональные элементы обладают гипотензивным влиянием, защищают миокард от перегрузок, расширяют сосуды.
При одновременном приёме бета-адреноблокаторов усиливается эффект снижения гипертонии.
Капозид
Препарат комбинированного типа, он понижает АД и обладает диуретическим свойством. Усиливает кровоток в сосудах сердца и почках.
Корипрен
Это медикамент в сочетанном действии с антагонистами кальция, активные вещества являются блокаторами кальциевых каналов. Механизм основан на расслабляющем эффекте гладких мышц сосудов, благодаря подавлению проникновения в них и в клетки сердца кальция. Действующие вещества снимают сосудосуживающее влияние гормонов.
Нужно подходить к лечению осторожно, особенно пациентам с почечной недостаточностью.
Триапин
С помощью лекарства расширяются кровеносные сосуды и подавляется гормон их сужающий. Через 1-2 часа наступает гипотензивное действие.
В заключение можно отметить, что у всего перечня имеются противопоказания, с которыми необходимо ознакомиться. Дозировку и схему лечения подбирает только лечащий врач, учитывая индивидуальные особенности пациента.
Противопоказания
В некоторых случаях стоит воздержаться от приёма средств иАПФ. Противопоказаниями являются:
Следует проявить осторожность, если есть такие патологии как гепатит, цирроз, анемия, тромбоцитопения, агранулоцитоз и пониженное систолическое давление (ниже 90)
Ингибиторы ангиотензинпревращающего фермента и лечение артериальной гипертонии
РКНПКМЗ РФ, Москва
Механизм действия.
Ингибиторы АПФ действуют, конкурентным способом связывая активный каталитический фрагмент этого фермента и блокируя, тем самым, переход ангиотензина I в биологически активный пептид ангиотензин II (АII). Первоначально созданный для ингибирования АПФ в плазме и снижения уровня АII в плазме, этот класс препаратов оказывает гипотензивное действие, вероятно, и через другие механизмы [3].
Доказано, что в различных органах имеются все компоненты для образования АII локально (АПФ продуцируется эндотелиальными клетками сосудов, а также клетками таких органов, как сердце, почки, головной мозг и надпочечники), что получило название тканевых или локальных РАС [4].
Ингибиторы АПФ также уменьшают симпатическую активность, что позволяет их рассматривать как непрямые антиадренергические вещества, и предотвращают задержку соли и воды вследствие снижения уровня альдостерона. Таким образом, под влиянием ингибиторов АПФ происходит снижение продукции АII и секреции альдостерона, увеличивается AI, брадикинин и ренин.
Основные представители класса ингибиторов АПФ.
Несмотря на принадлежность к одному классу, ингибиторы АПФ (в настоящее время зарегистрировано более десятка только оригинальных препаратов) отличаются друг от друга по типу связывания и прочности связывания с ферментом, наличию или отсутствию пролекарства, степени липофильности, длительности действия, путям элиминации или экскреции (таблица). Каптоприл имеет в составе лиганды, связывающейся с АПФ, сульфгидрильную группу, является активным лекарством, оказывающим действие без преобразования в печени, и выводится почками. Большинство ингибиторов АПФ представляют пролекарства, которые в результате эстерификации в печени трансформируются в активный метаболит. Вследствие более устойчивых связей с АПФ, они оказывают более длительное гипотензивное действие. В таблице указывается на препарат спираприл, с которым пока еще недостаточно хорошо знакомы большинство врачей нашей страны. Спираприл является карбоксилсодержащим препаратом (пролекарство), к особенностям которого можно отнести длительный период полувыведения (около 40 ч), что обеспечивает 24-часовой контроль за уровнем АД при однократном приеме 6 мг в сутки [6, 7].
Основные фармакокинетические характеристики ингибиторов АПФ (по LH. Opie с модификациями)
| Активная группа/препараты | Активный метаболит | Длительность эффекта (час) | Липофильность | Экскреция | Дозы при АГ, мг |
| Сульфгидрильная | |||||
| Каптоприл | — | 8-12 | + | Почки | 25-50×2-3 р. |
| Карбоксильная | |||||
| Эналаприл | + | 12-18 | + | « | 5-20×1-2 р. |
| Лизиноприл | — | 18-24 | 0 | « | 10-40 |
| Цилазаприл | + | 24 | + | « | 2,5-5 |
| Беназеприл | + | 24 | + | « | 10-80 |
| Рамиприл | + | 24 | + + | « | 2,5-10 |
| Периндоприл | + | 24 | + + | « | 4-8 |
| Квинаприл | + | 24 | + + | Почки (печень) | 10-40 |
| Спираприл | + | 24 | + | Почки и печень | 3-6 |
| Трандолаприл | + | 24 | + + | Печень (почки) | 2-4 |
| Фосфорильная | |||||
| Фозиноприл | + | 12-24 | + + + | Почки и печень | 10-40 |
Следует отметить, что в настоящее время нет оснований предполагать, что механизмы антигипертензивного действия отличаются у разных ингибиторов АПФ [3, 4].
Антигипертензивная эффективность ингибиторов АПФ и результаты клинического применения.
Эффективность ингибиторов АПФ доказана у больных с мягкой, умеренной и тяжелой АГ (повышение АД I, II, III степени по ВОЗ, 1999 г.), а также при лечении злокачественной АГ. Выраженность антигипертензивного эффекта зависит от индивидуальных особенностей развития АГ, состояния РАС (вазоренальная гипертония или ее гиперактивность на фоне длительного применения диуретиков), соблюдения ограничения соли (усиление эффекта), сопутствующей терапии (нестероидные противовоспалительные препараты снижают эффект) и других факторов.
При недостаточном антигипертензивном эффекте рекомендуется комбинация ингибиторов АПФ в первую очередь с диуретиками, а также с антагонистами кальция, бета-блокаторами и препаратами центрального действия [1, 2]. Перспективно сочетание с блокаторами ангиотензиновых рецепторов 1 типа, однако необходимы дальнейшие исследования [3].
Важно отметить, что частота сердечных сокращений, ударный объем и минутный объем сердца остаются без изменений при применении ингибиторов АПФ у больных с АГ.
Клинические преимущества ИАПФ.
Ингибиторы АПФ не оказывают отрицательного влияния на целый ряд важных метаболических показателей и обладают дополнительными благоприятными эффектами, некоторые из которых не связаны со снижением АД.
При назначении этого класса сохраняется хорошее качество жизни (нормальная сексуальная активность, реакция на физическую нагрузку), в том числе у лиц пожилого возраста. Улучшение когнитивных функций на фоне ингибиторов АПФ в пожилом возрасте позволяет их более широко использовать у этой категории больных.
Ингибиторы АПФ являются метаболически нейтральными препаратами: на фоне их применения нет изменений липидного профиля, мочевой кислоты, уровня глюкозы крови и инсулинорезистентности (последние показатели по некоторым данным могут даже улучшаться). Предполагается благоприятное влияние ингибиторов АПФ [12] на некоторые параметры гемостаза (снижение уровня ингибитора тканевого активатора плазминогена). Таким образом, ингибиторы АПФ имеют либо нейтральное, либо благоприятное влияние на классические и новые факторы риска сердечно-сосудистых заболеваний [3].
Органопротективные эффекты ингибиторов АПФ.
Ингибиторы АПФ согласно всем представленным мета-анализам уменьшают массу гипертрофированного миокарда левого желудочка в большей степени, по сравнению с другими антигипертензивными препаратами на каждые 1 мм рт. ст. снижения АД [3]. Это позволяет предположить, что регресс ГЛЖ при лечении ингибиторами АПФ связан не только с АД-снижающим действием, но и другими механизмами.
В одном из исследований [14] изучалось влияние длительного приема (в течение 3-х лет) спираприла на ГЛЖ (исходно масса миокарда левого желудочка > 240 г по данным ЭхоКГ) и гемодинамические показатели у 11 мужчин в возрасте от 41 до 60 лет с АГ (диастолическое АД от 100 до 120 мм рт. ст.). В ходе исследования удалось добиться значительного снижения АД со 161/107 до 135/87 мм рт. ст. (36 мес). Масса миокарда левого желудочка уменьшилась с 340 до 298 г (р
Применение ингибиторов АПФ в клинической практике
Ингибиторы ангиотензинпревращающего фермента (АПФ) применяются в кардиологии в течение почти 30 лет. За это время благодаря большому количеству крупных исследований была доказана эффективность этой группы препаратов при лечении артериальной гипертонии
Ингибиторы ангиотензинпревращающего фермента (АПФ) применяются в кардиологии в течение почти 30 лет. За это время благодаря большому количеству крупных исследований была доказана эффективность этой группы препаратов при лечении артериальной гипертонии (АГ), сердечной недостаточности (СН), дисфункции левого желудочка (ЛЖ), гипертонической и диабетической нефропатии.
В настоящее время к ингибиторам АПФ относятся большое количество лекарственных средств, различающихся по физико-химическим и фармакокинетическим свойствам. В зависимости от характера группы, которая непосредственно связывается с активным центром АПФ, все ингибиторы АПФ делятся на три категории: сульфгидрильную (беназеприл, каптоприл), карбоксильную (цилазаприл, эналаприл, лизиноприл, периндоприл, рамиприл, спираприл, трандолаприл) и фосфонильную (фозиноприл). Большинство ингибиторов АПФ, кроме каптоприла и лизиноприла, являются пролекарствами и превращаются в активные метаболиты в печени или желудочно-кишечном тракте. Пролекарства более липофильны и после превращения в активные метаболиты лучше проникают в органы-мишени, однако у пациентов с заболеваниями и нарушениями функции печени наблюдается торможение активации ингибиторов АПФ при первом прохождении через нее, что необходимо учитывать при выборе препарата.
В основном ингибиторы АПФ и их метаболиты выводятся почками, а такие из них, как фозиноприл, трандолаприл и спираприл, — как с мочой, так и с желчью.
Капотен обладает небольшой продолжительностью действия, в связи с чем его необходимо назначать 3–4 раза в сутки, остальные ингибиторы АПФ характеризуются пролонгированным действием и их можно назначать 2 или 1 раз в сутки.
Все ингибиторы АПФ обладают одинаковым механизмом действия — ингибированием АПФ что приводит к уменьшению образования ангиотензина II из ангиотензина I благодаря снижению его уровня в крови и тканях. При этом снижаются как секреция альдостерона и вазопрессина, так и активность симпатической нервной системы. Ингибиторы АПФ подавляют кининазу II, вследствие чего происходит торможение распада брадикини-
на — мощного стимулятора высвобождения эндотелийзависимых факторов релаксации: оксида азота, эндотелийзависимого фактора гиперполяризации и простациклина.
Основные терапевтические эффекты ингибиторов АПФ следующие:
Исследования CONSENSUS и SOLVD продемонстрировали, что назначение эналаприла приводит к достоверному уменьшению смертности у пациентов с хронической СН, независимо от функционального класса. В исследовании CONSENSUS принимали участие пациенты с IV функциональным классом. Включение в стандартную схему терапии дигоксином и диуретиками эналаприла через 6 мес привело к значительному уменьшению смертности [7]. Результаты исследования SOLVD подтвердили благоприятное влияние эналаприла на выживаемость при хронической недостаточности кровообращения у больных II–III функционального класса [8]. В рамках исследования SOLVD также было доказано снижение смертности и прогрессирования СН у пациентов, перенесших инфаркт миокарда с дисфункцией ЛЖ без клинических признаков СН. Улучшение выживаемости в ранние сроки после инфаркта миокарда (на 3–15-й день заболевания) было продемонстрировано в ходе исследования AIRE (терапия рамиприлом), в которое были включены пациенты с клиническими признаками СН, а также исследований SAVE (терапия капотеном) и TRACE (терапия трандолаприлом), проводившихся у пациентов с систолической дисфункцией ЛЖ.
Применение ингибиторов АПФ в группе больных высокого риска
Долгое время обсуждалась проблема целесообразности назначения ингибиторов АПФ пациентам с сердечно-сосудистыми заболеваниями без СН. Окончательный ответ на этот вопрос дали исследования HOPE (терапия рамиприлом) и EUROPA (терапия периндоприлом), которые убедительно доказали пользу применения ингибиторов АПФ у пациентов с коронарной болезнью сердца и другими формами атеросклероза.
В исследовании HOPE [9] принимали участие пациенты старше 55 лет с различными формами атеросклероза (коронарная болезнь сердца, поражение периферических артерий, инсульт) или сахарным диабетом, имевшие, по крайней мере, еще один фактор риска. При этом клинические признаки СН или снижения фракции выброса ЛЖ отсутствовали. В течение 5 лет больным назначались рамиприл или плацебо. Лечение рамиприлом достоверно уменьшило риск развития смерти от сердечно-сосудистых причин, инфаркта миокарда и инсульта. Снижение АД в группе рамиприла было сравнительно небольшим, поэтому улучшение отдаленного исхода у пациентов с высоким риском развития ССО, по результатам этого исследования, нельзя объяснить только гипотензивным действием препарата.
Доказательства эффективности ингибиторов АПФ у больных стабильной ишемической болезнью сердца удалось получить в ходе исследования EUROPA, в которое были включены пациенты, страдавшие стабильной коронарной болезнью сердца без СН. В течение 4 лет им проводилось лечение периндоприлом или плацебо, которые добавлялись к стандартной схеме терапии. На фоне приема периндоприла снизились показатели смертности от сердечно-сосудистых заболеваний, инфаркта миокарда и число внезапных смертей [10].
Полученные результаты, возможно, связаны с наличием каких-то дополнительных эффектов, например с улучшением эндотелиальной функции, так как в настоящее время дисфункция эндотелия рассматривается в качестве раннего фактора риска развития атеросклероза и атеротромбоза [10].
Таким образом, суммируя все вышесказанное, можно отметить, что ингибиторы АПФ представляют собой класс препаратов, которые хорошо переносятся пациентами, вызывают наименьшее количество побочных эффектов, метаболически нейтральны. Кроме того, их эффективность убедительно доказана благодаря огромному количеству крупных исследований, проводившихся среди больных с сердечно-сосудистой патологией.
Литература
Д. В. Небиеридзе, доктор медицинских наук, профессор
Ф. С. Папова, кандидат медицинских наук
ГНИЦПМ, Москва
Действие ингибиторов АПФ
Ассортимент и особенности
Начнем с того, что все ингибиторы АПФ пользуются наибольшим успехом на рынке препаратов для лечения гипертонии. Одно из их ключевых преимуществ – демократичная стоимость, другое – доказано высокая эффективность.
Ассортимент продукции довольно обширный. Лекарства имеют различные названия и химические составы, но суть их действия одинаковая. Механизм действия препаратов из группы ингибиторов АПФ следующий:
Все ингибиторы АПФ – пролекарства, которые отправляются в организм человека в неактивном состоянии и подвергаются в печени метаболической активации. Если сравнивать их с другими средствами, которые используются для снижения артериального давления, то первые не способны снизить объемы выделяемого почками белка и не влияют на метаболизм липидов и глюкозы.
Показания к применению
Наиболее распространенные следующие показания:
В борьбе с артериальной гипертензией необходимо выбирать именно ингибиторы АПФ при таких сопутствующих недугах, как:
Назначать себе средства самостоятельно не следует. Как минимум, потому что у этих лекарственных препаратов, так же как и у любых других, есть противопоказания к применению. Говорить о противопоказаниях мы не станем, т. к. ингибиторы АПФ продаются по рецепту врача.
Список лучших ингибиторов АПФ
Престариум А таб. п/п/о 5мг №30.
Энап-НЛ 20 табл. 12,5мг+20мг №60.
Нолипрел А Би-Форте табл. п/плен/об. 2,5мг+10мг №30.
Рамиприл-СЗ табл. 10мг №30.
Где купить на выгодных условиях?
Мы рекомендуем вам совершить покупки в интернет-аптеке. В этом случае вы сможете:
Вы можете заказать препарат в несколько кликов. Все товар сертифицированы и соответствуют строгим требованиям, предъявляемым к медицинским препаратам.
Ингибиторы ангиотензинпревращающего фермента в кардиологической практике
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
И нгибиторы ангиотензинпревращающего фермента (иАПФ) применяются в клинической практике c 1975 года и к настоящему времени стали одной из наиболее часто используемых групп лекарственных средств для лечения артериальной гипертензии (АГ) и сердечной недостаточности (СН). В патогенезе этих состояний важную роль играет активация двух нейрогуморальных систем организма: ренин–ангиотензин–альдостероновой (РААС) и симпато–адреналовой (САС).
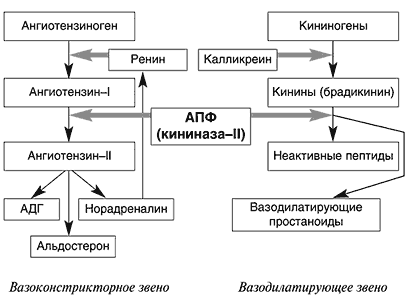
Процесс активации вызывается такими неблагоприятными факторами, как снижение сердечного выброса, ишемия жизненно важного органа, потеря натрия и воды, значимое изменение рH и др. В результате происходит образование биологически активного вещества–ангиотензина II, которое является мощным вазоконстриктором, стимулирует выброс альдостерона, а также способно повышать активность САС (стимулировать выброс норадреналина). Норадреналин, в свою очередь, может активировать РААС (стимулирует синтез ренина). В конечном итоге повышение активности этих двух систем организма, вызывая мощную вазоконстрикцию, увеличение ЧСС, сердечного выброса, поддерживает функцию кровообращения на оптимальном уровне, сохраняет гомеостаз организма. В норме активации прессорных систем организма (РААС и САС) «противостоит» действие депрессорной системы (калликреин–кининовой: ключевое звено–брадикинин), вызывающее системную вазодилатацию. Однако при длительном действии различных патологических факторов, описанных выше, нормальная регуляция нарушается и преобладают эффекты прессорных систем.
иАПФ тормозят эффекты прессорных систем и одновременно являются активаторами депрессорных систем.
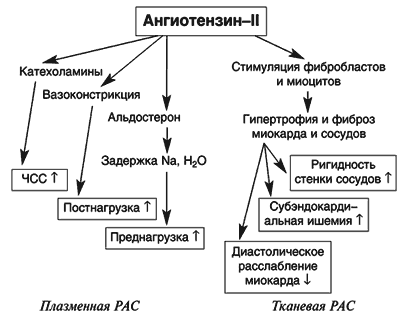
Основные эффекты иАПФ обусловлены блокадой ангиотензинпревращающего фермента (рис. 1): устранение вазопрессорного, антидиуретического и антинатрийуретического действия ангиотензина II, усиление сосудорасширяющего, диуретического и натрийуретического действия брадикинина и других эндогенных вазодилататоров (простагландинов J2 и E2, натрийуретического пептида, эндотелиального фактора релаксации), а также опосредованной блокадой активности САС путем торможения синтеза норадреналина. В середине 80–х годов выявлены локальные гормональные системы (прежде всего РААС) в различных органах и тканях организма. Активация тканевых РААС происходит параллельно плазменной (циркулирующей), но действие этих систем различается. Плазменная РААС активируется быстро, но оказывает кратковременные эффекты (рис. 2). Активность тканевых РААС нарастает постепенно, однако сохраняется долговременно. Синтезирующийся в миокарде ангиотензин II активирует протоонкогены и стимулирует гипертрофию и фиброз мышечных волокон. Кроме того, он активирует локальный синтез норадреналина. Аналогичные изменения наблюдаются в гладкой мускулатуре периферических сосудов и приводят к её гипертрофии (рис. 2).
Рис. 1. Нейрогуморальные взаимодействия: ренин-ангиотензин-альдостероновая, симпато-адреналовая и калликреин-кининовая системы
Рис. 2. Системные и локальные эффекты ренин-ангиотензин-альдостероновой системы
V. Dzau выделяет следующие сердечно–сосудистые эффекты иАПФ:
– системная артериальная вазодилатация (уменьшение посленагрузки на левый желудочек) без развития рефлекторной тахикардии;
– венозная вазодилатация (увеличение емкости венозной системы, уменьшение преднагрузки);
– предотвращение дилатации желудочков (кардиопротекция);
– обратное развитие гипертрофии желудочков (кардиопротекция) и стенки артерий и артериол;
– подавление реперфузионных желудочковых аритмий (кардиопротекция);
– предотвращение развития толерантности к нитратам и потенцирование вазодилатирующего действия нитратов;
– уменьшение задержки натрия и воды, увеличение содержания калия.
Первые клинические испытания каптоприла (с 1975 года) показали высокую эффективность при АГ, в том числе резистентной к другим методам лечения. Коммерческий успех каптоприла стимулировал усилия других компаний по поиску новых иАПФ. В 1980 году был синтезирован эналаприл – иАПФ следующего поколения, характеризующегося пролонгированным действием. В настоящее время разрешено клиническое применение более 10 препаратов этой группы различных фирм–производителей: эналаприл, рамиприл, лизиноприл, цилазаприл, квинаприл, беназеприл, периндоприл и т.д. Наряду со свойствами, характерными для каптоприла, они имеют отличительные черты. Для большинства из них характерен пролонгированный эффект, более высокая ингибирующая АПФ активность, различные фармакокинетические свойства. Однако фармакодинамические эффекты этих препаратов сходны между собой.
Классификация (общепринятой не существует) основана на химической структуре части молекулы, связывающейся с ангиотензинпревращающим ферментом. Препараты подразделяют на 3 группы:
– иАПФ, содержащие сульфгидрильную группу (каптоприл);
– иАПФ, содержащие карбоксильную группу или карбоксиалкилдипептиды (лизиноприл, эналаприл, рамиприл, периндоприл, цилазаприл, беназеприл, квинаприл, трандолаприл, спираприл);
– иАПФ, содержащие фосфорильную группу (фозиноприл).
Реальное клиническое значение имеют некоторые особенности фармакокинетики иАПФ: биодоступность, биотрансформация (действует препарат самостоятельно, т.е. является ли он активным веществом или пролекарством, которое превращается в организме в активные метаболиты), пути элиминации и продолжительность торможения активности ангиотензинпревращающего фермента.
Каптоприл действует как активный препарат, биодоступность – 60%, быстро всасывается, но всасывание его уменьшается на 30–40% при одновременном приеме пищи, поэтому его следует принимать натощак, за 1–1,5 часа до приема пищи. Максимум концентрации в крови наступает через 1 час после перорального приема. Активность каптоприла (то есть самого вещества) делает реальным его применение в качестве препарата «скорой помощи», в частности, для купирования гипертонических кризов при сублингвальном приеме. Эффект отмечается через 15–20 минут. Каптоприл имеет короткий период полувыведения из плазмы (2 часа), поэтому требует 3–4–кратного приема в сутки, выделяется преимущественно с мочой.
Все карбоксиалкилдипептиды превосходят каптоприл по длительности действия, так как имеют более длительный период полувыведения и поэтому применяются 1–2 раза в сутки. Они меньше связываются с белками пищи, следовательно, их можно принимать независимо от еды. Все карбоксиалкилдипептиды за исключением лизиноприла являются пролекарствами, т.е. для образования активных метаболитов требуется биотрансформация этих препаратов в печени. Из этого следует, что данные препараты необходимо с осторожностью применять у лиц с печеночной недостаточностью, а также то, что они не могут быть использованы в качестве средств «скорой помощи». Основной путь элиминации практически всех иАПФ, а также их активных и неактивных метаболитов – почечная экскреция. Поэтому у больных с явной или скрытой почечной недостаточностью, особенно у пожилых пациентов, дозы иАПФ должны быть уменьшены. До начала терапии и в течение первой недели лечения иАПФ желательно контролировать не только уровень креатинина, но и скорость клубочковой фильтрации (проба Реберга). Кроме этого, необходимо не допускать развития гипотензии (АД менее 100/60 мм рт.ст.), не назначать одновременно другие гипотензивные препараты (в частности, диуретики и т.д.).
В отличие от большинства иАПФ новые препараты – спираприл, фозиноприл, трандолаприл – преимущественно инактивируются печенью и выводятся с желчью через кишечник. Следовательно, являются весьма перспективными препаратами для лечения лиц пожилого и старческого возраста, так как у этого контингента больных нередко имеется явная или скрытая почечная недостаточность.
Эналаприл – «пролекарство», в печени превращается в активное вещество – эналаприлат. Биодоступность – 40%, не изменяется при приеме пищи. Максимальная концентрация эналаприлата – через 2–4 часа, период полувыведения – 11 часов. Поражение печени или почек увеличивает время начала и длительность действия.
Периндоприл. При пероральном приеме происходит быстрое всасывание препарата. Биодоступность – 65–70%. Прием пищи замедляет метаболизм периндоприла. Активная форма – периндоприлат, его максимальная концентрация в плазме достигается через 3–4 часа после приема препарата, выводится из организма через почки.
Цилазаприл. Одновременный прием препарата с пищей несколько замедляет абсорбцию. Биодоступность – 45%. В печени цилазаприл метаболизируется в активную форму – цилазаприлат. Выводится – почками, период полуэлиминации составляет 7,5 часов.
Лизиноприл. Его выдающимися фармакокинетическими особенностями являются очень низкая жирорастворимость, отсутствие метаболизма в организме (вследствие низкой липофильности) и экскреция с мочой. Биодоступность – 30–50% и, вероятнее всего, что прием пищи на нее не влияет. Пик концентрации в крови отмечается через 6 часов после приема препарата. Период полувыведения – 12,5 часов.
Хинаприл=квинаприл быстро абсорбируется из желудочно–кишечного тракта, и прием пищи не влияет на абсорбцию. В печени препарат гидролизуется в квинаприлат. Пиковая концентрация квинаприлата в крови регистрируется через 2 часа после перорального приема. Выводится – через почки.
Беназеприл. Биодоступность – 17%. В печени превращается в беназеприлат. Период полувыведения – 11 часов. Экскретируется почками.
Рамиприл. Одновременный прием пищи не влияет на абсорбцию препарата. В печени происходит превращение в рамиприлат, который выводится в основном почками с клиренсом 80–130 мл/мин. Частично экскретируется с калом.
Спираприл в печени гидролизуется в спираприлат, выделяется преимущественно с желчью.
Трандолаприл в печени превращается в активную форму – трандолаприлат, экскретируется преимущественно с желчью.
Фозиноприл при приеме внутрь медленно всасывается, биодоступность 36% и прием пищи снижает ее до 20%, является «пролекарством», в печени метаболизируется в фозиноприлат, который экскретируется почти равномерно в мочу и желчь. Однако при наличии почечной недостаточности фозиноприл фактически полностью элиминируется через желудочно–кишечный тракт, что практически полностью снимает ограничения на его применение у больных с нарушенной функцией почек.
Побочные эффекты иАПФ
иАПФ обладают относительно небольшим количеством побочных эффектов. К основным из них относятся: гипотензия, гиперкалиемия, повышение уровня креатинина, сухой кашель, аллергические реакции. Гипотензия нередко развивается на фоне комбинированной терапии с применением диуретиков, блокаторов медленных кальциевых каналов и т.д. или у пациентов, имеющих АД не более 110/70 мм рт.ст., и, как правило, носит дозозависимый характер. Поэтому в начале лечения рекомендуется использование малых доз короткодействующего иАПФ каптоприла. Гиперкалиемия, как правило, встречается на фоне дополнительного приема калийсберегающих диуретиков, а применение препаратов с внепочечным путем выведения снимает ограничения на использование иАПФ у больных с почечной недостаточностью. Сухой кашель отмечается у 9–26% больных. Считается, что сухой кашель развивается в ответ на чрезмерную концентрацию брадикинина в слизистой бронхов. В 90–е годы было обнаружено учащение случаев кашля у больных с ХСН и нарушенной функцией почек. При выраженном кашле целесообразно заменять прием иАПФ антагонистами рецепторов ангиотензина II.
Побочные эффекты каптоприла, связанные с приемом высоких доз (более 150 мг/сут.), как правило, объясняются наличием сульфгидрильной группы и проявляются протеинурией, кожными высыпаниями, нарушением вкусовых ощущений, нейтропенией.
Противопоказания для назначения иАПФ:
– двусторонние стенозы почечных артерий или стеноз артерии единственной почки;
– тяжелый аортальный или митральный стеноз, обструктивная кардиомиопатия;
– исходная гипотензия (АД менее 100/60 мм рт. ст.);
Лечение артериальной гипертензии ингибиторами АПФ
Опыт лечения АГ с помощью различных иАПФ показывает, что гипотензивное действие развивается у 50–75% больных с различными формами АГ (независимо от активности ренина плазмы крови). Комбинация с другими препаратами повышает эффективность иАПФ до 75–90%. В настоящее время выпускается много комбинированных препаратов: иАПФ в сочетании с салуретиком, иАПФ в комбинации с антагонистами кальция.
Гипотензивное действие иАПФ обусловлено снижением ОПСС. Однако не отмечается развития рефлекторной тахикардии, так как блокируется выброс катехоламинов. ЧСС, как правило, остается неизменной. Обычно наблюдается увеличение сердечного выброса.
Обоснованием применения иАПФ для лечения больных с сердечной недостаточностью явилось изменение представлений о патофизиологических процессах, происходящих при НК. Наибольшее признание в настоящее время получила нейрогуморальная модель развития НК, где РААС и САС отводится ведущая роль. Положительный эффект иАПФ у больных с НК обусловлен их способностью снижать пред– и постнагрузку на сердце. Снижение преднагрузки выражается в венодилатации, уменьшении венозного возврата, уменьшении конечно–диастолического объема левого желудочка, снижении давления в системе легочных сосудов. Уменьшение постнагрузки выражается в снижении АД, периферического сосудистого сопротивления. Это ведет к увеличению сердечного выброса, уменьшению объемов сердца.
Клинические эффекты иАПФ (уменьшение одышки, увеличение переносимости нагрузок) при ХСН зависят от исходной активности РААС. При высокорениновой НК эффективность иАПФ превосходит 90%, при норморениновой приближается к 70%. Это очень важно, так как при высокорениновой форме ХСН иАПФ являются единственным средством эффективного лечения, а использование сердечных гликозидов, вазодилататоров и мочегонных практически недейственно. В то же время иАПФ эффективны и при начальных стадиях заболевания и при нормальной активности плазменной (циркулирующей) РААС.
Широкомасштабные испытания, охватывавшие тысячи больных, несмотря на различия в протоколах, критериях включения пациентов, степенях декомпенсации, в дозах препаратов, с использованием разных иАПФ, показали способность всего класса лекарственных препаратов не только улучшать самочувствие, но и повышать выживаемость больных с ХСН. Кроме этого, исследования SAVE и SOLVD prevention продемонстрировали, что при применении иАПФ в ранних стадиях НК (у больных с левожелудочковой дисфункцией, сниженной ФВ, но при отсутствии клинических симптомов застойной сердечной недостаточности) замедляют прогрессирование сердечной недостаточности. Наряду с регрессией ГЛЖ лизиноприл вызывает обратное развитие миокардиального фиброза – патологического процесса, ведущего неизбежно к значительному нарушению диастолической функции сердца. В проспективном рандомизированном двойном слепом исследовании в течение 6 месяцев сравнивалось действие лизиноприла и гидрохлортиазида у пациентов с АГ, ГЛЖ и дисфункцией левого желудочка. На фоне лечения выявлено уменьшение объемной фракции коллагена на 8,7% (р
Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
Ингибиторы АПФ: особенности клинического применения
Опубликовано в журнале:
В мире лекарств »» №1 1999 ПРОФЕССОР Ю.Н. ЧЕРНОВ, ЗАВЕДУЮЩИЙ КАФЕДРОЙ КЛИНИЧЕСКОЙ ФАРМАКОЛОГИИ С КУРСОМ ФУВ ВОРОНЕЖСКОЙ МЕДИЦИНСКОЙ АКАДЕМИИ ИМЕНИ Н.Н. БУРДЕНКО
Г.А. БАТИЩЕВА, ЗАВЕДУЮЩАЯ КУРСОМ КЛИНИЧЕСКОЙ ФАРМАКОЛОГИИ, КАНДИДАТ МЕДИЦИНСКИХ НАУК
ПРОФЕССОР В.М. ПРОВОТОРОВ, ЗАВЕДУЮЩИЙ КАФЕДРОЙ ФАКУЛЬТЕТСКОЙ ТЕРАПИИ, ЛАУРЕАТ ПРЕМИИ СОВЕТА МИНИСТРОВ СССР
С.Ю. ЧЕРНОВ, АСПИРАНТ КАФЕДРЫ ФАКУЛЬТЕТСКОЙ ТЕРАПИИ
В настоящее время применяется уже около 50 препаратов группы ингибиторов АПФ [32]. Опыт их использования при артериальной гипертонии, сердечной недостаточности, ишемической болезни сердца, диабетической нефрологии одновременно ставит вопросы, связанные с оптимизацией фармакотерапии. В первую очередь это определение особенностей индивидуальной реакции на прием ингибиторов АПФ, прогноз проводимого лечения, четкие противопоказания, разработка системы мониторирования фармакодинамических эффектов, определение критериев отмены.
Фармакологическое действие ингибиторов АПФ обусловлено их влиянием на функциональное состояние ренин-ангиотензин-альдостероновой системы. При этом ингибиторы АПФ обладают необходимой структурой, позволяющей им взаимодействовать с атомом цинка в молекуле ангиотензин-превращающего фермента. Это сопровождается его инактивацией [14] и подавлением активности циркулирующей (плазменной) и тканевой (локальной) ангиотензиновых систем.
При изучении способности ингибиторов АПФ ингибировать ангиотензин I-превращающий фермент в тканях легких, сердца, почек, надпочечников и в аорте было установлено, что трандалоприл, рамиприл и периндоприл превосходят эналаприл по способности снижать образование ангиотензина II в тканях этих органов.
Фармакологическое действие ингибиторов АПФ, вызывая торможение превращения ангиотензина I в активный вазоконстрикторный ангиотензин II, ведет к уменьшению уровня ангиотензина II в плазме [73] с уменьшением высвобождения норадреналина из пресинаптических окончаний симпатических нервных волокон [78].
Блокада эффектов ангиотензина II ограничивает высвобождение кальция из саркоплазматического ретикулума [74], что уменьшает вазоконстрикторную реакцию гладкомышечных клеток [70, 71].
При лечении ингибиторами АПФ происходит изменение баланса вазоактивных соединений в пользу сосудорасширяющих биологически активных веществ, что достигается за счет ограничения активности кининазы, идентичной АПФ, и повышения уровня брадикинина.
В механизме гипотензивного действия ингибиторов АПФ важное значение имеет уменьшение продукции и высвобождение альдостерона из надпочечников, что влияет на регуляцию калий-натриевого обмена и содержание в организме жидкости. Данный эффект ингибиторов АПФ ведет к уменьшению накопления натрия в сосудистых гладкомышечных клетках и ограничению избыточной вазоконстрикции, что особенно выражено при солезависимой артериальной гипертонии [61].
Учитывая, что содержание АПФ в эндотелии сосудов намного превышает его количество в циркулирующей крови, предполагается, что эндотелий сосудов является основной точкой приложения ингибиторов АПФ [53]. Курсовая терапия препаратами группы вызывает структурные изменения артериальной стенки: уменьшение гипертрофии гладкомышечных клеток с ограничением количества избыточного коллагена. Достоверно увеличивается просвет периферических артерий [25], обратному развитию подвергается гипертрофия мышечной оболочки артерий и артериол [41], что связано с торможением миграции и пролиферации гладкомышечных клеток [68, 72], со снижением образования в эндотелии сосудов эндотелина, оказывающего влияние на продукцию фактора роста эндотелия [76].
Тканевые эффекты ингибиторов АПФ проявляются уменьшением гипертрофии миокарда с изменением соотношения миоцитов и коллагена в пользу миоцитов [78, 81].
Клиническими наблюдениями установлено, что сосудорасширяющее действие ингибиторов АПФ может проявляться в различных сосудистых бассейнах на уровне артериол, венул, сосудов микроциркуляции.
Установлена возможность снижения сосудистого сопротивления в малом круге кровообращения [37, 44], в системе портального кровотока [18], регионального кровообращения в почках [1, 13, 28].
Увеличение диаметра крупных периферических артерий (с 13% до 21%) отмечено на фоне приема каптоприла и рамиприла. При этом рамиприл приводил к выраженному увеличению объемной скорости кровотока [54]. Улучшение функции эндотелия коронарных сосудов показано при длительном, 6-месячном назначении квинаприла [72].
Системный гапотензивный эффект препаратов группы проявляется в снижении систолического и диастолического артериального давления при воссстановлении хроноструктуры суточного АД.
Важно, что чем выше сродство препарата к АПФ, тем меньше его терапевтическая доза, продолжительнее гипотензивный эффект и меньше колебания АД в течение суток [14].
Ингибитор АПФ короткого действия каптоприл оказывает антигипертензивный эффект в течение первого часа после приема, а общая продолжительность действия препарата составляет 6 часов [15]. Максимальная хроночувствительность к каптоприлу (капотен) выявлена утром, в полдень и ранние вечерние часы [3].
В связи с быстротой развития гипотензивного эффекта каптоприл можно использовать в качестве средства для купирования гипертонических кризов. При этом действие препарата проявляется через 5-7 минут, а снижение АД через 15 минут [59].
В отличие от каптоприла ингибиторы АПФ второго поколения оказывают антигипертензивное действие в период до 24 часов. Максимальный эффект эналаприла отмечается через 4-6 часов, лизиноприла через 4-10 часов, квинаприла через 2-4 часа после приема [41].
Отмечена индивидуальная особенность реакции АД при назначении ингибиторов АПФ у больных сердечной недостаточностью: при трехмесячной курсовой терапии положительная динамика суточного АД отмечалась у больных сердечной недостаточностью с артериальной гипертензией, тогда как при фармакотерапии больных без артериальной гипертензии достоверных изменений суточного профиля АД не происходило [47].
Индивидуальная реакция АД на введение ингибиторов АПФ у больных артериальной гипертонией может зависеть от уровня суточной секреции альдостерона, адреналина, норадреналина.
Гипотензивный эффект на прием эналаприла (ренитек) больше выражен у больных с высокими показателями экскреции альдостерона, адреналина, норадреналина при уменьшении концентрации альдостерона и натрия в плазме крови. Напротив, у больных без гипотензивного эффекта уровень гормонов в крови и моче к концу двухнедельного лечения существенно не отличался от исходного, а экскреция натрия с мочой даже уменьшалась [29]. Недостаточный гипотензивный эффект ингибиторов АПФ также отмечен у пациентов с увеличением индекса массы тела, в этих случаях требуется применения более высоких доз препаратов [35].
Предполагается, что при низкой реабсорбции натрия и высоком уровне циркулирующего ренина степень гипотензивного эффекта ингибиторов АПФ должна быть более высокой, поскольку в этом случае уменьшение периферической вазоконстрикции связано со снижением образования циркулирующего ангиотензина II [5].
Сердечно-сосудистые эффекты ингибиторов АПФ наряду со снижением тонуса артериол включают венодилатирующее действие с перераспределением крови в сосуды нижних конечностей. При этом у больных может возрастать реакция на ортостатическую пробу с появлением постуральной гипотонии [56].
Снижение системного АД с уменьшением посленагрузки одновременно с уменьшением венозного возврата крови к сердцу вызывает уменьшение давления наполнения желудочков. Кардиопротекторнос действие ингибиторов АПФ также обусловлено их влиянием на локальную ренин-ангиотензиновую систему с воздействием на гипертрофию, дилатацию, ремоделирование миокарда, а также на структуру сосудистой стенки коронарных артерий [67].
Ингибиторы АПФ увеличивают коронарный резерв за счет уменьшения гипертрофии медиального слоя интрамуральных коронарных артерий [10], а курсовая терапия каптоприлом улучшает релаксационные свойства миокарда, уменьшая гипоперфузию миокарда при пробе на введение дипиридамола (по результатам нагрузочной сцинтиграфии миокарда) [16].
Назначение ингибиторов АПФ у больных хронической сердечной недостаточностью (ХСН) увеличивает скорость и силу сокращения субэндо- и субэпикардиальных слоев, повышая скорость раннего диастолического наполнения левого желудочка, что способствует увеличению толерантности к физической нагрузке [50].
Трандалоприл (гоптен) в лечении больных ХСН не только улучшает гемодинамические показатели, но и снижает асинхронию и повышает чувствительность к нитроглицерину [17].
Имеются данные о более благополучном течении ремоделирования у больных, у которых в первые 24 часа после инфаркта миокарда проводили терапию ингибиторами АПФ [65].
Как показали клинические исследования, эналаприл (эднит) после 16-недельной терапии наряду со снижением среднесуточных показателей систолического и диастолического АД способствует уменьшению массы миокарда левого желудочка [30].
Использование рамиприла [21], эналаприла [10] на ранних стадиях сердечной недостаточности устраняет диастолическую дисфункцию миокарда за счет периода раннего наполнения, способствуя при длительном приеме сохранению функции левого желудочка [17, 55].
Длительная курсовая терапия ингибиторами АПФ улучшает сократительную функцию миокарда, достоверно снижая конечный диастолический объем и конечный систолический объем с увеличением сердечного выброса и фракции выброса [10, 27]. При этом отмечена коррекция патологической асинхронии миокарда правого и левого желудочков [46, 47].
Ингибиторы АПФ используются у больных акромегалией при устранении гиперсоматотропинемии до и после радикального лечения, поскольку показана возможность регресса гипертрофии левого желудочка [58].
Представляет клинический интерес тот факт, что при лечении хронического легочного сердца применение ингибиторов АПФ (престариум в суточной дозе 2-4 мг) также более эффективно у больных с исходно увеличенными размерами правого предсердия и правого желудочка [44] при гипокинетическом типе гемодинамики [20].
Улучшение показателей сократительной функции миокарда правых отделов сердца наряду со снижением давления в легочной артерии показано при приеме каптоприла [37], престариума [44], рамиприла [12], лизиноприла [39]. Достоверное улучшение сократительной способности миокарда правых отделов сердца сопровождается улучшением функции внешнего дыхания с увеличением показателей пробы Тиффно [11, 37].
Шестимесячный прием периндоприла у больных ХСН улучшает бронхиальную проходимость крупных, средних и мелких бронхов. При этом увеличение проходимости в мелких бронхах более выражено у курящих пациентов [11].
Положительную динамику функции внешнего дыхания при лечении ХСН у больных с ревматическими пороками сердца авторы связывают с уменьшением венозного застоя в малом круге кровообращения в результате снижения пред- и постнагрузки [51].
Существуют данные о том, что ингибиторы АПФ могут снижать гипоксическую вазоконстрикцию [60], однако появление ирритативного кашля, как одного из побочных эффектов, может ограничивать их применение.
Кроме того, при приеме ингибиторов АПФ в ряде случаев у пациентов с бронхолегочной патологией возможно ухудшение течения заболевания.
Лечение эналаприлом артериальной гипертензии у больных с сопутствующим обострением хронического бронхита может увеличивать обструкцию средних и мелких бронхов, что отчасти связано с холинергическим дисбалансом [38], а использование престариума у пациентов с гиперкинетическим типом гемодинамики может повышать давление в легочной артерии [20].
При клиническом применении ингибиторов АПФ также необходимо учитывать состояние функции почек, поскольку в почках присутствуют все составляющие тканевой ренин-ангиотензиновой системы, а снижение образования циркулирующего и локального ангиотензина II с уменьшением тонуса выносящих артериол влияет на скорость клубочковой фильтрации [28, 36].
Показано нефропротекторное действие ингибиторов АПФ при лечении больных диабетической нефропатией [13], артериальной пшертензией [28], гломерулонефритом [1], волчаночным нефритом [24], склеродермией [7].
При назначении ингибиторов АПФ важное значение имеет корригирующее действие препаратов на уровень системной и клубочковой гипертензии, а также длительность сохранения антипротеинурического действия после их отмены. Данный эффект может сохраняться до 6 месяцев, что определяет необходимость повторного курса фармакотерапии ингибиторами АПФ не менее двух раз в год [57].
Клиническими наблюдениями обоснована необходимость предварительного контроля состояния функционального почечного резерва (ФПР) и определения наличия микроальбуминурии при назначении ингибиторов АПФ. Фармакотерапия прогностически неблагоприятна, если у больного снижен ФПР и в моче обнаруживаются почечные изоферменты карбоновых эстераз, что свидетельствует об ишемии проксимальных канальцев почек [48].
Осторожно следует назначать ингибиторы АПФ больным со сниженным ФПР и нормоальбуминурией, что указывает на работу почек в условиях высокого градиента внутриклубочкового гидростатического давления, а уменьшение системного и клубочкового давления при использовании ингибиторов АПФ у таких больных может вызвать ухудшение перфузии почек [57].
Существует точка зрения, что назначение ингибиторов АПФ не показано для профилактики развития диабетической нефропатии, поскольку у больных с сохраненным ФПР и нормоальбуминурией введение препаратов этой группы может приводить к гиперфильтрации и ухудшению функционального состояния почек [57].
Применение ингибиторов АПФ при реноваскулярном стенозе может быть альтернативой хирургическому вмешательству в случае монолатерального стеноза, который сопровождается ренинзависимой гипертонией [62].
При билатеральном стенозе введение ингибиторов АПФ исключено из-за опасности пре- и постгломерулярной вазодилатации и риска критического снижения локального почечного кровотока [5].
Влияние ингибиторов АПФ на состояние регионального кровообращения отмечено и в отношении портального кровотока. В частности, курсовая терапия каптоприлом, эналаприлом, периндоприлом у больных портальной гастропатией приводит к уменьшению ранимости и кровоточивости слизистой с исчезновением эрозий и язв [18].
Ингибиторы АПФ могут влиять на состояние микроциркуляторного русла: курсовая терапия каптоприлом ограничивает проявления венозного застоя с уменьшением диаметра венул и увеличением артерио-венулярного соотношения до 1:3 [4]. При этом наряду с ускорением кровотока выявлен положительный гемореологический эффект каптоприла (тензиомина): уменьшение внутрисосудистой агрегации [52] с достоверным снижением АДФ-индуцированной агрегации [43], уменьшение уровня растворимых комплексов фибрин-мономеров, продуктов деградации фибриноген-фибрина.
Увеличение фибринолитической активности крови также установлено на фоне 6-месячного приема периндоприла [46]. Курсовая терапия престариумом в суточной дозе 4 мг, оказывает влияние на плазменное [45] и сосудисто-тромбоцитарное звено гемостаза, снижая активность фактора Виллебранта [26], а кратковременное применение эналаприла у здоровых людей ограничивает изменения гемостаза на физическую нагрузку [79].
Наряду с положительным влиянием на показатели гемостаза ингибиторы АПФ способствуют нормализации водного обмена, включая содержание свободной и связанной воды, ионов калия, натрия во фракциях крови.
Среди фармакологических эффектов ингибиторов АПФ можно отметить возможность влияния на липидный, углеводный и пуриновый обмены.
Лечение ингибиторами АПФ приводит к снижению инсулинорезистентности и улучшению метаболизма глюкозы, что связывают с увеличением образования брадикинина и улучшением микроциркуляции.
Оптимизация транспорта инсулина и глюкозы к тканям с повышением чувствительности клеток к инсулину и увеличением утилизации глюкозы под влиянием фармакотерапии ингибиторами АПФ может быть настолько выраженной, что требует гликемического контроля [13].
Положительное влияние ингибиторов АПФ на липидный обмен у больных артериальной гипертонией с сахарным диабетом [13], при лечении больных с постменопаузальной гипертонией [19] проявляется умеренной тенденцией к уменьшению уровня холестерина, триглицеридов при снижении индекса атерогенности. Ингибиторы АПФ могут способствовать метаболическому обеспечению (ЛДГ, Г-6-ФДГ) транспорта кислорода, активизируя процессы синтеза макроэргических соединений в эритроцитах.
Ингибиторы АПФ увеличивают экскрецию почками уратов, поэтому являются препаратами первого выбора у больных артериальной гипертонией в сочетании с подагрой. Однако особенности индивидуальной реакции на их прием у отдельных пациентов могут приводить к образованию подагрических камней [5].
Реакции лекарственного взаимодействия ингибиторов АПФ изучены еще недостаточно. Отмечено усиление антигипертензивного действия при сочетании ингибиторов АПФ с гипотиазидом [14, 30], при трехкомпонентной схеме: коринфар-ретард + корданум + каптоприл [22], при проведении комбинированной терапии: эналаприл + бета-блокаторы или в сочетании с антагонистами кальция 2-го поколения (исрадипином, амлодипином) [3].
Одновременное назначение эналаприла и лозартана сопровождается снижением активности натрийуретического пептида (на 17,8%) и эндотелеина (на 24,4%).
В постгоспитальном периоде инфаркта миокардадля ограничения прогрессирования сердечной недостаточности наиболее эффективна комбинированная терапия эналаприлом в сочетании с бета-блокаторами [2].
Сочетание капотена с амиодароном позволяет повысить антиаритмический эффект до 93,8 %, при этом исчезают «пробежки» желудочковой тахикардии и достоверно урежается частота желудочковых экстрасистол [6].
Говоря о неблагоприятных реакциях лекарственного взаимодействия ингибиторов АПФ следует отметить, что наряду с препаратами лития и калия [5] побочное действие ингибиторов АПФ могут усиливать цитостатики и интерферон, при сочетании с которыми увеличивается частота возникновения нейтропении и агранулоцитоза [8].
Терапия НПВС, приводящая вследствие ингибирования синтеза простагландинов к сужению в почках приносящей артериолы, в сочетании с ингибиторами АПФ, устраняющими сужение выносящей артериолы, ухудшает клубочковую фильтрацию и ведет к нарушению функции почек [8].
Среди побочных эффектов ингибиторов АПФ возможны появление кашля (0,7-25%), ангионевротического отека (0,1-0,2%), кожной сыпи (1-5%), нарушение вкуса и синдрома «обожженного языка» (0,1-0,3%).
К нарушениям вкусовых ощущений при фармакотерапии ингибиторами АПФ предрасполагает дефицит цинка, связанный с патологией печени [8].
Среди побочных эффектов нередко отмечают слабость, тошноту, головокружение, запоры, но они не служат причиной отмены препарата, коррекция дозы и уровня АД позволяет устранить эти явления [5].
Артериальная гипотония на прием первой дозы отмечается у 10% больных, особенно при наличии ХСН, однако при фармакотерапии периндоприлом гипотензивный эффект первой дозы отсутствует [46].
Ингибиторы АПФ противопоказаны при беременности, поскольку ведут к недостатку амниотической жидкости, неонатальной анемии и гипоплазии легких у плода. В первые три месяца беременности возможно фетотоксическое действие [8].
Экспериментально доказана возможность развития аномалии почек при введении эналаприла в неонатальном периоде [66].
При клиническом применении ингибиторов АПФ важно учитывать особенности фармакокинетики. Так, при назначении препаратов второго поколения (пролекарства) у больных с сопутствующей патологией печени удлиняется время, в течение которого концентрация препарата в плазме достигает максимума [41].
Установлена связь окислительного метаболизма с выраженностью гипертензивного эффекта ИАПФ. При этом месячная курсовая фармакотерапия эналаприлом не дает эффекта у 45% больных, которые являются «медленными окислителями» [42].
Среди многочисленных вопросов, касающихся применения ингибиторов АПФ, до конца не ясна тактика отмены препаратов, что связано с увеличением активности ренина плазмы на фоне фармакотерапии ингибиторами АПФ [29] и возможностью развития синдрома отмены.
Требует дальнейшего исследования аспект профилактического назначения ингибиторов АПФ у лиц, имеющих генетически детерминированную повышенную активность АПФ, поскольку эти люди рассматриваются как группа риска развития ИБС [9].
Сложную задачу представляет определение критериев прогноза эффективности терапии ингибиторами АПФ, что особенно актуально для препаратов второго поколения, клиническое применение которых позволяет оценивать эффект не ранее 4 недель курсовой терапии. Учитывая высокую стоимость препаратов второго поколения, это имеет и социально-экономическую значение.
Перспективным является дальнейшее изучение фармакологического действия ингибиторов АПФ во взаимосвязи с определением показателей перекисного окисления липвдов, состоянием антиоксидантной системы и уровнем эйкозаноидов в организме.
В заключение можно отметить, что проблема эффективного применения ингибиторов АПФ до конца не решена. Уточнение индивидуальных особенностей реакции на введение ингибиторов АПФ необходимо для выбора тактики назначения препаратов с целью оптимизации фармакотерапии.
Ингибиторы ангиотензинпревращающего фермента длительного действия в лечении артериальной гипертензии
Широкое распространение артериальной гипертензии (АГ) среди населения и ее роль в развитии сердечно-сосудистых осложнений определяют актуальность проведения своевременной и адекватной антигипертензивной терапии. Многочисленные контролируемые исследования
Широкое распространение артериальной гипертензии (АГ) среди населения и ее роль в развитии сердечно-сосудистых осложнений определяют актуальность проведения своевременной и адекватной антигипертензивной терапии. Многочисленные контролируемые исследования показали высокую эффективность медикаментозных методов вторичной профилактики АГ в снижении частоты возникновения инсультов, сердечной и почечной недостаточности, в том числе и при мягкой АГ.
В клиническую практику для лечения АГ ингибиторы ангиотензинпревращающего фермента (иАПФ) широко вошли с 70-х годов прошлого века, став антигипертензивными препаратами первого ряда в лечении АГ.
Оригинальность препаратов данного класса состоит в том, что они впервые предоставили врачу возможность активно вмешиваться в ферментативные процессы, протекающие в ренин-ангиотензин-альдостероновой системе (РААС).
Действуя через блокаду образования ангиотензина II (АII), иАПФ оказывают влияние на систему регуляции артериального давления (АД) и в конечном итоге приводят к уменьшению отрицательных моментов, связанных с активацией рецепторов АII 1-го подтипа: они устраняют патологическую вазоконстрикцию, подавляют клеточный рост и пролиферацию миокарда и гладкомышечных клеток сосудов, ослабляют симпатическую активацию, уменьшают задержку натрия и воды.
Кроме воздействия на прессорные системы регуляции АД, иАПФ действуют и на депрессорные системы, повышая их активность за счет замедления деградации вазодепрессорных пептидов — брадикинина и простагландина Е2, которые вызывают релаксацию гладких мышц сосудов и способствуют продуцированию вазодилатирующих простаноидов и высвобождению эндотелийрелаксирующего фактора.
Эти патофизиологические механизмы обеспечивают основные фармакотерапевтические эффекты иАПФ: антигипертензивное и органопротекторное действие, отсутствие значимого влияния на углеводный, липидный и пуриновый обмен, уменьшение продукции альдостерона корой надпочечников, уменьшение выработки адреналина и норадреналина, подавление активности АПФ, снижение содержания АII и повышение содержания брадикинина и простагландинов в плазме крови.
В настоящее время в клиническую практику внедрены иАПФ 3-го поколения. Препараты из группы иАПФ отличаются между собой:
В зависимости от наличия в молекуле иАПФ структуры, взаимодействующей с активным центром АПФ, различают:
Наличие сульфгидрильной группы в химической формуле иАПФ может определять степень связывания его с активным центром АПФ. В то же время именно с сульфгидрильной группой связывают развитие некоторых нежелательных побочных эффектов, таких как нарушение вкуса, кожная сыпь. Эта же сульфгидрильная группа вследствие легкого окисления может быть ответственна за более короткую продолжительность действия препарата.
В зависимости от особенностей метаболизма и путей элиминации, иАПФ подразделяются на три класса (Opie L., 1992):
Класс I — липофильные лекарства, неактивные метаболиты которых имеют печеночный путь выведения (каптоприл).
Класс II — липофильные пролекарства:
Класс III — гидрофильные лекарства, не метаболизирующиеся в организме и выводящиеся почками в неизмененном виде (лизиноприл).
Большинство иАПФ (исключение — каптоприл и лизиноприл) являются пролекарствами, биотрансформация которых в активные метаболиты происходит главным образом в печени, в меньшей мере — в слизистой оболочке желудочно-кишечного тракта и внесосудистых тканях. В связи с этим у больных с печеночной недостаточностью образование активных форм иАПФ из пролекарств может существенно снижаться. Ингибиторы АПФ в виде пролекарств отличаются от неэстерифицированных препаратов несколько более отсроченным началом действия и увеличением продолжительности эффекта.
По продолжительности клинического эффекта иАПФ делятся на препараты:
Гемодинамические эффекты иАПФ связаны с влиянием на сосудистый тонус и заключаются в периферической вазодилатации (cнижение пред- и постнагрузки на миокард), снижении общего периферического сопротивления сосудов и системного АД, улучшении регионарного кровотока. С ослаблением воздействия АII на системную и внутрипочечную гемодинамику связаны кратковременные эффекты иАПФ.
Долгосрочные эффекты обусловлены ослаблением стимулирующих эффектов АII на рост, пролиферацию клеток в сосудах, клубочках, канальцах и интерстициальной ткани почек при одновременном усилении антипролиферативных эффектов.
Важным свойством иАПФ является их способность оказывать органопротекторные эффекты, обусловленные устранением трофического действия АII и снижением симпатического влияния на органы-мишени, а именно:
Преимуществом иАПФ перед некоторыми другими классами антигипертензивных лекарственных средств являются их метаболические эффекты, заключающиеся в улучшении метаболизма глюкозы, повышении чувствительности периферических тканей к инсулину, антиатерогенных и противовоспалительных свойствах.
В настоящее время накоплены данные о результатах многочисленных контролируемых исследований, подтверждающих эффективность, безопасность и возможность благоприятных защитных эффектов долгосрочной терапии иАПФ у больных с сердечно-сосудистыми заболеваниями в отношении органов-мишеней.
Ингибиторы АПФ характеризуются хорошим спектром переносимости. При их приеме могут возникать специфические (сухой кашель, «гипотония первой дозы», нарушение функции почек, гиперкалиемия и ангионевротический отек) и неспецифические (нарушение вкуса, лейкопения, кожная сыпь и диспепсия) побочные эффекты.
На кафедре клинической фармакологии и фармакотерапии факультета послевузовского профессионального образования врачей ММА им. И. М. Сеченова накоплен большой опыт изучения различных иАПФ у больных АГ, в том числе при сочетании ее с другими заболеваниями внутренних органов.
Особого внимания заслуживают иАПФ пролонгированного действия лизиноприл и фозиноприл. Первый из них — активный препарат, который не подвергается биотрансформации и выводится почками в неизмененном виде, что имеет значение у больных с заболеваниями желудочно-кишечного тракта и печени. Второй препарат (фозиноприл) имеет активные липофильные метаболиты, позволяющие ему хорошо проникать в ткани, обеспечивая максимальную органопротекторную активность препарата. Двойной путь (печеночный и почечный) элиминации метаболитов фозиноприла имеет значение у больных с почечной и печеночной недостаточностью. Накоплены результаты многочисленных клинических исследований, продемонстрировавших эффективность, хорошую переносимость, безопасность и возможность улучшения прогноза заболевания у больных АГ (табл. 1).
Эффективность и переносимость лизиноприла у больных АГ
Препараты лизиноприла, имеющиеся в аптечной сети РФ, представлены в табл. 2.
Антигипертензивная эффективность и переносимость иАПФ лизиноприла в суточной дозе 10–20 мг изучена у 81 больного АГ I–II степени, в том числе в сочетании с хроническими обструктивными заболеваниями легких (ХОБЛ). Лизиноприл применялся в таблетках по 10 и 20 мг. Начальная доза составила 10 мг однократно в сутки. При недостаточной антигипертензивной эффективности по данным амбулаторных измерений АД доза лизиноприла повышалась до 20 мг однократно в сутки; в дальнейшем при необходимости дополнительно назначали гидрохлортиазид по 25 мг/сут (однократно утром). Продолжительность лечения — до 12 нед.
Всем больным проводилось суточное мониторирование АД (СМАД) с использованием осциллометрических регистраторов Schiller BR 102 по общепринятой методике. По данным СМАД рассчитывали усредненные показатели систолического АД (САД) и диастолического АД (ДАД) в дневные и ночные часы, частоты сердечных сокращений (ЧСС). Вариабельность АД оценивали по стандартному отклонению варьирующей величины. Для оценки суточных изменений АД рассчитывали степень ночного снижения АД, равную процентному отношению разницы среднедневного и средненочного уровня АД к среднедневному. В качестве показателей нагрузки давлением оценивали процент гипертонических величин АД в различные периоды суток (в период бодрствования — более 140/90 мм рт. ст., в период сна — более 125/75 мм рт. ст.).
Критериями хорошей антигипертензивной эффективности лизиноприла служили: снижение ДАД до 89 мм рт. ст. и менее и нормализация среднесуточного ДАД по результатам СМАД; удовлетворительной — снижение ДАД на 10 мм рт. ст. и более, но не до 89 мм рт. ст.; неудовлетворительной — при снижении ДАД менее чем на 10 мм рт. ст.
По данным опроса, осмотра, лабораторных и инструментальных (ЭКГ, исследование функции внешнего дыхания — ФВД) методов исследования у всех больных оценивалась индивидуальная переносимость и безопасность лизиноприла, анализировалась частота развития и характер побочных реакций, время их возникновения в процессе долгосрочной терапии.
Переносимость препаратов оценивалась как хорошая при отсутствии побочных эффектов; удовлетворительная — при наличии побочных эффектов, не потребовавших отмены препарата; неудовлетворительная — при наличии побочных явлений, потребовавших отмены препарата.
Статистическая обработка результатов проводилась с использованием программы Еxcel. Достоверность измерений оценивалась по парному t-критерию Стьюдента при р
Ж. М. Сизова, доктор медицинских наук, профессор
Т. Е. Морозова, доктор медицинских наук, профессор
Т. Б. Андрущишина
ММА им. И. М. Сеченова, Москва
Ингибиторы апф у больных сердечной недостаточностью
Опубликовано в журнале:
Шевченко О.П., Шевченко А.О.
Сердечная недостаточность – важнейший клинический синдром, характеризующийся неуклонным прогрессированием, что приводит к потере трудоспособности и значительно ухудшает качество жизни всё большего количества больных. Увеличение заболеваемости сердечной недостаточностью происходит на фоне все более заметных достижений в лечении больных с болезнями сердца и, в первую очередь, ишемической болезни сердца [1]. В будущем, вероятно, такая тенденция не только не исчезнет, но, скорее, приобретет ещё большую актуальность. Успехи в лечении острого инфаркта миокарда и уменьшение случаев внезапной смерти неизбежно приводит к увеличению количества больных, имеющих дефекты сердечной мышцы, у которых в последующем развивается сердечная недостаточность. В настоящее время количество больных сердечной недостаточностью, обусловленной ишемической болезнью сердца, намного превышает число случаев с иной причиной её развития. Смертность больных с выраженной степенью сердечной недостаточности достигает 40% в год, при этом средняя продолжительность жизни при появлении клинических признаков недостаточности кровообращения составляет около 5 лет [2].
Нейрогуморальная активность и прогрессирование сердечной недостаточности
Симпатическая нервная система и ренин-ангиотензиновая активность являются наиболее важными факторами, влияющими на кровообращение при развитии сердечной недостаточности. Уже на ранних стадиях нарушения гемодинамики активация нейрогуморальных систем позволяет компенсировать снижение кровотока. Усиленная активность симпатической нервной системы приводит к повышению сократимости кардиомиоцитов и увеличению сил натяжения, действующих на стенку левого желудочка как в систолу, так и в диастолу, что приводит к развитию гипертрофии кардиомиоцитов [3].
Если величина повреждения сердечной мышцы небольшая, степень гипертрофии миокарда и расширения полостей сердца может быть умеренно выраженной. На фоне значительной потери массы функционирующего миокарда гипертрофии кардиомиоцитов уже недостаточно, и полость левого желудочка начинает расширяться, что приводит к повышению силы натяжения, действующей на стенку левого желудочка, и дальнейшему увеличению размеров его полости, способствуя прогрессированию патологического процесса.
Повышение активности ренин-ангиотензин-альдостероновой системы (РААС) также способствует развитию гипертрофии и фиброза кардиомиоцитов. Если на краткосрочном этапе активация нейрогуморальной системы позволяет повысить перфузию органов и компенсировать недостаточность кровообращения, то спустя определённый период времени «энергозатратный» механизм, интенсифицирующий работу сердечной мышцы, становится наиболее важным механизмом прогрессирования сердечной недостаточности.
С конца 80-х годов истекшего века прогрессирование сердечной недостаточности и сопровождающую её нейрогуморальную активность стали рассматривать как наиболее важную проблему в кардиологии. Использование в медикаментозной терапии больных недостаточностью кровообращения двух групп лекарственных препаратов – ингибиторов АПФ (ИАПФ) и бета-адреноблокаторов существенно изменило концепцию патогенеза прогрессирования сердечной недостаточности [4].
В крупных исследованиях с многолетним наблюдением, включавших более 200 000 больных, было доказано, что ИАПФ снижают риск смерти от инфаркта миокарда, мозгового инсульта и прогрессирования сердечной недостаточности у больных с синдромом сердечной недостаточности, сниженной фракцией выброса левого желудочка, атеросклерозом коронарных или периферических артерий или сахарным диабетом. Анализы результатов исследований, выполненные различными авторами в разное время, свидетельствуют о том, что прием ингибиторов АПФ снижает смертность на 25%, а частоту госпитализаций – на 35% [5, 6].
Ингибиторы АПФ при лечении сердечной недостаточности
Ингибиторы АПФ представляют собой лекарственные средства, которые одновременно подавляют прессорные системы регуляции АД и активируют вазодепрессорные процессы. Обладая свойствами нейрогуморальных модуляторов, эти препараты подавляют образование таких вазоконстрикторных веществ, как ангиотензин II, альдостерон, а также норадреналин, аргинин-вазопрессин, эндотелин-1. При этом повышается уровень вазодилататоров брадикинина, оксида азота, эндотелиального фактора гиперполяризации, простагландинов Е2 и I2.
Помимо блокирования превращения малоактивного ангиотензина-I в высокоактивный ангиотензин II, ингибиторы АПФ тормозят секрецию альдостерона и вазопрессина. Другой эффект ингибиторов АПФ, также непосредственно связанный с инактивацией этого фермента, связан с предупреждением деградации брадикинина, вызывающего релаксацию гладких мышц сосудов и способствующего высвобождению эндотелиального фактора релаксации – оксида азота NO. Кроме того, под влиянием ингибиторов АПФ снижется синтез других вазоконстрикторных и антинатрийуретических соединений (норадреналина, аргинина-вазопрессина, эндотелина-1), участвующих в патогенезе прогрессирования сердечной недостаточности.
Адренэргическая (симпатическая) и ренин-ангиотензиновая системы тесно связаны. Например, выброс ренина регулируется бета-1-адренорецепторами, а ангиотензин II способствует выбросу норадреналина в синаптическую щель. Таким образом, воздействие на одну из этих систем у больных сердечной недостаточностью позволяет оказывать воздействие и на другую. Вазодилататоры, оказывающие симптоматическое действие и улучшающие гемодинамику у больных сердечной недостаточностью, такие как гидролазин, повышают уровни норадреналина в крови. В отличие от них, ингибиторы АПФ снижают уровни норадреналина в крови, что свидетельствует о подавлении симпатической активности. Снижение уровней норадреналина в плазме крови на фоне приема ИАПФ может быть следствием ослабления ангиотензин II-зависимого выброса норадреналина.
Gilbert E.M et al. в контролируемом двойном слепом перекрестном исследовании назначали больным сердечной недостаточностью лизиноприл в дозе 5–20 мг в течение 12 недель. Как показали результаты исследования, лизиноприл достоверно снижал активность симпатической нервной системы. На фоне терапии лизиноприлом уровни норадреналина в правом предсердии снижались с 695±300 до 287±72 пг/мл, a средняя частота сердечных сокращений снижалась с 83±5 до 75±3 уд/мин [7].
Результатом действия ингибиторов АПФ является выраженное снижение общего периферического сосудистого сопротивления при незначительном повышении ударного и минутного объема сердца без существенного изменения частоты сердечных сокращений. Ингибиторы АПФ повышают сердечный выброс и ударный объем [8, 9].
Положительные гемодинамические эффекты ИАПФ способствуют улучшению сократительной функции миокарда левого желудочка и уменьшению клинических проявлений сердечной недостаточности. При сравнении с другими вазодилататорами, ИАПФ вызывают равномерную (сбалансированную) системную артериальную и венозную вазодилатацию, уменьшают задержку соли и воды в организме, снижая синтез альдостерона [10].
Ингибиторы АПФ показаны как средства первой линии у больных со сниженной сократительной функцией левого желудочка (фракция выброса левого желудочка
Ингибиторы АПФ: их безопасность и соотношение польза-риск в клинической практике. Интервью «Лечащего врача»

Мы встретились с С.Ю.Марцевичем, профессором кафедры доказательной медицины ФДПОП Первого МГМУ имени И.М. Сеченова, чтобы выяснить, насколько обоснованно беспокойство по поводу безопасности ингибиторов АПФ и должно ли это повлиять на клиническую практику.
.jpg)
С.Ю.Марцевич: Такие препараты, как бета-блокаторы, статины, иАПФ – огромное достижение современной кардиологии. Они появились где-то в середине-конце 20 века, и они впервые позволили не просто улучшить симптомы болезни, но и повлиять на ее исход, продлить жизнь пациента. Показатели смертности от сердечно-сосудистых заболеваний очень высоки, и эти препараты доказали свое влияние не только в исследованиях, но и в общей популяции. Например, в США был проведен анализ, который показал, что за несколько десятилетий применение таких препаратов внесло существенный вклад в снижение смертности населения. Широкое использование этих препаратов – это стратегическое решение, и принципиально иной подход.
Естественно, как и у любых других препаратов, у них есть побочные эффекты. Вопрос в том, какие они, насколько они полно и грамотно выявлены. Чем больше развивается наука оценки побочных действий лекарств, тем менее вероятным становится их серьезный побочный эффект. Все последние группы лекарств очень тщательно тестируются.
Ингибиторы АПФ имеют огромный опыт применения, он исчисляется десятилетиями. Их безопасность доказана как рандомизированными контролируемыми исследованиями, которые легли в основу их внедрения в практику, так и этой самой практикой. Ожидать от них необычных побочных действий достаточно наивно.
ЛВ: А что касается недавнего исследования, опубликованного в журнале BMJ, согласно которому применение ингибиторов АПФ связано с увеличением риска развития рака легких?
С.Ю.: Эта статья, к сожалению, имеет невысокий уровень доказательности. Это чисто наблюдательное исследование. Самым высоким классом наблюдательного исследования считается исследование, основанное на регистре, но это исследование проводилось с использованием базы данных. В отличие от базы данных, регистр имеет заранее поставленную цель: например, изучить побочное действие ингибиторов АПФ. И если бы мы хотели действительно изучить этот вопрос, надо было бы использовать уже имеющийся или создать новый регистр, способный решить поставленную задачу. А база данных, поскольку не создается под конкретную цель, не дает такой точности данных. Если исследование заранее не планирует что-то оценивать, то оно всегда будет ущербным в плане доказанности сделанных выводов.
Если бы эту базу данных планировали использовать для выявления онкологии, то и способы выявления заболеваний и связи с лекарственными препаратами были бы более адекватными. Там же все решается с помощью сложных статистических методов. Но статистические методы никогда не заменят клинических исследований.
Когда с помощью наблюдательных исследований пытаются решить вопросы, не решенные в рандомизированных контролируемых исследованиях (РКИ), нужно получить две группы больных: те, кто получал препарат и те, кто его не получал. Чтобы снизить вероятность ошибок, эти группы должны быть абсолютно одинаковыми. Авторы утверждают, что им удалось получить сопоставимые группы, но это не так, и это четко видно в таблице 1 из их статьи.
| Параметр | Вся выборка | Пациенты, получавшие антигипертензивную терапию на момент начала исследования | ||
| иАПФ | Блокаторы рецепторов ангиотензина | Другие | ||
| Применение статинов | 164891 (16,6%) | 73510 (35,3%) | 4092 (25,5%) | 87289 (11,4%) |
Табл. 1. (фрагмент). По Hicks Blánaid M, Filion Kristian B, Yin Hui, Sakr Lama, Udell Jacob A, Azoulay Laurent et al. Angiotensin converting enzyme inhibitors and risk of lung cancer: population based cohort study BMJ 2018; 363: k4209.
В группе, получавшей ингибиторы АПФ, статины назначались вдвое чаще. Получается, что в этой группе были более тяжелые больные, получавшие более интенсивное лечение.
Представляется некорректной и сама постановка вопроса. В этой статье показано, что вероятность рака легких увеличивается через 10 лет после начала приема иАПФ. Но ведь речь идет о больных с сердечно-сосудистыми заболеваниями, у которых прогноз жизни очень плохой. Сколько они проживут без лечения?
Полученные данные можно трактовать совершенно по-другому. Те больные, которые получали ингибиторы АПФ, были, возможно, спасены от сердечно-сосудистых осложнений за счет применения ингибиторов АПФ, поэтому они прожили дополнительные 10 лет, а после этого умерли. Каждый человек от чего-то рано или поздно умрет, с этим нельзя спорить.
Почему умирали именно от рака легких? Сами авторы анализа дают подсказку: в основном, в этой группе были курильщики. Тогда все становится еще проще: от рака легких умерли те, кто курил.
Почему-то никто не упоминает о том, что в этом же номере BMJ есть 11 комментариев к этой статье. Большинство комментаторов, в том числе, члены редколлегии, пишут, что побочное действие всегда надо соотносить с пользой препарата. А в этой статье о соотношении пользы и риска нет ни слова, авторы сконцентрировались на раке легких, и больше их ничего не интересовало.
ЛВ: А авторы дают какой-то ответ на эти комментарии?
С.Ю.: Нет, может быть, он появится со временем, но пока что авторы ничего не ответили. Они провели дополнительный анализ, и указали, что вывод о раке легких касается только курящих. Это единственное, в чем они сделали какую-то уступку, но сути дела это не меняет.
ЛВ: Вы считаете, что эта информация недостаточно достоверна, чтобы принимать решения о терапевтической стратегии на ее основании?
С.Ю.: Да, именно так. Неграмотность постановки вопроса и дефекты анализа этому мешают. Никаких изменений в лечебной практике быть не должно.
На данном этапе из этой статьи можно сделать только один вывод: авторы сформировали гипотезу, но ничего более.
ЛВ: Бывали ли противоположные ситуации, когда новые данные о каких-то классических препаратах заставляли отказаться от их употребления?
С.Ю.: Это сложный вопрос. Случаи отзыва препаратов бывали, и даже тех, которые применялись достаточно долго. Недавно в юбилейном номере журнала NEJM вышла статья, авторы которой анализируют, как оценивался риск применения лекарств на протяжении двух веков. Раньше на побочные действия тоже обращали внимание, но на первый план выходила эффективность лекарств, и еще в начале XX века применялись препараты на основе мышьяка, ртути. Но они сошли на нет, потому что их токсичность была очевидна и безо всяких исследований.
Более свежий пример – один из первых антибиотиков, стрептомицин. Хотя он и спас большое количество жизней, он оказался весьма токсичным, и в некоторых случаях приводил к глухоте. Это стало ясно без проведения каких-то дополнительных исследований.
Есть и другие примеры: церивастатин, который несколько уступал другим статинам по частоте развития побочных эффектов, или антидиабетические препараты из группы глитазонов.
Система обеспечения безопасности лекарств постоянно совершенствуется. При такой постановке вопроса искать какие-то неизведанные побочные эффекты достаточно наивно.
ЛВ: Ингибиторы АПФ – безопасный класс препаратов?
С.Ю.: Да, их побочные эффекты были выявлены еще до того, как они попали в клиническую практику. Единственное серьезное осложнение – ангионевротический отек. Он опасен, не всегда предсказуем, но крайне редок, и не ограничил применения препарата. Врачам были даны рекомендации, у каких больных можно ожидать развития этого побочного эффекта.
Частый побочный эффект – кашель, но он не опасен. Согласно рекомендациям, врач должен поинтересоваться у больного, насколько ему мешает кашель. Как правило, когда пациенты узнают, что средство продлевает жизнь, они соглашаются, что кашель не так уж и страшен.
ЛВ: Есть ли какие-то индивидуальные метаболические или генетические особенности, влияющие на эффективность ингибиторов АПФ?
С.Ю.: Это неизведанный вопрос. Подбор лекарств по генетическим особенностям звучит привлекательно, но реальные успехи в этом деле минимальны. Как правило, за этим не стоит никаких клинических доказательств, а подкреплены доводы лишь формальной логикой.
На метаболизм многих лекарств могут влиять как внутренние, так и внешние факторы. Классический пример – грейпфрутовый сок, который, как считается, теоретически может повлиять на действие лекарств. Но это доказано только in vitro, не в клинических исследованиях.
Когда только был разработан клопидогрел, который позиционировался как замена аспирина, были опубликованы статьи о том, что у некоторых пациентов может быть генетическая невосприимчивость к аспирину. Сейчас, много лет спустя, когда появились более современные, чем клопидогрел, препараты, стали говорить о генетической невосприимчивости уже у этому препарату. А о невосприимчивости к аспирину как-то подзабыли. Возможно, какой-то генетический фактор и есть, но мы не можем его определить при помощи наших методов – и тем более не могли тогда.
ЛВ: Как бы вы сравнили ингибиторы АПФ и блокаторы рецепторов ангиотензина?
С.Ю.: Это близкие группы препаратов, хотя между ними и есть свои различия. Чисто хронологически сложилось так, что иАПФ появились раньше, и все принципиальные вещи в отношении снижения смертности были доказаны именно на них. Сартаны пытались преподнести как более эффективные и безопасные препараты. Эта гипотеза на протяжении какого-то времени работала, но как только начали проводиться рандомизированные клинические исследования, стало ясно, что иАПФ обладают явными преимуществами. Я не знаю ни одного исследования, в котором было бы показано превосходство сартанов над иАПФ, а есть и крупные исследования, которые показывают обратное.
Никто не говорит, что сартаны – плохие препараты, но они уступают ингибиторам АПФ, если речь идет о пациентах высокого риска. Преимущество сартанов только одно – они реже вызывают кашель. Но если перед врачом пациент высокого риска, пациент с плохим прогнозом, то ему показаны ингибиторы АПФ. Назначение сартанов в такой ситуации будет грубейшей ошибкой. Они должны назначаться тогда и только тогда, когда пациент не переносит лечение ингибиторами АПФ.
Ингибиторы АПФ
Зарегистрированные торговые наименования
Ингибиторы АПФ применяют (поодиночке или в сочетании с другими препаратами) для лечения повышенного артериального давления (гипертензии). Гипертензия усложняет работу сердца и сосудов. Если она существует достаточно долго, то нарушает их работу. Это может повредить сосуды головного мозга, сердца и почек и привести к инсульту, сердечной или почечной недостаточности. Снижение артериального давления уменьшает риск инсульта и инфаркта.
Ингибиторы АПФ блокируют вещество (АПФ, или ангиотензин превращающий фермент), которое вызывает сужение артерий. Так что под действием ингибиторов АПФ сосуды расслабляются, и артериальное давление снижается, и к сердцу поступает больше крови и кислорода.
Ингибиторы АПФ также применяют для лечения сердечной недостаточности и, у некоторых пациентов, после инфаркта. После инфаркта часть сердечной мышцы повреждена и ослаблена, и со временем может стать еще слабее, поэтому сердцу трудно перекачивать кровь. Прием ингибитора АПФ в первые дни после инфаркта повышает выживаемость.
Также ингибиторы АПФ применяют для лечения болезни почек, вызванной диабетом (диабетической нефропатии).
Эти препараты относятся к рецептурным и требуют назначения врача. Их выпускают как в таблетках, так и в виде жидкости.
Что нужно знать перед приемом?
Перед началом приема с помощью врача взвесьте все риски и положительный эффект от препарата. Для этой группы препаратов необходимо учесть следующее:
Сообщите врачу, были ли у вас любые формы аллергических реакций на данный препарат или на любые другие препараты. Также не забудьте сообщить и о любых других аллергиях, в том числе на продукты, красители, консерванты или животных. Перед приемом безрецептурных препаратов читайте внимательно инструкцию и перечень ингредиентов.
Назначение препарата детям
Не были проведены соответствующие исследования, чтобы установить эффект на детей различного возраста. Безопасность и эффективность препарата не установлена.
Назначение препарата пожилым людям
Данных о влиянии возраста на эффект этих препаратов у пожилых людей нет. Тем не менее, поскольку пожилые чаще страдают болезнями почек, им чаще нужно корректировать дозу лекарства.
Ингибиторам АПФ присвоена категория D – это значит, что в исследованиях с участием беременных женщин было показано, что существует риск для плода. Тем не менее, в опасных для жизни ситуациях или при серьезном заболевании польза от приема каптоприла перевешивает потенциальный риск.
По результатам исследований показано, что этот препарат представляет минимальный риск для ребенка во время кормления грудью.
Взаимодействие с другими лекарственными препаратами
Это лекарство нельзя принимать одновременно с некоторыми препаратами, в некоторых других случаях одновременный прием возможен, даже если они могут взаимодействовать. В таких случаях врач может изменить дозу или принять другие меры предосторожности. Если вы принимаете ингибиторы АПФ, обязательно известите врача, если вы принимаете один из нижеперечисленных препаратов. Ниже перечислены наиболее важные пункты, этот список не является исчерпывающим.
Прием ингибиторов АПФ с этими препаратами не рекомендуется. Врач может отказаться от назначения препарата или подобрать другой, более подходящий:
Прием ингибиторов АПФ со следующими препаратами обычно не рекомендуют, но это возможно в некоторых случаях. Если назначены оба препарата, врач может изменить дозу или частоту приема одного или обоих препаратов:
Морфин сульфат липосомальный
Одновременное применение ингибиторов АПФ с нижеперечисленными препаратами повышает риск развития некоторых побочных эффектов, но это сочетание может оказаться для вас наилучшим вариантом. Если вам назначены оба препарата, врач может изменить дозу или частоту приема одного или обоих препаратов.
Некоторые препараты могут взаимодействовать с некоторыми продуктами питания, поэтому употреблять их вместе не рекомендуется, на весь период приема препарата лучше воздерживаться от этих продуктов. Также взаимодействовать с лекарствами могут алкоголь и табак.
Наличие других заболеваний может влиять на прием ингибиторов АПФ. Обязательно скажите врачу, если у вас есть другие заболевания, особенно важно упомянуть следующие:
● Ангионевротический отек (отек лица, губ, языка, горла, рук или ног) из-за приема ингибиторов АПФ ранее – это состояние может возникнуть вновь
● Болезни почек (в том числе потребность в диализе) – применять ингибиторы АПФ с осторожностью, так как их эффект может быть сильнее, поскольку он хуже выводится из организма
Повышен риск болезней крови:
● Системное аутоиммунное заболевание сосудов одновременно с болезнью почек
Применять с осторожностью, так как ингибиторы АПФ могут усугубить эти состояния:
● Дисбаланс электролитов (например, низкая концентрация натрия в крови)
● Дисбаланс жидкости, вызванный нехваткой воды (дегидратацией), рвотой или поносом
● Заболевания сердца или сосудов (например, стеноз аортального клапана)
Вдобавок к приему ингибитора АПФ лечение повышенного давления может включать контроль веса и изменение питания, особенно что касается соленой пищи. Ваш врач объяснит вам, что из перечисленного наиболее важно для вас. Посоветуйтесь с врачом, прежде чем менять диету.
Многие пациенты с гипертонией не замечает никаких симптомов. На самом деле многие из них чувствуют себя нормально. Очень важно, чтобы вы принимали лекарство в соответствии с инструкциями врача, даже если чувствуете себя хорошо.
Помните, что ингибитор АПФ не излечивает от повышенного кровяного давления, а помогает контролировать его. Поэтому следует продолжать принимать его в соответствии с назначениями врача, если вы планируете понизить давление и сохранять его на таком уровне. Возможно, вам придется принимать лекарство от гипертонии всю оставшуюся жизнь. Если не лечить гипертонию, она может вызвать серьезные проблемы со здоровьем, такие как сердечную недостаточность, сосудистые заболевания, инсульт или заболевания почек.
Лучше всего принимать ингибитор АПФ на пустой желудок по крайней мере за один час до приема какой-либо пищи.
Доза отличается у разных пациентов. Следуйте указаниям врача и инструкциям к лекарству. Следующая информация относится лишь к средним дозировкам. Если ваша доза отличается, не меняйте ее без указания врача.
Количество лекарства, которое вы принимаете, зависит от силы лекарства. Количество приемов в день, время между приемами и длительность курсов зависят от проблемы, из-за которой вы принимаете лекарства. Приведенные ниже дозы относятся к приему внутрь (в виде таблеток).
● При повышенном давлении:
Взрослым – для начала 25 мг два или три раза в день. Врач может при необходимости увеличить дозу. Однако доза, как правило, не превышает 450 мг в день.
Детям – применение и дозы определяются врачом.
● При сердечной недостаточности:
Взрослым – для начала 25 мг три раза в день. Врач может при необходимости увеличить дозу. Однако доза, как правило, не превышает 450 мг в день.
Детям – применение и дозы определяются врачом.
● При лечении после инфаркта:
Взрослым – для начала 6,25 мг один раз в день, затем 12,5 мг три раза в день. Врач может при необходимости увеличить дозу. Однако доза, как правило, не превышает 450 мг в день.
Детям – применение и дозы определяются врачом.
● При проблемах с почками из-за диабета:
Взрослым –25 мг три раза в день.
Детям – применение и дозы определяются врачом.
Если вы пропустили прием лекарства, примите его как можно скорее. Однако если уже подходит время следующего приема, оставьте пропущенный прием и вернитесь к обычному режиму. Не удваивайте дозу.
Храните таблетки в закрытой емкости при комнатной температуре, в месте, защищенном от тепла, влажности и прямого солнечного света. Не допускайте заморозку.
Храните лекарства в местах, недоступных детям.
Не храните просроченное или более не нужное лекарство.
Посоветуйтесь с врачом, как утилизировать более не нужное лекарство.
Очень важно регулярно посещать врача, чтобы он контролировал, происходит ли улучшение и правильно ли работает лекарство. Для проверки на нежелательные побочные эффекты могут понадобиться анализы крови и мочи.
Во время беременности ингибитор АПФ может повредить будущему ребенку. Используйте надежные методы контрацепции, чтобы предотвратить беременность. Если вы подозреваете, что забеременели во время приема лекарства, немедленно сообщите врачу.
Ингибитор АПФ может вызвать серьезную аллергическую реакцию, вплоть до анафилактического шока. Анафилактический шок смертельно опасен и требует немедленного медицинского вмешательства. Немедленно позвоните доктору, если во время лечения обнаружите у себя сыпь, зуд, охриплость, затрудненное дыхание, затрудненное глотание или любые отеки рук, лица, полости рта или глотки.
Немедленно сообщите врачу при сильной боли в желудке (с тошнотой и рвотой или без). Это может быть симптом ангионевротического отека стенки кишки.
Также возможны головокружение, ощущение пустоты в голове и полуобморочное состояние, особенно когда вы поднимаетесь из лежачего или сидячего положения или одновременно принимаете диуретик (мочегонное средство).
Выясните, как вы реагируете на ингибитор АПФ до того, как сесть за руль машины или предпринять другие действия, которые могут быть опасны при головокружении или нарушении внимания. При головокружении полежите, пока голова не перестанет кружиться. Затем немного посидите, чтобы головокружение не возобновилось, и лишь потом вставайте.
Немедленно обратитесь к врачу, если вам стало плохо от приема препарата, особенно при сильной или умеренной тошноте, рвоте или поносе. При этих состояниях вы можете потерять много воды и соли, и в результате снизится давление. Также вы можете потерять жидкость, когда потеете, поэтому пейте много воды во время физических упражнений или в жару.
Обратитесь врачу при жаре, ознобе или больном горле. Это могут быть симптомы инфекции, развившейся из-за пониженного содержания белых кровяных телец.
Немедленно обратитесь к врачу при боли в верхней части желудка, светлом стуле, темной моче, потери аппетита, тошноте, необычной усталости или слабости, пожелтении глаз или кожи. Это могут быть симптомы серьезных проблем с печенью.
При приеме ингибиторов АПФ также возможна гиперкалиемия (повышенное содержание калия в крови). Немедленно обратитесь к врачу при следующих симптомах: боль в животе или желудке, дезориентация, затрудненное дыхание, сердечная аритмия, тошнота или рвота, нервозность, онемение или покалывание в кистях рук, ступнях или губах, одышка, слабость или тяжесть в ногах.
Не принимайте пищевые добавки или заменители пищевой соли, содержащие калий, без консультации с врачом.
Врач или стоматолог, лечащий вас по другому поводу, должен знать, что вы принимаете ингибиторы АПФ. Возможно, вам придется прервать прием препарата за несколько дней до операции или диагностической процедуры.
Ингибиторы АПФ менее эффективны у чернокожих людей. У них также повышен риск развития побочного эффекта – ангионевротического отека (отека рук, кистей рук, лица, полости рта или горла).
Не принимайте другие лекарства одновременно с ингибиторами АПФ без консультации врача. Это относится и к безрецептурным средствам для контроля аппетита, средствам против астмы, простуды, кашля, крапивницы или синуситов, так как они могут повысить ваше кровяное давление.
Наряду с требуемым действием любое лекарство может вызывать нежелательные последствия. Хотя не все из этих побочных эффектов могут реализоваться, если они наблюдаются, то может потребоваться медицинское вмешательство.
Немедленно обратитесь к врачу, если имеет место любой из следующих симптомов:
Не очень частые
● Быстрые, усиленные или нерегулярные сокращения сердца или пульс
● Боль в руке, спине или челюсти
● Чувство дискомфорта в грудной клетке
● Чувство тяжести или сдавления в груди
● Уменьшение или увеличение частоты мочеиспусканий или количества мочи
● Вздутые вены на шее
● Большие рыхлые отеки на лице, глазницах, губах, языке, горле, кистях рук, ногах, ступнях или половых органах
● Боль в пояснице или в боку
● Побеление или ощущение холода в кончиках пальцев рук и ног
● Покалывание или боль в пальцах руки или ног на холоде
● Затрудненное или свистящее дыхание
● Необычная усталость или слабость
● Прибавка в весе
● Кровавый, черный или дегтеобразный кал
● Головокружение, полуобморочное состояние или ощущение пустоты в голове при резком подъеме из лежачего или сидячего состояния
● Болезненное или затрудненное мочеиспускание
● Точечные красные высыпания на коже
● Нарывы, язвы или белые пятна на губах или во рту
● Увеличенные лимфоузлы и миндалины
● Необычное кровотечение или синяки
Некоторые побочные эффекты не требуют медицинского вмешательства. Они могут пройти в ходе лечения, по мере адаптации организма к лекарству. Минимизировать их эффект могут помочь советы врача. Обратитесь к врачу, если следующие побочные эффекты не проходят, вызывают беспокойство или вопросы:
● изменение вкуса пищи
● покраснение лица, шеи, рук и, в некоторых случаях, груди
У некоторых пациентов могут возникать и побочные эффекты, не перечисленные выше. Если вы заметили какие-либо необычные эффекты от приема лекарства, сообщите врачу.