иннервация роговицы осуществляется за счет
Нервы глаза
Нервы глаза принято подразделять на три группы: двигательные, секреторные и чувствительные.
Чувствительные нервы отвечают за регулирование обменных процессов, а также обеспечивают защиту, предупреждая о любых внешних воздействиях. К примеру, попадании в глаз инородного тела или возникновении воспалительного процесса внутри глаза.
Мышцы самого зрачка контролируются волокнами нервов вегетативной нервной системе.
Находящиеся в составе лицевого нерва секреторные волокна, регулируют функции слезной железы органа зрения.
Иннервация глазного яблока
Все нервы, занятые в обеспечении функционирования глаза, берут начало в группах нервных клеток, локализованных в головном мозге и нервных узлах. Задача нервной системы глаза – регуляция работы мышц, обеспечение чувствительности глазного яблока, вспомогательного аппарата глаза. Кроме того, она регулирует реакции обмена веществ и тонус кровеносных сосудов.
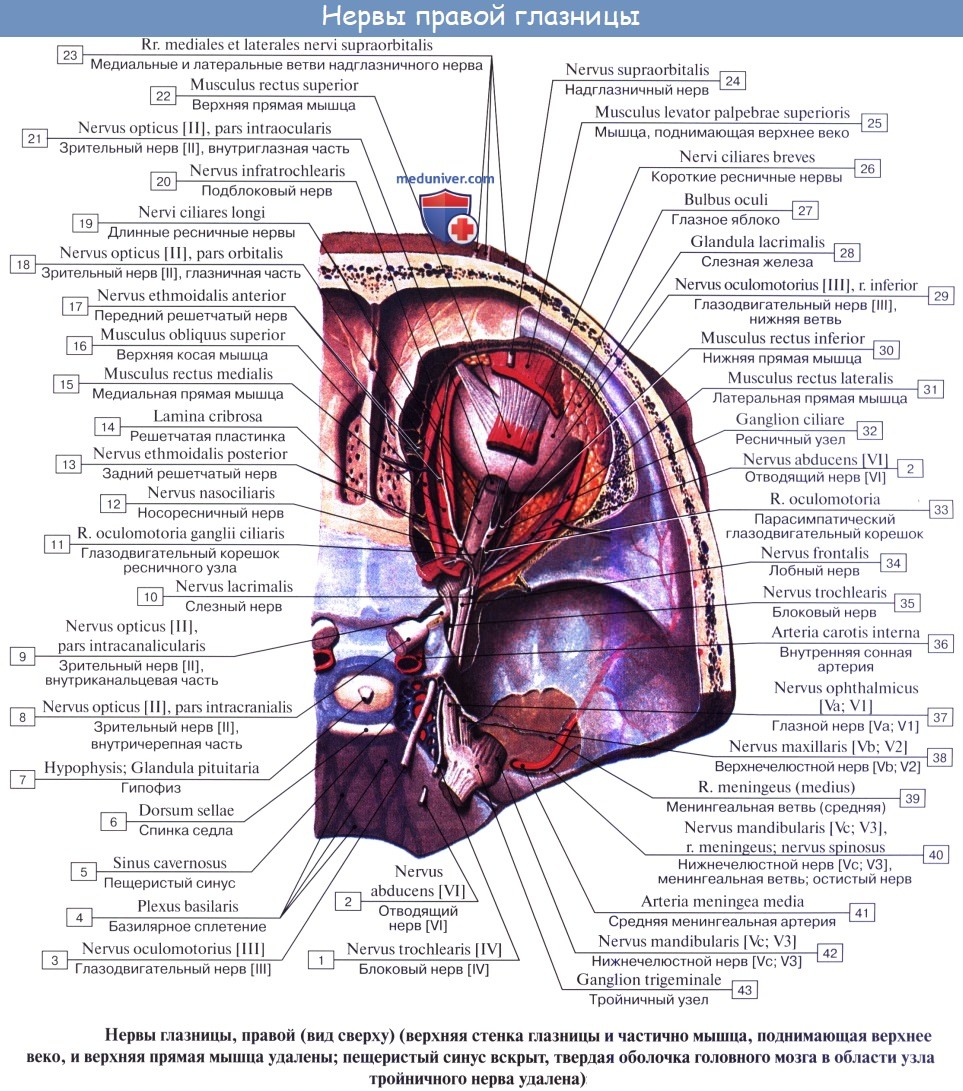
В иннервации глаза участвуют 5 пар из 12 имеющихся черепно-мозговых нервов: глазодвигательный, лицевой, тройничный, а также отводящий и блоковый.
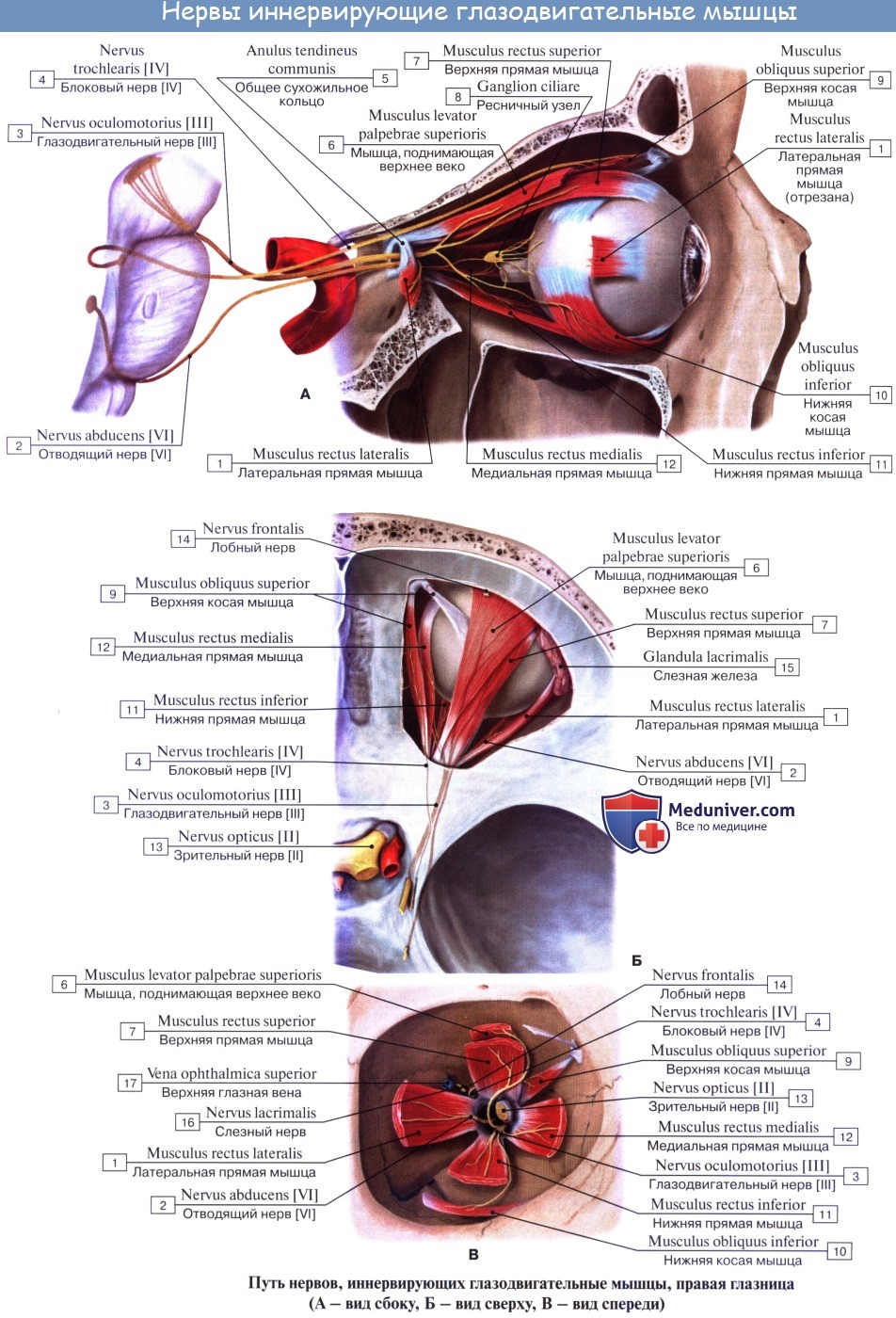
Глазодвигательный нерв берет начало от нервных клеток в головном мозге и имеет тесную связь с нервными клетками отводящего и блокового нервов, а также слухового, лицевого нервов. Кроме того, существует его связь и со спинным мозгом, обеспечивающая согласованную реакцию глаз, туловища и головы в ответ на слуховые и зрительные раздражители либо изменения положения туловища.
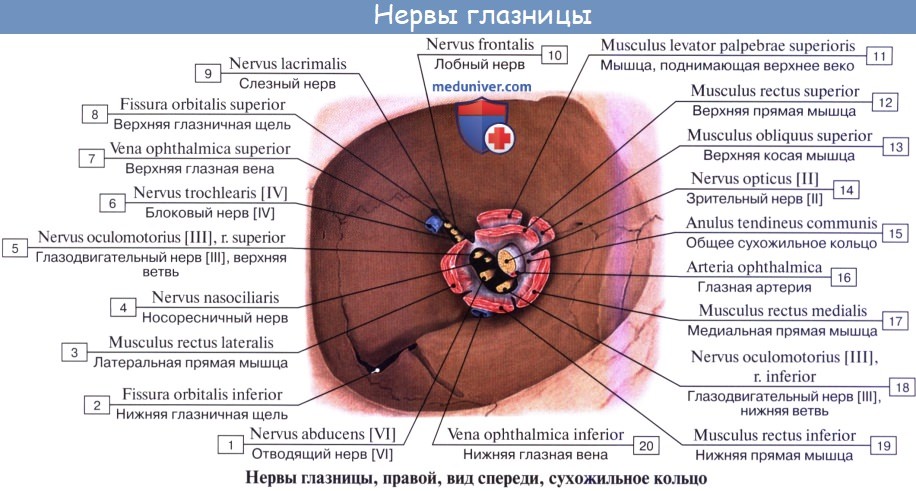
Вместе с глазодвигательным, в глазницу через отверстие верхней глазничной щели входят еще 2 нерва: блоковый и отводящий. Их задача – иннервация, соответственно, верхней косой и наружной прямой мышц.
Лицевому нерву принадлежат двигательные нервные волокна, а также веточки, регулирующие деятельность слезной железы. Он регулирует мимические движения мышц лица, работу круговой мышцы глаза.
Функция тройничного нерва смешанная, он регулирует работу мышц, отвечает за чувствительность и включает вегетативные нервные волокна. В соответствии с названием, тройничный нерв, распадается на три крупные ветки.
Первой магистральной ветвью тройничного нерва выступает глазной нерв. Проходя в глазницу через отверстие верхней глазничной щели, глазной нерв дает начало трем основным нервам: носоресничному, лобному и слезному.
В мышечной воронке проходит носослезный нерв, в свою очередь делясь на решетчатые (передние и задние), длинные цилиарные, а также носовые ветви. Также он отдает соединительную ветку ресничному узлу.
Решетчатые нервы участвуют в обеспечении чувствительности клеток в решетчатом лабиринте, носовой полости, кожных покровов кончика носа и его крыльев.
Длинные цилиарные нервы пролегают в склере в зоне зрительного нерва. Далее их путь продолжается в надсосудистом пространстве в направлении переднего отрезка глаза, где они и короткие цилиарные нервы, отходящие от ресничного узла, создают нервное сплетение окружности роговицы и цилиарного тела. Это нервное сплетение регулирует обменные процессы и обеспечивает чувствительность переднего отрезка глаза. Также, длинные цилиарные нервы включают симпатические нервные волокна, которые ответвляются от нервного сплетения, принадлежащего внутренней сонной артерии. Они регулируют деятельность дилататора зрачка.
Входя в глазницу, лобный нерв распадается на две ветки: надглазничный нерв и надблоковый. Данные нервы, обеспечивают чувствительность кожи лба и средней зоны верхнего века.
Вторая ветвь, становится верхнечелюстным нервом и делится на две основные магистрали – подглазничную и скуловую. Они иннервируют вспомогательные органы глаза: середину нижнего века, нижнюю половину слезного мешка, верхнюю половину слезоносового протока, кожу лба и скуловой области.
Последняя, третья ветвь, отделившись от тройничного нерва, в иннервации глаза, участие не принимает.
Роговица глаза, занимает 1/6 часть передней фиброзной оболочки и является главной преломляющей средой оптической системы органа зрения, ее оптическая сила составляет примерно 44 диоптрии.
Такие свойства возможны за счет особенностей строения роговицы, которая представляет собой прозрачную бессосудистую ткань, имеющую упорядоченное строение и строго определенное содержание воды. В норме, роговичная ткань сферичная, прозрачная, блестящая и гладкая, с высочайшей чувствительностью.
Строение роговицы
Величина диаметра роговицы составляет в среднем 11,5 мм по вертикали и до 12 мм по горизонтали, его толщина неоднородна: в центре она имеет примерно 500 микрон, а на периферии, может достигать 1 мм.
Роговая оболочка включает 5 слоев: передний слой эпителия, боуменову оболочку, строму, десцеметову оболочку и слой внутреннего эндотелия.
В иннервации роговицы принимают участие окончания первой ветви тройничного нерва. Процесс питания роговицы осуществляется за счет сети сосудов, а также нервов, слезной пленки и влаги передней камеры.
Защитная функция роговицы
Роговица – наружная защитная оболочка глаза, а потому, первая подвергается вредному воздействию окружающей среды: попаданию на ее поверхность механических частиц, влиянию взвешенных в воздухе химических веществ, движению воздуха, воздействию температур и пр.
Свойства защитной функции роговицы определяются ее высокой чувствительностью. Малейшее раздражение ее поверхности, к примеру частичкой пыли, вызывает у человека мгновенный безусловный рефлекс, выражающийся в смыкании век, усиленном слезотечение и светобоязни. Подобным образом, роговица защищает глаз от возможных повреждений. При закрывании век, глазные яблоки одновременно закатываются вверх и происходит обильное выделение слез, которые смывают мелкие механические частицы либо химические вещества с поверхности глаза.
Видео о строении роговицы глаза
Симптомы поражения роговицы при различных заболеваниях
Изменение формы роговицы и ее преломляющей силы
Повреждения поверхности роговичного эпителия:
Повреждения роговичной стромы:
Диагностика патологий роговицы
Лечения заболеваний роговицы
При изменениях формы, а также преломляющей силы роговицы сопровождающих близорукость, дальнозоркость, астигматизм, должна проводиться коррекция зрения посредством очков, контактных линз либо рефракционных операций.
Стойкие помутнения, бельма роговицы устраняются проведением операции кератопластики, пересадки роговичного эндотелия.
В случае инфекции роговицы могут применяться антибактериальные, противовирусные или противогрибковые препараты, в зависимости от природы инфекционного агента. Кроме того, рекомендованы местные глюкокортикоиды, подавляющие воспалительную реакцию с ограничением процесса рубцевания. При поверхностных повреждениях роговой оболочки необходимы также препараты, ускоряющие регенерацию. При истощении слезной пленки используют увлажняющие и слезозаменяющие средства.
Анатомия
Глазные нервы
Многочисленные нервы глаза заняты обеспечением правильной работы органа зрения и защитой его от внешних воздействий. Кроме того, они делают возможной работу и вспомогательного аппарата глаза, осуществляя необходимое четкое регулирование всех заложенных функций.
Нервы глаза в видовом отношении делятся на несколько групп: чувствительные, двигательные, секреторные нервы.
Чувствительные нервы выполняют регулирование процессов обмена и защиту, предупреждая о каждом внешнем воздействии, к примеру, проникновению на роговицу инородных тел, либо о воспалительном процессе в глазу, например, иридоциклите. Основная роль в обеспечении чувствительности глаза принадлежит тройничному нерву.
Двигательные нервы делают возможными движения глазного яблока посредством напряжения глазодвигательных мышц, а также действия зрачковых сфинктера и дилататора. Кроме того, они изменяют ширину глазной щели. В своей работе, при обеспечении глубины и объема зрения, глазодвигательные мышцы контролируют глазодвигательный, отводящий и блоковый нервы. Лицевой нерв регулирует возможную ширину глазной щели. Нервные волокна, относящиеся к вегетативной нервной системе, контролируют мышцы зрачка.
Секреторные волокна входят в состав лицевого нерва и прежде всего, регулируют работу слезной железы.
Строение нервной системы глаза
Все нервы, задействованные в работе глаза, берут начало от нервных клеток головного мозга или нервных узлов. Нервная система обеспечивает работу мышц, тонус сосудов крови, скорость обменных процессов, чувствительность глаза, а также его вспомогательного аппарата.
Пять из двенадцати пар черепно-мозговых нервов, принимают участие в иннервации глаза, это: глазодвигательный, блоковый, отводящий, лицевой, а также тройничный нервы.
Нервные клетки головного мозга служат базисом для глазодвигательного нерва, который в свою очередь, имеет тесную связь с нервными клетками блокового и отводящего нервов, а также спинным мозгом, слуховым и лицевым нервом. За счет этого и происходит согласованная реакция глаз, вкупе с головой и туловищем на зрительные и слуховые раздражители, также как и на изменение положения тела.
Глазодвигательный нерв попадает в глазницу сквозь верхнюю глазничную щель, обеспечивая работу поднимающей верхнее веко мышцы, а также нижней, верхней, нижней косой и внутренней прямой мышц. Вместе с тем, глазодвигательный нерв включает веточки, обеспечивающие работу цилиарной мышцы, а также сфинктера зрачка.
В лицевой нерв входят не только двигательные волокна нервов, но и веточки, которые регулируют работу слезной железы. Он заставляет двигаться многочисленные мимических мышц лица, включая и круговую мышцу глаза.
Тройничный нерв включает вегетативные волокна, и является смешанным, он регулирует работу мышц, а также чувствительность. Соответствуя своему названию, тройничный нерв, разделяется на три крупные ветки:
Методы диагностики заболеваний глазных нервов
Признаки заболеваний глазных нервов
Иннервация роговицы осуществляется за счет
В ответ на определенные зрительные раздражения, идущие от сетчатки, осуществляются конвергенция и аккомодация зрительного аппарата.
Конвергенция глаз — сведение зрительных осей обоих глаз на рассматриваемом предмете — происходит рефлекторно, сочетанным сокращением поперечно-полосатых мышц глазного яблока. Этот рефлекс, необходимый для бинокулярного зрения, связан с аккомодацией глаза. Аккомодация — способность глаза ясно видеть предметы, находящиеся от него на различных расстояниях, зависит от сокращения мышц глаза — m. ciliaris и m. sphincter pupillae. Поскольку деятельность мускулатуры глаза осуществляется совместно с сокращением его поперечно-полосатых мышц, вегетативная иннервация глаза будет рассмотрена вместе с анимальной иннервацией его двигательного аппарата.
Афферентным путем от мышц глазного яблока (проприоцептивная чувствительность) являются, по данным одних авторов, сами анимальные нервы, иннервирующие данные мышцы (III, IV, VI черепные нервы), по данным других — n. ophthalmicus (n. trigernini).
Центры иннервации мышц глазного яблока — ядра III, IV, и VI пар. Эфферентный путь — III, IV и VI черепные нервы. Конвергенция глаза осуществляется, как указывалось, сочетанным сокращением мышц обоих глаз.
Надо иметь в виду, что изолированных движений одного глазного яблока вообще не существует. В любых произвольных и рефлекторных движениях всегда участвуют оба глаза. Эта возможность сочетанного движения глазных яблок (взора) обеспечивается особой системой волокон, связывающей между собой ядра III, IV и VI нервов и носящей название медиального продольного пучка.
Медиальный продольный пучок начинается от ядра в ножках мозга, соединяется с ядрами III, IV, VI нервов при помощи коллатералей и направляется по мозговому стволу вниз в спинной мозг, где заканчивается, по-видимому, в клетках передних рогов верхних шейных сегментов. Благодаря этому движения глаз сочетаются с движениями головы и шеи.
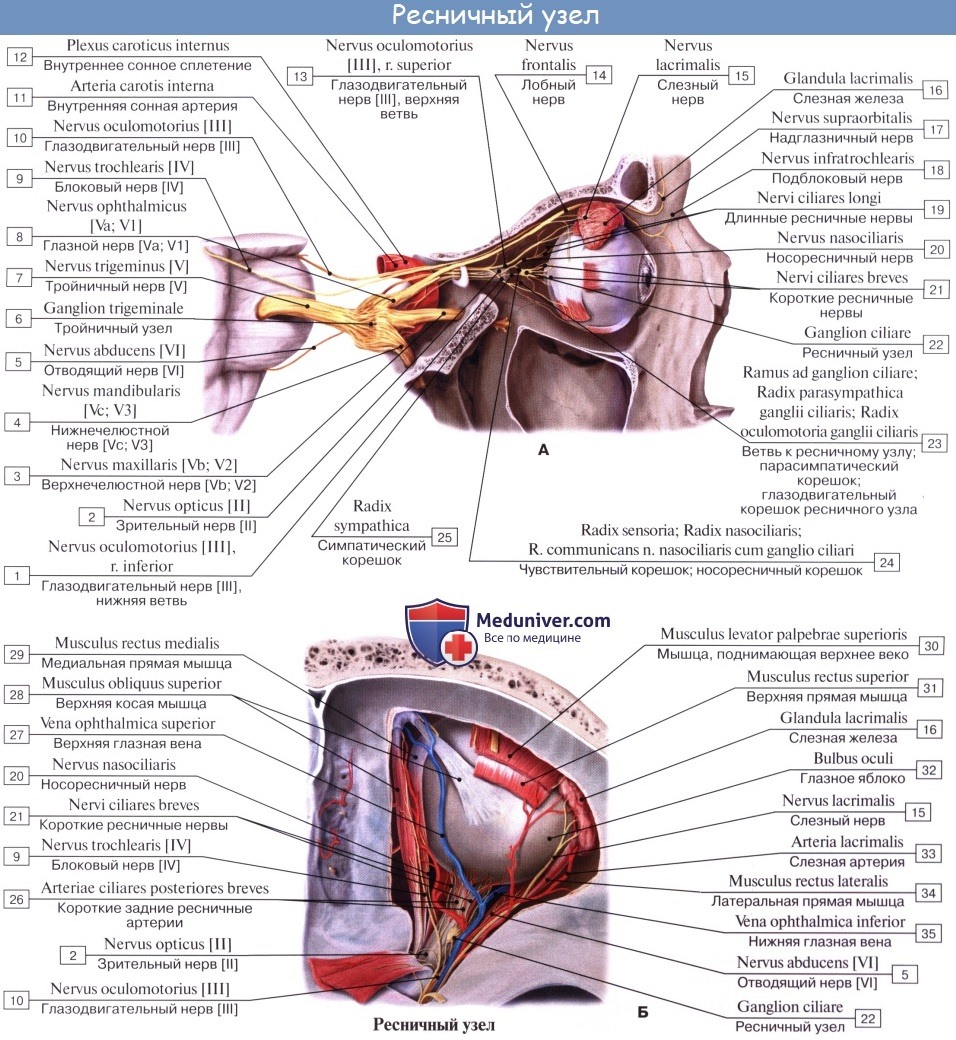
Иннервация гладких мышц глаза — m. sphincter pupillae и m. ciliaris происходит за счет парасимпатической системы, иннервация m. dilatator pupillae — за счет симпатической. Афферентными путями вегетативной системы являются n. oculomotorius и n. ophthalmicus.
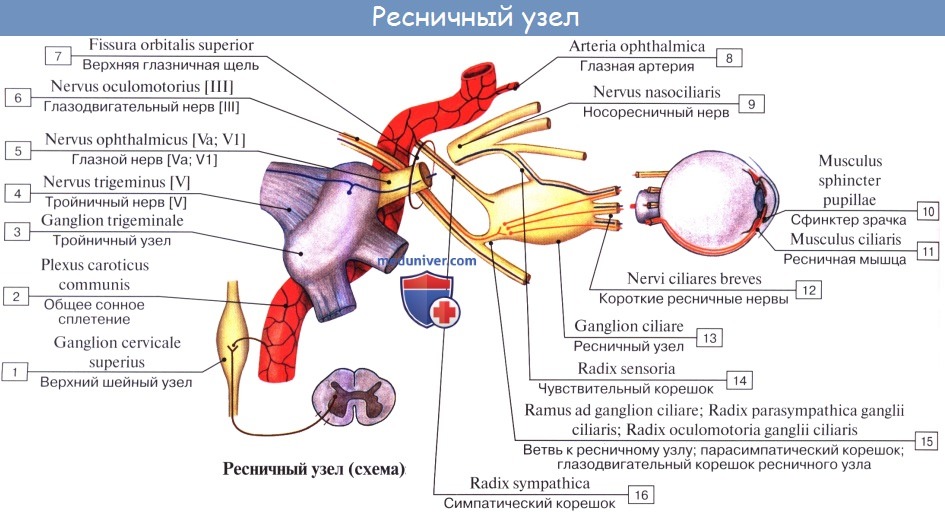
Эфферентная парасимпатическая иннервация. Преганглионарные волокна идут из добавочного ядра глазодвигательного нерва (мезэнцефалический отдел парасимпатической нервной системы) в составе n. oculomotorius и по его radix oculomotoria достигают ganglion ciliare, где и оканчиваются. В ресничном узле начинаются постганглионарные волокна, которые через nn. ciliares breves доходят до ресничной мышцы и сфинктера зрачка. Функция: сужение зрачка и аккомодация глаза к дальнему и близкому видению.
Эфферентная симпатическая иннервация. Преганглионарные волокна идут из клеток substantia intermediolateralis боковых рогов последнего шейного и двух верхних грудных сегментов (СVIII — ThII centrum ciliospinale), выходят через две верхние грудные rami commu-nicantes albi, проходят в составе шейного отдела симпатического ствола и оканчиваются в верхнем шейном узле. Постганглионарные волокна идут в составе n. caroticus internus в полость черепа и вступают в plexus caroticus internus и plexus ophtalmicus, после этого часть волокон проникает в ramus commvmicans, соединяющуюся с n. nasociliaris, и nervi ciliares longi, а часть направляется к ресничному узлу, через который проходит, не прерываясь, в nervi ciliares breves. И те и другие симпатические волокна, проходящие через длинные и короткие ресничные нервы, направляются к дилататору зрачка. Функция: расширение зрачка, а также сужение сосудов глаза.
Учебное видео анатомии мышц глаза и глазодвигательных нервов
Учебное видео вегетативной иннервации внутренних органов
Редактор: Искандер Милевски. Дата последнего обновления публикации: 27.8.2020
Иннервация роговицы осуществляется за счет
ФГБУ «НИИ глазных болезней» РАМН, Москва
ФГБУ «НИИ глазных болезней» РАМН
Система глазной поверхности
Журнал: Вестник офтальмологии. 2015;131(1): 96-103
Сафонова Т. Н., Патеюк Л. С. Система глазной поверхности. Вестник офтальмологии. 2015;131(1):96-103.
Safonova T N, Pateiuk L S. Ocular surface system integrity. Vestnik Oftalmologii. 2015;131(1):96-103.
https://doi.org/10.17116/oftalma2015131196-102
ФГБУ «НИИ глазных болезней» РАМН, Москва
Рассмотрен вопрос о взаимосвязи различных структурных элементов переднего отрезка глаза и его придаточного аппарата, объединенных эмбриологически, анатомически, функционально и физиологически. Раскрыты понятия «глазная поверхность», «функциональная слезная единица» и «система глазной поверхности».
ФГБУ «НИИ глазных болезней» РАМН, Москва
ФГБУ «НИИ глазных болезней» РАМН
Поверхность глаза представляет собой уникальную структуру с высокой организацией ее элементов, находящуюся в длительном практически постоянном контакте с окружающей средой и ее патогенами. Выполняя комплекс сочетанных функций, поверхность глаза имеет ряд анатомических и физиологических особенностей.
В настоящее время в специальной медицинской литературе получил распространение термин «глазная поверхность» («Ocular Surface») (табл. 1). Однако мнения авторов в отношении значения термина варьируют и однозначного толкования его пока не существует. Согласно различным трактовкам, в узком смысле под глазной поверхностью подразумевают только эпителий роговицы и конъюнктивы, в более широком понимании термин может включать в себя вышеуказанные структуры и их анатомические производные, слезную пленку, веки и их железы, слезопродуцирующие и слезоотводящие органы [1—6].

После обсуждения вопроса на Международном Симпозиуме по cиндрому cухого глаза (The 2007 International Dry Eye WorkShop, DEWS) и при поддержке Общества специалистов по изучению слезной пленки и глазной поверхности (The Tear Film & Ocular Surface Society, TFOS) в 2007 г. было принято решение об официальном введение термина «система глазной поверхности» («Ocular Surface System») в медицинскую номенклатуру (см. табл. 1).
Система глазной поверхности — непрерывный слой эпителия, покрывающего глазную поверхность (т.е. эпителий роговицы и конъюнктивы) вместе с эпителием слезных протоков и ацинусов главной и добавочных слезных желез, мейбомиевых желез и назолакримальной системы. Эпителий этих анатомических структур, образующий сплошной пласт, эмбриологически является производным одного и того же участка поверхностной эктодермы (исключая слезный мешок и носослезный канал). Система глазной поверхности объединена функционально посредством целостности и непрерывности эпителия, единства иннервации и кровоснабжения, общности эндокринной и иммунной регуляции. В понятие «система глазной поверхности» были включены также веки. Частота мигательных движений, неизмененное состояние краев век, их конгруэнтность с поверхностью глазного яблока существенно влияют не только на продукцию и распределение слезной пленки, но и на работу всей системы глазной поверхности в целом [1, 2, 7].
Таким образом, «система глазной поверхности» представляет собой более широкое понятие, раскрывающее гармоничность и участие всех анатомических структур, входящих в ее состав, в формировании и функционировании слезной пленки, а также интегративные функции нервной, эндокринной, иммунной и сосудистой систем [2].
К анатомическим образованиям, составляющим систему глазной поверхности и участвующим в образовании слезной пленки, относят:
1) эпителий конъюнктивы свода, бульбарной и тарзальной частей, включая бокаловидные клетки, сосуды и железы (в том числе крипты) конъюнктивы;
2) эпителий роговицы;
3) дуктальный и ацинарный эпителий пальпебральной и орбитальной частей главной слезной железы;
4) добавочные слезные железы Wolfring и Krause;
5) веки: края век, мейбомиевы железы, волосяные фолликулы ресниц, железы Moll и Zeis и мышцы век;
6) эпителий назолакримальной системы, включая слезные точки, слезные канальцы, слезный мешок и носослезный канал;
7) собственно соединительную ткань вышеперечисленных структур;
8) компоненты нервной и сосудистой систем, анатомически и физиологически соответствующие структурам системы глазной поверхности;
9) компоненты иммунной и эндокринной систем, регулирующие функции вышеперечисленных структур;
10) собственно слезную пленку [3].
Необходимо подчеркнуть, что в рамках «системы глазной поверхности» выделяют так называемую «функциональную слезную единицу» (Lacrimal Functional Unit), состоящую из глазной поверхности (эпителий конъюнктивы и роговицы), главной и добавочных слезных желез, связанных воедино посредством иннервации (см. табл. 1). Данный термин был предложен в 1998 г. М. Stern и соавт. [8]. Он отражает взаимодействие глазной поверхности, слезных желез и нервной системы. Функциональная слезная единица отвечает за поддержание стабильности слезной пленки, прозрачности роговицы и здорового состояния глазной поверхности [1, 2]. Некоторые авторы относят к «функциональной слезной единице» мейбомиевы железы, считая их составной частью глазной поверхности, а также веки и акт моргания [4, 6, 32].
Введение термина «система глазной поверхности» вполне обоснованно: органы и ткани системы находятся в тесной многогранной взаимосвязи друг с другом. В подтверждение этому положению существует ряд доказательств.
1. Анатомическая целостность
Весь эпителий в «системе глазной поверхности» непрерывен и целостен. Разные виды неороговевающего многослойного эпителия неразрывно сменяют друг друга: плоский эпителий конъюнктивы краев век, кубический эпителий тарзальной конъюнктивы, цилиндрический эпителий конъюнктивы сводов, кубический эпителий бульбарной конъюнктивы, плоский эпителий бульбарной конъюнктивы за 2—3 мм до лимба и плоский эпителий роговицы. Неороговевающий многослойный плоский эпителий конъюнктивы продолжается в неороговевающий многослойный плоский эпителий слезных точек и слезных канальцев, двухслойный цилиндрический эпителий слезного мешка и носослезного протока и в однослойный многорядный мерцательный эпителий устья носослезного протока. Они образуют сплошной слой клеток, связанных между собой посредством межклеточных контактов, клеточных эффекторов и медиаторов, собственно соединительной ткани (т.е. подлежащего соединительнотканного матрикса) и ее клеточных элементов. Эпителии концевых протоков всех желез гистологически аналогичны участкам эпителия, где открываются их выводные протоки [1—3].
Задний — глубокий слой слезной пленки — представляет собой комплекс мембранносвязанных, или интегрированных, муцинов, образующих гликокаликс эпителия, выстилающего всю глазную поверхность. Слезная пленка полностью покрывает поверхность роговицы и конъюнктивы, начиная от зоны перехода ороговевающего многослойного плоского эпителия кожи краев век в неороговевающий многослойный плоский эпителий конъюнктивы краев век (задняя треть устья протоков мейбомиевых желез) и заканчивая центром роговицы [3].
2. Эмбриологическая общность
Эпителии системы глазной поверхности происходят из одной и той же поверхностной эктодермы. Гландулярно-секреторные структуры эпителия являются его производными, образованными путем инвагинации и дифференциации [1, 2]. Паренхима слезных желез (дуктальные и ацинарные клетки) также имеет эктодермальное происхождение, так как образуется путем инвагинации эпителия верхнего свода конъюнктивы [9]. Аналогично в процессе эмбриогенеза развивается эпителий слезных точек и слезных канальцев. Исключение составляет эпителий слезного мешка и носослезного протока, берущий свое начало из эктодермы носослезной борозды [10].
3. Функциональное единство
Структуры системы глазной поверхности объединены на основе их общей функции. Главная задача системы — обеспечение и поддержание нормальной физиологии, увлажненности и гладкости рефракционной поверхности роговицы. Все структуры системы глазной поверхности участвуют в поддержании гомеостаза глазной поверхности, в продукции компонентов слезной пленки и/или в ее образовании (табл. 2) [1—3, 11, 12].

Крайне важна функция ацинарного эпителия слезных желез, отвечающего за продукцию и регуляцию экзоцитоза протеинов и жидкости на глазную поверхность [13]. Эти секреторные протеины поддерживают интеграцию структур глазной поверхности, осуществляя защитную и питательную функции. В слезной жидкости были выделены лизосомальные гидролазы [14], секреторный иммуноглобулин sIgА [15], лактоферрин [15, 16], трансферрин [17], липокалины [18], факторы роста [19, 20].
Свойства слезной пленки требуют отдельного рассмотрения, так как они зависят от ряда биохимических параметров (табл. 3) [3, 21—32] и поддерживаются всей системой глазной поверхности.

Многогранность физико-химических свойств слезной пленки обусловливает сложность интерпретации в клинической практике отдельно взятых тестов, используемых в диагностике заболеваний глазной поверхности. Это связано с тем, что одни и те же симптомы могут быть вызваны нарушениями различных свойств слезной пленки и разных отделов системы глазной поверхности. Необходимо также принимать во внимание, что функции определенных структур системы глазной поверхности до конца не изучены и их роль окончательно не установлена. Большинство структур системы глазной поверхности мультифункциональны. Так, конъюнктива обладает абсорбирующими свойствами по отношению к воде и электролитам, тем самым осуществляя дополнительную регуляцию состава и свойств слезной пленки [3].
К одним и тем же симптомам «сухого глаза» могут приводить нарушения со стороны любой из субъединиц системы глазной поверхности:
— роговицы: перенесенные кераторефракционные операции или кератэктазии (кератоконус) [33, 34];
— бокаловидных клеток конъюнктивы: перенесенный конъюнктивит [4];
— эпителиоцитов конъюнктивы: синдром Stevens—Jonson [35];
— мейбомиевых желез и других желез век: мейбомиты или блефариты [36];
— сосудов конъюнктивы: нарушение микроциркуляции различной этиологии [37, 38];
— собственного вещества (стромы) конъюнктивы: пемфигоид [39, 40];
— добавочных слезных желез: после пластических операций на веках, трахомы, конъюнктивитов [3, 4, 41];
— главной слезной железы: ассоциированные с синдромом Шегрена и не связанные с синдромом Шегрена заболевания [21].
Регуляция слезопродукции назолакримальной системой осуществляется посредством ассоциированных сосудов и лимфоидной ткани по принципу «обратной связи» [42]. Следует подчеркнуть существенную роль работы век в обеспечении нормальной физиологии и регуляции функций системы глазной поверхности [7].
4. Физиологическая согласованность
Все функции структур системы глазной поверхности взаимосвязаны, благодаря нервной, эндокринной, иммунной и сосудистой системам [1, 2].
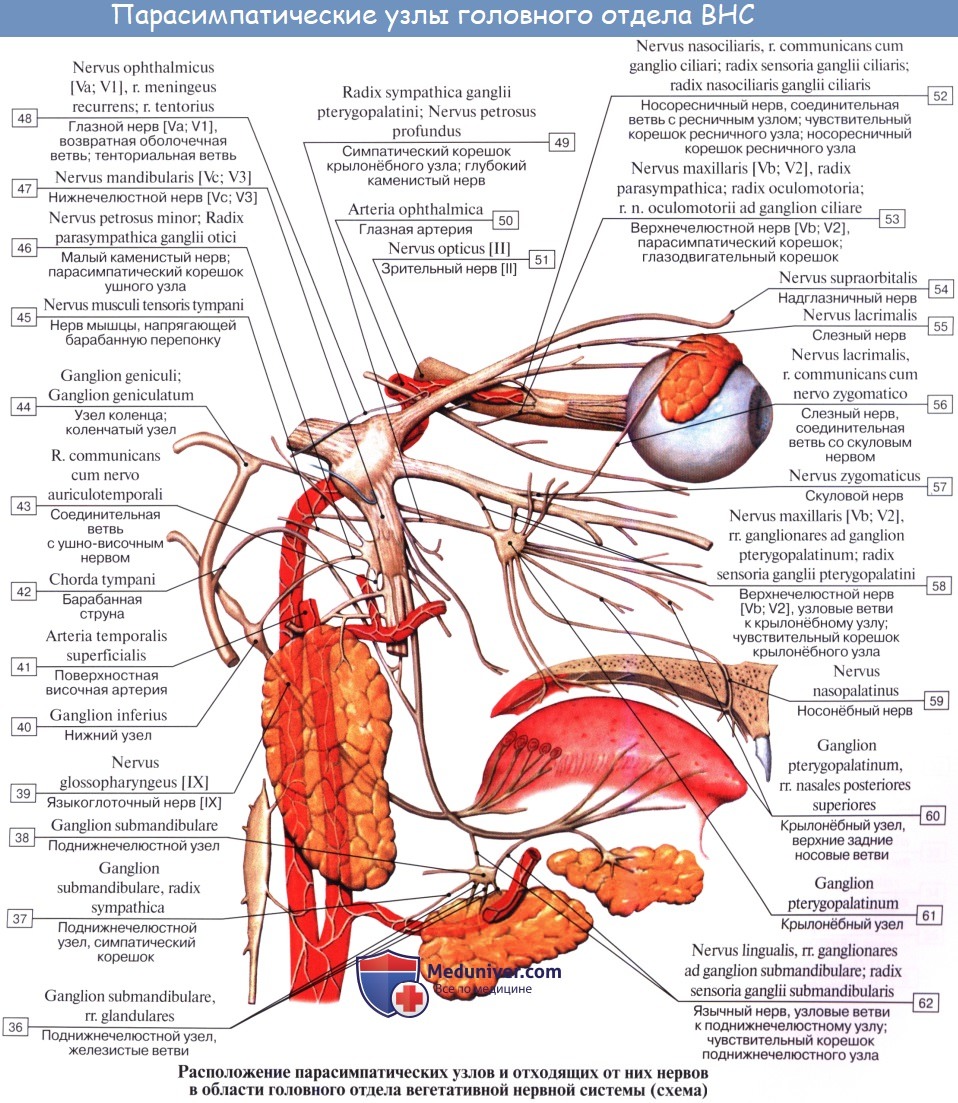
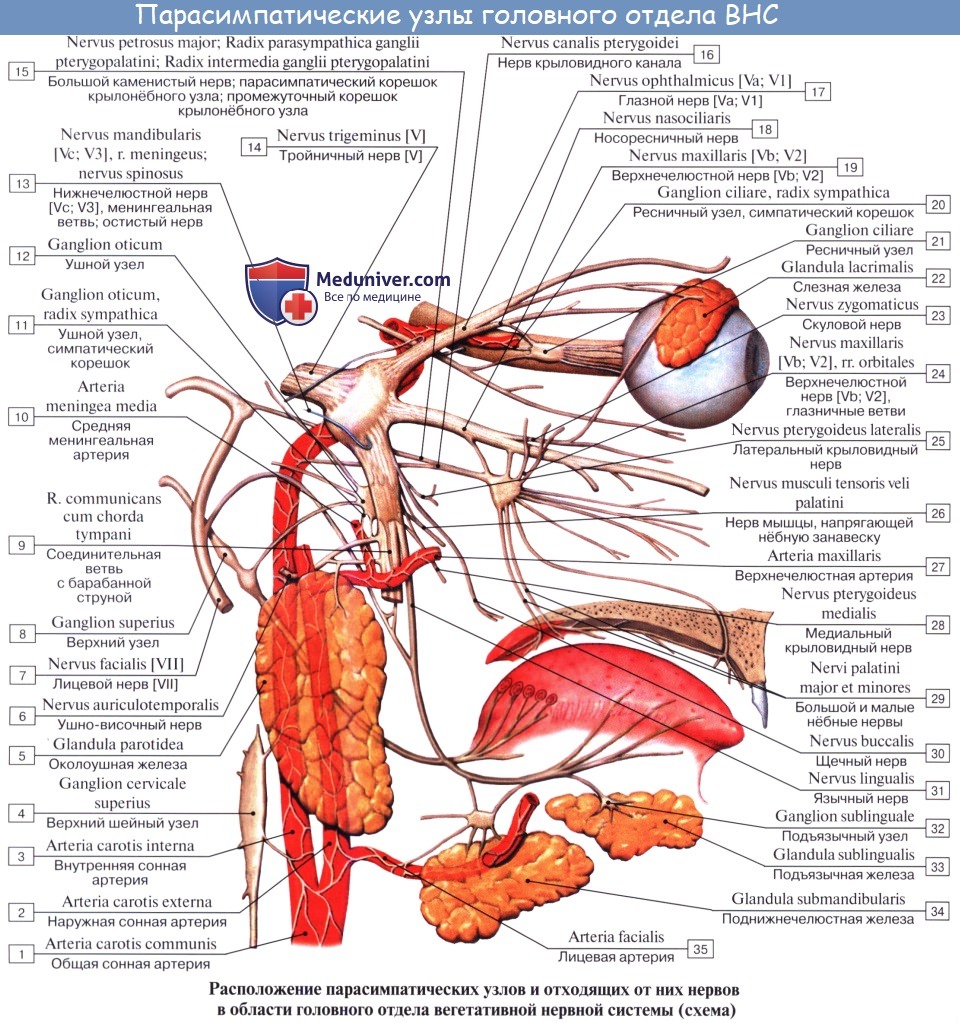
Иннервация. Чувствительная и симпатическая иннервация роговицы, конъюнктивы, их производных и слезных органов осуществляется из одного источника: тройничного нерва и симпатического сплетения сонных артерий [43]. Парасимпатическая иннервация конъюнктивы и слезных желез обеспечивается волокнами, исходящими из крылонебного узла [44, 45]. В отношении роговицы человека эти данные остаются неизученными [46].
Афферентный импульс, исходящий с поверхности роговицы по верхней ветви (глазничный нерв) тройничного нерва, попадает в головной мозг (мост в стволе головного мозга), где интегрируется с кортикальными и другими нейрональными сигналами. По физиологическому принципу «петли обратной связи» эфферентный импульс через крылонебный узел поступает в слезные, мейбомиевы железы и конъюнктиву, осуществляя координированный контроль за продукцией всех компонентов слезной пленки [47, 48].
Система кровоснабжения. Общим источником кровоснабжения системы глазной поверхности является глазная артерия, что обеспечивает одновременное влияние системных факторов (гормонов, глюкозы, ферментов, воспалительных медиаторов и др.) на субъединицы системы [43]. Обильное кровоснабжение назолакримальной системы дополнительно поддерживает гомеостаз глазной поверхности по принципу «обратной связи» [42].
Иммунное единство. Во-первых, лимфоидная ткань системы глазной поверхности является компонентом единой иммунной системы слизистых всего тела («mucosa-associated lymphoid tissue», MALT) [5, 49]. Во-вторых, лимфоидные ткани в системе рассматривают как целостный иммунный «орган» («eye-associated lymphoid tissue», EALT), включающий себя в лимфоидные ткани, ассоциированные с глазной поверхностью («conjunctiva-associated lymphoid tissue», CALT) и со слизистой оболочкой назолакримальной системы («lacrimal drainage-associated lymphoid tissue», LDALT). Вышеуказанные структуры, объединенные гуморальными и клеточными факторами иммунитета, способны дать полноценный иммунный ответ в случае того или иного заболевания [21, 42, 49, 50].
Системные эндокринные процессы. Единый процесс регуляции в организме человека влияет на различные звенья системы глазной поверхности: тиреоидные нарушения являются фактором риска заболеваний глазной поверхности [1, 7], а половые гормоны оказывают влияние на секрецию слезы, работу мейбомиевых желез, количество бокаловидных клеток и чувствительность тканей к иммуногенному воспалению [33]. Гормональный дисбаланс приводит к дисфункции бокаловидных клеток [51] и мейбомиевых желез [3], к сдвигу факторов местного иммунитета [3].
Гормоны являются контролирующим фактором состояния гомеостаза глазной поверхности, регуляции секреции слезной железой некоторых компонентов слезной жидкости. Андрогенам отводится ведущая роль в поддержании статуса и иммунорегуляторной функции слезной железы, обеспечении ее анатомической целостности, супрессии воспаления и лимфоидной инфильтрации в ней. Рецепторы андрогенов обнаружены в ткани слезной железы, мейбомиевых железах, бульбарной конъюнктиве и конъюнктиве переходных складок [52]. Связываясь со своим ядерным рецептором и кооперируясь с другими коактиваторами, андрогены контролируют и регулируют экспрессию множества генов, синтез ДНК, а также продукцию белков, муцинов и липидов, содержащихся в слезе, осуществляют контроль биологического цикла эпителиальных клеток (пролиферацию, секрецию, транспорт), регулируют плотность бокаловидных клеток, сохранность роговицы (чувствительность, толщина, кривизна) и стабильность слезной пленки. Дефицит гормонов отражается на гомеостазе глазной поверхности: в слезной жидкости снижается концентрация контролирующих факторов роста на фоне повышения концентрации провоспалительных белков. Дисбаланс некоторых из них (лактоферрин и эпидермальный фактор роста) в комплексе с избыточной концентрацией провоспалительных цитокинов является триггерным механизмом и ключевым звеном развития синдрома «сухого глаза».
Биохимическое однообразие. Обращает на себя особое внимание схожесть процессов и механизмов секреции воды и электролитов в конъюнктиве и главной слезной железе [3], чему будет посвящено отдельное сообщение.
Патофизиологические и патогенетические закономерности взаимосвязи структур системы глазной поверхности
Результирующим анатомического, эмбриологического, функционального и физиологического единства в системе глазной поверхности является взаимное влияние органов и тканей друг на друга, что наиболее ярко отражается при развитии патологического процесса в одной из субструктур системы. При повреждении одной субструктуры выявляются ответные изменения как в других субструктурах, так и во всей системе в целом. Например, ответной реакцией конъюнктивы на травму роговицы является усиление регенеративных процессов [3], а со стороны главной слезной железы — функциональная перестройка клеток паренхимы [53].
Любое изменение в системе глазной поверхности приводит к нарушению состава и свойств слезной пленки (осмолярности, объема, pH, вязкости, сил поверхностного натяжения и др.), что ведет к повышенной чувствительности, склонности к ксерозу и повреждению эпителия глазной поверхности — синдрому «сухого глаза» (ССГ). Повреждение эпителия вызывает высвобождение воспалительных медиаторов, что ведет к развитию воспалительного процесса, поддерживающего хроническое нарушение системы [1, 2]. Этиология ССГ может варьировать. Однако вне зависимости от первопричины, вызвавшей ССГ, в основе его патогенеза лежит развитие причинно-следственного порочного круга хронического цитокин-обусловленного воспаления и повреждения на клеточном уровне [6, 33, 54].
В норме система глазной поверхности относительно высоко резистентна к воздействию стрессорных факторов, таких как сухой воздух, сигаретный дым, работа за компьютерным монитором, кондиционированный воздух и др. Недостаточная устойчивость и чрезмерная восприимчивость системы к воздействию стрессорных факторов может приводить к заболеванию [7, 54].
Снижение резистентности системы глазной поверхности является следствием неполноценной работы ее элементов и опосредуется через слезную пленку (количественно и качественно) [7]. Устойчивость системы к воздействию внешних факторов зависит от ряда причин, таких как недоношенность [55], пожилой (преклонный) и старческий возраст [3, 33, 56], общесоматические заболевания [7, 37, 38], гендерная предрасположенность [33].
Высокая частота развития ССГ у лиц пожилого или старческого возраста (7—8-я декада жизни), которая по эпидемиологическим оценкам достигает в ряде стран 70%, может быть обусловлена и возрастной инволюцией главной слезной железы. На моделях экспериментальных животных были показаны возрастные структурные изменения ткани главной слезной железы. Они проявлялись увеличением перидуктального фиброза и фокусов лимфоцитарной инфильтрации, атрофией ацинусов, что приводило к снижению способности синтеза и секреции протеинов слезной железой [57, 58].
Тем не менее зачастую не представляется возможным определить точную причину, вызывающую декомпенсацию в системе глазной поверхности. Развитие определенного заболевания глазной поверхности предполагает не только дисфункцию субъединиц системы глазной поверхности, но и возможное истощение ее резервов. Надо полагать, что компенсаторные механизмы всей системы в целом очень высоки. При патологических изменениях одного структурного компонента включаются компенсаторные механизмы других компонентов системы, обеспечивая тем самым ее стабильность.
К примеру, отсутствие главной слезной железы приводит к потере нормальных свойств и структуры слезной пленки, выраженным изменениям в водно-электролитном балансе, к уменьшению объема слезной жидкости и рефлекторной слезопродукции (в том числе при плаче или рефлекторной стимуляции), к снижению чувствительности и эпителиопатии роговицы. Удаление, агенезия или нарушение иннервации главной слезной железы напрямую не приводят к ССГ. Однако, в виду снижения компенсаторных возможностей системы, риск развития «сухого глаза», язв и перфораций роговицы у этой категории пациентов значительно возрастает [3, 59, 60]. Доказательной базой этого положения служат экспериментальные работы ряда авторов по изучению состояния глазной поверхности после проведения денервации слезной железы или ее удаления [59, 61, 62]. Показано возрастание частоты мигательных движений у подопытных животных, снижение объема рефлекторной слезопродукции, уменьшение плотности бокаловидных клеток и их секреторной активности [63—65].
Некоторые авторы полагают, что главная слезная железа является незаменимым и «некомпенсируемым» компонентом системы глазной поверхности [66]. Остаются неясными причины, по которым врожденная алакримия (агенезия слезных желез) компенсирована в одних случаях и декомпенсируется — в других [60, 67—69]. В любом случае агенезия или удаление слезной железы ослабляет резистентность системы в целом. Приведенный пример иллюстрирует необходимость и значимость каждого элемента системы глазной поверхности и очевидность приоритета органосохраняющих методов лечения, включая консервативные, над радикальными хирургическими вмешательствами.
Таким образом, заболевания глазной поверхности — сложные по своей природе и многогранные по своим проявлениям могут являться результатом одного или сразу нескольких патологических процессов в системе глазной поверхности. Все это обусловлено многокомпонентностью и разносторонней интегрированностью структур системы, а также согласованностью их работы.