ишемический инсульт правого полушария лечение
Правосторонний ишемический инсульт
Часто ишемический инсульт врачи называют «инфарктом мозга». Сегодня этот вид инсульта утратил возраст. Пострадать могут как люди пожилого возраста, так и молодежь. Правосторонний ишемический инсульт возникает вследствие тромба кровеносного сосуда в коре головного мозга. Такой тромб может спровоцировать холестериновая бляшка или опухоль, сдавливающая стенки сосуда. Опасность правостороннего инсульта заключается в том, что у трети больных в острой стадии возможен летальный исход. Прогнозы на восстановление пострадавших малоблагоприятны, так как нейроны правого полушария мозга имеют меньшую способность к выживанию по сравнению с нейронами левого полушария. Основными причинами возникновения этого вида инсульта являются:
Признаки и симптомы ишемического инсульта правой стороны
Симптомы острого периода
Терапия после правостороннего ишемического инсульта
К группе риска в первую очередь относят людей, страдающих гипертонией. Высокое артериальное давление должно находиться под постоянным контролем: своевременное измерение, прием контролирующих давление препаратов, измерение уровня холестерина в крови, соответствующая диета. В эту же категорию попадают и пациенты с диагнозом сахарного диабета, ревматизма, сердечно-сосудистой недостаточностью.
Часто ишемический инсульт является страшным финалом уже имеющихся проблем, поэтому начинать лечение необходимо задолго до его возникновения. Частые головокружения, гипертонические кризы, длительные головные боли, усталость и слабость – все это веские причины для визита к врачу и началу лечения. Вовремя начатое лечение даст все шансы на благоприятные результат до того, когда начавшиеся патологические изменения станут необратимыми.
Если инсульт уже случился, то пострадавшего срочно госпитализируют. Первые 6 часов проводится интенсивная терапия с введением фибринолитических смесей внутривенно, нормализуется артериальное давление, вводятся сосудорасширяющие препараты, улучшающие питание клеток головного мозга.
Последствия
Полного восстановления после перенесенного правостороннего инсульта достичь очень сложно. Эти люди должны заново учиться жить. Длительная и поэтапная работа с психологами помогает изучить новые возможности своего тела, аутогенная тренировка внушает веру в себя и желание вернуться в активную жизнь. Пациенты обязаны соблюдать специальную диету, способствующую снижению холестерина в крови. Для восстановления движений рекомендуют занятия лечебной гимнастикой, пешеходные прогулки, упражнения на развитие мелкой моторики. Назначаются физиопроцедуры и массаж.
У пациентов, перенесших правосторонний ишемический инсульт, достаточно много шансов на выздоровление.Последствия зависят от степени тяжести поражения и типа инсульта. Большинство пострадавших утрачивают былую трудоспособность навсегда. Но успехом является даже просто способность самостоятельно себя обслужить. Сильная воля и любовь к жизни помогает людям после инсульта вернуться в общество и продолжать трудиться, но в гораздо более спокойном ритме.
Инсульт правой стороны: последствия и лечение
Инсульт правой стороны — резкое нарушение кровоснабжения тканей головного мозга, которое происходит приступами. Результат — пораженные отделы не могут выполнять основные функции, наступают тяжелые последствия для всего организма. Опасность заключается в гибели нервных клеток, это вызывает необратимые процессы. Пациент теряет привычные способности, может стать инвалидом, впасть в кому, умереть.
Симптомы правостороннего инсульта
Инсульт на правую сторону — катастрофа, потому что страдают центры, которые отвечают за чувствительность, координацию, моторику, тонус мышц. Человек теряет двигательные способности. Правосторонние центры выполняют функцию регуляторов активности всех левосторонних органов, конечностей. Поэтому инсульт правосторонний и его последствия отражаются на подвижности левой руки, ноги, глаза, уха.
Основные функции полушария:
Опасные последствия инсульта на правую сторону можно минимизировать, если вовремя распознать симптомы катастрофы, немедленно обратиться за медицинской помощью.
Головная боль — тревожный симптом инсульта правого полушария. Она резкая, интенсивная, не снимается обычными спазмолитиками, доводит пациента до потери сознания.
Причины появления
Инфаркт мозга всегда связан с повреждением кровеносных сосудов или нарушением нормальной проходимости таковых. Меняется динамика крови, ее состав. Катастрофа поражает бассейн средней (правой) мозговой артерии, провоцирует экзогенные и эндогенные факторы.
Инсульт правого полушария возникает из-за:
В зависимости от типа удара, меняются провоцирующие кровоизлияние факторы:
| Разновидность патологии | Причины | Последствия |
| Ишемический инсульт правого полушария — нарушение кровяного потока, который направляется к головному мозгу. Происходит частичная или полная закупорка сосудов. | Густая кровь, эмболия, тромбозы, атеросклеротические и холестериновые бляшки, компрессия сосудов, артериальная гипертензия, скачки давления, проблемы с сердцем. Напряжение во время родов, сильный эмоциональный всплеск. | Мозг не получает нужного количества кислорода. Гибнут, голодают нервные клетки, некроз тканей. |
| Тип геморрагического инсульта правого полушария головного мозга считается быстротекущим, агрессивным. Катастрофа, связанная с разрывом кровеносных сосудов, питающих ткани. | Высокие показатели артериального давления, гипертонический криз, внутричерепное давление. Измененная структура сосудов, перенесенные травмы головы. | Быстрый отек мозга, кома, инвалидность, паралич. Микроинсульт, когда поражается небольшой очаг, но точечно. |
Правосторонний инсульт у мужчин, женщин, детей провоцирует потерю важнейших навыков для нормальной жизни. Восстановление длится долго, часто приходится учиться заново ходить, разговаривать, писать, возвращать чувствительность в конечностях верхних, нижних.
Диагностика инсульта правой стороны
При проявлении первых симптомов нужно пройти немедленное обследование, это касается также пациентов, находящихся в группе риска. Геморрагический и ишемический инсульт правого полушария диагностирует невролог, устанавливая очаговые признаки кровоизлияния. При необходимости назначают прием у нейрохирурга. Для получения полной клинической картины, выявления типа патологии, размера пораженной области тканей назначают:
Одновременно назначают обследования, позволяющие спрогнозировать возможность кровоизлияния по состоянию основных систем организма:
По результатам комплексного обследования, невролог дает прогноз лечения инсульта правого полушария головного мозга, назначает соответствующую схему применения медикаментов.
Методы лечения
Терапия инфаркта мозга разбивается на два этапа. Это восстановительный период и помощь в острый момент патологии (осуществляется только в стационаре). Если диагностирован сильный отек, есть риск тяжелых последствий для пациента, утрата двигательной активности, проводится хирургическое вмешательство.
Чтобы минимизировать последствия инсульта правой стороны и повысить эффективность лечения, назначают:
В момент острой фазы очень важно постоянно поддерживать нормальное дыхание, ритм сердца, температуру тела. Интенсивная рвота, судороги, приступы эпилепсии — немедленно купируются.
Эффективность лечения инсульта зависит от скорости начала терапии. Если обратиться за медицинской помощью не позже 3-5 часов после кровоизлияния, можно избежать необратимых процессов, ускорить последующее восстановление.
Профилактика
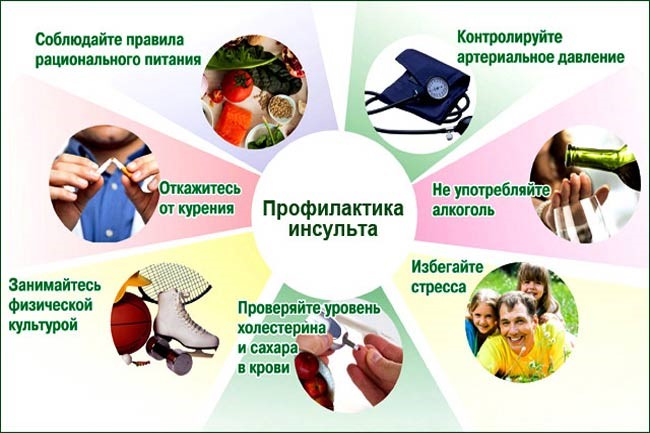
Чтобы не попасть в группу риска, необходимо вести здоровый образ жизни, проходить обследования. Отказаться от употребления продуктов, провоцирующих рост уровня холестерина, сахара.
Реабилитация
Длительность и качество восстановления после болезни трудно спрогнозировать. Все зависит от тяжести поражения мозговых структур, особенностей организма. Комплексная реабилитация под наблюдением специалистов — важнейший фактор, который помогает избавиться от функциональных расстройств. Возможно восстановление в условиях дома, но в этом случае нет шанса комплексного применения эффективных мер для пациента:
Если реабилитация происходит в домашних условиях, пациенту, который парализован, каждые 2 часа необходимо менять положение тела. Это минимизирует риск появления пролежней, не позволит мышцам быстро атрофироваться в комплексе с массажем. Нужно организовать ровную поверхность, без бугров, складок постели.
После перенесенной болезни врач может рекомендовать посещать бассейн, чтобы укрепить мышцы и иммунитет, избавиться от спазмов. Полезно освоить дыхательные упражнения, насыщающие кровь кислородом. Пешие прогулки помогут быстрее восстановить физическую форму, укрепить мускулатуру, справиться с одышкой, избавиться от лишнего веса.
Жизнь после инсульта
Кровоизлияние в мозг редко проходит без опасных последствий для организма. Перенесенная катастрофа повлияла на все органы, системы, поэтому жизнь после нее должна подчиняться новым правилам. Меры позволят избежать обширного удара и минимизировать риск рецидива.
Жизнь после инфаркта мозга может быть на достойном уровне. Пациент учится себя полностью обслуживать, восстанавливается речь, умение передвигаться, ориентироваться в пространстве. Но, чтобы ускорить процесс, не допустить рецидива, стоит обратиться за помощью к профессионалам.
Оцените на сколько качественно и подробно описана информация
Ишемический инсульт правого полушария: причины развития
Нарушения кровоснабжения головного мозга в настоящее время являются актуальной проблемой, так как их развитие происходит не только у пожилых людей, но и у тех, кому за 40 лет. Опасность инсультов головного мозга также обусловлена тем, что летальность после них занимает третье место после онкологических заболеваний и болезней сердца.
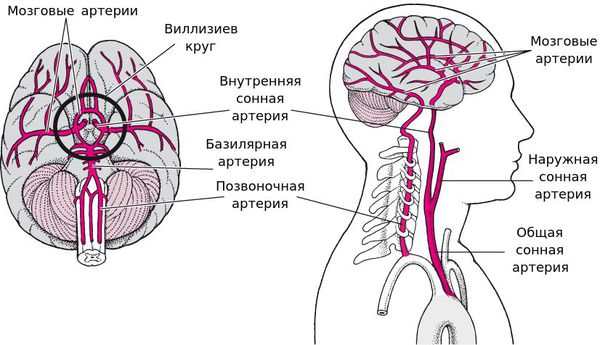
Ишемические инсульты имеют характерную симптоматику и многочисленные причины развития, знание которых позволяет предотвратить нарушение мозгового кровообращения. При ишемическом инсульте правого полушария происходит перекрытие артерий, питающих данное полушарие, эмболом или тромбом. Другой причиной острого нарушения может стать спазм артерий. Поступление кислорода и питательных веществ в правое полушарие обеспечивается позвоночной и сонной артериями, поэтому правосторонний инсульт может развиться вследствие патологий данных сосудов.
Врачи-неврологи Юсуповской больницы проводят высокоточную диагностику и эффективное лечение по индивидуальным схемам. Мероприятия, проводимые специалистами клиники реабилитации, направлены на восстановление утраченных функций и повышение качества жизни.
Клиническая картина
Правое полушарие головного мозга является местом скопления нервных клеток, которые обеспечивают восприятие окружающего мира при помощи органов чувств, пространственное ощущение тела, а также обработку информации, поступающей от анализаторов. Особенностью левшей является то, что у них в правом полушарии располагается центр речи.
Нарушение проходимости правой сонной артерии зачастую не имеет специфических признаков. Развитие неврологических нарушений в данном случае обусловлено недостаточным кровоснабжением в бассейне передней, средней и задней мозговых артерий с правой стороны. Врачи-неврологи Юсуповской больницы иногда отмечают у пациентов с данной формой нарушения кровообращения «мерцание» симптомов. При данном состоянии у больных может развиваться полный или частичный левосторонний паралич, сочетающийся с нарушением речи, однако он исчезает через несколько минут или часов.
Спазм или закупорка правой внутренней сонной артерии проявляется низким артериальным давлением сетчатки правого глаза, усиленной пульсацией в лицевых артериях. Врач-невролог может обнаружить тромб в магистральном сосуде при прощупывании шеи, а также методом ангиографии. При выявлении данного образования в Юсуповской больнице проводится срочное хирургическое вмешательство.
Реабилитационный период характеризуется не только нарушением двигательных функций, но и эмоциональными проявлениями: депрессивное состояние резко сменяется необоснованным весельем, отсутствием чувства меры и такта. Обширное поражение правого полушария головного мозга проявляется обездвиженностью лица, левой половины тела. У некоторых больных нарушается речь и появляются проблемы при глотании.
Лакунарный ишемический инсульт правой стороны диагностируется у пациентов, имеющих гипертоническую болезнь и сахарный диабет. Общемозговые симптомы заболевания имеют слабую выраженность. При этом у 50% больных происходит нарушение чувствительности левой части лица. Некоторые больные неспособны определять температуру предмета и его форму на ощупь.
Мнение эксперта
Автор: Ольга Владимировна Бойко
Врач-невролог, доктор медицинских наук
Ишемический инсульт правого полушария возникает в результате тяжелого поражения сосудов головного мозга, что ведет к нарушению кровообращения, отмиранию тканей и клеток. Нередко несвоевременное обращение к врачам приводит к летальному исходу. Зная причины появления ишемического инсульта правого полушария, можно предотвратить серьезные последствия.
Основными и самыми явными проявлениями поражения являются нарушения слуховых, зрительных и осязательных функций. Человек теряет координацию движений, не владеет собственным телом, наблюдаются бесконтрольные дефекация и мочеиспускание. Если терапия оказана своевременно, существует возможность избежать летального исхода, но при обширных очагах поражения проблемы со здоровьем остаются до конца жизни.
Основными причинами ишемического инсульта правого полушария являются:
Довольно часто инсультом головного мозга страдают нарко- и алкоголезависимые пациенты. К факторам, повышающим риск возникновения патологии, относятся сахарный диабет, табакокурение, повышенный уровень холестерина в крови, нарушения работы сердца и сосудов, стрессы, обезвоживание. Врачи Юсуповской клиники проводят комплексное обследование пациентов, и на основании точного диагноза назначают комбинированное лечение.
Признаки
Сосудистая катастрофа не происходит бессимптомно, ей предшествуют нарушения мозгового кровообращения. Инсульт зачастую происходит во время сна или после пробуждения. Употребление алкоголя, прием горячей ванны также могут спровоцировать спазм сосудов головного мозга. Развитие ишемического инсульта правого полушария в результате тромбоэмболии характеризуется ярко выраженными признаками.
У пациентов, поступающих в клинику неврологии Юсуповской больницы, во время диагностики выявляются следующие симптомы болезни:
Ишемический инсульт правого полушария отличается преобладанием вначале приступа общемозговых признаков нарушения над очаговыми. Лечение ишемического инсульта в Юсуповской больнице проводится с использованием инновационных методик, существенно повышающих вероятность восстановления утраченных функций и шансов на выздоровление.
Последствия
Ишемический инсульт характеризуется острым нарушением кровообращения, которое не проходит бесследно для организма. Врачи-неврологи Юсуповской больницы акцентируют внимание пациентов и их родственников на том, что данные последствия могут быть необратимыми.
При ишемическом инсульте появляется общемозговая симптоматика: нарушение сознания, рвота и тошнота, интенсивная головная боль. Первым последствием правостороннего инсульта является нарушение мимики лица, так как мимические мышцы иннервируются односторонним полушарием. При правостороннем ишемическом инсульте страдает правая часть лица.
Правое полушарие обеспечивает двигательные функции левой стороны тела, поэтому именно в ней возникают параличи и парезы. Другим последствием инсульта правого полушария является нарушение чувствительности левой части тела.
Речевые центры у правшей размещены в левом полушарии, поэтому при правостороннем инсульте может нарушиться только артикуляция. Если человек является левшой, то после инсульта у него может произойти потеря коммуникации.
Нарушение кровообращения в правой гемисфере вызывает такие последствия, как нарушение памяти, расстройства воли и эмоций, депрессивное состояние. Коррекция данных последствий в Юсуповской больнице происходит в процессе реабилитации, которая начинается с первых дней пребывания пациента в клинике.
Причины развития нарушения мозгового кровообращения
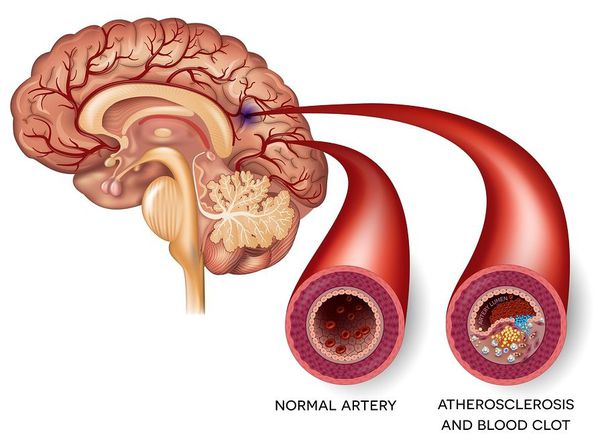
Причиной развития правостороннего ишемического инсульта является прекращение кровоснабжения гемисферы. Данное состояние возникает вследствие перекрытия просвета сосуда атеросклеротической бляшкой, эмболом или тромбом. Площадь поражения напрямую зависит от размера просвета кровеносного сосуда.
Ишемический инсульт правой гемисферы является изученным заболеваниям. Основными причинами его развития выступают:
Врачи выделяют причины, которые поддаются коррекции с целью профилактики ишемического инсульта:
Первичная профилактика ишемического инсульта направлена на коррекцию образа жизни, повышение активности человека, снижение массы тела.
Диагностика
При обращении в Юсуповскую больницу пациента с признаками инсульта, специалисты стремятся точно определить состояние кровотока в сосудах головного мозга правой гемисферы. Первоочередными при комплексной диагностике являются методы визуализации: КТ и МРТ, которые позволяют установить локализацию очага поражения, вид и подтип инсульта, а также определить, патология какого сосуда привела к нарушению питания мозга.
При ишемическом инсульте возникает феномен «рассогласования», который может быть выявлен в ходе проведения перфузионной КТ. Особенностью данного состояния является то, что при уменьшении объема крови и скорости ее движения возникает зона ишемической полутени. В данном участке мозга расположены клетки, гибель которых возможно предотвратить.
Комплексная диагностика ишемического инсульта правого полушария в Юсуповской больнице проводится с использованием высокоточных методов:
Лечение
Больному, который перенес инсульт, необходима экстренная помощь и госпитализация. Многочисленные исследования данного заболевания подтверждают, что наибольшей эффективностью обладает лечение, проводимое в первые три дня, так как активность нервных клеток, окружающих очаг поражения, высока.
Лечение последствий инсульта врачи-неврологи Юсуповской больницы начинают после комплексного обследования пациента. Программы лечения и реабилитации, разработанные нашими специалистами, основываются на принципе индивидуальности каждого пациента, однако при нарушении кровоснабжения мозга обязательными являются следующие мероприятия:
Лечение пациентов после пневмонии предполагает использование лекарственных препаратов и немедикаментозных методов. Для учета противопоказаний в составлении программы лечения принимают участие кардиологи, нейрохирурги и реаниматологи.
Медикаментозная терапия после инсульта предполагает использование следующих препаратов:
В Юсуповской больнице создаются комфортные условия для каждого пациента. После инсульта больным необходим профессиональный уход, который осуществляет персонал клиники неврологии:
Реабилитация
Реализация реабилитационной программы начинается после улучшения состояния пациента. В клинике реабилитации пациенты взаимодействуют с логопедами, предлагающими упражнения для постепенного восстановления навыков письменной и устной речи. Физиотерапевтические процедуры и массажи проводятся профессиональными реабилитологами. ЛФК инструкторы Юсуповской больницы осуществляют восстановление двигательной функции посредством лечебной гимнастики, физкультуры и кинезитерапии.
Программы реабилитации после инсульта могут включать следующие мероприятия:
Клиника реабилитации Юсуповской больницы имеет современное техническое оснащение, что в сочетании со знаниями специалистов обеспечивает эффективное восстановление функций после ишемического инсульта правой стороны мозга.
Прогноз
Ишемический инсульт правого полушария является заболеванием, при котором отмечается высокая смертность. Однако достижения современной медицины позволяют врачам-неврологам бороться за жизнь каждого пациента и улучшать ее качество. Прогноз при ишемическом правостороннем инсульте зависит от таких факторов, как своевременность и правильность первой помощи, возраст больного, тактика лечения и реабилитации, готовность пациента.
Восстановление утраченных вследствие инсульта функций длится до года. Однако наибольшей эффективностью обладают мероприятия, проводимые в первый триместр. Известны случаи, когда у левшей при правостороннем инсульте специалистам не удается восстановить речь, в то время как другие функции полностью восстановлены.
Пациент и его близкие люди должны быть готовы к тому, что реабилитационные мероприятия затягиваются на несколько лет. В данный период важно выполнять назначения лечащего врача, домашние упражнения и посещать процедуры. В Юсуповской больнице проводится обучение родственников основам ухода и взаимодействия с больным.
Программы реабилитации, реализуемые в Юсуповской больнице, обладают высокой эффективностью, данный вывод позволяют сделать проводимые врачами-неврологами исследования. Некоторые пациенты, проходившие лечение и реабилитацию, смогли не только вернуться к полноценной жизни, но и продолжить трудовую деятельность. Достижением других людей после реабилитации стало то, что они смогли обслуживать себя и общаться с окружающими.
Лечение и реабилитация после ишемического инсульта правого полушария проводится в соответствии с международными стандартами. Медицинский персонал оказывает широкий спектр услуг и создает условия для выздоровления пациентов. Для записи на консультацию или получения ответов на интересующие вопросы можно обратиться в Юсуповскую больницу по телефону.
Что такое ишемический инсульт (инфаркт мозга)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Кричевцов В. Л., кинезиолога со стажем в 31 год.
Определение болезни. Причины заболевания
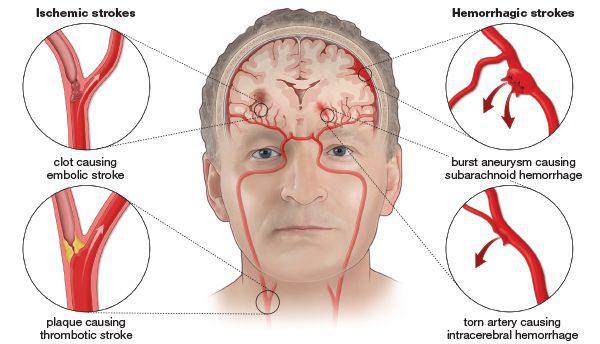
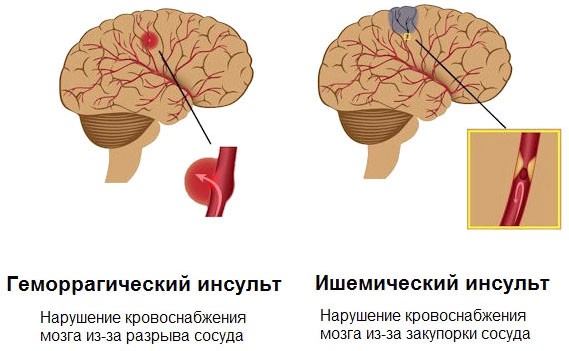
Инсульт — это собирательный термин, обозначающий несколько типов нарушения мозгового кровообращения: ишемический инсульт (он же инфаркт мозга), геморрагический инсульт (кровоизлияние в мозг), венозный инфаркт, субарахноидальное кровоизлияние (кровотечение в пространство между внутренним и средним слоем тканей, покрывающих головной мозг).
Первая помощь при инсульте
Помощь человеку с подозрением на инсульт необходимо оказать как можно скорее.
Ишемический инсульт — это отмирание участка ткани головного мозга в результате недостаточного снабжения головного мозга кровью и кислородом вследствие закупорки артерии.
Поражения сосудов головного мозга принято делить на две группы:
Далее в этой статье будет рассмотрена первая группа — ишемические инсульты.
Атеротромботический ишемический инсульт — этот инсульт возникает вследствии закупорки сосуда головного мозга тромбом.
Тромбоэмболический ишемический инсульт — развивается в случае закупорки сосуда тромбом из периферического источника. Тромб чаще образуется в сердце.
Причины инсульта
Причины возникновения ишемического инсульта:
Причины инсульта в молодом возрасте: диссекции артерий, коагулопатии на фоне, например, антифосфолипидного синдрома или приёма оральных контрацептивов, церебральные артерииты на фоне системных ревматических заболеваний или инфекционных процессов, тромбоэмболы от вегетаций на клапанах сердца у наркоманов с эндокардитом.
Симптомы ишемического инсульта
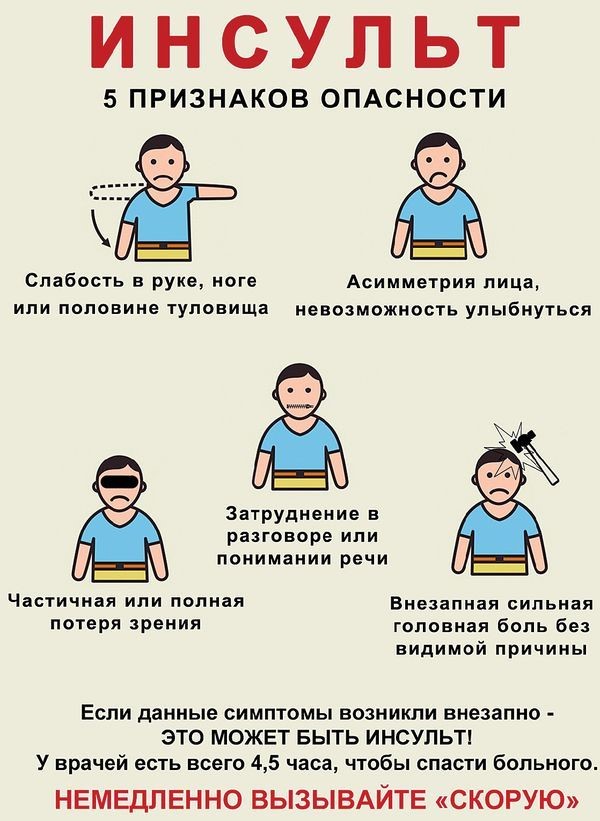
Инсульт всегда внезапен и скоротечен, к нему нельзя быть готовым. Очаговые (нарушения движения, чувствительности, речи, координации, зрения) и общемозговые (нарушение сознания, тошнота, рвота, головная боль), неврологические симптомы ишемического инсульта возникают неожиданно и мгновенно, длятся более суток, могут стать причиной смерти.
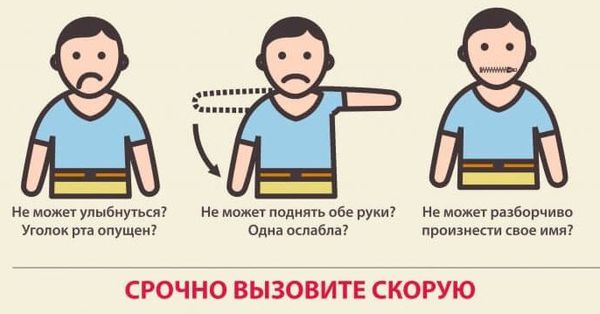
Как распознать инсульт у человека
Первые признаки инсульта:
При появлении любого из перечисленных признаков следует вызвать скорую помощь. С момента появления первых симптомов инсульта до введения препаратов должно пройти не более 4,5 часов, поэтому важна быстрая госпитализация.
Изменения глаз:
Также при инсульте могут наблюдаться и другие симптомы:
В тяжёлых случаях врачи отмечают такие признаки инсульта, как кратковременная потеря памяти и коматозное состояние.
По глубине неврологического дефекта и времени регрессирования неврологической симптоматики выделяют:
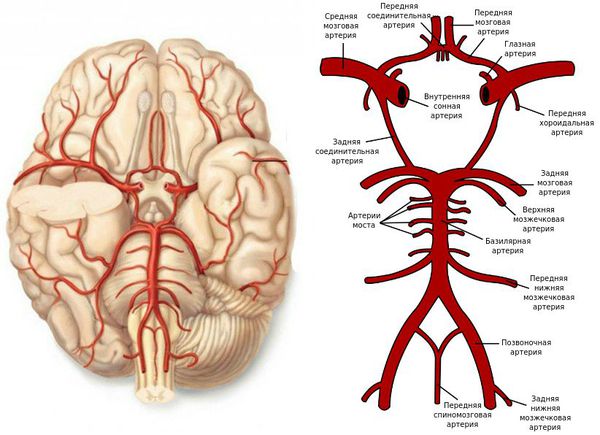
Клиническая картина инсульта зависит от пострадавшего сосуда и уровня развившейся закупорки.
Поражение средней мозговой артерии (СМА)
Непроходимость СМА по причине эмболии или стеноза нарушает движение крови во всём регионе данной артерии и выражается:
Если непроходимы нижние ветви СМА, то развивается нарушение восприятия речи (афазия Вернике) с нарушением движений руки и мимических мышц нижней трети лица контрлатерально от поражённого полушария головного мозга.
Поражение передней мозговой артерии (ПМА)
Эмболия ПМА вызывает:
Иногда обе ПМА отходят от единого ствола, и если происходит его закупорка, то развиваются тяжёлые неврологические расстройства.
Бывают клинические случаи, когда непроходимость ПМА не проявляется неврологической симптоматикой, так как есть анастомоз (соединения артерий внутри черепа между собой и соединение внутренних и наружных артерий).
Поражение сонной артерии (СА)
Стенозирование СА и разрушение атеросклеротических бляшек становится причиной эмболов.
Иногда окклюзия СА не вызывает неврологическую симптоматику по причине компенсированного коллатерального кровообращения.
Если же очаговые неврологические нарушения возникли, то они являются следствием падения кровотока в бассейне СМА или её части.
Выраженный стеноз ВСА и дефицит коллатерального кровообращения поражают конечные отделы СМА, ПМ, а иногда и ЗМА.
Поражение задней мозговой артерии (ЗМА)
Причиной закупорки ЗМА может быть как эмболия, так и тромбоз. Чаще возникают неврологические симптомы:
Поражение артерий вертебро-базилярного бассейна (ВББ)
Причиной ухудшения кровотока в ВББ становится атеросклероз, тромбоз или эмболия.
Окклюзия ветвей основной (базилярной) артерии (БА) вызывает дисфункцию моста ствола мозга и мозжечка с одной стороны.
На стороне инсульта развивается атаксия, слабость мимических мышц лица, мышц глаза, нистагм (неконтролируемые колебательные движения глаз), головокружение, гиперкинез мягкого нёба, ощущение движения предметов в пространстве, а противоположно — слабость конечностей и гипестезия. При полушарном инсульте на своей стороне — парез взора, с противоположной — слабость конечностей, на стороне очага — слабость мимических мышц лица, мышц глаза, нистагм, головокружение, тошнота, рвота, потеря слуха или шум в ушах, гиперкинез мягкого нёба и ощущение движения предметов в пространстве.
Стенозирование и закупорка позвоночных артерий(ПА), проходящих в черепе, даёт неврологическую очаговую симптоматику, свойственную клинике дисфункции продолговатого мозга, в виде головокружения, дисфагии (расстройства глотания), сиплости голоса, симптома Горнера и падением чувствительности на своей стороне, а с противоположной стороны нарушена болевая и температурная чувствительность. Похожая симптоматика возникает и при поражении задненижней мозжечковой артерии (ЗМА).
Инфаркт мозжечка (ИМ)
Инфаркт мозжечка проявляется нистагмом ( неконтролируемыми колебательными движениями глаз ), нарушением координации движений, головокружением, тошнотой, рвотой.
Лакунарные инфаркты (ЛИ)
ЛИ в большинстве случаев возникают у людей, страдающих сахарным диабетом и гипертонической болезнью, по причине липогиалинозного поражения с закупоркой лентикулостриарных артерий головного мозга.
Закупорка таковых сосудов ведёт к формированию небольших глубинно расположенных ЛИ с последующим образованием кисты на этом месте.
Эмболия или атеросклеротическая бляшка может также перекрыть сосуд. Течение ЛИ может быть бессимптомным или проявляться собственным симптомокомплексом.
Инсульт спинного мозга
Состояние, при котором нарушается кровообращение спинного мозга, называют инсультом спинного мозга. Это заболевание редкое, также имеет геморрагическую и ишемическую разновидности. Предвестники инсульта:
Признаки комы
В некоторых случаях после болезни развивается кома, её симптомы:
Инсульт может привести к непоправимым последствиям, свидетельствовать о которых будут:
Патогенез ишемического инсульта
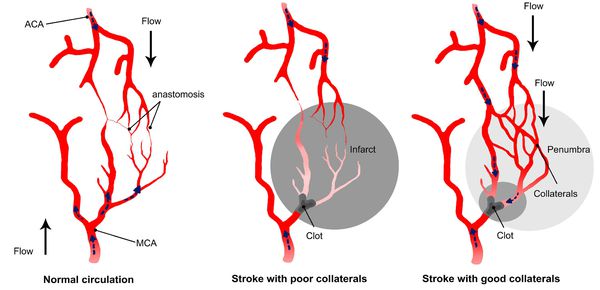
Главным фактором, определяющим последствия окклюзирующего процесса питающих мозг артерий, является не величина выключенной артерии и даже не её роль в кровоснабжении мозга, а состояние коллатерального кровообращения.
При хорошем его состоянии полная закупорка даже нескольких сосудов может протекать почти бессимптомно, а при плохом стеноз сосуда вызывает выраженные симптомы. [11]
Последовательность изменений ткани мозга после инсульта принято некоторыми авторами рассматривать как «ишемический каскад», который заключается в:
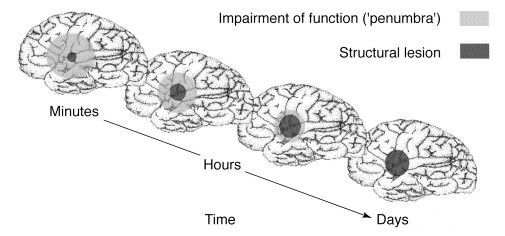
При локальной ишемии мозга происходит формирование зоны вокруг участка с необратимыми изменениями — «ишемической полутени» (пенумбра). Кровоснабжение в ней ниже уровня, который необходимим для нормального функционирования, но выше, чем критический порог необратимых изменений. Морфологические изменения в области пенумбры не наблюдаются. Гибель клеток приводит к расширению зоны инфаркта. Однако эти клетки на протяжении определённого времени способны сохранять свою жизнеспособность. Окончательно зона инфаркта формируется спустя 48-56 часов.
Классификация и стадии развития ишемического инсульта
Согласно МКБ-10 выделяют следующие виды ишемического инсульта (по причине):
По локализации инсульта выделяют:
По стороне поражения:
По характеру поражения:
Осложнения ишемического инсульта
Возникающие осложнения при инсульте определены тяжёлым состоянием больного и ограниченной его возможностью к самостоятельному обслуживанию и передвижению.
Возможные осложнениями ишемического инсульта:
Также необходимо следить за мочеиспусканием, вовремя катетеризировать мочевой пузырь. В случае запора назначают клизму.
При стабилизации общего состояния проводят пассивную гимнастику, общий массаж мышц. По мере стабилизации переходят к обучению больных сидению, самостоятельному стоянию, ходьбе и навыкам самообслуживания.
Диагностика ишемического инсульта
Анамнез и клиническая картина дают достаточно данных для постановки диагноза, но для дифференциального диагноза необходимы дополнительные исследования, так как правильно выставленный диагноз в случае инсульта — залог своевременной и квалифицированной помощи.
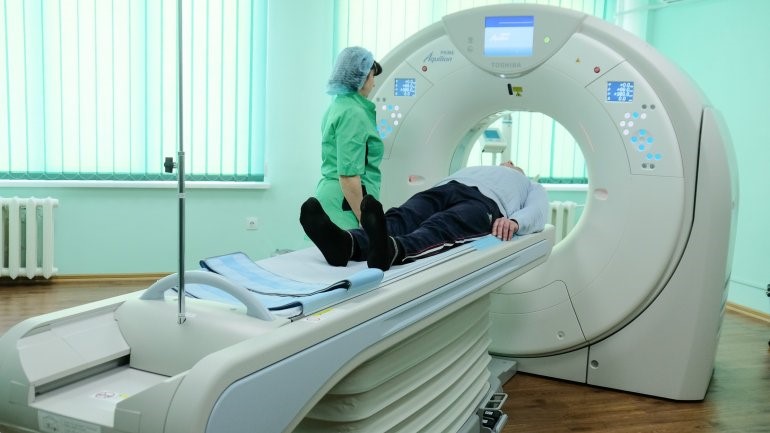
Важно на ранней стадии заболевания отличить ишемический инсульт от кровоизлияния, а также от кровоизлияния в область ишемического инсульта. Для достижения этих целей проводят компьютерную томографию (КТ).
Высокочувствительным методом диагностики ишемического инсульта в начале заболевания является магнитно-резонансная томография (МРТ), но, по сравнению с КТ, она менее чувствительна к острым состояниям, особенно если есть кровоизлияние. С помощью МРТ можно увидеть артерии головного мозга, не используя контраст, что значительно безопасней, чем контрастная ангиография.
КТ в остром периоде (до суток) ишемического инсульта менее чувствительна, так как с её помощью в этом периоде невозможно оценить ишемический инсульт, его часто просто не видно. КТ при поступлении пациента в стационар проводят с целью исключения геморрагического инсульта и проведения тромболитической терапии. А вот с помощью МРТ можно распознать как ишемический, так и геморрагический инсульты на любых сроках.
Спинномозговая пункция может дать диагностическую информацию, если нет аппаратов МРТ или КТ. Субарахноидальные кровоизлияния и внутримозговые кровоизлияния могут дать кровь в спинномозговой жидкости (СМЖ). Однако она не всегда попадает в СМЖ. Например, при небольших паренхиматозных или геморрагических кровоизлияниях кровь появится в СМЖ через двое-трое суток. Иногда при спинномозговой пункции в ликвор попадает сопутствующая кровь, поэтому при сомнении следует набрать ликвор в несколько пробирок. При лабораторном анализе выявится уменьшение эритроцитов в каждой последующей пробирке.
При планировании операции используют церебральную ангиографию. Это надёжный и хорошо апробированный метод, особенно если используется доступ через плечевую или бедренную артерии.
Позитронно-эмиссионная томография позволяет увидеть инсульт до КТ по мозговому метаболизму, но метод малодоступен.
Чреспищеводная ЭхоКГ (исследование сосудов и сердца посредством ввода специального датчика в пищевод) обнаруживает источник эмболии в крупном сосуде: изъязвленную бляшку, пристеночный тромб.
Мерцательная аритмия с пароксизмами может спровоцировать эмболию, но не проявляться клинически — выявляется холтеровским мониторингом ЭКГ.
Лечение ишемического инсульта
Общие мероприятия
При лечении ишемического инсульта принято не снижать артериальное давление быстро, если оно высокое, особенно в первые дни заболевания. Низкое артериальное давление следует повысить — этим занимаются врачи, не давайте самостоятельно пациенту никаких лекарств.
Несдерживаемая сильная рвота — частая проблема в периоде сразу после инсульта, особенно при поражении в бассейне основной артерии. Это создаёт проблемы в питании больного. Если рвота не прекращается, или есть дисфагия, то ставят зонд для питания. Нехватку электролитов восполняют инфузионной терапией. Следует внимательно отслеживать проходимость дыхательных путей.
Тромболитическая терапия
Тромболитическая терапия — это единственная терапия ишемического инсульта в о стром периоде, эффективность которой доказана в крупных исследованиях.
С момента появления первых симптомов инсульта до введения тромболитика должно пройти не более 4,5 часов, поэтому важна быстрая госпитализация.
Окклюзия сосудов происходит в артериальном или венозном русле. Тромботические лекарства растворяют тромб, но препарат необходимо доставить в зону тромбоза.
Тромболитические средства впервые появились в 40-х годах XX века. Активная разработка лекарств этой группы привела к тому, что в настоящее время выделяют пять поколений тромболитиков:
В фазе восстановления, когда состояние больного практически всегда в той или иной степени улучшается, важное значение имеет логопедическая помощь, а также трудотерапия и ЛФК.
Инфузионная терапия
Антикоагулянты
Лечение антикоагулянтами может быть начато только после исключения внутримозгового кровотечения.
Прямые коагулянты: гепарин и его производные, прямые ингибиторы тромбина, а также селективные ингибиторы фактора Х (Фактор Стюарта — Прауэра — одного из факторов свёртывания крови).
Непрямые антикоагулянты:
Антиагреганты
Антиагреганты не позволяют тромбоцитам склеиваться, тем самым препятствуют формированию тромбов.
Классификация антиагрегантов по механизму действия:
Аспирин — часто используемый препарат из этой группы. Если антикоагулянты противопоказаны, то можно использовать антиагреганты.
Хирургическое лечение
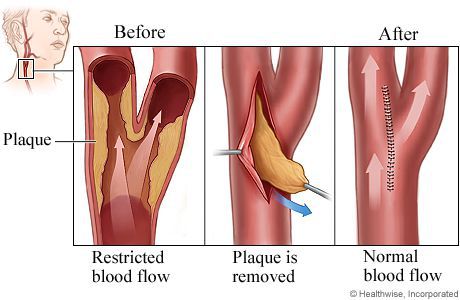
Каротидная эндартерэктомия — это профилактическая хирургическая операция, которая проводится с целью удаления атеросклеротических бляшек из arteria carotis communis (общей сонной артерии).
При развитии мозжечкового инсульта со сдавлением ствола мозга с целью сохранить жизнь больного выполняют хирургическую операцию для снятия внутричерепного давления в задней черепной ямке.
Противоотёчная терапия
По поводу применения кортикостероидов при ишемическом инсульте существуют разные и достаточно противоположные мнения, но всё же они активно пользуются врачами для уменьшения отёка мозга: назначают дексаметазон 10 мг внутривенно струйно или внутримышечно, затем по 4 мг внутривенно или внутримышечно каждые 4-6 часов.
Осмотические средства. Маннитол — повышает осмолярность плазмы, тем самым жидкость из тканей, в том числе и из головного мозга, перемещается в кровяное русло, создаётся выраженный мочегонный эффект, и из организма выводится большое количество жидкости. Отмена может дать рикошетный эффект.
Противосудорожные средства
Их необходимо назначать при развитии ишемического инсульта с эпилептическими припадками.
Реабилитация после инсульта
Реабилитационные мероприятия начинают уже в раннем периоде заболевания и продолжают после выписки из стационара. Они включают в себя не только проведение медикаментозного лечения, массажа, лечебной физкультуры, логопедических занятий, но и требуют привлечения других специалистов по психологической, социальной и трудовой реабилитации.
Наряду с восстановлением нарушенных функций, реабилитация включает:
Основные принципы реабилитации после инсульта:
Длительность реабилитации определяется сроками восстановления нарушенных функций. Восстановление двигательных функций происходит в основном в первые 6 месяцев после инсульта. В этот период проведение интенсивной двигательной реабилитации наиболее эффективно. Восстановительное лечение больных с афазией должно быть более длительным и проводиться в течение первых 2-3 лет после инсульта.
Комплексность реабилитации состоит в использовании не одного, а нескольких методов, направленных на преодоление дефекта.
При двигательных нарушениях комплекс реабилитации включает:
При речевых нарушениях основным являются регулярные занятия со специалистом по восстановлению речи, чтения и письма (логопедом-афазиологом или нейропсихологом).
Наиболее оптимальна следующая модель этапной реабилитации после инсульта:
1-й этап — реабилитация начинается в ангионеврологическом (или в обычном неврологическом отделении клинической больницы), куда больной доставляется машиной скорой помощи;
2-й этап — по окончании острого периода (первые 3-4 недели) возможны следующие варианты направления больных:
3-й этап — амбулаторная реабилитация: реабилитация в специальных реабилитационных санаториях и на дому.
Амбулаторную реабилитацию осуществляют на базе реабилитационных отделений поликлиник или восстановительных кабинетов или в форме «дневного стационара» при реабилитационных отделениях больниц и реабилитационных центрах. В реабилитационных санаториях могут находиться больные, полностью себя обслуживающие и самостоятельно передвигающиеся не только в помещении, но и вне его. Тем больным, которые не могут самостоятельно добраться до поликлиники или дневного стационара, реабилитационную помощь (занятия с методистом лечебной физкультуры и занятия по восстановлению речи) оказывают на дому, обязательно обучая родственников.
Противопоказания и ограничения к проведению активной реабилитации
Следующие сопутствующие заболевания ограничивают или препятствуют проведению активной двигательной реабилитации:
Психозы, выраженные когнитивные нарушения (деменция) являются ограничением для проведения не только двигательной, но и речевой реабилитации.
Существуют ограничения для восстановительного лечения в обычных реабилитационных центрах: крайне ограниченная подвижность больных (отсутствие самостоятельного передвижения и самообслуживания), нарушение контроля функций тазовых органов, нарушение глотания. Реабилитацию таким больным, а также пациентам с выраженными сердечной и лёгочной патологиями проводят в реабилитационных отделениях, расположенных на базе крупных клинических многопрофильных больниц, по специальным реабилитационным программам.
Прогноз. Профилактика
Прогноз для жизни больного зависит от:
Профилактика. Принято считать, что здоровый образ жизни, нормированный труд и своевременный отдых значительно снижают риск заболевания ишемическим инсультом.
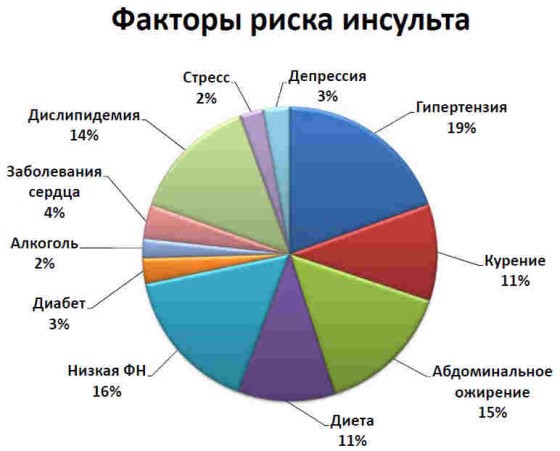
К факторам, провоцирующим инсульт, относят гипертоническую болезнь, курение табака, атеросклероз, сахарный диабет, кардиальную патологию, боле зни свёртывающей системы крови, системные заболевания соединительной ткани.
Своевременно начатая реабилитация, снижает риск инвалидизации и значительно улучшает качество жизни.




.jpg)