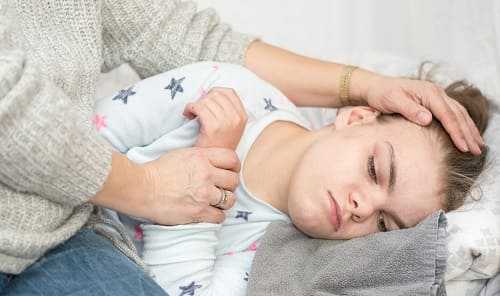
Как избежать приступа эпилепсии если чувствуешь его приближение
Как избежать приступа эпилепсии если чувствуешь его приближение
Как избежать приступа эпилепсии если чувствуешь его приближение
Эпилепсией по официальной мировой статистике страдает более 65 миллионов человек. Каждый эпилептический приступ для них очень опасен и может стать последним, нередко люди, страдающие эпилепсией, гибнут именно во время приступов, но число таких смертей можно было бы сократить, если знать и соблюдать правила техники безопасности. Их разработал сотрудник АНО “Эпицентр” Павел Лосевский.
Эпилептиков больше, чем вы думаете
Мало кто задумывается о том, сколько людей на самом деле страдают от эпилепсии, пока в его окружении не появляется человек с этим заболеванием. Между тем судорожные припадки хотя бы раз в жизни испытывал каждый десятый человек, для этого не обязательно быть эпилептиком. В нашей стране число эпипациентов колеблется в районе миллиона человек и далеко не все из них осознают опасность эпилептических приступов и знают правила техники безопасности. Жертвами эпилепсии в России каждый год становятся около 2000 человек.
Почему так опасны припадки
Опасность эпилептических припадков в их неожиданности. У одних больных припадки могут случаться несколько раз в день, а другие переживают их не чаще раза в год. После смерти дочери в результате эпилептического припадка Павел Лосев начал разрабатывать и распространять информацию о правилах техники безопасности для эпилептиков. Он надеется, что таким образом сможет спасти не одну жизнь. Эти правила смогут помочь людям, которые страдают не только приступами астмы, но и приступами диабета, астмы и других хронических испытаний.
Нужно вызывать скорую помощь, если:
Как оставаться в безопасности дома
Человека, у которого периодически случаются припадки, опасности подстерегают везде, даже в собственном доме. Ему лучше как можно реже оставаться одному и соблюдать правила техники безопасности дома.
На кухне:
В ванной комнате:
Все эти меры необходимы, чтобы обезопасить себя в случае приступа, во время приступа человек не контролирует себя и легко может утонуть в ванной.
Человек с эпилепсией может легко умереть даже во сне, поэтому людям, подверженным припадкам, рекомендуется использовать специальные устройства, которые оповестят близких о начале приступа. Также можно обезопасить себя, если спать на боку с капой во рту и не в одиночестве. Кровать лучше использовать низкую, чтобы не получить травму в случае падения, рядом не должен располагаться ночной столик или острые предметы.
В доме вообще не должно быть острых углов у мебели, на мебель нужно надеть специальную защиту, а батареи закрыть экранами. На полах не должно быть проводов, разбросанных инструментов или игрушек. Также лучше не пользоваться электроприборами и острыми кухонными приборами, находясь в одиночестве.
Безопасность во время путешествий
Людям с эпилепсией можно путешествовать, но не рекомендуется отправляться в путешествия самостоятельно. Кроме того, им нужно знать и соблюдать ряд важных правил:
Общие правила поведения
У людей, страдающих неконтролируемыми приступами, вероятность внезапной смерти намного выше, чем у тех, кто может контролировать своё состояние. Этому необходимо учиться, а для начала нужно приучить себя соблюдать несложные правила:
Важно не бояться болезни, а научиться жить с ней. Эпилепсия — это не стыдно, нужно не бояться обсуждать болезнь с врачом, родственниками и друзьями. Чем больше они будут знать об эпилепсии, тем больше вероятность, что в нужный момент они смогут оказать правильную помощь. Но прежде всего человек должен сам заботиться о себе и изучить свою болезнь: знать её вид, методы лечения, побочные эффекты лекарств, не поддаваться депрессии.
Первая помощь при приступах эпилепсии
Если рядом с вами у человека случился приступ эпилепсии, нужно не только немедленно вызвать скорую, но и действовать самостоятельно:
В Европе больных эпилепсией часто специально обучают. Это не официальные курсы, а уроки, которые записывают для самообразования или проводят в специальных школах для больных эпилепсией. Много информации можно найти и в интернете, важно, чтобы полезную информацию получали не только сами больные, но и их родственники, которые находятся рядом. За рубежом работают также над производством и усовершенствованием детекторов-сигнализаторов приступов. Эти устройства распространяют как на коммерческой, так и на некоммерческой основе. Детекторы особенно важны в период сна, с их помощью можно также откорректировать лечение. Со временем появляются и новые мобильные приложения, которые могут дать окружающим голосовые инструкции, если приступ произошёл в общественном месте.
В России эта практика пока не распространена, поэтому важно знать хотя бы основные правила общения с людьми, страдающими эпилепсией, а также научиться оказывать им первую помощь во время припадка.
Причины развития и провоцирующие факторы эпилепсии
Эпилепсия представляет собой серьезное хроническое заболевание, для которого характерны неконтролируемые спонтанные приступы различного типа. Болезнь может иметь врожденный или приобретенный характер.
Первые эпилептические приступы могут возникнуть в любом возрасте, их развитие обусловлено множеством причин: от генетической предрасположенности до перенесенных нейроинфекций и черепно-мозговых травм.
Известны определенные провоцирующие факторы, присутствие которых может увеличивать вероятность возникновения эпилептических припадков. При их наличии больному нужно систематически посещать врача-невролога для предупреждения приступов и получения своевременной медицинской поддержки.
Причины возникновения заболевания
Эпилепсия бывает идиопатической или симптоматической природы. Причины развития идиопатической эпилепсии остаются невыясненными. Патология может диагностироваться у людей как в раннем, так и в зрелом возрасте, однако чаще всего встречается у детей. Одной из наиболее вероятных причин возникновения идиопатической эпилепсии ученые считают наследственную предрасположенность.
Возникновение симптоматической эпилепсии связано с тем или иным негативным обстоятельством, которое негативно повлияло на структуры головного мозга. Так, эпиприступ провоцируют следующие факторы:
Нужно знать, что эпилептический припадок у здорового человека может быть вызван одной из трех последних причин.
Причины возникновения эпилепсии у подростков
Эпилепсия в подростковом возрасте чаще всего является продолжением заболевания, дебютировавшего в детстве. Эпилептические приступы у подростков могут как усиливаться, так и уменьшаться. Пубертатный период связан с глобальными изменениями в организме, подготовкой к взрослению и половой зрелости. Поэтому предсказать, как будет себя проявлять эпилепсия, достаточно сложно.
Появление симптоматической (вторичной) эпилепсии в подростковом возрасте обычно вызвано следующими негативными факторами:
Эпилепсия проявляет себя специфическими приступами, которые возникают спонтанно и их нельзя контролировать. При появлении более одного приступа необходимо срочно обратиться к врачу-неврологу.
Провоцирующие факторы у детей
Эпилепсию не относят к детским заболеваниям, но чаще её диагностируют в раннем возрасте. В зависимости от формы заболевания, оно может проявляться по-разному. Эпилепсия сопровождается судорогами и потеряй сознания.
Причинами эпилепсии у детей наиболее часто выступают:
Заболевание может проявиться у ребенка сразу после рождения или через несколько лет. Незначительные судорожные движения у детей до трех месяцев могут быть следствием незрелой нервной системы. Тем не менее, при их наличии следует обратиться за консультацией к неврологу для исключения патологии. Если судороги продолжают появляться после трех месяцев жизни, усиливаются и возникают спонтанно, необходимо обязательно показать ребенка детскому неврологу.
Родителям необходимо обратить внимание на следующие симптомы у ребенка:
При наличии этих симптомов, немедленно вызывайте врача или отвезите вашего ребёнка в больницу.
Провоцирующие факторы у взрослых
Наследственные формы эпилепсии не всегда проявляются в раннем возрасте. Известны случаи, когда пациенты старших возрастных групп ощутили свой первый эпилептический приступ, а при обследовании выяснилось, что имелась генетическая предрасположенность.
Возникновение эпилептических приступов во взрослом возрасте провоцируется другими факторами:
Черепно-мозговые травмы могут являться причиной возникновения эпилепсии у людей любого возраста. Повреждение костей черепа, кровоизлияние в головной мозг и нарушение целостности мягких тканей могут сопровождаться развитием патологических процессов с вторичной эпилепсией.
Нередко приступ сопровождается вывихами и переломами. Приступы могут быть и вегетативными — без потери сознания и судорог. Для них характерны следующие виды симптомов:
Бессудорожную эпилепсию могут вызвать такие факторы, как предрасположенность и экзогенные воздействия. Эпилепсия у взрослых поддается лечению. Гарантировать успех может только точная постановка диагноза на ранних сроках.
Первые признаки эпилепсии
Зачастую больной и его близкие не подозревают о наличии у него эпилепсии до первого приступа. Определить причины его развития и конкретный раздражитель в первый раз бывает довольно сложно, однако о том, что припадок эпилепсии приближается, можно заподозрить при наличии у больного определенных признаков:
Во время судорожного приступа отмечается напряжение мышц, отсутствие реакции на любые раздражители – больные не слышат звуков, не реагируют на прикосновения, боль, зрачки у них не сужаются и не расширяются. Состояние после эпилептического припадка у людей становится вялым и сонливым, для восстановления сил и нормализации состояния им необходим отдых и полноценный сон.
Эпилепсия у подростков: симптомы
Эпилепсия характеризуется нарушением активности клеток в головном мозге, когда возбуждение нейронов преобладает над процессами торможения. В результате возникают эпилептические приступы, которые очень разнообразны в своем проявлении. У подростков наиболее часто встречаются фокальные приступы, возможно с вторичной генерализацией, но и не исключены генерализованные припадки.
Фокальные эпилептические приступы возникают в определенной зоне головного мозга и затрагивают соседние ткани. Клиническая картина эпилептического приступа у подростка будет зависеть от области, где зарождается патологическое возбуждение:
При генерализованном приступе патологическое возбуждение затрагивает головной мозг полностью. Данный вид эпилепсии существенно ухудшает качество жизни, поскольку связан с риском получить травму головы или лица во время приступа. Генерализованная эпилепсия обычно сопровождаются аурой – субъективными ощущениями, предвещающими приступ. Среди генерализованных приступов выделяют:
Характер эпилептических приступов обычно остается стереотипным. С развитием заболевания без адекватной терапии приступы будут учащаться, а их интенсивность усиливаться.
Проявления эпилептических приступов
Для эпилепсии характерны неконтролируемые спонтанные приступы, появление и интенсивность которых невозможно предугадать наперед. Заподозрить заболевание можно после возникновения первого приступа. При повторении приступа нужно немедленно обратиться к врачу-неврологу, так как при отсутствии грамотного лечения частота эпилептических припадков со временем только увеличивается.
Аура может проявляться следующими ощущениями:
При рефлекторной эпилепсии появление приступов провоцирует определенный раздражитель. Эпилептический припадок в таких случаях может начаться в результате воздействия яркого света, вспышки света, светомузыки в ночном клубе, быстрого видеоряда с часто меняющейся картинкой.
Кроме того, эпилепсия может характеризоваться следующими признаками:
На ранних стадиях развития болезни, как правило, происходят простые эпилептические приступы, характеризующиеся небольшой длительностью и отсутствием потери сознания. По мере развития болезни наблюдается ухудшение состояния, учащение приступов с более ощутимыми их последствиями.
Виды заболевания
У пациентов разных возрастных групп наблюдаются следующие виды эпилепсии.
Помимо классификации эпилепсии, также выделяют отдельные формы эпилептических приступов.
Диагностика заболевания в Юсуповской больнице
Определить достоверный диагноз после одного единственного приступа не в силах ни один врач, так как эпилептический припадок может случиться однократно и у вполне здоровых людей.
Для проведения диагностики в Юсуповской больнице используются следующие современные методы:
Лечение в Юсуповской больнице
Для облегчения состояния больных, страдающих эпилепсией, в арсенале специалистов клиники неврологии Юсуповской больнице имеется несколько способов. Грамотно подобранное лечение и строгое следование эпилептиком врачебных рекомендаций позволяют добиться стойкой ремиссии на длительное время.
Медикаментозное лечение способствует снижению электрической активности в доле головного мозга, где локализовано заболевание, предварительно выявленное посредством ЭЭГ (электроэнцефалографии). Лечение пациентов в Юсуповской больнице проводится с применением самых современных лекарственных препаратов, оказывающих выраженный терапевтический эффект и обладающих минимальных количеством побочных действий. В ходе медикаментозного лечения в Юсуповской больнице пациентов постоянно наблюдают врачи, контролирующие течение заболевания.
В каких случаях требуется госпитализация
Больного необходимо доставить в стационар:
Занятия лечебной физкультурой, контролируемые опытным врачом ЛФК, позволяют нормализовать процессы возбуждения и торможения в головном мозге, которые у эпилептиков чаще всего нарушены. Специальные ритмичные движения и дыхательные упражнения позитивно действуют на нейроны, гармонизируют психическое состояние больных, являются профилактикой стрессов и других заболеваний.
Профилактика эпиприступов
Существуют профилактические рекомендации, придерживаясь которых можно предотвратить эпилептические припадки, особенно если они уже имеются в анамнезе:
Эпилепсия представляет собой довольно тяжелую и трудноизлечимую патологию. Благодаря назначению современных противосудорожных препаратов врачам клиники неврологии Юсуповской больницы удается добиться значительного повышения качества жизни своих пациентов и предупреждения развития у них новых эпилептических припадков.
Запись к неврологу Юсуповской больницы проводится по телефону или на сайте клиники. Также вы можете задать интересующие вопросы, касающиеся условий госпитализации в стационар и ориентировочной стоимости предоставляемых услуг.
Образ жизни при эпилепсии
Для врача главными вопросами являются – причина, диагностика, лечение и прогноз эпилепсии. Для самих пациентов и их родственников важны возможности вести обычный образ жизни.
Самые часто задаваемые вопросы: как болезнь и препараты повлияют на способность мыслить, работать, водить машину, заниматься спортом, смотреть телевизор, играть на компьютере, ездить в отпуск на море, сексуальную жизнь, возможность иметь детей).
В настоящее время в нашей стране больные с эпилепсией не имеют социальной защиты – нет достаточной правовой базы, позволяющей бороться за права своих детей при оформлении их в детский сад, школу, колледж, а взрослым при незаконном увольнении или устройстве на работу, а имеющиеся законы не доступны для населения
Правильная организация режима со/бодрствования имеет большое значение в профилактике приступов при некоторых формах эпилепсии! Следует избегать нарушений режима сна, избегать позднего отхода ко сну и раннего насильственного пробуждения!
Питание больного эпилепсией не отличается от питания здоровых людей и должно содержать достаточное количество витаминов, кальция и других питательных веществ. Существует кетогенная диета, которая может положительно влиять на частоту эпилептических приступов, но плохо переносится и назначается только в случаях отсутствия эффекта при лечении антиэпелептическими препаратами.
Эпилепсия
Эпилепсия – одно из самых распространённых хронических неврологических заболеваний человека, проявляющееся в предрасположенности организма к внезапному возникновению судорожных приступов. Эти приступы проявляются в виде кратковременных непроизвольных судорог в какой-либо части тела (парциальные судороги) или по всему телу (генерализованные судороги) и иногда сопровождаются потерей сознания и утратой контроля над функциями кишечника или мочевого пузыря. Диагноз ставят в том случае, если приступы повторяются и сопровождаются другими симптомами, характерными для эпилепсии. В большинстве случаев эпилепсия поражает детей и пожилых людей, но может наблюдаться и в молодом и зрелом возрасте.
Эпилепсия относится к хроническим заболеваниям. В течении эпилепсии выделяют бессудорожные периоды и собственно эпилептический припадок – они чередуются. При правильной терапии можно значительно увеличить продолжительность ремиссии. Заболевание развивается из-за нарушения электрической активности мозга. У эпилепсии множество разновидностей с различным течением.
Эпилепсия – это настолько сложная и комплексная болезнь, что в неврологии даже возникло специальное направление – эпилептология. Врачи-эпилептологи изучают закономерности возникновения, клиническое течение болезни, ищут новые подходы к лечению и профилактике. За лечением можно обращаться к врачу-неврологу или узкоспециализированному эпилептологу.
Судорожные приступы
Приступов бывают десятки разновидностей. Поэтому здесь мы описываем только наиболее типичные разновидности. Чаще всего встречается генерализованный тонико-клонический приступ. Так называют судороги с потерей сознания. Приступ сопровождается подергиванием конечностей, напряжением в мышцах. Это довольно тяжелое течение приступа, именно так обычно и представляют эпилепсию.
Бывают миоклонические приступы. Они отличаются ясным сознанием и проявляются в подергиваниях какой-либо конечности или части тела, реже – всего тела. Если в момент приступа пациент что-либо держит в руках, то он может уронить этот предмет. Если подергивания поражают нижние конечности, то пациент теряет равновесие.
Тонические приступы – это приступы с длительным напряжением в отдельной части тела. Внешне проявляется подрагиванием этой части тела. При этом речь нормальная, сознание ясное.
Есть приступы, возникающие преимущественно у детей – они выглядят как короткие подрагивания. Они могут сопровождаться неестественным разведением рук или ног в стороны. Иногда ребенок, наоборот, как бы сжимается в комок. При этом периоды напряжения чередуются с расслаблением мышц в течение всего приступа.
Еще одна разновидность детских эпилептических приступов – абсансы. Так называют застывание в какой-либо позе с отсутствием реакции на обращение к ребенку. Основные признаки – это подрагивание какой-либо конечности с асимметричным мышечным напряжением. Если во время приступа заметны асимметричные подрагивания, то врач должен заподозрить поражение какой-либо конкретной области головного мозга.
Судороги и эпилепсия
Вопреки распространенному мнению, судороги не всегда сопровождают эпилепсию. Судороги – это отдельный симптом, характерный для множества заболеваний. Они возникают при повышении температуры, особенно часто наблюдаются у детей первых лет жизни – фебрильные. Судороги сопровождают различные инфекционные и неинфекционные заболевания, наблюдаются при отравлении, на фоне обезвоживания, при травмах головы, острых нарушениях кровообращения головного мозга.
По внешним признакам подчас сложно отличить судороги от других двигательных расстройств, от потери сознания, от мигренозной ауры, от проявления психиатрических заболеваний. Главное отличие эпилептического приступа от пароксизма, характерного для любого другого заболевания, это спонтанность. При эпилепсии приступ может спровоцировать практически что угодно: от яркого света и мелькания до глубоко дыхания.
Поведение во время приступа
Большая часть приступов благополучно заканчивается самостоятельно, не причиняя больному вреда. Средний припадок длится от нескольких секунд до нескольких минут. Самое первое, что можно сделать для помощи пациенту (независимо от того, насколько плохо выглядит происходящее) – это вызов скорой помощи, обеспечение свободного дыхания и предохранение от травм. Скорую помощь имеет смысл вызывать незнакомым людям. Важно запомнить все детали судорог, если есть возможность, то стоит записать симптомы на видео. Это очень сильно облегчит врачу постановку конкретного диагноза и диагностику формы эпилепсии. Если приступ случился у знакомого, который знает о своей болезни и не считает нужным вызывать врача – то звонить в неотложку нет необходимости.
Пациента нужно по возможности отодвинуть или увести от острых, колюще-режущих предметов, неустойчивых или опасных конструкций. Идеально, если пациент сядет или ляжет на ровную, безопасную горизонтальную поверхность. Нельзя удерживать больного силой. Чтобы обеспечить нормальное дыхание, его нужно положить на бок и следить за свободным доступом воздуха.
Самый популярный совет, который дают обыватели – это разжать челюсти. На самом деле медики предупреждают: ни в коем случае нельзя пытаться сделать это, особенно твердым предметом. Риск травмы чрезвычайно высок.
После того, как приступ заканчивается, пациент часто испытывает сонливость, усталость, желание отдохнуть. Важно убедиться, что человек в ясном сознании, понимает, что произошло и сможет самостоятельно добраться домой. Рекомендуется проверить речь и движения конечностей. Чтобы оценить состояние пациента, достаточно задать ему простейшие вопросы, попросить назвать имя, возраст, адрес. Попутно нужно оценить четкость движений. Если есть какие-то признаки нарушений сознания или двигательных нарушений – нельзя позволить больному пить, есть, отправляться самостоятельно домой.
Некоторые приступы, например, абсансы, не требуют экстренной помощи. Достаточно дождаться, пока приступ закончится.
Диагностика эпилепсии
В первую очередь диагноз предполагается на основании клинической картины при осмотре врачом-неврологом. Главный диагностический инструмент – это электроэнцефалография (ЭЭГ). ЭЭГ фиксирует электрическую активность мозга. Это обследование позволяет не только установить наличие эпилепсии, но и диагностировать конкретную форму.
Помимо ЭЭГ часто назначают МРТ, которая позволяет найти органические повреждения головного мозга. Также в случае эпилепсии диагностическую ценность имеет компьютерная томография (КТ).
Эпилепсия в вопросах и ответах
Поиск статей:
Эпилепсия в вопросах и ответах

1. Назовите первые признаки эпилепсии?
Больной теряет сознание, падает. Возникают тонические судороги, человек напряжен, конечности вытягиваются, голова запрокидывается, задерживается дыхание. Эта фаза длится 15-20 секунд, после чего появляются клонические судороги. Последние представляют собой подергивания мышц шеи, конечностей и туловища. Характерно хриплое громкое дыхание, синюшность кожных покровов, западение языка, выделение изо рта пены. Фаза длится несколько минут, после чего мышцы расслабляются и состояние стабилизируется. Кроме больших припадков у больных бывают судорожные приступы, во время которых они на несколько секунд теряют сознание, но не падают.
2. Кто предрасположен к приступам эпилепсии среди детей и взрослых?
3. Каковы причины эпилепсии?
По статистике, более 50% людей с эпилепсией, имеют идиопатическую форму заболевания, т.е. с неустановленной причиной. Эпилепсия, причина возникновения которой известна, называется вторичной или симптоматической эпилепсией.
Причины вторичной эпилепсии:

4. Что делать при приступе эпилепсии?
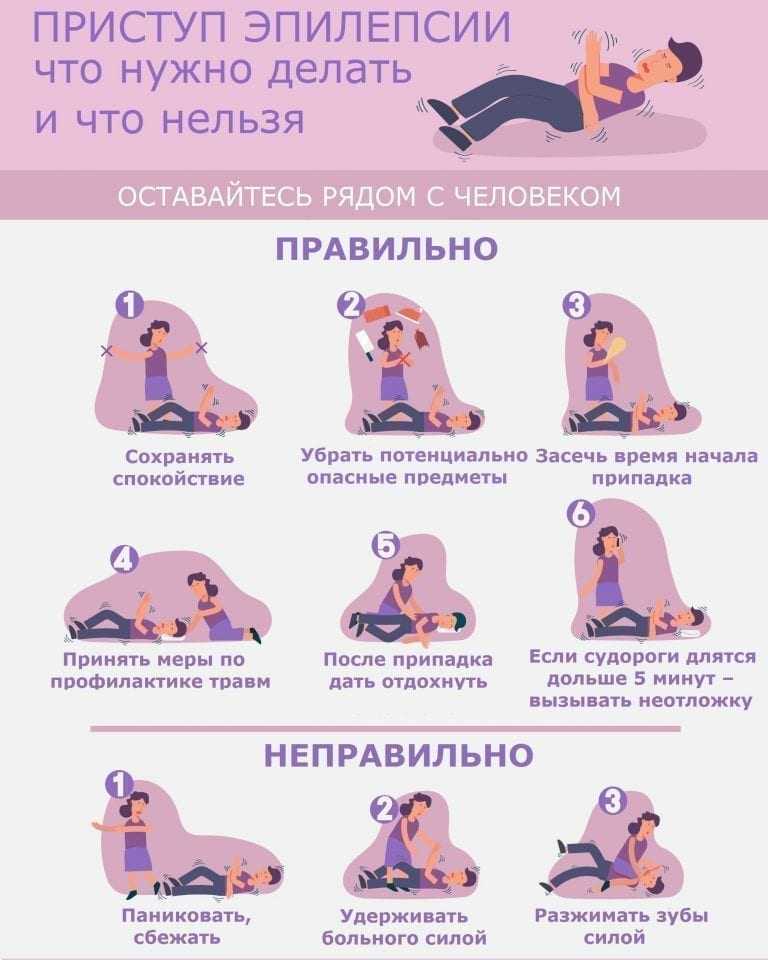
Если вы оказались рядом, лучшей помощью будет ваше спокойствие и соблюдение правил:

Первая помощь при приступе эпилепсии
Что делать при внезапно начавшихся или участившихся приступах эпилепсии? Этот вопрос волнует родственников людей – носителей болезни и самих пациентов. Обычному человеку тоже приходится сталкиваться с судорогами у людей. Алгоритм будет полезно знать каждому.
Эпилепсия – одно из самых распространенных неврологических заболеваний. Припадок может начаться в любое время, в любом месте. Знание правильного алгоритма действий поможет сохранить жизнь и здоровье.
Начавшиеся внезапно судороги выглядят пугающе. Потеря сознания, управления мышцами тела, дерганье руками и ногами, появление пены изо рта пугает окружающих. Однако устрашающие симптомы не должны вызывать паники, стать причиной оставления человека в опасности.
Виды судорог при приступе эпилепсии у взрослых
Описание видов судорог при приступах эпилепсии у взрослых и детей совпадают.
В медицинской практике они делятся на две крупные категории:
Для определения состояния, оказания эпилептику первой (1) непрофессиональной помощи во время припадка при эпилепсии, вид роли не играет.
Уточнение типа болезни нужно врачам для подбора необходимого медикаментозного лечения. Здесь не обойтись без ЭЭГ — электроэнцефалографии.
Как оказать помощь?
Родные, живущие с больным, должны знать что нужно делать до, во время и после приступа эпилепсии, при внезапном припадке. Эти простые знания помогут спасти человеческую жизнь.
При оказании первой помощи важно помнить: не применяйте физическую силу. Повлиять положительно на состояние человека вы не сможете, а нанести ему травму – да.
Если вы присутствуете при начинающемся приступе эпилепсии в первый раз, следует успокоиться, продумать, что надо делать и начать оказывать помощь.
Симптомы делают внешний вид человека пугающим. Обильная белая или розовая (если прикушен язык) пена изо рта, бледное искаженное лицо – приводят в смятение.
Порядок помощи при припадке:
Одно из очевидных действий – пытаться жестко зафиксировать человека, прикладывая для этого силу, вес своего тела. Однако поступать так нельзя. Ограничивая подвижность, вы можете нанести травму или получить серьезный вред сами. Если необходимо, можно придержать эпилептика в положении на боку. Без физического усилия, лишь контролируя часть его действий.
Такие простые правила подскажут, как вести себя при и после приступа эпилепсии, чтобы помочь и спасти от смерти больного.
После приступа
Знание о том, как поступать после того, как приступ при эпилепсии завершился, как помочь эпилептику восстановиться, может пригодиться любому. Ведь никогда не знаешь, в какой ситуации можешь оказаться.
Как правило, если состояние не трансформируется в эпилептический статус, припадки завершаются быстро, до 5 минут.
Рядовой кризис не несет серьезного вреда здоровью и опасности. Поэтому вызывать скорую помощь или обращаться к врачу после него, необходимости нет. Однако, чтобы состояние нормализовалось, необходимо:
При уменьшении времени между эпилептическими кризами, их затягивании, нужно обратиться к лечащему врачу. Это поможет скорректировать медикаментозный курс, разобраться, что послужило толчком для ухудшения состояния.
Забота после окончания судорог так же важна для сохранения его здоровья, как и в судорожном состоянии.
Что нельзя делать?
Кроме знаний о необходимом поведении, каждый, периодически сталкивающийся со случаями приступов и припадков эпилепсии должен знать, что не надо делать в начале, во время и после него.
Вы навредите, если будете:
Запомнив эти правила, можете быть уверены, что не причините вреда эпилептику во время припадка.
Советы медиков
Если вашим близким поставили диагноз, то необходимо проконсультироваться с врачом, получить инструкции. Вы должны знать, что делать, если случился приступ эпилепсии, как предотвратить его, что предпринять после, как сделать так, чтобы их не было.
Общие советы медиков как помочь человеку при эпилепсии:
Не пытайтесь силой раскрыть спазмированный рот. Миф о том, что может запасть язык не совсем соответствует истине. Лучшее действие в этот момент – вложить в рот мягкий валик, который поможет защитить зубы от повреждений.
В каком случае вызывать скорую?
Кроме знания, что нужно делать при приступе эпилепсии у взрослого человека, как действовать, оказать первую помощь взрослым и детям при припадке, как не навредить, людям, сталкивающимся с этим, стоит знать, когда следует вызывать скорую помощь.
Решать, совершать звонок в больницу или нет, нужно быстро. Промедление может стоить дорого.
Медики необходимы, если:
Вызов бригады и госпитализация в вышеперечисленных случаях обязательна. Если помедлить с вызовом, то вероятность необратимых осложнений, летального исхода сильно возрастает.
В судорогах люди могут удариться головой об асфальт, бордюр — появляется кровь. Неудачно упав – сломать руку, ногу, что заметно по аномальному расположению конечностей.
При этом, если принято решение о вызове врачей, оказывать 1 помощь, что-то делать, чтобы помочь при начавшемся приступе эпилепсии нужно в изложенных выше рамках. Ведь за время, которое врачи потратят, чтобы добраться до пациента, может случиться непоправимая трагедия.
В каком случае скорая не нужна?
Иногда, для того, чтобы оказать первую помощь человеку при приступе эпилепсии или после него, не нужны врачи.
Неопасными случаями, не требующими вмешательства медиков, считаются:
Вызывать врача при таких условиях бессмысленно, так как работа мозга уже полностью восстановлена, никому не грозит опасность. Однако это не значит, что все в порядке. Пациенту нужен отдых, медикаменты.
Если этой болезнью страдает кто-то из близких людей, стоит завести себе памятку: «Мои действия во время и после приступа при эпилепсии у взрослого человека (мужчины или женщины)», чтобы освежить в памяти, что нужно делать, если вы вдруг растерялись.
Что делать, если рядом с вами начался приступ эпилепсии у взрослого человека или ребенка, при условии, что рядом нет медиков, должен знать каждый.
Список использованной литературы
Приступ эпилепсии. Что делать
Прим. Лахта Клиники. Если кому-то рядом стало плохо, – человек внезапно потерял сознание, начались судороги, острая боль в сердце и т.п., – растеряться очень легко. Немногие из нас способны в такой ситуации действовать мгновенно и хладнокровно. Гораздо чаще из головы, как говорится, вылетает всё, что там хранилось на подобный случай. И всё же некоторые базовые вещи надо знать и помнить всегда; а даже если знаем и помним, никогда не лишне повторить.
А вдруг пострадавший проглотит язык?
Проглотить язык физически невозможно. Окружающие ткани плотно удерживают его во рту, и взаимное расположение анатомических структур исключает проглатывание языка при любых обстоятельствах. Затруднения дыхания возникнуть могут, но по другой причине.
И все же миф о проглоченном языке (во время эпилептического приступа, обморока, во сне и т.д.) настолько живуч, а вопросы на эту тему задаются так часто, что стоит здесь остановиться и разобраться подробнее.
Согласно разъяснениям специалистов из Johns Hopkins Medicine, язык представляет собой подвижную продолговатую мышцу, одним концом плотно закрепленную во рту. Кроме того, отрезок ткани, называемой уздечкой языка, соединяет основание языка с дном ротовой полости, и именно это соединение не дает языку возможность попасть в глотку и далее в пищевод. Скорее всего, под риском проглотить язык люди имеют в виду совсем другую ситуацию: в некоторых состояниях язык может «западать», т.е. отклоняться назад к гортаноглотке, – и тем самым блокировать дыхательные пути. Это может произойти в том случае, если человек теряет сознание и лежит на спине с полностью расслабленной мускулатурой. Язык при этом также утрачивает тонус, и при его западении воздухоносный просвет оказывается частично или полностью перекрытым. То же самое может произойти во время ночного отдыха, если человек страдает обструктивным апноэ сна, и это действительно небезопасно.
Что делать
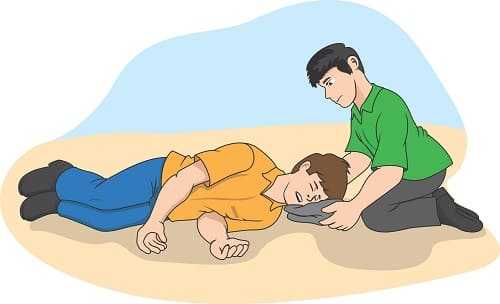
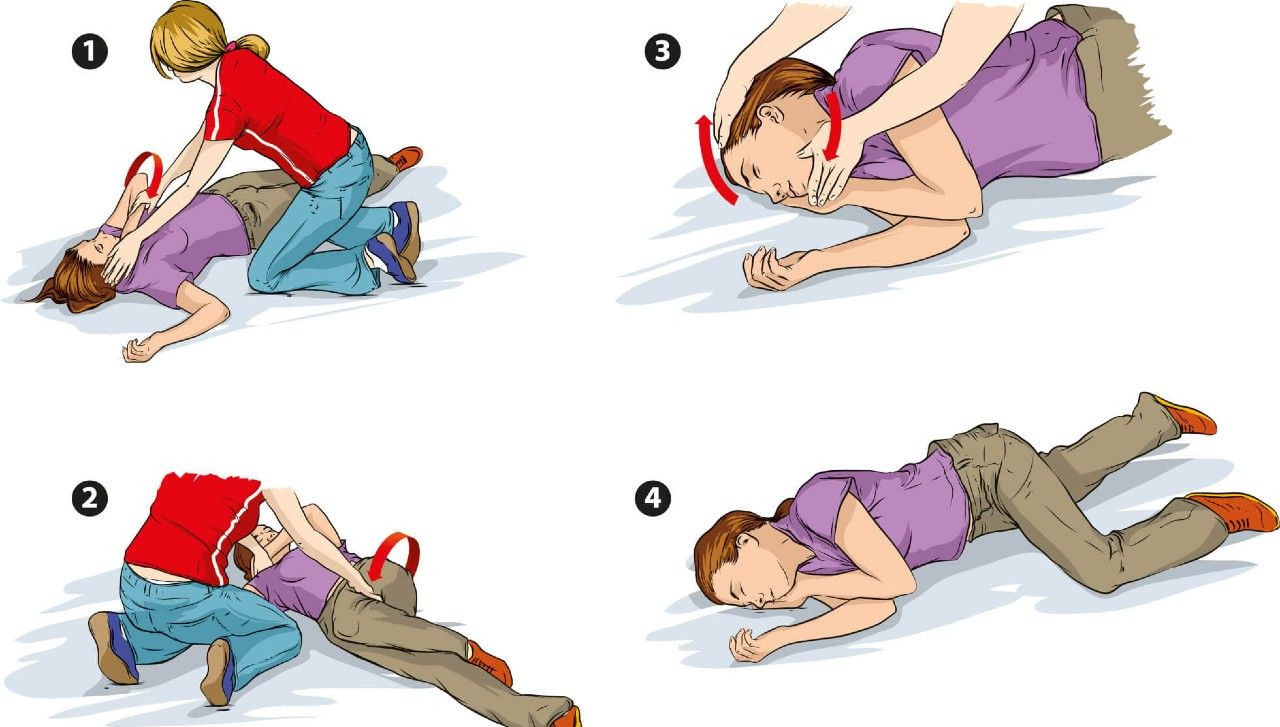
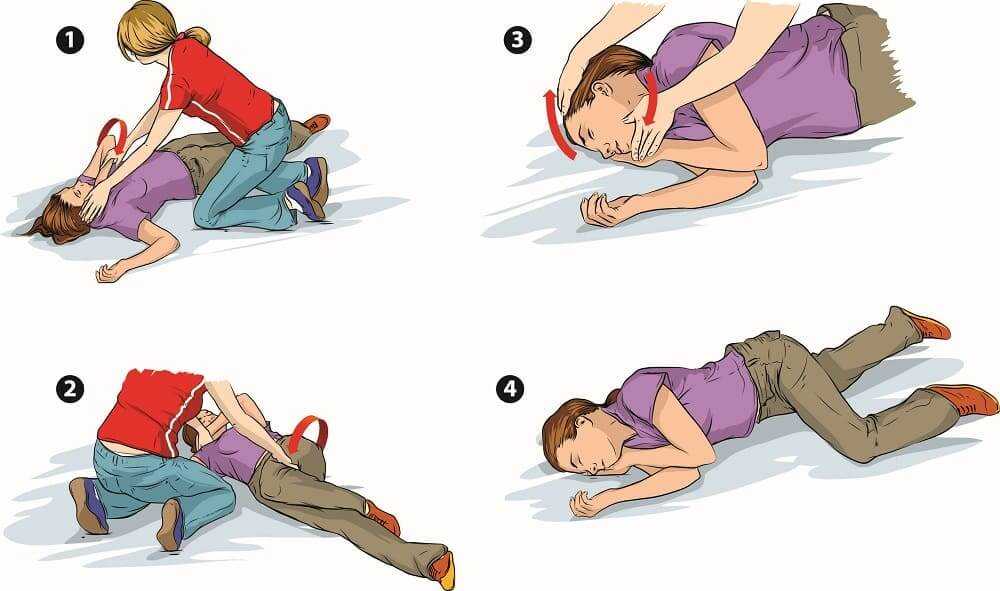
В медицине неотложных состояний существует понятие «восстановительная позиция» (спасительное положение тела, реабилитационное положение и т.п.). Если человек теряет сознание, надо немедленно обеспечить такое расположение головы и туловища, при котором не произойдет ни обструкция дыхательных путей языком, ни захлебывание рвотными массами, кровью и т.п.
Попытайтесь мысленно отработать свои действия на тот случай, если какой-либо человек рядом с вами потеряет сознание.
Опуститесь рядом с упавшим на колени.
Ближайшую к вам руку пострадавшего высвободите (если нужно), разместите под прямым углом к телу и разверните ладонью кверху.
Другую руку согните таким образом, чтобы тыльная сторона ладони соприкасалась со щекой, противоположной этой руке.
Ближайшая к вам нога пострадавшего должна быть вытянута прямо. Другую его ногу согните, подняв колено кверху.
Используя колено согнутой ноги как рычаг, потяните на себя и перекатите пострадавшего набок, – так, чтобы его голова в конечном счете лежала щекой на ладони.
Оставьте согнутую ногу в позиции «бега», чтобы стабилизировать положение тела.
Убедитесь в том, что язык во рту сместился вперед и не препятствует дыханию.
Государственная служба здравоохранения Великобритании подготовила и разместила в свободном доступе короткий специальный видеофрагмент, где четко показана последовательность ваших действий при оказании первой помощи. Сопроводительный текст и субтитры, конечно, на английском языке, но здесь гораздо важнее не прочитать, а увидеть, – каким именно образом пострадавшему обеспечивается спасительное положение. Поверьте, оно не случайно так называется.
Травма ротовой полости
Еще одну группу распространенных осложнений при судорожном припадке составляют травмы полости рта. В электронной Национальной медицинской библиотеке PubMed есть отчет об опросе, который в 2017 году специалисты Польского неврологического общества провели среди больных эпилепсией. Изучая частоту различных травм, получаемых во время приступов, авторы исследования установили, что:
— 52.4% подтвердили у себя случаи травмирования губ, языка и щек во время судорожных припадков;
— 18% отмечали растрескивание зубов;
— у 17% пациентов ломались зубы.
Непроизвольное прикусывание языка с одной или обеих сторон, – весьма частая травма при данных состояниях. Долгое время считалось, что оказывающий первую помощь должен высвободить и удерживать язык человека в приступе, чтобы предотвратить такого рода травму или блокировку дыхания. Однако практика показывает, что это может быть еще опасней. Современные руководства настоятельно не рекомендуют помещать что бы то ни было между зубами больного во время судорожного припадка, – это касается любых предметов и особенно пальцев. В разъяснительных материалах организации Epilepsy Ontario говорится о том, что следствием таких попыток могут стать:
— асфиксия (блокировка доступа воздуха) у пострадавшего.
Помощь перед судорожным приступом
Многие люди, страдающие эпилепсией, испытывают так называемую ауру – комплекс тех или иных ощущений, указывающий на приближение приступа (хотя у других больных припадок может начаться совершенно неожиданно, буквально «на ровном месте»).
Если человек вам знаком и вы понимаете, что ему становится плохо, или же кто-то подает вам подобные сигналы речью или жестами, предпримите следующие шаги:
— осторожно отведите человека подальше от проезжей части, если ситуация разворачивается на улице;
— в помещении быстро отодвиньте стулья, стол, кресла и другие объекты, рядом с которыми находится больной, особое внимание уделив обеспечению свободного пространства в зоне головы;
— если сдвинуть мебель невозможно, прикройте чем-то мягким (одеяло, свернутый свитер, пальто и т.п.) ближайшие жесткие углы или края.
— убедитесь в том, что поблизости нет включенных электроприборов;
— в общественном месте сделайте все возможное, чтобы вокруг не толпились люди;
— осторожно уложите человека, если он не успел упасть;
— аккуратно придайте ему спасительное положение, как показано выше;
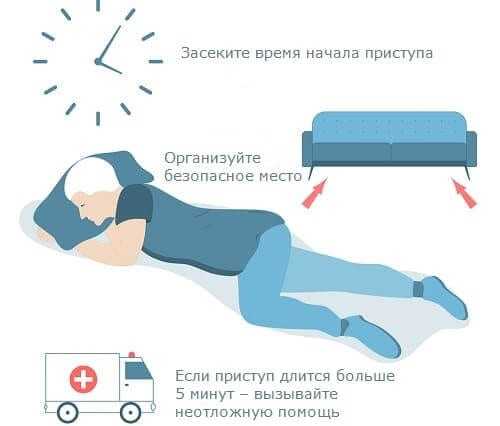
— засеките время начала приступа.
Во время приступа
Если у кого-то внезапно начался развернутый эпилептический приступ, ваши действия должны быть следующими:
— осторожно опустить человека на пол или на землю (при необходимости);
— снять очки с лица пострадавшего, если он в очках;
— снимите, расстегните, ослабьте любые тугие или обтягивающие детали одежды, особенно если они надеты вокруг шеи или головы;
— подложите что-либо под голову в качестве подушки безопасности, или, в крайнем случае, придерживайте пострадавшему голову руками во избежание черепно-мозговой травмы;
— укройте больного одеялом, курткой, пиджаком или пальто;
— если человек остается хотя бы в частичном сознании, обязательно говорите с ним мягким, уверенно-успокаивающим тоном, пока приступ не закончится;
— не пытайтесь каким-либо образом ограничивать движения больного во время приступа, делать ему искусственное дыхание, чем бы то ни было поить и т.д.;
— если припадок продолжается дольше пяти минут, вызывайте «Скорую».
После приступа
Если человек остается в бессознательном состоянии:
— как описано выше, переверните его в спасительную позицию (если еще не перевернули), чтобы предотвратить блокировку дыхательных путей;
— проверьте наличие свободного дыхания;
— до тех пор, пока пострадавший не придет в себя, держите его укрытым и каждые несколько минут обращайтесь к нему в ожидании какого-либо отклика.
Если человек в сознании
— имейте в виду, что после эпилептического припадка человек, скорее всего, оглушен и дезориентирован в той или иной степени;
— спросите у пострадавшего имя и местонахождение, чтобы оценить уровень его ориентированности в собственной личности и обстановке;
— успокойте и объясните, что он только что пережил судорожный припадок;
— оставайтесь рядом, пока человек окончательно не придет в себя, помогите удобно сесть в подходящем месте;
— поищите на запястье пострадавшего медицинский браслет, где должна быть указана вся необходимая информация и/или подробные контакты.
— проверьте, не получил ли человек травмы во время приступа, и если да, то окажите соответствующую первую помощь;
— убедитесь в том, что человек уже способен добраться домой на такси или кто-то его проводит в безопасное место (если некому, проводите вы).
Первая помощь при травме головы
Черепно-мозговые травмы во время эпилептических приступов – не редкость, такое случается примерно с половиной больных. Очень важно, чтобы хоть кто-то из окружающих знал, как действовать в случае, когда человек во время судорожного приступа (да и по любой другой причине) получил травму головы.
Если есть основания предполагать, что лежащий без сознания человек мог серьезно удариться головой, первая помощь должна включать следующее:
— со всей осторожностью придать пострадавшему спасительное положение;
— убедиться в проходимости дыхательных путей;
— прислушаться к дыханию;
— вызвать «Скорую помощь» самому или попросить кого-то сделать это немедленно;
— вызвать полицию, если имеет место любая угроза безопасности;
— проверять реакцию пострадавшего на обращение каждые несколько минут;
— закрыть любые видимые открытые раны на голове, выделения из ушей или носа стерильной повязкой или, в ее отсутствие, чистой салфеткой;
— при этом НИЧЕГО НЕ ПОМЕЩАТЬ ВНУТРЬ уха или носа;
— обработать все прочие видимые раны и повреждения, руководствуясь элементарными принципами оказания первой помощи;
— сохранять тепло, укрыв пострадавшего одеялом, пальто, теплой курткой и т.п.;
— оставаться рядом до прибытия бригады «Скорой помощи».
Если пострадавший в сознании, то вместо придания спасительной позиции лучше помочь ему принять ту позу, которая для него наиболее комфортабельна. Все остальные пункты остаются в силе. Еще раз подчеркнем: даже если человек в сознании, крайне важно оставаться рядом с ним до прибытия соответствующих служб с ним и следить за тем, как он дышит.
В каких случаях обязательно вызывать помощь
Необходимо немедленно звонить в «Скорую», если:
— пострадавший вам знаком и вы точно знаете, что судорожный приступ у него впервые;
— судорожный припадок случился в воде;
— имеют место затруднения дыхания или человек долго не приходит в себя после приступа;
— непосредственно после одного приступа начинается следующий, при этом человек не полностью приходит в сознание между приступами;
— во время припадка пострадавший получил травму, особенно черепно-мозговую;
— приступ начался у беременной женщины;
— приступ случился у человека, который, как вам известно, страдает серьезным(и) заболеванием(ями), например, хронической сердечной недостаточностью, сахарным диабетом и т.п.
Если же человек болен эпилепсией и перенес очередной приступ, то по нормализации состояния он сможет самостоятельно связаться со своим врачом. В дополнительной помощи такие пациенты, как правило, не нуждаются, – за исключением, повторяем, тех случаев, когда получена серьезная травма или припадок длится более пяти минут.
Берем на заметку
Язык проглотить невозможно в принципе, даже во время судорожного приступа. Однако если человек внезапно теряет сознание, он может получить серьезную травму ротовой полости или головы. Несмотря на такой риск, никогда ничего не пытайтесь помещать пострадавшему между зубов, в уши или нос. Внимательно перечитайте изложенные выше правила оказания помощи – и просто следуйте им.
Еще и еще раз напоминаем: если человек без сознания, прежде всего придайте ему восстановительную позицию (спасительное положение тела). Тем самым вы, как минимум, предотвратите западание языка в сторону гортани с блокировкой дыхания.
По материалам сайта Medical News Today
Помощь при эпилепсии
Правила первой помощи при приступе эпилепсии
Приступ эпилепсии не так страшен и опасен, чем неоказание помощи больному в этот момент. Нужно убрать острые, тяжелые предметы и те, которые опасны для больного и окружающих. Желательно найти что-то мягкое (подушку, одеяло, полотенце, свернутую одежду) для того, чтобы подложить под голову больному. Не стоит силой удерживать больного — это усугубит состояние. Нужно отметить для себя время начала приступа, если он будет длиться более 5 минут – нужно вызвать медицинскую скорую помощь.
Не нужно разжимать челюсти, чтобы не травмировать язык, зубы и слизистую рта из-за гипертонуса мышц. Необходимо зафиксировать голову пострадавшего между ног, под нее подложить одежду, одеяло, подушку или свернуть одежду. Тугую одежду нужно ослабить. Если есть обильное выделение слюны, то голову необходимо повернуть набок. У больного может произойти самопроизвольное мочеиспускание.
Когда нужно обязательно обратиться к врачу?
В случае продолжительного приступа эпилепсии (более 5 минут) или при повторении без возвращения пострадавшего в сознание более 10 минут необходимо обратиться к врачу. Если приступ случился впервые – это показание для обращения за медицинской помощью.
Обратиться за медицинской помощью необходимо в случае травматизации и, если приступ случился у беременной женщины или у ребенка.
Что делать после приступа?
После окончания приступа необходимо уложить пострадавшего в комфортное положение, можно набок. Проверить свободны ли дыхательные пути. Когда человек начнет приходить в себя и уже может координировать движения, желательно помочь ему и постараться успокоить.
Обычно у больных с эпилепсией есть при себе записка с их контактами, телефоном родственников, домашним адресом. Нужно оповестить родственников.
Что нельзя делать при приступе?
Не нужно силой сдерживать человека, пытаться привести его в чувства, бить по лицу, тормошить. Это приведет к большей травматизации больного. Если зубы стиснуты, то не нужно силой разжимать челюсть. Мышцы в гипертонусе и такие действия могут травмировать зубы, язык и перекрыть дыхательные пути осколками зубов.
Нельзя переносить или переводить человека в другое место, такие меры необходимы в случае, если приступ начался в месте, которое угрожает жизни. Сразу после его окончания не нужно давать пострадавшему воду или лекарственные препараты, т.к. еще не восстановлена работа мышц и больной может захлебнуться. Нельзя делать непрямой массаж сердца и искусственную вентиляцию легких.
Как распознать эпилептический приступ?
Проявления большого припадка
Приступ с потерей сознания, сильными конвульсиями тела и конечностей – это большой эпилептический припадок.
Признаки эпилептического приступа
Причины возникновения и развития
Провоцирующие факторы
Как определить надвигающийся припадок
Лечение
Эпилепсия лечится медикаментозно. Врач назначает антиконвульсанты, они подавляют возникновение патологических импульсов в головном мозге. Дополнительно назначаются препараты психотропного ряда (снотворные, антидепрессанты, транквилизаторы). Психотропные препараты должны приниматься без нарушения доз, выписанных врачом. Т.к. они могут быть триггерами возникновения приступов или побочных эффектов.
Терапия не всегда пожизненная. Врач ведет пациента и если заметно улучшение и нет повторяющихся приступов, то терапия может корректироваться, вплоть до отмены.
Эпилепсия
Диагноз «эпилепсия» звучит грозно, но в большинстве случаев это заболевание не является приговором. Современное лечение позволяет добиться стойкой ремиссии на годы. Пациент сохраняет трудоспособность и может создать семью. При этом нужно соблюдать некоторые правила, которые помогут избежать осложнений. Расскажем о них подробно.
Эпилепсия: общие сведения
Эпилепсия – это хроническое неврологическое заболевание, которое возникает при чрезмерной электрической активности головного мозга. Больные эпилепсией страдают от периодических припадков. Это кратковременные непроизвольные судороги. Они могут затрагивать какую-то часть тела или все тело. Иногда при таких приступах люди теряют контроль над функциями кишечника и мочевого пузыря. Возможна и утрата сознания.
Если у больного приступ: первая помощь
Что НЕЛЬЗЯ делать с больным во время приступа эпилепсии:
Что делать во время приступа?
Точные механизмы развития эпилептических приступов пока неизвестны. Предполагается, что припадки – это следствие дисбаланса процессов возбуждения и торможения в коре головного мозга. В норме они уравнивают друг друга, создавая оптимальный уровень мозговой активности. Однако при эпилепсии заметно повышается возбуждающая активность. Нервные клетки начинают синхронно производить электрические разряды, которые могут распространяться на другие отделы нервной системы. Это и приводит к приступу¹.
Согласно данным Всемирной организации здравоохранения (ВОЗ), в мире около 50 миллионов людей, страдающих эпилепсией². До 80% всех больных проживают в странах с низким или средним уровнем дохода. По оценкам ВОЗ, до 70% людей с эпилепсией могут жить полноценной жизнью, без припадков. Для этого нужна своевременная диагностика и адекватная терапия.
5 мифов об эпилепсии
1. Это психическое заболевание.
Многие путают психические заболевания с неврологическими. Эпилепсия – это «классическое» неврологическое расстройство. Поэтому этой проблемой занимаются врачи-неврологи и невропатологи, а не психиатры. При этом больной эпилепсией может страдать и психическими расстройствами, но это будет лишь сопутствующим заболеванием.
2. Эпилептики страдают слабоумием.
Некоторые люди с эпилепсией действительно страдают слабоумием. Но такое утверждение справедливо и для людей с гипертонией, атеросклерозом и любыми другими заболеваниями. Это вовсе не значит, что слабоумие является следствием конкретной патологии.
В подавляющем большинстве случаев эпилепсия не оказывает никакого влияния на интеллектуальные способности пациентов. Этой болезнью страдали такие великие умы, как Сократ, Томас Эдисон, Исаак Ньютон, Александр Македонский и многие другие.
3. Человеку с эпилепсией нужно полностью менять образ жизни.
Это не так. Благодаря современным методам лечения человек с эпилепсией в большинстве случаев в состоянии вести обычный образ жизни. Такие люди учатся в школах, вузах, работают и заводят семьи. Примечательно, что умственная деятельность, физический труд и занятия спортом снижают количество приступов, облегчая течение болезни.
Но ограничения для людей с эпилепсией тоже имеются. Например, они не могут управлять транспортом и механизмами, находиться на военной службе или работать на потенциально опасных предприятиях.
4. Гиперактивные дети чаще становятся эпилептиками.
Этот миф хорошо закрепился даже среди врачей. Чрезмерная возбудимость, истеричность и резкая смена настроения могут ошибочно восприниматься как первые признаки эпилепсии.
У некоторых детей иногда бывают аффективно-респираторные приступы. Это кратковременная задержка дыхания, которая в некоторых случаях сопровождается и потерей сознания. Таким детям врачи могут назначить противосудорожные препараты, полагая, что это первое проявление эпилепсии. Однако повышенная возбудимость и аффективно-респираторные приступы ничего общего с эпилепсией не имеют. Здесь нужна консультация грамотного невролога и дифференциальная диагностика.
5. Эпилепсией можно заболеть только в детстве.
В большинстве случаев это действительно так. Примерно у 70% пациентов первые эпилептические припадки произошли в детстве. Однако второй пик заболеваемости эпилепсией приходится на пожилой возраст. Связано это с рядом неврологических заболеваний (инсульты, опухоли мозга и другие), которые чаще развиваются в старости.
Симптомы эпилепсии
Симптомы и признаки эпилепсии разнообразны. Прежде всего, это связано с тем, что приступ может быть вызван различными факторами и стимулами. У одного и того же больного припадок может произойти один или несколько раз за определенный промежуток времени. При этом характер судорожных приступов может меняться.
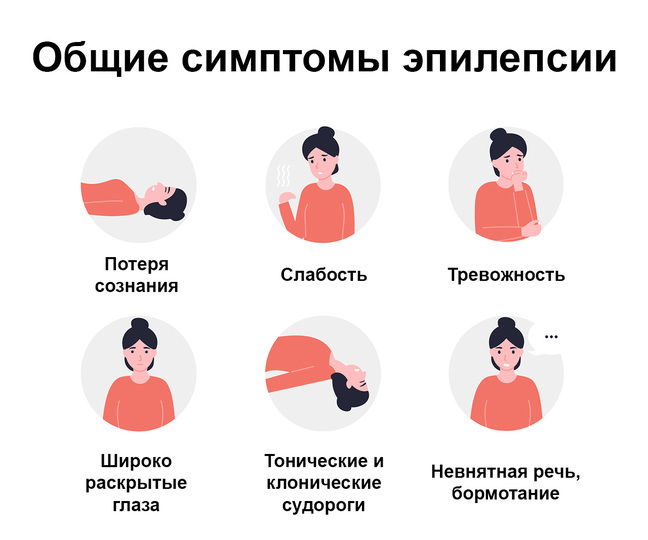
Несмотря на такое непостоянство клинических проявлений, врачи выделяют 4 характерные черты эпилептических припадков:
Соблюдение следующих простых правил поможет вам избежать серьезных осложнений:
Эпилептические приступы бывают разными:
По клиническим проявлениям припадки бывают генерализованными и парциальными. К генерализованным относятся:
Парциальные припадки также могут протекать по-разному. Все зависит от того, в какой зоне мозга наблюдается эпилептическая активность. По этой причине такие приступы еще называют фокальными или локальными. Часто они сопровождаются нарушением координации движения, потерей ориентации, частой сменой настроения, нарушением познавательных функций и деятельности органов чувств.
У некоторых больных наблюдаются припадки, которые не подпадают под вышеописанные критерии. Это неклассифицируемые эпилептические приступы. Например, человек внезапно начинает ритмично двигать глазами или совершать усиленные жевательные движения челюстями.
Судороги не всегда являются симптомом эпилепсии. У некоторых детей они возникают в ответ на гипертермию (повышение температуры тела), у беременных с диагнозом «эклампсия» – в связи с повышением артериального давления. Судороги могут появиться после запоя на синдром отмены алкоголя и при разных видах шока.
Кетодиета при эпилепсии
Еще до появления противоэпилептических препаратов основным видом лечения эпилепсии была кетогенная диета. Ее стали применять в 20-х годах прошлого века, когда заметили, что при ограничении углеводов у больных эпилепсией реже возникают приступы.
Кетогенная диета представляет собой питание с преобладанием жирной пищи. На такой диете можно употреблять яйца, жирное мясо, рыбу, авокадо, сливочное и растительное масло. Также разрешается белок и листовые овощи. А вот от сахара, мучных изделий, картофеля и других углеводистых продуктов нужно отказаться.
Когда вы резко сокращаете потребление углеводов, то в течение 2-3 дней запускается кетоз. Организм переходит на другое топливо – жиры, при окислении которых образуются кетоны. Последние затем используются в качестве топлива, в том числе и клетками головного мозга.
Существует несколько видов кетонов, среди которых бета-гидроксибутират и ацетоацетат. Известно, что они обладают противосудорожным действием. Положительный эффект кетодиеты связывают именно с этим свойством кетонов. При этом точный механизм терапевтического действия кетодиеты при эпилепсии пока до конца не ясен.
Лечение эпилепсии
Для лечения эпилепсии применяются лекарственные, немедикаментозные и хирургические методы. В большинстве случаев результат достигается при помощи лекарственной противоэпилептической терапии. Основа такого лечения – препараты-антиконвульсанты. Это противосудорожные лекарства различных фармакологических групп, в частности, препараты на основе карбамазепина и бензонала.
В последнее время для лечения эпилепсии применяются препараты с вальпроевой кислотой (вальпроаты). Такие лекарства, помимо противосудорожного действия, также защищают нервные клетки от повреждений и улучшают их метаболизм. Это особенно важно для больных эпилепсией с сопутствующими психическими расстройствами.
Электростимуляция блуждающего нерва
Если лекарственное лечение не принесло желаемых результатов, то врачи применяют другие варианты. Один из таких – VNS-терапия или электростимуляция блуждающего нерва.
Суть такого лечения сводится к подкожному вживлению нейростимулятора, который постоянно посылает импульсы в блуждающий нерв. Последний является важным связующим звеном между телом и мозгом. Такая стимуляция блуждающего нерва в большинстве случаев приводит к снижению патологической электрической активности в эпилептических очагах. У больного снижается частота припадков.
Хирургическое лечение эпилепсии
Если установлено, что причиной эпилепсии выступает опухоль, киста или сосудистая патология мозга, то проблема часто решается хирургически. После операции состояние больного стабилизируется. Иногда удаляют и эпилептогенный очаг (если это допустимо).
Прогноз и профилактика
У каждого пациента болезнь протекает по-разному. Прогноз при эпилепсии зависит от ряда факторов, среди которых:
Специфической профилактики в отношении эпилепсии не разработано. Минимизировать риск развития заболевания можно, если устранить факторы приобретенной эпилепсии. Это своевременное лечение и профилактика инфекций, избегание травм мозга и здоровый образ жизни. Спорт, правильное питание, отсутствие вредных привычек (в том числе исключение алкоголя) сокращают риски развития неврологических нарушений в старости (это справедливо и для эпилепсии).
Эпилепсия и беременность
Эпилептические приступы на фоне беременности чреваты серьезными последствиями как для матери, так и плода. Существенно повышается риск прерывания беременности, родовых травм или нарушения внутриутробного развития плода.
Однако это вовсе не значит, что женщинам с эпилепсией противопоказана беременность. Готовиться к ней лучше под контролем опытного врача. Зачатие нужно планировать на фоне стойкой ремиссии, когда симптомов эпилепсии нет уже 1-2 года.
На первом триместре беременности врач посоветует принимать фолиевую кислоту. Это нужно для снижения риска аномального развития плода.
Беременные женщины с эпилепсией в анамнезе должны регулярно проходить предписанные врачом исследования и контролировать свое состояние.
Если женщине с эпилепсией тяжело достигнуть стойкой ремиссии, то зачатие нежелательно.
Причины эпилепсии
Причины эпилепсии до сих пор остаются неясными. Исследователи рассматривают наследственный компонент заболевания в качестве основополагающего. По статистике, у 40% людей с эпилепсией имеются кровные родственники с такой же болезнью в анамнезе. Но при этом отнести эпилепсию к наследственным заболеваниям нельзя. Даже если оба родителя страдают этим недугом, это не значит, что их ребенок также будет болеть. Унаследовать от родителей можно специфическое строение головного мозга и нервных клеток, а также степень их чувствительности к внешним раздражителям. Эти особенности делают человека более или менее расположенным к эпилепсии.
Установлено, что эпилепсия у обоих родителей увеличивает вероятность заболевания ребенка на 10-12%. Если болен один из родителей, то риск снижается вдвое. Вероятность наследования заболевания также зависит от степени его выраженности у родителей. Чем тяжелее болезнь, тем выше риск передачи ее по наследству.
Если ребенок унаследовал от родителей особое строение мозга, расположенного к аномальной электрической активности, то болезнь может долго не проявляться (или не дать о себе знать вовсе). При этом существуют факторы, которые способствуют возникновению эпилепсии, даже без наследственного компонента. К ним относятся:
Важно понимать, что вышеописанные факторы сами по себе практически никогда не становятся причиной эпилепсии. Общим фактором в данном случае выступает органическое поражение головного мозга, в котором формируется очаг эпилептической активности.
Эпилептический очаг – это группа нейронов с нестабильной работой клеточных мембран. Они склонны к спонтанному электрическому возбуждению, что и приводит к появлению припадка.

Классификация
Эпилепсию классифицируют по нескольким уровням:
Такой алгоритм проводится для каждого пациента после проведения диагностики.
Виды эпилепсии
Рассмотрим основные виды эпилепсии на основании вышеописанной классификации, чтобы вы понимали, с чем имеете дело.
Генерализованная эпилепсия
Это разновидность эпилепсии, при которой почти весь мозг охвачен повышенной электрической активностью. Причины генерализованной эпилепсии непонятны, поэтому ее называют идиопатической. При этом считается, что данная патология имеет генетическую составляющую. В этом смысле генетическая и идиопатическая генерализованная эпилепсия являются синонимами.
Фокальная эпилепсия
При фокальной эпилепсии патологические электрические разряды проходят только в определенном участке мозге. Если это только один эпилептический очаг, то такую эпилепсию называют унифокальной; если несколько очагов – мультифокальной. В редких случаях патологической активностью охвачено полушарие мозга. Это полушарная фокальная эпилепсия.
Комбинированная эпилепсия
У некоторых пациентов отмечаются приступы, характерные, как для генерализованных, так и фокальных типов эпилепсии.
Неизвестная эпилепсия
Под неизвестной или неуточненной понимают эпилепсию, для которой невозможно определить тип приступов (фокальный, генерализованный или комбинированный).
Эпилептические синдромы
Следующий уровень классификации эпилепсии – это определение синдрома, которым может выражаться заболевание. В настоящее время описано десятки различных эпилептических синдромов у детей, подростков и взрослых. Многие из них носят имена первооткрывателей, например, синдромы Отахара, Веста, Драве, Леннокса-Гасто и другие.

Этиологический критерий
По этиологии выделяют следующие виды эпилепсии:
Психологический дискомфорт при эпилепсии
Еще одним осложнением эпилепсии можно считать психологический дискомфорт. Человек осознает, что в любую секунду у него может начаться припадок. Иногда такие приступы сопровождаются выделением пены изо рта, мочеиспусканием и дефекацией. В такие моменты крайне важно, чтобы окружающие люди отнеслись к этому с пониманием.
Диагностика эпилепсии
Существующие методы диагностики позволяют установить точный диагноз, а также отличить эпилепсию от других расстройств со схожими симптомами. Прежде всего это следующие инструментальные исследования:
Для оценки эффективности лечения больному нужно сдавать кровь каждые 3 месяца. Анализ также поможет оценить риск некоторых побочных эффектов противоэпилептических препаратов.
Осложнения эпилепсии
Эпилепсия чревата развитием ряда серьезных осложнений, среди которых:
Заключение
Эпилепсия – хроническое неврологическое заболевание, которое чаще всего возникает в детском возрасте. Второй пик заболеваемости приходится на пожилой возраст (старше 65 лет). Связано это с возрастными изменениями и хроническими заболеваниями головного мозга, на фоне которых могут возникать эпилептические припадки. Сегодня в большинстве случаев пациентам удается достичь стойкой и длительной ремиссии, когда в течение 3-4 и более лет не наблюдается ни одного припадка.
Эпилепсия
Эпилепсия — это неврологическое заболевание, связанное с аномальной активностью головного мозга, характеризующееся повторяющимися судорожными приступами.
Судорожные приступы при эпилепсии представляют собой кратковременные эпизоды непроизвольных движений, затрагивающих часть тела (фокальные или очаговые) или все тело (генерализованные). Приступы эпилепсии могут сопровождаться дезориентацией, изменениями ощущений и поведения, нарушением осознанности (потерей сознания), кратковременной амнезией. В некоторые случаях эпилепсия не проявляет себя моторными признаками, а сопровождается бессудорожными пароксизмами (абсансами) — у пациента наблюдаются различные нарушения мышечного тонуса (атония, гипертонус, миоклония), автоматизмы (мимические, жестовые, речевые, алиментарные и др.).
Эпилепсия является одним из самых распространенных неврологических заболеваний. Во всем мире эпилепсией страдают около 50 миллионов человек.
Эпилепсия может развиться в любом возрасте, как у детей, так и у взрослых любого пола, однако в пожилом возрасте вероятность ее возникновения выше. При своевременной диагностике и правильном лечении большинство пациентов (до 70%) с эпилепсией могут иметь благоприятный прогноз, без приступов и угрозы здоровью и жизни. Однако более 80% таких людей живут в странах с низким социально-экономическим статусом, многие из них не имеют доступа к специализированной помощи, не получают необходимой терапии, подвержены дискриминации, часто сталкиваются с негативным отношением окружающих.
Единичный судорожный приступ — необязательно эпилепсия. Его причиной может стать лихорадка, высокий уровень сахара в крови, синдром отмены при алкогольной или наркотической зависимости. Но — повторяющиеся (два и более) приступы — повод обратиться к эпилептологу для диагностики вашего состояния и назначения необходимого лечения.
Некоторые дети, страдающие эпилепсией, по мере взросления «перерастают» заболевание.
Причины
Эпилепсию вызывает аномальная нейронная активность (всплески электрической активности) головного мозга. Судороги могут влиять на любые процессы и деятельность организма, которые координирует мозг. Продолжительность приступов варьируется от нескольких секунд до нескольких минут.
Эпилепсия может быть связана с различными состояниями, влияющими на активность и работу мозга, включая инфекции мозга (вызванные паразитами, вирусами или бактериями); черепно-мозговые травмы; пренатальные травмы, гипоксию мозга, нарушения развития (аутизм и нейрофиброматоз); инсульт; другие неврологические заболевания (болезнь Альцгеймера); опухоль мозга. Генерализованная эпилепсия в некоторых случаях связана с наследственными факторами.
В 2 случаях из 3 причина эпилепсии остается неизвестной. Этот тип эпилепсии называют идиопатическим или криптогенным. Дети и подростки чаще страдают идиопатической эпилепсией или наследственной формой заболевания.
Риск приступа у пациента с эпилепсией может возрастать под влиянием следующих факторов: стресс, нарушения сна, повышенная утомляемость, недостаточное питание, употребление алкоголя или наркотических веществ, отказ от назначенных противоэпилептических препаратов (или нерегулярный их прием).
Люди с эпилепсией подвержены различным осложнениям заболевания, в некоторых случаях фатальным. К ним относятся осложнения при беременности (хотя большинство женщин с эпилепсией могут родить здорового ребенка, планирование беременности, беременность и роды должны проходить под специальным контролем врачей), психологические проблемы (тревожность, депрессия, суицидальное поведение), травмы при падении, утопление, автомобильные аварии. Пациенты с эпилепсией подвержены риску внезапной неожиданной смерти (Sudden Unexpected Death in Epilepsy, SUDEP). По статистике, около 1% пациентов с эпистатусом умирают от SUDEP. Предположительно, SUDEP связана с сердечно-сосудистыми или респираторными заболеваниями, но точных данных нет.
У людей, живущих с эпилепсией, риск преждевременной смерти до трех раз выше, чем у всей популяции в целом.
Симптомы
Симптомы эпилепсии различаются в зависимости от этиологии заболевания, локализации поражения мозга и типа приступа. Однако у одного человека, как правило, наблюдается один и тот же тип приступов, поэтому симптомы одинаковы. Обычно их классифицируют как фокальные (результат аномальной активности одной области мозга) или генерализованные (затронуты оба полушария мозга), в зависимости от манифестации аномальной мозговой активности.
К симптомам эпилепсии относятся:
Фокальные приступы:
Генерализованные приступы:
абсансы — с нарушениями мышечного тонуса и простыми автоматизмами, чаще возникают у детей (остановившийся взгляд, отсутствие реакции на окружающее, дезориентация, частое моргание, жевание, причмокивание, иногда потеря сознания);
Диагностика
Диагноз эпилепсии устанавливается на основании анамнеза и симптомов. Эпилептолог проводит полноценный неврологический осмотр, оценивает поведение, движения, навыки мышления, памяти и речи; просит рассказать, как проходят приступы, что их может провоцировать, как пациент чувствует себя до и после приступа. Если у вас есть видеозапись приступа, обязательно покажите ее врачу, если нет, он попросит ваших близких ее сделать.
Для исключения или выявления признаков инфекции, генетических нарушений и других состояний, которые могут вызывать приступы, назначаются лабораторные анализы.
Для проверки электрической активности мозга назначается электроэнцефалограмма (ЭЭГ). Это довольно показательный и распространенный метод диагностики эпилепсии. Иногда, для провокации эпилептической активности, ЭЭГ может проводиться с функциональными пробами: фотостимуляцией, депривацией сна, во сне, гипервентиляцией. Для визуализации различных структур мозга и выявления таких аномалий, как кисты, опухоли, кровоизлияния, нарушения кровотока, назначается КТ и МРТ.
Точная диагностика типа эпилепсии и провоцирующих факторов (триггеров) помогает подобрать эффективное лечение.
Лечение эпилепсии
Первой линией терапии эпилепсии являются противосудорожные (противоэпилептические) препараты. Эпилептолог подбирает один препарат или комбинацию препаратов, в зависимости от типа приступов. Для максимального контроля заболевания следует принимать такие препараты в назначенной дозировке, не прекращать прием без консультации с врачом, немедленно связаться с ним, если наблюдаются побочные действия лекарства. Консультация также обязательна, если вы принимаете другие препараты, чтобы исключить нежелательное взаимодействие и скорректировать схему приема.
Если медикаментозная терапия нерезультативна, пациенту предлагается рассмотреть другие методы лечения: электростимуляцию блуждающего нерва, глубокую стимуляцию мозга, кетогенную диету (детям — в некоторых случаях диета с высоким содержанием жиров и низким содержанием углеводов эффективна для пациентов детского возраста, считается, что она снижает вероятность судорог за счет изменения уровня химических веществ в мозге; взрослым практически не рекомендуется, поскольку увеличивает риск ССЗ и диабета), хирургическое вмешательство (эпилептогенный очаг в мозге изолируется или удаляется).
При правильных диагностике и лечении до 70% пациентов с эпилепсией могут вести полноценную жизнь — без приступов. Завершить курс приема противоэпилептических препаратов можно уже через 2 года после прекращения приступов.
Особенности и преимущества лечения эпилепсии в клинике Рассвет
Эпилепсия является не только медицинской, но и социальной проблемой. Болезнь стигматизирована и зачастую непонятна, поэтому пациенты с эпилепсией часто подвержены пристальному и негативному вниманию, чувствуют вину за то, что они «не такие». В большинстве случаев эпилепсия поддается лечению, поэтому важно своевременно обратиться к квалифицированному специалисту, пройти диагностику и получить эффективное решение проблемы.
В 70% случаев противоэпилептические препараты и другие методы лечения эпилепсии помогают пациентам не только вернуться к привычному качеству жизни, без приступов, но и достичь полной ремиссии.
Эпилептологи Рассвета — специалисты экспертного класса, быстро и точно устанавливают диагноз и назначают эффективную терапию. Благодаря действиям нашей команды высококвалифицированных врачей, вы избавитесь от страданий, возьмете болезнь под контроль и улучшите качество жизни на долгие годы.
Лечение эпилепсии в Рассвете основано на международных протоколах и методах доказательной медицины.
Приступ эпилепсии
Патологические изменения в головном мозге могут привести к серьезным последствиям для здоровья. Если не заниматься лечением приступов эпилепсии, то со временем могут начаться все более частые остановки дыхания. У больных развиваются сердечные патологии. Кислородное голодание постепенно приводит к отеку головного мозга. Если приступ длится довольно долго, то нарушаются обменные процессы в организме. Поэтому важно уметь принимать правильные меры во время припадков, а также своевременно заниматься их лечением.
Симптомы приступа эпилепсии
Определить вероятность приступа можно по фазе предвестников. Она развивается как за несколько дней, так и за несколько часов до приступа. В этот период пациент ощущает беспокойство, становятся замкнутым или, напротив, агрессивным. После начинается фаза тонических судорог, для которой характерны такие симптомы приступов эпилепсии:
После тонических начинаются клонические судороги. Они представляют собой ритмичное сокращение всех мышц в течение нескольких минут. Больной в этот период:
Постепенно состояние человека стабилизируется, наступает фаза расслабления. Для нее характерно непроизвольное мочеиспускание, а также отхождение кала. На 15-30 минут больной впадает в состояние ступора, не реагирует ни на что. Это обусловлено сильным торможением мозговых процессов для восстановления основных рефлексов после припадка. Больные обычно засыпают на этом этапе, однако после пробуждения часто ощущают головные боли и слабость.
Причины возникновения
В 75 % случаев припадки случаются у людей до 20 лет. После количество приступов резко сокращается. При этом в любом возрасте медики считают основной причиной приступов эпилепсии наследственный фактор. У некоторых групп людей, обычно кровных родственников, мозг по-особому реагирует на химические изменения в своих тканях. Поэтому при травмах или инфекционных заболеваниях у них могут начинаться приступы. Также припадки вызывают:
К какому врачу обратиться?
Обычно людей с такими приступами направляют к невропатологу или психиатру для выявления нарушений в работе мозга. Однако в последнее время все чаще больные стали обращаться к такому врачу как:
Что чаще всего служит провокатором приступов эпилепсии?
Факторов, которые провоцируют приступы эпилепсии, существует много, и у каждого они свои. Для кого-то это громкий звук, яркий свет или стрессовая ситуация, а кому-то нельзя не высыпаться. Однако в клинической практике выделяются самые распространённые триггеры приступов.
Эпилепсия – сложное неврологическое заболевание. Припадки провоцируются патологической активностью нейронов в отдельных очагах или по всей коре головного мозга. Сказать точно, что чаще всего служит провокатором приступов эпилепсии у взрослых и детей, невозможно без исследований конкретного больного. Кому-то она передается по наследству, кто-то зарабатывает ее в качестве последствия травмы головы или алкоголизма.
Наследственная предрасположенность
Чтобы понять, чем может быть вызвана эпилепсия, в первую очередь надо поговорить с родственниками. Потому что болезнь нередко передается по наследству.
Передача напрямую от родителей возможна в малом проценте случаев. Если болеет только мать или отец, то шанс заболеть у ребенка – 4%, а если оба родителя, то 10%.
От родственников старшего поколения, вероятность получить заболевание выше. Типично, когда предрасположенность к эпилептическим припадкам передается через поколение, сцепленно с полом. То есть от бабушки к внучке, от дедушки к внуку.
Важно осознавать, что наследуются не припадки, а склонность к их появлению, то есть готовность некоторых нейронов находиться в патологически возбужденном состоянии.
В таком случае болезнь проявляет себя далеко не всегда. Происходит так, что 2-3 поколения семьи – бессимптомные носители гена, ни разу в жизни не страдавшими от приступов.
А спустя 3-5 поколений, у малыша развивается активная судорожная патология.
Как правило, при передаче эпилепсии по наследству, заболевание проявляет себя раньше, чем у предыдущего носителя. Иногда уже с первых месяцев жизни у малыша случаются судороги.
Генетическая аномалия – не приговор. Как правило, уже к периоду полового созревания, на фоне правильного лечения, приступы исчезают навсегда.
Почему болеют дети?
Дети – самые частые пациенты с эпилептическим диагнозом. Симптомы могут проявиться сразу после рождения, в младшем школьном или подростковом возрасте.
Причем внезапное возникновение болезни у малыша при абсолютно здоровых родителях, вызывает у последних недоумение: что же может спровоцировать приступ эпилепсии у ребенка?
Неврологи считают, что в ранних приступах, кроме наследственности, виноваты:
Тяжело отражается кислородное голодание мозга из-за пережатия сосудов пуповины и последствия прохождения головки через слишком узкий таз роженицы.
Эти же причины нередко провоцируют приступы эпилепсии и у взрослых людей, однако это не значит, что опасаться надо только этого.
Период сна – еще фактор, что вызывает эпилепсию у человека. У не малого числа людей, как правило, в детстве, наблюдаются ночные или сонные приступы эпилепсии. А в состоянии бодрствования они не происходят. Возникают в фазе быстрого сна и выражаются в судорогах, подергиваниях, закатывании глаз, непроизвольном мочеиспускании.
У не малого числа людей, нередко в детстве, наблюдаются ночные или сонные приступы эпилепсии. А в состоянии бодрствования они никогда не происходят. Возникают в фазе быстрого сна и выражаются в судорогах, подергиваниях, закатывании глаз, непроизвольном мочеиспускании.
Что провоцирует ночную версию заболевания, ученые стараются выяснить до сих пор. Установить зависимость регресса или прогрессирования синдрома от внешних факторов, так же не удалось.
Даже при наличии лечения у кого-то симптомы проходят в определённом возрасте безвозвратно, а у 1/3 пациентов через некоторое время начинаются и дневные приступы.
Регулярный недосып так же пагубно сказывается на работе мозга. Это то, что может вызвать приступ эпилепсии у студентов и молодых людей, предпочитающих ночной образ жизни.
Через некоторое время на фоне нарушенного режима сна, организм, и в первую очередь мозг, выматываются настолько, что спавшая до этого времени предрасположенность просыпается.
Первый приступ эпилепсии
Первый приступ эпилепсии не всегда может рассматриваться эпилептологами как дебют эпилепсии. Много различных заболеваний приводят к развитию состояния, похожего на первый приступ эпилепсии.
Разберем самые частые варианты, которые встречаются на приёме у невролога, когда пациенты обращаются с эпизодом, похожим на эпилепсию.
По статистике единичный эпилептический приступ может перенести каждый двадцатый человек. 5% людей всей популяции перенесли один типичный приступ, как при эпилепсии. Но затем второго приступа может никогда и не случиться.
Приступ может быть спровоцирован разными факторами: высокой температурой, интоксикацией, алкоголем, электротоком, лишением сна, стрессом, обменными нарушениями, переутомлением, длительным просмотром телевизора или занятиями за компьютером. Такой единичный пароксизм, мы называем «ситуационно обусловленный». Подобные приступы могут далее повторяться, но они неэпилептического генеза. Их бывает непросто отличить от эпилепсии. Ведь приступы при эпилепсии тоже могут быть спровоцированы этими же факторами.
После первого эпиприступа требуется обратиться к эпилептологу и провести обследование для выявления его причины.
Возможный круг заболеваний, при которых могут быть один и более приступы, широкий. К таким состояниям относится токсическое, метаболическое, посттравматическое, инфекционное или органическое поражение головного мозга.
И, безусловно, на первом месте этот единичный приступ рассматривается неврологами как начало эпилепсии.
Требуется точно и подробно описать первый приступ эпилепсии:
Причиной первого неэпилептического приступа, похожего на эпилепсию, может быть патология:
На приеме после подробного расспроса пациента и свидетелей приступа, для уточнения происхождения единичного приступа, похожего на эпилептический, врач определит необходимость проведения дополнительных методов обследования:
Для диагностики после первого приступа эпилепсии, возможно, потребуется проведение таких дополнительных методов исследования, как:
Также, при первом приступе эпилепсии для исключения или подтверждения диагноза может потребоваться консультация специалистов:
Не все эти методы исследования и консультации всех этих врачей требуется у каждого человека, перенесшего первый приступ эпилепсии. Круг обследования определяет эпилептолог, даёт направления и ориентирует, где и каким образом можно дообследоваться пациенту.
В том случае, если по клиническим проявлениям первый приступ был типичным для определенной формы эпилепсии, а также есть явная эпилептиформная активность на ЭЭГ, данные МРТ не противоречат этой форме эпилепсии, есть наследственная отягощенность, есть очаговые неврологические симптомы (например, парезы), есть интеллектуальные и поведенческие нарушения, то можно думать о дебюте эпилепсии. Все эти проявления могут быть в разной степени выраженности и в разных сочетаниях. Только если у врача имеется точная уверенность на основании этих факторов, тогда уже после первого приступа можно поставить диагноз эпилепсия с учетом её формы по международной классификации.
А дальше встанет вопрос: «Лечить ли эпилепсию после первого приступа?»
После проведения необходимых методов исследования после первого приступа, как при эпилепсии, возможными вариантами могут быть Диагнозы:
И тактика лечения этих заболеваний разная, часто совершенно противоположная. И чем раньше поставлен диагноз эпилепсия, чем раньше назначено рациональное лечение, тем лучше прогноз на выздоровление. Вот почему так важно поставить правильный диагноз сразу после первого приступа эпилепсии.
Итак, из статьи мы узнали, что первый приступ эпилепсии требует обязательного обращения к неврологу, который после внимательного изучения характера пароксизма может определить перечень обследования, выявить причину, поставить правильный диагноз. Причиной первого приступа, похожего на эпилепсию, могут очень многие заболевания, лечить которые нужно другими методами.
Как снять диагноз эпилепсия
Эпилепсия – это опасное и серьёзное хроническое заболевание головного мозга, которое проявляется в приступах, различных по форме. Это заболевание нуждается в обязательном лечении и контроле.
В Юсуповской больнице работают узкоспециализированные специалисты – эпилептологи, которые проведут качественную диагностику на современном оборудовании и определят причину возникновения заболевания. Врачи Юсуповской больницы назначают необходимое лечение, основываясь на индивидуальных показателях больного. При отсутствии приступов на протяжении более двух лет пациент может поднять вопрос о снятии диагноза эпилепсия.
Можно ли снять диагноз эпилепсия
По признанию врачей, сама постановка диагноза является довольно серьёзной проблемой. В связи с множеством факторов возможны ошибки в определении причины возникновения эпилепсии.
Причины эпилепсии делятся на врождённые и приобретённые:
От причин возникновения зависит и способ борьбы с эпилепсией, и её результат. Современная медицина признаёт, что признаки эпилепсии, которые были обнаружены ещё в младенчестве, при грамотном и правильном лечении могут быть устранены полностью к совершеннолетию.
Ранее бытовала практика среди врачей: при любых судорогах ставить диагноз «эпилепсия». Такой подход налагает большое количество неприятных ограничений, таких как: выбор профессии, вождение автомобиля и прочее.
В результате выясняется, что возможность выздоровления эпилептиков до конца не выяснена. Существует много дискуссий на эту тему. Всё же, официально болезнь признаётся излечимой. Если после 2-х и более лет эффективного лечения у пациента не наблюдается припадков, это называется состоянием ремиссии. Возможность рецидива болезни пока не подтверждена.
Снятие диагноза эпилепсия
После пяти лет, в течение которых не было приступов, можно начинать подготовку к снятию диагноза «эпилепсия». Врач назначает проведение электроэнцефалограммы и после этого постепенно и под чётким контролем отменяется лекарственная терапия. Если не возвращаются ни изменения личности, ни припадки, ни психозы, то можно снять диагноз эпилепсия.
Таким образом, если никаких признаков эпилептической активности, в том числе обмороков и судорог, не происходило на протяжении 8–10 лет, то неврологический статус считается в норме. Для окончательного решения по снятию диагноза эпилепсия требуется:
После этого диагноз должны пересмотреть на заседании высшей квалификационной комиссии. Все возможные спорные моменты и противоречия рассматриваются на консилиуме врачей, в котором принимают участие узкие следующие специалисты:
Для пациента важно твёрдо знать, что эпилепсия не является приговором, а только врачебным заключением. Со временем диагноз можно изменить с помощью весомых аргументов. Начинать следует с официального письма, направленного главе медучреждения, где будут указаны требования медицинского переосвидетельствования в стационаре. Также нужно найти контакты с психиатрами в стационаре. В Юсуповской больнице пациентам помогут подготовиться к снятию диагноза эпилепсия.
Лечение эпилепсии в Юсуповской больнице
В Юсуповской больнице перед началом лечения выясняется тип приступов и этиология эпилепсии. Врач эпилептолог в своём методе применяет комплексное, регулярное и длительное лечение эпилепсии. Оно включает дегидратационную, противосудорожную, общеукрепляющую и рассасывающую терапию. Лечение проводят одним оптимально подобранным препаратом. Дозу препарата рассчитывает врач, исходя из индивидуальных показателей обследования больного. Доза препарата постепенно повышается до полного прекращения приступов или до развития побочных эффектов препарата. В этом случае медикаментозный препарат могут поменять. Если выбранный курс лечения недостаточно эффективен, врач может добавить ещё дополнительные медикаментозные препараты.
Акцент в лечении ставится на антиэпилептические лекарственные препараты. При отсутствии приступов эпилепсии и прочих побочных эффектов курс лечения продолжается непрерывно на протяжении нескольких лет. В результате правильно выбранного лечения возможна полная отмена препаратов, а соответственно и возможность снятия диагноза эпилепсии.
В клинике неврологии врач определит правильный курс лечения. Записаться на консультацию к эпилептологу можно по телефону Юсуповской больницы.
Эпилепсия: причины, симптомы, диагностика и лечение
В современном понимании эпилепсия — это хроническое заболевание головного мозга, единственный или доминирующий признак которого — повторяющиеся эпилептические припадки.
Что это такое?
Эпилепсия известна с древнейших времен. В древней Греции и Риме эпилепсию связывали с волшебством и магией и называли «священной болезнью». Считалось, что боги насылали эту болезнь на человека, ведущего неправедную жизнь.
Уже в 400 г. до н.э. Гиппократ написал первый трактат, посвященный эпилепсии «О священной болезни». Величайший врач древности полагал, что приступы провоцируются солнцем, ветрами и холодом, изменяющими консистенцию мозга. В эпоху средневековья эпилепсии боялись, как неизлечимой болезни, передающейся через дыхание больного во время приступа. В то же время перед нею преклонялись, так как многие великие люди, святые и пророки, болели эпилепсией.
В современном понимании эпилепсия — это хроническое заболевание головного мозга, единственный или доминирующий признак которого — повторяющиеся эпилептические припадки.
Эпилепсия — довольно распространенное заболевание, которым страдает порядка 40 млн. человек по всему миру.
Отчего это бывает?
Сейчас мы знаем, что эпилептический приступ — это результат синхронного возбуждения всех нейронов (нервных клеток) отдельного участка коры головного мозга — эпилептогенного очага. Причиной возникновения такого участка может быть травма головы (например, сотрясение мозга), инсульт, менингит, рассеянный склероз, алкоголизм (каждый десятый алкоголик страдает эпилептическими припадками), наркомания и многие другие причины. Известно также, что предрасположенность к эпилепсии может передаваться по наследству.
У 2/3 людей, больных эпилепсией, первый приступ развивается до 18-летнего возраста.
С эпилепсией не следует путать истерический припадок. Судороги при истерии развиваются чаще всего после каких-либо сильных переживаний, связанных с огорчением, обидой, испугом, и, как правило, в присутствии родственников или посторонних. Человек может упасть, однако старается не причинять себе тяжелых повреждений и сохраняет сознание. Продолжительность истерического припадка — 15-20 минут, реже — до нескольких часов. Когда человек приходит в обычное состояние, то не ощущает при этом состояние оглушенности или сонливости, как это обычно бывает при эпилепсии.
Что происходит?
Легкие приступы эпилепсии могут выглядеть как моментальная кратковременная потеря связи с окружающим миром. Атаки могут сопровождаться легкими подергиваниями век, лица и часто бывают незаметны для окружающих. Может даже создаться впечатление, что человек на секунду как бы задумался. Все протекает так быстро, что окружающие ничего не замечают. Более того, даже сам человек может не знать, что у него только что случился приступ эпилепсии.
Эпилептическому приступу нередко предшествует особое состояние, которое называется аурой. Проявления ауры очень разнообразны и зависят от того, в какой области мозга расположен эпилептогенный очаг: это может быть повышение температуры, беспокойство, головокружение, состояние «никогда не виденного» (jamais vu) или «уже виденного» (deja vu) и др.
Важно понимать, что человек во время приступа ничего не осознает и не испытывает никакой боли. Приступ продолжается всего лишь несколько минут.
Что делать во время приступа
После окончания приступа нужно дать человеку возможность спокойно прийти в себя и, при необходимости, выспаться. Нередко по завершению приступа может возникать спутанность сознания и слабость, и должно пройти некоторое время (обычно от 5 до 30 минут), после которого человек самостоятельно сможет встать.
Диагноcтика и лечение
Если у вас или у ваших близких был эпилептический припадок, необходимо как можно скорее обратиться к неврологу. Для создания более полной картины причин и характера приступа вам нужно будет также проконсультироваться у эпилептолога. Методом, позволяющим точно определить наличие этого заболевания, является электроэнцефалография (ЭЭГ). Для определения расположения эпилептогенного очага используют методы магнитно-резонансной и компьютерной томографии. Нередко под эпилептические припадки маскируются различные неэпилептические состояния, например, некоторые обмороки, нарушения сна и сознания. В таком случае для уточнения диагноза применяют метод видео ЭЭГ-мониторинга.
Современное медикаментозное лечение позволяет в 70% случаев полностью освободить человека от припадков. При отсутствии результата при лечении эпилепсии лекарственными средствами может быть назначена хирургическая операция.
Психические расстройства при эпилепсии
При эпилепсии существует многочисленные психические нарушения, которые можно подразделить на несколько групп:
Исследователи классифицируют психические расстройства при эпилепсии в зависимости от времени наступления по отношению к эпилептическому припадку. Это могут быть продромальные приступы психических расстройств, перемежающие и возникающие во время приступа.
Изменения личности могут при психических расстройствах при эпилепсии разнообразны, но в основном для больных характерна заторможенность, лабильность, вязкость, морализаторство, а также смешением многих форм.
При наличии психических расстройств, которые развиваются при эпилепсии, выявляется изменение биоэлектрической активности мозга.
Психические расстройства при эпилепсии очень часто возникают на фоне органического повреждения головного мозга, да и сам судорожный синдром является проявлением органического повреждения мозга. Поэтому важно искать очаги поражения, выявлять и лечить целенаправленно психические расстройства при эпилепсии.
В клинике доктора медицинских наук В.Л. Минутко проводится лечение психических рассройств при эпилепсии и самой эпилепсии.
Как предотвратить приступ эпилепсии?
Эпилепсия – заболевание, проявляющееся в виде судорожных приступов. Часто они короткие, способны прогрессировать в затяжные. Это опасное для здоровья и жизни состояние, поэтому больным нужно избегать приступов всеми путями.
Можно ли предотвратить приступ эпилепсии и как это сделать, должен знать не только сам больной. Но и его близкие и окружение, чтобы оказать в нужный момент нужную помощь. Также важно такое знание для родителей маленьких детей, работников образовательных учреждений.
Спровоцировать приступ у больного способна банальная с точки зрения здоровых людей вещь. Однако и способы, как остановить приступ эпилепсии у человека, тоже известны.
Чем может быть вызван?
Медики доказали, что эпилептический припадок – следствие аномального возбуждения нервных клеток головного мозга. Нейроны передают беспорядочные электрические импульсы мышцам тела, из-за чего и происходит приступ. То есть, то, что мы видим в качестве проявлений болезни.
В зависимости от конкретного типа заболевания, существуют опасные факторы, способные спровоцировать начало обострения:
Кроме вышеперечисленных, у каждого больного существуют свои триггеры, действующие конкретно на него. При постановке диагноза их следует вычислить, а затем избегать.
Первая медицинская помощь
Мы не всегда успеваем предупредить приступ эпилепсии, но как уменьшить возможный вред от него, стоит знать каждому. Мало ли где придется оказывать первую помощь человеку.
Если вы стали свидетелем приступа, то не стоит паниковать:
После приступа больной не полностью приходит в себя. Он обессилен, поэтому старается заснуть.
Срочная медицинская помощь необходима:
В остальных случаях помощь специалистов не нужна. Достаточно обеспечить покой после произошедшего и понимающее отношение окружающих.
Как предотвратить?
Чтобы знать, как избежать приступа эпилепсии заранее, нужно разобраться в конкретных причинах, его вызывающих. Устраните причины – преодолеете и возможные приступы.
Больным необходима постоянная медикаментозная профилактика. Однако в некоторых случаях даже она не помогает.
Есть виды заболевания, которые проявляют себя за некоторое время до наступления припадка. Необходимо научиться распознавать это состояние и предотвращать его:
Профилактика у детей и взрослых
Профилактические мероприятия – основа основ. Параллельно с медикаментозным лечением, приводят к стойкой ремиссии, когда приступы не происходят годами.
В целом, профилактические меры для детей и взрослых совпадают, однако есть определенные ограничения и нюансы, связанные с возрастом.
Для детей необходимо:
У взрослых ограничения серьезнее, но в целом совпадают:
Здоровый образ жизни – способ избежать появления даже единичных приступов у людей, генетически склонных к эпилепсии. Это также снижает риск судорожного синдрома у потомков.
Если же патология уже себя проявила и диагноз верифицирован, соблюдайте описанные выше рекомендации и наставления врача касательно профилактического приема медикаментов.
Список использованной литературы
Была ли эта статья полезна?
Вы можете подписаться на нашу рассылку и узнать много интересного о лечение заболевания, научных достижений и инновационных решений: