Как лечить воспаленное горло
Как лечить воспаленное горло
Что такое хронический ларингит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Зайцева Владимира Михайловича, ЛОРа со стажем в 23 года.
Определение болезни. Причины заболевания
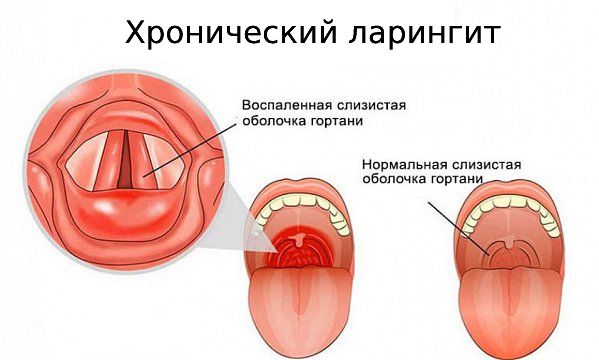
Хронический ларингит (Chronic laryngitis) — это воспалительный процесс, который протекает в слизистой оболочке гортани дольше трёх недель. При болезни меняется голос, появляются охриплость, сильная сухость и першение в горле.
Если не начать своевременное лечение, возможны осложнения вплоть до появления новообразований из воспалённых клеток гортани и развития рака.
Распространённость хронического ларингита
Причины хронического ларингита
Среди причин хронического воспаления выделяют:
Симптомы хронического ларингита
Симптоматика хронического ларингита напоминает проявления острого ларингита, но выражается она в нечёткой, слабоинтенсивной форме.
Характерными признаками хронического ларингита являются:
Осиплость может быть лёгкой и проявляться в виде небольшого дискомфорта по утрам после сна и вечером. А может быть, наоборот, ярко выраженной и приносить больному неприятные ощущения весь день. Подобные нарушения голоса называют дисфонией.
К постоянной осиплости, как правило, приводят стойкие изменения слизистой оболочки гортани и голосовых связок. Дисфония может усиливаться на фоне провоцирующих факторов: плохой погоды (например, холод, повышенная запылённость, уличный смог и т. д.), обострения хронического ларингита и гормональных изменений у женщин (при беременности, менструации, климаксе).
Першение, сухость, зуд и ощущение инородного тела в гортани заставляют пациента постоянно откашливаться, чтобы избавиться от якобы мешающего в горле предмета. Однако это только сильнее утомляет голосовые связки.
Кашлю особенно подвержены курящие пациенты и те, кто работает на «вредных» производствах. Самые сильные приступы кашля возникают утром.
Симптоматика болезни зависит от формы хронического ларингита. При воспалении слизистой пациенты жалуются на зуд, жжение в гортани и быструю утомляемость голоса, а при утолщении — на ярко выраженные изменения голоса (осиплость или хрипоту). Если слизистая истончается, возникает сильная сухость во рту и появляются приступы кашля с кровохарканьем.
Патогенез хронического ларингита
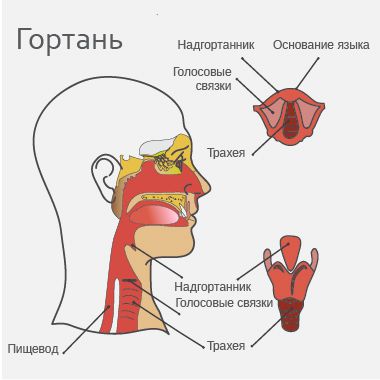
Гортань — это орган дыхательной системы и голосообразования, который располагается между глоткой и трахеей. Она не допускает попадание пищи в трахею, позволяет дышать и формирует звук.
Все симптомы хронического ларингита появляются из-за повреждения и раздражения слизистой оболочки гортани, а также дальнейшей отёчности её структур.
Классификация и стадии развития хронического ларингита
Оториноларингологи применяют классификацию хронического ларингита, основанную на изменениях слизистой оболочки. В связи с этим выделяют:
Хронический катаральный ларингит
Эта форма сопровождается воспалением слизистой оболочки гортани из-за перенапряжения голосовых связок и частого контакта с раздражающими веществами. Нередко эта форма является осложнением часто повторяющегося острого ларингита, когда стадии обострения сменяются ремиссией.
Такие симптомы многие люди считают обыденными и несерьёзными, поэтому довольно часто не видят смысла обращаться за медицинской помощью. Однако при отказе от лечения воспалительный ларингит может перейти в атрофическую форму.
Хронический атрофический ларингит
При хроническом атрофическом ларингите слизистая оболочка гортани атрофируется, то есть становится тоньше и суше. Это связано с выраженным сокращением или полным исчезновением реснитчатых и секреторных клеток, которые регулируют движение слизистых масс. Поэтому количество вырабатываемой слизи также снижается, и на слизистой образуются корки.
Характерные признаки болезни: сильная сухость, першение, сухой кашель, быстрая утомляемость голосового аппарата (иногда вплоть до полной потери голоса).
Вероятность заболеть атрофическим хронически ларингитом увеличивается, если у человека есть склонность к субатрофиям, например субатрофическому риниту (сухости в носу) или субатрофическому фарингиту (сухости задней стенки глотки).
Субатрофическая форма ларингита может быть следствием курения очень «тяжёлых» сигарет или сигар, наркотических опиатов или курительных смесей, токсические вещества которых попадают непосредственно в гортаноглотку.
В группе риска также оказываются представители голосоречевых специальностей — люди, которым приходится много и громко говорить, особенно в не очень благоприятных условиях. То есть речь не столько об актёрах и дикторах, сколько о рабочих на шумных производствах, где им приходится перекрикивать громкие звуки, сильнее напрягая голосовой аппарат, чтобы общаться друг с другом.
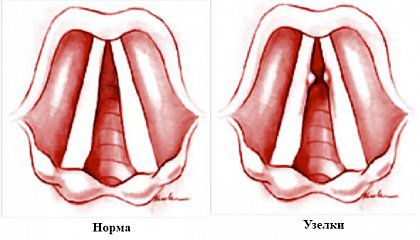
Хронический гиперпластический ларингит
При хроническом гиперпластическом ларингите слизистая оболочка избыточно растёт и утолщается. Больные с такой формой ларингита жалуются на быструю утомляемость голоса: сначала голос «устаёт» к концу дня или после нагрузки, но со временем этот симптом возникает даже при обычном разговоре.
Характерные признаки болезни: выраженная охриплость вплоть до потери голоса, першение, боль в горле.
Хронический гиперпластический ларингит бывает диффузным и ограниченным. При диффузной форме воспаление сопровождается отёком всей слизистой оболочки без чётких границ. При ограниченной форме в слизистой появляются отдельные очаги воспаления, которые сопровождаются:
Осложнения хронического ларингита
Если не начать лечение вовремя, могут возникнуть следующие осложнения:
Диагностика хронического ларингита
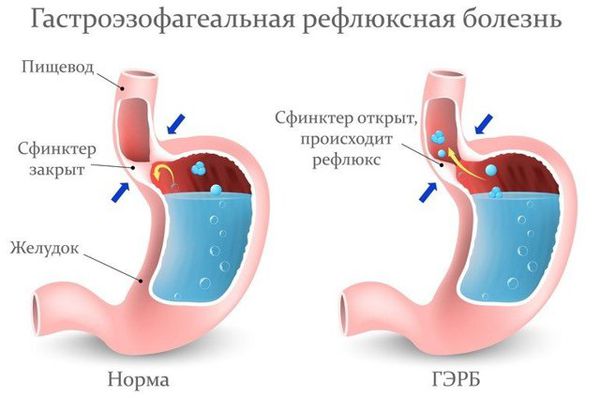
Постановка диагноза «хронический ларингит» обычно не вызывает затруднений у опытного оториноларинголога. Диагностика болезни начинается со сбора жалоб и анализа жизни больного. Оториноларинголог уточняет у пациента, какие симптомы его беспокоят, как давно они появились, какой образ жизни он ведёт, в каких условиях работает, есть ли вредные привычки, хронические заболевания, проблемы с желудочно-кишечным трактом и т. п. Эта информация помогает доктору выявить провоцирующие факторы.
Далее при местном осмотре он оценивает подвижность гортани, внешний вид её контуров, состояние лимфатических узлов и размер щитовидной железы. Также ЛОР-врач анализирует голос пациента: есть ли хрипота, осиплость и другие особенности речи.
Кроме того, каждый пациент должен сдать анализ на уровень глюкозы в крови. Чтобы выявить возможных инфекционных возбудителей болезни, у больного также берут мазок со слизистой оболочки гортани для цитологического обследования и посева на микрофлору.
Инструментальная диагностика
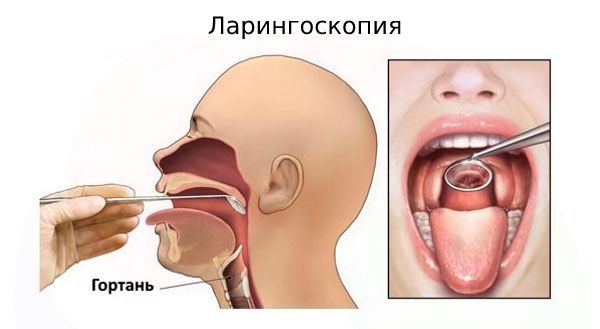
Непосредственный осмотр гортани, включая надгортанник, голосовые складки и подскладочное пространство, называется ларингоскопией.
При непрямой ларингоскопии доктор вытягивает язык пациента вперёд и осматривает гортань с помощью специального округлого зеркала. Чтобы пациент дышал только ртом и у него не возникло рвотного рефлекса, доктор закрывает ему нос рукой.
Труднодоступные участки гортани и голосовые связки осматривают с помощью микроларингоскопии. Её проводят под микроскопом в следующих случаях:
Дифференциальная диагностика
В ходе диагностики может понадобиться консультация смежных специалистов, например гастроэнтеролога, эндокринолога, невролога и др.
Лечение хронического ларингита
Независимо от формы хронического ларингита, при лечении больной должен устранить все провоцирующие факторы болезни. Для этого ему нужно скорректировать свой образ жизни и привычки:
Лекарства следует принимать только по назначению ЛОР-врача.
Лечение хронического катарального ларингита
Обычно катаральная форма не вызывает больших трудностей у врача. Пациенту с этой болезнью назначают:
Лечение хронического атрофического ларингита
При этой форме назначают те же лекарства, что и при катаральном ларингите. В схему лечения также включают масляные ингаляции, ингаляции с отварами трав и капли для носа на масляной основе.
Лечение хронического гиперпластического ларингита
Консервативная тактика лечения этой формы аналогична схеме лечения катаральной и атрофической форм.
Оперативное вмешательство необходимо для удаления «лишней» ткани и образований в гортани. Обычно применяют метод прижигания 3 – 5 % раствором нитрата серебра или криотерапию, когда на воспалённые участки воздействуют жидким азотом.
Физиотерапия при этой форме болезни противопоказана, поскольку за воспалением может скрываться опухолевый процесс.
Лечение ларингита у детей
При лечении детей младшего возраста (до 15 лет) назначение лекарств будет корректироваться в соответствии с показаниями препаратов для детского возраста.
Физиотерапию проводить можно, но время и интенсивность физиотерапевтического воздействия должно быть в два раза меньше, чем для взрослого человека.
Лечение подростка (от 15 лет и старше) не отличается от лечения взрослых.
Прогноз. Профилактика
Хронический гиперпластический ларингит является предраковым заболеванием, поэтому на месте длительного патологического процесса может развиться злокачественное новообразование. Кроме того, эта форма может привести к стенозу гортани. Тем не менее, адекватная тактика лечения повышает вероятность полного излечения или достижения стойкой ремиссии.
Профилактика хронического ларингита
Для профилактики хронического ларингита нужно:
Комплексное лечение больных с обострением хронического гипертрофического фарингита
Локальная боль в горле является основным, а иногда и единственным симптомом при целом ряде острых и хронических заболеваний глотки. Сопутствующий синдром интоксикации у пациентов с обострением хронических заболеваний глотки
Локальная боль в горле является основным, а иногда и единственным симптомом при целом ряде острых и хронических заболеваний глотки. Сопутствующий синдром интоксикации у пациентов с обострением хронических заболеваний глотки и связанные с ним повышение температуры тела, слабость и утомляемость могут быть не выражены. Напротив, болевой синдром — интенсивный, длительный, вызывающий затруднения при глотании и зачастую резистентный к самостоятельному лечению — является главной причиной обращения пациентов к врачу.
Терапия болевого синдрома при обострениях хронических воспалительных процессов глотки традиционно сводится к комбинации местных процедур: теплые щелочные полоскания, ингаляции, вяжущие средства, ментол и пр., с антисептическими или антибактериальными препаратами. Кроме этого, в состав антисептических средств некоторыми фармацевтическими производителями включены местноанастезирующие препараты, например ксилокаин.
Назначение средств, обладающих системным обезболивающим, противовоспалительным и жаропонижающим действием (нестероидных противовоспалительных препаратов (НПВП)), при хронических заболеваниях глотки не имеет широкого распространения ввиду невысокой эффективности и невозможности проведения длительного лечения.
Более перспективным представляется использование уникального по составу препарата стрепфен (флурбипрофен), производимого фармацевтической компанией Бутс Хелскэр Интернейшнл (Великобритания).
Флурбипрофен относится к группе неселективных НПВС: ингибируя ферменты циклооксигеназу 1 типа и циклооксигеназу 2 типа, он приводит к угнетению синтеза простагландинов — медиаторов боли и воспаления. Анальгезирующий и противовоспалительный эффект флурбипрофена развивается значительно быстрее по сравнению с воздействием селективных НПВП (ингибиторами циклооксигеназы 2 типа). Данное свойство препарата нашло применение в офтальмологии и ревматологии, где флурбипрофен назначается в наружных формах.
В состав одной таблетки стрепфена входит 8,75 мг флурбипрофена, что вполне достаточно для развития стойкого (до 3 ч) противовоспалительного и анальгетического эффекта уже в течение 15–30 мин. Данной дозировки препарата достаточно для развития выраженного местного действия. В то же время она незначительна для развития системного эффекта и связанных с ним нежелательных побочных действий, свойственных препаратам группы НПВП. Несмотря на высокую абсорбцию и аффинность флурбипрофена к белкам плазмы крови (99%), системные побочные эффекты могут наблюдаться только при превышении рекомендуемой дневной дозы в 3–6 раз.
В проведенном нами исследовании приняли участие 40 пациентов с обострением хронического гипертрофического фарингита: 28 женщин и 12 мужчин в возрасте от 16 до 68 лет. Давность обострения хронического гипертрофического фарингита колебалась во временном промежутке от 5 дней до 3 нед.
Все пациенты предъявляли жалобы на различную по интенсивности боль в горле. У 23 человек боль была постоянной и сопровождалась ощущением «отека слизистых» или ощущением наличия «инородного тела» в горле. У 27 пациентов боль усиливалась при глотании. У основной части больных обращению предшествовало самостоятельно начатое лечение (полоскания горла, местные антисептики, антибактериальная терапия), имевшее незначительный и кратковременный эффект. Почти у половины пациентов (19 человек) в анамнезе была двусторонняя тонзиллэктомия.
Локализация гипертрофического процесса в глотке распределялась следующим образом: гипертрофия боковых столбов глотки — 17 человек, гипертрофия островков лимфоидной ткани на задней стенке глотки (гранулезный фарингит) — 9 человек, небные ниши (у больных с тонзиллэктомией в анамнезе) — 2 человека, смешанной локализации — 12 человек. У 19 пациентов локальное воспаление лимфоидной ткани сочеталось с выраженным катаральным воспалением слизистой ротоглотки.
Критериями исключения из исследования служили: эрозивно-язвенные поражения желудочно-кишечного тракта в фазе обострения; бронхиальная астма, крапивница и ринит, спровоцированные приемом НПВП; выраженные нарушения функции печени и почек; беременность и период лактации; а также повышенная чувствительность к флурбипрофену или компонентам препарата в анамнезе.
Пациенты были разделены на две группы. Всем больным было проведено двукратное прижигание лимфоидных гранул ротоглотки 10%-ным раствором нитрата серебра (ляписа) с интервалом один день (первый и третий день лечения). Половине пациентов (20 человек) — основная группа исследования — назначался стрепфен в дозировке 8,75 мг (1 таблетка) 5 раз в день (с интервалом 3 ч). Больным рекомендовалось рассасывать таблетку в полости рта до полного ее растворения. Лечение начинали за 5–6 ч до первой процедуры прижигания раствором нитрата серебра. Курс лечения составил 3 дня.
Выраженность болевого синдрома в горле пациенты оценивали по визуальной аналоговой шкале (ВАШ) от 0 до 10 баллов. При этом за 0 принимали отсутствие признака, а за 10 — максимальную его выраженность. По окончании лечения пациенты характеризовали общую динамику симптомов (боль в горле, ощущение першения, сухости, чувство инородного тела в горле)(ВАШ 0–10 баллов), а также переносимость препарата (хорошая, удовлетворительная, неудовлетворительная). Врач оценивал гиперемию и степень инфильтрации гранул лимфоидной ткани ротоглотки (0–5 баллов).
У всех получавших стрепфен пациентов уже спустя 10 мин после первого приема препарата отмечалось уменьшение болей в горле, в большинстве случаев значительное, вплоть до полного купирования болевого синдрома (у 5 пациентов). На следующий день после процедуры прижигания (второй день лечения) пациенты обеих групп отмечали уменьшение болей в горле, более значительное в группе пациентов, получавших стрепфен (почти в 2 раза). На третий день лечения, перед вторым прижиганием гранул лимфоидной ткани ротоглотки, также оценивалась выраженность болевого синдрома. Пациенты первой группы, получающие стрепфен, отметили дальнейшее значительное снижение болей в горле по сравнению с предыдущим днем (почти на 50%). Во второй группе пациентов, не получавших стрепфен, также сохранялась незначительная положительная динамика, хотя двое больных отметили некоторое усиление болей, по сравнению с предыдущим днем. На следующий день после второй процедуры прижигания (4-й день наблюдения) больные обеих групп отмечали уменьшение болей в горле по сравнению с предыдущим днем, причем более выраженная положительная динамика наблюдалась во второй группе обследованных — в первой группе пациентов на 4-й день лечения был отменен стрепфен (табл. 1, рис. 1).
 |
| Таблица 1. Динамика интенсивности болей в горле на фоне лечения стрепфеном (группа I) и без применения препарата (группа II) (ВАШ 0–10 баллов) |
 |
| Рисунок 1. Динамика интенсивности болей в горле на фоне лечения стрепфеном (группа I) и без применения препарата (группа II) ВАШ 0–10 баллов) |
При визуальном осмотре ротоглотки пациентов обеих групп выявлялось уменьшение степени инфильтрации лимфоидной ткани, подвергшейся прижиганию нитратом серебра. Положительная динамика этого показателя была несколько выше в группе пациентов, получавших стрепфен (табл. 2, рис. 2). Интенсивность гиперемии гранул лимфоидной ткани ротоглотки, как основного показателя выраженности воспаления, значительно уменьшалась в ходе лечения у пациентов, получавших стрепфен (на 80%) (табл. 3, рис. 3).
 |
| Таблица 2. Динамика степени инфильтрации гранул лимфоидной ткани глотки на фоне лечения стрепфеном (группа I) и без применения препарата (группа II)(ВАШ 0–5 баллов) |
 |
| Рисунок 2. Выраженность инфильтрации лимфоидной ткани после прижиганий на фоне лечения стрепфеном (группа I) и без применения препарата (группа II)(ВАШ 0–5 баллов) |
Учитывая приведенные выше данные, можно с уверенностью утверждать, что применение флурбипрофена в комплексе с химическими прижиганиями 10%-ным раствором нитрата серебра в лечении обострений хронического гипертрофического фарингита, обеспечивает значительно более выраженный регресс симптомов воспаления и обеспечивает высокий анальгетический эффект.
 |
| Таблица 3. Динамика выраженности гиперемии гранул лимфоидной ткани глотки на фоне лечения стрепфеном (группа I) и без применения препарата (группа II)(ВАШ 0–5 баллов) |
 |
| Рисунок 3. Выраженность гиперемии гранул лимфоидной ткани на фоне лечения стрепфеном (группа I) и без применения препарата (группа II)(ВАШ 0–5 баллов) |
Анализ результатов лечения показал, что применение местной противовоспалительной терапии флурбипрофеном значительно повышает эффективность химического прижигания воспаленных гипертрофированных участков лимфоидной ткани ротоглотки. Полная ремиссия после 3 дней лечения достигалась почти в 2 раза чаще по сравнению с контрольной группой (табл. 4).
Переносимость препарата стрепфен в большинстве случаев расценивалась как хорошая. У одного пациента (5%), на второй день лечения отмечалось появление металлического привкуса во рту, что не послужило поводом для отмены препарата.
 |
| Таблица 4. Исход заболевания после курса лечения стрепфеном (группа I) и без применения препарата (группа II) |
Из вышеизложенного можно сделать следующие выводы.
А. В. Божко, кандидат медицинских наук
Городская поликлиника № 124, Москва