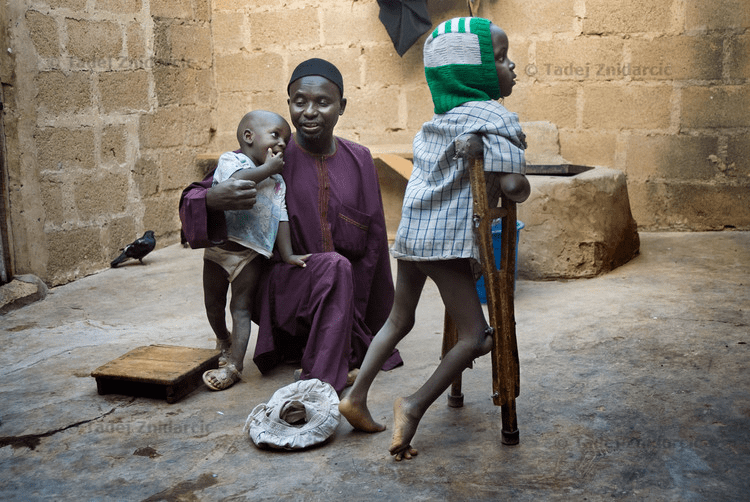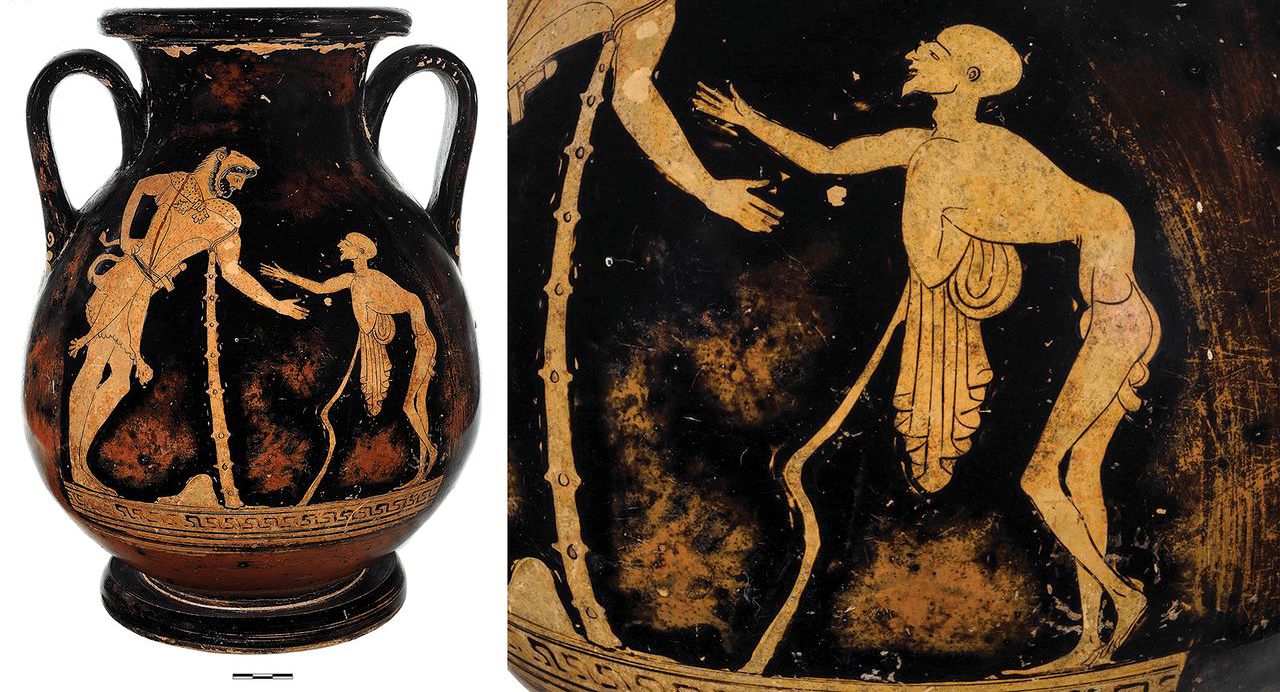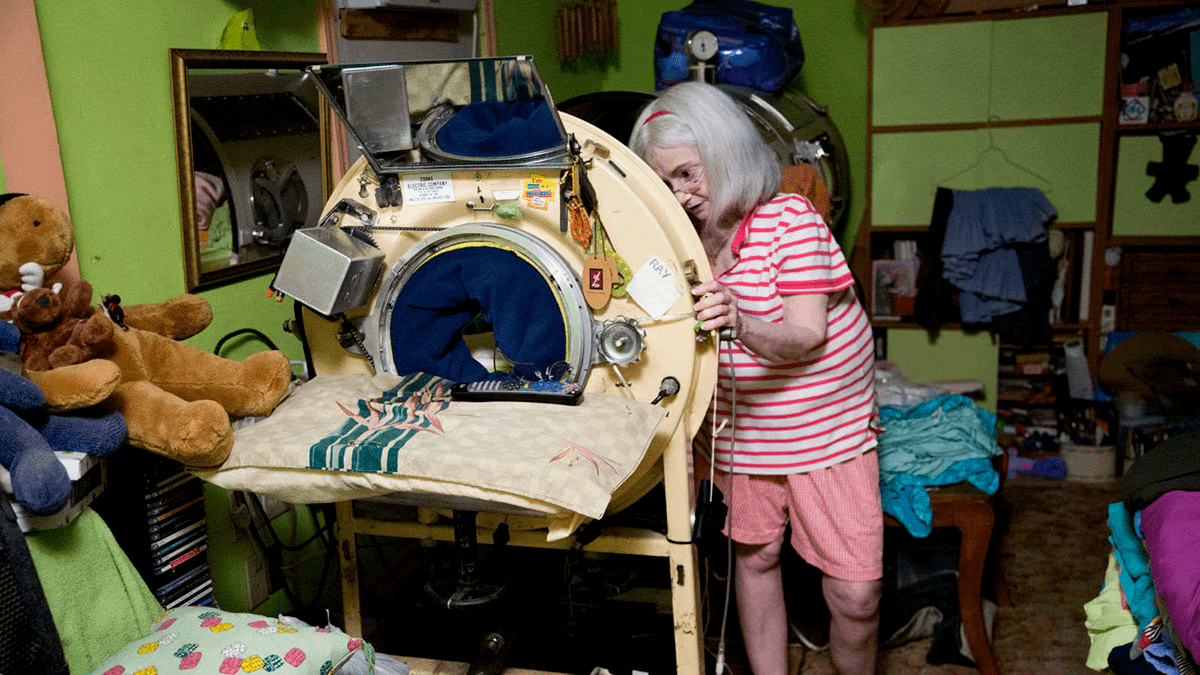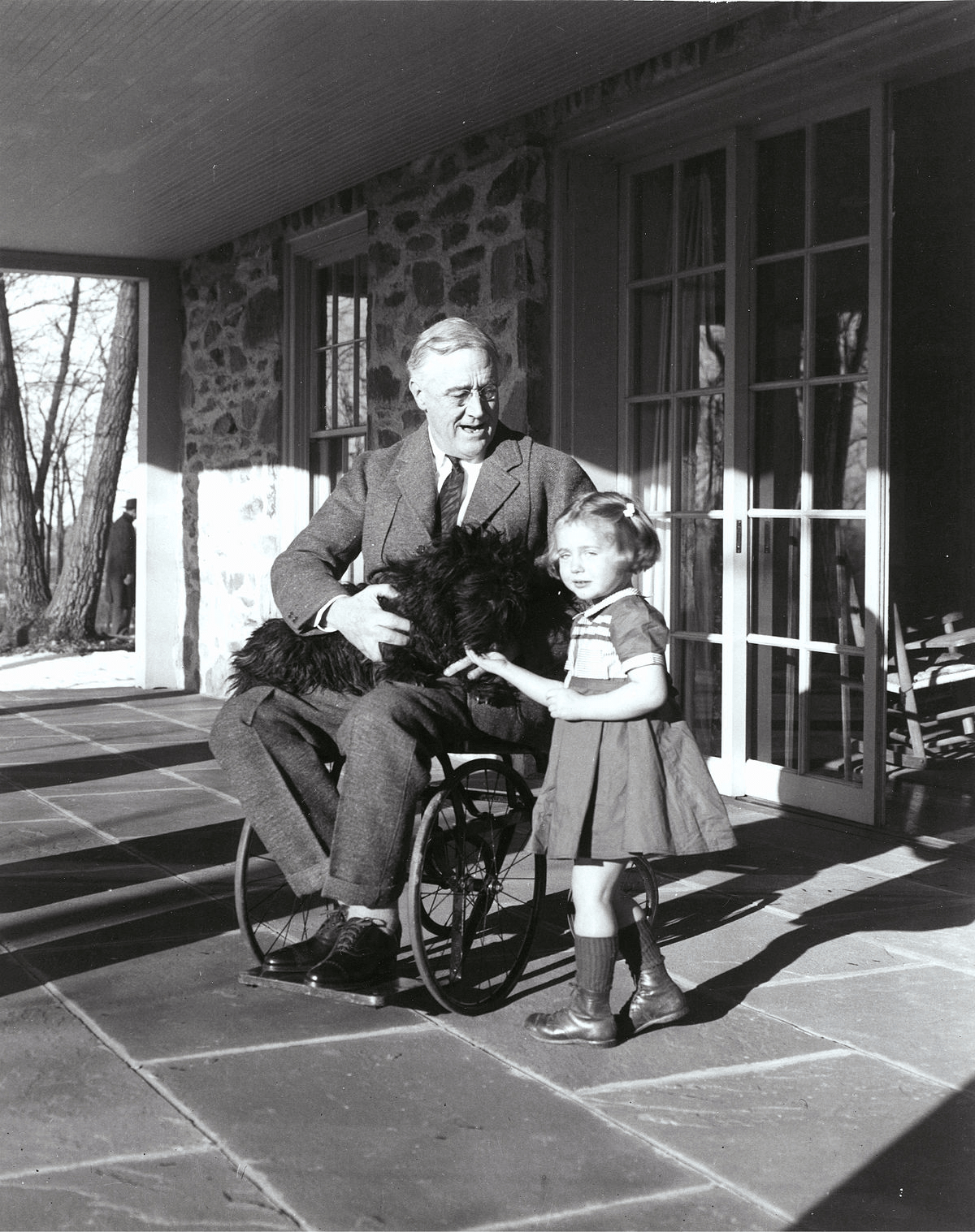Как передается полиомиелит
Как передается полиомиелит
Управление Роспотребнадзора по Республике Марий Эл
Управление Роспотребнадзора по Республике Марий Эл
Полиомиелит: пути передачи, симптомы и меры профилактики
Полиомиелит: пути передачи, симптомы и меры профилактики
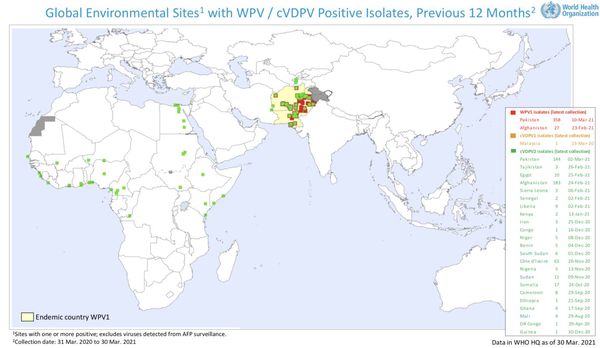
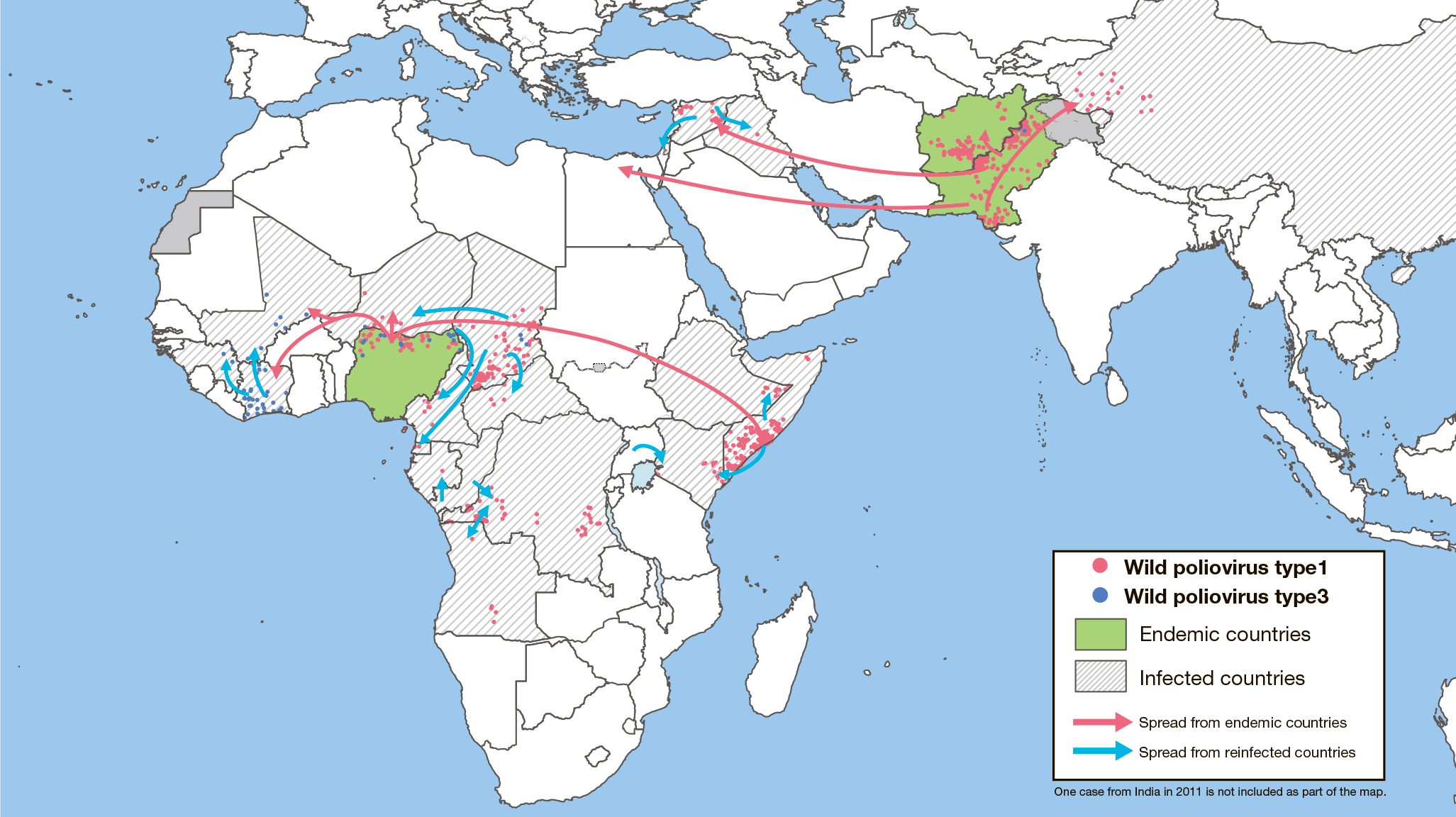
В связи с неблагополучной ситуацией по заболеваемости полиомиелитом в Сомали, Сирии, Кении, Эфиопии, Южном Судане и Камеруне, а также циркуляцией дикого полиовируса первого типа в Израиле руководство Роспотребнадзора рекомендует туроператорам и турагентствам предупреждать непривитых клиентов об угрозе заражения в случае посещения этих стран и предоставлять им исчерпывающую информацию о мерах личной профилактики.
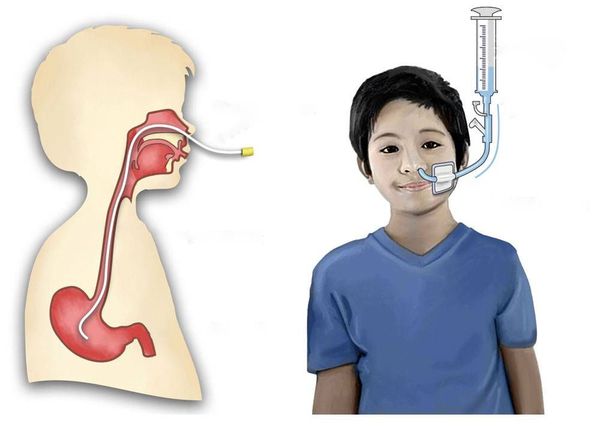
Полиомиелит представляет собой вирусное инфекционное заболевание с фекально-оральным, воздушно-капельным, контактно-бытовым и воздушно-пылевым путями передачи. Болезнь крайне опасна тем, что при запоздалом обнаружении и лечении поражает нервную систему, вызывает полный паралич, приводит к инвалидности, а порой и к смерти пострадавшего.
Чаще всего полиомиелит поражает детей до 10 лет, но наиболее восприимчивы к заболеванию малыши младше 4 лет. Заболевание встречается и у взрослых людей, причем для них характерны более тяжелые формы.
Пик заболеваемости приходится на летне-осенний период: с августа по октябрь.
Вирус полиомиелита очень устойчив во внешней среде. В воде он может сохраняться до 100 дней, в фекалиях – до полугода. Его не убивают ни замораживание, ни высушивание. Вирус не чувствителен к моющим средствам, антибиотикам, химиопрепаратам, однако, легко разрушается под воздействием концентрированных дезинфектантов (например, хлорной извести). Он плохо переносит солнечный свет и высокие температуры и погибает при кипячении.
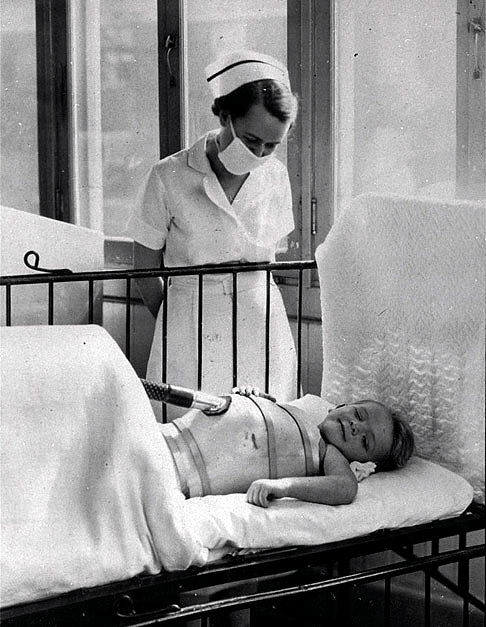
Источником инфекции является больной человек или вирусоноситель. Инкубационный период может длиться от 2 до 35 дней, средняя продолжительность – 5-12 дней. Первоначальными симптомами заболевания являются высокая температура, головная боль, затрудненное глотание, тошнота, рвота, вялость, сонливость, заторможенность, слабость в мышцах или напряженность мышц шеи и спины, боль в конечностях. При появлении этих тревожных признаков необходимо немедленно обратиться к врачу. Лечение полиомиелита проводится только в стационарных условиях.
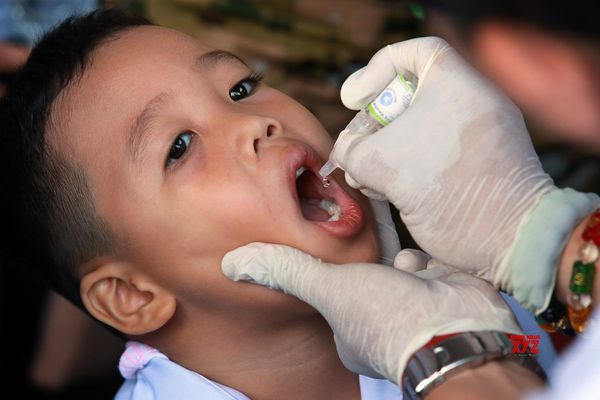
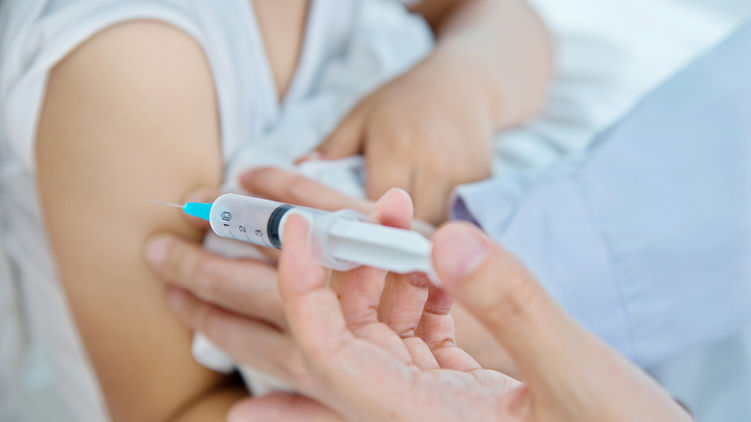
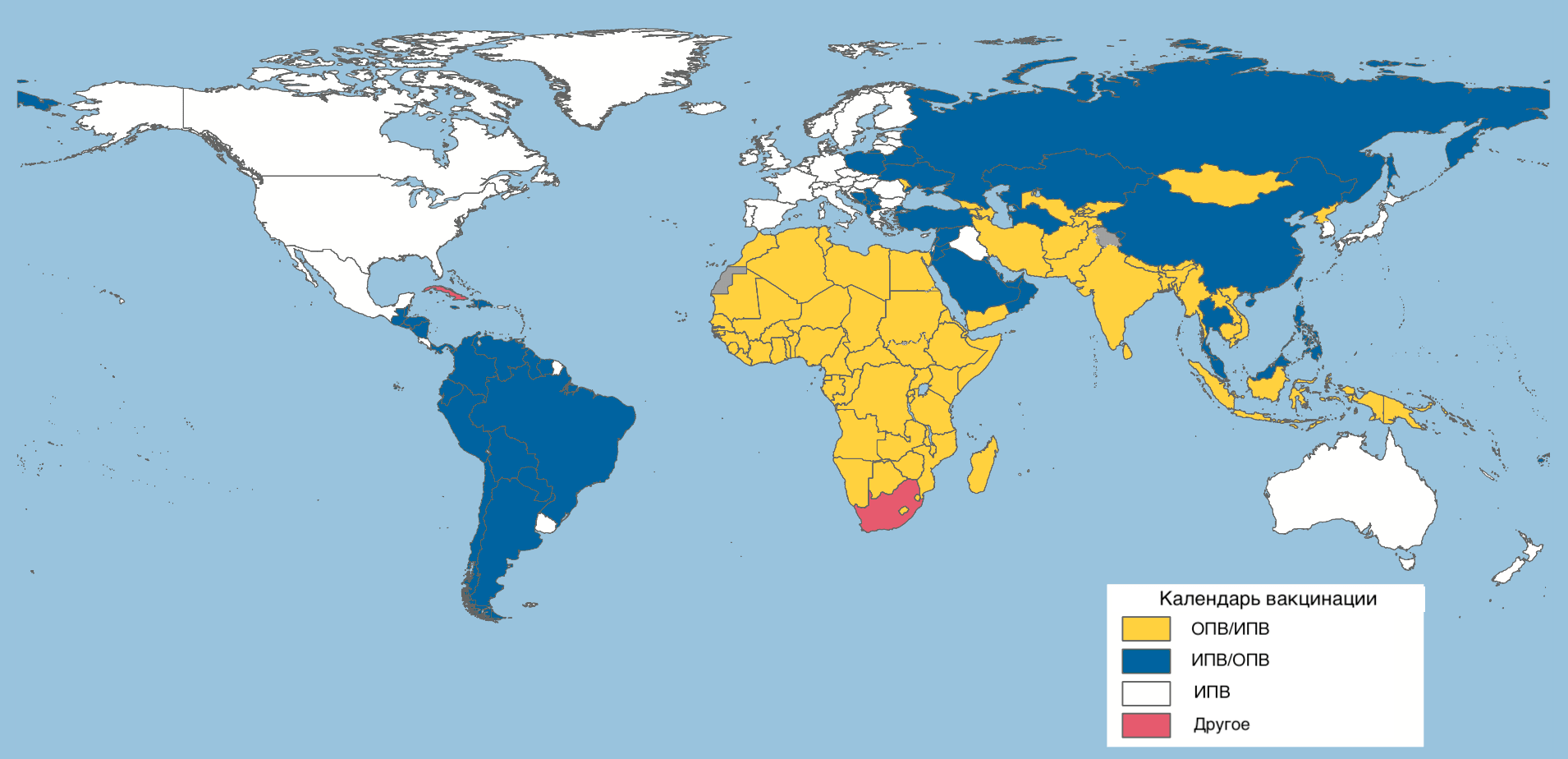
На сегодняшний день единственным эффективным методом профилактики этого опасного заболевания является вакцинация. В нашей стране иммунизация против полиомиелита включена в Национальный календарь профилактических прививок. Вакцина вводится детям в 3, 4,5 и 6 месяцев. Первая ревакцинация проводится в 18 месяцев, вторая – в 20 месяцев, третья (последняя) – в 14 лет.
Сейчас для иммунизации детей применяются современные вакцины, сводящие риск возникновения постинъекционных реакций к минимуму. Первые 2 прививки делаются инактивированной вакциной, в которой содержится убитый вирус, поэтому заражение полиомиелитом невозможно. В дальнейшем в организм вводятся живые ослабленные полиовирусы, которые здоровому ребенку никакого вреда нанести не могут.
Необходимо своевременно сделать прививки, чтобы не оставить свое чадо без защиты от опаснейшего заболевания. В случае сомнений лучше направьте ребенка на медицинское обследование, пройдите дополнительную консультацию у невролога, но ни в коем случае не руководствуйтесь дилетантскими советами, широко распространенными в СМИ и Интернете.
Перед поездкой в страны, неблагополучные по полиомиелиту, нужно уточнить, сделаны ли у вас и ваших детей все прививки. Перед путешествием можно пройти однократную вакцинацию за 4 недели до отъезда.
Кроме того, с целью предотвращения заражения полиомиелитом за границей нужно соблюдать правила личной гигиены:
Справочно. В Российской Федерации последние случаи полиомиелита были зафиксированы в 2010 году («завозы» из Таджикистана). В Республике Марий Эл данное заболевание не регистрируется с 70-х годов ХХ века, благодаря высокому уровню охвата детей профилактическими прививками (ежегодно более 95%).
Как передается полиомиелит
Полиомиелит — это очень опасное заболевание, особенно для детей. Болезнь поражает центральную нервную систему, в результате чего у больного может развиться паралич ног или тела полностью.
Способы передачи и симптомы
Полиомиелит может передаваться различными способами, зачастую водным, пищевым или контактно-бытовым, но не исключена возможность передачи болезни и воздушно-капельным или воздушно-пылевым способами. Заразиться можно через воду, пищу или предметы быта, с которыми контактировал инфицированный человек. Полиомиелитом чаще всего заболевают дети в возрасте до 10 лет, больше половины заболевших приходится на детей до 4 лет.
Проявляется болезнь не сразу, в некоторых случаях инкубационный период может длиться больше месяца, но чаще всего первые симптомы заболевания можно увидеть уже в первые две недели после заражения. Вначале по симптомам полиомиелит похож на ОРЗ, поэтому велика вероятность не проявить к больному должного внимания. В первые три дня больной чувствует головную боль и общее недомогание, появляется насморк. фарингит, иногда возникают расстройства желудка. В этот период медицинская помощь может быть особенно эффективна, но обращаются за ней далеко не все, поскольку считают болезнь неопасной.
На 2-4 день самочувствие больного резко ухудшается, наступает паралич. Первыми страдают мышцы ног и рук. При наличии осложнений паралич необратим, а до 10% парализованных людей умирают, поскольку помимо паралича конечностей наступает паралич дыхательных мышц.
Профилактика и лечение полиомиелита
Больным полиомиелитом требуется обязательная госпитализация. Лечение такой тяжёлой болезни амбулаторным способом просто невозможно. Больных изолируют, они находятся под постоянным наблюдением врачей, поскольку риски очень велики. Даже благоприятное течение болезни формирует у людей инвалидность, а осложнения часто приводят к летальному исходу.
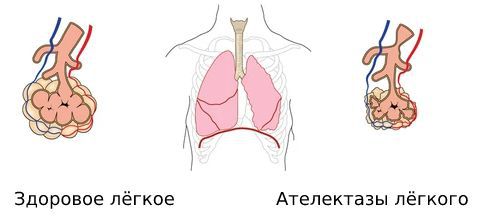
В числе осложнений полиомиелита выделяют следующие: ателектазы лёгких, интерстициальный миокардит, тяжёлые расстройства ЖКТ с кровотечением и язвами, паралич всего тела с полным обездвиживанием. Защитить от полиомиелита может только своевременная вакцинация.
Вакцинация от полиомиелита
Вакцинация обеспечивает надёжную и длительную защиту от полиомиелита. Сегодня врачи могут использовать несколько видов вакцин:
Первую вакцинацию против полиомиелита проводят детям в трёхмесячном возрасте, а вторую прививку делают в 4,5 месяца. Малышам чаще всего вводят инактивированную вакцину, а ревакцинацию проводят полиомиелитной пероральной вакциной в полтора года, в 20 месяцев и в 14 лет. Вакцины от полиомиелита совместимы с другими препаратами из календаря прививок, кроме вакцин БЦЖ и БЦЖ-м. Побочные эффекты на них практически отсутствуют. В редких случаях возникают аллергические реакции.
Противопоказаниями для вакцинации служат неврологические расстройства, выявленные после предыдущей вакцинации, а также наличие злокачественных новообразований. Противопоказанием к инактивированной полиомиелитной вакцине может случить повышенная чувствительность к отдельным её компонентам.
Родители могут защитить своих детей от 17-ти самых опасных инфекционных заболеваний. Вот их список:
Полиомиелит
Полиомиелит — острое инфекционное заболевание, при котором вирус Poliovirus hominis поражает спинной мозг и вызывает паралич мышц тела. Заболевание чаще всего поражает детей от 1 до 5 лет.
Как можно заразиться полиомиелитом
Полиомиелит передаётся преимущественно двумя путями:
Зафиксированы случаи, когда заболевание переносилось через мух и других насекомых.
Эпидемии чаще начинаются летом и осенью. Наиболее массовым является воздушно-капельный способ заражения. Вирус со струёй воздуха попадает в глотку, оседает на лимфатических узлах и начинает самовоспроизводиться. Далее возбудитель проходит в другие лимфатические узлы на теле, проникает в кишечник, затем в кровь. Далее возможно поражение центральной нервной системы — спинного и головного мозга.
Попадание вируса в организм не всегда вызывает болезнь в её полной форме. Часто болезнь протекает бессимптомно или в лёгкой форме. Большинство заболевших — дети от года до 5 лет.
Какие есть формы полиомиелита
В зависимости от иммунитета ребёнка полиомиелит может протекать по-разному. Различают несколько форм течения заболевания.
Каковы симптомы полиомиелита
Симптомы полиомиелита различны в разных формах заболевания. Инкубационный период длится от 6 до 12 дней.
В атипичной форме основными симптомами является:
В типичной форме проявляются следующие симптомы:
Как протекает полиомиелит
В атипичных формах без параличей полиомиелит протекает без последствий для организма, симптомы исчезают через неделю, больной полностью выздоравливает и приобретает иммунитет к полиомиелиту.
В типичных формах течение заболевания более тяжёлое. Особенно опасна паралитическая форма. Клетки спинного мозга постепенно отмирают, вызывая параличи мышц. Без движения мышцы отмирают и больше уже не восстанавливаются. Когда гибнут клетки продолговатого мозга, больной умирает. Летальные случаи возникают и в результате параличей диафрагмы: пациент умирает от удушья. Вероятность смерти пациента увеличивается, если к вирусной инфекции присоединяется бактериальная.
Смертность среди взрослых больных выше, чем среди детей. Хотя полиомиелит считается преимущественно детским заболеванием, оно опасно и для взрослых. Взрослые не должны пренебрегать профилактикой полиомиелита.
Каковы осложнения после полиомиелита
Полиомиелит в лёгких формах не вызывает осложнений.
В тяжёлых формах заболевания возможны осложнения. Среди них:
На степень и серьёзность осложнений влияет состояние иммунитета, качество лечения и реабилитации. Так, деформации суставов и костей можно избежать, если сразу обеспечить больному постельный режим с фиксацией туловища и конечностей. Своевременная диагностика и лечение уменьшает риск необратимых параличей и нервных расстройств.
Как выявить полиомиелит
Для успешного лечения полиомиелита необходима точная диагностика. Заболевание часто имеет смазанные симптомы, напоминающие обычную простуду или ОРВИ, что затрудняет своевременное обнаружение возбудителя.
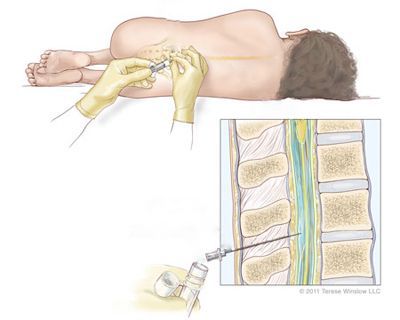
Диагностикой полиомиелита у детей занимаются педиатр и инфекционист. Проводится анализ крови, мочи, кала, слизи из носа, при необходимости — спинномозговой жидкости.
При подозрении на полиомиелит больного незамедлительно отправляют в инфекционную больницу. Важно внимательно наблюдать за пациентом, чтобы отличить полиомиелит от других недугов и обеспечить адекватное лечение.
Как лечить полиомиелит
Действенное лекарство от полиомиелита до сих пор не найдено. Всех заболевших госпитализируют. Это необходимо для защиты окружающих людей и предотвращения осложнений у больного в острый период. Период госпитализации длится от 40 дней.
Лечение заключается в быстром снятии острых симптомов. При сильной боли проводится обезболивание. Высокую температуру снимают жаропонижающими препаратами. Дополнительно пациент получает витамины. В остром периоде, который длится до 6 недель, рекомендован строгий постельный режим. Медицинский персонал при помощи подушек и валиков обеспечивает правильное положение туловища и конечностей, это снижает риск деформации формы костей. Ведётся профилактика пролежней. При поражении диафрагмы и межрёберных мышц и недостаточном дыхании необходима реанимация. При нарушении функций глотания жидкое питание поставляется через зонд.
После того, как острый период заканчивается, начинается реабилитация пациента. Именно от качества реабилитации зависит состояние мышц и центральной нервной системы после болезни. Мышцы, не полностью утратившие активность, восстанавливают гимнастикой, массажем, иглоукалыванием, плаванием. При полном параличе назначают электростимуляцию мышц, массаж, ванны, иглоукалывание, парафинотерапию и другие тепловые процедуры. Рекомендуется санаторно-курортное лечение в специализированных учреждениях.
Медикаменты тоже оказываются полезными в период реабилитации. Назначаются препараты для улучшения кровоснабжения мозга, стимуляции нервных импульсов, гормональные препараты.
Для профилактики контрактур показано ношение ортопедической обуви, шин, повязок. Они защищают ослабленные ноги от деформации, корректируют формы и положение стоп и суставов.
Скорректировать осложнения после перенесённого полиомиелита можно хирургическим путём. Хирурги проводят пластику мышц и сухожилий, резекцию и остеотомию костей, резекцию и протезирование суставов.
Лечением полиомиелита занимается широкий круг специалистов — педиатры, терапевты, неврологи, хирурги, инфекционисты, иммунологи, ортопеды, специалисты по реабилитации.
Как предотвратить полиомиелит
Основным способом профилактики полиомиелита является вакцинация, благодаря которой удалось существенно сократить заболеваемость полиомиелитом. Лечить полиомиелит сложно, после тяжёлых форм велик риск инвалидности, поэтому лучше провести вакцинацию и обезопасить себя и своих детей от этой страшной болезни.
Существует 2 вида вакцины: инактивированная вакцина для инъекций и живая вакцина для приёма внутрь в виде драже или растворов. В первом случае в организм попадает убитый вирус, во втором — живой, но ослабленный.
По количеству заболеваний, с которыми борются вакцины, различают моновакцины и поливакцины. Моновакцины предупреждают только полиомиелит, поливакцины совмещают профилактику полиомиелита и коклюша, столбняка, дифтерии, гемофильной палочки и гепатита В в разных сочетаниях.
В России вакцинация от полиомиелита является обязательной, её проводят бесплатно, начиная с младенческого возраста и заканчивая в 14 лет. Используют преимущественно живую вакцину.
График вакцинации живой вакциной следующий:
После введения вакцины необходим щадящий режим: полноценный отдых и сон, лёгкое, богатое витаминами питание. Необходимо оградить ребёнка от переохлаждения и общения с возможными носителями бактерий и вирусов, так как борьба с вирусом временно снижает иммунитет, и инфекция может захватить ослабленное тело малыша.
Взрослых людей прививают в двух случаях: если не была проведена плановая вакцинация в детстве или при поездках в зоны высокого риска по полиомиелиту. Это преимущественно страны Азии и Африки. Здравоохранительные организации отслеживают эпидемические ситуации в мире и рекомендуют вакцинацию от тех или иных заболеваний. Повторные вакцинации взрослых от полиомиелита проводятся раз в 5-10 лет при сохранении риска заражения.
Обычно вакцина переносится хорошо. Возможно небольшое повышение температуры, расстройство пищеварения, отёчность и слабость. В редких случаях возможна крапивница, одышка, судороги, обширные отёки. Если это случилось, необходимо без промедления обратиться к врачу.
Некоторым людям вакцинация от полиомиелита противопоказана. Абсолютными противопоказаниями является иммунодефицит, аллергия на компоненты вакцины. Временными противопоказаниями являются бактериальные или вирусные заболевания, беременность, грудное вскармливание, акклиматизация после поездки в другую климатическую зону.
Что такое полиомиелит и как им можно заразиться?
Характеризуется поражением нервной системы (преимущественно серого вещества спинного мозга), что приводит к параличам, а также воспалительными изменениями слизистой оболочки кишечника и носоглотки, протекающими под «маской» кишечной инфекции или острого респираторного заболевания.
Вирус полиомиелита очень устойчив во внешней среде. Хорошо переносит замораживание, высушивание.
Источник инфекции – больной человек (особенно когда болезнь протекает в легкой и стертой форме) или вирусоноситель.
Чаще всего случаи полиомиелита регистрируются летом и осенью. В группе риска – дети от полугода до семи лет. В первые несколько месяцев жизни ребенку полиомиелит вообще не грозит, поскольку материнский врожденный иммунитет надежно защищает малыша от энтеровируса этого типа.
Возбудитель при инфицировании выделяется через рот (несколько суток), а затем с испражнениями (несколько недель, а иногда и месяцев). Заражение может произойти воздушно-капельным путём (при кашле, чихании, разговоре), но чаще — при попадании в рот вируса через загрязнённые руки, пищу, воду. Механическими переносчиками вируса могут быть мухи.
Инкубационный период заболевания (период с момента инфицирования до появления симптомов заболевания) составляет в среднем 10-12 дней, максимально – до 35 дней.
Какие симптомы заболевания?
У большинства детей полиомиелит не проявляется даже после окончания инкубационного периода. Симптоматика будет зависеть от формы заболевания и состояния иммунитета ребенка.
Прогнозы при непаралитическом полиомиелите благоприятны.
При паралитической патологии в той или иной степени остаются с ребенком на всю жизнь. Однако грамотный и ответственный подход к реабилитации позволяют избежать инвалидности при нетяжелых поражениях и восстановить двигательные функции в полном или практически полном объеме.
Основным методом профилактики полиомиелита является своевременно проведенная вакцинация.
Весь мир объединился в борьбе с вирусом полиомиелита. В мире не должно остаться ни одного ребенка, заболевшего полиомиелитом!
Наиболее эффективным средством защиты от полиомиелита является вакцинация. Прививки против полиомиелита входят в календарь профилактических прививок Республики Беларусь на плановой основе.
Прежде чем отказываться от вакцинации против полиомиелита – прочтите, что такое «полиомиелит»!
Отказ от вакцинации может привести к трагическим последствиям.
Что такое полиомиелит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Каминской Ольги Николаевны, инфекциониста со стажем в 21 год.
Определение болезни. Причины заболевания
Этиология
Вирус достигает 15 – 30 нм в диаметре. Размножается в цитоплазме поражённых клеток. Содержит рибонуклеиновую кислоту (РНК), которая передаёт генетическую информацию от ядра вируса к частицам, синтезирующим белок.
Эпидемиология
Как передаётся полиомиелит
Механизм передачи инфекции — фекально-оральный. Реализуется через водный, пищевой и бытовой пути передачи, т. е. через загрязнённые руки, пищу и воду. Иногда вирус передаётся воздушно-капельным и воздушно-пылевым путями.
Человек становится заразным ещё до начала симптоматики: в отделяемом носоглотки вирус появляется через 36 часов после заражения, в кале — через три дня.
Больше всего вирусных частиц выделяется в первую неделю болезни. Из носоглотки вирус попадает в окружающую среду в течение семи дней, из кишечника — до 42-х дней.
Иммунитет после полиомиелита типоспецифичен: возможны повторные случаи полиомиелита, вызванные другими типами вируса. Если во время беременности у матери сформировался иммунитет к полиовирусу, её антитела передаются ребёнку и сохраняются в течение 6–12 месяцев.
Распространённость
Последние случаи полиомиелита в России были выявлены в 1996 году в Чеченской Республике. С 1992 года на территории этого региона не проводилась вакцинация, что и стало причиной распространения инфекции, но вспышку болезни удалось погасить.
Симптомы полиомиелита
Возможны следующие синдромы:
Классическим и самым тяжёлым симптомом полиомиелита является периферический паралич — вялый паралич конечностей. В отличие от центрального паралича, при котором наблюдается сильное напряжение мышц, для периферического паралича характерно:
Полиомиелит у беременных
Сейчас такие случаи не встречаются благодаря массовой вакцинации, но в допрививочную эпоху болезнь у беременных протекала дольше и тяжелее, чем у небеременных: повышался риск самопроизвольного аборта и внутриутробного поражения, которое проявлялось задержкой развития и параличами у новорождённого. Врождённых пороков не наблюдалось.
Патогенез полиомиелита
Первичное размножение вируса при воздушно-капельном пути заражения происходит в клетках носоглоточного лимфоидного кольца, при фекально-оральном пути — в клетках лимфоидной ткани кишечника.
Скапливаясь в этих клетках, массированное количество патогенов прорывается в кровь. С кровотоком они распространяются в организме и фиксируются на нервных клетках.
Проникнув внутрь нервных клеток, вирус встраивается в их ДНК и синтезирует на основе материала клеток вирусные частицы. Исчерпав материал, полиовирус разрушает нервные клетки. Из-за их гибели мышцы перестают функционировать — развивается периферический паралич.
Классификация и стадии развития полиомиелита
Стадии развития болезни:
По локализации полиомиелит бывает:
Клинические формы полиомиелита
Выделяют пять форм полиомиелита:
При менингеальной форме болезнь начинается с резкого подъёма температуры до 39 – 40 °С, выраженной головной боли и рвоты, которая не приносит облегчения. При осмотре врач замечает характерные признаки натяжения нервных стволов, при пальпации по ходу этих стволов возникает боль.
Паралитическая (спинальная) форма встречается редко: у одного из тысячи заболевших. К развитию параличей в ранней стадии болезни предрасполагает беременность и иммунодефицитные заболевания.
Бульбарная форма болезни является самой тяжёлой, так как поражаются ядра нервов в спинном и головном мозге. Отличается острым началом, высокой лихорадкой и быстрым поражением жизненно важных центров, которые контролируют дыхание, кровообращение и терморегуляцию. Поэтому чаще всего эта форма болезни завершается смертью.
Течение паралитической формы полиомиелита
Течение болезни разделяют на четыре периода:
Иногда возникают кишечные симптомы: жидкий стул и рвота. Чаще они отмечают у детей 3–4 лет.
Лихорадка может приобретать двухволновое течение: периодически температура нормализуется на 1 – 2 дня.
Параличи развиваются со 2-го по 6-й день болезни и продолжают проявляться до 14-ти дней. За 1 – 3 дня нарастает гипотонус разных мышц, чаще вовлекаются мышцы ног. Сгибательные и разгибательные рефлексы становятся слабее или полностью утрачиваются.
Выраженность симптомов зависит от уровня повреждения нервной системы. При поражении нервной ткани на уровне грудного отдела формируются параличи межрёберных мышц, что проявляется расстройством дыхания.
При поражении отдельных мышц другие продолжают работать как обычно. Из-за этого части тела начинают неправильно взаимодействовать, возникает тугоподвижность суставов и асимметрия, деформируется позвоночник.
В резидуальный период атрофируются мышцы, развивается тугоподвижность суставов, деформируются кости, у детей нарушается рост, искривляется позвоночник и скелет в целом. Чаще эти проявления затрагивают ноги.
Осложнения полиомиелита
Осложнения формируются при тяжёлом течении заболевания. Чаще всего они возникают при поражении участка спинного мозга, иннервирующего мышцы диафрагмы и межрёберные мышцы.
Из поздних осложнений полиомиелита выделяют постполиомиелитный синдром. Он развивается спустя десятилетия у каждого 3-го человека, переболевшего полиомиелитом. С различной частотой и интенсивностью наблюдаются медленно прогрессирующие симптомы, такие как мышечная слабость и боли в суставах, постепенно снижается умственная и физическая работоспособность.
Диагностика полиомиелита
Заподозрить полиомиелит можно при характерной клинической картине (наличии парезов и параличей), остром начале болезни с подъёмом температуры и особенном эпидемиологическом анамнезе:
Оценка прививочного анамнеза — важный этап в постановке диагноза. Врач должен уточнить, вакцинировался ли пациент, насколько своевременно и полно он это сделал, была ли вакцина живой или инактивированной. Для подтверждения диагноза проводится лабораторная диагностика.
Лабораторная диагностика
Дифференциальная диагностика
Разные клинические формы полиомиелита следует дифференцировать с другими заболеваниями.
При подозрении на менингеальную форму полиомиелита нужно исключить другие менингиты : энтеровирусные, паротитные, туберкулёзные и развившиеся на фоне клещевого энцефалита. Отличительным признаком менингеальной формы полиомиелита является выраженный болевой синдром — для других заболеваний он не характерен. Подтвердить диагноз нужно с помощью лабораторной диагностики: обнаружить возбудителя методом ПЦР.
Спинальная форма полиомиелита требует исключить заболевания опорно-двигательного аппарата. При этих поражениях отмечается щадящая походка и боль в суставах, вызванная пассивными движениями; мышечный тонус и рефлексы сохраняются.
При щадящей походке пациент не может наступить на больную ногу из-за боли, тогда как при парезах на фоне полиомиелита нога не болит: пациент может на неё опираться, но из-за слабости и отсутствия рефлексов конечность выгибается.
Спинномозговая пункция при заболеваниях опорно-двигательного аппарата не выявляет каких-либо изменений, в анализах крови обнаруживаются признаки воспаления, например увеличение лейкоцитов и повышение СОЭ.
При клещевом энцефалите чаще поражается нервная ткань на уровне шейного отдела, что проявляется симметричными параличами мышц шеи и плечевого пояса. При проведении спинномозговой пункции определяют незначительное увеличение лимфоцитов и повышенный уровень белка (до 0,66 – 1,0 г/л). Особое внимание следует уделять эпидемиологическому анамнезу: был ли пациент в месте обитания клещей.
Полирадикулоневрит отличается медленным течением: первые признаки болезни формируются на протяжении нескольких недель или месяцев. Поражение конечностей асимметричное, с обязательным нарушением чувствительности. В спинномозговой жидкости выявляется повышенный уровень белка, количество клеток при этом в норме.
Лечение полиомиелита
Противовирусная терапия пока не разработана, поэтому лечение направлено на то, чтобы устранить симптомы и не допустить развитие осложнений.
При поражении межрёберных мышц и диафрагмы, когда пациент не может самостоятельно дышать, его переводят на искусственную вентиляцию лёгких. При нарушении глотания организуют питание через зонд.
Восстановительный период
В восстановительный период показана витаминотерапия и ноотропные средства. Чтобы улучшить питание мышечной ткани, назначают препараты фосфора, калия и физиопроцедуры, например ультравысокочастотную терапию, электрофорез и парафинотерапию.
Прогноз. Профилактика
Вакцинация
Основной способ профилактики полиомиелита — это вакцинация. Она позволяет сформировать иммунитет к полиовирусу.
Согласно национальному календарю профилактических прививок, вакцинация показана детям, начиная с 3-х месяцев. Первый курс прививок проводят детям до года. Он состоит из трёх вакцин, которые нужно вводить с интервалом в 45 дней. Спустя год после последней вакцинации вводят остальные вакцины.
Специфическая профилактика включает инактивированную и поливалентную (приготовленную из двух типов вируса) оральную живую вакцину. Первые две дозы вакцины должны быть инактивированными. Их вводят детям 3–4,5 и 6 месяцев. Повторная вакцинация показана в 18, 20 месяцев и 14 лет.
Инактивированная полиовакцина стимулирует лишь очень низкий уровень иммунитета против полиовируса в кишечнике. Она защищает привитого от развития полиомиелита, но в отличие от оральной живой вакцины не способна предотвратить распространение дикого полиовируса.
В странах с неудовлетворительными санитарно-гигиеническими условиями вакцинация с помощью оральной живой вакцины может привести к «пассивной» иммунизации непривитых, так как привитые выделяют вирус в окружающую среду.
Как не заразиться полиомиелитом
Чтобы не распространить заболевание, пациента с полиомиелитом нужно изолировать не меньше, чем на 40 дней. Людей, которые контактировали с заболевшим, наблюдают 21 день. Дети, которых вакцинировали по нарушенной схеме, и все непривитые независимо от возраста подлежат иммунизации.
В крайне редких случаях совершенно непривитые люди и люди с иммунодефицитом могут заразиться от тех, кто недавно привился живой полиомиелитной вакциной. Поэтому таких людей либо разобщают (ограничивают тесные контакты) максимум на 60 дней, либо прививают инактивированной вакциной. Но если ребёнок был привит до этого инактивированной вакциной и у него нет патологии иммунной системы, никакого риска заболеть нет.
Полиомиелит является заболеванием, которое можно полностью ликвидировать, в первую очередь с помощью вакцинации: она позволит сотням тысяч детей избежать паралича, инвалидности и смерти. Поэтому очень важно не отказываться от прививок против полиомиелита.
Помните, что опасность заболеть полиомиелитом и остаться инвалидом на всю жизнь в тысячи раз выше, чем риск побочных последствий от применения вакцины. Как только полностью исчезнут случаи заболевания, можно будет перейти исключительно на использование инактивированной вакцины.
Полиомиелит
Полиомиелит – это заразное инфекционное заболевание, которое может приводить к серьезным последствиям. Болезнь в тяжелых формах поражает нервную систему и может вызывать параличи разных видов и в разных частях организма.
Как проходит заражение и кто в зоне риска
Пути заражения полиомиелитом в основном сводятся к проникновению вируса через пищеварительный тракт – если до этого вода, пища либо руки контактировали с зараженными веществами. Например, в водоем попали фекалии болеющего человека, а дальше при купании пациент вместе с зараженной водой получает вирус. Возбудителем заболевания является полиовирус.
Заразиться можно как через воду, так и через пищу, грязную одежду и т.д. В зоне риска находятся:
Риски заразиться выше в теплый период года: летом либо осенью. Вирус очень живуч, во влажной среде он может жить до 4 месяцев.
Симптомы полиомиелита и течение заболевания
Вирус полиомиелита вызывает следующие симптомы:
Важно отметить, что в 90% случаев симптомы полиомиелита не определяются, и он не поражает нервную систему. А на 10% случаев приходятся очень тяжелые формы, предполагающие воспаление оболочек мозга – с тяжелыми последствиями, вплоть до летальных.
Инкубационный период полиомиелита довольно короткий – он не превышает 5 дней. При этом выздоровление в случае легкой формы наступает в течение 3 дней. Однако, как мы уже сказали, бывают и сложные формы – они довольно редкие, но крайне опасные. В таком случае лечение может длиться месяцами, годами или же оказаться вовсе бесполезным.
Как проводится диагностика полиомиелита
Если возникают очевидные симптомы полиомиелита, пациента помещают в инфекционную больницу, где за обследование берется врач-инфекционист. Чтобы понять, в чем причина, проводят ряд манипуляций, обязательно исследуют:
Все это позволяет выяснить, какой возбудитель стал причиной болезни, правильно поставить диагноз.
Как лечат заболевание в Москве
Лечение полиомиелита проводится в инфекционной больнице и предполагает комплексный подход, включающий:
Очень важно, чтобы пациент с полиомиелитом постоянно находился под присмотром, особенно в стадии, когда болезнь прогрессирует или не показывает значительных улучшений.
Профилактика полиомиелита
Главной профилактической мерой является вакцинация детей, которая проводится в раннем возрасте, а затем повторно. Существует специальный календарь прививок, на основании которого педиатры рекомендуют проходить эту процедуру. При правильном проведении прививки вырабатывается пожизненный иммунитет и устойчивость к полиовирусу.
Если же говорить о профилактике полиомиелита на бытовом уровне, то она подразумевает:
Сейчас полиомиелит встречается довольно редко – это связано с централизованной вакцинацией, благодаря которой дети с раннего возраста вырабатывают иммунитет к вирусу полиомиелита, а потому спокойно переносят контакт с ним.
Вопросы-ответы по теме полиомиелита
Обязательно ли делать прививку ОПВ?
У родителей есть возможность отказаться от такой прививки – они могут написать письменный отказ и не проходить эту процедуру. Однако врачи предостерегают от такого решения: помните, что в случае заболевания у 10% детей последствия будут необратимыми, а некоторым детям такой отказ будет стоить жизни. Сейчас вакцинация ОПВ – это единственная возможность на 100% защититься от возбудителя полиомиелита.
Как делают прививку от полиомиелита?
Прививка делается двукратно, начиная с трехмесячного возраста. Укол ставится внутримышечно и содержит вирус, убитый формалином.
Насколько эффективна вакцинация при таком заболевании?
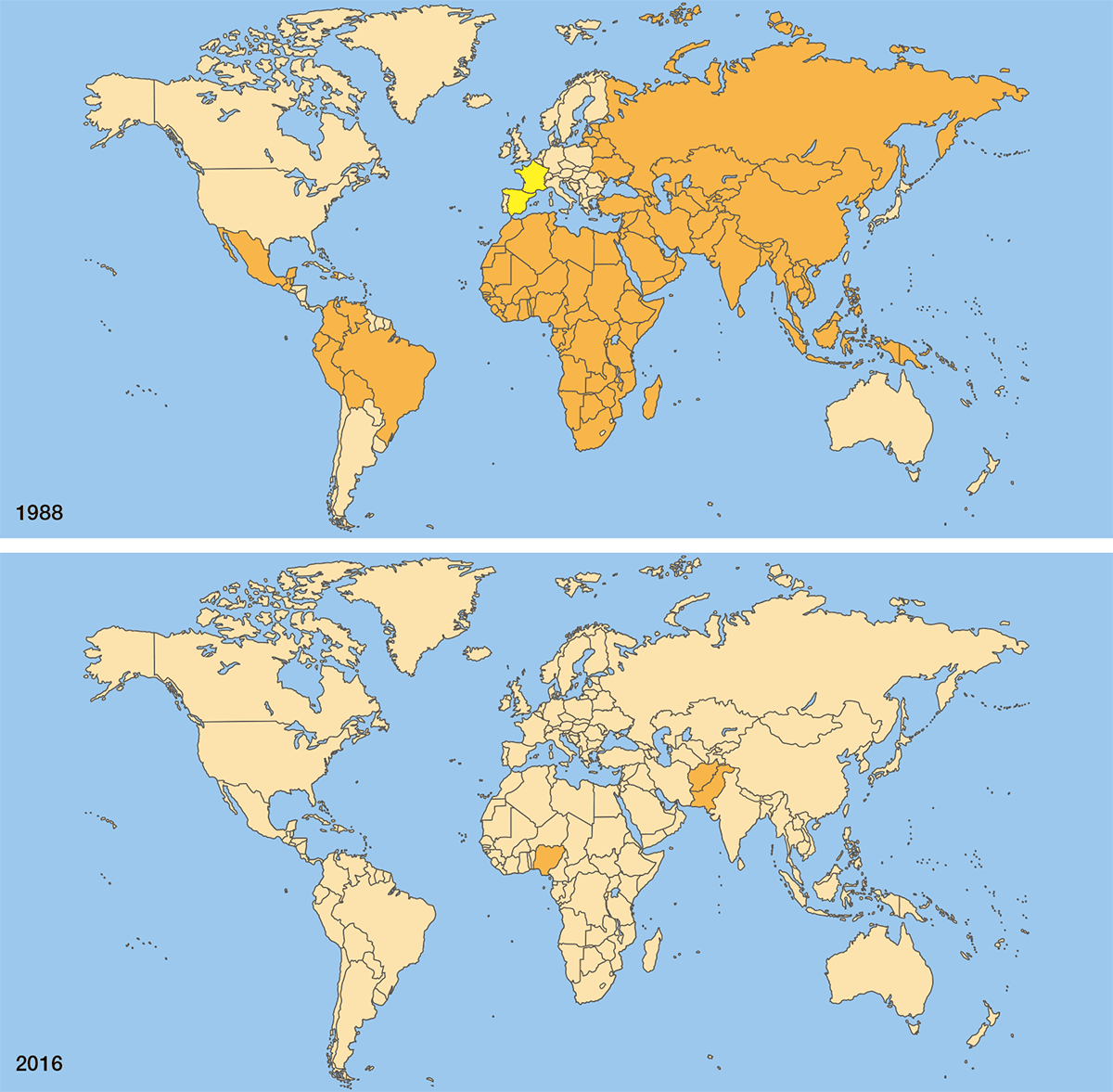
С момента активной борьбы с полиомиелитом (1988 год) благодаря вакцинации удалось уменьшить количество заболевших с 350 тысяч человек в год до 359 случаев (за 2014 год). Эти данные говорят сами за себя: после получения прививки болезнь становится неопасной и больше человеку не грозит.
Полиомиелит опасен только для детей?
Нет, если у взрослого нет прививки, то при сильно ослабленном иммунитете возбудитель полиомиелита для него тоже очень опасен.
Если по какой-то причине у вашего ребенка не было прививки от полиомиелита, и вы обнаружили у него некоторые признаки заболевания, немедленно обратитесь за помощью в инфекционную больницу. Ни в коем случае не пытайтесь поставить диагноза самостоятельно, а тем более самостоятельно назначить лечение – это очень опасно!
Полиомиелит: убийца из XX века
Окончательной победы над болезнью осталось ждать недолго. Врачи всего мира делают все возможное, чтобы полиомиелит исчез навсегда. Рисунок в оригинальном разрешении.
Автор
Редакторы
Борьба с полиомиелитом — это пример победы вакцин над одной из самых страшных инфекций, известных человечеству. К сожалению, эта победа пока не может считаться окончательной. В новой статье спецпроекта «Вакцинация» мы расскажем, почему дети всё еще иногда заболевают полиомиелитом, зачем прививаться там, где болезни давно нет, и как правильно это делать.
Вакцинация
Генеральный партнер спецпроекта — Zimin Foundation.
Изобретение вакцин кардинально изменило жизнь человечества. Многие болезни, уносившие тысячи, а то и миллионы жизней ежегодно, теперь практически не встречаются. В этом спецпроекте мы не только рассказываем об истории возникновения вакцин, общих принципах их разработки и роли вакцинопрофилактики в современном здравоохранении (этому посвящены первые три статьи), но и подробно говорим о каждой вакцине, включенной в Национальный календарь прививок, а также вакцинах против гриппа и вируса папилломы человека. Вы узнаете о том, что собой представляет каждый из возбудителей болезней, какие существуют варианты вакцин и чем они различаются между собой, затронем тему поствакцинальных осложнений и эффективности вакцин.
Для соблюдения объективности мы пригласили стать кураторами спецпроекта Александра Соломоновича Апта — доктора биологических наук, профессора МГУ, заведующего лабораторией иммуногенетики Института туберкулеза (Москва), — Сусанну Михайловну Харит — доктора медицинских наук, профессора, руководителя отдела профилактики НИИ детских инфекций (Санкт-Петербург), — а также Сергея Александровича Бутрия — педиатра, автора блога «Заметки детского врача».
Полиомиелит — на удивление известная болезнь, если учесть, что сегодня она встречается крайне редко. В 2019 году во всем мире было зарегистрировано всего 176 случаев заболевания диким вирусом.
В статье «История вакцинации» [20] нашего спецпроекта переломному моменту в борьбе с полиомиелитом — разработке первой полиовакцины — посвящена отдельная глава. — Ред.
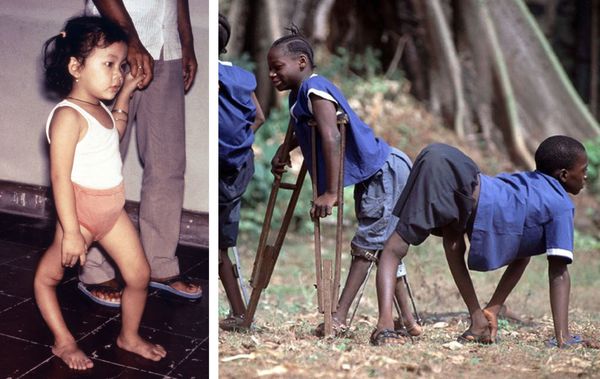
Рисунок 1а. Жертвы полиомиелита в Нигерии, где дикий полиовирус всё еще циркулирует. Умар, пострадавший от полиомиелита, родился в 2003 году, когда в нигерийском штате Кано иммунизация детей была байкотирована. Мальчик передвигается с костылями.
Рисунок 1б. Жертвы полиомиелита в Нигерии, где дикий полиовирус всё еще циркулирует. Наджа Ату Юсиф (слева), переболев полиомиелитом, осталась хромой. Ее брат Адаму Юсиф после болезни не может ходить, а для передвижения использует трехколесный велосипед.
Полиомиелит — болезнь грязных рук
Полиомиелит — по большей части детская болезнь. В развивающихся странах 65–75% случаев инфекции встречаются у детей в возрасте до 3 лет и 95% — у детей в возрасте до 5 лет. Маленькие дети больше подвержены заражению, так как полиомиелит передается через грязные игрушки и посуду. Подросткам и взрослым также есть, чего опасаться, — у них осложнения после инфекции тяжелее и встречаются чаще. Смертность от полиомиелита у детей составляет 5%, а у взрослых — 15–30% [2].
Изучение останков мумий и древних изображений дает понять, что полиомиелит сосуществует с нами очень давно. Он был распространен еще в Древнем Риме, Греции и Египте (рис. 2).
Рисунок 2а. Полиомиелит в древности: обложка документа ВОЗ о провозглашении ЕС свободным от полиомиелита регионом, 2002 год. На фотографии — надгробная плита времен 18-й египетской династии (580–1350 гг. до н.э.). Изображенный на ней человек пострадал от полиомиелита и остался инвалидом. Его правая нога повреждена из-за болезни.
Рисунок 2б. Полиомиелит в древности: сосуд из захоронения в Италии (480 г. до н.э.). Бог старости Герас на рисунке запечатлен с деформированным позвоночником и атрофированными мышцами — характерными признаками полиомиелита.
Ученые всего мира исследуют полиомиелит с конца XIX века, до этого момента о нем почти ничего не было известно (рис. 3).
Рисунок 3. История изучения полиомиелита. 1840 г. — Немецкий ортопед Якоб Гейне выделил полиомиелит как отдельную болезнь, назвав его детским спинальным параличом. 1890 г. — Шведский педиатр Карл Оскар Медин доказал инфекционную природу болезни. 1909 г. — Полиовирус впервые выделили в Австрии Карл Ландштейнер и Эрвин Поппер. 1913 г. — Румынский бактериолог Константин Левадити вырастил вирус полиомиелита на живых клетках. 1931 г. — Сэр Фрэнк Макфарлейн Бёрнет и Жеан Макнамара в Австралии открыли три серотипа полиовируса. 1938 г. — Американский медик и ученый-вирусолог Альберт Сэйбин доказал, что основные ворота инфекции — рот и другие отделы пищеварительного тракта. 1949 г. — В США Джон Эндерс с коллегами разработал способ выращивания полиовируса в культуре почечных клеток обезьян. За свою работу ученые получили Нобелевскую премию. 1950 г. — В США Геральд Кокс и Хилари Копровский получили первый вариант живой вакцины на базе штаммов, аттенуированных путем пересева через мозг хлопковых крыс. 1955 г. — Американец Джонас Солк создал первую в мире инактивированную вакцину от полиомиелита. 1956 г. — Альберт Сэйбин получил ослабленные штаммы вируса полиомиелита, которые были использованы при создании живой пероральной вакцины. 1959 г. — Российские ученые Михаил Чумаков и Анатолий Смородинцев на основе штаммов Сэйбина создали и внедрили живую вакцину от полиомиелита в форме сиропа или драже. 1981 г. — Геном полиовируса был расшифрован двумя независимыми группами ученых. 2015 г. — Ликвидирован дикий полиовирус 2 типа. В последний раз случай вызванного им полиомиелита был зарегистрирован в 1999 году. 2019 г. — Ликвидирован дикий полиовирус 3 типа. Он не диагностировался с 2012 года.
Второе название полиомиелита — болезнь Гейне—Медина. Оно отсылает к двум врачам, положившим начало борьбы с инфекцией. Якоб Гейне в 1840 году в Германии отделил полиомиелит от других видов паралича, а Карл Медин из Швеции через 50 лет после этого доказал его инфекционную природу и показал, что далеко не все случаи полиомиелита заканчиваются поражением нервной системы.
Крошка-вирус
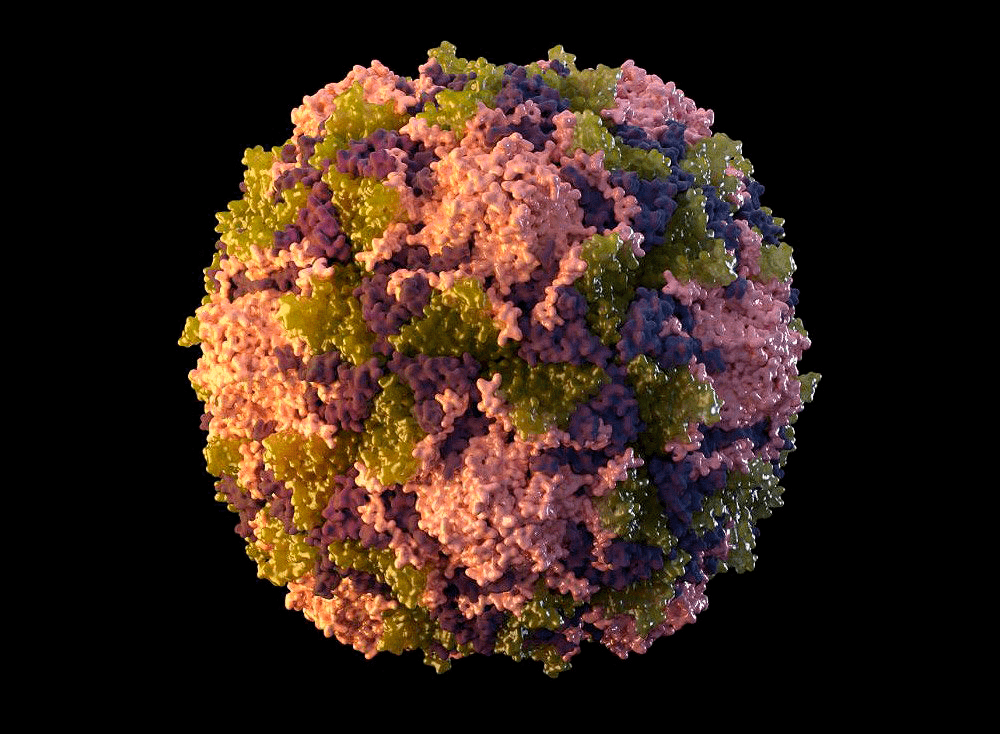
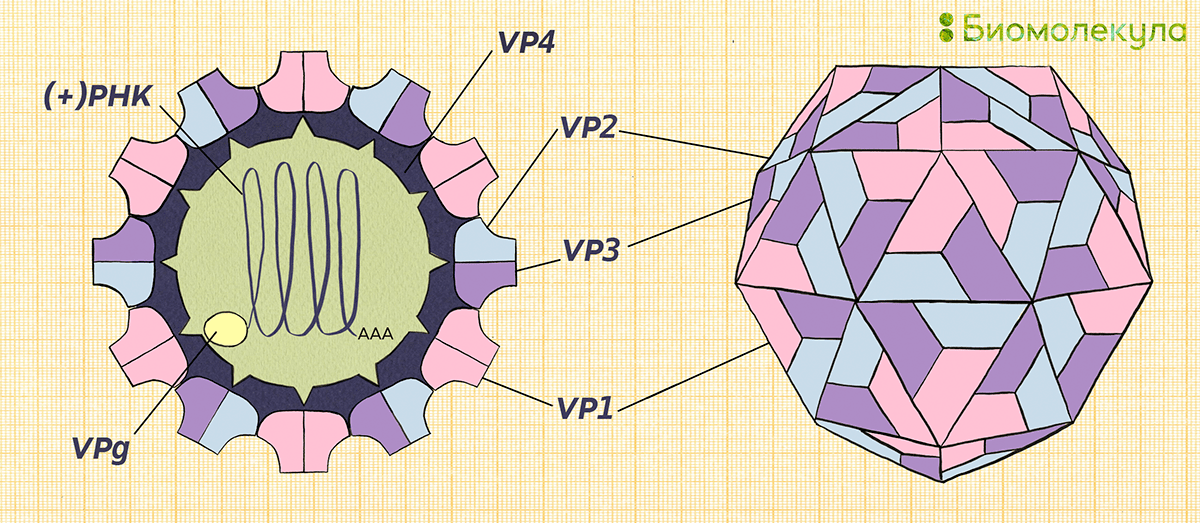
Полиовирус хорошо изучен. Он относится к роду энтеровирусов (вид — энтеровирус С), населяющих пищеварительный тракт, к семейству пикорнавирусов — маленьких вирусов (piccolo — «маленький» по-итальянски) с геномом в виде молекулы РНК. Пикорнавирусы отличаются простым строением: одноцепочечная (+)РНК (позитивная, или кодирующая) и окружающая ее белковая оболочка — капсид (рис. 4).
Рисунок 4а. 3D-модель полиовируса
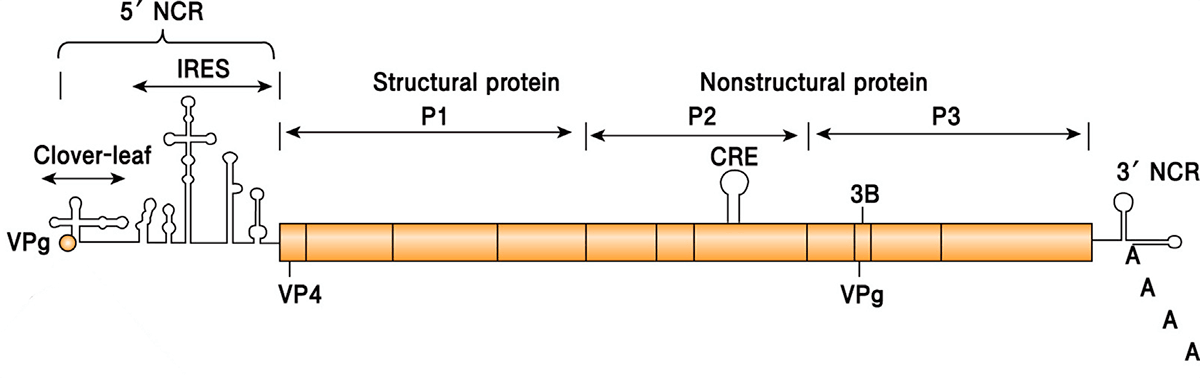
Рисунок 4б. Схема строения полиовируса. Полиовирус отличается небольшим размером — это частица около 30 нм в диаметре. Он имеет гексагональную форму, хотя на микрофотографиях может выглядеть округлым, и состоит из белкового капсида и одноцепочечной геномной (+)РНК длиной примерно 7,5 тыс. нуклеотидов. 5′-конец генома связан с белком VPg. Белки капсида включают три внешних (VP1, VP2 и VP3) и один внутренний (VP4).
Дикие полиовирусы делят на три серотипа (1, 2 и 3) в зависимости от конфигурации белков на их поверхности. Все серотипы вызывают полиомиелит человека, а иммунитет против вируса одного типа не защищает от других.
Белковая оболочка вируса надежно оберегает его от внешних воздействий. Полиовирус может жить в воде несколько месяцев, а в богатой органикой среде (например, фекалиях) — до полугода. Оправдывая звание энтеровируса, он устойчив к кислой среде желудочно-кишечного тракта. Капсид полиовируса не содержит липидов, а потому даже обработка спиртом или хлороформом, растворяющими жир, ему нипочем. Полиовирус без труда переживает холода, но быстро инактивируется при температуре выше 50 °C. В геноме вируса полиомиелита закодирован один большой белок-предшественник, из которого потом нарезаются все нужные вирусу белки (рис. 5).
Рисунок 5. Организация генома полиовируса. Вирусная (+)РНК кодирует один большой белок-предшественник, который впоследствии разделяется на четыре структурных (область P1) и несколько неструктурных (области P2 и Р3) белков. 5′-конец генома связан с белком VPg (virion protein genome linked), а 3′-конец имеет поли-(А) хвост. Без него РНК полиовируса теряет свою инфекционность. На обоих концах РНК есть также некодирующие области (noncoding region, NCR). 5′-NCR включает сайты, обеспечивающие репликацию и трансляцию РНК. 3′-NCR нужна для инициации синтеза (−)РНК (негативной). CRE (cis-acting replication element) — цис-действующий элемент репликации, необходим для репликации (+)РНК.
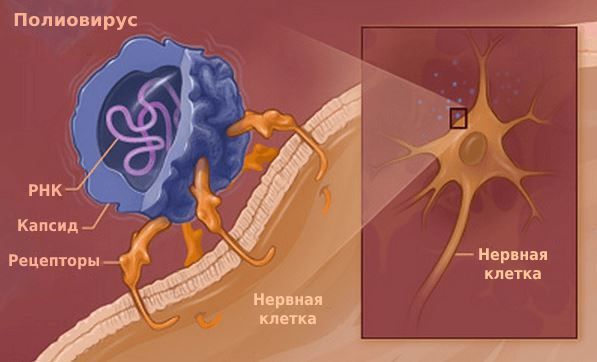
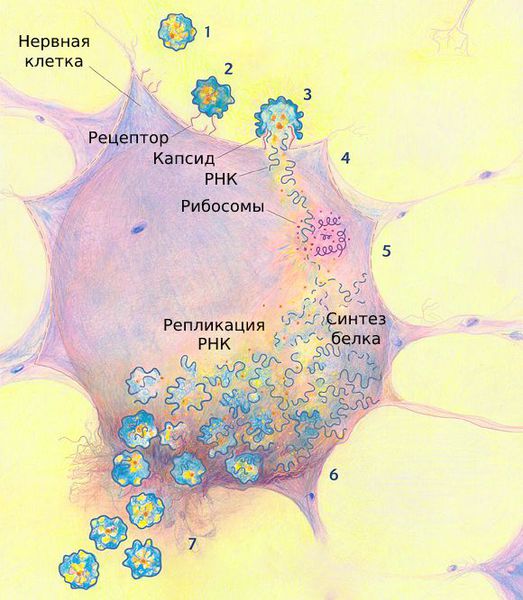
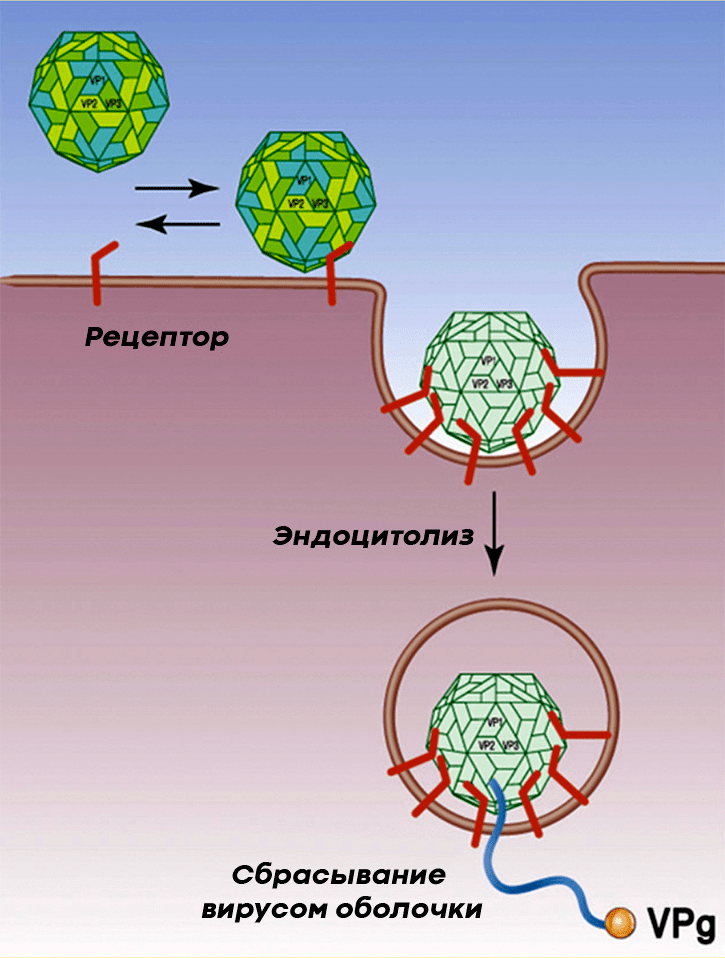
Полиовирус проникает в клетки человека, прикрепляясь к расположенному на них гликопротеину CD155, который пронизывает мембрану клетки, выставляя наружу три своих домена (рис. 6). Из-за этого CD155 получил название «рецептор к полиовирусу», или PVR (the human poliovirus receptor). PVR нужен клеткам для собственных нужд (например, для адгезии клеток), но вирус использует его для своих целей, а именно, чтобы проникнуть внутрь клеток и подчинить их себе.
Рисунок 6. Полиовирус прикрепляется к PVR нервной клетки и проникает внутрь посредством эндоцитоза. Посредником при проникновении вируса полиомиелита в клетку является гликопротеин CD155.
PVR — не просто рецептор
Рецептор полиовируса человека (the human poliovirus receptor, PVR) — это белок на поверхности клеток нашего организма, который имеет множество разных функций. Он обеспечивает правильную клеточную адгезию, участвует в движении и пролиферации (размножении) клеток, особенно во время эмбрионального развития. PVR известен также как регулятор клеточного иммунитета. Он помогает лейкоцитам проходить сквозь стенки сосудов, перемещаясь к очагу воспаления.
Интересно, что PVR в больших количествах представлен на поверхности опухолевых клеток (эпидермальные и остеогенные карциномы, рак молочной железы и толстого кишечника, нейробластома и др.) из-за постоянной активности у них морфогенного фактора Sonic hedgehog и факторов транскрипции Gli1 и Gli3 [4]. Во всех здоровых клетках PVR экспрессируется на низком уровне, что делает его прекрасным маркером различных видов опухолей.
Ученые используют PVR на поверхности опухолевых клеток для прицельной борьбы с раком. В качестве противоопухолевых препаратов они предлагают генетически модифицированные безопасные полиовирусы, которые разрушают опухоль, но не затрагивают соседние ткани [5], [6].
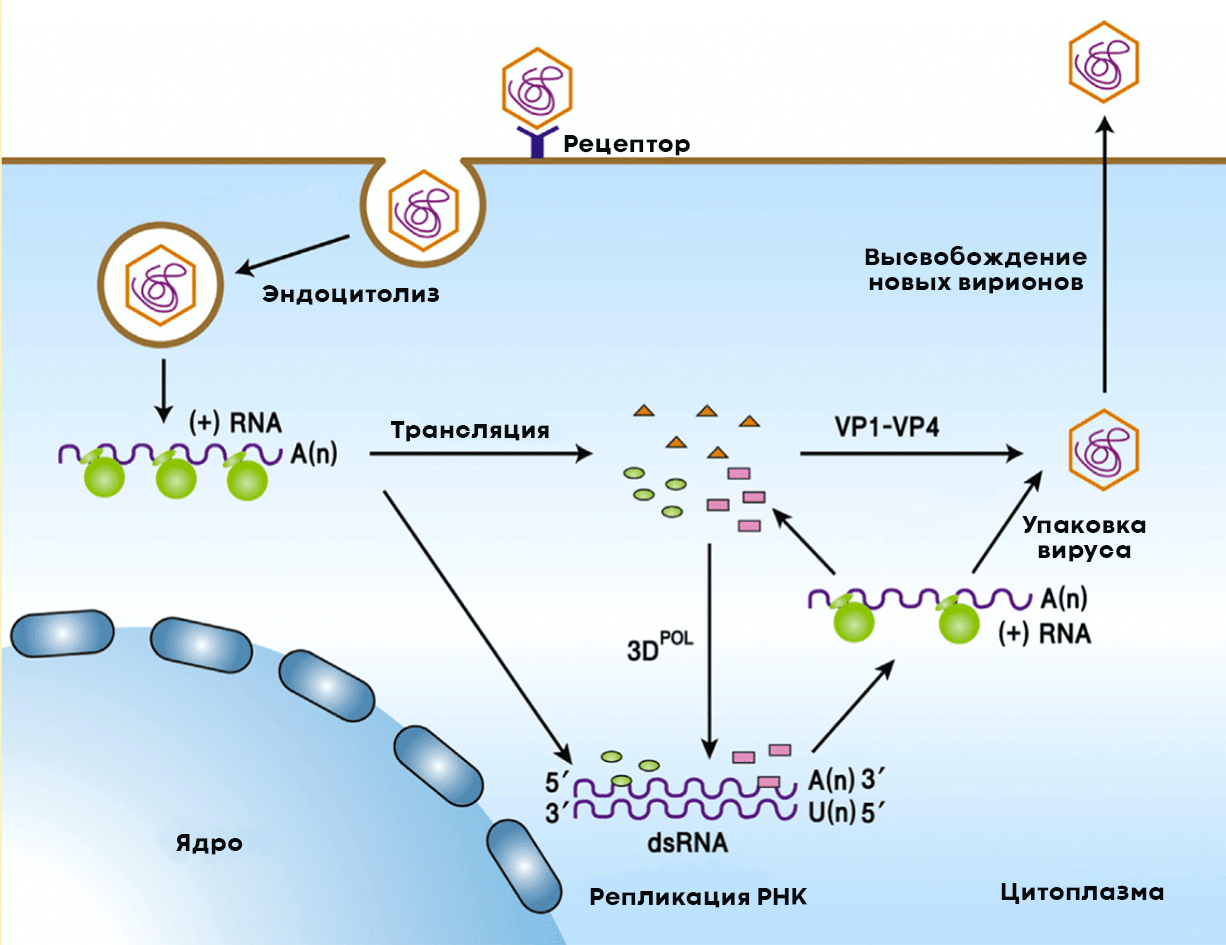
После проникновения в цитоплазму клетки-хозяина полиовирус начинает размножаться (рис. 7). Для этого ему нужно копировать собственную РНК, но для начала — запастись вирусными структурными и неструктурными белками. Последние необходимы вирусу для копирования собственного генома. Из копий вирусной РНК и структурных белков в зараженных клетках формируются новые вирионы. Цикл репродукции вируса в клетке занимает всего семь часов.
Рисунок 7. Жизненный цикл полиовируса в клетках человека. Вирус проникает в клетку путем эндоцитоза, взаимодействуя с рецептором CD155. При этом происходит изменение конформации структурных белков вириона, и вирусная (+)РНК выходит в цитоплазму, где начинает создавать копии вируса. На первом этапе геномная (+)РНК используется как мРНК для трансляции белков, после чего начинается репликация геномной (+)РНК с образованием промежуточной (-)РНК. Синтезированные (+)РНК упаковываются в капсиды, состоящие из структурных вирусных белков, образуя новые вирионы. Клетка разрушается, вирус выходит наружу.
Полиомиелитная рулетка
У полиомиелита два пути передачи. В развивающихся странах полиомиелитом преимущественно заражаются через загрязненную еду и воду, куда полиовирус попадает из фекалий заболевших, а в регионах с высоким уровнем гигиены на первый план выходит заражение через капельки слюны при кашле, чихании или разговоре.
Человек начинает выделять полиовирус через 2–4 дня с момента заражения. В носоглотке он сохраняется в течение 1–2 недель [7]. Одна из причин, почему полиовирус такой живучий, заключается в его способности долго присутствовать в кишечном тракте и выделяться в окружающую среду от нескольких недель до месяцев. Если учесть, что инфекция может быть бессимптомной, становится понятно — оградить ребенка от заражения полиомиелитом очень непросто.
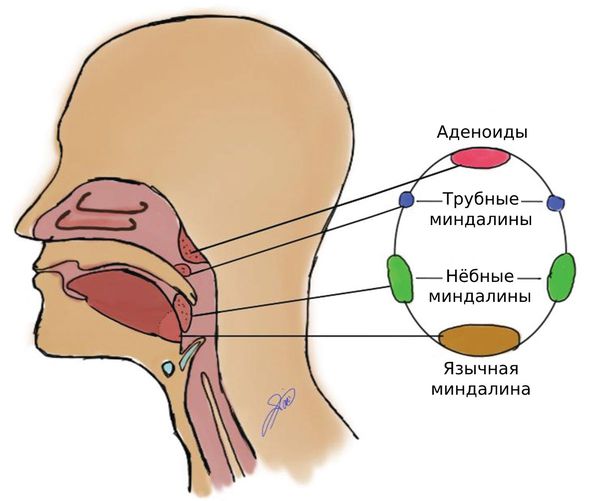
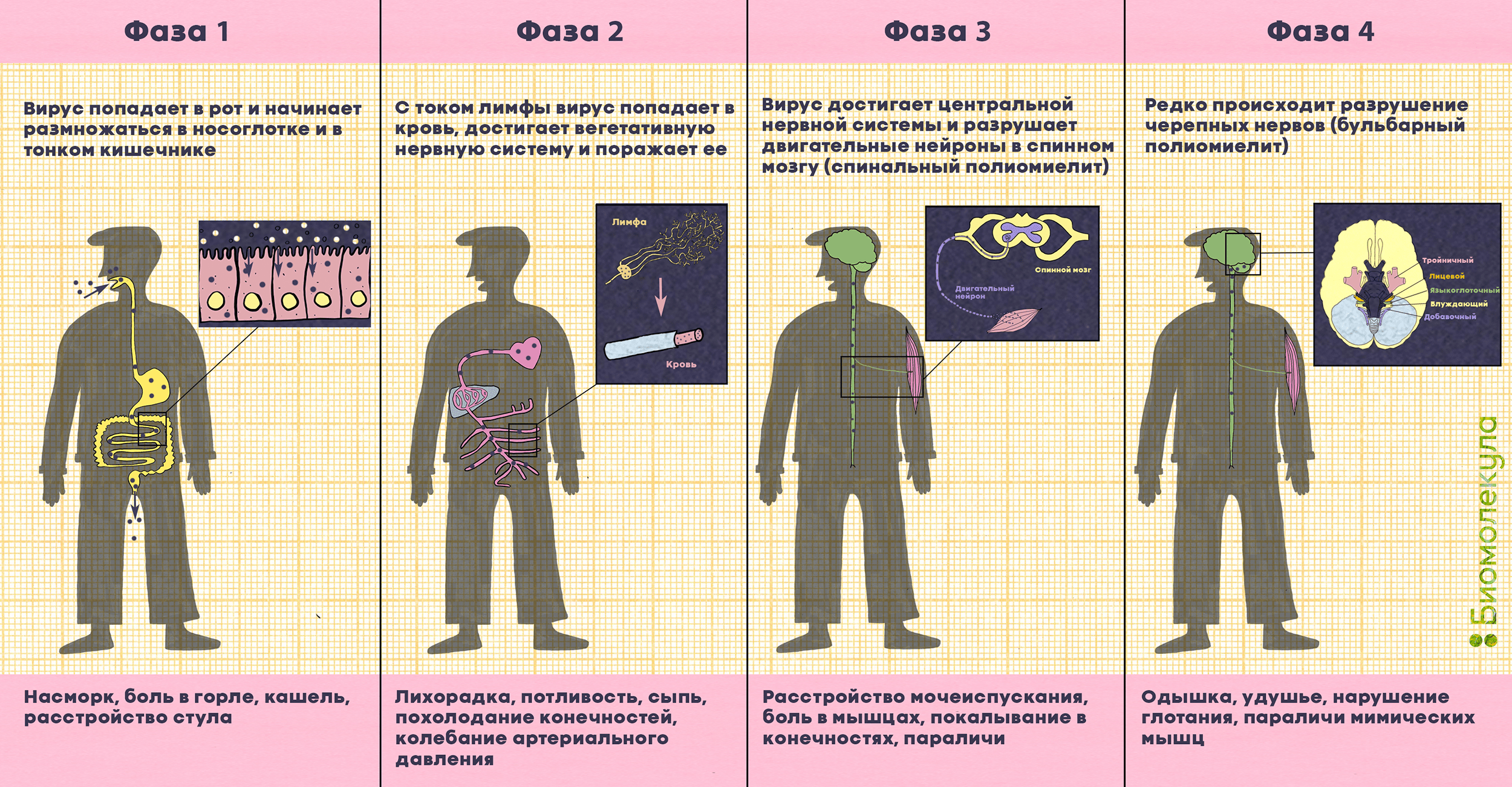
Попадая в наш организм через рот, вирус проникает в слизистую оболочку верхних дыхательных путей и желудочно-кишечного тракта и начинает активно размножаться в носоглотке (в аденоидах и миндалинах) и тонком кишечнике (в лимфатических узлах — пейеровых бляшках). Инкубационный период болезни составляет от 3 до 35 дней, в среднем — 7–10 дней.
Сценариев дальнейшего развития инфекции несколько.
Около 72% людей, заразившихся вирусом, не чувствуют никаких симптомов, полиомиелит для них проходит незаметно. Есть и те (их примерно 24%), у кого по завершении инкубационного периода в течение нескольких дней поднимается температура, появляется расстройство пищеварения, боль в горле, тошнота, головная боль и усталость. Но в оставшихся случаях полиомиелит так просто не сдается [8].
Довольно редко, примерно у 4% заразившихся, из-за полиовируса возникает асептический менингит — воспаление оболочек головного мозга. Он тяжело переносится, сопровождаясь лихорадкой, сильными головными болями и рвотой, но, как правило, заканчивается выздоровлением.
Наконец, примерно у каждого двухсотого заболевшего вирус с лимфой и кровью перемещается к нервным волокнам и попадает в двигательные нейроны в спинном мозге, стволе головного мозга или в моторной коре (рис. 8). Это приводит к разрушению нейронов и последующему вялому параличу мышц: человек больше не может ими управлять, и мышцы со временем атрофируются. Обычно под полиомиелитом (polios — «серый», myelos — «спинной мозг») понимают как раз паралитическую форму заболевания.
Рисунок 8. Развитие полиомиелита и симптомы болезни. Полиовирус попадает в организм через рот и размножается в клетках желудочно-кишечного тракта, миндалинах и лимфатических узлах. С кровью и лимфой он может достигнуть центральной нервной системы и атаковать двигательные нейроны, расположенные в передних рогах спинного мозга, и черепные нервы (клетки мозгового ствола, подкорковых ядер мозжечка, клетки двигательных областей коры головного мозга), вызывая параличи. При бульбарном полиомиелите могут быть повреждены очень важные нервы: языкоглоточный (контролирует глотание и движения языка), блуждающий (посылает сигналы в сердце, кишечник и легкие), вспомогательный (контролирует движения шеи). Разрушение тройничного и лицевого нервов (понтинная форма полиомиелита) может привести к проблемам со зрением и трудностям с жеванием. Если затронут диафрагмальный нерв, наступает паралич диафрагмы.
На ранней стадии (сразу после окончания инкубационного периода) паралитический полиомиелит проявляется в виде повышенной температуры, головной боли, скованности в спине и шее, слабости и болях в мышцах. У больных могут возникать трудности с глотанием и мочеиспусканием, запор, иногда отмечается потеря поверхностных и глубоких рефлексов (например, мышечных — сокращений мышц руки или ноги при ударе по сухожилию). Паралич, как правило, развивается через 1–10 дней после начала первых симптомов и прогрессирует в течение 2–3 дней.
Паралитические формы полиомиелита принято разделять на спинальную и бульбарную. Спинальный полиомиелит характеризуется поражением двигательных нейронов спинного мозга, которые отвечают за движение мышц, в том числе туловища, конечностей и межреберных. Бульбарный полиомиелит более редкий (2% от всех случаев паралитического полиомиелита). Он возникает, когда полиовирус добирается до черепных нервов в бульбарной области ствола головного мозга (отдела, который соединяет кору головного мозга со спинным мозгом). Разрушение этих нервов ослабляет соответствующие им мышцы, вызывая затруднение дыхания, речи и глотания. Если вирус разрушает нервные клетки, контролирующие мышцы диафрагмы, пациент перестает дышать самостоятельно, таких больных подключают к аппаратам искусственного дыхания. Частое осложнение бульбарного полиомиелита — энцефалит, воспаление головного мозга.
Примерно в 19% всех случаев паралитического полиомиелита болезнь затрагивает нервы и в спинном, и в головном мозге. Этот смешанный вид заболевания называют бульбарно-спинальным полиомиелитом. Пораженными в этом случае часто оказываются верхняя часть шейного отдела спинного мозга, нервы, обеспечивающие глотание, и диафрагмальный нерв. Помимо трудностей с дыханием, при бульбарно-спинальной форме могут наблюдаться параличи конечностей и проблемы с сердцем.
Паралич, вызванный полиомиелитом, может привести к смерти, если повреждены нервы, важные для обеспечения жизненно необходимых функций (например, дыхания). Каждые 2–20 человек из 100 с проявившимся параличом умирают. Чаще всего причиной смерти служит отказ мышц диафрагмы (рис. 9а). Соответственно, бульбарная и бульбарно-спинальная формы полиомиелита самые опасные.
То, какие параличи возникнут у больного и насколько тяжелыми они будут, зависит от степени поражения вирусом нервной системы. Полные параличи возникают при гибели не менее четверти нервных клеток спинного мозга. Паралич после полиомиелита чаще всего остается на всю жизнь. Частичное или полное восстановление двигательной активности возможно, но для этого необходима длительная реабилитация, за время которой здоровые мышцы постепенно возьмут на себя работу парализованных (рис. 9б).
Рисунок 9а. Последствия полиомиелита: пациент госпиталя Гордон Джексон, подключенный к портативному респиратору, облегчающему дыхание (1937 год, Торонто). Большинство смертей из-за полиомиелита вызвано разрушением нервов, ответственных за дыхание.
Рисунок 9б. Последствия полиомиелита: девушки, перенесшие полиомиелит, за обедом. Чаще всего паралитическая форма болезни заканчивается параличом руки или ноги.
Будет ли заразившийся ребенок или взрослый парализован, никогда нельзя сказать заранее. Это всегда игра в рулетку. Однако с повышенным риском параличей из-за полиомиелита связывают недоедание, иммунодефицитные состояния, физические нагрузки, хронические болезни и повреждения скелетных мышц. В группу риска по полиомиелиту входят также беременные женщины. У них выше риск и заражения, и осложнений [9].
Вероятность развития паралитического полиомиелита увеличивается с возрастом, так же, как и степень паралича. У детей поражение полиовирусом центральной нервной системы чаще всего заканчивается непаралитическим менингитом, паралич возникает в одном из 1000 случаев. При этом чаще всего он ограничивается поражением одной из ног. У подростков и взрослых паралич из-за полиомиелита возникает гораздо чаще, в одном из 75 случаев, и чаще бывает обширным, распространяясь на грудную клетку, область живота и конечности.
Важен также серотип возбудителя. Самые высокие показатели паралича (1 из 200 случаев заражения) связаны с полиовирусом типа 1, а самые низкие (1 из 2000) — с типом 2 [10]. Вирус типа 3 вызывает паралич в 1 случае из 1150. К сожалению, единственный до сих пор циркулирующий первый серотип дикого полиовируса — самый опасный.
Кроме параличей, острый полиомиелит грозит разного рода осложнениями, включая пневмонию, нарушение расправления легких (ателектазы), воспаление сердечной мышцы (миокардит), а при бульбарной форме — острое расширение желудка, желудочно-кишечные расстройства, язвы и непроходимость кишечника [11]. Пострадавшие от полиомиелита многие годы могут страдать из-за повреждений опорно-двигательной системы: сколиоза, защемлений нервов и патологий сухожилий в области спины. Даже после полного выздоровления, через 15–40 лет перенесенная инфекция может спровоцировать новые осложнения: повышенную усталость, боли, проблемы с дыханием, ослабление мышц и потерю их функциональности. Постполиомиелитный синдром встречается у 25% людей, переболевших паралитической формой болезни.
Полиомиелит и Фрида Кало
Фрида Кало является, пожалуй, самой знаменитой мексиканской художницей. Большую роль в творческом становлении Фриды сыграло ее слабое здоровье (рис. 10).
Рисунок 10а. Фрида Кало и полиомиелит: автопортрет Фриды Кало, 1931 год. Рисунок, нарисованный во время четырехлетнего пребывания художницы в Соединенных Штатах, изображает перевязанную изъязвленную правую ногу.
Рисунок 10б. Фрида Кало и полиомиелит: «Подсолнухи» Диего Риверы, 1943 год. Работа Диего Риверы, мужа Фриды Кало, оказалась пророческой: на полотне маленький мальчик с лицом Диего Риверы с грустью осматривает куклу с оторванной правой ногой. Через 10 лет Фрида Кало потеряла ногу.
Рисунок 10в. Фрида Кало и полиомиелит: Фрида Кало работает, лежа в постели, 1952 год. После аварии в 1925 году, когда автобус, в котором ехала молодая Фрида, врезался в трамвай, художница всю жизнь страдала от травм и осложнений, проводя много времени в постели или инвалидной коляске.
Еще до того, как попасть в аварию (автобус, в котором она ехала, столкнулся с трамваем), перевернувшую всю ее жизнь, Фрида Кало переболела полиомиелитом. В 6 лет он стоил ей нескольких месяцев в постели и больной ноги. Правая нога Фриды всю жизнь оставалась слегка деформированной. Она была короче левой, поэтому художнице приходилось носить ботинки с разной толщиной подошвы. В детстве художница подвергалась нападкам со стороны сверстников из-за своего физического дефекта, и это оказало значительное влияние на и без того впечатлительного ребенка.
Со временем проблемы с ногой усугублялись, у Фриды даже начали появляться трофические язвы. Скорее всего, причиной этому, помимо полиомиелита, были врожденные неврологические патологии.
Впоследствии Фрида Кало перенесла несколько операций на поврежденной ноге, что в конечном итоге закончилось гангреной и ампутацией ноги ниже колена в 1953 году незадолго до ее смерти [12].
Диагностика и лечение
Диагностируют полиомиелит по наличию в мазке из горла или кале вирусной РНК. Кроме того, выявить инфекцию может помочь анализ крови на антитела, специфические к полиовирусу. Обнаружение вируса в спинномозговой жидкости является явным, но не обязательным признаком паралитического полиомиелита.
Если полиовирус выделен у пациента с параличом, врачи дополнительно выясняют, является ли этот вирус диким или вакцинным (да, вакцинный вирус очень редко может вызвать настоящую болезнь). Определить источник вируса важно, потому что на каждый зарегистрированный случай паралитического полиомиелита, вызванного диким полиовирусом, приходится до нескольких тысяч бессимптомных носителей. Каждый случай заражения диким вирусом — это угроза эпидемии.
Эффективного лечения от полиомиелита нет. Всё, что могут сделать врачи для уже заразившегося пациента — облегчить симптомы и снизить риск осложнений. Для того чтобы избежать развития вторичных инфекций в ослабленном организме, используют антибиотики, в остальном поддерживающая терапия включает обезболивающие, физические упражнения, массажи и полноценное питание. Иногда применяют хирургическое лечение, например, удлинение сухожилий и пересадку нервов.
Борьба с полиомиелитом
Полиомиелит начал приобретать характер эпидемий в конце XIX — начале XX веков, когда медицина активно развивалась, а уровень жизни в городах становился всё выше. Внимание к личной и общественной гигиене в то время способствовало снижению распространения энтеровирусов, в том числе полиовирусов, среди младенцев, и всё больше детей оказывались лишены естественно приобретенного иммунитета к возбудителям инфекций. В то же время, благодаря сокращению детской и старческой смертности население многих стран росло, и количество восприимчивой к полиомиелиту молодежи быстро увеличивалось. При этом сама болезнь и способы ее передачи все еще были не до конца ясны, бороться с полиомиелитом было сложно, и он стал настоящим бедствием: от него умирали тысячи детей, а десятки тысяч становились инвалидами. В начале 1950-х годов в США вспышки полиомиелита ежегодно вызывали около 15 000 случаев паралича при численности населения чуть больше 150 млн. В 1952 году там был зафиксирован пик заболеваемости — 57 тыс. случаев и 21 тыс. паралитических больных [13].
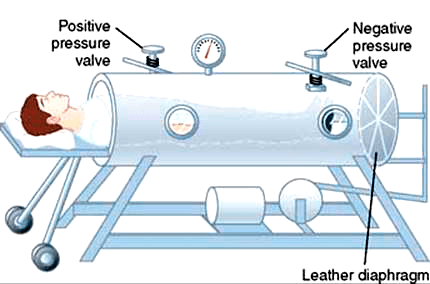
Действенных способов лечения не было, как нет их и сейчас. Заболевшие дети попадали в госпитали, где проводили месяцы, а иногда годы. В редких случаях последствия паралича сглаживались длительной реабилитацией, но большинство детей оставались парализованы частично или полностью на всю оставшуюся жизнь. Если вирус затрагивал мышцы диафрагмы, больных помещали в металлические ящики, где работе легких помогала попеременная смена давления внутри. Такие аппараты получили название «железные легкие».
Железные легкие
В истории борьбы с полиомиелитом большую роль играют аппараты, поддерживающие дыхание тяжелых больных. Они не всегда были такими, как сейчас. В середине прошлого века жертв полиовируса спасали так называемые «танковые» аппараты искусственной вентиляции легких (рис. 11), куда человека помещали целиком. Суть их работы сводилась к смене давления внутри аппарата, которая заставляла воздух попеременно наполнять и освобождать легкие.
Рисунок 11а. «Железные легкие»: танковый аппарат искусственной вентиляции легких. Пострадавший от полиомиелита мог нуждаться в таком аппарате несколько недель или лет, иногда — всю жизнь.
Рисунок 11б. «Железные легкие»: принцип работы аппарата. Внутри камеры с помощью мотора создается отрицательное давление, нагнетающее воздух в легкие.
Существовало множество модификаций «железных легких», которые заполняли целые отделения в больницах (рис. 12).
Рисунок 12. Палата бостонской больницы во время эпидемии полиомиелита в 1955 году
Очевидно, что узникам «танков» было нелегко. Они не могли покинуть их без подключения к другому аппарату, помогающему дышать, им приходилось всё время лежать на спине и принимать жидкое питание через трубки. Аппарат же мог выключиться из-за перебоев в электропитании. Но, что самое главное, использование «железных легких» не могло вылечить пациентов. Дети, пораженные вирусом, взрослели, жили и умирали, скованные металлической конструкцией. После года, проведенного в аппарате, пациенты уже не могут вернуться к нормальной жизни из-за атрофии дыхательных мышц. К современному электростимулятору таких пациентов подключить уже нельзя: их мышцы настолько слабы, что не могут работать даже с помощью искусственной стимуляции.
Сегодня обладателей «железных легких» осталось совсем мало. Прожив всю жизнь в аппарате, они постоянно находятся в страхе, опасаясь его поломки. Часто сами больные или их родственники год за годом озабочены поиском новых деталей для устаревших конструкций аппаратов. Например, Марта Лиллард, одна из немногих, все еще использующих громоздкую капсулу в 2020 году, собрала ее из двух аппаратов, один из которых обошелся ей в 8 тысяч долларов. Если женщина ненадолго покидает «железные легкие», ее дыхание поддерживает портативный механический вентилятор (рис. 13).
Рисунок 13. Марта Лиллард рядом с «железными лёгкими». Фото Дженнингса Брауна.
Профилактика полиомиелита включала изоляцию больных, дезинфекцию помещений и частое мытье рук. Все эти меры давали незначительный эффект из-за большого числа бессимптомных носителей вируса, которых сложно выявить. Распространение получали и более необычные подходы. Например, в 1930-е годы в США остановить вспышки полиомиелита пытались, используя раствор сернокислого цинка, вводимый интраназально для прижигания слизистой. Метод был основан на ошибочном предположении, что полиовирусы достигают нервной системы через обонятельный нерв [14].
В 1921 году жертвой полиомиелита стал будущий президент США, Франклин Рузвельт (рис. 14). Во многом благодаря этому общественное мнение о полиомиелите резко изменилось: его перестали считать исключительно детской инфекцией. Позднее, в 1938 году, Рузвельт основал Фонд борьбы с паралитическим полиомиелитом (The National Foundation for Infantile Paralysis) с целью поддержать научные исследования и оказать помощь пострадавшим от болезни. Вскоре фонд перерос в некоммерческую благотворительную организацию March of Dimes — «Марш гривенников», — собирающую пожертвования (рис. 15). Важен был каждый цент.
Рисунок 14. Президент США Франклин Рузвельт в инвалидном кресле. Он заболел полиомиелитом в 39 лет.
Рисунок 15а. В США разработка полиовирусных вакцин финансировалась благотворительным фондом March of Dimes, созданным Ф. Рузвельтом. На рисунке — постер, объявляющий о благотворительном бале в честь дня рождения президента. Надпись на постере: «Удар по полиомиелиту. Мы снова можем танцевать».
Усилиями March of Dimes (фонд финансировал исследования вакцин) в середине 1950-х годов в США эпидемию удалось переломить: Джонас Солк разработал первую инактивированную вакцину против полиомиелита.
Сегодня, в эпоху победы над полиомиелитом, целью организации является сохранение здоровья детей, а ее основные усилия сосредоточены на профилактике преждевременных родов — основной причины детской смертности в мире с 2005 года.
Глобальная инициатива по борьбе с полиомиелитом
Крупные вспышки полиомиелита в середине XX века были настолько страшными, что побудили страны в 1988 году создать Глобальную инициативу по борьбе с этой инфекцией — The Global Polio Eradication Initiative, GPEI (видео 1). Сегодня это объединение включает правительства 200 стран, которым помогают пять партнеров: Всемирная организация здравоохранения (ВОЗ), Ротари клуб, Центры США по контролю и профилактике заболеваний (CDC), Детский фонд ЮНИСЕФ, Фонд Билла и Мелинды Гейтс и Альянс по вакцинам и иммунизации GAVI.
Международные усилия, направленные против распространения полиовирусов, привели к сокращению заболеваемости паралитическим полиомиелитом на 99%. Считается, что Инициатива помогла спасти около 16 миллионов людей, которые могли стать инвалидами, и 1,5 миллиона тех, кто мог бы погибнуть. В настоящее время Инициатива преследует цель ликвидировать полиомиелит полностью. Одним из важнейших направлений ее работы является дополнительная иммунизация населения против полиомиелита в эндемичных странах и регионах, где риск ввоза полиовирусов очень велик.
Видео 1. Глобальные усилия в борьбе против полиомиелита. За годы работы усилиями Глобальной инициативы по ликвидации полиомиелита было вакцинировано более 1,4 миллиардов детей. Это стало возможным благодаря слаженной работе миллионов добровольцев со всего мира. Инвестиции, направленные на борьбу с инфекцией, превышают 3 млрд долларов.
Одна болезнь, две вакцины
Так и случилось в США, когда вакцину только начали выпускать. Препарат компании Cutter Laboratories, содержащий живые дикие вирусы полиомиелита, ввели 200 тыс. детей. В результате у 204 детей развился паралич, 10 человек умерли [15].
Кроме того, ИПВ провоцировала недостаточную выработку местного иммунитета в кишечнике. В результате привитые дети, хоть и не болели, всё еще оставались переносчиками инфекции. Тем не менее вакцина Солка помогла снизить заболеваемость полиомиелитом в несколько раз.
Подробнее о том, как получают живые ослабленные (аттенуированные) вакцины, читайте в одной из предыдущих статей нашего спецпроекта — «Разработка вакцин: чем и как имитировать болезнь?» [16]. — Ред.
Вообще-то первые попытки создать живую вакцину против полиомиелита начались гораздо раньше [19], а в 1930-е годы идея о полиомиелитных вакцинах чуть было не оказалась похороненной из-за губительных экспериментов Джона Кольмера, который испытал опасный прототип живой вакцины на 10 тыс. детей. Подробнее об этом читайте в статье «История вакцинации» [20] нашего спецпроекта. — Ред.
Альберт Сэйбин проводил ослабление вирусов на культурах ткани почек обезьян макак резус, после чего отбирал пригодные для вакцины штаммы вируса. Они были не способны вызвать заболевание, но провоцировали иммунный ответ организма, защищая его от диких полиовирусов в будущем.
Вирус полиомиелита 1 типа до появления вакцин вызывал около 80% всех паралитических случаев болезни, поэтому ему при разработке уделялось повышенное внимание. Для создания вакцинного штамма вируса 1 типа Сэйбин использовал высоковирулентный штамм Mahoney, который был ослаблен путем многократного пересева на культурах почечных клеток и на коже обезьян. Аттенуированный штамм Сэйбина 2 типа был получен из дикого штамма P712, а вакцинный вирус 3 типа — из дикого штамма Leon [21].
Важную роль в создании и внедрении ОПВ сыграли российские врачи-вирусологи.
Отечественные ученые, победившие полиомиелит
Первые эпидемии полиомиелита в Прибалтике, Казахстане и Сибири начались в 1949 году, а в 1950 году в СССР было зарегистрировано более 17 тысяч случаев болезни [22]. В 1957 году, после поездки в Америку советских вирусологов — Михаила Петровича Чумакова, Марины Константиновны Ворошиловой (жены М.П. Чумакова) и Анатолия Александровича Смородинцева (рис. 16), — инактивированную вакцину Солка начали производить и в СССР, но для победы над болезнью этого было недостаточно. Необходим был более эффективный, дешевый и удобный в применении препарат. Его можно было получить в короткий срок, используя уже созданные Сэйбиным ослабленные штаммы вируса.
Рисунок 16а. Советские вирусологи, наладившие первое массовое производство живой оральной полиовакцины в СССР: Михаил Петрович Чумаков (1909–1993 гг.) за работой. Российский ученый-вирусолог, внесший вклад в борьбу с клещевым энцефалитом, полиомиелитом и множеством других инфекционных заболеваний. В 1950 году возглавил Институт вирусологии Ивановского, который позднее был переименован в Институт полиомиелита и вирусных энцефалитов СССР. Разработал и внедрил живую оральную полиовакцину, в основу которой легли аттенуированные штаммы Альберта Сэйбина. Эта вакцина успешно использовалась в 60 странах мира.
Рисунок 16б. Советские вирусологи, наладившие первое массовое производство живой оральной полиовакцины в СССР: Марина Константиновна Ворошилова (1922–1986 гг.). Известный советский вирусолог. В 1958 году месте с М.П. Чумаковым работала над внедрением живой полиовирусной вакцины. В дальнейшем разработала ряд живых энтеровирусных вакцин для неспецифической защиты от вирусов гриппа, исследовала возможности использования энтеровирусов в качестве противоопухолевых препаратов.
Рисунок 16в. Советские вирусологи, наладившие первое массовое производство живой оральной полиовакцины в СССР: Анатолий Александрович Смородинцев (1901–1986 гг.) в лаборатории. Российский бактериолог, иммунолог, вирусолог. Основатель и первый директор Научно-исследовательского института гриппа имени Смородинцева Министерства здравоохранения России. В 1960-е годы разработал отечественную коревую вакцину, получив ослабленный штамм вируса кори «Ленинград-16». Работал над вакцинами против полиомиелита, гриппа, эпидемического паротита, клещевого энцефалита.
Осенью 1956 года Анатолий Смородинцев получил у Альберта Сэйбина живые ослабленные вирусы, после чего в Институте экспериментальной медицины АМН СССР и в Институте полиомиелита и вирусных энцефалитов СССР (сегодня — Федеральный научный центр исследований и разработки иммунобиологических препаратов им. М.П. Чумакова РАН), который возглавлял Михаил Чумаков, началось тестирование живой вакцины. Ученые испытывали препарат сперва на себе, потом — на родных, ведь вакцина предназначалась детям. Первым маленьким пациентом, получившим вакцину, стала пятилетняя внучка Смородинцева.
Анатолий Александрович Смородинцев решился: он привил вакцину своей любимой внучке. Во имя здоровья миллионов детей это сделал человек, который лучше, чем кто-либо представлял последствия возможной неудачи. Это был подвиг во имя миллионов людей.
А.Б. Прутко «Укрощенный вирус»
Чтобы доказать безвредность выделяемых человеком вакцинных вирусов, коллектив Смородинцева осуществлял их передачу от человека к человеку. Новые поколения вирусов выделяли из кишечника привитых, выращивали на культуре клеток и снова вводили в качестве вакцины. В результате был показан высокий уровень безопасности препарата.
В 1958 году успешно провели клинические исследования новой пероральной вакцины и доказали ее эффективность. В 1959 году масштабные испытания живой вакцины прошли в Литовской и Эстонской ССР, где заболеваемость полиомиелитом была очень высокая [21]. С января по май вакциной Сэйбина были привиты около 10 млн детей в 11 республиках Союза [23].
Результаты превзошли все ожидания — новые случаи инфекции регистрировались всё реже, а вакцинация в стране приобрела массовый характер. В 1960 году в СССР было привито 72 млн человек. Вакцину было легко вводить, она не требовала инъекций, а цена ее была гораздо ниже, чем у ИПВ. Благодаря отечественным ученым, полиомиелит в стране удалось остановить за 1,5 года [24].
После этой победы советскую вакцину начали импортировать другие страны. За всё время работы на базе Института полиомиелита было изготовлено около 6 млрд доз ОПВ. За научную разработку, организацию массового производства и внедрение в медицинскую практику живой противополиомиелитной вакцины М.П. Чумакову и А.А. Смородинцеву в 1963 году присудили Ленинскую премию. Тогда же трехкомпонентная оральная полиовакцина на базе штаммов Сэйбина была сертифицирована в США [25]. Задержка с внедрением живой вакцины в Америке, среди прочего, была связана с недоверием американского научного сообщества к российским ученым и их методам оценки безопасности вакцины.
ИПВ и ОПВ сегодня
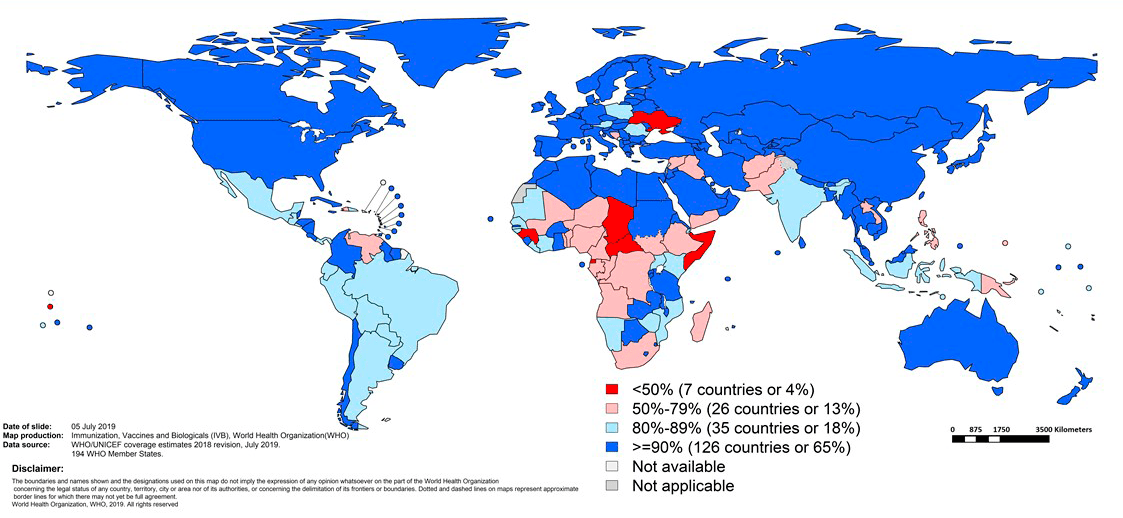
Для профилактики полиомиелита сегодня используют и живые пероральные, и инактивированные вакцины, вводимые подкожно или внутримышечно. Для лучшей защиты ВОЗ рекомендует введение минимум трех доз (рис. 17), а также последующую ревакцинацию. К сожалению, пока 3 дозы вакцины получают не все дети.
Рисунок 17. Доля детей, привитых тремя дозами полиомиелитной вакцины, в мире в 2018 году. Красным отмечены регионы, где уровень детской иммунизации против полиомиелита составляет менее 50% (Украина, Сомали, Чад, Центрально-Африканская республика, Экваториальная Гвинея, Гвинея).
Существует пять видов вакцин против полиомиелита, которые используют во всем мире, включая:
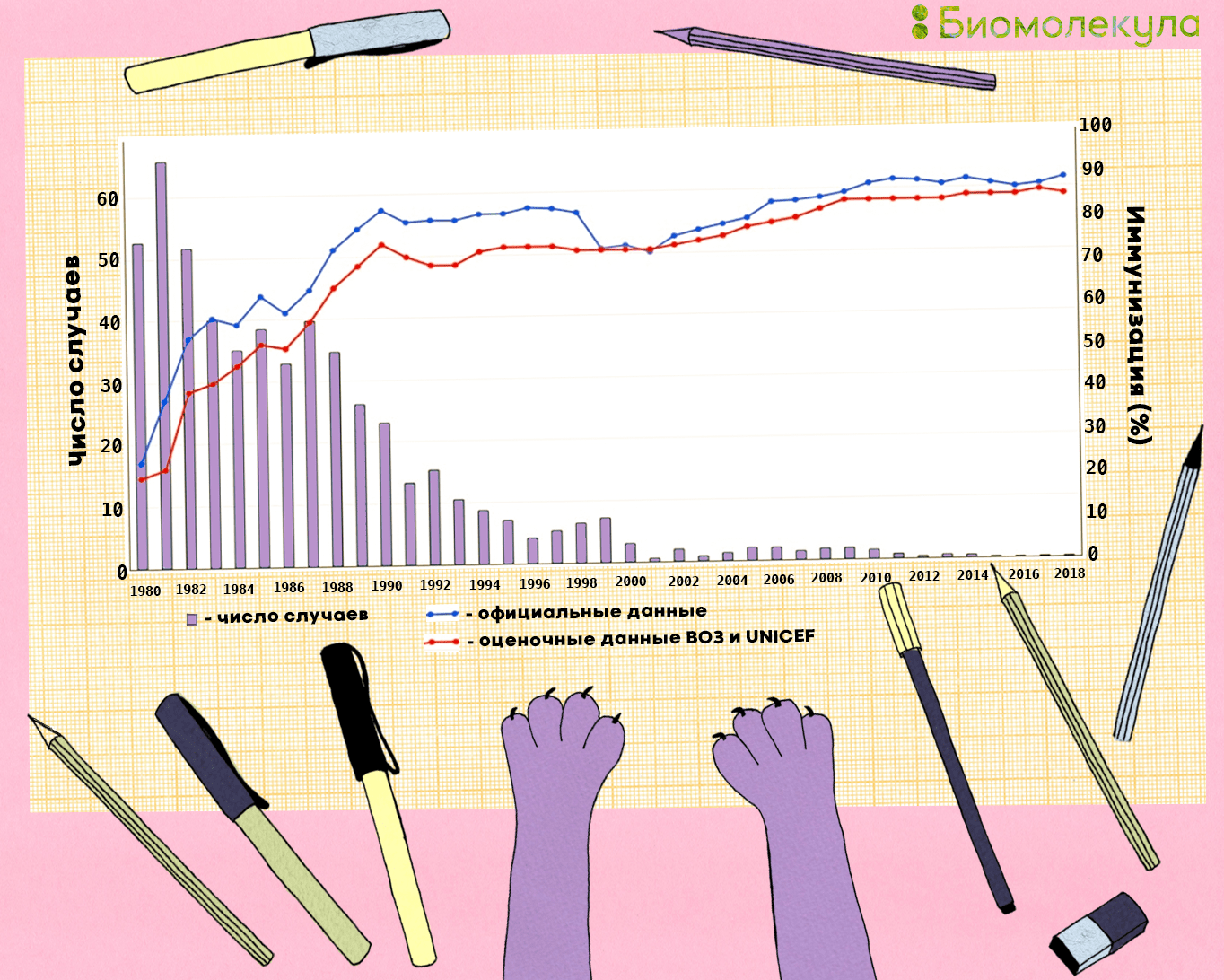
Их широкое использование позволило добиться больших успехов в области ликвидации паралитического полиомиелита (рис. 18).
Рисунок 18. Количество зарегистрированных случаев полиомиелита и распространение вакцин в мире в 1980–2018 гг. Голубым показаны официальные данные о количестве привитых тремя дозами полиомиелитной вакцины, красным — оценочные данные ВОЗ и UNICEF.
иллюстрация Ирины Ефремовой по данным WHO
Инактивированная трехкомпонентная вакцина (ИПВ)
ИПВ, созданная в 1955 году Солком, была существенно доработана. Если раньше ее эффективность не превышала 80%, то сейчас она близка к 100% (после введения двух доз — около 89%) [26], [27], а иммунитет сохраняется на всю жизнь. Вакцина всё еще не вызывает интенсивного местного иммунного ответа в слизистой кишечника, из-за чего привитые только ИПВ часто продолжают выделять вирус с калом [28], но подавляет размножение вируса в носоглотке [29], [30]. Это значит, что ИПВ способна сдерживать распространение инфекции в регионах, где основной тип передачи вируса — воздушно-капельный.
В основе ИПВ обычно лежат дикие полиовирусы Mahoney (тип 1), MEF-1 (тип 2) и Saukett (тип 3), которые выращивают в культуре клеток Vero или диплоидных клеток человека, после чего инактивируют формальдегидом. При производстве ИПВ строго контролируется концентрация вирусов каждого типа — от этого зависит эффективность вакцины. ИПВ может быть самостоятельным препаратом или входить в состав многокомпонентных вакцин [31].
Инактивированная полиовакцина вводится внутримышечно или подкожно. Она признана более безопасной, чем ОПВ, так как не несет в себе даже малейшего риска развития вакцино-ассоциированного паралитического полиомиелита. Среди известных побочных эффектов после введения ИПВ — покраснения (0,5–1%), уплотнения (3–11%) и болезненность (14–29%) в месте инъекции.
Большим недостатком ИПВ, несмотря на строгий контроль производства, до сих пор остается риск попадания в вакцину живого дикого вируса. В некоторых странах, например, в Японии и Китае, уже лицензированы ИПВ на базе аттенуированных штаммов Сэйбина [32], [33]. Такие препараты в перспективе можно производить в регионах, где заводы не могут обеспечить безопасное получение традиционных ИПВ.
Интересным способом получить совершенно безопасные ИПВ может стать наработка пустых вирусных капсидов, несущих все антигены вируса, но не вирусную РНК [34]. Это станет возможным, если такие «пустые» вирусы получится стабилизировать и производить в больших количествах.
Одновременно с этим, специалисты продолжают разрабатывать новые подходы к получению ИПВ, которые помогут снизить их стоимость и увеличить иммуногенность. Такие исследования затрагивают процессы выращивания вирусов [35], методы введения вакцин [36] и использование новых адъювантов [37], [38].
Живые оральные полиовакцины
Современные живые оральные полиовакцины (ОПВ) содержат ослабленные штаммы Сэйбина типов 1, 2 и 3, прошедшие дополнительные пассажи и выращенные на первичных клетках почек африканских зеленых мартышек [39].
Эффективность ОПВ приближается к 100% после трех доз вакцины и зависит от выбранного графика вакцинации, состава вакцины (считается, что трехкомпонентная ОПВ, от которой отказались в 2016 году, была менее эффективна, чем двухкомпонентная вакцина [40]) и условий жизни в регионе, где проходит иммунизация. Дети, испытывающие недостаток питания, чаще остаются не защищенными даже после трех доз ОПВ [41], [42]. Эта проблема касается преимущественно бедных регионов и решается путем введения бустерных доз ИПВ [43]. Иммунитет к заболеванию после вакцинации стойкий и, вероятно, остается на всю жизнь [44].
Важное преимущество живых вакцин — формирование местного иммунного ответа в кишечнике, что делает невозможным размножение диких полиовирусов в организме привитых детей. ОПВ также эффективны против полиомиелита в регионах с низким уровнем иммунизации. Вакцинный вирус способен передаваться от привитого ребенка к непривитым через грязные игрушки и посуду, защищая и их тоже. Привитый ребенок выделяет в окружающую среду вакцинный вирус в течение нескольких недель [45].
ОПВ, как и другие живые вакцины, воздействуют на врожденный иммунитет. В последние годы все больше работ подтверждают неспецифический защитный эффект после вакцинации ОПВ, который снижает смертность от всех причин [46]. Это свойство живой вакцины может стать аргументом против отказа от нее в будущем.
Главным осложнением после ОПВ признан вакцино-ассоциированный полиомиелит (ВАПП), не отличимый от дикой инфекции.
ВАПП и ВРПВ и как с ними бороться
Оральные полиовакцины (ОПВ) содержат в себе ослабленный, но всё еще живой вирус полиомиелита. К сожалению, в очень редких случаях (3–4 случая на 1 млн впервые привитых ОПВ ) вирусы в составе ОПВ могут вызывать у детей вакцино-ассоциированный паралитический полиомиелит (ВАПП), неотличимый от настоящего. Обычно это происходит, когда вакцинацию начинают сразу с ОПВ, причем в 40% случаев его причиной становится вирус 2 типа, входящий в состав вакцины. Часто осложнение связано с наличием у ребенка иммунодефицита или тяжелых хронических заболеваний. ВАПП может возникнуть также у непривитых детей, которые контактировали с ребенком, получившим ОПВ.
В РФ с 1998 по 2014 гг. было зарегистрировано 127 случаев ВАПП [47].
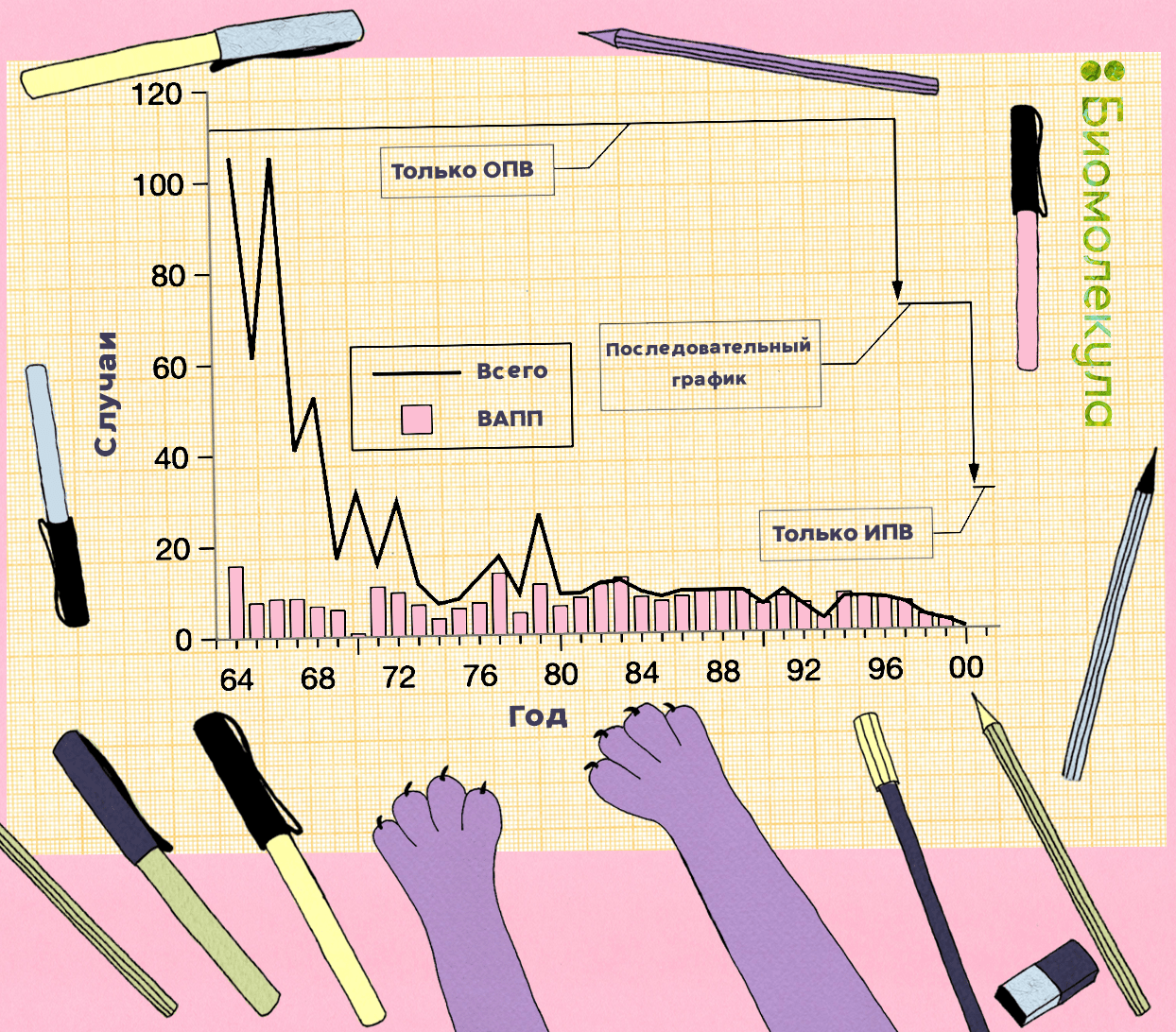
Чтобы снизить риски возникновения ВАПП, в большинстве стран, включая Россию, первую прививку от полиомиелита детям делают с помощью ИПВ (в России — первые две), и только потом подключают ОПВ. Эта тактика была рекомендована ВОЗ для всех без исключения стран, начиная с 2016 года. Она давно зарекомендовала себя, например, в США (рис. 19) [48].
Рисунок 19. Общее число случаев полиомиелита и число случаев ВАПП, зарегистрированные в США в 1964–2000 гг. Введение последовательного графика ИПВ/ОПВ привело к снижению числа случаев ВАПП в стране.
В России введение в 2008 году последовательной вакцинации ИПВ и ОПВ (2 дозы ИПВ + 1 доза ОПВ, последующая ревакцинация ОПВ) помогло снизить количество случаев ВАПП в 2,6 раза [47].
Другой действенный способ — отделять детей, которые еще не получили первую дозу ИПВ, от тех, кто уже привился ОПВ. Официальные правила разделения детей до и после получения оральной вакцины в России подразумевают еще более строгие меры (общение с привитыми ОПВ разрешается только после трех доз вакцины), но они, по словам специалистов, весьма спорные и трудновыполнимые, учитывая необходимость посещения детьми детских садов.
Наконец, чтобы сократить число случаев ВАПП из-за вакцинного вируса 2 типа, с 2016 года не используют трехкомпонентную ОПВ (от дикого полиовируса 2 типа защищаться больше не нужно, он был признан полностью истребленным в 2015 году). Но ВАПП не единственная причина отказа от трехвалентной живой вакцины.
Вторая проблема — вакцино-родственные полиовирусы, или ВРПВ.
Когда ОПВ дают ребенку, вакцинный вирус не вызывает болезни, но так же, как и дикий, размножается у ребенка в миндалинах и кишечнике и попадает в кровь, вызывая защитный иммунный ответ, а затем покидает организм.
Во время размножения, когда вирус создает множество собственных копий, часто происходят мутации, и в окружающую среду попадают уже немного измененные вакцинные штаммы — вакцино-родственные полиовирусы (ВРПВ) (видео 2). Некоторые ВРПВ могут снова оказаться опасными для человека и вызвать настоящий полиомиелит. Сегодня в мире циркулируют все три типа ВРПВ, но вирус 2 типа является причиной большинства случаев ВАПП.
Видео 2. Вакцино-родственные полиовирусы (ВРПВ). Оральные полиовакцины содержат ослабленные штаммы полиовирусов, которые могут передаваться от вакцинированного человека другим людям, вызывая иммунный ответ и тем самым защищая от полиомиелита и их тоже. Очень редко эти вирусы повторно приобретают нейровирулентность — способность вызывать паралитическую форму болезни.
Вакцинным вирусам легко распространяться, передаваясь от человека к человеку, в регионах, где много непривитых людей. Поэтому случаи ВАПП в основном наблюдаются именно там. Чем дольше ВРПВ живут, тем больше мутаций в них накапливается, и тем больше риск, что они вернут себе вирулентность (смогут вызвать заболевание).
Еще одна причина возникновения ВРПВ — длительное размножение вакцинного вируса в организме с ослабленным иммунитетом. Если иммунной системе не удается справится с ОПВ-вирусом за обычные 8–11 недель, он может жить в теле очень долго и постепенно мутировать, становясь опасным (такие ВРПВ называются иммунодефицит-ассоциированными).
Следует понимать, что ВРПВ — очень редкое явление. Дикие полиовирусы наносят несравнимо больший вред. За последние 10 лет и 10 млрд доз ОПВ было зарегистрировано около 1000 случаев полиомиелита, вызванного циркулирующими ВРПВ. Если бы ОПВ перестали использовать, за этот же срок от обычного полиомиелита пострадало бы примерно 6,5 миллионов детей. Иммунодефицит-ассоциированные ВРПВ вызывают полиомиелит еще реже: с 1962 года известно только 111 случаев [49].
Борьба со вспышками полиомиелита, вызванного циркулирующими ВРПВ, ничем не отличается от стратегии борьбы с диким полиомиелитом и заключается в усилении надзорных мер и повсеместной иммунизации детей в возрасте до пяти лет. Это помогает остановить передачу вирусов людям без специфического иммунитета (например, так была остановлена вспышка ВАПП в Сирии в 2017 году [50]). Как только дикие полиовирусы будут побеждены, оральные вакцины станут единственным источником живых полиовирусов, и мир постепенно полностью откажется от ОПВ, чтобы исключить риски новых случаев заболевания.
Несмотря на проблемы ВАПП и ВРПВ, важно понимать, что обе противополиомиелитные вакцины — ОПВ и ИПВ — необходимы, чтобы полностью ликвидировать инфекцию. ИПВ прекрасно зарекомендовала себя как вакцина для общества с высокой степенью иммунизации, а ОПВ — там, где передача дикого вируса еще сохраняется (табл. 1).
Новые стабильные вакцины
Ученые, стремясь снизить риски возникновения опасных штаммов вакцинных вирусов, продолжают работу по увеличению их генетической стабильности. Разработка новых живых вакцин уже ведется в нескольких крупных институтах США и Великобритании. Первые испытания двух кандидатных препаратов против полиовируса 2 типа, финансируемые Фондом Билла и Мелинды Гейтс, прошли в Бельгии в 2017 году (рис. 20). В исследованиях приняли участие 30 человек.
Рисунок 20. «Полиополис» — это временное общежитие на 20 мест, построенное на базе Антверпенского университета (Бельгия) для проведения клинических испытаний новых живых полиовакцин S2/cre5/S15domV/rec1/hifi3 и S2/S15domV/CpG40. Срок проживания в «Полиополисе» составлял порядка 30 дней, в течение которых вирус продолжал обнаруживаться в кале испытуемых.
Подход, который используют ученые для получения генетически стабильных штаммов, основан на изменении некодирующей IRES-области вирусной РНК [51]. Среди других методов повышения стабильности полиовирусов: увеличение точности репликации полимеразы и деоптимизация кодирующих единиц в РНК вируса [52], [53]. О безопасности новых ОПВ пока судить рано, так как осложнения после ОПВ редки, а, значит, исследования новых вакцин должны быть очень масштабными.
Графики вакцинации против полиомиелита
Графики вакцинации против полиомиелита в разных странах различаются (рис. 21), при этом государства стараются учитывать рекомендации ВОЗ, нацеленные на окончательную ликвидацию дикого полиовируса.
Рисунок 21. Графики вакцинации против полиомиелита в разных странах мира. Желтым отмечены страны, использующие график, где ИПВ следует за ОПВ. Синим — страны с графиком, предполагающим первичную вакцинацию ИПВ с последующими дозами ОПВ. Белым — страны, использующие только ИПВ.
Выбор вакцины против полиомиелита в той или иной стране зависит главным образом от эпидемиологической ситуации и рисков распространения дикого вируса, а также ввоза вируса из эндемичных стран (рис. 22).
Рисунок 22. Рекомендации ВОЗ по выбору вакцин против полиомиелита в зависимости от рисков распространения или ввоза инфекции. Замена ОПВ на ИПВ рекомендована только в странах с низкой вероятностью передачи дикого вируса (более 95% людей привиты, в стране высокий уровень гигиены). Для эндемичных и опасных регионов рекомендуют также дополнительную «нулевую» дозу ОПВ, которую вводят до начала основного курса прививок, когда кишечник ребенка еще не заселен бактериями, способными снизить действие вакцины. Она усиливает иммунный ответ от последующих доз и не связана с повышенным риском ВАПП, так как первые месяцы жизни младенец защищен материнскими антителами. ВОЗ подчеркивает необходимость обеспечения вакцинами всех людей без исключения даже в регионах, свободных от полиомиелита.
Во многих национальных календарях вакцинации (например, российском или китайском) ИПВ выступает в качестве первой дозы либо первых двух доз. В этом случае вакцинацию начинают в двухмесячном возрасте. Интервал между дозами ОПВ или ИПВ составляет 4–8 недель.
Взрослых обычно вакцинируют, только если они состоят в группе риска, а именно:
График вакцинации для взрослых из групп риска включает 3 дозы ИПВ с интервалом 1–2 и 6–12 месяцев между дозами для не привитых ранее, и 1 бустерную дозу для тех, кто прошел полный курс вакцинации в детстве.
Вакцинация против полиомиелита в России
В России вакцинация против полиомиелита входит в Национальный календарь профилактических прививок и включает 6 доз вакцины (табл. 2).
| Доза | Вакцинация | Ревакцинация | ||||
|---|---|---|---|---|---|---|
| 1 | 2 | 3 | 4 | 5 | 6 | |
| Возраст | 3 мес. | 4,5 мес. | 6 мес. | 18 мес. | 20 мес. | 14 лет |
| Вакцина | ИПВ | ИПВ | дОПВ | дОПВ | дОПВ | дОПВ |
| дОПВ — двухвалентная ОПВ, защищает от 1 и 3 типов вируса. Для детей от ВИЧ-положительных матерей и детей, находящихся в домах ребенка, рекомендовано использование только ИПВ. | ||||||
ИПВ была выбрана в качестве первых двух доз исходя из низкого риска ввоза дикого полиовируса и высокого уровня охвата вакцинами в стране. Вероятно, в ближайшие годы в России произойдет полная замена ОПВ на ИПВ, которая позволит исключить риск ВАПП и обеспечит высокий уровень защиты против всех серотипов полиовируса (установлено, что 3 дозы ИПВ лучше защищают от вируса 2 типа, чем 2 дозы [54]). Уже сейчас все дозы ОПВ по желанию родителей можно заменить на ИПВ, но не наоборот.
Вакцинация по эпидемическим показателям включает одну дополнительную дозу вакцины. Детей в этом случае вакцинируют с помощью ОПВ, если угрозой является дикий вирус, и ИПВ — если причиной к иммунизации послужил вакцинный вирус. Взрослых прививают инактивированной вакциной.
Отечественную ИПВ «Полимилекс» производит ООО «Нанолек» (табл. 3). Сегодня это единственная широко доступная в стране моноИПВ. Она выпускается во флаконах, содержащих 5 доз препарата. Вскрытые флаконы пригодны для использования не больше суток.
В Центре исследований и разработки иммунобиологических препаратов им. М.П. Чумакова РАН ведутся клинические испытания новой инактивированной вакцины «ПолиовакСин» на основе штаммов Сэйбина (с-ИПВ). Ее производство должно начаться в 2021 году. В Центре планируют также создать комбинированную вакцину с ИПВ-компонентом, которая позволит делать один укол сразу против нескольких инфекций.
| Название вакцины | Производитель | Полио-компонент | Форма |
|---|---|---|---|
| Инактивированные вакцины, первые две дозы при детской вакцинации. Вакцинация взрослых | |||
| «Полимилекс» | ООО «Нанолек», Россия (производство — ООО «Нанолек», Bilthoven Biologicals, Нидерланды) | Инактивированный дикий вирус 1, 2 и 3 типа | Суспензия для внутримышечного и подкожного введения |
| «Инфанрикс Гекса» (защищает от дифтерии, столбняка, коклюша, полиомиелита, гепатита В, гемофильной инфекции) | ООО «СмитКляйн Бичем-Биомед», Россия (производство — Франция, Бельгия) | Суспензия для внутримышечного введения | |
| «Полиорикс» | ООО «СмитКляйн Бичем-Биомед», Россия (производство — Франция, Бельгия) | Раствор для внутримышечного введения | |
| «Имовакс Полио» | «Санофи Пастер» С.А., Франция | Суспензия для внутримышечного и подкожного введения | |
| «Пентаксим» (защищает от дифтерии, столбняка, коклюша, полиомиелита, гепатита В) | «Санофи Пастер» С.А., Франция; ООО «Нанолек», Россия | Суспензия для внутримышечного введения | |
| «Тетраксим» (защищает от дифтерии, столбняка, коклюша, полиомиелита) | «Санофи Пастер» С.А., Франция | Суспензия для внутримышечного введения | |
| Живые вакцины, вакцинация и ревакцинация детей | |||
| «БиВак полио» | ФГУП «ПИПВЭ им. М.П. Чумакова», Россия | Аттенуированные штаммы Сэйбина 1 и 3 типа | Раствор для приема внутрь |
| «МоноВак полио тип 2» | ФГУП «ПИПВЭ им. М.П. Чумакова», Россия | Аттенуированный штамм Сэйбина 2 типа | Раствор для приема внутрь |
Вакцинация ИПВ противопоказана, если до этого наблюдалась сильная реакция на вакцину или в случае аллергии на антибиотики стрептомицин, неомицин или полимиксин B (они могут содержаться в вакцине в следовых количествах).
Противопоказания к ОПВ включают: предыдущие негативные реакции на введение вакцины, иммунодефицитные состояния и наличие в окружении маленьких детей, не привитых против полиомиелита. Роспотребнадзор рекомендует непривитым детям избегать контактов с привитыми ОПВ в течение минимум 60 дней после ввода им вакцины. Острое заболевание (или обострение хронического) является только временным противопоказанием к вакцинации. Плановые прививки можно делать через 2–4 недели после выздоровления или сразу после нормализации температуры при не тяжелых болезнях.
Что нужно сделать, чтобы полиомиелит исчез навсегда
Широкое использование противополиомиелитных вакцин во всем мире привело к снижению глобальной заболеваемости полиомиелитом на 99% (рис. 23). Россия была признана свободной от полиомиелита в 1996 году. Последний случай полиомиелита, вызванного диким штаммом полиовируса 2 типа, произошел в Индии в 1999 году. Полиовирус типа 3 не проявлял себя с ноября 2012 года. Единственный дикий вирус, который осталось победить — полиовирус 1 типа.
Рисунок 23. Полиомиелит до и после распространения вакцин. В 1988 году (вверху) полиовирус циркулировал в 125 странах мира. Сегодня (внизу) эндемичными по полиомиелиту остаются только Афганистан, Пакистан и Нигерия (на карте отмечены оранжевым цветом, желтым отмечены страны с редкими, ввозными случаями полиомиелита).
Однако пока передача дикого вируса в эндемичных регионах полностью не остановлена, риск новых вспышек болезни будет сохраняться. Полиомиелит может в любой момент попасть из очага распространения инфекции в страны, где болезнь давно побеждена, а иммунитет к вирусу у людей ослаблен или отсутствует, и тогда число новых случаев снова вырастет. В 2014 году из-за распространения полиомиелита за пределы эндемичных регионов ВОЗ объявила чрезвычайную ситуацию в области общественного здравоохранения, подразумевающую необходимость соблюдения дополнительных рекомендаций по борьбе с инфекцией, которые действуют до сих пор.
На сайте GPEI размещена онлайн-карта, где отображаются все новые случаи болезни. В 2019 году было зарегистрировано 176 случаев заражения диким полиовирусом (из них 29 в Афганистане и 145 — в Пакистане) и 364 — циркулирующими вакцино-родственными вирусами (из них 129 случаев в Анголе). В России крупные вспышки полиомиелита происходили в 1995 (154 случая) и 2010 годах (14 случаев).
Неблагополучными странами по полиомиелиту, где еще не удалось прервать циркуляцию дикого вируса, остаются Пакистан, Афганистан и Нигерия. Инфекция там всё еще встречается, виной тому недостаток квалифицированного медицинского персонала, недоверие людей к вакцинам и бедность [55]. Больше всего специалистов беспокоит возможность передачи полиомиелита в другие страны из Афганистана и Пакистана (рис. 24).
Рисунок 24. Случаи ввоза дикого полиовируса из эндемичных и опасных регионов, 2011–2014 гг. Красными стрелками показано, как дикий вирус мигрирует из эндемичных регионов — Афганистана, Пакистана и Нигерии — в другие страны. Синими стрелками показано дальнейшее распространение вируса.
В ряде стран Африки (Анголе, Бенине, Буркина-Фасо, Республике Конго и др.), в Юго-Восточной Азии (Индонезии, Мьянме), в Западно-Тихоокеанском регионе (Китае, Малайзии, на Филиппинах) и в Восточном Средиземноморье (Сомали) периодически возникает угроза новых вспышек болезни из-за ввоза дикого или циркуляции вакцино-ассоциированного полиомиелита.
Подробнее о вакцинации путешественников против полиомиелита можно узнать на сайте ВОЗ в разделе «Международные поездки и охрана здоровья». — Ред.
Правительства стран, где риск распространения полиомиелита все еще очень высокий, принимают специальные меры, чтобы обезопасить людей от инфекции. Например, при выезде за пределы Афганистана и Пакистана от постоянных жителей или туристов, находившихся в опасном районе более четырех недель, потребуют предъявить доказательство пройденной вакцинации. Некоторые страны, среди которых Египет, Индия, Марокко, Филиппины, Саудовская Аравия и Грузия, на въезде просят у людей, прибывающих из затронутых полиомиелитом стран, свидетельство о вакцинации. Если свидетельства нет, вам могут сделать прививку прямо на границе.
Об этом и многом другом нам рассказал [59] Константин Чумаков, известный вирусолог, который много лет работает в Управлении по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) США. Как и его отец, Михаил Чумаков, он является крупным специалистом по полиомиелиту. — Ред.
Между тем, победа над полиомиелитом близка как никогда, осталось сделать последний шаг.