Как расшифровывается пмс
Как расшифровывается пмс
Предменструальный синдром — норма ли это и нужно ли его лечить
Статья проверена специалистом: Дейнекина Ю.М., Врач — акушер-гинеколог клиники «СОВА»
Ярко выраженная форма предменструального синдрома, мешающая привычному ритму и негативно влияющими на жизнь женщины, встречается довольно часто. По данным статистики, примерно три четверти всех представительниц слабого пола в возрасте от 20 до 40 лет сталкиваются с этим явлением. Так что же такое ПМС и как с этим бороться? Рассказываем в этой статье.
ПМС (предменструальный синдром) расшифровывается как синдром предменструального напряжения. Представляет собой сложный циклический симптомокомплекс, возникающий у некоторых женщин перед менструацией (за 2-5 дней до кровотечения) и исчезающий с ее началом.
Степень переносимости этого синдрома зависит от многих факторов, основными из которых являются:
отсутствие беременностей, аборты, выкидыши;
послеродовая депрессия, токсикоз беременных;
гинекологические операции, воспалительные заболевания органов малого таза;
черепно-мозговые травмы, нейроинфекции, ожирение;
дефицит физической активности;
отсутствие режима труда и отдыха;
несбалансированное питание, при котором отмечается недостаток кальция, калия, витаминов В, С, антиоксидантов, а также полиненасыщенных жирных кислот;
стрессовые ситуации, употребление алкоголя, курение.
Предменструальный синдром бывает разный
Медицина подразделяет ПМС на четыре вида:
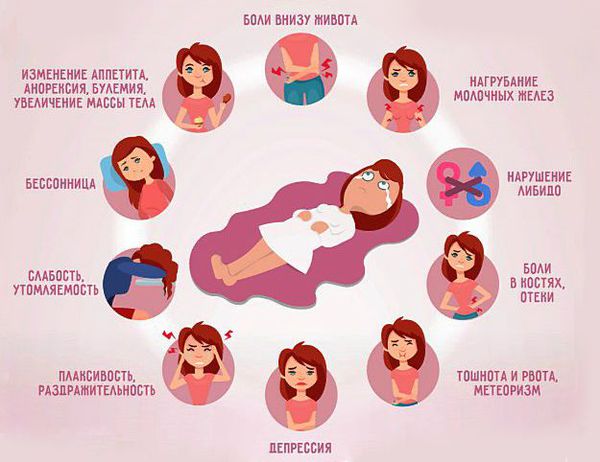
Нервно-психическая разновидность. Сопровождается бессонницей, тревогой, депрессией, плаксивостью, утомляемостью, изменением либидо, раздражительностью.
Кризовая форма. Основные признаки: панические атаки, повышение артериального давления, тахикардия, боли в сердце, обильное мочеотделение.
Отечная, или обменно-эндокринная. В этом случае женщина страдает отеки, изменение аппетита, появление угрей, прыщей, увеличение массы тела, тошнота, рвота, метеоризм, боли в костях.
Цефалгическая, или вегетативно-сосудистая форма. При таком виде ПМС появляются запоры, колебания АД, головная боль, боли внизу живота, увеличение температуры тела, нагрубание молочных желез.
Диагностика степени тяжести предменструального синдрома основывается на сборе анамнеза и жалоб, обследовании гормонального профиля. Рекомендуется пройти ультразвуковое исследование органов таза и получить консультацию у врачей смежных специальностей: гастроэнтеролога, невролога, эндокринолога.
Возможно ли лечение, как избежать болезненных ощущений?
Безусловно, ПМС можно избежать. Прислушайтесь к рекомендациям гинеколога клиники «СОВА» Дейнекиной Юлии Михайловны:
1. Соблюдайте правильный режим труда и отдыха (длительность ночного сна не менее 8 часов).
2. Избегайте психоэмоциональных нагрузок, выделяйте время на отдых.
3. Занимайтесь умеренной физической активностью на постоянной основе (особенно хорошо подойдут такие варианты, как йога, плавание, пилатес). В период «критических дней» будьте осторожны с упражнениями на пресс, приседаниями со штангой.
4. Правильный рацион питания. Во 2-ю фазу менструального цикла рекомендуемый рацион питания должен включать в себя 65% углеводов, 25% белков, 10% жиров (ненасыщенные жирные кислоты). Ограничьте употребление кофеинсодержащих продуктов, соли, сахара. Желательно добавлять в пищу сложные углеводы (отруби, зерновой хлеб, овощи, фрукты) и пищу, богатую белками (рыбу, мясо, бобовые, яйца).
5. Откажитесь от курения и алкоголя.
6. Принимайте витамины, богатые железом — это позволит избежать слабости и головокружения.
В тяжелых случаях помогут гормонотерапия, нестероидные противовоспалительные препараты, мочегонные средства, антидепрессанты.
В любом случае, если вас беспокоят вышеперечисленные симптомы, не ищите советы у подруг и в интернете, а приходите на прием к доктору и решайте эту проблему вместе с квалифицированным специалистом.
ПМС – это не приговор. Врачи-гинекологи многопрофильной клиники «СОВА» на ул. Никитинская, 52 всегда готовы помочь в решении вашей проблемы и обязательно предложат эффективную терапию.
Материалы, размещенные на данной странице, носят информационный характер и предназначены для образовательных целей. Посетители сайта не должны использовать их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остается исключительной прерогативой вашего лечащего врача!
Предменструальный синдром (ПМС)
Предменструальным синдромом называется симптомокомплекс, который характеризуется нервно-психическими, обменно-эндокринными и вегето-сосудистыми расстройствами, возникающими во второй фазе менструального цикла (примерно за 3-10 дней) и прекращающимися либо в начале месячных, либо сразу после их завершения.
Другие названия предменструального синдрома (ПМС) – предменструальная болезнь, синдром предменструального напряжения или циклическая болезнь.
Как правило, ПМС диагностируется у женщин после 30 лет (встречается у 50% представительниц слабого пола), тогда как в юном и молодом возрасте он знаком лишь каждой пятой женщине.
В зависимости от преобладания тех или иных проявлений различают 6 форм предменструальной болезни:
По количеству проявлений, их продолжительности и интенсивности выделяют 2 формы ПМС:
Но, несмотря на количество симптомов и их длительность, в случае снижения работоспособности говорят о тяжелом течении ПМС.
В настоящее время причины и механизм развития ПМС изучены недостаточно.
Существует несколько теорий, объясняющих развитие данного синдрома, хотя ни одна из них не охватывает весь патогенез его возникновения. И если ранее считалось, что циклическое состояние характерно для женщин с ановуляторным циклом, то сейчас достоверно известно, что предменструальной болезнью страдают и пациентки с регулярными овуляциями.
Решающую роль в возникновении ПМС играет не содержание половых гормонов (оно может быть в норме), а колебания их уровня на протяжении цикла, на которые реагируют участки мозга, отвечающие за эмоциональное состояние и поведение.
Гормональная теория
Данная теория объясняет ПМС нарушением пропорции гестагенов и эстрогенов в пользу последних. Под действием эстрогенов в организме задерживаются натрий и жидкость (отеки), кроме того, они провоцируют синтез альдостерона (задержка жидкости). Эстрогенные гормоны накапливаются в головном мозге, что вызывает возникновение психоневрологической симптоматики; их избыток уменьшает содержание калия и глюкозы и способствует возникновению сердечных болей, утомляемости и гиподинамии.
Увеличение пролактина
Пролактин повышается в норме во 2-ую фазу цикла, в это же время отмечается и гиперчувствительность органов-мишеней, в частности молочных желез (боль, нагрубание). Пролактин также влияет на гормоны надпочечников: усиливает выброс альдостерона, который задерживает жидкость и вызывает отеки.
Простагландиновая теория
Нарушается синтез простагландинов, которые вырабатываются почти во всех органах. Многие симптомы ПМС схожи с признаками гиперпростагландинемии (головные боли, диспепсические расстройства, эмоциональная лабильность).
Аллергическая теория
Объясняет ПМС с точки зрения гиперчувствительности организма к собственному прогестерону.
Теория водной интоксикации
Объясняет ПМС расстройством водно-солевого обмена.
Среди других версий, рассматривающих причины появления ПМС, можно отметить теорию психосоматических нарушений (соматические нарушения ведут к возникновению психических реакций), теорию гиповитаминоза (нехватка витамина В6) и минералов (магния, цинка и кальция) и другие.
К предрасполагающим факторам ПМС относят:
Как уже было указано, признаки ПМС возникают за 2-10 дней до месячных и зависят от клинической формы патологии, то есть от преобладания тех или иных симптомов.
Нейропсихическая форма
Характеризуется эмоциональной неустойчивостью:
Кроме того, имеют место и другие признаки: онемение рук, головные боли, сниженный аппетит, вздутие живота.
Отечная форма
В данном случае преобладают:
Цефалгическая форма
Эта форма отличается преобладанием вегето-сосудистой и неврологической симптоматики. Характерны:
Кризовая форма
Протекает по типу симпатоадреналовых кризов или «психических атак», которые отличаются:
Атипичная форма
Протекает по типу гипертермической (с повышением температуры до 38 градусов), гиперсомнической (характеризуется дневной сонливостью), аллергической (появление аллергических реакций, не исключая отека Квинке), язвенной (гингивит и стоматит) и иридоциклической (воспаление радужки и цилиарного тела) форм.
Смешанная форма
Отличается сочетанием нескольких описанных форм ПМС.
Рекомендуется проводить дифференциальную диагностику синдрома предменструального напряжения. Это состояние следует отличать от следующих заболеваний:
При всех перечисленных заболеваниях пациентка предъявляет жалобы независимо от фазы менструального цикла, тогда как при ПМС симптоматика возникает накануне менструации.
Кроме того, безусловно, проявления ПМС во многом схожи с признаками беременности на ранних сроках. В этом случае легко разрешить сомнения, самостоятельно проведя домашний тест на беременность или сдав кровь на ХГЧ.
Диагностика синдрома предменструального напряжения имеет некоторые сложности: далеко не все женщины обращаются со своими жалобами к гинекологу, большинство проходят лечение у невролога или терапевта.
При обращении на прием врач должен тщательно собрать анамнез и изучить жалобы, а в ходе беседы установить связь перечисленных симптомов с окончанием второй фазы цикла и подтвердить их цикличность. Не менее важно удостовериться в отсутствии у пациентки психических заболеваний.
Затем женщине предлагается отметить имеющиеся у нее признаки из следующего списка:
Диагноз «ПМС» устанавливается, если специалист констатирует наличие у пациентки пяти признаков, с обязательным присутствием одного из первых четырех перечисленных.
Обязательно назначается анализ крови на пролактин, эстрадиол и прогестерон во вторую фазу цикла, на основании полученных результатов определяют предполагаемую форму ПМС. Так, отечная форма характеризуется снижением уровня прогестерона. А нейропсихическая, цефалгическая и кризовые формы отличаются повышенным пролактином.
Дальнейшие обследования различаются в зависимости от формы ПМС.
Нейропсихическая
Отечная
Кризовая
Также необходима консультация терапевта и ведение дневника артериального давления (исключить гипертоническую болезнь).
Цефалгическая
И при всех формах ПМС необходимы консультации психотерапевта, эндокринолога и невролога.
Терапия ПМС начинается с разъяснения пациентке ее состояния, нормализации режима труда, отдыха и сна (не менее 8 часов в сутки), исключения стрессовых ситуаций, и, конечно, назначения диеты.
Женщины с синдромом предменструального напряжения должны придерживаться, особенно во вторую фазу цикла, следующего рациона питания:
Основной акцент диеты делается на потребление сложных углеводов: цельнозерновые каши, овощи и фрукты, картофель.
В случае абсолютной или относительной гиперэстрогении назначаются гестагены (норколут, дюфастон, утрожестан) во второй фазе цикла.
При нейропсихических признаках ПМС показ прием успокоительных и легких транквилизаторов за 2-3 дня до месячных (грандаксин, рудотель, феназепам, сибазон), а также антидепрессантов (флуоксетин, амитриптилин). Хорошим успокаивающим, нормализующим сон и расслабляющим эффектом обладает магнеВ6. Седативным эффектом обладают и фиточаи, такие как «Эскулап» (днем), «Гипнос» (ночью).
При отечной форме назначаются мочегонные препараты (спиронолактон) и мочегонные чаи.
Антигистаминные препараты (терален, супрастин, диазолин) показаны при атипичной (аллергической) и отечной формах ПМС.
При гиперпростагландинемии показан прием нестероидных противовоспалительных препаратов (ибупрофен, индометацин, диклофенак), которые подавляют выработку простагландинов.
И, безусловно, незаменимыми препаратами при ПМС являются комбинированные оральные контрацептивы из группы монофазных (джес, логест, жанин), которые подавляют выработку собственных гормонов, тем самым нивелируя проявления патологического симптомокомплекса.
Курс терапии синдрома предменструального напряжения в среднем составляет 3-6 месяцев.
ПМС, лечением которого женщина не занималась, грозит в будущем тяжелым течением климактерического синдрома. Прогноз при предменструальной болезни благоприятный.
Что такое предменструальный синдром (ПМС)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Богдановой Ю. С., гинеколога со стажем в 22 года.
Определение болезни. Причины заболевания
По историческим справкам, первым учёным, который занимался изучением ПМС, считается древнеримский медик Гален (II в. н. э.). Он связал болезненные ощущения у женщин перед началом менструации с фазами Луны. Научное обоснование ПМС впервые дал английский гинеколог Р. Франк в 1931 году. Он сформулировал, систематизировал и объяснил ряд причин периодически возникающих психических и физических нарушений у женщин.
Основные факторы риска развития ПМС :
Симптомы предменструального синдрома
Психическая симптоматика включает в себя:
Признаки ПМС настолько разнообразны, что диагностика заключается не в оценке симптомов, а в цикличности их появления перед менструациями и прекращения после них. Поэтому только физические и психические проявления, которые циклически появляются исключительно в течение лютеиновой фазы (между овуляцией и началом менструации), исчезают с появлением менструальных кровотечений и отсутствуют как минимум неделю после них, можно трактовать как ПМС.
Длительность ПМС достигает примерно 16 дней. Она напрямую связана с длительностью лютеиновой фазы. Наиболее выраженные симптомы ПМС развиваются непосредственно перед менструациями. С появлением менструальных выделений они быстро и полностью прекращаются.
Те или иные проявления ПМС испытывают практически все женщины, однако истинная картина наблюдается только в 30-40 % случаев. Это следует учитывать при постановке диагноза «ПМС»: изменения в женском организме должны быть ярко выражены и сопровождаться нарушением физической активности и социальных взаимоотношений.
Патогенез предменструального синдрома
Некоторые признаки ПМС (например, набор массы тела) объясняют повышенной чувствительностью к стероидным гормонам (прогестерону, эстрогену) за счёт выработки антител к белкам собственного организма.
При появлении ПМС в репродуктивном возрасте снижается функция жёлтого тела, из-за чего уменьшается выработка прогестерона в лютеиновую фазу менструального цикла, при этом одновременно повышается уровень серотонина, гистамина и адренокортикотропного гормона (АКТГ).
Классификация и стадии развития предменструального синдрома
В зависимости от симптоматики и тяжести течения ПМС различают четыре клинические формы :
В зависимости от выраженности предменструальных расстройств и особенностей клинической симптоматики выделяют четыре разновидности синдрома :
По степени тяжести течение ПМС бывает:
Стадии развития ПМС :
Осложнения предменструального синдрома
В качестве осложнений ПМС можно рассматривать предменструальную магнификацию — ухудшение или обострение физиологических заболеваний, которые есть у пациентки, перед началом менструации. Такое течение синдрома называют атипичной формой ПМС.
Предменструальная магнификация включает в себя следующие патологии:
Появление этих осложнений, особенно «аллергических», связано с нарушением работы вегетативной нервной системы.
Диагностика предменструального синдрома
Важным моментом в диагностике является исследование гормонов : лютеинизирующего (ЛГ) и фолликулостимулирующего гормона (ФСГ), прогестерона, свободного и общего тестостерона, дегидроэпиандростерона-сульфата (ДГЭА-с). Дополнительно проводятся функциональные тексты для оценки второй фазы менструального цикла. Они включают исследование шеечной слизи, кольпоцитологическое исследование клеточного состава влагалищных мазков, измерение базальной температуры влагалища.
Лечение предменструального синдрома
К разработке комплексов лечения пациенток с ПМС следует подходить с учётом особенностей каждого случая. Но обязательными пунктами в лечении всех форм предменструальных расстройств являются:
Учитывая высокую распространённость воспалительных заболеваний женских половых органов у пациенток с ПМС, основное лечение назначают после выявления очагов инфекции и их лечения.
Пациенткам с повышенной концентрацией пролактина в сыворотке крови назначают дофаминергические препараты ( достинекс ). У пациенток с таким показателем на фоне стресса обычно нарушается овуляция, поэтому в лечении им не следует использовать контрацептивные средства, а для коррекции гормональных нарушений во второй фазе менструального цикла им назначают дюфастон в течение шести месяцев.
Лечение ПМС должно продолжаться три менструальных цикла. Это примерный срок, бывает и более продолжительное лечение. Всё зависит от индивидуальных особенностей организма.
Прогноз. Профилактика
Прогноз и продолжительность лечения зависят от длительности заболевания, тяжести клинических проявлений, времени начала лечения и клинической формы ПМС. Поддерживающая терапия при улучшении состояния на фоне проводимого лечения рекомендуется пациенткам с тяжёлыми заболеваниями во время беременности (сахарном диабете, ревматоидном артрите), стрессовых ситуациях, воспалительных заболеваниях женских половых органов (например, эндометрите ), изменениях климата.
Обследоваться у гинеколога нужно один раз в три месяца, у других врачей — раз в полгода. При соблюдении рекомендаций врачей прогноз для жизни, выздоровления и трудоспособности благоприятный.
Предменструальный синдром — буря гормонов
Группу симптомов, которые возникают у женщин во второй части цикла называют предменструальным синдромом. Скорее всего, его причиной являются гормональные факторы. Женщину беспокоят психические симптомы — перепады настроения, нервозность, снижение либидо, и физические симптомы: боли в животе и груди, сухость влагалища.
Лечение циклического синдрома заключается в приеме противозачаточных таблеток.
ПМС – что это такое, когда возникает и как долго длится?
Предменструальный синдром определяется как наличие группы общих и местных расстройств у женщин во второй части цикла. Симптомы ПМС появляются, как правило, в последние 10 дней перед ежемесячным кровотечением, то есть примерно от 18-го дня цикла. Предменструальная напряженность возникает примерно у 5% женщин.
Чтобы определить, является ли комплекс симптомов менструальным синдромом, нужно установить цикличность симптомов (возникают каждый месяц), определить за сколько дней до периода появляются и когда исчезают. Необходимо также исключить гинекологическую патологию.
Что вызывает тяжелые симптомы перед менструацией?
Причины предменструального напряжения не до конца изучены. И все же, опираясь на многочисленные исследования, можно предположить, что главная причина ПМС — гормональные перепады. В последнее время ученые предполагают, что приводят к возникновению циклического синдрома метаболиты прогестерона, действующие на центральную нервную систему.
Предполагается также, что к накоплению жидкости во внеклеточном пространстве связано с дефицитом гестагенов при избытке эстрогенов, что оказывает влияние на развитие симптомов напряжения в теле перед кровотечением. Характерно, что симптомы исчезают при наступлении месячных.
ПМС подвержены в основном женщины после 30 лет. Наиболее резко он проявляется в последние годы перед менопаузой. Таким образом, симптомы ПМС после 40 лет самые неприятные.
После менопаузы предменструальный синдром полностью исчезает. Если признаки не проходят, это значит, что они вызваны другим физическим или психическим заболеванием. В этом случае женщине необходимо обследование у гинеколога.
Психические симптомы предменструального синдрома
Трудно перечислить все симптомы ПМС. Предполагается, что их может быть более 300. При этом психические симптомы предменструального напряжения являются столь же утомительными, как и физические. В каждом следующем цикле комплекс симптомов ПМС может развиваться в разной степени и в различных комбинациях.
Считается, что причиной возникновения патологического состояния являются гестагены, препятствующие нормальной работе нервной системы. Болезнь не ограничивается тем, что у женщины плохое настроение.
Характерные симптомы ПМС из разряда психических расстройств:
Перепады настроения становятся проблемой не только для женщины, но и для ее окружения. В этот период развиваются и более серьезные недомогания: снижение настроения, депрессивные состояния, приступы плача.
Причиной кризиса отношений между партнерами в период развития симптомов становятся снижение либидо и отсутствие желания половой жизни. Если самочувствие перед периодом менструации настолько плохое, что мешает нормально жить, мы говорим о дисфории. Предменструальное дисфорическое расстройство — наиболее тяжелая форма циклического синдрома у женщин.
ПМС – физические симптомы
Вместе с расстройствами психического характера, в период предменструального напряжения появляются неприятные соматические симптомы. Женщины очень часто жалуются на неприятные ощущения в груди. Их беспокоит напряжение, припухлость и боли в молочной железе, причем характерна большая болезненность сосков молочных желез.
Кроме того, пациентки обращаются к врачам из-за отеков и увеличения массы тела. Женщины в этом случае говорят об ощущении полноты и тяжести. Возникает вздутие живота и ощущение его переполнения. Вероятно, все это связано с гормональными изменениями, происходящими в организме и следствием задержки воды в организме.
Примерно половину пациенток беспокоит боль в брюшной полости, покалывание и болезненность в области яичников. Кроме того, многие женщины страдают от приступообразной головной боли, так называемой менструальной мигрени.
Для синдрома напряжения характерно ощущение сильного сердцебиения, жара и покраснение кожных покровов. Часть женщин с синдромом предменструального напряжения жалуется на сухость влагалища и боль во время полового акта. После овуляции, у женщины с синдромом предменструального напряжения наблюдается повышенный аппетит.
Диагностика и лечение предменструального синдрома
Основой диагностики состояния предменструального напряжения служит опрос и клиническое обследование пациентки. Врач внимательно выясняет все симптомы циклического синдрома, чтобы исключить органические патологии репродуктивных органов.
» data-medium-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/03/Помощь-психиатра.jpg?fit=450%2C300&ssl=1″ data-large-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/03/Помощь-психиатра.jpg?fit=825%2C550&ssl=1″ loading=»lazy» src=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/03/%D0%9F%D0%BE%D0%BC%D0%BE%D1%89%D1%8C-%D0%BF%D1%81%D0%B8%D1%85%D0%B8%D0%B0%D1%82%D1%80%D0%B0.jpg?resize=900%2C600&ssl=1″ alt=»Помощь психиатра» width=»900″ height=»600″ srcset=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/03/Помощь-психиатра.jpg?w=900&ssl=1 900w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/03/Помощь-психиатра.jpg?resize=450%2C300&ssl=1 450w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/03/Помощь-психиатра.jpg?resize=825%2C550&ssl=1 825w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/03/Помощь-психиатра.jpg?resize=768%2C512&ssl=1 768w» sizes=»(max-width: 900px) 100vw, 900px» data-recalc-dims=»1″/> Помощь психиатра
В лечении ПМС применяются пероральные противозачаточные таблетки, содержащие гестагены. В принципе, это единственные препараты, которые приводят к уменьшению большинства симптомов синдрома ПМС. Однако, применять их можно только по назначению гинеколога, поскольку они могут привести к обострению симптомов депрессии. Эффективность остальных фармакологических препаратов для лечения синдрома предменструального напряжения недостаточна.
Для уменьшения напряжения груди и неприятных симптомов мастодинии применяется Бромокриптин. При выраженных и распространенных отеках назначаются диуретические препараты.
При депрессивных расстройствах психиатр может назначить препараты, которые угнетают обратный захват серотонина в головном мозге. Увеличение концентрации серотонина в синапсах между нервными клетками центральной нервной системы, положительно влияет на повышение настроения. Иногда применяются препараты, блокирующие синтез простагландинов.
Как бороться с ПМС самостоятельно?
Для облегчения симптомов предменструального напряжения, необходим переход на здоровый образ жизни и изменение привычек питания. Прежде всего, необходимо ограничение потребления поваренной соли, излишек которой способствует задержке воды в организме и, как следствие, приводит к отекам и чувству тяжести.
Необходимо богатое витаминами и микроэлементами диетическое питание. Перед месячными лучше всего отказаться от употребления жареных и жирных блюд, ограничить сладости и устранить алкоголь. Рекомендуется употребление негазированной минеральной воды.
Если проблемой является чрезмерное психомоторное возбуждение и повышенная чувствительность, рекомендуется использование легких растительных успокаивающих препаратов. Успокоит нервы и позволит расслабиться чай с мелиссой и мятой. Вздутие живота снимает отвар фенхеля, а настой из семян льна устранит запор.
Облегчает симптомы предменструального напряжения спокойная домашняя обстановка и отсутствие стрессов.
Добавить комментарий Отменить ответ
Вы должны быть авторизованы, чтобы оставить комментарий.
Предменструальный синдром
Авторы: врач, к. м. н., Юдинцева М. С., m.yudintseva@vidal.ru
врач, к. м. н., Толмачева Е. А., e.tolmacheva@vidal.ru
врач, научный директор АО «Видаль Рус», Жучкова Т. В., t.zhutchkova@vidal.ru
Если внезапно вы обнаружили, что страстно захотели бутерброд со сливочным маслом, или расплакались от умиления при виде маленького ребенка, или вам до боли захотелось купить пару серёжек, которые вы вряд ли будете носить, остановитесь ненадолго и спросите себя, скоро ли у вас начнутся месячные. Если скоро, то ваше необычное поведение может быть вызвано предменструальным синдромом или синдромом предменструального напряжения (ПМС). Это специфическое состояние, которое предшествует менструации и в той или иной степени свойственно большинству женщин. Когда наступает ПМС, постарайтесь просто успокоиться и контролировать свои поступки. Когда начнутся месячные, вы вернётесь в своё нормальное состояние.
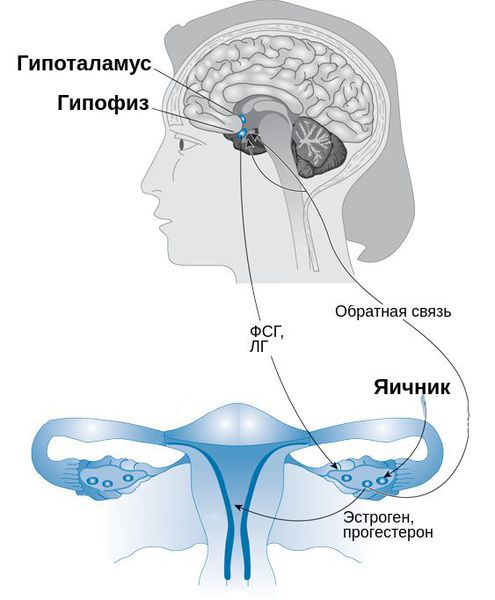
Синдром предменструального напряжения связан с закономерными колебаниями уровня гормонов в крови.
Раньше предменструальный синдром рассматривался как психологическое заболевание, пока исследователи не доказали, что это состояние имеет органическую природу, обусловленную изменениями уровня гормонов в организме.
Например, снижение уровня эстрогена и прогестерона могут:
У некоторых женщин ПМС проходит спокойно, у других очень бурно, но время проявления симптомов всегда предсказуемо. Именно это позволяет отличить синдром предменструального напряжения от других заболеваний. Перемены в эмоциональном и физическом состоянии появляются за 7-10 дней до менструации, и проходят практически сразу же после начала месячных. Эти сроки можно установить, если в течение нескольких месяцев вести дневник менструаций, отмечая в нём все симптомы и даты начала и конца месячных.
Если симптомы сохраняются на протяжении всего менструального цикла, возможно ПМС не является их причиной. В этом случае вам следует обратиться к психиатру.
Причины предменструального синдрома
Появление синдрома предменструального напряжения у одних женщин и отсутствие его у других связано, прежде всего, с колебаниями гормонального фона во время менструального цикла и индивидуальными реакциями на них всего организма. Однако недавно учёные начали исследовать и другие возможные причины этого состояния (окончательных доказательств пока нет):
Cимптомы предменструального синдрома
Некоторые женщины могут испытывать более сильные симптомы:
Что можете сделать Вы
Что может сделать врач
Поскольку причины заболевания до конца не ясны, лечение ПМС сосредотачивается на смягчении его симптомов:
Профилактика ПМС
Любое нарушение в организме, причины которого не ясны, предотвратить сложно. На сегодняшний момент лучшим способом контроля данной ситуации является умение справиться с ней, а не предотвращение.
ПРЕДМЕНСТРУАЛЬНЫЙ СИНДРОМ
Предменструальный синдром (ПМС) — это симптомокомплекс, возникающий в предменструальном периоде и характеризующийся соматическими, психовегетативными и обменно-эндокринными расстройствами. Симптомы, особенно выраженные за 2—10 дней до менструации, исчеза
Предменструальный синдром (ПМС) — это симптомокомплекс, возникающий в предменструальном периоде и характеризующийся соматическими, психовегетативными и обменно-эндокринными расстройствами. Симптомы, особенно выраженные за 2—10 дней до менструации, исчезают или уменьшаются с началом менструации. Кроме термина «предменструальный синдром» существуют также и другие — «синдром предменструального напряжения», «предменструальная болезнь», «циклический синдром».
Частота ПМС колеблется от 5 до 40%.
В 1931 г. R.T. Frank предложил концепцию, согласно которой ПМС развивается в результате изменения секреции половых стероидов яичниками. За истекшие 70 лет появилось множество гипотез о патогенезе ПМС, однако причина его до конца так и не установлена.
Существуют и другие теории: аллергическая, «водной интоксикации», о роли гиперпролактинемии и гиперпростагландинемии и др.
На роль половых гормонов указывали следующие факты: до менархе, в постменопаузе, после овариэктомии этот симптомокомплекс не наблюдается, но в ряде случаев отмечается после удаления матки без придатков. Однако многочисленные исследования показали, что нарушений уровня эстрадиола, прогестерона, ЛГ и ФСГ в течение цикла у женщин, страдающих ПМС, не выявлено. Более того, доказано, что ПМС характерен только при овуляторных циклах.
В последние годы активно изучается влияние метаболитов прогестерона на развитие ПМС. Способность метаболитов прогестерона влиять на передачу нервных импульсов определяется его взаимодействием с рецепторами ГАМК, т. е. оказывает агонистический эффект и является ответственным за эмоциональные, поведенческие и психические нарушения в предменструальном периоде.
Есть также мнение, что в развитие ПМС играет роль выраженность колебаний половых гормонов в течение цикла, а не абсолютных их уровней. Полагают, что реакции на флюктуации уровней половых гормонов в структурах коры и подкорки, ответственных за психические, эмоциональные, вегетативно-сосудистые реакции, могут быть разными. Это подтверждается эффективностью препаратов, тормозящих циклические колебания уровней половых гормонов, — однофазных гормональных контрацептивов, агонистов Гн-РГ и др.
Важную роль играют и психосоциальные аспекты в развитии ПМС. У жительниц городов, особенно мегаполисов, ПМС встречается чаще, чем у женщин, живущих в селе. Следовательно, необходимо принимать во внимание и стрессы, которыми сопровождается жизнь в городе. В семьях, где часто происходят конфликты, распространенность ПМС выше. Женщины определенного психического склада (возбудимые, раздражительные, астенизированные, чрезмерно следящие за своим здоровьем) воспринимают менструации как явление негативное и заранее ждут ухудшения самочувствия.
Клинические проявления ПМС характеризуются большим разнообразием.
В зависимости от преобладания в клинической картине тех или иных симптомов, выделены четыре основные клинические формы ПМС: психоэмоциональная, отечная, цефалгическая, «кризовая» (см. таблицу). Хотя данная классификация в определенной степени условна, все же в клинической практике она имеет значение как для краткой характеристики особенностей проявления ПМС, так и для терапевтической коррекции выявленных нарушений. Возможны комбинации этих форм.
Выделяют три стадии ПМС: компенсированную, субкомпенсированную и декомпенсированную.
Компенсированная стадия характеризуется исчезновением симптомов ПМС с началом менструации; субкомпенсированная — симптомы ПМС исчезают с прекращением менструации; декомпенсированная — симптомы ПМС отмечаются в течение нескольких дней после прекращения менструации, причем «светлые» промежутки между прекращением и появлением симптомов постепенно сокращаются.
Наряду с изложенными вариантами клинической картины ПМС, существуют и другие описания этого синдрома. Это обусловлено отсутствием специфических симптомов ПМС. Главное в клинической картине ПМС — это ее цикличность. Так, W. R. Keye выделяет три основные группы симптомов:
При ПМС проявляются межличностные проблемы: учащаются конфликтные ситуации в семье, в том числе приводящие к разводам, разногласия на работе, при общении с друзьями и детьми. Нередко снижаются самооценка, самоуважение, повышается обидчивость, нередки случаи потери работы, аварии при вождении транспорта.
Атипичные формы ПМС
Мы приведем формы, которые встречались в нашей практике:
Существуют два основных критерия диагностики ПМС. Первый представлен Американской ассоциацией психиатров и основывается на признаках, опираясь на которые данный синдром определяют как LPDD (luteal phase disphoric disorder — дисфорическое расстройство лютеиновой фазы).
I. Симптомы зависят от менструального цикла, проявляются во время последней недели лютеиновой фазы и исчезают после начала месячных. Выраженность симптомов мешает работе, обычной деятельности или взаимоотношениям.
Диагноз требует наличия по крайней мере пяти из следующих симптомов, при обязательном включении одного из первых четырех.
II. Согласно установкам Американского национального института психического здоровья, для диагностики ПМС требуется подтверждение усугубления тяжести симптомов в течение пяти дней перед месячными примерно на 30%, по сравнению с пятью днями последующих месячных.
В целом диагностика включает регистрацию симптомов обязательно циклического характера, которые предпочтительнее всего отмечать в календаре менструального цикла. Также важны тщательный сбор анамнеза, особенно связанный с характером изменений настроения и жизненными стрессами, данные соматического и психиатрического обследования, соответствующие лабораторные показатели и дифференциальный диагноз.
Показано ведение «дневника», где ежедневно отмечают симптомы заболевания в течение двух-трех циклов. При психовегетативной форме ПМС необходима консультация невропатолога и/или психиатра. Из дополнительных методов исследования назначают краниографию и ЭЭГ. При отечной форме ПМС следует измерять диурез и количество выпитой жидкости в течение трех-четырех дней в обе фазы цикла. В норме выделяется на 300—400 мл жидкости больше, чем выпивается. При болях и нагрубании молочных желез показано проведение маммографии в первую фазу менструального цикла (до восьмого дня). Исследуют также выделительную функцию почек, определяют показатели остаточного азота, креатинина и др.
При цефалгической форме ПМС показаны ЭЭГ, РЭГ, оценка состояния глазного дна и периферических полей зрения; рентгенография черепа турецкого седла и шейного отдела позвоночника; МРТ, ЯМР по показаниям; рекомендуются консультации невропатолога, окулиста, определение уровня пролактина в крови в обе фазы цикла.
При «кризовой» форме ПМС показано измерение диуреза и количества выпитой жидкости, АД, определение уровня пролактина в крови в обе фазы цикла. В целях дифференциальной диагностики с феохромоцитомой необходимо провести анализы на содержание катехоламинов в крови или моче, УЗИ или МРТ надпочечников. Проводят также ЭЭГ, РЭГ, исследование полей зрения, глазного дна, МРТ мозга. Эти больные нуждаются в обследовании у терапевтов и невропатологов.
Следует учитывать, что в предменструальные дни ухудшается течение большинства имеющихся хронических заболеваний, что нередко ошибочно расценивается как ПМС. В таких случаях показана диагностика ex juvantibus путем назначения лечения, как при ПМС.
Лечение больных ПМС следует начинать с психотерапии. Необходимо соблюдение режима труда и отдыха, диеты, особенно во вторую фазу цикла, с ограничением кофе, чая, поваренной соли, жидкости, животных жиров, молока. Усиленный самоконтроль рассматривается как составная часть терапевтического процесса.
Пациенткам показаны физкультура, общий массаж или массаж воротниковой зоны, а также бальнеотерапия.
Лекарственная терапия включает психотропные средства, препараты половых гормонов, блокаторов овуляции, антиэстрогенов.
1. Психотропные средства:
Ципрамил — селективный ингибитор обратного захвата серотонина. Доза его зависит от фазы менструального цикла: в I фазу — 10 мг/сут, во II фазу — 20 мг/сут или только во II фазу цикла. Назначается в течение двух-трех циклов. При приеме препарата отмечен положительный эффект у 80% пациенток с ПМС.
Коаксил — стимулятор обратного захвата серотонина. Доза — одна таблетка (12,5 мг) два-три раза в день в течение двух-трех месяцев.
Гелариум — препараты из цветов зверобоя продырявленного по одной таблетке три раза в день.
Дисменорм — гомеопатическое средство, нормализует психоэмоциональный фон и общий тонус организма.
2. Препараты половых гормонов:
3. Блокаторы овуляции:
Цель лечения — блокада овуляции и исключение циклических колебаний уровней половых гормонов.
Даназол назначается по 200 мг в течение трех месяцев при ПМС, особенно при тяжелой масталгии.
Агонисты Гн-РГ (золадекс, диферелин, бусерелин ацетат) вызывают временную обратимую менопаузу.
С 1990 г. проводится также лечение тяжелых форм ПМС агонистами Гн-РГ. Первый курс лечения обычно назначается в течение трех месяцев. Лечение агонистами Гн-РГ способствует торможению овуляции и функции яичников, способствуя возникновению гипогонадотропной аменореи и исчезновению симптомов ПМС.
Имеются сообщения о применении тамоксифена в дозе 10 мг/сут с 5-го по 24-й дни цикла, особенно при циклической масталгии. Лечение даназолом и тамоксифеном назначается в течение трех – шести месяцев.
5. Другие методы лечения.
В литературе описаны случаи назначения овариэктомии при тяжелых ПМС, не поддающихся консервативной терапии. Не имея опыта проведения подобных вмешательств, мы все же полагаем, что в исключительных случаях возможна овариэктомия у женщин старше 35 лет, реализовавших репродуктивную функцию, с последующим назначением монотерапии эстрогенами, в качестве заместительной гормонотерапии.
Прогноз чаще благополучный. В крайне редких и тяжелых случаях — сложный, и таким пациенткам может быть показано оперативное лечение.
В. П. Сметник, доктор медицинских наук, профессор
НЦАГиП, Москва
Предменструальный синдром
Предменструальный синдром (ПМС) представляет собой патологический симптомокомплекс, возникающий в предменструальные дни и проявляющийся нервно-психическими, вегетативно-сосудистыми и обменно-эндокринными нарушениями. Симптомы ПМС возникают за 2 – 10 дней до начала менструации и исчезают в первые ее дни или сразу после окончания менструации.