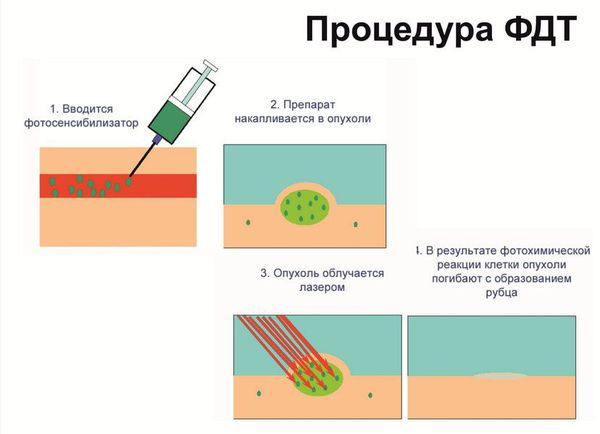
Как убрать воспаленный прыщ
Как убрать воспаленный прыщ
Что делать если воспалился прыщ*?
Как быстро снять воспаление прыща* – это один из самых часто задаваемых вопросов среди людей, страдающих от акне. Красные высыпания выглядят неэстетично, вызывают эмоциональный, а иногда и физический дискомфорт. Конечно, от угревых элементов хочется быстрее избавить, но важно помнить, что выдавливание – это не выход. Так вы можете повредить кожу, оставив в память о воспаленном прыще* рубец или поствоспалительное пятно. При появлении угревой сыпи необходимо посетить специалиста и начать лечение.
Причины появления высыпания на лице
Акне – это хроническое заболевание сальных желез и волосяных фолликулов, в патогенезе которого выделяют такие основные звенья: воспаление, размножение пропионибактерий, гипервыработка кожного сала, гиперкератинизация.
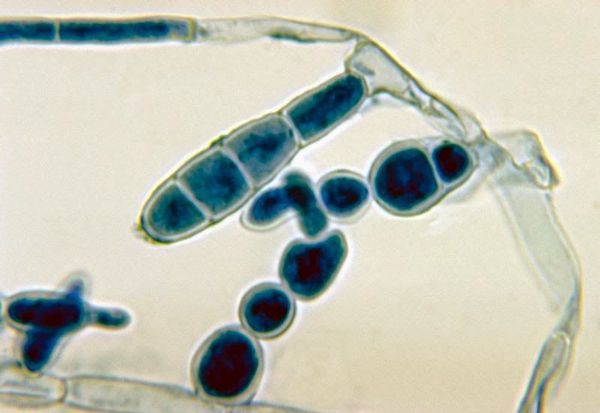
Пропионибактерии – это анаэробные бактерии, для которых идеальной средой жизнедеятельности является закупоренная пора. Они вырабатывают вещества, привлекающие к сальной железе нейтрофильные лейкоциты (непосредственные участники воспаления). Чувствуя угрозу, иммунная система вырабатывает специальные антитела, которые способствуют развитию воспалительной реакции. 10
Также воспалению способствует включение физиологической системы защиты. Это происходит из-за того, что продукция микробных антигенов привлекает к прыщу* на лице нейтрофилы и мононуклеарные фагоциты. 10
Согласно последним данным, воспаление при угревой болезни является первичным звеном патогенеза, оно предшествует даже гиперкератинизации. Дело в том, что при раздражении клеток сальных желез активизируется выработка интерлейкинов, они провоцируют и поддерживают воспалительный процесс. Далее развивается фолликулярный гиперкератоз, пора закупоривается и появляется закрытый комедон, к которому притягиваются лейкоциты. Сосуды, которые располагаются вокруг воспаленной сыпи на лице, расширяются, приводя к покраснению и отеку пораженной зоны. 10,40
Как убрать воспаление прыща*?
Пытаясь снять воспаление прыщей* на лице, не стоит экспериментировать. Забудьте о подсушивании угревой сыпи спиртовыми растворами и мылом, о прижигании, отложите народные рецепты. Не поможет и косметика. Чем дольше вы будете тянуть с лечением, тем выше риск, что акне перейдет в более тяжелую форму.
Помните, что противоугревая терапия будет иметь эффект только в том случае, если она будет нацелена на устранение факторов, провоцирующих высыпания. То есть в лечении необходимо использовать препараты, воздействующие на воспаление, пропионибактерии, гиперкератинизацию и повышенную продукцию кожного сала. 18
Лечение должен подбирать специалист. Он основывается на клинической картине, степени тяжести угревой болезни, наличии рубцов, психоэмоциональном состоянии пациента, пр.
При акне легкой и средней степени тяжести могут применяться топические антибиотики, например, гель Клиндовит®. В его состав входит клиндамицина фосфат, а в составе основы есть дополнительные компоненты – аллантоин и эмолент. 6
Некоторые пациенты больше доверяют косметологическим процедурам, а не лекарствам. При акне можно проводить мезотерапию, плазмотерапию, лазеротерапию, делать пилинги. Но у этих методов есть противопоказания, в частности, к ним нельзя прибегать при наличии воспалительного акне.
Гель Клиндовит® проявляет противомикробную активность в отношении пропионибактерий. Также он уменьшает уровень свободных жирных кислот на коже. 6
Не стоит выдавливать прыщи, так избавиться от воспаления не получится. Зато есть риск повреждения фолликула, выхода содержимого прыща и его попадания в глубокие ткани, что может привести к раздражению и усугублению течения акне. Кроме того, открытая ранка уязвима перед инфекцией. Используйте в борьбе с акне только предназначенные для этого препараты.
Воспаленные прыщи: причины и лечение
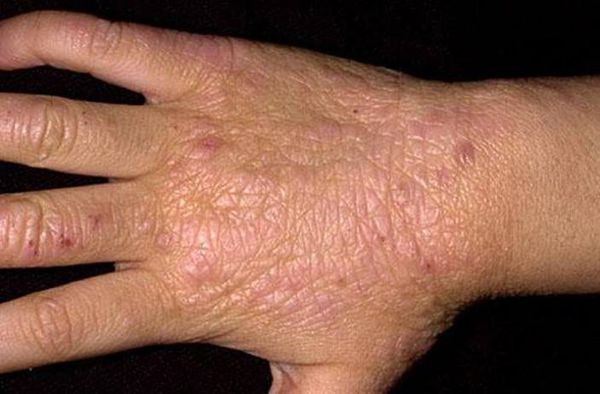
Небольшой и почти незаметный прыщик, воспаляясь, превращается в огромную проблему: увеличивается в размере, краснеет, а иногда и синеет, болит, зудит, становится горячим на ощупь и практически не поддается маскировке. Особенно много неприятностей доставляют образования на лице, поскольку их сложно скрыть, а также воспаленные прыщи на спине – ведь даже избавиться от зуда в этом месте непросто.
Причины и провоцирующие факторы воспаления прыщей
Воспаление подкожного или внутрикожного образования – это результат закупорки омертвевшими клетками канала волосяного фолликула и протоки сальной железы. Жир в таких условиях не может свободно выйти наружу и, скапливаясь, создает благоприятную среду для размножения бактерий и микробов. Процесс начинается с покраснения, болезненности и отека, затем содержимое либо продвигается ближе к верхним слоям кожи, образуя белую или желтоватую верхушку, либо уходит во внутренние слои, чтобы затем проявиться в другом месте.
Возникают воспаленные прыщи на лице и других участках тела по следующим причинам:
Также воспалительный процесс могут спровоцировать попытки выдавить прыщ самостоятельно – в неподходящих условиях и с нарушением техники.
Как справляться с проблемой?
Своими силами можно лечить только одиночные небольшие папулы – прыщики, образующиеся в пределах эпидермиса. Для этих целей подойдет обычный йод, можно также делать маски с медом, белой глиной или соком алое, промывать проблемное место отваром ромашки или протирать настойкой календулы.
Однако если воспаленные угри или прыщи появляются регулярно или по несколько штук сразу, стоит обратиться к врачу, поскольку они могут выступать симптомами серьезных заболеваний – менингита, сифилиса и других.
Все остальные образования ни в коем случае не должны стать объектом любительского самолечения: их проявление – прямой повод для срочного визита к специалисту.
Медицинский центр «Частная практика» предлагает действенную помощь
Наша клиника осуществляет комплексное лечение воспаленных прыщей любой этиологии, расположенных на любом участке тела – лице и шее, спине и руках, животе, ягодицах, лобке, внутренней стороне бедер или половых органах.
Для начала нашими высококвалифицированными косметологами, дерматологами, эндокринологами и другими специалистами проводится полное обследование, в которое могут входить:
Это позволяет нам с высокой точностью определить причину появления и воспаления прыщей, чтобы затем подобрать эффективную стратегию лечения пациента.
Если на вашей коже есть воспаленные элементы прыщей, обращайтесь в наш медицинский центр «Частная практика». Прием ведет высококомпетентный врач-дерматовенеролог, косметолог Ямщикова Валерия Борисовна, которая имеет глубокие знания и проводит качественное лечение пациентов. Запись осуществляется по указанным телефонам в удобное для пациента время.
Записаться на прием к врачу вы можете по телефонам
Прыщи на носу
Говорят, прыщ на носу появляется к скорому признанию в любви. Но неприятный внешний вид может помешать этому волнующему событию. Если же говорить серьезно, то такому косметическому дефекту никто не радуется. Некрасивые высыпания портят не только внешность, но и могут быть очень опасны.
Причины появления прыщей на носу
Высыпания на носу могут выглядеть как черные точки или как воспаленные узелки. Появляются они на переносице, крыльях, кончике. Прыщи на носу, причины образования которых могут быть различные, часто зудят и воспаляются.
Прыщ на носу может появиться из-за следующих причин:
Вследствие некоторых заболеваний также может образоваться прыщ на носу. Например, высыпания на переносице сигнализируют человеку о проблемах с печенью. При сердечно-сосудистых заболеваниях прыщи часто появляются на крыльях и под носом.
Методы диагностики
Специалист сначала установит причину высыпания на основе результатов диагностических обследований.
| Методика диагностики | Время |
|---|---|
| Гормональное исследование крови | 20 минут |
| Дерматоскопия | 20 минут |
| Исследование соскоба кожи | 10 минут |
| Общий анализ крови | 10 минут |
Нужно ли обращаться к врачу?
Чтобы не запустить заболевание и оно не привело к тяжёлым осложнениям, вроде рубцов на коже, вам поможет:
Врач проведет осмотр, изучит результаты исследований и назначит правильное именно в вашем случае лечение.
Лечение прыщей на носу
Лечение будет назначено с учетом характера проблемы и индивидуальных особенностей больного. Для того чтобы полностью избавиться от прыщей, пациенту необходим достаточно длительный прием медикаментов (до 3-х месяцев). Также врач может предложить больному следующие методы лечения:
Это косметические процедуры помогают быстрее привести кожу в порядок. Получить консультацию специалистов вы можете в столичных медицинских центрах, где трудятся профессионалы, среди которых — врачи высшей категории и доктора медицинских наук.
Как избавиться от прыщей на носу?
Строго запрещено выдавливать такие образования. Это может привести к распространению инфекции и развитию большего воспаления. Многих людей, которые страдают от такой проблемы, интересует, как избавиться от прыщей на носу в домашних условиях. Существует множество способов, которые помогают снять покраснение и быстрее устранить высыпания:
Как избавиться от прыщей на лбу?
Современная косметология располагает возможностями, которые помогут уменьшить появление прыщей и в значительной степени предупреждают появление новых.
Первая влюбленность, прогулки с друзьями, появление акне – всё это является неотъемлемой частью подросткового периода. Но что делать, если прыщи появились в более зрелом возрасте? Ведь в этом случае они могут говорить о наличии воспалительных процессов или быть признаком неправильного образа жизни.
Многие пациенты задаются вопросом, в каком возрасте у них пройдут прыщи. Но не все так просто. Дело в том, что акне – это хроническое состояние, которое можно перевести в очень длительную ремиссию при соблюдении некоторых условий, о которых мы и расскажем.
Причины появления прыщей на лбу
На лбу очень часто появляются внешние очаги воспаления. Это может быть как мелкая, малозаметная сыпь, так и крупные подкожные комедоны. Если в подростковом возрасте прыщи провоцируются гормональными изменениями, то у взрослых людей триггеров куда больше.
Основные причины прыщей у женщин и мужчин:
Причины прыщей на лбу у мужчин
Выделим основные из них:
➡ Чрезмерная выработка тестостерона.
Слишком высокий уровень этого гормона может быть следствием ожирения, нерегулярной половой жизни, чрезмерных физических нагрузок, воспаления в мочеполовой системе. Нормальным показателем тестостерона для мужчин от 18 до 50 лет считается цифра не выше 29 нмоль / литр. Переизбыток этого гормона может указывать на сахарный диабет, анемию, болезни почек, сосудов, щитовидной железы.
Прыщи на лбу у подростка могут быть связаны с половым созреванием. В этот период организм вырабатывает избыточное количество андрогенов, и, как следствие, больше кожного сала.
Гипергидроз может быть локальным (возникать в местах наибольшей концентрации потовых желез) и генерализованным (отмечаться по всей поверхности тела).
Повышенное потоотделение отмечается при эндокринных патологиях, хронических инфекциях, неврозах, панических атаках.
➡ Привычка трогать лицо.
Исследования американского журнала гигиены труда и окружающей среды показали, что в среднем человек прикасается к своему лицу 15 раз в час. Частота движений увеличивается при сидячей работе за компьютером. Такое безобидное на первый взгляд действие может серьезно навредить качеству кожи лица, так как микрофлора рук очень далека от стерильных условий и наполнена патогенными бактериями, вызывающими различные кожные воспаления.
Это утолщение эпидермиса (верхнего слоя кожи). Может возникнуть из-за пренебрежения гигиеной, долгого отсутствия пилинга, УФ-излучения. В результате этих факторов защитный липидный слой кожи истончается, она теряет способность к отшелушиванию, поры закупориваются и появляются комедоны.
Причины прыщей на лбу у женщин
У женщин также нельзя исключать вышеперечисленные факторы появления прыщей, но к ним можно добавить и дополнительные триггеры:
Повышенная выработка кожного сала связана с постоянными скачками гормонов эстрогена и прогестерона. Себум становится более густым и с более частой интенсивностью начинает забивать поры лица.
Также на появление прыщей во время беременности большое внимание оказывают стресс, неправильное питание, снижение иммунитета, обезвоженность организма.
В этом случае за развитие угрей отвечает гормональный дисбаланс. Женский организм может начать вырабатывать чрезмерное количество андрогенов (мужских половых гормонов).
➡ Прекращение использования гормональных контрацептивов.
Комбинированные противозачаточные таблетки содержат прогестин и эстроген, что позволяет им сдерживать выработку андрогенов и предотвращать жирный блеск и акне.
➡ Дефицит цинка, витаминов А, Е, Омега-3 жирных кислот.
Виды прыщей на лбу
Внутри каждой поры находится маленькая сальная железа. Она выделяет кожное сало, основная задача которого – защищать кожу от вредных воздействий окружающей среды. Но, помимо этого, кожное сало является очень благоприятной средой для развития бактерий. Если железы становятся более активными и начинают выделять больше кожного сала, то поры забиваются. Образуется пробка, внутри которой размножаются бактерии (Propionibacterium acnes), и возникает воспаление.
Комедоны (черные точки)
Черные точки появляются, когда поры забиваются омертвевшими клетками кожи, которые значительно темнеют под воздействием кислорода. Чаще всего они сосредотачиваются на носу, подбородке и зоне лба. Если вы обладатель жирной кожи, то черные точки в большем или меньшем количестве будут сопровождать вас постоянно. Однако чистки лица и домашние пилинги значительно сократят их видимость и глубину.
Папулы
Папула представляет собой воспалившиеся прыщи без гноя внутри. Они выглядят как маленькие шишки алого или коричневого цвета. Не стоит пытаться убрать папулы самостоятельно, это может привести к образованию рубцов и пигментных пятен. Для их устранения существуют специальные подсушивающие средства. Например, салициловая кислота, масло чайного дерева, зеленый чай.
Пустулы
Пустулы – это воспаленные гнойники, которые имеют форму пузырька и белую головку посередине. Они появляются, когда помимо кожного сала и бактерий, внутрь поры попадают омертвевшие клетки кожи. В основном сосредотачиваются на лице и спине, а после вскрытия оставляют после себя рубцы. Если на теле человека локализуется множество пустул, то такое состояние принято называть пустулезом.
Узелки и кисты
Кистозная форма – это самый серьезный вид акне. Возникает, когда кожное сало скапливается в самых глубоких слоях кожи. Причиной появления является инфекции, бактерии, омертвевшие клетки. Лицо покрывают не только угри, но и большие гнойные воспаления. Их стержень намного глубже, чем у обычных прыщей, которые находятся в верхних слоях кожи.
На проблемы какого органа указывает расположение прыщей на лице
Согласно практическим наблюдениям (не подкрепленным научно), наше лицо представляет собой своеобразную “карту”, и по местоположению высыпаний якобы можно определить, какой внутренний орган дал сбой:
Эта “карта прыщей” известна довольно давно, но мы крайне не рекомендуем доверять свое здоровье советам из интернета. Если вас систематично беспокоит появление угрей, то обратитесь к терапевту / гастроэнтерологу / дерматологу.
Когда необходимо обратиться за помощью к врачу?
В большинстве случае прыщи являются следствием внутреннего дисбаланса. Если высыпания носят систематический характер, сопровождаются дополнительными симптомами в виде болей различной локализации, слабости, ухудшения самочувствия, а также неприятия своей внешности, то очень важно не откладывать консультацию специалиста.
Если вы связываете появление прыщей с проблемами ЖКТ, у вас появилась боль в животе, нерегулярном стуле, горечь во рту, то устранить первопричину сможет врач-гастроэнтеролог.
При болях внизу живота, нестабильном менструальном цикле обратитесь к гинекологу.
Если появление прыщей вы не можете связать с чем-то конкретным, то терапевт подробно изучит ваш анамнез, а косметолог-дерматолог подберет индивидуальное медикаментозное и аппаратное лечение.
Как косметолог поможет избавиться от прыщей на лбу
При выборе лечения доктор будет оценивать не только текущее состояние кожи, но и организма в целом. Лучшим сценарием развития событий будет: сдача анализов, определение причины акне, индивидуальный подбор косметических методов и, при необходимости –, назначение медикаментозной терапии.
Современная косметология располагает возможностями, которые помогут уменьшить появление прыщей и в значительной степени предупреждают появление новых.
К ним относятся:
Как убрать прыщи в домашних условиях
Косметологи не одобряют самовольное лечение высыпаний и, тем более, применение народных средств. Поэтому в домашних условиях очень важно следить за следующими составляющими здоровья кожи:
Профилактика акне
Самая частая проблема в борьбе с прыщами – их выдавливание.
Этого нельзя делать по нескольким причинам:
Если у вас появилось несколько небольших прыщей, но в течение недели они прошли, то в этом нет глобальной проблемы. Однако, если акне стали часто возникать на вашем лице, то это повод сдать анализы и посетить консультацию гинеколога, эндокринолога и косметолога. Если вас беспокоят боли в животе, то сюда также следует добавить консультацию гастроэнтеролога.
В ежедневном уходе стоит использовать легкие матирующие текстуры с пометкой «для жирной кожи». Они будут предотвращать появление воспалений, восстанавливать, регенерировать кожу.
Список использованной литературы
Е. Р. Аравийская, Т. В. Красносельских, Е. В. Соколовский “Акне. Кожный зуд”.
Г. Н. Михеев, С. Б. Ткаченко “ Акне и розацеа”.
А. В. Майорова, В. С. Шаповалов “Угревая болезнь в практике врача-дерматокосметолога”.
Воспаление век
Запишитесь на первичную консультацию ко врачу-офтальмологу клиники «Оптик-Центр» по телефону 8-800-775-78-58.
Веки – это аппарат, защищающий глазное яблоко. Воспалительный процесс препятствует защитной функции аппарата, и зрительная работоспособность снижается.
Причины воспаления века
Воспаление на веках может быть спровоцировано вирусом, бактериями, грибками, аллергенами, травмой, использованием некачественной декоративной косметики. Часто воспаление происходит из-за несоблюдения гигиеническим норм, в том числе нарушения правил хранения и ношения линз. Эндокринные заболевания, стресс, ослабление иммунитета также являются «провокаторами».
Симптомы
О развитии болезни сигнализируют: отек, покраснение, повышение температуры проблемной области, боль, нарушение функции органа зрения. Даже если нет других признаков воспалительного процесса, эти симптомы — достаточный повод обратиться за консультацией к врачу-офтальмологу (ссылка) нашей клиники.
Патологии
Воспалительные заболевания кожных складок имеют острый и хронический характер. Могут поражать верхнее, нижнее веко, одновременно оба глаза.
Острые

Реже встречается абсцесс века, флегмона.
Хронические

Блефарит и халязион нередко сочетаются с конъюнктивитом.
Диагностика воспаления века
Диагноз устанавливают на основании осмотра, сбора анамнеза, клинической картины и необходимых исследований.
В офтальмологической клинике «Оптик-Центр» для выявления заболеваний проводят:
Как лечить воспаление века
Лечение воспалительных заболеваний век осуществляется в соответствии с их причиной. В зависимости от патологии терапия включает:
Что делать, если бартолинит прорвался дома?
Запись на приём
Автор: Харичкова Алефтина Михайловна
Специалист:
Врач акушер-гинеколог, гинеколог-эндокринолог, врач УЗИ, Специалист по лазерному вульво-вагинальному ремоделированию. Врач высшей квалификационной категории
Автор: Харичкова Алефтина Михайловна
Специалист:
Врач акушер-гинеколог, гинеколог-эндокринолог, врач УЗИ, Специалист по лазерному вульво-вагинальному ремоделированию. Врач высшей квалификационной категории
Если вы озадачились вопросом: «Что делать, если бартолинит прорвался дома?» – Значит, Вы уже знакомы с этим заболеванием и знаете, что этой болезни свойственны рецидивы.
Знаете, что без помощи специалиста, самостоятельно от нее не избавиться.
Если вскрытие абсцесса произошло дома – вот несколько правил, которые помогут вам справиться с ситуацией:
Первое. Не поддавайтесь панике. Абсцесс бартолиновой железы может прорваться самостоятельно, такое нередко случается.
Второе. Так как воспаление железы всегда имеет инфекционную природу, очаг необходимо промыть и обеззаразить.
На многих медицинских сайтах мы сталкивались с сомнительными рекомендациями вводить в таких случаях защищающий тампон во влагалище. Мы категорически против такой процедуры.

Нужна консультация специалиста?
Оставьте заявку и мы свяжемся с Вами в течение 30 минут.
Наши рекомендации следующие:
Наши рекомендации следующие:
Третье. Если присутствует болевой синдром, то его можно купировать приемом любого противовоспалительного средства. Это может быть аспирин, парацетамол, ибупрофен и т.д.
Четвертое. Померьте температуру. Если она выше 39 – то стоит вызвать скорую помощь. Такая температура говорит об остром состоянии, требующем немедленной помощи специалиста.
Стоит оговориться, что в большинстве случаев самостоятельное вскрытие абсцесса бартолиновой железы не сопровождается повышением температуры тела. Даже напротив, общее состояние в большинстве случаев улучшается. Ведь через образовавшееся отверстие будет вытекать гной, объем воспаления уменьшится и, как следствие, уйдет болевой синдром и нормализуется общее состояние.
Пятое. После того как вы приняли описанные выше меры выдохните и в спокойной обстановке решите к какому специалисту — гинекологу вы обратитесь с этой проблемой.
Недолеченный бартолинит перейдет в хроническую форму и будет обостряться при любых изменениях в иммунной системе, провоцироваться месячными, половым актом и т.д.

Почему мы настаиваем на срочном посещении гинеколога
Итак, в домашних условиях произошло вскрытие абсцесса бартолиновой железы. Гной частично отошел и общее самочувствие, казалось бы, улучшилось. Можно ли продолжить лечение в домашних условиях и подождать еще несколько дней?
Возможно, мы утомили Вас перечислениями и излишним запугиванием, но есть несколько очень важных причин, почему мы ждем таких пациентов в срочном порядке у себя в клинике.
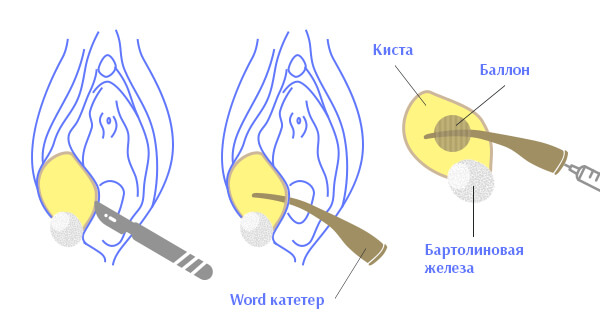
Лечение бартолинита и абсцесса бартолиновой железы с помощью катетера Ворда является самым эффективным и перспективным. Он дает возможность создавать дренаж для отхождения гноя из раны и, что очень важно, одновременно формировать новое устье железы.
Если бартолинит прорвался дома, главное – не упустить время, и установить лечебный катетер вовремя, пока образовавшееся выводное отверстие не слиплось и не закрылось. Выигрыш от этой процедуры будет в том что:
Перед началом процедуры Вам понадобится подписать информированное согласие. Вы можете ознакомиться с ним заранее и подготовить вопросы врачу.
Информированное согласие на процедуру установки word-катетера
Информированное согласие на процедуру установки word-катетера
Катетер Ворда для лечения абсцесса бартолиновой железы
Катетер представляет собой небольшую силиконовую трубочку, на конце которой имеется расширяющийся баллон.
Под местным обезболиванием, после того как мы промыли и очистили рану, через разрез или естественное отверстие образовавшееся в результате вскрытия абсцесса вводим катетер в полость железы. Раздуваем баллон и таким образом фиксируем его в полости. На этом манипуляция заканчивается, и мы отпускаем пациентку домой.
В дальнейшем по катетеру наружу будет выводиться секрет вместе с гнойным отделяемым, о вокруг него образуется эпителизированный свищ, который и станет новым выводным протоком.
В результате лечения через 3-4 недели проток сформируется, железа вернется в свое нормальное состояние и сможет физиологично функционировать.
Противопоказанием для такого метода лечения является только наличие у пациента аллергии на латекс.
Надеемся, что наши советы оказались для Вас полезными, а полученная информация поможет навсегда избавиться от недуга.
Наша гинекологическая клиника работает ежедневно, без выходных. Записаться на прием к специалисту можно через администраторов по телефону 8 (495) 114-51-51 или через форму записи сайта.
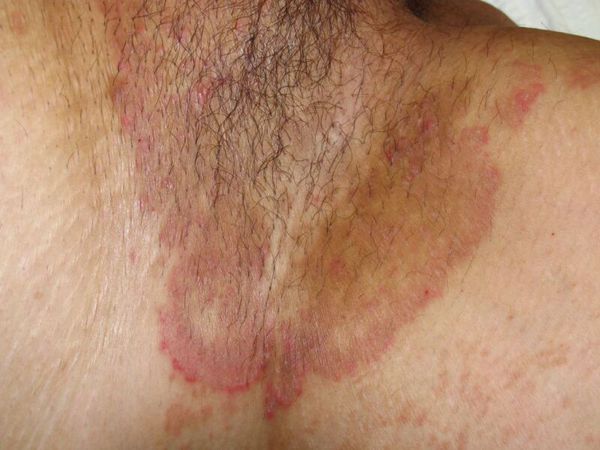
Причины акне на спине
Акне на спине встречается не реже, чем на лице или плечах. Причем страдают от этого заболевания не только подростки, но и взрослые. Причины угревой сыпи могут быть связаны, как с генетической предрасположенностью, так и неправильной гигиеной. Поэтому перед началом лечения акне, проводится комплексная диагностика, в ходе которой устанавливается, почему появились высыпания.
Акне на спине: возможные причины появления
Акне – это хроническая воспалительная болезнь сальных желез и волосяных фолликулов. При этом комедоны, папулы и пустулы могут появляться не только на коже лица, но и на других частях тела, например, на спине. К основным причинам развития заболевания относятся:
Причины появления на спине прыщей (акне) могут быть связаны с генетической предрасположенностью, частыми стрессами, заболеваниями эндокринной и пищеварительной системы. Важно обратиться к специалисту, чтобы узнать, почему возникла угревая сыпь, а также определить степень ее тяжести, только после этого может быть назначено лечение.
Как избавиться от акне на спине с помощью косметологических процедур?
Для избавления от высыпаний на теле могут проводиться косметологические процедуры:
При отсутствии воспалительных высыпаний допустимо проведение механической и комбинированной чистки, биоревитализации. Выбор методов терапии зависит от общего состояния кожи, и определяется только специалистом. Также нельзя забывать о правильном уходе и выполнении базовых рекомендаций:
Также рекомендуется чаще менять полотенца, никому не давать средства личной гигиены, тщательно вытирать спину после купания. Помните, что кожа требует регулярного ухода.
Как лечить акне на спине?
На спине расположено большое количество сальных желез, поэтому появление высыпаний в этой зоне не редкость. Метод лечения зависит от причины появления прыщей на спине, степени тяжести акне, наличия рубцов, реакции на предыдущую терапию, если она проводилась. Для лечения угревой болезни могут использоваться системные и топические препараты, к последним относится гель Клиндовит®. 18
Это препарат, в котором основным действующим веществом выступает клиндамицин. Гель Клиндовит® может использоваться для лечения акне легкой и средней степени тяжести. Лекарственное средство проявляет противомикробную активность в отношении пропионибактерии, а также уменьшает количество жирных кислот на поверхности кожного покрова. Гель необходимо использовать 2-3 раза в сутки – утром и вечером. 6
Бартолинит
Бартолинит — это воспаление, находящейся в преддверии влагалища, бартолиновой железы. Чаще всего им страдают женщины от 20 до 35 лет, хотя данная проблема встречается у дам и постарше. При подозрении на заболевание, обратитесь к гинекологу.
Бартолинит — это воспаление бартолиновой железы, которая находится в преддверии влагалища. Этим заболеванием чаще всего страдают женщины от 20 до 35 лет, случаи заболевания в более старшем возрасте довольно редки.
При подозрении на заболевание, обратитесь к гинекологу.
Причины
Бартолинит вызывают патогенные бактерии (трихомонады и др.), которые при выходе из мочеполовых путей или влагалища провоцируют начало воспаления. Инфекция может проникнуть и через кровь. Катализаторами могут послужить такие хронические заболевания, как воспаления почек, больные зубы, гайморит. Слабый иммунитет, стрессы, недостаток витаминов, систематические переохлаждения, медицинские аборты, хирургические операции также могут спровоцировать бартолинит.
Легкомысленное поведение женщины при половых сношениях с беспорядочной сменой сексуальных партнёров, когда велика вероятность попадания патогенных микроорганизмов непосредственно в железу, также одна из причин бартолинита. Наиболее часто воспаление происходит, когда дама приобретает некоторые специфические и общеизвестные болезни половым путём. Спровоцироваться воспаление может кандидозом. Можно видеть, причин для возникновения заболевания немало.
Течение
Болезнь проходит несколькими этапами и имеет такие симптомы:
Симптомы
По тяжести болезни, бартолинит классифицируется, как острый и хронический.
В первом случае он проявляет себя в виде абсцесса истинного и ложного. При ложном первыми признаками бартолинита являются односторонний отёк в районе половых губ, боль при движении, высокая температура. Далее, когда, гноя становится больше, опухоль становится больше и болезненней, возникает гиперемия, то есть ложный абсцесс. Возможно повышение температуры до 37,5 градусов.
Истинный абсцесс. В этом случае инфекция попадает прямо в тело бартолиновой железы. Протекает более болезненно. Отёчность более сильная, лимфатические узлы в паху увеличиваются, резкие боли при движении. Температура может подниматься до 40 градусов. Жар сменяется ознобом, самочувствие ухудшается. Удаление гноя может принести временное облегчение состояния, но не более, так как гнойник при этом не опорожняется полностью. Выдавливать гнойник нельзя, так как это приведёт к сепсису. Во избежание осложнений следует обратиться к гинекологу.
Бартолинит острого типа без лечения гарантированно переходит в хроническую форму. При этом происходит чередование временного улучшения состояния и ухудшения. Месячные, сниженный иммунитет, инфекционные болезни могут вызвать обострения бартолинита. Результатом долгого хронического бартолинита является киста.
Беременность и бартолинит
крайне нежелательная ситуация, так как может неблагоприятно сказаться на ребёнке. Иммунитет женщины в такой ситуации не всегда может защитить плод от инфицирования и интоксикации. Есть опасность внутриутробного заражения через пуповину. Инфекции от трихомонад и других бактерий могут вмешаться в формирование органов и систем ребёнка. При этих сроках инфекции опасны для ребёнка. Поэтому для беременных женщин обязательно посещение врача и немедленное лечение, как только появились первые симптомы бартолинита. Вагинальные инфекции опасны тем, что здесь реален вопрос об искусственном прерывании беременности. Как и при любой другой болезни, появление бартолинита лучше предупредить, чем потом лечить.
При первых признаках воспаления, следует сразу же обращаться к гинекологу. Потому что последствия бартолинита опасны своими осложнениями:
Диагностика
Наиболее применяемыми видами диагностирования бартолинита являются:
1. Визуальный осмотр чаще всего применяемый способ диагностики бартолинита. Диагноз определяется внешним осмотром органов. Уплотнения и состояние бартолиновой железы выявляются именно при таком способе осмотра.
2. Причины заболевания помогают выяснить исследования секрета железы с помощью микроскопа. Как правило, это определённые патогенные бактерии.
3. Присутствие бактерий определяется забором мазков из влагалища.
Лечение
Лечение бартолинита, как и диагностику, проводит врач гинеколог. При легкой и средней тяжести назначается консервативное лечение, при тяжелых хирургическое. При не сформированном бартолините или каналикулите хирургического вмешательства можно избежать. Но следует придерживаться определённого режима. Поменьше бегать по улице, а лучше вообще посидеть дома до полного выздоровления. Ещё лучше постельный режим, который исключает присутствие рядом полового партнёра.
При отёчности можно положить на область железы небольшой пузырь со льдом, обёрнутым в полотенце. Это поможет снять воспаление и боль. Рекомендуется наложение на область воспаления тампонов с левомеколем, мазью Вишневского, ихтиоловой мазью. Так как борьба ведётся бактериями, то необходимы антибиотики широкого спектра действия (цефтриаксон, амоксиклав). Желательно применение их с противогрибковыми средствами (флуконазол). Для поддержания кишечной флоры назначаются соответствующие препараты и поливитамины.
В том случае, когда процесс воспаления всё-таки коснулся железы, то есть, при истинном бартолините, назначается хирургическое вмешательство.
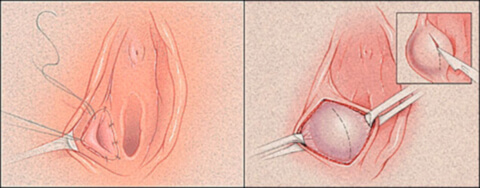
Существует два вида операции:
Многим женщинам приходилось проходить через подобные операции не один раз. К тому же они требуют длительного периода реабилитации, до полутора недель и оставляют довольно неэстетичные швы.
В этой связи, в последнее время приобрели популярность специальные катетеры кольцевидной формы. Их ставят под местной анестезией на 2 месяца. Катетер проходит через тело железы. Получается, что был один выводной проток, а образуется два протока. Благодаря такой операции риск возникновения рецидива сводится на нет. Эта операция и называется марсупиализация. После неё назначаются физиопроцедуры, магнитотерапия, облучение ультрафиолетом, которые проходят в течении 3-4 дней. Вообще, полное излечение железы наступает не сразу, требует немало времени. Желательно соблюдение постельного режима
Лечение при абсцессе бартолиновой железы рекомендовано только оперативное лечение. Полость вскрывается, дренируется, затем промывается дезинфицирующим раствором. Параллельно проводится антибактериальная терапия и физиотерапевтическое лечение. Недостаток этого метода в том, что он даёт временный эффект. Киста вновь может образоваться, как только края разрезов срастутся.
Профилактика
Профилактические меры просты и легко выполнимы, но следование им может избавить женщину от повторного бартолинита. В первую очередь, это укрепление иммунитета и следование правилам интимной гигиены, куда входит и более пуританское отношение к половым связям. Своевременное лечение разного рода уретритов, кольпитов и прочих женских болячек. Не стоит доводить свою железу до абсцесса и последующего хирургического вмешательства.
Гигиена наружных половых органов довольно проста. После посещения туалета обязательное омовение тёплой водой промежности и заднего прохода. Поток воды при этом должен идти от влагалища к анусу. Перед использованием настоев трав и антисептиков желательно проконсультироваться с врачом. Желательно носить более свободное нижнее бельё.
Важно помнить, что такие проблемы, как кариес, хронический тонзиллит, пиелонефрит, кольпит и тому подобные инфекционные заболевания должны лечиться сразу. Посещение своего гинеколога хотя бы раз в год с целью профилактического осмотра обязательно.
Воспаление клитора и половых губ: симптомы и правильное лечение
» data-image-caption=»» data-medium-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/02/vospalenie-klitora-i-polovyih-gub.jpg?fit=450%2C298&ssl=1″ data-large-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/02/vospalenie-klitora-i-polovyih-gub.jpg?fit=832%2C550&ssl=1″/>
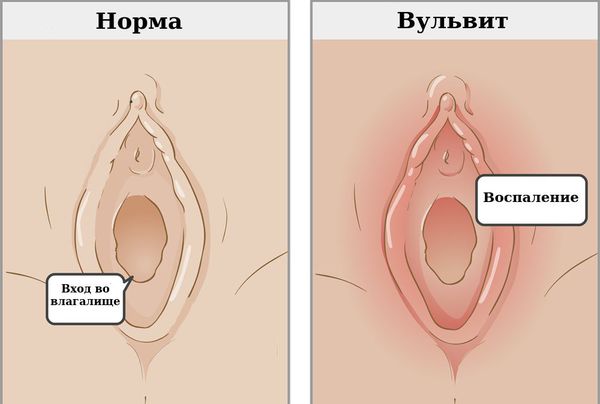
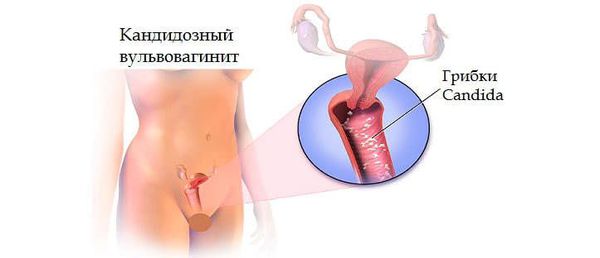
Острый воспалительный процесс, который, начинаясь обычно с малых или больших половых губ, постепенно распространяется на клитор и влагалище, в медицинской практике называют вульвитом. Это патологическое состояние сопровождается острой симптоматикой, которая может проявляться у представительниц прекрасного пола вне зависимости от возраста.
воспаление клитора и половых губ
» data-image-caption=»» data-medium-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/02/vospalenie-klitora-i-polovyih-gub.jpg?fit=450%2C298&ssl=1″ data-large-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/02/vospalenie-klitora-i-polovyih-gub.jpg?fit=832%2C550&ssl=1″ loading=»lazy» src=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/02/vospalenie-klitora-i-polovyih-gub-832×550.jpg?resize=790%2C522″ alt=»воспаление клитора и половых губ» width=»790″ height=»522″ srcset=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/02/vospalenie-klitora-i-polovyih-gub.jpg?resize=832%2C550&ssl=1 832w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/02/vospalenie-klitora-i-polovyih-gub.jpg?resize=450%2C298&ssl=1 450w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/02/vospalenie-klitora-i-polovyih-gub.jpg?resize=768%2C508&ssl=1 768w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/02/vospalenie-klitora-i-polovyih-gub.jpg?w=892&ssl=1 892w» sizes=»(max-width: 790px) 100vw, 790px» data-recalc-dims=»1″/>
Вульвит требует немедленного обращения к специалисту, так как может привести к спаечным процессам слизистых оболочек наружных половых органов, что впоследствии вызывает серьезные проблемы в интимной сфере, а в случае с заболеванием молодых женщин становится причиной бесплодия.
Причины воспаления клитора и половых губ
Чаще всего патология имеет инфекционно-воспалительную природу. В зависимости от причины развития вульвита выделяют две основные формы заболевания.
Первичный вульвит. Такое воспаление встречается несколько реже, чем вторичное, и поражает обычно либо пациенток младшей возрастной категории, либо женщин в постклимактерическом периоде. Причина развития первичного воспаления половых губ и клитора — следующие факторы: несоблюдение правил личной гигиены, слишком узкое синтетическое белье, аллергические проявления на гель для душа или другие средства гигиены, механические повреждения наружных половых органов и нарушения гормонального фона. Маленькие девочки могут столкнуться с подобным воспалением при наличии гельминтоза — поражения глистами.
Симптомы воспаления клитора и половых губ
Симптоматика патологического процесса яркая, поэтому не заметить ее невозможно, и включает следующие признаки:
Все вышеперечисленные признаки обычно усиливаются во время мочеиспускания и при интенсивной ходьбе. Отсутствие рационального и своевременного лечения может привести к распространению инфекционно-воспалительного процесса на ткани внутренней поверхности бедер и влагалища.
Диагностика и лечение воспалений внешних половых органов
Диагноз поставит только гинеколог. При этом какая-то особенная диагностика на первом этапе не нужна. Врач сразу заметит воспаление при проведении обычного гинекологического осмотра. Далее врач устанавливает причину воспаления, после чего подбирается схема терапии.
В зависимости от причины развития патологии — аллергический фактор, травма, неправильно подобранное белье — достаточно просто ограничить прямой контакт провоцирующего агента с органами и применить симптоматическую терапию (местное лечение, снимающее неприятные симптомы). Выявить такую причину можно просто, сдав кровь на аллергию. Анализ покажет причину благодаря наличию в крови специальных антител, образующихся только при аллергических реакциях.
При диагностировании инфекционной природы заболевания производят микробиологический посев на питательные среды с целью установления причинного возбудителя и правильного подбора антибиотикотерапии. Для этого гинеколог берет мазки из половых путей и отправляет их в лабораторию.
Там сначала определяют вид инфекции, а потом тестируют на образцах разные лекарства. Так как практически все возбудители половых заболеваний легко адаптируются к лекарственным препаратам, подобрать таблетки, которые помогут полностью вылечиться не просто. Иногда специалисты перебирают до десятка разных лекарств.
К сожалению, воспаление редко вызывается одним возбудителем, чаще причина — целый букет инфекций, начиная с молочницы и заканчивая гонореей. В таких случаях недостаточно будет просто сдать мазки — обследование продолжится дальше. Придется сдавать кровь на сифилис, гепатиты и проходить УЗИ малого таза, так как процесс быстро распространяется по половым путям, затрагивая внутреннее органы.
Рекомендации гинеколога: как сохранить здоровье и избежать воспаления половых органов и других гинекологических патологий
Медицинский центр «Диана» практикует наиболее современные и эффективные подходы к лечению воспалительных процессов половых органов у женщин, в том числе и вульвита, опираясь на опыт и квалификацию лучших специалистов в данной области медицины.
Как быстро избавиться
от воспаленного прыща?
Все мы понимаем, что мгновенно убрать воспаленные прыщи на лице способен только фотошоп. Но это не повод опускать руки! В реальности тоже можно добиться отличного эффекта за сравнительно небольшое время.
Чтобы надолго избавиться от прыщей, нужно проявить выдержку, немного изменить свои привычки (например, отказаться от газированных напитков и фаст-фуда), а главное — помочь коже в борьбе с бактериями, которые запускают реакцию воспаления.
Для «прицельного» решения проблемы разработан Зеркалин® — современный препарат на основе антибиотика клиндамицина. Лосьон-раствор обладает двойным эффектом: уничтожает бактерии Propionibacterium acnes в очаге воспаления и уменьшает выраженность воспалительной реакции (это о ней сигнализируют покраснение, отек и болевые ощущения при появлении прыща).
Зеркалин® борется не только с воспаленными прыщами (папулами и пустулами), которые уже сформировались, но и с комедонами — так называемыми «черными точками», которые часто становятся «предшественниками» угрей.
Доказано, что бактерии более восприимчивы к антибиотику клиндамицину, чем к эритромицину*. Это обеспечивает препаратам на его основе большую эффективность в лечении угревой болезни (акне) и позволяет быстрее добиваться хороших результатов.
*Монахов С. А., «Раствор клиндамицина (1%) в терапии акне». Клиническая дерматология и венерология, № 5, 2012.
Почему появляются красные
воспаленные прыщи?
Механизм воспаления запускается в ответ на действие раздражителя — Propionibacterium acnes. Это условно патогенные бактерии. В норме они присутствуют на нашей коже, не угрожая ее здоровью. Эти микроорганизмы предпочитают жить без кислорода, а такие условия создаются только при сочетании нескольких факторов. Один из них — становление гормонального фона в подростковом возрасте. Повышенная выработка мужских половых гормонов, высокая чувствительность сальных желез и верхнего слоя кожи — все это формирует «благоприятный» фон для развития угревой болезни (акне).
Что происходит с кожей при угревой болезни:
При угревой болезни
Клетки протока сально-волосяного фолликула начинают активно делиться, закупоривают проток и препятствуют естественному отводу скопившегося в фолликуле сала.
В норме
Секрет (кожное сало), который вырабатывает сальная железа, выводится на поверхность кожи через просвет сально-волосяного фолликула.
При угревой болезни
Скопление кожного сала в закупоренном сально-волосяном фолликуле, в который больше не проникает кислород, становится питательной средой для бактерий — они начинают активно размножаться и запускают каскад воспалительной реакции (с ее помощью организм пытается освободиться от патогенного раздражителя и последствий его жизнедеятельности).
В норме
Бактерии Propionibacterium acnes используют кожное сало в качестве пищи — в норме они присутствуют на коже, но не причиняют вреда до тех пор, пока кислород поступает в сально-волосяной фолликул.
При угревой болезни
когда доступ кислорода в сально-волосяной фолликул полностью перекрыт, образуются закрытые комедоны — они немного приподнимаются над поверхностью кожи, но не выделяются цветом до тех пор, пока в них не начнется активный воспалительный процесс (вокруг волосяного фолликула формируется отек, ближайшие кровеносные сосуды расширяются, кожа приобретает выраженный бугристый рельеф, который трудно замаскировать).
В норме
пока протоки сально-волосяных фолликулов закупорены салом только частично, они могут разрешиться самостоятельно (сало в протоках, открытых для проникновения кислорода, окисляется и темнеет — открытые комедоны выглядят как черные точки на лице).
Чем можно убрать воспаление прыщей:
несколько советов для экстренных случаев
Теперь, составив представление о механике воспалительного процесса, легко понять, почему эффект от популярных советов «как избавиться от воспаленного прыща за ночь» зачастую далек от ожиданий. «Экстренные меры» борются не с причинами прыщей на лице, а с внешними признаками воспаления. Не стоит забывать об этом и ждать чудес от отражения в зеркале.
Итак, чтобы «подсушить» прыщи на форумах часто советуют использовать:
Гораздо безопаснее использовать лосьоны-растворы на спиртовой основе. Спиртовая основа препарата Зеркалин® обеспечивает более глубокое проникновение действующего вещества и обладает дополнительным «подсушивающим» эффектом.
Теперь поговорим о том, какие средства рекомендуют,
чтобы уменьшить воспаление прыща
за ночь и избавиться от покраснения:
самый простой метод — приложить к воспаленному участку кубик льда, холод сузит сосуды и замедлит приток крови, который вызывает покраснение прыща;
капли от покраснения глаз тоже обладают сосудосуживающим эффектом, если аккуратно нанести их ватной палочкой прямо на уплотнение, воспаление станет менее заметным;
отвар аптечной ромашки поможет успокоить воспаленную кожу и уменьшить красноту, но не стоит ждать, что прыщи исчезнут, как по мановению волшебной палочки;
масло чайного дерева — природный антисептик, который борется с воспалением, уменьшает покраснение и выраженность прыщей.
Как надолго избавиться
от воспаленных угрей на лице?
Чтобы помочь коже, нужно применять назначенные средства строго по инструкции. Например, Зеркалин® необходимо наносить на сухую и чистую кожу. После умывания следует промокнуть лицо полотенцем, подождать 20 минут и нанести лосьон-раствор на воспаленные участки.
Готово! Первый шаг к чистой коже сделан. Рекомендованная длительность курса составляет не меньше 6-8 недель (но не более 6 месяцев). Чем раньше начато лечение, тем быстрее будет решена проблема угревой сыпи.
Экзема
Экзема – заболевание кожи, сопровождающееся признаками острого воспаления эпидермиса и дермы. Патология может затрагивать как лицо, так и тело. У нее есть и другое название – атопический дерматит. Экзема на теле и лице, как правило, проявляется высыпаниями в виде пузырьков, покраснением кожных покровов, зудом и жжением. Заболевание может проявиться в любом возрасте, но чаще всего поражает детей до 5 лет, особенно, если они проживают в крупных городах. Атопическим дерматитом страдает до 20% детей из развитых стран, и всего 1-3% взрослых.
Экзема может доставлять пациенту немало неприятных ощущений, снижать качество жизни. К тому же ей нередко сопутствуют другие заболевания (астма, аллергия и т.д.). Поэтому важно как можно раньше диагностировать заболевание и начать лечение. Наиболее простой и быстрый способ – записаться на прием в Поликлинике Отрадное. Вы попадете к дерматологу в удобное для вас время и без необходимости ждать в очередях. Вам назначат необходимые диагностические процедуры и разработают оптимальный план лечения.
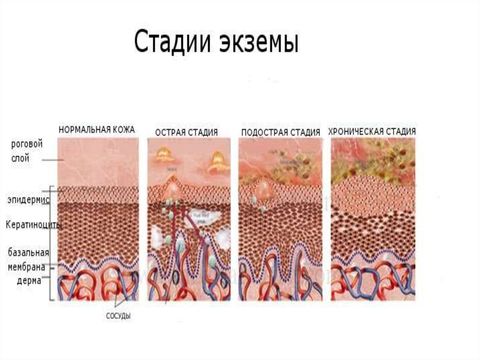
Экзема и стадии ее развития
Термин экзема произошел от греческого слова ekzeo – вспыхивать, вскипать. Впервые он упомянут в 541 году в научных трудах Аэция – византийского врача. Однако в те времена этот термин употреблялся как общее собирательное название для дерматологических заболеваний с острым развитием – эритремы, крапивницы, рожи и т.д. И лишь в 18 веке экзема была выделена учеными в отдельное, самостоятельное заболевание.
Это патология, имеющая аллергическое происхождение. Вызываться она может разными причинами – в зависимости от ее вида. Всего существует более 20 разновидностей экземы. Все они проявляются схожим образом, различия лишь в причине возникновения заболевания и длительности периода высыпаний.
Экзема имеет 4 стадии развития:
Справка! При экземе снижаются общие защитные функции организма. Это приводит как к усугублению течения атопического дерматита, так и развитию других патологий.
Классификация экземы
По характеру течения экзема может быть:
Для острой формы характерно наличие высыпаний, экссудата, красноты и отечности кожных покровов. Эти симптомы сопровождаются сильным зудом, шелушением кожи. Затем экссудат высыхает, на патологических очагах образуются корки. После этого осуществляется эпителизация (рост новых клеток кожи, образование соединительных тканей) ран. В подострой форме присутствуют высыпания, краснота, шелушения и зуд, однако отсутствует мокнутие (выделение экссудата). Хроническая экзема характеризуется сменой периодов обострений и ремиссий. Новые мокнущие высыпания соседствуют с сухими корками. Экссудата выделяется меньше, чем при острой форме. В хронической стадии на теле наблюдается больше сухих корок, чем мокнущих высыпаний, поэтому данную форму еще называют сухой экземой. Корки нередко трескаются, это вызывает зуд, из-за чего у пациентов нередко возникает бессонница. Также в хронической стадии может наблюдаться сильное шелушение кожных покровов и развитие пигментных пятен. Как правило, обострения развиваются в холодное время года, а ремиссии наступают в теплое.
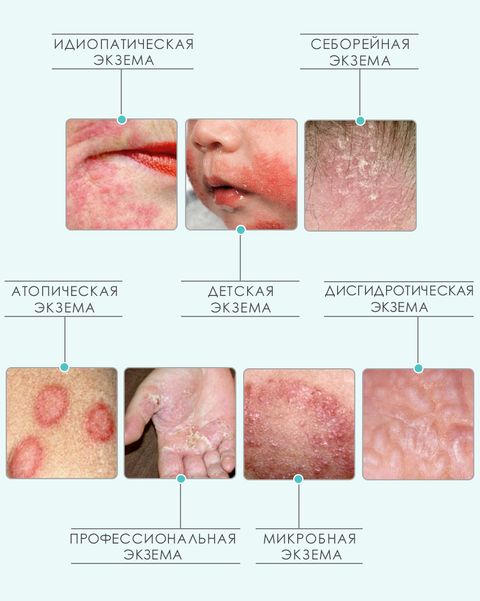
Также экзема классифицируется по причине возникновения. Как уже было упомянуто выше, существует более 20 типов данного заболевания. Наиболее распространенными видами экземы являются:
Идиопатическая экзема развивается из-за совокупности нескольких причин и может поражать пациентов любого возраста. Обычно заболевание возникает резко и развивается толчкообразно. Патологические очаги, как правило, имеют нечеткие границы, разные размеры и расположены симметрично. Высыпания чередуются с участками здоровой кожи. Чаще всего идиопатическая экзема развивается на кожных покровах ладоней (с тыльной стороны), стоп и предплечий. Острая форма в большинстве случаев постепенно перетекает в хроническую.
Микробная экзема возникает при снижении иммунитета вокруг хронических очагов инфекции: ссадин, ран, свищей, царапин, трофических язв. Патологические очаги расположены несимметрично, четко очерчены и покрыты гнойными корками. Для этого типа заболевания характерно отсутствие участков здоровой кожи между высыпаниями. Проявления экземы обычно наблюдаются на коже рук и ног, но также могут затрагивать любые части тела, в том числе и волосистую часть головы.
Себорейная экзема является одной из форм себореи (заболевания, развивающегося на фоне повышенной активности сальных желез). Проявляется четко очерченными красными пятнами, которые могут иметь разную форму. Заболевание обычно развивается у людей с повышенным выделением кожного жира и возникает на тех участках, где сальных желез больше всего: на волосистой части головы и за ушами, на лице, между лопатками, в носогубных складках и на груди. Причинами заболевания являются активность грибков Malassezia, гормональные нарушения, нехватка витаминов. Провоцирующим фактором считаются эмоциональные потрясения.
Профессиональная экзема по клиническим проявлениям похожа на идиопатическую. Развивается она из-за регулярного контакта с веществами, вызывающими аллергические реакции (обычно это происходит в условиях производства). Профессиональная экзема проходит достаточно быстро при исключении контакта с провоцирующим веществом. Однако если пациента не оградить от его воздействия, течение последующих вспышек заболевания будет более тяжелым.
Детская экзема – это разновидность идиопатического атопического дерматита. У маленьких пациентов заболевание протекает немного иначе, чем у взрослых: для него характерно многообразие высыпаний и выделение большого количества экссудата.
Важно! Экзема не является заразным заболеванием!
Экзема: причины
Идиопатическая экзема – заболевание, развивающееся из-за совокупности причин, основными из которых считаются:
К провоцирующим факторам относятся:
Справка! Наличие у матери аллергического ринита, бронхиальной астмы, нейродермита повышает риск возникновения экземы у ребенка на 40%. Если же подобные заболевания наблюдаются у обоих родителей, риск повышается до 60%.
Экзема: симптомы
Основными симптомами экземы являются:
Диагностика экземы
Заболевание имеет характерную клиническую картину, поэтому диагноз можно поставить на основании осмотра пациента и сбора анамнеза. Однако для выявления причины развития экземы и разработки эффективного плана лечения могут быть назначены:
Экзема: лечение
Заниматься самолечением при экземе нельзя: есть риск спровоцировать развитие вторичной инфекции. К тому же возникновение патологии может быть обусловлена наличием других заболеваний, поэтому необходимо провести и их лечение. Пациенту может понадобиться помощь иммунолога, аллерголога, эндокринолога, диетолога, флеболога и других узких специалистов.
Общая терапия при экземе включает в себя назначение следующих препаратов:
В тяжелых случаях может быть назначена физиотерапия (воздействие на пораженные участки ультрафиолетовым излучением).
Лечение будет более эффективным при соблюдении пациентом диеты. Прежде всего, из рациона исключаются любые продукты, способные спровоцировать обострение заболевания: аллергены, жареная, острая, жирная, консервированная, соленая пища. Необходимо употреблять легкую, богатую витаминами, минералами, незаменимыми жирными кислотами и белком еду: овощи и фрукты, зелень, каши, отварное нежирное мясо, молочные продукты, растительные масла. Также в период лечения рекомендуется отказаться от употребления алкоголя и курения.
Что такое вульвит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Симаниной Светланы Викторовны, гинеколога со стажем в 22 года.
Определение болезни. Причины заболевания
Вульвит — воспаление наружных женских половых органов (вульвы). Как правило, развивается вторично в результате раздражения вульвы патологическими выделениями из влагалища.
Вульвит сам по себе встречается крайне редко, так как для микроорганизмов, вызывающих воспаление, не существует анатомических преград для распространения. Разделение полового тракта на отделы удобно для врачей и физиологов в плане анатомии и локализации. Но для инфекционного агента препятствием может служить только девственная плева, но только до определённого момента. Если девочке, страдающей вульвитом, вовремя не провести гигиенические и лечебные мероприятия, инфекция неминуемо поднимется выше. Чаще всего характерно сочетание вульвита и вагинита (воспаления влагалища). В этом случае ставят диагноз » вульвовагинит «.
Вульвит бывает первичным и вторичным. Первичный возникает в случае первичного воспаления на вульве, причиной которого может быть нарушение личной гигиены или травма. Чаще наблюдается у девочек, не достигших половой зрелости. Например, при отсутствии гигиены происходит раздражение слизистой вульвы мочой, скоплением слущенных эпителиальных клеток, отделяемым слизистых и сальных желёз. Естественно, такой субстрат является хорошей питательной средой для размножения микроорганизмов. Активируется условно-патогенная флора, и развивается воспаление наружных половых органов — вульвит.
Факторы, способствующие развитию вульвита:
Некоторые заболевания, вызывающие воспаление вульвы, стоит рассмотреть подробнее.
Неспецифический аэробный вагинит — заболевание, при котором в микробиоте влагалища превалируют аэробные (нуждающиеся в кислороде) микроорганизмы: стрептококки, стафилококки и др.
Для женщин пожилого возраста характерно развитие вульвита на фоне дистрофических заболеваний вульвы (вульварная дистрофия). Дистрофия вульвы — это нарушение роста и созревания эпителия, в результате которого на участках его поражения появляются белые пятна. Данная патология развивается на фоне хронического воспаления вульвы, дефицита гормонов, изменения рецепторных реакций, особенно связанных с возрастом. Дистрофия вульвы включает в себя гиперплазию (увеличение объёма), склерозирующий лихен, смешанную форму дистрофии.
Что способствует дистрофии:
К разновидностям дистрофии вульвы относится склеротический лишай вульвы (склерозирующий лихен). Может встречаться в любом возрасте. Поражаются большие и малые половые губы, клитор и кожа вокруг анального отверстия в виде «восьмерки». Кожа в области вульвы при лихене тонкая, пергаментообразная, гладкая, блестящая и хрупкая, легко трескается, к ней быстро присоединяется воспаление. Складки уплотняются, клитор закрывается плотными рубцами, вход во влагалище резко сужается, иногда происходит сужение наружного отверстия мочеиспускательного канала. На долю склерозирующего лихена приходится 25 % всех поражений вульвы.
Грань между всеми перечисленными состояниями очень тонкая, так как все эти заболевания сопровождаются зудом, микротрещинами, повышенной травматизацией вульвы, расчёсами. Легко присоединяется воспаление вульвы с развитием классической картины вульвита.
Симптомы вульвита
Общими характерными симптомами вульвита являются жжение и зуд, болезненность при ходьбе и мочеиспускании.
Признаки острого и хронического воспаления могут отличаться. При остром вульвите покраснение вульвы — главный признак. Кроме того, могут наблюдаться другие симптомы :
При хроническом течении у пациентки может появиться небольшой отёк, жжение, неприятные ощущения в паху, покраснение кожи. Когда острая стадия проходит, эрозии заживают, меняя форму половых органов. У девочек при хроническом течении могут появиться сращения половых губ — синехии.
Стоит отметить, что из-за широкого применения антибиотиков многие инфекции протекают неспецифично. Из-за этого бывает сложно определить патологию по клинической картине.
Патогенез вульвита
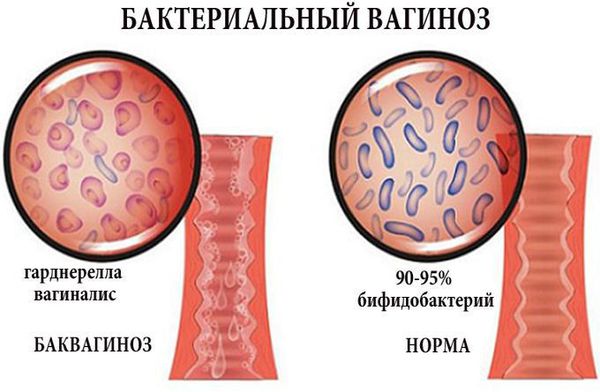
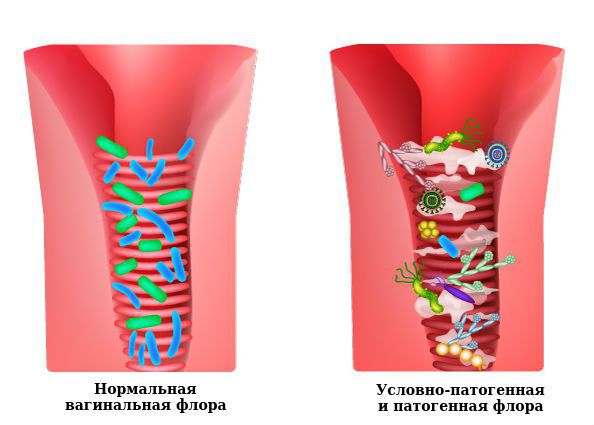
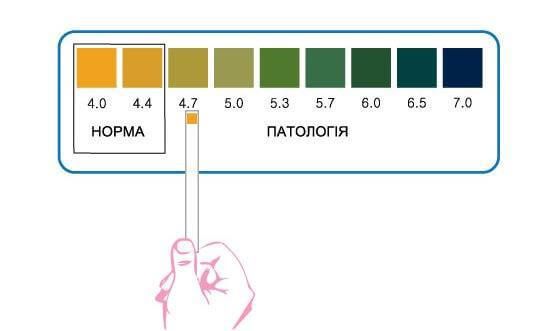
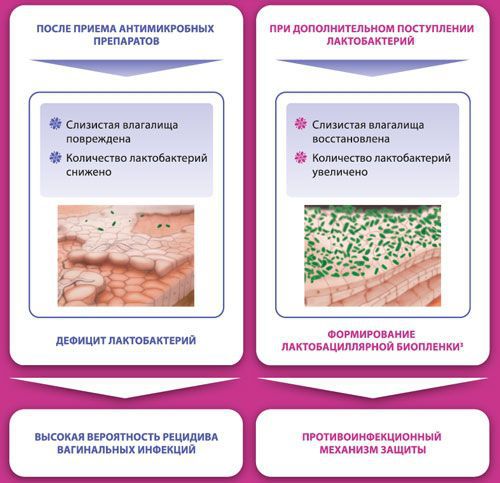
Влагалище не стерильно, в нём обнаруживается около 1500 видов различных микроорганизмов, но в норме преобладают лактобактерии (95-98 %), и в основном они представлены четырьмя видами (из 154 описанных в природе): L. Crispatus, L. Jensenii, L. Inners, L. Gasseri.
Размножение и колонизация лактобактерий зависит от уровня эстрогенов. Согласно теории Шредера — Лейзера, в эпителии влагалища благодаря эстрогенам поддерживается определённый уровень сахаров (гликогена). Лактобациллы питаются гликогеном и затем вырабатывают молочную кислоту и перекись водорода, создавая кислую среду (рН 3,8-4,5). Такой кислотно-щелочной баланс является оптимальным для роста молочнокислых бактерий и губительным для условно-патогенных микроорганизмов. Колонии лактобактерий вместе с продуктами своей жизнедеятельности образуют биоплёнку — гликокаликс, которая выстилает влагалище изнутри и защищает его.
Два вида лактобактерий (L. Crispatus, L. Jensenii) являются перекись-продуцирующими. Другие два вида способны формировать биоплёнки с условно-патогенной флорой, становясь причиной инфекций влагалища. Чаще всего они обнаруживаются у женщин с рецидивирующим бактериальным вагинозом.
Лактобактерии стимулируют фагоцитарную активность нейтрофилов и макрофагов — способность поглощать и перерабатывать чужеродные агенты. Кроме того, они активизируют синтез интерферонов и секреторного иммуноглобулина А, который находится на поверхности слизистой оболочки и является первой линией защиты от патогенных микроорганизмов. Также защитную функцию выполняет влагалищная жидкость, которая вырабатывается постоянно (0,5-2,0 мл в сутки). Она содержит в себе секрет цервикальных желёз и эндометрия, транссудат кровеносных и лимфатических сосудов, бактерии, лимфоциты, клетки влагалищного эпителия, молочную кислоту. В этой жидкости происходят активные процессы, которые препятствуют развитию инфекций.
К резкому снижению количества лактобацилл могут привести факторы развития вульвита. В этом случае начинает преобладать условно-патогенная и патогенная флора, вызывающая воспаление. Развивается вульвовагинит с характерной симптоматикой.
Воспаление слизистой протекает со сменой трёх последовательно развивающихся фаз:
Повреждение ткани запускает фазу экссудации, при которой появляются все признаки острого воспаления, такие как боль, покраснение, отёк. На этом этапе легко присоединяется микробный агент, так как воспалительная жидкость является прекрасной средой для его размножения.
При длительно существующем вульвите над процессами экссудации начинают преобладать процессы пролиферации. Этот процесс завершается образованием рубцов, особенно если воспаление сочетается с иммунным дефицитом, гипоксией, нарушением нейро-гуморальной регуляции. Всё это приводит к развитию дистрофических заболеваний вульвы с возможной малигнизацией.
Классификация и стадии развития вульвита
Так как вульвит чаще всего развивается в сочетании с вагинитом, целесообразно рассмотреть классификацию вульвовагинита.
По клиническому течению:
По причине возникновения выделяют первично-инфекционные и первично-неинфекционные вульвовагиниты.
Первично-инфекционные развиваются под воздействием патогенных микроорганизмов и вирусов :
Первично-неинфекционные развиваются на фоне разных патологий или повреждающих воздействий:
К неопухолевым дистрофическим поражениям кожи и слизистой оболочки вульвы относятся:
Осложнения вульвита
Учитывая, что вульвит — это воспаление, вызванное преимущественно инфекционным агентом, осложнения вульвита взаимосвязаны с теми осложнениями, которые может вызвать данный инфекционный агент.
Если вульвит обусловлен наличием флоры, ассоциированной с бактериальным вагинозом, то для него характерны следующие патологии:
Часто в патологический процесс вовлекается мочевыделительная система, в результате чего развиваются цистит и уретрит. Существует риск восходящей инфекции с развитием плацентита и хориоамнионита во время беременности. Возможна внутриутробная гибель плода.
При кандидозных вульвовагинитах возможное развитие локализованной или диссеминированной формы кандидоза у новорождённого.
Диагностика вульвита
Основные методы диагностики
Микроскопия мазка. Под микроскопом определяются возбудители вульвовагинальной инфекции: кандиды, трихомонады, гонококкки, неспецифическая флора.
Бактериологическое исследование посевов и определение чувствительности к антибиотикам и бактериофагам позволяет высеять возбудителя на питательных средах и подобрать оптимальное лечение с учётом тех препаратов, к которым данный микроб показал отсутствие устойчивости.
PН тест проводится с помощью лакмусовых полосок с индикатором кислотности на конце. Он позволяет определить повышение рН.
Применяют также аминный тест: каплю выделений из влагалища наносят на предметное стекло, к ней добавляют немного 10 % калия гидроксида. При положительном результате появляется или усиливается «рыбный запах».
ПЦР-диагностика — самый точный метод, позволяющий определить возбудителя вульвовагинальной инфекции по молекуле ДНК. Методом ПЦР (полимеразной цепной реакции) выполняются анализы фемофлор и флороценоз, с помощью которых можно выявить как специфическую флору, включающую возбудителей ЗППП (трихомониаза, гонореи, хламидиоза, микоплазмоза и др.), так и неспецифическую флору. Эти анализы позволяют диагностировать ассоциации микроорганизмов и их превалирующие виды. Применяя ПЦР, можно подтвердить вирусную этиологию заболевания (например герпес или ВПЧ), дифференцировать анаэробный и аэробный вульвовагинит.
При аэробном вагините снижается количество лактобактерий, рН может быть от 4,5 до 5,5, наблюдаются выделения разного типа. Может отмечаться воспаление, но не всегда выраженное. Аминный тест — отрицательный, флора — аэробная условно-патогенная.
Цитологическое исследование позволяет с помощью мазков-отпечатков с наиболее подозрительных участков вульвы определить наличие раковых клеток.
Дополнительные методы диагностики
Дополнительные исследования проводят по показаниям.
Вульвоскопия (простая и расширенная). Использование микроскопа с большим увеличением в 7-28 раз в практике акушера-гинеколога позволяет выявить атипичные (изменённые) клетки, конкретизировать изменения эпителиального покрова, трактовка которых при визуальном наблюдении затруднена. Расширенная вульвоскопия производится с использованием красителей:
То есть при вульвоскопии оценивается реакция тканей в ответ на обработку медикаментозными средствами.
Вульводиния, вестибулодиния — это боль в области вульвы, которая длится 3 месяца или более, при этом она не вызвана инфекцией, кожным заболеванием или другим состоянием. Чаще всего описываются такие симптомы, как жжение, раздражение, мокнутие. Болеть может вся вульва или отдельные участки. Боль бывает постоянной и эпизодической. Проблема вульводинии пока не решена нигде в мире, гайдлайны (рекомендации) отсутствуют.
Лечение вульвита
Успех в лечении вульвовагинита зависит от точной постановки диагноза, основанной на тщательном анализе анамнеза, данных клинического и лабораторного методов исcледования. Только после получения результатов бактериологического, вирусологического и гистологического исследований, подтверждающих диагноз, можно начинать терапию.
В первую очередь назначается противоинфекционный препарат с учётом чувствительности и вида микроорганизма.
Лечение пациенток с длительными вульвитами проводится совместно с дерматологами. В таких случаях можно назначить комбинированный местный препарат «Тетрадерм». В его состав входят:
«Макмирор комплекс» — противомикробное комбинированное средство, содержащее нифурател, нистатин. Препарат не подавляет рост лактобацилл, поэтому после курса терапии нормальная флора влагалища быстро восстанавливается.
К эубиотикам относятся также свечи «Ацилакт», «Лактонорм», «Триожиналь» и др.
В комплексной терапии вульвитов используют также витаминотерапию, иммуностимуляторы, индукторы интерферона [7] .
Местное применение эстрогенов восстанавливает кислотность влагалища и нивелирует микробиологические изменения, особенно в период менопаузы, когда уровень женских половых гормонов падает. Также помогает предотвратить рецидивы инфекций мочевыводящих путей.
Вагинальное применение препаратов эстриола уменьшает сухость влагалища, зуд и диспареунию (болезненность при половом акте), существенно улучшает цитологические данные. Эстриол является натуральным эстрогеном. Он — самый безопасный. Не оказывает влияния на эндометрий и молочные железы. Эстриол содержат такие препараты, как «Овестин» (крем и свечи), «Орниона» (крем) и др. Для лечения дистрофии вульвы используется эстриол в разовой дозе 2-3 недели ежедневно, затем рекомендована поддерживающая доза 1-2 раза в неделю. Причём непосредственно на вульву наносится только малая часть разовой дозы, а остальную часть необходимо ввести во влагалище.
В качестве хирургического лечения используются: криодеструкция, радиочастотная и лазерная коагуляция, вульвэктомия. Однако из-за частых послеоперационных осложнений и рецидивов, неудовлетворительных косметических и функциональных результатов от этих методов отказываются в пользу менее травматичных.
Если результат не устраивает, процедуру можно провести повторно. П о окончании лечения в рачу виден хороший косметический эффект, улучшение цитологической и морфологической картины. Сама женщина, как правило, отмечает уменьшение зуда, жжения, болезненности, сухости, повышение эластичности ткани, улучшение качества половой жизни.
При выполнении фотодинамической терапии пациенту обязательно:
Прогноз. Профилактика
Прогноз лечения зависит от индивидуального подхода к лечению пациента. В век высоких медицинских технологий вульвит возможно излечить полностью. Всё зависит от правильной постановки диагноза и правильного определения причины заболевания. С помощью современных методов диагностики сделать это несложно. Лечение должно подбираться с учётом чувствительности выделенного агента. Только в запущенных случаях воспаления, когда уже произошли изменения в строении слизистой вульвы, полное излечение может быть проблематичным.
Профилактические мероприятия при вульвовагините в первую очередь должны быть направлены на своевременное и полное лечение инфекционных поражений мочеполового тракта.
Кроме того, в качестве мер профилактики необходимо:
Как убрать воспаленный прыщ
Данный Сайт использует cookie-файлы в целях предоставления Вам лучшего пользовательского опыта на нашем Сайте, а также в целях обеспечения быстрой и эффективной навигации по Сайту. Продолжая использовать данный Сайт, вы соглашаетесь с использованием нами cookie-файлов.
Файлы cookie, необходимые для выполнения веб-сайтом важнейших функций и задач
Эти файлы cookie абсолютно необходимы для надлежащей работы нашего сайта. Они гарантируют его безопасность и правильное отображение контента.
Файлы, улучшающие работу веб-сайта
Эти файлы cookie позволяют нам улучшить работу веб-сайта и сделать его удобнее. Например, с их помощью мы можем определить, способен ли ваш браузер выполнять на веб-сайте небольшие программы (скрипты), расширяющие его функциональность, или сохранить ваши предпочтения, такие как размер шрифта или язык.
Аналитические файлы cookie и технологии
Эти файлы cookie используются для сбора информации о том, как посетители работают с нашим сайтом. Мы используем эти сведения для создания отчетов и улучшения сайта. Эти файлы cookie собирают анонимную информацию, в том числе о количестве посетителей сайта, ресурсах, с которых они перешли, и страницах, которые они посмотрели.
Рекламные файлы cookie и технологии
Эти файлы cookie используются для сбора информации о том, как посетители используют наш веб-сайт, и позволяют показывать им рекламу, отвечающую их интересам, на нашем и других сайтах.
Эти файлы cookie и технологии позволяют вам делиться страницами и материалами, которые заинтересовали вас на нашем сайте, через социальные сети и другие сторонние ресурсы.
Компании, использующие такие файлы cookie и технологии, могут предоставлять ваши сведения третьим лицам и/или использовать их для демонстрации вам целевой рекламы на других веб-сайтах.
Некоторые файлы cookie, создаваемые с этой целью, могут храниться до 24 месяцев с момента последнего посещения вами нашего сайта.
Файлы cookie и технологии, расширяющие функциональность веб-сайта
Такие файлы cookie используются для добавления на наш веб-сайт функций, предоставляемых сторонними поставщиками. Без них посетителям будут недоступны некоторые возможности нашего сайта. Данные, собираемые нашими поставщиками услуг с этой целью, могут предоставляться в анонимизированной форме третьим сторонам и использоваться для показа целевой рекламы.
Файлы cookie для обеспечения безопасности
Эти файлы cookie помогают повысить безопасность нашего сайта и защищают его от вредоносных действий посетителей. Данные, собираемые нашими поставщиками услуг с этой целью, могут предоставляться в анонимизированной форме третьим сторонам и использоваться для показа целевой рекламы.
Для получения дополнительной информации об используемых файлах cookie, а также способах их отключения и блокировки см: Политика Cookies и Пользовательское соглашение АО «АКРИХИН».
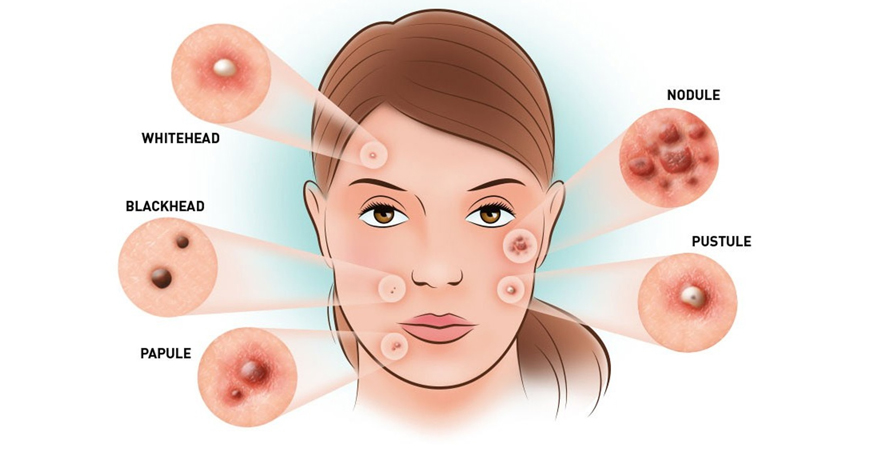
Чем папулы отличаются от пустул
Прыщи знакомы каждому из нас. Врачи-дерматологи называют их папулами и пустулами. Если прыщ представляет собой просто розовый воспаленный бугорок над поверхностью кожи, то это папула. Если в прыще есть гной, это пустула.
Как появляются папулы и пустулы
Механизм появления прыща очень прост. Из-за повышенного выделения себума — кожного сала — происходит закупорка протока сальной железы. Образуется сальная пробка, то есть комедон, они могут быть открытыми или закрытыми. А вот если такой комедон поражается бактериями P. Acnes, то возникает воспаление, со временем гнойное содержимое прорывается в кожу, разносится, что приводит к образованию других папул, а при более сильном воспалении возникают гнойные пустулы.
Причин для такой активности сальных желез очень много, самая распространенная — гормональная перестройка в пубертате. Также определенную роль играют питание, стрессы, гигиенические привычки, образ жизни.
Виды пустул
Если гнойное воспаление возникло в районе волосяного фолликула, то это фолликулярные пустулы. Фликтена — пустулы, которые не связаны с фолликулами. Импетиго — множественные пустулы поверхностного типа, содержимое которых быстро становится сухим.
Акне — заболевание, при котором на лице и теле возникают папулы, пустулы, комедоны (затронуты сразу несколько фолликулов). Воспаление носит обширный характер, часто до прыщей больно дотрагиваться, а как только проходят одни, появляются другие. Если у человека есть только комедоны — белые и черные угри, то речь идет о невоспалительном типе акне. А если присутствуют папулы и пустулы, кисты, это воспалительный тип. Пустулы на лице нельзя давить, это только ухудшит ситуацию, содержимое может прорваться не наружу, а подкожно.
Стоит сказать, что папулы и пустулы могут появляться не только как часть акне, например, иногда встречается папулезный дерматоз со стерильными папулами, то есть в них не обнаруживается P. Acnes, но все-таки акне — наиболее частая причина. Папулезные высыпания встречаются также при псориазе.
Как лечить папулы и пустулы
Теперь, когда мы выяснили, что такое папулы и пустулы, встает вопрос, а нужно ли их лечить. В данном случае все зависит от их количества и частоты возникновения. Если они единичны, редко появляются на лице и теле, например, из-за гормональных изменений во время менструального цикла, то переживать не стоит. Можно просто подобрать у косметолога подходящую ухаживающую косметику и качественно очищать лицо. Но если высыпаний много, они могут сливаться воедино, образовывать пятна, лечением папул и пустул должен заниматься дерматолог.
Лечение угревой сыпи, папул и пустул носит комплексный характер. Требуется коррекция образа жизни и соблюдение рекомендаций врача. В качестве местного средства применяется негормональная мазь, которая не вызывает эффекта отмены в дальнейшем. Перед лечением врач назначит анализы на гормоны, содержание некоторых витаминов и общий анализ крови. Так можно будет подобрать индивидуальный план лечения.
Как правильно ухаживать за кожей с акне
Сияющая здоровая кожа – это лучшее украшение любого человека, поэтому многие тратят немало сил на то, чтобы избавиться от несовершенств. Больше всего дискомфорта доставляют воспаления на проблемной коже, которые требуют специального лечения. Уход за кожей, склонной к акне, подбирается индивидуально, так как причины воспаления разные. У кого-то появление прыщиков связано с гормональным дисбалансом, у других так выражается генетическая предрасположенность, поэтому перед подбором средств необходимо установить точную причину появления высыпаний.
Регулярный уход за кожей с акне
Если вы входите в категорию людей с проблемной кожей, необходимо приучить себя к нескольким простым правилам. Одно из них заключается в регулярном уходе. Механизм образования воспалений на коже прост – клетки начинают вырабатывать большой объем себума, который копится в волосяных фолликулах и приводит к образованию очага воспаления. Чтобы устранить не только имеющиеся воспаления, но и предотвратить появление новых прыщиков, необходимо посвящать немного времени каждый день очищению и увлажнению кожи.
Если вы не знаете, как ухаживать за кожей с акне, можно посетить врача-дерматолога и получить у него подробную инструкцию. Не советуем пробовать все средства, про которые вы услышали, в надежде подобрать индивидуальный способ ухода экспериментальным путем. Во-первых, вы можете стать жертвой недобросовестных производителей и креативных маркетологов. Некоторые средства, которые рекламируются как комплексный уход за жирной кожей с акне, могут содержать опасные для организма компоненты или не подойти индивидуально вам.
Внимательно выбирайте средства для очищения и увлажнения
Подбор косметических средств всегда сложен, и при выборе нельзя полагаться только на рекламу! Пробовать на себе разные средства можно только после посещения врача, который установит точную причину появления воспалений. Если акне возникает из-за неправильной работы организма, вам вряд ли помогут самые дорогие и эффективные средства. Прыщики будут появляться до тех пор, пока вы не займетесь своим здоровьем.
В большинстве случае проблемная кожа требует правильного ухода, и соблюдение нескольких простых правил ухода за кожей лица при акне поможет избавиться от этой неприятности. Можно приобрести готовую линейку средств, которые выпускаются в комплексе и способны продемонстрировать отличный результат при постоянном применении. Независимо от того, продукты какой марки вы выбрали, следует соблюдать определенную последовательность:
Помимо увлажнения, важно помнить о правильном питании кожи, поэтому рекомендуется регулярно делать разные маски. Подбирайте средства по уходу за кожей с акне так, чтобы одновременно питать кожу, очищать ее и защищать от вредного воздействия. Маски можно чередовать, пробуя новые составы и оценивая эффект на практике.
Как выбрать средства для ухода за лицом, склонным к акне
Уходовая косметика для проблемной кожи должна содержать ряд активных компонентов, которые помогут нормализовать работу клеток и насытят их всеми необходимыми питательными соединениями. В составе должны присутствовать себорегулирующие компоненты. Это активные соединения, которые снижают выработку себума и делают кожу менее жирной.
Если вы ищете косметику для ухода за кожей с угрями и прыщами, выбирайте средства с противовоспалительными компонентами. Для устранения прыщей нужно успокоить раздражение на коже и уменьшить покраснения, важно присутствие в составе средства антибактериальных соединений, чтобы остановить развитие воспаления.
Анти-уход при акне
Многие совершают ряд ошибок, когда хотят избавиться от угрей и воспалений. Например, они могут отказаться от увлажняющих средств. Это один из неверных шагов по уходу за акне, так как жирный блеск никак не связан с уровнем влаги, и недостаточное увлажнение приводит к интенсивному образованию новых очагов воспаления. Нельзя использовать подсушивающие средства слишком часто. Лосьоны и настойки, в составе которых имеется спирт, хорошо справятся с бактериями, но частое применение приводит к образованию сухости и обезвоживанию кожи.
При домашнем уходе при акне следует избегать механического воздействия на прыщи. Чистка лица при помощи инструментов приводит к образованию новых очагов воспаления, так как через поврежденные участки в кожу может проникнуть инфекция. Если вы не знаете, как ухаживать за жирной кожей с акне, не рекомендуем прислушиваться к советам блогеров и искать информацию в интернете. Стоит посетить квалифицированного врача и получить у него подробные рекомендации по уходу при акне и постакне, чтобы не сделать ситуацию еще хуже.
Акне в зрелом возрасте
Такое воспалительное заболевание кожи беспокоит не только подростков. К сожалению, эта проблема у некоторых женщин не прекращается и тогда, когда появляются первые морщины.
25% женщин после сорока лет и 15% — после пятидесяти имеют возрастное акне.
Но эти прыщики отличаются от акне в подростковом возрасте. Чаще всего это кистозное акне – объемные гнойники на лбу, подбородке, крыльях носа. Либо это черные точки, они не краснеют и не воспаляются, но выглядят непривлекательно.
Причины появления акне
В зрелом возрасте акне появляются из-за следующих факторов, которые накладываются на предрасположенность кожи к накоплению кожного сала:
Основные меры по борьбе с акне
Воспаление образуется после попадания в пору кожного сала, закупоривания поры и окисления кожного сала, которое и приводит к воспалению – черной точке или белому гнойнику.
Поэтому уход за кожей включает следующее:
1. Очищение пор
Для очищения пор хорошо подойдут средства с салициловой кислотой. Использовать такое средство надо дважды в день – утром и вечером.
Салициловая кислота очищает поры, сужает их, и этим останавливает появление черных точек и прыщей. Она сушит кожу и удаляет излишки кожного сала, салициловая кислота – жирорастворимая, поэтому проникает через кожное сало, разрушает его и предотвращает закупоривание пор.
2. Уничтожение бактерий
Гнойники, воспаления, красные вздувшиеся прыщи появляются из черных точек, если в закупоренных порах есть бактерии. Развивается инфекция, появляется гной, тогда кроме салициловой кислоты нужны другие средства. Против бактерий хорошо действуют очищающие средства и кремы с бензоилпероксидом – это вещество имеет противовоспалительный эффект и удаляет лишнее кожное сало.
3. Ускорение обновления клеток
4. Лечение прыщей
В зрелом возрасте прыщи в основном кистозного происхождения и выглядят они как объемные белые гнойники. Кроме того, что требуется уход и лечение для долгосрочного эффекта, еще необходимо маскировать или уменьшать видимость прыщей здесь и сейчас. В этих целях надо знать и профессиональные средства и уметь пользоваться домашними – практически подручными средствами.
Конечно, домашние способы лечения необходимо сочетать с медицинским лечением проблемы.
Если препараты и методы не помогают, то необходимо обратится к дерматологу. Наиболее эффективным способом терапии акне у взрослых является прием гормональных препаратов, вид и дозу которых может подобрать только специалист.
Что такое паховая эпидермофития? Причины возникновения, диагностику и методы лечения разберем в статье доктора Агапова Сергея Анатольевича, венеролога со стажем в 39 лет.
Определение болезни. Причины заболевания
Паховая эпидермофития — грибковое заболевание кожи, характеризующееся зудом и сыпью в области крупных складок кожи, преимущественно паховых.
Краткое содержание статьи — в видео:
Пути инфицирования:
Факторы риска:
Симптомы паховой эпидермофитии
Для паховой эпидермофитии характерно:
Патогенез паховой эпидермофитии
При наличии благоприятных условий патогенный гриб внедряется в кожу и начинает размножаться. Важное значение придаётся продуцируемому грибами ферменту кератиназе, который позволяет им проникать в клетки эпидермиса.
Определённую роль имеют ненасыщенный трансферрин плазмы (подавляет дерматофиты, связывая их ветвящиеся тонкие трубочки ), комплемент, опсонизирующие антитела (распознают чужие молекулы) и фагоцитоз нейтрофилами. Все эти механизмы препятствуют вовлечению в процесс глубоких тканей, поэтому дерматофиты никогда не проникают дальше базальной мембраны эпидермиса. В типичных случаях скорость разрастания мицелия значительно превышает как десквамацию эпителия, так и время на формирование иммунного ответа. В результате образуются кольцевидные очаги с периферической зоной активного размножения грибов и с центральной зоной, где кожа выглядит здоровой, так как здесь процесс частично или полностью подавлен средствами местного иммунитета.
Классификация и стадии развития паховой эпидермофитии
Общепринятой классификации заболевания не существует. Международная классификация болезней 10-го пересмотра (МКБ-10) в российской редакции определяет заболевание как «эпидермофития паховая», код — В35.6. В оригинальной редакции болезнь называется Tinea inguinalis (Tinea cruris) — микоз складок.
В развитии заболевания можно выделить несколько стадий:
В дальнейшем патологический процесс может развиваться по различным сценариям:
Без лечения заболевание может продолжаться годами, обостряясь летом или во время пребывания в областях с тёплым и влажным климатом.
Осложнения паховой эпидермофитии
Другим осложнением является присоединение вторичной бактериальной инфекции, что ведёт к эрозированию очагов поражения, появлению пустул (гнойничков), мокнутию, резкой болезненности. В запущенных случаях возможно появление обширных язв.
В некоторых случаях происходит вторичное инфицирование дрожжеподобными грибами Candida, что утяжеляет течение заболевания и его лечение.
Диагностика паховой эпидермофитии
Во всех случаях диагноз заболевания должен быть подтверждён лабораторными методами исследования.
Паховую эпидермофитию следует отличать от следующих заболеваний:
Лечение паховой эпидермофитии
Лечение паховой эпидермофитии должно включать в себя:
Для лечения применяются препараты группы имидазолов, триазолов и аллиламинов. Перспективным и эффективным является новый азоловый антимикотик люликоназол, обладающий более сильным фунгицидным действием против различных видов дерматофитов, чем тербинафин. Применяется в форме 1 % крема один раз в день в течение 1-2 недель. Одобрен US Food and Drug Administration ( Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов) для лечения микозов паховой области.
При наличии острых воспалительных явлений применяют примочки [14] :
В последующем назначают пасты и мази, содержащие противогрибковые и глюкокортикостероидные лекарственные средства:
При выраженном мокнутии (в острой фазе) и присоединении вторичной инфекции назначают противовоспалительные растворы в качестве «примочки» и комбинированные антибактериальные препараты [14] :
В большинстве случаев для лечения достаточно местного применения лекарственных средств. В отдельных случаях при распространённом процессе и наличии осложнений возможно назначение системной терапии:
При выраженном зуде рекомендуется назначение антигистаминных и седативных препаратов.
Прогноз. Профилактика
Прогноз при паховой эпидермофитии благоприятный. При вовремя и правильно назначенном лечении быстро наступает выздоровление. Однако, если факторы риска не устранены, возможно повторное инфицирование, так как иммунитет после перенесённого заболевания не формируется. Поэтому во избежание нового заражения необходимо исключить все факторы риска и соблюдать профилактические меры:
Угри, гнойнички, фурункулы у детей
Общие причины, вызывающие у детей гнойничковые заболевания кожи
Воспалительным процессам кожных покровов, как у детей, так и взрослых, предшествует целый ряд причин. В числе сопутствующих факторов:
Возбудители болезней
Самые распространенные кожные болезни
Гнойничковые заболевания на коже встречаются у детей разного возраста. Не застрахованы от них даже груднички. Рассмотрим некоторые из этих болезней.
Классификация акне по возрастной шкале:
При всех разновидностях угревой сыпи ключевую роль играют сопутствующие причины:
Угри часто воспаляются и преобразуются в фурункулы. После разрешения процесса на месте их локализации остаются заметные рубцы, что только усугубляет выраженность косметического дефекта. Ведь чаще всего угрями поражается: нос, лицо, уши и другие части тела, где много сальных желез. Изменить ситуацию в положительную сторону можно, если сразу обратиться к детскому дерматологу в Калининграде. Как показывает практика, в большинстве случаев самостоятельные попытки избавиться от угревой сыпи заканчиваются неудачей.
Прочие гнойничковые болезни кожи
Широко распространены такие гнойничковые болезни, как:
Наибольшую опасность для детей представляют пиодермии с глубоким поражением тканей.
Что должны знать взрослые
Родители должны понимать, что даже небольшого размера гнойничок представляет для ребенка опасность. Не следует брать на себя ответственность, пытаясь самостоятельно справиться с проблемой. Любой вид самолечения может обернуться непредсказуемыми последствиями. Но отсутствие адекватного лечения также может стать причиной осложнений, угрожающих жизни ребенка.
Только профессиональная помощь поможет свести к минимуму все риски. Клиника «Эдкарик» многие годы заботиться о здоровье подрастающего поколения. Обратиться к нашему опытному детскому дерматологу могут маленькие пациенты, проживающие в Калининграде и области. У нас работают настоящие профессионалы, а комфортные условия пребывания будут только способствовать быстрому выздоровлению. Дети и родители у нас будут окружены вниманием и заботой. Записаться на прием можно по телефону или отправить онлайн-заявку.
Пятна на головке полового члена – причины, симптомы и лечение
» data-image-caption=»» data-medium-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/08/Пятна-на-головке-полового-члена-–-причины-симптомы-и-лечение.jpg?fit=450%2C300&ssl=1″ data-large-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/08/Пятна-на-головке-полового-члена-–-причины-симптомы-и-лечение.jpg?fit=825%2C550&ssl=1″/>
Пятна на головке полового члена могут появиться в любое время жизни, но чаще всего встречаются у сексуально активных мужчин.
Сыпь на половых органах у мужчин не является серьезным заболеванием. Большинство причин следует лечить с помощью кремов и таблеток. Наиболее частые причины – инфекционные, есть риск передать инфекцию своему партнеру. Лучший способ предотвратить заражение – использовать презерватив.
Не стесняйтесь посещать врача, если заметили изменение цвета кожи половых органов. Учтите, что девушки регулярно посещают гинеколога и это нормальное явление.
Изменение цвета кожи половых органов может быть вызвано сыпью на половых органах у мужчин и описывается как:
Красные пятна на головке полового члена – причины
Красные пятна на головке полового члена у мужчин могут возникать в результате множества заболеваний.
Сальные железы – воспаленные сальные железы
На головке полового члена расположены многочисленные крошечные сальные железы (лат. Glandulae sebaceae), выделяющие кожный жир и увлажняющие головку полового члена. Эти железы более выражены у некоторых мужчин и выглядят как белые пятна на половом члене (особенно у темнокожих мужчин).
Белые пятна на коже головки, которые не зудят, не горят и не болят, — это нормальные сальные железы, которые не вызывают беспокойства. Они возникают в период полового созревания и никогда не исчезнут. Если заметили изменение цвета, размера или наличие каких-либо других симптомов, обратитесь к врачу.
Сальные железы могут закупориваться и увеличиваться в размерах, а затем выглядеть как белые прыщики на коже головки. Сами не давите, они пройдут. Если возникло воспаление, обратитесь к врачу.
Воспаление может возникнуть в сальной железе, и она станет красной (приподнятое красное пятно на половом члене). Воспаленные сальные железы лечат путем выдавливания воспаленного секрета и компресса с Октенисептом. Если воспаление более сильное, то необходимы антибиотики.
Любая часть тела, содержащая волосы, может привести к росту волос и воспалению корней волос – фолликулиту. Головка полового члена не содержит волос, но его основание и сам половой член содержат.
Вросшие волосы чаще встречаются у мужчин, бреющих область гениталий. Вросшие волосы выглядят на коже как красные выпуклые пятна. Избавиться от вросших волосков можно самостоятельно с помощью пинцета.
Иногда возникает бактериальная или грибковая инфекция корня волоса и развивается волосяной фолликулит.
Фолликулит выглядит как красный прыщик на коже. При этом может присутствовать неприятный зуд половых органов. Прыщик чаще всего болезнен на ощупь.
Жемчужные папулы (прыщики) на половом члене
Жемчужные папулы – это небольшие бело-желтоватые бугорки на краю головки полового члена. Они выглядят как белые прыщики на головке полового члена.
Жемчужные папулы не являются результатом плохой гигиены и не передаются половым путем, и со временем их количество и видимость уменьшаются.
Аллергический и ирритативный дерматит половых органов
Красная сыпь на половом члене и головке полового члена может быть вызвана аллергической реакцией. Пенис, подвергшийся воздействию химических веществ, таких как спермициды или средства по уходу за кожей, может приобретать красноватый цвет. Наиболее распространены местные аллергены: антибиотики, анестетики, антигистаминные препараты, красители для одежды, презервативы.
Красные пятна на половом члене могут появиться после полового акта с использованием презерватива, если у мужчины аллергия на латекс или спермициды, которым покрыт презерватив.
Если подозреваете аллергию, избегайте контакта с перечисленными веществами. Всегда можно провести кожную пробу на наличие аллергенов.
У некоторых мужчин может возникнуть раздражающий контактный дерматит. Это воспаление кожи, проявляющееся покраснением и легким отеком кожи.
Распространенными раздражителями являются мыло и моющие средства, смягчители ткани, средства гигиены, ванны, туалетная бумага и т. д. Чрезмерное мытье половых органов также может вызвать раздражение, как и цветное синтетическое белье.
Самое главное – точно выяснить, что вызывает дерматит, и избегать его применения. Холодные компрессы могут помочь облегчить симптомы.
Грибки на половом члене (генитальный грибок у мужчин)
Грибковая инфекция полового члена вызывается Candida.
Инфекция передается при незащищенном половом акте, а факторы риска следующие:
Очень часто кандидоз у мужчин не вызывает симптомов, и он медленно передает инфекцию своим партнерам.
Симптомами грибка на половом члене являются:
Лечение проводится противогрибковыми кремами, продающимися без рецепта, например, кремом Канестен для мужчин.
Остроконечные кондиломы у мужчин
Остроконечные кондиломы – это изменения, вызванные инфицированием вирусом папилломы человека (ВПЧ). Есть много типов этого вируса, и некоторые из них вызывают рак шейки матки и рак полового члена.
ВПЧ – одно из наиболее распространенных заболеваний, передающихся половым путем. По оценкам, более 60% сексуально активных людей инфицированы этим вирусом. Не у каждого инфицированного человека разовьются остроконечные кондиломы, поэтому подавить эпидемию сложно. ВПЧ передается при вагинальном, оральном или анальном сексе.
Остроконечные кондиломы могут быть красными, розовыми, коричневыми или черными, в зависимости от тона кожи пациента.
У мужчин остроконечные кондиломы чаще всего встречаются в области полового члена, крайней плоти или в области анальной области.
Лечение проводится электрокоагуляцией, лазером, криотерапией, хирургическим вмешательством, приемом лекарств или комбинацией этих методов.
Molluscum contagiosum – это заболевание, передающееся половым путем. Вызывается вирусом Molluscum contagiosum, часто называемым «водяными бородавками». Эта инфекция безвредна и не относится к классическим заболеваниям, передающимся половым путем.
Этот вирус может передаваться не только половым путем, но и при обычном контакте с поврежденной кожей, через полотенца и одежду. Дети также могут очень легко заразиться.
Основной симптом – коричневые папулы (круглые шишки на коже) в области туловища, конечностей (рук и ног) и паха. В редких случаях вокруг папулы может появиться покраснение.
Заболевание обычно проходит самопроизвольно.
Причиной генитального герпеса является вирус простого герпеса 1 типа и вирус простого герпеса 2 типа.
Генитальный герпес сегодня является одним из наиболее распространенных заболеваний, передающихся половым путем, поскольку вирус очень заразен и передается при всех типах половых контактов (оральных, вагинальных, анальных, а также при контакте кожи с кожей).
Симптомы генитального герпеса :
Генитальный герпес – неизлечимое заболевание, потому что вирус выживает в ганглиях спинного мозга после заражения и через некоторое время может рецидивировать.
Сифилис – это заболевание, передающееся половым путем, вызываемое спирохетой Treponema pallidum. Эпидемия сифилиса ознаменовала конец 19-го и начало 20-го века, потому что не было эффективной терапии. Поэтому сифилис переходил в третичную стадию и был смертельным.
С открытием антибиотика пенициллина сифилис легко и успешно лечится.
Сифилис передается половым путем, и возможна передача от матери к ребенку.
При первичном сифилисе образуется темно-красное пятно на половом члене. Оно выступает и в центре него образуется язва. Изменение называется ulcus durum – твердый шанкр. Также присутствует односторонняя паховая лимфаденопатия – увеличение лимфатического узла в паху.
Первичный сифилис у мужчин (ulcus durum) чаще всего локализуется на половом члене, реже – на крайней плоти, мошонке и прианальной области.
Хотя образование исчезает самопроизвольно и у 50% пациентов это конец болезни, у остальных 50% заболевание прогрессирует до вторичного сифилиса. Поскольку очень важно вылечить сифилис на начальной стадии и предотвратить возможность прогрессирования заболевания! Лечение проводится антибиотиками – пенициллином.
Баланит и баланопостит
Баланит – это воспаление головки полового члена, чаще возникающее у необрезанных мужчин. Это заболевание обычно поражает одновременно и крайнюю плоть, поэтому речь идет о баланопостите.
Воспаление головки полового члена чаще всего вызвано инфекцией или хроническими изменениями кожи, а плохая гигиена и раздражение гениталий могут привести к ухудшению.
Раздражение головки пениса может быть вызвано недостаточным смыванием мыла после душа, использованием гелей для душа, не подходящих для половых органов, или других препаратов (лосьоны, ароматизаторы).
Другие причины баланита – это нелеченые заболевания, передающиеся половым путем, такие как грибковая инфекция полового члена, сифилис, гонорея, хламидиоз, герпес, чесотка.
К неинфекционным причинам относятся реактивный артрит (синдром Рейтера), кожные высыпания как реакция на лекарства, контактный дерматит, псориаз, себорейный дерматит, эритроплазия Кейра.
Диабет – фактор риска развития баланита.
Лечение проводится в зависимости от причины.