Как ускорить заживление синяка
Как ускорить заживление синяка
Пять отличных средств от ушибов
Поздравляем, друзья: велосезон открыт! А кроме велопрогулок нас ждут ролики, танцы на набережной, купание и спорт на открытом воздухе. В этом письме мы расскажем о том, как побыстрее избавиться от случайных растяжений и синяков, чтобы те не омрачали прекрасное настроение.
Нестероидные противовоспалительные мази уменьшают боль при ушибах и растяжениях, помогают снять отечность и воспаление. При этом нужно понимать, что это серьезные лекарства, у которых есть противопоказания. Самостоятельно использовать такую мазь можно не дольше недели, нанося на кожу 2-3 раза в сутки.
Согревающие мази на основе красного перца используют через день-два после ушиба, чтобы ускорить кровоснабжение в области гематомы. Получая больше кислорода и питательных веществ, ткани быстрее восстанавливаются, и синяк скорее проходит.
Мази от синяков и ушибов всех трех типов нельзя наносить на ссадины и царапины. Поэтому смазывать поврежденный участок надо очень осторожно. Если вы не хотите испачкать одежду, то через 2-3 минуты после нанесения, когда мазь впитается в кожу, синяк можно прикрыть чистой повязкой.
Как быстро избавиться от синяка

Мгновенного средства для избавления от синяков не существует, но зато его можно предотвратить. Или хотя бы ускорить заживление в 2-3 раза. Выбирайте способ по душе:
1. Холод
Если вы только что ударились, используйте что-нибудь холодное: лёд, бутылку воды, упаковку пельменей или даже монету. Приложите компресс на 15 минут. Если он ледяной, сначала оберните предмет полотенцем. И делайте перерывы каждые 2-3 минуты.
Использовать этот способ можно только в течение 4 часов после удара. Если есть ранка, её нужно сначала обработать и перевязать.
2. Тепло

Если синяк уже появился, идите по обратному пути. Используйте тёплый компресс: им могут стать песок в мешочке, грелка или даже варёное яйцо. Принцип такой же: прикладывайте на 15 минут 3-4 раза в день.
3. Свинцовая примочка
Звучит жутковато, но это старый проверенный способ. Спросите в аптеке раствор ацетата свинца или свинцовую воду – она поможет для рассасывания свежих синяков. Только будьте осторожны: это средство может вызвать аллергию.
Раньше примочку заменяли мокрым листом газеты. Но в современные типографские краски уже не добавляют столько свинца, поэтому рецепт больше не работает.
4. Бадяга
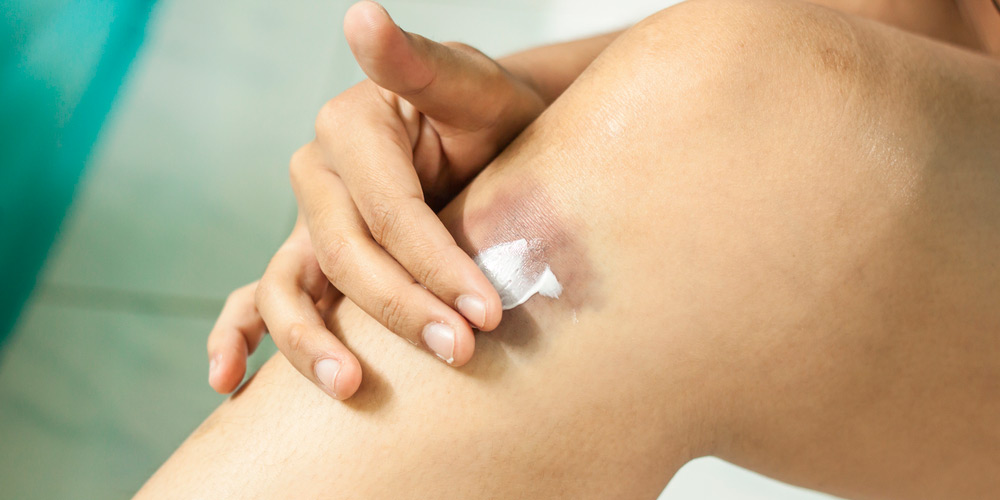
Ещё одно известное аптечное средство. Бадяга – это пресноводная губка, которую высушивают и продают в виде порошка или геля.
Её наносят тонким слоем на свежий синяк и оставляют на несколько минут (точное время написано на упаковке). Если вы купили бадягу в виде порошка, для начала разбавьте её водой в пропорции 2:1. Только помните, что это довольно грубое средство – его нельзя использовать часто.
5. Специальные мази/кремы/бальзамы
Порошок бодяги и свинцовая вода обойдутся вам рублей в 10, а вот фирменные лекарственные средства стоят дороже как минимум в 5 раз. Но зато их удобно применять и можно заодно увлажнить кожу. Только перед применением не забудьте прочитать список противопоказаний.
6. Йод

Сами решайте, что выглядит хуже: синяк или синяк с йодной сеткой. А мы просто расскажем, что йод снимает отёк и ускоряет кровообращение. В результате любые ушибы заживают быстрее.
7. Перцовый пластырь
Его можно использовать только через сутки после травмы. Не очень приятный способ, но эффективный: синяк станет менее заметным в считанные минуты.
Чтобы больше не получать синяки и ушибы, будьте бдительны. Например, прочитайте нашу статью «6 смертельных опасностей, которые таит ванная комната».
Троксерутин – популярное лекарство от венозной недостаточности
Троксерутин – эффективный препарат для устранения застоя крови в венах, который улучшает эластичность сосудов, избавляет от отеков. Рекомендуется при лечении варикозного расширения, тромбофлебита. Выпускается в удобной форме для наружного и внутреннего применения, снимает усталость и боль в ногах, ускоряет рассасывание гематом под кожей.
Троксерутин 300 мг
Показания к применению
Мазь и таблетки Троксерутин относятся к группе ангиопротекторов – это препараты, которые улучшают структуру сосудов, укрепляют их стенки, устраняют застой крови и жидкости, предотвращая тяжелые осложнения.
Медицинские показания к использованию лекарственного средства Троксерутин:
При нанесении геля Троксерутин активное вещество всасывается под кожу, укрепляя мелкие сосуды. Это ускоряет рассасывание гематом, уменьшает отечность, избавляя от ощущения тяжести и скованности в ногах после рабочего дня, занятий спортом.
Перечисляя, от чего помогает Троксевазиновая мазь, необходимо упомянуть лечение воспаленных сосудов, с которыми сталкиваются пациенты после лучевой и химиотерапии. Он борется с последствиями тяжелых отеков голеней, образованием незаживающих трофических язв, улучшает кровообращение при венозной недостаточности.
Эффективное средство назначают после операции на сосудах. Оно ускоряет восстановление клеток капилляров и вен, повышает их эластичность, предотвращает скопление тромбоцитов и другие осложнения.
Гель является неотъемлемой частью домашней аптечки: избавляет от боли и отека при ушибах мягких тканей у детей и взрослых. Он ускоряет рассасывание синяков после инъекций или травмы.
Особенности состава
Средство Троксерутин содержит большое количество рутина – это синтетическая форма витамина Р, который относится к полезным биофлавоноидам. В природе он содержится в цитрусовых, зеленых овощах, ягодах.
В сочетании с аскорбиновой кислотой (витамином С) рутин является важным строительным материалом для стенок кровеносных сосудов, Он притягивает молекулы гиалуроновой кислоты, ускоряя создание новых клеток. Капилляры и вены становятся более упругими, оздоравливаются изнутри. Они заметно уплотняются, что снижает риск разрыва при тромбозе и других патологиях.
Фармакологическое действие
Препарат Троксерутин незаменимым во многих ситуациях. Активное вещество в составе при употреблении внутрь или наружном применении показывает следующие фармакологические и лечебные свойства:
Дополнительно в список, от чего помогает Троксерутин Ветпром мазь, можно внести профилактику тромбоза. При регулярном применении она усиливает эффект компрессионного белья, снижает вероятность хирургического вмешательства.
Основные лекарственные формы
Препарат можно приобрести в 2 видах:
При некоторых диагнозах для получения эффекта пациенту необходимо использовать капсулы и гель одновременно.
Инструкция по применению
Лекарственное средство Троксерутин назначают пациентам старше 15 лет. Чтобы избежать ухудшения самочувствия, перед применением необходимо внимательно изучить инструкцию, ознакомиться с рекомендациями производителя.
Как правильно использовать капсулы
Таблетки в желатиновой оболочке не следует раскусывать, жевать или рассасывать. Необходимо проглотить ее, запить небольшим количеством воды. В инструкции указано, как пить Троксерутин правильно:
Продолжительность курса зависит от самочувствия, тяжести течения болезни, в среднем занимает от 3 до 4 недель.
Как пить Троксерутин при геморрое, зависит от стадии болезни. При обострении, увеличении и воспалении геморроидальных узлов капсулы назначают 3 раза в день. После удаления шишек его можно пить 2 раза в сутки в течение 2 недель.
Использование геля Троксерутин
Препарат в такой лекарственной форме предназначен только для наружного применения. Он легко наносится на кожу, не требует растирания массажными движениями, быстро впитывается, не оставляет жирных пятен.
При сильных отеках, венозной недостаточности и варикозном расширении вен гель наносят легкими поглаживающими движениями. Его растирают от низа (лодыжки) к верху (к колену), без давления и нажима массажируют мышцы голени. Это отлично стимулирует лимфоток и кровообращение, укрепляет сосуды, избавляет человека от тяжести и покалывания.
При синяках, геморрагических высыпаниях гель наносят на кожу тонким слоем, оставляют поверхность открытой до впитывания. Наложение повязки не требуется. Обработку воспаленных участков можно проводить утром и вечером после принятия душа.
Мазь Троксерутин полезна людям, которые целый день работают в положении стоя или сидя, ведут малоподвижный образ жизни: парикмахеры, продавцы, офисные работники. Лекарство является профилактикой варикозного расширения вен и опасного тромбоза. Его можно наносить каждый день перед сном для восстановления здорового кровообращения.
Курс лечения назначает врач. При варикозе и тромбофлебите терапия может продолжаться до 4 недель.
Троксерутин при беременности
В инструкции по применению Троксерутина указано, что гель можно без ограничений использовать на 2−3 триместре беременности. Он хорошо снимает отеки, восстанавливает кровообращение, укрепляет сосуды перед родами. Мазь разрешена при лечении наружного геморроя, который часто беспокоит женщин на поздних сроках.
От приема таблеток во время беременности и лактации лучше воздержаться: производитель не предоставил достоверных данных, что при употреблении внутрь внутреннем лекарство не спровоцирует гипертонус матки. При кормлении грудью врач может разрешить гель Троксерутин, который более безопасен, не проникает в системный кровоток и грудное молоко.
Возможные противопоказания
Гель и таблетки Троксерутин не рекомендуется при следующих заболеваниях и тяжелых патологиях:
При таких заболеваниях врачи подбирают более безопасные препараты.
Побочные действия
При наружном применении гель не проникает в системный кровоток, поэтому редко провоцирует осложнения. Проблемы чаще встречаются при использовании капсул. Среди возможных побочных эффектов:
Симптомы могут указывать на непереносимость лекарства, поэтому лечение лучше прекратить до посещения врача.
Признаки передозировки
Если превысить рекомендованную инструкцией дозу, можно столкнуться с неприятными последствиями:
В такой ситуации необходимо промыть желудок водой, принять активированный уголь в качестве абсорбента, обратиться за медицинской помощью.
Как Троксерутин взаимодействует с другими лекарствами?
Рутин в составе препарата усиливает всасывание аскорбиновой кислоты (витамина С). Это необходимо учитывать при одновременном приеме с поливитаминами.
Меры предосторожности при лечении Троксерутином
Препарат часто включают в комплексную терапию при лечении венозных заболеваний. В качестве профилактического средства его назначают людям с ожирением, женщинам, которые ежедневно носят туфли на высоких каблуках для укрепления кровеносной системы.
Не рекомендуется наносить Троксерутин гель на открытые, воспаленные и трофические язвы. Это может ухудшить ситуацию, замедлить заживление. Средство нельзя использовать при обработке слизистых оболочек носа, рта или глаз.
Эффективные аналоги
Лекарственное средство хорошо переносится, редко дает побочные действия. Но в некоторых случаях требуется подбор аналога. Наиболее популярные препараты со схожим принципом действия:
Сложно однозначно сказать, что лучше: Троксевазин или Троксерутин. Они содержат аналогичное действующее вещество в одинаковой дозировке, имеют схожие показания и противопоказания, способ применения. Но в составе Троксевазин геля присутствуют более дорогие добавки, которые улучшают его усвояемость при наружном нанесении.
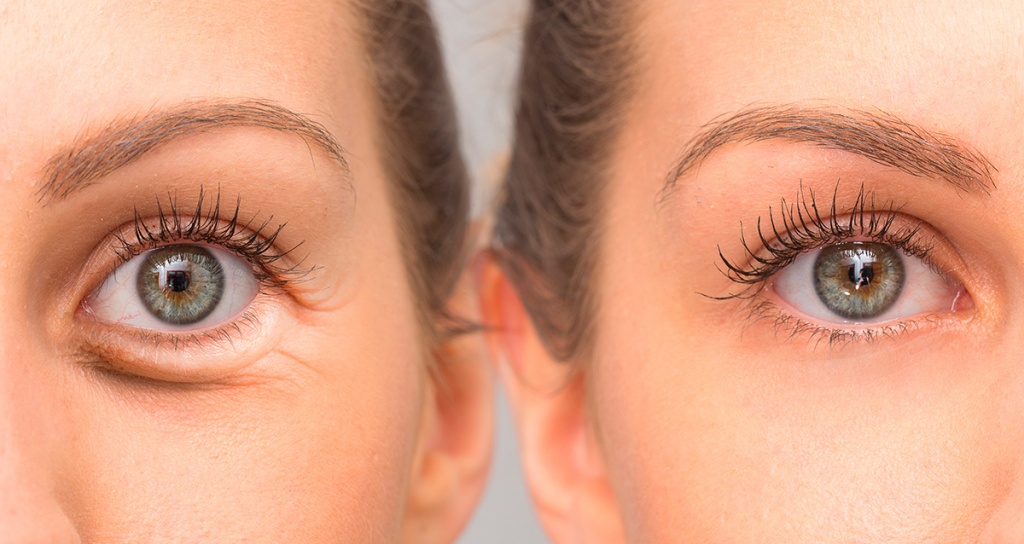
Все, что нужно знать о реабилитации после блефаропластики
Блефаропластика — это хирургическая операция по коррекции верхних и нижних век и разреза глаз. С ее помощью пациент избавляется от избытка кожи, жировых мешков, синяков под глазами. Круговая блефаропластика, например, подтягивает кожу одновременно на нижних и верхних веках, и благодаря этому взгляд становится более открытым, свежим, а лицо выглядит молодым и отдохнувшим.
Блефаропластику выполняют под местной анестезией или общим наркозом. Хирург подскажет, какой способ подойдет лучше в вашем случае.
Блефаропластика — это хирургическое вмешательство, поэтому нужно соблюдать определенные рекомендации, чтобы пройти через процедуру максимально комфортно.
Восстановление сразу после операции
Стандартный период реабилитации после блефаропластики — 14-16 дней, иногда и меньше. Это зависит от вида анестезии, от индивидуальной реакции организма и от того, насколько точно вы выполняете рекомендации хирурга.
Сразу после операции к векам приклеивают специальные пластыри-стрипы, после этого вас переведут из операционной в палату. Когда анастезия перестанет действовать, вероятно, вы почувствуете болезненность на месте швов. Ее можно быстро снять, приняв анальгетик. Кроме того, вы можете ощутить:
Эти ощущения — индивидуальная реакция на хирургическое вмешательство, их может и не быть. Они исчезнут через несколько дней. Для снятия болезненных ощущений, кроме анальгетиков, врач порекомендует приложить холодные примочки с антисептиками.
Через 3–5 часов после завершения операции врач оценит состояние век и даст рекомендации, как быстрее восстановиться. Он скажет вам, когда прийти для контрольного посещения. Сразу после этого вы можете ехать домой. Рекомендуется надеть темные очки, чтобы уменьшить чувствительность к свету. Если вы носите очки с диоптриями, их также можно одеть сразу. А вот с контактными линзами придется подождать примерно 2 недели.
Общие ограничения после блефаропластики
Ограничений после операции нужно придерживаться приблизительно один месяц. Они рассчитаны прежде всего на то, чтобы не допустить осложнений после блефаропластики. Врач даст вам полный список того, что делать нельзя.
Восстановление после подтяжки лица
В Клинике Пирогова врачи владеют максимально щадящими методиками подтяжки лица и стремятся свести к минимуму восстановительный период. Однако надо помнить, что любая операция — это повреждение тканей, и реакция организма на это будет в любом случае. На консультации перед операцией ваш пластический хирург подробно расскажет вам об этапах восстановления и о том, что вас будет ждать в первые дни. Реабилитация каждого пациента индивидуальна и зависит от особенностей тканей и многих факторов. В этой статье мы обозначим основные моменты, на которые нужно обратить внимание, и поделимся рекомендациями наших врачей — хирургов и косметологов.
Как проходит восстановление после подтяжки лица
В нашей клинике после фейслифтинга нужно пробыть одни сутки. Болевые ощущения после подтяжки лица выражены не сильно, а при необходимости снимаются обезболивающими препаратами, рекомендованными врачом. Чаще всего пациенты описывают свои ощущения как «дискомфорт из-за стянутости кожи», «покалывание», «онемение».
После операции на лице проступают синяки и отёки — это абсолютно нормальное явление, хотя и неприятное. Чтобы синяки и отёки как можно скорее прошли, мы разработали специальную программу реабилитации. Эти процедуры улучшают микроциркуляцию крови, выводят лишнюю жидкость (обеспечивают отток лимфы), то есть они быстро снимают отек и способствуют быстрой регенерации тканей. Курс косметологических процедур сокращает срок восстановления после подтяжки лица до двух раз.
Рекомендации пластического хирурга
В течение 2-3 недель после фейслифтинга мы рекомендуем восстановление и отдых в спокойной обстановке – на работе на этот срок лучше брать отпуск.
С первого дня после операции пациенту назначается курс антибактериальной терапии для снижения вероятности инфекционных осложнений после подтяжки лица.
Правильное питание (белковая пища, антиоксиданты, «правильные» жиры, свежие овощи и фрукты), соблюдение питьевого режима и полноценный сон также помогут легче и быстрее перенести реабилитацию. Если после подтяжки лица затруднительно открывать рот и пережевывать пищу, её нужно мелко перетирать на тёрке или в блендере.
Инъекционные процедуры для поддержания эффекта фейслифтинга
Пластический хирург — скульптор, который формирует новые контуры лица. А вот за качество кожи отвечает косметология. Чтобы вы максимально долго наслаждались молодым видом, через какое-то время после операции мы рекомендуем инъекционные процедуры. Они продлевают молодость и улучшают качество кожи.
Биоревитализация, коллагеностимуляция — после пластики лица обеспечивают восстановление, питание и увлажнение. Процедуры можно делать через 1-2 месяца после подтяжки лица. Благотворный эффект оказывают препараты с гиалуроновой кислотой и аминокислотами.
PRP-терапия — обогащенная тромбоцитами плазма стимулирует синтез собственного коллагена и волокон эластина. Процедура поможет сохранить тонус и тургор кожи, нивелирует воздействие гравитационного птоза на овал лица, защитит от морщинок, пигментации и прочих дефектов кожи. Процедуру можно делать уже через 3-4 недели после подтяжки лица.
Ботулинотерапия — отличная профилактика образования мимических морщин (ведь наша мимика после пластической операции никуда не исчезает). Процедуру можно выполнять через 1-2 месяца.
Все подробные рекомендации именно для вас даст ваш пластический хирург.
Рекомендации после увеличения губ
Увеличение губ позволяет сделать их притягательными и красивыми. Дополнительно можно исправить асимметрию, восстановить контур и даже несколько омолодить лицо. Обычно для увеличения губ применяют инъекционные методы. Они безопасны и не связаны с чрезмерным травмированием. Однако они всё же предполагают вмешательство в организм человека. Поэтому итоговый результат во многом зависит от послеинъекционного ухода. Если четко соблюдать рекомендации, можно значительно ускорить процесс, а также минимизировать вероятность возникновения побочных эффектов.
Рекомендации перед процедурой контурной пластики губ
Лучше начинать подготовку перед процедурой. От этого во многом зависит дальнейшая скорость заживления. В первую очередь необходимо удостовериться в отсутствии противопоказаний. Уточнить их список можно во время первичной консультации. Следует обращать внимание на наличие повреждений в зоне предстоящих инъекций, а также присутствие герпеса. От процедуры рекомендуют отказаться в случае обострения хронических заболеваний, инфекций и прочего. Особое внимание следует обращать на присутствие герпеса.
Осмотрев и проконсультировав пациента, врач может назначить прием противовирусных препаратов. Это связано с тем, что вмешательство способно спровоцировать рецидив инфекций. А вот начинать их самостоятельный приём без предварительной консультации со специалистом крайне не рекомендуют. Дополнительно перед процедурой нельзя принимать средства, которые разжижают кровь. Они повышают вероятность возникновения кровотечений.
Метод нельзя применять при беременности или грудном вскармливании. Дополнительно перед увеличением губ недопустимо употребление алкоголя. Это повышает вероятность возникновения отёков и синяков. Также под запретом оказываются занятия спортом и посещение солярия. Если грамотно соблюдать рекомендации, можно значительно снизить риск возникновения осложнений.
Рекомендации после увеличения губ
Когда процедура завершена, наступает основной период ухода. Изначально может появиться сильное покраснение и отёчность. Процесс считается естественным. Со временем подобные явления исчезают.
Следы от уколов также могут быть заметны. Особенно выражены они в первые вторые сутки. Затем припухлость и воспаление проходят. Губы приобретают желаемую форму.
Потребность в длительной реабилитации после увеличения губ с помощью инъекций отсутствует. Однако необходимо понимать, что чувствительность кожи в области воздействия повысится. Поэтому её крайне не рекомендуют трогать и тереть в первые несколько дней. Дополнительно запрещено делать массаж. Если пациент отличается повышенной чувствительностью, можно использовать обезболивающую мазь. Подходящий препарат назначит врач.
Делать массаж, затрагивая область губ, можно только через 4 недели после введения инъекций, если косметолог не сказал иное. При этом воздействие допустимо лишь после спада отека. Для ускорения заживления можно использовать Пантенол. Дополнительно нужно соблюдать следующие рекомендации:
Под запрет попадают чрезмерные физические нагрузки. Их можно возобновить через 7 дней, если пациент хорошо себя чувствует. Несмотря на то, что сами губы во время физической нагрузки не задействованы, происходит повышение температуры. Это чревато замедлением процессов заживления. Дополнительно под запрет попадают солнечные ванны, загар в солярии. Сауна и распаривающие процедуры вообще запрещены. Лучше временно не купаться в бассейне и море, поскольку это чревато появлением аллергии или раздражения, а также возникновением инфекций.
Сразу после процедуры
Фактически всю процедура заживления можно разделить на несколько этапов. Изначально появляется отёк. Затем возможно возникновение гематом. Такая реакция считается нормальной. Дополнительно возможно ощущение стянутости и распирания в области рта.
Сразу после процедуры оценивать результат не стоит. В последующем он несколько изменится. Чтобы понять, как будут выглядеть губы, необходимо подождать несколько дней. В целом результат виден через неделю.
При появлении синяков также паниковать не стоит. Они возникают, если косметолог задел сосуд. Ситуация не опасна. Однако это может выглядеть не эстетично. Они пройдут самостоятельно в течение нескольких дней.
В первый день после процедуры нельзя пить горячие напитки. Лучше минимизировать использование косметики. Дополнительно не стоит плавать в бассейне или перегреваться. Если следовать рекомендациям врача, вероятность развития побочных эффектов минимальна.
Противопоказания после увеличения губ
Контурная пластика губ считается безопасной процедурой. После неё можно практически сразу вернуться к привычному образу жизни. Потребность в уходе м заживлении всё же присутствует. Несмотря на то, что врач использует анестезию, процедура может быть болезненной. Неприятные ощущения сохраняются и в последующем. Они могут преследовать пациента до 3 дней. Чтобы не усугубить состояние, важно соблюдать ряд рекомендаций. Так, действуют следующие противопоказания:
Уход за губами после увеличения
За губами необходимо тщательно ухаживать. Это позволит ускорить заживление, а также минимизировать риск возникновения негативных последствий. Уход включает в себя следующие мероприятия:
В целом процесс заживления протекает довольно быстро. От введенного геля кожа насытится гиалуронатом, и зона примет необходимую форму. Чтобы быстрее снять припухлость и красноту, можно сделать холодный компресс. Не рекомендуют выполнять их слишком часто. Сильное охлаждение может привести к возникновению сухости, в результате есть риск, что губа потрескается. Это чревато появлением новых ран и увеличением срока заживления.
Массаж губ после увеличения
Массажировать губы сразу после процедуры категорически не рекомендуют. Это чревато попаданием инфекции. Необходимо подождать минимум сутки. Лучше несколько увеличить этот период. Однако в целом массаж полезен. Он поможет препарату равномерно распределиться в губах. В результате риск возникновения неровностей значительно снизится. Дополнительно такое воздействие способствует восстановлению кровообращения. В целом удастся значительно сократить период заживления. Лучше проводить массаж после того, как отёчность спадёт. До этого момента идёт активный период восстановления, и массаж способен навредить.
Мази после увеличения губ
Для ускорения заживления можно использовать мази. Лучше подбирать их совместно со специалистом. Он учтет индивидуальные особенности ситуации, а затем назначит те средства, которые будут полезны. Обычно список сообщают пациентам непосредственно после процедуры. Так, часто применяют препарат Траумель. Он способствует снятию небольшой отечности. Для заживления используют Бепантен. Иногда вместо него применяют Хлоргексидин.
Ответы на популярные вопросы
Чтобы более подробно изучить ситуацию, рекомендуют ознакомиться с ответами на популярные вопросы. Дополнительно вы можете связаться с врачом и уточнить у него интересующие нюансы. Наши специалисты предоставляют комплексное сопровождение. Они работают с пациентами как перед процедурой, так и после неё. Косметолог следит за тем, чтобы пациент осуществлял уход. Он уточняет все нюансы. В результате возникновение эффектов снижается.
Сколько заживают губы после увеличения
Восстановление занимает от 1 до 2 недель. Однако всё индивидуально. На скорость восстановления влияет грамотный уход. Если пациент использует заживляющие и успокаивающие мази, дискомфорт снизится, отёчность спадёт быстрее, а процедура восстановления займет меньше времени. Однако средства можно подбирать совместно с врачом. Специалисты выяснят, какие препараты можно применять в конкретном случае, а затем назначить соответствующий медикамент.
Можно ли пить алкоголь после увеличения губ
Употребление алкоголя в течение всего периода заживления попадает под строжайший запрет. Это связано с тем, что он оказывает разжижающее воздействие на кровь. В результате могут появиться обширные гематомы, которые выглядят не очень эстетично. Дополнительно появляется риск развития иных негативных реакций. Из-за этого рекомендуют воздержаться от употребления спиртного.
Поцелуи после увеличения губ
В первые несколько дней сохраняется болезненность. Поэтому поцелуи могут приносить физический дискомфорт. Лучше воздержаться от них. Когда отёчность спадёт, и дискомфорт исчезнет, они допустимы. Однако лучше воздержаться от чрезмерной активности, пока заживление полностью не завершится.
Можно ли заниматься спортом после увеличения губ
Физические нагрузки увеличивают потоотделение, повышают давление. Всё это негативно сказывается на процессе заживления. В результате повышается вероятность попадания инфекций и возникновения побочных эффектов. Поэтому заниматься спортом не рекомендуют минимум одну неделю. Отложить посещение спортзала лучше до завершения заживления.
Можно ли курить после увеличения губ
Курение также попадает в перечень действий, которые находятся под запретом. В первые дни держать сигарету губами будет некомфортно. Это значительно усилит неприятные ощущения, а также замедлит заживление. Риск возникновения побочных эффектов также значительно повысится. Поэтому на время восстановления после увеличения губ курение попадает под запрет.
Можно ли ходить в солярий после увеличения губ
Посещать солярий после увеличения губ крайне не рекомендуют. Распаривание кожи замедляет процесс заживления. В результате срок восстановления продлевается. Кроме того, это чревато развитием негативных реакций со стороны организма. Поэтому лучше отложить визит в сауну до того момента, пока губы полностью не заживут после процедуры.
Выбираем мазь от ушибов: быстрый эффект и безопасность применения
Основные причины ушибов
Получить такое повреждение можно в любом месте. При ушибах фактически нет разрыва кожи, а страдают только мягкие ткани и поверхность кожи. Бывают ситуации, когда после ушиба требуется немедленная госпитализация пострадавшего. Это происходит при очень сильном ударе или есть подозрение на повреждение органов, сотрясение мозга или перелом.
Что происходит после удара?
Во время удара повреждается не только кожа, но и мышцы, а иногда внутренние органы. Все зависит от силы удара и предмета. Также часто при сильном ударе возникают трещины, вывихи и даже переломы. Обычно кровотечение останавливается в течение 10 минут, но если повреждения серьезные, то кровотечение может длительное время. В случае образования опухоли необходимо немедленно ехать в больницу. Здесь важно время и нельзя терять ни минуты. Берегите свое здоровье и относитесь к нему серьезно.
Степени ушибов:
1 степень – небольшие повреждения. Не требуют специального лечения и самостоятельно заживают в течение нескольких дней;
2 степень – повреждение тканей. В качестве лечения помогут специальные мази;
3 степень – характеризуется повреждением не только кожного покрова, но и мышц и сухожилий. В этом случае при ударе возможен вывих, поэтому рекомендуется обратиться к специалисту;
4 степень – на месте удара появляется сильная отечность, наблюдаются нарушения в работе внутренних органов. Такие повреждения требуют стационарного лечения пострадавшего.
Симптомы при ушибах:
Резкое болевое ощущение;
Появление отека и гематомы.
Какие мази эффективны?
Троксевазин
В состав входит троксерутин, который дает целебный эффект. При ушибах мазь рекомендуется наносить на кожу сразу после удара.
Траумель
Отлично подходит для снятия боли и предупреждения воспалительного процесса. Травмированное место необходимо смазывать 4 раза в сутки. Практически сразу наступает улучшения и боль стихает.
Лиотон
Состав геля состоит из капиляростабилизирующих компонентов. Средство быстро и эффективно устраняет отек и болевой синдром. Если вы видите, что место ушиба опухло, то немедленно воспользуйтесь гелем. Но в такой ситуации рекомендуется консультация доктора, так как отек может сигнализировать о полученной серьезной травме. Здесь нельзя медлить, и рекомендуется сразу обратиться к травматологу.
«Скорая помощь»
Это эффективный и недорогой помощник в борьбе с синяками и ушибами. Это мазь, которая способна быстро вылечить ваше ранение. Она не является лекарственным препаратом и позволяет заживить неглубокие повреждения кожи. Ее применение защитит вас от нагноения раны и инфекций. Восстановление произойдет быстро и безболезненно. Подходит только для небольших повреждений без отечности.
Долобене
Это средство рекомендуется применять как самостоятельное без дополнительного лечения. Оно противовоспалительное и позволяет быстро заживить раны. Зарекомендовало себя с положительной стороны и пользуется спросом.
Гепариновая мазь
Отличное средство для снятия боли и заживления раны. Не вызывает аллергических реакций. Для эффективного лечения следует мазать рану 3 раза в сутки на протяжении 1 недели или до устранения симптоматики.
Народные средства
Средство для устранения последствий ушибов можно приготовить самостоятельно. Для этого можно взять всем известный корень лопуха. Важно найти его в свежем виде. Их следует хорошо вымыть под проточной водой, измельчить и поместить в подсолнечное масло на сутки. Перед использованием масло немного подогреть и смазывать рану несколько раз в сутки до устранения симптомов болезни.
Мази для детей
Если ребенок получил травму, то обратите внимание на средство «скорая помощь». Но помните, что малыш не всегда может правильно описать свои ощущения, поэтому лучше всего показать его доктору, чтобы не упустить важный момент. Народные средства не вызовут негативных реакций и эффективно снимут болевые ощущения. Помните, своевременное лечение позволит избежать осложнений. Берегите здоровье и наслаждайтесь жизнью!
Записаться на бесплатную консультацию
Как правильно разработать кисть при травме запястья
При травме запястного сустава важен процесс восстановления и разработки запястья. Существуют множество способов эффективно восстановить запястье, используя дома ряд упражнений.
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
При растяжении связок, ушибах или после хирургического вмешательства необходимо проходить реабилитацию, которая позволяет при помощи ЛФК быстро увеличить подвижность сустава и ускорить процесс заживления. Чтобы не осложнять лечение, необходимо проконсультироваться со специалистом или реабилитологом, который подберет щадящие комплексы, не приводящие к повторной травме.
Что представляет собой лучезапястный сустав?
Лучезапястный сустав представляет собой место соединения лучевой кости с тремя костями запястья. Он помогает соединить последнее с костью предплечья. Внешне сустав защищен крепкой оболочкой, которую называют суставной сумкой. Благодаря связкам она крепится к трем косточкам и диску сустава лучевой кости. Данный сустав является подвижной частью соединения предплечья с кистью.
Сустав имеет комплексное строение и принимает участие во множестве действий, таких как вращательные движения, возможность сгибать и разгибать нижнюю часть руки, повороты в разные стороны. Кроме того, сустав берет на себя часть силовой нагрузки.
ЛФК рекомендуется выполнять в случаях:
Основные симптомы
Каждое повреждение имеет свою симптоматику. Основные симптомы травмы лучезапястного сустава узнаваемы и хорошо диагностируемы. Врач, опираясь на симптоматику, сможет выявить локализацию и поставить точный диагноз.
Повреждение лучевого запястья характеризуется рядом симптомов:
Для постановки диагноза нужно комплексно подойти к диагностике. С этой целью берут ряд анализов и проводят следующие исследования:
Резинка для разработки суставов
Одним из лучших способов для усиления мышц-разгибателей пальцев являются занятия с эластичной лентой. Они часто применяются в реабилитационный период при травмах костей предплечья и кисти. Возможно выполнять сразу на все пальцы или на отдельные пары. Чтоб выполнить упражнение, необходимо обернуть пальцы резинкой. Затем нужно пытаться максимально раздвинуть пальцы.
Упражнение при помощи эспандера Putty
Для упражнения используется тренажер для кисти Putty, который помогает укреплять мышцы и связки после повреждений. Эспандер применяют для одной или обеих рук, выполняя растягивание, сжимание и разжимание. Во время выполнения упражнений на таком тренажере используются все кистевые мышцы.
Упражнение для разработки запястья
Больной находится в сидячей позиции. Рука сгибается в запястье с использованием небольших весовых гантелей или ленты для растяжки. Такие действия укрепляют сгибательные мышцы после перенесенных травм.
Предплечьем делается упор в стол или в другую твердую горизонтальную поверхность. В это время гантель берется нижним хватом, кисть находится в свисающем положение. Кисть опускается и поднимается, а предплечье остается в неподвижном состоянии. Необходимо делать по 5–6 повторений в медленном ритме.
Сгибания и разгибания в запястном суставе
В редких случаях применяется на тренировке, но прекрасно подойдет для периода реабилитации при травмах в области предплечья или локтя.
Девиация кисти
Девиацией называют отведение или привидение в лучезапястном суставе. Лучевое отведение — это действие, когда кисть перемещается от большого пальца вверх. Локтевое привидение— это действие, когда перемещается кисть от мизинца. Для выполнения лучевой девиации понадобится гантель. Рука в висячем положении, гантель поднимается со стороны большого пальца. Упражнение выполняется в медленном ритме.
Упражнение для растяжения мышц
Основной целью пронации и супинации является разработка растяжимости мышц. Пронацией называется вращательные движения предплечья вовнутрь, когда ладонь обращается вниз. Супинацией называется вращающее движение в противоположную сторону, в это время ладонь обращается вверх.
Каждое из упражнений выполняется в течение дня по 2–3 раза, с повторениями по 6–10 раз. В целом на это упражнение в течение дня понадобятся 20 минут.
Общие советы по выполнению
Лечение ран лица
В наш век больших технологий и высоких скоростей, к сожалению, нередко случаются моменты, когда человек получает ту или иную травму. В разы сложнее если травмированной частью тела является голова, а, тем более, лицевой её отдел.
Так как лицо человека очень сложная часть тела, хирурги несут большую ответственность за исправление травматических дефектов и деформаций этой области.
Так что же нужно предпринять, если случилось непоправимое и кто-то, несмотря на все попытки исправить ситуацию, все-таки получил травму лица. Во-первых, не стоит паниковать, необходимо как можно быстрее обратиться за помощью к специалисту, например, в Центр стоматологии и челюстно-лицевой хирургии. В нашем Центре специалисты обладают всем необходимым для диагностики и лечения различных повреждений лица, исключением являются серьезные сочетанные и комбинированные повреждения, когда необходима помощь множества специалистов в стационарных условиях.
Несмотря на то, что повреждения бывают различной степени сложности, мы все же рекомендуем посетить челюстно-лицевого хирурга для исключения вероятности наличия более серьезного повреждения под видом, например, ссадины или гематомы.
Так давайте же разберемся, какие бывают травмы лица.
Ушибы и гематомы лица.
Ушибы являются следствием несильного удара по лицу тупым предметом. При этом повреждается подкожная жировая клетчатка (ПЖК) и мимические мышцы без разрыва кожи. Происходит кровоизлияние и появляется выраженный посттравматический отек тканей, то есть образуется поверхностная или глубокая гематома.
Глубокая гематома – кровь выходит в межтканевое пространство с образованием полости.
Поверхностная гематома – происходит имбибиция (пропитывание) тканей кровью без образования полости. Характер, цвет и время рассасывания гематомы зависят от ее расположения, глубины и размеров повреждения. Исход гематом чаще всего благоприятный, они полностью рассасываются, не оставляя какого-либо следа.
Характер, цвет и время рассасывания гематомы зависят от ее расположения, глубины и размеров повреждения. Исход гематом чаще всего благоприятный, они полностью рассасываются, не оставляя какого-либо следа.
Ушибы, гематомы и ссадины – это наиболее легкие разновидности травмы, но так ли они безобидны?
Чем могут быто опасны гематомы?
Не редко, под гематомой скрывается более серьезное повреждение тканей лица – это перелом. Поэтому большинство травм мягких тканей лица требуют тщательного анализа и внимательного рентгенологического обследования. Для более детального исследования костей лицевого скелета черепа мы используем компьютерный томограф. С его помощью можно выявить даже малозаметные повреждения костных структур и предупредить возможные осложнения.
К сожалению, существуют «народные методы лечения ушибов и гематом», следствием которых появляются осложнения в виде их нагноения. Любые согревающие компрессы, мази, повязки могут только лишь усугубить данную ситуацию.
Все что нужно для предотвращения процесса нагноения это холод, давящая повязка и тщательное обследование у специалиста.
Раны и ссадины на лице отличаются рядом специфических особенностей. Это поверхностное расположение сосудов, наличие мимических мышц, а также близкое расположение важных органов.
Однако, заживление ран в челюстно-лицевой области имеет высокий потенциал регенерации, благодаря усиленному кровоснабжению и хорошей иннервации в зоне лица.
Что можно сделать, чтобы рана на лице зажила как можно быстрее и не оставила после себя неэстетичных рубцов?
Для этого необходима первичная хирургическая обработка (или ПХО) раны, и проводить ее должен квалифицированный специалист в самые ранние сроки после травмы. Это помогает снизить риск развития раневой инфекции, и добиться в дальнейшем формирования максимально эстетичного малозаметного рубца.
Если с момента травмы прошло более 24 часов, рана считается инфицированной, и обеспечить заживление такой раны первичным натяжением, то есть сформировать тонкий малозаметный рубец, становится гораздо проблематичнее.
Особое внимание требуют глубокие раны лица с повреждением слюнных желез и их протоков. При несвоевременной или неправильной обработке таких ран, возможно появление слюнных свищей (слюна выделяется не в полость рта, а наружу). Лечение такого рода осложнений проводится путем пластики свищевого хода.
Раны, проникающие в полость рта, называются сквозными. Их лечение проводится под прикрытием антибактериальной и противовоспалительной терапии, так как они считаются заведомо инфицированными.
Лечение ран лица.
Первичная хирургическая обработка раны проводится под местной анестезией. Она заключается в антисептической обработке раны, удалении инородных частиц с ее поверхности, наложением швов и защитной повязки.
В нашей клинике при работе с ранами любого происхождения используются только атравматичные иглы и прочная, тонкая биосовместимая нить.
Для того, чтобы рубец после ушивания раны остался максимально незаметным, чаще всего мы используем эстетический непрерывный внутрикожный шов. Поскольку вся нить проходит внутри раны, на поверхности кожи не остается дополнительных рубцов от вколов иглы.
Бесшовное соединение неглубокой раны может осуществляться при помощи стрип-системы – узких стерильных полосок с липким слоем на одной стороне. Стрип-система может использоваться как самостоятельно, так и в качестве дополнения к швам.
В нашем Центре стоматологии специалисты всегда готовы оказать помощь в лечении ран лица и ссадин лицевой области.
Фото из личного архива Фомина М.Ю.: пациентка М., 13 лет, получила рвано-резаную рану спинки носа во время игры с домашним питомцем, собакой. Рана нанесена когтями животного. ПХО раны проведена на 3-и сутки после травмы. Пациентка полученным результатом довольна.
Статья составлена хирургом-стоматологом
Фоминой Еленой Александровной
Антибактериальные препараты для местной терапии ранений различной этиологии
Опубликовано в журнале:
« РМЖ. Медицинское обозрение » 2018 №3(I)
Профессор И.П. Левчук, профессор М.В. Костюченко
ФГБОУ ВО РНИМУ им. Н. И. Пирогова Минздрава России, Москва
Резюме
В статье рассматриваются современные проблемы антибактериальной терапии при ранениях различной этиологии, возможности и ограничения применения местных антибактериальных препаратов. Ведущим ограничением в выборе антибактериальных препаратов в настоящее время является широкое распространение полирезистентных микроорганизмов. Это значительно сужает выбор как системных, так и местных препаратов эмпирической антибактериальной терапии ран. В настоящее время в целях профилактики прогрессирования раневой инфекции находят широкое применение местные антибактериальные препараты, позволяющие избежать системных побочных эффектов.
К местным антибактериальным препаратам, наиболее активно применяемым для амбулаторного ведения ран, можно отнести сульфаниламид (Ранавексим), сульфатидин серебра, неомицин с бацитрацином. Местная терапия инфицированных ран должна базироваться на этиологических и анамнестических характеристиках раны, фазе раневого процесса и объеме поражения. Местное применение антибактериальных препаратов (например, сульфаниламида) возможно при небольших по площади поражениях без активного инфекционного процесса в ране (бытовые ссадины, царапины, неглубокие порезы и ожоги).
Ключевые слова: раны, антибактериальная терапия, полирезистентность, местное применение антибиотиков, сульфаниламид.
Для цитирования: Левчук И.П., Костюченко М.В. Антибактериальные препараты для местной терапии ранений различной этиологии //РМЖ. Медицинское обозрение. 2018. № 00. С. 1-6.
Antibacterial drugs for topical therapy of the wounds of various etiologies
Levchuk I.P., Kostyuchenko M.V.
Pirogov Russian National Research Medical University, Moscow
Abstract
The article deals with modern problems of antibiotic therapy of the wounds of various etiologies, possibilities and limitations of the use of topical antibiotics. Currently, the main limitation in the choice of antibacterial drugs is the widespread use of multiresistant microorganisms. This fact significantly reduces the choice of both systemic and topical drugs for empirical antibiotic therapy of wounds. At present, topical antibiotics are often used to prevent the progression of wound infection, which often allows to avoid systemic side effects. Topical antibacterial preparations most actively used for outpatient management of wounds can be attributed to a sulfanilamide (Ranavexim), sulfatides silver, neomycin with bacitracin. Topical therapy of wounds should be based on etiological and anamnestic characteristics of the wound, phase of the wound process and the extent of the lesion. Topical use of antibacterial drugs (e. g. sulfanilamide) is possible with small lesions without an active infectious process in the wound (such as abrasions, scratches, small cuts and burns).
Key words: wounds, antibacterial therapy, multidrug resistance, topical application of antibiotics, sulfonamide.
For citation: Levchuk I.P., Kostyuchenko M.V. Antibacterial drugs for topical therapy of the wounds of various etiologies // RMJ. Medical Review. 2018. № 00. P. 1-6.
Из-за изменения гистохимических параметров тканей в результате повреждения и разрушения защитной барьерной функции кожи даже непатогенные микроорганизмы могут стать причиной выраженных воспалительных, гнойных процессов. Для выбора оптимальной антибактериальной терапии необходимо учитывать возможный микробный спектр раны (табл. 1).
Таблица 1. Этиология и микробный спектр ран
Антибактериальная терапия
В настоящее время внебольничные штаммы остаются чувствительными к большому числу антибиотиков, в т. ч. ß-лактамам. До конца 1990-х годов метициллин-резистентные микроорганизмы (MRSA) были исключительно внутрибольничной проблемой с преимущественным распространением в Европе. Однако в настоящее время имеются сведения и о внебольничных резервуарах полирезистентного стафилококка зоонозного происхождения, который составляет в общей массе до 50% и более на юге Европы и 10-25% в Центральной Европе и Великобритании [14]. В России в амбулаторных условиях частота встречаемости MRSA не превышает 3,8%, однако в условиях стационара частота встречаемости этих микроорганизмов, а также устойчивых к цефалоспоринам грамотрицательных E. coli и Klebsiella spp. достигает 60,4-84,9%. При выявлении высокого риска инфицированности MRSA-штаммами необходимо включить анти-MRSA-препарат в схему лечения 6.
В целях профилактики прогрессирования раневой инфекции в настоящее время находят широкое применение местные антибактериальные препараты, позволяющие избежать системных побочных эффектов. Системной антибактериальной терапии не требуется при очагах менее 5 см после адекватной хирургической обработки [6].
Таблица 2. Характеристика антибактериальных препаратов для наружного применения
В случае обширных раневых дефектов, клинических проявлений инфекции, включая системные признаки воспаления (повышение температуры тела >38° С или снижение 12*10 9 /л или лейкопения 9 /л; тахикардия >90 уд./мин; одышка >24 дыханий/мин), иммунодефицитного состояния необходимо системное применение антибиотиков [7]. Местные лекарственные формы с антибактериальным компонентом при этом также находят место в протоколах лечения.
Активно применяющиеся в настоящее время антибактериальные препараты, при кажущемся на первый взгляд многообразии, с учетом современной концепции лечения инфицированных ран и требований, предъявляемых к подобным препаратам, имеют существенные ограничения. Спектр действия большей части широко известных препаратов значительно сузился для стационарного применения в связи с полирезистентностью микроорганизмов (табл. 2) и ограничением из-за побочных эффектов при больших раневых поверхностях (табл. 3).
Таблица 3. Показания, побочные эффекты и ограничения для антибактериальных препаратов для наружного применения
Применяя местные антибактериальные препараты, которые непосредственно контактируют с раной, необходимо учитывать их форму выпуска и состав вспомогательных веществ, соотнося их с фазами раневого процесса.
В первой фазе раневого процесса рекомендуются для местного применения препараты на водорастворимой основе с сульфаниламидом [6]. Сульфаниламид в виде порошка для местного применения (Ранавексим в банке с дозатором) поглощает раневой экссудат, не травмирует ткани раневой поверхности, препятствует развитию микрофлоры в ране и вторичному инфицированию [21, 22]. При использовании лекарственной формы в упаковке с дозатором легко контролируются дозировка лекарственного вещества и равномерность нанесения порошка без контакта с раневой поверхностью, что уменьшает риск побочных эффектов.
Во второй фазе раневого процесса следует отдавать преимущество формам, не наносящим ущерба грануляциям.
Учитывая мультирезистентность микроорганизмов, в настоящее время эмпирические схемы антибактериальной терапии претерпевают значительные изменения. Давно известные и широко используемые антибиотики остаются, как правило, препаратами выбора лишь для ведения небольших ран в амбулаторных условиях у пациентов с низким риском инфицирования MRSA и другими устойчивыми штаммами. Раны, требующие хирургического лечения в условиях стационара, автоматически переводят пациентов в группу риска, и выбор препарата меняется. При этом антибактериальный спектр применяемого препарата должен включать возможных возбудителей с учетом этиологических и анамнестических характеристик раны.
Заключение
Рекомендации после контурной пластики губ
С первого взгляда может казаться, что контурная пластика губ – легкая, не требующая особых знаний и усилий процедура, ведь область ее воздействия совсем незначительная по масштабам. Да и временные затраты минимальны: всего 30–40 минут – и вы обладательница шикарных уст.
Это мнение ошибочно, так как любая инвазивное вмешательство требует навыков и некоторого мастерства. Она несет в себе определенные риски, поскольку травмирует ткани. Губная зона – очень нежная и чувствительная, поэтому после ее коррекции следует быть предельно дисциплинированной. Выполнять все рекомендации врача.
Возможные явления после контурной пластики губ
Начнем с того, что данная процедура может повлечь за собой некоторые нежелательные последствия. Однако последствия последствиям рознь. По окончании сеанса на коже губ можно ожидать:
Небольшая отечность и воспаление появляются в ответ на механическое повреждение тканей иглой.
Укол как травматическое воздействие заставляет организм отреагировать, чтобы защититься. В ответ в месте повреждения скапливаются медиаторы воспаления, расширяющие сосуды и усиливающие кровоток. Такая реакция влечет за собой накопление жидкости. Как следствие – небольшая отечность обработанной зоны. Учитывая тот факт, что гиалуроновая кислота обладает свойством притягивать воду, это также вносит свою лепту.
Припухлость обычно сохраняется в течение 3–4 дней, достигая максимальной выраженности на следующий день. Она проходит самостоятельно, если не последует каких-либо осложнений.
Появление гематом и мелких синяков – результат повреждения сосудистой стенки. Полностью они исчезают на 4–7 день.
Поскольку контурная пластика губ подразумевает многочисленные проколы, результатом ее становится небольшая болезненность в данной области. Иногда появляется чувство онемения. Ощущение распирания присутствует, пока идет процесс укладывания, распределения геля в тканях. По этой же причине формируется чувство перекатывания в губах шарика или наличия комков. Когда филлер полностью усвоится, дискомфортные ощущения исчезнут. В среднем на это требуется около месяца.
Возможно также повышение температуры тела до субфебрильных показателей: 37,0-37,2.
Такие явления считаются нормой после проведенного сеанса. Они проходят самостоятельно в короткие сроки.
Но, чтобы ускорить данный процесс и не вызвать осложнений, стоит придерживаться определенных правил.
Что делать после уколов красоты, чтобы избежать осложнений
Существуют общие рекомендации, которые следует соблюдать после любой инъекционной процедуры:
Следует соблюдать комфортный температурный режим, избегая слишком высоких или слишком низких показателей. Такие колебания негативно сказываются на структуре геля, мешают его правильной укладке. Кожа теряет при этом влагу, становится сухой. На ней появляются очаги шелушения и микротрещины.
Температурные колебания замедляют процесс заживления. Способствуют ускоренному распаду филлера. Старайтесь не находиться длительное время под палящим солнцем или на суровом морозе, пока гель полностью не усвоится. Особенно в первую неделю, когда его укладка проходит наиболее интенсивно.
Чтобы ускорить процесс заживления и восстановления, вы можете воспользоваться лечебными гелями и мазями. Но перед их использованием обязательно проконсультируйтесь с врачом.
Это такие средства:
Специфические рекомендации
Помимо общепринятых наставлений, существует свод правил, указывающих, что нельзя делать конкретно после введения филлеров в губную зону. Воспользуйтесь следующими советами:
Чтобы гель задержался в тканях и правильно распределился, нежелательно подвергать губную зону активным мышечным движениям. Они усиливают кровообращение, ускоряя разрушение филлера. Если структура геля достаточно плотная, резкие мышечные сокращения приведут к его застою и образованию комков.
Губы – довольно активная часть лица, принимающая участие в откусывании и пережевывании пищи, образовании речи. Мышцы данной области при этом находятся в интенсивной работе, напрягаются и сокращаются.
Чтобы снизить мышечную активность периоральной зоны, рекомендуется:
Для уменьшения отека допускается прикладывать кубики льда. Но обязательно соблюдайте правила их применения:
Вы можете делать легкий массаж губ по назначению косметолога. Врач обучит вас технике. Расскажет, по какой схеме его проводить, и какой промежуток времени.
Рекомендации по поводу массажа врач дает сразу по окончании сеанса или при повторном приеме: пациент обязательно должен прийти на осмотр через 4–7 дней. Косметолог оценит состояние кожи, насколько правильно происходит восстановление инъецируемой области.
Алкоголь и курение, как обычно, под запретом. Эти вещества расширяют сосуды, усиливают кровоток и выводят гиалуронку из губ, тем самым снижая результат процедуры.
Курение механически воздействует на дерму, высушивает ее, приводит к перенапряжению губной области и нарушению распределения филлера.
Алкогольные напитки, ускоряя выведение жидкости из организма, вызывают дополнительный отек. Раздражающее действие этанола приводит к воспалительным реакциям. Кожа, теряя влагу, становится сухой, безжизненной, быстро трескается, на ней появляются дополнительные ранки.
В целом, алкоголь и никотин значительно приостанавливают восстановление обработанной зоны и сокращают время действия филлеров. Косметологи рекомендуют прекратить прием спиртных напитков в течение недели, воздерживаться, по возможности, от курения.
Помните, что в первые дни после контурной пластики губы становятся наиболее уязвимыми. Именно в это время происходит активное усвоение филлера и его распределение.
Постарайтесь обеспечить вашим губкам максимальный покой и бережный уход. В противном случае, из-за неправильной укладки филлера вы рискуете получить асимметрию, деформации и другие осложнения.
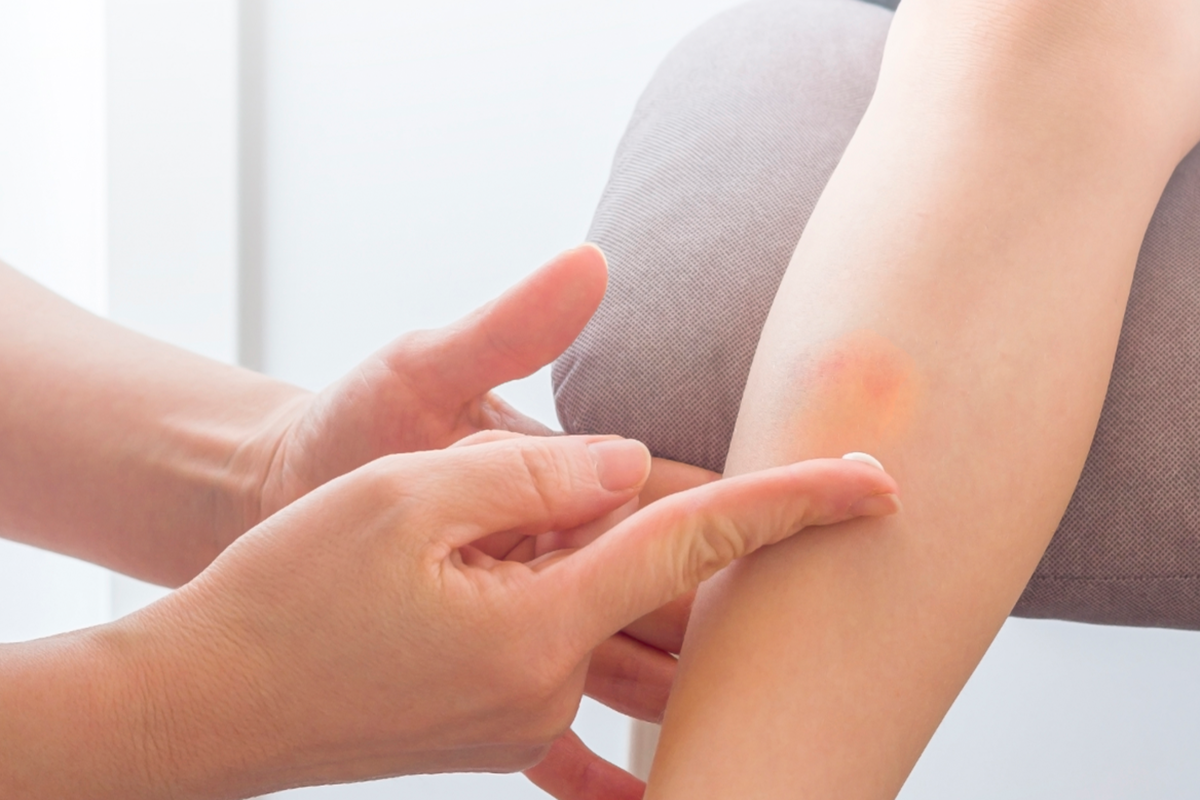
Как лечить синяки после операций
Отеки и синяки после операции – это нормальная реакция организма на повреждения сосудов и мягких тканей. Как быстрее справиться с синяками после хирургического вмешательства – советы и рекомендации. Читайте полезные статьи на сайте Детралекс.
Что делать до и после операции, чтобы синяков было меньше, и они исчезли быстрее.
Синяки после операции появляются обязательно, потому что даже при малотравматичном вмешательстве врач повреждает сосуды. Кровь вытекает и скапливается под кожей или внутри мышц – поврежденное место опухает, краснеет и болит. Через 3-4 часа кровь сворачивается и синяк становится черно-фиолетового цвета. По мере разрушения эритроцитов (красные кровяные тельца) цвет синяка меняется от темного до желто-зеленого (1). Со временем содержимое синяка всасывается обратно в кровяное русло – отек и боль проходят, кожа приобретает свой обычный цвет.
Что можно сделать перед хирургическим вмешательством
Исключите факторы, которые влияют на свертываемость крови:
1. Обязательно сообщите врачу, какие лекарственные препараты и БАДы принимаете, в какой дозировке и как давно. Например, добавки, содержащие экстракты зеленого чая, грейпфрута, чеснока или некоторые витамины могут изменять показатели свертываемости крови. (2)
2. За неделю или несколько дней до операции может понадобиться прекратить прием лекарств, снижающих вязкость крови (прямые антикоагулянты) [6]. При необходимости, специалист может порекомендовать перейти на другой класс препаратов.
3. За две недели до операции исключите алкоголь. Если курите, постарайтесь уменьшить количество сигарет. Никотин повышает свертываемость крови, что способствует тромбообразованию.
Что можно сделать после хирургического вмешательства
После операции постарайтесь, насколько возможно, уменьшить отек:
1. Холодный компресс – прикладывайте грелку со льдом через мягкую ткань (например, полотенце) в течение первых 2-х суток (3).
2. Через два дня начинайте аккуратно массировать место отека и применять лекарственные гели и мази.
Количество и размер синяков зависят от мастерства хирурга, особенностей тканей и состояния системы гемостаза пациента.
Чем обрабатывать синяки после операции
В норме через неделю-две синяк бледнеет, припухлость спадает, боль проходит. Но после хирургического вмешательства могут появиться осложнения: отек увеличивается, болезненность нарастает, поврежденное место становится горячим и твердым на ощупь. В тяжелых случаях присоединяется инфекция и развивается гнойный абсцесс.
Для благополучного заживления послеоперационных ран хирурги рекомендуют использовать наружные средства, которые способствуют рассасыванию содержимого гематом и обладают противовоспалительным действием.
«Детрагель» содержит сразу три действующих вещества: гепарин, эссенциальные фосфолипиды и эсцин – в такой комбинации они усиливают действие друг друга. Гепарин предотвращает затвердевание гематом, уменьшает воспаление и боль, оказывает противовоспалительное действие. Эссенциальные фосфолипиды тормозят образование новых тромбов, снижают вязкость крови. Эсцин устраняет венозный застой, уменьшает проницаемость и ломкость капилляров. Инновационная система доставки веществ позволяет действующим компонентам геля быстро проникать в кожу (5). «Детрагель» наносят 2-3 раза в день тонким слоем на проблемный участок (4).
Что важно помнить о синяках после операции
1. Сообщите врачу о приеме любых добавок и лекарств до операции.
2. Прикладывайте холодные компрессы в первые 48 часов после операции.
3. Наносите на синяки гель с антикоагулянтами.
4. Если отек и боль через неделю не уменьшились – обратитесь к врачу.
Узнайте больше о синяках в нашей статье «Не простые синяки»
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. НЕОБХОДИМО ПРОКОНСУЛЬТИРОВАТЬСЯ СО СПЕЦИАЛИСТОМ
1. Мерзликин Н.В., Бражникова Н.А., Клиническая хирургия. Учебник для медицинских вузов. — Томск: Сибирский государственный медицинский университет, 2008. — 432 с.: ил..
2. Мишинькин П.Н., Неганова А.Ю., Конспект лекций по общей хирургии. T8/RUGRAM, 2020
3. Корнилова Н.В., Травматология и ортопедия.
4. Инструкция по медицинскому применению лекарственного препарата Детрагель® ЛП-001044
Как быстро убрать синяки после инъекций косметолога
Синяки и отеки после «инъекций красоты» – неизбежная, но не слишком высокая цена за омоложение без хирургического вмешательства. О том, как предотвратить появление синяков и ускорить их исчезновение после косметолога читайте на сайте Детралекс.
Правила профилактики и лечения синяков после «инъекций красоты»
Почему после инъекций появляется синяк
Под кожей находится много капилляров, и даже самая тончайшая игла повреждает стенки сосудов. В результате небольшое количество крови выливается под кожу и сворачивается. Не травмировать сосуды при инъекциях невозможно, поэтому не стоит планировать важные дела и общественные мероприятия после косметолога, если планируются мезотерапия или уколы «против морщин».
Как предотвратить появление синяков после косметолога
Каким бы опытным и квалифицированным ни был косметолог, после инъекций будут появляться синяки и отеки, но можно свести последствия к минимуму, если правильно подготовиться.
– Желательно исключить алкоголь за 2 недели до визита к косметологу, потому что он влияет на свертываемость крови.
– Нужно сократить число сигарет, так как никотин делает стенки сосудов ломкими.
– Косметолог должен знать обо всех лекарствах и добавках, которые принимает пациент.
Синяки и день менструального цикла
– Перед менструацией в организме задерживается жидкость – это повышает вероятность отеков.
– Во время менструации свертываемость крови естественным образом снижена – это повышает вероятность возникновения синяков.
– Незадолго до и во время менструации болевой порог снижается. То, что раньше было просто дискомфортом, в “эти дни” может превратиться в настоящую боль.
Оптимально отложить прием у косметолога на 7-20 дни цикла.
Косметологи стараются учитывать дни цикла пациенток при проведении инъекционных процедур омоложения и ухода.
Синяки после мезотерапии: что делать
После процедуры в течение нескольких дней лучше не стимулировать прилив крови к месту заживления, а именно:
– не трогать лицо;
– не спать лицом вниз;
– отказаться от посещения бани, солярия, бассейна до полного заживления;
– заменить тренировки в спортзале прогулками: спортивные нагрузки разрешены только после консультации с врачом.
На вторые сутки после процедуры каждые 4 часа можно применять местные средства для заживления синяков, которые содержат гепарин и эсцин. Они усиливают микроциркуляцию крови в месте поражения, предотвращают появление тромбов и способствуют регенерации тканей. Для усиления проникающей способности мазей и гелей от синяков рекомендуется выбирать средства, в составе которых содержатся эссенциальные фосфолипиды – они служат своего рода «проводниками» гепарина и эсцина в кожу. Наносить средство следует мягкими движениями, без нажима, тонким слоем.
Как лечить синяки после плазмолифтинга
Рекомендации после плазмолифтинга такие же, как после мезотерапии, но дополнительно необходимо использовать солнцезащитный крем с фактором защиты 30-50 при выходе на улицу.
Инъекции у косметолога малоинвазивны, а их результат может быть сравним с эффектом пластической хирургии. Следуйте всем рекомендациям своего косметолога, используйте современные препараты для восстановления тканей, и уже через несколько дней вы с удовольствием посмотрите в зеркало.
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ, НЕОБХОДИМО ПРОКОНСУЛЬТИРОВАТЬСЯ СО СПЕЦИАЛИСТОМ
1. Глухов А.А., Основы ухода за хирургическими больными. М.: ГЕОТАР-Медиа. – 2008.
Актуальность физиотерапии при травмах и переломах конечностей
Необходимость этой статьи возникла в связи с тем, что пациенты с различными травмами и их последствиями зачастую обращаются за восстановительной помощью в сравнительно поздние сроки.
Процесс реабилитации затягивается, часто мало результативен. Однако при своевременном и комплексном подходе к решению вопросов лечения таких больных возможно не только улучшение качества жизни пациента, но и полное восстановление функций травмированных конечностей пострадавших.
При переломах без смещения костей, как правило, назначают амбулаторное консервативное лечение. Принципы лечения переломов просты, при этом наиболее важное значение имеет восстановление целостности кости. Больному накладывают фиксирующую повязку, как правило, гипсовую лангету. Это позволяет уменьшить болевой синдром и обеспечить неподвижность конечности. При переломах с осложнениями, при тяжелых переломах с осколками костей, со смещением, проводится оперативное вмешательство. В наиболее тяжелых случаях используют фиксацию металлическими спицами.
Пациент длительное время вынужденно ограничен в движениях и, к великому сожалению, в восстановительном лечении именно в этот период. Глубочайшим заблуждением является тот факт, что восстановительный период начинается только с момента снятия гипсовой лангеты и всех фиксирующих приспособлений. Что только с этого момента можно заниматься укреплением мышц, разработкой движений в суставах, восстанавливать опорные способности травмированных конечностей.
Важно понимать, что лечение переломов имеет две основные задачи:
Таким образом, одновременно с точной репозицией отломков костей, решающую роль в излечении больного играет правильно проводимая реабилитация физиотерапевтическими средствами.
Ее следует проводить одновременно с хирургическими и ортопедическими мероприятиями и осуществлять до полного излечения. Это значит, что необходим постоянный тесный контакт хирурга со специалистом по физиотерапии и реабилитации.
Общие физиотерапевтические факторы
Существуют общие принципы применения лечебных физических факторов у конкретного больного при восстановительном лечении:
Основные задачи физиотерапии при травмах и переломах
Основными задачами физиотерапии (после вправления отломков и иммобилизации конечностей) в лечении переломов являются:
Физиотерапевтические методы эффективно дополняют хирургическую и медикаментозную составляющую комплексного лечебного процесса, позволяют избежать нежелательных побочных эффектов и достигнуть стойких положительных результатов лечения. Но ключевым звеном успешного диагностического и лечебного процесса является врач.
Поэтому процедуры следует проходить только после предварительной консультации со специалистом – для максимальной эффективности терапии и безопасности пациента.
Заведующая физиотерапевтическим отделением
Цымбалова Евгения Алексеевна
Реабилитация после нитевого лифтинга
Противопоказания после установки нитей
• Нельзя принимать горячую ванну и распаривать кожу;
• Запрещается посещение бассейна;
• Нельзя загорать;
• Требуется избегать массажа и механических повреждений кожи;
• Нужно отказаться от физических нагрузок, тренировок.
• Первые дни нельзя использовать тональные крема и другую косметику.
Восстановление после нитевого лифтинга
• Регулярная обработка мест проколов антисептиками;
• Спать в положении на спине;
• Беречь кожу от механического воздействия;
• Использовать препараты для снятия отечности и антибиотики по совету врача.
Сразу после установки нитей
В первые несколько суток требуется исключить горячую пищу, посещение бани или сауны, нельзя мыться под горячим душем. Запрещается подпирать голову руками, разминать область процедуры, сильно открывать рот. Под запретом находятся интенсивные жевательные движения, спорт.
Спать нужно на спине, во время сна может потребоваться ношение эластичной повязки. Проколы следует обрабатывать антисептиком несколько раз в день. Примерно на 2-3 неделю количество ограничений уменьшается, однако, требуется использовать косметику для восстановления. Установить косметический результат можно на 2 месяц после реабилитации.
Правильный уход обеспечивает положительный результат после операции, сокращает период реабилитации. Если следовать всем рекомендациям врача, можно снизить вероятность осложнений.
1-3 дня
Возможно ощущение чрезмерного натяжения кожи. Может появиться чувство, как будто ткани слишком сильно приподняты. Это ощущение проходит после того, как сойдет отек. В первые несколько суток рекомендуется исключить сильную жестикуляцию, нельзя смеяться или потреблять твердые продукты, горячую пищу, чтобы не сместить нити.
Возможно появление синяков и небольших отеков. На третьи сутки первичный отек обычно спадает самостоятельно. При коррекции нижней трети лица косметолог может порекомендовать применение бандажа в течение недели. В первые сутки его носят круглосуточно.
4-7 дней
В этот промежуток времени синяки постепенно рассасываются, и припухлость пропадает. Спать желательно на спине, можно начать умываться чистой воды без использования очищающих средств. При выходе на улицу требуется не лишним будет использование средства для защиты от солнца.
Чтобы сократить период реабилитации и снизить риск осложнений, требуется обрабатывать места проколов с использованием антисептиков. Обычно проколы выполняются по линии роста волос, под подбородком, возле ушей.
При необходимости область воздействия нужно охлаждать, чтобы снизить отечность.
8-14 дней
В этот промежуток времени кожа становится более гладкой, неровности пропадают. Исчезает отечность. В этот период времени можно спать на боку, но запрещается принимать положение лицом вниз.
15-30 дней
В данный период можно возвращаться к привычному образу жизни. Нити постепенно обрастают соединительной тканью и появляется прочный армирующий каркас. Через месяц после вмешательства можно оценить результат от лифтинга нитями – лицо подтягивается, морщины пропадают.
Исчезает птоз, подтягиваются кончики бровей, угол между шеей и подбородком становится более острым и четким. Лицо выглядит молодым и ухоженным, признаки естественного старения становятся незаметными.
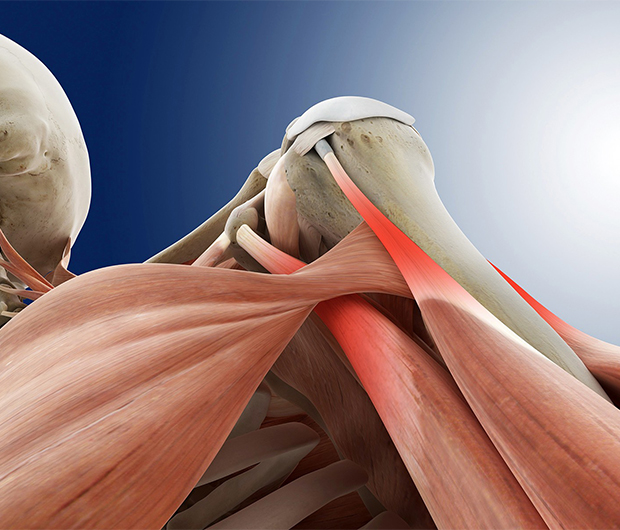
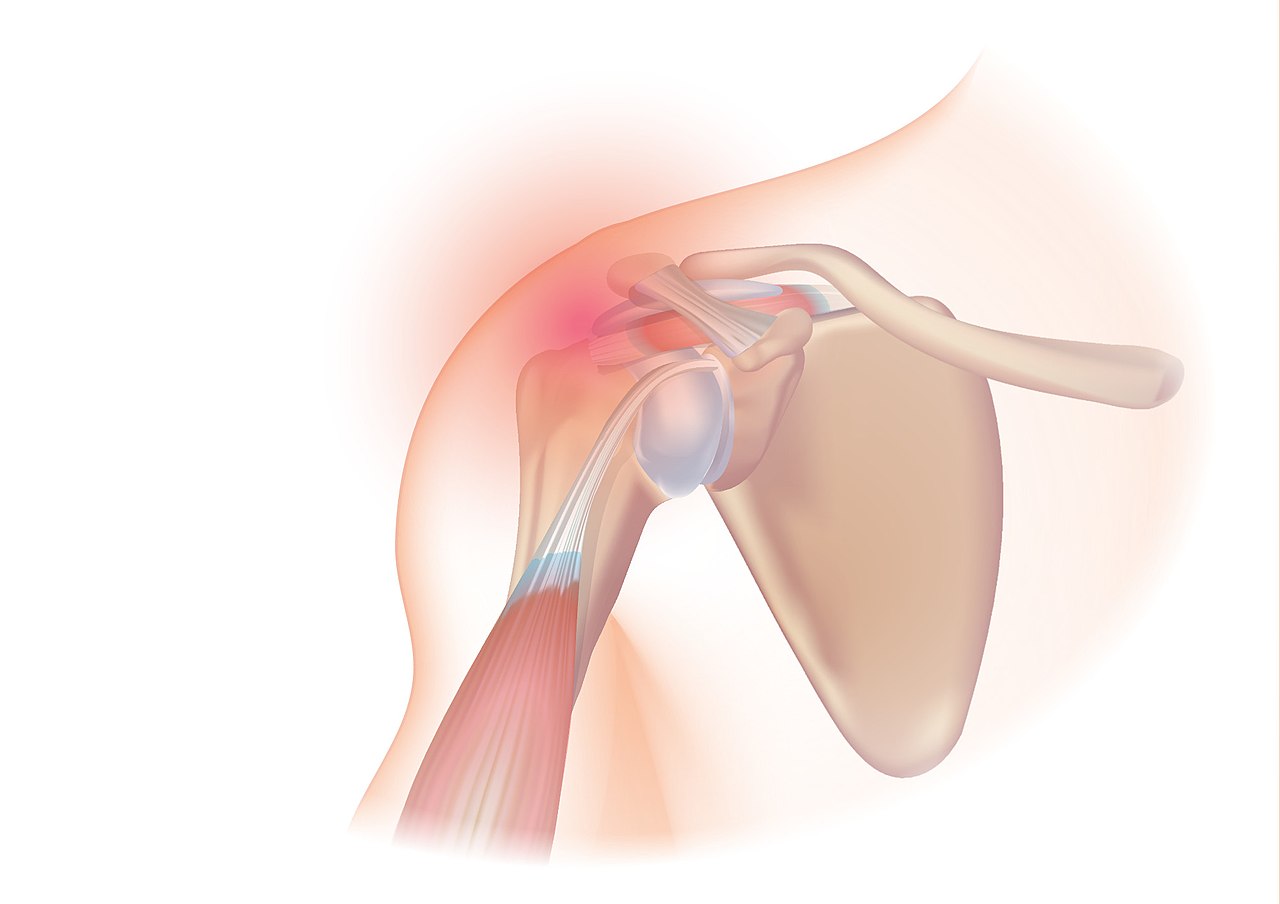
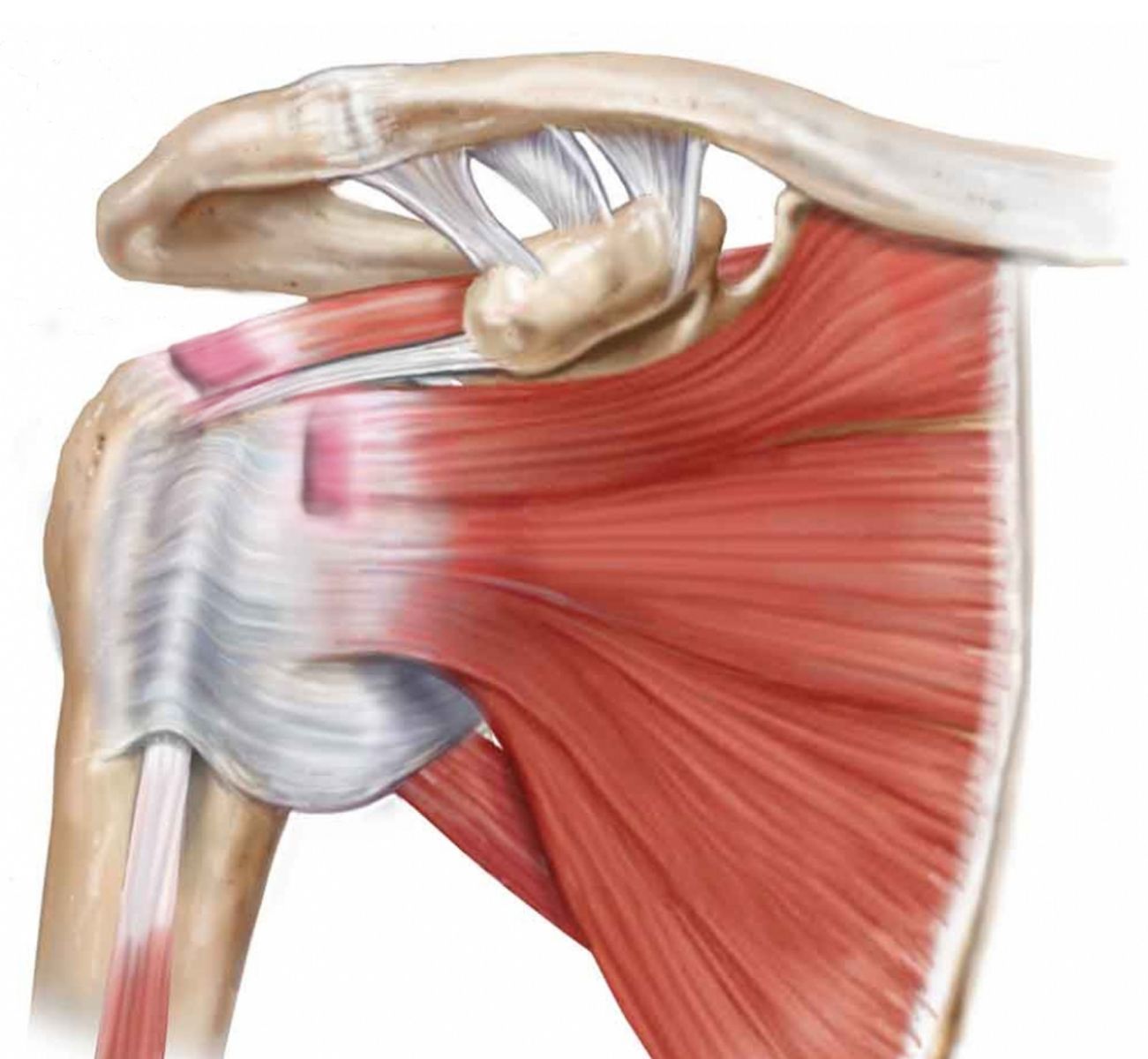
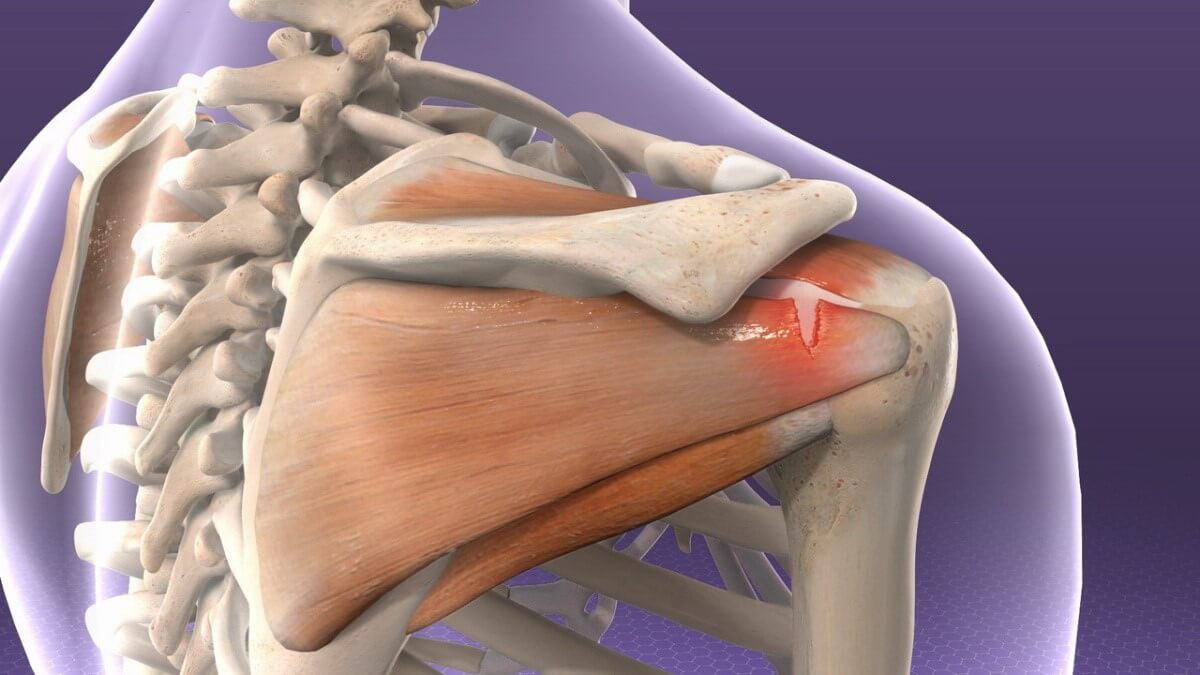
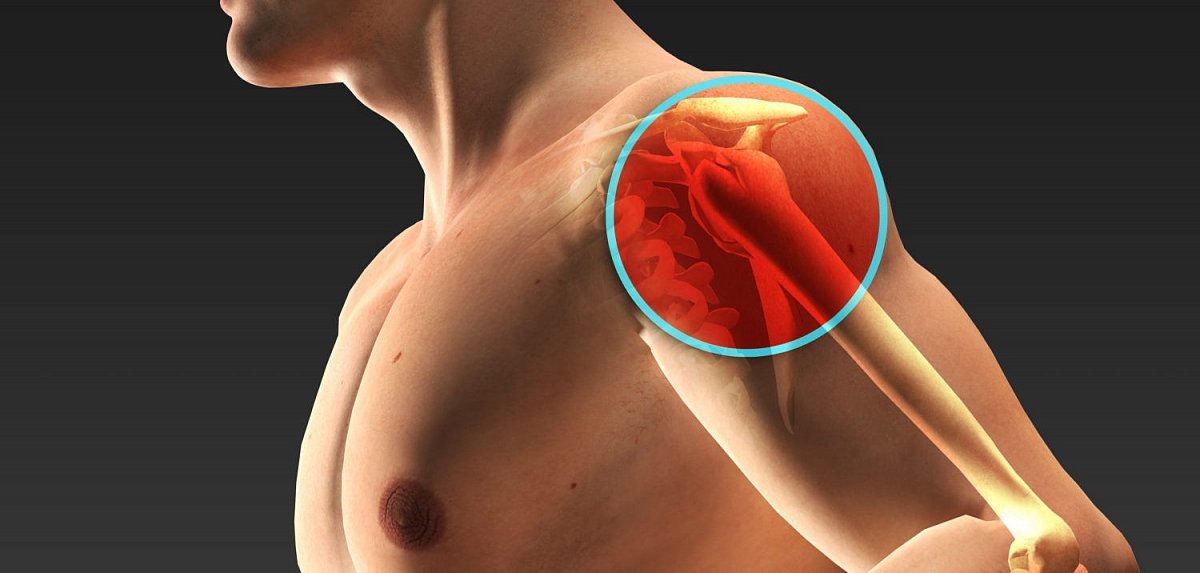
Тендинит плечевого сустава: лечение и симптомы
Тендинит – заболевание, вызывающее воспалительный процесс в сухожилиях и соединительных тканях. Локализуется в местах соприкосновения кости с сухожилием. Может распространяться по ходу мышечной ткани. Подвержены патологии абсолютно все лица.
Чаще всего тендинит плечевого сустава возникает в следующих местах:
Больные жалуются на ограничение движения, сильную боль, непонятной этимологии.
Описание болезни
Тендинит плеча – патологическое состояние, связанное с воспалительными процессами в плече. Подвержены сухожилия, мягкие структуры, окружающие плечевой сустав. Заболевание имеет широкую распространенность. Ему подвержены спортсмены, люди, перенесшие ранее травм в области плеча. Иногда может проявляются у молодых лиц в юношеском и более возрасте.
Воспаление плечевого сустава – тендинит чаще поражает женских организм, что связано с гормональной перестройкой организма. Мужчинам присуща климактерическая форма болезни.
В последнее время распространению заболевания ученые стали уделять больше времени. Это связанно с влиянием на качество жизни больного, возможностью передвижения, самостоятельного обслуживания. При подтверждении диагноза требуется длительное лечение с обязательной реабилитацией.
Особенности течения болезни
Патология начинает проявляться после повреждения капсулы плечевого сустава, в которую входит пять разных мышц. Сухожильная ткань под воздействием длительной интенсивной нагрузки приводит к истощению. При соблюдении прав труда и отдыха ткань способна к самостоятельному восстановлению, активной регенерации клеток. Однако при отсутствии перерыва в физическом труде, происходят микротрещины связочного аппарата, где постепенно развивается воспалительный процесс.
Первые признаки проявляются на месте крепления связок к костной ткани, затем распространяются на здоровые ткани. При тяжелой форме тендинита плечевого сустава код по МКБ 10 возникают спайки, а при длительной интенсивной работе происходит разрыв и окончательное истончение сухожилия. В результате мышечная капсула разрывается.
Тендинит плечевого сустава формируется в три стадии, а именно:
Стадия 1
наблюдается отечность и поражение бурсы и сухожилия
Стадия 2
происходит разрастание соединительной ткани с появлением рубцов. Воспаление активно распространяется по бурсе и сухожилию
Стадия 3
у больного возникают разрывы сухожилия и патологические изменения костной материи
Восстановить плечевой сустав после полного разрушения невозможно. Патология приводит к потере трудоспособности, получению инвалидности.
Причины формирования
Плечевой сустав состоит из суставной впадины лопатки, головки плечевой кости. Шарообразная головка только частично направляется во впадину. С помощью сухожилий и связок она удерживается в суставе, которые составляют вращательную манжету плеча. В состав манжеты входят сухожилия малой круглой, подостной, надостной, подлопаточной мышцы. Интенсивные физические нагрузки и травмы часто становятся причиной повреждения вращательной манжеты, связок.
Воспаление формируется в сухожилии надостной мышцы, постепенно распространяется на здоровые ткани: мышцы, суставную капсулу, субакромиальную сумку. Далее происходит дегенерация, истончение сухожилий. Возникают микроразрывы.
Также одна из главных причин патологии – неправильное лечение после операций и получения травм, наличие шейного остеохондроза на любой стадии.
К другим причинам, способным спровоцировать тендинит плечевого сустава относят:
Оставьте заявку и наши врачи ответят на все ваши вопросы!
Группы риска
Некоторые категории людей имеют большую вероятность получения тендинита.
Заболеванию подвержены следующие группы населения:
Также заболевание провоцируют:
В старшей возрастной группе тендинит плечевого сустава МКБ 10 возникает по причине потере эластичности сухожилий. Спровоцировать патологию могут регулярные избыточные нагрузки на плечо. Отсутствие перерыва во время интенсивной работе при активных работах руками, движениями плеча, частого подъема тяжести. Спортсмены подвержены тендиниту при отсутствии длительной реабилитации из-за получения травм.
Симптомы
Пациенты обращаются к врачу с жалобой на сильную боль в плече. Дискомфорт возникает при определенных движениях: при протягивании и поднятии руки, поднятие легкого или тяжелого предмета. В случае производства метательных движения боль усиливается, имеет острую форму. Часто пациенты указывают на ночное проявление дискомфорта, например, при повороте во время сна на пораженную область.
В процессе активного распространения заболевания боль становится интенсивной, проявляется даже при легких движениях без активного участия плечевого сустава. Например, во время рукопожатия, попытке взять небольшой предмет.
Постепенно появляется скованность в движении, ограничение подвижности сустава. В зависимости от формы тендинита плечевого сустава определяется симптом как хруст.
На поздних стадиях больной регулярно испытывает регулярно болевой синдром, даже в состоянии покоя. Наблюдается иррадиация по передней и наружной поверхности плеча. При пальпации возникает болезненность в области межбугорковой борозды, переднего края акромиона. Движения скованные.
Тендинит плечевого сустава симптомы и лечение имеет следующие:
Заподозрить проблемы с плечевым суставом можно по наличию характерного поскрипывания в плече. Постепенно больной не может поднять груз даже малого веса. Рука не поднимается выше 90 градусов, не заводится за спину. В зависимости от формы протекания заболевания симптоматика может быть разной.
Кальцифицирующий тендинит плечевого сустава – заболевание, при котором наблюдается отложение кальция в сухожилиях мышц ротаторной манжеты. Мышцы вместе с сухожилиями ротаторной манжеты отвечают за движение в плечевом суставе. При заболевании наблюдается откладывание соли кальция в толще сухожилий вращательной манжеты плеча. Процесс может сопровождаться резкой болью по причине воспалительного процесса. Такой форме тендинита подвержены лица старше 40 лет.
Заболеванию чаще подвержены женщины среднего возраста 30-60 лет. В процессе отложения кальция повышается давление на сухожилие, что вызывает химическое раздражение и воспалительный процесс. Также развивается болевой синдром в области плечевого сустава. Боль по мере усугубления заболевания постепенно увеличивается.
Иногда кальцифицирующий тендинит протекает безболезненно. Вместе с химическим раздражением, вызывая внутрисухожильное давление, сужение субакромиального пространства, вызывая ущемление сухожилия, нарушение его функций. В результате таких процессов больной практически не способен поднять руку.
Определить такую форму тендинита можно по следующим признакам:
Существует два типа кальцифицирующего тендинита: дегенеративный и реактивный. Первый тип присущ лицам пожилого возраста. Это связано со снижением притока крови к сухожилиям вращательной манжеты плеча. Вследствие чего прочность сухожилия снижается и во время нагрузки происходит разрыв волокон. Для сохранности сухожилия в целостности организм пытается зарастить рубцовой тканью пораженные участи, что осуществляется путем отложения солей кальция.
Точной причины реактивного тендинита не установлено. Данный тип делится на три стадии. Во время первой – рекальцификации формируются условия для отложения солей. в период второй начинается процесс отложения кристаллов соли кальция на сухожилиях. Отложение может резко активизироваться, так и замедлиться. На последней стадии заболевания сухожилия полностью подвергаются патологии, замещаются рубцовой тканью.
Как только происходит зарастание сухожилий, боль уменьшается и постепенно стихает.
Формируется тендинит надостной мышцы плечевого сустава мкб 10 в сухожилиях мышц плечевого сустава, затем поражает надостные мышечные волокна. Отсутствие правильного лечения приводит к быстрому распространению заболевания.
К причинам развития тендинита надостной мышцы плечевого сустава относят:
При данном заболевании имеется высокий риск дальнейшего быстрого ухудшения физиологических возможностей суставного комплекса, стремительное образование воспалительного процесса, истончением сухожилия. Такие патологии приводят к полной деградации плечевого сустава.
Тендинит надостной мышцы чаще всего развивается после получения травмы мышечной капсулы акромиально-ключичным суставом, акромиально-клювовидной связкой или самим акромионом. Воспалительный процесс может быть слабым, вялым, бессимптомным, стремительным. Тендинит надостной мышцы плечевого сустава лечение предполагает длительное с обязательным длительным реабилитационным периодом.
Тендинит двуглавой мышцы представляет собой один из видов воспалительного процесса, который поражает плечевой сустав. Заболеванию подвержены сухожилия и связывающие мышцы с костями.
Данная форма проявляется в виде сильной боли, ограниченностью в подвижности рук. При отсутствии у тендинит двуглавой мышцы плеча лечения наступает хронический процесс, при котором сухожилия полностью теряют функциональность. Воспаление в первую очередь поражает верхнепередние отделы плеча. Активно прогрессирует при физической нагрузке, перенапряжении. При пальпации ощущается боль в межбугорковой борозде. Болезненность может быть слабой и ярко выраженной. Острые боли проявляются в ночное время.
Тендинит бицепса также возникает по причине надрыва ротаторной манжеты. Приводит к ослаблению сухожилия и сильному воспалительном процессу. Спровоцировать тендинит двуглавой мышцы плеча может импинджмент, нестабильность плеча. В первом случае патология развивается вследствие ущемления мягких тканей между головкой плечевой кости и верхней частью лопатки. Такие процессы происходят из-за систематических определенных движений.
Нестабильность плеча происходит по причине регулярный частых движений головки плеча, а также повторяющихся чрезмерных нагрузках, например, при бросании мяча, плавании. Лабрум постепенно отходит от места крепления к суставной поверхности и формирует патологию. Такие процессы также образуются после вывиха. При разрыве губы, из-за чего головка плечевой кости производит резкие избыточные движения в розетке. В результате повреждаются сухожилия, воспаляется травмированный участок и формируется тендинит сухожилия длинной головки бицепса.
При тендините ротаторной манжеты плечевого сустава формируется боль и воспаление в наружно-верхнем участке плечевого сустава, которые могут отдавать в локоть. Возникают из-за резких и непривычных нагрузок, особенно при длительной работе, например, с поднятыми вверх руками.
Иногда заболевание поражает определенную структуру вращательной манжеты. Определить такую форму можно по нажатию на сухожилие между головкой плеча и акромиальной дугой. Боль образуется в середине верхнего отдела сустава. Заболеванию также подвержены подостная и малая круглая мышца. Больной жалуется на трудности поднятия руки, выполнения какой-либо работы.
Реабилитация после мезонитей
Подтяжка лица мезонитями, армирование кожи или тредлифтинг — процедура, при которой в средние слои кожи вводят так называемые «медицинские нити». Потом они растворяются, а на их месте образуется естественный каркас из собственного нового коллагена. В результате получается гибкая невесомая поддержка, которая не дает коже провисать.
Нити сделаны из полидиоксанона (ПДО) — синтетического биоразлагаемого полимера. Он используется хирургами и при обычных операциях — аллергии на ПДО не зафиксировано, он полностью безопасен.
Что нельзя после процедуры
При армировании кожи доктор вводит мезонити иглой диаметром от 0,25 до 1,2 мм, образует ими сетку или параллельные линии. Доктор делает продольный прокол по всей длине в месте установки нити, поэтому нужна местная анестезия — лидокаин. Реабилитация после установки нитей для подтяжки лица сводится к заживлению микротравм от проколов.
Главное, что нельзя делать после введения мезонитей — нарушать рекомендации врача
В первые две недели нужно будет воздержаться от любого механического и температурного воздействия на кожу лица. Массаж, пилинг, депиляция, растирания могут сдвинуть неприжившиеся волокна ПДО. Нитям нужен покой, потому что они будут обрастать новыми клетками.
Также под запретом сауна, криопроцедуры, чистка лица паром. Разогретая кровь циркулирует активнее, насыщает ткани — возможны перекосы и дополнительные отёки. Выходить на улицу в мороз или жару следует с защитой лица от холода и солнечных лучей.
Третий запрет — физические нагрузки. Кровь будет разогревать места операции и нарушать естественное заживление, увеличивать отёк после мезонитей. Гравитационная нагрузка, например от прыжков или бега трусцой, может сместить каркас.
Четвертый и последний запрет в первые 15 дней — любой вид загара. При воздействии УФ-лучей солнца или ламп солярия организм запускает выработку кожей меланина. Это дополнительная химическая реакция, которая замедлит естественные процессы в коже.
Во всех случаях каждый доктор посоветует воздержаться от курения и алкоголя.
Сколько длится восстановление
Реабилитацию после процедуры уместно разделить на три этапа.
Отеки ног и гематомы после операции на венах
Для лечения варикозной болезни нижних конечностей все условия созданы в Юсуповской больнице:
Гематомы и отёк ноги после операции на венах может быть следствием операции или её осложнением. В первом случае гематома рассасывается самостоятельно, а во втором пациентам назначают лечение современными препаратами. Если после операции на венах отекает нога, следует обратиться к лечащему врачу.
Гематомы после операции на венах
Гематома после операции на венах нижних конечностей в большинстве случаев является нормальным явлением. Кровь может скапливаться в ложе удалённого венозного сосуда. Для того чтобы уменьшить риск образования гематом после операции на венах ног, врачи рекомендуют пациентам носить медицинский трикотаж второго класса компрессии или накладывать на нижнюю конечность повязку эластичным бинтом.
Большая гематома после удаления варикозно расширенных вен нижних конечностей может образоваться у пациентов, которые принимают препараты, влияющие на систему свёртывания, крови: варварин, дезагреганты, низкомолекулярные гепарины. Флебологи Юсуповской больницы по согласованию со специалистом, который назначил эти лекарственные средства, отменяют их за месяц до операции флебэктомии.
Риск развития гематомы после операции на венах повышается у пациентов, страдающих гипертонической болезнью, тромбоцитопенией, васкулитами. Повышенная ломкость сосудов наблюдается у курильщиков, лиц, злоупотребляющих спиртными напитками. Способствует образованию гематомы ранняя физическая нагрузка, отказ от приёма венотоников, несоблюдение рекомендация врача.
Гематомы после операции на венах проявляются следующими признаками:
Простые поверхностные гематомы после операции на венах нижних конечностей не требуют лечения и проходят самостоятельно, рассасываясь полностью через 1-2 недели. В случае нагноения гематомы хирурги производят её вскрытие и дренирование.
Отёк ноги после операции на венах
После операций по поводу варикозной болезни нижних конечностей в раннем послеоперационном периоде возникают отёки. Их причиной является повреждение мягких тканей, окружающих венозный сосуд, и лимфатических сосудов. Для предотвращения отёков флебологи рекомендуют пациентам пользоваться эластичным трикотажем второго класса компрессии. Ранняя активизация, нормированные пешеходные прогулки способствуют нормализации тока крови и предотвращают развитие отёков.
Отёки после операции на венах чаще возникают у пациентов, которым оперативное вмешательство выполнено на фоне имеющихся нарушений оттока лимфы от нижней конечности или в случае развития в послеоперационном периоде рожистого воспаления. Для уменьшения отёка нижней конечности придают возвышенное положение. Лимфатические отёки уменьшаются после наложения компрессионной повязки эластическим бинтом. На отдельные участки ног накладывают давящие повязки. При отсутствии эффекта консервативной терапии сосудистые хирурги проводят миниинвазивные вмешательства:
Флебологи для уменьшения отёка могут выполнить прошивание лимфатических сосудов на протяжении или в ране.
Тромбоэмболические осложнения флебэктомии
Отёк ноги после операции на венах может возникнуть вследствие тромбоза глубоких вен. Это осложнение послеоперационного периода развивается под воздействием следующих факторов риска:
Поскольку после операции на венах наблюдается отёк нижней конечности, болевой синдром, врачи часто не вовремя распознают тромбоз глубоких артерий голени. Флебологи Юсуповской больницы всегда придерживаются правила: если после флебэктомии нарастает отёк и другие признаки нарушения венозного оттока, следует исключить тромбоз глубоких вен голени. С этой целю пациентам проводят ультразвуковое сканирование с применением цветового и энергетического доплера. Для профилактики тромбоэмболических осложнений пациентам назначают препараты ацетилсалициловой кислоты, дозированную компрессию и активный двигательный режим.
Отёк вследствие тромбоза глубоких вен нижних конечностей может развиться и после выписки пациента домой. Иногда пациенты не придают этому значения, и у них развивается тромбоэмболия легочной артерии. Чтобы этого не случилось, в случае, после операции на венах отекает нога, немедленно звоните по телефону контакт центра Юсуповской больницы. До приезда скорой помощи следует принять горизонтальное положение, подложить под ногу подушку, наложить эластическую повязку или надеть компрессионный трикотаж и принять таблетку аспирина.
Если ребенку наложили гипс
Детские травмы – это вполне обыденное явление. Желание исследовать все вокруг, бегать и прыгать естественно для малышей, а вот координация движений, особенно в раннем возрасте, еще оставляет желать лучшего. И хотя детские кости обладают куда большей гибкостью по сравнению со взрослыми, их запас прочности не бесконечен.
Один из важнейших критериев успешного лечения переломов, трещин, вывихов и подвывихов, а также разрывов и тяжелых растяжений связок – иммобилизация пострадавшей области. Максимальное ограничение движений способствует быстрому срастанию тканей и, соответственно, восстановлению функции. Что делать, если ребенку наложили гипс на руку или ногу, как ухаживать за обездвиженной конечностью и как себя вести в непредвиденных ситуациях, например, если малыш сломал гипсовую повязку?
Зачем детям накладывают гипс?
Иммобилизация руки или ноги необходима при нарушении целостности костей, суставов, связок или сухожилий. Она позволяет предупредить повторное смещение тканей друг относительно друга, способствует более быстрому заживлению, а также значительно снижает болевые ощущения. В список показаний для наложения гипсовой повязки входит:
Один из главных вопросов, беспокоящих родителей ребенка с такой повязкой: сколько дети ходят в гипсе. Срок иммобилизации значительно зависит от вида травмы и возраста маленького пациента. При легких травмах он может составлять 1-2 недели, при более тяжелых – вплоть до нескольких месяцев. В каждом конкретном случае решение о возможности снятия гипса принимает лечащий врач травматолог-ортопед.
Материалы для гипсовых повязок
Традиционно материалы для длительной иммобилизации конечности называют гипсом или гипсовой повязкой. Классическим материалом для их изготовления, действительно, является гипс. Этот материал обладает отличной пластичностью, что позволяет врачу моделировать повязку или лонгету под конкретного пациента. После застывания бинты становятся твердыми и фиксируют конечность в нужном положении.
Альтернативой классическим гипсовым бинтам становится так называемый «пластиковый гипс». Он производится из специальных легких полимерных материалов, не боится влаги и окрашивается в яркие цвета, чтобы маленький пациент мог выбрать расцветку по своему вкусу. Повседневная жизнь ребенка в пластиковом гипсе намного проще, но этот вид фиксации может использоваться только при нетяжелых травмах. В случае, если требуется максимально жесткая иммобилизация, предпочтение отдается классическому гипсу.
Как накладывают гипс ребенку
Перед наложением гипса ребенка тщательно осматривает детский травматолог. В обязательном порядке выполняется рентгеновский снимок, а при наличии перелома со смещением проводится репозиция (повторное сопоставление) отломков.
На кожу под повязкой накладывается мягкая подложка из хлопковой ткани или ваты, после чего сверху наматывается несколько слоев предварительно размоченного гипсового бинта или подготовленного полимерного материала. При наличии раны на ее месте оставляется окно. После высыхания конструкция приобретает жесткость. Иногда повязка делается циркулярной (круговой), иногда имеет вид лонгеты – все зависит от конкретной клинической ситуации.
Виды гипсовых повязок
Величина гипсовой повязки определяется видом травмы, локализацией повреждения и его тяжестью. Существуют различные варианты слепков из гипса на детскую руку или ногу. Наиболее распространены следующие:
Существуют и другие виды гипсовых повязок. Вне зависимости от конфигурации они должны выполнять основную цель: надежно фиксировать область повреждения.
Основные правила ношения гипса
Родителям очень важно знать основные правила ухода за ребенком, которому наложили гипс после перелома руки или ноги. Соблюдение мер предосторожности поможет сделать процесс ношения более комфортным, избежать осложнений и максимально ускорить процесс выздоровления.
Как правило, гипсовая повязка причиняет ощутимое неудобство только в первые дни. Затем и ребенок, и его родители привыкают к новым реалиям.
Дети, которым после перелома наложили гипс на руку, могут свободно гулять, общаться со сверстниками. Пешие прогулки помогут избежать гиподинамии. При переломе ноги ситуация несколько сложнее. Если малышей родители могут вывозить на коляске, то детям более старшего возраста придется осваивать костыли.
Хорошим развлечением для ребенка и подростка станет роспись гипсовой повязки. На белой поверхности можно рисовать яркими фломастерами, маркерами или даже краской. Малышей увлекут яркие картинки, а подростки могут попросить друзей оставить пожелания и автографы.
Когда нужно срочно обратиться к врачу
Правильный уход за кожей и соблюдение всех правил ношения гипсовой повязки значительно снижает риск осложнений, но не исключает ее полностью. Родителям важно знать признаки неблагополучия, требующие немедленного обращения за медицинской помощью:
В целом, важно понимать, что правильно наложенная лонгета способствует быстрому стиханию болей, не влияет на состояние кожи или других тканей как выше, так и ниже повязки. Любые непонятные симптомы, особенно возникшие внезапно, являются поводом для обращения в клинику, где можно снять гипс ребенку и оценить состояние тканей под ним.
Также необходимо посетить травматолога при повреждении, растрескивании, деформации или сползании повязки. Промедление в этом случае грозит замедлением срастания костей или даже повторным их смещением.
Что делать ребенку и родителям после снятия гипса
Как только ребенку снимают гипс с руки или ноги, необходимо приступать к активным действиям, направленным на скорейшее восстановление функции конечности. Комплекс процедур расписывается лечащим врачом. Как правило, он включает физиопроцедуры, лечебную физкультуру и массаж. Бытовая физическая активность и спорт с постепенно возрастающей нагрузкой помогут быстро вернуться к привычному образу жизни.
Травма и иммобилизация – это неприятно, но временно. Сколько бы не пришлось носить гипс ребенку после перелома руки или ноги, рано или поздно его снимают. Важно соблюдать все правила ношения повязки, выполнять рекомендации врача и просто ждать, пока поврежденные ткани восстановятся.
Мнение эксперта
Одна из главных проблем для ребенка с гипсом, а также его родителей – купание. На этот случай можно приобрести специальные чехлы на пострадавшую конечность или, хотя бы, воспользоваться пакетами или пленкой. Это не идеальная защита от влаги, но ее хватит, чтобы выполнить элементарные гигиенические процедуры. Если же пациенту наложен пластиковый гипс, душ становится еще проще.
Вопрос-ответ
Как ходить ребенку с гипсом на ноге?
В первые недели после перелома опираться на пострадавшую ногу нельзя. В это время можно передвигаться только с помощью костылей или коляски. В дальнейшем травматолог может разрешить слегка вставать на конечность, что облегчит передвижение.
Как снимают гипс ребенку?
Повязка разрезается с помощью ножниц. Процедура не занимает много времени и проводится амбулаторно.