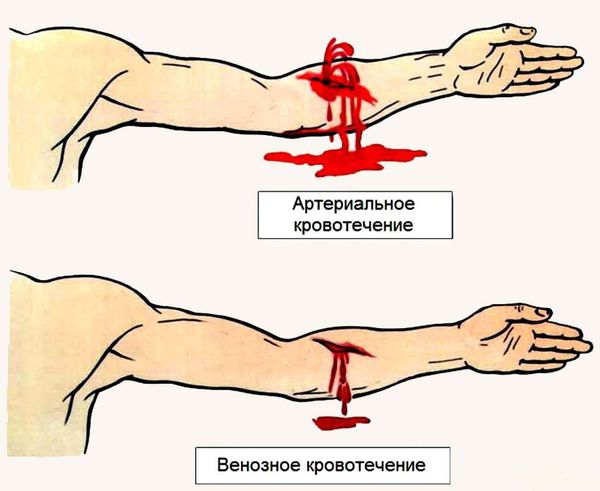
Как выглядит разрыв сердца
Как выглядит разрыв сердца
Разрывы сердца при трансмуральном инфаркте
Создал: АНТ 22.08.2013
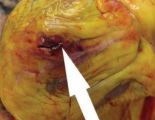
Разрыв задней стенки левого желудочка
код для вставки на форум
код для вставки на форум
Разрыв задней стенки левого желудочка (2)
код для вставки на форум
Вид снаружи. Тампонада сердечной сорочки (650мл).
код для вставки на форум
код для вставки на форум
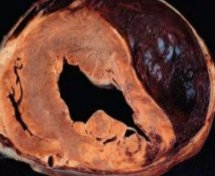
Разрыв задней стенки левого желудочка на разрезе
код для вставки на форум
Случай 3. Женщина 73 лет. Обстоятельства наступления смерти неизвестны. Сердце 436 г. Достаточно хорошо видна зона некроза миокарда. Гемоперикард около 200 мл.
Разрыв задней стенки левого желудочка
код для вставки на форум
Случай 3. Женщина 73 лет. Обстоятельства наступления смерти неизвестны. Массивное кровоизлияние в жировую клетчатку в области разрыва. Сердце 436 г. Гемоперикард около 200 мл.
Разрывы сердца при инфаркте
Используйте навигацию по текущей странице

Вероятность разрыва сердца
Разрывы сердца возникают при инфаркте миокарда в 3% случаев, чаще в первую неделю (в 50% случаев) первого, как правило, переднего обширного трансмурального «ИМ с зубцом Q» и у пожилых женщин. В дальнейшем риск развития разрыва снижается по мере формирования постинфарктного рубца Разрывы сердца являются причиной летальности в 15% случаев и занимают 3-е место после фибрилляции желудочков и коронарного шунтирования.
Разрывы сердца обычно происходят в интервале от первых суток инфаркта миокарда до 3 недель и имеют два пика в первые 24 часа и на 4— 7-й день от начала инфаркта миокарда. Подавляющая часть больных с разрывами сердца гибнет от гемоперикарда в течение нескольких минут.
Классификация
По времени:
По локализации
По клиническому развитию:
Наружные разрывы свободной стенки левого желудочка сердца (встречаются у 2—10% больных инфаркта миокарда) с истечением крови из левого желудочка в полость перикарда (быстро заполняющей ее) и развитием тампонады сердца, чаще возникают между 1-м и 21-м днем и встречаются в зоне обширного (более 20% площади миокарда) трансмурального инфаркта миокарда передней стенки или заднебокового сегмента левого желудочка (особенно у гипертоников) и в 10—20% случаев ответственны за больничную летальность от инфаркта миокарда. Левый желудочек подвержен таким разрывам в 7 раз чаще, чем правый желудочек. Разрывы часты у пожилых женщин (старше 60 лет) между 1-м днем и 3 неделями трансмурального инфаркта миокарда и у гипертоников.
Причины разрывов сердца
Диагностика
Анализ анамнеза заболевания и жалоб, когда появились боли в груди, слабость, с чем пациент связывает появление этих симптомов, были ли травмы грудной клетки, отмечал ли пациент приступы загрудинных болей ранее, имеет ли ишемическую болезнь сердца), переносил ли ранее инфаркт миокарда.
Физикальный осмотр. При аускультации сердца определяются характерные шумы. Этот шум часто сопровождается дрожанием в околосердечной области. При разрыве или отрыве папиллярной мышцы появляется выраженная недостаточность клапана, сопровождающаяся систолическим шумом над всей областью сердца, особенно над его верхушкой.
Определение тропонина Т или I крови помогает выявить наличие острого инфаркта миокарда.
Развернутая коагулограмма позволяет определить повышенную свертываемость крови, значительный расход факторов свертывания, выявить появление в крови продуктов распада.
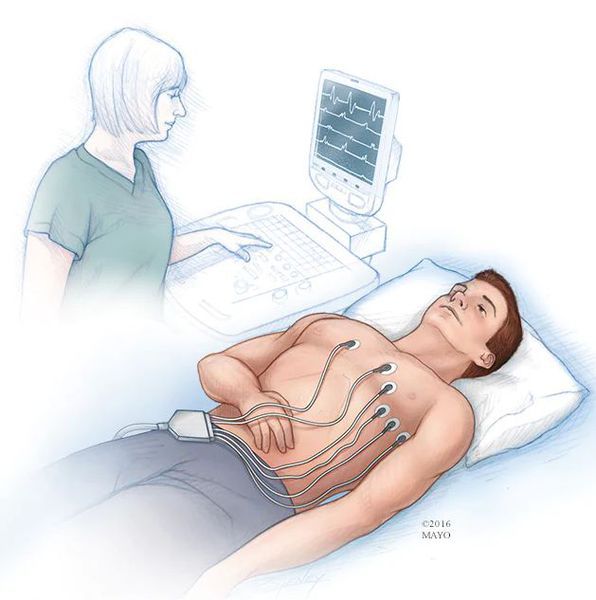
Электрокардиография (ЭКГ). При разрыве сердца на ЭКГ продолжает определяться синусовый или замещающий его ритм. Определяется электромеханическая диссоциация – несоответствие между наличием ритма сердца на ЭКГ и отсутствием нормального тока крови (отсутствие пульса и артериального давления, или слабый пульс и низкое артериальное давление). Со временем нормальный ритм урежается (становится редким), сменяется единичными ударами сердца и развивается остановка сердца.
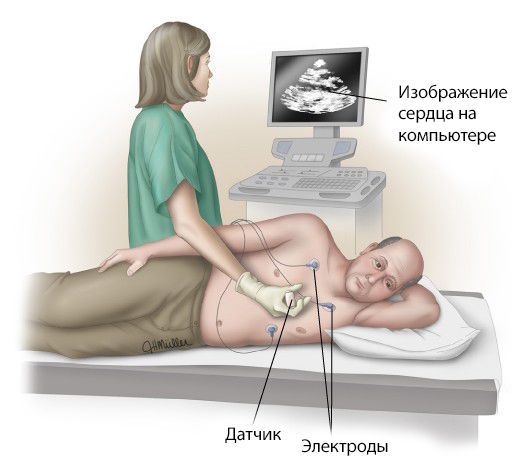
Эхокардиография (ЭхоКГ). При эхокардиографическом исследовании определяется расположение разрыва сердца, его размеры, оценивается накопление крови в полости перикарда (околосердечной сумки), выявляется изменение тока крови при нарушении функции клапанов сердца (например, при разрыве папиллярных мышц – внутренних мышц сердца, обеспечивающих движение клапанов).
Лечение разрыва сердца
Шанс дает только хирургическое лечение. Предоперационный период очень короткий, только во время подготовки операционной, так как оперативное лечение должно быть экстренным. В предоперационном периоде возможна попытка стабилизации гемодинамики. Для этого применяют:
Хирургическое лечение подразумевает открытую операцию, с ушиванием разрыва миокарда с постановкой заплаты и восстановление его кровоснабжения.
Осложнения и последствия
Каждый больной с разрывом сердца быстро погибает при отсутствии экстренного хирургического лечения. Даже пациенты с маленьким разрывом сердца, самостоятельно закрывшимся, крайне редко живут более 2-х месяцев без проведении операции.
Профилактика разрыва сердца
Профилактика возникновения ишемической болезни сердца:
Последствия обширного инфаркта и шансы человека выжить
Среди людей бытует мнение, что обширный инфаркт настигает абсолютно здорового человека. Но это суждение ошибочно. Данная патология формируется медленно, и если пациенту не оказать первую помощь, последствия приступа могут быть необратимыми. Из статьи вы узнаете, что такое обширный инфаркт, и какова вероятность остаться в живых.
Классификация заболевания
Инфаркт миокарда — это острейшая гипоксемия мышечной ткани сердца. Явление сопровождается окклюзией венечной артерии сгустком крови, и отмиранием мышечной ткани. Плохое кровоснабжение на отдельном участке сердца, способствует развитию мелкоочагового инфаркта миокарда. В случае полного некроза ткани, формируется обширный инфаркт сердца. И если не предпринять экстренных мер, это явление приводит к летальному исходу.
Обширный инфаркт задней стенки миокарда. Характеризуется поражением правой коронарной артерии. Этот вид известен тяжелейшими последствиями. Патология имеет несколько подвидов — заднебоковой, заднедиафрагмальный, заднебазальный.
Инфаркт задней стенки сердечной мышцы имеет свои характерные черты. Симптомы заболевания не ярко выраженные, в большинстве случаев разрыв миокарда проходит бессимптомно. С диагностикой данного вида разрыва миокарда, не могут справиться даже ультрасовременные методы обследования.
Только специалист тонко разбирающийся в проявлениях патологии, способен точно поставить диагноз, и назначить результативную терапию.
Инфаркт миокарда передней стенки. Наиболее распространенная форма разрыва миокарда. В медицинской практике, существует отдельная группа, включающая в себя — трансмуральный разрыв миокарда, передне-верхушечной области желудочка, боковой и передне-перегородочной части, объединяет их всех причина формирования. Разрыву миокарда способствует закупорка передней стенки левого желудочка, питающая орган кровью.
Самым тяжелым считается крупно очаговый инфаркт миокарда, поскольку отмирание клеток локализуется по всему периметру сердечной мышцы. Количество смертельных исходов, после инфаркта передней стенки составляет 35%.
Причины обширного инфаркта:
Группа риска: пациенты старше 60, и лица страдающие от избыточного веса, эндокринные заболевания, высокая концентрация холестерина в организме и злоупотребление вредными привычками. Наиболее часто обширный инфаркт миокарда встречается у мужского населения планеты. Плохая экология, и неактивный образ жизни сделали разрыв миокарда проблемой населения трудоспособного возраста.
Пациентам с сахарным диабетом требуется внимательное отношение к проблемам с сердцем, поскольку, инфаркт задней стенки миокарда у таких больных проходит практически бессимптомно.
Экстренное содействие при первых проявлениях разрыва миокарда должно быть методичным, и без лишней суеты:
Симптоматика
Понимание начальных проявлений инфаркта миокарда содействует оперативному оказанию врачебной помощи, сохранению жизни и снижению к нулю риска формирования осложнений. Подобная аномалия, как передний инфаркт миокарда подразделяется на несколько этапов, и для каждого из них характерны конкретные признаки:
Осложнения основного заболевания
При обширном инфаркте последствия и шансы выжить, зависят от степени тяжести приступа, индивидуальных характеристик организма, и насколько быстро пациенту оказана первая помощь.
Начальные проявления осложнений разрыва сердца:
Более поздние проявления осложнений разрыва миокарда:
Все эти следственные нарушения поддаются лечению, и правильно подобранная терапия приводит к улучшению самочувствия пациента. Однако, если вовремя не оказать ему содействие, при обширном инфаркте миокарда последствия могут быть необратимыми, к ним относится — полная остановка сердца.
Медикаментозная терапия
При медикаментозной терапии обширного инфаркта миокарда важно, соблюдение следующих условий:
Вовремя выявленный инфаркт задней стенки сердца поддается излечению. Лечащий доктор устанавливает список необходимых препаратов, ориентированных на предотвращение симптомов разрыва миокарда и на нормализацию самочувствия больного и его кровеносных сосудов:
Хирургические методы лечения
Если обширный инфаркт миокарда не поддается медикаментозной терапии, врач принимает решение в пользу следующих операций:
Бывают случаи когда оперативное вмешательство, не дает положительной динамики и поражение продолжает увеличиваться в размерах. Данная ситуация предусматривает пересадку сердца.
Профилактика патологии
Жизнь после обширного инфаркта не заканчивается, однако таким пациентам следует полностью поменять свои привычки. Чтобы снизить вероятность рецидива, следует строго соблюдать следующие рекомендации специалистов:
Мониторинг разрыва миокарда
Обширный инфаркт миокарда прогнозы — избежать смерти в случае приступа удается практически 50% больным. Но примерно у 10% пациентов, организм не справляется с последствиями разрыва миокарда, и они умирают от постинфарктных осложнений.
Данные статистики берутся усреднено так, как в условиях стационара процент выживания пациентов высокий, однако, многие больные умирают до приезда скорой, и до постинфарктной реабилитации.
Сколько живут после обширного инфаркта, ответить сложно. Это напрямую зависит от степени тяжести инфаркта, присутствия сопутствующих болезней, и образа жизни, в послеинфарктный период. Строгое соблюдение предписаний лечащего врача, сбалансированное питание, умеренные физические нагрузки, и длительное пребывание на свежем воздухе значительно повысят качество жизни больного. Однако, проще предотвратить трагедию, чем бороться с ее последствиями.
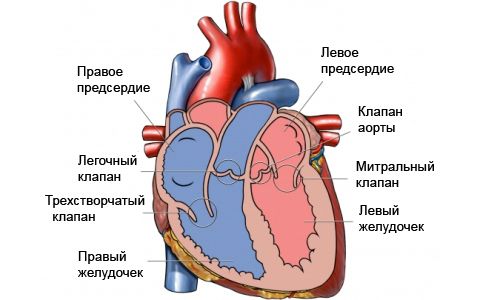
Разрыв сердца
Разрыв сердца – это нарушение целостности миокарда с формированием в нем сквозного или неполного дефекта. Основные причины: трансмуральный инфаркт, опухоли, заражение некоторыми паразитами. Проявляется тахикардией, снижением артериального давления, возникновением грубого систолического шума. Пациент жалуется на одышку, головокружение, боль за грудиной. Поиск причины патологии осуществляется с помощью УЗИ, ЭКГ, катетеризации правых отделов. Лечение – оперативное ушивание дефекта. Консервативные методы обладают недостаточной эффективностью. Они используются только тогда, когда операция невозможна.
МКБ-10
Общие сведения
Разрыв сердца – жизнеугрожающее состояние, при котором происходит механическое нарушение целостности наружной сердечной стенки или межжелудочковой перегородки. Патология впервые описана в XVII веке английским врачом и биологом Уильямом Гарвеем. Сегодня она возникает у 2-6% больных с острым инфарктом, а также у 1-2% людей, страдающих опухолями миокарда и паразитарной инвазией. Разрыв сердца, причиной которого является инфаркт, чаще встречается у мужчин. В остальных случаях связь с половой принадлежностью больного отсутствует.
Причины
Разрыв сердца – полиэтиологическое заболевание, вызываемое кардиогенными и некардиогенными причинами. Чаще всего разрыв миокарда происходит на фоне выраженного атеросклероза коронарных артерий. Его непосредственными причинами могут выступать:
Патогенез
Разрыв сердца может быть полным или незавершенным. В первом случае происходит сквозная перфорация стенки органа с дальнейшим перикардиальным истечением крови. Заполнение полости перикарда ограничивает кардиальное рабочее пространство и делает нормальные сердечные сокращения невозможными. Развивается тампонада. Кроме того, механическое повреждение миокарда снижает его сократительную способность. Это приводит к острой сердечной недостаточности.
Незавершенный разрыв опасен резким снижением сократительной функции миокарда. У пациента с нарушением целостности левого желудочка, независимо от его причины, развивается отек легких, сердечная астма. Правожелудочковые разрывы способствуют возникновению застоя в большом круге кровообращения. Происходит быстрое увеличение печени, скопление жидкости в брюшной полости, мягких тканях. Формируется аневризма – выбухание сердечной стенки на месте повреждения.
Разрыв межжелудочковой перегородки – причина генерализованной сердечной недостаточности: возникает отек легких, асцит, происходит смешение артериальной и венозной крови. Развивается кардиогенный шок. Изначально отверстие может быть небольшим, при этом гемодинамика сохраняется на приемлемом уровне. Постепенно разрыв увеличивается, а гемодинамические показатели ухудшаются. Летальность при отсутствии операции достигает 90%.
Классификация
Существует несколько параметров классификации разрывов сердца: по времени возникновения (ранние, поздние); по глубине (полные, неполные); по длительности (моментальные, растянутые во времени). Чаще всего патология подразделяется по локализации дефекта. Различают следующие разновидности:
1. Внешний разрыв. Встречается наиболее часто. Является причиной возникновения тампонады. Разделяется по местонахождению:
2. Внутренний разрыв. Происходит интракардиально, тампонады не возникает. Сопровождается нарушением внутрисердечного кровотока, возникновением признаков недостаточности кровообращения. Различают:
Симптомы разрыва сердца
Клиническая картина развивается внезапно, быстро достигает максимума. Больные жалуются на неожиданно возникшую резкую боль в груди, слабость, одышку. При осмотре выявляют синеватый оттенок носогубного треугольника, мочек ушей. Больной испуган, покрыт холодным липким потом, беспокоен. Он занимает вынужденное положение сидя, при укладывании жалуется на резкое затруднение дыхания, ухудшение самочувствия.
По мере развития патологии состояние больного ухудшается. При правожелудочковой локализации повреждений и нарушении целостности межжелудочковой перегородки развиваются отеки ног, которые постепенно поднимаются выше. Возникает асцит, увеличение размеров печени. Дефект в области левого желудочка становится причиной отека легких, возникновения выраженной одышки с выделением пенистой мокроты.
Большие повреждения приводят к резкому нарушению гемодинамики. Происходит снижение артериального давления, отмечается компенсаторная тахикардия, которая сменяется брадикардией. Возможно развитие картины шока: критическое падение АД, централизация кровообращения, нарушение сознания. При отсутствии помощи у человека развивается фибрилляция желудочков, которая приводит к возникновению клинической смерти.
Осложнения
При отсутствии своевременной диагностики и медицинской помощи витальные осложнения возникают у 90% больных. У абсолютного большинства из них через несколько минут или часов (зависит от размеров и локализации дефектов) развивается крупноволновая, а затем мелковолновая фибрилляция желудочков. Она завершается полным прекращением сердечной деятельности и смертью. Если этого не произошло, существует вероятность формирования нарушений внутрисердечной проводимости.
К числу осложнений, которые встречаются практически у всех больных, относится кардиогенный отек легких, гепатоспленомегалия, асцит. Возможны нарушения со стороны внутренних органов, спровоцированные гипергидратацией и механическим сдавлением. У выживших пациентов нередко формируется аневризма сердечной стенки.
Диагностика
Постановка диагноза осуществляется врачом-кардиологом при участии специалиста по функциональной диагностике, реаниматолога, кардиохирурга. Причины патологического состояния должны быть установлены в течение 1 часа. Дифференциальная диагностика проводится с неосложненным ОИМ, экссудативным перикардитом, коронарной патологией, имеющей другие причины. Обязательное обследование:
Лечение разрывов сердца
Шансы больного на жизнь зависят не только от локализации и размеров повреждения, но и от того, насколько быстро и правильно будет оказана помощь. Медицинское пособие должно быть начато на догоспитальном этапе (ДГЭ). После госпитализации показана экстренная операция.
Помощь на этапе СМП
Выявить разрыв миокарда на ДГЭ удается редко, поэтому помощь оказывают в соответствии с имеющейся симптоматикой. При инфарктах показано введение наркотиков, нитратов, антиагрегантов. Торакальные травмы требуют иммобилизации пациента, качественного обезболивания. При снижении АД нужна инфузия, вазопрессоры. Дыхательная недостаточность – показание для интубации трахеи и перевода больного на аппаратное дыхание.
Консервативная терапия
Консервативное лечение отличается крайне низкой эффективностью и используется только в тех ситуациях, когда интраоперационный риск превышает вероятность гибели больного без операции. Показана ИВЛ, объемная инфузия, прессорные амины. Кроме того, используются гемостатические, кардиотропные средства, после заживления дефекта – антиагреганты. Проводится симптоматическое лечение антиаритмиками, мочегонными, гипотензивными лекарствами. Больного госпитализируют в кардиореанимацию.
Хирургическое лечение
Выполняется экстренно, по жизненным показаниям. Повреждения межжелудочковой перегородки закрывают окклюдером в ходе эндоваскулярного малоинвазивного вмешательства. Наружный разрыв сердца, независимо от глубины, устраняется открытым способом. Доступ – продольная стернотомия или переднебоковая левосторонняя торакотомия. Хирург вскрывает перикард, ушивает миокард матрацным швом с использованием тефлоновых прокладок, при необходимости устанавливает дренажи.
Прогноз и профилактика
Разрыв сердца, причины которого имеют ишемическую природу, прогностически неблагоприятен. При оперативном лечении летальность достигает 51%, если операция не проводилась, погибает около 90% больных. Колотые ранения сердца приводят к смерти в 29-35% случаев. Прогноз при опухолях зависит от их локализации, размеров и природы. Неопухолевые образования и паразитарные кисты – причина летального исхода в 30-40% наблюдений.
Профилактика разрывов миокарда при ОИМ – реперфузионная терапия. При отсутствии на базе клиники рентген-операционной проводятся тромболитические мероприятия. Используются ферменты: альтеплаза, стрептокиназа, тенектеплаза. Современным методом восстановления кровотока считается оперативное удаление тромба и стентирование коронарных артерий. Для предотвращения повреждений миокарда при опухолях и паразитарных кистах патологический очаг удаляют.
Разрыв сердца, миокарда: предпосылки, формы, признаки, помощь, прогноз
© Автор: А. Олеся Валерьевна, к.м.н., практикующий врач, преподаватель медицинского ВУЗа, специально для СосудИнфо.ру (об авторах)
Без преувеличения, сердце считают главным органом в системе кровообращения, без которого невозможна доставка крови к внутренним органам. При его повреждениях нарушается гемодинамика, а разрыв сердца (РС) делает движение крови невозможным, и больной погибает от шока.
Разрыв сердечной мышцы – миокарда представляет собой нарушение его целостности, которое чаще всего происходит по вине инфаркта. Вопреки расхожему мнению, от испуга или сильного страха не может возникнуть разрыв сам по себе, ведь сердце – мощный мышечный орган, и для его повреждения нужны предпосылки в виде изменений миокарда.
Разрыву сердца больше подвержены пожилые люди, особенно, женщины, а также больные, страдающие диабетом, гипертонией, хронической ишемией сердца. Прием некоторых лекарств, позднее начало лечения при инфаркте могут сопровождаются замедлением формирования рубца, что создает предпосылки для разрыва. Разрыв сердечных сосудов, начального отдела аорты провоцируется глубоким атеросклеротическим процессом, васкулитом.
Причины и разновидности разрыва сердца
Среди причин разрыва сердца указывают:
Причины разрыва стенки сердца лежат в структурных изменениях, ведь здоровый миокард довольно прочный и, в то же время, эластичный, поэтому разорваться не может.
Наиболее частой среди причин разрыва сердца считается инфаркт (некроз) сердечной мышцы. При этом заболевании разрыв случается примерно в 3% случаев и примерно у половины пациентов возникает в первые сутки от начала некроза. На протяжении последующих двух недель вероятность разрыва значительно возрастает.
разрыв сердца в результате инфаркта (стрелками указаны зоны некроза)
При инфаркте миокарда обычно происходит разрыв левого желудочка сердца, так как именно этот отдел испытывает наибольшую нагрузку при работе органа, и именно в нем обычно появляется некроз. До 3% случаев могут сопровождаться нарушением целостности перегородки между желудочками. Предшественником разрыва становится обширный инфаркт, поражающий значительный объем сердечной мышцы, а риск повреждения максимален в первые две недели. Правые отделы и предсердия разрываются исключительно редко.
Эндокардит (воспаление внутреннего слоя сердца), опухоли, метаболические нарушения (амилоидоз) приводят к изменению состояния сердечной мышцы, которая становится очень восприимчивой к нагрузкам и может разорваться. При эндокардите с вовлечением клапанного аппарата вероятен разрыв клапана сердца, который чреват острой сердечной недостаточностью.
Среди других причин разрыва стенки сердца указывают травму. Например, при ДТП, ножевом ранении, сильном ударе в отдельных видах спорта или драке.
Многие думают, что бывает разрыв сердца от страха, и об этом свидетельствуют случаи внезапной смерти при сильном эмоциональном потрясении. Действительно, при посмертном исследовании сердца возможна диагностика его тампонады от разрыва, но причиной появления дефекта в миокарде чаще становится инфаркт, который, в том числе, может быть спровоцирован стрессом, испугом, сильным волнением.
слева – постинфарктный разрыв миокарда (сердечной мышцы), справа – наружный разрыв сердца с гемотампонадой
Помимо непосредственных причин, выделяют и предрасполагающие факторы:
В зависимости от участка, подвергшегося разрыву, времени проявления патологии выделяют различные варианты разрыва сердца. По локализации зоны повреждения возможны:
различные виды разрывов сердца
Кровь внутри сердца движется под большим давлением, и при появлении дефектов в миокарде моментально устремляется в полость сердечной сорочки, ограниченной перикардом. Стремительное заполнение перикардиальной полости жидкостью нарушает сокращение сердца, происходит его тампонада и остановка. В органах возникает дефицит кровотока, и пациент погибает от шока.
Внутренние разрывы могут протекать легче внешних. Так, при частичном разрыве сосочковой мышцы больной может прожить до двух недель, но это состояние так или иначе требует срочного хирургического лечения. Неправильное движение клапанных створок при повреждении папиллярных мышц или хорд становится причиной острой сердечной недостаточности и смертельно опасно. Разрывы перегородки сопровождаются перемещением крови сквозь дефект из левой половины сердца в правую и тоже может привести в гибели больного.
Если разрыв произошел в срок до трех суток с момента некроза или травмы, то его будут называть ранним. Спустя 72 часа, когда уже начались восстановительные процессы, но рубец очень нежный, разрыв провоцируется излишней физической активностью и называется поздним.
Как проявляется РС?
Симптомы разрыва сердца зависят от площади очага повреждения в миокарде, наличия гемоперикарда, степени нарушения гемодинамики. При относительно небольшом дефекте, когда кровь не попадает в полость сердечной сорочки или ее количество там незначительно, признаки заболевания нарастают на протяжении нескольких часов, десятка минут, при этом больного беспокоят:
При прогрессировании симптоматики острой сердечной недостаточности пульс становится нитевидным, падает артериальное давление, возможно изменение сознания или даже его потеря. Появляется боль в правом подреберье, связанная с увеличением печени при застое венозной крови, нарастают отеки.
Пациент при медленно прогрессирующем РС беспокоен, пытается снять боли привычным нитроглицерином, но эффекта не получает, боль может несколько уменьшаться, но затем появляется вновь. Характерен холодный липкий пот, сердцебиение и гипотония. Состояние усугубляется еще и тем, что артерии органа недополучают необходимую им кровь, миокард испытывает сильную гипоксию, и недостаточность его неизбежна.
Предвестниками разрыва сердца могут стать интенсивные боли, которые не снимаются нитроглицерином и даже наркотическими анальгетиками, резко падает артериальное давление, пульс становится нитевидным, прощупывается с большим трудом, пациент бледнеет, нарастает синюшность кожи, сознание становится спутанным.
Симптомы наружного разрыва сводятся к признакам гемотампонады перикарда и острой сердечной недостаточности:
Гемотампонада перикарда возможна не только при разрывах на фоне инфаркта, но и при травматических повреждениях сердца, разрыве аорты в начальном ее отделе. Внезапная боль и признаки кардиогенного шока – основные проявления гемотампонады. И разрыв аорты, и инфаркт миокарда могут иметь общие механизмы развития, поэтому рискуют все больные атеросклерозом коронарных артерий и аорты.
гемотампонада при постинфарктном разрыве сердца
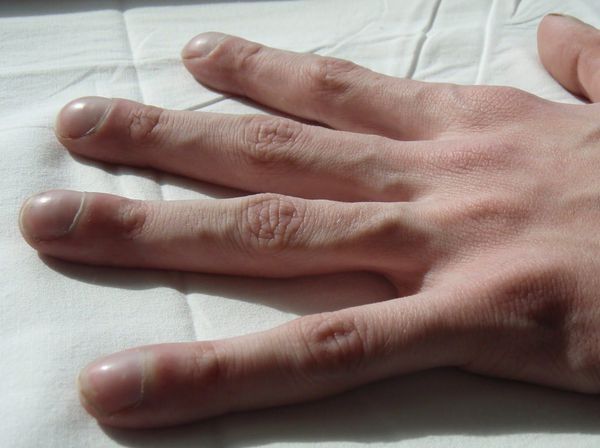
Повреждение миокарда не происходит незаметно, а риск умереть от разрыва сердца значительно возрастает, если диагностирован крупноочаговый трансмуральный инфаркт, особенно – на фоне артериальной гипертензии, при пожилом возрасте больного.
Внутренние разрывы не менее опасны наружных. Так, нарушение целостности сосочковых мышц левого желудочка чревато быстрым развитием отека легких – основного осложнения при нарушении движения крови в левой половине сердца. Значительные дефекты межжелудочковой перегородки проявляются симптомами нарастающего кардиогенного шока. Спасти больного в этих случаях шансов практически нет.
Лечение разрыва сердца
Хирургические операции, которые могут проводиться при разрывах сердца:
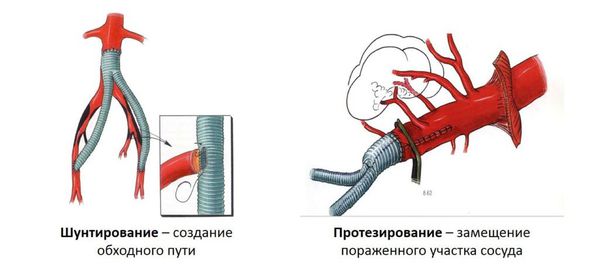
Хирургическое лечение состоит в ушивании дефекта миокарда при открытой операции, возможно – укрепление места повреждения с помощью специальной «заплаты» из синтетических материалов. При разрывах межжелудочковой стенки применима их коррекция путем эндоваскулярного вмешательства, без открытого доступа к сердцу, но и в этом случаев в зоне повреждение устанавливается «заплата». Жидкость из перикардиальной полости удаляется при помощи пункции.
При глубоком атеросклеротическом поражении коронарных сосудов пластика на сердце может быть дополнена аортокоронарным шунтированием, направленным на восстановление кровотока и, таким образом, ускорение формирования рубца в месте ишемии и разрыва.
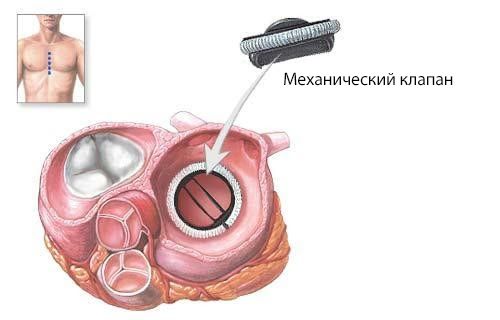
Если патология сопровождается повреждением сосочковых мышц, хорд, других элементов клапанного аппарата сердца, то методом выбора может стать операция по установке искусственного клапана (протезирование).
Крупные разрывы на фоне обширных инфарктов чрезвычайно плохо поддаются «исправлению» ввиду сильной ишемии в очаге некроза, где ткани плохо соединяются между собой, замедляется регенерация, а удалению может подлежать значительная площадь сердечной мышцы. В этих случаях больного способна спасти пересадка сердца, но серьезные сложности с ее проведением обусловлены ограниченностью времени и отсутствием подходящего донора.
Медикаментозная терапия направлена на поддержание приемлемых цифр артериального давления и функции жизненно важных органов. Показано назначение диуретиков, периферических вазодилататоров, анальгетиков, сердечных гликозидов. Инфузионная терапия состоит во введении свежезамороженной плазмы, солевых растворов.
Разрыв сердца – патология, требующая экстренной медицинской помощи, поэтому пациенты, страдающие ИБС или перенесшие инфаркт миокарда, должны не только тщательно соблюдать режим и назначения кардиолога, но и серьезно относиться к каждому приступу загрудинных болей, а если он длится более пяти минут – то обращение за медицинской помощью должно быть незамедлительным.
Как выглядит разрыв сердца
Сердечно-сосудистые заболевания справедливо называют эпидемией XX века. В течение многих лет они являются ведущей причиной смертности населения во многих экономически развитых странах, в том числе и в России, составляя 55-56% от общей смертности [4, 6]. Согласно статистике последних лет, в структуре смертности от сердечно-сосудистых заболеваний 85,5% приходится на долю ишемической болезни сердца (46,8%) и мозгового инсульта (38,7%). При инфаркте миокарда среди ранних осложнений разрыв сердца является чрезвычайно грозным и до сих пор смертельным, хотя в настоящее время достигнуты определённые успехи в распознании внутренних разрывов сердца (межжелудочковой перегородки и сосочковых мышц).
Целью настоящего исследования явилось изучение клинических особенностей течения острого инфаркта миокарда, осложненного разрывом сердца.
Проанализировано 29 историй болезни пациентов, находившихся на стационарном лечении в специализированном кардиологическом отделении МСЧ «ИЖМАШ» с диагнозом инфаркт миокарда, осложнённым разрывом сердца с 2002 по 2006 год.
У 9 больных (31%) разрыв сердца, произошёл из-за нарушения постельного режима в стационаре. У 6 больных разрыв сердца (20,7%) произошёл в ночное время суток.
Таким образом, по результатам нашего исследования выявлено, что разрыв миокарда чаще является осложнением первичного инфаркта миокарда. У мужчин инфаркт миокарда, осложнившийся разрывом сердца происходит в более молодом возрасте, чем у женщин. При отсутствии экстренного хирургического пособия летальность составила сто процентов в течение ближайших минут, так как все разрывы сердца являлись внешними. Выявлена высокая вероятность разрыва миокарда в первые 7 суток госпитализации. После 2-х недель в области инфаркта начинает формироваться плотный рубец, который препятствует возникновению разрывов. Высока вероятность возникновения разрыва сердца при сочетании факторов риска: Q-инфаркт и достоверно высокого среднего уровня лейкоцитов, фибрилляции предсердий, выраженной клинической симптоматики течения инфаркта миокарда, мужского пола, нарушения двигательного режима пациентом.
Повреждения сердца при закрытой травме груди
УДК 340. 624. 2: [617. 541-001. 31-06: 616. 12-001
Саратовское областное бюро судебномедицинской экспертизы (нач. З.Ф. Резаева) и кафедры факультетской хирургии (зав. — доктор мед. наук К.И. Мышкин), оперативной хирургии и топографической анатомии (зав. — проф. И.Л. Иоффе) Саратовского медицинского института.
Поступила в редакцию 16/Х 1965 г.
Повреждения сердца при закрытой травме груди / Буров С.А., Мышкин К.И., Мигаль Л.А., Черномашенцев А.Н. // Судебно-медицинская экспертиза. — М., 1966. — №4. — С. 11-14.
библиографическое описание:
Повреждения сердца при закрытой травме груди / Буров С.А., Мышкин К.И., Мигаль Л.А., Черномашенцев А.Н. // Судебно-медицинская экспертиза. — М., 1966. — №4. — С. 11-14.
код для вставки на форум:
Ушибы сердца, проявляющиеся кровоизлияниями, могут иметь тяжкие последствия. Недооценка их может привести к диагностической ошибке у секционного стола.
В доступной нам судебномедицинской литературе мы встретили лишь отдельные работы (Н.С. Бокариус, 1915; П.А. Войтович, 1954;
А. А. Лукаш, 1965; Б.И. Соколов, 1954; П.П. Щеголев, 1962) с описанием случаев повреждения сердца при закрытой травме грудной клетки. Однако во всех этих работах говорится о разрывах сердечной мышцы. Не нашли мы также указаний и на возможность распознавания ушиба сердца у живых лиц, хотя это обстоятельство имеет решающее значение при оценке степени тяжести телесных повреждений.
Наряду с исследованием текущего секционного материала и клиническими наблюдениями над пострадавшими мы изучили архивный судебномедицинский материал (протоколы вскрытий 870 трупов людей, погибших в результате закрытой травмы груди, нередко сочетавшейся с повреждением других областей тела). Достоверные патоморфологические признаки повреждения сердца отмечены в 14% случаев (см. таблицу).
Во всех случаях повреждения сердца возникали в результате удара или сдавления грудной клетки. Однако каких-либо определенных закономерностей в расположении, характере или степени выраженности этих повреждений, позволяющих с достоверностью судить о воздействии на грудную клетку, выявить не удалось. Можно было лишь отметить, что при ударах в область груди в большинстве случаев возникали единичные разрывы или надрывы сердечной мышцы и подэпикардиальные кровоизлияния. Реже при действии очень большой силы наблюдались множественные разрывы сердца или даже полный его отрыв. Размозжения сердца при указанном механизме травмы отметить не удалось. При сдавлениях грудной клетки на первое место обычно выступают отрывы и размозжение сердца, далее следуют множественные и одиночные разрывы его и весьма редко — кровоизлияния.
Таким образом, отрыв сердца или множественные разрывы его указывают на большую силу травматического воздействия. Что же касается механизма самой травмы, то только размозжение органа достаточно достоверно указывает на сдавление грудной клетки.
В подавляющем большинстве случаев повреждения располагались преимущественно на передней поверхности сердца, что можно объяснить ее близостью к грудной стенке. Задняя поверхность поражалась значительно реже, а боковые поверхности очень редко.
В 76 наблюдениях повреждения сердца сочетались с травмой перикарда (чаще при двустороннем поражении), а в 48 перикард остался неповрежденным.
Повреждение сердца, как правило, сопровождалось переломами ребер или грудины (118 наблюдений); лишь редко (6) скелет грудной клетки оставался целым. При переломах костей повреждения сердца могут возникать в результате непосредственного воздействия отломков. Такое происхождение повреждений мы установили в 57 из 118 наблюдений. В остальных же случаях повреждения возникали по иной причине, о чем, кроме отсутствия характерной для ранения костными отломками формы повреждения, свидетельствовало несовпадение локализации повреждений на сердце с местами переломов.
Частота патоморфологических признаков повреждения сердца при закрытой травме груди
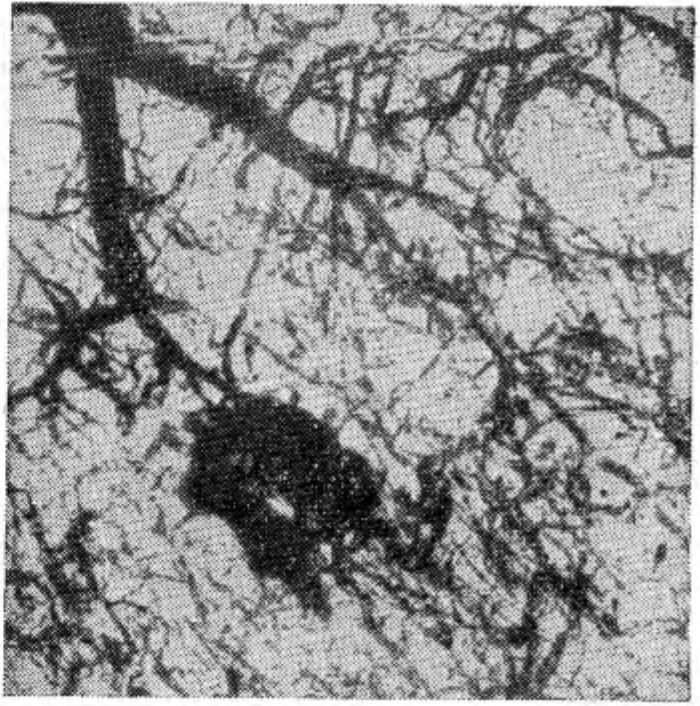
Имея различную протяженность и глубину, разрывы и надрывы сердечной мышцы имели щелевидную, зигзагообразную или трехлучевую форму. И лишь когда эти повреждения возникали от внедрения костных отломков, раны приобретали иную форму (неправильную, напоминающую овал, треугольник, прямоугольник и пр). Что же касается кровоизлияний, то они, имея округлую или неправильно овальную форму, в подавляющем большинстве случаев располагались главным образом под эпикардом, лишь частично проникая в сердечную мышцу. Изолированные кровоизлияния в толще миокарда встречались исключительно редко. Контрастная ангиография показала, что причиной возникновения указанных кровоизлияний было нарушение целости стенок мелких сосудов. Рентгенографически это проявлялось скоплением контрастной массы в тканях, окружающих поврежденный сосуд, или резким обрывом тени сосуда. По-видимому, этот обрыв вызван расположенным в сосуде тромбом (см. рисунок).
Диагностика надрывов или разрывов сердца на секционном столе проста. Затруднения могут возникать лишь при обнаружении кровоизлияний. Как показал анализ более чем 8000 протоколов вскрытий трупов лиц, погибших от различных причин, на сердце могут быть обнаружены кровоизлияния, по размерам и локализации не отличающиеся от таковых при ушибах груди. Такие кровоизлияния нередко обнаруживаются при изолированных повреждениях головы, шеи, живота и конечностей. Размеры участков кровоизлияний под эпикардом не превышают 0,5X0,5 см, в случаях же локализации под эндокардом диаметр их может достигать 4 см. Весьма редко при повреждениях головы участки кровоизлияния диаметром до 0, 5 см могут встречаться в толще сердечной мышцы.
Таким образом, при закрытой травме груди в сочетании с повреждением других областей тела достоверными показателями ушиба сердца являются участки кровоизлияния, превышающие по размерам указанные выше. Разумеется, подобный способ дифференциации следует считать лишь ориентировочным. Необходимо выработать более объективный и достоверный критерий для распознавания кровоизлияний, явившихся следствием ушиба сердца.
Значительные трудности возникают при распознавании повреждений сердца у живых лиц. На это указывают С.В. Лобачев (1958), Ю.Ф. Ковалев (1962), Baumgartl (1964), Sauerbruch (1936). Пострадавшие обычно поступают в клинику в состоянии тяжелого травматического шока. При этом на первый план у них выступают симптомы повреждения ребер, грудины, внутренних органов. На этом фоне изменения сердечной деятельности вследствие повреждения сердца либо вовсе не выявляются, либо их относят за счет общей реакции организма на тяжелую травму. В связи с этим возможны нежелательные последствия как в прогностическом отношении, так и для последующей оценки тяжести телесных повреждений. Наши наблюдения над больными, поступившими в клинику, показали, что при тщательном анализе клинической картины и дополнительном исследовании повреждения сердца можно диагностировать. В частности, по нашим данным, признаками ушиба сердца являются боли в местах переломов, не снимаемые новокаиновой блокадой, выраженная тахикардия и данные электрокардиографии, указывающие на гипоксию миокарда или нарушение внутрижелудочковой проводимости. В случаях производимой по жизненным показаниям торакотомии, при которой на сердце были обнаружены кровоизлияния, поставленный на основании указанных признаков диагноз ушиба сердца подтверждался.
Контрастная ангиорентгенограмма миокарда. Скопление массы в тканях, окружающих поврежденный сосуд.
Наши исследования позволили сделать заключение, что повреждения сердца вследствие закрытой травмы груди не столь редки, как это принято думать. Трудности диагностики, особенно при ушибах сердца, в большинстве случаев можно преодолеть путем тщательного анализа результатов вскрытия. При освидетельствовании же живых лиц необходим учет особенностей клинической картины и данных электрокардиографии. Таким образом, имеющиеся на данном этапе сведения позволяют установить наличие повреждений сердца и в известной мере судить о характере и силе травмирующего воздействия.
похожие статьи
К вопросу о способности к активным целенаправленным действиям при колото-резаном ранении сердца / Штарберг А.И., Гиголян М.О., Черёмкин М.И., Смирнова Е.А., Жердева Е.А. // Избранные вопросы судебно-медицинской экспертизы. — Хабаровск, 2018. — №17. — С. 224-226.
Случай выявления травматического повреждения сердца (наблюдение из клинической практики) / Мартынова Е.Н., Беляева Е.В., Баринов Е.Х., Ромодановский П.О. // Медицинская экспертиза и право. — 2010. — №2. — С. 43-44.
Ушиб сердца при изолированной тупой травме грудной клетки / Жуковец И.В., Кузьмина Л.В., Соболевская Т.А., Ивкин А.А. // Медицинская экспертиза и право. — 2009. — №1. — С. 45-46.
Как определить и лечить аневризму аорты
Аорта — самая крупная артерия в организме, ветви сосуда несут кровь ко всем частям тела. Повреждение аорты относят к одному из самых тяжелых состояний. Артерия может разорваться не только из-за травм, но и по причине потери упругости и эластичности. Поэтому жизненно важно вовремя обнаружить симптомы расслоения аневризмы аорты.
Аневризма аорты: симптомы и причины
Заболевание имеет преимущественно атеросклеротическое происхождение — до 90 % случаев. Возможно нарушение структуры стенок сосуда из-за врожденных дефектов и воспалительных процессов (аортита). Развитие болезни на фоне сифилиса сейчас практически не наблюдается, поскольку сифилис хорошо диагностируется и вовремя лечится. Патология может стать причиной внезапного летального исхода. Чтобы не упустить драгоценное время, нужно знать, как проявляется аневризма аорты.
Симптомы аневризмы аорты неспецифичны. Они могут совпадать с симптоматикой сердечно-сосудистых или желудочно-кишечных заболеваний. Больному стоит обратить внимание на следующие признаки:
Поскольку малые повреждения аорты могут не иметь клинической картины, пройти обследование стоит всем пациентам старше 50 лет, особенно мужчинам с наследственной предрасположенностью или перенесшим операцию по замене клапанов.
Как распознать аневризму аорты
Признаки заболевания проявляются по-разному, в зависимости от размера просвета и локализации. Иногда больной может не чувствовать никакого дискомфорта вплоть до разрыва стенки.
Симптомы аневризмы аорты сердца:
Имеет похожие симптомы и аневризма грудной аорты:
Как обнаружить аневризму брюшной аорты:
Симптомы аневризмы паховой аорты у мужчин:
Симптомы разрыва аневризмы аорты могут иметь все перечисленные характеристики, плюс добавляется кровохарканье, рвота, анемия. Прорыв брюшной аневризмы обычно протекает мгновенно и без боли.
Как проверить аорту на аневризму
Если вас беспокоят тревожные симптомы заболевания аневризма аорты, не тяните с визитом к врачу, особенно если попадаете в группу риска.
Предрасположенность к заболеванию:
При заболевании потребуется консультация терапевта, который направит к кардиологу, сосудистому хирургу, рентгенологу или УЗИ-специалисту. Вы можете напрямую обратиться в Чеховский сосудистый центр, чтобы сразу получить консультацию сосудистого хирурга и пройти все обследования в нашем здании.
Как диагностировать аневризму аорты
При подозрениях следует обследоваться у специалиста. В 50 % случаев аневризму можно обнаружить на основе клинической симптоматики. Для диагностики назначаются УЗДС, рентген, ЭКГ, МРТ, ангиография. Обратите внимание, что именно качественная диагностика и внимательное отношение врачей при обследовании способны предотвратить негативные последствия при таком диагнозе. Самые современные методики, позволяющие выявить заболевание на ранних стадиях – это ультразвуковое дуплексное сканирование и ангиография. Немаловажное значение будет иметь и скорость реакции специалиста, к которому вы обратились. В Чеховском сосудистом центре все необходимые исследования проводятся в кратчайшие сроки на современном оборудовании, поэтому точность постановки диагноза составляет 99,9%. У нас вы точно узнаете все о состоянии сердечно-сосудистой системы.
Лечение аневризмы
Как лечить аневризму аорты? При невысоком риске развития аневризмы может быть выбрана наблюдательная тактика, лечение препаратами, устраняющими тромбы и нормализующими давление.
Прогноз при игнорировании данного заболевания неутешительный: 90 % больных погибают в течение двух лет. Но благодаря успехам в области сосудистой хирургии можно вылечить аневризму любого типа. Абсолютным показанием к хирургическому вмешательству является расслоение и прорыв стенки аорты.
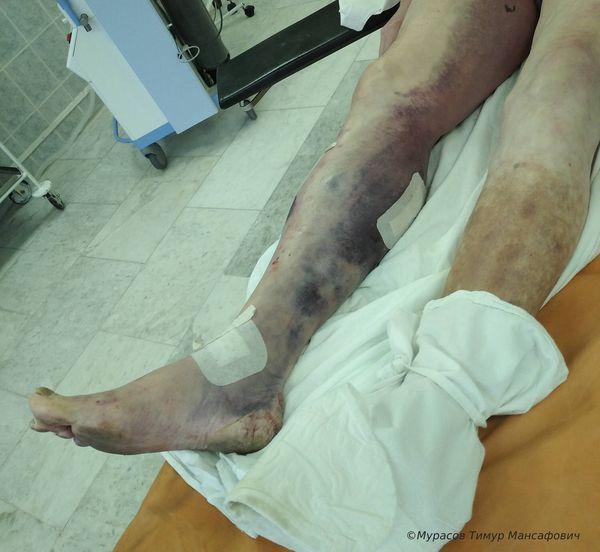
Что такое повреждение магистральных кровеносных сосудов? Причины возникновения, диагностику и методы лечения разберем в статье доктора Мурасова Тимура Мансафовича, сосудистого хирурга со стажем в 8 лет.
Определение болезни. Причины заболевания
Повреждение магистральных кровеносных сосудов (major blood vessel injury) — это полное или частичное нарушение целостности крупных сосудов. Чаще всего оно сопровождается наружным или внутренним кровотечением.
В течение жизни любой человек получает травмы — от мелких ссадин до травм, не совместимых с жизнью. Повреждение магистральных, т. е. крупных, сосудов как раз относится к таким жизнеугрожающим состояниям, так как человек может потерять много крови за короткое время.
Распространённость
От чего зависит тяжесть повреждения
Тяжесть сосудистой травмы напрямую зависит от типа поражённого сосуда (артерия или вена), его диаметра и локализации.
Как влияет тип сосуда. Артерии несут кровь, богатую кислородом и питательными веществами, от сердца к тканям, по венам переработанная кровь оттекает обратно к сердцу. Травмы вен редко бывают опасными: мелкие поверхностные вены могут сами закрыться кровяным сгустком, крупные вены достаточно передавить повязкой или жгутом, чтобы кровотечение прекратилось или замедлилось.
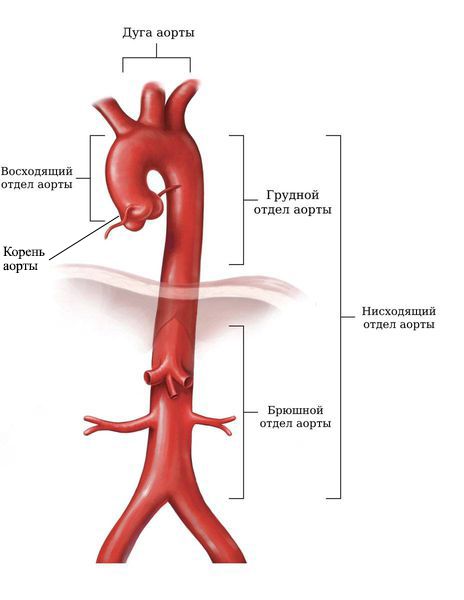
Как влияет диаметр сосудов. Магистральные сосуды — это главные, наиболее крупные артерии и вены. Самый крупный магистральный сосуд — аорта, её диаметр 2–3 см. Травма магистрального сосуда часто становится причиной смерти. Периферические сосуды более мелкие, если они травмируются, угроза для жизни минимальная. Капилляры — это мельчайшие сосуды, чаще всего капиллярное кровотечение останавливается самостоятельно и не представляет опасности.
Эффективность медицинской помощи пострадавшим зависит от механизма и вида повреждения сосуда, условий внешней среды, времени от момента травмы до момента оказания помощи и её объёмов.
Причины повреждений магистральных кровеносных сосудов
Причиной повреждения сосудов может быть травма, медицинская манипуляция (ятрогенные повреждения) или патология. Рассмотрим их подробнее:
Симптомы повреждения магистральных кровеносных сосудов
Симптомы открытой травмы сосудов
Симптомы закрытой травмы сосудов
При закрытой травме сосудов, когда нет входного отверстия, кровотечения и раны не видно, но могут появиться признаки ишемии и шока. Иногда возникает боль в той области, где повредился сосуд и началось кровотечение, или увеличивается живот за счёт скопления крови. Возможно кровохарканье, рвота кровью, чувство сдавления и дискомфорта в области повреждения.
Патогенез повреждения магистральных кровеносных сосудов
При повреждении магистрального кровеносного сосуда человек теряет много крови, из-за этого нарушается кровоснабжение и развивается ишемия.
Если кровоток восстанавливается на стадии необратимой ишемии, в кровь попадает ещё больше продуктов распада. Почки, которые должны их выводить, не справляются, и развивается почечная недостаточность. Такая ситуация называется синдромом включения.
Массивная одномоментная кровопотеря (до 1,5–2 л и более) приводит к выраженному нарушению функций сердечно-сосудистой системы, кислородному голоданию тканей, прежде всего центральной нервной системы. Это грозит шоком и летальным исходом.
Классификация и стадии развития повреждения магистральных кровеносных сосудов
Классификация сосудистых повреждений
Когда необходимо указать локализацию повреждения, применяется классификация повреждённых кровеносных сосудов Американской ассоциации хирургии повреждений (American Association for the Surgery of Trauma — AAST):
Осложнения повреждения магистральных кровеносных сосудов
Геморрагический шок на фоне массивной кровопотери. При шоке у человека снижается артериальное давление и повышается частота сердцебиения, из-за этого появляется холодный пот, чувство нехватки воздуха, сильная боль в сердце и головокружение, вплоть до потери сознания.
Хроническая ишемия рук или ног. При этом осложнении ткани не погибают, но перестают нормально работать из-за кислородного голодания. Ишемия проявляется быстрой утомляемостью, периодической болью в мышцах и тканях, болью в ногах при прохождении дистанции, которую раньше человек мог проходить без боли.
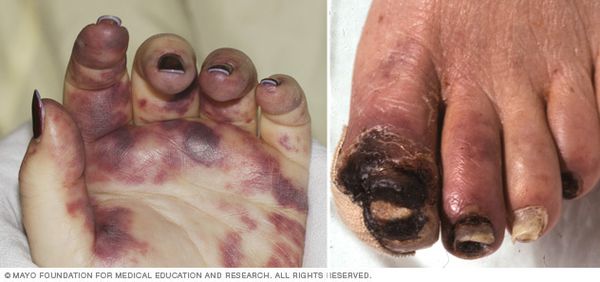
Гангрена или некроз рук или ног. Возникают при необратимом повреждении тканей. В области некроза человек теряет чувствительность, не может двигать рукой или ногой. Кожа темнеет, на этих участках появляются незаживающие язвы. При таких осложнениях единственным методом лечения остаётся удаление мёртвых тканей или ампутация конечности.
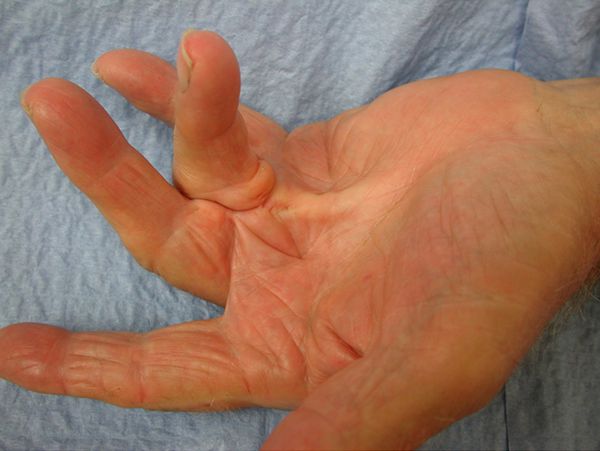
Посттравматические нарушения. Например, после травмы сосудов руки или ноги в конечности может появиться слабость. При некрозе мышц конечность иногда замирает в суставе в согнутом состоянии. Такое осложнение называют контрактурой, чаще оно возникает на периферических суставах пальцев. Если снижается кровоснабжение органа, то его работа нарушается. Например, может развиваться печёночная или почечная недостаточность.
Гнойные осложнения, например нагноение раны или сепсис. Могут быть последствием самой травмы или последующих редких перевязок (раз в неделю), а также перевязок без обработки антисептиками. При нагноении раны возникает гнойное отделяемое, рана плохо и долго заживает, иногда края раны расходятся в стороны. Инфекция может попасть в кровь и распространиться по всему организму. Это опасное для жизни состояние называют сепсисом. При таком осложнении длительно сохраняется повышенная температура, она плохо сбивается препаратами, также могут возникать вторичные очаги инфекции. Без лечения пациент может умереть.
Диагностика повреждения магистральных кровеносных сосудов
Травмы сосудов диагностируют и лечат общие или сосудистые хирурги.
Если состояние пациента стабильное, то врач может собрать анамнез, взять анализы и сделать инструментальные исследования. Если состояние тяжёлое, диагностику проводят во время операции или в условиях реанимации.
Сбор анамнеза и осмотр
При изучении истории болезни врач задаёт вопросы:
Эта информация поможет врачу правильно оценить ситуацию и выбрать тактику лечения, поэтому нужно рассказать доктору, что произошло.
Лабораторная диагностика
Как правило, делают анализы крови:
Инструментальная диагностика
Электрокардиограмма. Выполняется всегда, её можно сделать даже во время транспортировки пациента. ЭКГ необходима, чтобы следить за состоянием пострадавшего и при необходимости скорректировать лечение, так как на фоне массивной кровопотери может нарушаться работа сердца.
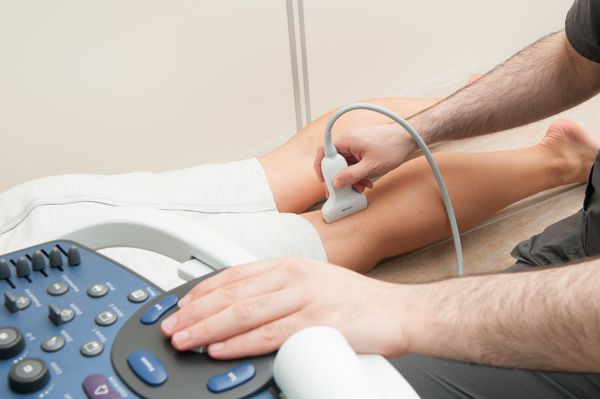
Ультразвуковое дуплексное сканирование (УЗДС). Этот метод позволяет:
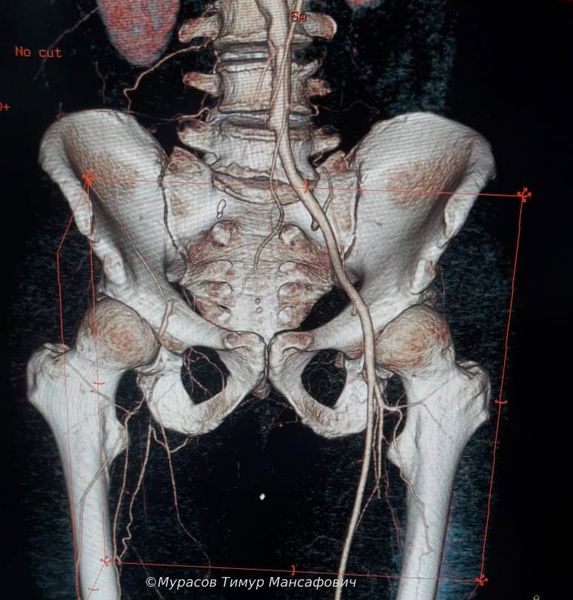
КТ или МРТ ангиография. Современные методы диагностики, которые выполняются как при травмах, так и при других заболеваниях. Чтобы провести КТ, пациенту внутривенно вводят контрастное вещество, чаще всего содержащее йод. Затем аппарат проводит сканирование, после чего можно посмотреть снимки тканей тела, на которых чётко видно артерии с контрастом. Исследование позволяет полноценно рассмотреть уровень повреждения и определить:
В некоторых случаях инструментальные исследования не выполняются. Например, при массивной кровопотере пациента сразу везут в операционную, а после операции уже нет необходимости делать КТ или МРТ сосудов.
Дифференциальная диагностика
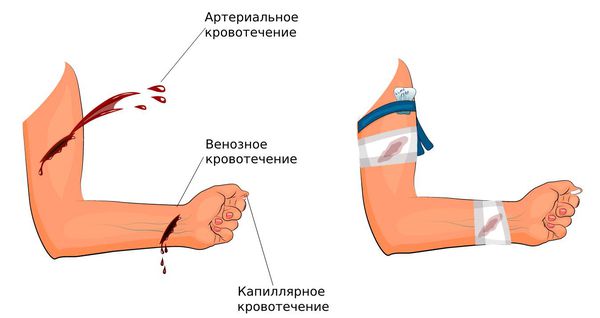
Повреждения сосудов часто сопровождаются кровотечением. В ходе дифференциальной диагностики врач по типу кровотечения должен определить, какой именно сосуд повреждён: артерия, вена или капилляр. Различить их можно по характерным признакам:
Ложную аневризму нужно отличать от истинной, когда сосуд расширен, но его целостность не нарушена.
Лечение повреждения магистральных кровеносных сосудов
В лечении можно выделить догоспитальную и госпитальную помощь.
Догоспитальная (первая) помощь
При открытой травме магистральных кровеносных сосудов, чтобы сохранить человеку жизнь, нужно остановить кровотечение. Для этого необходимо:
Важно знать, что при артериальном кровотечении жгут накладывается выше уровня травмы, а при венозном лучше сделать давящую повязку в область раны. При наложении жгута желательно под него подложить тканевый материал: марлю или бинт.
Неправильно наложенный жгут может не только не помочь, но даже навредить: усилить кровотечение и усугубить кислородное голодание тканей. Например, если при повреждении вены наложить жгут выше места травмы, кровь, которая частично проходила по сосуду и оттекала от конечности, начнёт выходить из места ранения и кровопотеря усилится. Поэтому при венозном кровотечении рекомендуется сделать давящую повязку на область раны.
Если рана на руке или ноге, важно не нагружать травмированную конечность, желательно приподнять её и временно зафиксировать в неподвижном состоянии, можно приложить холод к месту травмы.
Госпитальная помощь
В условиях стационара врач убирает давящую повязку или жгут, осматривает рану и в зависимости от травмы и состояния пациента планирует дальнейшие действия.
Основные операции при повреждении магистральных сосудов:
Реабилитация
Подробные рекомендации по реабилитации пациент получает от лечащего врача при выписке. Как правило, пациенту рекомендуется:
Если функции конечности нарушены настолько, что человек не может работать, нужно оформить инвалидность.
Прогноз. Профилактика
На прогноз влияет множество факторов:
Профилактика травмы магистральных сосудов
В мирное время основной причиной повреждений сосудов являются травмы бытовыми приборами и на производстве. Необходимо соблюдать все правила безопасности, например носить защитные маски и перчатки. Также важно не работать уставшим или при плохом освещении. Если травма всё же случилась, главное не паниковать и максимально быстро оказать первую помощь и вызвать скорую.
Что такое расслоение аорты? Причины возникновения, диагностику и методы лечения разберем в статье доктора Ужахова Ибрагима Руслановича, сосудистого хирурга со стажем в 21 год.
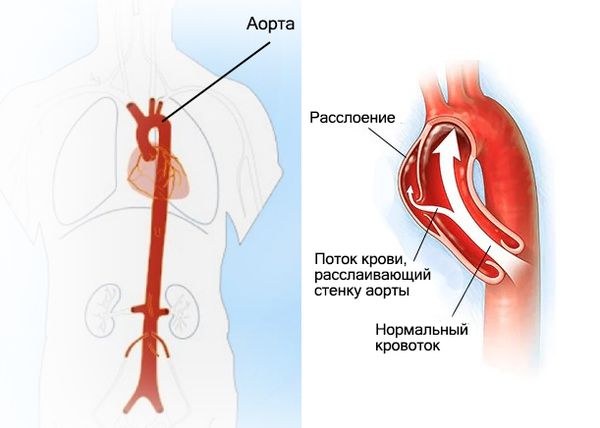
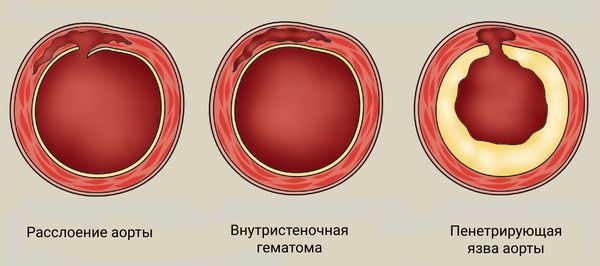
Определение болезни. Причины заболевания
Острое расслоение аорты (Aortic dissection) — это проникновение крови между внутренним и средним слоями аорты. При этом целостность среднего и наружного слоёв аорты не нарушается. Заболевание опасно для жизни и чаще всего проявляется сильной болью в груди, тошнотой, рвотой и повышением давления. Реже боль возникает в области шеи, глотки, между лопатками, в спине, животе, пояснице и ногах.
Причины расслоения аорты
Симптомы расслоения аорты
К первыми признакам расслоения аорты относятся:
Боль распространяется по ходу расслоения аорты:
Клиническая картина может меняться со временем, поэтому необходимо проводить тщательную дифференциальную диагностику с другими сердечно-сосудистыми, неврологическими и урологическими заболеваниями.
Патогенез расслоения аорты
При потере эластических свойств среднего слоя аорты колебания стенки входят в диссонанс с сокращениями сердца и движением пульсовой волны. Внутренняя стенка отделяется от среднего слоя, травмируются и разрываются сосуды, питающие стенку аорты, формируется внутристеночная гематома.
Классификация и стадии развития расслоения аорты
В зависимости от времени развития заболевания выделяют:
Классификация расслоения по месту возникновения и степени вовлечения отделов аорты (по DeBakey):
Анатомическая классификация расслоения аорты (по Stanford):
Классификация острого аортального синдрома при расслоении аорты:
Осложнения расслоения аорты
При проксимальном расслоении аорты может развиться тампонада сердца, нарушиться кровоток по коронарным артериям (инфаркт, в 1–2 % случаев) и сосудам головного мозга (инсульт).
Если расслоение распространяется на спинальные артерии, то нарушается кровоснабжение спинного мозга, что приводит к параплегиям и парапарезам — полному или частичному параличу ног.
Диагностика расслоения аорты
При расслоении аорты очень важно быстро и точно поставить диагноз. Для этого проводится осмотр, могут применяться рентгенография, электрокардиография, аортография, эхокардиография, компьютерная и магнитно-резонансная томография.
Осмотр
Результаты осмотра связаны с локализацией расслоения аорты и степенью вовлечения сердечно-сосудистой системы:
Рентгенография
Рентгенография грудной клетки не относится к специфичным способам диагностики, позволяющим подтвердить расслоение аорты. Но этот метод часто является первым, с помощью которого выявляют признаки расслоения.
К основным рентгенологическим признакам расслоения относятся:
Электрокардиография
Электрокардиография (ЭКГ) позволяет выявить неспецифические признаки гипертрофии левого желудочка (депрессию сегмента ST и отрицательный зубец Т).
Почему важно выполнить ЭКГ:
Методы визуализации расслоения аорты
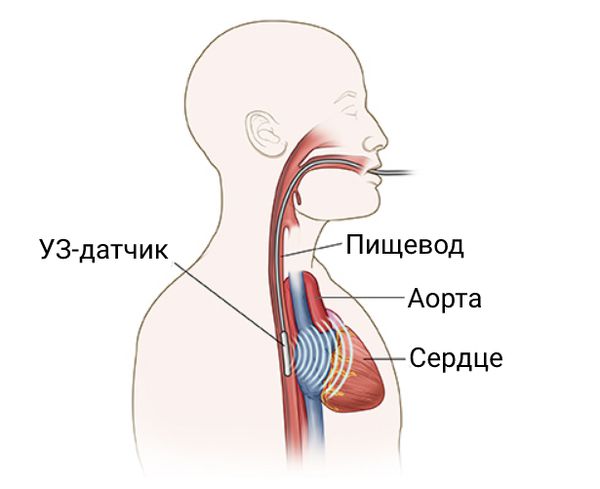
Основными методами визуализации при расслоении аорты являются:
Аортография раньше считалась единственным точным методом диагностики расслоения аорты.
Признаки расслоения на аортографии:
При проведении аортографии можно определить протяжённость расслоения, вовлечение ветвей аорты, проксимальную и дистальную фенестрацию (место начального разрыва), оценить состояние аортального клапана и коронарных артерий.
Вероятность того, что с помощью аортографии удастся обнаружить болезнь, избежав ложноположительных или ложноотрицательных результатов, т. е. чувствительность и специфичность исследования, составляет 90 и 95 % соответственно.
Компьютерная томография с контрастным усилением — это предпочтительный метод при диагностике расслоения аорты. Его чувствительность составляет 85–95 %, специфичность — 90–100 %.
Магнитно-резонансная томография — это ещё один неинвазивный метод, не требующий введения контраста, с хорошей визуализацией в нескольких проекциях. Чувствительность и специфичность метода составляют 95—98 %, что позволяет с высокой точностью выявлять расслоение аорты, особенно у стабильных больных.
Лабораторная диагностика
Лабораторные данные не показательны в диагностике расслоений аорты: анемия может развиться при значительном скоплении крови в ложном канале аорты или прорыве в полость и небольшом увеличении количества лейкоцитов.
Лечение расслоения аорты
Пациентов с расслоением аорты госпитализируют в реанимационное отделение, где стабилизируют кровообращение, контролируют артериальное давление, сердечный ритм и выделение мочи.
Цель лечения — остановить распространение расслоения аорты. При остром расслоении важно уменьшить боль и снизить систолическое давление до 100–110 мм рт. ст. Для этого применяют бета-блокаторы (до снижения частоты сердечных сокращений до 60–80 ударов в минуту). Если бета-блокаторы противопоказаны (при брадикардии, АВ-блокаде и бронхоспазме), используют антагонисты кальциевых каналов.
При тампонаде сердца или разрыве аорты снижается артериальное давление, поэтому нужно быстро восстановить объём циркулирующей крови. Могут применяться препараты инотропной поддержки, усиливающие сокращение миокарда.
Дальнейшая тактика лечения зависит от типа расслоения.
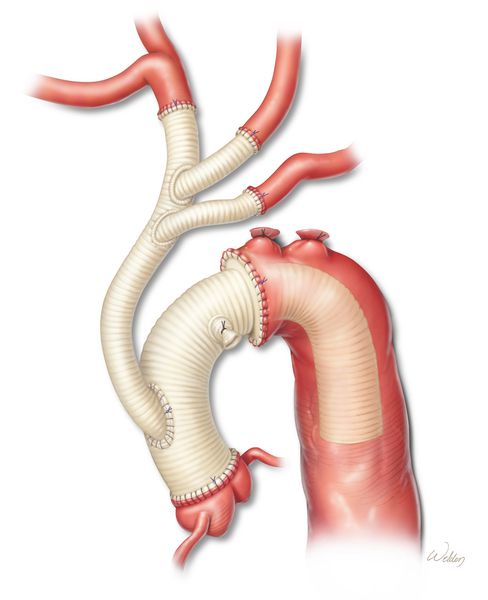
Хирургическое лечение
При дистальном типе расслоения операция проводится при осложнённом течении: расслоение распространяется на восходящий отдел аорты, нарушено кровоснабжение внутренних органов, рук и ног. Операция также потребуется при аневризме размером больше 5,5 см и неэффективности консервативной терапии.
Цели открытого хирургического вмешательства:
Вмешательства на восходящей аорте подразделяются на два вида:
При расслоении дуги аорты проводится:
Возможные осложнения операций:
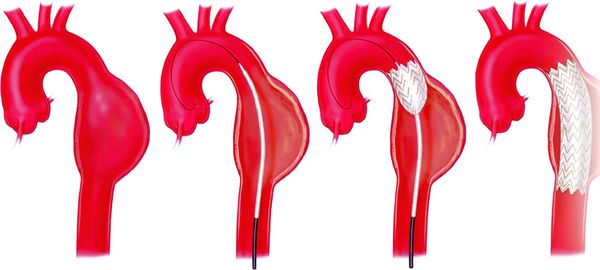
Эндоваскулярное протезирование
При осложнённом расслоении аорты III типа (тип В) эндоваскулярные методики предпочтительнее хирургических. В таких случаях применяют стент-графт — сосудистый протез, обшитый снаружи металлическим каркасом. Стент-графт направляет поток крови в истинный просвет и улучшает её движение, способствует тромбозу ложного просвета и сужает его, предотвращает развитие аневризмы и её дальнейший разрыв.
В последнее время стали применяться голометаллические, т. е. непокрытые, стенты. У этой методики много преимуществ: исключено перекрытие ветвей в зоне расслоения, сохранено кровоснабжение внутренних органов, не требуются специфические условия для установки (посадочные зоны, превышение размера), сохраняется контакт крови со стенкой аорты, стент не подвержен инфицированию.
Показания для использования голометаллических стентов:
Гибридная хирургия
При лечении расслоения аорты наиболее перспективны гибридные методики, в которых сочетаются открытые и эндоваскулярные техники.
Преимущества гибридной хирургии:
Прогноз. Профилактика
После выписки из стационара необходимо регулярно посещать врача, избегать тяжёлых физических нагрузок и принимать препараты для снижения давления (бета-блокаторы и антагонисты кальция), поддерживая его на уровне не более 110–120 мм рт. ст.
Что такое недостаточность клапанов сердца? Причины возникновения, диагностику и методы лечения разберем в статье доктора Колесниченко Ирины Вячеславовны, кардиолога со стажем в 25 лет.
Определение болезни. Причины заболевания
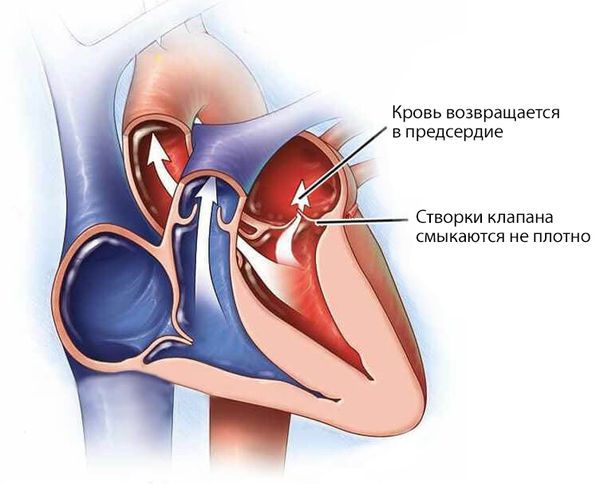
Недостаточность клапанов сердца (Insufficiency of heart valves) — это неполное смыкание створок клапана, из-за которого кровь во время сердечных сокращений течёт в обратную сторону. В результате камеры сердца перегружаются объёмом крови, появляется одышка, отёки ног и боли в сердце.
Клапаны сердца располагаются:
При расстройствах клапанного аппарата ухудшается движение крови внутри сердца, а при декомпенсации клапанной недостаточности — системное кровообращение. Декомпенсацией называют нарушение работы органа, которое возникло из-за исчерпания возможностей организма.
Распространённость
Все недостаточности клапанов сердца можно разделить на органические и неорганические.
Причины неорганической недостаточности клапанов сердца
Неорганическая, или функциональная, недостаточность клапана может развиться при ослаблении сосочковых мышц. Эти мышцы находятся под клапанами и удерживают створки на уровне смыкания. При их ослаблении развивается пролапс, т. е. провисание одной или нескольких створок клапана. Подобные изменения возникают из-за нарушений в регуляции работы сердца. К ним могут приводить самые разнообразные причины, например недостаток железа и магния или повышенная тревожность.
Кроме того, неорганическая недостаточность клапанов сердца может возникать при увеличении отверстия, закрывающего клапан. Такое состояние наблюдается при расширении полостей сердца из-за различных причин: миокардита, дистрофии миокарда, кардиосклероза, диффузных болезней соединительной ткани, синдромов Марфана и Элерса — Данло.
Причины органической недостаточности клапанов сердца
Органические нарушения, или пороки сердца, вызваны необратимыми изменениями структуры клапана.
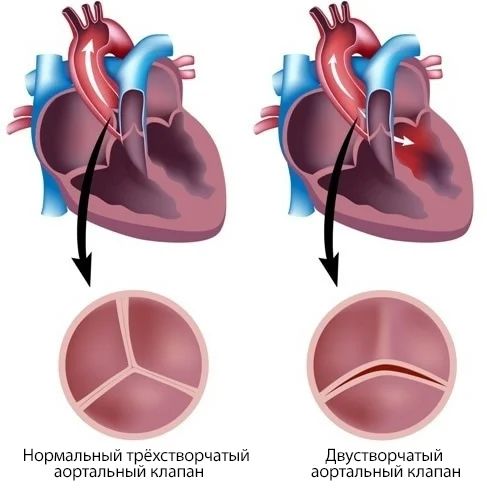
Двустворчатый аортальный клапан — это самый распространённый врождённый порок сердца. Такой клапан чаще, чем нормальный, трёхстворчатый, подвергается разрастанию соединительной ткани и отложению кальция (кальцинозу). В одних случаях аортальный клапан сужается, в других — быстро разрушается и развивается его недостаточность.
Врождённая митральная регургитация (обратный ток крови) — это порок, при котором нарушается работа митрального клапана и во время сокращения левого желудочка часть крови из него возвращается в левое предсердие. Причинами могут стать растяжение фиброзного кольца клапана, которое не даёт створкам полностью смыкаться в систолу, расщепление створок, аномалия хорд митрального клапана, приводящая к прогибанию створок, дефекты в створках, аномалии их прикрепления.
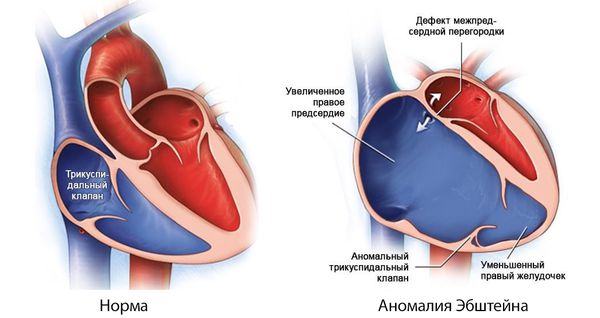
При врождённой аномалии трёхстворчатого клапана (аномалии Эбштейна) створки клапана неправильно прикрепляются к фиброзному кольцу, в виде винта, при этом каждая створка располагается ниже предыдущей. Из-за сильного обратного тока крови расширяется правое предсердие и часть правого желудочка выше створок клапана. В результате создаётся большая полость, фиброзное кольцо клапана сильно расширяется и он перестаёт смыкаться.
Воспаление внутренней оболочки сердца (инфекционный эндокардит), особенно ревматический, — это основной фактор развития приобретённых пороков сердца. Ревматическая лихорадка является ведущей причиной возникновения порока у половины больных с недостаточностью митрального клапана [11] . Также из-за неё может развиться недостаточность аортального клапана. В большинстве случаев к этому приводит ревматический вальвулит (воспаление створок клапана). Значительную роль также играет инфекционный эндокардит, который развивается на неизменённом клапане, либо осложняет течение таких аномалий, как двустворчатый или прогибающийся аортальный клапан.
Воспаление клапана любой этиологии нередко заканчивается склерозом — деформацией и укорочением створок. Такой клапан не полностью прикрывает отверстие, т. е. развивается его недостаточность.
Таким образом, к возможным причинам недостаточности клапанов относятся:
Симптомы недостаточности клапанов сердца
В зависимости от того, какой именно клапан поражён, выделяют несколько форм недостаточности.
Недостаточность митрального клапана
Хроническая недостаточность митрального (двустворчатого) клапана может много лет протекать со слабостью, головокружением, одышкой или совсем без симптомов. Пациенты способны выдерживать нормальную нагрузку, например проходить несколько километров и подниматься на 2–3 лестничных проёма. На этой стадии порок выявляется случайно при медицинском осмотре. По мере прогрессирования заболевания могут возникать сердцебиения и одышка при физической нагрузке.
Недостаточность аортального клапана
Недостаточность трёхстворчатого клапана
При врождённом пороке трикуспидального (трёхстворчатого) клапана симптомы зависят от того, насколько нарушилось кровообращение. При хронической недостаточности клапана появляется одышка, сердцебиения, усиливается утомляемость и возникают боли в области сердца. Из-за низкого сердечного выброса может ухудшиться кровоснабжение рук и ног, что приводит к постоянной синюшности кожи. При расширении правого предсердия и части правого желудочка выше створок возникает сердечный горб. При декомпенсации набухают вены шеи, увеличивается печень и селезёнка, появляются синяки на коже и кровоточат слизистые.
Большинство пациентов доживают до 20–30 лет, некоторые — до 40–50 лет. Продолжительность жизни невысокая, так как перегрузка правого желудочка быстро приводит к прогрессированию сердечной недостаточности. Значительно продлить жизнь таким пациентам позволяет кардиохирургическое лечение.
Недостаточность клапана лёгочной артерии
Выраженная врождённая недостаточность клапана лёгочной артерии заметна сразу после рождения. У ребёнка увеличивается печень, появляются отёки на ногах, синюшность рук и ног. Расширенные ветви лёгочной артерии сдавливают бронхи и трахею, из-за чего возникает одышка.
Изолированная вторичная недостаточность клапана лёгочной артерии может длительное время (до 20–30 лет) протекать без симптомов. Жалобы возникают, когда прогрессирует недостаточность правого желудочка и нарушается работа трёхстворчатого клапана. При этом появляется сонливость, слабость, сердцебиение, приступы одышки, синюшность кожи, боли в сердце. У пациентов старше 20–30 лет встречаются аритмии, могут набухать шейные вены, а фаланги пальцев становятся похожи на барабанные палочки.
В дальнейшем у них возникают периферические отёки, стойкая тахикардия, кардиальный цирроз печени, скопление жидкости в полости плевры и брюшной полости (гидроторакс и асцит).
Патогенез недостаточности клапанов сердца
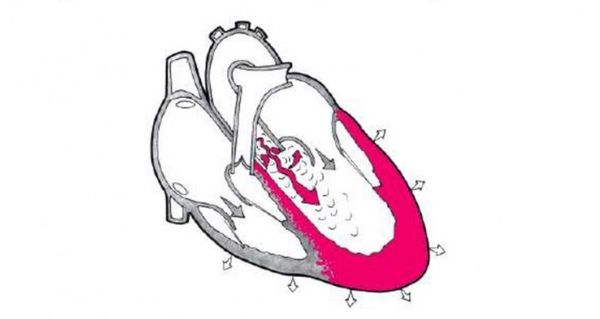
При недостаточности митрального клапана его створки смыкаются не полностью и возникает обратный ток крови (регургитация) из левого желудочка в левое предсердие. Если объём крови меньше 10 мл, гемодинамика, т. е. движение крови, не нарушается. Патологические изменения развиваются при регургитации объёмом 15–20 мл и больше.
Левое предсердие при этом расширяется и утолщается, внутрипредсердное давление повышается до 10–15 мм рт. ст. (в норме 5 мм рт. ст.). Растёт давление в венах малого круга кровообращения, в которых содержится кровь, оттекающая от лёгких. Избыток крови из левого предсердия попадает в левый желудочек, объём крови и давление в нём также повышаются, что приводит к его гипертрофии, т. е. утолщению.
Недостаточность митрального клапана компенсируется усиленной работой левого желудочка. Он может так функционировать достаточно долго, поэтому системное кровообращение нарушается только к пожилому возрасту — в 60–70 лет и старше. При выраженной недостаточности митрального клапана резервы левого желудочка и предсердия быстро истощаются, поэтому кровообращение ухудшается раньше.
При недостаточности аортального клапана во время диастолы возникает обратный ток крови из аорты в левый желудочек. Регургитация иногда достигает 60 % ударного объёма сердца (т. е. 60 % крови, выброшенной при сокращении сердца, оттекает обратно). Переполнение левого желудочка кровью приводит к его гипертрофии.
Выброс крови во время систолы увеличивается, но из-за неполного смыкания створок аортального клапана кровь во время диастолы оттекает обратно в левый желудочек. Из-за этого в большом круге кровообращения, снабжающем кровью весь организм, возникают перепады давления. Систолическое давление (верхнее) повышается, а диастолическое давление (нижнее) значительно снижается (190–180/60–55 мм рт. ст.). Патологические изменения возникают после 60 лет, так как до этого возраста нарушение гемодинамики внутри сердца компенсирует мощный левый желудочек. Однако при его длительной перегрузке и переутомлении миокарда компенсаторные возможности левого желудочка исчерпываются. В результате нарушается системное кровообращение, что проявляется одышкой, отёками и другими признаками сердечной недостаточности.
При недостаточности трёхстворчатого (трикуспидального) клапана во время сокращения правого желудочка часть крови возвращается в правое предсердие, которое растягивается и утолщается. В момент диастолы из правого предсердия избыток крови поступает в правый желудочек. В результате правый желудочек расширяется и утолщается. Компенсаторные возможности правых отделов сердца невелики, поэтому быстро развивается застой крови в большом круге кровообращения (от года до 10–20 лет). Нарушение сопровождается одышкой, отёками, синюшностью рук и ног, увеличением печени.
При недостаточности клапана лёгочной артерии из-за неполного смыкания створок возникает регургитация из лёгочной артерии в правый желудочек, который перегружается объёмом крови и расширяется. При лёгкой степени недостаточности клапана системное кровообращение не нарушается. Но если клапан недоразвит или полностью отсутствует с самого рождения, то заболевание развивается очень быстро [8] .
Классификация и стадии развития недостаточности клапанов сердца
Недостаточность клапанов сердца бывает двух видов:
Органическая недостаточность клапанов (т. е. пороки сердца) также бывает:
Степени тяжести недостаточность клапанов:
Чем больше объём обратного тока крови, тем тяжелее сердцу работать и быстрее развиваются симптомы клапанной недостаточности. При проведении доплер-эхокардиографии степень недостаточности можно определить по длине струи регургитации.
Выделяют четыре степени недостаточности митрального и трёхстворчатого клапанов:
По скорости развития недостаточность клапанов может быть:
Осложнения недостаточности клапанов сердца
Осложнения недостаточности митрального клапана:
Осложнения аортальной недостаточности — инфекционный эндокардит, недостаточность коронарных сосудов и сердечная астма. При эндокардите воспаляется внутренняя оболочка сердца. Коронарная недостаточность сопровождается стенокардией и одышкой. При сердечной астме одышка усиливается, появляется кровохарканье.
Осложнения недостаточности трикуспидального (трёхстворчатого) клапана — мерцание предсердий, образование тромбов в полости правого предсердия с тромбоэмболией лёгочной артерии. Появляется одышка, боль за грудиной, падает артериальное давление, иногда возникают желудочно-кишечные кровотечения.
Диагностика недостаточности клапанов сердца
Чтобы поставить диагноз, проводится осмотр, перкуссия (выстукивание), электрокардиография, рентгенологическое и ультразвуковое исследование. Для уточнения диагноза могут потребоваться чреспищеводная эхокардиография, катетеризация полостей, компьютерная и магнитная томография сердца. Чреспищеводная эхокардиография и катетеризация выполняются только в стационаре. Компьютерную и магнитную томографию можно сделать в медицинских центрах или стационарах, как правило в крупных городах.
Осмотр, пальпация, измерение пульса и давления
При аортальной недостаточности из-за резкого колебания давления возникает пульсация периферических артерий (особенно сонных — «пляска каротид»), видимая при осмотре. Пациент ритмично покачивает головой (симптом Мюссе). При интенсивном надавливании на верхушку ногтя попеременно краснеет и бледнеет ложе у его основания (псевдокапиллярный пульс или признак Квинке). Иногда возникает пульсация в правом подреберье в зоне проекции печени. Эта пульсация заметна как при осмотре, так и при пальпации. Для этого состояния характерно высокое давление и скачущий пульс, т. е. при каждом измерении он разный.
При осмотре и прощупывании области сердца заметно смещение верхушечного толчка (пульсации грудной стенки) влево и вниз, что свидетельствует об утолщении и расширении левого желудочка. Одновременно с этим наблюдается пульсация в нижней части грудной и надчревной областей.
При пальпации верхушечный толчок в норме плотный («куполообразный»), его ослабление означает сильное снижение сократительной способности миокарда.
Недостаточность трикуспидального клапана ведёт к значительному увеличению объёма правого желудочка, может быть видна разлитая пульсация во всей сердечной области. Артериальное давление часто понижено, а венозное — увеличивается до 200–300 мм вод. ст.
При недостаточности аортального клапана можно увидеть и прощупать пульсацию в области основания сердца, а также выявить пульсацию аорты во 2-м межреберье справа от грудины. У больных с недостаточностью аортального клапана над бедренной артерией вместо одного тона определяются два (двойной тон Траубе), что связано с резкими колебаниями сосудистой стенки как во время сокращения, так и при расслаблении сердца.
Если порок развивается в детстве, то из-за усиленного сокращения увеличенного сердца деформируются податливые у ребёнка рёбра. В результате в области сердца появляется равномерное выпячивание — сердечный горб.
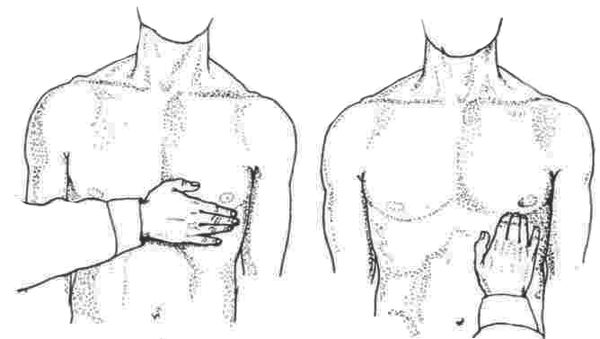
Перкуссия и аускультация
С помощью перкуссии (выстукивания) можно выявить расширение камер сердца при недостаточности трикуспидального клапана и на поздних стадиях при недостаточности митрального клапана.
При недостаточности митрального клапана расширяется левое предсердие.
При одновременном развитии нескольких пороков сердца границы сердца увеличиваются во все стороны (кардиомегалия, «бычье сердце»).
С помощью аускультации (выслушивания) можно выявить характерные для недостаточности клапанов шумы и ослабление тонов сердца.
Рентгенологическая диагностика
Рентгенография — это метод скрининга, т. е. быстрой диагностики. Она позволяет определить расположение предсердий и желудочков, а также выявить застой крови в малом круге кровообращения.
При недостаточности митрального клапана левое предсердие и желудочек увеличиваются. Сердце приобретает митральную конфигурацию: его талия сглаживается сперва из-за резкого увеличения левых отделов, а затем — правых.
При недостаточности аортального клапана резко увеличивается размер левого желудочка, поэтому сердце приобретает аортальную конфигурацию: форму «сапога» или «сидящей утки».
При недостаточности трёхстворчатого клапана видна повышенная прозрачность лёгких и выраженная кардиомегалия (увеличение сердца) с шарообразной тенью сердца из-за увеличения правого предсердия. Часто исчезает дуга лёгочной артерии.
При недостаточности клапана лёгочной артерии дуга лёгочной артерии, наоборот, выпячивается, сосудистый рисунок лёгких усилен, правые отделы сердца расширены.
Электрокардиография (ЭКГ)
На ЭКГ можно увидеть признаки утолщения камер сердца, их перегрузки, аритмии и нарушения проводимости.
При недостаточности аортального и митрального клапана на ЭКГ даже в бессимптомный период заметно утолщение миокарда левого желудочка. На более поздних стадиях появляются признаки перегрузки левого желудочка и относительной коронарной недостаточности. Может сформироваться блокада левой ножки пучка Гиса.
При недостаточности трёхстворчатого клапана на ЭКГ повышается амплитуда зубцов Р, что говорит об увеличении правого предсердия. Могут появиться блокады и нарушиться ритм.
При недостаточности клапана лёгочной артерии данные ЭКГ также свидетельствуют об увеличении и перегрузке правых отделов сердца [7] .
УЗИ сердца (чрезгрудная эхокардиография)
Чрезгрудная (поверхностная, трансторакальная) эхокардиография (ЭХО-КГ) — это простой и безопасный метод диагностики заболеваний сердца, в том числе и недостаточности клапанов. Он основан на способности ультразвукового луча проникать сквозь ткани и отражаться от них. Отражённый ультразвуковой сигнал воспринимается датчиком, обрабатывается и переводится в изображение. УЗИ позволяет осмотреть сердце, его камеры, клапаны, эндокард (внутреннюю оболочку), зарегистрировать лёгкие движения стенок и клапанов сердца, зафиксировать неправильное прикрепление створок клапанов, их аномалии и изменение движения.
Чреспищеводная эхокардиография (ЧПЭХО-КГ)
ЧПЭХО-КГ — это метод, при котором маленький ультразвуковой датчик, закреплённый на приборе, располагают в пищеводе. Такое положение датчика увеличивает разрешающую способность аппарата и позволяет осмотреть отделы сердца, закрытые от ультразвукового луча плотным материалом (например, левое предсердие может прикрываться механическим протезом митрального клапана).
Показания для чреспищеводной эхокардиографии при недостаточности клапанов:
Доплер-эхокардиография
К доплер-эхокардиографическим методикам относятся цветное доплеровское сканирование, постоянно-волновой, импульсно-волновой и тканевой доплер. С помощью них исследуются скорость и направление потоков крови в камерах сердца, выявляется и оценивается степень регургитации на клапанах.
В здоровом сердце все потоки крови движутся приблизительно с одинаковой скоростью и в одном направлении. При недостаточности клапанов в областях перепада давления создаётся турбулентный поток крови, т. е. появляются завихрения, слои и частицы крови движутся в разном направлении. Турбулентные потоки можно зарегистрировать с помощью доплер-эхокардиографии. При проведении цветного доплеровского сканирования можно обнаружить потоки внутри камер сердца и определить степень клапанной недостаточности [8] .
Радионуклидная диагностика (ангиография и вентрикулография)
Радионуклидная диагностика позволяет оценить общую и региональную сократимость сердца, визуализировать клапаны и стенки миокарда. Её выполняют в специальном аппарате (гамма-камере), который формирует изображение после введения радиоактивного препарата. Как и КТ, радионуклидная диагностика не несёт лучевую нагрузку.
Спиральная компьютерная и магнитно-резонансная томография (СКТ и МРТ)
СКТ и МРТ позволяют получить точное изображение сердца, дают информацию о состоянии клапанов и кровотоке в месте дефекта.
При КТ-ангиографии сердца обязательно используется рентгеноконтрастное вещество на основе йода, организм получает лучевую нагрузку. Контраст при КТ позволяет повысить чёткость изображения сердца и коронарных артерий, но может возникнуть аллергия на введённый препарат.
У магнитно-резонансной томографии таких побочных эффектов и лучевой нагрузки нет. Однако она противопоказана пациентам с установленными электронными устройствами и металлом в теле.
Катетеризация сердца
Катетеризация сердца — это малоинвазивная процедура, которая проводится как для диагностики, так и для лечения клапанной недостаточности. Хирург вводит тонкую, длинную и гибкую трубку-катетер, продвигая её из паховой области к сердцу. Через неё в кровь вводят контрастное вещество и получают изображение сердца в различных проекциях. Благодаря введению контрастного вещества можно оценить размер сердца, сокращение сердечной мышцы и работу клапанов. Во время процедуры при необходимости определяют давление в полостях сердца. Например, при митральной недостаточности давление в левом предсердии и левом желудочке одинаковое.
С помощью катетеризации можно провести пластическую операцию на клапане и его протезирование. К противопоказаниям для катетеризации относятся выраженная сердечная недостаточность, инфекционные и простудные заболевания, серьёзные нарушения сердечного ритма (пароксизмальная тахикардия, мерцательная аритмия с большим дефицитом пульса).
Лечение недостаточности клапанов сердца
Пациентам с лёгкой и умеренной недостаточностью клапанов, не связанной с инфекционным эндокардитом и без симптомов сердечной недостаточности, нужно наблюдаться у кардиолога и периодически посещать кардиохирурга (не реже одного раза в год, при ухудшении состояния — чаще).
При инфекционном эндокардите независимо от степени поражения и наличия симптомов лечение проводит кардиохирург. К нему также направляют пациентов с тяжёлой хронической клапанной недостаточностью.
Хирургическое лечение
Медикаментозное лечение
Терапевтическое лечение может быть назначено до и после хирургического вмешательства. Также его проводят пациентам, которым противопоказана операция, например при выраженной сердечной недостаточности, инфекционных и простудных заболеваниях, серьёзных нарушениях сердечного ритма (пароксизмальной тахикардии и мерцательной аритмии с большим дефицитом пульса).
При хронической сердечной недостаточности применяются ингибиторы АПФ, Спиронолактон и бета-блокаторы. Бета-блокаторы обязательно назначаются больным с синдромом Марфана до и после операции, так как эти препараты замедляют расширение корня аорты.
При гипертонии для снижения артериального давления применяются блокаторы кальциевых каналов.
При сопутствующей фибрилляции предсердий для профилактики инсульта назначаются антикоагулянты.
Пациентам с пролапсом клапанов показан приём препаратов магния курсами 2–3 раза в год, а также лекарств, положительно влияющих на нервную систему.
После операции по установке механических клапанов пациенты пожизненно принимают антикоагулянтную терапию. Эти лекарства разжижают кровь и предупреждают возникновение тромбов. Наличие механического клапана является противопоказанием к беременности, так как на её фоне повышается риск тромбоза, а применяемые антикоагулянты либо опасны для плода (Варфарин), либо слабо эффективны (нефракционированный гепарин).
Прогноз. Профилактика
Прогноз при клапанной недостаточности зависит от тяжести заболевания, из-за которого развился порок сердца, а также от выраженности клапанного дефекта и состояния миокарда. При хорошем состоянии сердечной мышцы, лёгкой и умеренной недостаточности трудоспособность сохраняется до 60–70 лет.
Пациентам с недостаточностью клапанов нужно пожизненно наблюдаться у кардиолога. Осмотр и обследование проводятся не менее одного раза в год, при ухудшении состояния — чаще. Цель лечения — замедлить развитие сердечной недостаточности. При необходимости кардиолог направит пациента к кардиохирургу.
Профилактика недостаточности клапанов
Для профилактики приобретённой недостаточности клапанов нужно предупреждать болезни, приводящие к её развитию: инфекции, прежде всего тонзиллит, и системные заболевания соединительной ткани. Рекомендована санация очагов хронической инфекции, закаливание и профилактика ОРВИ.
При врождённой недостаточности клапана важно своевременно выявить порок и подобрать методы коррекции.
При появлении одышки, сердцебиений, повышенной утомляемости, боли в сердце нужно обратиться к кардиологу. Шумы или изменение тонов сердца — это признак порока сердца. В первую очередь рекомендуется провести ЭКГ и УЗИ сердца.
Чтобы избежать прогрессирования недостаточности клапанов при инфекциях (например, эндокардите), по назначению врача нужно принимать антибиотики, особенно пациентам с клапанными протезами.
Чтобы предотвратить развитие и прогрессирование сердечной недостаточности при гипертонии, показаны ингибиторы АПФ.
Какие причины и признаки увеличенного сердца
Сердечно-сосудистые заболевания — одна из ведущих причин ранней инвалидности и смерти в мире. Особенно озабочены кардиологи мужским здоровьем, ведь по статистике мужчины в среднем живут на 13 лет меньше женщин. Одна из патологий — увеличенное сердце, или кардиомегалия. Этот дефект может указывать на развитие заболевания, но также является вариантом нормы. Например, у спортсменов сердце имеет большие размеры. Причины и последствия увеличенного сердца у взрослого — тема нашего сегодняшнего разговора. Игнорировать проблему не стоит, поскольку у такого явления могут быть серьезные осложнения.
Увеличено сердце: причины и последствия
Если человек долго занимался спортом и накачал сердечную мышцу, при завершении карьеры ему требуется реабилитация. Снижение физической активности должно проходить под наблюдением врача, хотя в данном случае и не идет речь о патологическом состоянии. Основная причина, почему увеличено сердце у женщины, беременность на позднем сроке или недавние роды. У беременных сердце может увеличиваться из-за увеличения объема циркулирующей крови. Такие причины возникают не из-за болезней. Однако, увеличение сердца может быть симптомом более серьезных заболеваний.
Причины увеличенного сердца у взрослого:
Кардиомегалия может быть неопасным состоянием, а тяжесть патологии зависит от того, какой отдел увеличен. Наибольшую опасность дефект представляет для мужчин и пожилых людей. Если по какой-либо причине сердце увеличено в размерах, особенно в течение длительного времени, возрастает риск сердечной недостаточности, от которой половина пациентов умирает в течение 5 лет. У пациентов с большим сердцем увеличивается вероятность тромбоза и обратного тока крови. Главная опасность кардиомегалии — риск внезапной сердечной смерти.
Признаки увеличенного сердца
В большинстве случаев кардиомегалия протекает бессимптомно. Со временем из-за того, что сердце не может эффективно перекачивать кровь, могут появиться следующие симптомы:
Симптомы неспецифичны и могут указывать на другое заболевание. Поэтому для дальнейшего прогноза важна качественная и своевременная диагностика.
Диагностика и лечение
Обследование позволяет установить причины, почему увеличено сердце, а также подобрать грамотное лечение. Иногда потребуется пожизненный прием медикаментов. Возможно, потребуется имплантация кардиостимулятора или кардиовертера-дефибриллятора (ИКД), операция на сердечном клапане и аортокоронарное шунтирование. Вид лечения подбирается индивидуально в зависимости от тяжести состояния и наличия дополнительных кардиологических проблем.
Диагностика поможет вовремя выявить причины, почему увеличено сердце у человека, а значит вовремя оказать необходимую помощь.
У некоторых людей кардиомегалия — это временное состояние, а кто-то может вести привычный образ жизни даже с увеличенным сердцем. Для других пациентов потребуется срочное лечение.
В целом же, с кардиомегалией нужно придерживаться здорового образа жизни:
Как бы банально ни звучало, но здоровый образ жизни был и остается лучшим средством профилактики сердечно-сосудистых заболеваний в любом возрасте. Конечно, не все проблемы можно решить только упражнениями и диетами, но вкупе с качественной медицинской помощью прогноз становится более благоприятным. Позаботьтесь о своем здоровье вместе с кардиологами из Чеховского сосудистого центра в Московской области. Здесь вы можете пройти диагностику и получить современное эффективное лечение.