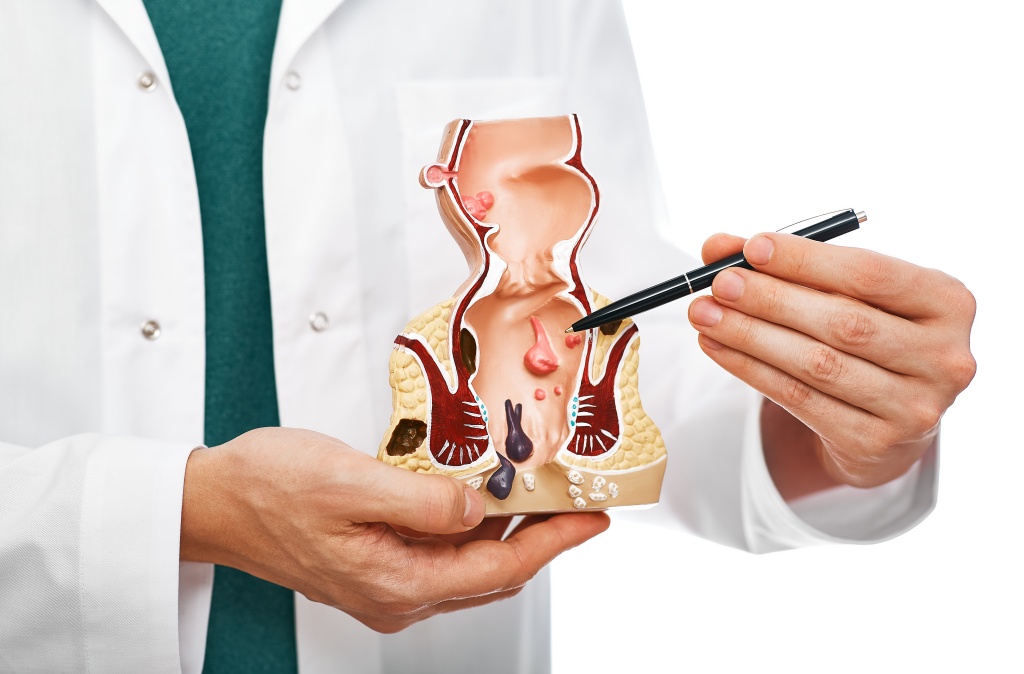
Как выглядит внешний геморрой
Как выглядит внешний геморрой
Как выглядит геморрой?
Геморрой относится к заболеваниям, о котором не принято говорить в открытую, и уж тем более демонстрировать свою «болячку» даже самым близким людям. Между тем, случаются ситуации, когда человека интересует вопрос, как выглядит геморой. И далеко не всегда устные описания узлов могут прояснить ситуацию до конца. Тем более, что внешний вид геморроя может быть различным в зависимости от стадии заболевания.
Что такое геморрой?
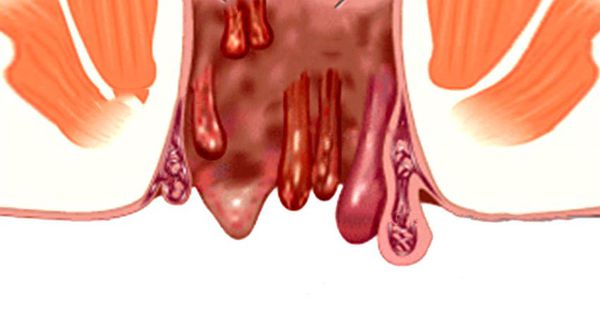
Геморрой — это расширение ректальных сосудов, расположенных под слизистой оболочкой прямой кишки или в подкожном слое перианальной области. Питание этих узелковых образований осуществляется за счет притока крови, поступающей через обширную сеть артерий. Отводится же она по двум венам, одна из которых расположена в подслизистом слое прямой кишки, а вторая опоясывает анальное отверстие и располагается непосредственно под кожей.
При изменении тонуса сосудистых стенок и ослаблении венозных клапанов происходит расширение геморроидальных узлов, которые в здоровом состоянии не обнаруживаются при осмотре или на ощупь. Из-за ухудшения питания тканей узлы могут воспаляться, а из-за того, что они выступают в просвет кишки, происходит их травмирование каловыми массами. Так возникает ректальное кровотечение.
Какие стадии геморроя существуют
Геморрой развивается в несколько этапов, на каждом из которых происходят изменения симптоматики. Меняется и внешний вид узлов:
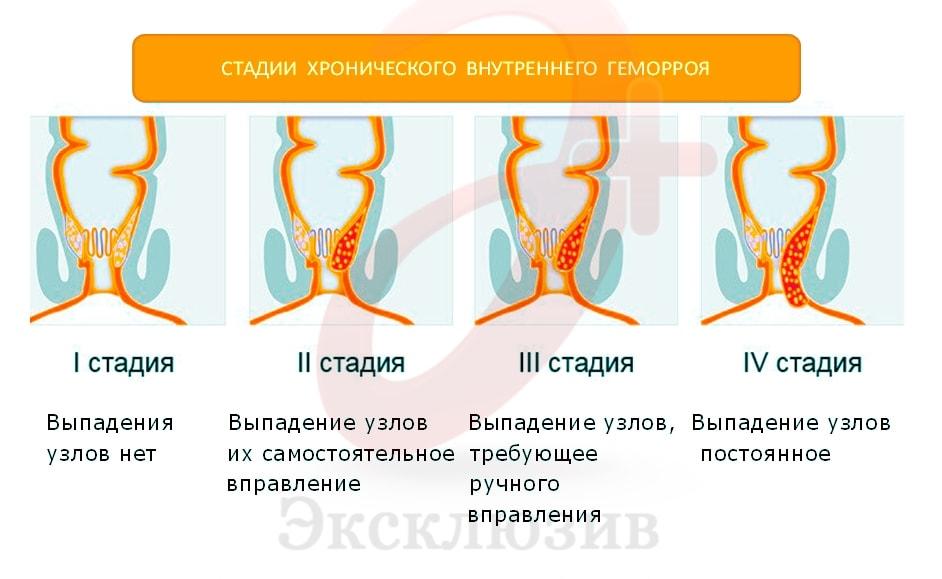
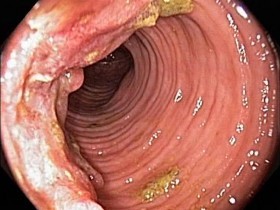
На первой стадии внутренний геморрой проявляет себя легким дискомфортом и периодическими скудными кровотечениями. Узлы визуально не просматриваются. При осмотре проктолог обнаруживает небольшие упругие образования в прямой кишке.
На второй стадии происходит увеличение геморроидальных шишек. Внутренние узлы выходят наружу, а затем самостоятельно втягиваются обратно.
Третья стадия геморроя сопровождается частыми кровотечениями, интенсивной болью и выпадением внутренних узлов. При этом они уже не способны втянуться самостоятельно — им нужно ручное вправление.
Четвертая стадия — самая неприятная с точки зрения симптоматики. Геморроидальные узлы постоянно находятся выпавшем состоянии и вправлению не поддаются. Нередко на этом этапе заболевания анальное отверстие внешне напоминает ягоду-многокостянку, так как узлы выступают наружу зубчатого края ануса. Самые неприятные симптомы этой стадии — острая боль, которая не прекращается даже в покое, и обильные кровотечения.
Начальная стадия геморроя — фото
Начальная стадия геморроя в большинстве случаев протекает скрыто, время от времени сигнализируя о своем присутствии дискомфортом в прямой кишке. Нередко такие симптомы возникают после длительного натуживания при запоре или после поднятия тяжестей. Как правило, в таких ситуациях происходит травмирование слизистой прямой кишки над выпирающими узелками, и она начинают кровоточить.
Наружный геморрой также не проявляет себя видимым выступанием узла на поверхности. Основными симптомами становится отечность кожи в перианальной области.
Фото геморроя второй стадии
Вторая стадия геморроя протекает с более заметной симптоматикой. К дискомфорту, который сопровождает человека даже при нормальном стуле, прибавляется зуд. Увеличенные внутренние узлы выпирают в ампулу прямой кишки постоянно, а при натуживании выходят наружу и скоро возвращаются в изначальное положение. При этом выпадение узлов сопровождается кровоточивостью.
Наружный геморрой также становится виден невооруженным взглядом, а к симптомам зуда присоединяется болезненность во время долгого сидения на жесткой поверхности.
Фото геморроя третьей стадии
На третьей стадии геморроя внутренние узлы увеличиваются до 2-2,5 см в диаметре и имеют четко выраженную ножку. При выпадении узлов наружу самостоятельное вправление становится невозможным, и поэтому геморрой после каждой дефекации приходится вправлять вручную.
Симптомы заболевания становятся еще более выраженными: кровотечения случаются чаще, боль возникает при отсутствии твердого стула.
Фото наружного геморроя
Наружный геморрой становится заметным визуально только на второй и на третьей стадии. Поверхность кожи над узлом периодически воспаляется, при образовании тромба (что характерно для третьей стадии заболевания) боль становится интенсивной, распирающей или тянущей. В остальное время болезненность присутствует во время сидения, езды на велосипеде.
Фото тромбоза наружного геморроидального узла. На 2 и 3 стадии может возникнуть тромбоз наружного геморроя. При этом происходит нарушение оттока венозной крови из узла, в результате чего начинается острый воспалительный процесс. Тромбоз геморроя сопровождается интенсивной острой болью, нарастающей при увеличении нагрузки: при натуживании, ходьбе, кашле.
При этом узел увеличивается в размере, а его цвет приобретает синюшные оттенки. Кожные покровы над узлом краснеют и отекают.
Фото анальных бахромок
После тромбэктомии (удалении тромба из наружного геморроя) возле анального отверстия могут образовываться бахромки. Дискомфорта они не доставляют.
Фото геморроя четвертой стадии. Четвертая стадия геморроя самая тяжелая в плане дискомфорта и боли. Они сопровождают больного постоянно из-за того, что выпавшие узлы не вправляются ручным способом. Инстинктивное сжатие ануса приводит к их ущемлению, а образующиеся в наружных и внутренних узлах тромбы еще больше усугубляют ситуацию.
При заболевании, дошедшем до такой степени, в любой момент может начаться сильное кровотечение, которое несет опасность для жизни больного.
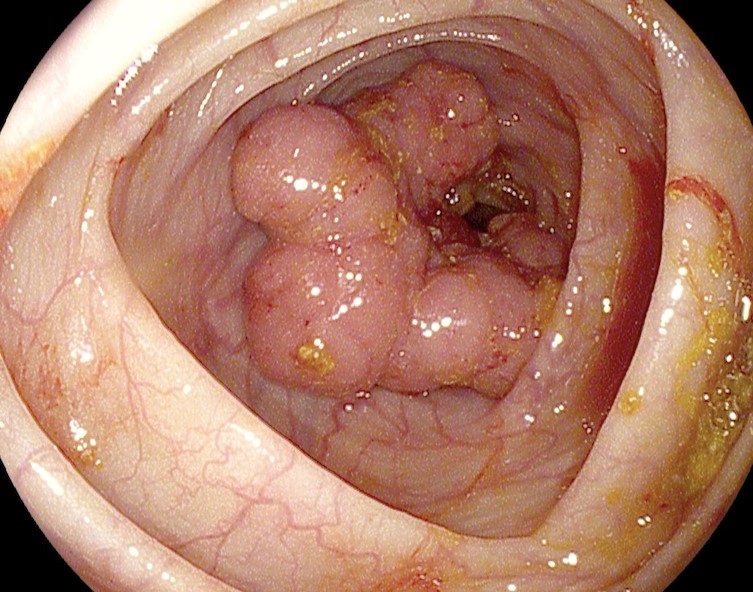
Фото внутреннего выпадения геморроя
Внутренние геморроидальные узлы, выпавшие наружу, по незнанию можно принять за полипы прямой кишки. Несмотря на некоторые сходства, они отличаются друг от друга тем, что полип представляет из себя не измененную варикозом вену, а новообразование, состоящее из эпителия и эндотелия.
Внутренний геморрой всегда окрашен в яркий цвет — светло или темно красный, на вид гладкий.
Фото полипов прямой кишки
Полипы также, как и геморрой, могут вызывать ряд неприятных симптомов. Самостоятельно дифференцировать это новообразование практически невозможно, поэтому лучше задать вопрос, как выглядит геморрой, а как — полип, профессиональному проктологу.
Полипы прямой кишки могут быть с ножкой или широким основанием. Оба вида новообразований опасны тем, что могут переродиться раковую опухоль, если их своевременно не удалить.
Фото остроконечных кондилом
Спутать с геморроем можно и остроконечные кондиломы — образования, возникшие на кожном покрове перианальной области или на слизистой оболочке прямой кишки из-за вируса папиломы человека.
Фото анальных бородавок
Анальные бородавки — еще одна разновидность папилом, которые могут появиться в перианальной области.
Диагностика стадии заболевания
Диагностировать геморрой, а также исключить вероятность наличия папилом или полипов в прямой кишке, можно посредством дифференциальной диагностики, провести которую может только врач. Для начала проктолог оценивает, как выгледит геморой (размер узлов, степень их выпадения, состояние кожного покрова и слизистой), выслушивает жалобы пациента. Для более детального обследования, когда есть подозрение на внутренний геморрой, может потребоваться аноскопия или ректороманоскопия. Некоторым пациентам также показано более углубелнное обследование толстой кишки — видеоколоноскопия. Делается это для исключения онкологии.
Посредством этих исследований врач может дифференцировать геморрой с анальной трещиной, выпадением прямой кишки, кондиломами, полипами и колитом.
Как связаться с врачом для консультации?
Связаться со специалистом на сайте можно уже сейчас. Для этого нужно заполнить простую форму и задать интересующие вопросы о геморрое и его проявлениях. Нажмите на баннер с соответствующей надписью, чтобы узнать ответ на свои вопросы без посещения клиники.
Как выглядит геморрой и что нельзя делать при геморрое
Геморрой – заболевание прямой кишки, при котором происходит патологическое расширение вен в области заднего прохода. Заболевание сопровождается неприятными ощущениями – боль, выделение крови, зуд. Как выглядит геморрой, зависит от стадии болезни.
Геморрой – заболевание прямой кишки, при котором происходит патологическое расширение вен в области заднего прохода. Заболевание сопровождается неприятными ощущениями – боль, выделение крови, зуд. Как выглядит геморрой, зависит от стадии болезни.
Если вас беспокоит дискомфорт в области заднего прохода, то рекомендуем записаться на прием проктолога, чтобы предотвратить развитие геморроя.
Как выглядит геморрой
Геморрой – это варикоз сосудов в прямокишечном венозном сосудистом сплетении в области анального отверстия. Заболевание диагностируют у 30-40% взрослого населения. Практически 80% рожавших женщин страдают от этого заболевания.
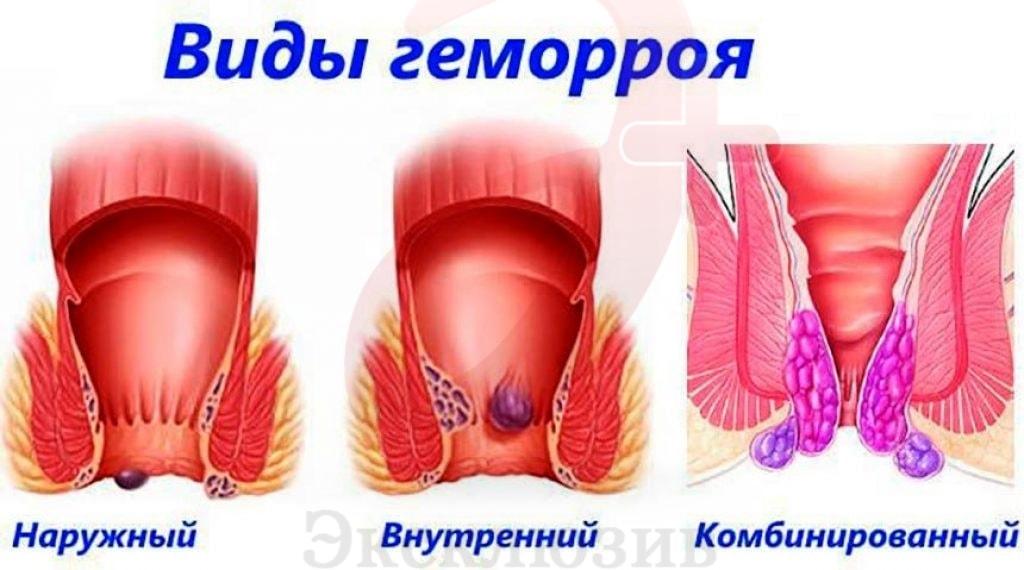
Болезнь протекает в острой и хронической стадии, с осложнениями или без них. Выделяют наружную, внутреннюю и комбинированную разновидность патологии, в зависимости от места локализации варикозных узлов.
То, как выглядит внутренний геморрой, можно увидеть только при проведении ректороманоскопии. Это начальная стадия развития варикоза сосудов прямой кишки. При этой форме болезни геморроидальные узлы находятся в подслизистом слое прямой кишки, наружу не выступают, но сильно кровоточат, поскольку покрыты только слизистой оболочкой.
Как выглядит внешний геморрой? При такой разновидности патологии шишки располагаются наружно, под кожей анального отверстия, редко кровоточат, поскольку покрыты кожей. Болезнь чаще возникает у мужчин 30-60 лет.
Как выглядят шишки геморроя? Это небольшие узлы под кожей, имеют мягкую структуру, подвижны, болезненные.
Как выглядит геморрой, зависит от причины возникновения и степени тяжести патологии. В проктологии выделяют 4 последовательные стадии течения хронического прогрессирующего заболевания.
Первая стадия
Как выглядит начальная стадия геморроя? На этом этапе развития видимые внешние проявления болезни выражены слабо. Единственный характерный симптом – покраснение кожи вокруг анального отверстия. Выпадение геморроидальных шишек не происходит.
Беспокоят незначительные кровянистые выделения, зуд, жжение, ощущение влажности, другие неприятные ощущения в области заднего прохода. При ректроманоскопии можно увидеть усиление венозного рисунка, начальные патологические изменения в мышечно-связочном аппарате.
Вторая стадия
Начинают выпадать геморроидальные узлы, но вправить их можно без особого труда, часто шишки втягиваются самостоятельно. Дистрофические изменения в мягких тканях незначительные. Острая боль может появиться при длительном сидении или ходьбе.
Третья стадия
Дистрофические изменения в связочно-мышечном аппарате прямой кишки прогрессируют, снижается мышечный тонус анального сфинктера, ткани сильно отекают. Кожа приобретает темно-красный цвет. Узлы увеличиваются до 2-2,5 см, имеют четко выраженную ножку, выпадают часто, сильно кровоточат. Дискомфорт усиливается при длительной ходьбе, после опорожнения кишечника.
Четвертая стадия
Характеризуется сильными анальными кровотечениями, сильной болью в области ануса. Узлы большие, синюшного цвета, часто выпадают даже в состоянии покоя, вправить их самостоятельно невозможно. Из-за сильных патологических изменений в тканях прямой кишки возникает недержание кала. Как выглядит геморрой снаружи можно увидеть при проведении исследования прямой кишки.
Что нельзя делать при геморрое
При варикозном расширении вен прямой кишки необходимо соблюдать все рекомендации врача и правила профилактики, чтобы избежать обострения и прогрессирования болезни.
Что нельзя делать при геморрое:
Геморрой часто развивается при сидячей работе. Чтобы избежать развития болезни, необходимо каждый час выполнять легкую гимнастику, или просто походить несколько минут.
Диета при геморрое
При геморрое правильное питание – одна из основ терапии. От диеты зависит, насколько быстро произойдет выздоровление. Часто именно погрешности в питании приводят к обострению заболевания.
Наиболее подходящий стол – №3. Основные правила питания – суточная калорийность 2900-3600 ккал, еда не должна быть слишком горячей или холодной. Пищу принимать не менее 5 раз в день, размер порций до 300 мл. Соотношение белков, жиров, углеводов – 120/110/450 г. Суточное количество жидкости – не менее 1,5 л, соли – не более 10 г.
Список разрешенных и запрещенных продуктов
| Можно | Нельзя |
|---|---|
| темный рис, шлифованные крупы; отрубной, цельнозерновой хлеб; овощи, которые не входят в список запрещенных продуктов; постное мясо, нежирная рыба; растительные масла; обезжиренные кисломолочные продукты; зелень; морсы, компоты, отвар шиповника, зеленый чай. | белый рис, манная крупа, макаронные изделия и пшеницы мягких сортов; капуста, редис, редька, репа, хрен; бобовые овощи; грибы; гранат, земляника; острая, жареная пища; черный и белый хлеб, сдобная выпечка; цельное молоко, жирные молочные продукты; крепкий чай, кофе, горячий шоколад, какао, газированные и алкогольные напитки; жирное мясо, сало, наваристые бульоны. |
Геморрой – неприятное заболевание, многие люди стесняются обращаться к врачу. Но откладывать визит к специалисту и лечение геморроя нельзя. Без адекватной терапии болезнь будет постоянно прогрессировать. Если на начальном этапе справиться с патологией можно при помощи лекарств. То на поздних стадиях без хирургического вмешательства не обойтись.
Самостоятельно вовремя распознать проблему сложно, как выглядит начинающий геморрой, знает только проктолог.
Геморрой
Навигация по странице
ЧТО ТАКОЕ ГЕМОРРОЙ?
Все о таком заболевании, как геморрой
По статистике, каждый 3 человек страдает от анального геморроя
Геморрой – этим медицинским термином обозначают варикозное расширение (варикоз) сосудов прямокишечного венозного сосудистого сплетения в дистальном отделе прямой кишки, то есть в области анального отверстия. Данная патология является одной из наиболее распространенных во взрослой проктологической практике во всех странах. По данным статистики ВОЗ от 30 до 40% взрослого населения страдают от анального геморроя.
Клиника ЭКСКЛЮЗИВ предоставляет пациентам все варианты и способы консервативного (безоперационного) и хирургического лечения геморроя и помогает быстро и навсегда избавиться от неприятных симптомов данной деликатной проблемы. Более одной тысячи пациентов уже вылечены в нашей клинике от этого недуга благодаря не только самым современным технологиям лечения, но и высокому профессионализму наших врачей проктологов.
Классификация геморроя
Болезнь классифицируют в зависимости от характера течения (острый или хронический геморрой) и анатомического месторасположения варикозных узлов относительно анального отверстия (внутренний, наружный или комбинированный геморрой). В большинстве современных классификаций геморроя дополнительно указывают стадии заболевания и учитывают наличие специфичных (характерных) осложнений геморроя.
В международной классификации болезней 10-го пересмотра (МКБ-10) выделяют несколько нозологических форм (диагнозов), относящихся к группе заболеваний геморроидальных вен, см. ниже:
Внутренний геморрой
Отличительной особенностью данного вида патологии является то, что варикозно расширенные геморроидальные узлы прямокишечного венозного сплетения анатомически располагаются в подслизистом слое прямой кишки и не выступают наружу. Внутренние узлы не видны при визуальном осмотре ануса и их невозможно увидеть без RRS (ректороманоскопии). Патологические изменения, происходящие во внутренних геморроидальных узлах, могут достаточно длительное время никак не проявлять себя клинически и геморрой незаметно переходит в хроническую форму. Нередко у взрослых совершенно случайно в прямой кишке при RRS или пальцевом ректальном исследовании обнаруживают увеличенные венозные образования (геморроидальные узлы), но если эти образования не имеют никаких клинических проявлений, то диагноз геморрой не ставят.
Образ жизни и характер питания оказывают непосредственное влияние на возникновение недуга. Сниженная двигательная и физическая активность, длительное нахождение в сидячем положении или, наоборот, чрезмерные физические нагрузки провоцируют застой крови в тазу и гипертензию (повышение давление) в венозных сосудах прямокишечного венозного сплетения. А сочетание застоя крови и венозной гипертензии с дисфункцией работы желудочно-кишечного тракта (запоры или поносы) из-за неправильного характера питания вызывает постоянное раздражение и истончение слизистой оболочки прямой кишки.
Геморроидальные шишки (узлы) при внутренней форме геморроя представляют собой подслизистые кавернозные тела (по характеру анатомического строения напоминают пещеристые тела полового члена). Внутри таких пещеристых узлов формируется множество перегородок и заполненных кровью полостей.
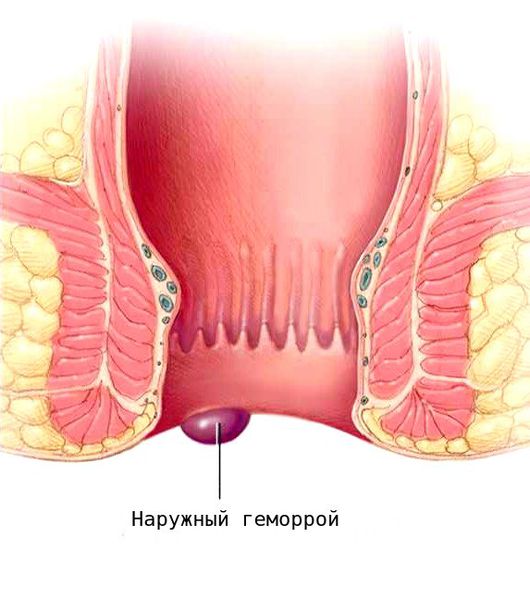
Внешний геморрой
При данной клинической форме геморроя болезненные геморроидальные «шишки» располагаются наружно, непосредственно под кожей в области ануса (анального отверстия). Неприятные и болезненные симптомы внешнего геморроя часто усиливаются при очень длительном нахождении пациента в сидячем положении, особенно на твердой поверхности. Наружный геморрой встречается в 40% случаев данной патологии, причем до 80% больных являются лицами мужского пола. Чаще всего внешним геморроем страдают именно мужчины в возрасте от 30 до 60 лет.
Патологический процесс варикоза нередко поражает венозные сосуды сразу двух крупных сосудистых бассейнов, а именно:
Анальные бахромки (не являются геморроем)
Острый и хронический геморрой у мужчин и женщин
Для острой формы заболевания характерны острый флебИт (воспалительный процесс в стенке геморроидальной вены) и острый тромбОз (процесс образования пристеночного тромба в области измененной стенки вены). Эти параллельно протекающие острые патологические процессы (воспаление венозной стенки + тромбообразование) обозначают единым термином тромбофлебИт. Геморроидальные узелки при тромбофлебите становятся плотными и болезненными. Боль в области ануса и прямой кишки особенно усиливается во время акта дефекации плотными каловыми массами.
Для хронической формы болезни характерны незаметное начало и постепенное развитие клинической симптоматики. Длительное течение хронического геморроя нередко приводит к дистрофическим изменениям связочного аппарата прямой кишки, стенок кровеносных и лимфатических сосудов и ослаблению тонуса мышц анального сфинктера, что провоцирует и способствует выпадению геморроидальных узлов наружу. Для хронической стадии заболевания острая боль не характерна, неприятные субъективные ощущения чаще всего проявляются зудом и чувством жжения в области ануса.
По данным международной многоцентровой скрининговой программы CHORUS (2015-2016 гг.) из числа 2.600 пациентов с геморроем, которые обратились за помощью к врачам-проктологам, доля женщин составила 54%, а мужчин 45%. Причем больше чем у половины всех опрошенных одновременно с геморроем наблюдались признаки хронической венозной недостаточности нижних конечностей.
Геморрой у беременных женщин
Из-за того, что в период гестации (беременности) увеличенная матка значительно сдавливает вены малого таза и прямой кишки у беременных женщин могут появиться геморроидальные узлы. Клиническую проблему геморрой при беременности выявляют практически у половины беременных женщин, причем в большинстве случаев на поздних сроках беременности, во II-м и III-м триместрах. Частота выявления данной патологии увеличивается параллельно возрасту беременной женщины.
Немаловажными факторами риска развития геморроя у беременных являются ожирение и наследственная предрасположенность. Возникший впервые в жизни после родов геморрой или проходит самостоятельно, или переходит в хроническую прогрессирующую форму с частыми и болезненными обострениями.
Стадии хронического геморроя
В современной проктологии выделяют 4 последовательные стадии течения хронического прогрессирующего геморроя, см. ниже:
Выпадение геморроидальных узлов при быстром прогрессировании геморроя между III-й и IV-й стадиями болезни может происходить при минимальных физических нагрузках, частых приседаниях на корточки, кашле и чихании. На последней IV-й стадии выпадение узлов может происходить даже в состоянии покоя.
Симптомы и характерные признаки геморроя
На I-й (начальной) стадии болезни геморрой чаще всего протекает лишь с незначительными неприятными ощущениями в области ануса и редкими эпизодами необильных геморроидальных кровотечений. По мере прогрессирования болезненного процесса до II-й и III-й стадий характерные симптомы геморроя становятся чаще и усиливаются, у больных возникают первые эпизоды неплотного смыкания анального сфинктера и выпадения геморроидальных шишек (узлов) наружу.
Геморрой нередко сопровождается раздражением кожи в области ануса и промежности и слизистыми выделениями с неприятным запахом из заднего прохода. В остром периоде нередко возникает отек перианальной области с чувством интенсивного давления и ложными позывами к опорожнению не только кишечника, но и мочевого пузыря.
Фото геморроя (как выглядит геморрой?)
Часто люди путают геморрой с другими проктологическими недугами, поэтому внимательно ознакомьтесь с фотографиями геморроя, но помните, что конечный диагноз должен поставить врач.
Осложнения геморроя
Из-за особой специфичности и деликатности проблемы геморроя многие больные, особенно женщины, стесняются и раз за разом откладывают посещение врача проктолога. Не зная о том, что чем более длительно без медицинской помощи протекает болезнь, тем более значительными будут изменения геморроидальных вен, мягких тканей перианальной области и связочно-мышечного аппарата прямой кишки и в конечном итоге могут развиться опасные осложнения и дисфункция тазовых органов. Характерными осложнениями геморроя без лечения являются тромбозы, которые требуют хирургического удаления (тромбэктомия геморроя), а также ущемление узлов, некроз и распад тканей и даже формирование флегмоны малого таза.
Часто рецидивирующие выпадения геморроидальных узлов у некоторых больных осложняются острым гнойным парапроктитом (гнойным расплавлением мягких тканей малого таза в области прямой кишки и ануса), а также формированием очень болезненных анальных трещин или свищей прямой кишки.
Методы диагностики геморроя
Алгоритм инструментальных диагностических исследований следующий:
Причины геморроя и факторы риска
В качестве двух основных причин появления патологии геморроидальных вен у взрослого человека установлены:
Немаловажное значение в появлении геморроя имеет наследственная предрасположенность, так как по наследству от родителей нам достаются не только цвет глаз или форма носа, но и состояние тканей сосудистой стенки с формированием увеличенных кавернозных узлов в области промежности и малого таза.
Но одной лишь только наследственной предрасположенности для появления геморроя недостаточно. Заболевание возникает и постепенно прогрессирует при сочетанном воздействии многих факторов, в числе которых:
Геморрой у женщин провоцируют беременность и роды. Иногда причиной возникновения недуга могут стать занятия специфическими видами спорта – конным спортом, велогонками, тяжелой атлетикой.
Лечение геморроя
Стратегия лечения геморроя может быть:
Стратегию лечения в каждом случае выбирает врач проктолог в зависимости от характера течения и стадии заболевания, обратимости патологических изменений и тяжести симптомов геморроя.
На I-й и II-й начальных стадиях болезни нередко удается обойтись только консервативной терапией, иногда в сочетании с малоинвазивными методами лечения без хирургической операции. В случае выявления распространенного варикоза в сочетании с тромбозом и тяжелыми воспалительными деструктивными изменениями мягких тканей перианальной области и прямой кишки, что характерно для III-й и особенно IV-й стадий заболевания, больному как правило требуются более радикальные хирургические методы лечения геморроя.
Важно знать, что при острой форме геморроя и обострении хронического процесса больным назначают исключительно консервативную терапию, которая включает в себя местное применение мазей и ректальных суппозиториев в сочетании с приемом внутрь таблетированных противовоспалительных и обезболивающих препаратов, антибиотиков и антиагрегантов. Физиотерапевтические процедуры таким пациентам противопоказаны.
Существуют следующие варианты лечения геморроя:
Консервативная терапия геморроя
Консервативная терапия геморроя подразумевает комплексное лечение болезни без хирургической операции. Консервативную терапию назначают в качестве монотерапии при I-й и II-й стадиях болезни или в качестве дополнительной лечебной программы при III-й и IV-й стадиях заболевания. В комплекс консервативной терапии входят различные лекарственные препараты (мази, свечи, таблетки), специальная диета, специальные физические упражнения и сеансы физиотерапии.
Очень важно добиться нормализации стула, регулярного опорожнения кишечника и улучшить процесс дефекации. Если лечебное питание не помогает, то назначают слабительные средства.
Для улучшения сосудистого тонуса и укрепления сосудистой стенки геморроидальных вен прописывают флебопротекторы, антиагреганты, витамины и ректальные суппозитории. Для устранения неприятных болевых ощущений и воспалительных явлений активно применяют лечебные мази и свечи с обезболивающим и противовоспалительным действием.
Мази для лечения геморроя, которые накладывают непосредственно на область ануса и перианальную зону, являются эффективными лекарственными средствами, сочетающими в себе противовоспалительные, противоотечные, антисептические и заживляющие свойства. Ректальные свечи при наружной форме геморроя следует использовать с осторожностью, чтобы механически не повредить увеличенные в размерах воспаленные геморроидальные узлы.
Всем больным с геморроем настоятельно рекомендуют соблюдать тщательную гигиену ануса и перианальной области и подмываться теплой водой с мылом после каждого акта дефекации.
Что такое анальная бахромка? Причины возникновения, диагностику и методы лечения разберем в статье доктора Смирновой Елены Валерьевны, проктолога со стажем в 19 лет.
Определение болезни. Причины заболевания
Анальные бахромки — это кожные эластичные складки, выступающие вокруг ануса. Их размеры в среднем от 5 до 15 мм. Внешне складки напоминают бахрому. Бахромки не угрожают здоровью и являются косметическим дефектом, однако при травмировании могут воспаляться.
Анальные бахромки — распространённый диагноз в эстетической проктологии. Одинаково часто встречается у мужчин и женщин, крайне редко выявляется у детей. Зачастую бахромки появляются после 25-30 лет.
Группы риска:
Анальные бахромки не опасны для здоровья, но часто являются следствием других патологий. Эти патологии сопровождаются растяжением кожи перианальной зоны, т. е. вокруг анального отверстия:
Симптомы анальной бахромки
Обычно складки в области ануса пациент обнаруживает самостоятельно во время гигиенических процедур. Эти складки могут появляться по всей окружности ануса и затрудняют личную гигиену.
Других проявлений у анальных бахромок, как правило, нет — они безболезненны, не мешают опорожнению прямой кишки, не причиняют дискомфорта при движениях. Большинство пациентов приходит на приём с жалобами на эстетический дефект, приносящий психологический дискомфорт.
Но бывают и исключения. Если в перианальную область попадает микробная флора, бахромки воспаляются. Появляется зуд, раздражение, боль и небольшая кровоточивость. Складки увеличиваются в размерах, возникает покраснение. В тяжёлых случаях, при повреждении бахромок и инфицировании ранки, возможен некроз ткани или развитие парапроктита — гнойного воспаления тканей, окружающих прямую кишку.
Патогенез анальной бахромки
Предрасполагающие факторы появления анальных бахромок и их основной причины — геморроя — схожи. К ним относятся:
Эти факторы приводят к ухудшению кровообращения в области заднего прохода. В результате нарушается отток по кавернозным венам, увеличиваются геморроидальные тельца и образуются геморроидальные узлы. Геморроидальные узлы воспаляются, тромбируются и растягивают кожу перианальной области.
Площадь покровного эпителия и подкожной ткани увеличивается. В первую очередь повреждаются эластические волокна, но изменения происходят и в эпидермисе, и в подкожно-жировой клетчатке. При слишком сильном натяжении волокон возможен их разрыв. Кожа становится тонкой и хрупкой, меняет цвет и теряет эластичность.
У геморроя наступает фаза ремиссии, узел уменьшается, но сократительная способность кожи нарушена, и она принимает вид небольших, свободно свисающих складок.
Классификация и стадии развития анальной бахромки
Анальные бахромки, возникшие в результате геморроя, по МКБ-10 имеют код I84.6 (остаточные геморроидальные кожные метки).
По клиническим проявлениям анальные бахромки делятся на две группы:
Осложнения анальной бахромки
Анальные бахромки обычно не причиняют дискомфорта. Однако некоторые факторы вызывают раздражение складок. Например:
Эти факторы вызывают микроповреждения кожи, через которые проникают патогенные микроорганизмы (стафилококки, стрептококки, некоторые энтеробактерии), кожные складки инфицируются. Далее, с разной скоростью, в зависимости от вида патогена и сопутствующих факторов, развивается местное гнойное воспаление. Этот процесс сопровождается неприятными симптомами: отёком, зудом, раздражением и болью.
Без лечения инфекционный процесс распространяется на смежные органы. На фоне этого развивается проктит — воспаление прямой кишки. Патология проявляется:
В запущенных случаях в гнойный процесс вовлекается и параректальная клетчатка — скопление жировой ткани, окружающей прямую кишку, и развивается парапроктит с формированием гнойных ходов (свищей).
Диагностика анальной бахромки
Зачастую пациент ещё до обращения к врачу знает о мягких эластичных кожных складках, выступающих или свисающих вокруг ануса. Диагноз «анальная бахромка» ставит проктолог при внешнем осмотре перианальной области. Во время осмотра врач собирает анамнез и выясняет:
Далее, врач осматривает пациента — оценивает строение анального канала, размещение и количество анальных бахромок. Обращает внимание на сопутствующие патологические изменения: трещины, свищи, геморрой, выпадение прямой кишки.
Если это осложнённые бахромки, то внешне они увеличены в размерах, отёчны, гиперемированы (переполнены кровью). При этом может присутствовать зуд и выделение влаги.
Также врач проводит дифференциальную диагностику для исключения опасных образований — полипов и папиллом. Эти новообразования могут перерождаться в рак и требуют другого подхода к лечению. При появлении сомнений, проводят гистологическое исследование (изучение образцов поражённой ткани). При анальных бахромках аномальные изменения в структуре тканей не выявляются.
Затем, в соответствии со стандартами проктологического осмотра, врач оценивает тонус сфинктера, проводит пальцевое ректальное исследование, аноскопию (осмотр нижнего отдела прямой кишки с помощью аноскопа) и ректороманоскопию (осмотр всей прямой кишки до ректосигмоидного угла с помощью ректоскопа). Это необходимо для исключения возможных сопутствующих заболеваний прямой кишки.
Общие анализы крови, мочи и кала для диагностики анальных бахромок не требуются.
Дифференциальная диагностика проводится с заболеваниями:
Лечение анальной бахромки
Анальные бахромки — проблема деликатная и интимная, поэтому многие пытаются лечиться самостоятельно. Но не существует таблеток, мазей или народных средств, которые помогли бы их убрать. Самолечение только осложнит ситуацию. Анальные бахромки не вылечить консервативными методами.
Удалить анальные бахромки можно амбулаторно при помощи малоинвазивной хирургии. Быстро и безболезненно, под местным наркозом, т. е. через некоторое время после операции пациент может отправиться домой. Все процедуры проводят в один приём, курсовое лечение не требуется.
Но, прежде чем удалять анальные бахромки, необходимо определить причину их появления. Невыявленная этиология может привести к рецидивам в будущем. Рецидивы после хирургического удаления бывают крайне редко.
Показания к операции:
Существует четыре основные методики удаления бахромок:
При использовании современных методов удаления анальных бахромок осложнения встречаются очень редко. Иногда ранки после операции долго заживают, тогда назначают стимулирующие препараты. Процесс дефекации некоторое время может сопровождаться болезненностью и дискомфортом. Интенсивность этих ощущений зависит от индивидуальных особенностей пациента и плотности каловых масс.
Избежать рецидивов и осложнений после операции помогут меры профилактики :
После операции для оценки скорости заживления необходимо периодически посещать проктолога. Частоту осмотров назначает лечащий врач.
Прогноз. Профилактика
Прогноз, как правило, благоприятный. При отказе от хирургической операции для профилактики осложнений пациенту необходима тщательная гигиена заднего прохода.
Предотвратить травмирование аноректальной области поможет замена туалетной бумаги на подмывание и отказ от неудобного и синтетического нижнего белья. При малейшем подозрении на развитие воспаления необходимо незамедлительно обратиться к врачу.
Профилактика анальных бахромок заключается в предупреждении геморроя и других патологий, нарушающих кровообращение в малом тазу. Пациентам, особенно входящим в группу риска, рекомендовано регулярное ежегодное посещение врача проктолога и осмотр аноректальной области с ректороманоскопией.
Меры профилактики:
Наружный геморрой
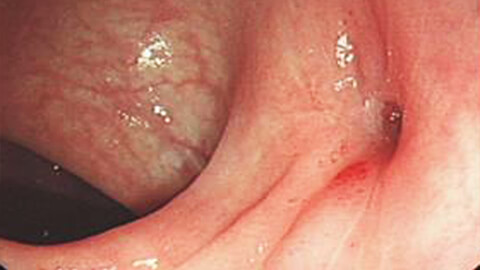
Геморрой наружный — это заболевание, при котором возникает воспаление и расширение геморроидальных вен, расположенных вокруг анального выхода (отверстия) ниже гребешковой (зубчатой) линии прямой кишки, где многослойный эпителий кишечника переходит в однослойный.
Отличительная особенность наружного геморроя — выпячивание геморроидальных узлов за пределы анального отверстия, вследствие чего диагностика заболевания может быть выполнена посредством простого визуального осмотра заднего прохода пациента, без инструментального или пальцевого исследования.
Симптомы
В острой стадии наружный геморрой проявляется сильной болью и/или жжением в зоне ануса, выраженным воспалением и/или болезненностью геморроидальных узлов, а также ощущением дискомфорта во время принятия сидячего положения. Иногда может возникать кровотечение разной степени интенсивности, вплоть до необходимости срочной госпитализации.
В хронической стадии симптоматика носит менее яркий характер:
Нередки случаи, когда хронический геморрой длительный период протекает бессимптомно и совершенно не тревожит больного.
Причины
Непосредственной причиной появления наружного геморроидального узла является перенапряжение стенок геморроидальных вен, вызванное высокими физическими нагрузками (чаще всего поднятием тяжестей) и, соответственно, избыточным притоком крови. Иногда наружный геморрой провоцируется потугами при запоре или сильным поносом.
Как правило, выпячивание узла возникает при значительном истончении сосудов, что может быть вызвано следующими факторами:
Способы лечения
Консервативное лечение внешнего геморроя может быть эффективно при небольших размерах наружных узлов. В этом случае пациентам рекомендуется внутренний приём флеботонических препаратов с целью укрепления стенок венозных сосудов, а также применение специальных противогеморроидальных мазей.
Использование ректальных свечей при наружном геморрое показано не всегда и оставляется на усмотрение лечащего проктолога.
Оперативное лечение
При значительных размерах геморроидальных узлов или при отсутствии должного эффекта от консервативной терапии применяются хирургические методы лечения:
1. Геморроидэктомия. Узел отсекается обычным хирургическим скальпелем или электроножом. Применимо на любой стадии заболевания.
2. Лазерная вапоризация. Наружный узел «выпаривается» лазерным лучом. Метод эффективен только при небольших размерах геморроидальных узлов.
3. Латексное лигирование. На геморроидальный узел надевается специальное латексное кольцо, которое перекрывает кровоток, вследствие чего ткани узла «усыхают» и отмирают. При больших размерах узлов, а также при острых состояниях лигирование противопоказано.
4. Удаление аппаратом Сургитрон. Удаление наружного геморроя выполняется узконаправленным пучком высокочастотных радиоволн. Метод не имеет ограничений по применению и эффективен на любой стадии заболевания.
Склеротерапия при наружном геморрое назначается крайне редко по причине невысокой эффективности данной процедуры.
Геморрой как он проявляется и выглядит?
На разных этапах болезни симптомы геморроя отличаются интенсивностью и выраженностью.
Признаки и симптомы геморроя
Если коротко, то основные признаки геморроя имеют три составляющие:
В зависимости от симптомов, геморрой принято делить на 4 стадии, в зависимости от степени тяжести и выраженности недуга.
Начальная стадия геморроя, дает о себе знать, прежде всего, небольшим кровотечением и припухлостью в области ануса.
Но уже на II стадии, геморрой начинает беспокоить больного значительно острее. Скрытые до этого узлы становятся выпадающими: обычно они выпадают только при дефекации, а затем постепенно самостоятельно заправляются внутрь кишки. При этом геморроидальные шишки кровоточат, а человек испытывает болезненное жжение, иногда, колющую боль. Тут больной начинает впервые нуждаться в обезболивающем. Для этого применяются специальные кремы и свечи.
На III стадии, в сравнении с предыдущей, размер узлов увеличивается, а боль и неприятные ощущения становятся сильнее. При этом шишки могут выпадать не только при дефекации, но и при поднятии тяжестей, например, т.о. регулярность этого процесса повышается. Кроме того узлы перестают самостоятельно заправляться в прямую кишку и больной становится вынужден заправлять их обратно сам.
Геморрой IV стадии, характеризуется полностью наружной формой (в некоторых случаях, заболевание изначально носит наружную форму, тогда говорят о внешнем геморрое). Шишки значительно увеличены в размерах и выступают из ануса постоянно. Боль и жжения могут быть достаточно сильны, человек при этой форме геморроя испытывает серьезный дискомфорт даже при сидении, т.к. разбухшие геморроидальные узлы уже не могут быть заправлены обратно. В данном случае становится необходимым оперативное вмешательство, т.к. консервативное лечение в виде мазей, свечей или каких-либо народных средств, в лучшем случае, только снижает болевые ощущения.
Все эти стадии можно назвать хроническими, при остром же течении болезни наблюдается тромбоз. Шишки при этом значительно уплотняются, становясь твердыми и увеличиваясь в размерах. Геморрой на этой стадии, характеризуется еще и острой болью, порой, больной даже не может найти себе места, чтобы хоть как-то облегчить страдания. При отсутствии лечения, тромбоз оканчивается некрозом геморроидального узла.
Факторы риска
Следующие факторы значительно увеличивают возможность заболеть геморроем:
Считается так же, что среди причин, которые вызывают геморрой есть и передающаяся по наследству слабость соединительных тканей кишечника. Именно благодаря им, вены и удерживаются в стенках кишки.
Как выглядит геморрой в начальной стадии?
С точки зрения легкости и эффективности лечения «подловить» болезнь на этом этапе является наиболее выгодным. Сложность с самостоятельной диагностикой тут определяется тем, что геморрой в начальной стадии очень слабо себя проявляет, т.к. небольшие узлы располагаются только внутри кишки. Прежде всего стоит обратить внимание на наличие крови в каловых массах или на туалетной бумаге, особенно если это случается регулярно. Во-вторых, иногда можно прощупать небольшую припухлость ануса, так же может отмечаться слабое ощущение постороннего предмета в прямой кишке, особенно после дефекации. Возможно слабое покалывание или чувство жжения после туалета. Все эти симптомы появляются из-за травмирования внутренних геморроидальных узлов каловыми массами.
В заключении можно сказать, что в любом случае, гораздо лучше обратиться за помощью и лечением геморроя на I стадии геморроя, чем ждать IV-й и проходить через неприятное хирургическое лечение.
Геморрой
Навигация по странице
Геморрой это одно из распространенных и болезненных заболеваний в проктологии. Появляется в результате воспалительного процесса в прямой кишке, проявляется – на фоне застоя крови и тромбоза, в виде воспаления и деформации геморроидальных вен.
На возникновение геморроя влияет характер питания и образ жизни. Застой крови в тазу провоцирует не только отсутствие двигательной и физической активности, но и чрезмерные физические нагрузки. В сочетании с неправильным питанием и дисфункцией работы ЖКТ (запоры или диарея) слизистая оболочка прямой кишки раздражается и истончается.
Классификация геморроя
Классификация прямокишечного сплетения зависит от характера протекания геморроя:
Классификация хронического геморроя
Классификация острого тромбированного геморроя
| Стадии | Симптоматика |
|---|---|
| 1 | Тромбоз узлов без воспалительной реакции. |
| 2 | Тромбоз узлов с их воспалением. |
| 3 | Тромбоз узлов с их воспалением и переходом воспаления на подкожную клетчатку, отеком перианальной кожи, некрозом слизистой оболочки узлов. |
Стадии геморроя и симптомы
Геморрой возникает из-за слабых венозных стенок и варикозного расширения сосудистого сплетения в области заднего прохода. Легче всего геморрой лечить на ранней стадии, как и многие другие болезни. Но для этого следует распознать симптомы, которые могут проявляться по-разному, в зависимости от степени.
| Симптомы геморроя | Первоначальные симптомы геморроя(%) | Симптомы геморроя при обращении к врачу (%) |
|---|---|---|
| Кровотечение | 76 | 56 |
| Выпадение узлов | 39 | 44 |
| Боли постоянные | 11 | 19 |
| Боли после дефекации | 7 | 29 |
| Дискомфорт | 8 | 19 |
| Анальный зуд | 4 | 12 |
| Перианальный отек | 3 | 21 |
| Выделение слизи | 2 | 8 |
1 стадия геморроя
Больной чувствует дискомфорт при напряжении ануса или акте дефекации. На слизистой оболочке усиливается сосудистый рисунок, появляются первые кровотечения, геморроидальные узлы не выпадают. Для начальной стадии характерно волнообразное течение и скрытая клиническая картина. При незначительном воспалении кровянистые и слизистые выделения из анального канала не интенсивны и появляются только после испражнения.
Наружу выходит всего пара капель крови, их можно заметить на нижнем белье и туалетной бумаге. Только на этой стадии можно быстро и легко вылечить заболевание. Бессимптомный период продолжителен, неприятные ощущения начинают проявляться при повышенных физических нагрузках, переохлаждении, запоре, малоподвижном образе жизни. Тогда умеренная боль и небольшое жжение может сменяться чувством тяжести или присутствием инородного тела в нижнем отделе кишечника.
2 стадия геморроя
Добавляется зуд. Стойкие боли во время дефекации, при ходьбе и даже в состоянии покоя. Интенсивные кровотечения из-за воспалительного процесса слизистых оболочек и развития отека нижнего отдела кишечника. Болезнь прогрессирует быстрее при склонности к запорам, так как натуживание приводит к повышению притока крови, образованию микротрещин и геморроидальных сплетений. Появляются визуально различимые выпадающие узлы, но пациент может вправить их сам.
3 стадия геморроя
Характерно обильное кровотечение и слизистые выделения, боль и зуд постоянные. Из-за воспалительного процесса и присоединенной инфекцией может повыситься температура. Узлы выпадают часто, появляется необходимость вправлять их вручную. Сначала это происходит во время опорожнения кишечника, а потом даже при кашле или подъеме тяжестей. Усиливается интенсивность болезненных ощущений, они становятся острыми, дергающими. Высока вероятность появления тромбозов.
4 стадия геморроя
Болезненная дефекация, сильный зуд, обильное кровотечение. Сфинктер сильно ослаблен, узлы становятся большими, выпадают постоянно, вправить обратно их невозможно. Боль не прекращается, кровопотеря уже достаточно серьезная, появляются первые признаки некроза тканей.
Поставить диагноз на данной стадии несложно, симптомы очевидны, пациент начинает сам подбирать себе медикаменты, отказываясь от ректального обследования. Но это приводит иногда к тому, что у него поздно обнаруживаются другие патологии, включая онкологию. При проявлении первых признаков болезни незамедлительно обратитесь к проктологу. Благодаря ранней диагностике, вы быстро избавитесь от дискомфорта и осложнений.
Что нельзя делать при геморрое
Следует избегать определенных действий, чтобы не вызвать усиление симптомов. Тяжелое обострение может привести к развитию серьезных осложнений. Их провоцирует ряд факторов, начиная с нарушения режима питания и заканчивая гигиеной заднего прохода. При геморрое необходимо воздержаться от сидячего статичного положения и осторожно относиться к процедуре промывания кишечника клизмами.
Болезнь развивается не только у кассиров, водителей, офисных работников, но и у тех, кто занимается усиленным физическим трудом – профессиональных спортсменов, грузчиков, танцоров. Ограничения касаются физических упражнений с поднятием тяжестей и приседанием. Также исключите из своих спортивных предпочтений катание на лошадях, велоспорт, езду на мотоцикле, греблю.
При геморрое противопоказаны тепловые процедуры, так как они усиливают приток крови, увеличивая зуд и боль. Всем больным необходимо воздержаться от посещения бани и сауны. Высокая температура влияет на усиление отека в области пораженных вен и вызывает сильное кровотечение. Категорически не рекомендуется употреблять в пищу жирные, острые и соленые блюда. Также нельзя заниматься самолечением народными средствами без консультации опытного проктолога – это только ухудшит течение болезни.
Чем опасен геморрой
Сплетение уплотненных кровеносных сосудов вокруг ануса может из небольшого узелка увеличиться до грецкого ореха. Многие пациенты не придают значения проблеме на ранних стадиях и связывают ее только с кровотечением и болью при испражнении. Каждое опорожнение кишечника может стать невыносимым из-за сильной боли и жжения, даже при обычной ходьбе или сидении. Несут опасность и частые кровотечения, особенно если узлы расположены внутри заднего прохода.
Но, кроме дискомфорта в туалете, геморрой стремительно развивается, превращаясь без лечения в:
Если симптомы болезни не удалось остановить медикаментами, сильная кровоточивость приводит к анемии и угрозе жизни, что является показанием к хирургическому вмешательству. Самая главная опасность заболевания в том, что он приводит к закупорке вен с образованием тромба. При несвоевременном лечении он может оторваться, и с потоком крови закупорить сосуды, приведя к инфаркту и инсульту.
Геморрой у беременных
Считалось, что от этой болезни страдают только мужчины. Но проблема зачастую возникает у женщины во всех странах. Варикозное расширение вен прямокишечного сплетения развивается у большинства рожениц. Увеличенные размеры матки из-за беременности сдавливают вены прямой кишки и малого таза, провоцируя появление геморроидальных узелков. В большинстве случаев клиническую проблему выявляют на поздних сроках – во II и III триместрах. К факторам риска развития болезни относится наследственная предрасположенность и ожирение.
Длительная скрытая патология во время беременности может вызвать внутриутробное инфицирование плода. Геморрой может перейти в хроническую форму, периодически прогрессируя и вызывая болезненные обострения. Количество патологий увеличивается с возрастом роженицы, повышая риск появления кровотечения из прямой кишки.
Профилактика геморроя
Лучшее предотвращение заболевания – это активизация пациента, исключение сидячего образа жизни. Важно избегать вредных привычек, правильно питаться, а также обращаться к врачам при первых симптомах.
На начальных стадиях развития геморроидальной болезни ее можно затормозить, отказавшись от употребления алкоголя, еды всухомятку, острых блюд, маринадов, сдобы, углеводов, цельного молока. При данной патологии крайне вреден коньяк. Для нормализации кровообращения обязательно выпивать не меньше 2 л жидкости. Перистальтику кишечника улучшает чашка кофе или стакан воды с утра натощак.
Подойдет также зеленый чай, который содержит флавониды, повышающие тонус сосудов. Такой напиток или травяные сборы для кишечника уменьшают воспалительный процесс и отечность в прямокишечном проходе. От запоров назначают минерализованную воду с ионами или сульфатом магния. Жидкость комнатной температуры принимают 3 раза в день по стакану.
Следует ввести в рацион богатую клетчаткой пищу, тщательно пережевывать еду. Из рекомендуемых фруктов и овощей подходят авокадо, яблоки, чернослив, брокколи, свекла, тыква и свежевыжатый сок из нее. При нарушении микрофлоры нужно пропить курс пробиотиков и ферментов, помогающих в переваривании пищи.
Диагностика геморроя
При появлении проблем с узлами в анальном отверстии необходимо срочно обратиться за специализированной помощью. Кроме пальпации, существуют другие виды определения геморроя. На осмотре врач рекомендует для диагностики болезни различные методы исследования.
Ректороманоскопия (ректосигмоидоскопия)
Процедура РРС прямой кишки относится к самым распространенным способам диагностики в проктологии. Ректосигмоидоскопия помогает своевременно выявить проктит, венозные узлы, полипы, опухоли, колит. Процедура выполняется без анестезии, так как относится к щадящим способам обследования.
Тромбэктомия геморроидальных узлов
Острые протекания геморроя поможет купировать наружное иссечение воспаленного узла под местной анестезией. Тромб удаляется через разрез в узелке, в результате чего боль исчезает моментально. Малотравмирующая операция проводится также лазерным методом с использованием инфракрасного луча. Он точно рассекает и прижигает пораженные узлы, а также способствует быстрому рубцеванию раны, ускоряя восстановительный период.
Показания для операции:
Дезартеризация геморроидальных узлов
Наиболее эффективная методика не требует хирургического вмешательства, а риск рецидива сводится к нулю. Не только избавляет дискомфорта, но и устраняет причину воспаления и очаг заболевания. Процедуру можно проводить с лифтингом слизистой, то есть подтяжкой деформированных мягких тканей. На запущенных стадиях дезартеризация проводится с мукопексией.
Лазерная деструкция (вапоризация)
Один из самых лучших методов устранения проктологической проблемы. Малоинвазивная процедура не причиняет боли и абсолютно безопасна. Вапоризация проводится без госпитализации и занимает примерно 15 минут без необходимости накладывания швов. Заживление проходит быстро и без рубцов.
Лечение геморроя
Чтобы эффективно избавиться от заболевания, следует как можно быстрее обратиться к проктологу. На приеме врач оценит состояние анального отверстия и геморроидальных узлов пальцевым методом. В некоторых случаях также направляет больного на ректороманоскопию или ректальное УЗИ. После анализов выявляется стадия болезни и назначается терапевтический курс:
Консервативное лечение геморроя
Заключается в коррекции рациона, изменении образа жизни и назначении лекарственных препаратов. Лечение следует начинать с нормализации функций толстой кишки и своевременного опорожнения кишечника. В профилактику запоров входит включение в рацион клетчатки и пищевых волокон применение слабительных средств, ферментных препаратов.
При обострении болезни назначают санаторно-курортное лечение, грязелечение, физиотерапию, минеральные ванны. В качестве консервативной терапии применяются также сидячие травяные ванночки, микроклизмы с противовоспалительными лекарствами. Для повышения тонуса и улучшения микроциркуляции вен используются флеботропные препараты.
К сожалению, лечение в острой фазе даже самыми современными медикаментами дает лишь кратковременный эффект. При запущенном геморрое помогут только малоинвазивные методы, а также хирургическое вмешательство. Паллиативные меры только временно уменьшают воспалительный процесс. Использование мазей, свечей эффективно на ранних стадиях и только по назначению врача. Увеличение физических нагрузок, нарушение диеты и возобновление запоров ведут к очередному обострению и повторному лечению.
Хирургическое вмешательство
Проведение операции рекомендовано в следующих случаях:
Хирургическое вмешательство эффективно, но востребовано лишь на последней стадии из-за своих слабых сторон, например, из-за вынужденной госпитализации.
Малоинвазивное лечение
Выбор метода терапии зависит от выраженности симптоматики, результатов диагностики и стадии заболевания. Малотравматичные процедуры позволяют вылечить геморрой без операции. Для наружного геморроя применяется малоинвазивное лечение инфракрасной и фотокоагуляции, а также лигированием латексными кольцами. Для внутреннего геморроя подходят методы дезартеризации, склеротерапии, шовного лигирования.
Показания к малоинвазивному лечению:
Дезартеризация. Минимальный уровень вмешательства хирурга за счет низкого уровня проникновения в ткани. Блокирует кровоток по артериям прямой кишки, останавливается кровотечение и рост узелков, они больше не выпадают. Под контролем ультразвукового оборудования аноскопом сшиваются сосуды. Образования в области ануса без общего кровотока ссыхаются и отваливаются через 2 недели.
Болевой синдром полностью отсутствует благодаря местной анестезии. На реабилитацию уходит не более 5-7 дней. Благодаря высокоэффективной методике HAL-RAR можно избавиться от проблемы и предотвратить ее дальнейшее развитие.
Лигирование. Это наиболее популярная процедура, когда врач фиксирует латексным кольцом геморройный узел, перетягивая сосуды у основания сосудистой ножки. В результате нарушается кровообращение, шишка усыхает и кавернозное сплетение выводится из организма через 7-10 дней вместе с калом. Безболезненный метод приводит к 100% выздоровлению. При шовном лигировании используется ультразвуковая допплерометрия, когда викровыми швами перетягиваются артерии, ткани отмирают и образование усыхает.
Инфракрасная коагуляция. Метод используется при отсутствии ректальных кровотечений на I-II стадиях заболевания. Заключается в прижигании тканей вокруг сплетения, из-за чего узел уменьшается в объеме. Также для нарушения кровотока используется фотокоагуляция, когда применяют воздействие лазером.
Склеротерапия. В пораженный узел вводится лекарство, которое склеивает сосуды, нарушая кровообращение. Для этого используют раствор Фибровейса, Тромбовара или Этоксисклерола. Это безопасный метод, после которого геморрой вылечивается почти полностью.
Преимущества данных процедур:
Рецидив болезни возможен не ранее, чем через 3 года после проведения процедуры. При выполнении всех рекомендаций избавиться от недуга можно навсегда. Все малоинвазивные методы выполняются только врачом-колопроктологом.
Народная медицина
Учитывая деликатность проблемы, большинство больных не спешат обращаться к врачу, и пытаются избавиться от нее самостоятельно. Не понимая важности профессионального лечения можно причинить себе вред. Применение народных средств приносит кратковременный эффект и только на ранних стадиях.
Специалисты не советуют увлекаться нетрадиционной медициной, так как можно сделать еще хуже. Кроме рекомендуемых бабушками отваров трав и ванночек, люди используют в качестве свечей тампоны из меда или даже сала с чистотелом. Все это может вызвать серьезные осложнения.
Не стоит лечить геморрой по сомнительным рецептам и что-либо вводить в задний проход без рекомендации проктолога. Лучше обратиться к врачу и рассказать ему о своих симптомах и о том, какими методами вы хотите избавиться от своей проблемы.
Лечение геморроя в нашей клинике
Квалифицированные проктологи центра «Гармония» всегда помогут вам в борьбе с этой болезнью, независимо от типа лечения. В работе мы используем инновационные методики и итальянское оборудование, что приводит к быстрой реабилитации.
Наша клиника предлагает пациентам все виды консервативного и операционного лечения болезни. Благодаря квалификации врачей медцентра «Гармония» и современным технологиям, вы быстро избавитесь от болезненных ощущений. Обращайтесь к нашим специалистам через форму обратной связи или звоните по телефону, который указан на сайте.
Свищи прямой кишки
Свищи прямой кишки возникают при хронической форме парапроктита. В ходе заболевания в параректальном (околопрямокишечном) пространстве образуется свищевой канал, имеющий выходы с двух концов. Первый – непосредственно в прямую кишку, второй – на поверхность ягодичной или перианальной области или промежности.
Наличие свищевых ходов является причиной возникновения значительных нарушений в организме. Поэтому патологию необходимо устранить как можно раньше.
При подозрение на заболевание вы можете записаться на прием в Поликлинику Отрадное, назначить консультацию врача на удобное вам время, пройти диагностику и получить лечение, которое позволит избежать тяжелых последствий.
Особенности заболевания
При свищах прямой кишки наблюдается хронический воспалительный процесс в клетчатке, окружающей прямую кишку. Так как внутреннее отверстие фистулы (свища) расположено в прямой кишке, инфекция регулярно проникает из нее в клетчатку. Таким образом, воспалительный процесс не прекращается и болезнь приобретает все более запущенную форму.
Свищ в прямой кишке: причины
В 95% случаев свищи являются следствием острого парапроктита. Хроническое заболевание чаще всего развивается по одной из 2 причин:
Также свищи могут возникнуть как следствие патологий:
В ряде случаев хронический парапроктит развивается после:
Обязательным условием для возникновения свища является наличие инфекции.
Свищи прямой кишки: классификация
По форме фистулы могут быть:
По локализации внутреннего отверстия в прямой кишке или анальном канале свищи бывают:
По характеру расположения свищевого хода относительно наружного анального сфинктера, свищ может быть:
Выходы всех вышеперечисленных фистул располагаются следующим образом: один расположен на коже рядом с анальным отверстием, другой – в области морганиевых крипт.
Экстрасфинктерные свищи классифицируют по степени тяжести:
Свищ в прямой кишке: симптомы
Характерными признаками хронического парапроктита являются:
Справка! Боли при хроническом парапроктите наблюдаются редко. Как правило, они происходят при закупорке свищевого отверстия омертвевшими тканями или гноем. Это способно усилить и обострить воспаление, так как в свищевом ходе скапливается гной.
Осложнения хронического парапроктита
При отсутствии лечения могут возникнуть следующие осложнения:
Перечисленные признаки могут сопровождаться следующими симптомами:
Чем опасен свищ прямой кишки?
Сами по себе фистулы не представляют угрозы для жизни пациента. Однако при длительном существовании свищевых ходов возможны опасные последствия:
Диагностика
Диагностика свищей осуществляется на осмотре проктолога.
Пациент располагается на гинекологическом кресле. Наружное свищевое отверстие в области анального отверстия определяется визуально. Наличие рубцовой ткани по ходу свища можно выявить с помощью пальцевого исследования. Однако этот метод подходит для интрасфинктерных и транссфинктерных свищей. Экстрасфинктерные свищи диагностировать подобным методом нелегко.
Также для диагностики свищей проводятся:
Свищ прямой кишки: лечение
Лечение свищей прямой кишки может быть только хирургическим. Консервативная терапия не даст необходимого результата. Существуют несколько видов операций, применяющихся при этом заболевании. Однако главными целями всех методов являются:
При выборе метода лечения обязательно учитывают:
Современные методы подразумевают закрытие внутреннего выхода свища с помощью собственных тканей пациента. Их берут из стенки прямой кишки, расположенной выше отверстия.
Как правило, сложной подготовки к хирургическому вмешательству не нужно. Обычно накануне вечером и утром до операции осуществляю очистительную клизму. Перед хирургическим вмешательством пациент не принимает пищу и отказывается от питья. Но в особенно тяжелых случаях необходима механическая подготовка кишечника, в ходе которой используются специальные растворы слабительных препаратов.
Послеоперационный период обычно длится 2-3 недели, во время которых происходит полное восстановление. Благодаря эффективности современных обезболивающих и противомикробных медикаментов, уже на 2-3 сутки пациента могут отпустить долечиваться амбулаторно. Трудоспособность возвращается уже через 1-1,5 недели. Редко реабилитационный период может составлять 1,5-2 месяца при условии сниженной регенерации тканей.
Профилактика
Профилактика заболевания очень проста. Прежде всего, необходимо своевременное лечение острого парапроктита и травм прямой кишки, устранение инфекций. Также на пользу пойдет забота о ЖКТ: правильное питание, употребление достаточного количества жидкости (1,5-2 л в день). И в любом случае нужно тщательно соблюдать гигиену половых органов и анального отверстия.
Рак прямой кишки
Рак прямой кишки – что это такое?
Это злокачественное онкологическое заболевание происходит из эпителия прямой кишки. Этой опухоли присущи характерные черты любого злокачественного образования – быстрый рост, прорастание в соседние ткани, метастазирование.
Подвержены болезни мужчины и женщины в равной степени. Рост числа заболевших отмечается с 45 лет, а пик заболеваемости приходится на 75-летних.
О заболевании
Слизистая оболочки конечного участка толстой кишки покрыта цилиндрическим эпителием с большим количеством желез. Их клетки продуцируют слизь. Под влиянием факторов риска появляются патологические клетки с бесконтрольным делением и утратой механизма апоптоза – запрограммированной гибели. Постепенно из них формируется опухоль прямой кишки.
Предположительно установлены причины рака прямой кишки:
Виды рака прямой кишки
Тип опухоли определяется ее локализацией:
Характер роста опухоли может быть:
По гистологической картине новообразование бывает:
Симптомы рака прямой кишки, первые признаки
Обсуждение проблем прямой кишки для многих людей является чем-то постыдным. Поэтому первые признаки патологии часто остаются без должного внимания. Начальные симптомы рака прямой кишки – изменения характера стула. Появляется частая смена запора и диареи, меняется форма кала. Он становится значительно тоньше, чем раньше. Беспокоят чувство неполной дефекации, неприятные ощущения, повышенное образование газов.
Развитие опухолевого процесса вызывает отдаленные признаки рака прямой кишки:
На начальных стадиях проявления болезни может не быть. При выявлении анемии неизвестного происхождения стоит искать причину скрытого кровотечения. Возможно, это рак.
Поздние стадии характеризуются поражением других органов:
Как выглядит рак прямой кишки – фото
На фото рака прямой кишки можно заметить, что он значительно сужает просвет кишечника. Это является причиной запоров, переполненного живота, метеоризма.
На этом фото карцинома растет инфильтративно, охватывая стенку.
Диагностика
После обращения к врачу, определяют симптомы, которые беспокоят пациента и позволяют предположить болезнь ректального отдела.
Стадии рака прямой кишки
Течение ракового процесса при отсутствии должного лечения прогрессирует. Стадия определяется по степени поражения самого кишечника, прорастанием ее через стенку, наличием метастазов в лимфоузлах, отдаленных поражениях других органов.
В связи с этим опухоли делят на 4 стадии. Такое распределение универсально для любых злокачественных опухолей.
1 стадия – опухоль небольших размеров, растет на слизистом слое, не поражает соседние органы и лимфоузлы.
2 стадия делится на А и Б. 2А – это поражение от трети до половины окружности кишечной трубки, но растет строго в стенке или просвете, метастазов нет. 2Б – размер очага такой же, но есть метастазы в околокишечных лимфоузлах.
3А – опухоль занимает более половины окружности кишки, прорастает через все слои и околокишечную клетчатку. Могут быть единичные метастазы в ближайших лимфоузлах.
3Б – любой размер опухоли, метастазы в отдаленных лимфоузлах, принимающих лимфу от ректальной области.
4 стадия – метастазы распространяются по внутренним органам и отдаленным лимфатическим узлам. Размер первичной опухоли может быть любой.
Методы лечения рака прямой кишки
Небольшой размер опухоли и ее прорастание только через слизистый и подслизистый слой прямой кишки, не затрагивая мышечный и серозный, позволяет выполнить хирургическое удаление самой опухоли. Иногда возможно проведение операции через кишку с помощью колоноскопа.
Если она проросла в мышечный слой, то показана резекция прямой кишки или экстирпация (полное удаление органа). Также удаляется параректальная клетчатка и лимфоузлы, в которых в 20% случаев уже обнаруживаются метастазы. Для проведения операции используют два доступа – лапаротомия (рассечение брюшной стенки) и лапароскопия (операция с помощью видеооборудования через несколько проколов на животе).
Тип операции выбирается исходя из локализации опухоли. Высокое расположение позволяет провести удаление новообразования и временно вывести конец кишки на брюшную стенку – сформировать колостому для дефекации. Такая манипуляция нужна, если пока сшить между собой концы кишки невозможно. Вторым этапом через некоторое время восстанавливают целостность кишечника.
При низком расположении опухолевого процесса, если ниже ее не осталось здоровых тканей, проводят удаление пораженного участка и анального отверстия, накладывают колостому на брюшную стенку.
Прогноз выживаемости
После проведения радикальной операции выживаемость в течение 5 лет колеблется в пределах 34-68%. На исход лечения влияет стадия, на которой была диагностировна опухоль, состояние самого пациента, его возраст, сопутствующие заболевания.
В зависимости от стадии опухолевого процесса, пятилетняя выживаемость определена следующими цифрами:
4 стадия не рассматривается в данной статистике. Радикальные операции зачастую провести невозможно, т.к. метастазы опухоли диссеминрованы по всему организму. Летальный исход зависит от общего состояния больного.
Противопоказания
Операция противопоказана при следующих условиях:
При распространенном процессе с метастазированием во многие органы применяют паллиативные резекции, направленные на облегчение состояния больного. Симптоматические операции – наложение обходных анастомозов, чтобы разгрузить кишечник и избежать осложнений на последних стадиях рака.
Лечение до и после операции
Химиотерапия и лучевая терапия показаны для больных с опухолями 2 и выше стадиями.
Если до операции были выявлены метастазы в нескольких лимфоузлах, а опухоль проросла мышечный слой, то на этапе подготовки к операции проводят лучевую терапию коротким курсом в течение 5 дней. Это позволяет уничтожить ранние метастазы, уменьшить размер самого образования.
Лечение рака прямой кишки после хирургического вмешательства проводится после получения патоморфологических данных об удаленных тканях. Решается вопрос о проведении облучения или его сочетании с химиотерапией. Лучевая терапия после операции уничтожает оставшиеся клетки в зоне первичной опухоли и предупреждает ее рецидив. У неоперабельных больных она облегчает состояние.
Чувствительность к химиотерапии выявляется у 30% больных. Ее назначают с лечебной целью для уничтожения метастазов.
Также химиотерапию проводят адьювантно – для предупреждения распространения карциномы, если выявлялось поражение нескольких лимфоузлов. Этот способ терапии улучшает качество и продолжительность жизни пациентов с метастазами. Применяют препараты платины, 5-фторурацил, лейковарин, фолинат кальция. Лекарства вводятся внутривенно капельно, курсами по несколько дней. Также применяют химиотерапию в сочетании с лучевой до проведения операции при местнораспространенной форме рака. Такое комбинированное лечение проводят в течение 1-1,5 месяца, а после окончания облучения через 6 месяцев выполняют операцию.
Геморрой у мужчин

Геморрой – это патология сосудов прямой кишки, в результате которой их стенки теряют эластичность и растягиваются с формированием геморроидальных узлов.
Иными словами, геморрой – это варикозное расширение вен прямой кишки, которое развивается на фоне застойных явлений в органах малого таза. Дистрофические и воспалительные явления в стенках сосудов, мышечных волокнах, связках только усугубляют проявления болезни.
В том или ином виде данное заболевание знакомо каждому 7-му жителю страны. В крупных городах/мегаполисах, этот каверзный недуг можно обнаружить у 20% взрослого населения, а у работников офиса – это почти профессиональная болезнь.
Считается, что мужчины болеют геморроем чаще, чем женщины. Однако главная причина такого явления – менее внимательное отношение к своему здоровью со стороны представителей «сильного пола». К врачу они являются уже с хроническим процессом и осложнениями, что значительно затрудняет процесс лечения.
Что провоцирует развитие геморроя
В основе заболевания лежит две причины:
Вены в подслизистом и подкожном слое аноректальной зоны образуют кавернозные тельца, которые при потере тонуса не справляются с нагрузкой, переполняются кровью и растягиваются с образованием «шишек». При отсутствии лечения мышечные стенки ослабляются, и разросшиеся узлы начинают выпадать наружу.
Список провоцирующих факторов – основное отличие в формировании геморроя у разных полов. Если у женщин главную роль играют менструации, беременность, роды, то у мужчин все упирается в неправильный образ жизни. Главные «мужские» факторы развития болезни:
Усугубляет ситуацию наследственная предрасположенность и наличие хронических заболеваний пищеварительной системы.
Внимание! Успешное лечение геморроя возможно только после полного устранения провоцирующих факторов.
Формы и стадии развития геморроя у мужчин
В зависимости от расположения геморроидальных узлов, различают внутреннюю и наружную форму болезни.
Внутренний геморрой развивается в подслизистом слое ректального канала – выше уровня сфинктера заднего прохода. Геморроидальные узлы и шишки первоначально располагаются внутри кишечника и лишь на поздних стадиях болезни начинают выпадать наружу. Стадии развития:
Наружный геморрой приводит к гипертрофии вен подкожного слоя, то есть патологические расширения изначально располагаются снаружи анального кольца.
В тяжелых случаях возможно развитие комбинированной формы, когда шишки образуются как на внутренних, так и на внешних участках аноректальной зоны.
Признаки геморроя у мужчин и его симптомы
На первых стадиях заболевание может протекать бессимптомно. Но при определенной наблюдательности, можно вовремя заметить «первые звоночки»:
От появления первых незначительных симптомов до полной клинической картины заболевания может пройти несколько лет. Если вовремя не начать лечение, вы получите целый «букет» неприятных признаков:
Внимание! Наружный геморрой, в отличие от внутреннего, диагностируется легче. Уже на первой стадии заболевания его можно увидеть, прощупать, а при наличии воспалений – даже почувствовать, так как наружные шишки легко травмируются и раздражаются при ношении тесного белья, сидении на твердой поверхности и во время дефекации.
Возможные осложнения геморроя у мужчин
Пренебрежение здоровым образом жизни и отсутствие лечения может привести к перетеканию острой формы геморроя в хроническую, а также появлению серьезных осложнений. В последнем случае наиболее опасны:
При таких симптомах геморроя его лечение у мужчин требует немедленного хирургического вмешательства.
Осторожно! При регулярных и обильных кровотечениях возможно развитие анемии. Если у вас появилась слабость и головокружение, необходимо проверить уровень гемоглобина в крови.
Как и чем лечить геморрой у мужчин
Список лечебных мероприятий назначают с учетом формы и стадии геморроя, а также наличия сопутствующих заболеваний сердечно-сосудистой, пищеварительной систем, общего состояния мышечной и соединительной ткани.
Консервативное лечение геморроя у мужчин
Использование одних только лекарственных препаратов способно принести результаты лишь на начальной стадии болезни. В более запущенных случаях медикаменты используют только в качестве подготовки к хирургическому вмешательству и для облегчения состояния.
Препараты локального действия направлены на симптоматическое лечение, без устранения основных причин болезни. Они выпускаются в виде мазей, кремов, суппозиториев (свечей). Направление их действия:
Средства системного воздействия влияют на состояние всего организма, и способны оказать эффект на первопричину проблемы – восстановить эластичность сосудов и предупредить ослабление мышечной ткани. Различают:
Отдельного внимания заслуживают препараты со слабительным действием. При хронических запорах прием послабляющего средства необходим для нормализации отхождения каловых масс и предупреждения надрыва геморроидальных узлов. В этих целях используют препараты раздражающего действия, осмотические препараты – для быстрой эвакуации больших объемов каловых масс, а также кишечные наполнители и пребиотические средства с одновременным приемом пробиотиков – для естественного восстановления микрофлоры кишечника.
Лечение народными средствами
Прежде чем обращать внимание на этот раздел, помните, что лекарственные средства домашнего производства не столь эффективны. Они способны помочь только на начальной стадии процесса или в качестве профилактического средства. Основное их действие – противовоспалительное, послабляющее, обезболивающее и легкое флеботропное.
В качестве лечебных компонентов используют:
Внимание! Народный способ лечения баней и сауной в случае с геморроем недопустим, особенно на 3-4 стадии заболевания. Высокие температуры и влажность способны повысить артериальное давление и спровоцировать кровотечение.
Лечение геморроя у мужчин хирургическими методами
Начиная с 3-й стадии геморроя, консервативные методы терапии становятся неэффективны. Здесь на помощь приходят методы современной хирургии.
Малоинвазивные технологии подразумевают удаление питающего сосуда геморроидального узла, после чего он отмирает и самоустраняется. Различают:
Радикальная хирургия подразумевает прямое удаление шишек с помощью хирургии. – геморроидэктомия и операции Лонго, которая позволяет убрать часть растянутой слизистой и подтянуть оставшиеся узлы, во избежание их выпадения. В последующем оставшиеся образования также удаляют с помощью радикальных или малотравматичных методов хирургии.
Радикальные способы удаления узлов применяют все реже из-за длительного восстановительного периода и наличия противопоказаний, среди которых слабая регенерация тканей, нарушения свертываемости крови, анальное недержание, осложнения в виде парапроктита или высокий риск повреждения иннервации мочеиспускания.
Профилактические мероприятия геморроя у мужчин
Самый надежный метод избежать геморроя – это профилактика:
Мужчинам следует помнить, что умение терпеть, не обращая внимания на боль и дискомфорт, не приносит пользы в отношении здоровья. В то время как своевременная помощь врача поможет избежать ненужных осложнений, способных привести к еще более серьезным неприятностям, нежели банальный геморрой.
Выделения из ануса (слизи и гноя)
Выделения из ануса указывают на наличие нарушений в работе прямой кишки. Что стало причиной выделений — инфекция, повреждения, новообразование — позволит определить их характер. Например, гнойные и слизистые выделения характерны для воспаления. Кровянистые возникают при полипах или геморрое.
Слизь и гной, выделяющиеся из анального отверстия, не могут быть вариантом нормы. Такие выделения говорят о наличии инфекционных или воспалительных заболеваниях в кишечнике. Секрет из ануса может быть разного цвета, консистенции и выделяться в разных объемах в зависимости от того, какое заболевание его вызвало.
Выделение слизи
К таким выделениям могут привести следующие патологии кишечника:
Чаще слизь выделяется вместе с калом при дефекации. Однако бывают и случаи выделений между походами в туалет. Это может быть связано с воспалениями или низким тонусом сфинктера. При ряде патологий слизь может иметь розоватый оттенок, что говорит о наличии кровотечений.
Выделение гноя
Появление гноя из ануса — более опасный симптом, чем слизь. Гной — признак глубоко развитого воспаления. Зачастую гнойные выделения зловонные и раздражают ткани. Цвет гноя может быть оттенков разной интенсивности. В большинстве случаев гной из ануса сопровождает параректальный абсцесс, что опасно заражением крови. Таким образом обнаружив у себя в кале гной — не задумываясь обратитесь к врачу.
Сопутствующие симптомы
В основном различные выделения сопровождаются и другими симптомами, которые сопровождают патологии.
Среди таких симптомов:
Специфические симптомы той или иной патологии в комплексе с жалобами на выделения позволяют врачу поставить первичный диагноз и назначить дополнительные диагностические анализы.
Диагностика
Заболеваниями кишечника занимается проктолог. Уже на первом приеме специалист способен выявить ту или иную причину выделений из ануса. Однако сбора анамнеза и пальцевого осмотра недостаточно для комплексной и точной диагностики.
Поэтому дополнительно проктолог может назначить следующие виды исследований:
Как избавиться от выделений из ануса?
Только врач сможет назначить эффективную и безопасную тактику лечения. Методики зависят от первопричины появления выделений.
Язва желудка
Язва желудка – одно из самых распространенных заболеваний желудочно-кишечного тракта. Это хроническая патология, при которой возникают дефекты в слизистой оболочке желудка. При несвоевременном лечении или полном его отсутствии может стать причиной инвалидности человека или даже гибели.
Язвой желудка и двенадцатиперстной кишки страдают люди в возрасте от 20 до 65 лет. Мужчины от 25 до 40 лет болеют в 5-6 раз чаще женщин по той причине, что мужские половые гормоны косвенно повышают кислотность и агрессивность желудочного сока, а женские — понижают.
Строение человеческого желудка
Желудок – это орган пищеварительной системы, в котором скапливается пища, и под действием желудочного сока, подвергается первичному перевариванию с образованием кашицеобразной смеси.
Желудок по большей части располагается в верхней левой области брюшной полости. Определённой формой и размером желудок не обладает, так как они зависят от степени его наполнения, состояния его мышечной стенки (сокращённая или расслабленная) и возраста. Вместительность органа около 3 литров, длиной 21-25 см.
Желудок обладает двумя основными функциями:
Нарушения моторики желудка из-за нарушения тонуса его мышечной стенки приводит к нарушению пищеварения и эвакуации желудочного содержимого в кишечник. Это проявляется различными диспепсическими нарушениями (тошнота, рвота, вздутие, изжога и другие).
Механизм образования язвы желудка
Язва желудка, представляет собой дефект слизистой оболочки желудка, редко меньше 1см (иногда подслизистой), окружённый воспалительной зоной.
Наиболее частой причиной образования язв желудка и двенадцатиперстной кишки является инфекция Helicobacter Pylori. Различные факторы приводят к дисбалансу между защитными факторами (желудочная слизь, гастрит, секретин, гидрокарбонаты, слизисто-эпителиальный барьер желудка и другие) слизистой желудка и факторами агрессии (Helicobacter Pylori, соляная кислота и пепсин).
Под действием лечения, дефект зарастает соединительной тканью (образуется рубец). Участок, на котором образовался рубец, не обладает функциональной способностью (секреторной функцией).
Причины развития патологии
Бактерия Helicobacter Pylori (возбудитель язвы) – оказывает разрушающее действие на клетки слизистой желудка, разрушает местные факторы защиты. В результате чего образуется такой дефект, как язва. Заражение бактерией через слюну инфицированного человека (несоблюдение правил личной гигиены, использование немытой посуды после инфицированного человека).
Повышенная кислотность – развивается в результате усиленного выделения соляной кислоты, которая оказывает разъедающее действие на слизистую оболочку желудка, с последующим образованием дефекта.
Что влияет на образование язвы желудка?
Симптомы язвы желудка
Неприятные признаки язвы желудка могут быть настолько ярко выраженными, что появляется тошнотой или даже рвотой, которая усиливается с утра и проходит после приема пищи. Язва проявляет себя чаще в осенне-весенние периоды.
Диагностика язвы желудка
Диагностика типичной язвы желудка достаточно проста, проводится терапевтом или гастроэнтерологом. При осмотре врач определяет общее состояние пациента, выясняет жалобы, характер и особенности течения болезни, при пальпации уточняет границы болезненных зон и их характер.
Чтобы сформировать точное представление о состоянии здоровья пациента, врач может назначить общий анализ крови и инструментальное обследование. Чаще всего это эндоскопическое исследование (ЭГДС).
Процедура безопасна, длится несколько минут, сопровождается неприятными, но вполне переносимыми ощущениями. Позволяет обследовать верхние отделы желудочно-кишечного тракта, установить наличие и характер воспалительных и эрозивно-язвенных процессов, а также появление новообразований.
Лечение язвы желудка
Лечением язвенной болезни занимается терапевт или гастроэнтеролог. Оно направлено на устранение симптомов, заживление язв и ликвидацию причины этого заболевания с помощью диеты, изменения образа жизни и назначения медикаментов.
Медикаментозная терапия
Для избавления от инфекции Хеликобактер Пилори врач назначает антибиотики, а для снижения кислотности желудочного сока — кислотоснижающие препараты и др. Если язва желудка вызвана приёмом обезболивающих препаратов (НПВС) или иных медикаментов, которые могут спровоцировать развитие язвы, то врач подбирает пациенту другие препараты, у которых нет язвообразующего действия.
Сначала снимается боль с помощью обезболивающих. Принимаются препараты только при ощущении дискомфорта в желудке. Также прописываются энтеросорбенты, которые нейтрализуют негативное действие токсинов. Кроме того, больному необходимо пропить курс витаминов.
Питание
Важно при язве желудка не обострять симптомы при помощи вредных привычек. Нужно перестать курить и употреблять спиртные напитки. А также следить за своим питанием. При язве желудка должна быть назначена специальная диета.
Она предполагает полноценное питание, разделённое на 5-6 приёмов пищи в день. Ограничивается употребление сильных раздражителей желудочной секреции (кетчупов, острых специй), грубых продуктов и блюд. Пища готовится в основном протёртой, варится на пару или в воде, рыба и негрубые сорта мяса подаются кусками. Из рациона исключаются очень холодные и горячие блюда. Ограничивается приём поваренной соли.
Появление избыточного количества соляной кислоты в желудке ведет к тому, что возникают боли, пациента мучает изжога. Необходима вода, которая обладает ощелачивающим эффектом – при ее применении вредное воздействие соляной кислоты нейтрализуется.
Противоположная проблема – пониженная кислотность. В этом случае желудочного сока вырабатывается мало. Итог: пища плохо переваривается, возникает ощущение переполнения желудка.
Щелочные минеральные воды ускоряют обработку пищи и способствуют быстрому продвижению ее по желудочно-кишечному тракту.
Профилактика язвы желудка
При здоровом образе жизни, правильном питании, бережном отношении к своему здоровью вероятность появления язвы желудка крайне низкая. Как мы уже выяснили, к развитию язвы желудка приводят нарушения сна и питания, чрезмерно активный образ жизни, а также несоблюдение правил личной гигиены.
Если у родственников была язвенная болезнь, то независимо от жалоб рекомендована ЭГДС с определением кислотности желудочного сока, уточняющими биопсиями для определения инфекции H. Pylori и гистологическим изучением подозрительных участков хотя бы раз в 2 года.
Также нужно придерживаться здорового образа жизни: отказаться от вредных привычек, быть физически активным, спать ночью не менее 7 часов. Избегать стрессовых ситуаций, учиться правильно их воспринимать.
Регулярно посещать врача в рамках диспансеризации и устранять очаги хронической инфекции. Начиная с 25 лет раз в два года проходить плановое комплексное эндоскопическое обследование — ЭГДС с определением H. Pylori.
Где пройти диагностику и лечение язвенной болезни желудка в Красноярске?
Для вас работает частная медицинская клиника «Медюнион» на Никитина. Мы занимаемся профилактикой, диагностикой и лечением язвы желудка. Наши специалисты проведут комплексное обследование на новейших аппаратах, в стерильно чистых кабинетах.
Для записи заполните онлайн-форму обратной связи, указанную на сайте, или позвоните и уточните информацию по номеру телефона клиники 201-03-03.
Самый полный перечень симптомов болезней кишечника
Благодаря научным открытиям за последние тридцать лет представления о роли кишечника и его микрофлоры в нашем организме значительно изменились. Оказалось, что они не только играют основную роль в усвоении и утилизации пищи и защищают от попадающих вместе с ней бактерий и вирусов, но и участвуют в работе иммунной системы, вырабатывают гормоны, влияют на вес, аппетит и, даже, на настроение и способность сосредоточиться.
Функции кишечника и его микрофлоры

Не подлежащие перевариванию остатки пищи, например клетчатка, поступают в толстый кишечник, где используются для питания проживающими там микроорганизмами. В процессе их жизнедеятельности образуются необходимые для человека вещества, которые мы не можем синтезировать самостоятельно. Например, кишечные палочки, бифидо- и лактобактерии синтезируют и способствуют всасыванию витаминов К, важных для кроветворения, витаминов группы В, необходимых для нервной системы, а также фолиевой и никотиновой кислот. Кроме того бактерии кишечника участвуют в выработке незаменимых аминокислот, помогают получить больше энергии из пищи и вырабатывают ферменты, способствующие процессу преобразования желчных кислот в кишечнике.
Слизистая кишечника содержит иммунные клетки, которые защищают нас от вторжения чужеродных агентов и участвуют в работе общего иммунитета. А бактерии кишечной микрофлоры производят полезные для иммунной системы вещества и подавляют патологические бактерии.
Кишечник является одним самых крупных эндокринных органов, клетки кишечника вырабатывают различные гормоны, которые участвуют в регулировании работы желудочно-кишечного тракта и стимулируют восстановление клеток кишечника.
Столь многообразная роль клеток тонкой и толстой кишки и примерно 2 кг микроорганизмов, в них проживающих, приводит к тому, что заболевания кишечника могут иметь очень разнообразные симптомы.
Как кишечник связан с самочувствием?
Наиболее часто встречающиеся симптомы нарушений функции кишечника объединены под собирательным понятием кишечной диспепсии. К ним относятся вздутие, повышенное газообразование, урчание в животе, поносы, запоры или их чередование (неустойчивый стул), дискомфорт и боли в животе. Эти симптомы могут быть вызваны как нездоровым образом жизни, длительным приемом медикаментов, влиянием стресса, так и недостаточным производством пищеварительных ферментов вследствие наличия различных заболеваний ЖКТ, и в частности кишечника. Постоянно повторяющиеся симптомы кишечной диспепсии вызывают ухудшение качества жизни. Поэтому при появлении таких симптомов и, особенно, при частом повторении для того, чтобы пройти эффективное лечение и избавится от них, необходима помощь гастроэнтеролога.
Болезни кишечника и нарушения в его работе могут влиять на различные процессы в организме и вызывать симптомы, которые не всегда явно указывают на кишечник. К ним относятся слабость, упадок сил, кожные проблемы, выпадение волос, сниженное настроение, боли в суставах, их еще называют внекишечными. Кроме того дисбаланс между нормальными и патогенными микроорганизмами, входящими в состав микрофлоры, также отражается на самочувствии и состоянии здоровья человека и может способствовать развитию воспалительных процессов в организме.
Получить консультацию гастроэнтеролога, специализирующегося на диагностике и лечении заболеваний кишечника, вы можете в Гастроэнтерологическом центре Эксперт.
Симптомы требующие, незамедлительного обращения к врачу

Согласно клиническим рекомендациям установлены «симптомы тревоги» или «симптомы красных флагов», при которых необходимо срочное посещение врача:
Кишечные симптомы
Какие боли в животе, связаны с болезнями кишечника?

Понос (диарея)
Острая диарея длится не больше двух-трех недель и часто имеет инфекционную природу. Хроническая диарея характеризуется длительным течением (больше 2-х недель), ее может вызывать множество причин.
Запор (обстипация)
Изменение формы и внешнего вида стула
Исследование образцов кала является одним из основных способов диагностики заболеваний кишечника. Также возможна предваряющая посещение врача самодиагностика по внешнему виду стула.
В норме стул имеет коричневый цвет, форму банана и густоту зубной пасты. Возможны небольшие отклонения, связанные с увеличением в рационе клетчатки, продуктов и лекарств, окрашивающих кал. Нормальная частота опорожнения кишечника согласно Всемирной организации здравоохранения, колеблется от 2 раз в день до 4 раз в неделю и должна происходить легко и без натуживания.
О начале воспалительного процесса в кишечнике может сигнализировать учащение дефекации и появление неоформленного стула с примесью слизи. При обострении ситуации стул становится жидким и частым. Также жидкий стул может сигнализировать о погрешностях в питании, наличии пищевой непереносимости продуктов.
Причиной плотного фрагментированного кала по типу «овечьего» или в виде «кедровой шишки», может быть недостаток воды и клетчатки в рационе и малоподвижный образа жизни. Но если такой стул наблюдается более 3 месяцев, он является симптомом хронического запора.
Более подробно о связи внешнего вида стула и заболеваний кишечника читайте в нашей статье «Как по калу определить заболевание кишечника?»
Повышенное газообразование и вздутие живота
Образование газов в кишечнике является нормальной частью процесса пищеварения, однако некоторые штаммы кишечных бактерий, в процессе жизнедеятельности выделяют больше газов, чем другие. При повышенном содержании таких бактерий возникает чрезмерное брожению, задержка газов в кишечнике и вздутие живота. Также повышенное брожение пищи может быть вызвано нарушением переваривания пищи по причине пищевой непереносимости и недостаточности ферментов для ее расщепления, например, недостаточностью лактазы.
Изжога
Повышенное газообразование в кишечнике и запоры, вызывают вздутие живота и повышают давление на диафрагму и нижний пищеводный сфинктер. Это может способствовать забросу содержимого желудка и двенадцатиперстной кишки в пищевод и вызывать изжогу.
Тошнота и рвота
Тошнота и рвота могут быть как симптомами кишечной инфекции, так и нарушения проходимости кишечника.
Внекишечные симптомы
Повышение температуры
Лихорадка может быть симптомом инфекционных и воспалительных заболеваний кишечника, если сопровождается учащением стула, болями в животе, ложными позывами к дефекации (тенезмами).
Беспричинное похудение или набор веса

Увеличение веса может быть вызвано инсулинорезистентностью или склонностью к перееданию, которые могут быть обусловлены, в том числе, дисбалансом кишечной микрофлоры. Исследования, изучавшие микрофлору кишечника у худых и полных людей, обнаружили, что у людей с избыточным весом чаще наблюдается дисбаланс бактерий в кишечнике. Также определенные типы бактерий могут влиять на набор веса, поскольку они вырабатывают вещества-метаболиты, способствующие увеличению всасывания углеводов и жиров, что ведет к повышенному поступлению калорий в организм и определяет набор массы тела.
Снижение иммунитета
Нарушение работы кишечника приводит к серьезным проблемам с иммунитетом, способствуя проникновению бактерий и вирусов внутрь человеческого организма. Из-за воспалительных процессов в кишечнике ухудшается не только локальная защита его слизистой оболочки от проникновения чужеродных бактерий и вирусов, но и возникают нарушения в работе общего защитного механизма всего организма.
Дисбаланс кишечной микрофлоры приводит к росту патогенных микроорганизмов и вирусов в кишечнике.
Повышенная утомляемость, упадок сил
Исследования показывают, что у людей с синдромом хронической усталости аномальный уровень определенных видов кишечных бактерий. На самом деле связь между нездоровым кишечником и хронической усталостью настолько сильна, что, по оценкам одного исследования, 80% людей с хронической усталостью можно диагностировать, просто проведя исследование их кишечной микрофлоры.
Нездоровый кишечник также может негативно влиять на циркадный ритм, что может нарушить сон и вызвать чувство чрезмерной усталости в течение дня.
Необъяснимое снижение настроения, тревожность, депрессия

Инсулинорезистентность
Механизмы вызывающие инсулинорезистентность — снижение чувствительности тканей (мышечной, жировой и печеночной) к действию инсулина, полностью не известны, но наряду с повышением возраста, дислипидемией, избыточным весом, распределением жира в организме, важную роль играет нарушение состава кишечной микрофлоры. Научными исследованиями доказано, что бактерии микрофлоры не только участвуют в обмене веществ в организме, но и могут влиять на чувствительность тканей к инсулину.
Проблемы с кожей
При экземе, псориазе, акне и других воспалительных заболеваниях кожи, часто рекомендуются средства для местного ухода за кожей, но следует знать, что некоторые кожные заболевания могут сочетаться с заболеваниями кишечника. Например, целиакия, язвенный колит и болезнь Крона имеют внекишечные проявления, порой напрямую связанные с активностью основного заболевания, что определяет лечебную тактику.
Дисбиоз кишечной микрофлоры и нарушение кишечной проницаемости, сопровождающие заболевания кишечника, могут вызывать развитие воспалительных реакций, которые ухудшают состояние кожи. Подробнее о кожных проявлениях болезней ЖКТ
Витаминная и минеральная недостаточность
Целиакия, лактазная недостаточность, инфекционные и паразитарные заболевания кишечника вызывают нарушение всасывания в кишечнике витаминов и минералов с развитием их дефицита.
Пищевая непереносимость
Пищевая непереносимость, в отличие от аллергии не связана с реакцией иммунной системы и проявляется послаблением стула, вздутием и болями в животе и другими неприятными симптомами, вызываемыми трудностями с перевариванием определенных продуктов. Кроме того непереносимость пищевых продуктов может быть результатом дисбаланса кишечной микрофлоры, который приводят к нарушению процессов переваривания пищи.
Кроме вышеперечисленных симптомов аутоиммунные заболевания кишечника, такие как, целиакия могут сопровождаться:
Более подробно о целиакии у взрослых читайте в нашей статье «Чем опасна целиакия у взрослых?»
Проверить переносимость глютена или лактозы можно с помощью программ