Как заставить работать поджелудочную железу
Как заставить работать поджелудочную железу
Блог нашего медицинского центра
Чем важна поджелудочная железа и как сохранить её здоровье
Одним из главных органов пищеварения остаётся поджелудочная железа, которая располагается позади желудка и двенадцатиперстной кишки. Это вытянутая железа длиной 15-20 см. Ферменты в виде панкреатического сока она поставляет в двенадцатиперстную кишку через единственный проток. Выделение этого сока называется экзокринной (наружной) функцией.
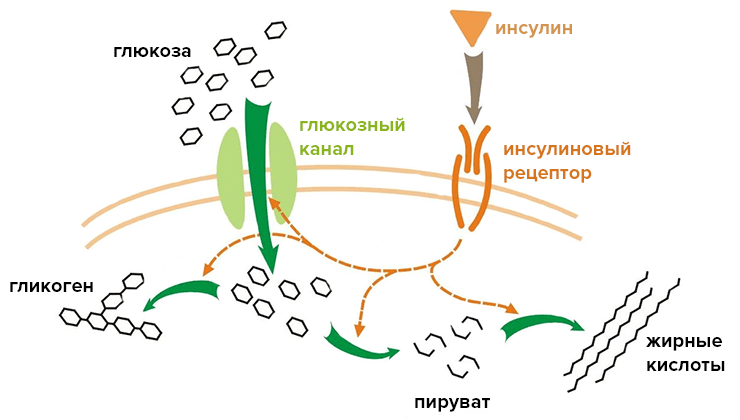
Работа поджелудочной железы (ПЖ) заключаются в выполнении не только экзокринной, но и эндокринной функции. Она состоит в синтезе глюкагона, инсулина и других гормонов. Они поступают сразу в кровоток и руководят обменом глюкозы. Дефицит инсулина или отсутствие чувствительности инсулиновых рецепторов называется сахарным диабетом.
Роль ПЖ в пищеварении заключается в синтезе и выделении панкреатического сока. Пищу переваривают несколько составляющих:
Панкреатические ферменты ПЖ:
амилаза — для расщепления углеводов;
липаза — способствует перевариванию жиров;
трипсин и химотрипсин — ответственны за расщепление белковых цепочек.
Эти ферменты правильно работают только в слабощелочной среде, в то время как из желудка поступает кислая составляющая. Бикарбонаты, содержащиеся в панкреатическом соке, нейтрализуют кислоту. Поджелудочную железу стимулируют к работе кислоты и жиры, которые раздражают двенадцатиперстную кишку.
Наиболее активно ферменты выделяются в первый час. Затем секреция постепенно падает и через 3-4 часа возвращается к первоначальному уровню. Ферменты вырабатываются в неактивной форме и начинают работать только после попадания в кишечник. От этого зависит здоровье поджелудочной железы.
При повреждении клеток ПЖ ферменты иногда активируются раньше времени, что влечет за собой воспаление — панкреатит.
Как сохранить здоровье поджелудочной железы
Неадекватное функционирование поджелудочной железы значительно ухудшает качество жизни человека. Чаще всего панкреатит провоцирует неправильный режим питания. Этот орган не переносит:
одно- или двухразового питания в сутки;
алкоголь в неумеренных количествах.
Также причиной заболевания может стать самолечение, когда человек неконтролируемо принимает лекарства. Инфекционные заболевания иногда тоже провоцируют панкреатит. Провоцируют болезни ПЖ язва, гастрит, печеночные недуги. Часто железа работает неэффективно у людей пожилого возраста.
Чтобы прожить долгую полноценную жизнь, нужно знать, как сохранить здоровье поджелудочной железы.
Если мало двигаться, систематически нарушать режим питания, употреблять алкоголь в неумеренных количествах, то можно довести железу до непоправимого состояния, когда придётся её удалять.
ПЖ могут удалить полностью или частично, но только по жизненным показаниям, когда ясно, что никакие другие методы не помогут предотвратить гибель пациента.
Профилактика заболеваний поджелудочной железы. Как позаботиться о здоровье важного органа
Болезнь легче предупредить, нежели лечить — утверждают врачи ещё со времен Гиппократа. Чтобы предупредить патологии поджелудочной железы, необходимо выполнять несложные правила:
стараться вести правильный образ жизни;
питаться 5-6 раз в сутки небольшими порциями;
включить в рацион: нежирное мясо, тушеные, вареные или сырые овощи, кисломолочные продукты, фрукты в виде компотов и желе, кисели, мед, цельнозерновые каши;
регулярно заниматься физкультурой.
Частое переедание, алкоголь и жирная пища стимулируют поджелудочную железу на активный синтез ферментов, которые нужны для переваривания. Это постепенно приводит к неприятным симптомам — отрыжке, изжоге, тяжести. Однако ферментов все равно недостаточно для правильного переваривания. В результате панкреатический сок циркулирует неправильно, начинается переваривание самой железы, что влечет за собой панкреатит.
Для контроля состояния поджелудочной железы сдают следующие анализы крови на:
Если следовать рекомендациям врачей, соблюдать правила питания и физическую активность, то поджелудочная железа будет функционировать без перебоев.
gormed.su
Как сохранить здоровье поджелудочной железы
Заказать звонок
Поджелудочная железа играет важную роль в процессе пищеварения. Вырабатываемые ею ферменты расщепляют пищу и способствуют усвоению питательных веществ организмом. Но неправильное питание и вредные привычки пагубно действуют на работу поджелудочной железы.
От чего страдает поджелудочная железа
Для сохранения здоровья и правильной работы поджелудочной железы важно пересмотреть рацион питания. Частые переедания, любовь к жирной пище и алкоголю, курение заставляют поджелудочную железу работать активнее и выделять больше ферментов, необходимых для переваривания. Такая перегруженность в последующем выливается в такие неприятные явления, как отрыжка, тяжесть или изжога.
Регулярные переедания, потребление непривычной или чересчур жирной пищи заставляют железу усиленно вырабатывать ферменты, которых все равно недостаточно для полноценного переваривания. Результатом такой усиленной работы становится нарушение оттока панкреатического сока, и ткани поджелудочной железы начинают переваривать сами себя. Все это рано или поздно приводит к такому серьезному заболеванию, как панкреатит.
Как питаться, чтобы сберечь здоровье поджелудочной железы
Правильное питание позволяет не только сохранить здоровье поджелудочной железы и других внутренних органов, но и восстановить их полноценную работу при различных заболеваниях.
Поэтому важно следовать правильным пищевым привычкам:
Правильное питание может стать естественным лечебным средством для восстановления работы органов пищеварения при минимальном потреблении лекарств.
Какие продукты рекомендуется потреблять при заболеваниях поджелудочной железы
При заболеваниях пищеварительной системы рекомендуется потреблять нежирную пищу, приготовленную в отваренном или запеченном виде. Примерное меню в этом случае выглядит так:
Для лечения хронического панкреатита стоит придерживаться диеты с повышенным содержанием белков. Жиры, свежие фрукты и овощи желательно исключить. Вся пища готовится в отварном и запеченном виде.
Запрещено употреблять сдобу, жареную пищу, жирные сорта мяса, шоколад, алкоголь, копченые, острые и соленые блюда, чай и кофе.
Для восстановления работы поджелудочной железы недостаточно указанных ограничений. Необходима также ферментная терапия: лечебная или профилактическая. Правильно подобрать лечебный препарат сможет только врач, изучив историю болезни пациента. Запишитесь к гастроэнтерологу в Красногорске – не откладывайте заботу о здоровье!
Функциональная недостаточность поджелудочной железы при хроническом панкреатите: ферментозаместительная терапия, лечебное питание
Одним из важнейших звеньев патогенетической терапии хронического панкреатита (ХП) является коррекция экзокринной недостаточности поджелудочной железы. Приведены подходы к лечению ХП, включая диетотерапию и применение ферментных препаратов, в том числе у п
Correction of pancreas exocrine insufficiency is one of the most important elements of pathogenetic therapy of chronic pancreatitis. Approaches to treatment of chronic pancreatitis are reviewed including diet therapy and application of enzyme preparations including those for patients with diabetes.
Одним из важнейших звеньев патогенетической терапии хронического панкреатита (ХП) является коррекция экзокринной недостаточности поджелудочной железы (ПЖ). Своевременная диагностика и лечение этого состояния позволяют избежать развития белково-энергетической недостаточности. Ферментам ПЖ отводится основная роль в полостном пищеварении. Следует отметить, что ПЖ обладает большими компенсаторными возможностями. Для полного переваривания жиров достаточно функционирования 2/3 паренхимы ПЖ, белков — 1/2, углеводов 1/10. Только при дефиците протеаз и липаз свыше 90% развиваются клинические проявления внешнесекреторной недостаточности. Для экзосекреции ПЖ характерно не только большое количество выделяемых железой ферментов, но и способность регулируемого изменения их количественного соотношения в составе секрета при длительных диетах (медленная адаптация). Это обеспечивается адаптивным синтезом соответствующих ферментов ациноцитами, и в зависимости от вида принятой пищи (срочная адаптация) обеспечиваемого преимущественным транспортом соответствующих ферментов в составе секрета, выводимого в двенадцатиперстную кишку (ДПК), а затем адаптивного синтеза ферментов ациноцитами железы [1]. По мере прогрессирования ХП развивается функциональная панкреатическая недостаточность вследствие потери функционирующей паренхимы органа, возникающая в результате воспалительной деструкции и фиброза ткани. При недостаточном количестве ферментов в ДПК при ХП не происходит инактивация холецистокинин-релизинг пептида, что приводит к повышенной продукции холецистокинина (ХЦК). В свою очередь ХЦК стимулирует внешнюю секрецию ПЖ, и в результате при ХП усиливается аутолиз, повышается внутрипротоковое давление [2]. Кроме того, при ХП снижается моторика кишечника как результат обезболивающей терапии или же воспалительно-обструктивных изменений в проксимальных отделах тонкой кишки вследствие увеличения ПЖ [3, 4]. Снижение секреции бикарбонатов может ослаблять защитные свойства слизи, покрывающей слизистую оболочку ДПК. Прилегающая к поверхности эпителия слизь представляет собой вязкоэластичный водорастворимый гель, 95% которого составляет вода [5]. Пристеночный слой не может быть полностью удален с поверхности слизистой оболочки без опасных повреждений кишечного эпителия. Процесс пищеварения начинается в полости ДПК (полостное пищеварение), где эндопептидазами: трипсином, химотрипсином и эластазой, а также экзопептидазами (карбоксипептидаза А и В) осуществляется гидролиз пептидов с образованием низкомолекулярных соединений. Панкреатическая гамма-амилаза расщепляет углеводы (крахмал, гликоген) с образованием, в основном, дисахаридов и небольшого количества глюкозы [6]. Гидролиз жиров осуществляется липазой ПЖ при участии желчи. Участие в ассимиляции жиров через их эмульгирование желчными кислотами, стабилизация эмульсии, мицеллообразование — основная функция желчи. Желчь также усиливает действие ферментов панкреатического сока (главным образом липазы, поддерживая оптимум рН для ее функционирования, меньшее значение для трипсина и амилазы). Она участвует в полостном пищеварении за счет собственных ферментов (амилаза, протеаза), усиливает перистальтику кишечника, стимулирует холерез, секрецию слизи, регулирует выделение ХЦК, секретина [7].
В настоящее время остается актуальным изучение клинического влияния адекватной ферментной заместительной терапии на исход ХП. Лечебное питание является обязательным компонентом терапии больных ХП. Правильно построенное лечебное питание оказывает положительное влияние на обменные процессы в организме, в том числе и в ПЖ, создает более благоприятные условия для ее функциональной деятельности.
В период обострения ХП лечебному питанию предъявляются особые требования: от полного исключения перорального приема пищи и воды в остром периоде до назначения адекватной функциональному состоянию ПЖ диеты в период восстановления.
В первые 2–4 дня при остром панкреатите или обострении хронического необходимы мероприятия, направленные на подавление панкреатической секреции: голод, аспирация кислого желудочного содержимого.
Пациентам с тяжелой формой заболевания, с наличием осложнений или нуждающимся в оперативном лечении требуется ранняя нутритивная поддержка: активная инфузионная терапия, непрерывное раннее еюнальное кормление с помощью эндоскопически размещенных зондов на 30–45 см за связкой Трейца. Могут быть использованы полимерные смеси для энтерального питания, которые обычно хорошо переносятся больными. Только немногие пациенты нуждаются в элементной (или полуэлементной) смеси. Адекватного темпа интестинальной инфузии следует добиваться постепенно, поддерживая предельный темп ее введения (100–120 мл/час). Препараты для парентерального питания обладают антиферментными свойствами, так как усиливают синтез ингибиторов протеиназ в печени, блокируют избыточную липазную активность крови. Полное парентеральное питание следует назначать, если невозможна эвакуация содержимого желудка и если не может быть введен зонд с двойным просветом [8].
По мере улучшения общего состояния, всасывательной и переваривающей функции желудочно-кишечного тракта (ЖКТ) больного переводят на ограниченное, а затем и полноценное диетическое питание.
Согласно приказу МЗ РФ № 330 от 5 августа 2003 года «О мерах по совершенствованию лечебного питания в лечебно-профилактических учреждениях РФ», лечебное питание рассматривается как неотъемлемая часть лечебного процесса и входит в число основных лечебных мероприятий.
Лечебное питание при остром панкреатите и обострении хронического имеет ряд особенностей. Во-первых, жидкая и углеводная пища в меньшей степени стимулирует панкреатическую и желудочную секрецию. Поэтому пероральное питание начинается со слизистых супов, жидких протертых каш на воде, овощных пюре и киселей из натурального фруктового сока. Во-вторых, при расширении диеты необходимо соблюдать принцип постепенности в отношении увеличения объема и калорийности рациона, а также включения в него отдельных блюд и продуктов. Обычно через 2–3 недели больной переводится на механически щадящий вариант диеты 5п, которую он должен соблюдать в течение всего периода перехода заболевания к стадии стойкой клинической ремиссии.
Ведущими принципами, положенными в основу диетотерапии больных острым и хроническим панкреатитом в период обострения, являются:
При улучшении общего состояния постепенно добавляют белковую пищу: паровой омлет из яичных белков, мясные, рыбные паровые суфле из нежирной говядины, курицы, индейки, нежирных сортов рыбы, обезжиренный творог, молоко только в блюдах. Овощные блюда из картофеля, моркови, цветной капусты даются в виде суфле или пюре, протертые сладкие компоты, кисели, желе, яблоки в печеном виде, некрепкий чай, отвар шиповника добавляются постепенно. Ограничивается поваренная соль до 5–6 г, экстрактивные вещества и все продукты, стимулирующие секреторную деятельность желудка. Пищу дают в теплом виде, небольшими порциями 6–8 раз в день. Рацион расширяют постепенно. Указанное питание применяют до 25-го дня болезни.
При нетяжелом течении заболевания больным острым панкреатитом или обострением ХП с 3-го дня назначают протертый вариант диеты № 5п (табл. 1). Разрешаются: блюда жидкие, полужидкие и полувязкой консистенции; 5–6 г поваренной соли, 50 г сухарей из пшеничной муки; слизистые или тщательно протертые супы из крупы на воде или слабом овощном отваре, суп-крем из вываренного мяса; суфле, кнели, паровые котлеты; 1–2 яйца всмятку в неделю, белковый омлет; паровой пудинг из свежеприготовленного (кальцинированного) творога; протертые каши на воде, пюре, суфле, паровые пудинги из овощей (кабачки, морковь, картошка, цветная капуста); протертые компоты из сухих и свежих фруктов, кисели, желе, муссы на ксилите, фруктозе, аспартаме, слабый чай, отвар шиповника; сливочное масло добавляют в готовые блюда. Другие продукты запрещаются.
После предложенной выше диеты назначают непротертый вариант диеты 5п на 6–12 месяцев (табл. 2).
В основе диеты при ХП в период ремиссии — физиологическая или повышенная норма белка (100–120 г/сутки), из которого 60% должны быть белки животного происхождения; резкое ограничение жиров (от 60–70 г/сутки до 30–50 г/сутки при выраженной стеаторее) и исключение продуктов, богатых экстрактивными веществами, стимулирующих секрецию пищеварительных соков. Ограничивают потребление углеводов (до 250–300 г/сутки), особенно моно- и дисахаридов, а при развитии сахарного диабета последние полностью исключают. Если больной значительно теряет в весе, то необходимо поступление энергии в количестве от 2000 до 5000 ккал/сутки (парентерально и энтерально). Питание должно быть дробным, 5–6 раз в день.
Диетические рекомендации, добавление ферментных препаратов и жирорастворимых витаминов лежат в основе лечения больных ХП в период ремиссии.
Недостаточность внешнесекреторной функции ПЖ, проявляющаяся синдромом нарушенного пищеварения и всасывания и, прежде всего, панкреатической стеатореей, по существу представляет собой исход панкреатического поражения. Патогенетическое лечение внешнесекреторной недостаточности ПЖ в основном сводится к назначению диеты и заместительной ферментной терапии. Что касается пищевого рациона, то он строится по тем же принципам, что и основная стандартная диета. В качестве источника белка используется молочный, рыбный и яичный белок. Кроме того, целесообразно использовать специальные продукты для диетического и детского питания, выпускаемые отечественной промышленностью: гомогенизированные и пюреобразные продукты из говядины, телятины, говяжьих языков, мяса цыплят, а также овощей и фруктов [9].
После операций на ПЖ у некоторых больных нарушается пассаж содержимого по кишечнику и возникают симптомы дисбактериоза, запоры. Признаки мальабсорбции могут отсутствовать. Основная панкреатическая диета модифицируется. Увеличивается количество овощей и фруктов в рационе, уменьшается количество углеводов, в особенности легкоусвояемых для избежания брожения и метеоризма (табл. 3).
При появлении клинических признаков сахарного диабета (СД) у больных ХП диетотерапия осуществляется с учетом нарушений углеводного обмена. Основной ее принцип — это максимальное приближение к физиологической норме питания. Условием эффективного лечения больного СД является соблюдение им диеты, которая предусматривает покрытие энергозатрат. Диета должна быть субкалорийной (20–25 ккал на 1 кг массы тела) с учетом осложнений и сопутствующих заболеваний. Необходим 4–5-кратный прием пищи, исключение легкоусвояемых углеводов, достаточное содержание клетчатки (пектин, отруби), преобладание более 50% жиров растительного происхождения. Многократный прием пищи (до 5–6 раз) в течение суток адекватно уравнивает отношение между уровнем инсулина и содержанием глюкозы в крови: завтрак предполагает 30%, обед — 40%, полдник — 10%, ужин — 20% от общей энергетической ценности пищевого рациона. Второй завтрак — 15% от энергетической ценности рациона (за счет уменьшения калорийности 1-го завтрака и обеда). Таким образом, создаются условия для нормализации углеводного и других видов обмена, так как нормогликемия и аглюкозурия — цель диетотерапии больных ХП, осложненного СД. Большое внимание уделяется углеводной части рациона, за счет которой покрывается до 50% суточной энергетической потребности.
Широко применяются сахарозаменители. Рекомендуется использовать фруктозу (в частности, мед из-за высокого содержания в нем фруктозы — не более 30 г в день). Применяется также ксилит (пятиатомный спирт из хлопка, кукурузной кочерыжки), сорбит (шестиатомный спирт из ягод рябины, груш, слив), сахарин, аспартам (Сладекс). При использовании сахарозаменителей необходимо установить индивидуальную переносимость (с учетом их послабляющего действия) и принимать их на фоне компенсации заболевания. Суточная доза должна быть не выше 25–30 г, при побочных реакциях она уменьшается до 5 г или отменяется вовсе. Из рациона исключают продукты и блюда, богатые легкоусвояемыми углеводами, и разрешают в основном сложные углеводы: хлеб, крупы (за исключением рисовой и манной); овощи, фрукты, ягоды, в 100 г которых содержится менее 5 г углеводов (кабачки, цветная капуста, огурцы). Овощи и фрукты, содержащие от 5–10 г углеводов на 100 г (морковь, свекла, мандарины, апельсины и т. д.) разрешаются ограниченно.
Способность продуктов повышать уровень глюкозы в крови характеризуется гликемическим индексом: чем он ниже, тем данный продукт больше подходит больному СД. Рассчитывается он относительно гликемического индекса белого хлеба: 1 хлебная единица (ХЕ) — это количество продукта, содержащего 12 г углеводов в 20 г белого хлеба. Пользуясь таблицей химического состава пищевых продуктов, можно подсчитать хлебные единицы для любого из них.
Количество жиров в рационе больных СД должно быть ниже физиологической нормы. Нежелательны в рационе тугоплавкие животные жиры (свинина, баранина, гуси, утки); продукты, богатые холестерином (мозги, печень, желтки). Предпочтение отдается сливочному и растительным маслам — не более 30–50 г, при соотношении жиров животного и растительного происхождения 2/3 и 1/3. У больных СД до 30% энергетической ценности рациона покрывается за счет жиров.
Количество белков в диете больных СД должно быть выше физиологической нормы, чтобы в условиях уменьшения квоты жиров и углеводов обеспечить достаточную энергетическую ценность рациона. Энергоемкость рациона за счет белков составляет 16–20%. Белки животного происхождения, содержащие незаменимые аминокислоты, должны составлять 55% от общего количества.
Диета больных СД должна содержать достаточно водо- и жирорастворимых витаминов, особенно витамина В1 (тиамина), который содержится в дрожжах, хлебе и т. д. и участвует в углеводном обмене. Необходимо достаточное количество макро- и микроэлементов (цинк, медь, магний и т. д.). Цинком богаты дрожжи, яйца, сыр. Магний содержится в крупах, злаковых, малине. Медь содержится в крупах, орехах, сое.
Диета 5п/9 исключает: азотистые экстрактивные вещества (пурины); продукты расщепления жира при жарении; продукты, способствующие брожению и вздутию кишечника (капуста, бобовые); продукты, богатые эфирными маслами, раздражающими слизистую проксимальных отделов пищеварительного тракта (лук, чеснок, перец и т. д.); содержащие поваренную соль до 6 г в сутки, повышенное количество липотропных веществ и кальция. Основная диета при СД по нутриентному составу и энергетической ценности, целевому назначению в основном совпадает с диетой 5п, хотя последняя является более щадящей. Включение в пищевой рацион несколько повышенной квоты белка (100–120 г), из которой 60% должны составлять белки животного происхождения, ограничение содержания жира до 80 г/сут, а также ограничение в рационе квоты углеводов (300–350 г) преимущественно за счет простых сахаров объединяет обе диеты. По содержанию витаминов, минеральных веществ (витамина А — 1,5 мг, бета-каротинов — 12,6 мг, В1 — 1,8 мг, В2 — 4 мг, РР — 20 мг, С — 115 мг, калия — 3800 мг, кальция — 1100 мг, магния — 500 мг, фосфора — 1700 мг, железа — 30 мг), общей массе рациона (3 кг), содержанию поваренной соли (6–8 г), свободной жидкости (1500 мл), а также рациональному распределению приемов пищи по энергетической ценности в течение дня (1-й завтрак — 20%, 2-й завтрак — 10%, обед — 30%, полдник — 10%, ужин — 10%, на ночь — 10% суточного рациона) диеты тождественны.
Кулинарная обработка: все блюда готовятся в отварном или запеченном виде. Температура горячих блюд — 57–62 °C, холодных — 15–17 °С.
Перечень рекомендуемых блюд и продуктов
Пшеничный хлеб 1-го и 2-го сорта, подсушенный, 200–300 г в день, частично в виде сухарей. Супы: вегетарианские овощные (кроме капусты белокочанной), крупяные. Блюда из мяса и птицы: нежирные сорта говядины, телятины, курицы, индейки, кролика, очищенные от сухожилий и жира в отварном и паровом или запеченном виде (котлеты, кнели, фрикадели, рулет, пюре). Блюда из рыбы: из нежирных сортов, лучше речной, в отварном, паровом, рубленом виде. Блюда из яиц в виде белкового омлета. Блюда из молока: творог нежирный (9%) в натуральном виде или в виде паровых пудингов, суфле. Жиры: масло сливочное несоленое, оливковое или рафинированное подсолнечное (добавлять в блюда). Общее количество жиров в диете не должно превышать 70–80 г. Не следует забывать, что 40 г животного жира содержится в продуктах, включенных в рацион. Свиное сало, говяжий и бараний жир — запрещаются. Блюда и гарниры из овощей: картофеля, моркови, свеклы, тыквы, кабачков, цветной капусты употреблять вареными, протертыми, в виде пюре, паровых пудингов без корочки. Такие овощи, как белокочанная капуста, репа, редис, щавель, шпинат, редька, брюква, исключаются из рациона. Блюда и гарниры из круп: гречневой, перловой. Фрукты: яблоки спелых сортов, не очень сладкие, в печеном виде. Сладкие блюда: кисели, протертые компоты из сухофруктов и свежих фруктов, желе на ксилите. Напитки: слабый чай, не сладкий, отвар шиповника.
Больным, получающим высокие дозы инсулина, назначают диету, близкую к обычному рациональному столу: белки — 100 г, жиры — 80 г, углеводы — 400 г, энергетическая ценность — 3000 ккал. Диету назначают на фоне введения инсулина, основную массу углеводов рекомендуется давать с завтраком и обедом. Больные ХП и СД склонны к развитию гипогликемий. Поэтому через 2–3 часа после инъекций больному нужно давать каши, овощные пюре, печеные фрукты. На ночь оставлять еду для предупреждения гипогликемий. Больному в этом случае нужно иметь несколько кусочков сахара.
Для назначения заместительной терапии при ХП необходимо уточнить состояние экзокринной и эндокринной функций ПЖ. Исследования внешнесекреторной функции ПЖ являются дополнительными в диагностике ХП. В настоящее время общепризнано, что прямые тесты для определения экзокринной функции ПЖ имеют большое диагностическое значение и могут быть использованы для оценки степени тяжести панкреатита. Для исследования экзокринной функции ПЖ (базального уровня и после стимуляции секретином и ХЦК, или церулеином) определяется объем секрета, содержание в нем бикарбонатов и нескольких ферментов. Как правило, это амилаза, липаза и трипсин. Однако из-за методических трудностей, высокой стоимости и плохой переносимости пациентами данные тесты используются только в отдельных научных центрах.
Неинвазивные тесты позволяют оценивать активность энзимов без использования интубации ДПК. Основными показаниями для назначения этих тестов являются: оценка экзокринной функции ПЖ при среднем и тяжелом течении ХП; динамическое наблюдение за изменением экзокринной функции ПЖ при ХП; оценка эффективности заместительной ферментной терапии. Существуют пероральные, дыхательные тесты и определение энзимов в кале. В последние годы для выявления панкреатической недостаточности отдается предпочтение определению панкреатической эластазы (Е-1) в кале. Этот фермент обладает высокой стабильностью во время пассажа по кишечнику. Диагностическая чувствительность и специфичность теста была достаточно высоко оценена в ряде клинических испытаний [10, 11]. По результатам этого теста можно достоверно высказываться о тяжелой степени панкреатической недостаточности (уровень эластазы ниже 100 мкг/г).
Больных с недостаточностью внешнесекреторной функции ПЖ и нарушением полостного пищеварения беспокоят вздутие живота, избыточное газообразование, переливание и урчание в животе. В более выраженных случаях появляются полифекалия, стеаторея, диарея, снижение массы тела.
Показаниями к заместительной терапии являются, прежде всего, клинические симптомы и стеаторея более 15 г/сут (норма 7 г/сут). Цель ферментной заместительной терапии — попадание достаточного количества активной липазы в ДПК, проксимальный отдел тощей кишки.
В настоящее время выпускается много коммерческих аналогов панкреатических ферментов. По своей структуре выделяют энтеросолюбильные микросферические и таблетированные ферментные препараты. Отдельно хотелось бы отметить, что таблетированные ферментные препараты, содержащие 3500 ЕД липазы, в своем составе согласно инструкции вообще не имеют кишечно-растворимой оболочки, что ставит под сомнение факт их эффективности. Минимикросферические ферментные препараты имеют преимущество в купировании экзокринной недостаточности ПЖ, благодаря своему размеру и большому количеству частиц в капсуле. Исследование Adler G. et al. (1993) продемонстрировало, что ферментный препарат, имеющий диаметр частиц 1–2 мм, обладает более высокой липолитической активностью и улучшает всасывание жиров в среднем на 25% по сравнению с ферментным препаратом, имеющим частицы более крупного размера (2–3 мм) [15].
Разовая доза ферментов, рекомендуемая при внешнесекреторной недостаточности, должна содержать не менее 25 000–40 000 ЕД липазы на основной прием пищи, а в сутки доза ферментного препарата может варьировать от 100 000 до 180 000 ЕД липазы.
Литература
Л. В. Винокурова, доктор медицинских наук
Е. А. Дубцова, доктор медицинских наук
Т. В. Попова
ЦНИИ гастроэнтерологии, Москва
Диета при панкреатите, примерное меню
Панкреатит — воспалительный процесс в поджелудочной железе, который в большинстве случаев возникает на фоне чрезмерного увлечения жирными блюдами и алкоголем. Чтобы избавиться от него, лекарств и даже хирургического вмешательства недостаточно. Основную роль в лечении играет диета при панкреатите, которая позволяет восстановить работу поджелудочной железы и предотвратить повторное воспаление.
Какая диета необходима при панкреатите
Основная цель диеты при воспалении поджелудочной железы — разгрузка пищеварительного тракта и снижение выработки пищеварительных ферментов, которые при воспалении не выходят через протоки в 12-перстную кишку, а остаются внутри железы и «переваривают» ее ткани. Питание при панкреатите должно быть сбалансированным, чтобы покрывать потребности организма в основных питательных веществах, витаминах и минералах. Базовая методика питания для больных с панкреатитом была разработана терапевтом, основоположником диетологии и клинической гастроэнтерологии Мануилом Исааковичем Повзнером, и ей было присвоен номер 5п.
Суть диеты состоит в использовании продуктов, которые не провоцируют обильное выделение пищеварительных ферментов железой. Стандартное меню при панкреатите содержит теплые блюда жидкой, полужидкой или кашицеобразной консистенции, приготовленные отвариванием, тушением, в пароварке или методом запекания. Такие ограничение объясняются тем, что жареные блюда долго перевариваются, а на фоне уменьшения панкреатических ферментов могут забродить, вызывая вздутие, боли и рези в животе. Сырые овощи и фрукты тоже ограничивают из-за их способности провоцировать газообразование.
Наиболее жесткие требования к питанию предъявляются при обострении хронического панкреатита или при воспалении в острой форме. В течение 2-3 дней больным противопоказана любая пища. Разрешено лишь питье без ограничений и капельное введение питательных растворов. Питаться необходимо начинать постепенно, с небольших порций объемом до 150 мл по 5-6 раз в день. Предпочтение стоит отдавать жидким блюдам, которые легко усваиваются и не нагружают ЖКТ: бульонам из овощей, полужидкими пюре, кашами, слизистыми супами. В течение недели меню расширяют, увеличивая калорийность и размер порций.
В суточном рационе должны содержаться:
Объем жидкости, которую больной должен употреблять в течение дня, составляет не менее полутора литров, а общая суточная калорийность блюд не более 1800-2500 кКал.
Что нельзя есть при панкреатите
В перечень пищи, которую диета при остром панкреатите категорически запрещает, входят продукты и блюда, для усвоения которых требуется большой объем панкреатического секрета. Обычно в них содержится много жира, соли или пряностей, органических кислот. Нежелательны к употреблению продукты, в которых содержатся грубые пищевые волокна, так как их организм будет усваивать долго, что может усилить неприятные симптомы со стороны кишечника.
Основное требование к продуктовому набору, подходящему для питания при панкреатите, — разгрузка поджелудочной железы. На фоне воспаления орган ослабевает, и стимуляция выделения секрета может усугубить ситуацию. На период обострения важно дать железе «отдохнуть», чтобы ее ткани могли восстановиться. Высокие нагрузки опасны и после устранения острого процесса: употребление нежелательных продуктов может спровоцировать обострение панкреатита.
Таблица 1: Что нельзя есть при панкреатите
Группа продуктов
Наименование продуктов и блюд
Почему нельзя
Первые блюда
Супы на основе наваристых бульонов из рыбы, мяса и грибов
Стимулируют выделение пищеварительных ферментов поджелудочной железой, перегружают пищеварительный тракт.
Мясо
Свинина, в том числе постная
Мясо гуся и утки
Содержат много жира, который перегружает пищеварительный тракт и стимулирует усиленную выработку ферментов поджелудочной железы.
Мясные продукты
Сосиски и сардельки
Содержат много жира, соли, специй, которые стимулируют работу поджелудочной железы, практически не имеют реальной пищевой ценности и слишком калорийны.
Консервы, маринады, соления
Соленые, маринованные и вяленые мясо и рыба, консервы из них
Соленые, моченые, маринованные овощи
Содержат много соли, специй, уксусную кислоту и жиры, которые стимулируют поджелудочную железу на выделение большого объема секрета.
Рыба
Вызывают усиленную выработку пищеварительных ферментов. В небольшом количестве их разрешается есть только при отсутствии неприятных симптомов и только в отварном виде.
Приправы и специи
Укроп (семена и зелень)
Специи с выраженным острым, терпким вкусом стимулируют секрецию пищеварительных ферментов и выделение желчи, что может усилить боли, привести к вздутию, тошноте, расстройству стула.
Овощи
Любые овощи в сыром виде
В необработанном виде овощи содержат трудно перевариваемые волокна. Некоторые овощи вызывают усиление секреции: томаты, лук, свекла, бобовые.
Фрукты, ягоды и плоды
Любые, не прошедшие тепловую обработку, кислые и терпкие, содержащие мелкие зерна
Большое количество кислот и грубой клетчатки стимулирует секрецию поджелудочной железы. Категорически противопоказаны бананы при панкреатите.
Напитки
Газированные, алкогольные, с высоким содержанием кислот и сахаров
Заставляют поджелудочную железу работать в усиленном режиме.
Сладости
Любые кондитерские изделия, конфеты и выпечка с содержанием сахара и какао
Легкие углеводы провоцируют резкое повышение уровня глюкозы в крови. Для его стабилизации необходим инсулин, который воспаленная железа не может выработать в достаточном количестве.
Выпечка
Свежий хлеб, сдоба
Источник легких углеводов, которые нагружают поджелудочную железу и вызывают брожение в кишечнике.
Грибы
В любом виде и даже те, которые считаются полезными для пищеварения.
Грибы долго перевариваются, для их усвоения требуется много пищеварительных ферментов.
Для употребления некоторых продуктов из таблицы диета при хроническом панкреатите в период стойкой ремиссии делает исключение. Например, все виды капусты, кроме цветной, нельзя есть во время обострения даже в отварном виде, в то время как при ремиссии они предупреждают повторное воспаление.
Помимо газированных и алкогольных напитков следует исключить натуральные соки, в которых содержится много кислот.
Обратите внимание! Баклажаны категорически запрещены во время обострения или при хроническом течении панкреатита из-за содержания соланина.
Споры среди гастроэнтерологов вызывает свекла при панкреатите — можно или нет употреблять ее в отварном виде во время жесткой диеты, решается индивидуально. С одной стороны, вареный корнеплод полезен для пищеварения, а с другой, в нем содержится много сахаров и бетаина, стимулирующего секрецию пищеварительных желез.
Подобные споры вызывает вопрос, можно ли клубнику при панкреатите. В ягоде содержится много мелких семян и кислот, поэтому большинство гастроэнтерологов рекомендуют отказаться от свежих ягод, пока не будет устранено острое воспаление. До этого момента можно использовать ягоды в протертом виде (в этом случае в ней не будет семян) для приготовления мусса или желе.
Особое внимание следует уделить выбору сыров: большинство твердых сортов (швейцарский Эмменталь, голландские Гауда и Эдам, Пармезан, Чеддер, Бофор и Российский) используются ограниченно (не более 20 г на порцию и не чаще 2 раз в неделю) в качестве вкусовой добавки к основным блюдам. В них достаточно много жиров, поэтому они требуют много пищеварительных ферментов для переваривания. Также в выдержанных и рассольных твердых сырах нередко содержится большое количество соли, а некоторые сорта обладают выраженным острым вкусом, который возбуждает аппетит и стимулирует выработку пищеварительных ферментов. Это нежелательно при панкреатите, так как нагружает и без того ослабленный орган. Заменить эти сыры можно менее жирными и острыми сывороточными сырами, например, Бруност и Рикоттой.
Что нужно есть при панкреатите
Несмотря на строгие ограничения, диета при панкреатите поджелудочной железы допускает использование многих продуктов. В список того, что можно есть при панкреатите, входят отварные овощи и прошедшие тепловую обработку фрукты, крупы, молочные продукты, диетические сорта мяса и рыбы, яйца.
Важно! При составлении меню для больных панкреатитом стоит выбирать продукты, в которых нет трудно перевариваемых волокон и частиц.
Таблица 2: Рекомендованные для питания при панкреатите продукты
Группа продуктов
Наименование продуктов
Что и как можно приготовить
Первые блюда
Бульоны из овощей или мяса птицы (курица, индейка без кожи)
Острый панкреатит: особенности течения болезни, диета и лечение
В противном случае резко возрастает риск развития некроза, формирования кист, абсцессов и других осложнений.
Симптомы острого панкреатита
Основные симптомы острого панкреатита 1 :
Острое воспаление протекает с нарушением оттока панкреатического сока. Поджелудочная железа начинает переваривать собственные ткани, что приводит к сильной опоясывающей боли. Боль обычно возникает внезапно, после переедания, употребления жирных продуктов или алкоголя.
При остром панкреатите начало болевого приступа часто сопровождается ростом артериального давления. Но бывает и так, что, повысившись, давление резко падает, пациент бледнеет, у него возникает сильная слабость, проступает холодный пот. Такие симптомы могут говорить о развитии шокового состояния, которое требует безотлагательной врачебной помощи.
Причины острого панкреатита
Панкреатит может быть инфекционного и неинфекционного происхождения. Вирусный панкреатит возникает вследствие инфекционного поражения поджелудочной железы, например, при кори, вирусном гепатите, туберкулезе.
Распространенные причины острого панкреатита 1,5 :
Механизм развития болезни заключается в следующем. Пищеварительные ферменты, вырабатываемые поджелудочной железой, в здоровом организме активизируются только после попадания в желудочный тракт. Но под воздействием предрасполагающих факторов нарушается секреторная функция органа и ферменты активизируются уже в поджелудочной железе. Говоря простым языком, орган начинает переваривать сам себя, из-за чего и развивается воспаление.
Диагностика острого панкреатита
Обследование при остром панкреатите назначают гастроэнтеролог или хирург. Крайне важно своевременно провести лабораторные и инструментальные методы диагностики и получить максимально полную информацию о состоянии поджелудочной железы и рядом расположенных органов. Симптомы острого панкреатита можно принять за клинические проявления других заболеваний (аппендицит, холецистит) и выбрать неправильную тактику лечения.
Для диагностики острого панкреатита врач может назначить следующие процедуры 1,5 :
Важными методами являются УЗИ, МРТ и КТ, с помощью которых врач может определить размер поджелудочной железы, ее контуры, особенности структуры. Ультразвуковое исследование используют для первичной диагностики, определения границ воспаления и выявления новообразований.
Лечение острого панкреатита
При легкой форме панкреатита лечить болезнь можно в домашних условиях, с регулярным наблюдением у специалиста. При более тяжелых формах заболевания лечение обязательно должно проходить в стационаре. Главная цель лечения — восстановить нарушенные функции поджелудочной железы и предотвратить появление осложнений.
Медикаментозная терапия острого панкреатита может включать прием следующих лекарств:
Диета при остром панкреатите
Первые сутки после обострения острого панкреатита врачи рекомендуют придерживаться лечебного голодания. Разрешается употреблять простую и щелочную минеральную воду без газа, отвары лекарственных трав, кисели. Суточный объем жидкости составляет 1,5-2 литра. При остром панкреатите назначают диету, но меню должен подобрать специалист.
Цель лечебного питания — снизить нагрузку с воспаленной поджелудочной железы и всего пищеварительного тракта, а также постепенно восстановить нарушенные функции.
Из рациона при остром панкреатите исключают все продукты и напитки, которые могут раздражать пищеварительный тракт 1,5 :
При остром панкреатите диету соблюдают на протяжении всего периода лечения и в течение нескольких месяцев после обострения. Особенно строго следует соблюдать пищевые ограничения в первые недели после обострения. В дальнейшем меню можно расширить, включить в него легкие мясные бульоны, нежирное мясо, куриные яйца, супы, творог, нежирное молоко, йогурт, подсушенный хлеб.
Блюда рекомендуется готовить на пару или отваривать. Пища должна быть теплой, но не горячей или холодной. Ограничения касаются не только жирных и жареных блюд, но и специй, сахара и соли. Противопоказано даже незначительное переедание, которое может приводить к нарушению пищеварения и ухудшению самочувствия больного.
Препарат Креон ® при остром панкреатите
Для качественного переваривания пищи необходимо определенное количество пищеварительных ферментов, вырабатываемых поджелудочной железой. При остром панкреатите железа может быть воспалена и не может выполнять свои функции. В результате пища остается частично непереваренной, начинает бродить и загнивать в кишечнике, вызывая вздутие, метеоризм и боли в животе, а также нарушение стула. Из-за гнилостных процессов повышается риск размножения инфекционных возбудителей.
Диета при панкреатите
При панкреатите страдает важная часть ЖКТ — поджелудочная железа, которая вырабатывает инсулин и множество ферментов, занятых в пищеварении. Не удивительно, что большое значение в лечении и профилактике этой болезни играет соблюдение диеты. При панкреатите рацион не должен содержать алкоголь, большое количество жира и клетчатки.
Что такое панкреатит
Панкреатит — это острое или хроническое воспаление одного из главных органов эндокринной системы нашего организма — поджелудочной железы. От нормального функционирования этого органа зависит работа всего желудочно-кишечного тракта и процесс переваривания пищи.
Поджелудочная железа располагается в непосредственной близости к печени прямо за желудком.Она выполняет множество функций, главная из которых — синтез гормонов, в частности, инсулина. Также в ней вырабатываются пищеварительные ферменты, обеспечивающие процессы расщепления и усвоения жиров, белков и углеводов. Переваривание пищи происходит под действием панкреатического сока, поступающего непосредственно в двенадцатиперстную кишку.
Ферменты и панкреатический сок начинают вырабатываться сразу после поступления любой пищи или напитков в желудок. Ферменты выполняют разные задачи:
По сути, панкреатит — это самоотравление тканей поджелудочной железы продуцируемыми ею ферментами. Воспаление начинается при избыточной выработке некоторых ферментов в сочетании с повышенным давлением в протоках железы. Лишние ферменты попадают в общий кровоток, негативно влияя на работу мозга, почек и других внутренних органов.
Причины воспаления поджелудочной железы:
В группу риска входят диабетики, люди с другими эндокринными патологиями и гепатитом В или С. Иногда панкреатит развивается на фоне беременности или после пересадки почки.
Как алкоголь влияет на работу поджелудочной железы
Алкоголь в организме распадается с образованием ацетальдегидов, которые токсичны для человека. Клетки поджелудочной железы особенно восприимчивы к их губительному воздействию. Кроме того, употребление спиртных напитков может вызывать спазмы и сужение протоков поджелудочной, что приводит к скоплению в ней панкреатического сока. В результате пищеварительные ферменты начинают перерабатывать саму железу, вызывая воспаление. Со временем, если болезнь не лечить, клетки железы погибают (панкреонекроз) и заменяются рубцовой тканью, орган теряет способность функционировать, как раньше.
Важно понимать, что вид напитка и его качество в данном случае не имеют значения. Если напиток содержит алкоголь, он вреден. Особенно негативно на работе поджелудочной железы может сказываться употребление спиртного совместно с жирной пищей или пищей с высоким гликемическим индексом, так как эти продукты создают дополнительную нагрузку на орган.
Виды панкреатита
Самая общая классификация панкреатита опирается на характер течения заболевания: острый приступ или длительный хронический панкреатит с периодическими рецидивами. Эти две формы различаются по степени выраженности симптомов и требуют разных подходов к лечению.
Острый панкреатит
Воспалительный процесс при остром панкреатите развивается очень быстро и всегда сопровождается сильной болью. В большинстве случаев заболевание возникает на фоне злоупотребления спиртными напитками или после приема большого количества жирной пищи. Иногда обострению предшествует приступ острой печеночной колики.
Симптомы острого панкреатита:
При приступе острого панкреатита требуется незамедлительная медицинская помощь. Обезболивающие препараты приносят лишь временное облегчение, но не воздействуют на причину воспаления. При отсутствии квалифицированной помощи быстро увеличивается риск тяжелых осложнений: попадания инфекции на воспаленные ткани, некроза и абсцессов.
Острый панкреатит в тяжелой стадии может привести к шоку и полиорганной недостаточности.
Хронический панкреатит
Если после приступа острого панкреатита человек не соблюдает рекомендации врачей и продолжает употреблять спиртные напитки и неправильно питаться, болезнь с высокой долей вероятности переходит в хроническую стадию. Хронический панкреатит развивается при значительном характере повреждений поджелудочной железы во время первого эпизода болезни.
Заболевание характеризуется постепенными патологическими изменениями структуры клеток поджелудочной железы. Со временем она начинает терять свою основную функцию — выработку ферментов, необходимых для переваривания пищи. Внешнесекреторная недостаточность проявляется:
Хронический панкреатит может долгое время протекать бессимптомно: острая боль появляется, когда в поджелудочной железе уже произошли значительные патологические изменения. Во время приступа хронический панкреатит проявляется теми же симптомами, что и острый:
Диагноз ставится на основании ультразвукового исследования, компьютерной или магнитно-резонансной томографии. В ходе исследования обычно обнаруживаются суженные протоки поджелудочной железы из-за образования в них камней — кальцинатов. Аппаратные методики позволяют также обнаружить кисты на месте атрофированной ткани. Лабораторные анализы крови при хроническом панкреатите мало информативны.
Недостаточность функции поджелудочной железы определяют по анализу каловых масс. При наличии в них специфического фермента — панкреатической эластазы — ставится диагноз «хронический панкреатит».
Важность ферментов при пищеварении
Функционирование человеческого организма обеспечивается сложной системой взаимосвязанных и взаимозависимых биохимических реакций. Благодаря особым белковым соединениям — ферментам или энзимам — все эти реакции ускоряются, обеспечивая быстрый обмен веществ. Действие ферментов очень избирательно: каждый из них способен инициировать, ускорять или замедлять только одну реакцию.
В основе процесса пищеварения лежит работа пищеварительных ферментов. Их главная задача — сделать процесс усвоения энергии быстрым и эффективным. Ферменты расщепляют компоненты пищи (белки, жиры и углеводы) на пригодные к всасыванию вещества. При этом количество вырабатываемых ферментов зависит от количества и качества съеденного.
Переваривание пищи начинается уже в ротовой полости. Измельченная зубами на мелкие кусочки пища смешивается со слюной, в которой содержится фермент альфа-амилаза. Чем лучше мы пережевываем пищу, тем проще ферменту слюнных желез превратить молекулы крахмала в растворимые сахара и облегчить процесс дальнейшей переработки.
После первичной обработки еда по пищеводу поступает в желудок, где начинают работу желудочный фермент пепсин и соляная кислота. Эти вещества создают желудочный сок, который:
Кроме пепсина, отвечающего за расщепление больших белковых молекул, в желудке производятся и другие ферменты, например:
Значимую роль в процессе пищеварения играет желчь. В ее состав входят желчные кислоты, стимулирующие выработку панкреатического секрета.
Из желудка пищевой комок эвакуируется в двенадцатиперстную кишку, где и происходит основной процесс переваривания пищи. Его обеспечивают более 20 ферментов поджелудочной железы. Ферменты содержатся в панкреатическом соке, который продуцируется железой в объеме около двух литров в сутки.
Функции энзимов поджелудочной железы:
Завершается процесс пищеварения под действием ферментов тонкой кишки и полезных бактерий, обитающих в кишечнике. В кишечнике происходит всасывание переработанной пищи в организм (рис. 1).
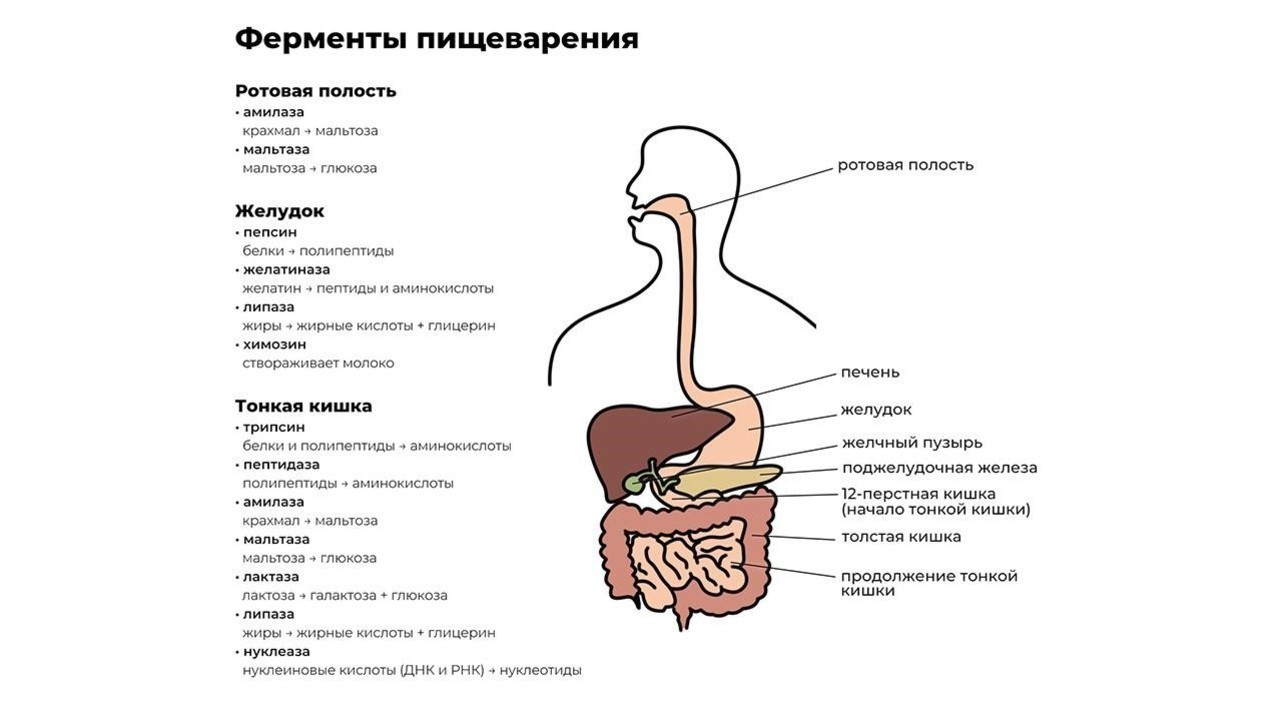
При нарушении функции выработки ферментов органами системы пищеварения, особенно поджелудочной железой, происходит расбалансировка всего организма. Подобный дисбаланс влечет за собой тошноту, диарею, метеоризм с последующей анемией и истощением.
Что принять во время еды при дефиците панкреатических ферментов
При панкреатите процесс выработки поджелудочной железой пищеварительных ферментов нарушается, вследствие чего человек страдает от дискомфорта и болей в желудке. В этом случае после полного обследования может быть назначена заместительная терапия.
Задача лечения ферментными препаратами — восполнить их недостаток в организме, снизив при этом нагрузку на поврежденный орган. В некоторых случаях такая терапия назначается пожизненно.
Важно! Действие всех ферментных препаратов начинается через 20-30 минут после приема пищи, поэтому пить их нужно строго перед едой в назначенной лечащим врачом дозировке!
Современная фармакология предлагает большое количество различных ферментных препаратов животного и растительного происхождения. Некоторые из них направлены только на восполнение недостатка какого-то одного энзима, например, расщепляющего лактозу или жиры. Есть и средства комплексного воздействия, назначаемые при дефиците нескольких ферментов в различных органах пищеварительной системы.
Ферменты поджелудочной железы получают из органов коров или свиней. В состав лекарственных средств входят основные панкреатические энзимы — амилаза, липаза и трипсин.Полиферментные препараты помимо чистого панкреатина могут включать желчные кислоты, адсорбенты или другие ферменты.Все препараты подбираются строго индивидуально с учетом характера течения заболевания и выраженности симптомов.
Для чего нужна диета при панкреатите
В процессе лечения панкреатита питание играет ничуть не меньшую роль, чем лекарственные препараты. Основная цель назначаемой диеты — восстановление функций поджелудочной железы и нормализация процесса выработки пищеварительных ферментов.
Тяжелые для переработки продукты увеличивают нагрузку на воспаленный орган. После обильного застолья с жирными жареными блюдами поджелудочная железа начинает усиленно вырабатывать ферменты для ее перевариваривания. Если протоки железы сужены, вырабатываемый в экстремальном режиме панкреатический сок скапливается в железе, усугубляя развитие болезни — пораженная поджелудочная железа начинает переваривать саму себя.
Сигналы о том, что железа работает в усиленном режиме, включают:
Конечно, постоянно придерживаться строгой диеты не просто, особенно в домашних условиях. Люди со строгими ограничениями в питании вынуждены готовить себе отдельно и удерживаться от соблазнов съесть что-нибудь жареное или острое.
Важно понимать, что одно нарушение диеты может вызвать острый приступ панкреатита со всеми вытекающими последствиями: сильной болью, тошнотой, рвотой и диареей. Единственный срыв может свести на нет все усилия по поддержанию длительной ремиссии.
Правила диеты № 5: что можно и что нельзя есть при панкреатите
Диета при панкреатите имеет много ограничений и по разрешенным продуктам, и по способу их приготовления. Специально для людей, испытывающих проблемы с поджелудочной железой, одним из основоположников отечественной диетологии и гастроэнтерологии профессором И.И. Певзнером был разработан диетический стол № 5.
Но, прежде чем знакомиться с конкретными положениями этой диеты, необходимо принять во внимание общие принципы питания при панкреатите:
Важно! При панкреатите можно есть медленные углеводы, при этому нужно следить за соотношением нутриентов в блюдах. Не стоит себя обманывать тем, что сахар можно заменить медом, его потребление также следует контролировать. В первое время обязательно понадобится калькулятор. Необходимо сразу рассчитать норму калорий в сутки и баланс белков, жиров и углеводов исходя из индекса массы тела. Эту информацию легко найти в интернете на сайтах, посвященных правильному питанию и здоровому образу жизни. Для подсчета калорий и количества нутриентов существуют различные мобильные приложения.
Все перечисленные принципы учтены в диете № 5, которая существует в базовом и расширенном вариантах.
Базовый вариант показан при рецидивах хронического панкреатита и при остром характере заболевания. В острой фазе диета более строгая со множеством ограничений. Она направлена на разгрузку поджелудочной железы и снятие симптомов острого воспаления. В первые 3 дня острой стадии пациенту рекомендуется голодание для отдыха поджелудочной железы. Далее в течение 3-7 дней разрешено питание углеводными продуктами маленькими порциями с небольшими интервалами. Калорийность рациона в эти дни должна быть пониженной, а пища употребляется только в протертом или полужидком виде.
Важно! Распространено мнение, что при любых проблемах с пищеварением хорошо помогает наваристый бульон, особенно куриный. При панкреатите, заболеваниях желчного пузыря и других патологиях ЖКТ жирные наваристые бульоны категорически противопоказаны! Излишнее количество животного жира значительно увеличивает нагрузку на поджелудочную железу и препятствует нормализации состояния.
В рацион включаются каши на воде и овощные супы с различными крупами, кроме пшенной и кукурузной, вареные или приготовленные на пару протертые овощи. Из напитков разрешены некрепкий чай, кисель, компот из сухофруктов. Хлеб разрешен только белый и слегка подсохший, можно есть сухарики и печенье типа галет.
На третий день углеводной диеты постепенно вводят белковые продукты:
Диета № 5 признана максимально щадить поджелудочную железу, которой в стадии обострения нужен полный покой. Разрешенные и запрещенные продукты для базовой диеты приведены в таблице 1.
Важно! Преобладание белковой пищи в рационе может привести к запорам. В этом случае нужно добавлять больше сырых овощей и фруктов из разрешенного списка. При подагре предпочтение отдается белкам растительного происхождения или морской рыбе.

_550.gif)
_550.gif)







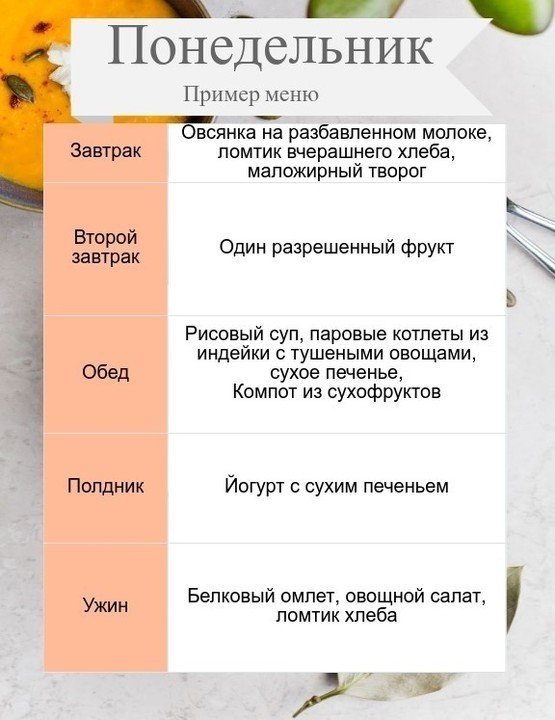






 Рисунок 3. Дневное меню для пациентов с острым и хроническим панкреатитом.
Рисунок 3. Дневное меню для пациентов с острым и хроническим панкреатитом.