какая железа у мужчин имеет форму горошины
Диагностика и лечение сперматоцеле
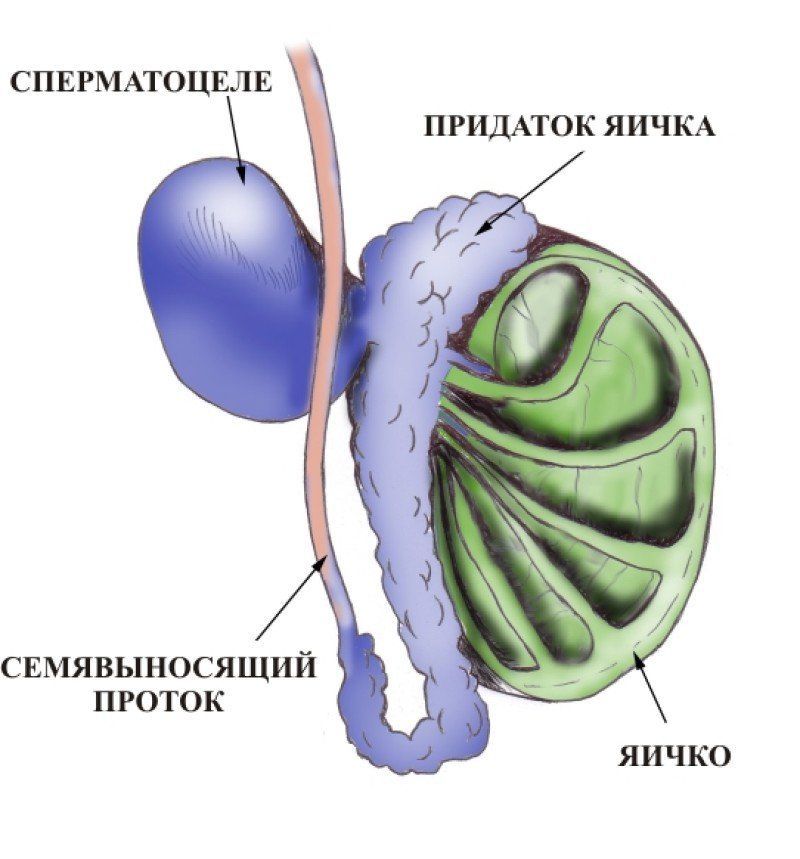
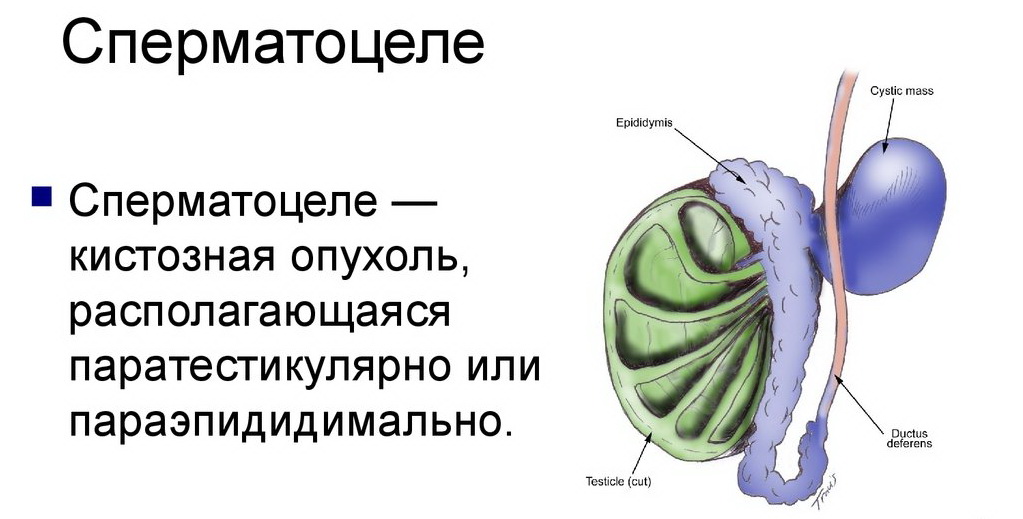
Формирование кисты в яичке или в семенном придатке называют сперматоцеле. Она накапливает в себе семенную жидкость и сперматозоиды и является образованием фиброзной природы,. Патология может приводить к серьезным осложнениям, поэтому требует консультации и наблюдения специалиста.
Этиология заболевания
Диагноз сперматоцеле ставит только врач. Заболевание бывает врожденной и приобретенной природы. К первой группе относятся патологии внутриутробного развития. Вторая является следствием следующих причин:
травма половых органов;
гормональные изменения в организме (половое созревание или андрогенная пауза);
воспалительные процессы яичка, семявыносящего протока, семенных пузырьков или придатков.
Причиной сперматоцеле является затрудненный отток жидкости и его скопление в придатке. Это провоцирует формирование кистозной полости, где скапливается секрет. Последний может содержать эпителий, семенную плазму, лейкоциты, сперматозоиды.
Из-за повреждения протоков нарушена своевременная эвакуация секрета, что приводит к накоплению жидкости и разрастанию кисты. В некоторых случаях образование может иметь несколько камер.
Что характерно для патологии?
В ранней стадии заболевание, как правило, проходит незаметно. Патология развивается медленно, не влияет на мочеиспускание, половую и детородную функцию. Первые симптомы сперматоцеле наблюдаются только по достижению больших размеров кисты. Мужчина может отмечать болезненность во время сидения, физической активности, коитуса. Кисту достаточно больших размеров можно свободно прощупать пальцами.
Как диагностируют сперматоцеле
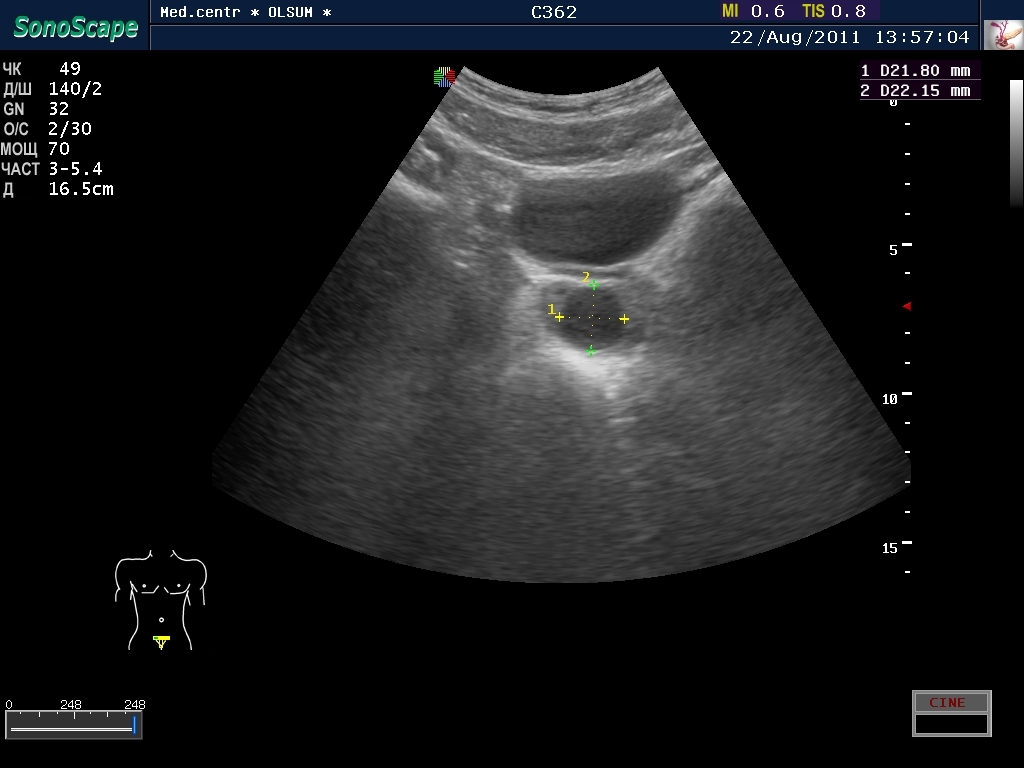
Врач проводит визуальный осмотр мошонки, пальпация позволяет установить диаметр кисты и ее контур. Для дополнительного уточнения диагноза специалист может назначить УЗИ. Оно позволит определить локализацию и размер проблемы.
Уточнить природу новообразования и его морфологию позволяет диафаноскопия или исследование световыми лучами. Сперматоцеле хорошо пропускает световой луч в отличие от онкологических образований.
Терапия
Лечение сперматоцеле небольших размеров предполагает выжидательную тактику. Если новообразование не беспокоит и не увеличивается, необходимо регулярно наблюдаться у уролога. Если же киста прогрессирует, есть риск разрыва кистозного формирования или нагноения, врач порекомендует оперативное вмешательство.
Не стоит пугаться: сперматолецеэктомия – небольшая операция, проводящаяся под местным наркозом. С помощью оптической техники врач выполняет минимальный разрез на мошонке и вылущивает новообразование на поверхность. При таком вмешательстве не страдают ни ткани яичка, ни придаток.
После удаления кисты придатка яичка она обязательно передается на гистологическое исследование, чтобы изучить ее строение и исключить онкологическую природу.
Важно понимать, что хотя вмешательство незначительное, от качества операции зависит успех лечения и отсутствие осложнений. Центр урологии Dr.AkNer предлагает квалифицированную помощь в лечение сперматоцеле. У нас работают опытные специалисты, мы располагаем самым актуальным медицинским оборудованием.
Послеоперационный период
В течение двух суток после операции пациент должен носить суспензорий, который будет поддерживать мошонку в приподнятом положении. Также больным рекомендуется прикладывать холод, чтобы снизить вероятность отека и образования гематом.
Чтобы уменьшить болевой синдром, принимают анальгетики и противовоспалительные препараты.
Осложнения
Удаление сперматоцеле хоть и радикальный метод, но очень эффективный. Если не лечить данную патологию, она будет развиваться и может привести к нарушению детородной функции и бесплодию. При своевременной терапии репродуктивное здоровье мужчины полностью восстанавливается.
Осложнения возможны и после хирургического вмешательства. Среди наиболее частых следующие:
Чтобы предупредить осложнения и сделать лечение эффективным, обращайтесь к специалистам. Огромный опыт врачей клиники Dr.AkNer гарантирует отличный результат и квалифицированную медицинскую помощь.
Паллиативные методы лечения
В некоторых случаях удается избежать иссечения кисты придатка яичка. Врач проводит ряд манипуляций, направленных на уменьшение размеров новообразования. Различают два типа вмешательства:
склеротерапия, инъекционный метод, который предполагает введение лекарственного средства для склеивания стенок кисты;
аспирация, удаление содержимого кисты с помощью шприца.
Оба метода применяют реже, чем хирургическое вмешательство, поскольку высока вероятность рецидива.
Профилактика патологии
Задаваясь вопросом, как лечить сперматоцеле, нужно помнить о профилактических мерах. Опытные урологи рекомендуют соблюдать следующие правила:
своевременно лечить воспалительные заболевания половой системы;
придерживаться гигиены половых отношений;
использовать презерватив при сомнительных контактах;
при первых признаках заболеваниях оперативно обращаться к урологу;
избегать травм и переохлаждения половых органов;
раз в полгода проходить профилактический осмотр у специалиста.
Лечение кисты предстательной железы у мужчин
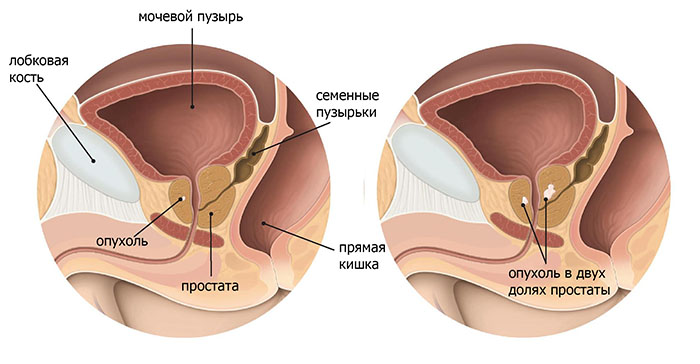
Киста предстательной железы — это жидкостное образование в ткани предстательной железы.
Наполняющая кисту жидкость бывает разной по цвету (от полностью бесцветной до бурой) и вязкости. Строительным материалом для стенок кисты является фиброзная ткань. Внутренняя их поверхность выстлана цилиндрическим или кубическим эпителием. В некоторых случаях его может не быть (если новообразование находится в организме достаточно долго).
Киста может поразить абсолютно любой орган. При этом предстательная железа (она же простата) не является исключением. Кисту предстательной железы выявляют у 20% мужского населения по всему миру. В некоторых случаях эта болезнь врожденная.
Назначение обследований 650 руб.
По результатам исследования возможна бесплатная консультация
Запись по телефонам +7 (812)900-85-38,
+7 (812)900-85-39
Часто возникает после перенесенных воспалительных процессов. В большинстве случаев это расширение и слияние, в следствии разрыва стенок, 2-3 ацинусов. Возможно самопроизвольное вскрытие в просвет уретры.Появление образований в предстательной железе характерно для мужчин старше 40 лет.
Причины возникновения кисты предстательной железы у мужчин
Вероятность возникновения кисты предстательной железы повышается в следующих случаях:
Риск развития кисты предстательной железы значительно возрастает, если мужчина испытывает частый стресс, злоупотребляет алкоголем и табаком, а также если нарушен его режим сна.
Классификация кисты предстательной железы
Кисты предстательной железы делятся на приобретенные и врожденные. Размер приобретенной кисты не превышает 2,5 см, врожденной — не более 4 см. Место образования врожденной кисты — основание железы. Этот вид кисты обладает веретено- или каплеобразной формой. В основном их диагностируют случайно, при обследовании на другие заболевания.
Также кисты простаты классифицируются следующим образом:
Симптомы кисты предстательной железы
В большинстве случаев возникновение и развитие кисты проходит практически незаметно, без каких-либо неприятных ощущений. Выявляют ее случайно при обследовании по другим урологическим причинам. Тем не менее, поводом насторожиться для мужчины должны стать следующие симптомы:
Диагностика кисты предстательной железы
Чтобы диагностировать кисту предстательной железы, врачи прибегают к следующим методам:
Варианты лечения кисты предстательной железы
Для лечения кисты предстательной железы применяются следующие методы:
Многие заболевания могут пройти без осложнений, в т.ч. киста предстательной железы, поэтому лечение следует начинать сразу после диагностирования.
В противном случае могут возникнуть следующие осложнения:
При инфицировании переходит в абсцесс со всеми вытекающими последствиями (высокая температура, сильные боли в промежности, нарушение мочеиспускания и семяизвержения, септическое состояние).
В такой ситуации требуется экстренная госпитализация в урологическое отделение.
Как снизить риск появления кисты предстательной железы?
Киста предстательной железы встречается достаточно часто. Чтобы снизить риск ее возникновения, мужчине необходимо следовать следующим правилам:
Описанная проблема является достаточно сложным заболеванием, с которым затягивать не стоит. Для лечения кисты предстательной железы рекомендуем обратиться к специалистам нашей клиники по адресу ул.Орбелли, д.19.
Нормы размера простаты при УЗИ
Размер предстательной железы позволяет оценить состояние органа. Кроме того от этого показателя будет зависеть метод лечения: хирургический или медикаментозный. В статье мы разберем нормы размеры простаты при УЗИ и что значат их отклонения.
Как определяют размеры простаты?
Размер простаты по возрастам
Большинство мужчин репродуктивного возраста имеют длину и ширину простаты в 30 мм, толщину в 20 мм. Размер меняется по мере роста концентрации половых гормонов. Для мужчин старше 20 лет — 25 кубических сантиметров является нормой. К 40 годам нормальным считается объем до 26 см³, к 60 годам показатель достигает отметки в 28,1 см³. К 70 года норма простаты при УЗИ составляет 30 см³. В случае увеличения простаты выше нормы возникает риск аденомы, простатита или рака. Постановка точного диагноза возможна только после анализов и УЗИ.
Что означают отклонения в размере?
Нарушение работы органа может привести к серьезным проблемам со здоровьем пациента. Чаще болезнь поражает пожилых людей, однако молодые мужчины в последнее время все чаще страдают этим недугом.
Уменьшение размера простаты
Уменьшение приводит к неполному опорожнению мочевого пузыря, что может привести к образованию камней. Появление кровавой мочи зачастую свидетельствует о их наличии.
Увеличение размера простаты
Медицина определяет следующие заболевания, связанные в увеличением органа:
При гипертрофии моча может забрасываться в верхние пути, что приводит к затруднению оттока из почек, а так же вызывает нарушение их основных функций. Высока вероятность почечной недостаточности.
УЗИ простаты в платной клинике
Определить размер простаты лучше в платной клинике. Здесь всегда конфиденциально нет очередей, что существенно экономит время пациента. В случае отклонений предлагается быстрое лечение и можно сразу же получить консультацию уролога. Сдача анализов также возможна в тот же день без записи. Это очень удобно, раннее начало лечения способствует скорейшему выздоровлению.
Прерывание беременности, цена на которое может быть различной, проводится во многих клиниках Москвы. Процедура может быть рекомендована по медицинским показаниям. Многих интересует цена на прерывание беременности. Сегодня мы расскажем о том, из каких факторов складывается цена на определенный тип прерывания беременности. Читать дальше.
Диагностика и лечение дефицита тестостерона (гипогонадизма) у мужчин
Общая информация
Краткое описание
Общественная организация «Российская ассоциация эндокринологов»
Рекомендации по диагностике и лечению дефицита тестостерона (гипогонадизма) у мужчин
Год разработки протокола: 2016
Гипогонадизм у мужчин – это клинический и биохимический синдром, связанный с низким уровнем тестостерона, а так же нечувствительностью рецепторного аппарата к андрогенам, который может оказывать негативное воздействие на множество органов и систем, ухудшая качество жизни и жизненный прогноз. Андрогены, основным из которых является тестостерон, играют ключевую роль в развитии и поддержании репродуктивной и сексуальной функций мужской половой системы [1]. Низкий уровень тестостерона может вызывать нарушения полового развития мужского организма, что приводит к аномалиям мужской половой системы. В последующей жизни это может приводить к снижению фертильности, сексуальной дисфункции, снижению интенсивности формирования мышечной массы и костной минерализации, нарушению метаболизма жиров и когнитивной дисфункции. Уровень тестостерона также снижается в процессе старения, и это снижение может быть ассоциировано с некоторыми хроническими заболеваниями [2]. У пациентов с клинической картиной и лабораторно подтвержденным гипогонадизмом может быть эффективна терапия препаратами тестостерона.
Указания, представленные в настоящих рекомендациях, основаны на систематическом обзоре литературы, выполненном членами группы. Для обзорного изучения были представлены все статьи, опубликованные до января 2015 года. Группа экспертов выполнила обзор этих данных и отдельных статей с максимальным уровнем доказательности.
Этиология и патогенез
Таблица 1. Формы и причины гипогонадизма 

Эпидемиология
Клиническая картина
Cимптомы, течение
В зависимости от основной причины постпубертатного гипогонадизма, снижение функции гонад может быть постепенным и частичным. Клиническая картина может быть вариабельной, признаки и симптомы могут быть скрыты вследствие физиологической фенотипической вариабельности. Вероятность возникновения большинства симптомов возрастает со снижением плазменного уровня тестостерона [22,32,46]. Большинство из этих симптомов имеют многофакторную этиологию и могут определяться у мужчин с абсолютно нормальным уровнем тестостерона.
Диагностика
Гипогонадизм диагностируется при наличии клинических симптомов, ассоциированных с дефицитом андрогенов, и выявления стойкого снижения уровня тестостерона (как минимум двукратное подтверждение) надежным методом (например, методом усиленной хемилюминесценции) (уровень доказательности 2, степень доказательности А) [5, 18-21].
Таблица 2. Симптомы, выявляемые у мужчин с гипогонадизмом
Стоит отметить, что в процессе диагностики, дифференциальной диагностики, а также оценки безопасности терапии тестостерон-дефицитных состояний, при необходимости должны включаться такие специалисты как кардиологи, урологи, терапевты и др.
Определение пролактина в сыворотке крови показано при подозрении на вторичный гипогонадизм, вызванный опухолью гипофиза (например, пролактиномой) [30,31] (уровень 2, степень A).
Нарушение функции щитовидной железы необходимо исключать у всех больных с гипогонадизмом, поскольку симптомы гипотиреоза могут частично совпадать с симптомами гипогонадизма [39,40]
Лечение
В случаях вторичного обратимого гипогонадизма, например, у молодых людей с алиментарным ожирением (или декомпенсацией углеводного обмена), терапия тестостероном не показана, так как физиологическое восстановление уровня тестостерона возможно путем снижения массы тела и лечения основного заболевания, так как именно оно является причиной гипогонадизма. Однако при невозможности добиться целевых показателей терапии основного заболевания, возможно назначение коротко действующих препаратов тестостерона [47,48]. В таких случаях проведение андрогенной терапии проводится с подбором индивидуальной дозы тестостерона, что позволяет сохранить циркадный физиологический ритм секреции тестостерона, а также минимизировать риски подавления гонадотропной функции гипофиза и сперматогенеза [49].
В период тестостерон-заместительной терапии рекомендуется осуществлять периодический мониторинг сывороточной концентрации тестостерона с целью минимизации побочных эффектов, связанных с лечением.
Таблица 4. Показания к терапии препаратами тестостерона
Таблица 5. Противопоказания к терапии препаратами тестостерона
В ряде исследований применения тестостерона было установлено снижение содержания висцерального жира, что сопровождалось уменьшением окружности талии [66, 67].
• Снижение МПК поясничных позвонков
Нежелательные явления со стороны сердечно-сосудистой системы чаще встречаются у пациентов с множественными сопутствующими заболеваниями и ограничением физической активности, в связи с этим при назначении лечения пациентам пожилого, и особенно, старческого возраста с сопутствующими заболеваниями, препаратами выбора должны являться короткодействующие препараты тестостерона. Кроме того, пациенты группы сердечно-сосудистого риска должны наблюдаться особенно тщательно первые три месяца от начала терапии [57-59,89].
Информация
Источники и литература
Информация
ФГБУ «Эндокринологический научный центр» Минздрава России, Москва
Биопсия предстательной железы
Биопсия простаты (предстательной железы) – инвазивный метод диагностики, целью которого является забор из предстательной железы тонких столбиков ткани (биоптатов) с их последующим гистологическим исследованием.
Биопсия предстательной железы
Показания к биопсии простаты (предстательной железы)
Нормы ПСА: 40–50 лет — от 0 до 2,5 нг/мл, 50–60 лет — до 3,5 нг/мл, 60–70 лет — до 4,5 нг/мл, 70–80 лет – до 6,5 нг/мл. При показателе ПСА 2,5–10,0 нг/мл у 75 процентов пациентов диагностируют доброкачественные заболевания предстательной железы, при уровне ПСА выше 10 нг/мл наиболее вероятен РПЖ.
Противопоказания к биопсии простаты (предстательной железы)
Подготовка к биопсии простаты (предстательной железы)
Диагностическая ценность биопсии простаты зависит от двух основных факторов: правильности забора тканей урологом и квалификации специалистов-патоморфологов, которые дают окончательное заключение.
Как делают биопсию простаты (предстательной железы)
Трансректальная биопсия простаты
В современных клиниках биопсия предстательной железы выполняется под контролем трансректального ультразвукового датчика и при помощи тонких биопсийных игл, заряженных в специальные пистолеты. В соответствии с современными стандартами выполняется 12-точечная биопсия (не менее 12 столбиков ткани длинной 15-20 мм, то есть 12 «выстрелов»).
Применение современного оборудования и материалов делает выполнение биопсии максимально информативным и безболезненным. Сегодня биопсия простаты «по пальцу» категорически недопустима, необходим обязательный ультразвуковой контроль.
Существуют так же промежностная и трансуретральная методики, но они выполняются достаточно редко, исключительно по показаниям врача.
Выполнение повторной биопсии показано при отрицательных результатах первичной биопсии и сохраняющихся показаниях к проведению исследования. Повторная биопсия выявляет рак предстательной железы у 20 процентов мужчин при отсутствии опухоли в первичном гистологическом исследовании. Выполняется через 3-12 месяцев.
Ультразвуковое изображение предстательной железы во время выполнения биопсии
Во время манипуляции специалист видит на экране ультразвукового аппарата увеличенное в 5-7 раз изображение среза предстательной железы. Через специальный рабочий канал в ректальном УЗ-датчике с помощью биопсийного пистолета выполняются прецизионные «выстрелы» в необходимые области простаты.
Схема трансректальной биопсии предстательной железы
Частота РПЖ, выявленного при повторной сатурационной биопсии (>20 столбиков), варьирует от 30 до 43 процентов и зависит от количества столбиков ткани. В особых случаях сатурационную биопсию можно выполнять трансперинеально. Это позволяет диагностировать РПЖ дополнительно в 38 процентов случаев. Следует отметить, что у 10 процентов больных после этого исследования развивается острая задержка мочеиспускания
После биопсии
Рекомендации
Важность биопсии простаты трудно переоценить – от ее результатов зависит вся дальнейшая тактика диагностики и лечения. Применение современного оборудования и материалов делает выполнение биопсии максимально информативным и безболезненным.