какой врач лечит геморрагический васкулит кожной формы
Васкулит – что это за болезнь? Симптомы, причины и лечение, запись на прием к специалисту клиники МЕДСИ
Оглавление
Васкулит – патология, поражающая крупные, средние и мелкие сосуды и характеризующаяся воспалением стенок артерий, вен, венол, артериал и мелких капилляров. Заболевание является не только неприятным для пациента, но и опасным. Точный диагноз может поставить лишь опытный ревматолог. Он же справится и с задачей непростого лечения васкулита.
Причины патологии
Точные причины заболевания неизвестны. Нередко патология возникает даже у абсолютно здорового человека.
Обычно васкулиты возникают на фоне:
К предрасполагающим факторам относят:
Васкулит может возникнуть и как осложнение реактивного артрита или красной волчанки.
Классификация
В зависимости от причин возникновения васкулиты делятся на:
В зависимости от локализации выделяют:
В некоторых случаях одновременно поражаются как мелкие и средние, так и крупные сосуды.
Симптомы васкулита
Основными признаками и симптомами васкулита, являющимися поводом для обращения к врачу и начала лечения, являются:
Симптомы васкулита у детей, после обнаружения которых следует обратиться к специалисту для лечения, являются таким же. Причем малыши страдают патологией чаще, чем взрослые. Наиболее подвержены недугу дети в возрасте от 4 до 12 лет. Как правило, развивается болезнь Кавасаки и другие системные васкулиты. У несовершеннолетних больных патология поражает мелкие сосуды эпидермиса, суставы, органы желудочно-кишечного тракта и почки.
Важно! Если своевременно не обратиться к врачу, не пройти диагностику и не начать лечение васкулита, заболевание перейдет в хроническую форму. Периодически пациент будет страдать от рецидивов патологического состояния.
Диагностика
Перед началом лечения всегда проводится диагностика васкулита. Она позволяет определить особенности течения заболевания и выявить его причину.
Лечение васкулита
Лечение васкулита направлено на:
В комплексной терапии применяются средства для:
Такое лечение включает:
Такое лечение васкулита проводится при наличии признаков тромбоза глубоких вен. Назначается оно только по строгим показаниям. Методики отбираются специалистами.
Профилактика
Васкулит на ногах и других частях тела часто не имеет не только ярко выраженных симптомов, но и причин, поэтому затрудняется не только его лечение, но и профилактика.
Тем не менее рационально:
В целях профилактики вторичной формы патологии следует:
Диета при васкулите
Основой питания при патологии является исключение аллергенов (цитрусовых, яиц, усилителей вкуса, меда, грибов, промышленных консервантов и др.).
Точную диету составит ваш лечащий врач. Он же даст и рекомендации, касающиеся образа жизни в целом. Это позволит как сократить симптомы заболевания, так и (в некоторых случаях) снизить дозировки принимаемых лекарственных препаратов.
Преимущества лечения васкулита в МЕДСИ
Если вы хотите записаться на прием к врачу и пройти лечение васкулита, позвоните нам
Геморрагический васкулит: взгляд мамы и врача
Как распознать и что необходимо знать об этом заболевании.
Лирическое отступление: когда в институте мы изучали краткий курс педиатрии, то заболевание «геморрагический васкулит», или «болезнь Шенлейн-Геноха» запомнилась мне интересными фамилиями врачей, впервые описавших её много лет назад. Как гладко складывалась теория патогенеза и клиники этой болезни, перетекающей с кожи на суставы, с суставов на органы брюшной полости, а потом, возможно, и почки. Все было ясно и понятно, и я готова была рассказать об этой болезни любому преподавателю.
И совсем иной оказалась картина в тот момент, когда через много лет после получения врачебного диплома, когда все было «разложено по полочкам», этот диагноз был поставлен моему собственному ребенку врачом приемного покоя инфекционного корпуса ГКБ № 40, куда ночная «скорая» привезла нас исключать менингококковую инфекцию.
Сегодня многие специалисты близки к мнению, что геморрагический васкулит – это, скорее, синдром, а не самостоятельное заболевание, которое развивается у детей при нарушениях работы иммунной системы, вызванных факторами, которые не всегда удается выявить. Но совершенно ясно, что геморрагический васкулит – это системный иммунокомплексный ответ организма на некий фактор, который запустил патологическую цепочку.
По литературным данным, чаще всего причиной геморрагического васкулита могут быть перенесенные ребенком накануне ОРВИ, ангины, тяжелые заболевания соматического профиля – прежде всего, органов ЖКТ, прием антибиотиков, пищевая, лекарственная и вообще любая аллергия, проведенная вакцинация, стресс, травмы и даже укусы насекомых. Важен временной период – это 2-3 недели от воздействия причинного фактора до появления первых признаков болезни. И все же, я Вас уверяю, на сегодня в Екатеринбурге ни один специалист не даст ни одной маме точный ответ, что в данном конкретном случае стало причиной болезни её ребенка. Дело в том, что при геморрагическом васкулите происходит образование иммуноглобулинов класса А, поэтому если даже удастся немедленно провести диагностику на пищевые или дыхательные аллергены, то при таком исследовании будет определяться класс иммуноглобулинов Е и по нему можно будет судить только об общем аллергофоне у ребенка, а не о причине гемваскулита.
По клинике болезни геморрагический васкулит может проявиться как кожная (самая легкая), суставная, абдоминальная, почечная или смешанная форма. Бывают и молниеносные случаи болезни, когда ребенок гибнет вскоре после начала болезни. У нас в городе таких случаев не было достаточно давно, но свежих случае геморрагического васкулита за год происходят несколько десятков. И иногда течение болезни может оказаться достаточно тяжелым.
Сыпь, на которой начинается и заканчивается кожная форма гемваскулита, можно сказать, типична. Но в том случае, если ребенок лежит с высокой температурой (которая здесь также может быть), её не всегда сразу можно отличить от сыпи при менингококковой инфекции. Сыпь при геморрагическом васкулите чаще всего располагается симметрично на ногах, ягодицах, около крупных суставов, иногда поднимается до области пупка. Не бывает её на шее и лице. Эта сыпь также может легко возникнуть в местах складок одежды, постели, при небольшом щипке – даже есть одноименный «симптом щипка». Сыпь геморрагическая, отдельные её элементы в начале заболевания могут отличаться только размерами. Она немного выступает над кожей и не исчезает при надавливании. Затем, при «подсыпаниях», которые часто происходят во время болезни, элементы сыпи могут отличаться – одни будут свежими, темно-красными, мелко- или крупно-точечными, другие уже начнут «отцветать». При очень большой распространенности сыпи и крупных очагах может возникнуть даже очаговый некроз кожи.
Боли в суставах. Причина боли в суставах при гемваскулите – это тоже поражение мелких сосудов, но не кожи, а самих суставов. Часто сыпь и боль в суставах проявляют себя вместе, в других случаях суставы у ребенка (чаще всего – крупные) начинают болеть через несколько дней после появления сыпи. Боли в суставах при гемваскулите обычно не длятся долго – иногда всего день-два, сустав при этом может быть немного опухшим, над ним может сгущение сыпи.
Поражение почек. К сожалению, поражение почек – это прямое следствие основного патогенетического механизма геморрагического васкулита. Проявиться оно может не сразу, а спустя несколько месяцев или даже лет после последнего обострения заболевания. К счастью, почки у детей при геморрагическом васкулите страдают не так часто, как в том случае, если первый приступ болезни произошел у взрослого пациента.
Но все же настороженность в плане развития гломерулонефрита у ребенка у всех родителей, дети которых перенесли даже один эпизод гемваскулита, должна быть. Что это значит? Это значит, что нужно обращать внимание на появление тревожных симптомов – отечности лица, которая чаще всего бывает утром, появление крови в моче или мутной мочи. А также в первые полгода после последнего обострения раз в 7-10 дней сдавать общий анализ мочи ребенка (на предмет обнаружения в нем эритроцитов и белка) и реже – потом, и ещё обязательно – после каждого ОРЗ или другого перенесенного заболевания. Хронический гломерулонефрит при геморрагическом васкулите не всегда успешно лечится и может стать причиной даже хронической почечной недостаточности.
Чаще всего геморрагический васкулит у детей протекает в смешанной форме, где цепочка кожа-суставы-живот-почки – показывает на распространенность и тяжесть болезни. Но хочется обнадежить родителей, чьи дети заболели гемваскулитом, что по наблюдению очень многих педиатров, часто болезнь ограничивается единственным эпизодом.
Лечат гемваскулит в стационаре. Только при легкой кожной форме теоретически можно рассматривать лечение на дому, с соблюдением строго постельного режима в течение 2-3х недель от момента последних высыпаний и при условии немедленного обращения к врачу при появлении болей в суставах или животе. Детям обычно назначают дезагреганты и препараты, улучшающие микроциркуляцию – в частности, курантил и трентал. Не всегда маленькие дети с большой радостью пьют их, особенно трентал и его отечественный аналог – пентоксифиллин, ввиду их горечи. Импортный трентал, по мнению моего ребенка, оказался чуть более приятным на вкус. Однозначно, так или иначе, принимать эти лекарства надо – в том числе и для улучшения работы всех мелких сосудов организма, поражение которых сначала может быть и не заметно.
Используются при лечении гнемваскулита и более серьезные медикаменты – в том числе, преднизолон и гепарин и его аналоги. Что хочется сказать родителям по их поводу – здесь стоит слушать то, что говорит врач и понимать опасность возможных последствий при отказе вообще от всех «капельниц» или только от «уколов в живот». Для назначения преднизолона при васкулите есть свои показания. Гематологи считают, что его назначение при первом приступе болезни повышает риск рецидивов в будущем, но все-таки назначать или отменять этот препарат должен врач, ориентируясь на клинику и состояние ребенка. Гепарин – это отдельная тема. Он нужен для восстановления микроциркуляции, при тяжелых формах его применяют всегда. Доктора при его назначении ориентируются на число тромбоцитов у ребенка и на данные коагулограммы, которую в детской интерпретации с высокой достоверностью делает лаборатория ОДКБ № 1. Стационара, где детей с геморрагическими васкулитами лечат и наблюдают, два – это ДГКБ № 11 и ОДКБ № 1. В последней больнице также есть консультанты, которым можно показать ребенка с этим заболеванием.
Профилактика геморрагического васкулита у относительно здорового ребенка – это мудрость родителей и советы врачей. Профилактика рецидива этой болезни у уже переболевшего ребенка – это мудрость родителей, умноженная на опыт и совершенные ранее ошибки.
Васкулиты кожи
Васкулиты кожи — группа заболеваний мультифакторной природы, при которых ведущим признаком является воспаление кровеносных сосудов дермы и подкожной клетчатки.
Васкулиты кожи — группа заболеваний мультифакторной природы, при которых ведущим признаком является воспаление кровеносных сосудов дермы и подкожной клетчатки.
Трудность в освещении этой темы заключается в том, что до настоящего времени нет общепринятой классификации и даже согласованной терминологии васкулитов. В настоящее время описано около 50 различных нозологических форм, и разобраться в этом многообразии непросто. Пестрота клинических проявлений и недостаточно изученные патогенетические механизмы привели к тому, что под разными названиями может скрываться лишь вариант основного типа поражения кожи. Также, помимо первичных васкулитов, в основе которых лежит воспалительное поражение сосудов кожи, выделяют и вторичные васкулиты (специфические и неспецифические), развивающиеся на фоне определенного инфекционного (сифилис, туберкулез и др.), токсического, паранеопластического или аутоиммунного (системная красная волчанка, дерматомиозит и др.) процесса. Возможна трансформация васкулита кожи в системный процесс с поражением внутренних органов и развитием тяжелых, иногда опасных для жизни осложнений.
Васкулиты кожи — это неоднородная группа заболеваний, и клинические проявления их чрезвычайно разнообразны. Однако существует целый ряд общих признаков, объединяющих эти дерматозы:
1) воспалительный характер изменений кожи;
2) симметричность высыпаний;
3) склонность к отеку, кровоизлияниям и некрозу;
4) первичная локализация на нижних конечностях;
5) эволюционный полиморфизм;
6) связь с предшествующими инфекционными заболеваниями, приемом лекарств, переохлаждением, аллергическими или аутоиммунными заболеваниями, с нарушением венозного оттока;
7) острое или обостряющееся течение.
Поражения кожи при васкулитах многообразны. Это могут быть пятна, пурпура, узелки, узлы, некрозы, корки, эрозии, язвы и др., но основным клиническим дифференциальным признаком является пальпируемая пурпура (геморрагическая сыпь, возвышающаяся над поверхностью кожи и ощущаемая при пальпации).
Общепринятой классификации васкулитов не существует. Систематизируют васкулиты по разным принципам: этиологии и патогенезу, гистологической картине, остроте процесса, особенностям клинических проявлений. Большинство клиницистов пользуются преимущественно морфологическими классификациями кожных васкулитов, в основу которых обычно положены клинические изменения кожи, а также глубина расположения (и соответственно калибр) пораженных сосудов. Выделяют поверхностные (поражение сосудов дермы) и глубокие (поражение сосудов на границе кожи и подкожной клетчатки) васкулиты. К поверхностным относят: геморрагический васкулит (болезнь Шенлейна–Геноха), аллергический артериолит (полиморфный дермальный ангиит), лейкокластический геморрагический микробид Мишера–Шторка, а также хронические капилляриты (гемосидерозы): кольцевидная телеангиэктатическая пурпура Майокки и болезнь Шамберга. К глубоким: кожную форму узелкового периартериита, острые и хронические узловатые эритемы.
Геморрагический васкулит — системное заболевание, поражающее мелкие сосуды дермы и проявляющееся пальпируемой пурпурой, артралгиями, поражением желудочно-кишечного тракта (ЖКТ) и гломерулонефритом. Встречается в любом возрасте, но наибольшему риску подвергаются мальчики в возрасте от 4 до 8 лет. Развивается после инфекционного заболевания, через 10–20 дней. Острое начало заболевания, с повышением температуры и симптомами интоксикации чаще всего наблюдается в детском возрасте. Выделяют следующие формы геморрагического васкулита: кожная, кожно-суставная, кожно-почечная, абдоминально-кожная и смешанная. Течение может быть молниеносным, острым и затяжным. Длительность заболевания различна — от нескольких недель до нескольких лет.
Процесс начинается симметрично на нижних конечностях и ягодицах. Высыпания имеют папулезно-геморрагический характер, нередко с уртикарными элементами, при надавливании не исчезают. Окраска их меняется в зависимости от времени появления. Высыпания возникают волнообразно (1 раз в 6–8 дней), наиболее бурными бывают первые волны сыпи. Суставной синдром появляется либо одновременно с поражением кожи, либо через несколько часов. Чаще всего поражаются крупные суставы (коленные и голеностопные).
Одним из вариантов заболевания является так называемая некротическая пурпура, наблюдаемая при быстром течении процесса, при котором появляются некротические поражения кожи, изъязвления, геморрагические корки.
Наибольшие трудности вызывает диагностика абдоминальной формы геморрагического васкулита, так как высыпания на коже не всегда предшествуют желудочно-кишечным явлениям (рвоте, схваткообразным болям в животе, напряжению и болезненности его при пальпации, кровью в стуле).
Почечная форма проявляется нарушением деятельности почек различной степени выраженности, от кратковременной нестойкой гематурии и альбуминурии до выраженной картины острого гломерулонефрита. Это поздний симптом, он никогда не встречается до поражения кожи.
Молниеносная форма геморрагического васкулита характеризуется крайне тяжелым течением, высокой лихорадкой, распространенными высыпаниями на коже и слизистых, висцерапатиями, может закончиться смертью больного.
Диагностика заболевания базируется на типичных клинических проявлениях, в атипичных случаях проводится биопсия. При абдоминальной форме необходимо наблюдение хирурга. Рекомендуется наблюдение нефролога в течение трех месяцев после разрешения пурпуры.
Термином «аллергический артериолит» Ruiter (1948) предложил называть несколько родственных форм васкулитов, отличающихся клиническими проявлениями, но имеющих ряд общих этиологических, патогенетических и морфологических признаков.
Патогенетическими факторами болезни считают простуду, фокальные инфекции. Высыпания располагаются обычно симметрично и имеют полиморфный характер (пятна, папулы, пузырьки, пустулы, некрозы, изъязвления, телеангиэктазии, волдыри). В зависимости от преобладающих элементов выделяют три формы заболевания: геморрагический тип, полиморфно-узелковый (соответствует трехсимптомной болезни Гужеро–Дюперра) и узелково?некротический (соответствует узелково?некротическому дерматиту Вертера–Дюмлинга). При регрессе сыпи могут оставаться рубцовые атрофии и рубчики. Заболевание склонно к рецидивам. Нередко перед высыпаниями больные жалуются на недомогание, усталость, головную боль, в разгар заболевания — на боли в суставах (которые иногда припухают) и в животе. Диагностика всех типов заболевания сложна из-за отсутствия типичных, характерных симптомов. При гистологическом исследовании выявляется фибриноидное поражение сосудов мелкого калибра с образованием инфильтративных скоплений из нейтрофилов, эозинофилов, лимфоцитов, плазматических клеток и гистиоцитов.
Геморрагический лейкокластический микробид Мишера–Шторка по клиническому течению сходен с другими формами полиморфных дермальных васкулитов. Признаком, позволяющим выделить это заболевание как самостоятельное, является наличие феномена — лейкоклазии (распад ядер зернистых лейкоцитов, приводящий к образованию ядерной пыли) при гистологическом исследовании. Таким образом, геморрагический лейкокластический микробид может трактоваться как дерматоз, обусловленный хронической фокальной инфекцией (внутрикожные тесты со стрептококковым антигеном положительные), протекающий с выраженной лейкоклазией.
Хронические капилляриты (гемосидерозы), в отличие от остро протекающих пурпур, характеризуются доброкачественным течением и являются исключительно кожными заболеваниями.
Болезнь Шамберга — представляет собой лимфоцитарный капиллярит, который характеризуется наличием петехий и коричневых пурпурных пятен, возникающих чаще всего на нижних конечностях. Пациентов беспокоит исключительно как косметический дефект.
Пурпура Майокки характеризуется появлением на нижних конечностях розовых и ливидно-красных пятен (без предшествующей гиперемии, инфильтрации), медленно растущих с образование кольцевидных фигур. В центральной части пятна развивается небольшая атрофия и ахромия, выпадают пушковые волосы. Субъективные ощущения отсутствуют.
Узелковый периартериит характеризуется некротизирующим воспалением мелких и средних артерий мышечного типа с последующим образованием аневризм сосудов и поражением органов и систем. Наиболее часто встречается у мужчин среднего возраста. Из этиологических факторов важнейшими являются непереносимость лекарств (антибиотиков, сульфаниламидов), вакцинация и персистирование HbsAg в сыворотке крови. Заболевание начинается остро или постепенно с симптомов общего характера — повышения температуры тела, быстро нарастающего похудания, боли в суставах, мышцах, животе, кожных высыпаний, признаков поражения ЖКТ, сердца, периферической нервной системы. Со временем развивается полевисцеральная симптоматика. Особенно характерно для узелкового периартериита поражение почек с развитием гипертонии, которая иногда приобретает злокачественный характер с возникновением почечной недостаточности. Выделяют классическую и кожную форму заболевания. Высыпания на коже представлены узелками — одиночными или группами, плотными, подвижными, болезненными. Характерно образование узлов по ходу артерий, иногда образуют тяжи. Локализация на разгибательных поверхностях голеней и предплечий, на кистях, лице (брови, лоб, углы челюсти) и шеи. Нередко не видны на глаз, могут определяться только пальпаторно. В центре может развиваться некроз с образованием длительно незаживающих язв. Периодически язвы могут кровоточить в течение нескольких часов (симптом «кровоточащего подкожного узла»).
Иногда единственным проявлением заболевания может быть сетчатое или ветвистое ливедо (стойкие фиолетово?красные пятна), локализующиеся на дистальных отделах конечностей, преимущественно на разгибательных поверхностях или пояснице. Характерно обнаружение по ходу ливедо узелков.
Диагностика заболевания основывается на сочетании поражения ряда органов и систем с признаками значительного воспаления, с лихорадкой, изменениями прежде всего в почках, в сердце, наличии полиневрита. Специфических для этой болезни лабораторных показателей не существует. Решающее значение для диагноза имеет динамическое клиническое наблюдение за больным.
Хроническая узловая эритема — это группа различных видов узловатых дермогиподермитов. Чаще болеют женщины 30–40 лет. На голенях возникают узлы различной величины с покрасневшей над ними кожей, без наклонности к некрозу и изъязвлению. Воспалительные явления в области высыпаний и субъективные ощущения (артралгии, миалгии) мало выражены. Клинические варианты хронической узловатой эритемы имеют свои особенности, например наклонность узлов к миграции (мигрирующая эритема Беферштедта) или асимметрия процесса (гиподермит Вилановы–Пиноля).
Тактика ведения больного васкулитом кожи
Лечение геморрагического васкулита
Лечение васкулитов кожи
1) НПВС (напроксен, диклофенак, Реопирин, индометацин и др.);
2) салицилаты;
3) препараты Са;
4) витамины Р, С, антиоксидантный комплекс;
5) сосудорасширяющие средства (ксантинола никотинат, пентоксифиллин);
6) 2% раствор йодида калия по 1 ст. л. 3 раза в день (узловатая эритема);
7) антикоагулянты и антиагреганты;
8) методы детоксикации в/в капельно;
9) глюкокортикостероиды (ГКС) по 30–35 мг/сутки в течение 8–10 дней;
10) цитостатики;
11) ультравысокочастотная терапия, диатермия, индуктотермия, ультразвук с гидрокортизоном, ультрафиолетовое облучение.
Наружное лечение. При эрозивно-язвенных высыпаниях
1) 1–2% растворы анилиновых красителей;
2) эпителизирующие мази (солкосерил);
3) мази, содержащие глюкокортикоиды, и др.;
4) примочки или мази протеолитическими ферментами (Химопсин, Ируксол);
5) апликации Димексида;
При узлах — сухое тепло.
Лечение не должно заканчиваться с исчезновением клинических проявлений заболевания. Оно продолжается до полной нормализации лабораторных показателей, а в последующие полгода-год больным проводится поддерживающее лечение
Литература
Геморрагический васкулит
Геморрагический васкулит — аутоиммунное заболевание с преимущественным поражением мелких сосудов кожи, суставов, кишечника и почек. Характерной его чертой является пурпурная сыпь на коже, в связи с чем его также называют аллергической пурпурой. Заболевание наиболее распространено среди детей, но иногда проявляется и у взрослых. Нередки случаи спонтанного выздоровления, однако также могут развиваться серьезные осложнения, связанные с поражением почек, кишечника и даже головного мозга. Как и почему развивается заболевание, возможна ли профилактика и какие существуют методы лечения — читайте в нашем материале.
Что такое геморрагический васкулит
Геморрагический васкулит (болезнь Шенлейн-Геноха, аллергический васкулит, аллергическая пурпура, капилляротоксикоз) — одно из самых распространённых заболеваний из группы системных васкулитов, при котором стенки мелких сосудов воспаляются и подвергаются частичному разрушению.
Визуально этот патологический процесс хорошо заметен на коже и проявляется в виде синевато-пурпурной сыпи, которую чаще всего и замечают как первый симптом болезни. Однако только кожей патология не ограничивается — иногда вовлекаются сосуды внутренних органов, суставы и почки. В свою очередь, это может привести к другим серьезным и опасным осложнениям:
Эпидемиология
Частота встречаемости среди детей — 20-25 случаев на 100 тысяч.
При этом 90% наблюдений регистрируют в возрасте младше 10 лет, пик заболеваемости приходится на 6-летний возраст, чаще заболевают мальчики. Взрослые тоже болеют, но значительно реже.
Причины
Точные причины развития заболевания до сих пор не выяснены. Однако установлена взаимосвязь между развитием болезни Шенляйн-Геноха и следующими обстоятельствами:
У взрослых дополнительными факторами риска также могут быть сахарный диабет, беременность, наличие злокачественных новообразований.
Механизм повреждения сосудов
Болезнь Шенлейн-Геноха — аутоиммунная патология. Это означает, что за воспаление и нарушение целостности мелких сосудов (артериол, венул, капилляров) отвечают ни бактерии, ни вирусы, а собственные защитные силы организма. При провокации одним из перечисленных выше факторов и генетической предрасположенности происходит нарушение в работе иммунной системы — в крови появляется большое количество иммуноглобулинов A (IgA). Образовавшиеся иммуноглобулины образуют комплексные соединения, оседают на стенках сосудов и, играя роль своеобразной «сигнальной ракеты», привлекают другие защитные факторы. Таким образом, развивается асептическое воспаление (воспаление без инфекции), приводящее к нарушение целостности сосуда и последующим кровотечению и тромбообразованию.
Классификация
В России болезнь принято классифицировать по нескольким признакам в зависимости от преобладающей симптоматики, тяжести процесса, характера течения (см. таблицу ниже).




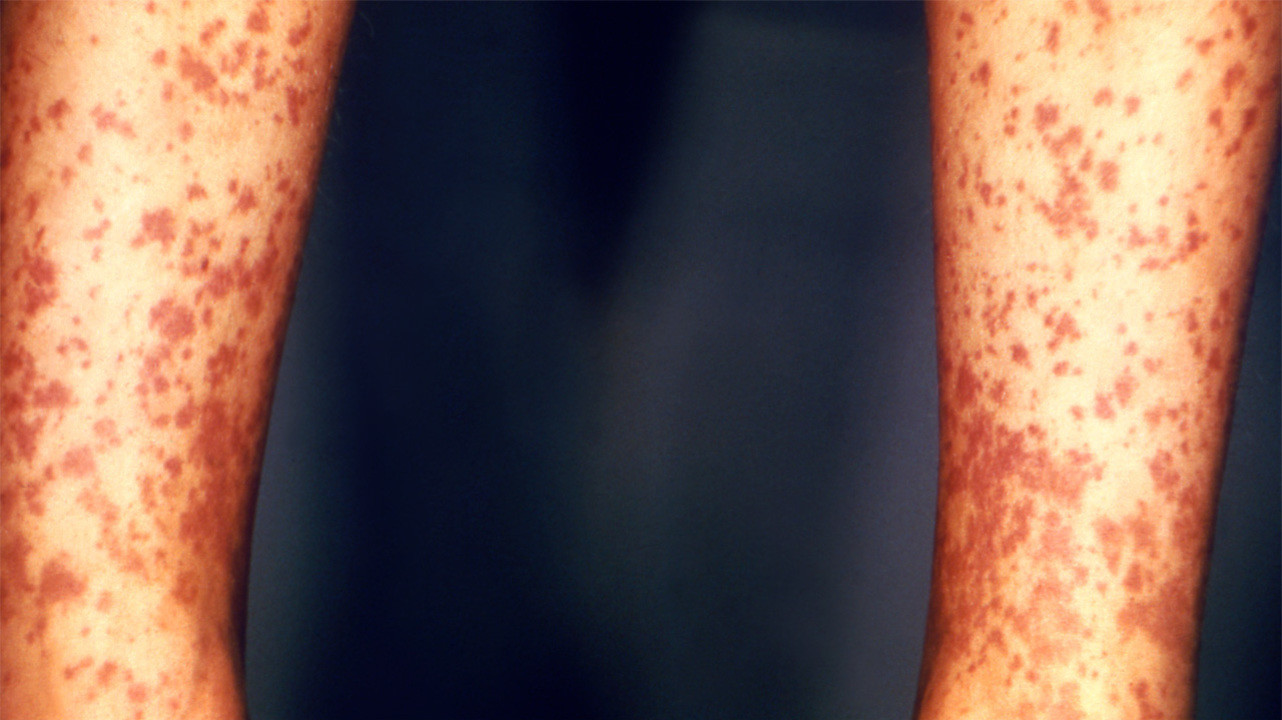 Рисунок 1. Проявление геморрагического васкулита на ногах. Источник: PHIL CDC
Рисунок 1. Проявление геморрагического васкулита на ногах. Источник: PHIL CDC Рисунок 2. Аппарат для плазмафереза. Источник: Wikimedia Commons by Jérémy-Günther-Heinz Jähnick, CC-BY-SA 3.0
Рисунок 2. Аппарат для плазмафереза. Источник: Wikimedia Commons by Jérémy-Günther-Heinz Jähnick, CC-BY-SA 3.0