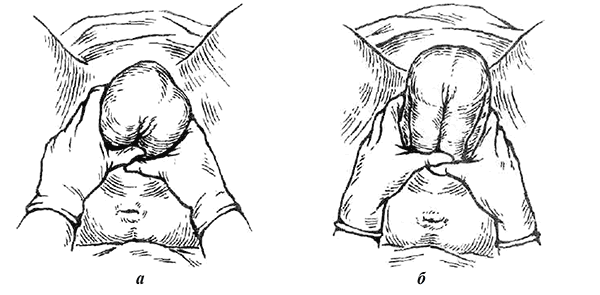
классическое ручное пособие при тазовом предлежании плода
Классическое ручное пособие при тазовом предлежании плода
Роды при тазовых предлежаниях относят к патологическим, так как сопровождаются рядом осложнений:
— околоплодные воды часто отходят преждевременно из-за отсутствия пояса соприкосновения;
— нередко возникает выпадение пуповины, приводящее к гипоксии и гибели плода;
— затяжной характер родовой деятельности;
— запрокидывание ручек или разгибание головки, нередко приводящее к гибели плода;
— сдавление пуповины, особенно при ножном предлежании, что также может привести к тяжёлой асфиксии и гибели плода;
— спазм маточного зева с ущемлением туловища или шеи плода.
Поэтому очень важным в деятельности акушерки является своевременная диагностика тазового предлежания плода, проведение мероприятий по исправлению неправильного предлежания плода при отсутствии противопоказаний, ранняя дородовая госпитализация в акушерский стационар и адекватное родоразрешение.
Ведение родов при тазовых предлежаниях осуществляется согласно приказу №572н. При этом учитываются все данные обследования беременной (состояние женщины и плода), на основании которых принимается решение о ведении родов через естественные родовые пути или о родоразрешении операцией кесарево сечение в плановом порядке.
Ведение беременности и родов при тазовых предлежаниях плода требует глубоких знаний и высокого профессионального мастерства для оказания квалифицированной помощи пациентке и плоду.
— проанализировать теоретические источники причин, диагностики, течения и ведения беременности и родов при тазовом предлежании плода;
— провести эмпирическое исследование и выявить особенности течения и ведения беременности и родов при тазовом предлежании на практике.
Методы исследования: статистический, аналитический.
База исследования: ГБУЗ «ККБ №2» (Перинатальный центр) г. Краснодара.
Гипотеза исследования: знание акушеркой особенностей ведения беременности и родов при тазовом предлежании позволит снизить риск осложнений и сохранить здоровье матери и плода.
Практическая значимость исследования заключается в возможности использования результатов теоретического и эмпирического исследований в практической деятельности акушерки для профилактики осложнений при данной патологии в условиях лечебного учреждения.
Исследование проводилось на базе ГБУЗ ККБ № 2 (Перинатальный центр), где было проанализировано 20 историй родов беременных с тазовым предлежанием плода.
У 8 женщин (40%) предрасполагающим фактором риска возникновения тазового предлежания выявлено многоводие, у 2-х (10%) – седловидная матка, у 4 женщин (20%) – рубец на матке, у 2-х (10%) – узкий таз и у остальных 4-х (20%) – маловодие.
У 15-ти женщин (75%) во время беременности проводилась корригирующая гимнастика по исправлению неправильного предлежания плода (по Диканю). У 5-ти беременных (25%) ЛФК не проводилась, так как были противопоказания (угроза невынашивания, рубец на матке).
Все беременные были заблаговременно госпитализированы в акушерский стационар для оценки акушерской ситуации и решения вопроса о способе родоразрешения: 8 женщин (40%) в 37 недель; 8 женщин (40%) в 38 недель; 4 женщины (20%) в 39 недель.
10 беременных (50%) родоразрешились самостоятельно. Им было оказано пособие по Цовьянову I (чисто ягодичное предлежание), которое оказывал врач; 10 беременных (50%) родоразрешились в плановом порядке операцией кесарево сечение.
Показанием к операции кесарева сечения была сопутствующая акушерская патология: рубец на матке у 4 женщин (40%), узкий таз у 2 женщин (20%) и крупный плод весом более 3500 г у 4 женщин (40%).
При ведении самостоятельных родов для профилактики раннего отхождения околоплодных вод у 10-ти беременных в I периоде соблюдался постельный режим на боку, а также тщательно контролировалось состояние плода и осуществлялся контроль родовой деятельности (подсчет схваток, КТГ); проводилась профилактика гипоксии плода в родах.
Во II периоде контролировалось сердцебиение плода и родовая деятельность. Врач оказывал пособие по Цовьянову I (сохранение нормального членорасположения плода), так как было чисто ягодичное предлежание. Для ускорения родоразрешения проводилась эпизиотомия, в/в капельное введение раствора окситоцина в начале II периода. Для предупреждения спазма маточного зева после прорезывания ягодиц вводили спазмолитик (2 мл 2% раствора но-шпы). Проводилась профилактика кровотечения в родах.
III период родов протекал без осложнений. В раннем послеродовом периоде был проведен осмотр мягких родовых путей и ушивание эпизиотомной раны. В послеродовом периоде родильницам проводилась обработка швов (2% спиртовым раствором бриллиантовой зелени). Швы с промежности сняли на 5-е сутки, осложнений не было.
Родильницы после самостоятельных родов были выписаны вместе с ребенком на 5-е сутки, родильницы после кесарева сечения выписаны на 7 сутки в удовлетворительном состоянии под дальнейшее наблюдение в женской консультации.
В ходе проведенного исследования были сделаны следующие выводы:
Таким образом, выявлены следующие особенности ведения беременности и родов при тазовом предлежании плода:
— необходимо регулярное наблюдение за беременной в женской консультации (кардиомониторные, гистерокардиографические, ультразвуковые и другие исследования по пренатальной оценке состояния плода);
— проведение для исправления неправильного предлежания плода корригирующей гимнастики при отсутствии противопоказаний в сроки с 30 по 35 нед;
— ранняя дородовая госпитализация в акушерский стационар для обследования и решения вопроса о способе родоразрешения;
— в I периоде родов мониторное наблюдение, постельный режим на боку, соответствующий позиции плода, профилактика гипоксии плода, контроль родовой деятельности;
Таким образом, выявлены следующие особенности ведения беременности и родов при тазовом предлежании плода:
Акушерское пособие по Цовьянову. Теория и практика. Лекция для врачей
Практическое занятие «Акушерское пособие по Цовьянову 1»
Практическое занятие «Акушерское пособие по Цовьянову 2»
Дополнительный материал
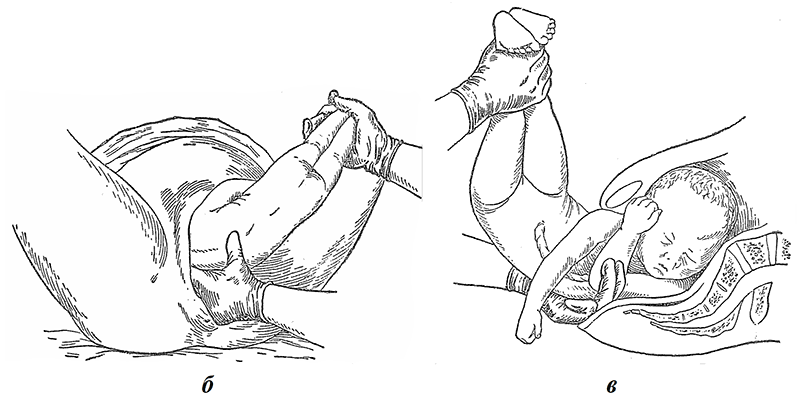
К оказанию ручного пособия при чисто ягодичном предлежании по методу Цовьянова I приступают в момент прорезывания ягодиц, их поддерживают без каких-либо попыток извлечения плода (рис. 5). Основная цель — способствовать нормальному членорасположению плода, не дать ножкам преждевременно родиться, для чего большими пальцами их удерживают прижатыми к туловищу плода. Остальные пальцы обеих рук располагают на крестце плода. По мере рождения плода руки передвигают по туловищу к задней спайке роженицы. В косом размере туловище рождается до нижнего угла передней лопатки, плечевой пояс устанавливается в прямом размере. В этот момент целесообразно направить ягодицы на себя, чтобы облегчить самостоятельное рождение из-под лонной дуги плечика, идущего впереди. Для рождения ручки, расположенной сзади, плод снова приподнимают кпереди.
Рис. 5. Ручное пособие по Цовьянову I при чисто ягодичном предлежании. а — захватывание туловища; б — по мере рождения туловища руки продвигаются к половой щели
Вступившая в малый таз в косом разрезе головка плода задерживает свой внутренний поворот, опускается на тазовое дно при хорошей родовой деятельности и рождается самостоятельно.
Ручное пособие при ножных предлежаниях по методу Цовьянова II до недавнего времени широко применялось (рис. 6). При этом методе ножки плода удерживались во влагалище до полного раскрытия маточного зева. На полное раскрытие указывают сильное выпячивание промежности напирающими ягодицами, зияние заднепроходного отверстия, частые и сильные потуги и стояние пограничного кольца на 4-5 поперечных пальца выше симфиза.
Вступившая в малый таз в косом разрезе головка плода задерживает свой внутренний поворот, опускается на тазовое дно при хорошей родовой деятельности и рождается самостоятельно.
Рис. 6. Ручное пособие при ножных предлежаниях по Цовьянову II
Под напором опускающихся ягодиц половая щель раскрывается и ножки плода, несмотря на противодействие, показываются из-под краев ладони. При наличии признаков полного раскрытия зева, противодействие продвижению ножек прекращают, в дальнейшем роды ведут по общим правилам, принятым для тазовых предлежаний.
При затруднениях, возникших во время рождения плечевого пояса, а тем более при запрокидывании ручек, следует перейти к освобождению ручек и головки плода при помощи классического ручного пособия (рис. 7). Его используют также при смешанных ягодичных и ножных предлежаниях плода. Данное пособие следует применять после рождения плода до нижнего угла передней лопатки. Первой освобождается ручка плода, причем одноименная рука акушера вводится со стороны спинки плода, два пальца ее скользят по плечу, достигая плечевого сгиба. Туловище плода, отведенное в сторону, противоположную позиции при достижении локтевого сгиба, выводят в срединное положение, нажимая на локтевой сгиб. «Умывательным» движением из половой щели выводят ручку. Ладонями обеих рук охватывают с боков туловище и освобожденную ручку плода «лодочкой» и вращательным движением поворачивают так, чтобы ручка, идущая впереди, перешла из под лона в заднее положение. При этом спинка должна пройти под лоном, чтобы сохранить передний вид. Аналогично освобождают вторую ручку.
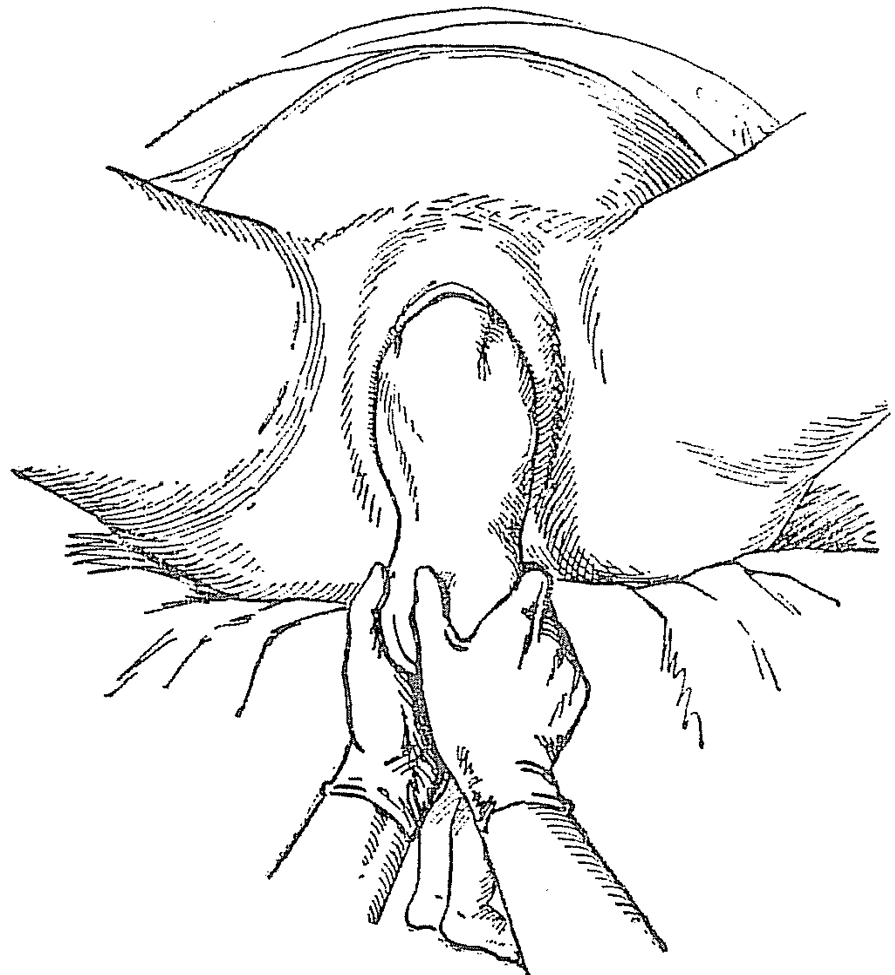
Рис. 7. Классическое ручное пособие: а — выведение туловища до нижнего угла лопаток (первый этап); б — ножки сильно отведены в сторону противоположного пахового сгиба; в — освобождение второй ручки после поворота туловища на 180º. Вид со стороны животика плода
31.Классическое ручное пособие при тазовом предлежании.
При затруднениях, возникших во время рождения плечевого пояса, а тем более при запрокидывании ручек следует перейти к освобождению ручек и головки плода при помощи классического ручного пособия. Последнее применяется также при смешанных ягодичных и ножных предлежаниях плода. Начинать оказание этого пособия следует после рождения плода до нижнего угла передней лопатки. Первой освобождается задняя ручка плода, причем одноименная рука акушера вводится со стороны спинки плода, два пальца ее скользят по плечу, достигая плечевого сгиба. Туловище плода, отведенное в сторону, противоположную позиции при достижении локтевого сгиба, выводят в срединное положение, нажимая на локтевой сгиб, умывательным движением из половой щели выводят ручку. Ладонями обеих рук вместе с освобожденной ручкой охватывают с боков туловище плода «лодочкой» и вращательным движением поворачивают так, чтобы передняя ручка перешла из-под лона в заднее положение. При этом спинка должна пройти под лоном, чтобы сохранить передний вид. Аналогично освобождают вторую ручку.
Выведение головки по Морисо-Левре-Лашапелль: плод усаживают в позу «наездника» на левую руку акушера, головка плода в это время переходит в прямой размер. Средний палец левой руки вводят в ротик плода и легким нажатием на нижнюю челюсть обеспечивают сгибание головки. Указательный и средний пальцы второй руки захватывают вилкообразно плечевой пояс плода сверху (осторожно, ключицы!). Этой же рукой производят тракции на себя и вниз (до появления волосистой части головки и образования точки фиксации между подзатылочной ямкой и лоном), а затем вверх.
Клинически узкий таз. Диагностика, ведение родов.
Причины образования клинически узкого таза: анатомическое сужение таза; большие размеры головки плода (гидроцефалия), крупный плод; неблагоприятные предлежания и вставления головки плода (задний вид затылочного предлежания, переднетеменное, лобное, лицевое, высокое прямое стояние стреловидного шва, асинклитические вставления, разгибание головки при тазовом предлежании); сочетание перечисленных выше причин.
Диагностика. Диагноз клинически узкого таза ставится только при родах с хорошей родовой деятельностью, после отхождения околоплодных вод, при открытии маточного зева на расстояние не менее 6-7 см, а также по совокупности признаков, позволяющих выявить степень диспропорции таза и головки плода.
Основные признаки клинически узкого таза:
— отсутствие прижатия головки ко входу в малый таз с началом родовой деятельности;
— выраженная конфигурация головки плода и образование родовой опухоли;
— несвоевременное излитие околоплодных вод;
— нарушение сократительной деятельности матки;
— появление потуг при высоко стоящей головке;
— наличие болезненных безрезультатных схваток;
— нарушение синхронизации процессов открытия шейки матки и продвижения плода;
— отсутствие или реже замедление продвижения головки плода при полном раскрытии шейки матки;
— отек и свисание шейки матки;
— отечность наружных половых органов;
— затруднение или прекращение самопроизвольного мочеиспускания;
— затяжное течение родов;
— высокое расположение коитракционного кольца (граница, отделяющая нижний сегмент матки от ее тела), что связано с перерастяжением нижнего сегмента матки;
— болезненность при пальпации нижнего сегмента матки;
— беспокойное поведение роженицы;
— появление признаков острой гипоксии плода.
Соотношение размеров головки плода и таза матери можно определить приемом Вастена и признаком Цангемейстера.
2. Для оценки признака Цангемейстера тазомером измеряют Con. externa, затем переднюю браншу тазомера перемещают на наиболее выступающую часть головки плода (вторая бранша тазомера остается там же). Если полученный размер меньше величины Con. externa, то признак Цангемейстера считают отрицательным; если больше, то это свидетельствует о несоответствии размеров головки плода и таза матери (признак Цангемейстера положительный). Если полученные размеры равны, то это указывает на относительное несоответствие размеров головки плода и таза матери.
Наличие положительных симптомов Вастена и Цангемейстера является абсолютным признаком функционально узкого таза.
Если признаки Вастена и Цангемейстера отрицательные, роды протекают нормально, прогноз родов через естественные родовые пути сомнителен; когда признаки Вастена и Цангемейстера положительные, роды естественным путем живым плодом невозможны, то есть должны заканчиваться кесаревым сечением.
Ведение родов при клинически узком тазе.
У беременных с анатомически узким тазом (I степень), а также при нормальных размерах таза, но крупном плоде, роды следует вести с функциональной оценкой таза, то есть в процессе родов необходимо следить за возможным появлением признаков клинически узкого таза, чтобы своевременно решить вопрос об оперативном родоразрешении.
Диагноз клинически узкого таза ставится при хорошей родовой деятельности, после отхождения околоплодных вод и открытии маточного зева на расстояние не менее 6-7 см.
1. При выявлении относительного клинического несоответствия роды допустимо вести консервативно через естественные родовые пути под тщательным мониторным контролем за состоянием плода, характером родовой деятельности, динамикой раскрытия шейки матки, вставлением и продвижением предлежащей части плода.
2. При выявлении абсолютного клинического несоответствия необходимо экстренное кесарево сечение.
Клинический узкий таз. Диагностика. Осложнения для матери и плода. Акушерская тактика
Клинически узким тазом называют все случаи несоответствия между головкой плода и тазом матери независимо от его размера.
Диагноз функционально (клинически) узкого таза ставится при хорошей родовой деятельности после отхождения околоплодных вод, при полном открытии шейки матки и прижатой к входу в таз головке. При несоответствии головки плода и таза матери пальцы акушерки определяют нависание головки над лобком (положительный признак Вастена-Генкеля), при этом о функционально узком тазе свидетельствуют также высокое расположение контракционного кольца, болезненность нижнего сегмента при пальпации, затруднение при мочеиспускании (симптом прижатия мочевого пузыря), отечность краев шейки матки, полное ее открытие, большая родовая опухоль на головке, долгое ее стояние во входе в таз.
При функционально (клинически) узком тазе роды необходимо срочно закончить операцией кесарева сечения во избежание разрыва матки и образования мочеполовых свищей. При наличии мертвого плода производят плодоразрушающую операцию.
Клинически узкий таз может быть при анатомически узком тазе, а также при нормальных размерах таза, но при крупном плоде, неправильных вставлениях и предлежаниях головки (задний асинклитизм, лобное предлежание и др.). Течение родов зависит от степени несоответствия между размерами головки и таза. Осложнения: преждевременное или раннее излитие околоплодных вод; выпадение петли пуповины; слабость родовой деятельности; затяжные роды; восходящая инфекция в родах (хориамнионит); гипоксия и внутричерепная травма плода; разрыв матки; мочеполовые свищи; расхождение и разрыв лонного сочленения.
Проводят функциональную оценку таза. Для предупреждения преждевременного или раннего излития вод беременную госпитализируют за 2 недели до родов. В родах роженица должна находиться в кровати, что предотвращает ранний разрыв плодного пузыря. При слабости родовой деятельности назначают родостимулирующие препараты. Окситоцин и другие сильнодействующие контрактильные средства назначают с осторожностью из-за опасности разрыва матки. В родах следят за признаками клинического несоответствия между размерами головки и таза (стояние головки в одной плоскости при полном раскрытии зева в течение 1,5—2 ч; положительный признак Вастена). При возникновении этих симптомов показано кесарево сечение. Необходимо постоянно проводить профилактику внутриутробной гипоксии плода.
Костный таз с акушерской точки зрения.
Костную основу родового канала, представляющего препятствие рождающемуся плоду, составляет малый таз.
Полостью малого таза называется пространство, заключенное между стенками таза, сверху и снизу ограниченное плоскостями входа и выхода таза. Она имеет вид цилиндра, усеченного спереди назад, причем передняя часть, обращенная к лону, почти в 3 раза ниже задней, обращенной к крестцу. В связи с такой формой полости малого таза различные ее отделы имеют неодинаковую форму и размеры. Этими отделами являются воображаемые плоскости, проходящие через опознавательные пункты внутренней поверхности малого таза. В малом тазе различают следующие плоскости: плоскость входа, плоскость широкой части, плоскость узкой части и плоскость выхода.
Плоскость входа в малый таз проходит через верхневнутренний край лонной дуги, безымянные линии и вершину мыса. В плоскости входа различают следующие размеры.
Прямой размер— кратчайшее расстояние между серединой верхневнутреннего края лонной дуги и самой выдающейся точкой мыса. Это расстояние называется истинной конъюгатой; она равняется 11 см. Принято также различать и анатомическую конъюгату — расстояние от середины верхнего края лонной дуги до той же точки мыса; она на 0,2—0,3 см длиннее истинной конъюгаты.
Поперечный размер — расстояние между наиболее отдаленными точками безымянных линий противоположных сторон. Он равен 13,5 см
Плоскость широкой части полости малого таза проходит спереди через середину внутренней поверхности лонной дуги, с боков — через середину гладких пластинок, расположенных под ямкамн вертлужных впадин (lamina acetabuli), и сзади — через сочленение между II и III крестцовыми позвонками.
В плоскости широкой части различают следующие размеры.
Прямой размер— от середины внутренней поверхности лонной дуги до сочленения между II и III крестцовыми позвонками; он равен 12,5 см.
Поперечный размер, соединяющий наиболее отдаленные точки пластинок вертлужных впадин той и другой стороны равен 12,5 см.
Плоскость широкой части по своей форме приближается к кругу.
Плоскость узкой части полости малого таза проходит спереди через нижний край лонного сочленения, с боков — через седалищные ости, сзади — через крестцово-копчиковое сочленение.
В плоскости узкой части различают следующие размеры.
Прямой размер— от нижнего края лонного сочленения к крестцово-копчиковому сочленению. Он равен 11 см.
Поперечный размер— между внутренней поверхностью седалищных остей. Он равен 10,5 см.
В плоскости выхода различают следующие размеры.
Линия, соединяющая середины всех прямых размеров плоскостей малого таза, представляет собой дугу, вогнутую спереди и выгнутую сзади. Эта линия называется проводной осью малого т аза. Прохождение плода по родовому каналу совершается по этой линии.
Тазовые предлежания плода
УЗИ сканер RS80
Эталон новых стандартов! Беспрецедентная четкость, разрешение, сверхбыстрая обработка данных, а также исчерпывающий набор современных ультразвуковых технологий для решения самых сложных задач диагностики.
Причины формирования тазовых предлежаний
Причины формирования тазовых предлежаний плода разнообразны, многочисленны и до конца ещё не изучены. К ним относятся следующие из перечисленных:
С другой стороны совершенно не обязательно, что при подтвержденном наличии перечисленых факторов обязательно сформируется тазовое предлежание плода. В целом ряде случаев бывает достаточно сложно установить очевидную причину тазового предлежания плода.
Различают ягодичные и ножные предлежания. Ягодичные предлежания в свою очередь делятся на чисто ягодичное (неполное) предлежание, когда во вход в малый таз обращены ягодицы плода, а его ноги вытянуты вдоль туловища, и смешанное ягодичное предлежание, при котором во вход в малый таз обращены ягодицы плода вместе с ногами, согнутыми в тазобедренных и коленных суставах.
Если при небольших размерах плода в чисто ягодичном предлежании, нормальных размерах таза роженицы, роды через естественные родовые пути возможны без осложнений, то при смешанном и ножном предлежании прогноз для здоровья и жизни новорожденного значительно ухудшается. Ножное предлежание плода является наиболее неблагоприятным вследствие частого возникновения в родах таких осложнений, как асфиксия плода, выпадение петель пуповины и тяжелая травма плода.
Диагностика тазовых предлежаний
Диагностика тазовых предлежаний, прежде всего, основывается на данных наружного акушерского и влагалищного исследования. Для уточнения диагноза используют ультразвуковое исследование. С помощью эхографии возможно определение не только самого тазового предлежания, но и в целом ряде случаев и его вида. Неоценимую помощь в диагностике тазовых предлежаний плода оказывает и трехмерная эхография.
Важно определить положение головки плода и степень её разгибания. Чрезмерное разгибание головки плода, которое не выявлено во время беременности, может привести к таким серьезным осложнениям в родах, как травма мозжечка, шейного отдела спинного мозга и другим повреждениям.
О состоянии плода позволяют судить и результаты функциональной оценки с помощью допплерографии и КТГ. Течение беременности при тазовых предлежаниях чаще, чем при головном, сопровождается различными осложнениями. Наиболее типичными среди них являются: угроза и преждевременное прерывание беременности, гестоз и фетоплацентарная недостаточность. Эти осложнения нередко сопровождаются гипоксией и задержкой развития плода, аномальным количеством околоплодных вод, обвитием пуповины.
Частота врожденных аномалий развития при тазовых предлежаниях почти в 3 раза выше, чем при головном. Среди них встречаются пороки развития центральной нервной системы, сердечно-сосудистой системы, желудочно-кишечного тракта, опорно-двигательного аппарата.
По данным допплерографии отмечается более частое и более выраженное нарушение маточно-плацентарного кровотока. Более чем в половине наблюдений выявляются признаки хронической фетоплацентарной недостаточности.
У пациенток, отнесенных к группе высокого риска по формированию тазовых предлежаний плода, следует проводить профилактику гестоза, преждевременных родов, перенашивания беременности и фетоплацентарной недостаточности.
Беременной необходим щадящий режим, полноценный ночной сон, дневной отдых. Особое внимание уделяют сбалансированному рациональному питанию для предупреждения развития крупного плода.
Беременную с тазовым предлежанием плода необходимо госпитализировать в акушерский стационар не позже, чем в 38 недель для полного обследования, определения срока родов, выбора оптимального метода родоразрешения и подготовки к родам.
В рамках обследования беременных в стационаре проводят следующие мероприятия: изучают анамнез пациентки и перенесенные заболевания, выясняют количество и характер течения предыдущих беременностей и родов; оценивают общее состояние беременной, её психосоматический статус, акушерские осложнения; уточняют срок беременности; определяют разновидность тазового предлежания плода, оценивают степень «зрелости» шейки матки и готовность организма к родам; определяют размеры и форму таза.
Кроме того, с помощью ультразвукового исследования определяют состояние плода, производят расчет предполагаемой массы плода, принимая при этом во внимание, что при массе более 3500 г плод при тазовом предлежании считают крупным. Эхография позволяет также выявить аномалии развития плода, оценить количество околоплодных вод, выявить опухолевидные образования матки и придатков матки. Важное место в диагностике занимает плацентография (расположение плаценты, структура плаценты, соответствие степени зрелости плаценты сроку беременности, толщина плаценты). С помощью допплерографии уточняют не только характер маточно-плацентарного, плодово-плацентарного и плодового кровотока. Эта методика в сочетании с цветовым допплеровским картированием позволяет выявить патологию пуповины и заподозрить обвитие пуповины вокруг различных частей тела плода.
Важно установить тип тазового предлежания плода, а также степень разгибания головы плода. Целесообразно также определить пол плода, так как плоды мужского пола значительно хуже переносят стресс родов. Более точная информация может быть получена при использовании трехмерной эхографии.
Выбор способа родоразрешения
Выбор способа родоразрешения требует весьма осторожного и индивидуального подхода. Так, в частности, расширение показаний к кесареву сечению при тазовых предлежаниях еще не является гарантией благоприятного исхода родов. Во время операции плод может получить родовую травму. В значительной степени риск травмы плода при кесаревом сечении увеличивается при недоношенном или крупном плоде, разогнутом положении его головы, при несвоевременном излитии околоплодных вод, при недостаточном операционном доступе. Оптимальная частота кесарева сечения составляет 60%-70%.
Следует подчеркнуть, что в подавляющем большинстве случаев сами по себе тазовые предлежания не являются показаниями к кесареву сечению. Однако достаточно часто имеет место сочетание с различными осложняющими факторами. Принимая во внимание, что роды в тазовом предлежании относятся к разряду патологических, в этих ситуациях существенно осложняется их течение и исход, что и заставляет решать вопрос в пользу кесарева сечения.
Кесарево сечение в плановом порядке при тазовых предлежаниях даже без сопутствующих осложнений показано при: ножном предлежании плода; заднем виде тазового предлежания; разгибательном положении головы плода.
Опасность ножного предлежания заключается в том, что после излития околоплодных вод ножки, а затем ягодицы и туловище плода начинают быстро продвигаться вперед по родовому каналу при недостаточно еще сглаженной и раскрытой шейке матки. При этом голова плода, как более плотная и крупная часть, не в состоянии пройти через недостаточно раскрытый или спазмированный шеечный зев, что приводит к асфиксии и травме плода или к его гибели.
Во время родов исходное разгибательное положение головы ещё больше усугубляется, нарушается биомеханизм родов, что приводит к значительной травме плода.
При заднем виде тазового предлежания также нарушается биомеханизм родов, существенно замедляется их течения, что приводит к асфиксии и травме плода.
Следует заблаговременно определить группу беременных с тазовыми предлежаниями плода, у которых имеются показания для выполнения кесарева сечения в плановом порядке. К этим показаниям относят: анатомически узкий таз и аномальные формы таза; разгибательное положение головы плода; ножное предлежание плода; задний вид тазового предлежания плода; смешанное ягодичное предлежание у первородящих; масса плода более 3500 или менее 2000г.; предлежание плаценты и низкое её расположение; предлежание пуповины; рубец на матке; рубцовые изменения шейки матки, влагалища и промежности; устранение мочеполовых и кишечно-половых свищей в анамнезе; выраженное варикозное расширение вен в области влагалища и вульвы; тяжелый гестоз; гемолитическая болезнь плода; задержка развития плода; выраженная фетоплацентарная недостаточность; тяжелые сопутствующие заболевания; миома матки больших размеров; аномалии развития матки; отсутствие биологической готовности организма к родам при доношенной беременности; отсутствие эффекта от подготовки шейки матки к родам; перенашивание беременности в сочетании с незрелой шейкой матки; возраст первородящей старше 30 лет; отягощенный акушерский анамнез (бесплодие, привычное невынашивание, рождение больного травмированного ребенка, преждевременные роды с гибелью новорожденных, мертворождение); наступление данной беременности после применения методов вспомогательной репродукции.
Особого внимания заслуживает предлежание мошонки плода. Прикосновение при влагалищном исследовании, механическое раздражение, возникающее при продвижении плода, рождение мошонки при высоко расположенных ягодицах и ножках, термическое и болевое раздражение вызывает преждевременное дыхание и аспирацию околоплодными водами, которые часто содержат меконий. Отмечено, что у мальчиков, рожденных в тазовом предлежании через естественные родовые пути, в последствии часто имеет место бесплодие из-за травмы яичек в родах. К сожалению, при тазовых предлежаниях не всегда удается до родов достоверно определить пол плода с помощью эхографии. Тем не менее, если выявлен плод мужского пола и имеются другие отягощающие обстоятельства при тазовых предлежаниях, то целесообразно решить вопрос о родоразрешении путем кесарева сечения в плановом порядке. В случае ведения родов через естественные родовые пути следует избегать затяжного течения II периода родов. Необходимо по возможности быстро и бережно извлечь плод с последующим оказанием соответствующей помощи новорожденному.
К благоприятной акушерской ситуации, при которой роды можно вести через естественные родовые пути, относят: удовлетворительное состояние беременной и плода; полную соразмерность таза матери и плода; достаточную биологическую готовность организма к родам; наличие чисто ягодичного или смешанного ягодичного предлежания; согнутую головку плода.
Если решен вопрос о ведении родов через естественные родовые пути, то беременной следует провести комплекс дородовой подготовки, включающий спазмолитики, седативные и общеукрепляющие препараты, витамины. Назначение этих препаратов необходимо для улучшения функции фетоплацентарного комплекса, профилактики аномалий родовой деятельности и послеродовых кровотечений.
Роды при тазовых предлежаниях плода определенным образом отличаются от таковых при головном предлежании и относятся к разряду патологических. В этой связи такие роды следует вести как категорию высокого риска по развитию перинатальной патологии, применяя профилактические мероприятия по предупреждению возможных осложнений.
Одной из важных задач в первом периоде родов при тазовых предлежаниях является сохранение целости плодного пузыря до полного или почти полного открытия шейки матки. С этой целью роженица должна соблюдать постельный режим, располагаясь на боку, соответствующем позиции плода (на стороне спинки плода).
Роды ведут под постоянным мониторным контролем за состояние плода и сократительной деятельностью матки с помощью кардиотокографии (КТГ). При открытии шейки матки на 4 см для профилактики аномалий родовой деятельности начинают внутривенное капельное введение спазмолитиков (но-шпа 4-6 мл в 400 мл 5% раствора глюкозы). Каждые 2-3 часа проводят профилактику гипоксии плода путем внутривенного введения препаратов, улучшающих микроциркуляцию и маточно-плацентарный кровоток.
В родах при тазовых предлежаниях с целью предотвращения родового стресса для роженицы и плода и для профилактики аномалий сократительной деятельности матки обязательным является обезболивание, которое начинают в активную фазу родов при открытии шейки матки на 3-4 см. С этой целью рекомендуется использование эпидуральной анестезии, которая обладает не только выраженным анальгетическим эффектом, но и способствует регуляции родовой деятельности, релаксации мышц тазового дна и защите плода от травмы. Ведение родов при использовании эпидуральной анестезии требует тщательного контроля за сократительной активностью матки.
В родах при тазовых предлежаниях плода частота осложнений превышает таковую при головном предлежании. Раскрытие шейки матки происходит более медленно даже при целом плодном пузыре. Ягодицы долго стоят над входом в таз. Не образуется пояс прилегания, разделяющий воды на передние и задние. Эти обстоятельства могут приводить к развитию наиболее типичных осложнений для первого периода родов при тазовых предлежаниях плода. К этим осложнениям относятся: несвоевременное излитие околоплодных вод; выпадение петли пуповины и мелких частей плода; аномалии родовой деятельности; затяжное течение родов; острая гипоксия плода; преждевременная отслойка нормально расположенной плаценты; хориоамнионит.
При несвоевременном излитии околоплодных вод, которое возникает в 40%-60% наблюдений, из-за отсутствия разграничения их на передние и задние воды изливаются полностью, что в свою очередь является предпосылкой для выпадения петли пуповины или мелких частей плода, создает условия для инфицирования плода и развития хориоамнионита в родах.
После того, как излились околоплодные воды, необходимо выяснить акушерскую ситуацию, выполнив влагалищное исследование, и исключить или подтвердить выпадение петель пуповины и мелких частей плода. В последнем случае следует пересмотреть тактику ведения родов в пользу кесарева сечения.
При полной готовности шейки матки к родам, дородовом излитии околоплодных вод, вполне удовлетворительном состоянии плода можно выждать 2-3 часа, пока самостоятельно разовьется родовая деятельность. В противном случае следует приступить к родовозбуждению. Если шейка матки после излития околоплодных вод незрелая или недостаточно зрелая, то к родовозбуждению приступать нельзя. В этом случае решают вопрос о кесаревом сечении.
Если на момент излития околоплодных вод шейка матки была зрелая, а родовая деятельность самостоятельно не началась в течение 2 часов, то приступают к родовозбуждению. При отсутствии эффекта от родовозбуждения в течение 2-3 часов или при ухудшении состояния плода следует решить вопрос о родоразрешении путем кесарева сечения.
Аномалии родовой деятельности, возникающие в 25-30% наблюдений, могут быть обусловлены незрелостью шейки матки, несвоевременным излитием околоплодных вод, пороками развития матки, исходным нарушением тонуса матки, миомой матки, нерациональным ведением родов, образованием клинически узкого таза. При слабости родовой деятельности проводят родостимуляцию путем внутривенного капельного введения препаратов, повышающих сократительную активность матки. Родостимуляцию проводят при открытии шейки матки более чем на 5 см. При меньшем открытии и развитии слабости сократительной деятельности матки роды в интересах плода необходимо закончить путем кесарева сечения. Если не наблюдается эффекта от родостимуляции в течение 2-3 часов или состояние плода ухудшается, то дальнейшая родостимуляция нецелесообразна, и также необходимо решить вопрос о родоразрешении в пользу кесарева сечения.
Особую опасность для плода при тазовых предлежаниях представляет дискоординация родовой деятельности. Дальнейшее консервативное ведение родов в данной ситуации следует считать неприемлемым вследствие нарастания тяжести гипоксии, увеличения продолжительности родов и безводного промежутка.
Таким образом, показаниями для выполнения кесарева сечения в экстренном порядке во время родов при тазовых предлежаниях плода являются: предлежание или выпадение петель пуповины и мелких частей плода; незрелая шейка матки при дородовом излитии околоплодных вод; развитие слабости родовой деятельности при открытии шейки матки менее чем на 5 см; отсутствие эффекта от родовозбуждения или родостимуляции в течение 2-3 часов; дискоординация родовой деятельности; острая гипоксия плода; преждевременная отслойка нормально расположенной плаценты.
Во втором периоде родов при полном открытии шейки матки тазовый конец плода должен находиться на тазовом дне. С этого момента начинаются потуги.
Пока плод не родится до пупка, роды ведут выжидательно, так как форсирование родов и потягивание за тазовый конец приводит к нарушению членорасположения плода, запрокидыванию ручек и разгибанию головы плода.
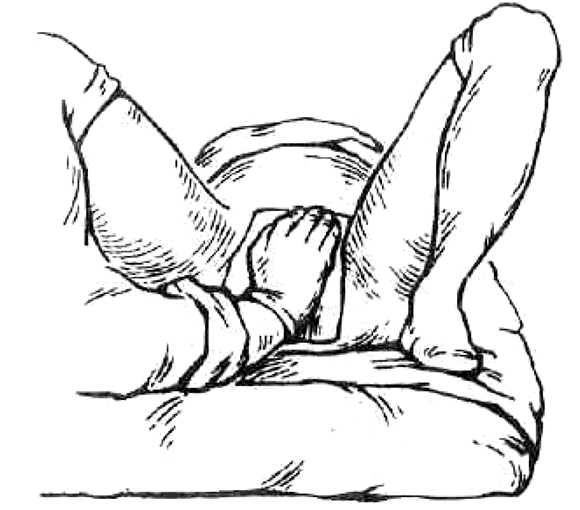
Роженица лежит на спине с согнутыми в тазобедренных и коленных суставах ногами, которые упираются в подставки. Такое положение позволяет поддерживать хорошую потужную деятельность, что является важным условием ведения периода изгнания при тазовых предлежаниях плода. Для усиления потуг и уменьшения угла наклона таза рекомендуется прижимать руками бедра к животу. Это особенно важно в конце периода изгнания, так как уменьшенный угол наклона таза способствует более легкому прохождению головки.
Во II периоде родов важным является контроль за состоянием плода. Сердцебиения выслушивают через каждую потугу. Физиологическим при тазовых предлежаниях является выделение мекония, который выдавливается из кишечничка в процессе продвижения плода по родовому каналу.
При прорезывании тазового конца выполняют рассечение промежности, что уменьшает препятствие со стороны вульварного кольца для рождающегося плода, снижает риск травмы плода и развития асфиксии, способствует ускорению второго периода родов, предупреждает разрыв промежности, облегчает выполнение ручных пособий.
С момента рождения плода до пупка начинается наиболее ответственный этап II периода родов. После рождения тазового конца родовые пути остаются плохо растянутыми для прохождения последующей головки. Когда голова плода вставляется во вход в малый таз и начинает проходить по родовому каналу, происходит прижатие петель пуповины к стенкам таза. Опасность увеличивается в момент рождения последующей головки. Время прижатия пуповины не должно превышать 3-5 минут. При задержке рождения головки, если этот период будет длиться дольше, то может произойти травма плода и развиться асфиксия. Прижатие пуповины более чем на 10 минут грозит гибелью плода. Другая опасность при задержке рождения головы заключается в возможности отслойки плаценты из-за уменьшения объема матки после рождения туловища плода. В этой связи используют соответствующие приемы и пособия, позволяющие бережно извлечь ребенка и благополучно закончить роды.
Течение и ведение последового и послеродового периодов практически не отличается от такового при головных предлежаниях. Важной является профилактика послеродовых кровотечений путем внутривенного введения препаратов, повышающих тонус матки. Следует внимательно с помощью зеркал осмотреть родовые пути для выявления возможной их травмы с последующим восстановлением их целостности.
Ведение новорожденных
Травмы родовых путей у женщин при родах в тазовом предлежании возникают значительно чаще, чем при головном предлежании плода. Наиболее типичными среди них являются разрывы шейки матки, вульвы, влагалища и промежности, а также повреждения таза.
Более высокая частота материнской заболеваемости после родов при тазовых предлежаниях обусловлена более частым несвоевременным излитием околоплодных вод, развитием аномалий родовой деятельности, затяжным течением родов и безводного промежутка, с инфицированием во время беременности и в родах, с более обширной травмой родовых путей, с травматичными оперативными вмешательствами, с повышенной кровопотерей.
Профилактика неблагоприятных исходов родов при тазовых предлежаниях плода
УЗИ сканер RS80
Эталон новых стандартов! Беспрецедентная четкость, разрешение, сверхбыстрая обработка данных, а также исчерпывающий набор современных ультразвуковых технологий для решения самых сложных задач диагностики.