классификация некроза по макроскопическим формам
4) Классификация некроза:
5) Исходы некроза:
а) демаркационное воспаление и демаркационная зона, ограничивающая некроз → расплавление некротических масс и замещение соединительной тканью (организация) → рубец → инкапсуляция очага некроза, обызвествление (петрификация), оссификация
б) рассасывание тканевого детрита и формирование капсулы → полость на месте омертвения (киста)
в) гнойное расплавление очага некроза (септические инфаркты)
2) некроз как причина осложнение (инфекции при массивных пролежнях)
3) некроз как причина интоксикации (при гангрене конечности)
4) некроз как причина сепсиса
35. Апоптоз, определение, морфология, биологическое значение.
Апоптоз развивается в отдельных клетках, которые вначале теряют контакты с соседними клетками, Затем уменьшаются в размерах, в их ядрах конденсируется хроматин. ядра становятся изрезанными, плотными и фрагментируются на отдельные глыбки. Одновременно происходит распад цитоплазмы, в которой сохраняются в конденсированной форме внутриклеточные структуры. В результате клетка распадается на апоптозные тельца, каждое из которых окружено мембраной. Апоптозные тельца очень быстро поглощаются окружающими клетками, иногда макрофагами. Однако в ответ на апоптоз никогда не развивается воспалительная реакция и на месте погибших клеток воспроизводятся клетки той же ткани. Следует подчеркнуть, что апоптозу подвергаются лишь клетки, но не ткани в целом.
Результатом апоптоза является постепенное и медленное избавление от «ненужных» в функциональном отношении на данный момент клеток. При этом не развивается воспаление и не нарушается нормальное функционирование соседних клеток, а также не происходит соединительнотканного замещения, что позволяет сохранить структуру органа. Функциональные элементы клетки, находящейся в состоянии апоптоза, не разрушаются, а поглощаются другими клетками и могут использоваться дальше. Апоптоз необходим также для элиминации клеток, выполнивших на определенном этапе развития свое функциональное значение и ставших ненужными.
9. Некроз. Определение понятия. Макроскопические и микроскопические признаки некроза.
Некроз (от греч. nekros — мертвый) — омертвение, гибель клеток и тканей в живом организме, при этом жизнедеятельность их полностью прекращается. Изменения, предшествующие некрозу и представленные необратимыми дистрофическими процессами, называют некробиозом, а некробиоз, растянутый во времени — патобиозом. Таковы процессы медленного умирания тканей при нарушении иннервации, незаживающие язвы при общем истощении и т. д. Близко к некробиозу понятие паранекроза (Д. Н. Насонов, В. Я. Александров). Оно включает совокупность признаков (повышение вязкости коллоидов цитоплазмы и ядра, изменение электролитного состава, усиление сорбционных свойств цитоплазмы), отражающих обратимые изменения клетки, которые характеризуют местное распространенное возбуждение. В связи с этим паранекроз рассматривается как морфологическое выражение парабиоза. Некробиотические и некротические процессы совершаются постоянно как проявление нормальной жизнедеятельности организма, так как отправление любой функции требует затрат материального субстрата, восполняемых физиологической регенерацией. Так, покровный эпителий кожи, эпителий респираторного, пищеварительного и мочеполового тракта постоянно отмирает и регенерирует. Так же погибают и регенерируют клетки при голокриновой секреции, макрофаги при фагоцитозе и т. д. Кроме того, следует иметь в виду что большая часть клеток организма постоянно подвергается старению, «естественной смерти» и последующему обновлению, причем продолжительность жизни разных клеток различна и детерминирована генетически. За «естественной смертью» клетки, завершающей ее старение, следует физиологический некроз, т. е. разрушение клетки, в основе которого лежат процессы аутолиза.
Тут вы можете оставить комментарий к выбранному абзацу или сообщить об ошибке.
Классификация некроза по макроскопическим формам
Определение понятия некроза
Некроз – это омертвение участка органа или ткани в живом организме. Некроз развивается под влиянием самых разнообразных причин (действия механических, физических, химических и биологических факторов).
Признаки некроза
Главными микроскопическими признаками некроза являются:
1.Потеря способности тканей избирательно краситься (т.е. цитоплазма при окраске Г-Э окрашивается в нормальных клетках в розовый цвет, ядро в синий с хорошо выраженной хроматиновой структурой ядра, соединительная ткань в розовый цвет). При некрозе под микроскопом мертвые ткани выглядят в диффузно окрашенной розовой бесструктурной массы и обычно бледнее, чем окружающая ткань, если в участке некрозамного распавшихся ядер, то они выявляются в виде синих глыбок хроматина. В начальных стадиях некроза (фаза мутного набухания), соединительно-тканные волокна приобретают свойство краситься базофильно (в синеватый цвет).
2.Изменение ядер. Оно идет в следующих направления:
Кариолизис – растворение ядра. Вместо него остается его тень, хроматиновой структуры не видно. При окраске Г-Э оно бледно-голубого цвета.
Гиперхроматоз – перераспределение глыбок хроматина и расположение их в виде синих глыбок по внутренней оболочке ядра.
Кариорексис – разрыв ядра. Глыбки хроматина темно-синего цвета, лежат свободно.
Кариопикноз – сморщивание ядра, его уплотнение. Поверхность ядра становится зубчатой. Хроматиновая структура не видна. Ядро окрашено в интенсивно синий цвет.
Вакуолизация – образование в ядре различной величины пузырьков, заполненных прозрачной жидкостью.
3. Изменение цитоплазмы. Изменения могут быть:
Плазмолизис – растворение цитоплазмы.
Плазморексис – распад цитоплазмы на глыбки белкового вещества, скрешивается эозином в розовый цвет.
Плазмопикноз – сморщивание цитоплазмы, окращивается эозином в розовый цвет.
Гиалинизация – цитоплазма уплотняется, делается однородной, стекловидной.
При некрозе происходит дискомплексация паренхимных клеток (разобщение и беспорядочное их расположение).
4. Изменение межуточного вещества (соединительной ткани). Межуточное вещество подвергается растворению, разжижению или распаду на глыбки. Соединительная ткань подвергается некрозу через следующие этапы:
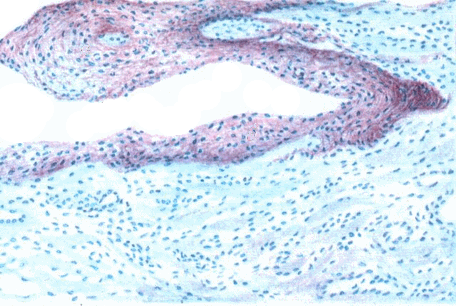
Мукоидное набухание – характеризуется набуханием коллагеновых волокон, при этом фибриллярное строение стирается. Этот процесс обусловлен тем, что в тканях накапливаются кислые мукополо-сахариды. Возникает нарушение сосудистотканевой проницаемости.
Рис.47. Мукоидное набухание клапана сердца.
Фибриноидное набухание – при нем полностью теряется фибриллярная исчерченность, клетки рыхлой соединительной ткани атрофируются. Ткань пропитывается белком фибриногеном, который свертывается и превращается в фибрин.
Рис.48. Фибриноидное набухание.
При мукоидном и фибриноидном набухании ткани приобретают свойство окрашиваться базофильно гематокссилином (синеватый оттенок). Ядра пикнотичные или в виде теней.
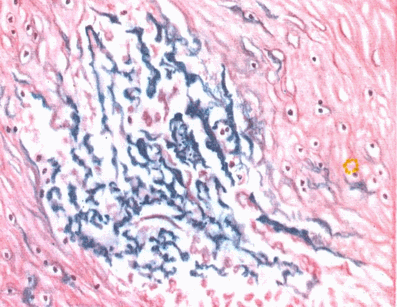
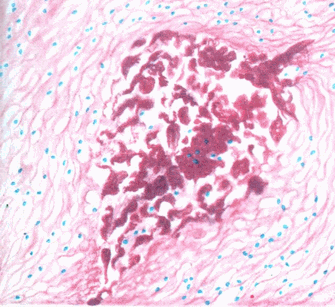
Фибриноидный некроз – соединительная ткань становится бесструктурной глыбчатой массой, окрашенной в розовый цвет. Бесструктурность развивается в результате отложения фибриногена крови, который превращается в фибрин.
Рис.49. Фибриноидный некроз соединительной ткани.
Некроз на слизистых оболочках проявляется десквамацией (слущиванием) эпителиального покрова.
По величине различают миллиарный (с маковое зернышко), субмиллиарный (с просяное зерно), крупноочаговый (от горошины и больше) некрозы.
Разновидности некроза
По макроскопическому виду следующие разновидности:
Сущность его заключается в коагуляции (свертывании) белков клетки и межклеточного вещества в условиях быстрой отдачи влаги в окружающую среду.
Макрокартина: в органе или ткани видны различной величины беловато-серные или серо-желтые участки плотной консистенции. Рисунок ткани на разрезе стерт в них. Например, анемический инфаркт. К сухому некрозу относится восковидный или ценкеровский и казеозный (творожистый) некроз. Ценкеровский некроз развивается в поперечно-полосатой мышце, пораженные участки серо-белого цвета и напоминает воск. Ценкеровский некроз развивается при беломышечной болезни, миоглобинурии, злокачественном отеке, эмкаре и др. Казеозный некроз по внешнему виду напоминает сухой творог. Развивается этот некроз при туберкулезе, сапе, паратифе свиней и др.
Развивается в тканях, богатых влагой. Макроскопические участки влажного некроза выглядят в виде кист, содержимое которых состоит из мутной полужидкой или кашицеобразной массы.
Кроме того выделяется особый вид некроза – гангрена, которая развивается в органах или тканях, соприкасающихся со внешней средой. Гангрена бывает сухой и влажной, в зависимости от локализации ее (наружные покровы или внутренние органы).
Исходы некроза
Некротический очаг независимо от его разновидности является источником интоксикации организма, и органам реагирует на источник интоксикации реактивным воспалением. направленным на рассасывание (в случаях мелких некрозов), отграничения участка от остального организма, при крупных очагах некроза, а воспаление заканчивается формированием капсулы вокруг некротического участка. Воспалительная реакция имеет защитное значение и направлена на защиту организма от интокискации. Исходы некроза могут быть в следующих направлениях:
Вокруг некротических участков в органах и тканях при некоторых инфекционных заболеваниях реактивной зоны воспаления может не быть. Например, при пастереллезе, сибирской язве и др. Тогда такие некрозы называют ареактивными. Как правило, это свидетельствует об угнетении иммунологической реактивности организма животного под влиянием возбудителя с высокой вирулентностью.
© ФГБОУ ВПО Красноярский государственный аграрный университет
Макроскопические признаки
Ранние стадии некроза обычно не видны невооружённым глазом. Поздние стадии некроза имеют разнобразные макроскопические проявления. Общим для всех форм некроза являются изменения цвета, консистенции и в ряде случаев запаха некротизированных тканей.
● Колликвационный некроз (от греч. malakas — мягкий) — консистенция мёртвой ткани дряблая, содержит большое количество жидкости, подвергается миомаляции.
● Коагуляционный некроз — некротизированная ткань имеет плотную и сухую консистенцию.
Цвет некротических масс зависит от наличия примесей крови и различных пигментов, а также обусловлен развитием на границе между мёртвой и живой тканью зоны демаркационного воспаления, имеющей красно-бурый цвет. Мертвая ткань бывает белой или желтоватой, нередко окруженна красно-бурым венчиком. При пропитывании некротических масс кровью, они могут приобретать окраску от красной, до бурой, жёлтой и зелёной, в зависимости от преобладания в них тех или иных гемоглобинных пигментов. В некоторых случаях фокусы некрозы прокрашиваются жёлчью. При гнилостном расплавлении мертвая ткань издаёт характерный дурной запах.
Микроскопические и ультраструктурные признаки
Микроскопичесие признаки некроза выявляются лишь на поздних стадиях процесса на фоне аутолиза. Ранние стадии некроза можно диагностировать лишь с использованием специальных методов, таких как поляризационная и люминесцентная микроскопия с окраской акридиновым оранжевым, гистохимических методик и (ШИК-реакция) и электронной микроскопии.
Ультраструктурные признаки некроза отражают изменения в ядре, митохондриях, полисомах, лизосомах, цитоплазматической сети клетки.
● Ядро. Агрегация хроматина, фрагментация фибрилл, полное разрушение.
● Митохондрии. Набухание, уменьшение плотности матрикса, образование в нём агрегатов неправильной формы, отложение солей кальция.
● Цитоплазматическая сеть. Набухание, фрагментация и распад мембранных структур.
● Полисомы и рибосомы. Распад полисом, отделение рибосом от поверхности цистерн эндоплазматической системы, уменьшение размеров и количества рибосом.
● Лизосомы. Агрегация гранул матрикса и его просветление, разрыв мембран.
● Цитоплазматический матрикс. Исчезновение гранул гликогена, снижение активности ферментов.
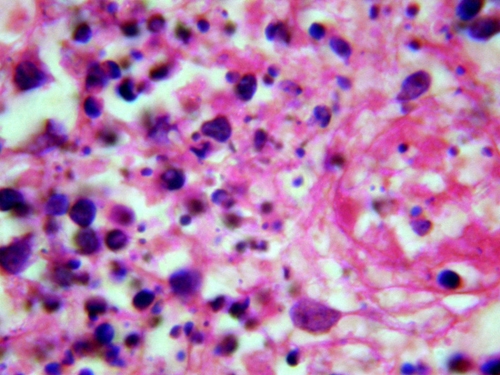
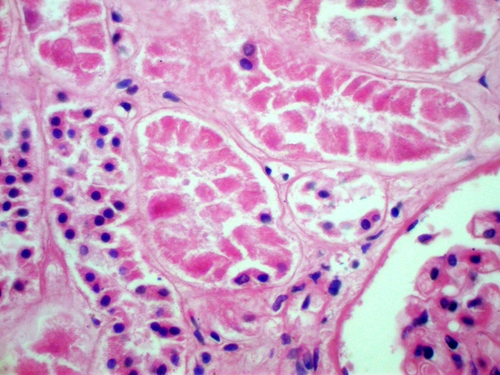
Микроскопические признаки некроза выявляются изменениях ядра, цитоплазмы клеток. Изменения ядер связаны с активацией гидролаз (рибонуклеаз и дезоксирибонуклез). Ядра последовательно подвергаются сморщиванию (кариопикноз), распаду на глыбки (кариорексис) и лизируются (кариолизис, см. рис. 2-3). В цитоплазме происходит денатурация и коагуляция белков, сменяемая обычно колликвацией. Коагуляция цитоплазмы, сменяется распадом её на глыбки (плазморексис) и лизисом органелл (плазмолизис, см. рис. 2-4). При местных изменениях говорят о фокальном коагуляционном или колликвационном некрозах.
Рис. 2-3. Некроз и апоптоз лимфоцитов фолликулов селезенки. Окраска гематоксилином и эозином (x600).
Рис. 2-4. Некроз эпителия проксимальных и дистальных канальцев почки. Окраска гематоксилином и эозином (x200).
Некроз развивается не только в паренхиматозных элементах тканей и органов, но и в их строме. При этом происходит разрушение как клеток стромы, так и нервных окончаний и компонентов экстрацеллюлярного матрикса. Расщепление ретикулярных, коллагеновых и эластических волокон происходит с участием нейтральных протеаз (коллагеназ, эластаз), гликопротеинов (протеаз), липидов (липаз). При микросокпическом исследовании обнаруживается распад, фрагментация и лизис ретикулярных, коллагеновых и эластических волокон (эластолизис), в некротизироварованной ткани нередко откладывается фибрин (фибриноидный некроз). В жировой ткани некроз носит свои специфические черты в связи с накоплением в некротических массах жирных кислот и мыл, что ведёт к образованию липогранулём.
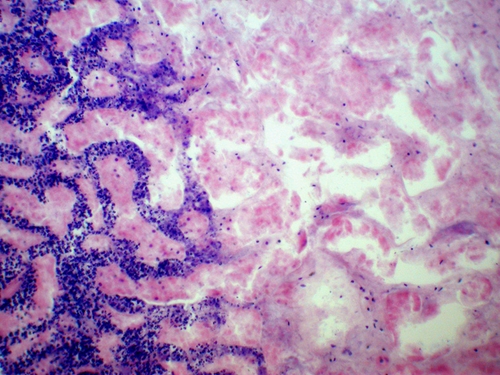
Развитие некроза сопровождается возникновением местного демаркационного острого воспаления (рис. 2-5).
Рис. 2-5. Инфакт почки. Видны зоны некроза и демаркационного воспаления. Окраска гематоксилином и эозином (x100).
Возникновение местного демаркационного острого воспаления при некрозе связывается с выделением некротизированной тканью провоспалительных субстанций. Погибающие клетки генерируют лейкотриены (мощные медиаторы воспаленеия), образующиеся при перекисном окислении липидов. Компоненты, освобождающиеся при повреждении митохондрий являются сильными активаторами системы комплемента. Воспалительная реакция на некроз может вызвать повреждения сохранных клеток и тканей в зоне демаркационного воспаления. Это особенно важно, при инфаркте миокарда, когда погибшие кардиомиоциты обнаруживаются не только в очагах некроза, но и в зоне перифокального воспаления, что увеличивает площадь некроза миокарда. Повреждение кардиомиоцитов в зоне демаркационного воспаления обусловлено реперфузией крови и действием клеток воспалительного инфильтрата, прежде всего полиморфноядерных лейкоцитов и макрофагов, генерирующих протеазы и активные формы кислорода.
Реакция на некроз может быть местной и системной. Системная реакция. Связана с синтезом клетками печени двух белков острой фазы воспаления — C-реактивного белка и плазменного амилоид-ассоциированного белка. Концентрация C-реактивного белка повышается в плазме при различных видах повреждения, он аккумулируется в некротических массах и может активировать комплемент по классическому пути и инициировать развитие демаркационного воспаления. Роль амилоид-ассоциированного белка связана с опсонизированием хроматина, который попадает в кровь из очагов некроза. Амилоид-ассоциированный белок может стать белком-предшественником при формировании АА-амилоида.
10. Клинико-анатомические виды некрозов. Характеристика каждого вида: морфогенез, макро-микроскопические изменения. Исходы некрозов.
При некрозе летально поврежденная клетка под действием ферментов подвергается или ферментативному перевариванию, и тогда наблюдается колликвационный (разжижающий) некроз или происходит денатурация белка, и тогда развивается коагуляционный некроз. Морфологически на ранних этапах некроза ткани развивается эозинофилия цитоплазмы погибающих клеток, а на месте погибающих органелл появляются вакуоли. Это относительные признаки некроза.
К абсолютным признакам гибели клеток относятся изменения ядер:
Кариопикноз – сморщивание и гиперхромность ядер;
Кариорексис – фрагментация ядра или распад его;
Кариолизис –самый достоверный признак некроза.
Скопление глыбок разрушенных ядер в зоне некроза называется детритом.
Изменение цитоплазмы клеток при некрозе выражается в:
Плазмокоагуляции, плазморексисе, плазмолизисе.
Изменения внеклеточного матрикса проявляются расщеплением ретикулярных, эластических и коллагеновых волокон. Некротизированные волокна пропитываются фибрином и развивается фибриноидный некроз.
Клинико-анатомические виды некрозов и их характеристика.
Различают следующие виды некрозов:
Инфаркт – это некроз тканей, возникающий при нарушении кровообращения (сосудистый некроз). Инфаркт развивается вследствие тромбоза, эмболии и длительного спазма артерий. Форма, величина, цвет и консистенция инфаркта могут быть различными. Чаще инфаркты бывают клиновидными (селезенка, почки, легкие), что определяется магистральным типом ветвления артерий в органе. Реже инфаркты имеют неправильную форму (сердце, мозг, кишечник), что связано с рассыпным или смешанным типом ветвления артерий. В зависимости от цвета различают белый инфаркт, который чаще встречается в селезенке и почках, белый инфаркт с геморрагическим венчиком (почки, миокард) и красный инфаркт (легкие, реже в кишечнике и селезенке).
Колликвационный (влажный) некроз развивается в результате аутолиза или гетеролиза (аутолиз— распад клеток под влиянием разных ферментов). Чаще всего он встречается в ачагах поражения бактериальными инфекционными агентами и обусловлен разжижающим действием лейкоцитарных ферментов. Что касается влажного некроза головного мозга, то его развитие объясняют тем, что ткань мозга богата водой и процессы аутолиза в ней преобладают над гоагуляционными изменениями.
Казеозный (творожистый, сыровидный) некроз, как частная разновидность коагуляционного, чаще всего появляется в туберкулезных очагах. Макроскопически он действительно напоминает творог или мягкий сыр. Микроскопически для него характерна гранулематозная реакция, представленная туберкулезными бугорками.
Жировой (ферментный), или стеатонекроз, представляет собой очаги разрушенной жировой клетчатки замазкообразного вида разной формы и величины. Чаще всего это следствие освобождения активированных липаз поджелудочной железы, действующих прямо в брюшной полости при остром панкреатите. У живых людей большинство некротизированных клеток и их остатков исчезает в результате комбинированного процесса ферментного переваривания и фрагментации и последующего фагоцитоза остатков клеток лейкоцитами. Если же клетки и их остатки полностью не разрушаются и не реабсорбируются, они подвергаются кальцификации (дистрофическое обызвествление).
Гангрена – некроз черного или очень темного цвета, развивающийся в тканях, прямо или через анатомические каналы, соприкасающихся с внешней средой. Темный цвет гангренозной ткани создается сульфидом железа, образующимися из железа гемоглобина и сероводорода воздуха. Помимо конечностей, гангрена возникает в легких, кишечнике, коже щек и других местах. При сухой гангрене некроз имеет коагуляционный характер, так как под воздействием воздуха мертвая ткань высыхает, уплотняется, сморщивается, становится похожей на ткань мумий, поэтому сухую гангрену называют также мумификацией. Сухая гангрена возникает в тканях, бедных влагой (конечности). Влажная гангрена развивается при инфицировании погибшей ткани бактериями, обычно анаэробными, например, из группы клостридий. Мертвая ткань набухает, становится отечной, издает зловонный запах. Влажная гангрена встречается в легких, кишечнике, мягких тканях щек и промежности. Изредка встречается газовая гангрена, при которой пузырьки с сероводородом, произведенным обычно, микробом Clostridium welchii, находятся внутри некротизированной ткани. Разновидностью сухой или влажной гангрены является пролежень. Пролежень – это омертвение поверхностных участков тела (кожа, мягкие ткани), подвергающихся давлению, поэтому пролежни чаще появляются в области крестца, остистых отростков повонков, большого вертела бедренной кости, пяточные кости. По своему генезу пролежень это трофоневротический некроз.
Секвестр – участок мертвой ткани, который не подвергается аутолизу, не замещается соединительной тканью и свободно располагается среди живых тканей. Секвестры обычно возникают в костях при воспалении костного мозга – остеомиелите. Вокруг такого секвестра образуются секвестральные капсулы и полость, заполненная гноем. Нередко секвестр выходит из полости через свищи. Секвестации могут подвергаться некротические очаги и в мягких тканях (казеозный некроз в легком).
Исходы некроза связаны с реактивными изменениями: процессами отграничения и репарации, распространяющимися из зоны демаркационного воспаления. Различают следующие варианты благоприятного исхода некроза:
организация, или рубцевание – замещение некротических масс соединительной тканью;
инкапсуляция – отграничение участка некроза соединительнотканной капсулой;
петрификация – пропитывание участка некроза солями кальция (дистрофическое обызвествление);
оссификация – появление в участке некроза костной ткани (встречается очень редко, в частности, в очагах Гона – заживших очагах первичного туберкулеза);
образование кисты – при исходе колликвационного некроза.
При неблагоприятных обстоятельствах происходит гнойное расплавление некротических масс, при этом возможно образование абсцессов и развитие сепсиса.
Тут вы можете оставить комментарий к выбранному абзацу или сообщить об ошибке.