Лубрикант это что такое
Лубрикант это что такое
Диагностика и современные методы лечения вульвовагинальной атрофии у женщин в постменопаузе

Статья посвящена изучению современных методов диагностики и лечения доброкачественных заболеваний вульвы и влагалища у женщин постменопаузального возраста. Проведен анализ этиологии, клинической картины, методов диагностики и лечения вульвовагинальной атр
Abstract. The article is devoted to the study of modern methods of diagnosis and treatment of benign diseases of the vulva and vagina in postmenopausal women. The analysis of the etiology, clinical picture, methods of diagnosis and treatment of vulvovaginal atrophy, as the most common benign disease of the vulva and vagina in postmenopausal women, has been carried out. It has been established that the main factor leading to vulvovaginal atrophy in postmenopausal women is climacteric hormonal imbalance with a gradually increasing estrogen deficiency. Postmenopausal women note such signs of vulvovaginal atrophy as vaginal dryness, burning and itching, dyspareunia, hypersensitivity to infectious diseases of the pelvic organs, which significantly aggravates the state of health, a negative effect on the general and sexual quality of life. Diagnosis of vulvovaginal atrophy is based on examination data, laboratory and instrumental studies. The main therapeutic goal in the treatment of vulvovaginal atrophy is to relieve symptoms and restore the vaginal environment to a healthy premenopausal state. The «gold standard» for the treatment of vulvovaginal atrophy is local and systemic estrogen therapy. HRT drugs contribute to an increase in proliferative processes, an improvement in blood supply, a rapid normalization of the vaginal microflora and can be prescribed for therapeutic and prophylactic purposes. For the treatment of vulvovaginal atrophy in women for whom estrogen preparations are contraindicated, selective estrogen receptor modulators are used. The drugs in this group, ospemifen and lasofoxifene, help to alleviate the symptoms of vaginal atrophy and dyspareunia, improve vaginal epithelium and vaginal pH. Also, with mild symptoms, an improvement in the condition occurs with the use of non-hormonal vaginal lubricants. In addition, there are experimental options for vulvovaginal rejuvenation in women with symptoms that do not fit or tolerate local or systemic estrogen therapy: platelet-rich plasma injections, hyaluronic acid or fat implants, fractional carbon dioxide laser, diode laser and monopolar radiofrequency devices, vaginoplasty. For citation: Bahtiyarov K. R., Chilova R. A., Sardarova Sh. Sh. Vulvovaginal atrophy in postmenopausal women: diagnosis and modern-day treatments // Lechaschi Vrach. 2021; 12 (24): 17-21. DOI: 10.51793/OS.2021.24.12.002
Резюме. Статья посвящена изучению современных методов диагностики и лечения доброкачественных заболеваний вульвы и влагалища у женщин постменопаузального возраста. Проведен анализ этиологии, клинической картины, методов диагностики и лечения вульвовагинальной атрофии как наиболее часто встречающегося доброкачественного заболевания вульвы и влагалища в постменопаузе. Установлено, что основной фактор, приводящий к вульвовагинальной атрофии, — климактерический гормональный дисбаланс с постепенно нарастающим дефицитом эстрогенов. Женщины в постменопаузе отмечают такие признаки вульвовагинальной атрофии, как сухость влагалища, жжение и зуд, диспареуния, повышенная чувствительность к инфекционным болезням органов малого таза, что существенно усугубляет плохое самочувствие и отрицательное влияние на общее и сексуальное качество жизни. Диагностика вульвовагинальной атрофии основывается на данных осмотра, лабораторных и инструментальных исследованиях. Основная терапевтическая цель при лечении вульвовагинальной атрофии – облегчение симптомов и восстановление среды влагалища до здорового пременопаузального состояния. Золотым стандартом лечения вульвовагинальной атрофии является местная и системная терапия эстрогенами. Препараты заместительной гормональной терапии содействуют увеличению пролиферативных процессов, улучшению кровоснабжения, стремительной нормализации микрофлоры влагалища и могут назначаться с лечебной и профилактической целью. Для лечения вульвовагинальной атрофии у женщин, которым противопоказаны препараты эстрогена, используют селективные модуляторы рецепторов эстрогена. Препараты этой группы – оспемифеном и ласофоксифен способствуют облегчению симптомов атрофии влагалища и диспареунии, улучшению вагинального эпителия и pH влагалища. Также при маловыраженных симптомах улучшение состояния наступает при использовании негормональных вагинальных лубрикантов. Кроме того, существуют экспериментальные варианты вульвовагинального омоложения у женщин с симптомами, которым не подходят или которые не переносят местной или системной терапии эстрогенами: инъекции богатой тромбоцитами плазмы, гиалуроновая кислота или жировые имплантаты, фракционный лазер на диоксиде углерода, диодный лазер и монополярные радиочастотные устройства, вагинопластика.
В современном обществе неуклонно растет интерес к проблемам здоровья и социальной адаптации женщин постменопаузального возраста в связи с возросшей численностью женского населения, переступившего рубеж менопаузы. Одним из осложнений физиологического течения постменопаузы является развитие метаболических нарушений инволюционного характера в половой системе, а именно в шейке матки, влагалище и вульве [23].
Доброкачественные заболевания вульвы и влагалища занимают важное место в структуре гинекологической патологии. Данные болезни диагностируются в абсолютно всех возрастных группах (от детской до постменопаузальной) [12]. Среди доброкачественных болезней вульвы особенное значение имеют неопухолевые поражения, называвшиеся прежде хроническими дистрофическими болезнями. Риск их малигнизации колеблется от 10% до 35% [25]. Болезни влагалища и вульвы малосимптомны, что предполагает конкретные трудности их определения [26]. Диагностика и лечение доброкачественных заболеваний вульвы и влагалища представляют большой интерес для акушера-гинеколога.
В данном исследовании проведен анализ современных методов диагностики и лечения наиболее часто встречающегося доброкачественного заболевания вульвы и влагалища у женщин в постменопаузе – атрофического вагинита.
Атрофический кольпит (вагинит) имеет множество синонимов, которые отражают его сущность. В медицинской литературе можно встретить такие определения, как возрастной, постменопаузный, старческий, сенильный кольпит (вагинит), вульвовагинальная атрофия (ВВА) [1]. В основе заболевания лежит климактерический гормональный дисбаланс с постепенно нарастающим дефицитом эстрогенов. Это приводит к атрофическим изменениям тканей женских половых органов, истончению эпителия влагалища [17]. Дегенеративные изменения сопровождаются воспалительными явлениями и нарушениями микрофлоры влагалищной среды. У женщин появляется множество жалоб: болезнь принимает хроническое течение, постепенно прогрессирует, грозит серьезными осложнениями [15].
Основной фактор, приводящий к заболеванию, — снижение уровня эстрогенов в крови. Данное явление может быть обусловлено непосредственным старением женщины либо медицинским вмешательством (удалением яичников или их облучением в связи со злокачественным перерождением) [24].
Около 15% женщин в перименопаузе и 40-57% – в постменопаузе отмечают такие признаки ВВА, как сухость влагалища (27-55%), жжение и зуд (18%), диспареуния (33-41%), повышенная чувствительность к инфекционным болезням органов малого таза – 6-8%, что существенно ухудшает самочувствие, отрицательно влияет на общее и сексуальное качество жизни [3]. У 41% женщин в возрасте 50-79 лет есть хотя бы один из признаков ВВА [6].
Диагностирование атрофического вагинита основывается на данных осмотра, лабораторных и инструментальных исследованиях. Инструментально-лабораторная диагностика содержит:
Также в рамках обследования необходимо составить подробный анамнез пациентки с подозрением на ВВА для выявления возможных причин, в том числе воздействия раздражителей (лубрикантов, гигиенических гелей, мыла, спермицидов), применения антиэстрогенных препаратов, расширенной овариэктомии или химиотерапии [15].
Лечение пациенток с ВВА представляет собой сложную, длительную и трудоемкую задачу. Основная терапевтическая цель при лечении ВВА – облегчение симптомов и восстановление среды влагалища до здорового пременопаузального состояния. Однако, несмотря на высокую распространенность и негативное влияние на качество жизни, пациенты поздно обращаются за помощью, вовремя не диагностируют и не лечат данную патологию. Гинекологи должны заранее начать открытое обсуждение с пациентками урогенитальных симптомов. Лечение следует начинать, как только возникает ВВА, и его следует продолжать в течение долгого времени. Поскольку существует множество вариантов лечения, терапию следует подбирать индивидуально [12].
Локальный уход за пораженной областью и избегание действия потенциальных раздражителей могут повысить качество жизни. Изредка значительное улучшение состояния наступает при отказе от использования неспецифических моющих средств, излишнего мытья, приема лекарств, местной антикандидозной терапии и лубрикатов. Например, 2%-й лидокаиновый гель – безопасный и нераздражающий местный анеститик, который может избавить от дискомфорта [17].
Согласно общепринятым международным стандартам, рекомендациями первой линии для лечения легких и умеренных проявлений ВВА являются негормональные вагинальные лубриканты, которые следует использовать перед половым актом, и увлажняющие влагалищные средства длительного действия, которые используются регулярно (несколько раз в неделю) [27].
Этот вариант лечения также рекомендуется женщинам, для которых недопустимо применение вагинальных препаратов эстрогена. Смазочные материалы обеспечивают кратковременное облегчение от сухости влагалища и дискомфорта во время полового акта [20].
Увлажняющие средства для влагалища обладают длительным эффектом, снимая симптомы ВВА, усиливая увлажнение слизистой оболочки влагалища и снижая pH. Эти препараты назначаются на регулярной основе: ежедневно или каждые 2-3 дня, в зависимости от степени симптомов. Согласно Chen и соавт., использование вагинального геля с гиалуроновой кислотой каждые 3 дня вызывает улучшение симптомов сухости влагалища, что сравнимо с эффектом местной терапии эстрогенами. При выборе лубрикантов и увлажняющих средств важно, чтобы продукт был похож на вагинальный секрет по осмоляльности, pH и составу [3].
Учитывая причину (гипоэстрогенизм) и патогенез развития ВВА, золотым стандартом для лечения этого состояния будет терапия эстрогенами. Однако большинство врачей и научных обществ называют это лечение второй линией после увлажняющих кремов и лубрикантов. Восполнение дефицита эстрогенов может осуществляться гормональными препаратами системного и местного действия, а также препаратами растительного происхождения. Согласно последним клиническим руководствам по ведению пациентов с ВВА, системное или местное применение фармакологических препаратов эстрогенов в достаточной степени и быстро улучшает индекс созревания и толщину слизистой оболочки влагалища, снижает pH влагалища, увеличивает индекс созревания влагалища и устраняет симптомы ВВА [4].
Исследования показали, что системная заместительная гормональная терапия (ЗГТ) устраняет симптомы атрофии влагалища в 75% случаев, а местная терапия – в 80-90% случаев.
Системная ЗГТ назначается при сочетании признаков урогенитальной атрофии с другими симптомами климактерического синдрома, а также для профилактики и лечения поздних проявлений синдрома и его осложнений [5].
К местной ЗГТ относят препараты, содержащие эстрадиол, а также эстриол (Эстрожель, Дивигель). Местная терапия эстрогенами предпочтительна при наличии изолированных урогенитальных нарушений; пациентки должны быть проинформированы о том, что эффект достигается через 1-3 месяца местной терапии эстрогенами и что они должны иметь возможность выбрать лекарство, которое они считают наиболее подходящим для них [7].
По данным североамериканского климактерического сообщества, при применении вагинальных препаратов эстрогена в низких дозах (Эстрофем и Эстромакс) происходит уменьшение складок влагалища, увеличение количества лактобацилл, улучшение состояния эпителия влагалища и др. [14].
Наиболее часто используемой формой местной терапии эстрогенами являются вагинальные кремы на основе конъюгированных конских эстрогенов и эстрадиола 17b; они обеспечивают хороший увлажняющий эффект. Однако количество вводимого крема может варьировать, превышая рекомендуемую суточную дозу, что особенно нежелательно для пациентов из группы высокого риска [16].
Если требуется более контролируемое дозирование эстрогена, препаратом выбора могут быть вагинальные таблетки, содержащие 10 мг эстрадиола. В течение первых 2 недель применения рекомендуется ежедневное употребление вышеуказанных групп препаратов с последующим переходом на поддерживающую терапию в дозе два-три раза в неделю.
Вагинальные кольца с замедленным высвобождением эстрадиола предпочтительны для женщин, для которых неприемлемо ежедневное употребление лекарств. Вагинальные кольца вводятся на срок до 90 дней и могут быть установлены и удалены пациенткой самостоятельно. Однако в зависимости от суточной дозы эстрогенов такие системы могут облегчить не только урогенитальные симптомы, но и вазомоторные проявления климактерического синдрома. Не рекомендуется использование вагинальных колец женщинам с опущением половых органов [8].
При применении местных и системных препаратов эстрогена необходимо помнить о побочных действиях, связанных с системной адсорбцией, и тщательно оценивать риски развития осложнений. Избыточный уровень эстрогена у женщин в постменопаузе связан с повышенным риском сердечных заболеваний, рака груди, тромбоэмболических осложнений и цереброваскулярных заболеваний. Следует отдавать предпочтение низким дозам местных эстрогенов, особенно если терапия назначается пожилым пациенткам [10].
Несмотря на огромное количество положительных сведений, отмечающих улучшение состояния влагалища и сексуальной функции с помощью эстрогенов и увлажняющих средств, данные из статьи C. M. Mitchell и соавт. вызывают разногласия, поскольку они не показали преимуществ при сравнении с плацебо. Данное исследование проводилось на однородной популяции пациентов, в отличие от других, ограничивающих включение в исследование женщин с высоким вагинальным pH, в данном случае были включены все женщины в постменопаузе с симптомами умеренной или тяжелой ВВА [7].
Селективные модуляторы рецепторов эстрогена (SERM) – еще один вариант лечения ВВА у женщин, которым препараты эстрогена противопоказаны. SERM структурно различаются и взаимодействуют с внутриклеточными рецепторами эстрогенов в органах-мишенях как агонисты или антагонисты эстрогенов [20].
В 2013 г. препарат этой группы (оспемифен) был одобрен для использования Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) и сейчас успешно применяется в США и Европе. В литературе уже накоплено достаточно сообщений об использовании перорального оспемифена [13].
Сравнимый эффект с вагинальными эстрогенами был отмечен в отношении облегчения симптомов атрофии влагалища и диспареунии, улучшения вагинального эпителия и pH влагалища. Результаты исследований с оспемифеном (не зарегистрирован к применению в России) показывают значительное увеличение процента поверхностных клеток вагинального эпителия и уменьшение процента парабазальных клеток и снижение pH влагалища [1].
Ласофоксифен – это новый SERM третьего поколения, который связывается с обоими типами рецепторов эстрогена и в настоящее время не одобрен для использования FDA, а также не зарегистрирован в России. Ласофоксифен оказывает выраженное положительное влияние на состояние вагинального эпителия и pH, а также облегчает основные симптомы ВВА по сравнению с плацебо [16].
Экспериментальные варианты вульвовагинального омоложения у женщин с симптомами, которые не подходят или не переносят местной или системной терапии эстрогенами, включают:
1) инъекции богатой тромбоцитами плазмы (PRP);
2) гиалуроновую кислоту или жировые имплантаты (липофилинг больших половых губ);
3) фракционный лазер на диоксиде углерода, неабляционный эрбиевый лазер: YAG-лазер, диодный лазер и монополярные радиочастотные устройства;
4) вагинальную хирургию (вагинопластику).
Оптимальные режимы, эффективность и безопасность этих процедур еще не определены.
Богатая тромбоцитами плазма (PRP) представляет собой повышенную концентрацию аутологичных тромбоцитов, взвешенных в небольшом количестве плазмы после центрифугирования и используемых для инъекций в рану или поврежденную кожу. Богатая тромбоцитами плазма также называется гелем аутологичных тромбоцитов, обогащена факторами роста (PRGF) или тромбоцитарным концентратом.
«Плазма, богатая тромбоцитами», – звучит немного странно, но она также может быть средством от атрофии влагалища. Богатая тромбоцитами плазма представляет собой аутологичный продукт, полученный из собственной цельной крови пациента [20].
Исследование 2017 г., опубликованное в Journal of Menopausal Medicine, показало, что PRP может быть эффективным средством лечения симптомов вагинальной атрофии. Некоторые женщины сообщают о прекрасных результатах, но могут быть побочные эффекты, и часто бывает необходимо пройти процедуру более одного раза [21].
Применение PRP в случаях ВВА, резистентных к гормональной терапии, было опробовано R. J. Santen и соавт. у 18 пациентов. Они вводили PRP в вульву веером. Пациентки получали три курса лечения PRP с интервалом от 4 до 6 недель и снова через 12 месяцев. Почти у всех пациенток наблюдалось клиническое улучшение размера поражений, и у 28,6% больных поражения полностью исчезли после лечения PRP. Сообщений о минимальной боли и осложнениях не поступало. Исследователи пришли к выводу, что инъекции PRP можно рассматривать как эффективную терапию ВВА [19].
Лазерная вагинальная терапия, недавно внедренная в лечение ВВА, продемонстрировала эффективность, а также высокую удовлетворенность пациенток и медицинских работников. Данные о процедуре были впервые опубликованы в 2014 г., а использование фракционной микроаблативной лазерной терапии на диоксиде углерода для хирургии мочеполовой системы было одобрено FDA [20].
Лазерная терапия улучшает васкуляризацию слизистой оболочки влагалища, стимулирует синтез нового коллагена и основного вещества матрикса в соединительной ткани, способствует утолщению вагинального эпителия с образованием новых сосочков, восполняет гликоген в эпителии влагалища, позволяет восстановить баланс слизистой оболочки и, следовательно, улучшает симптомы атрофии, вызванной недостатком эстрогена [15].
Salvatore и соавт. также отметили значительное улучшение качества жизни и сексуальной активности при использовании лазерной терапии у женщин с ВВА. В исследовании Salvatore и соавт. 85% женщин, которые ранее не были сексуально активными из-за мочеполового синдрома с симптомами менопаузы, вернули нормальную сексуальную жизнь через 12 недель после терапии [18].
В настоящее время вестибулэктомия является золотым стандартом лечения вестибулодинии, но только в том случае, если боли локализованы только в преддверии. Эффективность лечения колеблется от 65% до 90%. Очень часто в ходе операции происходит повреждение слизистой оболочки влагалища, удаляется зона обширнее, чем очаг боли; в постоперационном периоде возможно сохранение симптоматики из-за неполной предоперационной диагностики и неточно составленной болевой карты. Невропатические обезболивающие препараты обычно продолжают давать пациентке после операции, чтобы максимизировать качество жизни и способствовать возвращению сексуального функционирования [22].
Положительный эффект лечения женщин с ВВА может быть достигнут при сочетании гормональных и негормональных методов лечения. Многим женщинам с этими заболеваниями полезны упражнения, укрепляющие мышцы тазового дна. Таким пациентам может быть полезно использование вагинальных эстрогенов до и после расширения влагалища и/или терапии для укрепления мышц таза [13].
Стоит заранее информировать женщину о том, что вульводиния обычно поддается терапии, но неизлечима полностью и требует высокой комплаентности пациентки. Без комплаенса эффект от проводимой терапии маловероятен. Чаще улучшение наступает медленно, методом проб и ошибок с индивидуально подобранной программой лечения. Психотерапевтические мероприятия включают в себя когнитивно-поведенческую терапию, анализ межличностных отношения и отношений с партнером. Часто хорошие результаты дают тренинги по техникам релаксации, самоисследования с изучением мышц тазового дна и техник их тренировок, консультации психотерапевта и сексолога, в том числе и парные методы сексотерапии [22].
Выводы
ВВА затрудняет течение постменопаузального этапа более чем у половины женщин. Проявления ВВА вносят дискомфорт в повседневную жизнь женщины, портя качество жизни и состояние здоровья влагалища. Уместное активное обнаружение данного патологического состояния и обеспечение адекватно выбранной терапии дают возможность предотвратить возрастание болезни и существенно улучшить качество жизни женщины.
Местная ЗГТ считается очень эффективным типом терапии атрофических процессов нижних отделов генитального тракта. Препараты содействуют увеличению пролиферативных процессов, улучшению кровоснабжения, стремительной нормализации микрофлоры влагалища и могут назначаться с лечебной и профилактической целью.
Также для лечения ВВА используют селективные модуляторы рецепторов эстрогена (SERM): оспемифеном и ласофоксифен, которые способствуют облегчению симптомов атрофии влагалища и диспареунии, улучшению вагинального эпителия и pH влагалища.
КОНФЛИКТ ИНТЕРЕСОВ. Авторы статьи подтвердили отсутствие конфликта интересов, о котором необходимо сообщить.
CONFLICT OF INTERESTS. Not declared.
Литература/References
1 ФГАОУ ВО Первый МГМУ им. И. М. Сеченова Минздрава России; 119435, Россия, Москва, ул. Большая Пироговская, 2, стр. 4
2 ООО «ССМЦ»; 107120, Россия, Москва, ул. Сергия Радонежского, д. 5/2, стр. 1
Сведения об авторах:
Бахтияров Камиль Рафаэльевич, д.м.н., профессор кафедры акушерства, гинекологии и перинатологии ФГАОУ ВО Первый МГМУ им. И. М. Сеченова Минздрава России; 119435, Россия, Москва, ул. Большая Пироговская, 2, стр. 4; руководитель акушерско-гинекологической службы ООО «ССМЦ»; 107120, Россия, Москва, ул. Сергия Радонежского, д. 5/2, стр. 1; doctorbah@mail.ru
Чилова Раиса Алексеевна, д.м.н., профессор, доцент, кафедры акушерства и гинекологии ФГАОУ ВО Первый МГМУ им. И. М. Сеченова Минздрава России; 119435, Россия, Москва, ул. Большая Пироговская, 2, стр. 4; rtchilova@gmail.com
Сардарова Шахана Шахин кызы, студентка 6-го курса, ИКМ им. Н. В. Склифосовского ФГАОУ ВО Первый МГМУ им. И. М. Сеченова Минздрава России; 119435, Россия, Москва, ул. Большая Пироговская, 2, стр. 4; shahana.97@mail.ru
Information about the authors:
Kamil R. Bahtiyarov, Dr. of Sci. (Med.), Professor, Associate Professor of the Department of Obstetrics, Gynecology and Perinatology at the Sechenov First Moscow State Medical University of the Ministry of Health of the Russian Federation; 2 b. 4 Bolshaya Pirogovskaya str., Moscow, 119435, Russia; Head of the Obstetric and Gynecological Service of the Network of Family Medical Centers LLC; 5/2 b. 1 Sergiy Radonezhsky str., Moscow, 107120, Russia; doctorbah@mail.ru
Raisa A. Chilova, Dr. of Sci. (Med.), Professor of the Department of Obstetrics, Gynecology and Perinatology at the Sechenov First Moscow State Medical University of the Ministry of Health of the Russian Federation; 2 b. 4 Bolshaya Pirogovskaya str., Moscow, 119435, Russia; rtchilova@gmail.com
Shakhana Sh. Sardarova, 6th year student, N. V. Sklifosovsky Institute of Clinical Medicine of the Sechenov First Moscow State Medical University of the Ministry of Health of the Russian Federation; 2 b. 4 Bolshaya Pirogovskaya str., Moscow, 119435, Russia; shahana.97@mail.ru
Диагностика и современные методы лечения вульвовагинальной атрофии у женщин в постменопаузе / К. Р. Бахтияров, Р. А. Чилова, Ш. Ш. Сардарова 17
Для цитирования: Бахтияров К. Р., Чилова Р. А., Сардарова Ш. Ш. Диагностика и современные методы лечения вульвовагинальной атрофии у женщин в постменопаузе // Лечащий Врач. 2021; 12 (24): 17-21. DOI: 10.51793/OS.2021.24.12.002
Теги: женщины, вульвовагинальная атрофия, постменопаузальный период
Выпуск лубриканта с нуля по шагам
После 10 лет работы в разных стартапах, агентствах, больших и маленьких продуктовых компаниях, но всё только диджитал, захотелось, с одной стороны, делать что-то физическое, что можно подержать в руках, с другой, не тратить на это овер-дофига денег и времени.
Всё началось с того, что был знакомый, который будучи химиком производил домашнюю смазку, которую он делал и продавал за совсем мелкие деньги знакомым, и в том числе мне.
А у меня была знакомая, которая занималась спекулянством на маркетплейсах, и в том числе продавала лубриканты. Я предложил ей делать свою смазку, производство, вроде там не сложное, маржа высокая, рынок не захвачен большими брендами и не требует сложной сертификации.
На троих встретились и решили сделать свой продукт, если пойдёт хорошо — то расширяться, а если нет — то закрыть, но зато иметь такой интересный опыт производства физического продукта. Деньги я решил инвестировать свои.
Распределили обязанности так:
Вообще, для меня это был первый полностью физический продукт, над которым я работал. Ранее, максимум, это была касса магазина, для которого я проектировал интерфейс, но это было давно, да и самим производством техники я не занимался тогда. Так что тут пришлось во всём разбираться с нуля, совершать ошибки, исправлять их и продолжать работать дальше.
Наталкиваемся на первые проблемы:
Работа над ошибками:
Продолжаем наш путь:
Думаем что делать, решаем:
Ура! Товар начали потихоньку покупать.
Теперь можно инвестировать дальше:
Вообще когда начали делать сертификацию, оказалось, что для этой категории товаров она не обязательна, можно написать отказное письмо и этого будет достаточно. Но решили всё же сделать её, так как некоторые магазины хотят видеть именно сертификат соответствия.
Флакон, дозатор, этикетка, смазка,
Старт 25 мая. Появление на полках: 5 сентября. То есть 3,5 месяца. Больше всего времени ушло из-за занятости людей на основной работе или долгих процессов подрядчиков (которые реально тупят).
Посчитали юнит-экономику, она нормально сходится. Пока что продукт живёт на инвестиции, но выручка от продаж уже идёт. Пока до точки безубыточности далеко, но всё намного лучше, чем во многих диджитал стартапах, где вообще не принято говорить про окупаемость.
Сроки растягиваются из-за чужих долгих процессов, не связанных с твоей командой, повлиять на которые ты не можешь (долгие сроки поставки компонентов)
Как выбрать лубрикант? Опасные ингредиенты в интимных смазках
НЕ НАНОСИТЕ НА ВАШЕ ТЕЛО ТО,
ЧТО ВЫ БЫ НЕ СТАЛИ ЕСТЬ!
Вот список тех ингредиентов, которые ни в коем случае не должны входить в состав вашей интимной смазки:
Глицерин (Glycerin) имеетотношение к росту случаев возникновения кандидоза (молочницы). Одна из разновидностейгрибковой инфекции, вызывается микроскопическими дрожжеподобными грибами рода Candida (в первую очередь — Candida albicans) Если вы подвержены дрожжевым инфекциям, вам не стоит пользоваться смазками содержащими глицерин. При низких концентрациях, глицерин является питательной средой для грибков, а при более высоких концентрациях он повреждает слизистую оболочку. Глицерин является ключевым фактором высокой осмоляльности. Лубриканты с высокой осмоляльностью высушивают и повреждают клетки, это делает ткани более восприимчивыми к инфекциям.
Парабены (Paraben, Methylparaben, Ethylparaben, Butylparaben) Многие люди в наши дни стараются избегать содержания данных синтетических консервантов во всем, что используют. Несмотря на то, что парабены имитируют действие эстрогена на ткани, существуют исследования, предполагающие, что они имеют отношение к росту риска заболевания раком молочной железы. Парабены могут раздражать кожу и вызывать аллергическую реакцию.
Нефть и компоненты на нефтяной основе (Mineral Oil, Liquid Paraffin, Vaseline) Данные продукты способны обволакивать кожу, тем самым мешать и препятствовать проницаемости и функциональным свойствам вашей кожи. Они действуют как герметик и истощают так необходимую смазку. Компоненты на нефтяной основе могут также содержать примеси, использование которых, является причиной проблем со здоровьем, включая рак. Зачастую такие компоненты содержатся в составе многоцелевых смазок, таких как вазелин. Смазки, сделанные на основе нефтепродуктов могут разрушить латекс презерватива и создать неблагоприятную вагинальную среду, уязвимую для инфекции.
Ментол (Menthol) – раздражает кожу и может повредить слизистую оболочку.
Сахар (Sugar) —основной ингредиент в ароматических смазках, может создавать дисбаланс в естественном рН влагалище женщины. Сахар может способствовать развитию грибковых инфекций, действуя в качестве источника пищи для грибковых бактерий.
Феноксиэтанол (Phenoxyethanol) Данное химическое вещество классифицируется Рабочей группой по охране окружающей среды как умеренно опасное. Побочным эффектом токсического отравления может быть раздражение кожи. Высокое содержание феноксиэтанола способно нанести вред репродуктивной системе, ослабить иммунную систему и поставить под угрозу деятельность нервной системы у новорожденных. Феноксиэтанол – химический консервант, используемый в качестве фиксатора при производстве парфюмерной продукции, репеллентов и растворителя ацетатцеллюлозы. Избегайте этого вещества.
Пропиленгликоль (Propylene Glycol) Это потенциально опасное вещество запрещено к использованию многими системами сертификации натуральной/органической косметики. Пропиленгликоль, равно как и глицерин, является ключевым фактором высокой осмоляльности. Среди симптомов выделяют жжение и боль, раздражение и аллергические реакции. В лубрикантах часто в состав включен пропиленгликоль. Это вещество используется как растворитель и консервант в пище и табаке, а также основной компонент, используемый в электронных сигаретах.
Синтетические отдушки (Fragrance, Parfum) — являются самыми раздражающими кожу ингредиентами. В их состав входят химические вещества, например фталаты, которые являются раздражителями и могут вызвать аллергические реакции или мешать гормональным функциям. Фталаты связывают со снижением количества сперматозоидов у мужчин, репродуктивными дефектами у развивающегося плода мужского пола (когда мать подвергается воздействию фталатов во время беременности). Лабораторный анализ самых продаваемых одеколонов и духов показал, что в продукте содержится в среднем 14 химических веществ, не указанных на этикетке, которые могут вызвать аллергические реакции или мешать гормональным функциям.
Спирт (Alcohol, Ethanol) – может вызывать сухость и раздражение. Если женщина страдает от сухости влагалища, то его присутствие в составе смазок следует избегать.
Хлоргексидин (Chlorhexidine) Это вещество часто входит в состав смазок и может вызывать раздражение. Хлоргексидин – в первую очередь антибактериальное вещество, содержащееся в антисептиках. Хлоргегсидин при частом его использовании убивает все здоровые бактерии, нарушая тем самым естественный баланс вагинальной микрофлоры и способствуя раздражению и увеличению рисков развития инфекционных заболеваний.
Силикон (Methicone, Dimethicone, Cyclomethicone) имеет синтетическое происхождение. Компоненты из силикона могут оказывать влияние на функции нормальной кожи, обволакивая ее. Несмотря на то, что силикон дает мягкость, он не дает коже увлажнения. Замечали ли вы, насколько шелковистой становится кожа после нанесения синтетических тональных основ и лосьонов? После смывания вы ощущаете стянутость и сухость кожи. Силикон требует смывания, иначе он может стать причиной нарушения микрофлоры.
Что делает Ёska?
Вы вправе не согласиться с нами, но мы считаем, что для интимной смазки нет лучше ингредиентов, чем те, что нам подарила природа. По этой причине, мы производим лубрикант из чистого природного сырья с использованием органических сертифицированных ингредиентов и считаем, что именно это помогает сделать сексуальную жизнь естественной и безопасной. Если вы внимательны к составу продуктов или косметики, которую используете, рекомендуем не обходить стороной в этом вопросе и лубрикант. Возможно, вы откроете для себя новый мир любви!
Состав лубриканта Ёska на водной основе:
Состав: вода, гуаровая камедь**, органический экстракт ромашки*, органический экстракт семян льна*, ксантановая камедь**, органический экстракт алоэ вера*, кислота лимонная**, бензоат натрия, сорбат калия.
Состав лубриканта Ёska на масляной основе:
Состав: рапсовое масло**, масло ши**, органическое кокосовое масло*, масло какао**, витамин Е**
Что такое витамины, и зачем они нужны?
Часто мы чувствуем усталость, недомогание, особенно в «переходный период», когда сменяются времена года. Организму не хватает витаминов и других полезных веществ и микроэлементов. Что же необходимо для отличного самочувствия и правильного функционирования организма?
Витамины и полезные вещества являются необходимыми составляющими для правильного функционирования организма. Человек состоит из множества мельчайших кирпичиков – клеток. Клетки эти имеют определенную структуру, отличаются в зависимости от расположения и предназначения.
Все вместе, они образуют ткани, например мышечная, нервная. Ткани образуют органы и системы органов. Взаимодействуя между собой, с помощью сложных биохимических реакций, образуют сложнейшую структуру – человеческий организм. И вот, как раз для правильного и долгого функционирования этой сложной биологической конструкции, необходимо поступление витаминов и полезных веществ извне.
Что же такое витамины и полезные вещества
К полезным веществам относятся микроэлементы, незаменимые аминокислоты и другие, жизненно необходимые субстанции, ежедневно поступающие в организм с пищей.
Что же нам кушать и что же нам пить, чтобы всегда здоровыми быть
Важно не только включение в рацион пищи богатой витаминами, но и ее сбалансированный характер. Вкратце рассмотрим основные группы витаминов и содержащие их в продукты.
Витамин А – важен для зрения, нормального состояния кожи и волос. Наиболее богаты им печень и рыбий жир.
Витамины группы B – участвуют в энергетическом обмене. Содержаться в зерновых, крупах, мясе, дрожжах.
Витамин С – совместно с витаминами A и E предотвращают появление свободных радикалов. Он важен для соединительных тканей и усвоения железа. Больше всего богаты витамином C свежие овощи и фрукты.
Витамин D – может вырабатываться в организме человека самостоятельно, из холестерина в коже, под воздействием ультрафиолета.
Регулирует обмен фосфора и кальция. Богат данным витамином яичный желток, сливки, сливочное масло.
Витамин E – снижает риск тромбозов, важен для хорошего состояния кожи и развития мышц. Содержится в растительных маслах, шпинате, свекле, капусте.
Витамин K – способен в небольшом количестве образовываться в кишечнике, при помощи микроорганизмов. Важный компонент свертывающей системы, защищает печень и предстательную железу от рака. Наиболее богаты им свежие зеленые овощи, капуста, яйца.
Витамин P – антиоксидант, также защищает кровеносные сосуды от повреждений. Основной источник – ярко окрашенные овощи и фрукты, вино, зеленый чай.
Как относиться к поливитаминным комплексам, и кому они необходимы
Существует огромное количество разнообразных препаратов, способных удовлетворить потребность в витаминах и полезных веществах на сутки всего одной таблеткой. Поливитаминные комплексы показаны детям, беременным женщинам, длительно болеющим людям. Также, для профилактики авитаминоза, в осенне-весенний период всем остальным.
Таким образом, витамины и полезные вещества можно получить как из продуктов питания, так и с помощью специальных сбалансированных поливитаминных комплексов.
Перед покупкой и использованием витаминного комплекса нужно проконсультироваться с врачом. За депрессией и утомляемостью, которые расцениваются как авитаминоз, могут скрываться совершенно другие проблемы.
Виды презервативов
Хотя презерватив и предназначен для мужчин, 70 процентов покупателей — женщины.
Презерватив относится к мужскому барьерному методу предохранения.
Хотя презерватив и предназначен для мужчин, 70 процентов покупателей — женщины. Недавно в Москве провели такой эксперимент: поставили несколько автоматов с презервативами. Закончился он плачевно — автоматы разобрали по частям, а презервативы вынули все до единого. Компании-производители продолжать эксперимент, естественно, не захотели.
Разнообразие видов презервативов
Степень надежности презерватива
Действительно ли презервативы надежны? Да, утверждают производители, проводя тщательнейшую проверку своей продукции. Презервативы надувают, как воздушные шарики, наполняют водой и тестируют на прочность. Прежде чем лопнуть, качественный презерватив должен раздуться в восемь раз! Кроме того, в них специально проделывают дырочки и растягивают в разные стороны, проверяя на эластичность. А еще через них пропускают электрический ток, который из малейшего дефекта делает хорошую дырку. И только если презерватив выдержал все испытания, на коробке ставят отметку: “Electronic tested”.
Закончить эту оду презервативу можно одним простым соображением: презерватив не просто средство контрацепции. Это уважение к своему партнеру и забота о здоровье своих детей. Это стиль жизни нового тысячелетия.
Что такое бактериальный вагиноз (дисбактериоз влагалища)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Чурсиной Юлии Андреевны, гинеколога со стажем в 8 лет.
Определение болезни. Причины заболевания
Бактериальный вагиноз — это инфекционное невоспалительное заболевание, при котором во влагалище происходит обильный рост определённых микроорганизмов и резкое снижение молочнокислых бактерий, обладающих защитными свойствами.
Причины бактериального вагиноза весьма разнообразны. К ним можно отнести как банальные нарушения интимной гигиены, так и более сложные ситуации.
К факторам, влияющим на микрофлору и способствующим возникновению болезни можно отнести:
Возможен ли бактериальный вагиноз у мужчин
Бактериальный вагиноз у мужчин невозможен. Однако мужчина может быть носителем инфекции, которая станет причиной бактериального вагиноза у женщины.
Бактериальный вагиноз у ребёнка
Биоценоз микрофлоры ребёнка формируется при прохождении через родовые пути матери. Если мама — носитель возбудителей бактериального вагиноза, то такая же флора будет и у ребёнка. В таком случае у девочки может развиться бактериальный вагиноз.
Влияние вагиноза на процесс зачатия и на беременность
Бактериальный вагиноз связан со следующими заболеваниями: бесплодие, невынашивание беременности, замершие беременности, преждевременные роды, хориоамнионит (инфицирование оболочек плода и жидкости, окружающих ребёнка в утробе матери) и истмико-цервикальная недостаточность (преждевременное открытие шейки матки при беременности). В основе этих заболеваний лежит хронический эндометрит, возникающий под влиянием возбудителей вагиноза.
Симптомы бактериального вагиноза
Основной признак бактериального вагиноза — это обильные жидкие однородные выделения из половых путей с неприятным запахом. Они могут быть серого или белого цвета.
Чувство жжения и зуда также характерны для вагинита — воспалительного процесса во влагалище. От бактериального вагиноза его отличает чувство сухости влагалища, а также покраснение и отёк его оболочки.
Патогенез бактериального вагиноза
У бактериального вагиноза нет одного конкретного возбудителя — он может быть вызван различными микроорганизмами. К наиболее частым причинам вагиноза относят не только упомянутые G.vaginalis, но и фузобактерии, пептострептококки, вейлонеллу, вагинальный атопобиум, а также бактерии Peptoniphilus, Prevotella, P. bivia и M. Mulieris. Чаще всего развитие болезни провоцирует сочетание 2-3 микроорганизмов и более.
Как передаётся бактериальный вагиноз
Классификация и стадии развития бактериального вагиноза
На данный момент какая-либо классификация и разделение на стадии заболевания отсутствуют. Кода в МКБ-10 (Международной классификации болезней), который бы соответствовал диагнозу «Бактериальный вагиноз», тоже нет. Для кодирования данного состояния используются другие коды. Чаще всего его относят к «N86. Другие воспалительные заболевания влагалища», что является неправильным и не всегда корректным.
Ранее использовалась классификация, предложенная Е.Ф. Кира в 1995 году. Согласно ей, выделяли четыре типа вагинального микробиоценоза — совокупности микроорганизмов, обитающих во влагалище:
Сегодня такая классификация не используется из-за значительного расширения познаний о микробиоценозе влагалища и появлении современных методов лабораторной диагностики.
Классификация бактериального вагиноза на основании микроскопического исследования:
Осложнения бактериального вагиноза
Чем опасен бактериальный вагиноз
Диагностика бактериального вагиноза
Диагностика бактериального вагиноза обычно не представляет существенных трудностей. Тем не менее при постановке диагноза часто можно встретить ошибки: как гипердиагностику (когда пациентке приписывается болезнь, которой у неё на самом деле нет), так и гиподиагностику.
Чаще всего правильно определить заболевание удаётся уже при первом обращении женщины к врачу. В таких случаях диагноз ставится на основании характерных жалоб, данных осмотра и Рh-метрии влагалищных выделений. Иногда может понадобится достаточно обширное клинико-лабораторное обследование.
Какие показатели важны для диагностики бактериального вагиноза
В диагностике бактериального вагиноза используются критерии R. Amsel. К ним относятся:
Диагноз «Бактериальный вагиноз» устанавливается при наличии минимум трёх признаков.
Также существует полуколичественная оценка мазков влагалищной жидкости, окрашенных по Граму, по шкале от 0 до 10. Сейчас этот метод практически не используется.
Для лабораторной диагностики бактериального вагиноза применяется метод PCR Real Time в рамках комплексного анализа микрофлоры влагалища. Существует ряд тест-систем, самыми распространёнными из которых являются Фемофлор 16+КВМ и Фемофлор скрин. Данные тест-системы позволяют получить достаточно полное представление об особенностях микробиоценоза влагалища женщины и назначить обоснованное лечение.
К клиническим методам диагностики относят различные экспресс-тесты: Fem-exam, BVBlue, Pip-activity TestCard. Однако все они диагностики широко не применяются в клинической практике. В основном это связано с их недостаточной чувствительностью.
Дифференциальная диагностика с трихомониазом, кандидозом и уреаплазмозом
Лечение бактериального вагиноза
К какому врачу обратиться
Лечением бактериального вагиноза занимается гинеколог.
Когда стоит обратиться к врачу
К врачу следует обратиться при появлении симптомов бактериального вагиноза: обильных выделениях из половых путей с неприятным запахом, зуде или жжении во влагалище и в области прямой кишки, нарушении мочеиспускания и болезненных ощущениях во время или после полового акта.
Как лечить вагиноз дома. Народные средства от бактериального вагиноза
Ни в коем случае нельзя заниматься самолечением — его должен назначать врач, иначе это может негативно сказаться на здоровье женщины.
Чем лечить бактериальный вагиноз
Для устранения бактериального вагиноза используют антисептические средства и различные комбинированные препараты. В настоящее время доказана эффективность двухэтапной схемы лечения бактериального вагиноза: первый этап заключается в применении антисептических средств, а второй — в восстановлении микрофлоры влагалища.
Существует достаточно много как зарубежных, так и российских рекомендаций и схем лечения данного заболевания. В соответствии с Евразийскими клиническими рекомендациями по рациональному применению антимикробных средств в амбулаторной практике, при устранении бактериального вагиноза следует использовать следующие препараты [7] :
Средства терапии первой линии:
Средства терапии второй линии:
Продолжительность и кратность приёма этих средств определяется врачом индивидуально. Кроме того, существует значительное количество комбинированных препаратов.
Эубиотики (пробиотики)
Для восстановления вагинальной микрофлоры могут быть использованы вагинальные капсулы с живыми лактобактериями и гель с молочной кислотой.
Особенности лечения у беременных
В первом триместре беременности не применяют препараты системного действия. Лечение проводят только местно, свечами, например «Клиндацином». Со второго-третьего триместра, помимо местного лечения, можно применять метронидазол и клиндамицин в таблетках.
Питание при бактериальном вагинозе
Соблюдение диеты на течение бактериального вагиноза не влияет. При лечении следует исключить алкоголь, так как применяемые препараты могут замедлить расщепление этилового спирта, в результате чего общее самочувствие ухудшится.
Прогноз. Профилактика
Прогноз при своевременно начатом лечении в большинстве случаев благоприятный. Иногда возможны рецидивы заболевания. При их возникновении необходим комплексный подход к пациентке, полное клинико-лабораторное обследование и исключение сопутствующих заболеваний, которые могут увеличивать риск повторного появления бактериального вагиноза. Также нужно проконсультироваться по вопросам питания и образа жизни.
В качестве профилактики возникновения бактериального вагиноза прежде всего нужно исключить такие факторы риска, как:
Существенный вклад в развитие и рецидивы заболевания вносят частые смены половых партнёров, тяжёлые сопутствующие заболевания, злоупотребление алкоголем, курение. Всего этого следует избегать.
Немаловажную роль в профилактике играет здоровый образ жизни, адекватная физическая активность и приверженность к правильному питанию — вегетарианская диета и повышенное потребление «быстрых» углеводов увеличивают риск рецидива.
Для предупреждения бактериального вагиноза нужно следовать рекомендациям по интимной гигиене:
Можно ли заниматься сексом при бактериальном вагинозе
Заниматься сексом при бактериальном вагинозе можно, так как он не относится к заболеваниям, передающимся половым путём. Однако бактериальный вагиноз ассоциирован с уреаплазмозом и микоплазмозом, поэтому клинические проявления могут возникнуть и у сексуального партнёра заражённой женщины. Кроме того, бактериальный вагиноз зачастую сопровождается характерным «рыбным» запахом и обильными выделениями, что может стать психологической преградой для полового акта.
Эффективность БАДов — правда или миф?
Биологически активные добавки имеют неоднозначную репутацию как у врачей, так и у пациентов. Конечно, БАД не является лекарственным средством, но может ли он помочь для профилактики заболеваний или заменить витаминные комплексы?
Что такое БАДы?
Биологически активные добавки – это комплекс активных веществ натурального происхождения, который принимается вместе с пищей или входит в состав некоторых блюд. Назначение БАДов – восполнить в организме человека недостаток определенных витаминов и микроэлементов. Для того чтобы эффективность БАДов была несомненной, содержание этих полезных веществ должно строго соответствовать нормам их потребления.
Отличие БАДов от лекарственных средств
Совершенно справедливо утверждение, что БАДы – это не лекарства. Основное отличие в том, что действие препаратов направлено на лечение конкретной болезни или уничтожение ее возбудителей. Действие БАДов иное, они восполняют недостаток необходимых витаминов и микроэлементов, работая над улучшением общего состояния организма и укреплением иммунитета, действуя при этом мягко, так как состоят из натуральных компонентов.
Ограничения по приему БАДов
Дозировка для детей от 3 до 7 лет должна составлять четвертую часть, а от 7 до 12 – половину нормы для взрослого человека. Что касается людей преклонного возраста, тут мнения специалистов расходятся. Некоторые из них считают, что пожилые люди могут применять БАДы только в детской дозировке, другие, учитывая, что процессы усвоения пищи у стариков происходят медленнее – по норме для взрослых.
Следует очень осторожно применять БАДы людям, страдающим аллергией, поскольку пищевые добавки производятся из сырья растительного происхождения. Беременным и кормящим женщинам применять БАДы можно не больше нормы для дошкольников, а, возможно, и вовсе следует исключить из рациона.
Как выбрать необходимые БАДы?
Чтобы в выбрать БАДы, которые действительно принесут пользу, необходимо придерживаться нескольких правил. Старайтесь покупать добавки от производителей, положительно зарекомендовавших себя в этом сегменте рынка. Покупайте препараты в аптеке, так как все товары, которые там продаются, имеют сертификаты и лицензии.
Мнение относительно полезных свойств БАДов расходятся. Они способны восполнить недостаток витаминов и микроэлементов, но не являются лекарственными средствами. Если Вы не можете принять решение, то лучше проконсультироваться со специалистом.
Пессарии в акушерстве и гинекологии
СОДЕРЖАНИЕ:
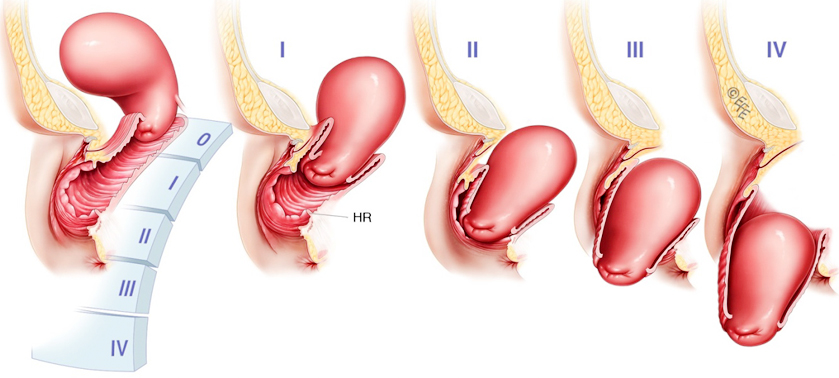
Что объединяет Корнелия Цельса из Древнего Рима, Амбруаза Паре из средневековой Франции и Тротулу из Салерно, которая трудилась врачом еще в 11 веке? Ответ прост – все они активно использовали для лечения своих пациенток пессарии. Выпадение матки и гениталий в те времена, когда женщина могла родить с десяток детей в условиях полной антисанитарии, было очень распространенно. Так что история пессариев насчитывает многие сотни лет. Они благополучно дожили до наших дней, хотя современные врачи уже не применяют ни половинки граната, ни шары из шерсти, ни бронзовые изделия. Так какой же он – нынешний пессарий?
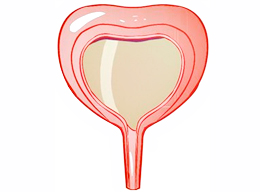
Что такое пессарий в акушерстве и гинекологии?
Пессарий – небольшое изделие из силикона либо пластика, которое вводится во влагалище, дабы поддерживать органы малого таза. Это не только матка, но и мочевой пузырь, а также прямая кишка. Пессарий применяют акушеры и гинекологи, причем, в зависимости от назначения, он может быть различной формы – в виде кольца, чаши, куба и т.д. Разумеется, фирмы-производители изготавливают изделия самых разнообразных размеров, чтобы врач мог подобрать для каждой пациентки максимально подходящий ей пессарий.
Акушерский пессарий Арабин
Когда применяют акушерские пессарии?
Гинекологические пессарии – для чего они нужны?
Эти пессарии применяются для следующих целей:
У таких пессариев очень много форм: кольцевые, грибовидные, кубические, чашечные и т.д. Это необходимо для того, чтобы врач подобрал оптимальный вариант для своей пациентки, в зависимости от ее возраста, степени пролапса и выраженности симптомов недержания мочи, а также того, с чем связано нарушение в расположении органов малого таза – травмы, операции, врожденные дефекты и т.д.
Пессарий тонкое маточное кольцо Арабин
Производители пессариев
Казалось бы, устройство пессария настолько простое, что можно смело брать с полки товар от любого производителя. Но не спешите с выводами! На самом деле от того, как точно рассчитан размер изделия, каков материал, из которого оно изготовлено, и насколько серьезная научная база лежит в основе производства пессария, зависит очень многое. Продукт ненадлежащего качества может травмировать слизистую, а потому лучше всего выбирать надежную фирму-производителя.
Какой пессарий выбрать?
Установка и уход за акушерским пессарием
Дабы избежать гипертонуса матки врач может прописать прием спазмолитиков за 30 минут до установки пессария. Обязательно сначала опорожнить мочевой пузырь. Собственно установка длится всего несколько минут и проходит без обезболивания.
После осмотра пациентки на гинекологическом кресле, врач обрабатывает пессарий лубрикантом, чтобы облегчить введение. Если это разгружающий пессарий, то доктор располагает его у входа во влагалище широким основанием вниз. Процедура проходит так:
Установка куполообразного пессария проходит проще: врач вводит его во влагалище, сжимая так, чтобы, когда пессарий развернулся, его выпуклая поверхность пессария была обращена к шейке матки.
При использовании пессария необходимо каждые 2-3 недели сдавать мазки из влагалища для предотвращения кольпита и каждые 3-4 недели проходить УЗИ шейки матки. Раз в 2 недели влагалище и пессарий обрабатываются растворами антисептиков. Извлекать пессарий при это не нужно.
Врач удалит пессарий на 37-38 неделе или же в случае возникновения экстренных показаний (кровянистые выделения, преждевременно отошедшие воды и т.д.).
Установка и уход за гинекологическим пессарием
Размер пессария подбирается с помощью адаптационных колец:







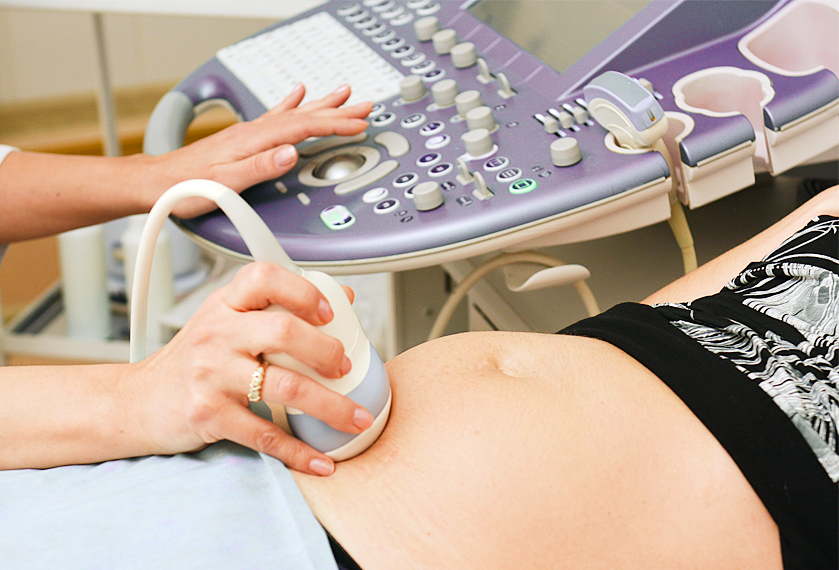



_575.gif)
 Что делать при повреждениях слизистой оболочки интимной зоны?
Что делать при повреждениях слизистой оболочки интимной зоны?
 Как лечить заболевание?
Как лечить заболевание? Поможет ежедневная смена белье
Поможет ежедневная смена белье



