Остеомиелит это что такое
Остеомиелит это что такое
Остеомиелит
Причины
Остеомиелит развивается в результате попадания бактерий в костную ткань, надкостницу или костный мозг. Инфицирование кости может произойти эндогенным (внутренним) путем, такой остеомиелит принято называть гематогенным.
Гнойное воспаление костей может возникнуть при проникновении микроорганизмов из окружающей среды – это экзогенный остеомиелит.
Симптомы
Клиническая картина обычно характеризуется сверхострым началом болезни с септическими, токсическими симптомами. Температура высокая, у детей старшего возраста остеомиелит начинается ознобом; пульс учащенный, ребенок очень вялый и производит впечатление тяжело больного. В первые дни местные симптомы остеомиелита иногда не выражены, тяжелое общее состояние полностью определяет клиническую картину. Больной обычно жалуется на боли в кости; боль усиливается, пораженная кость становится чувствительной к давлению. Местное покраснение и отек не являются ранними симптомами остеомиелита, но через 2-3 дня от начала при возникновении субпериостального абсцесса эти признаки бросаются в глаза.
При прорыве абсцесса, расположенного под надкостницей, боли уменьшаются и выявляются покраснение, отек, флюктуация.
Диагностика
Помимо оценки клинических проявлений и ручного осмотра применяются лабораторные методы исследования. Общий анализ крови с лейкоцитарной формулой в развернутом виде показывает сдвиг влево. Это означает, что воспаление в организме вызвано бактериальной природой.
Наряду с лабораторными способами используются инструментальные методы обследования:
Для точного диагноза, который имеет определяющее значение в лечении остеомиелита, необходимо сочетание лабораторных и инструментальных способов исследования.
Лечение
Лечение острого остеомиелита проводится только в стационаре. Проводят массивную антибиотикотерапию с учетом чувствительности микроорганизмов. Обязательным условием успешного лечения острого остеомиелита является дренирование гнойного очага. На ранних стадиях в кости делают трепанационные отверстия с последующим промыванием растворами антибиотиков и протеолитических ферментов.
При гнойных артритах выполняют повторные пункции сустава для удаления гноя и введения антибиотиков, в некоторых случаях показана артротомия. При распространении процесса на мягкие ткани образовавшиеся гнойники вскрывают с последующим открытым промыванием.
В лечении хронического остеомиелита операция показана при наличии остеомиелитических полостей и язв, гнойных свищей, секвестров, ложных суставах, частых рецидивах с интоксикацией, выраженной болью и нарушением функции конечности, малигнизации, нарушении деятельности других органов и систем вследствие хронической гнойной инфекции.
Выполняют некрэктомию – удаление секвестров, грануляций, остеомиелитических полостей вместе с внутренними стенками и иссечение свищей с последующим промывным дренированием. После санации полостей проводят костную пластику.
Хронический остеомиелит
Хронический остеомиелит – это хронический воспалительный процесс, поражающий все элементы кости: костный мозг, надкостницу, компактное и губчатое вещество. Обычно становится исходом острого остеомиелита, реже наблюдается первично хроническое течение. Характерно чередование ремиссий и обострений. В фазе обострения наблюдаются симптомы общей интоксикации, боли, отек, гиперемия пораженного отдела и образование свищей. В фазе ремиссии симптомы сглаживаются или исчезают. Диагноз выставляется с учетом анамнеза, клинических проявлений, данных рентгенографии и других исследований. Лечение чаще оперативное, производится секвестрэктомия, по показаниям выполняются реконструктивные вмешательства.
МКБ-10
Общие сведения
Хронический остеомиелит – хроническое воспаление кости. Обычно возникает после острого остеомиелита. Может поражать любую кость, однако чаще страдают длинные трубчатые кости. Отмечается преобладание больных с поражением нижних конечностей. Хронический остеомиелит выявляется у людей любого возраста и пола. Характерно длительное течение с чередованием обострений и ремиссий. Продолжительность ремиссий может колебаться от нескольких недель до нескольких лет.
Длительно существующее воспаление оказывает разрушительное влияние не только на кость, но и на другие органы. Пораженный сегмент может искривляться или укорачиваться, иногда в зоне воспаления формируется ложный сустав. Ограничивается подвижность соседних суставов, возникают контрактуры. При локализации очага в околосуставной зоне возможно развитие гнойного артрита. Свищи с постоянным гнойным отделяемым доставляют пациентам существенные неудобства, являются источником неприятного запаха, затрудняют общение, негативно влияют на карьеру и личную жизнь. У больных, много лет страдающих остеомиелитом, часто выявляются дистрофические изменения внутренних органов и амилоидоз почек.
Причины
Хронический остеомиелит может стать исходом любой формы острого остеомиелита. У детей преобладают хронические гнойные процессы, возникшие на фоне гематогенного остеомиелита. У взрослых первое место по распространенности занимает хронический посттравматический остеомиелит, который обычно развивается на фоне открытых переломов, но может возникать и после оперативных вмешательств по поводу закрытых повреждений кости (такой остеомиелит называют послеоперационным).
Хронический остеомиелит также часто развивается после огнестрельных переломов, сопровождающихся обширным повреждением тканей, разрушенных в результате прямого воздействия снаряда и образования зоны коммоции. Заживление таких ран всегда происходит через нагноение, что способствует формированию хронического гнойного очага в области поврежденной кости. Относительно редко встречаются хронические воспаления кости, обусловленные контактным распространением инфекции (из близко расположенной гнойной раны, флегмоны либо абсцесса).
Патогенез
Первично в очаге воспаления, как правило, действуют грамположительные гноеродные бактерии (стафилококки, пневмококки или стрептококки). По мере хронизации процесса грамположительная флора замещается грамотрицательной или дополняет ее, образуя микробные ассоциации. В посевах из очагов хронического остеомиелита могут обнаруживаться клебсиелла, вульгарный протей, кишечная палочка, синегнойная палочка и другие микроорганизмы.
Вероятность перехода острого остеомиелита в хронический зависит от множества факторов, в числе которых общее состояние организма, наличие или отсутствие иммунных нарушений, особенности строения и кровоснабжения костной ткани, состояние системы кровообращения и т. д. Хронический остеомиелит чаще развивается у пациентов, страдающих от тяжелых соматических заболеваний и сочетанных травм, а также у ослабленных и истощенных больных. Большое значение имеет площадь поражения кости и окружающих мягких тканей.
Острый остеомиелит переходит в хронический спустя примерно месяц после появления первых симптомов. К этому моменту в кости формируются секвестры, начинается отторжение некротизированных тканей, образуются свищи. При отсутствии эффекта от лечебных мероприятий, проводимых в течение 1,5 месяцев с момента начала заболевания, можно говорить о хроническом гнойном воспалении кости. В последующем процесс протекает волнообразно, при этом частота и тяжесть обострений могут существенно варьироваться.
Симптомы хронического остеомиелита
В фазе ремиссии больной чувствует себя удовлетворительно. В пораженной области обычно сохраняется свищ с небольшим количеством гнойного отделяемого, однако признаки общей интоксикации отсутствуют. Иногда свищ закрывается. Местное воспаление слабо выражено, преобладают признаки хронического вялотекущего процесса. Мягкие ткани в зоне остеомиелитического очага уплотнены, кожа с багровым, реже – синюшным оттенком. При хроническом остеомиелите конечности пораженный сегмент, как правило, утолщен, может выявляться отечность дистальных отделов, обусловленная нарушениями крово- и лимфообращения.
Обострение напоминает стертую картину острого остеомиелита. У пациента повышается температура, появляется слабость, разбитость, боли в мышцах и другие симптомы интоксикации. Отек пораженного сегмента увеличивается. Кожа краснеет, болевой синдром становится более интенсивным. Возможно образование межмышечных флегмон, сопровождающееся ухудшением общего состояния и появлением интенсивных распирающих или дергающих болей, нарушающих сон пациента.
Мягкие ткани в области флегмоны становятся напряженными, местная температура повышается. В ряде случаев при пальпации удается определить участок флюктуации. Количество отделяемого по свищу увеличивается. Если в период ремиссии свищ закрылся, состояние больного улучшается после образования нового свища или нескольких свищей, которые могут формироваться как в непосредственной близости от гнойных очагов, так и на значительном удалении.
Диагностика
Основным инструментальным методом исследования при хроническом остеомиелите является рентгенография. На рентгенограммах определяются признаки разрушения кости в сочетании с элементами пролиферации. В области гнойного очага видна полость, часто выявляются секвестры в виде плотных теней с неровными контурами и сохраненным костным рисунком. Вокруг зоны воспаления определяются участки склероза. В фазе обострения возникает периостит, количество и характер периостальных наслоений зависят от давности и выраженности процесса.
Иногда из-за значительного склерозирования кости мелкие очаги на рентгенограммах не выявляются. Кроме того, рентгенография не позволяет оценить изменения мягких тканей, поэтому в сомнительных случаях больных дополнительно направляют на КТ кости и МРТ. Важной частью предоперационного исследования является фистулография, по результатам которой определяется объем и тактика оперативного вмешательства. Фистулография дает возможность увидеть направление свищевого хода, который нередко бывает извилистым и имеет сложную форму. При помощи этого исследования можно определить объем полостей, выявить связь свища с секвестром и т. д.
Лечение хронического остеомиелита
Лечение проводят специалисты в области травматологии и ортопедии. Лечебная тактика определяется в зависимости от состояния больного, выраженности, распространенности и стадии патологических изменений, а также наличия сопутствующих осложнений со стороны пораженного сегмента (ложные суставы, укорочение или грубая деформация конечности) и выраженности дистрофических изменений внутренних органов. В период обострения назначают антибиотики и средства для стимуляции иммунитета, осуществляют дренирование гнойных полостей при помощи специальных игл или катетеров.
В ряде случаев проводится более сложное, многоэтапное лечение хронического остеомиелита. При ложных суставах, укорочении и выраженной деформации может потребоваться остеотомия, резекция участка кости, не вовлеченного в патологический процесс и другие лечебные мероприятия. Для исправления угловых деформаций и удлинения пораженного сегмента конечности врачи-травматологи накладывают аппараты Илизарова.
Прогноз и профилактика
Прогноз зависит от давности заболевания, объема поражения, состояния здоровья пациента и радикальности хирургического вмешательства. При свежих процессах и полном иссечении небольших очагов часто наблюдается полное выздоровление. При застарелом остеомиелите прогноз ухудшается из-за трофических изменений мягких тканей, обширной дистрофической перестройки кости, ухудшения местного кровоснабжения и неблагоприятного общего фона, обусловленного нарушением деятельности различных органов. Тем не менее, оперативное лечение показано даже в запущенных случаях, поскольку хронический гнойный процесс оказывает негативное влияние на все органы и может стать причиной серьезного ухудшения здоровья пациента. Профилактика включает предупреждение и адекватное лечение травм и заболеваний, которые могут стать причиной остеомиелита.
Что такое остеомиелит челюсти? Причины возникновения, диагностику и методы лечения разберем в статье доктора Дунаевской Натальи Вадимовны, стоматолога-ортопеда со стажем в 16 лет.
Определение болезни. Причины заболевания
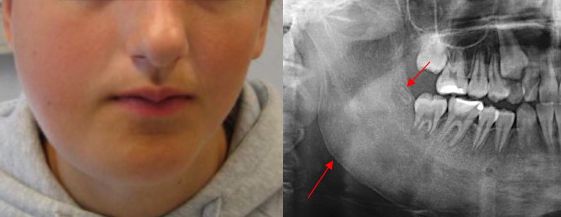
Остеомиелит челюсти (osteomyelitis of the jaws) — это гнойно-некротический процесс, который развивается в кости и костном мозге челюсти с вовлечением окружающих мягких тканей. Другое название заболевания — «некроз челюсти».
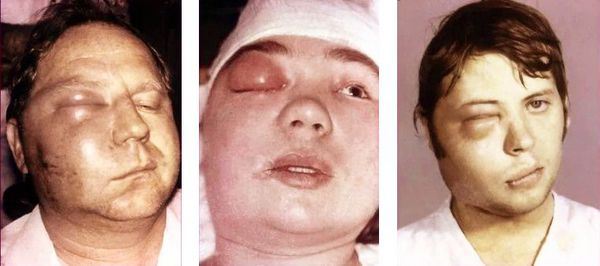
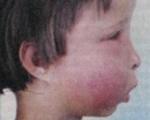
При острой форме остеомиелита в области повреждённого зуба возникает боль, которая усиливается при надавливании на челюсть. Наблюдается выраженный отёк, покраснение и припухлость, лицо становится несимметричным. Пациент жалуется на головные боли и общую слабость, температура тела повышается до 39 °C.
Распространённость
Выделяют следующие виды остеомиелита челюсти:
Согласно статистике, 15 % больных остеомиелитом поступают в отделение в состоянии алкогольного опьянения и при опросе указывают на частый приём алкогольных напитков, 13 % сейчас или в прошлом употребляли наркотики, следовательно страдают иммунодефицитами.
У 45,7 % больных остеомиелитом, поступивших в стационар, выявлено обострение хронического процесса и нагноение мягких тканей, из которых 47,6 % случаев составляют флегмоны, а 52,4 % — абсцессы.
Причины остеомиелита челюсти
Симптомы остеомиелита челюсти
Симптомы зависят от типа остеомиелита, течения болезни и степени поражения тканей.
Симптомы острой формы остеомиелита подразделяются на два вида:
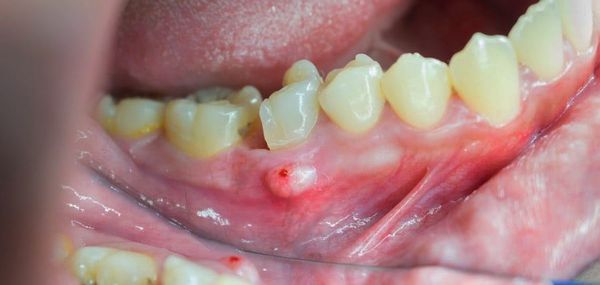
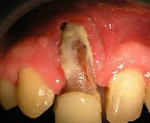
После острой стадии наступает подострая. На десне образуется гнойничок или свищ, через который гнойные выделения и воспалительная жидкость выходят наружу.
Затем боль утихает, но очаг инфекции остаётся, поэтому сохраняется высокая температура и нарастает слабость. Если в этот период не обратиться к врачу, то инфекция распространится по всему организму и человек может погибнуть.
Хроническая форма длится от нескольких месяцев до нескольких лет. Описанные выше симптомы то появляются, то стихают или даже полностью исчезают. При длительном течении болезни зубы становятся подвижными, челюсть утолщается и могут измениться контуры лица.
Патогенез остеомиелита челюсти
Выделяют три теории происхождения остеомиелита:
Остальные причины — травмы, аллергия, стрессы, нарушение функции височно-нижнечелюстного сустава — провоцируют развитие остеомиелита без хронического воспаления в зубе. Такой остеомиелит можно отнести к неодонтогенному: травматическому и аллергическому. Но и в этом случае заболевание развивается на фоне нарушенного движения крови по сосудам, ухудшения её свёртываемости и гнойно-некротических процессов.
Классификация и стадии развития остеомиелита челюсти
Остеомиелит классифицируют в зависимости от распространённости, источника инфицирования и рентгенологических признаков.
Виды остеомиелита челюсти
Стадии остеомиелита челюстей
Осложнения остеомиелита челюсти
Среди осложнений остеомиелита можно выделить местные и общие. Местные возникают непосредственно в полости рта, а общие затрагивают весь организм. Общие осложнения приводят к тяжёлым последствиям, долго лечатся и иногда заканчиваются гибелью пациента.
Местные осложнения:
Общие осложнения:
Диагностика остеомиелита челюсти
Диагностика заболевания включает:
Сбор жалоб
Пациенты обычно жалуются на слабость, недомогание, плохое самочувствие и высокую температуру тела. Они отмечают, что зуб стал подвижным, нарушилась речь, трудно открывать рот и принимать пищу. Некоторые пациенты указывают на отёк лица с «больной» стороны.
Осмотр
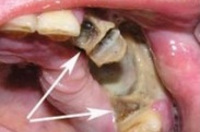
При осмотре полости рта заметны покраснение и отёк слизистой оболочки в области больного зуба и близлежащих тканей. Зуб разрушен, подвижен при пальпации, боль усиливается при постукивании по нему. Подвижными и болезненными также могут быть несколько неповреждённых зубов в зоне поражения.
Лабораторные исследования
Инструментальные методы диагностики
Компьютерная томография (КТ) — самый информативный метод диагностики остеомиелита челюсти. Это 3D-исследование, которое позволяет определить очаг инфекции и степень выраженности воспаления, его длительность и характер. С помощью КТ можно выявить не только крупные, но и мелкие образования, единичные и групповые, а также проанализировать, насколько далеко распространилась инфекция.
Рентгенография в первую неделю, как правило, не выявляет изменения в кости — в этот период воспалена только верхушка корня зуба. К концу второй недели кость разрушается и становится прозрачнее.
Дифференциальная диагностика
Лечение остеомиелита челюсти
Лечение острого и подострого остеомиелита
При первом посещении срочно удаляют запущенный повреждённый зуб. Затем полость рта тщательно промывают антибиотиками. Это необходимо сделать, чтобы убрать из раны микробов и гной.
В следующие дни рану обрабатывают дезинфицирующими средствами и вводят инъекции противомикробных препаратов. С их помощью удаётся воздействовать непосредственно на очаг инфекции и не дать ей распространиться. В дополнение к основному лечению применяют питательные составы с витаминами С и группы В.
На подострой стадии болезни важно сдержать распространение инфекции и не дать воспалению перейти на окружающие ткани.
Для этого применяют:
Также в кровоток вводят витаминные комплексы и препараты, очищающие организм от микробов и продуктов их жизнедеятельности. Конкретные лекарства и дозировки подбирает лечащий врач.
Лечение хронического остеомиелита
Чтобы помочь организму бороться с инфекцией, дополнительно принимают антибиотики в таблетках. Чаще всего назначают Метронидазол и усиливают его эффект препаратами из группы цефалоспоринов 3–4-го поколения.
Также ротовую полость ежедневно обрабатывают бактерицидными средствами, применяют капельницы с витаминами и плазмозамещающими жидкостями, которые очищают организм от токсинов.
Дополнительно рекомендовано полоскать рот настоями ромашки, зверобоя, мяты и окопника. Фитосредства уменьшают воспаление, ускоряют выздоровление и практически не имеют побочных эффектов.
Прогноз. Профилактика
Самым непредсказуемым является гематогенный остеомиелит. Развитие всех других форм, как правило, можно предотвратить. Для этого достаточно придерживаться простых правил:
Остеомиелит челюсти
Остеомиелит челюсти – гнойный, инфекционно-воспалительный процесс, захватывающий все структурные компоненты челюстной кости и приводящий к остеонекрозу. Остеомиелит челюсти сопровождается общими симптомами (слабостью, подъемом температуры, ознобом) и локальными признаками (болью, ограничением открывания рта, подвижностью зубов, воспалительной инфильтрацией мягких тканей лица, образованием свищей, секвестров, абсцессов и пр.). Остеомиелит челюсти диагностируется на основании клинических и рентгенологических признаков, исследования гемограммы. Лечение остеомиелита челюсти включает противомикробную и дезинтоксикационную терапию, удаление инфицированного зуба, дренирование поднадкостничного абсцесса, секвестрэктомию.
Общие сведения
Классификация
С учетом источника и механизма инфицирования остеомиелиты челюстей подразделяются на одонтогенные (связанные с патологией зубов), гематогенные (связанные с заносом инфекции из отдаленных очагов с током крови) и травматические (связанные с прямым повреждением челюстей).
По характеру клинического течения челюстное воспаление может быть острым, подострым или хроническим. В соответствии с преобладанием процессов построения или гибели костного вещества выделяют 3 клинико-рентгенологические формы хронического одонтогенного остеомиелита челюстей: продуктивную (без образования секвестров), деструктивную (с образованием секвестров) и деструктивно-продуктивную.
В зависимости от распространенности гнойно-некротического процесса остеомиелит челюсти бывает ограниченным (локализован в пределах альвеолярного отростка или тела челюсти в области 2-4 зубов) и диффузным (разлитое поражение значительной части или всей челюсти).
Причины остеомиелита челюсти
Одонтогенный (стоматогенный) остеомиелит является наиболее частой разновидностью патологии, встречающейся в 75-80% случаев. Как правило, развитие одонтогенного остеомиелита челюсти этиологически связано с запущенным кариесом, пульпитом, периодонтитом, перикоронаритом, альвеолитом, зубной гранулемой или кистой зуба. При этом проникновение инфекции в челюстную кость происходит через инфицированную пульпу и корень зуба.
Первичным источником инфекции при гематогенном остеомиелите челюсти могут выступать фурункулы и карбункулы челюстно-лицевой области, гнойный отит, тонзиллит, омфалит и пупочный сепсис новорожденных, инфекционные очаги при дифтерии, скарлатине и пр. При гематогенном распространении инфекции сначала поражается челюстная кость, а ткани зубов вовлекаются в гнойно-воспалительный процесс вторично.
Травматический остеомиелит может являться следствием перелома челюсти, огнестрельного ранения, повреждения слизистой оболочки полости носа. В этих случаях в костную ткань инфекция попадает из внешней среды. На долю травматического остеомиелита челюсти приходится 11% случаев, на гематогенный – 9%.
Патогенная микрофлора, вызывающая остеомиелит челюстей может выявляться в виде монокультур или микробных ассоциаций и представлена, главным образом, золотистым стафилококком, стрептококком группы В, кишечной палочкой, клебсиеллой, протеем, фузобактериями, синегнойной палочкой и другими возбудителями.
Определенное значение для развития остеомиелита челюсти имеет состояние общего и местного иммунитета. Остеомиелиту челюсти часто сопутствуют заболевания крови, сахарный диабет, полиартрит, ревматизм, болезни печени и почек.
Симптомы остеомиелита челюсти
Острый остеомиелит челюстной кости манифестирует внезапно, с общих симптомов. Отмечается резкий подъем температуры тела до фебрильных значений, ознобы, общая слабость, разбитость, отсутствие аппетита, нарушение сна.
При одонтогенном остеомиелите челюсти пациента беспокоит боль в области причинного зуба, являющегося источником инфекции. Боль из локальной вскоре становится разлитой, иррадиирующей в ухо, глазницу, висок. Инфицированный зуб, а также соседние с ним интактные зубы становятся подвижными; слизистая оболочка десны – отечной. Из десневых карманов нередко отделяется гнойное содержимое; изо рта больного исходит зловонный гнилостный запах. При распространении инфильтрации на мягкие ткани возникает ограничение открывания рта, боль при глотании, затруднение дыхания. Остеомиелит нижней челюсти протекает с нарушением чувствительности нижней губы (онемением, чувством покалывания, ползания мурашек), слизистой оболочки преддверия рта и кожи подбородка.
При остром остеомиелите челюсти отмечается выраженная воспалительная инфильтрация, отек и гиперемия мягких тканей, регионарный лимфаденит, за счет чего контур лица становится асимметричным. Для острого остеомиелита челюстей типично формирование субпериостальных абсцессов, околочелюстных флегмон, аденофлегмон. Диффузный остеомиелит верхней челюсти может осложняться одонтогенным гайморитом, флегмоной глазницы, тромбофлебитом ветвей лицевой вены.
При подостром течении остеомиелита челюсти улучшается общее состояние, уменьшается воспалительная инфильтрация и гноетечение, однако сохраняется и даже усиливается патологическая подвижность зубов. Хронический остеомиелит челюсти характеризуется затяжным течением и может развиваться как исход острого остеомиелита или как первично-хронический процесс.
Деструктивная форма протекает с симптомами интоксикации и лимфаденитом, на фоне которых формируются свищи с гнойным экссудатом и выбухающими грануляциями, а также крупные секвестры. Хронический деструктивный остеомиелит часто приводит к патологическому перелому челюсти. При деструктивно-продуктивной форме хронического остеомиелита образуются множественные мелкие секвестры. При продуктивной форме за счет преобладания процессов активного построения костного вещества в периосте свищи и секвестры отсутствуют; отмечается деформация челюсти, анкилоз ВНЧС, тризм, инфильтраты мягких тканей.
Диагностика
В острой фазе, ввиду отсутствия или невыраженности рентгенологических признаков остеомиелита челюстей, заболевание диагностируется стоматологом-хирургом или травматологом на основании клинических и лабораторных данных. Отклонения гемограммы при остеомиелите челюсти представлены нейтрофильным лейкоцитозом, лимфо- и эозинопенией, увеличением СОЭ. В биохимическом анализе крови в больших количествах обнаруживается С-реактивный белок, отмечается гиперглобулинемия и гипоальбуминемия; в общем анализе мочи выявляются эритроциты, цилиндры, следы белка. Для идентификации возбудителя показано проведение бактериологического посева отделяемого из очага воспаления.
В подострой и хронической фазах нарастает динамика костных изменений, выявляемая в ходе рентгенографии или томографии челюстей: обнаруживаются участки остеопороза и остеосклероза, грубоволокнистый рисунок кости, очаги секвестрации. При зондировании свищей обнаруживаются неровные контуры костных секвестров. Острый остеомиелит челюсти требует проведения дифференциальной диагностики с гнойным периоститом, острым периодонтитом, нагноившимися челюстными кистами, специфическими поражениями челюстей (туберкулезом, актиномикозом, сифилисом), опухолями челюстей.
Лечение остеомиелита челюсти
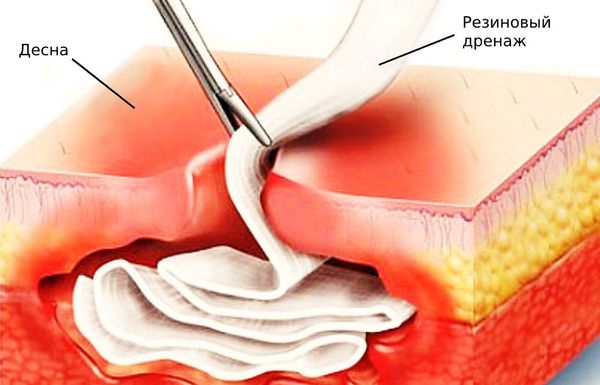
Подход к лечению остеомиелита складывается из комплекса местных и общих мероприятий. Первоочередной задачей при остеомиелите челюсти является ликвидация первичного гнойного очага: при одонтогенной форме – удаление зуба, при гематогенной – санация инфекции, при травматической – ПХО инфицированных и ПХО огнестрельных ран. Осуществляется периостотомия, эвакуация гноя, промывание костной полости антисептическими растворами, дренирование резиновым выпускником или ПВХ-трубкой. Подвижные интактные зубы подлежат лечебному шинированию.
Общие мероприятия включают дезинтоксикационную, симптоматическую, иммуномодулирующую, десенсибилизирующую терапию. Назначается массивная антибактериальная терапия цефалоспоринами, полусинтетическими пенициллинами, макролидами. Активно применяется гипербарическая оксигенация, плазмаферез, гемосорбция, лимфосорбция, аутогемотерапия, УФО крови, местные физиотерапевтические процедуры (УВЧ-терапия, ультразвуковая терапия, магнитотерапия).
Прогноз и профилактика остеомиелита челюсти
Своевременная диагностика и правильное ведение острого остеомиелита челюсти в большинстве случаев обеспечивает выздоровление. При неблагоприятном течении остеомиелита челюсти восходящее распространение гнойного процесса может привести к развитию менингита, менингоэнцефалита, абсцесса мозга; нисходящее инфицирование – к абсцессам легкого, медиастиниту и сепсису. Подобные осложнения нередко приводят к летальному исходу.
Исходами хронического остеомиелита нередко служат патологические переломы, анкилозы ВНЧС, ложные суставы, рубцовые контрактуры жевательных мышц. Продуктивные формы хронического остеомиелита челюстей могут осложняться амилоидозом почек и сердца.
Профилактика остеомиелита челюсти предполагает своевременное терапевтическое лечение кариеса, пульпита, периодонтита; санацию гнойных очагов в организме, укрепление иммунитета, предупреждение травм челюстно-лицевой области.
Остеомиелит у детей
Остеомиелит у детей – это гнойное поражение костного мозга, распространяющееся на все слои кости, окружающие ткани. Чаще имеет гематогенный характер. Манифестирует выраженной гипертермией, слабостью, ознобами, нарушением общего состояния, к которым вскоре присоединяются очень сильные сверлящие, рвущие боли. Развивается флегмона, формируется свищ. При хронизации наблюдается чередование обострений и ремиссий. Патология диагностируется на основании клинических проявлений, данных рентгенографии, КТ, лабораторных исследований. Лечение включает антибиотикотерапию, вскрытие и дренирование гнойников, секвестрэктомию.
МКБ-10
Общие сведения
Остеомиелит у детей в половине случаев диагностируется в возрасте от 6 до 14 лет. Почти треть больных составляют дети младше 1 года. Девочки страдают вдвое реже мальчиков, что обусловлено некоторыми анатомическими особенностями. Могут вовлекаться любые костные структуры, но чаще всего поражаются метафизы длинных трубчатых костей: бедренной, большеберцовой, плечевой. Детский остеомиелит представляет серьезную проблему из-за тяжести состояния больных, возможности летального исхода, риска возникновения опасных осложнений, хронизации процесса.
Причины
Остеомиелит развивается при инфицировании патогенными микроорганизмами. 80-85% случаев заболевания у детей вызывается золотистым стафилококком. Реже в качестве возбудителей выступают стрептококки, пневмококки, кишечная либо синегнойная палочка, клебсиелла, вульгарный протей. Причинами специфического остеомиелита являются туберкулезная палочка, бруцелла, бледная спирохета. Микробы попадают в костный мозг гематогенно, из внешней среды или из близлежащих тканей. Источниками гематогенной инфекции становятся:
Высокая распространенность гематогенного остеомиелита в детском возрасте связана с особенностями строения костных структур. В области метафиза у детей располагается множество сосудов, кровоток замедлен из-за необходимости интенсивного питания растущей кости. Многие мелкие сосуды слепо заканчиваются ближе к эпифизу. В результате в метафизе скапливаются болезнетворные бактерии, которые начинают размножаться при ухудшении состояния организма.
Причиной контактного инфицирования являются открытые переломы, раны после операций на костных структурах и близлежащих тканях, глубокие гнойные поражения (абсцессы, флегмоны), распространяющиеся на кость. В качестве предрасполагающего фактора развития всех видов остеомиелита рассматривают иммунные нарушения, возникающие на фоне следующих состояний:
Патогенез
При гематогенном поражении гнойник первично формируется в костном мозге, а затем распространяется изнутри кнаружи. При контактной форме вначале возникает периостит, потом гной переходит снаружи внутрь, на костный мозг. В обоих случаях микробы проникают в ранее здоровые слои кости через гаверсовы каналы, надкостница отслаивается, кость перестает получать питательные вещества и некротизируется.
В зоне поражения скапливаются вещества, выделяемые болезнетворными бактериями, остатки погибших микробов, собственных клеток иммунной системы. Токсины всасываются в кровь, разносятся по организму, что провоцирует состояние интоксикации. Из-за высокого давления гноя на неэластичную кость при гематогенном остеомиелите появляются чрезвычайно резкие боли, интенсивность которых несколько снижается после расплавления надкостницы и прорыва в мягкие ткани.
При других видах остеомиелита этап первичного гнойника в костной ткани при сохранении целостности других слоев отсутствует, поэтому болевой синдром выражен менее ярко. Гной расплавляет не только кость, но и окружающие мягкие ткани. Формируется флегмона, которая в последующем прорывается наружу с образованием свища. При открытых переломах, операционных разрезах гной выходит наружу через рану.
Классификация
Остеомиелит у детей может быть эндогенным (гематогенным) или экзогенным. Различают следующие формы экзогенного воспаления кости:
Огнестрельный остеомиелит и атипичные варианты болезни (склерозирующий остеомиелит Гарре, абсцесс Броди) у детей обнаруживаются очень редко. Вначале заболевание протекает остро, в дальнейшем иногда становится хроническим.
Симптомы
Гематогенный остеомиелит у детей
Самая распространенная септико-пиемическая форма болезни манифестирует бурно. Температура тела ребенка повышается до 39-40°C, общее состояние резко ухудшается, возникают слабость, разбитость, головная боль, неоднократная рвота. Возможны судороги, нарушения сознания, бред. У ряда детей формируется гемолитическая желтуха. Кожа становится сухой и бледной, слизистые оболочки приобретают синюшный оттенок. Наблюдаются гипотония, тахикардия, тахипноэ, гепатоспленомегалия.
Местная и токсическая формы остеомиелита обнаруживаются реже. При местной форме общая симптоматика выражена незначительно, детей беспокоят проявления со стороны пораженной конечности. Токсическая форма характеризуется преобладанием общих симптомов, тяжелым токсикозом, грубыми электролитными нарушениями, острой сердечно-сосудистой недостаточностью. Возможен летальный исход еще до появления болей в конечности.
Экзогенный остеомиелит у детей
Для посттравматической и послеоперационной разновидностей заболевания типична более сглаженная симптоматика. Состояние ребенка ухудшается, возникает гипертермия, наблюдаются симптомы интоксикации. В ране появляется гнойное отделяемое, ткани вокруг краснеют, отекают. Интенсивность болей нарастает, но болевой синдром не достигает такой выраженности, как у пациентов с гематогенным остеомиелитом.
Объем гнойного процесса зависит от исходного состояния. При линейных переломах страдает только зона повреждения. При наличии осколков отмечается тенденция к распространению инфекции по сегменту. После операций гной проникает под металлоконструкции или вызывает отторжение трансплантатов. Тяжелый токсикоз при отсутствии осложнений нехарактерен.
Контактный остеомиелит формируется на фоне уже существующего гнойного процесса в мягких тканях, сопровождается усилением болевого синдрома, нарастанием интоксикации и гипертермии. Через некоторое время образуется свищ, после чего боли уменьшаются, состояние пациента улучшается.
Хронический остеомиелит у детей
При сохранении симптомов более 4-6 месяцев остеомиелит приобретает хроническое течение, отмечается чередование ремиссий и обострений. Обострения нередко провоцируются перегрузкой, острыми инфекциями, ухудшением состояния при соматических заболеваниях. Свищ периодически закрывается, после чего воспаление активизируется, появляются симптомы, напоминающие стертую клиническую картину острого остеомиелита. После очередного открытия свищевого хода состояние нормализуется.
Осложнения
Гематогенный остеомиелит, а также остеомиелит при внутрисуставных и околосуставных переломах нередко осложняются гнойным артритом. В исходе формируются контрактуры. При всех видах остеомиелита возможно развитие сепсиса с образованием вторичных гнойных очагов. Иногда наблюдаются деструктивная пневмония, гнойный перикардит. Омертвение большого участка кости может стать причиной патологического перелома.
В период восстановления кости происходит ее дистрофическая перестройка, что приводит к нарушению роста и деформации конечности ребенка. Хронический остеомиелит неблагоприятно влияет на состояние сердца, почек и печени, провоцирует амилоидоз внутренних органов, у некоторых детей становится причиной развития хрониосепсиса.
Диагностика
Диагностику остеомиелита у детей осуществляют ортопеды. На ранних стадиях патологию определяют на основании клинической симптоматики, поскольку визуализационные методики показывают изменения не ранее 7-10 дня от момента появления первых признаков болезни, а результаты лабораторных исследований неспецифичны и могут наблюдаться при любом тяжелом гнойном процессе. Для подтверждения диагноза применяют следующие методы:
Лечение остеомиелита у детей
Консервативная терапия
Пациента экстренно госпитализируют в отделение детской ортопедии. Осуществляют следующие консервативные мероприятия:
Хирургическое лечение
Тактика оперативного лечения определяется особенностями течения и стадией развития остеомиелита. Детям могут быть показаны следующие вмешательства:
Прогноз
Прогноз определяется формой болезни, своевременностью и адекватностью терапевтических мероприятий, наличием осложнений. При позднем начале терапии, токсической форме гематогенного остеомиелита, развитии сепсиса, гнойных поражениях внутренних органов возможна гибель больного. Примерно у 70% детей в исходе наблюдается полное выздоровление, в остальных случаях отмечается хронизация процесса.
Профилактика
Профилактические мероприятия включают устранение очагов инфекции, укрепление иммунитета, предупреждение детского травматизма. Операции на костях проводят с учетом имеющихся противопоказаний, строгим соблюдением правил асептики, обязательной послеоперационной антибиотикотерапией.
Остеомиелит
МКБ-10
Общие сведения
Остеомиелит (от лат. osteon кость + myelos костный мозг + itis воспаление) – воспаление костного мозга, при котором обычно поражаются все элементы кости (надкостница, губчатое и компактное вещество). По статистике, остеомиелит после травм и операций составляет 6,5% всех болезней опорно-двигательного аппарата. Чаще поражает бедренную и плечевую кость, кости голени, позвонки, нижнечелюстные суставы и верхнюю челюсть. После открытых переломов диафиза трубчатых костей посттравматический остеомиелит возникает в 16,3% случаев. Мужчины болеют остеомиелитом чаще женщин, дети и пожилые – чаще людей молодого и среднего возраста.
Классификация
Выделяют неспецифический и специфический остеомиелит. Неспецифический остеомиелит вызывают гноеродные бактерии: золотистый стафилококк (90% случаев), стрептококк, кишечная палочка, реже – грибки. Специфический остеомиелит возникает при туберкулезе костей и суставов, бруцеллезе, сифилисе и т. д.
В зависимости от пути, которым микробы проникают в кость, различают эндогенный (гематогенный) и экзогенный остеомиелит. При гематогенном остеомиелите возбудители гнойной инфекции заносятся через кровь из удаленного очага (фурункул, панариций, абсцесс, флегмона, инфицированная рана или ссадина, тонзиллит, синусит, кариозные зубы и пр.). При экзогенном остеомиелите инфекция проникает в кость при ранении, операции или распространяется с окружающих органов и мягких тканей.
В начальных стадиях экзогенный и эндогенный остеомиелит различаются не только по происхождению, но и по проявлениям. Затем отличия сглаживаются и обе формы болезни протекают одинаково. Выделяют следующие формы экзогенного остеомиелита:
Как правило, остеомиелит вначале протекает остро. В благоприятных случаях заканчивается выздоровлением, в неблагоприятных – переходит в хронический. При атипичных формах остеомиелита (абсцессе Броди, альбуминозном остеомиелите Оллье, склерозирующем остеомиелите Гарре) и некоторых инфекционных болезнях (сифилисе, туберкулезе и др.) острая фаза воспаления отсутствует, процесс носит первично-хронический характер.
Острый остеомиелит
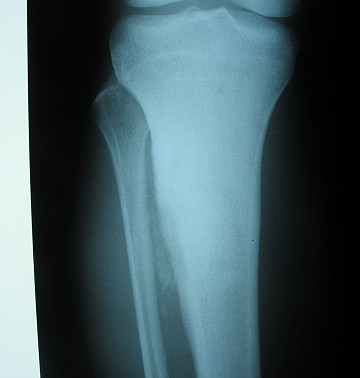
Проявления острого остеомиелита зависят от пути проникновения инфекции, общего состояния организма, обширности травматического поражения кости и окружающих мягких тканей. На рентгенограммах изменения видны спустя 2-3 недели с начала заболевания.
Гематогенный остеомиелит
Как правило, развивается в детском возрасте, причем треть пациентов заболевает в возрасте до 1 года. Достаточно редкие случаи развития гематогенного остеомиелита у взрослых на самом деле являются рецидивами болезни, перенесенной в детском возрасте. Чаще поражает большеберцовую и бедренную кости. Возможно множественное поражение костей.
Из удаленного очага воспаления (абсцесс мягких тканей, флегмона, инфицированная рана) микробы с кровью разносятся по организму. В длинных трубчатых костях, особенно – в их средней части хорошо развита широкая сеть сосудов, в которой скорость кровотока замедляется. Возбудители инфекции оседают в губчатом веществе кости. При неблагоприятных условиях (переохлаждение, снижение иммунитета) микробы начинают усиленно размножаться, развивается гематогенный остеомиелит. Выделяют три формы заболевания:
Септико-пиемическая форма. Характерно острое начало и выраженная интоксикация. Температура тела поднимается до 39—40°, сопровождается ознобом, головной болью и повторной рвотой. Возможны потеря сознания, бред, судороги, гемолитическая желтуха. Лицо больного бледное, губы и слизистые оболочки синюшны, кожа сухая. Пульс учащенный, давление снижено. Селезенка и печень увеличиваются, иногда развивается бронхопневмония.
На 1-2 сутки болезни появляется точно локализованная, резкая, сверлящая, распирающая или рвущая, усиливающаяся при малейших движениях боль в области поражения. Мягкие ткани конечности отечны, кожа горячая, красная, напряженная. При распространении на близлежащие суставы развивается гнойный артрит.
Местная форма. Общее состояние страдает меньше, иногда остается удовлетворительным. Преобладают признаки местного воспаления кости и мягких тканей.
Адинамическая (токсическая) форма. Встречается редко. Характеризуется молниеносным началом. Преобладают симптомы острого сепсиса: резкое повышение температуры, тяжелый токсикоз, судороги, потеря сознания, выраженное снижение артериального давления, острая сердечно-сосудистая недостаточность. Признаки костного воспаления слабые, появляются поздно, что затрудняет постановку диагноза и проведение лечения.
Посттравматический остеомиелит
Возникает при открытых переломах костей. Развитию болезни способствует загрязнение раны в момент травмы. Риск развития остеомиелита увеличивается при оскольчатых переломах, обширных повреждениях мягких тканей, тяжелых сопутствующих повреждениях, сосудистой недостаточности, снижении иммунитета.
Посттравматический остеомиелит поражает все отделы кости. При линейных переломах зона воспаления обычно ограничена местом перелома, при оскольчатых переломах гнойный процесс склонен к распространению. Сопровождается гектической лихорадкой, выраженной интоксикацией (слабость, разбитость, головная боль и т. д.), анемией, лейкоцитозом, повышением СОЭ. Ткани в области перелома отечны, гиперемированы, резко болезненны. Из раны выделяется большое количество гноя.
Огнестрельный остеомиелит
Чаще возникает при обширных поражениях костей и мягких тканей. Развитию остеомиелита способствует психологический стресс, снижение сопротивляемости организма и недостаточная обработка раны.
Общие симптомы сходны с посттравматическим остеомиелитом. Местная симптоматика при остром огнестрельном остеомиелите нередко выражена слабо. Отек конечности умеренный, обильное гнойное отделяемое отсутствует. О развитии остеомиелита свидетельствует изменение раневой поверхности, которая становится тусклой и покрывается серым налетом. В последующем воспаление распространяется на все слои кости.
Несмотря на наличие очага инфекции, при огнестрельном остеомиелите обычно наступает сращение кости (исключение – значительная раздробленность кости, большое смещение отломков). При этом гнойные очаги оказываются в костной мозоли.
Послеоперационный остеомиелит
Является разновидностью посттравматического остеомиелита. Возникает после операций по остеосинтезу закрытых переломов, ортопедических операций, проведения спиц при наложении компрессионно-дистракционных аппаратов или наложении скелетного вытяжения (спицевой остеомиелит). Как правило, развитие остеомиелита вызвано несоблюдением правил асептики или большой травматичностью операции.
Контактный остеомиелит
Возникает при гнойных процессах окружающих кость мягких тканей. Особенно часто инфекция распространяется с мягких тканей на кость при панариции, абсцессах и флегмонах кисти, обширных ранах волосистой части головы. Сопровождается увеличением отека, усилением болей в области повреждения и образованием свищей.
Лечение
Только в стационаре в отделении травматологии. Выполняют иммобилизацию конечности. Проводят массивную антибиотикотерапию с учетом чувствительности микроорганизмов. Для уменьшения интоксикации, восполнения объема крови и улучшения местного кровообращения переливают плазму, гемодез, 10% раствор альбумина. При сепсисе применяют методы экстракорпоральной гемокоррекции: гемосорбцию и лимфосорбцию.
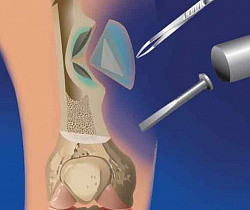
Обязательным условием успешного лечения острого остеомиелита является дренирование гнойного очага. На ранних стадиях в кости делают трепанационные отверстия с последующим промыванием растворами антибиотиков и протеолитических ферментов. При гнойных артритах выполняют повторные пункции сустава для удаления гноя и введения антибиотиков, в некоторых случаях показана артротомия. При распространении процесса на мягкие ткани образовавшиеся гнойники вскрывают с последующим открытым промыванием.
Хронический остеомиелит
При небольших очагах воспаления, комплексном и своевременном лечении, преимущественно у молодых пациентов восстановление костной ткани преобладает над ее разрушением. Очаги некроза полностью замещаются вновь образованной костью, наступает выздоровление. Если этого не произошло (примерно в 30% случаев), острый остеомиелит переходит в хроническую форму.
Примерно к 4 неделе при всех формах острого остеомиелита происходит секвестрация – образование омертвевшего участка кости, окруженного измененной костной тканью. На 2-3 месяц заболевания секвестры окончательно отделяются, на месте разрушения кости формируется полость и процесс становится хроническим.
Симптомы
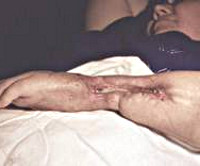
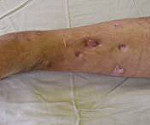
При переходе острого остеомиелита в хронический состояние пациента улучшается. Боли уменьшаются, становятся ноющими. Формируются свищевые ходы, которые могут выглядеть, как сложная система каналов и выходить на поверхность кожи далеко от места повреждения. Из свищей выделяется умеренное количество гнойного отделяемого.
В период ремиссии состояние пациента удовлетворительное. Боли исчезают, отделяемое из свищей становится скудным. Иногда свищи закрываются. Продолжительность ремиссии при остеомиелите колеблется от нескольких недель до нескольких десятков лет, зависит от общего состояния и возраста больного, локализации очага и т. д.
Развитию рецидива способствуют сопутствующие заболевания, снижение иммунитета и закрытие свища, приводящее к скоплению гноя в образовавшейся костной полости. Рецидив болезни напоминает стертую картину острого остеомиелита, сопровождается гипертермией, общей интоксикацией, лейкоцитозом, повышением СОЭ. Конечность становится болезненной, горячей, краснеет и отекает. Состояние пациента улучшается после открытия свища или вскрытия гнойника.
Осложнения
Хронический остеомиелит часто осложняется переломами, образованием ложных суставов, деформацией кости, контрактурами, гнойным артритом, малигнизацией (злокачественным перерождением тканей). Постоянно существующий очаг инфекции влияет на весь организм, вызывая амилоидоз почек и изменения внутренних органов. В период рецидива и при ослаблении организма возможен сепсис.
Диагностика
Постановка диагноза при хроническом остеомиелите в большинстве случаев не вызывает затруднений. Для подтверждения проводят МРТ, КТ или рентгенографию. Для выявления свищевых ходов и их связи с остеомиелитическим очагом выполняют фистулографию.
Лечение
Операция показана при наличии остеомиелитических полостей и язв, гнойных свищей, секвестров, ложных суставах, частых рецидивах с интоксикацией, выраженной болью и нарушением функции конечности, малигнизации, нарушении деятельности других органов и систем вследствие хронической гнойной инфекции.
Выполняют некрэктомию (секвестрэктомию) – удаление секвестров, грануляций, остеомиелитических полостей вместе с внутренними стенками и иссечение свищей с последующим промывным дренированием. После санации полостей проводят костную пластику.
Остеомиелит
Среди всех заболеваний опорно-двигательной системы именно эта патология считается одной из наиболее опасных. Она представляет собой воспалительный инфекционный процесс, который затрагивает все твердые ткани скелета — кость, надкостницу, костный мозг. В наиболее тяжелых случаях наблюдается повреждение сосудов и распространение болезни на мягкие мышечные слои. Нарушение работы костного мозга влечет ухудшение кровообращения из-за сниженной выработки эритроцитов. Без своевременного лечения болезнь может привести к инвалидности и даже смерти.
Симптомы остеомиелита (признаки)
Выделяют две основные формы заболевания, для которых характерны различные признаки нарушений. Внутренний инфекционный остеомиелит возникает из-за появления воспалительного процесса непосредственно в кости. Травматический остеомиелит развивается из-за инфицирования при нарушении целостности тканей. Для внутреннего подтипа характерно более тяжелое течение, которое сопровождается бессимптомным развитием на первых этапах. Такое состояние длится до двух дней. Затем резко появляются такие осложнения:
Различают также локальный и генирализованный остеомиелит. Для первого подтипа характерно воспаление на небольшом участке кости, которое сопровождается выделением гноя через нарывы на коже. Этот подвид характеризуется более интенсивным течением, однако повлиять на него проще. При генерализованном остеомиелите значительно ухудшается общее состояние. Для него характерны такие симптомы:
Локальный остеомиелит сопровождается появлением свищей и нарывов. Боль имеет местный давящий характер. Температура обычно не поднимается выше 38 градусов. Состояние несколько облегчается при вскрытии нарыва.
Причины заболевания
Симптомы и лечение остеомиелита тесно связаны с факторами, которые вызвали его появление. Заболевание носит инфекционную природу и сопровождается локальным или обширным воспалением. Причинами генерализованного воспаления могут быть провоцирующие заболевания или проникновение инфекции извне. Этот подтип развивается как следствие таких факторов:
Основным возбудителем остеомиелита является золотистый стафилококк. Он может проникнуть в организм и храниться в нем в течение длительного времени, а затем активизироваться при наступлении неблагоприятных условий. Однако болезнь может быть вызвана и другими типами кокковых инфекций. Локальный остеомиелит чаще всего развивается по таким причинам:
Нередко остеомиелит развивается из-за наличия инфекционных и воспалительных процессов в других участках тела. Факторами риска становятся заболевания верхних дыхательных путей, системы пищеварения, зубов. Также патология может активизироваться при сильном истощении организма и частых стрессах. В некоторых случаях к развитию воспалительного процесса приводит переохлаждение.
К какому врачу обратиться?
Симптомы и лечение остеомиелита тесно взаимосвязаны. Для устранения заболевания всегда подбирается индивидуальная терапевтическая схема. Чем раньше начнется воздействие на патологию, тем выше вероятность успешного исхода лечения. Поможет справиться с проблемой:
При возникновении остеомиелита из-за нарушения целостности кожных покровов может понадобиться консультация травматолога. Опасность болезни обусловливает необходимость получения безотлагательной помощи. При первых признаках нарушений следует вызвать скорую помощь. Для постановки первичного диагноза доктор задаст такие вопросы:
В диагностических целях проводят пальпацию участков, на которых боль наиболее ярко выражена. Обязательными являются также лабораторные анализы мочи и крови, в некоторых случаях — пункция костного мозга. Применяют также рентгенографию.
Лечение антибиотиками
Консервативное воздействие на болезнь не всегда имеет высокую результативность. Оно эффективно только в случаях узко локализованного поражения. Чаще всего прием таблеток и уколов сопровождается обязательным внутриполостным промыванием кости. В среднем такой курс лечения длится 1-2 месяца, однако этот срок может быть увеличен. У терапии есть такие особенности:
На первых этапах лечение осуществляется исключительно стационарно. Прием антибиотиков нередко нарушает естественные обменные процессы в микрофлоре организма. Эффективным методом борьбы с этим явлением считается особая диета. Кроме того, больной проходит непрерывный курс приема витаминных препаратов и лекарств, снижающих агрессивное воздействие антибиотиков.
Осложнения остеомиелита кости
Это заболевание является крайне тяжелым, поэтому даже при своевременном и компетентном лечении возникают нежелательные последствия. Остеомиелит кости может вызвать как самостоятельные осложнения, так и такие, которые возникают как следствие хирургического вмешательства. Некоторые из них требуют отельного лечения. Заболевание может вызвать такие нарушения:
Последствиями хирургического вмешательства может быть повторное инфицирование, внутреннее рубцеванием тканей, некротические процессы. Частым осложнением остеомиелита является сепсис — заражение крови. Нередко вторичные заболевания требуют длительного лечения даже после того, как первоначальное заболевание было устранено. В особо тяжелых случаях осложнения могут стать причиной инвалидности.
Когда необходима операция?
Некоторые симптомы остеомиелита свидетельствуют о том, что болезнь перешла в крайне тяжелую форму. Нередко единственным выходом из этой ситуации становится хирургическое вмешательство. Главная его цель — удаление гнойного очага воспаления. Это в разы ускоряет процесс выздоровления и улучшает общее самочувствие. Показаниями к операции являются:
Операция проводится под общим наркозом. Процедура считается достаточно сложной и требует длительного периода реабилитации. Иногда требуется несколько операций для очистки множественных очагов воспаления. Процедура осуществляется по таким этапам:
После этого начинается период наблюдения с дренированием внутрикостного пространства. После прекращения поступления гнойных выделений проводится повторная операция с установкой искусственного сосуда для питания кости. Последующее дренирование проводится через мягкие ткани.
Профилактика
Симптомы остеомиелита имеют очень тяжелое течение, а сама болезнь может стать угрозой для жизни. Именно поэтому людям, имеющим предрасположенность к этой патологии, следует позаботиться о принятии профилактических мер. Это касается тех, у кого уже есть инфекционные заболевания или открытые травмы. Для снижения риска развития остеомиелита рекомендуют такие действия:
Важно также внимательно следить за общим состоянием здоровья. Остеомиелит на первых этапах имеет бессимптомное течение, однако эта ситуация быстро меняется. При резком беспричинном повышении температуры, общем недомогании, дискомфорте в суставах, костях и мышцах следует получить медицинскую консультацию. Своевременное выявление болезни значительно упростит воздействие на нее.
Контроль эффективности лечения
Остеомиелит кости — это заболевание, борьба с которым требует от пациента большой выдержки и терпения. Он должен быть готов к тому, что на несколько месяцев ему нужно будет отказаться от привычного образа жизни, а затем на срок приблизительно в полгода значительно ограничивать себя. Обязательным этапом выздоровления являются регулярные визиты в больницу. Контроль состояния осуществляется посредством:
После операции уровень успешности лечения определяется посредством изучения дренируемых жидкостей. Если количество гноя в них уменьшается, а затем вовсе исчезает, значит, терапия дает результаты. Показателем выздоровления является отсутствие в анализах веществ, которые указывают на активный воспалительный процесс. Необходимы также регулярные профилактические осмотры.
Как лечить остеомиелит в домашних условиях?
Это заболевание является чрезвычайно опасным, поэтому терапевтические меры, направленные на его устранение, проводятся исключительно стационарно. Переход на амбулаторное лечение возможен только после полного прекращения гнойного процесса в очаге поражения. При этом в течение первых недель все равно необходим регулярный врачебный надзор. Дома выполняют такие процедуры:
Очень важным условием для наступления улучшений является поддержание установленных гигиенических норм. В послеоперационный период это особенно важно, так как организм находится в ослабленном состоянии. Заботу о поддержании чистоты должны взять на себя близкие, так как сам больной не сможет проводить уборку. Выполнение санитарных норм поможет избежать вторичного инфицирования.
Остеомиелит. Причины, симптомы, признаки, диагностика и лечение
Остеомиелитом может поражаться любая кость организма, однако статистически наиболее часто остеомиелит возникает в бедренной, большеберцовой и плечевой костях. Наиболее предрасположены к данному заболеванию мужчины.
Анатомия костей
Различные виды костей имеют различное строение. Остеомиелит способен развиться в любой кости, однако по статистике более чем в двух третях случаев он развивается в длинных трубчатых костях. Этому способствуют определенные особенности васкуляризации (обеспечение кровеносными сосудами) костей данного типа, которые будут описаны в разделе «механизм развития остеомиелита». Исходя из этого, наиболее пристальное внимание следует уделить строению именно длинных трубчатых костей.
Трубчатая кость состоит из тела (диафиза) и двух концов (эпифизов). Небольшая полоска ткани шириной до 2 – 3 сантиметров, которая располагается между диафизом и эпифизами, называется метафизом. Метафиз ответственен за рост кости в длину.
На разрезе кость выглядит следующим образом. В центре диафиза находится полость – костномозговой канал, в котором располагается красный костный мозг. Количество красного костного мозга может значительно варьировать в зависимости от интенсивности процессов кроветворения. Вокруг костномозгового канала находится непосредственно вещество кости, разделяющееся на два типа – губчатое и компактное вещество. Ближе к центру и у концов кости располагается губчатое вещество. Согласно названию его структура содержит большое количество сообщающихся между собой полостей, в которых находится желтый костный мозг. Считается, что он не выполняет особых функций, но является предшественником красного костного мозга и преобразуется в него при возникновении необходимости в усилении кроветворения. Основную опорную функцию кости выполняет компактное вещество. Оно располагается вокруг губчатого вещества, преимущественно в области диафиза. В области эпифизов и метафизов губчатое вещество организовано в виде септ (перегородок). Данные перегородки располагаются параллельно вектору наибольшей постоянной нагрузки на кость и способны перестраиваться в зависимости от необходимости усилить или ослабить кость.
Оболочка кости состоит из надкостницы в области диафизов и суставных хрящей в области эпифизов. Надкостница является тонкой пластикой, способной производить молодые костные клетки – остеобласты. Именно она обеспечивает рост костей в толщину и активно регенерирует (восстанавливается) при переломах. В надкостнице находятся несколько отверстий, через которые в кость проникают кровеносные сосуды. Под надкостницей эти сосуды формируют обширную сеть, одна часть ветвей которых питает саму надкостницу, а вторая проникает вглубь кости и в виде мельчайших капилляров пронизывает оба костных мозга, а также попадает в губчатое и компактное вещество кости, обеспечивая их питание. Сосуды, проходящие через костный мозг, являются фенестрированными, то есть в их стенке находятся отверстия. Через данные отверстия новообразовавшиеся в костном мозге эритроциты поступают в кровеносное русло.
Для дальнейшего описания механизма развития гематогенного остеомиелита необходимо обратить внимание на метафиз, в большинстве случаев являющийся местом, из которого начинается воспаление. Как было указано ранее, метафиз является областью, обеспечивающей рост кости в длину. Рост подразумевает высокую метаболическую активность данной зоны, которая невообразима без соответствующего питания. Именно по этой причине в метафизах располагается наиболее обширная капиллярная сеть, обеспечивающая необходимое кровоснабжение данного участка кости.
Суставные поверхности, располагающиеся по краям кости, покрыты гиалиновым хрящом. Питание хряща осуществляется как за счет внутрикостных кровеносных сосудов, так и за счет синовиальной жидкости, располагающейся в полости сустава. Функциональная целостность хряща заключается в его амортизационной функции. Иными словами, хрящи смягчают естественные вибрации и сотрясения организма, предотвращая таким образом повреждение костной ткани.
Причины остеомиелита

Подпишитесь на Здоровьесберегающий видеоканал

Механизм развития остеомиелита
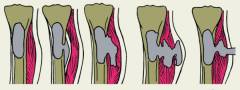
Сосудистая (эмболическая) теория
Аллергическая теория
В результате ряда экспериментов на животных было установлено, что сами по себе бактериальные сгустки, попадающие в кость, развивали воспаление приблизительно в 18% случаев. Однако при сенсибилизации организма подопытных животных сывороткой другого животного остеомиелит развивался в 70% случаев. Исходя из полученных данных, был сделан вывод, что повышение аллергического фона организма многократно увеличивает риски развития остеомиелита. Предположительно это связано с тем, что при повышенной сенсибилизации организма любая незначительная травма способна вызвать асептическое воспаление в околососудистой клетчатке. Такое воспаление сдавливает сосуды и значительно замедляет кровообращение в них вплоть до полной остановки. Остановка кровообращения еще сильнее усугубляет воспаление по причине прекращения поступления кислорода к костной ткани. Отек прогрессирует, сдавливая новые сосуды и приводя к увеличению площади пораженной кости. Таким образом, формируется порочный круг. Попадание в очаг асептического воспаления хотя бы одного патогенного микроба приводит к развитию гнойного остеомиелита.
Помимо попытки описания механизма развития остеомиелита данная теория обеспечила выполнение еще одной важнейшей задачи. Благодаря ей была доказана ключевая роль повышения внутрикостного давления в поддержании и прогрессии воспаления. Таким образом, основные лечебные мероприятия должны в первую очередь быть направлены на уменьшение внутрикостного давления посредством пункции костномозгового канала или трепанации кости.
Нервно-рефлекторная теория
Для подтверждения данной теории также были проведены эксперименты, при которых подопытные животные были разделены на две группы. Первой группе вводились препараты-спазмолитики, а второй не вводились. Далее обе группы были подвержены различным провокационным воздействиям с целью развития у них искусственного остеомиелита. В результате эксперимента выяснилось, что животные, принимавшие спазмолитики, на 74% реже развивали остеомиелит, чем животные, не получавшие такой премедикации.
Объяснение данной закономерности заключается в следующем. Любое неблагоприятное воздействие на организм, такое как стресс, болезнь или травма вызывает рефлекторный спазм кровеносных сосудов, в том числе и в костной ткани. По описанному выше механизму спазм сосудов приводит к некрозу кости. Однако если устранить рефлекторный спазм при помощи медикаментов, то не произойдет ухудшения кровоснабжения и, как следствие, не разовьется остеомиелит, даже при небольшой бактериемии.
Все вышеперечисленные теории представляют собой различные варианты описания начальных механизмов начала воспаления. В дальнейшем происходит активное развитие патогенной микрофлоры в костномозговом канале, сопровождающееся повышением внутрикостного давления. При достижении определенных критических величин давления гной разъедает костную ткань по пути наименьшего сопротивления. При распространении гноя в сторону эпифиза происходит его прорыв в суставную полость с развитием гнойного артрита. Распространение гноя в сторону надкостницы сопровождается сильнейшими болями. Боль вызывается скоплением гноя под надкостницей с постепенной ее отслойкой. Через определенное время гной расплавляет надкостницу, прорываясь в мягкие ткани вокруг нее с образованием межмышечной флегмоны. Финальным этапом является выход гноя на кожу с формированием свищевого хода. При этом боль и температура идет на спад, а острый остеомиелит переходит в хроническое течение. Данный вариант самостоятельного разрешения остеомиелита является наиболее благоприятным для пациента.
Менее удачное разрешение остеомиелита бывает при распространении гнойного воспаления на всю кость. При этом наблюдается расплавление костной ткани и надкостницы в нескольких местах. В результате формируется обширная околокостная флегмона, открывающаяся на коже в нескольких местах. Исходом такой флегмоны является выраженное разрушение мышечной ткани с массивными спайками и контрактурами.
Наиболее драматический исход заболевания происходит при генерализации инфекции из очага на весь организм. При этом в кровь проникает огромное количество патогенных микроорганизмов. Они распространяются по всему организму, образуя метастатические очаги инфекции в других костях и внутренних органах. Следствием этого является развитие остеомиелита соответствующих костей и недостаточность функции пораженных органов. Часть из микробов уничтожается иммунной системой. Разрушаясь, микробы выделяют в кровь вещество под названием эндотоксин, которое в небольших количествах вызывает подъем температуры тела, а в запредельных – приводит к резкому падению артериального давления и развитию шокового состояния. В отличие от других видов шока септический шок наиболее необратимый, поскольку практически не поддается лечению предписанными для данного состояния лекарствами. В большинстве случаев септический шок приводит к летальному исходу.
Отдельного внимания заслуживает процесс образования секвестров. Секвестр является участком кости, свободно плавающим в полости костномозгового канала, отторгшимся от компактного или губчатого вещества по причине гнойного расплавления. Он является одним из признаков, при определении которых можно с уверенностью сказать, что у пациента присутствует остеомиелит. При сформировавшемся свищевом ходе секвестр может выделяться из него вместе с гноем. Размеры секвестров могут быть различными в зависимости от глубины поражения костной ткани. У детей может происходить резорбция (рассасывание) сформировавшегося секвестра в острую фазу заболевания. При переходе в хроническое течение вокруг него образуется защитная капсула, которая препятствует как рассасыванию, так и прикреплению его к здоровой кости. С возрастом способность секвестров к самостоятельному рассасыванию снижается. Таким образом, у взрослых людей рассасывание происходит крайне редко и только небольших секвестров, а у пожилых и людей преклонного возраста не происходит вовсе.
Секвестр обнаруживается при рентгене или компьютерной томографии пораженной кости. Его обнаружение является прямым показанием к оперативному лечению остеомиелита с удалением самого секвестра. Удаление секвестра необходимо, поскольку он способствует поддержанию воспалительного процесса в кости.
Кортикальный секвестр развивается из внешнего слоя кости, часто включает участок надкостницы. Отделение такого секвестра происходит за пределы кости.
Центральный секвестр развивается из внутреннего слоя кости. Часто некроз располагается циркулярно. Размеры таких секвестров редко достигают 2 см в продольном сечении. Отделение таких секвестров происходит только в сторону костномозгового канала.
Проникающий секвестр считается таковым, когда зона некроза распространяется на всю толщу кости, при этом только в одной полуокружности. Иными словами, должен присутствовать хотя бы небольшой перешеек здоровой ткани. Такие секвестры могут быть достаточно большими. Их отделение имеет место как внутри, так и снаружи кости.
Тотальный секвестр – полное поражение всей толщи кости на определенном уровне. Такое поражение при остеомиелите часто приводит к формированию патологических переломов и ложных суставов. Размеры таких секвестров наибольшие и зависят от толщины кости. Их отделение происходит либо путем распада на меньшие участки, либо путем полного смещения в сторону от кости.
Клинические формы и стадии остеомиелита
Существует множество классификаций остеомиелита. В данной статье будут приведены только те, которые имеют непосредственное клиническое значение и влияют на процесс диагностики и лечения этого заболевания.
Острый гематогенный остеомиелит
Данный тип остеомиелита развивается классически при заносе патогенных микроорганизмов во внутрикостные сосуды с образованием в них воспалительного очага. Категорией наиболее высокого риска являются дети от 3 до 14 лет, однако гематогенный остеомиелит развивается, в том числе, и у новорожденных, взрослых и пожилых людей.
По статистике чаще поражается мужской пол, что связывается с более активным их образом жизни и, как следствие, более частым травмам. Наблюдается также и определенная сезонность данного заболевания. Увеличение количества заболевших наблюдается в весенне-осенний период, когда происходят ежегодные учащения острых вирусных заболеваний.
Наиболее частым возбудителем, высеивающимся из дна костной полости при гематогенном остеомиелите, является золотистый стафилококк. Реже выявляется протей, гемолитический стрептококк, синегнойная и кишечная палочка. Местами наиболее частой локализации при данной клинической форме остеомиелита являются бедренная, затем большеберцовая и плечевая кости. Таким образом, прослеживается определенная закономерность между длиной кости и вероятностью развития остеомиелита.
Затяжной вариант
Данный вариант характеризуется подострым длительным течением болезни. Несмотря на слабость восстановительных процессов и низкий иммунный статус организма, выздоровление все же наступает по прошествии 6 – 8 месяцев лечения.
Посттравматический остеомиелит
Механизм развития посттравматического остеомиелита связан с попаданием в кость патогенных микроорганизмов открытым путем при контакте с загрязненными предметами и средами.
Первичный хронический остеомиелит
В последние десятилетия наблюдается неуклонный рост остеомиелита с первично-хроническим течением. Причиной тому является загрязнение атмосферы и пищевых продуктов, снижение иммунитета у населения, нерациональное использование антибиотиков и многое другое. Такие формы остеомиелита отличаются крайне вялым течением, что затрудняет постановку правильного диагноза.
Абсцесс Броди
Это внутрикостный абсцесс с вялым течением и скудной симптоматикой, развивающийся при взаимодействии слабого возбудителя с сильной иммунной системой. Такой абсцесс скоро инкапсулируется и сохраняется в таком виде не один год. Определенная болезненность может быть при оказании небольшого давления на кость и при слабом постукивании по ней над местом локализации абсцесса. Рентгенологически определяется полость в кости, в которой никогда не обнаруживают секвестров. Периостальная реакция (реакция надкостницы на раздражение) слабо выражена.
Альбуминозный остеомиелит
Данный тип остеомиелита развивается при неспособности изначально слабого микроорганизма трансформировать асептический транссудат в гной. Отличительным признаком данной формы является выраженная инфильтрация околокостных тканей. Несмотря на выраженный отек болезненность невысока. На рентгене отмечается слабовыраженная периостальная реакция с поверхностными фиброзными наложениями.
Антибиотический остеомиелит
Антибиотический остеомиелит развивается по причине неоправданного использования антибиотиков. В присутствии определенной постоянной концентрации антибиотика в крови патогенный микроорганизм, попавший в кость, не уничтожатся, поскольку концентрация антибиотика в кости невысока. Вместо этого микроб медленно размножается и инкапсулируется. Клинические и параклинические данные крайне скудны.
Склерозирующий остеомиелит
Для данного редкого вида остеомиелита характерно подострое начало, тупые ночные боли в области пораженной кости, температура тела не более 38 градусов. Периоды стихания клиники чередуются с рецидивами. Типично образование небольших секвестров. Рентгенологически реакция периоста проявляется только в начале заболевания, затем она исчезает. При проведении оперативного вмешательства по поводу данного заболевания выявляется выраженное склерозирование костномозгового канала.
Симптомы остеомиелита
Локальный остеомиелит
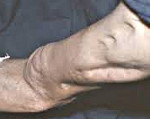
Клинически местный остеомиелит проявляется сильнейшей распирающей болью во всей пораженной кости. При очень бережной поверхностной перкуссии (постукивании) возможно определение места наибольшей болезненности непосредственно над воспалительным очагом. Любая нагрузка на кость, а также движения в близлежащих суставах ограничены, чтобы не причинять боль. Кожа над очагом воспаления горячая, красная. Сильный отек, особенно выраженный при межмышечной флегмоне, вызывает натяжение кожи и создает ощущение блеска. Пальпаторно над флегмоной может ощущаться флюктуация (волнообразное движение). Температура тела находится в пределах 37,5 – 38,5 градуса. Прорыв гноя через надкостницу в межмышечное пространство приводит к уменьшению болей. Формирование полноценного свища сопровождается исчезновением как болей, так и остальных признаков воспаления.
Генерализованный остеомиелит (токсический, септикопиемический)
Важно помнить, что остеомиелит не является исключительно локальным процессом, как было принято считать ранее. Данное заболевание необходимо рассматривать как предсептический процесс, поскольку оно может повести себя крайне непредсказуемо и привести к генерализации инфекции в любой момент времени, независимо от того, в какой фазе находится заболевание.
Начало заболевания идентично локальной форме, однако в определенный момент времени появляются симптомы интоксикации. Температура тела повышается до 39 – 40 градусов и сопровождается ознобом и обильным холодным липким потом. Множественные метастатические очаги инфекции в различных органах проявляются соответствующим образом. Гнойное поражение легких представляет картину пневмонии с выраженной одышкой, бледным цветом лица, кашлем с гнойно-кровянистой мокротой. Поражение почек проявляется сильными болями с соответствующей стороны с иррадиацией к паху, болями при мочеиспускании, частыми походами в туалет небольшими порциями и т. д. При попадании гнойных метастазов в коронарные сосуды развивается гнойный перикардит, миокардит или эндокардит с симптомами острой сердечной недостаточности.
Помимо этого часто наблюдается мелкая петехиальная сыпь, обладающая тенденцией к слиянию. Поражение головного мозга носит преимущественно токсический характер, однако не исключается и воспаление оболочек мозга, проявляющееся ригидностью затылочных мышц и сильнейшими головными болями. Неврологические поражения происходят в два этапа. Вначале проявляются продуктивные психические симптомы, такие как судороги, бред. По мере прогрессии поражения мозга наступают симптомы угнетения сознания, такие как оцепенение, ступор, прекома и кома.
Общее состояние таких пациентов крайне тяжелое. Симптомы локального остеомиелита отступают на второй план. В подавляющем большинстве случаев пациент умирает либо от коллапса в начале генерализации инфекции, либо от полиорганной недостаточности в ближайшие часы, реже сутки.
Диагностика остеомиелита
Общий анализ крови
В общем анализе крови, в первую очередь, наблюдается сдвиг лейкоцитарной формулы влево. При местной форме лейкоциты находятся в пределах 11 – 12 * 10 9 \л (лейкоцитоз). При генерализованной форме они возрастают до 18 – 20 * 10 9 \л в первые несколько часов заболевания, затем происходит их спад до 2 – 3 * 10 9 \л (лейкопения).
Палочкоядерные нейтрофилы, отражающие темпы размножения лейкоцитов при местной форме, составляют 12%, а при генерализованной – 33% (норма до 6%).
Скорость оседания эритроцитов при местной форме находится в пределах 20 мм\час, а при генерализованной форме достигает 50 мм\час и выше.
При генерализованной форме развивается гемолитическая анемия с апластическим компонентом 1 – 2 степени. Уровень гемоглобина достигает 80 – 100 г\л при норме более 120 г\л. Эритроциты – 2,5 – 3,2 * 10 12 \л, при норме более 3,9 * 10 12
Общий анализ мочи
Биохимический анализ крови
В биохимическом анализе крови наблюдаются общие признаки воспаления. При генерализованной форме прибавляются признаки острой почечной и печеночной недостаточности.
Общий белок крови при местной форме в пределах 70 г\л, при генерализованной форме – менее 50 г\л. Альбумины менее 35 г\л. Увеличение С-реактивного белка до 6 – 8 мг\л.
Рост трансаминаз печени в 2 – 10 раз. Значительно повышена как прямая, так и непрямая фракция билирубина. Протромбин 98 – 100% говорит о высокой свертываемости крови и риске развития синдрома диссеминированного внутрисосудистого свертывания. Рост показателей щелочной фосфатазы в 2 – 3 раза. Фибриноген более 5,0 г\л.
Уровень глюкозы в крови может быть как сниженным, так и повышенным в зависимости от возбудителя инфекции. Электролитный анализ выявляет снижение уровня калия, натрия и хлора, а также повышение кальция и фосфора.
Ультразвуковое исследование
Инфракрасное сканирование
Пункция кости
Рентгенография
Компьютерная томография
Данное исследование является наиболее совершенным методом визуализации костной ткани на сегодняшний день. С его помощью можно выявить все вышеперечисленные рентгенологические признаки остеомиелита, а также воссоздать трехмерную реконструкцию пораженной области, включающую не только костный каркас, а еще и окружающие мягкие ткани. Помимо этого компьютерная томография имеет крайне большое значение в дифференциальной диагностике с другими заболеваниями костной ткани.
Лечение остеомиелита
Лечение остеомиелита медикаментами
Лечение остеомиелита медикаментами без хирургического вмешательства является серьезной тактической ошибкой. Из медикаментов используются различные комбинации антибиотиков, подбирающиеся таким образом, чтобы с высокой долей вероятности уничтожить внутрикостную инфекцию. Недопустимость применения антибиотиков в виде монотерапии объясняется тем, что даже при внутривенном их введении в кости никогда не создастся их концентрация, необходимая для уничтожения патогенных бактерий. Напротив, при низкой концентрации антибиотика болезнь приобретает стертое течение, а сам возбудитель мутирует и становится неуязвимым для данного вида антибиотика, делая его неэффективным.
Применение антибиотиков оправдано только в комбинации с хирургическим лечением. В данном случае антибиотик вводится внутрикостно. Непосредственно во время операции и несколько дней после нее применяются эмпирические схемы антибактериального лечения, покрывающие широкий спектр наиболее вероятных возбудителей. Когда в результате бактериологического посева определяется возбудитель остеомиелита, пересматривается и антибиотикотерапия. При необходимости добавляют препараты более узкого, но более сильного действия конкретно на данного микроба и удаляют средства, не оказывающие на него никакого воздействия.
Также следует упомянуть о медикаментах для коррекции нарушений органов и систем, а также определенных показателей крови, таких как уровень глюкозы, электролитный баланс и т. д. Они должны назначаться соответствующими специалистами (ревматологом, эндокринологом, невропатологом, кардиологом и др.).
Когда нужна операция при остеомиелите?
В острой стадии остеомиелита операции производятся лишь с целью принудительной хронизации процесса. После того как воспаление угасает, приступают к санации самого очага.
Хирургическое лечение остеомиелита
В случае остеомиелита действует незыблемое правило общей хирургии – любой гнойный очаг должен быть удален. Таким образом, при остром остеомиелите операция выполняется, если наверняка определяется, что воспаление находится в фазе образования гноя. Если данная стадия не наступила, а воспаление находится в инфильтративной стадии, то с операцией рекомендуется повременить. Показания к операции при хроническом остеомиелите сводятся к устранению очагов хронического воспаления и выраженных рубцовых изменений.
Операция производится в условиях септической операционной под общей анестезией. Цель каждой операции диктует определенные этапы ее выполнения, однако в целом ее ход выглядит следующим образом. Операционное поле обрабатывается растворами антисептиков, проверяется наличие необходимого инструментария. Проверяется качество произведенного обезболивания и при его удовлетворительности совершается первый разрез. Постепенно достигается очаг воспаления, который чаще располагается внутрикостно. Освобождается участок кости, по размерам схожий с размерами очага воспаления и располагающийся непосредственно над ним. В случае если данный участок кости выявляет признаки поднадкостничной флегмоны, то в первую очередь вскрывают ее и удаляют скопившийся гной и лишь после этого приступают к последующим этапам операции.
Далее на участке освобожденной костной ткани просверливаются небольшие отверстия таким образом, чтобы они формировали вытянутый прямоугольник, соответствующий проекции костномозгового канала. Затем электролобзиком прорезаются промежутки между отверстиями. В результате небольшая пластина костной ткани отделяется от тела кости, обнажая непосредственный очаг остеомиелита – дно костномозгового канала. Содержимое канала вычищается, а его полость промывается растворами антисептиков. По завершении промывания в канал вставляется специальная дренажная трубка с отверстиями по бокам. Свободный край этой трубки выносят вне раны и закрепляют, а рану послойно ушивают.
В течение, в среднем, одной недели костномозговой канал по дренажной трубке капельно промывается растворами антибиотиков. При серозном отделяемом из раны, свидетельствующем о ее чистоте, производят повторное открытие раны и доступ к костномозговому каналу. Дренажная трубка удаляется, а вместо нее в образовавшуюся полость помещают соответствующий по размеру лоскут поперечнополосатой мышцы с питающим ее сосудом. Такая манипуляция предотвращает последующее скопление в канале костного мозга анаэробных бактерий и развитие рецидива остеомиелита. По окончании такой пластики рана снова ушивается с оставлением небольшого дренажа только в мягких тканях, который по мере заживления раны также будет удален.
В промежутках между первым и вторым этапом хирургического лечения, а также некоторое время после него пациент иммобилизируется гипсовой лонгетой, покрывающей как минимум два ближайших сустава. Применение лонгеты вместо закрытой гипсовой повязки имеет ряд преимуществ. Во-первых, рана не запревает. Во-вторых, лонгета снимаема, что удобно для контроля заживления раны. В-третьих, она легче.
Вышеописанная техника является наиболее часто практикуемой в мире на сегодняшний день. Тем не менее, наука не стоит на месте, и каждый день появляются все новые и новые, более совершенные техники операции, которые в свое время займут место существующих.
Питание при остеомиелите
Физиопроцедуры при остеомиелите
Со временем длительность упражнений увеличивают до 20 – 30 минут, а характер упражнений постепенно меняется в сторону увеличения силы и восстановления координации оперированной кости. Конечным этапом является выработка правильных и уверенных движений.
Последствия остеомиелита
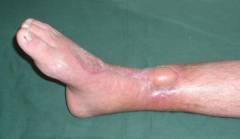
Патологический перелом
Патологическим называется перелом кости в зоне, пораженной патологическим процессом, возникающий при воздействии силы, обычно не вызывающей деформации. Это объясняется разрушающим действием заболевания на костную ткань, что приводит к нарушению ее структуры и уменьшению прочности, в результате чего перелом может возникнуть при минимальных физических нагрузках или даже без них.
Характерной особенностью патологических переломов является нарушение процессов образования костной мозоли и сращения отломков, что обусловлено прогрессированием патологического процесса, ставшего причиной перелома.
Патологический вывих
Данное состояние характеризуется нарушением сочленения суставных поверхностей костей, которое происходит в результате прогрессирования хронического остеомиелита в области сустава. Характерной особенностью также является возникновение вывиха без какого-либо физического воздействия.
Патологический вывих может развиться в результате разрушения остеомиелитом эпифизов костей либо при распространении гнойного процесса на связочный аппарат сустава с последующим его разрушением. В обоих случаях отмечается расхождение суставных поверхностей костей, определяются патологические движения вывихнутой кости.
Ложный сустав
Данное осложнение характеризуется нарушением процесса срастания костных отломков после перелома. В результате прогрессирования гнойно-воспалительного процесса в зоне перелома нарушаются процессы окостенения сопоставляемых отломков, в результате чего они соединяются не костной мозолью, а рыхлой соединительной тканью, которая не может обеспечить плотной их фиксации друг относительно друга.
Клинически данное состояние проявляется наличием болезненности и ненормальной подвижности в зоне перелома, определяемой по прошествии двойного срока, необходимого для образования полноценной костной мозоли.
Анкилоз
Характеризуется полной утратой подвижности в суставе в результате плотного сращения суставных поверхностей костей. Данное состояние может развиться при длительном прогрессировании гнойно-воспалительного процесса в суставной полости, часто в сочетании с длительной иммобилизацией (отсутствием движений) в результате патологического перелома.
Между суставными поверхностями костей может образовываться фиброзная ткань – в этом случае движения в суставе сильно затруднены, но сохраняются в небольшом объеме. При образовании между суставными поверхностями костной ткани любые движения становятся невозможными.
Контрактура
Деформация пораженной кости
Нарушение роста пораженной кости
Аррозивное кровоизлияние
Это явление развивается при поражении гнойно-некротическим процессом кровеносного сосуда, в результате чего происходит разрушение его стенки и кровоизлияние в близлежащие ткани – в мышцы, в полость сустава. Процессы свертывания крови в области воспалительного процесса нарушены, поэтому аррозивные кровоизлияния обильные и длительные.
При повреждении вен повышается вероятность попадания возбудителя инфекции в кровеносное русло с последующей циркуляцией его в крови и появлением вторичных очагов инфекции в отдаленны органах.
Пневмония
Бактериальный эндокардит
Почечная недостаточность
Развивается в результате циркуляции в крови бактерий, их токсинов либо токсических продуктов обмена, образующихся в результате гнойно-некротического разрушения органов в очаге остеомиелита. Все перечисленные факторы, проходя через почечную ткань, частично задерживаются в ней, оказывая местное повреждающее действие.
При повреждении более 75% почечной ткани почки перестают справляться со своей функцией (образования и выведения мочи), в результате чего в организме начинают накапливаться продукты обмена, которые в норме выводились почками (мочевая кислота, мочевина), что оказывает дополнительное негативное влияние на общее состояние организма.
Остеомиелит
Общие сведения
Остеомиелит – это состояние, при котором происходит поражение всех частей кости. Для данного заболевания характерно течение гнойно-некротического процесса, который развивается в кости, а также в костном мозге. Воспаление может развиваться и в мягких тканях, окружающих кость. Данный процесс вызывают пиогенные бактерии или микобактерии (то есть те, что производят гной).
Заболевание было впервые выявлено еще у мумий Древнего Египта, его также описывал известный древнегреческий врач Гиппократ. На сегодняшний день остеомиелит встречается сравнительно редко, однако его лечение до нынешних времен представляется трудным процессом.
Виды остеомиелита
На сегодняшний день принято различать гематогенный остеомиелит, который проявляется вследствие попадания микробов в кость через кровообращение, а также негематогенный остеомиелит (посттравматический остеомиелит) как вторичное заболевание, проявляющееся как осложнение ран, то есть, негематогенным способом, когда в кость попадают микроорганизмы из внешней среды. На начальной стадии развития оба вида воспаления костей имеют различное происхождение. Но при этом на более поздних стадиях данные заболевания становятся схожими, из-за чего у них общее название. Согласно особенностям клинического течения принято различать острый и хронический остеомиелит. При этом в большинстве случаев хронический остеомиелит является следствием острой формы заболевания. Однако в некоторых случаях именно хронический остеомиелит является первичной формой болезни.
Гематогенный остеомиелит
Гематогенный остеомиелит чаще всего проявляется у пациентов в детском возрасте, а также у мальчиков-подростков. Как правило, локализация процесса происходит в бедренной и большеберцовой костях. Более редко заболевание проявляется в остальных костях. Воспаление происходит вследствие попадания микробов в костный мозг через кровообращение. Первичным очагом микробов могут стать карбункулы, фурункулы, флегмоны, панариции, абсцессы, рожа, кариес, инфицированные ссадины и другие заболевания. На развитие заболевания влияет ряд факторов: анатомо-физиологические, биологические и иммунобиологические, предрасполагающие.
Это характерные особенности снабжения кровью костей ребенка (у детей в зоне роста костей есть целая петлистая сеть небольших сосудов, поэтому в них часто оседают разнообразные микроорганизмы). Заболевание часто развивается, если организм реагирует своеобразно, реакцией, схожей с аллергической. Непосредственными факторами, способствующими развитию болезни, может стать травма кости, пониженная сопротивляемость организма, чему способствуют заболевания, переутомление, недостача витаминов.
Негематогенный остеомиелит
Симптомы острого гематогенного остеомиелита
Через один-два дня после начала заболевания начинают проявляться болевые ощущения, которые имеют строгую локализацию в пораженной конечности. При этом боль имеет рвущий характер, ввиду чего дети часто после наименьших движений конечностью сильно кричать от усилившейся боли. В некоторых случаях из-за сильной боли ребенок вынужден удерживать конечность в состоянии полной неподвижности. Это состояние называют псевдопараличем. Также в первые дни начинает проявляться припухлость мягких тканей, которая сопровождается отчетливой болезненностью. Кожа в местах поражения красная и припухлая, ее температура повышается. Припухлость больной конечности постоянно увеличивается, через некоторое время становятся видимыми расширенные вены, регионарные лимфатические узлы увеличиваются. Часто при данном состоянии развивается сепсис.
В зависимости от того, насколько тяжелым является заболевание, различают местноочаговую, токсическую (молниеносную) и септикопиемическую формы острого типа заболевания.
Для местноочаловой формы остеомиелита характерно наиболее стабильное течение. Болезнь начинается у полностью здорового ребенка, который жалуется на боль в конкретном месте. Повышается температура до 39-40 градусов С, со временем возникает ограничение движения, Постепенно появляются: ограничение движений в суставах, покраснение кожи, сильные постоянные боли.
При септикопиемической форме у пациента в короткий срок появляется много гнойных очагов причем, этот процесс происходит параллельно во внутренних органах или костях.
При токсической форме человек может резко терять сознание, бредить. Эти признаки называют признаками «септической интоксикации». Они необычайно быстро прогрессируют и приводят к смертельному исходу в первые часы либо сутки заболевания. В данном случае клинические признаки со стороны костей и мягких тканей формироваться не успевают.
У взрослых пациентов вследствие гематогенного остеомиелита поражается, как правило, бедро либо позвоночник. Соответственно, в этой области возникают и боли. Однако вследствие наличия многих причин для возникновения болевых ощущений в указанных областях диагностика остеомиелита у взрослых иногда является более трудной, нежели у детей.
Течение острого гематогенного остеомиелита напрямую зависит от того, насколько своевременно было начато лечение заболевания, которое в первую очередь включает прием антибиотиков.
Как правило, острый остеомиелит переходит в хроническую форму ввиду продолжающегося некроза инфицированного участка губчатого или компактного слоя кости. У пациентов, которые страдают хроническим остеомиелитом, клинические симптомы, как правило, выражены незначительно. Их усиление наблюдается только в случае обострении воспаления. Клинические проявления симптомов усугубляются, если общая сопротивляемость организма уменьшается ввиду наличия в кости инфекции. Подобное явление может спровоцировать охлаждение, травма, тяжелые болезни и другие явления.
Диагностика остеомиелита
С помощью рентгенологического исследования можно определить локализацию и протяженность очага поражения, а также установить, насколько тяжелыми были изменения с патологоанатомическиой точки зрения. Однако с помощью рентгенологического исследования симптомы заболевания можно выявить только с 10-14 дня развития болезни. При исследовании с помощью рентгена можно определить изолированные участки разрушения. При рассмотрении рентгенограммы их видно как отверстия в кости.
В некоторых случаях для установления точного диагноза целесообразно применение метода компьютерной томографии. Если специалист подозревает наличие у больного хронического остеомиелита, то иногда для диагностики применяется метод фистулографии. Данный метод диагностики позволяет выявить локализацию секвестра в том случае, если обычные снимки не показывают необходимые данные достаточно четко. В процессе применения данного метода используют контрастные вещества (сергозин, йодолипол, диодон). Самые точные результаты можно получить вследствие применения метода радиоактивного сканирования, для которого применяется радиоактивный технеций.
Также в процессе диагностики остеомиелита применяется комплекс лабораторных исследований. Так, наиболее информативным методом является определение скорости оседания эритроцитов (СОЭ), что свидетельствует о наличии в организме воспалительного процесса.
Для того чтобы окончательно уточнить диагноз, очень часто применяется метод биопсии с взятием образца тканей. Пункцию кости производят под наркозом. Данная методика используется и для проведения бактериологического исследования.
Лечение остеомиелита
На сегодняшний день при лечении остеомиелита широко применяются антибиотики. Данный метод терапии значительно улучшил результативность консервативного лечения и, соответственно, уменьшил необходимость проведения операций. Современная терапия гематогенного остеомиелита включает ряд мероприятий общего действия на организм больного, а также применения средств местного воздействия на очаг инфекции.
В первые же дни после развития болезни проводится иммобилизация, которая ограничивает процесс, уменьшает болевые ощущения.
В более редких случаях требуется операция, которая применяется, если заболевание слишком запущено, и развилась флегмона. Операция также проводится с целью удаления секвестров.
На сегодняшний день самым эффективным методом считается метод щадящей остеоперфорации. Если у больного есть поднадкостничная флегмона, ее вскрытие производится без отслойки надкостницы. После этого наносятся фрезевые отверстия прямо на кость. Сквозь отверстия в кости производится дренаж костномозгового канала, а также внутрь кости вводятся антибиотики и антисептические средства.
В качестве общих методов консервативного лечения применяют терапию антибиотиками, дезинтоксикационные мероприятия, физиотерапевтические процедуры, производят корректирование нарушений иммунитета.