Почему больно вводить тампон
Почему больно вводить тампон
Почему больно вводить тампон?
Ежемесячные месячные могут заставить нас чувствовать себя очень некомфортно. От болезненного вздутия живота до ужасных спазмов правило может быть неумолимым. Но есть одна вещь, которая никогда не должна причинять боль во время менструации: введение тампона.
Если использование тампона вызывает у нас покалывание, что-то не так. Важно знать, почему у нас может возникнуть дискомфорт при использовании тампонов и что мы можем сделать, чтобы облегчить боль (потому что месячные сами по себе достаточно неприятны).
причины
Если при попытке ввести тампон больно, рекомендуется не применять силу. Это может только усилить боль или потенциально повредить внутренние стенки влагалища. Мы должны признать любой из этих факторов или пойти к врачу.
сухость влагалища
Если у нас сухость во влагалище, введение или извлечение тампона может вызвать повышенное трение и дискомфорт. Иногда сухость возникает только при слабом течении. А использование тампона, как правило, усугубляет ситуацию. Назначение тампонов — впитывать кровь во время менструации, но они также могут поглощать влагу во влагалище и усугубить сухость влагалища.
Когда выделения слабее или менструация подходит к концу, мы можем перейти на тампон меньшего размера и нанести небольшое количество смазки на пластиковый аппликатор (или на вход во влагалище), чтобы его было легче вводить. Но если вы предпочитаете вообще отказаться от тампона, прокладки и нижнее белье для менструаций станут отличной альтернативой.
Однако, если сухость влагалища сохраняется более нескольких дней или кажется хронической проблемой, это может быть результатом стресса, гормональных изменений или даже приема некоторых лекарств. В этом случае лучше всего посетить врача, чтобы определить основную причину сухости.
неперфорированная девственная плева
Неперфорированная девственная плева может препятствовать безболезненному наложению тампона. Девственная плева представляет собой тонкую мембрану, которая обычно покрывает часть входа во влагалище, но некоторые люди рождаются с неперфорированной девственной плевой, которая покрывает все отверстие влагалища.
В результате введение тампонов может быть болезненным, поскольку мембрана, покрывающая вход во влагалище, препятствует проникновению внутрь. слишком маленькое пространство чтобы тампон подошел. Кроме того, люди с неперфорированной девственной плевой часто испытывают боль в животе и тазу.
Эта проблема обычно возникает в подростковом возрасте, примерно в то время, когда начинается менструация. Неперфорированная девственная плева также может влиять на течение менструации, блокируя отток крови. Рекомендуется обратиться к врачу для физического осмотра, чтобы определить, есть ли у вас неперфорированная девственная плева. А пока отличным вариантом станут менструальные прокладки или трусики.
вагинизм
Вагинизм, состояние, при котором влагалище непроизвольно спазмируется или сокращается, может вызывать сильную боль при введении тампона.
Эти непроизвольные сокращения мышц может произойти в любое время, когда что-то инородное (тампон, половой член, палец или медицинский инструмент) попадает во влагалище. Хотя неясно, почему некоторые люди испытывают эту болезненную вагинальную проблему, вагинизм обычно начинается после того, как тело испытало физическую травму, изменение или боль.
Если мы заподозрим, что у нас вагинизм, поговорим с гинекологом. Ваш врач может порекомендовать вагинальную дилатационную терапию (использование трубчатых устройств, помогающих растянуть влагалище, чтобы сделать вагинальное проникновение более комфортным) или направить вас к физиотерапевту, который научит вас расслаблять вагинальные мышцы. тазовое дно (сжимать во время проникновения).
В краткосрочной перспективе мы можем попробовать использовать тонкий тампон и вводить его в положении лежа, что может облегчить расслабление мышц. Если это все еще слишком болезненно, мы можем использовать прокладку или нижнее белье для менструации.
Vulvodynia
Ощущение жжения или покалывания при введении тампона может быть признаком вульводинии, состояния, характеризующегося хронической болью (длящейся не менее трех месяцев) в области вульвы без установленной причины.
Хотя боль во влагалище может быть вызвана проникновением во влагалище тампона, пальца, полового члена или медицинского инструмента, даже длительное сидение может вызвать жжение или раздражение.
Никто не должен молча страдать от этого болезненного состояния. Рекомендуется поговорить с акушером-гинекологом, чтобы он помог выявить или исключить основные проблемы и предложить варианты лечения. Некоторые лекарства, в том числе стероиды, трициклические антидепрессанты, противосудорожные препараты, местные анестетики и инъекции для блокады нервов, могут облегчить боль.
Кроме того, очень важно избегать триггеров и осторожно ухаживать за вульвой. Например, некоторые материалы и ткани могут вызывать раздражение. Именно поэтому желательно использовать нижнее белье и прокладки из 100% хлопка.
Кисты
Хотя вагинальные кисты обычно не вызывают симптомов, некоторые из них могут стать болезненными, если они становятся слишком большими или воспаляются. Когда это происходит, киста может блокировать вагинальное отверстие и сделать введение тампона или занятие сексом очень неудобным.
Если у нас есть вагинальная киста, врач может провести небольшую операцию по удалению или дренированию кисты или назначить антибиотик, если у вас есть инфекция. Кроме того, рекомендуется избегать использования тампонов и прокладок или нижнего белья во время менструации до тех пор, пока киста не будет вылечена должным образом.
вагинит
В зависимости от основной причины воспаления влагалища врач может назначить антибиотики или противогрибковые препараты для устранения инфекции. Мы можем отказаться от тампонов до тех пор, пока не получим надлежащее лечение.
отек шейки матки
Воспаление шейки матки, также известное как цервицит, может быть причиной боли, связанной с тампоном. Эта воспалительная проблема возникает, когда шейка матки раздражается или инфицируется. Это вызвано инфекциями, передающимися половым путем, аллергическими реакциями или бактериальным вагинозом. При введении тампона может быть боль из-за отека и раздражения.
Лечение цервицита может включать антибиотики, если основной причиной является ИППП. Кроме того, мы не должны использовать тампоны во время лечения воспаления шейки матки. Вместо них можно использовать прокладки, менструальные трусики и менструальные чаши/диски, поскольку они не соприкасаются с шейкой матки.
эндометриоз
Изнуряющий дискомфорт при введении тампона также может указывать на эндометриоз. Болезненное заболевание, эндометриоз возникает, когда клетки, подобные матке, растут за пределами матки. Эти неуместные клетки вызывают воспаление, отек и рубцевание, особенно во время менструации.
Лечение эндометриоза зависит от стадии и тяжести заболевания. Ваш врач может назначить обезболивающие (например, нестероидные противовоспалительные препараты или другие безрецептурные обезболивающие) или гормональную терапию для облегчения симптомов. В более тяжелых случаях может потребоваться хирургическое удаление ткани эндометрия.
Но если тампоны ужасно неудобны, то лучшими вариантами могут быть прокладки, нижнее белье и менструальные чаши.
не тот размер
Размер тампона полностью зависит от силы выделений. Менструальный цикл у каждого человека уникален, и вы, вероятно, обнаружите, что некоторые дни тяжелее других.
Обычно первые несколько дней менструации тяжелее, и мы можем быстрее пропитать тампон. Мы могли бы подумать об использовании тампонов супер, супер плюс или экстра супер плюс, если мы быстро пропитываем тампон обычного размера.
К концу периода поток может быть светлее. Это означает, что нам может понадобиться только легкий или детский тампон. Легкие или младшие тампоны также отлично подходят для начинающих, так как их небольшой размер облегчает их введение и извлечение.
Советы по его внедрению
Перед введением делаем несколько глубоких вдохов, чтобы расслабить мышцы. Если ваше тело находится в состоянии стресса, а мышцы напряжены, это может затруднить введение тампона. Кроме того, нам нужно найти удобное положение для введения. Обычно это включает в себя сидение, приседание или стояние одной ногой на углу унитаза. Эти положения наклоняют влагалище для оптимального введения.
Альтернативы тампонам
Если тампоны все еще неудобны, мы можем использовать другие продукты для менструального цикла.
Для начала есть компрессы. Они прилипают к нижнему белью и задерживают менструальную кровь на мягкой поверхности. Некоторые варианты имеют крылья, которые складываются под нижнее белье, чтобы предотвратить протекание и появление пятен. Большинство из них одноразовые, но некоторые сделаны из органического хлопка, который можно стирать и использовать повторно. Этот тип прокладки обычно не прилегает к нижнему белью и вместо этого использует пуговицы или кнопки.
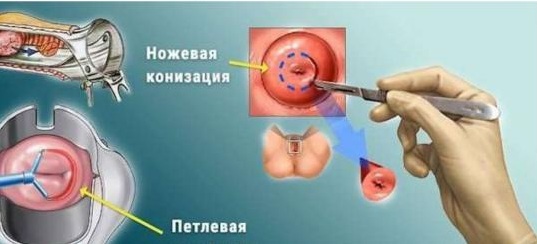
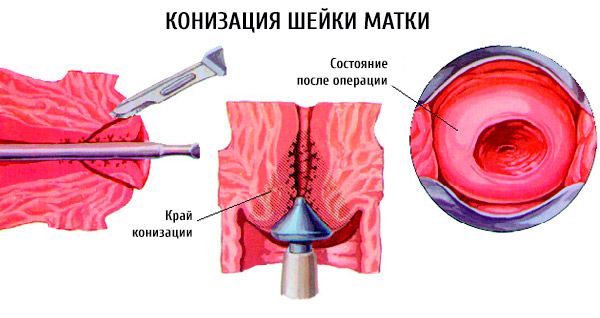
Конизация шейки матки
Евграфова Ольга Николаевна
Атипичные эпителиальные клетки, обнаруженные на наружной части шейки матки, могут представлять серьезную опасность для здоровья женщины, в том числе для детородной функции. Операция по хирургическому удалению пораженного участка называется конизация. Удаленная часть, как правило, имеет форму конуса – отсюда и происходит название метода. В ходе операции хирург делает вырез треугольной формы, вершиной направленный в цервикальный канал, а основанием, которое получается округлым, снаружи, захватывая все пораженные ткани. Пациентка при этом находится под общим наркозом, поэтому для нее такая манипуляция проходит безболезненно.
Показания к конизации шейки матки
Основной причиной изменений эпителия шейки матки с появлением атипичных клеток считается вирус папилломы человека (ВПЧ). Не все типы этого вируса (а их насчитывается 170) одинаково опасны. Некоторые из них особенно часто приводят к развитию онкологического заболевания. Удаленная часть шейки матки в обязательном порядке исследуется на предмет обнаружения раковых клеток.
Конизация показана пациенткам, у которых диагностирована или подозревается состояние, потенциально приводящие к раку. Конизация может быть назначена при наличии таких факторов, как:
При помощи конизирующей манипуляции удается изъять пораженный участок шейки матки, изолируя, таким образом, здоровые ткани.
Виды конизации
Хирургическое вмешательство по отделению и изъятию пораженных тканей шейки матки может проводиться несколькими способами:
Ножевая методика (с применением хирургического скальпеля) на сегодняшний день неактуальна из-за своей неточности и травматизма. На смену скальпелю пришли более тонкие и щадящие методы. Один из них – лазерный. В данном случае функцию скальпеля выполняет оперативный лазер. Самый современный метод конизации – радиоволновой или петлевой. Операция проводится при помощи радиоволнового оборудования, а сам инструмент представляет собой петлевой электрод, с помощью которого удается извлечь пораженные ткани избирательно с высокой точностью и практически безболезненно.
Подготовка к операции
К подготовительному этапу относится, прежде всего, диагностика. Если после назначенных анализов показана процедура конизации, то пациентам предписаны стандартные действия, проводимые перед операцией под общим наркозом. Наркоз дается кратковременный, поскольку вся процедура занимает не более 20 минут. За шесть часов до процедуры исключается прием пищи и питье. В этот период нельзя курить и жевать жевательную резинку. Такие ограничения позволяют исключить непроизвольную рвоту во время операции и попадание кислотного содержимого желудка в дыхательные пути.
Пациентка должна предупредить врача, если имеется плохое самочувствие, простудные заболевания. Врач также должен быть предупрежден, если пациентка принимала в день назначения процедуры сторонние лекарственные препараты (не назначаемые врачом).
Необходимо также поставить в известность хирургов об индивидуальной непереносимости тех или иных медикаментов.
Как проводят конизацию
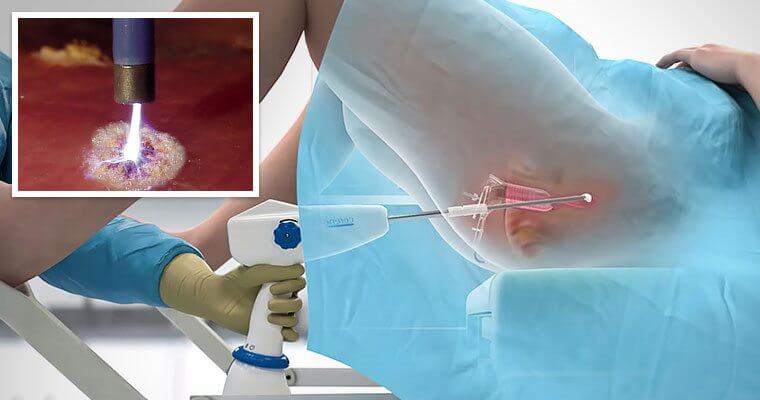
Операция проводится под кратковременным наркозом. Если это радиоволновой метод, отличающийся щадящей инвазией, то возможен местный наркоз: производится укол обезболивающего в оперативную область. Но такая операция также может проводиться и под общим наркозом – выбор метода анестезии всегда индивидуален.
Радиоволновой метод сегодня считается самым передовым в хирургических манипуляциях шейки матки. Привлекает высокая точность и минимальные травмы органа, нанесенные процедурой. Она проводится под кольпоскопическим контролем. Вся операция занимает 15-20 минут.
В ходе удаления поврежденных тканей электродной петлей при радиоволновом методе одновременно производится коагуляция сосудов, что минимизирует кровотечение. После конизации этим методом не образуются рубцы и сохраняется детородная функция органа. Поэтому такая конизацию могут назначать даже нерожавшим женщинам.
При лазерном способе работу скальпеля выполняют концентрированные лазерные лучи. Манипуляция в этом случае производится только под общим наркозом. Доступность технологичного оборудования практически исключила необходимость ножевого метода. Поэтому удаление поврежденных тканей шейки матки с помощью скальпеля сегодня уже не практикуется.
Реабилитация в послеоперационный период
Сразу после операции пациентку переводят в палату, где она проходит реабилитацию. Если был дан общий наркоз, то она проведет в стационаре 1-2 дня, а дальнейшее восстановление происходит в амбулаторном режиме. В послеоперационном периоде могут быть назначены обезболивающие препараты и антибиотики.
Как происходит заживление
Полное заживление длится примерно месяц. Выраженных болевых ощущений при отсутствии осложнений не наблюдается. Если боли есть, то о них нужно поставить в известность лечащего врача.
В период реабилитации необходимо воздержаться от половых контактов, походов в баню (сауну), бассейн, не купаться в открытых водоемах. Также нужно не менее месяца беречься от всяких физических нагрузок.
Возможные осложнения
Течение процесса заживления после конизации во многом зависит от соблюдения пациенткой предписанного режима. Любые нарушения, в числе которых сексуальные контакты, физические нагрузки, пропуски приема назначенных препаратов и несоблюдение надлежащей гигиены, могут привести к различным осложнениям. Ускорение процесса заживления можно добиться терапевтическими методами консервативного лечения, включая профилактику заболевания, приведшего к оперативному вмешательству.
При любой хирургической процедуре сохраняется риск инфицирования. Во избежание присоединения инфекции назначаются вагинальные свечи с антисептическим препаратом местного действия. Половые контакты в период заживления послеоперационной раны исключены, поскольку это один из самых вероятных случаев внесения инфекции. По той же причине нельзя купаться в бассейнах и открытых водоемах. Оперированный участок нужно максимально изолировать от беспокойства. Непосредственная обработка участка после конизации исключается, а спринцевание проводится медработником.
Появление кровянистых выделений чаще всего является следствием отделения струпа. Постепенно они сокращаются, что свидетельствует о нормальном заживление раны. Характерные для воспаления боли могут возникать на фоне инфекционного воспаления участка. Осмотр наружного участка шейки м. позволяет определить характер воспаления и назначить лечение. Таким образом, главным осложнением после конизации считается инфицирование травмированного участка.
На вынашивании операция как таковая не должна сказываться при отсутствии гормонального фактора. В гинекологической практике отмечаются случаи возникновения ИНЦ (истмико-цервикальная недостаточность) после конизации шейки матки, которая нередко приводит к выкидышам. Но это явление не связывают с операцией, как с единственным провоцирующим фактором.
После операции в первые три месяца отмечается нарушение менструального цикла. Самая первая менструация нередко протекает с обильными выделениями. Это реакция половой системы, связанная с перестройкой. Протяженность нарушения циклов напрямую зависит от процесса заживления с образованием эпителия.
Постоперационные спазмы шейки матки могут привести к ее сокращению, что также приводит к затруднению естественного выхода менструальной крови и возникновению болевых ощущениях в первую менструацию после манипуляции, и возникновению воспалительных процессов.
Противопоказания
Одно из главных препятствий для хирургического лечения патологических изменений наружной части шейки матки – мочеполовые инфекции. Их выявляют на этапе обследования и при обнаружении назначают медикаментозное лечение. Конизацию нельзя производить на фоне таких заболеваний, поскольку они снижают местный иммунитет и становятся причиной воспалительных осложнений.
Беременность и конизация
Роль препаратов магния в акушерстве и гинекологии. Боровкова Е.И.
Владимир Трофимович Ивашкин, академик РАМН, доктор медицинских наук:
– Сейчас я попрошу профессора Екатерину Игоревну Боровкову сделать нам сообщение о роли препаратов магния в акушерстве и гинекологии. Вот такой широкий подход: магний в акушерстве и гинекологии.
Екатерина Игоревна Боровкова, профессор:
– На самом деле, спектр акушерских и гинекологических заболеваний, которые требуют и при которых оправдано применение препаратов магния, достаточно широк, и в рамках 20-минутного доклада я, конечно, весь спектр не смогу озвучить, но основных состояний все-таки коснусь.
Начнем, конечно, с акушерских состояний, потому что акушерство требует использования различных лекарственных средств с наибольшим опасением и только по строгим показаниям. Начнем с преэклампсии. Я напомню вам, что диагноз преэклампсии или диагноз гестоза мы устанавливаем с вами до сих пор, используя классические критерии Цангемейстера, – это патологическая гипертензия, это протеинурия и отечный синдром.
В настоящее время четко определено, что мы должны понимать под гипертензией во время беременности, и это повышение артериального давления до цифр 140/90 миллиметров ртутного столба и выше. Патологическая гипертензия и преэклампсия – это состояние, когда артериальное давление повышается до цифр 160/100 или 110 миллиметров ртутного столба.
Говоря о протеинурии, «золотым стандартом» в ее диагностике является оценка протеинурии в суточной моче. Возможно использование, конечно, тест-полосок, но очень внимательно надо подходить к разовому анализу мочи, так как не всегда получение результатов по разовой протеинурии бывает достоверным, за исключением, конечно, когда мы выявляем 1 грамм и больше белка в разовом анализе мочи.
Отечный синдром в настоящее время не является достоверным признаком преэклампсии или гестоза, так как до 80% беременных имеют в той или иной степени выраженности отеки. Однако, значительное нарастание отеков, появление отеков в поясничной области, развитие анасарке, конечно, для нас является признаком отяжеления состояния пациентки и утяжеления течения преэклампсии или гестоза, как называется в нашей стране.
Соответственно, при постановке диагноза мы с вами должны сразу начать терапию. И на первом месте стоит, конечно, проведение антигипертензивной терапии, целью которой является снижение артериального давления. Считается безопасным давление меньше, чем цифры 150/80-100 миллиметров ртутного столба.
За рубежом препараторами выбора является Гидралазин или Лабеталол, которые парентерально вводятся, но в нашей стране они, к сожалению, не зарегистрированы в этой форме введения. Вторым препаратом является блокатор кальциевых каналов, и в мире активно используется Нифедипин. В нашей стране, конечно, этот препарат также доступен и мы активно можем его с вами использовать.
Важно придерживаться четко разработанных схем применения лекарственных средств для снижения артериального давления, для того, чтобы не вызвать гипотонию, потому что и для плода, и для пациентки очень важно незначительное снижение давления для того, чтобы сохранялся маточно-плацентарный кровоток и кровоток в головном мозге.
Итак, если мы назначаем Нифедипин, то разовая доза – 10 миллиграмм сублингвально, а далее каждые 30 минут повторяем прием дозы, пока не получаем желаемого эффекта. Возможно совместное назначение сернокислой магнезии, однако, сочетанное применение блокаторов кальциевых каналов и сернокислой магнезии несколько ослабляет эффект каждого из используемых препаратов. Поэтому стремимся все-таки к назначению монотерапии, чтобы не было полипрагмазии.
Возможно использовать препараты центрального действия, Метилдопа разрешена к применению, однако препарат ограничен по времени применения, то есть для того, чтобы получить желаемый терапевтический эффект, нам иногда требуется несколько дней для подбора терапевтической дозы. Поэтому при тяжелой преэклампсии препараторами выбора для нас являются либо блокаторы кальциевых каналов, либо сернокислая магнезия.
Магнезиальная терапия в акушерстве очень распространена. Связано это с тем, что магний является безопасным препаратом и может смело применяться в любые сроки беременности. Это препарат, по уровню доказательности, высокоэффективен и безопасен в терапии преэклампсии. Также очень важно дозированное введение препарата для того, чтобы мы не вызвали передозировки сернокислой магнезии. Дополнительным положительным эффектом магнезиальной терапии является и достижение, так называемого нейропротекторного эффекта. Доказано, что применение сернокислой магнезии в сроки от 24 до 32 недель беременности, в случае развития преждевременных родов, снижает вероятность развития у недоношенных новорожденных детского церебрального паралича и внутрижелудочных кровоизлияний. До конца механизм этого нейропротективного действия не изучен, но ряд механизмов рассматривается. Для нас с вами самое главное, что в случае развития тяжелого гестоза или тяжелой преэклампсии, назначение магнезиальных препаратов позволяет нам добиться не только стабилизации артериального давления, но и позволяет нам провести некую профилактику развития детского церебрального паралича.
Дозировка препарата при тяжелой преэклампсии – 4-6 грамм сухого вещества вводится в течение 5-10 минут, далее мы переходим на внутривенное введение инфузоматом из расчета 1-2 грамм сухого вещества в час. Естественно, мы должны контролировать с вами и диурез, потому что одним из симптомов передозировки применения препаратов магния является олигурия. Дополнительными критериями передозировки сернокислой магнезии является снижение или полное исчезновение коленных рефлексов и снижение чистоты дыхательных движений. В случае передозировки мы прекращаем с вами инфузию магнезиальной терапии и вводим глюконат кальция внутривенно.
Алгоритм действия при ведении пациентов с преэклампсией определяется, конечно, степенью тяжести преэклампсии и сроком беременности. Если срок беременности не достигает 34 недель, то мы с вами начинаем магнезиальную терапию, но не с целью пролонгации беременности, а с целью того, что нам необходимо выиграть как минимум два дня для того, чтобы либо перевести пациентку в специализированное учреждение, либо для того, чтобы успеть провести профилактику респираторного дистресс-синдрома. С 34-х полных недель беременности при тяжелой преэклампсии пациентке роды разрешают, безусловно, под прикрытием сопутствующей терапии.
Профилактика респираторного диспресс-синдрома во всем мире узаконена в сроки с 24-х до 34-х недель беременности, схемы представлены на слайде. Можно использовать и некоторые другие дозировки глюкокортикоидных препаратов, однако, только для этих двух схем – Бетаметазона и Дексаметазона – доказана высокоэффективность проведения профилактики.
Напомню вам, что проводя профилактику, очень важно провести ее всего лишь один раз во время беременности, мы не проводим с вами повторную профилактику. Максимальный эффект достигается минимум через 24 часа, и длительность эффекта сохраняется в течение 7 суток. Но нет смысла вводить хотя бы одну дозу препарата, если у вас нет возможности провести полного курса профилактики, так как разовое введение препарата и последующее за этим родоразрешение только усугубят исход, так как подавят активность надпочечников у новорожденного.
Что доказано в качестве профилактических мероприятий по развитию преэклампсии? Для нас это очень важно, потому что, к сожалению, диагноз преэклампсии требует от нас немедленной реакции и, как правило, досрочного родоразрешения. Доказано профилактическое применение низких доз аспирина с 12-ти недель беременности, доказана эффективность применения препаратов кальция, но только в группе риска женщин, недополучающих кальций во время беременности. Очень легко определить эту группу, обычный вопрос пациентке: какое количество молочных продуктов она принимает в сутки, и если условно меньше стакана молока выпивается в сутки, считается, что, скорее всего, пациентка не дополучает кальций. Ей может быть назначен кальций в дозировке от 600 до 1000 миллиграмм в сутки на протяжении всей беременности. И по ряду исследований была доказана профилактическая роль применения препаратов магния в различных дозировках с момента наступления беременности.
Обратите внимание, что нет доказательности эффективности применения гистогенов, гепарина, антиоксидантов и ограничение применения поваренной соли для профилактики развития преэклампсии.
Следующее акушерское осложнение, которое очень распространено, и при котором мы с вами можем применять сернокислую магнезию или другие препараты магния, – это преждевременные роды. Также существует большая, достаточно объемная разработанная база доказательств, которая свидетельствует о том, что мы можем с вами снизить риск развития преждевременных родов, но в ограниченных группах пациенток. Доказано, что снижение различных внутриматочных вмешательств по медицинским показаниям или в связи с прерыванием беременности, снижение количества эмбрионов, которые мы переносим в матку при проведении вспомогательных репродуктивных технологий, а также применение магнийсодержащих препаратов, снижает вероятность развития преждевременных родов.
Доказана неэффективность в профилактическом режиме применения поливитаминных препаратов. С момента наступления беременности доказано только два профилактических мероприятия – это отказ от курения и применение препаратов магния с различных сроков.
Неэффективно применение препаратов кальция, различных биологических добавок, антиоксидантных средств, и нет доказательств эффективности применения Bed rest режима. Постельный режим и полный покой, к сожалению, не увеличивают вероятность вынашивания беременности.
Спорным остается вопрос о применении в акушерстве пессарии, но пока мы не получили достоверного ответа, то можем их, конечно, использовать. Но что интересно, использование наложения швов на шейку матки во многих странах мира не применяется, так как доказано, что это позволяет нам пролонгировать беременность только в той группе женщин, у которых в анамнезе уже были преждевременные роды. Если же мы отмечаем уменьшение длины сомкнутой части шейки матки, наложение швов в такой ситуации не способствует пролонгированию беременности, а при многоплодной беременности, напротив, увеличивает вероятность развития преждевременных родов.
Очень важно при постановке диагноза преждевременных родов четко придерживаться критериев постановки диагноза. Мы говорим с вами об угрозе преждевременных родов только в том случае, если у нас имеется хоть какая-то маточная активность и имеются динамические изменения в структуре шейки матки – ее размягчение, ее укорочение, раскрытие маточного зева. При раскрытии маточного зева более трех сантиметров нужно понимать, что токолиз, скорее всего, малоэффективен, но мы все равно будем его проводить, так как нам нужно выиграть время для проведения профилактики респираторного дистресс-синдрома плода.
Препараты, представленные сейчас на слайде, в настоящее время применяются для проведения острого или массивного токолиза. На первом месте стоят блокаторы кальциевых каналов и ингибиторы циклооксигеназы. Отдельно стоит сернокислая магнезия, которая может быть использована совместно с предыдущими препараторами. При назначении блокаторов кальциевых каналов очень важно придерживаться дозировки, максимальная суточная доза не должна превышать 180 миллиграмм. Согласно рекомендациям американской ассоциации акушеров-гинекологов, вводится разово 30 миллиграмм, а далее – по 10-20 миллиграмм каждые 4-6 часов, дозу и кратность введения мы будем определять согласно маточной активности. И очень важно понимать, что неэффективна, не доказана поддерживающая терапия.
Наша задача – снизить маточную активность, далее мы прекращаем применение препарата в связи с его доказанной неэффективностью.
Могут быть использованы ингибиторы циклооксигеназы, Индометацин. Препарат используется ректально, очень важно, что мы назначаем его в течение не более 48 часов и в сроки от 24 до 32 недель беременности, так как использование в сроки после 32 недель чревато закрытием матового протока, и мы можем с вами, используя этот препарат, вызвать развитие легочной гипертензии у плода. Использование блокаторов окситоциновых рецепторов в настоящее время широко разрабатывается. В нашей стране, к сожалению, препарат достаточно дорогой, поэтому широко пока не распространен, но он может быть использован в сроки до 32 недель беременности. Для кого он доступен, пожалуйста, применяйте, препарат не менее эффективен, чем применение бета-миметиков.
В нашей стране бета-миметики – препараты первого выбора, очень важно использовать эти препараты с учетом рекомендуемой дозировки и только парентерально и инфузоматом. Инфузоматом назначаем препараты до 72-х часов и далее отменяем, нет доказательств эффективности применения бета-миметиков в таблетированном режиме.
Как выбрать правильный препарат? К сожалению, в нашей стране мы все-таки назначаем преимущественно бета-миметики, за рубежом с 24 до 32 недель выбирают блокаторы циклооксигеназы совместно с сернокислой магнезией, таким образом проводя профилактику и развитие, пытаясь достигнуть нейропротекторного действия сернокислой магнезией. С 32-х до 34-х недель используем блокаторы кальциевых каналов и обязательно до 34 недель проводим профилактику респираторного дистресс-синдрома. При развитии угрозы прерывания беременности в ранние сроки беременности, доказана эффективность применения гистогенной поддержки и препаратов, содержащих магний в дозировке от трехсот до восьмисот миллиграмм в сутки.
Следующим состоянием, которое может требовать назначение препаратов содержащих магний, является гестационный сахарный диабет. В настоящее время, к сожалению, это наш «бич», потому что все больше и больше женщин страдают либо избыточным весом, либо ожирением. Любая беременность сама по себе является состоянием, сопровождающимся развитием инсулинорезистентности, то есть снижением чувствительности собственных рецепторов к эндогенному инсулину. И в случае, если вот эта инсулинорезистентность физиологическая накладывается на предшествующую инсулинорезистентность, связанную с ожирением у пациентки или с избыточной массой, мы можем с вами выявлять у пациентки развитие гестационного сахарного диабета.
В связи с этим, согласно последним исследованиям, в том числе в нашей стране, в сроки от 24 до 28 недель беременности показано проведение скрининга на гестационный сахарный диабет, который включает в себя нагрузочный тест с 75 грамм глюкозы и, обратите внимание, на слайде представлены самые последние рекомендации по оценке глюкозотолерантного теста. Гипергликемия натощак во время беременности – это уровень гликемии больше, чем 5,1 моль на литр, далее при нагрузке 75-граммовой глюкозы через час гликемия более 10, через два часа гликемия более, чем 8,5 моль на литр, позволяет нам поставит диагноз гестационного сахарного диабета и вести пациентку совместно с эндокринологом, назначая ей специфическую терапию.
Что очень важно помнить при ведении таких пациенток? Мы не используем у таких пациенток бета-миметики, в случае, если у пациентки с гестационным диабетом развивается угроза прерывания беременности или угроза преждевременных родов, препаратом выбора является сернокислая магнезия. Далее, обязательно таким пациенткам, помимо неким ограничениям калорийности рациона, применения тех или иных продуктов питания, мы должны назначать дополнительный прием микро- и макронутриенты. Это связано с тем, что доказанный дефицит некоторых микро- и макронутриентов усугубляет уже существующую или развившуюся инсулинорезистентность. Пациентки с гестационным диабетом – это та группа женщин, во время беременности которым показано назначение либо поливитаминных препаратов, либо отдельных препаратов, содержащих микро- и макронутриентов.
В нашей стране узаконено назначение фолиевой кислоты в большей дозировке, чем в популяции, то есть в среднем мы назначаем 400 микрограмм для женщин с ожирением, и с гестационным диабетом суточная доза, согласно нормам Российской Федерации, увеличена до восьмисот микрограмм. Во всем мире дополнительно назначается Омега-3 жирные кислоты, но в нашей стране пока таких рекомендаций нет. Препараты йода назначаются в чуть большей дозировке, это 250 микрограмм в сутки, и решается вопрос о целесообразности назначения дополнительно препаратов магния, витаминов группы B и антиоксидантов. Это связано с тем, что при недостатке данных витаминов усугубляется истинная инсулинорезистентность. Но при назначении поливитаминов, этот слайд здесь приведен только для того, чтобы обратить внимание на магний, в любом поливитаминном комплексе, к сожалению, магния содержится не очень много. В представленном комплексе 25 миллиграмм всего, то есть, если мы хотим добиться с вами дополнительного эффекта от проводимой терапии микро- и макронутриентами, суточную дозу мы должны рассчитывать исходя из потребности пациенток.
В завершении хочу представить вам исследование российское, которое было проведено. Это всего лишь первый этап, MAGIC-1 большого исследования, многоцентрового. Оно длилось 4 месяца и было посвящено распространению дефицита магния в популяции россиянок и что оно показало? Оказалось, что около 80% пациенток во время беременности испытывают в той или иной мере выраженный дефицит магния. В связи с этим, авторы исследования рекомендуют в базовом режиме назначать пациенткам препараты магния для профилактики развития дефицита магния, усугубления инсулинорезистентности и развития гестационного диабета в том числе.
Если мы с вами принимаем решение о назначении препаратов магния в таблетированной форме, очень важно придерживаться суточных норм. Во время беременности суточная норма может достигать 500-800 миллиграмм в зависимости от массы тела, в среднем на пациентку массой в 60 килограмм приходится 300-350 миллиграмм магния в сутки, поэтому выбор препарата должен быть основан именно на концентрации магния в представленном препарате. Мы, конечно, будем стремиться использовать как можно меньше таблеток, поэтому для достижения суточной работающей дозы будем выбирать препарат максимально содержащий в себе желаемый нами элемент.
И, в завершение доклада, хочу еще раз повторить: очень важно. В основе получения хороших перинатальных исходов, улучшения здоровья пациентки, очень важно своевременное выявление осложнений, акушерских или гинекологических, но и очень важно пытаться провести профилактические мероприятия. У нас уже есть информация о доказанных профилактических мероприятиях. Доказана эффективность применения фолиевой кислоты, доказана эффективность применения микродоз Аспирина и препаратов группы кальция в группе риска пациентов, недополучающих кальций. Доказана эффективность применения препаратов магния, а за рубежом также есть сведения об эффективности применения Омега-3-кислот, но в нашей стране не все эти данные подтверждены.