Продуло глаз какие капли
Продуло глаз какие капли
Противовоспалительные глазные капли
Причины воспаления глаз
Воспаление, как уж упоминалось, является ответом организма на травмы, инфекции и раздражения. Причинами воспаления глаз могут стать:
Совершенно очевидно, что причин воспаления достаточно много, поэтому капли от воспаления должен назначать исключительно специалист офтальмолог.
Аллергическое воспаление глаз
Аллергические реакции – одна из особенно распространенных причин воспаления глаз, к примеру, существуют:
Инфекционное воспаление глаз
Проникновение инфекций способно вызывать воспаление в любых структурах глаза. Инфекции (вирусы, бактерии, грибки) становятся причиной таких заболеваний глаз, как:
Глазные капли от воспаления
Капли от воспаления глаз подразделяются в зависимости от механизма их действия. Однако общим свойством для всех подобных капель, является то, что все они влияют на медиаторы воспаления, уменьшают отек тканей и снимают боль.
Капли от воспаления глаз делятся на три основные группы:
При применении таких глазных капель необходимо регулярно посещать офтальмолога.
Нестероидные противовоспалительные средства
Растворы нестероидных противовоспалительных глазных капель назначают при любых процессах воспаления инфекционной этиологии.
Обыно такие средства (Акьюлар ЛС, Дикло Ф, Диклофенак) хорошо переносятся большинством больных. Среди побочных эффектов нестероидных противовоспалительных средств, можно выделить аллергические реакции и осложнения со стороны роговицы.
Самостоятельное назначение такие препараты противопоказано, это должен делать только квалифицированный офтальмолог, который и будет наблюдать за динамикой назначенной терапии.
Стероидные противовоспалительные капли
Препараты этой группы применяются в аналогичных случаях, как и НПВС, но при особенно тяжелом течении заболевания (Дексона, Гентадекс). Кроме того, их широко используют при аутоиммунных реакциях организма.
Правда, назначение только капель от воспаления, причину инфекционных заболеваний не устраняет. Поэтому параллельно с ними, зачастую назначают антибактериальные или противовирусные средства.
Комбинированные противовоспалительные капли
Комбинированные глазные капли назначаются и после офтальмологических операций для профилактики возможных инфекции и снижения воспалительных реакций глазных тканей.
Заполните форму и получите скидку 15 % на диагностику!
Виды капель для глаз
Виды капель для глаз
Различные факторы окружающей среды могут оказывать негативное влияние на состояние слизистой оболочки глаз. Капли для глаз направлены на местное действие, они снимают воспаление и помогают от раздражения.
В состав капель для глаз включены увлажняющие и смазывающие агенты, они отвечают за повышение комфорта и обладают способностью присоединять и связывать большое количество молекул воды. К тому же по своей структуре они вязкие и высокоэластичные, тем самым позволяют удерживать влагу.
Причины воспаления глаз
Вирусом могут поражаться не только глаза, но и другие органы. Нередко присутствуют симптомы ОРВИ.
Грибковый конъюнктивит не всегда имеет ярко выраженную симптоматику, в среднем продолжается до 10 дней.
Перед появлением симптомов человек обычно вступает в контакт с аллергеном. Аллергические причины заболевания глаз проявляются в период цветения деревьев, амброзии.
Какие бывают капли для глаз?
Капли для глаз от воспаления
Общее действие всех капель от воспаления – они воздействуют на причину. Уменьшают отек, боль и устраняется воспалительный процесс. Могут быть стероидными, нестероидными и комбинированными.
Нестероидные противовоспалительные глазные капли применяют при всех воспалениях инфекционной природы.
Стероидные назначают в аналогичных случаях, что и НПВП, но при более тяжелом течении. Кроме этого, они широко используются при аутоиммунной причине воспаления глаз.
Комбинированные капли содержат два препарата: антибиотик и противовоспалительный компонент (чаще всего — глюкокортикоид). Используются в том случае, когда воспаление вызвано бактериальной инфекцией.
Увлажняющие капли для глаз
Есть большое количество средств, которые применяются как для увлажнения, так и для заживления поверхности глаза. Они содержат в себе так называемую «искусственную слезу». Их можно использовать непосредственно на контактные линзы. Капли увлажняют глаза, восстанавливают естественные свойства слезной пленки. Как и все препараты низкой вязкости, быстро смываются с поверхности роговицы, требуют частого закапывания.
Составы могут отличаться по типу, содержанию бикарбонат-ионов, вязкостью, гипотоничностью. Чтобы подобрать лучший вариант именно для вас, нужно пробовать разные виды капель.
Капли для глаз от усталости
Усталость глаз может быть связана с синдромом «сухого глаза», когда роговица и конъюнктива не получают достаточно увлажнения. Слизистая оболочка глаза пересыхает, начинает выделяться большое количество слёз для увлажнения.
Капли восстанавливают естественный процесс увлажнения глаз. Однако они не содержат питательные вещества (глюкозу, липокалин, лакритин, иммуноглобулины, ферменты, витамин С), которые необходимы для защиты и питания роговицы глаза. Поэтому вместе с каплями рекомендуется употреблять общеукрепляющие препараты, которые благоприятно воздействуют на сетчатку глаза.
Капли для глаз от конъюнктивита
В составе такие препараты содержат антибиотики и активные вещества, которые подавляют деятельность вредоносных бактерий. Могут применяться как для профилактики, так и для непосредственного лечения заболевания. В случае возникновения острого аллергического конъюнктивита могут применяться искусственные слезы, способствующие разбавлению раздражающих аллергенов в слёзной пленке.
Некоторые капли для глаз могут использоваться для детей с различного возраста, а также в период беременности и лактации. Обязательно ознакомьтесь со всеми показаниями и противопоказаниями в инструкции к препарату.
Капли для глаз для улучшения зрения
Офтальмологические капли на основе минералов могут применять все люди. Продаются такие препараты без рецептов, но перед покупкой следует пройти обследование. Необходимо определить, недостаток в каких веществах испытывает организм. Чаще всего данные средства назначают людям старше 60-65 лет.
Купить лекарственные средства для глаз по выгодной цене можно в аптеках сети «Губернские аптеки» в Красноярске.
Тактика ведения пациента с вирусным конъюнктивитом на амбулаторном приеме: случай острого вирусного конъюнктивита у пациента с поллинозом

На долю конъюнктивита приходится 33% всех случаев заболеваний глаз. Конъюнктивит, или воспаление конъюнктивы, относится к ее наиболее частым заболеваниям. Независимо от этиологии клинические проявления примерно одинаковые.
Резюме. На долю конъюнктивита приходится 33% всех случаев заболеваний глаз. Конъюнктивит, или воспаление конъюнктивы, относится к ее наиболее частым заболеваниям. Независимо от этиологии клинические проявления примерно одинаковые. На прием в поликлинику приходят пациенты с жалобами на светобоязнь, ощущение инородного тела, покраснение склер, зуд, боль, слезотечение, отек век. Первой целью офтальмолога является дифференциация между вирусным и бактериальным конъюнк-тивитом. Вторым этапом необходимо провести детальный дифференциальный анализ между нозологиями. Для решения этих задач врачу необходимо провести детальный сбор жалоб и анамнеза, а также биомикроскопию переднего отрезка глаза. Вирусные заболевания глаз представляют собой серьезную медико-социальную проблему. Вирусы – одна из наиболее частых причин инфекционного поражения наружных структур глаза с широким спектром возможных проявлений – от легкого преходящего конъюнктивита до более серьезных состояний, при которых поражение конъюнктивы и роговицы может приводить к рубцеванию, что в некоторых случаях ведет к слепоте. Такие возбудители, как аденовирус, пикорнавирус, вирусы простого герпеса и герпеса зостер, могут вызывать изолированный конъюнктивит, однако нередко они поражают также роговицу и веки. В последние годы отмечается рост распространенности аденовирусных конъюнктивитов. Заболевание отличается высокой частотой встречаемости и поражает все возрастные группы. Рост заболеваемости приходится на осенне-весенний период, когда вирусная контагиозность повышена. В клинической практике для местной терапии таких заболеваний, как вирусные (аденовирусные и герпетические) конъюнктивиты, кератиты, кератоконъюнктивиты, увеиты, с высокой эффективностью используются препараты интерферона.
Глаза – зеркало души! Согласитесь, звучит красиво. Но, по мнению офтальмолога, глаза всегда подвержены риску инфекции. Сама природа позаботилась об их безопасности, предусмотрев сложную систему защиты органа зрения. К сожалению, далеко не всегда она справляется со своей задачей. Виной тому общая загрязненность окружающей среды, нагрузка на иммунитет, постоянный стресс — как общий, на уровне всего организма, так и локальный — на уровне местной защиты органа зрения. Очевидно, что инфекционные поражения наносят урон не только красоте глаз их обладателя: иногда они могут приводить к более тяжелым последствиям, вплоть до слепоты [1, 2]. Значимость вирусных инфекций во всю мощь проявила себя в настоящее время — в разгар новой коронавирусной инфекции.
Вирусы – одна из наиболее частых причин инфекционного поражения наружных структур глаза с широким спектром возможных проявлений – от легкого преходящего конъюнктивита до более серьезных состояний, при которых поражение конъюнктивы и роговицы может вызывать рубцевание, что в некоторых случаях ведет к слепоте. Такие возбудители, как аденовирус, пикорнавирус, вирусы простого герпеса и герпеса зостер, могут вызывать изолированный конъюнктивит, однако нередко они поражают также роговицу и веки. Поэтому врачу необходимо рассматривать наружные структуры глаза и его придатки как единое целое. Инфицирование глаза может происходить за счет прямого попадания вируса от источника инфекции, путем непрямой передачи через инфицированные объекты или при распространении инфекции по нервным волокнам, как это бывает в случае латентной герпетической инфекции [3].
Реже вирусное поражение глаза становится частью генерализованного вирусного процесса, когда глаз является одним из нескольких пораженных органов (например, при краснухе, цитомегаловирусной инфекции). При отсутствии специ-фического лечения вирусной инфекции наружного глаза для устранения симптомов требуется только симптоматическая терапия. При возможности проведения специфической противовирусной терапии (например, при простом герпесе) огромное значение приобретает ранняя точная диагностика, после которой может быть назначено противовирусное лечение [4].
Бактериальные инфекции наружных структур глаза обычно быстро отвечают на антибиотикотерапию, однако в определенных условиях могут возникнуть тяжелые осложнения [5].
Алгоритм действия врача представлен на рис. 1. В табл. и на рис. 2 приведены признаки, по которым можно отличить вирусный конъюнктивит от бактериального.
Пандемия напомнила о важности использования при вирусных инфекциях лекарств на основе ключевых факторов противовирусной обороны — интерферонов. Известно несколько классов этих удивительных молекул, которые помогают организму бороться с вирусами. Интерфероны способны не допускать проникновения инфекции в клетки, мешают размножению вирусов и других внутриклеточных возбудителей, а в крайнем случае — способствуют гибели зараженной клетки, снижая при этом проявления сопутствующего воспаления [6].
В плане эффектов самым активным оказался интерферон альфа подкласса 2b, который обладает противовирусным, иммуномодулирующим и противовоспалительным действием. Такая палитра эффектов позволяет применять интерферон альфа-2b при широком спектре вирусных заболеваний, включая и коронавирусную инфекцию. Очень важным оказывается локальное (местное) действие интерферона, которое позволяет с успехом применять его при воспалительных заболеваниях глаз, занимающих ведущее место в ряду глазных болезней (до 50% всех обратившихся к офтальмологам). В клинической практике для местной терапии таких заболеваний, как вирусные (аденовирусные и герпетические) конъюнктивиты, кератиты, кератоконъюнктивиты, увеиты, с высокой эффективностью используются препараты интерферона.
Местное применение и лекарственная форма обеспечивают быструю доставку интерферона к основным входным воротам вирусной инфекции — слизистой оболочке. Доказано, что интерферон блокирует размножение всех видов человеческих респираторных вирусов, при этом очень важно, что к интерферону у них не развивается устойчивость. Надо отметить, что применение интерферонов в составе препаратов для лечения вирусных заболеваний глаз имеет достаточно долгий положительный опыт, демонстрирующий сокращение сроков исчезновения фолликулярной реакции при аденовирусном конъюнктивите, ускорение купирования отека и гиперемии, быстрый регресс субэпителиальных инфильтратов при эпидемическом кератоконъюнктивите.
В настоящее время в практику здравоохранения широко внедряются препараты интерферона генно-инженерного происхождения как наиболее очищенные (степень очистки до 99%), гарантированно безопасные с точки зрения вирусной контаминации и позволяющие использовать более высокие концентрации действующего вещества. Одним из таких современных препаратов интерферона для применения в офтальмологии является недавно вышедший на рынок Интерферон-Офтальмо.
Этот препарат относится к группе комбинированных противовирусных средств и обладает широким спектром противовирусной активности, а также иммуномодулирующим, антипролиферативным, противоаллергическим, противозудным действием.
Весь этот обширный терапевтический диапазон обеспечивает не один интерферон. Препарат — комбинированный. Поэтому, говоря о нем, нельзя не коснуться других его компонентов. Помимо интерферона (10 000 МЕ/мл), он содержит дифенгидрамин (представитель группы блокаторов Н1-гистаминовых рецепторов). Эта комбинация усиливает противоаллергическое действие препарата. Еще один ключевой элемент состава этого препарата – гипромеллоза – изменяет поверхностное натяжение, хорошо фиксируется на поверхности роговицы, обеспечивает увлажнение и снимает дискомфорт, например, при синдроме сухого глаза [1]. Она оказывает смягчающее действие, способствует восстановлению, стабильности и воспроизведению оптических характеристик слезной пленки. Защитная пленка обладает высокой вязкостью, что обеспечивает увеличение продолжительности контакта препарата с роговицей и равномерное распределение по поверхности глаза. Интерферон дольше задерживается в конъюнктивальном мешке, а это повышает эффективность противовирусной терапии.
Показания к применению препарата Интерферон-Офтальмо:
При использовании в рекомендованных дозировках препарат не оказывает системного действия на организм.
Концентрация действующих веществ, достигаемая в крови, значительно ниже предела обнаружения (предел определения интерферона альфа-2b — 1-2 МЕ/мл) и не имеет клинической значимости. Сведений о степени проникновения дифенгидрамина в различные ткани глаза после местного применения нет. Интерферон-Офтальмо обычно хорошо переносится пациентами, не раздражает ткани глаза и не вызывает побочных эффектов. Побочное действие у препарата не отмечено.
Препарат совместим с противовоспалительными, антибактериальными, кортикостероидными и репаративными лекарственными средствами, в т. ч. стимуляторами регенерации роговицы и препаратами слезозаместительной терапии.
Ниже приводится случай из клинической практики.
Пациент, мужчина 54 лет, обратился к офтальмологу на второй день болезни с жалобами на светобоязнь, слезотечение, покраснение правого глаза.
Anamnesis morbi: считает себя больным 2 дня. Отмечает данные симптомы после эпизода переохлаждения. Из анамнеза известно, что в выходные дни был в сауне и погружался в купель с ледяной водой, после чего почувствовал к вечеру себя плохо с однократным повышением температуры тела до 38,4 °C, принял жаропонижающее на ночь, а утром заметил покраснение и слезотечение из правого глаза, в течение дня симптомы нарастали, появились боль и светобоязнь, после чего обратился в поликлинику к офтальмологу.
Аллергоанамнез отягощен – поллиноз, который выражается заложенностью носа и слезотечением из обоих глаз во время цветения березы и ольхи.
Status oftalmicus: Visus OU = 1,0. Использует очки для чтения.
Пальпаторно – внутриглазное давление (ВГД) в норме.
При биомикроскопии отмечается светобоязнь правого глаза.
Движение глаз в полном объеме, отмечается сужение глазной щели справа, веки отечные, слезные органы не изменены, водянистое отделяемое, выражена гиперемия бульбарной конъюнктивы, отечность переходной складки и увеличенные фолликулы в нижнем своде конъюнктивы. Роговица прозрачная. Передняя камера средней глубины. Радужка структурная. Зрачок круглый, 3 мм в диаметре. Хрусталик – факосклероз. Глазное дно – рефлекс розовый.
Левый глаз спокоен.
Диагноз: острый вирусный конъюнктивит правого глаза.
Диагноз поставлен на основании жалоб, анамнеза и офтальмоскопического осмотра в кабинете поликлиники.
Назначено лечение: закапывать Интерферон-Офтальмо 8 раз/сутки в оба глаза, холодные компрессы на оба глаза и дополнительно использовать слезозаменители без консервантов – 4 раза/сутки в оба глаза. Был назначен повторный осмотр.
Пациент обратился повторно через 3 дня с жалобами на покраснение уже левого глаза. Капли закапывал только в правый глаз, так как левый не болел и не беспокоил его. Зуд и дискомфорт в правом глазу уменьшились, пациент отмечал положительную динамику. При биомикроскопии отмечается умеренная светобоязнь правого глаза. Движение глаз в полном объеме, слезные органы не изменены, выражена гиперемия бульбарной конъюнктивы слева, отечность переходной складки и увеличенные фолликулы в нижнем своде конъюнктивы левого глаза. Роговица прозрачная.
Диагноз: острый вирусный конъюнктивит обоих глаз.
Назначено: закапывать Интерферон-Офтальмо строго в оба глаза 6-8 раз в сутки и явиться на повторный осмотр через 4-5 дней.
Пациент вновь обратился в поликлинику через 5 дней. Отмечает резко положительную динамику после закапывания препарата Интерферон-Офтальмо в оба глаза. Первые дни закапывал препарат 6-8 раз/день и дополнительно использовал холодные компрессы на веки при ощущении тяжести и сильного зуда.
Status oftalmicus: Visus OU = 1,0.
Пальпаторно – ВГД в норме.
Движение обоих глаз в полном объеме, веки и слезные органы не изменены, конъюнктива бледно-розовая, единичные увеличенные фолликулы в нижнем своде. Роговица прозрачная. Передняя камера средней глубины. Радужка структурная. Зрачок круглый, 3 мм в диаметре. Хрусталик – факосклероз. Глазное дно: рефлекс розовый.
Диагноз: вирусный конъюнктивит в стадии разрешения.
Рекомендовано продолжить закапывать Интерферон-Офтальмо 4 раза в сутки, постепенно снижая режим закапывания до 1-2 раз в сутки длительно – до трех недель после последнего обращения к офтальмологу. Повторный осмотр через 3 недели.
Выводы
Конъюнктивиты занимают основное место среди воспалительных заболеваний глаз.
Покраснение – общий тревожный сигнал многих заболеваний (синдром красного глаза). Наиболее частая причина возникновения такого симптома – относительно неопасный инфекционный или аллергический конъюнктивит. Высокая частота этих заболеваний может послужить поводом для ложного убеждения в том, что покраснение глаза не опасно, и задержать диагностику серьезного заболевания, угрожающего слепотой [7, 8].
С заболеванием и с симптомом «красный глаз» могут столкнуться врачи любой специальности, особенно терапевты, врачи общей практики, аллергологи. Назначение противовирусных препаратов должно быть незамедлительным. Пациенту необходимо разъяснить всю важность закапывания препарата в оба глаза, так как глаза являются парным органом и распространение инфекции на второй глаз происходит молниеносно на вторые-третьи сутки заболевания. Длительное и частое закапывание снижает риск реинфекций и осложнений основного заболевания, а также вероятность развития кератита и кератоконъюнктивита.
Интерферон-Офтальмо используется для лечения пациентов с вирусными заболеваниями глаз, входящий в состав препарата дифенгидрамин предназначен для уменьшения отека и зуда, которые часто встречаются при вирусных конъюнктивитах. Таким образом, комбинированный состав глазных капель Интерферон-Офтальмо обеспечивает широкий спектр эффектов и способствует лечению многих заболеваний. Это универсальное средство можно применять и у взрослых, и у детей. Препарат хорошо переносится и совместим с другими противовоспалительными и офтальмологическими средствами.
КОНФЛИКТ ИНТЕРЕСОВ. Автор статьи подтвердил отсутствие конфликта интересов, о котором необходимо сообщить.
CONFLICT OF INTERESTS. Not declared.
Литература/References
ФГБУ ОБП Управления делами Президента Российской Федерации; 119285, Россия, Москва, Мичуринский пр., 6, стр. 1
Сведения об авторе:
Захарова Анастасия Витальевна, врач-офтальмолог ФГБУ ОБП Управления делами Президента Российской Федерации; 119285, Россия, Москва, Мичуринский пр., 6 стр. 1; avzaharova@fgbu-obp.ru
Information about the author:
Anastasia V. Zakharova, ophthalmologist at the Federal State Budgetary Institution United Hospital with a Polyclinic of the Administrative Department of the President of the Russian Federation; 6 b. 1 Michurinsky ave., Moscow, 119285, Russia; avzaharova@fgbu-obp.ru
Тактика ведения пациента с вирусным конъюнктивитом на амбулаторном приеме: случай острого вирусного конъюнктивита у пациента с поллинозом / А. В. Захарова
Для цитирования: Захарова А. В. Тактика ведения пациента с вирусным конъюнктивитом на амбулаторном приеме: случай острого вирусного конъюнктивита у пациента с поллинозом // Лечащий Врач. 2021; 12 (24): 57-60. DOI:10.51793/OS.2021.24.12.008
Теги: глаза, воспаление, слезотечение, отек век
Что такое неврит зрительного нерва? Причины возникновения, диагностику и методы лечения разберем в статье доктора Зубковой Екатерины Андреевны, офтальмолога со стажем в 12 лет.
Определение болезни. Причины заболевания
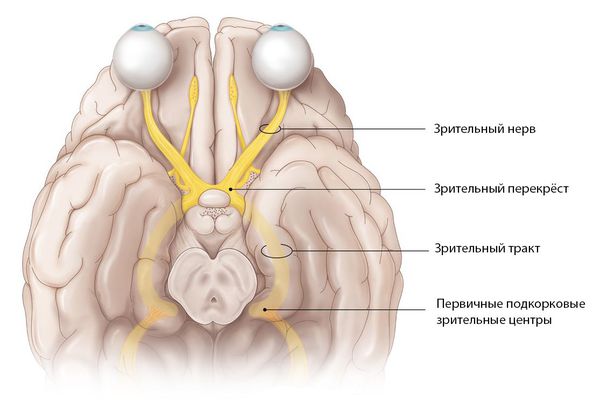
Отростки нервных клеток собираются со всей сетчатки и образуют диск зрительного нерва. Затем они направляются к головному мозгу, перекрещиваются с нервными волокнами второго глаза и формируют зрительный перекрёст. От него начинается зрительный тракт, который заканчивается в первичных подкорковых зрительных центрах.
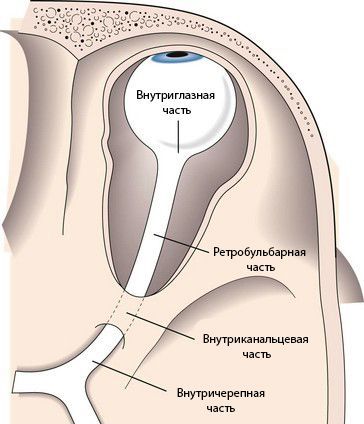
Зрительный нерв подразделяется на несколько частей:
Длина внутриглазной части зрительного нерва составляет 25–35 мм. В горизонтальной плоскости нерв S-образно изгибается, благодаря чему при движениях глазного яблока он не натягивается.
К внутриглазной части относится диск зрительного нерва. В нём соединяются оптические волокна сетчатки, а из центра выходят сосуды: узкие светло-красные артерии и более тёмные толстые вены.
Ретробульбарная или орбитальная часть — это участок зрительного нерва длиной 25–35 мм. Начинается от области, где нерв выходит из глазного яблока, и продолжается до входа в зрительный канал.
Внутриканальцевая часть зрительного нерва заключена в зрительный канал. Её длина составляет около 6 мм, нерв здесь фиксирован к стенке канала.
Причины неврита зрительного нерва
Точную причину заболевания выяснить удаётся не всегда, но чаще всего к воспалению зрительного нерва приводят:
Симптомы неврита зрительного нерва
Основные жалобы пациентов при неврите:
Ретробульбарный неврит — это воспаление участка зрительного нерва, расположенного между глазным яблоком и зрительным перекрёстом.
Чаще всего ретробульбарный неврит развивается при демиелинизирующих заболеваниях, в 80 % случаев он является первым признаком рассеянного склероза. Но может возникать при инфекционных заболеваниях и отравлениях, например метиловым спиртом.
Ретробульбарный неврит может протекать в острой форме (чаще при инфекциях) и в хронической (при отравлениях токсинами). Одностороннее поражение обычно протекает в острой форме, двустороннее — в хронической. При надавливании на глаз и его движениях 90 % пациентов чувствуют боль за глазным яблоком. Часто нарушается цветовое зрение и быстро возникает цветовое утомление, т. е. чувствительность глаза к цветам снижается, оттенки быстро тускнеют. Сильно падает острота зрения: пациент перестаёт различать предметы и видит только свет. В поле зрения появляются скотомы различных размеров — участки полного или частичного выпадения зрения, которые не связаны с периферическими границами.
При аксиальном неврите возникает центральная скотома размером 2–10 ° и более. Она может объединяться с частичными выпадениями полей зрения, которые примыкают к точке фиксации взора. Также в поле зрения могут возникать периферические дефекты.
При периферической форме неврита поле зрения имеет концентрический характер, т. е. сужается по всему периметру.
Патогенез неврита зрительного нерва
Зрительный нерв состоит из миллиона нервных волокон. Снаружи они покрыты специальным веществом — миелином, который облегчает проведение нервного импульса к мозгу. Наиболее частой причиной неврита являются демиелинизирующие заболевания, при которых зрительный нерв разрушается клетками иммунной системы.
Иммунитет уничтожает вирусы и бактерии, которые вызывают инфекционные болезни. При аутоиммунных заболеваниях наша иммунная система принимает собственные ткани организма за чужеродные и разрушает их. При неврите иммунная система атакует миелиновую оболочку, которая покрывает зрительный нерв.
Острый неврит зрительного нерва может развиться из-за вирусной инфекции, которой пациент болел несколько лет назад или больше. До конца неизвестно, что именно в таких случаях приводит к поражению зрительного нерва. Вероятно, заболевание развивается у людей с определённым типом иммунной системы.
Воспаление при неврите протекает на стволе и оболочках зрительного нерва и ощущается пациентом как дискомфорт, особенно при движениях глаз. Из-за воспаления возникает отёк и инфильтрация — накопление в тканях клеточных элементов и жидкости. В результате этого зрительные волокна сдавливаются, их клетки разрушаются и зрение ухудшается.
Классификация и стадии развития неврита зрительного нерва
Код неврита зрительного нерва по МКБ-10 (Международной классификации болезней): H46.
Выделяют следующие виды неврита:
В зависимости от того, где расположено воспаление, выделяют три формы ретробульбарного неврита:
Осложнения неврита зрительного нерва
Заболевания, связанные с воспалением нервной системы, могут вызвать необратимые изменения в организме. Чем дольше продолжается воспалительный процесс, тем они тяжелее.
Диагностика неврита зрительного нерва
Сбор анамнеза
Диагностика начинается с опроса пациентов. К типичным жалобам относятся:
Врач уточняет у пациента:
Внешний осмотр и пальпация
При наружном осмотре зачастую изменения не выявляются. При ретробульбарном неврите глазное яблоко может быть смещено вперёд, движения глаза ограничены и вызывают боль.
Инструментальные методы исследования
Дополнительные методы диагностики для уточнения диагноза
Лабораторные исследования
Лечение неврита зрительного нерва
Если диагноз подтверждён, то пациента срочно госпитализируют. Лечение консервативное, его цель — подавить инфекции, уменьшить воспалительный отёк и аллергические реакции, улучшить обмен веществ в тканях центральной нервной системы.
Для лечения неврита применяются:
Прогноз. Профилактика
При воспалении диска зрительного нерва (папиллите) пациент нетрудоспособен примерно 15–28 дней. При правильном лечении зрение значительно или полностью восстанавливается.
Прогноз хуже при неврите, вызванном аутоиммунными болезнями, а также коллагенозами, саркоидозом, специфическими инфекциями и демиелинизирующими заболеваниями. Зрительные нарушения прогрессируют в течение 7–10 дней. Зрение редко восстанавливается полностью, часто случаются рецидивы, может частично атрофироваться зрительный нерв.
Профилактика неврита зрительного нерва
Что такое острый синусит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Мисюриной Юлии Викторовны, ЛОРа со стажем в 21 год.
Определение болезни. Причины заболевания
Основные причины острого синусита — вирусы или бактерии. Поэтому выделяют вирусную и бактериальную форму заболевания. Реже возбудителем острого воспаления в околоносовых пазухах становятся анаэробы и внутриклеточные микроорганизмы.
Вирусный синусит чаще протекает как обычное простудное заболевание и имеет сезонный характер. Им, как правило, болеют осенью, зимой, весной и, реже, в тёплое время года.
К вирусам, вызывающим воспаление верхних дыхательных путей, относятся: риновирусы, вирусы гриппа и парагриппа, респираторно-синцитиальные вирусы, аденовирусы и коронавирусы.
Предрасполагающие факторы бактериального синусита:
Анаэробная инфекция может привести к острому синуситу при патологии зубочелюстной системы или осложнённом хроническом синусите. В таком случае трудно определить, это острая форма или обострение хронической.
Аллергический процесс и грибковая флора также могут стать причинами синусита — остро возникнув, заболевание перейдёт в хроническую форму.
Симптомы острого синусита
Основные симптомы острого синусита:
Затруднённым дыханием сопровождается большинство заболеваний носа, поэтому только этот симптом не подтверждает острый риносинусит. Для постановки диагноза необходимо, чтобы присутствовали не менее двух признаков.
Головная боль при синусите носит тупой, ноющий характер и часто усиливается при наклоне головы вниз. Может уменьшаться после использования сосудосуживающих капель.
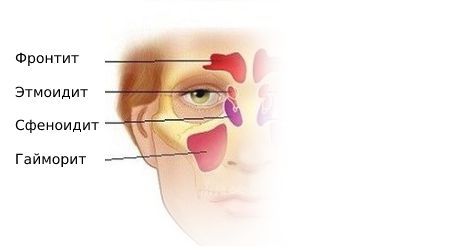
При воспалении в верхнечелюстной и лобной пазухах боль возникает в области лица, переносья, надбровья и височно-теменной области. При верхнечелюстном синусите проявляется разлитой зубной болью на стороне поражения. Для воспаления слизистой оболочки клиновидной пазухи (сфеноидита) характерны боли в центре головы и в затылке.
Выделения из носа при остром синусите бывают не всегда. Слизистые выделения характерны для вирусного воспаления, гнойные возникают, если присоединилась бактериальная флора. Хорошая дренажная функции пазухи и открытое соустье у детей проявляется в том, что при сморкании и откашливании отходят выделения. При поражении клиновидной пазухи носа и задних отделов решётчатого лабиринта выделения, как правило, стекают по задней стенке глотки, вызывая приступы кашля.
Для нетяжёлой формы острого синусита характерны:
При тяжёлой форме температура поднимается до 38 ºС и выше, головная боль становится интенсивной, может развиться реактивный отёк век и мягких тканей лица.
Патогенез острого синусита
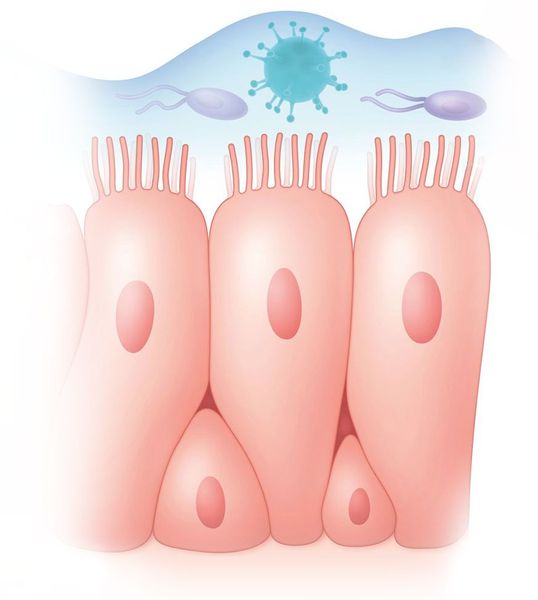
При синусите вирус попадает на слизистую оболочку полости носа, повреждает клетки реснитчатого эпителия и внедряется в организм человека. При этом слизистая оболочка отекает, усиливается выделение слизи в полости носа, что ещё сильнее блокирует работу ресничек мерцательного эпителия. В норме их движение защищает организм от чужеродных агентов.
В это время у пациента появляется насморк, першение в горле, кашель, повышается температура и возникает слабость. Симптомы сохраняются в среднем семь дней, постепенно уменьшаясь.
Другой вариант развития событий: признаки простуды не стихают к концу недели, как должно быть, а, наоборот, усиливаются. Приём обезболивающих препаратов не улучшает состояние. В таком случае следует немедленно обратиться к врачу.
Классификация и стадии развития острого синусита
По форме:
1. Экссудативные (с образованием жидкости в пазухе):
2. Продуктивные (с утолщением слизистой оболочки):
По причине:
По локализации:
По характеру течения:
По тяжести течения:
Лёгкая
• умеренно выраженные симптомы риносинусита (кашель, заложенность носа и выделения из него), которые не влияют на сон и дневную активность пациента;
• головных болей в проекции околоносовых пазух нет;
• отсутствие осложнений
Среднетяжёлая
• выраженные симптомы риносинусита умеренно или значительно влияют на сон и дневную активность пациента;
• при движении или наклоне головы возникает ощущение тяжести в проекции околоносовых пазух;
• осложнения со стороны среднего уха — острый средний отит;
• внутричерепных или орбитальных осложнений нет
Тяжёлая
• выраженные или мучительные симптомы риносинусита значительно влияют на сон и дневную активность пациента;
• периодическая или постоянная боль в проекции околоносовых пазух, которая усиливается при движении или наклоне головы и простукивании в проекции околоносовой пазухи;
• внутричерепные или орбитальные осложнения
Осложнения острого синусита
В большинстве случаев острый синусит протекает в лёгкой форме и проходит самостоятельно.
Осложнения могут возникнуть:
Выделяют орбитальные и внутричерепные осложнения.
Орбитальные осложнения:
Внутричерепные осложнения:
Как видно из таблицы ниже, несмотря на разнообразие клинических форм осложнений, их проявления схожи. Это затрудняет диагностику и выбор правильной тактики лечения.
Осложнения острого синусита
| Осложнение | Клинические проявления |
|---|---|
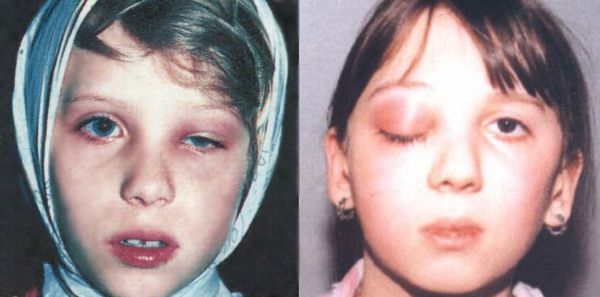
| Реактивный отёк клетчатки орбиты и век | Бледные безболезненные полупрозрачные отёчные веки, чаще верхние, чем нижние. Возможно выпячивание глазного яблока из орбиты (экзофтальм) |
| Диффузное негнойное воспаление клетчатки орбиты и век | Отёк и покраснение век из-за переполнения кровью сосудов (гиперемия). Экзофтальм и интоксикация |
| Остеопериостит орбиты | Отёк и гиперемия век, экзофтальм и ограничение подвижности глазного яблока |
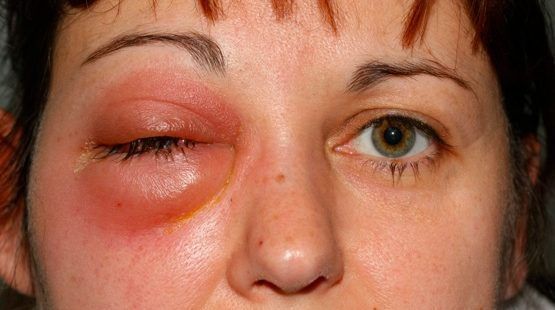
| Абсцесс века | Отёк и покраснение век, колебания жидкости при надавливании на глазное яблоко, интоксикация |
| Субпериостальный абсцесс | Отёк, гиперемия кожи век и конъюнктивы, боль при ощупывании, смещение глазного яблока |
| Ретробульбарный абсцесс и флегмона орбиты | Отёк и гиперемия век и конъюнктивы, выраженный экзофтальм, ограничение подвижности глазного яблока и боль при ощупывании |
| Тромбоз вен клетчатки орбиты и кавернозного синуса | Отёк и гиперемия век и конъюнктивы обоих глаз, выраженный экзофтальм, снижение остроты зрения, интоксикация |
| Арахноидит (лептоменингит) | Воспаление сосудистой оболочки головного мозга. Головная боль, тошнота, головокружение и слабость |
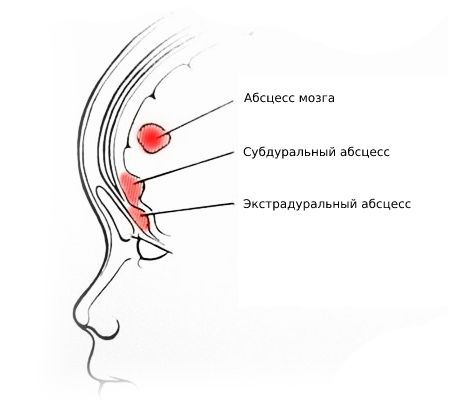
| Экстрадуральный абсцесс | Головная боль, тошнота и интоксикация |
| Субдуральный абсцесс | Головная боль, тошнота и интоксикация |
| Серозный и гнойный менингит | Головная боль, тошнота, светобоязнь, вынужденное положение тела с запрокинутой назад головой и появление менингеальных рефлексов |
| Абсцесс мозга | Головная боль, тошнота, менингеальные симптомы. Очаговые симптомы многообразны, связаны с локализацией абсцесса |
| Тромбоз синусов твёрдой мозговой оболочки | Лихорадка, приступы подъёма температуры и её падения с ознобом, обильным потоотделением и слабостью |
Диагностика острого синусита
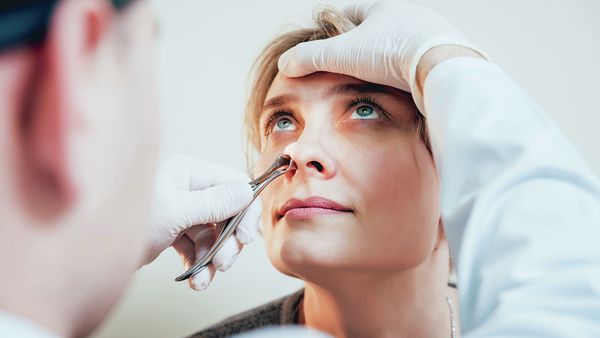
Передняя риноскопия
Врач оценивает состояние слизистой оболочки носовых раковин и ходов, отсутствие или наличие отделяемого. Признаки синусита — это наличие гнойного или слизисто-гнойного отделяемого в области выводных отверстий поражённых пазух. Оно сопровождается покраснением и отёком слизистой оболочки полости носа.
Патологический секрет может быть виден на задней стенке ротоглотки и в носоглотке при их осмотре с помощью шпателя и носоглоточного зеркала (задней риноскопии) и осмотре зева (фарингоскопии).
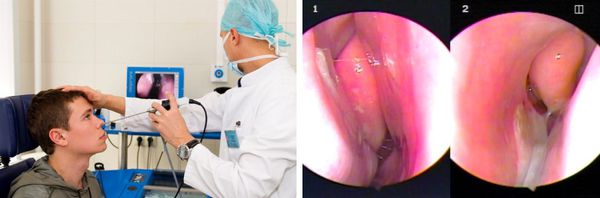
Эндоскопическое исследование полости носа
Позволяет детально осмотреть носовые ходы и раковины до носоглотки, выявить мельчайшие анатомические изменения. Зачастую проводится видеоэндоскопия с фиксацией результата, что в дальнейшем помогает оценить, как протекает заболевание.
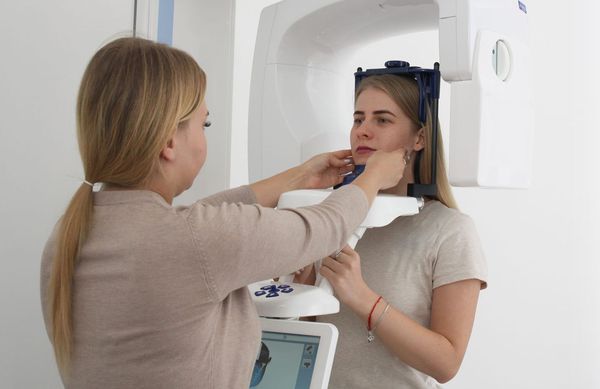
Рентгенография пазух носа
Компьютерную томографию (КТ) применяют при хронической патологии околоносовых пазух, орбитальных и внутричерепных осложнениях. Использовать её для диагностики острого синусита не целесообразно. Ни рентген, ни КТ не могут дифференцировать вирусный и бактериальный синуситы.
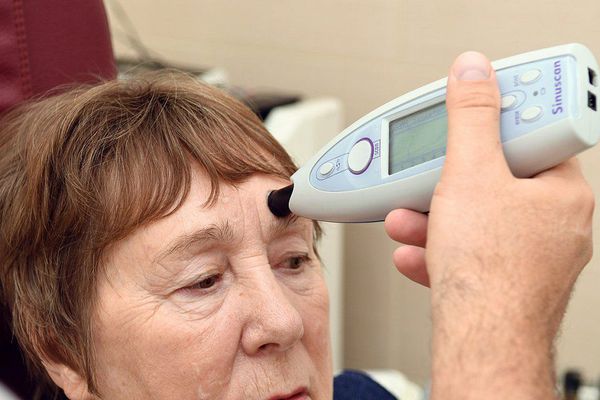
Ультразвуковое исследование (УЗИ)
Действие УЗИ основано на отражении ультразвукового сигнала на границе двух субстанций с разными акустическими свойствами (кость — воздух, воздух — экссудат и т. д.) в линейном и двухмерном режиме. В первом случае применяют УЗИ-сканеры для околоносовых пазух («Синускоп», «Синускан»), во втором — стандартные аппараты для УЗИ.
Диагностическая пункция
Пункция пазухи (с лат. «прокол») не относится к рутинным методам диагностики из-за высокого риска осложнений. Применяется, если есть противопоказания к проведению рентгенографии, например при беременности.
Лабораторная диагностика
Включает общий анализ крови и определение С-реактивного белка (СРБ).
Микробиологическое исследование
Проводится при затяжных формах синусита и неэффективности антибиотикотерапии. Для исследования потребуется отделяемое полости носа либо материал поражённой пазухи, извлечённый с помощью пункции.
Достоверность метода относительна, а информативность мала. Во-первых, микрофлора полости носа и пазухи изначально различна. Взятие мазка, даже при соблюдении всех условий, не гарантирует, что культивируемая на средах бактерия является причиной воспаления в пазухе, а не случайным «попутчиком» при выведении ватного зонда из носа.
Диафаноскопия
Лечение острого синусита
Выбор тактики лечения зависит от формы и тяжести острого синусита. Экссудативные синуситы лёгкой и среднетяжёлой степени зачастую лечатся консервативно или методами инвазивного дренирования пазухи.
Консервативное лечение
Цели лечения острого синусита — восстановить проходимость соустья воспалённой пазухи и предупредить орбитальные и внутричерепные осложнения. Для этого в первые дни простуды, но не более семи дней, применяют сосудосуживающие средства, а также увлажняют и орошают слизистую оболочку полости носа физиологическим раствором (хлоридом натрия 0,9 %).
Такие мероприятия препятствуют блокаде соустья и способствуют движению слизи на поверхности реснитчатого эпителия, а значит не дают бактериям размножаться.
Применять антибиотики в первые семь дней нецелесообразно. Показанием для антибиотикотерапии является только бактериальный синусит. Этот диагноз ставится врачом на основании жалоб, анамнеза, данных объективного, дополнительных методов обследования и дифференциальной диагностики.
Дренирование пазухи
К инвазивным методам дренирования пазухи относятся:
Пункция верхнечелюстной пазухи проводится через нижний носовой ход иглой Куликовского.
Затем содержимое пазухи удаляют, промывая её шприцом с физиологическим или антисептическим раствором.
Лобную пазуху чаще прокалывают тонкой иглой через глазничную стенку, реже производят трепанопункцию — отверстие создаётся через переднюю стенку бормашиной или инструментами для сверления кости (трепанами).
Курс лечения состоит из нескольких пункций, поэтому катетер вводят в пазуху в среднем на 10 дней.
Пункция околоносовой пазухи — это инвазивный метод, связанный с риском серьёзных осложнений. Его альтернативой является применение синус-катетера «ЯМИК». Устройство изобретено российским оториноларингологом В.С. Козловым.
Катетер вводится в полость носа до носоглотки. Заполненные воздухом камеры создают отрицательное давление, которое способствует дренированию пазух носа.
Все инвазивные процедуры проводятся после аппликационной анестезии и анемизации полости носа.
Пункция верхнечелюстной пазухи связана с риском проникновения иглы в мягкие ткани щеки, глазницу и крылонёбную ямку. Также при процедуре может повредиться устье носослёзного канала, возникнуть кровотечение, а при попытке продувания пазухи в кровеносные сосуды может проникнуть воздух.
Хирургическое лечение
Показано при орбитальных или внутричерепных осложнениях, а также при продуктивной форме острого синусита, чаще возникающей при одонтогенном синусите.
Хирургическое лечение острого синусита включает:
Реабилитационный период длится около 14 дней.
Прогноз. Профилактика
Прогноз неосложнённой формы острого синусита благоприятный. Если пациент несвоевременно обратился к доктору, не соблюдал принципы антибиотикотерапии или подвергался постоянному переохлаждению, то острый синусит может перейти в хронический.
Нечеткое зрение в одном или обоих глазах
Размытое зрение – это когда зрение теряет свою остроту, и вместо четкой картинки вы видите мутное изображение. Предметы как-будто не в фокусе и имеют смазанные очертания.
Весьма логично, что такая проблема вызывает опасения. Причин у размытого зрения множество. Это может быть близорукость, дальнозоркость, астигматизм, пресбиопия, все эти неполадки со зрением относятся к аномалии рефракции. Иногда потеря четкости картинки может быть свидетельством опасных заболеваний и неврологических расстройств, которые нельзя оставлять без внимания.
Если у вас появились проблемы со зрением, то первым делом мы идем к врачу, он проверит ваши глаза по всем параметрам и определит, нужно ли лечение. Очень важно проверять глаза комплексно.
Причины потери четкости зрения и как это вылечить
Близорукость или миопия: В этом случае вы чувствуете в глазах излишнее напряжение, вплоть до головной боли. Может появиться косоглазие и размытое зрение в одном глазу или сразу в обоих.
Способы лечения – ношение очков, контактных линз, хирургические методы типа операций LASIK или фоторефракционная кератэктомия.
Дальнозоркость: в этом случае вы отлично видите предметы вдали, но вот вблизи – нет. Чтобы рассмотреть предмет вблизи, вам приходится напрягать зрение. Глаза в этом случае очень устают. Способы лечения аналогичны миопии – очки, контактные линзы или рефракционная хирургия глаза.
Астигматизм: Если у вас проблемы с различением объектов как вблизи, так и вдали, это может быть признаком астигматизма. Ее причина – деформированная форма роговицы.
В этом случае лучи света не фокусируются на сетчатке, а значит, четкая картинка не складывается, расстояние до предмета в этом случае не имеет значения.
Методы лечения – очки, линзы, хирургия.
Пресбиопия: Это заболевание – следствие естественного устаревания организма. И если ваш возраст превысил отметку сорока лет, пусть вас не удивляет, что вам трудно читать текстовые сообщения на телефоне, мелкий шрифт на упаковке. В качестве лечения врач может выписать вам очки для коррекции аномалий рефракции и пресбиопии. Очень важны такие дополнительные опции в очках, как антибликовое покрытие и фотохромные линзы. Чтобы получить больше информации о том, какие очки лучше всего подобрать, обратитесь к своему окулисту.
Хронический синдром сухого глаза: Если у вас часто пересыхают глаза, то это может стать причиной того, что картинка время от времени будет терять свою четкость. В качестве лечения этого недуга врач порекомендует вам искусственные слезы – это капли, оказывающие смазывающий эффект. Если ситуация очень серьезная, тогда доктор пропишет рецептурные медикаменты или специальные пробки, вставляемые в слёзный канал – они имеют несколько названий – обтураторы, окклюдеры слезных точек.
Беременность: когда женщина ожидает появления ребенка, ее организм нередко выдает удивительные реакции, в их числе и проблемы со зрением – нечеткая картинка или двоение в глазах. Виноваты во всем гормоны – они способны влиять на форму и толщину роговицы. Все это приводит к тому, что зрение становится размытым. Нередко помутнение зрения – последствие сухости глаз, что тоже часто случается во время беременности.
Глазные мигрени или мигренозные головные боли:
Мигрень – состояние крайне неприятное, но не опасное в общем и целом. Из симптомов можно выделить появление пелены перед глазами, мерцание света и светящихся зигзагов.
Плавающие мушки: вы можете ощущать проблемы со зрением, когда перед глазами плавают какие-то непонятные мушки. Очень часто такая проблема появляется с возрастом: гелеобразное стекловидное тело глаза с годами теряет свою плотную структура и становится более жидким. Крошечные кусочки ткани внутри него отправляются в свободное плавание по глазу и отбрасывают на сетчатку тени, отчего мы и видим плавающие объекты.
Нечеткое зрение после оперативного вмешательства типа LASIK: после проведения рефракционной хирургии зрение может быть нечетким. Но этот неприятный эффект проходит через несколько дней. Однако потребуется несколько больше времени, чтобы зрение вернулось в норму.
Глазные капли и лекарства: причиной нечеткой картинки, а также раздражения глаз могут стать капли для глаз, а точнее консерванты, которые входят в их состав. Сухость глаз и помутнение зрения могут быть следствием употребления гистаминных препаратов. Эти побочные эффекты обычно указываются в инструкции к медикаментам. Если вы не знаете, почему у вас размытое зрение, можете задать этот вопрос врачу, и тот выяснит, не «побочка» ли это от каких-либо лекарственных средств.
Бесконтрольное ношение контактных линз: Обычно носить линзы можно течение короткого периода времени, этот срок указывается на самих линзах, но очень часто мы пренебрегаем этими рекомендациями. Если носить контактные линзы слишком долго, в них накапливаются загрязнения, в том числе белковые. Это не только может стать причиной размытости зрения, но и глазной инфекции.
Расплывчатое зрение как симптом опасных проблем со зрением
Заболевания глаз: если вам за 60 лет, и вы ощущаете, что ваше зрение резко затуманилось есть риск, что у вас образовалась макулярная дырка – разрыв сетчатки. Следствием многих заболевания глаз может стать необратимая потеря зрения, поэтому стоит сразу же обращаться в больницу, если вы почувствовали, что зрение резко ухудшилось.
Катаракта: Это заболевание опасно тем, что если его не лечить, можно полностью ослепнуть. Симптомы катаракты – помутнение зрения, блики и ореолы вокруг света ночью, решение – операция по удалению катаракты и искусственный хрусталик. Эти операции восстановят потерянное зрение.
Глаукома: симптомы – нечеткая картинка и «туннельное зрение». Очень важно вовремя начать лечение, поскольку иначе можно полностью потерять способность видеть.
Возрастная дегенерация желтого пятна: В ходе этого недуга вы страдаете не столько от нечеткости картинки, сколько от того, что изображение становится деформированным – прямые линии идут волной или становятся прерывистыми. Это возрастное заболевание опять же опасно тем, что можно полностью ослепнуть.
Диабетическая ретинопатия: диабет может привести к диабетической ретинопатии, это опасное заболевание, при котором серьезные повреждения получает сетчатка глаза.
Сердечно-сосудистые заболевания и другие системные заболевания: нечеткое зрение может быть сигналом начала такого крайне опасного заболевания как инсульт или кровоизлияние в мозг. А еще это может быть первым звоночком рассеянного склероза. Поэтому если вы резко ощутили, что зрение потеряло четкость или у вас двоится в глазах, нужно незамедлительно обратиться за медицинской помощью.
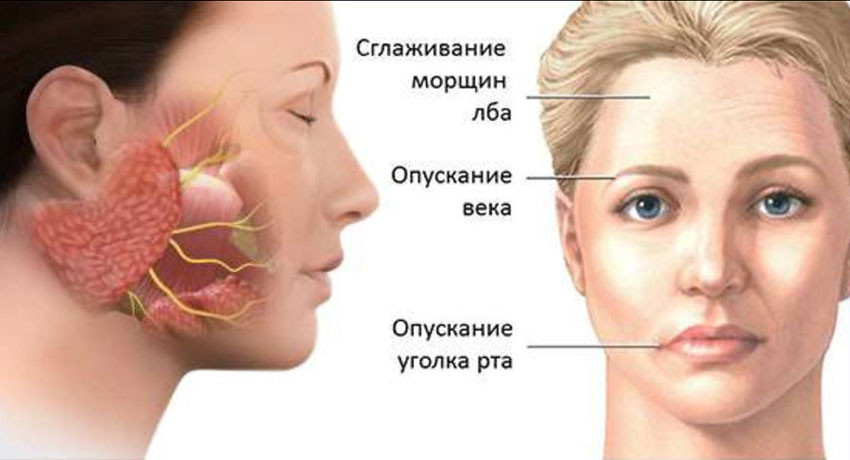
Неврит лицевого нерва
Лицевой нерв выполняет важную функцию – обеспечивает движения в мимических мышцах лица. Именно благодаря ему мы можем выражать эмоции без слов и корчить гримасы – страшные или смешные. Еще лицевой нерв контролирует стременную мышцу, которая защищает ухо от громких звуков, обеспечивает восприятие вкуса передними двумя третями языка, увеличивает выделение слюны. При неврите эти функции нарушаются.
Некоторые факты о лицевом неврите:
Внезапно возник паралич одной половины лица? Как можно скорее обращайтесь к врачу. Это может быть неврит лицевого нерва или более серьезное состояние, например, инсульт.
Лечение неврита лицевого нерва
В настоящее время считается, что наиболее эффективное лечение лицевого неврита – применение глюкокортикоидов (препаратов гормонов коры надпочечников). Они эффективно подавляют воспаление, это существенно ускоряет восстановление пораженного нерва. Применяют препарат преднизолон в виде таблеток, курс лечения обычно продолжается 10 дней. Ни в коем случае не стоит заниматься самолечением: глюкокортикоиды – гормональные препараты, они имеют серьезные побочные эффекты.
Большое значение имеет реабилитация – комплекс мероприятий, которые помогают восстановить нарушенные функции. Реабилитационные мероприятия включают:
Позаботьтесь о себе, запишитесь на консультацию сейчас
Сколько лечится неврит лицевого нерва? Каковы прогнозы?
В большинстве случаев прогноз при неврите лицевого нерва благоприятный – примерно 75% пациентов полностью выздоравливают. Если проводится лечение, а симптомы болезни не проходят больше 3-х месяцев, то шансы на полное восстановление сильно снижаются.
Если спустя девять месяцев с начала заболевания сохраняются выраженные симптомы, невролог может порекомендовать следующие методы лечения:
Лечение нужно начинать сразу, как только появились первые симптомы. Раннее начало терапии повышает шансы на полное восстановление. Запишитесь на прием к неврологу в медицинском центре Международная клиника Медика24 по телефону +7 (495) 230-00-01.
Позаботьтесь о себе, запишитесь на консультацию сейчас
Основная функция лицевого нерва – иннервация мышц лица. Он обеспечивает мимику, движения губ, век. Также он отвечает за следующие функции:
Соответственно, симптомы неврита лицевого нерва представляют собой расстройства этих функций. Самое яркое проявление – нарушение движений в мимической мускулатуре.
Лицевой нерв – парный, то есть у человека их два – справа и слева. Чаще всего неврит возникает на одной стороне. Намного реже он бывает двухсторонним.
Какие симптомы возникают при неврите лицевого нерва?
Основное проявление заболевания – внезапный паралич мышц на одной стороне лица. Это становится особенно хорошо заметно, когда человек пытается нахмурить брови, улыбнуться, оскалить зубы. Лицо становится асимметричным. Примерно у двух заболевших из ста паралич мимических мышц возникает сразу с двух сторон.
Такая картина напоминает другое серьезное состояние – инсульт. Не стоит заниматься самодиагностикой. Лучше сразу вызвать «Скорую помощь». Ведь при инсульте счет идет буквально на минуты – лечение нужно начинать немедленно.
Другие возможные симптомы неврита лицевого нерва:
Каждый из этих симптомов может быть выражен сильнее или слабее, они сочетаются по-разному, в зависимости от того, на каком участке лицевого нерва возник неврит.
Какие осложнения могут возникать при неврите лицевого нерва?
В большинстве случаев происходит полное выздоровление, все функции нерва полностью восстанавливаются. При сильном поражении могут возникать некоторые осложнения:
Опытный невролог правильно оценит симптомы лицевого неврита, назначит эффективное лечение, реабилитацию. Посетите невролога. В в международной клинике Медика24 администраторы принимают звонки в любой день 24 часа в сутки, обращайтесь: +7 (495) 230-00-01.
Мы вам перезвоним
Причина развития неврита лицевого нерва – его воспаление. Воспалительный процесс приводит к повреждению нервных волокон и нарушению их функций. Почему это происходит? Ученые до конца не могут ответить на этот вопрос. Но некоторые соображения есть.
Основная причина лицевого неврита – инфекция
Эксперты считают, что основная причина заболевания – вирусная инфекция. Неврит могут вызывать следующие инфекционные агенты:
Также неврит лицевого нерва связывают с боррелиозом (болезнью Лайма) – бактериальной инфекцией. Похожие симптомы возникают при понтинной форме полиомиелита.
Другие условия, способные приводить к заболеванию
Известны некоторые факторы, которые, как предполагается, могут способствовать возникновению заболевания:
Иногда можно услышать о том, что причиной возникновения неврита лицевого нерва может стать вакцинация. Однако, исследования доказали, что между прививками и этим заболеванием нет никакой связи.
Что происходит с лицевым нервом при неврите?
Воспаление приводит к возникновению отека нерва, его разбуханию. В результате происходит его сдавление в костном канале. Повреждается его защитная оболочка. Из-за этого нарушается передача нервных импульсов от головного мозга к мимическим мышцам – возникает их паралич.
Как от причины зависит лечение?
До 2007 года эксперты спорили о том, какие виды лечения при неврите лицевого нерва наиболее эффективны. Одни настаивали на применении противовирусных препаратов, так как заболевание чаще всего вызвано вирусной инфекцией, другие отдавали предпочтение глюкокортикостероидам (гормональные препараты, которые обладают мощным противовоспалительным эффектом), третьи утверждали, что лучше действует их сочетание.
После клинических исследований было решено, что наиболее эффективны глюкокортикоиды.
Правильно определить причину болезни и назначить эффективное лечение сможет только врач-невролог. Посетите доктора сразу же, как только вас начали беспокоить первые симптомы. Запишитесь на прием к неврологу в международной клинике Медика24 по телефону +7 (495) 230-00-01.
Получить заочную консультацию врача
Основное проявление неврита лицевого нерва – паралич мышц лица. Обычно он возникает на одной стороне, у 2-х пациентов из 100 – с двух сторон. Этот симптом не характерен исключительно для лицевого неврита. Он может возникать и при других заболеваниях: при инсульте, некоторых инфекциях, болезни Лайма, онкологических заболеваниях.
Опытный врач-невролог сможет разобраться в причинах мимического паралича и вовремя назначить лечение, которое поможет.
Диагностика неврита лицевого нерва в клинике: что происходит в кабинете невролога?
Во время беседы доктор может задать вам следующие вопросы:
Далее врач проведет общий неврологический осмотр, так как проявления неврита лицевого нерва могут быть вызваны другим, более серьезным заболеванием. Вас попросят поднять и нахмурить брови, улыбнуться, оскалить зубы, высунуть язык – эти тесты помогут определить нарушение работы мышц лица. Если после осмотра врач затрудняется установить точный диагноз, вам назначат дополнительные методы диагностики.
В в международной клинике Медика24 работают опытные врачи-неврологи, действуют единые, разработанные экспертами, стандарты. Вас внимательно осмотрят, назначат все необходимые в вашем случае процедуры, установят точный диагноз.
Дополнительные методы диагностики лицевого неврита в международной клинике Медика24
Электромиография – исследование, во время которого при помощи специальных электродов определяют характер и качество проведения сигнала по нерву, ответ мышц. Это помогает выявить повреждение лицевого нерва и уровень, на котором оно произошло.
Методы визуализации – врач может назначить вам компьютерную томографию или магнитно-резонансную томографию. Эти исследования помогают в диагностике некоторых состояний, которые привели к возникновению симптомов неврита лицевого нерва, например, перелома костей черепа, онкологических заболеваний.
Если невролог посчитает, что ваши жалобы могли быть вызваны сахарным диабетом или инфекционным заболеванием, вам назначат соответствующие лабораторные методы диагностики.
Частная медицина часто грешит тем, что врачи стараются назначить пациентам как можно больше диагностических процедур, «на всякий случай». В в международной клинике Медика24 вам будут назначены только те исследования, которые необходимы в вашей ситуации. У нас даже работают специалисты – врачи-координаторы, которые следят, чтобы каждый пациент получил полноценную медицинскую помощь, но не переплачивал за лишнее. Наша главная ценность – ваше здоровье.
Материал подготовлен врачом-неврологом международной клиники Медика24 Нурутдиновой Эльзой Ниазовной.
Отек пазух носа
Околоносовые пазухи выполняют защитную функцию. Они служат противоударным буфером при травмах, изолируют чувствительные органы от перепада температур, очищают входящий воздух от вирусов и бактерий. Если же нарушается какая-либо функция, пазухи реагируют на это изменением состояния – отеком.
Причины отека слизистых пазух носа
Внутренняя поверхность полостей выстлана мерцательным эпителием с бокаловидными клетками, которые вырабатывают секрет, предназначенный для увлажнения носовых ходов и для выведения инородных агентов: микробов, пыли, аллергенов. Со слизью выводится порядка 60% бактерий и других раздражающих элементов.
Если раздражитель по каким-либо причинам не был удален, возникает воспаление, на которое слизистая оболочка реагирует отеком из-за усиленного притока лимфы к очагу воспаления.
Отек пазух носа у ребенка и взрослого возникает не только из-за попадания раздражающего агента, но и по физиологическим и другим причинам.
Физиологические причины
Переохлаждение организма – триггер для развития патологических состояний организма. Это состояние ослабляет защитные силы и провоцирует развитие воспалительных реакций в наиболее уязвимых местах.
Полости носа, как правило, берут на себя основной «удар», ведь чаще всего переохлаждение заканчивается заложенностью носа и развитием заболеваний верхних дыхательных путей.
Кроме этого, отечность может развиться в результате:
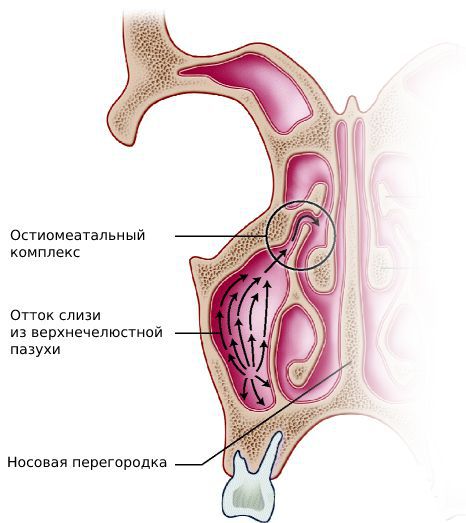
Физическое препятствие, будь то новообразование в виде полипа, аденоидов или искривление перегородки, которое сужает носовой проход, препятствует свободному оттоку слизи и выведению вредных частиц. Слизь скапливается в полостях, в местах скопления развивается воспалительный процесс, который приводит к отеку.
Бактериальные и вирусные инфекции
Бактерии или вирусы, осевшие в носовых ходах и полостях провоцируют развитие острых и хронических ринитов, синуситов, особенно при сниженном иммунитете. Они сопровождаются обильными выделениями слизи и отеком.
Аллергическая реакция
Вещества – аллергены воспринимаются организмом как угроза, поэтому при их воздействии включается механизм иммунной защиты. Он проявляется различными реакциями. Одна из них – обильные выделения слизи и отек слизистой носа.
Другие причины
Отёк может развиваться под воздействием неблагоприятных факторов внешней среды. Для нормального функционирования слизистая носа должна быть увлажнена. Мерцательный эпителий вырабатывает в среднем до 100 мл секрета в сутки при температуре 27-33 °С и уровне кислотности pH 5,5-7,5. Любые резкие изменения внешней среды влияют на состояние слизистой.
Кроме климатических условий на состояние полостей носа влияют:
Как понять, что отекли пазухи
Симптомы отечности делятся на воспалительные и функциональные. К воспалительным относятся:
Функциональные изменения проявляются нарушением обоняния, затрудненным носовым дыханием. Меняется тембр и высота голоса. Выделяемая слизь меняет цвет и густоту.
Отек также может проявляться храпом, образованием корок на слизистой носа, носовыми кровотечениями.
Следствием заболевания может стать гнойное воспаление, если отечность была вызвана бактериальной инфекцией. В этом случае основная опасность – прорыв гнойного содержимого в пазухи. Это повышает риск развития неврита тройничного нерва, абсцесса головного мозга, менингита, остеомиелита челюстной кости.
Диагностика
Постановка диагноза требует три этапа обследований. На первом этапе проводится физикальный осмотр. Врач исследует пораженный участок методом пальпации, чтобы определить, насколько выражена отечность.
Лабораторная диагностика подразумевает исследование носового секрета – слизи с помощью цитологических, бактериологических, биохимических и других методов.
Если полученной информации недостаточно, пациента направляют на рентген и диафаноскопию – просвечивание пазух пучком света.
Сиалор против насморка
Есть противопоказания. Проконсультируйтесь со специалистом.
Лечение отека пазух носа
В зависимости от причины заболевания снять симптомы помогут препараты, которые имеют противоаллергическую, антибактериальную или восстановительную направленность.
Синдром сухого глаза в офтальмологической практике
Синдром сухого глаза (ССГ), или ксероз роговицы и конъюнктивы, представляет собой комплексное заболевание, которое распространено во всем мире и является одной из основных проблем современной офтальмологической патологии. По данным российских
Синдром сухого глаза (ССГ), или ксероз роговицы и конъюнктивы, представляет собой комплексное заболевание, которое распространено во всем мире и является одной из основных проблем современной офтальмологической патологии. По данным российских исследователей, этим заболеванием страдают до 12% больных офтальмологического профиля в возрасте до 40 лет и свыше 67% пациентов старше 50 лет [2]. Сам термин «сухой глаз» появился в отечественной литературе сравнительно недавно. Ранее его отождествляли исключительно с болезнью Сьегрена — тяжелым системным заболеванием, сопровождающимся понижением или полным отсутствием секреции всех эндокринных желез, в особенности слезных и слюнных. В настоящее время понятие «синдром сухого глаза» расширено и определяется как комплекс признаков поражения роговичного и конъюнктивального эпителия вследствие снижения качества и/или количества слезной жидкости [1]. Последняя формирует на поверхности глаза слезную пленку (СП), которая выполняет ряд важнейших функций, в том числе трофическую, защитную и оптическую. Таким образом, нарушение состава или продукции СП может привести к достаточно серьезным повреждениям переднего отрезка глаза.
Возникают ксероз роговицы и конъюнктивы вследствие ряда патологий. Важную роль в этом процессе играют выраженные анатомические нарушения глазной локализации, такие, как неполное смыкание или чрезмерное раскрытие глазной щели на почве рубцового или паралитического лагофтальма, эндокринной офтальмопатии, а также буфтальма. Роговично-конъюнктивальный ксероз может развиться также вследствие нарушения трофики роговицы или деформации ее поверхности, несостоятельности слезной железы, дополнительных слезных желез после перенесенных дакриоаденита и воспалительных заболеваний конъюнктивы. Также нарушение состава СП наблюдается при так называемом климактерическом синдроме [2]. Резкое снижение продукции слезы отмечается при нарушениях иннервации слезной железы, таких, как паралич лицевого нерва, рассеянный склероз. Хронический мейбомит, при котором нарушается состав СП, также ведет к развитию типичной картины ССГ. В последнее время особую значимость приобретают так называемые глазной офисный и глазной мониторный синдромы, возникающие у людей различного возраста в результате систематического воздействия на их глаза кондиционированного воздуха, электромагнитных излучений от офисной аппаратуры и других подобных источников [3]. Одной из распространенных причин нарушения стабильности СП, приобретающего в последние годы все большую актуальность, являются оперативные вмешательства, проводимые по поводу аномалий рефракции и катаракты [4]. Было отмечено, что ССГ может быть вызван приемом некоторых лекарственных средств, таких, как пероральные контрацептивы, трициклические антидепрессанты, гипотензивные средства, кортикостероиды, а также постоянными инстилляциями β-блокаторов, проводимыми при лечении глаукомы. По некоторым данным, развитие ксероза роговицы и конъюнктивы может вызывать прием цитостатиков и антимигренозных препаратов [2].
Типичным одним из начальных симптомов синдрома сухого глаза является ощущение инородного тела в конъюнктивальной полости, которое сочетается с сильным слезотечением, в дальнейшем сменяемым ощущением сухости. Характерны жалобы пациентов на жжение и резь в глазу, особенно при воздействии ветра, дыма, кондиционированного воздуха и других подобных раздражителей, при использовании тепловентиляторов. В дополнение к этому субъективными признаками заболевания являются светобоязнь, ухудшение зрительной работоспособности к вечеру, колебания остроты зрения в течение рабочего дня. К вышеперечисленным необходимо добавить и патогномоничные признаки. В частности, характерна негативная реакция больных на закапывание в конъюнктивальную полость даже вполне индифферентных капель, например раствора левомицетина 0,25% или раствора дексаметазона 0,1%. В таких случаях пациенты испытывают боль, жжение или резь в глазу [3].
Наиболее же частым объективным признаком заболевания является уменьшение или полное отсутствие у краев век слезных менисков. Их место обычно заполняет отекшая и потускневшая конъюнктива, «наползающая» на свободный край века. Несколько реже у таких больных можно обнаружить появление разнообразных «засоряющих» включений в слезной пленке. Обычно они представлены мельчайшими глыбками слизи, остатками отделившихся эпителиальных нитей, воздушными пузырьками и другими микрочастицами. Они плавают в толще слезной пленки, слезном мениске и нижнем конъюнктивальном своде, смещаются по эпителию роговицы и хорошо заметны в свете щелевой лампы. Еще одним объективным признаком синдрома сухого глаза служит характерное отделяемое из конъюнктивальной полости. При обработке век оно вследствие высокой вязкости вытягивается в тонкие слизистые нити, которые вызывают у больных дискомфорт. По совокупности вышеперечисленных признаков целесообразно выделять три степени тяжести течения синдрома сухого глаза [1].
Для I, легкой, степени характерны:
II, средняя, степень имеет:
III, тяжелая, степень отличается особыми формами.
Диагностика заболевания
Диагностический процесс в отношении пациентов с ССГ осуществляется в традиционной последовательности. Первичный офтальмологический осмотр пациентов на начальном этапе включает следующие элементы.
При обнаружении признаков ССГ производится уже уточняющее обследование, включающее три этапа.
Первичный офтальмологический осмотр пациентов производится по общепринятым правилам. Большее внимание следует уделять жалобам, которые в ряде случаев прямо или косвенно свидетельствуют о ксеротических изменениях со стороны тканей глаза. Необходим также целенаправленный сбор анамнестических данных, касающихся общего статуса, перенесенных заболеваний, травм и операций, получаемого лечения, профессиональной деятельности обследуемого.
При биомикроскопии роговицы и конъюнктивы следует иметь в виду, что признаки ССГ зачастую маскируются симптомами других глазных заболеваний, в частности дегенеративного или воспалительного характера. Для их дифференциации S.C.G.Tseng (1994) предложил достаточно простое правило: если подозрительные на ксероз изменения локализуются в так называемой экспонируемой зоне поверхности глазного яблока, то они связаны с ССГ; когда же участки патологии захватывают и неэкспонированную зону роговицы и конъюнктивы, природа их скорее не ксеротическая.
Существенно повышают возможности биомикроскопии витальные красители: флуоресцеин натрия 0,1%, бенгальский розовый 3% или лиссаминовый зеленый 1%, позволяющие получать различные взаимодополняющие сведения.
Наличие начальных, а тем более явных признаков ССГ является показанием для постановки функциональных проб, призванных оценить состояние слезопродукции и прочность прекорнеальной СП.
Обследование пациента с подозрением на ССГ следует начинать с оценки стабильности СП. Поскольку результаты используемой для этого пробы по Норну (1969) в значительной мере зависят от «инвазивности» предшествующих манипуляций в конъюнктивальной полости, то они должны быть полностью исключены. Вместе с тем исследованиями Л. С. Бира и др. (2001) установлено, что наиболее достоверные результаты оценки стабильности СП получают при использовании микрообъемов (6–7 мкл) флуоресцеина натрия 0,1%. При этом их влияние на стабильность СП становится минимальным, в отличие от целой капли (30–40 мкл) диагностикума, использующейся в методике Норна.
Следующий этап функционального исследования заключается в оценке состояния суммарной (основной и рефлекторной) слезопродукции в каждом глазу пациента. В связи с тем что недостаточность одного компонента секреции слезы часто компенсируется избытком другого (как правило, дефицит основной слезопродукции — рефлекторной гиперсекрецией), объем суммарной продукции слезы может и не снижаться, а иногда даже повышается. В силу указанных обстоятельств необходимо разграничить доли каждого компонента секреции слезы, а не завершать исследование, ограничившись измерением только суммарной слезопродукции, как это принято в практике большинства врачей. В указанных целях следует сначала измерить количество суммарной, а затем основной слезопродукции, а далее уже вычислить величину рефлекторной секреции слезы. Нужно отметить, что у пациентов с легкой формой ССГ, в клинической картине которого преобладают микропризнаки роговично-конъюнктивального ксероза на фоне гиперлакримии, проводить такие исследования нецелесообразно. Общепринятая и широко распространенная сейчас клиническая проба, характеризующая состояние суммарной слезопродукции, была предложена Ширмером. В целях исследования основной слезопродукции следует обратиться к пробе по Джонсу (1966), которая аналогична пробе Ширмера, но включает в себя предварительную инстилляционную анестезию.
Важную дополнительную информацию о состоянии слезопродукции позволяет дать исследование скорости секреции слезы. Разработанная В. В. Бржеским и соавторами методика основана на определении времени смачивания отрезка гидрофильной (поливиниловой, хлопчатобумажной и др.) нити, помещенной одним концом за нижнее веко обследуемого. Применение местных анестетиков или, наоборот, раздражающих веществ позволяет избирательно оценивать скорость основной или рефлекторной слезопродукции.
В целом арсенал диагностических методов, позволяющих получать разносторонние сведения о патогенезе, клиническом течении и особенностях функциональных расстройств у больных с ССГ в каждом конкретном случае, достаточно велик. Однако рациональный выбор этих методов в сочетании с правильным анализом их результатов неосуществим без соответствующего оснащения.
Лечение синдрома сухого глаза
Лечение больных с синдромом сухого глаза представляет весьма сложную и все еще достаточно далекую от оптимального решения задачу. Оно включает использование как консервативных, так и оперативных методов. Наиболее широкое употребление получили так называемые препараты искусственной слезы (слеза натуральная, видисик, корнерегель, лакривит, офтагель, солкосерил), включающие в качестве основы гидрофильные полимеры. Закапанная в конъюнктивальную полость искусственная слеза образует на поверхности глазного яблока достаточно стабильную пленку, включающую в себя и компоненты слезы больного, если ее продукция еще сохранена. Кроме того, повышенная вязкость препаратов препятствует быстрому оттоку жидкости из конъюнктивальной полости, что также является благоприятным фактором.
Препараты, применяемые для закапывания при лечении ССГ, должны соответствовать следующим характеристикам:
При выборе препарата нужно ориентироваться на исходные показатели стабильности СП и субъективные ощущения пациента при пробных четырехкратных инстилляциях сравниваемых лекарственных средств. В дальнейшем оптимальный для каждого конкретного больного препарат (или комбинацию препаратов) закапывают с частотой, определяющейся временем возобновления дискомфорта за веками глаза. Более подробно схемы проведения медикаментозной терапии лечения представлены в таблице.
В настоящее время среди препаратов, разрешенных к применению в России, наиболее эффективны офтагель, слеза натуральная, видисик и корнерегель [3].
С давних времен применяются капли искусственной слезы. Среди большого числа зарегистрированных в России глазных капель искусственной слезы наибольшее распространение и признание получила слеза натуральная. Действующей субстанцией этого препарата является оригинальная композиция — дуасорб, водорастворимая полимерная система, которая в сочетании с естественной слезной жидкостью глаза улучшает состояние слезной пленки. Схема применения подбирается в каждом случае индивидуально. Слеза натуральная закапывается от 3 до 8 раз в день. Больной может отдать предпочтение комбинации глазных капель, например слеза натуральная (2–3 раза) и какая-либо гелевая композиция (2 раза). Побочным эффектом данного препарата является снижение качества и количества собственной слезной жидкости, но только при длительном применении.
Большой интерес среди используемых в настоящее время фармакологических средств вызывают препараты, содержащие карбомер. На отечественном рынке таким средством является препарат офтагель. Данный препарат представляет собой глазной гель, содержащий в качестве основного компонента карбомер 974Р в количестве 2,5 мг/г. Вспомогательные компоненты: бензалкония хлорид, сорбитол, лизина моногидрат, натрия ацетат, поливиниловый спирт и вода. Карбомер, входящий в состав препарата, представляет собой высокомолекулярное соединение, с помощью которого обеспечиваются длительное и прочное соединение с роговицей, а также увеличение вязкости слезы, утолщение муцинового и водных слоев слезной пленки. Контакт карбомера с роговицей длится до 45 мин. К положительным свойствам препарата можно отнести его способность пролонгировать всасывание других глазных препаратов при одновременном их применении. Во время лечения не рекомендуется носить мягкие контактные линзы. Жесткие контактные линзы следует накладывать не ранее чем через 15 мин после закапывания офтагеля. Он хорошо переносится, из побочных эффектов было отмечено легкое затуманивание зрения в течение 1–5 мин после закапывания [6].
Также к наиболее широко использующимся препаратам искусственной слезы повышенной вязкости относится видисик — гидрогель, способный длительно удерживаться на поверхности роговицы и конъюнктивы за счет высокой вязкости. Положительный эффект после закапывания обеспечивается свойством геля благодаря миганию век переходить из гелеобразного состояния в жидкое. После периода покоя структура геля вновь приобретает исходное состояние (так называемое тиксотропное свойство, которым обладает именно видисик). После закапывания геля практически полностью исчезают неприятные ощущения в глазу, при кератопатии ускоряется эпителизация роговицы. Доказано, что видисик удерживается в прекорнеальной слезной пленке в 7 раз дольше, чем обычные заменители слезы, и не обладает аллергенными свойствами. Назначение видисика на ночь позволяет избегать закладывания мазей для защиты роговицы. Но при длительном и постоянном использовании препарата может наблюдаться снижение продукции собственной слезы [7].
Одним из препаратов выбора при сухих кератоконъюнктивитах и дистрофических изменениях роговицы является корнерегель — стерильный гель с повышенной вязкостью, что способствует его длительному контакту с роговицей и конъюнктивой. Гель хорошо переносится больными, не вызывает ухудшение зрения. Помимо слезозамещающего действия, корнерегель обладает и лечебным свойством, повышая способность роговицы к реэпителизации. Высокая вязкость корнерегеля позволяет ограничиваться одной, максимум двумя инстилляциями в день. Также к положительным свойствам данного препарата следует отнести экономическую эффективность, что является актуальным для пациентов с хронической формой заболевания. Расчеты, проведенные С. Ю. Голубевым и А. В. Куроедовым [8], показали, что при длительном применении слезозамещающих жидкостей более экономичным для больного является видисик. Среди стимуляторов репаративных процессов роговицы наибольших расходов потребовало использование солкосерила и актовегина, а корнерегель оказался значительно экономичнее.
Одно из новых и очень важных направлений в лечении больных с ССГ предусматривает создание временных или постоянных условий для сокращения оттока слезной жидкости из конъюнктивальной полости. Эта задача решается сейчас с помощью различных средств, в том числе чисто хирургических. Наибольшее распространение получила полимерная обтурация слезоотводящих путей. Эта процедура показана больным с выраженным снижением основной слезопродукции (результат пробы по Ширмеру — менее 5 мм, по Джонсу — 2 мм и ниже) или с тяжелыми изменениями роговицы (ее истончение или изъязвление, нитчатый кератит). В последнем случае окклюзия необходима даже при незначительном снижении основной секреции слезы (результат пробы по Джонсу — 8 мм и ниже).
Существует несколько моделей долгосрочных полимерных обтураторов слезоотводящих путей, среди которых наибольшее распространение получили две: пробочки-обтураторы слезных точек и обтураторы слезных канальцев.
С целью оценки эффективности планируемой долгосрочной обтурации слезоотводящих путей некоторые специалисты рекомендуют первоначально вводить в оба слезных канальца коллагеновые обтураторы, которые самостоятельно рассасываются через 4–7 дней. Если в течение этого срока отмечается заметный клинический эффект, в них вводят те же изделия, но уже из нерассасывающегося силикона (сначала в верхний слезный каналец, а при недостаточном эффекте — и в нижний).
Также весьма эффективной и относительно малотравматичной является операция покрытия слезной точки свободным конъюнктивальным лоскутом (Мурубу, 1996–2001). Последний заимствуют у бульбарной конъюнктивы или отсепаровывают от ресничного края века. Полученные результаты свидетельствуют о том, что достигаемый при этом эффект сравним с полимерной окклюзией слезных канальцев [9].
В заключение следует указать на то, что, несмотря на кажущееся многообразие методов лечения больных с синдромом сухого глаза, рассмотренная проблема все еще до конца не решена. Необходим дальнейший поиск новых, более действенных лечебных средств, ориентированных на компенсацию нарушений слезопродукции и стабильности слезной пленки.
Литература
Е. В. Полунина
О. А. Румянцева, доктор медицинских наук, доцент
А. А. Кожухов, кандидат медицинских наук
РГМУ, Международный центр офтальмохирургии и лазерной коррекции зрения, Москва
Головокружение при шейном остеохондрозе
Несомненно, одним из самых часто встречающихся симптомов является головокружение. Данный симптом занимает лидирующее место в распространённости и связан с целым рядом патологических состояний и заболеваний, что говорит о его неспецифичности, однако, имеются некоторые виды головокружения, которые встречаются только при определённых состояниях, например, цервикогенное головокружение при патологии шейного отдела позвоночного столба. Такой симптом, как головокружение может возникать при широком спектре неврологических, сосудистых и психических заболеваний и требуют обязательного диагностического и лечебного подхода, так как зачастую является симптомом серьёзного и даже жизнеугрожающего заболевания.
Появление головокружения систематического характера встречается более чем у 35% людей, проживающих в крупных населённых пунктах. Очень часто головокружение сопровождает неврологические и сосудистые заболевания и может быть предвестником развития транзиторного или острого нарушения мозгового кровообращения. Более чем в половине случаев возникновение постоянного вялотекущего головокружения формируется на фоне заболеваний опорно-двигательного аппарата.
Как проявляется головокружение при остеохондрозе?
Головокружение или синоним вертиго – патологическое ощущение неуверенности в оценке положения своего тела в пространстве, при этом больному человеку кажется, будто бы предметы, окружающие его, вращаются вокруг него, реже ощущения имеют противоположный характер, т.е. чувство вращения собственного тела вокруг окружающих предметов. Данные ощущения приводят к возникновению неуверенности в своих действиях, нарушают моторику и вызывают у больного неловкость в движениях. При довольно сильном проявлениях головокружения к основному симптому – неуверенности в движениях, добавляется симптоматика неврологического характера в виде тошноты и даже рвоты при тяжёлом головокружении. Также у больного наблюдаются некоторые вегетативные расстройства, такие как:
По мере нарастания головокружения все вышеперечисленные сопутствующие симптомы также пропорционально прогрессируют и приобретают выраженных характер.
В неврологической практике очень удобно подразделять головокружение на несколько основных видов, в зависимости от патогенетического механизма его формирования. Выделяют следующие виды вертиго:
Как связаны головокружение и остеохондроз шейного отдела?
Остеохондроз – одна из самых распространённых и частых причин возникновения головокружения. При данном заболевании происходит повреждение хрящевой ткани межпозвоночных дисков шейного отдела позвоночного столба, в результате нарушения их питания или трофики. В результате нарушенного метаболизма в хрящевой ткани формируются дистрофические процессы, что ведёт к уменьшению объёма хряща и его разрушению, в результате этого позвоночный столб теряет значительную степень своих амортизационных свойств. Увеличивается нагрузка на тела шейных позвонков, что приводит к их механической травматизации и последующему разрушению. На позвонках появляются костные наросты или шипы, подвижность и мобильность позвонков значительно снижается, также уменьшается и их высота, что приводит к постепенному вовлечению в воспалительный процесс нейронов спинного мозга и их отростков, которые выходят через боковые отверстия между позвонками в виде чувствительных и двигательных нервных волокон в составе нервных корешков. При отсутствии своевременной диагностики и лечения, остеохондроз прогрессирует и приводит к развитию серьёзных осложнений в виде органического повреждения нервной ткани, одним из симптомов которого и является развитие цервикогенного головокружения.
Основные причины развития остеохондроза
Остеохондроз – мультифакториальное заболевание и выделить какой-то конкретный фактор, приводящий к его возникновению не представляется возможным. Однако среди широкого спектра патогенных факторов можно выделить несколько ведущих, к которым относятся:
Все вышеперечисленные факторы могут приводить к развитию остеохондроза, как по отдельности, так и комплексно. При воздействии двух и более факторов из вышеперечисленного списка – риск постепенного формирования остеохондроза значительно увеличивается.
Основные причины появления головокружения при остеохондрозе
Может ли кружиться голова при шейном остеохондрозе – вопрос сложный. Конечно в большинстве клинических случаев данный симптом имеется, однако быват и ситуации, когда остеохондроз прогрессирует в скрытой форме без головокружения и других вегетативных проявлений. Важно сразу отметить, что только остеохондроз шейного отдела позвоночного столба сопровождается появлением симптома головокружения. Как говорилось выше, остеохондроз приводит к уменьшению площади и объёма межпозвоночных дисков, что приводит к его уплощению и сдавлению или компрессии спинномозговых нервных окончаний, при этом помимо непосредственного влияния на нервную ткань, происходит сдавление вертебральных или позвоночных артерий, что влечет за собой хроническое нарушение оксигенации нервной ткани спинного и продолговатого мозга. Комплексное воздействие хронической ишемии и травматизации нервных волокон приводит к повышению чувствительности и раздражению вегетативных нервных окончаний в следствие чего и появляется цервикальное головокружение.
Клиническая картина
Симптоматика головокружения при остеохондрозе имеет специфический характер. Как правило неловкость и нарушение двигательной активности носит незначительную интенсивность. Чувство нарушения равновесия имеет стабильный характер и постепенно нарастает по мере прогрессирования остеохондроза шейного отдела позвоночного столба. Как и говорилось выше головокружение зачастую сопровождается и другими неврологическими симптомами, такими как: головная боль, тошнота и рвота, гипергидроз или повышенная потливость, слабость и увеличение числа сердечных сокращений.
В некоторых случаях пациенты могут отмечать приступы головокружения при шейном остеохондрозе.
Диагностика
При появлении головокружения, в особенности при нарастании симптома не стоит сидеть сложа руки. Только консультация с квалифицированным специалистом и полноценное диагностическое исследование помогут провести дифференциально-диагностический поиск и определить конкретную патологию. На базе Клинического Института Мозга работает целое отделение, занимающееся лечением остеохондроза шейного отдела позвоночника и связанных с ним осложнений. Комплексный подход к диагностике позволяет точно оценить тяжесть неврологических нарушений и локализацию патологического воспалительного процесса. В Клиническом Институте Мозга применяют следующие диагностические методы:
Как лечить?
Кружится голова при шейном остеохондрозе, что делать? В первую очередь следует обратиться к специалисту за консультацией. Только после проведённого обследования можно говорить о составлении эффективного лечебного терапевтического плана. Лечение головокружения при остеохондрозе шейного отдела позвоночника заключается в проведении комплексной терапии с применением, как медикаментозных средств, так и физиопроцедур. В целях фармакотерапии применяются следующие группы лекарственных препаратов:
Важно еще раз отметить, что лечение должно быть всеобъемлющим и комплексным, только в таком случае можно надеяться на хороший эффект от терапии. Для этого помимо медикаментозных средств применяются и физиопроцедуры: лечебный электрофорез на область шеи, ультразвуковая и магнитотерапия. Немало важное значение играет и систематическое проведение лечебной гимнастики.
Профилактика
В целях профилактики развития или прогрессии остеохондроза шейного отдела позвоночного столба и связанного с ним головокружения, а также других неврологических проявлений применяют всё тот же комплекс физиотерапевтических методов. Для избегания развития данного заболевания важно понимать, что только отсутствие патогенных факторов может избавить от ненужного риска развития остеохондроза и его осложнений. Для этого необходимо изменить свой образ жизни и отношение к собственному здоровью. Такие простые вещи, как активный образ жизни, правильное питание, чередование труда и отдыха значительно снижают риск возникновения остеохондроза и его проявлений. Внимательно относитесь к своему организму и будьте здоровы.
Конъюнктивит у беременных: как лечить и чем опасен
Конъюнктива – слизистая оболочка, которая, покрывая прилегающие к роговице стенки век и далее охватывая глазное яблоко, служит глазу своеобразной смазочно-увлажняющей прослойкой (в литературе часто используется термин «конъюнктивальный мешок»). Наряду со слезными железами, конъюнктива вырабатывает жидко-слизистый секрет, который при сомкнутых веках (при моргании или сне) равномерно распределяется по поверхности глаза. Такое шарнирное строение облегчает глазные движения, позволяет очищать переднюю поверхность глаза от мелких соринок и защищает роговицу от пересыхания на воздухе.
Воспалительные процессы в глазной слизистой оболочке носят собирательное название «конъюнктивит». По сути, это группа заболеваний, которые существенно различаются по этиологии (причинам), динамике развития, симптоматике, степени риска; соответственно, в зависимости от патогенного фактора различаются и подходы к лечению конъюнктивитов.
Типы конъюнктивитов
На практике конъюнктивиты обычно классифицируются по этиологическому критерию:
Данный перечень не является полным; офтальмологам приходится также иметь дело с дистрофическими, смешанными (например, кератоконъюнктивит), атипичными, редкими, этиологически неясными, сугубо региональными вариантами. Кроме того, терапевтическая стратегия, стандартная для выявленного типа конъюнктивита, может и должна существенно корректироваться при лечении некоторых категорий пациентов – прежде всего, детей (которым ряд препаратов попросту противопоказан), лиц с ослабленным иммунитетом, с тяжелой соматической патологией и т.д. Особую сложность в этом плане представляет конъюнктивит в период беременности.
Чем опасен конъюнктивит при беременности
Как эволюция, так и цивилизация требуют от матери соблюдения принципов сродни знаменитым законам А.Азимова:
Иными словами, лечение любого заболевания при беременности, – конъюнктивита в том числе, – должно быть максимально безопасным для плода и будущей матери: стоит обращать внимание не только на эффективность препаратов, но и их безопасность.
Симптоматика
Особой клинической специфики конъюнктивит при беременности не обнаруживает. Его проявления ничем не отличаются от типичных: «воспаленные глаза», жжение, резь, слезотечение, покраснение, отечность конъюнктивы и век. Кроме того, бактериальному конъюнктивиту присущи начало на одном глазу с вовлечением второго, а также обильные слизисто-гнойные выделения; вирусному – манифест на фоне ОРВИ, светобоязнь, дискомфорт или боль; аллергическому – усиленное слезотечение, зуд, и т.д. Дифференциальные признаки различных типов конъюнктивита знакомы многим пациентам, широко доступны в интернете и известны во всех деталях (в чем можно не сомневаться) любому офтальмологу.
Проблема не в диагностике, а в терапии.
Особенности лечения конъюнктивита при беременности
При лечении конъюнктивита у лиц вне группы риска используется множество препаратов – современных и традиционных, мощных и мягких, узконаправленных или широкого спектра действия. Они относятся к различным фармакологических группам, в т.ч. к антибиотикам, гормональным средствам и т.п. И если сам по себе конъюнктивит не представляет для плода никакой опасности (не передается, не вредит, не наследуется), то медикаментозное лечение может нанести серьезный ущерб. Поэтому беременность является решающим фактором, который обязательно и максимально учитывается при назначении любой терапии (о самолечении речь вообще не идет, поскольку статья посвящена цивилизованным и психически адекватным будущим мамам). И это тот самый случай, когда лучше перестраховаться и «обидеть» врача недоверием, – например, согласовав полученные назначения с наблюдающим гинекологом, – чем рисковать здоровьем ребенка.
Вообще, медикаментозное лечение при беременности назначается лишь в том случае, когда польза для матери заведомо превышает риск для плода (т.е. в случаях, когда достоверно доказана безвредность препарата, или когда есть прямая угроза жизни или здоровью женщины при отсутствии других эффективных терапевтических средств, и т.п.).
Особенно опасен первый триместр; на ранних сроках соотношение необходимости и риска должно взвешиваться с особой ответственностью. Далее могут быть назначены, – опять же, со всей необходимой осторожностью, – препараты интерферона, некоторые антибиотические глазные капли и мази. Однако в случае, скажем, вирусного конъюнктивита есть высокая вероятность того, что в течение ближайших дней с ним успешно справится собственная иммунная система, мобилизованная на защиту уже не одного, а двух организмов.
На любом сроке и без какого-либо опасения можно применять промывания отварами асептических и успокаивающих трав, издревле и небезосновательно слывущих эффективным средством лечения воспаленных глаз (шалфей, ромашка, обычный чай и пр.). Но самое лучшее лечение, как бы банально это ни звучало – профилактика. Старайтесь не бывать в многолюдных местах, особенно в эпидемиологически опасные по ОРВИ периоды; или, по крайней мере, носите маску. Пользуйтесь строго индивидуальным полотенцем, наволочкой, при необходимости – пипеткой. Об элементарной гигиене рук и глаз и говорить, вероятно, излишне…
И еще один нюанс. Влагалищные мазки для исключения урогенитальных инфекций, а также, при их обнаружении, строго обязательная санация до родов (независимо от того, дает ли инфекция о себе знать или протекает латентно, бессимптомно) – эти требования продиктованы не прихотью гинекологов и не бюрократизмом Минздрава. Дело в том, что при прохождении через родовые пути инфицирование плода практически гарантировано, что и является наиболее частой причиной т.н. конъюнктивита новорожденных (не говоря уже о возможных более серьезных последствиях). Поэтому этот фактор риска также должен быть исключен.
Помните: ни за действия будущей матери, ни за ее бездействие, ни за пренебрежение к собственному здоровью (категорический отказ от лечения вообще) – ребенок расплачиваться не должен.
У ребенка и температура, и болит ухо
Возникают такие ситуации, когда родители обнаруживают, что у ребенка и температура, и болит ухо. Такое состояние оставлять без внимания нельзя, самолечение тоже не рекомендуется. Как можно быстрее нужно попасть к врачу, потому что такое состояние чревато осложнениями. Очень часто боль в ушах может возникнуть из-за попадания в полость воды, инородного тела, также причиной могут быть простудные заболевания.
Большинство мамочек интересуются тем, что делать, когда у ребенка температура и болит ухо? Ответ однозначный, не нужно паниковать, а следует уметь оказать первую помощь.
Этиология
Причинами заболевания могут быть внешние и внутренние факторы.
К внешним факторам относятся:
К внутренним факторам, которые могут спровоцировать боль в ухе, относится:
В любом случае, только врач может определить, что могло стать причиной такого состояния ребенка.
Первая помощь
Когда у ребенка болит ухо и температура до 38 градусов, то нужно предпринять меры, направленные для облегчения состояния малыша.
Для этого нужно дать ребенку жаропонижающее средство для снижения температуры и обезболивания болевых ощущений. Дозировку нужно соблюдать строго по инструкции препарата.
Закапать в носовые ходы сосудосуживающие назальные капли. Они снимают отек и улучшают проходимость слухового органа.
Не стоит забывать, что вышеперечисленные манипуляции относятся к первой помощи. Чтобы исключить осложнения заболевания и заняться лечением, необходимо обратиться к специалисту.
Как диагностировать заболевание уха?
Для диагностики нужно вспомнить, чем в течение дня занимался малыш. Может его купали или он активно игрался. Если он недавно перенес простудные заболевания и у ребенка болит ухо и поднимается температура, то следует насторожиться, это может быть осложнением раннее перенесенного заболевания.
Как провести диагностику:
Когда ребенок страдает от перепадов давления и боль никак не связана со слуховым органом, вызвать ЛОР-врача не стоит, нужно обратиться к врачу педиатру и в дальнейшем следовать его рекомендациям.
Лечение
Терапевтическое лечение может назначить только врач в результате осмотра и обследования ребенка.
Врач может назначить:
Лечение должно проходить под контролем специалиста.
Профилактика
Профилактика заключается в:
При соблюдении профилактических мер, понижается риск возникновения заболевания.

_575x.gif)
.gif)
.png)