Растяжение голеностопа как лечить
Растяжение голеностопа как лечить
Растяжение голеностопа
Заболевания
Операции и манипуляции
Истории пациентов
Растяжение голеностопа
Повреждение связок голеностопного сустава – самая распространённая травма, с которой обращаются к участковым травматологам-ортопедам (треть всех первичных обращений). Возможно именно по этой причине сложившееся отношение к данной травме как к «несерьёзной» приводит к огромному числу нежелательных последствий, из-за недостаточной настороженности и крайне консервативного алгоритма лечения. Разговор о такой категории данного вида травмы как разрыв межберцового синдесмоза, пойдёт в отдельной статье.
Патофизиология растяжения связок голеностопного сустава.
Повреждение связок голеностопного сустава происходит в тот момент, когда стопа выполняет движение за пределом своего лимита подвижности. Наиболее часто это происходит по причине неудачной постановки стопы, неровностей грунта, попытке резкой остановки в положении супинации, неадекватного мышечного баланса. Травмирующая сила определяет степень повреждения связок. В зависимости от степени повреждения выделяют 3 стадии растяжения связок.
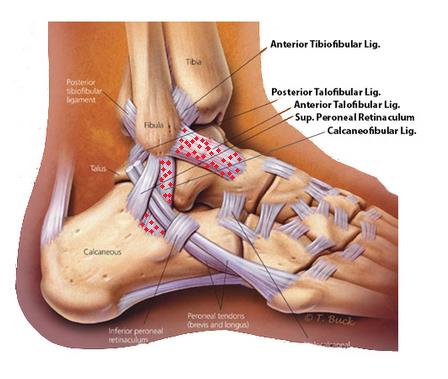
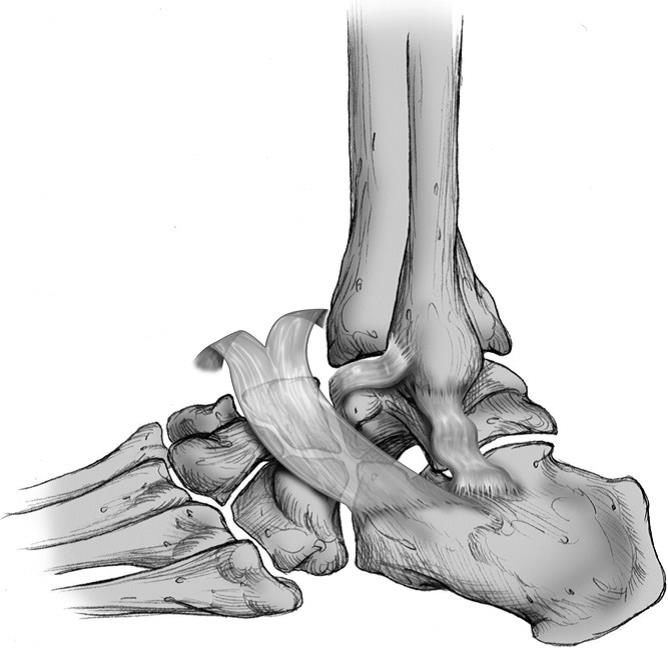
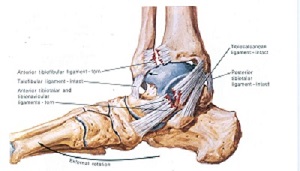
Анатомическое строение наружной группы связок голеностопного сустава (красным обозначены наиболее часто повреждаемые).
Наиболее часто при «подворачивании лодыжек» повреждается передняя таранно-малоберцовая связка. Механизм её повреждения – подошвенное сгибание с одновременной инверсией стопы. При её разрыве, на физикальном осмотре можно определить «передний выдвижной ящик» в положении подошвенного сгибания стопы.
На втором месте по частоте повреждений находится пяточно-малоберцовая связка. Механизм её повреждения – тыльное сгибание и инверсия стопы. При её разрыве, на физикальном осмотре можно определить «передний выдвижной ящик» в положении тыльного сгибания стопы.
Классификация повреждения связок голеностопного сустава.
Степень нарушения функции
Минимальная болезненность и отёк
Микроскопические разрывы коллагеновых волокон
Возможна ходьба с полной нагрузкой, если позволяет болевой синдром, не требует иммобилизации, комплекс изометрических упражнений, Упражнения на растяжку и полный объём движений по мере стихания болевого синдрома
Отёк и болезненность средней выраженности, снижение объёма движений, возможна нестабильность
Полные разрывы отдельных, но не всех коллагеновых волокон
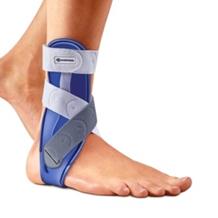
Ношение полужёсткого ортеза, физиотерапия, комплекс ЛФК направленный на усиление мышечного баланса\растяжку по мере стихания болевого синдрома
Значительный отёк и болезненность, нестабильность, резкое ограничение движений
Полный разрыв связки на макроскопическом уровне
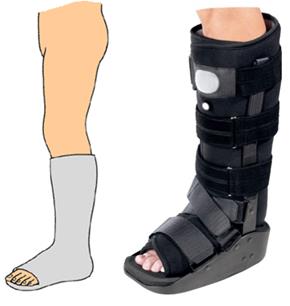
Иммобилизация в жёстком ортезе\гипсовой повязке, физиотерапия в более отсроченном периоде, при выраженной нестабильности – хирургическое лечение
Диагностика повреждений связок голеностопного сустава.
Симптомы: боль при нагрузке весом, боль при движениях, нестабильность, заклинивание и щелчки после множественных травм, болезненность и отёк в области повреждённых связок, положительные тесты «выдвижного ящика», других стресс-тестов.
Рентгенография показана при всех повреждениях голеностопного сустава сопровождаемых: невозможностью осевой нагрузки, болезненностью в области наружной\внутренней лодыжки, основания 5-й плюсневой кости, ладьевидной кости (Ottawa ankle rules). Необходимо выполнять рентгенограммы с нагрузкой, переднюю, боковую, проекция Mortise («паз», 15° внутренней ротации). Иногда в трудных случаях возникает необходимость сделать рентгенографию неповреждённой конечности (для сравнения). Часто, если соблюсти все эти правила, обнаруживается костная патология или разрыв межберцового синдесмоза у пациентов, длительно лечивших обычное растяжение.
При подозрении на разрыв передней таранно-малоберцовой и\или пяточно-малоберцовой связок показано выполнение рентгенограмм с варусным стрессом, степень повреждения коррелирует с латеральным смещением, наклоном и передней трансляцией таранной кости.
При сохраняющемся более 8 недель болевом синдроме показано выполнение МРТ для исключения повреждения сухожилий малоберцовых мышц и остеохондральных дефектов голеностопного сустава.
Лечение повреждений связок голеностопного сустава.
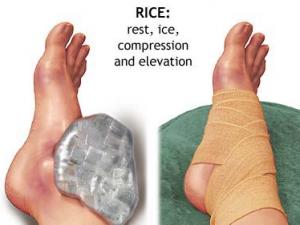
Консервативное лечение складывается из стандартного набора RICE (покой, лёд, компрессия и возвышенное положение).
Может потребоваться иммобилизация в короткой гипсовой повязке или жёстком ортезе на срок до 1 недели, но ранняя мобилизация приводит к лучшим функциональным результатам.
После спадения отёка и восстановления полного объёма движений в голеностопном суставе, следует нейро-мышечная тренировка с фокусом на укрепление малоберцовых мышц и проприоцепции. Мягкий функциональный брейс используется во время тренировок, а в последующем оказывается полезен в случае высоких нагрузок.
Чем раньше начинаются занятия лечебной гимнастикой тем скорее происходит выздоровление. Нагрузка – единственный фактор способствующей ускоренной пролиферации теноцитов.
При неэффективности консервативного лечения на протяжении 3 месяцев (сохраняется отёк, боль/ нестабильность голеностопного сустава, человек не может вернуться к прежнему уровню физической активности) показано оперативное лечение.
Из существующих методов следует выделить три основные группы операций: реконструкция сухожилий, транспозиция сухожилий с тенодезом и артроскопия голеностопного сустава.
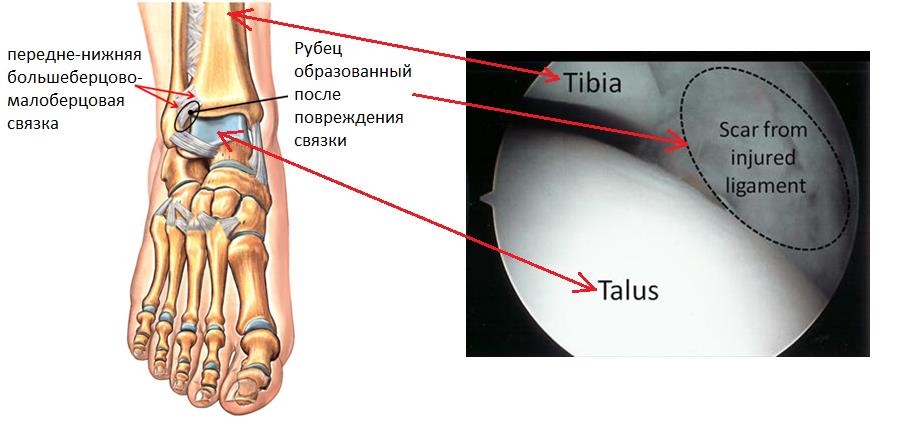
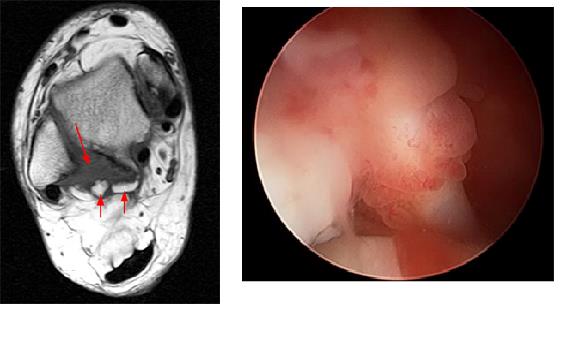
Артроскопия показана в случаях когда повреждение связок приводит к формированию импиджмент-синдромов.
Так выглядит передненаружный импиджмент после повреждения передней-нижней большеберцово-малоберцовой связки.
Так выглядит задне-медиальный импиджмент или синдром треугольной кости. В обоих случаях выполняется иссечение рубцовой ткани, при необходимости удаление остеофитов и треугольной кости.
Хирургические техники реконструктивных операций при латеральной нестабильности голеностопного сустава.
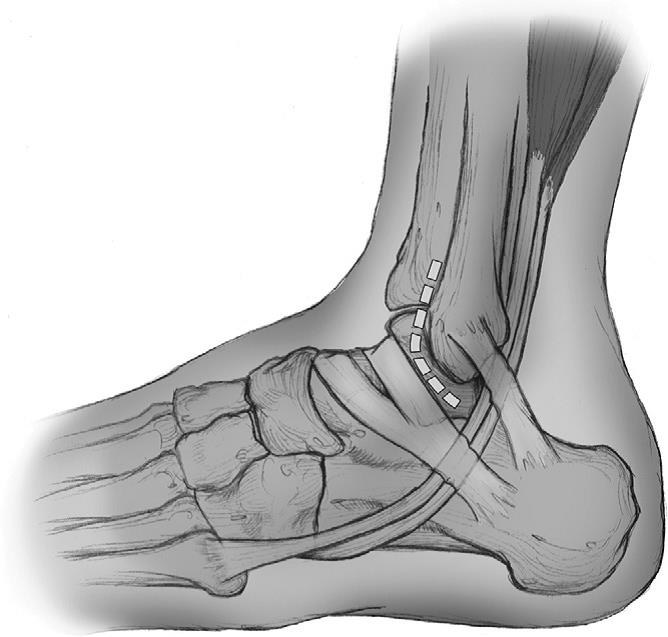
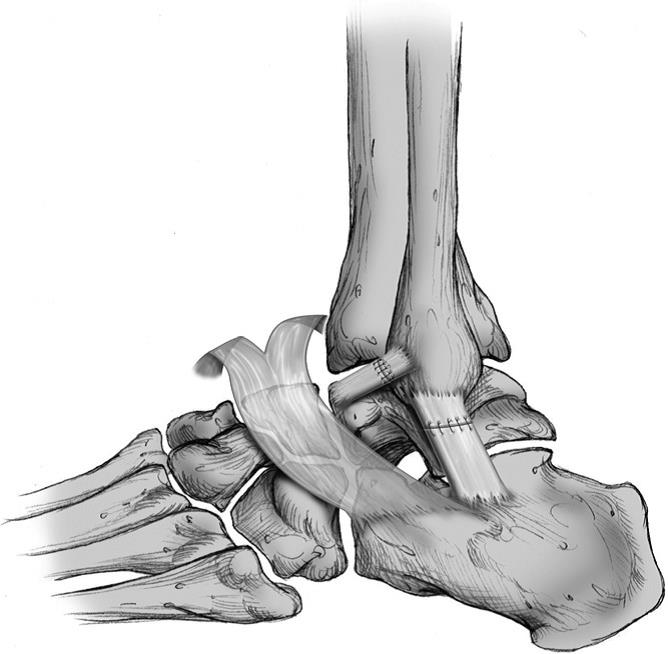
В большинстве случаев наружной нестабильности голеностопного сустава для реконструкции связочных структур используется модифицированная операция Brostrom. Её основным преимуществом является восстановление нормальной анатомии, и сохранение биомеханики голеностопнго сустава. Другим важным преимуществует является то, что при этой операции не задействуются здоровые ткани и структуры, кроме того это обеспечивает некоторую свободу в случае если потребуется ещё одна реконструктивная операция. Противопоказаниями к операции Brostrom служат варусная деформация гленостопного сустава, предыдущая реконструктивная операция в той же области, наследственные заболевания соединительной ткани. Также относительным противопоказанием является вес более 130 кг и длительное течение заболевания с большим количеством рецидивов. Операция может быть выполнена в условиях дневного стационара.
Доступ по переднему краю малоберцовой кости недоходя до сухожилий малоберцовых мышц.
Бережная диссекция до уровня суставной капсулы, обнажение волокон передней таранно-малоберцовой связки.
Для локализации пяточно-малоберцовой связки производится вскрытие синовиального влагалища малоберцовых мышц, после оценки их состояния, исключения разрыва или расщепления, они отводятся в сторону.
После дифференциации пяточно-малоберцовой и передней таранно-малоберцовой связок, проводится их диссекция от суставной капсулы, иссечение спаек. Для реинсерции сухожилий с достаточным натяжением целесообразно использовать анкерные фиксаторы или трансоссальный шов. Наиболее сложно выполнять шов сухожилия при его разрыве в центральной части, что связано с большим количеством рубцов и плохим качеством тканей.
При недостаточной длине таранно-малоберцовой связке возможно использование в качестве пластического материала периоста или местных рубцовых тканей.
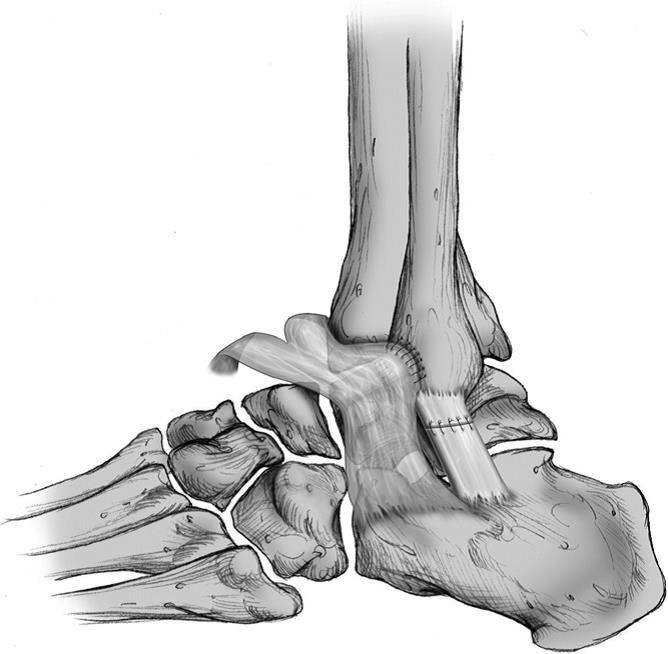
Затягивание швов независимо от метода фиксации производится в положении вальгуса стопы. Сначала затягиваются швы на пяточно-малоберцовой затем на таранно-малоберцовой связке и потом ушивается передний отдел капсулы.
После проверки стабильности нижняя порция удерживателя сухожилий разгибателей используется для усиления и защиты латерального комплекса при помощи подшивания к переднему краю малоберцовой кости.
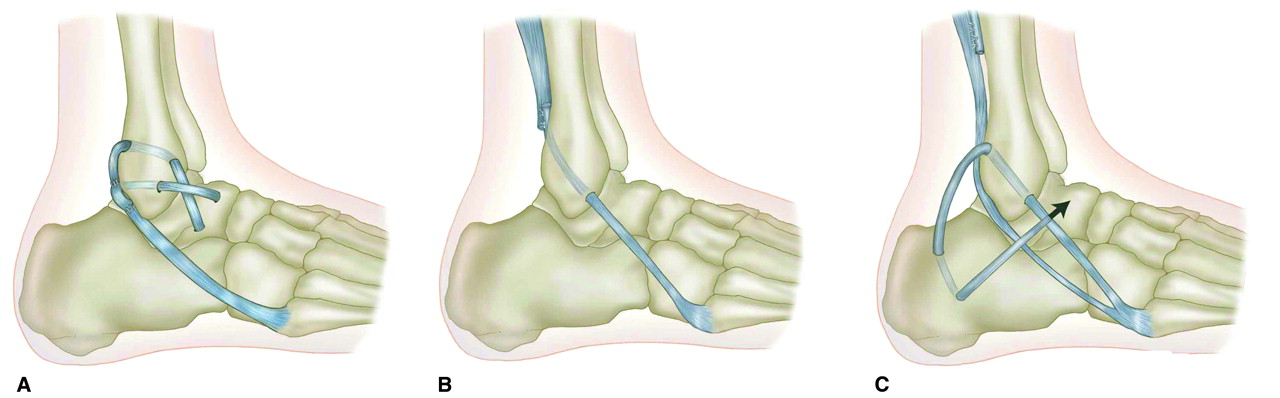
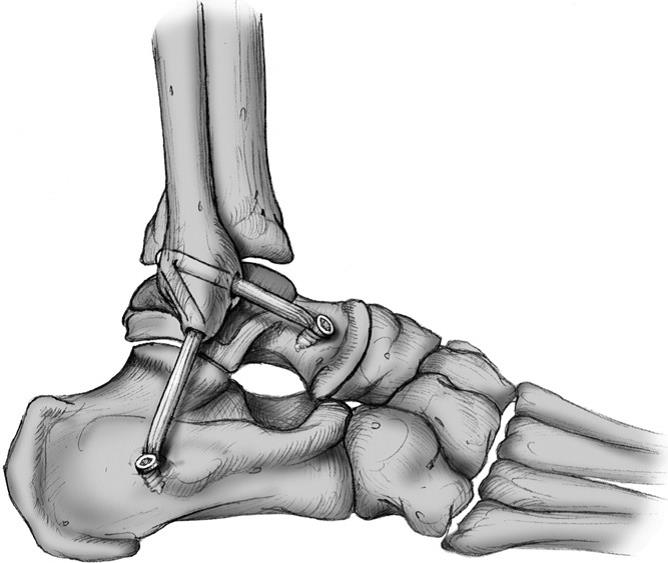
При неэффективности операции Brostrom или наличии противопоказаний, для реконструкции наружного комплекса связок голеностопного сустава используются операции с пересадкой сухожилий.
К ним относятся операции Watson-Jones (А), Evans(В), Chrisman-Snook (С) и ряд других операций. Данные операции подразумевают как возможность использования свободного сухожильного трансплантата из полусухожильной или полуперепончатой мышц, так и транспозицию проксимального конца сухожилия короткой малоберцовой мышцы.
Операции с транспозицией сухожилий не являются анатомической реконструкцией и могут привести к избыточному обездвиживанию сустава. Частыми причинами неудовлетворительного результата лечения являются сложные в диагностическом плане пропущенные конкурирующие травмы: перелом переднего отростка пяточной кости, переломы латерального и заднего отростков таранной кости, переломы основания 5-й плюсневой кости, остеохондральные повреждения голеностопного сустава, повреждения малоберцовых сухожилий, повреждение межберцового синдесмоза, импиджмент-синдромы и др.
Никифоров Дмитрий Александрович
Хирургия стопы и голеностопного сустава, коррекция деформаций конечностей, эндопротезирование суставов, артроскопическая хирургия, спортивная травма.
Растяжение связок голеностопа
Растяжение связок голеностопа – широко распространенная проблема, которая может возникнуть при занятиях спортом или как разновидность бытовой травмы. Для лечения растяжений успешно используется УВТ.
Под растяжением связок голеностопа понимают множественные микроразрывы волокон связок или разрывы отдельных коллагеновых волокон.
Растяжение связок голеностопа – распространенная проблема, связанная со спортивными и бытовыми травмами. Растянуть связки можно, даже попросту оступившись на улице и подвернув ногу.
Как правило, растяжение связок голеностопа заживляется достаточно быстро. Однако не следует пренебрегать возможностью осмотра врача. При растяжении связок велик риск возникновения тяжелых воспалительных процессов. Кроме того, надо убедиться, что у вас действительно растяжение, а не перелом костей лодыжки.
Симптоматика, определение растяжения связок голеностопа
Растяжение связок голеностопа сопровождается следующими симптомами:
Растяжения классифицируются по степени тяжести. Легкое растяжение сопровождается слабыми болевыми ощущениями, возникающими из-за незначительных повреждений отдельных волокон. При среднем растяжении боль умеренная, выражен отек, ограничено движение голеностопа. При сильном растяжении вплоть до разрыва связки отек сильный, сопровождается кровоподтеком, наступать на ногу практически невозможно.
Лечение растяжения связок голеностопа
При подозрении на растяжение связок прежде всего надо принять лежачее положение и приложить к травмированной ноге лед или холодный компресс. Лед лучше всего использовать аптечный. Для облегчения боли можно использовать нестероидные противовоспалительные препараты в виде таблеток или мазей. Полезно зафиксировать голеностоп в согнутом под 90° положении с помощью эластичного бинта. При первой же возможности следует обратиться к врачу.
Лечение растяжений связок голеностопа назначается после рентгеновского обследования, чтобы исключить возможность перелома.
Терапевтические меры будут направлены на восстановление разорванных волокон, снятие отеков, рассасывание гематом и возвращение нормальной подвижности голеностопа.
Самым результативным методом лечения при сильных растяжениях в настоящее время является ударно-волновая терапия. Однако, если растяжением связок было спровоцировано острое воспаление, УВТ противопоказана. Чем раньше вы обратитесь к врачу, тем больше шансов на эффективное лечение.
Сфокусированные звуковые волны способствуют усилению синтеза коллагена. Таким образом, можно ускорить восстановление связок и вернуть голеностопу подвижность. Кроме того, первый же сеанс позволяет снизить отечность и болевые ощущения.
Профилактика и советы врача Медцентр-плюс
Обычно растяжение связок происходит при передвижении по неровной поверхности, которое чревато резким подворачиванием голеностопа. Опасность повышается при хождении в обуви на платформе. Внимательность к рельефу и ношение ортопедически безопасной обуви поможет вам сократить вероятность травмы. Для занятий спортом выбирайте высокую обувь, жестко фиксирующую голеностоп.
Эксперт статьи:
Татаринов Олег Петрович
Врач высшей категории, врач невролог, физиотерапевт, специалист УВТ, ведущий специалист сети «Здоровье Плюс»
Медицинский опыт более 40 лет
Растяжение связок голеностопа: лечение
Растяжение связок голеностопа — неприятная спортивная травма, при которой происходит частичный или полный разрыв связки. Такие травмы чаще всего являются следствием травматического воздействия на связочный аппарат голеностопного сустава. Повреждение может охватывать сразу несколько связок, а не только одну.
Клиника суставов и позвоночника «АртроМедЦентр» уже много лет занимается лечением спортивных травм, применяя для восстановления поврежденных тканей инновационную методику — MBST-терапию.
Повышенная степень травматизации связок голеностопа обусловлена тем, что гольностопный сустав является чрезвычайно подвижным сочленением, с большой степенью свободы движения. На голень постоянно оказывается нагрузка, равная весу тела (а при выполнении физических упражнений, вес возрастает еще больше). Данная травма очень часто встречается среди спортсменов: если на тренировке человеком были не соблюдены техника безопасности и техника выполнения упражнения, то он может повредить связки. Однако, данная травма зачастую встречается и в быту, например, при банальной неосторожности: можно неудачно упасть.
Лечение растяжения связок голеностопа в АртроМедЦентре — это:
Избавьте себя от боли уже сегодня!
Обратная связь
MBST-терапия
Клиника «АртроМедЦентр» предлагает прогрессивную методику лечения, направленную на восстановление тканей после растяжения связок голеностопного сустава — MBST-терапию. MBST — это терапевтический магнитный резонанс, применяемый в клинической практике в режиме нескольких программ, закодированных на чип-карте. Программы предназначены для лечения травм и болезней.
При растяжении связок голеностопа курс лечения составляет 7 или 12 процедур по 1 часу в день. Пациент в это время лежит на аппарате и без ощущения дискомфорта «принимает» поступающую энергию.
Существуют программы в 3 дня, назначаемые спортсменам после напряженных соревнований и тренировок, а также для предотвращения повреждения хрящевой ткани. Терапия методом магнитного резонанса использует энергию, которая производится атомами водорода. В каком-то роде происходит лечение спортивных травм биоэнергией, а ее использование не связано с последствиями для организма и риском развития осложнений. Процедуру можно проводить повторно.
Как работает MBST?
Принцип действия этого лечебного метода основан на том, что обмен веществ в тканях регулируется электрическими и магнитными полями. И если в здоровом органе или системе процессы регенерации, то есть обновления, протекают самостоятельно, то при нарушении функций им требуется импульсное воздействие со стороны. В MBST-терапии в качестве такого импульса используется магнитно-резонансное воздействие, которое направляет в пораженные болезнью ткани сигналы, воспроизводящие сигналы здоровой системы организма. Нормализованный метаболизм позволяет возобновить процесс регенерации в клетках хрящевой, костной тканях, в сухожилиях и т. д. Это позволяет устранить причину нарушений деятельности опорно-двигательного аппарата, а не только избавить пациента от неприятных симптомов болезни.
На основании исследований физикам и инженерам удалось сконструировать оборудование для безоперационного лечения спортивных травм и заболеваний опорно-двигательного аппарата. Научные и клинические исследования полностью подтвердили восстановления хрящевой этим методом, а сам метод был запатентован под названием MBST. Это первый и пока что единственный терапевтический метод, который использует магнитный резонанс для хронических и костно-суставных заболеваний. Он был официально разрешен для лечения остеоартрита и остеопороза и уже более 15 лет используется в Германии, Швейцарии, Австрии, Израиле, Испании, Великобритании, Италии, Хорватии, Румынии, Словении, Чехии, а в последнее время и в Турции, Малайзии, на Филиппинах, в Нидерландах, в Китае и в Индии.
Какие еще травмы можно лечить с помощью MBST?
Показаниями к применению метода MBST:
Почему происходит растяжение связок голеностопного сустава?
Связочный аппарат голеностопа выдерживает достаточно серьезные нагрузки, поэтому, чтобы его травмировать, необходимо приложить усилия. Травма наступает в тот момент, когда нагрузка распределяется неправильно, т. е. происходит ее распределение не на несколько связок, а на одну. В результате перенапряжения она растягивается и разрывается. Повышение нагрузки на связки голеностопа может произойти:
Виды и степени растяжений связок голеностопа
Выделяют несколько видов травм:
Растяжение связок голеностопа может иметь несколько степеней тяжести, которые выделяются исходя из объема повреждения связок голеностопа: Первая степень — незначительная травматизация. Для такой травмы характерен надрыв волокон, однако более половины их сохраняет целостность. Лечение такой травмы длиться недолго, также как и период реабилитации после нее.
Вторая степень — сильное растяжение связок голеностопа. Лечение в данном случае более трудоемкое и длительное, чем при первой степени растяжения. Для второй степени тяжести характерен разрыв значительно части коллагеновых волокон (примерно половины). Можно наблюдать отечность травмированной области, а также смещение суставных элементов.
Третья степень — полный разрыв связок голеностопного сустава. Наблюдается патологичная подвижность в суставе, очень выраженный отек и боль в травмированной области. Важно, чтобы сразу после момента получения такой травмы был оказана первая помощь при растяжении связок голеностопного сустава, а затем человек был доставлен в клинику. Для данной степени тяжести характерно более наиболее длительное и серьезное лечение. Процесс реабилитации в данном случае также замедляется.
Первая помощь при растяжении связок
При растяжении связок голеностопного сустава своевременная первой помощи в большой степени влияет на восстановление тканей травмированной связки и определяет время полного восстановления функций сустава.
Симптомы растяжения связок голеностопа
Симптомы растяжения связок голеностопа проявляются в зависимости от широты распространения травмы и от того, какое количество сухожилий включены в механизм травматизации. Полный разрыв связок голеностопа вызывается только вывихом. Для данного состояния характерна чрезмерная подвижность во всех проекциях сустава. Основным симптомом растяжения связок голеностопа являются:
При попытки совершить движение человек также продолжает испытывать болезненные ощущения.
Повторное растяжение связок голеностопа приводит к полному разрыву сухожилия. Потребуется более долгосрочное и сложное, а также более длительная реабилитация. Именно поэтому специалисты клиники «АртроМедЦентр» рекомендуют Вам обратиться ко врачу при первых же признаках растяжения. Чтобы исключить повторные травмы, а также развитие какие-либо других патологий, стоит провести полный курс лечения, включая реабилитацию.
Диагностика растяжения связок голеностопа
Диагноз «растяжение связок» ставится на основе имеющихся симптомов, а также данных таких исследований как:
Рентгенография для постановки диагноза не используется, так как связки являются мягкотканным образованием, т. е. они не видны на рентгеновском снимке. Однако, пациента могут направить на рентгенографию с целью исключения перелома. Симптоматика у переломов и растяжениях очень схожа, кроме того, некоторые симптомы могут сочетаться друг с другом.
Профилактика растяжения связок голеностопа
Растяжение связок голеностопа может возникать у любого человека при несоблюдении осторожности во время физических упражнений и активного отдыха. Если хотите заняться спортом, то делайте это в подходящей обуви и одежде. Осторожно ходите в обуви на высоком каблуке, избегайте при этом ям и ухабов, смотрите под ноги, когда куда-то идете. Старайтесь бороться с лишним весом, так как ожирение любой степени оказывает чрезмерную нагрузку на суставы. Ведите активный образ жизни, занимайтесь спортом, полноценно питайтесь. Умеренная физическая нагрузка укрепляет.
Как лечить растяжение связок голеностопа?
Физиотерапия
Гимнастика
Любые гимнастические упражнения для укрепление голеностопного сустава, можно начинать выполнять только в отдаленном периоде (около 1-3 месяцев, зависит от степени травмы).
Эффективное лечение
межпозвонковых грыж и протрузий
артроза коленных, тазобедренных, плечевых и голеностопных суставов
От 3200 руб
Лечение на высокотехнологичном Европейском оборудовании!
Растяжение сухожилий, связок и мышц
Обзор
Растяжения — очень распространенный вид повреждения, связанный с нарушением целостности отдельных мышечных или соединительнотканных волокон. При более тяжелой травме может произойти полный разрыв мышц, сухожилий или связок.
Сухожилия являются продолжением мышц и соединяют их с костями. Связки служат для крепления костей друг с другом. Как сухожилия, так и связки состоят из прочных эластичных соединительнотканных волокон и участвуют в формировании суставов. Поэтому при чрезмерном разгибании в суставе или применении сильной тяги травмируются и связки, и сухожилия. Например, при резком неловком движении, падении, прыжке с высоты или столкновении во время занятий контактными видами спорта. Растяжение мышц, как правило, происходит при попытке выполнить чрезмерную работу, например, поднять или удержать слишком тяжелый предмет.
Чаще всего встречается растяжение ноги в коленном и голеностопном суставах. Растяжение голеностопа обычно происходит при чрезмерном перемещении веса на внешнюю часть стопы, что вызывает повреждение или полный разрыв сухожилия. Растянуть голеностоп можно при ходьбе или беге по неровной местности, а также, поскользнувшись на льду. Растяжение коленного сустава чаще случается при падении на колено, скручивающих движениях в бедре при фиксированной голени, что нередко бывает у футболистов, а также при игре в хоккей, баскетбол, катании на лыжах. На руках растяжению больше подвержены лучезапястный сустав и сустав большого пальца.
Растяжения зачастую происходят во время занятий игровыми видами спорта при резком ускорении и торможении. Особенно тогда, когда человек начинает тренироваться без достаточной разминки, и его мышцы и связки еще не готовы к нагрузке. Опытные спортсмены нередко получают травму, находясь на пике физической формы, так как в этот период они максимально нагружают свои мышцы.
В группе риска также находятся дети, так как их суставы и связочный аппарат еще до конца не сформированы. Нередко растяжения у маленьких детей возникают при резких рывках, когда малыш спотыкается и падает, а взрослый продолжает крепко держать его за ручку. Особенно высока вероятность травмы мягких тканей у детей спортсменов. Однако необходимо помнить, что это полезно для здоровья и может повысить уверенность ребенка в своих силах и его самооценку.
Другие факторы, повышающие вероятность растяжения и разрыва связок, мышц и сухожилий:
Симптомы растяжения связок, сухожилий и мышц
Для растяжения связок характерны следующие признаки:
Отек после растяжения появляется быстро, в то время как гематома (синяк) может образоваться позднее или его может вообще не быть. Иногда он появляется не в месте растяжения, а рядом с ним, так как перед попаданием в верхние слои кожи кровь из поврежденной ткани просачивается по мышцам и вокруг сустава.
Растяжение мышцы также происходит при ее чрезмерном натяжении или слишком резком сокращении мышцы. Чаще всего случается растяжение мышц бедра и спины.
Растяжение мышц сопровождается:
Легкие травмы проходят самостоятельно в течение нескольких дней или недель. Однако при серьезных повреждениях не стоит откладывать визит к врачу.
Признаки тяжелой травмы, требующие обязательного обращения к врачу:
Эти симптомы могут говорить о наличии полного разрыва связок, сухожилий, мышц или перелома костей. В этих случаях самолечение имеет непредсказуемый результат.
Что делать при растяжении: первая помощь
Сразу после травмы необходимо создать покой поврежденной части тела. В легких случаях достаточно прекратить физическую работу, присесть или прилечь, придав травмированной конечности возвышенное положение. Можно, например, подложить под растянутую ногу подушку или свернутое валиком одеяло, руку подвесить на косыночную повязку и др.
При выраженной боли, нарушении работы сустава нужна более серьезная иммобилизация. В этих случаях накладывают шину из подручных материалов (картона, доски) или прибинтовывают поврежденную конечность к телу в том положении, которое вызывает наименьшую боль.
После иммобилизации или параллельно с ней желательно охладить место травмы. Приложите лед, пакет с холодной водой, наконец, мокрое полотенце. В аптеке можно приобрести аэрозоль для заморозки. Такими препаратами часто комплектуют аптечки на спортивных соревнованиях. Холод ускорит остановку внутреннего кровотечения, поможет сузить сосуды, отсрочит развитие воспаления и замедлит нарастание отека. Кроме того, охлаждение уменьшает боль. При сильной боли можно использовать нестероидные противовоспалительные средства в виде таблеток или инъекций, а также парацетамол.
Чего нельзя делать при растяжении:
Легкие растяжения проходят без специального лечения. Если боль и отек в месте травмы выражены незначительно, и вы можете самостоятельно передвигаться без особых ограничений, то можно обойтись без посещения врача. Чтобы ускорить восстановление необходимо создать покой поврежденной части тела. Этому первые дни будет способствовать боль, напоминающая о том, что нужно щадить сустав или натруженные мышцы. Избегайте физической работы, не поднимайте тяжести. При растяжении суставов ног желательно пользоваться тростью или костылями при ходьбе до тех пор, пока боль существенно не уменьшится.
При растяжении сустава помогает бинтование эластичным бинтом. Можно использовать специальные мягкие фиксаторы. Фиксировать сустав нужно в естественном положении. После наложения туров бинта убедитесь, что повязка не слишком сильно сдавливает тело и не мешает кровообращению. Вы правильно наложили повязку, если поверхность кожи сохраняет обычный цвет и температуру (не холодная и не горячая), а сама повязка не вызывает ощущения дискомфорта.
При малейших сомнениях по поводу тяжести полученной травмы обратитесь за медицинской помощью. Помимо врачебного осмотра вам потребуется сделать рентгеновский снимок или компьютерную томографию (КТ) поврежденной части тела. С помощью этих исследований можно различить сложные виды переломов и другие виды травм, которые трудно определить по внешним признакам.
Лечение растяжений у врача
Если вы подозреваете перелом, если боль и отек выражены значительно или под кожей образовалась большая гематома, а также при повреждениях у пожилых людей, желательно обратиться к врачу в первые часы после травмы. Причем чем быстрее, тем лучше.
Позднее обращение к врачу при тяжелых растяжениях, сопровождающихся разрывом связок, делает неэффективным консервативное лечение, вынуждает прибегать к операции. Если вдруг, помимо растяжения, имеется перелом, то постепенно нарастающий отек будет мешать хирургу восстановить правильное положение костей и хорошо зафиксировать конечность. Здесь время играет против нас, усложняет лечение.
При растяжении вы можете посетить хирурга в поликлинике или добраться до травмпункта. В обоих учреждениях вас должны обслужить без записи: в травмпунктах в принципе оказывают срочную помощь, а при посещении поликлиники нужно будет уточнить в регистратуре, что вы обращаетесь по «острой боли». В травмпункте вам сразу смогут провести рентген поврежденной области. В поликлинике не всегда есть рентгеновский аппарат. Если состояние не позволяет самостоятельно добраться до врача, вызовите скорую помощь.
Врач поможет обезболить место травмы и порекомендует лекарства, которые вы сможете принимать самостоятельно. Обычно при сильной боли рекомендуется принимать парацетамол. Если он не помогает, может потребоваться специальное обезболивающее, отпускаемое по рецепту. Врач также может назначить нестероидный противовоспалительный препарат (НПВП) в форме крема или геля, например, кетопрофен. Следует наносить его на место растяжения и сразу после этого мыть руки.
Кетопрофен повышает светочувствительность кожи. Во время лечения и в течение двух недель после этого следует избегать контакта этих участков кожи с прямыми солнечными лучами или искусственным освещением (например, в соляриях). НПВП для приема внутрь (например, ибупрофен в таблетках) также помогают снять отек и воспаление.
В ряде случаев при растяжении накладывается гипсовая лангета или повязка, как при переломах. Обычно со 2-3 дня назначаются физиопроцедуры, которые ускоряют процесс восстановления. Чаще это УВЧ, позже — озокерит, компрессы с лекарственными веществами, лечебный массаж, лечебная физкультура, электрофорез с рассасывающими, противовоспалительными и обезболивающими средствами. В случае разрыва связок или мышц и неэффективности консервативного лечения врач может порекомендовать вам хирургическое лечение. Во время операции производят сшивание поврежденных тканей между собой, а после накладывают гипс до полного срастания шва.
Восстановление после растяжения
Продолжительность восстановления тканей зависит от тяжести растяжения. Например, при растяжении голеностопа ходить можно уже через 1–2 недели, полное выздоровление займет 6–8 недель, а вновь заниматься спортом можно через 8–12 недель. При мышечных растяжениях время выздоровления варьируется очень сильно. Иногда требуется несколько недель, иногда — несколько месяцев.
В некоторых случаях хронические осложнения (боль, кратковременные отеки и неустойчивость) сохраняются месяцами и даже годами.
Следует обратиться к травматологу, если спустя положенное время после растяжения вам не становится лучше или, наоборот, симптомы становятся более выраженными.
Профилактика растяжений связок, суставов и мышц
Чтобы избежать растяжений, необходимо соблюдать осторожность во время занятия спортом и в повседневной жизни. Однако ни в коем случае нельзя оберегать себя или детей от физических упражнений. Регулярные упражнения на растяжку и укрепление мышц как часть общей программы физической культуры помогают избежать растяжений и сохранить силу и гибкость суставов. Для профилактики растяжения голеностопа подбирайте удобную обувь, особенно для спорта, а также если вам приходится большую часть дня проводить на ногах. Обувь должна быть высокой, желательно на шнурках, чтобы она плотно фиксировала лодыжки. Нельзя носить стоптанные ботинки, так как в них проще подвернуть ногу. При ношении обуви на высоком каблуке вероятность этого также выше.
При частых растяжениях во время тренировок необходимо использовать специальные фиксаторы или обматывать уязвимые суставы эластичным бинтом для дополнительной защиты. Существуют специальные упражнения, которые позволяют укрепить мышечный корсет и снизить к минимуму риск растяжений.
5 правил для защиты от растяжений
Куда обратиться при растяжении?
С помощью сервиса НаПоправку вы можете быстро найти:
Возможно, Вам также будет интересно прочитать
Localisation and translation prepared by Napopravku.ru. NHS Choices provided the original content for free. It is available from www.nhs.uk. NHS Choices has not reviewed, and takes no responsibility for, the localisation or translation of its original content
Copyright notice: “Department of Health original content © 2020”
Все материалы сайта были проверены врачами. Однако, даже самая достоверная статья не позволяет учесть все особенности заболевания у конкретного человека. Поэтому информация, размещенная на нашем сайте, не может заменить визита к врачу, а лишь дополняет его. Статьи подготовлены для ознакомительной цели и носят рекомендательный характер.
Лечение повреждения связок голеностопного сустава
Повреждению чаще всего подвергаются наружные связки голеностопного сустава. Это происходит при неловком движении, при ходьбе по неровной поверхности, когда стопа подворачивается внутрь и сгибается в направлении подошвы. В этом случае может повреждаться связка между таранной и малоберцовой костями или связка между пяточной и малоберцовой костями.
Различают три степени повреждения связок голеностопного сустава:
При первой степени повреждения связки голеностопного сустава пациент жалуется на несильные боли при ходьбе, прощупывании связки или голеностопного сустава. В области прикрепления связки появляются отек и припухлость. При ходьбе пациент ощущает боли, однако сама функция ходьбы не нарушается. Вторая степень повреждения или частичный разрыв связки характеризуется распространением отека на переднюю и наружную поверхность стопы.
Боли при прощупывании сильные, особенно в месте надрыва связки. Ходьба может быть затруднена из-за болевого ограничения движений в голеностопном суставе, которые еще более усиливаются при движении. При первой и второй степени повреждения связок голеностопного сустава на рентгеновских снимках не обнаруживают отклонений. При третьей степени повреждения связок голеностопного сустава пациента беспокоят сильные боли при попытке наступить на поврежденную ногу. Отек, припухлость и кровоизлияние выражены значительно и распространяются по всей поверхности стопы, захватывая даже подошвенную ее часть. Ходьба резко затруднена и очень болезненна.
При полном отрыве связки иногда вместе со связкой отрывается и кусочек костной ткани, к которому связки прикрепляется. Этот участок кости виден на рентгеновском снимке. В качестве первой помощи при повреждении связок голеностопного сустава накладывается тугая давящая повязка и поверх нее холод. Это помогает остановить кровотечение в местах разрыва и уменьшить отек и подвижность связки.
Лечение повреждений связок голеностопного сустава.
При первой степени повреждения рекомендуется ношение давящей повязки на срок до 2 недель. Через два-три дня от момента повреждения назначается физиотерапевтическое лечение (переменное магнитное поле, ванны, аппликации парафина и озокерита, массаж). Выздоровление наступает через две недели.
При третьей степени повреждения связок голеностопного сустава, когда связка полностью оторвана от места ее прикрепления, пациента необходимо госпитализировать в травматологическое отделение стационара. На сустав накладывается закрытая гипсовая повязка на две недели. Затем повязку модифицируют, для того чтобы можно было ее снимать при проведении физиотерапевтических процедур, массажа.
Лечение в этом случае длится около одного месяца. После повреждения связок пациент должен в течение двух месяцев носить восьми образную марлевую повязку или специальный поддерживающий сустав голеностопник для профилактики повторного разрыва в месте заживления связки.
Растяжение связок стопы: лечение, причины, симптомы, что делать при растяжении
Растяжением связок стопы называется частичное или полное нарушение их целостности в результате травмы. В момент повреждения возникает сильная, острая боль, а впоследствии формируются воспалительный отек и гематома. При растяжении легкой степени используются консервативные методы лечения — нанесение мазей и гелей, проведение физиопроцедур, ношение ортопедических приспособлений. А пациентов с серьезными повреждениями связок готовят к хирургическому вмешательству.
Каковы причины растяжения
«Растяжение» — термин, распространенный в обиходе, но неправильно трактующий повреждение связок. Эти прочные соединительнотканные тяжи неэластичны. При воздействии нагрузок, превышающих пределы прочности связок, происходит разрыв, а не растяжение их волокон. Механизмы травмирования стопы различны:
К растяжению связок предрасполагают гипермобильность суставов, ношение обуви на высоких каблуках, предшествующие травмы голеностопа, чрезмерные физические нагрузки, лишний вес. Спровоцировать травму могут воспалительные или деструктивно-дегенеративные процессы в стопе, причинами которых становятся артриты, артрозы, тендовагиниты, синовиты.
Симптомы травмы
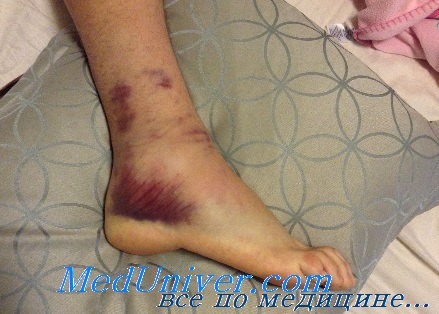
Ведущие симптомы растяжения связок стопы — боль, ограничение подвижности, отек и синяк. Они возникают не сразу, а постепенно. Сначала ощущается острая боль, усиливающаяся при попытке опереться на стопу. Постепенно ее выраженность снижается, но через несколько часов формируется воспалительный отек. Он сдавливает чувствительные нервные окончания, провоцируя постоянную болезненность ступни. После рассасывания отека образуется обширная гематома темно-фиолетового цвета, сохраняющаяся на протяжении недели. Клетки крови, излившейся из поврежденных сосудов, медленно распадаются. Поэтому изменяется и окраска синяка — он становится зеленовато-желтым.
Легкая степень растяжения
Для повреждения легкой степени тяжести характерны разрывы небольшого количества волокон. Боль возникает только в момент травмирования, а затем ее интенсивность быстро снижается. Через несколько часов в области связок образуется незначительная припухлость, а гематома если и формируется, то слабо выраженная. Пострадавший ощущает боль при упоре на ступню, но может передвигаться без каких-либо ограничений.
Средняя степень растяжения
Такой диагноз выставляется пострадавшему при разрыве около 50% волокон. Клинически повреждение стопы проявляется острой болью, усиливающейся при попытке сделать шаг. Человек может передвигаться самостоятельно, прихрамывая и на небольшое расстояние. Примерно через 5 часов ступня отекает, что еще сильнее ограничивает подвижность. А спустя несколько дней на месте отека возникает обширный кровоподтек.
Тяжелая степень растяжения
Повреждение высокой степени тяжести — разрыв большей части волокон или их полный отрыв от костного основания. При травмировании возникает не только пронизывающая боль, но и отчетливо слышится хруст. Он напоминает звук, возникающий при переламывании сухой толстой палки. Боль стихает незначительно, усиливается при формировании отека на всей ступне, а иногда и на нижней части лодыжки. Образующаяся гематома также не локализуется в месте разорванных связок, а распространяется на пятку, боковые поверхности стопы. Пострадавший не может опираться на ногу из-за боли и потери стабильности ступни.
Диагностика
Под симптомы повреждения связок средней и высокой степени тяжести могут маскироваться околосуставные и внутрисуставные переломы. Поэтому проводится рентгенография для исключения повреждения костных структур. Это исследование информативно и при полном отрыве связки от костного основания. В области их прикрепления хорошо визуализируется свободно лежащий отдельный фрагмент. Такая тонкая пластинка является частью кости, оторвавшейся с волокнами соединительнотканного тяжа.
МРТ и КТ проводятся для определения тяжести травмы, исключения повреждения хрящевых тканей, оценки состояния кровеносных сосудов. Артроскопия обычно используется при затруднениях с выставлением окончательного диагноза.

Оказание первой помощи
Нередко своевременно и правильно оказанная первая помощь позволяет избежать проведения хирургического вмешательства. Быстрое купирование воспалительной отечности предупреждает травмирование мягких тканей, сдавление нервных окончаний, повреждение мелких кровеносных сосудов.
| Этапы первой помощи пострадавшему | Правильное оказание доврачебной помощи |
| Обездвиживание | Пострадавшего следует уложить на твердую поверхность, приподняв ногу таким образом, чтобы стопа оказалась немного выше грудной клетки. Для этого нужно разместить под лодыжкой валик или подушку |
| Фиксация сустава | Для иммобилизации стопы из подручных материалов необходимо сделать шину. При отсутствии навыков можно зафиксировать ногу до колена эластичным бинтом или специальной компрессионной повязкой |
| Холодовые компрессы | Сразу после травмирования связок следует приложить холод к стопе: на 10 минут прикладывают полиэтиленовый пакет с кубиками льда, обернутый плотной тканью. Повторять процедуру нужно каждый час. Если льда нет, то подойдет кусок замороженного мяса, пакет с овощной смесью |
| Прием препаратов | Для устранения боли необходимо дать пострадавшему таблетку нестероидного противовоспалительного средства (НПВС), например, Найз, Кеторол, Диклофенак |

Лечение растяжения
После оказания первой помощи нужно доставить пострадавшего в травмпункт. Терапевтическая тактика зависит от тяжести полученной травмы. При разрыве большей части волокон связки показано хирургическое вмешательство. Во всех остальных случаях лечение проводится в домашних условиях.
Медикаментозное
Для устранения острых болей практикуется внутримышечное введение НПВС (Мовалис, Ортофен, Кеторолак). Но чаще для улучшения самочувствия пострадавшего достаточно использования таблеток Нимесулид, Ибупрофен, Диклофенак, Кетопрофен, Целекоксиб.
«Врачи скрывают правду!»
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
В течение недели болезненные ощущения сохраняются. Но выражены они довольно слабо, поэтому избавиться от них можно с помощью НПВС для локального нанесения на стопу. Это гели и мази Фастум, Вольтарен, Артрозилен, Долгит.
Для быстрого рассасывания гематом используются наружные средства с венопротекторной активностью — Лиотон, Троксевазин, Троксерутин, Гепарин.
Физиотерапия и массаж
Физиотерапевтические методы лечения растяжения используются на этапе реабилитации для сокращения сроков восстановления поврежденных связок. Пациентом назначают проведение 5-10 сеансов магнитотерапии, лазеротерапии, УВЧ-терапии, ударно-волновой терапии. Применяются также аппликации с парафином и озокеритом, электрофорез или ультрафонофорез с витаминами группы B, хондропротекторами, растворами солей кальция.

К массажным процедурам можно приступать только после полного сращения разорванных связок. Наиболее терапевтически эффективен классический, точечный, вакуумный массаж.
Спустя несколько недель после травмирования стопы пациенту рекомендуется приступать к занятиям лечебной физкультурой, но только при условии полного восстановления целостности связок. Наиболее эффективны при подобных повреждениях такие упражнения:
В теплое время года полезно ходить по траве, песку, крупной и мелкой гальке. Для домашних тренировок можно использовать специальные массажные коврики, имитирующие природные поверхности.
Хирургическое вмешательство
Основаниями для проведения операции являются свежие полные разрывы и нестабильность сустава после консервативной терапии. Хирург сшивает связки, а при застарелых (более 2 месяцев) травмах выполняет пластику. В последнем случае дефект соединительнотканных тяжей замещается синтетическим материалом или частью сухожилия.
Народные методы
Нецелесообразно использовать в терапии растяжения народные средства. Ингредиенты некоторых из них могут немного ослабить боль, но восстановить целостность связок не способны. Поэтому нередко хирургическое вмешательство (пластика) показано именно пациентам, которые практиковали при подобных травмах лечение народными средствами.
Чего нельзя делать
Основная ошибка при оказании первой помощи пострадавшему — воздействие на разорванные связки теплом. Запрещается в первые дни терапии использовать грелки, горячие ножные ванночки, мази и гели с согревающим действием. Также нельзя разминать ногу, массировать ее, ходить, превозмогая боль.
Осложнения растяжения связок
Даже после проведения грамотного консервативного или хирургического лечения на определенных участках связок формируются фиброзные очаги, лишенные какой-либо функциональной активности. Это приводит к ослаблению соединительнотканных структур. В дальнейшем такие травмы могут стать причиной частых вывихов, а иногда и плоскостопия. При отсутствии врачебного вмешательства разрывы связок предрасполагают к развитию артритов, артрозов в стопе.
Растяжение связок
Растяжение связок считается одним из наиболее распространенных повреждений. Совместно с ушибами они занимают главенствующие позиции среди всех причин обращения за медицинской помощью в травмпункты. Наиболее часто страдают связки коленного, голеностопного, лучезапястного и плечевого суставов. Растяжение представляет собой небольшой разрыв волокон, который появляется под воздействием сильных или неестественных для этой ткани нагрузок. Повреждение может возникать в любом возрасте, но чаще всего появляется у людей, которые ведут активный образ жизни.
Симптомы растяжения связок
Первым признаком, указывающим на повреждение, будет сильная боль. Она возникает сразу после микроразрыва связок. При получении травмы может быть слышен характерный звук, который некоторые описывают как хлопок. Через некоторое время у больного возникают следующие симптомы:
Боль при растяжении беспокоит человека постоянно. Она способна усиливаться при попытках сделать движение суставом. Степень ее интенсивности зависит от обширности повреждений. При незначительном растяжении человек может наступать на ногу и даже медленно передвигаться. Если же наблюдается полный разрыв тканей, то попытка встать или напрячь поврежденную конечность приносит невыносимую боль. К тому же, сильное растяжение связок сопровождается:
Достаточно часто растяжение сопровождается повреждением и других структур. Например, травма иногда возникает совместно с внутрисуставными переломами, вывихами. В более редких случаях растяжению сопутствуют повреждения позвоночника, конечностей, таза и грудной клетки.
Причины
Травма всегда появляется из-за повышенных нагрузок, которые превышают ее эластичность и прочность. При растяжении часть волокон связки разрывается, из-за чего она теряет свои функциональные способности. Чаще всего страдают от таких травм спортсмены. Растяжения связок голеностопного сустава нередко возникают из-за резкого выворачивания стопы при быстром торможении. Поэтому травма характерна для:
Резкий замах рукой может вызвать растяжение связок плеча. Поэтому рискуют столкнуться с такой травмой люди, которые серьезно занимаются баскетболом, метанием ядра, волейболом, теннисом. Подобные повреждения спровоцировать могут и большие нагрузки на руки. По этой причине в группу риска входят бодибилдеры и люди, занимающиеся силовым троеборьем.
Специалисты отмечают, что истинные причины растяжения связок могут быть скрытыми. Например, спровоцировать получение такой травмы способны патологические изменения, происходящие в организме больного. Повреждения возникают на фоне артроза, остеохондроза, гормональных сбоев, а также некоторых инфекционных заболеваний.
Причиной появления растяжения могут быть любые падения, удары. Например, у женщин проблема появляется при подворачивании ноги во время ходьбы на обуви с высокими каблуками. Также провоцирующими факторами становится избыточная масса тела и неравномерное распределение нагрузки на конечности.
Какой врач поможет?
Не стоит пренебрегать помощью специалистов. При неправильном зарастании связок у человека могут возникнуть серьезные проблемы. Например, больного будут беспокоить хронические боли, постоянные воспаления сустава. Ухудшение кровообращения в поврежденном участке становится причиной появления дистрофии тканей. Поэтому важно, чтобы лечение сильного растяжения связок проводил квалифицированный:
Растяжение голеностопного сустава
У некоторых людей растяжение голеностопного сустава возникает при малейшей нагрузке на сустав. Таким людям рекомендуется носить фиксатор голеностопного сустава или специальное приспособление для обуви, стабилизирующее cтопу и лодыжку.
Иногда умеренное или тяжелое растяжение приводит к нарушению функции сустава даже после того, как связка зажила. В одной из связок голеностопного сустава может образоваться маленький узелок, который вызывает постоянное трение в суставе, что приводит к хроническому воспалению и в конце концов – к необратимому повреждению. Введение в голеностопный сустав смеси кортикостероидов, уменьшающих воспаление, а также местного анестезирующего средства для уменьшения боли часто приводит к улучшению. Операция требуется редко.
При растяжении иногда повреждается нерв, который проходит над одной из связок голеностопного сустава. При этом возникает боль и ощущение покалывания (невралгия). В таких случаях помогает, иногда на длительное время, введение местного анестезирующего средства.
Растяжение голеностопного сустава может быть связано с особенностями походки и вызвано перегрузкой сухожилия (прочной, гибкой ткани, соединяющей мышцы и кости или мышцы между собой) на внешней стороне голеностопного сустава. В результате возникает воспаление и развивается состояние, называемое перонеальным тендовагинитом. На внешней стороне лодыжки появляются постоянная припухлость и болезненность. В таких случаях рекомендуется ношение фиксатора лодыжки, который ограничивает движения в голеностопном суставе. Инъекции кортизола в сухожильное влагалище также могут быть эффективны, но ими не следует злоупотреблять.
Иногда при тяжелом растяжении происходит спазм кровеносных сосудов голеностопного сустава и нарушается его кровоснабжение. В результате этого могут произойти серьезные повреждения кости и других тканей. Это состояние называется рефлекторной симпатической дистрофией или атрофией Зудека, оно сопровождается припухлостью и болезненностью стопы. Боль, часто сильная, может мигрировать по лодыжке и cтопе. Несмотря на боль человек обязательно должен ходить. Уменьшить боль помогают физиотерапия и анальгетики, принимаемые внутрь. Постоянную интенсивную боль снимает введение в область нерва, снабжающего голеностопный сустав, местных анестезирующих средств (блокада нерва) и кортикостероидов. Кроме того, помогает психологическая консультация.
Бывает, что после растяжения появляется постоянная боль в области между пяточной костью и таранной костью. Это состояние называется синдромом синуса предплюсны и может быть связано с частичным разрывом глубоких связок cтопы. В этих случаях помогают инъекции кортикостероидов и местных анестезирующих средств.
Волокна связок – самая прочная на разрыв мягкая ткань, чтобы порвать их, нужны серьезные нагрузки. Но разрыв не единственная угроза, особенно когда речь о такой подвижной структуре, как голеностоп. При интенсивных движениях стопы, придании ей неестественного положения, механических повреждениях голеностопа высок риск растяжения – травмирования его многочисленных связок.
Это один из отделов конечностей, для которого характерно так называемое множественное растяжение. То есть растяжение одновременно нескольких связок.
Причиной растяжения связок чаще становятся большие нагрузки на голеностоп, активные занятия (преимущественно бег, игра в хоккей или футбол, занятия тяжелой атлетикой) или механические травмы. В 70% случаев связки голеностопа повреждаются при вывихе или ударах.
Диагностические методы
В практике ортопедии и травматологии данная проблема, связанная с дисфункцией связок голеностопа, – одна из наиболее распространенных. Диагностика растяжения осуществляется на двух уровнях.
Поскольку явные сигналы растяжения в 90% случаев обнаруживают себя сразу, предварительный вывод травматолог может сделать уже по результатам функциональных проб и осмотра голеностопа.
Но аппаратные исследования в случае с вероятностью голеностопного растяжения не всегда необходимы. Растяжение связок легко распознать с помощью набора отработанных упражнений в кабинете травматолога (симптом выдвижного ящика, анализ комфортной амплитуды вращений, боковой подвижности костей).
Как справиться с последствиями травмы?
Практика восстановления функций связок в данном отделе проводится на 4-х уровнях.
Купирование болезненных ощущений, спровоцированных растяжением.
На первом уровне применяют НПВС, сильные анестетики, фиксаторы / компрессионный материал. На втором могут проводиться инъекции, но при легкой / средней форме достаточно охлаждения и размещения голеностопа на уровне головы. Здесь же – гиподинамия с минимальными нагрузками на поврежденную конечность.
На 3-м уровне могут потребоваться малоинвазивные операции. Реабилитация после растяжения включает массаж, упражнения на связки, приемы физиотерапии, акупунктуру. Передовые клиники часто практикуют восстановительные процедуры с голеностопом по методике кинезиологического тейпирования.
Для снижения негативных ощущений во время восстановления функции связок могут применяться методы фитотерапии – компрессы, растирания с применением натуральных составов. Прогрев и упражнения на связках голеностопа можно начинать только через 3–5 дней после растяжения. При этом не должно быт ни подкожных кровоизлияний, ни отечности.
Растяжение связок голеностопного сустава
Растяжение связок голеностопного сустава является травмой, которая, согласно статистическим исследованиям, является наиболее распространенной травмой у людей. Это касается как физически активных людей, так и тех, кто избегает спорта. Когда растяжение связок не является достаточно серьезным, чтобы требовать медицинского вмешательства, помощь может быть оказана в комфорте вашего собственного дома, при условии, что вы знаете, как это сделать. Для вывиха голеностопного сустава требуются компрессы из листьев льда или капусты, компрессы из комбинированной воды с уксусом, компрессы, а также соответствующие мази и гели.
Растяжение лодыжки является синонимом выхода за пределы мобильности в суставе. В результате происходит повреждение суставной капсулы, иногда страдают связки и кости. Большинство людей борются с травмой голеностопного сустава, где сокращенное название, то есть растяжение голеностопного сустава. Растяжение связывают с методом передвижения человека, который можно понимать как слишком сильное разгибание или слишком частое использование нижних конечностей, когда это может быть результатом бега, ходьбы или прыжка.
Когда возникают растяжения связок голеностопного сустава, необходимо определить, является ли это растяжением или нет, и только врач является правильным человеком для проведения такой оценки. Отечную лодыжку нельзя недооценивать, так как она может перерасти в постоянную дестабилизацию сустава, благодаря которой наблюдается его быстрый износ.
Растяжение связок голеностопного сустава — три степени
Какие домашние средства от опухших лодыжек
Прежде всего, следует еще раз подчеркнуть, что боль в лодыжке можно лечить с помощью домашних средств, когда это травма первой степени. Растяжение голеностопного сустава в комфорте вашего собственного дома осуществляется с помощью фармакологических или естественных методов. Фармакологическими методами являются: таблетки от боли, мази и гели с противоотечным, противотромботическим и обезболивающим действием, а также вещества, используемые для создания противоотечных растворов.
Растяжение голеностопного сустава лечится естественным образом благодаря: капустной обертке, использованию холодной воды, пакету со льдом, уксусной обертке, окопнику, обертке из листьев «бабушки», а также вихревому и ручному массажам.
Примерные методы легких растяжений голеностопного сустава (6 шагов):
Сначала используются пакеты со льдом, чтобы позже применить массаж с помощью мази или антикоагулянтного геля, он должен длиться около 15 минут. Когда человек имеет дело с вывихнутой лодыжкой, оберните ее эластичной повязкой для обогащения водным раствором уксуса. Нога должна быть выше остальной части тела и оставаться такой в течение часа. Позже, пропитать ногу в растворе альтацет. Далее, массаж. Руководство с использованием противоотечной и обезболивающей мази, или вы можете применить капустную обертку, и нога должна быть на час выше остальной части тела.
Последний шаг перед сном — это массаж с использованием антикоагулянтного геля. Для ночного обертывания используется лед, а именно нога обматывается холодным полотенцем. Подводя итог, можно сказать, что растяжение связок голеностопного сустава можно лечить дома, но это следует делать после предварительной медицинской консультации. Описанные выше методы помогут человеку почувствовать облегчение через 24 часа. Отечность и боль исчезнут в первую очередь, однако необходимо избегать перегрузки сустава, потому что травма может повториться очень быстро.
В этой статье рассматривается ряд вопросов, относящихся к растяжению связок голеностопного сустава. Возможные причины растяжений, клиническая картина, способы диагностики и методы лечения, включая народные, реабилитационный период.
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
Прямохождение конечно же уступает разуму по своей значимости в перечне отличий человека от животных. Но встав на ноги, наш предок тем самым заметно приблизился к современному человеку разумному. Это обернулось тем, что современный человек платит за свое прямохождение колоссальной нагрузкой на голеностопные суставы. На них ложится весь вес тела при ходьбе, беге, простом стоянии на ногах. Что уж говорить о нагрузках, которым подвержены голеностопы спортсменов.
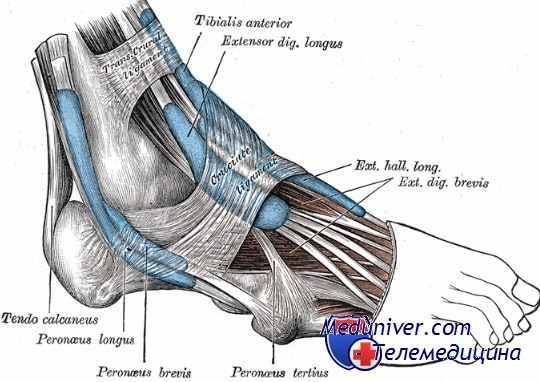
За придание суставу необходимой прочности и восприятие всех нагрузок отвечают группы связок. Связка с внутренней стороны сустава называется дельтовидной. Снаружи, между таранной, пяточной костями и лодыжкой расположена латеральная связка. Еще одна связка соединяет малую берцовую и большую берцовую кости.
Растяжения и их причины
В группу риска попадают люди с избыточным весом, носящие неудобную обувь или обувь на высоком каблуке, люди пожилого возраста. Риск растяжения возрастает при наличии патологий стоп. Например, ортопедические стельки при плоскостопии будут хорошим средством профилактики.
Различают три степени растяжения.
Диагностика и лечение
Как правило, диагностировать растяжение голеностопа удается без особого труда. Необходимо только исключить переломы и разрывы связок. Для этого делаются рентгеновские снимки, УЗИ, томография. Эти же исследования позволяют уточнить степень полученных повреждений. Через четырнадцать дней рекомендуется провести повторную (контрольную) рентгенографию.
В большинстве случаев, госпитализация при растяжении связок не требуется. Сразу же после травмы, еще до обращения к травматологу, следует наложить на сустав тугую повязку и поместить ногу в холод. Ледяной пакет поможет остановить кровоизлияние, и замедлит опухание сустава. В медицинском учреждении на голеностоп накладывается давящая повязка или гипс сроком до трех недель. Вид повязки и срок ношения зависят от тяжести травмы. Холодные процедуры нужно продолжать в течении двух дней, прерывая каждые 30 минут.
На третий день на смену холоду приходит тепло. Парафин или озокерит сочетают в себе высокую теплоемкость со сдавливающим действием. Электрофорез, УВЧ и лечебная физкультура дополняют прогревающие процедуры.
Различные мази помогут снять отек (троксевазин, троксерутин), и уменьшить болевые ощущения (ортофен, индометацин, диклофенак).
Народные методы
Существует несколько народных, проверенных временем, рецептов, которые помогут при растяжении связок.
Холодную глину разводят отваром зверобоя или яблочным уксусом, добавляют мед. На место травмы накладывается глиняная лепешка, и оборачивается тканью. Нога укутывается. Компресс снимается после полного высыхания глины. Лечебный эффект основан на большом содержании в глине микроэлементов. Проникая в ткани они способствуют заживлению связок.
Период реабилитации
Примерно месяц, в среднем, продолжается период восстановления при растяжении голеностопа. Молодой организм справляется быстрее. Пожилым людям потребуется гораздо больше времени, особенно при наличии хронических заболеваний. Через неделю после травмы нужно начинать массажировать сустав, выполнять разрабатывающие гимнастические упражнения, постепенно увеличивая нагрузку на ногу. Пробовать опираться, ходить.
Растяжение голеностопа как лечить
Клиника растяжения голеностопного сустава. Диагностика
Многие клинические признаки растяжения связок голеностопного сустава уже были рассмотрены в представленной классификации этих повреждений. Следует дифференцировать повреждения II и III степени. В этом случае помогают нагрузочные пробы.
Нагрузочные пробы, описанные в литературе, прежде всего способствуют выявлению полного разрыва латеральной группы связок голеностопного сустава, поскольку эти связки наиболее подвержены травме. Описаны две пробы: инверсионная нагрузочная проба и определение симптома переднего выдвижного ящика голеностопного сустава. Их можно дополнить рентгенограммами сустава, при необходимости в сравнительных проекциях.
Иногда для адекватного выполнения нагрузочных проб при острой травме голеностопного сустава в полость сустава вводят местный анестетик. Инъекцию делают в место, противоположное стороне повреждения (обычно медиально), вводя от 5 до 10 мл раствора лидокаина. Кроме того, может потребоваться дополнительная инфильтрация связок вокруг латеральной лодыжки.
Симптом переднего выдвижного ящика — это первая нагрузочная проба, которую следует выполнить, поскольку она позволяет выявить разрыв передней таранно-малоберцовой связки. При отрицательной пробе нет необходимости прибегать к инверсионной нагрузочной пробе, так как она бывает положительной только при разрыве двух связок: передней таранно-малоберцовой и пяточно-малоберцовой.
Симптом переднего выдвижного ящика можно проверить в положении больного как сидя, так и лежа на спине. Мышцы передней и задней групп, окружающих голеностопный сустав, должны быть расслаблены. Коленный сустав следует слегка согнуть, чтобы расслабить икроножную мышцу, а голеностопный сустав установить под углом 90° к оси голени, поскольку при подошвенном сгибании нередко невозможно определить даже выраженный положительный симптом.
Врач кладет ладонь на переднюю поверхность голени, охватывая пальцами ее внутреннюю сторону. Другой рукой захватывает пятку и смещает стопу вперед, оказывая этим давление на таранно-малоберцовую связку. Смещение кпереди таранной или большеберцовой кости указывает на разрыв этой связки. Всегда следует проверить этот симптом и на здоровой конечности, проводя при необходимости для подтверждения диагноза рентгенографию последней.
При инверсионных растяжениях связок голеностопного сустава нередко отмечается болезненность по внутренней суставной линии над дельтовидной связкой. Частичный разрыв передних глубоких волокон дельтовидной связки может произойти при крайней степени инверсии или подошвенного сгибания стопы.
Припухлость яйцевидной формы над наружными связками голеностопного сустава, возникшая в течение первых 2 ч с момента повреждения, в большинстве случаев указывает на растяжение III степени.
Хотя большая часть этого раздела была ограничена рассмотрением инверсионного повреждения, то же самое применимо и к эверсион-ному повреждению дельтовидной связки.
Артрография голеностопного сустава
Артрографию голеностопного сустава многие авторы рекомендуют с целью уточнения степени растяжения его связок. Она весьма информативна при разрывах передней нижней межберцовой связки и, как полагают, помогает отделить повреждения, требующие хирургического вмешательства, от таковых, заживающих при консервативном лечении больного.
Mehrez утверждает, что артрография абсолютно информативна при полных разрывах, когда нагрузочные пробы и функциональная рентгенография непоказательны из-за сопутствующего мышечного спазма. Fordyce на примере 21 больного, получившего хирургическое лечение, установил, что у разных авторов различные представления о нагрузках и что на артрограммы нельзя полагаться при определении протяженности разрыва, поскольку контрастное вещество, вытекая, ищет путь наименьшего сопротивления.
Он согласен с тем, что артрография способствует определению наличия или отсутствия разрыва передней нижней межберцовой связки. Он также утверждает, что мнение о том, что отклонение таранной кости более 6° является патологическим, ошибочно, поскольку у некоторых пациентов с нормальным голеностопным суставом это отклонение достигает 23°. Авторы данной книги согласны с этой концепцией и полагают, что для определения наличия или отсутствия расслабления связочного аппарата необходимы снимки в сравнительных проекциях и сравнительное исследование обоих суставов.
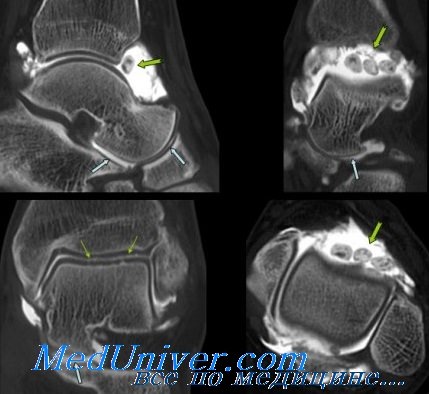
Опыт авторов подсказывает, что артрограммы имеют ценность, когда показывают значительное вытекание контрастного средства, и малоинформативны, когда просачивание незначительно или вообще отсутствует. При выполнении артрографии мы рекомендуем способ, опубликованный ранее.
Суть его в том, что после тщательной обработки голеностопного сустава в сторону, противоположную повреждению, вводят иглу 22-го размера, к которой присоединен шприц емкостью 10 мл, наполненный 50% раствором диатризоата меглюмина (контрастное вещество) и диатризоата натрия (гипак), разведенным до 25% концентрации стерильной дистиллированной водой. В полость сустава (в место, противоположное повреждению) вводят 6 мл раствора.
Затем делают рентгенографию. При разрыве связок отмечают просачивание контрастного вещества с наружной стороны голеностопного сустава вдоль латеральной лодыжки.
Рентгенография голеностопного сустава
Рентгенографическое исследование голеностопного сустава следует выполнять во всех случаях, кроме явного повреждения I степени. Снимки в обычных проекциях могут быть дополнены снимками с нагрузкой, сделанными во время инверсионной нагрузки или проверки симптома переднего выдвинутого ящика голеностопного сустава. У некоторых больных с растяжением II степени можно обнаружить небольшой костный фрагмент возле латеральной лодыжки. Это указывает на неполный отрыв и обычно свидетельствует о повреждении II степени латеральных связок голеностопного сустава, называемом переломорастяжением.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Тендинит: симптомы, лечение и профилактика опасного заболевания суставов и связок
Тендинитом принято называть процесс воспаления, который возникает там, где мышца соединяется с костью. Это заболевание относится к усталостным болезням опорно-двигательной системы организма, так как его развитие происходит на фоне ухудшения состояния тканей. Стандартные лекарства, которые снимают боль и воспаление, при этой проблеме являются неэффективными. Они позволяют снять неприятные ощущения и устранить симптомы, но не могут вылечить заболевание.
Тендинит сустава колена представляет собой воспалительный процесс, который протекает в сухожилии над коленом. Оно соединяет мышцу бедра с большеберцовой костью. Тендинит сустава тазобедренного — это воспаление тканей и связок, которые находятся вокруг этого сустава. Различают также тендинит сухожилий, которые находятся в области седалищного бугра. Этот процесс считается максимально опасным для здоровья человека, поэтому к его лечению необходимо приступать сразу же после того, как был поставлен диагноз. Если этого не сделать, то тендинит сухожилия перерастет в защемление седалищного нерва.
Суставы локтей также могут страдать от похожего заболевания, но оно может иметь разные наименования, которые зависят от конкретного местоположения проблемы. В народе его называют «локоть бейсболиста».
Тендиноз многие путают с растянутыми или порванными сухожилиями. Но у них есть существенная разница. Когда сухожилия травмируются механически, то некоторые волокна разрываются и вскоре начинают срастаться и заживать. Пораженная область приносит человеку дискомфорт и острую боль, поэтому он вынужден снижать нагрузку на него. При тендините разрыв тканей происходит постоянно, а их заживление всегда находится на разных стадиях. Нагрузка на пораженный участок не снижается. Именно по этой причине лечение может затягиваться, а заболевание приобретает хроническую форму.
Стадии тендинита
Современная медицина различает несколько стадий данного заболевания. К ним относятся:
Острая фаза. Поврежденный участок тела доставляет сильную боль. Если в спокойном состоянии человек чувствует дискомфорт, то при физической нагрузке оно перерастает в нестерпимую острую боль;
Подострая фаза. Болевые ощущения сохраняются, к ним присоединяется отечность. Движения затрудняются и становятся ограниченными;
Хроническая фаза. Происходит дегенерация тканей. Боли становятся постоянным «гостем», также, как и скованность.
Современная классификация заболевания
Тендиниты могут быть разными. Существует определенная классификация, которая основана на особенностях воспаления и методах его лечения. На сегодняшний день доктора различают серозный, гнойный, а также фиброзный воспалительные процессы.
Также тендинозы делятся по месту их возникновения. Бывают такие тендиниты:
Височный. Он вызывает затруднения в пережевывании пищи. При открывании челюсти в ней может происходить щелчок. Часто процесс сопровождается неприятными ощущениями или болью;
Тендинит сустава плеча. Болезнь поражает капсулу, которая служит соединением сухожилия с надостной и двуглавыми мышцами. С такой проблемой может помочь справиться только опытный специалист. При тендинозе плечевого сустава больной не может полностью поднять руку вверх, а также завести ее за голову;
Тендинит сухожилия бицепса ведет к нарушению и скованности движений руки;
Заболевание, которое коснулось локтевого сустава, не позволяет полностью сгибать и разгибать конечность в этом месте. Сопровождается сильными болями при физической нагрузке и движении;
Запястья. Дает о себе знать после физической нагрузки. Больной ощущает скованность в кистях рук, а также не может согнуть и разогнуть пальцы;
Тазобедренного сустава. Человеку с этим заболеванием сложно передвигаться, не говоря уже о беге или других более интенсивных физических нагрузках. Через некоторое время сустав обретает устойчивую дисфункцию;
Коленного сочленения. При этом заболевании страдает сухожилие в данной области. Повреждения могут привести к частичной или полной его дистрофии. Причиной служит постоянное ношение неудобной обуви на высоких каблуках, а также физических тренировок на пределе возможностей. Если не провести адекватное лечение, то пациент может остаться калекой на всю жизнь;
Ахиллова сухожилия. Чаще всего от такой проблемы страдают профессиональные спортсмены и работники тяжелого физического труда. Заболевание характеризуется присутствием болезненных ощущений даже в состоянии покоя. Боль усиливается при ходьбе по лестнице, в суставе ощущается скованность;
Стопы. В этом случае болевые ощущения распространяются не только на очаг поражения, но и «отдают» в голень. Если не проходить лечение, то со временем в стопе появляются узелки, которые затрудняют движения ноги;
Какой бы вид тендинита вас не беспокоил, важно вовремя обратиться к врачу, чтобы он провел осмотр и назначил необходимые препараты. Заниматься самолечением не только неэффективно, но и небезопасно для здоровья.
Причины возникновения тендинита суставов
Многих интересует вопрос, откуда берется это заболевание? Чаще всего оно возникает у двух категорий людей. Первая — это профессиональные спортсмены, которые тренируются часто, долго и на износ. Такая чрезмерная нагрузка на организм ведет к повреждению сухожилий и суставов. Вторая — возрастная категория людей, которым «перевалило» за сорок. В этом случае причиной тендинита становятся возрастные нарушения в организме.
Повреждения из-за чрезмерных физических нагрузок могут быть спровоцированы разнообразными факторами:
Если приступать к выполнению упражнений без необходимого разогрева и разминки, а также, если систематически нарушать технику их выполнения;
Проблемы в тазобедренном суставе появляются при нарушении техники бега. Стопа неправильно становится на землю, сустав страдает от удара о твердую поверхность, так как стопа находится под неправильным углом наклона;
Упражнения, в которых предусмотрены резкие прыжки, наклоны, повороты, также могут спровоцировать появления подобной проблемы;
Использование неправильной и неудобной обуви, если речь идет о занятиях на улице, а не в зале;
К проблемам с локтевым сочленением приводят резкие движения руками, сопровождающиеся нарушением техники выполнения упражнений. А также постоянное выполнение одного и того же движение с частой периодичностью;
При большом отягощении во время выполнения упражнений может появиться тендинит сустава плеча.
Анатомические особенности скелета человека также могут стать причиной возникновения данного заболевания. К примеру, проблемы в тазобедренном суставе могут быть вызваны не одинаковой длиной ног. Помочь ситуации может изготовленная на заказ обувь с подошвой разной высоты. Проблемы в коленных сочленениях часто вызывают искривление ног или вывихи суставов.
Чем старше становится человек, тем меньше у него в организме содержится эластиновых волокон. Именно они отвечают за мобильность и эластичность сухожилий. При этом повышается количество коллагеновых волокон. Они отвечают за прочность тканей. Поэтому это ведет к развитию тендиноза.
В редких случаях он может быть вызван:
инфекционными заболевания, которые передаются половым путем;
нарушениями обмена веществ;
механическими травмами в месте, где расположены сухожилия;
Симптомы тендинита
Это заболевание сопровождает несколько различных симптомов. Но самым явным из них является боль. На начальном этапе неприятные ощущения могут быть заметна только после физических нагрузок или тяжелой работы. Со временем, они посещают человека с завидной регулярностью. Охарактеризовать ощущения можно, как тупую боль, которая сосредоточена в месте воспаления тканей. При этом, она появляется только в процессе движения. Когда сочленение находится в покое, неприятные ощущения исчезают. Если надавить на участок тела, где начало развиваться заболевания, боль становится сильнее.
Если воспаление находится в запущенном состоянии, то симптомом тендинита становится и покраснение кожи вокруг пораженного сухожилия, а также локальное повышение температуры. Сочленение теряет мобильность, в некоторых случаях появляется характерный хруст при движении тела.
Эластичные узелки в тканях, которые можно пальпировать, также являются симптомом тендинита. Они возникают после затяжного лечения. Узелок может быть один или несколько. Они представляют собой скопление фиброзной ткани, которая возникает на месте воспаленной.
Симптомом тендинита плечевого сустава может быть появление кальцинатов. Это более плотные узелки, которые представляют собой скопление солевых отложений. Очень часто тендиноз заканчивается разрывом тканей, что приводит к более длительному его лечению и реабилитации.
Тендинит у беременных и его особенности
Это заболевания является нередким «гостем» женщин, которые находятся в ожидании ребенка. Если есть подозрения, то при обследовании предпочтительнее не делать рентген или компьютерную томографию. Любые препараты, которые будет принимать беременная, должны быть выписаны лечащим врачом, а также согласованы с гинекологом. В этом случае самолечение будет опасно не только для пациентки, но и для ее будущего ребенка.
Когда проявляются первые симптомы тендинита, врачи советуют ограничиться физиотерапией, покоем и прикладыванием к больному участку холодных компрессов. Если нужно снять воспаление и уменьшить проявление болевых ощущений, то назначаются мази на основе обезболивающих препаратов.
Если проблема переходит в острую фазу, то врач может прибегнуть к иммобилизации сочленения. Могут быть назначены антибиотики, но только в том случае, если была найдена бактериальная инфекция, а другие методики лечения оказались неэффективными. В самых крайних случаях проводится операция на суставе.
Особенности развития тендинита у детей
Это заболевание встречается у детей не так часто, как у взрослых. Самое «популярное» место, где возникает тендиноз, — это сустав колена. При первых симптомах тендинита у ребенка, нужно обратиться к детскому врачу-травматологу. Он проведет обследование и поставит точный диагноз. После этого маленькому пациенту будут назначены необходимые медикаменты. Чаще всего список включает в себя миорелаксанты и нестероидные противовоспалительные, как для перорального приема, так и в виде мазей.
На определенный срок придется ограничить подвижность и убрать все физические нагрузки. Если боли очень сильные, то сустав иммобилизуют. В лечение включают разнообразную физиотерапию, в том числе электрофорез. Как только минует острая фаза заболевания, проводят курс массажей и добавляют лечебно-физическую культуру.
Осложнения после тендинита
Как и у любого другого заболевания, у тендинита сухожилия могут быть осложнения. Избежать их не сложно, если вовремя начать правильное лечение. Тем не менее, могут случаться:
хроническое течение заболевания, которое сопровождается постоянными болевыми ощущениями;
процессы разрастания костной ткани, к которым приводят воспаления разного характера.
Своевременное обследование у врача и выполнение всех его предписаний сведет к минимуму вероятность возникновения осложнений.
Диагностика
Чтобы поставить диагноз, в некоторых случаях достаточно тщательного осмотра специалистом. Врач может назначить ультразвуковое исследование пораженной области, чтобы увидеть, в каком состоянии находятся ткани, суставы и кости. В редких случаях делают рентген, чтобы убедиться в отсутствии других патологий, которые могут иметь похожие симптомы.
Лечение тендинита
Важно, чтобы лечение этого заболевания назначал врач. Первым делом нужно убрать лишнюю нагрузку на тот сустав, сухожилия которого воспалились. Не обязательно полностью обездвиживать руку или ногу. Можно просто «беречь» конечности и не нагружать их физически лишний раз. Для того, чтобы сократить подвижность, пригодятся эластичные бинты, бандажи, повязки. Может быть назначена ЛФК, которую должен проводить опытный реабилитолог. Правильно подобранные упражнения не только снимут напряжение в мышцах, но и укрепят их.
Чтобы унять боль, которая всегда сопровождает тендинит сухожилия, врачи назначают нестероидные противовоспалительные препараты. Они выпускаются в форме мазей и кремов, а также таблеток для перорального приема.
В отдельных случаях эффективным будет лечение уколами глюкокортикоидов, но следует помнить о том, что такие инъекции могут спровоцировать разрыв сухожилий. Полезной будет и физиотерапия, которая применяется в комплексе с медикаментозным лечением. Если в воспаленном участке было обнаружено большое количество кальцификатов и солевых отложений, то разбить их поможет ударно-волновая терапия.
Если из-за воспаления тазобедренного сустава случилось защемление седалищного нерва, то доктор может назначить хирургическое вмешательство, чтобы устранить основную проблему. В этом случае медикаментозное лечение будет неэффективным, так как сможет лишь устранить симптомы, но не вылечить болезнь.
Одним из самых популярных на сегодняшний день препаратов, который способствует выздоровлению воспаленных суставов и сухожилий, является Артракам. Он оказывает положительное действие на обмен веществ в тканях хрящей, а также стимулирует биосинтез.
Основным действующим веществом Артракама является глюкозамина сульфат. Он обладает выраженным обезболивающим и противовоспалительным действием, а также увеличивает количество гиалуроновой кислоты в синовиальной жидкости. Дегенеративные процессы в сочленениях притормаживаются, а функция суставов восстанавливается. Боль становится не такой выраженной даже в остром периоде.
Профилактика тендинита
Любое заболевание проще предупредить, чем потом лечить его. И тендиноз не стал исключением. Если заботиться о здоровье своего тела, то можно свести возникновение данной проблемы к минимуму.
Перед тем, как начать занятия спортом, обязательно подготовьте свои суставы и сухожилия к упражнениям. Для этого нужно делать специальную суставную разминку и растяжку. Следите за техникой выполнения упражнений. Если она будет правильной, то травмы вам будут не страшны. Соблюдайте интервалы между тренировками. Ваше тело должно успевать полностью восстановиться. Не перегружайте организм, все занятия спортом должны быть адаптированы под ваши возможности. Если будете пытаться «прыгнуть выше головы», то плачевных последствий не избежать.
Если вы решили скорректировать свою фигуру при помощи спорта, но являетесь в этой теме новичком, то лучше обратиться к профессиональному тренеру. Он не только подберет самую эффективную программу, но и поможет научиться правильно выполнять все упражнения. Это минимизирует риск появления тендиноза.
Специалисты дают рекомендации всем, даже полностью здоровым людям, как можно продлить молодость своих суставов и сухожилий. Чтобы в будущем не лечить их воспаления, придерживайтесь таких советов:
уберите из гардероба обувь на высоком каблуке или с неудобной колодкой;
несколько раз в день делайте легкую разминку для всего тела;
при очень сложных, тяжелых или интенсивных тренировках обращайтесь к тренеру за помощью, чтобы он контролировал этот процесс;
если у вас есть суставы, которые подвергаются постоянной нагрузке, — уменьшите ее;
проходите своевременный осмотр у врача и не бросайте лечение инфекционных заболеваний на полпути;
укрепляйте иммунитет, правильно питайтесь и откажитесь от вредных привычек;
если вы много работаете за компьютером и ноутбуком, следите, чтобы клавиатура и кисти рук были расположена правильно, делайте небольшие перерывы;
позаботьтесь о своей осанке, укрепляйте мышечный корсет;
если во время физических нагрузок вы чувствуете боль, то сразу же прекращайте упражнение или занятие;
при первых подозрениях на тендиноз обращайтесь в клинику за консультацией.
Не игнорируйте симптомы заболевания, надеясь на то, что «само пройдет». Если поздно обратиться за помощью, то поврежденные суставы больше никогда не обретут былую подвижность. Помните, что здоровье, — это самая большая ценность в вашей жизни.
Растяжение голеностопа как лечить




Повреждение голеностопного сустава
Повреждение голеностопного сустава
Строение сустава
Голеностопный сустав образован тремя костями. Это большеберцовая, малоберцовая и таранная кости, соединенные между собой капсулой и связками. Нижняя суставная поверхность большеберцовой кости образует плафон, который сочленяется с блоком таранной кости, который, в свою очередь, с двух сторон охвачен берцовыми костями. Наружная лодыжка малоберцовой кости длиннее внутренней и сильнее выступает в дистальном направлении, чем внутренняя. В горизонтальной плоскости наружный мыщелок расположен более дорзально, чем внутренний, ось голеностопного сустава расположена под углом к фронтальной плоскости. Блок таранной кости спереди он на ¼ шире, чем сзади и суживается в направлении спереди назад. Берцовые кости соединены между собой и с костями стопы с помощью межберцового синдесмоза, связок и капсулы голеностопного сустава. Капсула прочнее по латеральной и медиальной поверхности сустава за счет связок и менее прочная по передней и задней поверхности. Все связки сустава удерживают костные суставные концы, передают движения от одного сегмента конечности к другому, центрируют таранную кость в вилке берцовых костей, поддерживают стабильность сочленения, амортизируют нагрузку на сустав.
• Передняя таранно-малоберцовая связка (ПТМС) начинается на малоберцовой кости и соединяется с таранной костью над подтаранным суставом. По своим механическим свойствам ПТМС является самой слабой из латеральных связок. Она удерживает таранную кость в передне-заднем направлении от переднего смещения и внутреннего поворота.
• Пяточно-малоберцовая связка (ПМС) идет от наружной лодыжки до латеральной поверхности пяточной кости. Связка перекрывает голеностопный и подтаранный суставы. ПМС прочнее, чем ПТМС в 2 раза. Связка ограничивает инверсию и удерживает таранную кость в положении разгибания. В нейтральном положении ПМС и ПТМС не натянуты, они натягиваются реципрокно и удерживают таранную кость в вилке голеностопного сустава, а также препятствуют смещению тарана кзади.
• Задняя таранно-малоберцовая связка (ЗТМС) соединяет мыщелок малоберцовой кости с таранной костью. Это самая прочная из латеральных связок, которая натягивается при разгибании стопы, ограничивает наружную ротацию тарана и препятствует его смещению назад.
● Дельтовидная или медиальная связка (ДС) расположена по внутренней поверхности голеностопного сустава. Связка включает в свой состав поверхностную и глубокую порции. Поверхностная порция имеет в своем составе 3 связки: большеберцово-ладьевидную, большеберцово-пяточную и заднюю большеберцово-таранную связки. Глубокая порция дельтовидной связки имеет в своем составе переднюю и заднюю большеберцово-таранные связки. Это самая прочная из всех связок голеностопного сустава. Максимальное натяжение связка испытывает при отведении стопы. Она ограничивает наружную ротацию таранной кости во время сгибания, обеспечивает основное сопротивление латеральному смещению таранной кости, лимитирует отведение стопы и препятствует вальгусу заднего отдела стопы. Поверхностная порция связки является ограничителем эверсии заднего отдела стопы. Большеберцово-ладьевидная связка сопротивляется смещению головки таранной кости во внутрь.
 |  |
| Рис. 1. Латеральные связки голеностопного сустава: передняя таранно-малоберцовая связка, пяточно-малоберцовая связка и задняя таранно-малоберцовая связка. Связки в составе межберцового синдесмоза: передняя и задняя нижние тибио-фибулярные связки | Рис. 2. Дельтовидная связка по медиальной поверхности голеностопа: передняя и задняя глубокие связки, прыжковая связка |
Голеностопный сустав имеет степени свободы движения в сагиттальной и горизонтальной плоскостях. В голеностопном суставе есть несколько осей ротации, вокруг которых совершается движение таранной кости в вилке голеностопного сустава. Во фронтальной плоскости имеется ось, вокруг которой происходит сгибание и разгибание. В горизонтальной плоскости наружная лодыжка малоберцовой кости расположена более дорзально, чем внутренняя, в связи с чем ось сустава повернута назад и наружу. Амплитуда разгибания-сгибания в голеностопном суставе составляет 60° и состоит из 30° разгибания и 30° сгибания. Для нормальной ходьбы достаточно разгибания 10° и сгибания 20°. В голеностопном суставе осуществляется 4/5 амплитуды сгибания-разгибания дистального отдела нижней конечности, остальная 1/5 амплитуды происходит в суставе Шопара. Вертикальная ось голеностопного сустава проходит по центру большеберцовой кости. Вокруг вертикальной оси в горизонтальной плоскости происходят ротационные движения с амплитудой до 19°. В голеностопном суставе разгибание стопы происходит совместно с ее отведением, а сгибание вместе с приведением. Подвижность в суставе уменьшается с возрастом и зависит от пола. Во взрослом состоянии амплитуда разгибания у женщин на 8° меньше, а амплитуда сгибания на 8° больше, чем у мужчин. От движения и устойчивости в голеностопном суставе зависит устойчивость всей кинематической цепи ОДС и равновесие тела. Нижнее межберцовое сочленение и голеностопный сустав испытывают действие одних и тех же мышц и используют одни и те же пассивные стабилизаторы, которые взаимодействуют между собой, обеспечивая конгруентность сочленений, стабилизируя таран и весь задний отдел стопы.
Повреждение связок
Повреждение связок голеностопа представляет собой растяжение без разрыва, частичный разрыв и полный разрыв связок. Растяжение связок голеностопа является самым частым травматическим дефектом ОДС. Повреждению голеностопного сустава способствуют женский пол, детский и подростковый возраст, дисплазия в виде гипермобильности суставов, вальгус и варус заднего отдела стопы, при которых имеется повышенная растяжимость связок. К возникновению дефекта способствуют увеличение веса тела и большая нагрузка на конечность, и такие движения, как супинация стопы в сочетании с приведением, супинация вместе с форсированной наружной ротацией, пронация стопы, а также наружная ротация голени.
Рис. 3. Супинация правой стопы во время её подворачивания
(Al-Mohrej O. A., Al-Kenani Nader S. Acute ankle sprain: conservative or surgical approach? EFORT Open Rev. 2016 Feb; 1(2): 34–44.)
Вывих и переломо-вывих являются самыми тяжелыми повреждениями голеностопного сустава. При вывихе в голеностопном суставе таранная кость смещается в нескольких направлениях: вперед, назад, медиально, латеральное и вверх. Почти у половины больных встречается задний или задне-медиальный вывих. При смещении таранной кости происходит разрыв латеральных или медиальных коллатеральных связок, в результате чего начинает преобладать тракция трехглавой мышцы, что вызывает смещение стопы назад. Связки межберцового и голеностопного сочленений по сравнению с берцовыми костями оказывают большее сопротивление травмирующей силе, чем лодыжки, которые подвергаются перелому. Чем больше объем травматического дефекта, тем меньше стабильностью сустава. Перелом костей ниже синдесмоза происходит вследствие супинации и приведения стопы. При этом происходит разрыв латеральных связок или отрыв латерального мыщелка, либо косой перелом медиального мыщелка. Перелом костей через синдесмоз, разрыв синдесмоза частичный или полный происходят вследствие супинация и наружной ротации стопы, что сопровождается разрывом переднего синдесмоза, косым переломом наружной лодыжки, разрывом заднего синдесмоза, переломом заднего края большеберцового плафона, отрывом медиального мыщелка, разрывом медиальных связок. Перелом над синдесмозом, полный разрыв синдесмоза происходит при пронация и наружной ротации стопы и вызывает разрыв связок или отрыв медиального мыщелка, перелом малоберцовой кости выше синдесмоза, разрыв заднего синдесмоза или отрыв заднего края плафона. В результате повреждения связок сустава развивается острая нестабильность, которая подразделяется на медиальную и латеральную. Частота повреждения медиальных связок колеблется в пределах от 5% до 15%, поэтому медиальная нестабильность встречается реже, чем латеральная. К разрыву медиальных связок приводят такие движения, как пронация, эверсия, наружная ротация или форсированное разгибание стопы. При дефекте дельтовидной связки вначале разрывается менее прочная, её поверхностная часть, а затем более прочная, глубокая часть связки. Разрыв медиальных связок приводит к изменению положения заднего отдела стопы, смещению таранной кости во внутрь. При полном разрыве дельтовидной связки таранная кость принимает вальгусное положение. Латеральная нестабильность встречается чаще, чем медиальная. Её частота составляет 85-95%. Латеральная нестабильность развивается в результате инверсии стопы и повреждения связок по наружной поверхности голеностопного сустава.
У спортсменов растяжение латеральных связок является наиболее частой травмой. При занятиях легкой атлетикой повреждение латеральных связок встречается у каждого четвертого спортсмена. Недостаточность латеральных связок сильно нарушает функцию стопы. Острая латеральная нестабильность развивается в результате повреждения связки по наружной поверхности сустава, чаще передней таранно-малоберцовой при форсированном сгибании в сочетании с внутренней ротацией. При разрыве пяточно-малоберцовой связки происходит увеличение угла наклона таранной кости в вилке голеностопного сустава во фронтальной плоскости и смещение таранной кости в латеральном направлении. Образуется передний подвывих таранной кости. Во время сгибания стопы таранная кость наклоняется на 5-7°. Разрыв пяточно-малоберцовой связки в 59% случаев инверсионной травмы сочетается с разрывом передней таранно-малоберцовой связки. При сочетании разрыва пяточно-малоберцовой связки и передней таранно-малоберцовой связки наблюдается смещение стопы во время ее разгибания и приведение стопы во время сгибания. Повреждение задней таранно-малоберцовой связки встречается при форсированном разгибании стопы и является редкой травмой. Повреждение всех латеральных связок вызывает латеральную нестабильность и недостаточность сустава с новыми степенями свободы движения вперед и наружу, развитие варусной деформации голеностопного сустава. После повреждения связок стабильность сустава зависит от объема повреждения связок.
 |  |
| Рис. 4. Полный разрыв связок по латеральной и медиальной поверхности голеностопа: передней таранно-малоберцовой связки, пяточно-малоберцовой связки и глубокой дельтовидной связки на МРТ | Рис. 5. Полный разрыв передней таранно-малоберцовой связки в месте прикрепления к малоберцовой кости, переднее смещение таранной кости на УЗИ |
Хроническая нестабильность голеностопного сустава развивается в результате неоднократных травм сустава с растяжением связок. Если после травмы заживление связок неполное, то возникает повышенная растяжимость связок и увеличивается риск повторной травмы. При хронической нестабильности во время стояния нарушена способность удержать стопу в правильном положении, во время ходьбы происходит подворачивание стопы. Хроническое растяжение и разрыв медиальных связок встречается относительно редко. Хроническое растяжение выражено меньше, чем латеральное. Медиальная нестабильность развивается после разрыва таранно-большеберцовой связки, которая отличается плохой способностью к регенерации. Повторная травма голеностопа с эверсионной нагрузкой вызывает растяжение и нарушение целостности связки. Хроническая травма делает связку тоньше и слабее, что приводит к смещению таранной кости, которая принимает вальгусное положение, а вся стопа устанавливается в положение пронации. Со временем у больного развивается посттравматическая плоско-вальгусная деформация стопы. Хроническая медиальная нестабильность может сопровождаться латеральной нестабильностью. Повреждение дельтовидной связки голеностопа может сочетаться с повреждением межберцового синдесмоза. Дефект синдесмоза приводит к нестабильности голеностопного сустава и ослаблению фиксации тарана в вилке голеностопного сустава. Расширение вилки голеностопного сустава при отсутствии лечения сохраняется в течение долгого времени. Хроническое повреждение латеральных связок происходит при инверсионной травме, когда возникает растяжение в результате супинации стопы. При хронической латеральной нестабильности имеется два варианта смещения: во внутрь и вперед-назад. Подвижность таранной кости повышена двух плоскостях. Главным проявлением нестабильности голеностопа является варусное отклонение таранной кости и её подворачивание во фронтальной плоскости. Для хронической латеральной нестабильности характерна большая растяжимость связок и большая амплитуда смещения и таранной кости. Наклон тарана во фронтальной плоскости способствует тому, что кость дополнительно наклоняется вперед. Хроническая латеральная нестабильность сопровождается теносиновитом малоберцовой мышцы, передне-латеральным импинджментом, разрывом малоберцового ретинакулума, синовитом голеностопного сустава, уменьшением активности передней большеберцовой мышцы, ослаблением малоберцовой мышцы, потерей контроля над ходьбой в период опоры и переноса.
Лечение
При остром повреждении связок голеностопного сустава применяют иммобилизацию шиной, ортезом, холодовые аппликации, дают возвышенное положение конечности, дают костыли для поддержки в ходьбе. При повреждении медиальных связок накладывают гипсовую повязку сроком на 6 недель, которую затем заменяют на ортез. При повреждении латеральных связок голеностопный сустав иммобилизируют с помощью лонгеты, или ортеза в течение от 3 до 6 недель для ограничения супинации стопы.
Рис. 6. Тутор Персей на голеностопный сустав стандартный
Спортсменам с острым растяжением связок сразу после травмы накладывают гипсовую иммобилизацию на голень и стопу и проводят курс реабилитации в течение 6 недель.
Реабилитация включает в себя ношение лонгеты, ходьба с помощью костылей, брейс на голеностопный сустав, иммобилизация лонгетой в ночное время, упражнения для голеностопного сустава со сгибанием и разгибанием стопы, к которым затем прибавляют
инверсию-эверсию, упражнения на балансировочной платформе, упражнения для укрепления большеберцовой и малоберцовой мышц с эспандером. Если пациент способен ходить, подпрыгивать, подниматься и опускаться по ступеням без боли, то спустя 6 недель разрешают занятия спортом. Вывих голеностопного сустава вправляют путем закрытой репозиции, смещение лодыжек устраняют прямым давлением. При расхождении межберцового синдесмоза вилку голеностопного сустава сдавливают с двух сторон. После репозиции накладывают иммобилизацию гипсовым сапожком сроком на 6 недель. При хронической нестабильности голеностопного сустава показаниями для консервативного лечения являются патологическая подвижность в суставах, слабость мышц голени, недостаточность нервно-мышечного контроля и проприоцепции, неустойчивость стопы в ходьбе. Больному назначают иммобилизацию, делают упражнения ЛФК, направленные на укрепление мышц голени, упражнения для растяжения ахиллова сухожилия. Выполняют курс упражнений, направленный на улучшение сенсорики, упражнения для нейро-мышечного перепрограммирования, с целью повышения активности мышц, тренируют удержание равновесия на балансировочной платформе для уменьшения подворачивания в суставе. Проводят курс электростимуляции мышц голени. Применение обувных ортезов зависит от вида деформации. При повреждении латеральных связок и тенденции к варусной установке стопы изготавливают индивидуальную стельку с пронатором под латеральный край стопы с углом до 6°, который позволяет ограничить супинацию стопы и уменьшить натяжение латеральных связок. При дефекте медиальных связок стопы, которая ведет к пронационной установке стопы, делают стельку с супинатором и жестким внутренним берцем из гранитоля. У взрослого высота берца может достигать 15 см. При разболтанности в голеностопном суставе, слабости мышц, варусной или вальгусной деформации изготавливают жесткий тутор, который полностью захватывает стопу и нижнюю треть голени.
Рис. 7. Стелька Персей П 7 с пронатором по всей длине для уменьшения супинации стопы
Рис. 8. Стельки Персей П2, П5, П 11, П18 с супинатором и внутренним берцем при слабости дельтовидной связки для уменьшения пронации стопы
Рис. 9. Тутор Персей на голеностопный сустав П 14, П 19
Показаниями к оперативному лечению являются полный разрыв связок с расхождением вилки голеностопного сустава, полный разрыв медиальной связки, разрыв передней таранно-малоберцовой и пяточно-малоберцовой связок у молодых людей с высокими функциональными запросами, как спортсмены, танцоры, артисты балета и цирка, нестабильность с боковым наклоном тарана более 5° и передним смещением тарана более 4 мм, остаточная нестабильность сустава после консервативного лечения. Среди операций наиболее распространенной является пластика связок. У больных с легкими случаями нестабильности после растяжения связок голеностопа применяют артроскопию, во время которой делают синовэктомию, термокоагуляцию и дебридмент. У спортсменов термальная капсулорафия является эффективной процедурой. Срок иммобилизации после артроскопического лечения составляет 3 недели. Особенности пластики связок зависят от объема дефекта и его локализации. Противопоказанием к восстановлению связки при нестабильности голеностопа является её сочетание с нестабильностью подтаранного сустава. При латеральной нестабильности голеностопа, вызванной разрывом таранно-малоберцовой или таранно-пяточной связки, чаще всего прибегают к операции восстановления всех связок. Делают операцию пластики передней таранно-малоберцовой связки по Брострому, реконструкцию латеральной связки голеностопного сустава с помощью трансплантата полусухожильной мышцы по Паттерсону, тенодез, который относится к не-анатомическим операциям, в основе которого лежит операция Эванса по таким показаниям, как нестабильность голеностопа послеоперационная или после несостоятельной операции реконструкции связок, сочетанная нестабильность голеностопного и подтаранного суставов, нестабильность при избыточном весе тела.
После операции восстановления связок реабилитация продолжается 4 месяца
В течение 4 недель осуществляется иммобилизация в гипсовой повязке, до 6 недели. иммобилизация в полужестком брейсе с разработкой движений в голеностопном суставе, до 6-8 недели все виды движений в голеностопном суставе, дозированная нагрузка на ногу в ходьбе, к 12 неделе ходьба с полной нагрузкой и упражнения на балансировочной платформе. К концу 16 недели возможно возобновление спортивных нагрузок.

Рис. 10. Тутор Персей жесткий, тутор Персей пластиковый на голеностопный сустав
В случаях хронической недостаточности связок голеностопного сустава и отсутствии показаний к операции, пациенту рекомендуют носить ортопедическую обувь с берцами и высокими голенищами.

Рис. 11. Обувь Персей
Литература:
Bridgman SA, Clement D, Downing A, et al. Population based epidemiology of ankle sprains attending accident and emergency units in the West Midlands of England, and a survey of UK practice for severe ankle sprains. Emerg Med J 2003;20:508-510.
Fong DT, Hong Y, Chan LK, Yung PS, Chan KM. A systematic review on ankle injury and ankle sprain in sports. Sports Med 2007;37:73-94.
Huson A. Joints and movements of the foot: terminology and concepts. Acta Morphol Neerl Scand 1987;25:117-130.
Linklater J. M., Hayter C. L., Vu D. Imaging of Acute Capsuloligamentous Sports Injuries in the Ankle and Foot: Sports Imaging Series. Radiology, 2017, Vol. 283, No. 3
Waterman BR, Owens BD, Davey S, Zacchilli MA, Belmont PJ., Jr The epidemiology of ankle sprains in the United States. J Bone Joint Surg [Am] 2010;92-A:2279-2284.
Мицкеыич В.А. травматолог-ортопед, докт. мед. наук