Струп что это
Струп что это
Словари
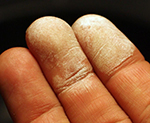
Продукт жизнедеятельности организма, образующийся на заживающей ране и представляющий собой сухую корочку.
А теперь я не каждый день умываюсь, и на голове у меня струпья, какая-то парша, и все тело чешется, и по телу ползают, ползают… (Л. Андреев).
Корка, покрывающая поверхность или края заживающей раны, ссадины.
Вся спина перебежчика была в струпьях и узких багровых рубцах. Диковский, Патриоты.
Пулю вырезали ему в Миллерове, ранку затянуло коричневым струпом. Шолохов, Тихий Дон.
СТРУП, корка, покрывающая ссадину, ожоговую поверхность, рану. После отделения струпа образуется язва или поверхностный рубец.
струп, мн. стру́пья, род. стру́пьев.
стру́п, стру́пья, стру́па, стру́пьев, стру́пу, стру́пьям, стру́пом, стру́пьями, стру́пе, стру́пьях
сущ., кол-во синонимов: 5
(сухая корка на заживающей ране). Искон. Родственно греч. stryphnos «твердый, жесткий», ср.-н.-нем. strûf «шероховатый» и т. д. Корень тот же, что и в струна, строптивый.
Струп что это
Раной называют нарушение целостности тканей при механических воздействиях (порезах, ссадинах, ушибах, укусах). После повреждения организм мобилизует силы, чтобы запустить процесс заживления. Он может занимать разное время в зависимости от особенностей раны и способностей тканей к регенерации. При инфекционных осложнениях процесс может затянуться. Стимулировать процесс заживления ран и снизить риск их инфицирования можно при помощи специальных препаратов, например, крема для наружного применения Аргосульфан®.
Этапы заживления раны
Процесс заживления раны состоит из нескольких этапов:
Продолжительность каждого этапа может варьироваться, она зависит от способностей организма к регенерации и характеристик самой раны.
Виды заживления ран
Существует три вида заживления ран:
Факторы, влияющие на процесс заживления ран
Местные причины, влияющие на заживление ран:
Основные правила обработки ран
Если рану сразу же правильно обработать, риск инфекционных осложнений значительно уменьшается, а значит, заживление займет меньше времени. Важно удалить с раневой поверхности загрязнения и инородные предметы (занозы, ржавчину, стекло), а затем промыть ее антисептическими средствами. После этого можно наложить повязку с антибактериальным средством.
Самостоятельно лечить можно только поверхностные раны, в остальных случаях необходимо обратиться к хирургу.
Чтобы ускорить заживление ран, после их обработки используют местные средства, стимулирующие деление клеток и препятствующие развитию инфекционных осложнений. Примером препарата, удовлетворяющего всем этим требованиям, является крем для наружного применения Аргосульфан®.
Аргосульфан ® для обработки ран
Крем Аргосульфан® — это антибактериальный препарат местного действия, обладающий регенерирующим и противомикробным свойствами. Его основной компонент — сульфатиазол серебра, обладает широким спектром антибактериального действия в отношении грамположительных и грамотрицательных бактерий. Он медленно растворяется, благодаря чему концентрация активных веществ на поверхности раны долго остается высокой.
При контакте с кожей сульфатиазол серебра распадается на сульфатиазол и ионы серебра, оба компонента борются с микробами. Сульфатиазол препятствует их росту и размножению, а серебро уничтожает, разрушая оболочки. Эти вещества стимулируют регенерацию тканей, заживление ран, снижается риск образования грубых рубцов*.
Аргосульфан® может применяться для лечения как сухих стянутых, так и мокнущих гнойных ран. Его можно наносить открытым способом или под повязку: 2-3 раза в день толстым слоем (2-3 мм). Сохраняя поверхность раны увлажненной, крем делает перевязки менее болезненными. Препарат рекомендуется использовать до полного заживления раны, но не дольше 60 дней.
* Е.И.Третькова, Комплексное лечение длительно незаживающих ран разной этиологии, Клиническая дерматология и венерология,3 2013
Значение слова «струп»
Источник (печатная версия): Словарь русского языка: В 4-х т. / РАН, Ин-т лингвистич. исследований; Под ред. А. П. Евгеньевой. — 4-е изд., стер. — М.: Рус. яз.; Полиграфресурсы, 1999; (электронная версия): Фундаментальная электронная библиотека
Струп в народе называется болячкой.
Источник: «Толковый словарь русского языка» под редакцией Д. Н. Ушакова (1935-1940); (электронная версия): Фундаментальная электронная библиотека
струп
Делаем Карту слов лучше вместе

Спасибо! Я обязательно научусь отличать широко распространённые слова от узкоспециальных.
Насколько понятно значение слова штудированный (прилагательное):
Классификация ран. Раневой процесс
Раны являются одним из самых частых травматических повреждений. Пострадавшие получают ранения в бытовых, производственных, боевых и криминальных условиях. Характерно, что большая часть пострадавших находится в молодом трудоспособном возрасте. Кроме того, раны наносятся при выполнении оперативных вмешательств. В последнем случае главной особенностью является возможность создания условий, сводящих к минимуму риск раневых осложнений. Общим для всех ран за исключением послеоперационных является то, что они всегда контаминированы микроорганизмами, и зачастую осложняются развитием инфекции.
Раневой процесс
Основными клиническими признаками ран сразу после их нанесения являются наличие дефекта кожи или слизистых, кровотечение и боль. В дальнейшем клиническая картина соответствует фазам течения раневого процесса.
Местные реакции организма направлены на восстановление целостности поврежденных тканей. Заживление ран различных органов и тканей имеет свои особенности, зависящие от их морфологического строения. Раневой процесс может существенно различаться по длительности, но всегда сопровождается образованием соединительно-тканного рубца. Без образования рубца заживают только поверхностные раны без повреждения росткового слоя кожи. Выделяют 3 фазы течения раневого процесса (рис. 11. 1).
Фаза регенерации или пролиферации в среднем продолжается 2-4 недели. Процессы регенерации начинаются уже с 1 суток после ранения, и их продолжительность зависит от величины раневого дефекта и морфологии поврежденных тканей. Происходит миграция фибробластов, образование коллагена и основного вещества, новообразование кровеносных сосудов с развитием грануляционной ткани в месте тканевого дефекта. Постепенно уменьшаются экссудация и отек, грануляционная ткань со дна раны заполняет весь дефект. Грануляционная ткань содержит много новообразованных сосудов и практически не иннервирована. При нормальном течении раневого процесса поверхность гранулирующих ран яркая, «сочная», при перевязках характерна высокая контактная кровоточивость и незначительная болезненность.
Фаза эпителизации и реорганизации рубца в зависимости от морфологии тканей продолжается от нескольких недель до года. Эпителизация начинается от краев раны одновременно с образованием грануляционной ткани. Данный процесс регулируется действием эпидермального хейлона, являющегося контактным ингибитором пролиферации. Сразу после формирования рубца начинается его перестройка: происходит образование эластических волокон и развитие новой фиброзной сети, а содержание воды в рубцовой ткани снижается.
На течение раневого процесса влияют различные общие и местные факторы. К общим факторам относятся: возраст, состояние питания и иммунный статус пациента, различные нарушения гомеостаза, сопутствующие заболевания, в том числе сахарный диабет, прием противовоспалительных средств, цитостатиков, массивная антибиотикотерапия. К местным факторам, влияющим на течение раневого процесса, относится состояние кровоснабжения и степень травматизации тканей в зоне повреждения, уровень микробной контаминации раны и качество ухода за раной.
По степени обсемененности и наличию признаков инфекции все раны делятся на 3 вида: асептические, контаминированные и инфицированные.
· Асептическими являются только операционные раны при «чистых» оперативных пособиях.
· Контаминированные – это раны, обсемененные микрофлорой, но без признаков нагноения. К ним относятся все случайные раны после их нанесения и часть операционных ран.
· Инфицированные – это гнойные раны, то есть раны с признаками наличия инфекционно-воспалительного процесса. Они подразделяются на первично инфицированные – образовавшиеся после операций по поводу острых гнойных процессов, и вторично инфицированные – раны, нагноившиеся в процессе заживления.
Раневой процесс заканчивается заживлением раны. Выделяют следующие типы заживления ран:
· Заживление первичным натяжением – заживление без нагноения. Оно происходит с развитием линейного рубца без образования видимой межуточной ткани. Такое заживление свойственно для ран с ровными жизнеспособными краями, отстающими друг от друга не более чем на 1 см, и при микробной контаминации тканей ниже критического уровня. Операционные раны при наложении первичных швов обычно заживают первичным натяжением.
· Заживление вторичным натяжением – заживление через нагноение и гранулирование с развитием грубого рубца и образованием видимой межуточной ткани. Имеет место при обширных дефектах тканей, не допускающих первичного сопоставления стенок раны и при развитии раневой инфекции.
· Заживление под струпом – заживление без рубца. Имеет место при поверхностных ранах без повреждения росткового слоя кожи. Под струпом, состоящим из фибрина и форменных элементов крови, происходит быстрая регенерация эпидермиса.
Описанное выше течение раневого процесса характерно для ран, явившихся результатом одномоментного воздействия повреждающего фактора. При длительном или постоянном неблагоприятном воздействии, приводящем к нарушению функционирования покровов тела и затрудняющем заживление, имеющем место в случае образования хронических ран, характерно наличие признаков сразу всех трех его фаз. Дно хронической раны одновременно покрыто фибрином и грануляциями, возможно наличие участков некроза и гнойного отделяемого. Грануляции вялые, бледные. Края раны и ткани вокруг уплотнены. Часто имеет место краевая эпителизация. Обычно пальпация зоны повреждения малоболезненна.
Окружающие ткани имеют изменения, характерные для заболевания, вызвавшего образование хронической раны. Если повреждающие факторы не устранены, хронические раны даже при интенсивном лечении длительно не заживают, а после заживления рецидивируют – в той же или в соседней области. При длительно существующих хронических ранах имеется риск их малигнизации.
Струп
Содержание
Этиология
Причины появления струпов различны, в основном это: Физические (высокая температура, электрический ток…); Химические (промышленные токсические вещества…); Биологические (Некротические процессы в тканях).
Патогенез
Согласно современным взглядам на лечение ран, наличие сухого струпа на ране ухудшает её заживление: увеличивается время и следы от раны. [1]
Клиника
Диагностика
Диагностируется на основе визуального осмотра больного без использования специальной аппаратуры.
Лечение
Некротомия (иссечение струпа, в том числе и ампутация). Показана для очищения раны при наличии некротических тканей или устранения некротизированого участка конечности.В остальных случаях лечение как правило не требуется.
Примечания
Ссылки
Полезное
Смотреть что такое «Струп» в других словарях:
струп — струп/ … Морфемно-орфографический словарь
СТРУП — муж. струпина ·об. сухая кора, которою покрывается рана, подживая. Когда струп сам сойдет, то остается рубец; это здоровый, заживной струп. Такая же кора, заскорблая кровь, гной, пасока, сукровица, в сыпях или болячках. Все тело в струпьях. По… … Толковый словарь Даля
струп — а; мн. струпья, пьев; м. корка, покрывающая поверхность или края заживающей раны, ссадины. Струпья на руке. Саднящие струпья. Гнойные струпья. Покрыться струпьями. Помазать струпья мазью. Боль от струпьев. Струпья чешутся. * * * струп корка,… … Энциклопедический словарь
струп — язя, корка, язва Словарь русских синонимов. струп сущ., кол во синонимов: 5 • корка (16) • лупа (7) … Словарь синонимов
СТРУП — СТРУП, корка, покрывающая ссадину, ожоговую поверхность, рану. После отделения струпа образуется язва или поверхностный рубец … Современная энциклопедия
СТРУП — корка, покрывающая ссадину, ожоговую поверхность, рану. После отпадения струпа образуется язва или поверхностный рубец (заживление под струпом) … Большой Энциклопедический словарь
Струп — см. Болезнь … Библейская энциклопедия Брокгауза
струп — струп, а; мн. струпья, ев … Русское словесное ударение
Струп что это
Заживление раны первичным натяжением. Заживление раны вторичным натяжением. Заживление под струпом.
Существуют три классических типа заживления раны: заживление первичным натяжением; вторичным заживлением и заживление под струпом.
Заживление раны первичным натяжением характеризуется сращением краев раны путем соединительнотканной организации грануляционной ткани, которая прочно соединяет стенки раны. Рубец после заживления раны первичным натяжением ровный, гладкий, почти незаметный.
Заживление первичным натяжением возможно при плотном соприкосновении краев раны, сохранении их жизнеспособности и, главное, асептичности раны. Первичным натяжением заживают послеоперационные раны или небольшие резаные раны, когда края отстоят друг от друга не больше чем на 1 см.
Заживление раны вторичным натяжением происходит при обширных ранах, наличии в ране нежизнеспособных тканей, развитии инфекции. В отдельных участках дна раны появляются островки: грануляций, которые постепенно заполняют всю рану и начинают реорганизовываться в рубец. Параллельно идёт процесс эпители-зации от краёв раны.
Заживление раны вторичным натяжением всегда заканчивается формированием более или менее выраженного рубца. Чем выра-женнее была инфекция, тем более грубым будет рубец.
Заживление под струпом происходит обычно при незначительных ссадинах, потёртостях, небольших ожогах I—II степени. Струп образуется в результате свёртывания излившейся крови и лимфы, под ним происходит быстрая регенерация эпидермиса, после чего струп отторгается. Если не присоединилась инфекция, то после заживления раны под струпом следа не остаётся.
Таким образом, заживление раны определяется наличием или отсутствием инфекции в ране. Степень инфицированности раны в свою очередь зависит от присутствия в ране некротически изменённых тканей.
Конизация шейки матки

Процедура проводится только в условиях стационара. Но вот степень хирургического вмешательства, а также конкретная методика зависит от текущего состояния женщины и степени патологического изменения.
Обычно операция является логическим решением при обнаруженной дисплазии на разных ступенях течения заболевания, а также при эрозии слизистой поверхности оболочки. Даже при подозрении на онкологическое новообразование иногда назначают подобную манипуляцию.
Несмотря на то, что польза от вмешательства является очевидной, существует довольно большой риск некоторых осложнений в виде неприятных ощущений. Также операция имеет ряд противопоказаний, которые по большей части затрагивают инфицирование венерическими недугами. Но некоторые из запретов относятся к категории относительных, что означает возможность их обхода при успешном лечении источника противопоказания.
Речь идет о предварительной терапии с индивидуально подобранными врачом препаратами, которые обязательно включают антибиотики. Только после этого получится успешно завершить задуманное.
Особенности конизации
Многих потенциальных пациенток интересует вопрос того, насколько эффективным оказывается подход. Они ищут тех, кому уже была сделана конизация. Почитать различные отзывы можно в тематических сообществах. Поможет в этом и соответствующий форум.
Но медики рекомендуют лучше прислушиваться к опытному лечащему врачу, чем к советам в интернете. При необходимости эффективнее будет обратиться за подтверждающей консультацией не в государственную женскую консультацию, а записаться на прием в частную клинику к гинекологу с безупречной репутацией.
Обычно цена осмотра там выше, чем в обычной поликлинике, но многие девушки готовы к таким препятствиям, решая довериться врачу с многолетним опытом. Для справки стоимость можно уточнить в разных городских клиниках, чтобы выбрать оптимальный вариант.
Она будет колебаться от того, каким конкретно способом будет производиться конизация. Также не все клиники могут похвастаться наличием у себя специальной лаборатории, которая устанавливает отсутствие онкологических клеток на предварительной стадии подготовки. Вполне вероятно, что у женщины на анализе рака всплывет положительный результат, что поведет за собой надобность делать биопсию со всеми вытекающими последствиями. Тогда лечение полностью сменит свой курс.

Но обычно методы подготовки лишь подтверждают наличие классической дисплазии. Это означает, что у пострадавшей преобладают атипичные клетки в эпителиальном слое. Чтобы защитить внутренние органы от обширного поражения, продуктивнее будет на начальной фазе удалить поврежденный участок. Сам орган остается на месте, продолжая исполнять возложенные на него прямые обязанности. Если иссечено было вообще немного, то тогда женщина вполне спокойно в будущем перенесет беременность. Даже роды могут быть естественными, ведь не всегда удаляется значительная пораженная зона.
Не мешает этому даже тот факт, что в качестве профилактики при дисплазии возникает необходимость попутно иссечь около пяти миллиметров здоровой плоти. Подобная перестраховка хотя увеличивает размер раневой поверхности, но зато нивелирует риски возможного рецидива.
Стандартная классификация
Изначально процедура выполнялась только одним способом – с привлечением скальпеля. Но с течением времени специалисты смогли усовершенствовать классические варианты, чтобы исключить риски повышенной травматичности, а также уменьшить послеоперационный период.
Современная классификация конизации охватывает несколько вариаций:

Традиционной процедурой числится ножевая версия, которая предусматривает применение скальпеля. Недостатком такого подхода является высокая травмоопасность, а также болезненность по завершении вмешательства. Из-за этого нынешняя гинекология предпочитает обходить использования ножа для исправления патологии стороной.
Без обезболивания тут не обойтись, причем большинство экспертов настаивают на том, что тут будет актуален лишь общий наркоз, который дополнительно негативно сказывается на функциональности сердечно-сосудистой системы.
Среднестатистический срок для восстановления при использовании скальпеля оказывается довольно длительным, дополняясь значительными осложнениями. Среди них выделяют обильное кровотечение, высокие риски инфицирования, образование рубца, мешающего в будущем естественным родам.
Лазерная альтернатива является более щадящим способом инновационного характера. За счет высокоточной технологии получается достичь аккуратного удаления измененных эпителиальных слоев. Эффективность объясняется возможностью менять глубину воздействия и диаметр иссекаемой области.
Особенного внимания заслуживает цервикальный канал, который должен обрабатываться максимально точно, чтобы снизить риск возможных послеоперационных осложнений. Незначительные кровянистые выделения в первое время после завершения процедуры – вполне привычное явление. Также нормой сразу же после операции с привлечением лазера считаются:
После того как заживление успешно завершилось, функциональности маточной шейки сохраняется, что повышает возможности вынашивания плода приблизительно в несколько раз. Единственным относительным недостатком можно назвать высокую стоимость.
Немного реже предпочтение отдается петлевой методике, которая базируется на специальной электродной петле. Через нее проходит переменный ток, позволяющий в считанные секунды избавиться от кисты, полипа, а также помочь в конизации при подозрениях на наличие атипичных клеток.
Заживление при петлевой мере наступает достаточно скоро, так как женщина практически не страдает от болевых проявлений и кровотечений, которые усугубляют процесс восстановления здоровья. Биологический материал, который был захвачен петлей для дальнейшего лабораторного испытания, почти целиком остается невредимым.

За счет того, что мягкие ткани теряют больший процент чувствительности из-за отмирания нервных окончаний, пациентка не будет испытывать никакой болезненности. Но главное преимущество подхода предусматривает сохранение детородной функции на изначальном уровне. Последствия практически полностью отсутствуют.
День операции назначается на дату, когда месячные уже закончились. Это помогает перестраховаться гинекологу, пролонгируя период восстановления раневой поверхности. Также назначение на следующий день после менструации нивелирует риски незапланированной беременности.
Меры для скорейшего возвращения к нормальной жизни
Разобравшись с тем, как выглядит классификационные особенности конизации, и, выбрав для себя оптимальный вариант, женщины начинают готовиться к восстановлению. Если имело место быть радиоволновое лечение или электрокоагуляция, то девушку отправляют домой в тот же день. Достаточно просто первые несколько часов провести под наблюдением медицинского персонала. Касается это даже тех ситуаций, когда предусмотрена гистология.
Но если у пострадавшей прослеживаются головокружение, сильный болевой синдром, то тогда с выпиской стоит повременить. Но при приверженности инновационным подходам всех негативных побочных эффектов получается избежать, ведь при коагуляции даже кровит на порядок меньше.
Если же все прошло отлично, то тогда останется только посещать профилактические осмотры. Они позволяют определить, появился ли струп или другие возможные побочные явления, которые в будущем могут отрицательно повлиять на способность к зачатию.
Специалисты отмечают, что точного периода, отведенного на окончательное восстановление, озвучить никто не сможет. Объясняется это тем, что у каждой пациентки организм индивидуальный. По той же причине женщине не смогут выдать обычный больничный лист, ведь считается, что кроме временных неудобств она не должна ничего больше испытывать.
Стоит приготовиться к тому, что иногда заживление длится более месяца. Это вызвано плохими иммунными силами, а также тяжесть запущенности изначального состояния, например, если была диагностирована 3 степень дисплазии.

Чтобы ускорить процесс, достаточно просто придерживаться около месяца простых рекомендаций:
Дополнительными помощниками становятся медикаменты, которые назначаются на весь курс послеоперационного лечения. Это могут быть фармакологические средства антибактериального и общеукрепляющего действия. Дозировку, а также инструкцию по приему должен прописать сам врач на основании результатов промежуточных анализов.
Заключительным этапом контрольной проверки становится кольпоскопия и цитология приблизительно через четыре месяца после проведенной процедуры.
Когда нужно идти к врачу
Не всегда даже инновационные методики позволяют провести хирургическое вмешательство абсолютно успешно. Некоторых женщин могут преследовать длительные восстановительные программы. Они свойственны тем, кто в первые дни после конизации шейки матки столкнулся с рядом характерной симптоматики.

При обнаружении у себя подобных тревожных звоночков, следует немедленно обратиться за квалифицированной помощью. Особенно важно вовремя записаться на прием, если сильная боль не проходит целую неделю, а уровень кровотечений не спадает.
Дополнительно пострадавшую может преследовать значительно повышение температуры тела с последующей потерей аппетита. Также пациентки жалуются на слабость с головокружением, что невозможно объяснить другими заболеваниями.
Первоисточниками перечисленных проблем могут оказаться множество факторов, включая непрофессионально проведенное вмешательство, хирургические ошибки, либо вина самой больной. Далеко не все девушки в силу разных причин готовы придерживаться всех медицинских рекомендаций указанные сроки.
Еще одной трудностью оказывается тот факт, что после конизации шейка значительно укорачивается, изменяя свое первоначальное анатомическое строение. Из-за этого рушится барьерная функция репродуктивного органа, что в буквальном смысле «открывает ворота» для проникновения вирусов, болезнетворных микроорганизмов во внутреннюю среду.
Чем шире операционное поле, тем больше шансы возможного воспаления. Обычно при самых серьезных раскладах хирург принимает решение о повторной операции, чтобы устранить уже источник патологического процесса вместе со всеми вытекающими.
Когда кровотечения нормальны
Любая манипуляция, тесно связанная и рассечение мягкой ткани и последующим нарушением целостности мелких капилляров всегда сопровождается кровотечениями, так что это нормально. Но не тогда, когда предельно допустимая норма поступающей крови превышает среднее значение для таких ситуаций. Если подобное все же случилось, то без гемостатической терапии тут не обойтись.
Следует приготовиться к тому, что выступающая кровь все равно будет преследовать пациентку, даже если все прошло отлично. При хорошем исходе женщина просто столкнется с умеренными выделениями, которые особых неудобств не доставят. Даже кровотечение в течение последующих двадцати дней все еще не вываливается за рамки клинической здоровой картины.
Но вот обильные кровотечения, которые позже сходят на мажущие пятна – это уже предвестник воспалительного процесса. О том же расскажет грязно-коричневый цвет поступающей из влагалища жидкости, неприятный запах. Все это сигнализирует об активной стадии инфицирования тканей половой системы.
Некоторых барышень пугает тот факт, что после вмешательства у них почти полностью сбивается ранее налаженный годами менструальный цикл. Это вполне адекватная реакция организма. Причем допускается, что в первые несколько раз менструация будет идти сильнее, нежели обычно. Потом все снова вернется к исходной позиции.
Самым серьезным следствием неправильно проведенной процедуры является стеноз стенок цервикального канала. Он наступает приблизительно в 2% случаев, полностью блокируя способность женщины стать матерью. Из-за такого, пусть и относительно мизерного шанса, операции не проводятся девушкам, которые собираются стать мамами, не имея детей.
Еще одним важным пунктом мониторинга состояния после выписки должны стать выделения, являющиеся часть показателя стабильного заживления. Не надо пугаться даже того, что приблизительно через неделю после даты манипуляции количество выделений резко увеличится. Это природное явления связано тем, что струп с точки иссечения уже готов выйти.
Особенно часто это происходит, если пациентка отдала предпочтение радиоволновой технологии. Именно струп все это время защищал открытую раневую поверхность от возможного попадания вредоносных микробов.
После отхода струпа выделения все еще будут оставаться, но уже в незначительных количествах. В некоторые дни они не станут беспокоить пострадавшую, а давать о себе знать периодически еще на протяжении полутора-двух месяцев. Установленная длительность находится в границах отсутствия патологии, ведь клеточному слою приходится активно восстанавливаться.
Струп что это
Как сказал Роберт Фрост в своем стихотворении «Огонь и лед»: «… для уничтоженья лед хорош, и тоже подойдет». Видимо, современная косметология разделяет точку зрения американского поэта, потому что для ликвидации мелких эстетических недостатков кожи нередко используется жидкий азот, а жидким он бывает только при температуре 195,75 0 С. Метод получил название криодеструкция и успешно применяется во многих отраслях медицины. Пусть речь идет не о льде как таковом, но мощная минусовая температура действует на ткани разрушительно.
Физические свойства жидкого азота обязывают хранить его в специальных сосудах. Поэтому аппарат для криодеструкции чаще всего представляет собой баллон, оснащенный микроаппликатором. Кроме портативности, такое устройство имеет ряд других достоинств, например, позволяет замораживать участок кожи с постоянной температурой и скоростью.
Пациентов иногда пугает понятие о «жидком» азоте. Если жидкий – значит, может растечься? Нет, такие случаи происходят крайне редко: во-первых, из-за мизерной дозы жидкого азота, во-вторых, благодаря набору наконечников, которые обеспечивают четкое нанесение препарата.
Варианты насадок для криодеструкции
Клетки патологической ткани, мягко говоря, в шоке от неласкового воздействия, но за 5-30 секунд не успевают оказать сопротивления. Клеточная цитоплазма начинает кристаллизоваться, занимать большую площадь, и смещается в межклеточное пространство. Иными словами, леденеет. Этот лед, даже в масштабе клетки, довольно тяжел. Он сдавливает клетки и повреждает их мембраны механически.
Поэтому после криодеструкции наблюдается исчезновение новообразования. На его месте остается лишь пузырь с серозной жидкостью, который вскоре проходит. Возможно, понадобится несколько сеансов для полной ликвидации крупного образования, но доступная цена криодеструкции не вызовет особых проблем с бюджетом.
Лечат жидким азотом не только кожные заболевания. Стоит отметить, что метод пригоден для терапии любых новообразований, доступных для внешнего воздействия. Но мы рассмотрим криодеструкцию в контексте эстетической медицины и оценим перспективы доброкачественных новообразований на коже.
Доброкачественные преобразования эпидермальных клеток имеют разные причины возникновения, ведут к разным последствиям, и выглядят неодинаково. Но в каждом из случаев механизм воздействия криодеструкции остается неизменным. Поэтому в косметических салонах предлагают такие услуги, как: криодеструкция бородавок, криодеструкция кондилом, криодеструкция папиллом и криодеструкция базалиомы с практически одинаковыми ценами.
Процедура криодеструкции жидким азотом
В большинстве случаев пациент не нуждается в анестетических средствах во время лечения жидким азотом (можете просмотреть отзывы). Но людям с низким порогом болевой чувствительности рекомендуется местная анестезия или прием обезболивающих таблеток за час до процедуры. Затем, используя аппарат для криодеструкции, либо обмакивая миниаппликатор в жидкий азот, доктор обрабатывает новообразование: прижимает аппликатор к бородавке на несколько секунд (20-120 с). Через 10-20 секунд после прижигания, по мере испарения газа, врач повторяет процедуру нужное количество раз.
Как узнать, сколько азота понадобится для удаления папилломы или кондиломы, насколько задержать аппликатор? Эти данные определяет врач индивидуально для каждого случая, анализируя месторасположение нароста, его размер, вид и т.д.
После криодеструкции обработанная поверхность кожи выдает все признаки ожога. Вероятно, это и есть ожог, только холодом. Сначала легкий отек и покраснение кожи вокруг замороженного участка, затем образование пузырьков с жидкостью.
Сама процедура почти безболезненна, но период реабилитации сопровождается болью на постдеструктивном участке, и эти ощущения естественны. Обмораживая руки, мы тоже не чувствуем боли, но попадая в помещение с комнатной температурой, переживаем сильные болезненные ощущения. В данном случае речь идет о крайней степени обморожения, поэтому нужно подготовиться к некоторым сложностям.
Криодеструкция бородавки жидким азотом
Вернемся к симптомам «ожога», который тянет на II-ю степень (поскольку раневая поверхность покрывается коркой). Пузырь с жидкостью останется на месте проведения криодеструкции на протяжении 7-10 дней. Сдирать, прокалывать, пытаться выдавить его нельзя, иначе могут появиться осложнения. К примеру, может появиться пигментное пятно, или начнет формироваться струп с остатками опухоли под ним. Нам это не нужно, поэтому 5-8 раз протираем ранку зеленкой или раствором хлорофиллипта.
Через неделю постдеструктивная поверхность покроется плотной черной коркой. Ее нельзя мочить, тем более, пытаться содрать. Полный период заживления раны длится не меньше месяца, поэтому и струп должен сойти естественным путем.
Лечение папиллом, кондилом и бородавок методом криодеструкции обычно дает результат после одного сеанса. Но эффективность терапии зависит от многих факторов, поэтому может понадобиться большее количество сеансов.
Об устранении родинок следует сказать, что это не самый быстродействующий и эффективный метод. Отзывы свидетельствуют о неэффективности криодеструкции. Поэтому если вы рассчитываете на быстрое удаление родинок, ищите другой способ. Результат обработки жидким азотом будет виден при лечении маленьких невусов, диаметр которых не превышает 3-4 мм.
Криодеструкция новообразования жидким азотом
Лечение гемангиомы у детей с помощью жидкого азота показывает отличные результаты после многочисленных сеансов. Есть шансы избавиться от гемангиомы бесследно, в то время как после хирургического иссечения всегда остается шрам. Это новообразование из кровеносных сосудов иногда занимает обширную площадь – тогда криотерапия включает много сеансов.
Осложнения после криодеструкции гемангиомы – явление нередкое. Площадь новообразования может увеличиться, может сформироваться выпуклость, которая в дальнейшем потребует хирургической коррекции.
После проведения криодеструкции отечность и покраснение здоровых соседних участков кожи – нормальные симптомы, которые пройдут через час. Потом постдеструктивная поверхность кожи проходит ряд метаморфоз и полностью восстанавливается через месяц. В связи с этим многие косметологи считают криодеструкцию неподходящим методом устранения косметических дефектов на лице, где чувствительность кожи намного выше.
Что такое эффект Струпа и как он помогает развивать мозг
Что такое эффект Струпа
Эффект Струпа — это дополнительная сложность, возникающая при чтении слов, когда цвет букв не совпадает со значением слова. Например, слово «желтый» написано красными буквами. Впервые эффект был описан в немецком исследовании 1929 года. Основываясь на нем, Джон Струп провел три собственных эксперимента, которые позже назвали тестами Струпа.
Первый эксперимент
Добровольцев (70 студентов) попросили прочитать раскрашенные слова вслух, игнорируя цвет букв и фокусируясь на смысле слова.
Второй эксперимент
Он был полной противоположностью первому. Участники (100 студентов) должны были называть цвета слов. То есть при виде слова «белый», написанного синими буквами, нужно было сказать «синий».
Третий эксперимент
Финальному опыту подверглось 32 студента, которые должны были подряд выполнять оба задания из первого и второго эксперимента.
Выводы
Собрав все данные, Джон Струп пришел к двум основным итогам:
Исследование стало одним из самых цитируемых за всю историю психологии, а эксперимент воспроизводился учеными несколько сотен раз.
Почему возникает эффект Струпа
Существует несколько теорий, которые объясняют причины появления эффекта Струпа:
Как тест Струпа помогает развивать мозг
В последние годы вариации теста Струпа используются, чтобы помочь людям повысить умственную активность и отточить навыки направленного внимания. Оно является важнейшим ментальным ресурсом и дает возможность следить за мыслями и концентрироваться на необходимом. Именно направленное внимание позволяет безопасно управлять автомобилем, вести беседу или готовиться к экзамену, несмотря на посторонние звуки и события, происходящие вокруг.
Постоянная ментальная работа приводит к концу дня к потере бдительности и снижению продуктивности. Когда люди устают, они становятся нетерпеливыми и раздражительными, принимают неверные решения и негативно воздействуют на свое психическое здоровье. Тренируясь с помощью теста Струпа, можно отточить внимание и научиться бороться с отвлекающими факторами.
Струп
Смотреть что такое «Струп» в других словарях:
струп — струп/ … Морфемно-орфографический словарь
СТРУП — муж. струпина ·об. сухая кора, которою покрывается рана, подживая. Когда струп сам сойдет, то остается рубец; это здоровый, заживной струп. Такая же кора, заскорблая кровь, гной, пасока, сукровица, в сыпях или болячках. Все тело в струпьях. По… … Толковый словарь Даля
Струп — на ссадине колена … Википедия
струп — а; мн. струпья, пьев; м. корка, покрывающая поверхность или края заживающей раны, ссадины. Струпья на руке. Саднящие струпья. Гнойные струпья. Покрыться струпьями. Помазать струпья мазью. Боль от струпьев. Струпья чешутся. * * * струп корка,… … Энциклопедический словарь
струп — язя, корка, язва Словарь русских синонимов. струп сущ., кол во синонимов: 5 • корка (16) • лупа (7) … Словарь синонимов
СТРУП — СТРУП, корка, покрывающая ссадину, ожоговую поверхность, рану. После отделения струпа образуется язва или поверхностный рубец … Современная энциклопедия
СТРУП — корка, покрывающая ссадину, ожоговую поверхность, рану. После отпадения струпа образуется язва или поверхностный рубец (заживление под струпом) … Большой Энциклопедический словарь
струп — струп, а; мн. струпья, ев … Русское словесное ударение
СТРУП
Смотреть что такое «СТРУП» в других словарях:
струп — струп/ … Морфемно-орфографический словарь
СТРУП — муж. струпина ·об. сухая кора, которою покрывается рана, подживая. Когда струп сам сойдет, то остается рубец; это здоровый, заживной струп. Такая же кора, заскорблая кровь, гной, пасока, сукровица, в сыпях или болячках. Все тело в струпьях. По… … Толковый словарь Даля
Струп — на ссадине колена … Википедия
струп — а; мн. струпья, пьев; м. корка, покрывающая поверхность или края заживающей раны, ссадины. Струпья на руке. Саднящие струпья. Гнойные струпья. Покрыться струпьями. Помазать струпья мазью. Боль от струпьев. Струпья чешутся. * * * струп корка,… … Энциклопедический словарь
струп — язя, корка, язва Словарь русских синонимов. струп сущ., кол во синонимов: 5 • корка (16) • лупа (7) … Словарь синонимов
СТРУП — корка, покрывающая ссадину, ожоговую поверхность, рану. После отпадения струпа образуется язва или поверхностный рубец (заживление под струпом) … Большой Энциклопедический словарь
Струп — см. Болезнь … Библейская энциклопедия Брокгауза
струп — струп, а; мн. струпья, ев … Русское словесное ударение
Химические ожоги
Химические ожоги – это повреждения кожи, подлежащих тканей, глаз, внутренних органов (желудка, пищевода), возникающие в результате контакта с едкими веществами. В зависимости от типа химического агента возможно образование колликвационного или коагуляционного некроза. На фоне всасывания некоторых агентов наблюдается токсическое поражение внутренних органов. Патология диагностируется на основании данных анамнеза, физикального обследования. При внутренних повреждениях показаны фарингоскопия, рентгеноскопия, эзофагогастроскопия. Лечение – антибиотики, перевязки, хирургические вмешательства, инфузионная терапия.
МКБ-10
Общие сведения
Химические ожоги встречаются реже термических. Как правило, наблюдаются на небольшом участке тела. С учетом глубины и площади поражения оцениваются так же, как термические, но отличаются от них по характеру разрушения тканей и длительности воздействия. Поражающее действие продолжается до тех пор, пока агент не будет нейтрализован, разбавлен либо инактивирован. Из-за возможных нарушений зрения, перфорации полых органов особую опасность представляют травмы глаз и ЖКТ.
Причины
Причиной развития становится контакт кожи или слизистых оболочек с едкими жидкостями, концентрированными щелочами, кислотами, окислителями, солями некоторых металлов, фосфором, рядом газов. Повреждение, в отличие от всех прочих видов ожогов, возникает не под влиянием внешней энергии, а вследствие физико-химических реакций, возникающих в месте травмы.
Разрушение тканей продолжается до того момента, пока агрессивное вещество не будет удалено, разбавлено или иным образом инактивировано, что обуславливает усугубление поражения с течением времени. Углублению ожога может способствовать оставление агента на коже или слизистой, не снятая одежда, пропитанная химикатом. Иногда причиной дополнительного поражения становится неправильно оказанная первая помощь, провоцирующая вторичные разрушительные химические реакции.
В клинической практике чаще встречаются химические ожоги кистей рук и глаз, развившиеся в результате производственных травм при нарушении техники безопасности, возникновении аварийной ситуации. Другие части тела поражаются гораздо реже. Травмы пищевода, желудка, полости рта у взрослых почти в половине случаев являются следствием попытки самоубийства. У детей, психически больных людей, пациентов, находящихся в состоянии алкогольного или наркотического опьянения, повреждение может стать результатом несчастного случая (ошибочного приема едкой жидкости, перепутанной с безопасным продуктом питания).
Патогенез
Тяжесть повреждения определяется пятью факторами: силой и количеством химического агента, способом и продолжительностью контакта, а также степенью проникновения агрессивного вещества. Сила агента зависит от его химических характеристик, количество – от концентрации, объема соединения. Чем дольше и сильнее агент контактирует с тканями, тем глубже поражение.
Механизм действия вещества связан со способом денатурации белка. Перманганат калия, гипохлорид натрия, хромовая кислота обладают выраженным окисляющим эффектом, нарушают работу энзимов и, как следствие, быстро вызывают гибель клеток. Такие коррозивы, как гидроксид натрия, дихроматы, белый фосфор, фенол мгновенно разрушают все клеточные структуры.
Под воздействием щавелевой, гидрохлорной, серной кислоты происходит массивная дегидратация, лизис клеток. При контакте с бензином, горчичным газом, метилбромидом наблюдается расслоение тканей, высвобождение тканевых аминов. Аммиак, уксусная, муравьиная, дубильная, серносалициловая, некоторые другие кислоты связывают белок или катионы путем образования солей.
Классификация
С учетом характера поражающего агента выделяют следующие разновидности химических ожогов:
Разделение химических ожогов по глубине несколько различается в традиционной российской и международной классификациях. В соответствии с МКБ-10 выделяют следующие виды травм:
Симптомы
Химические ожоги кожи
Появляется резкая боль. Внешний вид зоны повреждения определяется типом химического агента, глубиной ожога. Под действием кислот образуется сухой твердый струп. Граница между пораженным участком и окружающей здоровой кожей хорошо просматривается, благодаря четко отграниченному краю корки, образующейся в области некроза. При ожогах щелочами формируется рыхлый, мягкий, беловатый струп, который без четкой границы переходит в окружающие ткани.
После взаимодействия с серной кислотой кожа вначале становится белой, затем приобретает коричневый либо серый оттенок. Разрушение азотной кислотой придает кожным покровам желто-коричневую либо светло-желто-зеленую окраску. Ожоги уксусной кислотой грязно-беловатые, соляной – желтые, карболовой – сначала белые, потом бурые. Под действием концентрированной перекиси водорода ткани становятся сероватыми.
Поскольку повреждение тканей продолжается какое-то время после травмы, достоверное определение степени ожога возможно только через 5-7 дней.
Среди химических ожогов преобладают повреждения 3-4 степени.
Дальнейшее течение болезни определяется глубиной поражения. Поверхностные ожоги заживают самостоятельно. После разрушения всего слоя дермы самостоятельное восстановление невозможно. Участки сухого (коагуляционного) некроза отторгаются, оставляя после себя рану, которая постепенно заполняется грануляциями. При влажном (колликвационном) некрозе отмечается тенденция к распространению нагноения на окружающие ткани, что приводит к утяжелению состояния больного, образованию обширных дефектов.
Большая площадь повреждения, активное всасывание химического агента чреваты общетоксическим воздействием на организм с развитием полиорганной недостаточности. Выявляются лихорадка, выраженная слабость, тошнота, нарушения сердечной деятельности, расстройства сознания. Чаще всего страдают печень и почки. При поражении печени возможны пожелтение кожи, потемнение мочи, обесцвечивание кала, боли в правом подреберье. Вовлечение почек проявляется уменьшением количества отделяемой мочи, отеками, запахом ацетона изо рта.
Ожоги верхних отделов ЖКТ
Чаще всего наблюдаются ожоги концентрированной уксусной кислотой. Несколько реже встречаются поражения другими кислотами (серной, соляной), щелочами (едким натром, каустической содой, гидроокисью натрия). В число прочих химических агентов входят марганцовка, ацетон, силикатный лей, лизол, нашатырь, йод, фенол, этил, перекись водорода, растворы электролитов.
В момент приема агрессивного агента возникает резкая боль во рту, распространяющаяся за грудину, в эпигастральную область. Отекают губы, язык, затем отек охватывает глотку, верхние отделы желудочно-кишечного тракта. Отмечается дисфагия, потом появляется рвота желудочным содержимым с примесью крови, участков слизистой. Глубокие ожоги осложняются профузными кровотечениями, расстройствами дыхания. Развивается интоксикация с признаками нарушения функций внутренних органов. Выраженность общих проявлений определяется видом, объемом, концентрацией принятого химического вещества.
Через несколько дней выраженность отека снижается, начинается формирование грануляций. Боли и явления дисфагии уменьшаются, пациенты перестают отказываться от еды. Через некоторое время грануляции трансформируются в рубцы, что вызывает уменьшение просвета пищевода, повторное развитие нарушений глотания. Стриктуры формируются на протяжении 2 месяцев после травмы, без лечения образуются у 70% больных.
Химические ожоги глаз
В 40% случаев травма возникает вследствие контакта со щелочами. Причиной чаще становятся едкий натр, гашеная известь, каустическая сода, аммиак. У 10% больных поражение глаз развивается из-за попадания соляной, серной, уксусной, других кислот. Половина случаев обусловлена воздействием бытовых аэрозолей, гербицидов, инсектицидов, красок для ресниц, строительных лаков, а также химических веществ, используемых в средствах для самообороны.
Как и при поражении кожи, ожоги щелочами опаснее контакта с кислотами. После повреждения щелочью возникает колликвационный некроз, который распространяется за пределы зоны воздействия агрессивного вещества. Установить тяжесть травмы достоверно можно только через 2-3 суток. При поражении кислотой наблюдается коагуляционный некроз с образованием струпа.
Если пациенту удалось быстро сомкнуть ресницы, возможно только поражение век. Непосредственное воздействие на ткани глаза становится причиной некроза конъюнктивы с образованием язвенного дефекта, формированием сращений между глазным яблоком и веком. Ожоги роговицы сопровождаются светобоязнью, блефароспазмом, слезотечением, иногда – помутнением роговицы, нейротрофическим кератитом. При вовлечении радужки развивается ирит.
Исходом нередко становится снижение зрения, которое может варьироваться от незначительного ухудшения до полной слепоты. Вторичное инфицирование характеризуется развитием панофтальмита, эндофтальмита. В отдаленные сроки после глубоких химических ожогов может выявляться вторичная глаукома. Тяжелые поражения приводят к разрушению тканей, требуют удаления глаза.
Диагностика
Диагноз выставляется на основании анамнестических данных, результатов внешнего осмотра. Для определения площади ожогов кожи используют стандартные методы (правило девяток, специальные таблицы, сетки с маркировкой). Для уточнения глубины оценивают цвет кожи, степень поражения эпидермиса, состояние дермы, наличие пузырей, струпов. Учитывают, что истинная тяжесть химического ожога становится очевидной лишь спустя несколько дней, особенно – при действии щелочей.
При травмах ЖКТ проводят осмотр полости рта, фарингоскопию, непрямую ларингоскопию. Из-за опасности перфорации стенки полых органов другие инвазивные методы в остром периоде не применяют, диагноз выставляют на основании анамнеза и клинических симптомов, решение о необходимости экстренных оперативных вмешательств принимают при появлении признаков нарушения целостности желудка или пищевода. В последующем производят эзофагогастроскопию, рентгеноскопию.
Ожоги глаз также диагностируются по данным анамнеза, жалоб, внешнего осмотра. Офтальмологические исследования при поступлении не показаны, рекомендовано немедленно начинать неотложную помощь. В последующем для уточнения тяжести травмы выполняют визометрию, офтальмоскопию, измерение ВГД, биомикроскопию, другие процедуры. Перечень методик определяется индивидуально с учетом имеющихся нарушений.
Лечение
Первая помощь
Первоочередной задачей является минимизация контакта тканей с агрессивным веществом. Оказание первой помощи должно начинаться как можно скорее, оптимально – прямо на месте. Загрязненную одежду необходимо снять. Порошкообразные агенты следует стряхнуть. В большинстве случаев для удаления химиката рекомендовано обильное промывание водой. Исключением является поражение негашеной содой – в этом случае вода вызывает бурную химическую реакцию, усугубляющую тяжесть травмы, поэтому соединение нужно удалять с помощью растительного масла.
При точно определенном повреждающем агенте возможно использование специальных средств. Так, при ожогах фтористоводородной кислотой применяют 10% раствор глюконата кальция, избегая нанесения слишком большого количества средства, чтобы не спровоцировать нежелательную тканевую реакцию. Обработка этиловым спиртом или полиэтиленгликолем позволяет повысить растворимость фенола, который после этого лучше смывается водой.
Удаление фосфора осуществляется с помощью небольшого количества 1% раствора сульфата меди. Обильное орошение может привести к всасыванию деактивирующего средства, обладающего гепатотоксическим действием. При ожогах белым фосфором, цементом промывания водой нужно проводить как можно дольше. В первом случае это помогает устранить опасность спонтанного самовозгорания фосфора, во втором – обеспечивает достаточную дезактивацию щелочи, содержащейся в цементе.
Если специфические нейтрализаторы отсутствуют, для промывания ожогов кислотой можно использовать слабый раствор питьевой соды, ожогов щелочью – слабый раствор лимонной кислоты. Необходимо тщательно следить за тем, чтобы на поврежденные ткани не попали слишком концентрированные деактиваторы, поскольку это может усугубить травму. Для уменьшения болевого синдрома применяют анальгетики. Обезвоживание предупреждают путем обильного питья. Пациента укутывают.
При ожогах глаз производят обильное струйное промывание водой или физраствором. Нанесение нейтрализующих составов не рекомендовано из-за риска возникновения непредсказуемых реакций с образованием агрессивных продуктов и их последующим разрушающим действием на нежную конъюнктиву. При химических ожогах ЖКТ нужно обильно промыть ротовую полость водой. Вызывать рвоту нельзя, так как это может спровоцировать разрыв пищевода.
Местное лечение
Ожоговую поверхность обрабатывают. С кожи удаляют химическое вещество и инородные тела, закрывают рану асептической повязкой, придают конечности возвышенное положение. Струпы сохраняют до их самостоятельного отхождения. Для стимуляции отторжения применяют протеолитические ферменты. После отхождения некроза наносят мази. Точечные глубокие ожоги (например, при попадании брызг кислоты или щелочи) могут закрываться самостоятельно. При значительной площади раневой поверхности после очищения раны требуется кожная пластика.
Больным с химическими ожогами пищевода при поступлении в стационар устанавливают желудочный зонд после местного обезболивания рта и глотки. Удаляют содержимое желудка, инактивируют химический агент. После приема щелочи осуществляют промывание маслом либо слабым раствором уксусной кислоты. После употребления кислоты применяют некрепкий раствор соды.
При невозможности определения агрессивного агента используют воду, молоко. В последующем назначают парентеральное питание, выполняют бужирование. Больным с перфорацией необходимо экстренное вмешательство с наложением гастростомы или эзофагостомы. В случае формирования стеноза показано стентирование, рассечение стриктуры, пластика пищевода.
При легких химических ожогах глаз применяют местные средства с антибиотиками. Для уменьшения дискомфорта выполняют циклоплегию. Для ускорения заживления рекомендованы глазные капли из плазмы, обогащенной эритроцитами. Пациентам с химическим иритом эффективна длительная циклоплегия. Кортикостероиды с осторожностью используют при тяжелых повреждениях, поскольку они могут вызвать перфорацию роговицы. Хирургическая тактика определяется характером поражения. Возможны витрэктомия, кератопластика, коррекция выворота или заворота века.
Общие мероприятия
Для устранения болей применяют анальгетики. Антибиотики подбирают с учетом чувствительности возбудителя. С профилактической целью антибактериальные препараты не назначают, поскольку это провоцирует развитие антибиотикоустойчивых штаммов. При обширных повреждениях проводят инфузионную терапию. Вводят питательные растворы, глюкозу, лекарства для восстановления кислотно-щелочного равновесия.
При всасывании щавелевой и фтороводородной кислоты может потребоваться коррекция гипокальциемии. При ожогах фосфором, некоторыми кислотами необходим контроль функций печени и почек, по показаниям – мероприятия по коррекции острой почечной или печеночной недостаточности. Пациентам с системными эффектами от воздействия лизола требуется гемодиализ.
Прогноз
Исход определяется локализацией, тяжестью, распространенностью повреждения, временем начала медицинских мероприятий, общим состоянием больного, другими факторами. При небольшой площади поражения кожи, отсутствии токсического влияния на внутренние органы прогноз благоприятный даже у больных с глубокими ожогами. При травмах пищевода 3 степени летальность достигает 60%, в остальных случаях смертельные исходы наблюдаются редко, проходимость органа восстанавливается у 90% больных. У пациентов с тяжелыми ожогами глаз в исходе формируются энтропион, бельмо, атрофия глазного яблока, отмечается выраженное снижение зрения.
Профилактика
Основной мерой по предупреждению повреждений кожи и глаз является соблюдение техники безопасности при работе с агрессивными химическими веществами в быту и на производстве. Профилактика травм пищевода заключается в соблюдении правил хранения едких веществ: использовании промаркированных емкостей, выделении отдельных шкафов или полок, расположенных в недоступных для детей местах.
Гнойно-некротические формы синдрома диабетической стопы
Опубликовано в журнале:
ConsiliumMedicum »» Том 04/N10/2002
А.М.Светухин, А.Б.Земляной
Институт хирургии им. А.В.Вишневского РАМН, Москва
В последнее десятилетие ХХ века пристальное внимание специалистов, участвующих в лечении больных сахарным диабетом (СД), обращено к синдрому диабетической стопы (СДС). Это обусловлено ростом данного заболевания, с одной стороны, и неудовлетворенностью врачей результатами лечения – с другой.
По данным Всемирной организации здравоохранения, во всех странах мира насчитывается более 120 млн больных СД и примерно такое же число больных, у которых диабет не выявлен. По оценкам экспертов, число больных на нашей планете к 2010 г. увеличится до 239,4 млн человек. У 20—80% больных СД в возрасте от 20 до 75 лет встречается СДС (V. J. Mandracchia и соавт., 1998).
Большая социальная значимость заболевания СД состоит в том, что оно приводит к ранней инвалидизации. Риск развития ишемической болезни сердца и инфаркта миокарда увеличивается в 2 раза, патологии почек — в 17 раз, гангрены нижних конечностей — в 20 раз.
Сравнительный анализ частоты ампутаций показал, что ампутации нижних конечностей у больных СД производятся в 17—45 раз чаще, чем у лиц, не страдающих диабетом. Однако частота поражений периферических артерий у пациентов с СД встречается лишь в 4 раза чаще.
Развитие гнойно-некротического процесса на фоне диабетической стопы более чем в 50—75% случаев приводит к нетравматическим ампутациям.
Эпидемиологические исследования показали, что 6—30% больных СД после первой ампутации подвергаются ампутации второй конечности в течение 1—3 лет, через 5 лет — 28—51%. Все приведенные данные свидетельствуют о нерешенности этой проблемы и целесообразности дальнейшей разработки новых тактических подходов к лечению этой категории больных для снижения частоты инвалидизации и летальности.
Определение
СДС как самостоятельное осложнение СД был впервые выделен в докладе Исследовательской группы ВОЗ «Сахарный диабет» в Женеве в 1987 г.
СДС — патологическое состояние стоп больного СД, которое возникает на фоне поражения периферических нервов, сосудов, кожи и мягких тканей, костей и суставов, и создающее условия для формирования острых и хронических язв, костно-суставных поражений и гнойно-некротических процессов.
Под диабетической ангиопатией нижних конечностей понимают наличие таких клинических признаков, как отсутствие пульса на артериях стоп, анамнез перемежающейся хромоты, наличие болей покоя и/или изменений, выявляемых при неинвазивном сосудистом обследовании, указывающих на нарушение кровообращения (определение ВОЗ).
Патогенез развития диабетической стопы сложен: с учетом возрастных изменений в его основе лежат полинейропатия, ангиопатия, остеоартропатия, на фоне которых могут развиваться тяжелые гнойно-некротические процессы.
Диабетическая нейропатия – нарушения функций периферических нервов у больных СД, характеризующиеся наличием характерных симптомов и/или признаков после исключения других причин.
Диабетическая нейропатия — самое распространенное осложнение СД, связанное с нарушением функций нервной системы и включающее сенсорную, моторную и автономную (вегетативную).
Многочисленные исследования показали, что в начале манифестации диабета у 3,5—6,1% больных уже имеются определенные признаки диабетической нейропатии.
Данные по частоте полинейропатии зависят от метода диагностики поражений нервной системы. Так, при применении элекрофизиологических методов исследования и миографии частота поражений функции периферических нервов увеличивается до 100%.
Сенсорная нейропатия подразделяется на острую и хроническую.
Острая сенсорная нейропатия наиболее часто встречается после метаболических нарушений, сопровождающихся кетоацидозом или другими серьезными нарушениями метаболизма.
В этих случаях у пациентов выявляются такие симптомы, как парестезии, внезапная острая боль или жжение, гиперестезии, потеря тактиктильной чувствительности нижних конечностях.
Хроническая сенсорная нейропатия характеризуется нарушением всех видов чувствительности: температурной, болевой, вибрационной. У таких пациентов наиболее высок риск безболезненного повреждения стопы.
Моторная нейропатия способствует развитию паралича мышц стопы, что приводит к деформации стопы и нарушению походки. Вследствие этого возникают зоны повышенного давления (например, в области плюснефаланговых суставов), что способствует формированию мозолей и язв в этой области.
Автономная (вегетативная) нейропатия приводит к нарушению регуляции микроциркуляторной вазодилатации, распределения кровотока и его ауторегуляции. Ток крови через артериовенозные шунты возрастает (как во внутрикожных, так и во внутрикостных). Эти же изменения служат основой для развития характерной для СД артропатии, нейропатических отеков. Диабетическая остеоартропатия, развивающаяся вследствие нейропатии, включает изменения костных структур и связочного аппарата, частым проявлением которого является формирование «сустава Шарко». В основе этих изменений лежит остеопороз, остеолиз, гиперостоз и как следствие патологические переломы и вывихи.
Симпатическая автономная нейропатия вызывает уменьшение потоотделения, что приводит к сухости кожи, образованию мозолей и трещин, легкой травматизации тканей стопы.
Вегетативную нейропатию также характеризуют как диабетическую аутосимпатэктомию, следствием которой является обызвествление медии артерий (склероз Менкенберга), чаще голени и стопы.
Таким образом, периферическая автономная нейропатия в сочетании с сенсомоторной нейропатией являются важными факторами в этиопатогенезе образования СДС. Нейропатия является пусковым механизмом в формировании основных признаков «диабетической стопы».
Макроангиопатия
Поражения периферических сосудов при СД являются причиной ранней инвалидизации и смертности больных.
Поражение крупных сосудов у больных диабетом встречается в виде:
а) атеросклероза (бляшки на интиме);
б) кальцифицирующего склероза Менкенберга;
в) диффузного фиброза интимы.
Атеросклеротическое поражение артерий при диабете практически не отличается от поражения такого же типа у лиц без СД, за исключением того, что при диабете такие изменения развиваются значительно в более раннем возрасте, чем при его отсутствии.
Эти формы поражения носят мультисегментарный характер и встречаются в коронарных, мозговых, почечных артериях и артериях верхних и нижних конечностей.
Особенностью атеросклероза при диабете является относительно частое поражение артерий среднего и мелкого калибра. Поражения артерий дистальнее подколенной артерии на фоне диабета наблюдаются у 66% больных с гангреной пальцев и стопы, тогда как у пациентов без диабета аналогичные гангренозные изменения имеются только у 17%.
Таблица 1.
Наиболее часто выделяемы микроорганизмы у больных с гнойно-некротическими формами диабетической стопы
Облигатные анаэробы
Факультативные анаэробы
Аэробы
Staphylococcus epidermidis, Strеptococcus haemolyticus,
Таблица 2.
Объем обследования больных с СДС
I. Общеклинические методы исследования
Клинический анализ крови, мочи
Биохимический анализ крови
Рентгенография органов грудной клетки
II. Методы, направленные на оценку гнойно-некротического очага
Рентгенограмма стопы в 2 проекциях
Бактериологическое исследование (качественное и количественное) с определением чувствительности к антибиотикам
Цитологическое исследование раны
Радиоизотопное исследование стопы
Компьютерная томография стопы, голени
Газовая хроматография и масс-спектрометрия
III. Методы исследования степени ишемии стопы и характеристика поражения сосудистого артериального русла
Пальцевое исследований артерий
УЗДГ* артерий нижних конечностей с определением ЛПИ**
Дуплексное сканирование артерий
Рентгеноконтрастная ангиография с обязательным контрастированием дистального артериального русла нижних конечностей (по показаниям)
Определение транскутанного напряжение кислорода на стопе
Лазерная допплеровская флоуметрия
IV. Методы оценки нейропатии
Исследование болевой, тактильной и вибрационной чувствительности: тупая игла, монофиломенты Semmes Weinstein (5,07), камертон
Определение сухожильных рефлексов (коленного и ахиллова)
Исследование вибрационной чувствительности (биотезиометр)
Примечание. * УЗДГ – ультразвуковая допплерография; ** ЛПИ – лодыжечно-плечевой индекс.
Таблица 3.
Дозы, кратность и путь введения препаратов выбора для антибактериальной монотерапии
Антибиотик
Доза, кратность внутривенного введения
1 г 2 раза в сутки
1 г 3 раза в сутки
4,5 г 3 раза в сутки
3,1 г 4–6 раз в сутки
Наиболее часто атеросклеротическое поражение нижних конечностей наблюдается в подколенной, большеберцовых артериях и артериях стопы (классический тип атеросклероза сосудов нижних конечностей при диабете).
Поражение периферических сосудов нижних конечностей, особенно поражение сосудов стопы, тесно связано с нейропатией. Само появление и прогрессирование нейропатии, которая может проявляться клинически или протекать скрытно, способствует формированию атеросклеротического поражения артерий по дистальному типу. Вместе с этим прогрессирование атеросклероза и формирование ишемии способствуют повреждению нервных структур, обусловливая активизацию димиелизирующего процесса и их дальнейшему необратимому повреждению.
Последовательность диагностических и лечебных мероприятий при гнойно-некротических формах диабетической стопы
Таким образом, нейропатия является пусковым механизмом в формировании основных признаков «диабетической стопы». Диабетическая полинейропатия и макроангиопатия вызывают взаимоотягащающие патологические процессы, приводящие в совокупности к изменениям, лежащим в основе формирования гнойно-некротических осложнений диабетической стопы.
Особое место в патогенезе диабетической стопы принадлежит инфекции. Микробный пейзаж гнойно-некротических очагов у больных СД носит поливалентный характер. Анализ результатов бактериологических исследований показал, что в гнойно-некротических очагах на стопе у больных СД присутствует смешанная аэробно-анаэробная инфекция в 87,7% случаев, только аэробная — в 12,3%. Ассоциации микроорганизмов в гнойном очаге включали от 2 до 14 видов аэробных, факультативно-анаэробных и облигатно-анаэробных неспорообразующих бактерий (табл. 1).
Наличие множественных ассоциаций в гнойно-некротическом очаге сочетается с высокой микробной обсемененностью тканей раны — 106—1011 микроорганизмов в 1 г ткани.
Следует подчеркнуть сложность купирования инфекционного процесса, обусловленного анаэробно-аэробными ассоциациями, что связано с синергизмом ассоциантов. Нередко вследствие невозможности одномоментной ликвидации гнойного очага у больных СД длительный период сохраняется открытая послеоперационная рана. Это определяет постоянный риск реинфицирования раны госпитальными высокорезистентными микроорганизмами.
У больных СД на фоне нарушения обменных процессов и сопутствующих осложнений уже имеется изменение гемокоагуляции. При этом присоединение гнойной инфекции резко усугубляет патологические сдвиги в системе гемостаза. Отмечается значительное повышение вязкости крови, уровня фибриногена, снижение активности антикоагулянтной системы и как следствие существенное влияние гемореологических изменений на нарушение микроциркуляции и развитие других осложнений.
Таким образом, сочетание большого числа различных потологических механизмов определяет патогенез гнойно-некротического поражения стопы больных СД и ставит перед клиницистом множество сложных задач, своевременное решение которых определяет успех лечения.
Классификация форм диабетической стопы
Наличие ангиопатии и нейропатии нижних конечностей является ключевыми моментами, разграничивающими СДС на два клинико-патогенетических варианта, тактика лечения, прогноз и эффективность лечения которых значительно различаются.
1. Нейропатическая инфицированная форма:
1.1. без остеоартропатии;
1.2. диабетическая остеоартропатия — «сустав Шарко».
2. Нейроишемическая форма.
Все указанные клинические формы синдрома могут проявляться с или без гнойно-некротического процесса.
В зависимости от этого различают следующие степени поражения (Wagner):
0. Язвенный дефект отсутствует, но есть сухость кожи, клювовидная деформация пальцев, пролапс головок метатарзальных костей, другие костные и суставные аномалии.
1. Поверхностная язва без признаков инфицирования.
2. Глубокая язва, обычно инфицированная, но без вовлечения в процесс костной ткани.
3. Глубокая язва с образованием абсцесса (флегмоны), с вовлечением в процесс костной ткани.
4. Ограниченная гангрена (пальца или части стопы).
5. Гангрена всей стопы.
Диагностика
Обследование больного с поражениями стоп в стационаре должно включать: определение характера, объема гнойно-некротического очага; наличие нейропатии; сосудистого статуса (степени ишемии); оценку общего состояния пациента и сопутствующих заболеваний (табл. 2).
Лечение
Подход к ведению больных с СДС на всех этапах лечения и реабилитации должен быть междисциплинарным и объединять следующих специалистов: эндокринолог или диабетолог, ортопед, хирург, психолог, подготовленный средний медицинский персонал, техник по изготовлению ортопедических корригирующих устройств и обуви. Для больных с тяжелыми гнойно-некротическими формами диабетической стопы в команду специалистов должны входить хирург гнойного отделения, сосудистый хирург, эндокринолог, терапевт, анестезиолог-реаниматолог.
Консервативные методы лечения
Лечение необходимо начинать с оценки предшествующих метаболических и электролитных нарушений, которые должны быть корригированы в обязательном порядке.
Для этого осуществляется перевод всех пациентов (независимо от типа СД) на инсулин короткого действия по принципу «интенсивной инсулинотерапии».
Интенсивная инсулинотерапия включает частое (более 3 раз в сутки) подкожное или внутривенное введение небольших доз (8—10 ЕД) инсулина короткого действия с тщательным контролем уровня гликемии в течение суток.
В наиболее тяжелых случаях осуществляется комбинированное введение инсулина (внутривенно и подкожно).
Основным направлением профилактики и лечения диабетической полинейропатии является достижение уровня гликемии, соответствующего нормальным значениям. Длительная гипергликемия приводит к прогрессированию нейропатии. Лечение болевой формы нейропатии должно основываться на патогенетическом подходе.
В основе патогенетической терапии лежит применение препаратов группы альфа-липоевой кислоты.
Симптоматическое лечение должно включать применение:
1. Нестероидных противовоспалительных средств – ибупрофен (под строгим контролем функции почек).
2. Трициклических антидепрессантов для эффективного уменьшения болевых проявлений.
3. Препаратов, включающих витамины группы В.
Антибактериальная терапия
Антибактериальная терапия является одним из важных компонентов консервативного лечения СДС, которая должна строиться по типу ступенчатой терапии.
Показаниями к проведению антибактериальной терапии служат:
Антибактериальная терапия должна строиться по типу ступенчатой терапии.
Этап 1
Эмпирическая терапия проводится до получения результатов посевов.
При эмпирической антибактериальной терапии до получения чувствительности микрофлоры следует назначать антибиотики широкого спектра действия с учетом возбудителей, наиболее часто выделяемых из гнойно-некротических очагов у больных СД.
Этап 2
Коррекция антибактериальной терапии осуществляется с учетом динамики общего состояния пациента и гнойно-некротического очага, а также полученных данных видового состава микрофлоры и антибиотикограммы.
Этап 3
При наличии двух форм одного и того же препарата возможен переход с парентерального пути использования на энтеральный.
Наличие неклостридиальных анаэробов в гнойно-некротическом очаге требует с момента установления клинического диагноза начала антибактериальной терапии. Это также обусловливает необходимость применения парентерального пути введения антибиотиков — препаратов, наименее токсичных и в то же время наиболее эффективных для этой группы больных.
В качестве препаратов выбора целесообразно применение для монотерапии: имипенем/целастин, меропенем, пиперациллин + тазобактам, тикарциллин/клавуланат (табл. 3). В режиме комбинированной терапии — фторхинолоны или цефалоспорины III, IV поколения, клиндамицин; клиндамицин, аминогликозид (нетилмецин). Если у больного невозможно применение аминогликозидов, то применяют азтреонам и клиндамицин. Эффективность комбинации ципрофлоксацин + клиндамицин установлена даже в случаях наличия критической ишемии пораженной конечности.
В более позднем периоде назначают антибиотики на основании данных чувствительности микрофлоры.
При наличии двух форм одного и того же препарата имеется возможность перехода с парентерального пути использования на энтеральный.
Целенаправленная антибактериальная терапия, а также своевременное оперативное вмешательство на гнойном очаге и его дальнейшее адекватное местное медикаментозное лечение позволяют применять антибиотики курсами (10—15 сут) до достижения отчетливого клинического результата. Дальнейшее лечение открытой раны возможно проводить под повязками с препаратами, обеспечивающими антимикробный эффект непосредственно в ране (антисептики – йодопирон, йодовидон, повидон-йод, лавасепт, диоксидин и др.), которые позволяют в короткий срок добиться элиминации патогенных микроорганизмов из раны за счет широкого антимикробного действия. Длительность антибактериальной терапии у пациентов с глубокими некрозами или гангреной на фоне хирургического лечения может составлять курсами 2—3 нед парентерально, вместе с энтеральным — до 10 нед. Ранняя отмена антибактериальной терапии может приводить к рецидиву инфекционного процесса на стопе или развитию других инфекционных осложнений.
В основе современной дезагрегантной и антикоагулянтной терапии лежит применение препаратов класса гепариноидов, относящихся к группе гепарин-сульфатов. Это – суодексид и ломопоран. Они состоят из смеси гликозаминогликанов с молекулярной массой в среднем 6000—8000 дальтон. Сулодексид, проникая в эндотелий сосуда, оказывает разностороннее влияние на систему гемостаза, которое отличается от действия низкомолекулярного гепарана, восстанавливает отрицательную зарядоселективность базальной мембраны эндотелия. Сулодексид снижает адгезивно-агрегативную функцию тромбоцита за счет поступления в кровь простациклина из эндотелия и ослабления продукции в лейкоцитах фактора активации тромбоцитов (PAF). Сулодексид способен ингибировать фактор Ха и тромбин, но этот эффект значительно ниже, чем у обычного и низкомолекулярного гепарина. Сулодексид существенно стимулирует уровень фибринолиза и снижает уровень фибриногена. Препарат назначают внутримышечно или внутривенно по 600—1200 ЛПЛ (липопротеинлипазо-высвобождающих единиц – LRU или ЛПЛ ед.), однократно. С последующим переходом на капсулы в течение 30—70 дней и более по 1—2 капсулы 2 раза в день.
Отличительной чертой низкомолекулярных гепаринов (НМГ) является преобладание в них фракций с молекулярной массой 4000–6000 дальтон и более выраженным противотромботическим эффектом, чем обычный гепарин. Молекула НМГ способна адекватно блокировать фактор Ха, но не связывать тромбин. Пик антикоагулянтного эффекта наступает через 3 ч после введения, ингибиторная активность в отношении Ха-фактора у этого препарата гепарина сохраняется в течение 18 ч.
Доза препарата зависит от массы тела больного, цели применения и степени выраженности факторов риска тромбоопасности. У пациента массой тела 50–60 кг НМГ обычно вводят в количестве 5000 анти-Ха ед. за 2–4 ч до операции подкожно, и продолжают этот курс в течение 10–12 дней послеоперационного периода.
Применение НМГ не требует строгого лабораторного контроля. Однако возможны эпизоды кровоточивости на фоне синдрома тромбоцитопений. Поэтому необходимо проводить учет тромбоцитов капиллярной и венозной крови.
Из таблетированных форм наиболее часто используются ингибиторы циклооксигеназы (аспирин), тиенопиридины (тиклопедин, клопидрогель).
Фармакотерапия критической ишемии в настоящее время базируется на применении простагландина PgE1. Широкое распространение получили препараты «Проставазин» и «Алпростадил». Простагландины обладают сосудорасширяющим, гемореологическим, ангиопротективным комплексным действием; улучшают реологические свойства крови за счет повышения гибкости эритроцитов; уменьшают адгезию и агрегацию тромбоцитов; обладают фибринолитическим эффектом. При использовании этих препаратов у больных с критической ишемией удается получить положительный результат в 65—75% случаев.
Местное медикаментозное лечение — одно из важных компонентов лечения гнойно-некротических форм диабетической стопы.
В первой фазе раневого процесса используются антисептики: йодофоры (йодовидон, йодопирон, повидон-йод, браунол), лавасепт, диоксидин, а при отсутствии ишемии — композиции на основе гелевина, мази на водорастворимой основе.
Во второй фазе раневого процесса применяют различные раневые покрытия (на основе коллагена) и масляные повязки (просяное, облепиховое, шиповниковое масла и т.п.), гидрогелевые повязки.
Комплексное лечение должно проводиться на фоне разгрузки пораженной конечности, которая достигается применением костылей, специальной ортопедической обуви, кресла-каталки.
Очень важно достигнуть устранения отечности как фактора, существенно влияющего на характер микроциркуляторного кровотока, а также создающего благоприятные условия для развития гнойно-некротического процесса. Устранить отечность конечности можно за счет осуществления разгрузки пораженной конечности, придания ей возвышенного положения в сочетании с адекватным консервативным и хирургическим лечением гнойно-некротического процесса.
Хирургическое лечение
В основе хирургического лечения гнойно-некротических поражений стоп у больных СД лежат принципы активной хирургической тактики, включающие:
Хирургическая тактика при развитии гнойно-некротических осложнений определяется не только выраженностью гнойно-некротических проявлений, но и формой СДС. Это обстоятельство заставляет следовать диагностическому алгоритму, который направлен на определение формы СДС, выявление локализации и распространенности гнойно-некротического процесса, а также возможные признаки генерализации инфекции.
Основной целью хирургического лечения гнойно-некротических проявлений СДС является сохранение конечности и жизни больного. Неправильно выбранная тактика может привести к утрате конечности, а в наиболее тяжелых случаях – к летальному исходу. Так, при нейроишемической форме СДС с некрозами в дистальных отделах стопы хирургические операции, выполняемые в ранние сроки, еще до появления зоны демаркации и купирования критической ишемии, могут привести к прогрессированию зоны некроза. Напротив, в ряде случаев гнойно-некротические изменения у больных с нейропатической инфицированной СДС (флегмона, язвы, некроз) трактуются как осложнения, наступившие вследствие ишемии конечности, что приводит к выполнению необоснованных ампутаций.
Хирургические вмешательства при гнойно-некротических процессах на стопе в настоящее время не являются этапом подготовки к ампутации конечности на уровне бедра или голени. Они имеют самостоятельное значение и направлены на сохранение опорной функции нижней конечности.
Хирургический этап должен, по возможности, выполняться на фоне полного обследования пациента в сочетании с адекватным консервативным лечением и разгрузкой пораженной конечности. Хирургические вмешательства при гнойно-некротических процессах на стопе наиболее эффективны при отсутствии выраженного отека конечности, ликвидации ишемии стопы, стабилизации общего состояния пациента, коррекции углеводного обмена и проведения адекватной антибиотикотерапии.
В основе хирургического лечения должен лежать принцип сберегательности тканей и максимального сохранения функций стопы.
Показанием к экстренным оперативным вмешательствам является влажная гангрена стопы.
Показаниями к срочным оперативным вмешательствам являются:
Показаниями к плановым операциям служат:
Цель хирургической обработки гнойно-некротического очага – обеспечение широкого доступа к гнойно-некротическому очагу, его адекватное дренирование, удаление некротизированных тканей, поддерживающих инфекцию, а также предупреждение ее дальнейшего распространения.
Только после восстановления физиологических механизмов раневого процесса, обеспечивающих отграничение некрозов, очищение раневой поверхности, а также активизации процессов репарации в ране возникают условия для успешного выполнения восстановительных операций.
Выполнение ранних восстановительных операций является обязательным компонентом хирургического лечения диабетической стопы. Устранение дефекта стопы должно осуществляться на фоне компенсации общего состояния пациента, устранения инфекционного процесса и купирования ишемии конечности.
В нашей практике применяются:
Следует подчеркнуть, что перечисленные методы пластического закрытия раны целесообразно применять у всех больных (независимо от формы диабетической стопы) после купирования инфекционного процесса, ликвидации ишемии, полного очищения раневой поверхности, снижения микробной обсемененности тканей раны ниже критического уровня и т.д.
Сосудистые реконструктивные операции
В случаях неэффективности консервативной терапии, при отсутствии противопоказаний и наличии анатомических возможностей рассматривается вопрос о выполнении сосудистых реконструктивных операций. Наличие дистального ограниченного некротического поражения в виде сухих некрозов не является противопоказанием к выполнению сосудистой реконструкции.
Показанием к сосудистым реконструктивным операциям являются:
Противопоказаниями являются инфаркт миокарда и инсульт, перенесенные в течение предшествующих 3 мес.
Возраст и сопутствующие заболевания являются прямыми и абсолютными противопоказаниями к сосудистым операциям.
К основным методам хирургического лечения критической ишемии конечностей относятся чрескожная ангиопластика и реконструктивные сосудистые операции.
При наличии у больного стенотического поражения в подвздошных артериях предпочтение отдается транслюминальной ангиопластике. Противопоказанием является выраженный кальциноз в месте стеноза.
Пролонгированные стенозы или окклюзии при сохраненных «путях оттока» являются показанием к выполнению стандартных шунтирующих операций: аортобедренное, бедренно-подколенное, бедренно-тибиальное шунтирование.
При дистальной форме поражения артериального русла конечности больным предлагается артериализация венозного кровотока стопы по методике, разработанной в отделении хирургии сосудов Института хирургии им. А.В.Вишневского (А.А.Покровский и соавт., 2001).
Алгоритм хирургической тактики
В основе хирургического лечения нейропатической инфицированной формы диабетической стопы лежит ряд принципиальных позиций: полнаяразгрузка конечности, хирургическая обработка гнойного очага, восстановительные операции оперированной конечности.
При нейроишемической форме диабетической стопы хирургическая тактика лечения должна строиться в соответствии с характером поражения сосудов и объемом гнойно-некротического поражения стопы.
Поэтому с момента поступления больного должна осуществляться попытка консервативной коррекции ишемии, а вместе с этим решаться вопрос о возможности сосудистой реконструктивной операции. Наличие дистального ограниченного некротического поражения в виде сухих некрозов не является противопоказанием к выполнению сосудистых операций.
Распространенные влажные некрозы и очаги гнойного поражения требуют хирургической обработки до выполнения сосудистого этапа хирургического лечения.
При наличии показаний производят различные варианты сосудистых реконструктивных операций.
Следует подчеркнуть, что при дистальных ограниченных некротических поражениях (гангрена пальцев и т.п.), хирургическое лечение на стопе производится только спустя 3—4 нед после сосудистой реконструкции на фоне установившегося артериального кровотока и высоких показателях насыщения тканей кислородом.
При невозможности выполнения хирургической сосудистой коррекции осуществляется попытка изменения степени ишемии только за счет применения консервативных методов лечения. В качестве метода контроля эффективности проводимого лечения должен быть использован метод ТcPO2 (транскутанное насыщение тканей кислородом).
Высокие ампутации у больных СД с крайне низким уровнем кровообращения должны рассматриваться после решения вопроса о возможности сосудистой реконструкции, неэффективности консервативного лечения и уточнения ишемического объема поражения конечности на основе применения дуплексного сканирования и определения транскутанного напряжения кислорода. Техника оперативного вмешательства должна основываться на принципах реконструктивно-восстановительной хирургии.
Заключение
Сохранение функционально активной конечности является одной из основных задач в лечении гнойно-некротических поражений нижних конечностей у больных СД.
Реабилитация больных СД с СДС должна быть ранней, начинаться на стационарном этапе и основываться на междисциплинарном подходе. Необходимо активное включение в состав реабилитационной бригады ортопедов, психологов, среднего медицинского и технического персонала. Обучение управлению заболеванием является важным звеном в интегральной системе реабилитации больных СД.
Литература
1. Труды научно-практической конференции «Стандарты диагностики и лечения в гнойной хирургии». М., октябрь 2001.
2. Мультимедийное руководство «Гнойная хирургическая инфекция». Под. редакцией акад. В.Д.Федорова, чл.-корр. А.М.Светухина. М., 2001.
3. И.И.Дедов, М.Б.Анциферов, Г.Р.Галстян, А.Ю.Токмакова. Синдром диабетической стопы. М., 1998.
СТРУП
Смотреть что такое «СТРУП» в других словарях:
струп — струп/ … Морфемно-орфографический словарь
СТРУП — муж. струпина ·об. сухая кора, которою покрывается рана, подживая. Когда струп сам сойдет, то остается рубец; это здоровый, заживной струп. Такая же кора, заскорблая кровь, гной, пасока, сукровица, в сыпях или болячках. Все тело в струпьях. По… … Толковый словарь Даля
Струп — на ссадине колена … Википедия
струп — а; мн. струпья, пьев; м. корка, покрывающая поверхность или края заживающей раны, ссадины. Струпья на руке. Саднящие струпья. Гнойные струпья. Покрыться струпьями. Помазать струпья мазью. Боль от струпьев. Струпья чешутся. * * * струп корка,… … Энциклопедический словарь
струп — язя, корка, язва Словарь русских синонимов. струп сущ., кол во синонимов: 5 • корка (16) • лупа (7) … Словарь синонимов
СТРУП — СТРУП, корка, покрывающая ссадину, ожоговую поверхность, рану. После отделения струпа образуется язва или поверхностный рубец … Современная энциклопедия
СТРУП — корка, покрывающая ссадину, ожоговую поверхность, рану. После отпадения струпа образуется язва или поверхностный рубец (заживление под струпом) … Большой Энциклопедический словарь
Струп — см. Болезнь … Библейская энциклопедия Брокгауза
струп — струп, а; мн. струпья, ев … Русское словесное ударение
струп
Смотреть что такое «струп» в других словарях:
струп — струп/ … Морфемно-орфографический словарь
СТРУП — муж. струпина ·об. сухая кора, которою покрывается рана, подживая. Когда струп сам сойдет, то остается рубец; это здоровый, заживной струп. Такая же кора, заскорблая кровь, гной, пасока, сукровица, в сыпях или болячках. Все тело в струпьях. По… … Толковый словарь Даля
Струп — на ссадине колена … Википедия
струп — а; мн. струпья, пьев; м. корка, покрывающая поверхность или края заживающей раны, ссадины. Струпья на руке. Саднящие струпья. Гнойные струпья. Покрыться струпьями. Помазать струпья мазью. Боль от струпьев. Струпья чешутся. * * * струп корка,… … Энциклопедический словарь
струп — язя, корка, язва Словарь русских синонимов. струп сущ., кол во синонимов: 5 • корка (16) • лупа (7) … Словарь синонимов
СТРУП — СТРУП, корка, покрывающая ссадину, ожоговую поверхность, рану. После отделения струпа образуется язва или поверхностный рубец … Современная энциклопедия
СТРУП — корка, покрывающая ссадину, ожоговую поверхность, рану. После отпадения струпа образуется язва или поверхностный рубец (заживление под струпом) … Большой Энциклопедический словарь
Струп — см. Болезнь … Библейская энциклопедия Брокгауза
струп — струп, а; мн. струпья, ев … Русское словесное ударение
Коагуляция
О некоторых показаниях к коагуляции тканей стоит поговорить поподробнее, так как частота заболеваемости растет, а данный способ порой становится приоритетом при лечении патологии.Эрозия шейки матки – структурное изменение слизистой оболочки матки. Может находиться в организме женщины и при нормальных условиях, а может достигать огромных размеров после родов, операции, что требует малоинвазивного хирургического вмешательства. Если пациентка отказалась от коагуляции, то появляются такие последствия как цервицит, рак шейки матки.Папилломатоз — множественное образование папиллом на поверхности эпителия или слизистой оболочки органов. Обладает на начальных стадиях доброкачественным течением. Без проведения операции имеет тенденцию к малигнизации, то есть превращается в злокачественную опухоль.Геморрой – расширение вен, формирование геморроидальных узлов в пределах тканей прямой кишки. Существенно снижает качество жизни, сопровождается зудом, болевым синдромом, кровотечениями и другими признаками. На третьей или четвертой стадии требует операции в виде лазерной коагуляции, так как увеличивается риск развития тромбоза и некроза.
Причины коагуляции
Если рассматривать коагуляцию как естественную способность крови закрывать раны и предотвращать проникновение инфекции, то механизм развития здесь таков:
Физическая и химическая коагуляция идет совсем по другому пути. С помощью лазера, биохимически активных веществ на клеточном уровне нарушается синтез белка, клетки в непривычных для них условиях погибают и покрывают область воздействия своеобразной корочкой, состоящей из мертвой ткани. Если речь идет о капиллярах, мелких сосудах, подвергающихся коагуляции, то они просто сворачиваются и перестают функционировать.Далее подключается преимущественно иммунная система человека, вырабатывающая в большем количестве макрофаги, лейкоциты, то есть клетки, обладающие фагоцитозом – способностью расщеплять и поглощать чужеродные твердые частицы. Все мертвые клетки расщепляются, образуется новая здоровая ткань, способная выполнять собственные функции.
Применение в хирургии
В хирургии коагуляция стала использоваться относительно недавно. С ее помощью «запечатывают» кровоточащие сосуды, удаляют злокачественные или доброкачественные новообразования, проводят операции, требующие особой точности и аккуратности.
Электрохирургический метод выполняется с помощью заряженного скальпеля в форме шарика, иглы петли. Инструментом можно производить локальное рассечение оболочек на маленькой площади.Причем все манипуляции можно производить при минимальном доступе к органу, что позволяет избежать осложнений в виде вторичного инфекционного воспаления. Чаще всего используют при кровотечениях из эрозий или язвы, находящихся в органах желудочно-кишечного тракта.С помощью термостеплера происходит также запечатывание сосудов в процессе операции, менее травматичный разрез тканей. Плюсом такого метода становится чистое операционное поле, то есть весь обзор не закрывает вытекшая кровь, короткий срок заживления тканей, меньший риск развития осложнений. Применяется при лапароскопии, простатэктомии, гистерэктомии.
Осложнения
В процессе подготовки важно принять меры предосторожности, которые повысят успех процедуры и уменьшат риск осложнений в период реабилитации. К мерам предосторожности относятся:
Методика выполнения различных видов процедуры
На сегодняшний день существует несколько видов коагуляции шейки матки. Они различаются по методу воздействия на патологический очаг. Наиболее популярные методы лечения рассмотрим ниже.
Диатермокоагуляция электрическим током
Этот вид воздействия осуществляется с помощью переменного тока и специальной петли (проводника). При этом патологический очаг прижигается и разрушается с образованием плотного струпа, который впоследствии отпадает. Электрокоагуляция осуществляется с помощью двух электродов. В зависимости от очага поражения используют различные петли, которые проводят электрический ток к тканям.
Радиоволновая коагуляция
Процедура заключается в воздействии на изменённый участок шейки матки высокочастотных радиоволн. В отличие от предыдущего варианта, луч, направленный на дефект, вытесняет его, действуя точечно. Этот вид коагуляции основан на воздействии высоких температур, которые приводят к испарению патологического очага, не затрагивая при этом здоровые ткани.
Радиоволновое лечение шейки матки проводится с помощью специального аппарата
Аргоноплазменный метод
Аргоноплазменная коагуляция — один из современных и передовых методов лечения гинекологических заболеваний. Во время процедуры на поражённую ткань воздействуют радиоволной, которая усилена ионизированным газом — аргоном. При воздействии мощной радиоволны поражённый участок нагревается и происходит его коагуляция.
Вапоризация лучом лазера и лазерная деструкция
Первый способ основан на выпаривании патологически изменённого участка с помощью направленного действия лазерного луча. При этом происходит быстрое заживление раны и отсутствие каких-либо негативных последствий. Второй метод основан на более глубоком воздействии лазерного луча, который обезвоживает поражённые ткани. В результате после вмешательства на шейке матки не остаётся даже и следа.
Химическое прижигание
Лечение представляет собой воздействие на патологическую зону с помощью специального концентрированного состава. Он наносится на участок шейки матки, вызывая химический ожог поражённого места с последующим образованием струпа. Прижигание является самым малоэффективным методом коагуляции.
Криокоагуляция
Переохлаждение дефекта шейки матки производится с применением жидкого азота. Если практически все предыдущие методики были основаны на высокотемпературном воздействии, то такой способ, наоборот, вымораживает патологический очаг до здоровой ткани.
Лазерная коагуляция
Данный вид коагуляции с помощью электромагнитного излучения используется при лечении таких заболеваний, как:
Особую популярность приобрела за счет минимального точечного воздействия, позволяющего оставить в сохранности здоровые близлежащие ткани.Лазерная коагуляция позволяет предотвратить полную потерю зрения за счет отслоения сетчатки, восстановить красоту кожи нижних конечностей и лица, так как удаляются хорошо заметные сосуды.
Механизм коагуляции в хирургии
По своей сути аргоноплазменная коагуляция является электрохирургическим, монополярным, бесконтактным методом воздействия на биологические ткани высокочастотным током с помощью ионизированного и, как следствие, электропроводящего аргона — аргоновой плазмы. Инертный в обычных условиях газ аргон ионизируется под воздействием электрического поля, генерируемого между кончиком электрода, расположенного на дистальном конце зонда-аппликатора, и прилежащими тканями. Образующаяся при этом струя аргоновой плазмы, независимо от направления потока самого аргона, автоматически направляется в те участки тканевой поверхности, которые обладают наименьшим электрическим сопротивлением, и оказывает на них коагулирующее действие (Багт О. и соавт., 1994). Происходит быстрая коагуляция большой поверхности с созданием тонкого слоя (до 3 мм) надежного струпа. При работе аргоноплазменного коагулятора температура на ткани никогда не превышает 110° благодаря охлаждающему действию аргона. Как только струп сформировался, дальнейшего проникновения энергии в ткань не происходит. Глубина ее проникновения в ткань примерно в 2 раза меньше, чем при традиционной коагуляции, что значительно снижает риск перфорации тонкостенных органов и позволяет использовать аргоноплазменную коагуляцию в двенадцатиперстной и толстой кишке, а также в пищеводе. Поскольку аргон не поддерживает горения, происходит меньшее обугливание ткани, а дым практически отсутствует.
Коагуляция в медицине и косметологии
Современная медицина применяет коагуляцию для лечения некоторых заболеваний сосудов. С ее помощью можно избавиться от сосудистых звездочек на лице и теле, а также решить более серьезные проблемы. Потемнения некоторых сосудов, заметные под кожей – это мертвые капилляры, давно утратившие свои первоначальные функции. Вылечить их уже нельзя, а вот избавиться от них навсегда – очень даже можно. С помощью лазера врач оказывает точечное воздействие на поврежденный сосуд, вызывая в нем реакцию коагуляции. Через некоторое время сосуд слипается и рассасывается. Косметический дефект исчезает.Помимо сосудистых звездочек и некрасивых посиневших паутинок на ногах с помощью коагуляции можно избавиться от бородавок, родинок и паппилом.