Тержинан как правильно вводить таблетку
Тержинан как правильно вводить таблетку
Тержинан (Tergynan)
Владелец регистрационного удостоверения:
Произведено:
Лекарственная форма
рег. №: П N015129/01 от 21.07.08 — Бессрочно Дата перерегистрации: 26.05.15
Форма выпуска, упаковка и состав препарата Тержинан
Таблетки вагинальные светло-желтого цвета, с возможными вкраплениями более темных или светлых оттенков, плоские, продолговатой формы, с фаской по краям и напечаткой в виде буквы «Т» с обеих сторон.
| 1 таб. | |
| тернидазол | 200 мг |
| неомицина сульфат | 100 мг (65000 МЕ) |
| нистатин | 100000 МЕ |
| преднизолона метасульфобензоат натрия | 4.7 мг, |
| что соответствует содержанию преднизолона | 3 мг |
Фармакологическое действие
Комбинированное лекарственное средство для местного применения в гинекологии. Оказывает противомикробное, противовоспалительное, противопротозойное, противогрибковое действие; обеспечивает целостность слизистой оболочки влагалища и постоянство рН.
Показания активных веществ препарата Тержинан
Лечение вагинитов, вызванных чувствительными микроорганизмами, в т.ч.: бактериальный вагинит; трихомониаз влагалища; вагинит, вызванный грибами рода Candida; смешанный вагинит.
Профилактика урогенитальных инфекций/вагинитов, в т.ч.: перед гинекологическими операциями; перед родами или абортом; до и после установки ВМС; до и после диатермокоагуляции шейки матки; перед гистерографией.
Открыть список кодов МКБ-10
| Код МКБ-10 | Показание |
| A59 | Трихомоноз |
| B37.3 | Кандидоз вульвы и вагины |
| N76 | Другие воспалительные болезни влагалища и вульвы |
| N77.1 | Вагинит, вульвит и вульвовагинит при инфекционных и паразитарных болезнях, классифицированных в других рубриках |
| Z29.2 | Другой вид профилактической химиотерапии (введение антибиотиков с профилактической целью) |
Режим дозирования
Вводят интравагинально 1 раз/сут.
Побочное действие
Противопоказания к применению
Применение при беременности и кормлении грудью
Возможно применение со II триместра беременности.
Применение в I триместре беременности и в период лактации (грудного вскармливания) возможно только в случаях, когда ожидаемая польза терапии для матери превышает потенциальный риск для плода или младенца.
Особые указания
В случае лечения вагинитов, трихомониаза рекомендуется одновременное лечение половых партнеров.
Не следует прекращать лечение во время менструации.
Тержинан
Инструкция
Торговое название
Международное непатентованное название
Лекарственная форма
Состав
Одна таблетка содержит
активные вещества: тернидазол 200 мг,
нистатин 100000 МЕ,
преднизолона натрия метасульфобензоата (эквивалентно преднизолону) 4.7 мг (3 мг),
вспомогательные вещества: крахмал, кремния диоксид коллоидный безводный, натрия крахмала гликолят (тип А), магния стеарат, лактозы моногидрат, вода очищенная.
Описание
Таблетки кремового цвета, продолговатой формы, с маркировкой «Т» с обеих сторон
Фармакотерапевтическая группа
Антисептики и противомикробные препараты для лечения гинекологических заболеваний.
Антибиотики и противомикробные препараты в комбинации с кортикостероидами.
Антибактериальные препараты и глюкокортикостероиды.
Фармакологические свойства
Исследования не проводились в связи с низкой системной абсорбцией.
Комбинированный препарат для местного применения в гинекологии. Оказывает противомикробное, противовоспалительное, противопротозойное, противогрибковое действие.
Тернидазол – противогрибковое средство из группы производных имидазола, ингибирует синтез ферментов скваленэпоксидазы и эргостерола (составной части клеточной мембраны), приводит к накоплению сквалена внутри клеточной стенки грибов, изменяет структуру и свойства клеточной мембраны. Оказывает трихомонацидное действие, активен в отношении анаэробных бактерий, в частности гарднерелл.
Неомицина сульфат – антибиотик широкого спектра действия из группы аминогликозидов. Оказывает бактерицидное действие в отношении грамположительных (Staphylococcus spp., Streptococcus pneumoniae) и грамотрицательных (Escherichia coli, Shigella dysenteria spp., Shigella flexneri spp., Shigella boydii spp., Shigella sonnei spp., Proteus spp.) микроорганизмов. Механизм бактерицидного действия неомицина связан с влиянием на рибосомы и угнетением синтеза белка бактериальной клетки. Малоактивен в отношении Streptococcus spp. Устойчивость микроорганизмов к неомицину развивается медленно и в небольшой степени.
Нистатин – противогрибковый антибиотик из группы полиенов, эффективен в отношении дрожжеподобных грибов рода Candida. Противогрибковое действие нистатина обусловлено связыванием его со стеролами в клеточной мембране грибов, нарушением ее проницаемости и замедлением роста клетки.
Преднизолон – дегидрированный аналог гидрокортизона, оказывает противовоспалительное, противоаллергическое, противоэксудативное действие. Преднизолон подавляет функции лейкоцитов, ограничивает их миграцию в область воспаления. Нарушает способность макрофагов к фагоцитозу и образованию интерлейкина-1. Уменьшает проницаемость капилляров, обусловленную высвобождением гистамина. Подавляет активность фибробластов и образование коллагена. Ингибирует активность фосфолипазы А2, что приводит к подавлению синтеза простагландинов и лейкотриенов.
Показания к применению
— лечение вагинитов, вызванных чувствительными к препарату микроорганизмами:
бактериальный, в т.ч. вызванный Trichomonas vaginalis
грибковый, вызванный дрожжеподобными грибами рода Candida
перед гинекологическими операциями
перед родами и абортом
до и после установки внутриматочных средств
до и после диатермокоагуляции шейки матки
Способ применения и дозы
Одну таблетку вводят глубоко во влагалище в положении лежа перед сном. Перед введением во влагалище таблетку следует намочить в воде (в течение 20-30 секунд). После введения препарата следует оставаться в горизонтальном положении в течение 10-15 мин.
Средняя продолжительность лечения 10 дней.
Побочные действия
чувство жжения, зуд и раздражение во влагалище (особенно в начале лечения)
в отдельных случаях возможны аллергические реакции (кожная сыпь, зуд).
Противопоказания
— повышенная чувствительность к компонентам препарата.
Лекарственные взаимодействия
Особые указания
В случае лечения вагинитов, трихомониаза рекомендуется одновременное лечение половых партнеров.
Не следует прекращать лечение во время менструации.
Применение в педиатрии
Препарат не применяется в детской практике
Беременность и лактация
Применение препарата во время беременности и в период лактации возможно только в тех случаях, когда потенциальная польза для матери превышает риск для плода или младенца.
Особенности влияния лекарственного средства на способность управлять транспортным средством или потенциально опасными механизмами
Передозировка
В связи с низкой степенью абсорбции в системный кровоток передозировка маловероятна.
Форма выпуска и упаковка
По 6 или 10 таблеток помещают в контурную безъячейковую упаковку из фольги алюминиевой.
По 1 контурной безъячейковой упаковке вместе с инструкцией по медицинскому применению на государственном и русском языках помещают в пачку из картона.
Условия хранения
Хранить при температуре не выше 25 0С.
Хранить в недоступном для детей месте!
Срок хранения
Не применять по истечении срока годности.
Условия отпуска из аптек
Производитель
21 рю дю Прессо, 28500 Вернуйе, Франция
Владелец регистрационного удостверения
Immeuble Le Wilson, 70 avenue du General de Gaulle
– 92800 Puteaux, France/ Франция
Адрес организации в Республике Казахстан, принимающей претензии от потребителей по качеству продукции
Представительство ТОО «FIC Medical» (ФИК Медикаль) в Республике
Казахстан, ул. Толе би 69, офис 33, 050000, Алматы, Казахстан
тел.: +7 (727) 272 93 08, факс: +7 (727) 272 90 25
Тержинан 10 шт. таблетки вагинальные
842 «class=»cost price nowrap»>Цена 842 p 752 «class=»cost price nowrap green-price green-price-small»> 752 p
Доступное количество 2
В другой форме выпуска
Инструкция
Отзывы
Фармакологическое действие
Противомикробное средство комбинированное (антибиотик-аминогликозид+противомикробное и противопротозойное средство+противогрибковое средство+глюкокортикостероид).
Состав и форма выпуска Тержинан 10 шт. таблетки вагинальные
По 6 или 10 таблеток в стрип (алюминиевая фольга), один стрип с инструкцией по применению упакован в картонную пачку.
Описание лекарственной формы
Таблетки светло-желтого цвета с возможными вкраплениями более темных или светлых оттенков, плоские, продолговатой формы, с фаской по краям и с напечаткой в виде буквы «Т» с обеих сторон.
Способ применения и дозы
Для вагинального применения.
Одну таблетку вводят глубоко во влагалище в положении «лежа» перед сном. Перед введением во влагалище таблетку следует подержать в воде в течение 20-30 секунд. После введения необходимо полежать 10-15 минут.
Фармакодинамика
Комбинированный препарат для местного применения в гинекологии. Оказывает противомикробное, противовоспалительное, противопротозойное, противогрибковое действие; обеспечивает целостность слизистой оболочки влагалища и постоянство pH.
Устойчивость микроорганизмов развивается медленно и в небольшой степени.
Показания к применению Тержинан 10 шт. таблетки вагинальные
Лечение вагинитов, вызванных чувствительными к препарату микроорганизмами, в т.ч.:
Профилактика урогенитальных инфекций/вагинитов, в том числе:
Противопоказания
Повышенная чувствительность к какому-либо компоненту препарата.
Применение Тержинан 10 шт. таблетки вагинальные при беременности и кормлении грудью
Возможно применение препарата со второго триместра беременности. Применение препарата в первом триместре беременности и в период лактации возможно только в тех случаях, когда потенциальная польза для матери превышает риск для плода или младенца.
Особые указания
В случае лечения вагинитов, трихомониаза рекомендуется одновременное лечение половых партнеров.
Не следует прекращать лечение во время менструации.
Передозировка
Нет данных о случаях передозировки.
Побочные действия Тержинан 10 шт. таблетки вагинальные
Чувство жжения, зуд и раздражение во влагалище (особенно в начале лечения).
В отдельных случаях возможны аллергические реакции.
Вагинальные таблетки (свечи) Тержинан – инструкция по применению, аналоги, отзывы, цена
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Тержинан представляет собой комбинированный лекарственный препарат для местного применения в гинекологической практике. Вагинальные таблетки Тержинан хорошо переносятся, не доставляя дискомфорта и не вызывая неприятных ощущений в процессе применения. Препарат обладает широким спектром действия, уничтожая различные патогенные бактерии, грибки и простейшие, имеющиеся во влагалище женщины, и поэтому Тержинан является прекрасным средством для лечения кольпитов (вагинитов). Таблетки Тержинан быстро купируют зуд и дискомфорт при вагинитах, а дополнительным преимуществом является простота их использования.
Кроме того, Тержинан применяется для профилактики вагинитов перед гинекологическими оперативными вмешательствами (например, «прижигание эрозии шейки матки» и др.), родами, абортами, установкой внутриматочной спирали и другими манипуляциями, осуществляемыми через влагалище.
Формы выпуска, состав и названия Тержинан
Поскольку лекарства, предназначенные для введения во влагалище, чаще всего выпускаются в форме суппозиториев, то Тержинан могут ошибочно называть свечи Тержинан. Однако это неправильно, поскольку препарат выпускается в форме таблеток. Но следует иметь ввиду, что когда кто-то говорит «свечи Тержинан», он подразумевает именно таблетки.
Кроме того, лекарственный препарат часто называют «Тержинан 10» или «Тержинан 6», где цифра после коммерческого наименования означает количество таблеток в упаковке. Подобные названия не являются официальными, но используются врачами, фармацевтами и пациентами очень часто, а потому считаются общепринятыми. Поэтому, используя подобные расхожие клише, можно не беспокоиться, что человека неправильно поймут.
Терапевтические эффекты препарата
Тернидазол представляет собой противогрибковое средство из группы имидазола, который прекращает синтез липидов, необходимых для построения клеточных стенок грибков. В результате клеточная мембрана грибков теряет свои свойства, нарушается ее конфигурация, и она перестает выполнять необходимые функции, вследствие чего микроорганизм погибает. Кроме того, Тернидазол губительно действует на трихомонады и гарднереллы.
Сульфат неомицина представляет собой антибиотик широкого спектра действия группы аминогликозидов, губительно действующий на стафилококки (Staphylococcus spp.), кишечную палочку (Escherichia coli), шигеллы (Shigella spp.) и протей (Proteus spp.), которые часто являются возбудителями неспецифического кольпита, вульвовагинита или бактериального вагиноза. Устойчивость микробов к неомицину развивается очень медленно и редко, поэтому он оказывается эффективным практически во всех случаях. В отношении различных разновидностей стрептококков неомицин неэффективен.
Нистатин представляет собой противогрибковый антибиотик группы полиенов, эффективно уничтожающий грибки рода Candida и, соответственно, излечивающий молочницу. Нистатин применяется давно и успешно, однако несмотря на этот факт устойчивость грибков к антибиотику практически отсутствует.
Преднизолон представляет собой глюкокортикоидный гормон, полученный из гидрокортизона и обладающий мощным противовоспалительным действием. Преднизолон подавляют любую воспалительную реакцию вне зависимости от характера спровоцировавших ее причин, поэтому в комплексе с противогрибковыми, антибактериальными и противопротозойными средствами быстро устраняет кольпиты и вульвовагиниты любой этиологии.
Кроме того, преднизолон обладает противоаллергическим и антиэкссудативным действием. Поэтому под действием данного компонента у женщин не развиваются аллергические реакции и купируются отеки.
Тержинан – показания к применению
Таблетки Тержинан используются для лечения и профилактики инфекционно-воспалительных заболеваний влагалища (вагинитов), обусловленных чувствительными к действию препарата микроорганизмами.
Тержинан – инструкция по применению
Общие положения
Таблетки Тержинан следует вводить во влагалище по одной штуке за раз. Нельзя использовать две или более таблеток для одного введения, поскольку это может привести к всасыванию в кровоток слишком высокой дозировки преднизолона и, соответственно, развитию системных побочных эффектов глюкокортикоидных гормонов.
Для лечения и профилактики необходимо вводить одну таблетку один раз в день в течение периода времени, назначенного врачом.
Таблетку необходимо вынимать из упаковки непосредственно перед использованием и вводить ее во влагалище как можно быстрее, поскольку в противном случае она может начать размягчаться и таять. А мягкую таблетку гораздо сложнее правильно ввести во влагалище. Для извлечения Тержинана из упаковки фольгу необходимо разорвать по длине таблетки или разрезать ножницами.
Тержинан следует вводить всегда только что вымытыми с мылом руками или в стерильных хирургических перчатках. Нельзя производить манипуляцию грязными руками. Причем грязными считаются руки, которые не мыли в течение часа, даже если женщина находилась дома или в относительно чистом помещении.
Перед введением таблетки Тержинана рекомендуется мыть руки именно с мылом – твердым или жидким, а не использовать различные имеющиеся в продаже лосьоны, воды, пенящиеся составы, эмульсии и прочие продукты, предназначенные для удаления загрязнений с кожи рук. Единственный продукт, который можно использовать для мытья и обработки рук перед введением таблеток во влагалище, – это антисептические или антибактериальные жидкости.
Кроме того, необходимо избегать касания пальцами области заднего прохода в процессе введения таблетки во влагалище, поскольку это может привести к дополнительному инфицированию.
Если часть курса лечения таблетками Тержинан приходится на период менструального кровотечения, то прерывать его не следует. Иными словами, таблетки необходимо продолжать вводить во влагалище во время менструального кровотечения, поскольку их эффективность не уменьшается. Но во время менструаций следует особенно тщательно соблюдать правила гигиены при введении таблеток.
Если у женщины был диагностирован вагинит, то рекомендуется пройти курс терапии не только ей, но и половому партнеру. Данную рекомендацию следует считать обязательной в случае трихомониаза. В остальных ситуациях лечение полового партнера носит рекомендательный характер.
В течение всего периода терапии необходимо отказаться от половых контактов и не использовать смазки, лубриканты, гели, мази и любые другие средства, предназначенные для введения во влагалище, поскольку они могут полностью нивелировать терапевтический эффект Тержинана.
Как правильно вагинально вводить Тержинан?
Оптимально вводить препарат в вечерние часы непосредственно перед отходом ко сну, однако если по каким-либо причинам это невозможно, то можно использовать Тержинан в любое время суток. Главное соблюдать правило – вводить по одной свече в сутки.
Во-первых, перед введением таблетки следует подмыть наружные половые органы и область промежности, в том числе анальное отверстие, теплой водой с мылом. Не рекомендуется использовать какие-либо гели или иные средства гигиены для подмывания. Затем необходимо вымыть руки также с мылом или обработать их антисептической жидкостью. Если вымыть руки по каким-либо причинам невозможно, то следует надеть на них стерильные хирургические перчатки, которые продаются в аптеках.
После этого извлекают таблетку из упаковки и опускают в чашку с чистой прохладной кипяченой водой на 20 – 30 секунд, чтобы верхний слой немного растворился, и препарат начал действовать сразу.
Таблетку вынимают из чашки и принимают удобную для введения позу. На этом моменте следует остановиться подробнее, поскольку в инструкции по применению указано, что нужно вводить таблетку в положении лежа. Однако не всем женщинам удобно вводить препарат лежа на спине, поскольку таблетка довольно маленькая и ее тяжело проталкивать в схлопнутое влагалище. Поэтому врачи рекомендуют вводить препарат в той позиции, в которой это делать удобнее всего, но в непосредственной близости от кровати или дивана, на которых необходимо будет немного полежать после выполнения манипуляции.
Наиболее удобными для введения таблеток Тержинан являются следующие позиции:
1. Сидя на корточках с широко разведенными в стороны коленями.
2. Стоя, с одной ногой приподнятой и упертой в стул или иное возвышение.
3. Лежа на спине с согнутыми в коленях и бедрах и притянутыми к животу ногами.
Выбрав оптимальную позу, необходимо пальцами нерабочей руки (левая для правшей и правая для левшей) аккуратно развести в стороны половые губы и обнажить вход во влагалище. Затем указательным пальцем рабочей руки глубоко протолкнуть таблетку вперед, пока она не перестанет продвигаться.
После этого палец необходимо вынуть из влагалища и, совершая минимум движений, лечь на спину на кровать или диван. В такой позе следует полежать 10 – 20 минут, чтобы таблетка полностью растворилась и активные вещества начали впитываться в клетки слизистой оболочки влагалища.
По прошествии 10 – 20 минут можно встать, одеть трусы, положив на них ежедневную прокладку, поскольку могут появиться выделения, и заниматься своими делами.
Сколько длится лечение?
Применение Тержинана днем
Применение Тержинана днем вполне возможно, если у женщины имеются условия для правильного введения таблеток во влагалище. В инструкции по применению препарата указано, что рекомендуется использовать таблетки вечером, перед отходом ко сну. Данная рекомендация связана с тем, что подобная тактика обеспечит длительное, в течение нескольких часов, нахождение активных компонентов во влагалище, откуда они будут вытекать в минимальном количестве из-за горизонтального положения тела. Однако данная рекомендация не является строгой и ее вполне можно игнорировать.
После Тержинана
Если таблетки были введены во влагалище вечером, перед отходом ко сну, то утром у женщины в течение 1 – 3 часов могут быть желтые, обильные слизистые выделения, иногда окрашенные в лимонный цвет. Это является нормой и представляет собой выход избытка и остатков таблетки из влагалища. Выделения прекратятся, как только женщина закончит курс терапии или профилактики таблетками Тержинан. Если таблетки используются днем, то подобные выделения могут появляться примерно через час после введения и продолжаться еще в течение 2 – 4 часов.
У некоторых женщин Тержинан вызывает сильный зуд, который они ошибочно принимают за рецидив молочницы. Однако данный препарат не способен спровоцировать молочницу, поскольку в его составе имеются компоненты, губительно действующие на грибки рода Candida, которые и являются возбудителями заболевания. Поэтому причиной зуда и выделений на фоне применения Тержинана являются иные факторы.
Так, в норме в первые дни лечения таблетки действительно могут вызывать зуд, который постепенно уменьшается, и к окончанию терапии полностью исчезает. Если же зуд не уменьшается и не исчезает, то скорее всего, это проявление аллергической реакции, которая требует отмены Тержинана.
После применения Тержинана многие врачи рекомендуют проставить курс каких-либо свечей, содержащих лактобактерии и бифидобактерии для скорейшего восстановления микрофлоры. Наиболее часто для этой цели используются свечи Вагисан, Ацилакт, Бифидумбактерин и другие. Отдельно следует отметить препарат Вагилак, который представляет собой капсулы для приема внутрь, содержащие штаммы лактобактерий, хорошо проникающие из кишечника во влагалище и отлично приживающиеся в нем. Также для восстановления микрофлоры влагалища после лечения Тержинаном можно принимать обычные пробиотики, поскольку нормализация кишечной микрофлоры ускорит данный процесс и в половых органах.
Влияние на способность управлять механизмами
Передозировка
Взаимодействие с другими лекарственными препаратами
Лечение Тержинаном – эффективные схемы

Так, для купирования зуда и профилактики троворожистых выделений, похожих на молочницу, возникающих в первые дни применения Тержинана, рекомендуется перед этим в течение 3 – 5 дней проставить свечи Пимафуцин. Подобная тактика делает применение Тержинана комфортным и практически незаметным.
Для купирования неприятных ощущений, возникающих после лечения Тержинаном, которые в большинстве случаев обусловлены отсутствием нормальной микрофлоры влагалища, так как патологическая была уничтожена в ходе терапии, а нормальная еще не успела заселиться, используют микроспринцовки с антисептиком Тантум Роза или препараты-пробиотики. Среди пробиотиков наиболее эффективными являются Вагисан, Вагилак, Аципол и другие.
Отдельно стоит отметить Вагилак, который представляет собой капсулы для приема внутрь, что очень удобно, поскольку не нужно снова что-то вводить во влагалище. В данных капсулах содержатся лактобациллы, способные через стенку кишки проникать во влагалище, быстро заселять его и приживаться, благодаря чему Вагилак довольно быстро восстанавливает нормальную микрофлору.
Применение при молочнице
1. Принимать любой препарат флуконазола по 50 мг 1 раз в сутки ежедневно.
2. Принимать любой препарат флуконазола по 150 мг 1 раз в сутки через каждые три дня.
При соблюдении указанной схемы терапии молочница излечивается полностью и ее рецидивы не беспокоят женщину в течение нескольких лет.
Подробнее о молочнице
Тержинан при беременности и грудном вскармливании
В течение всего первого триместра беременности (с начала до 12-ой недели гестации включительно) таблетки Тержинана применять нельзя, поскольку активные компоненты могут проникать в матку и оказывать негативное влияние на плод. Однако если состояние женщины не удовлетворительное, что также может негативно сказаться на течении беременности, то таблетки Тержинан применяют и в первом триместре.
Со второго триместра беременности и вплоть до родов Тержинан можно использовать без опасений, поскольку в эти периоды вынашивания ребенка препарат уже не способен оказать негативного влияния на плод.
В период грудного вскармливания не рекомендуется использовать Тержинан, однако при наличии показаний и явном превышении пользы над рисками препарат разрешается применять.
Побочные эффекты
Противопоказания к применению
Аналоги
Синонимов у таблеток Тержинана нет, поскольку на отечественном фармацевтическом рынке отсутствуют препараты, имеющие идентичный состав активных компонентов. Однако имеется довольно широкий спектр аналогов, которые содержат другие активные компоненты, но обладают точно таком же терапевтическим действием.
Более дешевые аналоги Тержинана
Что лучше препарата Тержинан?
Ответить на вопрос о том, что лучше Тержинан, практически невозможно, поскольку в медицинской практике нет понятия лучший, а есть определение оптимальный. Так, оптимальным считается препарат, который наиболее эффективен для данной конкретной женщины в настоящий момент времени. Это означает, что при одном и том же заболевании в разные периоды времени могут быть эффективны совершенно разные препараты, каждый из которых будет являться оптимальным, но в разные моменты.
Тержинан является эффективным препаратом, хорошо подходящим многим женщинам, поэтому его считают «хорошим» средством. Если какой-либо женщине в данный конкретный момент препарат не подошел, то придется пробовать использовать аналоги. И тот аналог, который окажется наиболее подходящим и эффективным, и будет лучшим именно для этой женщины в текущий момент времени.
Согласно отзывам врачей и женщин, хорошими аналогами Тержинана являются Вагисепт, Полижинакс, Гайномакс и Эльжина. Поэтому, если Тержинан по каким-либо причинам не подошел женщине или оказался недостаточно эффективным, то рекомендуется попробовать именно эти препараты, которые с высокой вероятностью будут лучше.
Отзывы о препарате

Также женщины применяли Тержинан перед лечением эрозии шейки матки («прижиганием») с целью устранения воспалительного процесса во влагалище и нормализации мазка. Практически во всех случаях препарат оказывался эффективным.
Отрицательные отзывы, как правило, связаны с ощущением жжения, раздражения и зуда, возникающими в начале терапии и проходящими через 2 – 4 дня. Однако некоторым женщинам очень тяжело переносить данные симптомы, вследствие чего они прекращают применение Тержинана и оставляют о препарате отрицательный отзыв.
Тержинан при беременности – отзывы
Отзывы о выделениях на фоне Тержинана
Согласно отзывам женщин, на фоне применения Тержинана могут появляться выделения различного характера, такие, как слизистые, жидкие, творожнообразные или вязкие. Троворожнообразные выделения обычно белого цвета, жидкие – ярко-желтого или лимонного, слизистые – бело-желтоватые, а вязкие – коричневые или с примесью крови. Данные выделения являются нормальными, поскольку остатки расплавленной таблетки вместе с погибшими микроорганизмами выходят из влагалища. Когда закончится курс применения Тержинана, выделения станут обычными.
Многих женщин пугает наличие небольшого количества свежей крови в выделениях, однако в большинстве случаев это не опасно. Кровь, как правило, появляется из-за царапин на слизистой оболочке влагалища, нанесенных острыми ногтями женщины в процессе введения таблетки. Однако если крови не несколько капель, а больше, и она выделяется не 1 – 2 часа, а дольше, то следует обратиться к врачу.
Отзывы женщин о выделениях довольно эмоциональные, поскольку любое изменение собственного состояния немного пугает представительниц прекрасного пола. Однако те, кто уже успешно прошел курс лечения, успокаивают других женщин, рассказывая, что данные выделения – это нормально, и они закончатся после прекращения использования таблеток. Также женщины отмечают, что выделения обычно идут 2 – 3 часа утром, после того, как накануне вечером перед сном была введена таблетка. Примесь различных оттенков желтого цвета – от светлого до лимонного в окраске выделений является нормальной, поскольку именно так выглядят вспомогательные компоненты таблеток.
Тержинан или Полижинакс?
Так, Полижинакс в качестве третьего активного компонента содержит полимиксин, являющийся антибиотиком, губительно действующим на бактерий (стафилококки, стрептококки и др.). Тержинан в качестве третьего компонента содержит тернидазол, губительно действующий на простейшие, то есть, на трихомонад, хламидий и т.д. Четвертый компонент Тержинана – это преднизолон – вещество с мощным противовоспалительным действием.
Таким образом, Полижинакс эффективен только для лечения бактериальных кольпитов и молочницы, и совершенно бесполезен при заражении трихомонадами. Также Полижинакс не купирует воспалительный процесс, поэтому его эффективность при выраженных кольпитах или вульвовагинитах весьма скромная, вследствие чего после уничтожения патогенных бактерий приходится ждать еще 1 – 3 недели, пока воспаление не пройдет самостоятельно.
Тержинан эффективен для лечения кольпитов, вызванных бактериями, грибками и простейшими, то есть, его спектр действия шире, чем у Полижинакса. Кроме того, Тержинан содержит противовоспалительный компонент, благодаря которому одновременно с уничтожением патогенного микроба-возбудителя купируется воспаление влагалища. То есть, излечение кольпитов или вульвовагинитов на фоне применения Тержинана происходит быстрее, чем при использовании Полижинакса.
Учитывая все указанные факторы, можно сказать, что Тержинан и Полижинакс заменимы при лечении молочницы и бактериального кольпита. Если у женщины имеется какое-либо из этих заболеваний, то она может выбирать любой препарат, который ей больше нравится по каким-либо причинам. Однако если имеется выраженный воспалительный процесс на фоне бактериального или грибкового кольпита (большое количество лейкоцитов в мазке), то лучше использовать Тержинан, а не Полижинакс, поскольку он содержит противовоспалительный компонент. При наличии трихомонад следует в любом случае выбирать Тержинан.
Подробнее о препарате Полижинакс
Тержинан – цена в России и Украине
Стоимость Тержинана в аптеках России и Украины отражена в таблице.
| Цена в России | Цена в Украине | |
| Тержинан, 6 таблеток | 309 – 429 рублей | 101 – 235 гривен |
| Тержинан, 10 таблеток | 380 – 589 рублей | 190 – 358 гривен |
Автор: Наседкина А.К. Специалист по проведению исследований медико-биологических проблем.
Регистрационный номер: П N015129/01
Торговое название: ТЕРЖИНАН
Лекарственная форма: таблетки вагинальные
СОСТАВ на 1 таблетку
Действующие вещества:
Тернидазол…………………………………………..0,2 г
Неомицина сульфат ………………………………. 0,1 г или 65000 МЕ
Нистатин ……………………………………………100 000 МЕ
Преднизолона натрия метасульфобензоат……….. 0,0047 г,
эквивалентно преднизолону ……………………. 0,003 г
Вспомогательные вещества:
Кремния диоксид коллоидный…………………..
ОПИСАНИЕ
Таблетки светло-желтого цвета с возможными вкраплениями более темных или светлых оттенков, плоские, продолговатой формы с фаской по краям и с напечаткой в виде буквы «Т» с обеих сторон.
ФАРМАКОТЕРАПЕВТИЧЕСКАЯ ГРУППА
Противомикробное средство комбинированное (антибиотик-аминогликозид+противомикробное и противопротозойное средство+противогрибковое средство+глюкокортикостероид).
Код АТХ: [G01BA]
ФАРМАКОЛОГИЧЕСКИЕ СВОЙСТВА
Комбинированный препарат для местного применения в гинекологии. Оказывает противомикробное, противовоспалительное, противопротозойное, противогрибковое действие; обеспечивает целостность слизистой оболочки влагалища и постоянство pH.
Тернидазол – противогрибковое средство из группы производных имидазола, снижает синтез эргостерола (составной части клеточной мембраны), изменяет структуру и свойства клеточной мембраны. Оказывает трихомонацидное действие, активен также в отношении анаэробных бактерий, в частности гарднерелл.
Неомицин – антибиотик широкого спектра действия из группы аминогликозидов. Действует бактерицидно в отношении грамположительных (Staphylococcus, Streptococcus pneumoniae) и грамотрицательных (Escherichia coli, Shigella dysenteriae, Shigella flexneri, Shigella boydii, Shigella sonnei, Proteus spp.) микроорганизмов; в отношении Streptococcus spp., малоактивен.
Устойчивость микроорганизмов развивается медленно и в небольшой степени.
Нистатин – противогрибковый антибиотик из группы полиенов, высокоэффективен в отношении дрожжеподобных грибов рода Candida, изменяет проницаемость клеточных мембран и замедляет их рост.
Преднизолон – дегидрированный аналог гидрокортизона, оказывает выраженное противовоспалительное, противоаллергическое, противоэкссудативное действие.
ПОКАЗАНИЯ К ПРИМЕНЕНИЮ
Лечение вагинитов, вызванных чувствительными к препарату микроорганизмами, в т.ч.:
— бактериальный вагинит;
— трихомониаз влагалища;
— вагинит, вызванный грибами рода Candida;
— смешанный вагинит.
Профилактика вагинитов, в том числе:
— перед гинекологическими операциями;
— перед родами и абортом;
— до и после установки внутриматочных средств;
— до и после диатермокоагуляции шейки матки;
— перед гистерографией.
Повышенная чувствительность к какому-либо компоненту препарата.
БЕРЕМЕННОСТЬ И ГРУДНОЕ ВСКАРМЛИВАНИЕ
Возможно применение препарата со второго триместра беременности.
Применение препарата в первом триместре беременности и в период лактации возможно только в тех случаях, когда потенциальная польза для матери превышает риск для плода или младенца.
СПОСОБ ПРИМЕНЕНИЯ И ДОЗЫ
ПОБОЧНОЕ ДЕЙСТВИЕ
Чувство жжения, зуд и раздражение во влагалище (особенно в начале лечения).
В отдельных случаях возможны аллергические реакции.
ПЕРЕДОЗИРОВКА
Нет данных о случаях передозировки.
ВЗАИМОДЕЙСТВИЕ С ДРУГИМИ ЛЕКАРСТВЕННЫМИ СРЕДСТВАМИ
Не выявлено.
ОСОБЫЕ УКАЗАНИЯ
В случае лечения вагинитов, трихомониаза рекомендуется одновременное лечение половых партнеров.
Не следует прекращать лечение во время менструации.
ФОРМА ВЫПУСКА
По 6 или 10 таблеток в стрип (алюминиевая фольга), один стрип с инструкцией по применению упакован в картонную пачку.
СРОК ГОДНОСТИ
3 года. Не использовать по истечении срока годности.
УСЛОВИЯ ХРАНЕНИЯ
Хранить при температуре не выше 25 °С.
Хранить в недоступном для детей месте.
УСЛОВИЯ ОТПУСКА ИЗ АПТЕК
Лаборатории БУШАРА-РЕКОРДАТИ
68, рю Маржолен 92300
Леваллуа-Перре, Франция
Произведено:
СОФАРТЕКС
21, рю дю Прессо, 28500 ВЕРНУЙЕ, Франция
Претензии по качеству препарата направлять по адресу:
РОССИЯ 123610 Москва,
Краснопресненская наб.12,
ЦМТ, «Международная-2»
Использование препарата Тержинан в акушерстве и гинекологии
Б.М.Венцковский
проф., д.м.н., Национальный медицинский университет им. Богомольца, г. Киев
А.Я.Сенчук
проф., д.м.н., Украинский институт народной медицины, г. Киев
Воспалительные заболевания гениталий (ВЗГ) являются следствием инфицирования половых путей и, в первую очередь, влагалища женщины как аэробными, так и анаэробными микроорганизмами. Очень часто при обследовании пациенток с ВЗГ у каждой выделяется 2-3 анаэробных и 1-5 аэробных культур. Многими исследованиями доказан определенный синергизм в отношениях между этими микробами.
Клиническое значение воспалительных заболеваний влагалища подтверждается тем, что они приводят не только к неприятным субъективным ощущениям, но и к инфицированию матки, придатков, брюшины, развитию послеоперационных гнойно-воспалительных осложнений.
Данные литературы подтверждают этот тезис. Так, у 60% рожениц с послеоперационным эндометритом, особенно при наличии бактериального вагиноза во время беременности, выявлены одни и те же штаммы микроорганизмов из влагалища и полости матки [4]. Показано, что бактериальный вагиноз стал причиной 1/3 всех эндометритов у женщин, а у 1/3 рожениц с бактериальным вагинозом послеоперационный период осложнился эндометритом, несмотря на профилактическое применение антибиотиков [5]. Данные исследования позволили подтвердить, что бактериальный вагиноз является независимым фактором риска эндометрита как после самопроизвольных родов, так и после операции кесарева сечения. Снижение кислотности вагинального содержимого происходит под влиянием таких микроорганизмов, как Mycoplasma homi-nis, Gardnerella vaginalis, Bacteroides spp., Peptococcus spp.
Применявшиеся до сих пор лекарственные средства и терапевтические методы не всегда являются эффективными. Обычно применяется местное лечение с использованием внутри-
вагинальных таблеток, глобул, кремов и желе, которые имеют узконаправленное действие. Это требует последовательного применения 2-3 препаратов и часто приводит к рецидивам и резистентности микроорганизмов к применявшимся химио-терапевтическим средствам. Таким образом, появляется необходимость поиска новых препаратов для лечения бактериальных вагинитов.
Целью нашего исследования было изучение клинической и микробиологической эффективности, а также безопасности применения препарата ТЕРЖИНАН в лечении бактериальных и дрожжевых вагинитов у гинекологических больных и беременных во II и III триместрах беременности.
МАТЕРИАЛ И МЕТОДЫ ОБСЛЕДОВАНИЯ
Нашему вниманию был предложен препарат Тержинан производства Лаборатории доктора Е.Бушара (Франция). В аннотации Тержинан представлен как препарат первого выбора для лечения бактериальных, грибковых и паразитарных вагинитов и кольпитов. В его состав входят: тернидазол (200 мг), неоми-цина сульфат (100 000 ЕД), нистатин (100 000 ЕД), преднизо-лон (3 мг).
Тержинан особенно эффективен у беременных с отягощенным аллергическим анамнезом, т.к. вульвовагинит, имея аллергическую природу, хорошо поддается действию преднизолона.
До начала лечения каждая женщина выслушала информацию о цели предстоящих исследований и о способе их проведения. К программе исследований были допущены женщины, которые в письменном виде выразили согласие на эти исследования.
Из исследования исключались больные:
У больных были проведены:
Во время каждого обследования для бактериоскопического исследования производилось взятие мазка из заднего свода влагалища на предметное стекло, фиксация его методом высушивания или в смеси Никифорова, окраска метиленовым синим, микроскопия. При этом уточнялась степень чистоты влагалищных выделений. Тержинан назначался женщинам с III и IV степенью чистоты влагалищной флоры.
При наличии большого количества лейкоцитов, сниженном количестве лактобацилл, обилии непатогенной флоры для уточнения диагноза бактериального вагиноза проводился:
Лечение гинекологических больных
Среди больных, профессии которых относятся к вредным и связаны с умственными нагрузками (40%), были работники офисов, учителя и т.д. У 3 (10%) больных профессиональные вредности были связаны с токсическими веществами.
У 5 (16,7%) женщин выявлены хронические заболевания желудочно-кишечного тракта и у 2 (6,7%) увеличение щитовидной железы I-II степени.
Из данных анамнеза следует, что 12 (40%) больных впервые обратились к врачу по поводу воспалительного заболевания влагалища. Остальные 18 (60 %) страдали этими заболеваниями ранее и неоднократно использовали различные методы лечения.
Из 30 обследованных женщин 19 (63,3%) регулярно жили
половой жизнью и 23 (76,7%) имели за последние 3 мес одного полового партнера.
В последние 3 мес 7 (23,3%) больных использовали антибактериальную терапию по различным поводам, однако промежуток между окончанием лечения и назначением Тержинана составил более 30 дней.
От момента появления признаков вульвовагинита до обращения к врачу прошло от 4 дней до 5 мес. В среднем этот период составил 26,4±8,2 дня.
Следует отметить, что чаще всего у женщин мы выявляли водянистые (86,7%) и смешанные (слизисто-гнойные, обиль-| ные водянистые с примесью творожистых и пенистых и т.д.) выделения (76,7%).
Кольпоскопическое исследование больных у 17 (56,7%) выявило при первичном обследовании покраснение кожных покровов и слизистой оболочки вульвы и у 26 (86,7%) гиперемию и отек слизистой оболочки влагалища. У 21 (70%) больной обнаружены явления эндоцервицита и эктопии цилиндрического эпителия на влагалищной части шейки матки. У 7 (23,3%) больных кольпоскопически выявлены изменения, характерные для доброкачественных и предопухолевых заболеваний шейки матки.
У 6 (20%) женщин при первичном гинекологическом обследовании установлен диагноз хронического аднексита.
Тержинан в этих случаях назначали без дополнительной противовоспалительной и антибактериальной терапии.
У всех обследованных больных была установлена III и IV степень чистоты влагалища. При III степени чистоты в мазке определялось небольшое количество палочек Дедерлейна, много лейкоцитов, умеренное количество эпителия, значительное количество кокковой флоры. Реакция выделений была слабокислой. При IV степени чистоты палочки Дедерлейна отсутствовали, в большом количестве определялись лейкоциты и! кокковая флора, умеренное количество эпителиальных клеток. Реакция выделений была нейтральная, а в 76,6% случаев щелочная.
На фоне III и IV степени чистоты влагалища в мазках выявлены: Trichomonas vaginalis в 7 (23,3%), признаки бактериального вагиноза (Gardnerella vaginalis и т.д.) в 15 (50%), Candida в 5 (16,7%) случаях.
У 3 (10%) женщин в мазках одновременно выявлена Gardnerella vaginalis и Candida.
Лечение беременных с кольпитами во II и III триместре беременности
Ретроспективно и проспективно во II и III триместрах беременности, в родах и послеродовом периоде мы обследовали 30 женщин, которым во время беременности проводилось лечение кольпитов и вульвовагинитов препаратом Тержинан, и их новорожденных.
Средний возраст больных составил 24,2±8,2 года. Все они являлись жителями города.
Отдельно следует отметить, что 13 (43,3%) из 30 обследованных до беременности страдали и с различной степенью эффективности лечились от кольпитов и вульвовагинитов различной этиологии.
Ни одна из обследованных женщин в период подготовки к зачатию специально не обследовалась на наличие возбудителей специфических и неспецифических инфекций.
Анализируя данные анамнеза, особое внимание следует обратить на высокую частоту абортов перед родами (30%) и преобладание повторно рожающих (56,7%) в группе больных с кольпитами.
Особенности течения беременности у женщин с кольпитами отражены в табл. 1.
Таблица 1. Особенности течения беременности у женщин с кольпитами
Инструкция по применению ТЕРЖИНАН (TERGYNAN)
Форма выпуска, состав и упаковка
Таблетки вагинальные светло-желтого цвета с возможными вкраплениями более темных или светлых оттенков, плоские, продолговатой формы, с фаской по краям и с тиснением в виде буквы «T» с обеих сторон.
| 1 таб. | |
| тернидазол | 200 мг |
| неомицина сульфат | 100 мг (65 000 МЕ) |
| нистатин | 100 000 МЕ |
| преднизолона натрия метасульфобензоат | 4.7 мг, |
| что соответствует содержанию преднизолона | 3 мг |
Фармакологическое действие
Комбинированный препарат для местного применения в гинекологии. Оказывает противомикробное, противовоспалительное, противопротозойное, противогрибковое действие. Вспомогательные вещества препарата были подобраны таким образом, чтобы обеспечивать целостность слизистой оболочки влагалища и постоянство рН.
Спектр антимикробной активности
Распространенность приобретенной устойчивости микроорганизмов к антибактериальным средствам может изменяться географически и с течением времени для отдельных видов микроорганизмов. Поэтому необходимо располагать информацией о резистентности микроорганизмов в данном регионе, особенно при лечении тяжелых инфекций. Эти данные могут лишь указать на степень вероятной чувствительности бактериального штамма к этому антибиотику.
Фармакокинетика
Исследования не проводились в связи с низкой системной абсорбцией.
Показания к применению
Лечение вагинитов, вызванных чувствительными к препарату микроорганизмами, в т.ч.:
Режим дозирования
По 1 вагинальной таблетке 1-2 раза/сут.
Вагинально. Рекомендовано перед введением тщательно вымыть руки, cмочить таблетки, погрузив их в воду на 2-3 секунды, а после ввести во влагалище до комфортной глубины (процедуру проще выполнить лежа на спине, согнув ноги в коленях), и оставаться в принятом положении в течение примерно 15 мин.
Требуется минимальное местное увлажнение для растворения таблетки. В случае сухости влагалища вагинальные таблетки могут растворяться не полностью.
При лечении должны быть соблюдены рекомендации по личной гигиене (нижнее белье из хлопка, избегать вагинального душа, не использовать гигиенические тампоны в период лечения) и, по возможности, исключать любые провоцирующие болезнь факторы.
Не следует прерывать лечение во время менструации.
Сексуальный партнер(ы) должен одновременно лечиться, вне зависимости от того, имеются ли у него клинические признаки.
Побочные действия
Противопоказания к применению
Данное лекарственное средство не рекомендуется применять в сочетании с определенными дозами ацетилсалициловой кислоты (см. раздел «Лекарственное взаимодействие»).
Применение при беременности и кормлении грудью
Применение препарата в периоды беременности и лактации возможно только по назначению врача в тех случаях, когда ожидаемая польза для матери превышает потенциальный риск для плода.
Данные о применении препарата в период беременности ограничены. Учитывая, что Тержинан содержит аминогликозидный антибиотик, неомицин, который может быть ототоксичным, а также возможность его системного проникновения, не рекомендуется применять эту лекарственную форму во время беременности.
Нет данных о системной абсорбции активных веществ из этой лекарственной формы в материнское молоко. Поэтому не рекомендуется применять данный препарат во время грудного вскармливания.
Особые указания
Как при любом местном лечении, возможна незначительная абсорбция различных компонентов (смотреть раздел «Побочное действие»).
Применение местного антибиотика может повлиять на действие других системных антибиотиков из той же или родственной группы.
Меры предосторожности при использовании
Продолжительность лечения должна быть ограничена, чтобы уменьшить риск появления устойчивых микроорганизмов и развития суперинфекции, вызванной этими микроорганизмами.
Влияние на способность к вождению автотранспорта и управлению механизмами
Следует предупредить водителей и операторов, работающих с механической техникой, о том, что препарат может вызывать головокружение.
Передозировка
Лекарственное взаимодействие
Связанные с преднизолоном
Комбинации, требующие предосторожности при использовании
Препараты наперстянки. Токсическое действие наперстянки способствует гипокалиемии. Рекомендуется корректировать гипокалиемию и проводить мониторинг клинического состояния пациента, содержания электролитов и ЭКГ.
Комбинации, которые необходимо учитывать
Применение препарата Тержинан при вагинальном кандидозе
проф. Савичева А.М., Захаревич Н.Н., Михнина Е.А.
НИИ акушерства и гинекологии им. Отта, Санкт-Петербург
В диагностике современных урогенитальных инфекций большая роль отводится лабораторным, в частности микробиологическим исследованиям. От точности поставленного этиологического диагноза на 95% зависит успех лечения урогенитальных инфекций. Микробиологические методы диагностики способствуют правильному установлению диагноза в том случае, если врач знает заболевание, которое собирается диагностировать, правильно направляет адекватный материал на исследование, знает состав нормальной микрофлоры урогениталий и знает, как оценить результаты исследований.
Характерным проявлением урогенитального кандидоза на слизистых является образование резко ограниченных серо-белых налетов небольших размеров, как бы вкрапленных в слизистую оболочку вульвы и влагалища. Выделения могут быть в виде серозного экссудата, хлопьевидными, «творожистыми» или густыми сливкообразными. У мужчин урогенитальный кандидоз проявляется в виде баланита или баланопостита, характеризующегося эритематозными очагами с беловато-серым налетом. Отмечаются субъективные ощущения в виде зуда, жжения, болезненности в области расчесов и при мочеиспускании.
У новорожденных детей также возможно развитие кандидозной инфекции. Внутриматочная инфекция плода дрожжеподобными грибами рода Candida встречается редко. В литературе описаны единичные случаи внутриутробной кандидозной инфекции, в основном у недоношенных детей. В наших многолетних наблюдениях было несколько случаев внутриутробной инфекции, вызванной дрожжеподобными грибами. Чаще всего кандидозная инфекция новорожденных является результатом внутрибольничного инфицирования.
Проведено лечение 32 женщин ( 23 небеременных и 9 беременных). Использовались вагинальные таблетки тержинана, которые применялись 1 раз в сутки на ночь в течение 10 дней. Перед применением таблетка смачивалась водой. Во время месячных применение препарата не прекращалось.
До начала лечения всем женщинам проводилось общеклиническое и микробиологическое исследование. Клинические проявления выражались в жалобах больной на зуд, жжение и выделения из половых путей. Микробиологические исследования включали микроскопию мазков из влагалища, уретры, цервикального канала для оценки микробиоценоза гениталий, бактериологическое исследование отделяемого влагалища на наличие бактериальной микрофлоры и дрожжеподобных грибов. Контрольное исследование после лечения проводили через 7-10 дней.
Тержинан можно рекомендовать как препарат выбора при лечении кандидозных и неспецифических вульвовагинитов у беременных и небеременных женщин, а также как средство профилактики осложнений антибактериальной терапии.
СРАВНИТЕЛЬНАЯ ОЦЕНКА ЭФФЕКТИВНОСТИ ТЕРЖИНАНА
(НИИ АКУШЕРСТВА И ГИНЕКОЛОГИИ им. ОТТА, С-ПЕТЕРБУРГ, 1997 г.)
Результаты клинического изучения эффективности лекарственного препарата тержинан
к.м.н. Л.М. Согомонян
Кафедра дерматовенерологии Санкт-Петербургской медицинской Академии последипломного образования
Клиническое изучение терапевтической эффективности нового лекарственного препарата тержинан проведено на кафедре дерматовенерологии Санкт-Петербургской медицинской Академии последипломного образования.
Фармакологические свойства каждого из ингредиентов, составляющих тержинан, достаточно известны и изучены. В дерматовенерологической практике эти вещества широко используются в виде отдельных официнальных лекарственных форм :
Терапевтическая эффективность вагинальных таблеток тержинан была изучена в ходе лечения 46 женщин (39 больных репродуктивного возраста и 7 подростков в возрасте от 15 до 18 лет). Среди них было 9 беременных. Все пациенты прошли предварительное, медицинское освидетельствование, включающее общее клинико-лабораторное обследование, специальное гинекологическое (с учетом кольпоскопических и цитологических данных), бактериоскопическое и бактериологическое обследование. В результате этого установлено, что больные страдали: гастритом и гастродуоденитом (12), хроническим холециститом (7), хроническим тонзиллитом и сахарным диабетом (по 5), гипертонической болезнью и болезнями зубов (по 4), атопическим дерматозом и бронхиальной астмой (по 3), варикозным расширением вен нижних конечностей и красным плоским лишаем (по 3). Кроме того, у большинства из них (27) были выявлены различные признаки остеохондроза и микоза стоп с онихомикозом.
Тержинан применялся по стандартной методике на фоне комплексной терапии различных урогенитальных инфекций кандидоза у 6 больных, микоплазмоза у 4,трихомониаза у 5, микстинфекций у 6 для ликвидации остаточных явлений после перенесенной гонореи у 3 больных, для коррекции вагинального микробиоценоза при бактериальном вагинозе у 12, для лечения аллергического кольпита у 3, красного плоского лишая генитальной локализации у 3 и эктопии влагалищной части шейки матки у 4 больных.
Диагноз урогенитальной инфекции в каждом случае подтверждался индикацией возбудителя одновременно в иммуноферментном анализе, ДНК-полимеразной цепной реакцией и бактериологическими методами. Женщины жаловались на генитальные выделения и в большинстве случаев с неприятным запахом, на ощущения зуда и жжения. При осмотре острые явления воспаления выражающиеся в гиперемии и отеке слизистой оболочки вульвы, влагалища и влагалищной части шейки матки были обнаружены у 36 (78,3%) пациенток.
В ходе данного исследования фиксировались местные раздражающие и сенсибилизирующие действия таблеток тержинан, уточнялись кинетические параметры воспаления, изучалась динамика клинической картины кольпита, цервицита, вместе с характером эктопического процесса на шейке матки под влиянием тержинана.
На 2-3 день применения тержинана большинство больных (32) отмечали явное улучшение общего состояния значительное стихание острых признаков воспаления, чувство облегчения, уверенности и комфорта. На фоне применения тержинана очень быстро исчезали зуд, жжение и другие субъективные ощущения. Весьма эффективным тержинан оказался при лечении аллергического кольпита, вызванного противозачаточными средствами химической природы, банального кольпита и цервицита, развившихся как следствие механического раздражения слизистых оболочек гениталий инородными предметами (вагинальные тампоны, презервативы и др.),а также для ликвидации частого острого кольпита, на который особо жаловались 3 женщины-проститутки, практикующие пролонгированный коитус с использованием специальных средств и приспособлений (из группы «сексуальных аксессуаров»),на фоне частой смены (чередования) сексуальных партнеров в процессе полового акта.
Длительность лечения тержинаном составляла в среднем 6-10 дней, в отдельных случаях (при хроническом трихомониазе и кандидозе) достигала 20 дней, что было связано с необходимостью в дополнительной терапии традиционными средствами (трихопол, низорал, атрикан и др.).
Результаты кольпоскопических и цитологических исследований, а также количественная оценка динамики воспалительного процесса показали, что применение тержинана способствует восстановлению влагалищного микробиоценоза при бактериальном вагинозе, стимулирует процессы эпителизации слизистой оболочки влагалищной части шейки матки (эктоцервикса).
В целом результаты исследования свидетельствуют о хороших лечебных качествах препарата тержинан. У большинства пациенток (43) получен выраженный терапевтический эффект.
Препарат тержинан практически не всасывается с поверхности слизистых оболочек гениталий, не обладает системной токсичностью, что позволяет применять его во время беременности.
Таким образом, результаты клинического исследования терапевтической эффективности тержинана, изложенные выше, позволяют рекомендовать его применение в широкой дерматовенерологической практике для лечения взрослых, подростков и беременных.
Применение тержинана в комплексной терапии хронических воспалительных заболеваний органов малого таза
Д.м.н., проф. О.И. Линева, к.м.н., доц. Е.П. Шатунова, Ю.В. Степанова
Кафедра акушерства и гинекологии ИПО (зав. — проф. О.И. Линева) Самарского государственного медицинского университета
Ключевые слова: хронические воспалительные заболевания органов малого таза, комплексная терапия, тержинан.
Use of Tergynan in the complex therapy of chronic inflammatory diseases of small pelvic organs
O.I. LINEVA, E.P. SHATUNOVA, YU.V. STEPANOVA
Key words: chronic inflammatory diseases of small pelvic organs, complex therapy, Tergynan.
Воспалительные процессы в матке и ее придатках на протяжении многих лет занимают одно из первых мест в структуре гинекологических заболеваний. Наличие стойкого болевого синдрома, нарушений менструальной функции, бесплодия является следствием хронических воспалительных заболеваний матки и ее придатков и обусловливает актуальность данной проблемы [2].
С позиции современной патофизиологии развитие воспалительного заболевания, особенности его течения и исход инфекционного процесса определяются тремя компонентами: микроорганизмом, макроорганизмом и условиями внешней среды [2, 3]. Одной из причин неудач в лечении больных с воспалительными заболеваниями половых органов являются особенности взаимоотношений макроорганизма с измененной реактивностью, (важнейший компонент которой — иммунный гомеостаз) и микроорганизма, приобретшего новые биологические свойства, в новых экологических условиях [5].
Пусковым механизмом в развитии воспалительных заболеваний органов малого таза (ВЗОМТ) служит воздействие микробного фактора. В настоящее время в структуре возбудителей воспалительных заболеваний органов малого таза преобладает полимикробная флора, включающая как патогенные, так и условно-патогенные микроорганизмы [4, 5]. К патогенным микроорганизмам, выделение которых однозначно трактуется как установление этиологического агента, относятся Treponema pallidum, Neisseria gonorrhoeae, Haemophilus ducreyi, Chlamydia trachomatis, Trichomonas vaginalis [5].
В настоящее время большинство авторов отмечают возрастание роли условно-патогенных возбудителей, которые в небольшом количестве присутствуют в организме человека, не вызывая заболевания, и лишь при определенных условиях могут стать истинно патогенными [6]. К таким потенциально патогенным возбудителям неспецифических ВЗОМТ относят аэробные грамположительные бактерии родов: Streptococcus, Staphylococcus, Enterococcus, Corynebacterium и аэробные грамотрицательные палочки семейства Enterobacteriaceae: Escherichia coli, Enterobacter spp., Proteus spp., Klebsiella spp., Pseudomonas spp. Среди анаэробных бактерий чаще встречаются грамотрицательные неспорообразующие бактерии родов Bacteroides, Fusobacterium, Prevotella и грамположительные бактерии родов Clostridium spp, Peptostreptococcus, Peptococcus [2].
Что касается микоплазм и уреаплазм, относящихся к условно-патогенным возбудителям, то их роль в развитии воспалительного процесса окончательно не определена, хотя большинство практикующих врачей, несмотря на сомнительную этиологическую роль этих микроорганизмов, рекомендуют применять антибактериальные препараты, направленные на эрадикацию микоплазм и уреаплазм в случае их обнаружении в отделяемом из цервикального канала.
Пути проникновения инфекции во внутренние половые органы различны, но главным механизмом инфицирования внутренних половых органов является восходящий. Реже возможен лимфогенный путь из рядом расположенных органов малого таза. Не исключена возможность занесения в половые органы инфекции из отдаленных очагов гематогенным путем.
Однако для развития картины воспаления, помимо наличия микроорганизма-возбудителя, необходимы дополнительные условия: нарушение барьерных механизмов защиты (анатомо-физиологические особенности строения наружных половых органов, колонизационная резистентность, кислая среда влагалища, способность его к самоочищению, наличие слизистой пробки цервикального канала) нарушение местного и общего противоинфекционного иммунитета [1, 6].
Таким образом, пусковым механизмом развития обострения хронического сальпингоофорита служит воздействие микробного фактора вследствие активизации условно-патогенной флоры влагалища или попадания инфекционного агента извне при нарушении барьерных механизмов защиты, локального противоинфекционного иммунитета.
Основное место в терапии воспалительных заболеваний органов малого таза принадлежит антибактериальным средствам, подобранным с учетом данных микробиологического исследования. Учитывая полиэтиологичность воспалительных заболеваний придатков матки, а также необходимость начинать лечение как можно раньше, еще до лабораторной идентификации возбудителя, врачи широко применяют комбинации антибактериальных препаратов, способных устранять наиболее широкий спектр возможных патогенных микроорганизмов, либо препараты широкого спектра действия, обеспечивающие достаточный клинический эффект в виде монотерапии [7, 8].
Помимо использования антимикробных химиопрепаратов, в комплексное лечение хронических ВЗОМТ необходимо включать лекарства, препятствующие чрезмерной активации воспалительной реакции при ее избыточном проявлении и активирующие ее при недостаточной выраженности, с коррекцией гемостазиологических, гемодинамических и метаболических нарушений [9].
Лечение и последующая реабилитация женщин должны основываться на патогенетических принципах с учетом механизмов инфицирования внутренних половых органов. Длительная персистенция возбудителя в нижних отделах половых путей при неадекватной реакции иммунной системы способствует хронизации воспалительного процесса. Развитие последующих обострений, как правило, связано с нарушением механизмов противоинфекционной защиты и с активацией условно-патогенной флоры.
Следовательно, наряду с препаратами системного действия для лечения, а также профилактики ВЗОМТ, оправдано применение препаратов локального действия, направленного на нормализацию микробиоценоза влагалища.
Преобладание преимущественно полимикробных ассоциаций с доминирующей ролью условно-патогенных микроорганизмов и анаэробов-бактероидов объясняет то, что в настоящее время предпочтение отдается комбинированным препаратам, способным устранять наиболее широкий спектр возможных патогенных микроорганизмов. Одним из таких препаратов является тержинан, представляющий собой комбинированное средство, имеющее в своем составе компоненты, необходимые для лечения бактериальных (неомицина сульфат), грибковых (нистатин), паразитарных и смешанных (тернидазол) вагинитов и кольпитов. Входящий в его состав преднизолон уменьшает проницаемость капилляров, способствует нормализации микроциркуляции в слизистой оболочке влагалища, за счет чего улучшается приток компонентов противовоспалительной защиты к очагу воспаления, уменьшаются явления экссудации, облегчается проникновение в ткани антибактериальных препаратов. Таким образом, реализуется противовоспалительный эффект преднизолона, клинически проявляющийся быстрым исчезновением основных проявлений воспалительной реакции: боли, гиперемии, зуда, жжения. Отсутствие системного влияния на организм и необходимости дополнительного применения антимикотических средств с целью профилактики кандидоза, а также отсутствие угнетающего влияния на лактофлору влагалища позволяет использовать тержинан для лечения смешанных инфекций нижнего отдела половых путей.
Целью исследования явилась оценка клинической эффективности препарата тержинана в комплексной терапии хронических неспецифических ВЗОМТ: хронического метроэндометрита, хронического сальпингоофорита в сочетании с неспецифическим кольпитом, эндоцервицитом, бактериальным вагинозом.
Материал и методы исследования
В ходе работы проведено клинико-лабораторное обследование 60 женщин в возрасте от 15 до 50 лет с обострением хронических неспецифических ВЗОМТ: хронического сальпингоофорита и хронического метроэндометрита. У всех пациенток воспалительные заболевания верхнего отдела полового тракта сочетались с воспалительными процессами в его нижнем отделе (с неспецифическим кольпитом, эндоцервицитом, бактериальным вагинозом). Обследование пациенток включало изучение анамнеза, общеклинические лабораторные методы исследования (общий анализ крови и мочи, биохимические тесты), а также бактериологические (исследование посевов из цервикального канала на флору), бактериоскопические (исследование мазков влагалищного содержимого, уретры, области ануса) и инструментальные (кольпоскопия, УЗИ органов малого таза) методы.
В ходе исследования все пациентки были разделены на 2 группы: в 1-ю группу вошли у 40 женщин, у которых в комплексном лечении ВЗОМТ с целью санации влагалища применялся комбинированный препарат тержинан (по 1 таблетке во влагалище на ночь в течение 10 дней), 2-ю группу составили 20 женщин, использовавших препарат местного действия, содержащий метронидазол и миконазола нитрат.
Результаты исследования и обсуждение
Средний возраст пациенток составил 26,78±0,78 года. При анализе социально-бытовых факторов выявлено, что 61% женщин были не замужем, по профессиональной принадлежности 34% женщин были домохозяйками, 29% — учащимися.
Частота сопутствующей экстрагенитальной патологии составила 69,00±4,65%. Обращает на себя внимание высокий процент сопутствующих заболеваний инфекционного и воспалительного характера: ОРВИ (65,00±7,54%) и гриппа (20,00±6,32%) в анамнезе, хронического тонзиллита (30,00±7,24%), хронического пиелонефрита (22,50±6,60%), хронического бронхита и пневмоний (22,50±6,60%).
Анализ гинекологической патологии показал, что у 65,00±4,77% пациенток имелись в анамнезе эпизоды хронического сальпингоофорита. Нарушения овариально-менструального цикла занимали второе место в структуре гинекологической патологии и составляли 31,00±4,62%, проявлялись преимущественно по типу альгодисменореи и олигоопсоменореи. Часто у этих пациенток в анамнезе встречались другие заболевания половых органов воспалительного генеза: метроэндометрит (13,00±1,71%), бартолинит (2,00±1,40%) и эндоцервикоз (11,00±3,14%).
При изучении особенностей репродуктивной функции на каждую женщину приходилось по 1,42±0,21 беременности (38 закончились родами, 23 — медицинским абортом, 25 — самопроизвольным абортом).
Хроническая урогенитальная инфекция и дисбиоз влагалища в анамнезе выявлены у 42 (63,41±5,35%) пациенток. Наиболее часто был диагностирован урогенитальный кандидоз (17,07±4,15%), что может быть связано как со снижением общей иммунологической резистентности, так и с приемом антибактериальных препаратов во время предыдущих обострений. Каждая шестая женщина проходила лечение по поводу бактериального вагиноза (15,00±5,64%), являющегося признанным фактором риска ВЗОМТ. Хламидийная инфекция занимала третье место и составила 9,76±3,28%, трихомониаз в анамнезе был выявлен в 4,88±2,38% случаев.
При анализе жалоб наиболее часто пациентки отмечали тазовые боли различной степени выраженности: от периодических тянущих до острых, «режущих». Средняя температура составила 37±0,04 °С. Патологические выделения из половых путей встречались у каждой второй больной с воспалительными заболеваниями матки и ее придатков и составили 74%. Кроме того, пациентки отмечали зуд, жжение во влагалище (6%), болезненное мочеиспускание (5%).
У 20 пациенток при гинекологическом осмотре воспалительный процесс во внутренних половых органах сочетался с патологией шейки матки. При кольпоскопии во всех случаях были выявлены признаки выраженного очагового и диффузного цервицита.
Ультразвуковыми признаками воспалительных заболеваний матки и ее придатков являлись увеличенные в объеме, кистозно-измененные яичники (46%), увеличенные в диаметре и по длине маточные трубы с утолщенной гиперэхогенной стенкой, которые были в большинстве случаев подпаяны к матке (63%), увеличение размеров матки, наличие в ее полости гиперэхогенного содержимого со взвесью (50%), наличие реактивного выпота в малом тазу (17%).
По результатам бактериоскопического исследования влагалищного мазка в большинстве случаев (87%) преобладал воспалительный тип мазка: большое количество лейкоцитов и кокковая микрофлора.
В 13,00±4,16% случаев был выявлен бактериальный вагиноз, являющийся одним из часто встречающихся инфекционных заболеваний нижнего отдела полового тракта и составляющий у женщин репродуктивного возраста, по данным разных авторов, от 20 до 60% случаев. Бактериальный вагиноз не сопровождается явлениями выраженного воспаления, характеризуется резким снижением или отсутствием лактофлоры и заменой ее полимикробными ассоциациями облигатно- и факультативно-анаэробных условно-патогенных микроорганизмов.
Обращает на себя внимание то, что у каждой третьей женщины неспецифический кольпит и бактериальный вагиноз ассоциировался с урогенитальным кандидозом. По данным статистики, за последние 10 лет число вагинального кандидоза увеличилось почти в 2 раза. На определенном этапе жизни у 75% женщин хотя бы один раз имеет место эпизод вагинального кандидоза, у 5% женщин кандидоз постоянно рецидивирует. Это определяет выбор терапии, включающей одновременное назначение антибактериальных и противогрибковых препаратов.
Комплексное лечение включало антибактериальную монотерапию препаратами широкого спектра действия (ингибиторзащищенные аминопенициллины, цефалоспорины второго—третьего поколений) либо комбинацию антибактериальных средств (амоксициллин/клавуланат + доксициклин; клиндамицин + гентамицин, цефалоспорины второго—третьего поколения — цефуроксим, цефотаксим, цефтриаксон с доксициклином или макролидами и метронидазолом).
Кроме того, компонентами комплексного лечения были нестероидные противовоспалительные средства, иммуномодуляторы, препараты, улучшающие реологические свойства крови, десенсибилизирующие средства.
С целью снижения токсического эффекта антибактериальных препаратов и улучшения результатов лечения пациенткам назначались полиферментные препараты, пробиотики.
В острый период заболевания пациентки получали такие физиотерапевтические процедуры, как магнитотерапия, низкочастотная электротерапия. На втором этапе лечения практиковалось применение ультразвука, низкоимпульсного лазерного воздействия, оказывающих фибролитический эффект.
По данным клинико-лабораторного исследования, эффективность терапии тержинаном составила 87,7%, что проявлялось нормализацией степени чистоты влагалищного содержимого, субъективным и объективным улучшением, которое характеризовалось исчезновением или уменьшением выделений из половых путей, а в 12,3% случаев эти показатели значительно улучшились по сравнению с таковыми до начала лечения (см. таблицу).
Таблица.
Микроскопическая картина вагинального содержимого у женщин (%) до лечения тержинаном и после него
| Показатель | 1-я группа | 2-я группа | ||
| до лечения | после лечения | до лечения | после лечения | |
| Клетки эпителия: | ||||
| большое количество | 65,0 | 17,5 | 77,5 | 55,0 |
| единичные | 35,0 | 82,5 | 22,5 | 45,0 |
| Лейкоциты: | ||||
| большое количество | 55,0 | 2,5 | 45 | 7,5 |
| 30—40 в поле зрения | 32,5 | 7,5 | 42 | 10,0 |
| 10—15 в поле зрения | 10,0 | 12,5 | 12 | 27,5 |
| единичные | 2,5 | 87,5 | 1 | 55,0 |
| Слизь: | ||||
| значительное количество | 85,0 | 30,0 | 90,0 | 86,5 |
| небольшое количество | 15,0 | 70,0 | 10,0 | 12,5 |
| Флора: | ||||
| преобладают палочки | 0 | 67,5 | 0 | 30,0 |
| преобладают кокки | 30,0 | 10,0 | 22,5 | 22,5 |
| смешанная | 70,0 | 17,5 | 77,5 | 47,5 |
| ключевые клетки | 12,5 | 0 | 15,8 | 5,0 |
| мицелий гриба, дрожжи | 15,0 | 5,0 | 12,6 | 7,5 |
| Степень чистоты: | ||||
| I | 0 | 27,5 | 0 | 12,5 |
| II | 12,5 | 65,0 | 17,5 | 22,5 |
| III | 65,0 | 2,5 | 57,5 | 60,0 |
| IV | 22,5 | 5,0 | 25,0 | 5,0 |
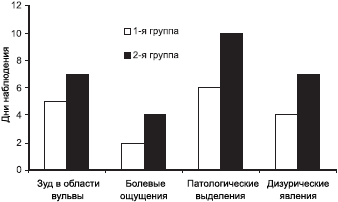
Динамика клинических симптомов при применении тержинана заключалась в исчезновении зуда вульвы в среднем на 5-й день лечения, снятии болевых ощущений в области преддверия влагалища — на 2-й, нормализации характера выделений — на 6-й день. К концу курса лечения (на 10-й день) у всех пациенток жалобы отсутствовали. Из 40 пациенток с неспецифическим кольпитом, по данным микробиологического исследования, излечение было констатировано у 34. Кроме того, у всех пациенток отмечалось увеличение количества лактобацилл без дополнительного применения эубиотиков.
Во 2-й группе исчезновение указанных симптомов происходило на 1—2 сут позже, а в некоторых случаях патологические симптомы возобновлялись на 9—10-й день и позже (см. рисунок). У 12 пациенток из 20 была констатирована неэффективность лечения, что потребовало проведения дополнительного противовоспалительного курса лечения.
Рисунок. Сроки купирования основных клинических проявлений воспалительных заболеваний нижнего отдела полового тракта при лечении в обследованных группах.
Побочные эффекты тержинана наблюдались у 2 больных в виде невыраженных кратковременных ощущений жжения, причем лишь в 1—2-й день после аппликации.
Среди пациенток 1-й группы у 12 была выявлена сопутствующая патология шейки матки, во 2-й группе — у 8. По результатам кольпоскопии у пациенток обеих групп были выявлены признаки очагового и диффузного цервицита. Цитологическое исследование, позволяющее оценить структуру и клеточный уровень повреждения тканей, проводилось после противовоспалительного лечения.
В группе, где использовался тержинан, отсутствовали сомнительные данные цитологического исследования о наличии интраэпителиальной неоплазии; ни в одном случае не понадобилось проведения дополнительного противовоспалительного лечения. Во 2-й группе у 5 пациенток из 8 в связи с неполным купированием воспалительного процесса в тканях шейки матки возникли сложности с дифференциальной диагностикой интраэпителиальной неоплазии и воспалительных изменений, что потребовало проведения дополнительного курса санации влагалища.
Таким образом, снижение локальной иммунологической резистентности нижнего отдела полового тракта, характерное для хронического течения воспалительного процесса, способствует нарушению нормальной колонизационной резистентности влагалища, служит источником восходящего пути инфицирования внутренних половых органов и является основным фактором в развитии обострения. Антибактериальная терапия, являющаяся неотъемлемой частью в лечении обострения инфекционных процессов во внутренних половых органах, в свою очередь, сопровождается развитием дисбиоза влагалищной флоры. Таким образом замыкается один из порочных кругов патогенеза обострения ВЗОМТ. Местное применение в комплексном лечении антибиотика широкого спектра действия, метронидазолового компонента, воздействующего на анаэробную флору, противогрибкового препарата способствует не только санации влагалища, но и предотвращает развитие бактериального вагиноза. Значительна роль преднизолона как одного из компонентов тержинана, который позволяет нормализовать микроциркуляцию в слизистой оболочке влагалища, способствует притоку компонентов противовоспалительной защиты, оптимизирует доставку препаратов к очагу воспаления, обеспечивает поддержание во влагалище нормальной флоры.
Выводы
Комбинированный препарат местного действия тержинан наряду с антибактериальными химиопрепаратами системного действия, иммуномодуляторами, средствами, направленными на борьбу с гемодинамическими и обменными нарушениями, а также с дистофическими процессами в тканях матки и ее придатков, является препаратом выбора в комплексном лечении воспалительных заболеваний органов малого таза.
Трудности выбора терапии бактериального вагиноза и преимущества фокусной терапии
Несвоевременная диагностика или неадекватное лечение бактериального вагиноза могут привести к его рецидивированию и развитию осложнений. Цель терапии бактериального вагиноза – восстановление нормальной флоры и предотвращение прогрессирования заболевания
Считается, что в современном мире каждая женщина хотя бы 1 раз в жизни пережила эпизод бактериального вагиноза (БВ) [1]. При патологических белях БВ диагностируется в 87% случаях.
БВ у женщин часто имеет бессимптомное течение или проявляется исключительно выделениями из влагалища с неприятным запахом, которые редко всерьез беспокоят пациенток. Тем не менее, несвоевременная диагностика или неадекватное лечение БВ могут привести к его рецидивированию и развитию тяжелых осложнений. Так, БВ ассоциирован с высокой частотой возникновения воспалительных заболеваний органов малого таза – вагинита, цервицита, эндометрита, бесплодия, самопроизвольных абортов, преждевременных родов, инфекционных осложнений после гинекологических операций и кесарева сечения [1, 2]. Снижение местной защиты при БВ также повышает восприимчивость к заболеваниям, передающимся половым путем (ЗППП), в особенности, к ВИЧ и генитальному герпесу [3].
Огромный ассортимент препаратов, – оригинальных и дженериков, моно- и комбинированных, системных и местного действия, – в показания которых входит БВ, нередко ставит врача перед нелегким выбором. К сожалению, недостаточно осознанный подход к назначению терапии увеличивает и без того крайне высокую частоту рецидивирования БВ. Нужно отметить, что при всем богатстве наименований, представленных на рынке, наблюдается дефицит средств, обладающих «сфокусированным» действием, направленным против ключевых агентов БВ и имеющих доказанную высокую эффективность при минимуме побочных эффектов. На данный момент на вооружении гинекологов имеется такой препарат – Далацин®.
Особенности патофизиологии БВ
Вагинальный микробиоценоз – один из важнейших микробиомов женского организма, благополучие которого определяет не только здоровье женщины, но и здоровье будущего поколения. Устойчивость влагалищной экосистемы зависит от множества эндогенных и экзогенных факторов, и нарушения микробиоценоза могут возникать на фоне стресса, инфекционных, эндокринных и аллергических заболеваний, антибактериальной и гормональной терапии, при частой смене половых партнеров, при чрезмерной гигиене половых органов и т.д. [4–8].
Основными представителями микрофлоры влагалища являются молочнокислые анаэробные бактерии, принадлежащие к семейству Lactobacilli. Лактобактерии поддерживают постоянство состава вагинальной экосистемы и защищают слизистую от воздействия патогенных и условно-патогенных бактерией и их токсинов, в частности стимулируя процессы регенерации и синтез важнейших факторов гуморальной защиты, и поддерживая низкий pH среды, препятствующий размножению патогенных микроорганизмов [9].
При снижении доли лактобацилл в экосистеме начинает активно увеличиваться содержание облигатно и факультативно анаэробных условно-патогенныхбактерий: Gardnerella vaginalis, Atopobium vaginae, Bacteroides spp., Peptostreptococcus spp., Mobiluncus spp., Mycoplasma hominis и др. Рост объема анаэробной микрофлоры вызывает расщепление вагинальной слизи и появление жидких гомогенных молочно-серых выделений из влагалища с неприятным аминным запахом или запахом рыбы. Появление выделений у женщин также иногда сопровождается зудом и жжением во влагалище или его преддверии [4].
Особенностью патофизиологии БВ и причиной частого рецидивирования заболевания является образование бактериальных ассоциаций, формирующих биопленки. Основную массу биопленок составляют Gardnerella vaginalis и Atopobium vaginae (60-90% и 1-40%, соответственно) [9]. Биопленки, повышая адгезию бактерий к поверхности эпителия, способствуют наращиванию их массы, а также защищают колонии от агрессивного воздействия кислой среды и проникновения многих лекарственных препаратов. Биопленки обнаруживаются у 90% женщин с бактериальным вагинозом [10]. Научные и клинические данные позволяют заподозрить, что выявление именно Atopobium vaginae чаще всего ассоциируется с рецидивирующим течением БВ. «Нездоровый дуэт» Atopobium vaginae и Gardnerella Vaginalis при первичном эпизоде БВ выявляется в 12,3% случаев, а при рецидивирующем течении – в 70,3% [11].
Принципы выбора оптимальной терапевтической тактики
Целью терапии БВ является подавление патогенной флоры, восстановление нормального микробиоценоза, устранение неприятных симптомов, предотвращение прогрессирования заболевания и развития серьезных осложнений. Немаловажно, что достижение всех этих целей возможно только при условии приверженности пациентки терапии, и повышение ее также входит в задачи врача.
Учитывая достаточно широкий спектр целей лечения и особенности патогенеза БВ, при выборе препарата из огромного ассортимента представленных на рынке средств, специалисту стоит опираться на следующие критерии:
Эффективность против ключевых возбудителей БВ
Каждый микроорганизм, вносящий свой вклад в развитие патологического процесса, имеет характерные биологические свойства, которые обуславливают особенности течения заболевания и которые нельзя не учитывать при назначении терапии. Основываясь на научных данных о ключевой роли Gardnerella vaginalis и Atopobium vaginae в формировании биопленок и хронизации БВ, можно сказать, что препарат выбора должен обладать способностью проникать сквозь созданную ими защиту и останавливать активное размножение этих бактерий.
Одним из немногих антибактериальных средств, для которых была доказана высокая эффективность против шести наиболее активных агентов БВ (Gardnerella vaginalis, Atopobium vaginae, Bacteroides spp., Peptostreptococcus spp., Mobiluncus spp., Mycoplasma hominis) и способность проникать через биопленки, действуя непосредственно на патологический очаг, является Далацин® (клиндамицин) [12]. Механизм действия Далацин®, полусинтетического антибиотика группы линкозамидов, связан с блокировкой синтеза белков бактериальной клетки путем связывания с 50S субъединицей бактериальных рибосом. Благодаря улучшенному фармакологическому профилю, клиндамицин вытеснил свой аналог, линкомицин, и сегодня является примером «фокусной» терапии БВ и мировым стандартом его лечения [13, 14].
В список средств первого ряда для лечения БВ также входит метронидазол, однако исследования последних лет наглядно демонстрируют снижение восприимчивости к данному антибиотику характерной условно-патогенной флоры [15, 16]. Atopobium vaginae также слабо чувствителен к метронидазолу и, согласно Федеральным клиническим рекомендациям [13], предпочтительнее проводить местную терапию клиндамицином (оригинальный препарат – Далацин®).
Значительно большая эффективность Далацин® была также доказана в рамках клинических исследований. Одно из них, в частности, продемонстрировало [17], что при интравагинальном применении Далацин® излечения БВ, ассоциированного с Atopobium vaginae, достигли 83,3% пациенток, тогда как на фоне приема метронидазола излечения удалось добиться только в 33,3% случаев.
Примечательно, что большинство препаратов, достаточно активно рекомендуемых врачами пациенткам с диагнозом БВ, не отличаются сфокусированным действием. Например, Тержинан [18], Нео-пенотран [19], Альжина [20] воздействуют преимущественно на Trichomonas vaginalis и Candida albicans, тогда как их эффективность против большинства ключевых возбудителей БВ, включая Atopobium vaginae, не доказана. В отношении активности Флуомизина [21], Гексикона [22] или Макмиррор комплекс [23] против Atopobium vaginae и биопленок также данных нет.
Риск рецидивирования после курса лечения
Несмотря на успехи, достигнутые медицинской наукой и фармакологией, частота рецидивов БВ остается очень высокой. Через 3 месяца после лечения новый эпизод возникает у 15-30% женщин, а через 6-8 месяцев – у 75–80% [24].
Среди причин высокого риска рецидивирования БВ можно выделить две основные: патогенетическую особенность заболевания, заключающуюся в образовании биопленок, «консервирующих» патологический очаг и защищающих его от действия многих антибиотиков, и, конечно, низкую приверженность терапии со стороны пациенток.
Далацин® демонстрирует высокую активность против шести ключевых возбудителей БВ и значимо снижает число рецидивов, по сравнению с другими средствами, что было показано в сравнительных исследованиях.
В 2015 году было проведение исследование [11] с участием почти 500 женщин с бактериальным вагинозом, в рамках которого было подтверждена существенная роль Atopobium vaginae в развитии повторных случаев заболевания. Сравнительный анализ эффективности лечения рецидивов БВ с помощью метронидазола и Далацин® показал, что риск рецидивирования заболевания после применения метронидазола почти в два раза выше, чем при применении местной формы клиндамицина – 60,4% случаев против 31,5%, что объясняется устойчивостью Atopobium vaginae к метронидазолу.
Продолжительность курса, удобство применения и приверженность терапии
Слабая выраженность симптоматики БВ, практически не сказывающаяся на качестве жизни пациенток, а также неосведомленность об опасных последствиях заболевания, редко заставляет женщин ответственно относиться к лечению заболевания. Благополучное завершение пациенткой полного курса зависит от множества факторов: длительности терапии, наличия необходимости докупать новую упаковку, удобства препарата в использовании, его переносимости. К сожалению, нередко даже небольшое улучшение состояния – например, исчезновение зуда или жжения во влагалище, — расценивается как успех, не требующий его дальнейшего закрепления. Однако незавершенное лечение увеличивает риск формирования резистентности к антибиотикам, а, следовательно, и будущего рецидива, и развития осложнений [25].
В связи с вышесказанным представляется принципиально важным, что курс приема Далацин® в среднем в 2-3 раза короче, чем предписываемая продолжительность терапии других препаратов, назначаемых при БВ. Трехдневный курс интравагинального применения Далацин® превосходит по эффективности недельные курсы метронидазола [26] и клиндамицина [27], и в то же время значительно повышает приверженность терапии.
Немаловажно, что Далацин® является одним из немногих препаратов, в каждой упаковке которого присутствуют аппликаторы для комфортного введения препарата. Легкое и быстрое введение свечей или крема способствует благоприятному восприятию пациенткой процесса лечения и может мотивировать ее завершить курс.
Безопасность и переносимость
Приоритетом терапии БВ, ключевые агенты которого известны и хорошо изучены, является «прицельность» действия антибиотика, а не его широта, в том числе из-за вопросов безопасности и переносимости терапии, а значит, и комплаентности пациенток. Так, применение антибиотиков широкого спектра действия может вызвать истребление нормальной влагалищной флоры и только усугубить ситуацию.
Применение комбинированных средств приводит к суммированию вероятности побочных явлений, характерных для каждого из ее компонентов [28], что увеличивает риск досрочного завершения терапии. Фокусная терапия моно-препаратом местного действия представляется более целесообразной, как с точки зрения воздействия на патогенетические механизмы развития БВ, так и с точки зрения минимизация побочных явлений.
Значительно реже побочные эффекты возникают при местном введении антибактериальных средств, чем при системном, поэтому сегодня все чаще отдается предпочтение применению, например, клиндамицина в форме свечей или крема, тогда как таблетки клиндамицина при БВ не используются [29].
Вагинальные суппозитории и вагинальный крем Далацин® содержат только одно действующее вещество – клиндамицин, и имеют только одно показание – БВ, что обеспечивает его хорошую переносимость и минимальное системное влияние на организм. По данным клинических исследований,98,2% пациенток хорошо переносят курс лечения препаратом [27, 30, 31]. Сравнение безопасности Далацин® и метронидазола показало, что Далацин® обладает существенными преимуществами, тогда как лечение метронидазолом сопряжено с повышенной частотой побочных явлений, особенно со стороны пищеварительной и иммунной систем [32].
Достоверные клинические доказательства
Вопрос безопасности терапии особенно актуален, когда речь идет о дженериках оригинальных препаратов. Оригинальные препараты для прохождения регистрации обязаны пройти полный цикл доклинических и клинических исследований, а также жесткий контроль качества. Это гарантирует эффективность и безопасность средств, которые, тем не менее, могут уступать или превосходить таковые у конкурентов. В то же время, регистрация дженерического препарата не требует сравнительных клинических исследований с оригиналом или изучения профиля безопасности. Достаточно только проведение тестов всего на паре десятков здоровых добровольцев [33].
Дженерик должен обладать биоэквивалентностью с оригинальным препаратом, и подразумевается, что терапевтическая эффективность и безопасность при этом будут также воспроизведены. Тем не менее, это далеко не так. С учетом того, что законом допустимы отличия в содержании действующего вещества (5%) и в скорости и степени всасывания (20%), а выпуск воспроизведенных средств обычно проводится не на оригинальном оборудовании, не по оригинальным технологиям или с применением более дешевых субстанций, эффективность и безопасность дженериков часто сильно отличается от оригинала [34, 35].
Принято считать, что дешевизна дженерических средств сокращает затраты на здравоохранение, мотивирует пациента и может повысить его комплаентность. Однако низкое качество, часто свойственное «аналогам», и отсутствие терапевтической эквивалентности, требующее приема более высоких доз или большей длительности курса, лишает их этого преимущества [36, 37]. Экономия может привести к дополнительным расходам на курс лечения, а также на терапию побочных эффектов или осложнений основного заболевания [33, 36].
Таким образом, выбирая средство для терапии БВ, клиницист должен опираться на реальные клинические доказательства, собранные для конкретного препарата, а не для действующего вещества. Так, Далацин® обладает собственной внушительной базой крупных рандомизированных исследований, благодаря чему его клиническую эффективность считается доказанной.
Заключение
БВ нередко представляется довольно невинным заболеванием, но высокий риск рецидивирования, развития тяжелых инфекционных осложнений, бесплодия, патологий беременности и родов требует самого внимательного отношения к его терапии. В наши дни выделено 6 ключевых возбудителей БВ, и залогом успешного лечения является фокусное воздействие именно на эти патогенны. Среди огромного ассортимента существующих на рынке препаратов для лечения БВ выделяется Далацин® (оригинальный клиндамицин) — местная форма для фокусной терапии. Препарат обладает высокой активностью в отношении ключевых агентов, а также благодаря беспрецедентно короткому курсу и удобству использования повышает комплаентность пациенток и снижает риск рецидивов.
Тержинан как правильно вводить таблетку
Кафедра акушерства и гинекологии ИПО Самарского государственного медицинского университета
Кафедра акушерства и гинекологии ИПО Самарского государственного медицинского университета
Кафедра акушерства и гинекологии ИПО Самарского государственного медицинского университета
Воспалительные процессы в матке и ее придатках на протяжении многих лет занимают одно из первых мест в структуре гинекологических заболеваний. Наличие стойкого болевого синдрома, нарушений менструальной функции, бесплодия является следствием хронических воспалительных заболеваний матки и ее придатков и обусловливает актуальность данной проблемы [2].
Пусковым механизмом в развитии воспалительных заболеваний органов малого таза (ВЗОМТ) служит воздействие микробного фактора. В настоящее время в структуре возбудителей воспалительных заболеваний органов малого таза преобладает полимикробная флора, включающая как патогенные, так и условно-патогенные микроорганизмы [4, 5]. К патогенным микроорганизмам, выделение которых однозначно трактуется как установление этиологического агента, относятся Treponema pallidum, Neisseria gonorrhoeae, Haemophilus ducreyi, Chlamydia trachomatis,Trichomonas vaginalis [5].
В настоящее время большинство авторов отмечают возрастание роли условно-патогенных возбудителей, которые в небольшом количестве присутствуют в организме человека, не вызывая заболевания, и лишь при определенных условиях могут стать истинно патогенными [6]. К таким потенциально патогенным возбудителям неспецифических ВЗОМТ относят аэробные грамположительные бактерии родов: Streptococcus, Staphylococcus, Enterococcus, Corynebacterium и аэробные грамотрицательные палочки семейства Enterobacteriaceae: Escherichia coli,Enterobacter spp., Proteus spp., Klebsiella spp., Pseudomonas spp. Среди анаэробных бактерий чаще встречаются грамотрицательные неспорообразующие бактерии родов Bacteroides, Fusobacterium, Prevotella и грамположительные бактерии родов Clostridium spp., Peptostreptococcus, Peptоcoccus [2].
Что касается микоплазм и уреаплазм, относящихся к условно-патогенным возбудителям, то их роль в развитии воспалительного процесса окончательно не определена, хотя большинство практикующих врачей, несмотря на сомнительную этиологическую роль этих микроорганизмов, рекомендуют применять антибактериальные препараты, направленные на эрадикацию микоплазм и уреаплазм в случае их обнаружении в отделяемом из цервикального канала.
Пути проникновения инфекции во внутренние половые органы различны, но главным механизмом инфицирования внутренних половых органов является восходящий. Реже возможен лимфогенный путь из рядом расположенных органов малого таза. Не исключена возможность занесения в половые органы инфекции из отдаленных очагов гематогенным путем.
Однако для развития картины воспаления, помимо наличия микроорганизма-возбудителя, необходимы дополнительные условия: нарушение барьерных механизмов защиты (анатомо-физиологические особенности строения наружных половых органов, колонизационная резистентность, кислая среда влагалища, способность его к самоочищению, наличие слизистой пробки цервикального канала), нарушение местного и общего противоинфекционного иммунитета [1, 6].
Таким образом, пусковым механизмом развития обострения хронического сальпингоофорита служит воздействие микробного фактора вследствие активизации условно-патогенной флоры влагалища или попадания инфекционного агента извне при нарушении барьерных механизмов защиты, локального противоинфекционного иммунитета.
Основное место в терапии воспалительных заболеваний органов малого таза принадлежит антибактериальным средствам, подобранным с учетом данных микробиологического исследования. Учитывая полиэтиологичность воспалительных заболеваний придатков матки, а также необходимость начинать лечение как можно раньше, еще до лабораторной идентификации возбудителя, врачи широко применяют комбинации антибактериальных препаратов, способных устранять наиболее широкий спектр возможных патогенных микроорганизмов, либо препараты широкого спектра действия, обеспечивающие достаточный клинический эффект в виде монотерапии [7, 8].
Помимо использования антимикробных химиопрепаратов, в комплексное лечение хронических ВЗОМТ необходимо включать лекарства, препятствующие чрезмерной активации воспалительной реакции при ее избыточном проявлении и активирующие ее при недостаточной выраженности, с коррекцией гемостазиологических, гемодинамических и метаболических нарушений [9].
Лечение и последующая реабилитация женщин должны основываться на патогенетических принципах с учетом механизмов инфицирования внутренних половых органов. Длительная персистенция возбудителя в нижних отделах половых путей при неадекватной реакции иммунной системы способствует хронизации воспалительного процесса. Развитие последующих обострений, как правило, связано с нарушением механизмов противоинфекционной защиты и с активацией условно-патогенной флоры.
Следовательно, наряду с препаратами системного действия для лечения, а также профилактики ВЗОМТ, оправдано применение препаратов локального действия, направленного на нормализацию микробиоценоза влагалища.
Преобладание преимущественно полимикробных ассоциаций с доминирующей ролью условно-патогенных микроорганизмов и анаэробов-бактероидов объясняет то, что в настоящее время предпочтение отдается комбинированным препаратам, способным устранять наиболее широкий спектр возможных патогенных микроорганизмов. Одним из таких препаратов является тержинан, представляющий собой комбинированное средство, имеющее в своем составе компоненты, необходимые для лечения бактериальных (неомицина сульфат), грибковых (нистатин), паразитарных и смешанных (тернидазол) вагинитов и кольпитов. Входящий в его состав преднизолон уменьшает проницаемость капилляров, способствует нормализации микроциркуляции в слизистой оболочке влагалища, за счет чего улучшается приток компонентов противовоспалительной защиты к очагу воспаления, уменьшаются явления экссудации, облегчается проникновение в ткани антибактериальных препаратов. Таким образом, реализуется противовоспалительный эффект преднизолона, клинически проявляющийся быстрым исчезновением основных проявлений воспалительной реакции: боли, гиперемии, зуда, жжения. Отсутствие системного влияния на организм и необходимости дополнительного применения антимикотических средств с целью профилактики кандидоза, а также отсутствие угнетающего влияния на лактофлору влагалища позволяет использовать тержинан для лечения смешанных инфекций нижнего отдела половых путей.
Целью исследования явилась оценка клинической эффективности препарата тержинана в комплексной терапии хронических неспецифических ВЗОМТ: хронического метроэндометрита, хронического сальпингоофорита в сочетании с неспецифическим кольпитом, эндоцервицитом, бактериальным вагинозом.
Материал и методы исследования
В ходе работы проведено клинико-лабораторное обследование 60 женщин в возрасте от 15 до 50 лет с обострением хронических неспецифических ВЗОМТ: хронического сальпингоофорита и хронического метроэндометрита. У всех пациенток воспалительные заболевания верхнего отдела полового тракта сочетались с воспалительными процессами в его нижнем отделе (с неспецифическим кольпитом, эндоцервицитом, бактериальным вагинозом). Обследование пациенток включало изучение анамнеза, общеклинические лабораторные методы исследования (общий анализ крови и мочи, биохимические тесты), а также бактериологические (исследование посевов из цервикального канала на флору), бактериоскопические (исследование мазков влагалищного содержимого, уретры, области ануса) и инструментальные (кольпоскопия, УЗИ органов малого таза) методы.
В ходе исследования все пациентки были разделены на 2 группы: в 1-ю группу вошли 40 женщин, у которых в комплексном лечении ВЗОМТ с целью санации влагалища применялся комбинированный препарат тержинан (по 1 таблетке во влагалище на ночь в течение 10 дней), 2-ю группу составили 20 женщин, использовавших препарат местного действия, содержащий метронидазол и миконазола нитрат.
Результаты исследования и обсуждение
Частота сопутствующей экстрагенитальной патологии составила 69,00±4,65%. Обращает на себя внимание высокий процент сопутствующих заболеваний инфекционного и воспалительного характера: ОРВИ (65,00±7,54%) и гриппа (20,00±6,32%) в анамнезе, хронического тонзиллита (30,00±7,24%), хронического пиелонефрита (22,50±6,60%), хронического бронхита и пневмоний (22,50±6,60%).
Анализ гинекологической патологии показал, что у 65,00±4,77% пациенток имелись в анамнезе эпизоды хронического сальпингоофорита. Нарушения овариально-менструального цикла занимали второе место в структуре гинекологической патологии и составляли 31,00±4,62%, проявлялись преимущественно по типу альгодисменореи и олигоопсоменореи. Часто у этих пациенток в анамнезе встречались другие заболевания половых органов воспалительного генеза: метроэндометрит (13,00±1,71%), бартолинит (2,00±1,40%) и эндоцервикоз (11,00±3,14%).
Хроническая урогенитальная инфекция и дисбиоз влагалища в анамнезе выявлены у 42 (63,41±5,35%) пациенток. Наиболее часто был диагностирован урогенитальный кандидоз (17,07±4,15%), что может быть связано как со снижением общей иммунологической резистентности, так и с приемом антибактериальных препаратов во время предыдущих обострений. Каждая шестая женщина проходила лечение по поводу бактериального вагиноза (15,00±5,64%), являющегося признанным фактором риска ВЗОМТ. Хламидийная инфекция занимала третье место и составила 9,76±3,28%, трихомониаз в анамнезе был выявлен в 4,88±2,38% случаев.
При анализе жалоб наиболее часто пациентки отмечали тазовые боли различной степени выраженности: от периодических тянущих до острых, «режущих». Средняя температура составила 37±0,04 °С. Патологические выделения из половых путей встречались у каждой второй больной с воспалительными заболеваниями матки и ее придатков и составили 74%. Кроме того, пациентки отмечали зуд, жжение во влагалище (6%), болезненное мочеиспускание (5%).
У 20 пациенток при гинекологическом осмотре воспалительный процесс во внутренних половых органах сочетался с патологией шейки матки. При кольпоскопии во всех случаях были выявлены признаки выраженного очагового и диффузного цервицита.
Ультразвуковыми признаками воспалительных заболеваний матки и ее придатков являлись увеличенные в объеме, кистозно-измененные яичники (46%), увеличенные в диаметре и по длине маточные трубы с утолщенной гиперэхогенной стенкой, которые были в большинстве случаев подпаяны к матке (63%), увеличение размеров матки, наличие в ее полости гиперэхогенного содержимого со взвесью (50%), наличие реактивного выпота в малом тазу (17%).
По результатам бактериоскопического исследования влагалищного мазка в большинстве случаев (87%) преобладал воспалительный тип мазка: большое количество лейкоцитов и кокковая микрофлора.
В 13,00±4,16% случаев был выявлен бактериальный вагиноз, являющийся одним из часто встречающихся инфекционных заболеваний нижнего отдела полового тракта и составляющий у женщин репродуктивного возраста, по данным разных авторов, от 20 до 60% случаев. Бактериальный вагиноз не сопровождается явлениями выраженного воспаления, характеризуется резким снижением или отсутствием лактофлоры и заменой ее полимикробными ассоциациями облигатно- и факультативно-анаэробных условно-патогенных микроорганизмов.
Обращает на себя внимание то, что у каждой третьей женщины неспецифический кольпит и бактериальный вагиноз ассоциировался с урогенитальным кандидозом. По данным статистики, за последние 10 лет число вагинального кандидоза увеличилось почти в 2 раза. На определенном этапе жизни у 75% женщин хотя бы один раз имеет место эпизод вагинального кандидоза, у 5% женщин кандидоз постоянно рецидивирует. Это определяет выбор терапии, включающей одновременное назначение антибактериальных и противогрибковых препаратов.
Кроме того, компонентами комплексного лечения были нестероидные противовоспалительные средства, иммуномодуляторы, препараты, улучшающие реологические свойства крови, десенсибилизирующие средства.
С целью снижения токсического эффекта антибактериальных препаратов и улучшения результатов лечения пациенткам назначались полиферментные препараты, пробиотики.
В острый период заболевания пациентки получали такие физиотерапевтические процедуры, как магнитотерапия, низкочастотная электротерапия. На втором этапе лечения практиковалось применение ультразвука, низкоимпульсного лазерного воздействия, оказывающих фибролитический эффект.
По данным клинико-лабораторного исследования, эффективность терапии тержинаном составила 87,7%, что проявлялось нормализацией степени чистоты влагалищного содержимого, субъективным и объективным улучшением, которое характеризовалось исчезновением или уменьшением выделений из половых путей, а в 12,3% случаев эти показатели значительно улучшились по сравнению с таковыми до начала лечения (см. таблицу).
Во 2-й группе исчезновение указанных симптомов происходило на 1-2 сут позже, а в некоторых случаях патологические симптомы возобновлялись на 9-10-й день и позже (см. рисунок). 
Побочные эффекты тержинана наблюдались у 2 больных в виде невыраженных кратковременных ощущений жжения, причем лишь в 1-2-й день после аппликации.
В группе, где использовался тержинан, отсутствовали сомнительные данные цитологического исследования о наличии интраэпителиальной неоплазии; ни в одном случае не понадобилось проведения дополнительного противовоспалительного лечения. Во 2-й группе у 5 пациенток из 8 в связи с неполным купированием воспалительного процесса в тканях шейки матки возникли сложности с дифференциальной диагностикой интраэпителиальной неоплазии и воспалительных изменений, что потребовало проведения дополнительного курса санации влагалища.
Таким образом, снижение локальной иммунологической резистентности нижнего отдела полового тракта, характерное для хронического течения воспалительного процесса, способствует нарушению нормальной колонизационной резистентности влагалища, служит источником восходящего пути инфицирования внутренних половых органов и является основным фактором в развитии обострения. Антибактериальная терапия, являющаяся неотъемлемой частью в лечении обострения инфекционных процессов во внутренних половых органах, в свою очередь, сопровождается развитием дисбиоза влагалищной флоры. Таким образом замыкается один из порочных кругов патогенеза обострения ВЗОМТ. Местное применение в комплексном лечении антибиотика широкого спектра действия, метронидазолового компонента, воздействующего на анаэробную флору, противогрибкового препарата способствует не только санации влагалища, но и предотвращает развитие бактериального вагиноза. Значительна роль преднизолона как одного из компонентов тержинана, который позволяет нормализовать микроциркуляцию в слизистой оболочке влагалища, способствует притоку компонентов противовоспалительной защиты, оптимизирует доставку препаратов к очагу воспаления, обеспечивает поддержание во влагалище нормальной флоры.
Выводы
Комбинированный препарат местного действия тержинан наряду с антибактериальными химиопрепаратами системного действия, иммуномодуляторами, средствами, направленными на борьбу с гемодинамическими и обменными нарушениями, а также с дистрофическими процессами в тканях матки и ее придатков, является препаратом выбора в комплексном лечении воспалительных заболеваний органов малого таза.