Вэб инфекция что это такое
Вэб инфекция что это такое
Вирус Эпштейна-Барр
Специалисты ЦМРТ проводят информативные гинекологические обследования. Прием ведет опытный и квалифицированный врач-гинеколог.
ВЭБ вирус, или вирус Эпштейна-Барра – это вирус герпеса 4 типа, который вызывает высококонтагиозное инфекционное заболевание у взрослых и детей. По данным ВОЗ, вирус персистирует в организме 75-90% взрослого и детского населения. До 5% случаев заканчивается малигнизацией новообразований.
Рассказывает специалист ЦМРТ
Дата публикации: 25 Августа 2021 года
Дата проверки: 30 Ноября 2021 года
Содержание статьи
Причины Эпштейн-Барра
Вирус Эпштейна-Барра относится к группе герпесвирусов 4 типа.
В отличие от простого герпеса Эпштейн Барр приводит к пролиферации, или патологическому разрастанию, пораженных тканей с развитием образований. Вирус персистирует не в нервных клетках, а в клетках иммунной системы. Еще одно отличие – его постоянная трансформация.
Передаваться вирус Эпштейн Барр может:
Заражение происходит только в острой стадии заболевания.
После перенесенной инфекции человек в течение 2 лет может оставаться возможным источником заражения. До 30% переболевших людей остаются вирусоносителями.
При воздушно-капельном типе заражения после выделения больным человеком ВЭБ попадает на слизистые оболочки дыхательной системы здоровых людей. Далее с током лимфы вирус попадает в организм.
Протекать болезнь может бессимптомно или по типу простуды. Острая фаза встречается при снижении иммунного ответа. Чаще развивается хронический процесс.
Симптомы Эпшетйна Барра
Начальные симптомы Эпштейн Барра в острой стадии схожи с простудой. Заболевание носит название «Инфекционный мононуклеоз». Инкубационный период колеблется от 2 до 60 дней, в среднем занимает 2-20 дней.
Ведущими признаками инфекции являются:
Симптомами вируса Эпштейна Барр у взрослых могут быть:
Характерные признаки заболевания длятся в среднем 7-14 дней, после чего наступает выздоровление. Слабость и увеличенные лимфоузлы сохраняются до 21 дня.
Для хронического течения заболевания характерно появление новообразований различной локализации.
Стадии развития болезни Эпштейн Барра
В стадии развития болезни Эпштейн Барра выделяют фазы: острую, или инфекционный мононуклеоз и хроническую.
Острая фаза занимает до 3 недель. Далее заболевание переходит в хронический процесс, который протекает с периодами обострения и ремиссий.
По тяжести течения выделяют 3 степени: легкая, средняя, тяжелая.
Эпштейн Барр при беременности
При первичном заражении вирусом Эпштейна Барр во время беременности могут развиваться осложнения со стороны матери и плода:
Если будущая мать ранее имела контакт с возбудителем, то возможен переход инфекции из латентного состояния в период обострения.
Лечение инфекционного мононуклеоза у беременной обязательно проводится в стационаре под наблюдением специалистов.
Как диагностировать
Диагностика болезни Эпштейн Барра комплексная и состоит из сбора жалоб, осмотра и анализов.
При обращении пациентки к врачу отмечается характерная для простудных заболеваний симптоматика. При этом развивается регионарная лимфаденопатия и гепатоспленомегалия.
При осмотре определяются увеличенные до 2 см подвижные умеренно болезненные лимфоузлы. Поражаются обычно несколько групп лимфоузлов. При шейной лимаденопатии может возникать одутловатость лица.
Назначается общий анализ крови, для которого характерно повышение числа лейкоцитов, лимфоцитов и моноцитов, ускоренное СОЭ
В биохимическом анализе отмечается повышение значений печеночных ферментов: АлАТ, АсАТ, ЛДГ, билирубина.
Для верификации возбудителя используется серологическая диагностика:
К какому врачу обратиться
Лечением острой вирусной инфекции Эпштейн Барр занимается врач-инфекционист, терапевт или ВОП. Хроническую форму с развитием новообразований лечит онколог. При наличии показаний пациент направляется к смежным специалистам: ЛОР, иммунолог, гематолог.
Как лечить болезнь Эпштейн Барр
Лечение неспецифическое. Инфекционный мононуклеоз необходимо лечить в стационарных условиях.
Для снижения вирусной активности назначаются противовирусные препараты. По показаниям назначаются антибиотики, иммуномодуляторы.
Обязательно проводится симптоматическая терапия:
Лечение патологии занимает от 2 недель до нескольких месяцев.
Последствия
Вирус Эпштейн Барра может приводить к развитию осложнений в виде:
Профилактика
Специфической профилактики заболевания не существует. Проводятся мероприятия по защите слизистых оболочек от проникновения вируса от больного человека: ношение маски при наличии симптомов простудной болезни, своевременное обращение к врачу для определения тактики ведения и лечения.
Лечение болезни Эпштейн Барра в клиниках ЦМРТ
В клинике ЦМРТ ведет прием терапевт. Специалист назначает необходимые виды лабораторно-диагностических исследований. При наличии жалоб можно записаться на прием по телефону, через онлайн-форму на сайте.
Источники
Вирус Эпштейна-Барр
Вирус Эпштейна-Барр относится к семейству герпесвирусов (герпес 4-го типа) и является самой распространенной и высоконтагиозной вирусной инфекцией.
По результатам статистики до 60% детей и практически 100% взрослых заражены данным вирусом. Вирус Эпштейна-Барр передается воздушно-капельным путем (при поцелуях), контактно-бытовым (общие предметы обихода), реже через кровь (трансмиссивным) и от матери к плоду (вертикальный путь).
Источником инфекции является только человек, чаще всего это больные со скрытой и бессимптомной формами. Вирус Эпштейна-Барр попадает в организм через верхние дыхательные пути, откуда проникает в лимфоидную ткань, вызывая поражения лимфатических узлов, миндалин, печени и селезенки.
Вирус Эпштейна-Барр опасен не столько острым инфицированием человека, а склонностью вызывать опухолевые процессы. Единой классификации вирусной инфекции Эпштейна-Барр (ВИЭБ) не существует, к использованию в практической медицине предлагается следующая:
Заболевания, вызываемые вирусом Эпштейна-Барр:
Острая инфекция (ОВИЭБ)
ОВИЭБ – это инфекционный мононуклеоз.
Инкубационный период составляет от 2 дней до 2 месяцев, в среднем 5-20 дней.
Заболевание начинается постепенно, с продромального периода: больной жалуется на недомогание, повышенную утомляемость, боли в горле.
Температура тела незначительно повышена или находится в пределах нормы. Через несколько дней температура повышается до 39-40°C, присоединяется интоксикационный синдром.
Главным признаком острой вирусной инфекции Эпштейна-Барр является полиаденопатия. В основном увеличиваются передние и задние шейные лимфатические узлы, а также затылочные, подчелюстные, надключичные, подключичные, подмышечные, локтевые, бедренные и паховые лимфоузлы. Размеры их достигают 0,5-2см в диаметре, они тестоватые на ощупь, умеренно или слабоболезненные, не спаяны между собой и окружающими тканями. Кожные покровы над ними не изменяются. Максимальная выраженность полиаденопатии диагностируется на 5-7 день болезни, а через 2 недели лимфоузлы начинают уменьшаться.
В процесс вовлекаются и небные миндалины, что проявляется признаками ангины, процесс сопровождается нарушением носового дыхания, гнусавостью голоса, наличием гнойного отделяемого на задней стенке глотки.
Увеличение селезенки (спленомегалия) – один из поздних признаков, к нормальным размерам селезенка возвращается через 2-3 недели заболевания, реже через 2 месяца.
Увеличение печени (гепатомегалия) встречается реже. В некоторых случаях наблюдается легкая желтуха, потемнение мочи.
При острой инфекции вируса Эпштейна-Барр редко страдает нервная система. Возможно развитие серозного менингита, иногда менингоэнцефалита, энцефаломиелита, полирадикулоневрита, но все процессы заканчиваются полным регрессом очаговых поражений.
Имеет место и сыпь, которая может быть различной. Это могут быть пятна, папулы, розеолы, точки или кровоизлияния. Экзантема держится около 10 дней.
Хроническая инфекция вируса Эпштейна-Барр
ХИВЭБ отличается долгой продолжительностью и периодическими рецидивами заболевания.
Больные жалуются на общую утомляемость, слабость, повышенную потливость. Возможно возникновение болей в мышцах и суставах, экзантемы, постоянного кашля в виде покряхтывания, нарушенного носового дыхания.
Также отмечаются головные боли, дискомфорт в правом подреберье, расстройства психики в виде эмоциональной лабильности и депрессий, ослабление памяти и внимания, снижение умственных способностей и нарушение сна.
Диагноз острой и хронической инфекции Эпштейна-Барр ставится на основании жалоб, клинических проявлений и лабораторных данных:
1. Общий анализ крови
Увеличение лейкоцитов, СОЭ, повышение лимфоцитов и моноцитов, обнаружение атипичных мононуклеаров. Возможно снижение или повышение тромбоцитов, гемоглобина (гемолитическая или аутоиммунная анемия).
2. Биохимический анализ крови
Повышение АСТ, АЛТ, ЛДГ и прочих ферментов, обнаружение белков острой фазы (СРБ, фибриноген), повышение билирубина и щелочной фосфатазы.
3. Иммунологическое исследование
Оценивается состояние системы интерферона, иммуноглобулинов и прочее.
4. Серологические реакции
Применяется метод иммуноферментного анализа, посредством которого оценивается количество и класс иммуноглобулинов (антител к вирусу Эпштейна-Барр). В острой стадии или при обострении преобладают IgM, а позднее, через 2-4 месяца IgG.
по данным независимой лаборатории Инвитро
С помощью метода полимеразной цепной реакции (ПЦР) определяют наличие ДНК вируса Эпштейна-Барр в различных биологических материалах (слюна, спинномозговая жидкость, мазки со слизистой верхних дыхательных путей, биоптаты внутренних органов).
6. По показаниям другие исследования и консультации
Консультация ЛОР-врача и иммунолога, рентгенография грудной клетки и придаточных пазух носа, УЗИ брюшной полости, оценка свертывающей системы крови, консультация онколога и гематолога.
Специфического лечения вирусной инфекции Эпштейна-Барр не существует. Лечение осуществляет врач-инфекционист (при острой и хронической инфекции) или врач-онколог при развитии опухолевидных новообразований.
Все больные, особенно с инфекционным мононуклеозом госпитализируются. Назначается соответствующая диета при развитии гепатита и покой.
При необходимости в терапию включают антибиотики (тетрациклин, сумамед, цефазолин) – например, при ангине с обширными налетами курсом на 7-10 дней.
Также назначаются иммуноглобулины внутривенно (интраглобин, пентаглобин), комплексные витамины (санасол, алфавит), антиаллергические препараты (тавегил, фенкарол).
Облегчение различных симптомов заболевания осуществляют жаропонижающими (парацетамол) при повышении температуры, при кашле – противокашлевые средства (либексин, мукалтин), при трудностях с носовым дыханием капли в нос (називин, адрианол) и прочее.
Длительность лечения зависит от тяжести течения и формы (острая или хроническая) заболевания и может составлять от 2-3 недель до нескольких месяцев.
Осложнения при острой и хронической инфекции вируса Эпштейна-Барр:
Прогноз при острой инфекции вирусом Эпштейна-Барр благоприятный. В остальных случаях прогноз зависит от тяжести и длительности заболевания, наличия осложнений и развитием опухолей.
ВЭБ – вирус Эпштейна Барр

Заболевания, которые вызывает ВЭБ, еще называют «болезнями поцелуев», ведь наибольшее количество вирусных частиц содержится в слюне инфицированного человека. Правда, полный отказ от поцелуев с кем-либо защититься от вируса, скорее всего, не поможет. Ведь вирус может передаваться не только через слюну. Почти 95% жителей Земли уже заражены ВЭБ. То, как вирус себя проявит, зависит от состояния вашей иммунной системы.
История названия вируса
Вирус Эпштейна-Барр, относящийся к самым распространенным вирусам в человеческой популяции, был открыт и описан не так давно, в средине прошлого столетия. Свое название он получил в честь английского вирусолога Майкла Эпштейна и его аспирантки Ивонны Барр, которые обнаружили этот вирус и исследовали его при помощи редкого в то время устройства – электронного микроскопа, который давал ученым значительно больше возможностей, чем обычный.
До появления электронных микроскопов биолог Илья Мечников предполагал, что онкологические и другие заболевания вызывают мельчайшие вирусы, которые при помощи увеличительных линз увидеть невозможно.
Вирус Эпштейна-Барр (ВЭБ): что это такое?
ВЭБ (или ЭБВ – аббревиатура названия вируса на английском языке: Epstein Barr Virus) входит в семейство Herpesviridae и подсемейство гамма-Herpesviridae. Это вирус герпеса 4 типа. Он способен поражать даже самых маленьких детей. Согласно статистике, более 10% детей в возрасте до года уже инфицированы этим вирусом. С течением времени и по мере взросления ребенка и его взаимодействия с окружающими людьми значительно увеличивается риск заражения. К 18 годам ВЭБ обнаруживается почти у 65% юношей и девушек вне зависимости от их образа жизни, социально-экономического статуса и отсутствия или наличия половых связей. Этот вирус встречается на всех континентах нашей планеты.
Источником заражения является инфицированный человек с типичными или стертыми, т.е. практически незаметными формами болезни. Наиболее распространенный путь передачи – воздушно-капельный. Вирус передается с частицами слюны во время разговора, при чихании и кашле, при употреблении пищи и напитков из одной посуды, при использовании общих средств гигиены и предметов обихода, в том числе игрушек у детей. Как уже упоминалось, возможна передача ВЭБ через поцелуи, а также через кровь, сперму, влагалищные и уретральные выделения. При трансплантации органов и переливании крови также может произойти заражение.
В отличие от многих других вирусов герпеса, ВЭБ при попадании в организм в первую очередь локализуется в области ротовой полости, глотки, миндалин и слюнных желез. Практически сразу же начинается активное размножение клеток вируса, после чего они распространяются по всем органам и системам. Инфицируется лимфатическая система, практически все внутренние органы, включая ЖКТ, а также кровь. Уже через несколько дней после заражения инфицированный человек начинает активно выделять вирус в окружающее пространство.
ВЭБ – персистирующая инфекция?
Обосновавшись в организме, ВЭБ у части людей приводит к развитию неверифицированной респираторной инфекции, что чаще всего все принимают за обычную простуду. Беспокоят слабость, повышается температура тела, дискомфорт в области носоглотки, увеличиваются лимфатические узлы.
Как правило, эти симптомы регрессируют в течение недели-двух, после чего ВЭБ-инфекция приобретает неактивное течение. Иммунная система пока не научилась навсегда избавляться от ВЭБ, т.е. эта инфекция является персистирующей, что подразумевает способность патогенных микроорганизмов длительное время жить в организме человека без каких-либо проявлений. Опасность персистенции состоит в том, что в любой момент «спящий» вирус может активизироваться и привести к развитию ряда заболеваний, в том числе опасных для жизни.
Классификация заболеваний при ЭБВ
При ослабленной иммунной системе ВЭБ способен стать причиной развития следующих заболеваний:
Вирус Эпштейна-Барра – главный «виновник» заболевания, о существовании которого знают пока не все, но многие ощущают на себе его влияние. Речь идет о синдроме хронической усталости (СХУ), который включен в Международную Классификацию Болезней (МКБ-10). Развитие этого синдрома приводит к длительной усталости, общей слабости и отсутствия улучшения состояния даже после отдыха. При этой персистирующей инфекции и СХУ поражаются нервная, эндокринная и иммунная системы человека. Отсутствие лечения может стать причиной развития тяжелой депрессии и различных других осложнений.
ЭБВ инфекция у детей
Вирус Эпштейна-Барр у детей нередко приводит к развитию такого заболевания, как инфекционный мононуклеоз. Инкубационный период инфекции составляет от четырех до семи недель. Развитие заболевания начинается с появления симптомов интоксикации, лихорадки, повышенной потливости, болей в горле. Поражаются ротоглотка и лимфатические узлы, печень, селезенка, наблюдаются изменения в составе крови. i
Лечение инфекционного мононуклеоза у детей проводят как амбулаторно, так и в условиях стационара, в зависимости от состояния ребенка. Методы медикаментозного лечения включают средства этиотропной и симптоматической терапии, а также средства иммунотерапии и иммунокоррекции.
В острую фазу заболевания ВЭБ способен подавлять продукцию интерферонов альфа, обеспечивающих вирусу возможность «ускользания от иммунитета», именно поэтому для лечения инфекционного мононуклеоза специалисты нередко назначают препараты на основе интерферона.
Препараты интерферона альфа входят в клинические рекомендации оказания медицинской помощи детям больным инфекционным мононуклеозом, разработанные научно-исследовательским центром по лечению инфекционно-воспалительных заболеваний у детей ФГБУ НИИДИ ФМБА России.
Какой сдать анализ, как провести диагностирование и как лечиться при ВЭБ
Для диагностики применяются физикальные данные и лабораторные исследования, в том числе метод ПЦР. Обнаружение антител к ЭБВ проводится путем ИФА. По показаниям также проводятся инструментальные методы диагностики, включающие рентгенографию, биопсию, КТ, МРТ и УЗИ и ряд других анализов.
При развитии инфекционного мононуклеоза для лечения взрослых так же, как и для лечения детей, применяются препараты для проведения этиотропного и симптоматического лечения, а также противовирусные препараты с содержанием интерферонов. ii
Как уже упоминалось выше, ВЭБ является вирусом герпеса 4 типа. Одним из препаратов, применяемых для лечения заболеваний, вызванных вирусами герпеса, является ВИФЕРОН – противовирусный и иммуномодулирующий препарат, который обладает рядом уникальных фармакологических свойств.
В составе препарата содержится интерферон альфа-2b, который помогает блокировать размножение вирусов, а также помогает корректировать показатели собственного иммунитета организма. ВИФЕРОН выпускается в форме свечей (суппозиториев), мази и геля. Научно доказано, что форма выпуска обеспечивает препарату уникальные фармакодинамические характеристики, а наличие высокоактивных антиоксидантов, витаминов Е и С, позволяет усилить противовирусную активность интерферона. Для лечения герпесвирусных инфекций у взрослых применяются свечи в дозировке 1 000 000 МЕ, у беременных женщин – 500 000 МЕ, у детей – 150 000 МЕ 1 раз в 12 часов в течение пяти дней.
Справочно-информационный материал
Автор статьи
Врач-терапевт, кардиолог, к.м.н.
Эпштейн Барр вирусная инфекция

Впервые о вирусе Эпштейна-Барр человечество узнало в 1961 году, когда английские хирурги, какой-то период времени работавшие в Уганде, представили научному миру доклад, который свидетельствовал о том, что в некоторых странах Африки у детей с частотой примерно восемь случаев на сто тысяч населения встречается особое онкологическое заболевание, получившее впоследствии название лимфома Беркитта. 1
Этим докладом заинтересовался известный вирусолог Майкл Эпштейн, который сразу же занялся исследованием образцов опухолей африканских детей. К научной работе ученый подключил свою помощницу Ивонну Барр, которая также занималась вирусологией. Вместе им удалось обнаружить новый вид герпес-вируса, впоследствии получивший название вирус Эпштейна-Барр. Это лимфотропный вирус человека, который содержит две молекулы ДНК и относится к семейству Herpesviride, подсемейству Gammaherpesviride и роду Lymphocryptovirus. 2 Как и все герпесвирусы, этот вирус обладает способностью пожизненно персистировать (постоянно пребывать, оставаться) в организме человека.
Накопленные к сегодняшнему дню научные знания свидетельствуют о колоссальной роли этого вируса в инфекционной, онкологической и иммунологической патологии человека. Избавиться от ВЭБ невозможно, но все же существуют схемы лечения, позволяющие успешно бороться с заболеваниями, которые вызывает этот вирус. 3
Хронический вирус Эпштейна-Барр: как происходит заражение
По одной из версий ученых, первая встреча с вирусом зависит от социальных условий, в которых проживает человек. Большинство детей в развивающихся странах и в социально-неблагополучных семьях инфицируется ВЭБ в возрасте до трех лет. В развитых странах инфицирование может происходить позже. Вирус передается очень легко – через слюну, при рукопожатиях, при переливании крови, во время половых контактов и при поцелуях. Распространение вируса через предметы обихода или воздушно-капельным путем маловероятно, но в некоторых руководствах указывается на то, что инфекция все же может передаваться таким образом. Это значит, что при проживании с человеком, который инфицирован, большинство людей гарантированно заразятся. Мать может передать вирус новорожденному ребенку во время родов. Также возможно проникновение вируса через плаценту внутриутробно.
ВЭБ-инфекция у детей
Многие родители часто задают вопрос «ВЭБ-инфекция: что это такое у детей?» Подробно ответить на него, рассказать о возможных последствиях и осложнениях может только врач, так же как и назначить диагностику и лечение.
В большинстве случаев первичный контакт с вирусом у ребенка происходит в течение первого десятилетия жизни. В раннем детстве болезнь обычно протекает бессимптомно или со скудной симптоматикой. Первичное инфицирование этим заболеванием в возрасте 10-20 лет и старше почти в 40% случаев приводит к появлению симптомов неверифицированной респираторной инфекции. При этом почти у 25% больных диагностируют инфекционный мононуклеоз (доброкачественный лимфобластоз, болезнь Филатова), представляющий собой острую вирусную инфекцию, при которой преимущественно поражаются ротоглотка, лимфоузлы, селезенка и печень.
Контагиозность (свойство инфекционных болезней передаваться от больных людей здоровым восприимчивым людям) при ВЭБ умеренная, что связано с низкой концентрацией вируса в слюне. Как и при большинстве других инфекционных заболеваний, на активацию вируса влияют факторы, снижающие общий и местный иммунитет. Вирус может вызвать активную форму заболевания, но также он способен длительное время персистировать в клетках человека в латентном виде, то есть не давая о себе знать до определенного периода.
Симптомы ВЭБ-вируса Эпштейна-Барр
При заражении вирус попадает внутрь организма с током крови или же чаще всего на слизистую оболочку рта, глотки, миндалины, слюнные железы. И сразу же начинает интенсивно размножаться. Вирионы при этом разносятся по организму и поражают иммунные клетки. Продолжительность инкубационного периода достаточно длительная – 30-50 дней. При недостаточном уровне Т-лимфоцитов, которые отвечают за способность иммунитета противостоять инфицированию, развиваются заболевания, в том числе мононуклеоз, который приводит к развитию следующих симптомов:
ВЭБ-симптомы у взрослого и ребенка могут включать увеличение селезенки – по мере развития заболевания этот орган может увеличиться до внушительных размеров, что сопровождается болями в левом подреберье. При поражении печени возможно развитие желтухи, что проявляется желтым оттенком кожи и слизистых оболочек, мелкими высыпаниями на коже, появлением темно-коричневой мочи и светлого оттенка кала.
По одной из версий, ЭБВИ является главной причиной широкого распространения синдрома хронической усталости – состояния, с которым хотя бы раз в жизни сталкивались многие современные люди. Этот синдром представляет собой болезнь, характеризующуюся длительной усталостью, которая не проходит даже после продолжительного отдыха. 4 Хроническая усталость, вызванная ВЭБ, часто сопровождается ломотой во всем теле, слабостью в мышцах, головными болями и различными гриппоподобными проявлениями. Также наблюдаются изменения умственной деятельности: нарушение концентрации внимания, ухудшение памяти, забывчивость, невнимательность.
Кроме того, вирус может дать о себе знать развитием периорбитального отека, который характеризуется припухлостью верхних, нижних или верхних и нижних век по причине скопления жидкости в жировой клетчатке. Острая ВЭБ-инфекция также может сопровождаться развитием конъюнктивитов, кератитов, увеитов и даже офтальмоплегии – паралича отдельных групп или всех мышц глаза.
Диагностика Эпштейн-Барр вирусной инфекции у детей и взрослых
Диагностика основана на ВЭБ-анализе, который подразумевает проведение серологических анализов. Этот вид исследования выявляет не сам вирус в крови, а реакцию иммунитета на этот вирус.
При помощи серологических реакций можно выявить антитела к ЭБВИ:
Также при подозрении на вирус Эпштейна-Барр проводятся общий анализ крови, печеночные пробы, ПЦР и другие виды лабораторной диагностики.
ПЦР ВЭБ – что это?
ПЦР-диагностика (полимеразно-цепная реакция) – это лабораторный метод исследования, который направлен на выявление не антител, а непосредственно самого вируса, его ДНК. Это современный метод диагностики, точность которого достигает практически 99,9%. Метод ПЦР подходит для исследования любых биологических жидкостей – крови, смывов из носоглотки, мокроты, семенной жидкости.
Положительный результат при проведении ПЦР на ВЭБ указывает на активный процесс вируса Эпштейна-Барр. Отрицательный результат, соответственно, указывает на отсутствие вируса в исследуемом материале.
Лечение ВЭБ-инфекции
В настоящее время общепринятых схем лечения ЭБВИ не существует. Однако современные представления о влиянии этого вируса на организм человека и данные об имеющемся риске развития серьезных заболеваний показывают необходимость проведения терапии и диспансерного наблюдения у взрослых и детей, столкнувшихся с ВЭБ. 6
При наличии показаний больному может быть предложено лечение в стационаре с дальнейшим восстановлением в домашних условиях. В острый период заболеваний, вызываемых вирусом, необходимо соблюдать щадящий режим и диету:
Также в зависимости от диагноза применяется медикаментозное лечение, которое должно быть комплексным, направленным на укрепление иммунитета, устранение симптомов, облегчение течения заболевания и профилактику развития возможных осложнений. Применяют антибактериальные препараты, противоаллергические (антигистаминные) препараты, при выраженной интоксикации и лихорадке – нестероидные противовоспалительные препараты, глюкортикостероиды, препараты для обработки горла и полости рта, гепатопротекторы и сорбенты, а также витамины, которые необходимы в восстановительный период после заболевания и для профилактики обострения ВЭБ-инфекции.
Также для лечения ЭБВИ в составе комплексной терапии применяются противовирусные препараты с содержанием интерферона – белка выделяемого клетками организма в ответ на вторжение вируса. Один из таких препаратов, который применяется для лечения взрослых и детей с первых дней жизни, – это противовирусный препарат ВИФЕРОН, обладающий широким спектром противовирусной активности. Противовирусные свойства способствуют блокировке размножение вируса, а иммуномодулирующий эффект способствует восстановлению иммунитета. Препараты, которые производят в виде суппозиториев, геля и мази, разработаны в результате фундаментальных исследований в области иммунологии, доказавших, что в присутствии антиоксидантов (витамины С, Е и другие) усиливается противовирусное действие интерферона.
Применение препарата Виферон при ВЭБ
Для лечения взрослых применяется ВИФЕРОН Свечи 1 000 000 МЕ два раза в день в течение 10 дней. Терапия заболеваний, ассоциированных с герпесом, – это трудоемкая и длительная задача, поэтому, возможно, потребуется повторение курса лечения несколько раз с небольшими интервалами.
Беременным женщинам с 14-й недели гестации рекомендуется препарат ВИФЕРОН Свечи в дозировке 500 000 ME с дальнейшим назначением поддерживающих курсов согласно инструкции по медицинскому применению.
Рекомендуемая доза препарата ВИФЕРОН Свечи для новорожденных, в т.ч. недоношенных с гестационным возрастом более 34 недель, – препарат 150 000 ME ежедневно по 1 суппозиторию 2 раза/сут через 12 ч. Курс лечения – 5 суток.
Недоношенным новорожденным с гестационным возрастом менее 34 недель назначают ВИФЕРОН 150 000 ME ежедневно по 1 суппозиторию 3 раза/сут через 8 ч. Курс лечения – 5 суток
Рекомендуемое количество курсов для лечения герпеса – 2-3 курса. Перерыв между курсами составляет 5 суток. По клиническим показаниям терапия может быть продолжена.
Справочно-информационный материал
Вирус Эпштейна-Барр

Заболевания, вызванные ВЭБ
Эпштейна-Барр вирусная инфекция, как правило, встречается у детей и молодых людей. Однако могут наблюдаться в любом возрасте. Клинические проявления инфекции крайне разнообразны и отличаются пестрой симптоматикой, что значительно затрудняет диагностику. Как правило, проявления ВЭБ развиваются на фоне снижения иммунитета, что свойственно всем герпесвирусным инфекциям. Первичные формы заболевания и его рецидивы всегда связаны с врожденным или приобретенным иммунодефицитом. У людей с выраженным иммунодефицитом наблюдаются генерализованные формы инфекции с поражением центральной нервной системы, печени, легких и почек. Нередко тяжелые формы инфекции ВЭБ, могут ассоциироваться с ВИЧ-инфекцией.
Внимание!
В настоящее время установлено, что ВЭБ также ассоциирован с целым рядом онкологических, преимущественно лимфопролиферативных и аутоиммунных заболеваний (классические ревматические болезни, васкулиты, неспецифический язвенный колит и др.). Кроме того, ВЭБ вызывает манифестные и стертые формы заболевания, протекающие по типу острого и хронического мононуклеоза.
Течение ВЭБ-инфекции
У людей с нормальным иммунитетом после заражения ВЭБ возможны два варианта. Инфекция может протекать бессимптомно либо проявляться в виде незначительных признаков, напоминающих грипп или острое респираторное вирусное заболевание (ОРВИ). Однако в случае заражения на фоне уже имеющегося иммунодефицита у пациента может развиться картина инфекционного мононуклеоза.
В случае развития острого инфекционного процесса возможны несколько вариантов исхода заболевания:
– выздоровление (ДНК вируса можно выявить только при специальном исследовании в единичных В-лимфоцитах или эпителиальных клетках);
– бессимптомное вирусоносительство или латентная инфекция (вирус определяется в слюне или лимфоцитах лабораторно);
– развитие хронического рецидивирующего процесса:
а) хроническая активная ВЭБ-инфекция по типу хронического инфекционного мононуклеоза;
б) генерализованная форма хронической активной ВЭБ-инфекции с поражением ЦНС, миокарда, почек и др.;
в) стертые или атипичные формы ВЭБ-инфекции: длительный субфебрилитет неясного генеза, рецидивирующие бактериальные, грибковые, часто микст-инфекции респираторного и желудочно-кишечного тракта, фурункулез;
г) развитие онкологических заболеваний (лимфома Беркитта, назофарингеальная карцинома и др.);
д) развитие аутоиммунных заболеваний;
е) ВЭБ-ассоциированный синдром хронической усталости.
Исход острой инфекции, вызванной ВЭБ, зависит от наличия и степени выраженности иммунного дефицита, а также от наличия ряда внешних факторов (стрессы, сопутствующие инфекции, операционные вмешательства, гиперинсоляция, переохлаждения и др.), способных нарушать работу иммунной системы.
Клинические проявления ВЭБ-инфекции
Клинические проявления заболеваний, вызванных ВЭБ, во многом зависят от остроты процесса. Также имеет значение первичность инфекционного процесса или возникновение клинической симптоматики хронической инфекции. В случае развития острого инфекционного процесса при заражении ВЭБ наблюдается картина инфекционного мононуклеоза. Он, как правило, возникает у детей и молодых людей.
Развитие данного заболевания приводит к появлению следующих клинических признаков:
– повышение температуры,
– увеличение различных групп лимфоузлов,
– поражение миндалин и гиперемии зева.
Достаточно часто наблюдается отечность лица и шеи, а также увеличение печени и селезенки.
В случае развития хронически активной ВЭБ-инфекция наблюдается длительное рецидивирующее течение заболевания. Пациентов беспокоят: слабость, потливость, нередко боли в мышцах и суставах, наличие различных кожных высыпаний, кашель, дискомфорт в горле, боли и тяжесть в правом подреберье, головные боли, головокружение, эмоциональная лабильность, депрессивные расстройства, нарушение сна, снижение памяти, внимания, интеллекта. Часто наблюдаются субфебрильная температура, увеличение лимфоузлов и гепатоспленомегалия различной степени выраженности. Обычно эта симптоматика имеет волнообразный характер.
У пациентов с выраженной иммунной недостаточностью возможно возникновение генерализованных форм ВЭБ-инфекции с поражением центральной и периферической нервной систем (развитие менингита, энцефалита, мозжечковой атаксии, полирадикулоневритов), а также с поражением других внутренних органов (развитие миокардита, гломерулонефрита, лимфоцитарного интерстициального пневмонита, тяжелых форм гепатита). Генерализованные формы ВЭБ-инфекции могут привести к летальному исходу.
Достаточно часто хроническая ВЭБ инфекция протекает стерто или может напоминать другие хронические заболевания. При стертых формах инфекции пациента может беспокоить волнообразно возникающие субфебрильная температура, боли в мышцах и лимфоузлах, слабость, нарушение сна. В случае течения инфекционного процесса под маской другого заболевания наиболее важными признаками являются: длительность симптоматики и устойчивость к терапии.
Лабораторные исследования

Их можно разделить на две группы скрининговые и уточняющие:
1. К скрининговым можно отнести те, которые наряду с клинической симптоматикой позволяют заподозрить ВЭБ-инфекцию. В клиническом анализе крови: могут наблюдаться: незначительный лейкоцитоз, лимфомоноцитоз, возможно, тромбоцитопения. В биохимическом анализе крови выявляются: повышение уровня трансаминаз и других ферментов, белков острой фазы – С-реактивный белок, фибриноген и др. Однако эти изменения не являются строго специфичными для ВЭБ-инфекции (их можно обнаружить и при других вирусных инфекциях).
2. Важным исследованием, позволяющим установить наличие возбудителя в организме, является серологическое обследование: повышение титров антител к ВЭБ, является критерием наличия инфекционного процесса в настоящее время или свидетельством контакта с инфекцией в прошлом. Однако наличие антител не позволяет однозначно говорить о том, что клинические проявления заболевания вызваны ВЭБ.
3. Для получения наиболее достоверных результатов используется ДНК-диагностика. С помощью метода полимеразной цепной реакции (ПЦР) определение ДНК ВЭБ проводят в различных биологических материалах: слюне, сыворотке крови, лейкоцитах и лимфоцитах периферической крови. При необходимости проводят исследование в биоптатах печени, лимфоузлов, слизистой кишечника и т. д. Таким образом, для постановки диагноза ВЭБ-инфекции, помимо проведения общеклинических обследований, необходимы серологические исследования (ИФА) и ДНК диагностика инфекции в различных материалах в динамике.
Лечение ВЭБ-инфекции
В настоящее время общепринятых схем лечения ВЭБ-инфекции не существует. Объем терапии больных, как с острой, так и с хронической активной ВЭБ-инфекцией может быть различным, в зависимости от длительности заболевания, тяжести состояния и иммунных расстройств. В комплексном лечении данного заболевания используются различные группы препаратов, в том числе рекомбинантные интерфероны, которые подавляют размножение вируса, защищают незараженные клетки, укрепляют иммунитет. Кроме того, применяются ациклические синтетические нуклеозиды и другие противовирусные препараты, обеспечивающие остновку репликации вируса в пораженных клетках, а также глюкокортикоиды, действие которых направлено на купирование воспалительных процессов в органах и тканях. В зависимости от выраженности тех или иных симптомов заболевания назначается различная симптоматическая терапия (анальгетики, антиоксиданты, нестероидные противовоспалительные средства, муколитики и др.).
Интерферон в лечении болезни
Препаратом выбора при лечении ВЭБ-инфекции может стать интерферон-альфа, в среднетяжелых случаях назначаемый в виде монотерапии. Обоснованием включением в терапевтический комплекс противовирусных средств иммунного действия (интерферонов) является то, что клинические проявления инфекции обычно связаны с иммунодефицитными состояниями различной степени выраженности. При ВЭБ-инфекции всегда наблюдается сниженная выработка собственного интерферона. Учитывая, что ВЭБ-инфекция является хроническим, персистирующим заболеванием, интерферонотерапия может быть рекомендована и в качестве профилактики обострений. В этом случае назначается курсовое лечение, длительность которого зависит от тяжести течения заболевания.
Из группы рекомбинантных интерферонов может назначаться препарат ВИФЕРОН® Суппозитории. Сочетание основного действующего вещества интерферона альфа-2b и высокоактивных антиоксидантов: альфа-токоферола ацетата и аскорбиновой кислоты (в составе лекарственной формы представлена в виде смеси аскорбиновая кислота/натрия аскорбат) позволяет снизить терапевтически эффективную концентрацию интерферона альфа-2b и избежать проявления побочных эффектов интерферонотерапии. В присутствии аскорбиновой кислоты и ее соли и альфа-токоферола ацетата возрастает специфическая противовирусная активность интерферона, усиливается его иммуномодулирующее действие и нормализуются показатели интерферона.
Лечение ВЭБ-инфекции необходимо проводить под контролем клинического анализа крови (один раз в 7—14 дней), биохимического анализа (один раз в месяц, при необходимости чаще), иммунологического исследования — через один-два месяца.
Справочно-информационный материал
Автор статьи
Врач дерматовенеролог, клинический иммунолог, д.м.н., профессор
Клинические формы хронической Эпштейн-Барр-вирусной инфекции: вопросы диагностики и лечения
Какие заболевания могут вызвать вирус Эпштейна-Барра? Какие симптомы типичны для ВЭБ-инфекции? Существуют ли строго специфичные для ВЭБ изменения лабораторных показателей? Что включает в себя комплексная терапия ВЭБ-инфекции?
Какие заболевания могут вызвать вирус Эпштейна-Барра? Какие симптомы типичны для ВЭБ-инфекции?
Существуют ли строго специфичные для ВЭБ изменения лабораторных показателей?
Что включает в себя комплексная терапия ВЭБ-инфекции?
В последние годы наблюдается рост числа больных, страдающих хроническими рецидивирующими герпес-вирусными инфекциями, которые во многих случаях сопровождаются выраженным нарушением общего самочувствия и целым рядом терапевтических жалоб. Наиболее широко распространены в клинической практике лабиальный герпес (чаще вызывается Herpes Simplex I), опоясывающий лишай (Herpes zoster) и генитальный герпес (чаще вызывается Herpes simplex II); в трансплантологии и гинекологии часто встречаются заболевания и синдромы, вызванные цитомегаловирусом (Cytomegalovirus). Однако о хронической инфекции, вызванной вирусом Эпштейна-Барр (ВЭБ), и ее формах врачи общей практики осведомлены явно недостаточно.
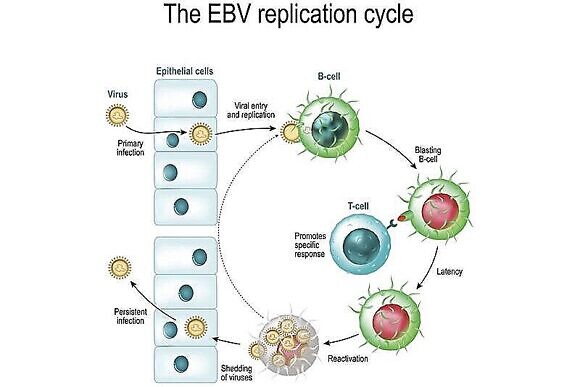
ВЭБ был впервые выделен из клеток лимфомы Беркетта 35 лет назад. Вскоре стало известно, что вирус может вызывать у человека острый мононуклеоз и назофарингеальную карциному. В настоящее время установлено, что ВЭБ ассоциирован с целым рядом онкологических, преимущественно лимфопролиферативных и аутоиммунных заболеваний (классические ревматические болезни, васкулиты, неспецифический язвенный колит и др.). Кроме того, ВЭБ может вызывать хронические манифестные и стертые формы заболевания, протекающие по типу хронического мононуклеоза [1, 3, 6, 9,12]. Вирус Эпштейна—Барр относится к семейству герпес-вирусов, подсемейство гамма-герпес-вирусов и род лимфокриптовирусов, содержит две молекулы ДНК и обладает способностью, как и другие вирусы этой группы, пожизненно персистировать в организме человека [6, 8]. У части больных на фоне иммунной дисфункции и наследственной предрасположенности к той или иной патологии ВЭБ может вызывать различные заболевания, о которых упоминалось выше. ВЭБ инфицирует человека, проникая через интактные эпителиальные слои путем трансцитоза в нижележащую лимфоидную ткань миндалин, в частности В-лимфоциты [7]. Проникновение ВЭБ в В-лимфоциты осуществляется через рецептор этих клеток CD21 — рецептор к С3d-компоненту комплемента. После инфицирования число пораженных клеток увеличивается посредством вирус-зависимой клеточной пролиферации. Инфицированные В-лимфоциты могут значительное время находиться в тонзиллярных криптах, что позволяет вирусу выделяться во внешнюю среду со слюной.
С инфицированными клетками ВЭБ распространяется по другим лимфоидным тканям и периферической крови. Созревание В-лимфоцитов в плазматические клетки (что происходит в норме при их встрече с соответствующим антигеном, инфектом) стимулирует размножение вируса, а последующая гибель (апоптоз) этих клеток приводит к выделению вирусных частиц [7] в крипты и слюну. В инфицированных вирусом клетках возможно два вида размножения: литический, то есть приводящий к гибели, лизису, клетки-хозяина, и латентный, когда число вирусных копий небольшое и клетка не разрушается. ВЭБ может длительно находиться в В-лимфоцитах и эпителиоцитах назофарингеальной области и слюнных желез. Кроме того, он способен инфицировать другие клетки: Т-лимфоциты, NK-клетки, макрофаги, нейтрофилы, эпителиоциты сосудов [1, 6, 8, 9]. В ядре клетки-хозяина ДНК ВЭБ может формировать кольцевую структуру — эписому, либо встраиваться в геном, вызывая хромосомные нарушения [14].
При острой или активной инфекции преобладает литическая репликация вируса.
Активное размножение вируса может происходить в результате ослабления иммунологического контроля, а также стимуляции размножения клеток, инфицированных вирусом под действием целого ряда причин: острой бактериальной или вирусной инфекции, вакцинации, стрессов и др.
По данным большинства исследователей, сегодня примерно 80—90% населения инфицировано ВЭБ. Первичная инфекция чаще возникает в детском или молодом возрасте. Пути передачи вируса различны: воздушно-капельный, контактно-бытовой, трансфузионный, половой, трансплацентарный. После заражения ВЭБ репликация вируса в организме человека и формирование иммунного ответа могут протекать бессимптомно либо проявляться в виде незначительных признаков ОРВИ. Но при попадании большого количества инфекта и/или наличии в данный период значимого ослабления иммунной системы у пациента может развиться картина инфекционного мононуклеоза. Возможно несколько вариантов исхода острого инфекционного процесса:
Ближайший и отдаленный прогноз для больного с острой инфекцией, вызванной ВЭБ, зависит от наличия и степени выраженности иммунной дисфункции, генетической предрасположенности к тем или иным ВЭБ-ассоциированным заболеваниям (см. выше), а также от наличия ряда внешних факторов (стрессы, инфекции, операционные вмешательства, неблагоприятное воздействие окружающей среды), повреждающих иммунную систему. Было обнаружено, что ВЭБ обладает большим набором генов, дающим ему возможность в определенной мере ускользать от иммунной системы человека. В частности, ВЭБ вырабатывает белки — аналоги ряда человеческих интерлейкинов и их рецепторов, изменяющих иммунный ответ [5]. В период активного размножения вирус продуцирует ИЛ-10-подобный белок, который подавляет Т-клеточный иммунитет, функцию цитотоксических лимфоцитов, макрофагов, нарушает все этапы функционирования естественных киллеров (то есть важнейших систем противовирусной защиты). Другой вирусный белок (BI3) также может подавлять Т-клеточный иммунитет и блокировать активность клеток-киллеров (через подавление интерлейкина-12). Еще одно свойство ВЭБ, как и других герпес-вирусов, высокая мутабельность, позволяет ему на определенное время избегать воздействия специфических иммуноглобулинов (которые были наработаны к вирусу до его мутации) и клеток иммунной системы хозяина. Таким образом, размножение ВЭБ в организме человека может явиться причиной усугубления (возникновения) вторичного иммунодефицита.
Клинические формы хронической инфекции, вызванной вирусом Эпштейна—Барр
Хроническая активная ВЭБ-инфекция (ХА ВЭБИ) характеризуется длительным рецидивирующим течением и наличием клинических и лабораторных признаков вирусной активности [9]. Пациентов беспокоят слабость, потливость, нередко — боли в мышцах и суставах, наличие кожных высыпаний, кашель, затрудненное носовое дыхание, дискомфорт в горле, боли, тяжесть в правом подреберье, прежде нехарактерные для данного больного головные боли, головокружение, эмоциональная лабильность, депрессивные расстройства, нарушение сна, снижение памяти, внимания, интеллекта. Часто наблюдаются субфебрильная температура, увеличение лимфоузлов, гепатоспленомегалия различной степени выраженности. Нередко эта симптоматика имеет волнообразный характер. Иногда больные описывают свое состояние как хронический грипп.
У значительной части больных с ХА ВЭБИ наблюдается присоединение других герпетических, бактериальных и грибковых инфекций (герпес-лабиалис, генитальный герпес, молочница, воспалительные заболевания верхних дыхательных путей и желудочно-кишечного тракта).
ХА ВЭБИ характеризуется лабораторными (косвенными) признаками вирусной активности, а именно относительным и абсолютным лимфомоноцитозом, наличием атипичных мононуклеаров, реже моноцитозом и лимфопенией, в ряде случаев анемией и тромбоцитозом. При исследовании иммунного статуса у больных ХА ВЭБИ наблюдаются изменение содержания и функции специфических цитотоксических лимфоцитов, естественных киллеров, нарушение специфического гуморального ответа (дисиммуноглобулинемия, длительное отсутствие наработки иммуноглобулина G (IgG) или так называемое отсутствие сероконверсии к позднему нуклеарному антигену вируса — EBNA, что отражает несостоятельность иммунологического контроля размножения вируса. Кроме того, по нашим данным, более чем у половины больных снижена способность к стимулированной продукции интерферона (ИФН), повышено содержание сывороточного ИФН, имеют место дисиммуноглобулинемия, нарушение авидности антител (их способности прочно связываться с антигеном), уменьшено содержания DR+лимфоцитов, нередко повышены показатели циркулирующих иммунных комплексов и антител к ДНК.
У лиц с выраженной иммунной недостаточностью возможно возникновение генерализованных форм ВЭБ-инфекции с поражением центральной и периферической нервной систем (развитие менингита, энцефалита, мозжечковой атаксии, полирадикулоневритов), а также с поражением других внутренних органов (развитие миокардита, гломерулонефрита, лимфоцитарного интерстициального пневмонита, тяжелых форм гепатита). Генерализованные формы ВЭБ-инфекции нередко заканчиваются летальным исходом [10, 15].
ВЭБ-ассоциированный гемофагоцитарный синдром характеризуется развитием анемии или панцитопении. Часто сочетается с ХА ВЭБИ, инфекционным мононуклеозом и лимфопролиферативными заболеваниями. В клинической картине преобладают интермиттирующая лихорадка, гепатоспленомегалия, лимфоаденопатия, панцитопения или выраженная анемия, печеночная дисфункция, коагулопатия. Гемофагоцитарный синдром, развивающийся на фоне инфекционного мононуклеоза, характеризуется высокой летальностью (до 35%). Вышеописанные изменения объясняют гиперпродукцией провоспалительных цитокинов (ФНО, ИЛ1 и ряда других) Т-клетками, инфицированными вирусом. Эти цитокины активируют систему фагоцитов (размножение, дифференцировку и функциональную активность) в костном мозге, периферической крови, печени, селезенке, лимфоузлах. Активированные моноциты и гистиоциты начинают поглощать клетки крови, что приводит к их разрушению. Более тонкие механизмы этих изменений находятся в стадии изучения.
Стертые варианты хронической ВЭБ-инфекции
По нашим данным, ХА ВЭБИ нередко протекает стерто или под масками других хронических заболеваний.
Можно выделить две наиболее часто встречающиеся формы латентной вялой ВЭБ-инфекции. В первом случае больных беспокоит длительный субфебрилитет неясного генеза, слабость, боли в периферических лимфоузлах, миалгии, артралгии. Характерна также волнообразность симптоматики [11]. У другой категории больных помимо вышеописанных жалоб имеют место маркеры вторичного иммунодефицита в виде ранее нехарактерных для них частых инфекций дыхательных путей, кожи, желудочно-кишечного тракта, гениталий, которые на фоне терапии полностью не проходят или же быстро рецидивируют. Наиболее часто в анамнезе этих пациентов имеют место длительные стрессовые ситуации, чрезмерные психические и физические перегрузки, реже — увлечение голоданием, модными диетами и т. д. Нередко вышеописанное состояние развивалось после перенесенной ангины, ОРЗ, гриппоподобного заболевания. Характерными для этого варианта инфекции также являются устойчивость и длительность симптоматики — от шести месяцев до 10 и более лет. При повторных обследованиях обнаруживают ВЭБ в слюне и/или лимфоцитах периферической крови. Как правило, повторные углубленные обследования, проводимые у большинства этих пациентов, не позволяют обнаружить других причин длительного субфебрилитета и развития вторичного иммунодефицита.
Очень важен для постановки диагноза ХА ВЭБИ является и тот факт, что в случае устойчивого подавления вирусной репликации удается достичь длительной ремиссии у большинства пациентов. Диагностика ХА ВЭБИ затруднена из-за отсутствия специфических клинических маркеров заболевания. Определенный «вклад» в гиподиагностику вносит и недостаточная информированность практических врачей о данной патологии. Тем не менее, учитывая прогрессирующий характер ХА ВЭБИ, а также серьезность прогноза (риск развития лимфопролиферативных и аутоиммунных заболеваний, высокая летальность при развитии гемофагоцитарного синдрома), при подозрении на ХА ВЭБИ необходимо проводить соответствующее обследование. Наиболее характерный клинический симптомокомплекс при ХА ВЭБИ — это длительный субфебрилитет, слабость и снижение работоспособности, боли в горле, лимфаденопатия, гепатоспленомегалия, печеночная дисфункция, психические нарушения. Важным симптомом является отсутствие полного клинического эффекта от проведения общепринятой терапии астенического синдрома, общеукрепляющей терапии, а также от назначения антибактериальных препаратов.
При проведении дифференциальной диагностики ХА ВЭБИ в первую очередь следует исключить следующие заболевания:
Лабораторные исследования в диагностике ВЭБ-инфекции
Как уже упоминалось выше, все перечисленные изменения не являются строго специфичными для ВЭБ-инфекции (их можно обнаружить и при других вирусных инфекциях).
По нашим данным, в иммунном статусе при ВЭБ-инфекции встречаются два вида изменений: повышенная активность отдельных звеньев иммунной системы и/или дисбаланс и недостаточность других. Признаками напряженности противовирусного иммунитета могут быть повышенные уровни ИФН в сыворотке крови, IgА, IgМ, IgЕ, ЦИК, нередко — появление антител к ДНК, повышение содержания естественных киллеров (CD16+), Т-хелперов (CD4+) и/или цитотоксических лимфоцитов (CD8+). Система фагоцитов может быть активирована.
В свою очередь, иммунная дисфункция/недостаточность при этой инфекции проявляется снижением способности к стимулированной продукции ИФН альфа и/или гамма, дисиммуноглобулинемией (снижение содержания IgG, реже IgА, повышение содержания Ig М), снижением авидности антител (их способности прочно связываться с антигеном), снижением содержания DR+лимфоцитов, CD25+ лимфоцитов, то есть активированных Т-клеток, уменьшением числа и функциональной активности естественных киллеров (CD16+), Т-хелперов (CD4+), цитотоксических Т-лимфоцитов (CD8+), снижением функциональной активности фагоцитов и/или изменением (извращением) их реакции на стимулы, в том числе на иммунокорректоры.
Специфические IgM-АТ появляются в острой фазе заболевания или в период обострения и через четыре–шесть недель, как правило, исчезают. IgG-АТ к ЕА (ранние) также появляются в острой фазе, являются маркерами активной репликации вируса и при выздоровлении снижаются за три–шесть месяцев. IgG-АТ к VCA (ранние) определяются в остром периоде с максимумом ко второй–четвертой неделе, затем их количество снижается, и пороговый уровень сохраняется длительное время. IgG-АТ к EBNA выявляются спустя два — четыре месяца после острой фазы, и их выработка сохраняется в течение всей жизни.
По нашим данным, при ХА ВЭБИ более чем у половины больных в крови определяются «ранние» IgG-АТ, в то время как специфические IgM-АТ определяются значительно реже, при этом содержание поздних IgG-АТ к EBNA колеблется в зависимости от стадии обострения и состояния иммунитета.
Надо отметить, что проведение серологического исследования в динамике помогает в оценке состояния гуморального ответа и эффективности противовирусной и иммунокорригирующей терапии.
Использование данного метода в клинической практике для выявления того или иного внутриклеточного агента из-за слишком высокой его чувствительности нередко затруднено, так как нет возможности отличить здоровое носительство (минимальное количество инфекта) от проявлений инфекционного процесса с активным размножением вируса. Поэтому для клинических исследований используют ПЦР-методику с заданной, более низкой чувствительностью. Как показали наши исследования, применение методики с чувствительностью 10 копий в пробе (1000 ГЭ/мл в 1 мл образца) позволяет выявлять здоровых носителей ВЭБ, в то время как снижение чувствительности метода до 100 копий (10000 ГЭ/мл в 1 мл образца) дает возможность диагностировать лиц с клинико-иммунологическими признаками ХА ВЭБИ.
Мы наблюдали больных с наличием клинических и лабораторных данных (в том числе результатов серологических исследований), характерных для вирусной инфекции, у которых при первичном обследовании анализ на ДНК ВЭБ в слюне и клетках крови был отрицательным. Важно отметить, что в этих случаях нельзя исключить репликацию вируса в желудочно-кишечном тракте, костном мозге, коже, лимфоузлах и др. Только повторное обследование в динамике может подтвердить или исключить наличие или отсутствие ХА ВЭБИ.
Таким образом, для постановки диагноза ХА ВЭБИ помимо проведения общеклинического обследования необходимы исследование иммунного статуса (противовирусного иммунитета), ДНК, диагностика инфекции в различных материалах в динамике, серологические исследования (ИФА).
Лечение хронической Эпштейн—Барр-вирусной инфекции
В настоящее время общепринятых схем лечения ХА ВЭБИ не существует. Однако современные представления о влиянии ВЭБ на организм человека и данные об имеющемся риске развития серьезных, нередко фатальных заболеваний показывают необходимость проведения терапии и диспансерного наблюдения у больных, страдающих ХА ВЭБИ.
Данные литературы и опыт нашей работы позволяют дать патогенетически обоснованные рекомендации по терапии ХА ВЭБИ. В комплексном лечении данного заболевания используют следующие препараты:
Другие группы лекарств, как правило, играют вспомогательную роль.
До начала лечения желательно обследовать членов семьи больного на предмет выделения вирусов (со слюной) и возможности повторного инфицирования пациента, при необходимости подавление вирусной репликации проводят и у членов семьи.
Препаратом выбора является интерферон-альфа, в среднетяжелых случаях назначаемый в виде монотерапии [14]. Хорошо зарекомендовал себя (в том, что касается биологической активности и переносимости) отечественный рекомбинантный препарат реаферон, при этом стоимость его существенно ниже, чем у зарубежных аналогов. Используемые дозы ИФН-альфа различаются в зависимости от веса, возраста, переносимости препарата. Минимальные дозы — 2 млн. ЕД в сутки (по 1 млн. ЕД два раза в день внутримышечно), первую неделю ежедневно, затем три раза в неделю в течение трех–шести месяцев. Оптимальные дозы — 4–6 млн. ЕД (по 2—3 млн. ЕД два раза в день).
ИФН-альфа, как провоспалительный цитокин, может вызвать гриппоподобную симптоматику (лихорадка, головные боли, головокружение, миалгии, артралгии, вегетативные расстройства — изменение АД, ЧСС, реже диспептические явления).
Выраженность указанных симптомов зависит от дозы и индивидуальной переносимости препарата. Это преходящие симптомы (исчезают через 2—5 дней от начала лечения), и часть из них контролируется назначением нестероидных противовоспалительных средств. При лечении препаратами ИФН-альфа могут возникать обратимые тромбоцитопения, нейтропения, кожные реакции (зуд, сыпи разнообразного характера), редко — алопеция. Длительное применение ИФН-альфа в больших дозах может привести к иммунной дисфункции, клинически проявляющейся фурункулезом, другими гнойничковыми и вирусными поражениями кожи.
В среднетяжелых и тяжелых случаях, а также при неэффективности препаратов ИФН-альфа к лечению необходимо подключать аномальные нуклеодиты — валацикловир (валтрекс), ганцикловир (цимевен) или фамцикловир (фамвир).
Курс лечения аномальными нуклеотидами должен составлять не менее 14 дней, первые семь дней желательно внутривенное введение препарата.
В случаях тяжелого течения ХА ВЭБИ в комплексную терапию включают также препараты иммуноглобулинов для внутривенного введения в дозе 10—15 г. При необходимости (по результатам иммунологического обследования) — назначают иммунокорректоры с Т-активирующей способностью или замещающие тимические гормоны (тимоген, иммунофан, тактивин, и др.) в течение одного-двух месяцев с постепенной отменой или переходом на поддерживающие дозы (два раза в неделю).
Лечение ВЭБ-инфекции необходимо проводить под контролем клинического анализа крови (один раз в 7—14 дней), биохимического анализа (один раз в месяц, при необходимости чаще), иммунологического исследования — через один-два месяца.
К противовирусной терапии препаратами ИФН-альфа и аномальными нуклеотидами в первую очередь подключают системные кортикостероиды в дозах: парентерально (в пересчете на преднизолон) 120–180 мг в сутки, или 1,5–3 мг/кг, возможно использование пульс-терапии метипредом 500 мг в/в капельно, или внутрь по 60–100 мг в сутки. Внутривенно вводят плазму и/или препараты иммуноглобулинов для внутривенного введения. При выраженной интоксикации показаны введение детоксицирующих растворов, плазмаферез, гемосорбция, назначение антиоксидантов. В тяжелых случаях применяют цитостатики: этопозид, циклоспорин (сандиммун или консупрен).
Лечение назначают при появлении клиники ВЭБ-инфекции или при формировании признаков ВИД.
Проведение комплексной терапии с включением указанных выше препаратов позволяет добиться ремиссии заболевания у части пациентов с генерализованной формой заболевания и при гемофагоцитарном синдроме. У больных со среднетяжелыми проявлениями ХА ВЭБИ и в случаях стертого течения заболевания эффективность терапии выше (70—80%) помимо клинического эффекта часто удается добиться подавления репликации вируса.
После подавления размножения вируса и получения клинического эффекта важно продлить ремиссию. Показано проведение санаторно-курортного лечения.
Больных следует информировать о важности соблюдения режима труда и отдыха, полноценного питания, ограничения/прекращения приема алкоголя; при наличии стрессовых ситуаций необходима помощь психотерапевта. Кроме того, при необходимости проводят поддерживающую иммунокорригирующую терапию.
Таким образом, лечение больных с хронической Эпштейн—Барр-вирусной инфекцией является комплексным, проводится под лабораторным контролем и включает применение препаратов интерферона-альфа, аномальных нуклеотидов, иммунокорректоров, заместительных иммунотропных препаратов, глюкокортикоидных гормонов, симптоматических средств.
Литература
И. К. Малашенкова, кандидат медицинских наук
Н. А. Дидковский, доктор медицинских наук, профессор
Ж. Ш. Сарсания, кандидат медицинских наук
М. А. Жарова, Е. Н. Литвиненко, И. Н. Щепеткова, Л. И. Чистова, О. В. Пичужкина
НИИ физико-химической медицины МЗ РФ
Т. С. Гусева, О. В. Паршина
ГУНИИ эпидемиологии и микробиологии им. Н. Ф. Гамалеи РАМН, Москва
Клиническая иллюстрация случая хронической активной ВЭБ-инфекции с гемофагоцитарным синдромом
Больная И. Л., 33 лет, обратилась в лабораторию клинической иммунологии НИИ ФХМ 20.03.97 с жалобами на длительный субфебрилитет, выраженную слабость, потливость, боли в горле, сухой кашель, головные боли, одышку при движении, учащенное сердцебиение, нарушения сна, эмоциональную лабильность (повышенную раздражительность, обидчивость, плаксивость), забывчивость.
Из анамнеза: осенью 1996 года после тяжелой ангины (сопровождавшейся сильной лихорадкой, интоксикацией, лимфоаденопатией) возникли вышеуказанные жалобы, длительно сохранялись увеличение СОЭ, изменения лейкоцитарной формулы (моноцитоз, лейкоцитоз), была выявлена анемия. Амбулаторное лечение (антибиотикотерапия, сульфаниламиды, препараты железа и др.) оказалось неэффективным. Состояние прогрессивно ухудшалось.
При поступлении: t тела — 37,8°С, кожные покровы повышенной влажности, выраженная бледность кожи и слизистых. Лимфоузлы (подчелюстные, шейные, подмышечные) увеличены до 1-2 см, плотноэластической консистенции, болезненные, не спаяны с окружающими тканями. Зев гиперемирован, отечен, явления фарингита, миндалины увеличены, рыхлые, умеренно гиперемированы, язык обложен бело-серым налетом, гиперемирован. В легких дыхание с жестким оттенком, рассеянные сухие хрипы на вдохе. Границы сердца: левая увеличена на 0,5 см влево от среднеключичной линии, тоны сердца сохранены, короткий систолический шум над верхушкой, ритм неправильный, экстрасистолия (5—7 в мин), ЧСС — 112 в мин, АД — 115/70 мм рт ст. Живот вздут, умеренно болезненный при пальпации в правом подреберье и по ходу толстой кишки. По данным УЗИ органов брюшной полости, незначительное увеличение размеров печени и — в несколько большей степени — селезенки.
Из лабораторных анализов обращали на себя внимание нормохромная анемия со снижением Hb до 80 г/л с анизоцитозом, пойкилоцитозом, полихроматофилией эритроцитов; ретикулоцитоз, нормальное содержание сывороточного железа (18,6 мкм/л), отрицательная реакция Кумбса. Кроме того, наблюдались лейкоцитоз, тромбоцитоз и моноцитоз с большим количеством атипичных мононуклеаров, ускорение СОЭ. В биохимических анализах крови отмечались умеренное повышение трансаминаз, КФК. ЭКГ: ритм синусовый, неправильный, предсердная и желудочковая экстрасистолия, ЧСС до 120 в минуту. Электрическая ось сердца отклонена влево. Нарушение внутрижелудочковой проводимости. Снижение вольтажа в стандартных отведениях, диффузные изменения миокарда, в грудных отведениях наблюдались изменения, характерные для гипоксии миокарда. Также был существенно нарушен иммунный статус — повышено содержание иммуноглобулина М (IgМ) и снижено иммуноглобулинов А и G (IgА и IgG), наблюдалось преобладание продукции низкоавидных, то есть функционально неполноценных антител, дисфункция Т-звена иммунитета, повышение уровня сывороточного ИФН, снижение способности к продукции ИФН в ответ на многие стимулы.
В крови были повышены титры IgG-антител к ранним и поздним вирусным антигенам (VCA, EA EBV). При вирусологическом исследовании (в динамике) методом полимеразной цепной реакции (ПЦР) в лейкоцитах периферической крови была обнаружена ДНК ВЭБ.
В эту и последующие госпитализации проводились углубленное ревматологическое обследование и онкологический поиск, были исключены также другие соматические и инфекционные заболевания.
Больной были поставлены следующие диагнозы: хроническая активная ВЭБ-инфекция, умеренная гепатоспленомегалия, очаговый миокардит, соматогенно обусловленная персистирующая депрессия; вирусассоциированный гемофагоцитарный синдром. Иммунодефицитное состояние; хронический фарингит, бронхит смешанной вирусно-бактериальной этиологии; хронический гастрит, энтерит, дисбиоз кишечной флоры.
Несмотря на проведенную беседу, от введения глюкокортикоидов и препаратов интерферона-альфа больная категорически отказалась. Было проведено лечение, включающее противовирусную терапию (виролекс внутривенно в течение недели, с переходом на зовиракс 800 мг 5 раз в день per os), иммунокорригирующую терапию (тимоген по схеме, циклоферон 500 мг по схеме, иммунофан по схеме), заместительную терапию (октагам по 2,5 г два раза внутривенно капельно), детоксикационные мероприятия (инфузии гемодеза, энтеросорбция), антиоксидантную терапию (токоферрол, аскорбиновая кислота), использовали препараты-метаболики (эссенциале, рибоксин), назначалась витаминотерапия (поливитамины с микроэлементами).
После проведенного лечения у больной нормализовалась температура, уменьшились слабость, потливость, улучшились некоторые показатели иммунного статуса. Однако полностью подавить репликацию вируса не удалось (ВЭБ продолжал определяться в лейкоцитах). Клиническая ремиссия продолжалась недолго — через полтора месяца наступило повторное обострение. При исследовании помимо признаков активации вирусной инфекции, анемии, ускорения СОЭ были выявлены высокие титры антител к сальмонелле. Проводилось амбулаторное лечение основного и сопутствующего заболевания. Тяжелое обострение началось в январе 1998 года после острого бронхита и фарингита. По данным лабораторных исследований, в этот период отмечались утяжеление анемии (до 76 г/л) и нарастание количества атипичных мононуклеаров в крови. Отмечалось нарастание гепатоспленомегалии, в мазке из зева найдены Chlamidia Trachomatis, золотистый стафилококк, стрептококк, в моче — Ureaplasma Urealiticum, в крови обнаружено существенное повышение титров антител к EBV, CMV, вирусу простого герпеса 1-го типа (HSV 1). Таким образом, у больной увеличивалось число сопутствующих инфекций, что также свидетельствовало о нарастании недостаточности иммунитета. Проводилась терапия индукторами интерферона, заместительная терапия Т-активаторами, антиоксидантами, метаболиками, длительная детоксикация. Заметный клинический и лабораторный эффект был достигнут к июню 1998 года, пациентке рекомендовано продолжить метаболическую, антиоксидантную, иммунозаместительную терапию (тимоген и др.). При повторном исследовании осенью 1998 года в слюне и лимфоцитах ВЭБ не определялся, хотя сохранялись умеренная анемия и иммунная дисфункция.
Таким образом, у больной И., 33 лет, острая ВЭБ-инфекция приняла хроническое течение, осложнилась развитием гемофагоцитарного синдрома. Несмотря на то что удалось достигнуть клинической ремиссии, больная нуждается в динамическом наблюдении с целью как контроля репликации ВЭБ, так и своевременной диагностики лимфопролиферативных процессов (учитывая высокий риск их развития).
Вирус Эпштейна-Барр у детей
Вирус Эпштейна-Барр у детей проявляется в виде инфекционного мононуклеоза, ОРВИ или хронического заболевания.
Для большинства людей герпес – это «простуда на губах». Однако, вирус Эпштейна-Барр является разновидностью герпеса, но IV типа и «родственником» ветрянки, цитомегаловируса и простого герпеса. Вирус Эпштейна-Барр (как и остальные представители семейства герпесов) – очень широко распространен, до 95% населения земного шара являются его носителями. В 80% случаев заражение происходит в детском возрасте, чаще до 3 лет. Попав один раз в организм, инфекционный агент остаётся в нём пожизненно.
Вирус может размножаться только в клетках организма человека. Часть клеток под воздействием заболевания претерпевает изменения. Измененные клетки позволяют вирусу сохраняться в организме человека навсегда в «спящем» состоянии. При снижении иммунитета «хозяина» микроорганизм активируется, начинает размножаться и завоевывает новые клетки, что проявляется признаками болезни
Инфекционный мононуклеоз у детей
Диагностика заболевания, вызванного ВЭБ
Лабораторные анализы при мононуклеозе
Появление реактивных лимфоцитов в анализе крови более 10% (чаще 60-80%) позволяет врачу заподозрить мононуклеоз и продолжить поиск его причины.
Мишенью для вируса Эпштейна-Барр в организме человека являются лимфоциты, которые изменяются под влиянием патогена, и становятся похожими по строению на другие клетки – моноциты. Такие клетки называются реактивные лимфоциты, или атипичные мононуклеары (от названия клеток появилось название болезни – мононуклеоз).
Исследование методом ПЦР
Метод ПЦР направлен на выявление ДНК вируса Эпштейна-Барр, то есть его генетического материала. Актуален именно в детском возрасте, в период первичной инфекции – при мононуклеозе. Исследуется кровь, моча, слюна или мазок из ротоглотки.
При хроническом течении болезни ПЦР не будет столь информативна, поскольку если патоген попал в организм, он остаётся пожизненно, и выявление его в крови или тканях будет говорить лишь о том, что организм инфицирован, но когда произошло заражение – неделю или 2 года назад – ответа на вопрос мы не получим. Для этого надо изучить иммунитет человека, исследовав антитела.
Антитела к вирусу Эпштейна-Барр
Чтобы понять суть исследования, разберёмся, что происходит в организме в ответ на попадание инфекционного агента?
Иммуноглобулины М (IgM) появляются первыми, они являются маркерами первичной встречи с возбудителем и исчезают из крови примерно через месяц. Но при ВЭБ- инфекции иммуноглобулины IgM могут сохраняться длительно, поскольку ВЭБ воздействуют на иммунные клетки.
Иммуноглобулины G (IgG) – стойкие, синтезируются позже других антител, на 3-4 неделе заболевания и сохраняют информацию о болезни пожизненно. Они точно свидетельствуют о том, что именно данный тип герпеса попал в организм. Обычно наличие IgG и отсутствие IgM говорит о том, что встреча с микроорганизмом произошла давно. К вирусам герпеса это не относится. Даже при многолетнем течении заболевания в какие моменты одновременно могут определяться IgG и IgM.
И для того, чтобы в этом разобраться врачу, необходимо сдать все анализы.
Как оценить давность герпетической инфекции (в том числе ВЭБ)?
С этой целью определяют Авидность IgG к вирусу Эпштейна-Барр. Авидность – это степень прочности связи антител с белками вируса. Чем дольше вирус находится в организме, тем связь становится прочнее и стабильнее. Авидность IgG выражается в процентах: высокая авидность говорит о давнем заболевании, даже при наличии IgM; низкая авидность свидетельствует об о недавней встрече с вирусом.
Лечение инфекции, вызванной вирусом Эпштейна-Барр.
Известно, что специфического лечения не существует! Не придуманы противовирусные препараты, доказавшие свою эффективность. Поэтому обязательно обращайтесь к врачу и не занимайтесь самолечением.
Лечение острой инфекции симптоматическое и включает основные моменты:
Важно: своевременная диагностика мононуклеоза и других проявлений острой первичной инфекции, вызванной вирусом Эпштейна-Барр, способствует своевременному лечению и препятствует развитию осложнений.
Современные подходы к лечению Эпштейна–Барр-вирусной инфекции у взрослых
Одной из актуальных проблем современной медицины является высокая инфицированность населения одним из представителей оппортунистических возбудителей — вирусом Эпштейна–Барр (ВЭБ).
Одной из актуальных проблем современной медицины является высокая инфицированность населения одним из представителей оппортунистических возбудителей — вирусом Эпштейна–Барр (ВЭБ). Практикующие врачи в своей повседневной практике чаще сталкиваются с клинически манифестными формами первичной Эпштейна–Барр-вирусной инфекции (ЭБВИ) в виде острой, как правило, не верифицированной респираторной инфекцией (более 40% случаев) или инфекционным мононуклеозом (около 18% всех заболеваний) [1, 2]. В большинстве случаев эти заболевания протекают доброкачественно и заканчиваются выздоровлением, но с пожизненной персистенцией ВЭБ в организме переболевшего [1, 3–5].
Однако в 10–25% случаев первичное инфицирование ВЭБ, протекающее бессимптомно, и острая ЭБВИ могут иметь неблагоприятные последствия [6–9] с формированием лимфопролиферативных и онкологических заболеваний, синдрома хронической усталости, ВЭБ-ассоциированного гемофагоцитарного синдрома и др. [7, 9, 11–14].
До настоящего времени нет четких критериев, позволяющих прогнозировать исход первичного инфицирования ВЭБ. Перед врачом, к которому обращается пациент с острой ЭБВИ, всегда встает вопрос: что предпринять в каждом конкретном случае, чтобы максимально снизить риск развития хронической ЭБВИ и ВЭБ-ассоциированных патологических состояний Этот вопрос не праздный, и ответить на него действительно очень трудно, т. к. до сих пор нет четкой патогенетически обоснованной схемы лечения больных, а имеющиеся рекомендации часто противоречат друг другу.
По мнению многих исследователей, лечение ЭБВИ-мононуклеоза (ЭБВИМ) не требует назначения специфической терапии [15–17]. Лечение больных, как правило, проводится в амбулаторных условиях, изоляция пациента не требуется. Показаниями к госпитализации следует считать длительную лихорадку, выраженный синдром тонзиллита и/или синдром ангины, полилимфаденопатию, желтуху, анемию, обструкцию дыхательных путей, боли в животе и развитие осложнений (хирургических, неврологических, гематологических, со стороны сердечно-сосудистой и дыхательной системы, синдром Рейе).
При легком и среднетяжелом течении ЭБВ ИМ больным целесообразно рекомендовать палатный или общий режим с возвращением к обычной деятельности на адекватном для каждого конкретного больного физическом и энергетическом уровне. Проведенное многоцентровое исследование показало, что необоснованно рекомендуемый строгий постельный режим удлиняет период выздоровления и сопровождается длительным астеническим синдромом, требующим нередко медикаментозного лечения [18].
При легком течении ЭБВ ИМ лечение больных ограничивается поддерживающей терапией, включающей адекватную гидратацию, полоскание ротоглотки раствором антисептиков (с добавлением 2% раствора лидокаина (ксилокаина) при выраженном дискомфорте в глотке), нестероидные противовоспалительные препараты, такие как парацетамол (Ацетаминофен, Тайленол). По мнению ряда авторов назначение блокаторов Н2 рецепторов, витаминов, гепатопротекторов и местная обработка миндалин различными антисептиками являются малоэффективными и необоснованными способами лечения [19, 20]. Из экзотических методов лечения следует упомянуть рекомендуемое Ф. Г. Боковым и соавт. (2006) применение мегадоз бифидобактерий при лечении больных острым мононуклеозом [21].
Мнения о целесообразности назначения антибактериальных препаратов при лечении ЭБВИМ весьма противоречивы. По мнению Gershburg E. (2005) тонзиллит при ИМ часто асептический и назначение антибактериальной терапии не оправдано. Также нет смысла в применении антибактериальных средств при катаральной ангине [4]. Показанием для назначения антибактериальных препаратов является присоединение вторичной бактериальной инфекции (развитие у больного лакунарной или некротической ангины, таких осложнений, как пневмония, плеврит и др.), о чем свидетельствуют сохраняющиеся более трех суток выраженные воспалительные изменения показателей крови и фебрильная лихорадка. Выбор препарата зависит от чувствительности микрофлоры на миндалинах больного к антибиотикам и возможных побочных реакций со стороны органов и систем.
Противопоказаны препараты из группы аминопенициллинов (ампициллин, амоксициллин (Флемоксин Солютаб, Хиконцил), амоксициллин с клавуланатом (Амоксиклав, Моксиклав, Аугментин)) из-за возможности развития аллергической реакции в виде экзантемы. Появление сыпи на аминопенициллины не является IgE-зависимой реакцией, поэтому применение блокаторов Н1 гистаминовых рецепторов не имеет ни профилактического, ни лечебного эффекта [19].
По мнению ряда авторов до настоящего времени сохраняется эмпирический подход к назначению глюкокортикостероидов больным с ЭБВИ [23]. Глюкокортикостероиды (преднизолон, преднизон (Делтазон, Метикортен, Оразон, Ликвид Пред), Солу Кортеф (гидрокортизон), дексаметазон) рекомендуются больным с тяжелым течением ЭБВИМ, с обструкцией дыхательных путей, неврологическими и гематологическими осложнениями (тяжелая тромбоцитопения, гемолитическая анемия) [4, 24]. Суточная доза преднизолона составляет 60–80 мг в течение 3–5 дней (реже 7 дней) с последующей быстрой отменой препарата. Одинаковой точки зрения на назначение этим больным глюкокортикостероидов при развитии миокардита, перикардита и поражениях ЦНС нет.
При тяжелом течении ЭБВИМ показана внутривенная дезинтоксикационная терапия, при разрыве селезенки — хирургическое лечение.
Наиболее дискуссионным остается вопрос о назначении противовирусной терапии больным с ЭБВИ. В настоящее время известен большой перечень препаратов, являющихся ингибиторами ВЭБ репликации в культуре клеток [4, 25–27].
По данным E. Gershburg, J. S. Pagano (2005) все современные «кандидаты» для лечения ЭБВИ могут быть разделены на две группы:
I. Подавляющие активность ДНК-полимеразы ВЭБ:
II. Различные соединения, не ингибирующие вирусной ДНК-полимеразы (механизм изучается): марибавир, бета-L-5 урацил йододиоксолан, индолокарбазол.
Однако проведенный метаанализ пяти рандомизированных контролируемых испытаний с участием 339 больных ЭБВИМ, принимавших ацикловир (Зовиракс), показал неэффективность препарата [28, 29].
Одна из возможных причин кроется в цикле развития ВЭБ, в котором ДНК вируса имеет линейную либо циркулярную (эписома) структуру и размножается в ядре клетки хозяина. Активная репликация вируса происходит при продуктивной (литической) стадии инфекционного процесса (ДНК ВЭБ линейной формы). При острой ЭБВИ и активации хронической ЭБВИ происходит цитолитический цикл развития вируса, при котором он запускает экспрессию собственных ранних антигенов и активирует некоторые гены клеток макроорганизма, продукты которых участвуют в репликации ВЭБ. При латентной ЭБВИ ДНК вируса имеет вид эписомы (круговой суперспиральный геном), находящейся в ядре. Циркулярный геном ДНК ВЭБ характерен для CD21+ лимфоцитов, в которых даже при первичном инфицировании вирусом практически не наблюдается литической стадии инфекционного процесса, а ДНК воспроизводится в виде эписомы синхронно с клеточным делением инфицированных клеток. Гибель пораженных ВЭБ В лимфоцитов связана не с опосредованным вирусом цитолизом, а с действием цитотоксических лимфоцитов [4].
При назначении противовирусных препаратов при ЭБВИ врач должен помнить, что их клиническая эффективность зависит от правильной трактовки клинических проявлений болезни, стадии инфекционного процесса и цикла развития вируса на этой стадии. Однако не менее важным является и тот факт, что большинство симптомов ЭБВИ связаны не с прямым цитопатическим действием вируса в инфицированных тканях, а с опосредованным иммунопатологическим ответом ВЭБ-инфицированных В лимфоцитов, циркулирующих в крови и находящихся в клетках пораженных органов. Именно поэтому аналоги нуклеозидов (ацикловир, ганцикловир и др.) и ингибиторы полимеразы (Фоскарнет), подавляющие репликацию ВЭБ и уменьшающие содержание вируса в слюне (но не санирующие ее полностью [4], не оказывают клинического эффекта на тяжесть и продолжительность симптомов ЭБВИМ.
Показаниями для лечения ЭБВИМ противовирусными препаратами являются: тяжелое, осложненное течение болезни, необходимость профилактики ВЭБ-ассоциированной В-клеточной лимфопролиферации у иммунокомпрометированных пациентов, ВЭБ-ассоциированная лейкоплакия. Bannett N. J., Domachowske J. (2010) рекомендуют применять ацикловир (Зовиракс) внутрь в дозе 800 мг внутрь 5 раз в сутки в течение 10 дней (или 10 мг/кг каждые 8 часов в течение 7–10 дней). При поражениях нервной системы предпочтителен внутривенный способ введения препарата в дозе 30 мг/кг/сут 3 раза в сутки в течение 7–10 дней.
По мнению E. Gershburg, J. S. Pagano (2005), если под действием каких-либо факторов (например, иммуномодуляторов, при ВЭБ-ассоциированных злокачественных опухолях — применение лучевой терапии, гемцитабина, доксорубицина, аргинина бутирата и др.) удается перевести ДНК ВЭБ из эписомы в активную репликативную форму, т. е. активировать литический цикл вируса, то в этом случае можно ожидать клинический эффект от противовирусной терапии.
В комплексной терапии рекомендуется внутривенное введение иммуноглобулинов (Гаммар-П, Полигам, Сандоглобулин, Альфаглобин и др.) 400 мг/кг/сут, № 4–5.
В последние годы все чаще для лечения ЭБВИ стали применять рекомбинантные альфа-интерфероны (Интрон А, Роферон-А, Реаферон-ЕС) по 1 млн ME в/м в течение 5–7 дней или через день; при хронической активной ЭБВИ — 3 млн ME в/м 3 раза в неделю, курс 12–36 недель.
В качестве индуктора интерферона при тяжелом течении ЭБВИ рекомендуется использовать Циклоферон по 250 мг (12,5% 2,0 мл) в/м, 1 раз в сутки, № 10 (первые двое суток ежедневно, затем через день) или по схеме: 250 мг/сут, в/м на 1-й, 2-й, 4-й, 6-й, 8-й, 11-й, 14-й, 17-й, 20-й, 23-й, 26-й и 29-й день в сочетании с этиотропной терапией. Перорально Циклоферон назначается по 0,6 г/сут, курсовая доза (6–12 г, т. е. 20–40 таблеток).
Медикаментозная коррекция астенического синдрома при хронической ЭБВИ включает назначение адаптогенов, высоких доз витаминов группы В, ноотропных препаратов, антидепрессантов, психостимуляторов, препаратов с прохолинергическим механизмом действия и корректоров клеточного метаболизма [30–32].
Залогом успешного лечения больного с ЭБВИ являются комплексная терапия и строго индивидуальная тактика ведения как в стационаре, так и во время диспансерного наблюдения.
Литература
Вирус Эпштейна-Барра
Что такое вирус Эпштейна-Барра?
Вирус Эпштейна-Барра — это человеческий герпес-вирус 4-го типа, который считается главным виновником развития инфекционного мононуклеоза и опухолей, в частности лимфомы Беркитта. Это самый распространенный на планете вирус, носительство достигает 95% среди населения Земного шара.
Описание заболевания
При любом ослаблении иммунитета или воздействии вредных факторов вирус становится причиной таких заболеваний:
Симптомы вируса Эпштейна-Барра
Классическое проявление поражения вирусом Эпштейна-Барра — инфекционный мононуклеоз. У маленьких детей заболевание никак не проявляется, а вот у детей старшего возраста и взрослых развивается характерная клиническая картина.
Период от заражения до клинических проявлений или инкубация длится месяц-полтора. Далее появляется триада симптомов: лихорадка, воспаление горла и увеличение лимфатических узлов. Температура тела высоко поднимается вечером, а днем нормальная, и такая ситуация продолжается около 3-х недель. Воспаление горла (фарингит) протекает тяжело, с сильной болью. Поражаются шейные лимфатические узлы, как правило, симметрично, но может быть увеличение лимфоузлов по всему телу.
С течением времени присоединяется увеличение печени и селезенки, изменяется состав крови.
В течение месяца или немногим более клиническая картина угасает, заболевание заканчивается полным клиническим выздоровлением, однако вирус остается в организме навсегда.
Редко бывают осложнения: неврологические симптомы в виде энцефалита или менингита, разрыв селезенки, сужение дыхательных путей.
Другие проявления инфицирования в виде опухолей, рассеянного склероза или синдрома хронической усталости протекают по своим законам. Связь заболевания с вирусом обнаруживается только при углубленном целенаправленном обследовании.
Причины вируса Эпштейна-Барра
Любой вирус — это внутриклеточный паразит, который не может существовать вне человеческого тела. Проникает вирус через слизистые оболочки ротоглотки и верхних дыхательных путей. Момент заражения установить невозможно, поскольку никаких клинических проявлений нет. Недомогание бывает только у крайне ослабленных больных. Вирус попадает в кровь и лимфу, постоянно находится в нервной ткани.
Паразитирование вируса провоцирует ускоренное деление клеток, которые становятся источником опухолей различной локализации. Азиаты, зараженные вирусом, болеют раком носоглотки, жители Африки — опухолями яичников и почек, европейцы переносят вторжение вируса преимущественно как тяжелую ОРВИ.
При других заболеваниях, перечисленных выше, вирус обнаруживается почти всегда, но продолжаются дискуссии о его роли в формировании данных болезней.
Эпштейна–Барр-вирусная инфекция у взрослых: вопросы патогенеза, клиники и диагностики
Эпштейна–Барр-вирусная инфекция (ЭБВИ) — одна из самых распространенных вирусных инфекций. Около 90% взрослого населения мира заражены вирусом Эпштейна–Барр (ЭБВ) и после первичной инфекции остаются пожизненными носителями вируса.
Эпштейна–Барр-вирусная инфекция (ЭБВИ) — одна из самых распространенных вирусных инфекций. Около 90% взрослого населения мира заражены вирусом Эпштейна–Барр (ЭБВ) и после первичной инфекции остаются пожизненными носителями вируса. В развитых странах около 50% детей в возрасте до пяти лет инфицированы ЭБВ, однако инфекция у них протекает бессимптомно или в виде умеренного повышения активности печеночных ферментов. Заражение в подростковом возрасте кроме бессимптомного течения может манифестировать в виде синдрома острого мононуклеоза (в 30% случаев).
Подчас приходится сталкиваться с легкомысленным отношением к ЭБВ-инфекции как к заболеванию, клинически проявляющемуся только в виде инфекционного мононуклеоза, не требующего этиотропного лечения и завершающегося в большинстве случаев выздоровлением. Однако с момента описания Epstein M. A. вируса, выделенного из линии клеток лимфомы Беркитта [1], и сообщения Henle G. et al. (1968) и Sawyer R. N. et al. (1971) об этиологии инфекционного мононуклеоза [2, 3] доказана ведущая роль ЭБВ не только в инфекционной, но и в онкологической и иммунологической патологии человека [4, 5]. Так, было описано множество клинических форм ЭБВИ (опухолевых и неопухолевых), при которых вирус играет роль этиологического фактора: инфекционный мононуклеоз; хроническая активная ЭБВИ; X-сцепленная лимфопролиферативная болезнь (летальный инфекционный мононуклеоз, приобретенная гипогаммаглобулинемия, злокачественные лимфомы); назофарингеальная карцинома; лимфома Беркитта; болезнь Ходжкина; лимфопролиферативная болезнь (плазматическая гиперплазия, В-клеточная гиперплазия, В-клеточная лимфома, иммунобластная лимфома) [6–10].
Выяснена патогенетическая роль ЭБВИ при Т-клеточной/ЕК-клеточной назальной лимфоме, лимфоматоидном гранулематозе, ангиоиммунобластной лимфоаденопатии, лимфоме центральной нервной системы у иммунонекомпроментированных пациентов, опухолях гладких мышц после трансплантации, раке желудка и периферической Т-клеточной лимфоме, сопровождаемой вирусассоциированным гемофагоцитарным синдромом [11, 12].
Современное внимание клиницистов к ЭБВИ связано не только с ЭБВ-ассоциированными злокачественными новообразованиями, но и с ВИЧ-инфекцией, при которой манифестация ЭБВ наступает в любом возрасте и запускает развитие таких патологических процессов, как оральная волосовидная лейкоплакия, лимфоцитарная интерстициальная пневмония и неходжкинские лимфомы (иммунобластные; типа Беркитта; большеклеточные; ассоциированные с HHV-8 (Human Herpes Virus type 8, саркома Капоши и лейомиосаркомы) [13].
Такое многообразие клинических форм ЭБВИ становится понятным, если учесть, что ЭБВИ является инфекционной болезнью с хронической персистенцией вируса [14].
Патогенез ЭБВИ. Проникая в организм человека воздушно-капельным путем, чаще со слюной, вирус внедряется в эпителиальные клетки носо- и ротоглотки, разрушение которых приводит к распространению вируса на смежные структуры, в том числе слюнные железы и лимфоидную ткань. Репликативная форма ЭБВ содержит в линейном геноме 100 генов. Белок ЭБВ gp350/220 взаимодействует со специфическим рецептором CD21 на поверхности В-лимфоцитов, который одновременно служит рецептором для С3 бета-компонента комплемента. Роль корецептора выполняют молекулы HLA II класса. В острой стадии ЭБВ поражает один из каждой тысячи В-лимфоцитов.
Во время репликации вируса, лизиса и последующей виремии поражается лимфоретикулярный аппарат (печень, селезенка, В-лимфоциты периферической крови), что клинически проявляется в гиперплазии лимфоидной ткани, характерной для острой стадии. В результате гибели инфицированных клеток вирус попадает в слюну и выявляется в ней первые 12–18 месяцев после заражения. В дальнейшем в инфицированных эпителиальных клетках и лимфоцитах возможна реактивация латентной инфекции, в результате чего вирус периодически можно обнаружить в слюне у 20–30% лиц с латентной ЭБВИ.
В латентной стадии геном ЭБВ становится циркулярным, состоит из 10 генов и крайне редко интегрируется в геном клетки и экспрессирует шесть ядерных белков и два мембранных белка [15]. Всего в крови содержится от 1 до 50 таких клеток на 106 CD21+ лимфоцитов. В зараженных эпителиальных клетках продолжается репродукция ЭБВ. Клеточное деление инфицированных клеток обязательно сопровождается репликацией вируса с последующей передачей его дочерним клеткам.
Патологические процессы у инфицированных ЭБВ формируются редко, так как иммунная система организма, несмотря на все противодействия вируса, способна контролировать персистирующую ЭБВИ. Решающую роль в этом играет лизис инфицированных клеток цитотоксическими CD8+ Т-лимфоцитами и естественными киллерами (ЕК) [18, 19]. У части В-лимфоцитов экспрессия одного из генов, контролирующих мембранный белок, подавляется ядерным белком (EBNA1), и такие клетки становятся недоступными для лизиса CD8+ лимфоцитами и ЕК. В случае снятия подавляющегося влияния EBNA1 происходит реактивация В-лимфоцитов с последующей экспрессией обоих мембранных белков, что снова делает их доступными для лизиса цитотоксическими лимфоцитами.
Бытующее мнение, что ЭБВИ развивается только при иммунодефицитах, не выдерживает никакой критики — при столь высокой пораженности населения (до 90%) частота общей вариабельной иммунной недостаточности в популяции в среднем составляет 1:50 000–1:70 000 [20].
По последним данным в процессе хронической персистенции в эпителии и В-лимфоцитах ЭБВ самостоятельно может реализовывать механизмы иммуносупрессии, не позволяющие иммунной системе взять под контроль инфекционный процесс, им же индуцированный или вызываемый присутствующей посторонней микрофлорой. К таким механизмам иммуносупрессии следует отнести:
Клиническая картина острой ЭБВИ у взрослых хорошо известна под названием «инфекционный мононуклеоз» (ЭБВ-ИМ) [14]. После непродолжительного инкубационного периода 4–15 дней (в среднем около недели) болезнь начинается, как правило, остро, и к 2–4 дню лихорадка и симптомы общей интоксикации достигают максимальной выраженности. Больные жалуются на недомогание, ломоту в теле, слабость, головную боль, реже — тошноту и боли при глотании. Классическая температурная кривая неправильного типа, волнообразная. Длительность лихорадки — 1–3 недели. Периферические лимфатические узлы увеличиваются ко 2–3 дню от начала болезни. Реже регистрируется стертое начало, когда первым симптомом болезни является увеличение шейных групп лимфатических узлов.
К концу первой недели болезни формируется основной симптомокомплекс болезни: синдром интоксикации, тонзиллит, фарингит, лимфаденопатия и гепатоспленомегалия. Тонзиллит появляется с первых дней болезни, реже — позднее, на фоне лихорадки и других симптомов болезни (5–7 день). Может быть катаральным, лакунарным и язвенно-некротическим с образованием наложений, напоминающих дифтерийные налеты. У 1/3 больных наблюдается фарингит, который с незначительно выраженными симптомами интоксикации может быть единственным клиническим проявлением легкого течения ЭБВИ.
Лимфоаденопатия выявляется практически у всех больных. Чаще поражаются углочелюстные и заднешейные лимфоузлы, реже — подмышечные, паховые и кубитальные, как правило, симметрично. Описаны случаи острого мезаденита у больных ЭБВ-ИМ. У 25% больных выявляется экзантема, как правило, на 3–5 день болезни (макулопапулезная, мелкопятнистая, розеолезная, папулезная и петехиальная), которая исчезает бесследно через 1–3 дня. Повторных высыпаний обычно не бывает. Гепатоспленомегалия наблюдается у всех больных, появляется на 3–5 день болезни и сохраняется до 3–4 недель и более. При желтушных формах ЭБВ-ИМ выявляется иктеричность кожи, склер и потемнение мочи. Период разгара болезни при легком течении длится в среднем 10 суток, при среднетяжелом — 17 суток.
Осложнения ЭБВ-ИМ развиваются достаточно редко, но могут быть очень тяжелыми [14]. Гепатит регистрируют более чем у 90% больных, клинически максимально выражен на 2–3 неделе болезни.
К гематологическим осложнениям ЭБВ-ИМ относят гемофагоцитарный синдром, иммунную тромбоцитопеническую пурпуру, апластическую анемию, нейтропению, ДВС-синдром и усугубление течения гемолитической анемии у пациентов с наследственным сферо- и овалоцитозом.
У каждого второго больного ЭБВ-ИМ наблюдается умеренная тромбоцитопения (100 000–140 000/мл), наблюдающаяся с конца первой недели от начала болезни и постепенно нивелирующаяся в последующие 3–4 недели. Причиной тромбоцитопении является выработка антитромбоцитарных антител и массивное разрушение тромбоцитов в увеличенной селезенке. Гемолитическая анемия встречается у 0,5–3% пациентов с ЭБВ-ИМ и развивается вследствие выработки холодовых антител, антиаутоантител и аутоантител к трифосфат-изомеразе. Гемолиз обычно умеренный с максимальной выраженностью на 2–3 неделе болезни. Обструкция верхних дыхательных путей за счет гипертрофии небных миндалин и лимфоузлов кольца Вальдейера–Пирогова развивается у 0,1–1% больных, у 2/3 из них высевают альфа-гемолитический стрептококк, как правило, группы С.
Разрыв селезенки (спонтанный или травматический) происходит у 0,1–0,2% больных ЭБВ-ИМ, как правило, на 2–3 неделе болезни. Больные предъявляют жалобы на умеренную или резкую боль в животе с иррадиацией в левое плечо и надключичную область. Массивное кровотечение сопровождается перитонеальными симптомами и симптомами шока. Настораживающими по поводу разрыва селезенки симптомами следует считать тахикардию (свыше 100 уд./мин), сменившую характерную для неосложненного ЭБВ-ИМ брадикардию, и нейтрофилез (вместо лимфоцитоза). Показано срочное оперативное вмешательство.
Неврологические осложнения при первичной ЭБВИ развиваются редко (менее 1% случаев), обычно в первые две недели болезни: энцефалит, менингоэнцефалит, асептический менингит, мозговая кома, параличи черепных нервов, в том числе подъязычного, слухового и лицевого, невропатия плечевого сплетения, синдром Гийена–Барре, автономная нейропатия, острая мозжечковая атаксия, поперечный миелит, синдром «Алиса в стране чудес».
Крайне редко встречаются осложнения ЭБВ-ИМ со стороны сердечно-сосудистой и дыхательной системы (интерстициальная пневмония, плеврит, миокардит и перикардит) и синдром Рейе.
Исход острой ЭБВИ зависит от выраженности иммунной дисфункции и иммуногенетической предрасположенности к ЭБВ-ассоциированным заболеваниям. Согласно литературным источникам [14, 21–28] возможно несколько вариантов исхода острой ЭБВИ:
Под выздоровлением понимают отсутствие клинических симптомов болезни, сдвигов в базовых лабораторных исследованиях и обнаружение ДНК вируса в единичных В-лимфоцитах или эпителиальных клетках. При латентной ЭБВИ отсутствуют клинико-лабораторные признаки болезни, а вирус определяется в слюне или лимфоцитах (при чувствительности метода полимеразной цепной реакции (ПЦР) 10 копий в пробе). Для стертых и атипичных форм ЭБВИ характерны длительный субфебрилитет неясного генеза и клинические проявления иммунодефицитного состояния (рецидивирующие бактериальные, грибковые, часто микст-инфекции респираторного и желудочно-кишечного тракта, фурункулез и др.).
По мнению многих авторов, клинические проявления хронической ЭБВИ чрезвычайно полиморфны, что крайне затрудняет постановку диагноза [21, 22]. Straus S. E. (1988), Tobi M. et al. (1988) предприняли попытку сформулировать критерии, позволяющие дифференцировать хроническую ЭБВИ: 1) перенесенное не более чем за 6 месяцев тяжелое заболевание, диагностированное как первичное заболевание инфекционным мононуклеозом или ассоциированное с необычно высокими титрами антител к ЭБВ (антитела класса IgM), к капсидному антигену (VCA) вируса в титре 1:5120 и выше или к раннему вирусному антигену в титре 1:650 и выше; 2) гистологические подтвержденное вовлечение в патологический процесс ряда органов; 3) нарастание количества ЭБВ в пораженных тканях, доказанное методом антикомплементарной иммунофлуоресценции с ядерным антигеном вируса.
Лабораторная диагностика позволяет дифференцировать различные варианты течения острой, латентной и хронической ЭБВИ между собой и с заболеваниями, имеющими сходную клиническую картину (ВИЧ, ангинозной формой листериоза, корью, вирусными гепатитами, цитомегаловирусной инфекцией (ЦМВИ), локализованной дифтерией зева, ангинами, аденовирусной инфекцией, заболеваниями крови и др.). Основополагающими критериями являются изменения в клиническом анализе крови и серологическая диагностика.
У большинства больных в крови регистрируют умеренный лейкоцитоз, нейтропению со сдвигом влево, лимфоцитоз и атипичные мононуклеары. Лейкоцитоз (10–20 × 10 9 /л) встречается у 40–70% больных ЭБВ-ИМ. Ко второй неделе болезни в крови примерно 10% пациентов выявляют значительное повышение уровня лейкоцитов (до 25 × 10 9 /л). У 80–90% больных регистрируют лимфоцитоз свыше 50%, наиболее выраженный при тяжелом течении на 2–3 неделе болезни и сохраняющийся 2–6 недель. Как правило, 20–40% лимфоцитов являются атипичными, хотя не у всех больных с ЭБВ-ИМ в крови выявляется более 10% атипичных мононуклеаров. Большинство атипичных лимфоцитов представляют собой поликлонально активированные CD8+ T-лимфоциты, часть из них представлена CD4- и CD11-клетками. Мононуклеарная реакция может сохраняться длительно (от 3–6 месяцев до нескольких лет).
Более чем у 80% больных в биохимическом анализе крови выявляется повышение показателей активности печеночных ферментов. Пик повышения ЩФ, АСТ и уровня билирубина приходится на 5–14 день, ГГТП — на 1–3 неделю болезни. Иногда уровень ГГТП остается повышенным до 12 месяцев, хотя большинство печеночных тестов нормализуется в течение трех месяцев. Уровень билирубина крови, как правило, повышается в 2–3 раза, регистрируется у 45% больных, клинически желтуха выявляется лишь у 5% пациентов.
Стимуляция В-лимфоцитов ЭБВ приводит к образованию большого количества поликлональных антител, в том числе гетерофильных, выявляемых в реакциях Пауля–Буннеля и Хоффа–Бауэра [35]. На первой неделе болезни антитела обнаруживают в крови 50% больных, к второй-третьей неделе — у 60–90% больных. Титр начинает снижаться с четвертой-пятой недели и у большинства больных сохраняется 2–3 месяца на уровне ниже 1:40; у 20% пациентов — до одного-двух лет. При первичной ЭБВИ лишь у 10–30% детей в возрасте до двух лет и 50–75% двух-четырех лет в крови выявляются гетерофильные антитела. Величина титра гетерофильных антител не коррелирует с тяжестью течения ЭБВ-ИМ. Результаты исследования гетерофильных антител в крови не являются строго специфичными, и перекрестные реакции возможны у больных с ЦМВИ, краснухой, вирусными гепатитами, лейкемией, лимфомами и СКВ.
Признаком активности вирусной инфекции является наличие MA и VCA. VCA стимулирует выработку специфических антител класса IgM с первой недели болезни, класса IgG — с третьей недели болезни, которые сохраняются пожизненно, поэтому выявление анти-VCA IgM свидетельствует об острой инфекции, а обнаружение только анти-VCA IgG — о перенесенном заболевании.
В целом об активности ЭБВИ можно объективно судить, только опираясь на данные иммунного статуса (выборочную или общую гипериммуноглобулинемию с повышенным уровнем циркулирующих иммунных комлексов (ЦИК), повышение Т-лимфоцитов в острый период и их снижение при длительно текущем и глубоком поражении, увеличение количества ЕК и В-лимфоцитов [22].
Литература