Водянка что за болезнь
Водянка что за болезнь
Водянка
Водянкой называют патологическое состояние организма, связанное с нарушением водно-солевого обмена между сосудами (артериальными, венозными, лимфатическими) и межклеточным пространством.
При водянке отмечается скопление жидкости в естественных полостях организма. В зависимости от того, в каких именно полостях отмечаются отеки, водянку называют по-разному:
Отеки рук, ног, лица и прочих частей тела представляют собой скопление жидкости в подкожной клетчатке и межмышечных пространствах, поэтому классифицируются как анасарка или упрощенно — водянка.
Возникновению отеков предшествуют многие патологические состояния и заболевания, поэтому лечением водянки занимаются практически все специалисты. Акушеры-гинекологи, кардиологи, хирурги, реаниматологи, аллергологи, онкологи, дерматовенерологи.
Поскольку нарушения водного обмена касаются внутренних органов, чаще всего лечение водянки проводят специалисты по внутренним болезням — терапевты.
Причины
Задержка воды в организме обусловлена следующими причинами:
Симптомы
При локальной водянке симптомы зависят от локализации отека. При выраженных отеках век сужается поле зрения. Отеки ног не позволяют надеть привычную обувь. Водянка головного мозга приводит к нарушениям сознания, а гидроцеле проявляется тянущей болью в яичке. Неврологические отеки сопровождаются нарушением функций конечностей и болью вследствие сдавления нервных окончаний.
Отсутствие острой боли при водянке маскирует опасность состояния. Сгущение крови увеличивает риск развития тромбоза, который может привести к острой гипоксии и шоку.
У беременных, внутренние отеки которых проявляются только после задержки 3-4 литров жидкости, одновременно происходит отек плаценты, за счет которого сжимаются сосуды пуповины и развивается кислородное голодание плода.
Диагностика водянки не представляет трудностей и основывается на клинических проявлениях и данных анамнеза.
При обнаружении отеков проводятся дополнительные исследования с целью выявить причину появления водянки.
Лечение
В лечении водянки уделяется внимание основному заболеванию. Проводится терапия патологии почек, печени, эндокринных желез.
Для купирования острых состояний — отека мозга и легких — применяются реанимационные мероприятия с использованием препаратов «пеногасителей» и комплекса противошоковой терапии.
Патогенетическое лечение водянки основывается на механизме образования отеков. С целью «возвращения» жидкой среды в сосудистое русло проводится инфузия кристаллоидных (солевых) растворов. После чего — коллоидных (белковых) растворов с целью повышения онкотического давления крови и удержания всосавшейся в кровь жидкости. После инфузии вводятся мочегонные средства. Исключение составляют беременные пациентки, прием любых мочегонных препаратов которым противопоказан.
Профилактика
Профилактика отеков сводится к снижению количества потребляемой поваренной соли и жидкости, а также лечению основного заболевания.
Для профилактики отеков во время беременности разработаны специальные программы.
Что такое гидроцеле (водянка яичка)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Лелявина Кирилла Борисовича, уролога со стажем в 29 лет.
Определение болезни. Причины заболевания
Как правило у новорожденных мальчиков гидроцеле проходит само в течении нескольких месяцев, при условии, что у ребенка нет сопутствующей паховой грыжи — патологического потенциально жизнеугрожающего состояние, при котором в грыжевой мешок через паховый канал выходят органы брюшной полости.
Причины возникновения гидроцеле у взрослых мужчин:
Симптомы гидроцеле
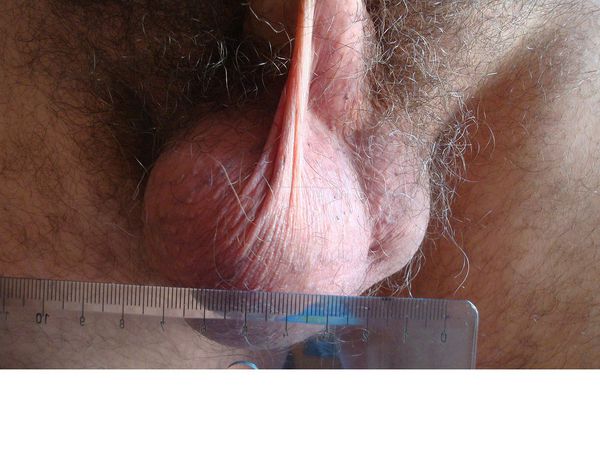
В большинстве случаев единственным признаком гидроцеле или водянки яичка является безболезненное увеличение размера мошонки за счёт отёка и скопления жидкости. Бессимптомное течение гидроцеле — самый распространенный вариант.
Родители новорожденных мальчиков могут обратить внимание на следующие признаки. Гидроцеле выглядит так, как будто у ребёнка одно яичко намного больше другого, или у мальчика просто большая мошонка.
Взрослые мужчины с гидроцеле могут испытывать некоторый дискомфорт в области мошонки в зависимости от степени развития отёка и количества накопившейся жидкости. У взрослого мужчины происходит постепенное, прогрессирующее увеличение мошонки без сопутствующей боли, появляется ощущение распирания. Чаще всего гидроцеле обнаруживается при самостоятельном осмотре, либо случайно на осмотре у врача.
В некоторых случаях у взрослых мужчин с гидроцеле может присоединиться болевой синдром, связанный с количеством накопившейся жидкости. Иногда пациент испытывает жгучую боль, отдающую в паховую область и половой член.
Хроническое гидроцеле возникает после острого гидроцеле, а также в результате травмы. В некоторых случаях хроническое гидроцеле может быть сопутствующим заболеванием, например при опухоли яичка у взрослых мужчин.
Патогенез гидроцеле
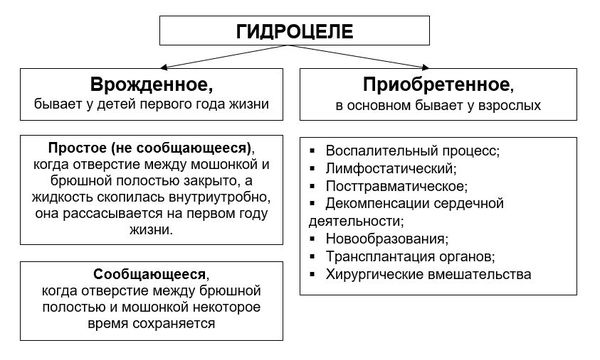
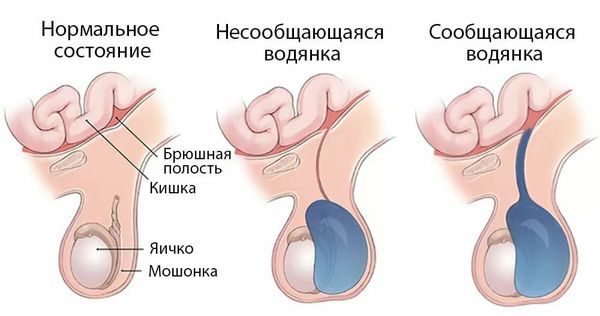
Происхождение гидроцеле объясняется тремя ведущими теориями: врожденного, травматического и инфекционного происхождения. К сожалению, не всегда удается установить истинную причину развития заболевания.
В дальнейшем при повышении внутрибрюшного давления (например когда ребёнок плачет или болеет) через отверстие в полость мошонки поступает серозная жидкость или кишечная петля (формируется грыжа). Формирование грыжи требует оперативного лечения. Что касается жидкости, то при патологии она попадает в мошонку и не успевает всасываться, приводя к формированию водянки. Со временем отверстие может закрыться, а остатки серозной жидкости в мошонке впитаются. Если этого не происходит в течение 2-х лет после рождения ребёнка, необходимо проведение операции.
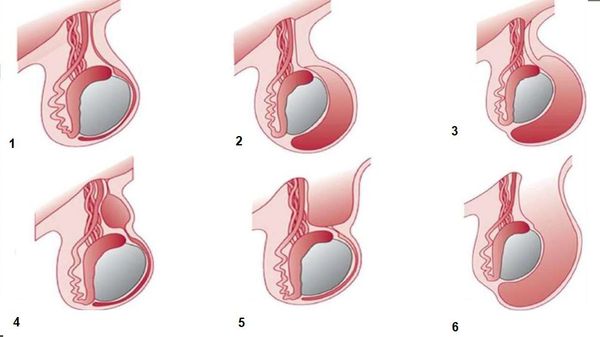
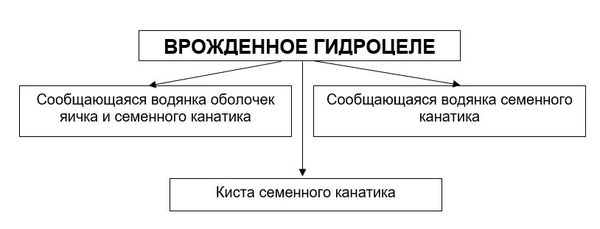
На рисунке ниже представлены виды водянки оболочек яичка:
Приобретенное гидроцеле формируется по ряду причин:
При травматическом повреждении органов мошонки может наступить обструкция (нарушение проходимости) лимфатического протока, что приводит к формированию гидроцеле.
Классификация и стадии развития гидроцеле
В МКБ-10 выделяют следующие формы водянки оболочек яичка и семенного канатика:
По клинической классификации гидроцеле подразделяют:
Осложнения гидроцеле
Если гидроцеле вызвано острой инфекцией или травмой, к нему могут присоединиться гематоцеле (скопление крови) и пиоцеле (скопление гноя), возникающие из-за инфекций. В таких случаях требуется интенсивное лечение.
Если своевременно не приступить к лечению или отсрочить проведение операции, имеющееся длительное время гидроцеле может способствовать:
Диагностика гидроцеле
Любое изменение в области мошонки требует обращения за помощью к урологу без промедления. Необходимо помнить, что злокачественные опухоли яичка имеют сходные симптомы, связанные с изменением размеров мошонки, поэтому пациент должен быть обязательно обследован.
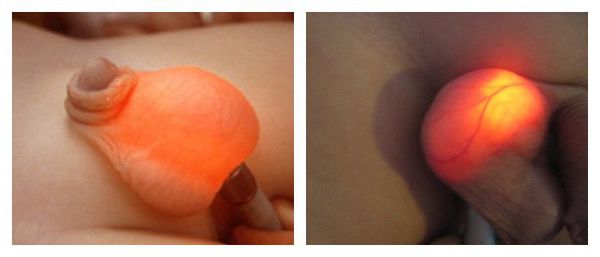
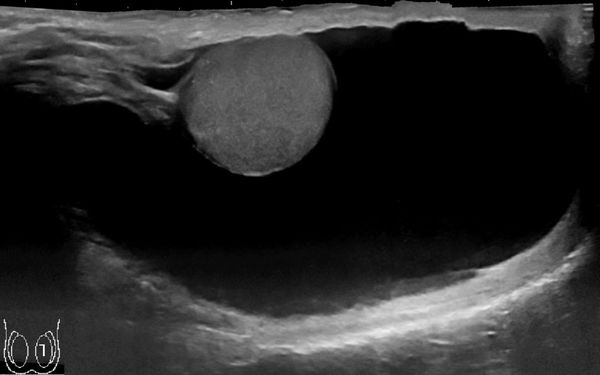
Постановка диагноза гидроцеле не вызывает затруднений и основана на данных характерного анамнеза (истории заболевания), осмотра и пальпации (ощупывания), проведения диафаноскопии и ультразвукового исследования органов мошонки.
При хроническом гидроцеле кожа мошонки может быть не изменена, размеры увеличения могут быть различными. Осмотр проводят в положении лежа и стоя, обращают внимание не только на размер мошонки, но и на её консистенцию: она может быть мягко-эластической, плотноэластической и напряжённой.
Помимо объективного исследования мошонки назначают лабораторные исследования. Однако они не специфичны: к ним относят общий анализ крови, анализ мочи, биохимию крови, коагулограмму, анализ мазка из мочеиспускательного канала на урогенитальную флору.
Отрицательный результат диафаноскопии при наличии патологии встречается в следующих случаях:
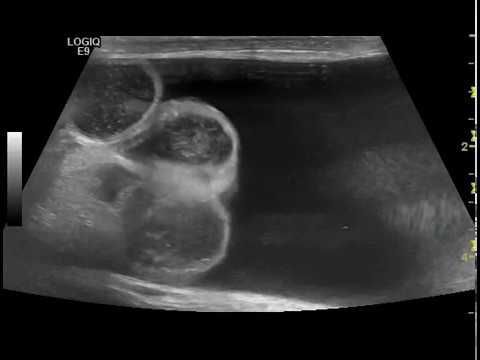
Гидроцеле является сопутствующей патологией у 5 % пациентов с паховыми грыжами. Диафаноскопия позволяет проводить дифференциальный диагноз с паховыми и пахово-мошоночными грыжами, в том числе и с ущемлёнными. У мальчиков подросткового возраста в первую очередь необходимо дифференцировать гидроцеле от опухоли яичка. В последние годы с появлением ультразвукового исследования мошонки значение диафаноскопии в диагностике заболевания утрачивается. УЗИ мошонки позволяет поставить диагноз со 100 % точностью и провести дифференциальную диагностику.
Лечение гидроцеле
Однако если гидроцеле не прошло в течение двух лет после рождения ребёнка, потребуется операция. Если в старшем возрасте гидроцеле не удалять хирургическим путем, оно способно продолжать рост. Проведение оперативного вмешательства рекомендуется для всех детей с гидроцеле в возрасте старше 2 лет в плановом порядке.
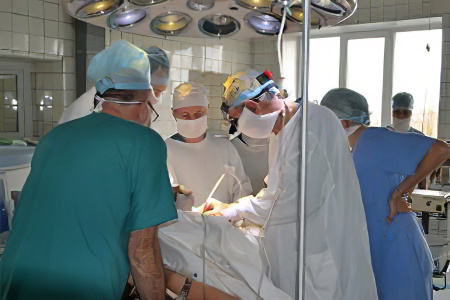
Наиболее радикальным и эффективным методом лечения гидроцеле считается хирургическое лечение. Прежде всего это открытые хирургические вмешательства:
Это миниинвазивные операции с видеоассистированием при иссечением оболочек яичка. Основная задача большинства перечисленных методов направлена на ликвидацию серозной полости между пластинками влагалищной оболочки яичка. Выполненная операция должна соответствовать определенным требованиям:
При водянке оболочек яичка в большинстве клиник России предпочтение отдается трём видам открытых оперативных вмешательств:
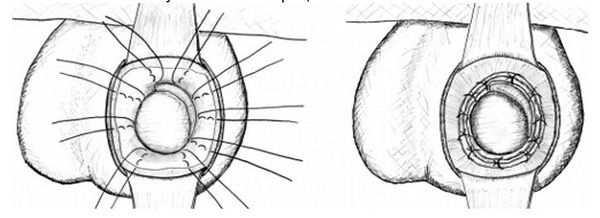
Операция Винкельмана. При этом оперативном вмешательстве один из листков собственной оболочки яичка рассекают по передней поверхности, выворачивают наизнанку и сшивают позади яичка. При этом накопления жидкости больше не происходит. Данная операция заключается в выполнении разреза длиной 4–5 см на передней
поверхности мошонки на стороне наличия гидроцеле. Выполняется рассечение всех оболочек вплоть до влагалищной. Яичко выводится в рану. Далее проводится пункция влагалищной оболочки и эвакуация жидкости. Затем эта оболочка также рассекается и яичко обнажается. Производится осмотр яичка и его придатка.
Далее выполняется пластика оболочек яичка по Винкельману: оболочки выворачиваются и сшиваются. Жидкость, продуцируемая эпителием влагалищной оболочки яичка, будет всасываться окружающими тканями. Далее яичко погружается в рану, производится послойный шов раны, с оставлением дренажной полутрубки, которая удаляется на следующие сутки после операции, накладывается тугая повязка. Швы снимаются на 10-е сутки после операции.
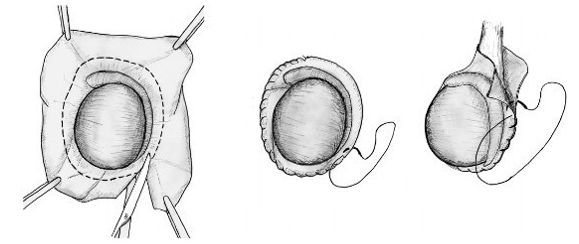
Операция Бергмана. Выполняют разрез кожи над водянкой. Водяночный мешок очищается от фасций и прокалывается троакаром, серозную жидкость собирают в подготовленную посуду. Оболочки’ яичка иссекаются, проводится тщательный гемостаз и яичко вновь помещается в своё ложе. Под яичко устанавливают дренаж. Кожа ушивается — антибактериальным, саморассасывающимся, косметическим материалом, который не оставляет рубцов. Накладывается асептическая повязка. Правильно проведенная операция Бергмана устраняет возможность появления осложнений. Повреждение семенного канатика при операции Бергмана также исключается. В послеоперационном периоде назначаются антибактериальные препараты. В течение некоторого времени необходимо ношение суспензория.
Операция Лорда. При этой операции проводится рассечение оболочек яичка, высвобождение водяночной жидкости и гофрирование влагалищной оболочки вокруг яичка. При этом само яичко от окружающих тканей не освобождается и в рану не вывихивается. Это позволяет снизить травматизацию прилежащих тканей и питающих сосудов яичка.
Прогноз. Профилактика
Для взрослых мужчин к основным факторам риска, способствующим формированию гидроцеле, относятся:
Чтобы избежать развития водянки яичка и сохранить репродуктивное здоровье, необходимо оберегать органы промежности от травматического повреждения, своевременно лечить инфекционные заболевания, не перенапрягаться, вести здоровый образ жизни и повышать свою медицинскую грамотность.
Причины и симптомы водянки
Это название принадлежит нескольким формам одного и того же симптома – накопления жидкости в подкожной клетчатке, в серозных полостях, в тканях головного мозга. При водянке нарушается баланс между притоком и оттоком тканевой жидкости и жидкой субстанции крови.
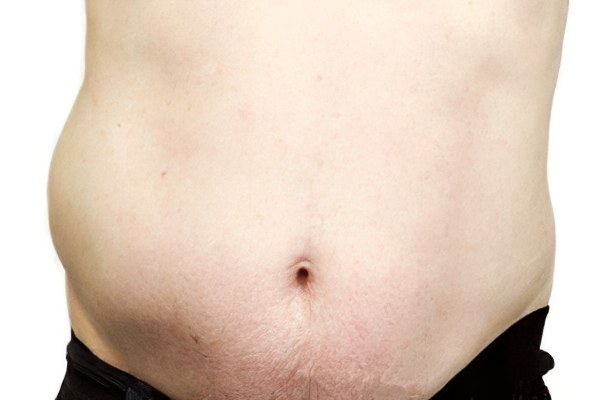
Водянка (отеки) это избыточное скопление жидкости в подкожно-жировой клетчатке, тканях или серозных полостях организма.
Неправильно было бы говорить, что водянка – это самостоятельное заболевание. Чаще всего отёчность тканей подкожной клетчатки – симптом патологии какого-то органа. Наиболее подвержены отёкам ткани с рыхлой подкожной клетчаткой. Отечность возникает из-за того, что транссудат из сосудов выходит сквозь их стенки в окружающие ткани, а обратное всасывание не происходит, или осуществляется крайне медленно.
Различают следующие формы водянки:
Общая водянка – нарушается водный баланс организма (заболевания сердца);
Местная водянка – нарушается баланс жидкости в отдельном органе или на ограниченном участке тела из-за сдавления вен (например, асцит, отёк конечностей).
Классификация отёков при водянке:
Гипоонкотические – возникают из-за нарушения концентрации белков в крови, обеднение её альбуминами (нефроз);
Мембраногенные – возникают из-за нарушения проницаемости капилляров (гипоксия, токсическое поражение ядами, продуктами жизнедеятельности бактерий, гипертермия);
Лимфатические – возникают из-за нарушения оттока лимфы (гипоплазия лимфатических узлов, реакция иммунной системы на онкологический процесс)
Симптомы водянки
Под давлением водянистой жидкости, находящейся в подкожной клетчатке, кожа разбухает, следствием чего становится увеличение в объёме определённых частей тела больного человека. В области отёка кожные покровы могут напоминать тесто. При пальпации отечных тканей ямки, образующиеся при лёгком надавливании, остаются на коже ещё в течение продолжительного времени после прекращения воздействия. Отмечается бледность и похолодание кожных покровов, что связано с нарушением кровоснабжения тканей из-за сдавления кровеносных сосудов отечной жидкостью. Водянку образует прозрачная жидкость, в которой содержится белок в очень низкой концентрации.
Отёк служит характерным симптомом самых разнообразных заболеваний и патологических состояний. Он является важным диагностическим признаком для врачей при обследовании пациентов, страдающих общим или местным нарушением кровообращения, заболеваниями почек, нарушениями систем регуляции водно-солевого обмена.
По месту локализации водянку подразделяют на местную и общую. Местные отёки вызваны нарушением притока и оттока жидкости в отдельном участке ткани или в определённом органе, причиной такой водянки в большинстве случаев становится сдавление венозных сосудов. Закупорка (сдавление) воротной вены вызывает асцит, который ещё называют водянкой брюшной полости, а нарушение кровообращения в бедренной вене становится причиной отёка ног.
Общая водянка приводит к нарушению водного баланса во всём организме, о чём можно судить по сердечным отёкам. Главными причинами, которые приводят к изменению баланса тока жидкости в ограниченных участках, служат: возрастание давления жидкости в небольших сосудах (капиллярах), уменьшение онкотического давления плазмы, увеличение онкотического давления интерстициальной жидкости, уменьшение давления на ткани, высокая проницаемость капиллярных сосудов, нарушение обратного тока плазмы.
Учитывая фактор, который становится ведущим в развитии патологического процесса, водянку подразделяют на механическую, гипоонкотическую, мембраногенную и лимфатическую. Механические, или застойные, отёки происходят из-за высокого гидростатического давления в мелких кровеносных сосудах и нарушения обратного тока венозной крови, вызванного закупоркой или механическим сдавливанием кровеносных сосудов. Такое давление может оказывать беременная матка и увеличенная в размере печень. Причиной закупорки вен может оказаться флеботромбоз.
При снижении концентрации белка в крови могут развиться гипоонкотические отёки, при этом содержание белков не превышает 50 г/л. Наибольшее значение имеет в таком случае низкое содержание в крови альбуминов (ниже 25 г/л), так как им свойственна большая осмотическая активность, чем глобулинам. Максимальное падение онкотического давления и обширные отёки сопровождают нефротический синдром.
Симптомы водянки лимфатического генеза возникают при нарушении обратного тока лимфы, что становится причиной скопления жидкости, насыщенной белком. Изменения тока лимфы и связанные с этим отёки сопровождают врождённую гипоплазию лимфатических узлов, их злокачественное перерождение, нефротический и голодный отёк, а также асцит.
Виды водянки
Существует несколько разновидностей водянки, характеризующихся следующим клиническими проявлениями:
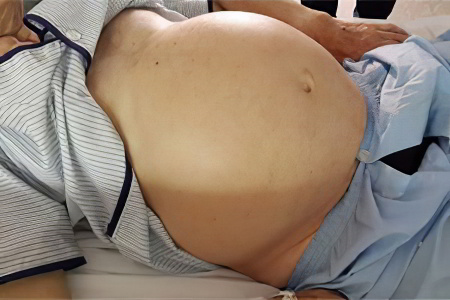
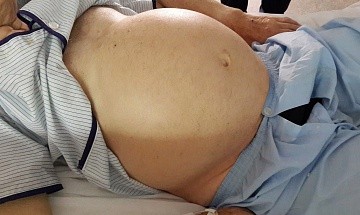
Асцит, или водянка брюшной полости. При асците в животе скапливается большое количество серозного или геморрагического транссудата (свободной жидкости), от 8 до 30 литров. Чаще это количество меньше по объёму – от литра и выше. Кожа живота при асците напряжена, разглажена, наблюдаются пупочная и бедренная грыжа. Живот имеет шаровидную форму, он выступает вперёд или свисает вниз. Осложнением асцита может быть перитонит из-за разрыва пупка, отеки стоп, выпадение прямой кишки.
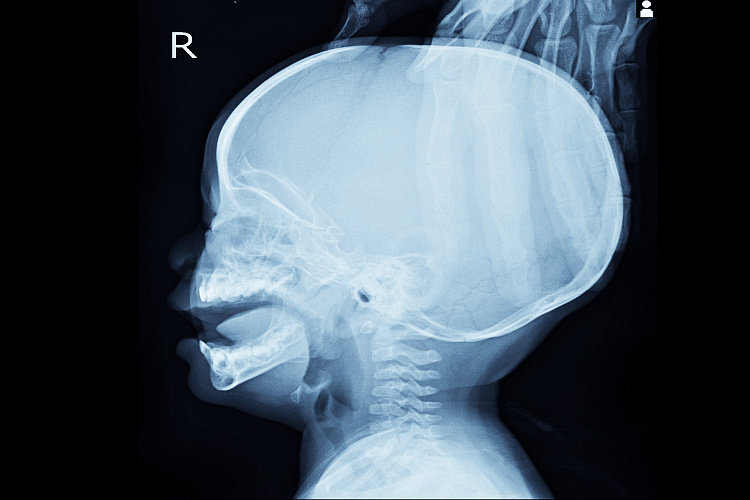
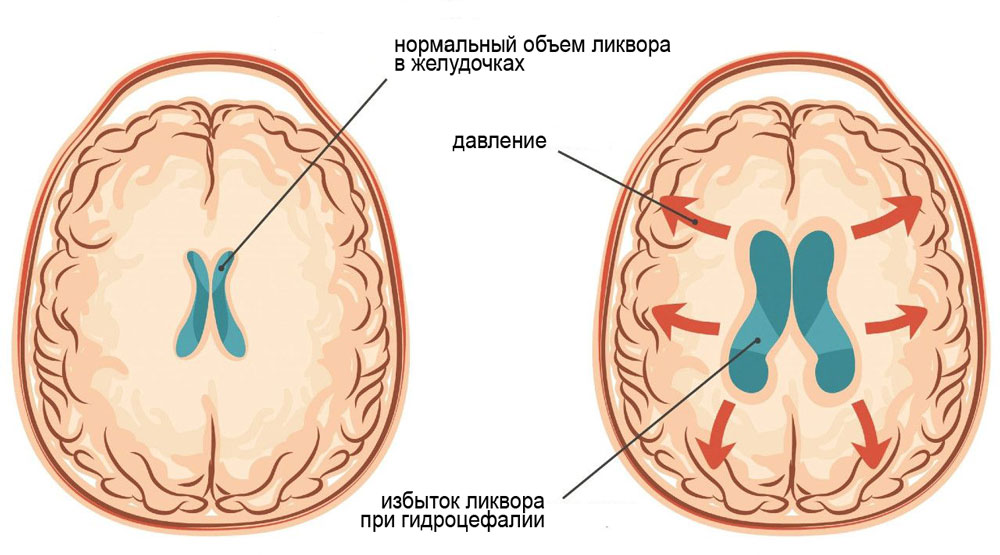
Гидроцефалия, или водянка головного мозга. При гидроцефалии возникает накопление ликвора (цереброспинальной жидкости) в желудочках мозга и под его оболочкой. Водянка головного мозга может быть врождённой или приобретённой. Дети с гидроцефалией отстают в развитии, у них нарушены все виды обмена, имеется множество неврологических нарушений (параличи, парезы, нарушения тонуса и координации движений, зрения, походки). Для больных гидроцефалией характерно увеличение объёма черепа, нависающий лоб, глубокие орбиты глаз с полуприкрытыми веками. Высокое внутричерепное давление вызывает головную боль, тошноту и рвоту.
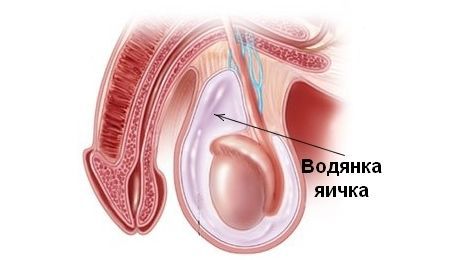
Гидроцеле, или водянка яичка. При водянке этого вида жидкость скапливается между пластинками влагалищной оболочки яичка. Гидроцеле может быть врождённым и приобретённым, острым и хроническим. При водянке яичко припухает, появляется боль, кожа гиперемирована. Хроническая форма гидроцеле проявляется нарушением мочеиспускания, полового акта, продуцирования сперматозоидов, атрофией органа.
Водянка беременных. При этой разновидности водянки диагностируется повышение массы тела из-за скрытых и явных отёков ног, лица, пояснично-крестцовой области, брюшной стенки. У женщины повышается артериальное давление, наблюдаются изменения в моче.
Гидроторакс, или грудная водянка. Возникает из-за скопления жидкости в полости плевры, часто сопровождает асцит. Грудная водянка чаще всего бывает двухсторонней, объём жидкости в каждой плевральной полости может доходить до нескольких литров. У больного диагностируется одышка и цианоз кожи.
Гидрартроз, или водянка сустава. Возникает из-за скопления жидкости в полостях 1-2 коленных и голеностопных суставах. Общий объём сустава при этом увеличивается.
Причины водянки
Причиной водянки (накопления транссудата, или водянистой жидкости) служит нарушение процесса притока и оттока тканевой жидкости. Через капилляры кровеносных сосудов происходит обмен между жидкостью, находящейся в тканях организма, и циркулирующей кровью. Выход жидкости сквозь сосудистую стенку в окружающие ткани носит название «транссудация», этот процесс является непрерывным. Отёки образуются при условии, что из капилляров в окружающую ткань пропотевает больший объём жидкости, чем всасывается в результате обратного оттока, в некоторых случаях обратное всасывание может и вовсе прекратиться.
Хотя в основе водянки лежит нарушение баланса циркуляции экссудата крови и тканевой жидкости, этиологические факторы появления патологии крайне разнообразны.
Причины водянки различных органов и систем:
Гидроцеле, или водянка яичка – опухоли, травмы придатка и оболочек мошонки, воспалительный процесс, осложнения гонореи и туберкулёза;
Водянка беременных – нарушения водно-солевого обмена и капиллярного кровообращения по причине изменившейся нейроэндокринной регуляции биохимических процессов;
Водянка перикарда – осложнения патологий сердца и почек, рака, туберкулёза, миксидемы, опухолей средостения, массивного рентгеновского облучения сердца;
Грудная водянка – опухолевый процесс в средостении, заболевания мочевыделительной системы, дистрофия из-за авитаминоза, нарушения оттока лимфы;
Водянка сустава, или гидрартроз – травма мениска, проявления болезни бехтерева, аллергическая реакция при туберкулёзе, осложнения сифилиса;
Водянка живота, или асцит – сердечная недостаточность, дистрофия, заболевания почек, опухоли или туберкулёз брюшины, тромбоз воротной вены;
Водянка головного мозга, или гидроцефалия – недоразвитие головного мозга, спинномозговая грыжа, опухоли и паразитарные поражения мозга, последствия нейроинфекций (менингит, энцефалит), черепно-мозговые травмы.
Последствия водянки
Тяжесть последствий водянки зависит от возможности или невозможности компенсировать вызвавшее её заболевание. Так, например, при асците жидкость, скапливающаяся в брюшной полости, сдвигает вверх диафрагму. Она, в свою очередь, сдавливает лёгкие и вызывает лёгочную недостаточность. Нарушается кровоснабжение миокарда и всех органов человека. При нарушенном белковом обмене развивается протеиновая недостаточность.
Несвоевременное лечение гидроцеле (водянки яичка) нарушает циркуляцию в нём лимфы и крови, ведущее к атрофии этого органа. Повышение температуры в области яичек из-за скопления жидкости делает сперматозоиды нежизнеспособными, что напрямую ведёт к бесплодию. Нарушенная выработка гормонов кардинально меняет течение физиологических процессов в организме.
Последствие гидроцефалии может быть умственная отсталость различной степени, психические расстройства, эмоциональные нарушения, интеллектуальная недостаточность, общее недоразвитие речи.
Методы лечения
Лечение различных форм водянки начинают с лечения основного заболевания, вызвавшего отёк, проводят симптоматическую терапию при острых проявлениях.
Лечение острого гидроцеле включает в себя использование антибиотиков и анальгетиков, холод и тепловые процедуры, ношение суспензория. Хроническая форма водянки яичка лечится пункциями накопившейся жидкости, введением гидрокортизона. Чаще всего применяется хирургическое вмешательство, исключающее осложнения.
Для лечения водянки беременных используется оптимизация питания, ограничение употребления жидкости и поваренной соли, разгрузочные дни, медикаментозное лечение.
При лечении гидроторакса и пневмоторакса упор делается на лечение основного заболевания. Если у больного диагностируется водянка сустава, выполняется его пункция для удаления внутрисуставной жидкости.
Лечение зависит от тяжести вызвавшего его основного заболевания. Обычно больному назначают диуретики, сердечные гликозиды, проводят кислородную терапию, рекомендуют бессолевую диету. В сложных случаях используют оперативное вмешательство для удаления жидкости из брюшины.
Устранение проявлений гидроцефалии может быть, как хирургическим, так и консервативным.
Для снижения внутричерепного давления используют:
Медикаментозное лечение для дегидратации, профилактики воспаления, десенсибилизации;
Купирование психических расстройств.
Более эффективно хирургическое лечение, направленное на создание искусственного пути для оттока цереброспинальной жидкости из желудочков мозга.
Профилактика водянки
Предупреждение появления водянки зависит от её вида и вызвавших причин. Формы профилактики:
Водянка беременных – регулярный мониторинг состояния женщины лечащим врачом, правильное питание, нормализация режима труда и отдыха;
Сердечная водянка (гидроперикард) – лечение основного заболевания;
Лёгочная водянка (гидроторакс) – аналогичная профилактика;
Асцит – ликвидация нарушений кровообращения, своевременное лечение заболевания, вызвавшего скопление жидкости в брюшной полости;
Водянка головного мозга (гидроцефалия) – своевременное выявление патологий беременности во время скрининга, защита плода от токсического поражения, нейроинфекций, предупреждение черепно-мозговых травм в любом возрасте;
Водянка яичка – защита мошонки от травм.
Многообразие проявлений водянки зависит от симптомов заболевания, вызвавшего отёк тканей. Лечение водянки, выбор эффективных терапевтических или хирургических методов учитывает возраст пациента, сопутствующие соматические расстройства, противопоказания.
Образование: С 2010 по 2016 гг. практикующий врач терапевтического стационара центральной медико-санитарной части №21, город электросталь. С 2016 года работает в диагностическом центре №3.
Наши авторы
Водянка
Водянка — отложение, которое проявляется избыточным содержанием сывороточной или водянистой жидкости в полости тела, подкожной клетчатке. Данное проявление рассматривают в качестве признака заболеваний внутренних органов. Чаще всего патология возникает на фоне поражения печени, почек и сердца. Что такое водянка? Это такое патологическое состояние, характеризующиеся чрезмерным содержанием жидкости в любой части тела. Болезнь бывает подкожной, брюшной, головной, грудной, мешотчатой, околосердечной, маточной. Также могут поражаться яичники, сальники. Лечение аномалии комплексное и продолжительное. Участие в нем должны принимать врачи высшей категории.
Признаки водянки
Главный симптом заболевания — повышенная температура тела, которая не проходит на протяжении 2-3 суток и дольше. К другим распространенным признакам водянки относят:
В пораженной области кожа по виду и ощущениям при пальпации похожа тесто. Углубления, возникающие при ощупывании, держатся довольно долго. Кожные покровы прохладные и бледные, поскольку нарушено кровоснабжение. Отек — наиболее характерный признак патологии. Он крайне важен при постановке диагноза, если у больного наблюдаются: местное или общее нарушение кровотока, водно-солевого обмена, аномалии почек. Водянка, возникающая на фоне острого воспаления почек, дыхательной, сердечной недостаточности, напрямую связана с высокой проницаемостью клеточных мембран. На них оказывают негативное воздействие токсины различного происхождения.
Причины болезни
Транссудат накапливается из-за нарушенного процесса притока-оттока тканевой жидкости. Отеки являются следствием пропотевания из капилляров большого количества вещества, которое не успевает всасываться обратным оттоком. Основными причинами водянки являются:
Ткани, пораженные водянкой, теряют эластичность, становятся мягкими. Объем их ощутимо увеличивается. С течением времени разъединенные жидкостью клетки набухают, наблюдается их жировое перерождение.
Если водянка занимает обширный участок, то близлежащие органы смещаются, нарушается или вовсе прекращается их работоспособность. Нейропатические отеки на фоне расстройств ЦНС развиваются при травмах нервных стволов, параличах головного, спинного мозга. Также их провоцируют невралгические боли. Водянка при вышеуказанных патологиях стимулируется спазматическим поражением вен.
Какой врач лечит водянку?
Как только пациент заметил первые признаки патологии, следует сразу же записаться на прием к такому врачу как:
Специалист изучит анамнез, проанализирует жалобы и определит, какой врач будет лечить водянку.
Доктор должен знать подробности историй болезней ближайших родственников. Также необходимо предоставить исчерпывающую информацию непосредственно о пациенте. Его:
Поскольку водянка бывает как врожденной, так и приобретенной, то терапевтические подходы могут несколько различаться. Это связано с механизмом развития аномалии, общим состоянием пациента, его возрастом.
Очень важно найти основную причину, вызывающую скопление жидкости. В противном случае проблема будет обостряться с течением времени. Особое внимание уделяется диагностированию общей водянки. Она запускает сбой водного баланса всего организма. Особенно это заметно по сердечным отекам. Вызывающие ее аномалии без адекватной терапии приводят к серьезному ухудшению состояния.
Лечение
Если образование достигло серьезных размеров, давит на органы, препятствуя их функционированию, то прибегают к хирургическому лечению водянки. Метод заключается в пунктировании отека специальной иглой, затем скопившая жидкость откачивается шприцем. Однако такой способ обычно приводит к рецидиву патологии. Чтобы не допустить повторного развития аномалии, проводят медикаментозное лечение. Оно:
Например, если болезнь затронула яичко, то купирование острого воспалительного процесса с помощью медицинских препаратов приводит к самостоятельному уменьшению объема жидкости в мошонке. Если же основная причина заключается в сообщении между брюшной и мошоночной полостью, то эффективное лечение водянки предусматривает хирургическое устранение дефекта без последующего рецидива. Оперативное вмешательство требуется, если подтверждены факторы, резко повышающие продукцию жидкостей, нарушающие их всасывание. Если позволяет локализация водянки, то специалист предлагает склерозирование. Метод подразумевает удаление всего содержимого аномального образования. Затем в полость вводят препараты, сокращающие образование водяночной жидкости.
Самостоятельно лечить водянку, не получив рекомендации доктора, крайне не рекомендуется. Обычно бесконтрольный прием препаратов приводит к прогрессированию патологического состояния вплоть до потери органа или летального исхода. Если пациент все же решил бороться с водянкой собственными силами параллельно с традиционной терапией, то ему необходимо согласовать все манипуляции с лечащим врачом.
Водянка яичка у взрослых: симптомы, причины, лечение
Водянка яичка (научное название гидроцеле) представляет собой скопление жидкости в области между яичком и мошонкой. Возможно самостоятельное развитие заболевания или появление в качестве сопутствующего основной болезни – опухоли придатков и яичек, воспаления, гидатида и др. Основные симптомы гидроцеле выражаются во внешнем увеличении мошонки и наличии чувства распирания внутри.
Диагностика водянки яичек основывается на УЗИ мошонки, проведении лабораторных исследований ПЦР и венерических инфекций, спермограммы, онкомаркеров. Операции при гидроцеле выполняют только в том случае, если заболевание ухудшает качество жизни и сперматогенез.
Водянка яичка в дословном переводе означает выпячивание воды. Гидроцеле является распространенной патологией по части урологии. В группу риска попадают мужчины любого возраста. Развитие водянки яичка у мужчин происходит в виде патологии после двух летнего возраста. Мужчины старшего возраста гораздо чаще страдают патологией, чем молодые.
Симптомы и признаки
Симптомы водянки яичка напрямую зависят от объемов накопленной жидкости. Чем меньше количество жидкости, тем менее выражены признаки болезни. Значительное скопление жидкости сопровождается ассиметричным увеличением мошонки, натянутостью кожи и изменением обычного окраса.
Пальпация показывает однородную и безболезненную структуру яичек, но имеется ряд трудностей в определении контуров. В том случае, когда количество жидкости становится больше 500 мл, наблюдаются боли тянущего характера, дискомфорт во время физических нагрузок.
По мере увеличения объема водянка яичек у мужчин сказывается на эректильных функциях и процессе мочеиспускания. Сообщающаяся гидроцеле уменьшается после сна. Многокамерное гидроцеле у мужчин внешне похоже на песочные часы.
Реактивная патология клинически проявляется в виде основного заболевания. В случае наличия перекрутов сосудов появляются сильные боли, покраснения кожных покровов и увеличенный размер мошонки.
Общая симптоматика гидроцеле яичка:
Причины возникновения и развития
Причины водянки яичка зависят от вида патологии. Врожденная патология связана с незаращением влагалищного отростка. Приобретенная патология связана с дисбалансом продуктов и реабсорбации жидкости. Реактивная форма сопутствует иным патологическим процессам.
Общие причины водянки яичка:
Пути заражения и факторы риска
Механизм формирования водянки яичек у взрослых до сих пор остается предметом для дискуссий. Одними из возможных путей заражения являются:
Физиологическое гидроцеле яичка обуславливается особенностями анатомического строения возрастного характера. К таким особенностям относится незаращивание отверстия перитонеального листка в процессе опущения яичек в мошонку. Усугубляется положение несовершенной работой лимфатической системы и возможным повышением давления в брюшной полости при сильном плаче или на фоне запоров.
Классификация
Андрологи и урологи проводят выделение видов патологии с образованием свободной жидкости в области мошонки по следующим признакам:
В процессе обследования под УЗИ может быть выявлено разделение кисты на отдельные камеры или насыщение кальцием, что говорит о течении воспалительных процессов.
Осложнения
Среди осложнений наиболее часто встречаются следующие случаи:
Когда следует обратиться к врачу
Что делать при водянке яичек? Если вы обнаружили у себя дискомфортные ощущения в области мошонки необходимо обращаться к специалистам и исключить самостоятельную диагностику и тем более самолечение.
Лечение водянки яичек имеет приоритетное направление из-за снижения фертильности. Основной упор врачи делают на раннее выявление болезни.
Лечение водянки яичек относится к компетенции уролога или андролога. Записаться на прием и выбрать доктора можно на сайте, по телефону +7 (495) 775-73-60 или у администраторов в клинике по адресу: Москва 2-й Тверской-Ямской переулок д.10.
Диагностика
Успешность лечения гидроцеле зависит от успешности и своевременности поставленного диагноза. Вовремя проведенная диагностика позволяет повысить шансы на успешное лечение водянки яичек у мужчин.
Для постановки предварительного диагноза осуществляется следующая диагностика:
Дополнительные диагностические обследования:
На стадии диагностирования заболевания важно разграничить паховые грыжи, опухоли яичек и водянку. Для этого используется УЗИ. Полный анализ морфологических исследований позволяет подтвердить окончательный диагноз.
Лечение
Отсутствие симптомов и влияния на фертильность у патологии предполагают динамическое наблюдение за течением заболевания. Такое положение может быть разрешено организмом самостоятельно.
Реактивные виды патологии исчезают вместе с фактором-провокатором на фоне правильно подобранной терапии основного заболевания.
Операции водянки яичек показаны при наличии депонированной жидкости. Удаление водянки яичек проводится следующими способами оперативного вмешательства:
Профилактика
Водянка яичек у мужчин после операции на 90% вылечивается полностью. При этом исход зависит от способа заражения.
Профилактика заболевания включает следующие мероприятия:
Гидроцефалия причины, симптомы, методы лечения и профилактики
Гидроцефалия — это чрезмерное скопление спинномозговой жидкости в составе желудочков головного мозга. Болезнь поражает людей в любом возрасте, но у детей вылечить мозговые нарушения возможно быстрее и эффективнее. Возникновение патологии объясняется затруднением здорового движения жидкости из головы в кровеносные сосуды. Другое название болезни — водянка мозга. Лечением занимаются врачи из неврологии и нейрохирургии.
Симптомы гидроцефалии
Гидроцефалия головного мозга чаще наблюдается у детей, но взрослые не застрахованы от заболевания. Суть патологии заключается в избытке ликвора — секреции, выполняющей роль стимулятора нервных волокон и циркулирующей в полости черепа. Скопившаяся жидкость нарушает многие функции организма, что проявляется в виде различных симптомов.
Признаки болезни у детей:
Признаки болезни у взрослых:
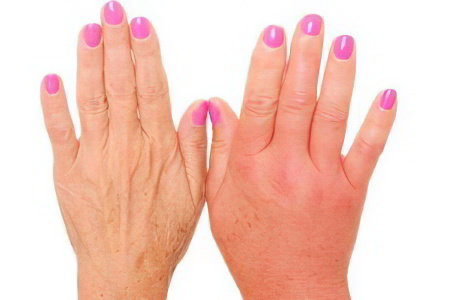
Отеки
Отеки связаны с избытком жидкости в тканях. Жидкость представляет собой преимущественно воду.
Отек может быть широко распространенным или ограничиваться одной конечностью или частью конечности. Отек часто возникает в стопах и голенях. Однако у лежачих пациентов иногда развивается отек в области ягодиц, половых органов, а также задней части бедер.
У женщин, которые лежат только на одной стороне тела, может развиться отек молочной железы с этой стороны. В редких случаях отекает кисть или рука. Иногда внезапно развивается отек конечности.
Чаще всего водянка развивается медленно, начинаясь с прибавки веса, опухания глаз после пробуждения утром и ощущения тесной обуви в конце дня. Иногда пациенты испытывают ощущение сжатия или переполнения. В зависимости от причины отека, могут присутствовать другие симптомы, например, одышка или боль в пораженной конечности.
Ангионевротический отек (отек Квинке)
Признаки: Безболезненный отек, чаще всего возникающий в области лица, губ, а иногда языка. Иногда зуд или ощущение стеснения. Отек, после которого не остается углубления при надавливании (плотный отек).
Сгусток крови в глубоких венах (тромбоз глубоких вен)
Признаки: Внезапный отек. Обычно боль, покраснение, повышение температуры и/или болезненность в зоне поражения.Если сгусток движется и блокирует артерию в легких (тромбоэмболия легочной артерии), как правило, возникает одышка и иногда кровохарканье. Иногда у лиц с факторами риска образования тромбов (недавняя операция, травма, постельный режим, гипс на ноге, гормональная терапия, онкологическое заболевание или длительный авиаперелет).
Хроническая венозная недостаточность (вызывающая скопление крови в ногах)
Признаки: Отек одной или обеих лодыжек или ног. Хронический умеренный дискомфорт, ноющая боль или судороги в ногах, но без острой боли. Иногда красновато-коричневые, плотные участки на коже и неглубокие язвы на голенях. Часто варикозное расширение вен.
Препараты
Признаки: Безболезненный отек обеих ног и стоп.
Сердечная недостаточность
Признаки: Безболезненный отек обеих ног и стоп. Часто одышка при физической нагрузке, в положении лежа или во время сна. Часто у лиц с известными заболеваниями сердца и/или повышением артериального давления.
Кожная инфекция (флегмона)
Признаки: Покраснение, локальное повышение температуры и болезненность на участке неправильной формы на одной из конечностей Отеки, иногда повышение температуры.
Глубокая подкожная или внутримышечная инфекция
Признаки: Глубокая, постоянная боль в одной конечности. Покраснение, повышение температуры, болезненность и отек с ощущением распирания. Признаки тяжелого заболевания (лихорадка, спутанность сознания и учащенное сердцебиение). Иногда выделения с неприятным запахом, волдыри или участки почерневшей, мертвой кожи.
Заболевания почек (нефротический синдром)
Признаки: Распространенный, безболезненный отек. Часто жидкость в брюшной полости (асцит). Иногда отечность вокруг глаз или пенистая моча.
Хроническая болезнь печени
Признаки: Распространенный, безболезненный отек. Часто жидкость в брюшной полости (асцит). Причины, которые часто очевидны с учетом анамнеза (злоупотребление алкоголем или гепатит). Иногда небольшие кровеносные сосуды в форме паутины на коже (паукообразные ангиомы), покраснение ладоней, увеличение молочной железы и уменьшение размера яичек у мужчин.
Обструкция лимфатических сосудов в связи с операцией или лучевой терапией по поводу онкологического заболевания
Признаки: Безболезненный отек одной конечности. Очевидная причина (хирургическая операция или лучевая терапия) с учетом анамнеза.
Лимфатический филяриоз (инфекция лимфатических сосудов, вызванная определенными паразитическими червями)
Признаки: Безболезненный отек одной конечности, иногда с вовлечением половых органов. У пациентов, которые посещали развивающуюся страну, где распространен филяриоз.
Физиологические отеки (в отсутствие патологии)
Признаки: Незначительный отек обеих стоп и/или лодыжек, который обнаруживается в конце дня и проходит после ночного отдыха. Отсутствие боли, покраснения или других симптомов.
Беременность или нормальный предменструальный симптом
Признаки: Безболезненный отек обеих ног и стоп. Обычно симптомы в некоторой степени ослабляются после отдыха с ногами в приподнятом положении. У женщин в период беременности или перед менструацией.
Беременность с преэклампсией
Признаки: Безболезненный отек обеих ног, стоп и иногда кистей. Повышенное артериальное давление (часто впервые выявляемое).Обычно развивается во время 3-го триместра беременности.
Давление на вену (в случае опухоли, беременности или при крайнем абдоминальном ожирении)
Признаки: Безболезненный медленно нарастающий отек.
Гидроцефалия головного мозга
Наши специалисты свяжутся с вами в ближайшее время
Если в головном мозге человека накапливается излишняя жидкость, которая не дает органу функционировать нормально, говорят о водянке, или гидроцефалии мозга. Лишняя жидкость способствует увеличению давления на мозговые структуры, прижимая их к черепу. При отсутствии своевременной диагностики и квалифицированного лечения больной может умереть.
Успех лечения зависит от степени поражения, выраженности процесса, симптоматики и сопутствующих патологий. Заболевание может быть врожденным и приобретенным.
Типы водянки
Классификация гидроцефалии головного мозга достаточно сложна, со стертыми границами диагностики. До недавнего времени это заболевание относилось исключительно к детским, но сегодня доказано, что возможно развитие водянки и у взрослых.
Клинические проявления водянки подразделяются на группы:
При любой этиологии водянка остается опасным заболеванием, следствием которого является нарушение работы мозга, ухудшение мыслительной способности и восприятия информации. Важно выявить болезнь на ранней стадии и прекратить ее развитие.
Причины развития патологии
Гидроцефалия может развиваться на фоне инсульта или развития опухоли.
Как проявляется водянка?
При умеренном развитии процесса проявляются незначительные неврологические нарушения. Нельзя оставлять без внимания:
Открытая наружная форма имеет проявления, схожие с расстройством психики. Если диагноз поставлен неверно, то больного будут лечить в психиатрической клинике, а основное заболевание останется незамеченным. Чтобы правильно поставить диагноз, невропатолог назначает дополнительные исследования:
На начальных этапах развития процесса точный диагноз можно поставить только с применением инструментальных методов.
Признаки врожденного заболевания у детей
В чем опасность болезни?
Последствия водянки во многом зависят от возраста, когда возникли нарушения, и развития осложнений:
Опасность заболевания во взрослом возрасте – развитие отклонений психики, двигательных функций и моторики. Если не принять срочные меры, пациент становится инвалидом.
Как лечить водянку?
Эта патология головного мозга практически неизлечима. Существующие лекарственные препараты призваны лишь замедлить процесс.
Самый эффективный сегодня метод лечения – хирургический, когда пациенту проводят шунтирование или эндоскопическую операцию.
В лечении гидроцефалии важная роль отводится массажу. Водянка способствует повышению тонуса мышц, а поглаживающие и растирающие движения действуют расслабляюще, помогая восстановлению двигательных функций.
Рекомендации к использованию методов лечения дает невропатолог или нейрохирург.
Народные средства при водянке
Лечение травами не ликвидирует патологию, они могут помочь улучшить кровоснабжение и устранить неприятные симптомы. Используются травяные отвары и спиртовые растворы. В любом случае требуется тщательное обследование и консультация специалиста. НЕ ЗАНИМАЙТЕСЬ САМОЛЕЧЕНИЕМ! Неправильное лечение может усугубить течение болезни и вызвать более острые формы.
Диета
Питание больного должно быть направлено на улучшение водно-солевого баланса. Из рациона следует исключить продукты, которые вызывают накопление жидкости. Вместо них в меню вводят овощи и фрукты, мясо, приготовленное на пару, и каши.
Важно вести здоровый образ жизни, заниматься физкультурой с умеренными нагрузками, много гулять. Выполнение этих рекомендаций поможет поддержать умственную и психическую форму пациента.
Водянка является серьёзным заболеванием, которое самостоятельно не проходит. Больному требуется квалифицированная помощь специалиста пожизненно. Болезнь в запущенной стадии – не лечится.
К какому врачу обращаться?
Водянку лечат нейрохирурги. При обращении в клинику РАН в Москве вам окажут квалифицированную эффективную помощь: проведут обследование, назначат анализы, поставят диагноз, определят стратегию эффективного лечения.
При появлении любых симптомов неврологических заболеваний, необходимо без промедления записаться на прием к неврологу, предотвратив усугубление ситуации. Приглашаем на консультацию невролога в Москве в центральную клиническую больницу РАН. Запись осуществляется по телефону или с помощью формы обратной связи на сайте.
Водянка живота
Скопление большого количества жидкости в брюшной полости в медицине известно как асцит, который по-другому называют водянкой живота. В большинстве случаев заболевание считается вторичным, то есть спровоцированным другими патологиями в организме. Состояние характеризуется повышением внутрибрюшного давления, из-за чего нередко нарушается работа легких, сердца и других жизненно важных органов. Лечение должно проводится как можно раньше, оно назначается только квалифицированным специалистом после проведения диагностики.
Признаки заболевания
Как отмечают специалисты, на начальных стадиях асцита патология может не давать о себе знать. Первые признаки заболевания водянкой живота появляются при скоплении более 1 литра жидкости. Основным симптомом асцита является постепенное увеличение живота в размерах без видимых причин. Остальные проявления могут варьироваться в зависимости от стадии болезни, фактора, который ее вызвал, особенностей организма пациента. Так, могут наблюдаться:
В некоторых случаях к симптомам могут добавиться основные признаки интоксикации: тошнота, рвота, сильная слабость, головная боль и учащение пульса. Если брюшная водянка развивается из-за заболеваний печени, кожные покровы и белки глаз приобретают желтый оттенок. На запущенных стадиях патологии живот принимает форму шара, пупок выпячивается наружу, на коже образуются растяжки. Иногда начинают проявляться подкожные сосуды.
Причины брюшной водянки
Все причины асцита так или иначе связывают с нарушениями крово- или лимфообращения в брюшной полости. Практически в 80 % случаев болезнь является последствием цирроза печени. На последних стадиях патологии происходит полное истощение органа, в результате чего нарушается кровообращение. На фоне этого в животе и начинает скапливаться жидкость. К основным причинам брюшной водянки относят также:
Асцит может также развиваться у новорожденных детей. В этом случае причинами болезни служат врожденный отек, который был вызван резус- или групповой несовместимостью матери и ребенка, врожденные аномалии органов брюшной полости, нефротический синдром, экссудативная энтеропатия.
К факторам риска относят высокий уровень холестерина, прием инъекционных наркотических веществ, избыточную массу тела, злоупотребление спиртными напитками.
Какой врач лечит водянку живота?
Успешность лечения во многом зависит от правильной диагностики заболевания. Водянка живота лечится разными врачами, исходя из причины патологии. При появлении признаков заболевания поможет:
Они проведут первичный осмотр, после чего при необходимости направят на консультацию к другому специалисту.
Диагностика заболевания проводится в несколько этапов. Она начинается с опроса пациента, тщательного сбора анамнеза, анализа жалоб и побочных симптомов. Во время опроса ваш врач может задать примерно такие вопросы:
Далее реализуется физикальный осмотр, включающий пальпацию живота и измерение жизненных показателей (давления, температуры тела, пульса).
Для более точной диагностики асцита может использоваться ультразвуковое исследование, рентгенография, лапароскопия, гепатосцинтиграфия, коагулограмма, ангиография сосудов, компьютерная и магнитно-резонансная томографии. Для определения точной причины брюшной водянки могут назначать общий и биохимический анализы крови. При подозрении на наличие онкологического процесса проводится биопсия.
При отсутствии лечения асцит может привести к серьезным последствиям для органов дыхания, сердечно-сосудистой, репродуктивной систем. Терапия показана консервативная, пункционная или оперативная. В большинстве случаев при правильном назначения лечения прогноз благоприятный.
Гидроцефалия у взрослых
Гидроцефалия у взрослых – патологическое состояние, которое характеризуется избыточным накоплением спинномозговой жидкости в ликворных пространствах головного мозга. Гидроцефалия бывает самостоятельным заболеванием или следствием разнообразных патологических процессов в головном мозге.
Длительно протекающая гидроцефалия может привести к инвалидности или летальному исходу. Эффективное лечение гидроцефалии у взрослых проводят неврологи Юсуповской больницы.
Гидроцефалия головного мозга у пожилых людей
Гидроцефалия у пожилых людей возникает при скоплении избыточного количества жидкости в головном мозге вследствие нарушения продукции или всасывания спинномозговой жидкости либо закупорки путей, по которым происходит отток ликвора. Избыточное количество цереброспинальной жидкости может придавливать ткани головного мозга к черепу, вызывая поражение мозговой ткани. В Юсуповской больнице профессора и врачи высшей категории устанавливают диагноз с помощью современных методов исследования. Неврологи выясняют причину и степень заболевания, применяют индивидуальные схемы лечения пациентов.
Вещество головного и спинного мозга постоянно омывается спинномозговой жидкостью. Она защищает мозг от повреждений и обеспечивает питательными веществами. Циркуляция ликвора осуществляется в субарахноидальном пространстве между мягкой и сосудистой оболочкой вдоль поверхности больших полушарий мозга и мозжечка. Под основанием головного мозга расположены цистерны, в которых скапливается цереброспинальная жидкость. Они соединяются с субарахноидальным пространством.
Ликвор сосредоточен в трёх желудочках головного мозга. Они сообщаются с четвёртым желудочком, который располагается между стволом мозга и мозжечком. Из четвёртого желудочка спинномозговая жидкость через два боковых отверстия поступает в спинномозговой канал и распространяется вниз до поясничного отдела. При блокировке путей оттока ликвора развивается гидроцефалия.
При наличии повышенного внутричерепного давления врачи Юсуповской больницы назначают пожилым людям диакарб, маннит и маннитол в сочетании с фуросемидом или лазиксом. Эти препараты обладают диуретическим эффектом, выводят избыточное количество жидкости из организма. Диакарб временно блокирует выработку ликвора. Для коррекции уровня калия в организме используют аспаркам или панангин. Питание мозговой ткани у пожилых пациентов улучшается после применения кавинтона, актовегина, церебролизина, семакса.
Нейрохирурги в клиниках-партнёрах Юсуповской больницы выполняют пожилым людям следующие эндоскопические операции:
После операции улучшается состояние пациентов, неврологические симптомы подвергаются обратному развитию. Пожилые люди с гидроцефалией восстанавливают способность к самообслуживанию, адаптируются к социальной жизни.
Симптомы гидроцефалии
Гидроцефалия бывает врождённой и приобретенной.
В зависимости от механизма развития различают следующие виды гидроцефалии у взрослых:
Открытая гидроцефалия имеет название «сообщающаяся гидроцефалия головного мозга у взрослых». Заместительная гидроцефалия головного мозга у взрослых является одной из разновидностей заболевания. Она сопровождается постепенным уменьшением объёма вещества головного мозга и замещением спинномозговой жидкости.
Бывает гидроцефалия внутренняя и внешняя. Внутренняя гидроцефалия характеризуется чрезмерным содержание ликвора в желудочках. Для наружной гидроцефалии характерно избыточное содержание в субарахноидальном пространстве спинномозговой жидкости при одновременно нормальных показателях её содержания в желудочках.
В зависимости от уровня внутричерепного давления гидроцефалия у взрослых может быть:
Острая гидроцефалия развивается в течение 3 суток, хроническая – от 3 недель до 6 месяцев и больше.
Гидроцефалия у взрослых развивается вследствие следующих причин:
Атрофическая гидроцефалия развивается на фоне следующих заболеваний:
опухолей желудочков и вещества мозга
токсических и алкогольных энцефалопатий
инфекционных поражений мозга (вентрикулитов, энцефалитов, менингитов)
сосудистой мозговой патологии, в том числе разрыва аневризмы и внутрижелудочковых и субарахноидальных кровоизлияний головного мозга, возникших вследствие дефектов артериовенозных соединений
патологии развития нервной системы (синдром Денди-Уокера, стеноз сильвиевого водопровода)
посттравматических состояний и травм головного мозга
При атрофической энцефалопатии цереброспинальная жидкость заполняет пространство, образующееся внутри черепной коробки в результате уменьшения объема головного мозга. Атрофическая гидроцефалия головного мозга у лиц пожилого и старческого возраста может развиваться на фоне нарушения кровоснабжения головного мозга при артериальной гипертензии, атеросклерозе мозговых сосудов, диабетической ангиопатии.
Клиническая картина зависит от срока формирования гидроцефалии, механизма развития и уровня давления спинномозговой жидкости. При острой и подострой окклюзионной гидроцефалии пациенты предъявляют жалобы на головную боль, более выраженную в утренние часы (особенно после сна), которая сопровождается тошнотой и рвотой, приносящими облегчение. Возникает ощущение давления на глазные яблоки изнутри, появляется чувство «песка» в глазах и жжения. Боль носит распирающий характер. Возможно покраснение склер.
Если давление ликвора увеличивается, присоединяется сонливость. Это является плохим прогностическим признаком, так как свидетельствует о нарастании симптоматики и угрожает потерей сознания. Может ухудшаться зрение, появляться ощущение «тумана» перед глазами. На глазном дне офтальмологи выявляют застойные диски зрительных нервов. Если пациенту не будет оказана медицинская помощь, увеличится содержание ликвора и внутричерепного давления.
В дальнейшем развивается дислокационный синдром – состояние, угрожающее жизни пациента. При сдавлении среднего мозга происходит быстрое угнетение сознания вплоть до комы, развивается парез взора вверх, расходящееся косоглазие, угнетением рефлексов. Когда происходит компрессия продолговатого мозга, нарушается глотание, до потери сознания изменяется голос, угнетается дыхание и сердечная деятельность.
Сообщающаяся гидроцефалия головного мозга у взрослых чаще имеет хроническое течение. Заболевание развивается постепенно, через несколько месяцев после воздействия провоцирующего фактора. Вначале нарушается цикличность сна, появляется сонливость или бессонница. У пациентов ухудшается память, появляется быстрая утомляемость, вялость. По мере прогрессирования заболевания когнитивные нарушения усугубляются вплоть до деменции. Пациенты ведут себя неадекватно и теряют способность к самообслуживанию.
При хронической гидроцефалии у взрослых нарушается ходьба. Походка становится неустойчивой, замедленной. Затем присоединяется затруднение начала движения, неуверенность при стоянии. Пациент в положении сидя или лёжа может имитировать езду на велосипеде, ходьбу. В вертикальном положении эта способность мгновенно теряется. Походка становится «магнитной». Пациент как бы приклеен к полу, а, сдвинувшись с места, делает шаркающие мелкие шаги на широко расставленных ногах или топчется на месте. Определяется повышенный мышечный тонус. В запущенных случаях снижается мышечная сила, появляются парезы в нижних конечностях. Прогрессируют расстройства равновесия, вплоть до невозможности самостоятельно сидеть или стоять.
У пациентов с хронической гидроцефалией может учащаться мочеиспускание, особенно по ночам. Постепенно присоединяются повелительные позывы к мочеиспусканию, требующие немедленного опорожнения. Со временем развивается недержание мочи.
Умеренная наружная гидроцефалия у взрослого может быть первичным или вторичным заболеванием. Она развивается после инсульта, менингита, в результате артериальной гипертензии, онкологической патологии, нестабильности шейного отдела позвоночника, церебрального атеросклероза. Умеренная наружная гидроцефалия часто протекает бессимптомно и приводит к гипоксии мозга. У пациентов имеют место следующие признаки внешней гидроцефалии:
Диагностика гидроцефалии у взрослых
Врачи Юсуповской больницы проводят диагностику гидроцефалии с помощью компьютерной и магнитно-резонансной томографии. Эти методы позволяют определить размеры и форму желудочков, цистерн мозга субарахноидального пространства. Если врачи клиники неврологии выявляют ранние признаки гидроцефалии на МРТ, они назначают медикаментозное лечение, позволяющее остановить прогрессирование болезни. Рентгенография цистерн основания мозга позволяет уточнить тип гидроцефалии и оценить направление тока ликвора.
Неврологи Юсуповской больницы применяют следующие методы диагностики атрофической гидроцефалии:
После анализа результатов комплексного исследования назначают индивидуальное лечение. Тактику ведения пациентов с тяжёлой гидроцефалией вырабатывают на заседании экспертного совета с участием профессоров, врачей высшей категории. Нейрохирурги определяют показания к выполнению оперативного вмешательства.
Пробную диагностическую поясничную пункцию с выведением 30-50 мл ликвора проводят с целью диагностики заболевания. После процедуры временно улучшается состояние пациента вследствие восстановления кровоснабжения ишемизированных тканей мозга на фоне снижения внутричерепного давления. При острой гидроцефалии поясничную пункцию не выполняют в связи с высоким риском вклинения ствола головного мозга и развитием дислокационного синдрома.
Для уточнения диагноза неврологи Юсуповской больницы назначают краниографию, ультразвуковое исследование, ангиографию. Результаты обследования обсуждают на заседании экспертного совета, где вырабатывают тактику ведения пациента с гидроцефалией.
Остались вопросы? Мы вам перезвоним
Мы с радостью проконсультируем вас и ответим на все интересующие вопросы.
Лечение гидроцефалии у взрослого
Как лечить гидроцефалию головного мозга у взрослых? Начальные стадии гидроцефалии неврологи Юсуповской больницы лечат медикаментозно.
Медикаментозное лечение гидроцефалии у взрослых проводят с использованием следующих препаратов:
При острой гидроцефалии проводят трепанацию черепа и накладывают наружные дренажи, обеспечивающие отток избыточной жидкости. По дренажной системе вводят лекарственные препараты. Шунтирование головного мозга при гидроцефалии у взрослых – вид оперативного вмешательства, при помощи которого избыток спинномозговой жидкости выводят в естественные полости организма человека с помощью сложной системы катетеров и клапанов. В полостях ликвор беспрепятственно всасывается.
Нейрохирурги для лечения гидроцефалии у взрослых применяют малотравматичную нейроэндоскопическую методику – эндоскопическую вентрикулоцистерностомию дна третьего желудочка. В желудочки мозга вводят хирургический инструмент с камерой на конце. С камеры изображение передаётся на монитор, что позволяет точно контролировать все манипуляции. На дне третьего желудочка создают дополнительное отверстие, соединяющееся с цистернами основания мозга. Так восстанавливается физиологический отток ликвора между желудочками и цистернами.
Если у вас или близких есть признаки гидроцефалии, звоните по телефону Юсуповской больницы, где контакт-центр работает круглосуточно. Неврологи проведут обследование и после установки диагноза составят индивидуальную схему лечения. Персонал клиники неврологии внимательно относится к пожеланиям пациентов.
Сколько живут с данным диагнозом
Когда диагностирована гидроцефалия головного мозга у взрослого, продолжительности жизни зависит от нескольких факторов:
Операция при гидроцеле (водянке яичка) у детей
Гидроцеле – это состояние, при котором между оболочками яичка скапливается жидкость. Патология может возникать как в детском, так и во взрослом возрасте и без лечения приводит к тяжелому гнойному воспалению, а также бесплодию. На сегодняшний день единственным способом эффективно справиться с гидроцеле (водянкой яичка) у ребенка или взрослого является операция.
Причины развития гидроцеле у детей
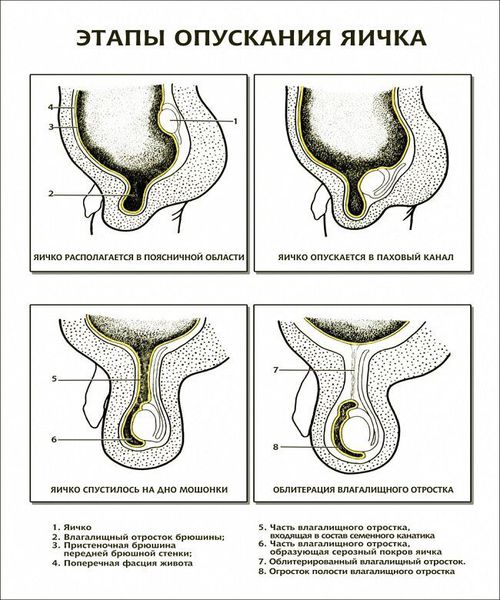
Наиболее частой причиной развития водянки яичка в детском возрасте является врожденные дефекты. При нормальном формировании плода примерно на 28-29 неделе беременности половые железы начинают постепенно спускаться из брюшной полости в мошонку. Одновременно с ними спускается небольшой отросток брюшины, который постепенно зарастает. Если этого не происходит, а также на фоне нарушения всасывания жидкости она начинает накапливаться между листками оболочки, формируя гидроцеле. В список предрасполагающих факторов входит:
Эти причины провоцируют развитие гидроцеле в раннем возрасте. По мере взросления на первый план выходят другие предрасполагающие факторы:
Эти причины могут вызвать развитие вторичного типа патологии.
Симптомы водянки яичка
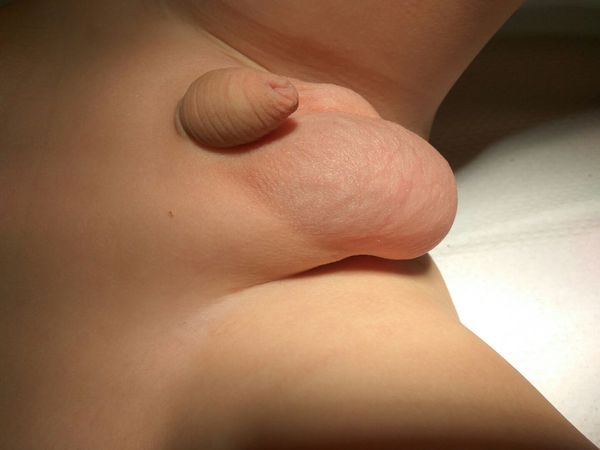
Гидроцеле – это патология, которая легко определяется визуально. Мошонка увеличена в объеме с одной стороны или симметрично. Кожа натянута, а сами яички не определяются при прощупывании. При значительной степени увеличения ребенок может испытывать дискомфорт при ходьбе.
Появление явной болезненности при дотрагивании, покраснение кожных покровов, локальное или общее повышение температуры свидетельствует о присоединении воспалительного процесса и требует незамедлительного обращения к врачу.
Важно помнить, что без лечения гидроцеле может стать причиной бесплодия и сексуальных расстройств во взрослом возрасте.
Диагностика патологии
Диагностикой гидроцеле занимается детский хирург или уролог-андролог. Жалоб родителей и внешнего вида мошонки уже достаточно для постановки предварительного диагноза. Для его подтверждения используются:
Задача хирурга не только поставить диагноз водянки яичка, но и выявить сопутствующую патологию, которая влияет на выбор тактики лечения: паховая грыжа, крипторхизм и т.п.
Лечение водянки яичка
Основным способом лечения водянки яичка у ребенка или взрослого является хирургическая операция. Только так можно гарантированно избавиться от скопления жидкости и предупредить рецидив.
Консервативная терапия целесообразна лишь в случаях, когда гидроцеле вызвано воспалительным процессом. При устранении отека тканей нормальный отток жидкости нередко восстанавливается. В остальных случаях хирурги рекомендуют тот или иной вариант оперативного вмешательства.
В зависимости от возраста ребенка, течения заболевания, а также индивидуальных особенностей организма, врачи используют различные методики. Большинство операций проводится под общим наркозом для минимизации стресса у малыша.
Если ситуация позволяет, вмешательства проводятся с помощью эндоскопии. Это позволяет обойтись минимальными разрезами и ускорить процесс реабилитации.
Послеоперационный период
Период восстановления после оперативного удаления водянки яичка занимает около 1 месяца. В первые несколько дней маленький пациент находится в клинике под наблюдением врачей, а затем выписывается домой. От родителей требуется тщательно соблюдать все рекомендации, чтобы процесс реабилитации протекал гладко:
Врач регулярно приглашает маленького пациента на осмотр для контроля заживления. При необходимости могут быть назначены физиотерапевтические процедуры. Операция по устранению гидроцеле – это несложное вмешательство. Маленькие пациенты быстро восстанавливаются, и деликатная проблема больше не беспокоит их.
Главное своевременно обратиться к опытному специалисту и действовать в соответствии с его рекомендациями.
Водянка яичка у ребенка
Содержание статьи
Водянка яичка (гидроцеле) – это заболевание, при котором у мальчика скапливается жидкость в оболочках мошонки. В результате мошонка увеличивается в размерах, появляется опухоль в паху. Часто патология сопровождается паховой грыжей.
Врожденная болезнь диагностируется у 8-10 % младенцев первого года жизни. Приобретенная разновидность встречается в 1 % случаев во взрослом возрасте. Из всего числа заболевших 7-10 % мальчиков имеют двухстороннее гидроцеле.
Классификация заболевания
Гидроцеле может быть изолированным и сообщающимся:
Заболевание разделяется на врожденное и приобретенное. Врожденный вид до 1-1,5 лет считается физиологическим и часто проходит самостоятельно без врачебного вмешательства. Приобретенная водянка – результат травмы, перенесенных инфекций и др.
Согласно механизму развития, выделяют первичное и вторичное гидроцеле. Первичное связано с анатомическими особенностями тела мальчика. Вторичная водянка возникает по причине другого заболевания, состояния или травмы.
Причины развития болезни
Приобретенная водянка:
Врожденное гидроцеле:
Причины изолированной водянки:
Причины сообщающейся водянки яичка:
Первичное гидроцеле появляется без сопутствующей патологии и является результатом особенностей строения организма. Вторичная водянка развивается из-за инфекции, травмы, нарушения процессов реабсорбции и фильтрации жидкости, вырабатываемой влагалищной оболочкой. Такие патологии обычно вызываются перекрутом яичка, опухолями придатков и яичек, осложнениями гриппа, ОРВИ, паротита, хирургического вмешательства по поводу грыжи.
Появлению водянки способствует повышенное внутрибрюшное давление. В раннем детском возрасте оно возникает на фоне колик, запоров, плача. У мальчиков постарше – при подъеме тяжестей, физических нагрузках, сильном кашле, натуживании при дефекации.
Симптомы и признаки водянки яичка
Обычно это заболевание обнаруживают родители, когда осматривают ребенка. Они замечают увеличение мошонки с двух сторон или с одной. Объем может меняться, в зависимости от положения тела.
Проходит заболевание обычно без боли и воспаления. Однако при инфицировании водянки может повышаться температура тела, краснеть кожа, возникать общий дискомфорт. Иногда у детей появляются трудности при мочеиспускании. Ребенок постарше может пожаловаться на дискомфорт при ходьбе, ощущение тяжести и распирания. Нередко водянку сопровождают паховые и брюшные грыжи. Источник:
https://www.ncbi.nlm.nih.gov/pubmed/12378019
Han CH, Kang SH
Epididymal anomalies associated with patent processus vaginalis in hydrocele and cryptorchidism // J Korean Med Sci. 2002 Oct;17(5):660-2
В запущенных случаях в мошонке может накапливаться несколько литров воды. При сообщающейся форме патологии размеры мошонки могут изменяться в течение суток. После ночного сна жидкость отходит в брюшную полость, поэтому яички уменьшаются. К вечеру она возвращается, и мошонка максимально увеличивается. Изолированная водянка не сопровождается изменениями размеров мошонки.
Маленькие дети не могут рассказать о своих ощущениях. О дискомфорте может говорить плач без повода, нервное и беспокойное поведение. Дети постарше на начальных стадиях жалуются на дискомфорт, а затем – на тянущую или тупую боль. Дети старше 8 лет могут жаловаться на то, что мошонка изменила структуру – стала плотной, отсутствует возможность прощупать яичко.
Методы диагностики заболевания
Мальчика с такой проблемой нужно показать детскому урологу. На первичной консультации врач собирает анамнез жизни ребенка, информацию о течении беременности его матери. Потом он осматривает мальчика в положении лежа и вертикально. Это позволяет отличить сообщающуюся водянку от изолированной. После этого маленькому пациенту нужно пройти обследование, которое состоит из следующих процедур:
Как лечить водянку яичка? Операционные и консервативные методы
Требуется ли ребенку операция, зависит от формы гидроцеле яичка. Если патология врожденная, то обычно выбирают выжидательную тактику под наблюдением врача. В 80-85 % случаев болезнь проходит сама в первые 1,5 года жизни.
При острой форме гидроцеле лечат основное заболевание, которое вызвало водянку. При напряженной разновидности болезни делают пункцию и выводят жидкость, но это дает только временное облегчение, потому что нужно устранять причину накопления воды. Источник:
А.В. Гринёв, С.И. Николаев, В.Е. Сердюцкий, Д. С. Ефременков
Новые технологии в лечении гидроцеле у взрослых и детей // Вестник Смоленской государственной медицинской академии, 2003, №5
Лечение без операции: клинические рекомендации
Операция по удалению водянки яичка – единственный способ устранения у ребенка данной патологии. Врачи предупреждают, что народные средства и БАДы способны давать непредсказуемый эффект. Без операции обходятся только те дети, которые выздоровели к моменту достижения ими 1,5 лет.
Конечно, многие родители боятся, что мальчик останется бесплодным из-за наличия такой болезни. Да, перегрев яичек может вызвать нарушение их гормональной функции и понижение качества спермы. Однако в раннем детском возрасте (до 3 лет) это не критично, потому что все системы организма еще только формируются и начинают правильно работать. Если врач предлагает понаблюдать за ребенком и не делать пока операцию, не стоит пугаться, потому что это общепринятая практика.
Когда нужна операция и как она проходит?
Когда острая водянка появляется на фоне другого заболевания или травмы, проводится операция. Кроме того, хирургическое вмешательство показано, когда пункция не дает эффекта, а жидкость продолжает скапливаться. Для лечения детей проводятся четыре разные операции – Лорда, Росса, Винкельмана и Бергмана.
Операция Бергмана
Чаще всего при гидроцеле у детей проводят операции Росса и Винкельмана.
Операция Росса
В паху делается небольшой надрез и через него ушивают канал между мошонкой и брюшной полостью. Операция Росса показана при сообщающемся гидроцеле врожденного типа. Процедура длится около 30 минут, применяется общий наркоз. После операции по поводу водянки яичка детям рекомендуется ограничить физические нагрузки и не мочить операционную рану. Через 1-2 недели снимают швы.
Операция Винкельмана
Прогноз заболевания
Гидроцеле у детей легко поддается излечению. 98 % операций проходят без осложнений. Если хирургическое вмешательство проведено грамотно, то после него отсутствуют рецидивы.
Способы профилактики
Необходимо принимать меры, чтобы предотвращать воспаления мошонки. Родители должны регулярно осматривать половые органы ребенка и сразу же обращаться к врачу, если обнаружат припухлость. Те дети, у кого присутствует врожденное заболевание, должны регулярно наблюдаться у детского уролога.
Гидроцеле
Скидки для друзей из социальных сетей!
Второе мнение
Не уверены в правильности поставленного вам диагноза? Прочь сомнения! Приходите в «МедикСити» и бесплатно проконсультируйтесь у н.
Для жителей районов Савеловский, Беговой, Аэропорт, Хорошевский
В этом месяце жителям районов Савеловский, Беговой, Аэропорт, Хорошевский» предоставляется скидка 5% на ВСЕ мед.
Каранашев Артур Адамович
Кибец Сергей Анатольевич
Врач уролог-андролог, врач высшей категории
Максимов Максим Олегович
Заместитель главного врача по лечебной работе
Редько Роман Валерьевич
Кандидат медицинских наук, доцент
Мы в Telegram и «Одноклассниках»
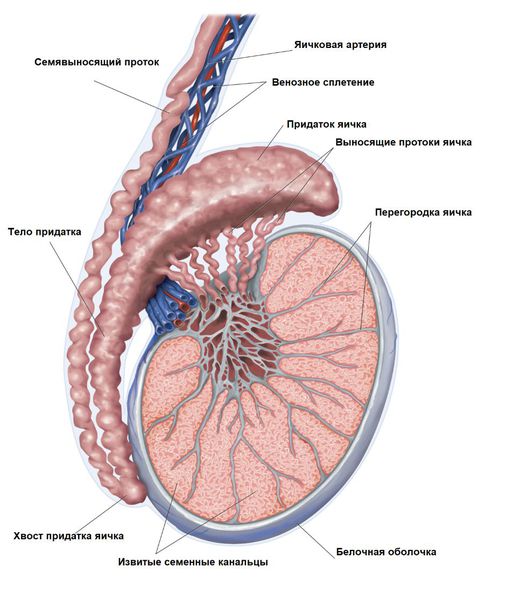
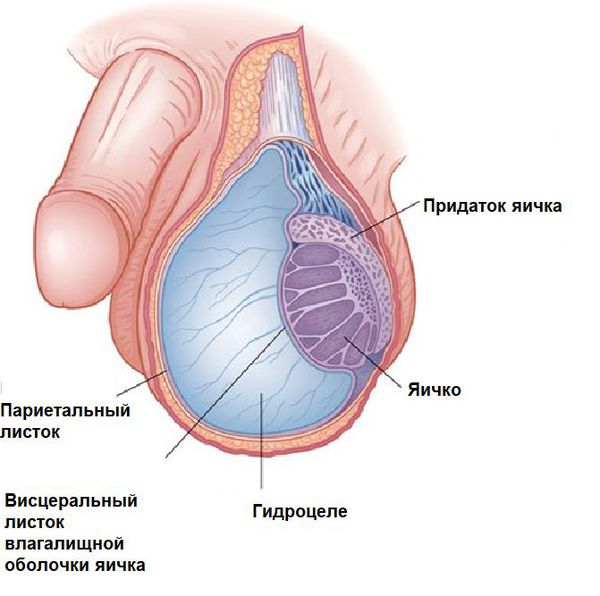
Гидроцеле (или водянка оболочек яичка) – процесс скопления серозной жидкости между стенками оболочек яичка, вследствие чего оно увеличивается в размерах.
Водянка яичка бывает острой и хронической. Чаще всего поражается одно яичко, но встречается и двусторонняя водянка. Случается, что объем скапливаемой жидкости может достигать 1 литра, тогда воспалившееся яичко значительно увеличивается в размерах.
У взрослых мужчин водянка яичка может повлечь за собой как некоторый дискомфорт, так и серьезные проблемы. Из-за значительного увеличения размеров яичек мужчина начинает испытывать боль в области мошонки, трудности при ходьбе, мочеиспускании, половых актах. Мужчине, у которого водянка яичка привела к столь масштабным последствиям, нередко требуется хирургическое лечение.
Хирургическая операция при водянке яичка
Хирургическая операция при водянке яичка
Хирургическая операция при водянке яичка
Водянка яичка у ребенка
В детском возрасте водянка яичка, как правило, носит врождённый характер и часто (в 80% случаев) проходит сама собой.
Врожденная водянка яичка у ребенка чаще всего встречается из-за эмбриональных нарушений во время беременности. У плода в мошонку опускается не только яичко, но и часть брюшины, носящей название «влагалищный отросток». В нормальном состоянии отверстие во влагалищном отростке должно зарасти, если этого не случается, то в мошонке ребенка начинает скапливаться вода.
Когда отверстие влагалищного отростка зарастает, водянка яичка у ребенка исчезает самостоятельно. В остальных случаях, если водянка яичка начинает беспокоить Вашего ребенка, и у него затрудняется процесс мочеиспускания, необходимо срочно обратиться к врачу-урологу! Только специалист может отличить водянку яичка от паховой грыжи и оказать адекватную помощь. Также у более взрослого ребенка может наблюдаться острая водянка яичка, которая появляется, например, при травмах половых органов (в этом случае в полости между яичком и его оболочками скапливается лимфатическая жидкость с примесями крови и гноя). Такое состояние требует экстренной медицинской помощи.
Водянка яичка у мужчин
Водянка яичка у мужчин (наиболее распространено заболевание среди 20-30-летних) является обычно приобретённым заболеванием.
Причины водянки яичка
Понять, почему же жидкость стала скапливаться в оболочке яичка, и это привело к гидроцеле, не всегда просто.
Чаще всего причина развития водянки яичка – нарушение баланса выработки и обратного всасывания жидкости влагалищной оболочкой яичка. Эта жидкость позволяет яичку свободно перемещаться в мошонке. «Отставание» всасывания от выработки ведёт к накоплению избытка жидкости и увеличению яичка.
Имеются и другие причины, приводящие к водянке яичка. Часто водянка яичка берет начало из небольшой кисты.
Среди наиболее распространённых причин развития водянки яичка у мужчин можно отметить следующие: травма мошонки, воспаление лимфоузлов в области паха и таза (филляриоз), воспаление яичка и/или его придатка (орхоэпидидимит). В последнем случае может развиться гнойное гидроцеле.
Симптомы и возможные осложнения водянки яичка
Надо отметить, что заболевание может носить временный характер и проходить само собой. В таких случаях оно проявляется лишь едва заметным увеличением одной из сторон мошонки и некоторым дискомфортом.
Если же яичко и мошонка заметно опухли, появились болевые ощущения и затруднения в движении, то это признаки острой прогрессирующей формы гидроцеле, которая при отсутствии своевременного лечения может принять хронический характер и отравлять Вам существование всю оставшуюся жизнь. Поэтому необходимо немедленно обратиться к врачу-урологу!
Диагностика и лечение водянки яичка в МедикСити
Диагностика и лечение водянки яичка в МедикСити
Симптомы и лечение водянки живота
Водянка живота (асцит) – существенное скопление транссудата в полости брюшины. Причиной этой патологии может служить портальная гипертензия, при которой кровоток воротной вены блокируется над, внутри или под печенью. Асцит также может быть вызван отечным синдромом при хронической сердечной недостаточности, болезнью почек, алиментарной дистрофией, нарушением обратного тока лимфы по грудному протоку в результате ранения или сдавления. Водянка живота нередко развивается при разрастании опухолей и развитии туберкулёзного процесса. Факторы, приведенные выше, довольно часто встречаются в различных комбинациях.
В норме в брюшной полости всегда присутствует небольшое количество серозной жидкости, что даёт возможность находящимся там органам смещаться, защищает от ударов и травм. Если водный обмен между тканями брюшины и кровеносными сосудами нарушается или прекращается, возникает асцит, или водянка живота.
Причины заболевания
Водянка живота – это не самостоятельный диагноз, а симптом тяжёлых заболеваний внутренних органов или системных нарушений в работе человеческого организма. Присоединение водянки удваивает вероятность летального исхода, ухудшает состояние больного, и без того страдающего от серьёзной патологии.
Причины водянки живота:
Портальная гипертензия. При этом заболевании блокируется отток крови по воротной вене из-за цирроза печени, тромбоза печёночных вен или воротной вены, сдавления вены опухолями. По причине высокого гидростатического давления плазма крови из вен органов ЖКТ проникает в брюшную полость и скапливается там.
Заболевания почек. Причиной асцита при этих патологиях становится нефротический синдром.
Декомпенсированная сердечная недостаточность. Асцит вызывается застоем и отёками в большом круге кровообращения, возникшем вследствие инфаркта, миокардита, патологии сердечных клапанов.
Доброкачественная опухоль яичников.
Канцероматоз брюшины. Распространение по тканям брюшины клеток злокачественной опухоли.
Асцит-перитонит. Развитие в брюшине туберкулёзного процесса.
У одного больного могут сочетаться несколько причин водянки живота.
Причины асцита у детей раннего возраста:
Врождённый отёк, вызванный несовместимостью резус-фактора матери и ребёнка (гемолитическая болезнь новорождённых).
Заболевания печени и желчного пузыря новорождённых.
Скрытая кровопотеря плода.
Дистрофия на фоне дефицита белков в пище ребёнка.
Врождённая патология почек.
Симптомы водянки живота
Асцит может проявляться остро – как, например, при образовании тромба в просвете воротной вены; симптомы водянки живота могут развиваться также постепенно на протяжении нескольких месяцев. Течение болезни при этом сопровождается метеоризмом, который в некоторых случаях является доминирующим симптомом.
Водяночная жидкость чаще всего серозная, редко в ней присутствуют прожилки и сгустки крови, практически не встречается и хилезный транссудат. В ряде случаев в брюшной полости задерживается до 30 и более литров жидкости. Диагноз «асцит» ставится при скоплении в полости брюшины не менее одного литра транссудата.
У пациента, страдающего выраженным асцитом, увеличивается окружность живота: он принимает форму шара с выступающей вперёд или отвисшей вниз половиной. Стенка брюшины напряжена и натянута, кожные покровы истончены, складки сглажены. При скоплении значительного объёма жидкости пупок может выпячиваться, напоминая по форме баллон, кожа при этом сильно растянута, а на брюшной стенке заметны белые полосы. При перкуссии области живота слышен тупой звук над отлогой его частью или по бокам. К методам ранней диагностики асцита относится определение наличия жидкости в дугласовом пространстве при ректальном или вагинальном обследовании.
В результате повышения давления внутри брюшной полости может развиться пупочная или бедренная грыжа. В некоторых случаях в результате разрыва пупка заболевание осложняется перитонитом, может также произойти выпадение прямой кишки. У пациентов отмечается отёчность нижних конечностей; свободная жидкость, кроме того, может скапливаться в плевральных полостях, вызывая дыхательную недостаточность и перегрузку сердца.
Важное диагностическое значение имеет исследование водяночной жидкости, взятой в процессе пункции брюшной полости. Чаще всего жидкость прозрачная, она имеет нейтральную или слабощелочную реакцию. Транссудат содержит большое количество эндотелиальных клеток, а при опухолевых заболеваниях – раковые клетки. Удельный вес жидкости не превышает 1,015, содержание белка – не более 2,5%. При повторных пункциях обнаруживаются лейкоциты.
Другие симптомы асцита:
Кожа живота натянута, истончена;
Брюшная стенка в напряжении;
Пупок выпячен наружу;
На животе появляются стрии – белые полосы растянутой кожи.
При водянке, вызванной портальной гипертензией, на ногах появляются отёки. Вокруг пупка и сбоку живота наблюдается характерный симптом «голова медузы» – рисунок расширенных вен.
Диагностика
При осмотре пациента врач применяет такой диагностический приём, как перкуссия. Он постукивает по отдельным участкам живота и анализирует возникающий при этом звук. При асците звук притупляется сбоку живота или в его отлогой части. Эффект перемещается при изменении положения тела, потому что жидкость свободно перетекает в разных направлениях. Ещё один симптом асцита, выявляемый при перкуссии – флюктуация, когда ладонь одной руки, приложенной сбоку живота, ощущает передаточные волны, вызванные лёгкими ударами другой руки.
Самое информативное инструментальное исследование при диагностировании асцита – УЗИ и КТ брюшной полости.
Планируемый результат исследования:
Выявление даже минимального превышения объёма жидкости;
Оценка тяжести патологии;
Определение причины появления асцита.
Лабораторные анализы, проводимые при асците:
Общий анализ крови – при циррозе отмечается анемия, повышенная СОЭ;
Общий анализ мочи – при циррозе печени в моче обнаруживается белок, цилиндры и эритроциты, а при асците, сопровождающем патологии почек, моча имеет повышенную плотность, в ней появляется кровь (гематурия);
Биохимический анализ крови – констатирует снижение содержания белка в плазме крови и повышение концентрации билирубина;
Общий анализ жидкости, полученной при пункции – констатирует прозрачность или примесь крови, хилезный характер, плотность транссудата, содержание белка;
Проба Ривольта – дифференциация транссудата от экссудата, при выполнении которой смешивается жидкость из брюшины с уксусной кислотой, если падающая в кислоту жидкость не вызывает помутнения – это транссудат;
Цитология – дифференциация опухолевого процесса от других патологий;
Бактериологический посев транссудата, полученного из брюшной полости – проводят для выявления туберкулёзного процесса.
Лечение водянки живота
Врач определяет методику лечения асцита, исходя из вызвавшей его причины. Лечение может быть как хирургическим, так и терапевтическим. Для консервативной терапии используют мочегонные препараты, антагонисты альдостерона, бессолевую и безбелковую диету с ограничением жидкости в рационе до 1,5 литров в сутки.
Если асцит вызван сердечной недостаточностью, применяют препараты следующих фармакологических групп:
Сердечные гликозиды, стимуляторы альфа-адренорецепторов для снижения сократительной способности миокарда;
Мочегонные средства, тиазиды, калийсберегающие диуретики для выведения лишней жидкости;
Сосудорасширяющие средства для уменьшения нагрузки на сердце.
При асците, вызванном почечной недостаточностью, больному назначают:
Исключение соли из рациона,
Контроль поступающей в организм жидкости,
Капельницы с альбумином курсами,
Приём мочегонных средств.
Детям с врождённым отёком и экссудативной энтеропатией переливают плазму крови, вводят Верошпирон, глюкокортикостероиды.
При выраженном отёке проводят дренирование полости брюшины для выведения из неё жидкости. Для обезболивания применяют местную анестезию, процедура проводится в положении сидя, в стационаре.
Существуют альтернативные методы операционного лечения асцита. Это операция Кальба, заключающаяся в иссечении брюшины и мышц поясницы для стимуляции всасывания транссудата подкожной клетчаткой. Эффективность операции всего 30%, результат сохраняется до полугода.
Осложнения
При накоплении большого объёма лишней жидкости в брюшине диафрагма поднимается, сдавливает лёгкие и крупные кровеносные сосуды. Из-за этого возникает дыхательная недостаточность и перегрузка сердечной мышцы.
Если к асциту присоединяется инфекционный фактор, развивается перитонит, лечение которого не терпит промедления и осуществляется только хирургическим путём.
Для профилактики водянки живота нужно своевременно лечить основное заболевание.
Образование: С 2010 по 2016 гг. практикующий врач терапевтического стационара центральной медико-санитарной части №21, город электросталь. С 2016 года работает в диагностическом центре №3.
Наши авторы
Водянка яичка
Гидроцеле или водянка яичка – заболевание, при котором в оболочках яичек у детей скапливается жидкость, что приводит к увеличению размеров мошонки и образованию заметной припухлости в паховой области. Патология чаще всего носит односторонний характер и нередко сопровождается формированием паховой грыжи. Диагностикой и лечением водянки яичек у ребенка занимаются детские урологи и хирурги.
Яички у мальчиков крайне чувствительны к температуре и способны нормально функционировать только в определенных условиях. Гидроцеле формирует дополнительную прослойку вокруг яичка, которая вызывает перегрев и функциональные расстройства. Патология может привести к нарушению развития мужских половых клеток, гормональным сбоям, что в итоге способно обернуться бесплодием в будущем.
Классификация заболевания
По характеру локализации выделяют два варианта гидроцеле: изолированное и сообщающееся. Изолированная форма патологии характеризуется скоплением жидкости непосредственно в мошонке. Сообщающаяся водянка яичек характеризуется свободным переливанием жидкости из брюшной полости в мошонку ребенка, где она скапливается в большом объеме. В некоторых случаях при закрытии влагалищного отростка сообщающееся гидроцеле становится изолированным.
Различают также врожденную и приобретенную водянку яичек. Врожденная патология является физиологической особенностью и чаще всего проходит в течение первых 2 лет жизни без каких-либо последствий. Приобретенная форма заболевания развивается после травм, инфекций и требует медицинской помощи.
Еще одна классификация предполагает деление гидроцеле на первичную форму, когда патология обусловлена анатомическими особенностями малыша, и вторичную, при которой заболевание развивается из-за внешних факторов.
Симптомы гидроцеле у мальчиков
Патология, как правило, обнаруживается совершенно случайно педиатром в ходе профилактических осмотров или родителями во время ежедневных гигиенических процедур. Визуально можно заметить увеличение мошонки с одной или двух сторон. При изолированной форме заболевания объем тканей нарастает постепенно, в случае сообщающейся патологии размеры могут меняться в зависимости от положения тела, двигательной активности и места скопления жидкости. Водянка яичек сама по себе не вызывает у ребенка боли, дискомфорта, зуда или других неприятных симптомов.
Младенцы часто капризничают, ворочаются, беспокоятся, а дети постарше могут жаловаться на дискомфорт при ходьбе, беге, чувство тяжести и распирания в паху. В ряде случаев гидроцеле сопровождается образованием паховой односторонней или двусторонней грыжи.
Причины развития патологии
Необходимость лечения водянки яичек напрямую зависит от причины, вызвавшей у ребенка заболевание. В целом, факторы, способствующие развитию гидроцеле, можно разделить на две большие группы в зависимости от формы патологии.
К причинам, способным спровоцировать врожденное гидроцеле, относятся:
Основной причиной образования водянки яичек у ребенка при рождении остается незаращение влагалищного отростка, что дает возможность перитониальной жидкости беспрепятственно циркулировать между мошонкой и брюшиной.
Факторами, которые могут спровоцировать приобретенную форму гидроцеле, являются:
Развитию водянки яичек у новорожденного ребенка способствует надрывный плач, крик, колики, частые запоры. У малышей постарше и школьников стартовым механизмом может послужить физический труд, активные занятия спортом с минимальным отдыхом, поднятие тяжелых предметов, длительный кашель, напряжение брюшной стенки во время дефекации.
Способы диагностики
Обследование при подозрении на гидроцеле начинается с тщательного осмотра. Врач оценивает состояние паховой области, аккуратно проверяет мягкие ткани и наружные половые органы сначала в вертикальном, потом в горизонтальном положении. При пальпации мошонки доктор может почувствовать уплотнение, напряжение, при этом яичко не прощупывается. Уже по результатам очного осмотра можно сделать вывод о форме и объеме патологии.
Дополнительно для уточнения характера гидроцеле используются:
Проводится также стандартный комплекс лабораторных анализов крови и мочи. В редких случаях при обширном поражении и сопутствующих заболеваниях может потребоваться компьютерная или магнитно-резонансная томография.
Лечение гидроцеле
Методы лечения водянки яичка включают терапевтические и хирургические способы. Выбор тактики зависит от ряда факторов: возраста мальчика, состояния общего здоровья, характера и формы патологии.
При врожденном заболевании, как правило, показано наблюдение; если к 1,5–2 годам патология не проходит самостоятельно, прибегают к хирургическому удалению.
Полностью ликвидировать водянку яичек у грудных малышей и детей более старшего возраста способно только хирургическое вмешательство. Существует несколько вариантов проведения операции:
Как именно лечить водянку яичка, решает только врач на основании информации, полученной в ходе обследования ребенка.
Гидроцеле достаточно легко поддается терапии: в 98% случаях патология после операции полностью исчезает без каких-либо последствий. Повторное развитие водянки яичек возможно, но встречается редко, особенно если лечение было проведено грамотно и своевременно.
Профилактика
На этапе планирования и ведения беременности будущей маме необходимо тщательно следить за здоровьем, своевременно устраняя инфекционные и воспалительные заболевания. Чтобы предупредить родившегося ребенка возникновение водянки одного или обоих яичек, необходимо:
При врожденной форме гидроцеле ребенок должен находиться под регулярным наблюдением уролога, хирурга до полного выздоровления или проведения операции.
Водянка яичка – это одно из заболеваний, которое может спровоцировать мужское бесплодие. Не стоит игнорировать визит к урологу-андрологу при малейших признаках проблемы запишитесь на прием к опытному специалисту клиники «СМ-Доктор».