Что такое бубонная чума
Что такое бубонная чума
Чума: причины, симптомы, лечение
В статье мы расcкажем:
Чума у человека представляет острое, вызываемое особой бактерией, заболевание, протекающее в двух формах: бубонной и легочной.
Этиология
Заболевание вызывается чумной палочкой (Yersinia pestis из семейства Enterobacteriaceae), открытой в 1894 году в Гонконге.
Человек заражается чумой от блох, которые переносят бактерии от инфицированных грызунов (крысы, полевки, белки). Другой путь заражения – воздушно-капельный.

Клиническая картина
Чумное заболевание у человека может протекать в бубонной или легочной форме.
Бубонная чума
Инкубационный период длится 2-5 дней и никогда не превышает 10 дней. При типичном течении болезнь развивается внезапно: появляется озноб, головная боль, тошнота, иногда рвота. Температура в первый же день доходит до 39-40° C, больные жалуются па сильный упадок сил, бессонницу. Конъюнктивы часто гиперемированы, язык обложен толстым налетом, пульс очень учащен, мягок.
Общий вид чумных больных напоминает брюшнотифозных: лежат они пассивно, неподвижно, в полусонном состоянии, с полуоткрытыми глазами, на вопросы отвечают с трудом, неохотно, часто бредят. Иногда наоборот: замечается сильное возбуждение, больные непрерывно мечутся в постели, вскакивают, убегают. Обыкновенно уже в первый день заболевания можно констатировать наличие первичного бубона, реже в этом месте сначала ощущается боль. Иногда присутствие бубона обнаруживается только на 4-5-й день болезни.
По способу заражения необходимо отличать первичные и вторичные бубоны. В первичном бубоне прежде всего локализируется инфекция, занесенная по лимфатическим путям; вторичный бубон образуется благодаря заражению через кровеносные сосуды, то есть на почве бактериальной эмболии, источником которой всегда служит первичный бубон. Поражаются вторично почти все периферические железы, но увеличение их не достигает значительных размеров. Кроме того, от первичного бубона еще инфицируются через лимфатические пути соседние, лежащие по пути, железы, которые носят название первичных бубонов второго порядка. Таковы, например, паховые и подвздошные бубоны при первоначальном поражении бедренных желез соответствующей стороны или опухание подключичных и надключичных желез при появлении с той же стороны подмышечного лимфаденита.

Первичный бубон отличается от вторичных своей значительной величиной и резко выраженными изменениями в окружающих тканях (периаденит). Анатомически в бубоне констатируется геморрагическое воспаление, часто сопровождающееся некротическими изменениями и заканчивающееся иногда нагноением. Окружающая железу клетчатка пропитана кровоизлияниями и резко отечна. Увеличение железы обусловливается огромным количеством размножившихся чумных бацилл и излившейся кровью. Во вторичных бубонах изменения не так резки, часто в них имеется лишь мозговидное набухание и немногочисленные геморрагии; нагноение обычно отсутствует.
У некоторых больных первичный бубон благодаря малой величине и мягкой консистенции клинически не определяется, но на секционном столе его всегда можно найти со всеми присущими ему особенностям. Величина первичного бубона вначале колеблется от лесного ореха до волошского, но он может быстро увеличиваться и достигать размеров куриного яйца и даже большого яблока.
Увеличение идет не только за счет железы, но и периаденита, достигая максимума к концу первой недели. Периаденит, то есть инфильтрация и отек в окружности железы, иногда выражен очень резко, отечное припухание кожи может распространиться на большое протяжение, захватывая всю конечность или половину груди.

В первые дни контуры бубона прощупываются ясно и покрывающая его кожа часто не изменена, но вскоре благодаря периадениту контуры сглаживаются и становятся неясными, появляется воспалительное покраснение кожи. Почти постоянным признаком чумного бубона, кроме периаденита, нужно считать его значительную болезненность.
Дальнейшее течение чумы после появления первичного бубона отличается тем, что температура или носит характер постоянной, или имеются ремиссии, редко тип лихорадки бывает интермиттирующим. В случаях средней тяжести, не сопровождающихся осложнениями, спустя 10-12 дней больной перестает лихорадить, причем падение температуры до нормы происходит в течение 3-4-х дней. Параллельно улучшается самочувствие, болезненность лимфаденита уменьшается, периаденит начинает рассасываться, благодаря чему контуры железы выступают резче.
Полное восстановление бывает редко, обыкновенно бубон превращается в небольшую твердую эластичную опухоль, остающуюся на всю жизнь.
Кроме описанной, наблюдаются тяжелые молниеносные формы бубонной чумы, когда спустя несколько часов развивается бессознательное состояние, бред, судороги, резкая болезненность на месте бубона и больной погибает спустя сутки после начала болезни.
В легких случаях (pestis minor) картина совершенно иная: больные остаются на ногах и даже исполняют обычные обязанности, некоторые только ложатся в постель, жалуясь на головную боль, тошноту, головокружение. Температура редко превышает 38° C. Спустя несколько дней болезненные симптомы проходят. При pestis minor местные признаки чумы выражаются лишь в незначительной болезненности и припухлости железы. Диагноз может быть установлен только бактериологически.
Легочная чума
В крови большинства больных обнаруживаются при посеве чумные палочки даже в ранние периоды болезни; в редких случаях их находят и в мазках из крови. В мокроте, особенно содержащей примесь крови, бацилл так много, что во время эпидемии для диагноза достаточно микроскопического исследования. Иногда к чумному процессу в легких присоединяется смешанная инфекция, чаще пневмококки и стрептококки.
На секции при первичной пневмонии легкие гиперемированы и содержат множество обширных кровоизлияний. Пневмонические фокусы желто-красного цвета, в желтых участках имеется густая инфильтрация лейкоцитами, в красных альвеолы сплошь выполнены кровью и бациллами. В бронхиальных железах определяется изменения, свойственные первичному бубону, в редких случаях эти железы не изменены.
Диагностика и прогноз
Диагноз по клиническим симптомам затруднителен у первых больных, особенно при легком течении процесса. Характерными признаками первичных чумных бубонов нужно считать значительную болезненность, быстро развивающиеся в окружности отек и инфильтрацию тканей, а также припухание соседних желез. Вообще чумные бубоны можно смешать с лимфаденитами, вызываемыми стрептококками, стафилококками и другими бактериями. На мысль о легочной чуме наводит тяжелое состояние больного и большая примесь крови в мокроте.
Точные указания дает бактериологический диагноз. Производится пункция с аспирацией бубона, добываются 1-2 капли жидкости, которая должна непременно содержать элементы лимфатической железы или гной. Часть пунктата сеется на агар, из остальной делаются мазки. В легких случаях чумы однократная, даже удачно произведенная пункция не всегда дает положительный результат.
У большинства больных уже в мазках можно найти биполярные палочки. При удачной пункции количество бактерий в препарате обыкновенно соответствует тяжести случая; при легком течении их очень мало.
Довольствоваться одной микроскопической картиной нельзя, необходимо получить культуры. Засеянные пробирки помещаются в термостат при 30° C; следует обратить внимание, чтобы посев делался не только на поверхность агара, но и в конденсационную воду, так как на мазках из последней вырастают характерные, иногда очень длинные цепочки. На вторые или на третьи сутки в пробирках имеется уже видимый рост.
Распознавание чумы ставится по исследованию не только мазка содержимого бубона и культур, необходимо еще произвести агглютинацию, пользуясь специфическими сыворотками с определенным достаточно высоким титром. Следует иметь в виду, что не все свежевыделенные разводки агглютинируются сывороткой, иногда реакция получается лишь после 2-3-х пересевов.
При отсутствии лечения при первичной пневмонии процент смертности составляет около 100%, при вторичной он значительно ниже. При бубонной чуме погибает от 30 до 90% больных. Прогноз зависит и от локализации первичных бубонов, самыми опасными являются поражения шейных желез. Прогноз ухудшается при наличии чумных палочек в крови, но выздоровление при этих условиях не исключается.
Лечение
Своевременная диагностика и применение соответствующего лечения зачастую позволяет избежать летального исхода, хотя по статистике и в таком случае 15% инфицированных людей умирает от чумы. Пациентам с чумой вводят антибиотики, например стрептомицин, тетрациклин, гентамицин или цефалоспорин.
Изоляция пациентов не всегда необходима; она показана только для людей, страдающих легочной чумой.
Чума: история, симптомы, разновидности и меры борьбы
Историческая справка
Согласно мнению медиков и историков, в мире нет болезни, более смертоносной и безжалостной, чем чума. Рассказы о страшных болезнях, поражавших города и страны, есть в Библии, эпосе о Гильгамеше и других древнейших источниках. С VI по VIII века в мире свирепствовала «Юстинианова чума», названная по имени императора Византии, при котором болезнь достигла расцвета.
Первые достоверные упоминания о болезни, ее симптомах и последствиях относятся к XIV веку. Тогда распространению черной смерти подверглись многие провинции Китая, государства Малой и Средней Азии, Индия. Уже через 10 лет заболевание стало уносить жизни на Ближнем Востоке и на севере Африки. В 1348 году страшная беда пришла на юг Европы, а еще позднее достигла Руси.
Мор от чумы с завидной регулярностью прокатывался по миру, и люди были практически безоружны перед грозным врагом. Вплоть до конца позапрошлого века даже не был выявлен возбудитель заболевания. Обнаружить источник болезни – чумную палочку Yersinia pestis удалось в 1894 году французу А. Йерсену и японцу К. Сибасабуро. Справляться болезнью люди научились позже, и даже в двадцатом столетии чума приносила сметь и страдания на Дальнем Востоке и в Индии. Первые положительные результаты лечения чумы были достигнуты советскими медиками в середине XX века.
Переносчики чумы и пути заражения
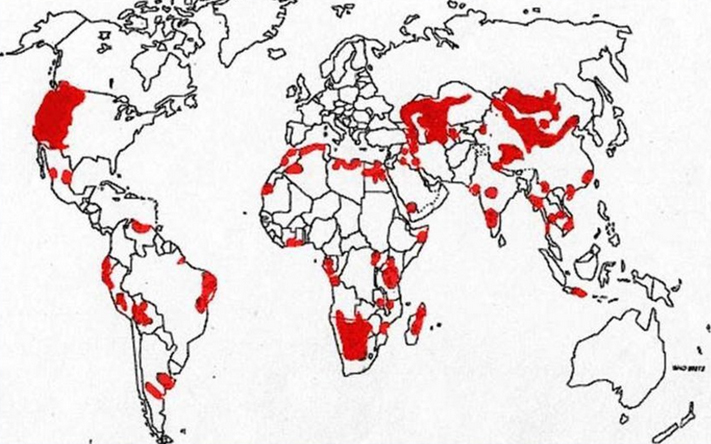
Сегодня точно известен не только возбудитель чумы, но и способы распространения болезни. Опасными для человека разносчиками и носителями инфекции являются грызуны, к которым чумная полочка передается через зараженных блох. Медики выделяют несколько географических зон, где риск появления заболевания максимален, но это не значит, что жители других регионов могут пребывать в спокойствии. На сегодняшний день природных очагов инфекции не выявлено только в Австралии.
От блох, в теле которых чумные палочки остаются жизнеспособны до одного года, инфекция попадает в организм крыс и мышей. Они разносят болезнь на огромные расстояния, заражая все новых блох, людей и сородичей. Если учесть, что для паразитирующих на грызунах блох человек является желанной добычей, то риск заболеть в зараженной местности многократно возрастает.
От человека к человеку инфекция передается контактным и воздушно-капельным путем. Опасными могут не только капли мочи, пота или слюны, но и предметы, которыми пользовался больной, а также не подвергнутые обработке продукты питания.
Жизнестойкость возбудителя болезни
Смертельной для бактерии оказывается только кипячение, или иное воздействие температурами выше 100 градусов, а также длительное воздействие ультрафиолетового излучения.
Симптомы и формы чумы у человека
От момента проникновения возбудителя в организм до появления первых симптомов проходит от суток до 12 дней. Без принятия срочных мер смертность при чуме составляет 95–100%. Проявляется болезнь остро и ярко, сопровождаясь:
Кроме присущих многих инфекционным болезням симптомов, у больного:
При легочной форме у пациента наблюдают кашель с кровью и приступы рвоты, сопровождающиеся кровохарканием.
Современная классификация подразумевает, что заболевание может иметь одну из четырех основных форм: кожной, бубонной, септической и легочной. У всех разновидностей есть свои, не повторяющиеся признаки, однако все виды требуют немедленного принятия мер.
Диагностика и лечение
Практически до середины прошлого века чума не поддавалась лечению, а смертность от нее доходила до 99%. Сегодня ряд бактериологических лабораторных исследований позволяет в кратчайшие сроки, вовремя для начала терапии выявить и нейтрализовать источник опасности. При подозрении на чуму:
Сегодня лечение чумы подразумевает борьбу с размножением и патогенным действием возбудителя. Лечение также направлено на облегчение состояния больного и снижению интенсивности симптомов. Неотъемлемая часть терапии – антибиотики.
Бубонная чума: что важно знать о «черной смерти»
Что такое бубонная чума
Бубонная чума — это заболевание, которое вызывает бактерия Yersinia pestis. Она живет в организмах грызунов и обитающих на них блох. От животного к человеку инфекция передается через блошиные укусы и физический контакт с животным, а от больного человека можно заразиться в основном воздушно-капельным путем. Считается, что бактерия Yersinia pestis за всю историю человечества стала причиной 200 млн смертей. По данным ВОЗ, процент летальности от бубонной чумы составляет 30–60%.
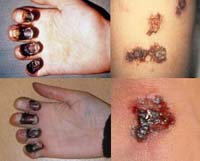
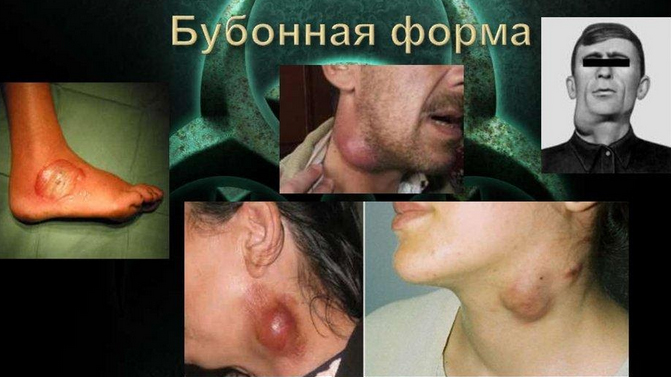
Название заболевания происходит от бубонов — болезненных темно-красных вздутий лимфоузлов на шее, в подмышках и в паху.
До появления антибиотиков чума практически неизбежно вела к скорой смерти, но в наши дни при ранней диагностике она успешно лечится антибиотиками, а чтобы не допустить заражения, нужно соблюдать меры профилактики. Природные очаги чумы встречаются в 50 странах, на всех континентах за исключением Австралии и Антарктиды. Особо неблагополучными считаются Конго, Мадагаскар, Мозамбик, Уганда, Танзания, Соединенные Штаты, Китай, Монголия и Вьетнам. В этих регионах советуют избегать контакта с животными, особенно грызунами, наносить репелленты от кровососущих насекомых, воздержать от общения с людьми, имеющими симптомы инфекционных заболеваний.
Симптомы бубонной чумы
У человека, заразившегося чумой, в течение 1–7 дней развивается острое лихорадочное состояние. Типичные симптомы — внезапное повышение температуры, озноб, головная боль и ломота в теле, слабость, тошнота и рвота.
Yersinia pestis попадает в организм человека в месте укуса блохи или грызуна и движется по лимфатической системе до ближайшего лимфатического узла, где начинает размножаться. Лимфоузел воспаляется, набухает — иногда до размеров куриного яйца — и создает болезненные ощущения. На поздней стадии развития воспаленные бубоны могут превратиться в открытые гнойные раны.
В запущенной форме бубонная чума зачастую перетекает в легочную, когда инфекция попадает в легкие. Больной кашляет, испытывает боли в груди и тяжело дышит. Без лечения легочная форма чумы быстро приводит к смерти. А если бактерия попадает в кровь, развивается септическая чума. Она вызывает кровотечения, некроз тканей и шоковое состояние.
Причины возникновения
О возбудителе бубонной чумы мир узнал только в 1894 году, когда японец Китасато Сибасабуро и швейцарец Александр Йерсен независимо друг от друга открыли чумную палочку. Выяснилось, что чума выводит из строя иммунную систему и оказывает токсическое воздействие на макрофаги — клетки, которые поглощают и уничтожают вредные для организма частицы. Как только человека заражают, бактерии быстро размножаются, так как не встречают препятствий.
Собаки и кошки тоже могут заразиться чумой от блох или съев грызуна, а затем передать инфекцию человеку через царапины и укусы. Кошки более восприимчивы к чуме, чем собаки, и представляют больший риск для здоровья людей. С 1977 по 1998 год в восьми штатах США было зарегистрировано 23 случая чумы, связанных с кошками.
Бубонная чума в мире: история
Недавние исследования показали, что чума возникла не в Средневековье, как принято было считать, а намного раньше — почти 4900 лет назад. Палеонтологи обнаружили ДНК бактерии в скелете древнего человека и выяснили, что до первой серьезной эпидемии в VI веке н. э. люди уже болели и умирали от чумной болезни. Но, как правило, в истории выделяют три волны бубонной чумы.
«Юстинианова чума», VI—VIII века, Китай, Африка, Европа
Первая известная человечеству пандемия чумы началась в Центральной Азии в середине VI века, во времена правления византийского императора Юстиниана I. Благодаря открытым морским путям и обилию грызунов на суше и кораблях, инфекция из Египта достигла Константинополя, столицы Византийской империи. Мор охватил все Средиземноморье, Северную Африку и другие земли. Вспышки чумы отмечались вплоть до середины VIII века. Число жертв «Юстиниановой чумы» по разным данным оценивают от 30-50 млн до 60-80 млн человек.
«Черная смерть», XIV—XVIII века, Китай, Европа
Вторая, самая продолжительная и многочисленная по количеству жертв, пандемия бубонной чумы настигла Европу в в середине XIV века. Ученые считают, что началась она в 1330-х годах в Китае и по Великому шелковому пути перенеслась в Сицилию, на юг Италии. Оттуда она быстро распространилась по всей Европе, достигнув Англии, Скандинавии и России.
В 1350-1352 годах чума лютовала в Пскове, Новгороде, Смоленске, Белозере, Глухове, от нее вымирали целые поселения. В середине XVIII века за два года чума выкосила 700 тыс. человек. Только за лето 1771-го года мор унес жизни 90 тыс. москвичей.
По оценкам историков, тогда от страшной болезни умерло около трети европейцев. По разным подсчетам, число жертв в мире от второй пандемии чумы составляло от 50 до 200 млн человек.
Третья волна, середина XIX—XX веков, Китай
Еще одна пандемия чумы снова «проснулась» в Китае. С корабельными крысами она приплыла в Индию, Северную и Южную Америки, охватила восток и запад Африки и прибрежные районы Юго-Восточной Азии. От последней пандемии чумы погибло примерно 12 млн человек, это почти в четыре раза меньше, чем от испанского гриппа в 1918-1920 годах.
Случаи заражения в XXI веке
С 2010 по 2015 годы во всем мире было зарегистрировано 3248 случаев заболевания чумой, в том числе 584 случая смерти. Наиболее эндемичными странами ВОЗ считают Демократическую Республику Конго, Мадагаскар и Перу, хотя в 2020, 2021 и 2022 годах новости о повторных случаях чумы приходили преимущественно из Китая и Монголии. В начале июня 2022 года глава Роспотребнадзора Анна Попова подписала постановление о дополнительных мерах по профилактике чумы.
Лечение бубонной чумы
До конца XIX века чуму практически не лечили. Сверхрелигиозное Средневековье объясняло чуму «карой божьей», «промыслами дьявола и врагов-отравителей», к причинам страшного мора приплетали даже «пагубное влияние небесных светил». Симптомы болезни старались облегчить разжиганием пахучих трав, но в основном, лечение и профилактика сводились к заколачиванию или сжиганию домов с зараженными мертвецами.
Больных удалось вылечить лишь с изобретением первых вакцин и сывороток в начале ХХ века, а с появлением в 1941 году стрептомицина и других антибиотиков выздоравливают практически все зараженные, вовремя обратившиеся за помощью.
Прежде чем назначить лечение, врачи диагностируют заражение, исследуя биоматериал больного — мокроту, кровь или гной из увеличенного лимфатического узла. Существуют специальные тесты, которые определяют наличие чумного антигена, а также экспресс-тесты, доступные только в районах наибольшего риска распространения инфекции.
Несмотря на то, что вакцина от чумы есть, ВОЗ считает целесообразным прививаться только в случае поездки в регион, где произошла вспышка заболевания. Всем остальным вместо прививки во Всемирной организации здравоохранения рекомендуют профилактику: избегать прямого контакта с мелкими млекопитающими, не допускать попадания на тело блох и клещей, не ходить босиком и соблюдать особые меры предосторожности при разделывании зверьков, добытых на охоте. При первых симптомах рекомендуется обращаться к врачу.
Смертельный поцелуй чумы
05 октября 2017
Смертельный поцелуй чумы
Фрагмент картины Ханса Бальдунга «Смерть и девушка».
Автор
Редактор
Статья на конкурс «био/мол/текст»: Возбудитель чумы как самая опасная бактерия в мире продолжает создавать угрозу безопасности мировому сообществу. Что делает его столь смертоносным? В статье рассмотрены основные причины уникальной патогенности чумного микроба на уровне биомолекул и их систем, а также обозначена перспектива поиска новых маркеров вирулентности.
Конкурс «био/мол/текст»-2017
Эта работа опубликована в номинации «Свободная тема» конкурса «био/мол/текст»-2017.
Генеральный спонсор конкурса — компания «Диаэм»: крупнейший поставщик оборудования, реагентов и расходных материалов для биологических исследований и производств.
Спонсором приза зрительских симпатий и партнером номинации «Биомедицина сегодня и завтра» выступила фирма «Инвитро».
Один монах, странствуя по белому свету, встретил Чуму, которая направлялась в его город.
— Ты куда это направляешься, Чума? — спросил он ее.
— Иду в твой родной город, — ответила она. — Мне нужно забрать там тысячу жизней.
Через некоторое время монах снова встретил Чуму на своем пути.
— Почему ты меня обманула тогда? — спросил он ее с укором. — Ты говорила, что должна забрать тысячу жизней, а забрала пять тысяч.
— Я тогда сказала тебе правду, — ответила Чума. — Я действительно забрала тысячу жизней. Остальные умерли от страха.
Жертвы чумы исчислялись сотнями тысяч и даже миллионами человек, вымирали города, становились безлюдными целые области, и ужас пандемий чумы затмевал ужасы всех войн, какие знала история человечества. Целые тысячелетия люди не понимали, что является источником заболевания [2].
Библия — одно из древнейших дошедших до нас свидетельств эпидемий чумы (1 книга Царств, глава 5; 4 книга Царств, глава 19, стихи 35–36). В мировой истории отмечают три пандемии этой болезни:
Крупные вспышки чумы регистрируют с определенной периодичностью (Индия — 1994 г.; Мадагаскар — 2011 и 2013 гг.). В США с 1965 по настоящее время ежегодно регистрируют до 40 случаев заражения людей чумой (в среднем 10 больных в год) [5]. В России в сентябре 2014 г. и в августе 2015 г. впервые за последние 35 лет были зарегистрированы два случая заражения человека чумой [6], [7].
В природе чумной микроб встречается практически на всех континентах, исключая Австралию, Антарктиду, а также Арктику, что обусловливает ежегодно регистрируемые случаи этой болезни. Стремительная эволюция микроорганизмов приводит к появлению популяций бактерий (штаммов), устойчивых к антибиотикам [9], что в случае с возбудителем чумы особенно опасно. Кроме того, этих бактерий могут использовать в качестве агента биотерроризма. Все вышесказанное объясняет необходимость изучения чумного микроба.
Возбудитель чумы Yersinia pestis — самая опасная бактерия в мире [10]. Что делает ее столь смертоносной?
Факторы вирулентности, или вооружен и очень опасен
Любые патогенные бактерии должны обладать целым рядом свойств: «способностями» к инвазии (внедрению), колонизации, противостоянию иммунным реакциям организма хозяина и токсичностью. Биомолекулы, осуществляющие эти функции, называются факторами патогенности (вирулентности).
Со времен открытия возбудителя чумы в 1894 году французом Александром Йерсеном и японцем Китасато Сибасабуро ученые пытались выяснить, что определяет патогенность Y. рestis. В результате многолетней тяжелой и рискованной работы, которая продолжается и по сей день, выделили следующие факторы патогенности возбудителя:
Белки внешней мембраны, или зачем возбудителю чумы шприц?
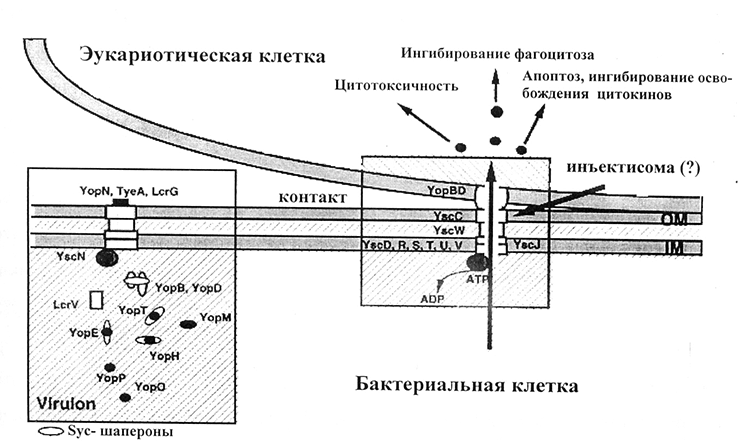
Изучение отдельных Yop-белков, а именно V- и W-антигенов, началось еще в 1956 году [16]. Описаны также YopM, YopN, YopH, YopE, YopD и другие белки [17]. Они подавляют развитие иммунных реакций, в частности, фагоцитоз, а при «заглатывании» микробов макрофагами (иммунными клетками) обеспечивают размножение возбудителя внутри макрофагов [11]. Белки внешней мембраны синтезируются только при температуре 37 °С и в условиях дефицита ионов кальция (low calcium response) [18]. Механизм действия Yop-белков — система секреции III типа — открыт в конце прошлого века [19]. Согласно этому механизму, чумной микроб, приблизившись к эукариотической клетке, впрыскивает эффекторные белки в цитоплазму (по принципу работы шприца с образованием особого канала — «иглы») (рис. 1) [20]. Особое внимание ученые уделяют V-антигену, так как на его основе создают химическую вакцину против чумы [21].
Рисунок 1. Схема действия системы секреции III типа.
Комплекс области пигментации, или может ли стать потребность в чем-либо фактором патогенности?
В ходе лабораторных работ исследователи установили, что чумной микроб может стать авирулентным (безопасным) для мышей. При высеве таких бактерий на питательные среды с гемином (железосодержащим веществом, образующимся при действии соляной кислоты на гемоглобин) они образуют неокрашенные колонии, в отличие от пигментированных колоний вирулентных штаммов. Так появился один из простейших способов определения вирулентности штаммов возбудителя чумы без использования лабораторных животных. Если популяция бактерий на среде с гемином (среде Джексона—Берроуза) «дает» рост пигментированным колониям, то она является опасной (вирулентной), если непигментированным — то не опасной (авирулентной) [22].
Активатор плазминогена, или двуликий Янус
Большое внимание уделяют омптинам — семейству протеаз наружных мембран, которые выполняют множество функций в бактериальной клетке, в том числе перенос различных веществ через внешнюю мембрану, и, в целом, способствуют адаптации микроорганизма к условиям окружающей среды. Один из них — активатор плазминогена (Pla) [25]. Еще до выделения Pla, специалисты приходили к противоречивым, на первый взгляд, выводам. С одной стороны, чумной микроб сворачивает плазму крови (плазмокоагулирующая активность), с другой стороны — предотвращает образование кровяного сгустка (фибринолитическая активность). Тем более удивительно, что обеими этими активностями, как впоследствии выяснилось, обладает один и тот же белок — активатор плазминогена. Оказалось, что при температуре ниже 30 °С Pla проявляет плазмокоагулирующую активность. В преджелудке зараженной блохи (переносчика чумных микробов) сворачивается кровь, поступившая из больного чумой грызуна, и образуется «блок» — резервуар для размножения иерсиний. При этом голодная блоха начинает активно кусать животное или человека, не чувствуя насыщения. При поступлении свежей порции крови возбудитель с «отрыжкой» блохи проникает в ранку и инфицирует ее. Попадая в другую среду с температурой 36–37 °С — температурой тела человека (или немного выше — теплокровного животного), — активатор плазминогена начинает действовать в прямо противоположном направлении: проявляет фибринолитическую активность — препятствует образованию кровяного сгустка в месте укуса и тем самым обеспечивает распространение возбудителя [26].
При вдыхании чумных микробов (и развитии легочной чумы) этот белок обеспечивает быстрое размножение бактерий в тканях легких и приводит к развитию молниеносной пневмонии и отеку легких, тогда как в отсутствии Pla инфекция не развивается в смертельную пневмонию. Установлено, что активатор плазминогена нарушает постоянство внутренней среды организма хозяина и блокирует иммунные реакции, направленные на уничтожение патогена [27].
Капсульный антиген, или скользкий тип этот возбудитель чумы
Бактерии окружены капсулой из слизистого вещества (фракция I, Fra1), которая препятствует поглощению и обезвреживанию Y. pestis иммунными клетками организма-хозяина в процессе фагоцитоза. На выявлении этого вещества-антигена основаны многие современные методы лабораторной диагностики чумы, оно входит в состав многих экспериментальных химических вакцин против чумы. Однако позднее обнаружили популяции бактерий, лишенные капсулы [28]. Кроме того, слизистая капсула есть у многих других микроорганизмов, например, возбудителя сибирской язвы, туляремии. Капсульное вещество иерсинии образуют при температуре 37 °С.
Пили адгезии (pH6-антиген), или «агент 007»
Специфический антиген pН6 (пили адгезии — мелкие ворсинки, белок PsaA) также синтезируется только при температуре 37 °С, но есть и еще одно условие — pН ниже 6,4 (что нашло отражение в его названии). Cчитается, что это значение рН близко к рН лизосом макрофагов или некротического содержимого абсцессов, где, вероятно, и синтезируется этот антиген. рН6-антиген ответственен за прикрепление чумных микробов к эпителиальным клеткам дыхательных путей и колонизацию их. Этот антиген интересен еще и тем, что подавляет фагоцитоз: при попадании иерсиний в кровь, pH6-антигены соединяются с аполипопротеинами В плазмы, что делает бактериальные клетки «невидимыми» для макрофагов [29]. Следовательно, в изначально агрессивном теплокровном организме хозяина популяции чумного микроба с рН6-антигеном имеют больше шансов на выживание, чем популяции возбудителя чумы без рН6-антигена — феномен селекции PsaA+ бактерий [30]. В природных очагах чумы выделяют только штаммы Y. pestis с рН6-антигеном.
Антигены, схожие с рН6, были обнаружены у ряда возбудителей, вызывающих менее опасные болезни — кишечные инфекции (Y. pseudotuberculosis [31], Y. enterocolitica [32], Escherichia coli [8]).
Температурный фактор, или то, что действительно имеет значение
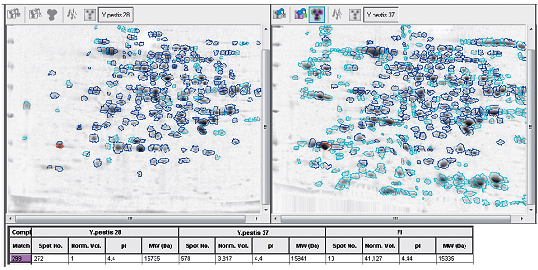
Необходимо заострить внимание на особой роли температуры в физиологии чумного микроба. Именно при температуре 37 °С у него повышаются питательные потребности [33] и синтезируются практически все известные детерминанты вирулентности (рис. 2) [34]. У других бактерий подобная зависимость выражена в меньшей степени, что позволяет говорить о ведущей роли температурного фактора в вирулентности возбудителя чумы [8].
Рисунок 2. «Белковые портреты» чумного микроба, выращенного при температурах 28 и 37 °С соответственно.
Геном или все важное внутри
О секвенировании генома иерсиний, вызвавших «черную смерть» 1340 года, читайте в материале «Это чума» [3]. — Ред.
Помимо хромосомы у чумного микроба есть плазмиды — внехромосомные участки ДНК [38]. Большинство белковых факторов вирулентности закодированы на плазмидах: эффекторные белки на плазмиде pCad; капсула — pFra; активатор плазминогена — рPla (pPst, pPCP). Плазмиды pFra и рPla обнаружены только у Y. pestis (видоспецифические), pCad является общей с возбудителем псевдотуберкулеза (родоспецифическая) [20].
Заключение
Несмотря на успехи, достигнутые в изучении чумного микроба, вопрос о ведущих факторах вирулентности его возбудителя остается открытым. Так отмечена «неодинаковая агрессивность» штаммов Y. pestis, обладающих одинаковым набором известных факторов патогенности [8].
В настоящее время продолжается работа по выявлению новых, еще не изученных маркеров вирулентности [39]. С использованием 2D-электрофореза, масс-спектрометрии, полногеномного секвенирования проводят сравнительный анализ отличающихся по вирулентности популяций чумного микроба для выявления различий в их белковых спектрах и геномных последовательностях. Ранее не известные белки и участки генома становятся объектом пристального внимания и изучения как потенциальные детерминанты вирулентности.
Таким образом, патогенность возбудителя чумы — это множественный (полидетерминантный) признак. Соединение многих факторов в единое целое создает страшную угрозу чумных эпидемий, с противостоянием которым, однако, прогрессивное человечество успешно справляется.
Что такое бубонная чума
Чума – это высококонтагиозная бактериальная инфекция с множественными путями передачи и эпидемическим распространением, протекающая с лихорадочно-интоксикационным синдромом, поражением лимфоузлов, легких и кожи. Клиническому течению различных форм чумы свойственна высокая лихорадка, тяжелая интоксикация, возбуждение, мучительная жажда, рвота, регионарный лимфаденит, геморрагическая сыпь, ДВС-синдром, а также свои специфические симптомы (некротические язвы, чумные бубоны, ИТШ, кровохарканье). Диагностика чумы осуществляется лабораторными методами (бакпосев, ИФА, РНГА, ПЦР). Лечение проводится в условиях строгой изоляции: показаны тетрациклиновые антибиотики, дезинтоксикация, патогенетическая и симптоматическая терапия.
МКБ-10
Общие сведения
Чума представляет собой острое инфекционное заболевание, передающееся преимущественно по трансмиссивному механизму, проявляющееся воспалением лимфоузлов, легких, других органов, имеющим серозно-геморрагический характер, либо протекающее в септической форме. Чума относится к группе особо опасных инфекций.
Чума относится к группе особо опасных инфекций. В прошлом пандемии «черной смерти», как называли чуму, уносили миллионы человеческих жизней. В истории описаны три глобальных вспышки чумы: в VI в. в Восточной Римской империи («юстинианова чума»); в XIV в. в Крыму, Средиземноморье и Западной Европе; в к. XIX в. в Гонконге. В настоящее время благодаря разработке эффективных противоэпидемических мероприятий и противочумной вакцины регистрируются лишь спорадические случаи инфекции в природных очагах. В России к эндемичным по чуме районам относятся Прикаспийская низменность, Ставрополье, Восточный Урал, Алтай и Забайкалье.
Причины чумы
Характеристика возбудителя
Yersinia pestis представляет собой неподвижную факультативно-анаэробную грамотрицательную палочковидную бактерию из рода энтеробактерий. Чумная палочка может длительно сохранять жизнеспособность в отделяемом больных людей, трупах (в бубонном гное иерсинии живут до 20-30 дней, в трупах людей и павших животных – до 60 дней), переносит замораживание. К факторам внешней среды (солнечные лучи, атмосферный кислород, нагревание, изменение кислотности среды, дезинфекция) эта бактерия довольно чувствительна.
Пути заражения
Резервуар и источник чумы – дикие грызуны (сурки, полевки, песчанки, пищухи). В различных природных очагах резервуаром могут служить разные виды грызунов, в городских условиях – преимущественно крысы. Резистентные к человеческой чуме собаки могут служить источником возбудителя для блох. В редких случаях (при легочной форме чумы, либо при непосредственном соприкосновении с бубонным гноем) источником инфекции может стать человек, блохи также могут получать возбудителя от больных септической формой чумы. Нередко заражение происходит непосредственно от чумных трупов.
Чума передается при помощи разнообразных механизмов, ведущее место среди которых занимает трансмиссивный. Переносчиками возбудителя чумы являются блохи и клещи некоторых видов. Блохи заражают животных, которые переносят возбудителя с миграцией, распространяя также блох. Люди заражаются при втирании в кожу при расчесах экскрементов блох. Насекомые сохраняют заразность около 7 недель (имеются данные о контагиозности блох на протяжении года).
Заражение чумой также может происходить контактным путем (через поврежденные кожные покровы при взаимодействии с мертвым животными, разделке туш, заготовке шкур и др.), алиментарно (при употреблении мяса больных животных в пищу).
Люди обладают абсолютной естественной восприимчивостью к инфекции, заболевание развивается при заражении любым путем и в любом возрасте. Постинфекционный иммунитет относительный, от повторного заражения не защищает, однако повторные случаи чумы обычно протекают в более легкой форме.
Классификация
Чума классифицируется по клиническим формам в зависимости от преимущественной симптоматики. Различают локальные, генерализованные и внешнедиссеминированные формы:
Симптомы чумы
Инкубационный период чумы в среднем занимает около 3-6 суток (максимально до 9 дней). При массовых эпидемиях или в случае генерализованных форм инкубационный период может укорачиваться до одного – двух дней. Начало заболевания острое, характеризуется быстрым развитием лихорадки, сопровождающейся потрясающим ознобом, выраженным интоксикационным синдромом.
Больные могут жаловаться на боль в мышцах, суставах, крестцовой области. Появляется рвота (часто – с кровью), жажда (мучительная). С первых же часов больные пребывают в возбужденном состоянии, могут отмечаться расстройства восприятия (бред, галлюцинации). Нарушается координация, теряется внятность речи. Заметно реже возникают вялость и апатия, больные ослабевают вплоть до невозможности подняться с постели.
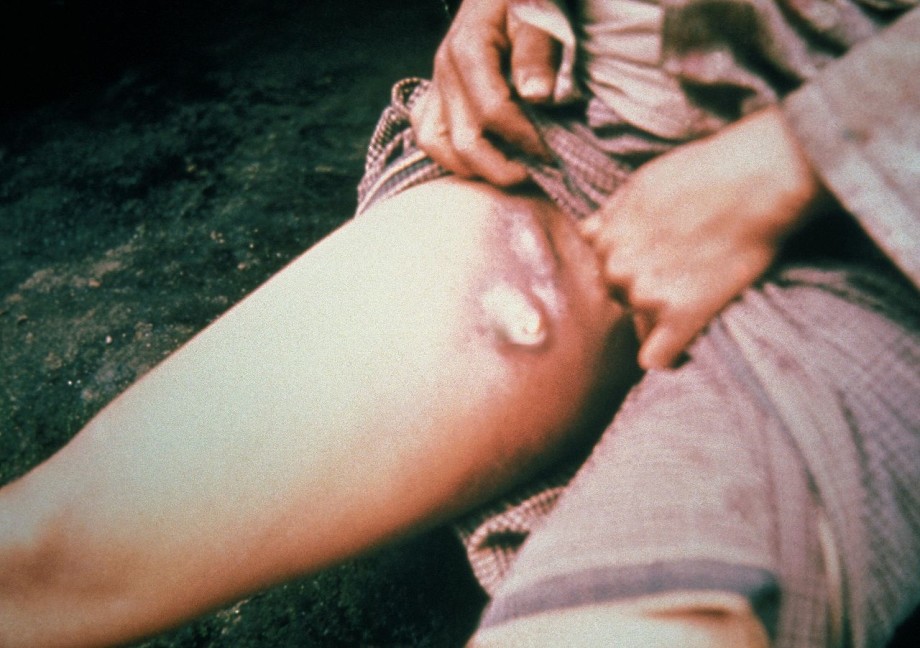
Кожная форма
Проявляется в виде карбункула в области внедрения возбудителя. Карбункул прогрессирует, проходя последовательно следующие стадии: сначала на гиперемированной, отечной коже образуется пустула (выражено болезненная, наполнена геморрагическим содержимым), которая после вскрытия оставляет язву с приподнятыми краями и желтоватым дном. Язва склонна увеличиваться. Вскоре в ее центра образуется некротический черный струп, быстро заполняющий все дно язвы. После отторжения струпа карбункул заживает, оставляя грубый рубец.
Бубонная форма
Является наиболее распространенной формой чумы. Бубонами называют специфически измененные лимфатические узлы. Таким образом, при этой форме инфекции преимущественным клиническим проявлением выступает регионарный в отношении области внедрения возбудителя гнойный лимфаденит. Бубоны, как правило, единичны, в некоторых случаях могут быть множественными. Первоначально в области лимфоузла отмечается болезненность, спустя 1-2 дня при пальпации обнаруживаются увеличенные болезненные лимфатические узлы, сначала плотные, при прогрессировании процесса размягчающиеся до тестообразной консистенции, сливаясь в единый спаянный с окружающими тканями конгломерат. Дальнейшее течение бубона может вести как к его самостоятельному рассасыванию, так и к формированию язвы, области склерозирования или некроза. Разгар заболевания продолжается с течение недели, затем наступает период реконвалесценции, и клиническая симптоматика постепенно стихает.
Кожно-бубонная форма
Характеризуется сочетанием кожных проявлений с лимфаденопатией. Локальные формы чумы могут прогрессировать во вторично-септическую и вторично-легочную форму. Клиническое течение этих форм не отличается от их первичных аналогов.
Первично-септическая форма
Развивается молниеносно, после укороченной инкубации (1-2 дня), характеризуется быстрым нарастанием тяжелой интоксикации, выраженным геморрагическим синдромом (многочисленными геморрагиями в кожных покровах, слизистых оболочках, конъюнктиве, кишечными и почечными кровотечениями), скорым развитием инфекционно-токсического шока. Септическая форма чумы без должной своевременной медицинской помощи заканчивается смертью.
Первично-лёгочная форма
Кишечная форма
Характеризуется интенсивными резкими болями в животе при тяжелой общей интоксикации и лихорадке, вскоре присоединяется частая рвота, диарея. Стул обильный, с примесями слизи и крови. Нередко – тенезмы (мучительные позывы к дефекации). Учитывая широкое распространение других кишечных инфекций, в настоящее время так и не решен вопрос: является ли кишечная чума самостоятельной формой заболевания, развившейся в результате попадания микроорганизмов в кишечник, или она связана с активизацией кишечной флоры.
Диагностика
Ввиду особой опасности инфекции и крайне высокой восприимчивости к микроорганизму, выделение возбудителя производится в условиях специально оборудованных лабораторий. Забор материала производят из бубонов, карбункулов, язв, мокроты и слизи из ротоглотки. Возможно выделение возбудителя из крови. Специфическую бактериологическую диагностику производят для подтверждения клинического диагноза, либо, при продолжительной интенсивной лихорадке у больных, в эпидемиологическом очаге.
Лечение чумы
Лечение производится в специализированных инфекционных отделениях стационара, в условиях строгой изоляции. Этиотропная терапия проводится антибактериальными средствами в соответствии с клинической формой заболевания. Продолжительность курса занимает 7-10 дней.
Прогноз
В настоящее время в условиях современных стационаров при применении антибактериальных средств смертность от чумы довольно низка – не боле 5-10%. Ранняя медицинская помощь, предотвращение генерализации способствуют выздоровлению без выраженных последствий. В редких случаях развивается скоротечный чумной сепсис (молниеносная форма чумы), плохо поддающийся диагностированию и терапии, нередко заканчивающийся скорым летальным исходом.
Профилактика
В настоящее время в развитых странах инфекция практически отсутствует, поэтому основные профилактические мероприятия направлены на исключение завоза возбудителя из эпидемиологически опасных регионов и санацию природных очагов. Специфическая профилактика заключается в вакцинации живой чумной вакциной, производится населению в районах с неблагоприятной эпидемиологической обстановкой (распространенность чумы среди грызунов, случаи заражения домашних животных) и лицам, отправляющимся в регионы с повышенной опасностью заражения.
Выявления больного чумой является показанием к принятию срочных мер по его изолированию. При вынужденных контактах с больными используют средства индивидуальной профилактики – противочумные костюмы. Контактные лица наблюдаются в течение 6 дней, в случае контакта с больным легочной формой чумы производится профилактическая антибиотикотерапия. Выписка больных из стационара производится не ранее 4 недель после клинического выздоровления и отрицательных тестов на бактериовыделительство (при легочной форме – после 6 недель).
Бубонная чума
Бактерии Yersinia pestis смертельно опасны для человека. Они вызывают острое инфекционное заболевание, которое называется бубонной чумой. Недуг довольно быстро распространяется среди людей. Для него характерны воспалительные процессы в лимфатических узлах. Смертность от недуга чрезвычайно высока. Обычно болезнь распространяют грызуны, а именно мыши, крысы, полевки. Часто заражение происходит через поврежденную кожу животного.
Признаки бубонной чумы
Инкубационный период при этой форме болезни длится обычно всего 2-3 дня. По окончании этого периода человек ощущает сильное недомогание с характерными признаками патологии. Среди основных симптомов можно выделить:
Именно бубонную чуму удается диагностировать довольно легко. Кроме общих симптомов у людей появляются небольшие пятнышки красного цвета. Они локализуются, там, где были укусы мелких животных или насекомых. Постепенно пятнышко становится все больше, заполняется гноем и кровью. Образуется пустула, которая через определенное время лопается.
У больного появляются к этому времени специфические симптомы, характерные именно для этой формы недуга:
Появляется еще один признак, который называют «чумным лицом». Кажется, что человек сильно испуган, у него бледная кожа, а конъюнктива приобретает красноватый оттенок. Если медицинская помощь не будет оказана, человек скорее всего умрет.
Причины
Бубонную чуму вызывает только определенная бактерия. Однако есть определенные факторы риска, которые ослабляют защитные силы организма. К ним относятся:
В тело человека инфекция обычно попадает после контакта с дикими грызунами, особенно мертвыми. Переносчиками бактерии могут быть и блохи, которые живут на собаках и кошках. Также инфицирование происходит от человека к человеку через кашель или слюну.
После заражения болезнь развивается примерно одинаково у разных групп населения:
Какой врач поможет?
Если есть подозрение на бубонную чуму, то человека срочно госпитализируют. Обязательно больного направляют в инфекционный бокс. При оказании должных мер выздоровление вполне возможно. Осмотр и назначение лекарств выполняют:
Эти специалисты должны выполнить первичный осмотр пациента, изучить его состояние. Если больной находится в сознании, то ему будут заданы определенные вопросы:
Выявить точную причину патологии обычно помогают соответствующие лабораторные анализы. Наиболее распространены среди них изучение мокроты, мочи и крови. Если результаты подтверждают диагноз, возможно, обследования нужно будет пройти и тем, кто жил вместе с пациентом.
Также врач при бубонной форме дает направление на посев сока бубона на кровяной агар. Из язвы берут содержимое при помощи шприца. Затем его изучают, проверяют. При подтверждении бубонной чумы больного тут же направляют в отдельный бокс. Помогает и ПЦР-диагностика. В лабораторных условиях особым методом определяется уровень антител. Это необходимо, чтобы выявить, какие микроорганизмы вызвали у человека сильную слабость, головные боли т.п.
Эффективные методы лечения
Выздороветь человек может только в специальных больницах. Во время восстановления к нему не допускаются родственники и кто-либо, кроме медицинского персонала. Кроме того, все вещи, которых он касается, обязательно обрабатываются. Также проводится дезинфекция выделений. Персонал посещает больного только в особых противочумных костюмах.
Врачи принимают все необходимые меры, чтобы:
Наиболее эффективны при бубонной чуме антибактериальные препараты. Их распространяют по клиникам Африки и Южной Америки, где пока еще диагностируются случаи такого заболевания. Если помощь оказана вовремя, то пациенту удается довольно быстро выздороветь. Смертность от этой формы чумы считается низкой, в отличие от легочной.
Важно понимать, что лечение за пределами больницы чрезвычайно опасно. Больной может заразить многих людей, тем самым спровоцировав эпидемию. Если уже проявляются признаки патологии, особенно те, что относятся к специфическим, то нужно как можно скорее обратиться за медицинской помощью. Это важно для здоровья и самого человека, и тех, его окружает.
Как не заразиться?
Заболевание тяжело протекает, а также имеет серьезные последствия. У больных может начаться легочная форма, которая значительно повышает вероятность летального исхода. Также развивается септическая форма чумы. Все эти патологии увеличивают риск для жизни пациента в несколько раз. Проще всего не допустить заражения как такового. Для этого нужно выполнять определенные рекомендации:
Что такое бубонная чума
Возбудителем чумы является чумная палочка. А основным резервуаром инфекции в природе служат грызуны и зайцеобразные.
Так же распространять инфекцию могут хищники, которые охотятся на животных данных видов.
Переносчиком чумы является блоха, при укусе которой и происходит заражение человека. Так же передавать инфекцию могут человеческие вши и клещи.
Так же проникновения чумной палочки в организм человека возможно при обработке шкур инфицированных животных или при употреблении в пищу мяса животного, болевшего чумой.
От человека к человеку заболевание передается воздушно-капельным путем.
У человека отмечается высокая восприимчивость к заражению чумой!
Симптомы чумы
Различают достаточно много разновидностей чумы, но чаще всего встречается бубонная форма.
Для чумы характерно резкое, внезапное начало с сильнейшего озноба и повышения температуры тела. К ним присоединяется головокружение, головная боль, слабость, мышечные боли, тошнота и рвота.
Страдает нервная система – больные напуганы, беспокойны, могут бредить, имеют тенденцию куда-то убежать.
Нарушается координация движений, походка, речь.
Для бубонной чумы характерно развитие лимфаденита или чумного бубона. В области его появления пациент испытывает сильную боль. Постепенно образуется бубон – плотная опухоль с нечеткими краями, резко болезненная при прикосновении. Кожа над бубоном вначале обычного цвета, горячая на ощупь, затем становится темно-красной, с синюшным оттенком, лоснится.
Так же происходит увеличение других групп лимфатических узлов – формируются вторичные бубоны.
При отсутствии лечения бубоны нагнаиваются, затем вскрываются и трансформируются в свищи. Затем постепенно происходит их заживление.
Осложнения чумы
В большинстве случаев заболевание осложняется ДВС-синдромом, то есть диссеминированным внутрисосудистым свертыванием крови.
У 10 % пациентов отмечается гангрена стоп, пальцев или кожи.
Диагностика чумы
Диагностика чумы базируется на эпидемиологических данных. В настоящее время все природные очаги чумы строго регистрируются. Так же для постановки диагноза важны характерные клинические проявления заболевания. Так же проводится бактериоскопическое исследование пунктата бубона и отделяемого язв.
Лечение чумы
В первую очередь человек, больной чумой, должен быть госпитализирован в инфекционный стационар.
Основными препаратами в лечении заболевания являются антибактериальные средства.
Выписка пациента, переболевшего чумой, из инфекционного стационара производится после полного выздоровления, исчезновения симптомов заболевания и троекратного отрицательного результата бактериологического посева.
При бубонной чуме выписка осуществляется не ранее, чем через 1 месяц с момента выздоровления.
Выздоровевшие люди находятся на диспансерном учете у инфекциониста в течение 3 месяцев после исчезновения последних признаков заболевания.
Профилактика чумы
Профилактика чумы включает в себя профилактические и противоэпидемические мероприятия.
Одним из самых важных моментов является скорейшая изоляция больного чумой или человека с подозрением на данное заболевание от окружающих людей.
Врачи и медицинские работники при оказании помощи больным чумой обязаны надевать противочумные костюмы.
Люди, находящиеся в очаге чумы, обязаны вакцинироваться специальной живой сухой вакциной.
Что такое бубонная чума
Чума — одна из наиболее опасных для человека бактериальных инфекционных заболеваний. За последние 2000 лет история человечества помнит три масштабных эпидемии, а за 300 лет в Европе эта инфекция унесла жизни 25 миллионов человек. Многие люди считают, что чума осталась далеко в прошлом и в современном мире встретиться с ней едва ли возможно. Это не так. Несмотря на строгие эпидемиологические меры, наличие эффективных вакцин и антибиотиков болезнь продолжает угрожать человечеству. Мы расскажем, в каких странах и регионах РФ наиболее высок риск заражения, на какие симптомы нужно обратить внимание и как лечат заболевание.
Как можно заразиться чумой
Если вы отправляетесь в район, который признан природным очагом чумы, помните о следующих правилах:
Заразиться чумой (и принести ее в дом) может собака — при контакте с инфицированными дикими особями, почвой, водой. Инфекция может поражать лошадей, овец, коров. При употреблении в пищу недостаточно обработанного мяса этих животных или молока возможно заражение. Но в основном люди заражаются от крысиных блох, которые при укусе выбрасывают бактерии в кровь или на поверхность кожи. Кроме того, достаточно даже блошиного помета, который остался на поверхности тела. Однако заразится можно далеко не от любой блохи, а только от той, которая до этого паразитировала на зараженном чумой животном (крысе 7 ).
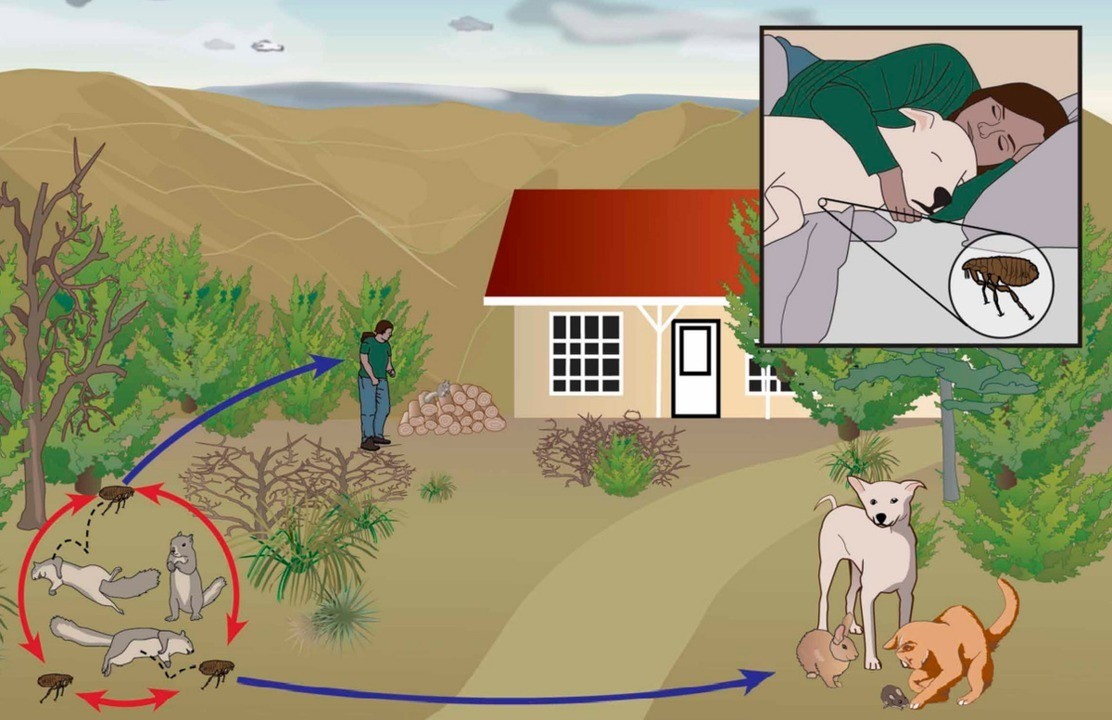
Еще один путь заражения — воздушно-капельный. Он наиболее опасный, так как любой зараженный человек или животное легко и постоянно выделяет возбудителя чумы в воздух. При этой форме заболевания — легочной чуме — инфекция распространяется максимально быстро.
Из-за обширной интоксикации организма, возникающей в результате деятельности бактерий, человек ведет себя неадекватно. В различных исследованиях ученые отмечают, что поведение больного можно принять за поведение человека в состоянии алкогольного опьянения:
Следует обратить внимание на язык — на нем образуется известково-белый налет, похожий на мел. Больной жалуется на жар внизу живота и постоянно просить пить. Однако питье не утоляет жажду. Далее начинаются озноб и рвота. На основании этих признаков любой врач может диагностировать тяжелую интоксикацию. Однако они еще не дают основания поставить уверенный диагноз «чума».
Какие симптомы должны вызвать тревогу
Типичные признаки чумы, характерные практически для любого клинического случая — резкое начало и головная боль. Болезнь всегда протекает в острой форме.
Лечение чумы
Любого пациента с подозрением на это заболевание немедленно госпитализируют и изолируют. Лечебные мероприятия начинают без промедлений. В основном, это антибактериальная и дезинтоксикационная терапия.

Еще в середине ХХ века были созданы антибиотики, которые успешно борются с возбудителем чумы. Это аминогликозиды, тетрациклины, левомицетин. Их назначают в дозе, которая соответствует форме болезни.
Одним из наиболее эффективных антибиотиков считается стрептомицин. Его вводят внутримышечно 2 раза в день в течение 10 суток. Распространена схема терапии с применением гентамицина, доксициклина, хлорамфеникола, хлорамфеникола. В любом случае стандартная антибактериальная терапия длится 10 суток. Доксициклин имеет ограничения для применения в случаях заражения беременных женщин. Хлорамфеникол не применяют для лечения детей.
Однако одной лишь антибактериальной терапии недостаточно, так как организм больного страдает от тяжелой интоксикации.
При проведении дезинтоксикационной терапии важно вывести токсины, скорректировать показатели гемостаза, стабилизировать кровообращение и функции жизненно важных органов. Для этого пациенту внутривенно (через капельницу) вводят трансфузии глюкозосолевых растворов и коллоидов: альбумин, раствор Рингера-Локка и другие.
С созданием антибиотиков, вакцин и антибактериальных лекарств лечение чумы не представляет проблемы. Однако крайне важно своевременно обратиться за медицинской помощью при первых симптомах. Если терапия начата вовремя, причин для волнения нет — прогноз практически всегда благоприятный.
Возбудитель чумы
Причина болезни — палочковидная бактерия Yersinia pestis (чумная палочка), которая, по данным исследований, существует уже более 20 тыс. лет. В народе ее называют «чумным микробом». Она стремительно размножается в питательных средах и передается множеством способов. Наиболее опасен воздушно-капельный.
Факты о «чумном микробе»
В Демократической республике Конго, на Мадагаскаре и в Перу каждый год фиксируют вспышки чумы. Это наиболее неблагоприятные страны с точки зрения риска заражения. В остальном мире природные очаги зафиксированы в Казахстане, Туркменистане, Узбекистане, Монголии, Китае, Индии, Мадагаскаре, Мозамбике, Уганде, Танзании, Бразилии, Боливии, Эквадоре.
Кто переносит инфекцию
Носители инфекции — различные грызуны (крысы, полевые мыши, землеройки, песчанки и полевки) и некоторые животные, в основном, обитающие в степной зоне. Это зайцы, суслики, сурки, тарбаганы, ежи. Они выделяют возбудителя чумы с пометом, бактерии содержатся в умерших животных — так они попадают в воду, почву, откуда разносятся далее другими особями. Переносчиками же выступают чаще всего блохи, которые паразитируют на носителях, живут в почве³.

Осторожно! Чума!
Ученые выделяют множество природных очагов чумы. Это географические места, где циркулирует данная инфекция. Такие места формировались тысячелетиями, а главное условие для циркуляции Yersinia pestis — наличие большого количества носителей и переносчиков. Природные очаги заболевания занимают около 7% суши. Исключительно «привозная» чума существует только в Австралии и Антарктиде. На остальных континентах есть области, где риск заражения максимально высокий.

Последние крупные вспышки
Видео 1. Вспышка бубонной чумы в Китае. Как побеждали болезнь
Какие симптомы заметны при первом клиническом обследовании
При первичном физикальном осмотре врач в большинстве случаев фиксирует резкую тахикардию. Сердце пациента бьется с такой неравномерностью, что иногда сложно подсчитать частоту пульса. Он может становиться нитевидным. При осмотре также заметны признаки сердечной и почечной недостаточности. Живот вздувается, а моча приобретает выраженный темный оттенок. Эти и вышеперечисленные симптомы характерны в начальный период развития чумы. Далее появляются признаки местных, общих поражений, которые свидетельствуют об определенной форме заболевания.
Летальный исход возможен и в начальный период — если заболевание развивается молниеносно. Организм переживает сильнейший инфекционно-токсический шок и может не справиться.
Симптомы бубонной чумы
Название этой формы заболевания происходит от арабского и греческого слов «джума» и «бубон», обозначающих «боб» и «пах». Характерный признак — воспаление лимфоузлов в паху (более 50% случаев). Воспаленные лимфоузлы внешне напоминают бобы, фасоль. Бубоны появляются уже через несколько часов после истинного начала болезни. Они развиваются также в подмышках (около 20% случаев), под челюстью и на шее. Мелкие напоминают размерами лесной орех, крупные — куриной яйцо. Бубоны сильно болят, поэтому пациент старается принять позу, при которой воспаленный лимфоузел не затрагивается.
Как протекает бубонная чума
Пик клинических проявлений бубонной чумы наступает на 4-6 сутки, когда интоксикация организма достигает максимума. У пациента постоянно держится высокая температура около 40°С, его лихорадит. Лицо покрасневшее и отечное, на нем часто появляется выражение ужаса. При физикальном осмотре заметны нарушения работы сердца, увеличение печени. Артериальное давление снижается. Уже на этом этапе у пациента с низким иммунитетом возможен летальный исход.
Если же больной переживает пик заболевания, то на 6-8 сутки бубон заметно краснеет и отекает, а еще через 2 суток вскрывается. Из него выделяется гной желто-зеленого цвета, в котором могут присутствовать следы крови. Явного запаха гной не имеет. В этот период пациенту становится значительно лучше. Если организм не атаковала вторичная инфекция, прогноз благоприятный. Зарастание гнойного свища происходит медленно — в течение 3-4 недель. На его месте образуется глубокий рубец.
В любой момент заболевания до прорыва бубона может произойти распространение инфекции на другие лимфоузлы и образование вторичных бубонов. Это одно из самых распространенных осложнений.
Что такое бубонная чума
Чума — это опасное инфекционное заболевание, которое способно вызвать пандемию. Оно имеет огромное количество путей передачи, поэтому распространяется очень быстро. Болезнь считается очень опасной, в 13-16 веках от нее умерло около 50 миллионов человек. Симптомы чумы в самом начале напоминают простой грипп, однако в дальнейшем они приносят невероятные страдания больному. Согласно данным ВОЗ, в 2013 году было зарегистрировано около 783 случаев заражения чумой. Наиболее часто она наблюдается в странах Африки, Азии и Южной Америки. Заболевание относится к тяжелым недугам, смертность при которых достигает 30-60 %.
Симптомы чумы у человека (признаки)
Инкубационный период составляет от трех до девяти дней. При эпидемиях этот срок может сокращаться до двух суток. Первый признак чумы — резкое повышение температуры тела. Она может достигать 39-40 градусов по Цельсию и держаться на такой отметке на протяжении 10 дней или до самой смерти. Высокая температура сопровождается ознобом, ломотой в теле и слабостью. К этому симптому через некоторое время присоединяются следующие признаки болезни:
Также ярким симптомом чумы у человека является особое выражение лица больного. Его также называют «маской чумы». Под глазами у больного появляются темные круги. По его лицу и мимике можно прочитать сильный испуг, страдания и ужас. Кожа становится бледной, а пульс постоянно снижается.
Речь человека становится невнятной и заторможенной. Изменения происходят и в походке. Человек не может долго ходить, так как чувствует сильную слабость. Характерным признаком чумы является «меловой язык». Он обложен густым белым налетом, что можно заметить при осмотре ротовой полости больного.
Причины
Заболевание возникает при инфицировании человека бактерией Yersinia pestis. Проникая в организм, она начинает активно размножаться. Уже через 40 часов после заражения бактерия может сформировать целые колонии, которые вызывают появление первых симптомов чумы. Возбудитель очень заразен и устойчив. Он может длительное время жить в разных средах:
К какому врачу обратиться?
Человека, у которого появились признаки болезни чума, необходимо срочно госпитализировать и поместить в инфекционный бокс. Справиться с таким недугом можно, если своевременно начать лечение. Побороть заболевание помогут следующие специалисты:
Для того чтобы подтвердить диагноз, доктор выполняет общий осмотр пациента. Также врач обязательно проведет опрос, который поможет определить пути заражения. Информация, полученная от пациента, также позволит быстрее справиться с болезнью. Пациенту придется ответить на следующие вопросы:
Подтвердить диагноз помогут лабораторные исследования. Выявить возбудителя можно при изучении мокроты или крови человека. Специалистами также разработаны экспресс-тесты, которые помогают в полевых условиях собрать и отправить материал для оперативного скрининга.
Эффективные методы лечения
Человека с симптомами чумы помещают в специальную изолированную палату в инфекционном отделении больницы. Терапия проводится сегодня исключительно в стационарных условиях. Если лечение начать при появлении первых симптомов чумы, то справиться с болезнью можно достаточно быстро. Однако успех лечения зависит от множества факторов: общего состояния здоровья, сил иммунитета, наличия хронических заболеваний. Справиться с чумой можно с помощью антибиотиков. Также человеку назначают:
Эти препараты помогут улучшить общее состояние больного, устранить мучительные симптомы чумы. Также пациенту прописывают лекарства, которые позволяют поддерживать работу внутренних органов: почек, легких, сердца и печени.
При кожной форме чумы человеку обязательно накладывают на пораженные участки специальные повязки с дезинфицирующими мазями и кремами. Длительность лечения зависит от сложности состояния больного. Пациента, переболевшего бубонной формой недуга, могут выписать через 30 суток с момента исчезновения всех признаков болезни чума. Еще в течение трех месяцев человек будет находиться на учете у инфекциониста.
При отсутствии квалифицированного лечения чума приводит к летальному исходу. С развитием болезни возникают также серьезные осложнения, справиться с которыми очень тяжело. Например, частым последствием легочной формы чумы является воспаление легких. Почти у 10 % больных наблюдается гангрена пальцев, кожи и стоп.
Как распространяется чума
Специалисты отмечают, что заболевание относится к инфекционным недугам-зоонозам. Признаки чумы могут появиться у человека, контактировавшего с животным, которое является переносчиком возбудителя. Распространяется заболевание следующими путями:
Главными переносчиками возбудителей чумы являются черные крысы. Именно от этого заболевание и получило название «черная смерть». Крысы отличаются особой выносливостью и подвижностью, что помогает им распространять недуг на большие территории и дальние расстояния. При этом они также передают бактерии другим грызунам.
Переносчиками заболевания также являются некоторые виды клещей, блохи. Эти паразиты могут заражать кошек и собак, которые приносят возбудителей в дом человека. При этом инфицирование людей происходит не при укусе блохи или клеща, а при втирании в кожу выделений этих насекомых. Также специалистами отмечается, что переносчиками могут быть суслики, мыши, сурки.
Бубонная чума: история, лечение, новая угроза
Не успел мир привыкнуть к коронавирусу, как грянула новая напасть: в Китае внезапно зафиксировали случаи заражения бубонной чумой. Страшное заболевание подтвердилось у скотовода во Внутренней Монголии – автономном районе на севере Китая, граничащем с Монголией и Россией. По данным комитета здравоохранения города Баян-Нур, зараженный мужчина до этого бывал в эпидемиологическом очаге бубонной чумы. Сейчас его состояние оценивается как стабильное, а в городе объявлен третий уровень эпидемиологического предупреждения. По словам местных властей, существует угроза распространения заболевания среди местных жителей. В качестве мер предосторожности людям не рекомендуют охотиться на диких животных, избегать мест обитания грызунов, которые являются переносчиками чумы, а при первых случаях недомогания (особенно при высокой температуре) немедленно обращаться к врачам.
Кроме того, за два дня до описанного случая в Западной Монголии (монгольском регионе, граничащем с российской Республикой Алтай) были выявлены сразу двое зараженных бубонной чумой. Ими оказались 27-летний мужчина и девушка, возраст которой неизвестен, ее состояние врачи оценивают как критическое. Сообщается, что к моменту появления первых симптомов болезни девушка напрямую контактировала как минимум с 60 людьми, а косвенно – с более чем 400. Как сообщили местные врачи, все потенциально зараженные помещены на карантин, а город Ховд, где все это случилось, закрыт для въезда и выезда.
Грозит ли миру новая эпидемия чумы? Каковы симптомы этой болезни и можно ли ее вылечить? Об этом читайте в нашем материале.
Что такое бубонная чума и откуда она взялась?
Чуму или, как ее часто называют в литературе, «черную смерть» принято связывать с эпохой Средневековья. Действительно, для той эпохи это была катастрофа вселенского масштаба. Чума унесла около 25 миллионов человеческих жизней, ее очаги то и дело возникали по всему свету – то в Европе, то в Азии, то в Африке. В Средние века с их почти полным отсутствием гигиены и огромным количеством грызунов в городах и деревнях чума, как того и следовало ожидать, получила наибольшее распространение. Однако появилась она гораздо раньше.
Возбудителем чумы является чумная палочка (лат. Yersinia pestis). Ее в июне 1894 года независимо друг от друга открыли двое ученых – швейцарский и французский бактериолог Александр Йерсен и японский врач Китасато Сибасабуро. Фрагменты генома возбудителя чумы встречаются в ископаемых останках от начала 3 до начала 1 тысячелетия до н.э.
Чума представляет собой острое природно-очаговое инфекционное заболевание, основными симптомами которого являются лихорадка, воспаление лимфоузлов, легких и других внутренних органов. Часто чума сопровождается развитием сепсиса. Для болезни характерна высокая летальность и крайне высокая заразность.

Почему чума «бубонная»?
Как правило, под «черной смертью» понимают именно бубонную чуму – эта форма была наиболее распространена во времена Средневековья. Ее переносчиками чаще всего становятся блохи, паразитирующие на крысах и других грызунах и способные переходить на человека. Основные симптомы бубонной чумы – воспаленные и болезненные лимфоузлы, или «бубоны», от которых она и получила свое название. Они образуются на теле человека после укуса блохи или в некоторых случаях – инфицированной крысы или другого животного.
Чаще всего бубоны появляются в области паха, на шее или подмышками. Помимо этого болезнь характеризуется высокой температурой, лихорадкой и ярко выраженной интоксикацией. Инкубационный период при бубонной чуме составляет 2–6, реже от 1 до 12 дней.
«И отяготела рука Господня над Азотянами, и Он поражал их и наказал их мучительными наростами, в Азоте и в окрестностях его. 1 Цар. 5:6».
Как лечили чуму в Средние века?
При своей высокой смертности бубонная чума не всегда была приговором для человека: некоторые люди выздоравливали спонтанно. Впрочем, происходило это довольно редко. Бубонная чума часто осложнялась чумной пневмонией и переходила в легочную форму, после чего инфекция могла распространяться воздушно-капельным путем. При худшем сценарии бубонная чума переходит в септическую, в результате чего развивается чумная бактериемия. В этом случае заразиться можно как при непосредственном контакте с телом больного, так и через блох.
Однако в Средние века об этом еще ничего не знали. Основным методом борьбы с распространением инфекции тогда был огонь. Считалось, что при любой стадии чумы заразиться можно, просто прикоснувшись к вещам больного (или уже покойного) человека, поэтому все его имущество старались как можно скорее сжечь. Проблему это, конечно же, никак не решало. О том, чтобы найти источник болезни, и говорить не приходится: Средние века были временем суеверий, охоты на ведьм и веры в черную магию, поэтому тогдашние жители Европы охотнее поверили бы в проклятье сатаны или гнев бога, ниспосланный на них с небес, нежели в переносящих заразу блох и крыс.
Методы лечения тоже были весьма экзотическими. Врачи того времени знали не так много способов борьбы с чумой (точнее, они думали, что эти действия могут как-то помочь больному). Они вскрывали бубоны, пускали кровь, чем наносили урон не только зараженному, но и себе (ведь риск заражения возрастал в разы), а также применяли пластыри из внутренностей птиц и опиумные компрессы.
Правда, стоит все-таки отдать должное врачам того темного времени: уже тогда доктора носили противочумные костюмы. Этот знаменитый образ чумного доктора хорошо знаком каждому, кто хоть раз выбирал костюм для Хеллоуина. Противочумной костюм представлял собой полный комплект защиты, который носили врачи, чьей обязанностью было лечение больных чумой. Он включал в себя выполненные из вощеной кожи плащ, брюки, перчатки, ботинки, шляпу и, конечно, знаменитую маску в форму клюва. Считалось, что она придавала доктору сходство с древнеегипетским божеством и отпугивала болезнь. Но на самом деле у этого «клюва» было важное практическое предназначение: он защищал врача от страшного чумного смрада, который наполнял города Европы того времени. Кончик маски был заполнен сильно пахнущими травами, а так как доктор для профилактики постоянно жевал чеснок, то у его «носа» была двойная функция – окружающие тоже были защищены от зловонного дыхания врачевателя. А чтобы врач не задохнулся от всего этого обилия ароматов, в «клюве» имелись два вентиляционных отверстиях. Глаза доктора также находились под защитой благодаря стеклянным вставкам. Таким образом, можно сказать, что маска чумного доктора была вполне неплохим прообразом противогаза.

Как лечат бубонную чуму сегодня?
К счастью, со временем медицина далеко продвинулась, и даже такие опасные и тяжелые заболевания, как чума, сегодня поддаются лечению. Сегодня смертность при бубонной чуме при правильном и вовремя начатом лечении составляет всего 5–10 %.
Кстати, именно бубонную форму чумы врачи научились лечить первой. Лечение бубонной чумы стало возможным после изобретения первых противочумных вакцин и сывороток.
Кстати, россияне могут гордиться: первую в мире вакцину против чумы в начале XX века создал наш соотечественник – российский ученый Владимир Хавкин. Он разработал свой препарат из убитых температурой чумных палочек. А живую вакцину против чумы создала и испытала на себе в 1934 году советский бактериолог Магдалина Покровская. Но поскольку чума имеет огромное количество штаммов-возбудителей, выработать антитела от каждого из них просто не представляется возможным. Поэтому сегодня болезнь лечат при помощи антибиотиков. Первым антибиотиком, доказавшим свою эффективность в борьбе с чумой и туберкулезом, стал стрептомицин, открытый американским микробиологом Зельманом Ваксманом.
Таким образом, сейчас вероятность умереть от чумы довольно низкая, самое важное здесь – вовремя начать терапию. Несмотря на масштабные эпидемии в прошлом, сегодня от чумы погибает не более 2500 человек в год, что составляет около 5-7% от всех заразившихся. Вспышки заболевания периодически возникают в странах Азии, Африки и Южной Америки. Бубонная чума на территории России в последний раз была зафиксирована в 2016 году на Алтае, а смертельных случаев не было уже более 100 лет.
Прививка от чумы: кому ее делают?
Для профилактики бубонной чумы сегодня применяется Вакцина чумная живая (Live plague vaccine). Это живая культура вакцинного штамма чумного микроба Yersinia pestis EV, высушенная методом лиофилизации (способ, при котором препарат сначала замораживается, а потом помещается в вакуумную камеру, где происходит возгонка (сублимация) растворителя). Благодаря этой вакцине у человека развивается иммунитет к чуме длительностью до одного года.
Прививка от чумы показана детям от двух лет и взрослым, проживающим на территориях, для которых характерны вспышки данного заболевания. Также прививки необходимо делать тем, кто работает с живыми культурами возбудителя заболевания.
Вакцинацию проводят однократно, возможны различные методы – подкожный, накожный, внутрикожный, ингаляционный или пероральный. Если эпидемическая ситуация в регионе благоприятная, следующую вакцинацию следует проводить не раньше, чем через год, если существует опасность заражения – через полгода. Прививка может спровоцировать у человека различные недомогания, такие, как головная боль, повышение температуры до 38,5°С, тошнота, рвота. Побочный эффект может длиться от 1 до 3 суток.
Всемирная организация здоровья (ВОЗ) не рекомендует проводить вакцинацию населения от чумы, исключение составляют лишь группы повышенного риска (например, сотрудники лабораторий, которые постоянно подвергаются риску заражения, и работники здравоохранения).
Грозит ли нам новая эпидемия чумы?
Советник директора Центрального НИИ эпидемиологии Роспотребнадзора, академик РАН Виктор Малеев в связи с последними новостями о заразившихся чумой в Китае и Монголии заявил: опасности распространения бубонной чумы в России нет.
«Чума – не коронавирус, поскольку есть вакцина, можно привиться, особенно сотрудники противочумной службы, они себя прививают, население каких-то отдельных районов прививают. И потом, для чумы есть лекарство. Единичные случаи не будут вызывать какого-то распространения, местные врачи знают, как работать с чумой. Это не новая инфекция», – сказал специалист в интервью РИА «Новости».
Малеев добавил, что в России сегодня работают противочумные институт и станции, сотрудники которых ведут отлов сусликов, сурков, мышей и исследуют их на наличие патогена. Он также заметил, что, так как чума является природно-очаговой инфекцией, заразившиеся в Китае и Монголии, вероятно, употребляли в пищу сурков.
Инфекционист назвал пути передачи бубонной чумы
Врач-инфекционист, кандидат медицинских наук, главный врач клинико-диагностической лаборатории «Инвитро-Сибирь» Андрей Поздняков в среду, 20 июля, рассказал «Известиям», как может передаваться бубонная чума.
Накануне стало известно, что в Китае выявлен случай заражений человека бубонной чумой. Эту информацию подтвердил комитет здравоохранения Нинся-Хуэйского автономного района. Местная администрация объявила четвертый уровень реагирования на эпидемиологическую угрозу в регионе для того, чтобы пресечь дальнейшее распространение болезни.
Как отметил специалист, единичный случай бубонной чумы в эндемичном районе не представляет опасности при соблюдении элементарных эпидемиологических мер. Он также подчеркнул, что чума была обнаружена в Китае, «где было изолировано и истреблено все, что можно, включая мышей, крыс и их блох».
«Бубонная чума имеет контактный и трансмиссивный пути передачи. Либо человека должна укусить инфицированная блоха, или он должен проконтактировать с грызуном, которого заразила эта блоха. Полагаю, поднаторевшие в таких ситуациях и понимающие, чем им грозит распространение настолько опасной инфекции в населенном районе китайцы сделают все, чтобы болезнь не распространилась», — рассказал Поздняков.
Инфекционист также призвал учесть, что в эндемичных зонах бубонная чума жить будет из-за наличия насекомых-носителей.
Ранее, 23 июня, в пресс-службе Роспотребнадзора рассказали, что на территории РФ вакцина против чумы имеется в достаточном количестве. Кроме того, добавили, что в России разработаны и зарегистрированы диагностические препараты, тест-системы и питательные среды для проведения диагностических исследований.
16 июня директор Центра им. Гамалеи Александр Гинцбург заявил, что чума и псевдотуберкулез являются опасными заболеваниями, которые могут эволюционировать. Необходимо заранее готовиться, надо иметь в качестве маяков те возбудители инфекционных заболеваний, которые очень опасны, уточнил он.
Чума — это тяжелое инфекционное заболевание, которое легко передается и имеет высокий уровень смертности. Это инфекционное заболевание класса А, высшая классификация в соответствии с законом Китая «О профилактике и лечении инфекционных заболеваний».
Характерный признак бубонной чумы — болезненное увеличение лимфатических узлов, или бубонов.
В 2021 году вспышки чумы были зафиксированы на территории Монголии, с которой Китай имеет сухопутную границу. Чума является эндемичной болезнью данного региона и может передаваться жителям соседних государств.
Чума (бубонная чума)
Общие сведения
Чума (лат. yersinia pestis) острая, антрозоопонозная, бактериальная природно-очаговая инфекция из группы особо опасных инфекций с различными путями передачи, характеризующаяся выраженным лихорадочно-интоксикациионным синдромом с преимущественным поражением лимфатических узлов, кожи, легких и других органов со склонностью к септическому течению. Чума характеризуется выраженной склонностью к эпидемическому/пандемическому распространению и сопровождается высокой летальностью. Природные очаги чумы в настоящее время встречаются почти на всех континентах в 50 странах. К неблагополучным странам по чуме относятся: Китай, Монголия, Индия, Бразилия, Конго, Мадагаскар, Уганда, Перу, Мозамбик, Соединенные Штаты, Вьетнам, Танзания (рис. ниже).
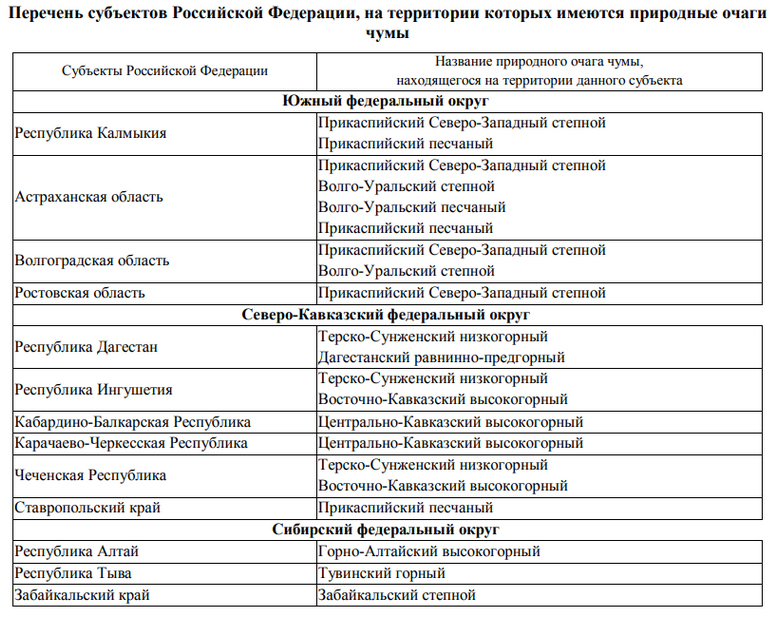
В странах СНГ природные очаги чумы существуют в Казахстане, Узбекистане, Туркменистане, Азербайджане, Киргизстане, Армении, Грузии. В России выявлено 11 природных очагов, общей площадью около 25 млн. кв метров (Ростовская, Астраханская, Волгоградская области, Ставропольский/Забайкальский края, республики Дагестан, Алтай, Калмыкия, Ингушетия, Тыва, Карачаево-Черкесская, Кабардино-Балкарская, Чеченская республики). Значительная часть территории энзоотичной по чуме расположена в приграничных районах с Китайской Народной Республикой, Республикой Казахстан, Азербайджанской Республикой, Монголией и Грузией.
Спецификой эпидемических проявлений чумы в настоящее время является ее территориальная привязанность к природным очагам инфекции, а уровень заболеваемости определяется интенсивностью эпизоотий в популяциях носителей, а также степенью/характером/активностью контакта населения, проживающего в этих зонах с компонентами экологических систем природных очагов. Вместе с тем, отмечается постоянное изменение границ/активности природных очагов чумы, что создает высокую опасность заноса высоковирулентных штаммов чумы с трансграничных территорий, неблагополучных по чуме, а высокая мобильность людей повышает вероятность появления новых случаев этого заболевания на новые территории. Соответственно требуется высокая инфекционная настороженность врачей различного профиля и готовность к проведению лечебно-диагностических/профилактических мероприятий.
Исторические данные
Чума, которую наши предки называли «черная смерть», «моровая язва, «наказание господнее» «черная чума» относится к немногим болезням человечества, эпидемическое проявление которых было известно уже с глубокой древности. Название болезни произошло от арабского слова «джумба», что значит «боб» и ассоциируется с характерным и частым симптомом — увеличением лимфатических узлов, по внешнему виду напоминающих боб.
В летописи описаны три известных пандемии чумы (Википедия), в результате которых погибло наибольшее число людей в истории человечества. Первая пандемия, получившая название «юстинианова чума» (527-565 гг. нашей эры — период царствования императора Юстиниана), начавшись в странах Ближнего Востока распространилась на страны Европы/Северной Африки и унесла жизни 75-100 млн. человек.
Вторая пандемия получившая название «черная смерть», началась в средние века в начале 1320–1330-х годах с территории азиатских государств (Монголии, Китая и др.) Распространилась в Европе 14 века, пик которой пришелся на 1346–1353 годы и от которой умерло около 60 млн. человек. Эпидемия чумы в средневековой Европе имела место в середине XVII века: в частности, в Лондоне (1665 г.— великая лондонская эпидемия)) и Франции (в начале 1720-х гг.) во время которой от бубонной формы чумы погибло около ста тысяч жителей юга Франции и каждый четвертый житель Лондона.
Первая дата эпидемия чумы на Руси: 1350–1364 гг., когда чума из Европы пришла Смоленск, Новгород, Киев, Псков, Чернигов, Москву и другие города, жители, многих из которых полностью вымерли. Эпидемия чумы случилась в России в 1654-1655 гг. во время которой от «моровой язвы» погибло около 700 тысяч человек.
Наибольшая эпидемия чумы в России была в 1770-1771 гг. Болезнь распространилась из Османской империи. Наиболее сложная ситуация сложилась в Москве, когда в городе на пике эпидемии умирало ежедневно около 1000 человек, а за летний период скончалось около 100 тысяч. Введенные властями карантинные/противоэпидемические меры (изоляция зараженных домов и улиц, запрет хоронить умерших при церквях/в черте города, запрет на посещение священника заразных больных/совершение обрядов и др.) вызвали недовольство среди народа, что привело к беспорядкам и погромам. Эти события в историю вошли, как «чумной бунт», о чем написано множество картин и поставлены фильмы (рис. ниже)
Позже, Россия (в 19 веке) пережила 14 опустошительных эпидемий чумы.
Третья пандемия началась на востоке в Кантоне и Гонконге в 1894 г. и за последующие десять лет чума распространилась на все континенты, охватив почти 90 портовых городов. Ее особенность заключалась в том, что из пораженных портовых городов чума в глубь материков не проникла. Третья пандемия унесла жизни более 87 млн человек.
Как победили чуму? Успешной борьбе с чумой способствовали выделение возбудителя чумы, выявление природной очаговости заболевания, доказательства роли степных грызунов, крыс, блох в распространении болезни, разработка/внедрение карантинных противочумных мероприятий, создание противочумной вакцины и разработка принципов лечению больных чумой, что обеспечило снижение заболеваемости чумой и ликвидацию пандемий/эпидемий, однако в природных очагах до настоящего времени постоянно регистрируются спорадические случаи заболевания.
Патогенез
Возбудитель чумы проникает организм человека через кожу, желудочно-кишечный тракт и дыхательные пути. Именно механизм проникновения возбудителя и определяют развитие конкретной клинической формы чумы. Организм человека (его адаптационные механизмы) сопротивляться внедрению/развитию чумной палочки не приспособлены, что обусловлено быстрым размножением возбудителя и массивным продуцированием факторов проницаемости (фибринолизин, нейраминидаза, пестицин), антифагинов, подавляющих процесс фагоцитоза (V/W-Ar, F1, РН6-Аг, HMWPs), что способствует их массивному/быстрому диссеминированию лимфогенным/гематогенным путем в органы мононуклеарно-фагоцитарной системы и последующей ее активизации. Выброс медиаторов воспаления и массивная антигенемия способствует быстрому развитию микроциркуляторных нарушений, а при отсутствии своевременной помощи и ДВС-синдрома с последующим развитием инфекционно-токсического шока.
При кожной форме в месте локализации входных ворот может возникать специфическая реакция (первичный аффект) – в виде язвы/пустулы с геморрагическим содержимым. Затем возбудитель по лимфатическим сосудам мигрирует в регионарные лимфоузлы (чумной бубон), в которых происходит процесс размножения, сопровождаемый воспалительной реакцией. В процессе размножения в макрофагах лимфоузлов (бубонная форма) происходит увеличение, слияние, а в ряде случаев — образованию конгломерата из лимфоузлов. В этой стадии возбудитель болезни благодаря недостатку специфических антител/защитному эффекту капсулы устойчив к фагоцитозу лейкоцитами. В дальнейшем в лимфоузлах развивается геморрагический некроз, при котором микроорганизмы поступают в кровоток и внедряются в различные внутренние органы, вызывая генерализацию процесса. В процессе их распада освобождаются эндотоксины, что и обусловливает проявления интоксикации.
Септическая форма чумы характеризуется быстрым формированием множественных вторичных очагов инфекции, бактериемией/токсемией. Развивающаяся эндотоксинемия приводит к нарушениям микроциркуляции, парезу капилляров, развитию ДВС-синдрома и метаболических нарушений в тканях организма, что проявляется клинически энцефалопатией, острой почечной недостаточностью, инфекционно-токсическим шоком, определяющими неблагоприятные исходы.
Классификация
В основу классификации положены клинические формы чумы, среди которых выделяется:
По тяжести течения заболевания: легкое, среднее и тяжёлое течение.
Причины
Этиология: Возбудителем чумы является грамотрицательная палочка Yersinia pestis, относящаяся к роду Yersinia семейства Enterobacteriaceae, размеры которой составляют 1-3 х 0,3-0,7 мкм и имеет овоидную (бочкообразную) форму: середина ее несколько вздута, а концы закруглены (рис. ниже).
Факультативной анаэроб, окрашивается стандартными анилиновыми красками, заключена в слизистую капсулу, спор не образует, неподвижна. Имеет термолабильный капсульный антиген/термостабильный соматический антиген. Факторами патогенности являются эндо/экзотоксины и некоторые ферменты (гемолизин, коагулаза и др.). Устойчивость ко внешним влияниям у возбудителя чумы невелика. Нагревание до 60°С инактивирует палочку в течение 40-60 минут; до 70°С — в течении 6-10 минут, а при 100°С гибель наступает через несколько секунд. Стандартные дезинфекционные средства (раствор сулемы, лизола, известкового молока, карболовой кислоты) вызывают гибель чумной палочки в течение 2-5-10 минут. Губительными для нее является высушивание, высокая температура, направленный солнечный свет. Низкую температуру возбудитель переносит хорошо.
Эпидемиология
Чума относится к природно-очаговым зооантропонозным заболеваниям. Выделяют природные, занимающие около 8% суши и антропургические очаги чумы (городские, портовые). Некоторые исследователи выделяют дополнительно промежуточные очаги чумы, возникающие среди диких грызунов во время эпизоотий чумы, когда заражаются также и другие млекопитающие (хорьки, лисицы, ежи, обезьяны, землеройки, верблюды, кошки и др.), но для длительного сохранения/циркуляции возбудителя чумы в природе эти животные значения не имеет. Основным источником, поддерживающими циркуляцию возбудителя в природе являются грызуны, полевки, песчанки, суслики, сурки, тарбаганы и др. (рис. ниже).
Обязательное условие формирования природных очагов — наличие блох, постоянно обитающих/размножающихся на грызунах и животных, что обеспечивается их устойчиво/постоянной температурой тела и микроклиматом обитания (норы, гнёзда).
В антропургических очагах чумы основным резервуаром инфекции являются синантропные крысы: серая крыса (пасюк), живущая в жилищах людей и около них, черная крыса, обитающая в домах/судах, египетская, черная крыса.
То есть, сохранение инфекции происходит преимущественно благодаря передаче возбудителя от больных грызунов к здоровым. В этом процессе исключительную роль играют переносчики — блохи, паразитирующие на грызунах. Как правило, у грызунов развивается преимущественно острая форма чумы и быстрая их гибель приводит к прекращению эпизоотии. При этом, часть грызунов (сурки, суслики, тарбаганы), погружаясь в спячку, переносят чуму в латентной форме, а после выхода из спячки являются источниками инфекции и поддерживают эпизоотию в природном очаге чумы в той или иной местности. Человек при этом может быть дополнительным источником инфекции.
Как передается чума? Передача инфекции может осуществляется различными путями: трансмиссивным, воздушно-капельным, алиментарным и контактным. При этом факторы передачи инфекции определяются механизмами/путями заражения. На рисунке ниже показаны пути передачи инфекции.
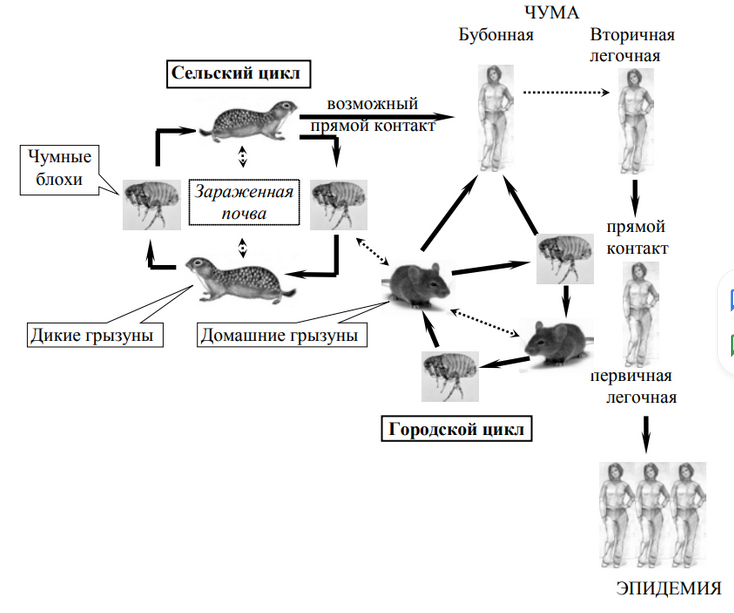
Иерсинии активно размножаются в преджелудке/желудке блохи и быстро закупоривают полностью просвет пищеварительной трубки, образуя так называемый «чумной блок» (микробную «пробку). После гибели больного грызуна блохи мигрируют на здоровых животных и человека. Заражение происходит при повторном кровососании и отрыгивании возбудителя чумы в ранку на кожных покровах нового хозяина. Контактный путь реализуется при разделке туши/снятии шкурок больных животных/грызунов. Алиментарный путь связан с употреблением мяса больных животных (верблюд/заяц и др.). Воздушно-капельным путем заражение происходит от лиц, больных легочной формой чумы.
В эндемичных по чуме регионах эпидемический процесс характеризуется стадийным течением: вначале заболевание регистрируется у грызунов, затем в эпидемический процесс включаются люди с бубонной формой чумы. В последнюю стадию возможна передача инфекции респираторным путем от человека человеку. Восприимчивость к чуме у человека очень высокая. Индекс заболеваемости около единицы. После перенесенного заболевания у человека формируется стойкий иммунитет.
Симптомы
Поскольку бубонная форма чумы является наиболее часто встречающейся именно эта клиническая форма и будет рассмотрена. Инкубационный период варьирует в пределах 3-6 суток. Заболевание имеет тенденцию к бурному развитию и в большинстве случаев уже через несколько часов от его начала при объективном/тщательном обследовании пациента удается обнаружить первые признаки начинающегося бубона в виде регионарной болезненной чувствительности паховых, шейных, подмышечных или подчелюстных лимфоузлов максимально приближенных к области входных ворот. Как правило, в месте инокуляции иерсиний следы на коже отсутствуют, как и признаки лимфангоита и только в регионарных лимфатических узлах отмечается их увеличение и болезненность при пальпации.
Лимфоузлы растут, срастаются в плотный конгломерат и часто спаиваются с кожей, при этом прощупать отдельные узлы уже не удается. Величина бубона может варьировать от лесного ореха до размеров куриного яйца и больше. Он неподвижен, четко контурируется и чрезвычайно болезненный, что часто заставляет пациента принимать вынужденные позы. В первые дни болезни кожа над бубоном не изменена. Наиболее часто бубон локализируется в области паха (около 50% случаев), подкрыльцовая впадина (почти 20%) и шея (около 5%); редко встречаются в подколенной впадине, области локтевого сгиба и на других частях тела. Чаще всего в паховой области в процесс вовлекаются лимфоузлы, расположенные ниже бедренного кольца на 2-3 пальца, что обусловлено тем, что лимфоузлы в этой зоне собирают лимфу на большей поверхности кожи, чем лимфоузлы из других зон. Как правило, у больного отмечается один бубон. Ниже приведены фото людей больных бубонной чумой.
Достаточно быстро в воспалительный процесс вовлекается окружающая клетчатка/кожа, постепенно спаиваясь с лимфатическими узлами, что придает характерные черты бубону, который представлен резко болезненным, опухолевидным с четкими контурами образованием плотной консистенции и резко болезненное.
Кожа над бубоном по мере развития периаденита уплотняется, в складку не собирается, развивается воспалительная отечность, которая распространяться на значительное расстояние. Границы/истинные размеры бубона за счет периаденита сглаживаются. Принципиально важно понимать, что по мере приближения локализации бубона к голове общее состояние прогрессивно ухудшается. Поэтому подмышечные бубоны в эпидемическом отношении относятся к наиболее опасным, из-за у риска контактного распространения воспалительно-инфекционного процесса на легочную ткань с развитием легочной формы чумы.
Симптомы бубонной чумы у человека достигают максимума к 4-6 дню: характерна интоксикация, лихорадка на уровне 39-40°С, глухость сердечных тонов/выраженная тахикардия, снижение артериального давления, лицо гиперемированное, зачастую с выражением тревоги. Печень/селезенка увеличены, появляется тошнота, жажда, рвота, разбитость и мышечные боли. Могут развиваться нарушения сознания: чувство страха, бред, возбуждение, нарушение координации/речи.
Далее при благоприятном течении бубоны могут рассасываться, склерозироваться, или нагнаиваться. При нагноении кожа над бубоном к 6-8 дню от начала заболевания краснеет и приобретает цианотичный оттенок, при пальпации становится менее болезненным, а в его толще определяется флюктуация.
Наиболее часто бубон на 8-10 день вскрывается с выделением гомогенного желтовато-зеленоватого гноя без неприятного запаха, иногда с примесью крови (стадия гнойного расплавления). Гнойные массы эпидемиологической опасности практически не представляют, поскольку в нем определяется крайне редко и то в незначительном количестве и лишь в первые сутки. Постепенно, на протяжении 3-4 недель гнойная полость заполняется грануляционной тканью и на месте бубона формируется грубый глубокий рубец. Следует учитывать, что образовавшийся свищевой ход является входными воротами для вторичной инфекции, что сопровождается риском аденофлегмон.
Описанные признаки характеризуют так называемые первичные бубоны, т.е. развивающимся в местах ближайшей локализации лимфоузлов к месту внедрения возбудителя. Однако, при любой форме чумы возможно появление вторичных бубонов, что обусловлено гематогенным заносом иерсиний в отдаленные лимфатические железы. Вторичные бубоны менее болезненны, меньше по размерам, и, как правило, не нагнаиваются, а по мере выздоровления рассасываются.
Для бубонной формы чумы кроме специфических проявлений характерен общетоксический синдром, проявляющийся лихорадкой и ознобами, появление которых могут на 1-3 дня опережать появление бубонов. В последующие несколько дней наблюдается постоянная высокая температура. Как правило, постепенное длительное снижение температуры совпадает с улучшением общего состояния и является показателем благоприятного прогноза, а быстрое снижение температуры и ее последующий подъем характерен для генерализации инфекции.
Из физикальных показателей отмечается опережающее показатели температуры учащение пульса с последующей аритмией. Некоторые пациенты жалуются на появление болей в нижней части живота, что связано с развитием бубонов в паховой зоне, сопровождающихся тошнотой, рвотой, отвращением к пище, диареей (с признаками гемоколита). Бубонная формы чумы при отсутствии своевременного лечения заканчиваются достаточно часто генерализацией процесса.
Анализы и диагностика
Диагноз устанавливается на основе данных эпидемиологического анализа (выезд в регионы природных очагов, контактах с больными, контактах с животными, пищевого/питьевого анамнеза, парентеральных вмешательствах). Решающая роль в диагностике чумы отводится специфическим методам исследования любой среды организма (пунктат периферического бубона, кровь, ликвор, моча, секционный материал, содержимое карбункулов), объекты внешней среды (пищевые продукты, смывы с предметов, вода), исследование тушек павших грызунов/эктопаразитов (блох), осуществляемых в специализированных лабораториях противочумных учреждений. С этой целью проводится бактериоскопическое исследование мазков, бактериологическое (пассаж на лабораторных животных), погибающих на 5-7 сутки после заражения. Из серологических методов могут использоваться ИФА, РНГА, РТПГА, РНАТ. Положительный тест ПЦР свидетельствуют о наличии специфической ДНК чумной иерсинии (предварительный диагноз). Окончательным подтверждением болезни являются выделение культуры возбудителя и её идентификация.
Лечение
Лечение при подозрении на чуму должно начинаться немедленно, не дожидаясь результатов лабораторного исследования. Пациент подлежит срочной изоляции и госпитализации в отдельный бокс территориальной инфекционной больницы. При этом, медицинский персонал, контактирующий с больным должен использовать специальный противочумный костюм (комбинезоны «Алмаз», «Кварц», «Тайкем») в комплект которых входит специальная маска.
Лечение чумы комплексное, включающее назначение этиотропных/патогенетических/симптоматических лекарственных средств.
Этиотропное лечение. Лекарство назначается уже при подозрении на чуму, основываясь на эпидемиологических данных и начальной симптоматике. При локализованных формах чумы его продолжительность составляет 7 дней, а случаях развития диссеминированных форм – на 10 дней. С этой целью могут назначаться антибиотики различных групп:
Патогенетическая терапия направленна на купирование интоксикационного синдрома, борьбу с гемодинамическими расстройствами, дыхательной/сердечно-сосудистой недостаточностью, геморрагическим синдромом, нарушениями микроциркуляции, отеком мозга, с ацидозом.
Ее основу составляет нормализация объема циркулирующей жидкости сбалансированными солевыми растворами с декстранами. С этой целью назначаются дезинтоксикационные средства: «Трисоль», раствор Рингера-Локка, «Квартасоль», растворы реополиглюкина/глюкозы, которые вводятся капельно внутривенно, а также мочегонные препараты (Фуросемид, Маннитол, Лазикс и др.). Если купировать сосудистые расстройства не удается, в растворы добавляют Адреналин, Мезатон, Норадреналин в обычных дозах, кордиамин и глюкортистероиды (Преднизолон) до стойкого/полного купирования острых сосудистых нарушений. Общий объем жидкости, вводимой в организм, в зависимости от тяжести состояния может варьировать от 2 до 6 литров. Обязательным является назначение энтеросорбентов (Энтеродез). При нарушении гемостаза и отеке назначаются кровезаменители/препараты свежезамороженной плазмы, альбумин человеческий.
По показаниям проводится коррекция дыхательной недостаточности (кислородотерапия), противошоковая терапия — сердечные гликозиды (Дигоксин), при наличии геморрагий — купирование ДВС синдрома (плазмаферез, Трентал, Контрикал, Гепарин). С иммуномодулирующей целью и для ускорения процессов регенерации тканей назначаются в/в, п/к поливитамины, Метилурацил, Молграмостим, Тималин, Пентоксил, Зимозан, Филграстим и др. При выраженной астении в периоде реконвалесценции – настойка корня женьшеня, китайского лимонника, элеутерококка, пантокрина, заманихи.
Симптоматическое лечение направлено на купирование болевого синдрома, одышки, кашля, тахикардии, удушья. Для купирования тошноты/рвоты назначаются Домперидон, Метоклопрамид; при нарушении дисбиоза кишечника — Линекс, Бифидобактерии Бифидум. При высокой температуре — Парацетомол, при выраженном болевом синдроме — Диклофенак.
Местное лечение заключается в ведении антибиотиков во внутрь бубона (при медленном рассасывании), наложение повязок на зону бубона с растворами а/септиков, при наличии флюктуации в бубоне — его рассечение и дренирование.
Пациенты с бубонной формы чумы могут быть выписаны из стационара не ранее 4 недель с момента клинического выздоровления и лишь после двухкратной пункции бубона для бактериологического исследования с отрицательным результатом.