Что такое диабетическая стопа
Что такое диабетическая стопа
Синдром диабетической стопы
Общая информация
Краткое описание
Общественная организация Российская ассоциация эндокринологов (РАЭ)
Московская ассоциация хирургов
Синдром диабетической стопы
Возрастная категория: взрослые
Год утверждения: 2015 (пересмотр каждые 3 года)
ID: КР525
Синдром диабетической стопы (СДС) определяется как инфекция, язва и/или деструкция глубоких тканей, связанная с неврологическими нарушениями и/или снижением магистрального кровотока в артериях нижних конечностей различной степени тяжести (Консенсус по диабетической стопе International Diabetic Foot Study Group, 2015).
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
13-15 октября, Алматы, «Атакент»
600 брендов, более 150 компаний-участников из 20 стран.
Новинки рынка стоматологии. Цены от производителей
Классификация
Рекомендуется использовать классификацию поражений стоп при сахарном диабете, отвечающую следующим требованиям: простая в применении, дающая возможность дифференцировать тип поражения, базирующаяся на данных объективного обследования больного, воспроизводимая.
0 степень – интактная неповрежденная кожа
I степень – поверхностная язва (процесс захватывает эпидермис, дерму)
II степень – инфекционный процесс захватывает кожу, подкожную клетчатку, мышцы
III степень – глубокая язва, абсцесс, остеомиелит, септический артрит
IV степень – сухая/влажная гангрена: некроз всех слоев кожи отдельных участков стопы (например, часть пальца/палец)
V степень – сухая/влажная гангрена части стопы/всей стопы





(6) ЧДД-частота дыхательных движений
Этиология и патогенез
Эпидемиология
Диагностика
Комментарии. Необходимо помнить, что СД 2 типа – скрытое, малосимптомное заболевание, которое часто диагностируется при обследовании пациента с уже развившимся тяжелым гнойно-некротическим поражением стопы. Также при сборе анамнеза необходимо обратить внимание на наличие сопутствующих, непосредственно не связанных с СД заболеваний, которые могут влиять на скорость заживления раневых дефектов (сердечная и дыхательная недостаточность, онкологические заболевания, алиментарная недостаточность, терапия глюкокортикоидами и иммуносупрессантами).
Класс рекомендаций I (уровень доказанности А) 
Таблица № 4. Индивидуальные целевые показатели для больных СД 
Комментарии: Для анализа необходимо брать образцы тканей из разных участков, так как микрофлора может различаться в разных областях дефекта. У пациентов с нейро-ишемической и ишемической формой СДС необходимо выявлять не только аэробные, но и анаэробные микроорганизмы и определять их чувствительность к современным антибактериальным препаратам. Клинически значимым считается содержание бактериальных тел выше 1х106 на грамм ткани или обнаружение β-гемолитического стрептококка (уровень доказанности 1В). Идентификация возбудителя раневой инфекции проводится путем бактериологического исследования материала из раны. Материал для исследования может быть получен при биопсии или кюретаже дна раны. Менее информативно исследование раневого экссудата или мазка с предварительно очищенного и промытого стерильным физиологическим раствором дна раны.
Комментарии: Мультиспиральная компьютерная томография позволяет уточнить локализацию и размеры остеомиелитического очага при планировании объема оперативного вмешательства.
Лечение
Класс рекомендаций I (уровень доказанности В)
Медицинская реабилитация
Необходимо помнить, что пациенты любого возраста с трофическими язвами нижних конечностей не подлежат обучению в группе. Занятия с ними проводятся только индивидуально.
Диабетическая стопа
Общие сведения
Синдром диабетической стопы является сложным комплексом анатомо-функциональных изменений, который встречается в различной форме у 30-80% больных сахарным диабетом.
Причины
Причинами развития синдрома диабетической стопы является поражение нервов (диабетическая невропатия), поражение периферических сосудов и инфекции, которые развиваются вследствие нарушенного кровоснабжения и иннервации стоп.
Симптомы
Первые симптомы таких изменений могут быть различными: чувство жжения, «бегания мурашек», покалывания, онемения стоп.
Осложнения
Для синдрома диабетической стопы (диабетической невропатии, нейропатии) характерно снижение всех видов чувствительности (например, болевой, температурной), что представляет большую опасность для больного в связи с возможностью возникновения не замечаемых вовремя микротравм. Такие травмы кожи могут возникать при хождении босиком, попадании в обувь посторонних предметов, ношении неправильно подобранной обуви, обработке ногтей, мозолей. Полученная микротравма будет очень плохо заживать из-за сниженного кровоснабжения. Кроме того, пораженный участок кожи невероятно привлекателен для бактериальной и грибковой флоры. Именно поэтому при сахарном диабете высок риск развития гангрены стопы.
Что можете сделать Вы
Каждый больной должен быть знаком с комплексом профилактических мероприятий по уходу за ногами.
Содержите ноги в чистоте: ежедневно мойте их в теплой воде с мылом. Прежде чем опустить ноги в воду, проверьте ее температуру рукой, чтобы не обжечься. Вытирайте ноги полотенцем, но не растирайте их (между пальцами только промокайте).
Не подстригайте ногти (так вы можете пораниться, не заметив этого), а обрабатывайте пилочкой, опиливая край ногтя горизонтально (не вырезая уголки). Не пытайтесь обработать стопы (мозоли, ороговевшую кожу) острыми предметами (ножницами, бритвами и т.п.) и химическими веществами.
Для этого нужно использовать пемзу, причем делать это регулярно.
При сухости кожи ног смазывайте их (но не межпальцевые промежутки) жирным кремом.
Никогда не ходите босиком, чтобы не подвергать ноги опасности возможной при этом травмы.
Не согревайте ноги с помощью электроприборов, грелки, батарей отопления. При сниженной чувствительности Вы можете получить ожог и не заметить этого. Для согревания ног используйте теплые носки или гимнастику.
Каждый день вы или ваши родственники должны осматривать ноги. Не забудьте осмотреть промежутки между пальцами. Подошвы стоп можно осмотреть с помощью зеркала. При любых заметных изменениях (вросший ноготь, уплотнения, трещина, язва) обращайтесь к врачу.
Каждый день меняйте носки или чулки. Носите только подходящие по размеру чулки или носки, без тугой резинки и грубых швов.
Обувь должна быть удобной и не натирать. Не носите обувь с узкими носами, на высоком каблуке и с перемычкой между пальцами. Прежде чем надеть ботинок, проверьте рукой, нет ли там складок, торчащих гвоздиков, трещин кожаной подкладки с неровными краями, а также случайно упавших туда мелких предметов.
Если вы поранились: царапины, ссадины и т.п. нужно обрабатывать специальными антисептиками (фурацилином, диоксидином) или перекисью водорода, после чего наложить стерильную повязку. Йод, зеленка, спирт и марганцовка противопоказаны из-за того, что ухудшают заживление ран, к тому же сами по себе могут вызвать ожог, а также окрашивать рану, скрывая происходящий процесс. Если повреждения не заживают, обязательно обратитесь к врачу.
Кроме вышеперечисленного, лечение и профилактика поражений ног включает в себя нормализацию уровня сахара крови и прекращение курения.
Синдром диабетической стопы: что необходимо знать?
Видео
Эндокринология в Ильинской больнице
Программа COVID-19 Assistance
Сделать пожертвование
Читать новости
По официальным данным, распространенность этого осложнения среди всех пациентов с сахарным диабетом составляет порядка 5%, однако в течение жизни с ним сталкивается около 15-20%, т.е. каждый пятый-шестой больной сахарным диабетом. При этом пациент с синдромом диабетической стопы имеет реальную опасность попасть на операционный стол и остаться инвалидом.
Не смотря на серьезность заболевания, ученые выделили синдром диабетической стопы в отдельную проблему лишь в конце двадцатого века. С тех пор значительно увеличился объем знаний об этом синдроме, равно как и возможности его лечения, однако многие пациенты с сахарным диабетом по-прежнему мало осведомлены об этой угрозе для своего здоровья.
Механизмы развития синдрома диабетической стопы
Механизм развития этих поражений достаточно сложен. Если ранее считалось, что он связан с сосудистыми нарушениями (диабетической ангиопатией), то в 80-х годах прошлого века значимую роль стали отводить диабетической нейропатии (поражению периферических нервных волокон). На сегодняшний день стало ясно, что оба эти механизма развития играют значимую роль, приводя к тому, что на стопах возникают мелкие повреждения, которые остаются незамеченными и плохо заживают.
Серьезная проблема синдрома диабетической стопы заключается в позднем обращении пациентов за помощью. Наличие диабетической нейропатии способствует тому, что любые травмы ног (особенно мелкие раны) редко сопровождаются болью. Пациенты не замечают их возникновения, продолжают жить с ними, не предпринимая необходимых мер и травмируя рану снова и снова. В свою очередь, повышенный уровень сахара в крови способствует нарушению иммунной защиты, создавая благоприятные условия для размножения микробов, которые неизбежно попадают в рану. В итоге мелкая рана, возникшая на стопе, прогрессирует (углубляется, расширяется), осложняется инфекционным поражением более глубоких структур (кости, сухожилия), приводит к развитию гангрены и становится поводом для ампутации.
Кто в зоне риска?
Кто должен лечить диабетическую стопу?
Традиционно пациентами с синдромом диабетической стопы, имеющими язвенно-некротические поражения, занимались хирурги. Но этот подход оказался недостаточно эффективным. Исследования последних лет показали, что лечение пациентов с СДС в специализированных отделениях, где работают врачи, которые имеют большой опыт в лечении подобных осложнений и знают современные стандарты по ведению таких больных, более эффективно, чем традиционное лечение у хирурга.
Не смотря на меры профилактики, о которых сообщают пациентам с сахарным диабетом их лечащие врачи, синдром диабетической стопы продолжает наращивать свою печальную статистику.
По мнению доктора Удовиченко, это связано с двумя моментами. Во-первых, пациенты редко на сто процентов придерживаются рекомендаций врача. Во-вторых, нужно принимать во внимание особенности пациентов с сахарным диабетом, которые в силу сниженной нервной чувствительности, нарушений зрения (из-за возраста или СД), избыточного веса не в силах вовремя распознать повреждения на ногах. Они нередко воспринимают свои нижние конечности как «деревянные», и, травмируя ногу, не понимают, что действительно ее повредили.
Отдельную категорию риска формируют пожилые пациенты, которые не в состоянии полноценно ухаживать за ногами (стричь ногти, обработать мозоли), создавая тем самым условия для возникновения очагов нагноения.
Потребность в регулярной профилактической обработке уменьшает ношение профилактической обуви, которая снижает локальную нагрузку и скорость образования мозоли, под которой чаще всего формируется очаг нагноения.
Снижение риска СДС: медикаментозная терапия с доказанной эффективностью
Один из основных факторов, приводящих к синдрому диабетической стопы, – атеросклероз артерий нижних конечностей. Однако в российских реалиях борьба с ним ведется довольно самобытными методами. В отечественной медицине до сих пор распространен миф о том, что периодическое капельное введение сосудистых препаратов оказывает благоприятное воздействие на состояние артерий пациентов с сахарным диабетом и борется с атеросклерозом, хотя масштабные клинические исследования, проведенные за рубежом, доказали обратное: никакого защитного действия такие препараты не оказывают.
По словам доктора Удовиченко, не следует возлагать особых надежд и на нейротропные препараты (в частности, тиоктовую кислоту), которые появились в распоряжении врачей около 20 лет назад, и считаются патогенетическими (то есть не просто устраняющими симптомы) средствами для лечения диабетической нейропатии. Согласно исследованиям последних лет, они обладают достаточно низкой клинической эффективностью в отношении причин возникновения диабетической нейропатии, обладая доказанным действием лишь на ее симптоматику.
На сегодняшний день тормозить развитие диабетической нейропатии и периферического атеросклероза возможно лишь двумя способами, признанными во всем мире. Во-первых, за счет нормализации углеводного обмена, т.е. приближения уровня сахара крови к норме. Во-вторых, посредством агрессивной борьбы с факторами риска сердечно-сосудистых заболеваний (снижения уровня холестерина и особенно – липопротеидов низкой плотности, артериального давления, снижения веса, отказа от курения), что позволит замедлить развитие атеросклероза и ишемии (нарушения кровоснабжения) конечностей.
План действий при возникшей язве стопы
Самый важный момент в лечении пациента с синдромом диабетической стопы – это направление в специализированную клинику или кабинет, где занимаются лечением диабетической стопы. На сегодняшний день такой подход считается наиболее эффективным, поскольку только специалисты этого кабинета/клиники могут реализовать полный комплекс мер по терапии СДС.
При первом визите пациента в кабинет диабетической стопы врач диагностирует, какая именно форма СДС присутствует у пациента, и в зависимости от нее назначает лечение.
Например, нейропатическая форма (с сохранным кровотоком), которая составляет более половины случаев, требует реализации следующих мероприятий:
При нейроишемической форме синдрома диабетической стопы (на фоне сниженного кровотока) применяется аналогичный подход, который дополняют применение препаратов для купирования боли и методы реваскуляризации (восстановления кровотока).
Существуют также варианты СДС, при которых не будет эффективным обычное амбулаторное лечение (с визитами в кабинет «Диабетическая стопа» каждые 1-2 недели). В таких случаях требуется госпитализация – для внутривенного введения антибиотиков или хирургического вмешательства на стопе при наличии глубоких гнойных очагов.
Для восстановления артериального кровотока также требуется госпитализация, но она может быть кратковременной – в пределах 4-5 дней.
На ранних стадиях остеоартропатии Шарко суть процесса заключается в микропереломах и возникающем на этом фоне воспалении окружающей кости. На этой стадии у пациента наблюдается выраженный отек стопы и голени, повышение температуры кожи. Выявить изменения при рентгенографии не удается, признаки поражения кости заметны лишь на МРТ. При отсутствии своевременного лечения возникают патологические переломы и происходит деформация стопы, которая может становиться похожей на пресс-папье. Как правило, на ней возникают зоны повышенной нагрузки, кожа которых находится в напряженном состоянии, и имеются все благоприятные условия для развития мозолей, нагноений и новых язв.
Правильным подходом в лечении данного поражения будет наложение иммобилизирующей повязки (по типу гипсовой, но из полимерных материалов), которая останавливает деструкцию кости. Чем раньше установлен диагноз и наложена такая повязка, тем меньше риск развития необратимой деформации стопы.
Поэтому очень важно запомнить правило:
При любом одностороннем отеке стопы пациента с сахарным диабетом ОБЯЗАТЕЛЬНО нужно направить в кабинет «Диабетическая стопа»!
Если деформация стопы все же произошла, то решить проблему можно посредством изготовления индивидуальной ортопедической обуви, которая уменьшит нагрузку на «выпуклых» участках стопы и будет препятствовать развитию язвенных поражений.
Если у пациента имеется значительная деформации стопы, постоянно приводящая к развитию язв или делающая стопу неопороспособной, то речь заходит о проведении ортопедической операции, которая сводится либо к удалению выступающих частей кости (экзостозов), либо к восстановлению свода стопы с последующим его закреплением металлическими фиксаторами (металлическими пластинами внутри стопы или внешними конструкциями по типу аппарата Илизарова).
Наша страна не исключение. Изменить положение пациентов, улучшить их качество жизни и предотвратить ампутации возможно лишь посредством правильных усилий, которые заключаются во внедрении надлежащего лечения и организации доступной, квалифицированной помощи для всех пациентов с сахарным диабетом, вне зависимости от зоны их проживания.
Поражение стоп при сахарном диабете: причины, механизмы, профилактика
У пациентов с сахарным диабетом достаточно часто возникают различные патологические изменения стоп, причем даже обычные проблемы (например, мозоли или трещины) могут привести к серьезному осложнению — синдрому диабетической стопы (язва на стопе, гангрена стопы).
Причины поражения стоп
Основными причинами развития поражений стоп при сахарном диабете являются:
1. Периферическая нейропатия
С одной стороны, симптомами периферической нейропатии могут быть боль, ощущение ползания мурашек, судороги, с другой — пораженные нервные волокна теряют чувствительность к боли, теплу и холоду, давлению.
Это значит, что вы можете не почувствовать травму: например, вы можете не заметить инородный предмет в ботинке или ожог при согревании ног около камина или батареи до тех пор, пока уже не образуется рана.
2. Деформация пальцев и свода стопы
Если у вас есть какие-либо изменения: «косточки», плоскостопие, деформация пальцев — спросите своего врача, где можно заказать или приобрести ортопедическую обувь. Ношение индивидуальной ортопедической обуви — обязательная профилактика возникновения язв стопы.
3. Снижение кровотока в артериях нижних конечностей (атеросклероз артерий нижних конечностей).
Основными причинами развития атеросклероза при сахарном диабете являются:
Таким образом, для профилактики развития атеросклероза надо контролировать все эти факторы.
Основным клиническим симптомом атеросклероза артерий нижних конечностей является возникновение боли при ходьбе — так называемая перемежающаяся хромота, которая проходит через некоторое время после остановки. Если у вас есть этот симптом, необходимо незамедлительно отказаться от курения. Даже при большом «стаже» курильщика отказ от курения окажет благоприятный эффект на состояние здоровья.
Также может быть необходимо регулярно принимать препараты, контролирующие артериальное давление и снижающие уровень атерогенных липидов в крови. В некоторых случаях могут быть эффективны препараты, улучшающие периферический кровоток. Выбрать медикаментозное лечение поможет ваш лечащий врач.
При плохом кровообращении ваши ноги могут постоянно мерзнуть. Помните, что нельзя согревать ноги на батарее, у открытого огня, парить в горячей воде — это может привести к образованию ожогов и язвенных дефектов из-за нейропатии, то есть вы не будете чувствовать высокую температуру. Лучший способ согреть ноги — носить теплые носки.
Факторы, провоцирующие поражения стоп
1. Повреждения кожи
Кожа при сахарном диабете становится очень сухой, что может привести к ее шелушению и появлению трещин. Все дело в том, что поражаются нервные волокна, отвечающие за водный и липидный баланс кожи. Повреждения заживают длительно, а кроме того, могут инфицироваться. Вероятность этого особенно велика при высоком уровне глюкозы в крови.
Для профилактики трещин и шелушения после ванны ноги тщательно вытирают, уделяя особое внимание межпальцевым промежуткам. Для предотвращения появления трещин необходимо мазать подошвы и пятки увлажняющим кремом, при этом нельзя втирать крем в межпальцевые промежутки.
2. Мозоли и натоптыши
При сахарном диабете мозоли встречаются гораздо чаще и нарастают гораздо быстрее, чем у остальных людей. Это обусловлено деформацией пальцев и свода стопы, а также перераспределением зон высокого давления. Таким образом, мозоли могут являться свидетельством того, что вам необходимы ортопедические «вкладыши» и стельки или ортопедическая обувь.
Если своевременно не удалять мозоли, то они будут трескаться и инфицироваться, приводя к развитию язвенных дефектов. Однако самим удалять большие и старые мозоли опасно. Лучше обратиться в кабинет «Диабетической стопы», где опытный персонал при помощи специального аппарата обработает вам ноги.
Ежедневная обработка натоптышей и мозолей с помощью пемзы поможет предотвратить их нарастание, причем лучше всего использовать пемзу после душа или ванны, пока кожа еще влажная.
Ни в коем случае нельзя пользоваться бритвенными лезвиями или терками, а также какими-либо химическими растворами — это может привести к повреждению или ожогам и дальнейшему инфицированию. После обработки мозолей пемзой необходимо смазывать их кремом.
Синдром диабетической стопы
Иногда пациенты говорят: «У меня диабетическая стопа», подразумевая, что так называется нога при сахарном диабете. На самом деле синдром диабетической стопы — это очень серьезное осложнение сахарного диабета, проявляющееся наличием язвы на стопе.
Язвенные дефекты чаще всего образуются в местах наибольшего давления: головки плюсневых костей, межфаланговые сочленения при деформации пальцев. Язвенные дефекты на боковых поверхностях стоп чаще всего свидетельствуют о тесной обуви.
Даже если язва никак вас не беспокоит, вы немедленно должны проконсультироваться с вашим лечащим врачом или врачом кабинета «Диабетическая стопа», поскольку язва может быть или стать инфицированной, что приведет к воспалению и может закончиться потерей ноги.
В зависимости от состояния вашей язвы, врач:
После заживления язвенного дефекта вы должны соблюдать правила ухода за ногами и при необходимости носить ортопедическую обувь.
Как сохранить стопы здоровыми
1. Регулярно осматривайте стопы
2. Поддерживайте стопы в чистоте
3. Обработка стоп, подстригание ногтей на ногах
4. Ношение обуви
5. Покупка обуви
6. Контроль температуры
Что делать нельзя?
Что делать, если вы поранились?
Как часто необходимо посещать врача?
Резюме
Что нужно знать о поддержании стоп в здоровом состоянии?
Если у вас остались вопросы или возникли новые, вы можете задать их нашим специалистам по ссылке или в комментариях. Всегда рады вам помочь.
Диабетическая стопа
Среди огромного количества разнообразных осложнений сахарного диабета одним из наиболее опасных медики считают синдром диабетической стопы. Так называют ряд патологических изменений, происходящих в нервных окончаниях, сосудах и капиллярах стоп, приводящих к образованию язв и некротизации тканей. В тяжелых и запущенных случаях у пациента развивается гангрена и грозит последующая ампутация стопы.
Общая информация
Изменения периферической нервной и кровеносной системы, происходящие при развитии сахарного диабета, приводят к ухудшению регенерации тканей. Даже небольшие ранки или ссадины заживают дольше обычного, а при попадании в них инфекции создаются благоприятные условия для образования гнойных язв. При этом гнойный процесс проникает в глубину тканей, нередко доходит до сухожилий и костей. Около 70% всех ампутаций у диабетических больных проводятся по причине диабетической стопы.
Осложнение развивается примерно у 8% пациентов с диагностированным диабетом, а половина остальных относится к группе риска. Заболевание примерно в десять раз чаще развивается у людей с диабетом второго типа. Основная его опасность заключается в том, что из-за снижения чувствительности нервных окончаний гнойная язва длительное время развивается незаметно и не беспокоит больного. Часто она скрыта под слоем ороговевшей кожи, мозолью или натоптышем, поэтому не беспокоит пациента. Обычно поражению тканей подвергаются участки стопы, наиболее нагруженные во время ходьбы.
Виды заболевания
Классификация диабетической стопы разработана с учетом характера изменений, происходящих в организме пациента под влиянием болезни. В ней выделяется три разновидности осложнения:
Смешанная форма наиболее опасна, так как именно она чаще всего приводит к необходимости ампутации стопы.
Как распознать патологический процесс?

Распознать патологию можно по следующим признакам диабетической стопы:
Однако основным симптомом диабетической стопы является образование на ступнях глубоких язв. Как правило, они окружены сухой, истончившейся кожей, часто гноятся и не заживают в течение длительного времени.
Чтобы вовремя обнаружить у себя появление такой язвы, страдающий диабетом человек должен, как минимум, раз в неделю тщательно осматривать свои стопы. Если сложно развернуть ногу стопой к себе, следует использовать для осмотра зеркало, поставив его под ногой или положив на пол. При обнаружении любых подозрительных изменений следует, не теряя времени, обратиться к врачу. Чем раньше будет начато лечение, тем меньше риск ампутации конечности.
Исследования при постановке диагноза
В настоящее время диагностика диабетической стопы включает ряд клинических исследований, в числе которых:
Если у пациента до сих пор не был диагностирован сахарный диабет, он должен пройти обследование у эндокринолога. При необходимости могут быть назначены и другие исследования, а также консультации у профильных специалистов – хирурга и офтальмолога.
Как лечить?
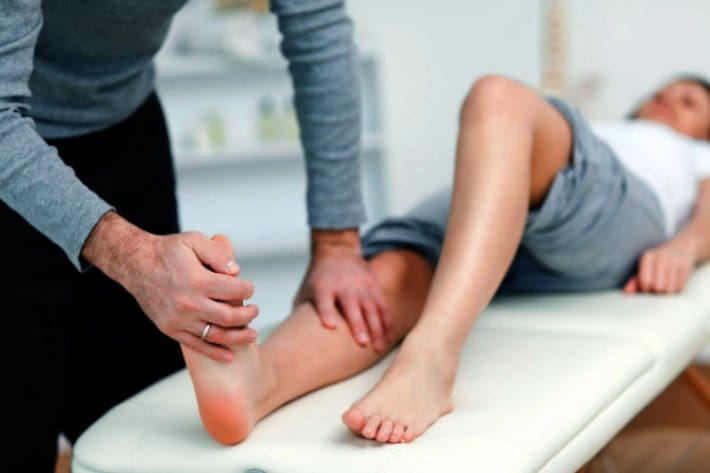
Во время лечения необходимо разгрузить конечность, чтобы создать условия для заживления язвы. Часто пациенты не перестают опираться на больную ногу во время ходьбы, так как не чувствуют боли, из-за чего лечение оказывается неэффективным, а в рану может быть повторно занесена инфекция. Для предупреждения таких случаев на пораженную ногу нередко накладывают иммобилизирующую повязку.
При проникновении некротического процесса глубоко в ткани может быть принято решение об ампутации.
Часто задаваемые вопросы
Какой врач лечит диабетическую стопу?
В настоящее время во многих поликлиниках работают специальные кабинеты «Диабетическая стопа», где прием ведут квалифицированные врачи-подиатры (специалисты по лечению ног). При отсутствии специализированного кабинета можно обратиться к лечащему терапевту, эндокринологу или хирургу.
У кого чаще всего развивается заболевание?
В группе риска находятся пациенты:
Для профилактики диабетической стопы необходимо тщательно соблюдать гигиену ног, отказаться от ношения синтетических носков и неудобной жесткой обуви, при появлении даже незначительных повреждений кожи обработать рану антисептиком и обратиться к врачу.
Как выглядит диабетическая стопа?
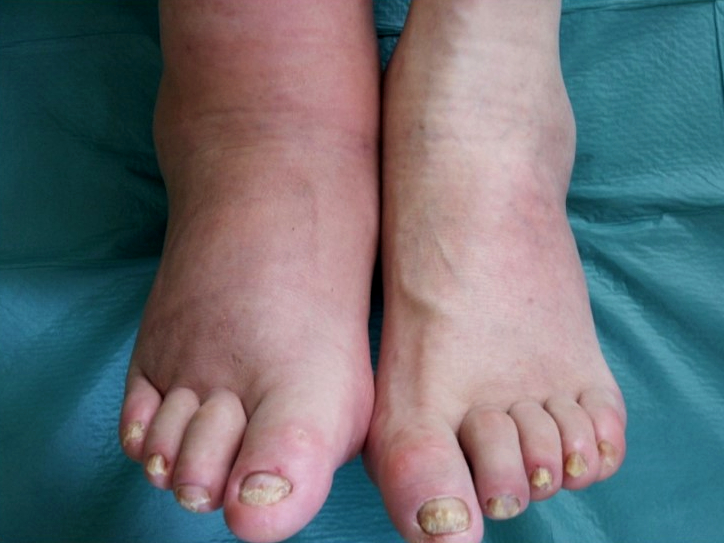
Пораженная конечность отличается бледным или красным цветом и повышенной сухостью кожи, верхняя часть стопы и ткани вокруг сустава часто отекают. Язвы обычно располагаются на плюсне или пятке, реже – на пальцах или боковых частях стопы, могут образовываться на голени или щиколотке. При начале гангрены омертвевшие участки тканей приобретают черный цвет.
Вы можете бесплатно получить медицинскую помощь в АО «Медицина» (клиника академика Ройтберга) по программе Государственных гарантий ОМС (Обязательного медицинского страхования) и ВМП (высокотехнологичной медицинской помощи).
Диабетическая стопа – новые возможности лечения
Структура статьи
Страшное заболевание
В течение жизни у 15% пациентов с СД образуются язвы стопы. В 10 раз чаще СДС развивается у лиц со вторым типом сахарного диабета. У больных диабетом каждое увеличение гликированного гемоглобина А1с на 1% приводит к 26% увеличению риска развития заболевании артерий ног. Из общей популяции больных с язвой стопы, 10-24% подвергается ампутации, что со своей стороны увеличивает смертность, как в ближайшем, так и в отдаленном периодах. Мрачен прогноз и после ампутации, через 2 года умирает от 30 до 50 процентов пациентов, умирает не столько от самого хирургического вмешательства, сколько от развивающих осложнений и сопутствующих заболевании.
На сегодняшний день идет постоянный поиск новых методов лечения для сохранения конечностей и заживления трофических поражений.
Все больные с СД и трофическими язвами должны быть обследованы на предмет заболевания артерий нижних конечностей.
При отсутствии клинического улучшения нейропатические язвы на фоне лечения более 2 недель показано проведение ангиографии с обязательным контрастированием артерий голени и стопы (Рекомендации TASC 2 (2007)).
Возможно ли лечение?
Трофические язвы при диабете могут быть нейропатические, нейроишемические и смешанные. В основном в 60-70% случаях язвы нейропатические, в 5- 10% случаях – ишемические, а 20-39% смешанные – нейроишемические. Несмотря на то, что большинство диабетических язв являются нейропатическими, необходимо исключить ишемический генез язвы, который имеет большое влияние на исход. И принципиальное значение приобретает раннее обследование пациентов на предмет поражения магистральных артерии нижних конечностей. До 85% ампутации могут быть предотвращены при раннем выявлении и надлежащем лечении.
Непосредственные и отдаленные результаты реконструктивных (шунтирующих) операции артерии голеней оставляют желать лучшего и, к сожалению, из-за многоуровневых поражений артерий нижних конечностей очень часто их проведение невозможно.
Итак, получается, что до недавнего времени основным, самым распространенным методом лечения при диабетической стопе остается ампутация, но потеря конечности в целях спасения жизни сопровождается высокой послеоперационной смертностью. Да и стоимость дальнейшего лечения и реабилитации возрастает втрое.
Лечение возможно!
Настоящей панацеей стал метод эндоваскулярного лечения диабетической стопы (который также называют ангиопластикой артерии ног при синдроме диабетической стопы). Хирургическое вмешательство производится без наркоза, без разреза через пункцию артерии, с минимальной потерей крови. При этом возможно восстановление проходимости не только артерий голеней, но и так называемых путей притока: подвздошных и бедренных артерий.
Этот способ в мире активно разрабатывается в последние 5-10 лет, а в России он применяется около 5 лет. С помощью такого лечения можно избежать ампутации конечностей. Операция состоит в том, что через предварительно сделанные проколы в артерию вводят специальные катетеры. Через эти трубочки с помощью специальных баллонов эндоваскулярные хирурги восстанавливают проходимость и расширяют закрытые сосуды (их сужение или полное закрытие и приводит к некрозу тканей). После этого в восстановленный просвет ставят специальные металлические каркасы – стенты, которые впоследствии не дают сосудам закрываться. Прогресс в развитии методики ангиопластики обусловлен технологическими достижениями: специальный инструментарий позволяет с высокой эффективностью восстанавливать закрытые сосуды, а стенты, особенно с лекарственными покрытиями, позволяют достичь хороших отдаленных результатов. На все эти действия врачам требуется час с небольшим. Пока в России сделано около 400 таких операций.
Возможность восстановления регионарного кровотока на разных уровнях ноги, малотравматичность операции, быстрая реабилитация, обнадеживающие непосредственные и отдаленные результаты, улучшение качества и прогноза жизни больных, позволяют считать эндоваскулярную хирургию методом выбора при лечении ишемических и нейроишемических форм СДС.
Алгоритмы диагностики, лечения и профилактики синдрома диабетической стопы
Диабетическая стопа Cиндром диабетической стопы (СДС) объединяет патологические изменения периферической нервной системы, артериального и микроциркуляторного русла, явления остеоартропатии, представляющие непосредственную угрозу развития я
 |
| Диабетическая стопа |
Cиндром диабетической стопы (СДС) объединяет патологические изменения периферической нервной системы, артериального и микроциркуляторного русла, явления остеоартропатии, представляющие непосредственную угрозу развития язвенно-некротических процессов и гангрены стопы. СДС — одно из наиболее грозных осложнений сахарного диабета (СД), развивающееся более чем у 70% больных. Несмотря на то что поражение нижних конечностей достаточно редко является непосредственной причиной смерти пациентов, оно в большинстве случаев ведет к инвалидизации. Частота ампутаций конечностей у больных СД в 15 — 30 раз превышает данный показатель в общей популяции и составляет 50 — 70% общего количества всех нетравматических ампутаций. Однако следует особо отметить, что при СД II типа (инсулин-независимом) уже на момент постановки диагноза от 30% до 50% больных имеют признаки поражения нижних конечностей той или иной степени.
Достаточно велики и экономические затраты, необходимые для проведения адекватного лечения этой большой категории пациентов, но следует помнить, что при использовании оперативных методов эти затраты возрастают в 2 — 4 раза. Это связано как с более высокой стоимостью самого хирургического лечения, так и с увеличением затрат на последующую реабилитацию (протезирование, полная потеря трудоспособности). Ампутация одной конечности ведет к возрастанию нагрузки на другую, и, как следствие этого, многократно увеличивается риск развития язвенных дефектов и на контралатеральной конечности.
 |
| Алгоритм обследования больных с синдромом диабетической стопы |
В мировой клинической практике как терапевтов, так и хирургов принята единая классификация синдрома диабетической стопы, согласно которой различают три основные клинические формы:
В основу данной классификации положены современные представления о патогенезе СДС и преобладании одного из его основных звеньев (нейропатия, микро- и макроангиопатия) в конкретном клиническом случае. Каждая клиническая форма СДС требует различных терапевтических подходов.
Одним из проявлений диабетической нейропатии является диабетическая остеоартропатия. Наиболее выраженные изменения костных структур и связочного аппарата стопы называются суставом или стопой Шарко. Кроме собственно сустава Шарко выделяют и другие формы костно-суставных поражений при СД: остеопороз, гиперостоз, остеолиз, патологические переломы и спонтанные вывихи. На практике наблюдаются различные сочетания вышеуказанных форм у одного и того же пациента, что связано с общностью их патогенетических и реализующих факторов. Учитывая этот момент, многие авторы предлагают объединить разновидности патологических изменений костей и суставов под термином «стопа Шарко».
Для раннего выявления поражения нижних конечностей у больных СД необходимо проведение определенного комплекса диагностических мероприятий, состоящих из следующих этапов.
1. Тщательный сбор анамнеза. Имеют значение длительность заболевания, тип СД ( I тип или II тип), проводимое ранее лечение, а также наличие у больного на момент осмотра или ранее таких симптомов нейропатии, как колющие или жгущие боли в ногах, судороги в икроножных мышцах, чувство онемения, парастезии. Жалобы больного на перемежающуюся хромоту являются характерным признаком макроангиопатии. Учитываются время появления болей, расстояние, которое больной проходит до появления первых болей, наличие болей в покое. В отличие от ишемических болей, которые могут также возникать ночью, нейропатически обусловленный болевой синдром купируется при ходьбе. Ишемические боли несколько ослабевают при свешивании ног с края постели. Наличие в анамнезе язв или ампутаций является важным прогностическим признаком в плане развития новых поражений стоп. При имеющихся других поздних осложнениях СД, таких как ретинопатия и нефропатия (особенно ее терминальная стадия), высока вероятность развития язвенного дефекта. Наконец, при сборе анамнеза необходимо определить информированность больного о возможности поражения стоп при СД, ее причинах и мерах профилактики.
2. Осмотр ног — наиболее простой и эффективный метод выявления поражений стопы. При этом важно обратить внимание на такие признаки, как цвет конечности, состояние кожи и волосяного покрова, наличие деформаций, отеков, участков гиперкератоза и их расположение, язвенных дефектов, состояние ногтей, особенно в межпальцевых промежутках, зачастую остающихся незамеченными. Пальпаторно определяется пульсация на артериях стопы.
 |
| Алгоритм лечения больных с различными клиническими формами синдрома диабетической стопы |
3. Оценка неврологического статуса включает:
а) Исследование вибрационной чувствительности, проводимое с помощью градуированного камертона. Для нейропатического поражения характерно повышение порога вибрационной чувствительности, для ишемической — показатели соответствуют возрастной норме.
б) Определение болевой, тактильной и температурной чувствительности по стандартным методикам. В последние годы большую популярность приобрели неврологические наборы монофиламентов, позволяющих с большой степенью точности определить степень нарушения тактильной чувствительности.
в) Определение сухожильных рефлексов.
г) Электромиография является наиболее информативным методом оценки состояния периферических нервов, однако ее применение ограничено из-за трудоемкости и высокой стоимости исследования.
4. Оценка состояния артериального кровотока. Наиболее часто используются неинвазивные методы оценки состояния периферического кровотока — допплерометрия, допплерография. Проводится измерение систолического давления в артериях бедра, голени и стопы — по градиенту давления определяется уровень окклюзии. Показатели лодыжечно-плечевого индекса (ЛПИ) отражают степень снижения артериального кровотока (ЛПИ = РАГ/РПА, где PАГ — систолическое давление в артериях стоп или голеней, PПА — систолическое давление в плечевой артерии). Показатели систолического давления и ЛПИ определяют дальнейший ход диагностического поиска. При необходимости проводится определение насыщения тканей кислородом, а для решения вопроса о возможности проведения ангиохирургического лечения — ангиография. Показатели систолического давления могут служить определенным ориентиром в плане возможности консервативного лечения, они также позволяют прогнозировать вероятность заживания язвенных дефектов стоп.
 |
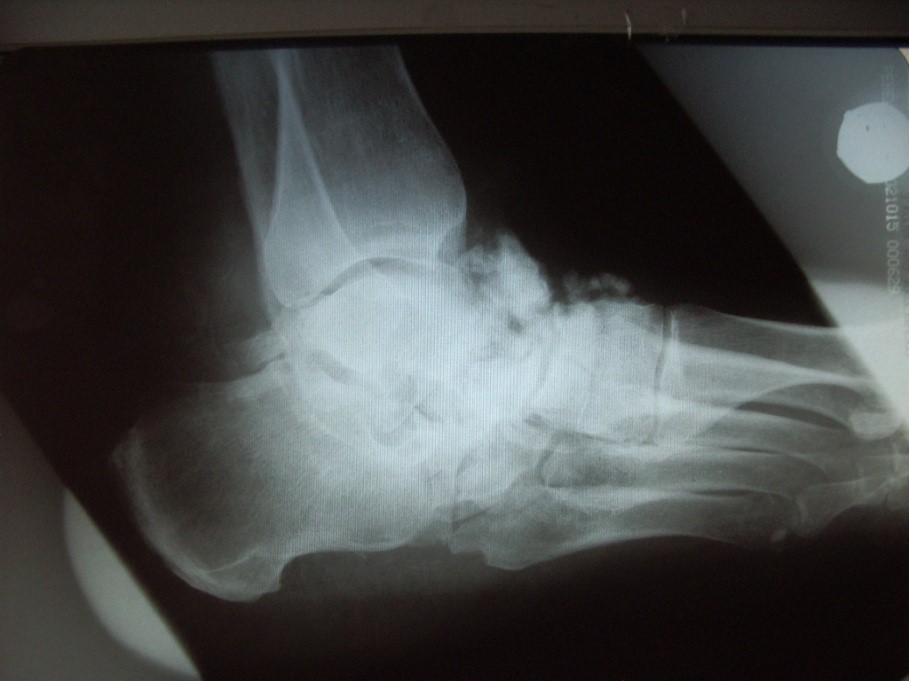
| Диабетическая стопа: рентгенограмма |
5. Рентгенография стоп и голеностопных суставов позволяет выявить признаки диабетической остеоартропатии, диагностировать спонтанные переломы мелких костей стопы, заподозрить наличие остеомиелита, исключить или подтвердить развитие газовой гангрены.
6. Бактериологическое исследование имеет первостепенное значение для подбора адекватной антибиотикотерапии.
В группу риска развития СДС входят следующие категории пациентов:
Пациенты, входящие в группу риска, должны проходить указанные выше обследования не реже одного раза в шесть месяцев. Обследование должно проводиться специально обученным эндокринологом или группой специалистов (эндокринолог, хирург, рентгенолог, специалист функциональной диагностики) в поликлиниках по месту жительства. Больные, имеющие различные клинические формы синдрома диабетической стопы, должны направляться в специализированные отделения стационаров или в центры «Диабетическая стопа», организованные на базе городских многопрофильных больниц и специализированных центров. Тактика лечения каждого конкретного больного определяется в зависимости от формы и тяжести СДС, наличия других осложнений СД и сопутствующих заболеваний.
Таблица 1. Дифференциальная диагностика основных клинических форм синдрома диабетической стопы
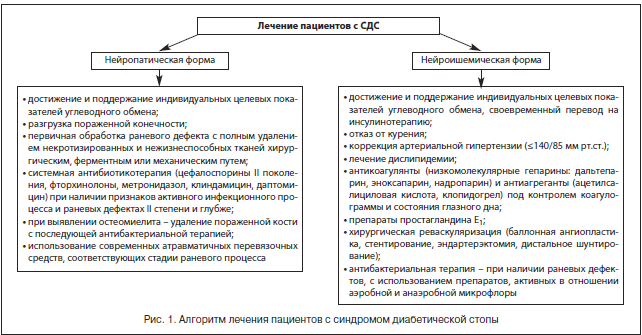
В случае нейропатической формы СДС должно проводиться консервативное лечение больного с использованием разгрузки пораженной конечности (постельный режим, костыли, кресло-каталка, ношение специальной разгрузочной обуви), массивной антибиотикотерапии (с учетом данных бактериологического исследования отделяемого), проводимой до полной эпителизации дефекта, ежедневного местного лечения язвенного дефекта, включая хирургическую обработку раны с удалением гноя и некротических масс, орошением растворами антисептиков, применением современных перевязочных средств (в зависимости от стадии раневого процесса). Лечение проводится под строгим контролем гликемии с ежедневной коррекцией дозы инсулина и пероральных сахароснижающих препаратов. Большинству больных СД I типа требуется интенсификация инсулинотерапии, а больным СД II типа — перевод с приема таблетированных препаратов на инсулинотерапию. При наличии диабетической остеоартропатии в комплекс лечебных средств включаются препараты кальция, витамина Д, бифосфонаты.
При ишемической форме СДС предпочтение должно отдаваться современным методам сосудистых реконструкций для восстановления нормального кровотока в поврежденной конечности. Лечение таких больных должно проводиться совместно ангиохирургом и эндокринологом. В случае невозможности проведения оперативного лечения рекомендуется медикаментозная терапия (ангиопротекторы в эффективных дозах, вазапростан). Абсолютно необходимым является поддержание хорошей компенсации сахарного диабета.
В случае диагностики нейроишемической (смешанной) формы синдрома диабетической стопы должна проводиться комплексная терапия, влияющая на оба патогенетических звена.
Вопросы реабилитации особенно важны для больных, перенесших ампутации пальцев или части стопы по поводу диабетической гангрены, а также для пациентов с выраженными деформациями стоп. Для таких больных в обязательном порядке должны изготавливаться ортопедическая обувь и другие ортопедические приспособления.
Диспансерное наблюдение за больными с нейропатической формой синдрома осуществляется районными эндокринологами или специалистами кабинетов и центров «Диабетическая стопа». Наблюдение за пациентами с ишемической и смешанной формами синдрома должно осуществляться совместно эндокринологами и ангиохирургами центров «Диабетическая стопа» или профильных отделений городских больных. Профилактика развития поражений стоп при СД обязательно должна включать обучение пациентов правилам подбора обуви и ухода за ногами.
Проведение лечебных и профилактических мероприятий по приведенному плану позволяет снизить риск ампутации конечности у больных СД в два и более раза.
Диабетическая стопа: что делать и как спасти ноги?
Содержание
Синдром диабетической стопы – это тяжелое осложнение сахарного диабета, которое встречается у 10 – 15 % пациентов. Оно включает комплекс патологических изменений: поражение нервов, сосудов, мягких тканей, суставов, костей. Сахарный диабет – хроническая болезнь, которая сопровождается высоким уровнем глюкозы в крови, серьезным нарушением многих обменных процессов в организме.
Им страдает от 4 до 7 % населения в разных странах мира. С каждым годом процент заболеваемости стремительно растет. Сейчас количество больных превышает 420 миллионов человек. Единственный эффективный метод лечения состоит в искусственном поддержании уровня глюкозы в пределах нормы при помощи инъекций инсулина или приема сахар снижающих препаратов в зависимости от типа диабета.
Как диабет влияет на ноги?
Люди, страдающие сахарным диабетом, из-за длительных периодов высокого уровня сахара в крови подвержены развитию разных проблем с ногами. Основные из них это диабетическая невропатия и болезни периферических сосудов, которые имеют опасные последствия для здоровья.
Комплекс нарушений в ногах у пациентов с сахарным диабетом в медицине получил название диабетическая стопа.
Чем больше возраст пациента и стаж болезни, тем выше риск диабетической стопы.
Диабетическая стопа – очень опасное состояние для ног. При ней даже небольшой и совсем нестрашный для здорового человека порез, ранка или натирание кожи обувью может привести к осложнениям. При диабете на ногах часто появляются волдыри или ранки, которые легко инфицируются и долго не заживают.
Виды заболевания
На практике чаще встречаются нейропатическая (66 % случаев) и нейроишемическая формы.
Симптомы
Словосочетание «диабетическая стопа» слышал каждый с диагнозом сахарный диабет. Эндокринолог всегда предупреждает, что это коварная болезнь, протекающая бессимптомно, но чреватая опасными поздними осложнениями. Если не удерживать сахар в норме, диабет неизбежно поражает почки, глаза, ноги. К сожалению, не все понимают, насколько эти осложнения серьезны, пока не столкнутся с ними вплотную.
Очень важно знать первые симптомы диабетической стопы, чтобы сразу начинать действовать.
При отсутствии должного контроля гликемии и лечения на начальной стадии диабетической стопы болезнь быстро прогрессирует.
Признаки диабетической невропатии зависят от того, какие нервы поражены. У некоторых пациентов повреждение нервов не вызывает симптомов.
При поражении крупных нервных волокон отсутствует чувствительность к движениям пальцев, появляются проблемы с удержанием равновесия, патологические изменения в суставах.
Как определить тяжесть поражения стоп?
Людям с «диабетической стопой» нужно минимум раз в год проходить полное обследование, которое включает оценку состояния ног. Ранняя диагностика очень важна для своевременного лечения выявленных проблем. Необходима консультация невролога, хирурга, сосудистого хирурга, подолога. Нарушения в ногах чаще всего развиваются медленно. Важно оценивать состояние в динамике, чтобы выявить минимальные отклонения на начальной стадии.
Подолог проверяет состояние кожи стоп, наличие мозолей, участков гиперкератоза. Проверяет ноги на наличие грибковой инфекции, трещин, деформаций стопы. При необходимости проводит обработку стоп и назначит лечение.
Оценка состояния сосудов
Сосудистый хирург оценивает состояние кожного покрова ног, прощупывает их пульсацию, измеряет давление на подколенной и бедренной артерии. Для более детального анализа кровотока в ногах назначает реовазографию и допплерографию сосудов нижних конечностей. Эти методы позволяют определить скорость и характер движения крови, состояние сосудистых стенок, проходимость сосудов, интенсивность и объем кровотока.
Оценка чувствительности
Невролог проверяет рефлексы неврологическим молоточком, температурную, тактильную, болевую, вибрационную чувствительность ног.
Тактильную чувствительность врач проверяет при помощи простого теста с монофиламентом. Монофиламент – это кусочек нейлоновой нити весом 10 г, закрепленный в удобном держателе. При диагностике его ставят так, чтобы он был расположен перпендикулярно к коже. При этом в момент касания моноволокно должно достичь изогнутого состояния. Врач выполняет касание в определенных точках подошвенной части стопы в течение 1.5 секунд, а затем спрашивает пациента об ощущениях. Если человек не ощущает давление при касании монофиламента, значит, чувствительность ослаблена. И такой пациент принадлежат к группе риска развития ран на стопе.
Вибрационную чувствительность при «диабетической стопе» анализируют при помощи градуированного камертона с частотой 128 Гц. После установки его ножки на определенном участке голени или стопы оценивает длительность ощущения колебаний пациентом.
Болевая чувствительность проверяется путем нанесения покалывающих раздражений иголкой.
Температурную чувствительность определяют тестером «Тип-терм», один конец которого изготовлен из пластика, а другой – из металла. Доктор поочередно прикасается к большому пальцу, тыльной зоне стопы, внутренней лодыжке, коже голени металлической (холод) и пластиковой (тепло) поверхностями. В норме прикосновение этих материалов пациент должен ощущать по-разному.
Самостоятельная проверка
Чтобы самостоятельно оценить чувствительность ног к прикосновениям, вы можете использовать перышко или кусочек ваты. Легко провести им по подошве стопы и проанализировать свои ощущения. Температурную чувствительность можно проверить, если потрогать горячую или холодную воду сначала рукой, а потом ногой и сопоставить ощущения. В норме они должны быть одинаковыми. Если рукой вы чувствуете, что вода горячая, а ногой нет. Это может говорить о потере способности ощущать температуру.
Самодиагностика не дает объективной оценки ситуации, поэтому лучше обратить к врачу и пройти стандартные тесты.
Осложнения диабетической стопы
Нарушение кровообращения, обменных процессов препятствует поступлению к тканям голени и стопы кислорода, питательных веществ, затрудняет выведение продуктов обмена. Снижается местный иммунитет, сопротивляемость инфекциям. Возникают трофические изменения.
Осложнения диабетической стопы бывают очень печальными вплоть до потери конечности для сохранения жизни. По статистике так происходит у 20 % больных.
Инфекции
Даже небольшое нарушение целостности кожного покрова на голени или стопе при неконтролируемом сахарном диабете может привести к попаданию инфекции. Высокий уровень сахара в крови, плохое кровоснабжение, снижение иммунитета создают благоприятную почву для развития и размножения патогенной микрофлоры. Если человек с диабетической стопой поранился, порезался, поцарапался, натер ногу, нужно как можно раньше обработать поврежденную поверхность антисептиком и следить за ней. Если не происходит заживление, и состояние ухудшается, нужно показаться врачу.
Дело в том, что вовремя невылеченная поверхностная инфекция стоп представляет потенциальную угрозу для всей конечности. Она легко распространяется вглубь и вширь, поражая соседние ткани. Чем более запущено состояние, тем тяжелее будет с ним справиться.
Сахарный диабет повышает риски развития остеомиелита, тяжелого инфекционного поражения костей стопы.
У людей, страдающих диабетом, намного чаще встречается грибковая инфекция ногтей (онихомикоз) и кожи стоп. Ногти, зараженные грибком, становятся толстыми, обесцвеченными, желтовато-коричневыми, теряют прозрачность. Они легко ломаются, разрушаются и отделяются от ногтевого ложа, что может привести к образованию ран.
Деформации стопы
Повреждение нервов при сахарном диабете ослабляет тонус мышц, снижает их двигательную активность, постепенно вызывает атрофию. Это приводит к деформации стопы, изменению опорных точек, неправильному распределению веса тела, нарушению походки. Развивается продольное и поперечное плоскостопие, изменяется голеностопный сустав. Пальцы ног приобретают молоткообразный вид, возможно выпячивание головок плюсневых костей. На выступах формируются участки гиперкератоза.
К тяжелым деформациям стопы при сахарном диабете относится артропатия Шарко. Это редкое осложнение, которое вызывает ослабление костей. Характеризуется вывихами, переломами костей и суставов с формированием нестабильной стопы, полноценная опора на которую становится невозможной.
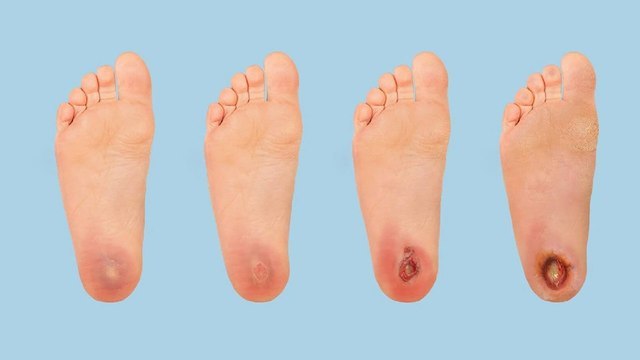
Трофические язвы – опасное осложнение диабетической стопы. Причиной их развития могут стать небольшие царапины, порезы, потертости туфель. При несвоевременном лечении глубокие раны долго не заживают, приводят к нагноению, некрозу тканей, доходят до кости. Чаще всего они образуются на подушечке стопы или на нижней части большого пальца ноги. По статистике такие язвы случаются у 20 % людей, страдающих сахарным диабетом.
На начальной стадии язв на коже появляются небольшие водянистые пузыри, на месте которых затем образуется ранка, которая постепенно увеличивается в размерах. Также могут наблюдаться отеки, раздражение, неприятный запах. Иногда своевременная диагностика язв затруднена, ее симптомы не проявляются, пока не случится заражение.
По статистике более 50 % язв осложняется присоединением инфекции. Увидеть, как выглядит диабетическая стопа с осложнениями, можно в интернете. Просмотра таких фото достаточно, чтобы понять, насколько они опасны. Пренебрежение язвами может привести к инфекциям, которые, в свою очередь, чреваты потерей конечности.
Очень часто у людей, которые еще не знают, что больны диабетом, длительно незаживающая язва на ноге становится поводом обращения к врачу, и расценивается как первый признак, по которому у человека обнаруживают этот диагноз.
Гангрена
Гангрена – это некроз (омертвление) тканей живого организма. Основной причиной ее развития является ишемия тканей, вызванная недостаточным поступлением крови. Первые признаки гангрены: участки некроза, почернение кожи, трофические язвы.
Лечение гангрены очень тяжелое и в большинстве случаев приводит к инвалидности. Для спасения жизни человека врачам приходится проводить ампутацию пораженной части конечности или всей конечности, чтобы инфекция не распространилась на весь организм. Если заподозрить заболевание на ранней стадии, спасти ногу можно только в случае восстановления кровообращения в ногах путем операций на сосудах.
Лечение
Самое эффективное лечение диабетической стопы – профилактическое. Оно поможет защитить ноги от развития тяжелых осложнений. Главная задача – частый контроль и коррекция уровня глюкозы сахар снижающими препаратами или инсулином. Для проверки сахара крови в домашних условиях удобно использовать глюкометр.
При появлении признаков диабетической стопы (онемение, боль, жжение, бледность, холод) нужно сразу обратиться к врачу. Из препаратов могут быть назначены лекарства для лечения нейропатии, средства, улучшающие кровообращение, обменные процессы, физиопроцедуры.
Если дело дошло до язв и гнойных осложнений, то, как лечить диабетическую стопу, зависит от степени и глубины поражения тканей. Чтобы убедиться, что не заражена кость, врач назначает рентген. При раннем обнаружении язвы на ногах поддаются терапии. Для лечения проводят очистку инфицированных тканей, мертвых частиц, делают забор инфицированной ткани на бак посев для выявления типа возбудителя и определения его устойчивости к антибиотикам.
Антибиотики применяют в виде мазей или уколов. Также назначают перевязки, чтобы рана всегда была чистой и сухой, препараты, ускоряющие заживление тканей и снимающие боль. Пока язва не заживет, человеку показана разгрузка стопы, покой и щадящий режим. Не стоит нагружать больную ногу, так как давление при ходьбе усугубит инфекцию и расширить язву. Чтобы защитить раневую поверхность, врач может назначить специальную обувь, марлевые повязки.
Если язва долго не заживает и есть признаки нарушения кровообращения, показана консультация сосудистого хирурга для решения вопроса о реваскуляризации. Восстановление адекватного артериального кровоснабжения необходимо для заживления ран и устранения очагов инфекции. Для этого применяют шунтирование, стентирование, ангио пластику.
Не поддающиеся лечению инфекции могут потребовать ампутации.
Особенности ухода за диабетической стопой
Декомпенсированный диабет приводит к серьезным проблемам с ногами, но их можно предотвратить или по крайней мере минимизировать. По данным статистики до 85% всех ампутаций из-за диабетической стопы могут быть успешно предотвращены. Для этого нужно постоянно контролировать и держать в норме уровень сахара в крови, правильно ухаживать за ногами, регулярно проверять их состояние самостоятельно и у профильных врачей.
Гигиена
При диабетической стопе очень важно держать ноги в чистоте, ежедневно мыть их. Используйте для этого мыло и теплую воду с температурой в районе 33 – 35 °C. Чтобы проверить, негорячая ли вода перед купанием, сначала попробуйте ее локтем. Когда моете ноги, будьте аккуратны, не совершайте резких движений, используйте мягкую мочалку или губку. Чтобы убрать загрубевшую кожу, аккуратно обрабатывайте зоны, где образуются мозоли, мелкозернистой пемзой. После мытья высушите кожу, промокните ее полотенцем. Особое внимание уделите зоне между пальцами. Для удобства впитайте остатки влаги бумажным полотенцем.
После купания нанесите на кожу ног увлажняющий крем или лосьон, чтобы избежать сухости, шелушения, раздражения и трещин, сделать кожу мягкой и гладкой. Крем должен быть с максимально натуральным составом без химических ароматизаторов и красителей. Не наносите увлажняющее средство в промежутки между пальцами. Избыточная влага там может спровоцировать грибковую инфекцию. Для поддержания в сухости зоны между пальцами обработайте ее тальком или кукурузным крахмалом.
Педикюр
Лучшей процедурой, чтобы привести в порядок ногти и кожу, считается аппаратный медицинский педикюр для диабетической стопы. Он избавит от мозолей, натоптышей, грибка ногтей и других проблем без травмирования тонкой, легкоранимой кожи. Выполнять эту процедуру следует в центрах, где есть подолог.
Никогда не лечите мозоли самостоятельно. При повреждении нервов стопы мозоли могут со временем превратиться в язвы. Обратитесь к подологу, который удалит их безопасным способом и посоветует, как предупредить эти образования в будущем, как ухаживать за ногами самостоятельно.
Как ухаживать за диабетической стопой самому? В домашних условиях можно только аккуратно подстригать ногти по прямой линии. Не закругляйте края ногтевой пластины, так как это приводит к врастанию ногтя. После подстригания сгладьте острые концы пилочкой. При любых проблемах с ногтями сразу обращайтесь к подологу.
Осмотр
При диабетической стопе нужно каждый день осматривать свои ноги. Это поможет обнаружить проблемы на ранней стадии и сразу принять меры. Проводите осмотр в одно и то же время, чтобы это занятие вошло в привычку. Например, каждый вечер перед тем как лечь спать.
Для удобства при осмотре используйте увеличительное зеркало. Если не получается тщательно осмотреть ноги самим, попросите о помощи близких. Если вы заметили что-то подозрительное, сразу обратитесь к врачу.
Обувь и носки
При диабетической стопе важно правильно выбирать обувь и носки. Не ходите босиком, даже дома. Носите носки или тапочки всегда, ведь в любой момент есть риск на что-то наступить голой ногой, получить царапину или порез. Если ноги мерзнут по ночам, надевайте носки и на ночь. Чтобы согреть ноги, не используйте грелку, только теплые носки. Из-за снижения чувствительности стоп есть риск обжечься.
Меняйте носки ежедневно, они должны быть чистыми и сухими. Лучше покупайте специальные медицинские носки для диабетиков. Они изготовлены из натуральных мягких материалов, не вызывающих раздражение. Не сдавливают ногу выше лодыжки, свободно облегают икры, устраняют неприятный запах, хорошо отводят влагу.
Если ноги мерзнут, носить носки рекомендуется все время.
При диабетической стопе ноги всегда должны быть в тепле и сухости. Выбирайте качественную обувь, чтобы они не промокли в дождь и не замерзли зимой.
Обувь должна быть удобной, обеспечивать надежную поддержку и амортизацию для пятки, сводов стопы. Избегайте тесных туфель, высоких каблуков, узких носков обуви, которые сдавливают пальцы ног.
Для выбора обуви, которая точно подойдет, посоветуйтесь с ортопедом. Врач даст свои рекомендации с учетом анатомических особенностей вашей стопы. Если ваши ноги изменили форму, например, при стопе Шарко, вам показаны специальные ортопедические ботинки или вставки для обуви. Вам также могут понадобиться ортопедические вставки, если у вас есть мозоли, косточка на большом пальце, молоткообразные пальцы.
Покупайте новую обувь в конце дня, когда ноги имеют максимальный размер. Так вы обеспечите наилучшую посадку обуви по ступне.
Прежде чем надевать обувь, всегда проверяйте, чтобы там не было мелких камушков или других посторонних предметов. Если ваши ноги сильно потеют, перед надеванием обуви используйте антиперспиранты или тальк, чтобы сохранить ноги сухими. Помните, что лишняя влага способствует развитию грибковой и бактериальной инфекции.
Еще один момент в профилактическом лечении – правильная разгрузка и амортизация ступни. Для этого назначают удобную обувь, специальные стельки. Они снижают давление на ноги, препятствуют формированию натоптышей, появлению натертостей, изъязвлений.
Если у вас были язвы на подошвенной части стопы, то после их заживления может понадобиться специальная обувь. Рубцовая ткань под зажившей раной легко травмируется. Важно защитить ее, чтобы предотвратить рецидив. Специальная обувь позволит перераспределить давление под стопой, уменьшить нагрузку в области бывшего изъявления, перенести ее на участки с неповрежденной кожей, усилить амортизацию под подошвой в местах перегрузки.
Что нельзя делать с ногами при диабете?
Как улучшить кровообращение в ногах?
Для профилактики осложнений диабетической стопы важно поддерживать хорошее кровообращение в конечностях.
Если у вас сидячая работа, старайтесь каждый час вставать и немного ходить. А пока сидите, держите ноги в таком положении, которое не препятствует кровообращению. Для этого слегка расставьте их. Стопы при этом полностью должны быть на полу, шевелите пальцами ног. Если есть возможность, приподнимите ноги, например, поставив их на табурет. Ни в коем случае не сидите со скрещенными ногами в течение длительного времени. Так вы пережимаете сосуды и еще больше снижаете приток крови к стопам.
Большую угрозу ногам приносит курение. Если вы страдаете этой вредной привычкой, обязательно откажитесь. Если не можете бросить самостоятельно, обратитесь за профессиональной помощью к психологу. Курение плохо влияет на всю сердечно-сосудистую систему, снижает приток крови к ногам, способствует закупорке артерий. Ускоряет повреждение мелких кровеносных сосудов на ступнях и голенях. По статистике многие люди с диабетом, нуждающиеся в ампутации, это курильщики.
Когда нужно пойти к врачу?
Выполнение перечисленных рекомендаций, постоянное наблюдение у подолога и хирурга, регулярный медицинский аппаратный педикюр помогут предупредить синдром диабетической стопы не допустить развитие осложнений.
В нашем центре подологии есть специалисты, знающие особенности ухода за диабетической стопой, правила выполнения аппаратного педикюра. Все процедуры проводятся в условиях 100 % стерильности. Мы лечим грибок ногтей, вросший ноготь, мозоли у людей с диабетом. Консультируем по уходу за ногами, подбору обуви, ортопедических стелек. Вы можете доверить нам здоровье ваших ног.
Для записи на медицинский педикюр и консультацию подолога звоните по телефону +7 (495) 822-30-40.
Синдром диабетической стопы
Почему диабет влияет на ноги?
Повышенный уровень глюкозы в крови, характерный для сахарного диабета, может вызвать нарушения кровообращения, затронуть нервные волокна и снизить их чувствительность. Результатом может стать серьезное поражение тканей. При этом стопы оказываются наиболее уязвимыми, так как испытывают давление веса всего тела и чаще подвержены травматизации (рис. 1).
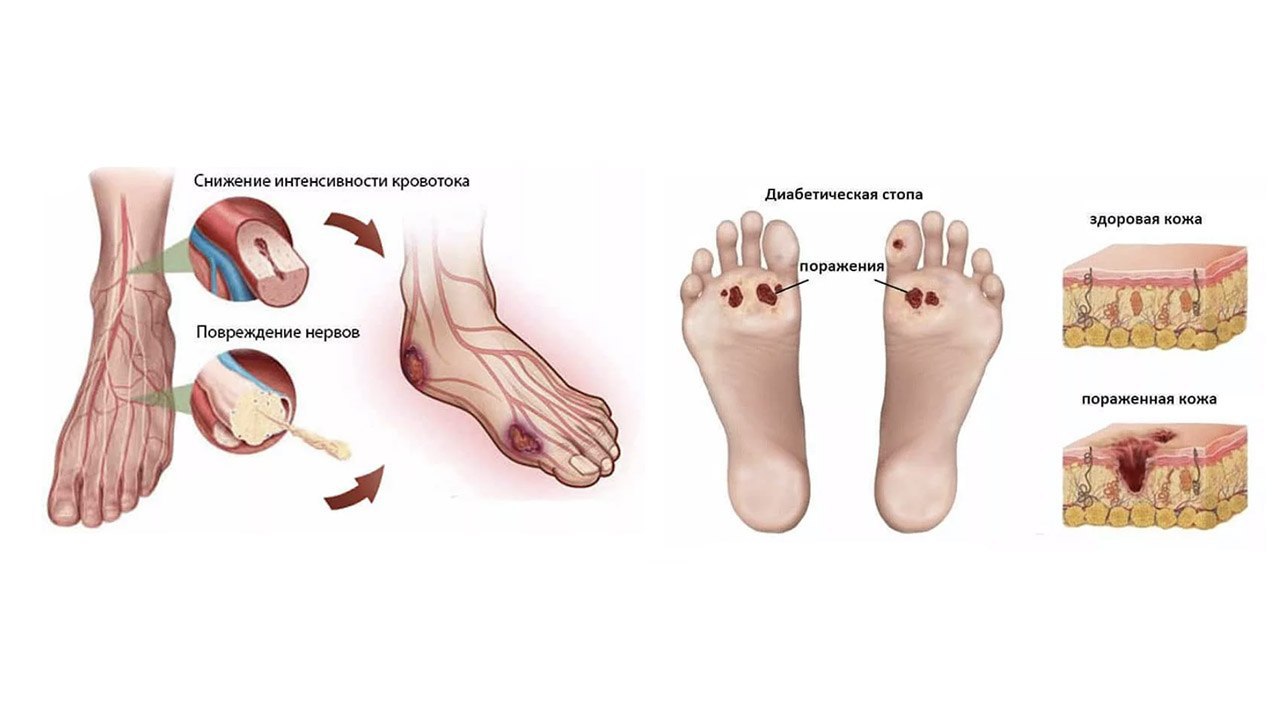
При диабете может развиться стойкое, иногда необратимое, снижение чувствительности. В таких условиях очень легко не заметить камешек внутри носка или волдырь на стопе. Из-за этого могут возникнуть порезы и язвы – «входные» ворота для любой инфекции.
В то же время, недостаточный приток крови к ногам и ступням, вызванный диабетом, усугубляет ситуацию, затрудняя заживление образовавшихся ранок или язв. Инфекция, попав в такую рану, способна быстро развиться и привести к гангрене.
Лечение будет долгим
«На процесс развития диабетической стопы можно воздействовать, т.к. он развивается очень медленно: сначала нарушается чувствительность, потом присоединяется сосудистый компонент, инфекционный компонент (инфекция садится на язву и проникает внутрь). Нужно быть готовым к долгому процессу лечения. Обычно оно включает: разгрузку стопы, ношение специальной ортопедической обуви, сосудистые препараты, лечение язв и их обработку, т.к. они требуют тщательного ухода. Стопой нужно обязательно заниматься долго и упорно».
Главная опасность СДС
Наиболее опасное осложнение диабетической стопы – гангрена конечности и ампутация. Чтобы сохранить ступни, больным диабетом ни в коем случае нельзя игнорировать рекомендации врача по питанию и лечению, уходу за кожей стоп и выбору обуви. Небрежное отношение к собственному здоровью может привести к потере ног и даже к смерти.
Опасные царапины
«Основная причина ампутации ног в мире — это сахарный диабет. Как только человек заболевает диабетом, мы рекомендуем смотреть за стопой, носить хорошую удобную обувь, хорошие носки. Берите зеркальце, кладите ногу на ногу и внимательно осматривайте ноги каждый день. Должна насторожить малейшая царапина — здоровый человек может махнуть на нее рукой, диабетик – нет! Царапина — это потенциальный источник инфекции и развития диабетической стопы».
Кто в группе риска
Основная причина развития диабетической стопы – сам сахарный диабет, который разрушает нервы и поражает сосуды. Внешним фактором появления СДС выступает инфекция (бактериальная и грибковая).
Гипертония и атеросклероз не просто сопутствуют диабету, а являются следствием метаболических нарушений, которые развиваются при этом заболевании.
Главные факторы риска:
Развитию СДС также способствуют:
Ежедневно осматривайте стопы!
«Потеря чувствительности у больного с диабетической стопой бывает настолько сильной, что он не чувствует рельеф под ногами. Брусчатка, асфальт, песок – он все это ощущает как вату. Обувь давит, трут складки носка – человек ничего этого не чувствует. Может положить ногу на раскаленную батарею и уснуть, а проснуться с ожогом четвертой степени, при котором ткани стопы прожжены до кости, но при этом никакой боли! Вот почему я рекомендую пациенту с сахарным диабетом ежедневно осматривать стопы с помощью зеркальца. Это должно войти в такую же привычку, как и чистка зубов».
Какой бывает диабетическая стопа
| Признаки | Формы СДС | ||
| Нейропатическая | Ишемическая | Нейроишемическая | |
| Внешний вид язв | 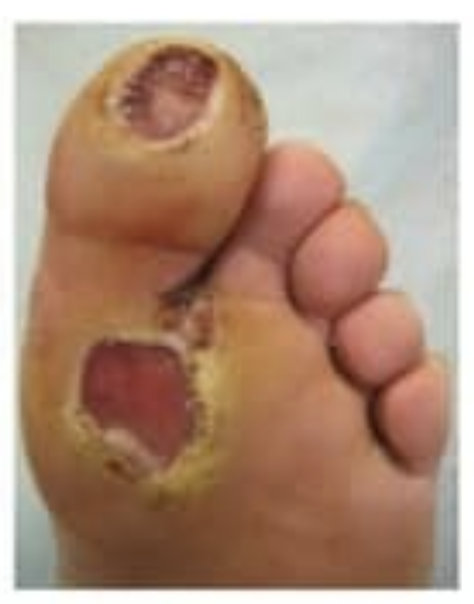 | 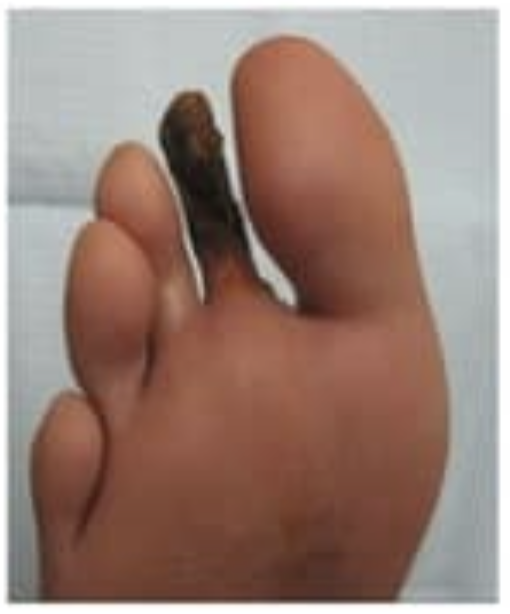 | 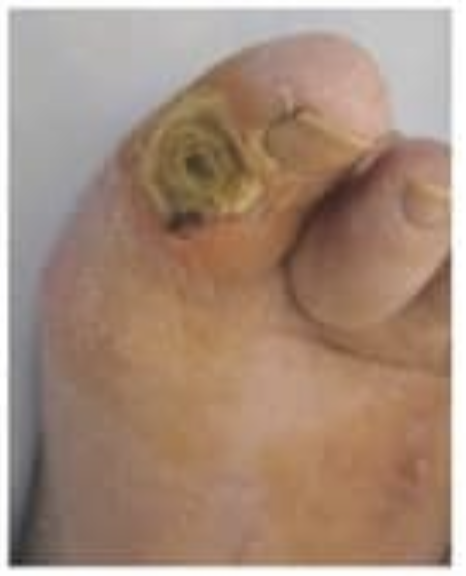 |
| Распространенность | 60-70% | 5-10% | 20-30% |
| Кожа | Сухая, теплая, розовая, есть мозоли | Синюшная, холодная | Бледная, тонкая, прохладная |
| Деформации | Выраженные специфические | Могут существовать, но не носить специфический характер | |
| Пульсация | Сохранена | Отсутствует | Снижена или отсутствует |
| Расположение язв | В областях избыточного давления | Верхняя поверхность пальцев, пяточная область | |
| Внешний вид язв | Красные, гранулирующие, окружены некрозом | Покрыты струпом, тотальные некрозы | Вялогранулирующие, покрытые некрозом и струпом |
| Боль в области язв | Боли нет | Выраженная боль | Умеренная боль |
Степень поражения
При СДС поражение начинается с кожи, постепенно распространяясь на подкожную клетчатку, мышцы, сухожильный аппарат стопы, суставы и кости. В зависимости от глубины поражения выделяют 6 степеней язвенных дефектов (табл. 2).
| Степень | Проявления |
| 0 | Раневой дефект отсутствует, но есть сухость кожи, клювовидная деформация пальцев, выступание головок метатарзальных костей, другие костные и суставные изменения |
| 1 | Поверхностный язвенный дефект без признаков инфицирования |
| 2 | Глубокая язва (проникает до сухожилия или капсулы сустава), обычно инфицированная, но без вовлечения костной ткани |
| 3 | Глубокая язва с воспалением костей (остеомиелит) и суставов (гнойный артрит) |
| 4 | Ограниченная гангрена (в пределах одного пальца стопы или пяточной области), требующая малой ампутации – на уровне пальцев |
| 5 | Гангрена всей стопы, когда нужна большая ампутация (выше голеностопного сустава) |
Существуют и другие классификации, которые отражают не только глубину дефекта, но и наличие инфекции и степени снижения кровотока в ноге. Эти классификации нужны для определения оптимальной тактики лечения пациентов с СДС.
Симптомы: когда нужно обратиться к врачу
Когда вы больны диабетом, важно каждый день осматривать свои ступни и регулярно посещать врача, чтобы вовремя заподозрить симптомы СДС.
Видео 1. О грозном осложнении сахарного диабета – диабетической стопе – рассказывает врач-эндокринолог, д.м.н., профессор Леонид Моргунов.
Немедленно записаться на прием к врачу следует, если вы заметили :
Большинство людей с диабетом могут предотвратить серьезные осложнения, вовремя начав лечение.
Существует также ряд признаков, с помощью которых можно определить не только наличие СДС, но и его форму.
Нейропатическая форма обычно развивается при длительном течении диабета, ей сопутствует деформация стоп и пальцев. Больная стопа отечная, кожа на ощупь теплая и сухая, есть участки гиперкератоза и сухие мозоли. Язвенные дефекты часто формируются в местах избыточного давления – зонах проекции плюсневых костей, дистальных (концевых) фаланг пальцев. Температурная и тактильная чувствительность снижены, пульсация на артериях стоп сохранена. Язвы безболезненны, вокруг дефекта часто присутствует утолщение кожи. Боли в ногах при нейропатической форме возникают ночью, сопровождаются онемением, нарушением чувствительности, судорогами в икроножных мышцах.
Ишемическая форма диабетической стопы появляется на фоне сердечно-сосудистых заболеваний – ишемической болезни сердца, гипертонической болезни, атеросклероза и ожирения. Кожа пораженной стопы холодная, бледная, с синюшным оттенком. Пульсация в артериях стоп снижена или отсутствует, чувствительность сохранена. Дефекты кожи локализуются чаще в концевых фалангах пальцев, в области пятки, лодыжки, I и V плюснефаланговых суставов. Язвы чаще сухие, покрыты коричневым или черным струпом, резко болезненны. Боли в ногах при ишемической форме СДС возникают во время физической нагрузки, а в запущенных случаях – и в покое.
Нейроишемическая форма – смешанная, сочетает симптомы нейропатической и ишемической форм диабетической стопы.
Очень часто пациенты с диабетом, особенно с суб- или декомпенсированным диабетом, испытывают серьезные проблемы с кожей. Часто возникает вопрос: а как нарушение углеводного обмена – сахарный диабет – связан с сухостью кожи и кожными инфекциями, которым они подвержены? Ведь всё это свидетельствует о нарушении барьерной, защитной функции кожи, вернее, состояния эпидермиса и даже – его верхнего, рогового, слоя. И почему при высоком уровне сахара в крови страдает кожа?
К какому врачу идти?
За пациентами с сахарным диабетом наблюдают участковый терапевт и эндокринолог. Осматривать кожу стоп необходимо при каждом посещении поликлиники. При появлении признаков диабетической стопы не ждите планового осмотра: обратитесь к врачу немедленно! При подозрении на ишемическую форму необходима консультация сосудистого хирурга. При остеоартропатическом варианте нейропатической формы нужно обратиться к ортопеду-травматологу. Невролог, кардиолог и офтальмолог должны осматривать больного диабетом не реже одного раза в год.
Диагностика
Для определения клинической формы СДС и тактики ведения пациента проводятся:
Лабораторные исследования крови на сахар, гликированный гемоглобин, липидный профиль выполняют периодически для контроля за состоянием углеводного и жирового обменов.
Лечение
Успех лечения синдрома диабетической стопы зависит от совместных усилий пациента и преемственности в работе врачей – эндокринолога, кардиолога, невропатолога, терапевта. Важные условия хорошего результата – компенсация углеводного обмена, соблюдение пациентом диеты, рекомендаций по образу жизни, отказ от курения и алкоголя. За больными ногами следует тщательно ухаживать, вовремя мыть и подрезать ногти. Стоит также задуматься о смене обуви, если она причиняет дискомфорт. При некоторых формах болезни показано ношение ортопедической обуви.
Диета
Синдром диабетической стопы возникает на фоне высокого сахара в крови, поэтому лечение предполагает соблюдение рекомендаций по питанию. Противопоказаны кондитерские изделия, сладости, белый хлеб, макароны, животные жиры, копчености, майонез, острые, жареные и соленые блюда. Возможно использование заменителей сахара, но только не фруктозы, ксилита и сорбита (очень калорийны, а фруктоза способствует повышению уровня сахара в крови).
Пациентам с диабетической стопой полезны нежирные сорта мяса и рыбы, овощи (с ограничением картофеля), нежирные молочные продукты, некоторые крупы (гречневая, перловая, овсяная), ягоды и фрукты (кроме сладких – арбузов, винограда, бананов).
Лечебная физкультура (ЛФК)
Спорт улучшает микроциркуляцию в сосудах стоп, укрепляет ослабленные мышцы, связки суставов, стимулирует лимфодренаж и предупреждает прогрессирование патологических процессов в стопе. Кроме того, занятия физкультурой способны снижать повышенный уровень сахара и улучшать восприимчивость клеток к инсулину. Важно не переусердствовать с нагрузками, учитывать степень повышения давления, пульса, уровень сахара. При давлении выше 140/90, пульсе больше 80 ударов в минуту и, сахаре в крови выше 15 ммоль/л начинать курс лечебной гимнастики нецелесообразно.
Не стоит делать инъекцию инсулина перед занятиями ЛФК. Он снижает уровень глюкозы, а она нужна мышцам как источник энергии. Заниматься нужно каждый день не менее 15–20 минут. Комплекс подбирается индивидуально, с учетом тяжести диабета и осложнений. Полезны плавание и умеренная ходьба.
Медикаментозное лечение
Медикаментозное лечение в первую очередь должно быть направлено на компенсацию нарушений углеводного обмена. Дополнительно потребуется коррекция артериального давления, нарушений жирового обмена, применение антибактериальных препаратов при развитии инфекции, средств для улучшения микроциркуляции крови, противовоспалительных и обезболивающих препаратов. При язвах прибегают к местным средствам.
Среди лекарств, назначаемых для лечения СДС:
Важную роль в терапии дефектов при СДС играет местное лечение с применением специальных повязок. При этом исключается использование марли, спиртосодержащих средств, мазей. При выборе повязки руководствуются принципом влажного заживления язвенных дефектов. Для удаления избытка жидкости из раны используют кальций-альгинатные повязки, при лечении поверхностных ран – гидроцеллюлярные. При язвах с некротическим струпом и плотным фибринозным налетом помогают гидроколлоидные повязки. В качестве антисептиков предпочтительны ионизированное серебро и повидон-йод.
Хирургическое лечение
Варианты хирургического лечения СДС зависят от формы и стадии заболевания. Используются такие операции, как:
К последним относятся:
Основные показания для ангиохирургических вмешательств – критический уровень кровотока у пациентов с нейроишемической или ишемической формой диабетической стопы.
Народные средства, гирудотерапия
Использование только народных средств (фитолечения) при СДС бессмысленно. Как дополнение к комплексному лечению диабета 2 типа могут применяться стручки зеленой фасоли, черника, овес, льняное семя, лавровый лист, лопух, клевер в виде настоев и отваров для приема внутрь. Полезны свежевыжатые соки (томатный, огуречный, морковный с добавлением топинамбура, петрушки, сельдерея, листьев салата, брюссельской капусты, зеленой фасоли).
При подключении гирудотерапии (лечения пиявками) очищение и заживление язвенного дефекта наступают в 2 раза быстрее. Это объясняется попаданием в кровь множества ферментов с противотромботическим, антисклеротическим, сосудорасширяющим, обезболивающим, противовоспалительным и противоотечным действиями.
Профилактика
С диабетической стопой лучше начинать бороться еще до момента ее появления. Для этого нужно не забывать о нескольких простых вещах.
Каждый пациент с диабетом или нарушением толерантности к глюкозе (определяется с помощью соответствующего теста) должен тщательно следить за кожей ног, потому что даже незначительное воспаление может грозить ампутацией.
Ежедневный осмотр стоп
Ежедневно проверяйте свои ноги на наличие порезов, покраснений, отеков, язв, волдырей, натоптышей, мозолей или любых других изменений кожи или ногтей. Если вы не можете хорошо разглядеть свои ступни, используйте зеркало или попросите кого-нибудь помочь.
Гигиена
Ухаживайте за своими ногами правильно. Ежедневно мойте ноги с мылом, осторожно вытирайте их и высушивайте межпальцевые промежутки, меняйте носки. Это поможет избежать занесение инфекции в возникающие ранки.
Для обработки ран не используйте йод, зеленку и спирт, так как они дубят кожу. Микротравмы можно обрабатывать растворами перекиси водорода, хлоргексидина, диоксидина, мирамистина.
Для размягчения мозолей не используйте кислотные и щелочные средства, не срезайте их бритвой.
Сухую кожу стоп следует смазывать питательными кремами, а также средствами с мочевиной.
Педикюр
Уход за кожей стоп и ногтями при сахарном диабете – не только эстетическая, но и лечебная процедура. Осуществляет ее особый специалист – подолог (рис. 2). Он удаляет натоптыши и сухие мозоли, что помогает снизить нагрузку на подошвы и не допустить появление трещин. При этом важна регулярность педикюра – раз в 2–3 недели.
Основные правила педикюра при сахарном диабете:
Выбор обуви
Чтобы кожа не повреждалась, важно использовать удобную обувь: не покупать тесную или узкую, с тонкой и мягкой подошвой. Она должна быть мягкая, из натуральных материалов, соответствовать размеру стопы. Выбирать обувь лучше во второй половине дня, когда нога отекает. Если снижена чувствительность, можно использовать картонную стельку, повторяющую форму стопы. Вставленная внутрь стелька деформируется? Обувь может вызвать потертости!
При деформации стопы, поперечном или продольном плоскостопии желательно использовать ортопедическую обувь или специальные стельки, кроме магнитных. Важно ежедневно осматривать ее внутри для исключения уплотнений, складок, деформаций.
При нейропатической язве переднего отдела стопы нужна разгрузка с использованием индивидуальной ортопедической обуви по типу «полубашмака». Его конструкция позволяет передвигаться на больной конечности. При этом нагрузка с передней части стопы переносится на пяточную область.
Больным диабетом противопоказано ходить босиком! Это может привести к серьезным повреждениям ног.
Защита ног от холода и жара
Если в результате диабета у вас развилось повреждение нервов, вы можете обжечь ноги, даже не подозревая об этом. Чтобы защитить ноги от ожогов:
Холод также может стать причиной повреждения ног. Носите носки в постели, если у вас мерзнут ноги. Зимой надевайте непромокаемые ботинки на подкладке, чтобы ногам было тепло и сухо.
Свободный приток крови к ногам
Соблюдайте следующие рекомендации, чтобы улучшить приток крови к ногам:
Заключение
Чрезвычайно важно вовремя заметить развитие синдрома диабетической стопы. Это поможет своевременно начать лечение и сохранить ноги. Поначалу признаки диабетической стопы проявляются чувством онемения и ползания мурашек, неприятным покалыванием, ощущением зябкости в ногах. Потом присоединяется боль по ходу нервов – болят икроножные мышцы, ноги сводит судорогой. Со временем боль может пройти, но это свидетельство ухудшения состояния. Слишком много нервных окончаний погибло, за этим следует патологическое изменение костей и суставов, перемежающаяся хромота (когда после пары шагов нужен отдых) и самое грозное последствие диабета – гангрена. Не допустить ее поможет правильный уход за стопой, сахароснижающие препараты и инсулинотерапия.
Синдром диабетической стопы
Сахарный диабет (СД) – одно из наиболее распространенных хронических заболеваний среди населения. Так, по данным ВОЗ, в мире насчитывается более 150 млн. больных СД. К 2010 г. в мире ожидается более 230 млн. больных.
Главным вопросом — при лечении больных с синдромом диабетической стопы остается «ВЫБОР ЛУЧШЕГО МЕТОДА ЛЕЧЕНИЯ». Для решения этого вопроса необходим опыт.
Мы обладаем наибольшим опытом в нашей стране по лечению сосудистых и смешанных форм синдрома диабетической стопы. Только за последние три года ангиопластика была выполнена у 178 больных на 183 конечностях со стенозами и окклюзиями артерий голени. Одномоментно в 89 конечностях были проведены эндоваскулярные вмешательства в подвздошных и бедренных артериях.
При этом нас самих поразили результаты. Восстановить магистральный кровоток на стопе при окклюзиях артерий голени, с использованием метода ангиопластики удалось у 93.1 % больных, при этом летальность равна — 0, и лишь у 3-х больных (1,64%) выполнены ампутации.
Причинами таких результатов является прежде всего коллективная работа группы врачей. И второй наиболее важной причиной является тщательное динамическое наблюдение и контроль за состоянием пациента.
Совсем недавно мы писали о том, что окклюзия артерий голени при сахарном диабете это не диагноз, а приговор. Как правило приговор к ампутации. В настоящее время мы можем с уверенностью сказать, что это не так. Помочь можно подавляющему количеству больных!
Диабетическая стопа
Причины диабетической стопы
Причинами развития синдрома диабетической стопы является поражение нервов (диабетическая невропатия), поражение периферических сосудов и инфекции, которые развиваются вследствие нарушенного кровоснабжения и иннервации стоп.
Симптомы диабетической стопы
Первые симптомы таких изменений могут быть различными: чувство жжения, «бегания мурашек», покалывания, онемения стоп.
Осложнения диабетической стопы
Для синдрома диабетической стопы (диабетической невропатии, нейропатии) характерно снижение всех видов чувствительности (например, болевой, температурной), что представляет большую опасность для больного в связи с возможностью возникновения не замечаемых вовремя микротравм. Такие травмы кожи могут возникать при хождении босиком, попадании в обувь посторонних предметов, ношении неправильно подобранной обуви, обработке ногтей, мозолей. Полученная микротравма будет очень плохо заживать из-за сниженного кровоснабжения. Кроме того, пораженный участок кожи невероятно привлекателен для бактериальной и грибковой флоры. Именно поэтому при сахарном диабете высок риск развития гангрены стопы.
Каждый больной должен быть знаком с комплексом профилактических мероприятий по уходу за ногами.
Содержите ноги в чистоте: ежедневно мойте их в теплой воде с мылом. Прежде чем опустить ноги в воду, проверьте ее температуру рукой, чтобы не обжечься. Вытирайте ноги полотенцем, но не растирайте их (между пальцами только промокайте).
Не подстригайте ногти (так вы можете пораниться, не заметив этого), а обрабатывайте пилочкой, опиливая край ногтя горизонтально (не вырезая уголки). Не пытайтесь обработать стопы (мозоли, ороговевшую кожу) острыми предметами (ножницами, бритвами и т.п.) и химическими веществами. Для этого нужно использовать пемзу, причем делать это регулярно.
При сухости кожи ног смазывайте их (но не межпальцевые промежутки) жирным кремом.
Никогда не ходите босиком, чтобы не подвергать ноги опасности возможной при этом травмы.
Не согревайте ноги с помощью электроприборов, грелки, батарей отопления. При сниженной чувствительности Вы можете получить ожог и не заметить этого. Для согревания ног используйте теплые носки или гимнастику.
Каждый день вы или ваши родственники должны осматривать ноги. Не забудьте осмотреть промежутки между пальцами. Подошвы стоп можно осмотреть с помощью зеркала. При любых заметных изменениях (вросший ноготь, уплотнения, трещина, язва) обращайтесь к врачу.
Каждый день меняйте носки или чулки. Носите только подходящие по размеру чулки или носки, без тугой резинки и грубых швов.
Обувь должна быть удобной и не натирать. Не носите обувь с узкими носами, на высоком каблуке и с перемычкой между пальцами. Прежде чем надеть ботинок, проверьте рукой, нет ли там складок, торчащих гвоздиков, трещин кожаной подкладки с неровными краями, а также случайно упавших туда мелких предметов.
Если вы поранились: царапины, ссадины и т.п. нужно обрабатывать специальными антисептиками (фурацилином, диоксидином) или перекисью водорода, после чего наложить стерильную повязку. Йод, зеленка, спирт и марганцовка противопоказаны из-за того, что ухудшают заживление ран, к тому же сами по себе могут вызвать ожог, а также окрашивать рану, скрывая происходящий процесс. Если повреждения не заживают, обязательно обратитесь к врачу.
Синдром диабетической стопы: комплексный подход к лечению
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
Статья посвящена комплексному подходу к лечению синдрома диабетической стопы
Распространенность и экономические аспекты
В XXI в. сахарный диабет (СД) стал ведущим неинфекционным заболеванием. Каждые 10 с в мире становится на 2 больных СД больше – это 7 млн в год. По мнению экспертов Всемирной организации здравоохранения, СД занимает 1-е место среди заболеваний, приводящих к инвалидности, и 3-е – по смертности [1–4].
Согласно исследованиям Эндокринологического научного центра (ЭНЦ), в России распространенность СД достигает 10–12 млн человек (7–8% населения страны). Наиболее высокая распространенность СД среди взрослого населения крупных городов. При этом соотношение мужчин и женщин – 1:3. В половине случаев СД 2-го типа выявляется на 5–7-м году от начала заболевания, и у 20–30% выявляются специфические осложнения: катаракта, ретинопатия, нефропатия, нейропатия, синдром диабетической стопы (СДС), ишемическая болезнь сердца, артериальная гипертония и др. [5–8].
СДС приводит к гнойно-некротическим поражениям стоп с последующей потерей нижних конечностей – к самой высокой инвалидизации. Окончательные цифры распространенности СДС в настоящее время неизвестны. Тем не менее установлено, что у 15% больных СД развиваются патологические изменения в стопах или голеностопном суставе [9–13].
В последние годы широко обсуждаются не только клинические, но и экономические, социальные аспекты профилактики и лечения СДС, методы клинико-экономического анализа и, прежде всего, учет всех затрат, связанных с лечением СДС [1, 14].
На 18-м конгрессе Международной федерации диабета (МФД) были представлены, в частности, данные о распространенности язвенных дефектов при СДС в странах Балканского региона – 7,5%. Диагноз СД впервые ставится во время хирургического вмешательства у 15–19% больных, подвергающихся ампутации. Специалисты МФД считают, что вероятная частота ампутаций при СД составляет 5–24 на 100 000 населения в год, или 6–8 на 1000 больных в год, а в эпидемиологически неблагоприятных регионах достигает 24 на 1000 больных в год. В России, согласно данным государственного регистра, эти показатели колеблются от 0,76 до 18,2 и в среднем составляют 6,4 случая на 1000 больных [3, 4, 11, 15].
Расходы на лечение СДС в развитых странах составляют около 12–15% от всех затрат на лечение СД, в развивающихся странах они могут составлять до 40% от общего объема финансовых ресурсов, выделяемых на СД. Подсчитано, что на проведение одной ампутации в зарубежных странах тратится более 10 000 долл. Общие затраты на лечение СДС в среднем составляют 13 179 долл. и меняются в зависимости от степени тяжести по классификации Wagner в пределах от 1892 долл. при I степени до 27 721 долл. при IV–V степени тяжести. Лечение СДС на фоне хронической артериальной недостаточности нижних конечностей обходится в 4,5 раза дороже, чем при сохранном периферическом кровотоке. Ежегодная стоимость лечения язвенных поражений стоп при СДС в США составляет 5 млрд долл. прямых медицинских затрат и 400 млн долл. косвенных медицинских затрат. Кроме того, в США зафиксировали, что 77% людей старше 75 лет после ампутации не способны вернуться в собственный дом и им нужна дополнительная помощь и поддержка социальных групп [8, 16–18].
Анализ работы отделения диабетической стопы ЭНЦ показал, что при своевременно начатой адекватной терапии СДС понижается риск хирургических вмешательств и тяжелых осложнений: у 98% больных с нейропатической инфицированной формой СДС можно избежать хирургического вмешательства; у 60% с нейроишемической формой – проведения ампутаций на уровне голени и бедра; у 25% с критической ишемией – предотвратить высокие ампутации на уровне бедра; на 50% уменьшить частоту образования язв стоп в группе высокого риска [4, 5, 13].
Летальность среди больных СД, перенесших высокую ампутацию конечности по поводу гангрены, в течение последующих 5 лет достигает 68%, в ближайшие 3 нед. – 22%, в течение года – 11–41%, через 3 года – 20–50%, через 5 лет – от 39–68%. Частота ипсилатеральных ампутаций через год после первой ампутации – до 24%, через 2 года – 30%, через 5 лет – 49% и контралатеральных ампутаций через год после первой ампутации – до 12%, через 2 года – 23%, через 5 лет – 28-51%. Рецидивы язв на стопах через 1, 3, 5 лет составили 44, 61, 70% соответственно. Рецидивирующие деструктивные поражения ухудшают проблемы лечения, реабилитации, социальной помощи, увеличивая экономические затраты [19–23].
Если распространенность СД, а соответственно и СДС будет увеличиваться с той же скоростью, что и сейчас, то к 2025 г. экономический ущерб составит от 213 до 396 млрд долл. в год. 75% прироста заболевания придутся на развивающиеся страны. По данным немецких исследователей, общая стоимость лечения больных СД в Германии составляет приблизительно 5 млрд. евро, а средняя стоимость лечения 1 пациента – 5000 евро в год. Ежегодные общие затраты в России на лечение нейроишемической формы СДС составляют 56,2 млн долл., при этом затраты на ампутации достигают 14,4 млн долл. [2, 5, 17].
По оценке главного экономиста Morgan Stanley Эльги Бартш, сочетание двух факторов – СД и ожирения – снизит среднегодовые темпы роста валового внутреннего продукта (ВВП) в странах Организации экономического сотрудничества и развития (ОЭСР) в 2015–2035 гг. с 2,3 до 1,8%, в странах БРИКС (Бразилия, Россия, Индия, Китай, Южно-Африканская Республика) – с 4,5 до 4,2%. Согласно прогнозам ОЭСР, среднегодовые темпы роста ВВП России составят 2,8%. При сохранении нынешнего уровня потребления сахара гражданами страны этот показатель снизится до 2%. Согласно результатам исследования, проведенного фармацевтической компанией «Ново Нордиск», «Инвестиции в лечение сахарного диабета в России», ежегодные прямые затраты, связанные с СД в России, составляют 12,5 млрд долл. США. При этом 42% объема этих средств расходуется на лечение осложнений, которые выявляются у 40–50% людей в момент постановки диагноза. Соответственно диагностика заболевания на ранних стадиях позволит российскому обществу сэкономить более 1,5 млрд долл. США из средств, выделяемых на здравоохранение [13].
Принципы терапии
По мнению большинства авторов, в лечении пациентов с синдромом диабетической стопы должны участвовать квалифицированные эндокринолог, гнойный хирург, сосудистый хирург, ортопед, специально обученный средний медицинский персонал, а комплексное лечение должно включать общие и местные методы (рис. 1) [24–26].
Тактика комплексного лечения зависит от формы заболевания [14, 15, 18, 19, 21, 27]. Мы, как и ряд специалистов, выделяем следующие клинические формы СДС.
1. Нейропатическая форма:
– без остеоартропатии;
– с остеоартропатией – «сустав Шарко».
2. Нейроишемическая форма с учетом других характеристик.
К общим принципам терапии пациентов с СДС относятся коррекция факторов риска, компенсация углеводного обмена и поддержание целевых показателей углеводного обмена, компенсация сопутствующих заболеваний, системная антибактериальная, антитромботическая, вазопротекторная терапия в сочетании с адекватным обезболиванием.
К местным принципам лечения относятся: обеспечение полной разгрузки пораженной области с помощью разгрузочного полубашмака, индивидуальной разгрузочной повязки, костыля, сложной ортопедической обуви, кресла-каталки; контроль раневой инфекции, заключающийся в первичной обработке раны и местном лечении раны с правильным выбором повязки в зависимости от фазы течения раневого процесса; хирургическое лечение гнойно-некротического очага стопы с закрытием ран и/или формированием культи пораженной стопы при помощи реконструктивных и пластических операций; восстановление магистрального артериального кровотока в сосудах нижних конечностей.
Перспективным является применение L-лизина эсцината в комплексном лечении язвенных и гнойно-некротических поражений при СДС. Эффективность препарата объясняется его противоотечным действием, связанным со снижением проницаемости сосудистой стенки и улучшением венозного оттока. L-лизина эсцинат обладает стабилизирующим действием на мембраны клеток, снижает активность лизосомальных ферментов, принимающих непосредственное участие в воспалительном процессе. Кроме того, препарат блокирует эффекты фосфолипазы А2, которая является ключевым веществом в развитии воспалительной реакции, связанной с повреждением мембран клеток различными факторами при ишемии, инфекции и травме. Стабилизация фосфолипазы А2 способствует снижению активности простагландинов, что также приводит к уменьшению воспалительного ответа. Доказано также влияние L-лизина эсцината на такие медиаторы воспаления, как гистамин, серотонин, которые выделяются из тромбоцитов, тучных клеток и создают основу для классической воспалительной реакции. Комплексный эффект препарата L-лизина эсцината апробирован в нейрохирургической, неврологической, травматологической практике, ангиологии и флебологии [26–31].
Мы регулярно применяем L-лизина эсцинат по 10 мл в разведении на 50 мл физиологического (0,9%) раствора внутривенно капельно в течение 10 дней у пациентов с нейропатической формой СДС в послеоперационном периоде, с трофическими язвами на фоне нейропатических отеков и у больных с язвами на фоне венозной недостаточности (СЕАР 2-3). Отмечаем благоприятное течение послеоперационного периода, более раннее уменьшение отеков, снижение болевого синдрома, нейропатических болей, заживление язв. Рекомендуем применение L-лизина эсцината для лечения язвенных и гнойно-некротических поражений при СДС в амбулаторной и стационарной практике.