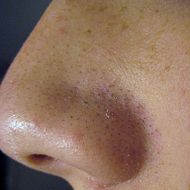
Что такое комедоны
Что такое комедоны
Комедоны
Комедоны — это доброкачественные новообразования (кисты), образующиеся в полости волосяного фолликула. Когда у пациента возникает гиперсекреция сальных желез, избыточное кожное сало, смешиваясь с отмершим и слущенным эпителием, скапливается в устьях волосяных фолликулов и образует комедоны. Подобные новообразования бывают двух видов — открытые и закрытые. Открытые имеют форму белесых узелков, а закрытые — это те самые угри с черными точками, известные каждому. Более склонны к образованию комедонов пациенты, имеющие жирную кожу или ее смешанный тип с широкими порами.
Большое значение в лечении заболевания имеет своевременное обращение к специалистам и правильный гигиенический уход.
Причины появления комедонов
В основе патогенеза данного заболевания лежит закупорка фолликулов кожи остатками слущенного эпителия, который, смешиваясь с частичками пыли, образует своеобразные пробки. Эти пробки не дают кожному салу выйти наружу, вследствие чего оно не выполняет своих истинных функций: не питает и не защищает. Кожа пациента становится грубой и сухой, а поры — расширенными. В устье фолликула кожное сало накапливается в совокупности с токсинами, которые в норме выводятся из организма через поры кожи. Нередко происходит присоединение бактериальной микрофлоры, так как в волосяном мешочке создаются прекрасные условия для ее размножения. Образуется достаточно густая по консистенции масса, выходящая из устья волосяного мешочка и образующая открытый комедон. При взаимодействии с кислородом содержимое комедона приобретает темный оттенок и образует на поверхности кожи «черные точки».
Существует также ряд причин, провоцирующих образование комедонов:
Вне зависимости от причин, вызывающих данное заболевание, следует понимать, что комедоны не являются косметическим дефектом. Это достаточно серьезная патология, требующая квалифицированной консультации специалиста и достаточно длительного лечения.
Симптомы комедонов
Первые признаки комедонов возникают задолго до того, как на коже появятся первые новообразования. Заметить подобные признаки не сложно даже невооруженным глазом. Кожа пациента приобретает нездоровый вид, становится серой и грубой. При пальпации можно обнаружить некоторую неровность кожи, на ощупь она становится бугристой и шероховатой.
Женщинам заметить первые «тревожные звоночки» проще, чем мужчинам. Это связано с использованием декоративной косметики. Представительницы прекрасного пола часто испытывают сильный психологический дискомфорт из-за ухудшения состояния кожи, особенно на лице. Это приводит к тому, что они пытаются всеми средствами и способами замаскировать косметические дефекты. Именно в этом случае признаки начинающихся комедонов становятся особенно заметны: косметика ложится на лицо не ровно, стекает или собирается комочками. Это связано с тем, что избыточное кожное сало создает своего рода пленку, препятствующую правильному взаимодействию косметики с кожей.
Следующий этап развития патологии — образование сначала закрытых, а в последствии и открытых комедонов. Такое состояние опасно тем, что комедоны являются благоприятной средой обитания для различных болезнетворных микроорганизмов. Присоединение вторичной инфекции может привести к различным воспалительным заболеваниям кожи и достаточно серьезным осложнениям (дерматит, пиодермия и т.д.).
Если у больного диагностированы комедоны, лечение стоит начать незамедлительно.
Диагностика и лечение комедонов
Диагностика заболевания не представляет особой сложности. Диагноз ставят на основании сбора анамнеза, опроса пациента и визуального осмотра. Пациенту требуются дополнительные консультации гастроэнтеролога и эндокринолога, так как нередко комедоны появляются на фоне различных хронических заболеваний желудочно-кишечного тракта, печени или эндокринных нарушений.
Лечение комедонов является комплексным и включает следующие мероприятия:
При проведении адекватной комплексной терапии прогноз заболевания благоприятный. Недопустимым является самолечение, которое может стать причиной развития достаточно серьезных осложнений. Ни в коем случае нельзя самостоятельно выдавливать комедоны! При домашнем удалении новообразований после заживления остаются рубцы, возникает воспаление, присоединяется инфекция. У пациента появляются гнойничковые высыпания, и развивается пиодермия. Такие состояния плохо поддаются лечению.
Комедоны: почему они появляются и какие методы коррекции существуют?
Skinconsult ai
Чего хочет твоя кожа?
Что такое комедоны
Комедонами называют подкожные высыпания, возникающие вследствие образования сальных пробок, состоящих из излишков себума (кожного сала), ороговевших клеток кожи и внешних загрязнений. Такие пробки забивают собой поры и сальные протоки, образуя черные и белые угри.
Сами по себе комедоны относятся к невоспалительным высыпаниям. Однако при недостаточном или неправильно подобранном уходе по типу кожи, внутри комедонов размножаются бактерии акне, которые провоцируют воспалительные изменения в порах.
Так как поры расположены по всей поверхности тела, то комедоны могут возникать как на лице, так и на других частях тела. Самые распространенные места для их локализации – области с наиболее активной работой сальных желез и расширенными порами: Т-зона (лоб, нос, подбородок), плечи, спина, грудь.
Виды комедонов
Выделяют два вида комедонов, в зависимости от глубины их возникновения:

Причины возникновения комедонов
Среди основных причин возникновения комедонов врачи-дерматологи выделяют:
Как избавиться от комедонов при помощи салонных процедур
Чтобы сократить наличие черных точек и белых подкожных угрей, можно обратиться к специалисту в области дерматологии и косметологии для проведения профессиональных процедур. Салонный уход подбирается индивидуально врачом-дерматологом или косметологом согласно типу, потребностям и состоянию кожи на момент обращения пациента. Важно помнить, что эстетические процедуры не заменяют, а дополняют домашнюю корректирующую бьюти-рутину: регулярное очищение, эксфолиация (отшелушивание рогового слоя кожи), увлажнение и применение себорегулирующих средств помогут жирной коже оставаться чистой и здоровой.
Какие салонные процедуры помогут минимизировать высыпания:

Домашний уход за жирной кожей, склонной к появлению высыпаний
Алгоритм домашнего ухода за жирной проблемной кожей должен включать в себя следующие обязательные этапы:
Что такое комедоны
Акне — хроническое заболевание кожи, проявляющееся высыпаниями на коже лица и туловища.
Акне возникает в результате закупорки и/или воспаления т.н. пилосебацейных комплексов (состоящих из волосяных фолликулов и сальных желез).
Формы акне
Различают следующие формы акне в зависимости от типа морфологических элементов, их количества, локализации (лицо, туловище, волосистая часть головы), наличия рубцов (постакне) и кист:
Причины возникновения акне
Акне встречается среди всех возрастных групп, поражая 85% подростков и 12% взрослых женщин.
В патогенезе ведущую роль играют:
В развитии акне также имеют значение нейроэндокринные факторы (гормональные) и генетическая предрасположенность.
Симптомы
На коже лица, ушных раковин, волосистой части головы, спины и грудной клетки формируются комедоны, папулы, пустулы, папуло-пустулы, узлы (кисты).
В исходе тяжело протекающего акне формируется постакне (пятна, рубцы).
Стадии протекания
Выделяют легкую, среднюю и тяжелую степени активности акне.
Лечение акне
Лечение акне зависит от степени тяжести:
Альтернативной терапией у женщин со средней и тяжелой степенью акне являются оральные контрацептивы (есть ограничения), антиандрогены, спиронолактон.
Системные кортикостероиды используются у пациентов с тяжелым воспалительным акне.
К косметическим способам коррекции акне относятся:
Преимущества различных методик лечения
Наружная терапия. Местные препараты (бензоилпероксид, ретиноиды) помогают контролировать легкую и среднюю степень акне.
Местные антибиотики позволяют быстро локально снять воспаление и избежать постакне.
У местных препаратов нет системного воздействия на организм, однако не все из них можно применять беременным и кормящим женщинам (не проводились соответствующие исследования по их безопасности).
Местные препараты (особенно местные ретиноиды) должны назначаться врачом во избежание возникновения побочных реакций.
Системная терапия. Оральные контрацептивы, антиандрогены, спиронолактон. Предназначены только для женщин. Препараты позволяют снизить активность работы сальной железы и уменьшить ее воспаление. Антиандрогены при длительном курсе (6-12 месяцев) терапии позволяют добиться стабильного эффекта.
Системные антибиотики обеспечивают быстрый эффект, выраженный в виде исчезновения воспалительных элементов, и предупреждают развитие новых акне.
Системные ретиноиды используются более 30 лет и одобрены FDA для лечения тяжелого акне. Изотретиноин (ретиноид для системной терапии) улучшает течение акне за счет снижения продукции себума, ингибируя рост Cutibacterium acne и уменьшая формирование комедонов. По данным Американской академии дерматологии, эффективность терапии при соблюдении режима и доз терапии составляет 80-90%. Использование изотретиноина также снижает симптомы депрессии у пациентов. Препарат необходимо принимать длительно, лечение сопровождается развитием побочных эффектов (чаще всего наблюдается сухость губ, слизистых глаз и носа). Пациентам с тяжелым акне требуется подбор дозы изотретиноина. Пациентам со средней степенью акне можно рекомендовать режим низких доз препарата для уменьшения побочных эффектов и обеспечения комфорта на время терапии. Лечение изотретиноином требует наблюдения врача и дополнительного обследования. Повторный курс проводится редко — как правило, не ранее 5 месяцев после окончания предыдущего курса.
Как происходит лечение акне в клинике Рассвет?
Рекомендации дерматолога Рассвета пациентам с акне
Кузьмина Татьяна Сергеевна
дерматолог, к.м.н.
Что такое комедоны
Борьба с прыщами и черными точками в домашних условиях часто приводят к нежелательным результатам, сопровождается воспалениями и инфицированием поврежденных участков. Простое удаление образований путем давления не имеет ничего общего с механической чисткой лица, которая проводится профессиональными косметологами и подразумевает выполнение целого ряда действий, а результат — чистая и здоровая кожа лица без нежелательных последствий.
Что значит механическая чистка?
Ручная, мануальная или механическая чистка кожных покровов лица представляют собой простейшую косметологическую процедуру, нацеленную на глубокое очищение кожных покровов. Проводится руками или базовыми металлическими приборами (например, ложкой Уно). Предназначена для борьбы с прыщами, черными и белыми точками. Сопровождается неприятными ощущениями, однако является весьма эффективным способом решения обозначенных проблем.
Показания
В каких случаях будет уместно осуществление механической чистки? Процедура показана для удаления черных и белых угрей, акне, жировиков. Оказываемое воздействие повышает тонус кожи, устраняет выраженные ее дефекты, проводится при повышенной жирности и расширенных порах. Процедура рекомендована исключительно для нормальной и жирной кожи пациентам в возрасте от 18 лет любого пола.
Алгоритм процедуры
Механическая чистка лица по продолжительности занимает порядка 40-50 минут. Выполняемое мастером воздействие представлено следующим перечнем манипуляций:
Чистки лица ложкой Уно
Средняя частота выполнения манипуляций для нормальной кожи — раз в месяц, для жирной — примерно раз в 10-12 дней. Сухая кожа, как правило, не нуждается в подобном воздействии, при необходимости обработка осуществляются не чаще одного раза в 30-45 дней.
Рекомендации по реабилитации
Правильный уход за лицом после механической чистки лица является залогом скорейшего восстановления и профилактики возможных осложнений. В норме период реабилитации длится до 2-3 дней, после этого визуальные побочные эффекты полностью исчезают.
Основные мероприятия направлены на дезинфекцию и регенерацию кожи. Для этого 2-3 раза в сутки следует обрабатывать проблемные участки при помощи антисептиков без спирта, наносить лечебные маски на основе глины. Они уменьшают воспаления, сужают поры, убирают излишки кожного сала.
Кроме того, после процедуры следует соблюдать определенные ограничения. Так, не рекомендуется:
По возможности необходимо получить у косметолога индивидуальные рекомендации по ведению реабилитационного периода.
Осложнения и способы их лечения
Механическая чистка относится к категории агрессивных процедур и в большинстве случаев сопровождается побочными эффектами. Наблюдаются они в течение 2-3 дней, выражаются в покраснении кожи и отечности, не требуют специфического лечения. Если за указанный период негативная реакция не проходит самостоятельно или выражается несколько иначе, необходимо обратиться к косметологу за дополнительной консультацией или принять меры первой помощи на дому во избежание усиления осложнений. В каждом конкретном случае существуют собственные рекомендации:
Восстановление по дням
Противопоказания
Несмотря на то, что процедура проводится вручную и не требует применения специфической техники или препаратов, она все же имеет определенные противопоказания. Среди них числится:
Что такое комедоны
Что такое комедогенная косметика? Вред и техника применения
На сегодняшний день индустрия товаров по уходу развивается с невероятной скоростью. Это удобно тем, что вы можете подобрать товар, идеально подходящей вашей коже. Но иногда желания покупателя не совпадают с тем, что предлагает продавец. Например, в последнее время многие говорят о комедогенности некоторых средств по уходу за кожей и декоративных продуктов.
Очень редко производители указывают на упаковке продукта его побочные действия, поэтому женщины часто удивляются, почему новый крем вызвал высыпания. Часто прыщи появляются от декоративной косметики, которая достаточно плотно закрывает поры и делает кожу рельефной. Давайте более подробно рассмотрим, что такое комедогенная косметика. Чем быстрее вы узнаете все нюансы данного типа товаров, тем быстрее избавитесь от определенных проблем с кожей.
Чем вредна комедогенная косметика?
На самом деле не факт, что продукт, состоящий из комедогенных ингредиентов, будет вызывать прыщи и черные точки. В данном случае многое зависит от особенностей вашего организма и типа кожи. Некоторые женщины длительное время пользуются комедогенной косметикой, не имея никаких проблем с кожей. Если у вас кожа жирная или комбинированная, в состав продукта, который вы покупаете, стоит вчитываться особенно тщательно.
Как избежать появления прыщей после использования комедогенной косметики?
Чаще очищайте лицо, чтоб меньше времени на поверхности кожи находилось кожное сало. Вам нужно обратить внимание на то, что умываться нужно не только для того чтоб снять макияж, но и чтоб убрать жирный блеск. Если вы регулярно будете очищать и дезинфицировать кожу, никакие комедоны страшны вам не будут. Косметологи говорят, что из декоративной косметики самыми комедогенными считаются пудры, румяна и бронзеры. Наверняка от использования этих продуктов на каждый день вы сможете отказаться. Используйте легкий ВВ-крем, который лишь слегка покрывает кожу, делает ее ухоженной и на закупоривает поры.
Какие ингредиенты, используемые в создании косметики, являются комедогенным?
Косметические продукты, которые обладают самым сильным комедогенным свойством:
1. Крем для рук. Наверняка в рекламе хорошего крема для рук вы слышали о том, как он прекрасно защищает от жестокой воды, холода и перепадов температуры. На самом деле в процессе создания такого крема используется огромное количество комедогенных ингредиентов. Но проблемной является то, что при нанесении крема на руки перед сном, большая его часть остается на лице. Потом у вас появляются высыпания, а вы не можете понять причину. Конечно, не стоит отказываться от качественных защитных кремов, но на ночь постарайтесь выбирать что-то более легкое.
2. Бальзам для волос. Главной особенностью этого продукта является защита волос. Бальзам нежно обволакивает ваши волоски, создавая защитную пленку. Когда небольшое количество бальзама нечаянно попадает на ваш лоб, сразу же появляются прыщики. Поэтому тщательно следите за процессом мытья головы, чтоб в дальнейшем не навредить своей коже. Можете заменить бальзам маской из натуральных ингредиентов.
3. Гель для душа. Из рекламы мы часто слышим, насколько хорош конкретный гель для душа и как долго можно наслаждаться мягкостью и гладкостью кожи после его применения. За счет чего появляется такой эффект? За счет комедогенных ингредиентов. Ни в коем случае не умывайтесь гелем для душа и при возможности вообще смените его на обычное туалетное мыло.
4. Румяна и бронзеры. Не только косметика по уходу может вызывать появление прыщей и черных точек. Обратите внимание при помощи каких декоративных косметических продуктов вы подчеркиваете свои достоинства и скрываете недостатки. Многие женщины в своем ежедневном макияже используют румяна и бронзеры, ведь это прекрасная возможность сделать красивый контур лица и подчеркнуть скулы. Но красный пигмент, который используется в этих косметических продуктах, вызывает появление прыщей и черных точек.
— Вернуться в оглавление раздела «Дерматология»
Что такое комедоны
Микробиом пациентов с акне уже долгое время находится под пристальным вниманием ученых. И не зря — исторически одной из основных причин заболевания считались Cutibacterium (ранее Propionibacterium) acnes, поэтому многие подходы к терапии были направлены на их «полную» элиминацию, наряду с которыми «доставалось» и всем остальным. Однако с развитием технологии секвенирования ДНК выяснилось, что C. acnes являются абсолютно естественными жителями человеческой кожи и основными обитателями пилосебацейных единиц как у здоровых людей, так и у людей с акне — перерабатывая себум, они способствуют высвобождению жирных кислот, формирующих защитную кислотную мантию кожи. Вопрос оказался не совсем в абсолютных количествах, а в преобладающих подвидах.
В настоящее время зависимости от последовательности генов и липазной активности выделяют три филотипа C. acnes: I, II, и III, а среди I филотипа существуют также дополнительные разделения на IA (также подразделяющиеся на IA1 и IA2), IB (IB-1, IB-2, IB-3) и IС. Филогруппы C. acnes различаются между собой по вирулентности, биохимическим и иммунологическим характеристикам, что обусловливает их участие в патогенезе определенных заболеваний. Многочисленные исследования показали, что у пациентов с акне преобладает IA1 филотип (также при различных формах заболевания могут активироваться C. acnes IB и III филотипов), он же ответственен за тяжесть заболевания, а вот у здоровых пациентов наиболее распространен II филотип.
Для акне-ассоциированных филотипов C. acnes характерны определенны отличия — они стимулируют выработку провоспалительных цитокинов ИФ-γ и ИЛ-17, предположительно, запуская как CD4 Тh1, так и Тh17 иммунный ответ. В то же время, филотипы C. acnes, свойственные здоровой коже, индуцируют выработку ИЛ-10, обладающего противовоспалительными свойствами. Кроме того, для акне-ассоциированных филотипов характерны более высокие уровни экспрессии адгезионного протеина, в то время как «здоровые» филотипы отличаются более высокой экспрессией гидролазы. Возможно, C. acnes экспрессируют на своей поверхности различные антигены, что объясняет повышение уровня ИЛ-17 у пациентов с акне под влиянием акне-ассоциированных штаммов C. acnes. Кроме того, у пациентов с акне, C. acnes чаще формируют биопленки в сально-волосяных комплексах, что обуславливает резистентность микроорганизмов к терапии.
Биопленки — это одна из двух форм существования микроорганизмов, вторая, наиболее распространенная, — состояние свободно передвигающегося «планктона». Биопленки же представляют собой сложные фиксированные сообщества, часто полимикробные, которые окружены самосекретирующейся внеклеточной полисахаридной матрицей. Матрица биопленки способствует оптимальному использованию питательных веществ и защищает микробы от иммунной системы организма-хозяина и антибиотиков. Таким образом, внутри биопленочной матрицы клетки C. acnes более устойчивы к суровым условиям окружающей среды, чем свободно плавающие «планктонные» клетки. Показано, что связанные с акне филотипы C. acnes более склонны образовывать биопленки, чем «здоровые» филотипы.
В недавнем исследовании американские ученые изучили интересный вопрос — как коррелирует наличие биопленок C. acnes с развитием невоспалительных и воспалительных форм акне. В своей работе они изучили микробиом 13 взрослых пациентов (возраст 18–40 лет) с легкой и средней степенью акне, имеющих одновременно и комедональные (преимущественно закрытые комедоны), и воспалительные элементы. Всего было исследовано 39 образцов кожи — из областей поражения и со здоровых участков.
Наличие биопленок выявлено в 23% образцов, из которых 77,8% были собраны с акне-элементов и 22,2% со здоровой кожи. Интересным открытием стало то, что наиболее часто биопленки обнаруживались в комедонах (71,4% из положительных на биопленку образцов, взятых из областей акне-элементов), а в воспалительных папулах — реже (28,6% образцов).
Авторы предполагают, что способность биопленок противостоять защитным реакциям организма-хозяина может быть одной из причин более широкой распространенности комедонов, чем воспалительных элементов акне. Также было отмечено, что микробиом комедонов имеет самое высокое среднее альфа-разнообразие микроорганизмов среди всех образцов и что присутствие в них бактерий рода Staphylococcus значительно выше, чем в образцах микробиома здоровой кожи и воспалительных элементах акне.
Основным ограничением исследвания является малое количество участников — их недостаточно, чтобы делать значимые выводы. Однако интересной идеей является то, что биопленки не являются настолько распространенным явлением, как считалось раньше и, более того, менее типичны для более тяжелых воспалительных форм. Подтверждение этой мысли требует более масштабных исследований.
Что касается практических выводов, исследование подтверждает, что вопрос восстановления нормального микробиома кожи при комедональных формах акне имеет действительно важное значение и может дать более перспективные положительные эффекты, чем использование антибактериальных и антисептических препаратов.
Комедон
Комедон (новолат. acne comedonica ) — вид кисты, образующийся при закупорке устья волосяного фолликула роговыми массами (опущенным эпителием в смеси с густым салом).
Комедоны бывают закрытыми (белые угри) и открытыми (чёрные угри).
Закрытые комедоны — это белесые папулы диаметром 1—2 мм, лучше всего заметные при растягивании кожи. При сдавливании такого комедона его содержимое выделяется с трудом. Закрытые комедоны часто воспаляются с образованием пустул и узлов.
В случае открытых комедонов устья волосяных фолликулов расширены и закупорены роговыми массами подобно пробке. Чёрную окраску пробке придаёт меланин — продукт окисления тирозина. При сдавливании из открытых комедонов легко выделяется содержимое; воспаляются они редко.
Содержание
Профилактика и лечение
См. также
Примечания
Ссылки
Полезное
Смотреть что такое «Комедон» в других словарях:
комедон — сущ., кол во синонимов: 2 • киста (15) • угорь (6) Словарь синонимов ASIS. В.Н. Тришин. 2013 … Словарь синонимов
комедон — (лат. comedo, comedonis обжора; син. угорь черный) сальная пробка в устье волосяного фолликула, состоящая из жира, роговых чешуек и пыли, имеющая вид черной точки … Большой медицинский словарь
Комедон (Comedo, Множ. Comedones) — см. Угорь черный. Источник: Медицинский словарь … Медицинские термины
Далацин — Действующее вещество ›› Клиндамицин* (Clindamycin*) Латинское название Dalacin АТХ: ›› G01AA10 Клиндамицин Фармакологическая группа: Линкозамиды Нозологическая классификация (МКБ 10) ›› N76 Другие воспалительные болезни влагалища и вульвы Состав… … Словарь медицинских препаратов
комедокарцинома — (comedocarcinoma; комедон + карцинома) см. Рак угревидный … Большой медицинский словарь
Комедокарцино́ма — (comedocarcinoma; Комедон + Карцинома) см. Рак угревидный … Медицинская энциклопедия
Угорь Черный (Blackhead) — пробка, образованная из секрета сальных желез и кератина в наружных отверстиях выводных протоков сальных желез, открывающихся в коже. См. также Угри. Медицинское название: комедон (comedo). Источник: Медицинский словарь … Медицинские термины
Перхоть — Перхоть синдром, характеризуемый высокой скоростью чешуйчатого отслоения частиц кожи на протяжении сравнительно долгого времени. Чаще всего встречается на коже головы, покрытой обильным волосяным покровом. Содержание 1 Причины возникновения … Википедия
киста — атерома Словарь русских синонимов. киста сущ., кол во синонимов: 15 • атерома (2) • атеромато … Словарь синонимов
угорь — акне, угрь, бугорок Словарь русских синонимов. угорь сущ., кол во синонимов: 6 • акне (2) • бугорок … Словарь синонимов
Открытые и закрытые комедоны: базовая информация для специалистов
Угревая болезнь на протяжении многих лет занимает лидирующие позиции среди самых распространенных дерматологических патологий. В среднем, около 85-95% подростков и 25% людей старше 25 лет сталкиваются с этой проблемой. Неприятная дерматологическая патология не только в значительной степени ухудшает внешний вид пациента, но и влияет на его психологическое состояние. К дерматокосметологам практически ежедневно обращаются пациенты с этой проблемой, и для того, чтобы эффективно с ней бороться, прежде всего, необходимо понимать физиологию главного проявления угревой болезни – комедонов. estet-portal.com подготовил для специалистов всю необходимую информацию.
Открытые и закрытые комедоны: виды, причины, профилактика
Комедоны – это вид кисты, которая образуется при закупорке устья волосяного фолликула слущенным эпителием кожи вместе с кожным салом. Именно они являются главным проявлением угревой болезни и крайне неприятной косметологической проблемой.
Возникают комедоны, зачастую, на фоне нарушения нервной и гормональной регуляции функции сальных желез.
Виды комедонов на коже: открытые и закрытые комедоны
Механизм образования открытых комедонов следующий: в волосяных фолликулах, кроме кожного сала, скапливаются омертвевшие клетки эпидермиса, пыль, а также частицы косметических средств. Они закупоривают фолликул, а в месте выхода этой пробки на поверхность ее верхний слой окисляется под влиянием кислорода, в результате чего, она изменяет свой внешний вид и выглядит как черная точка. Именно это и есть открытый комедон – наименее травматичный и опасный вид комедонов. Закрытые комедоны, в свою очередь, остаются под слоем кожи, так как не имеют выхода. Выглядят они как небольшие узелки белого цвета, возвышающиеся над поверхностью кожи. В закрытых комедонах могут возникать воспалительные процессы, переходящие в фурункулы и абсцессы, и оставляющие после себя рубцы и неровности кожи, избавиться от которых очень сложно.
Причины образования открытых и закрытых комедонов
Среди основных причин, провоцирующих возникновение открытых и закрытых комедонов на коже, можно выделить:
Основные методы профилактики образования комедонов
Как известно, проблему всегда намного легче предотвратить, чем потом ее лечить. Это же касается и комедонов. Среди основных методов профилактики открытых и закрытых комедонов на коже можно рекомендовать пациенту:
Правильный уход за кожей и своевременное посещение косметолога – это лучшая профилактика образования комедонов на коже.
Черные точки и комедоны: стираем их с лица
С такой напастью, как комедоны, сталкиваются 9 девушек из 10. Технически комедон — это устьице волосяного фолликула, в котором скопились слущенные клетки кожи и избыток кожного сала. Закрытые комедоны мы видим как неровности на коже, бугорки, которые обычно не причиняют особо никакого дискомфорта.
А вот открытые комедоны — те самые противные «черные точки» — возникают при окислении сальной пробки и попадании в нее пыли и грязи. Они имеют свойство воспаляться, да и выглядят неприятно. Как же бороться с этим? Для каждой причины возникновения — свой рецепт, рассказываем.
SOS сигнал от кожи
Комедонами кожа может вам сигнализировать о злоупотреблении косметикой или о недостатке очищения в принципе. Пересмотрите свой уход, главная цель — правильно определить тип кожи и подобрать очищение в соответствии с ним. А также внимательно читайте составы препаратов: при склонности к комедонам нужно избегать минеральных масел и силиконов. Также советуем изучить корейский опыт по этой теме: кореянки к вопросу демакияжа и очищения подходят очень ответственно!
Погрешности в питании
Комедоны «любят» сладенькое, жирное, соленое, копченое, а также алкоголь и кофе. При таких нарушениях диеты закрытые, незаметные комедоны легко превращаются в черные точки и портят нам внешность. Первый совет косметологов в такой ситуации: наладить питание и добавить в свой рацион продукты, которые улучшают состояние кожи: грецкие орехи, богатые цинком и селеном, зеленые овощи и фрукты — в их составе огромное количество клетчатки, за которую спасибо скажет кишечник, и цельнозерновые крупы — источник витамина Е.
Стресс
Как ни удивительно, но это супер-частотная причина появления комедонов. Гормон кортизол, который бурлит в организме в ответ на стресс, усиливает выработку кожного сала — и привет, украшение на утро обеспечено!
Здесь помогут техники глубокого расслабления, например, флоатинг — погружение в бассейн с концентрированным раствором магниевой соли. Периодическая сенсорная перезагрузка в сочетании с расслаблением всего тела — отличный способ существенно снизить влияние стресса на организм. А также травяные чаи с валерианой или мятой, эфирное масло лаванды.
Плохая экология
Черные точки — это та дань, которую мы платим цивилизации. Пыль, грязь и выхлопные газы впечатываются в поры и способствуют формированию темной пробки комедона. Здесь помогут регулярное качественное очищение и увлажнение, с которыми отлично справляется корейская уходовая косметика, — это именно то, на что она заточена.
Гормоны
Granted Pelle, Очищающий крем (дезинкрустант) — 2200 руб., L’Oreal Paris, маска-скраб Магия глины — 650 руб., LA ROCHE-POSAY, Effaclar gel — 900 руб., GARNIER, «Чистая Кожа Актив» — 359 руб.
С комедонами мы знакомимся в подростковом возрасте, но частенько они напоминают о себе и в период беременности, и в менопаузу — то есть в тех ситуациях, когда гормональный фон женщины резко и кардинально меняется. С этим сложно что-то сделать, но поддержать состояние кожи нам вполне по силам. Здесь помогут мягкие очищающие средства, которые разрушают поверхность сальной пробки и растворяют загрязнения в ней.
Комедоны не единственная напасть. Часто они идут в комплекте в другой проблемой: Лунные кратеры на лице: как сузить расширенные поры.
Причины появления и лечение комедонов
В переводе с латинского языка «комедоны» означают «обжоры» и представляют собой косметический дефект лица в виде кожного заболевания, при котором происходит закупорка пор кожных покровов. Такое заболевание не несёт серьёзной опасности для здоровья человека, однако может довольно сильно испортить эстетический вид кожи лица. В этом материале мы расскажем нашим читателям, что собой представляют комедоны и как с ними правильно бороться.
Что необходимо знать каждому человеку о комедонах
Фактически комедоны — это аналог угревой сыпи, причём оба этих заболевания имеют схожий механизм возникновения. Волосяные луковицы человеческого организма благодаря работе сальных желез накапливают специальный жировой секрет, при помощи которого из пор кожных покровов выводится грязь, а также ороговевшая кожа. В некоторых случаях сальные железы начинают очень сильно вырабатывать этот секрет, и тогда он начинает скапливаться в порах кожных покровов, в результате чего происходит их закупоривание. Довольно часто комедоны возникают на определённых участках кожи лица, например лбе, носу или подбородке. Однако в том случае, если сальные железы работают чересчур интенсивно, они могут появляться и на других участках тела, например ногах или спине.
Как мы уже отмечали ранее, чаще всего возникновение комедонов не несёт опасности для человеческого здоровья, однако может серьёзно испортить внешний вид. А это уже в свою очередь может негативно влиять на личную жизнь и коммуникативность человека, так как при наличии сильного поражения комедонами у многих людей появляются комплексы, неуверенность в собственных силах и развивается хроническое депрессивное состояние.
Типы и виды комедонов, возникающих на коже человека
Современная медицина делит комедоны на две отдельные группы:
1. Открытые комедоны. По своему внешнему виду открытие комедоны представляют собой чёрные точки, появляющиеся на коже. Они называются открытыми, потому что грязь и жир, присутствующие в порах кожных покровов, напрямую контактируют с воздухом. прямого контакта с воздухом сальный секрет проходит процесс окисления и получает чёрный цвет. Такие комедоны довольно распространены и встречаются практически у каждого человека, но при этом данные кожные образования практически не вызывают осложнений.
2. Закрытые комедоны. Комедоны этого типа возникают в том случае, если по причинам сальный секрет, присутствующий в поре, не может найти выход из пор кожи. В результате этого начинает происходить скопление секрета под кожей, при этом визуально такие скопления представляют собой бугорки на коже, имеющие головку белого цвета.
При наличии таких комедонов сало, присутствующее в поре, не получает контакта с кислородом и поэтому не окисляется. Стоит отметить, что в случае наличия у человека низкой гигиены, в сальном секрете, скопившемся в поре и не имеющем выхода, может происходить развитие бактерий, что в итоге вызывает воспалительный процесс.
По каким причинам могут возникать комедоны
Очень часто лечение комедонов собственными силами не приносит положительного эффекта или человеку просто удаётся снять воспалительный процесс, который через определённый промежуток времени возникает снова. Происходит это того, что для правильного лечения этого кожного заболевания необходимо выявить причины их возникновения. И только зная, по каким причинам на коже происходит возникновение комедонов, можно назначать эффективное лечение. По исследованиям современной медицины, комедоны могут возникать по следующим причинам:
Наиболее сложной для лечения является наследственность, и в том случае, если комедоны присутствовали у родителей, то, скорее всего, данная проблема будет присутствовать и у их детей. И поэтому при наличии фактора наследственности необходимо большое внимание уделять профилактическим действиям по предотвращению появления на коже этого заболевания.
Как правильно лечить комедоны
На данный момент медицина проводит лечение этого заболевания кожи несколькими различными способами:
Столкнувшись с появлением на лице комедонов, необходимо помнить о том, что выдавливать их самостоятельно не рекомендуется, так как это может стать причинения занесения в них различных инфекций и болезнетворных бактерий. При этом стоит помнить, что проведение чистки лица в салонах — это процедура безопасная, так как все действия в этом случае проводятся не с помощью рук, а специальными средствами и инструментами, которые абсолютно стерильны. Кроме того, перед тем, как начать процесс чистки, лицо пациента распаривается, что позволяет расширить поры, после чего используют различные средства для очищения кожи.
Одним из наиболее эффективных способов очистки кожи от комедонов считается процедура ультразвуковой чистки. Во время проведения такой чистки на кожу пациента выполнятся воздействие ультразвуком, который может преодолеть любые барьеры и эффективно очищает поры от загрязнений и присутствующего в них сального секрета. При этом стоит отметить, что важнейшими преимуществами этой косметологической процедуры является то, что она полностью безболезненна и безопасна для здоровья. Во время процедуры ультразвуковое воздействие выполняет расщепление комедонов и чёрных точек, после чего они выводятся из кожи.
Лечение комедонов с помощью медикаментозных средств
Начиная лечение этого заболевания с помощью медикаментозных средств, пациенту необходимо чётко понимать, что любые медицинские препараты являются очень сильными веществами, которые далеко не всегда оказывают на человеческий организм положительное влияние. Именно поэтому лучше всего перед тем, как начать лечение комедонов с помощью медикаментов, следует пройти медицинское обследование и получить рекомендации врача по медицинским препаратам. Связано это с тем, что если неправильно использовать медицинские препараты, то можно нанести вред своим кожным покровам.
Лечение при помощи косметологических средств
По своему воздействию на организм косметологические средства чуть менее эффективны, чем медицинские препараты, зато они могут применяться без консультации у врача. Помимо этого, такие вещества не имеют таких сильных побочных эффектов, как медикаментозные препараты. Одним из лучших средств, помогающих эффективно очищать кожу от комедонов, считается голубая глина, которая имеет высокие обеззараживающие и очищающие свойства. Маски, изготовленные на основе этой глины, помогают проводить качественное очищение кожи, а также хорошо борются с воспалительными процессами на кожных покровах и снижают количество комедонов. Помимо этого, для борьбы с комедонами можно использовать косметологические вещества, содержащие в своём составе различные эфирные масла, например, масло чайного дерева. Однако решив использовать эфирные масла для избавления собственной кожи от комедонов, необходимо помнить о том, что использовать их в чистом виде нельзя, так как они могут нанести сильные ожоги кожным покровам.
Что такое комедоны
Акне является самым распространенным заболеванием кожи подростков и поражает до 80—90% молодых людей. Акне не является опасным для жизни заболеванием, однако локализация процесса на видимых участках кожи может существенно повлиять на социальную и психологическую адаптацию личности. Несмотря на значительные успехи в терапии акне, проблема совершенствования лечения остается актуальной. Даже при нетяжелых формах заболевания, но при выраженной социальной дезадаптации, уже в начале лечения необходимо отдавать предпочтение комплексным наиболее эффективным комбинированным методам. Цель исследования — сравнить эффективность и безопасность препаратов Азелик (15% гель азелаиновой кислоты), Клиндовит (1% гель клиндамицина), Клензит (0,1% гель адапалена) в комплексной терапии больных акне легкой и средней степени тяжести. Материал и методы. Проведено открытое сравнительное исследование продолжительностью 6 нед, в котором приняли участие 386 пациентов с папулопустулезной формой акне легкой и средней степени тяжести. Для оценки эффективности проводимой терапии описывали дерматологический статус, определяли дерматологический индекс качества жизни (ДИКЖ) до и после терапии. Результаты и выводы. Полученные клинические результаты показали высокую терапевтическую эффективность комплексных схем лечения: Клиндовит + Азелик в лечении папулопустулезной формы акне легкой и средней степени тяжести с преобладанием пустул; Азелик + Клензит в лечении папулопустулезной формы акне легкой и средней степени тяжести с преобладанием папул. Эти схемы могут быть рекомендованы для практического применения в амбулаторной сети. При длительном применении указанных комплексов наружной терапии серьезные побочные эффекты не были отмечены, результаты субъективной оценки больными убедительно продемонстрировали высокий уровень безопасности и хорошую переносимость. При проведении комбинированной терапии статистически значимо улучшается ДИКЖ пациентов.
ФГБУ «Кемеровская государственная медицинская академия», Кемерово, Россия, 650029
ФГБУ «Кемеровская государственная медицинская академия», Кемерово, Россия, 650029
ФГБУ «Кемеровская государственная медицинская академия», Кемерово, Россия, 650029
ГБУЗ Кемеровской области «Кемеровский областной клинический кожно-венерологический диспансер», Кемерово, Россия, 650025
ГБУЗ Кемеровской области «Кемеровский областной клинический кожно-венерологический диспансер», Кемерово, Россия, 650025
ГБУЗ Кемеровской области «Кемеровский областной клинический кожно-венерологический диспансер», Кемерово, Россия, 650025
ГБУЗ Кемеровской области «Кемеровский областной клинический кожно-венерологический диспансер», Кемерово, Россия, 650025
ГБУЗ Кемеровской области «Кемеровский областной клинический кожно-венерологический диспансер», Кемерово, Россия, 650025
БУЗ «Поликлиника УВД», Кемерово, Россия, 650099
МБУЗ «Детская городская поликлиника №16», Кемерово, Россия, 650065
Акне является самым распространенным заболеванием кожи подростков, которым страдают до 80—90% молодых людей. Хотя акне и не является опасным для жизни заболеванием, однако локализация процесса на видимых участках кожи может существенно повлиять на социальную и психологическую адаптацию личности. Тем более, что 74,8% пациентов с акнеформными поражениями кожи относятся к возрастной группе старше 18 лет [1]. В последнее время некоторые исследователи отмечают тенденцию к «взрослению» акне. У 12% женщин и 3% мужчин заболевание длится в среднем до 44 лет [2, 3].
Несмотря на многочисленные исследования патогенеза акне, до сих пор нет полной ясности. По современным представлениям, возникновение акне связано с изменением физиологического состояния сальных желез, и процесс рассматривают в качестве одной из составляющих частей сложного в этиологическом и патогенетическом плане себорейного процесса. К основным патофизиологическим механизмам, которые ведут к развитию акне, относят нижеследующие.
1. Расстройства гормональной регуляции, сопровождающиеся повышением уровня андрогенов и усилением их влияния на сальную железу. В результате наступает гиперпролиферация базального слоя сальных желез, происходит их гиперплазия и резко усиливается секреция кожного сала. Доказана прямая зависимость между величиной секреции кожного сала и степенью выраженности поражений кожи при угревой болезни.
2. Изменения химического состава кожного сала, в котором происходит существенное уменьшение триглицеридов, что ведет, в частности, к увеличению его плотности и снижению бактерицидных свойств.
3. Нарушения процессов кератинизации, особенно в устьях волосяных фолликулов. В результате фолликулярного гиперкератоза и за счет повышения плотности кожного сала сальный проток «блокируется». В сальной железе увеличивается количество себоцитов, вследствие чего повышается синтез и происходит накопление жировых веществ, а в дальнейшем возможно развитие гнойно-некротических процессов в связи с трофическими нарушениями в клетках, поскольку значительная часть себоцитов оказывается изолированной от источника питания — базального слоя.
4. Важную, по мнению большинства авторов, вторичную роль в патогенезе угрей отводят бактериальной микрофлоре волосяных фолликулов и сальных желез. У больных вульгарными угрями чаще всего обнаруживают золотистый стафилококк, Propionibacterium acne и Pityrosporum ovale. Коринебактерии акне и золотистый стафилококк выделяют фермент липазу, которая разлагает триглицериды кожного сала до свободных жирных кислот. Последние, обладая раздражающим действием на кожу, способствуют перигландулярному и перифолликулярному воспалению. Однако известно, что формирование комедонов и развитие воспаления может происходить и в стерильных условиях [4]. Появление в очаге макрофагов усиливает закупорку железы [5, 6].
Существует более 25 методов (индексы) оценки степени тяжести акне. Для практического применения наиболее удобна модифицированная отечественными дерматологами классификация, предложенная Американской академией дерматологии:
— I степень характеризуется наличием комедонов (открытых и закрытых) и до 10 папул;
— II степень — комедоны, папулы, до 5 пустул;
— III степень — комедоны, папулопустулезная сыпь, до 5 узлов;
— IV степень отличается выраженной воспалительной реакцией в глубоких слоях дермы с формированием множественных болезненных узлов и кист [7].
При выборе тактики терапии учитывают степень тяжести заболевания. При тяжелых и среднетяжелых формах заболевания показана системная терапия. При легкой и среднетяжелой формах акне лечение направлено на уменьшение фолликулярного гиперкератоза, купирование воспалительной реакции и нормализации работы сально-волосяного фолликула. Наружное лечение применяется при любой степени тяжести акне и должно включать препараты с противомикробным действием, ретиноиды, азелаиновую кислоту. При тяжелой форме оптимально сочетание наружной и системной терапии (изотретиноин, антибиотики) [8, 9].
Местные ретиноиды считаются новым направлением в лечении акне легкой и средней степеней тяжести. Среди местных ретиноидов сегодня наиболее известен адапален, выпускаемый в виде 0,1% геля.
Адапален — метаболит ретиноида, обладающий противовоспалительным и выраженным комедонолитическим (воздействует на открытые и закрытые комедоны) действием, нормализует процессы кератинизации и эпидермальной дифференциации. Уменьшает связывание фолликулярных эпителиальных клеток в устье сально-волосяного фолликула, участвующих в образовании микрокомедонов. Не рекомендуется применять препарат при беременности и в период лактации. При случайном попадании препарата на слизистые оболочки глаз, рта или носа необходимо тщательно промыть их теплой водой.
Ретиноиды повышают чувствительность кожи к ультрафиолету и при их назначении нужно использовать солнцезащитные средства (например, увлажняющие кремы с SPF), не посещать солярии и не загорать на солнце [10]. Адапален, наносимый на кожу вечером, можно сочетать с препаратами для лечения акне, применяемыми утром.
Азелаиновая кислота входит как в российские, так и зарубежные стандарты лечения акне. Азелаиновая кислота оказывает умеренное противовоспалительное действие, уменьшает метаболизм нейтрофилов и снижает выработку ими свободнорадикальных форм кислорода, подавляет высвобождение воспалительных цитокинов, устраняет гиперкератоз устья фолликула сальных желез, что при длительном использовании обеспечивает нормализацию процесса дифференцировки клеток эпидермиса [11—13].
Азелаиновая кислота представляет собой насыщенную дикарбоновую кислоту природного происхождения (содержится в злаковых, мясе, может в незначительных количествах синтезироваться нормальной кожей в ходе липидного обмена). После нанесения на кожу азелаиновая кислота легко проникает в эпидермис и дерму. В системный кровоток попадает до 4% от общей дозы. Благодаря наличию двух карбоновых групп азелаиновая кислота способна образовывать комплексы с двухвалентными катионами кальция и магния, кофакторами ферментативных реакций, а также связывать свободные радикалы [14].
Кроме того, азелаиновая кислота подавляет синтез меланина посредством ингибирования фермента тирозиназы [15], что может ослаблять пигментацию кожи и использоваться для лечения поствоспалительной гиперпигментации [8, 11, 12].
Азелаиновая кислота также оказывает антиандрогенное действие, подавляя синтез 5α-редуктазы I типа, что приводит к снижению содержания дегидротестостерона в себоцитах, тем самым нормализуя процессы кератинизации и салоотделения [16].
Имеются данные по бактерицидному действию в отношении грамположительных и грамотрицательных микроорганизмов, в том числе Р. acnes и Staphylococcus epidermidis, включая антибиотикорезистентные штаммы [17]. Азелаиновая кислота эффективна при длительном использовании, к этому препарату не отмечено формирование резистентности микроорганизмов [11, 12].
Ввиду того, что данная кислота тропна к коже, нетоксична, не обладает мутагенными свойствами, беременность и период лактации не являются противопоказаниями для ее наружного применения [19]. В рамках программы импортозамещения наиболее интересен препарат российского производства — 15% гель азелаиновой кислоты Азелик. Входящий в состав геля Азелик сквалан восстанавливает барьерные свойства кожи и улучшает переносимость препарата. Являясь эмолентом, сквалан не обладает комедогенными свойствами. Микрокапли сквалана заполняют пространства между чешуйками рогового слоя эпидермиса, устраняют чувство стянутости, смягчают и глубоко увлажняют кожу [20, 21].
Гель Азелик следует наносить тонким слоем на предварительно тщательно вымытую (водой или очищенную мягким очищающим косметическим средством) и высушенную кожу лица, 2 раза в сутки и слегка втирать. Приблизительно 2,5 см геля достаточно для всей поверхности лица. Следует регулярно применять препарат в течение всего курса лечения [22].
В связи с нарастающей антибиотикорезистентностью к другим антибактериальным препаратам в последнее время из топических антибиотиков отдают предпочтение клиндамицину [8]. Клиндамицина фосфат после нанесения на кожу быстро гидролизуется фосфатазами в протоках сальных желез и комедонах с образованием клиндамицина, обладающего антибактериальной активностью в отношении штаммов P. acnes [23]. Препарат отечественного производства — 1% гель клиндамицина Клиндовит.
Недостаточная эффективность антибиотикотерапии акне может быть обусловлена следующими факторами: назначением неадекватных доз антибактериального препарата, коротким курсом терапии; высокой, более 2,5 мг/см 2 в минуту, скоростью экскреции кожного сала, затрудняющей создание необходимой концентрации антибиотика в сально-волосяном фолликуле; наличием грамотрицательного фолликулита, развившегося на фоне приема антибиотика, резистентностью P. acnes к используемому антибактериальному средству. Для уменьшения развития резистентных штаммов и повышения эффективности терапии возникла необходимость в разработке новых комбинированных схем комплексной терапии в лечении акне [2, 24].
Несмотря на значительные успехи в терапии акне, проблема совершенствования лечения остается актуальной. При выраженной социальной дезадаптации, даже при нетяжелых формах заболевания, уже в начале лечения необходимо отдавать предпочтение комплексным и наиболее эффективным комбинированным методам [8, 25]. Комплексная терапия больных направлена на основные звенья патогенеза акне и способствует нормализации секреции андрогенов и снижению активности 5α-редуктазы, понижению чувствительности андрогеновых рецепторов к тестостерону и его активным метаболитам, нормализации салоотделения, уменьшению фолликулярного гиперкератоза и купированию воспалительной реакции [25]. Комбинация препаратов, влияющих как минимум на два звена патогенеза, как правило, значительно повышает эффективность терапии [26]. Поэтому нами проведено исследование, в котором сравнивались несколько схем лечения акне:
а) у пациентов с папулопустулезной формой акне с преобладанием папул сравнивали эффективность монотерапии (0,1% гель адапалена) и комбинированной схемы (0,1% гель адапалена в сочетании с 15% гелем азелаиновой кислоты Азелик). Ретиноиды (0,1% гель адапалена) обеспечивают достижение трех целей терапии из четырех (нормализация выработки кожного сала, кератолитическая активность и частичное противовоспалительное действие). Добавлением в схему Азелика достигается воздействие на четвертое звено патогенеза, усиливаются описанные выше эффекты, а также добавляется бактериостатическое действие (важно, что устойчивость не вырабатывается), устраняется поствоспалительная гиперпигментация в самом начале ее возникновения;
б) у пациентов с папулопустулезной формой акне с преобладанием пустул сравнивали эффективность монотерапии (1% гель клиндамицина Клиндовит) и комбинированной схемы (1% гель клиндамицина Клиндовит в комбинации с 15% гелем азелаиновой кислоты Азелик). Клиндовит воздействует только на два звена патогенеза акне (бактериальное и воспалительное).
Преимущества комбинированной схемы:
1) воздействие на все четыре звена патогенеза акне;
2) азелаиновая кислота (Азелик) оказывает кератолитическое действие — улучшает проникновение антибиотика в очаг воспаления;
3) Азелик устраняет поствоспалительную пигментацию;
4) Азелик нормализует выработку кожного сала;
5) Азелик добавляет бактериостатическое действие (без развития резистентности микрофлоры), уменьшает микробную нагрузку на антибиотик (1% гель клиндамицина Клиндовит), что приводит к снижению развития резистентности к антибиотику.
Цель исследования — сравнение эффективности и безопасности применения препаратов Азелик (15% гель азелаиновой кислоты), Клиндовит (1% гель клиндамицина), Клензит (0,1% гель адапалена) в комплексной терапии больных акне легкой и средней степени тяжести.
Материал и методы
В исследование включены 386 пациентов мужского и женского пола старше 14 лет, добровольно желающие участвовать в исследовании, с проявлениями акне легкой и средней тяжести (папулопустулезная форма), с длительностью заболевания не менее 3 мес, не получающие системную терапию акне в течение не менее 1 мес и наружную терапию — не менее 2 нед. Отсутствие беременности подтверждалось тестом. Кормящие женщины также не участвовали в исследовании. Повышенной чувствительности на любой из компонентов препаратов в анамнезе не отмечалось. Печеночной и тяжелой почечной недостаточности в анамнезе и на момент проведения исследования не было. При опросе данных о хронической интоксикации не было выявлено. Других кожных заболеваний, которые могли бы помешать оценке акне, не было. Все больные не участвовали одновременно в других клинических исследованиях.
Все пациенты проинформированы о типе препарата и существе клинического испытания, после чего оформлено письменное согласие на участие в испытании. Информированное согласие получено от каждого пациента до начала проведения процедур.
Все пациенты были разделены на две группы.
В опытную подгруппу Iа (основная, n=104 человека) были включены пациенты с папулопустулезной формой акне с преобладанием папул. Пациентам проводили комбинированную терапию: Азелик 2 раза в день (утро, день), Клензит 1 раз в день (вечером) локально, тонким слоем на сухую кожу. Курс лечения Клензит + Азелик составил 2 мес, далее монотерапия Азеликом до 6 мес.
В опытную подгруппу Iб (основная, n=97) были включены пациенты с папулопустулезной формой акне с преобладанием пустул. Назначалась комбинированная терапия: Клиндовит 2 раза в день (утро, вечер) точечно на пустулы, Азелик на все другие проблемные участки 2 раза в день (утром, вечером) локально, тонким слоем на сухую кожу. Курс лечения Клиндовит + Азелик составил 2 мес, далее монотерапия Азеликом до 6 мес.
В подгруппу IIа (контрольная, n=98) были включены пациенты с папулопустулезной формой акне с преобладанием папул. Проводилась монотерапия Клензит 2 раза в день (утром и вечером) локально, тонким слоем на сухую кожу. Курс лечения — 2 мес.
В подгруппу IIб (контрольная, n=87 человек) были включены пациенты с папулопустулезной формой акне с преобладанием пустул. Пациентам назначалась монотерапия: Клиндовит точечно на очаги воспаления 2 раза в день (утром, вечером) тонким слоем на сухую кожу. Курс лечения — 2 мес.
Через 1, 2 и 6 нед была проведена оценка эффективности лечения, безопасности и переносимости препаратов во всех группах.
Эффективность лечения оценивали клинически по следующим признакам: уменьшение салоотделения, снижение комедонообразования, регресс элементов, динамика поствоспалительных элементов. Выздоровлением считали полный регресс высыпаний.
Всем пациентам в начале лечения и через 1,5 мес проводили анкетный опрос о качестве жизни (дерматологический индекс качества жизни — ДИКЖ). Индекс рассчитывается путем суммирования баллов по каждому вопросу. Результат может варьироваться от 0 до 30 баллов. Максимальное значение индекса — 30 баллов, и чем ближе показатель к этой отметке, тем более негативно заболевание сказывается на качестве жизни пациента.
После завершения терапии проведено сравнение результатов Iа и IIа подгрупп, Iб и IIб подгрупп.
Результаты и обсуждение
В исследовании участвовали 146 (37,8%) мужчин и 240 (62,2%) женщин в возрасте 13—44 лет. Участники в возрасте 15—25 лет составили 68%, а 139 (36%) человек были в возрасте старше 25 лет. Средний возраст группы — 23,97 года (табл. 1).

Диагноз L70 поставлен 336 (87%) пациентам, L70.8 —15 (4%) пациентам, L70.9 — 35 (9%) пациентам, которым было назначено дополнительное обследование и впоследствии проведена коррекция лечения.
На момент обращения большая часть пациентов (64%) страдали акне от 1 года до 3 лет. Более 8 лет страдали 14,5% участников. Все пациенты неоднократно лечились самостоятельно по рекомендации родных и знакомых, средств массовой информации. Общей ошибкой, по нашему мнению, были неполноценные курсы терапии и несоблюдение правил личной гигиены (рис. 1).


При первичном осмотре комедоны определялись в основном от 10 до 30 штук в очагах (от 75 до 84%) во всех группах. Более 40 комедонов встречалось редко (1—6%).
Папул и пустул в основном было от 20 до 30 в очагах (78—91%) (табл. 2).

Узлы в очагах были единичные, менее 5 (16—34%). Более 5 узлов наблюдалось в 1—10% случаев. Дисхромия встречалась намного чаще и рассматривалась как вариант постакне. У 29% пациентов были единичные рубцы в очагах.
В результате проведенной терапии у всех больных во всех группах к концу 6-й недели отмечалась положительная динамика кожного процесса (табл. 3).

Через 1 нед лечения в подгруппе Iа отмечалось незначительное улучшение. Часть пациентов отмечали ухудшение состояния в виде сухости и шелушения кожи, легкой эритемы и легкий зуд в очаге. Через 2 нед больше половины пациентов отмечали улучшение кожного процесса. К концу исследования у 77% пациентов было отмечено клиническое выздоровление или значительное улучшение процесса.
В подгруппе IIа к концу 1-й недели большее количество пациентов отмечали отсутствие эффекта от лечения и усиление сухости кожи. Через 2 нед по сравнению с Iа группой, меньшее число человек отмечали улучшение процесса и большее — отсутствие эффекта от лечения. На 6-й неделе клиническое выздоровление было отмечено у незначительной части больных (33%), а значительное улучшение процесса — у половины пациентов.
В подгруппе Iб к концу 1-й недели лечения отсутствие улучшения или ухудшение процесса отмечалось у большего числа пациентов. Появились жалобы на раздражение кожи, эритема, чувство жжения, зуд, шелушение. На втором осмотре через 2 нед улучшение процесса и значительное улучшение отмечалось у большой части пациентов (87%). Наилучший результат заметили через 2 мес лечения: клиническое выздоровление или значительное улучшение кожного процесса было отмечено у 86% пациентов.
В подгруппе IIб к концу 1-й недели ухудшение процесса и отсутствие улучшения отмечали более половины пациентов. На втором приеме клиническое улучшение было значительным, но через 1,5 мес количество пациентов с клиническим выздоровлением и со значительным улучшением было небольшим (14 и 47% соответственно).
Нежелательных реакций, требующих отмены препарата, за 6 нед наблюдения выявлено не было. На фоне лечения многие пациенты отмечали появление жжения, зуда, покраснения и чувства сухости кожи после нанесения лекарственного средства. Анализ параклинических результатов на фоне терапии в обеих группах не выявил отклонений от нормальных величин (табл. 4, 5).


В подгруппе Iа до лечения заболевание оказывало очень сильное (74%) и чрезвычайное влияние на пациентов. После лечения кожное заболевание незначительно влияло или перестало влиять на большинство пациентов (84%).
В подгруппе IIа результаты опроса были другими. В начале лечения заболевание влияло на пациентов от чрезмерного до сильного (56%). В конце лечения заболевание практически не меняло жизнь пациента только у 61%.
В подгруппе Iб до лечения заболевание также оказывало очень сильное влияние на пациентов. Больше чем в других группах, пациенты отмечали чрезвычайно сильное (17%) влияние на жизнь. У 49% состояние кожи оказывало очень сильное влияние. После лечения кожное заболевание незначительно влияло или перестало влиять на большинство пациентов (75%).
В подгруппе IIб в начале лечения заболевание влияло на пациентов от умеренного до сильного в 54% случаев. В конце лечения заболевание практически не меняло жизнь у 64% пациентов.
Выводы
Полученные клинические результаты показали высокую терапевтическую эффективность комплексных схем лечения: Клиндовит + Азелик в лечении папулопустулезной формы акне легкой и среднетяжелой степени с преобладанием пустул, схемы Азелик + Клензит в лечении папулопустулезной формы акне легкой и среднетяжелой степени с преобладанием папул и могут быть рекомендованы для практического применения в амбулаторной сети. При длительном применении указанных комплексов наружной терапии не наблюдалось серьезных побочных эффектов, субъективная оценка больными убедительно показала на высокий уровень безопасности и хорошую переносимость. При проведении комбинированной терапии статистически значимо улучшается ДИКЖ пациентов.
Лечение угревой сыпи
«ЮНИОН КЛИНИК» гарантирует полную конфиденциальность Вашего обращения.
Эпидемиология. Заболевание встречается очень часто, к врачу обращается, однако, только 20% пациентов; у остальных вульгарные угри протекают в слабо выраженной форме и нередко рассматриваются как физиологическое состояние. Оно крайне редко встречается у новорожденных, легкие формы иногда отмечаются в неонатальном периоде. Пик заболевания падает на период полового созревания (14-16 лет, у девочек несколько ранее, чем у мальчиков, что объясняют более ранним наступлением периода полового созревания у женщин); высыпания продолжаются, как правило, до 20-25 лет. Вульгарные угри являются ранним симптомом периода полового созревания, в особенности, когда воспалительные угри появляются в средней части лица; у очень молодых подростков самым частым проявлением болезни являются комедоны, воспалительные угри встречаются редко. У девочек появление акне предшествует началу менструального периода более чем за год. Самое большое количество больных наблюдается в среднем и позднем подростковом периоде.
В возрасте между 20 и 25 годами вульгарные угри начинают постепенно разрешаться, у 7-17% пациентов угри отмечаются после 25 лет, причем в этих случаях преобладают женщины с физиологическими угрями. В последнее время количество женщин, страдающих угрями, уменьшилось, что связывается с употреблением пероральных противозачаточных средств. В то же время увеличилось количество пациентов, у которых угри впервые появляются в более позднем возрасте (старше 25 лет, а у некоторых пациентов существуют до 30-40 лет.) В некоторых случаях угри бывают семейным заболеванием.
Этиология и патогенез вульгарных угрей (акне). В развитии вульгарных угрей основную роль играют следующие факторы:
1. Наследственная предрасположенность имеет несомненное значение в возникновении вульгарных угрей, тяжести их течения, локализации, распространенности и чувствительности к терапии. По данным немецких дерматологов у 45% школьников, имеющих вульгарные угри, один или оба родителя также отмечали у себя угри, в то же время вульгарные угри наблюдались только у 8% школьников, родители которых не имели угрей. Наследственная предрасположенность к появлению вульгарных угрей подтверждена также генетическими исследованияим на близнецах.
2. Себорея представляет собой нарушение секреторной функции сальных желез, характеризующееся изменением количественного и качественного состава кожного сала, особенно в сально-волосяных фолликулах. Имеется много данных о том, что кожное сало играет важную роль в развитии комедонов: оно обладает комедоногенным действием, вызывает воспалительную реакцию при ведении в кожу. Акне в основном возникают в период полового созревания, когда происходит максимальное развитие сальных желез. Препараты, снижающие функцию сальных желез (антиандрогенные, эстрогены, системные ретиноиды), оказывают терапевтический эффект при акне.
3. Формирование угря (comedogenesis). Нарушение кератинизации волосяного фолликула играет основную роль в формировании первичного морфологического элемента кожной сыпи при вульгарных угрях – микрокомедона. Возникает гиперкератоз устья волосяного фолликула, который приводит к образованию роговой пробки, закупоривающей устье фолликула. Под этой пробкой в волосяном фолликуле накапливаются роговые массы, кожное сало и бактерии, что приводит к истончению фолликула и атрофии сальной железы. Микрокомедон вначале может гистологически проявляться как фолликулит, а клинически как микроугорь.
4. Микрофлора волосяного фолликула. С поверхности кожи и устьев сально-волосяных фолликулов выделены три вида бактерий: анаэробные плеоморфные дифтероиды Propionbacterium: Р. acnes, P. granulosum и P. avidum; Staphylococcus epidermidis и Malassezia furfur. Основное значение в развитии вульгарных угрей имеют P. acnes, количество которых у этих пациентов резко увеличивается; в меньшей степени на образование угрей влияет P. granulosum.
5. Андрогенные гормоны имеют определенное значение в развитии вульгарных угрей, в особенности у женщин среднего возраста с резистентными к терапии угрями. Деятельность сальных желез преимущественно регулируется андрогенными гормонами гонадального или надпочечного происхождения. Дигидротестостерон является потентным андрогеном, который может играть важную роль в развитии акне. Дегидроэпиандростерон и андростендион, слабопотентные андрогены, образующиеся в надпочечниках, превращаются в более потентный тестостерон и дигидротестостерон под действием ферментов.
Поскольку доказано значение гормонов в развитии угрей, внезапное появление угрей у взрослого человека должно быть поводом для обследования пациента на скрытые болезни гипофизарно-половой или гипофизарно-адреналовой системы.
Показаниями для эндокринологического обследования женщин, страдающих вульгарными угрями, могут быть:
6. Воспалительная реакция. Механизмы развития воспаления при угрях до конца не выяснены. В начальной стадии воспаления провоспалительные агенты, в особенности Т-хелперы, проникают через стенку фолликула в дерму. Бактерии не являются прямой причиной воспаления в дерме, но они продуцируют биологически активные медиаторы воспаления.
Усиливать развитие акне могут различные агенты: анаболические препараты, гонадотропины; кортикостероиды и АКТГ, а также эмоциональные стрессы.
Клиническая картина вульгарных угрей.
Анамнез. У большинства пациентов вульгарные акне начинаются постепенно в возрасте полового созревания. Неонатальные акне (в возрасте около 2-х недель) и детские акне (в возрасте 3-6 месяцев) встречаются редко. При внезапном появлении акне следует обследовать пациента для исключения другой этиологии.
У женщин, страдающих акне, необходимо думать об гиперандрогенизме при тяжелом течении, внезапном начале или сочетании акне с гирсутизмом или нарушениями менструального периода. Гиперандрогенизм является также причиной огрубения голоса, уменьшения либидо и гирсутизма.
У пациентов с острым началом и мономорфной клинической картиной следует тщательно исключать медикаментозный характер акнеиформной сыпи. Наиболее частыми медикаментами, вызывающими акне, являются анаболические стероиды, кортикостероиды, кортикотропин, фенитоин, литий, изониазид, комплекс витаминов В, галогены и некоторые химиотерапевтические средства.
| Первичный прием дерматологаЗаписаться | 1800р. 1500р. |
| Повторный прием дерматологаЗаписаться | 1800р. 900р. |
Клинические проявления. Лицо является самым частым местом развития вульгарных угрей (99% пациентов), реже они наблюдаются на спине (60%), груди (15%) и плечах. У молодых людей чаще всего поражается лицо; у людей старшего возраста – спина. Заболевание характеризуется полиморфной сыпью, элементы которой могут быть воспалительными и невоспалительными.
Невоспалительные угри представлены комедонами, которые могут быть открытыми (черные угри, blackheads) или закрытыми (белые угри, whitheads,). Комедоны локализуются на коже лица, груди, спины, а позднее в ушных раковинах, на задней поверхности шеи.
Открытые комедоны имеют вид черных точек, закупоривающих устья волосяных фолликулов; при их выдавливании выделяется белая или буроватая пробочка в форме червячка, состоящая из густого кожного сала и роговых чешуек. Черный цвет комедона обусловлен меланином (а не загрязнением или окисленным кожным салом).
Закрытые комедоны представляют собой маленькие, слегка возвышающиеся полушаровидные папулы белого цвета и имеют очень незначительное фолликулярное отверстие. Закрытые комедоны представляют собой основной потенциальный источник воспалительных угрей.
Имеются также несколько подвидов невоспалительных комедонов, которые могут быть не замечены врачем, но имеют большое клиническое значение. Эти угри являются проявлением основного заболевания, или обусловлены внешними воздействиями.
К этим особым формам закрытых комедонов относятся:
Рубцы. Образование рубцов является важным клиническим симптомом угрей. Рубцы обычно возникают после разрешения глубоких воспалительных очагов, они, однако, могут возникать при разрешении поверхностных воспалительных элементов у пациентов, склонных к образованию рубцов.
Стойкая пигментация может оставаться после разрешения вульгарных угрей и иногда вызывает косметические жалобы больше, чем основное заболевание.
Факторы, влияющие на течение вульгарных угрей.
Стрессы могут усиливать тяжесть течения и приводить к возникновению новых угрей. В свою очередь угри сами по себе вызывают стресс, и их выдавливание ухудшает внешний вид человека. Это особенно отчетливо проявляется у молодых женщин, страдающих экскориированными угрями (acne excoree). Опросы большого количества пациентов, страдающих акне, показали, что многие из них испытывают чувство стыда (70%); смущения и беспокойства (63%); неуверенности (67%); ухудшение социальных контактов (57%) и имеют значительные проблемы с устройством на работу. Тяжелые угри могут быть причиной гнева и беспокойства.
Диета (калорийность пищи, углеводы, белки, минералы, витамины, аминокислоты) не оказывает существенного влияния на развитие и тяжесть угрей.
Предменструальные обострения. Около 70% женщин отмечают обострение воспалительных явлений за 2-7 дней до месячных. Возможно, что это связано с изменением гидратации эпителия фолликулов в предменструальном периоде. Прогестерон и эстрогены обладают провоспалительным действием на вульгарные угри.
Потливость. 15% пациентов отметили негативное влияние влажности на течение заболевания, в особенности в тех случаях, когда человек живет во влажной, теплой среде.
Ультрафиолетовое облучение. У многих пациентов и врачей имеется убежденность о положительном влиянии солнечного света на угри. Научных доказательств этого нет, Возможно, что улучшение объясняется психологическим действием загара. Искусственная ультрафиолетовая радиация (УФЛ-В; ПУВА) нередко усиливает комедогенность кожного сала и развитие угрей.
Профессии. Приготовление пищи и паровая чистка могут усиливать гидратацию рогового слоя фолликулов и вызывать угри. Работа с галогенизированными углеводородами может быть причиной хлоракне.
Курение отрицательно сказывается на течении угрей.
Принципы обследования пациентов с акне.
Рекомендуемые методы обследования для пациентов, страдающих себореей и вульгарными угрями, при подозрении на гормональные нарушения (в том числе: резистентность к терапии, нарушение регулярности месячных, выраженный гирсутизм, признаки женской алопеции):
1. тестостерон;
2. дегидроэпиандростерон; дегидроэпиандростерон-сульфат (предшественники тестостерона и дигидротестостерона);
3. глобулин, связывающий половые гормоны (sex hormone – binding globuline; SHBG);
4. пролактин;
5. соотношение фолликулярного/лютеинстимулирующего гормонов;
6. исключение поликистоза яичников (при необходимости);
7. у мужчин и женщин при резистентности к терапии вульгарных акне определение в 9 часов утра уровня кортизола и 17альфа-гидроксипрогестерона для исключения поздно возникшей врожденной гиперплазии надпочечников
8. смывы со слизистой оболочки рта и кожи для исключения грамм-негативного фолликулита.
Лечение себореи и вульгарных угрей.
Принципы терапии акне.
Родионов А.Н., доктор медицинских наук, профессор
«ЮНИОН КЛИНИК» гарантирует полную конфиденциальность Вашего обращения.
Как лечить комедоны и черные точки
Как эффективно убрать черные точки, не посещая косметолога еженедельно, – вопрос интересующий обладателей жирной проблемной кожи с комедонами.
Что такое комедоны и черные точки
Оба понятия являются синонимами. Комедоны – это научное название скопления ороговевших клеток и плотного кожного сала внутри пор кожи, обывательское название – черные точки.
Как вылечить черные точки
Лечение кожи подразумевает применение лечебных средств. И начинать нужно как можно раньше, чтобы избежать развития акне, главным осложнением которого является постакне – пигментные пятна и рубцы на месте бывших высыпаний.
Российское общество Дерматовенерологов и Косметологов во главе с доктором медицинских наук, профессором Хлебниковой А.Н., опираясь на международные исследования, разработали и опубликовали список лечебных субстанций, эффективных для решения проблемы акне всех степеней тяжести.
Как избавиться от комедонов
Для этого потребуется выполнение всего 2х пунктов:
Главное – это регулярное выполнение, только так можно добиться желаемого результата.
Ретиноиды – это производные Витамина А, который и в норме поступает в кожу и воспринимается абсолютно физиологично.
Как работают ретиноиды в коже?
Как ретиноиды применять и по каким правилам?
Назначением ретиноидов занимается специалист косметолог, он же рекомендует препарат и схему его применения.
Почему нужен пилинг от черных точек?
Кислотные пилинги выполняют глубокое очищение пор от комедонов благодаря своим свойствам:
Правильно подобранный пилинг повышает эффективность домашнего ухода в поддержании пор чистыми, что не дает им растянуться и выглядеть зияющими.
Какой пилинг выбрать
Какие пилинги нужны от комедонов:
1. Только на основе жирорастворимых кислот, способных проникать внутрь пор (молочные и гликолевые не подойдут).
2. Атравматичный с минимальным раздражающим действием, т.к. реакция жирной кожи на раздражение – повышение активности сальных желез и увеличение салотечения.
Очищающие пилинги для лица
Миндальный пилинг с Азелаиновой кислотой и Гибискусом DermaQuest
Состав пилинга
Работа пилинга обоснована его составом:
рН пилинга 2,6
Обогащенный состав Миндального пилинга DermaQuest делает его высокоэффективным и отличным по функциональности, переносимости и комфорту применения (по сравнению с прочими миндальными пилингами).
Тыквенный пилинг основной DermaQuest
Профессиональный пилинг, который выполняет функцию атравматичной чистки лица, растворяет сальные пробки комедоны, очищая поры, восстанавливает состав бактериальной флоры кожи (микробиом).
Состав пилинга
Основу пилинга составляет мякость тыквы, обогащенная активными ингредиентами.
Почему тыквенный пилинг столь эффективно растворяет даже самые плотные и крупные черные точки?
Как работает Тыквенный пилинг DermaQuest?
Таким образом, тыквенный пилинг это не только атравматичная чистка кожи, но и профилактика последующего загрязнения и заполнения пор.
Преимущества Тыквенного пилинга
Доступны бесплатные консультации ведущих косметологов Российского представительства DermaQuest и Circadia. Запись на сайте или WhatsApp .
Угри: почему они появляются и как от них избавиться?
Кожа — самая объёмная структура нашего организма. Изменения на коже выступают не только в роли косметического дефекта, но и порой являются индикатором патологических процессов во внутренних органах. Одно из частых поражений кожи у людей разных возрастов — угри. С чем связано возникновение угрей? Как с ними бороться? Какие мероприятия могут предупредить их появление? Об этом рассказывает врач-косметолог «Клиника Эксперт» Иркутск Марина Александровна Кайманова.
— Марина Александровна, что такое угри и каковы причины их возникновения?
— Угри (или, иначе, акне) — это воспалительное заболевание кожи. Возникают они в результате увеличения уровня мужских половых гормонов и чрезмерной выработки секрета сальных желёз. Основную роль в возникновении акне играет бактерия Propionibacterium acnes и продукты её жизнедеятельности. Идеальными условиями для развития угрей является гормональный дисбаланс, ослабленный иммунитет, болезни органов пищеварения, инфекционные заболевания.
Немаловажное значение в возникновении угрей имеет также наследственность.
— Какие разновидности угрей существуют?
— На сегодняшний день разработано несколько классификаций, однако для врача-косметолога наиболее удобно разделение акне на следующие группы:
Выделяют также акне младенцев, подростков, идиопатические (поздние) акне.
— В каких зонах тела чаще всего образуется угревая сыпь? Связано ли её появление с типом кожи?
— Чаще всего угри появляются в себорейных зонах, а именно: на лице — на щеках, в Т-зоне (лоб, нос и подбородок), в центральной части груди и спины. Безусловно, образование акне и тяжесть протекания воспалительного процесса напрямую связаны с типом кожи. У людей с жирной кожей угри встречаются гораздо чаще. Это обусловлено увеличенной выработкой кожного сала, то есть создаётся благоприятная среда для развития воспалительных элементов на коже.
— Как очистить кожу от угрей? Необходимо лечение или достаточно воспользоваться косметологической чисткой лица от угрей?
— Избавиться от акне непросто. Необходим комплексный подход для борьбы с этим заболеванием. Косметологу часто приходится проводить лечение в тандеме с гинекологом, эндокринологом, диетологом и другими узкими специалистами.
Косметологическая чистка лица от угрей показана далеко не всем и является скорее вспомогательным методом в борьбе с угревой сыпью. С помощью косметологической чистки можно корректировать последствия угрей, а эффективность лечения в данном случае зависит от устранения причины развития акне.
— Расскажите о методах лечения угрей.
— Основными принципами, которыми мы руководствуемся при лечении угревой сыпи, является снижение секреции кожного сала, уменьшение гиперкератоза (утолщения рогового слоя кожи) и профилактика воспаления.
Универсальной схемы лечения угрей, к сожалению, нет. Каждый конкретный случай требует индивидуального подхода, исходя из клинических проявлений заболевания.
Лечение акне сравнительно длительное и требует от пациента дисциплины и выдержки. Иногда бывает достаточно средств наружного применения, а порой требуется системная терапия с приёмом определённых препаратов внутрь (например, синтетического аналога витамина А). Обычно приходится пересматривать рацион питания пациента, так как научно доказана связь угревой сыпи с избыточным употреблением молочных и сахаросодержащих продуктов.
— Можно ли убрать следы от угрей? Если да, то как?
— Это возможно. Постакне (следы от угрей) проявляются застойными пятнами, рубцами различной степени выраженности. Пятна от акне хорошо корректируются химическими пилингами, мезотерапией и плазмотерапией. Для устранения глубоких рубцов мы используем лазерную шлифовку лица. Рубцы при этом становятся более гладкими и менее заметными.
— Пожалуйста, поделитесь правилами ухода за кожей, если появились угри.
— При появлении минимальных проявлений акне настоятельно рекомендую сразу обратиться к врачу-косметологу или дерматологу. Только специалист сможет определить, можно ли в данном случае обойтись средствами домашнего ухода (космецевтикой) или нужно добавлять специальные лечебные средства.
Главное правило — регулярный ежедневный уход за кожей. Тем, кто пользуется макияжем, не забывать снимать его перед сном. Не злоупотреблять косметическими средствами для жирной кожи, в особенности, спиртосодержащими. Ни в коем случае нельзя пытаться самостоятельно выдавливать угри, проводить чистку в домашних условиях.
Если у человека есть склонность к образованию угрей, при несоблюдении элементарной повседневной гигиены воспалительный процесс будет усугубляться.
— Как не допустить появления угрей? В чём заключается профилактика?
— Грамотно подобранные врачом-косметологом средства для ухода за кожей помогут избежать появления угрей.
Так как дебют акне чаще всего приходится на подростковый возраст, родителям необходимо быть внимательными к изменениям, происходящим с активно растущим детским организмом. Следует объяснять детям правила ухода за кожей в этот период, при необходимости получить консультацию врача-косметолога.
Записаться на приём к врачу-косметологу в Иркутске можно здесь
Редакция рекомендует:
Для справки:
Кайманова Марина Александровна
В 2010 году закончила Иркутский государственный медицинский университет (ИГМУ), специализация «Лечебное дело»
С 2010 по 2012 год обучалась в ординатуре по дерматовенерологии на базе ИГМУ
В 2017 году проходила повышение квалификации по дерматовенерологии на базе ИГМУ
В 2013 и 2019 годах — повышение квалификации по косметологии, г. Иркутск
Занимает должность врача-косметолога в «Клиника Эксперт» Иркутск. Принимает по адресу: г. Иркутск, ул. Кожова 9а
Что такое комедоны
Первый Московский государственный медицинский университет им. И.М. Сеченова
Центр здоровой кожи, Москва
К особенностям течения акне у взрослых относят:
— существенное преобладание женщин (в отличие от подростковой заболеваемости, которая примерно одинакова у обоих полов);
— наличие сопутствующей патологии, в большинстве случаев эндокринного характера, обусловливающей патогенетический фон для развития акне у женщин;
— клинико-анатомические особенности акне (локализация высыпания в области нижней трети лица, линии подбородка и шеи, как правило, преобладание воспалительных папул и пустул);
— высокую частоту сезонных обострений и обострений после инсоляции, низкую частоту на фоне диетических погрешностей;
— негативное влияние на качество жизни женщин, более выраженное по сравнению с мужчинами;
— значительную представленность экзогенных форм акне (медикаментозных, механических), а также экскориированных акне [1, 3].
В последние годы стали чаще встречаться проявления УБ у женщин 25 лет и старше, окончательно регрессирующие лишь с началом климактерического периода, получившие название поздние акне (acne tarda). По данным современных исследований, доля пациенток с акне в возрасте 25—40 лет составляет 40—54%. В исследованиях, проведенных [3—6], средний возраст пациенток с акне составил 31,8, 32,4 и 26,5 года соответственно. В многоцентровом исследовании, проведенном в США с 1990 по 1999 г., выявлено, что средний возраст женщин с угревыми высыпаниями увеличился с 26,5 до 40,5 года.
Одним из наиболее часто дискутируемых вопросов, посвященных acne tarda в разных публикациях, является возрастной рубеж перехода acne vulgaris в поздние акне. Большинство отечественных и зарубежных специалистов сходятся во мнении, что это 25 лет, вне зависимости, был ли это дебют заболевания, или это длительно текущие постоянно рецидивирующие акне, продолжающиеся с подросткового периода. Таким образом, в зависимости от течения и дебюта заболевания acne tarda можно разделить на несколько подтипов. Наиболее распространенный вариант заболевания, встречающийся у 80% женщин, — непрерывные (персистирующие) акне, тянущиеся с пубертатного периода. Акне позднего дебюта, впервые возникающие у женщин в 25 лет и старше, по данным G. Dummont-Wallon и соавт. [3, 7, 8], отмечаются в 20% случаев, а F. Poli — в 41%. Рецидивирующие акне, или акне со «светлым промежутком», дебютирующие в подростковом возрасте как acne vulgaris, характеризуются длительным периодом ремиссии (несколько лет), а затем возобновившимися угревыми проявлениями в позднем возрасте в виде acnetarda.
В большинстве случаев пациентки с поздними угрями имеют легкую и среднетяжелую форму заболевания с небольшим количеством высыпаний.
В основном преобладают папулезные и папулопустулезные элементы, редко узловато-кистозные формы угрей. У 20% женщин отмечаются регулярные предменструальные обострения в виде появления 1—3 свежих акне за 2—5 сут до начала очередной менструации с последующим полным регрессом высыпаний после окончания menses. У части больных угревая сыпь существует постоянно. Высыпания, как правило, локализуются в области лица (нижняя треть лица, линия подбородка, периоральная область) и шеи. Верхняя треть груди и спины, а также плечи поражаются реже. Различают две клинические формы поздних акне у женщин — воспалительную и ретенционную.
Воспалительная форма поздних акне характеризуется появлением папулопустулезных элементов и в более редких случаях — узлов, приводящих к рубцам. Гиперсеборея выражена незначительно. По данным разных авторов, эта форма заболевания встречается у 58% женщин.
Ретенционная (невоспалительная) форма поздних акне характеризуется гиперсеборей, закрытыми и открытыми комедонами, а также наличием небольшого количества воспалительных элементов. Высыпания в большинстве случаев локализуются на лице, особенно в области лба [1, 4, 8, 9].
У больных с поздними акне, помимо угревых высыпаний, отмечаются признаки обезвоживания кожи вследствие предшествующего медикаментозного лечения и нерационального базисного ухода на фоне возрастных изменений кожи. Длительное торпидное течение УБ у этой группы больных характеризуется активными проявлениями постакне: рубцовыми изменениями и поствоспалительной гиперпигментацией. Поздние акне нередко сочетаются с рядом других изменений кожи и волос, описанных как MARSH-синдром (мелазма, акне, розацеа, себорея, гирсутизм) [2, 3, 10].
Акне — заболевания с высоким семейным накоплением (50%). В разных исследованиях подчеркнуто, что 50-53% пациентов с акне имеют отягощенный семейный анамнез. Выявлена общая закономерность: чем чаще встречаются и тяжелее протекают акне у предшествующих родственников, тем более тяжелое и торпидное течение заболевания будет у потомства [2].
Под воздействием гормонального фактора увеличивается объем кожного сала, в котором снижается концентрация незаменимой γ-линоленовой кислоты — основного регулятора дифференцировки кератиноцитов протока сально-волосяного фолликула (СВФ), и увеличивается экспрессия фермента трансглутаминазы. Это ведет к преобладанию процессов дискератоза и пролиферации над десквомацией эпителия СВФ, что в итоге приводит к фолликулярному гиперкератозу и закрытию протока СВФ, что клинически проявляется открытыми и закрытыми комедонами в зависимости от уровня закупорки СВФ [12, 13].
Обтурация комедоном протока СВФ создает благоприятные условия для размножения факультативых анаэробов Propionibacterium acnes и Propionibacterium granulosum, а также других представителей сапрофитной и условно-патогенной микрофлоры (Staphylococcusepidermidis, Aureus, Pityrosporum ovale). Антигены микроорганизмов привлекают к СВФ из периферической крови мононуклеарные фагоциты и нейтрофилы, которые продуцируют интерлейкины 1α, 1β и 8, фактор некроза опухоли α, стимулируют систему комплемента. Эти провоспалительные цитокины активируют фермент циклооксигеназу, в результате чего из арахидоновой кислоты образуется главный медиатор воспаления – лейкотриен В4, который стимулирует высвобождение гидролитических ферментов и монооксида азота из нейтрофилов и Т-лимфоцитов, моноцитов, эозинофилов. Разрушение стенки сальной железы с выходом ее содержимого в дерму обусловливает картину воспаления, что проявляется в виде папул, пустул, узлов и кист [12, 14].
Кроме того, патогенные микроорганизмы, в частности Propionbacteria acne, выделяют липазы, протеазы, гиаулуронидазу, которые расщепляют липиды с выделением большого количества свободных жирных кислот. Вследствие этого в норме слабокислый рН кожи сдвигается в щелочную сторону, что ведет к уменьшению бактериостатических свойств кожного сала. Следует также учитывать, что кожа у взрослых пациенток с акне, как правило, комбинированная, с признаками дегидратации, как вследствие возрастных изменений, так и в результате нерационального базисного ухода или лечения [1, 2, 13].
Акне относится к особой группе кожных заболеваний – психосоматическим дерматозам, при которых велика роль психоэмоциональных нарушений, связанных с проблемой «дефекта внешности». На основании проведенного анкетирования членов Британской ассоциации дерматологов было установлено, что определенный вид дерматоза увеличивает риск суицидальных попыток. Элементы самоповреждающего поведения, в ряде случаев приведших к завершенному суициду, чаще наблюдались при акне, псориазе, экземе и крапивнице. Дисморфофобические расстройства у пациентов с угревыми высыпаниями подробно описаны [15, 16].
По данным J. Tan и соавт. [17], женский пол, зрелый возраст, длительность (более 5 лет) заболевания являются дополнительными факторами, оказывающими негативное влияние акне на качество жизни женщин и существенно снижающими его.
S. Kellet [18] в своих исследованиях подчеркнул, что женщины с акне являются наиболее психологически уязвимыми. В многочисленных исследованиях [17—21] у женщин с акне выявлен более высокий уровень тревожности, чем у мужчин. Среди лиц с акне отмечается большое количество (64%) неработающих, социально нереализованных женщин с неустроенной личной жизнью.
Данные литературы, свидетельствующие о наличии взаимосвязи стрессогенных факторов с возникновением акне, противоречивы. Стресс является одним из существенных факторов, провоцирующих возникновение акне у женщин, и выявлялся как триггер в 34-50% случаев [3, 7]. В то же время, по данным V. Goulden и соавт. [2], только 12% из 71% женщин, у которых стресс вызвал акне, назвали его в качестве причины заболевания. Связь между стрессом и обострением акне объясняется выработкой нейромедиаторов, таких как субстанция Р, которая влияет на дифференцировку и деление себоцитов, стимулируя продукцию кожного сала. Кожа людей со склонностью к акне характеризуется обилием нервных окончаний, увеличенным числом нервных волокон, способных секретировать субстанцию Р, а также большим числом тучных клеток.
Выявлена роль табака в развитии акне. Отмечено, что курящие женщины имели более тяжелые формы акне, чем некурящие. В двух исследованиях, проведенных в 2009—2010 гг., подчеркивалось, что курение является главным фактором в развитии комедональных (невоспалительных) акне у женщин. Взаимосвязь этих факторов, по мнению авторов [23, 24], объясняется тем, что никотин увеличивает продукцию кожного сала и снижает концентрацию витамина Е.
До сих пор не существует единого мнения, вызывает ли использование косметических препаратов обострение акне. В ряде исследований показано, что применение тех или иных косметических средств (чаще нерациональное) у 62% женщин способно вызвать обострение угревых высыпаний. Данный фактор относится к одним из основных триггеров акне у женщин. В то же время в других исследованиях роль косметических продуктов в развитии и/или обострении акне была невелика (16%). Столь разные результаты исследований скорее можно объяснить широким спектром продукции, который обозначают термином «косметические средства», использованием разных косметических марок, правильным и неправильным подбором средства в зависимости от его основы и типа кожи пациентки [3, 22].
В качестве факторов, провоцирующих акне, часто называют ультрафиолет, диеты, но убедительных доказательств их влияния на течение дерматоза не найдено. Однако следует учитывать индивидуальные особенности пациента, а также помнить, что усиленный прием содержащих йод или бром медикаментов и продуктов питания, в том числе в больших количествах йодированной соли и морепродуктов, может привести к увеличению воспалительных высыпаний у больных акне [9].
Диагностическая и терапевтическая модель ведения пациенток с акне включает прежде всего полное и всестороннее исследование женщин с учетом не только дерматологического, но и гормонально-эндокринного профиля с обязательным привлечением гинеколога-эндокринолога. От результатов исследования во многом будет зависеть тактика ведения пациентки. Современные подходы к лечению акне у женщин включают назначение системных и наружных препаратов, влияющих на разные звенья патогенеза акне (комбинированные оральные контрацептивы с антиандрогенным эффектом, местные и системные антибиотики, топические и системные ретиноиды и др.). Выбор методов лечения основывается на адекватной клинической оценке степени тяжести заболевания, характера высыпаний, типа кожи, наличия сопутствующей патологии, возраста пациентки. Системная терапия в большинстве случаев назначается при III—IV стадии заболевания или при упорном течении II стадии акне, а также при наличии нарушений в гормонально-эндокринном статусе при любой стадии заболевания.
Для того чтобы терапия акне у женщин была эффективной, важно не только грамотно назначить топическое или системное медикаментозное средство, но и правильно подобрать лечебно-косметический уход, который является базисным в терапии акне. Средства лечебной косметики назначаются как в составе противоугревой терапии, так и отдельно в зависимости от выраженности изменений в дерматологическом и гормонально-эндокринном статусе. Правильно подобранная гамма лечебно-косметических средств (ЛКС) как на момент приема системной медикаментозной терапии, так и после ее окончания позволяет добиться не только более быстрого наступления терапевтического эффекта, но и закрепить и по возможности пролонгировать результаты противоугревого лечения, а значит улучшить качество жизни женщины.
При назначении средства лечебной косметики пациенткам с acne tarda необходимо учитывать все патологические изменения их кожи, как правило, обезвоженной, комбинированной, с начальными признаками старения, иногда чувствительной, склонной к раздражению. Именно поэтому современные средства лечебного ухода за такой кожей должны быть гипоаллергенны, некомедогенны, не содержать парабенов, не иметь в составе активных веществ, способных вызвать шелушение, раздражение или дегидратацию кожи, а также сдвиг слабокислого рН в сторону закисления. ЛКС при акне должно активно адсорбировать себум, не нарушая баланса липидов и керамидов водно-липидной мантии, обладать антиоксидантным действием, так как оксидантный стресс препятствует активной регенерации кожи, обеспечивать длительное матирующее действие, оказывать увлажняющий эффект, а также сочетаться с декоративной косметикой и иметь легкую текстуру.
ЛКС линии Матидиан компании «Noreva» хорошо зарекомендовали себя в комплексной терапии акне у возрастных женщин благодаря уникальному составу, легкой текстуре, удобству применения, возможности сочетать с любыми противоугревыми препаратами топического и системного действия.
Гамма Матидиан состоит из четырех ЛКС: Матидиан дневной матирующий уход, Матидиан ночной уход, Матидиан оксигенирующая маска и Матидиан очищающий гель. Каждое из этих ЛКС дополняет и усиливает действие другого, а также содержит компоненты с учетом возрастных особенностей кожи женщины, что позволяет эффективно корректировать явления акне у данной группы пациенток.
Все средства гаммы имеют в своем составе уникальный комплекс Хроно Регул HD (в ночном уходе он более концентрированный), содержащий комбинацию очищенных фитостеролов, целенаправленно воздействующий на энзимы, ответственные за гиперпродукцию кожного сала. Таким образом, с поверхности кожи удаляются излишки себума (себорегулирующее действие) и поддерживается физиологический баланс кожи. Себорегулирующий эффект дневного ухода усиливается за счет «микродатчиков, связующих липиды», которые поверхностно дробят излишки кожного сала на микрокапли и аккуратно адсорбируют их, обеспечивая также и матирующий эффект. Эфиры ВНА, входящие в состав дневного и ночного ухода, мягко эксфолиируют кожу, стимулируя процессы регенерации и обновления эпидермиса, а также обеспечивают поросуживающий эффект, в результате чего происходит выравнивание микрорельефа кожи и она приобретает здоровый матовый оттенок. Специальный увлажняющий комплекс, входящий в состав дневного ухода, активно гидратирует кожу, препятствуя трансэпидермальной потере воды, и обеспечивает необходимое ежедневное увлажнение. Немаловажным является антиоксидантное действие экстракта белого лотоса, содержащегося во всех четырех продуктах гаммы, благодаря которому снижается оксидантный стресс в поврежденных тканях и улучшаются процессы регенерации и репарации. Антибактериальное действие гаммы обеспечивается за счет солей цинка, входящих в дневной уход, которые тормозят пролиферацию P. аcnes, кроме того, цинк оказывает противовоспалительное и антисептическое действие, способствует эпителизации и ингибирует 5α-редуктазу, предотвращая трансформацию тестостерона в более активный метаболит ДГТ.
Инновационным средством гаммы является оксигенирующая маска. Помимо перечисленных компонентов, в ее состав входят каолин (белая глина) и инкапсулированные молекулы кислорода. Основное преимущество каолина перед другими видами глин заключается в том, что он подходит даже для самой чувствительной кожи. Каолин адсорбирует излишки кожного сала и улучшает питание кожи. Известно, что жирная кожа менее насыщена кислородом, поэтому в состав маски включены инкапсулированные молекулы кислорода, транспортируемые в эпидермальные клетки благодаря технологии «fiflow». Таким образом, маска способствует уменьшению пористости и жирности кожи, поглощая избыточные жир и грязь, скопившиеся на поверхности кожи. При этом она насыщает кожу полезными минералами и кислородом, уменьшая клеточную гипоксию, стимулирует обмен в клетках и их регенерацию, увлажняет, питает кожу, улучшая цвет лица. Оксигенирующая маска потенцирует действия дневного и ночного ухода и надолго возвращает коже комфорт, приятное ощущение мягкости, нежности и защиты.
Преимуществом гаммы Матидиан является наличие очищающего и отшелушивающего геля, предназначенного для ежедневной гигиены лица и тела. В его состав, помимо уникального комплекса Хроно Регул HD и экстракта белого лотоса, входят очищающие микросферы, которые способствуют глубокому и бережному очищению пор, а также соли меди, обладающие стягивающим, оздоравливающим и противовоспалительным действием. Таким образом, средства гаммы Матидиан предназначены для дерматокосметологической коррекции у пациенток с возрастными акне. Они могут использоваться как в качестве монотерапии, так и в составе комплексного лечения в сочетании с системными и местными препаратами. ЛКС линии Матидиан гипоаллергенны, не содержат парабенов, не обладают тератогенным эффектом, их можно использовать летом, так как они не оказывают фотосенсибилизирующего действия.
Под нашим наблюдением находились 25 пациенток с acne tarda в возрасте 25—33 лет (средний возраст 28 лет). Давность заболевания варьировала от 1 года до 15 лет и в среднем составила 7,5 года. У 10 (40%) женщин отмечались акне позднего дебюта, впервые возникшие в возрасте 25 лет и старше, у 15 (60%) наблюдались персистирующие акне, тянущиеся с пубертатного периода. У всех пациенток высыпания локализовались на лице и были представлены немногочисленными комедональными и папулопустулезными элементами. Пациентки предъявляли жалобы на сальность, пористость, грязновато-серый оттенок, неприятный запах кожи, периодическое чувство стянутости и раздраженности. Всем пациенткам было проведено комплексное исследование с учетом гормонально-эндокринного (гормоны крови, стероидный профиль мочи, ультразвуковое исследование — УЗИ органов малого таза) и дерматологического статуса (себометрия, корнеометрия, исследование микрорельефа поверхности кожи с помощью оптического видеомониторинга).
После обследования все пациентки были разделены на две группы. Первую группу составили 19 женщин с гормонально-эндокринной патологией, которым был назначен низкодозированный монофазный дроспиренонсодержащий КОК джес (дроспиренон 3 мг, этинилэстрадиол 0,02 мг) сроком на 6 мес (курсом 24/4: первые 24 таблетки — активное вещество, 4 последние — плацебо, т.е. препарат применялся без перерыва в течение 28 сут) в сочетании с ЛКС линии Матидиан. Утром пациентки на предварительно очищенную гелем линии Матидиан кожу наносили дневной уход, а вечером на очищенную гелем кожу — ночной уход. Помимо этого, все пациентки 2 раза в неделю использовали оксигенирующую маску, которую наносили на очищенную кожу нежными массажными движениями на 3—5 мин, после чего тщательно смывали водой. Во 2-ю группу вошли 6 пациенток без патологии в гормонально-эндокринном статусе, которым использовали только гамму средств Матидиан по той же схеме, что и женщинам из 1-й группы.
По данным корнеометрии, у всех женщин обнаружено повышение увлажненности кожи, а у женщин с исходно низкими параметрами корнеометрии — их нормализация, в среднем показатели корнеометрии в обеих группах не отличались и составили 65,0±1,7. Пациентки также отмечали улучшение тургора и эластичности кожи. Это свидетельствует о восстановлении барьерной функции эпидермиса, которая была достигнута в результате адекватного подбора ЛКС линии Матидиан.
Пациентки отмечали выраженное улучшение текстуры кожи в виде уменьшения неровности, грубости, толщины, исчезал неприятный запах. Кожа приобретала естественный розовато-телесный оттенок, становилась более гладкой и тонкой, что было подтверждено данными оптического видеомониторинга (рис. 1). 


У женщин с патологией в гормонально-эндокринной системе после лечения наблюдалась нормализация гормонально-эндокринного статуса (снижение исходно повышенного уровня андрогенов в гормональном спектре крови и в стероидном профиле мочи, эхо-признаки первой фазы цикла по УЗИ).
Все женщины отмечали хорошую текстуру кремов (быстро впитываются, не оставляют жирного блеска), возможность сочетания с декоративной косметикой, в частности в качестве основы под макияж, приятный запах, возможность применения целой гаммы средств (дневной, ночной уход, оксигенирующая маска, очищающий гель). Ни у одной больной не наблюдалось раздражений, стянутости кожи, а также аллергических реакций на препараты.
Выводы
Женщинам, страдающим поздними акне, необходимо проводить комплексное обследование, помимо дерматологического, включающее исследование гормонально-эндокринного, гинекологического и психоэмоционального статуса, для назначения патогенетической терапии с учетом выявленных нарушений, что позволяет значительно повысить качество их жизни.
Лечебно-косметическая гамма препаратов Матидиан обладает высокой эффективностью и безопасностью и предназначена для применения у женщин с жирной, комбинированной, чувствительной и обезвоженной кожей при acne tarda, что существенно расширяет арсенал топических дерматокосметологических препаратов для ведения этой группы пациенток.
Комплексное применение ЛКС линии Матидиан позволяет обеспечить максимальный комфорт зрелой коже при поздних акне у женщин. Данные ЛКС прекрасно сочетаются с другими видами противоугревой терапии и декоративным макияжем.