Что такое мошонка
Что такое мошонка
Мошонка
Мошонка– это непарное кожно-мышечное вместилище, разделенное вертикальной перегородкой на правую и левую половины, в каждой из которых помещаются яичко с придатком.Кожа имеет многочисленные потовые и сальные железы. Она эластичная и легко растяжима, не имеет подкожно жировой клетчатки.
Все слои мошонки — видоизмененное продолжение слоев передней брюшной стенки. Среди них различают:
2) мясистую оболочку, при сокращении которой уменьшается полость мошонки, и кожа ее приобретает поперечную складчатость;
3) продолжение поверхностной фасции живота – наружная семенная фасция; 4) фасция мышцы, поднимающей яичко;
5) мышца, поднимающая яичко;
7) влагалищная оболочка яичка, в которой выделяют два листка (оболочек): непосредственно лежащего на яичке и придатке висцерального и париетального, отделенного от первого щелевидным пространством. Щелевидное пространство представляет собой влагалищный мешок, благодаря которому формируется влагалищная полость. При патологических процессах в ней может скапливаться серозная жидкость. По ходу семенного канатика влагалищный отросток брюшины заращен и лишь выше внутреннего отверстия пахового канала листки его расходятся, переходя в брюшину. При незаращении влагалищного отростка брюшины, которое должно заканчиваться к моменту рождения ребенка, могут наблюдаться врожденные водянка яичка, оболочек семенного канатика и грыжи.
Кровоснабжение.В стенках мошонки разветвляются передние мошоночные ветви (ветви наружной половой артерии), задние мошоночные ветви (ветви промежностной артерии). К мышце, поднимающей яичко, подходит артерия мышцы, подвешивающей яичко (ветвь нижней надчревной артерии). Вены сопровождают одноименные артерии и впадают в наружные половые вены. Передние мошоночные вены впадают в бедренную вену, а задние мошоночные вены являются притоками внутренних половых вен.
Лимфатические сосуды мошонки впадают в поверхностные паховые лимфатические узлы и далее к поясничным.
Физиология мошонки.
1. Является вместилищем для яичек и придатков;
2. Поддерживает оптимальную для сперматогенеза температуру яичек. Это основная функция мошонки, известно, что нормального создания и поддержания оптимальной температуры, необходимой для созревания сперматозоидов в яичках составляет 34-35 °С. С целью терморегуляции, при понижении температуры среды гладкомышечная ткань существенно сокращается и подтягивает мошонку с яичками к мочеполовой области, а при повышении температуры – расслабляется, растягивается и способствует опусканию яичек. Посредством этих процессов мошонка способствует поддержанию необходимой температуры в норме.
МОШОНКА
одной области в другую.—-Между рыхлой клетчаткой М. и оболочками яичка имеется связь в виде отдельных нежных соединительнотканных пучков, в которых проходят сосуды (анастомозы между сосудами М. и яичка).—С осудами М. снабжается из наружной срамной артерии (a. pudenda ex-terna) и мелкими анастомозами от a. sper-matica interna и a. pudenda int. Вены сопровождают соименные артерии и сообщаются с поверхностными венами внутреннего отдела бедер (v. pud. ext.), семенного канатика (plex. pampiniformis), анальной области (v. haemorrh. inf.) и подкожными венами живота.—Н е р в ы, снабжающие М., исходят из двух сплетений: поясничного (через п. genito-cruralis) и крестцового (через п. pudendus externus).—Л имф. сосуды, которыми М. очень богата, вливаются в паховые лимфатические железы (см. Бедренный треугольник).
Рисунок 2. а—кровоизлияния в покровах; 5—экстравагинальная гематома,- с—интравагиналь-ная гематома.
Рисунок 3. Слоновость мошонки.
ся и М., кожа ее растягивается, она опускается (слева—в связи с левосторонним vari-cocele) и т. д. Поэтому при лечении varico-cele приходится иногда предпринимать и резекцию измененной части кожи М. Гораздо более важны заболевания лимфат. сосудов, хроническое воспаление к-рых приводит к слоновости (см. Elephantiasis). Мошонка при слоновости тропической, зависящей от внедрения filaria sanguinis, принимает иногда чрезвычайно большие размеры (рис. 3). Слоновость на почве воспаления лимф, сосудов или удаления лимф, желез обычно не дости-_ гает таких размеров, но и здесь объем М. может у ^^г
^ быть значителен. — Мо-
Рисунок 4. Дермоиды по шву мошонки.
Рисунок 5. Липома мошонки (на ношке). шонка принимает большое участие при всех общих процессах, вызывающих отечность тканей. Заболевания сердца, почек часто сопровождаются отеком мошонки. Последний может иногда достигать- такой величины, что кожа становится почти просвечивающей. Такая кожа легко подвергается инфекции (рожа) и склонна к гангрене (поверхностной). Для уменьшения напряжения можно делать насечки кожи или вставлять в отечную ткань тоненькие трубочки, через которые оттекает жидкость. Опухоли М. Как доброкачественные опухоли наблюдаются атеромы и дер-
Лит.: Арапов А., Повреждения и заболевания мошонки и яичек (Русская хирургия, под ред. П. Дьяконова, Л. Левшина и др., т. V, отд. 43, П., 1916, лит.); Гусев А., К казуистике гигантских опухолей мошонки, Практ. врач, 1926, №7; Рубашев С, Опухоли мошонки, Вестн. хир., т. VII, кн. 19, 1926; Bramann F. u. Ramstedt С, Chirur-gie des Hodens u. seiner Hiillen (Hndb. d. praktischen Chirurgie, herausgegeben v. C. G-arre, H. Ktittner u. E. Lexer, B. IV, Stuttgart, 1927). С. Рубашев.
УЗИ органов мошонки при боли у мужчин – симптомы и болезни

Боль в мошонке у мужчин может появиться в любом возрасте, включая детский период. Однако большая часть мужского населения предпочитает не обращать внимания на эту проблему, считая ее слишком интимной.
Боль в мошонке, включая даже незначительные дискомфортные ощущения, является патологическим процессом и может привести к серьезным последствиям вплоть до онкологии или бесплодия. Как любое другое отклонение от нормального состояния, данный симптом требует своевременного и безотлагательного обследования с целью выявления причины и подбора соответствующего лечения.
Болезненные ощущения могут проявляться в разной степени – от почти незаметной ноющей боли до острых болевых приступов, влекущих потерю сознания. Дискомфортное состояние может быть обусловлено множеством факторов. Большинство из них условно можно разделить на две большие группы: физические факторы и внутренние заболевания.
К группе физических факторов относятся следующие причины:
Наиболее распространенными проблемами второй группы факторов, вызывающих боль в мошонке, являются:

Для профилактики возникновения боли в правой или левой мошонке мужчинам рекомендуется придерживаться следующих правил: избегать длительного воздержания, использовать контрацептивы, избегать прерванного полового акта, сопровождающегося отсутствием семяизвержения, не допускать травмирования половых органов, вести активный и здоровый образ жизни, регулярно проходить профилактические обследования мочеполовой системы.
Необходимо помнить, что своевременно оказанная квалифицированная помощь может предотвратить риск возникновения необратимых последствий и сохранить как физическое, так и психологическое мужское здоровое.
Мошонка
Характерной особенностью мошонки у человека является тот факт, что при половом созревании она обрастает волосяным покровом – лобковыми волосами. Внутри самой мошонки, помимо яичек, также имеется перегородка продольного типа, которая собственно и разделяет её на две половины. В каждой разделенной половинке располагается яичко. Так же здесь располагаются придатки и семенные канатики, которые отвечают за производство семенной жидкости человека.
Температура
Примечательным является то, что расположение яичек в мошонке в таком виде позволяет создавать им температуру окружающей среды, которая на порядок ниже, нежели непосредственно внутри тела. Что касается конкретики, то оптимальным порогом температуры считается 34,4С. При этом следует отметить, что этот показатель примерный, так как у разных людей, в зависимости от особенностей организма, она может немного изменяться в обеих плоскостях, то есть может быть немного ниже или выше.
Температурный режим получается сохранять в силу того, что во время высокой температуры мошонка опускается, а в тот момент, когда температура окружающей среды низкая, она подтягивается к телу. Именно таким образом, собственно, и удается удерживать определенный баланс.
Яички
Как уже было отмечено, одной из составляющих функций мошонки является содержание яичек и создание оптимальных условий, в первую очередь имеется в виду температура, имеющаяся внутри. Само их расположение отличается тем, что они находятся не в одной плоскости, а немного смещены относительно друг друга. Это необходимо для того, чтобы в той или иной ситуации яички не были придавленными друг другом.
Состав
Объект нашего обсуждения – это ни что иное, как мешочек, содержащий внутри себя часть половых органов, он отвечает не только за расположение яичек, но и за осуществление эрекции и производство семенной жидкости. Таким образом, можно сказать, что именно мошонка является одним из главных половых органов в человеческом организме, говоря непосредственно о мужчине. Соответственно, имея столь высокий уровень ответственности, она должна состоять из прочного материала. Таким образом, данное образование состоит из таких компонентов, как:

Помимо всего прочего, орган также отвечает за безопасность и сохранность половых органов. Механические повреждения – это главная опасность, которая может привести к тому, что мужчина становится бесплодным. Кроме всего прочего, механические повреждения мошонки могут привести к отсутствию эрекции. Существует достаточное количество и различного рода болезней, которые лечатся медикаментозным, реже хирургическим путем. Наиболее распространенным является простуда, приводящая к увеличению паховых лимфатических узлов.
Дата публикации: 2019-04-17
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Полезная информация по теме:
МОШОНКА
МОШОНКА [scrotum (PNA, JNA, BNA)] — анатомическое образование, являющееся вместилищем для яичек, их придатков и дистальных отделов семенных канатиков; расположено между корнем полового члена спереди и областью промежности сзади.
ЭМБРИОЛОГИЯ И АНАТОМИЯ
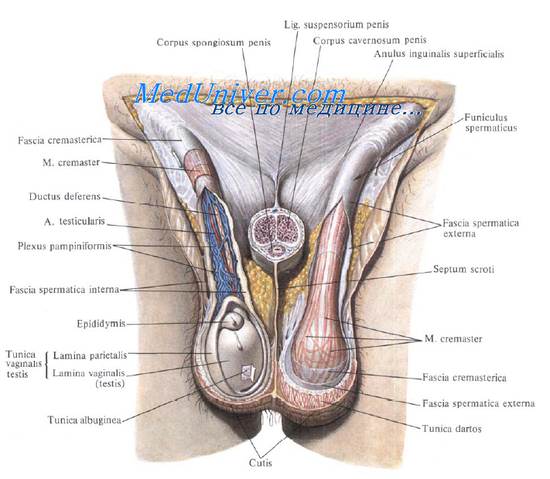
Мошонка развивается из полового валика, который образуется в результате слияния двух выпячиваний, располагающихся у нижних концов паховых каналов, в конце 2-го месяца утробной жизни. Половой валик формируется как выпячивание всех слоев брюшной стенки, включая и брюшину. Последняя сначала образует слабо выраженное углубление — влагалищный отросток (processus vaginalis peritonei) — на месте будущего глубокого пахового кольца (anulus inguinalis profundus). По ходу формирующегося пахового канала (см.) влагалищный отросток постепенно удлиняется в дистальном направлении, заканчиваясь расширением под кожей в области будущей Мошонки. Вместе с серозной оболочкой — брюшиной выпячиваются наружу и остальные слои передней брюшной стенки, образующие оболочки яичка, в следующем порядке: подкожная клетчатка преобразуется в мясистую оболочку (tunica dartos), фасция и апоневроз наружной косой мышцы живота — в наружную семенную фасцию (fascia spermatica ext.) и фасцию мышцы, поднимающей яичко (fascia cremasterica); из пучков внутренней косой и поперечной мышц живота образуется мышца, поднимающая яичко (m. cremaster); поперечная фасция образует внутреннюю семенную фасцию (fascia spermatica int.), а из влагалищного отростка брюшины (processus vaginalis peritonei) развивается влагалищная оболочка яичка (tunica vaginalis testis).
Яичко (см.) с конца 3-го месяца утробной жизни находится у глубокого пахового кольца; незадолго перед рождением оно опускается в М., занимая окончательное положение. После опускания яичек в Мошонку сообщение полости влагалищного отростка с полостью брюшины исчезает, остается лишь небольшая серозная полость вокруг яичка. Стенка Мошонки (рис. 1) состоит из кожи и мясистой оболочки, тесно связанных между собой. Кожа тонкая, имеет более темную окраску, покрыта редкими волосами, снабжена большим количеством сальных желез, секрет которых имеет специфический запах. Срединным швом и соединительнотканной перегородкой М. разделена на правую и левую половины. Левая ее половина располагается несколько ниже.
Мясистая оболочка представляет собой бесцветную плотную соединительнотканную оболочку толщиной 1—2 мм, лишенную жировых клеток, но содержащую большое количество эластических волокон и гладкой мышечной ткани. Пучки мясистой оболочки охватывают яички, при их сокращении кожа М. собирается в складки; она постепенно переходит в подкожную основу промежности и медиальных поверхностей бедер. Мясистая оболочка формирует также перегородку Мошонки (septum scroti).
Между рыхлой клетчаткой Мошонки и яичком расположены соединительнотканные тяжи, в к-рых проходят кровеносные сосуды. Мошонка кровоснабжается из наружных половых артерий (aa pudendae ext.) передними мошоночными ветвями (rami scrotales ant.), из внутренних половых артерий (aa. pudendae int.) задними мошоночными ветвями (rr. scrotales post.) и ветвями промежностной артерии (a. perinealis), кремастерной артерией (а. cremasterica) из нижней надчревной артерии (a. epigastrica inf.) и посредством анастомозов яичковой артерии (a. testicularis), отходящей от брюшной аорты, с артерией мышцы, поднимающей яичко. Вены сопровождают артерии, впадая в наружные половые вены (vv. pudendae ext.), венозные сплетения семенных канатиков — лозовидиое венозное сплетение (plexus venosus pampiniformis) и нижние прямокишечные вены (vv. rectales inf.).
Иннервация М. осуществляется от крестцового сплетения через половой нерв (n. pudendus) задними мошоночными нервами (nn. scrotales post.), от поясничного сплетения через подвздошно-паховый нерв (n. ilioinguinalis) передними мошоночными нервами (nn. scrotales ant.) и половой ветвью (ramus genitalis) бедренно-полового нерва (n. genitofemoralis), а также от крестцового сплетения через промежностные ветви (rr. perineales) и заднего кожного нерва бедра (n. cutaneus femoris post.).
Мошонка богата лимфатическими сосудами, к-рые впадают в поверхностные паховые лимф, узлы (nodi lymphatici inguinales superficiales). Далее через поясничные лимф. узлы (nodi lymphatici lumbales) и поясничные стволы (trunci lumbales) лимфа М. поступает в грудной лимф, проток (ductus thoracicus). М. обеспечивает оптимальный температурный режим для яичек, при к-ром осуществляется сперматогенез (см.).
МЕТОДЫ ИССЛЕДОВАНИЯ
При осмотре Мошонки обращают внимание на ее форму, размеры и состояние кожного покрова. Гиперемия, отечность кожи М. наблюдаются при остром эпидидимите, орхите, гнойные свищи — при туберкулезе яичка или его придатка, актиномикозе. При скоплении жидкости и крови в оболочках яичка (гидроцеле, гематоцеле), при варикоцеле, новообразованиях, гумме яичка, гематоме М. или слоновости увеличивается соответствующая ее половина или вся М. Пальпацией М. выявляют изменения яичка, придатка и семенного канатика. Для диагностики заболеваний органов М. применяют ее просвечивание — диафаноскопию (см. Гидроцеле), пункцию, биопсию и цитологическое исследование, ультразвуковое сканирование (см. Ультразвуковая диагностика), что позволяет получить более полную информацию о структуре органа и дифференцировать кистозные и плотные образования.
ПАТОЛОГИЯ
Пороки развития. Аномалия развития М. наблюдается обычно в сочетании с аномалией мочеполовой системы — при гипоспадии (см.), эписпадии (см.), эктопии мочевого пузыря (см.). М. может совсем не развиться — при крипторхизме (см.), при монорхизме может развиться только одна ее половина. Иногда наблюдается неполное срастание с образованием двухкамерной М., в к-рой могут находиться или отсутствовать яички. В случае когда полное несрастание половин М. сопровождается крипторхизмом, создается сходство с женскими наружными половыми органами. Иногда встречается эктопия М. Оперативное лечение аномалий М. является составной частью лечения более тяжелых пороков мочеполовой системы. При этом стремятся не только восстановить нормальные анатомофункциональные взаимоотношения М., но и устранить имеющийся косметический дефект.
Повреждения могут быть закрытыми и открытыми. Закрытые повреждения М. встречаются чаще при сдавлении и реже при ушибах ее. При этом яички часто не повреждаются, т. к. в момент травмы они легко смещаются или подтягиваются кверху вследствие сокращения мышечных волокон кремастера. Характерно быстрое образование гематомы (см. Гематоцеле). Кровоизлияние в клетчатку, особенно между мясистой и влагалищной оболочками, ведет к резкому отеку М. При этом кожа ее принимает багрово-синюю окраску, теряет характерную складчатость, становится тестоватой, умеренно болезненной. Гематома М. может достигать больших размеров и распространяться на половой член, т. к. под мясистой оболочкой находится тонкий слой рыхлой клетчатки, переходящий на половой член. Обычно гематома рассасывается, изредка нагнаивается, еще реже ведет к тромбозу, сосудов М. с последующими трофическими расстройствами и омертвением тканей. Образование гематомы М. может наблюдаться также после операции на яичке, семенном канатике или грыжесечения. когда недостаточно тщательно выполнен гемостаз.
Лечение закрытых повреждений Мошонки консервативное. Оно заключается в постельном режиме, применении холода и суспензория (см.) для придания М. приподнятого положения. С целью ускорения рассасывания гематомы показаны физиотерапевтические процедуры. Нерассосавшуюся или нагноившуюся гематому вскрывают и дренируют. Опорожнение гематомы рекомендуется при появлении сильных болей, прогрессирующем увеличении и напряжении М. Первая помощь при ранениях М., к-рые в мирное время встречаются редко, обычно сводится к наложению слегка давящей асептической повязки, позволяющей быстро остановить кровотечение (см.). Пострадавший должен быть госпитализирован для своевременного оперативного лечения.
Открытые изолированные повреждения М., при к-рых нарушается целостность кожного покрова, относятся к числу легких. Мышечные и эластические волокна кожи М. и мясистой оболочки способствуют расхождению и подворачиванию краев раны внутрь. Ввиду богатого кровоснабжения образуются обширные гематомы, к-рые, однако, быстро рассасываются, а рана хорошо гранулирует с образованием нежного рубца.
При открытом повреждении М. может быть нарушена и целостность влагалищной оболочки яичка. При этом возможно ущемление яичка в ране. При обширном дефекте или отрыве М. яички оказываются полностью обнаженными (рис. 2).
Незагрязненную рану М. подвергают первичной хирургической обработке с иссечением краев раны, удалением нежизнеспособных тканей. Выпавшие яички вправляют в М., на кожу накладывают редкие швы с оставлением резинового выпускника. В случае когда не удается свести края М. над яичком, целесообразно после хирургической обработки раны (см.) наложить асептическую повязку. По мере очищения раны яичко спаивается с М. и постепенно поднимается вверх вследствие сокращения мышечных волокон кремастера. Спустя 2—3 нед. яичко оказывается погруженным в оставшуюся часть М. и лишь в нижней половине ее формируется небольшой рубец, спаянный с яичком. При травме, в результате к-рой яички оказываются полностью обнаженными, их целесообразно погрузить в подкожные карманы на медиальной поверхности бедер.
Заболевания. Воспалительные заболевания М. наблюдаются часто.
Тонкая и нежная кожа М., богатая сальными и потовыми железами, предрасположена к воспалительным поражениям — дерматит (см.), опрелость (см.), экзема (см.). Они наблюдаются чаще у тучных субъектов, особенно в летнюю пору, при трении М. о бедра и одежду, несоблюдении гигиены тела и др.
Мелкие ссадины, дерматит, экзема М. ведут к отеку, к-рый принимает разлитой характер. Аналогичная картина наблюдается при отеках, возникающих вследствие недостаточности кровообращения, но при этом отсутствуют какие-либо другие признаки воспаления. Отек М., развивающийся при воспалительных процессах яичка, придатка, промежности, характеризуется вовлечением в процесс оболочек яичка. Характерна общая интоксикация. Лечение отека М. сводится к ликвидации воспалительного процесса. Если имеется резкое нарушение кровообращения, угрожающее омертвением М., показано рассечение кожи для удаления выпота и уменьшения напряжения тканей.
Рожистое воспаление М. отличается тем, что свойственная этому заболеванию воспалительная эритема вследствие быстрого развития отека всей толщи кожи М. сменяется бледной сероватой окраской кожи М. Бурное развитие отека с разрыхлением кожного покрова М. обусловливает быстрое распространение инфекции вглубь. Отек может достичь больших размеров, кожа становится горячей на ощупь, складчатость ее полностью исчезает, температура тела повышается до 39—40°. Рожа может осложниться флегмоной (см.), сопровождающейся в большинстве случаев гангреной (см.). Лечение консервативное и состоит в сочетанном применении сульфаниламидных препаратов и антибиотиков, местном ультрафиолетовом облучении (см. Рожа). При развитии флегмоны необходимо вскрытие и дренирование гнойников.
Крайне редко встречается гнойный гидраденит кожи М., к-рый проявляется множественными свищами по ее латеральной поверхности, выделением густого гноя, уплотнением кожи. Заболевание — длительное. Яички, придатки и семенные канатики в процесс не вовлекаются.
Лечение заключается в широком иссечении кожи М.
Гангрена Фурнье (см. Фурнье гангрена) — молниеносная гангрена М.; возбудителями ее являются патогенные клостридии, анаэробный стрептококк и другие газопродуцирующие микроорганизмы.
Туберкулез М. обычно вторичного происхождения и возникает вследствие распространения процесса с придатков и яичка на ткани мошонки. При этом туберкулезные гранулемы, подвергшись казеозному распаду, образуют туберкулезные абсцессы, спаивающиеся с М. и вскрывающиеся с образованием свищей. Вокруг свищевых отверстий кожа М. может изъязвляться. Диагностика туберкулеза М. не представляет трудностей при наличии свища, исходящего из плотного бугристого и безболезненного придатка, и медленного развития заболевания. Лечение оперативное и заключается в удалении пораженного придатка — эпидидимэктомия, яичка — гемикастрация и иссечении свищевого хода на всем протяжении.
Иногда наблюдается первичное туберкулезное поражение кожи М. типа вульгарной волчанки, язвенного туберкулеза кожи (ulcus tuberculosum). При этом образуется округлый инфильтрат диам. 1—2 см с язвенной поверхностью, характеризующейся подрытыми краями и неровным дном. Лечение специфическое (см. Туберкулез кожи).
К поражениям М. вирусной этиологии относятся остроконечные кондиломы, вызываемые фильтрующимся вирусом (см. Бородавка). Редко встречаются гигантские остроконечные кондиломы — разрастания, напоминающие цветную капусту. Для лечения остроконечных кондилом применяют электрокоагуляцию, оперативное удаление и другие методы.
Сифилитическое поражение М. возможно в различных стадиях заболевания. Твердый шанкр на коже М. встречается редко, однако во вторичном периоде сифилиса на коже М. часто локализуется папулезный, реже пустулезный сифилид. В третичном периоде сифилиса иногда наблюдается распад и прорыв наружу гуммозных узлов яичка или придатка. В запущенных случаях гуммозного поражения яичка на коже М. образуется большая язва, через к-рую яичко может выпасть; дно язвы постепенно покрывается грануляционной тканью, а затем рубцуется. Характерной особенностью такой язвы является безболезненность даже при надавливании. В отличие от туберкулезных свищей, сифилитические изъязвления располагаются на передней поверхности М. и исходят не из придатка, а из яичка. Диагноз сифилиса подтверждается обнаружением бледной трепонемы и положительными серологическими реакциями на сифилис. Лечение специфическое (см. Сифилис).
Грибковые поражения Мошонки могут наблюдаться при паховой эпидермофитии (см.), руброфитии (см.) в виде эритематозно-сквамозных участков с неровным фестончатым краем, кандидозе (см.), сопровождающемся мацерацией кожи М. Диагноз микоза подтверждается обнаружением возбудителя.
Кожа Мошонки может быть также поражена при псевдомикозах — эритразме (см.) и актиномикозе (см.). При актиномикозе в начальных стадиях заболевания М. может резко увеличиваться из-за отека, к-рый уменьшается при появлении свищей. При длительном течении актиномикоза вследствие развития склеротических и рубцовых изменений в тазовой клетчатке в процесс вовлекаются лимфатические и кровеносные сосуды. Особенно заметно расширение поверхностных вен. В отдельных случаях процесс протекает по типу слоновости. Кожа М. резко утолщается, инфильтрируется, яички и придатки сквозь нее не прощупываются. Диагноз актиномикоза ставят на основании обнаружения возбудителя в отделяемом свищей и в соскобах с грануляций. Для лечения актиномикоза М. применяют актинолизат, проводят оперативное вскрытие гнойных полостей. Другие инфекционные поражения кожи М. (лепра, фрамбезия) встречаются редко. Кожа М. может быть поражена одновременно с другими участками кожи при псориазе (см.), лишае красном плоском (см.), нейродермите (см.) и др.
Слоновость М. возникает при врожденной гипоплазии лимф, узлов и сосудов, после воспалительных процессов кожи (рожа, туберкулез), травм, оперативного удаления паховых лимф, узлов по поводу раковой опухоли.
При простой слоновости (см.) наблюдается значительное увеличение М., доходящее до такой степени, что возникают непреодолимые препятствия к передвижению больного. Кожа М. в этих случаях темно-бурого цвета, с бородавчатыми разрастаниями, изъязвлениями и обильным шелушением.
Лечение слоновости М. оперативное и заключается в частичном или полном удалении М. с использованием пластики кожи.
В тропических и субтропических странах слоновость М. возникает вследствие проникновения в кровь и скопления в кровеносных и лимф, сосудах М. паразитических нематод — филярий, переносчиком к-рых являются комары нек-рых видов. Паразиты вызывают хронический воспалительный процесс и отек, ведущий к значительному утолщению кожи и подкожной клетчатки. Процесс протекает с периодическими обострениями. Диагноз ставят на основании обнаружения микрофилярий в крови, гидроцельной жидкости, а также при биопсии патологических образований (см. Филяриатозы). Лечение включает, помимо оперативного вмешательства, химиотерапию диэтилкарбамазином (син.: баноцид, нотезин, гетразан, цитразин), что не всегда эффективно.
Опухоли встречаются редко. Из доброкачественных опухолей М. возможны мелкие, одиночные или множественные папилломы (см. Папиллома, папилломатоз), иногда сочетающиеся с аналогичными папилломами крайней плоти, кожи полового члена, паховых областей и промежности. На втором месте по частоте стоят мелкие атеромы М. Они также бывают одиночными или множественными, редко достигают величины более 1 см в диаметре. Иногда наблюдаются множественные атеромы в виде гроздьевидного конгломерата (рис. 3). Встречаются также липома (см.), фиброма (см. Фиброма, фиброматоз), лейомиома (см.), невус (см.), базалиома (см.), эпителиома (см.), дермоидная киста (см. Дермоид) и тератома (см.), а также гемангиома (см.) и лимфангиома (см.).
Доброкачественные опухоли обычно небольшой величины, а потому мало беспокоят больных. Исключение составляют гемангиомы и лимфангиомы, представляющие собой мягкоэластические образования, достигающие значительных размеров, обезображивающие М. и нередко затрудняющие ходьбу.
К злокачественным опухолям Мошонки относятся рак (см.) и саркома (см.). Рак развивается из покровного эпителия или сальных и потовых желез; может возникнуть на месте свищей и сопутствующих им дерматитов, а также на месте хронических, длительно не заживающих язв и рубцов. Иногда встречается профессиональный рак М.— обычно у лиц, длительно соприкасающихся с сажей («рак трубочистов», описанный в 18 в.), дегтем, мазутом и другими источниками онкогенных веществ. По своему гистологическому строению и клинике рак М. идентичен раку кожи другой локализации (см. Кожа, опухоли). Метастазирует рак М. в пахово-бедренные лимф. узлы.
Различные саркоматозные опухоли (липосаркомы, рабдомиосаркомы, лейомиосаркомы, нейрофибросаркомы) встречаются значительно реже. М. может вовлекаться в опухолевый процесс, исходящий из кожи полового члена или промежности, а также из придатка и оболочек яичка, из элементов семенного канатика. Последовательность леч. мероприятий при злокачественных опухолях М. зависит от стадии заболевания. Опухоль удаляют электроножом в пределах здоровых тканей отступя не менее 5 см от видимой границы ее. Одновременно или через 2—3 нед. удаляют подвижные регионарные лимф. узлы. Если они неподвижны, следует попытаться удалить их после предварительного облучения. При вовлечении в опухолевый процесс оболочек яичка или придатка наряду с резекцией М. показана орхоэпидидимэктомия.
Профилактика рака Мошонки состоит гл. обр. в соблюдении правил личной гигиены и своевременном лечении предопухолевых заболеваний.
А. Я. Пытель, В. Г. Казимиров; E. Б. Ма-ринбах (онк.), В. С. Ревазов (ан.).
Что такое мошонка
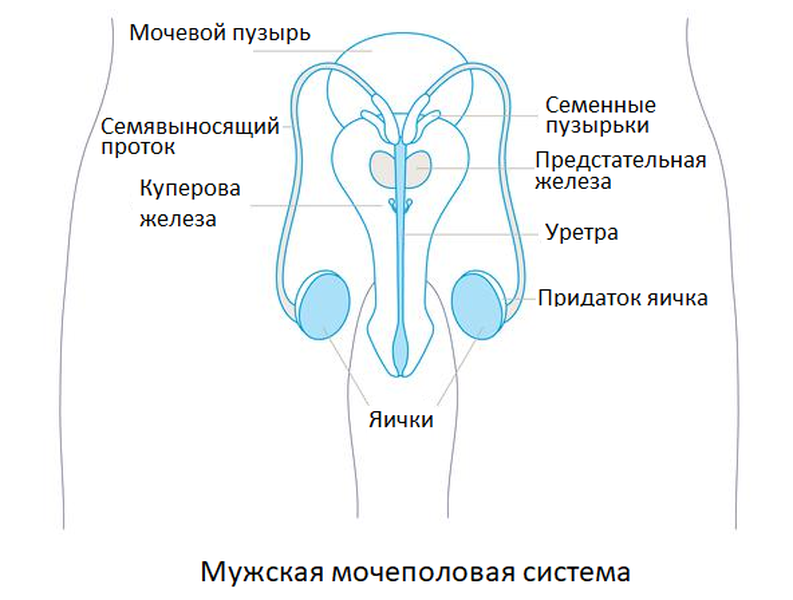
Топография мошонки. Мошонка. Кровоснабжение мошонки.
Мошонка представляет собой кожный мешок, разделенный перегородкой, в каждой половине которого располагаются яичко, его придаток и мошоночный отдел семенного канатика, окруженные оболочками. Кожа собрана в складки и покрыта редкими волосами. По срединной линии имеется raphe scroti. Если вспомнить процесс опускания яичка, легко представить, что мошонка — это часть выпяченной яичком передней стенки живота. Соответственно, и слои мошонки (сюда входят и оболочки яичка) такие же.
Кровоснабжение мошонки осуществляется за счет rr. scrotales anteriores (из аа. pudendae externae), сзади — rr. scrotales posteriores (из a. pudenda interna), а также артерии мышцы, подвешивающей яичко, a. cremasterica (из a. epigastrica inferior).
Венозная кровь от мошонки оттекает по одноименным венам.
Иннервируют мошонку спереди nn. scrotales anteriores (от п. ilioinguinalis), сзади — nn. scrotales posteriores (от nn. perinealea, ветвей n. pudendus).
Лимфоотток от мошонки происходит в поверхностные паховые лимфатические узлы.
Ультразвуковая диагностика заболеваний органов мошонки
Появление в клинике ультразвуковых приборов нового поколения, оснащенных высокочастотными датчиками, разработка новых методологических приемов сделали возможной визуализацию анатомических структур мошонки, что еще 15-20 лет назад считалось мало реальным. Однако на сегодня практические врачи отделений (кабинетов) ультразвуковой диагностики недостаточно осведомлены в вопросах ультразвуковой диагностики и дифференциальной диагностики заболеваний органов мошонки, о чем свидетельствует, в том числе, и почта нашего журнала. В настоящей статье мы попытались восполнить этот пробел.
Мошонка представляет собой кожномышечное образование (рис. 1)*, разделенное на две половины, в каждой из которых находится яичко, придаток яичка, мошоночный отдел семенного канатика. Стенка мошонки состоит из 7 слоев, которые называют также оболочками яичка. Это: кожа; мясистая оболочка, образующая срединную перегородку; наружная семенная фасция; фасция мышцы, поднимающей яичко; мышца, поднимающая яичко; внутренняя семенная фасция и влагалищная оболочка яичка, состоящая из париетального и висцерального листков.
При ультразвуковом исследовании применяются высокочастотные (7,5 Мгц и более) конвексные и линейные датчики. Во время эхографии пациент лежит на спине и рукой фиксирует половой член к передней стенке живота. Трансдюсер устанавливается перпендикулярно по отношению к исследуемой области, и последовательно получают томограммы в поперечной, продольной и косых плоскостях правой и левой половины мошонки.
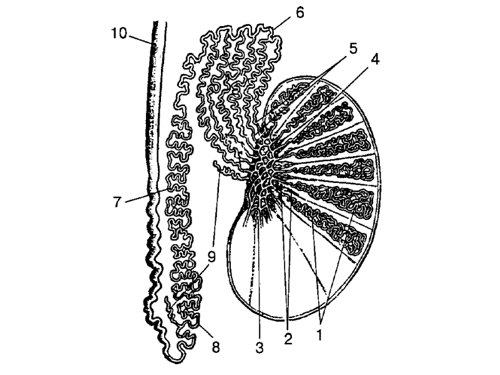
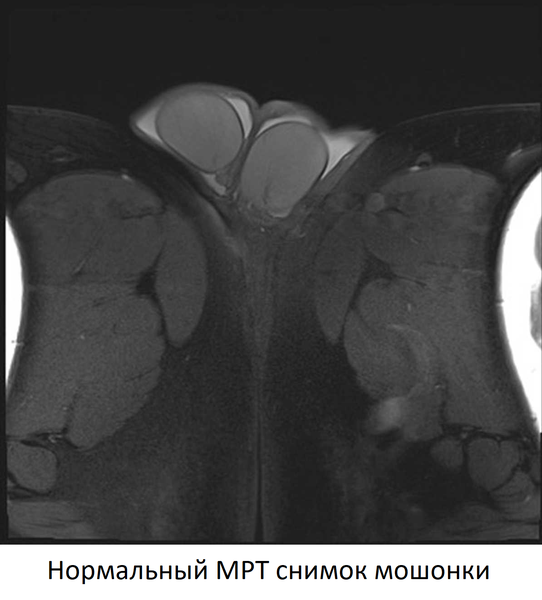
Размеры обоих яичек (они могут незначительно различаться), а также выявляемых патологических образований измеряются в трех взаимно перпендикулярных плоскостях. Неизмененное яичко (рис. 2) имеет овальную форму, четкий, ровный контур, паренхима однородная, средней эхогенности. Белочная оболочка и висцеральный ли сток влагалищной оболочки визуализируются как тонкая непрерывная полоска высокой эхогенности, расположенная по краю яичка. Средостение (рис. 3) имеет вид гиперэхогенной тонкой полосы или клина в верхних отделах органа. Привесок яичка может визуализироваться в виде выступа или бугорка диаметром 2-3 мм у верхнего полюса яичка. Яичко окружает небольшое количество серозной жидкости, определяемое в виде тонкой гипоэхогенной зоны шириной 1-3 мм. Придаток яичка (рис. 4) располагается у верхнего полюса по задней поверхности яичка. Структура его однородна и по эхогенности аналогична паренхиме яичка. При отсутствии патологических изменений в придатке определяется лишь его головка, размер которой составляет 10-15 мм.
Мошоночная грыжа: причины, симптомы, лечение
Грыжа мошонки, в отличие от некоторых грыж, не проходит сама по себе и, если ее не лечить, может привести к опасному для жизни состоянию — ущемлению. Следовательно, это состояние необходимо распознать как можно скорее.
Узнайте, каковы причины и симптомы заболевания и каково хирургическое лечение мошоночной грыжи у мужчин.
Что такое грыжа мошонки
Содержимое брюшной полости поддерживается мышцами, связками, сухожилиями — волокнистой соединительной тканью. Внутри полости существует постоянное давление, увеличивающееся, когда работают мышцы живота, например, при кашле, смехе, дефекации или мочеиспускании.
Под воздействием слишком высокого давления брюшная стенка может ослабнуть и повредиться — так образуется грыжа. Стоит знать, что в брюшной стенке есть места, которые характеризуются пониженной силой, и именно здесь наиболее часто располагаются грыжи:
Мошоночная грыжа — форма косой паховой грыжи. Диагноз ставится, когда паховая грыжа проходит через паховый канал и опускается в мошонку. В мошонке возникает выпуклость, которая в медицинской терминологии называется грыжевым мешком. Обычно в грыжу выпадает часть тонкой кишки (с правой стороны) или часть толстой кишки (с левой стороны).
» data-medium-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/11/Ущемление-грыжи.jpg?fit=450%2C300&ssl=1″ data-large-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/11/Ущемление-грыжи.jpg?fit=825%2C550&ssl=1″ loading=»lazy» src=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/11/%D0%A3%D1%89%D0%B5%D0%BC%D0%BB%D0%B5%D0%BD%D0%B8%D0%B5-%D0%B3%D1%80%D1%8B%D0%B6%D0%B8.jpg?resize=900%2C600&ssl=1″ alt=»Ущемление грыжи» width=»900″ height=»600″ srcset=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/11/Ущемление-грыжи.jpg?w=900&ssl=1 900w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/11/Ущемление-грыжи.jpg?resize=450%2C300&ssl=1 450w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/11/Ущемление-грыжи.jpg?resize=825%2C550&ssl=1 825w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/11/Ущемление-грыжи.jpg?resize=768%2C512&ssl=1 768w» sizes=»(max-width: 900px) 100vw, 900px» data-recalc-dims=»1″/> Ущемление грыжи
Мошоночная грыжа: причины
Мошоночная грыжа у ребенка вызвана патологическим развитием плода. В утробе яички опускаются в мошонку через паховый канал, который вскоре зарастает. Если он не закрывается, образуется мошоночная грыжа. Грыжа мошонки чаще всего появляется у недоношенных детей, потому что у них слабые мышцы, и, как следствие, и в более тонких областях брюшной стенки могут образовываться разрывы.
Грыжа мошонки также может появиться у взрослых. Чаще патология проявляется у мужчин с избыточным весом и имеющих проблемы с мочеиспусканием (например, из-за увеличения простаты). Также имеют тенденцию к развитию мошоночной грыжи мужчины с хроническими запорами и тромбоэмболиями легочной артерии.
Симптомы грыжи в мошонке
Как у младенцев, так и у взрослых грыжа мошонки проявляется в виде мягкой опухоли в мошонке, которая становится более выраженной при кашле, напряжении мышц или дефекации (а у мужчин также после длительного стояния и поднятия тяжестей). Характерная особенность — выпуклость редко возвращается обратно.
В дополнение к выпуклости в мошонке, обычно появляются такие симптомы, как жжение, боль и чувство «натяжения». Боль может распространяться на яичко, особенно когда опухоль находится под давлением. Младенец сообщает о дискомфорте, плачем.
Мошоночная грыжа: осложнения
Опасным осложнением нелеченной мошоночной грыжи является ее выпадение и ущемление. Это происходит, когда содержимое грыжи не может вернуться в брюшную полость. Сжатый кишечник не получает достаточного количества крови, что может привести к его ишемии и последующему некрозу (отмиранию). Это прямая угроза жизни.
Чтобы предотвратить ущемление, мошоночная грыжа должна быть вправлена.
Диагностика грыж мошонки
Грыжа мошонки, как и другие грыжи, диагностируется во время медицинского осмотра в кабинете врача. В данном случае нужно обратиться к урологу или андрологу. Чтобы исключить другие возможные причины опухоли, врач сделает УЗИ мошонки и, возможно, направит на рентгенологическое исследование.
» data-medium-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/11/УЗИ-2.jpg?fit=450%2C219&ssl=1″ data-large-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/11/УЗИ-2.jpg?fit=900%2C437&ssl=1″ loading=»lazy» src=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/11/%D0%A3%D0%97%D0%98-2.jpg?resize=900%2C437″ alt=»УЗИ» width=»900″ height=»437″ srcset=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/11/УЗИ-2.jpg?w=900&ssl=1 900w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/11/УЗИ-2.jpg?resize=450%2C219&ssl=1 450w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/11/УЗИ-2.jpg?resize=768%2C373&ssl=1 768w» sizes=»(max-width: 900px) 100vw, 900px» data-recalc-dims=»1″/> УЗИ
Мошоночная грыжа: лечение
Грыжа мошонки, в отличие, например, от пупочной грыжи, не вправляется и не заживает сама по себе, поэтому необходимо хирургическое вмешательство.
Традиционный метод хирургического лечения грыж, в том числе мошоночной грыжи, — это герниопластика с использованием метода Бассини (с использованием собственных тканей брюшной стенки). Период восстановления длится от 4 до 12 недель.
Герниопластика Бассини несет в себе риск рецидива грыжи, поэтому рекомендуется выполнить процедуру Лихтенштейна, во время которой врач защищает оперированную область полипропиленовой сеткой. После такой операции риск рецидива грыжи значительно снижается. Период восстановления также короче, и длится 1-3 недели.
Эндопротез для герниопластики
Эндопротез для герниопластики
» data-medium-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/11/Эндопротез-для-герниопластики.jpg?fit=450%2C300&ssl=1″ data-large-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/11/Эндопротез-для-герниопластики.jpg?fit=825%2C550&ssl=1″ loading=»lazy» src=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/11/%D0%AD%D0%BD%D0%B4%D0%BE%D0%BF%D1%80%D0%BE%D1%82%D0%B5%D0%B7-%D0%B4%D0%BB%D1%8F-%D0%B3%D0%B5%D1%80%D0%BD%D0%B8%D0%BE%D0%BF%D0%BB%D0%B0%D1%81%D1%82%D0%B8%D0%BA%D0%B8.jpg?resize=900%2C600″ alt=»Эндопротез для герниопластики» width=»900″ height=»600″ srcset=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/11/Эндопротез-для-герниопластики.jpg?w=900&ssl=1 900w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/11/Эндопротез-для-герниопластики.jpg?resize=450%2C300&ssl=1 450w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/11/Эндопротез-для-герниопластики.jpg?resize=825%2C550&ssl=1 825w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/11/Эндопротез-для-герниопластики.jpg?resize=768%2C512&ssl=1 768w» sizes=»(max-width: 900px) 100vw, 900px» data-recalc-dims=»1″/> Эндопротез для герниопластики
В инвазивном лечении также используется лапароскопическая техника, при которой в пах помещаются специальные направляющие, через которые вставляются хирургические инструменты. С помощью мини инструментов выполняется операция и вшивается защитная сетка.
Как подготовиться к операции на грыже?
Операция на мошоночной грыже обычно планируется, и ее какое-то время приходится ожидать. В это время грыжа может не только причинять боль, но и значительно увеличиваться. Большинство типов грыж (не только брюшные, но и паховые, пупочные, пищеводные или послеоперационные) не представляют непосредственную угрозу для жизни, но при их ущемлении могут возникнуть серьезные проблемы.
Чтобы этого не происходило, вы должны соблюдать определенные правила поведения и, кроме того, нужно тщательно подготовиться к предстоящей операции.
Осложнение мошоночной грыжи — ущемление
Наиболее опасным является состояние, когда грыжа в мошонке ущемлена. В этом случае часть кишечника, выпадающая в отверстие в брюшной стенке, сжимается, предотвращая возвращение кишечника в брюшную полость. Содержимое в этой области не может двигаться дальше, что приводит к закупорке.
Сам кишечник ограничивается в кровоснабжении и в скором времени, вследствие ишемии, в этой области развивается некроз. Обнаружить патологию несложно. До сих пор мягкая грыжа, становится твердой и болезненной. Кожа краснеет и горячая. Через несколько часов появляется вздутие живота, резкие боли в животе, тошнота, иногда рвота.
Реабилитация после операции
В течение первых четырех недель после операции по устранению мошоночной грыжи нельзя поднимать тяжести. Если пациент выполняет тяжелую физическую работу, он может вернуться к ней только через несколько недель после процедуры.
Во время выздоровления рекомендуется частая ходьба, что значительно ускоряет процесс выздоровления.
Добавить комментарий Отменить ответ
Вы должны быть авторизованы, чтобы оставить комментарий.
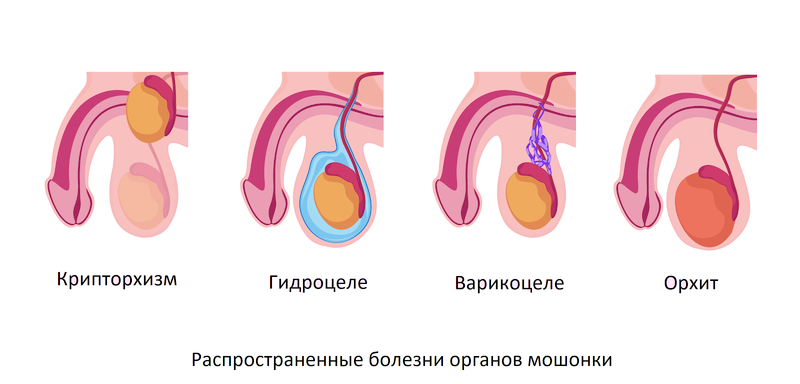
Образования в мошонке причины, симптомы, методы лечения и профилактики
Образования в мошонке — доброкачественные и злокачественные опухоли, которые прорастают из лимфоидной и мягких тканей, эпителия, распространяются из других органов. В большинстве случаев новообразования спровоцированы травмами мошонки, бактериальной инфекцией и воспалением придатка яичка, грыжей, перекручиванием яичка, застоем спермы. Если вас беспокоит дискомфорт в мошонке, вы заметили ее увеличение или изменение формы, обратитесь к урологу.
Виды образований в мошонке
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 22 Августа 2022 года
Содержание статьи
Симптомы образований в мошонке
В зависимости от характера, размера и локализации новообразования, пациента могут беспокоить следующие симптомы:
Методы диагностики
Чтобы определить вид новообразования, его локализацию и размер, проводят осмотр пациента, пальпацию и применяют актуальные методы лабораторных и инструментальных исследований: МРТ, УЗИ.
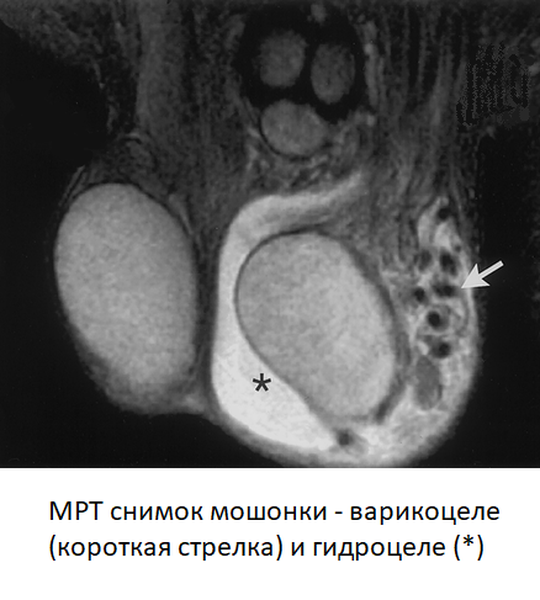
Расширение вен на яичке

При увеличении вен в мошонке происходит нарушение кровообращения и снижение притока крови к яичку, возникает гипертермия (повышение его температуры). В результате всего этого может образоваться массивный клубок вен в мошонке и развиться атрофия яичка, от чего страдает репродуктивная функция мужского организма. Патология считается одной из самых серьезных в урологии и является причиной порядка 70% случаев мужского бесплодия.
Причины
Основной фактор, провоцирующий увеличение вены в яичке – повышение внутрибрюшного давления. Ситуация нередко возникает у спортсменов-тяжелоатлетов, мужчин, занятых тяжелым физическим трудом и людей, которые в силу профессиональной деятельности вынуждены длительное время находится в вертикальном положении.
Помимо этого, к патологии могут привести анатомические, наследственные и другие факторы, такие как:
Различают одностороннее и двустороннее варикоцеле. Как правило, у мужчин возникает одностороннее, чаще левостороннее (до 80% случаев). Причиной этого является анатомическая особенность, при которой вена яичка с левой стороны впадает не в полую вену, а в вену почки (а она имеет меньший диаметр и более высокое давление). Реже диагностируется правостороннее варикоцеле и лишь в 5% случаев двустороннее.
Симптомы
Главная опасность расширения вен в мошонке заключается в бессимптомном течении патологии на ранних стадиях. Мужчина может длительное время жить, даже не подозревая о наличии у себя опасной патологии. Чаще всего болезнь случайным образом диагностируется во время профилактического осмотра или УЗИ, проводимого по поводу других нарушений репродуктивной системы.
Первыми проявлениями заболевания являются тянущие боли в мошонке, возникающие после физической активности. На более поздних стадиях появляются следующие симптомы:
Данные проявления являются сигналами о стойком нарушении функционирования половых органов мужчины. Следует понимать, что чем раньше будет выявлена болезнь, тем больше шансов на благоприятный исход. В связи с этим специалисты (урологи-андрологи) рекомендуют всем мужчинам проходить профилактические осмотры у уролога-андролога не реже 1 раза в год.
Последствия
Когда у мужчины расширены вены на яичках, формируются следующие патологические механизмы:
Эти факторы отрицательно воздействуют на процесс сперматогенеза (образования и развития мужских половых клеток). Мужчина сталкивается с уменьшением выработки новых сперматозоидов, а в некоторых случаях и с полным отсутствием сперматозоидов в эякуляте. А это является непосредственной причиной бесплодия при варикоцеле.
Диагностика
Ранняя диагностика – залог быстрого и эффективного выздоровления при расширении вен яичка. Опытному квалифицированному специалисту не составит труда поставить диагноз и выявить особенности течения заболевания. Для этого могут использоваться следующие методы:
Полученные в ходе исследований данные помогут специалисту определить степень заболевания и особенности его течения, а также предположить возможную причину развития патологии для ее дальнейшего устранения.
Лечение
Консервативным путем вылечить вздутие вен на яичках невозможно. Единственный эффективный метод лечения болезни – операция. При этом главная задача хирурга – изолировать расширенную вену и перенаправить ток крови по здоровым венам.
Реабилитация
После проведения операции восстановительный период проходит достаточно быстро. Однако в послеоперационном периоде для скорейшего восстановления организма врачи советуют придерживаться следующих правил:
Соблюдая все вышеуказанные правила, спустя всего 2-3 недели мужчине можно будет вернуть привычный ход жизни, забыв о деликатной урологической проблеме.
Проверяйте свое мужское здоровье регулярно, даже в отсутствие каких-либо жалоб. Особенно это актуально для ранней диагностики варикоцеле. Урологи-андрологи клиники «МедПросвет» проводят объективную диагностику с применением самых передовых методов, что позволяет выявить даже минимальные патологические изменения. А своевременно установленный диагноз и последующее оперативное лечение помогут сохранить мужскую силу и фертильность. Записывайтесь на прием в удобное время!
Варикоцеле — почему усыхают яички у мужчин
» data-image-caption=»» data-medium-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/10/varikotsele.jpg?fit=450%2C300&ssl=1″ data-large-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/10/varikotsele.jpg?fit=809%2C537&ssl=1″/>
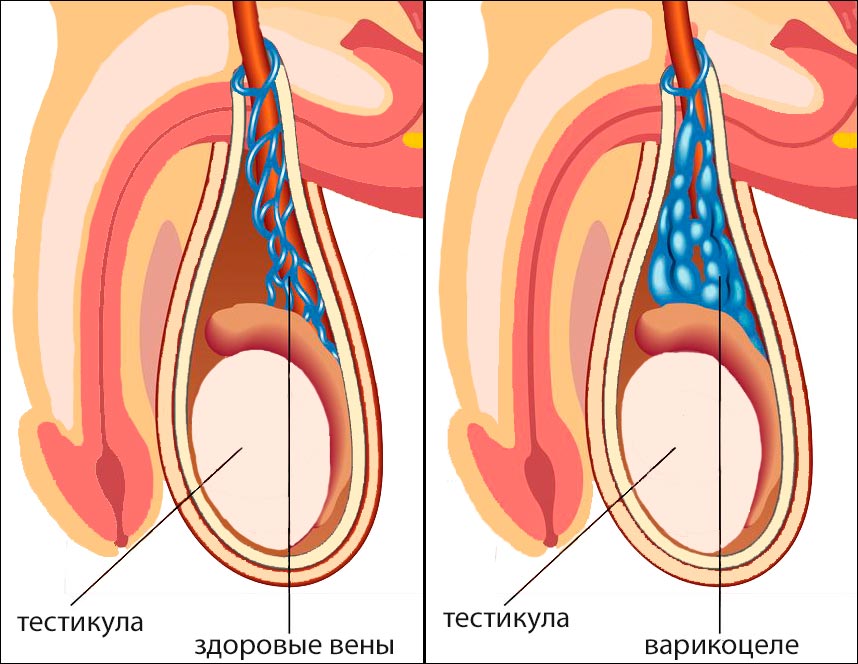
Термином «варикоцеле» урологи называют расширение вен семенных канатиков. Без лечения болезнь приводит к снижению потенции и мужскому бесплодию. По статистике варикоцеле встречается у 10-15% взрослых мужчин: 80% больных либо совсем не могут иметь потомство, либо у них снижена концентрация и подвижность сперматозоидов.
[dcb > Патология приводит к атрофии тканей яичек — они «усыхают» и перестают функционировать. Конечно, это заболевание не опасно для жизни человека, но часто ставит под угрозу семейную жизнь и морально угнетает больного. К счастью, в большинстве случаев современная медицина успешно лечит такое состояние.
Почему начинается варикоцеле
Болезнь возникает при повышении давления в лозовидном сплетении яичка. Чаще встречается левостороннее поражение, но иногда страдает и правая сторона. Поражаются венозные клапаны, и кровь под действием силы тяжести циркулирует маятникообразно, вверх-вниз. В результате вены расширяются, что усиливает застой.
Вокруг яичек образуется плотная венозная сеть, прощупывающаяся в виде «клубка червей». Возникает воспаление, температура внутри мошонки повышается. Перегрев влияет на развитие сперматозоидов — они теряют жизнеспособность. Это приводит к бесплодию. Недостаточность кровоснабжения половых органов вызывает проблемы с потенцией.
Что способно спровоцировать болезнь?
Это любые проблемы, связанные с натуживанием и усилением кровотока в нижней части тела:
Что чувствует мужчина при варикоцеле: будьте внимательны к своим ощущениям
Болезнь впервые проявляется у мальчиков в период полового созревания, но может появиться в зрелом или пожилом возрасте — чаще всего как сопутствующее заболевание.
3 стадии варикоцеле
Часто варикоцеле долго протекает бессимптомно, без выраженной клинической картины. Скрытое течение опасно тем, что больной не обращается за лечением, пока не появляются жалобы на снижение потенции и бесплодие.
Обратиться к врачу — урологу или андрологу — нужно при любых, даже слабых болях в области паха и в половых органах, при нарушениях симметричности, вида или размера яичек, при первых признаках бесплодия или нарушениях потенции.
Лечение варикоцеле: чем раньше, тем лучше
Диагноз доктор может поставить сразу, если болезнь имеет выраженные симптомы. В начальных стадиях, когда видимых изменений еще нет, выявить варикоцеле можно, проведя УЗИ и анализ эякулята.
Заболевание у взрослых лечится исключительно хирургическим путем. Чем быстрее сделана операция, тем выше шанс сохранить мужское здоровье и иметь детей. Измененные вены удаляют, а в яичке восстанавливают нормальное кровоснабжение.
Операция проводится эндоскопическим и другими малотравматичными, но эффективными методами. Если мужчина обратился за помощью вовремя, пока не атрофировались яички, в 97% случаев после оперативного лечения сперматогенез восстанавливается.
Воспитывая мальчика, не стоит забывать о его будущей роли отца. С самого детства нужно объяснять ребенку необходимость осторожного отношения к половым органам и здоровью в целом. Спортивные занятия необходимы, но их нужно соизмерять с возрастом и физическими возможностями мальчика — чрезмерные нагрузки ни к чему хорошему не приведут.
При любых проблемах мальчика нужно показать врачу. Кроме этого, обследоваться у уролога нужно в момент полового созревания и в 20 лет — это пиковый период возникновения варикоцеле.
Урологи клиники Диана вовремя выявят варикоцеле и окажут вам квалифицированную помощь. Обращайтесь к нам!
Популярные записи и страницы
Новые статьи
Анализ на уровень ацетаминофена. Лицензия freepik. Автор фото freepik
Воспаление щитовидной железы. Лицензия freepik. Автор фото benzoix
Ранняя диагностика рака шейки матки. Лицензия freepik. Автор фото stefamerpik
Гарднерелла и кандида. Лицензия freepik. Автор фото freepik
Гиперпролактинемия. Лицензия freepik. Автор фото wayhomestudio
Гиперандрогения. Лицензия freepik. Автор фото karlyukav
Профилактика простатита. Лицензия freepik. Автор фото cookie_studio
Профилактика простатита. Лицензия freepik. Автор фото benzoix
Опасный панкреатит.
Лицензия freepik. Автор фото KamranAydinov
Скорая гинекологическая помощь.
Лицензия freepik. Автор фото gpointstudio
Воспаление органов мошонки
ЭПИДИДИМИТ, ОРХИТ, ОРХОЭПИДИДИМИТ и ДЕФЕРЕНТИТ или ВОСПАЛЕНИЯ ОРГАНОВ МОШОНКИ в вопросах и ответах
Что это такое, как проявляется и отчего бывает?
Эпидидимит — это воспаление придатка яичка. Орхит — воспаление самого яичка, а орхоэпидидимит — одновременное воспаление яичка и его придатка. Яичко, придаток яичка и семенной канатик еще называют органами мошонки. На практике чаще всего наблюдается эпидидимит, реже орхоэпидидимит и еще реже изолированный орхит. Также достаточно редко встречается изолированное воспаление входящего в состав семенного канатика семявыносящего протока — деферентит. Данные воспалительные процессы могут быть острыми, хроническими и рецидивирующими.
Острый эпидидимит, орхоэпидидимит или орхит — это внезапно возникшее воспаление, сопровождающееся увеличением и уплотнением яичка и/или его придатка, резкими и интенсивными болями и подъемом температуры тела. На фоне правильно проведенного лечения эти заболевания проходят в течение 2-х недель.
Хронические воспаления яичка и/или его придатка характеризуются длительным (от нескольких месяцев до нескольких лет) течением и устойчивостью к проводимому лечению. Хроническим течением чаще всего отличается туберкулезный эпидидимит. Рецидивирующие воспаления органов мошонки связаны с неадекватно проведенным лечение или повторным попаданием инфекции в придаток яичка и яичко. Хронические и рецидивирующие эпидидимиты, орхоэпидидимиты и орхиты проявляются менее выраженным увеличением и более локальным уплотнением органов мошонки, боль носит менее интенсивный и приступообразый характер, температура тела, как правило, нормальная.
Причинами данных воспалительных процессов чаще всего бывают инфекции, которые попадают в придаток яичка через семявыносящий проток из мочеиспускательного канала (уретры). Причем у молодых мужчин, моложе 35 лет, это чаще всего инфекции передаваемые половым путем. В частности, хламидии являются причиной острых эпидидимитов молодых мужчин с частотой более 50%. В более старшем возрасте (после 50 лет) ведущей причиной воспалений органов мошонки являются кишечные микроорганизмы, которые вызывают инфекции мочевых путей (циститы, пиелонефриты). К ним относятся кишечная палочка, клебсиеллы, энтерококки, псевдомонады, протей и др. Реже причиной эпидидимита и орхита, а также деферентита, может стать туберкулезная или вирусная инфекция. Так у мальчиков моложе 15 лет орхиты нередко могут стать осложнением вирусного паротита (свинки) или краснухи. Развитию эпидидимита, орхита и орхоэпидидимита в значительной степени способствует резкое переохлаждение, которое приводит к ухудшению кровоснабжения мошонки. Воспаления органов мошонки также могут быть вызваны травмами и операциями на яичке, его придатке и семенном канатике. В связи с этим после травм мошонки и операций на ее органах часто назначаются антибиотики и противовоспалительные препараты.
Чем опасны воспаления органов мошонки? Надо ли срочно обращаться к врачу?
Воспаления яичка и/или его придатка опасны, прежде всего, развитием мужского бесплодия. Если их своевременно не лечить, они могут привести к нарушению образования сперматозоидов, их нормального развития и транспорта из яичка в задний отдел уретры, где окончательно формируется сперма. Если имеет место двухстороннее воспаление органов мошонки — опасность наступления бесплодия значительно выше. В таких случаях могут развиться и проблемы, связанные с недостаточной выработкой мужского полового гормона — тестостерона (снижение полового влечения, ослабление эрекции, снижение работоспособности, снижение мышечной массы и др.).
Вторым очень важным моментом, диктующим обязательность срочного обращения к врачу, является опасность наличия опухоли яичка, которая может начать проявляться так же, как и орхоэпидидимит. Как известно опухоли яичка более чем в 90% моложе 45 лет мы рекомендуем проверяться на инфекции, передающиеся половым путем, в этом возрасте может развиться и злокачественны и могут стать причиной смерти молодого человека, если он своевременно не обратиться к врачу. В то же время, если опухоль яичка вовремя выявлена и правильно пролечена — она излечима почти в 100% случаев. При наличии болезненного увеличения, а особенно уплотнения яичка, важно исключить его инфаркт, или омертвение, связанное с прекращением нормального кровоснабжения органа. Инфаркт яичка — необратимое заболевание приводящее к омертвению органа и требующее удаления яичка. Он наступает как правило в результате перекрута семенного канатика и пережатия яичковой артерии. Перекрут семенного канатика развивается чаще всего на фоне значительного переохлаждения или травмы, когда наступает спазм мышцы, поднимающей яичко (musculus cremaster). Таким образом, при появлении описанных выше симптомов (увеличение и уплотнение яичка и/или его придатка, боли в мошонке, повышение температуры тела) следует срочно обратиться к урологу и пройти надлежащие диагностику и лечение.
Как проводится диагностика воспалительных заболеваний органов мошонки?
В основе диагностики заболеваний яичка, его придатка и семенного канатика лежит физикальное обследование (прежде всего пальпация или ощупывание). Ведущими вспомогательными методами являются диафаноскопия и ультразвуковое исследование (УЗИ) мошонки. Все эти методы абсолютно безболезненны, а их правильное использование и надлежащая интерпретация позволяют поставить точный диагноз в подавляющем большинстве случаев. В последние годы УЗИ мошонки, как значительно более информативный и точный метод, практически вытеснил диафаноскопию.
Для установления причин эпидидимита, орхита и орхоэпидидимита обязательно проводятся общий анализ и посев мочи на микрофлору, иногда выполняется анализ спермы (эякулята) на присутствие в ней различных инфекций. Выполняются тесты на наличие заболеваний, передаваемых половым путем. Если есть подозрения, осуществляется обследование на наличие микобактерий туберкулеза в моче и/или эякуляте. При подозрении на опухоль яичка — выполняются анализы крови на соответствующие онкомаркеры. Только правильно построенный комплекс диагностических мероприятий позволяет установить точный диагноз и провести максимально эффективное лечение. Обязательно обращайтесь к врачу-урологу!
В чем заключается лечение воспалительных заболеваний органов мошонки?
Лечение эпидидимита, орхита, орхоэпидидимита и деферентита осуществляется в первую очередь антибиотиками, так как их главной причиной являются различные инфекции. Выбор антибиотика при остром воспалительном процессе осуществляется эмпирически, с учетом известных возрастных особенностей причинных инфекций. По получении результатов микробиологических исследований и анализа на чувствительность выделенной микрофлоры к антибиотикам, возможна корректировка антибиотикотерапии, изменение ее длительности, дозировок препаратов, а иногда и самих препаратов и их комбинаций.
Вместе с антибиотиками назначаются нестероидные противовоспалительные препараты (индометацин, диклофенак, целебрекс и др.) с целью уменьшения воспалительного отека, болей и быстрейшего обратного развития воспалительных изменений. При сильных болях, применяется блокада семенного канатика с местным анестетиком (лидокаин, прилокаин, маркаин), которая существенно уменьшает болевые ощущения. Всем пациентам во время лечения рекомендуется ношение подтягивающих мошонку тугих трусиков (плавок). Это способствует лучшему кровотоку и лимфотоку в мошонке, ускоряет обратное развитие воспаления.
При наличии гнойников или абсцессов яичка и его придатка, а также при хроническом рецидивирующем эпидидимите, плохо поддающемся лечению, в случае туберкулеза яичка — применяется хирургическое лечение. Оно может заключаться во вскрытии и дренировании абсцессов, частичном или полном удалении яичка и/или его придатка. Использование различных методов физиотерапии при воспалительных заболеваниях органов мошонки не доказало своей эффективности в корректно проведенных научных исследованиях и не входит в международные стандарты лечения эпидидимитов, орхитов и орхоэпидидимитов. В связи с этим мы не используем в своей практике физиотерапевтические методы лечения данных заболеваний.
Какова профилактика воспалительных заболеваний органов мошонки и их осложнений?
Для профилактики описанных выше заболеваний и их осложнений следует, прежде всего, избегать заражения инфекциями, передаваемыми половым путем и своевременно их лечить, не подвергаться резким переохлаждениям, беречь мошонку от травм. Следует отдавать предпочтение обтягивающим трусикам, одеваться достаточно тепло зимой. При наличии описанных выше признаков эпидидимита, орхита и орхоэпидидимита следует срочно обратиться к врачу урологу!