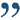Дгр желудка что это такое
Дгр желудка что это такое
Дуодено-гастральный рефлюкс
Дуодено-гастральный рефлюкс – это заброс содержимого двенадцатиперстной кишки в полость желудка. Как самостоятельное заболевание встречается редко, гораздо чаще является симптомом другой патологии ЖКТ. Проявляется болевым и диспепсическим синдромами: возникают неопределенные диффузные боли в животе, изжога, отрыжка, тошнота, рвота, желтоватый налет на языке. Диагностика не представляет трудностей: для этого используют ЭГДС, электрогастроэнтерографию, круглосуточную внутрижелудочную рН-метрию. В комплексе лечения применяются прокинетики, препараты для снижения кислотности желудка, антациды.
Общие сведения
Дуодено-гастральный рефлюкс – состояние, которое не всегда является признаком патологии пищеварительного тракта, заброс дуоденального содержимого в желудок выявляется примерно у 15% здорового населения, преимущественно в ночное время. Данное состояние считают патологическим в том случае, если при суточной внутрижелудочной рН-метрии отмечается повышение кислотности желудочного сока выше 5, не связанное с приемом пищи и сохраняющееся более 10% времени.
Дуодено-гастральный рефлюкс сопровождает многие заболевания начальных отделов пищеварительного тракта, однако примерно у 30% пациентов может рассматриваться как изолированная патология. Состояние сопутствует функциональным и органическим заболеваниям ЖКТ, также достаточно часто развивается в послеоперационном периоде холецистэктомии, ушивания язвы ДПК. Отдельные авторы отмечают, что нарушение возникает при 45-100% всех хронических заболеваний желудка и двенадцатиперстной кишки. Мужчины и женщины страдают в одинаковой степени.
Причины
В развитии дуодено-гастрального рефлюкса имеют значение несколько факторов: недостаточность пилорического отдела желудка с зиянием пилоруса, нарушение моторики желудка и двенадцатиперстной кишки, повышение давления в начальных отделах тонкой кишки, агрессивное действие содержимого ДПК на слизистую желудка.
Желчные кислоты и панкреатические ферменты повреждают защитный барьер слизистой оболочки желудка; провоцируют обратную диффузию ионов водорода в глубокие слои стенки желудка (это приводит к повышению кислотности); стимулируют выработку гастрина антральными железами и повреждают липидные мембраны клеток, повышая их чувствительность к компонентам желудочного сока. Кроме того, из-за ретроградного заброса дуоденального содержимого повышается давление в полости желудка.
Заброс содержимого ДПК в желудок часто сопровождает такие заболевания, как хронические гастриты, язвенная болезнь желудка и ДПК, рак желудка, нарушение тонуса сфинктера Одди, дуоденостаз. Нередко состояние возникает у пациентов, перенесших операции удаления желчного пузыря, ушивания дуоденальной язвы. Нарушение моторики желудка и начальных отделов тонкого кишечника является первопричиной рефлюкса при функциональных заболеваниях ЖКТ, а при органической патологии нарушения моторики являются вторичными.
Дискоординация моторики приводит к нарушению эвакуации содержимого желудка и ДПК, что ведет к гастро- и дуоденостазу, обратной перистальтике, забросу дуоденальных масс в полость желудка. Дисмоторные расстройства могут отмечаться в различных отделах пищеварительного тракта, сочетаясь с патологией привратника: нормальным тонусом желудка, сопровождающимся пилороспазмом и дуоденостазом, либо гипотонией желудка в комбинации с зиянием пилоруса, гипертензией ДПК.
Ранее считалось, что состояние является защитной реакцией на воспалительный процесс в желудке и повышенную кислотность поступающего в ДПК желудочного сока: якобы дуоденальный сок при попадании в желудок ощелачивает его содержимое, что препятствует дальнейшему повреждению слизистой двенадцатиперстной кишки.
Однако на сегодняшний день доказано, что желчные кислоты, содержащиеся в дуоденальном соке, не только повреждают слизистый барьер желудка, но и провоцируют обратную диффузию ионов водорода в подслизистый слой, стимулируют секрецию гастрина антральными железами, что приводит к еще большему повышению кислотности в желудке. Таким образом, было обосновано ульцерогенное действие дуодено-гастрального рефлюкса и опровергнута теория его защитной природы.
Симптомы
Симптомы дуодено-гастрального рефлюкса неспецифичны и присущи многим заболеваниям желудочно-кишечного тракта. Прежде всего, это диффузные неопределенные боли в верхних отделах живота, чаще всего спастические, возникающие через некоторое время после еды. Пациенты предъявляют жалобы на повышенный метеоризм, изжогу (при любой кислотности желудка), срыгивания кислотой и пищей, отрыжку воздухом, рвоту с примесью желчи. Обязательным является ощущение горечи во рту, желтоватый налет на языке. Длительно существующий рефлюкс может вызывать серьезные изменения в желудке и пищеводе.
Изначально повышение давления в полости желудка приводит к развитию гастроэзофагеальной рефлюксной болезни. В дальнейшем желчные кислоты и панкреатические ферменты вызывают специфические изменения в слизистой пищевода, кишечную метаплазию, что может привести к развитию аденокарциномы – одной из самых злокачественных опухолей пищевода. Наиболее вероятный исход состояния при несвоевременной диагностике и отсутствии рационального лечения – токсико-химический гастрит типа С. К возникновению данного заболевания предрасполагает постоянный заброс желчи в желудок и химическое повреждение слизистого барьера.
Диагностика
Постановка диагноза дуодено-гастрального рефлюкса на консультации гастроэнтеролога может быть затруднительной, так как это заболевание не имеет специфических признаков. Достаточно часто состояние обнаруживается случайно во время обследований по поводу других заболеваний пищеварительного тракта.
Для верификации диагноза требуется консультация врача-эндоскописта: только он сможет определить необходимый объем обследования, провести дифференциальный диагноз с другой патологией желудка и ДПК (гастритом с повышенной кислотностью, эрозивным гастритом, дуоденитом, язвой желудка). Следует помнить, что сама эзофагогастродуоденоскопия может служить причиной рефлюкса. Отличительным признаком индуцированного ЭГДС и патологического рефлюкса будет наличие желчи в желудке во втором случае.
Наиболее достоверным методом диагностики является круглосуточная внутрижелудочная pH-метрия. Во время исследования регистрируются все колебания кислотности желудочного сока, особенно не связанные с приемами пищи. Для получения более точных результатов изучение колебаний рН желудочного сока проводится за ночной промежуток времени, когда пациент не принимает пищу и не испытывает физических нагрузок.
Подтвердить диагноз помогут электрогастрография, антродуоденальная манометрия – при проведении данных исследований может быть выявлена дискоординация моторики желудка и ДПК, гипотония начальных отделов пищеварительного тракта. Также производится исследование желудочного сока для выявления в нем пищеварительных ферментов поджелудочной железы и желчных кислот. Исключить другие заболевания пищеварительной системы, имеющие сходную с дуодено-гастральным рефлюксом симптоматику (острый холецистит, панкреатит, холангит, желчнокаменную болезнь и др.), поможет УЗИ органов брюшной полости.
Лечение дуодено-гастрального рефлюкса
Обычно состояние больного не требует госпитализации в стационар, однако для проведения полноценного обследования может понадобиться кратковременное нахождение в отделении гастроэнтерологии. Разработаны четкие клинические рекомендации относительно терапии данного состояния. Они включают в себя назначение препаратов, нормализующих моторику начальных отделов пищеварительного тракта, современных селективных прокинетиков (усиливают перистальтику желудка и двенадцатиперстной кишки, улучшая эвакуацию их содержимого), ингибиторов желчных кислот, блокаторов протонной помпы и антацидов.
Однако одного медикаментозного лечения недостаточно, пациента нужно обязательно предупредить о необходимости коренного изменения образа жизни. Следует отказаться от курения, употребления алкоголя, кофе. Неконтролируемый прием лекарственных средств также является предрасполагающим фактором развития рефлюкса, поэтому нужно предостеречь больного от самовольного приема НПВС, желчегонных препаратов и других медикаментов.
Большое значение в развитии состояния имеет неправильное питание и сформировавшееся вследствие этого ожирение. Для достижения желаемого терапевтического эффекта необходимо нормализовать массу тела и не допускать ожирения в будущем. Нужно отказаться от острой, жареной и экстрактивной пищи. В остром периоде заболевания требуется соблюдение специального режима питания: пищу нужно употреблять малыми порциями, не менее 4-5 раз в день. После каждого приема пищи следует сохранять вертикальное положение в течение как минимум часа, не допускать тяжелых физических нагрузок. В диете отдают предпочтение нежирным сортам мяса, кашам, кисломолочной продукции, овощам и сладким фруктам.
Прогноз и профилактика
Прогноз при своевременной диагностике и тщательном соблюдении всех рекомендаций гастроэнтеролога благоприятный. Профилактика заключается в соблюдении правильного режима питания, обеспечивающего нормальную моторику желудочно-кишечного тракта. Большое значение в предупреждении данного заболевания играет отказ от алкоголя и сигарет.
Дуодено-гастральный рефлюкс
Общие сведения
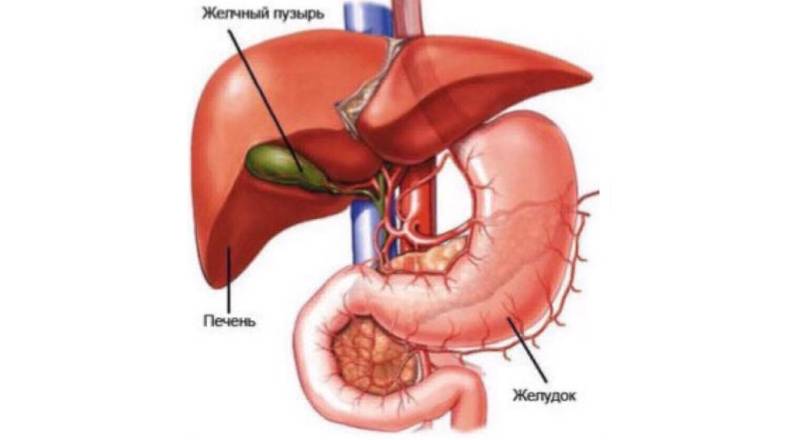
Дуодено-гастральный рефлюкс (син. рефлюкс-гастрит, билиарный рефлюкс, щелочной гастрит, билиарный гастрит) представляет собой патологический процесс ретроградного поступления желчного содержимого дуоденальной кишки в желудок, который может сопровождаться клинической симптоматикой, гистологическими признаками и эндоскопическими изменениями реактивного (химического) гастрита. Термин «refluxus» означает «обратное течение». В физиологических условиях желчь из двенадцатиперстной кишки не должна попадать в анатомически вышележащие отделы пищеварительного канала, поэтому желчный рефлекс рассматривают как патологическое явление. ДГР возникает вследствие чрезмерного поступления желчи из ДП-кишки из-за недостаточности привратника, выполняющего роль барьера для ретроградного тока желчи или вследствие нарушения (снижения) антероградной перистальтики желудка и ДП-кишки.
Современные научные исследования свидетельствуют о росте числа заболеваний, обусловленных наличием у пациента патологического дуоденогастрального рефлюкса. При этом, высокая распространенность ДГР (в 46-52% случаев) и частое сочетание с хроническим гастритом, функциональной диспепсией, язвенной болезнью, ГЭРБ, раком желудка, пищеводом Барретта, дисфункцией сфинктера Одди, дуоденостазом, постхолецистэктомическим синдромом и др. усложняет их течение и терапию. ДГР достаточено часто встречается после хирургических вмешательств (в 16% случаев после холецистэктомии и почти в 55% случаев после операции по поводу дуоденальной язвы).
Кроме того, дуоденальный рефлюкс может быть причиной развития метаплазии эпителия пищевода, тяжелого эзофагита и плоскоклеточного рака пищевода на фоне метаплазии. Следует отметить, что гастродуоденальный рефлюкс в «чистом» виде, (позиционирующийся как изолированный диагноз) встречается относительно редко (10-15%) и преимущественно диагностируется на фоне других заболеваний. То есть, в большинстве случаев ДГР представляет собой синдром, сопровождающих целый ряд заболеваний верхних отделов ЖКТ.
ДГР возникает вследствие чрезмерного поступления желчи из ДП-кишки из-за недостаточности привратника, выполняющего роль барьера для ретроградного тока желчи или вследствие нарушения (снижения) антероградной перистальтики желудка и ДП-кишки.
Таким образом, дуоденальный патологический рефлюкс осложняет течение различных органических/функциональных заболеваний ЖКТ, что и обуславливает необходимость его своевременной диагностики, правильной клинической интерпретации и проведения адекватной медикаментозной коррекции.
Патогенез
В основе патогенетических механизмов развития ДГР лежат:
При развитии патологического ДГР из-за дисфункции сфинктеров желчь ретроградно в составе рефлюксата попадает из ДПК в выше расположенный желудок. Компоненты дуоденального содержимого, представленные желчными кислотами, лизолецитином и трипсином, обладают агрессивным повреждающим действием на слизистую оболочку желудка. Наиболее выраженным действием обладают тауриновые конъюгированные желчные кислоты и лизолецитин, особенно при кислом рН, что и определяет их синергизм с соляной кислотой при развитии гастрита. Трипсин не конъюгированные желчные кислоты оказывают выраженное токсическое действие при слабощелочном и нейтральном рН, при этом, токсичность неконъюгированных желчных кислот обеспечивается преимущественно ионизированными формами, которые способны легко проникают через СОЖ.
Длительное воздействие на СОЖ желчных кислот, содержащихся в желчи, вызывает некробиотические и дистрофические изменения поверхностного эпителия и приводят к состоянию рефлюксгастрита (гастрит С).
При наличии Нelicobacter pylori повреждающее действие рефлюксанта на СОЖ усиливается. Формирование ДГР способствует нарушению моторики разных отделов ЖКТ и функции сфинктеров, что приводит к расстройству работы пищеварительного конвейера, оказывает негативное влияние на мембранное/полостное пищеварение и всасывание пищевых ингредиентов, изменяет водный баланс. Агрессивное влияние вначале проявляется в виде нарастающей атрофии, дисплазии и метаплазии СОЖ, формирующих риск развития гастроканцерогенеза. Постепенное агрессивное воздействие желчи с панкреатическим соком способствует тому, что поверхностный гастрит прогрессирует и эрозии слизистой трансформируются в эрозивно-язвенные поражения СОЖ.
Классификация
Различают первичный билиарный рефлюкс — развивается без предшествующего хирургического вмешательства и вторичный — развивается в рамках постхирургических вмешательств на желудке (пилоропластика, резекция привратника) или желчном пузыре/желчевыводящих путях (билиарная сфинктеротомия, холецистэктомия).
Причины
К основным причина формирования ДГР относятся:
К факторам риска развития дуоденогастрального рефлюкса относятся:
Симптомы
Cимптомы дуодено-гастралього рефлюкса не являются специфическими. Как правило, заболевание манифестирует преобладанием диспептических симптомов – тошнотой, изжогой, отрыжкой воздухом/кислым, горечью во рту и рвотой желчью. Периодически появляющиеся боли в верхних отделах живота, усиливающиеся после приема пищи носят схваткообразный характер и могут провоцируются стрессовыми ситуациями, физической нагрузкой или появляться после хирургического вмешательства по поводу резекции желудка, холецистэктомии и при развившейся дуоденальной непроходимости. Поскольку ДГР в «чистом» виде встречается редко и диагностируется преимущественно на фоне других за болеваний ЖКТ, особенно гастродуоденальной патологии, на клиническую симптоматику рефлюкса накладывают отпечаток симптомы основного заболевания, которые в определенной степени маскирует симптомы ДГР.
Анализы и диагностика
Диагноз устанавливается на основании клинических симптомов и инструментальных методов исследования, среди которых наиболее эффективны:
При подозрении на желчный рефлюкс проводится дифференциальная диагностика с кислым гастроэзофагеальным рефлюксом, пептическими язвами желудка.
Лечение дуодено-гастрального рефлюкса
Лечение гастродуоденального рефлюкса представляет сложную задачу и проводится в комплексе с терапией основного заболевания на фоне диетического питания. В основе медикаментозного лечения — назначение антацидов, прокинетиков, препаратов УДХК (урсодезоксихолевой кислоты и сорбентов. Основной задачей является нейтрализация раздражающего действия на слизистые оболочки желудка дуоденогастрального содержимого и нормализация пропульсивной функции ЖКТ. Для восстановления моторики назначаются:
Фармакологические эффекты Метоклопрамида/Домперидона обусловлены блокадой дофаминовых рецепторов, а антагонисты дофаминовых рецепторов усиливают тонус нижнего пищеводного сфинктера и сократительную способность желудка, улучшают антродуоденальную координацию и ускоряют эвакуацию из желудка, способствуя устранению ДГР. Это препараты с доказанной эффективностью, однако препараты этой группы (в частности, Метоклопрамид), проникают через гематоэнцефалический барьер, что создает высокий риск развития (в 25-30% случаев) побочных эффектов — сонливость, депрессию, беспокойство, гиперкинезы, мышечный гипертонус и эндокринные нарушения (галакторея, гиперпролактинемия).
Препарат комбинированного действия Итоприда гидрохлорид усиливает пропульсивную моторику желудка и способствует его ускоренному опорожнению, а также оказывает выраженный противорвотный эффект. Мосаприд эффективно усиливает у больных с ДГР перистальтику верхних отделов ЖКТ. Тримебутина малеат относится к препаратам, являющимся универсальным регулятором моторики, а также оказывает спазмолитическое действие. Тримебутин стимулирует 3-фазу миграционного моторного комплекса, что улучшает пропульсивную перистальтику.

Следующей группой препаратов патогенетической терапии, особенно для пациентов с функциональными нарушениями билиарного тракта, желчнокаменной болезнью, сопутствующими диффузными хроническими заболеваниями печени, являются препараты УДХК. Какие препараты чаще назначаются? Назначаться могут любые препараты этой группы (Урсофальк, Урсосан, Урсолив, Урдокс, Урсодекс). Препараты УДХК способствует переходу содержащихся в забрасываемом дуоденальном содержимом желчных кислот в водорастворимую форму, что снижает агрессивное воздействие рефлюксата на СОЖ и способствует редукции клинической симптоматики (купирование чувства дискомфорта, отрыжки, рвоты желчью, эпигастральной боли).
Важной составляющей лечения является коррекция образа жизни (отказ курения/приема алкоголя, нормализация физической активности и психоэмоциональной сферы) и характера питания. При инфицировании НР с целью элиминации дополнительного фактора, повреждающего СОЖ обязательно проведение эрадикационной терапии.
Лечение дуодено-гастрального рефлюкса народными средствами не может рассматриваться в качестве основного лечения, а может использоваться лишь в виде дополнительной терапии. Лечение народными средствами включает прием льняного масла, настоя ромашки, корня солодки, отвара овса, корня алтея, облепихового масла, сока картофеля, сока алоэ, мать-и-мачеха, корня аира, мелиссы.
Дгр желудка что это такое
Одним из самых распространенных патологических состояний в гастроэнтерологической практике является дуодено-гастральный рефлюкс (ДГР). Нередко он выступает в качестве симптома основного диагноза, но иногда возникает как самостоятельное заболевание.
Данная статья поможет разобраться с наиболее актуальным нюансами этого вопроса:
Полный текст статьи:
Что это?
ДГР — это состояние, характеризующееся спонтанным и многократно повторяющимся забрасыванием содержимого двенадцатиперстной кишки в желудок с дальнейшим поражением слизистой оболочки. Как правило, наблюдается при ГЭРБ (20%), гастритах, язвах двенадцатиперстной кишки, ЯБЖ и т.д. Иногда может встречаться после операций (после ушивания язвы — 52,6%, после удаления желчного пузыря — 15,5%). Этиологическим фактором развития болезни может быть хронический гастрит, язвенная болезнь и новообразования желудка, ушивание дуоденальной язвы, резекция желудка и многое другое.
Симптомы и диагностика
Специфической и единой клинической картины ДГР нет. В большинстве случаев, больные отмечает спастическую боль в животе без чёткой локализации, возникающую после приема пищи. Также возможно вздутие, чувство жжения за грудиной, срыгиваете частичками еды, отрыжка, рвота с примесью желчи. Подавляющее число пациентов жалуются на постоянную горечь во рту и наличие желтого налета на поверхности языка.
Дуодено-гастральный рефлюкс диагностирует на основании жалоб, анамнеза, осмотра и диагностического обследования. Основными методами исследования служат: ЭГДС, регулярный контроль кислотности желудочного сока посредством рН-метрии, исследование желудочного сока для выявления ферментов поджелудочной железы и желчных кислот. При наличии показаний возможно проведение УЗИ органов брюшной полости.
Лечение
Применяется консервативная (медикаментозная) терапия. Она включает в себя прием селективных прокинетиков, ингибиторов желчных кислот, антацидов, блокаторов протонной помпы и лекарственных средств, нормализующих моторику верхних отделов ЖКТ. Всем больным проводится корректировка режима питания, рекомендуется уменьшить массу тела (при ожирении) и избавиться от вредных привычек.
Гастродуоденальный рефлюкс: причины, симптомы, лечение
16 февраля 2021
В статье мы расcкажем:
На сегодняшний день заболевания ЖКТ являются наиболее распространенными. Пациенты все чаще жалуются на такие неприятные ощущения как: чувство тошноты, вздутие, изжога, неприятные боли в желудке, повышенный метеоризм и прочее. Такие симптомы могут свидетельствовать не только о неправильной работе пищеварительной системы, но и организма в целом. Причиной неприятных ощущений может быть выброс желчи в пространство желудка.

Чем вызван заброс желчи в желудок?
Данная патология имеет название гастродуоденый рефлюкс. Причиной рефлюкса является недостаточность замыкательного элемента привратника и повышенное давление в двенадцатиперстной кишке. Вызывается заболевание нарушенной работой органов ЖКТ.
При правильном функционировании организма после приема пищи еда проходит по пищеводу и поступает в желудок, после чего пищеварительной системой из желчных путей выделяется желудочный сок, то есть желчь, которая помогает переварить еду. При нарушении данной последовательности желчь начинает вырабатываться в пустой желудок, тем самым, раздражая и поражая его стенки, чем и вызывается ухудшение самочувствия пациента, ощущение изжоги и тошноты. Игнорирование этих симптомов может привести к развитию язвы, внутренним воспалениям и другим серьёзным патологиям.
Причины скопления желчи в желудке
Врачи называют несколько причин, которые могут спровоцировать выброс желчи в желудок.
Первые признаки наличия желчи в желудке
Гастродуоденальный рефлюкс сопровождается следующими неприятными симптомами:
Лечение гастродуоденального рефлюкса
Первое, что необходимо сделать после посещения врача — изменить образ жизни и рацион питания.
Стоит ограничить себя в употреблении жаренной и острой пищи, мучных и дрожжевых изделиях, исключить употребление алкоголя и сладостей и газированных напитков.
Следует добавить в рацион больше овощей, фруктов и каш. Добавьте ежедневное употребление полезных растительных жиров, например: льняное, оливковое или тыквенное масло.
Во время лечения лучше всего питаться небольшими порциями, но чаще. Размер порции должен быть равен объему стакана. Даже если речь идёт о полезных продуктах — не стоит переедать, это только усугубит ситуацию и осложнит работу пищеварительной системы. При ухудшении состояния следует немедленно обратиться за помощью к специалистам и пройти процедуру гастроскопии.

Советуем пройти данное обследование в учреждении «ЭЛ Клиника». Здесь для более комфортного и безболезненного прохождения гастроскопии пациенту предлагают провести обследование под седацией.
Также не забывайте соблюдать все рекомендации лечения, только так вы сможете побороть неприятные симптомы гастродуоденального рефлюкса и жить полноценной, здоровой жизнью.
Гастральный рефлюкс: симптомы, диагностика и лечение
Пациентам с гастральным рефлюксом довольно часто диагностируется хронический гастрит, включая рефлюкс-гастрит С, язвенную болезнь желудка (ЯБЖ), щелочной гастрит, функциональная диспепсия, гастроэзофагеальная рефлюксная болезнь (ГЭРБ), пищевод Барретта, рак желудка и ряд многих других заболеваний.
Дуодено-гастральный рефлюкс способен спровоцировать тяжелый гастрит и эзофагит, стать пусковым фактором метаплазии желудка и пищевода, на фоне чего может развиться плоскоклеточный рак пищевода. Есть данные исследований, где доказано развитие поражения дыхательной системы на фоне ДГР желудка, при этом появляются боли в грудной клетке, не взаимосвязанные с коронарными процессами. У части пациентов гастральный рефлюкс может стать причиной рецидивирующего катарального фарингита и пароксизмального ларингоспазма. Однако у 1/3 больных диагностируется «чистый» ДГР, при котором выставляется изолированный диагноз.
Таким образом, в результате заболевания течение многих функциональных и органических расстройств ЖКТ может осложняться, поэтому крайне важно своевременно диагностировать болезнь, клинически правильно интерпретировать результаты и проводить адекватное лечение.
Определение заболевания
Гастральный рефлюкс — это патологическое нарушение ЖКТ, характеризующееся спонтанным и повторяющимся обратным током желчи (регургитацией) из двенадцатиперстной кишки в желудок.
Иллюстрация здорового ЖКТ (слева) и ЖКТ с гастральным рефлюксом (справа)
Этиология — основные причины возникновения
Выделяют несколько факторов, при воздействии которых может развиваться ДГР.
Расстройства, при которых нарушается противорефлюксный барьер:
Кроме основных причин, на формирование рефлюкса влияет ожирение, малоподвижный образ жизни, а также пристрастие к курению.
Определение основной причины патологии, а также своевременная диагностика необходимы для назначения эффективного лечения.
Симптомы заболевания
Гастральный рефлюкс проявляется двумя ключевыми синдромами — болевым и диспепсическим.
Болевой синдром характеризуется разлитыми, без четкой локализации болями в эпигастрии, для которых свойственна спастичность (приступообразность). Преимущественно связаны с приемом пищи, первые проявления возникают через 30–40 минут. Характер болевого синдрома у каждого пациента индивидуален, в основном отмечаются ощущения средней и высокой интенсивности.
Диспепсический синдром включает в себя такие проявления, как:
В ряде случаев отмечается синдром раздраженного кишечника, у части больных может быть охриплость голоса, боли в области шеи, сухой, малопродуктивный кашель, нарушения сердечного ритма.
Патогенез заболевания
Желчь в составе рефлюкса поступает из двенадцатиперстной кишки в вышележащие отделы ретроградным током. Элементы дуоденального содержимого (наиболее агрессивны желчные кислоты, менее — трипсин и лизолецитин) повреждают слизистую оболочку, образуются изменения поверхностного эпителия по дистрофическому и некробиотическому типу, что в свою очередь ведет к возникновению рефлюкс-гастрита С. При наличии инфекции Helicobacter pylori повреждающий эффект от рефлюксата на желудок возрастает в несколько раз. При ДГР происходит заброс в вышележащие отделы ЖКТ, что провоцирует нарушения пищеварения, затрагивается мембранное и полостное пищеварение, нарушается всасывание ингредиентов с микроэлементами и витаминами, может возникнуть водный дисбаланс.
Признаками негативного воздействия гастрального рефлюкса являются атрофия, метаплазия и дисплазия. Данные проявления представляют большую угрозу для развития рака. Помимо этого, желчь в комплексе с панкреатическим соком разрушает слизистый барьер, в результате чего усиливается диффузия водородных ионов. Итогом данных процессов могут быть эрозии и язвы слизистой желудка.
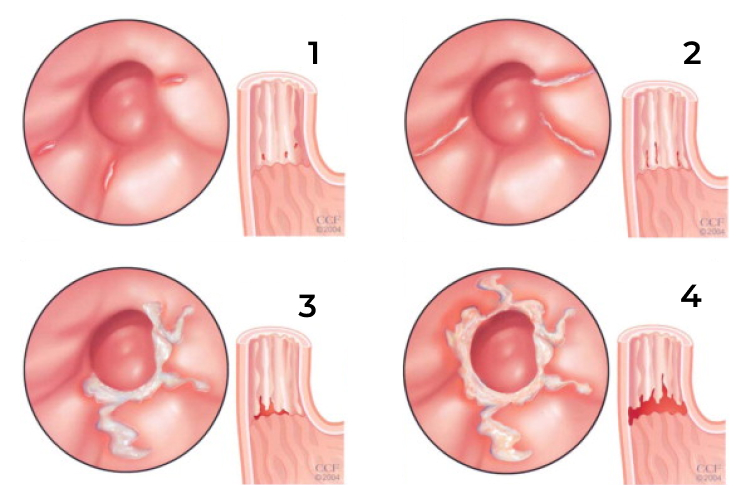
Классификация и стадии развития
По типологии течения деструктивных процессов различают 4 разновидности болезни:
Гастропатия имеет 3 степени развития:
4 классификации гастрального рефлюкса
Возможные осложнения
При отсутствии лечения, некорректной медикаментозной терапии или тяжелом течении патологии, дуодено-гастральный рефлюкс может привести к развитию разнообразных осложнений, многие из которых являются угрожающими для здоровья и жизни. Наиболее часто диагностируются:
Также существует риск появления аденокарциномы и других новообразований желудка.
Диагностика заболевания
Консультативный прием
На приеме врач детально собирает анамнез, после чего проводит визуальный осмотр, в процессе которого могут быть выявлены такие симптомы, как бледность кожи, пожелтение склер, желтоватый налет на языке и пр. После этого доктор выполняет пальпацию живота для выявления болевого синдрома, гиперестезии кожи. Также обязательно проводится аускультация области желудка и кишечника, что позволяет услышать специфические шумы при усиленной перистальтике.
gormed.su
Желчь в желудке
Заказать звонок
Желчь в желудке (дуоденогастральный рефлюкс)
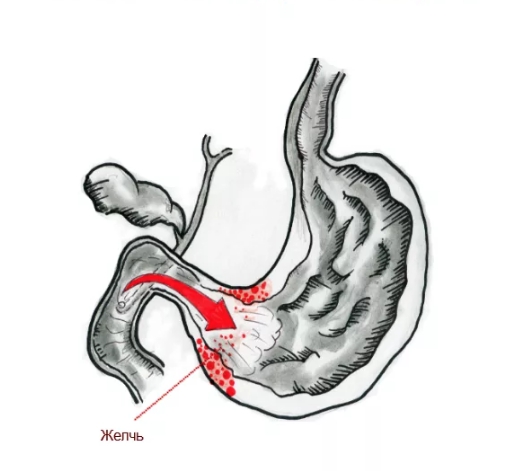
Дуоденогастральный рефлюкс- заброс содержимого двенадцатиперстной кишки в полость желудка. В норме, через некоторый период времени после поступления пищи в желудок, в просвет двенадцатиперстной кишки выделяется порция желчи, направленная на дальнейшее, более тщательное переваривание пищевого комка. Наличие желчи создает в полости двенадцатиперстной кишки щелочную среду. На границе желудка и двенадцатиперстной кишки находится пилорический сфинктер, который препятствует движению пищи в обратном направлении и отделяет кислую среду желудка от щелочной среды двенадцатиперстной кишки. При нарушении функции сфинктера, например, при неполном его смыкании, щелочное содержнимое двенадцатиперстной кишки попадает в желудок. Жечь оказывает раздражающее действие на слизистую оболочку желудка, что, при регулярном ее воздействии вызывает хронический воспалительный процесс, называемый рефлюкс-гастритом.
Симптомы
Для рефлюкс гастрита характерны такие симптомы, как боль и тяжесть в эпигастрии, отрыжка, неприятный горький привкус во рту, тошнота, а также снижение аппетита.
Диагностика
При гастродуоденоскопии нередко удается увидеть некоторое количество желчи в полости желудка. Немаловажную роль играет ультразвуковое исследование органов брюшной полости, способное выявить патологию желчевыводящих путей. Значительно реже применяется суточная рН-метрия. Из лабораторных методов диагностики информативными являются определение уровня пищеварительных ферментов.
Лечение
Лечение должно быть комплексным и включать в себя мероприятия по нормализации образа жизни, режима и характера питания, а также медикаментозную терапия. По-возможности устранять физические и эмоциональные перегрузки, отрицательно влияющие на моторику желудочно-кишечного тракта. Недопустимы длительные перерывы в приеме пищи, употребление жирных, экстрактивных продуктов, маринадов, копченостей, кофе. Исключают курение, употребление алкоголя и газированных напитков. Лекарственная терапия подбирается врачом гастроэнтерологом в зависимости от степени выраженности симптомов и результатов обследования.
Дуоденогастральный рефлюкс или заброс содержимого двенадцатиперстной кишки обратно в желудок – это чрезвычайно распространенное нарушение пищеварения. Симптомы, которые свидетельствуют об этой патологии, многими субъективно трактуются как «изжога» или «расстройство желудка», что свидетельствует об их малой специфичности. Точный диагноз может поставить только специалист после тщательного обследования. Если вы испытываете дискомфорт, связанный с приемом пищи, то рекомендуем вам обратиться в Клинику профессора Горбакова за специализированной помощью.
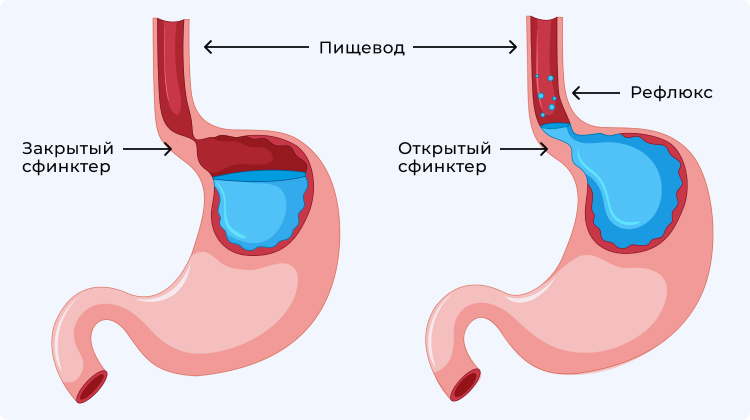
В норме, пища поступает в ротовую полость, продвигается по пищеводу в желудок, а затем попадает в двенадцатиперстную кишку. Здесь она смешивается с желчью, что обеспечивает эмульгирование (расщепление) жиров и всасывание большей части питательных веществ. Одностороннюю эвакуацию пищи в двенадцатиперстную кишку поддерживает рефлекторно открывающийся и закрывающийся пилорический сфинктер (привратник). Он также препятствует ретроградному (обратному) току пищевого комка.
Неправильное функционирование сфинктера (его недостаточное запирание), а также гипертензия в двенадцатиперстной кишке, связанная с дуоденитом в хронической форме, может стать причиной заброса желчи обратно в желудок – дуоденогастрального рефлюкса.
Зачастую данное нарушение провоцирует наличие воспалительных процессов в желудке (гастрит), двенадцатиперстной кишке (дуоденит), желчного пузыря (холецистит, дискинезия желчевыводящих путей), поджелудочной железы (панкреатит), и оперативные вмешательства, а именно:
Симптомы заброса желчи в желудок
Признаки заболевания не отличаются специфичностью, однако, можно выделить несколько симптомов дуоденогастрального рефлюкса:

Диагноз ставится на основе жалоб пациента, анамнеза и ряда лабораторных и инструментальных исследований, таких как:
Необходимо принять во внимание, что некоторые методы диагностики заброса желчи в желудок проводятся натощак.

Медикаментозная терапия нейтрализует агрессивное воздействие компонентов желчи на слизистую оболочку и нормализует моторику ЖКТ. Ожидаемый эффект достигается при помощи:
И других препаратов, подбирающихся индивидуально в каждом случае.
Главная задача диетотерапии заключается в правильном режиме питания. Для начала необходимо:
После ослабления течения заболевания и по рекомендации врача рацион может быть расширен, путем ввода кисломолочных и молочных продуктов, свежих фруктов и овощей.
Правильное питание при дуоденогастральном рефлюксе способствует скорому улучшению самочувствия и его продолжительным ремиссиям.
Актуальность проблемы
Дуодено-гастральный рефлюкс (ДГР) — одна из самых распространенных патологий верхних отделов желудочно-кишечного тракта, по данным разных источников, данное нарушение занимает 50-90% от всех заболеваний ЖКТ. Более того, за последние годы прослеживается рост количества заболевших. У пациентов с дуоденогастральным рефлюксом нередко также диагностируется хронический гастрит, в том числе рефлюкс-гастрит типа С, щелочной гастрит, язвенная болезнь желудка, функциональная диспепсия, грыжа пищеводного отверстия диафрагмы и ГЭРБ, пищевод Барретта, дуоденостаз, дисфункция сфинктера Одди, постхолецистэктомический синдром, рак желудка и целый ряд других заболеваний.
Следует знать, что ДГР способен привести к тяжелому гастриту и эзофагиту, стать причиной метаплазии желудка и пищевода, а также плоскоклеточного рака пищевода, который развивается на фоне метаплазии; это подтверждено клиническими исследованиями.
Таким образом, в результате патологического рефлюкса дуоденального содержимого в желудок течение многих органических и функциональных патологий ЖКТ может осложняться. Поэтому огромное значение должно уделяться своевременной диагностике, правильной клинической интерпретации и адекватной медикаментозной терапии.
При неэффективности консервативной коррекции показано хирургическое вмешательство, целью которого является укрепление пилорического жома, а также снижение количества забрасываемой желчи в желудок.
Есть данные о том, что на фоне ДГР желудка часто развиваются симптомы поражения системы дыхания, появляется синдром боли в грудной клетке, который не связан с коронарной патологией. Кроме того, у некоторых пациентов дуоденогастральный рефлюкс может вызвать рецидивирующий катаральный фарингит и пароксизмальный ларингоспазм. Однако у трети больных диагностируется «чистый» дуодено-гастральный рефлюкс, в этом случае можно говорить об изолированном диагнозе.
Причины дуодено-гастрального рефлюкса
Патогенетический механизм развития осложнений при ДГР
Желчь в составе рефлюксата при патологическом дуодено-гастральном рефлюксе ретроградно поступает из ДПК в органы, расположенные выше — желудок с пищеводом. Желчные кислоты, трипсин, лизолецитин — составляющие дуоденального содержимого — повреждают слизистую оболочку. Наиболее агрессивным действием при забросе дуоденального содержимого обладают желчные кислоты. Сегодня уже доказано, что при кислом рН среды лизолецитин и конъюгированные желчные кислоты (прежде всего тауриновые конъюгаты) сильнее повреждают слизистую желудка и пищевода, что определяет синергизм этих компонентов с соляной кислотой в развитии эзофагита и гастрита.
Неконъюгированные желчные кислоты и трипсин обладают более токсичным действием при слабощелочном и нейтральном рН, повреждающий эффект при дуодено-гастральном рефлюксе увеличивается при медикаментозном подавлении кислого рефлюкса. Их токсичность большей частью вызвана ионизированной формой, благодаря чему кислоты легко проникают через слизистую пищевода и желудка. Исходя из этого вполне объяснимо отсутствие адекватного ответа у 15-20% пациентов при монотерапии антисекреторными препаратами, если не будет учтен имеющийся дуодено-гастральный рефлюкс.
В результате действия на слизистую желудка желчных кислот, содержащихся в желчи, в течение длительного времени возникают изменения поверхностного эпителия желудка дистрофического и некробиотического характера, что ведет к развитию рефлюксгастрита — гастрита С. При имеющейся инфекции Нelicobacter pylori повреждающее действие рефлюксата на слизистую желудка возрастает. При наличии ДГР происходит заброс агрессивного содержимого в вышележащие отделы, что становится причиной нарушений в работе пищеварительной системы, воздействию подвергается мембранное и полостное пищеварение, возможность всасывания пищевых ингредиентов с микроэлементами и витаминами, изменяется водный баланс.
Признаком негативного воздействия ДГР являются признаки атрофии, метаплазии и дисплазии, это представляет опасность из-за риска развития рака желудка или пищевода. Кроме того, желчь в сочетании с панкреатическим соком из-за своей агрессивности разрушающе действует на слизистый барьер в желудке, при этом обратная диффузия водородных ионов усиливается. В результате этих процессов возникают эрозивные и язвенные поражения слизистой оболочки желудка.
Клинические проявления и диагностика дуодено-гастрального рефлюкса
Для ДГР характерно преобладание диспептических проявлений, пациента беспокоит отрыжка кислым содержимым или воздухом, изжога, тошнота, возможна рвота желчью, также появляется горечь во рту, которая не исчезает и даже усиливается при приеме ингибиторов протонной помпы.
Периодические боли в животе чаще схваткообразного характера, они могут возникать вследствие стресса или физической нагрузки.
Чаще дуоденогастральный рефлюкс сочетается с другими заболеваниями ЖКТ, в первую очередь с язвой желудка и ДПК, ГПОД, хроническим холециститом, панкреатитом и др. Соответственно, это отражается на симптоматике рефлюкса, существенно ее маскируя. В «чистом» виде ДГР появляется не так часто.
Дуодено-гастральный рефлюкс, в отличие от «классического» — желудочно-пищеводного рефлюкса кислой природы с изжогой, дисфагией и регургитацией — сопровождается не столь яркими клиническими проявлениями, но чаще проявляются признаки диспепсии. Кроме того, больных беспокоит боль в эпигастральной области, которая становится сильнее после приема пищи.
Диагностика основывается на результатах инструментальных методов обследования.
Лечение дуодено-гастрального рефлюкса
Консервативное лечение ДГР желудка отличается сложностью, целью терапии является нейтрализация агрессивного воздействия дуоденального содержимого на слизистую желудка и пищевода. Также в задачи лечения входит нормализация пропульсивной способности пищеварительного тракта. Назначения включают прокинетики, антациды, сорбенты, препараты урсодезоксихолевой кислоты (УДХК). При желчном рефлюксе терапия сочетается с базисным лечением основного заболевания. При этом огромное значение уделяется соблюдению диеты.
Медикаменты, используемые для устранения ДГР и восстановления моторики ЖКТ:
Следует учесть, что эритромицин в качестве прокинетика не рекомендован из-за побочных эффектов, цизаприд — не показан в клинической практике из-за вероятности нарушения сердечной проводимости, тегасерод — увеличивает вероятность инфаркта миокарда.
Фармакологическое действие домперидона (D2 антагонист) и метоклопрамида (5 НТ4 агонист и D2 антагонист) связано с блокадой рецепторов дофамина, антагонисты которых вызывают повышение тонуса нижнего сфинктера пищевода, увеличивают сократительную функцию желудка, а также препятствуют релаксации. Кроме того, благодаря антагонистам дофаминовых рецепторов улучшаются эвакуаторная способность желудка и антродуоденальная координация, что способствует устранению дуодено-гастрального рефлюкса.
Важно учесть, что клинические проявления рефлюкса с использованием медикаментозных препаратов уменьшаются, однако носят симптоматический характер. Добиться хороших результатов можно только при функциональных нарушениях, которые привели к ДГР. В остальных случаях консервативная терапия должна сочетаться с хирургическим лечением, способным устранить причину рефлюкса и укрепить пилорический клапан.
Хирургическое лечение дуодено-гастрального рефлюкса
При неэффективности консервативной терапии рекомендовано оперативное лечение, операция при этом проводится в нескольких направлениях:
При всех вышеперечисленных методиках используется лапароскопический доступ — через несколько (3-4) проколов на брюшной стенке.
Техника лапароскопической пилоропликации для уменьшения дуодено-гастрального рефлюкса
Прежде всего проводится ревизия пилородуодальной зоны, и оценивается выраженность спаечного процесса в зоне луковицы ДПК и привратника. Затем необходимо осмотреть связку Трейца, в случае необходимости она пересекается, тем самым улучшается прохождение пищи по двенадцатиперстной кишке. После ее мобилизации по Кохеру, что сделает ее более подвижной и снизит напряжение, накладываются швы в области привратника, что служит для профилактики несостоятельности.
Для пилоропликации поочередно накладываются серозно-мышечные швы симметрично к осе привратника, благодаря подобной методике передняя стенка луковицы ДПК сдвигается в проксимальном направлении, передняя полуокружность привратника погружается в просвет луковицы ДПК. Обычно четырех швов достаточно. Созданный антирефлюксный механизм способен препятствовать ДГР, не нарушая при этом эвакуации из желудка.
При необходимости проводится коррекция ГПОД или выполняется вмешательство на билиарном тракте. Следует помнить, что при лапароскопии возможно выполнение нескольких симультанных операций при наличии патологий в брюшной полости, малого таза или в забрюшинном пространстве, требующих оперативного лечения (киста почки, яичника, нефроптоз, миома и др.).
К настоящему времени нашими специалистами проведено более чем 600 оперативных вмешательств по поводу ГПОД и рефлюкс-эзофагита, а также связанных с хроническим нарушением дуоденальной проходимости. Накопленный опыт обобщен в 4-х монографиях: «Симультанные лапароскопические оперативные вмешательства в хирургии и гинекологии», «Грыжи пищеводного отверстия диафрагмы», «Ручной шов в эндоскопической хирургии» и «Технология дозированного лигирующего– электротермического воздействия на этапах лапароскопий». Кроме того, информация опубликована в многочисленных научных публикациях в разных профессиональных рецензируемых научных изданиях — российских и зарубежных.
После вмешательства на коже живота останется лишь несколько разрезов, длина которых не превышает 10 мм. Уже в день операции пациенты могут вставать, разрешается пить, на следующий день можно принимать теплую пищу в жидком виде. Клинику можно покинуть на 1-3 день — возможность выписки зависит от тяжести состояния. Но уже спустя 2-3 недели человек может вернуться к привычному образу жизни. Соблюдение строгой диеты необходимо в ближайшие два месяца, более мягкая разрешена через полгода после вмешательства. В дальнейшем человек, перенесший операцию, может обходится без медикаментов и не нуждается в строгом соблюдении диеты.
По желанию наши пациенты могут перед оперативным лечением пройти полное обследование, по результатам которого будет подобрана оптимальная тактика лечения и метод хирургического вмешательства.
На все ваши письма я отвечаю всегда только сам. Я помню, что вы доверяете мне самое ценное — свое здоровье, свою судьбу, свою семью, своих близких и делаю все возможное, чтобы оправдать ваше доверие. Каждый день я по нескольку часов отвечаю на ваши письма. Направляя мне письмо с вопросом, вы можете быть уверены, что я внимательно изучу вашу ситуацию, при необходимости запрошу дополнительные медицинские документы. Огромный клинический опыт и десятки тысяч успешных операций помогут мне разобраться в вашей проблеме даже на расстоянии.
Многим пациентам требуется не хирургическая помощь, а правильно подобранное консервативное лечение, в то время как другие нуждаются в срочной операции. И в том, и в другом случае я намечаю тактику действий и при необходимости порекомендую прохождение дополнительных обследований или неотложную госпитализацию. Важно помнить, что некоторым больным для успешной операции требуется предварительное лечение сопутствующих заболеваний и правильная предоперационная подготовка.
В письме обязательно (!) укажите возраст, основные жалобы, место проживания, контактный телефон и адрес электронной почты для прямой связи. Чтобы я мог детально ответить на все ваши вопросы, прошу высылать вместе с вашим запросом сканированные заключения УЗИ, КТ, МРТ и консультаций других специалистов. После изучения вашего случая, я направлю вам либо подробный ответ, либо письмо с дополнительными вопросами.
В любом случае я постараюсь вам помочь и оправдать ваше доверие, которое является для меня наивысшей ценностью.
Дуоденогастральный рефлюкс как причина развития рефлюкс-гастрита
Ш.З. Галиев, Н.Б. Амиров
Цель исследования — проанализировать проблему дуоденогастрального рефлюкса (ДГР) у различных категорий больных, выявить последствия, к которым приводит наличие данной патологии.
Материал и методы. В предложенном обзоре литературы приводятся взгляды на патофизиологические механизмы ДГР и развитие рефлюкс-гастрита (РГ). Проводится анализ работ, указывающих на взаимосвязь ДГР и развития предраковых изменений слизистой оболочки желудка (СОЖ). Приводятся данные исследований, в которых имеются несовпадающие друг с другом результаты воздействия желчного рефлюкса на Н. pylori.
Результаты и их обсуждение. В клинической картине нет симптомов, специфичных для ДГР, поэтому диагностика строится главным образом на инструментальных методах исследования.
Заключение. В лечении ДГР и рефлюкс-гастрита на сегодняшний день применяются различные группы препаратов, эффективность которых исследована в разной степени, а общепринятые схемы лечения данной патологии отсутствуют. Приведена обоснованность назначения урсодезоксихолевой кислоты (УДХК) при ДГР.
Ключевые слова: дуоденогастральный рефлюкс, рефлюкс-гастрит, кишечная метаплазия, урсодезоксихолевая кислота.
Duodenogastric reflux as a cause of reflux-gastritis
Shamil Z. Galiev, Nail B. Amirov
Aim. The purpose of the study is to look into the problem of duodenogastric reflux (DGR) among different categories of patients. And also to identify consequences of the disease.
Material and methods. The literature review shows different existing positions on pathophysiological mechanisms of the DGR and development of reflux gastritis. The main attention is paid on of the articles pointing on the link between DGR and the development of precancerous changes in the gastric mucosa. Comparison of different surveys on how biliary reflux affects H. Pylori displays controversy in their data.
Results. Mainly it’s because the clinical picture of DGR has no specific symptoms, so generally the diagnosis is based on instrumental methods of research.
Conclusion. It is known than different groups of drugs are used in the treatment of the DGR and reflux gastritis. Nevertheless their efficiency has not been studied uniformly. And the generally accepted regimen for this illness seems has not been found yet. It is shown the validity of UDCA prescription for DGR treatment.
Key words: duodenal reflux, reflux gastritis, intestinal metaplasia, UDCA.
Патофизиологические аспекты дуоденогастрального рефлюкса. Дуоденальное содержимое является частым спутником и составной частью желудочного сока. Оно выявляется у 20—25% обследуемых [1], а у больных, страдающих патологией верхних отделов желудочно-кишечного тракта (ЖКТ), ретроградный заброс дуоденального содержимого через пилорический сфинктер становится постоянным явлением и обнаруживается в 45—100% случаев [2]. Одни авторы рассматривают его как защитную реакцию организма в ответ на поступление в двенадцатиперстную кишку желудочного сока с высокой кислотно-пептической активностью, подчеркивают его важную роль в регуляции желудочной секреции [8, 9, 32]. Другие исследователи отводят рефлюксу дуоденального содержимого в желудок роль патологического агента в развитии заболеваний желудка и двенадцатиперстной кишки [3].
В ходе измерений концентрации желчных кислот в желудке с помощью фиброоптической спектрофотометрии (Bilitec, 2000) было показано, что желчь в желудке у здоровых пациентов присутствует 37% от времени записи: 28% в дневное время и 47% в ночное [38]. H. Sjövall (2011), исследуя особенности работы мигрирующего моторного комплекса в зоне антрального отдела желудка и двенадцатиперстной кишки, выделяет наличие рефлюкса в содержимом двенадцатиперстной кишки, в котором отсутствует желчь, но содержатся бикарбонат и секреторный IgA. Такому рефлюксу автор отводит большую физиологическую роль в регулировании кислотности антродуоденальной зоны [32].
Основываясь на данных суточной интрагастральной рН-метрии, В.С. Волков и соавт. (2010) делают вывод, что дуоденогастральный рефлюкс (ДГР) постоянно присутствует у здоровых людей, занимает около 40% времени суток и усиливается ночью. Общее число ДГР у здоровых людей составляет в среднем 60—68 раз, в то время как у больных язвенной болезнью (ЯБ) двенадцатиперстной кишки — 27—32 раза. Обнаружено также, что у больных ЯБ двенадцатиперстной кишки средняя продолжительность рефлюкса вдвое меньше, чем у здоровых людей, для них характерно отсутствие его ночной активации и ограничение преимущественно антральным отделом [8]. Исследуя ДГР у больных хроническим гастродуоденитом, И.Ю. Колесникова и соавт. (2012) придают ему роль антиязвенного протектора. У таких больных повышенная кислотность в теле желудка сочетается с нормально функционирующим ДГР, что способствует компенсации антрального ощелачивания. В то же время у больных ЯБ двенадцатиперстной кишки по сравнению со здоровыми людьми значительно повышена кислотность в теле желудке и его антральном отделе, меньше частота и продолжительность ДГР, отсутствуют его нормальные циркадные колебания. По мнению авторов, роль ДГР в патогенезе таких кислотозависимых заболеваний, как хронический гастрит и ЯБ двенадцатиперстной кишки, до конца не изучена и является предметом дальнейших исследований [9].
Патогенез рефлюкс-гастрита. Рефлюкс-гастрит (РГ) (щелочной рефлюкс-гастрит) рассматривается как своеобразная форма заболевания, связанная с забросом содержимого двенадцатиперстной кишки в желудок, что оказывает повреждающее действие вследствие постоянной травматизации слизистой оболочки желудка компонентами рефлюксата.
В настоящее время определены следующие механизмы развития желчного рефлюкса, приводящего к патологическим изменениям слизистой оболочки желудка:
Среди компонентов рефлюксата наиболее хорошо изучен механизм повреждающего действия желчных кислот, им, по-видимому, принадлежит основная роль в патогенезе повреждения пищевода и желудка при дуоденогастроэзофагеальном рефлюксе (ДГЭР). Желчные кислоты, содержащиеся в рефлюксате, обладают детергентными свойствами и способствуют солюбилизации липидов мембран поверхностного эпителия. Такой эффект зависит от концентрации, уровня конъюгации и гидроксилирования желчных кислот и, что очень важно, от рН желудочного содержимого. При низких значениях последнего слизистую оболочку повреждают только тауриновые конъюгаты, другие конъюгаты в таких условиях преципитируют. Напротив, при высоких значениях рН, что особенно характерно для культи резецированного желудка, неконъюгированные и дигидроксильные желчные кислоты обладают значительно большими повреждающими свойствами, чем конъюгированные и тригидроксильные [5].
Компоненты дуоденального содержимого, повреждающие слизистую оболочку пищевода и желудка, представлены не только желчными кислотами, но и лизолецитином, и трипсином. Установлено, что конъюгированные желчные кислоты (в первую очередь, тауриновые конъюгаты) и лизолецитин обладают более выраженным повреждающим эффектом на слизистую пищевода и желудка при кислом рН, что определяет их синергизм с соляной кислотой в патогенезе эзофагита и рефлюкс-гастрита. Неконъюгированные желчные кислоты и трипсин более токсичны при нейтральном и слабощелочном рН, т.е. их повреждающее действие в присутствии ДГЭР усиливается на фоне медикаментозного подавления кислого рефлюкса. Токсичность неконъюгированных желчных кислот обусловлена преимущественно их ионизированными формами, которые легче проникают через слизистую оболочку пищевода. Приведенные данные могут объяснять факт отсутствия адекватного клинического ответа на монотерапию антисекреторными препаратами у 15—20% больных воспалительными заболеваниями слизистой пищевода и желудка [12].
Результатом постоянного повреждения слизистой оболочки желудка кишечным содержимым являются дистрофические и некробиотические изменения желудочного эпителия. Морфологические изменения при этом стереотипны: фовеолярная гиперплазия, отек и пролиферация гладкомышечных клеток в собственной пластинке на фоне умеренного воспаления. Фовеолярную гиперплазию определяют как экспансию слизистых клеток. При РГ она охватывает исключительно поверхностный эпителий и этим отличается от гастрита типа В (хеликобактерного), для которого характерна гиперплазия не только поверхностного, но и ямочного эпителия слизистой оболочки желудка. Эпителий становится резко уплощенным базофильным, насыщенным РНК и почти не содержащим слизи. В клетках эпителия отмечаются грубая вакуолизация цитоплазмы, пикноз ядер, некробиоз и некроз, который считается началом образования эрозий. Со временем нарастают атрофические изменения, сопровождающиеся прогрессированием пролиферативных процессов и развитием дисплазии различной степени выраженности, что увеличивает риск малигнизации [6].
Информативность морфологической диагностики изменений слизистой оболочки желудка при ДГР очень высока. По причине стереотипности изменений слизистой оболочки желудка появилась возможность разработать индекс ДГР, основанный на гистологических данных. Данный индекс был введен G.M. Sobala и соавт. в 1993 г. на основании данных биопсии антрального отдела желудка или дистального отдела культи желудка. Индекс выводится на основе наличия и тяжести некоторых гистологических параметров: отек в собственной пластинке слизистой оболочки желудка (обозначенный как E в формуле ниже), кишечная метаплазия (IM), хроническое воспаление (CI в приведенной ниже формуле) и колонизация Нelicobactor pylori (H.p.) в желудке. Каждому гистологическому параметру патологоанатом присваивает оценку от 0 до 3, что соответствует уровням: отсутствие параметра, легкая, умеренная или высокая степень наличия соответственно. Формула определения индекса билиарного рефлюкса (сокращенно BRI) была выведена на основе ступенчатого логистического регрессионного анализа:
BRI = (7 × Е) + (3 × IM) + (4 × CI) — (6 × Н.р.)
По данным Sobala и соавт., BRI выше 14 указывает на ДГР (что соответствует уровню желчных кислот более 1 ммоль/л, т.е. выше уровня верхнего предела физиологической нормы) с 70% чувствительности и 85% специфичности. Основываясь на этих данных, а также на том, что другие методы диагностики ДГР не обладают на сегодняшний день высокой точностью, данный индекс используется рядом авторов в качестве диагностического критерия в клинических исследованиях [40, 45 и др.].
Вторичный билиарный рефлюкс-гастрит. Наверное, самой многочисленной группой пациентов, у которых развивается вторичный рефлюкс-гастрит (РГ), являются пациенты, перенесшие холецистэктомию (ХЭ). Все больше данных появляется о том, что ХЭ, которая является золотым стандартом лечения желчнокаменной болезни (ЖКБ), связана с высоким риском развития различной патологии слизистой оболочки желудка. У пациентов после ХЭ с удлинением времени после операции увеличивается риск развития РГ [26], кишечной метаплазии и даже рака желудка [33]. Предыдущие исследования [35] показали, что от 51 до 89% пациентов после ХЭ имеют патологический ДГР, имеется значительная корреляция между уровнем внутрижелудочных желчных кислот и тяжестью ДГР. G. Aprea и соавт. (2012) исследовали пациентов после проведенной ХЭ на протяжении 6 мес послеоперационного периода. Обнаружилось, что у 58% таких пациентов возникает РГ, для диагностики которого использовался гистологический BRI. Причем клиническая симптоматика в послеоперационном периоде не соответствует гистологическим данным: в то время как BRI был положительный у 58% пациентов после ХЭ, клинические симптомы в виде диспепсии были обнаружены только у 41,9% из них. При этом уровень инфицированности Н. pylory у таких пациентов оставался неизменным как до, так и после операции, несмотря на высокий уровень показателей ДГР [45].
Другой вид операций, при котором высок процент изменений слизистой оболочки желудка по причине желчного рефлюкса, — это резекции желудка или операции на тонкой кишке [24, 30]. S. Kuran и соавт. (2008) изучали пациентов, которым проводились различные манипуляции на желчевыводящих путях, такие как эндоскопическая папиллосфинктеротомия, эндоскопическое стентирование или холедоходуоденостомия при патологиях, не связанных со злокачественными новообразованиями. Оказалось, что все указанные выше процедуры связаны с повышенным риском развития ДГР. Наиболее высокий процент ДГР возникает у больных после холедоходуоденостомии. При этом, если у пациентов, которые не были прооперированы, ДГР в основном оказывает влияние на антральный отдел желудка, то у пациентов, перенесших перечисленные выше операции на желчных путях, в том числе и после ХЭ, ДГР воздействует как на антральный отдел, так и на тело желудка [46]. Таким образом, по мере проведения новых исследований появляется все больше данных о возникновении послеоперационных осложнений, причиной которых выступает ДГР.
Дуоденогастральный рефлюкс и предраковые изменения слизистой оболочки желудка. В связи с тем общим положением, что хроническое воспаление является предрасполагающим фактором в развитии рака, а также с доказанным фактом, что в желудке воспаление, вызванное Helicobacter pylori, связано с развитием рака желудка, возникает вопрос о взаимосвязи гастрита, вызванного ДГР, с канцерогенезом. До настоящего времени нет прямых доказательств, что ДГР является причиной развития рака желудка. В «скандинавском исследовании» изучалась взаимосвязь ДГР и рака желудка у пациентов после ХЭ. Для того чтобы изучить вопрос, является ли длительное неинфекционное воспаление, каковым является ДГР, предиктором канцерогенеза, K. Fall и соавт. (2007) провели масштабное исследование большой когорты населения после проведенной ХЭ. Как известно, после такой операции с высокой частотой возникают ДГР и реактивный гастрит. Были исследованы данные 251 672 пациентов Шведского национального регистра госпитализированных больных, которые перенесли ХЭ с 1970 по 1997 г. При этом все случаи заболевания раком желудка были выявлены через взаимосвязь со Шведским регистром заболеваемости раком. В качестве сравнения использовались показатели заболеваемости раком среди всего населения Швеции. Для обеих групп были высчитаны стандартизированные коэффициенты заболеваемости. В результате было выявлено, что у больных после ХЭ на 11% возрастает риск возникновения рака дистального отдела желудка. Причем такая взаимосвязь была найдена только у мужчин и в течение 10 лет после операции. У женщин не было выявлено изменения риска заболеваемости, кроме того, у мужчин со сроком операции более 10 лет такая связь также не наблюдалась. Тот факт, что взаимосвязь изменялась в зависимости от пола и затрагивала сравнительно короткий период, а с течением времени ослабевала, то, по мнению авторов, она ослабляет причинно-следственную связь между ХЭ и раком желудка на протяжении долгого периода времени [35].
В ряде исследований изучались патогенетические механизмы воздействия билиарного рефлюкса на слизистую оболочку желудка и определялось, может ли ДГР быть фактором канцерогенеза. Так как при ДГР наблюдается усиление пролиферации слизистых клеток, это увеличивает вероятность возникновения опухолевого клона эпителиальных клеток. Такие клоны возникают, в частности, в тех случаях, когда хронические повреждения эпителия связаны с рефлюксом желчи [36].
В ряде других исследований изучались факторы, которые способствуют развитию кишечной метаплазии слизистой оболочки желудка, так как кишечная метаплазия также может быть фактором канцерогенеза. Ранее уже было показано, что такая метаплазия связана с хроническим воспалением, вызванным или желудочно-пищеводным рефлюксом, или гастроэзофагеальной рефлюксной болезнью (ГЭРБ), или хеликобактерной инфекцией.
Другим этиологическим фактором является рефлюкс желчи. Было показано, что рефлюкс желчи является независимым фактором риска в развитии кишечной метаплазии как на уровне кардиального отдела слизистой оболочки желудка [41], так и в других отделах желудка. Причем такие изменения слизистой оболочки желудка наблюдались, по некоторым данным, уже на протяжении 6 мес после операции [47], в то время как другие исследователи [45] считают такой срок слишком коротким для развития метаплазии на фоне патологического ДГР и РГ.
В большом исследовании T. Matsuhisa и соавт. (2013) было обнаружено наличие взаимосвязи между риском возникновения атрофического гастрита и кишечной метаплазии и рефлюксом желчных кислот в желудок, а также наличие хеликобактерной инфекции. В исследовании приняло участие 2 283 пациента с наличием желчных кислот в содержимом желудка натощак. Пациенты были разделены на группы по уровню концентрации желчных кислот. При этом оказалось, что риск развития атрофического гастрита не связан с наличием ДГР ни у Н. рylori-позитивных, ни у Н. рylori-негативных пациентов. В то время как риск развития кишечной метаплазии связан с наличием повышенных концентраций желчных кислот в желудке у Н. рylori-негативных пациентов [42]. В исследованиях последних лет было обнаружено, что воздействие желчных кислот на слизистую оболочку желудка, в частности хенодезоксихолевой кислоты (ХДК), имеет свой, не связанный с H. pylori, механизм действия. В эксперименте in vitro на культуре клеток было показано, что ХДК приводит к кишечной метаплазии клеток слизистой оболочки желудка путем экспрессии генов Cdx2 и MUC2, вызывающих подобные изменения. Причем эффект воздействия ХДК на экспрессию этих генов был дозозависимым [43]. Такие же данные были получены in vivo при исследовании воздействия желчных кислот на слизистую оболочку желудка у пациентов, инфицированных H. pylori. Несмотря на то что при воздействии желчных кислот уровень воспалительных изменений слизистой оболочки желудка, вызванных H. pylori, снижался, на фоне ДГР развивались атрофия и кишечная метаплазия и повышался риск возникновения рака желудка [44].
H. pylori и дуоденогастральный рефлюкс в патогенезе гастрита. Вопрос о взаимодействии таких патогенных факторов, как H. pylori и желчи в развитии рефлюкс-гастрита, ставится уже давно. Известны данные об ингибирующем воздействии желчных кислот на H. pylori, это было продемонстрировано в работе M.L. Hanninen (1991), где под действием хенодезоксихолевой и дезоксихолевой кислот (основных компонентов желчи) происходило разрушение этого микроорганизма in vitro [25]. Однако в клинических исследованиях имеются различные данные по этому вопросу.
У пациентов после ХЭ исследования различных авторов показали разные результаты по уровню обсемененности H. рylori слизистой оболочки желудка. Имеются исследования, в которых количественные показатели обсемененности H. рylori снижались в послеоперационном периоде [47]. В других исследованиях обсемененность H. рylori не изменялась [33] или даже увеличивалась [26] и в послеоперационном периоде. Во многих случаях авторы отмечают синергизм этих двух патогенных факторов в возникновении патологических изменений в слизистой оболочке желудка у пациентов после ХЭ.
При исследовании пациентов, перенесших резекцию желудка или прооперированных на кишечнике, также нет однозначных данных по влиянию Н. рylori на течение рефлюкс-гастрита. Исследования, проведенные у таких больных, выявили, что частота гастрита культи, вызванного Н. рylori возрастает после резекции желудка и снижается после операций на желчевыводящих путях [30]. У тех больных, у которых операция выполнена таким способом, который защищает культю желудка от желчного рефлюкса (резекция желудка по Бильрот-2), были более высокие показатели обсемененности H. pylori и более низкие показатели воспаления слизистой оболочки желудка, по данным эндоскопического исследования. И, наоборот, у больных, которым была проведена резекция желудка по Бильрот-1, показатели воспаления слизистой оболочки желудка были выше, а уровень обсемененности H. pylori — ниже [24].
В более позднем исследовании X.B. Li и соавт. (2008) показатели хронического воспаления, его активность, атрофия и кишечная метаплазия слизистой оболочки желудка у пациентов после резекции дистальной части желудка на фоне присутствия H. pylori были значительно более высокими, чем у H. pylori-негативных пациентов. На основании этих данных авторы делают вывод о том, что и ДГР, и инфицированность H. pylori утяжеляют течение гастрита [31].
В исследованиях пациентов с первичным билиарным рефлюксом было также отмечено взаимное влияния рефлюкса и H. pylori на состояние слизистой оболочки желудка. При оценке влияния билиарного рефлюкса на выраженность повреждений слизистой оболочки желудка у пациентов с диспепсией и хроническим гастритом было выявлено, что как степень изменений слизистой оболочки, так и колонизация инфекцией H. pylori коррелировали с длительностью билиарного рефлюкса [22]. В другом исследовании было найдено, что у пациентов с хроническим калькулезным холециститом, инфицированных H. pylori, желчный рефлюкс встречается достоверно чаще, чем у здоровых лиц и у неинфицированных больных [27]. В одном из ранних исследований, посвященных этой проблеме, при исследовании пациентов с билиарным рефлюксом было обнаружено, что это не только два независимых фактора в развитии гастрита. При наличии инфицированности H. pylori количество рефлюксов в желудок возрастает [34]. Однако в последующих исследованиях не было найдено подтверждения такой взаимосвязи.
Можно предположить комплексный механизм воздействия ДГР и H. pylori на слизистую оболочку желудка. Так, абсорбция рефлюктанта желчи на поверхности слизистой оболочки желудка оказывает прямой повреждающий эффект, а также усиливает действие пепсина и соляной кислоты; повреждение слизистой оболочки желудка в свою очередь способствует колонизации Н. pylori от антрального отдела до тела желудка. В отсутствие инфицирования Н. pylori вследствие забросов щелочного содержимого из ДПК и изменения рН возможна бактериальная контаминация микрофлорой нижележащих отделов пищеварительного тракта, что также приводит к более выраженному повреждению слизистой оболочки желудка.
Клиническая картина. В «чистом» виде ДГР встречается редко, в большинстве случаев он диагностируется на фоне других заболеваний ЖКТ, прежде всего гастродуоденальной патологии, что накладывает отпечаток на клиническую симптоматику рефлюкса, в значительной степени маскируя ее. Клинические проявления ДГР характеризуются преобладанием диспептических симптомов — отрыжкой воздухом или кислым, тошнотой, изжогой, рвотой желчью, горечью во рту, часто не проходящей или усиливающейся на фоне приема ингибиторов протонной помпы (ИПП).
Боли в животе носят периодический характер, чаще схваткообразный, иногда провоцируются физической нагрузкой, стрессовыми ситуациями. В отличие от «классического» кислого рефлюкса, проявляющегося изжогой, регургитацией и дисфагией, ассоциация ДГР с соответствующей симптоматикой выражена слабее, однако чаще, чем при кислом рефлюксе, выявляются симптомы диспепсии. Пациенты могут предъявлять жалобы на боль в эпигастрии, усиливающуюся после приема пищи, иногда достигающую значительной интенсивности [15].
Чаще всего указанные выше симптомы возникают как следствие развившегося на фоне ДГР гастрита. Несостоятельность сфинктерного аппарата, антродуоденальная дискоординация (нарушение координации между антральным, пилорическим отделами желудка и двенадцатиперстной кишки), а также резекции части желудка, приводящая к ликвидации естественного антирефлюксного барьера, являются причиной формирования желчного рефлюкса и служат важными факторами анамнеза, выявление которых может привести к правильной постановке диагноза [11].
В связи с тем, что нет клинических симптомов, специфичных для ДГР, его диагностика в большей степени проводится на основании инструментальных методов исследования.
Диагностика дуоденогастрального рефлюкса. Наиболее распространенным на сегодняшний день методом диагностики, при котором устанавливается диагноз ДГР, является эндоскопическая эзофагогастродуоденоскопия. Среди изменений, определяемых при ЭГДС, наблюдаются наличие очаговой гиперемии, отек слизистой оболочки желудка, окрашивание содержимого желудка в желтый цвет. Привратник, из которого в желудок порционно поступает желчь, зияет [4, 5]. Наиболее распространенными эндоскопическими изменениями при ДГР являются: эритема слизистой оболочки желудка, наличие желчи в желудке, утолщение складок желудка, эрозии, атрофия слизистой оболочки желудка, петехии, кишечная метаплазия и полипы желудка [29]. Причем, по данным авторов, после операций на желудке, таких как резекция желудка, пилоропластика и наложение желудочно-кишечного анастомоза при возникновении рефлюкс-гастрита, наиболее часто возникали такие изменения слизистой оболочки желудка, как острое воспаление, наличие хеликобактерной инфекции, образование желудочных полипов и пептических язв. В то время как у пациентов после операций на желчевыводящих путях, таких как ХЭ или наложение холедоходуоденального анастомоза, более частыми были изменения в виде отека и дисплазии слизистой оболочки желудка.
рН-метрия как кратковременная, так и суточная позволяет оценить профиль внутрижелудочной рН и высоту рефлюкса. Более достоверным методом является суточная рН-метрия. При этом определяется рН в теле желудка и антральном отделе. За ДГР принимается «зазубренное» ощелачивание или быстрое повышение рН в антральном отделе выше 4,0, не связанное с приемом пищи или поступлением слюны [17].
В связи с тем, что указанные выше методы диагностики ДГР являются недостаточно точными, они часто дополняются другими методами. Среди них можно отметить аспирацию содержимого желудка, выполняемую совместно с ФЭГДС или рН-метрией, которые позволяют провести биохимический анализ находящихся в желудке желчных кислот и определить их концентрацию [4].
При ультразвуковой диагностике (эхография с водной нагрузкой) в случае заброса щелочного содержимого двенадцатиперстной кишки в кислую среду желудка, т.е. при ДГР, на эхограммах периодически, соответственно забросу в желудок дуоденального содержимого, регистрируется ретроградное движение пузырьков газа (эхогенных участков) и жидкости от привратника к телу желудка [18, 19].
При рентгеноскопии желудка характерным признаком ДГР является регургитация бария из двенадцатиперстной кишки в желудок.
Из методов диагностики билиарного рефлюкса наиболее точной, по мнению ряда авторов [28, 47, 56], является фиброоптическая спектрофотометрия (Bilitec, 2000), основанная на определении абсорбционного спектра билирубина. В отличие от диагностики аппаратом Bilitec, изолированное мониторирование рН внутри пищевода или желудка признано неудовлетворительным, так как нет возможности с точностью определить, когда заканчивается постпрандиальный период. Кроме того, по мнению ряда авторов, фиброоптическая спектрофотометрия является наиболее удобным диагностическим методом для пациента. Однако более поздние исследования показали, что если для измерения концентрации желчи в пищеводе фиброоптическая спектрофотометрия является достаточно точной методикой, то для измерений уровня билирубина в желудке методика не так точна. K.H. Fuchs и соавт. (1999) [37] при исследовании пищевода и желудка с помощью Biliteс и рН-мониторинга обнаружили несоответствие этих двух методов в регистрации ДГР. Так, в щелочной среде регистрируется повышение уровня билирубина более часто при постоянном рН (43%), а увеличение рН — при неизменном уровне билирубина (37%). Другие авторы показали, что данные по концентрации билирубина, измеренные с помощью Bilitec, не совсем точны в кислой среде желудка [38, 39].
Радионуклидная билиарная сцинтиграфия с HIDA меченым радиоизотопом технеция применяется в условиях стационара, однако до настоящего времени имеет ряд преимуществ перед другими методами, так как является неинвазивным и физиологическим методом определения ДГР. Исследования, проведенные в последние годы, показали наличие корреляции между тяжестью гистологических изменений на слизистой оболочке желудка и наличием ДГР на сцинтиграфии. Будучи физиологической методикой с хорошей воспроизводимостью результатов, гепатобилиарная сцинтиграфия подходит для рутинного клинического применения в диагностике ДГР [47]. Для косвенного определения уровня ДГР широко используется индекс, основанный на гистологических изменениях слизистой оболочки желудка, о котором говорилось выше.
Лечение. Лечение ДГР и РГ представляет сложную задачу и включает назначение прокинетиков, антацидов, препаратов урсодезоксихолевой кислоты (УДХК), ингибиторов протонной помпы (ИПП), сорбентов и цитопротекторов.
Терапия ДГР направлена на нейтрализацию раздражающего действия компонентов дуоденального содержимого на слизистую оболочку желудка и пищевода (в случае УДХК, сорбентов и цитопротекторов), на нормализацию пропульсивной способности ЖКТ (прокинетики). Терапия, подавляющая кислотопродукцию, может быть эффективна в снижении повреждающего действия соляной кислоты и желчи. Подавление кислотопродукции с применением ИПП эффективно снижает как кислотный, так и желчный рефлюкс [49]. Возможный механизм, который задействован в подавлении желчного рефлюкса, связан с тем, что ИПП увеличивают длительность III фазы активности антрального отдела желудка и двенадцатиперстной кишки в межпищеварительный период. Удлинение данной фазы, названной мигрирующим моторным комплексом, может приводить к ускорению продвижения содержимого желудка по антруму и двенадцатиперстной кишки, что, в свою очередь, должно уменьшить число ДГР и объем как кислотного, так и желчного заброса в желудок. Данный факт был обнаружен L. Vinter-Jensen и соавт. (1989) при исследовании воздействия омепразола на мигрирующий моторный комплекс у здоровых добровольцев [51].
Помимо рабепразола у больных РГ применяется антацид местного действия — гидротальцит. Достоинством этого антацида является его специфическая слоисто-сетчатая структура, которая создает механизм для оптимального рН-контроля, создаваемого препаратом. Механизм действия данной структуры состоит в том, что когда гидротальцит взаимодействует с кислотой, активны только поверхностные слои таблетки, включающие в себя окись алюминиевого и магниевого гидратата. Как только показатель рН становится больше 5, реакция останавливается. Оставшиеся слои решетки, представленные прослойками воды и анионов углекислой кислоты, сохраняются до тех пор, пока секреция кислоты вновь не возрастет. Далее включается в действие следующий слой гидротальцита. Благодаря этому препарат не только быстро избавляет от изжоги, боли, тяжести в желудке, но и дольше, чем другие антациды, удерживает рН на уровне 3, не нарушая при этом процесса пищеварения [21]. Помимо поддержания рН у гидротальцита имеется также свойство адсорбента, благодаря чему адсорбируются желчь и лизолецитин. В исследовании H. Chen и соавт. (2010) при применении рабепразола или гидротальцита в монотерапии уровень купирования симптомов при ДГР был недостаточен. Исследование показало, что при применении комбинированной терапии (рабепразол плюс гидротальцит) снижались все показатели ДГР, которые исследовались авторами: диспептическая симптоматика, эндоскопические и гистологические данные ДГР, количество желчных рефлюксов, количество желчных рефлюксов длительностью более 5 мин и процент времени, в течение которого обнаруживался билирубин в содержимом желудка. Таким образом, комбинированная терапия рабепразолом плюс гидротальцитом наиболее эффективна по сравнению с группой пациентов без терапии и по сравнению с монотерапией каждым препаратом у больных ДГР [50].
К препаратам, которые применяются для восстановления ЖКТ и устранения ДГР, относятся антагонисты дофаминовых рецепторов (метоклопрамид, домперидон), агонисты 5-НТ4 серотониновых рецепторов (мосаприд, тегасерод), препараты комбинированного действия: антагонисты периферических дофаминовых D2-рецепторов и блокаторы ацетилхолинэстеразы (итоприда гидрохлорид), агонисты мотилиновых рецепторов (эритромицин), агонисты опиоидных периферических рецепторов (тримебутина малеат), неселективные блокаторы синтеза NO и др.
В клинической практике эритромицин как прокинетик не применяется из-за выраженных побочных эффектов; тегасерод — из-за повышения на фоне его приема риска развития инфаркта миокарда; цизаприд — из-за нарушения сердечной проводимости. Фармакологические эффекты метоклопрамида (D2-антагонист и 5-НТ4-агонист) и домперидона (D2-антагонист) связаны с блокадой дофаминовых рецепторов. Антагонисты дофаминовых рецепторов повышают тонус нижнего пищеводного сфинктера, усиливают сократительную способность желудка и препятствуют его релаксации, ускоряют эвакуацию из желудка и улучшают антродуоденальную координацию, способствуя тем самым устранению ДГР. Из препаратов этой группы чаще применяется домперидон в связи с тем, что метоклопрамид проникает через гематоэнцефалический барьер и может вызывать большое количество побочных эффектов: мышечный гипертонус, гиперкинезы, сонливость, беспокойство, депрессию, а также эндокринные нарушения (гиперпролактинемия, галакторея).
Препарат комбинированного действия итоприда гидрохлорид является одновременно антагонистом дофаминовых рецепторов и блокатором ацетилхолинэстеразы. Он усиливает пропульсивную моторику желудка и ускоряет его опорожнение, оказывает противорвотный эффект в результате взаимодействия с D2-рецепторами триггерной зоны (эффективность препарата 57—81%). Антагонист периферических опиоидных рецепторов тримебутина малеат является универсальным регулятором моторики, оказывает спазмолитическое (антагонист NMDA-рецепторов) или прокинетическое действие в зависимости от исходного состояния моторики ЖКТ (эффективность 83%). Тримебутин оказывает стимулирующее влияние на III фазу активности антрального отдела желудка и двенадцатиперстной кишки в межпищеварительный период, что приводит к улучшению пропульсивной перистальтики ЖКТ и доказанному уменьшению ДГР [15].
Кроме прокинетиков при наличии билиарного рефлюкса применяются, как было показано выше, антациды и цитопротекторы, сорбенты для нейтрализации соляной кислоты и адсорбции желчных кислот и лизолецитина, а также с целью повышения устойчивости слизистой оболочки желудка к действию повреждающих агрессивных факторов.
Основанием для применения УДХК при гастрите и эзофагите, обусловленных ДГР, служит ее цитопротекторный эффект. УДХК способствует переходу желчных кислот, содержащихся в забрасываемом содержимом, в водорастворимую форму, что уменьшает агрессивные свойства рефлюксата. Вытеснение пула гидрофобных желчных кислот и предотвращение индуцированного ими апоптоза эпителиоцитов ведут к редукции клинической симптоматики и эндоскопических признаков повреждения слизистой оболочки желудка и слизистой пищевода.
Эффективность УДХК в лечении желчного рефлюкс-гастрита была показана в экспериментальных научных исследованиях.
Т. Kawamura и соавт. (1989) вызывали у экспериментальных крыс стрессовое повреждение желудка. Предварительное назначение УДХК защищало желудок экспериментального животного от ульцерации, при этом уровень каталазы в сыворотке крови и ткани желудка был существенно ниже, чем у животных из группы контроля. Кроме того, УДХК в данном эксперименте продемонстрировала антиоксидантный эффект [55]. В 2008 г. группой ученых были опубликованы результаты эксперимента по применению УДХК у мышей, инфицированных H. pylori. Мыши с H. pylori-позитивным гастритом были разделены на две группы: 1-я получала УДХК, а 2-я — плацебо. Результаты эксперимента показали уменьшение колонизации H. pylori на слизистой оболочке желудка. Это повлияло на степень выраженности гастрита, которая оценивалась по активности миелопероксидазы, свидетельствующей о наличии полиморфно-ядерных лейкоцитов в ткани желудка. Данный показатель определялся на 4, 6 и 8-й нед приема УДХК, при этом отмечалось его снижение на 60, 40 и 37,5% соответственно. В этом же исследовании было показано, что УДХК при гастрите снижает уровень малатдегидрогеназы и кислородных радикалов, что может предотвратить апоптоз при H. pylori-позитивном гастрите. Таким образом, на экспериментальной модели была показана эффективность применения УДХК не только при поражениях, вызванных ДГР, но и при гастритах, причиной которых является H. pylori [54]. Это важный аспект применения УДХК в силу того, что, как было отмечено выше, в патогенезе рефлюкс-гастритов желчные кислоты и H. pylori обладают синергизмом в повреждающем воздействии на слизистую оболочку желудка и пищевода.
A.B. Stefaniwsky и соавт. (1985) применяли УДХК у больных после операций на желудке в дозе 1000 мг/сут в течение месяца. У больных присутствовали эпигастральная боль, тошнота и рвота желчью. В плацебоконтролируемом исследовании оценивалось влияние УДХК на клиническую симптоматику и гистологические показатели слизистой оболочки желудка. В результате лечения с помощью УДХК значительно уменьшились интенсивность и частота болей, почти исчезли тошнота и рвота. За период терапии доля УДХК в желчи, полученной из желудочного содержимого, выросла до 50% от общего количества желчных кислот [52].
Эффективность лечения РГ с помощью УДХК, подтвержденная эндоскопическим исследованием, была отмечена и у больных после ХЭ. M. Ozkaya и соавт. (2002) исследовали воздействие УДХК на уровень эпидермального фактора роста в слизистой оболочке желудка. Данный индуктор пролиферации эпителиальных клеток слизистой оболочки желудка секретируется в ответ на повреждение слизистой, а также является фактором защиты и заживления слизистой оболочки желудка у больных с билиарным РГ после проведенной ХЭ. В исследовании участвовал 31 пациент с ДГР и различными степенями гастрита. После 6-недельного курса лечения УДХК у 29% пациентов наблюдалось полное исчезновение эндоскопических симптомов заболевания, а у остальных пациентов излечение было частичным. Однако уровень эпидермального фактора роста значительно снижался у всех пациентов на фоне лечения УДХК. Низкий уровень высвобождения фактора роста эпидермиса можно объяснить заживлением слизистой оболочки желудка после курса лечения. Однако авторы считают, что необходимы дальнейшие исследования для того, чтобы выяснить, имеет ли УДХК прямое влияние на эпидермальный фактор роста или эта взаимосвязь опосредованная [53].
Таким образом, ДГР как патологический рефлюкс осложняет течение многих функциональных и органических заболеваний ЖКТ, является одним из факторов, способствующих канцерогенезу в слизистой оболочке желудка, а его клинические проявления не позволяют своевременно диагностировать ДГР и предотвратить его последствия. Одновременно с этим методы диагностики и лечения ДГР нуждаются в дальнейшей доработке и нахождении оптимальных и общепринятых схем и алгоритмов.
Дуодено-гастральный рефлюкс
У людей с ДГР нередко диагностируется хронический гастрит, язвенная болезнь желудка, грыжа пищеводного отверстия диафрагмы, пищевод Барретта, дисфункция сфинктера Одди и целый ряд других заболеваний. Желчь, поступающая ретроградно в составе рефлюксата в желудок и пищевод, повреждает их слизистую оболочку, что способствует развитию эзофагита и гастрита. Из-за аномального заброса агрессивного содержимого нарушается работа ЖКТ, переработки пищи, ухудшается усваивание витаминов и микроэлементов. Из-за негативного действия забрасываемого содержимого появляются признаки атрофии, метаплазии и дисплазии, увеличивается риск развития раковой опухоли желудка или пищевода.
Существует несколько факторов, под действием которых развивается дуодено-гастральный рефлюкс, причины могут заключаться:
Определение причины дуодено-гастрального рефлюкса, а также своевременная диагностика и правильная интерпретация ее результатов необходимы для назначения адекватного лечения.
Консервативное лечение дуодено-гастрального рефлюкса
Целью консервативной терапии является нейтрализация агрессивного воздействия дуоденального содержимого на слизистую желудка и пищевода, улучшение эвакуаторной способности желудка и антродуоденальной координации. Для этого назначаются препараты, нормализующие моторику верхних отделов ЖКТ, прокинетики, усиливающие перистальтику желудка и ДПК и улучшающие эвакуацию их содержимого, антациды и др.
Кроме того, поскольку дуоденогастральный рефлюкс зачастую сочетается с другими заболеваниями пищеварительной системы, также необходимы препараты для терапии основной патологии. К тому же огромное значение отведено соблюдению диеты и отказу от вредных привычек. Консервативное лечение отличается сложностью, и, хотя клинические проявления рефлюкса при приеме медикаментов уменьшаются, это лишь временное улучшение. Добиться хороших результатов с помощью консервативной терапии можно только при функциональных нарушениях, которые стали причиной рефлюкса.
Оперативное лечение ДГР
При неэффективности консервативной коррекции показано хирургическое вмешательство, целью операции является укрепление пилорического клапана, а также снижение объема забрасываемой желчи в желудок. Операция при этом проводится в нескольких направлениях:
В нашей клинике для оперативного лечения пациентов с ДГР используется лапароскопический доступ – все действия хирурга выполняются через 3-4 прокола на брюшной стенке, при этом длина разреза не превышает 10 мм. Более того, сама операция малотравматична и безболезненна, в ходе ее выполнения вероятность развития осложнений и кровопотеря исключены. Как правило, пациент может отправляться домой на 2-3 день, работоспособность восстанавливается через 2-3 недели после хирургического вмешательства.
Комментарий врача

Руководитель хирургической службы SwissClinic Пучков Константин Викторович
Преимущества лечения дуодено-гастрального рефлюкса в Швейцарской Университетской клинике
Часто задаваемые вопросы
Дуодено-гастральный рефлюкс – симптомы
Для этой патологии характерными являются отрыжка воздухом или кислым содержимым, изжога, тошнота и даже рвота желчью. Нередко человека беспокоит горечь во рту. Неприятные ощущения не исчезают даже с приемом препаратов. Также появляется боль в эпигастрии, которая усиливается после приема пищи. Пациента также беспокоят периодические боли в животе схваткообразного характера, нередко возникающие при стрессе или после физической нагрузки.
Диагностика при дуодено-гастральном рефлюксе
В нашей клинике проводится суточная рН-метрия, позволяющая определить показатели внутрижелудочковой рН и высоту рефлюкса. Также выполняется билиметрия – с помощью соскоба с языка можно обнаружить наличие желчных кислот. Кроме того, пациентам проводится УЗИ – на эхо-грамме с водной нагрузкой определяется ретроградное движение жидкости в направлении от привратника к телу желудка и пузырьков газа на эхогенных участках. Также ДГР можно обнаружить с помощью фиброгастродуоденоскопии, рентгеноскопии, биопсии слизистой желудка. Для диагностики весьма эффективна фиброоптическая спектрофотометрия, в ее основе – определение абсорбционного спектра билирубина. Это исследование можно заменить радионуклидной билиарной сцинтиграфией. Кроме того, для определения причины нарушения дуоденальной проходимости проводится зондовая дуоденография.
Чем опасен ДГР?
В результате патологического рефлюкса течение многих патологий ЖКТ может осложняться. ДГР может привести к тяжелому гастриту и эзофагиту, стать причиной метаплазии желудка и пищевода, а также плоскоклеточного рака пищевода, который развивается на фоне метаплазии; это подтверждено клиническими исследованиями. Также есть данные о том, что на фоне дуоденогастрального рефлюкса развиваются симптомы поражения дыхательной системы, присоединяются боли в грудной клетке, которые не связаны с коронарной патологией. Кроме того, у некоторых больных ДГР может вызвать катаральный фарингит и ларингоспазм.
Реабилитация после оперативного лечения
После оперативного вмешательства на коже живота останется лишь несколько разрезов длиной не более 10 мм. Уже в день операции пациенты встают, разрешается пить, на следующий день – принимать теплую жидкую пищу. Выписываются наши пациенты, как правило, на 1-3 день – это зависит от тяжести состояния. Спустя 2-3 недели человек возвращается к привычному образу жизни. Соблюдение строгой диеты необходимо в ближайшие два месяца, более мягкая – разрешена через полгода после операции. В дальнейшем человек может обходиться без медикаментов и не нуждается в строгом соблюдении диеты.
Прогноз ДГР и профилактика
Прогноз при своевременном обнаружении ДГР и соблюдении всех врачебных рекомендаций весьма благоприятен. Профилактика дуодено-гастрального рефлюкса состоит в соблюдении рекомендованного режима питания, обеспечивающего нормальную моторику ЖКТ. Решающее значение в профилактике данной патологии имеет отказ от приема алкоголя и табакокурения.
Эффективные решения и методики лечения
Гастроскопия во сне
Гастроскопия во сне — один из надежных и точных визуальных методов диагностики, позволяющий получить максимум информации о состоянии пищевода, желудка, двенадцатиперстной кишки. Это обследование также имеет названия: фиброгастроскопия,…
Гастроскопия
Гастроскопия — это эндоскопическое исследование считается одним из эффективных методов диагностики при заболеваниях желудочно-кишечного тракта. В ходе процедуры изучается состояние и функционирование пищевода, желудка и 12-перстной…
Отзывы пациентов
Уважаемый Константин Викторович.
Авдонина Тамара
tam99038912@yandex.ru
С разрешения пациента мы публикуем e-mail по которому Вы можете с ним связаться
Eto tochno- Dar Bozsii!
Pustj v Novom 2013 godu ispolnjatsja vashi plani i mechti! Zdorovja, bodrosti, sil i chastja i zsizni zselau vam, uspehov v trude! Novih otkritii v hirurgii. Iskrenne blagodarna!
Larisa Deineka.
Tampere Suomi
mishka2@mail.ru
С разрешения пациента мы публикуем e-mail по которому Вы можете с ним связаться
Большое Вам спасибо за профессионализм и такой высокий сервис, не свойственный российской медицине!
Почти четыре месяца назад мне была сделана Константином Викторовичем лапароскопическая операция по удалению большой кисты печени. На УЗИ размер кисты был определен в 8 см, в реальности оказалась 13 см.
В Иркутской области, где я живу, мне было предложено сделать резекцию печени, такой вариант мы с мужем даже не рассматривали. Начали искать хирурга через интернет. Муж случайно наткнулся на сайт швейцарской клиники, далее были недели раздумий, поисков, сомнений, но в итоге я написала электронное письмо Константину Викторовичу он ответил в этот же день, что меня очень удивило.
Через месяц мне была сделана успешная операция. На четвертый день меня выписали, а на седьмой день мы с мужем уже летели домой. Спустя 3 месяца сделала УЗИ в своем городе, врач сказала, что все в порядке, и что если бы я не сказала, что была операция на печени она бы этого даже не увидела. Чувствую себя хорошо. Места проколов на животе почти не видны.
Сейчас не представляю, что бы я делала без Константина Викторовича и других врачей Швейцарской Университетской Клиники и всего персонала и девчонок медсестер, которые помогали мне выздоравливать!
Большое Вам спасибо за профессионализм и такой высокий сервис, не свойственный российской медицине!
Константин Викторович, здоровья Вам.
Спасибо, что ВЫ есть.
С разрешения пациента мы публикуем e-mail по которому Вы можете с ним связаться
Браво!
Людмила Шопова.
mila-shopova@mail.ru
С разрешения пациента мы публикуем e-mail по которому Вы можете с ним связаться
Ваша клиника не сравнится ни с одним лечебным учреждением в России.
Ваша клиника не сравнится ни с одним лечебным учреждением в России.
Очень организованная,слаженная и профессиональная работа сотрудников учреждения!Идивидуальный подход к каждому пациенту.
Персонал очень внимательный,позитивный и дружелюбно настроенный!
Уход в послеоперационной палате меня даже поверг в шок :)))
Медсестра за мной смотрела так,как будто я ее очень близкий родственник :))).
Вы ставите людей на ноги.
Огромное Вам спасибо.
Я буду всем рекомендовать вашу клинику.
Еще раз спасибо Вам за Ваш труд и низкий Вам поклон.
С Уважением,ваша пациентка Кудрявцева Евгения evgenia.kud@mail.ru
Видео-отзыв Бачинского Анатолия Петровича
Видео-отзыв пациента
Видео-отзыв пациентки
Видео-отзыв пациентки
Видео-отзыв пациентки после операции
Видео-отзыв пациентки после операции
Видео-отзыв Труш Владимира
Видео-отзыв Ушаковой Елены Леонидованы
Видео-отзыв Шахановой Курбанкуль
Видеоотзыв пациента после операции в Швейцарской университетской клинике по поводу ГПОД
Все Вы настоящая Элита Российской медицины, Вы наша гордость и слава, Вы – наше будущее.
21.07.2011
От всей души говорю слова благодарности восхищения великолепному и высокопрофессиональному коллективу Швейцарской университетской клиники.
Хочу поделиться своей историей. Много лет назад я страдала ЖКБ, понимала, что оперироваться необходимо, но чувство тревоги и страха не оставляло меня. В передаче с Еленой Малышевой я своими глазами увидела, как делает такую операцию профессор Константин Викторович Пучков. Энергия, которой обладает Константин Викторович и высочайший профессиональный уровень, я увидела сразу и приняла моментальное решение – оперироваться только у него.
В феврале 2010 года я была прооперирована, но через полтора года новое испытание – миома матки. И снова спасает меня профессор Константин Викторович Пучков. Во второй раз его золотые руки помогают мне. Казалось бы я уже знакома с коллективом клиники, но снова, снова и снова я восхищаюсь профессиональным уровнем, вниманием и заботой, душевной теплотой, отзывчивостью, пониманием и сопереживанием врача-гинеколога Юлии Евгеньевны Андреевой, главного врача Юрия Евстафьевича Серебрянского, лечащего врача Анны Викторовны Добычиной, врачей Федора Анатольевича Говорина и Леонида Венедиктовича Мусихина, старшей медсестры Ольги Сергеевны Малковой, сестер – Елены, Марины, Татьяны.
Мои главные слова благодарности принадлежат Константину Викторовичу Пучкову и Юлии Евгеньевне Андреевой!
Будьте здоровы и счастливы всегда и во всем! Все Вы настоящая Элита Российской медицины, Вы наша гордость и слава, Вы – наше будущее. Я желаю Вам новых успехов и свершений во всех ваших делах и в жизни.
С уважением Елена Соловьева
С разрешения пациента мы публикуем e-mail по которому Вы можете с ним связаться
Вы вернули меня, Вы подарили мне счастье!
27.11.2011
Уважаемый Константин Викторович!
Пишу Вам спустя год после операции (резекции задней стенки желудка и удаления опухоли). Выражаю Вам огромную признательность за успешно проведенную операцию. Благодаря Вашему огромному опыту и Вашей решительности, я вернулась к полноценной жизни,насыщенной прекрасными событиями и встречами. Я даже не могла предполагать, что так быстро вернусь к трудовой деятельности: буквально на третий день меня выписали из больницы, а уже через неделю я самостоятельно за рулем приехала к Вам на осмотр! Когда я узнала, что у меня опухоль в желудке, у меня наступил конец жизни, конец всех дел, конец счастья.
Но Вы вернули меня, Вы подарили мне счастье!
Дай Вам Бог здоровья,счастья,успехов и любви! Огромное Вам спасибо!
Оксана Витальевна.
dil-28@mail.ru
Вы создали Коллектив, который является эталоном медицинского профессионализма, коллектив, которому можно довериться.
Самое ценное в жизни каждого из нас это здоровье, его мы желаем нашим близким и друзьям. И когда нас находят недуги, мы лихорадочно ищем доктора, доктора профессионала, которому можно довериться, который вернет нам радость жизни.
Уважаемый Константин Викторович, Вы создали Коллектив, который является эталоном медицинского профессионализма, коллектив, которому можно довериться. Меня, как человека, радует, что в России есть такая клиника.
Позвольте пожелать Вам и всему коллективу клиники здоровья, благополучия и процветания на многие годы.
С уважением,
Черпак Александр Григорьевич.
С разрешения пациента мы публикуем e-mail по которому Вы можете с ним связаться
Еще раз хочу поблагодарить своих спасителей за отлично выполненную работу.
«Здравствуйте!
Со дня операции (7 декабря 2010 г.) прошло уже полтора месяца. От всей души хочу поблагодарить Константина Викторовича Пучкова, Юлию Евгеньевну Андрееву и весь коллектив клиники за отлично выполненную работу и пожелать всем людям, нуждающимся в помощи врачей, встретить именно таких специалистов на своем пути. Константин Викторович мастер „золотые руки“. Операция выполнена блестяще, низкий поклон Вам, Константин Викторович, и всей Вашей команде, дай Бог Вам здоровья во сто крат больше, чем Вы дали его нам.
Письмо пишу для тех, кто сомневается или боится делать операцию. К Константину Викторовичу я просто пришла на консультацию, пока мой гинеколог был в отпуске и вдруг: „Давайте завтра прооперируемся“. Я, конечно, была не готова к такому ходу событий и попросила отсрочку в 5 дней. А надо было слушать доктора! За эти 5 дней я перетряслась и чего только не передумала. Да еще сын масла в огонь подливал: „Мама, не торопись, это частная клиника, им лишь бы деньги сорвать, лучше проконсультируйся где-нибудь в государственной клинике, лучше там и операцию сделай, почитай отзывы в интернете, ради денег они тебе любой отзыв напишут и т. д.“. Я засела в интернет, прочла все 163 отзыва о Пучкове и все отзывы о клинике, и четко решила для себя буду оперироваться у Пучкова и только у него! Ведь нельзя столько отзывов сочинить.
Кто боится операции не стоит бояться! В операционной заснете и проснетесь уже в палате, после операции. Хочу отдельно поблагодарить анестезиолога, наркоз был легким отлично выполненная работа. В этот же день будете вставать. На второй день я уже отказалась от обезболивающих и ходила по лестнице. Моей знакомой в МОНИИАГе сделали операцию по удалению миомы тоже 7 декабря 2010 г. и еще через 2 недели она принимала обезболивающие. Я на третий день выписалась домой, правда еще было больно быстро ходить и переворачиваться с бока на бок. Но с каждым днем сил все прибавлялось, и уже через неделю я вышла на работу.
Константин Викторович и Юлия Евгеньевна сразу же, в первый день знакомства, дали мне свои визитки, и я была с докторами все время на связи это как тревожная кнопка в палате, которая была у нас с первого дня. Если проблемы-либо кнопка, либо звонок. И помощь тут, как тут. На любой твой вопрос сразу же помощь и правильное решение. Юлия Евгеньевна так сразу и сказала: „Звоните в любое время суток“. Я, конечно, ночью не звонила, но просто удивляюсь когда эти доктора успевают отдыхать, да и отдыхают ли?!
После операции я три недели держала диету, а сейчас ем все понемножку. Стараюсь не есть жирного и острого. Шва после операции практически нет он внутри пупка. Все уплотнения в животе, которые были после операции уже рассосались, работа кишечника наладилась. Боли в плечах через неделю прошли. Я четко выполняла все, что мне рекомендовали после выписки. Появился приток сил, и я могу полноценно работать. Единственный минус после операции пока нельзя носить тяжести, но думаю к весне я уже смогу работать на даче.
Специально не писала отзыв сразу, чтобы посмотреть отдаленный результат. Когда я читала отзывы, то они почти все были „свеженькие“, а мне хотелось прочесть, как же люди чувствуют себя спустя более длительное время. Вот я и составила такой отзыв, чтобы такие трусихи как я, не сомневались, а спокойно и уверенно шли на операцию.
Кто-то говорит, что лишних органов не бывает, но я так думаю: чем „гнилые“ лучше никаких. Константин Викторович лишнего не отрежет, что можно оставит.
Ведь он профи.
Еще раз хочу поблагодарить своих спасителей за отлично выполненную работу.
СПАСИБО.
Людмила Аверьянова
logopedludmila@mail.ru
С разрешения пациента мы публикуем e-mail по которому Вы можете с ним связаться