Дорсалгия что это такое
Дорсалгия что это такое
Хроническая дорсалгия причины, симптомы, методы лечения и профилактики
Хроническая дорсалгия — это боли в спине, которые продолжаются более 3 месяцев и обостряются с определённой периодичностью. Болевой синдром поражает любой из четырёх сегментов — поясничный, крестцовый, грудной, шейный отдел позвоночника — или сразу несколько.
Заболевание может быть вызвано как врождёнными особенностями опорно-двигательного аппарата, так и приобретёнными патологиями вследствие возрастных изменений, травм и операций, аутоиммунных болезней и других факторов. Вылечить недуг помогает врач-ортопед, ревматолог, невролог, в некоторых случаях понадобится помощь нейрохирурга, остеопата, мануального терапевта.
Симптомы хронической дорсалгии
Главный признак болезни — боль, которая может проявляться в любой форме, интенсивности, частоте и продолжительности. Болезненность обычно возникает в месте поражения или распространяется по всему позвоночному столбу. Характерные симптомы хронической дорсалгии:
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 19 Августа 2022 года
Содержание статьи
Причины
Развитию патологии в организме способствуют различные причины:
Стадии развития хронической дорсалгии
Болезнь развивается в три стадии:
Разновидности
В медицине существует классификация заболевания по локализации симптомов и происхождению болей в спине. Для каждого вида характерны разные причины, признаки, осложнения и способы лечения.
Локационные хронические дорсалгии
Вертеброгенная хроническая дорсалгия
Самая распространённая причина — остеохондроз, но возможно развитие болезни вследствие сколиоза, фасеточного синдрома, спондилолистеза, остеомиелита, а также травм, неудачных операций, новообразований и метастаз. Вертеброгенная форма может быть трёх типов:
Миофасциальная хроническая дорсалгия
Возникает при поражениях околопозвоночных тканей и органов. Причиной чаще всего становятся миофасциальный и фасеточный синдром, остеопороз, различные формы радикулопатии, психогенные расстройства, растяжения связок и сухожилий, инфекции и воспаления внутренних органов в области живота, груди. Сопровождается нарушениями сна и психоэмоционального здоровья, мигренями, ограничением подвижности, усталостью.
Диагностика
Своевременная диагностика позволяет быстрее вылечить пациента и помогает ему избавиться от боли. На первом приёме врач проводит осмотр, опрашивает больного по поводу частоты, интенсивности и длительности симптомов, а также проверяет рефлексы и двигательные способности. Возможно направление на лабораторные анализы мочи и крови для выявления инфекций, воспалений, дефицита витаминов и минералов, уровня кровяных тел в организме. Другие методы диагностики опорно-двигательного аппарата:
В сети клиник ЦМРТ возможно выполнить диагностику с помощью методов:
Дорсалгия
Автор статьи: Варыгин Вячеслав Игоревич
Невролог, мануальный терапевт
Образование: Российский национальный исследовательский медицинский университет им. Н.И. Пирогова, Новосибирский государственный медицинский университет
Специализация: диагностика и лечение неврологических больных с заболеваниями опорно-двигательного аппарата. Свободно владеет мягкотканными техниками мануальной терапии и различными техниками массажа.
Оглавление
Что такое дорсалгия
Дорсалгия (дословно переводится с латинского языка dorsum- спина, algos с греческого- боль) — это собирательное понятие боли в спине различного происхождения. По статистике, до 80% людей хотя бы раз в жизни испытывали боль в спине; большинство же людей испытывали боль в спине эпизодически, а у некоторых имеет она хронический характер. Хроническая неспецифическая боль в спине (хроническая дорсалгия) чаще всего локализуется в пояснично-крестцовой области и в задней части шеи.
В индустриально развитых странах боль в пояснице является наиболее частой причиной нетрудоспособности среди рабочего населения.
Причины дорсалгии
На поясничный отдел приходится наибольшая нагрузка. За счет белее массивных тел позвонков и небольшого выгибания вперед (лордоз) он может выдерживать большие нагрузки. Но в отличие от грудного отдела позвоночника, где дополнительную опорную функцию играют рёбра, в поясничном отделе нет дополнительной боковой поддержки, кроме мышечного корсета. Амортизационную и опорную функцию в позвоночнике также выполняют межпозвонковые диски, которые на 70% обеспечивают поддержку позвоночника при нагрузках. Межпозвонковый диск на 90% состоит из воды, но по мере старения организма, начиная примерно с 25 – 30 лет, содержание воды в диске начинает снижаться, что приводит к уменьшению высоты межпозвонкового диска и клювовидного разрастания краевых участков тел позвонков (остеохондроз), кальцификации передней продольной связки на уровне межпозвонковых дисков (спондилёз). Вследствие уменьшения высоты межпозвонкового диска происходит увеличение нагрузок на фасеточные суставы, которые, для снижения нагрузки начинают увеличивать площадь поверхности соприкосновения, путём разрастания костной ткани (остеофиты). Клинические проявления этого процесса проявляются только в случае избыточного разрастания и при воздействии остеофитами на близлежащие нервные структуры.
Такой же процесс можно наблюдать и при длительно текущем миофасциальном синдроме в глубоких мышцах спины, которые, находясь в укороченном состоянии, увеличивают силу давления вышележащего позвонка на нижележащий.
Диагностика
Боль в спине может быть как неспецифическая, т.е. связанная с патологией скелетно-мышечной системы, так и специфическая, которая является проявлением какого либо основного заболевания, например: компрессионный перелом позвоночника, метастатическое поражение позвонков, ревматологическая патология и т.д.
При течении боли свыше трёх недель и наличии функциональных нарушений требует особого внимания требуется исключить серьезные причины таких болей, хотя встречаются они не так часто (примерно 4% случаев), например: злокачественные новобразования (метастазы в тела позвонков), воспалительные процессы (например, спондилодисцит) и др. Особую настороженность необходимо проявить у пациентов со злокачественными новообразованиями в анамнезе, наличии хронических инфекций, наличии остеопороза у пациентов старше 55-60 лет. Постоянная боль с нарастающей интенсивностью должна насторожить! В подобных случаях требуется лечить основное заболевание с привлечением профильных специалистов.
Чаще всего в своей практике приходится сталкиваться с неспецифической болью в спине (около 96% пациентов), среди которой превалирует миофасциальный синдром (МФС). Диагностика миофасциального болевого синдрома обычно не вызывает затруднений. МФС характеризуется наличием болевых точек в мышце, ощущаемых в виде локального уплотнения мышечных волокон, называется триггерная точка. [Рисунок из книги Дж. Трэвелл и Д. Симонс «Миофасциальные боли и дисфункции». Том I. С. 85].
Важным диагностическим моментом является установление причинно-следственной связи. Дорсалгия грудного отдела либо дорсалгия поясничного отдела позвоночника может являться компенсаторной зоной, что проявляется перегрузкой мышц этой области, а причина будет лежать в выше- или нижележащих отделах. Например, при артрозе тазобедренного сустава у человека будет меняться стереотип ходьбы, он будет беречь больную конечность и больше делать упор на здоровую ногу, при этом изменяется биомеханика движения в позвоночнике, что вызовет чрезмерную нагрузку той или иной группы мышц, участвующих в стабилизации и движении позвоночника. Но не все причины изменения биомеханики движения столь очевидны как артроз тазобедренного сустава, многие ускользают от внимания пациента, так как он уже привык с ними жить. Так почему же человек жил с этими компенсациями длительное время, а болеть начало только сейчас? Дело в том, что у человеческого организма со временем иссякает компенсаторный резерв, организм больше не в состоянии тратить энергию на поддержание этой компенсации, либо при совершении неловкого движения или перенапряжения этот порог резерва был превышен, что привело к декомпенсации на том или ином уровне с развитием болевого синдрома.
Порой определить первопричину не так просто, поэтому диагностика требует детального поиска у каждого конкретного пациента!
Лечение
Исходя из описанного выше, если лечить непосредственно место боли, то стойкого результата ждать не стоит, требуется воздействие на саму первопричину. Приведем аллегорию: если вы наступили кошке на хвост, она будет громко кричать, можно попытаться закрыть кошке рот, и это поможет, но до того момента, когда вы уберете руку, гораздо эффективнее убрать ногу с хвоста.
В остром периоде следует сохранять охранительный режим. При боли в пояснице хорошо зарекомендовало себя ношение корсета средней жесткости, который вам помогут подобрать в специализированных ортопедических салонах.
В нашем медицинском центре успешно проводят лечение данной патологии. В своей практике мы используем мягкие мануальные техник. Никакого хруста! Главное правило нашей клиники- НЕ НАВРЕДИ! Лечение можно начинать в остром периоде и, как правило, большинство наших пациентов испытывали облегчение уже после ПЕРВОГО сеанса.
Дорсалгия поясничного отдела позвоночника
Специалисты ЦМРТ более 15 лет специализируются на диагностике и лечении заболеваний суставов. Читайте подробнее на странице Лечение суставов.
Дорсалгия — комплексный болевой симптом неспецифического характера, иррадиирующий в различные области спины. Распространенное патологическое состояние, диагностируемое в более чем 70% клинических случаев обращений. Причина возникновения — дистрофические изменения позвоночника, физические нагрузки, стрессы, травмы. Основной симптом — боль в спине различной интенсивности на протяжении трех-четырех недель. За лечением обращаются к неврологу, который на основании результатов КТ, МРТ и других методов ставит диагноз, назначает лечение.
Рассказывает специалист ЦМРТ
Дата публикации: 16 Июля 2021 года
Дата проверки: 30 Ноября 2021 года
Содержание статьи
Причины дорсалгии позвоночника
Причинами возникновения патологического состояния признаны:
Симптомы и проявления
Основные симптомы дорсалгии грудного. а также других отделов позвоночника — боль любого характера, интенсивности, частоты возникновения и продолжительности. Помимо болевого синдрома клинические проявления зависят от локализации пораженного участка.
Симптомы дорсалгии шейного отдела проявляются постоянной головной болью в области затылка, затруднениями при повороте головы и сгибании шеи.
Проявления в грудном отделе сопровождают жжение в межлопаточной области, покалывание в груди, повышенное потоотделение.
Дорсалгия поясничного отдела позвоночника проявляется усилением боли при физической нагрузке и активности, онемением или покалыванием в конечностях, возникновением нарушений мочеиспускания и дефекации.
Общая симптоматика выражается в усилении боли при активном движении, резких наклонах или поворотах, присутствии постоянного дискомфорта и ограничения подвижности.
Классификация дорсалгии
По причине возникновения классифицируют следующие типы:
Формы заболевания разделяют по локализации симптомов:
По характеру развития выделяют острую и хроническую стадии течения патологии.
Как диагностировать
Своевременная диагностика помогает выявить патологическое состояние на ранней стадии, минимизировать риск возникновения осложнений. Первичный осмотр включает сбор анамнеза, определения «статуса локалиса», проведение оценочных тестов функциональности ОДА. Для выяснения полной клинической картины проводят:
Клиники ЦМРТ обеспечены оборудованием последнего поколения для проведения полного комплекса диагностических мероприятий.
К какому врачу обратиться
При обнаружении симптомов необходима запись на прием к неврологу. После проведения диагностики врач направляет на консультацию к профильным специалистам. Восстановительную терапию обеспечивают физиотерапевт, остеопат, мануальный терапевт и тренер ЛФК.
Дорсалгия
Дорсалгия (неспецифическая боль в спине) встречается очень часто. Только единицы могут констатировать отсутствие в своей жизни эпизодов болей в спине; большинство же людей испытывали боли в спине эпизодически, а у некоторых боль спине имеет хронический характер. Хроническая неспецифическая боль в спине (хроническая дорсалгия) чаще всего локализуется в пояснично-крестцовой области и в задней части шеи. В индустриально развитых странах боль в пояснице является наиболее частой причиной снижения трудоспособности у людей младше 45 лет. Если болевой синдром длится до 6 недель, то речь идет про острую дорсалгию. Если же болевой синдром имеет продолжительность более 12 недель, то тогда используется термин хроническая дорсалгия. И если острая дорсалгия, как правило, имеет хороший прогноз, то в случае хронической дорсалгии нарушения трудоспособности бывают довольно значительными. Например, в США приблизительно до 80% людей испытывали эпизоды болей в пояснице в течение жизни. Приблизительно у 20 % отмечались продолжительные боли, а в 2-8 % случаев боли принимали хронический характер. Ежегодно около 3-4 % людей были временно нетрудоспособны, а в 1% случаев имелась стойкая потеря трудоспособности у пациентов трудоспособного возраста.
Дорсалгия подразделяется на острую дорсалгию и хроническую и по локализации (торакалгия, цервикалгия, люмбалгия).
По генезу развития различают: спондилогенную дорсалгию, связанную с дегенеративными изменениями в позвоночнике, травмами позвоночника, инфекционными или онкологическими поражениями позвоночника и невертеброгенную дорсалгию, которая обусловлена изменениями мышц, связок или соматическими заболеваниями, так как болевой синдром может иметь отраженный характер или психогенную природу.
Вертеброгенная (спондилогенная) дорсалгия в большинстве случаев обусловлена дегенеративными изменениями в позвоночнике и может наблюдаться группа синдромов:
Причины дорсалгии
Центр тяжести тела человека располагается в поясничном отделе позвоночника и на этот отдел приходится наибольшая нагрузка. Поясничный отдел позвоночника за счет небольшого выгибания вперед может выдерживать большие нагрузки. Но в отличие от грудного отдела позвоночника в поясничном отделе нет боковой поддержки. Амортизационную функцию (опорную) в позвоночнике выполняют межпозвонковые диски, которые на 70% обеспечивают поддержку позвоночника при нагрузках. Диск межпозвонковый на 90% состоит из воды, но по мере старения организма, особенно после 45-50 лет, содержание воды в диске значительно снижается, что приводит к нарушению как опорной, так и амортизационной функций межпозвонкового диска. В связи с нарушением распределением нагрузок, происходит увеличение нагрузок на фасеточные суставы, что в свою очередь приводит к повреждению фасеточных суставов и компенсаторному разрастанию костной ткани (остеофитам). Такие изменения в фасеточных суставах являются нормальной компенсаторной реакцией организма на дегенеративные изменения в межпозвонковых дисках и клинические проявления этого процесса проявляются только в случае избыточной реакции организма и когда остеофиты начинают воздействовать на близлежащие нервные структуры.
Дискогенная боль
Исследования показали, что межпозвонковый диск и другие структуры двигательных сегментов могут быть причиной болевых проявлений. В тоже время непонятно, почему механически обусловленные боли в спине имеют тенденцию к хронизации, так как по идее длительность болевого синдрома должна укладываться в рамки периода, необходимого для регенерации, как это обычно происходит при повреждении мягких тканей или суставов.
Воспалительные факторы могут играть определенную роль в некоторых случаях дискогенной боли и тогда эффективность перидурального введения стероидов может быть достаточно высокой. Кортикостероиды ингибируют продукцию арахидоновой кислоты и ее метаболитов (простагландинов и лейкотриенов) и ингибирует активность фосфолипазы. А 2. Исследования показали высокий уровень фосфолипазы А2» в грыжах дисков (удаленных во время оперативного лечения).
Предполагается, что фосфолипаза может выполнять двойную функцию, инициируя дегенерацию диска и сенсибилизируя нервные окончания фиброзного кольца.
Радикулярная боль
Патофизиология такого известного синдрома, как радикулярная боль, до сих пор не понятна.
Этиологически считается, что боль обусловлена компрессией нервов в результате фораминального стеноза ишемии и воспаления. Нередко радикулопатия имеет мультифакторный генез и более сложная, чем просто реакция на механическую компрессию. В клинической практике структурные повреждения нервов могут играть определенную роль, если есть воспаление. Тем не менее, введение стероидов эпидурально или парарадикулярно практикуется достаточно часто, хотя долгосрочный эффект таких манипуляций очень спорный.
Синдром фасеточных суставов
Верхние и нижние артикулярные отростки позвоночной пластинки образуют фасеточные суставы. Вместе с межпозвонковыми дисками они выдерживают воздействие компрессионных сил на позвонки. После травмы или воспаления фасеточных суставов могут появиться боли, скованность суставов и могут начать развиваться дегенеративные изменения. Как ни странно, не существует четкой корреляции между результатами нейровизуализации и болевым синдромом и поэтому подчас диагноз выставляется на основании клинических данных (характерна боль в пояснице с иррадиацией в ягодицы или переднюю часть бедра, которая усиливается при ретрофлексии спины или ротации спины). К сожалению, как введение стероидов, так и электрическая абляция нервов, иннервирующих фасеточные суставы, не дают стойкого эффекта.
Крестцово-подзвдошные боли
Крестцово-подвздошные суставы иннервируются из корешка, выходящего на уровне первого крестцового позвонка. Артрография или инъекция растворов ирритантов в крестцово-подвздошный сустав провоцирует появление различных локальных болей и отраженных болевых паттернов в область ягодицы, область поясницы, в нижние конечности. Проведение некоторых тестов (например, маневр Патрика) могут также провоцировать появление типичных болей. Локальные блокады и применение методов физиотерапии и ЛФК иногда позволяют добиться ремиссии. Если боли в крестцово-подвздошных суставах имеют место у молодых мужчин, то тогда необходимо исключить болезнь Бехтерева.
Мышечная боль
Мышечная боль является наиболее частой причиной болей в спине (в том числе и хронической боли). Болевые рецепторы очень чувствительны к различным механическим стимуляциям и биомеханическим перегрузкам. Тревога и депрессивные состояния играют важную роль в образование хронической мышечной боли за счет формирования циклического сохранения мышечного напряжения. Мышечную боль часто обозначают, как миофасциальный болевой синдром, если есть мышцы в состоянии спазма, увеличенный тонус мышц, скованность и есть триггерные точки. У многих пациентов миофасциальная боль является результатом комбинации факторов: индивидуальной повышенной реакцией мышечной ткани, прямая или непрямая травма, накопление эффекта от повторяющихся напряжений мышц,постуральные дисфункции и ухудшение общего физического состояния. На клеточном уровне это возникает вследствие ненормального и постоянно повышенного выделения ацетилхолина в нервно-мышечных синапсах, что приводит к частому мышечному сокращению и формируется патологический повторяющийся цикл. Если мышечная боль не исчезает в течение нескольких недель (до 6 недель), то тогда можно говорить о сложном хроническом болевом синдроме с физиологическими, психологическими и психосоциальными компонентами. И поэтому, в таких случаях, когда местное лечение не в состоянии дать стойкий эффект, то тогда требуется применение комплекса диагностических и лечебных мероприятий (мультимодальная терапия). При несвоевременном назначении полноценной терапии эффективность даже мультимодальной терапии может быть невысокой.
Симптомы
Диагностика
Интенсивная боль в покое в течение 3 недель и наличие симптомов «красных флажков» как правило, дают право предположить наличие серьезных заболеваний (опухолей или инфекций). В таких случаях обязательно необходимо проведение инструментальных методов исследования (визуализация) с помощью таких методов, как рентгенография МРТ, КТ (МСКТ). Если есть признаки прогрессирующего неврологического дефицита, то методы визуализации должны использоваться как можно быстрее и пациента необходимо транспортировать до клиники, где можно провести исследование (МРТ, КТ, рентгенографию). Рентгенография позволяет диагностировать переломы, рак, метаболические изменения в костных тканях, инфекции и воспалительные изменения в костных тканях. Но нередко приходится применять более информативные методы диагностики, такие как МРТ или КТ, особенно когда необходимо визуализировать более детально изменения в костных тканях и, особенно, в мягких тканях. МРТ в этом плане наиболее информативный метод исследований, позволяющий качественно визуализировать даже незначительные морфологические изменения, как в мягких, так и в костных тканях, особенно это необходимо если необходимо диагностировать повреждения нервной ткани мышц связок дисков.
При необходимости идентифицировать очаговые изменения в тканях может быть назначено сцинтиграфия, что позволяет верифировать онкологические заболевания или инфекционные.
ЭНМГ позволяет определить нарушения проводимости по нервным волокнам и нередко используется для контроля динамик заболевания и эффективности лечения.
Лабораторные методы исследования применяются при необходимости верификации воспалительных онкологических и инфекционных процессов.
Лечение
Постельный режим необходим только при острой иррадиирущей боли (например, ишиасе) и не должен быть более 1-3 дней, так как это позволяет избежать прогрессирования снижения физической активности и появление патологических поведенческих доминант.
При всех неспецифических миофасциальных болях отсутствие физической активности будет иметь разрушительный физиологический эффект, ведущий к спаданию мышц и других мягких тканей, гипомобильности суставов, снижению мышечной силы и костной деминерализации. Поэтому, постельный режим, как правило, не рекомендуется. Пациентам рекомендуется сохранять обычную физическую деятельность, настолько, насколько это возможно. Постельный режим ведет к формированию у пациента страха перед движением и формированием патологического поведенческого цикла.
Медикаментозное лечение нередко назначается при дорсалгии и, причем проводится длительное необоснованное назначение препаратов НПВС, которые не, только не имеют патогенетического действия, но и вызывают массу побочных эффектов. Применение препаратов НПВС оправдано при острой боли и в течение короткого промежутка времени. При дорсалгии (неспецифической боли) назначаются также центральные миорелаксанты, позволяющие снять мышечный спазм. Если речь идет о хроническом болевом синдроме оправдано назначение антидепрессантов, так как при хроническом болевом синдроме на первом плане стоит центральное звено болевых ощущений. Сильные анальгетики, такие как опиоды показаны в случае болей, обусловленных онкологическими заболеваниями позвоночника или же серьезными дегенеративными изменениями.
Блокады с введением местных анестетиков и стероидов достаточно эффективны при наличии четких показаний для их применения (например, блокады в области триггерных точек или паравертебральные блокады).
При дорсалгии широкое применение получили немедикаментозные методы лечения, такие как физиотерапия, массаж, мануальная терапия и ЛФК. Применение комплекса этих методов лечения позволяет нередко добиться хороших результатов (стойкой ремиссии).
Хроническая дорсалгия
Боль в спине может быть как острой, так хронической. Если длительность боли до одного месяца, то в таких случаях боль называется острой. В большинстве случаев острый болевой синдром регрессирует в течение нескольких дней без медицицинской помощи, но рецидивы таких болевых проявлений могут повторяться. Если боль сохраняется в течение более 3 месяцев, то такая боль считается хронической болью в спине и составляет лишь от 1% до 5% случаев болей в спине.
Причины
Хроническая дорсалгия (боль в спине) может быть обусловлена различными причинами. Различают вертеброгенные (связанные с проблемами в позвоночнике) причины и невертеброгенные
Вертеброгенные причины:
К невертеброгенным причинам относятся:
Самой распространенной областью локализации болей в спине является поясничный отдел позвоночника. Напряжение мышц и вследствие этого мышечный спазм в поясничном отделе возникает вследствие избыточных нагрузок или травмы, но в некоторых случаях мышечный спазм может быть обусловлен даже небольшими нагрузками.
Грыжи дисков также являются частой причиной хронической боли в спине. Межпозвонковые диски это своеобразные прокладки между позвонками, функции которых обеспечить амортизацию и мобильность двигательных сегментов. Каждый межпозвонковый диск состоит из желеобразного вещества (состоящего на 80% из воды, что обеспечивает высокую эластичность дискам). Желеобразное ядро окружено фиброзным кольцом. Диски не имеют собственного кровоснабжения и питаются из близлежащих сосудов.
Грыжа межпозвоночного диска возникает, когда происходят разрывы фиброзного кольца и желеобразная часть ядра начинает выходить за пределы кольца и может оказывать давление на нервы, расположенные рядом. Такое воздействие может приводить как к мышечным спазмам, так и болям или мышечной слабости в конечностях.
Боль в спине является наиболее распространенным болевым синдромом в промышленно развитых странах. Боль в спине может развиться в любом месте от шеи до поясницы. Боль может быть как локальной, так и иррадиировать. Мышечные спазмы могут быть рефлекторной реакцией на боль и причины мышечного спазма могут быть различными,в том числе и вследствие травмы.
Плохая осанка и слабый мышечный корсет являются частой причиной болей в спине. Наиболее распространенной причиной плохого развития мышечного корсета является отсутствие физических упражнений. Считается, что в 80% случаев боли в спине могут быть связаны с отсутствием физических упражнений и плохой физической подготовкой. Сильные мышцы, особенно мышцы живота, спины, помогают равномерно распределить векторы нагрузки при подъеме тяжестей.
Остеохондроз. По мере старения в структуре диска происходят изменения (уменьшается содержание воды, уменьшается высота дисков, снижаются эластичные свойства), которые приводят к ухудшению амортизационных свойств, так как пространство между позвонками значительно уменьшается. Снижение эластичности дисков приводит к перераспределению векторов нагрузки на поверхность позвонков, что может приводить к развитию болей. На первом этапе боль может дебютировать как скованность и регрессирует после физической активности. В течение некоторого времени скованность и боли становятся более стойкими и уже не исчезают после нагрузок.
Стресс для позвоночника возникает также при подъеме тяжестей с помощью разгибания спины при подъеме с помощью приседания, что приводит к эффекту рычага и многократному увеличению нагрузки на диски, мышцы, связки.
Избыточная масса тела также создает дополнительную нагрузку, особенно на нижнюю часть спины. Кроме того, лишний вес затрудняет возможность занятий упражнениями для укрепления мышц спины и живота.
Эмоциональный стресс обычно ощущается в той части тела, которая является наиболее слабой. Если спина слабая, то высока вероятность повреждения структур позвоночника после стресса.
Отдельные виды деятельности, при которых необходимы частые наклоны туловища, также могут причиной хронических болей в спине.
Такие заболевания, как остеоартрит, болезнь Бехтерева (анкилозирующий спондилит) и компрессионные переломы также могут быть источником хронических болей в спине.
Диагностика
Как правило, при наличии хронической боли в спине необходимо определить источник болевых проявлений. И кроме физикального обследования применяются инструментальные исследования.
Рентгенография позволяет визуализировать изменения в костных тканях, наличие повреждения позвонков, изменения структуры позвонков. Но рентгенография не позволяет определить наличие морфологических изменений в мягких тканях, таких как мышцы, связки, межпозвонковые диски.
КТ позволяет достаточно хорошо визуализировать как костные ткани, так и мягкие ткани, но в связи с ионизирующим изучением исследование позвоночника, как правило, проводится лишь небольших сегментов позвоночника.
МРТ является наиболее информативным методом диагностики хронических болей, в спине позволяя качественно визуализировать различные ткани как костные, так и мягкие.
Денситометрия. В связи с тем, что болевой синдром может быть обусловлен остеопорозом, денситометрия позволяет диагностировать наличие снижения плотности костной ткани и, таким образом, подобрать адекватную тактику лечения.
УЗИ исследования, также как и лабораторные исследования, необходимы в том случае, если необходимо исключить соматические заболевания и отраженный характер болей, а также системные заболевания такие как, например болезнь Бехтерева.
Лечение
Медикаментозное лечение при хроническом болевом синдроме вертеброгенного характера отличается от лечения острых болевых синдромов, потому что на первом плане при хроническом болевом синдроме центральные механизмы образования боли. Применение НПВС должно быть непродолжительным по времени и сочетаться с приемом миорелаксантов. Кроме того, возможно применение антидепрессантов, которые позволяют воздействовать на центральные звенья формирования болевых проявлений.
Мышцы и связки, которые удерживают позвоночник, при отсутствии надлежащей нагрузки и движений становятся слабыми, теряют свою прочность. Поэтому, разумные физические нагрузки в виде программы упражнений, как с отягощением, так и гимнастики, позволяют восстановить мышечный корсет и стабильность опорных структур позвоночника. Кроме того, очень полезны обычные нагрузки, такие как ходьба или же плавание.
Физиотерапия
Физиотерапия позволяет уменьшить воспалительные явления, снять отек и таким образом уменьшить болевые проявления.
Иглорефлексотерапия. Применение этого метода лечения позволяет добиться хороших результатов при лечении хронической дорсалгии, так как происходит воздействие не только на периферические рецепторные механизмы боли, но и опосредованно на центральное звено.
Использование ортопедических матрасов позволяет снять мышечное напряжение во время сна и оказывает хороший эффект при лечении хронического болевого синдрома.
Хирургические методы лечения при хронической дорсалгии применяются достаточно редко и только при наличии стойкой неврологической симптоматики.
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.
По результатам консультации будут назначены диагностика и/или лечение.
Дорсалгия причины, симптомы, методы лечения и профилактики
Дорсалгия — болевой синдром в спине, не самостоятельное заболевание, а проявление других патологий. Дорсалгию могут провоцировать воспалительные процессы, дегенеративно-дистрофические заболевания, перенесенные травмы и последствия неудачно проведенных хирургических вмешательств. Боль при дорсалгии носит различный характер: от периодически возникающих прострелов до хронической ноющего или жгучего болевого ощущения. Если вас регулярно беспокоит болевой синдро в спине, запишитесь на приём к терапевту и пройдите обследование.
Симптомы дорсалгии
Характер болевых ощущений при дорсалгии зависит от причин, которыми обусловлен синдром:
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 19 Августа 2022 года
Содержание статьи
Причины
Дорсалгию могут спровоцировать более 50 заболеваний и патологий, которые разделяются на следующие группы:
Риск развития дорсалгии повышается после перенесенных тяжёлых травм, регулярных перегрузок и поднятий тяжестей, длительного переохлаждения организма, особенно поясницы и шеи.
Разновидности
Дорсалгию классифицируют по месту локализации, продолжительности и выраженности болевых ощущений, по происхождению:
По локализации
По выраженности
По происхождению
Диагностика
Дорсалгия — неспецифический симптом, характерный для многочисленных заболеваний, патологий и состояний. Поэтому при возникновении боли целесообразно сначала обратиться к терапевту. Врач запишет жалобы, проведет осмотр и пальпацию, назначит аппаратные методы диагностики и лабораторные исследования крови, мочи, спинномозговой жидкости. В зависимости от поставленного диагноза привлечет для дальнейшего лечения профильного специалиста — невролога, ортопеда, онколога, травматолога, хирурга или других.
В клинике ЦМРТ подходят комплексно к диагностике боли в спине и рекомендуют пациентам пройти следующие обследования:
Хроническая дорсалгия
Автор статьи: Варыгин Вячеслав Игоревич
Невролог, мануальный терапевт
Образование: Российский национальный исследовательский медицинский университет им. Н.И. Пирогова, Новосибирский государственный медицинский университет
Специализация: диагностика и лечение неврологических больных с заболеваниями опорно-двигательного аппарата. Свободно владеет мягкотканными техниками мануальной терапии и различными техниками массажа.
Оглавление
Что такое хроническая дорсалгия?
Дорсалгия (дословно переводится с латинского языка dorsum- спина, algosс греческого- боль) — это собирательное понятие боли в спине различного происхождения. Подобный диагноз встречается достаточно часто. По статистике, до 80% людей хотя бы раз в жизни испытывали боль в спине; большинство людей испытывают боль в спине эпизодически, а у некоторых она имеет хронический характер. Хроническая неспецифическая боль в спине (хроническая дорсалгия) чаще всего локализуется в пояснично-крестцовой области и в задней части шеи.
Причины хронической дорсалгии
Развитию патологии в организме способствуют различные причины:
Симптомы хронической дорсалгии
Главный признак болезни — боль, которая может проявляться в любой форме, интенсивности, частоте и продолжительности. Болезненность обычно возникает в месте поражения или распространяется по всему позвоночному столбу.
Симптомы хронической дорсалгии зависят от того, какой отдел позвоночника вовлечен (шея, грудной отдел, поясница, крестцово-подвздошное сочленение или копчик) в патологический процесс и в то же время имеют некоторые общие черты:
Специфичные симптомы для каждого отдела позвоночника:
Шейный отдел позвоночника- самый подвижных отдел позвоночника. Наиболее частые причины боли: миофасциальный синдром- спазм подзатылочных мышц (мышц Вернье), поверхностных и глубоких разгибателей головы и шеи; вертеброгенные причины: нестабильность позвонков, артроз дугоотростчатых суставов (фасеточный синдром).
Боль может локализоваться непосредственно в шее- цервикалгия; может сопровождаться головной болью- цервикокраниалгия; от шеи боль может распространяться на верхнюю конечность- цервикобрахиалгия. Такой симптом, как ноющая боль между лопаток, может быть спровоцирована напряжением мышц, берущих начало от шеи: мышца поднимающая лопатку, трапециевидная мышца.
Описанная выше боль появляется обычно после длительного пребывания в статичном положении (неудобная поза во сне, чтение с мобильного телефона и др.), после резких поворотов головы, переохлаждения.
Грудной отдел позвоночника. Частая причина боли в грудном отделе (торакалгии)- спазм паравертебральных мышц (лежащих вдоль позвоночника). Грудной отдел имеет дополнительную опору в качестве ребер, благодаря чему он в меньшей степени, чем шейный и поясничный отделы, подвержен дегенеративно-дистрофическим изменениям. При этом наличие в этом отделе реберно-позвоночных суставов даёт дополнительный субстрат для возникновения боли. В этом отделе реже, чем в остальных, встречаются грыжи межпозвонковых дисков.
Характерными жалобами для этого отдела являются ощущение жжения между лопаток, межреберная невралгия.
При миофасциальном синдроме наиболее уязвимы подвздошно-реберная, ромбовидная, передняя зубчатая мышцы, при пальпации которых с большой долей вероятности можно обнаружить болезненные зоны уплотнения- триггерные точки.
Торакалгия может быть проявлением заболевания внутренних органов, таких как: стенокардия, инфаркт миокарда, расслаивающая аневризма аорты, плеврит, пневмония, злокачественные новообразования легкого, язва желудка и двенадцатиперстной кишки и др.
Следует сказать, что развитие остеопороза на его ранних стадиях можно выявить именно в грудном отделе с помощью денситометрии. Остеопороз является одной из самых частых причин боли в грудном отделе у женщин в постменопаузе и связана с компрессионным переломом позвонка, который возникает спонтанно либо после неловкого движения. Боль при этом усиливается при кашле, переворотах в постели, может отдавать в область живота. Часто такие переломы самостоятельно консолидируются (срастаются).
Пояснично-крестцовый отдел позвоночника — это самый массивный и самый нагруженный отдел позвоночника. Он наиболее сильно подвержен развитию дегенеративно- дистрофическим изменениям (остеохондроз, спондилоартроз, спондилёз), здесь наиболее часто встречаются протрузии и грыжи межпозвонковых дисков. Боль в поясничном отделе позвоночника (люмбалгия) может распространяться по задней поверхности бедра (люмбоишиалгия) либо проявляться поясничными прострелами (люмбаго).
На фоне дегенеративно-дистрофических изменений в поясничном отделе позвоночника появляются протрузии и грыжи межпозвонковых дисков. Протрузия — это смещение пульпозного ядра к периферии диска путем расслаивания и разрывания фиброзных колец за исключением наружного слоя. Грыжа диска формируется при прорыве пульпозным ядром наружного слоя фиброзного кольца и выходом его в просвет позвоночного канала. В наружном слое фиброзного кольца и задней продольной связке позвоночника залегают болевые рецепторы, поэтому при их разрыве человек ощущает резкую боль, которая в свою очередь приводит к спазму сегментарных мышц на этом уровне. В начале заболевания этот спазм носит защитный характер, мышцы фиксируют пораженный сегмент, но с течением времени этот спазм утрачивает свою саногенную (лечебную) функцию и сам становится фактором, поддерживающим боль.
В народе принято любую боль в пояснице называть радикулитом. Но в медицине используется понятие- радикулопатия. Это состояние, при котором происходит воздействие грыжевым выпячиванием на корешок спинномозгового нерва. Такое состояние встречается в 4-6% случаев. Боль при радикулопатии будет локализоваться строго в той зоне, которая иннервируется этим корешком, и эти зоны располагаются на нижних конечностях, т. е. радикулопатия не будет давать боль в пояснице.
В качестве примера можно привести радикулопатию корешка L5, для которой характерно: боль от наружной поверхности голени к большому пальцу стопы, снижение чувствительности в этой области, слабость при тыльном сгибании большого пальца и стопы (затруднена ходьба на пятках), стопа может быть повернута внутрь, возможная локализация грыжи на уровне L4-L5.
Синдром крестцово-подошвенного сочленения (сакроилеит). Боль может как локальная, так и распространяться в пах, по передней поверхности бедра, ягодицу и область тазобедренного сустава. Боль можно вызвать при надавливании на крестцово-подвздошное сочленение. Пациенты с такой патологией, как правило, испытывают трудности при вставании после длительного сидения; ходьба и наклоны провоцируют боль. Развитию сакроилеита способствуют беременность, анатомически укороченная нога, травмы. Истинный сакроилеит — это проявление такого ревматологического заболевания, как анкилозирующий спондилит или болезнь Бехтерева, и сопровождается характерными рентгенологическими изменениями в этом сочленении.
Хроническая вертеброгенная дорсалгия
Как и любая другая хроническая боль, боль при хронической дорсалгии в своем развитии проходит несколько этапов:
Хронической боль считается через 12 недель (3 месяца).
Диагностика
Своевременная диагностика позволяет пациенту быстрее достичь желаемого результата в лечении. В первую очередь, не следует заниматься самодиагностикой и самолечением, это может осложнить сложившуюся ситуацию с болью, увеличить сроки лечения, и в некоторых случаях может нести опасность для здоровья. На первичном приёме врач проводит осмотр, опрашивает по поводу частоты, интенсивности и длительности симптомов, при этом определяется статус центральной и периферической нервной системы, проводятся функциональные тесты для оценки Вашего опорно-двигательного аппарата. Возможно направление на лабораторные анализы мочи и крови для выявления инфекций, воспалений, дефицита витаминов и минералов в организме.
Другие методы диагностики опорно-двигательного аппарата:
Лечение и профилактика
Чтобы спланировать наиболее подходящее и эффективное лечение, врачи должны точно знать причины возникновения дорсалгии. На самом деле, стратегий и методов облегчения боли в спине множество, но необходимо целенаправленно вмешиваться в факторы, которые вызвали ее. К сожалению, не все патологические состояния в начале дорсалгии могут быть вылечены, так как они являются дегенеративными, но их можно держать под контролем или значительно облегчать.
Как уже было сказано выше, в поддержании хронической боли участвует центральная нервная система, и чтобы добиться положительного результата лечения в некоторых случаях помимо лечения у вертеброневролога требуется консультация психиатра/психотерапевта.
Чтобы снизить продолжительность и частоту болезненных эпизодов, необходимо соблюдать следующее:
Дорсалгия
Дорсалгия — боль в спине — клинический синдром, обусловленный множеством причин. Самой частой причиной дорсалгий являются дистрофические поражения позвоночника: остеохондроз с поражением межпозвонковых дисков и прилежащих к ним поверхностей тел позвонков
Дорсалгия — боль в спине — клинический синдром, обусловленный множеством причин. Самой частой причиной дорсалгий являются дистрофические поражения позвоночника: остеохондроз с поражением межпозвонковых дисков и прилежащих к ним поверхностей тел позвонков; спондилез, проявляющийся артрозом дугоотросчатых и/или фасеточных суставов; спондилит.
Наряду с вертеброгенными причинами болей в спине, могут быть и другие причины, не связанные непосредственно с позвоночником.
Вертеброгенные боли в спине и конечностях вызывают следующие причины.
Невертеброгенные боли в спине возникают вследствие следующих причин.
Остеохондроз позвоночника — одна из причин вертеброгенных дорсалгий. Первично процесс локализуется в студенистом ядре межпозвонкового диска, которое из-за потери влаги становится менее упругим. Под влиянием механических нагрузок студенистое ядро может секвестрироваться и выпячиваться в сторону фиброзного кольца диска. Со временем на фиброзном кольце образуются трещины. Диск с измененным ядром и фиброзным кольцом может пролабировать в просвет позвоночного канала (пролапс диска), а через трещины фиброзного кольца проникают массы студенистого ядра, образуя грыжи диска. Описанные процессы в одном позвоночном сегменте приводят к реактивным изменениям со стороны смежных позвонков и межпозвонковых суставов, в результате чего нарушается кинематика всего позвоночного столба. Кроме того, в процесс может вовлекаться желтая связка, которая с течением времени уплотняется и оказывает давление на корешок или оболочки спинного мозга. С годами возможна стабилизация за счет фиброза диска, однако обратное изменение никогда не наблюдается.
К развитию остеохондроза позвоночника и его прогрессированию приводят врожденные костные аномалии, избыточные физические нагрузки и иные причины, способствующие изнашиванию хрящевой ткани.
Изучены три основных патофизиологических механизма развития дорсалгий.
Схематично описанные выше процессы представлены на рисунке.
 |
| Рисунок. Патогенетических механизм хронизации боли |
В зависимости от того, какие структуры позвоночного столба вовлекаются в процесс в каждом конкретном случае, в клинической картине преобладают либо компрессионные, либо рефлекторные синдромы.
Компрессионные синдромы развиваются, если измененные структуры позвоночника деформируют или сдавливают корешки, сосуды или спинной мозг. Рефлекторные вертеброгенные синдромы возникают в результате раздражения различных структур позвоночника, который имеет мощную сенсорную иннервацию. Считается, что только костная ткань тел позвонков и эпидуральные сосуды не содержат ноцицептивных рецепторов.
По локализации различают вертеброгенные синдромы шейного, грудного и пояснично-крестцового уровней.
Шейные синдромы. Клинические синдромы шейной локализации во многом определяются особенностями строения шейного отдела позвоночника: между СI и СII нет диска, СII имеет зуб, который в патологических условиях может быть причиной компрессии структур позвоночника. В поперечных отростках шейных позвонков проходит позвоночная артерия. Ниже СIII позвонки соединяются с помощью унковертебральных суставов, структуры которых могут деформироваться и служить источником компрессии.
Компрессионные синдромы шейной локализации. На шейном уровне компрессии могут подвергаться не только корешки, сосуды, но и спинной мозг. Сдавливание сосудов и/или спинного мозга проявляется клиническим сидромом полного или, что встречается чаще, частичного поперечного поражения спинного мозга со смешанным парезом рук и нижним спастическим парапарезом. Компрессии корешков клинически можно разделить на:
Шейные рефлекторные синдромы. Клинически проявляются прострелами или хроническими болями в области шеи с иррадиацией в затылок и надплечье. При пальпации определяется болезненность в области фасеточных суставов на больной стороне. Нарушений чувствительности, как правило, не бывает. Следует отметить, что причиной болей в шее, надплечье, лопатке может быть сочетание нескольких факторов, например рефлекторный болевой синдром при остеохондрозе позвоночника в сочетании с микротравмами тканей суставов, сухожилий и других структур опорно-двигательного аппарата. Так, при плечелопаточном периартрозе многие исследователи отмечают у таких больных поражение С5—С6 дисков, а также травму плечевого сустава, либо инфаркт миокарда, либо другие заболевания, которые играют роль пусковых. Клинически при плечелопаточном периартрите отмечаются боль в периартикулярных тканях плечевого сустава, ограничение движений в нем. Возможны только маятникообразные движения плеча в сагиттальной плоскости (синдром замороженного плеча). Болезненны при пальпации приводящие мышцы плеча и периартикулярные ткани, особенно в области клювовидного отростка и подакромиальной зоне. «Чувствительные» расстройства не определяются, сухожильные рефлексы сохранены, иногда несколько оживлены.
К рефлекторным шейным синдромам относится синдром передней лестничной мышцы, которая соединяет поперечные отростки средних и нижних шейных позвонков с первым ребром. При вовлечении в процесс этой мышцы возникают боли по передне-наружной поверхности шеи, иррадиирующие по локтевому краю предплечья и кисти. При пальпации передней лестничной мышцы (на уровне середины грудино-ключично-сосцевидной мышцы, несколько латеральнее) определяется ее напряжение, а при наличии мышечных триггерных точек в ней воспроизводятся зоны распространения боли — плечо, грудь, лопатка, кисть.
Вертеброгенные неврологические осложнения в грудном отделе позвоночника при остеохондрозе встречаются редко, поскольку костный каркас грудной клетки ограничивает смещения и компрессии. Боли в грудном отделе чаще возникают при воспалительных (в том числе специфических) и воспалительно-дегенеративных заболеваниях (анкилозирующий спондилоартроз, спондилит и др.).
В лечебной практике первое место по обращаемости занимают поражения поясничного и пояснично-крестцового отделов позвоночника.
Поясничные компрессионные синдромы. Верхнепоясничные компрессионные синдромы — относительно редкие. Компрессия корешка LII (диск LI—LII) проявляется болями и выпадением чувствительности по внутренним и передним поверхностям бедра, снижением коленных рефлексов. Компрессия корешка LIV (диск LII—LIV) проявляется болями по передневнутренней поверхности бедра, снижением силы с последующей атрофией четырехглавой мышцы бедра, выпадением коленного рефлекса. Компрессия корешка LV (диск LIV—LV) — частая локализация. Проявляется болями в пояснице с иррадиацией по наружной поверхности бедра, передненаружной поверхности голени, внутренней поверхности стопы и большого пальца. Отмечаются гипотония и гипотрофия большеберцовой мышцы и снижение силы тыльных сгибателей большого пальца. Компрессия корешка SI (диск LV—SI) — наиболее частая локализация. Проявляется болями в ягодице с иррадиацией по наружному краю бедра, голени и стопы. Снижается сила трехглавой мышцы голени, нарушается чувствительность в зонах иррадиации боли, угасает ахиллов рефлекс.
Поясничные рефлекторные синдромы. Люмбаго — острая боль в пояснице (прострел). Развивается после физической нагрузки. Проявляется резкими болями в поясничной области. Объективно определяются анталгическая поза, напряжение поясничных мышц. Неврологических симптомов выпадения функции корешков или нервов пояснично-крестцового отдела, как правило, не выявляется. Люмбалгия — хроническая боль в пояснице. Проявляется тупыми ноющими болями в пояснице. Пальпаторно определяется болезненность остистых отростков и межостистых связок и фасеточных суставов (на расстоянии 2—2,5 см от средней линии) в поясничном отделе, движения в котором ограничены. Чувствительные расстройства не определяются.
Синдром грушевидной мышцы. Грушевидная мышца начинается у переднего края верхних отделов крестца и прикрепляется к внутренней поверхности большого вертела бедренной кости. Ее основная функция — отведение бедра. Между грушевидной мышцей и крестцово-остистой связкой проходит седалищный нерв. Поэтому при напряжении грушевидной мышцы возможна компрессия нерва, что и происходит в некоторых случаях при поясничном остеохондрозе. Клиническая картина синдрома грушевидной мышцы характеризуется резкой болью в подъягодичной области с иррадиацией по задней поверхности нижней конечности. Приведение бедра вызывает боль (проба Бонне), ахиллов рефлекс снижен. Болевой синдром сопровождается регионарными вегетативными и вазомоторными нарушениями, выраженность которых зависит от положения тела — боли и вегетативные расстройства уменьшаются в положении лежа и усиливаются при ходьбе.
Дифференциальная диагностика компрессионных и рефлекторных вертеброгенных синдромов. Компрессионные вертеброгенные синдромы характеризуются следующими особенностями.
Для рефлекторных вертеброгенных синдромов характерно следуюшее:
Регионарные вегетативно-сосудистые нарушения не характерны.
Лечение вертеброгенных болевых синдромов. В остром периоде заболевания, когда болевой синдром выражен значительно, основной задачей врача является купирование боли. Для успешного выполнения этой задачи необходимо соблюдать определенные условия.
Медикаментозное лечение
Анальгетики, противовоспалительные нестероидные препараты, анестетики. Для купирования болевого синдрома показано использование анальгетиков метамизола натрия (Анальгина), парацетамола, трамадола (Трамала) и нестероидных противовоспалительных средств (НПВС) энтерально и парентерально. Применение НПВС патогенетически оправдано, поскольку, кроме обезболивающего действия, они оказывают противовоспалительный эффект (вследствие влияния на циклооксигеназу (ЦОГ-1 и ЦОГ-2) ингибируют синтез простагландинов, чем препятствуют сенситизации периферических ноцицепторов и развитию неврогенного воспаления).
Из препаратов данной группы, хорошо зарекомендовавших себя, отметим диклофенак, который выпускается в форме таблеток по 50 и 100 мг, ректальных свечей и растворов для парентерального введения. Мощным анальгетическим действием обладает препарат кеторолак (Кетолак), который рекомендуется вводить при выраженных болевых синдромах по 30 мг в/м в течение 3—5 сут, а затем переходить на таблетированные формы, назначая по 10 мг 3 раза в день после еды в течение не более 5 сут. Кроме перечисленных выше, можно использовать и другие препараты данной группы: мелоксикам (Мовалис), лорноксикам (Ксефокам), кетопрофен (Кетонал) и др. Но следует помнить, что большинство НПВС противопоказаны при язвенной болезни желудка и двенадцатиперстной кишки, при склонности к кровотечениям. Если у пациента диагностированы вышеуказанные заболевания, даже в стадии ремиссии перечисленные НПВС противопоказаны. В таких случаях препаратами выбора являются селективные ингибиторы ЦОГ-2, которые не оказывают столь значительного влияния на желудочно-кишечный тракт, в частности целекоксиб (Целебрекс) — селективный ингибитор ЦОГ-2. Его следует назначать в дозе 200 мг 3 раза в день после еды в течение 7—10 сут.
Для уменьшения болевого синдрома можно проводить паравертебральные блокады анестетиком (Прокаином, Лидокаином и др.) в комплексе с кортикостероидами (50 мг Гидрокортизона, 4 мг Дексаметазона и др.). Блокады с использованием антестетиков и кортикостероидов рекомендуется проводить 1 раз в 3 дня. В большинстве случаев на курс лечения (устранения острых болей) достаточно 3—4 блокад.
Сосудистые средства. Учитывая обязательное участие вазомоторного компонента в патогенезе вертеброгенных синдромов, особенно компрессионного характера, в лечебный комплекс необходимо вводить вазоактивные препараты. Выбор препарата зависит от наличия сопутствующего сосудистого заболевания и выраженности вазомоторных нарушений. В легких случаях достаточно перорального приема сосудорасширяющих средств (препаратов никотиновой кислоты или их аналогов). Если же у пациента диагностирована тяжелая компрессионная радикулопатия, необходимо парентеральное введение средств (Трентал), нормализующих как артериальный приток, так и венозный отток.
Психотропные препараты. Больные с хронической болью нуждаются в коррекции аффективных нарушений. Для проведения адекватной коррекции психоаффективных расстройств необходима их диагностика (консультация психотерапевта или психодиагностическое тестирование). В случае преобладания тревожно-депрессивных и депрессивных нарушений показано назначение антидепрессантов. Предпочтение отдается средствам, обладающим наряду с антидепрессивным анксиолитическим действием: амитриптилину — от 25 до 75 мг/сут в течение 2—3 мес, тианептину (Коаксилу), миансерину (Леривону) и др. Если у пациента преобладают ипохондрические нарушения, трициклические антидепрессанты следует сочетать с нейролептиками, не вызывающими экстрапирамидных расстройств, — тифидазином (Сонапаксом) — 25—50 мг/сут, сульпиридом (Эглонилом) — 25—50 мг/сут.
Немедикаментозное лечение вертеброгенных болевых синдромов. Физиотерапия занимает важное место в лечении болевых синдромов. В остром периоде заболевания предпочтение отдается применению физических факторов, уменьшающих боль, улучшающих регионарную гемодинамику, особенно отток крови из области компрессии, снимающих мышечный спазм. На первом этапе используются диадинамические токи, поля СВЧ, магнитотерапия, УФ-облучение, иглорефлексотерапия. По мере стихания боли назначаются физиопроцедуры, улучшающие трофику тканей, увеличивающие объем движений (лазеромагнитотерапия, массаж, светолечение, кинезотерапия). В период восстановления показано активно вовлекать больного в лечебный процесс: расширять двигательный режим, укреплять мышечный корсет и т. д.
Следует помнить, что полноценное комплексное лечение больных с вертеброгенными поражениями нервной системы позволяет добиться полноценной и длительной ремиссии. В период отсутствия болей необходимо рекомендовать активный образ жизни, занятие физкультурой (без значительных вертикальных и «скручивающих» нагрузок на позвоночник), оздоровительное плавание.
Литература
Л. Г. Турбина, доктор медицинских наук, профессор
МОНИКИ, Москва
Дорсалгия
Боли в спине беспокоят в любом возрасте, особенно при определенных нагрузках на работе или дома, в огороде. Такое состояние принято называть дорсалгией. Это недомогание обозначает любые неприятные ощущения в спине, вызванные различными причинами. При этом состояние может быть острым или хроническим, что влияет на то, к какому лечению дорсалгии прибегнет врач. Кроме того, недомогание может быть вертеброгенным и невертеброгенным. Первый тип связан с любыми нарушениями в работе позвоночника, например, с травмой или воспалительным процессом. Второй тип характеризуется растяжением мышц и связок, а также соматическими поражениями или стрессами.
Виды дорсалгии: шейная, грудная, поясничная
Боли в спине могут быть локализованы в разных частях тела. Если они беспокоят в груди, то говорят о торакалгии как о разновидности дорсалгии. При дискомфорте в шее подразумевают нервикалгию. Если ощущается боль в пояснице, то это — люмбалгия. Все эти типы дорсалгии имеют свои отличительные черты:
Причины
Причины возникновения патологии связаны как с внутренними патологиями, так и с внешними факторами. Обычно дискомфорт начинает беспокоить после раздражения нервных волокон спинного мозга. К этому могут привести:
Что касается сопутствующих болезней, то опасность представляют грыжи диска, остеофиты, спондилит, стеноз позвоночного канала, переломы позвонков. Люди с остеопорозом и спондилоартрозом также подвержены таким состояниям. Дорсалгия может начаться и у тех, у кого нарушены функции позвоночника.
В группу риска входят люди, которые:
К какому врачу обратиться?
Недомогание может длительное время проходить почти безболезненно. Но дегенеративные нарушения развиваются все равно. Поэтому важно при появлении болей в спине обратиться к таким врачам как:
Дорсалгия: что такое и полная информация о лечении заболевания
Дорсалгия — боль в позвоночнике. Она может быть острой, жгучей, пронизывающей или ноющей, давящей, тупой. Боли обычно возникают в одном из отделов позвоночника — шейном, грудном, поясничном, но иногда ощущаются и во всей спине. Лечение дорсалгии всегда начинается с применения консервативных методов. Это прием препаратов, проведение физиопроцедур, массажа, ЛФК. Если боль не удается устранить в течение нескольких месяцев, то пациенту показано хирургическое вмешательство.
Что такое дорсалгия
Дорсалгия — не заболевание. Это характерный синдром многих патологий, ведущим симптомом которого является боль. Дорсалгия сопровождает течение острых, подострых, хронических заболеваний:
Причинами болезненности спины становятся предшествующие травмы позвоночника — компрессионные переломы или подвывихи позвонков. Дорсалгия всегда сопутствует межреберной невралгии, спондилолистезу, сколиозу, кифозу. Она может сигнализировать об образовании опухолей, развитии панкреатита, пиелонефрита, многих гинекологических патологий.
Классификация заболеваний
Дорсалгии разделяют по интенсивности, продолжительности, причине и частоте возникновения. Также боли в спине классифицируются по их локализации. На приеме врач всегда просит точно указать участок, где чаще всего ощущается дискомфорт. Нередко это позволяет сразу выставить первичный диагноз.
Шейный отдел
Дорсалгия шейного отдела позвоночника называется цервикалгией. Возникает она как по патологическим, так и по естественным причинам. К последним можно отнести избыточное напряжение мышц шеи из-за долго нахождения за компьютером или письменным столом. Дорсалгии подразделяют в медицине на две большие группы:
Если пациент жалуется не только на болезненность в задней поверхности шеи, но и на полуобморочные состояния, частые подъемы артериального давления, то врач подозревает, что дорсалгией проявляется синдром позвоночной артерии.
Грудная дорсалгия
Дорсалгия в грудном отделе позвоночника возникает редко. Его диски и позвонки не подвергаются нагрузкам при движении, надежно защищены ребрами от повреждений. Боли в грудном отделе обычно указывают на остеохондроз 2-3 степени тяжести. Дорсалгия — типичный признак патологии, но далеко не самый специфичный.
Для грудного остеохондроза характерны такие симптомы:
Дорсалгией нередко проявляется торакалгия, или межреберная невралгия, а также заболевания почек, печени, желудка. В области грудного отдела расположены нервные окончания, которые иннервируют и внутренние органы. Поэтому боль в спине возникает, например, при обострении гломерулонефрита.
Поясничный отдел
Именно на дорсалгию в пояснице чаще всего жалуются пациенты врачу. Тянущие, ноющие боли могут быть спровоцированы патологиями органов малого таза:
Поясничная дорсалгия сопровождает радикулиты, остеохондроз, ревматизм. В таких случаях она проявляется приступом люмбаго, или «прострелом». При резком наклоне или неловком повороте возникает пронизывающая, острая боль, настолько сильная, что человек застывает на месте, не в силах пошевелиться. Ему требуется посторонняя помощь, чтобы добраться до постели.
Какой бывает боль
При воспалительных патологиях, особенно инфекционных, дорсалгия часто появляется внезапно. А на начальном этапе остеохондроза, спондилоартроза симптомы могут отсутствовать. Только при их медленном, но упорном развитии дискомфорт в спине сменяется сильными болями как при движении, так и в состоянии покоя. Характер дорсалгии всегда зависит от причины ее возникновения, как и сопутствующая симптоматика.
| Вид дорсалгии | Характерные особенности |
| Вертеброгенная | Всегда связана с повреждениями дисков и позвонков в результате развития заболевания или травмирования. Боли в спине становятся постоянными, усиливаются при ходьбе, поворотах, наклонах корпуса |
| Невертеброгенная | Возникает из-за прогрессирующих патологий внутренних органов, в результате эндокринных расстройств, психогенных факторов. Боль в спине появляется на фоне стресса, депрессивных состояний. Она непостоянная, на время исчезает, а затем возвращается, причем ее интенсивность повышается |
Дорсалгия бывает эпизодической, повторяется не чаще раза в 1-2 недели. А постоянные боли в спине сигнализируют о хронизации уже развившегося заболевания. Они острые, жгучие во время рецидивов и слабые, как бы отдаленные, на стадии ремиссии.
Симптоматика патологии
Дорсалгия редко возникает сама по себе. Наиболее часто она сопровождается симптомами патологий, которые стали ее причиной. Например, при урогенитальных заболеваниях тянущая боль ощущается и внизу живота, распространяется на бедра, ягодицы. А при шейном остеохондрозе дорсалгии сопутствуют расстройства зрения и слуха, головокружения. На развитие каких заболеваний указывает комбинация дорсалгии с другими специфическими признаками:
Если дорсалгия спровоцирована инфекционным поражением позвоночника, то нередко возникают симптомы общей интоксикации организма. Это повышенная температура тела, озноб, избыточное потоотделение.
Методы диагностики
Обследованием пациентов с болями в позвоночнике занимается невролог. А после установления их причины выписывается направление к врачам других специализаций — ревматологу, ортопеду, гинекологу, инфекционисту, травматологу.
Из-за разнообразия заболеваний, провоцирующих боль в спине, диагноз не может быть выставлен на основании жалоб пациента, внешнего осмотра, данных анамнеза. Назначаются инструментальные исследования:
При необходимости проводятся биохимические анализы, дискография, электрофизиологические исследования — вызванные потенциалы, электронейрография, электромиография. Для исключения синдрома позвоночной артерии используют МСКТ-ангиографию, МРТ сосудов и дуплексное сканирование артерий головы и шеи.
Общие правила и эффективные методы лечения
Избавиться от дорсалгии не получится без проведения лечения вызвавшей ее патологии. Недостаточно приема даже самых сильных анальгетиков. Боли в спине часто спровоцированы мышечными спазмами, смещением дисков, формированием воспалительных отеков из-за травмирования мягких тканей острыми костными наростами. Наблюдается сдавление спинномозговых корешков, кровеносных сосудов, что усугубляет выраженность дорсалгии. Поэтому проводится комплексная терапия, направленная на улучшение самочувствия больного и устранение причины болезненности спины.
Медикаментозное лечение
Для устранения болей чаще всего используются нестероидные противовоспалительные средства (НПВС). Купировать слабые дискомфортные ощущения позволяет локальное нанесение мазей или гелей — Вольтарена, Артрозилена, Фастума. От острой дорсалгии помогает избавиться внутримышечное введение Ксефокама, Ортофена, Мовалиса. А при болях средней выраженности назначаются Кеторол, Найз, Диклофенак в таблетках. Какие препараты еще используются в терапии:
Справиться с дискомфортными ощущениями можно с помощью мазей с согревающим действием. Это Капсикам, Финалгон, Апизартрон, Випросал. Но применяются они только после купирования воспаления.
Физиотерапия
Ультрафонофорез или электрофорез с глюкокортикостероидами, НПВС, анестетиками назначается при сильно выраженной дорсалгии. А при слабых болях эти процедуры проводятся с витаминами группы B, хондропротекторами, растворами кальция.
На этапе ремиссии пациентам рекомендованы магнитотерапия, ударно-волновая терапия, лазеротерапия, аппликации с озокеритом и парафином. После проведения 5-10 сеансов значительно улучшается кровообращение в спине, ускоряется восстановление поврежденных тканей.
Диета
Диета не применяется как самостоятельный метод устранения болей в спине. Но при некоторых патологиях, спровоцировавших дорсалгию, требуется внесение коррективов в рацион, например, при подагре или ревматоидном артрите. Соблюдение низкокалорийной (2000-2500 ккал) диеты рекомендуется пациентам с лишним весом. Нужно отказаться от полуфабрикатов, копченостей, жирного мяса, кондитерских изделий. Следует заменить их сухофруктами, творогом, свежими фруктами и овощами.
Гимнастика
После устранения сильных болей в позвоночнике врачом ЛФК составляется комплекс упражнений с учетом вида патологии, тяжести ее течения. Особенно актуальны ежедневные занятия при остеохондрозе, спондилоартрозе и других дегенеративно-дистрофических заболеваниях. В процессе тренировок укрепляются мышцы, улучшается кровоснабжение дисков и позвонков питательными веществами.
При выполнении упражнений должны быть полностью исключены резкие движения. Только строго дозированные физические нагрузки помогают одновременно избавиться от болей, укрепить мышцы и стимулировать регенерацию поврежденных тканей.
Хирургическое лечение
Если дорсалгия не устраняется медикаментозно, вызвавшая ее патология неуклонно прогрессирует, то пациента готовят к хирургическому вмешательству:
После проведения операции начинается реабилитация. В этот период пациентам показаны массаж, физиопроцедуры, ЛФК.
Средства народной медицины
С помощью народных средств нельзя устранить причину дорсалгии. Их применение до выставления диагноза не только нецелесообразно, но и опасно. Слабое обезболивающее действие компрессов и растираний становится причиной позднего обращения к врачу при уже возникших необратимых осложнениях.
Осложнения и прогноз выздоровления
Сама дорсалгия не угрожает здоровью или жизни пациента в отличие от спровоцировавшей ее патологии. При отсутствии лечения заболевания прогрессируют, поражают здоровые диски, позвонки, связки, мышцы, сухожилия. Спустя несколько лет возникает полная или частичная неподвижность позвоночника.
Если больной обратился к врачу сразу после появления болей в спине, то от них удается избавиться консервативными методами. Прогноз не столь благоприятный при уже развившихся осложнениях. Даже хирургическое лечение не всегда помогает вернуть прежнюю подвижность позвоночным сегментам.
Меры профилактики
Лучшая профилактика дорсалгии — полное медицинское обследование 1-2 раза в год. Периодические осмотры помогают своевременно обнаружить развивающуюся патологию и сразу приступить к ее лечению. Также ортопеды, неврологи, вертебрологи рекомендуют отказаться от курения, исключить повышенные нагрузки на позвоночник, принимать сбалансированные комплексы витаминов и микроэлементов — Витрум, Селмевит, Компливит, Мультитабс, Супрадин.
Дорсалгия позвоночника
Что такое дорсалгия
Дорсалгия — это боль неспецифического характера, ощущаемая в различных частях позвоночника. Длительность острой стадии — около 1,5 месяца. При таком течении болезни прогноз благоприятный. Диагноз «хроническая дорсалгия» ставится, когда симптомы не исчезают после 12 недель от начала заболевания.
Причины
Основные причины дорсалгии грудного, шейного и поясничного отдела:
Методы лечения
Блокада фасеточных суставов
При блокаде фасеточных суставов в полость сустава вводится смесь суспензии стероида и местного анестетика. Стероиды являются мощными противовоспалительными средствами, которые приводят к уменьшению воспаления в суставе и прекращению боли.
Эпидуральная блокада
Данный вид медикаментозной манипуляции не относится к хирургическим операциям, но способен эффективно и надолго избавить от сильной боли. Суть метода заключается во введении обезболивающего средства. Для осуществления процедуры необходимо сделать очень точный прокол в позвоночнике.
Преимущество метода – низкая частота системных побочных эффектов от лекарственного средства, ведь медикамент всасывается локально в пораженный участок, и лишь потом частично разносится по организму вместе с кровотоком. Блокада называется эпидуральной, потому что лекарство попадает в этот участок позвоночника, который не соединен со спинным и головным мозгом. Результат от блокады относительно продолжительный – эффект обезболивания длится около 4-5 недель с момента введения лекарства.
Трансфораминальная блокада
Один из видов эпидуральной блокады. Это инъекционное лечение боли в спине, которое представляет собой точечное введение малых доз лекарственного препарата в заранее определенное пространство спинномозгового нерва.
Процедура проводится под контролем рентген-навигации (С-дуга) и занимает около 20-30 минут. Трансфораминальная стероидная инъекция характеризуется высокой эффективностью. Она позволяет быстро и точно определить уровень возникновения компрессии спинномозгового нерва.
Внутримышечная блокада поясничного или шейного отдела
Способ устранения болевого синдрома и проявлений неврологических патологий. Внутримышечная блокада избавляет от боли, спазмы и значительно улучшает самочувствие. Блокада (укол) от боли обладает непродолжительным обезболивающим воздействием.
Блокада поясничной боли позволяет моментально купировать болевой синдром. Внутримышечная инъекция обезболивающими препаратами устраняет причину боли, при этом не происходит интоксикации организма, и отсутствуют побочные эффекты.
Дорсалгия
Что такое дорсалгия
Заболевание относится к ревматическим нарушениям нервного ствола позвоночника, из-за которых боль локализуется в спинальных мышцах, костях спины.
Виды и причины возникновения
В зависимости от локализации источника боли лечение дорсалгии будет различно:
Обострение возникает при зажатии спинномозгового нерва вблизи позвоночника. Спинальные мышцы блокируются, нарушая функционирование всей анатомической структуры позвоночного столба. Этому состоянию предшествует дегенеративные изменения позвоночных дисков и межпозвонковой грыжи, остеопороз, удары и травмы спины, а также изменения костных структур с возрастом.
Симптомы

Отличить дорсалгию от других заболеваний можно по следующим признакам:
К какому врачу обращаться
При обнаружении вышеперечисленных симптомов нужно записаться на прием к неврологу. Доктор проведет осмотр, направит на анализы и установит точный диагноз.
Методы лечения дорсалгии
Вылечить болезнь самостоятельно невозможно. Крема и мази снимают только симптомы, а искоренить причину может только врач, поэтому лечить дорсалгию в клинике обязательно.
Невролог после осмотра и диагностики разрабатывает комплекс медицинской помощи для облегчения состояния больного. Назначаются современные препараты нестероидной противовоспалительной группы, мышечные релаксанты. Они купируют боль, улучшают подвижность опорно-двигательного аппарата, снимают напряжение и спазмы.
После того, как острый период купирован лечебная терапия расширяется. Исходя из стадии и прогрессирования патологии, невролог подбирает физиотерапевтические сеансы. Хроническая дорсалгия, непроходящая в течение 12 недель успешно лечится ЛФК.
По необходимости невролог отправляет пациента на осмотр к другим специалистам, чтобы установить степень распространения боли на другие участки. Часто обращаются для лечения дорсалгии, возникшей после растяжения связок и мышц, запущенного спондилеза и остеопороза. В этом случае доктора разрабатывают тактику лечения совместно.
Результаты лечения
Лучше всего поддается лечению дорсалгия в остром периоде. В течение 48-72 часов болезнь отступает. Хронический статус лечится сложнее. Только комплексный подход помогает избавиться от боли в спине.
 Реабилитация и восстановление образа жизни
Реабилитация и восстановление образа жизни
Пациент всегда может рассчитывать на консультацию невролога после лечебной терапии. Доктор даст указания и рекомендации по коррекции образа жизни, чтобы заболевание не обострилось вновь.
Почему нужно лечить дорсалгию в специализированной клинике
В клинике, где врачи специализируются на неврологических заболеваниях особое внимание уделяется диагностике. Техническое оснащение такого медицинского центра позволяет выявить малейшие изменения в структуре позвоночника и спинного мозга. Новейшие аппараты МРТ и КТ последнего поколения помогают получить качественные снимки, на которых видны изменения в позвонках, мышцах и суставах.
В отделении неврологии всегда работают квалифицированные специалисты. Их практический опыт и применение современных терапевтических и аппаратных методик лечения позволяет устранить признаки болезни даже в запущенной стадии, поэтому при поиске, где вылечить дорсалгию в Москве – подбирайте хорошую специализированную клинику.
Дорсалгия и ее лечение
Дорсалгия (от латинского «боль в спине») – это заболевание, которое относится к рефлекторным синдромам поражения позвоночника. В подавляющем большинстве случаев является последствием миофасциального синдрома.
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
По месту локализации различают:
По происхождению дорсалгию разделяют на 2 основных типа:
К развитию дорсалгии могут привести различные факторы – физические перегрузки на работе, перерастяжение спинных мышц, перегрузки нетренированных мышц, переохлаждение, сквозняки, длительное нахождение в неудобной позе, травмы, вредные условия на производстве (перепады температур, температурный режим горячего производства, подъем и перенос тяжестей, вибрации и т.д.), психоэмоциональные стрессы. Депрессии, болезни внутренних органов, суставов, злоупотребление алкоголем.
Вертеброгенными факторами развития дорсалгии считаются остеохондроз и его осложнения, грыжи межпозвонковых дисков, деформирующий спондилез, спондилоартроз, нестабильность позвоночника с образованием спондилолистеза, остеопороз, болезнь Бехтерева, переломы позвонков и т.д.
В течение жизни практически у каждого человека возникает острая боль в спине различной интенсивности и локализации. Дорсалгия продолжительностью 3 дня и более возникает периодически у 30% взрослого населения. Самому большому риску развития дорсалгии подвержены люди молодого и среднего возраста, чья деятельность связана с динамическими физическими нагрузками, управлением машиной, офисным трудом. Основными факторами риска называют недостаток физической активности, курение, алкоголь, частые подъемы тяжестей и наклоны туловища во время работы.
Лечение дорсалгии
Лечение дорсалгии проводится с учетом ее хронического и прогрессирующего течения. При комплексном лечении дорсалгии применяют медикаментозную терапию, а также рефлекторные, вертебро-неврологические и физические лечебные факторы.
Лечение проводится по следующей схеме:
Дорсалгия
Дорсалгия — набор симптомов, которые объединяет различной интенсивности жалящая или жгучая боль в районе спины. Различают несколько видов дорсалгий: шейного отдела, грудного отдела и крестцового отдела. Причинами, вызывающими боль в спине, является множество различных заболеваний вертебрального или невертебрального характера.
Дорсалгия это группа нарушений, характеризующихся мягкой, умеренной или интенсивной болью, которая появляется в мышечных нервах или суставах, расположенных в спинной области.
Боль может быть постоянной или прерывающейся, локализованной на каком-то участке или рассеянной по широкой области. Она может быть жалящей или жгущей. Если боль связана с шейным отделом, она может переходить в интенсивную боль, сопровождающуюся ощущением немоты.
Что значит название болезни
Дорсалгия — технический термин, который происходит от двух латинских слов: «дорсал» означает спинной, и «алгия» означает боль. Поэтому точное значение дорсалгии — набор клинических синдромов, которые можно объединить как спинную боль, боль в спине. Дорсалгия охватывает группу ревматических нарушений, которые характеризуют боль и ассоциируются со спинными мышцами, костями, нервами или суставами.
Определение дорсалгии
Дорсалгия может быть определена как жалящая или жгущая боль в спине или в районе позвоночника, которая распространяется от спинных нервов, позвоночника, спинных мышц или других анатомических областей в спинном отделе.
Дорсалгия может возникать в связи с такими заболеваниями, как остеопороз, кифоз, лордоз, ишиас, люмбаго, растяжение мышцы, травмы позвоночника, грыжа диска, спондилез, остеофит, стеноз позвоночного канала, опухоли позвонков.
Симптомы дорсалгии
Клинически симптомы дорсалгии варьируются от пациента к пациенту в зависимости от причины болезни. Однако можно выделить несколько общих наблюдаемых симптомов: жалящая или жгучая боль, трудности в принятии какого-либо положения, трудности в сгибании верхней части туловища, интенсивная боль в случае защемления нерва, трудности в перемещении без опоры и т. д.
Причины дорсалгии
Существует несколько общих причин боли в нижней части спины и в ногах, например, для взрослых моложе 50 лет. Они включают грыжу и генеративную болезнь дисков. У взрослых людей старше 50 лет распространенными причинами являются остеоартрит и спинной стеноз. Однако некоторые специалисты считают, что 90 % спинных болей вызываются синдромом напряжения, возникающим в связи со стрессом и эмоциональными расстройствами.
Виды дорсалгий
Дорсалгия грудного отдела
При дорсалгии грудного отдела пациент, как правило, жалуется на боли в области грудной клетки, усиливающиеся при пальпировании или при движении корпуса; возникает ноющая боль под лопатками; боль при движении руками, наклонах или поворотах туловища, при глубоком вдохе и выдохе, между ребрами, появляется ощущение сдавливания в груди. Дорсалгия грудного отдела возникает вследствие такого распространенного заболевания как остеохондроз. Но наиболее частой причиной растройства является малоподвижный образ жизни.
Дорсалгия шейного отдела
При шейной дорсалгии может возникать сдавливание корешков, компрессия сосудов, зажатие спинного мозга, может сопровождаться смешанным парезом рук. Пациент жалуется на боль в области шеи, верхней части плеча, задней поверхности плеча, лопатке, гипотензию мышц плеча. Боль может простреливающей или хронической. Шейная дорсалгия не дает нарушений чувствительности. Причинами данного вида дорсалгии могут являться различные факторы, сред них: остеохондроз, микротравмы суставов и сухожилий.
Дорсалгия пояснично-крестцового отдела
Симптомами будут жгучая, распространяющаяся на бедро боль в крестце, ею охвачены также голень, стопа и большой палец ноги. Боль усиливается во время глубоких вхдохов и выдохов, а также кашле и чихании. Возникает нарушение чувствительности, гипотрофия мышц и снижение сухожильных рефлексов.
Методы лечения дорсалгии
Терапевтическое лечение
Включает расслабление мышц, болеутоляющие и противосудорожные препараты. Эти способы применяются лишь тогда, когда они рекомендованы лечащим врачом. Для успешного лечения критической является постановка правильного диагноза.
Электростимуляция
Эффективным способом победы над дорсалгией является лечение с помощью современного аппарата ударно-волновой терапии Dornier Arie. Он способен генерировать несколько видов волн: электромагнитные, пьезоэлектрические, электрогидравлические, пневматические. Волны фокусируются в определенных точках, минуя особо чувствительные легочные области, сосудисто-нервные пучки.
Аппарат успешно применяется в клиниках по всей России, им оснащено множество крупных спортивных центров страны.
Спондилогенные дорсалгии: тактика консервативной терапии
Опубликовано в журнале:
Consilium Medicum / Том 9 / № 2 П. Р. Камчатнов
РГМу, Москва
Одним из наиболее распространенных клинических синдромов является боль в пояснично-крестцовой области (вертеброгенная дорсопатия), обусловленная вертеброгенной патологией. Спондилогенные дорсалгии (СД) встречаются у 70–90% взрослой популяции и являются одной из наиболее частых причин временной утраты трудоспособности [16]. Эпизоды болей в спине ежегодно развиваются у половины трудоспособного населения, при этом наиболее часто поражаются лица в возрасте 35–55 лет [19]. Число таких пациентов исключительно высоко, особенно в условиях амбулаторного неврологического приема.
Считается, что в подавляющем большинстве случаев (около 90%) длительность болевого синдрома не превышает 6 нед, вместе с тем у остальных пациентов боль приобретает хронический характер. Регистрируется тенденция к росту частоты заболеваний опорно-двигательного аппарата.
У подавляющего большинства пациентов в результате проводимой терапии боли купируются в течение 4 нед и 82% из них возвращаются к прежней трудовой деятельности. Вместе с тем у 73% больных в течение первого года развивается как минимум однократное обострение [22].
Факторы риска развития дегенеративных поражений позвоночника
Ведущими факторами риска развития поражения межпозвонковых дисков являются малоподвижный образ жизни с отсутствием физических нагрузок или, наоборот, избыточные физические нагрузки с повторной микротравматизацией позвоночника, воздействие вибрации, избыточная масса тела, высокий рост, повторные беременности. Большую роль играют производственные факторы – длительное пребывание в автотранспорте, частые переохлаждения, несоответствие между физическими возможностями индивидуума и объемом испытываемых нагрузок. Врожденные особенности строения скелета (асимметрия длины ног, аномалии строения тазобедренных суставов, люмбализация или сакрализация и пр.) также могут рассматриваться в качестве факторов, предрасполагающих к возникновению дегенеративных поражений позвоночника. Имеются сведения о генетической детерминированности поражения межпозвонковых дисков, в частности, обусловленной нарушением выработки коллагена IХ типа. Характерно, что при этом страдают не только непосредственно межпозвонковые диски, но и поверхности дугоотросчатых суставов, что может являться причиной нарушения биомеханики позвоночника и появления болевых ощущений [3, 4]. Формирование стойкого болевого синдрома сопровождается стойким мышечным спазмом, в еще большей степени нарушающем деятельность позвоночного двигательного сегмента. Причинами появления боли в спине являются дегенеративные изменения позвоночника, в частности остеохондроз, дисфункция фасеточных суставов, частичный надрыв фиброзного кольца, пролабирование межпозвонковых дисков, в ряде случаев осложненный формированием грыжи диска, спондилолистез, стеноз спинального канала, остеопороз.
Необходимо учитывать, что у ряда пациентов источником болевых ощущений могут являться воспалительные изменения позвонков или прилегающих тканей (спондилит, остеомиелит, эпидуральный абсцесс), в том числе обусловленные воздействием специфического возбудителя (например, палочки Коха). В ряде случаев причиной болевого синдрома может явиться первичная или метастатическая опухоль позвонков, мозговых оболочек или спинальных корешков. Наконец, боль в спине может быть не связана с патологией позвоночника, а носить отраженный характер при широком спектре соматических заболеваний, поражающих органы малого таза, тазобедренный сустав, нисходящий отдел аорты и пр.
Выделяют две основных группы синдромов, наблюдающиеся у больных с дегенеративными поражениями позвоночника – рефлекторные и компрессионные. Рефлекторные обусловлены раздражением рецепторов, заложенных в тканях позвоночника, создающих мощный поток афферентации, приводящий к возникновению зон гипертонуса и трофических изменений в мышечной ткани. Стойкое повышение мышечного тонуса способно приводить к локальным изменениям в мышечной ткани, нарушениям осанки (исчезновение физиологического лордоза, формирование сколиоза), способствуя, тем самым, поддержанию болевого синдрома. Причиной компрессионных синдромов является вертеброгенное сдавлениекорешков (радикулопатия), которое обусловлено фрагментами разрушенного межпозвонкового диска (грыжа диска), отечными рядом расположенными тканями. Выделение этих синдромов имеет существенное значение для выбора тактики лечения и определения прогноза заболевания, однако следует учитывать возможность сочетания компрессионных и рефлекторных нарушений. Имеется четкая зависимость интенсивности боли от положения тела, уровня физических нагрузок. Формируется противоболевая поза – анталгический сколиоз, сглаженность физиологических лордозов.
Имеются сведения о том, что при артрозе фасеточных суставов боль обычно двусторонняя, локализуется паравертебрально, усиливается при длительном стоянии и разгибании и уменьшается при ходьбе и сидении. Следует иметь в виду, что у одного пациента возможно одновременно наличие не менее двух причин болевого синдрома, например спондилоартроза и остехондроза, остеопороза и пр.
Разнообразие причин болевого синдрома требует исключительной тщательности при постановке диагноза и выработке лечебной тактики. Помимо детального анализа клинической картины заболевания и проведения радиологического исследования (включая использование компьютерной томографии – КТ и магнитно-резонансной томографии – МРТ) нередко возникает необходимость в углубленном соматическом обследовании больного.
В первичном вертеброгенном характере процесса заставляют усомниться дебют болевого синдрома в возрасте моложе 20 или старше 55 лет, нарастающий его характер, онкологические заболевания в анамнезе, стойкая лихорадка, снижение массы тела, общая слабость, возникновение болей в связи с травмой. Особого внимания требуют пациенты с клиническими признаками компрессии спинного мозга или конского хвоста – элементами спастического пареза, проводниковыми расстройствами чувствительности, расстройствами тазовых функций. Именно они нуждаются в консультации нейрохирурга с обсуждением вопроса о целесообразности и объеме оперативного лечения.
Наличие длительно существующего хронического болевого синдрома в области спины или поясницы тесно ассоциировано с развитием депрессии, тревожных нарушений, при этом частота депрессивных расстройств среди больных с СД в 3–4 раза выше, чем в популяции в целом. Имеется зависимость выраженности и длительности болевого синдрома и тяжести последующих нарушений двигательного стереотипа и эмоциональных расстройств. Наличие депрессивных и тревожных расстройств, в особенности в сочетании с болевым синдромом, способно не только вызывать снижение качества жизни пациентов, но и приводить к стойкой утрате трудоспособности. Даже при купировании острых болей эмоциональные расстройства могут персистировать на протяжении достаточно длительного времени, обусловливая дезадаптацию пациента.
Тактика ведения пациента с СД с учетом происхождения боли
Задачами ведения больного с СД являются купирование болей, предупреждение хронизации боевого синдрома, обеспечение условий для проведения полноценного курса реабилитационных мероприятий, профилактика рецидива обострений. В момент обострения необходимо исключить чрезмерную физическую нагрузку – наклоны (в особенности – резкие) вперед и в стороны, подъем тяжестей, вращение туловища, следует ограничить время пребывания в сидячем положении, которое, теоретически, может повышать внутридисковое давление и усиливать болевой синдром [20]. Установлено, что вместо длительного соблюдения постельного режима, полного исключения физических нагрузок таким больным показано максимально раннее возвращение к привычному уровню активности с целью предупреждения формирования хронического болевого синдрома [26]. Строгая иммобилизация целесообразна на протяжении 1–3 дней, при этом отдаленные исходы лечения у больных, пребывавших на постельном режиме на протяжении 2 и 7 сут, существенным образом не отличаются [11]. С другой стороны, нецелесообразно использование непривычных для больного, чрезмерно высоких нагрузок в острой фазе заболевания, в период максимальной выраженности болевого синдрома [17]. При невозможности ограничения физических нагрузок временная иммобилизация может быть обеспечена использованием ортезов, фиксирующих поясов (корсетов), снабженных вертикальными ребрами жесткости. Специфически подобранные упражнения следует подключать по мере регресса болевого синдрома и продолжать в последующем [14].
Нестероидные противовоспалительные препараты
Наиболее распространенным направлением лечения пациентов с СД является применение нестероидных противовоспалительных препаратов (НПВП). В основе фармакологического действия препаратов этой группы лежит способность ингибировать активность циклооксигеназы (ЦОГ) – ключевого фермента метаболизма арахидоновой кислоты. Уменьшение синтеза простагландинов сопровождается угнетением образования медиаторов отека и воспаления, снижением чувствительности нервных структур к брадикинину, гистамину, оксиду азота, образующихся в тканях при воспалении [7]. Вместе с тем обезболивающий эффект НПВП может быть обусловлен не только торможением активности ЦОГ, но и другими механизмами.
Преимуществами препаратов данной группы являются короткий период полувыведения, отсутствие кумулятивного эффекта, благодаря чему большинство НПВП имеют хорошее соотношение польза/риск. Быстрота наступления обезболивающего действия служит основанием для назначения этих средств, в первую очередь с целью купирования острых болевых синдромов.
Препаратом выбора при лечении рассматриваемого контингента больных является диклофенак натрия – нестероидное противовоспалительное средство группы производных фенилуксусной кислоты. Важной особенностью фармакологического действия диклофенака является отсутствие отрицательного влияния на метаболизм хрящевой ткани. Диклофенак на 99% метаболизируется в печени, 75% препарата выводится почками. Весьма эффективно использование ректальных суппозиториев, характеризующихся высокой скоростью всасывания. Можно сочетать назначение таблетированной формы в первой половине дня и применение свечи на ночь.
Так, при назначении диклофенака натрия (препарат «Дикловит») в дозе 50 мг 2 раза в сутки (в виде ректальных свечей) 30 больным с вертеброгенными и миофасциальными болевыми синдромами поясничной локализации на протяжении 2–3 нед было установлено, достоверно более быстрое купирование болевого синдрома у подавляющего большинства наблюдавшихся пациентов [1]. Наряду с регрессом болезненных ощущений имело место восстановление подвижности в пораженном отделе позвоночника, уменьшение выраженности мышечно-тонических расстройств. Большинство больных (28 из 30) отмечали хорошую переносимость препарата, о чем свидетельствовало отсутствие клинически значимых нежелательных побочных эффектов.
Только у двух пациентов наблюдались расстройства стула, болезненность дефекации, которые не потребовали проведения специфической терапии и регрессировали самостоятельно. Полученные результаты позволили авторам рекомендовать препарат у больных с болевыми вертеброгенными синдромами даже при относительно длительном курсовом лечении. Особо следует подчеркнуть хорошую переносимость использованных ректальных суппозиториев, позволяющих применять препарат у широкого контингента больных.
Наличие у большинства НПВП ульцерогенного действия, в каждом индивидуальном случае решать вопрос о целесообразности их применения, дозировках и способе введения в организм. Факторами риска развития НПВП-гастропатии являются возраст старше 65 лет, длительный (более 3 мес) прием НПВП, применение двух и более препаратов этой группы при одновременном приеме кортикостероидов и непрямых антикоагулянтов, наличие язвенной болезни желудка в анамнезе [23]. Риск поражения слизистой оболочки желудка уменьшается при одновременном применении ингибиторов протонной помпы (омепразол), блокаторов Н2-гистаминовых рецепторов (ранитидин), антацидных препаратов, применении трансдермальных форм препаратов, немедикаментозных способов терапии. В связи с риском возникновения НПВП-ассоциированной гастропатии, еще раз следует подчеркнуть нецелесообразность проведения чрезмерно длительного курса терапии, а также отсутствие четких показаний к профилактическому применению НПВП с целью предупреждения обострений болей у пациентов с неврологическими проявлениями остеохондроза.
Применение ингибиторов ЦОГ может способствовать повышению уровня артериального давления. Риск повышения артериального давления на фоне лечения НПВП увеличен у пожилых пациентов, при нарушении функции почек, сопутствующем сахарном диабете. Уменьшить выраженность этого нежелательного эффекта позволяет выбор адекватной антигипертензивной терапии. С этой целью эффективным является применение препаратов из группы антагонистов кальция дигидропиридинового ряда (например – амлодипина) [2].
Трансдермальные формы НПВП (мази, кремы, гели) применяются широко. Целесообразно многократное (не менее 4–6 раз в сутки) применение трансдермальных форм. Их использование эффективно при умеренно выраженных болевых синдромах, в особенности при раннем начале лечения.
Миорелаксанты
Эффективность применения анальгетиков и НПВП может быть повышена за счет одновременного применения миорелаксантов – производных бензодиазепинов, толперизона, тизанидина, эффективность которых была подтверждена в результате серии рандомизированных клинических исследований [25]. Следует иметь в виду, что миорелаксанты могут оказывать седативное действие, что зачастую ограничивает их применение в амбулаторных условиях. Важно, что некоторые миорелаксанты, в частности тизанидин, помимо расслабляющего действия на поперечно-полосатую мускулатуру, обладают умеренным гастропротективным действием, которое может быть обусловлено торможением выработки желудочного секрета, предотвращением изменения гликопротеинов слизистой оболочки желудка под действием НПВП [8].
Препаратом, обладающим сочетанием обезболивающего и миорелаксирующего действия, является флупиртин. Принципиально важными особенностями клинического применения флупиртина, наряду с сочетанием анальгетического и миорелаксирующего эффектов, являются отсутствие осложнений в виде поражения желудочно-кишечного тракта, отсутствие привыкания и развития лекарственной зависимости, возможность комбинирования с препаратами из других фармакологических групп. В настоящее время препарат широко применяется для купирования вертеброгенных болевых синдромов.
Локальная аналгезия
Купирование болевого синдрома может быть достигнуто локальным введением лекарственных препаратов – блокированием болезненных мышечных групп или триггерных точек. Возможность травматизации спинальных корешков при выполнении блокады требует аккуратности выполнения. При условии соблюдения правил выполнения и, естественно, асептичности процедуры, эти манипуляции обладают достаточной эффективностью и не вызывают осложнений. Осуществление парентерального введения препаратов абсолютно противопоказано в случае индивидуальной непереносимости используемых препаратов. Смесь лекарственных средств для введения включает анестетик (лидокаин, бупивакаин) и небольшую дозу кортикостероида. Не следует применять препараты, не обладающие местным действием, а также не обладающие способностью к депонированию в тканях. Эффект, оказываемый блокадами, не носит стойкого характера, в связи с чем возникает необходимость повторных введений и одновременного применения прочих способов лечения. У некоторых пациентов с остро развившимся болевым синдромом может быть использовано эпидуральное введение кортикостероидов (препарат вводится чрез крестцово-копчиковое сочленение или первое крестцовое отверстие). Показанием для эпидурального введения лекарственных препаратов является стойкий упорный болевой синдром (не менее 4–6 нед), корешковые нарушения [13].
Хондропротекторы
Исходя из современных представлений о роли остеоартроза и остеохондроза в формировании болевых синдромов в области спины, для помощи таким больных широко используются лекарственные средства, содержащие хондроитина сульфат и глюкозамина сульфат и обладающие хондропротективными свойствами. Для нормального функционирования хряща большое значение имеет соотношение в ткани коллагена, протеогликанов, неколлагеновых гликопротеинов и воды. Метаболизм хрящевой ткани включает ряд анаболических и катаболических процессов, нарушение баланса которых лежит в основе структурных изменений. Для целостности хряща необходимо, чтобы постоянный синтез протеогликанов, коллагена, гиалуроновой кислоты, заполняющих матрикс хряща, был равен теряемому количеству этих субстанций. Хондроитина сульфат и глюкозамина сульфат обладают высокой тропностью к хрящевой ткани, способствуют формированию протеогликанов – структурных компонентов хрящевого матрикса, активизируя восстановления хряща после повреждения. Кроме того, подавляя активность лизосомальных ферментов и ингибируя супероксидные радикалы хондроитина сульфат и глюкозамина сульфат оказывают обезболивающий и противовоспалительный эффект.
В результате мультицентрового двойного слепого сравнительного исследования комбинации глюкозамина и хондроитина (сравнивались с целекоксибом), в которое было вовлечено более 1 500 больных с остеоартрозом с болевым синдромом (исследование GAIT), оказалось, что обезболивающий эффект был достигнут более чем у 2/3 больных с умеренным и тяжелым болевым синдромом, что достоверно превосходило соответствующие показатели в группе, получавших целекоксиб [10]. Длительное применение препаратов может оказывать положительное влияние на состояние суставных поверхностей, оцениваемое рентгенологически [18]. Следует отметить, что способность указанных хондропротекторов при длительном применении замедлять течение дегенеративного процесса была отмечена и в других мультицентровых рандомизированных полацебо-контролируемых исследованиях, выполненных двойным слепым методом [21]. Все, без исключения, исследователи отмечают хорошую переносимость препаратов, отсутствие клинически значимых побочных эффектов даже при длительном лечении, возможность одновременного применения других лекарственных препаратов.
К указанным препаратам относится Хондроксид, основным действующим веществом которого является хондроитин сульфат, обладающий способностью положительным образом воздействовать на фосфорно-кальциевый обмен в хрящевой ткани, предупреждать резорбцию костной ткани, угнетать процессы дегенерации и стимулировать процессы регенерации хрящевой и соединительной ткани. Имеются данные о том, что хондроитин сульфат нормализирует выработку суставной жидкости, обеспечивая, тем самым, адекватную подвижность суставов, принимает участие в образовании основного вещества костной и хрящевой тканей.
В состав Хондроксида входит диметилсульфоксид, обеспечивающий проникновение хондроитин сульфата через неизмененные кожные покровы и, кроме того, обладающий противовоспалительными свойствами. Хондроксид наносят тонким слоем на кожу над очагом поражения и втирают на протяжении 2–3 мин до полного впитывания 2–3 раза в день. Курс лечения составляет 2 нед, препарат хорошо переносится пациентами.
Важно, что одновременно с активным поступлением лекарственного препарата в пораженную область относительно меньшее количество его попадает в кровоток, благодаря чему уменьшается системное действие и, соответственно, снижается риск побочных эффектов. Необходимо отметить, что указанная лекарственная форма показана больным, которые не могут получать адекватную терапию нестероидными противовоспалительными средствами, анальгетиками вследствие заболевания желудочно-кишечного тракта, непереносимости тех или иных препаратов, высоком риске обострения язвенной болезни желудка.
Изучение эффективности 5% мази Хондроксида, проведенное двойным слепым методом (сравнение производилось с трансдермальной формой ибупрофена) было проведено у 64 больных (38 мужчин и 26 женщин) с нейродистрофической формой люмбоишиалгии на фоне поясничного спондилоартроза [5]. Возраст пациентов составил от 36 до 45 лет, длительность заболевания – от 5 до 10 лет. Мази наносились на проекцию области пораженного позвоночно-двигательного сегмента ежедневно 3–4 раза в день и втирались до полного высыхания (в течение 2–3 мин) в течение 2 нед. Авторами была установлена достаточно высокая эффективность мази Хондроксид, что заключалось в быстром купировании болевого синдрома, регрессе явлений дискомфорта в поясничном отделе позвоночника, ограничении и уменьшении болезненности участков миофиброза. По мнению авторов, целесообразнопроведение повторных курсов применения препарата с частотой 1 раз в 3 мес, а также при появлении в конечностях, спине ощущения скованности, чувства «неловкости», «хруста» (такие явления могли возникать при переохлаждении или тяжелой физической нагрузке).
Получены данные о возможности повышения эффективности применения мази Хондроксид при ее фонофоретическом введении в зону проекции пораженного отдела позвоночника [6]. Авторами рекомендуется использование импульсного воздействия ультразвукового пучка интенсивностью 0,20–0,4 Вт/см2 в течение 8–10 мин. Клинически значимый достоверный положительный эффект достигается после проведения 12–15 процедур, выполненных в указанном режиме. Полученные данные позволили авторам рекомендовать Хондроксид для лечения больных со спондилогеными дорсаглгиями.
При лечении больных с СД используются препараты, улучшающие микроциркуляцию, способствующие нормализации метаболизма нервной ткани, в частности витамины группы В, внутривенное введение препаратов. Целесообразность применения этих принципов лечения, сформулированных эмпирически и не подтвержденных результатами рандомизированных клинических исследований, должна рассматриваться в каждом индивидуальном случае. Необходимо учитывать возможный психотерапевтический эффект от проводимого интенсивного, по мнению больного, лечения, а также роль эффекта плацебо.
Длительность медикаментозного лечения больных с острой вертеброгенной болью в спине определяется интенсивностью болевого синдрома. Желательно систематическое, через равные промежутки времени, введение препаратов. Прием НПВП, миорелаксантов и прочих средств прекращается по достижении эффекта. Нецелесообразно профилактическое применения НПВП в отсутствии болевого синдрома – убедительных подтверждений превентивного эффекта не получено, тогда как риск осложнений возрастает значительно.
Немедикаментозные методы лечения
При ведении больных с вертеброгенными болевыми синдромами широко используются немедикаментозные методы лечения. Установлена противоболевая активность ультразвуковых колебаний, эффективность которой может быть повышена фонофоретическим введением лекарственных препаратов. К настоящему времени не получено убедительных данных о положительной роли вытяжения (как сухого, так и подводного) у больных СД [9]. В результате метаанализа серии из 9 исследований, посвященных изучению результатов применения классического массажа при боли в спине, была установлена его более высокая эффективность по сравнению с контролем (имитация лазеротерапии, чрескожная электронейростимуляция, варианты мануальной терапии) [14]. По мнению авторов представленного исследования, целесообразно применять массаж по миновании стадии острого болевого синдрома, при этом положительный эффект сохраняется на протяжении порядка 12 мес. В ряде исследований отмечено некоторое преимущество массажа с воздействием на акупунктурные точки по сравнению с классическим массажем, однако отличия не носили достоверного характера и эта проблема требует дальнейшего изучения.
В случае умеренного болевого синдрома к комплексной терапии целесообразно постепенное подключение методик мануальной терапии, в частности постизометрической релаксации. Эффективность такого метода лечения значительно возрастает при начале лечения не позже 3 мес от дебюта заболевания, а также при комбинации с элементами лечебной гимнастики [27]. Вместе с тем проведение мануальной терапии, в особенности применение методик мобилизации, тракции, противопоказано у больных с острым, интенсивном болевом синдроме, а также при наличии признаков компрессии корешков или конского хвоста.
У больных как с острыми, так и хроническими болевыми синдромами в нижней части спины широко применяется традиционная акупунктура. У значительного числа пациентов наряду с хорошей переносимостью наблюдается положительный эффект от ее применения. Вместе с тем результаты систематизированного анализа позволяют констатировать умеренную эффективность метода, лишь незначительно превышающую таковую в группе плацебо (ложная акупунктура) и не отличающуюся от чрескожной электростимуляции или местного введения анестетиков [24]. Авторы отмечают, что в связи с недостаточным качеством анализированных исследований, необходимо дальнейшее изучение эффективности акупунктуры у рассматриваемого контингента больных. Возможно, проведение более строго выполненных исследований позволит более точно определить место акупунктуры среди прочих методов лечения больных с вертеброгенными дорсопатиями.
По мере купирования болевого синдрома и восстановления изначально ограниченного объема движений, на первый план выступает проблема предупреждения очередного обострения. Наряду с рациональной лекарственной терапией, проведением мануальной терапии, массажа, лечебной гимнастики, исключительное значение в профилактике повторных эпизодов боли в спине играет разъяснительная работа с пациентом, выработка правильного двигательного стереотипа, обучение навыкам самостоятельного предупреждения и своевременного купирования болевого синдрома. Механизмы и способы внедрения обучающих программ могут быть различными, однако их необходимость, подтвержденная данными метаанализа результатов 19 исследований, включающих 2 373 пациента, сомнений не вызывает [12].
Учитывая риск хронизации болевого синдрома, в особенности у пациентов с тревожными, депрессивными расстройствами, в ряде случаев следует прибегать к назначению препаратов антидепрессивного, седативного, противотревожного действия, также возможно назначение антиконвульсантов. Представляется очевидным, что индивидуально подобранный комплекс лекарственных, немедикаментозных способов лечения, обучения пациента позволит добиться быстрого и эффективного купирования острого болевого вертеброгенного синдрома и предупреждения повторных обострений.
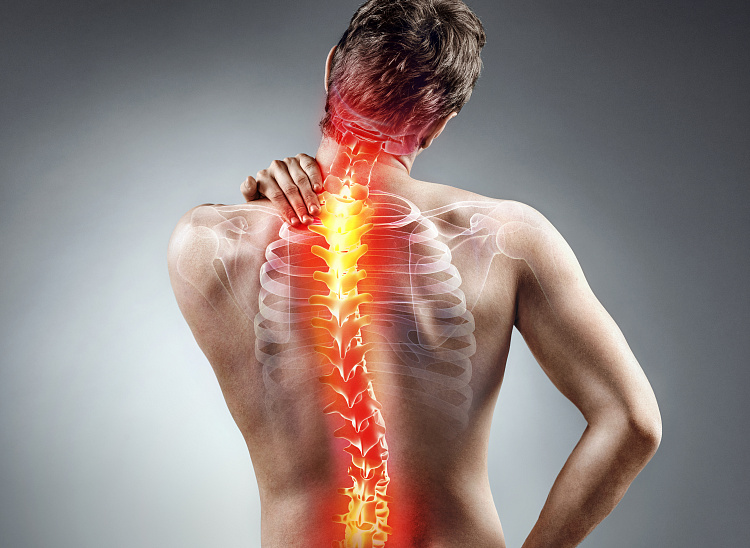






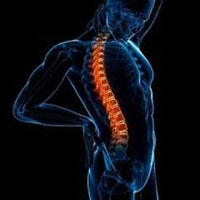
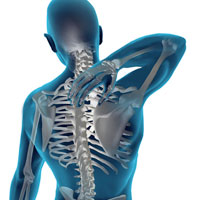






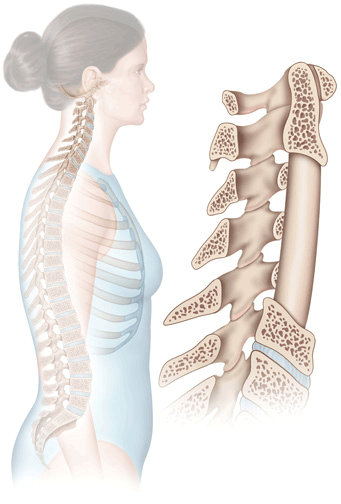
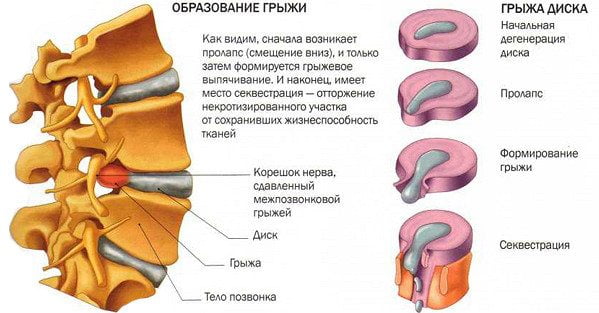
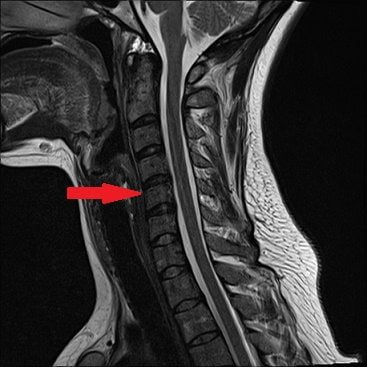
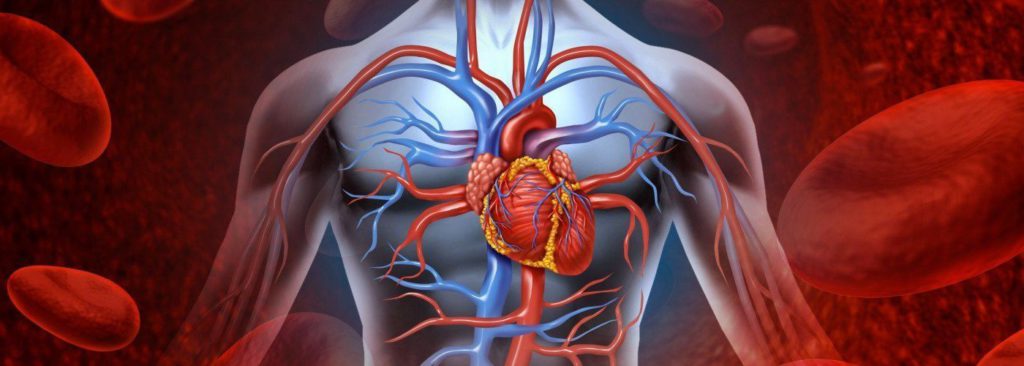
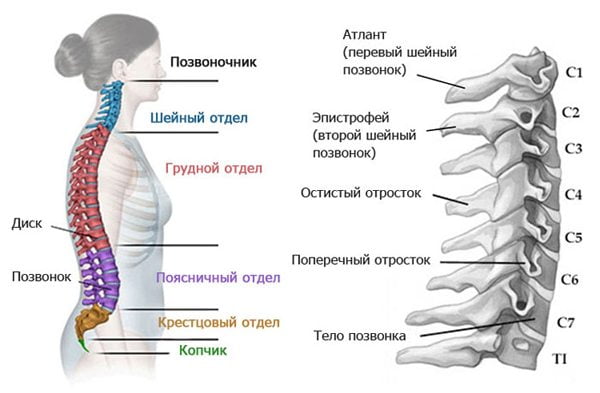








 Реабилитация и восстановление образа жизни
Реабилитация и восстановление образа жизни



