Дорсопатия поясничного отдела позвоночника что это такое
Дорсопатия поясничного отдела позвоночника что это такое
Дорсопатия причины, симптомы, методы лечения и профилактики
Дорсопатия — общее название для дегенеративно-дистрофических заболеваний позвоночника, околопозвоночных тканей. Основным моментом в возникновении считается постоянная перегрузка в позвоночно-двигательном сегменте, неспособность сердечно-сосудистой системы обеспечить кровоснабжение тканей и органов, замедленный обмен веществ. Дорсопатия в определенном возрасте возникает у каждого, преимущественно, после 35-40 лет. К более раннему появлению предрасполагают травмы, сколиоз, аномалии строения позвоночника, малоподвижный образ жизни, дефицит витаминов.
Симптомы дорсопатии
Все дегенеративно-дистрофические изменения в опорно-двигательном аппарате начинаются с боли в пораженном сегмента. По характеру бывает: острая, колющая, режущая, тупая, простреливающая, постоянная или возникает периодически. Как правило, болевой синдром усиливается после физических нагрузок, поднятии тяжестей, и проходит во время отдыха. К другим общим проявлениям дорсопатии относят:
Специфические симптомы дорсопатии связаны с местом поражения:
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 19 Августа 2022 года
Содержание статьи
Причины дорсопатии
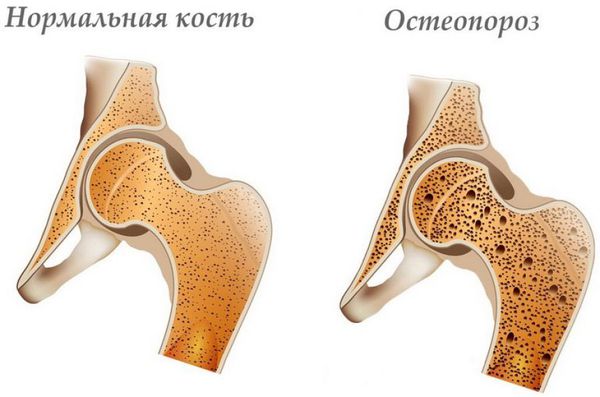
Наиболее часто дорсопатия возникает на фоне дегенеративно-дистрофических изменений в позвонках и межпозвонковых дисках, ущемления нервных окончаний, и указывает на остеохондроз, спондилоартроз, спондилез, артриты, артрозы, остеопороз, аномалии развития позвоночника, межпозвоночную грыжу, протрузии.
Определенная роль в развитии дорсопатии принадлежит таким заболеваниям и состояниям, как:
Разновидности
Классификацию дорсопатии проводят по разным признакам:
Диагностика
Заподозрить дорсопатию можно в ходе комплексного обследования. Первичный осмотр проводит врачневролог. В процессе изучает историю болезни, определяет болезненные места и мышечный тонус, кожную чувствительность, характер боли, ограничение подвижности.
Визуализировать дегенеративно-дистрофические изменения в опорно-двигательном аппарате можно при помощи методов аппаратной диагностики: рентгенографии, магнитно-резонансной томографии, компьютерной томографии. В некоторых случаях, чтобы поставить точный диагноз может понадобиться консультация вертебролога, ортопеда, кардиолога, эндокринолога, травматолога.
В сети клиник ЦМРТ определить дорсопатию и выбрать наиболее эффективный курс лечения помогают следующие методы исследования:
Что такое дорсопатия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Тихонова Игоря Витальевича, вертебролога со стажем в 14 лет.
Определение болезни. Причины заболевания
Дорсопатии — это группа заболеваний костно-мышечной системы и соединительной ткани, ведущим симптомокомплексом которых является боль в туловище и конечностях невисцеральной этиологии. [9] [10]
Дорсопатия нижней части спины — поражения пояснично-крестцового отдела позвоночника, спинного мозга и паравертебальных структур данной области.
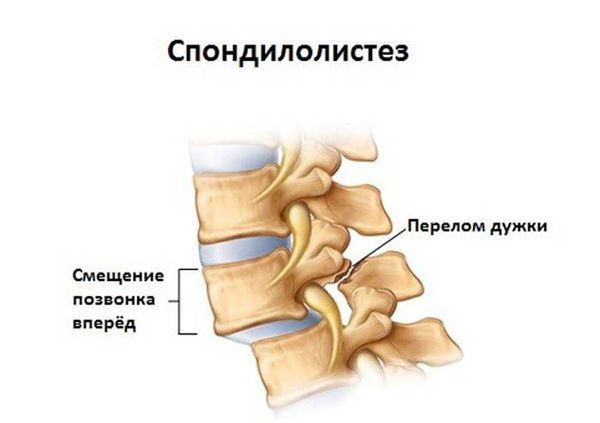
В клинических рекомендациях, посвященных дорсопатиям, нередко встречается термин «неспецифическая» дорсалгия, который обозначает боль, связанную со скелетно-мышечными расстройствами (суставно-связочными или миофасциальными) без признаков поражения поясничных и крестцовых корешков и «специфических» повреждений позвоночника (спондилолистез, остеопороз, опухоли, спондилоартропатии, спондилёз и др.). Выделение «неспецифической» боли в спине удобно и оправдано в большинстве случаев боли внизу спины. [9] [11] По МКБ-10 «неспецифическая» дорсалгия кодируется шифром М54.5 «Боль внизу спины».
Почему болит спина. Этиология
По данным ряда отечественных и зарубежных авторов [2] [4] [6] [14] около 80% случаев возникновения боли в спине вызвано мышечными дисфункциями.
Факторы, способствующие возникновению: значительные погрешности рационального двигательного режима, несоблюдение эргономических особенностей профессии, игнорирование регулярных физических упражнений, восполняющих дефицит движений.
Специфические причины, такие как злокачественные новообразования, спондилоартропатии, инфекции, переломы позвонков, грыжи межпозвонковых дисков, зарегистрированы в менее чем в 20% случаев при боли в спине. [13] [14]
Остеохондроз
Когда причины боли в спине и ограничения подвижности точно не известны, специалисты диагностируют «остеохондроз позвоночника». Но это устаревший диагноз, который используют только в России и странах СНГ. В этом случае рекомендуется дополнительная диагностика.
Симптомы дорсопатии
Основным симптомом «неспецифической» дорсопатии нижней части спины является боль, которая может локализоваться непосредственно в пояснично-крестцовой области, а также распространяться в ягодицы, нижние конечности (включая стопы), паховую область. Вторым по распространенности является миофасциальный синдром, сопровождающийся ощущениями мышечного напряжения, скованности внизу спины. Частое сопутствующее явление в подобных случаях — ограничение подвижности в определенных отделах позвоночника (функциональное блокирование). [4] [7]
При наличии клинически значимой межпозвонковой грыжи, спондилолистеза, спондилёза, миелопатии поясничного отдела симптомами могут стать онемение, жжение, «прострел», парез нижних конечностей.
Редко встречающиеся «специфические» дорсопатии могут сопровождаться разнообразными системными симптомами основного заболевания (онкологического, инфекционного, ревматического и др.), имеющего в своих проявлениях болевой синдром внизу спины.
Патогенез дорсопатии
Патогенез дорсопатии нижней части спины до 80% обусловлен биомеханическими нарушениями позвоночника (растяжение, функциональное блокирование), примерно 10% случаев патогенез заключается в возрастных изменениях фасеточных суставов и межпозвонковых дисков, в 4% — в грыже межпозвонкового диска, в 4% — в остеопорозе, вызывающим перелом позвонков, в 3% — стенозе поясничного отдела позвоночника. Остальные причины патогенеза дорсопатии нижней части спины составляют суммарно 1% случаев. [2]
Спондилёз
При спондилёзе происходят дегенеративные изменения в позвонках и межпозвонковых дисках. Точные причины этого процесса неизвестны, но важную роль играет возраст. В зависимости от того, какие структуры позвонка затронуты, может сдавливаться корешок (развивается радикулопатия), или сужается спинномозговой канал (миелопатия). Эти состояния проявляются болью в спине и в области, к которой подходят нервы из поражённого корешка; а также неврологическими нарушениями — слабостью и онемением.
Классификация и стадии развития дорсопатии
По Международной классификации болезней десятого пересмотра (МКБ-10) дорсопатии делятся на:
1. деформирующие дорсопатии, вызванные деформацией позвоночника, дегенерациями межпозвонковых дисков без их протрузии, спондилолистезами;
2. дегенерации межпозвонковых дисков с протрузиями, сопровождающиеся болевыми синдромами;
3. симпаталгические дорсопатии;
Дорсопатии нижней части спины также можно классифицировать на:
1. первичные:
2. вторичные:
В зависимости от продолжительности заболевания разделяют три стадии: [2]
1. острое течение (до 6 недель);
2. подострое течение (от 6 до 12 недель);
3. хроническое течение (более 12 недель).
По локализации дороспатия нижней части спины делится на:
1. люмбалгию — боль в поясничном отделе позвоночника;
2. люмбоишиалгию — боль в пояснице, распространяющаяся в ногу;
3. сакралгию — боль в крестцовом отделе;
4. кокцигодинию — боль в области копчика. [6]
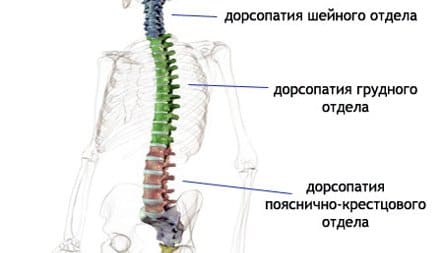
Дорсопатия шейного отдела позвоночника
Шейный отдел позвоночника обладает большой подвижностью и может испытывать как статические нагрузки во время сидячей работы, так и динамические — при ДТП или спортивных травмах. Боль в шее чаще всего вызвана мышечным напряжением. Реже она встречается при сдавлении нервного корешка, в этом случае боль может отдавать в руку и сопровождается её слабостью и онемением.
Дорсопатия грудного отдела позвоночника
Грудной отдел малоподвижен из-за рёбер. Боль здесь вызвана длительной статической нагрузкой на мышцы.
Дорсопатия поясничного отдела позвоночника
Поясничный отдел позвоночника подвергается значительной нагрузке веса тела, а также страдает при поднятии тяжестей. Боль чаще всего вызвана мышечным спазмом, но нередко к ней приводит сдавление нервного корешка и сужение позвоночного канала. Боль отдаёт в пах и ногу, в которой может возникнуть слабость или онемение.
Осложнения дорсопатии
В случае несвоевременного и/или неквалифицированного лечения осложнениями дорсопатии нижней части спины могут являться: [8] [11] [12]
Спондилоартроз
При воспалении позвонковых структур из-за их старения или механического повреждения возникает спондиоартроз. Основные симптомы заболевания: ограничение амплитуды движений в позвоночнике, боль в его повреждённом сегменте и тревожно-депрессивные состояния. На начальной стадии боль может длиться несколько минут, на последней без квалифицированного лечения — практически круглосуточно.
Диагностика дорсопатии
Классическим подходом к первичной диагностике дорсопатии является: [2] [6] [9] [11]
Лечение дорсопатии
Стратегия лечения дорсопатии в нижней части спины строится в зависимости от ведущей причины заболевания. В случае выявления «специфической» причины боли в спине пациента следует направить к профильному специалисту (онкологу, ревматологу, инфекционисту, травматологу, психиатру, гастроэнтерологу, урологу-гинекологу и другим).
Лечение «неспецифической» дорсопатии, по современным данным отечественных и зарубежных исследователе, должно заключаться в мультидисциплинарной медицинской реабилитации, краткосрочной целью которой является коррекция ведущего симптомокомплекса, долгосрочной — снижение/купирование возникших осложнений. [1] [3] [5] [6] [7] [8] [13] [14]
Среди большого количества существующих подходов к лечению «неспецифической» дорсопатии предпочтение стоит отдавать методам с высоким уровнем доказательности (А, В):
Медикаментозное лечение
Лекарства, как правило, применяется симптоматически. При выраженном болевом синдроме — селективные ЦОГ-2 нестероидные противовоспалительные препараты коротким курсом в виде внутреннего, парентерального, ректального применения с учетом противопоказаний. Центральные миорелаксанты — при выраженном миофасциальном синдроме.
Мануальная терапия и массаж
Используются в большинстве случаев «неспецифической» дорсопатии для устранения ведущей причины заболевания — функционального блокирования суставов пояснично-крестцового отдела позвоночника, миофасциального гипертонуса.
Физиотерапевтическое лечение
Самым эффективным методом является чрескожная электронейростимуляция, которая назначается на паравертебральную область нижней части спины в анальгетическом и/или миорелаксирующем режиме.
Лечебная физкультура (ЛФК)
Проводится инструктором/врачом – ЛФК индивидуально и в группах. Направлена на обучение рациональному двигательному режиму, формирование «мышечного корсета» нижней части спины, снижение страха перед активными движениями у пациентов с хронической болью, возвращение пациента к привычной бытовой и профессиональной двигательной активности.
Психологическая коррекция
В случае сопутствующих психоэмоциональных нарушений назначается когнитивно-поведенческая терапия. Проводится клиническим психологом/психотерапевтом индивидуально и в группах.
Хирургический метод
Консультация нейрохирурга с возможным оперативным лечением межпозвонковой грыжи должна проводиться в случае неэффективности консервативного лечения, прогрессировании неврологических осложнений, возникновении компрессионной миелопатии, радикулопатии с развитием нарушения функции мочеиспускания, дефекации.
Народные методы лечения дорсопатии
Эффективность и безопасность методов народной медицины научно не доказана. Они могут отсрочить обращение к врачу, а без своевременной диагностики и адекватной терапии патологии костно-мышечной системы прогрессируют, и боль может стать хронической.
Прогноз. Профилактика
В случаях «специфической» дорсопатии прогноз будет напрямую зависеть от основного заболевания.
При «неспецифических» дорсопатиях в большинстве случаев благоприятный прогноз на выздоровление зависит от правильного своевременного лечения.
Самой действенной профилактикой дорсопатий является соблюдение рационального двигательного режима, регулярное выполнение физических упражнений (под контролем тренера), избегание переохлаждений, лечение сопутствующих заболеваний, своевременное обращение к квалифицированному специалисту — врачу-вертеброневрологу, мануальному терапевту. [5] [12]
За дополнение статьи благодарим невролога Ольгу Дмитриеву.
Дорсопатия позвоночника
В 20-е годы прошлого столетия дрезденский патологоанатом К. Шморль выявил, что позвоночник формируется к 20 — 22 годам и вскоре вступает в стадию раннего старения, изнашивания. В межпозвонковых дисках под влиянием нагрузок, уже начиная с третьего десятилетия, начинаются процессы перерождения.
Остеохондроз (osteochondrosis: по-гречески osteon — кость + chondros — хрящ) — дистрофический процесс суставного хряща и подлежащей костной ткани. В основе данного заболевания лежит прогрессирующая деформация (изменение формы и преждевременный износ) межпозвоночного хрящевого диска с последующим поражением позвонков, межпозвонковых суставов и связок. В настоящее время за рубежом и в нашей стране для диагноза комплексных дегенеративных изменений позвоночника больше принят термин «Дорсопатия».
Что же происходит с межпозвоночным диском при Дорсопатии?
Пульпозное ядро диска находится под постоянным давлением. Высота диска из-за давления массы тела, находящегося в течение дня в вертикальном положении, уменьшается. Когда диски молоды и здоровы, они содержат в себе много воды — так много, что ночью, когда они напитываются влагой и расправляются мы, прибавляем в росте до двух сантиметров.
«Расправление» диска происходит благодаря свойствам пульпозного ядра и эластичности связок. Жидкости, как известно, практически несжимаемы, поэтому всякое давление, действующее на ядро, передается во всех направлениях. Фиброзное кольцо удерживает ядро, то есть давление ядра уравновешивается напряжением фиброзного кольца, окружающих позвоночник связок и тонусом мышц спины. В противодействии двух этих сил, как считают врачи, ключ к пониманию дегенеративно-дистрофических остеохондрозных процессов, происходящих в позвоночнике. В этом противодействии огромную роль играют и мышцы, создавая вокруг позвоночника как бы некое поле напряженности.
Возникновению и развитию дорсопатии способствуют:
– гиподинамия (низкая двигательная активность);
– однообразное или скудное питание;
– постоянная работа в неблагоприятных метеоусловиях, когда низкая температура сочетается с большой влажностью воздуха;
– незаметная неравномерная нагрузка на позвоночный столб из-за действия самых разных факторов (например, неправильное положение позвоночника при работе и других ежедневных видах деятельности);
– длительное пребывание тела в физиологически неудобных положениях: многочасовое сидение, согнувшись за письменным столом в школе, институте, дома, на работе; сидение за баранкой автомобиля, за пультом компьютера, за чертежной доской, стояние у станка, за прилавком и т. д.
Как правило, возрастные изменения в межпозвоночных дисках проявляются после 45 — 50 лет. Однако они могут возникнуть и в более раннем возрасте, особенно, если имели место макро- и микротравмы, инфекционные поражения, нарушения обмена веществ. Причинами заболевания могут быть и неблагоприятная наследственная предрасположенность, и слабость опорно-двигательного аппарата, хрящевой структуры, мышечного корсета. Общую ситуацию ухудшает избыточная масса тела.
При этом кровоснабжение и обеспечение питательными веществами тканей, прилегающих к позвоночнику, тел позвонков и межпозвонковых дисков почти в 30 раз хуже, чем при рациональном двигательном режиме. Вследствие этого в тканях межпозвонковых дисков, связках и мышцах соответствующего участка позвоночника падает содержание микроэлементов, ферментов и витаминов. Все это порождает возникновение всего того комплекса нарушений, который завершается дегенеративно-дистрофическими изменениями или отдельного межпозвонкового диска и позвонка, или группы дисков и позвонков, или же всего позвоночника в целом.
С течением времени диск на 70% утрачивает свои прежние свойства и уже не может служить в качестве прочного и надежного амортизатора. С возрастом мягкое ядро межпозвоночного диска теряет воду и перестает выполнять свои функции. Сокращается масса ядра, тем самым сокращается высота диска.
Также снижается растяжимость и эластичность оболочки диска (фиброзного кольца). В этот период может произойти и возникновение мелких трещин в фиброзном кольце вокруг ядра и диска, и вещество ядра начнет вдавливаться в эти трещины. Трещины эти появляются и вследствие нарушения питания межпозвонковых дисков и нагрузки на позвоночник.
Это первая стадия заболевания — хондроз, когда патологический процесс ограничивается диском. Распознать болезнь очень трудно. В начале заболевания человек испытывает легкий дискомфорт. Рентген не показывает каких-либо изменений.
Начиная со второй стадии — дорсопатии, характеризующегося дальнейшим распространением процесса на костную основу позвоночника, тела смежных позвонков и межпозвонковые суставы. Происходит дальнейшее разрушение фиброзного кольца, нарушается фиксация позвонков между собой, появляется их патологическая подвижность. Дальнейшая дегенерация диска неминуемо приводит к уменьшению высоты межпозвонкового пространства, тем самым сдавливаются нервно-сосудистые окончания, кровеносные и лимфатические сосуды, в результате этого усиливаются боли.
В третьей стадии заболевания, если происходит полный разрыв фиброзного кольца (например, в результате значительной физической нагрузки — подъема тяжести), образуются межпозвонковые грыжи (деформированное студенистое ядро прорывается (выпадает) сквозь фиброзное кольцо за пределы диска). Под давлением грыжи раздражаемые нервы посылают импульсы в центральную нервную систему, и человек испытывает сильную боль. В этот период болезни может развиваться фиксированная деформация пораженных отделов позвоночника в форме кифоза (выпуклости позвоночника назад), лордоза (прогибания позвоночника вперед) и начальной стадии сколиоза (боковых искривлений) позвоночника. Нарушается физиологическая линия позвоночника.
Четвертая стадия характеризуется болезненным уплотнением и смещением позвонков. Деформированный межпозвоночный диск не обеспечивает полного соединения тел позвонков, и, таким образом, происходят небольшие смещения их относительно друг друга, что, в свою очередь, вызывает реакцию окружающих околопозвоночных мышц, которые болезненно сокращаются, спазмируются.
Результатом является ограничение подвижности в конкретном сегменте, называемое «блокадой». Иногда подобные блокады возникают внезапно. Например, в шейном отделе позвоночника при повороте головы — в постели, при движении на автомобиле задним ходом или при резком движении головой (при столкновении автомобилей). «Омоложение» шейного остеохондроза связано с интенсивным увеличением частоты автотранспортных травм позвоночника.
В результате описанных изменений в поясничном отделе позвоночника позвонки смещаются кзади (псевдоспондилолистез, или ретролистез), а в шейном — возникают их подвывихи. Ощущения боли и дискомфорта в спине или шее, как правило, усиливаются в неудобных позах. Связь между позвонками нарушается, и позвоночник теряет свою гибкость, подвижность.
Если весь этот процесс продолжается, что неизбежно при сохраняющейся нагрузке на позвоночник, то позвонки реагируют образованием патологических костных разрастаний (остеофитов), сужающих межпозвонковые отверстия. Все это приводит к раздражению, сдавлению и воспалению нервных корешков (радикулит), спазмированию сосудов (нарушение лимфообращения, артериального и венозного кровообращения в позвоночнике), компрессии (сдавлению) спинного мозга, вследствие чего возникают поражения центральной и периферической нервной системы.
Сокращение пространства между телами позвонков ведет к развитию картины деформирующего заболевания позвоночника спондилоартроза (артроза межпозвоночных суставов). Недуг приводит к истинному бедствию: снижается двигательная активность, нарушается подвижность позвоночника, резкие движения причиняют острую, порой буквально невыносимую боль. В запущенных случаях на этой стадии заболевания может наступить инвалидность.
Все четыре стадии дорсопатии присущи любым видам дорсопатии — шейному, грудному, пояснично-крестцовому. Наибольшее число людей страдают от дорсопатии шейного отдела позвоночника, так как 40% высоты шейного отдела позвоночника приходится на хрящевые межпозвоночные сочленения, тогда как в грудном отделе на их долю выпадает только 20%, а в поясничном — около 33%. Если сравнивать удельные нагрузки на диски, то в шейном отделе это 11 кг/кв. см, а в поясничном — 9,5 кг/кв. см. Поэтому шея наиболее подвержена данному заболеванию.
Принимая на себя тяжесть головы (функция опоры), шейный отдел в значительной мере нейтрализует толчки и сотрясения головного мозга. Шейный отдел позвоночника — наиболее подвижный, так как шея обеспечивает большой диапазон движений головы, и поэтому ее мышцы устают гораздо быстрее, чем мышцы всего остального корсета спины. Это приводит к ускоренному изнашиванию межпозвонковых дисков шейного отдела позвоночника. Дегенеративные изменения в дисках чаще встречаются в наиболее подвижных нижнешейных отделах позвоночника (на уровне 5 — 7-го шейных позвонков).
Шейный отдел позвоночника отличается от других отделов в первую очередь тем, что помимо канала для спинного мозга здесь проходит канал для позвоночной артерии. На уровне 6-го шейного позвонка артерия входит в канал поперечных отростков, а на уровне 2-го позвонка выходит и, проникая в полость черепа, участвует в кровоснабжении головного мозга.
При патологических изменениях в шейном отделе позвоночная артерия спазмируется, тем самым уменьшается поступление крови в головной мозг. Кроме того, позвоночная артерия оплетена волокнами симпатического нерва, а в его функции входит и передача болевых сигналов. При остеохондрозе шейного отдела, когда раздражаются волокна нерва, на мозг обрушивается поток болевых импульсов. Именно в результате этих особенностей шейного отдела при малейших в нем изменениях нас мучают головные боли, слабость, повышенная мышечная утомляемость, нарушения сна.
Шум в ушах, онемение пальцев рук, слабость кистей рук, дискомфорт и боли в руках, в области лопатки, плече, в области сердца, ухудшение слуха, зрения, колебания артериального давления, нарушение координации движений, головокружения и даже обмороки (синкопальный синдром) — это также неврологические проявления остеохондроза шейного отдела позвоночника.
Повреждение межпозвонковых дисков с последующим спондилоартрозом нижних участков шейного отдела позвоночника может затронуть нервные корешки, волокна которых ведут к плечевым суставам и верхним конечностям. Боли из шейного отдела отдают в плечевой сустав и руку, возникают нарушения чувствительности, пальцы затронутой руки становятся непослушными. Если повреждены нервы, обслуживающие плечевой сустав, то происходит ограничение его подвижности.
Известно, что все контролирующие и управляющие нейронные связи головного мозга с нашими органами проходят через спинной мозг. В результате дорсопатии (ввиду компрессии, то есть сдавления спинного мозга) эта связь нарушается, нарушаются функции жизненно важных органов, то есть работа всего нашего организма. Именно поэтому позвоночник называют столбом жизни.
Для диагностики заболеваний позвоночника проводятся клинические и рентгенологические исследования, иногда с применением контрастных веществ (дискография, миелография) и методов компьютерной томографии, магнитно-резонансного исследования.
Симптомы, характерные для дорсопатии
Больные, страдающие дорсопатией, жалуются на постоянные ноющие боли в спине, к которым нередко присоединяется онемение и чувство ломоты в конечностях. При отсутствии адекватного лечения, происходит похудание и атрофия конечностей. Основными симптомами дорсопатии являются:
· при дорсопатии пояснично-крестцового отдела позвоночника: боль в пояснице, иррадиирущая в крестец, нижние конечности, иногда в органы малого таза;
· поражение нервных корешков (при грыжах межпозвонковых дисков, костных разрастаниях, спондилолистезе, спондилоартрозе): стреляющая боль и нарушение чувствительности, гипотрофия, гипотония, слабость в иннервируемых мышцах, снижение рефлексов.
Диагностика дорсопатии
Установление предварительного диагноза осуществляется при первичном осмотре пациента. Осмотр обычно проводит врач-невролог в связи с жалобами больного на местные изменения, которые могут проявляться болевым синдромом, деформацией или ограничением подвижности. Позвоночник исследуют в положении больного стоя, сидя и лежа, как в покое, так и в движении. Уровень поражения позвоночника определяют путем отсчета числа позвонков от определенных анатомических ориентиров или по специальной схеме.
При осмотре спины обращают внимание на осанку, особенности строения туловища, отмечают линию остистых отростков (срединная борозда спины), нижние углы лопаток, гребни подвздошных костей, боковые контуры талии и шеи, положение надплечий, отклонение межъягодичной борозды от вертикали, выявляют выпячивание остистых отростков, обращают внимание на рельеф мышц, расположенных рядом с позвоночником.
Ощупывание позвоночника позволяет дополнить данные осмотра (наличие или отсутствие деформации), определить локализацию, степень и характер болезненности. При ощупывании отмечают также напряжение мышц, расположенных рядом с позвоночником, т.к. большинство травм и заболеваний позвоночника сопровождается повышением мышечного тонуса.
Сгибание позвоночника используется с целью определения амплитуды движений в различных отделах позвоночника.
Основную роль в исследовании позвоночника отводят рентгенографии, компьютерной томографии и магнитно-резонансной томографии, с помощью которых определяется уровень поражения, уточняется и конкретизируется диагноз, выявляются скрытые патологии. Данные диагностики позволяют лечащему врачу определить тактику лечения и выбрать наиболее эффективные методы лечения.
Методы лечения дорсопатии и его осложнений
Лечение дорсопатии и его осложнений проводят с помощью консервативных методов, направленных на устранение болевого синдрома, нарушений функции спинномозговых корешков и предупреждение прогрессирования дистрофических изменений в структурах позвоночника. При неэффективности консервативного лечения и по специальным показаниям проводится оперативное (хирургическое) лечение, объем которого зависит от уровня поражения и клинических проявлений заболевания.
Длительность лечения дорсопатии и его осложнений в основном зависит от тяжести заболевания, возрастных изменений, применяемых методов лечения, а также добросовестного выполнения назначений и рекомендаций лечащего врача. Как показывает практика, активная фаза лечения в большинстве случаев длится 1-3 месяца при применении консервативных методов, а восстановительный период после операции – около 1 года.
В начале лечения у некоторых пациентов возможно усиление болевого синдрома, связанное с реакцией мышечной системы и других образований на непривычные для организма воздействия. Болевые ощущения купируются в короткие сроки применением физиотерапевтических процедур, медикаментозных препаратов, а также специальных физических упражнений. Результат лечения во многом зависит от поведения самих пациентов, от которых требуется терпение, упорство, настойчивость, определенная сила воли, а также желание выздороветь. Наибольшую эффективность консервативной терапии и реабилитации после хирургического вмешательства можно достичь в условиях специализированных медицинских центров и санаториях, оснащенных современной диагностической и лечебной базой, а также высококвалифицированными практикующими специалистами, применяющими комплексное лечение заболеваний опорно-двигательного аппарата.
Комплексное консервативное лечение дорсопатии включает в себя лечебную физкультуру, физиотерапию, массаж, мануальную терапию, вытяжение (тракцию) позвоночника, рефлексотерапию, медикаментозную терапию.
Лечебная физкультура (ЛФК) при дорсопатии – основной метод консервативного лечения заболеваний опорно-двигательного аппарата при дорсопатии, заключается в создании дозированных нагрузок, направленных на декомпрессию нервных корешков, коррекцию и укрепление мышечного корсета, увеличение объема и выработки определенного стереотипа движений и правильной осанки, придание связочно-мышечному аппарату необходимой гибкости, а также на профилактику осложнений. Это достигается регулярными занятиями на реабилитационном оборудовании и суставной гимнастикой. В результате выполнения упражнений улучшается кровообращение, нормализуется обмен веществ и питание межпозвонковых дисков, увеличивается межпозвонковое пространство, формируется мышечный корсет и уменьшается нагрузка на позвоночник.
Медикаментозная терапия показана в период обострения заболевания, направлена на купирование болевого синдрома, снятие воспалительного процесса и усиление обменных процессов путем приема или введения лекарственных средств с помощью внутримышечных или внутривенных инъекций.
Хотя каждый из выше перечисленных методов является высокоэффективным, все-таки стойкий терапевтический эффект можно получить только при сочетании их с занятиями на реабилитационном оборудовании, т.е. при создании полноценного мышечного корсета.
Дорсопатии
Дорсопатии – это группа заболеваний позвоночника и близлежащих тканей, которые вызывают боли в туловище и конечностях, не связанные с патологиями внутренних органов. Болевой синдром бывает острым или хроническим, усиливается при резких движениях, чихании, кашле. Может сочетаться с ограничением подвижности, слабостью мышц, нарушениями чувствительности, сосудистыми, трофическими расстройствами. Диагноз дорсопатии устанавливается на основании жалоб, объективного осмотра, данных рентгенографии, КТ, МРТ, других исследований. Лечение – лекарственная терапия, физиотерапия, массаж, ЛФК. Операции требуются редко.
МКБ-10
Общие сведения
Дорсопатии – обширная и разнородная группа болезней, включающая воспалительные, дегенеративные, посттравматические, наследственные и другие патологии позвоночника, сопровождающиеся болевым синдромом. Занимают первое место по распространенности среди заболеваний опорно-двигательного аппарата. Являются третьей по частоте причиной стойкой утраты трудоспособности после сердечно-сосудистых болезней, злокачественных опухолей. Могут диагностироваться в любых возрастных группах, чаще выявляются у людей среднего и пожилого возраста.
Причины дорсопатий
По мнению специалистов, ведущей причиной широкой распространенности дорсопатий является изменение образа жизни, связанное с автоматизацией, снижением среднего уровня физической активности, узкой специализацией, обуславливающей наличие однообразных нефизиологических нагрузок на костно-мышечную систему. Факторами, способствующими развитию дорсопатий, являются:
Другими предрасполагающими обстоятельствами считаются плоскостопие, заболевания нижних конечностей, сопровождающиеся нарушением физиологических механизмов стояния и ходьбы. Патология нередко провоцируется неправильным поднятием тяжестей. У женщин определенную роль играет беременность. Исследователи отмечают значение курения, нерационального питания, злоупотребления алкоголем.
Патогенез
Наиболее часто (90%) дорсопатия обусловлена рефлекторным синдромом, который развивается при раздражении болевых рецепторов на фоне воспаления, смещения, перенапряжения, другого воздействия. В ответ на раздражение возникает спазм мышц, становящийся источником дополнительной болевой импульсации. Формируется порочный круг «боль – спазм – усиление боли».
У 10% пациентов причиной дорсопатии является сдавление спинного мозга, нервных корешков или позвоночной артерии. Компрессия провоцируется воспалением, травматическим повреждением, костными разрастаниями, нарушением нормальных анатомических соотношений между различными структурами позвоночного столба, образованием грыжевого выпячивания.
Раздражение болевых рецепторов при рефлекторном синдроме или компрессии нервных структур приводит к развитию асептического воспаления. С рецепторов сигналы передаются в головной мозг, который активирует продукцию противовоспалительных соединений в синапсах. Это стимулирует соседние нейроны, ядра таламуса, синтез цитокинов в нервных окончаниях. На фоне воспалительного процесса аксоны замещаются коллагеновыми волокнами, воспаление приобретает хронический характер.
Классификация
С учетом особенностей течения различают три варианта дорсопатий: острые (боли исчезают в течение 3 недель), подострые (болевой синдром сохраняется в на протяжении 3-12 недель), хронические (болезненность беспокоит более 4 месяцев либо отмечается более 25 болевых приступов в год). В соответствии с МКБ-10 выделяют три основные группы дорсопатий:
Кроме того, в группу других дорсопатий включают дорсалгии – боли, возникающие на фоне функциональных изменений в мягких тканях, межпозвонковых дисках, дугоотросчатых суставах. Отличительной особенностью дорсалгий является отсутствие неврологических нарушений вследствие сдавления нервных корешков либо спинного мозга.
С учетом локализации, особенностей болевого синдрома выделяют следующие варианты болей при дорсопатиях:
Наиболее распространены болевые синдромы смешанного генеза. Например, при сдавлении нервного корешка появляется локальная боль в спине, рефлекторно возникает мышечный спазм, отмечается болезненность в зоне иннервации в сочетании с неврологическими расстройствами.
Симптомы дорсопатий
Общие проявления
Чаще поражаются шейный и поясничный отделы. Боли про дорсопатиях могут быть ноющими, постоянными либо внезапными, острыми, интенсивными, по типу прострела. Сопровождаются напряжением мышц спины, шеи, надплечий, конечностей, болезненностью при пальпации. Боль усиливается при движениях, подъеме тяжестей, чихании, кашле, вынуждает пациентов ограничивать физическую активность.
Больных беспокоят мышечные спазмы, уменьшение объема движений позвоночника и конечностей. Возможны парестезии, снижение чувствительности, мышечная слабость, нарушение рефлексов. При значительной продолжительности заболевания, наличии неврологической симптоматики формируется гипотрофия мышц. Могут обнаруживаться нейротрофические расстройства.
Дорсопатии шейного отдела
Боли в шейном отделе часто сочетаются с болью в надплечьях, верхних конечностях. Нередко отмечаются ограничения движений в плечевых суставах, при длительном течении патологии увеличивается вероятность развития дегенеративных поражений суставов, околосуставных мягких тканей. Из-за сопутствующего сдавления позвоночной артерии пациентов может беспокоить головная боль, головокружения, шум в голове, потемнение в глазах или мелькание «мушек».
Дорсопатии грудного отдела
Наряду с болями в грудном отделе больные нередко жалуются на боли в области сердца или в грудной клетке, что может затруднять диагностический поиск. Возможно развитие межреберной невралгии, сопровождающейся кратковременными, но очень интенсивными приступами. При сдавлении корешков, спинного мозга наблюдаются онемение, ползание мурашек, нарушения движений.
Дорсопатии поясничного отдела
Острые болевые приступы стреляющего характера часто возникают на фоне постоянных или периодических тупых болей в пояснице, отдают в ягодицу, нижнюю конечность, реже – нижнюю часть живота. Боль обычно усиливается в положении стоя, при наклонах, вращении корпуса. Иногда затрудняет выпрямление туловища, вызывает хромоту. Возможны судороги в икроножных мышцах, онемение, слабость в ногах.
Осложнения
При продолжительном течении отмечается прогрессирование дистрофических процессов с образованием протрузий, грыж, возникновением остеопороза. Типичным осложнением дорсопатий являются двигательные, чувствительные и смешанные неврологические нарушения. Возможно формирование функционального сколиоза, развитие психических расстройств (депрессии, невроза, ипохондрии), обусловленное длительным сохранением болей.
Диагностика
Первичная диагностика дорсопатии осуществляется врачами-неврологами. При необходимости к обследованию привлекают нейрохирургов, ортопедов-травматологов, других специалистов. Диагностическая программа включает:
В процессе диагностики используются опросники, тесты, специальные шкалы: шестибалльная оценка мышечной силы, индекс мышечного синдрома, шкала оценки вертеброневрологических симптомов, опросник нейропатической боли, Освестровский опросник. Дифференциальную диагностику проводят между различными дорсопатиями.
Лечение дорсопатий
Консервативная терапия
Лечение этой группы патологий чаще консервативное, как правило, осуществляется в амбулаторных условиях. Основными принципами терапии дорсопатий являются раннее начало, комплексный подход, мероприятия, направленные на устранение болевого синдрома, сочетание симптоматических и патогенетических методик. Консервативное лечение дорсопатий включает следующие медикаментозные и немедикаментозные методы:
Для фиксации пораженного отдела рекомендуют ортезы. При нестерпимых стреляющих болях назначают антиконвульсанты. Пациенты находятся на диспансерном наблюдении у врача-невролога. Для предупреждения обострений курсы лечения регулярно повторяют. В период ремиссии больных направляют на санаторно-курортное лечение.
Хирургическое лечение
Абсолютным показанием к операции считается сдавление конского хвоста с нарушениями функции тазовых органов, потерей чувствительности аногенитальной зоны, парезом стоп. В качестве относительного показания рассматривается неэффективность консервативной терапии в течение 6 месяцев. С учетом характера патологии выполняются следующие вмешательства:
В послеоперационном периоде назначаются реабилитационные мероприятия, включающие медикаментозную терапию, ЛФК, физиотерапию. Объем и продолжительность восстановительного периода определяются видом операции, тяжестью неврологических расстройств, возрастом больного, другими факторами.
Прогноз
При острых дорсопатиях, обусловленных функциональными нарушениями (например, вследствие перегрузки либо переохлаждения) возможно полное выздоровление. При хронических процессах, сопровождающихся органическими изменениями позвоночного столба и смежных анатомических структур, своевременное адекватное лечение позволяет устранить или существенно уменьшить боли, обеспечить длительное сохранение трудоспособности, привычной активности.
Профилактика
Профилактические мероприятия предполагают формирование расписания учащихся с учетом официальных рекомендаций, использование функциональной мебели, обеспечение соответствующих условий труда на производстве, минимизацию стрессов, сохранение достаточной физической активности. Лицам с диагностированной дорсопатией, склонностью к заболеваниям соединительной ткани необходимо наблюдаться у невролога или ортопеда.
Дорсопатия пояснично-крестцового отдела позвоночника

Главным отличием являются патологические нарушения в позвоночнике и окружающих его тканях.
Дистрофические изменения распространяются на связочный аппарат и межпозвонковые суставы.
Нельзя допускать длительного воздействия отрицательных факторов, иначе последуют серьёзные последствия такие как паралич нижних конечностей.
Разобраться в том, что такое дорсопатия, какие причины и симптомы, и как ее лечить, можно далее в данной статье.
Что это такое?
Дорсопатия является группой патологий костной и мышечной ткани, которые характеризуются постоянными болями в спине и конечностях. Наиболее распространена поясничная дорсопатия, которая встречается практически у всех.
У большинства людей боль непродолжительная, но бывает, что она принимает хроническую форму и становится большой проблемой. В основном, заболевание вызывает остеохондроз.

В дорсопатии сочетаются все нарушения в функционировании паравертебральных мышц, связок, самого позвоночника и спинного мозга. Как любая болезнь с широким спектром развития, дорсопатия разделяется на несколько подвидов, которые отличаются патологическими нарушениями и симптоматикой.
Классификация дорсопатии:
| Вертеброгенный вид заболевания | Самая распространённая разновидность патологии. Она ещё называется спондилопатией, суть которой заключается в патологических нарушениях позвонков. Заболевание провоцируют инфекционные болезни и травматизм. |
| Дискогенный вид | Патология характеризуется смещением позвоночных дисков в сторону, а также протрузией или грыжей. |
| Деформирующая дорсопатия | Особенностью данного вида является то, что диски и позвонки остаются целыми, механические повреждения отсутствуют. Заболевание вызывает ослабление костей, спондилолистез и различные деформации позвоночного столба. Сколиоз и кифоз также провоцируют развитие патологии. |
Дорсопатию подразделяют и по площади поражения:
Следует отметить, что патология иногда проявляется в сочетании разных видов одновременно, что усложняет лечение.
Дорсопатия чаще встречается у людей пожилого возраста, когда позвоночник страдает уже от временных факторов, а не только от чрезмерных нагрузок.
Причины возникновения дорсопатии
К сожалению к группе риска относится каждый второй человек.
Причинами развития дорсопатии являются следующие факторы:
Заболевание серьёзное и может привести к инвалидности. При отсутствии лечения редкие боли в пояснице часто переходят в постоянные.
Возможные последствия
В основном, многие люди обращаются за медицинской помощью слишком поздно. Болезнь уже принимает хроническую форму, что для дорсопатии характерно. Об этом можно говорить, если боли наблюдаются больше трёх месяцев.
Если процесс затягивается, то возникнут очень тяжёлые осложнения:

Всё это, нередко приводит к инвалидности.
Симптомы и методы диагностики
Характерным симптомом данного заболевания является боль в пояснице. Кроме болезненных ощущений, нередко возникает головокружение и тошнота. Симптоматика заболевания зависит от причины и места локализации поражения.
Можно выделить типичные признаки:
Дорсопатия обычно проявляется одним синдромом, но иногда появляется целый ряд нехарактерных симптомов, что усложняет диагностику.
Клинические проявления данной патологии поясничного отдела:

Виды боли, которые характерны именно при дорсопатии:
Проявлением дорсопатии могут быть мышечные спазмы и судороги без интенсивной боли.
При появлении типичных признаков патологии, не стоит их игнорировать. Необходимо проконсультироваться у врача, который назначит лечение.
Но предварительно будет проведена тщательная диагностика, которая заключается в следующем:
Кстати, не нужно недооценивать общий осмотр пациента. Специалист может сразу обнаружить уплотнения и спазмированные мышцы в болезненном месте. Это свидетельствует о миофасциальном синдроме, который считается явным признаком дорсопатии.
Терапия патологии
Основной задачей лечения является избавление больного от боли и дискомфорта.
Медикаментозная терапия
При негативной симптоматике назначаются следующие виды лекарственных средств:
Первые 3 дня необходим постельный режим. Болевой синдром снимается инъекциями миорелаксантов и блокадами. Эффективны также противовоспалительные средства.
Через неделю пациент начинает принимать миорелаксанты в форме таблеток. Если иногда появляется сильная боль, то делается блокада с использованием местных анестетиков. Больному уже разрешается вставать и делать лёгкие физические упражнения.
Примерно, с 12 дня после начала лечения, разрешается двигательная активность и выполнение ЛФК. Приём анальгетиков продолжается.
На третьей неделе лечения добавляются физиопроцедуры и массаж. Обезболивающие лекарства применяются в крайнем случае.
Видео: «Блокада болей в поясничной области»
Физиотерапия

Применяют следующие методы:
Все процедуры пользуются популярностью, так как достаточно эффективны и без побочных реакций.
Гимнастика
Физические упражнения обязательно включают в лечение дорсопатии. Это комплекс лечебной гимнастики, аквааэробика, занятия на специальных тренажёрах, плавание.
С помощью ЛФК устраняется сдавливание нервных окончаний позвоночника, укрепляются спинные мышцы, повышается гибкость и предотвращается появление рецидивов. Специалисты подбирают необходимые упражнения, учитывая при этом стадию болезни и особенности пациента.
Гимнастические комплексы составляются так, что в них всегда присутствуют упражнения, сокращающие глубокие спинные мышцы, а также мышцы живота. Естественно, в комплекс входят растягивающие, а в конце, расслабляющие упражнения. Тренировки начинаются с 10 минут и доводятся до 30 минут.
Массаж
Массаж всегда активно применяется в терапии заболеваний позвоночника. При дорсопатии массажу также отводится важное значение. Сеансы проводятся с учётом стадии заболевания (острая или латентная).
В первой стадии (острой) пациенты наиболее часто обращаются к специалистам. Острая боль и ограничение движений, вызванное защемлением нервных корешков, требуют мягкого и деликатного подхода. В острый период используются продолжительные сеансы расслабляющих манипуляций. Длительность каждого обычно составляет около часа. Для облегчения состояния применяют также сегментарные методики и точечный массаж.
Латентный период является лучшим временем для мануальной терапии и лечебного массажа. Для патологии дисков, которые носят дистрофический характер, нужно долгое лечение. Необходимо восстановить кровообращение в поражённой области. Используется массаж, повышающий мышечный тонус и активизирующий приток крови к повреждённым тканям. Курс лечения составляет 3 недели, сеансы по 40 минут.
В лечении дорсопатии активно применяется вакуумное массирование и аппаратные методики. Выбор техник и способов очень широк, но только квалифицированный специалист может посоветовать наилучший вариант.
Лечение в домашних условиях
Отличаются эффективностью и методы народной медицины. Существует множество рецептов для облегчения при дорсопатии, но выделим только некоторые.
Несмотря на эффективность данных рецептов, всё-таки предварительно нужно проконсультироваться у врача.
Профилактические меры
Чтобы избежать развития дорсопатии или просто отдалить момент её возникновения, нужно придерживаться важных и общеизвестных правил.
Такое заболевание, как дорсопатия, можно всегда предупредить, ничего сложного в этом нет.
Не нужно ждать обострений патологии, необходимо предупредить проблему. Следует следить, чтобы эпизодический дискомфорт не перешёл в постоянную боль.
Заключение
При своевременном обнаружении заболевания и правильном лечении, прогноз на выздоровление весьма благоприятный. Главное, не допустить осложнений патологии, которые могут привести к инвалидности. Серьёзные последствия запущенной болезни значительно осложняют лечение. Но если вовремя выявить причину заболевания и серьёзно приступить к лечению, то о дорсопатии можно будет забыть.
Необходимо знать, что отсутствие лечения дорсопатии, нередко приводит к нарушению работы нервной системы. К этой патологии нельзя относиться пренебрежительно. Но соблюдение простых правил профилактики и обращение к специалисту при первых симптомах болезни, помогут предотвратить необратимые последствия. С тяжёлыми осложнениями придётся забыть о полноценной жизни.
Об этой патологии можно и не знать, если правильно питаться, соблюдать режим дня и не допускать ухудшения обменных процессов.
Дорсопатия
Дорсопатией называют группу заболеваний позвоночника и окружающих его тканей. Такая проблема чаще всего диагностируется у людей в возрасте старше 35 лет. Этот недуг провоцирует развитие дегенеративно-дистрофического процесса в костных структурах позвоночного столба, а также в связках, межпозвоночных суставах. Это прогрессирующее заболевание, которое может вызвать серьезные осложнения. Поэтому при появлении первых признаков дорсопатии позвоночника, необходимо срочно обращаться за медицинской помощью. Только опытный и высококвалифицированный врач сможет быстро распознать недуг и справиться с ним.
Симптомы
Признаки этого заболевания могут различаться, в зависимости от причин его появления и места локализации дегенеративно-дистрофического процесса. Если дорсопатия затрагивает шейный отдел позвоночника, то у больного появляются следующие симптомы:
Диагноз дорсопатия грудного отдела ставится больным, которые жалуются на неприятные ощущения в области сердца и груди. Нередко лиц, страдающих от такой проблемы, беспокоит отдышка, потливость и перепады артериального давления. При этом заболевании боль может быть стреляющей, колющей, ноющей или острой. Если дорсопатия поразила пояснично-крестцовый отдел позвоночника, то недуг проявляется в виде:
Распознать заболевания позвоночника можно при обследовании пациента. Однако заподозрить недуг можно самостоятельно. Для этого необходимо прислушаться к своему организму. На дорсопатию указывают боли в спине, которые усиливаются после физических нагрузок, занятий спортом, чихании.
Причины дорсопатии позвоночника
Заболевание может появиться у человека абсолютно любого возраста. Спровоцировать его способны различные факторы. К примеру, у молодых людей такая проблема возникает наиболее часто из-за:
Как правило, появление болезни спровоцировано несколькими факторами. Дорсопатия позвоночника может возникать при:
Специалисты также отмечают, что существуют факторы, которые провоцируют начало дегенеративно-дистрофических изменений в организме. К ним относят:
К какому врачу обратиться?
Первые признаки дорсопатии должны стать основанием для больного пройти обследование. Справиться с таким недугом помогают следующие специалисты:
Врач на первом приеме внимательно обследует пациента. Он выслушает все его жалобы и оценит общее состояние. Для уточнения диагноза, доктор задаст больному несколько вопросов:
Полученная от больного информация поможет врачу понять, что стало причиной появления дорсопатии. Помимо этого, специалист также поинтересуется, есть ли у больного аллергия на лекарственные препараты. Это поможет доктору определить, как вылечить дорсопатию, и составить максимально эффективную терапию для пациента.
Далее больному будет назначено обследование. Оно помогает специалисту определить:
Диагностика включает в себя неврологический осмотр пациента, который позволяет обнаружить нарушения чувствительности. Далее больного отправляют на рентгенографию позвоночника и магнитно-резонансную томографию. При выявлении некоторых осложнений, пациента могут направить на консультацию к нейрохирургу.
Эффективные методы лечения
Терапию для пациента подбирает врач, после получения и изучения всех результатов диагностических процедур. Методы лечения различаются в зависимости от места локализации болезни и ее распространенности. Если больной обратился к врачу на ранней стадии развития недуга, то справиться с ним можно с помощью консервативной терапии. При этом пациенту рекомендуют:
Если больному поставили диагноз дорсопатия, лечение ему назначают также физиотерапевтическое. Пациенту будет рекомендовано пройти курс лечебного массажа и иглорефлексотерапию. Справиться с симптомами заболевания врачи предлагают с помощью медикаментов. Побороть боль позволяют:
Также поддерживать правильную осанку и подавлять боль помогает ношение ортопедических корсетов. Они подбираются для пациента в индивидуальном режиме. При самых тяжелых искривлениях и быстро прогрессирующих дегенеративных процессах человеку изготавливают корсет на заказ.
В случаях, когда ни один из вышеперечисленных методов не помогает справиться с заболеванием, пациенту назначают операцию. Хирургическое вмешательство проводят только на крайних этапах развития болезни, когда нарушения необратимы.
ЛФК как профилактика
Наиболее эффективным способом избежать таких проблем с позвоночником является физкультура. Гимнастический комплекс должен включать в себя упражнения, которые направлены на укрепление мышечного корсета. Это один из самых эффективных способов профилактики заболеваний позвоночника.
К тому же, ЛФК при начальной форме дорсопатии помогает быстро справиться с недугом. Однако гимнастический комплекс должен быть составлен специалистом. Доктор, оценив состояние больного, подберет для него наиболее эффективные упражнения. Стоит внимательно прислушиваться к рекомендациям тренера и не увеличивать нагрузку самостоятельно. Такие действия могут спровоцировать ухудшение состояния больного, а также вызвать обострение.
При дорсопатии ЛФК также используется в качестве восстановительного лечения. Назначают упражнения пациенту также и на стадии ремиссии. При этом больной должен внимательно прислушиваться к своему организму. Если он начинает испытывать боль, то физкультуру нужно срочно прекратить.
Дорсопатия пояснично-крестцового отдела: причины, симптомы и лечение
Что нужно знать о дорсопатии пояснично-крестцового отдела
Поясничный отдел наиболее уязвим при нагрузках, переохлаждении, поэтому патология широко распространена. Заболевание чаще встречается у людей после 50 лет, когда начинаются изменения костной ткани. Дорсопатия поясничного отдела позвоночника: что это такое, чем вызвана и как ее определить? Заболевание проявляется болью в пояснице, появляющейся время от времени. Среди причин – чрезмерные нагрузки, сидячий образ жизни и проблемы с позвоночником.
Причины патологии
Появление болезни провоцирует нездоровый образ жизни с неправильным питанием и малой подвижностью либо с чрезмерными нагрузками на спину.
Наследственная предрасположенность
Люди с аномалиями в конституции больше подвержены риску заболевания. При предрасположенности необходимо придерживаться ограничений в нагрузке на позвоночный столб.
Длительное пребывание в неудобных позах и несоблюдение эргономических приемов
Неправильное положение позвоночника во время работы, нахождение в неудобном положении долгое время приводят к увеличенным нагрузкам. Необходимо придерживаться специальных приемов при выполнении манипуляций, чтобы не нагружать позвоночник.
Гиподинамия – малоподвижный образ жизни
Долгое сидение на одном месте, малая подвижность ослабляют мышечный корсет, становятся причиной возникновения патологии.
Периодические чрезмерные нагрузки у людей, не занимающихся физической работой
При отсутствии физической нагрузки, слабом мышечном корсете резкие движения, смена сидячего образа жизни на активный приводят к перегрузке. Если длительное время вы вели малоподвижный образ жизни, резкий переход к активным занятиям в зале может иметь неблагоприятные последствия.
Патологии позвоночника (остеохондроз, спондилоартроз, остеомиелит)
Люди с заболеваниями позвоночника предрасположены к появлению проблем со спиной. Негативное влияние оказывают травмы и повреждения (подвывихи, переломы, растяжения связок).
Стадии (краткое описание)
Симптомы
Поясничная дорсопатия имеет разные проявления, в зависимости от стадии заболевания. Симптоматика различна при обострении и в период ремиссии. Существуют особые признаки, позволяющие выявить болезнь.
Болевые ощущения на уровне поясницы
Проявляются в виде болей ноющего характера в области поясничного отдела. При выполнении активных, резких манипуляций, кашле и чихании боль усиливается, становится резкой. Неприятные ощущения могут отдаваться в ноги, органы малого таза и в зону копчика. Стреляющая боль характерна при развитии заболевания, когда имеются грыжи.
Головокружения
Может наблюдаться пошатывание во время ходьбы и при резком вставании, ощущение, что земля «поплыла». Для дорсопатии поясничного отдела характерны: появление «мушек» и цветных разводов перед глазами, быстрая утомляемость.
Тошнота
Заболевание нередко сопровождается плохим или полным отсутствием аппетита, может появляться тошнота.
Шум в ушах
Из-за передавливания позвоночной артерии, нарушения кровотока могут наблюдаться шум в ушах, дискомфортное состояние.
Мышечное напряжение и спазмы
Напряжение и спазмирование мышц характерны при смещении позвонков. При пальпации области вокруг позвоночного столба заметно напряжение.
Диагностика
На первичном приеме врач-невролог осматривает больного, уточняет жалобы на периодические, часто повторяющиеся или постоянные боли. При наличии заболевания человек сутулится, стремится быстрее сесть, дышит тихо и осторожно. Если вы ищете позу для удобства ходьбы или сидения, следует не откладывая обратиться к доктору. При ощупывании заметно напряжение мышц в поясничной зоне. Диагностировать патологические отклонения должен врач, самостоятельный подбор лечения может привести к негативным последствиям. Специалист объяснит, что это такое – дорсопатия поясничного отдела позвоночника, даст рекомендации. Для точного диагностирования назначают:
Методы лечения
При остром протекании дорсопатии поясничного отдела лечение направлено на прекращение боли, уменьшение воспалительных процессов и расслабление мышечной массы. Врач назначает постельный режим на срок до 5 дней. Физические нагрузки исключаются, кровать желательно должна быть с твердым основанием. Рекомендована диета и легкая гимнастика.
Прием медикаментов
Боль снимают с помощью нестероидных препаратов, они сокращают воспаление. Для снятия спазмирования мышц используют миорелаксанты. В результате корсет расслабляется, боль стихает. Постоянные боли являются причиной психического переутомления, поэтому выписывают успокоительные средства.
Физиотерапия
Процедуры показаны в комплексе с медикаментозной терапией дорсопатии поясничного отдела. Для уменьшения боли рекомендован ультразвук и воздействие лазером, они показывают наилучшие результаты при купировании болезненных ощущений. Для уменьшения воспалительных процессов, снятия мышечного спазмирования применяют электро- и фонофорез, дарсонвализацию. Аппаратные процедуры, рефлексотерапию применяют, когда обострение уходит. Воздействие приборов позволяет снизить боль, улучшить микроциркуляцию в тканях и трофические процессы (снять спазмы сосудов). Хорошо себя зарекомендовали импульсные токи низкой частоты и напряжения, лазер, ультразвуковое воздействие. Также применяют лечебные грязи, методы климатотерапии и ванны.
Иглорефлексотерапию
Для запуска процессов восстановления на зону разрушения тканей воздействуют с помощью специальных игл.
Мануальные методы
Прием у мануального терапевта позволяет эффективно лечить дорсопатию (при отсутствии противопоказаний). Методы используются в период реабилитации. Также показан массаж, который выполняют для снятия чрезмерного напряжения в мышцах и суставах. Процедура способствует улучшению кровотока.
Лечебно-профилактическая физкультура
Лечение дорсопатии в пояснично-крестцовом отделе показывает высокую эффективность. Интенсивность и продолжительность занятий зависят от общего состояния пациента. Вначале достаточно простых упражнений. При длительном отсутствии признаков заболевания можно включать упражнения с наклонами, поднятием конечностей в положении лежа. Комплекс упражнений назначает врач.
Дорсопатия
Боль в спине — большинству взрослых людей не нужно объяснять, что это такое. Многие сталкивались с этим симптомом хотя бы раз в жизни. Кстати, если верить статистике американских исследователей, боли в спине — самая частая причина, из-за которой люди посещают врачей и берут больничные.
Различные проблемы с позвоночником имеются у 94% взрослых людей. Иногда они не доставляют особых проблем, а иногда делают из человека инвалида. Все эти заболевания объединяют общим термином — дорсопатии.
Виды дорсопатии позвоночника
Позвоночный столб человека состоит из разных отделов. В зависимости от этого выделяют дорсопатии шейного, грудного и поясничного отделов позвоночника. Также встречаются поражения множественных отделов позвоночника, только затылка и двух первых позвонков, крестцового, крестцово-копчикового отделов.
В Международной Классификации Болезней — документе, на который должны ориентироваться при постановке диагноза все врачи — дорсопатии делятся на три разновидности:
Лечение дорсопатии позвоночника
Лечение дорсопатии шеи, грудного и поясничного отделов позвоночника преследует следующие основные цели: устранение боли, восстановление нормальной работы спинномозговых корешков и замедление прогрессирования патологических изменений в позвоночном столбе.
Для снятия боли применяют нестероидные противовоспалительные средства (НПВС), например, ибупрофен. Напряженные мышцы шеи, спины, поясницы помогают расслабить препараты, которые называются миорелаксантами. Хронические боли приводят к тому, что человек становится нервным, раздражительным — в таких случаях невролог прописывает успокоительные средства.
Вытяжение и физиотерапия при дорсопатии
Для разгрузки позвонков и межпозвоночных дисков применяют лечение вытяжением. Пациента укладывают на специальную кровать с приподнятым изголовьем и фиксируют специальными петлями за голову или подмышки. Иногда используют подводное вытяжение: человек находится в бассейне, к его шее прикреплен поплавок, а к ногам — груз.
Из физиопроцедур применяют электрофорез, магнитотерапию, фонофорез, дарсонвализацию, диадинамические токи, воздействие ультрафиолетовым излучением, ультразвуком. После стихания болей назначают массаж, лечебную физкультуру. В некоторых случаях прибегают к помощи мануальной терапии, иглорефлексотерапии, остеопатии.
Для нормализации работы пораженных нервных корешков врач назначает сосудистые препараты, витамины группы B.
В каждом отдельном случае лечение дорсопатии подбирают индивидуально, в зависимости от того, каким заболеванием она вызвана. Иногда — в редких случаях — может потребоваться хирургическое вмешательство.
Дорсопатия — как правило, хроническое заболевание, если не проводить правильного лечения, со временем оно может сделать человека инвалидом. Если вас беспокоят боли в спине — посетите невролога в ближайшее время, запишитесь по телефону +7 (495) 230-00-01.
Основной признак всех видов дорсопатий – боли в спине (или в шее, пояснице – в зависимости от того, какие отделы позвоночника поражены патологическим процессом).
Боли чаще всего ноющие, беспокоят постоянно, становятся сильнее во время физических нагрузок, когда человек поднимает тяжести, длительном пребывании в однообразной неудобной позе, при резких движениях. Также могут возникать расстройства чувствительности (онемение, покалывание, «ползают мурашки»), движений (парезы, параличи) в зоне иннервации пораженных нервных корешков.
Симптомы дорсопатии имеют некоторые особенности в зависимости от того, какой отдел позвоночника пострадал.
Запишитесь на консультацию невролога сегодня
Дорсопатия поясничная причины, симптомы, методы лечения и профилактики
Поясничная дорсопатия — ряд заболеваний, которые касаются пояснично-крестцового отдела позвоночника. Возникает из-за малоподвижного образа жизни, травмирования разных частей позвоночника. Для лечения поясничной дорсопатии нужно обращаться к вертебрологу.
Причины поясничной дорсопатии
Причины, провоцирующие развитие болезни:
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 19 Августа 2022 года
Содержание статьи
Симптомы поясничной дорсопатии
К симптомам этого заболевания относятся:
Методы диагностики
Основной метод диагностики — рентгенография. К дополнительным методам диагностики относятся магнитно-резонансная и компьютерная томография, электронейромиография. В сети клиник ЦМРТ используют следующие методы диагностики:
Пояснично-крестцовая дорсопатия позвоночника
Понятие дорсопатии подразумевает поражение соединительной ткани, а также воспаление и деформацию мышечной и костной ткани. Пояснично-крестцовый отдел в силу своего расположения наиболее подвержен этому опасному заболеванию.
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
Болезнь широко распространена у людей старше 45-50 лет. Это объясняется тем, что происходящие в организме возрастные изменения запускают дегенеративные и дистрофические процессы в позвонках и находящихся между ними дисках. Но возраст не единственная причина болезни.
Причины патологий позвонков пояснично-крестцового отдела
Когда болезнь проявляется в довольно молодом возрасте, причины её надо искать в образе жизни. Недостаточная активность может напрямую вести к проблемам с позвоночником.
Большое значение имеют условия труда. Нахождение длительное время в неудобной позе, холод и высокая влажность, долгое сидение и отсутствие простых гимнастических разминок может даже в молодом возрасте привести к заболеванию.
Дефицит витаминов А, С, D, кальция зачастую становится спусковым механизмом проявления дистрофии и разрушительных процессов в позвонках.
При неправильном питании, недостатке полезных веществ, а также нарушении метаболизма также существует риск поражения позвоночника.
Постоянные переедание, лишние килограммы и малоактивная подвижность отрицательным образом отражается на состоянии мышц и костей. И, конечно, неосторожное поднятие тяжестей, различные травмы могут повлечь за собою остеохондроз и развитие дорсопатии.
Немаловажным фактором является наследственность. От рождения слабые соединительные ткани и связки, дефекты и искривление позвоночника могут проявиться в виде болезни уже в подростковом возрасте.
Различается четыре стадии заболевания. Несвоевременное обращение к врачу может привести к осложнениям в виде грыж межпозвоночных дисков, протрузиям, характерным для третьей и четвёртой степени тяжести. А это грозит хирургией, ведь лечение медикаментами, с помощью физиотерапии и других консервативных способов уже не окажет должного эффекта.
Признаки дорсопатии пояснично-крестцового отдела
Основным симптомом заболевания является не проходящая боль в спине, которая усиливается при любом неловком движении, кашле, чихании, неудобной позе. Особенно сильной она становится, когда человек делает попытки что-то поднять, наклоняется, резко поворачивается. Кроме того, дорсопатия сопровождается спазмолгией мышц, потерей чувствительности в спине, ногах и руках. При этом конечности могут худеть из-за недостаточности трофики.
Для болезни характерны такие проявления, как нейроостеофиброз пояснично-крестцовой части позвоночника, особенно в круглых, грудных мышцах.
Дорсопатия выражается не только в боли поясницы, болевые ощущения передаются в крестец, в тазовые органы и нижние конечности.
Методы диагностики
Приём у специалиста начинается с опроса больного и его осмотра, направленного на выявление таких симптомов, как паралич, парез (частичный паралич), состояние рефлекторной функции. Выявляются подвижность позвонков, локализация боли, а также, при каких позах болевой синдром усиливается.
Непременным условием для установления точного диагноза является медицинское обследование с помощью рентгенографии – для этого пациенту предлагают принять несколько разных положений.
Обязательно проводятся лабораторные анализы крови и томография позвоночного столба (послойная, компьютерная или МТР). Только после этого назначается лечение.
Как проводится лечение?
Лучший результат лечения достижим при комплексном подходе. Помимо болеутоляющих, спазмолитических, противовоспалительных препаратов и нестероидных медикаментов прописываются физиотерапевтические процедуры, лечебный массаж, иглоукалывание, микроток и другие не лекарственные способы рефлексотерапии. Эффективно применяется специальная физкультура, ношение фиксирующего белья и корсета.
Обращение при первых же признаках заболевания делает лечение более результативным, а на реабилитацию уходит гораздо меньше времени, чем при запущенных стадиях.
Дорсопатии — лечение в Санкт-Петербурге
Ежедневно огромное количество пациентов обращаются к врачам с одной, и, пожалуй, самой частой из проблем – болью в спине. Во врачебной практике это можно обобщить одним термином – дорсопатия.
Что же такое дорсопатия? Её виды и причины развития. Симптомы.
Дорсопатия – группа заболеваний, в которые входит патология не только позвоночного столба, но и мягких тканей спины (мышечно-связочного аппарата).
Учитывая, что эта патология означает «боль в спине», то указать что именно привело к ней возможно лишь найдя причину, о которой напрямую симптомы могут и не говорить.
К таковым можем отнести:
Классификация дорсопатии
По международной классификации болезней выделяют следующие виды дорсопатий:
К общей симптоматике дорсопатий относится болезненные ощущения в спине, которые проявляются слишком часто, усиливаются в ночное время. Могут быть спровоцированы резкими движениями, кашлем, чиханием, подъемом тяжелых предметов.
Более конкретные жалобы зависят от локализации и вида патологии.
Дорсопатия шейного отдела позвоночника
Патология, которая развивается в шейном отделе и характеризируется спазмами мышц шеи, чаще рефлекторного характера, иногда сопровождается нарушением кровообращения головного мозга и верхних конечностей. Как результат – головные боли, головокружение, боль в шее, слабость в верхних конечностях, чувство онемения в руках. Боль с шейного отдела может перемещаться в плечи и предплечье.
Дорсопатия грудного отдела позвоночника
В связи с размером грудного отдела позвоночного столба (наиболее протяжен) в нём наблюдаться самые разнообразные проявления заболевания. Часто их путают с заболеваниями органов грудной полости (сердца, легких). Пациенты жалуются на боли в сердце, слабость в руках, онемение и боль в грудной клетке при дыхательных движениях, покашливании.
Дорсопатия поясничного отдела позвоночника
Наиболее распространённая дорсопатия, которую можно диагностировать практически у всех взрослых людей. Может протекать без проявления симптоматики, либо пациенты не обращают на это внимания списывая на обычную усталость. При обострениях пациенты жалуются на боли в пояснице, нижних конечностях, слабость и усталость в ногах. Также могут появляться неприятные ощущения в промежности и нарушение функции тазовых органов..
Диагностика дорсопатии в СПБ
Диагностика дорсопатий заключается в:
Лечение и профилактика болезни
В наше время лечение почти всех дорсопатий консервативное. Хирургическое вмешательство показано при выраженном болевом синдроме, наличии выпадения функций и отсутствии эффекта от консервативной терапии.
К консервативным методам относят:
Профилактикой данного заболевания является изменение нашего мышления и образа жизни. Практиковать лечебную гимнастику и физкультуру, придерживаться рациона правильного питания и коррекции веса, регулярное и систематическое обследование у врачей, исключение вредных привычек.
Не забудьте, что при проявлении первых симптомов нужно сразу обращаться за квалифицированной помощью. При диагностированной дорсопатии обязательно пройти лечение в полном объеме. Это убережет Вас от возможных последствий и осложнений, таких как: хронизация боли, прогрессирующая слабость и возможный паралич, нарушение мозгового кровообращения и конечностей. Все вышеперечисленные последствия могут привести к значительному снижению качества жизни и инвалидности.
Дорсопатия поясничного отдела позвоночника
Частые боли в пояснице, которые возникают как при физической нагрузке, так и в состоянии покоя, нередко являются причиной развития дорсопатии. Этот патологический процесс развивается в связи с рядом факторов и затрагивает костно-мышечную систему. Дорсопатия поясничного отдела может протекать в острой, подострой и хронической формах. Лечение назначается врачом индивидуально. Оно зависит от причины появления патологии и от ее формы. Для получения помощи обращайтесь к квалифицированным специалистам.
Причины заболевания
Боль в позвоночнике может иметь различную этиологию. Как правило, она является результатом запущенных дегенеративных процессов. Дорсопатия поясничного отдела считается одним из распространенных осложнений при остеохондрозе. Болезнь также провоцируют:
Отдельно можно выделить травматические повреждения позвоночника. Ушибы, сильные удары и падения при отсутствии своевременно принятых мер достаточно часто приводят к появлению хронического болевого синдрома. Дорсопатия поясничного отдела с корешковым синдромом, согласно статистике, чаще всего наблюдается у мужчин. Это наиболее серьезная разновидность патологии, которая характеризуется появлением грыжи. Для ее устранения в большинстве случаев применяют оперативное вмешательство.
Какой врач снимет боль?
При появлении неприятных ощущений в области спины мы рекомендуем сразу же обращаться к врачу. Только специалист ответит на вопрос, что такое дорсопатия поясничного отдела позвоночника, и как это можно вылечить. Вы должны записаться на прием к терапевту или проконсультироваться с более узким специалистом таким как:
Диагностика дорсопатии поясничного отдела проводится в несколько этапов. Первый необходим для определения наличия воспалительных, дегенеративных и инфекционных процессов, а также обнаружения источника боли и ее интенсивности. Так, врач анализирует анамнез, жалобы и симптомы, проводит физикальный осмотр, задает несколько вопросов:
Получив эти данные, специалист может определить наиболее подходящую тактику дальнейшего обследования.
Далее проводят неврологическое обследование. Оно включает несложные тесты, которые позволяют получить информацию о психоэмоциональном состоянии больного, о рефлексах и чувствительности спины и конечностей. Эти данные крайне необходимы не только для назначения лечения, но и для определения стадии патологического процесса.
Дополнительно для диагностики дорсопатии используют анализы и инструментальные процедуры. Наиболее распространены рентгенография, МРТ, КТ, анализы крови (общий и биохимический). Только после получения результатов врач назначает эффективную терапию.
Лечение
Терапия может проводится в амбулаторном или стационарном режиме, в зависимости от состояния больного. Первый этап лечения — снятие боли, что позволит далее предпринимать более эффективные меры. Он включает в себя:
Далее лечение реализуется путем использования мануальной и физиотерапии, массажей, ЛФК, приема миорелаксантов — препаратов, снижающих напряжение мышц спины. При острой форме болезни терапевтический курс составляет 1-1,5 месяцев. В более запущенных случаях лечение может проводиться в течение полугода-года и включать оперативное вмешательство, благодаря которому успешно устраняется дорсопатия поясничного отдела. Профилактика рецидивов и реабилитация включает в себя умеренную физическую нагрузку, прием витаминов, правильное питание.
Что такое дорсопатия позвоночника ее виды методы лечения?
Дорсопатия — это группа заболеваний, затрагивающих позвоночный столб и окружающий его мышечно-связочный аппарат. Их объединяет один признак — боль в спине. Встречаются дорсопатии очень часто: финансовые затраты на лечение позвоночника и суставов уже сейчас находятся на одном уровне с лечением сердечно-сосудистых заболеваний. Дорсопатия бывает острой и хронической и может иметь разную протяженность.
Виды дорсопатии
По характеру поражения позвоночника заболевания делятся на деформирующие, спондилопатии и прочие. Деформирующие патологии приводят к деградации межпозвонковых дисков — вплоть до их полного разрушения, смещению позвонков. В эту группу входят сколиоз, кифоз, лордоз. К спондилопатиям относятся поражения позвоночника воспалительного и инфекционного характера, артрит, остеохондроз, спондилез. Остальные болезни, включая вертеброгенную дорсопатию (патологические изменения диска с последующим ущемлением спинного мозга) и боли в спине, вызванные прочими причинами, объединяют в отдельную группу.
Заболевания позвоночника локализуются в разных отделах — шейном, грудном или крестцово-поясничном. Дорсопатия ШОП сопровождается спазмом мышц, а иногда и нарушением кровообращения головного мозга. Пациент может испытывать головокружение, слабость в руках. Боль может распространяться на предплечья и плечи. Грудной отдел страдает намного реже прочих в силу своей малоподвижности. Это самый протяженный участок позвоночного столба, и болезни здесь проявляются самым неожиданным образом: в виде сердечных болей, боли в грудной клетке, покашливании, слабости в верхних конечностях.
Самый распространенный случай дорсопатии — поражение крестцово-поясничного отдела. Эту патологию можно обнаружить у любого взрослого человека. Она протекает бессимптомно, либо ее признаки выражены настолько слабо, что пациент не обращает на них внимания. При обострениях пациент испытывает боль в пояснице (люмбалгию) и нижних конечностях, происходит сбой в функционировании тазовых органов.
Бывают случаи, когда патология ограничивается поражением одного позвонка, но чаще встречаются полисегментарная и распространенная дорсопатия. В первом случае болезнь поражает весь позвоночник, во втором — несколько позвонков в разных зонах.
Причины возникновения патологии
Чаще всего боли в спине возникают на фоне артрозов и артритов, при аномальном развитии позвоночника, которое приводит к дегенеративным процессам в дисках и позвонках. Известны и другие причины дорсопатии:
Все перечисленные факторы вызывают необратимые изменения формы позвонков, высоты межпозвонковых дисков. Околопозвоночные ткани воспаляются, наблюдается ущемление нервных волокон спинного мозга, мышечные спазмы.
Симптомы дорсопатии
Признаки дорсопатии зависят от места ее локализации. Если поражен шейный отдел, пациент испытывает боли в шее, плечах. Он жалуется на головокружение, мелькание цветных пятен перед глазами, шум в ушах, головную боль. Мышцы шеи и плечевого пояса напряжены, наблюдается онемение рук.
Дорсопатия грудного отдела сопровождается болями в спине, отдающими в сердце и внутренние органы. Возможно усиление болевых ощущений во время глубокого вдоха. Все это вводит в заблуждение больного, и он может упустить время, занимаясь, например, самолечением желудка. По мере развития синдром дорсопатии грудного отдела приводит к нарушению дыхательной функции и работы сердечной мышцы.
Поясничная зона позвоночника отличается от грудной большей подвижностью, поэтому подвергается различным поражениям чаще. Дорсопатия этой зоны сопровождается:
К прочим симптомам дорсопатии позвоночника относятся мышечная слабость, ломота в теле, сухость кожи, потеря мышечной массы рук и ног, чувство усталости, которое не проходит после длительного отдыха.
Диагностика дорсопатии позвоночника
Первичный осмотр пациента проводит невролог. Сначала он опрашивает пациента и проводит неврологический осмотр. Доктор проверяет мышечную силу конечностей, оценивает реактивность кожи, пальпирует позвоночник на предмет обнаружения болевых точек.
После этого невролог направляет пациента на лучевую диагностику: рентгенографию, МРТ или КТ. В зависимости от полученных результатов невролог может дополнительно назначить:
Перечисленные исследования проводят только после изучения результатов предыдущих обследований и по специальным показаниям: с их помощью подтверждают или исключают диагноз дорсопатии вторичного характера. Если причину болей установить не удалось, принято считать, что это деформирующая неуточненная дорсопатия.
Если патология позвоночника и внутренних органов не подтвердилась, а спина у пациента болит, не исключено, что это мышечная дорсопатия, возникшая в результате перегрузки или перехлаждения.
Способы лечения
В общем случае дорсопатия позвоночника и ее осложнения поддаются медикаментозному лечению. Хирургическое вмешательство применяют редко: при выраженном болевом синдроме, серьезных ограничениях функциональности и отсутствии положительных результатов консервативного лечения.
Медикаментозное лечение дорсопатии заключается в приеме НПВС: они подавляют воспалительные процессы в области пораженных позвонков и способствуют снижению болей. Для расслабления мышц спины больному назначают миорелаксанты. При лечении неспецифической дорсопатии применяют:
В период ремиссии разрешается лечебная физкультура. Занятия (групповые или индивидуальные) проводятся под руководством врача либо инструктора. Задача ЛФК заключается в обучении пациента рациональному двигательному режиму, его возвращению к привычной профессиональной и бытовой двигательной деятельности. Пациенты с хронической болью учатся преодолевать страх перед движениями. Специальные упражнения укрепляют мышцы нижней части спины.
При сопровождении дорсопатии психоэмоциональными нарушениями проводится психологическая коррекция.
Если консервативное лечение не дает эффекта, прогрессируют неврологические осложнения дорсопатии, возникает компрессионная миелопатия, нарушаются функции дефекации и мочеиспускания, назначается хирургическая операция.
Вытяжение позвоночника
Клинические исследования показали высокую эффективность лечения позвоночника вытяжением. Во время процедуры увеличивается высота межпозвонковых дисков. В межпозвонковом пространстве создается отрицательное давление, втягивающее выступающую часть диска. Давление на нервные корешки уменьшается либо совсем исчезает.
Во время тракции создаются условия, благоприятные для регенерации разорванного участка фиброзного кольца, улучшается кровоток. Амортизационные свойства позвонков восстанавливаются, снимается нагрузка с мышц и позвоночника.
Вытяжение проводят после обследования пациента на МРТ либо КТ на многофункциональном тракционно-массажном, инверсионном столах и устройстве профессора Великанова. Пациента укладывают на тренажер, закрепляют конечности ремнями и с помощью раздвижного стола или ременной тяги растягивают позвоночник. Все параметры процедуры определяет врач с учетом особенностей организма больного.
Растянуть позвоночник можно самостоятельно — с помощью турника. Упражнение полезно, но оно практически не затрагивает шейные и первые грудные позвонки.
Профилактика дорсопатии
Чтобы уберечь позвоночник от болезней, надо больше двигаться — но без перегрузок, одеваться по погоде и правильно питаться. При появлении острых болей в позвоночнике необходимо дать телу отдохнуть. Лежать можно только на жесткой ровной постели. Продолжительность отдыха — от одного до нескольких дней.
Если заболевание позвоночника уже есть, нельзя поднимать и носить тяжести. Здоровому человеку надо научиться правильно работать с грузом: при подъеме надо сгибать не спину, а ноги и не допускать при этом поворотов туловища.
Врачи нашей клиники располагают современным оборудованием для диагностики дорсопатии и владеют всеми методами ее лечения. Они готовы дать рекомендации по предотвращению дорсопатии. Записаться на прием можно на сайте либо с помощью телефона.
Что такое дорсопатия: виды и способы лечения
Что такое дорсопатия
При возникновении проблем с позвоночником люди интересуются: дорсопатия – что это такое? Термин означает не отдельное заболевание, а группу патологий, поражающих разные структуры и отделы позвоночного столба. Чаще дорсопатию диагностируют у людей после 40 лет, когда она переходит хроническую стадию. Синдромы имеют обобщенное название, поскольку их объединяют общие причины и симптоматику. Причиной является недостаток кислорода и питания тканей. В результате нарушаются обменные процессы в мышцах и начинаются патологии и дистрофии костей и хрящей.
Основные причины заболевания
Главной причиной дорсопатии является нарушение кровотока и питания позвоночного столба. Провоцирующими факторами выступают травмы различной степени тяжести, недостаточное употребление витаминов. Изменения возникают на фоне сидячего и малоподвижного образа жизни, избыточного веса. Развитие патологий оказывает негативное влияние на состояние внутренних органов и систем организма. Плохая осанка, постоянные нагрузки на позвоночник в сочетании с неправильным питанием могут спровоцировать болезнь. Проблемы чаще встречаются у людей, проживающих в холодных регионах и в районах с высокой влажностью.
Повышенные нагрузки на позвоночник
Подъем тяжестей в неправильном положении (с согнутой спиной), ношение сумок в одной руке, неправильное распределение нагрузки создают предпосылки для развития проблем со спиной.
Длительное пребывание в неестественной для позвоночного столба позе
Долгое стояние в сгорбленной позе, пребывание в неудобном, неподвижном положении создают чрезмерную нагрузку на позвоночный столб.
Травмы позвоночника
Сильные удары по спине создают предпосылки для развития деформации и патологии в тканях.
Падение с высоты
Падения на ноги и на спину вызывают травмы, провоцирующие деформацию и дистрофию тканей.
Проявление дорсопатии
Когда боли в спине появляются часто и усиливаются в ночное время, люди начинают искать информацию о том, что это такое – дорсопатия позвоночника? Для патологии характерно усиление болезненных ощущений при неосторожных движениях, чихании и кашле. Со временем снижается чувствительность и ощущается онемение спины. При заболевании может развиться гипотрофия мышечной массы. Передвигаться становится тяжелее из-за боли в суставах и мышцах.
Локальная болезненность в проекции нескольких позвонков
Больной замечает усиливающиеся болезненные ощущения в разных отделах позвоночника и спине. Патологии сопровождаются ноющими болями, которые долго не проходят, реже проявляются «прострелы». Боль наблюдается в разных местах: в пояснице, шее, лопатках. Уменьшение боли происходит при полной разгрузке спины, нахождении в лежачем положении.
Реактивные боли в удаленных участках позвоночного столба или конечностях
Давление на нервные окончания, их напряжение могут вызывать дискомфорт и боли в конечностях долгое время (патологии коленного сустава).
Слабость или напряжение мышц в пораженной зоне
Симптомом дорсопатии является слабость в отдельной группе мышц: большие пальцы ног, мышцы, разгибающие пальцы на руках, отвечающие за сгибание руки. Напряжение мышц спины проявляется миотоническим синдромом, чувствуется «валик спазма». При нажатии или ощупывании мышцы боль возрастает. Больной от такой резкой боли может вскрикнуть.
Сдавливание чувствительных нервных корешков
При постоянных нагрузках происходит сдавливание нервных корешков, вызывающее костные разрастания. В результате начинаются дистрофические отклонения в дисках и хрящах позвоночника. Больной замечает покалывание и онемение кожи, могут наблюдаться тянущие боли, ощущение ломящих суставов.
Ограничение возможности выполнять движения
При поворотах и наклонах деформированный отдел позвоночника откликается сильной болью. Мышцы вдоль оси позвоночника напрягаются.
Формы заболевания
Что это такое – дорсопатия, и какая классификация применяется? Патология развивается при воспалении или дегенеративных изменениях отделов позвоночника, тазобедренных суставов или крестца.
Цервикальная, или шейная, дорсопатия
Это наиболее распространенное заболевание, известное как шейный остеохондроз. Патологию выявляют у людей, которые не контролируют осанку и ведут сидячий образ жизни. Для заболевания характерны:
Дорсопатия торакального (грудного) отдела позвоночного столба
Грудная дорсопатия подразумевает различные деформации данного отдела позвоночника. Позвонки поражаются при бруцеллезе, заболевании туберкулезом, в них проникают метастазы рака, при падении – высокий риск компрессионных переломов. Симптоматика включает:
Люмбальная (в поясничном сегменте) дорсопатия позвоночника
Патологии пояснично-крестцового отдела распространены среди спортсменов, садоводов и людей, по роду деятельности выполняющих тяжелую физическую работу. Болезнь вызывает обезвоживание межпозвонковых дисков. При заболевании могут быть прострелы в области малого таза, поясничном отделе. Симптомы, позволяющие определить патологию:
Дорсопатия полисегментарная
Тяжелой формой является полисегментарная дорсопатия, при которой поражается несколько отделов позвоночника. Причинами болезни являются:
Особенности диагностики
Врач проводит комплекс мероприятий для определения причин болезни и постановки диагноза. Специалист уточняет у больного, в какое время проявляются болевые ощущения, какого они характера, интенсивности. Врач назначает ряд исследований, среди которых:
Лечение
Столкнувшись с болью в спине, многие интересуются, что это такое – дорсопатия и как лечить? Сначала необходимо изменить образ жизни: избегайте нагрузок, правильно распределяйте силы, устраивайте разгрузку для позвоночника. Мышцы спины следует держать в тонусе, выполнять утреннюю гимнастику. Питание должно включать продукты с высоким содержанием кальция и микроэлементов.
Лечение методами традиционной медицины подразумевает прием лекарств для восстановления циркуляции крови, лечебную физкультуру, физиотерапию и оздоровление.
Терапия разделяется на консервативное и хирургическое лечение. Большинству пациентов показано консервативное лечение, при котором купируют боль, принимают меры для недопущения хронической стадии заболевания, исключают риски рецидивов и проводят реабилитацию. Пациентам назначают медикаментозное лечение. Высокую эффективность показывают физиотерапевтические процедуры. Хорошо помогает гидромассаж, ультразвук, а также электрофорез, аппликации парафином, УВЧ.
Если консервативная терапия неэффективна, показано хирургическое лечение. Применение современного оборудования позволяет выполнять операции при минимальном травмировании. После хирургических вмешательств проводится восстановительный комплекс. Чтобы избежать рецидивов, необходимо соблюдать рекомендации врача.
Профилактика
Для предупреждения развития патологии в позвоночнике и спине необходимо вести правильный образ жизни, исключить резкие нагрузки, поддерживать мышцы торса и спины в тонусе. В этом помогают регулярные занятия спортом, гимнастика, прогулки.
При длительном сидячем положении необходимо периодически вставать, чтобы размять позвоночник. Выделите время для активного отдыха: плавания, занятий на турнике для разгрузки позвоночника (достаточно простого виса). Хорошей профилактикой является утренняя зарядка. Рекомендуется ежедневно выполнять простые упражнения: легкие наклоны и повороты туловища.
В пищу старайтесь включить больше молочных продуктов, содержащих кальций, который укрепляет кости и суставы. При появлении регулярных болей в шее, спине, зоне копчика нужно проконсультироваться с врачом.
Профилактику болезни можно разделить на первичную и вторичную. К первичной относятся следующие меры: