Эхокардиография сердца что это такое
Эхокардиография сердца что это такое
Эхокардиография сердца
Предлагаем сделать эхокардиографию на современном оборудовании по доступной цене, обеспечив высокоточную диагностику состояния сердечно-сосудистой системы. Эхокардиография сердца (ЭхоКГ) — это специфический метод ультразвукового исследования (УЗИ), который заключается в исследовании работы сердца в реальном времени. В частности, при УЗИ сердца эхокардиография позволяет проанализировать следующие параметры:
Так как ЭхоКГ и УЗИ сосудов сердца выполняется на работающем сердце, картина отражается в реальном времени, что дает широкий диагностический потенциал. Кроме того, современные методики позволяют существенно расширить возможности стандартного ультразвукового исследования.
Когда стоит пройти обследование на ЭхоКГ
Вопрос где сделать эхокардиографию сердца должен возникнуть, если вы наблюдаете следующие симптомы:
Современные методы для точной диагностики
У нас вы можете пройти ЭхоКГ и все наиболее современные ее варианты. В частности, у нас выполняется высокоточная чреспищеводная эхокардиография и допплеровская эхокардиография — методы, которые позволяют максимально точно оценить состояние сердца. При помощи наших диагностических методов выявляются пороки сердца, воспалительные процессы, признаки ишемии, оценивается риск инфаркта и делаются прочие медицинские заключения.
Своевременно выполненная эхокардиография с допплеровским анализом позволит точно поставить диагноз и вовремя начать лечение, избежав осложнений. При этом на такую процедуру, как эхокардиография, цена у нас вполне доступная. Если вы ищете, где сделать эхокардиографию — приглашаем на обследование к нам!
Возможности современной эхокардиографии
УЗИ сканер HS70
Точная и уверенная диагностика. Многофункциональная ультразвуковая система для проведения исследований с экспертной диагностической точностью.
Эхокардиография на протяжении последних 15-20 лет является одним из основных методов визуализации сердца. Как любой диагностический метод, эхокардиография имеет свои достоинства и недостатки. Широкое внедрение метода в практику обусловлено высоким уровнем современной аппаратуры, отсутствием вредного влияния на пациента и врача, относительной дешевизной метода по сравнению с остальными. Наличие большого количества вариантов исследования позволяет получить точную анатомическую и гемодинамическую информацию о больном и избежать инвазивных вмешательств. Недостатком эхокардиографии является выраженная зависимость от квалификации исследователя. Специалист, занимающийся ультразвуковой диагностикой сердца должен быть кардиологом, в совершенстве знать топографическую анатомию грудной клетки, гемодинамику сердца, иметь пространственное мышление. При отсутствии одного из данных качеств у исследователя резко возрастает процент ошибок диагностики.
В данном обзоре мы постараемся осветить все варианты современного эхокардиографического исследования.
Варианты эхокардиографического исследования
Проведение допплеровского исследования подразумевает высокий технический навык в проведении двухмерного исследования, знание топографической анатомии и гемодинамики сердца.
В эхокардиографии используют следующие варианты допплера:
Цветовой M-модальный допплер (Color M-mode). Сопоставление M-модального режима и цветового допплера при проведении курсора через ту или иную плоскость, позволяет разобраться в фазами сердечного цикла и патологическим кровотоком.
Энергетический допплер (Power Doppler). Применяется для регистрации низкоскоростного кровотока, поэтому в кардиологии он пока не находит активного применения. При использовании энергетического допплера теряется направление кровотока. В настоящее время энергетический допплер используют в сочетании с контрастными веществами (левовист и др.) для изучения перфузии миокарда.
Тканевой импульсный допплер (Pulsed Wave Tissue Velocity Imaging). Позволяет оценить графически характер движения стенки желудочков в конкретной данной точке. Выделяют систолический компонент, ранний и поздний диастолический компоненты.Данный вариант допплера позволяет проводить картирование миокарда и увеличивает точность диагностики у больных с ишемической болезнью сердца.
Таким образом, допплеровские методики позволяют получить большой объем информации без применения инвазивных методов исследования.
4. Чреспищеводная эхокардиография (моно-, би-, и мультиплановая). Исследование сердца через пищевод с использованием специальных датчиков. Информативность метода очень высокая. Противопоказанием служит наличие стриктуры пищевода.
5. Стресс-эхокардиография (с использованием физической нагрузки, чреспищеводной электростимуляции или медикаментозной нагрузки). Широко применяется у больных с ишемической болезнью сердца.
Современные эхокардиографические приборы
В настоящий момент на рынке представлены ультразвуковые приборы от самых простых до сверхсложных с возможностью с возможностью трех- и четырехмерного моделирования.
Cкрининговое исследование сердца можно провести на любом ультразвуковом приборе, при наличии соответствующего кардиологического датчика и В- и М- режимов. При этом можно использовать недорогие ультразвуковые сканеры. Уровень диагностики и процент ошибки в этом случае во многом зависят от квалификации специалиста.
Современное эхокардиографическое исследование должно включать, помимо В- и М- режимов, цветовой допплер, импульсноволновой допплер и непрерывноволновой допплер. При наличии патологии, только непрерывноволновой допплер позволит измерить высокоскоростные патологические потоки, провести все необходимые расчеты и измерения, оценить гемодинамику.
Объем получаемой информации зависит от возможности датчика. Внутрисосудистые датчики применяются параллельно с ангиографическим исследованием, используются кардиохирургами. Чреспищеводные датчики могут быть моноплановыми, биплановыми и мультиплановыми.
Современные технологии (тканевый допплер, контрасты) позволяют во много раз повысить информативность исследования, особенно, у больных с патологией миокарда.
За рубежом широко развиваются программы работ с эхоконтрастами, однако, в нашей стране это направление в ультразвуке представлено недостаточно.
Заключение
Современная эхокардиография располагает широким спектором диагностических методик. Эхокардиографические ультразвуковые приборы включают приборы от недорогого до высокого класса. Правильно ориентироваться на рынке ультразвука нам позволяют выставки аппаратуры, конгрессы и конференции, а также, журналы и книги по ультразвуковой диагностике.
Список литературы
УЗИ сканер HS70
Точная и уверенная диагностика. Многофункциональная ультразвуковая система для проведения исследований с экспертной диагностической точностью.
Эхокардиография
Эхокардиография — это ультразвуковое сканирование физиологических и функциональных параметров сердца. В ходе исследования определяют объем полостей сердца, состояние клапанного аппарата, сократимость миокарда, давление в камерах. Эхокардиография проводится через переднюю стенку грудной клетки или через пищевод. При использовании доплеровского анализа возможно оценить скорость и особенности кровотока.
УЗИ сердца показано для диагностики сердечно-сосудистых патологий: аневризмы грудной аорты, перикардита, миокардита, опухолей и пороков. Исследование не имеет лучевой нагрузки. К достоинствам метода можно отнести безопасность, доступность и быстроту.
Наши врачи
Что показывает эхокардиография
С помощью эхокардиографии диагностируют сердечно-сосудистые заболевания разной этиологии:
врожденные и приобретенные пороки сердца;
кардиомиопатию (поражение сердечной мышцы);
кардиосклероз (разрастание рубцовой ткани в миокарде);
аневризму аорты (необратимое расширение артерии);
ишемическую болезнь сердца (нарушение кровообращения сердечной мышцы с последующим изменением функций миокарда);
перикардит (воспаление околосердечной сумки);
эндокардит (воспаление внутренней оболочки сердца);
миокардит (воспаление мышечной оболочки сердца).
Чреспищеводную эхокардиографию используют для визуализации опухолей на сердце и тромбоза, мониторинга функций левого желудочка в послеоперационном периоде.
По результатам стресс-эхокардиографии определяют показания к кардиохирургическим вмешательствам, раннее поражение артерий, реакцию миокарда на стрессовое воздействие.
Показания к эхокардиографии
Справка! Электрокардиография — это регистрация биоэлектрических потенциалов сердца с помощью электродов. ЭКГ позволяет в реальном времени оценить возбудимость, проводимость миокарда, выявить острые и хронические кардиопатологии и внесердечные заболевания.
Эхокардиография необходима при наличии таких симптомов сердечно-сосудистых заболеваний, как:
повышенное артериальное давление,
Динамического ультразвукового обследования требуют пациенты в постинфарктном периоде, после хирургических вмешательств на сердце. УЗИ сердца также входит в программу ведения беременности. При подозрении на аномалии развития миокарда у плода ЭхоКГ может быть выполнена после 18 недели беременности.
Эхокардиография рекомендована лицам из группы кардиопатологического риска. Основные факторы риска:
высокое артериальное давление,
малоподвижный образ жизни,
осложненные инфекционные заболевания,
ревматические и эндокринологические патологии,
Эхокардиография незаменима для определения функционального резерва сердца у лиц, которые испытывают регулярные интенсивные физические нагрузки.
Противопоказания к эхокардиографии
Ультразвуковое исследование практически не имеет противопоказаний, проводится тяжело больным пациентам, беременным и детям.
Ограничением к ЭхоКГ может быть:
воспаление и поражение кожи в области сканирования;
ожирение III и IV степени;
эмфизема легких (повышенное вздутие легочной ткани);
врожденная и приобретенная выраженная деформация грудной клетки;
гипермастия (гипертрофия молочной железы).
Перед чреспищеводной эхокардиографией необходимо исключить заболевания пищевода:
варикозное расширение вен,
стриктуры (сужение) пищевода.
Проведение стресс-ЭхоКГ противопоказано при почечной и дыхательной недостаточности, остром инфаркте миокарда, тромбоэмболии, выраженной сердечной недостаточности.
Подготовка к эхокардиографии
ЭхоКГ не требует специальной подготовки. Рекомендовано ограничить физическую нагрузку, стрессы, алкоголь, кофе и крепкий чай в день обследования.
Важно! При наличии предоставить всю медицинскую документацию, заключения других специалистов, результаты ранее проведенных диагностических исследований.
Проведение эхокардиографии
Трансторакальная методика
Трансторакальное УЗИ — сканирование миокарда через грудную стенку с помощью УЗ-датчика. Пациент находится в положении лежа на спине или левом боку. На область сердца наносят специальный гель, и перемещают датчик в продольном и поперечном направлении, оценивая общие параметры органа. Ультразвуковые волны отражаются от структур сердца, формируют изображение, которое поступает на экран. Изменение позиций датчика позволяет высокоточно исследовать все отделы сердца и клапанного аппарата в разных проекциях.
Существует два режима эхокардиографии: одномерная (А–режим) и двухмерная (В–режим).
Одномерное сканирование обеспечивает визуализацию структур сердца, расположенных вдоль ультразвукового луча. В настоящее время редко используется в кардиологии, так как точность метода невысокая.
Двухмерное ЭхоКГ дает информацию о морфологическом состоянии структур миокарда в режиме реального времени. Двухмерное трансторакальное УЗИ получило наибольшее практическое применение, так как позволяет оценить размеры сердца и функции желудочков.
В ходе ультразвукового исследования специалист придерживается определенного алгоритма:
визуализирует клапаны миокарда,
идентифицирует сердечные перегородки,
оценивает анатомию межжелудочковой перегородки,
прослеживает характер движения створок,
измеряет размеры полостей сердца и толщину стенок,
определяет выраженность гипертрофических изменений в миокарде.
Для оценки состояния и скорости кровотока, исключения стеноза выполняют допплер-эхокардиографию.
Исследование длится от 20 до 40 минут. Специалисту понадобится еще несколько минут, чтобы заполнить протокол УЗИ. Заключение пациент получает на руки в бумажном виде.
Справка! По желанию пациента результаты диагностики записывают на электронный носитель, что позволяет получить экспертное мнение другого специалиста, а также оценить эффективность лечения.
Трансэзофагеальная методика
Чреспищеводное УЗИ в сравнении с трансторакальной методом дает более четкую визуализацию всех зон миокарда, позволяет достоверно диагностировать локализацию опухолей, определить состояние клапанных протезов. Чреспищеводное УЗИ рекомендовано проводить пациентам с ожирением, гипермастией, эмфиземой легких и при других состояниях, которые затрудняют трансторакальное исследование.
Процедуру проводят на пустой желудок. Пациенту запрещается прием пищи за 6–8 часов до исследования. Негазированную воду можно употреблять за два часа да ЭхоКГ. В положении пациента лежа на боку в пищевод вводят эндоскоп с миниатюрным УЗ-датчиком, и исследуют структуры сердца.
Стресс-эхокардиография
Цель стресс-эхокардиографии — определить реакцию сердечно-сосудистой системы на физические нагрузки, оценить выносливость резервов организмы, выявить скрытые кардиологические заболевания.
В проведении УЗИ с нагрузочными пробами принимают участие два специалиста: диагност и сестра-ассистент. В кабинете должны быть медикаментозные средства и оснащение для оказания кардиореанимационной помощи.
На первом этапе регистрируют ЭхоКГ в состоянии покоя. Далее провоцируют ишемию сердца выбранным методом: фармакологическими пробам, ходьбой, велопробой, лечебной электрической стимуляцией сердца. При ухудшении состояния пациента и появления симптомов ишемии нагрузочный тест прекращают.
По окончанию нагрузки выполняют трансторакальную эхокардиографию. На завершающем этапе на экран воспроизводят и сопоставляют последовательные результаты ЭхоКГ.
Расшифровка результатов эхокардиографии
Существует диапазон норм ЭхоКГ, который зависит от возраста, массы тела и пола пациента.
Чреспищеводная эхокардиография (ЧПЭхоКГ)
Пройти чреспищеводную эхокардиографию по приемлемой цене можно в медицинском центре «СМ-Клиника». Исследование проводится с применением высокоточного ультразвукового оборудования. Исследование осуществляют опытные врачи, которые постоянно повышают свою квалификацию. В «СМ-Клиника» УЗИ сердца через пищевод в большинстве случаев проводится «во сне». Благодаря этому пациент не испытывает совершенно никаких неприятных ощущений во время проведения исследования и после него.
Ультразвуковые исследования в «СМ-Клиника»
Цель ЧПЭхоКГ
Целью чреспищеводной ЭхоКГ является исследование структур сердца, оценка функции сердечной мышцы, клапанов.
За счет проведения диагностики через пищевод достигается более качественная визуализация и врач получает возможность увидеть малейшие признаки патологических изменений. ЧПЭхоКГ более информативное обследование, чем стандартное УЗИ сердца, так как ребра и мышечная ткань не мешают прохождению ультразвуковых волн.
Показания к УЗИ сердца через пищевод
ЧПЭхоКГ применяют для уточнения или дополнения результатов классического УЗИ сердца.
Показаниями для исследования сердца через пищевод являются следующие ситуации:
Особое значение ЧПЭхоКГ имеет при диагностике пороков сердца (врожденных и приобретенных в процессе жизни).
Решение о проведении исследования принимает кардиолог. Исследование осуществляют только при наличии показаний.
УЗИ сердца или эхокардиография
Добрый день. Меня зовут Светлана Рэмовна Кузьмина-Крутецкая, я кардиолог, врач функциональной диагностики.
Мы сегодня поговорим о диагностических методах исследования в кардиологии, которых достаточно много, они все позволяют дополнить диагноз пациента и часто назначаются в современной кардиологической практике. Одно из исследований – это у УЗИ сердца или эхокардиографическое исследование, которое назначают достаточно часто. Оно позволяет оценить структурные анатомические особенности сердца, рассмотреть его полости, рассмотреть мышцу сердечную, рассмотреть клапаны сердца, и также современные аппараты позволяют исследовать скорость кровотока на клапанах.
Таким образом, врач может сделать заключение о хорошей или плохой сократительной функции сердца, о том, есть или нет сужение клапанов, насколько герметично работают клапаны. Косвенным образом мы можем измерить давление в полостях сердца, и, таким образом, это – единственный метод, который позволяет заглянуть в человека изнутри наиболее безболезненным и, если можно так сказать, приятным способом. Потому что метод основан на том, что аппарат излучает ультразвуковую волну, которая проникает внутрь человека, отражается от движущих структур сердца и возвращается в этот же датчик. По изменению волны аппарат определяет дальность расстояния до тех или иных структур сердца, а также может определить скорость движения сердца.
Все из школьной программы помнят про эффект Доплера, когда нам рассказывали на уроках физики, что звезды, которые приближаются к земле, излучают красный свет, потому что волна меняет свою частоту. Звезды, которые от земли удаляются, они окрашиваются в синий цвет.Ровно то же самое, в красный или в синий цвет раскрашиваются сердечные потоки, токи крови, которые движутся или к датчику, или от датчика. По тому, что должно быть в норме, врач знает нормальный ли это поток или он патологический, который возникает в тот момент, например, когда клапан закрылся негерметично.
Таким образом, это очень удобное исследование, которое можно выполнять многократно, очень удобно для динамического наблюдения за теми или иными проблемами, которые есть у пациента. Оно рекомендовано в целом всем людям, помимо электрокардиограммы. Хотя бы для того, чтобы были какие-то исходные данными, с которыми можно было бы сравнивать потом изменения, которые уже появятся. Например, самая частая причина для направления на это исследование – это гипертоническая болезнь, пациенты с повышенным давлением их сердца. Хотя субъективно пациент не испытывает никаких жалоб, у него может даже голова не болеть, он хорошо себя чувствует. Но его сердце работает в условиях повышенного давления, таким образом, мышца сердечная увеличивает свою толщину, потому что этот миокард, как спортсмен-тяжеловес, каждую секунду выталкивает кровь в зону с высоким сопротивлением, с высоким давлением. Постепенно увеличивается толщина стенки левого желудочка, и он меняет свою конфигурацию. Возникает так называемая гипертрофия левого желудочка.
Это является дополнительным очень важным фактором риска развития сердечно-сосудистых осложнений, инфарктов или инсультов. Потому, что вслед за гипертрофией левого желудочка начинает менять свою конфигурацию левое предсердие, которое более слабое, с тонкими стенками. Оно начинает расширяться, ему очень сложно протолкнуть кровь из себя вот в такой утолщенный, ригидный, то есть жесткий левый желудочек, который плохо расслабляется. Не столько плохо сокращается, сколько плохо расслабляется. Левое предсердие начинает увеличиваться. Как только левое предсердие увеличилось в своих размерах, оно начинает думать, а зачем мне синусовый ритм, почему я должно сокращаться ритмично? Оно теряет способность сокращаться ритмично, и у человека возникают пароксизмальные, может быть даже очень кратковременные нарушения ритма, с которыми он не успевает обратиться к врачу, зафиксировать их на электрокардиограмме.
Между тем, эти приступы аритмии, если это действительно фибрилляция предсердий, потеря синусового ритма, могут являться причиной тромбообразования в полостях сердца.Таким образом, у пациента возникает риск образования тромбов, и, соответственно, инсультов, потому что эти тромбы могут отрываться, они не очень крупные, но, тем не менее, они могут отрываться и вызывать закупорку сосудов головного мозга.Вот все эти данные, самые ранние признаки изменения конфигурации сердца, так называемого ремоделирования, может оценить эхокардиографическое исследование, например. И очень интересна динамика этих показателей у пациента, который уже начал принимать таблетки для лечения артериальной гипертензии – повышенного давления. Чем лучше, чем регулярнее пациент принимает таблетки, чем более стабильным является его давление, а нормальное давление для сердца, признано, что оно должно быть где-то вокруг 120/80 мм ртутного столба плюс-минус 10, то есть, от 110 до 130 – это оптимальное, так называемое давление. Если пациент регулярно принимает таблетки, его давление достигло вот этих целевых значений, что очень важно, круглосуточно, потому что оно может повышаться и в ночные часы, когда пациент не знает об этом, для этого нужно контролировать давление в ранние утренние часы, чтобы убедиться, что весь 24 часа цикл мы закрыли препаратами и стабилизировали давление. То мы можем увидеть даже обратную динамику этой гипертрофии левого желудочка, увеличение левого предсердия. Таким образом, этот человек может в будущем избежать очень грозных осложнений, принципиально меняющих качество жизни пациента.
Вот сейчас мы можем посмотреть несколько картинок. Здесь как раз показано, как сокращается левый желудочек, он на разрезе выглядит вот таким кружочком. Мы видим, что все стеночки сердца сокращаются активно, навстречу друг другу, очень энергично. Визуально мы можем сказать, что здесь нормальная сократительная функция левого желудочка. Конечно, мы проводим очень много измерений, цифр, поэтому протокол УЗ-исследования или эхокардиографии, он выглядит достаточно подробно. Здесь, например, мы можем видеть клапаны двигающиеся, два предсердия – левое, правое. Левый желудочек, правый, желудочек. Протокол УЗ-исследования достаточно подробный. Обычно врач записывает 100-120 различных циклов и анализирует очень много параметров. Мы можем измерить и скорость кровотока на клапанах сердца. Эта скорость кровотока, она измеряется очень точно, и во многих случаях это позволяет избегать инвазивных процедур, то есть, тех процедур, которые связаны с введением катетера в полости сердца.
Таким образом, с открытием эхокардиографиического исследования, жизнь кардиологов и пациентов изменилась драматически в лучшую сторону.
Чреспищеводная эхокардиография в больнице Вересаева
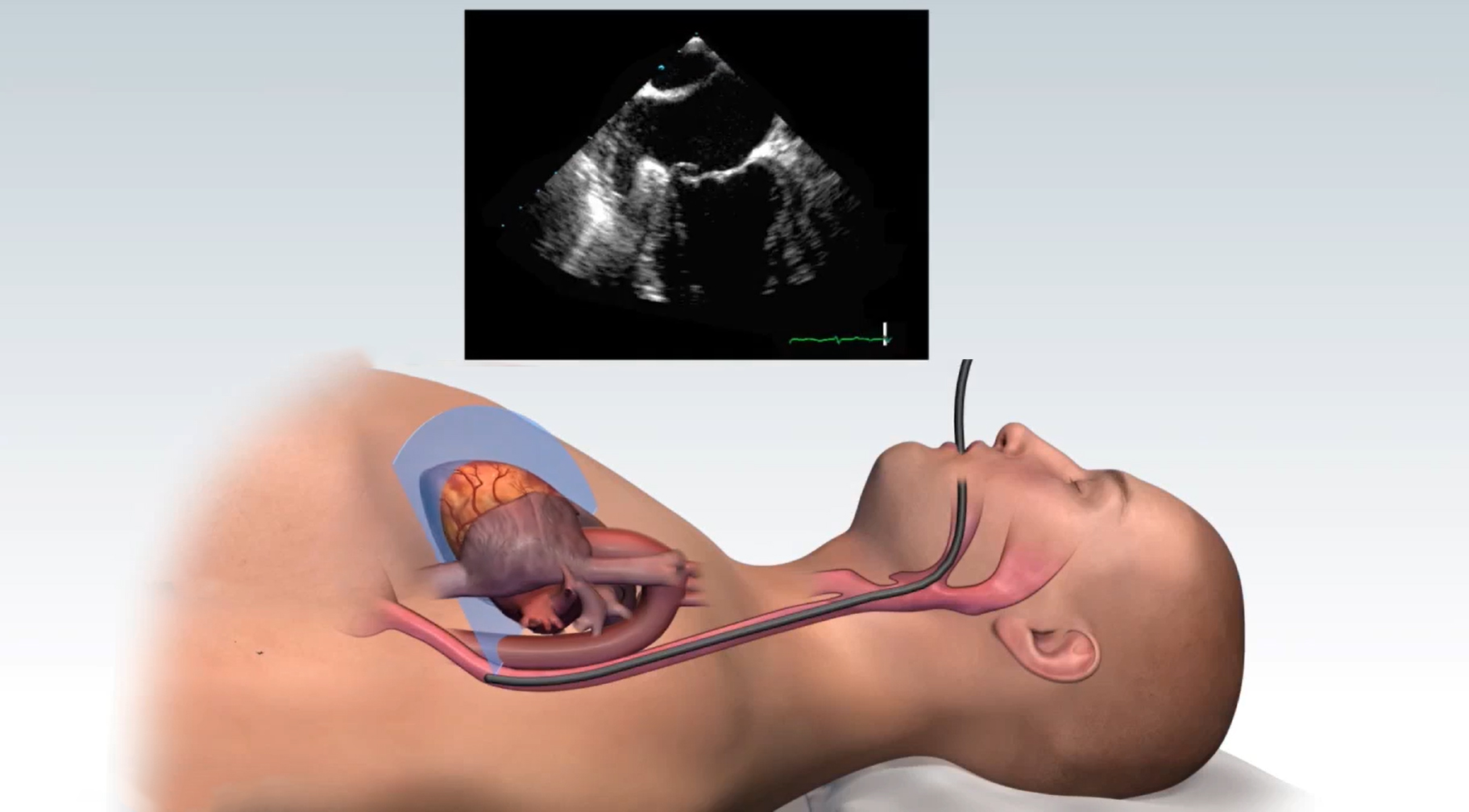
Чреспищеводная эхокардиография (ЧЭ или ЧпЭхоКГ) позволяет с помощью высокочастотных звуковых волн (ультразвука) получить подробные изображения вашего сердца. Эхопреобразователь, излучающий звуковые волны, прикреплен к тонкой трубке (толщина варьируется от 9 до 11 мм), которая проходит через рот, спускается по горлу и в пищевод. Поскольку пищевод находится близко к верхним камерам сердца, можно получить очень четкие изображения этих структур и клапанов сердца.
Почему проводят чреспищеводную эхокардиографию?
Врачи используют ЧЭ, чтобы найти проблемы в структуре и функциях сердца. ЧЭ может дать более четкие изображения верхних камер сердца и клапанов между верхней и нижней камерами сердца, чем стандартные эхокардиограммы.
Подробные изображения, предоставленные ЧЭ, могут помочь врачам увидеть:
Чреспищеводную эхокардиографию часто используют для получения информации во время хирургических операций по восстановлению сердечных клапанов, разрывов аорты или врожденных пороков сердца. Также используется во время хирургического лечения эндокардита, бактериальной инфекции внутренней оболочки сердца и клапанов.
Осмотр (консультация) врача функциональной диагностики
Эхокардиография чреспищеводная
Каковы риски ЧЭ?
Какие есть противопоказания?
Как подготовиться к ЧЭ?
Проконсультируйтесь со своим врачом. Вас могут попросить не употреблять алкогольные напитки в течение нескольких дней, а также ничего не есть и не пить как минимум за 4-6 часов до исследования. Потребление воды допускается не позднее, чем за 2 часа до сеанса.
Что происходит во время ЧЭ?
Чреспищеводную эхокардиографию выполняют специально обученные врачи. Процедура обычно проводится в больнице или клинике и длится от 30 до 60 минут.
Врача необходимо предупредить о любых проблемах, связанных с ротовой полостью, а также сообщить ему о наличии патологий пищеварительной системы, рассказать об аллергии на лекарственные средства.
Что происходит после ЧЭ?
Ваше горло может онеметь на короткое время. Не ешьте и не пейте ничего, пока не пройдет чувство онемения – вы можете подавиться.
На что мне обратить внимание?
Если боль в горле усиливается или не проходит через несколько дней, обратитесь к врачу.
Как я могу узнать больше о ЧЭ?
Поговорите со своим врачом. Вот несколько хороших вопросов:
Эхокардиография (УЗИ сердца)
Ультразвуковое исследование (УЗИ) исследует внутренние органы и мягкие ткани. Используется в диагностике воспалительных процессов, травм, системных заболеваний и других болезней.
Круглосуточно и без выходных
Стоимость услуги от 4 500 ₽
Обследование в день обращения без очередей
30% скидка на обследования ночью
Эхокардиография, или УЗИ сердца, исследует его структуру и способность к перекачиванию крови. Используется в диагностике кардиомиопатии, пролапса митрального клапана, врожденного порока сердца и множества других заболеваний.
Статью проверил
Информация актуальна на 2021 год
Навигация
Выберите вид обследования из списка, чтобы узнать
специфику или записаться на услугу
Показания к эхокардиографии
Что показывает УЗИ сердца
Ультразвуковое исследование позволяет оценить форму, структуру, размеры, анатомическое строение сердца и его способность перекачивать кровь. В результатах можно легко увидеть патологические очаги, аномальное развитие, повреждения внутреннего органа.
Подготовка к УЗИ сердца
Если исследование выполняют стандартным образом, особой подготовки не нужно. Желательно не нагружать себя перед процедурой, только если не было назначено стресс-УЗИ. Также желательно отказаться от всего, что стимулирует сердечную деятельность — крепкого чая, кофе и сигарет.
Если сердце будут исследовать через пищевод, нужно не есть и не пить как минимум за 6 часов до УЗИ.
Как проводится и сколько длится эхокардиография
Процедуру проводят в специальном кабинете. Пациент ложится на кушетку. Врач наносит на грудную клетку гель и водит по коже датчиком, рассматривая орган на экране в режиме реального времени.
Весь процесс занимает около 15-30 минут в зависимости от имеющихся проблем. Результат исследования можно получить сразу же, в кабинете врача.
Оборудование для УЗИ сердца
Двухмерное. Оно показывает орган в двух измерениях. Позволяет рассчитать площадь отверстий миртального, трикуспидального и других клапанов.
Трехмерное. Оно показывает сердце в трех измерениях, поэтому дает наиболее полную картину о кровообращении и состоянии органа.
Противопоказания к УЗИ сердца
Абсолютных противопоказаний к исследованию нет. Относительным противопоказанием служит аллергия на гель, который используют для повышения проводимости кожи. Если у вас отмечалась аллергия, купите гель сами или предупредите об этом врача в УЗИ-кабинете, и он нанесет гипоаллергенное средство.
Где и как записаться
Запишитесь на прием в сети клиник ЦМРТ. Врач коротко расскажет о результатах УЗИ и порекомендует профильного специалиста.
Сэкономим ваше время
Мы перезвоним в течении 15 минут и ответим на все ваши
вопросы.
Эхокардиография сердца что это такое
Контрастная эхокардиография миокарда
а) Оценка перфузии миокарда. Отныне, благодаря низко- и высокоэнергетическим методикам, можно эхокардиографически визуализировать перфузию миокарда на фоне внутривенного введения содержащего микропузырьки контрастного средства. Основным принципом здесь является сильная отражающая способность микропузырьков в крови, а также богатого капиллярами миокардиального сосудистого русла, так что повышение интенсивности сигнала от миокардиальных структур («окраска миокарда») после внутривенного введения контрастного средства служит доказательством миокардиальной перфузии.
Следовательно, при визуальной оценке локальный дефект окраски миокарда в покое может быть расценен как указание на окклюзию коронарной артерии, а при максимальной вазодилатации — на стенозирование коронарной артерии или на нарушение коронарной микроциркуляции. Эта оценка региональной негомогенности перфузии в принципе обусловливает возможность диагностики макроваскулярных нарушений кровоснабжения миокарда (коронарных стенозов).
Однако миокардиальная контрастная ЭхоКГ позволяет, кроме того, количественно определить объем и поток миокардиальной перфузии, так что эти исследования можно выполнять в группах пациентов с нарушениями микроциркуляции (например, при сахарном диабете или гипертонической болезни) с диагностической целью и для контроля эффективности терапевтических мероприятий.
б) Технические предпосылки. Как уже было указано выше, появление контрастной эхокардиографии миокарда с внутривенным введением контрастных средств является результатом многолетних проб и ошибок как в разработке контрастных средств, так и в применении традиционной, так называемой фундаментальной ЭхоКГ, что стало поводом для многочисленных физических исследований и технических изобретений.
Фактически до 1998 г. клинически пригодные изображения перфузии можно было получить только при помощи внутрикоронарного или, соответственно, внутриартериального введения контрастных средств. Поэтому современный прорыв в развитии физических представлений и технических возможностей обусловливает необходимость описания текущего положения дел или краткого технического введения для специалиста по ультразвуковой диагностике, который хотел бы начать работу с этой крайне интересной областью исследований.
Доступные сегодня контрастные средства соответствуют важнейшим условиям для успешного клинического применения: они обладают транскапиллярной стабильностью и достаточной сохранностью в акустическом поле.
в) Апробированные клинические области применения. Для пациентов с ишемической болезнью сердца исследование коронарной микроциркуляции при помощи контрастной эхокардиографии миокарда расширяет диагностические и прогностические возможности в нижеследующих клинических ситуациях.
1. Острый коронарный синдром:
— «Зона риска» и коллатеральный кровоток. При помощи внутривенного контрастирования можно перед плановой реваскуляризацией надежно определить зону риска, как это уже длительное время практикуется при помощи интракоронарного контрастирования. В дополнение можно исследовать коллатеральное кровоснабжение на территории окклюзированной коронарной артерии. В действительности, сегодня нет другой техники, которая способна была бы предоставить эту информацию настолько же быстро и с таким же хорошим пространственным разрешением. В опубликованном Sabia исследовании на 33 пациентах с подострым инфарктом миокарда размер области миокарда, снабжаемой из коллатеральных сосудов, оказался неожиданно высоким, до 50-100% от зоны инфаркта. Выделение пациентов с достаточным коллатеральным кровотоком в зоне острого инфаркта миокарда позволило бы отодвинуть реваскуляризирующее вмешательство на ближайший, но плановый срок, тогда как обнаружение недостаточной резидуальной перфузии, вероятно, приводило бы к необходимости экстренного вмешательства.
— Феномен невосстановления кровотока. После экстренной реваскуляризации оценивается, как это впервые описал Lang в 1986 г., функциональный успех этого вмешательства. Внутривенное контрастирование особенно хорошо позволяет диагностировать описанный впервые Ito неблагоприятный феномен невосстановления кровотока (no reflow), несмотря на макроскопически успешную реваскуляризацию и поток на уровне TIM 1-3.
Agati в исследовании AMICI показал, что величина дефекта перфузии после экстренной реваскуляризации лучше прогнозирует фракцию выброса левого желудочка и ремоделирование левого желудочка, чем оценка нарушения движения стенки миокарда.
2. Хронический коронарный синдром. Значимый стеноз коронарной артерии при нагрузке ведет к относительной гипоперфузии снабжаемой территории и, следовательно, от метаболических гипоксических реакций к нарушениям диастолического и систолического движения стенки. Тогда как последние изменения были доказаны уже около 10 лет назад при помощи традиционной ЭхоКГ с использованием тканевой допплерографии, внутривенное контрастирование вместе с низкоэнергетическими методиками делает возможной и визуализацию региональной гипоперфузии; при этом чувствительность и специфичность, составляющие для опирающихся только на перфузию методик 86 и 88% соответственно, в комбинации с анализом нарушений движения стенки миокарда повышаются до уровня точности, превосходящего точность нагрузочных тестов с использованием МРТ. Для дифференциального диагноза при острой боли в груди без подъема ST эхокардиографическая оценка движения сердечной стенки и перфузии миокарда у 1017 пациентов в покое дала важную диагностическую и прогностическую информацию.
3. Жизнеспособность и «гибернирующий миокард». Жизнеспособность связана с интактной микроциркуляцией. В связи с этим контрастная ЭхоКГ позволяет проводить прогностически важную дифференцировку между жизнеспособным и некротизированным миокардом, а также оценивать обусловленное коллатералями остаточное кровоснабжение в соотношении с дефектом перфузии в состоянии после инфаркта миокарда и визуализировать зону кровотока в соотношении с зоной «по-reflow» у пациентов после реваскуляризации. Кроме того, контрастная ЭхоКГ при хронической дисфункции миокарда помогает дифференцировать гибернирующий миокард от миокарда с необратимым нарушением функции.
4. Метаболический синдром без КБС и в сочетании с КБС. В последнюю очередь обратимся к далеко не последней по значимости, эндемически обширной и терапевтически полностью недоисследованной области нарушенной миокардиальной микроциркуляции из-за эндотелиальной дисфункции, которая по прежним патофизиологическим представлениям является основой как для коронарной болезни сердца, так и для традиционных сердечно-сосудистых факторов риска у пациентов с метаболическим синдромом. В действительности сегодня уже доказано, что обусловленное микроваскулярными изменениями снижение перфузии миокарда у пациентов с сахарным диабетом 2-го типа в целом выражено в той же степени, что и снижение макро-/микроваскулярной перфузии у пациентов с одно- или двухсосудистым поражением без диабета. Радует, что сегодня уже есть и первые публикации, основанные на контрастной ЭхоКГ, которые на фоне лечения показывают улучшение этой сниженной (о чем известно также по данным ПЭТ и ангиографии) перфузии у диабетиков, будь то в результате интенсивной терапии С-пептидом у пациентов с диабетом 1-го типа, будь то благодаря улучшению характеристик обмена веществ в течение 3 нед., будь то в результате профилактически назначенного сердечно-сосудистого препарата.
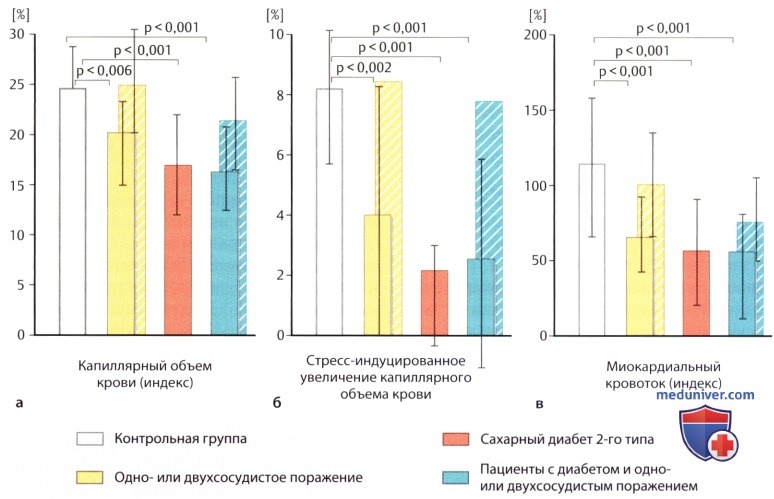
В трех группах пациентов видна одинаковая выраженность значимого снижения (см. соответствующие значения р) глобального капиллярного объема крови при максимальной вазодилатации (слева), его вызванного дипиридамоловым стрессом повышения в сравнении с состоянием покоя (в середине) и глобального миокардиального кровотока (справа). В обеих группах с ИБС была также исследована ангиографически нормальная коронарная территория (параметры изображены позади соответствующего столбика, штриховая раскраска) как аналоговая модель потенциально нормальной микроваскулярной перфузии; в группе без диабета параметры значимо не отличались от контрольной группы, однако даже в группе «диабет + ИБС» были значимо лучше, чему пациентов только с диабетом 2-го типа (р
г) Итоги и перспективы. В целом можно установить, что отныне возможна качественная и количественная оценка миокардиальной перфузии с помощью контрастной ЭхоКГ после внутривенного введения ультразвукового контрастного средства. Многочисленные публикации подтверждают выраженную клиническую релевантность различных диагностических и терапевтических консервативных или интервенционных методик.
Тем не менее стремительный технический прогресс в техниках исследования и анализа требует процесса стандартизации и клинической валидации в мультицентровых исследованиях, прежде чем можно будет ожидать, что эти методики будут приняты в клиническую практику. Кроме того, имеется вынужденная задержка, пока ультразвуковые контрастные средства не поступят, наконец, на рынок с разрешением использования для визуализации перфузии.
Благодаря возможности диагностики у постели больного и произвольному числу повторов контрастной ЭхоКГ миокарда в медицине теперь есть инструмент, который позволяет экономически выгодно и без лучевой нагрузки получить новый взгляд на коронарную микроциркуляцию и тем самым служит для ранней диагностики нарушений перфузии и для контроля при тестировании новых перспективных препаратов и техник лечения. То, что от этих результатов выиграют не только пациенты с ИБС, но и пациенты с метаболическим синдромом, например, с сахарным диабетом 2-го типа, значительно увеличивает клиническое значение этой техники.
Редактор: Искандер Милевски. Дата публикации: 23.12.2019
Эхокардиография сердца что это такое
Показания, противопоказания и осложнения чреспищеводной эхокардиографии (ЧПЭ)
а) Показания к чреспищеводной эхокардиографии. Использование ЧПЭ с конца 1980-х годов значительно расширилось. Область применения включает такие существенные клинические показания, как:
— поиск источника кардиальной эмболии,
— эндокардит,
— оценка клапанного протеза,
— врожденные и приобретенные пороки сердца в детском и взрослом возрасте,
— заболевания грудной аорты.
Кроме того, ЧПЭ оказывает значительную диагностическую помощь в диагностике у постели больного, нуждающегося в интенсивном уходе, и не только в области кардиологии.
1. Интраоперационный мониторинг. Методику можно использовать при интраоперационном мониторинге для диагностики ишемии, а также в кардиохирургии для интраоперационной оценки после реконструкции клапана. Катетерная окклюзия открытого овального окна также может происходить под чреспищеводным эхокардиографическим контролем.
б) Противопоказания к чреспищеводной эхокардиографии. Перед исследованием путем целенаправленного расспроса пациента следует исключить патологические изменения пищевода. В случае подозрения на заболевание пищевода перед запланированной ЧПЭ следует выполнить рентгенологическое или эндоскопическое исследование пищевода.
1. Дивертикул пищевода. Дисфагия или гиперсаливация может указывать на дивертикул пищевода, одно из возможных противопоказаний к ЧПЭ.
2. Опухоли. Стенозирующая опухоль пищевода или опухоль из соседнего органа, прорастающая в пищевод, также являются противопоказаниями. Ведущим клиническим симптомом служит нарушение глотания или пассажа пищевого комка либо ощущение инородного тела в пищеводе. Если у пациента с такой симптоматикой при эхокардиографическом исследовании обнаружен этиологически неясный выпот в перикарде, следует исключать злокачественную опухоль пищевода с заинтересованностью перикарда или инфильтрирующий в пищевод рак легкого с перикардиальным метастазированием.
3. Стриктура. Стриктура пищевода, которая может быть индуцирована хроническим воспалением, химическим или лучевым повреждением, представляет собой классическое противопоказание.
4. Варикозно-расширенные вены пищевода. Вплоть до последних лет варикозные вены пищевода также представляли собой классическое противопоказание к ЧПЭ. Но это противопоказание может стать относительным при использовании латексных защитных оболочек. Ультразвуковой гель в кончике защитной оболочки уменьшает давление эхоскопа на слизистую пищевода. Благодаря этому значительно уменьшается травмирующая нагрузка на слизистую в области варикозно-расширенных вен. Тем не менее в ближайшем периоде после кровотечения из вен пищевода проводить ЧПЭ не следует.
5. Согласие пациента. Если пациент, подлежащий исследованию, не готов сотрудничать с врачом-исследователем, несмотря на подробную беседу, настаивать на интубации эхоскопом не следует.
в) Побочные эффекты и осложнения. Побочные эффекты и осложнения ЧПЭ аналогичны таковым при гастроскопии.
1. Перфорация. Самым тяжелым осложнением (правда, по всему миру описанным лишь в немногих случаях) является ятрогенная перфорация пищевода или нижней части глотки. Известные случаи описаны у пациентов с клинически не распознанным дивертикулом пищевода или с опухолью, прорастающей или инфильтрирующей пищевод, либо после множественных и трудных попыток интубации. Клиническая симптоматика перфорации может появиться только спустя несколько часов после исследования. В одном моноцентровом исследовании частота перфорации составила 0,03%.
Это еще раз подчеркивает ценность внимательного расспроса и сбора анамнеза перед исследованием, а также необходимость прерывания исследования в случае повышенного сопротивления продвижению эхоскопа.
Редактор: Искандер Милевски. Дата публикации: 18.12.2019
Эхокардиография сердца что это такое
ЭхоКГ дополнительных структур сердца
Клиническая картина характеризуется выраженными симптомами право- или левожелудочковой недостаточности. У части больных появляется выпот в полости перикарда, при ЭхоКГ отмечается также сравнительно небольшой объем желудочков, обусловленный выраженной инфильтрацией эндокарда желудочков и значительными фибринозными и тромботическими наложениями. Несмотря на повышение давления наполнения желудочков, систолическая функция их вначале сохраняется. Кроме того, при ЭхоКГ предсердия часто расширены, отмечается недостаточность митрального клапана и клапана легочной артерии.
б) Внутренние структуры правых отделов сердца. В правом предсердии имеются анатомические структуры, которые можно принять за объемное образование, поэтому их следует включить в дифференциальный диагноз. К таким структурам относятся евстахиева заслонка, пограничный гребень, сеть Хиари и мышечный пучок в устье верхней полой вены.
1. Сеть Хиари. Сеть, или пластинка Хиари представляет собой продырявленную мембрану, которая при нарушении процесса обратного развития правой заслонки венозного синуса сохраняется в правом предсердии в качестве анатомического варианта его строения. Сеть Хиари при ЭхоКГ была впервые описана в 1981 г. в виде очень подвижного образования со значительной вариабельностью места прикрепления. При ЧПЭ сеть Хиари, как правило, имеет вид перепончатого флотирующего образования в правом предсердии, которое прикрепляется к его медиальной и латеральной стенкам. Для исследования этого образования датчик, находящийся в пищеводе, проталкивают примерно на 4 см от плоскости четырех камер и поворачивают.
Частота выявления сети Хиари при ЧПЭ такая же, как при аутопсии, и составляет 5%. Несмотря на отдельные сообщения в литературе о связи сети Хиари с тромбозом правого предсердия, нарушением ритма сердца или образованием аневризмы межпредсердной перегородки, а также несмотря на казуистические случаи обвития тромба или катетера сетью Хиари, эта аномалия развития, как правило, не имеет клинического значения. Эхокардиография в таких случаях позволяет отдифференцировать сеть Хиари от других патологических образований правого предсердия, в частности тромба, вегетаций, инородного тела и редко аневризмы синуса Вальсальвы.
2. Трехпредсердное сердце (удвоение правого предсердия). Персистенция правой заслонки венозного синуса может привести к образованию патологической мембраны и удвоению правого предсердия (правое трехпредсердное сердце).
3. Евстахиева заслонка. Евстахиева заслонка, или евстахиев клапан, расположена в устье нижней полой вены и хорошо визуализируется при лоцировании сердца вдоль длинной оси из чреспищеводного доступа.
4. Тебезиев клапан (заслонка) и пограничный гребень. Вблизи венозного синуса расположены также тебезиев клапан и пограничный гребень. Тебезиев клапан прикрепляется к устью коронарного синуса, а пограничный гребень расположен на латеральной стенке правого предсердия. Для идентификации этих структур правого предсердия и дифференцирования их от перечисленных выше объемных образований, как правило, необходимо выполнение многопроекционного УЗИ и, по крайней мере, двумерной ЭхоКГ.
5. Гребешковые мышцы и мышечные пучки. Стенки правого предсердия по сравнению с левым имеют более выраженное трабекулярное строение, и иногда отдельные трабекулы или мышечные пучки бывают настолько крупными, что их приходится включать в дифференциальный диагноз, когда у больного подозревают опухоль предсердия. Указанные анатомические структуры могут особенно увеличиваться при гипертрофии предсердий, например при дефекте межпредсердной перегородки. У устья верхней полой вены иногда наблюдается мышечный пучок, который также может затруднить диагностику и должен быть учтен в дифференциальном диагнозе.
В большинстве случаев эти структуры при многопроекционном чреспищеводном исследовании оказываются нормальным анатомическим вариантом; для большей информативности исследования в горизонтальной (поперечной) плоскости датчик желательно продвинуть несколько дальше или же подтянуть.
Менее затруднительна идентификация так называемой модераторной трабекулы в правом желудочке; ее можно выявить и при трансторакальной ЭхоКГ.
6. Тромбы. При образовании тромбов в правом предсердии или желудочке так или иначе нарушается функция этих камер сердца (мерцание предсердий, дилатационная кардиомиопатия). Лишь в исключительных случаях у больных со злокачественной опухолью сердца или нарушением свертывания крови тромбы могут образоваться без нарушения функции пораженного предсердия или желудочка. Тромбы в правые отделы сердца могут мигрировать также из глубоких вен нижних конечностей или из тазовых вен при их тромбозе.
7. Ятрогенные структуры, образующиеся в сердце. Ятрогенными структурами в правых отделах сердца, которые иногда ошибочно принимают за объемное образование, могут быть электрод от электрокардиостимулятора или имплантируемого дефибриллятора, а в исключительно редких случаях также катетеры для эмболизации артерий и кава-фильтры. В этих случаях также необходимо правильно оценить клиническую ситуацию в целом и собрать подробный анамнез.
в) Дополнительные структуры левых отделов сердца:
1. Мышечные пучки и сухожильные хорды. К дополнительным анатомическим структурам левых отделов сердца, которые следует учитывать при проведении дифференциальной диагностики, относятся аномальные сосочковые мышцы и аберрантные сухожильные хорды. Выраженная трабекулярность внутреннего рельефа левых камер сердца или гипертрофия их стенки могут вызвать при ЭхоКГ подозрение на опухоль сердца.
2. Фиброз и обызвествление. В дифференциальной диагностике следует учесть также очаговый фиброз и обызвествление желудочковой стенки, а нередко и области митрального кольца. Полноценное УЗИ, включая трансторакальную ЭхоКГ, в том числе из подреберной позиции датчика, а при необходимости и ЧПЭ, как правило, дает возможность четко дифференцировать эти изменения от опухоли сердца, от тромба и вегетаций.
3. Трехпредсердное сердце (удвоение левого предсердия). Резидуальная ткань общей легочной вены может достигать значительных размеров, располагаясь от устья левой верхней легочной вены до входа в ушко левого предсердия. В результате левое предсердие оказывается как бы разделенным на две камеры (левое трехпредсердное сердце).
4. Другие структуры сердца. За опухоль левого предсердия можно по ошибке принять также грыжу пищеводного отверстия диафрагмы, крупную аневризму коронарной артерии или увеличенный коронарный синус. Локализованная гематома перикарда также может создать впечатление опухоли сердца. В дифференциальный диагноз следует включить также пролапс митрального клапана, вегетации, связанные с эндокардитом, а также разрастания Ламбла на митральном клапане(см. рис. 22.10).
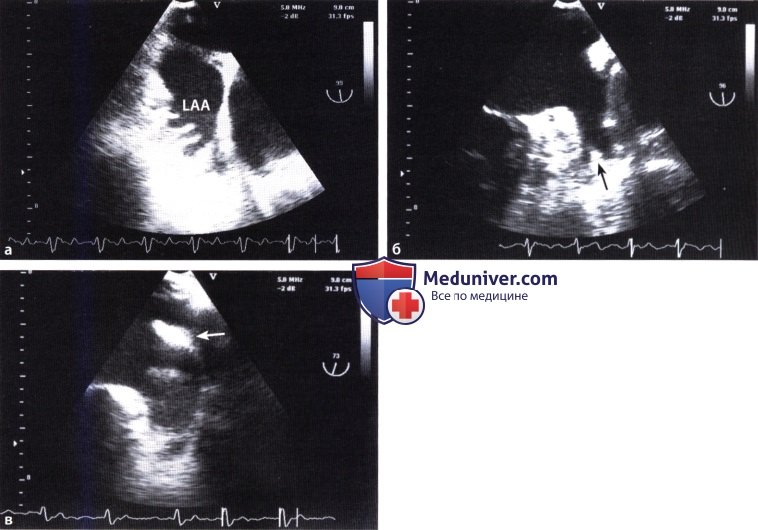
а ЧПЭ: гребешковые мышцы в левом ушке.
б Ушко левого предсердия, разделенное перегородкой (стрелка).
в Утолщенная складка свободной стенки правого желудочка (симптом «ватной палочки») (стрелка).
5. Тромбы. Диагностику тромба в левом предсердии могут усложнить гипертрофированные гребешковые мышцы, патологические эхо-сигналы от крыши левого предсердия в области входа в ушко или резидуальная ткань у устья левой верхней легочной вены. Для проведения дифференциальной диагностики следует выполнить многопроекционную ЧПЭ, а также допплерографию в импульсном режиме, которая позволяет измерить скорость кровотока в ушке левого предсердия. В присутствии тромба кровоток в левом ушке отчетливо снижается и составляет значительно меньше 25 см/с.
Для распознавания тромбоза левого ушка и проведения дифференциальной диагностики следует знать морфологические особенности левого предсердия. Нередко левое ушко состоит из двух или трех отделов, отделенных перегородками, которые также могут создать ложное впечатление тромбоза ушка. Источником диагностической ошибки может стать также образование складки (симптом «ватной палочки») на свободной стенке левого предсердия, впечатление тромбоза может создать также сканирование в косой плоскости к стенке левого предсердия при переходе ее в крышу предсердия. Во многих случаях ошибочной диагностике тромбоза способствует недостаточный опыт врача-сонолога. Частота ошибочных диагнозов может достигать 60-70%.

г) Аневризмы межпредсердной перегородки:
Согласно определению, под аневризмой обычно понимают выпячивание межпредсердной перегородки в правое или левое предсердие более чем на 10 мм, хотя нередко наблюдаются случаи, когда межпредсердная перегородка смещается в сторону то одного, то другого предсердия. Аневризма может охватывать всю межпредсердную перегородку или только область овальной ямки.
2. Эхокардиография. По данным одного исследования, охватившего 195 больных, аневризму межпредсердной перегородки менее чем в 50% случаев диагностируют с помощью трансторакальной ЭхоКГ и в большинстве случаев диагноз ставят по результатам ЧПЭ. Из 195 больных у половины аневризма охватывала всю межпредсердную перегородку. Более чем в 50% случаев наблюдался сброс крови преимущественно через овальное окно. В отдельных случаях отмечены множественные перфорации аневризматически измененной межпредсердной перегородки, которая напоминала «швейцарский сыр».
3. Эмболии. У 44% больных с аневризмой межпредсердной перегородки и сбросом крови на уровне предсердий в анамнезе отмечаются эпизоды эмболии. У четверти больных, перенесших эмболию, помимо аневризмы межпредсердной перегородки, других возможных источников кардиогенной эмболии не выявляют. Ни размер аневризмы, ни степень ее выпячивания на частоту эмболии не влияют. Но у больных, перенесших эмболию, сброс крови через аневризму межпредсердной перегородки наблюдается существенно чаще. По данным специального исследования «Patent Foramen Ovale and Atrial Septal Aneurysm», при одном лишь открытом овальном окне риск повторного инсульта составляет 2,3%.
Если имеется также аневризма межпредсердной перегородки, риск возрастает до 15,2%. Эти данные говорят об особенно важном клиническом значении парадоксальной эмболии при аневризме межпредсердной перегородки со сбросом крови. В то же время тромбоз аневризмы как источник эмболии существенной роли не играет, так как лишь у 2 больных из 195 был выявлен тромб. Поэтому поиск аневризмы межпредсердной перегородки у лиц молодого возраста, перенесших инсульт, имеет основополагающее значение в установлении этиологического диагноза и особенно для правильного лечения.
Редактор: Искандер Милевски. Дата публикации: 11.1.2020
ЭХО сердца
Что такое ЭХО сердца

Метод безболезненный, информативный и не имеет противопоказаний. Проводится пациентам любого возраста, даже в период внутриутробного развития. Это одна из самых распространенных методик изучения сердца во всем мире.
Принцип действия ЭХО сердца
Эхокардиография основывается на использовании ультразвуковых волн высокой частоты, которые человек слышать не может. Ультразвуковой прибор представляет из себя:
В процессе исследования врач кладет на тело пациента датчик, от которого идут волны звука в ткани внутренних органов. Они проникают до нужной глубины, меняют амплитуду и частоту колебаний в зависимости от структуры исследуемых внутренних органов.
Измененные волны преобразуются в сигнал, который обрабатывается эхокардиографом. На экране монитора появляется изображение сердца со всех сторон. Врач может видеть и оценивать это изображение. При необходимости изображение распечатывается и отдается пациенту на руки.
Благодаря эхокардиографии можно увидеть любые, даже незначительные изменения в толщине стенок сердца, в сократительной активности органа, оценить скорость и характеристики кровяного потока в предсердиях и желудочках, определить состояние мягких тканей, работу клапанов непосредственно при работе сердца.
Эхокардиография в основном проводится трансторакально. Специалист располагается рядом с пациентом, одной рукой он работает датчиком, а другой регулирует настройками аппарата и наблюдает за изображением, появившемся на мониторе.
Каким будет изображение, это напрямую зависит от профессиональных способностей специалиста функциональной диагностики и состояния здоровья пациента. Некоторую сложность для обследования представляет ситуация, при которой пациент находится на искусственной вентиляции легких или с эмфиземой легких, у кого имеется ожирение иди деформация грудной клетки.
Исследование проводится в среднем за 30 минут, включая написание результатов исследования. Каждое обследование сохраняется на цифровом носителе. Все полученные сечения должны быть хорошо видны.
Допплеровское исследование позволяет получить ценные сведения о клапанных и врожденных пороках, наполнении левого желудочка. Обычно сдвиг частот при таком исследовании находится в пределах диапазона звуков, воспринимаемых человеческим ухом. Поэтому эхокардиограф в этом случае будет слышен, издаст определенный звук. Импульсный допплеровский режим дает оценку кровотоку в конкретной области путем размещения в ней контрольного объема.
Методы проведения
В зависимости от поставленных задач используются эхо-сигналы в разных режимах, а также двухмерная и трехмерная эхокардиография. Двухмерная дает изображение в двух плоскостях – обычно показывает сердце сверху. Трехмерная дает объемную картинку.
Современная медицина усовершенствовала метод эхокардиографии.
На сегодня используется три вида трехмерного изображения сердца:
Какой именно применяется метод, зависит от предполагаемого диагноза.
Исследование сердца проводят не только через область грудной клетки, скользя по коже датчиком.
Иногда задача сложнее, поэтому применяют:
Выбор метода всегда определяется исключительно кардиологом.
Чреспищеводный вид исследования сердца проводит опытный врач. Такой вид эхокардиографии назначают, когда предполагается бактериальная форма заболевания клапанов сердца, или когда обследованию подлежит искусственный клапан. Также при рисках дефекта перегородки между предсердиями. В некоторых случаях после инсульта, если наблюдается мерцательная аритмия.
Стресс-ЭхоКГ проводят тогда, когда при стандартной эхокардиографии в состоянии спокойного сердца невозможно увидеть патологии. Не редко сердце болит именно при нагрузках. Стресс-ЭхоКГ предполагает использование нагрузок – беговой дорожки или велоэргометра. Его педали пациент крутит в положении лежа на спине.
Эхокардиография
Эхокардиография (ЭхоКГ) — высокоинформативный метод исследования сердца с использованием ультразвукового аппарата. ЭхоКГ позволяет оценить структуру сердечной мышцы, размеры полостей сердца и крупных сосудов, сократительную функцию миокарда, состояние клапанного аппарата, в том числе и после кардиохирургических вмешательств.
УЗИ сердца— безопасная неинвазивная процедура, обязательная при обследовании сердечно-сосудистой системы.
Эхокардиография в отделении функциональной диагностики ЦКБ РАН выполняется на УЗ-аппаратах экспертного класса.
Исследование включает в себя: В-режим, М-режим, постоянно-волновой допплер, импульсно-волновой допплер, цветное допплеровское картирование, тканевой допплер.
Показания к процедуре
Эхокардиография применяется для диагностики:
ЭхоКГ позволяет контролировать течение хронических заболеваний, определять вероятность сердечно-сосудистых осложнений, корректировать схему лечения.
Эхокардиографию также рекомендуется пройти при наличии следующих симптомов: одышка и резкая слабость, возникающая при физической нагрузке, дискомфорт или боли в области сердца, стойкое повышение артериального давления.
Отличия ЭхоКГ от ЭКГ
Электрокардиография и эхокардиография — принципиально разные, часто дополняющие друг друга методики обследования сердца.
Какое исследование назначать, решает лечащий врач после осмотра пациента.
Как проходит исследование
ЭхоКГ проводят амбулаторно и в стационарных условиях. Специальная подготовка не требуется. Пациент ложится на кушетку. На кожу груди специалист наносит гель, который служит проводником для ультразвука. Проводя датчиком по груди в области сердца, врач изучает его состояние.
Длительность обследования составляет в среднем 30-45 минут.
Результаты эхокардиографии
Расшифровку результатов ультразвукового исследования сердца проводит врач функциональной диагностики. Если в ходе обследования будут обнаружены отклонения, пациенту расскажут о них и дадут рекомендации.
Эхокардиография сердца норма у взрослых в таблице
Таблица № 1. Нормальные значения размера, объема и ФВ ЛЖ в двумерной эхокардиографии (Lang R et al. Recommendations for chamber quantification by echocardiography in adults. J Am Soc Echo 2015; 28: 1–39)
| Показатели | Мужчины | Женщины | |||
| M ± SD | M ± 2SD | M ± SD | M ± 2SD | ||
| Размер ЛЖ | |||||
| КДР ЛЖ (мм) | 50,2 ± 4,1 | 42,0–58,4 | 45,0 ± 3,6 | 37,8–52,2 | |
| КСР ЛЖ (мм) | 32,4 ± 3,7 | 25,0–39,8 | 28,2 ± 3,3 | 21,6–34,8 | |
| Объем ЛЖ (биплановый метод) | |||||
| КДО ЛЖ (мл) | 106 ± 22 | 62–150 | 76 ± 15 | 46–106 | |
| КСО ЛЖ (мл) | 41 ± 10 | 21–61 | 28 ± 7 | 14–42 | |
| Объем ЛЖ на площадь поверхности тела (BSA) | |||||
| КДО ЛЖ индекс (мл) | 54 ± 10 | 34–74 | 45 ± 8 | 29–61 | |
| КСО ЛЖ индекс (мл) | 21 ± 5 | 11–31 | 16 ± 4 | 8–24 | |
| Фракция выброса ЛЖ (биплановый метод) | |||||
| ЛЖ ВФ (%) | 62 ± 5 | 52–72 | 64 ± 5 | 54–74 | |
BSA: площадь поверхности тела; ФВ: фракция выброса; ЛЖ: левый желудочек; КДР ЛЖ: конечный диастолический диаметр левого желудочка; КДО ЛЖ: конечный диастолический объем левого желудочка; КСО ЛЖ: конечный систолический объем левого желудочка; М: среднее значение; SD: стандартное отклонение
Таблица № 2. Эталонные значения объемов ЛЖ в двухмерной эхокардиографии (Lang R et al. Recommendations for chamber quantification. J Am Soc Echo 2005; 18: 1440–1463)
| Объемы ЛЖ | Нормальные значения | Незначительное увеличение | Умеренное увеличение | Выраженное увеличение |
| Женщины | ||||
| КДО ЛЖ (мл) | 56–104 | 105–117 | 118–130 | ≥131 |
| Индекс КДО ЛЖ (мл/м²) | 35–75 | 76–86 | 87–96 | ≥97 |
| КСО ЛЖ (мл) | 19–49 | 50–59 | 60–69 | ≥70 |
| Индекс КСО ЛЖ (мл/м²) | 12–30 | 31–36 | 37–42 | ≥43 |
| Мужчины | ||||
| КДО ЛЖ (мл) | 67–155 | 156–178 | 179–201 | ≥202 |
| Индекс КДО ЛЖ (мл/м²) | 35–75 | 76–86 | 87–96 | ≥97 |
| КСО ЛЖ (мл) | 22–58 | 59–70 | 71–82 | ≥83 |
| Индекс КСО ЛЖ (мл/м²) | 12–30 | 31–36 | 37–42 | ≥43 |
КДО ЛЖ: конечный диастолический объем левого желудочка; КСО ЛЖ: конечный систолический объем левого желудочка
Таблица № 3. Расчет и контрольные значения фракции выброса ЛЖ (ФВ ЛЖ) в двумерной эхокардиографии (Lang R et al. Recommendations for chamber quantification by echocardiography in adults. J Am Soc Echo 2015; 28: 1–39)
| Женщины | Мужчины | |||
| Показатель | Норма | Гипертрофия | Норма | Гипертрофия |
| Масса ЛЖ (г) | 66–150 | >150 | 96–200 | >200 |
| Индекс массы ЛЖ (г/м²) | 44–88 | >88 | 50–102 | >102 |
| Масса ЛЖ | Нормальные значения | Незначительное увеличение | Умеренное увеличение | Выраженное увеличение |
| Женщины | ||||
| Масса ЛЖ (г) | 66–150 | 151–171 | 172–182 | ≥183 |
| Индекс массы ЛЖ индекс (г/м²) | 44–88 | 89–100 | 101–112 | ≥113 |
| Мужчины | ||||
| Масса ЛЖ (г) | 96–200 | 201–227 | 228–254 | ≥255 |
| Индекс массы ЛЖ индекс (г/м²) | 50–102 | 103–116 | 117–130 | ≥131 |
Таблица № 6. Эталонные значения размера ЛП, площади ЛП и объема ЛП в двумерной эхокардиографии (согласно руководству Lang R et al. Recommendations for chamber quantification. J Am Soc Echo 2005; 18: 1440–1463)
| Левое предсердие | Нормальные значения | Незначительное увеличение | Умеренное увеличение | Выраженное увеличение |
| Размер левого предсердия | ||||
| Женщины | ||||
| КСД ЛП (см) | 2,7–3,8 | 3,9–4,2 | 4,3–4,6 | ≥4,7 |
| Индекс КСД ЛП (см/м²) | 1,5–2,3 | 2,4–2,6 | 2,7–2,9 | ≥3,0 |
| Мужчины | ||||
| КСД ЛП (см) | 3,0–4,0 | 4,1–4,6 | 4,7–5,2 | ≥5,3 |
| Индекс КСД ЛП (см/м²) | 1,5–2,3 | 2,4–2,6 | 2,7–2,9 | ≥3,0 |
| Площадь левого предсердия (женщины и мужчины) | ||||
| Площадь ЛП (см²) | ≤20 | 20–30 | 30–40 | >40 |
| Объем левого предсердия | ||||
| Женщины | ||||
| ЛП объем (мл) | 22–52 | 53–62 | 63–72 | ≥73 |
| Индекс объема ЛП (мл/м²) | 22 ± 6 | 29–33 | 34–39 | ≥40 |
| Мужчины | ||||
| ЛП объем (мл) | 18–58 | 59–68 | 69–78 | ≥79 |
| Индекс объема ЛП (мл/м²) | 22 ± 6 | 29–33 | 34–39 | ≥40 |
КСД ЛП (см): конечный систолический диаметр левого предсердия; ЛП: левое предсердие
| Левое предсердие | Нормальные значения | Незначительное увеличение | Умеренное увеличение | Выраженное увеличение |
| Женщины/Мужчины | ||||
| Индекс объема ЛП (мл/м²) | 16–34 | 35–41 | 42–48 | ≥48 |
| Показатель | Женщины | Мужчины | ||
| Индекс (см/м²) | Диаметр (см) | Индекс (см/м²) | ||
| Фиброзное кольцо АК | 2,3 ± 0,2 | 1,3 ± 0,1 | 2,6 ± 0,3 | 1,3 ± 0,1 |
| Синусы Вальсальвы | 3,0 ± 0,3 | 1,8 ± 0,2 | 3,4 ± 0,3 | 1,7 ± 0,2 |
| 2,6 ± 0,3 | 1,5 ± 0,2 | 2,9 ± 0,3 | 1,5 ± 0,2 | |
| Проксимальный отдел аорты | 2,7 ± 0,4 | 1,6 ± 0,3 | 3,0 ± 0,4 | 1,5 ± 0,2 |
Отношение диаметра аорты к площади поверхности тела определяют по формуле Da/Sтела = 0,9 + 0,009 * возраст
| Размеры ПЖ | Женщины | Мужчины | ||
| Норма | Среднее ± SD | Норма | Среднее ± SD | |
| ПЖ базальный поперечный (см) | 25–41 | 33 ± 4 | 25–41 | 33 ± 4 |
| ПЖ средний поперечный (см) | 19–35 | 27 ± 4 | 19–35 | 27 ± 4 |
| ПЖ продольный (см) | 59–83 | 71 ± 6 | 59–83 | 71 ± 6 |
| ВТПЖ длинная парастернальная ось (мм) | 20–30 | 25 ± 2,5 | 20–30 | 25 ± 2,5 |
| ВТПЖ проксимальный отдел по короткой оси (мм) | 21–35 | 28 ± 3,5 | 21–35 | 28 ± 3,5 |
| ВТПЖ дистальный отдел по короткой оси (мм) | 17–27 | 22 ± 2,5 | 17–27 | 22 ± 2,5 |
| Толщина стенки ПЖ (мм) | 1–5 | 3 ± 1 | 1–5 | 3 ± 1 |
| Конечно-диастолическая площадь ПЖ (см²) | 8–20 | 14 ± 3 | 10–24 | 17 ± 3,5 |
| Индекс конечно-диастолической площади ПЖ на ППТ (см²/м²) | 4,5–11,5 | 8,0 ± 1,75 | 5–12,6 | 8,8 ± 1,9 |
| Конечно-систолическая площадь ПЖ (см²) | 3–11 | 7 ± 2 | 3–15 | 9 ± 3 |
| Индекс конечно-систолической площади ПЖ на ППТ (см²/м²) | 1,6–6,4 | 4,0 ± 1,2 | 2,0–7,4 | 4,7 ± 1,35 |
| Индекс конечно-диастолического объема ПЖ на ППТ (см²/м²) | 32–74 | 53 ± 10,5 | 35–87 | 61 ± 13 |
| Индекс конечно-систолического объема ПЖ на ППТ (см²/м²) | 8–36 | 22 ± 7 | 10–44 | 27 ± 8,5 |
ППТ: площадь поверхности тела; ПЖ: правый желудочек; ВТПЖ выносящий тракт правого желудочка;
SD: стандартное отклонение
Таблица № 10. Значения нормы и отклонения для правого желудочка, его выносящего тракта и легочной артерии в В-режиме на эхокардиографии (согласно руководству Lang R et al. Recommendations for chamber quantification. J Am Soc Echo 2005; 18: 1440–1463)
| Параметр | Нормальные значения | Незначительное увеличение | Умеренное увеличение | Выраженное увеличение |
| Параметры ПЖ (верхушечная 4-х камерная позиция) | ||||
| Базальный поперечный (см) | 2,0–2,8 | 2,9–3,3 | 3,4–3,8 | ≥3,9 |
| Средний поперечный (см) | 2,7–3,3 | 3,4–3,7 | 3,8–4,1 | ≥4,2 |
| Продольный (см) | 7,1–7,9 | 8,0–8,5 | 8,6–9,1 | ≥9,2 |
| Поперечный диаметр ВТПЖ (парастернальная позиция, короткая ось) | ||||
| Над АоК (см) | 2,5–2,9 | 3,0–3,2 | 3,3–3,5 | ≥3,6 |
| Над ЛК (см) | 1,7–2,3 | 2,4–2,7 | 2,8–3,1 | ≥3,2 |
| Поперечный диаметр ЛА (парастернальная позиция, короткая ось) | ||||
| Под ЛК (см) | 1,7–2,3 | 2,4–2,7 | 2,8–3,1 | ≥3,2 |
АК: аортальный клапан; ЛК: клапан легочной артерии; ПЖ: правый желудочек; ВТПЖ: выносящий тракт правого желудочка
Таблица № 11. Значения нормы и отклонения для площади правого желудочка в В-режиме на эхокардиографии (согласно руководству Lang R et al. Recommendations for chamber quantification. J Am Soc Echo 2005; 18: 1440–1463)
| Площадь ПЖ | Нормальные значения | Незначительное увеличение | Умеренное увеличение | Выраженное увеличение |
| Диастолическая (см²) | 11–28 | 29–32 | 33–37 | ≥38 |
| Систолическая (см²) | 7,5–16 | 17–19 | 20–22 | ≥23 |
| Изменение площади (%) | 32–60 | 25–31 | 18–24 | ≤17 |
| Значения | Женщины | Мужчины |
| Индекс площади ПП, поперечный (см2/м2) | 1,9 ± 0,3 | 1,9 ± 0,3 |
| Индекс площади ПП, продольный (см2/м2) | 2,5 ± 0,3 | 2,4 ± 0,3 |
| Индекс объема ПП (мл/м2) | 21 ± 6 | 25 ± 7 |
Таблица № 13. Значения нормы и отклонения размеров правого предсердия в В-режиме на эхокардиографии (согласно руководству Lang R et al. Recommendations for chamber quantification. J Am Soc Echo 2005; 18: 1440–1463)
| Размер ПП | Нормальные значения | Незначительное увеличение | Умеренное увеличение | Выраженное увеличение |
| Поперечный (ПР, см) | 2,9–4,5 | 4,6–4,9 | 5,0–5,4 | ≥5,5 |
| Индекс ПР (см/м2) | 1,7–2,5 | 2,6–2,8 | 2,9–3,1 | ≥3,2 |
Таблица № 14. Нормальные значения отдельных параметров в М-режиме (Biamino G, Lange L. Echokardiographie. Frankfurt: Höchst; 1983)
Таблица № 15. Эталонные значения левого желудочки и левого предсердия в М-режиме (Lang R et al. Recommendations for chamber quantification. J Am Soc Echo 2005; 18: 1440–1463)
| Параметры | Нормальные значения | Незначительное увеличение | Умеренное увеличение | Значительное увеличение |
| Поперечный размер ЛЖ (женщины) | ||||
| КДР ЛЖ (см) | 3,9–5,3 | 5,4–5,7 | 5,8–6,1 | ≥6,2 |
| Индекс КДР ЛЖ (см/м²) | 2,4–3,2 | 3,3–3,4 | 3,5–3,7 | ≥3,8 |
| Поперечный размер ЛЖ (мужчины) | ||||
| КДР ЛЖ (см) | 4,2–5,9 | 6,0–6,3 | 6,4–6,8 | ≥6,9 |
| Индекс КДР ЛЖ (см/м²) | 2,2–3,1 | 3,2–3,4 | 3,5–3,6 | ≥3,7 |
| Поперечный размер левого предсердия (женщины) | ||||
| КСР ЛП (см) | 2,7–3,8 | 3,9–4,2 | 4,3–4,6 | ≥4,7 |
| Индекс КСР ЛП (см/м²) | 1,5–2,3 | 2,4–2,6 | 2,7–2,9 | ≥3,0 |
| Поперечный размер левого предсердия (мужчины) | ||||
| КСР ЛП (см) | 3,0–4,0 | 4,1–4,6 | 4,7–5,2 | ≥5,3 |
| Индекс КСР ЛП (см/м²) | 1,5–2,3 | 2,4–2,6 | 2,7–2,9 | ≥3,0 |
Таблица № 16. Эталонные значения массы миокарда левого желудочки и толщины стенок на эхокардиографии в М-режиме (Lang R et al. Recommendations for chamber quantification. J Am Soc Echo 2005; 18: 1440–1463)
| Параметры | Нормальные значения | Незначительное увеличение | Умеренное увеличение | Значительное увеличение |
| Женщины | ||||
| Масса ЛЖ (г) | 67–162 | 163–186 | 187–210 | >210 |
| Индекс массы ЛЖ (г/м²) | 43–95 | 96–108 | 109–121 | >121 |
| ТМЖП (см) | 0,6–0,9 | 1,0–1,2 | 1,3–1,5 | >1,5 |
| ТЗСЛЖ (см) | 0,6–0,9 | 1,0–1,2 | 1,3–1,5 | >1,5 |
| Мужчины | ||||
| Масса ЛЖ (г) | 88–224 | 225–258 | 259–292 | >292 |
| Индекс массы ЛЖ (г/м²) | 49–115 | 116–131 | 132–148 | >148 |
| ТМЖП (см) | 0,6–1,0 | 1,1–1,3 | 1,4–1,6 | >1,6 |
| ТЗСЛЖ (см) | 0,6–1,0 | 1,1–1,3 | 1,4–1,6 | >1,6 |
Таблица № 17. Эталонные значения толщины межжелудочковой перегородки и задней стенки в М-режиме (конечно-диастолический размер). Lang R et al. Recommendations for chamber quantification by echocardiography in adults. J Am Soc Echo 2015; 28: 1–39.
| Толщина стенок | Женщины | Мужчины | ||
| Норма | Гипертрофия | Норма | Гипертрофия | |
| ТМЖП (см) | 0,6–0,9 | >0,9 | 0,6–1,0 | >1,0 |
| ТЗСЛЖ (см) | 0,6–0,9 | >0,9 | 0,6–1,0 | >1,0 |
Таблица № 18. Нормальные значения максимальной скорости кровотока по допплеру на сердечных клапанах по данным разных авторов.
| Сердечный клапан | V max (м/с), Авторы | ||
| Hatle | Kisslo | Labovitz | |
| Митральный клапан | 0,9 (0,6–1,3) | 0,9 (0,6–1,4) | 0,4–1,3 |
| Трикуспидальный клапан | 0,5 (0,3–1,3) | 0,6 (0,4–0,8) | 0,3–1,0 |
| Легочный клапан | 0,7 (0,6–1,3) | 0,7 (0,5–0,9) | 0,5–1,5 |
| Аортальный клапан | 1,3 (1,0–1,7) | 1,4 (0,9–1,8) | 0,5–1,8 |
| Восходящая аорта | 0,5–1,5 | ||
| Нисходящая аорта | 0,5–1,5 | ||
Таблица № 19. Нормальные значения показателей кровотока в выносящем тракте ЛЖ и ПЖ (Lancellotti et al. The EACVI Echo Handbook. Oxford: Oxford University Press; 2016).
| Параметр | ВТЛЖ | ВТПЖ |
| V max (м/с) | 0,88 (0,47–1,29) | 0,72 (0,36–1,08) |
| ET (мс) | 286 (240–332) | 281 (212–350) |
| AT (мс) | 84 (48–120) | 118 (70–166) |
| Ср.ускорение (м/с2) | 11 (5–17) | 3–9 |
| VTI (см) | 20–25 | — |
Таблица № 20. Нормальные значения показателей кровотока аорте и легочной артерии (Gardin J et al. Evaluation of blood flow velocity in the ascending aorta and main pulmonary artery of normal subjects by Doppler echocardiography. Am Heart J 1984; 107: 310).
| Параметр | Аорта | Легочная артерия |
| V max (м/с) | 0,92 (0,72–1,20) | 0,63 (0,44–0,78) |
| Время выброса ET (мс) | 294 (265–325) | 331 (280–380) |
| Время ускорения AT (мс) | 98 (83–118) | 159 (160–185) |
| Ср.ускорение (м/с2) | 9,40 (7,35–13,18) | 3,96 (2,70–5,15) |
| Ср.замедление (м/с2) | 4,73 (3,90–6,30) | 3,56 (2,57–4,60) |
Таблица № 21. Зависимые от возраста нормальные значения параметров наполнения ЛЖ (средние значения ± стандартное отклонение). Nagueh S et al. Recommendations for the evaluation of left ventricular diastolic function by echocardiography. Eur J Echo 2009; 10: 165–193.
| Параметр | 16-20 лет | 21-40 лет | 41-60 лет | >60 лет |
| Митральный клапан | ||||
| IVRT (мс) | 50 ± 9 | 67 ± 8 | 74 ± 7 | 87 ± 7 |
| Е/А соотношение | 1,88 ± 0,45 | 1,53 ± 0,4 | 1,28 ± 0,25 | 0,96 ± 0,18 |
| DT пика Е | 142 ± 19 | 166 ± 14 | 181 ± 19 | 200 ± 29 |
| Продолжительность А (мс) | 113 ± 17 | 127 ± 13 | 133 ± 13 | 138 ± 19 |
| Легочные вены | ||||
| Отношение PVs/PVd | 0,82 ± 0,18 | 0,98 ± 0,32 | 1,21 ± 0,2 | 1,39 ± 0,47 |
| PVa (м/с) | 16 ± 10 | 21 ± 8 | 23 ± 3 | 25 ± 9 |
| Продолжительность PVa (мс) | 66 ± 39 | 96 ± 33 | 112 ± 15 | 113 ± 30 |
Примечание: A: максимальная поздняя диастолическая скорость на МК; DT: время замедления; E: максимумальная ранняя диастолическая скорость на МК; IVRT: время изоволюметрического расслабления; PVa: кровоток в легочных венах при сокращении предсердий; PVd: диастолический кровоток в легочной вене; PVs: систолический поток в легочной вене.
Таблица № 22. Нормальные значения показателей наполнения ЛЖ в зависимости от возраста (средние значения ± SD). Nagueh S et al. Recommendations for the evaluation of left ventricular diastolic function by echocardiography. Eur J Echo 2009; 10: 165–193
| Параметр | 16-20 лет | 21-40 лет | 41-60 лет | >60лет |
| Митральный клапан | ||||
| IVRT (мс) | 50 ± 9 | 67 ± 8 | 74 ± 7 | 87 ± 7 |
| Соотношение Е/А | 1,88 ± 0,45 | 1,53 ± 0,4 | 1,28 ± 0,25 | 0,96 ± 0,18 |
| DT E (мс) | 142 ± 19 | 166 ± 14 | 181 ± 19 | 200 ± 29 |
| Длительность А | 113 ± 17 | 127 ± 13 | 133 ± 13 | 138 ± 19 |
| Легочные вены | ||||
| Соотношение PVs/PVd | 0,82 ± 0,18 | 0,98 ± 0,32 | 1,21 ± 0,2 | 1,39 ± 0,47 |
| PVa (м/с) | 16 ± 10 | 21 ± 8 | 23 ± 3 | 25 ± 9 |
| Длительность PVa (мс) | 66 ± 39 | 96 ± 33 | 112 ± 15 | 113 ± 30 |
A: максимальная поздняя диастолическая скорость на МК; DT: время замедления; E: максимальная ранняя диастолическая скорость на МК; IVRT: время изоволюметрического расслабления; PVa: кровоток в легочных венах при сокращении предсердий; PVd: диастолический кровоток в легочной вене; PV: систолический кровоток в легочных венах
Таблица № 23. Нормальные значения показателей наполнения ЛЖ в зависимости от возраста (средние значения ± SD). Klein A, Cohen G. Doppler echocardiographic assessment of constrictive pericarditis, cardiac amyloidosis, and cardiac tamponade. Cleve Clin J Med 1992; 59: 281.
| Параметр | Возраст до 50 лет | Возраст > 50 лет |
| Митральный клапан | ||
| Е (м/с) | 0,72 ± 0,14 | 0,62 ± 0,14 |
| А (м/с) | 0,40 ± 0,10 | 0,59 ± 0,14 |
| Соотношение Е/А | 1,9 ± 0,6 | 1,1 ± 0,3 |
| DT E (мс) | 179 ± 20 | 210 ± 36 |
| IVRT (мс) | 76 ± 11 | 90 ± 17 |
| Легочные вены | ||
| PV (м/с) | 0,48 ± 0,09 | 0,71 ± 0,09 |
| PVd (м/с) | 0,5 ± 0,1 | 0,38 ± 0,09 |
| PVa (м/с) | 0,19 ± 0,04 | 0,23 ± 0,14 |
A: максимальная поздняя диастолическая скорость на МК; DT: время замедления; E: максимальная ранняя диастолическая скорость на МК; IVRT: время изоволюметрического расслабления; PVa: кровоток в легочных венах при сокращении предсердий; PVd: диастолический кровоток в легочной вене; PV: систолический кровоток в легочных венах.
Таблица № 24. Зависимые от возраста диастолические скорости миокарда в фиброзном кольце с использованием тканевого допплера и соответствующее отношение Е’/А’ (средние значения ± SD). Nagueh S et al. Recommendations for the evaluation of left ventricular diastolic function by echocardiography. Eur J Echo 2009; 10: 165–193
| Параметр | 16-20 лет | 21-40 лет | 41-60 лет | > 60 лет |
| Е ′ перегородочный (см/с) | 14,9 ± 2,4 | 15,5 ± 2,7 | 12,2 ± 2,3 | 10,4 ± 2,1 |
| E ′ / A ′ перегородочный | 2,4 | 1,6 ± 0,5 | 1,1 ± 0,3 | 0,85 ± 0,2 |
| E′ боковой (см/с) | 20,6 ± 3,8 | 19,8 ± 2,9 | 16,1 ± 2,3 | 12,9 ± 3,5 |
| E ′ / A ′ боковой | 3,1 | 1,9 ± 10,6 | 1,5 ± 0,5 | 0,9 ± 0,4 |
Тканевой допплер: А’: максимальная поздняя систолическая скорость миокарда; E ′: максимальная ранняя диастолическая скорость миокарда
Таблица № 25. Референтные значения параметров наполнения ПЖ в зависимости от возраста. Klein A, Cohen G. Doppler echocardiographic assessment of constrictive pericarditis, cardiac amyloidosis, and cardiac tamponade. Cleve Clin J Med 1992; 59: 281.