Экзема что это
Экзема что это
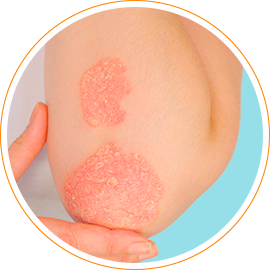
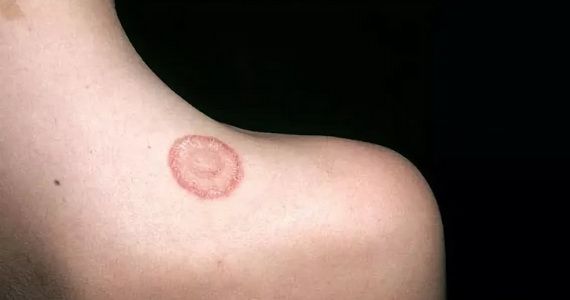
Микробная экзема
МКБ-10
Общие сведения
По данным различных авторов, микробная экзема составляет от 12% до 27% всех случаев заболевания экземой. Она развивается в местах хронически протекающей пиодермии: вокруг трофических язв, плохо заживающих послеоперационных или посттравматических ран, свищей, ссадин. Микробная экзема может возникнуть на участках варикозного расширения вен и лимфостаза, а также при длительно текущих грибковых заболеваниях кожи.
Причины
Наиболее часто возбудителем, выявляемым при микробной экземе, является β-гемолитический стрептококк. Однако развитие микробной экземы может быть связано с эпидермальным или золотистым стафилококком, протеем, клебсиеллой, нейссерией гонореи или менингита, грибами Candida и другими возбудителями. Фоновое заболевание (варикозная болезнь, лимфедема) значительно снижает барьерную функцию кожи, а хроническое воздействие микробных агентов вызывает сенсибилизацию организма и возникновение аутоиммунных реакций. Совместно эти процессы приводят к развитию микробной экземы.
Симптомы микробной экземы
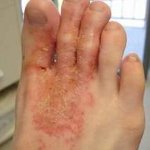
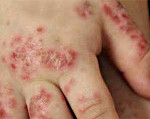
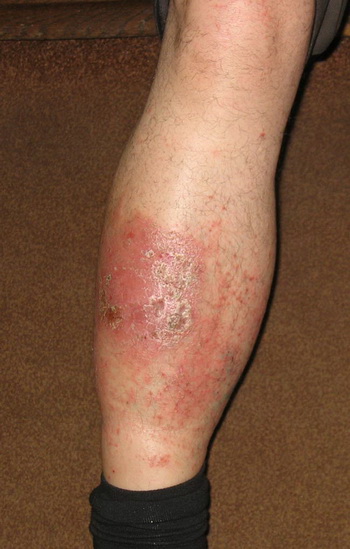
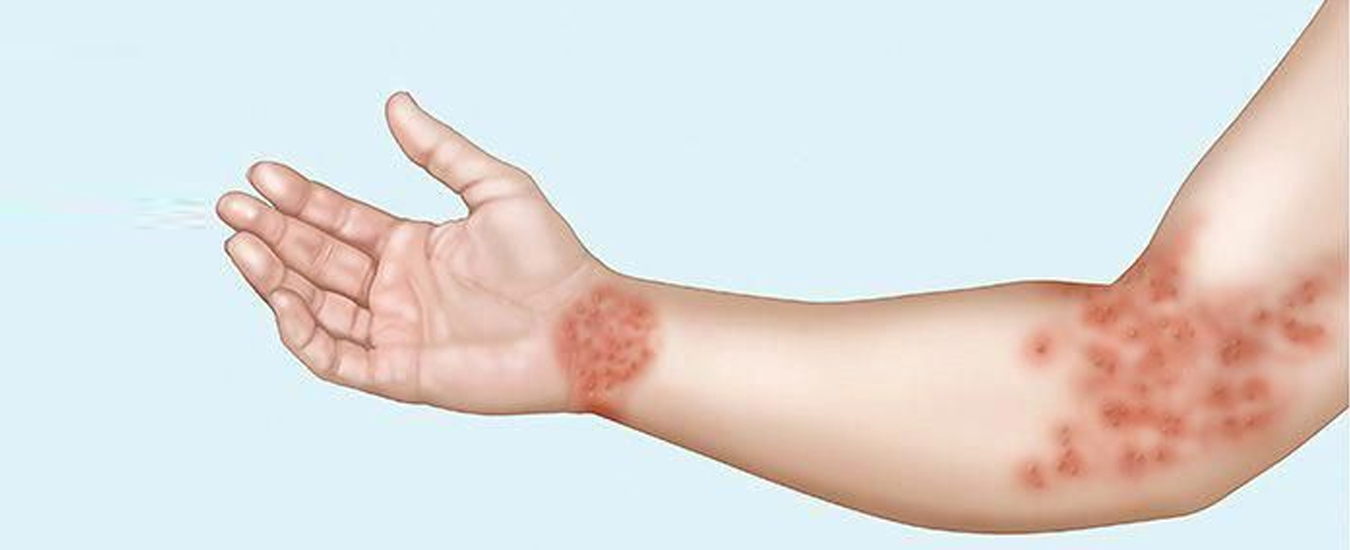
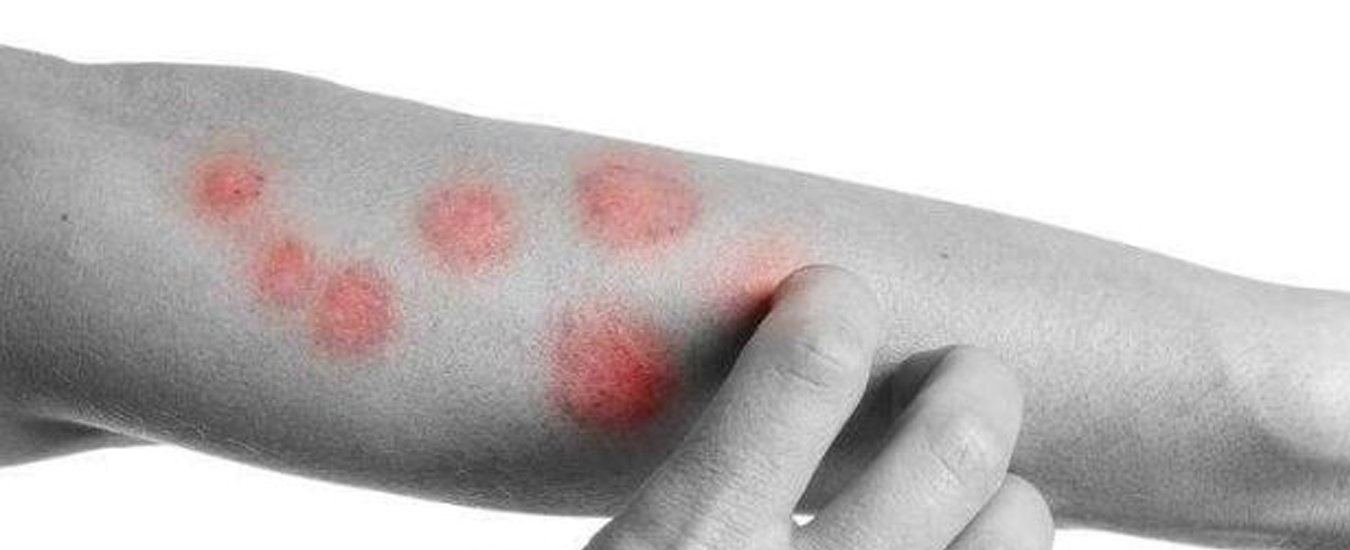
Участок поражения кожи при микробной экземе чаще всего располагается в области нижних конечностей. Он представляет собой крупные очаги острого воспалительного изменения кожи с расположенными на них серозными и гнойными папулами, пузырьками (везикулами), мокнущими эрозиями. Очаги характеризуется крупнофестончатыми краями. Они сливаются между собой и не имеют разделяющих их участков здоровой кожи. Высыпания, как правило, сопровождаются значительным зудом. Воспалительные очаги микробной экземы покрыты большим количеством гнойных корок. Они имеют тенденцию к периферическому росту и окружены участком отторгающегося рогового слоя. На видимо здоровой коже вокруг участка поражения наблюдаются отдельные пустулы или очаги шелушения — отсевы микробной экземы.
Клиническая дерматология выделяет несколько разновидностей микробной экземы: нуммулярную, варикозную, посттравматическую, сикозиформную и экзему сосков.
Осложнения
Неадекватная терапия микробной экземы или травмирующие воздействия на очаги поражения могут привести к появлению вторичных высыпаний аллергического характера. Такие высыпания отличаются полиморфизмом и бывают представлены красно-отечными пятнами, везикулами, пустулами и папулами. При прогрессировании процесса эти высыпания сливаются, формируя участки мокнущих эрозий, и распространяются на ранее здоровые участки кожи. Таким образом микробная экзема трансформируется в истинную.
Диагностика
В сложных диагностических ситуациях может быть проведено гистологическое исследование биоптата, взятого из очага микробной экземы. При исследовании препарата определяется отек дермы, спонгиоз, акантоз, образование пузырей в эпидермисе, выраженная лимфоидная инфильтрация с присутствием плазмоцитов. Дифференциальный диагноз микробной экземы проводят с другими видами экземы, псориазом, дерматитами, первичным ретикулезом кожи, доброкачественной семейной пузырчаткой и др.
Лечение микробной экземы
В случае микробной экземы лечение в первую очередь направлено на устранение очага хронической инфекции и терапию фонового заболевания. В зависимости от этиологии заболевания проводят курсовое и местное лечение грибковых заболеваний кожи, курс медикаментозного лечения и обработку пораженных участков кожи при пиодермии, лечение трофической язвы или сикоза.
В лечении микробной экземы применяются антигистаминные и десенсибилизирующие лекарственные препараты (мебгидролин, хлоропирамин, лоратадин, дезлоратадин), витамины группы В, седативные медикаменты. Местная терапия включает применение антибактериальных или противогрибковых мазей, вяжущих и противовоспалительных средств, антисептиков.
Из физиотерапевтических способов лечения при микробной экземе используют магнитотерапию, УФО, УВЧ, озонотерапию и лазеротерапию. Пациентам следует перейти на гипоаллергенную диету, тщательно соблюдать личную гигиену, избегать травмирования очагов микробной экземы. При диссеминации процесса и его переходе в истинную экзему назначают курс глюкокортикоидной терапии.
Прогноз и профилактика
Прогноз микробной экземы при адекватном лечении благоприятный. Длительное и упорное течение экземы может наблюдаться у ослабленных пациентов и пожилых людей. В профилактике микробной экземы основное значение имеет выявление и лечение тех заболеваний, на фоне которых она может развиться, предупреждение инфицирования ран, соблюдение гигиенических правил.
Истинная экзема ( Идиопатическая экзема )
Истинная экзема — это хронический зудящий дерматоз, проявляющийся возникновением на покрасневшем и отечном участке кожи мелких пузырьков (везикул) и серозных папул, которые быстро вскрываются, превращаясь в точечные эрозии. Серозное отделяемое последних обуславливает характерное для экземы мокнутие пораженного участка кожи. В большинстве случаев клиническая картина заболевания настолько специфична, что позволяет поставить диагноз экземы. В сложных диагностических случаях требуется исследование биоптата. Лечение в остром периоде экземы проводят антигистаминными препаратами, глюкокортикостероидами и вяжущими средствами. После стихания острого процесса применяют физиотерапевтические методы лечения.
МКБ-10
Общие сведения
Причины
Истинная экзема считается многопричинным заболеванием. В ее возникновении играют роль инфекционно-аллергические, эндокринно-метаболические, нейрогенные и наследственные факторы. У пациентов с истинной экземой выявляется нарушение в соотношении иммуноглобулинов, уменьшение Т-лимфоцитов и увеличение В-лимфоцитов, определяются циркулирующие иммунные комплексы и аутоантитела. Вместе с тем существует нейрогенная теория возникновения экземы, основанная на клинических случаях появления этого заболевания на участках кожи с нарушенной вследствие повреждения нерва иннервацией.
К факторам, способствующим возникновению истинной экземы, относят: нервное перенапряжение, психологически травмирующие ситуации, вегето-сосудистую дистонию, гипертиреоз, сахарный диабет, заболевания желудочно-кишечного тракта, хронические инфекции, предрасположенность на генном уровне.
Симптомы истинной экземы
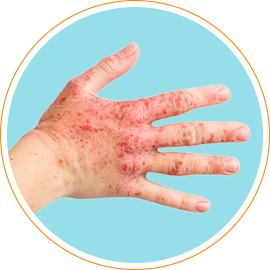
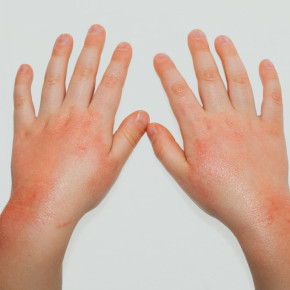
Истинная экзема начинается с появления на коже нескольких отечных и покрасневших участков, на которых затем возникают высыпания: очень мелкие папулы или везикулы. После быстрого вскрытия элементов сыпи образуются микроэрозии, из глубины которых отделяется обильный серозный экссудат. Благодаря этому экзематозные эрозии еще называют «серозными колодцами». Экссудат является причиной постоянного мокнутия поверхности пораженных участков кожи. Развитие элементов сыпи заканчивается образованием корочек. Высыпания при истинной экземе располагаются очагами с неровными контурами и могут локализоваться по всему кожному покрову. Наиболее часто заболевание начинается с поражения кожи лица и кистей. Очаги имеют симметричный характер. Лишь в редких случаях наблюдается единичный участок поражения.
Для истинной экземы характерным признаком является эволюционный полиморфизм, обусловленный одновременным присутствием на пораженном участке кожи элементов сыпи в различной стадии развития: покраснения, везикулы, эрозии и корочки. Кожные изменения сопровождаются постоянным зудом. Он может быть выражен в разной степени, но довольно часто зуд настолько силен, что приводит к нарушениям сна и невротическим расстройствам.
Постепенно острое развитие истинной экземы сменяется ее хроническим течением. При этом происходит нарастающее уплотнение пораженных участков кожи, изменение их цвета в сторону застойной красновато-синеватой окраски, кожный рисунок становится более выражен, появляется шелушение. На фоне этих изменений могут возникать новые папулы и везикулы с образованием мокнущей поверхности. Подобное чередование острого воспалительного процесса с хроническими проявлениями относится к характерным для истинной экземы признакам.
Приняв хроническое течение истинная экзема может длиться годами. В области разрешившихся очагов образуются депигментированные или пигментные пятна, которые постепенно проходят. Возникают участки шелушащейся и сухой кожи, на которых образуются трещины, а на подошвах и ладонях возможно образование мозолистых участков гиперкератоза с трещинами. Истинная экзема может осложниться присоединением инфекции с развитием пиодермии и образованием гнойных пустул.
Диагностика
Диагноз истинной экземы позволяет поставить характерная для нее клиническая картина. При опросе пациента большое внимание уделяется выявлению факторов, спровоцировавших начало заболевания. Проводятся общеклинические исследования: анализ крови и мочи, определение Ig E. При наличие показании осуществляется иммунологическое и аллергологическое обследование пациента. При присоединении вторичной инфекции проводят посев отделяемого с определением чувствительности к антибиотикам. Сложные в диагностическом плане случаи истинной экземы требуют проведения биопсии пораженного участка кожи.
Лечение истинной экземы
Медикаментозную терапию в острой стадии истинной экземы начинают с антигистаминных препаратов I поколения: прометазин, акривастин, хлоропирамин, мебгидролин. В последующем применяют препараты II и III поколения: цетиризин, лоратадин, эбастин, терфенадин и др. В случае выраженного воспалительного процесса показаны кортикостероиды внутрь: преднизалон, бетаметазон. При выраженной экссудации дерматологи дополнительно назначают внутримышечные введения раствора глюконата кальция.
В местном лечении истинной экземы используют вяжущие вещества в виде примочек (раствор танина, резорцина). Они уменьшают экссудацию и образуют на поверхности пораженного участка кожи защитную пленку, ограждая его от воздействия внешних раздражителей. В период острого воспаления местно используют так называемые «сильные» глюкокортикостероиды. В процессе стихания воспаления переходят на «средние» и «слабые» глюкокортикостероиды: 0,025% бетаметазона дипропионат, 0,1% гидрокортизон, 0,05% дексаметазон, 0,1% триамцинолон и др.
Присоединение вторичной инфекции делает необходимым назначение антибиотиков и применение мазей, содержащих кортикостероиды и антибиотики. Физиотерапевтическое лечение применяется после стихания воспалительных явлений. При истинной экземе эффективно проведение ПУВА-терапии, фототерапии с применением лазера, лазеротерапии, криотерапии, озонотерапии и магнитотерапии.
Профилактика
Для успешного лечения и профилактики обострении пациенту следует соблюдать диету, придерживаться правильного режима труда и отдыха, исключить провоцирующие факторы, осуществлять согласованный с врачом уход за кожей. При наличие очагов хронической инфекции необходима их санация. Рекомендуется диспансерное наблюдение участкового дерматолога для контроля течения дерматоза и предупреждения обострений.
Экзема
В настоящее время экзема составляет не менее 40% всех кожных заболеваний.
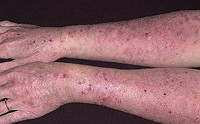
Для экземы характерен выраженный зуд. На туловище и конечностях возникают распространенные участки покраснения, на фоне которых высыпают мелкие пузырьки. Очаги могут сопровождаться мокнутием, образованием корок.
Важнейшим признаком обострения экземы является наличие многочисленных сгруппированных и быстро вскрывающихся с образованием серозных «колодцев» мелких пузырьков, имеющих некоторое сходство с пузырьками на поверхности кипящей воды.
У большинства пациентов вне зависимости от возраста и пола удается отметить выраженный сезонный характер заболевания, поскольку обострения наиболее часто встречаются в осенне-зимний период.
При дальнейшем течении заболевания, организм качественно и количественно начинает реагировать на множество раздражителей и аллергенов.
Желудочно-кишечные расстройства, дискинезия желчных путей, дисфункция печени, поджелудочный железы могут усугублять течение экземы.
Медикаментозное лечение экземы должно быть комплексным, с учетом характера поражений кожных покровов. Во всех случаях показано применение антигистаминных препаратов.
Для выбора адекватной терапии целесообразно провести комплексное обследование больного экземой, включающее иммунологические, аллергологические, биохимические методы, консультации смежных специалистов (эндокринолог, гастроэнтеролог, психоневролог и другие). По возможности следует провести микробиологическое обследование.
Лечение следует проводить строго индивидуально, учитывая пол и возраст больного, анамнестические данные, результаты предшествующего лечения, переносимость лекарственных средств. Определяющими факторами являются стадия и распространенность заболевания.
Диета при экземе у детей
Больным экземой детям из питания исключают рыбу, морепродукты, яйца, бобовые, орехи, дичь. Цельное коровье молоко предпочтительно заменить кисломолочными продуктами. У детей большое значение имеет ведение пищевых дневников (каждый день родители подробно записывают что, когда и в каком количестве кушал ребенок и какие реакции у него отмечались на пищу), что дает возможность выявить аллергены, являющиеся причиной обострения дерматоза.
Нельзя согласиться с распространенным мнением, что диета не влияет на течение экземы у взрослых. Гипоаллергенное питание повышает эффективность использования общей и местной терапии. Целесообразно также максимально ограничить контакт с другими возможными аллергенами (исключить курение в доме, устранить источники скопления пыли и плесени, ограничить контакт с домашними животными, растениями, образующими пыльцу, при приготовлении пищи пользоваться вытяжкой и т.п.).
Медикаментозное лечение экземы должно быть комплексным, с учетом характера поражений кожных покровов (стадия, острота, распространенность процесса). Во всех случаях показано применение антигистаминных препаратов.
Использование примочек и компрессов при экземе
Исходя из классического принципа «подобное лечи подобным», при выраженном мокнутии экземы следует рекомендовать использование примочек. Влажная повязка из нескольких слоев полотна или марли, смоченная соответствующим холодным раствором, предварительно выжатая, накладывается на пораженный участок кожи. Согреваясь, она тем самым понижает температуру воспаленной кожи и, испаряясь при высыхании, усиливает охлаждающее действие.
Влажная повязка, сужая сосуды, уменьшает приток тепла. Чтобы постоянно поддерживать разницу в температуре между воспаленной кожей и охлаждающей повязкой, примочку необходимо менять часто, через 5 минут, не допуская ее согревания. Для примочек можно использовать 2-3% раствор борной кислоты, 0,1% раствор риванола, 1-2% раствор ризоцина.
После снятия воспалительных явлений можно переходить к применению компресса, предложенного Г.И. Мещерским. Полотно или марля, сложенные в несколько слоев (10-15), смоченные раствором этакридина лактата 1:1000, 0,25% раствором нитрата серебра, накладываются на пораженные участки, причем здоровую кожу в окружности поражения необходимо предохранить от намокания смазыванием цинковой или нафталановой пастой.
Вощеная бумага должна на 0,5-1 см выходить за пределы поражения. Компресс, вызывая расширение кровеносных и лимфатических сосудов, уменьшает застой и способствует разрешению очага. На следующем этапе лечения, после уменьшения воспаления, назначают пасты, чаще всего 2% борно-дегтярную, 10-20% нафта-нафталановую, 5% АСД, 2.5% серно-ихтиоловую и др. При хорошей переносимости концентрацию дегтя, нафталана, ихтиола, серы постепенно повышают.
Независимо от проводимого лечения непосредственно в очагах поражения необходимо дополнительное назначение увлажняющих средств с целью предотвращения сухости кожного покрова (гипоаллергенные кремы, лосьоны, содержащие аевит, растительные масла и т.п.).
Экзема
Дерматологическим заболеванием, которое характеризуется наличием кожных высыпаний, является экзема. Такие высыпания – это папулы, которые имеют серозное содержимое, отекают и зудят. Это заболевание имеет сухую и мокнущую форму. Воспаление имеет аллергический характер, однако болезнь может появиться из-за длительного контакта кожных покровов с аллергенами, нарушенных обменных процессов, а также, если нервная эндокринная система перестала нормально функционировать. Отсюда следует, что лечение экземы подразумевает комплексный подход. Схему лечебных мероприятий может назначить только врач в индивидуальном порядке.
Заболевание может иметь острую и хроническую форму. Периоды обострения сменяются ремиссией. Наличие кожных высыпаний, которые провоцируют возникновение неприятных ощущений, способные как испортить внешний вид пациента, так и причинить вред психологическому состоянию. С учётом того, что заболевание отличается нервно аллергической природой, такое состояние пациента усугубит патологические процессы в организме, в результате чего замедлится процесс выздоровления.
Разновидности
При идиопатической экземе появляются спонтанные высыпания. В большинстве случаев, провоцирующим фактором является контактирование с аллергеном, химическим агрессивным веществом. Идиопатическая форма заболевания характеризуется наличием папул, которые имеют серозное содержимое, мокнущую эрозию, корочку, чешуйки. Это может находиться на кожных покровах одновременно, что является отличительным симптомом этой формы заболевания. Ещё одной особенностью является наличие симметричности высыпания. Если под поражение попала одна рука, то кожные высыпания появятся и на другой руке. Идиопатическая экзема обостряется осенью и зимой.
Еще одной разновидностью является детская экзема. Это заболевание проявляется у грудничков, характерные признаки сначала появляются на лице, затем на шее, груди, конечностях. Медицинской практике известны частые случаи, когда заболевание появлялось у детей, которых вскармливают искусственно, а не грудным молоком. Также, в зоне риска находятся дети с генетической предрасположенностью к возникновению бронхиальной астмы и другого атопического заболевания.
Провоцирующим фактором возникновения себорейной экземы является грибок. Локализацией поражающего действия является волосистая часть головы. Также, такая разновидность экземы поражает участок кожного покрова, на котором расположены сальные железы. К таким участкам относят подмышечную область, лицо, лопатку. Характерным признаком себорейной экземы является наличие узловидных высыпаний, которые шелушатся, покрываются корочкой или чешуйками.
При атопической экземе появляются пузырьки, отекает кожа, происходит покраснение при контакте с аллергенами. Такая форма заболевания появляется у тех, кто склонен к аллергической реакции.
Ещё к одному виду относят профессиональную экзему. Она проявляется у тех, чья профессиональная деятельность связана с химическим предприятием, а также у людей, которые регулярно контактируют с красящим веществом, бытовой химией, формальдегидом. Такая болезнь первоначально поражает руки, которые подвержены воздействию химического раздражителя. Далее экзема перейдет на другой участок тела.
При варикозной экземе нарушается кровообращение, наблюдается наличие венозного застоя, в результате чего нижние конечности покрываются высыпанием. В большинстве случаев, такому виду экземы подвергаются женщины, возраст которых превышает 45 лет, а также тех людей, у которых диагностирована сердечно сосудистая патология и избыточный вес. К признакам варикозной экземы относится потемневший эпидермис, наличие красных пятен и раздражение на кожном покрове в виде незаживающих ран.
Возникновение микробной экземы характеризуется воспалительным процессом, причиной которого стала микробная или грибковая инфекция. Основным очагом болезни являются атрофические язвы, свищи, на них происходит формирование зеленоватых или желтоватых корочек. При повреждении таких корочек произойдет открытие мокнущей поверхности, которая отличается красным цветом и разрастанием с периферии.
Ещё к одному виду заболевания относят дисгидротическую экзему. Она появляется, когда потовые железы и нейроэндокринная регуляция перестают нормально функционировать. В большинстве случаев развитие такой болезни наблюдается, когда у человека диагностирован гипергидроз ладоней и стоп. Первоначально поражаются руки, затем боковые поверхности пальцев. Заболевание перейдет на другой участок тела. Спонтанное возникновение дисгидротической экземы наблюдается после сильного стрессового состояния, перегрева организма.
Что вызывает заболевание
Так как экзему относят к адиабатическому заболеванию, точная причина её развития точно неизвестна. Но существуют некоторые предрасполагающие факторы. К ним относят:
Нарушенное пищеварение. Сюда относят наличие панкреатита, метеоризма, дисбактериоза, гепатита, запора, диареи.
Если на кожные покровы регулярно воздействуют аллергенные, синтетические и агрессивные химикаты. Сюда относят кислоту, спирт, фенол, нефтепродукты.
Нарушение функционирования почек, нефроз.
Пребывание под ультрафиолетовыми лучами, переохлаждение, перегрев, другие климатические изменения.
Наличие наследственной предрасположенности к атопическому заболеванию.
Если кожа, особенно периферические нервы, подверглись травмированию.
Наличие аллергической реакции на фармацевтический препарат.
Наличие одного или нескольких вышеперечисленных факторов является причиной возникновения гиперчувствительности кожных покровов к физическому, химическому и другому раздражителя.
Существуют некоторые патологические состояния, которые также являются причиной возникновения экземы. А именно:
Если полиненасыщенные жирные кислоты находятся в недостаточном количестве в организме человека.
Желчный пузырь подвергся воспалительному заболеванию.
Нарушение иммунной системы врождённого или приобретенного характера.
Как лечить
Устранение экземы является длительным процессом. Объясняется это тем, что острая форма сменяется хронической, и может произойти рецидив или обострение. Комплексная терапия основывается на индивидуальных особенностях пациента, а также на возрасте, эффекте от предыдущих лечебных мероприятий, типе заболевания.
Назначенное квалифицированным и опытным врачом лечение способно восстановить нормальную функцию поврежденного органа, повысить иммунитет, усилить устойчивость организма к внутренним и внешним негативным факторам. Также, пациенту назначается проведение лечебных процедур, при помощи которых понижается сенсибилизация организма. К таким процедурам относят гемотрансфузию, гирудотерапию, аутогемотерапию и т.д.
При тяжёлой форме заболевания пациенту назначается плазмаферез, гемосорбция и энтеросорбция. При сильно выраженной неврологической составляющей экземы, пациенту назначается использование препаратов, при помощи которых корректируется расстройство. Подразумевается использование персена, седасена, новопассита, валерианы, феназепама, хлозепида.
В комплексное лечение экземы входит прием энтеросорбентов. С помощью таких препаратов понижается интоксикация организма. Энтеросорбенты поглощают и связывают токсические вещества. Подразумевается прием полисорба, мультисорба, атоксила, энтеросгеля, полифепана. Курс лечения длится не более 7 дней.
При необходимости, пациенту назначают гормональную терапию. Запрещено принимать гормональные препараты без предварительной консультации с врачом. Это может стать причиной возникновения серьёзных осложнений (усугубиться воспалительный процесс, снизится иммунная защита, обостряться хронические заболевания). Если кожа подверглась незначительным поражениям, можно ограничиться гормональной мазью и другим местным средством. Генерализованный воспалительный процесс подразумевает прием пероральных средств на протяжении двух недель. Подразумевается использование дексаметазона, кортикотропина, триамцинолона, преднизолона.
Любой вид экземы характеризуется приемом витаминов. С их помощью затормаживается развитие аллергической реакции, уменьшается воспалительный процесс, ускоряются регенеративные процессы поврежденного участка кожи. Кроме этого, с помощью масляного раствора витамина е можно добиться антиоксидантного эффекта, улучшить усвоение жирной кислоты. В витаминотерапию входит прием фолиевой, аскорбиновой, никотиновой кислоты.
Использование антигистаминных препаратов назначается при любой форме заболевания. Острая стадия болезни характеризуется введением прометазина, хлоропирамина, дифенгидрамина. При уменьшении воспалительного процесса и переходе болезни в менее тяжёлую стадию, такие медикаменты принимаются в таблетках.
Если экзема приобрела хронический характер, пациенту, у которого нарушено функционирование иммунной системы, назначается прием иммуномодулирующих средств. Прием иммуномодуляторов должен контролироваться лечащим врачом. Осторожное применение таких препаратов избавит пациента от возможных осложнений.
Схема лечебных мероприятий может включать множественные виды физиотерапии. Сюда входит использование:
Экзема
Что такое экзема?
В настоящее время принято считать, что это заболевание носит полиэтиологичный характер, т.е. имеет несколько причин. Среди аллергических факторов выделяют следующие 1 :
Выделяют следующие стадии экземы:
*Приведенные изображения представлены для ознакомления, носят исключительно художественный характер и могут отличаться от реальных.
Виды экземы
**Приведенные изображения представлены для ознакомления, носят исключительно художественный характер и могут отличаться от реальных.
Профилактика и лечение экземы
Для профилактики экземы специалисты могут порекомендовать 2 :
А для лечения экземы могут использовать следующие методы:
1. Козорез Е. С. Кожно-венерические заболевания: учеб. пособие для студентов высш. мед. учеб. заведений/Е. С. Козорез, Москва, Изд-во ВЛАДОС-ПРЕСС. 2005, с. 77, 78, 79, 80 с.
2. Под ред. Иванова О. Л. Кожные и венерические заболевания. Учебная литература для студентов медицинских вузов, Шико; Москва, 2006, с. 93, 94, 95, 96.
3. Кениксфест Ю.В. Оптимальный выбор тактики наружного лечения осложненных дерматозов. Материал для медицинских (фармацевтических) работников. ГБУ СО Уральский НИИ дерматовенерологии и иммунопатологии.
4. Инструкция по медицинскому применению лекарственного препарата Банеоцин® мазь.
©2021 Sandoz. Рег. номера: П N011271/02, P N011271/01
Данный сайт принадлежит АО «Сандоз» и является официальным источником информации о бренде Банеоцин ®
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. ПЕРЕД ПРИМЕНЕНИЕМ
НЕОБХОДИМО ПРОКОНСУЛЬТИРОВАТЬСЯ СО СПЕЦИАЛИСТОМ
Экзема. Симптомы, виды, лечение
Пн–Пт: с 9:00 до 18:00,
Сб: с 10:00 до 16:00,
Вс: выходной
Шелушение, зуд, покраснение, пузырьки на коже, ранки и сухость — все это симптомы экземы. От разных видов экземы страдает более 20% населения Земли, но при этом многие предпочитают игнорировать заболевание. К чему может привести такой подход?
Экзема может затрагивать любую область тела — кожу головы и шеи, лицо, руки и стопы, грудь и спину. В зависимости от вида экземы у пациента поражается та или иная область.
Основные симптомы экземы — это:
Виды экземы
Причины развития экземы
Половины из этих причин можно избежать. Например, сбалансировать рацион взрослого и ребенка, чтобы избежать дефицитов, своевременно лечить заболевания ЖКТ, не контактировать без средств защиты с токсичными и химическими веществами.
Чаще всего экзема проявляет себя в детстве, поэтому внимательно следите за состоянием кожи ребенка, помогайте ребенку соблюдать правила гигиена, уделите повышенное внимание питанию малыша.
Диагностика экземы
Нередко для диагностики экземы врачу требуется только визуальный осмотр и сбор анамнеза у пациента. По внешнему виду кожи специалист сможет определить вид экземы, но для уточнения диагноза и определения сопутствующих заболеваний пациента направляют на следующие анализы:
Также пациенту может потребоваться консультация иммунолога и гастроэнтеролога.
Лечение экземы
Экзема относится к хроническим заболеваниям, поэтому вылечить ее раз и навсегда не удастся. Однако заболевание можно поддерживать в стадии ремиссии и снизить проявление неприятной симптоматики.
После определения типы экземы врач назначает:
Пациентам с экземой рекомендуется чаще проводить время на природе, выезжать на курорты и в санатории для прохождения восстановительной терапии, снизить контакты с агрессивными химическими веществами (порошками, моющими средствами ), использовать гипоаллергенные косметические средства, отказаться от курения и алкоголя.
Экзема — это неприятное кожное заболевание, которое может значительно портить жизнь человеку любого возраста. Не все обращаются к врачу своевременно, предпочитая лечиться бабушкиными средствами и доверять не специалистам, а советам соседей и друзей.
Нередко это заканчивается тем, что течение заболевания усугубляется и человеку становится все труднее вернуть коже здоровый вид.
В медицинском центре «Здоровье» работают в большим опытом работы. В лаборатории при клинике вы сможете сдать анализы и получить их в кратчайшие сроки. Наши врачи оценят состояние вашей кожи, проверят результаты анализов и назначат тот вид лечения, который подходит при вашем типе экземы.
Не ждите осложнений, обращайтесь к специалистам!
Современные особенности клиники, диагностики и терапии больных экземой
В статье приводятся данные об экземе — рецидивирующем, воспалительном дерматозе с полиморфизмом высыпанных элементов, формирующемся под действием экзогенных или эндогенных факторов риска. Приводятся этиологические и патогенетические механизмы, приводящие
The article presents data on eczema — a recurrent inflammatory dermatosis with polymorphism of rashes formed under the influence of exogenous or endogenous risk factors. Etiological and pathogenic mechanisms leading to the development of eczema are given, the clinical picture of different forms of the disease is described in detail. The article reveals the information about the methods of diagnostics and therapy for these patients.
Экзема — острое или хроническое рецидивирующее заболевание, характеризующееся воспалительной реакцией, формирующейся под действием экзогенных или эндогенных факторов, полиморфизмом высыпанных элементов, сильным зудом [1, 2]. Проблема экземы в настоящее время становится все более актуальной. В структуре заболеваемости хроническими дерматозами экзема составляет до 40% всех заболеваний кожи. Заболеваемость экземой встречается во всех возрастных группах, часто сопутствует профессиональным заболеваниям. По результатам эпидемиологических исследований разные виды экземы являются одними из самых частых заболеваний в практике врача-дерматовенеролога. Заболеваемость среди лиц трудоспособного населения составляет до 10% [3]. Утрата временной трудоспособности достигает 36% от всех трудопотерь при дерматозах. Среди госпитализированных на долю больных экземой приходится более 30% [4]. Среди женщин заболеваемость экземой чаще, чем у мужчин. В последние годы экзема имеет тенденцию к более тяжелому течению с частыми рецидивами, значительным распространением процесса на коже и резистентностью к лечению [5].
Экзема развивается в результате комплексного воздействия этиологических и патогенетических факторов, в том числе эндокринно-метаболических, инфекционно-аллергических, вегетососудистых и наследственных [6]. Большое значение в формировании экземы придается иммуногенетическим особенностям организма — ассоциации с АГ HLA-B22HLA-Cw1 организма [2]. Генетическая предрасположенность определяет нарушение иммунной регуляции, функции нервной и эндокринной систем. При экземе имеет место полигенное мультифакториальное наследование с выраженной экспрессивностью и пенетрантностью генов. При заболевании одного из родителей (преимущественно матери) шанс заболеть экземой у ребенка равен 40%, при заболевании обоих родителей до 60% [6]. Важное патогенетическое значение имеет патология желудочно-кишечного тракта и гепатобилиарной системы. Несостоятельность кишечного барьера, наиболее характерная для детей, приводит к всасыванию в кровь нерасщепленного белка [2]. Аллергическая реактивность также имеет большое значение в развитии экземы.
По современным представлениям в развитии экземы главную роль играют Т-лимфоциты, несущие на своей поверхности специфические рецепторы к антигену и выделяющие ряд провоспалительных цитокинов, вызывающих развитие тканевых воспалительных реакций. Экзогенные воздействия исключительно многообразны. Они вызывают экзематозные изменения кожи по механизму гиперчувствительности замедленного типа, вызванные контактом с химическими, биологическими, лекарственными средствами и антигенными микробными детерминантами в очагах хронической инфекции [6, 7].
Клинические признаки экземы могут включать в себя зуд, покраснение и шелушение кожи, наличие сгруппированных папуловезикул [2]. В течении экзематозного процесса можно выделить следующие стадии: эритематозная, папулезная, везикулезная, стадия мокнутия, корковая стадия, стадия шелушения [1]. В зависимости от особенностей клинической картины выделяют следующие формы экземы [2]:
Истинная экзема
В острой стадии истинная экзема проявляется появлением везикул, эритемой, точечными эрозиями с мокнутием, серозными корочками, экскориациями, но могут быть папулы и пустулы. Границы очагов нечеткие. Процесс носит симметричный характер, чаще поражается лицо и конечности с чередованием здоровой и пораженной кожи. Также процесс может распространиться и на другие участки кожи вплоть до эритродермии. После перехода в хроническую стадию гиперемия становится застойной, появляются участки лихенификаций и трещин. Нередко процесс может быть осложнен пиогенной инфекцией, появляются гнойные корки и пустулы [8].
Монетовидная (нумулярная) экзема
Нумулярная экзема является преимущественно болезнью взрослых. Лица мужского пола поражаются более часто, чем женщины. Пик заболеваемости у обоих полов приходится на возраст от 50 до 65 лет. Второй пик у женщин наблюдается в возрасте от 15 до 25 лет. У новорожденных и детей нумулярная экзема — редкое заболевание. У детей начинается с пяти лет. Патогенез нумулярной экземы до сих пор неизвестен. У большинства пациентов атопия в личном или семейном анамнезе не выявляется, однако при тропической экземе могут наблюдаться нумулярные бляшки. В качестве причины заболевания рассматриваются множество факторов. У пожилых пациентов отмечается снижение гидратации кожи. У 68% пациентов были выявлены очаги инфекции, в том числе в области зубов и дыхательном тракте. Также отводится роль в возникновении нумулярной экземы аллергенам окружающей среды, таким как клещи домашней пыли. Клинически визуализируются четко очерченные, монетовидные бляшки из сливающихся папул и папуловезикул. Характерными признаками являются мелкоточечное мокнутие и образование корочек. Однако корки могут покрывать всю поверхность бляшки. Размер бляшек составляет от 1 до 3 см в диаметре. Окружающая кожа в большинстве случаев нормальная, но может быть ксеротической. Интенсивность зуда варьирует от минимального до сильно выраженного. Может наблюдаться разрешение элементов в центре, что отмечается при кольцевидных формах заболевания. Хронические бляшки сухие, шелушащиеся и лихенифицированы. Классическое расположение очагов — разгибательные части конечностей. У женщин верхние конечности, включая дорсальную поверхность кистей, поражаются чаще, чем нижние конечности.
Микробная экзема
Себорейная экзема
Себорейная экзема начинается на волосистой части головы. Очаги поражения распространяются на заушные области, шею, верхнюю часть груди, межлопаточную область, сгибательную поверхность конечностей; как и себорейный дерматит, себорейная экзема локализуется на областях кожи с большим количеством сальных желез и не имеет четких границ. В пределах очагов кожа гиперемирована, отечна, на поверхности ее видны мелкие желтовато-розовые папулы, жирные желтоватые чешуйки и корки [1].
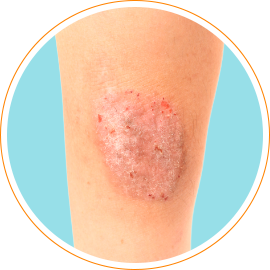
Варикозная экзема
Варикозная экзема связана с наличием у больного варикозной болезни. Поражение локализуется на коже нижних конечностей, в основном в непосредственной близости с варикозными язвами, преимущественно в области нижней трети голени. В развитии заболевания играют мацерации кожи, различные травмы, также нерациональное лечение варикозных язв. Заболевание сопровождается зудом. Дифференцируют с рожистым воспалением, претибиальной микседемой [3, 11–13].
Сикозиформная экзема
Сикозиформная экзема развивается на фоне вульгарного сикоза, патологический процесс распространяется за пределы области оволосения. Как правило, кожный процесс локализуется на подбородке, лобке, верхней губе, подмышечной области. Клинически отмечается зуд и мокнутие, серозные колодцы, с истечением времени появляются участки лихенификации кожи [2].
Детская экзема
Детская экзема проявляется клиническими признаками истинной, микробной и себорейной экземы. Первые проявления появляются в возрасте 3–6 месяцев. На коже преобладают процессы экссудации. Участки поражения симметричны, ярко гиперемированы, отечны, выражено мокнутие, наслоение корок. Появляются молочные корки. Эритематозные очаги имеют блестящую поверхность, горячие на ощупь. Участки поражения локализуются на щеках, лбе, ушных раковинах, волосистой части головы, разгибательных поверхностях конечностей, ягодицах. Носогубный треугольник остается не тронутым. Больных беспокоит зуд и бессонница. В возрасте 2–3 недель жизни на фоне пониженного питания может развиться характерно клиническая картина заболевания. Нередко трансформируется в атопический дерматит [2, 11, 14, 15].
Экзема сосков молочных желез
Экзема сосков молочных желез является следствием травмы сосков во время вскармливания ребенка, но в некоторых случаях этиологию невозможно определить. Она характеризуется незначительной эритемой, слабо выраженной инфильтрацией, мокнутием и наличием серозно-геморрагических корок, возможно появление пустул и трещин. Обычно патологический процесс имеет двухсторонний характер и не сопровождается уплотнением сосков [2].
Профессиональная экзема
Профессиональная экзема развивается под действием производственных аллергенов. К профессиональным аллергенам относится сплавы металлов, соединения ртути, пенициллин и полусинтетические антибиотики, эпоксидные смолы, синтетические клеи. При профессиональной экземе развивается реакция гиперчувствительности замедленного типа. Клиническая картина имеет все признаки обычной экземы. Профессиональная экзема развивается в основном на открытых участках кожи, в местах контакта с раздражителем. При исчезновении этиологического фактора заболевание быстро разрешается [11, 16].
Паратравматическая экзема
Паратравматическая экзема развивается в области послеоперационных рубцов, в местах неправильного наложения гипсовых повязок, на местах остеосинтеза. Клинически возникает островоспалительная эритема, появляются папулы или пустулы, с дальнейшим образованием корок. Возможно отложение гемосидерина в пораженных тканях [2].
Диагностика основывается на данных анамнеза и клинической картины заболевания. Проводятся лабораторные исследования: биохимический анализ крови с определением АЛТ, АСТ, триглицеридов, общего белка, креатинина, общего билирубина, глюкозы; общий анализ крови; клинический анализ мочи; определение уровня общего IgE в сыворотке с помощью ИФА; кожные пробы; определение антител к антигенам лямблий, аскарид, токсокар и других; гистологическое исследование биоптатов кожи проводится по показаниям с целью дифференциальной диагностики. Диагноз профессиональной экземы подтверждается кожными пробами с предполагаемыми профессиональными раздражителями. Постановка диагноза, обследование и лечение больного экземой зависят от распознавания экзематозных изменений на коже, определения остроты процесса и характеристики высыпаний с целью классификации имеющихся у пациента форм экземы. По показаниям назначаются консультации других специалистов — эндокринолога, аллерголога, терапевта, гастроэнтеролога [2].
При истинной экземе дифференциальную диагностику проводят с пиодермией, аллергическим контактным дерматитом, атопическим дерматитом, токсикодермией. Дифференциальный диагноз монетовидной экземы проводят с бляшечным парапсориазом, розовым лишаем, себорейной экземой. Себорейную экзему дифференцируют от колликулярного дискератоза Дарье, болезни Девержи. Микробную экзему дифференцируют со стрептодермией, контактным аллергическим дерматитом, лейшманиозом. Дифференциальную диагностику сикозиформной экземы проводят с вульгарным сикозом. Дисгидратическую экзему необходимо отличать от пустулезного бактерида, дерматомикозов, ладонно-подошвенного псориаза, пустулезного псориаза ладоней, хронического акродерматита Аллопо [6, 10, 14, 15, 17, 18].
При лечении в острой стадии экземы применяют антигистаминные препараты первого поколения. Глюкокортикостероидные препараты применяют при наличии выраженного воспаления. При выраженном кожном зуде назначают транквилизатор с антигистаминным действием. При наличии выраженной экссудации назначают детоксикационную терапию. При наличии микробной экземы, вторичного инфицирования, лимфангоита, лимфаденита, повышения температуры применяют антибактериальные препараты. При тилотической экземе в случаях выраженной инфильтрации, гиперкератоза и/или торпидности к проводимой терапии рекомендуется назначение ретиноидов.
Применяются примочки с 1% раствором танина, 2% раствором борной кислоты, 0,25% раствором серебра нитрата, ванночки с 0,01–0,1% раствором калия перманганата, раствором Циндола 1–2 раза в сутки в течение 4–7 дней. Антисептические наружные препараты (раствор бриллиантового зеленого спиртовой 1% или Фукорцин спиртовой раствор) назначают наружно на область высыпаний 2–3 раза в сутки в течение 5–14 дней. Глюкокортикостероидные препараты 1–2 раза в сутки наружно в течение 7–20 дней. По мере стихания острых воспалительных явлений используют пасты, содержащие 2–3% ихтаммол, нафталанскую нефть, 0,5–1% серу, 2–5% борноцинконафталановую пасту, 2–5% дегтярно-нафталановую пасту. Физиотерапевтическое лечение включает узкополосную средневолновую ультрафиолетовую терапию с длиной волны 311 нм, 4–5 раз в неделю, на курс от 25 до 30 процедур. При соблюдении диеты из рациона больных экземой исключаются яйца, цитрусовые, мясо птицы, жирные сорта рыбы, мясные бульоны, цельное молоко, орехи, газированные напитки, красные вина, морепродукты [2].
Таким образом, экзема является одним из наиболее часто встречающихся заболеваний, возникающих в результате действия как внешних, так и внутренних факторов. Сложность патогенеза экземы предусматривает комплексный подход к ее лечению с учетом степени выраженности процесса, формы заболевания, состояния внутренних органов и систем, что требует индивидуального подхода к ведению и лечению больных.
Литература
*ГБОУ ДПО КГМА МЗ РФ, Казань
**ГАУЗ РККВД, Казань
Современные особенности клиники, диагностики и терапии больных экземой Л. А. Юсупова, Е. И. Юнусова, З. Ш. Гараева, Г. И. Мавлютова, Е. В. Бильдюк, А. Н. Шакирова
Для цитирования: Лечащий врач № 6/2018; Номера страниц в выпуске: 85-87
Теги: дерматоз, воспаление, этиология, факторы риска
Экзема: когда кожа «кипит»
Само слово экзема в переводе с греческого языка означает «вскипание», поскольку недуг проявляется сыпью и многочисленными пузырьками на воспаленной коже, которые вскрываются подобно тому, как лопаются пузырьки воздуха, когда кипит вода.
Экзема является достаточно распространенным заболеванием, занимая от 30% до 40% среди всех болезней кожи[1].
Причины развития болезни
Говоря об этимологии заболевания – то есть о причинах и условиях его возникновения, экзема развивается в результате комплексного воздействия различных факторов.
Значительную роль в развитии болезни выполняют:
Стадии развития экземы
Болезнь развивается поэтапно. Принято различать следующие этапы заболевания:
Заболевание может длиться от нескольких суток до 2-3 месяцев, при этом высыпания появляются волнообразно, поэтому для экземы типичен разнообразный характер высыпаний. Это означает, что одновременно на коже можно наблюдать изменения, характерные для разных стадий заболевания.
В зависимости от характера проявлений на коже и длительности заболевания, выделяют острую (мокнущую), подострую и хроническую (сухую) формы экземы.
Острая форма характерна для всех видов экзем, хроническая форма может продолжаться годами.
Классификация экземы
Разные виды экземы могут различаться по характеру проявлений на коже в соответствии с причинами заболевания и другими факторами. Ниже перечислены основные из них.
Истинная экзема (идиопатическая)
Истинная экзема проявляется в виде покраснения кожи (эритемы), иногда с отечностью и зудом. Далее, на участке покраснения появляется сыпь и мелкие пузырьки с жидкостью (микровезикулы), которые при вскрытии образуют мокнущие серозные «колодцы», покрывая жидкостью пораженный участок кожи.
Со временем, серозная жидкость подсыхает, а поврежденная кожа покрывается сухими корками серовато-желтого цвета. Болезнь может перетекать в хроническую форму. При этом, верхний ороговевший слой кожи часто трескается, шелушится и уплотняется. Проявления могут сопровождаться зудом. Нередко экзема осложняется присоединением инфекции.
Истинная экзема чаще всего начинается с верхней части тела – головы, рук, туловища, постепенно поражая ноги.
Микотическая (грибковая) экзема
Причиной заболевания является аллергическая реакция на грибковые инфекции, например – кандидоз (молочница), лишай, грибок кожи и ногтей и др.
Течение грибковой экземы схоже с проявлениями истинной экземы – тоже присутствуют высыпания, пузырьки, мокнущие серозные колодцы, сухие корки, однако очаги воспаления более четко очерчены.
Кроме того, особенности происхождения заболевания подводят к необходимости особого лечения, более тщательному подбору средств. Например, при лечении микотической экземы крайне нежелательно пользоваться гормональными мазями и кремами, поскольку это может стать отличным основанием к более интенсивному размножению грибов.
Микробная экзема
Источником микробной экземы являются различные бактериальные возбудители, чаще стрептококки и стафилококки. Именно поэтому микробная экзема возникает в местах поврежденной кожи – раны, трофические язвы, свищи и т.д. Конечно же, дополнительным фактором в развитии заболевания является и ослабленная иммунная система, которая стоит на страже против различных инфекций.
Наиболее часто заболевание поражает кожу ног. Проявления экземы в этом случае имеет свои особенности – типичные элементы могут нагноиться. Чистая кожа вокруг пораженного участка часто покрывается новыми очагами высыпаний, болезнь распространяется. Течение болезни сопровождается сильным зудом.
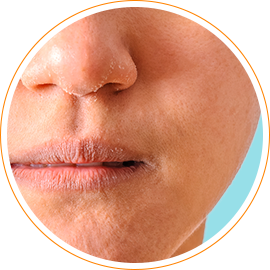
Себорейная экзема
Себорейная экзема возникает на фоне таких состояний, как перхоть и себорея.
Места распространения себорейной экземы – участки кожи, богатые сальными железами – волосистая часть головы, щеки, носогубные складки, ушные раковины, грудная клетка, область между лопатками.
Себорейная экзема характеризуется жирными и шелушащимися пятнами желтовато-бурого цвета с мелкими папулами. При длительном течении в области волосистой части головы, заболевание может приводить к облысению.
Дисгидротическая экзема
Дисгидротическая экзема локализуется в основном в местах, где присутствует утолщенный поверхностный слой кожи (эпидермис) – ладони и подошвы ног, боковые поверхности пальцев.
В связи с этой особенностью, симптоматика проявляется слабо по сравнению с другими видами экземы.
Пузырьки при такой экземе плотные, часто располагаются в коже и просвечиваются сквозь нее, напоминая мелкие зерна. Больных часто беспокоит сильный зуд. Если заболевание не лечить, высыпания могут распространиться на тыльные стороны кистей рук, стоп и другие участки конечностей; сопровождаться трофическими изменениями ногтей.
Профессиональная экзема
Профессиональная экзема проявляется в основном на открытых участках тела, имеющих прямой или косвенный контакт с источником аллергической реакции.
Данные вид экземы часто наблюдается у работников химической, фармацевтической, пищевой и др. промышленности, где человек сталкивается с агрессивными веществами.
Детская экзема
Детская экзема чаще всего наблюдается на коже лица, руках (истинная экзема), волосистой части головы (себорейная экзема).
Причинами развития детской экземы является еще не сформировавшаяся иммунная система, наследственная предрасположенность – наличие экземы у одного из родителей, особенно матери. Также риск развития заболевания возрастает, если у родителей наблюдались такие заболевания, как экзема, аллергический ринит, бронхиальная астма, нейродермит. Немаловажную роль может играть сложное протекание беременности, искусственное вскармливание, несоблюдение правил гигиены, гиперчувствительность к различным продуктам питания, частые простудные заболевания у ребенка.
Симптомы детской экземы схожи с симптомами экземы у взрослого человека, но преобладают процессы мокнутия, при этом, у детей часто встречается истинная, микробная и себорейная экзема.
Из-за схожести проявлений понятие «детская экзема» часто используют как синоним атопического дерматита.
Детская экзема может осложняться присоединением вторичной инфекции: бактериальной или грибковой.
Диагностика экземы
Диагностика экземы проводится на основании личного осмотра пациента врачом — дерматологом.
Дерматолог назначает аллергологическое обследование, а также исследование показателей иммунной системы. Дополнительно может понадобиться консультация у аллерголога, иммунолога, диетолога.
При необходимости назначается микроскопическое обследование на наличие различных грибов и бактерий, исследование крови.
Как и чем лечить экзему?
При выборе оптимального средства лечения экземы важно учитывать возраст, особенности и стадию заболевания, а также все сопутствующие болезни.
Принципы лечения экземы
Высокие результаты в лечении экземы показывают препараты на основе активированного пиритиона цинка (СКИН-КАП). [3]
СКИН-КАП выпускается в трех лекарственных формах: крем, аэрозоль, шампунь, что позволяет выбрать наиболее удобное средство для терапии разных форм заболевания, будь то истинная экзема, микробная, себорейная, детская и другие. Все препараты СКИН-КАП оказывают противовоспалительное, антимикробное и противогрибковое действие.
Крем СКИН-КАП дополнительно увлажняет кожу, уменьшая шелушение, выраженность сухих высыпаний, корок и чешуек при экземе.
Благодаря подсушивающему эффекту, аэрозоль СКИН-КАП является практически незаменимым при мокнущих проявлениях экземы на коже.
Шампунь СКИН-КАП может применяться в случаях локализации высыпаний на коже волосистой части головы (например, при себорейной экземе).
[1] Легессе Д.Г., Прохоренков В.И. О патогенезе экземы. // Сибирское медицинское обозрение, 2003. №1. Сс. 65-67.
[2] Перламутров Ю.Н., Ольховская К.Б. Оценка эффективности препарата скин-кап при лечении детей, больных себорейной и микробной экземой // /Российский Аллергологический Журнал / № 2 2005.
[3] согласно инструкции по применению крема и аэрозоля СКИН-КАП.
При острых и хронических процессах, при поражениях с сухостью и шелушением, дополнительно увлажняет кожу. Подходит для применения на кожу лица и другие участки тела
Возможно, вам будет интересно
Дерматит на кистях рук
Дерматит на кистях рук встречается достаточно часто, потому что руки больше всего подвергаются негативному воздействию различных факторов. Пациент испытывает не только психологический дискомфорт, но и ограничения в работе, особенно если работа связана с постоянным контактом рук с раздражителем.
Зудит и чешется кожа? СКИН-КАП поможет! Или как перестать чесаться и начать жить
Одной из наиболее частых причин обращения людей к дерматологам, является кожный зуд.
Лечение экземы
Автор: 
Редактор: 
Дата публикации: 13.05.2014
Дата обновления: 10.07.2022
Заболевание под названием «экзема» является широко известной и довольно распространенной дерматологической проблемой. Экзема повреждает поверхностные слои кожи и в своей основе имеет аллергическую причину происхождения, может выявляться как у младенцев, так и у взрослых или пожилых людей. Так же, как и аллергия, она может проявиться совершенно неожиданно и в любом возрасте.
Внешне экзема представляет собой поражение кожи, сопровождающееся сильным покраснением, отечностью места поражения, а также появлением характерных пузырьков-папул, которые доставляют неприятные ощущения, в частности, зудят. Постепенно эти пузырьки превращаются в сплошную эрозию с коркой надо ли говорить, что это не только болезненно, но и не эстетично.
Причины экземы
Очень часто экзема появляется в момент, когда человек испытывает сильный стресс это запускает реакции, которые и приводят к нарушениям в организме. Также очень часто спусковым крючком к развитию экземы могут послужить:
Симптомы экземы
Как правило, пораженные участки кожи находятся на видимых окружающим частях тела чаще всего встречается экзема на руках, ногах, локтях и голове. Симптомы экземы ярко выраженные, их сложно спутать с чем-то другим:
Стадии протекания экземы
Красные пятна на коже после стресса
Диагностика кожных заболевания
Экзема имеет выраженные стадии в своем течении, они следующие:
Методы лечения экземы
Если Вы пришли к нам в клинику с подобной проблемой первостепенной задачей специалистов будет устранение причин, вызывающих экзему. Параллельно проводится антибактериальное и антиаллергическое лечение.
Мы не применяем никаких гормональных препаратов и других медикаментозных методов с помощью правильно подобранных курсов терапии мы сможем заставить заболевание отступить! Мы используем следующие методы лечения экземы:
Продолжительность курса и количество сеансов в неделю определяются индивидуально. В исключительных случаях могут назначаться некоторые медикаментозные средства. Их совместное использование с восточной терапией оказывает положительный эффект без отрицательных последствий.
Лечение экземы в клинике «Парамита»
Для достижения максимального эффекта специалисты разрабатывают для каждого пациента индивидульную программу лечения экземы с учетом степени выраженности воспалительных процессов, типа экземы и особенностей организма человека.
Лечение экземы должно быть комплексным и длительным, а Вам нужно постараться исключить из своей жизни любые проявления стрессов. Мы можем гарантировать положительный результат даже при самых тяжелых и запущенных случаях.
Стоимость лечения экземы
Виды экземы
Заболевание можно разделить на несколько видов как по, так и по причине появления:
Диагностика заболевания
Профессиональное обследование необходимо для назначения правильного лечения экземы. При диагностике врачи клиники «Парамита» используются такие методы как:
В задачу нашего врача ходит не только постановка диагноза, но и определение факторов, вызвавших болезнь. Для этого могут потребоваться дополнительные тесты, эффективность которых проверена на практике.
Профилактика экземы
Выполнение определенных рекомендаций помогает не допустить развития кожной экземы. К мерам профилактики относятся:
Необходимо соблюдать меры предосторожности и лицам, находящимся в зоне риска, это касается и младенцев. Именно в первые годы жизни высок риск проявления детской экземы, которая может принять хроническую форму.
Диета при экземе
Соблюдение диеты, назначенной врачом, делает лечение экземы более эффективным и снижает риск ее повторных проявлений. Она должна включать в себя:
Стоит ограничить употребление или полностью отказаться от ряда продуктов:
Оптимальный рацион питания может быть подобран только специалистом. Наш врач составит индивидуальную диету на основе вкусной и здоровой пищи.
Экзема.Виды, симптомы и лечение экземы.
1. Что такое экзема и ее причины?
Экзема – это состояние кожи, вызванное ее воспалением. Как правило, при экземе кожа становится сухой, краснеет и зудит. На ней могут появляться трещины. Экзема может возникать на любой части тела.
Экзема – это хроническая проблема многих людей. Чаще всего экзема встречается у детей, и она нередко проходит до взрослого возраста. Люди с экземой подвержены более высокому риску развития аллергических заболеваний, таких как бронхиальная астма или сенная лихорадка. Видов экземы существует множество, и самый известный из них тип экземы – это атопический дерматит.
Причины появления экземы
Появление экземы может быть связано с наследственным фактором. Некоторые гены человека делают его кожу очень чувствительной. Кроме того, провоцирующим фактором является гиперактивная иммунная система. Дефекты кожных покровов тоже могут способствовать появлению экземы, позволяя влаге или микробам проникать через микроскопические повреждения кожи.
Факторы, которые могут вызвать экзему, могут быть такими:
2. Симптомы заболевания
Почти всегда до появления сыпи при экземе кожа чешется. Впоследствии может появиться сухость и уплотнение кожи (обычно на руках, шее, лице и ногах, но может быть и в любом другом месте), постоянный зуд. Если кожа при экземе царапается или травмируется, могут появляться открытые кровоточащие раны, на которых постепенно образуются корочки. Бывает и так называемая мокнущая экзема, когда из волдырей на коже вытекает жидкость. На сильно пораженной коже при экземе могут развиваться болезненные и глубокие трещины.
Если Вы подозреваете, что у Вас или Ваших близких может быть экзема, обратитесь к хорошему дерматологу, когда:
3. Виды экзем
Видов экземы довольно много. Самыми распространенными являются атопический дерматит, контактный дерматит, монетовидный дерматит, нейродермиты, себорейный дерматит, стасис-дерматит и другие типы экземы. Все они отличаются по характеру заболевания, причинам появления, степени тяжести, локализации на коже и способам лечения. Однако все эти виды экземы имеют общие черты, характерные для экземы в целом.
4. Диагностика и лечение болезни
Для того, чтобы правильно диагностировать экзему и ее вид, нужно найти хорошего дерматолога. Вачу будет необходимо знать о симптомах проблемы, наследственных факторах, наличии других связанных с аллергией заболеваниях, например – бронхиальной астмы.
Специальных тестов для диагностики экземы не существует, но, как правило, визуального осмотра пораженных участков кожи и изучения истории болезни бывает достаточно, чтобы точно определить экзему.
Лечение экземы
Правильный уход за кожей является ключевым фактором в боьбе с экземой. Если экзема небольшая, для того, чтобы ее вылечить, может быть достаточно соблюдать лишь некоторые простые правила ухода за кожей. В тяжелых случаях для лечения экземы может потребоваться прием лекарств.
Среди немедикаментозных методов лечения экземы можно отметить:
Лекарства для лечения экземы могут быть разными:
Что такое экзема
Как изменяется кожа при экземе
Экзема на ногах
Воспаление кожи ведет к поражению кожных клеток. При этом мобилизуется защитная система организма, т.е. происходит образование особых защитных клеток, которые быстро транспортируются к «месту происшествия». При остром воспалении поверхность кожи представляет собой весьма многоплановую картину: покраснение, отечность, пузырьки и узелки, вплоть до мокнутия и образования корок. Хроническое воспаление характеризуется утолщением кожи, образованием чешуек и трещин, а также огрубением кожного рисунка (лихенизацией).
Из субъективных симптомов на первом месте стоят зуд, жжение, чувство напряжения и даже боль. Если рассмотреть пораженный участок кожи под микроскопом, то на различных стадиях заболевания можно увидеть типичные для экземы изменения ткани. К ним относятся очаговые скопления воды между клетками кожи, утолщения отдельных слоев клеток и неправильное, чаще всего чрезмерное ороговение самого верхнего слоя кожи. Дополнительно обнаруживаются и клетки воспаления, располагающиеся в нижних слоях кожи.
Какие факторы способствуют появлению экземы
Из-за большого разнообразия форм экземы невозможно выделить какие-либо общие причинные факторы, вызывающие это заболевание. Однако, известно, что определенные привычки очень вредны для нашей кожи и способствуют развитию кожных болезней и, особенно, экземы.
При застойной экземе, которая развивается на фоне хронического заболевания вен, следует лечить не только кожные проявления, но и, прежде всего, основное заболевание. Заболевания вен лучше всего поддаются лечению на начальных стадиях, когда дальнейшее развитие болезни может быть приостановлено при помощи целенаправленных профилактических мероприятий, таких, как ношение эластичных чулок, «тренировка» вен, применение растительных лекарственных средств для вен и т.п.
Фактором риска для больных с солнечной аллергией является, например, сильное солнечное излучение. Как уже говорилось, кожа должна быть в значительной мере «закалена» путем постепенного привыкания к солнцу и достаточно защищена от действия ультрафиолетовых лучей.
Особые проблемы возникают в том случае, если к ежедневным вредным воздействиям добавляется наследственная предрасположенность к различным заболеваниям кожи. В связи с этим, в быту и на работе нужно всегда стараться избегать любых контактов с вредными веществами, тщательно ухаживать за кожей и защищать ее. 5 августа 2019
Экзема – кожное заболевание, встречающееся у большого числа людей (в основном, женщин), имеющее множество возможных причин. Экзема поражает разные участки кожи, но чаще лицо и кисти рук.
Течение заболевания может быть острым и хроническим, наиболее часто имеет место хроническое, волнообразное, чередующееся периодами обострений и ремиссий.
Причины, которые могут вызвать развитие хронической экземы, следующие:
1. неправильное лечение острой экземы;
2. постоянный стресс, психоэмоциональное перенапряжение;
3. обменные нарушения;
4. грибковые заболевания кожи;
5. генетическая предрасположенность;
6. склонность к аллергии и др.
Экземой страдают люди, чья профессиональная деятельность связана с контактом с химическими веществами, жидкостями, а также сопровождается перепадом температур и разных уровней влажности.
Заболевание нередко развивается при совокупности нескольких причинных факторов.
Классификация экземы
1. По этиологии:
2. По течению:
3. По форме:
Симптоматика хронической экземы
у большинства пациентов такова:
Диагностика хронической экземы включает в себя:
1. Осмотр врачом-дерматологом с подробным расспросом о периодах обострения болезни, симптомах, провоцирующих факторах, наличии или отсутствии наследственной предрасположенности.
Диагностика хронической экземы затруднений не представляет.
Терапия хронической экземы
1. Антигистаминные препараты, которые уменьшают зуд, отечность и иные проявления болезни.
2. Седативные препараты, транквилизаторы, антидепрессанты: назначаются индивидуально с учетом выраженности стрессового фактора.
3. Витамины, особенно групп В, А, С.
4. В зависимости от формы экземы подбирается местная терапия. Если имеет место мокнутие, эрозии, применяют влажно-высыхающие повязки с дубильными веществами (танин, кора дуба). Когда воспалительный компонент менее выражен, назначают масляную взвесь с норсульфазолом. По показаниям используют такие мази, как дегтярная, борно-нафталиновая.
5. Физиотерапевтическое лечение: в период ремиссии ультрафиолетовое облучение и ультразвуковое воздействие оказывают благоприятное воздействие.
Имеет значение соблюдение правильного питания с отказом от аллергенов, использование мягких нейтральных средств для личной гигиены, отказ от пребывания на солнце в период обострения.
Прогноз при соблюдении всех мер благоприятный.
Эффективное лечение экземы
Экзема – мультифакторное заболевание, что означает множество возможных причин возникновения. По основной теории оно возникает при отягощенной наследственности и наличии сложных функциональных нарушений. Поэтому подобрать эффективное лечение экземы бывает сложно, и с этим вопросом справляются только опытные специалисты.
Какие факторы провоцируют экзему
Ведущим фактором в развитии заболевания выступают проблемы в иммунной системе. Первые признаки возникают под воздействием внешних или внутренних раздражителей. К внешним относятся:
В качестве внешних провоцирующих факторов выступают:
Организм неадекватно реагирует на действие этих факторов, приобретает повышенную чувствительность к чужеродным агентам. По мере развития болезни негативная реакция возникает сразу на несколько аллергенов. Лечение экземы кожи в первую очередь направлено именно на устранение провоцирующих факторов, чтобы снизить риск рецидива заболевания.
Симптомы
Дерматолог назначает лечение экземы, исходя из симптомов, имеющихся у пациента. Особенность этого заболевания в том, что оно может маскироваться под другие кожные патологии. В острой форме экзема вызывает появление мельчайших пузырьков. Они называются микровезикулами и напоминают пузырьки, возникающие при закипании воды.
Кожа в области высыпаний слегка отечная и покрасневшая. Пузырьки быстро вскрываются, и на их месте образуются мелкие точечные эрозии. Когда воспаление стихает, число пузырьков становится меньше, а вместо них формируются области с шелушением.
Экзема – хроническое заболевание, которое протекает периодами в виде обострений и рецидивов. Переход в хроническую форму происходит постепенно. С течением времени пораженный участок кожи уплотняется, на нем усиливается кожный рисунок и появляется выраженный застойный оттенок. В основном наблюдается шелушение, а на его фоне возникают точечные эрозии и корочки. Лечение хронической экземы ввиду особенностей протекания более длительное и сложное.
Виды и стадии
В зависимости от провоцирующих факторов выделяют следующие виды экземы:
Лечение разных видов экземы проводится по определенной схеме. При микробной применяются антибактериальные мази, а при микотической – противогрибковые. Еще в назначении схемы лечения имеет значение стадия заболевания:
Схема лечения экземы
В клинике «ПсорМак» диагностика экземы проводится в полном объеме для получения более четкой клинической картины заболевания. С этой целью дерматолог изучает жалобы пациента, проводит внешний осмотр на выявление характерных признаков заболевания. Затем обязательно берут соскоб с кожи, чтобы исключить грибковую и бактериальную природу заболевания.
В клинике дерматологии «ПсорМак» экзему лечат при помощи наиболее современных методов и средств, среди которых:
Авторская методика терапии кожных заболеваний применяется уже более 25 лет. За это время с помощью нее добились стойкой ремиссии сотни пациентов. Результаты лечения приводятся в соответствующем разделе. Из плюсов методики выделяется возможность лечиться амбулаторно, а еще невысокая стоимость. На первичный прием в «ПсорМак» действует 15% скидка при записи с сайта. Не теряйте времени – записывайтесь прямо сейчас, чтобы быстрее добиться ремиссии заболевания.
Экзема
Детская экзема остается одним из самых распространенных кожных заболеваний, лечением которого занимается врач-дерматолог. Патология сопровождается покраснением кожи, высыпаниями, выраженным зудом и неприятным жжением, из-за чего дети становятся беспокойными, капризными, иногда расчесывают места поражения до крови. Первые признаки детской экземы могут появиться уже в течение 1–3 месяцев жизни.
Патология относится к группе неинфекционных заболеваний воспалительного характера. Для нее характерны частые рецидивы с формированием мелкопузырчатой зудящей сыпи, внутри которой находится серозная жидкость. К сожалению, экзема у детей плохо поддается лечению и может сохраняться в течение всей жизни, проявляясь эпизодами обострения.
Поскольку инфекционные агенты не участвует в формировании болезни, она не заразна и не может передаваться от человека к человеку. Чаще патологией страдают девочки, при этом симптомы заболевания могут возникать на любых участках тела.
Классификация
Современная дерматология выделяет у детей шесть основных видов экземы.
В рамках истинной формы специалисты также выделяют дополнительный подвид – дисгитродтическую экзему, возникающую у ребенка на подошвах стоп и руках, причиной которой является контакт кожи с аллергеном.
Причины развития экземы в детском возрасте
Основным фактором возникновения такого типа кожной патологии у детей специалисты называют наследственную предрасположенность. В некоторых случаях заболевание не проявляется в течение длительного периода, но стоит организму ребенка столкнуться с определенным раздражителем, как запускается ответная реакция в виде сыпи и других симптомов. В дальнейшем каждый раз, когда кожа малыша будет встречаться с этим аллергеном, будут возникать обострения.
Другими вероятными причинами распространения экземы у ребенка на руках, лице и других участках тела могут стать:
У подростков одной из вероятных причин появления экземы специалисты указывают психосоматику, поскольку именно в переходном возрасте у детей эмоциональные переживания негативного характера могут прямым образом сказываться на физическом состоянии, и лечение в таком случае потребует помощи психолога/психотерапевта.
Факторами, которые повышают риск развития экземы у детей разного возраста, являются:
Выше вероятность возникновения патологии у малышей, родители которых экспериментируют с методиками народного лечения, особенно основанного на применении лекарственных или иных растений. Природные аллергены самые сильные, и самостоятельное использование подобных способов терапии может привести к непредсказуемым последствиям для здоровья ребенка.
Симптомы экземы у детей
Для такого типа кожного заболевания характерны внезапные эпизоды обострения и столь же неожиданные периоды затухания. Во время рецидива основными симптомами экземы у ребенка становятся:
По мере развития патологии пузырьки покрываются сухой корочкой, которая потом может отпадает, оставляя после мокнущие ранки или, если начинается процесс ремиссии, воспаленную кожу.
В некоторых случаях дети с экземой жалуются на сниженный аппетит, вялость, постоянное ощущение слабости и упадка сил, другие отмечают нарушения сна, частые пробуждения ночью, немотивированное чувство страха. В ситуации, когда причиной развития болезни стали стрессы, переживания, любое волнение и чрезмерная эмоциональная нагрузка приводят к усилению симптоматики.
В остром периоде кожа сильно краснеет, отекает, иногда повышается местная температура тела. В случае, если произошло дополнительное инфицирование тканей, у ребенка наблюдаются признаки общей интоксикации: озноб, повышенная температура тела, головная боль и т.п.
После острого периода наступает подострый, который характеризуется утолщением кожи в местах высыпаний, снижением интенсивности других симптомов. Следующий этап развития экземы – переход в хроническую форму, что сопровождается повышенной сухостью кожи, шелушением, чувством жжения после контакта с раздражителями. Краснота спадает, сыпные элементы исчезают. Такое состояние кожи сохраняется до следующего обострения.
Диагностика
Первоначальный диагноз устанавливается в большинстве случаев уже в ходе первичного осмотра. Врач оценивает состояние кожи, выявляет признаки, характерные для экземы, опрашивает родителей и ребенка на предмет имеющихся патологий, жалоб, выясняет особенности образа жизни и места проживания.
В дальнейшем для уточнения природы и причины развития болезни назначаются:
При подозрении на поражение внутренних систем организма, которое могло послужить причиной развития экземы, проводятся дополнительные исследования. В их числе могут быть печеночные пробы, УЗИ отдельных органов и тканей, ФГДС и т.д.
Экзема что это
Многие замужние женщины не только зарабатывают деньги не меньше своих мужей, но и после трудового дня выполняют массу домашних дел. Все это сильно увеличивает физическую и нервную нагрузку на робкие женские плечи, что в сочетании с частым контактом кожи бытовой химией и провоцирует развитие экземы.
Первые признаки экземы у женщин, как правило, возникают после родов. Руки у молодой мамы краснеют, кожа начинает трескаться. Сначала она думает, что это у нее аллергия на детское мыло или порошок, которыми она стирает пеленки и одежду малыша. Но когда даже отсутствие контакта с моющими средствами не приносит облегчения, женщина начинает подозревать собственный крем для рук, потом начинает грешить на питание, экологию, присутствие в доме домашних животных и т.д.
А когда уже дело доходит до того, что кожа рук начинает трескаться и никакие средства не помогают исправить ситуацию, она обращаются к дерматологу и расстраивается, услышав диагноз «экзема».
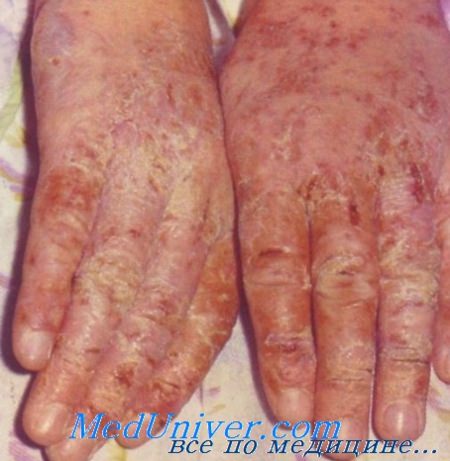
Экзема тоже имеет аллергическую природу, но точная причина ее возникновения учеными пока не установлена. Существует гипотеза о наследственной предрасположенности к болезни, также замечено, что экзема имеет определенную связь с содержанием гормонов в организме. Так, у одних женщин симптомы появляются после родов, а у других после беременности и родов признаки экземы, наоборот, могут полностью исчезнуть. С чем связана эта загадка, ученые пока объяснить не могут.
Известно, что экзема обостряется после нервного срыва и хорошо лечится успокаивающими средствами. Кроме того, некоторые специалисты считают, что экземой часто болеют женщины с нарушениями пищеварения. Обычно организм у женщин, страдающих экземой, испытывает нехватку витаминов группы В, которые благотворно влияют на состояние кожи. Поэтому при лечении экземы крайне важно наладить пищеварение и восполнить дефицит витаминов в организме.
К сожалению, многие женщины, обнаружив сухость кожи рук, затягивают с обращением к врачу, надеясь на то, что сами смогут справиться с проблемой с помощью кремов для рук и различных масок. Между тем, если не начать лечить экзему при первых признаках заболевания, то ее прогрессирование трудно остановить. При любых кожных проблемах сразу следует обратиться к дерматологу и своевременно начать лечение противовоспалительными средствами. Если вовремя не перехватить проблему, то экзема может остаться с вами на всю жизнь.
Основная часть больных держат под контролем экзему с помощью лечебных мазей со стероидами или специальных жирных кремов для рук. При распущенных формах болезни необходимо принимать стероидные гормоны в таблетках, которые должен назначать врач. К сожалению, полностью вылечить экзему многим так и не удается. Болезнь периодически стихает, однако передышка сменяется обострением.
К счастью, сейчас у больных экземой появилась надежда на полное выздоровление. Недавно ученые разработали новый препарат для лечения экземы на основе витамина А (каротина). Этот препарат уже успешно применяется во многих странах, он существенно улучшает состояние кожи и предотвращает рецидивы болезни.
— Вернуться в оглавление раздела «Дерматология»
Монетовидная экзема и как ее лечить: самое важное о причинах, симптомах и терапии
Монетовидная экзема (нуммулярная экзема) – один из видов хронического зудящего дерматита и микробной экземы, составляет около 10% от общего количества дерматозов. Ярким признаком заболевания выступают крупные округлые бляшки с четкими границами, которые возвышаются над здоровой кожей. У детей монетовидная экзема практически не встречается, среди взрослых распространена примерно одинаково, но чаще всего возникает в возрасте 30-50 лет.
Почему возникает монетовидная экзема
Врачи пока не могут однозначно назвать причину монетовидной экземы. Точно известно только то, что заболевание всегда имеет инфекционную составляющую. В то же время такая экзема считается полиэтиологичной, т. е. ее могут вызывать множество разных причин. Но вне зависимости от этого в развитии дерматита главную роль всегда играет инфекция, которая угнетает иммунную систему.
По мнению современных дерматологов монетовидную экзему вызывает нарушение иммунитета: клеточного (его обеспечивают лейкоциты) и гуморального («защитниками» выступают антитела – специальные белки, вырабатываемые клетками). Это связано с тем, что в организме есть очаг хронической инфекции (отита, тонзиллита, ринита), к которому происходит избыточная сенсибилизация – повышенная чувствительность к влиянию раздражителей, вызывающая аллергию.
Риск столкнуться с монетовидной экземой повышается:
В список факторов можно добавить лекарственные препараты, которые на фоне наследственной предрасположенности к дерматитам снижают иммунитет и могут вызвать монетовидную экзему. Не меньшее значение в развитии заболевания имеет наследственность. Если один из родителей имеет такой диагноз, то вероятность его появления у ребенка составляет 40%, если оба – то 60%.
Как проявляется монетовидная экзема
Особенность монетовидной экземы заключается в том, что кожа при таком заболевании находится в постоянной готовности к взаимодействию с раздражителем. Причем реакции появляются постепенно: сначала кожные покровы реагируют на что-то одно, а потом – на множество разных антигенов.
Характерный симптом монетовидной экземы – пятна овальной формы диаметром до 3 см. Они имеют четкие очертания и возвышаются над окружающей здоровой кожей. Пятна чаще всего возникают на коже конечностей, но могут распространяться на верхнюю часть спины, плечи и ягодицы.
Высыпания вызывают сильный и порой невыносимый зуд, мешающий нормальному сну. Из-за этого человек их расчесывает, что ведет к появлению корок. По границам пятен располагаются везикулы, которые вскрываются, образуют эрозии. Когда воспаление немного стихает, кожа подсыхает, и на ней образуются трещины. При обострении пятна появляются на одних и тех же участках.
Многих интересует заразность монетовидной экземы. Как и другие виды дерматита, она абсолютно не заразна, не передается другим людям даже при тесном контакте. Поэтому человек с таким диагнозом никого не может заразить, и нахождение с ним полностью безопасно.
Как диагностируют монетовидную экзему
Дерматолог может заподозрить монетовидную экзему уже по внешним признакам. Для подтверждения назначают стандартные исследования, включая общий анализ мочи и крови, биохимический анализ крови. Пациенту может потребоваться консультация невролога, гастроэнтеролога, аллерголога и эндокринолога.
Монетовидную экзему необходимо отличить от других видов дерматита, псориаза, чесотки и дерматомикоза. С этой целью проводят иммуноферментное исследование крови на антитела. Чтобы выявить инфекцию, проводят микробиологическое исследование мазка с очага воспаления. Это также помогает определить чувствительность к антибиотикам и назначить правильное лечение.
Как вылечить монетовидную экзему
Лечение монетовидной экземы имеет комплексный характер. Необходимо принять меры против основного заболевания, которое связано с очагом хронической инфекции, нормализовать работу пищеварительной, эндокринной и нервной систем. Антибиотики при монетовидной экземе помогают, но часто не приводят к ремиссии, которую и нужно достичь при таком заболевании.
К антибактериальным препаратам чаще прибегают, если присоединилась вторичная инфекция. В остальных случаях основу лечения составляют:
Для наружного лечения экземы применяют гормональные мази, дающие быстрый результат. Но перед их назначением прибегают к негормональным средствам, к которым относятся мази и кремы на основе цинка. При зуде хорошие результаты показывают топические стероиды. Благоприятное влияние на кожу оказывают процедуры физиотерапии: ультрафонофорез, иглорефлексотерапия, УВЧ-терапия, озонотерапия, лечебные грязи, аппликации парафина.
Не менее важно соблюдать диету, исключающую потенциальные аллергены: цитрусовые, маринады и соленья, жареные и копченые блюда, красные фрукты, морепродукты, орехи, мед, шоколад. В основу рациона нужно включить крупы, зелень, овощи, молочнокислые напитки.
Обратиться за помощью к дерматологу
Перед назначением как лечения, так и диеты важно подтвердить диагноз. Если вы обнаружили на коже подозрительные высыпания, обязательно обратитесь к дерматологу. Эффективность лечения напрямую зависит от правильности поставленного диагноза. Поэтому важно не затягивать и не заниматься самолечением. Приглашаем вас на консультацию в Институт здоровой кожи «ПсорМак». У нас большой опыт успешного лечения разных видов дерматита, и мы гарантируем достижение длительной ремиссии.
Разновидности экземы
Экзема или атопический дерматит – это хроническое наследственное заболевание кожных покровов. Данный вид заболевания имеет аллергическую природу, а основным признаком является постоянный зуд, а также покраснение/ отшелушивание верхних слоев дермы.
Симптоматика
Признаки данного заболевания в основном зависят от его вида, но несмотря на это есть и общие:
Причины
В 35-50 % случаев болезнь встречается чаще у горожан, по этому также можно сюда отнести несколько вспомогательных факторов:
Виды экземы
• Идиопатическая экзема: В большинстве случаев такая реакция возникает из-за смены чистящих или средств личной гигиены.
• Микотическая экзема: Этот тип характеризируется появлением грибковых форм поражения кожи — покраснение и высыпание кожи, образование пузырей с жидкостью сухих корочек. Отличительная особенность вида четкие границы высыпаний.
• Микробная экзема : Развитие этого типа вызваны стафилококковыми или стрептококковыми представителями, из-за ослабленного иммунитета. Чаще всего появляются уже в существующих ранах, трещинах верхнего слоя эпидермиса. Отличительная особенность- быстрое ухудшение ситуации.
• Себорейная экзема: Этот тип характеризируется появлением высыпаний на участках, покрытых волосами. Отличительная особенность – формирование жирных шершавых пятен с папулами.
• Дисгидротическая экзема: в основном локализуется на подошвах стоп или ладонях. Отличительная особенность – формирование маленьких пузырей, которые со временем переходят в гнойные корочки при лопании
• Профессиональная экзема: Этот тип проявляется у людей, рабочая деятельность имеет прямой контакт с аллергическими раздражителями. Например, химические или радиоактивные соединения, медикаменты. Для прекращения развития экземы помогает смена рабочей локации.
• Детская экзема: Этот тип экземы формируется вокруг верхней части туловища ребенка, со временем может прейти на руки и нижние конечности при отсутствии лечения. Причина — несформированный и слабый иммунитет.
Лечение
Лечение данного заболевания должно быть комплексным и состоять из нескольких этапов. Основные из них:
Список индивидуальных (по виду экземы) рекомендаций и препаратов назначается лечащим аллергологом.
Профилактика
Профилактика экземы направлена на препятствие повторного появления и развития подобных эпизодов. Она состоит из регулярного осмотра у лечащего аллерголога для корректировки плана лечения.
Основные принципы фармакотерапии экземы
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
Экзема является распространенным атопическим заболеванием, протекающим с зудом, нарушением сна и качества жизни [31]. Экзема (от греч. еkzeо – вскипаю) – острое или хроническое рецидивирующее аллергическое заболевание кожи, формирующееся под влиянием экзогенных и эндогенных триггерных факторов и характеризующееся появлением полиморфной сыпи, острой воспалительной реакции, обусловленной серозным воспалением кожи, и сильным зудом [21].
Экзема составляет 30–40% всей кожной патологии. Заболевание появляется в любом возрасте, часто протекает остро, реже бывают хронические формы. Острая форма связана с эритемой и отеком. Лихенизация и шелушение – основные черты хронической формы. Это отражает морфологические изменения в коже, происходящие из-за сложного взаимодействия между генетическими и экологическими факторами, что ведет к иммунологическим и биохимическим изменениям, в результате чего появляются воспалительные поражения и зуд [21, 30, 36].
Около 1/3 всех случаев экземы составляет микробная экзема. В последние годы микробная экзема приобрела тенденцию к более тяжелому течению с частыми, продолжительными рецидивами, значительным распространением патологического процесса и характеризуется резистентностью к общепринятым методам лечения [7].
Экзема развивается в результате комплексного воздействия экзогенных и эндогенных факторов, среди которых большое значение имеют генетическая предрасположенность, состояние центральной и периферической нервной системы, наличие сенсибилизации к различным аллергенам, патология внутренних органов, нарушения функции желудочно-кишечного тракта, эндокринной системы, очаги хронической инфекции (холециститы, аднекситы, ЛОР-патология) и др. [8, 11].
Согласно современным представлениям, в механизме развития микробной экземы большую роль играет сенсибилизация к микробным антигенам на фоне изменения иммунной системы. Микробные аллергены обладают достаточно выраженной антигенной активностью, что ведет к сенсибилизации организма. В норме микробная флора кожи является непатогенной и участвует в бактериальной защите кожи за счет подавления патогенных штаммов непатогенными. Микрофлора кожи включает резидентную (Staphylococcus (S.) epidermidis, S. aureus, Micrococcus spp., Sarcina spp., коринеформные бактерии, Propionibacterium spp.) и транзиторную, представленную условно-патогенными и патогенными микроорганизмами [2]. Значительная часть микроорганизмов погибает под действием бактерицидной среды кожи (кислая реакция, жирные кислоты кожного сала, лизоцим) и не проникает через неповрежденный кожный барьер [7]. В связи с нарушением защитной функции кожи и изменением количества и качества липидов кожи у пациентов с экземой может развиваться бактериальная инфекция [27, 30]. Таким образом, ведущую роль в возникновении заболевания на фоне генетически детерминированной наследственной предрасположенности играет изменение микробного пейзажа – преобладание стафилококковой и стрептококковой флоры, а также грибов рода Candida [20].
По данным отечественных исследований, при соскобах с очагов поражения кожи у больных экземой в 80% случаев высевается S. аureus, в 14% – S. haemolyticus, в 40,7% – нелипофильные дрожжи рода Candida [5]. На участках экссудации и мокнутия количество микроорганизмов может достигать 1×107 на 1 см2. Токсины, секретируемые S. aureus (энтеротоксины А и В, токсин синдрома токсического шока), являются суперантигенами, стимулирующими одновременно несколько звеньев иммунного ответа [20]. У 57% больных в сыворотке крови выявлялись антитела к стафилококковым энтеротоксинам А, В, С и токсину синдрома токсического шока. Показано, что наиболее реактогенными свойствами обладает энтеротоксин В, и установлена взаимосвязь между тяжестью поражения кожи и сенсибилизацией к этому токсину [5, 9, 13]. Они связываются с b–цепью Т-клеточного рецептора и молекулой главного комплекса гистосовместимости II класса и активируют целое семейство клонов Т-лимфоцитов, что приводит к повышенной продукции провоспалительных цитокинов и усиливает реакцию аллергического воспаления. Бактериальная колонизация кожи S. aureus и высвобождение им энтеротоксинов – одна из причин формирования резистентности к стероидной терапии [13, 20, 29, 33, 34].
В двойном слепом многоцентровом рандомизированном контролируемом исследовании была продемонстрирована корреляция между тяжестью экземы и колонизацией S. aureus, и установлено, что бактериальная колонизация является важным фактором обострения кожных поражений [25]. Таким образом, микробная сенсибилизация является пусковым, поддерживающим и отягчающим фактором у больных экземой [3].
Лечение экземы проводят комплексно, с учетом формы и стадии заболевания, степени выраженности процесса, эндогенных и экзогенных факторов, лежащих в основе развития болезни [7, 12, 18, 23, 24]. Терапию экземы начинают с ограничения контактов с выявленными и потенциальными аллергенами и ирритантами. При всех формах экземы назначают общую гипосенсибилизирующую терапию, включающую антигистаминные препараты. Основными целями лечения являются предотвращение прогрессирования заболевания, уменьшение зуда, разрешение высыпаний, профилактика рецидивов [21].
Особое место в комплексном лечении микробной экземы занимает наружная терапия. Местное лечение определяется клинической картиной экземы. Наружная терапия проводится длительно и поэтапно, причем на разных стадиях используют различные лекарственные формы. Неизменным остается принцип местной терапии: «на мокрое – мокрое, на сухое – сухое» и «раздраженное не раздражать». Традиционно применяют примочки, влажно-высыхающие повязки. В связи с этим в стадии мокнутия применяются примочки, влажно-высыхающие повязки из антисептических и вяжущих растворов, аэрозоли с кортикостероидами для подавления признаков острого воспаления – гиперемии, отека, экссудации, зуда и болезненности [7, 11].
При обильном мокнутии, которое встречается обычно при истинной экземе (острой или обострении подострой и хронической), назначают примочки или влажно-высыхающие повязки из антисептических растворов, а при необильном, но упорном мокнутии – из вяжущих растворов. К антисептическим относятся растворы борной кислоты (Sol. ac. borici 1%, 2% и 3%), риванола (Sol. rivanoli 1:1000–1:4000), резорцина (Sol. resorcini 1–2%), фурацилина (Sol. furacilini 1:5000), марганцовокислого калия (Sol. Kalii hypermanganici 1:5000). Последний раствор обладает к тому же дезодорирующим свойством. Раствор резорцина выписывают в темном флаконе, т. к. на свету резорцин быстро разлагается. Группу вяжущих растворов составляют свинцовая вода (Aq. plumbi), буровская жидкость (Liq. Burovi; Liq. aluminii acetici 1–2 ст. ложки на 1 стакан воды), раствор ляписа (Sol. Argenti nitrici 0,1–0,25%), гулярдова вода (Ac. borici 6,0; Sp. aethylici 4,0; Aq. plumbi 200,0). Раствор ляписа, как и раствор резорцина, следует выписывать в темном флаконе.
Выбирая раствор для примочки или влажно-высыхающей повязки, необходимо учитывать следующие факторы. При осложнении, вызванном импетигинизацией процесса, показаны антисептические растворы, в первую очередь риванола и фурацилина. В случаях, сопровождающихся сильным зудом, хороший эффект дает гулярдова вода. При мокнущих формах микробной экземы и дисгидротической экземе показаны растворы более крепких концентраций: Sol. ac. borici 3%; Sol. resorcini 3%; Sol. rivanoli 1:1000 и др. Для примочек пожилым и ослабленным больным используют растворы слабых концентраций, т. к. крепкие могут вызывать у них жжение и болезненность. Иногда подобные больные плохо переносят и слабые концентрации. В таких случаях применяют примочки из различных растительных настоев: шалфея, ромашки, череды, чая и др. Что касается вяжущих средств, то обычно их назначают вслед за антисептическими растворами, когда в значительной степени стихли явления воспаления, однако продолжает держаться хотя и необильное, но упорное мокнутие. Наложение примочек из крепких растворов вяжущих средств на обширные очаги мокнутия с выраженными явлениями воспаления может привести к обострению и распространению процесса, что объясняется образованием пленки, препятствующей оттоку серозной жидкости и, следовательно, способствующей ее всасыванию (аутосенсибилизация). Особенно опасны в этом отношении настой коры дуба и раствор танина.
При угасании мокнутия назначают кремы и последовательно мази, содержащие кортикостероидные гормоны. При хронической экземе вне обострений лечение начинают с кремов или мазей. На очаги хронической экземы, покрытые сухими корками и обильными чешуйками, а также на очаги дисгидротической экземы наносят кремы и мази, содержащие и кортикостероидные гормоны, и салициловую кислоту. Салициловая кислота способствует отпадению корок и чешуек и более глубокому проникновению кортикостероидных гормонов в ткани очагов поражения [15].
Эффективность примочек и влажно-высыхающих повязок в острой стадии экземы не вызывает никакого сомнения, однако не всегда больные готовы в домашних условиях делать растворы и проводить методично по несколько раз в день процедуры с применением примочек [11]. Большинство классических растворов, паст, мазей имеют резкий и неприятный запах, пачкают и окрашивают белье и одежду, что ограничивает их применение, особенно в амбулаторной практике. Использование растворов требует применения повязок, которые мешают движению больных, ограничивая их повседневную и профессиональную деятельность. Действие примочек, паст, мазей развивается относительно медленно, требует госпитализации больных и проведения длительного поэтапного лечения [1]. Современный пациент ожидает от наружного лечения не только быстрого облегчения воспалительных и субъективных симптомов заболевания, сокращения сроков болезни, но и удобного и приятного терапевтического воздействия, не ограничивающего его социальную и профессиональную активность, и, как следствие этого, существенного улучшения качества жизни. Поэтому в современной клинической практике значительно возросли требования к лекарственным препаратам, используемым в терапии хронических дерматозов. Препарат должен обладать активным противовоспалительным действием, хорошо переноситься, иметь высокий профиль безопасности, обладать пролонгированным действием, не требующим многократного применения, быть эстетически привлекательным и не ограничивать привычный образ жизни [4, 19].
Во многом этим критериям соответствуют топические кортикостероидные препараты. Наружные глюкокортикостероиды, впервые появившиеся в терапевтическом арсенале дерматологов в середине прошлого века, в настоящее время являются базовой терапией воспалительных дерматозов. До настоящего времени им не существует терапевтической альтернативы по скорости наступления и выраженности (активности) противовоспалительного действия. Топические кортикостероиды обладают высокой противовоспалительной, противоаллергической, иммуносупрессивной активностью, а также сосудосуживающим и антимитотическим эффектом [22, 28]. Эти препараты, обладая мощным патогенетическим воздействием, позволяют быстро уменьшить воспалительные изменения кожи, в короткий срок снизить или устранить субъективные симптомы дерматозов (зуд, жжение).
Улучшение кожного статуса, несомненно, положительно сказывается на психоэмоциональном состоянии пациентов, восстановлении трудоспособности и повседневной активности, что значительно повышает их качество жизни. Успех терапии во многом определяется правильным выбором стероида с учетом его активности и методики применения в зависимости от характера, стадии течения, локализации дерматоза [4]. Согласно Европейской классификации потенциальной активности различают слабые (класс 1), средние (класс 2), сильные (класс 3), очень сильные (класс 4) стероиды. При остром воспалении, характеризующемся отеком, гиперемией, мокнутием, целесообразно использовать средние, сильные, реже – очень сильные топические кортикостероиды (уровни доказательности А, В). По мере уменьшения выраженности воспаления применяют средние и слабые кортикостероиды (уровни доказательности А, В) [16].
Большое значение имеет правильный выбор лекарственной формы препарата, определяющей активность всасывания стероида и рациональность проводимой наружной терапии (табл. 1). Одной из наиболее распространенных ошибок при назначении топических кортикостероидов является выбор препарата без учета топографических и морфофункциональных особенностей кожи, а также активности всасывания наружных средств на различных участках кожного покрова. Всасывание наружных лекарственных средств напрямую зависит от строения (толщины) эпидермиса. Сравнительные исследования выявили существенные различия всасывания одного и того же лекарственного препарата, наносимого на разные области кожи. Таким образом, одним из критериев выбора наружного стероида является локализация очага воспаления. На участки тонкой кожи (лица, половых органов, сгибательных поверхностей) предпочтительнее нанесение стероидов умеренной потенции. Следует учитывать, что наносить препараты, содержащие сильные стероиды, на вышеуказанные области кожи, относящиеся к зонам повышенной чувствительности к глюкокортикостероидам, крайне нежелательно, т. к. это может привести к высокому риску развития как местных побочных эффектов (атрофии, телеангиэктазии и др.), так и системных, а также активизации инфекционных агентов [4].
С учетом важной роли инфекционных агентов в патогенезе экземы, в частности микробной экземы, перед врачом стоит задача в максимально короткие сроки не только снять воспаление и субъективные симптомы, но и подавить сенсибилизацию к бактериальным и грибковым антигенам, нормализовать количество и состав микрофлоры кожи [7]. Инфекционные агенты могут не только способствовать развитию заболевания, но и осложнять его течение. В связи с этим в плане наружной терапии к топическим глюкокортикостероидам нужно присоединять препараты с антимикробными и противогрибковыми свойствами. Можно использовать последовательно несколько препаратов, но более предпочтительным является наружное применение комбинированных средств, которое обладает противовоспалительным, антибактериальным и противогрибковым действием [20].
Что касается антимикробного компонента, то необходимо отметить, что традиционно назначаемые комбинированные наружные глюкокортикостероиды содержат такие действующие вещества, как гентамицин, тетрациклин, клотримазол, натамицин, к которым многие возбудители бактериально-грибковых инфекций оказываются малочувствительными. В настоящее время неэффективность применения традиционных схем терапии дерматозов сочетанной этиологии в первую очередь связана с развитием устойчивости возбудителей к назначаемым препаратам [6]. Так, по данным проведенного в России микологического исследования чувствительности нозокомиальных штаммов S. aureus к длительно используемым в клинической практике антибиотикам, выявилась резистентность к гентамицину у 31% выделенных штаммов и к тетрациклину – у 37%. Таким образом, более чем у 1/3 пациентов применение этих препаратов в качестве антимикробной терапии не дает ожидаемого лечебного эффекта [14, 17]. В другом исследовании [32] у 87% больных хронической экземой и атопическим дерматитом при посевах с очагов поражения были обнаружены MRSА (methicillin-resistant S. aureus – метициллин-устойчивый золотистый стафилококк) штаммы. Группу риска по обсемененности MRSА составили больные с длительным течением дерматоза, пожилые пациенты, отягощенные соматическими заболеваниями (сахарный диабет, хронические инфекции легких и ЛОР-органов), а также часто и длительно пребывающие на стационарном лечении. При этом у женщин активность бактериального обсеменения кожи MRSA была выше, однако тяжелее инфекция протекала у мужчин [5]. По данным микробиологических исследований [10], устойчивость к гентамицину MRSA-штаммов составляет 56%. При выборе комбинированного глюкокортикостероида следует ориентироваться прежде всего на противоинфекционную эффективность его действия. Нерациональный выбор препарата приводит к дальнейшему повышению резистентности микроорганизмов, отсутствию эффекта от терапии и ухудшению течения кожного процесса [5].
Учитывая, что у 90% пациентов основным бактериальным агентом является S. aureus [25], к тому же в большинстве случае выделяются MRSА-штаммы, также резистентные к гентамицину, необходимо использовать препарат, обладающий достаточной антибактериальной активностью против таких возбудителей. Фузидовая кислота является сильным антибактериальным препаратом и ингибирует почти все штаммы золотистого стафилококка, включая S. aureus, S. epidermidis и метициллин-резистентные штаммы, стрептококков и других патогенных микроорганизмов. Препарат действует как ингибитор синтеза белка в бактериальной клетке, обладает бактериостатическим или бактерицидным действием в зависимости от размера инокулята. Местное применение фузидовой кислоты является безопасным и эффективным в лечении бактериальных инфекций кожи [17, 26, 30]. Развитие устойчивости к ней в целом остается низким или непродолжительным и может быть сведено к минимуму, если ограничить терапию курсом не более 14 дней [35]. Перекрестной резистентности, так же, как и перекрестной чувствительности, к фузидовой кислоте нет, т. к. это единственный антибиотик в своей группе. Лечебная эффективность при местном применении фузидовой кислоты обусловлена уникальной способностью глубоко проникать в кожу и накапливаться в дозировке, в разы превышающей минимальную терапевтическую.
Фузидовая кислота успешно использовалась вместе с кортикостероидами (бетаметазоном и гидрокортизоном). Гидрокортизона ацетат – мягкий кортикостероид его предпочтительнее применять при легкой степени поражения. Бетаметазон относится к группе сильных глюкокортикостероидов (группа III), что позволяет назначать его при выраженном воспалении [17]. Данные препараты особенно эффективны в лечении микробной экземы, т. к. их действие направлено на лечение как воспаления, так и инфекции. Использование антибиотиков и кортикостероидов как по отдельности, так и в фиксированных комбинациях дает хороший терапевтический эффект при экземе и также снижает колонизацию золотистого стафилококка. Раннее начало комбинированной топической терапии является необходимым для пациентов с экземой средней и тяжелой степени и уменьшает необходимость использования антибиотиков на более поздних стадиях заболевания [25]. Назначение одного лекарственного препарата, обладающего широким терапевтическим диапазоном, заменяющего несколько медикаментозных средств, позволяет исключить полипрагмазию, избежать побочных действий и нежелательных взаимодействий между препаратами, уменьшить затраты и повысить комплаентность пациентов [4].
Комплексный подход в терапии экземы позволит уменьшить выраженность воспаления, сопровождающегося зудом и экссудацией, причиняющими больному значительные страдания, и тем самым окажет благоприятное влияние на качество жизни пациентов.