Эзофагит рефлюкс что это такое
Эзофагит рефлюкс что это такое
Рефлюкс-эзофагит
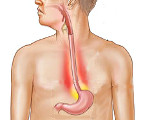
Рефлюкс-эзофагит представляет собой воспаление слизистой оболочки пищевода, обусловленное забросом желудочного содержимого в пищевод (желудочно-пищеводный рефлюкс). Слизистая оболочка пищевода не имеет защиты от этих агрессивных веществ, поэтому контакт с ними вызывает повреждение эпителия, воспаление и обуславливает болезненные ощущения. Одной из основных причин рефлюкс-эзофагита является грыжа пищеводного отверстия диафрагмы. При этом заболевании происходит смещение части желудка в грудную полость через расширенное пищеводное отверстие диафрагмы.
Причины рефлюкс-эзофагита
Диафрагма – это мышечная перегородка между грудной и брюшной полостью. Для прохождения различных органов из одной полости в другую в диафрагме имеются специальные отверстия (в т.ч. и пищеводное отверстие). В случае истончения или недоразвития мышечной ткани в сочетании с повышенным внутрибрюшным давлением может происходить смещение органов брюшной полости в грудную. Именно таким образом развивается грыжа пищеводного отверстия диафрагмы. Небольшое смещение входного отверстия и верхней части желудка называется скользящей грыжей. Частота встречаемости подобных грыж возрастает с возрастом – у людей старше 50 лет она достигает 60%. Как правило, единственным проявлением скользящей грыжи пищевода является желудочно-пищеводный рефлюкс, приводящий в конечном итоге к рефлюкс-эзофагиту.
Симптомы рефлюкс-эзофагита
Основным симптомом рефлюкс-эзофагита является изжога. Она может наблюдаться как в дневное, так и в ночное время, может усиливаться сразу после приема пищи и принятии горизонтального положения тела в пространстве, сопровождаться отрыжкой и икотой.
У части больных наблюдается боль в грудной клетке, напоминающая боли в сердце. В тоже время рефлюкс-эзофагит может протекать без изжоги и боли в груди, а проявляться нарушением глотания. Как правило, нарушения глотания связаны с переходом заболевания на более тяжелую стадию с развитием рубцового сужения пищевода.
Диагностика рефлюкс-эзофагита
При подозрении на грыжу пищеводного отверстия диафрагмы проводят следующие исследования:
В некоторых случаях врач может назначить дополнительные методы исследования и специальные пробы. При жалобах больного на боль в груди пациента направляют на осмотр к кардиологу для исключения ишемической болезни сердца.
Осложнения
Наиболее опасными осложнениями рефлюкс-эзофагита является язва пищевода и рубцовое сужение пищевода (стриктура). Длительное течение эзофагита может способствовать злокачественному перерождению клеток слизистой оболочки и развитию раковых заболеваний. Наиболее опасным осложнением грыжи пищеводного отверстия диафрагмы является ущемление. Заподозрить ущемление следует при появлении резкой боли в груди в сочетании с нарушением глотания.
Что можете сделать Вы
Для уменьшения желудочно-пищеводного рефлюкса следует похудеть, спать на кровати с приподнятым на 10-15 см головным концом, стараться соблюдать временной промежуток между едой и сном. Следует отказаться от курения, употребления жирной пищи и шоколада, кофе, спиртных напитков, апельсинового сока, а также привычки запивать еду большим количеством жидкости.
Соблюдение перечисленных правил в сочетании с лекарственной терапией в большинстве случаев снижает частоту желудочно-пищеводных рефлюксов и защищает слизистую пищевода от вредных воздействий.
Лечение
Чем поможет врач
Оперативное вмешательство может потребоваться при осложненных формах и безуспешности лекарственной терапии.
Эзофагит
МКБ-10
Общие сведения
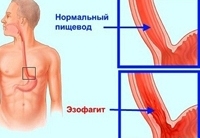
Эзофагит – воспалительное заболевание стенки пищевода острого или хронического течения. При эзофагите воспалительный процесс развивается во внутренней, слизистой оболочке пищевода и при прогрессировании может поражать более глубокие слои. Среди заболеваний пищевода эзофагит является наиболее частым, в 30-40% случаев заболевание может протекать без выраженной симптоматики.
Эзофагиты могут быть следствием различного рода повреждений слизистой пищевода или развиться вследствие инфекционного поражения, гастрита, заброса желудочного сока (иногда с желчью) из желудка. Эзофагит вследствие рефлюкса (заброса) желудочного содержимого выделяется как отдельное заболевание – гастроэзофагеальная рефлюксная болезнь.
Причины эзофагита

Наиболее тяжелыми бывают повреждения пищевода после ожогов. В патогенезе инфекционного эзофагита основным фактором развития воспаления считается снижение иммунных свойств организма.
Причины развития хронических эзофагитов также разнообразны:
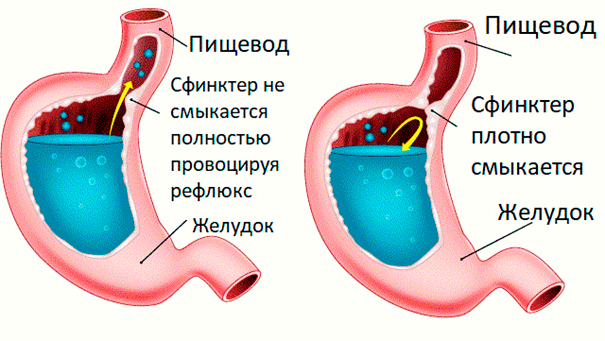
В качестве отдельного заболевания выделяют пептический, или рефлюкс-эзофагит. Он развивается вследствие гастроэзофагеального рефлюкса (заброса желудочного содержимого в пищевод). Иногда сочетается с дуодено-гастральным рефлюксом. Рефлюкс из желудка в пищевод может возникать по следующим причинам: недостаточность кардии (нижнего пищеводного сфинктера); хиатальная грыжа (грыжа пищеводного отверстия диафрагмы); недостаточная длина пищевода.
Классификация
Эзофагит по течению может быть острым, подострым и хроническим. По характеру воспалительного процесса и его выраженности в гастроэнтерологии различают катаральный, отечный, эрозивный, псевдомембранозный, геморрагический, эксфолиативный, некротический и флегмонозный эзофагиты.
Катаральный и отечный эзофагит (наиболее часто встречающиеся формы) ограничиваются гиперемией слизистой и ее отеком. При остром инфекционном процессе, а также химических и тепловых ожогах пищевода возможно развитие эрозий слизистой оболочки (эрозивный эзофагит). При тяжелом течении инфекции нередко происходит развитие некротической формы. Геморрагический эзофагит сопровождается кровоизлияниями в стенку пищевода. При псевдомембранозной форме фиброзный экссудат не сращен с подслизистой тканью в отличие от эксфолиативного эзофагита. Флегмона пищевода, как правило, развивается при повреждении стенки пищевода инородным телом.
По локализации и распространенности воспалительного процесса различают дистальный, проксимальный и тотальный эзофагит. Классификация эзофагита по степени поражения имеет различия для острого и хронического течения заболевания. Острые эзофагиты и ожоги пищевода делят на три степени:
Хронический эзофагит по выраженности поражения стенки делят на 4 степени согласно классификации Савари и Миллера (классификация эндоскопических признаков хронического эзофагита):
Симптомы острого эзофагита
Выраженность симптоматики при остром эзофагите имеет прямую зависимость от выраженности воспалительного процесса в слизистой пищевода. При катаральной форме эзофагит может протекать без клинических симптомов, только иногда проявляясь повышенной чувствительностью пищевода к горячей или холодной пище. Тяжелые формы эзофагита проявляются выраженным болевым симптомом (острая, сильная, жгучая боль за грудиной, отдающая в шею и спину), расстройством глотания (дисфагия) из за сильной боли, изжогой, повышенным слюноотделением.
В крайне тяжелых случаях – кровавая рвота вплоть до шокового состояния. Тяжело протекающий эзофагит спустя неделю может смениться периодом мнимого благополучия (резкое стухание симптомов, возможно даже употребление твердой пищи), но без адекватного лечения спустя несколько недель (до 3-х месяцев) заживления тяжелых дефектов пищеводной стенки может привести к образованию грубых рубцов и стеноза, что приведет к прогрессированию дисфагии и регургитации пищи.
Симптомы хронического эзофагита
При рефлюкс-эзофагите основным клиническим проявлением является изжога (жжение в области эпигастрия и за грудиной). Как правило, изжога усиливается после приема жирной, острой пищи, кофе, газированных напитков. Переедание также способствует развитию симптоматики. Другими вероятными симптомами могут быть: отрыжка (воздухом, кислым, горьким с примесью желчи); ночью может проявляться регургитация. Нередки присоединения расстройств дыхания, ларингоспазм, бронхиальная астма, частые пневмонии. Симптомы нарушения дыхания проявляются, как правило, ночью, в горизонтальном положении тела.
Хронический эзофагит может протекать с болями за грудиной в районе мечевидного отростка, иррадиирующими в спину и шею. Для хронического эзофагита характерна умеренная выраженность болевого симптома.
У детей первого года жизни недостаточность сфинктера пищевода можно диагностировать по многократным умеренным срыгиваниям сразу после кормления в горизонтальном положении. При упорных срыгиваниях могут развиться симптомы гипотрофии.
Осложнения

Диагностика

Лечение эзофагита
Острый эзофагит
Эзофагит вследствие химического ожога требует срочного промывания желудка для удаления химического агента. Для лечения легких форм острых эзофагитов больным рекомендовано воздерживаться от приемов пищи 1-2 дня, медикаментозное лечение заключается в приеме антацидов и препаратов группы фамотидина. После начала питания исключают продукты, способные повредить слизистую (алкоголь, кофе, горячая, острая, грубая пища) и пища, активизирующая выработку желудочного сока (шоколад, жирные продукты). Всем больным эзофагитом рекомендован отказ от курения.
При язвенном эзофагите с выраженным болевым симптомом прописано обезболивание и противопоказано промывание желудка. При безуспешности массированного лечения антибиотиками очагов гнойного воспаления (флегмона, абсцесс) – хирургическая санация. Также показанием к хирургическому лечению эзофагита является развитие тяжелой стриктуры пищевода, не поддающейся дилатации.
Хронический эзофагит
В терапии хронического эзофагита основное значение играет устранение фактора его возникновения. Важнейшей составляющей лечения является строгое соблюдение диеты и режима питания и образа жизни. Рекомендации по диете в период острых клинический проявлений: употребление умеренного количества мягкой протертой пищи комнатной температуры. Исключение из рациона продуктов, оказывающих раздражающее действие на слизистую – острые, жирные, жареные, газированные, алкоголесодержащие продукты. Также исключают пищу, содержащую большое количество клетчатки.
Больным эзофагитом необходимо отказаться от курения и приема лекарственных препаратов, влияющих на тонус сфинктера пищевода (седативные препараты, транквилизаторы, теофиллин, простагландины и т. п.). Также следует отказаться от приемов пищи не менее чем за полтора-два часа до сна, не принимать горизонтальное положение после еды, не проводить много времени наклонясь. Спать рекомендуется на приподнятом изголовье. Терапия хронического эзофагита:
При тяжелом течении рефлюкс-эзофагита со стриктурами, язвами и стенозом физиотерапия противопоказана. Операции при стенозе пищевода заключаются в эндоскопическом рассечении стриктур, расширении или бужировании пищевода. По показаниям проводится резекция и пластика пищевода.
Прогноз и профилактика
При отсутствии осложнений (стеноз, перфорации, кровотечение, воспаление средостения и т. п.) прогноз благоприятен. Важным фактором в перспективе излечения эзофагита является строгое соблюдение режима питания, образа жизни и рекомендаций по диете.
Профилактика эзофагитов подразумевает избегание причин его развития – ожогов горячей пищей, химическими веществами, повреждений инородными телами и т. п. Профилактика хронического эзофагита – регулярное диспансерное обследование у гастроэнтеролога и при необходимости – лечение. Больным хроническим эзофагитом в качестве профилактики обострений показано санаторно-курортное лечение.
Рефлюкс-эзофагит: симптомы и методы лечения
Рефлюкс-эзофагит по праву может считаться одним из самых распространённых заболеваний пищевода. По данным на 2010 год от него страдают 5 млн жителей России. Адекватную своему заболеванию терапию получают не более 2 человек из 10. Часто Возникает он из-за контакта слизистой оболочки пищевода с содержимым желудка. Последний, как известно, обладает повышенной кислотностью и поражает нижний отдел пищевода. Вследствие этого человек ощущает боль, изжогу и другие симптомы расстройства пищеварения.
К сожалению, проследить настоящую частоту заболеваемости рефлюкс-эзофагитом невозможно, ведь оно часто протекает со слабыми симптомами и люди не обращаются за помощью к специалистам. Для больных рефлюкс-эзофагитом постоянная изжога, которая возникает после еды – это вариант нормы. Они купируют дискомфорт таблеткой Альмагеля или другим привычным средством. Такая беспечность может дорого обойтись человеку, так как рефлюкс-эзофагит – это не самое безопасное нарушение. Зачастую оно становится причиной тяжёлого кровотечения и даже раковой опухоли.
Второй категорией больных можно назвать людей с постоянными, выраженными симптомами болезни, требующими амбулаторного лечения. Самыми опасными являются рефлюксы с осложнениями (язвами и кровотечениями). Эта форма заболевания требует госпитализации.
ГЭРБ и рефлюкс-эзофагит
Рефлюкс-эзофагит часто путают с гастроэзофагеальной рефлюксной болезнью (ГЭРБ). Это два разных состояния, которые отличаются, в первую очередь, подходом к терапии. Основные их различия представлены в таблице.
Различия между рефлюкс-эзофагитом и ГЭРБ
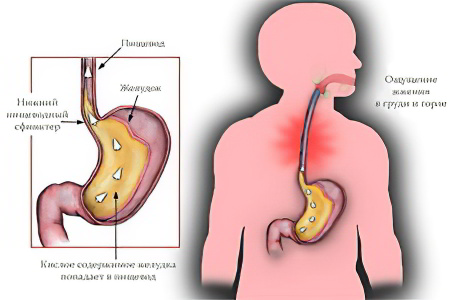
При заболевании происходит заброс желудочного содержимого в пищевод. При этом страдает выстилающая его слизистая оболочка, так как она не приспособлена к контакту с кислотами.
Имеются ли изменения пищеводной стенки?
Если болезнь имеет неосложнённое течение, то слизистая оболочка сохраняет свою нормальную структуру.
Стенки пищевода всегда воспалены.
Врач выставляет диагноз уже во время первичного осмотра пациента.
Выставить диагноз можно только после выполнения ФГС с эндоскопическим осмотром пищевода.
Препараты принимают лишь по мере необходимости.
Человек должен регулярно принимать препараты, которые будут препятствовать сужению пищевода, кровотечениям, раковым опухолям и прочим осложнениям.
Таким образом, эзофагит – это воспаление пищевода, которое можно диагностировать в ходе проведения фиброгастроскопии. ГЭРБ может развиваться без эзофагита, но вот эзофагит всегда сочетается с ГЭРБ.
Причины рефлюкс-эзофагита
Нижний пищеводный сфинктер – это естественная заслонка между пищеводом и желудком, которая не даёт его содержимому выходить обратно. Пища, которую начал переваривать желудок, продвигается ниже и не поднимается в пищевод. Иногда случается заброс содержимого из желудка, но случается за день это не часто и не вызывает у человека дискомфорта, поэтому считается вариантом нормы. О болезни говорят в том случае, когда заброс желудочного содержимого происходит очень часто. При этом в пищевых массах содержится большое количество кислоты.
Рефлюкс-эзофагит имеет ряд различных причин. У маленьких детей он обычно возникает из-за недоразвитого нервно-мышечного аппарата, а именно – кардиального отдела пищевода. Именно поэтому у младенцев часто бывает отрыжка.
Также причиной рефлюкс-эзофагита может являться гастрит или язвенная болезнь: из-за них повышается давление внутри желудка, а подвижность желудочно-кишечного тракта значительно снижается. Помимо изжоги, больной ощущает спазмы, гипертонус. Нарушить моторику кишечника способны стрессы, ожирение, уменьшение слюноотделения и неправильное питание. Среди самых опасных продуктов – цитрусы, шоколад, томаты, жирные и острые блюда, кофе и спиртные напитки. Вредит пищеводу и желудку также курение и употребление определённых медикаментов, особенно седативных и снотворных препаратов, простагландинов, нитратов и нитритов.
Перед началом терапии важно установить и устранить тот патологический фактор, который привел к развитию рефлюкс-эзофагита. В противном случае болезнь будет всё время рецидивировать.
Причина развития болезни
Механизм развития болезни
Состояния, которые способны спровоцировать рефлюкс-эзофагит и ГЭРБ
Повышенное давление на сфинктер нижнего отдела пищевода
Высокое внутрибрюшное давление, которое заставляет пищу подниматься вверх.
Избыточная масса тела.
Употребление слишком больших объёмов пищи.
Асцит, который проявляется скоплением жидкости в брюшной полости.
Стеноз пилорического сфинктера, при котором пища продвигается из желудка в кишечник с определёнными препятствиями.
Слабый сфинктер нижнего отдела пищевода
Если заслонка не работает, то заброс содержимого из желудка в пищевод происходит очень часто.
Грыжа пищеводного отверстия.
Лечение некоторыми лекарственными средствами: блокаторами кальциевых каналов (Амлодипин, Нифедипин, Верапамил и пр.), нитритами (Динитрат и Изосорбида мононитрат).
Перенесённые на этой области операции, полученные ранее травмы или ожоги химическими средствами.
Повышенная кислотность желудочного сока
Если в желудочном содержимом содержится слишком много соляной кислоты, то даже единичные забросы пищи в пищевод могут приводить к развитию заболевания. Иногда желудочный сок имеет повышенную агрессивность из-за того, что в нём содержится слишком много ферментов.
Язвы, которые открываются на фоне стресса.
Симптомы рефлюкс-эзофагита
Очень важно обратить внимание на первые симптомы рефлюкс-эзофагита, которые можно разделить на две категории. Первая категория – это пищеводные проявления рефлюкс-эзофагита, а вторая категория – это внепищеводная клиника.
Пищеводные симптомы обусловлены поражением слизистой оболочки органа. Они проявляются в следующем:
Изжога. Изжога становится интенсивнее после употребления спиртных напитков, после физической нагрузки, после переедания. Хотя у больных с рефлюкс-эзофагитом изжога может возникать практически в любое время. Чем сильнее поражена слизистая оболочка пищевода, тем сильнее будет этот симптом. Также сказывается на частоте возникновения изжоги некоторые заболевания: воспаление слизистой оболочки желудка, язвенные дефекты органов пищеварения и пр.
Боль. Болезненные ощущения сосредотачиваются за грудной клеткой, а иногда поднимаются выше. Они почти всегда сочетаются с изжогой. Справиться с болью можно в том случае, если принять антацид, например, Ренни или Альмагель. Боль имеет взаимосвязь с приёмом пищи. Это является её отличительной чертой от боли в сердце, которую невозможно купировать с помощью антацидов.
Отрыжка кислым содержимым. На этот симптом указывают большинство людей, страдающих рефлюкс-эзофагитом. Часто во время отрыжки наружу выходит некоторое количество пищи.
Нарушение глотания. Этот симптом наблюдается у тех пациентов, которые долгое время страдают от эзофагита. Пищевой комок проходит по пищеводу с трудом, этот процесс сопровождается болью.
Кроме описанных выше симптомов, пациенты могут страдать от поражения голосовых связок, лёгких, бронхов, трахеи. Кислое содержимое способно попадать в органы дыхательной системы и вызывать их воспаление. Как итог, человек может на протяжении долгого времени лечиться от бронхита, от астмы, ларингита и даже пневмонии, а точная причина нарушения самочувствия так и не будет установлена.
Если рефлюкс-эзофагит имеет хроническое течение, то дополнительными симптомами нарушения являются:
Изменение голоса. Он становится осиплым.
Кашель, который при поражении трахеи будет сухим. Если происходит воспаление бронхов или лёгких, то кашель становится влажным.
Насморк, который преследует пациента на протяжении долгого времени.
Пищевод и другие органы, которые страдают от разрушающего действия желудочной кислоты, будут кровоточить. Как правило, кровотечения мелкие, но способны приводить к анемии. Её симптомы проявляются в усиленной слабости, разбитости. Может появиться тяга к необычным запахам. У больных часто ухудшается состояние ногтей, кожи и волос.
Диагностика рефлюкс-эзофагита
Стандартного осмотра недостаточно для того, чтобы выставить диагноз. Лабораторная диагностика практически не даёт информации по болезни. С её помощью удастся только оценить общее состояние здоровья человека, а также выявить некоторые осложнения болезни. Когда человек приходит на приём к доктору, он назначит ему лишь 3 анализа: сдача крови, мочи и кала. Изменения при рефлюкс-эзофагите будут касаться только картины крови.
Нарушения в картине крови при рефлюкс-эзофагите
На что указывают эти нарушения
Увеличение скорости оседания эритроцитов у женщин до 15 мм/час, а у мужчин до 10 мм/час.
Уменьшение уровня эритроцитов у женщин до 3,6*1012, а у мужчин до 4,4*1012.
Снижение уровня гемоглобина у женщин до 120 г/л, а у мужчин до 130 г/л и менее.
Увеличение СОЭ указывает на то, что в организме имеется воспаление.
Падение уровня гемоглобина и эритроцитов указывает на развивающуюся анемию, при которой численность клеток, переносящих кислород, снижается.
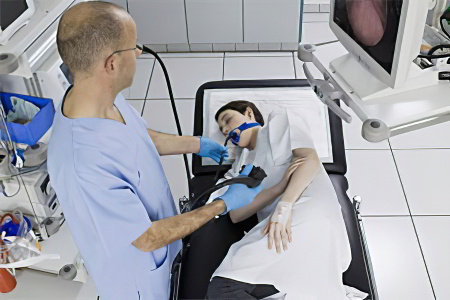
Выставить диагноз можно только с помощью такого метода обследования, как ФГС – фиброгастроскопия.
Особенности проведения ФГС
Во время проведения процедуры пациенту в ротовую полость вводят тонкую трубку, которая оснащена камерой и рабочим инструментом. Перед проведением обследования нужно отказаться от приёма пищи за 3-4 часа до его начала. Воду не пьют за 40 минут до процедуры.
С собой пациенту нужно будет взять полотенце и одноразовую салфетку. Человека укладывают на левый бок. Чтобы уменьшить дискомфорт, который возникает при введении трубки, больному брызгают на корень языка обезболивающий раствор. Затем пациенту в рот вставляют загубник, его нужно будет зажать губами и зубами.
ФГС нельзя назвать приятной процедурой, но по времени она занимает не более 7 минут. В это время доктор осматривает состояние слизистых оболочек пищевода и желудка. Если есть необходимость, то осуществляется забор изменой ткани. В дальнейшем её изучают под микроскопом. Доктор сможет обнаружить в ней атипичные клетки, бактерии, истонченные эпителиальные структуры.
Выставить первоначальный диагноз врач сможет сразу после ФГС. Если требуется лабораторное изучение тканей, то данные можно будет получить спустя 7-14 дней.
Оценка результатов
После обследования доктор сможет сделать следующее заключение:
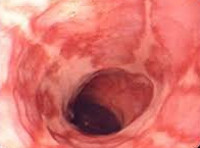
Катаральный рефлюкс-эзофагит. Это самый «безобидный» вариант болезни. Слизистая оболочка рыхлая, полнокровная, на ней нет серьёзных повреждений. Этот тип эзофагита не подразделяется на стадии.
Эрозивный рефлюкс-эзофагит. В этом случае пищевод будет покрыт язвами, либо на нём будут обнаружены истонченные участки эпителия. Такое состояние требует немедленного начала лечения, так как оно грозит развитием кровотечения, может привести к стенозу или полной непроходимости органа. Язвенные дефекты опасны перерождением в раковые опухоли. Эрозивная форма болезни подразделяется на стадии. Доктор в обязательном порядке должен взять материал для микроскопического исследования.
Наличие кровотечения, которым осложняется эрозивный эзофагит. Часто у таких больных в ходе лабораторной диагностики выявляется анемия, что сопровождается соответствующими симптомами (повышенная утомляемость, искажение вкуса и пр.). Человек может пройти амбулаторное лечение, так как угрозы его жизни нет. Однако если в тканях, взятых на анализ, обнаруживаются раковые клетки, требуется госпитализация.
Фибриновый налёт на стенках пищевода. Этот признак указывает на то, что заболевание прогрессирует у человека долгое время.
Боли в горле после ФГС
После ФГС пациент может испытывать боль в горле. Она возникает у 90% людей. Даже если процедура была проведена идеально, исключить появление дискомфорта невозможно. Боль развивается по той, причине, что прибор травмирует слизистую оболочку пищевода. Чем они сильнее, тем дольше будут человека преследовать боли. Иногда они сохраняются на 14 дней после проведения процедуры. Боли пройдут тогда, когда слизистая оболочка пищевода восстановится.
Если боли интенсивные, то нужно обратиться к доктору, чтобы убедиться в том, что пищевод не был сильно травмирован. В больнице пациенту могут сделать флюорографию или рентген грудной клетки. Если в органах будет обнаружен свободный воздух, то это указывает на разрыв стенки пищевода. В этом случае человеку требуется немедленное оперативное вмешательство. Однако не следует опасаться ФГС, так как описанный случай – это редчайшее исключение, которое в современной медицине практически не регистрируется.
Как правило, боль в горле после процедуры не требует какой-либо терапии. Слизистая оболочка органа восстановится самостоятельно. Если боль вызывает дискомфорт, то можно принять препарат из группы НПВС, например, Нимесулид или Мелоксикам. Они неспособны нанести вред пищеварительной системе. Тем не менее, в таких случаях лучше проконсультироваться с доктором.
Степени и стадии развития болезни
Если у пациента обнаружена эрозивная форма болезни, то доктор в диагнозе должен будет указать степень и стадию её развития. Понять, что именно имел врач в виду, можно с помощью таблицы.
Степень развития болезни
Лос-анджелесская классификация болезни
Классификация болезни по Савари-Миллер
Истончение эпителия длиной 1-5 мм
Истончение более 5 мм
Эрозии сливные, но не охватывают весь пищевод по его окружности
Эрозия покрывает 3/4 части органа
Эрозии и воспаление охватывают пищевод по всей окружности
Поражено более ¾ части органа
Есть осложнения болезни в виде стеноза, язвенных дефектов и пр.
Есть симптомы предрака в нижней части пищевода (пищевод Барретта»).
Чем выше стадия заболевания, тем выше вероятность развития осложнений.
Лечение рефлюкс-эзофагита
Рефлюкс-эзофагит опасен тем, что он не вызывает интенсивных симптомов, поэтому многие люди вовремя не обращаются к врачу. Патология прогрессирует, что приводит к развитию опасных осложнений. Чтобы не допустить такой ситуации, нужно своевременно начать терапию.
Лечение рефлюкс-эзофагита заключается в первую очередь в устранении заболевания, которое стало его причиной (гастрита, невроза, язвенной болезни или гастродуоденита). Правильная терапия сделает симптомы рефлюкса менее выраженными, поможет снизить вредное действие желудочного содержимого, забрасывающегося в пищевод, повысить устойчивость слизистой пищевода и быстро очистит желудок после еды.
Общие рекомендации
Человеку с рефлюкс-эзофагитом необходимо не только принимать лекарственные средства, но и в целом пересмотреть свой образ жизни.
Поэтому врачи дают всем больным следующие рекомендации:
Отказ от сигарет. Никотин провоцирует усиление кислотности желудочного сока, расслабляет стенки пищевода, что приводит к прогрессированию болезни.
Нельзя ложиться сразу после приёма пищи. В течение получаса после еды нужно оставаться в положении сидя, либо немного походить в медленном темпе. Не следует бегать, поднимать тяжести. Любые физические нагрузки после еды под запретом.
Ограничения по подъёму тяжестей после еды составляют 3 кг для женщин и 5 кг для мужчин.
За 2-3 часа до сна следует отказаться от приёма алкоголя. Кушать также нужно не позднее этого времени.
Чтобы в лежачем положении симптомы заболевания не усиливались, рекомендуется подкладывать дополнительную подушку, чтобы верхняя часть тела была приподнятой. Это уменьшит изжогу и боль в грудине.
Одежда не должна стягивать область живота. Не следует после еды туго затягивать ремень, корсет или пояс.
Важно направить усилия на избавление от сопутствующих болезней: гастрита, ожирения, язвы и пр. Если этого не сделать, то избавиться от рефлюкс-эзофагита не удастся.
Соблюдение диеты
Очень важной составляющей лечения рефлюкс-эзофагита является диета. Больным следует отказаться от жирной и острой пищи, кофе, шоколада, цитрусов, томатов, спиртного и курения.
Многие люди полагают, что соблюдать диету подразумевает питаться невкусными блюдами и во всём себя ограничивать. На самом деле это не так. Важно убрать из рациона только некоторые продукты. Используя различные кулинарные техники можно сделать своё меню разнообразным, вкусным и очень полезным.
Под запрет попадают такие продукты, как:
Напитки, в составе которых есть кофеин: кока-кола, энергетики, коктейли.
Напитки с газами.
Мучные изделия, которые усиливают выработку кислоты в желудке.
Шоколад и сладости.
Льняное и оливковое масло, животные жиры. Овощи и фрукты, которые содержат кислоты: редис, гранат, цитрусовые и пр.
Еду не следует жарить, используя для этого животные или растительные жиры. Такие продукты способствуют тому, что желудочный сок вырабатывается в избыточных количествах. Это влечёт за собой прогрессирование болезни. Пищу следует отваривать, готовить на пару, тушить в собственном соку.
Рекомендации по приготовлению полезных и вкусных блюд:
Обертывание. С помощью фольги или пергаментной бумаги можно приготовить практически любой мясной продукт без добавления масла. Специи можно заменить солью, сушёными травами, натуральными овощами.
Использование духовки. Запекание – это оптимальный способ готовки для людей, страдающих эзофагитом. При этом в блюда не добавляют масло, что снижает жирность мясных продуктов. Заливать продукты можно водой. В одном противне готовят не только мясо, но и гарнир, что позволяет сократить времяпрепровождения на кухне. Важно запекать блюда не дольше 70 минут. Оптимальная температура – 200 °C.
Приготовление блюд в пароварке или в мультиварке. Эти современные приборы позволяют значительно повысить ценность любого блюда, добавить ему сочности. Паровая обработка придаёт продуктам приятный вкус и не разрушает имеющиеся в них витамины. Можно добавлять в блюда соль, а также пряные травы.
Приготовление блюд на открытом огне. Этот способ обработки продуктов нужно практиковать во время выездов на природу. Из мяса будет уходить лишний жир, при этом оно сохраняет свою сочность и нежность. Важно не мариновать продукты в острых рассолах.
Чтобы избавиться от рефлюкс-эзофагита, нужно уменьшить потребление масла и майонеза, кетчупа, горчицы и других острых соусов. Они негативным образом сказываются на состоянии слизистых оболочек ЖКТ, усиливают кислотность желудочного сока.
Блюда не должны быть слишком горячими или холодными, так как они раздражают пищевод.
Приём лекарственных препаратов
Антациды. Если выше описанные рекомендации не помогают, то назначают специальные лекарства, уменьшающие кислотность желудка – антациды. При язвенной болезни и эрозиях рекомендуется приём антисекреторных препаратов (ингибиторы протонной помпы или Н2-блокираторы). Это уменьшит давление внутри желудка, сделает его устойчивым к приёму еды, нормализует моторику кишечника и устранит симптомы рефлюкс-эзофагита.
Современные ингибиторы протонной помпы представлены 5 веществами: омепразол, лансопразол, рабепразол, эзомепразол, пантопразол. Чтобы определиться с препаратом, нужно посетить гастроэнтеролога.
Перед началом лечения необходимо изучить некоторые особенности ингибиторов протонной помпы (данные 2014-2016 года).
Индивидуальные особенности больного
Какой препарат лучше выбрать?
Почему именно это лекарственное средство, а не другое?
Требуется принимать препараты, которые способствуют снижению АП-фермента (Эналаприл, Лизиноприл, Каптоприл, Рамиприл и пр.).
Пантопразол или рабепразол
У людей, которые страдают болезнями сердца или высоким артериальным давлением, приём омепразола и эзомепразола приводит к повышению вероятности развития инфаркта и инсульта.
Эти препараты нейтрализуют защитное действие средств для лечения сердечных патологий, так как способствуют снижению уровня АП-фермента.
Беременная женщина на сроке после 13 недель
Американская ассоциация врачей не обнаружила каких-либо токсических эффектов, которые эти препараты могли бы оказать на организм женщины или плода.
Их не назначают раньше 13 недели беременности, так как в это время происходит закладка основных систем будущего организма.
Омепразол, эзомепразол и рабепразол во время беременности не назначают.
Пациенты с бронхиальной астмой
Омепразол или эзомепразол
Рефлюкс-эзофагит и бронхиальная астма – это взаимосвязанные болезни. Есть данные, что перечисленные лекарственные средства положительным образом сказываются на состоянии дыхательной системы.
Пациенты с заболеваниями печени (гепатит цирроз, жировой гепатоз и пр.).
Любые препараты, но предпочтение лучше отдавать рабепразолу.
Минимальная доза рабепразола составляет 10 мг, что в 2 раза меньше дозировки других лекарственных средств. Учёные считают, что именно этот препарат меньше остальных повреждает больной орган.
Нужно быстро и надолго понизить кислотность желудочного сока
Лансопразол, пантопразол или рабепразол.
Эффект от приёма омепразола и эзомепразола развивается только через 3-4 дня после начала лечения. Остальные препараты начинают действовать с первого дня их приёма.
Блокаторы гистамина. Если по каким-то причинам пациентам нельзя принимать ингибиторы протонной помпы, то им назначают Н2-блокаторы гистамина. Они обладают меньшей эффективностью, поэтому их принимают в больших дозах. Используют их только в крайних случаях. Это такие препараты, как: Фамотидин, Ранитидин, Низатидин и Роксатидин.
Прокинетики. Недостаточно просто снизить кислотность желудочного сока, важно сократить количество забросов его содержимого в пищевод. Этого удаётся добиться благодаря приёму прокинетиков. Эти препараты улучшают сокращаемость органов ЖКТ и способствуют нормализации процесса передвижения пищи по ним.
Такие лекарственные средства представлены следующими торговыми марками:
Домперидон (Мотилак, Мотониум, Мотилиум). Это препараты выбора при воспалении стенки пищевода. Они позволяют нормализовать работу сфинктера, желудка и кишечника.
Цизаприд (Координакс, Перистил). Эти препараты оказывают влияние на нижний сфинктер пищевода, на желудок. Их тонус повышается, а частота рефлюксов снижается.
Метоклопрамид (Реглан, Перинорм, Церукал). Если забросы в пищевод случаются очень часто, а другие препараты не позволяют уменьшить их численность, то назначают Метоклопрамид. Однако он обладает рядом побочных эффектов, среди которых: повышенная утомляемость, мышечные тики и слабость.
Любое лекарственное средство должен назначить врач. Все они имеют показания и противопоказания к приёму. Их нужно принимать во внимание перед началом лечения.
Чтобы избавиться от болей в пищеводе, необходимо принимать антациды. Также они показаны при изжоге. Антациды не лечат эзофагит, но отлично купируют его основные симптомы. Они имеют минимальный набор противопоказаний, поэтому их можно использовать без врачебного рецепта.
Самым известным антацидом является Альмагель. Он появился раньше остальных. Современные препараты в значительной мере превосходят его по эффективности. К таким лекарственным средствам относят: Гевискон, Маалокс, Ренни, Мегалак.
Они начинают быстрее действовать и сохраняют свою активность дольше, чем Альмагель. Кроме того, такие средства лучше понижают кислотность желудочного сока.
Некоторые люди принимают раствор соды, чтобы справиться с изжогой. Однако этот рецепт народной медицины только вредит больному пищеводу и желудку. Сода купирует раздражение, но затем приводит к тому, что кислоты выбрасывается в несколько раз больше, а рефлюксы становятся частыми. Поэтому врачи настоятельно рекомендуют отказаться от соды для избавления от изжоги.
Операция
Чаще всего с заболеванием удаётся справиться консервативными методами. Операцию проводят редко, если у человека развиваются тяжёлые осложнения.
Отправиться на приём к хирургу нужно в следующих случаях:
Из пищевода открылось кровотечение.
Пища не продвигается по пищеводу из-за его стойкого сужения.
Сфинктер претерпел необратимые изменения.
Был диагностирован предрак.
Иногда достаточно просто удалить патологическое новообразование, а иногда требуется убрать всю трубку, либо часть пищевода. Однако показания к операции должны быть серьёзными.
Ответы на популярные вопросы
Как выявить рефлюкс-эзофагит у ребёнка? У детей рефлюксы случаются чаще, чем у взрослых в 3 раза. Пищевод малышей имеет механизмы защиты от развития эзофагита, поэтому такое состояние в детском возрасте развивается редко. Его основные симптомы: беспричинный плач младенца, усиленное беспокойство после еды, повышение температуры тела, боли в груди. Справиться с заболеванием удаётся без лекарственных средств. После каждого кормления нужно держать ребёнка вертикально. Если это не помогает, то нужно использовать для вскармливания малыша адаптированные смеси, которые имеют густую консистенцию, например, Нутрилон, Фрисовом, Энфамила.
Как долго нужно лечиться от рефлюкс-эзофагита? На протяжении всей жизни нужно будет выполнять рекомендации относительно ведения образа жизни и питания. Продолжительность приёма препаратов определяется в индивидуальном порядке. Как правило, ингибиторы протонной помпы пьют курсом в месяц. Повторять их нужно будет 2 раза в год.
Что такое билиарный рефлюкс-эзофагит? Если у человека имеются заболевания желчевыводящих путей и желчного пузыря, а также наблюдается слабость сфинктеров, то это может привести к забросу в пищевод содержимого 12-перстной кишки. При этом орган будет страдать от разрушающего действия желчи. Это заболевание часто сочетается с тяжёлым гастритом и язвенной болезнью. Терапия проводится по аналогичной схеме. При этом важно дополнительно направить усилия на лечение желчевыводящей системы.
Может ли при рефлюкс-эзофагите развиться язва пищевода или рак органа? Если болезнь долгое время существует без лечения, то риск развития этих осложнений крайне высок.
Эзофагит
Среди всех болезней пищевода особенно выделяется одно, возникающее чаще всего. Это эзофагит – воспалительное заболевание пищевода. Частые симптомы: жжение в области груди, дискомфорт при глотании, изжога, отрыжка. Эзофагит опасен тем, что при отсутствии должного лечения он значительно снижает качество жизни и в ряде случаев может перейти в осложненную форму. В особо запущенных случаях возможен стеноз пищевода или перфорация стенки, а также развитие рака пищевода – это состояния, угрожающие жизни. Во избежание осложнений требуется своевременная диагностика и лечение.
Для постановки диагноза потребуется сделать несколько исследований: эндоскопию и рентгенографию, а также биопсию слизистой пищевода при наличии показаний. Лечение зависит от этиологии и включает в себя как медикаментозную терапию, так и рекомендации по изменению образа жизни. Если патологические изменения стенок пищевода необратимы, то потребуется оперативное вмешательство.
Причины
Причин эзофагита может быть множество: от механических травм и химического повреждения слизистой оболочки до инфекционных заболеваний. Существуют формы заболевания, ассоциированные с гастритом. В таком случае развитие эзофагита нередко провоцирует заброс кислоты из желудка. Такая патология носит особое название гастроэзофагеальная рефлюксная болезнь (ГЭРБ).
К наиболее частым причинам относят:
Чаще всего наиболее тяжелые последствия наблюдаются после ожогов (термических и химических). Инфекционный эзофагит, как правило, развивается на фоне общего снижения иммунитета. У здоровых людей вирусные и бактериальные агенты не задерживаются в области пищевода.
Инфекционный эзофагит может быть осложнением гриппа, дифтерии и других вирусных и бактериальных заболеваний. Отдельно выделяют кандидозный эзофагит, возникающий при поражении слизистой грибковой флорой.
Хронический эзофагит
Отдельным списком выделяют причины хронического эзофагита:
Для каждой формы предусмотрено свое лечение, поэтому на стадии диагностических мероприятий важно выяснить разновидность и причины заболевания.
Симптомы
Проявления различаются для острой и хронической формы. Острый эзофагит характеризуется нарастающими симптомами. Выраженность симптомов зависит от степени поражения слизистой. Катаральная форма часто протекает бессимптомно.
Основные симптомы эзофагита:
Симптомы острого эзофагита проходят спустя 7-10 дней, после чего может наступить период покоя. При сохранении факторов риска и отсутствии лечения через какое-то время симптомы возобновляются, болезнь прогрессирует.
Без лечения развиваются осложнения эзофагита:
При длительном течении хронической формы возможно перерождение клеток слизистой с развитием предракового состояния и рака пищевода.
Диагностика
Диагностика проводится с целью дифференцировать эзофагит от заболеваний со схожей симптоматикой, а также выявить причину развития болезни. Легче всего осуществляется постановка диагноза для острого заболевания: пациенты жалуются на специфическую боль. Жжение за грудиной (изжога) – это типичный симптом для воспаления пищевода, который заставляет пациента обратиться к врачу-гастроэнтерологу. Врач проводит опрос, выясняя возможные причины развития болезни, осмотр, а затем назначает дополнительные обследования.
В рамках диагностики эзофагита применяются такие методы:
По результатам обследования лечащий врач выбирает тактику лечения.
Хронический эзофагит
Хронический эзофагит – это воспалительное поражение внутреннего слоя пищевода (слизистой оболочки), симптомы которого сохраняются более полугода. Хронический эзофагит проявляется дисфагией, загрудинной болью, изжогой, срыгиванием и рвотой. В план обследования при хроническом эзофагите включают рентгенографию пищевода и эзофагоскопию с биопсией, манометрию пищевода и эзофагеальную рН-метрию, пробу кислой перфузии по Бернштейну, общий анализ крови, анализ кала на скрытую кровь. Лечение преимущественно консервативное (медикаментозное и немедикаментозное), при его неэффективности и развитии осложнений – оперативное.
МКБ-10
Общие сведения
Хронический эзофагит – достаточно редкое заболевание, диагностируемое преимущественно у взрослых и в подавляющем большинстве случаев обусловленное гастроэзофагеальной рефлюксной болезнью. Существует множество особых форм хронического эзофагита, например, эзофагит грудного ребенка (обусловлен регургитацией), инфекционный (развивается исключительно у лиц с тяжелым иммунодефицитом, туберкулезом, после травм), аллергический (поражает до 50 человек на 100 тысяч населения развитых стран) и др. Регионарный стенозирующий неспецифический эзофагит поражает в равной мере молодых женщин и мужчин трудоспособного возраста (начало заболевания обычно приходится на возраст около 30 лет).
В общей популяции хронический эзофагит развивается не более чем у 5% людей. В группу риска по хроническому поражению пищевода относят людей, не соблюдающих режим правильного питания, пьющих мало жидкости, имеющих вредные привычки (курение, злоупотребление спиртным), предрасположенность к аллергиям, профессиональные вредности, а также страдающих иммунодефицитом.
Причины
Хронический эзофагит может быть вызван различными факторами. В зависимости от этиологии выделяют следующие формы эзофагита:
Отдельно выносят особые формы хронического эзофагита: язвенный идиопатический и регионарный стенозирующий. Причины формирования язвенного хронического эзофагита до конца не выяснены, однако гастроэнтерологи отмечают сходство этой патологии с неспецифическим язвенным колитом. Возможно, два этих заболевания имеют общие истоки.
Регионарный стенозирующий неспецифический эзофагит характеризуется тотальным гранулематозным поражением всех слоев стенки пищевода, по морфологической картине изменения в тканях напоминают таковые при болезни Крона. Однако, в отличие от поражения кишечника, в пищеводе при стенозирующем хроническом эзофагите не находят эозинофилов и гигантоклеточных элементов. Исследования в области гастроэнтерологии, посвященные выяснению причин этого заболевания, ведутся по сей день. Стенозирующий регионарный эзофагит следует дифференцировать со стенозами другой этиологии, раком пищевода. Заболевание постоянно прогрессирует и в течение полугода может приводить к полной непроходимости пищевода.
Классификация
Формирование хронического эзофагита возможно на фоне острого или подострого воспалительного процесса в пищеводе при недостаточном объеме или отсутствии лечения. Также патология может иметь первично-хроническое происхождение (при систематическом приеме грубой сухой пищи, механическом травмировании слизистой пищевода, приеме некоторых медикаментов, крепких спиртных напитков и т. д.). Течение хронического эзофагита характеризуется периодическими эпизодами обострения и ремиссий. Длительно существующий воспалительный процесс может приводить к появлению рубцовых изменений в пищеводе.
Эндоскопическая классификация выделяет четыре стадии воспаления при хроническом эзофагите:
По распространенности процесса хронический эзофагит может быть проксимальным (поражает начальные отделы пищевода), дистальным (изменения захватывают нижние отделы пищевода, расположенные перед входом в желудок), тотальным (поражена вся слизистая оболочка).
Симптомы хронического эзофагита
Полиморфизм симптоматики патологии обусловлен следующими фактами: клинической картиной тех заболеваний, на фоне которых развился хронический эзофагит (ГЭРБ, хронический гастрит, язвенная болезнь желудка и ДПК, сифилис, туберкулез, бронхиальная астма и др.); непосредственно клинической картиной хронического воспаления в пищеводе; дискинезией пищевода на фоне воспаления.
Обычно первыми признаками хронического эзофагита являются дисфагия и загрудинные боли. Заболевание зачастую сопровождается развитием гипермоторной дискинезии, которая проявляется приступообразным течением дисфагии. Затруднения при глотании описываются пациентом как ощущение комка в горле, переполнения пищевода, сдавления или сжимания горла. При типичном течении хронического эзофагита сложность обычно возникает при прохождении жидкой пищи, а при стенозирующем неспецифическом эзофагите и других заболеваниях пищевода – наоборот, твердой, что помогает дифференцировать данные состояния.
Боли при хроническом эзофагите четко связаны с приемом пищи, всегда сопровождаются дисфагией. Обычно болевые ощущения локализованы за грудиной, однако возможно начало болевого приступа с межлопаточного пространства с последующим распространением по межреберьям за грудину, в шею и нижнюю челюсть. Если хронический эзофагит развился на фоне гастроэзофагеальной рефлюксной болезни, то наибольшая интенсивность боли отмечается при забросе кислого содержимого желудка в пищевод (во время наклонов туловища вперед, отрыжки, в положении лежа); такая боль сопровождается изжогой. Обычно болевой синдром снимается приемом антацидов.
Для хронического эзофагита характерны такие симптомы, как регургитация, отрыжка и рвота. Все эти симптомы являются проявлением одного процесса – ретроградного поступления пищи из пищевода или желудка в ротовую полость. Регургитация обычно возникает пассивно, без тошноты, только что съеденная пища поступает в ротовую полость, может быть аспирирована в дыхательные пути.
Отрыжка характерна для ГЭРБ, при этом в ротовую полость поступает из желудка большое количество воздуха, иногда вместе с желудочным соком, пищевыми массами. Рвота наиболее характерна для алкогольного генеза хронического эзофагита, возникает утром, в рвотных массах большое количество слизи. При частой и упорной рвоте развивается синдром Меллори-Вейса (надрывы слизистой оболочки пищевода с развитием кровотечения).
Диагностика
Если пациента на протяжении длительного времени периодически беспокоят изжога, дисфагия, боль за грудиной, его следует направить на консультацию гастроэнтеролога и врача-эндоскописта. Для верификации диагноза проводятся:
Лечение хронического эзофагита
Лечение неосложненного хронического эзофагита консервативное, предполагает терапию основной патологии и использование медикаментозных и немедикаментозных методик. Пациенту рекомендуют придерживаться здорового образа жизни и питания; спать в полусидячем положении; не носить тугие пояса; исключить продукты, провоцирующие обострение заболевания. Из медикаментов используют антациды, антисекреторные и обезболивающие препараты, прокинетики и седативные средства.
При появлении осложнений (стриктуры, стеноза пищевода, профузного или некупируемого хронического кровотечения, повторяющихся аспирационных пневмоний) показано оперативное вмешательство; его вид и объем определяется в зависимости от клинической ситуации.
Прогноз и профилактика
Прогноз при своевременном начале лечения хронического эзофагита благоприятный, но возможно развитие тяжелых осложнений. Один раз в полугодие требуется осмотр гастроэнтеролога с проведением эзофагоскопии. При тяжелом течении заболевания устанавливается инвалидность. Профилактика заключается в своевременном лечении фоновой патологии и исключении причинных факторов (вредных привычек, неправильного питания, профессиональных вредностей и др.).
Рефлюкс эзофагит
В результате регулярно повторяющегося спонтанного заброса в пищевод желудочного и/или кишечного содержимого, обладающего раздражающим действием, в стенке нижнего отдела пищевода развивается воспалительный процесс — рефлюкс-эзофагит. Это хроническое рецидивирующее заболевание можно отнести к наиболее распространенным среди взрослых. Рефлюкс-эзофагит диагностирован у 30% взрослых пациентов, хотя показатели весьма приблизительны, поскольку многие просто не обращаются к врачу.
Причины рефлюкс-эзофагита
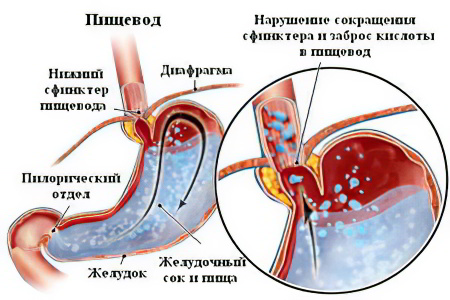
Заболевание развивается вследствие контакта содержимого желудка и двенадцатиперстной кишки со слизистой пищевода, попадающего при несостоятельности нижнего пищеводного сфинктера, расположенного на границе желудка и пищевода. В результате нарушения моторики органов гастроэзофагеальной зоны кислое желудочное содержимое, находясь в пищеводе в течение определенного времени, повреждает клетки слизистой.
Факторами, способствующими развитию рефлюкс-эзофагита, являются грыжа пищеводного отверстия диафрагмы — ГПОД, лишний вес, беременность, приводящие к повышению внутрибрюшного давления, прием некоторых медикаментов, курение.
Задать вопросы и записаться на консультацию можно
по телефону: 222-10-87
или заполните форму ниже
Спасибо, ваш вопрос успешно отправлен, скоро мы с вами свяжемся!
Симптомы
Клиническая картина зависит от выраженности воспалительного процесса и состояния сфинктера пищевода, рефлюкс-эзофагит сопровождается комплексом диспептических, пульмонологических и кардиологических нарушений. Основными симптомами рефлюкс-эзофагита являются:
Существуют также внепищеводные проявления, касающиеся других органов, например,
При отсутствии лечения рефлюкс-эзофагит может стать причиной тяжелых осложнений. При повреждении стенки пищевода до подслизистого слоя существует риск образования язвы, которая может стать причиной кровотечения. Рубцы, образовавшиеся после заживления, могут привести к стриктуре — сужению пищевода.
Наиболее тяжелым осложнением является синдром пищевода Барретта — плоскоклеточный эпителий, характерный для пищевода, замещается на цилиндрический, свойственный для слизистой оболочки желудка. При метаплазии вероятность развития рака возрастает более чем в 30 раз.
Классификация
Для оценки состояния пациента и унификации данных используется классификация, в зависимости от степени поражения пищевода различают несколько стадий рефлюкс-эзофагита.
Для определения стадии рефлюкс-эзофагита необходимо пройти обследование, по результатам которого назначается лечение.
Диагностика
Существуют различные диагностические методы, позволяющие с высокой точностью определить степень поражения пищевода. Об этом свидетельствует наличие изменений вследствие воспалительного процесса, эрозий, язв, стриктур, метаплазии. К основным методам диагностики относятся:
В зависимости от наличия тех или иных симптомов могут быть назначены другие обследования: УЗИ, ЭКГ, консультация отоларинголога и др. В нашей клинике пациентам доступны все необходимые диагностические процедуры, обследование занимает минимум времени.
Лечение
Консервативное лечение показано пациентам с невыраженными проявлениями. Медикаментозная терапия может быть направлена на нейтрализацию содержимого, забрасываемого из желудка в пищевод, на снижение кислотности желудка, на защиту слизистой пищевода.
Существуют различные препараты: антисекреторные средства, прокинетики и антациды, однако они способны лишь устранить симптомы. По окончании курса лечения признаки заболевания вновь возвращаются. Также стоит учесть, что длительный прием медикаментозных средств, которые подавляют выработку желудочного сока, может привести к плохому перевариванию пищи, что повлечет за собой целый ряд нарушений. При использовании медикаментов, влияющих на кислотность, возрастает риск озлокачествления.
Хирургическое лечение
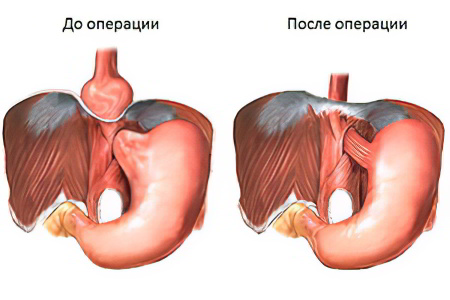
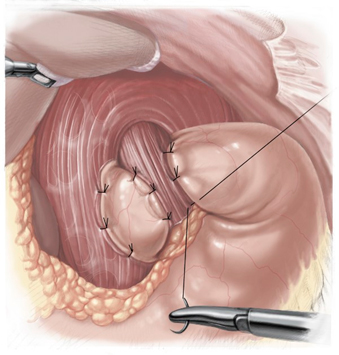
При неэффективности консервативного лечения, при появившихся осложнениях, при грыже пищевода, а также при болях за грудиной или при наличии внепищеводных признаков (кашля, осиплости голоса и др.) рекомендовано оперативное лечение — фундопликация. Цель операции при рефлюкс-эзофагите — восстановление нормальных анатомических соотношений в зоне пищевода и желудка, создание механизма, который будет препятствовать забросу желудочного содержимого в пищевод.
Большая часть хирургов отечественных клиник проводит циркулярную фундопликацию по Ниссену, в ходе операции создается манжета — дно желудка оборачивается вокруг пищевода на 360°, что препятствует рефлюксу в дальнейшем. Но сформированный таким образом клапан приводит к утрате естественных защитных механизмов: способности срыгивания и рвоты. Большая порция еды, питье газированных напитков приводят к тому, что в случае необходимости их удаление через кардию невозможно, появляются дискомфорт и боли. Сформированная манжета нередко через 1-2 года соскальзывает, что приводит к рецидиву болезни.
Мой подход к лечению
При хирургическом лечении пациентов с рефлюкс-эзофагитом я использую, как и большинство специалистов европейских клиник, более эффективную методику, лишенную вышеперечисленных недостатков — парциальную фундопликацию по Тупе с оборотом манжеты на 270°. Усовершенствованная мной методика имеет целый ряд преимуществ:
На усовершенствованную методику — фундопликацию по Toupet 270° оформлен патент РФ.
Как проводится операция по модифицированной методике
Во время операции из верхней части желудка формируется симметричная манжетка, охватывающая пищевод на 270°. Передне-правая сторона пищевода остается свободной; созданная таким способом манжета усиливает нижний сфинктер пищевода и препятствует обратному забросу содержимого желудка. При наличии ГПОД нижняя часть пищевода с верхней третьей желудка предварительно выделяются из спаек и возвращаются в естественное положение. Диафрагмальное отверстие ушивается до нормальных размеров. Для предотвращения рецидива и проведения диафрагмокруропластики я использую сетчатые импланты, что позволяет снизить риск повторного развития болезни с 65% до 1%.
Операция при рефлюкс-эзофагите проводится через лапароскопический доступ: все манипуляции выполняются через несколько небольших проколов на передней брюшной стенке. В дальнейшем следы от проколов становятся практически незаметными. Операция проводится с помощью эндоскопического оборудования, оснащенного миниатюрной видеокамерой, что позволяет проводить все манипуляции под визуальным контролем максимально точно. Поскольку в зоне операции расположены важные структуры (блуждающий нерв, сосуды), то риск их повреждения практически отсутствует.
В ходе операции при выделении пищевода и желудка я использую аппарат дозированного лигирования тканей LigaSure (США), способный «заваривать» сосуды без риска повреждения окружающих тканей, а также развития кровотечения. При этом длительность операции сокращается. Использование современного шовного материала способствует быстрейшему восстановлению.
Преимущества лапароскопической операции
Поскольку у пациентов нередко имеются другие заболевания, требующие хирургического лечения, при лапароскопическом доступе можно провести так называемые симультанные операции. Подобные вмешательства я выполняю на протяжении более чем двух десятков лет. При проведении симультанной операции в ходе одной анестезии можно избавиться сразу от 2-5 хирургических патологий (например, калькулезного холецистита, желчнокаменной болезни, опухолей, кист и др.).
Многие, испытывая даже мучительные приступы изжоги, не спешат обращаться к врачу, пытаясь облегчить состояние различными способами, в том числе с помощью медикаментов. А нужно ли лечить рефлюкс-эзофагит, если симптомы устраняются с помощью препаратов, которые можно купить в любой аптеке? Безусловно, поскольку существует риск развития тяжелых осложнений. К тому же при отсутствии адекватного лечения придется на протяжении всей жизни принимать медикаменты и придерживаться строгих ограничений в питании. При этом действие препаратов весьма непродолжительно, и любая физическая активность тут же вызывает неприятные и даже болезненные ощущения. Чтобы определить степень заболевания и выбрать наиболее подходящую тактику лечения, достаточно обратиться ко мне, воспользовавшись электронной почтой или записавшись на консультацию.
Проведение хирургических вмешательств при заболеваниях пищевода и желудка предполагает отличное владение техникой операций, в том числе — эндоскопическим швом, что без соответствующего опыта невозможно. За более чем 25-летний опыт работы мною проведено более 2000 оперативных вмешательств по поводу рефлюкс-эзофагита, ГЭРБ и ГПОД. Я являюсь автором монографий и более чем 50-и научных работ, посвященных данным проблемам. Я также регулярно провожу семинары и мастер-классы, посвященные данным заболеваниям, на которых присутствуют специалисты различных клиник и центров.
Больше информации по теме грыжа пищеводного отверстия диафрагмы:
На все ваши письма я отвечаю всегда только сам. Я помню, что вы доверяете мне самое ценное — свое здоровье, свою судьбу, свою семью, своих близких и делаю все возможное, чтобы оправдать ваше доверие. Каждый день я по нескольку часов отвечаю на ваши письма. Направляя мне письмо с вопросом, вы можете быть уверены, что я внимательно изучу вашу ситуацию, при необходимости запрошу дополнительные медицинские документы. Огромный клинический опыт и десятки тысяч успешных операций помогут мне разобраться в вашей проблеме даже на расстоянии.
Многим пациентам требуется не хирургическая помощь, а правильно подобранное консервативное лечение, в то время как другие нуждаются в срочной операции. И в том, и в другом случае я намечаю тактику действий и при необходимости порекомендую прохождение дополнительных обследований или неотложную госпитализацию. Важно помнить, что некоторым больным для успешной операции требуется предварительное лечение сопутствующих заболеваний и правильная предоперационная подготовка.
В письме обязательно (!) укажите возраст, основные жалобы, место проживания, контактный телефон и адрес электронной почты для прямой связи. Чтобы я мог детально ответить на все ваши вопросы, прошу высылать вместе с вашим запросом сканированные заключения УЗИ, КТ, МРТ и консультаций других специалистов. После изучения вашего случая, я направлю вам либо подробный ответ, либо письмо с дополнительными вопросами.
В любом случае я постараюсь вам помочь и оправдать ваше доверие, которое является для меня наивысшей ценностью.
Рефлюкс-эзофагит
Нередко его называют гастроэзофагеальной рефлюксной болезнью, хотя он является одним из её осложнений (около 30% случаев заболевания), а именно так называемой эндоскопически позитивной ГЭРБ. При рефлюкс-эзофагите эндоскопическое исследование пищевода выявляет воспалительные изменения пищевода, эрозии, язвы, структуры пищевода, пищевод Барретта.
Проявляется рефлюкс-эзофагит такими симптомами как изжога, боль за грудиной и нарушение пищеварения.

Рефлюкс-эзофагит
При нормальных условиях в нижней трети пищевода уровень кислотности среды рН равен 6,0 (это можно определить с помощью суточной пищеводной рН-метрии). О наличии рефлюкса свидетельствует значение рН 7,0 (щелочной, желчный дуоденогастроэзофагеальный рефлюкс).
Причины развития рефлюкс-эзофагита в основном те же, что и при ГЭРБ:
Методы диагностики рефлюкс-эзофагита:
Лечение рефлюкс-эзофагита
Медикаментозная терапия рефлюкс-эзофагита направлена, в основном, на уменьшение количества эпизодов ГЭР, снижение повреждающих свойств рефлюктата, улучшение пищеводного клиренса и защиты слизистой оболочки пищевода и включает, как правило, три группы препаратов – антисекреторные средства (в основном это ингибиторы протонной помпы), прокинетики, антациды.
Наиболее эффективным препаратами для лечения ГЭРБ являются ингибиторы протонной помпы (ИПП) – омепразол, панторазол, лансопразол, рабепразол и эзомепразол. Препараты эффективны и безопасны при длительном применении (месяцами).
При лечении ГЭРБ применяют невсасывающиеся антациды трёх поколений: I-е поколение – фосфалюгель (алюминия фосфат в сочетании с антисептиком и агар-агаром), II-е поколение – алюминиево-магниевые антациды (маалокс, мегалак, алмагель и др.), III-е поколение – алюминиево-магниевые антациды в комплексе с альгинатами (топалкан, гевискон и др.).
Наиболее эффективны невсасывающиеся антациды II-ого поколения, прежде всего маалокс. Ориентировочно антациды назначаются в течение 4-6-8 недель. Они также могут назначаться симптоматически, когда изжога беспокоит редко.
В качестве прокинетика применяют мотилиум. Курс лечения при катаральном или эндоскопически негативном эзофагите длится около 4 недель, при эрозивном 6-8 недель, при отсутствии эффекта лечение может быть продолжено до 12 недель и более.
Критерием выздоровления является исчезновение клинических симптомов и данные эндоскопического исследования.
Врачи относят рефлюкс-эзофагит (гастроэзофагеальный рефлюкс с эзофагитом) к рубрике K21.0 в Международной классификации болезней МКБ-10.
Рефлюкс-эзофагит
Тел.: 8-800-25-03-03-2
(бесплатно для звонков из регионов России)
Санкт-Петербург, наб. реки Фонтанки, д. 154
Тел.: +7 (812) 676-25-25
Санкт-Петербург, В.О., Кадетская линия, д. 13-15
Тел.: +7 (812) 676-25-25
Санкт-Петербург, ул. Циолковского, д.3
Тел.: +7 (812) 676-25-10
Эзофагит является одним из наиболее часто встречающихся заболеваний пищевода. Многократное ретроградное поступление в пищевод содержимого нижележащих отделов желудочно-кишечного тракта может явиться причиной развития хронического воспаления слизистой оболочки пищевода.
Впервые термин «рефлюкс-эзофагит» использовал Allison в 1951 году. Сегодня термин рефлюкс-эзофагит наиболее широко употребляется как среди хирургов, так и среди терапевтов, хотя используются и такие определения как «пептический эзофагит» или «рефлюксная болезнь».
Клиническая картина гастроэзофагеального рефлюкса с эзофагитом
Изначально все клинические проявления этого заболевания связывались с наличием у больных грыжи пищеводного отверстия диафрагмы. Однако, далеко не у всех больных с грыжей пищеводного отверстия диафрагмы есть признаки эзофагита.
I. Первым и самым важным нарушением является утрата адекватной барьерной функции кардии, которая в обычных условиях обеспечивается комплексом анатомических и физиологических факторов.
II. Вторым важнейшим фактором, оказывающим влияние на развитие гастроэзофагеального рефлюкса с эзофагитом при наличии патологического желудочно-пищеводного рефлюкса, является длительность контакта веществ, попадающих в пищевод, с его слизистой.
III. Следующим поражающим фактором являются агрессивные свойства веществ, ретроградно попадающих в пищевод.
1. Кислотный рефлюкс. Многочисленными исследованиями доказано, что частота развития рефлюкс-эзофагита прямо пропорционально зависит от уровня кислотопродукции в желудке. При повышенной продукции соляной кислоты в желудке, рефлюкс-эзофагит выявляется у 54% исследованных.
2. Щелочной рефлюкс. При выраженных нарушениях моторики желудочно-кишечного тракта, дуоденостазе может возникать дуоденогастроэзофагеальный рефлюкс, при котором содержимое двенадцатиперстной кишки может забрасываться в пищевод, практически не смешиваясь с содержимым желудка.
Таким образом, рефлюкс-эзофагит может развиваться как самостоятельное заболевание. Однако значительно чаще выявляется его сочетание с другими патологическими изменениями. Наиболее часто встречается сочетание рефлюкс-эзофагита с грыжей пищеводного отверстия диафрагмы. По данным литературы, он обнаруживается у 80% больных со скользящими грыжами пищеводного отверстия. Причиной такого частого сочетания является нарушение анатомических соотношений в области пищеводно-желудочного перехода, практически всегда происходящее даже при небольших по размеру грыжах.
В 63 % случаев рефлюкс-эзофагит осложняет течение язвенной болезни двенадцатиперстной кишки. Именно дуоденальные язвы сопровождаются повышенным кислотообразованием в желудке, увеличением общего объема желудочной секреции, частым развитием моторно-эвакуаторных нарушений, обусловленных стенозом пилородуоденальной зоны или хроническим нарушением дуоденальной проходимости.
Сочетание рефлюкс-эзофагита, язвенной болезни двенадцатиперстной кишки и грыжи пищеводного отверстия диафрагмы получило в литературе название триады Carver’а по имени автора, впервые подробно описавшего его.
Симптомы гастроэзофагеального рефлюкса с эзофагитом
Типичными симптомами, свидетельствующими о наличии воспаления в слизистой оболочке пищевода, являются изжога и боли за грудиной. Cубъективное ощущение изжоги возникает при наличии воспалительных изменений в слизистой. В некоторых случаях у больных отмечается избыточное слюноотделение, что объясняется рефлекторной реакцией на раздражение пищевода. Такие симптомы как срыгивание, отрыжка свидетельствуют о недостаточности замыкательного механизма кардии. Дисфагия (нарушение глотания), как правило, появляется на поздних стадиях заболевания, когда начинает формироваться стриктура пищевода.
Течение рефлюкс-эзофагита может приобретать и осложненный характер. Наиболее серьезными могут быть осложнения трех типов.
Субъективные ощущения больных не всегда соответствуют фактическим изменениям в пищеводе. Поэтому делать заключения о тяжести заболевания, основываясь только лишь на жалобах, нельзя.
Диагностика
Для того, чтобы максимально полно установить степень и причины развития заболевания, необходимо ответить на ряд вопросов:
Изменения в слизистой пищевода и их степень легко можно установить с помощью эндоскопического исследования. Кроме того, ФГДС позволяет выявить грыжу пищеводного отверстия диафрагмы, определить кислотность желудочного содержимого и выполнить прицельную биопсию.
Оценить моторику пищевода, подтвердить грыжу пищеводного отверстия диафрагмы, оценить тонус кардии, состояние свода желудка и угол Гиса, длину абдоминального сегмента пищевода и определить степень рефлюкса можно с помощью рентгенологического исследования.
Диагностические отделения нашей клиники позволяют провести полноценное обследование.
Лечение гастроэзофагеального рефлюкса с эзофагитом
I. Консервативное лечение
По данным литературы, до 90% больных с неосложненными формами рефлюкс-эзофагита могут быть вылечены консервативными методами. Прежде всего, это диетические ограничения. Необходимо воздерживаться от вредных привычек, поскольку курение и употребление алкоголя не только раздражает слизистую, но и ведет к нарушению функции пищеводного сфинктера. Рекомендации по медикаментозной терапии Вы сможете получить записавшись на консультацию.
II. Хирургическое лечение рефлюксной болезни
Показаниями к хирургическому лечению служат:
Целью хирургического лечения при рефлюкс-эзофагите является устранение патологического желудочно-пищеводного рефлюкса. На сегодняшний день в мировой практике используется целый ряд операций различной степени сложности. По нашему мнению, риск оперативного вмешательства не должен превышать риск самого заболевания. При выборе объема операции мы учитываем степень тяжести рефлюкс-эзофагита, степень нарушения размеров пищеводного отверстия диафрагмы и угла Гиса. Мы отдаем предпочтение фундопликации по Ниссену. При этой операции формируется циркулярная манжетка за счет сшивания передней и задней стенок желудка вокруг абдоминального сегмента пищевода. При необходимости в дополнение выполняется задняя крурорафия (уменьшение размера пищеводного отверстия диафрагмы за счет сшивания задних ножек диафрагмы).
В нашей Клинике большинство подобных операций выполняются эндовидеохирургически (лапароскопическим способом). При этом пребывание в стационаре после операции сокращается до 1-2 дней. Уточнить целесообразность хирургического лечения и выбрать оптимальный метод Вы можете, пройдя обследование и проконсультировавшись у специалиста.
Лечение эзофагита
Классификация острых и хронических эзофагитов
Обе формы эзофагитов делятся на несколько морфологических видов. Они отличаются причинами возникновения, типами повреждения слизистой оболочки. Острое воспаление возникает в результате бактериального поражения, температурного воздействия или влияния токсических веществ, а также при травмах, например, попадании инородного тела в пищевод. Бактериальная природа воспаления наблюдается как осложнение грибковой инфекции, скарлатины, дифтерии и др.
По морфологическим признакам острый эзофагит делится на следующие разновидности:
Эрозивный, язвенный. Лечение эрозивного эзофагита представляется более сложным, поскольку при этом виде заболевания на поверхности слизистой появляются эрозии или язвы, иногда и эрозии и язвы, возникает риск кровотечения, разрывов стенки пищевода, гнойных процессов. Причинами заболевания являются инфекции или агрессивные вещества, разъедающие ткани оболочки органа.
Отечный. Такая разновидность воспаления выступает следствием своевременно невылеченного катарального эзофагита. Воспаление сопровождается усилением отека, сужением просвета пищевода, затруднением приема пищи.
Геморрагический. Причиной заболевания являются вирусы и бактериальные инфекции. Это одна из разновидностей эрозивного эзофагита, которая может сопровождаться отслаиванием слизистой оболочки. Проявляется оно сильным кровотечением, рвотой с кровью.
Псевдомембранозный. Провоцируется инфекциями, на внутренней поверхности пищевода появляется фиброзный экссудат.
Эксфолиативный. Возникает в результате воздействия химических веществ – щелочей или кислот. Чревато осложнениями в виде нагноения или разрыва стенки пищевода.
Некротический. Является результатом ответа на инфекции. Крупные участки слизистой оболочки при этом отмирают. Они отделяются, формируя длительно незаживающие язвы.
Флегмонозный. Формируется вследствие травмирования, например, попадания инородного тела, некачественного проведения эндоскопических процедур и присоединения инфекции. Проявляется в виде разлитого гнойного процесса, что очень опасно для здоровья и жизни.
В зависимости от участков поражения слизистой болезнь классифицируют на тотальный, проксимальный и дистальный эзофагит.
Эзофагиты подразделяют также в зависимости от продолжительности/типа неблагоприятного воздействия:
Алиментарный. Возникает при употреблении алкоголя и в результате погрешностей диеты.
Застойный. Связан со стенозом и другими анатомическими/физиологическими особенностями, при которых пища остается в пищеводе долгое время и раздражает слизистые.
Дисметаболический. Является результатом нехватки железа, гипертензии, гипоксии тканей.
Аллергический. Возникает в ответ на пищевую аллергию.
Исследователи выделяют также ряд специфических эзофагитов, например, гранулематоз пищевода (стенозирующий эзофагит), рефлюкс-эзофагит и пр. Стоит отметить, что первичное воспаление встречается крайне редко. В большинстве случаев специалисты клиники, занимающиеся эзофагитами, имеют дело с вторичной формой болезни, связанной с другими патологиями.
Симптомы
Конкретные симптомы болезни зависят от вида, однако есть и общие признаки, указывающие на воспаление пищевода:
боль в пищеводе при глотании;
жжение за грудиной, изжога;
чувство кома в горле;
«кислая» или «горькая» отрыжка;
тошнота, реже рвота.
Реже встречаются невозможность глотания, повышение температуры тела, сильное общее недомогание и упадок сил.
Пациенты предъявляют и другие жалобы: неприятный привкус во рту, охриплость голоса, язвы на слизистой полости рта, боль в грудном отделе, отдающая в лопатку, ключицу, спину, галитоз (неприятный запах изо рта).
Особенности диагностики
При появлении неприятных симптомов эзофагита необходимо обратиться к терапевту или врачу-гастроэнтерологу. Специалист проведет осмотр, задаст ряд вопросов, проанализирует жалобы и соберет анамнез. Важно рассказать о перенесенных заболеваниях, хронических недугах, принимаемых лекарствах, образе жизни и режиме питания. Если у вас есть результаты предыдущих обследований желудочно-кишечного тракта, необходимо взять их с собой, это упростит задачу постановки диагноза.
Даже на этапе первичного приема специалист может определить форму болезни, дать подробные рекомендации для облегчения состояния. Однако важно также выявить степень поражения слизистой, причины недуга. В большинстве случаев показано дополнительное исследование:
эндоскопия: позволяет оценить изменения слизистой оболочки. При этой процедуре эндоскоп (гибкая тонкая трубка) вводится в полость пищевода. Оптическая система позволяет увидеть структуру и состояние тканей в режиме реального времени, картинка будет выведена на монитор;
эзофагоманометрия: дает возможность увидеть нарушения моторных функций пищевода. Эта процедура состоит во введении зонда через носоглотку в пищевод. Зонд снабжен датчиками давления, что позволяет оценить сокращение мышц, сделать выводы о том, насколько они скоординированы с работой сфинктеров, обнаружить спазмы и пр.;
рентгенография верхних отделов желудочно-кишечного тракта: процедура проводится с контрастированием. Она необходима для диагностики язв, результаты необходимы для выбора тактики лечения эрозивного эзофагита, некротических изменений пищевода.
В некоторых случаях требуется гистологическое изучение тканей слизистой. Это целесообразно при подозрении на онкологические заболевания. В этом случае врач осуществляет забор части материала с помощью эндоскопии. Результаты лабораторного исследования будут готовы через несколько дней.
В диагностике эзофагита большое значение имеет выявление первопричины. Если источником воспаления выступила инфекция, важно определить ее вид и правильно подобрать терапию. Это позволит быстрее справиться с последствиями заражения.
Лечение эзофагита
Лечение неэрозивного эзофагита заключается в выявлении причин, воздействии на них (например, борьба с инфекцией, удаление инородного тела, замена постоянно принимаемого препарата и пр.). При кислотном рефлюксе врач подберет препарат, подавляющий выработку кислоты или нейтрализующий ее. Консервативная терапия может заключаться в следующем:
прием прокинетиков, антисекреторных, обвалакивающих средств;
физиотерапевтические методы (электрофорез, электростимуляция и пр.);
лазерное лечение (эндоскопическая лазерная терапия).
Лечение язвенного эзофагита может включать прием препаратов, ускоряющих заживление, общеукрепляющих и других средств.
Хирургическое лечение требуется реже, лишь по строгим показаниям, таким как пищевод Барретта, частые кровотечения, высокий риск разрывов, объемные образования пищевода.
Эффективная терапия немыслима без соблюдения диеты. Врач подбирает ее индивидуально, учитывая факторы риска, причины, общее состояние здоровья. Под запретом – алкогольные напитки, крепкий чай и кофе, цитрусовые, кислые соки, томаты. Предпочтительнее придерживаться принципов дробного питания, отказаться от жирной пищи, острых, копченых блюд, маринадов, соусов с добавлением уксуса. В периоды обострения лучше питаться мягкой пищей, которая не потревожит слизистую оболочку пищевода.
Существует ряд продуктов, которые способны ускорить заживление слизистой. К ним относят пюре, рисовые каши, овсянку, яичный белок. Рекомендуется употреблять отварную курицу, нежирные бульоны, травяной чай.
Лечение дистального эзофагита
Дистальный эзофагит представляет собой воспаление участка слизистой нижнего отдела пищевода. Такое заболевание зачастую связано с забросом содержимого желудка в пищевод. Подход к лечению дистального эзофагита состоит в применении препаратов, снижающих выработку соляной кислоты и ее нейтрализующих, прием обвалакивающих препаратов, а также диетотерапии. В ряде случаев необходимо убедиться в отсутствии воспаления слизистой оболочки желудка (гастрита).
Лечение ГЭРБ
Лечение гастроэзофагеального рефлюкса с эзофагитом предполагает строгое соблюдение предписаний врача. Курс терапии начинается с рекомендаций по изменению образа жизни пациента. К ним относят следующие:
частое, дробное питание;
прием пищи не позднее, чем за 3 часа до сна;
вертикальное положение тела после принятия пищи (не рекомендовано ложиться, чтобы не допустить заброса содержимого желудка в пищевод);
отказ от шоколада, кофе, прочих продуктов, влияющих на тонус нижнего сфинктера пищевода;
подъем головного края кровати для обеспечения нужного положения тела во сне;
ограничение физической активности, предусматривающей наклоны корпуса;
приведение веса в норму при наличии избыточной массы тела.
Врач назначит антациды на основе алюминия и магния. Эрозивные формы эзофагитов при ГЭРБ требуют назначения высоких доз блокаторов протонного насоса на срок от 8 до 12 недель. При отсутствии язвенного поражения врач порекомендует принимать стандартные дозы в течение 8 недель, после чего при наступлении облегчения достаточно поддерживающего приема.
При осложненном течении ГЭГБ – повторяющихся кровотечениях, развитии стриктур, объемных образований и неэффективности лекарственных методов показано хирургическое вмешательство. Плановая операция может проводиться с помощью лапароскопического доступа.
В клинике «Семейный доктор» вы можете пройти комплексную диагностику в короткие сроки. Врач-терапевт или гастроэнтеролог назначит схему лечения с учетом особенностей протекания заболевания и общего состояния здоровья. Наши специалисты также дадут подробные эффективные рекомендации по образу жизни, разработают индивидуальную диету и проконтролируют эффективность терапии.
Сиюхов Р.Ш. Рефлюкс-эзофагит
Рефлюкс-эзофагит
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) – одно из наиболее распространенных, потенциально серьезных заболеваний пищевода, имеющее тенденцию к увеличению частоты поражения людей, способное значительно ухудшить качество их жизни, по мере прогрессирования приводящее к появлению опасных осложнений, в том числе рака пищевода.
Поскольку давление в желудке выше, чем в грудной полости, рефлюкс желудочного содержимого в пищевод должен быть явлением постоянным. Однако благодаря запирательным механизмам кардии (сфинктер в месте перехода пищевода в желудок) он возникает редко, на короткое время (менее 5 мин) и вследствие этого не рассматривается как патология. Пищеводный рефлюкс следует считать патологическим, если время, на которое желудочное содержимое попадает в пищевод, превышает 4,2% за сутки (то есть около 1 часа за сутки).
Эзофагальный рефлюкс наблюдается и у здоровых лиц, тем не менее, ГЭРБ возникает только при нарушении баланса защитных и агрессивных факторов.
Нарушение моторики служит основой развития болезни, в результате чего происходит заброс содержимого желудка в пищевод, откуда его эвакуация происходит длительное время. Так формируется порочный круг, поскольку вышеуказанный фактор приводит к эзофагиту, который, в свою очередь, способствует дальнейшим расстройствам моторики.
Основной защитный механизм обусловлен функцией нижнего пищеводного сфинктера (НПС), который создает своего рода противорефлюксный барьер. В соответствии с современными представлениями, быстро проходящее расслабление НПС отвечает за физиологический рефлюкс. При ГЭРБ такое расслабление происходит чаще и длится дольше, вследствие чего поражается слизистая оболочка пищевода.
Второй защитный механизм представлен так называемым кислотным клиренсом пищевода, что обусловлено надлежащей пищеводной перистальтикой и нейтрализующим эффектом слюны, содержащей вещества нейтрализующие соляную кислоту. У 50% больных ГЭРБ механизм клиренса функционирует неудовлетворительно из-за угнетения перистальтики и нарушения объема саливации.
В конце концов, защитная функция слизистой оболочки обусловливается слизистым барьером, который, ограничивает попадание соляной кислоты непосредственно на стенку пищевода,
Наличие у больного диафрагмальной грыжи может усиливать рефлюкс. Ее развитие также может быть обусловлено нарушением элиминации содержимого желудка вследствие сниженной моторной функции, функционального пилорического спазма, органического стеноза или же повышенного внутрибрюшного давления.
Симптоматика ГЭРБ довольно разнообразна по частоте возникновения, интенсивности и продолжительности тех или иных симптомов. В начальных стадиях ГЭРБ нет параллелей между выраженностью клинических проявлений болезни и наличием или отсутствием патологических изменений слизистой оболочки пищевода, свидетельствующих о наличии эзофагита (воспаление пищевода). Однако по мере прогрессирования ГЭРБ количество симптомов, считающихся характерными для ГЭРБ, начинает возрастать, частота их появления и интенсивность увеличиваются. Один из признаков появления рефлюкс-эзофагита – исподволь развивающаяся привычка запивать пищу водой или принимать несколько глотков воды после выкуренной сигареты.
Среди симптомов ГЭРБ основное значение имеют изжога. Под понятием изжога обычно понимают своеобразное чувство жжения или тепла различной интенсивности и продолжительности, возникающее за грудиной (на уровне нижней ее трети) и/или в подложечной области. Изжога усиливается при наклонах туловища, а также при горизонтальном положении больных. По некоторым данным, рефлюксные симптомы ГЭРБ (изжога, регургитация) отмечаются у 77 из 100 женщин во время соitus. Чаще всего изжога возникает в результате продолжительного контакта кислого содержимого желудка (рН менее 4,0) со слизистой оболочкой пищевода.
Вторым по частоте симптомом данного заболевания является ретростернальная боль. Боли за грудиной – один из наиболее частых симптомов ГЭРБ (реже в эпигастральной области). Боли, появляющиеся за грудиной и других отделах грудной клетки, чаще всего в ее левой половине, нередко рассматриваются как «стенокардические». Боли в грудной клетке при ГЭРБ могут локализоваться не только за грудиной или несколько левее ее, нередко могут распространяться и на ее другие отделы. В частности, у некоторых больных ГЭРБ возможно появление различных по интенсивности болей в грудной клетке, локализующихся лишь в ее задней части, на уровне грудины, возникающих нередко даже после выкуренной сигареты или в положении лежа, особенно по ночам. Прием антацидных препаратов, изменение положения тела (переход из горизонтального в вертикальное положение) оказывают положительный эффект – больные отмечают исчезновение (уменьшение интенсивности) болей; в подобных случаях прием валокордина или корвалола, со слов больных, не дает эффекта. Боли за грудиной и/или в других отделах грудной клетки при ГЭРБ отличаются от сердечных болей и отсутствием связи с физическим и эмоциональным напряжением, неэффективностью применения и приемом более эффективных коронарорасширяющих средств, включая и нитроглицерин, уменьшением болей после ходьбы. Вероятность появления болей за грудиной и в подложечной области увеличивается при возникновении и прогрессировании пептической стриктуры (сужения) пищевода. В отличие от больных со злокачественным сужением пищевода у больных с доброкачественной стриктурой пищевода относительно долго не снижается масса тела.
Отрыжка – также один из наиболее частых симптомов ГЭРБ, однако обычно меньше беспокоящая больных. Отрыжка часто усиливается после приема пищи, особенно во второй половине дня, и употребления газированных напитков. Иногда отрыжка сочетается со срыгиванием пищи, особенно при физическом напряжении, наклонах туловища, в положении лежа. Типичные клинические проявления ГЭРБ возможны и при отсутствии рефлюкс-эзофагита (у больных с эндоскопически «негативной» ГЭРБ). Реже при ГЭРБ отмечаются и симптомы, чаще всего ассоциируемые с нарушением моторики верхних отделов желудочно-кишечного тракта, включая пищевод, и/или с гиперчувствительностью желудка к растяжению – чувство раннего (преждевременного) насыщения, тяжести, растяжения, переполнения и вздутия, возникающих в эпигастральной области непосредственно во время или сразу после приема пищи, нередко объединяемые в единый термин «дискомфорт», которые встречаются в 50–60% случаев. Следует отметить, что комплекс этих симптомов наблюдается не часто, чаще всего встречаются 1–3 (отмеченных) ассоциированных симптома. При ГЭРБ возможно появление тошноты, слюнотечения. Такие симптомы, как метеоризм, боли в животе, тошнота, отрыжка, иногда объединяют в единый термин «несварение». Наряду с этими симптомами возможно появление. При прогрессировании болезни у части больных появляется и дисфагия (нарушение прохождения пищи по пищеводу).
Под дисфагией обычно понимают расстройство глотания, нарушение движения пищевого комка по глотке и пищеводу, обусловленное задержкой пищи в этих органах. На ранних стадиях ГЭРБ дисфагия обычно не постоянна и, очевидно, в значительной степени связана с нарушением моторики пищевода. Перед возникновением выраженных симптомов дисфагии возможно появление и слабо выраженных признаков дисфагии – чувство «кома» за грудиной, возникновение ощущения прохождения горячей пищи и/или «царапанье» при прохождении пищевого комка по пищеводу. Типичная, постоянная дисфагия при ГЭРБ обычно возникает при появлении стриктуры пищевода. Однако дисфагия возможна у больных ГЭРБ и при отсутствии стриктуры пищевода. Дисфагия может сопровождаться появлением болей. Быстро прогрессирующая дисфагия в сочетании со снижением массы тела – один из признаков уже появившейся и развившейся аденокарциномы пищевода и/или кардии желудка.
При ГЭРБ возможно возникновение и «внепищеводных» («атипичных») клинических проявлений, возникающих при этом заболевании, но свойственных поражениям других органов: болезням сердца, поражениям зубов, придаточных пазух носа, трахеи, гортани и легких (ишемическая болезнь сердца со стенокардией и/или c нарушениями сердечного ритма, рефлюксные ларингит и фарингит, рецидивирующие пневмонии, бронхиальная астма, эрозии зубов и др.). В связи с этим больные ГЭРБ подвержены повышенному риску приобретения различных заболеваний придаточных пазух носа, заболеваний трахеи, гортани и легких; при сочетании ГЭРБ с бронхиальной астмой – и прогрессированию последней.
Для выявления желудочно-пищеводного рефлюкса используются различные методы. При рентгенографии пищевода удается зафиксировать попадание контраста из желудка в пищевод, обнаружить грыжу пищеводного отверстия диафрагмы. Более надежным методом выявления гастроэзофагеального заброса является суточная рН-метрия пищевода, позволяющая оценить частоту, продолжительность и выраженность рефлюкса. Исследование суточной рН и пищеводного клиренса позволяет выявить случаи рефлюкса до развития эзофагита. Основным методом диагностики ГЭРБ является эндоскопический. С помощью эндоскопии можно получить подтверждение наличия рефлюкс-эзофагита и оценить степень его тяжести. В соответствии с эндоскопической классификацией различают 4 степени эзофагита:
В лечении рефлюкс-эзофагитов хорошо зарекомендовали себя препараты, содержащие альгиновую кислоту. К таким препаратам относится топалкан (топаал), выпускаемый фирмой «Пьер Фабр» (Франция), который наряду с гидроксидом алюминия и углекислым магнием содержит альгиновую кислоту. Альгиновая кислота образует пенную антацидную взвесь, которая плавает на поверхности желудочного содержимого и попадает в пищевод в случае желудочно-пищеводного рефлюкса, оказывая лечебное воздействие.
3. Антисекреторные препараты
Целью операций, направленных на устранение рефлюкса, является восстановление нормальной функции кардии.
Показания к оперативному лечению: 1) безуспешность консервативного лечения; 2) осложнения ГЭРБ (стриктуры, эрозивно-язхвенные поражения, повторные кровотечения); 3) частые аспирационные пневмонии; 4) пищевод Баррета (разрастания кишечного эпителия в пищеводе). Особенно часто показания к операции возникают при сочетании ГЭРБ с грыжей пищеводного отверстия диафрагмы. Суть операции заключается в формировании «искусственного» пищеводно-желудочного клапана.
Одним из наибольшим опытом в лечении ГЭРБ в Краснодаре и на юге России обладает Российский центр функциональной хирургической гастроэнтерологии. В этой клинике под руководством выдающегося хирурга проф. Оноприева В.И., разработаны уникальные методы хирургического лечения этой болезни. Кроме того, данные операции выполняют в железнодорожной больнице г. Краснодара (к.м.н. Гладкий Е.Ю.), а так же во 2 городской больнице (д.м.н. Генрих С.Р.).
Терапевтические аспекты гастроэзофагеальной рефлюксной болезни
Опубликовано в журнале:
«Эффективная фармакотерапия в гастроэнтерологии», апрель 2008, №1, с. 2-7
Л.В. Масловский, О.Н. Минушкин,
ФГУ УНМЦ УД Президента РФ
В последние годы отмечается рост заболеваемости гастроэзофагеальной рефлюксной болезнью (ГЭРБ). Эпидемиологические исследования, проведенные в Европе и Северной Америке, показали, что симптомы ГЭРБ испытывают ежедневно 4-10% населения, еженедельно – 20-30%, ежемесячно – 50%, а заболеваемость неуклонно возрастает (39, 40, 42,). Частота ГЭРБ существенно ниже в развивающихся странах Африки и Азии.
Российские исследования, проведенные в рамках программы ВОЗ MONICA (Мониторинг заболеваемости и смертности от сердечно-сосудистых заболеваний и уровней их факторов риска) в Новосибирске, показали сопоставимую с вышеперечисленными данными частоту ГЭРБ. Изжогу испытывают 51,4% мужчин и 48,5% женщин (8). По данным Ставраки Е.С. и соавт., при анкетировании 13612 респондентов из 11 городов России оказалось, что изжогу испытывают 59,8% опрошенных (60,2% – мужчин и 59,4% – женщин), причем часто и постоянно – 16,5% (23). Следует иметь в виду, что изучение истинной распространенности ГЭРБ в популяции затруднено из-за отсутствия четкого определения ГЭРБ и «золотого» диагностического стандарта.
По мнению одних авторов, « ГЭРБ, несмотря на название – «болезнь», нозологической формой не является. Это комплекс клинических симптомов и/или морфологических изменений, которые возникают в результате заброса содержимого желудка в пищевод» (3). Другие исследователи считают, что «гастроэзофагеальная рефлюксная болезнь – это хроническое рецидивирующее заболевание, обусловленное спонтанным, регулярно повторяющимся забросом в пищевод желудочного и/или дуоденального содержимого, приводящим к повреждению дистальных отделов пищевода и появлению характерных симптомов (изжоги, ретростернальных болей, дисфагии)» (7).
Среди существующих определений ГЭРБ, наиболее востребованным остается данное на Генвальской конференции: «Термин «гастроэзо-фагеальная рефлюксная болезнь» может использоваться для объединения всех индивидуумов, которые подвергаются риску физических осложнений от гастроэзофагеального рефлюкса или испытывают клинически значимое нарушение благополучного существования (качества жизни) из-за симптомов, связанных с рефлюксом, после адекватного подтверждения их доброкачественной природы» (30). Основным его достоинством, по нашему мнению, является официальное признание в рамках ГЭРБ эндоскопически негативной (неэрозивной) рефлюксной болезни (НЭРБ). Диагностическим стандартом НЭРБ, по сути, является симптоматика (в первую очередь – изжога), которая приводит к клинически значимому снижению качества жизни. Согласно недавно прошедшему Монреальскому консенсусу по определению и классификации гастроэзофагеальной рефлюксной болезни, «ГЭРБ – состояние, которое развивается в тех случаях, когда рефлюкс желудочного содержимого вызывает причиняющие беспокойство симптомы и/ или осложнения» (45).
Нами были изучены эпидемиологические особенности эрозивной и неэрозивной форм гастроэзофагеальной рефлюксной болезни у контингента стационарных больных городского многопрофильного стационара. Проводили анкетирование всех больных, подвергшихся ЭГДС за период 6 месяцев (повторные эндоскопические исследования не учитывались). Было обследовано 530 пациентов: мужчин – 270 (50,9%), женщин – 260 (49,1%). Определяли распространенность, частоту и выраженность симптомов ГЭРБ и ее форм. Сопоставляли полученные данные по полу, возрасту, индексу массы тела (ИМТ), длительности анамнеза, сопутствующей патологии. По данным опроса и ЭГДС, ГЭРБ была выявлена у 159 пациентов (30%). У 69 (13%) пациентов диагностирована эрозивная форма (ЭРБ), у 90 (17%) – неэрозивная форма (НЭРБ). В структуре НЭРБ катаральные эзофагиты составили 43%, НЭРБ без изменения слизистой – 56%. При сравнении больных эрозивной и неэрозивной формами по полу, возрасту, ИМТ – более 30, длительности анамнеза, наличию грыж пищеводного отверстия диафрагмы достоверных различий не выявлено. Таким образом, распространенность ГЭРБ у контингента пациентов стационара составила 30%, эрозивный эзофагит выявлен у 13%, НЭРБ – у 17% (16). Полученные данные совпадают с результатами отечественных авторов, изучавшими частоту эрозивных и неэрозивных форм ГЭРБ у амбулаторных больных, подвергшихся первичному эндоскопическому исследованию и анкетированию (36).
Приведенные данные свидетельствуют о высокой распространенности ГЭРБ в России. Это обстоятельство предполагает активное участие в ведении больных ГЭРБ не только гастроэнтерологами, но и врачами общей практики.
Клиника
В клинической картине выделяют: пищеводные проявления, которые включают изжогу, отрыжку, срыгивание, одинофагию, боли в грудной клетке и/или эпигастральной области и внепищеводные (5).
Внепищеводные проявления
ГЭРБ, которые недостаточно хорошо известны врачам общей практики, представлены в таблице 1.
Таблица 1. Внепищеводные проявления ГЭРБ (1, 4, 10, 20, 25, 28, 31, 32, 33, 38, 41, 43, 44, 45)
| Симптомы | Рефлюкс-индуцированная патология | Патогенетические механизмы |
| Кардиальные * боли в левой половине грудной клетки, нарушения сердечного ритма А) связанные с патологией сердца Б) не связанные с патологией сердца (псевдостенокардитические боли) | приступы стенокардии и нарушения ритма сердца расстройства моторики пищевода | — нарушения сердечного ритма, возникающие в результате пищеводно-кардиального рефлекса — рефлюкс приводит к снижению коронарного кровотока и провоцирует приступы стенокардии и нарушения ритма сердца — рефлюкс приводит к гипермоторике пищевода |
| Легочные** хронический кашель приступы удушья | бронхиальная астма хронический бронхит повторные пневмонии идиопатический пневмофиброз | — стимуляция вагусных рецепторов дистальной части пищевода рефлюктатом индуцирует бронхоспазм вследствие ваговагального рефлекторного влияния на бронхи — микро- и макроаспирация желудочного содержимого в бронхиальное дерево |
| Оториноларингофарингеальные хроническая охриплость, постоянная дисфония, срывы голоса, боли в горле, шее, избыточное слизеобразование гортани, гиперсаливация, Globus sensation (ощущение комка в глотке) | хронический ларингит ларингеальный круп хронический фарингит хронический ринит отиты оталгия | — проксимальные рефлюксы ведут к воспалению преимущественно задней стенки гортани и области черпалонадгортанной складки, выявляется выраженный гиперкератоз с тенденцией к образованию корок и десквамации, могут обнаруживаться так называемые певческие узелки, отек Рейнке, контактные язвы и гранулемы, стеноз гортани и пароксизмальный ларингоспазм — гипертонус верхнего пищеводного сфинктера |
| Стоматологические жжение языка, щек, нарушение вкусовых ощущений, поражение твердых тканей зубов | Кариес с последующим развитием халитоза дентальные эрозии | ацидификация слюнной жидкости со снижением рН слюны ниже 7,0, что оказывает повреждающее действие на слизистую оболочку полости рта и способствует деминерализации |
| Симптомы анемии слабость, утомляемость и др. | Гипохромная железодефицитная анемия*** | микрокровотечения из эрозий |
| Желудочные распирание и переполнение желудка, преждевременное (быстрое) насыщение, «вздутие» живота после еды, неспецифическая боль | Гастропарез | расстройство аккомодации желудка в ответ на прием пищи при несостоятельности нижнего пищеводного сфинктера (НПС) |
* – клинические проявления болей в грудной клетке, связанных с рефлюксом имеют определенные особенности:
** – особенности легочной симптоматики, ассоциированной с рефлюксной болезнью:
*** – при наличии скользящей грыжи пищеводного отверстия диафрагмы возможно развитие В12-дефицитной и гемолитической анемии
Следует помнить, что, в ряде случаев, внепищеводные проявления могут выходить на передний план в клинической картине. Более того, в 25% случаев ГЭРБ протекает только с внепищеводными симптомами. По этой причине знание особенностей клинического течения ГЭРБ имеет большое значение для врачей общей практики и позволяет правильно построить диагностическую и лечебную тактику.
Монреальский консенсус (2006), опираясь на принципы доказательной медицины, классифицировал различные проявления ГЭРБ (45) следующим образом:
Пищеводные синдромы
Внепищеводные синдромы
Диагностика
Диагноз ГЭРБ начинается с анализа жалоб больного и анамнеза заболевания. При опросе пациента необходимо дать определение изжоги как жжения, по ощущениям поднимающегося из желудка или нижней части грудной клетки вверх к шее (30). Правильное терминологическое определение изжоги позволяет увеличить чувствительность диагностики ГЭРБ по данным опроса до 92% (27).
Следующим этапом диагностики в ситуации, когда единственная или основная жалоба больного – изжога, является эзофагогастродуоденоскопия (ЭГДС), которая позволяет определить форму ГЭРБ (эрозивную, неэрозивную). Состояние слизистой пищевода оценивается либо по классификации M. Savary-J.Miller, либо Лос-Анджелесской (1994) (последняя – только для эрозивных форм).
Лос-анджелесская классификация рефлюкс-эзофагита:
Степень А – один или несколько дефектов слизистой оболочки пищевода длиной не более 5 мм, ни один из которых не распространяется более, чем на 2 складки слизистой оболочки
Степень В – один или несколько дефектов слизистой оболочки пищевода длиной более 5 мм, ни один из которых не распространяется более, чем на 2 складки слизистой оболочки
Степень С – дефекты слизистой оболочки пищевода, распространяющиеся на 2 складки слизистой оболочки или более, которые в совокупности занимают менее 75% окружности пищевода
Степень D – дефекты слизистой оболочки пищевода, занимающие как минимум 75% окружности пищевода
Немаловажным аспектом представляется разработка новых методов или использование уже имеющихся, но способных выявить начальные изменения слизистой оболочки. Это представляется актуальным для выявления пациентов с НЭРБ. Мы оценили в этом отношении люминесцентную эндоскопию.
Люминесценция – это особый вид свечения, интенсивность и спектральный состав которого зависит от физиологического состава клеток слизистой и степени ее кровоснабжения. Первые сообщения о возможности использования люминесцентной фиброгастроскопии с источником ультрафиолетового излучения для дифференциальной диагностики различных поражений желудочно-кишечного тракта и выявления ранней формы рака были сделаны в России в 1977, 1978 годах (22). Применение метода в целях диагностики заболеваний пищевода отмечено в единичных работах (34). Этот опыт в основном сводится к диагностике пищевода Баррета, предпринимаемой для обнаружения дисплазии пищевода и выявлению рака. Нами было предпринято сопоставление клинических данных и показателей люминесцентной эндоскопии у 134 пациентов с различными степенями ГЭРБ и 21 больного контрольной группы без ГЭРБ. Степень повреждения слизистой оболочки пищевода оценивалась по классификации М.Savari и J.Miller. Люминесцентное исследование показало способность выявлять минимальные изменения слизистой пищевода, связанные с нарушением химического состава физиологических жидкостей, клеток тканей и кровообращения, у больных с НЭРБ. Чувствительность метода люминесцентной эндоскопии составила 100%, что позволило рекомендовать данный метод для диагностики НЭРБ (12, 15).
Использование других методов исследования (суточная рН-метрия, манометрия, рентгенологическое исследование, тест Бернштейна, билиметрия) показано в основном для диагностики ГЭРБ, протекающей с неизмененной слизистой пищевода при наличии внепищеводных проявлений, выступающих на первый план в клинической картине. Другим показанием для их применения является исследование причин неэффективности проводимой терапии.
Следует помнить о сцинтиграфии пищевода, которая применяется для оценки эзофагеального клиренса с радиоактивным изотопом технеция. Задержка принятого изотопа в пищеводе более чем на 10 мин. указывает на замедление эзофагеального клиренса, что является одним из важных механизмов повреждения. Достоинствами данного метода являются неинвазивость и возможность выявления рефлюкса до развития эзофагита (21).
Омепразоловый тест используется для диагностики внепищеводных проявлений ГЭРБ. Он основан на возможности уменьшения или купирования внепищеводных симптомов, если они связаны с ГЭРБ.
Алгоритм обследования больных с внепищеводными проявлениями ГЭРБ имеет свои особенности. Его осуществление является прерогативой врача общей практики, однако при необходимости могут привлекаться врачи других специальностей (кардиологи, пульмонологи, оториноларингологии, гастроэнтерологи).
При болях в грудной клетке неясного происхождения обследование проходит следующие этапы (37):
Для диагностики бронхолегочных проявлений ГЭРБ необходимо:
Данный алгоритм позволяет существенно оптимизировать диагностику бронхолегочных проявлений ГЭРБ (32). Проведение антирефлюксной терапии у пациентов с внепищеводными проявлениями ГЭРБ позволяет существенно улучшить результаты лечения кардиальной, бронхолегочной, ЛОР и другой патологии (41, 43, 44).
Лечение
Лечение ГЭРБ включает рекомендации по изменению образа жизни пациента, медикаментозную терапию и хирургическое лечение. У пациентов без эзофагита целью лечения является достижение нормального качества жизни путем устранения симптомов, связанных с рефлюксом кислоты (изжога, иногда боли за грудиной). Кроме того, при наличии эзофагита лечение проводят с целью предотвращения осложнений заболевания (кровотечение, стриктура пищевода или метаплазия эпителия (пищевод Баррета).
Немедикаментозное лечение
Одно из условий эффективного лечения ГЭРБ – изменение образа жизни пациента. Врачу следует проводить работу с пациентом по следующим направлениям:
Фармакотерапия
Лекарственные средства, так или иначе используемые для лечения ГЭРБ, можно разделить на 4 группы.
Собственный опыт курсового лечения больных ГЭРБ 0-4 степени омепразолом, эзомепразолом, рабепразолом в стандартных дозах в течение 4-8 недель показал высокую клиническую и эндоскопическую эффективность всех исследованных препаратов (11, 13, 14).
Динамика клинической и эндоскопической картины представлена в таблице 2 и 3.
Таблица 2. Количество больных с полным заживлением эрозий через 4 недели лечения разными ИПП в зависимости от степени рефлюкс-эзофагита
| Вид и сроки лечения | Количество больных с полным заживлением эрозий | |||
| Степень рефлюкс-эзофагита | ||||
| 1 | 2 | 3 | 4 | |
| Омез 20 мг 2 раза/сут. 4 недели | 11/12 (91,6%) | 9/11 (81,8%) | 10/11 (90,9%) | 1/1(100%) |
| Париет 20 мг 1 раз/сут. 4 недели | 16/17 (94,1%) | 17/26 (70,8%) | 3/12 (25%) | 0/5 (0%) |
| Париет 8 недель | 17/17 (100%) | 19/26 (86,4%) | 8/12 (72,7%) | 2/5 (40%) |
| Нексиум 40 мг 1 раз/сут. 4 недели | 5/7 (71,4%) | 7/13 (53,8%) | 0/10 (0%) | — |
Таблица 3. Процент больных с полным купированием изжоги через 4 недели лечения разными ИПП
| Омез | Париет | Нексиум | |
| n больных, (%) | 96,0% | 91,4% | 83,4% |
Представленные данные свидетельствуют о высокой эффективности всех применявшихся препаратов в лечении эрозивного эзофагита, достоверных отличий в эффективности не наблюдали. Аналогичная картина наблюдалась и в отношении купирования симптомов, в частности, изжоги – таблица 3.
Алгоритм проведения курсовой терапии в зависимости от степени эзофагита достаточно хорошо известен и неоднократно описан в современной литературе (3, 7, 29).
Современный этап терапии ГЭРБ характеризуется признанием необходимости проведения длительной (постоянной) поддерживающей терапии. Ее главные цели – сохранение клинико-эндоскопической ремиссии, поддержание высокого качества жизни пациентов и профилактика осложнений гастроэзо-фагеальной рефлюксной болезни.
После выбора препарата (точнее, группы препаратов – ИПП) следующей задачей, которую необходимо решить, является определение схемы проведения поддерживающей терапии (выбрать оптимальную дозу, режим и сроки приема). Предлагаются различные схемы поддерживающей терапии: постоянный прием препарата в двойной, полной или половинной дозе ежедневно или через день, прием в режиме «по требованию», интермиттирующая терапия (проведение полных курсов при рецидиве симптомов), «терапия выходного дня», поэтапно снижающаяся терапия (переход от ИПП к регулярному приему блокаторов Н2-гистаминовых рецепторов или прокинетиков с антацидами). Рекомендации по выбору той или иной схемы носят достаточно общий характер и имеют низкий уровень доказательности. Критериями, определяющими выбор, являются исходная степень рефлюкс-ззофагита, объем начальной терапии, необходимой для заживления эрозий и/или купирования симптомов, и факт их рецидива.
Нами была проведена оценка эффективности 4-х режимов поддерживающей терапии Омезом (омепразолом) в дозе 20 мг в течение 12 месяцев у 105 больных ГЭРБ 0-ой и 1-ой стадии по достижении клинико-эндоскопической ремиссии при курсовом лечении.
Перед включением в исследование всем больным проводилась ЭГДС, оценивались выраженность симптомов и качество жизни. Клинико-эндоскопический контроль проводился каждые 3 месяца. Оценка степени ГЭРБ при ЭГДС проводилась по классификации Savary-Miller в модификации Carisson и соавторов. Для оценки качества жизни использовалась Визуальная Аналоговая Шкала (ВАШ в сантиметрах).
Оценка эффективности поддерживающей терапии, по данным ЭГДС, показала, что у больных I и II групп рецидива эрозивного эзофагита отмечено не было. У больных III группы с 1-ой степенью ГЭРБ рецидив заболевания был выявлен через 3 и 6 месяцев в 44,4% случаев. У пациентов IV группы рецидив эрозивной формы при ЭГДС наблюдали в 75%. У больных контрольной группы рецидив наблюдали в 100% случаев через 6 месяцев после окончания курсовой терапии.
Полученные данные согласуются с результатами других авторов, отметивших, что наличие эрозивного эзофагита в анамнезе является неблагоприятным прогностическим фактором при проведении поддерживающей терапии в режиме по требованию (6). Наличие эрозивного эзофагита I степени в анамнезе при использовании режима «по требованию» и режима «выходного дня» приводит к развитию рецидивов в 44,4% и 75% случаев, что не позволяет рекомендовать использование данных режимов у больных с эрозивными формами (в том числе и I степенью ГЭРБ). Одинаковая эффективность (отсутствие рецидивов) по эндоскопическим критериям у пациентов 1-ой и 2-ой групп с эрозивным эзофагитом I степени позволяет рекомендовать режим приема препарата через день, так как при этом стоимость терапии в два раза меньше.
Использование Омеза в дозе 20 мг ежедневно позволяет сохранить полную (клинико-эндоскопическую) ремиссию в 80%, а при приеме через день – в 70% случаев у больных с ГЭРБ 0-й и I степени. При сопоставлении клинической эффективности различных режимов поддерживающей терапии по формальным показателям, то есть рецидиву симптомов и, в первую очередь, изжоги, режим « по требованию» представляется малоэффективным – рецидив изжоги наблюдали у 100% больных. При детальном изучении количества дней с изжогой и ее интенсивности в каждой из групп также оказалось, что 1-й и 2-й режимы достоверно превосходят 3-й и 4-й уже к 3-му и 6-му месяцу наблюдения соответственно. Рецидив симптомов у больных III и IV групп свидетельствует о возвращении патогенетических факторов рефлюксной болезни, то есть о рецидиве заболевания. Указанное обстоятельство противоречит главной цели поддерживающей терапии – сохранению ремиссии. Следует отметить, что отношение к режиму приема препарата «по требованию» различное. Имеется точка зрения, что данный режим не является обоснованным вариантом поддерживающей терапии ГЭРБ (24). Другие авторы сообщают об одинаковой эффективности режима «по требованию» и ежедневного приема препарата в половинной дозе и выдвигают его на первое место (в основном за счет фармакоэкономических аспектов) (29).
При анализе качества жизни по данным ВАШ оказалось, что при использовании всех четырех режимов поддерживающей терапии сохраняется достоверное улучшение качества жизни пациентов, достигнутое после курсового лечения. Достоверного различия между группами, использовавшими различные режимы поддерживающей терапии, не обнаружено. У пациентов контрольной группы уровень качества жизни уже к 3 месяцу наблюдения достоверно не отличался от исходного.
Таким образом, режим приема препарата «по требованию» у больных неэрозивной рефлюксной болезнью может быть оправдан с позиций фармакоэкономических, поддержания достаточно высокого уровня качества жизни, но не с позиций патогенетических. Подобный вариант терапии может быть рекомендован пациентам НЭРБ, с предубеждением относящимся к регулярному использованию препарата, либо неспособным соблюдать режим приема в силу различных обстоятельств. Другим основанием для сохранения режима «по требованию» в арсенале гастроэнтеролога является поддержание такого же уровня качества жизни, как и после курсовой терапии. При появлении изжоги с частотой более двух раз в неделю использование данного варианта поддерживающей терапии должно быть пересмотрено с рекомендацией приема Омеза в дозе 20 мг через день или ежедневно.
Учитывая высокую распространенность заболевания, возможность его влияния на кардиологическую, бронхолегочную и другую патологию, знание особенностей клинической картины, диагностики и лечения ГЭРБ врачи общей практики способны улучшить результаты ведения терапевтических больных.