Холестерин лпвп понижен что это значит
Холестерин лпвп понижен что это значит
Низкий холестерин в крови у мужчин: причины, что делать
Разберемся, что означает низкий холестерин в крови, существует ли возможность исправить ситуацию, насколько опасно состояние гипохолестеринемии для мужчин и как помочь себе самостоятельно, расскажет эта статья.
Об опасности повышенного уровня холестерина, наверное, знают все. Высокий риск атеросклероза, им вызванный, заставляет врачей кричать об этом, даже с экранов телевизоров. Но об опасности пониженного его уровня, почему-то предпочитают умалчивать. Наверное, угроза не так велика.
Низкий уровень холестерина, насколько это опасно?
Уровень стерола крови – величина изменяющаяся. Он главный показатель жирового обмена организма – липидного статуса человека. Еще совсем недавно считалось, что чем холестерин меньше, тем лучше. Сегодня выясняется, что это совсем не так.
Холестерин – непременный компонент клеточных мембран человека, строительное вещество, необходимое для их здоровья, а также правильного функционирования. Без холестерина, у мембран не было бы необходимой жесткости – устойчивости к внешнему воздействию.
Не менее важным, является и то, что холестерин:
Именно поэтому, его снижение от нормальных 5 ммоль/литр крови, как и переизбыток являются патологическим состоянием, которое чревато серьезными последствиями. Ведь, низкий его уровень, выявленный у мужчин или женщин, способен стать причиной:
Кроме того, нарушение прочности клеточных мембран при сниженном уровне, провоцирует разрывы стенок сосудов, что приводит к кровоизлиянию в мозг – геморрагическому инсульту. Невозможность усвояемости витаминов и минералов, сопровождается возникновением остеопороза. У пожилых, во много раз повышается риск деменции, эмфиземы легких, астмы, ХОБЛ.
Особенно опасно снижение уровня холестерина возникновением психогенных факторов. К ним относятся затяжные депрессии, которые протекают с пристрастием к алкоголю или наркотикам, усугубляясь суицидальными наклонностями.
Чем это грозит мужчинам?
Значение ОХ (общий холестерин) менее 3 ммоль/литр, считается для мужчин пониженным уровнем. Кроме описанных выше патологий, это может приводить к следующим негативным последствиям:
Наиболее частыми причинами снижения концентрации холестерина у мужчин, специалисты называют: продолжительные инфекционные заболевания, неправильное питание, стресс.
Возможные причины снижения уровня холестерола

Кроме того, провоцирующими гипохолестеринемию признаны продолжительные лихорадочные состояния, вызванные инфекционными заболеваниями (туберкулез, пневмонии) или травмами. Неблагоприятными факторами возникновения, также становятся анемии или наследственные аномалии, часто связанные с нарушениями функции печени.
У женщин, изменения концентрации холестерина крови, нередко возникают при беременности. Особенно, если она осложнена рецидивом хронических заболеваний.
Симптоматика гипохолестеринемии
Точные цифры содержания холестерина в крови, можно выявить лишь лабораторным путем, после сдачи анализов. Но специалистам, также известны внешние признаки, указывающие на его недостаток в организме человека:
Нередко люди обращают внимание на изменение консистенции собственного кала. В его фракции, они обнаруживают жировые включения. Это, стеаторея – сбой работы ЖКХ, обусловленный нарушением функции производства холестерола печенью или недостатком поступления его с пищей. Она проявляется скоплением внутри каловых масс жиров или жирных кислот.
Как помочь себе в домашних условиях?
Для выяснения причин снижения уровня холестерина, необходимо пройти полное обследование. Сначала посетить врача-терапевта, а затем, при необходимости, проконсультироваться у узких специалистов (эндокринолога, гастроэнтеролога, невропатолога).
Лекарственных препаратов для подъема уровня нет. Поэтому, корректировать его придется домашними способами, выполняя рекомендации специалиста.
Лечебную программу должен разработать только врач, с учетом пола, возраста, а также веса человека, после анализа данных лабораторных исследований и компенсации сопутствующих заболеваний.
Как правило, полученные назначения касаются изменения пищевого рациона человека, его физической активности, нормализации психического состояния.
При снижении концентрации протеинов высокой плотности, рекомендуется включать в рацион:
Термическая обработка полезных продуктов, при этом, подразумевает запекание или приготовление посредством пароварки. Если, любимым способом является обжаривание, стоит делать это на оливковом масле, не пережаривая.
Для исправления ситуации, также необходимо исключить пищу, богатую быстрыми углеводами – выпечку, конфеты, сладкую газировку, мучные изделия.
Кроме того, стоит сократить потребление алкогольсодержащих напитков.
Нужно понимать, что потребляя пищу, богатую жирами, внутрь организма попадает не только «хороший» холестерин (ЛПВП), но и «плохой» (ЛПНП), который образует атеросклеротические бляшки. Для его нейтрализации нужно уделять должное внимание продуктам, богатым витамином С.
К таким продуктам относят: цитрусовые, шиповник, ягоды (смородина, клубника, земляника), капусту (в том числе, квашеная), киви, паприку.
Нормализовать уровень ЛПВП, также поможет достаточное потребление жидкости. Это могут быть соки, морсы, компоты. Особенно полезным, считается морковный сок. Его можно употреблять без строгих ограничений, при условии отсутствия аллергии.
Особое внимание нужно уделить достаточному количеству обычной негазированной воды. Идеально, если это будет 1.5-2 литра ежедневно.
Помимо описанной выше диеты, мужчинам рекомендуется отказаться от курения, заняться спортом, завести любимое хобби или просто подолгу гулять.
Липопротеины — сложные белково-липидные комплексы, входящие в состав всех живых организмов и являющиеся необходимой составной частью клеточных структур. Липопротеины выполняют транспортную функцию. Их содержание в крови – важный диагностический тест, сигнализирующий о степени развития заболеваний систем организма.
Это класс сложных молекул, в состав которых могут одновременно входить свободные триглицериды, жирные кислоты, нейтральные жиры, фосфолипиды и холестерин в различных количественных соотношениях.
Липопротеины доставляют липиды в различные ткани и органы. Они состоят из неполярных жиров, расположенных в центральной части молекулы — ядре, которое окружено оболочкой, образованной из полярных липидов и апобелков. Подобным строением липопротеинов объясняются их амфифильные свойства: одновременная гидрофильность и гидрофобность вещества.
Функции и значение
Липиды играют важную роль в организме человека. Они содержатся во всех клетках и тканях и участвуют во многих обменных процессах.
Липопротеины занимают ключевое положение в транспорте и метаболизме липидов. Хиломикроны транспортируют жиры, поступающие в организм вместе с пищей, ЛПОНП доставляют к месту утилизации эндогенные триглицериды, с помощью ЛПНП в клетки поступает холестерин, ЛПВП обладают антиатерогенными свойствами.
Классификация
ЛП плазмы крови классифицируют по плотности (с помощью метода ультрацентрифугирования). Чем больше в молекуле ЛП содержится липидов, тем ниже их плотность. Выделяют ЛПОНП, ЛПНП, ЛПВП, хиломикроны. Это самая точная из всех существующих классификаций ЛП, которая была разработана и доказана с помощью точного и довольно кропотливого метода — ультрацентрифугирования.
По размерам ЛП также неоднородны. Самыми крупными являются молекулы хиломикронов, а затем по уменьшению размера – ЛПОНП, ЛПСП, ЛПНП, ЛПВП.
Электрофоретическая классификация ЛП пользуется большой популярностью у клиницистов. С помощью электрофореза были выделены следующие классы ЛП: хиломикроны, пре-бета-липопротеины, бета-липопротеины, альфа-липопротеины. Данный метод основан на введении в жидкую среду активного вещества с помощью гальванического тока.
Фракционирование ЛП проводят с целью определения их концентрации в плазме крови. ЛПОНП и ЛПНП осаждают гепарином, а ЛПВП остаются в надосадочной жидкости.
В настоящее время выделяют следующие виды липопротеинов:
ЛПВП (липопротеины высокой плотности)
ЛПВП обеспечивают транспорт холестерина от тканей организма к печени.
ЛПВП содержат фосфолипиды, которые поддерживают холестерин во взвешенном состоянии и предупреждают его выход из кровяного русла. ЛПВП синтезируются в печени и обеспечивают обратный транспорт холестерина из окружающих тканей к печени на утилизацию.
Норма ЛПВП отличается у мужчин и женщин. У лиц мужского пола значение ЛП данного класса колеблется в пределах от 0,78 до 1,81 ммоль/л, норма у женщин ЛПВП — от 0,78 до 2,20, в зависимости от возраста.
ЛПНП (липопротеины низкой плотности)
ЛПНП являются переносчиками эндогенного холестерина, триглицеридов и фосфолипидов от печени к тканям.
Данный класс ЛП содержит до 45% холестерина и является его транспортной формой в крови. ЛПНП образуются в крови в результате действия на ЛПОНП фермента липопротеинлипазы. При его избытке на стенках сосудов появляются атеросклеротические бляшки.
В норме количество ЛПНП составляет 1,3-3,5 ммоль/л.
инфографика (увеличение по клику) – холестерин и ЛП, роль в организме и нормы
ЛПОНП (липопротеины очень низкой плотности)
ЛПОНП образуются в печени. Они переносят эндогенные липиды, синтезируемый в печени из углеводов, в ткани.
Это самые крупные ЛП, уступающие по размерам лишь хиломикронам. Они более, чем на половину состоят из триглицеридов и содержат небольшое количество холестерина. При избытке ЛПОНП кровь становится мутной и приобретает молочный оттенок.
ЛПОНП — источник «плохого» холестерина, из которого на эндотелии сосудов образуются бляшки. Постепенно бляшки увеличиваются, присоединяется тромбоз с риском острой ишемии. ЛПОНП повышены у больных с сахарным диабетом и болезнями почек.
Хиломикроны
Хиломикроны отсутствуют в крови у здорового человека и появляются только при нарушении обмена липидов. Хиломикроны синтезируются в эпителиальных клетках слизистой оболочки тонкого кишечника. Они доставляют экзогенный жир из кишечника в периферические ткани и печень. Большую часть транспортируемых жиров составляют триглицериды, а также фосфолипиды и холестерин. В печени под воздействием ферментов триглицериды распадаются, и образуются жирные кислоты, часть которых транспортируется в мышцы и жировую ткань, а другая часть связывается с альбуминами крови.
как выглядят основные липопротеины
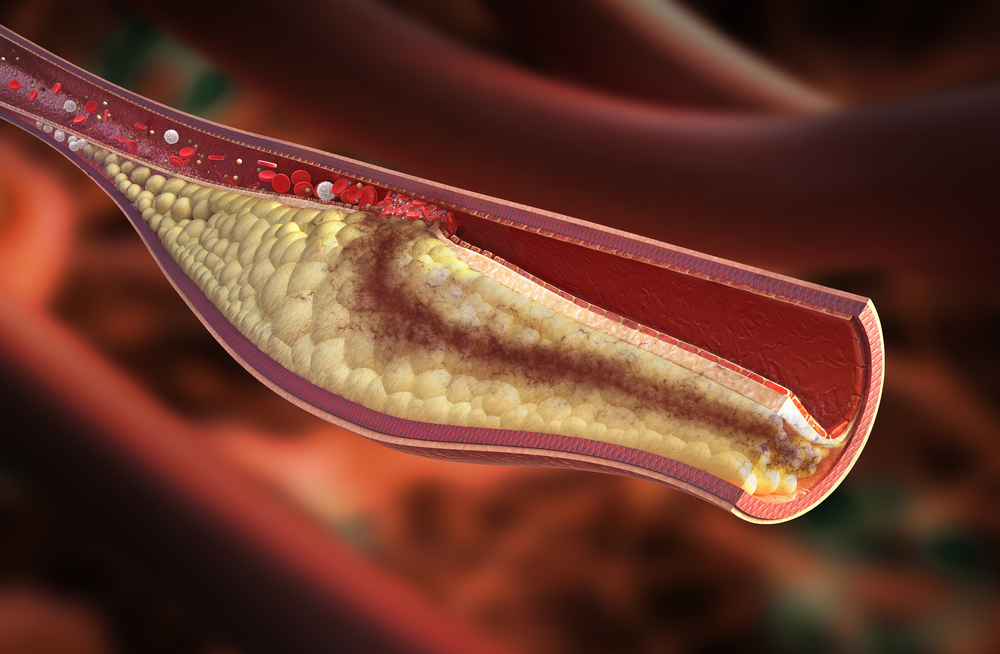
ЛПНП и ЛПОНП являются высокоатерогенными – содержащими много холестерина. Они проникают в стенку артерий и накапливаются в ней. При нарушении метаболизма уровень ЛПНП и холестерина резко повышается.
Наиболее безопасными в отношении атеросклероза являются ЛПВП. Липопротеины этого класса выводят холестерин из клеток и способствуют его поступлению в печень. Оттуда он вместе с желчью попадает в кишечник и покидает организм.
Представители всех остальных классов ЛП доставляют холестерин в клетки. Холестерин – это липопротеид, входящий в состав клеточной стенки. Он участвует в образовании половых гормонов, процессе желчеобразования, синтезе витамина Д, необходимого для усвоения кальция. Эндогенный холестерин синтезируется в печеночной ткани, клетках надпочечников, стенках кишечника и даже в коже. Экзогенный холестерин поступает в организм вместе с продуктами животного происхождения.
Дислипопротеинемия – диагноз при нарушении обмена липопротеинов
Дислипопротеинемия развивается при нарушении в организме человека двух процессов: образования ЛП и скорости их выведения из крови. Нарушение соотношения ЛП в крови – не патология, а фактор развития хронического заболевания, при котором уплотняются артериальные стенки, суживается их просвет и нарушается кровоснабжение внутренних органов.
При повышении уровня холестерина в крови и снижении уровня ЛПВП развивается атеросклероз, приводящий к развитию смертельно опасных заболеваний.
Этиология
Первичная дислипопротеинемия является генетически детерминированной.
Причинами вторичной дислипопротеинемии являются:
Понятие дислипопротеинемия включает 3 процесса — гиперлипопротеинемию, гиполипопротеинемию, алипопротеинемию. Дислипопротеинемия встречается довольно часто: у каждого второго жителя планеты отмечаются подобные изменения в крови.
Гиперлипопротеинемия — повышенное содержание ЛП в крови, обусловленное экзогенными и эндогенными причинами. Вторичная форма гиперлипопротеинемии развивается на фоне основной патологии. При аутоиммунных заболеваниях ЛП воспринимаются организмом как антигены, к которым вырабатываются антитела. В результате образуются комплексы антиген — антитело, обладающие большей атерогенностью, чем сами ЛП.
Ксантомы (слева) и ксантелазмы (в центре и справа) – внешние проявления дислипопротеинемии
Алипопротеинемия — генетически обусловленное заболевание с аутосомно-доминантным типом наследования. Заболевание проявляется увеличением миндалин с оранжевым налетом, гепатоспленомегалией, лимфаденитом, мышечной слабостью, снижением рефлексов, гипочувствительностью.
Гиполипопротеинемия – низкое содержание в крови ЛП, часто протекающее бессимптомно. Причинами заболевания являются:
Дислипопротеинемии бывают: органными или регуляторными, токсигенными, базальными — исследование уровня ЛП натощак, индуцированными — исследование уровня ЛП после приема пищи, препаратов или физической нагрузки.
Диагностика
Известно, что для организма человека избыток холестерина очень вреден. Но и недостаток этого вещества может привести к дисфункции органов и систем. Проблема кроется в наследственной предрасположенности, а также в образе жизни и особенностях питания.
Диагностика дислипопротеинемии основывается на данных анамнеза болезни, жалобах больных, клинических признаках — наличии ксантом, ксантелазм, липоидной дуги роговицы.
Основным диагностическим методом дислипопротеинемии является анализ крови на липиды. Определяют коэффициент атерогенности и основные показатели липидограммы — триглицериды,общий холестерин, ЛПВП, ЛПНП.
Липидограмма – метод лабораторной диагностики, который выявляет нарушения липидного обмена, приводящие к развитию заболеваний сердца и сосудов. Липидограмма позволяет врачу оценить состояние пациента, определить риск развития атеросклероза коронарных, мозговых, почечных и печеночных сосудов, а также заболеваний внутренних органов. Кровь сдают в лаборатории строго натощак, спустя минимум 12 часов после последнего приема пищи. За сутки до анализа исключают прием алкоголя, а за час до исследования — курение. Накануне анализа желательно избегать стресса и эмоционального перенапряжения.
Ферментативный метод исследования венозной крови является основным для определения липидов. Прибор фиксирует предварительно окрашенные специальными реагентами пробы. Данный диагностический метод позволяет провести массовые обследования и получить точные результаты.
Сдавать анализы на определение липидного спектра с профилактической целью, начиная с юности необходимо 1 раз в 5 лет. Лицам, достигшим 40 лет, делать это следует ежегодно. Проводят исследование крови практически в каждой районной поликлинике. Больным, страдающим гипертонией, ожирением, заболеваниями сердца, печени и почек, назначают биохимический анализ крови и липидограмму. Отягощенная наследственность, имеющиеся факторы риска, контроль эффективности лечения — показания для назначения липидограммы.
Результаты исследования могут быть недостоверны после употребления накануне пищи, курения, перенесенного стресса, острой инфекции, при беременности, приеме некоторых лекарственных препаратов.
Диагностикой и лечение патологии занимается эндокринолог, кардиолог, терапевт, врач общей практики, семейный врач.
Лечение
Диетотерапия играет огромную роль в лечении дислипопротеинемии. Больным рекомендуют ограничить потребление животных жиров или заменить их синтетическими, принимать пищу до 5 раз в сутки небольшими порциями. Рацион необходимо обогащать витаминами и пищевыми волокнами. Следует отказаться от жирной и жареной пищи, мясо заменить морской рыбой, есть много овощей и фруктов. Общеукрепляющая терапия и достаточная физическая нагрузка улучшают общее состояние больных.
рисунок: полезная и вредная “диеты” с точки зрения баланса ЛП
Гиполипидемическая терапия и антигиперлипопротеинемические препараты предназначены для коррекции дислипопротеинемии. Они направлены на снижение уровня холестерина и ЛПНП в крови, а также на повышение уровня ЛПВП.
Из препаратов для лечения гиперлипопротеинемии больным назначают:
Гиперлипопротеинемия требует лечения гиполипидемическими препаратами «Холестерамином», «Никотиновой кислотой», «Мисклероном», «Клофибратом».
Лечение вторичной формы дислипопротеинемии заключается в устранении основного заболевания. Больным сахарным диабетом рекомендуют изменить образ жизни, регулярно принимать сахаропонижающие препараты, а также статины и фибраты. В тяжелых случаях требуется проведение инсулинотерапии. При гипотиреозе необходимо нормализовать функцию щитовидной железы. Для этого больным проводят гормональную заместительную терапию.
Больным, страдающим дислипопротеинемией, рекомендуют после проведения основного лечения:
Видео: липопротеины и холестерин – мифы и реальность
Видео: липопротеины в анализах крови – телепрограмма
Холестерин лпвп понижен что это значит
Липопротеины высокой плотности – соединения, состоящие из липидов (жиров) и белков. Они обеспечивают переработку и выведение жиров из организма, поэтому их называют «хорошим холестерином».
ЛПВП, липопротеиды высокой плотности, ЛВП, ХС ЛПВП, альфа-холестерин.
Синонимы английские
HDL, HDL-C, HDL Cholesterol, High-density lipoprotein cholesterol, High density lipoprotein, Alpha-Lipoprotein Cholesterol.
Колориметрический фотометрический метод.
Ммоль/л (миллимоль на литр).
Какой биоматериал можно использовать для исследования?
Как правильно подготовиться к исследованию?
Общая информация об исследовании
Холестерин нерастворим в воде, поэтому для перемещения по организму он «упаковывается» в белковую оболочку, состоящую из специальных белков – аполипопротеинов. Получившийся комплекс (холестерол + аполипопротеин) называется липопротеином. В крови циркулирует несколько типов липопротеинов, различающихся пропорциями входящих в их состав компонентов:
Липопротеины высокой плотности состоят в основном из белковой части и содержат немного холестерина. Их основная функция – переносить излишки холестерина обратно в печень, откуда они выделяются в виде желчных кислот. Поэтому холестерин ЛПВП (ХС ЛПВП) также называют «хорошим холестерином». В состав ЛПВП входит около 30 % общего холестерола (холестерина) крови.
Если у человека есть наследственная предрасположенность к повышению холестерина или он употребляет слишком много жирной пищи, то уровень холестерина в крови может повышаться, так что его излишки не будут полностью выводиться липопротеинами высокой плотности. Он начинает откладываться в стенках сосудов в виде бляшек, которые могут ограничивать движение крови по сосуду, а также делать сосуды более жесткими (атеросклероз), что значительно повышает риск заболеваний сердца (ишемической болезни, инфаркта) и инсульта.
Высокие значения ХС ЛПВП уменьшают риск развития бляшек в сосудах, так как способствуют удалению избыточного холестерина из организма. Снижение ХС ЛПВП даже при нормальном уровне общего холестерола и его фракций ведет к прогрессированию атеросклероза.
Для чего используется исследование?
Когда назначается исследование?
Что означают результаты?
Мужчины: > 1,0 ммоль/л.
Женщины: > 1,2 ммоль/л.
Понятие «норма» не вполне применимо по отношению к уровню ХС ЛПВП. Для разных людей с разным количеством факторов риска норма ЛПВП будет отличаться. Чтобы определить риск развития сердечно-сосудистых заболеваний более точно для конкретного человека, необходимо оценить все предрасполагающие факторы.
В целом можно сказать, что сниженный уровень ЛПВП предрасполагает к развитию атеросклероза, а достаточный или высокий – препятствует этому процессу.
«Диагностика и коррекция нарушений липидного обмена с целью профилактики и лечения атеросклероза. Российские рекомендации, VII пересмотр. 2020».
«2019 ESC/EAS Guidelines for the management of dyslipidaemias: lipid modification to reduce cardiovascular risk».
Причины пониженного уровня ЛПВП:
Причины повышенного уровня ЛПВП:
Что может влиять на результат?
Уровень ХС ЛПВП может изменяться время от времени. Единичное измерение не всегда отражает «обычное» количество холестерола, поэтому иногда может потребоваться пересдать анализ через 1-3 месяца.
Иногда уровень ХС ЛПВП может быть выше или ниже в течение небольшого промежутка времени. Это явление называется биологической вариацией и отражает нормальные колебания метаболизма холестерола в организме.
Снижают уровень ЛПВП:
Повышают уровень ЛПВП:
Холестерин норма у женщин по возрасту: таблица ОХ, ЛПНП, ЛПВП
Рассмотрим подробно, как меняется норма общего холестерина у женщины с возрастом, сравним данные в таблице. Разберемся, чем опасен высокий холестерин, причины и признаки такого состояния, методы коррекции липидного профиля.
Роль холестерина в женском организме
Около 80% вещества синтезируются печенью (эндогенный), остальные 20% человек получает с едой (экзогенный). Основные функции:
Суммарное количество фракций липидов крови называют общим холестеролом (ОХ). Клиническое значение имеют:
Норма холестерина у женщин
Общий холестерин, норму которого некоторые считают 5,5 ммоль/л, подходит не для каждого состояния, возраста, ведь по мере старения человека его обмен веществ постоянно меняется. Это касается и жирового метаболизма. Удобнее всего представить холестерин в норме у женщин по возрасту в таблице.
Проанализировав данные, легко заметить тенденцию: концентрация ОХ, ЛПНП до наступления менопаузы почти не меняется. Однако с наступлением климакса показатели заметно повышаются.
Этим объясняется резкое увеличение количества инфарктов, инсультов среди женщин после 50 лет. Уровень ЛПВП на протяжении жизни остается практически неизменным.
| Общий холестерол, ммоль/л | ЛПНП, ммоль/л | ЛПВП, ммоль/л |
|---|---|---|
| Возраст 20-30 лет | ||
| 3,2-5,7 | 1,5-4,3 | 0,9-2,2 |
| Возраст 30-40 лет | ||
| 3,4-6,3 | 1,8-4,5 | 0,9-2,1 |
| Возраст 40-50 лет | ||
| 3,9-6,9 | 1,9-4,8 | 0,9-2,3 |
| Возраст 50-60 лет | ||
| 4,1-7,8 | 2,3-5,4 | 1,0-2,4 |
| Возраст 60-70 лет | ||
| 4,5-7,9 | 2,6-5,7 | 1,0-2,5 |
| Старше 70 лет | ||
| 4,5-7,3 | 2,5-5,3 | 0,85-2,38 |
Высокий уровень холестерина может быть обусловлен:
Изолированная высокая концентрация ЛПОНП, ЛПНП может быть вызвана заболеваниями почек, синдромом Кушинга, использованием бета-блокаторов, глюкокортикоидов, а также всеми вышеперечисленными факторами.
Возраст 20-30 лет
Организм девушки совсем недавно закончил гормональную перестройку, связанную с взрослением, началом половой жизни. Нормальные показатели холестерина для женщин 20-30 лет: ОХ – 3,2-5,7 ммоль/л, ЛПНП 1,5-4,3 ммоль/л, ЛПВП – 0,9-2,2 ммоль/л. Гиперхолестеринемия, дислипидемия развиваются очень редко. Обычно их причина – эндокринные/генетические нарушения, прием оральных контрацептивов.
Возраст 30-40 лет
Тело женщины еще достаточно молодо, хорошо справляется с регуляцией липидного обмена. Его нормальные показатели мало отличаются от предыдущей возрастной группы: ОХ – 3,4-6,3 ммоль/л, ЛПНП – 1,8-4,5 ммоль/л, ЛПВП – 0,9-2,1 ммоль/л. Основная причина превышения норм – эндокринные заболевания, нарушения работы внутренних органов, погрешности образа жизни.
Возраст 40-50 лет
Все виды метаболизма начинают постепенно замедляться. Ближе к 50 годам организм некоторых женщин начинает готовиться к менопаузе. До наступления климакса это мало сказывается на уровне жиров. Норма общего холестерина для женщин 40-50 лет составляет 3,6-6,9 ммоль/л, ЛПНП 1,9-4,8 ммоль/л, ЛПВП – 0,9-2,3 ммоль/л.
Наблюдается резкое увеличение количества пациенток с дислипидемией различного происхождения. Ведь зрелому организму уже гораздо сложнее амортизировать действие повреждающих факторов. Поэтому последствия нездоровых привычек, запущенных заболеваний начинают давать о себе знать.
Возраст 50-60 лет
Возраст кардинальных перемен. Яичники перестают образовывать новые яйцеклетки, синтезировать женские половые гормоны – наступает климакс. Он сопровождается глобальной перестройкой всех видов обмена веществ, включая жировой. Показатели липопротеинов крови начинают резко расти: ОХ – 4,1-7,8 ммоль/л, ЛПНП – 2,5-5,4 ммоль/л, ЛПВП 1,0-2,4 ммоль/л.
Читайте также: Почему коэффициент атерогенности повышен у взрослых?
Старше 60 лет
Большинство женщин этого возраста имеют хронические заболевания. Многие из них, прежде всего нарушения работы щитовидной железы, артериальная гипертония способствуют повышению уровня липидов. По сравнению с предыдущей возрастной группой, уровень показателей меняется мало, норма: ОХ – 4,5-7,8 ммоль/л, ЛПНП 2,6-5,7 ммоль/л, ЛПВП 1,0-2,5 ммоль/л.
Холестерин и беременность: стоит ли волноваться
Во время вынашивания ребенка уровень липидов всех фракций, кроме ЛПНОП, постепенно повышается, достигая максимальной концентрации к концу третьего триместра. Такие изменения не должны тревожить женщину. Они абсолютно нормальны и объясняются метаболической перестройкой организма, потребностями плода:
Как подготовиться к анализу
Необходимо сдать венозную кровь, очень желательно это сделать утром (до 12:00). Перед забором материала необходимо:
Изолированный показатель общего холестерина мало информативен. Гораздо большее значение имеет содержание его фракций, прежде всего ЛПНП, ЛПВП. Но сегодня даже эти данные считаются спорными. Появляется все больше доказательств, что вредоносность холестерина определяется размером его частиц, а также каких-то дополнительных малоизученных факторов. Поэтому, оценивая уровень стерола, врачи стараются меньше привязываться к конкретным нормам, обращать больше внимание на клиническую картину в целом.
Как нормализовать холестерин использую диету
Все значения жирового обмена хорошо корректируются правильным питанием. Ведь с продуктами мы получаем около четверти всего холестерола. Более того: без соблюдения диеты прием препаратов, понижающих стерол, нецелесообразен.
Для нормализации показателей врачи рекомендуют:
Женщинам пожилого возраста, рекомендуется добавить в свой рацион продукты, нормализующие показатели липидного обмена:
Как образ жизни влияет на показатели липидограммы
Некоторые нездоровые привычки могут стать причинами повышения уровня ЛПНП, ОХ, снижения концентрации ЛПВП. Это:
Курение
По сравнению с мужчинами, женщины до наступления менопаузы имеют меньшие шансы развития сердечно-сосудистых заболеваний благодаря особенностям гормонального обмена. Однако эти преимущества пропадают, как только они начинают курить (6). Компоненты табачного дыма повреждают сосудистую стенку, делая ее беззащитной перед ЛПНП. Оседая, они запускают процесс формирования атеросклеротических бляшек.
Отказ от сигарет способствует резкому повышению уровня хорошего холестерина (30%), уменьшению вероятности возникновения инфаркта миокарда, инсульта (6). Через 5-10 лет воздержания риск опускается до уровня никогда не куривших людей.
Алкоголь
Умеренное количество спиртных напитков способно незначительно повышать уровень ЛПВП. Но только при условии, что женщина за день потребляет не более 14 г этилового спирта, что эквивалентно 45 мл водки, 150 мл вина, 360 мл пива. Лучшим выбором признано красное сухое вино. Оно содержит минимум сахаров, максимум флавоноидов.
Большие дозы алкоголя негативно сказываются на жировом метаболизме: уровень ЛПВП падает, а плохого холестерина наоборот растет. В одном из исследований (5) разница между концентрацией ЛПНП контрольной и «выпивающей» группой составляла 18%.
Лишний вес
Женщины, имеющие лишние килограммы, очень часто страдают различными типами дислипидемии. Проведенными исследованиями установлено: вне зависимости от сроков диеты, ее результата, возраста, у всех исследуемых наблюдается снижение плохого, повышение хорошего холестерола. Даже небольшое снижение веса (5-10%) благотворно влияет на жировой обмен.
Физическая активность
Регулярные нагрузки способствуют нормализации обмена липидов, предупреждают развитие сердечно-сосудистых заболеваний. Всего за 3 месяца регулярных тренировок участникам эксперимента удалось добиться следующих результатов:
Рекомендуемая интенсивность, тип физической активности для профилактики, лечения гиперхолестеринемии зависит от уровня холестерина, состояния пациента:
Какие народные средства заслуживают особого внимания
Существуют методы народной медицины, чья эффективность подтверждена научными исследованиями. К ним относится фитотерапия следующими растениями (4):
В каких случаях назначается медикаментозная терапия и почему
Лекарственные препараты назначаются женщинам по нескольким причинам:
Для приема лекарственных препаратов существует четкие показания, в остальных случаях достаточно начать следить за питанием, избавиться от вредных привычек.
О чем говорят анализы на холестерин, какова их норма для женщин рассказывает телеведущая программы Жить Здорово, врач Елена Малышева.
Холестерол – липопротеины высокой плотности (ЛПВП)
Липопротеины высокой плотности – соединения, состоящие из липидов (жиров) и белков. Они обеспечивают переработку и выведение жиров из организма, поэтому их называют «хорошим холестерином».
ЛПВП, липопротеиды высокой плотности, ЛВП, ХС ЛПВП, альфа-холестерин.
Синонимы английские
HDL, HDL-C, HDL Cholesterol, High-density lipoprotein cholesterol, High density lipoprotein, Alpha-Lipoprotein Cholesterol.
Колориметрический фотометрический метод.
Ммоль/л (миллимоль на литр).
Какой биоматериал можно использовать для исследования?
Как правильно подготовиться к исследованию?
Общая информация об исследовании
Холестерол – жироподобное вещество, жизненно необходимое организму. Он образуется в печени, а также поступает в организм с пищей, в основном с мясными и молочными продуктами. Холестерол участвует в образовании клеточных мембран всех органов и тканей тела. На основе холестерола создаются гормоны, которые участвуют в росте, развитии организма и реализации функции воспроизведения. Из него образуются желчные кислоты, благодаря которым в кишечнике всасываются жиры.
Холестерол нерастворим в воде, поэтому для перемещения по организму он «упаковывается» в белковую оболочку, состоящую из специальных белков – аполипопротеинов. Получившийся комплекс (холестерол аполипопротеин) называется липопротеином. В крови циркулирует несколько типов липопротеинов, различающихся пропорциями входящих в их состав компонентов:
Липопротеины высокой плотности состоят в основном из белковой части и содержат немного холестерола. Их основная функция – переносить излишки холестерола обратно в печень, откуда они выделяются в виде желчных кислот. Поэтому холестерол ЛПВП также называют «хорошим холестеролом». В состав ЛПВП входит около 30 % холестерола крови.
Если у человека есть наследственная предрасположенность к повышению холестерола или он употребляет слишком много жирной пищи, то уровень холестерола в крови может повышаться, так что его излишки не будут полностью выводиться липопротеинами высокой плотности. Он начинает откладываться в стенках сосудов в виде бляшек, которые могут ограничивать движение крови по сосуду, а также делать сосуды более жесткими (атеросклероз), что значительно повышает риск заболеваний сердца (ишемической болезни, инфаркта) и инсульта.
Высокие значения ХС ЛПВП уменьшают риск развития бляшек в сосудах, так как способствуют удалению избыточного холестерола из организма. Снижение ХС ЛПВП даже при нормальном уровне общего холестерола и его фракций ведет к прогрессированию атеросклероза.
Для чего используется исследование?
Когда назначается исследование?
Что означают результаты?
Референсные значения: 1,03 — 1,55 ммоль/л.
Понятие «норма» не вполне применимо по отношению к уровню ХС ЛПВП. Для разных людей с разным количеством факторов риска приемлемый уровень ХС ЛПВП будет отличаться. Чтобы определить риск развития сердечно-сосудистых заболеваний более точно для конкретного человека, необходимо оценить все предрасполагающие факторы.
В целом можно сказать, что сниженный уровень ЛПВП предрасполагает к развитию атеросклероза, а достаточный или высокий – препятствует этому процессу.
У взрослых ХС ЛПВП в зависимости от уровня можно оценить следующим образом:
Причины пониженного уровня ЛПВП:
Причины повышенного уровня ЛПВП:
Что может влиять на результат?
Уровень ХС ЛПВП может изменяться время от времени. Единичное измерение не всегда отражает «обычное» количество холестерола, поэтому иногда может потребоваться пересдать анализ через 1-3 месяца.
Иногда уровень ХС ЛПВП может быть выше или ниже в течение небольшого промежутка времени. Это явление называется биологической вариацией и отражает нормальные колебания метаболизма холестерола в организме.
Снижают уровень ЛПВП:
Повышают уровень ЛПВП:
Кто назначает исследование?
Врач общей практики, терапевт, кардиолог.
Подписка на новости
Оставьте ваш E-mail и получайте новости, а также эксклюзивные предложения от лаборатории KDLmed
ЛПВП: что это, норма по возрасту, причины понижения у женщин и мужчин
Метаболизм или обмен веществ происходит в организме постоянно. Это не единый процесс, а скорее группа естественных явлений. Они обеспечивают нормальную жизнедеятельность.
Частный случай — это так называемый обмен липидов. Проще говоря — жиров. Накопление и сжигание. В норме подобные процессы уравновешены. Потому человек не приобретает лишнего веса. Большую роль в этом деле играют особые вещества.
ЛПВП — это одно из подобных соединений, аббревиатура расшифровывается как липопротеины высокой плотности. Несмотря на то, что эти химические активные вещества меньше прочих по размерам, они играют основную антиатерогенную роль. То есть снижают концентрацию холестерина, позволяют организму работать нормально. Вероятность атеросклероза также падает.
Можно сказать, что липопротеины высокой плотности — это желанные гости в человеческом теле. Потому нужно стремиться повышать этот «хороший» холестерин. Название не совсем точное, но отражает суть соединения и его функции.
Что же еще нужно знать пациентам о липопротеинах высокой плотности? Следует разобраться в вопросе подробнее.
Роль вещества в организме
Собственно самих функций ЛПВП можно выделить две.
Частицы ЛПВП забирают холестерин, переносят его по телу и позволяют выводить излишки естественным путем.
Благодаря особой химической и физической структуре липопротеины высокой плотности могут собирать жирные соединения, в том числе со стенок сосудов. Тем самым предотвращают развитие бляшек и атеросклероза.
Основная функция ЛПВП заключается в их антиатерогенности.
Существует ряд задач, которые липопротеины высокой плотности решают косвенным путем:
В конце концов, с помощью оценки количества ЛПВП можно прогнозировать риски атеросклероза, корректировать их и бороться с болезнью. Это важная клиническая функция.
Таблицы норм
Норма ЛПВП в крови находится в диапазоне от 0.8 до 2.4 ммоль/литр крови у взрослых женщин и от 0.7 до 2.1 ммоль/л крови у мужчин. Подробные данные по возрастам представлены в таблицах ниже.
У женщин
| Возраст (лет) | Норма ЛПВП в ммоль на литр |
|---|---|
| 20-25 | 0.8-2 |
| 26-30 | 0.9-2.1 |
| 30-35 | 0.9-2 |
| 35-40 | 0.75-2.13 |
| 40-50 | 0.8-2.2 |
| Старше 50 лет | 0.9-2.4 |
У мужчин
| Возраст | Количество ЛПВП в ммоль/литр |
|---|---|
| 20-25 | 0.7-1.67 |
| 26-30 | 0.8-1.6 |
| 30-35 | 0.75-1.63 |
| 35-40 | 0.8-2.1 |
| 40-50 | 0.7-1.7 |
| После 50 | 0.7-1.6 |
У детей
| Возраст | Норма ЛПВП (ммоль/л) |
|---|---|
| До 1 года | 0.8-1.8 |
| 1-5 лет | 0.9-1.9 |
| 6-10 лет | 0.9-1.91 |
| 10-15 лет | 0.95-1.92 |
| 15-20 лет | 0.7-1.6 |
Возможные минимальные отклонения от указанных величин. Также нормальные уровни ЛПВП в крови зависят от адекватных значений, которые приняты в конкретной лаборатории, где сдавался анализ.
Причины снижения ЛПВП и методы лечения
Падение концентрации липопротеинов высокой плотности — плохое явление. Поскольку повышаются риски атеросклероза. Необходимо как можно быстрее поднимать объемы этого вещества в организме.
Среди причин явления:
Неправильное питание
Едва ли не основной фактор развития патологического процесса. При недостаточном поступлении «хорошего» холестерина наблюдается снижение уровня липопротеинов высокой плотности. Это пагубное явление, при котором концентрация вредных веществ растет.
В конце концов, жиры откладываются на стенках сосудов, формировать бляшки. Кровоток ослабевает. Начинаются ишемические процессы.
При локализации проблемы в коронарных или мозговых артериях почти не миновать инфаркта и инсульта. Это вопрос времени. Потому нужно быстрее бороться с этим фактором. Благо, все в руках самого пациента.
Лечение простое. Заключается в коррекции рациона. Большое количество хорошего холестерина содержится в яйцах и сливочном масле. При умеренном потреблении жиров животного происхождения концентрация ЛПВП также увеличивается.
Важно создать такие условия, чтобы основу рациона составляла пища растительного происхождения. Допускается нежирное мясо вроде куриной грудки. Проконсультироваться по вопросу можно с диетологом. Или, в крайнем случае — с эндокринологом.
Недостаточная физическая активность
Сказывается столь же негативным образом. Синтез необходимых соединений происходит в печени. При недостаточной механической нагрузке, когда преобладает гиподинамия, кровообращение в тканях ослабевает.
Начинаются застойные явления. Синтез липопротеинов высокой плотности замедляется. В конечном итоге это приводит к проблемам в работе всей эндокринной системы.
Необходимая терапия. Важно оптимизировать режим физической активности. Имеет смысл проконсультироваться с врачом лечебной физкультуры.
Рекомендуются легкие нагрузки, не достигающие пиковых значений. При избыточной массе тела необходимо осторожно подходить к делу. Поскольку возможны проблемы с сердцем, особенно при критических физических нагрузках.
Подойдут пешие прогулки, пробежки, велоспорт на любительском уровне. Важно не перетруждаться, но и не сидеть на месте.
При гиподинамии профессионального плана нужно делать перерывы каждые 1-2 часа. По 10-15 минут на легкую зарядку.
Ожирение
Избыточная масса тела — обычно развивается как результат влияния прошлых двух причин. То есть при неправильном питании на фоне недостаточной физической нагрузки. Соответственно, коррекция будет примерно такой же.
Однако не все так просто. Ожирение, как правило, не первичное заболевание. Не считая некоторых исключений. Оно развивается как результат влияния прочих процессов. Например, нарушения гормонального фона, патологий семейного, наследственного профиля. Вариантов много.
В таком случае имеет смысл бороться с первичной причиной, только затем подходить к делу с другой стороны. Соблюдать диету и бороться с гиподинамией.
Самостоятельно решать вопрос не рекомендуется. Стоит обратиться за помощью к грамотному эндокринологу.
Вредные привычки
Сказываются на состоянии обмена веществ негативным образом. Сюда можно отнести курение, прием спиртного, психоактивных препаратов. Все они, так или иначе, замедляют кровообращение в тканях организма. А с другой стороны снижают скорость обменных процессов.
Парадоксально, но при алкоголизме, склонности курить и принимать наркотики пациенты часто имеют нормальную массу тела. Но это не столь важно. Потому как проблема затрагивает печень.
У худого, субтильного пациента возможны критически низкие показатели по липопротеинам высокой плотности и зашкаливающие цифры по ЛПНП, вредному холестерину. Это несколько усложняет работу врачу.
Лечение. Довольно простое. Как можно раньше нужно бросать вредные привычки. Справиться с этой задачей трудно. Потому рекомендуется помощь профильного специалиста. Нарколога, психотерапевта. Зависит от конкретной ситуации.
По потребности назначаются специальные препараты. К слову, они нужны довольно часто. Поскольку бесследно курение и прием психоактивных веществ не проходят.
Имеет смысл назначить статины, по необходимости — фибраты. Вопрос решает эндокринолог.
Заболевания печени
Если ЛПВП понижен — это значит что у человека могут быть заболевания печени. Синтез липопротеинов высокой плотности, как и многих других соединений, происходит в именно здесь. Потому любые, даже минимальные отклонения в работе этого органа сразу сказываются на концентрации жирных соединений.
Чаще всего развивается одно из двух заболеваний:
Терапия. Необходим прием специальных средств-гепатопротекторов. Они прикрывают печень от негативного влияния, облегчают ее функции. Также снижают скорость распада тканей.
При гепатите дополнительно назначают диету с низким содержанием жиров. Дробную, чтобы пациент ел 5-6 раз в сутки небольшими порциями.
При циррозе на ранних стадиях возможна пересадка органа. Хотя это довольно трудоемкая проблема.
Артериальная гипертензия
Повышение давления в кровеносном русле. Крайне опасное патологическое состояние. Сопровождается болевыми ощущениями, тяжестью в голове, потерей сознания и прочими симптомами.
При этом расстройстве нарушается нормальный кровоток, причем во всем организме. Страдают головной мозг, почки, печень, все системы. Потому нарушается нормальный синтез липопротеинов высокой плотности.
Бывают и случаи, когда рост артериального давления становится следствием низкого показателя ЛПВП, потому начинается атеросклероз. Нужно разбираться отдельно, что к чему. Это работа кардиолога.
Лечение специфическое. Назначают специальные препараты. Ингибиторы АПФ (Периндоприл), антагонисты кальция (Дилтиалем, Верапамил), бета-блокаторы (Анаприлин, Метопролол и прочие).
Обязательна диета с низким содержанием соли. В сутки разрешено потреблять не более 4-5 граммов, но полностью отказываться от нее нельзя. Поскольку натрий обеспечивает нормальную работу сердечно-сосудистой системы.
Важно ограничить потребление жирных продуктов. Также отказаться от курения, приема спиртного и прочих опасных привычек.
Сахарный диабет
Хроническое расстройство эндокринологического профиля. Суть его заключается в двух явлениях.
В обоих ситуациях последствие будет примерно одним. Нарушается нормальное регулирование объемов сахара в крови. Глюкозы становится слишком много, отсюда все проблемы.
Первым страдает липидный обмен. Липопротеины высокой плотности падают. Количество ЛПНП растет, между тем, это вещество крайне атерогенно. Затем под ударом оказываются сосуды.
Лечение начинается как можно раньше. От этого зависит прогноз.
По потребности назначают инсулин. Его вводят, чтобы искусственно держать сахар в «узде». Обязательная диета с низким содержанием глюкозы. Нельзя потреблять сахар, ни в каком виде.
Также ограничивают количество крахмала, поскольку он перерабатывается в опасные соединения.
Обязательно дробное питание. Если имеет место диабет второго типа, назначают диету с низкой концентрацией жиров. Важно нормализовать массу тела.
Недостаточная выработка гормонов щитовидной железы
Очередная эндокринная причина. Этот маленький орган выступает своего рода «дирижером» для всего тела наравне с гипофизом.
Падение выработки Т3 и Т4, специфических веществ щитовидки, сказывается на всем организме. Замедляется обмен, концентрация и выработка липопротеинов высокой плотности падает.
В конечном итоге, это приводит к атеросклерозу, ожирению, опасным осложнениям вроде гипертонических кризов, инсульта, инфаркта. Необходима терапия.
Лечение. Назначается диета с высоким содержанием йода. Часто причина патологического процесса чисто эндемическая. Связана с местом проживания пациента. Потому методика достаточно эффективна.
По потребности применяют специальные медикаменты. Если развивается атеросклероз, назначают препараты группы статинов: Аторис, Аторваститан и аналогичные.
Фибраты и никотиновую кислоту — по потребности. Если первые не возымели эффекта. Как правило, после коррекции основного заболевания липопротеины высокой плотности приходят в норму.
Беременность и роды
Гестация сама по себе серьезное испытание для организма. Часто у будущих матерей концентрация ЛПВП падает. Это результат гормонального сбоя. Роста прогестерона, эстрогенов вообще.
Бороться с подобным можно и нужно. Но не медикаментозными средствами. Назначают диету с низким содержанием жиров. В основном показаны растительные продукты.
Специальное лечение показано, если есть риск для матери и ребенка. Например, критически повышаются липопротеины низкой плотности. Или же начинается гестационный диабет. Вариантов несколько.
В основном применяют статины, но с большой осторожностью. Возможен вред. Лечение проходит под контролем двух специалистов: гинеколога и эндокринолога.
Климакс
Затухание репродуктивной функции. Сопровождается тотальным нарушением гормонального фона. Пока организм не адаптируется, речи о восстановлении нормального обмена веществ не идет.
Длиться подобное состояние может годами. Риски осложнений велики. Потому имеет смысл бороться искусственными, медицинскими методами.
Назначают специальную заместительную терапию. Мужчинам — андрогенами. Женщинам в менопаузе или близком состоянии — эстрогенами.
Тем самым удается достичь поставленной цели и восстановить нормальную выработку липопротеинов высокой плотности.
Прием некоторых препаратов
Если ЛПВП снижен — это означает, что пациент ведет неправильный образ жизни или чем-либо болен, но возможен и ятрогенный вариант. Связанный с токсическим влиянием медикаментом.
Нарушение провоцирует применение противовоспалительных нестероидного происхождения, глюкокортикоидов, также оральных контрацептивов.
Замедляется обмен веществ. Итог — рост массы тела, ожирение, нарушение синтеза липопротеинов высокой плотности и атеросклероз.
Лечение. Заключается в коррекции схемы терапии. Самовольно отменять или назначать препараты нельзя. Это слишком опасно. Имеет смысл проконсультироваться с врачом.
Причины повышения
Рост ХС ЛПВП — это хороший знак, показатель ассоциирован с нормальным обменом веществ и пониженными рисками атеросклероза. Почему увеличивается значение?
При постоянном сбалансированном рационе, количество вещества не меняется и остается примерно на одном уровне.
Вариантов не так много, но рост вещества — это позитивная динамика. Повышение ЛПВП означает, что организм в полной норме.
Диагностика
Обследование проводится под наблюдением эндокринолога. Примерный перечень методов такой:
Прогноз
При снижении концентрации ЛПВП — прогноз позитивный всегда. Повышение липопротеинов высокой плотности ассоциировано со здоровьем сосудов, сердца и головного мозга.
При понижении — зависит от того, развился ли атеросклероз и на какой он стадии. Как правило, на начальных этапах расстройства прогноз также положительный.
Возможные последствия
Если холестерин ЛПВП падает, вероятны такие проблемы:
Этих осложнений можно избежать.
Липопротеины высокой плотности обладают антиатерогенным действием. Нужно стремиться к повышению показателя.
Холестерин ЛПВП понижен: что это значит
Отказ от ответсвенности
Обращаем ваше внимание, что вся информация, размещённая на сайте Prowellness предоставлена исключительно в ознакомительных целях и не является персональной программой, прямой рекомендацией к действию или врачебными советами. Не используйте данные материалы для диагностики, лечения или проведения любых медицинских манипуляций. Перед применением любой методики или употреблением любого продукта проконсультируйтесь с врачом. Данный сайт не является специализированным медицинским порталом и не заменяет профессиональной консультации специалиста. Владелец Сайта не несет никакой ответственности ни перед какой стороной, понесший косвенный или прямой ущерб в результате неправильного использования материалов, размещенных на данном ресурсе.
При некоторых заболевания анализ крови может показать, что холестерин ЛПВП понижен. Что это значит, и какие показатели должны вызвать беспокойство.
Что такое
Такой холестерин принято называть «хорошим». Эти белково-липидные соединения. Белок в их составе определяет свойства, которыми обладают эти частицы. ЛПВП обеспечивают переработку и выведение «лишних» жиров.
Чем опасен низкий уровень холестерина ЛПВП
Низкий уровень ЛПВП означает невозможность вывода плохого холестерина. Это приводит к развитию атеросклероза. Его последствиями могут стать развитие нарушений сердечного ритма, стенокардия, внезапная остановка сердца, нарушение работы мозга и пр.
Причины
Причинами, по которым понижается уровень липопротеинов высокой плотности являются:
Показатели
У взрослых показатель липопротеинов высокой плотности считается низким, если он составляет 1,3 ммоль/литр у женщин и 1 ммоль/литр у мужчин.
Отказ от ответсвенности
Обращаем ваше внимание, что вся информация, размещённая на сайте Prowellness предоставлена исключительно в ознакомительных целях и не является персональной программой, прямой рекомендацией к действию или врачебными советами. Не используйте данные материалы для диагностики, лечения или проведения любых медицинских манипуляций. Перед применением любой методики или употреблением любого продукта проконсультируйтесь с врачом. Данный сайт не является специализированным медицинским порталом и не заменяет профессиональной консультации специалиста. Владелец Сайта не несет никакой ответственности ни перед какой стороной, понесший косвенный или прямой ущерб в результате неправильного использования материалов, размещенных на данном ресурсе.
Холестерин в крови у женщин и мужчин: норма, повышенный, пониженный
В статье мы расcкажем:
Вред холестерина — понятие относительное. Витамины полезны, но понятие гипервитаминоз (избыток какого-либо витамина в организме) никто не отменял. Холестерин в крови необходим для поддержания нормальной жизнедеятельности организма, как и другие, вырабатываемые и получаемые с пищей вещества.
По большей части это вещество содержат мясо, рыба, молочные продукты. Холестерин может вырабатываться печенью в избыточном количестве, если в рационе содержится много продуктов с большим количеством транс-жиров.

Холестерин: что это?
Холестерин у женщин и мужчин содержится в мембранах клеток. По консистенции холестерин похож на воск, по составу это — жироподобный стерин. Вещество участвует в обменных процессах — без него не вырабатываются витамин D, некоторые ферменты и гормоны.
Больше всего холеcтерола содержится в мозге и печени. Камни в желчном пузыре также состоят из холестерина. Название этого вещества — холестерин — дословно переводится с греческого языка как «твердая желчь».
Приблизительно три четверти холестерола человеческий организм производит самостоятельно, как известно, процесс обновления клеток в нем не прерывается до смерти, к старости, только существенно замедляясь. Печень является главной «фабрикой» по производству холестерина.
Но когда говорят о вреде холестерина, чаще всего имеют в виду ту его часть, что попадает в организм вместе с едой. Хотя, даже в академической научной среде пока нет единого мнения насчет его усвояемости. Многие считают, что он из пищи плохо всасывается кишечником, поэтому на общее содержание холестерина в крови влияет очень незначительно.
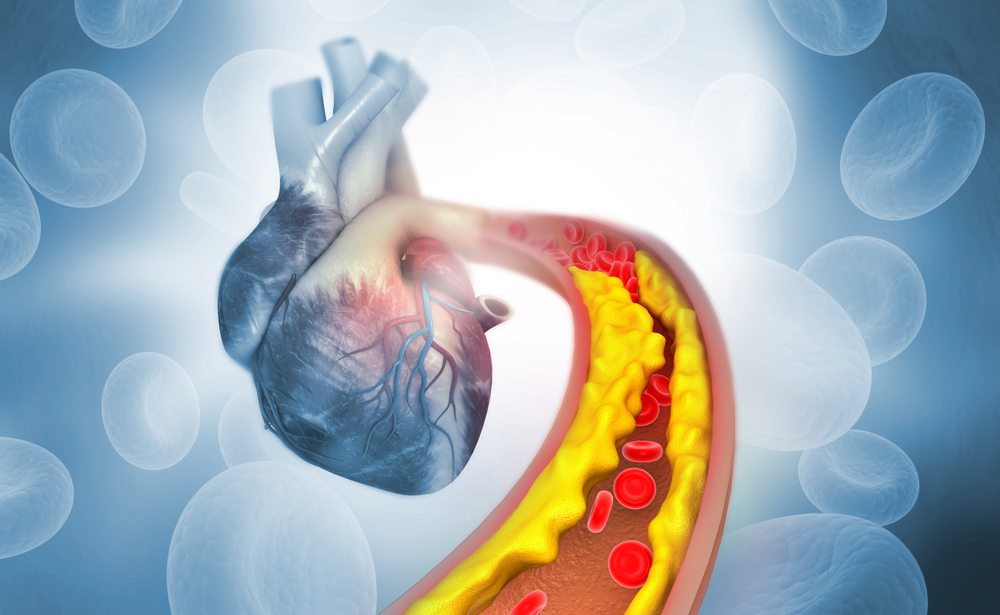
Существует 2 тип холестерина. Первый, ЛПНП, называют липопротеинами низкой плотности. Название, введенное диетологами — плохой холестерин. Он является «строительным материалом» для атеросклеротических бляшек, которые закупоривают артерии и становятся причиной болезней сердечно-сосудистой системы.
Второй, хороший тип, липопротеины высокой плотности (ЛПВП), предотвращает возникновение бляшек, оздоравливает сосуды и снижает риск соответствующих заболеваний. Он удаляет ЛПНП из крови, «захватывая» его по пути в печень с собой. Печень перерабатывает ЛПНП и выводит его из организма. Количество хорошего холестерина в крови — важный фактор для здоровья человека. ЛПВП вырабатывается организмом и получается из пищи.
Нельзя упрощать модель до формулы «чем больше хорошего холестерина и чем меньше плохого, тем лучше». Важно соблюдать баланс уровня всех липопротеинов.

Холестерол: основные функции
Холестерол — вещество, без которого нормальное течение обменных процессов в организме невозможно. Иными словами, оно жизненно необходимо, так как без него:
То есть, говорить об абсолютном вреде холестерола для организма нельзя. Это то же самое, что говорить, например, о вреде кислорода.
Норма холестерина в крови у мужчин и женщин по возрасту
Зачем уровень холестерина регулярно проверяется?
«Кровь на холестерин» берут не из прихоти врачей и не для того, чтобы выманить еще немного денег за анализ. Уровень ЛПНП — важный, накаливающийся фактор, влияющий на риск опасных для жизни болезней сердца и сосудов.
При этом, даже запредельно повышенный холестерин у женщин после 50 в крови может годами никак не проявляться, выявить его можно только в результате анализов. И чем раньше это будет сделано, тем больше шансов на то, что удастся избежать повышения вероятности закупорки коронарных сосудов или артерий мозга. А значит — инфарктов и инсультов. Которые являются одной из главных причин смерти.
Факторы, влияющие на содержание холестерола в крови
Высокий уровень холестерина после 60 может быть обусловлен генетически. Такое состояние называется гиперхолестеринемия. Это нельзя назвать заболеванием, скорее, особенностью организма.
У лиц одного и того же возраста, пола, имеющих приблизительно одинаковые пищевые привычки, может быть разный уровень холестерола. Тем не менее, соблюдение диеты, в частности, отказ от жирной пищи, является фактором, снижающим холестерол в крови. Хотя нельзя сказать у кого и на сколько он снизится.
Факторы риска: почему уровень холестерола растет
Факторы, приводящие к повышенному холестерину у мужчин и женщин, делят на модифицируемые и немодифицируемые. То есть, те, которые можно изменить — вредные привычки, пищевые привычки, вес, давление, сахар в крови. И те, которые изменить нельзя — генетика, возраст, пол.
Проще и логичнее всего попробовать скорректировать уровень холестерола, скорректировав пищевые привычки, а именно, отказаться от:
Лицам, страдающим избыточным весом, необходимо похудеть. Это также может решить проблемы, связанные с сахаром в крови, артериальным давлением. То есть, факторами, которые не только влияют на уровень холестерола, но и сами по себе опасны.
На повышенный уровень холестерина в крови влияют такие сложно корректируемые заболевания как:
На данный момент уровень «хорошего» и «плохого» холестерина снижают и медикаментами — кортикостероидами, прогестинами, стериоидами. Но такой способ имеет ряд побочных эффектов и недостатков и врачи стараются не назначать лекарства сразу, особенно если речь идет о сравнительно молодых людях.

Факторы, способствующие возникновению «жирных бляшек»
Один из главных модифицируемых факторов, влияющих на состояние сосудов и не связанных с диетой — курение. Курение наносит больше вреда именно сердечно-сосудистой системе, а не легким. Кроме того, важно:
Значительная часть заболеваний печени и почек в наше время лечится, поэтому необходимо регулярно проводить их обследование и как можно раньше начинать лечение.
Что касается причин атеросклероза, связанных с генетикой, возрастом и ранней менопаузой, то остается только надеяться на лучшее. Статистически, мужчины больше подвержены риску возникновения атеросклероза, хотя ряд исследователей склонен думать, что дело в традиционно «мужском», нездоровом образе жизни.
Общий анализ крови на холестерин
Риск для здоровья определяет концентрация в крови «плохого» холестерина. Нельзя полностью игнорировать общий анализ на холестерин. Если он выше нормы, то имеет смысл проверить содержание в крови ЛПНП и ЛПВП по отдельности. Или же сделать это сразу, во время первого же анализа.
Калькулятор риска кардиологических болезней
Калькуляторы основаны на наблюдениях, которые ведутся уже не первый десяток лет. Все они учитывают наиболее очевидные факторы: возраст, индекс массы тела, пол, вредные привычки, наследственные и приобретенные заболевания. Результат получается приблизительный, но позволяет в общих чертах сделать оценку риска. Риск определяется в процентах:
Можно ли понизить ЛПНП при помощи диеты
Можно, но как именно он понизится и какая именно диета необходима сказать можно только приблизительно. Поэтому все рекомендации носят общий характер.
«Суперпродукты» против атеросклеротических «бляшек»
Ученые Великобритании обосновали, что употребление в пищу некоторых продуктов снижает уровень холестерина в крови у женщин после 60. В их числе и сладости. Желающим иметь здоровые сосуды, следует есть:
Наиболее опасные продукты, содержащие большое количество «вредного» холестерина. Это:
Это не означает, что в рационе здорового человека не может быть умеренное количество перечисленных продуктов. Полностью от них отказываться стоит только людям с существенно повышенным уровнем холестерина.
Интересные факты
Исследование 2013 года показало, что неправильное содержание ЛПНП и ЛПВП в крови может являться причиной снижения мозговой активности. Причем, речь идет не только об абсолютных цифрах (низкого уровня «хорошего» холестерола), но и соотношения ЛПНП и ЛПВП в крови. Дисбаланс может быть одной из причин более быстрого прогрессирования болезни Альцгеймера.
Анализ крови на холестерин: часто задаваемые вопросы
Человеческий организм состоит из огромного числа нужных ему веществ. Иногда их количество меняется, что может свидетельствовать о патологии либо возможности её развития.
— Ангелина Анатольевна, расскажите о холестерине – что это и почему в быту его называют «хорошим» и «плохим»?
Чем они принципиально отличаются друг от друга? ЛПНП участвуют в образовании «бляшек» в артериях. В результате артерии сужаются, в них легче образуются тромбы, что может вести к закупорке сосуда. ЛПВП способны «удалять» избыток холестерина из сосудистой стенки и переносить его в клетки печени.
— Анализ крови на холестерин – это отдельное исследование или он входит в общий анализ крови?
Это фрагмент биохимического анализа крови, куда входит большое число тестов. Его можно сделать отдельным исследованием.
— Как правильно называется анализ на холестерин?
— Когда назначается анализ крови на холестерин?
Независимо от возраста липидограмма также выполняется при наличии факторов риска развития атеросклероза, среди которых:
— продолжительный стаж курения;
— повышение артериального давления;
Целесообразен этот тест, если у человека имеется сахарный диабет, патология сосудов головного мозга либо жировой гепатоз.
И, разумеется, выполняется липидограмма с целью контроля при терапии препаратами, снижающими уровень липидов в крови.
— Этот анализ проводится только взрослым или в педиатрической практике его тоже используют?
У детей его также применяют. Есть такая болезнь, как семейная гиперхолестеринемия. При ней уже с раннего возраста у ребёнка отмечается высокий уровень холестерина. Также анализ проводится у детей с сахарным диабетом, может назначаться при ожирении.
— В каких случаях это исследование необходимо пройти с профилактической целью?
— Для того, чтобы сдать анализ на холестерин, необходима специальная подготовка?
— Что будет, если нарушить рекомендации и проигнорировать подготовку перед сдачей крови на холестерин?
Липопротеиды низкой плотности, триглицериды могут быть повышены, и при этом нельзя будет точно сказать, связано ли это повышение с приёмом пищи или нет.
— Через сколько дней после того, как взята кровь на анализ на холестерин, готова его расшифровка?
Обычно на следующий день.
Повышенный уровень холестерина свидетельствует,
главным образом, о риске развития либо
прогрессирования атеросклероза
— Как правильно прочитать анализ крови на холестерин? Расскажите о нормах
В зависимости от литературного источника нормы разнятся.
Один из вариантов такой:
— холестерин ЛПНП 1,0 ммоль/л, женщины >1,2 ммоль/л;
При наличии у человека патологии сердечно-сосудистой системы целевые показатели холестерина могут быть иными. Также следует помнить, что нормы липидограммы могут отличаться в зависимости от лаборатории. Расшифровка анализа у взрослых и детей должна выполняться доктором с учётом всех нюансов.
— О чём может говорить повышенный холестерин?
«Органическое поражение артерий возникает из-за атеросклеротического процесса, приводящего к сужению их просвета. Это причина 95% всех случаев ИБС». Цитата из материала «Ишемическая болезнь сердца: диагностика и лечение»
Среди причин высокого общего холестерина и холестерина ЛПНП также:
— патология почек (хроническая болезнь почек, нефротический синдром);
— сахарный диабет, особенно некомпенсированный;
— приём анаболических стероидов, кортикостероидов, прогестинов и некоторых других препаратов.
— приём пищи с большим содержанием животных жиров.
— Низкий холестерин в крови – это хорошо или такой показатель также, как и высокий, может свидетельствовать о различных состояниях и заболеваниях у пациента?
В целом последствий низкого холестерина мы опасаемся меньше, чем высокого, однако причины, из-за которых он понижается, могут быть далеко не безобидными. Его снижение возможно при:
— недавно перенесённой операции, острой тяжёлой инфекции;
— тяжёлых поражениях печени;
— нарушениях всасывания в кишечнике.
— К врачу какой специальности необходимо обратиться в ситуации, когда анализ крови на холестерин выявил отклонения от нормы?
Терапевт, врач общей практики, кардиолог, эндокринолог. По показаниям таких пациентов могут консультировать и лечить и другие специалисты (в зависимости от выявленной основной патологии, на фоне которой меняется содержание холестерина).
— Уровень холестерина в крови легко поддаётся корректировке?
— Если холестерин выше или ниже нормы, через какое время после первого анализа его необходимо повторить в динамике?
Прежде чем говорить о сроках, важно понимать следующее. Повышенный холестерин может быть не единственным признаком, обращающим на себя внимание. Перед нами прежде всего человек, который на момент консультации по поводу показателей холестерина, отклоняющихся от нормы, уже может быть болен. Поэтому необходимо обязательно побеседовать с ним, выяснить, не беспокоит ли его ещё что-то, провести осмотр. Если у доктора появятся какие-то подозрения, требующие дообследования, не следует его откладывать.
Если же ничего, помимо цифр холестерина, не являющихся нормой, не выявлено, то анализ можно повторить спустя 4-8 недель.
Если холестерин повышен, то необходимо:
— оптимизировать питание. Ограничиваются лёгкие углеводы, животные жиры. Увеличивается количество полиненасыщенных жиров, овощей и фруктов;
Другие материалы по темам:
Калинина Ангелина Анатольевна
Выпускница Воронежской государственной медицинской академии 2007 года
Холестерин-ЛПОНП (расчетный показатель: общий холестерин, ЛПВП, ЛПНП, триглицериды)
Холестерол – жироподобное вещество, жизненно необходимое организму. С его помощью происходит образование клеточных мембран всех органов и тканей тела. На основе холестерола создаются гормоны, которые участвуют в росте, развитии организма и реализации функции воспроизведения. Кроме того, из холестерола образуются желчные кислоты, входящие в состав желчи, благодаря им в кишечнике всасываются жиры.
Холестерол нерастворим в воде, поэтому для перемещения по организму он «упаковывается» в оболочку, состоящую из специальных белков – аполипопротеинов. Получившийся комплекс (холестерол + аполипопротеин) называется липопротеином. В крови циркулирует несколько типов липопротеинов, различающихся пропорциями входящих в их состав компонентов:
Холестерол липопротеинов очень низкой плотности – один из наиболее агрессивных видов холестерола. При избытке холестерола ЛПОНП он откладывается на стенках сосудов в виде бляшек, которые могут ограничивать движение крови по сосуду. К тому же они делают сосуды более жесткими (атеросклероз), что значительно повышает риск заболеваний сердца (ишемической болезни, инфаркта) и инсульта.
Кроме того, ЛПОНП – основные переносчики в организме еще одного вида жиров – триглицеридов. Повышенный уровень триглицеридов тоже способствует развитию атеросклероза.
В печени производится достаточное для нужд организма количество холестерола и триглицеридов, однако часть этих жиров поступает с пищей, в основном с мясом и молочными продуктами. Если у человека есть наследственная предрасположенность к повышению холестерола и триглицеридов или он употребляет слишком много холестеролсодержащей пищи, то уровень холестерола в крови может повышаться и причинять вред организму.
Для чего используется анализ?
Тест на ХС ЛПОНП, вместе с другими анализами, входящими в липидограмму, необходим для того, чтобы оценить риск развития атеросклероза и проблем с сердцем. Атеросклероз – процесс роста бляшек внутри сосудов, которые могут ограничивать кровоток по сосуду или полностью перекрывать его просвет.
Кроме того, данное исследование может проводиться для контроля за эффективностью диеты со сниженным количеством животных жиров и наблюдения за уровнем липидов крови после назначения препаратов, снижающих холестерол.
Когда назначается анализ?
ЛПОНП обычно входит в состав липидограммы, наряду с определением общего холестерола, ХС ЛПНП, ХС ЛПВП, триглицеридов и коэффициента атерогенности. Липидограмму могут назначать при плановых профилактических осмотрах или при повышении общего холестерола, чтобы выяснить, за счет какого именно вида его концентрация увеличена.
Липидограмму рекомендуется делать всем взрослым старше 20 не реже одного раза в 5 лет. Она может назначаться и чаще (несколько раз в год), если человеку предписана диета с ограничением животных жиров и/или он принимает лекарства, снижающие уровень холестерола. В этих случаях проверяют, достигается ли у пациента целевой уровень значений липидов и, соответственно, снижается ли у него риск сердечно-сосудистых заболеваний.
Повышение уровня ХС ЛОНП
Повышение концентрации ХС ЛПОНП может быть результатом наследственной предрасположенности (семейная гиперхолестеролемия) или избыточного приема с пищей животных жиров. У большинства людей с повышенным холестеролом в той или иной мере задействованы обе причины.
Другие возможные причины повышения ЛПОНП:
Понижение уровня ХС ЛОНП
Что может влиять на результат?
Количество ХС ЛПОНП способно изменяться время от времени, так что разовое его измерение не всегда отражает «обычный» уровень холестерола. В связи с этим иногда требуется повторно сдать анализ через 1-3 месяца.
Бывает, что уровень ХС ЛПОНП повышается или понижается в течение небольшого промежутка времени. Это явление называется биологической вариацией и отражает нормальные колебания метаболизма холестерола в организме.
Повышают уровень ХС ЛПОНП:
Снижают уровень ХС ЛПОНП:
Повышению риска развития сердечно-сосудистых заболеваний способствуют:
Что значит повышение ЛПНП холестерина в крови
Не каждый человек знает, чем опасно состояние, когда уровень ЛПНП повышен, что это значит и как вылечить патологию. В крови присутствует холестерин. Это липид, который играет важную роль в обменных процессах. Он выполняет структурную, пищеварительную и гормональную функции. В организме человека холестерин связан с белками. Эти соединения называются липопротеинами. Повышение содержания ЛПНП является главной причиной атеросклероза.
Высокое содержание ЛПНП
Различают полезный и плохой холестерин. Последний представлен липопротеинами низкой и очень низкой плотности. Повышенный уровень этих соединений указывает на нарушение обмена веществ. Это приводит к развитию системного атеросклероза. Данное состояние является фактором риска возникновения других болезней (ИБС, гипертонии).
В норме концентрация липопротеинов низкой плотности у мужчин составляет от 2,02-4,79 ммоль/л, а у женщин — 1,92-4,51 ммоль/л. Нормальным является содержание ЛПНП менее 3,9 ммоль/л. Количество общего холестерина у здорового человека находится в пределах от 3,6 до 7 ммоль/л. Наиболее оптимальным является содержание этого липида менее 5 ммоль/л. Данный показатель отражает состояние обмена веществ.
Концентрация общего холестерина поддерживается за счет пищевых продуктов и синтеза данного вещества в организме. Холестерин низкой плотности является наиболее атерогенным. Это означает, что он негативно влияет на кровеносные сосуды и приводит к появлению атеросклеротических бляшек. Поражаются преимущественно артерии. Чем выше концентрация ЛПНП, тем больше риск развития ИБС.
Важные этиологические факторы
Если липопротеины низкой плотности повышены, то причинами являются: нарушение обмена веществ, неправильное питание или наследственная (генетическая) предрасположенность. Выделяют несколько групп дислипидемий. Каждая из них характеризуется повышением уровня тех или иных жиров. Если концентрация ЛПНП в крови увеличена, то причиной может быть наследственная гиперхолестеринемия (дислипидемия 2a типа).
Она обусловлена как внешними, так и внутренними факторами. Нередко выявляется дислипидемия 2b типа. Ее отличие в том, что повышаются ЛПНП и ЛПОНП. 4 тип дислипидемии характеризуется высоким содержанием в кровяном русле только липопротеинов низкой плотности. Различают первичную и вторичную формы данной патологии.
Основными факторами риска являются:
Высокий холестерол и ЛПНП чаще выявляется у людей, которые курят, злоупотребляют спиртными напитками, в большей степени подвержены стрессу и мало двигаются. Увеличенный уровень жиров — следствие погрешностей в питании. ЛНП повышаются у тех людей, которые постоянно употребляют пищу, богатую животными жирами.
Растительные липиды, которые содержатся в оливковом масле, орехах и других продуктах — полезны.
Животные жиры в большом количестве содержатся в яйцах, майонезе, свинине, говядине, баранине, субпродуктах, сметане, печени, колбасе. Эти продукты нельзя есть ежедневно. Подобное питание способствует не только повышению ЛПНП, но и снижению полезных жиров (ЛПВП). К неустранимым факторам риска развития дислипидемии и атеросклероза относятся: мужской пол, пожилой возраст, отягощенный семейный анамнез (случаи ИБС у родных). Негативно влияют на обмен веществ алиментарное ожирение и высокое давление.
Клинические проявления дислипидемии
Если холестерин-ЛПНП повышен, то симптомы могут отсутствовать. Это лабораторный признак. Если холестерол крови значительно превышает нормальные показатели, то возможны следующие симптомы:
При гиперлипопротеинемии первые признаки появляются чаще всего после 30 лет. Типичным признаком нарушения жирового обмена служат ксантомы. Они локализуются в области сухожилий. Могут поражаться стопы или кисти. В тяжелых случаях формируются периорбитальные ксантелазмы. Это небольшие образования округлой формы и желтого цвета.
У некоторых больных при осмотре обнаруживается изменение роговицы. Возможно появление белого или желтоватого ободка. Если данный симптом возник в молодом возрасте (до 50 лет), то это указывает на наследственную дислипидемию. Высокий холестерин в крови может указывать на появление атеросклеротических бляшек.
Атеросклероз как следствие дислипидемии
Повышенный холестерол — признак атеросклероза. При данном заболевании на внутренней поверхности артерий (эндотелии) откладываются липопротеины низкой плотности. Со временем этот недуг приводит к формированию бляшек. С годами просвет сосудов уменьшается, что способствует нарушению кровоснабжения органов.
Выделяют 3 фазы развития атеросклероза. На 1 стадии холестерин в крови откладывается на стенках сосудов. Наиболее часто это происходит в области разветвлений. Формируются комплексы, в состав которых входят белки и холестерол. Образуются липидные пятна. Они очень маленькие, но со временем увеличиваются.
2 стадия называется липосклерозом. В этот период разрастается соединительная ткань. Нередко образуются тромбы. На 3 стадии развивается кальциноз. Бляшки твердеют и сужают просвет артерий. При атеросклерозе на фоне повышения уровня ХС ЛПНП возможны следующие симптомы:
Высокий холестерол в крови может означать, что у человека ишемическая болезнь сердца. Данный диагноз подтверждается инструментальными исследованиями и функциональными пробами.
План обследования пациентов
Нужно знать не только причины повышения ЛПНП, но и методы исследования больных. Перед тем как понизить холестерин, необходимо провести:
Для расчета содержания липопротеинов применяется формула Фридвальда. Используются значения холестерина, ЛПВП и триглицеридов. Пониженный уровень липопротеинов высокой плотности также указывает на патологию. Нормальные значения зависят от возраста человека. У детей этот показатель всегда ниже. На ранних стадиях жалобы отсутствуют.
Если возникают симптомы со стороны органов, то требуется комплексное обследование.
Причины могут крыться в закупорке артерий. В этом случае организуется инструментальное исследование.
Как нормализовать липидный состав
При отсутствии лечения концентрация ЛПНП может повышаться. Чтобы уменьшить содержание в крови атерогенных липопротеинов, необходимо:
Наиболее эффективными препаратами являются статины. В эту группу входят: Атеростат, Симвор, Мевакор, Липримар, Торвакард, Аторис и др. Основными действующими веществами в них являются: аторвастатин, ловастатин и симвастатин. Эти медикаменты способны уменьшать уровень атерогенных липопротеинов путем снижения их образования в организме.
Принимать их рекомендуется на ночь, так как в этот период усиливается синтез холестерина. Понижать уровень липидов в организме можно при помощи фибратов, производных никотиновой кислоты и секвестратов жирных кислот. При лечении важно устранить причины нарушения жирового обмена. Существуют препараты, которые способны повысить уровень полезных (антиатерогенных) липопротеинов.
Дополнительно могут назначаться Омега-3 полиненасыщенные кислоты. Снижение ЛПНП возможно экстракорпоральными методами. Применяются: гемосорбция, плазмофильтрация и иммуносорбция. Как снизить холестерин в организме, известно не каждому.
При наследственной форме дислипидемии эффективны методы генной инженерии.
В случае развившегося атеросклероза и симптомов нарушения кровообращения могут потребоваться радикальные методы лечения (шунтирование, стентирование, эндартерэктомия). При должном лечении происходит снижение концентрации холестерина и ЛПНП. Важным аспектом терапии является нормализация веса человека.
Соблюдение гипохолестериновой диеты
Неправильный образ жизни и нерациональное питание — основные причины повышения уровня ЛПНП и ЛПОНП. Диета — это главный метод лечения, понижающий содержание в организме жиров. При повышении бета-холестерина в виде ЛПНП необходимо придерживаться следующих рекомендаций:
При ожирении нужно питаться 5-6 раз в день, но понемногу. Если повышены ЛПНП (холестерин), но масса тела в норме, то соблюдается четырехразовое питание. При гиперлипопротеинемии нельзя употреблять спиртные напитки. Можно есть овощи, фрукты, нежирный творог, кефир, легкий сыр, морскую рыбу, оливковое или растительное масло, суп, грецкие орехи, миндаль, постное мясо (курицу, кролика), мороженое, желе.
Рекомендуется отказаться от сладостей и выпечки. Пить нужно минеральную воду, кисель и несладкий чай. Правильное питание — основной метод, повышающий долю полезных липопротеинов высокой плотности в крови. Придерживаться диеты нужно пожизненно. Если этого не делать, то возможен наивысший уровень ЛПНП. Таким образом, от липидного состава крови зависит работа всего организма. Чем выше содержание ЛПНП, ЛПОНП и триглицеридов, тем хуже.
Что такое плохой и хороший холестерин
Что такое холестерин?
Холестерин – это органическое соединение, которое по своей химической формуле является спиртом. Многие исследователи относят холестерин к липидам (жирам), но точнее всего назвать его жироподобным соединением. Основная особенность, подтверждающая, что холестерин – это «родственник» жиров, это его нерастворимость в воде.
Холестерин или холестерол?
Часто в литературе можно встретить похожее название – холестерол. Что это такое и чем отличается от холестерина? Ничем. Оба эти термина обозначают одно и то же вещество. Просто «холестерол» – это более грамотное с точки зрения химии название: органические спирты имеют окончание «-ол». А химики не сразу установили, что по своей структуре холестерин является именно спиртом.
Зачем нужен холестерин?
Основные функции, которые холестерол играет в организме:
Таким образом, он необходим организму, причем всем его клеткам.
Откуда холестерин берется в организме?
Общее содержание холестерина в организме оценивается примерно в 140 граммов. Поступает он извне, с пищей (в основном это животные жиры), но потребляемый холестерин покрывает только треть потребностей. Остальное синтезируется в организме, на 80% в печени.
Как холестерин поступает к клеткам?
Холестерин не растворяется в воде. Следовательно, кровь не может переносить его к клеткам. Чтобы холестерин все-таки мог достигнуть своей цели, формируются специальные комплексы: холестерин + белок-переносчик. Этот комплекс называется липопротеин.
Липопротеины бывают очень низкой плотности, низкой плотности, промежуточной плотности и высокой плотности. Собственно, это и есть плохой и хороший холестерин.
Чем различаются липопротеиды низкой и высокой плотности?
Липопротеины низкой и очень низкой плотности (ЛПНП и ЛПОНП) содержат меньше транспортного белка и больше холестерина и триглицеридов. Липопротеины высокой плотности (ЛПВП) имеют меньшие размеры, в этих молекулах меньше холестерина и больше транспортных белков.
«Плохой» и «хороший» холестерин
ЛПНП и ЛПОНП – это основные источники «плохого» холестерола. Эти объемные молекулы при передвижении могут «терять» липиды и холестерин, которые оседают на стенках сосудов.
ЛПВП имеют гораздо меньший диаметр, легко передвигаются по сосудам и, напротив, могут собирать липиды. Именно поэтому про «хороший» холестерин говорят, что он «чистит сосуды».
Норма содержания холестерина в крови
Во время анализа крови измеряется липидный профиль, в котором врачи смотрят на соотношение разных форм липопротеинов. В норме (то есть когда риск сердечно-сосудистых осложнений низкий) соотношение должно быть следующим:
Если соотношение нарушено, то возникает риск развития сердечно-сосудистых заболеваний, и в частности атеросклероза. Чем выше содержание в крови ЛПВП, тем меньше риск атеросклероза.
Что влияет на уровень «хорошего» холестерина в крови?
Есть ряд факторов, которые снижают содержание в крови липопротеинов высокой плотности. В их числе:
Учитывая эти факторы риска, человек может корректировать образ жизни и снижать риск развития атеросклероза.
Холестерин, не связанный с липопротеинами высокой плотности (не-ЛПВП)
Сердечно-сосудистые заболевания являются одной из основных причин смертности от инсульта и инфаркта, и инвалидизации среди населения. Это обуславливает необходимость проведения профилактических мер, направленных на устранение или сведение к минимуму частоты сердечно-сосудистых заболеваний и связанных с ними потери трудоспособности. В свою очередь развитие сердечно-сосудистых заболеваний связывают с факторами риска, среди которых выделяют модифицируемые и немодифицируемые. К немодифицируемым факторам риска относятся возраст, пол, отягощенная наследственность, к модифицируемым – дислипидемия, артериальная гипертония, курение, сахарный диабет 2 типа и компоненты нездорового образа жизни (ожирение, гиподинамия, питание с избыточным потреблением насыщенных жиров и рафинированных углеводов). Выполнение липидограммы позволит провести объективную оценку атерогенности (склонности к развитию атеросклероза) плазмы крови даже при нормальных уровнях общего холестерина.
В исследовании липидного профиля определяются такие показатели, как триглицериды, общий холестерин, липиды высокой, низкой и очень низкой плотности. Рассчитывается коэффициент атерогенности. Классификация дислипидемий указана в Российских Рекомендациях НОА 2017 года и последней версии Рекомендаций ESC/EAS по профилактике сердечно-сосудистых осложнений.
Холестерин не-ЛПВП представляет собой весь холестерин за вычетом холестерина ЛПВП (понятие включает холестерин атерогенных фракций: липопротеидов очень низкой, низкой и промежуточной плотности – ЛПНП, ЛПОНП, ЛППП, ЛП(а)). Холестерин не-ЛПВП должен быть целью вторичной терапии у пациентов с гипертриглицеридемией от легкой до умеренной степени тяжести, у которых измерения или расчет холестерина ЛПНП менее точны.
Холестерин не-ЛПВП является расчетным показателем и определяется как разница между общим холестерином (ОХС) и холестерином липопротеинов высокой плотности (ЛПВП). Показатель не-ЛПВП имеет более высокий уровень прогностической значимости по сравнению с ЛПНП у пациентов с метаболическим синдромом и СД. Европейское общество кардиологов и российское национальное общество по изучению атеросклероза рекомендуют определять не-ЛПВП как вторичную цель лечения, особенно у людей с высоким уровнем триглицеридов, диабетом или ожирением в связи с наличием у таких пациентов атерогенного липидного профиля.
Рекомендуемые пороги для интерпретации показателей липидного профиля при профилактическом скрининге лиц с отсутствием дополнительных факторов риска:
Процедура взятия биоматериала оплачивается отдельно и зависит от типа материала:
Причины понижения холестерина ЛПНП
Многим людям известно о пагубном влиянии на организм избыточного уровня холестерина. Но нелишне знать, что и недостаток жироподобного вещества также приводит к нарушению нормального функционирования организма. Но если о повышенном холестерине и его вреде на сердечно-сосудистую систему постоянно предупреждают медики и диетологи. То чем грозит пониженный уровень холестерина информации немного. Какие последствия для организма чреваты и что это значит, когда холестерин ЛПНП понижен?
Краткое представление о холестерине
Холестерол относится к группе спиртов, если конкретно, то это вещество представляет собой полициклический липофильный спирт природного происхождения. Оно имеет плотную консистенцию, наделенную свойствами жиров, и цвет от белого до светло-желтого. Происходит термин от двух слов: желчь — «холе» и твердый «стереос». Ввиду этого, органическое соединение и получило свое название в XVIII веке как «холестерин», позже французами переименованное в «холестерол». Холестерин входит в состав в мембраны клеток всех живых существ и обеспечивает их устойчивость в широком диапазоне температур.
Холестерин необходим для:
Большая часть холестерина производится в организме — это около 75–85%. К внутренним органам способным вырабатывать липофильный спирт относятся печень, надпочечники, кишечник, почки, половые железы. И только приблизительно 17-25% жироподобного вещества поступает с пищей преимущественно животного происхождения, обладающей высоким его содержанием. Растительные продукты содержат умеренное количество холестерола. Зато животные жиры изобилуют этим трудно растворимым органическим соединением.
Холестерин подразделяется на липопротеины высокой (ЛПВП), очень низкой (ЛПОНП) и низкой плотности (ЛПНП). Липопротеины высокой плотности (хороший холестерин) являют собой комплексы, объединяющие в себе жиры (липиды) и белки.
Деятельность ЛВП в организме направлена на переработку и выведение жиров.
Липопротеины низкой плотности (плохой холестерин) образуется в процессе липолиза и выступает в качестве транспортера этого жироподобного вещества в кровяном русле. Липопротеид низкой плотности считается атерогенным веществом. Но также ЛНП переносит в крови каротиноиды, триглицириды, токоферол и прочие липофильные составляющие. Вредным класс низкомолекулярных липопротеинов считается из-за склонности оседать на стенках сосудов при избыточном поступлении ЛПНП в организм или нарушении процесса его переработки.
Факторы риска образования ЛПНП
Причины снижения показателей холестерина изучены не в полной мере. Но достоверно известно, какие причины способствуют гипохолестеринемии. Помимо некоторых заболеваний, которые могут нарушать липидный обмен, на этот процесс оказывает влияние образ жизни и питания человека.
Возможные причины гипохолестеринемии:
В группе риска нарушения уровня холестерина также находятся лица, страдающие ожирением. И вдобавок люди, которые привыкли к ежедневному употреблению десертов. Кондитерские изделия, особенно с большим количеством жиров (сливочное масло, маргарин и тому подобные компоненты) в составе выпечки и крема, способствуют. Полуфабрикаты и еда быстрого приготовления также являются источником вредного холестерина. Очень важно вовремя устранить причины, влияющие на гипохолестеринемию, людям зрелого возраста и склонным к сердечно-сосудистым патологиям.
Признаки пониженного холестерина ЛПНП
Узнать о недостатке холестерина на начальной стадии возможно только при помощи биохимического анализа крови. Потому как процесс снижения уровня ЛПНП происходит медленно. Но в случае продолжительного течения гипохолестеринемии, у человека могут наблюдаться характерные симптомы.
Признаки недостаточного содержания холестерина:
При проведении липидограммы, если показатели холестерина меньше 4,6 ммоль/л, диагностируется гипохолестеринемия. Кроме проблем с внутренними органами и полноценным функционированием систем организма, особенно ЦНС. У человека со критически сниженными показателями холестерина отмечается склонность к суициду, алкогольной и наркотической зависимости.
Что может означать пониженный ЛПНП:
Порядок проведения и расшифровка анализа на ЛПНП
Определить показатели холестерина низкой плотности можно посредством проведения биохимического анализа крови путем ультрацентрифугирования образцов для выделения определенных фракций. Процесс ультрацентрифугирования биологического материала не быстрый, хотя и позволяет получить результаты анализа на ЛПНП высокой степени точности. Со временем разрабатывались дополнительные расчетные методы для установления уровня ЛПНП. Наибольшую популярность приобрел расчетный метод по Фридвальду.
Способ подразумевает расчет показаний по специальной формуле:
ХС ЛПНП (ммоль/л) = общий ХС – ХС ЛПВП – ТГ/2,2.
Липидограмма позволяет получить сведения о содержании в крови ЛПНП с большой точностью. Проходить данное исследование рекомендуется систематически после 25-летнего возраста. А людям, достигшим рубежа в 40 лет, потребуется сократить интервал между проведением липидограммы до одного раза в год.
Порядок подготовки к сдаче анализа крови на ЛПНП:
Расшифровка липидограммы
| Возраст | Норма ЛПНП |
|---|---|
| От 5 до 15 лет | 3,00–5,20 ммоль/л |
| От 16 до 25 лет | 3,15–5,53 ммоль/л |
| От 26 до 35 лет | 3,43–6,60 ммоль/л |
| От 36 до 45 лет | 3,87–7,05 ммоль/л |
| От 46 до 55 лет | 4,10–7,10 ммоль/л |
| От 56 до 75 лет | 4,11–7,09 ммоль/л |
| От 76 лет и далее | 3,72–6,83 ммоль/л |
Когда показатели холестерина низкой плотности сильно отличаются от нормальных значений в сторону понижения. В таком случае потребуется пересдать биохимический анализ крови, чтобы исключить получение ошибочных данных ЛПНП. При подтверждении первоначальных результатов анализов, лечащий врач может назначить дополнительное обследование при помощи лабораторных или аппаратных способов диагностики, чтобы выявить причину пониженного холестерина. И только после получения развернутой клинической картины, ставится диагноз и назначается соответствующее лечение, направленное на восстановление уровня холестерина.
Восстановление уровня ЛПНП
В запущенных случаях, когда показатели низкомолекулярного холестерина сильно понижены, одних диет и двигательной активности уже будет недостаточно. Понадобится прием никотиновой кислоты, которая способна быстро повысить показатели ЛПНП в организме, а также уменьшить уровень триглицеридов. Веществ, которые в совокупности с вредным холестерином, провоцируют развитие атеросклероза и ишемии.
Однако необходимо помнить, что уровень холестерола ЛПНП должен поддерживаться в норме, любое его отклонение в ту или иную сторону крайне нежелательно. Поэтому, несмотря на безопасность препаратов с никотиновой кислотой, которые в короткие сроки повышают низкомолекулярный холестерин. Тем не менее, придется проводить курс восстановления ЛПНП под строгим контролем лечащего доктора. А контролирование результатов лечения пониженного холестерина, осуществляется при помощи биохимического анализа крови.
Уровень холестерина в крови – норма для мужчин и женщин
Уровень холестерина, его норма у мужчин и женщин, а также советы по снижению данного показателя в крови – вот самые актуальные на сегодняшний день вопросы. Количество пациентов с сосудистыми заболеваниями возрастает с каждым днем, и атеросклероз становится болезнью не только стариков, но и людей среднего возраста.
Что такое холестерин
Такой разный холестерин в организме человека
В зависимости от его свойств и плотности, различают «хороший» и «плохой» холестерин. То вещество, которое оседает на стенках сосудов, является холестерином с низкой плотностью (сокращенно ЛПНП). Попадая в организм и соединяясь с особыми видами белков, он способствуют развитию атеросклероза. Однако это не происходит, если уровень холестерина в норме.
«Хорошим» является холестерин высокой плотности (ЛПВП), который нужен для слаженной работы всего организма. К тому же он помогает утилизировать плохой холестерин, собирая его со стенок сосудов и транспортируя в печень для переработки и нейтрализации. Поэтому важно поддерживать в организме достаточный уровень правильного холестерина, т.к. при его нехватке также могут развиваться сосудистые заболевания.
Содержание холестерина в крови
Бытует суждение, что чем меньше в крови холестерина – тем лучше. Однако это ошибочное мнение, ведь сами по себе липиды в организме выполняют множество важных функций. Для того чтобы определить, является ли уровень холестерина нормой, следует учитывать показатели общего холестерина, триглицеридов, ЛПВП и ЛПНП.
Стоит также отметить, что количество холестерина у представителей разного полам может отличаться. У пожилых людей верхние границы нормы слегка повышаются, что связано с возрастным снижением скорости обменных процессов.
Уровень холестерина и его норма у женщин до 50 лет составляет от 2,9 до 6 ммоль на литр крови (общий холестерин). При этом показатели ЛПВП колеблются от 0,86 до 2,28 ммоль/л, а ЛПНП от 1,92 до 4,51 ммоль/л. Увеличение показателей у женщин может происходить из-за некоторых гормональных изменений.
Уровень холестерина в норме у мужчин выглядит следующим образом: показатели ЛПВП колеблются от 0,72 до 1,63 ммоль/л, а ЛПНП от 2,02 до 4,79 ммоль/л. Общий холестерин должен составлять от 3,6 до 7,8 ммоль/л.
Диета и образ жизни людей с высоким холестерином
Изменение показателя холестерина в крови – еще не приговор для человека. Однако это может служить сигналом для пересмотра своего питания. Следует в первую очередь отказаться от жиров животного происхождения и некоторых видов мяса (баранины, жирной свинины, субпродуктов), а также яиц, сливочного масла и колбасных изделий. Придется следить за количеством этих продуктов в своем рационе, чтобы их норма не превышала 200-250 грамм в сутки.
Умеренные физически нагрузки очень полезны для сосудов. Прогулки на свежем воздухе и легкая гимнастика способны поддерживать здоровье человека и предотвращать атеросклероз.