инфильтративная форма эндометриоза это
Что такое эндометриоз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Лубнин Д. М., гинеколога со стажем в 21 год.
Определение болезни. Причины заболевания
Эндометриоз — хроническое заболевание женской репродуктивной системы, характеризующееся прорастанием ткани слизистой оболочки полости матки — эндометрия — за ее пределы. Эндометриоз проявляется хроническим болевым синдромом и бесплодием.
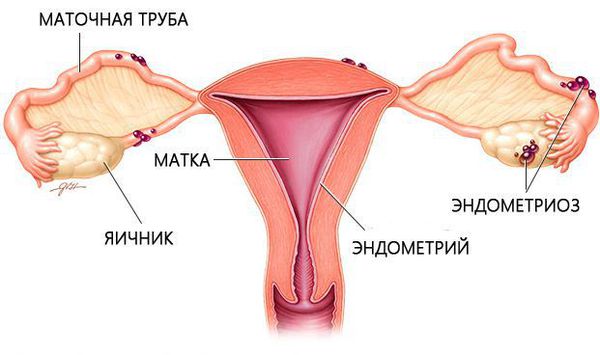
Наиболее часто эндометриоидная ткань, структурно несколько отличающаяся от ткани обычного эндометрия, располагается на брюшине малого таза, яичниках, маточных трубах и связках матки. [1] Может наблюдаться поражение смежных органов: толстой кишки, мочевого пузыря, мочеточников. Также эндометриоидные очаги обнаруживаются на шейке матки, влагалище и наружных половых органах. Эндометриоз может проникать за пределы репродуктивной системы женщины — в легкие, почки, камеру глаза, а также обнаруживаться в послеоперационных рубцах на передней брюшной стенке и пупке. Отдельно выделяют эндометриоз матки — аденомиоз. При этом эндометриоидная ткань “прорастает” в мышцу матки, способствуя образованию в ней “ходов”, “очагов” и “узлов”.
Причины эндометриоза
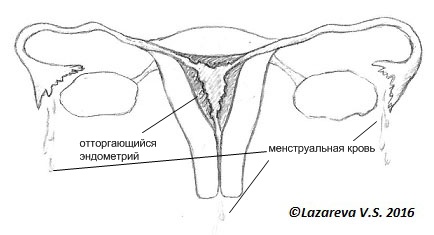
Причины развития эндометриоза до сих пор неизвестны. Если верить первой из трех существующих теорий, ткань эндометрия во время менструации через маточные трубы попадает в брюшную полость и там имплантируется на брюшине, покрывающей внутренние органы. [3]
Вторая теория предполагает превращение эпителия в эндометриоидную ткань, [4] третья предполагает, что частицы эндометрия могут попадать в различные органы и ткани через кровеносную или лимфатическую системы.
Есть данные о роли наследственности в развитии эндометриоза, [5] это заболевание чаще встречается у женщин, родственники которых также страдали от эндометриоза.
Факторы риска
Эндометриоз развивается только во время репродуктивного периода и не встречается у пожилых женщин.
Описаны лишь единичные случаи заболевания до начала месячных и после менопаузы. При беременности и в лактационный период проявления эндометриоза временно прекращаются. [7]
Эндометриоз встречается у 5-6% женщин в общей популяции и у более чем 50% женщин, страдающих бесплодием.
Эндометриоз и миома матки
Симптомы эндометриоза
Самым частым симптомом эндометриоза является боль, причем в 70% случаев она связана с менструацией. Менструальный цикл при этом не нарушается.
Наружный генитальный эндометриоз и его симптомы
В 25% случаев протекание заболевания проходит бессимптомно. Обычно наблюдаются боли ноющего, дергающего, режущего характера, которые локализуются внизу живота, нижних отделах спины, крестце, иррадирующие в ногу, прямую кишку. Наиболее часто они наблюдаются до и во время менструации, но могут продолжаться в течение всего цикла. Основные жалобы пациенток — болезненные ощущения во время половой жизни, при мочеиспускании и дефекации. [2] Кроме того, проявлением эндометриоза могут быть мажущие кровянистые выделениями за несколько дней до менструации и после нее. Аденомиоз характеризуется очень болезненными и обильными менструациями.
Экстрагенитальный эндометриоз
Экстрагенитальные формы эндометриоза могут проявляться по-разному: например, очаги в легких могут вызвать кровохарканье, в камере глаза — кровавые слезы, в почке или мочевом пузыре — кровь в моче. Наличие эндометриоза в коже проявляется образованием инфильтратов или пузырьков синюшного цвета, которые часто проявляются локальной болезненностью. Все проявления экстрагенитального эндометриоза, как правило, наблюдаются во время менструации, а в остальное время могут быть бессимптомными.
Кроме описанных выше проявлений есть и другие симптомы: повышенная утомляемость, запоры, диарея, вздутие живота и тошнота, особенно во время менструации.
Стадия заболевания не влияет на выраженность болевого синдрома. Так, может быть очень интенсивная боль при минимальной распространенности эндометриоза и наоборот — при множественном поражении не быть никаких симптомов.
Патогенез эндометриоза
Очаги эндометриоза представляют из себя небольшие образования различного цвета: черные, темно-синие, красные, белые, желтые и бесцветные, состоящие из ткани, которая похожа на ткань нормальной слизистой оболочки матки и у которой также имеется реакция на колебания гормонов во время менструального цикла в виде “миниатюрных менструаций”. В результате в месте расположения эндометриоидных очагов возникает воспаление с последующим формированием рубцовой ткани. Еще одним проявлением такого воспаления являются спайки, возникающие в брюшной полости, нарушающие расположение внутренних органов, стягивая их между собой. Отдельно выделяются “инфильтративные формы” эндометриоза, при которых наблюдается прорастание эндометриоидной ткани в соседние органы (толстую кишку, мочевой пузырь, мочеточники, задний свод влагалища — ретроцервикальный эндометриоз).
При аденомиозе (эндометриозе матки) ткань эндометрия прорастает в подлежащий мышечный слой матки, образуя в ткани ходы, очаги и узлы. Мышечная ткань гипертрофируется, а сама матка при этом может увеличиваться в размере.
Проявлением эндометриоза яичника является образование “эндометриоидных” кист — округлых образований, выстланных изнутри эндометриоидной тканью. Происходящие в ней миниатюрные менструации приводят к тому, что в кисте накапливаются менструальные выделения, которые и обуславливают ее рост. Сконцентрированные менструальные выделения напоминают шоколад, поэтому такие кисты еще называют “шоколадными”. Размер эндометриоидных кист может достигать 10 сантиметров и более, но, как правило, они диагностируются при меньших размерах.
Классификация и стадии развития эндометриоза
Существуют следующие формы эндометриоза: [14]
Для наружного генитального эндометриоза разработана хирургическая классификация по степени распространенности патологического процесса в малом тазу и выраженности спаечного процесса. Выделяют 4 стадии от минимального поражения до крайне выраженного.
Аденомиоз матки также разделяют на три стадии: 1 стадия — прорастание одной трети стенки матки, 2-я — половина стенки; 3-я — полное прорастание стенки матки вплоть до серозной оболочки. [13]
Осложнения эндометриоза
Эндометриоз и бесплодие
Наиболее частое и существенное осложнение эндометриоза — бесплодие, которое встречается в среднем у 50% пациенток с этим заболеванием. [10] К бесплодию могут приводить два фактора. Во-первых, в результате образования спаек возможно повреждение маточных труб, нарушающее их проходимость. Вторым механизмом, препятствующим зачатию, могут быть развивающиеся нарушения в иммунной системе брюшной полости, что приводит к повреждению сперматозоидов и яйцеклетки. Эти механизмы до конца не изучены.
Можно ли забеременеть при эндометриозе
Влияет ли аденомиоз на возможность наступления беременности, до конца неизвестно. Репродуктологи отмечают, что наличие аденомиоза может снижать шансы на наступление беременности в циклах ЭКО.
Половина пациенток с эндометриозом, несмотря на наличие этого заболевания, спокойно беременеют без какого-либо лечения.
Поражение других органов
Инфильтративные формы эндометриоза могут повреждать кишечник и мочеточники, приводя к нарушению функции этих органов. Возможна стриктура (сужение) мочеточника с нарушением оттока мочи из почки с последующим развитием гидронефроза.
Осложнением аденомиоза является железодефицитная анемия, которая развивается в результате обильных менструальных кровопотерь.
Может ли эндометриоз перерасти в рак
Очаги эндометриоза в раковые опухоли не перерождаются.
Диагностика эндометриоза
Заподозрить наличие эндометриоза можно уже по жалобам пациентки, то есть на основании расспроса о характере и локализации болей и их связи с менструальным циклом. Во время осмотра на кресле можно выявить точки локальной болезненности: при ретроцервикальном эндометриозе в заднем своде влагалища пальпируются болезненные “шипики” — характерный признак этой формы эндометриоза. При наличии аденомиоза матка может быть увеличена в размере, иметь характерную шаровидную форму. Крупные эндометриоидные кисты проявят себя увеличением придатков матки.
Патоморфология
При осмотре шейки и наружных половых органов можно обнаружить характерные “темно синие глазки”, указывающие на присутствие эндометриоидных очагов.
Ультразвуковое исследование
УЗИ — первичный метод диагностики эндометриоза, который позволяет выявить аденомиоз и эндометриоидные кисты яичника. УЗИ-диагностика этих заболеваний, как правило, не вызывает трудностей, так как существуют специфические эхографические признаки. Наружный генитальный эндометриоз при УЗИ выявить невозможно, за исключением инфильтративных форм (ретроцервикальный эндометриоз), а также кожных локализаций.
Возможности МРТ требуются не так часто, в основном для подтверждения наличия аденомиоза матки и чтобы выявить инфильтративные формы эндометриоза.
Лабораторная диагностика эндометриоза
Специфических маркеров для диагностики эндометриоза не существует. Известно, что онкомаркер СА125 может быть повышен при эндометриозе, особенно при аденомиозе, но этот маркер не специфический, его повышение возможно и при множестве других патологических состояний, поэтому им не пользуются для диагностики эндометриоза. [6]
Диагностическая лапароскопия при эндометриозе
Как правило, эндометриоз диагностируют с помощью лапароскопии. Введение в брюшную полость специальной камеры позволяет под увеличением увидеть очаги эндометриоза и оценить его распространенность. [8] Для подтверждения диагноза из очагов берут биопсию, так как визуального подтверждения не всегда бывает достаточно. [1]
Гистероскопия
Гистероскопия (осмотр полости матки с использованием миниатюрной камеры) позволяет выявить наличие в стенках “эндометриоидных ходов”, подтверждающих наличие аденомиоза, но этот метод в целом не очень информативный и необходимый, так как наличие аденомиоза легко выявляется при УЗИ, кроме того, гистероскопия не позволяет оценить степень распространенности патологического процесса, а УЗИ — позволяет.
Роль психологического фактора в диагностике
Лечение эндометриоза
Полностью вылечить эндометриоз сегодня невозможно. Это заболевание самостоятельно прекращается после наступления менопаузы. Во время репродуктивного периода возможно ликвидировать симптомы, убрать проявления заболевания (очаги, кисты, инфильтративную ткань), но добиться полного излечения пока невозможно.
Основные задачи лечениия эндометриоза:
Лечение наружного генитального эндометриоза
Консервативное лечение эндометриоза. Болевой синдром можно купировать даже простым назначением контрацептивов в пролонгированном режиме, то есть без перерывов на менструацию.
Если приёма контрацептивов оказывается недостаточно, возможно проведение курса гормонотерапии препаратами, создающими в организме женщины искусственную менопаузу (агонисты ГнРГ — золадекс, диферелин, бусерелин), длительность такого курса обычно составляет не более 6 месяцев. После окончания этого курса назначается препарат, содержащий специальный модифицированный гормон — гестаген (Визанна), который принимается в непрерывном режиме, обеспечивая отсутствие рецидива заболевания. Увы, но препарат приходится принимать или до плановой беременности, или до менопаузы, так как без подобной поддерживающей терапии проявления эндометриоза довольно быстро возвращаются.
Хирургическое лечение эндометриоза. При неэффективности медикаментозного лечения проводят лапароскопическую деструкцию очагов эндометриоза, после которой назначается описанная выше схема лечения, так как только хирургического устранения эндометриоза недостаточно — у заболевания повышенный риск рецидива.
Хирургическое лечение эндометриоза следует ставить на первое место, если пациентка изначально обращается с проблемой бесплодия. Лапароскопия позволяет не только подтвердить диагноз, но и удалить очаги, разделить спайки и по возможности восстановить проходимость маточных труб (если будет выявлено их повреждение). [9]
Лечение эндометриоза народными методами может негативно повлиять на здоровье женщины из-за отказа от терапии с доказанной эффективностью.
Лечение эндометриоидных кист яичника
Эндометриоидные кисты яичника удаляют только лапароскопическим доступом, медикаментозное лечение в отношении этой формы заболевания неэффективно. Удалению подлежат не все кисты, а только кисты, размер которых более 3-4 см. Кисты меньшего размера не влияют на работу яичника, а их рост можно сдерживать приемом контрацептивов или препаратом Визанна. [15] Наличие таких кист не влияет на возможность беременности и вынашивания, они не растут во время беременности.
Важно помнить, что хирургическое удаление эндометриоидных кист является наиболее частой причиной снижения овариального резерва яичников, проще говоря, времени их работы. Это связано с неизбежным повреждением здоровой части яичника во время удаления кисты. Поэтому удаление маленьких, неопасных кист наносит больше вреда женщине, чем пользы. Нередки случаи, когда после удаления эндометриоидных кист женщина сталкивается с преждевременным прекращением работы яичников, особенно это трагично, если пациентка имеет планы на беременность.
После удаления эндометриоидных кист также назначается противорецидивное лечение — препарат Визанна или гормональные контрацептивы в непрерывном режиме. [15] [16]
Лечение инфильтративных форм эндометриоза
Удаляются только хирургическим путем, нередко с привлечением хирургов других специальностей (абдоминальных хирургов, урологов), особенно если имеет место прорастание эндометриоидной ткани в смежные органы. Как и во всех случаях хирургического лечения эндометриоза, после операции назначается медикаментозная терапия (Визанна, КОК) до менопаузы. [15] [16]
Лечение аденомиоза
Хирургическое лечение аденомиоза практически не применяется, так как из матки крайне затруднительно вырезать измененную ткань, не имеющую четких границ с неизмененной мышцей.
Медикаментозное лечение аденомиоза заключается в создании искусственной менопаузы препаратами группы ГнРГ (Золадекс, Бусерелин, Диферелин и т.д.) [11] в течение 6 месяцев и далее, введение внутриматочной гормон-содержащей спирали “Мирена”, которая устанавливается на пять с половиной лет или назначении препарата Визанна — длительно, вплоть до менопаузы. [15] Основной задачей такого лечения является прекращение обильных и болезненных менструаций, вылечить аденомиоз подобным способом невозможно.
Достаточно эффективным методом лечения аденомиоза является эмболизация маточных артерий. [12] Суть методики заключается в следующем: посредством пункции бедренной артерии в сосудистое русло вводят специальный катетер, который под контролем рентгена проводится сначала в левую, потом в правую маточную артерии. При установке катетера в маточной артерии по нему вводят взвесь из специальных шариков, которые забивают просвет патологически разросшихся сосудов. В результате эндометриоидная ткань погибает, матка уменьшается в размере до нормальной величины, прекращаются обильные и болезненные менструации. Эффективность эмболизации маточных артерий при лечении аденомиоза достигает 82%. [12] После проведения ЭМА, в отличии от других методов лечения, в дальнейшем не требуется принимать никаких дополнительных препаратов. В настоящий момент эмболизацию маточных артерий можно считать самым эффективным методом лечения аденомиоза и отдавать ему предпочтение в первую очередь.
Прогноз. Профилактика
Эндометриоз, увы, неизлечимое заболевание, которое прекращается только после наступления менопаузы. У части пациентов эндометриоз протекает бессимптомно, к примеру, его просто обнаруживают во время лапароскопии или во время УЗИ. В таких случаях прогноз благоприятный. В остальных случаях лечение в основном симптоматическое и длительное, основная задача — довести пациентку до менопаузы.
Специфической профилактики эндометриоза не существует, однако известно, что длительный прием гормональных контрацептивов может снизить вероятность развития этого заболевания. [16]
Эндометриоз
Определение
Эндометриоз
Эндометриоз – болезнь, в основе которой лежит появление и рост ткани эндомерия вне ее нормального расположения.
Причины эндометриоза неизвестны. Существуют лишь теории. Я расскажу об основной теории.
В норме клетки эндометрия имеют программу самоуничтожения. Они должны разрушиться в результате процессов, происходящих в самих клетках и под воздействием иммунитета. Так называемые «макрофаги» — клетки иммунитета в прямом смысле пожирают, попавшие в полость таза клетки эндометрия.
Если эти механизмы нарушаются, то клетки эндометрия не погибают, а начинают новую жизнь там, куда они попали. Поэтому эндометриоз чаще возникает в полости малого таза, между маткой и прямой кишкой. Это место, куда открываются маточные трубы. Попав в полость таза, где расположены яичники, маточные трубы, прямая кишка, клетки эндометрия начинают новую жизнь. Они имплантируются (прилипают) и начинают размножаться. Отсюда и название (эндометрий — это по-латински внутренняя выстилка матки, а латинский суффикс «оз» обозначает «множество», длительное хроническое заболевание). То есть нормальная структура — эндометрий появляется там, где ему быть не полагается.
Очаги эндометриоза на тазовой брюшине
Это самое безобидное проявления эндометриоза. На брюшине малого таза появляются мелкие (от 1 до 3-5 мм) очаги синеватого цвета. Эти очаги напоминают мелкие кисты, заполненные густым темным содержимым. Они могут быть безмолвными, а могут стать причиной бесплодия, болезненных менструаций, тазовых болей, спаечного процесса в малом тазу.
Эндометриодная киста яичника
Яичники — это первый орган на который попадает менструальная кровь, когда она изливается из маточных труб. Поэтому, по всей вероятности, именно в яичниках чаще всего «паразитирует» эндометриоз. Внутри яичника появляется полостное образование (киста), которое выстлано подобным эндометрию эпителием. Такой эпителий ведет себя как эндометрий. В полость кисты выделяется содержимое, похожее на менструальное. Киста заполняется густой темно-коричневой жидкостью, похожей на жидкий шоколад. Поэтому такие кисты иногда называют «шоколадными». Женский организм воспринимает такую кисту, как чужеродное образование и пытается от него избавиться, ограждая его от других органов спайками. Чаще всего эндометриоидные кисты являются случайной находкой специалиста УЗИ во время обследования по поводу бесплодия.
Эндометриоз яичника может стать причиной неотложного состояния. Киста может разорваться при механическом ее повреждении, например во время полового акта или во время физических упражнений. Тогда ее содержимое, попав в полость таза, вызовет яркие симптомы, такие как:
В таких случаях необходима экстренная операция (удаление эндометриоза яичников путем лапароскопии).
Эндометриоз матки
Подробнее на странице Аденомиоз.
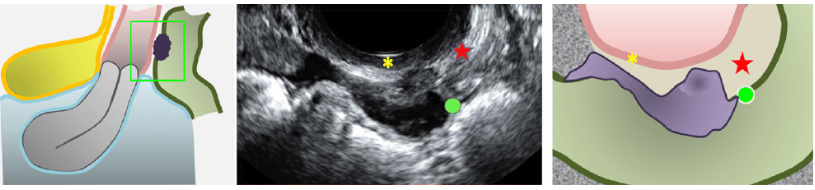
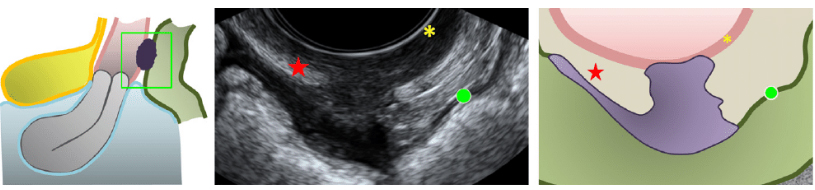
Инфильтративный эндометриоз (инфильтративная форма эндометриоза)
Инфильтративный эндометриоз (ИЭ) — самое тяжелое проявление этого заболевания. Инфильтрат — это воспалительное изменение ткани, для которого характерны уплотнение, отек, болезненность. То есть в зоне, где начали новую жизнь клетки эндометрия, возникают перечисленные процессы. Для ИЭ характерен рост. Рост инфильтрата напоминает рост злокачественной опухоли, т.е. с прорастанием соседних органов (вокруг очага не формируется капсула, ограничивающая его). В отличие от рака, эндометриоидные инфильтраты растут намного медленнее и не метастазируют, эндометриоз редко становится причиной смерти. Запущенный эндометриоз, может вызвать поражение соседних органов (мочеточники, мочевой пузырь, прямая кишка, реже тонкая и толстая кишка). Инфильтративное поражение соседних органов ведет к выраженному нарушению их функции и является угрожающим для жизни состоянием. Только своевременное и адекватное хирургическое лечение может сохранить жизнь пациентки.
Эндометриоз послеоперационного рубца
Особой формой эндометриоза является эндометриоз послеоперационного рубца. Чаще всего рубца после операции кесарева сечения.
Причина его — это, скорее всего, перенос клеток эндометрия в область послеоперационной раны во время хирургической операции. В области послеоперационного рубца образуется объемное образование, плотное и болезненное на ощупь.
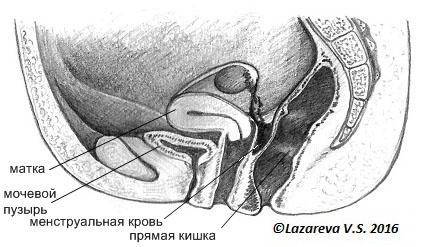
Кровь в брюшной полости
Симптомы
Лечение
Чаще всего хирургическое. Задача хирурга удалить все видимые проявления болезни.
Отдельно нужно поговорить о лечении аденомиоза.
Медикаментозное лечение применяется если пациентка не выполнила репродуктивную функцию и аденомиоз поддается такому лечению. Применяются гормональные контрацептивы и искусственный климакс. Чаще всего целью медикаментозного лечения является снижение обильности или устранение менструации.
Искусственный климакс часто плохо переносится пациентками. Побочные эффекты лечения – это приливы жара (более 10 раз в день), резкие изменения настроения, раздражительность, ночная потливость, плохой сон.
Если пациентка выполнила репродуктивную функцию или медикаментозное лечение неэффективно, то целесообразно хирургическое лечение.
Аденомиоз, как правило, диффузно поражает мышечный слой матки. В таком случае матку сохранить невозможно. Узловые формы аденомиоза возможно лечить хирургически с сохранением органа. Такие операции редко бывают успешными (бесплодие сохраняется).
Глубокий инфильтрирующий эндометриоз
Систематический подход к сонографической оценке малого таза у женщин с подозрением на эндометриоз, включая термины, определения и измерения: консенсусное мнение группы «Международная группа анализа глубокого эндометриоза» The IDEA (International Deep Endometriosis Analysis group).
S. GUERRIERO и соавторы
Ключевые слова: передние и задние отделения; глубокий инфильтрирующий эндометриоз(DIE); эндометриома; лапароскопия; УЗИ.
Коллеги!
Представляю вашему вниманию материал по глубокому инфильтрирующему эндометриозу (DIE). В своих лекциях М.Н. Буланов обращал внимание на эту статью. В русском переводе я не нашел и перевел для себя. Не очень точно, но основные моменты понятны. В конце ролики как я провожу динамическую сонографию, для оценки подвижности органов малого таза.
Ссылка на оригинал статьи.
АБСТРАКТНЫЙ
Надеемся, что термины и определения предложенные здесь, будут приняты во многих центрах мира. Это приведет к последовательному использованию номенклатуры описывая положение ультразвука и степень эндометриоза. Мы считаем, что стандартизация терминологии позволит провести содержательные сравнения между будущими исследованиями у женщин при ультразвуковой диагностике эндометриоза и должна облегчить мультицентровые исследования.
ВВЕДЕНИЕ
Эндометриоз является общей гинекологической проблемой, затрагивающей примерно 5% женщин. Патология может быть обнаружена во многих местах в малом тазу, в частности в яичниках, в брюшине таза, в дугласовом пространстве (POD), в прямой кишке, ректосигмоидном отделе, ректовагинальной перегородке (RVS), на крестцово-маточной связке (USLs), влагалище и мочевом пузыре.
Правильный диагноз для конкретного пациента имеет основополагающее значение при определении оптимальной стратегии лечения эндометриоза.
Не инвазивные методы исследований необходимы для точного отображения локализации и распространенности эндометриоидных поражений.
Недавнее консенсусное заявление, сделанное Всемирным сообществом эндометриоза, рекомендовало создание центра экспертизы для определения схемы лечения. Эта рекомендация требует надежной программы предоперационной подготовки, которая позволяет точнее понять локализацию и тяжесть заболевания.
Все чаще хирургическое лечение эндометриоза осуществляется по медицинским показаниям и хирургии можно избежать или задержать в большинстве случаев.
Это отсутствие единообразия в классификации анатомического расположения и степени заболевания способствует значительному разнообразию в сообщенной диагностической точности ТВУЗИ в диагностике эндометриоза.
Цель этого консенсуса заключается в обеспечении того, чтобы УЗИ женщин с потенциальным начальным эндометриозом выполнялся по стандартизированной схеме, что измерение эндометриоидных очагов стандартизирована и что терминология которая используется, когда описание местонахождения гетеротопий и сонографический особенности и проявления эндометриоза (эндометриоза, аденомиоза, спаечного процесса малого таза) является общими.
Это мнение должно быть полезным как в клинической практике, так и в научных исследованиях. Мы считаем, что точное определение ультразвукового обнаружения DIE облегчит интерпретацию исследования и приведет к улучшению клинического ухода.
МЕТОДЫ
Эта работа основана на мнении группы экспертов-гинекологов, сонологов, продвинутых лапароскопических хирургов и радиологов (Международная группа анализа глубокого эндометриоза (IDEA) ) с большим опытом в диагностике и лечении эндометриоза.
Критерии, используемые для приглашения экспертов для участия в этом консенсусе-процессе включал в себя специалистов имеющие значительное количество рецензируемых научных работ в области диагностики и лечения эндометриоза.
Первоначальное заявление был представлен в 2011 году на конгрессе ISUOG в Copenhagen, включающий несколько предложений от всех присутствовавший. Первый проект был написан в декабре 2014 года совместными усилиями двух первых авторов и результаты послали ко всем соавторам.
У всех соавторов была возможность комментировать в течение установленного срока.
Ответ был обязательным для совместной работы. Принимая во внимание все комментарии, затем пересмотренный проект был направлен всем соавторам.
В случае противоречивых мнений, был предложен консенсус после обсуждения между двумя первыми авторами и последними. Этот процесс повторяется до консенсуса между всеми авторами. В консенсус также включены ультразвуковые изображения/видео и схемы, чертежи для иллюстрации текста. После 13 изменений рукопись считалась готовой к подаче.
Помимо терминов, определений и измерений, необходимо описать сонографические особенности DIE, аденомиоза и эндометриоза, это мнение включает рекомендации относительно того, как собрать анамнез, как провести клиническое обследование, как выполнить УЗИ и какой метод УЗИ, используем при обследовании пациентов с подозрением или подтвержденным эндометриозом.
АНАМНЕЗ
Подробный клинический анамнез должен быть собран для всех женщин с подозрением на эндометриоз, в частности внимание на симптомы, которые можно отнести эндометрозу.
Следует отметить следующее конкретно: возраст; рост; вес; этническое происхождение; кровотечение (обычное, нерегулярное или отсутствующее); последний менструальный период; предыдущая хирургия эндометриоза (тип, какая операция, объем); предыдущей миомэктомии или кесарева сечения (это влечет за собой повышенный риск DIE в мочевом пузыре); семейная история эндометриоза; предыдущее нехирургическое лечение эндометриоза (тип, длительность, последствия); субфертильности в том числе продолжительность репродуктивной функции; лечение бесплодия и исход лечения фертильности; боль (дисменорея, диспареуния, дизурия, кишки dyschezia, хроническая тазовая боль); кровянистый стул и/или гематурии.
Начало и продолжительность следует отметить и по возможности, интенсивность симптомов боли, записать предложить пациенту использовать визуально аналоговый масштаб или числовая шкала оценки с 0-10.
Тазовое исследование
Тазовое обследование должно быть проведено либо до, либо после УЗИ сканирования, с целью определения наличие или отсутствие эндометриоза влагалища или прямой кишки. Тазовое обследование должно включать осмотр образца (прямая визуализация влагалища или шейки матки DIE) и вагинальной пальпации.
Мобильность, фиксация и/или болезненность матки следует оценивать тщательно. Специфическая для этого участка болезненность в области таза должна также быть оценена.
Обзорная сонография
Целью проведения ультразвукового обследования у женщины с подозрением на эндометриоз, является попытка выяснить основные симптомы, сопоставить местоположение болезни и оценить тяжесть заболевания до начала лечения, терапия или хирургическое вмешательство. Различные ультразвуковые подходы были опубликованы, но на сегодняшний день ни один из них не проверен (ТАУЗИ-?).
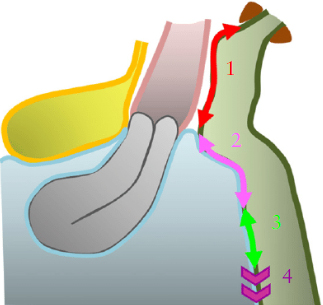
Мы предлагаем четыре основных сонографических шага при обследовании женщин с подозрением или подтвержденным эндометриозом, как показано на рисунке 1.
Обратите внимание что эти шаги могут быть приняты в этом или любом другом порядке так как все четыре шага выполняются для подтверждения/исключения различных форм эндометриоза.
Использование ТВУЗИ в качестве инструмента визуализации первой линии, оператору следует изучить матку и придатки. Мобильность матки следует оценивать: нормальный, уменьшенный или фиксированной («знак вопроса» «?»). Эхографические признаки аденомиоза следует искать и описывать с использованием терминов и определений, опубликованных в (Морфологический консенсус по сонографической оценке матки).
Наличие или отсутствие эндометриомы (рисунок S1a), их размер, измеренный систематически в 3х ортогональных плоскостях (см. «Измерение повреждений» ниже), следует отметить число эндометриоза и их внешний ультразвуковой вид.
Эндометриомы могут проходить децидуализацию во время беременности, в этом случае их можно спутать с раком яичника при ультразвуковом исследовании (рисунок S3).
Одновременное присутствие других эндометриотических поражений может способствовать правильному диагнозу эндометриомы в беременности и минимизировать риск ненужной операции.
Присутствие спаек можно также заподозрить если, на пальпации с датчиком и / или абдоминальное пальпирование свободной рукой, яичников или матки спаяны соседними структурами (широкая связка, дугласовом пространстве, мочевой пузырь, прямая кишка и/или париетальная брюшина.) Если есть тазовая жидкость, тонкие нити ткани (спайки) можно увидеть между яичниками (с или без эндометриомы) и матки или брюшина, дугласово пространство.
Если нет эндометриоза или эндометриоза малого таза, фаллопиевые трубы часто участвуют втягиваются в процесс. Спайки могут привести к искажению нормальной маточной трубы и окклюзии Фаллопиевых труб(ы) эндометриоидными очагами или дистальном канальце спайки могут также происходить.
Как следствие, может развиться сактосальпинкс. Для эти причины, hydrosalpinx / hematosalpinx и перитонеальное кисты необходимо искать и сообщать о них.
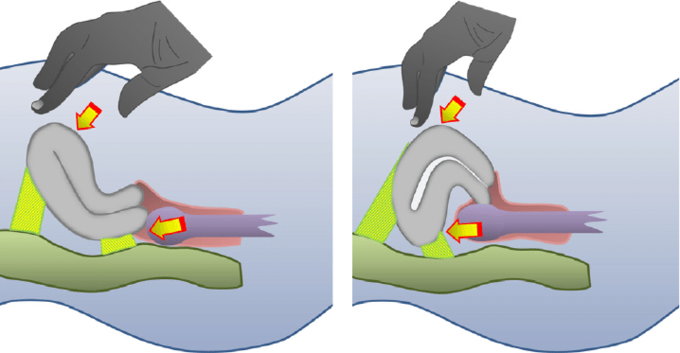
Третьим шагом является оценка статуса дугласово пространства (POD) используя ТВУЗИ в режиме реального времени, искать признак «скольжения». По порядку для оценки признака «скольжения», когда матка в антеверсии (Рис. 2а), мягкое давление на шейку матки используя трансвагинальный датчик, устанавливаем как прямая кишка свободно скользит по задней поверхности шейки матки (ретроцервикальная область) и задней стенки влагалища.
Если стенки прямой кишки двигаются свободно, «скользящий» признак считается положительным для данного места (видеоклип S1a). Эксперт затем ставит одну руку на переднюю брюшную стенку нижней части женщины для движения матки между пальпирующей рукой и трансвагинальным зондом (которая проводится с другой стороны), чтобы оценить, является ли передняя стенка кишки свободной, скользитли по задней поверхности верхняя часть матки и дно.
Если это так, «скользящий» знак также считается положительным в этом регионе (видеоклип S1b). Когда скользящий знак считается положительным в обоих этих анатомических областях (ретроцервикс и задняя стенка матки) регистрируется что дугласово пространство не облитерировано.
Динамическая сонография
| Рутинная оценка матки и придатков (+ сонографические признаки аденомиоза/присутствия или отсутствие эндометриомы) | Первый шаг |
| Оценка трансвагинальной сонографии «мягкие маркеры» (т. е. специфическая для участка болезненность и подвижность яичников) | Второй шаг |
| Оценка состояния дугласово пространства в режиме реального времени ультразвуковой «скользящий» признак | Третий шаг |
| Оценка узелков DIE в передних и задних отделах | Четвертый шаг |
Рис. 1. Четыре основных сонографических шага для обследования женщин с клиническим подозрением на глубокий проникающий эндометриоз (DIE) или с установленным эндометриозом. Все шаги должны быть выполнены, но не обязательно в этом порядке. Заметьте, мочевой пузырь должен содержать небольшое количество мочи.
Рис. 2 Схематические рисунки, демонстрирующие, как добиться признака «скольжения» в антеверсии матки (а) и загибе матки (б).
Если по ТВУЗИ демонстрируется, что либо передняя, либо задняя стенки прямой кишки или сигмовидной передней стенки не скользят плавно над ретроцервиксом или задней стенкой матки и дна соответственно, т. е. хотя бы одно из локаций имеет отрицательный признак «скольжения» тогда дугласово пространство оценивается как облитерированный.
Демонстрация и описание в реальном времени УЗИ признак «скольжения» в загибе матки другой (Рис. 2Б). Нежное давление на задней верхний отдел матки с трансвагинальным зондом, чтобы установить, скользит ли передняя прямая кишка свободно вдоль задней повырхности матки. Если передняя стенка кишки двигается, признак «скольжения» является положительным для этого места (видеоклип s2a). Тот эксперт затем ставит одну руку над нижней передняя брюшная стенка женщины для давления на матку между пальпирующей рукой и трансвагинальным зондом (которая проводится с другой стороны), чтобы оценить, является ли передний сигмоид свободной, скользит ли передний нижний сегмент матки. Если это так, признак «скольжения» также считается положительным в этом регионе (видеоклип S2B). До тех пор, пока признак «скольжения» будет признан положительным в этих 2 анатомических областях (т. е. задняя стенка матки, дно и передняя стенка нижнего сегмента матки), дугласово пространство считается не облитерированным.
Четвертый шаг заключается в поиске DIE очагов в передних и задних отделах. Для оценки переднего отдела, датчик распологают в переднем своде влагалища. При эндометриозе мочевого пузыря подозревается на основании ряда симптомов. Пациенты должны быть с умеренно заполненным мочевым пузырем перед исследованием. Немного заполненный мочевой пузырь облегчает оценку стенок мочевого пузыря и обнаружение и описание эндометриоидных узелков.
Наконец, датчик расположен в задней части свода влагалища и медленно выводится через влагалище для визуализации заднего отсека. Некоторые авторы выступают за использование препарата для снижения газа в кишечнике вечером перед ТВУЗИ сканированием или ректальная клизма за час до УЗИ для того чтобы исключить фекалии и газ в ректосигмоиде. Тем не менее, это не обязательно, и нет опубликованных перспективных исследований сравнения ТВУЗИ с и без подготовки кишечника для диагноза кишечнного DIE.
КОМПАРТМЕНТАЛЬНАЯ ОЦЕНКА
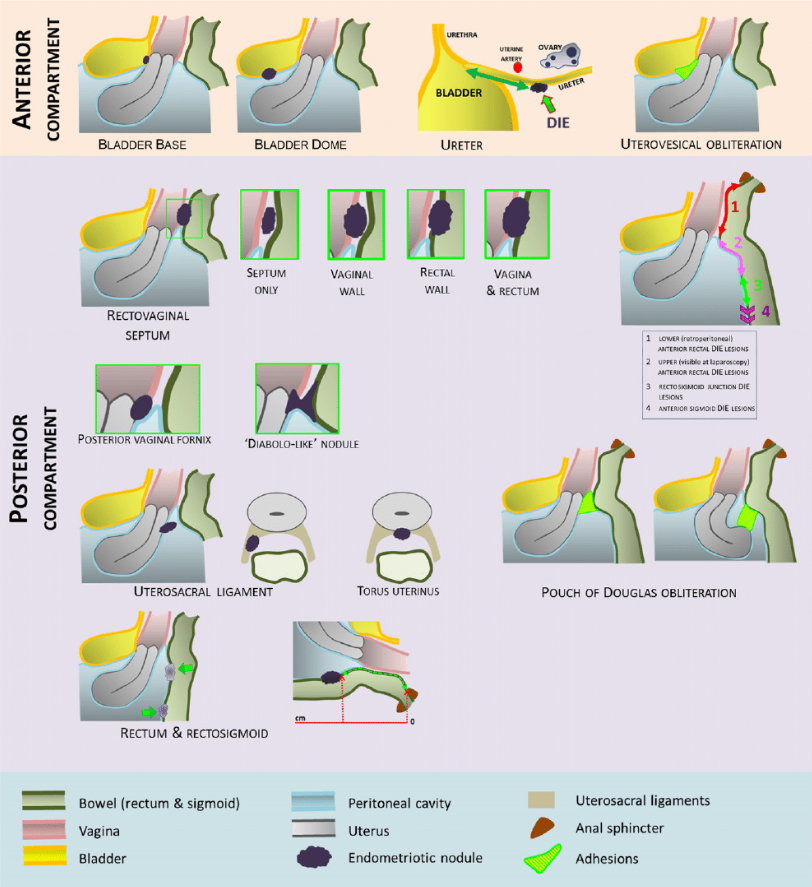
Переднее отделы
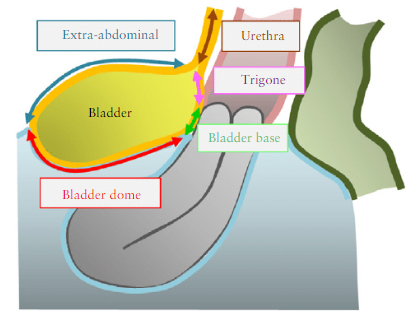
Передние отделы включают в себя следующие анатомические ориентиры: мочевой пузырь, маточная область и мочеточники.
Мочевой пузырь
DIE мочевого пузыря происходит чаще в основании и куполе мочевого пузыря, чем в экстра-брюшной полости мочевого пузыря (видеоклип S3) 38.
Лучше всего сканировать мочевой пузырь если он содержит небольшое количество мочи, потому что это уменьшает количество ложно-отрицательных результатов.
Хотя Савелли и др. описали две зоны (основание мочевого пузыря и купол), мы предлагаем разделение ультразвуковой оценки мочевого пузыря на четыре зоны (рис. 3):
(I) в тригональной зоне, которая находится в пределах 3 см уретрального отверстия, гладкая треугольная области разделены на два мочеточниковых отверстия и внутреннего отверстия уретры (Рис S4a);
(II) в основании мочевого пузыря, которая стоит лицом назад и вниз и лежит рядом как влагалища,
и надвлагалищная матки (Рис.Справки s4b);
(III) в мочевой пузырь купол, который лежит превосходит основание и является внутрибрюшным (рисунок S4c);
(IV) экстраабдоминальной мочевой пузырь (Рисунок s4d уплотнения). Рисунок S5 и Видеоклип S3 демонстрирует наиболее частое расположение эндометриоидные узелки мочевого пузыря, т. е. основания мочевого пузыря.
На двумерном (2D) УЗИ возникновение DIE в переднем отделе может быть разнообразным, в том числе гипоэхогенные линейные или сферические поражения, с или без четких контуров с участием мышц (чаще всего) или (суб)слизистой оболочкой мочевого пузыря.
Размеры узелка мочевого пузыря должны быть измерены в трех ортогональных плоскостях. Мочевой пузырь DIE только диагностируется при поражении мышц стенки мочевого пузыря; поражении с участием только серозной оболочки представляют собой поверхностное заболевание.
Рис. 3. Схематический рисунок, иллюстрирующий четыре зоны мочевого пузыря: тригон, основание мочевого пузыря, купол мочевого пузыря и экстра-брюшной пузырь. Точка разграничения между основанием и куполом мочевой пузырь-маточная сумка.
Маточно-пузырная область
Облитерация маточно-пузырного региона может быть оценена с помощью «скользящего» признака, т. е. установлен трансвагинальный зонд в переднем своде и матка двигается между зондом и одной рукой оператора размещенной в надлобковой области. Если задняя стенка мочевого пузыря скользит свободно на передней стенке матки, то признак «скольжения» положителен, и маточная область классифицируется как не облитерированная (видеоклип С4).
Если мочевой пузырь не свободно скользит по передней стенки матки, затем «скользящий» признак отрицательный и маточная область классифицируется как облитерированная (Рис. С6). Спайки в передней части таза присутствует почти у трети женщин с предыдущим кесаревым сечением и не обязательно признак эндометриоза таза.
Мочеточники
Дистальные отделы мочеточников должны быть осмотренны на регулярной основе с использованием трансвагинального датчика. Мочеточник может быть найден путем выявления мочеиспускательного канала в сагиттальной плоскости и перемещения зонда к боковой стенке таза. Внутрипузырный сегмент мочеточника определяется и своим ходом следует туда, где он выходит из мочевого пузыря и далее, к боковой стенке таза и до уровня бифуркации общей подвздошной артерии. Это полезно, чтобы видеть как происходит перистальтика, как это подтверждает проходимость мочеточников.
У всех женщинах с DIE, трансабдоминальное сканирование почки необходимо для поиска стеноза мочеиспускательного канала, из-за распространенности эндометриоидных поражений мочевыводящих путей могут недооцениваться и женщины с DIE с поражением мочеточника могут быть асимптоматическими. Степень гидронефроза должна оцениваться и оцениваться используя общепризнанные критерии ультразвука. Женщины с подтвержденным гидронефрозом следует направлять на срочное стентирование стриктуры мочеточника, чтобы предотвратить дальнейшую потерю функции почек.
Заднее отделы
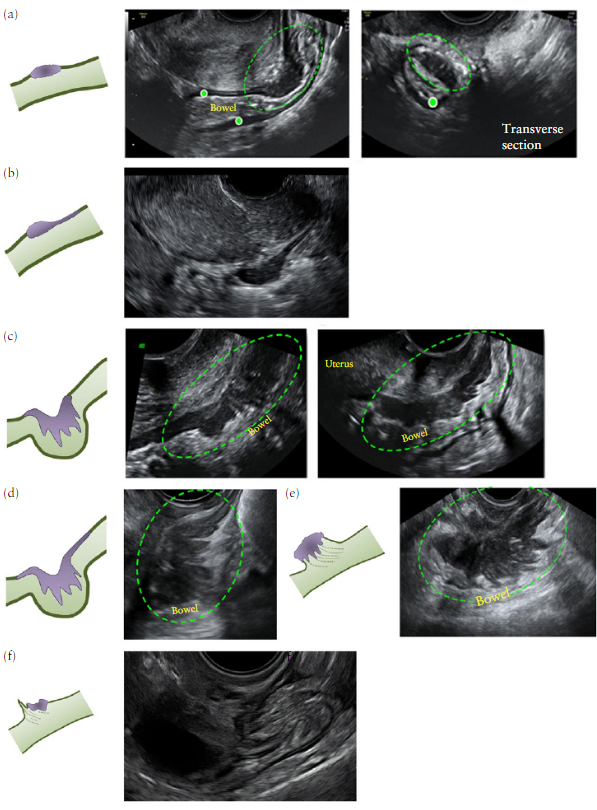
По данным Chapron и соавторов, наиболее распространенные локализации DIE в задних отделах являются: маточно-крестцовые связки, задний свод влагалища, передняя стенка прямой кишки/передние ректосигмоидное соединение и сигмовидная кишка.
Ректовагинальная перегородка
Некоторые исследователи диагноз DIE ректовагинальной перегородки подтверждают ТВУЗИ, при отсутствии нормального внешнего вида перегородки, наличие гиперэхогенного слоя между влагалищем и прямой кишкой из-за наличие DIE очагов.
Кроме того, есть это несоответствие в определении ректовагинального DIE в литературе. РВ DIE был описан как эндометриоидные поражения, которые проникают как из прямой кишки, так и заднего вагинального свода с возможным расширением РВ пространства.
Другие использовали термин «ректовагинальный эндометриоз» для описания узелков, которые, прежде всего, проникают в РВ пространство с возможным прорастанием во влагалище и/или прямую кишку. Изолированный эндометриоз РВ пространства встречается редко.
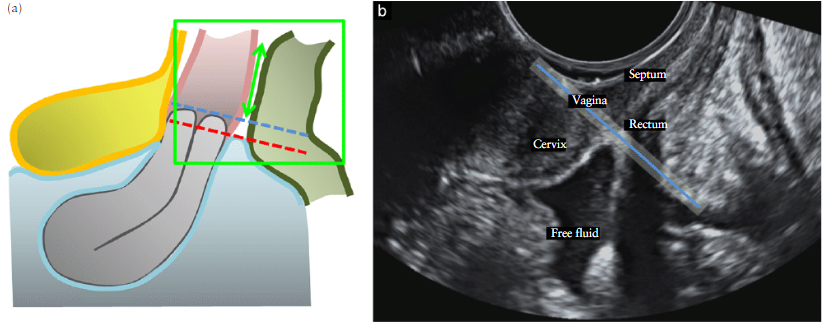
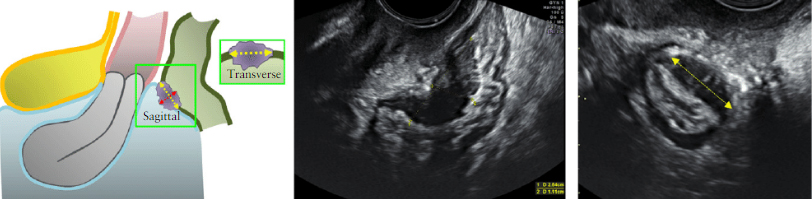
Мы предлагаем, чтобы поражение РВ пространства было заподозрено, когда DIE очаг виден на ТВАГ в РВ пространстве под линией, проходящей вдоль нижней границы задней губы шейки матки (под брюшины) (Рис. 4).
Изолированная РВ DIE редко (Рисунок 5); РВ DIE обычно расширение задней стенка влагалища (рисунок 6), передняя стенка прямой кишки (рисунок 7) или обоих задней стенки влагалища и передней стенки прямой кишки. (рис. 
Рис. 4. Схематическое изображение (а) и ультразвуковое изображение (б), демонстрирующие наши предложенное определение УЗИ ректовагинальный перегородки (RVS). (а) РВС обозначается двуглавая зеленая стрелка, ниже (анатомически) голубой линией, проходящей вдоль нижней границы задней губы шейки матки. Задний свод влагалища лежит между синей линией и красной линией (последняя проходит вдоль каудального конца брюшина нижнего края прямой кишки брюшного мешка (пространство Дугласа)). (б) верхние границы РВС где синяя линия проходит вдоль нижней границы задней губы шейки матки.
Рис. 5. Схематические чертежи и ультразвуковые изображения, демонстрирующие изолированный глубокий инфильтративный эндометриоз в ректовагинальное перегородке (РВС ). Зеленые эллипсы окружают эндометриоидне очаги в РВС, стенке кишечника, стенке влагалища.
Рис. 6. Схематические рисунки и ультразвуковее изображения, демонстрирующее глубокий инфильтрирующий эндометриоз в задней стенке влагалища с расширением ректовагинальной перегородки (РВС ). Зеленые эллипсы окружают эндометриоидные очагов в РВП, стенка кишечника, стенки влагалища.
Рис. 8. Схематические рисунки и ультразвуковые изображения, демонстрирующие ректовагинальную перегородку ( )с глубоким инфильтративным эндометриозом с распространением на обе стенки прямой кишки и задней стенки влагалища., стенка кишечника;, стенка влагалища.
Стенки влагалища
Мы предлагаем, что поражение задней стенки влагалища свода и/или бокового свода влагалища следует заподозрить когда DIE узелок видно при ТВУЗИ в прямой кишке в пространство под линией, проходящей вдоль каудального конца брюшины нижнего края прямой кишки
брюшинный мешок (пространство Дугласа) и выше линии, проходящая вдоль нижней границы задней губы шейки матки (под брюшиной) (показано на рис. 4).
Задний свод влагалища или эндометриоз свода подозревают, если задний свод влагалища утолщается или если определяются гипоэхогенные слои стенки влагалища (Рис. S8a).
В форме песочных часов или ‘диаболо’-как узелки возникают при повреждения заднего свода влагалища расширяются и простираются в переднюю стенку прямой кишки (Рис. S9a). На ультразвуке, часть поражения DIE, расположенного по передней ректальной стенке имеет тот же размер, что и часть, расположенная в заднем вагинальном своде (Рис. S9b). Есть небольшое, но легко видимое соединение между этими двумя части поражения. Эти поражения расположены ниже брюшина и пространства дугласа и как правило, большие (3 см в среднем).
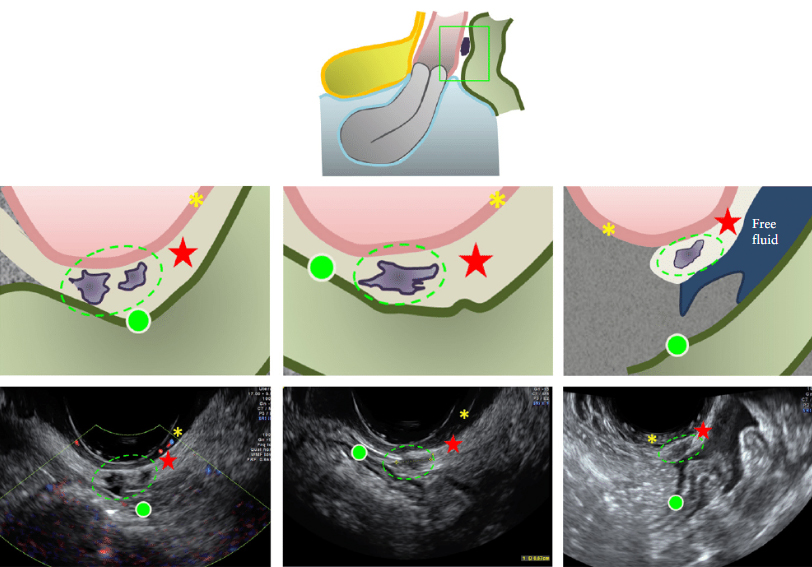
Рис. 9. Схематические рисунки и соответствующие УЗИ глубокого нфильтративного эндометриоза кишечника (DIE ). (а) DIE узелок с ровным контур (отсутствие «шипов»). (б) DIE узелок с прогрессивным сужением, как «хвост», также известный как знак «комета». (C) DIE узелок с выдающимся шипами в сторону просвета кишечника, также известный как «индийский головной убор» или знак «рога лося». (д) DIE узелок с двумя видимыми шипами в сторону просвета кишечника (индийский головной убор/ знак рога лося) и прогрессивного сужения, как хвост (знак кометы). (e) DIE узелок с как заметные шипы в сторону просвета кишечника (индийский головной убор / рога лось знак) и экстренного втягивания (и видимые слизистые складки) (известный как знак «втягивания рукава»). Скользящий знак, как ожидается, будет отрицательным. (Ф) DIE очаги и внешнего натаяжения (вытягивая знак рукав ). Здесь скользящий знак, как ожидается, будет отрицательным.
Ультразвуковое изображение показывает кишечник прилеплен к яичнику; на гипоэхогенном участке между петлей кишечника и яичником, к которому прилеплен кишечник соответствуют линейным эндометриоидным изменениям (содержащих эндометриоидных желез и строма), не связанные с мышечной стенки кишки, но находится между кишечником и яичником.
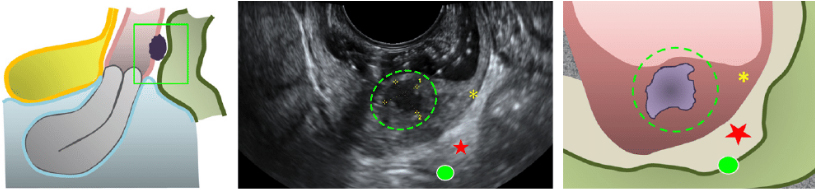
Крестцово-маточные связки (USLs)
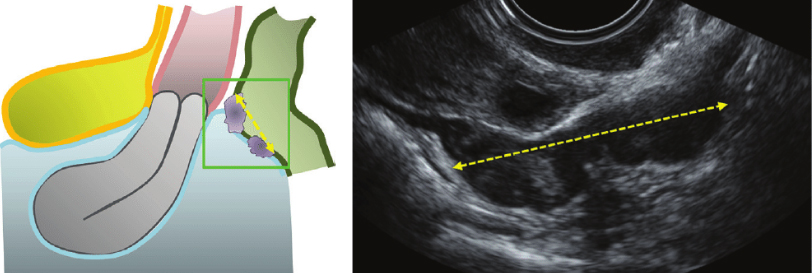
Нормальный USLs, как правило, не виден на УЗИ (Рис.S10a). USLs DIE поражения можно увидеть в срединно-сагиттальном срезе матки (Рис. S10b). Однако лучше всего это видно путем размещения трансвагинального зонда в заднем свод влагалища по средней линии в сагиттальной плоскости, а затем двигать зонд inferolaterally к шейке матки. USLs считаются затронутыми DIE, когда гипоэхогенные утолщение с четкими или нечеткими границами рассматривается брюшной жир вокруг USLs. Поражение может быть изолированым или могут быть частью большого узелка, расширяющегося во влагалище или в другие окружающие структуры.
Толщина в ‘утолщении’ USLs может быть измерена в поперечной плоскости при вставке связки на шейке матки предусмотрено что связки можно четко отличить от смежных структур (рисунок S10c). В некоторых случаях DIE поражения вовлечения USLs расположен на тела матки (Рис. S10d). Если да, то это рассматривается как центральное утолщение в ретроцервикальной области. Размеры USL DIE узелок должен быть записан в трех ортогональных плоскостях.
Прямой кишки, ректосигмоидного соединения и сигмовидной кишки
Кишечник DIE классически включает переднюю стенку прямой кишки, ректосигмоидного соединения и/или сигмовидной кишки, которые можно визуализировать с помощью ТВУЗИ. Рисунок S11a демонстрирует схематический рисунок поражения очагами в верхней части
передней стенки прямой кишки. DIE Кишечника может принять форму изолированного поражения или может быть мультифокальные (множественные поражения одного сегмента) и/или мультицентрический (множественныйпоражения, влияющие на несколько сегментов кишечника, т. е. тонкий кишечник, толстой кишки, слепой кишки, илеоцекального соединения и/или приложении).
Хотя ТВУЗИ можно использовать для визуализации мультифокального поражения прямой кишки.
(Рис. S11b), нет опубликованных оценки данных его производительностьи. Компьютерная томографическая колонография и магнитно-резонансная томография (МРТ) могут быть использованы для диагностики как мультифокальный, так и мультицентрический эндометриоз кишечника.
Гистологически, эндометриоз кишечника определен как наличие эндометриальных желез и стромы в стенке кишечнике, достигая по крайней мере мышечного слоя, где это неизменно вызывает гиперплазию гладкой мышцы и фиброз. Это приводит к утолщению стенки кишечника и некоторому сужению просвета кишечника. Нормальные слои стенки можно визуализировать на ТВУЗИ: серозная оболочка прямой кишки видна в виде тонкой гиперэхогенной линии, мышечная пластинка является гипоэхогенной, с продольной гладкой мышцей (наружная) и круговой гладкой мышцей (внутренняя) разделены едва заметной тонкой гиперэхогенной линией; подслизистой это гиперэхогенная; и слизистая оболочка гипоэхогенна. (Рис. S12a).
Как правило, DIE кишечника видно на ТВУЗИ, как утолщение, гипоэхогенной мышечной стенки или как гипоэхогенные узелки, с или без гиперэхогенных очагов (Рисунок S12b) с размытыми краями.
Морфологический тип поражения кишечника должен быть описан согласно Рисунку. 9. Эхографически поражения кишечника гипоэхогенны и в некоторых случаях более тонкий раздел или «хвост» отмечается в один конец, напоминающий ‘комету’ (рисунок 9b). Нормальное
появление мышечной стенки прямой кишки или ректосигмоидный отдел меняется на узелок аномальной ткани с втяжением и спайками, в результате чего появляется так называемый знак «индейский головной убор » или «рога лося» (Рис. 9В,е,F). Размер этих очагов может варьироваться.
Мы предлагаем, чтобы DIE поражения кишечника, отмеченные на ТВУЗИ могут быть описаны согласно сегменту прямой кишки или толстой кишки, в которой они происходят, с поражениями DIE расположенном ниже уровня вставки USLs на шейке матки обозначается как нижняя (ретроперитонеальная) перед прямой кишкой DIE поражения, те выше этого уровня обозначается как верхняя (видимая при лапароскопии) передняястенка кишки DIE поражения, те на уровне маточного дна обозначается как DIE поражения прямой кишки и те выше уровня маточного дна обозначается как DIE поражения передней сигмовидной (рис. 10). Измерение прямой кишки и/или ректосигмоидные DIE узелки должны быть записанным в 3 ортогональных плоскостях и расстоянии между нижним краем наиболее каудального поражения и
анальная грань должна измеряться с помощью ТВУЗИ.
Поскольку DIE кишечника может поражать кишечник одновременно на разных участках следует искать другие поражения кишечника тщательно, когда есть поражение DIE, влияющее на прямую кишку (Рисунок S12b) или ректосигмоид. Предварительные данные показали
что повреждения прямой кишки могут быть связаны со вторичными поражения кишечника в 54,6% случаев.
Ультразвуковая диагностика облитерации POD была подробно разъяснил ранее в этой статье. Облитерация может быть оценено как частичное или полное в зависимости от того одна ли сторона (левая или правая) или обе стороны, соответственно, демонстрируют отрицательный скользящий знак. Кроме того, опытный оператор может определить уровень облитерации POD, т. е. указание, в антеверсии матки, то ли находится на ретроцервикальном уровне (нижняя треть матки), средняя задняя матка (средняя треть) и/или задняя матка области дна (верхней трети) и загиб матки, будь то на задней стенке матки, среднего-переднего матки и / или нижней передней стенки матки.(рисунок S13).
Рис. 10. Схематический рисунок, демонстрирующий различие в УЗИ между сегментами прямой кишки и сигмовидной толстой кишки указание расположения глубокого проникающего эндометриоза: снизу (или ретроперитонеальная) передняя прямая кишка (1); верхняя (видимая прилапароскопия) передней прямой кишки (2); прямой кишки (3); и передней сигмовидной (4).
Измерение повреждений
Мы предлагаем, чтобы каждую эндометриому и DIE поражение быть измерено систематически в 3 ортогональных плоскостях, для получения длины (среднего сагиттального измерения), толщина (измерение передне-задний) и поперечного диаметра (рис. 11). Такой подход измерения в 3 плоскостях применяется к DIE поражениям расположенные в мочевом пузыре, РВС, влагалище, USLs, в передней части прямой кишки и ректосигмоидный отдел.
Кроме того, в случаях эндометриоза на мочеточниках, важно измерить расстояние между дистальным отверстием мочеточника и DIE поражениями, которое вызывает мочеточниковые стриктуры; стриктура может быть вызвана либо сжатием снаружи или поражением изнутри.
Когда-то стриктуры определяется по продольным ходом мочеточника, один суппорт должен быть размещен на этом уровне и другой на дистальном мочеточникового отверстия для измерения (Рисунок S7).
В случаях мультифокальных поражений DIE кишечника общая среднесагиттальная длина сегмента кишечника, от каудального к головному отделу, следует измерять (рис. 12).
Важно помнить, что ретракция внутри ректосигмоидные поражения DIE могут привести к переоценке от истинной толщины поражения и недооценки от истинной длины поражения (рис. S14). Это был описан как знак » грибной шапки’ на МРТ и также можно отметить на ТВУЗИ.
Рис. 13 дает представление о передних и задних локальных участках при глубоком инфильтрирующем эндометриозе.
Рис. 11. Схематический рисунок и ультразвуковые изображения, демонстрирующие измерение очага глубокого инфильтрирующего эндометриоза в кишечной стенке. Должны быть приняты результаты трех ортогональных измерений, т. е. срединно-сагиттальной, передне-задний и поперечный.
Рис. 12. В случаи мультифокального поражения глубокого проникающего эндометриоза кишечника, общая протяженность сегмента кишечника участвующее (каудально к краниальному) должны быть измерены, как показано в этом схематический чертеж и ультразвуковое изображение.
ДРУГИЕ УЗИ ТЕХНОЛОГИИ
Цветовой допплер
Хотя хорошо зарекомендовал себя в оценке эндометриом, никаких перспективных данных не сообщается о роли цветового допплеровского картирования в оценке DIE. Как правило, эндометриоидные очаги в ректосигмоидном отделе не плохо васкуляризованы. Цветной Допплер полезен при дифференциальной диагноз между DIE в кишечнике и рак в прямой кишке (рисунок S16) и мы предлагаем цветовой допплера использовать в качестве дополнительного способа оценки DIE поражения кишечника.
Определение болезненности по УЗИ
Выполняется ультразвуковое исследование с использованием определения болезненности
с или без акустического окна между трансвагинальным зондом и окружающие влагалищные структуры, в сочетании с «активной» ролью пациента, который указывает на участок любой болезненности, испытанной во время в исследования.
Ректально-контрастное водное трансвагинальное УЗИ
Водно-солевое контрастное ТВУЗИ требует впрыска, под льтразвуковым контролем, физраствор через катетер в прямую кишку; процедура хорошо переноситься и позволяет оценить степени стеноза просвета кишечника (Рис. Параметр S17).
Рис. 13. Схемы, чертежи, дающие общий обзор передней и задней локализации глубокого инфильтрирующего эндометриоза.
Соновагинография с использованием солей или геля
Для того, чтобы проанализировать контрастную сонографию, 20-50 мл ультразвукового геля вводят в заднюю часть свода влагалища, используя 20 мл пластиковый шприц, прежде чем вставить трансвагинальный датчик. Гель создает акустическое окно, позволяющее осматривать конструкции заднего отдела (рисунок S18). Гель должен быть загружен тщательно в шприц, без воздуха или только минимальные воздушные пузыри в геле. Шприц полностью заполнен, так что поршень приходит в прямой контакт с гелем, снижая вероятность попадания воздуха в карманы при введении геля во влагалище. Большое внимание уделить для того чтобы обеспечить чтобы шприц вставлен достаточно далеко во влагалище, что гель заполняет задний свод полностью.
В опубликованных отчетах, ни одной женщине не требовалось заполнение заднего свода гелем.
Трансректальная сонография с использованием трансвагинального зонда
Трехмерный ультразвук
Трехмерные ТВУЗИ
В одном исследовании, автономном анализе трехмерных (3D) объемные наборы данных были полезны при диагностике DIE заднего свода без участия кишечника, такие как DIE в USLs, влагалище или RVS. 3D УЗИ, однако, не позволяет оценить подвижность тазовых органов; не допускает сопоставление УЗИ.
Полостная трехмерная сонография
Нет исследований, демонстрирующих, что 3D полостной ультразвук превосходит 2D ультразвук в обнаружении или характеристиках DIE. Однако, одна исследовательская группа сообщается полостной 3Д УЗИ, может быть эффективным и воспроизводимым методом обнаружения и описания эндометриоз в RVS ректовагинальной перегородке (Рис. требование s19). Guerriero
и др. предположил, что 3D рендеринг изображения позволяет анализировать DIE очаги, потому что 3D визуализация может показать неправильные формы и границы четко.
Трехмерная ректосонография
Нет исследований, демонстрирующих, что 3D-ректосонография превосходит 2D ультразвук в обнаружении или характеристиках DIE. Тем не менее, в недавнем исследовании, 3D ректосонография оказалась очень созвучна с MRТ.
Трансвагинальная эластография
Имеются ограниченные данные о пользе трансвагинальной эластографии в диагностике DIE. DIE очаги обычно демонстрируют высокую жесткость на эластографии (Рисунок S20).
ВЫВОД
Менакая и др. установлено, что стажеры в акушерстве и гинекологии, которые выполнили по крайней мере 200 ТВУЗИ, сканируют лучше тех, которые выполнили менее 200 в интерпретации офлайн видео признак «скольжения». Они также обнаружили, что интерпретация признака «скольжения» на ретроцервиксе было лучше, чем на задней поверхности матки и области дна. Опытные операторы, которые провели более 2500 сканирований в достижении мастерства в выполнение маневра «скользящего» признака и обнаружение POD облитерации после примерно 40 исследований.
Похожие на обнаружение облитерация РМО, опытные операторы, выполнявшие свыше 2500 сканирования достигают профессионализма в обнаружении DIE очагов с использованием ТВУЗИ после примерно 40 исследований.
За исключением DIE, влияющие на RVS, ТВУЗИ в руках хорошо обученного персонала-это очень точный и воспроизводимый метод неинвазивной диагностики DIE.
В этом мнении, мы описали систематический подход к исследованию малого таза у женщин с подозрением на эндометриоз и определенные термины и измерения для описания проявлений эндометриоза по данным сонографии. Это мнение представляет коллективное мнение врачей, гинекологических сонографистов, передовых лапароскопические хирурги и радиологи с интересом в диагностике и лечении эндометриоза. В настоящее время трудно сравнить результаты между публикуемыми исследованиями, потому что авторы используют разные термины описывая такие же структуры и положения.
Мы надеемся, что термины и определения, предлагаемые здесь будут приняты в центрах по всему миру. Это результат последовательного использования номенклатуры при описании положения ультразвука и степени эндометриоза. Мы считаем, что стандартизация терминологии должна позволить провести содержательные сравнения между будущими исследованиями у женщины с ультразвуковой диагностикой эндометриоза и должны способствовать проведению многоцентровым исследованиям.