Как глубоко вставлять тампоном
Как глубоко вставлять тампоном
Вопрос-ответ
Возможно, есть вещи, о которых ты хотела бы узнать, но не знала, кого спросить. Мы можем помочь! В данном разделе мы собрали вопросы, которые мы регулярно получаем в нашей консультативной группе o.b.®, разделили их на категории и подробно на них ответили.
Узнать больше
Узнать больше
Узнать больше
Узнать больше
Узнать больше
Подписывайтесь на нас:
© ООО «Джонсон & Джонсон», Россия, 2022.
121614, Россия, Москва, ул. Крылатская, д. 17, корпус 2. Телефон: +7 (495) 726–55–55. Сайт: https://jnj.ru/
*Для покупок мы предлагаем несколько сайтов партнеров. Данный перечень сайтов не является ограниченным; продукт доступен в различных магазинах территории РФ.
Этот сайт принадлежит ООО «Джонсон & Джонсон», которая полностью отвечает за его содержимое.
Сайт ориентирован на физических и юридических лиц из России. 13+
Информация, размещенная на сайте, носит справочный характер и не может считаться консультацией медицинского работника или заменить ее. Для получения более подробной информации мы рекомендуем вам обратиться к специалисту.
Свидетельства о государственной регистрации:
RU.77.01.34.012.E.010328.07.11, RU.77.01.34.012.E.010327.07.11,
RU.77.01.34.012.E.010510.07.11, RU.50.99.05.012.E.002450.10.13,
RU.77.01.34.012.E.006490.07.12, BY.70.07.01.012.Е.002615.03.11,
RU.77.01.34.012.E.001712.11.10, RU.77.01.34.012.E.010326.07.11.
Как глубоко вставлять тампоном
Кафедра оториноларингологии Новосибирского государственного медицинского университета, Новосибирск, Россия, 630091;
отделение хирургии АНО «Центр новых медицинских технологий в Академгородке», Новосибирск, Россия, 630090;
отделение челюстно-лицевой хирургии Городской детской клинической больницы скорой медицинской помощи, Новосибирск, Россия, 630007
Кафедра оториноларингологии Новосибирского государственного медицинского университета, Новосибирск, Россия, 630091;
отделение челюстно-лицевой хирургии Городской детской клинической больницы скорой медицинской помощи, Новосибирск, Россия, 630007
Влияние тампонады носа на качество жизни в раннем послеоперационном периоде после септопластики
Журнал: Вестник оториноларингологии. 2017;82(3): 28‑30
Мельников М.Н., Вальгер А.С. Влияние тампонады носа на качество жизни в раннем послеоперационном периоде после септопластики. Вестник оториноларингологии. 2017;82(3):28‑30.
Mel’nikov MN, Val’ger AS. The influence of nasal packing on the quality of life in the early postoperative period following septoplastic surgery. Vestnik Oto-Rino-Laringologii. 2017;82(3):28‑30. (In Russ.).
https://doi.org/10.17116/otorino201782328-30
Кафедра оториноларингологии Новосибирского государственного медицинского университета, Новосибирск, Россия, 630091;
отделение хирургии АНО «Центр новых медицинских технологий в Академгородке», Новосибирск, Россия, 630090;
отделение челюстно-лицевой хирургии Городской детской клинической больницы скорой медицинской помощи, Новосибирск, Россия, 630007
Цель работы — определить влияние передней тампонады на физическое состояние и качество жизни пациентов в раннем послеоперационном периоде после перенесенной септопластики, а также предложить альтернативу передней тампонаде носа. В исследование включены 90 пациентов, объединенных в три группы. В 1-й группе применялась эндоскопическая септопластика, во 2-й — стандартная септопластика, в 3-й — модифицированная септопластика с использованием фибринового клея, который выступил альтернативой назальных тампонов. Показано негативное влияние передней тампонады на качество жизни в раннем послеоперационном периоде после септопластики, а также эффективность предложенного модифицированного метода с использованием фибринового клея.
Кафедра оториноларингологии Новосибирского государственного медицинского университета, Новосибирск, Россия, 630091;
отделение хирургии АНО «Центр новых медицинских технологий в Академгородке», Новосибирск, Россия, 630090;
отделение челюстно-лицевой хирургии Городской детской клинической больницы скорой медицинской помощи, Новосибирск, Россия, 630007
Кафедра оториноларингологии Новосибирского государственного медицинского университета, Новосибирск, Россия, 630091;
отделение челюстно-лицевой хирургии Городской детской клинической больницы скорой медицинской помощи, Новосибирск, Россия, 630007
Искривление перегородки носа — наиболее часто встречающаяся патология в практике оториноларинголога. По данным разных авторов, среди взрослого населения частота встречаемости искривленной перегородки носа находится в пределах от 60 до 97%. Одни виды искривлений не вызывают каких-либо субъективных ощущений и опосредованно связанных патологических состояний, следовательно не требуют хирургического лечения. Другие — ведут к длительному нарушению носового дыхания, что вызывает ряд проблем, включая развитие хронических ринита, синусита, патологии среднего уха и евстахиевой трубы, заболевания, в том числе хронические, глотки, гортани и нижних дыхательных путей [1]. Рефлексы, возникающие со слизистой оболочки полости носа, регулируют и поддерживают нормальную жизнедеятельность всего организма в целом [2]. Нарушение носового дыхания приводит к хронической гипоксии головного мозга, которая в свою очередь сопровождается повышенной утомляемостью, снижением внимания и работоспособности, уменьшением интеллектуального потенциала [3]. Только нормальное функционирование носа является одним из основных условий здорового физического и умственного развития [4].
Оперативное лечение — единственный метод коррекции искривленной перегородки носа. Большинство хирургов оперативное вмешательство на перегородке носа завершают передней тампонадой полости носа, которая необходима для фиксации костно-хрящевого реконструированного лоскута в срединном положении, а также с целью профилактики таких осложнений, как кровотечение, гематома в раннем послеоперационном периоде, формирование синехий в полости носа. Для тампонады в большинстве случаев используются марлевые тампоны, пропитанные противовоспалительной мазью. Несмотря на хороший фиксирующий эффект, подобная тампонада полностью выключает на весь период основные функции носа — дыхательную, дренажную, защитную; отсутствует вентиляция околоносовых пазух, нарушается вентиляция среднего уха. Тампонада вызывает сдавление травмированной слизистой, а следовательно, ишемию, вплоть до перфорации перегородки и боль (особенно во время удаления), травму слизистой оболочки, слезотечение, дискомфорт при глотании, нарушение сна, повышение артериального давления, головную боль вследствие нарушения микроциркуляции в сосудах головного мозга, создает хорошую среду для размножения бактериального агента с редко возникающим синдромом инфекционно-токсического шока [5]. Удаление тампонов из полости носа связано с дискомфортом и болью у пациентов независимо от сроков тампонады; а также высока вероятность травматизации слизистой оболочки и смещение элементов реставрированной перегородки.
При анализе источников литературы не выявлено точное количество времени, необходимого для передней тампонады после септопластики. В разных источниках эти сроки колеблются от 2 ч до 8 дней [6, 7]. В течение первых 3 дней осуществляется выработка растворимого коллагена, фибронектина и гиалуроновой кислоты, а на 4-й день происходит формирование и депонирование волокон коллагена I типа, что требует продлить срок тампонады до 4—5 сут [8]. Однако такой длительный период резко увеличивает негативное влияние передней тампонады носа не только на параназальные синусы и организм в целом, но и в значительной мере ухудшает качество жизни пациентов в раннем послеоперационном периоде.
Для уменьшения негативного влияния классической марлевой тампонады носа предпринимается разработка различных модификаций тампонов, таких как поролоновые в перчаточной резине (тампонада по Микуличу), пневматические тампоны, тампоны из ксеногенной брюшины, прокладки из воскопрана. В литературе встречаются публикации с сообщениями о возможности использовать с целью тампонады носа мероцель, альгинатные пленки, гидрогели, аэрозоли, заполняющие полость носа пеной, гелевые пленки на основе поли-N-винилпирролидона. Данные модификации частично ослабляли негативное влияние, вызываемое марлевыми тампонами, но не полностью удовлетворяли оториноларингологов-хирургов, так как не исключали нарушения носового дыхания и болевых ощущений. Также отмечалась гипертермическая реакция, что снижало качество жизни пациентов в раннем послеоперационном периоде. В связи с этим предпринимались попытки бестампонного ведения пациентов после септопластики. D. Reiter и соавт. [7] предлагали накладывать сквозные рассасывающиеся швы на листки перегородки носа после септопластики. Другие предлагали использование пелотов, сплинтов, стентов, но при этом возникает необходимость удлинения стационарного пребывания пациентов и необходимость удаления конструкции.
Для склеивания листков перегородки носа также применялись цианакрилатный клей, клей МК-2.
Впервые о возможности использования фибринового клея в оториноларингологии сообщил К.Н. Веремеенко [9]. В 2005 г. M. Vaiman и соавт. [10] представили результаты использования фибринового клея как альтернативу передней тампонады после оперативных вмешательств на структурах полости носа.
Цель исследования — определить влияние передней тампонады на физическое состояние и качество жизни пациентов в раннем послеоперационном периоде после перенесенной септопластики и предложить альтернативу передней тампонаде носа, позволяющую исключить ее негативное влияние и добиться плотного склеивания листков слизистой перегородки, сводя к минимуму послеоперационное кровотечение и гематомы перегородки носа.
Пациенты и методы
Нами был использован гемостатический клей (EVICEL ETHICON, Израиль), состоящий из двух активных веществ — фибриноген и тромбин человеческий. При нанесении на раневую поверхность фибриновый клей полимеризируется с образованием эластичной фибриновой пленки. Этот процесс повторяет основные стадии физиологического процесса свертывания крови и позволяет останавливать диффузные кровотечения, склеивать и фиксировать ткани, а также ускорять заживление ран. В ходе заживления образовавшийся сгусток фибринового клея полностью рассасывается. Фибриновый клей метаболизируется так же, как эндогенный фибрин, за счет фибринолиза и фагоцитоза. Для предотвращения передачи инфекции вследствие применения препаратов, полученных из крови или плазмы человека, предприняты стандартные меры, а именно: отбор доноров, скрининг заготовленной плазмы крови на специфические маркеры инфекции и включение в производство эффективных этапов инактивации вирусов. Предпринятые меры эффективны в отношении оболочечных вирусов, таких как ВИЧ, вирус гепатита С и В. После размораживания содержимое двух флаконов помещали в устройство для нанесения, к шприцу присоединяли специальный наконечник для введения препарата капельно в труднодоступные места. Препарат экономичен в использовании — 1—2 мл клея достаточно для проведения одной септопластики. Клей вводили между листками мукоперихондрия и мукопериоста и плотно прижимали, распределяя его равномерно по всей длине, после этого полость носа с двух сторон тампонировали эластичными тампонами на 2—5 мин (в зависимости от наличия у пациента артериальной гипертензии и склонности к кровотечениям) для равномерного распределения и более плотного склеивания листков слизистой оболочки. Затем тампоны удаляли, проводили эндоскопию полости носа с двух сторон для визуального подтверждения плотного склеивания слизистой оболочки с реимплантированными фрагментами хряща и только потом прекращали анестезиологическое пособие.
В исследовании с 2012 по 2014 г. участвовали 90 человек в возрасте от 14 до 60 лет. Сформированы три группы больных по 30 человек в каждой. Средний возраст в 1-й группе — 30,5 года, во 2-й — 32,2 года, в 3-й — 34,1 года. Из них 31 (34,4%) женщина и 59 (65,6%) мужчин.
Критерием включения в группу был вид деформации перегородки носа. В 1-й группе — искривления перегородки носа в виде шипа и гребня. Для данной группы выбрана в качестве метода хирургической коррекции перегородки носа классическая эндоскопическая септопластика по O. Lanza с бестампонным ранним послеоперационным периодом. 2-я группа — С- и S-образные искривления перегородки. В качестве метода хирургической коррекции перегородки носа использовалась стандартная септопластика с передней тампонадой носа в раннем послеоперационном периоде. 3-я группа — С- и S-образные искривления, в качестве метода хирургической коррекции перегородки носа применялась модифицированная стандартная септопластика с использованием фибрин-тромбинового клея под эндоскопическим контролем. В раннем послеоперационном периоде тампонаду не производили.
У всех пациентов перед оперативным лечением проводился сбор анамнеза и жалоб, осмотр ЛОР-органов, эндоскопия полости носа, МСКТ носа и околоносовых пазух. Все операции выполнялись под эндотрахеальным наркозом. Всем больным 2-й и 3-й групп проводили вазотомию нижних носовых раковин при помощи электрокоагулятора, в 1-й группе данное хирургическое вмешательство потребовалось у 9 пациентов в связи с гипертрофией нижних носовых раковин. В раннем послеоперационном периоде у пациентов 1-й и 3-й групп передняя тампонада не проводилась, во 2-й группе всем пациентам проведена передняя тампонада тампонами «мероцель» сроком на 24 ч. В 3-й группе с целью соединения листков слизистой оболочки, а также профилактики кровотечения и гематомы применяли фибрин-тромбиновый клей.
Для оценки качества жизни в раннем послеоперационном периоде использовался опросник, оценивающий физическое состояние пациентов [11]. Данный опросник заполнялся пациентом самостоятельно в день после операции (контрольная точка 1, К.Т. 1), через сутки (К.Т. 2), 2 сут (К.Т. 3), 3 сут (К.Т. 4), 5 сут (К.Т. 5), 8 сут (К.Т. 6) и 15 сут (К.Т. 7) после проведенной септопластики. Удаление передней тампонады соответствовало К.Т. 2.
Согласно использованному опроснику, в критерии физического состояния пациентов вошли: питье из чашки, сидеть в кровати, вставать с кровати, ходьба на 10 м (в пределах палаты), ходьба на 50 м (в пределах отделения), физическая боль, тошнота, головокружение, общая слабость.
Результаты проведенного исследования обрабатывались с помощью SPSS Statistica 17.0 статистическими методами дисперсионного анализа, вычислялись критерий достоверности (F-критерий, t-критерий), критерий Дункана.
Результаты и обсуждение
При сравнительной оценке качества жизни пациентов в раннем послеоперационном периоде выявлено отсутствие статистически значимых различий между группами по всем сравниваемым критериям, начиная с К.Т. 5 (р
Сильная боль при отите часто связана со скоплением в среднем ухе жидкости (слизи, гноя или крови). Эти субстанции обычно не должны там находиться, и когда вдруг там оказываются — это может сильно ухудшить качество жизни. Если прием антибактериальных препаратов не принес нужного эффекта, может помочь миринготомия – прокол барабанной перепонки.
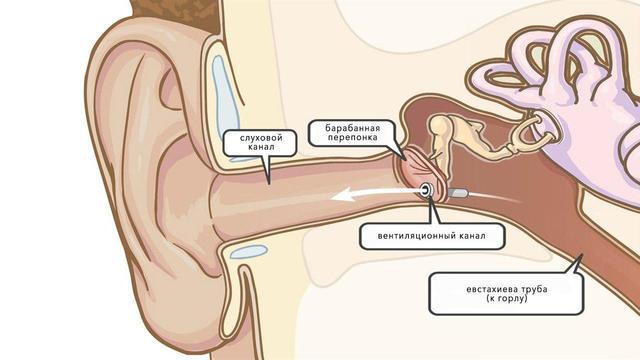
Как устроено ухо
Ухо разделяют на три отдела: наружное ухо, среднее и внутреннее. В состав наружного уха включают ушную раковину, наружный слуховой проход и барабанную перепонку, являющуюся границей между наружным и средним ухом.
Среднее ухо представлено барабанной полостью, пещерой сосцевидного отростка и их содержимым – прежде всего, слуховыми косточками, а также слуховой (евстахиевой) трубой, соединяющей барабанную полость с полостью глотки.
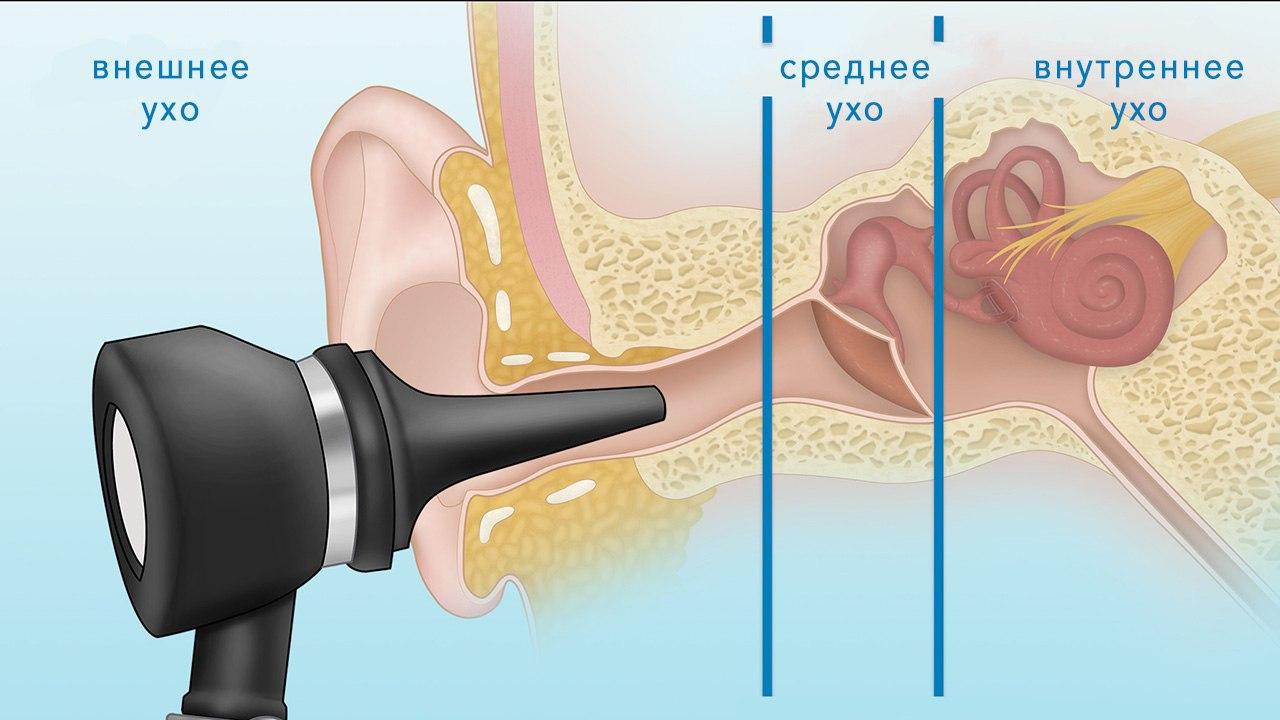
Внутреннее ухо представлено преддверием, улиткой, полукружными каналами и расположено в пирамиде височной кости.
Наиболее мучительным для человека является средний отит – отек и воспаление слизистой барабанной полости.
Что такое миринготомия, пapaцeнтeз, тимпанотомия?
Все это разные названия хирургической операции, суть которой – прокол барабанной перепонки, извлечение вредного содержимого из барабанной полости, образовавшегося там из-за воспаления. Сквозной разрез обеспечивает свободный выход скопившейся в среднем ухе жидкости, после чего человеку становится значительно лучше, а боль отступает.
Вмешательство связано с определенными сложностями. Длительно протекающий воспалительный процесс утолщает перепонку, и в ней бывает трудно сделать маленький сквозной прокол. Операция обычно назначается детям, ведь они болеют отитом чаще взрослых из-за возрастных особенностей анатомии слуховой трубы.
Показания
Прокол барабанной перепонки показан в следующих случаях:
Если экссудат из полости среднего уха удалить вовремя, не дожидаясь осложнений, отит не перейдет в хроническую стадию.
Важно! Миринготомия барабанной перепонки не заменяет антибактериальной терапии, не уменьшает частоту развития среднего отита и не снижает число рецидивов.
Противопоказания
Миринготомия может быть противопоказана при любых признаках опухоли среднего уха или сосудистых аномалиях. К относительным противопоказаниям относят предшествующую лучевую терапию области головы и шеи.
Как проходит операция
Методику проведения операции определяет ЛОР-врач на основе данных всестороннего обследования пациента, подтвержденного диагноза и наличия показаний к вмешательству.
Чтобы получить наилучший обзор полости среднего уха, применяют микроскоп. Затем выполняют маленький надрез в барабанной перепонке, а жидкость из среднего уха удаляют. В большинстве случаев, может понадобиться небольшая трубка, которая останется в месте надреза, и позволит дренажу продолжаться.
Для закрытия надреза наложение швов не требуется – он заживет сам.
Диагностика
Острый средний отит определяется по совокупности признаков:
В некоторых случаях врач назначает дополнительные диагностические процедуры: бактериальный посев экссудата и рентгенографию височной кости.
Подготовка
Включает ряд обязательных исследований:
За неделю до плановой операции необходимо прекратить прием противовоспалительных препаратов и лекарств, разжижающих кровь.
Под каким наркозом проходит?
Миринготомия относится к малоинвазивным вмешательствам и обычно выполняется в амбулаторных условиях. Взрослым достаточно местного обезболивания, а детям необходим общий наркоз, поэтому ребенку нельзя принимать пищу за 6 часов до операции.
Сколько длится?
При отсутствии технических сложностей – 15-20 минут.
Процесс операции
Прокол барабанной перепонки проводится в несколько этапов:
Послеоперационный период и реабилитация
В послеоперационном периоде слуховой проход несколько раз в день промывают фурацилином или борным спиртом для быстрого снятия воспаления и улучшения состояния пациента. Чтобы вредное содержимое барабанной полости вытекало скорее, рекомендуют ложиться прооперированным ухом вниз, на подушку.
Обычно полное восстановление после операции происходит в течение 4-х недель, но уже примерно через 5 дней после операции отверстие в барабанной перепонке заживает. В течение 3-5 дней после операции из места прокола может выделяться гной, это нормально. Восстановительный период требует соблюдения следующих рекомендаций:
Возможные осложнения
Срочно позвоните врачу или в скорую, если после операции произошло что-то из нижеперечисленного:
Заключение
Прокалывание барабанной перепонки для удаления скопившегося в полости содержимого – рутинная процедура, которая избавляет от острой боли при воспалении среднего уха. Родители часто опасаются таких радикальных методов лечения отита, особенно у совсем маленьких детей. Но многолетняя успешная практика подтвердила высокую эффективность и безопасность миринготомии.
В лечении свищей прямой кишки врачи отделения проктологии Юсуповской больницы применяют самые современные методики, гарантирующие скорейшее и безболезненное выздоровление пациентов клиники, перенесших иссечение свища прямой кишки. Послеоперационный период после иссечения свища прямой кишки проходит под контролем лучших специалистов (проктологов, реабилитологов) Юсуповской больницы, обеспечивающих круглосуточную медицинскую поддержку, внимание и заботу каждому пациенту.
Что это такое?
Свищ прямой кишки является трубчатым ходом, отверстия которого выходят в просвет кишки и кожу на ягодицах.
Свищи причиняют больному много дискомфортных ощущений:
Лечение
Полное избавление от свища прямой кишки гарантирует только хирургическое вмешательство, консервативная терапия в этом случае абсолютно неэффективна.
В отделении проктологии Юсуповской больницы применяется лазерная сварка свищевых ходов, облитерация их с помощью специальных клеев. Успешно применяются другие прогрессивные методы устранения свищевых ходов, предполагающие отсутствие разрезов мышц прямой кишки.
Кроме того, в случае необходимости для лечения свища прямой кишки используются хирургические вмешательства, в ходе которых иссекается свищевой ход и выполняется первичная пластика сфинктера. Проведение подобных операций целесообразно при тяжелых формах патологии с большим количеством разветвлений свищей и полостей вдоль свищевых ходов. Может применяться радиоволновая хирургия, электросварка тканей, лазерная коагуляция и пр.
Благодаря индивидуальному подходу достигается полное выздоровление в кратчайшие сроки, минимальный дискомфорт и сохранение трудоспособности пациентов.
Реабилитация после операции
Сроки реабилитации и течение восстановительного периода зависят от того, какая именно хирургическая методика была применена для удаления свища прямой кишки.
После лазерной коагуляции
Лазерная коагуляция представляет собой самую современную методику лечения заболевания. В процессе данной процедуры просвет очищается от гноя и эпителия с помощью специальных инструментов, после чего в него вводится лазерное волокно. Благодаря лазерному излучению обеспечивается заваривание свищевого хода и уничтожение в нем всех микроорганизмов.
Для проведения лазерной коагуляции применяется региональная анестезия, поэтому болезненные ощущения отсутствуют. Восстановление после иссечения свища прямой кишки предполагает использование ректальных свечей, ускоряющих регенерационные процессы. Как правило, больного выписывают из стационара на 7-10 сутки после операции.
После операции по иссечению с обтюрацией
В ходе данного хирургического вмешательства свищевой ход удаляют на всем протяжении. Операция считается малотравматичной, при этом довольно эффективной даже в самых сложных случаях. Для проведения вмешательства применяется спинальная или общая анестезия, поэтому болевые ощущения полностью отсутствуют.
После операции пациент находится в стационаре от четырех до пяти суток, после выписки ему необходимо соблюдать «охранительный режим» в течение 2-3 недель.
Данное оперативное вмешательство применяется для лечения пациентов с «поверхностно» расположенными свищевыми ходами. Для выполнения операции используется спинальная анестезия. Послеоперационный период после иссечения свища прямой кишки проходит практически безболезненно. Срок госпитализации составляет от двух до трех суток.
После иссечения с первичной пластикой сфинктера
Ранее подобное традиционное хирургическое вмешательство применялось в случаях, когда особенности свищевых ходов препятствовали применению лазерных и других новейших методик.
В ходе операции свищевой ход ликвидируется на всем протяжении, затем выполняется послойное ушивание раны со стороны кожи и прямой кишки.
Для проведения данного хирургического вмешательства используется спинальная или общая анестезия, благодаря чему оно абсолютно безболезненно. С целью обезболивания в послеоперационный период пациентам назначаются ненаркотические анальгетики.
Срок госпитализации составляет от трех до семи суток.
Общие рекомендации
В немалой степени скорейшее восстановление после операции зависит и от самого пациента. При выписке он получает рекомендации проктологов Юсуповской больницы, строго соблюдая которые можно значительно сократить срок реабилитации.
В первую очередь, рекомендации касаются опорожнения кишечника, которое должно быть ежедневным. Для этого пациенту необходимо соблюдать определенную диету, включать в рацион питания кисломолочные продукты, отварную рыбу, птицу, нежирное мясо.
Кроме того, в ежедневное меню необходимо включить фрукты и овощи, содержащие большое количество клетчатки. Категорически отказаться от употребления алкоголя, исключить острые, копченые, жареные блюда.
Залогом быстрейшего восстановления является и соблюдение тщательной гигиены. После опорожнения кишечника область заднего прохода следует обмывать водой, либо использовать марлевую салфетку.
Вокруг послеоперационного рубца или раны нужно сбривать волосы, что предупредит развитие гнойного процесса.
Возникшие болевые ощущения, гнойные выделения и даже незначительное повышение температуры тела должны быть поводом для незамедлительного обращения к лечащему врачу.
Гнойные заболевания кожи
Показания к наложению повязки
Терапия гнойных патологий кожи определяется с учётом места травмирования, стадии прогрессирования заражения, общего самочувствия пациента, патогена, вызвавшего инфицирование. Первым делом лечение должно быть ориентировано на уничтожение возбудителя и регенерацию повреждённых тканей. В то же время следует отдать предпочтение комплексной терапии, один из этапов которой включает наложение повязки на гнойные раны.
Методика наложения повязки при гнойных поражениях кожи
В большинстве случаев туалет кожи с гнойными очагами осуществляется в амбулаторных условиях нашей клиники. При абсцессах, флегмонах, карбункулах, тяжелое общее состояние с лихорадкой и явлениями интоксикации требует госпитализации в стационар. Таким пациентам местное лечение проводится на фоне общей дезинтоксикационной, антибактериальной, и общеукрепляющей терапии.
С какой периодичностью делается перевязка при гнойных заболеваниях подкожной клетчатки и кожи?
В процессе лечения гнойных поражений в стадии воспаления (при просачивании значительного количества гнойного экссудата) перевязка проводится ежедневно; в случае очищенного ранения с образованием разрастающихся тканей – через каждые трое-четверо суток; при наличии свищей с отходящим содержимым и массивных гноящихся ран – через каждые 8-12 часов.
Действия медперсонала при поступлении пациента с гнойными поражениями кожи
Используя ножницы Рихтера, врач / медсестра снимает закрепляющую повязку (её могут заменять пластырь, салфетка, бинт), после чего постепенно удаляет все слои перевязочного материала. При этом движения должны быть направлены от одной стороны ранения к другой, с учётом того, что поперечное растяжение раны способствует её травмированию и усилению боли.
Удаляя ранее наложенную повязку, следует аккуратно придерживать кожу пинцетом или стерильным шариком из марли, предотвращая её оттягивание вслед за повязкой.
Просочившиеся гноем засохшие повязки очень легко удаляются отмачиванием. В случае присыхания перевязочного материала его предварительно следует смочить марлевым тампоном, обработанным 3 %-ной смесью перекиси, затем удалить. Также с целью размягчения наложенной ранее повязки можно использовать тёплую примочку из марганцовочного раствора, приготовленного в соотношении 1:3000. В дальнейшем загрязнённый перевязочный материал следует изъять в тару для дезинфекции / водонепроницаемый пакет / ёмкость для загрязнённых отходов, подлежащих утилизации.
Последующие действия медсестры – снятие с рук перчаток, перемещение их в дезинфицирующий раствор либо пакет для отходов.
Непосредственно перед манипуляцией важно продезинфицировать руки и дождаться полного высыхания антисептика, после чего одеть новые перчатки. Воспользовавшись продезинфицированным пинцетом, произвести визуальный осмотр дна, поверхности раны, тканей вокруг неё.
При обнаружении гноя следует тщательно изучить характер содержащейся в полости раны жидкости (осмотреть края ранения, проверить ткани на отёчность, болезненность, установить окраску экссудата, специфику запаха); кожные покровы вокруг гнойной раны подлежит обработке обеззараженными марлевыми шариками.
Проделав каждое движение, следует изменить их поочерёдность, поглощая тампоном гнойное содержимое от центра полости раны к краям, от более чистой зоны к загрязнённой. Проделывать данную манипуляцию необходимо вначале сухим тампоном, потом обработанным 70 %-ным спиртовым раствором.
Рану по краям желательно обработать 1 % раствором зелёнки либо 5 %-ным йодным раствором. Скопившийся гной удаляется стерильными марлевыми шариками либо обработкой инфицированной зоны перекисью. Далее рана осушается сухим тампоном, обрабатывается мазью / лекарством и с помощью пинцета закрывается трёхслойной повязкой и фиксируется пластырем.
Алгоритм перевязки гнойной раны на подготовительном этапе
Перед и по окончании манипуляции необходимо выполнить гигиеническую очистку рук.
В ходе проведения процедуры следует обязательно надевать стерильные латексные перчатки.
Изначально врач / медсестра должны поприветствовать пациента, представиться, затем идентифицировать человека, внести данные в медицинскую карту.
Следующим шагом должно быть удостоверение относительно подтверждения со стороны пациента добровольного и осведомлённого согласия на проведение манипуляции. В случае получения отказа больного на процедуру проинформировать об этом лечащего врача и получить распоряжение о дальнейших действиях.
С пациентом либо его законными представителями (опекунами, усыновителями, родителями несовершеннолетнего ребёнка) должно быть согласовано процесс, цели, последовательность манипуляций. Предоставлять информацию относительно подробностей процедуры может фельдшер, врач-хирург, травматолог или медсестра.
Также важно проинформировать больного о целях перевязки, специфике методики, ожидаемых результатах, возможных осложнениях.
В том случае, когда обработка и лечение гнойных заболеваний подкожной клетчатки и кожи потенциально небезопасны для здоровья пациента, требуется получить у него либо у его родных письменное согласие на осуществление процедуры обработки полости раны и наложения повязки.
Если врач рекомендовал пациенту перевязку, она должна быть сделана вовремя, в сроки, обозначенные доктором.
Специалист, ответственный за наложение повязки на гнойное ранение, должен приступить к манипуляции только после тщательного очищения и дезинфекции рук и надевания перчаток.
После подготовки необходимых для манипуляции принадлежностей медсестра (врач) просят больного раздеться и удобно разместиться на кушетке, стуле или перевязочном столе.
Под обрабатываемую рану рекомендуется положить клеёнку либо стерильную салфетку.
Надев рабочую одежду, очки, защитную маску, врач приступает к обработке раны и наложению повязки.
Последовательность манипуляций на завершающей стадии наложения повязки
На заключительном этапе нужно опустить все медицинские инструменты в контейнер для обеззараживания либо водонепроницаемый пакет / ёмкость для извлечения чрезвычайно опасных отходов, которые могут провоцировать эпидемии.
Затем нужно удалить перчатки, положить их в контейнер для дезинфекции / влагоотталкивающий пакет либо короб для уничтожения образовавшихся отходов категории Б.
В дальнейшем рекомендуется снять медицинскую маску, очки, спецодежду и поместить всё это в специальный таз либо бельесборник.
Соблюдая правила гигиены, тщательно вымыть руки, высушить их, обработать дезинфицирующим средством.
Узнать, как чувствует себя пациент (у него не должно быть никаких жалоб, он должен пребывать в состоянии покоя, ощущать комфорт).
Уведомить больного о характере раны, дать рекомендации относительно последующих действий по уходу, обработке раны.
Никакие осложнения в процессе выполнения манипуляции и после не должны возникать.
Рубцевание ранения должно осуществляться вторичным срастанием без образования келлоидных шрамов, омертвение клеток кожи, а также различных косметических изъянов.
По окончании перевязки должно произойти очищение полости раны от патогенной микрофлоры и предотвращение развитие процесса гноеобразования.
По завершении процедуры важно внести запись в медкарту пациента о наложении повязки.
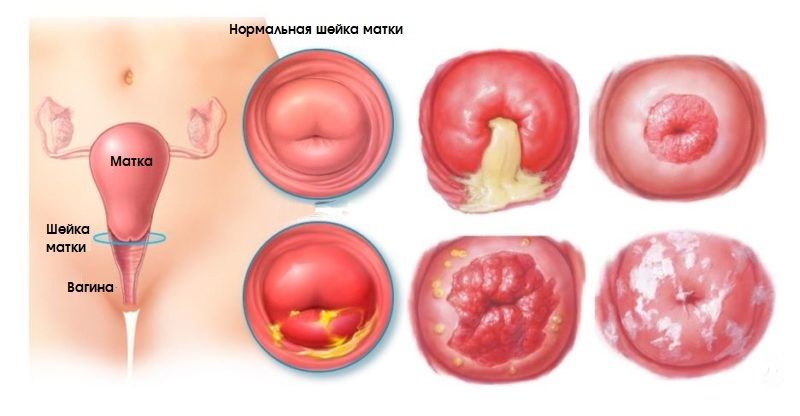
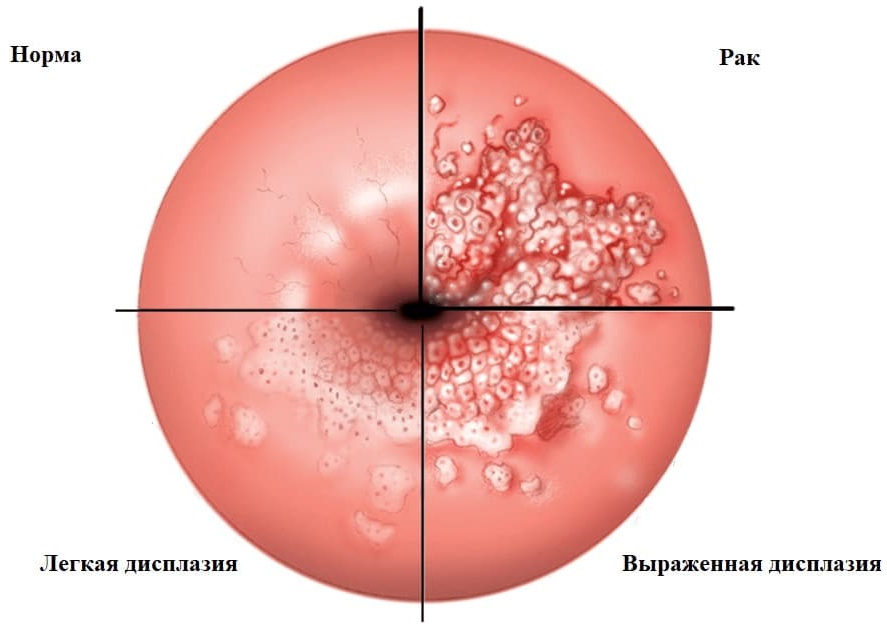
Симптомы доброкачественных и предраковых заболеваний шейки матки
Существует множество заболеваний шейки матки, часть из которых представляют угрозу с точки зрения малигнизации. Другие же не вызывают никакой онкологической настороженности. Важно знать основные типы патологий шейки матки и их симптомы, чтобы вовремя принять меры.
К основным доброкачественным и предраковым заболеваниям шейки матки относят:
Симптомы доброкачественных болезней шейки матки
К доброкачественным состояниям, как мы писали выше, относят эктопию, эктропион, лейкоплакию, эрозию. Для них характерны следующие симптомы:
Доброкачественные заболевания шейки матки никогда не вызывают тяжелых симптомов. Женщина себя чувствует хорошо и не предъявляет никаких особенных жалоб. Как правило, ее могут беспокоить только обильные выделения и кровомазание после полового акта, но и это встречается не часто.
Признаки предраковых патологий шейки матки
Дисплазия шейки матки, аденоматоз, эритроплакия обычно проявляются стерто. Это еще одна причина, по которой необходимы регулярные посещения врача, ведь сама женщина не может увидеть, что у нее внутри и вовремя определить опасную болезнь. Распространенные симптомы предраковых заболеваний шейки матки такие:
Лечение доброкачественных и предраковых заболеваний шейки матки не представляет никакого труда, но их важно вовремя выявить, чтобы нивелировать угрозу. Если у вас появились непривычные симптомы, связанные с гинекологией, обратитесь в клинику Dr.AkNer, здесь вам обязательно окажут нужную помощь.
Задать вопрос или записаться на прием
Лицензии
Существует множество заболеваний шейки матки, часть из которых представляют угрозу с точки зрения малигнизации. Другие же не вызывают никакой онкологической настороженности. Важно знать основные типы патологий шейки матки и их симптомы, чтобы вовремя принять меры.
К основным доброкачественным и предраковым заболеваниям шейки матки относят:
Симптомы доброкачественных болезней шейки матки
К доброкачественным состояниям, как мы писали выше, относят эктопию, эктропион, лейкоплакию, эрозию. Для них характерны следующие симптомы:
Доброкачественные заболевания шейки матки никогда не вызывают тяжелых симптомов. Женщина себя чувствует хорошо и не предъявляет никаких особенных жалоб. Как правило, ее могут беспокоить только обильные выделения и кровомазание после полового акта, но и это встречается не часто.
Признаки предраковых патологий шейки матки
Дисплазия шейки матки, аденоматоз, эритроплакия обычно проявляются стерто. Это еще одна причина, по которой необходимы регулярные посещения врача, ведь сама женщина не может увидеть, что у нее внутри и вовремя определить опасную болезнь. Распространенные симптомы предраковых заболеваний шейки матки такие:
Тампонада влагалища
Практически каждая женщина в процессе своей жизни сталкивается с различными проявлениями гинекологической патологии. Лидируют такие заболевания, как аднексит, кольпит, влагалищный кандидоз (молочница), эрозия шейки матки и другие инфекционно-воспалительные процессы влагалища и влагалищной части шейки матки.

Учитывая, что лекарственный препарат воздействует непосредственно на пораженные ткани, возможность развития каких-либо побочных эффектов или негативных последствий при проведении данной процедуры практически сведена к нулю.
Тампонирование влагалища и другие гинекологические процедуры Вы можете пройти в любое время и в любой день в Центре гинекологии и акушерства ОН КЛИНИК.
Для чего проводится тампонада влагалища
Тампонирование влагалища назначается в качестве местного лечения заднего свода влагалища и шейки матки. Это совершенно безболезненная и безопасная процедура, которая не требует пребывания в стационаре и проводится в амбулаторных условиях. Процедуру назначают в середине менструального цикла для достижения максимального лечебного эффекта.
Правильная техника выполнения тампонады влагалища – залог успешности манипуляции. Лишь в этом случае процедура окажет выраженный терапевтический эффект. Введение влагалищных тампонов выполняется в несколько этапов:
Никакой особой подготовки процедура не предполагает. Единственным условием является предварительное проведение пробы на выявление возможной аллергической реакции организма к лекарственному средству. Тип лекарственного средства зависит от диагноза.
Тампонада влагалища в ОН КЛИНИК
Наши врачи используют в работе только стерильные одноразовые инструменты и высококачественные расходные материалы. Тампонада влагалища выполняется только после проведения аллергопробы. Такой подход исключает развитие возможных осложнений.
Манипуляция выполняется в комфортных условиях и занимает всего пару минут.
Показания и противопоказания к тампонаде влагалища
Основными показаниями для назначения тампонады влагалища являются:
Также тампонирование влагалища назначается при некоторых заболеваниях мочевыводящей системы. Иногда тампонаду используют в качестве дополнительной меры при отдельных оперативных вмешательствах. В этом случае предназначение тампона – удерживание стенок влагалища и недопущение их опущения.
Основным противопоказанием к процедуре является менструация. Во время месячных проводить манипуляцию не рекомендуется лишь потому, что никакого эффекта от нее не будет.
Вам назначили гинекологические процедуры местного действия, и Вы ищете, где их выполняют качественно и безопасно? Приходите в Центр гинекологии ОН КЛИНИК – это лучший выбор в Вашей ситуации.
Обпепиховое масло : инструкция по применению
Описание
Маслянистая жидкость оранжево-красного цвета с характерным запахом. Допускается образование незначительного осадка растворимого при нагревании до 40 °С.
Состав
1 флакон содержит
Вспомогательное вещество: масла подсолнечного до 50 мл.
Фармакотерапевтическая группа
Прочие терапевтические продукты. Код ATX V03AX.
Показания к применению
В комплексной терапии в качестве ранозаживляющего средства при поражении кожи и слизистых оболочек.
— атрофический кольпит, постлучевой кольпит;
— наружный геморрой, трещины заднего прохода, эрозивно-язвенные поражения прямой кишки, лучевое поражение слизистой оболочки нижних отделов прямой кишки.
— лучевые поражения кожи, ожоги;
— для стимуляции репаративных процессов послеоперационных ран в хирургии.
— язвенная болезнь желудка, двенадцатиперстной кишки.
Данные контролируемых клинических исследований в поддержку заявленных показаний отсутствуют.
Использование основано на многолетнем практическом опыте.
Способ применения и дозировка
В комплексной терапии в качестве ранозаживляющего средства при поражении кожи и слизистых оболочек.
Наружно: при патологических процессах кожи препарат используют наружно, через день, в виде масляных повязок после очищения пораженной поверхности кожи от некротических тканей до появления участков тканевой регенерации.
Внутрь: при язвенной болезни желудка и двенадцатиперстной кишки препарат принимают внутрь, по 1 чайной ложке, 2-3 раза в день. Курс лечения указанных заболеваний составляет 3-4 недели. При необходимости курс лечения можно повторить через 4-6 недель.
Побочное действие
Возможна индивидуальная повышенная чувствительность к препарату, со стороны желудочно-кишечного тракта возможны горечь во рту (при приеме внутрь), диарея, со стороны иммунной системы возможны аллергические реакции, зуд, гиперемия, отек кожи, кожные высыпания, ощущения жжения (при наружном применении); при ингаляционном способе применения возможны нарушения дыхания вследствие спазма бронхов, чрезмерное выделение слюны.
Противопоказания
Передозировка
При передозировке возможно появление тошноты, рвоты, головной боли, спутанности сознания, судорог, диареи, кожных высыпаний, десквамации эпителия. Может развиваться олигурия. В отдельных случаях возникают шоковые состояния. В таком случае необходимо промывание желудка, назначение активированного угля и других видов адсорбентов и соответствующая симптоматическая терапия.
Меры предосторожности
Препарат следует с осторожностью применять больным, склонным к аллергическим реакциям. Перед применением взболтать.
Применение у пациентов с нарушением функции печени и почек. Данные касающиеся особенностей дозирования у пациентов с нарушением функции печени и почек отсутствуют.
Применение у пациентов пожилого возраста. Данные касающиеся особенностей дозирования у пожилых пациентов отсутствуют.
Дети. Детям препарат применять после оценки врачом соотношения польза/риск.
Применение в период беременности или кормления грудью
В период беременности и кормлении грудью препарат применяется по назначению врача только тогда, когда ожидаемая польза для матери превышает потенциальный риск для плода или ребенка.
Алгоритм перевязки ран
Содержание статьи:
Перевязка раны после операции – это обязательная процедура, которая необходима для быстрого и безопасного заживления без осложнений. Предусматривает очищение кожи, обработку травмированного участка антисептическими средствами, наложение новой стерильной повязки. Неправильные действия при перевязке ран могут спровоцировать развитие опасных осложнений: нагноения, абсцесса, некроза, заражения крови. Именно поэтому крайне важно знать, как правильно сделать перевязку, и понимать алгоритм действий при обработке послеоперационной раны.
Виды перевязки ран
Различают перевязочные манипуляции двух видов:
Техника перевязки раны: 5 основных шагов
В ходе каждой процедуры необходимо проверять поврежденную область на наличие инфекций. Признаками инфицирования являются: сильное нагноение, неприятный запах, изменение цвета. Если присутствует хоть один из симптомов, необходимо обратиться за медицинской помощью. Врач назначит антибиотики или другие лекарства, которые помогут избавиться от инфекции.
Как правильно перевязать раны: важные аспекты
Правильно выполненная перевязка должна:
Для этого необходимо:
Прежде чем самостоятельно проводить перевязки раны, необходимо обсудить с врачом порядок действий, получить список перевязочных и антисептических средств. Оценить, насколько правильно наложена повязка на рану, может только медицинский работник.Врач должен осмотреть участок, оценить, как заживают раны, при необходимости обработать повреждение дополнительными средствами.
В «СМ-Клиника» вы можете вызвать врача или медсестру на дом. Звоните нам по телефону +7 (812) 210 31 98 – операторы согласуют удобное время визита медика для осмотра, перевязки раны или других медицинских манипуляций, а также подскажут цены на медицинские услуги.
Анальная трещина
Статья проверена 30.03.2021. Статью проверил специалист: Вотяков Олег Николаевич, Хирург, проктолог, флеболог, высшая категория, зам.главного врача, зав. стационаром.
Трещина анального канала – распространенная патология, занимающая одно из первых мест в структуре проктологических заболеваний. Так называют дефект (рану) слизистой оболочки заднего прохода (ануса). При появлении незаживающей анальной трещины лечение лучше и правильнее начинать как можно скорее – это позволяет в 90% случаев обойтись без операции. Если меры не были приняты вовремя, и процесс перешел из острого в хронический, консервативное лечение не всегда приносит эффект.
Виды и различия анальных трещин
В зависимости от характера повреждений различают острую и хроническую анальную трещину. Острая трещина ануса может зажить самостоятельно после устранения причины ее появления. Хроническая анальная трещина самостоятельно не заживает. Разновидность хронического дефекта – каллезная трещина анального отверстия. Края такой раны уплотняются (омозоливаются), что свидетельствует о застарелом процессе и необходимости операции. По месту локализации трещины подразделяются на передние и задние, расположенные на соответствующих стенках анального канала. Если трещина образуется с двух сторон, ее называют зеркальной.
Причины образования
Появление анальной трещины может быть спровоцировано:
Родами – разрывы промежности нередко захватывают анальную область, кроме того, появлению трещин способствует послеродовое ослабление мышц тазового дна. В том числе и поэтому проблема чаще встречается у женщин, чем у мужчин.
Хроническими запорами, поносами, а также их чередованием.
Излишне твердыми каловыми массами – следствием неправильного питания и/или нарушенного процесса пищеварения.
Сидячей работой и малоподвижным образом жизни, способствующими нарушению кровообращения и иннервации в тканях промежности.
Геморроем, глистными инвазиями, поднятием тяжестей, а также другими факторами, повышающими тонус мышц внутреннего сфинктера анального канала и вызывающими изменения и повреждения слизистой оболочки его стенок.
Анальная трещина: симптомы при острой и хронической форме
Течение болезни в острый период и при переходе в хроническую форму имеет свои отличия.
Образование трещины дает о себе знать крайне неприятными симптомами и проявлениями, на которые просто невозможно не обратить внимание:
сильнейшей, практически нестерпимой «кинжальной» болью во время дефекации, которая может сохраняться в течение длительного времени, а также появляться независимо от опорожнения кишечника, например, при длительном сидении в одной и тоже позе;
следами ярко-алой крови на туалетной бумаге, каловых массах, поверхности унитаза, нижнем белье;
чувством дискомфорта в анальной области во время гигиенических процедур.
Спазм внутреннего сфинктера – еще один типичный симптом анальной трещины. Чаще всего он выявляется во время осмотра проктолога при пальцевом ректальном исследовании.
Спазм провоцируется сильными болями, из-за которых мышцы ануса не могут расслабиться в течение длительного времени после дефекации. В результате трещина скрывается внутри складок слизистой, что затрудняет ее очищение и препятствует заживанию раны.
Психика отвечает на боль образованием устойчивого «страха дефекации», вследствие чего человек реже опорожняет кишечник, постоянно откладывая посещение туалета. Несвоевременное опорожнение прямой кишки приводит к тому, что каловые массы в ней уплотняются и отвердевают. В свою очередь, это еще больше усиливает боль во время дефекации, вызывает усиление спазма и ухудшение заживления раны.
После того, как дефект приобретает особенности, характерные для хронической анальной трещины, симптомы меняют свой характер:
Боль во время опорожнения ампулы прямой кишки становится менее выраженной, иногда полностью отсутствует.
Кровянистые выделения минимальны и появляются не всегда.
Застарелые хронические трещины могут нагнаиваться.
Постоянно спазмированные мышцы анальных сфинктеров приобретают ригидность. Это приводит к нарушению акта дефекации – для опорожнения кишечника требуется сильное натуживание даже в том случае, если консистенция кала нормальная. При этом каловые массы выходят наружу в виде тонкой ленты.
По мере прогрессирования процесса в прямой кишке могут образовываться гнойники (абсцессы) и свищи, нередко возникает воспаление ее жировой клетчатки (парапроктит). Пациент жалуется на постоянные запоры, невозможность опорожнить кишечник без клизмы либо слабительного. Также нужно помнить, что длительно незаживающие хронические язвы способны озлокачествляться.
Диагностика
Диагноз ставится на основании:
визуального осмотра и пальцевого исследования;
данных аноскопии или ректороманоскопии – при необходимости дифференцировки анальной трещины с другими патологиями (болезнью Крона, туберкулезом и др.).
При сильном болевом синдроме пальцевое и инструментальные исследования проводятся под местным обезболиванием (анестезией).
Если данные осмотра показывают наличие язвы с уплотненными краями (бугорками), значит процесс перешел в хроническую форму.
Анальная трещина: лечение заболевания на разных стадиях
В определенных ситуациях при образовании трещины ануса нет необходимости в каких-либо специальных медицинских манипуляциях. Достаточно правильно питаться, исключив из рациона острые, соленые, жареные, копченые и маринованные продукты, алкоголь, а также наладить регулярный стул и соблюдать элементарные правила личной гигиены.
Так, например, если к появлению анальной трещины привела кишечная инфекция с профузным поносом или запор, а впоследствии стул нормализовался, то не исключено, что рана в течение 1-3 недель заживет самостоятельно. Если этого не произошло или сохраняется причина, приведшая к образованию дефекта, с обращением к врачу лучше не тянуть. При условии начала лечения в течение первого месяца после появления первых симптомов, вероятность решения проблемы без хирургического вмешательства высока.
В острой стадии больному назначаются:
ранозаживляющие мази и свечи, одновременно оказывающие антибактериальное, обезболивающее действие и снимающие спазм;
ванночки с марганцовкой и травяными отварами, микроклизмы;
при сильных болях – прием или инъекции обезболивающих препаратов;
при запорах – лекарства, способствующие размягчению каловых масс.
Помимо медикаментов, в схему терапии входит специальная диета, физиопроцедуры, лечебная физкультура.
Очень важно, чтобы лечение назначал специалист, врач-проктолог, и он же его контролировал. Самолечение недопустимо не только потому, что оно может оказаться неэффективным. В данном случае высок риск, что симптомы заболевания под действием мазей или свечей исчезнут или станут менее интенсивными, в то время как трещина сохранится и процесс перейдет в хроническую форму.
К сожалению, когда проявления становятся не так заметны и мучительны, пациент зачастую откладывает посещение проктолога под любым благовидным предлогом. Такое поведение, в том числе, объясняется деликатностью проблемы.
Лечение хронической трещины ануса раньше проводилось только классическим хирургическим способом, который практикуется и сегодня. При этом перед операцией проводится подготовка, способствующая к устранению травмирующих факторов.
Операция выполняется различными способами, включая боковую сфинктеротомию, частичное рассечение внутреннего анального сфинктера с иссечением трещины. Выбор метода зависит от особенностей дефекта слизистой и состояния мышц ануса.
Заживление послеоперационной раны занимает около 2-х недель. В это время следует избегать поднятия тяжестей, занятий спортом. Также необходимо посещать перевязочный кабинет, соблюдать диету.
Появление современных малоинвазивных методов существенно облегчило задачи хирургов-проктологов, позволило значительно сократить реабилитационный период и снизить риск осложнений.
Сегодня врачи разрушают зарубцевавшиеся края и некротические ткани хронической анальной трещины с помощью радиоволнового воздействия или лазерного луча. Основные преимущества радикальных малоинвазивных методов по сравнению с традиционной операцией:
после выполнения процедуры нет необходимости оставаться в стационаре – лечение проводится амбулаторно;
отсутствует необходимость в перевязках – лучи не только разрушают рубцы и очищают трещину от слизи, но и «запаивают» сосуды, поэтому после манипуляции рана не кровит и не инфицируется;
полное восстановление наступает значительно быстрее, а риск опасных побочных эффектов практически отсутствует.
Консервативные способы лечения хронической анальной трещины также практикуются, если продолжительность заболевания не превышает 2-3 месяцев от момента появления первых признаков или есть противопоказания для хирургического вмешательства. Больному назначаются инъекции ботулотоксина в область промежности либо специальные мази и таблетки, снимающие спазм мышц анального канала. Эффективность терапии ботулотоксином выше. Показана физиотерапия, может выполняться растяжение анального сфинктера специальным баллончиком.
Во время терапевтического спазмолитического лечения возможно появление преходящих побочных эффектов в виде недержания кала и газов, также нельзя исключить вероятность рецидива болезни в течение года.
ВОСПАЛЕНИЕ ВО ВЛАГАЛИЩЕ / ИНТИМНОЙ ЗОНЕ
ОБЛАСТЬ ВОСПАЛЕНИЯ
РАЗНОВИДНОСТИ ВОСПАЛЕНИЙ:
СИМПТОМЫ И ПРИЧИНЫ ВОЗНИКНОВЕНИЯ ВОСПАЛИТЕЛЬНЫХ ГИНЕКОЛОГИЧЕСКИХ ЗАБОЛЕВАНИЙ
Важно!
Один из важных факторов женского здоровья – состояние естественной бактериальной защиты её организма. Эта защита представляет собой сообщество полезных лактобактерий и условно-патогенной микрофлоры.
ДИАГНОСТИКА И ЛЕЧЕНИЕ ВОСПАЛЕНИЙ
Важно!
При возникновении любых из вышеперечисленных симптомов обратитесь к врачу.
ПРОФИЛАКТИКА ЗАБОЛЕВАНИЙ ВУЛЬВЫ И ВЛАГАЛИЩА
Важно!
Меры профилактики, принятые своевременно, способны предотвратить развитие заболеваний ещё на самой ранней стадии их развития.
Правила гигиены половой жизни:
Правила личной гигиены:
Важно!
Если Вы выявили у себя симптомы заболевания, то для подбора лечения необходимо обратиться к врачу-гинекологу, который предварительно проведет диагностику заболевания! Самостоятельный выбор рецептурных лекарств может принести вред организму.
КАК РАБОТАЕТ ТАНТУМ РОЗА?
Показания к применению
Технология проведения процедуры
Рекомендуемые дозы и курс лечения [5]
ЛИТЕРАТУРА
© ООО «Анджелини Фарма Рус», Россия, 2020
Вагинальные препараты Тантум® Роза помогут снять дискомфорт в интимной зоне у женщин. Показания к применению: воспаление, зуд и жжение, сухость в интимной зоне. Более подробную информацию о готовом растворе для спринцевания и порошке читайте в инструкциях по применению.
Отпускается без рецепта. Информация, размещенная на сайте, носит справочный характер и не может считаться консультацией медицинского работника или заменить ее. Для получения более подробной мы рекомендуем Вам обратиться к специалисту.
Нажимая на кнопку «Поделиться в социальных сетях», я подтверждаю, что выражаю собственное мнение о продукте Тантум ® Роза. Мое мнение основано исключительно на моей собственной оценке данного продукта, я подтверждаю, что оно не мотивировано получением каких-либо благ или преференций производителя/импортера/продавцов продукта.
Номера регистрационных удостоверений: ПN 014275/01 от 16.05.2012, ПN 014275/02 от 30.06.2010
Атрофический вагинит — болезнь женщин “за 50», которая лечится интимом
» data-image-caption=»» data-medium-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/01/vaginit.png?fit=450%2C300&ssl=1″ data-large-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/01/vaginit.png?fit=824%2C550&ssl=1″/>
Вагинальная атрофия (атрофический вагинит) — это истончение, высыхание и воспаление стенок влагалища из-за того, что в организме вырабатывается меньше женского гормона — эстрогена. Вагинальная атрофия возникает чаще всего после менопаузы.
[dcb style=»text-align: justify;»> Для многих женщин вагинальная атрофия не только делает половой акт болезненным, но также приводит к расстройству мочеиспускания. Из-за взаимосвязанной природы вагинальных и мочеполовых симптомов этого состояния, эксперты сходятся во мнении, что более точный термин для вагинальной атрофии и сопровождающих ее симптомов — «мочеполовой синдром менопаузы».
Простые, эффективные методы лечения мочеполового синдрома менопаузы — вагинальной атрофии и ее мочевых симптомов — доступны. Снижение уровня эстрогена приводит к изменениям в организме, но это не означает, что женщина должна жить с дискомфортом.
Симптомы вагинальной атрофии
При умеренном или тяжелом мочеполовом синдроме менопаузы наблюдаются следующие признаки и симптомы:
Когда обратиться к врачу
По некоторым оценкам, почти половина женщин в постменопаузе испытывает мочеполовой синдром менопаузы, хотя обращаются за лечением немногие. Женщины смиряются с симптомами или стесняются обсуждать их с гинекологом. А зря! Эта патология устраняется без хирургического вмешательства.
Запишитесь на прием к специалисту, если вы испытываете болезненные симптомы при половом акте, которые не разрешаются с помощью вагинального увлажнителя или смазки на водной основе. Также вам нужен гинеколог, если присутствуют вагинальные симптомы, такие как необычное кровотечение, выделения, жжение или болезненность.
Причины атрофического вагинита
Мочеполовой синдром менопаузы вызван снижением производства эстрогена. Уменьшение эстрогена делает влагалищные ткани более тонкими, сухими, менее эластичными и более хрупкими.
Упадок уровня эстрогена происходит:
Признаки и симптомы мочеполового синдрома менопаузы могут начать беспокоить в течение многих лет, предшествующих менопаузе, или могут не стать проблемой, пока не наступит менопауза.
Хотя это частое заболевание, не все женщины в период менопаузы испытывают мочеполовой синдром менопаузы. Некоторым помогают сохранить здоровые ткани влагалища регулярные сексуальные отношения с партнером.
Факторы риска
Определенные факторы могут способствовать возникновению мочеполового синдрома менопаузы. В этот круг входит:
Осложнения
Увеличивают риски развития следующих проблем со здоровьем:
Профилактика
Помогут предотвратить мочеполовой синдром менопаузы регулярные половые контакты с партнером. Сексуальная активность увеличивает приток крови к влагалищу, что помогает поддерживать здоровье тканей органа.
Диагностика
Диагностика атрофического вагинита может включать в себя:
Лечение
Для лечения мочеполового синдрома менопаузы с легкими симптомами гинеколог может сначала дать рекомендации:
Беспокоящие симптомы, которые не улучшаются при безрецептурном лечении лечатся следующими методами:
Актуальные эстрогены
Вагинальная эстрогенная терапия бывает в нескольких формах. Поскольку все они работают одинаково хорошо, лечащий врач может решить, какой из них лучше.
Системная терапия эстрогенами
Если сухость влагалища связана с другими симптомами менопаузы, такими как умеренные или сильные приливы, гинеколог предложить таблетки эстрогена, пластыри или гель, или эстрогенное кольцо с более высокой дозой.
Вместе с эстрогеном, если не удалена матка (гистерэктомия), назначается прогестин. Часто предпочтительным является оральный прогестерон, который химически идентичен гормону, который вырабатывает организм (биоидентичный). Также неплохо работают комбинации с эстроген-прогестиновыми пластырями.
Если отсутствует матка, можно использовать только эстроген. Поговорите с гинекологом, чтобы решить, является ли гормональное лечение подходящим, принимая во внимание любые медицинские проблемы и семейную историю болезни.
Другие методы лечения
Ученые работают над разработкой других методов лечения мочеполового синдрома менопаузы из-за опасений по поводу долгосрочного потенциала даже небольших доз эстрогена для увеличения риска рака молочной железы и эндометрии.
Если ранее был рак молочной железы
Если в анамнезе присутствует рак молочной железы, важно сообщить об этом лечащему врачу и рассмотреть следующие вопросы:
Образ жизни и домашние средства
Если женщина испытывает сухость или раздражение влагалища, она может почувствовать облегчение, если:
Альтернативная медицина
Некоторые альтернативные лекарства используются для лечения сухости и раздражения влагалища, связанных с менопаузой, но лишь немногие подходы подтверждаются данными клинических испытаний.
Интерес к комплементарной и альтернативной медицине растет, и ученые работают, чтобы определить преимущества и риски различных альтернативных методов лечения атрофического вагинита. Но прежде чем принимать какие-либо травяные или диетические добавки для симптомов перименопаузы или менопаузы, необходимо обязательно посоветоваться с гинекологом.
Вы должны понимать, что Управление по контролю за продуктами и лекарствами не регулирует продажу растительных добавок, и некоторые из них могут быть опасными или взаимодействовать с другими лекарствами, которые принимались ранее, подвергая риску здоровье.
Подготовка к встрече с гинекологом
Что нужно сделать, чтобы как следует подготовиться к консультации:
Вот некоторые основные вопросы, которые можно задать лечащему врачу:
Что можно ожидать от врача?
Лечащий врач задаст вопросы о ваших симптомах и сможет оценить гормональный статус. Вопросы, которые может задать врач, включают следующий перечень:
После беседы с гинекологом и сдачи анализов нужно строго выполнять все рекомендации врача, и тогда вагинальная атрофия обязательно отступит.
Показания к операции по установке нефростомы в почке
Нефростома почки представляет собой дренаж, катетер или стент, который хирурги устанавливают во время оперативного вмешательства для искусственного выведения мочи из организма. Онкологи Юсуповской больницы выполняют нефростомию при злокачественных новообразованиях мочевого пузыря, предстательной железы или влагалища. Нефростома в почке способствует оттоку мочи при повреждениях мочеточника или мочевого пузыря, после удаления коралловидных камней из почек.
Установка нефростомы показана при остром гидронефрозе и постренальной анурии. Нефростома при гидронефрозе улучшает состояние пациента. Дренаж почки часто является единственно возможным способом облегчения состояния пациента, у которого нарушен отток мочи и из-за её скопления существует вероятность гибели тканей почки. Когда установлена нефростома в почке, уход осуществляют медицинские сёстры клиники онкологии.
В Юсуповской больнице работают кандидаты и доктора медицинских наук, ведущие нефрологи. Они индивидуально подходят к лечению пациента. Все сложные случаи заболеваний, требующие дренирования почки, обсуждаются на заседании экспертного совета. Онкологи применяют различные методики установки нефростомы.
Методика дренирования почки
Установка нефростомы контролируется рентгенографией или ультразвуковым наблюдением. Катетер вводят в почечную ткань через брюшную стенку. Его край должен находиться в самой почке. По установленному дренажу моча выводится в специально установленный стерильный контейнер – мочеприёмник, который регулярно меняют.
Онкологи Юсуповской больницы отдают предпочтение пункционной нефростомии. Отзывы о данной операции положительные. Перкутанная нефростомия легче переносится пациентами, у которых диагностирован рак, чем открытая операция. В нефростомический набор входит пункционная игла из нержавеющей стали, адаптер для нефростомы, спиральный стилет-проводник, вспомогательный стилет из нержавеющей стали для катетера, устройство «катетер для нефростомы», пластиковый адаптер с соединительным разъёмом и воронкой для соединения с мочеприемником.
Нефростомия является предварительным этапом перед операцией на почках. Она позволяет осуществить химиотерапию, а также некоторые специализированные обследования мочевыводящих путей и тканей почек при воспалении тканей и метастазах. Перед проведением процедуры врачи клиники онкологии проводят обследование пациента:
Все исследования врачи Юсуповской больницы выполняют с помощью аппаратуры ведущих мировых производителей. Для лабораторных анализов используют современные методики. Все сложные исследования пациенты могут пройти в клиниках-партнёрах.
Сколько лежат в больнице с нефростомой? Нефростомия не считается особо опасной и сложной процедурой. Подавляющее количество пациентов уезжают из клиники онкологии через несколько часов после проведения операции. При соблюдение несложных рекомендаций они чувствуют себя комфортно, осложнений не возникает. Врачи не рекомендуют после установки нефростомы выполнять физические упражнения, поднимать тяжести, перенапрягаться.
Жизнь пациентов после установки нефростомы
Качество жизни пациентов, которым установили нефростому, меняется. Если перкутанная нефростомия выполнена с обеих сторон, в мочевой пузырь не поступает моча. Она отводится в мочеприёмники и самостоятельное мочеиспускание отсутствует. После устранения причины, по которой выполнена пункционная нефростомия, моча начинает поступать в мочевой пузырь, восстанавливается нормальное мочеиспускание, количество мочи, выделяемой по дренажу, уменьшается или прекращается.
Если нефростома установлена с одной стороны, то из второй, здоровой почки, моча будет поступать в мочевой пузырь. Количество мочи, которая выделяется через уретру, меньше обычного. В некоторых случаях врачи рекомендуют пациенту пережимать нефростому на несколько часов. Это необходимо для тренировки и контроля восстановления естественного мочеиспускания.
После установки нефростомы пациентам рекомендуют воздержаться от купания в течение 48 часов. Затем можно принимать душ, но место, в котором установлена трубка в почке, должно быть сухим. Пациенту следует перекрыть катетер, отсоединить от мочеприёмника, место выхода закрыть полиэтиленовым пакетом и закрепить на коже лейкопластырем. Для того чтобы не извлечь нефростому, необходимо аккуратно вытираться полотенцем, промакивая влагу. После того, как кожа вокруг катетера и нефростомического отверстия заживёт, её можно мыть с мылом и насухо промокать. Если установлена нефростома и свищ мочевого пузыря, не рекомендуется принимать ванну, купаться в бассейне или открытом водоёме, посещать сауну или баню.
Диета при нефростомах должна быть бессолевой. В Юсуповской больнице пациентам предписывают лечебный стол №7. Он обеспечивает благоприятные условия для функционирования почек и облегчает работу органа. Бессолевая диета заметно улучшает процессы мочеотделения и способствует восстановлению структуры почек. Они позволяет поддерживать работу здоровой почки.
Уход за нефростомой
Кожа вокруг нефростомы всегда должна быть сухой, чистой без признаков воспаления. Из нефростомического отверстия не должно быть гнойных выделений. Вокруг нефростомы необходимо накладывать стерильную повязку. В течение двух недель после установки нефростомы стерильную марлевую повязку меняют ежедневно. Поскольку она находится в поясничной области, перевязку выполняют медицинские сёстры. После заживления отверстия повязку можно менять по мере загрязнения и намокания.
Смена нефростомической трубки необходима по той причине, что в моче всегда имеется осадок из слизи, солей, фибрина, который нарушает проходимость катетера. Смену трубки производит врач 1 раз в 2-3 месяца. Процедуру выполняют амбулаторно. Мочеприёмник рекомендуется менять каждые 7 дней. Если мешок повреждён, загрязнён или имеет неприятный запах, его сразу же заменяют новым.
Для того чтобы система с катетером для нефростомии функционировала, мочеприёмник должен находиться ниже уровня почек. Это предотвращает обратный заброс мочи в почки. Если пациенту проводится химиотерапия, с целью защиты здорового человека от воздействия токсических препаратов уход за нефростомой следует выполнять в медицинских перчатках. Если у пациента, которому установлена нефростома, бурлит в животе и выходят сгустки, следует об этом уведомить врача.
Замена нефростомы
Замену нефростомы или повторную нефростомию, онкологи Юсуповской больницы выполняют в случае смещения, выпадения дренажной трубки, её закупорки избыточным количеством солей, которые присутствуют в моче. Полное удаление или замена нефростомы происходит во время требующей осторожности операции. Удалять дренаж из почки можно в том случае, если отсутствует необходимость в его дальнейшем использовании, после восстановления оттока мочи естественным способом.
Для того чтобы проверить, правильно ли функционирует мочевыделительная система, дренажную трубку заполняют специальным раствором. Он позволяет хорошо просмотреть все мочевыделительные органы на рентгенографии. Постоянную нефростому устанавливают тем пациентам, которым ввиду физиологических особенностей организма или поздних стадий злокачественного новообразования противопоказана радикальная операция.
Часто пациенты спрашивают: «Если установлена нефростома почки, сколько живут после операции?». Продолжительность жизни зависит от заболевания, по поводу которого выполнялась операция. Прогноз в каждом случае индивидуальный. Пациент может прожить с нефростомой много лет, если за ней правильно ухаживать.
Катетеризация почки
Катетеризация почки – это процедура, во время которой в лоханки или мочеточник врач вводит катетер. Её выполняют с использованием специального прибора – уретроцистоскопа, по которому продвигают мочеточниковый катетер.
Катетеризацию почки выполняют с целью:
Если катетеризация почки производится с диагностической целью, то после получения необходимого биологического материала врач вынимает катетер обратно. При наличии показаний к терапевтическому лечению катетер в почке оставляют на неопределённое время. По нему можно вводить в почку лекарственные препараты.
Обращайтесь в Юсуповскую больницу, если вам необходима нефростома. Стоимость операции можно уточнить по телефону клиники.
Возможные причины патологии
Чрезмерно суженное влагалище может быть вызвано рядом факторов, оказывающих воздействие на данную аномалию:
Каждая из перечисленных причин имеет свои способы лечения, которые часто зависят от отношений мужчины и женщины.
Пути преодоления проблемы
При узком влагалище, характеризующимся наследственной предрасположенностью, следует понимать, что половые пути женщины предназначены для выполнения детородной функции, поэтому партнерам желательно иметь доверительные отношения, позволяющие производить половой акт оптимально комфортно для обоих.
Половой член намного меньше головки новорожденного, поэтому уважение и доверие мужчины и женщины играют важную роль в интимной близости. Для исключения дискомфорта можно прибегнуть к следующим методам:
При возрастных изменениях происходит атрофирование половых органов женщины, в результате чего наблюдается сухость влагалища, истончение слизистой, ригидность чувствительных рецепторов. Реального изменения влагалища не происходит, однако наличие этих факторов создает обманчивое ощущение узины влагалищного входа.
Более того, болезненные ощущения женщины могут вызывать влагалищный спазм, который доставляет неудобство обоим партнерам. Женщине рекомендуется обратиться к гинекологу, который может назначить гормонотерапию, применение лубрикантов.
Факторами, влияющими на патологическую дисфункцию влагалища, являются:
Лечение подобных патологий требует определенных медикаментозных методов, назначаемых после посещения гинеколога. Полный осмотр, сдача необходимых анализов позволят выявить причины, повлиявшие на сужение влагалища, а так же назначить оптимальное лечение.
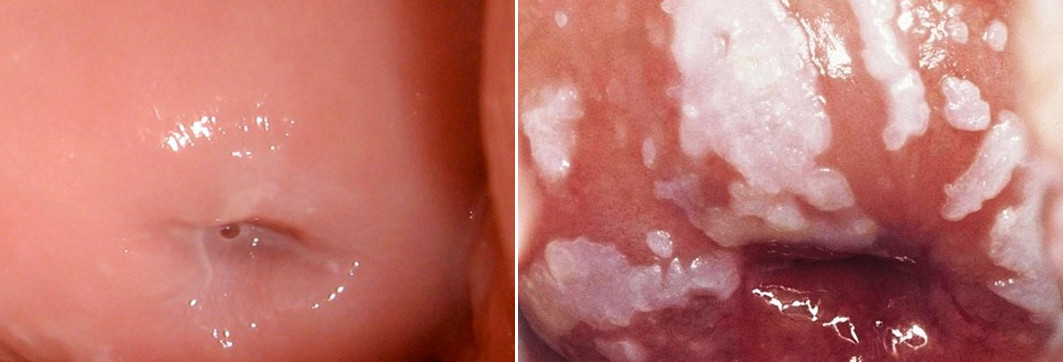
Современные представления о лечении урогенитального кандидоза
Урогенитальный кандидоз — это грибковое заболевание слизистых оболочек и кожи мочеполовых органов, вызываемое дрожжеподобными грибами рода Candida. В настоящее время описано более 170 биологических видов дрожжеподобных грибов, из них возбудителями урог
Урогенитальный кандидоз — это грибковое заболевание слизистых оболочек и кожи мочеполовых органов, вызываемое дрожжеподобными грибами рода Candida.
В настоящее время описано более 170 биологических видов дрожжеподобных грибов, из них возбудителями урогенитального кандидоза являются: C. albicans — в 80% (за рубежом — в 45–70%), C. glabrata — в 15–30%, C. tropicalis, C. krusei, C. parapsilosis — в 4–7% случаев.
Заболевание поражает и мужчин и женщин, однако чаще встречается у женщин репродуктивного возраста. По распространенности кандидозный вульвовагинит стоит на втором месте среди всех вульвовагинальных инфекций. Пик заболеваемости отмечается в 20–45 лет.
Половой путь передачи инфекции встречается в 30–40% случаев. Чаще (60–70%) заболевание обусловлено эндогенной инфекцией. При беременности заболеваемость возрастает на 10–20%, риск передачи инфекции новорожденному в родах составляет примерно 70–85%.
К факторам риска обычно относят беременность, применение гормональной контрацепции и заместительной гормонотерапии (особенно гормональными препаратами первого поколения), длительное и бессистемное использование антибиотиков, иммунодепрессантов, цитостатиков и некоторых других препаратов. Однако необходимо отметить, что антибактериальные средства выступают как фактор риска только на фоне существующего кандидоносительства и их влияние кратковременно. Нарушения углеводного обмена, обусловленные сахарным диабетом, способствуют упорному течению урогенитального кандидоза с частыми рецидивами, плохо поддающимися терапии.
Иммунодефицитные состояния, системные заболевания, приводящие к иммунной недостаточности, также провоцируют возникновение и рецидивы урогенитального кандидоза. Особенно тяжело протекает кандидаинфекция у ВИЧ-инфицированных пациентов. Нередко в терминальной стадии СПИДа развивается генерализованная кандидаинфекция.
К основным патогенетическим факторам традиционно относят дисбаланс микрофлоры влагалища, повышение концентрации эстрогена и прогестинов в тканях, нарушение местного иммунитета половых путей.
Вульвовагинальный кандидоз — наиболее часто употребляемое название заболевания, поскольку его основными клиническими проявлениями являются вульвит и вагинит. Однако по локализации выделяют также кандидозный цервицит, кольпит, уретрит, бартолинит. По характеру течения заболевания различают:
Острый генитальный кандидоз характеризуется ярко выраженной воспалительной картиной. Основные жалобы и симптомы при кандидозном вульвовагините — зуд и жжение, постоянные или усиливающиеся во второй половине дня, вечером, ночью, после длительной ходьбы, а у пациентов с атопической предрасположенностью — под действием множества разных факторов. В области вульвы и половых губ зуд, как правило, интенсивный, сопровождается расчесами. Сильный, постоянный зуд нередко ведет к бессоннице, неврозам. Чувство зуда и жжения, боли, особенно в области расчесов, препятствует мочеиспусканию и может приводить к задержке мочи. Болезненность и чувство жжения во влагалище усиливаются во время коитуса и приводят к появлению страха перед половым сношением и расстройству половой жизни (диспареунии).
Следующий симптом — лейкорея. Бели не обильны, белого цвета, густые (сливкообразные) или хлопьевидные, творожистые, пленчатые, имеют нерезкий, кисловатый запах. Редко бывают водянистыми, с творожисто-крошковатыми вкраплениями. Могут отсутствовать полностью.
При поражении близлежащих кожных покровов отмечаются гиперемия, мацерация кожи, отдельные пустулезные элементы, зуд в области заднего прохода.
У пациентов, имеющих предрасположенность, кандидоз нередко рецидивирует, т. е. наблюдаются возвраты болезни после полного угасания клинических проявлений и восстановления нарушенных функций слизистой в процессе лечения. Если такие рецидивы наблюдаются не менее 4 раз в год, то заболевание классифицируется как хронический рецидивирующий вульвовагинальный кандидоз. Тактика лечения в этом случае отличается от таковой при спорадических эпизодах.
Другая форма течения хронической инфекции — персистирующий вульвовагинальный кандидоз, при котором клинические симптомы сохраняются постоянно и лишь несколько стихают после лечения. Рецидивы следует отличать от обострений, которые развиваются не после болезни, а на фоне сохраняющейся клинической симптоматики. Разумеется, и подход к лечению в этом случае несколько иной, чем при других формах.
Если ранее хронизацию и рецидивирование заболевания объясняли реинфицированием (либо эндо-, либо экзогенным), то в настоящее время причиной этих явлений считают состояние макроорганизма, так как постоянно выделяется один и тот же штамм гриба.
В зарубежной литературе нередко употребляют термины «осложненный» и «вторичный» вульвовагинальный кандидоз. К осложненному относят как хронические формы, так и нетипичную этиологию, выраженные клинические проявления, течение на фоне тяжелых предрасполагающих состояний (сахарный диабет, рак, болезни крови, иммунодефицит, в том числе ВИЧ-инфекция), т. е. случаи, плохо поддающиеся терапии.
К вторичному вульвовагинальному кандидозу обычно относят случаи возникновения инфекции на фоне существующего неинфекционного поражения половых органов при красном плоском лишае, болезни Бехчета, пемфигоиде.
Как правило, симптомы кандидоза развиваются быстро, за неделю до менструации и несколько стихают во время менструации. При хронической персистирующей форме нарастает их интенсивность.
В плане дифференциальной диагностики схожие симптомы имеют две другие наиболее частые инфекции влагалища — бактериальный вагиноз и трихомониаз.
Симптомы бактериального вагиноза, как правило, возникают в первую неделю менструального цикла и самостоятельно проходят в середине цикла. Рецидив бактериального вагиноза иногда следует за рецидивом вагинального кандидоза.
Для острого трихомониаза характерны зуд и более выраженное жжение. Выделения, как правило, более обильные, жидкие, пенистые.
Микроскопия нативного препарата или окрашенного мазка — наиболее простой и доступный метод выявления гриба, его мицелия и спор. Культуральная диагностика рекомендуется лишь в некоторых случаях:
Противокандидозные препараты включают:
Большинство случаев вульвовагинального кандидоза поддается терапии местными противогрибковыми средствами и антисептиками.
Преимуществом местных средств является безопасность, так как системная абсорбция практически невелика, в то же время создаются очень высокие концентрации антимикотика непосредственно в области поражения, т. е. на поверхности слизистой.
Вагинальные кремы рекомендуются для лечения вульвитов, таблетки и суппозитории — вагинитов.
При лечении беременных женщин местные антимикотики по показаниям можно назначать только во II и III триместрах. Системные антимикотики при беременности не рекомендуются.
Довольно часто при кандидозном вульвовагините отмечаются сопутствующие инфекции или нарушение влагалищного микробиоценоза. В таких случаях используются комбинированные препараты, которые отличаются высокой клинической эффективностью и могут с успехом применяться в терапии вульвовагинитов смешанной этиологии. Среди таких препаратов наибольшей популярностью пользуются:
Однако за рубежом комбинированные формы не рекомендуются к применению, так как, по мнению некоторых исследователей, они ухудшают фармакокинетику за счет конкуренции составляющих комбинированного препарата. В таких случаях предпочтение отдается сочетанию местного лечения с системным.
В терапии вульвовагинального кандидоза используются также местные антисептики:
При выраженном вульвите назначают теплые ванночки с содой и местные кортикостероидные кремы I и II классов. Отличных результатов в ходе терапии удается достигнуть, применяя при выраженном вульвите крем травокорт, который содержит антимикотик изоконазол в сочетании с кортикостероидом II класса дифлукортолона-21-валератом. Такое оптимальное сочетание позволяет быстро купировать симптомы у женщин и особенно у мужчин. Этот крем удобен в применении, так как назначается всего 1 раз в сутки (на ночь) у женщин и 2 раза (утром и вечером) — у мужчин. Травокорт не имеет запаха и не пачкает белье.
Высокоактивные кортикостероидные мази III и IV классов не рекомендуются, так как могут привести к обострению, усилению симптомов. Патогенетическая терапия включает также использование антигистаминных препаратов и кетотифена.
В упорных случаях и при диссеминированном кандидозе предпочтение отдается системной терапии, а в ряде случаев — сочетанию системного и местного лечения.
Препараты флуконазола являются «золотым стандартом» в лечении больных кандидозом. Для терапии данной патологии также применяются итраконазол и кетоконазол.
При беременности и лактации использовать системные препараты не рекомендуется, а существующие в некоторых работах ссылки на положительные результаты не доказаны достаточным количеством наблюдений и научных исследований.
Продолжительность системной терапии при неосложненном вульвовагинальном кандидозе минимальна (однократный прием, или прием пероральных препаратов не более 5 дней).
Общей рекомендацией по лечению осложненных форм является удлинение курса терапии (объем местной и системной терапии увеличивается вдвое).
На основании собственного опыта нами предложены схемы терапии неосложненного и осложненного вульвовагинального кандидоза (табл.).
Наши наблюдения свидетельствуют о том, что наиболее адекватными являются методы профилактики рецидивов при помощи как местных, так и системных препаратов.
Лечение хронического рецидивирующего вульвовагинального кандидоза
Лечение персистирующего вульвовагинального кандидоза
Начальный курс проводится такой же, как при хроническом рецидивирующем кандидозе. Поддерживающая терапия состоит в постоянном приеме противокандидозных препаратов: флуконазол (микофлюкан), таблетки по 150 мг,1–2 раза в месяц в течение 12–24 мес.
В лечении устойчивого к антимикотикам кандидоза, если терапия оказалась неэффективной, требуется повторно подтвердить диагноз, производя посев и выделение возбудителя с последующим определением его вида и чувствительности к противогрибковым препаратам. Выбор системного или местного антимикотика и его дозы далее осуществляется в соответствии с результатами исследования.
После повторного подтверждения диагноза возможен переход на местную терапию антимикотиками или антисептиками, назначаемыми в высоких дозах, часто и длительными курсами.
Целесообразно также использование витаминных комплексов, содержащих биотин.
Н. В. Кунгуров, доктор медицинских наук, профессор
Н. М. Герасимова, доктор биологических наук, профессор
И. Ф. Вишневская
Уральский НИИ дерматовенерологии и иммунопатологии Минздрава России, г. Екатеринбург
Что случится, если забыть тампон внутри?
Считается, что если оставить тампон во влагалище на длительное время, то наступит синдром токсического шока. Может показаться, что это какая-то легенда или миф, но будьте бдительны!
Синдром токсического шока очень даже реален! Согласно современной статистике, на 100 000 человек приходится 17 случаев токсического шока.
Самой частой причиной токсического шока может служить забытый во влагалище тампон. Каждая женщина должна знать, что тампон нужно менять каждые 4-6 часов. И этот факт означает, что нельзя засыпать с тампоном внутри.
Почему опасно оставлять тампон на ночь
Нормальное значение рН влагалища – 4,5. Это кислая среда и нужна она для того, чтобы препятствовать размножению микробов. Для сравнения, рН крови – 7,4 (это более щелочная среда). Тампон впитывает в себя кровь, находясь внутри влагалища. Таким образом, получается, что длительно находящаяся внутри влагалища менструальная кровь может защелачивать кислую среду влагалища, тем самым провоцируя размножение микробов и развитие инфекций. Например, золотистый стафилококк может вызвать токсический шок. Плюс ко всему сам тампон позволяет проникать большему количеству кислорода, что еще больше способствует размножению бактерий.
Симптомы токсического шока
Пропитанный кровью тампон создает идеальные условия для размножения стафилококка. Это может привести к следующим симптомам:
Интенсивное размножение бактерий может привести помимо шока, еще и к грибковой инфекции и бактериальному вагинозу.
Как этого избежать?
Гинекологи советуют ночью использовать вместо тампона прокладку. Также советуют воздержаться от использования супервпитывающих тампонов, которые могут болезненно удаляться. При этом нужно менять и тампон, и прокладку раз в 4-6 часов. Если следовать этим советам, то риск токсического шока минимален.
А все о самом женском органе – в нашем специальном проекте «Вся правда о влагалище».
Тампонада носа – медицинская манипуляция, выполняемая с целью остановки массивного носового кровотечения. Как правило, переднее носовое кровотечение, источником которого являются сосуды пучка Киссельбаха в области передней части перегородки носа, несильное, его легко остановить методом прижатия либо с использованием препаратов-гемостатиков. Заднее же кровотечение из носа связано с нарушением целостности более крупных сосудов, расположенных ближе к глотке, оно обильное, порой – профузное, приводит к потере большого объема крови. Непрекращающееся переднее и все случаи заднего кровотечения из носа требуют выполнения тампонада носа – передняя или задняя.
В зависимости от вида кровотечения и методики проведения манипуляций врача различают переднюю и заднюю тампонаду носа.
Передняя носовая тампонада
Технически несложная процедура, применяется часто.
Слизистую оболочку полости носа обрабатывают раствором анестетика (обычно – лидокаина или дикаина). Когда препарат подействует (через 3-5 минут) начинают тампонаду. Как правило, применяют петлевой метод по Микуличу. Для этого готовят марлевую турунду, ширина которой составляет 1.5-2 см, длина – 55-70 см. Пропитывают ее раствором 3% перекиси водорода, гемостатическим средством либо индифферентной мазью, например, вазелином. Коленчатым пинцетом захватывают турунду на расстоянии 6-7 см от конца и вводят ее в полость носа на стороне кровотечения как можно глубже, до самых хоан. Перехватывают пинцетом следующий отдел турунды, так же вводят в нос. Таким образом туго укладывают всю турунду, которая заполняет половину носа – от хоаны до преддверия. Если кровотечение двустороннее, проводят переднюю носовую тампонаду другой половины носа. Накладывают пращевидную повязку.
Тампоны могут оставаться в носу на 3-6 дней в зависимости от того, остановилось ли кровотечение. С третьих по шестые сутки турунды ежедневно обрабатывают раствором антибактериального препарата.
Перед удалением тампоны пропитывают раствором 3% перекиси водорода – это облегчит их выведение.
Альтернативой передней тампонады носа при носовом кровотечении по Микуличу являются стерилизованные ватно-марлевые тампоны. Ими плотно заполняют полость носа, чтобы обеспечить пережатие поврежденного кровеносного сосуда. Это тоже эффективный метод, причем для пациента он более комфортен.
Задняя тампонада
При обильных, длительно не прекращающихся носовых кровотечениях применяют заднюю тампонаду носа. Проводит ее отоларинголог, хорошо знакомый с методикой.
В полость носа пациента вводят мягкий катетер Нелатона, предварительно смазанный вазелином. Когда конец этого катетера показывается в зеве, его захватывают пинцетом и выводят через рот. К этому концу привязывают подготовленный ранее стерильный тампон – шарик размером с грецкий орех, сделанный из покрытой марлей ваты, крест-накрест перевязанный шелковой ниткой. Один из четырех концов нитки обрезают, двумя – привязывают шарик к катетеру, выведенному изо рта пациента, затем подтягивают катетер за носовой конец и проводят нити тампона в полость носа и наружу через ноздрю. Тампон при этом попадает в полость рта, пальцем врача и пинцетом устанавливается в носоглотку, подтягивается за нити таким образом, чтобы половина носа туго затампонировалась. Снаружи к ноздре прикладывают плотный шарик из марли, к которому привязывают нити. Оставшуюся, третью свободную нить ватно-марлевого тампона, свисающую изо рта пациента, фиксируют пластырем снаружи на его щеке. Впоследствии, потянув за нее, можно будет извлечь тампон из носоглотки.
Тампон при задней носовой тампонаде оставляют на 1-3 суток, учитывая, однако, что чем дольше он находится в полости носа, тем выше риск развития осложнений, в частности инфекции.
Введение лекарств в наружный слуховой проход
Лекарственные препараты вводят в наружный слуховой проход при обнаружении характерных симптомов воспаления среднего уха. Данная процедура эффективна для лечения катарального или гнойного наружного отита хронической либо острой формы, а также фурункула уха.
С учётом места расположения патологических изменений впрыскивание медикаментов в ухо осуществляется двумя способами – при помощи катетера через нос либо путём подачи лекарственных препаратов в наружное отверстие слухового прохода. Одним из таких способов осуществляется лечение заложенности, воспалительного процесса в ухе, микозов, травм.
Показания и особенности процедуры
Манипуляция осуществляется при наличии воспалительных процессов в ухе или при образовании серной пробки. Особой подготовки к ней не потребуется, кроме тех случаев, когда слуховой проход забит серными массами, и не получается ликвидировать их сразу. Тогда специалист добивается размягчения серы и выводит ее, назначая поддерживающую терапию.
Как проводится процедура
Обычно используют специальные капли. Доза взрослого человека не должна превышать шесть-восемь капель. После окончания процедуры может возникнуть побочное действие на лекарственное средство, например, повыситься давление на глаза, что приведет к болевым ощущениям. После окончания мероприятия пациент должен полежать пятнадцать-двадцать минут.
Результаты
Введение лекарственных препаратов обеспечивает следующие результаты:
Специфика введения лекарств в наружное отверстие уха
Показания: воспалительные заболевания уха.
Оснащение: назначенные врачом ушные капли во флаконе с капельницей, ёмкость с теплой водой (38 °С), вата, антисептик (3 %-ный раствор перекиси Н2О2), асептический пинцет, стерильный лоток, лоток для отработанного материала, нестерильные перчатки.
Последовательность выполнения:
При необходимости проведения терапевтического лечения ушей подача капель в слуховой проход осуществляется в следующей последовательности:
1. Проведение гигиенической антисептики рук, надевание нестерильных перчаток.
2. Проверка соответствия названия ушных капель назначению врача.
3. Подогревание капель в ухо в теплой воде до температуры тела.
4. Проведение предварительного туалета наружного отверстия уха ватной турундой, смоченной в 3 %-ном растворе перекиси.
5. Помощь пациенту в размещении (при необходимости закапывания лекарства в наружный слуховой проход правого уха больному следует разместиться в положении лёжа на левом боку либо сидя с незначительно наклонённой влево головой, при закапывании в наружный слуховой проход левого уха – наоборот).
6. Снятие крышки с флакона препарата непосредственно перед использованием. Переворачивание флакона с капельницей вверх дном. Поочерёдное закапывание ушей посредством нажатия на стенки флакона с лекарством.
7. Лекарственный препарат аккуратно подаётся в ухо с помощью пипетки / дозатора флакона (достаточно 1-2 капель в каждое отверстие). С целью максимального выпрямления слухового прохода у детей слегка оттягивается ушная раковина немного назад и вниз, у взрослых – назад и вверх.
Заложение в наружный слуховой проход ватного шарика.
9. Обращение к пациенту с просьбой удерживать лекарство в ухе 3-5 минут.
10. Поворачивание головы пациента в другую сторону, чтобы капли вытекли. Осушение уха ватным шариком.
11. Помощь пациенту в принятии удобного положения, уточнение его самочувствия.
12. Помещение использованных ватных шариков в лоток, предназначенный для отработанного материала, а затем в контейнер с маркировкой: «Дезинфекция перевязочного материала, СИЗ».
13. Дезинфекция отработанного материала вирулицидными средствами.
14.Снятие перчаток, помещение их в контейнер с надписью: «Дезинфекция перевязочного материала, СИЗ».
15. Мытьё рук с жидким мылом, осушение их индивидуальным полотенцем.
16. Произведение записи о выполнении процедуры в медицинской документации (журнал учета процедур – форма 029/у).
ПРИМЕЧАНИЕ! Из-за высокого риска передачи инфекции один флакон лекарственного препарата должен использоваться только одним лицом.
Особенности гигиены наружного ушного отверстия перед введением лекарственных средств
В большинстве случаев накануне осмотра специалистом барабанной перепонки необходимо очистить от корки, серных пробок, гноя наружное отверстие слухового прохода. Гигиенические процедуры состоят из очищения уха и закапывания в него специальных медикаментозных препаратов согласно врачебному назначению.
Гигиена наружного ушного отверстия является одной из стадий лечения. Она может проводиться двумя способами – сухим и влажным. Второй способ очищения эффективный при хронической и острой формах гнойного отита, когда гноя выделяется настолько много, что его удаление путём вбирания ватой требует значительных затрат времени либо не обеспечивает полного очищения.
Накануне закапывания ушей пациентам рекомендуется предварительно промывать ушную раковину тёплой водой с мылом. Для удаления серы в наружное отверстие слухового прохода необходимо закапывать 5-10 капель 3 %-ного раствора пероксида водорода (H2O2), после чего просушивать ушную раковину тёплым ватным тампоном: при закапывании перекиси в левое ухо голову необходимо поворачивать в правую сторону, при закапывании перекиси в правое ухо – в левую сторону.
Категорически запрещается при удалении серы вводить в наружное ушное отверстие острые приспособления, поскольку ими можно легко нарушить целостность барабанной перепонки или травмировать стенки наружного отверстия слухового прохода.
Что необходимо учитывать накануне введения лекарств в наружное ушное отверстие?
Перед тем как приступить к закапыванию ушей капли следует слегка подогреть до температуры, равной 36,6 °С. Холодный препарат способствует раздражению внутреннего уха и может провоцировать головокружение.
В случае обнаружения в слуховом проходе гнойных выделений рекомендуется вначале почистить его, используя ватный тампон. Закончив процедуру очищения наружного ушного прохода, пациенту следует удобно разместиться на спине, повернув голову в противоположную закапыванию сторону больным ухом к верху. В случае, когда в барабанной перепонке при воспалении образовалось отверстие (после того, как капли введены в ухо), следует слегка нажать пальцем на козелок. Данная манипуляция поспособствует быстрому всасыванию лекарственного средства внутрь среднего уха.
После введение в ухо лекарства больному нужно спокойно полежать около 5-10 мин. Ни в коем случае нельзя закрывать вход в ухо ватой и поднимать голову. По окончанию процедуры наружное отверстие слухового прохода достаточно высушить стерильным бинтом или ватой.