Как лечить инсульт
Как лечить инсульт
Препараты после инсульта
Ежегодно инсульт случается почти у полумиллиона человек. Более половины из них теряют бытовую независимость. Поэтому правильный подбор препаратов, борьба с последствиями и реабилитация становится важной задачей на многие годы.
Инсульт и реабилитация
Инсульт — острое заболевание, которое связано с нарушением кровообращения и проявляется такими симптомами со стороны нервной системы как:
Выделяют 2 основные формы инсульта:
Реабилитация после инсульта начинается как можно раньше. Комплексный подход в лечении сочетает в себе лекарственную терапию, физиопроцедуры, тренировки по восстановлению утраченных функций. В фармакотерапии выделяют 3 основных направления:
Профилактика повторного инсульта
Причины, приведшие к возникновению инсульта, чаще всего никуда не исчезают и продолжают действовать на человека. От их силы и сочетаний зависит риск повторного инсульта. Профилактика повторного инсульта называется вторичной. Список состояний, на которые обращают внимание в первую очередь:
Соответственно необходима коррекция этих состояний и приведение их в норму для снижения риска повторного инсульта. Лекарственная терапия только часть лечения. Важны диета, физкультура, отказ от вредных привычек.
Антигипертензивные препараты
Артериальное давление рекомендуется снижать, даже если оно повышено совсем незначительно или в пределах нормы: «верхнее» 120-139 мм.рт.ст, «нижнее» 80-89 мм.рт.ст. Так снижение на 5 мм.рт.ст. помогает снизить развитие инсульта на 30%.

Преимущество одних групп антигипертензивных препаратов над другими не доказано. Врачу при назначении приходится учитывать индивидуальные особенности пациента, сочетаемость с другими препаратами, минимизацию побочных эффектов. При этом для пациентов после инсульта важно не только снизить давление, но и максимально его стабилизировать, пусть даже чуть выше целевых значений. Для этого используют:
Препараты препятствующие тромбообразованию
При различных аритмиях повышается риск тромбообразования и возникновение инсультов до 4 раз. Для профилактики этих состояний могут использоваться антикоагулянты и антиагреганты:
Прием этой группы препаратов обычно длительный, можно сказать, что пожизненный.
Статины
Помогают не только бороться с атеросклерозом, высокими цифрами холестерина, но и стабилизируют поверхность уже сформировавшихся бляшек, снижают уровень воспаления в сосудистой стенке, что также уменьшит риск тромбоза:
Борьба с последствиями
Лечение гипертонуса мышц
Спастичность мышц проявляется при попытке пассивного движения в конечности. Цели полностью убрать спазм может и не быть, так как некоторые пациенты используют это мышечное напряжение как элемент стабильности при движении. Проблему это представляет у лежачих пациентов, когда спазмы вызывают боль, мешает реабилитации и уходу.

Для местного устранения спазма внутримышечно могут вводиться препараты нейротоксинов:
Прием начинается с минимальной дозы препарата и постепенно увеличивается до достижения эффекта или до первых побочных явлений. Лечение этих симптомов помогает в лечебной физкультуре и предотвращает развитие контрактур в суставах.
Коррекция мозговых функций
Слабоумие может развиваться у примерно половины перенесших инсульт. В течение первых 6 месяцев риск деменции самый высокий, также он может сохраняться в течение нескольких лет.
Используются ноотропные и нейропротекторные препараты:
Лечение постинсультной депрессии
С постинсультной депрессией разной степени выраженности сталкивается 2/3 пациентов. Требования к антидепрессантам сочетают в себе минимум побочных эффектов, так как обычно есть множество других сопутствующих заболеваний. Также нужен легкий стимулирующий эффект, так как у большинства пациентов развивается астения. Для этой цели могут подойти селективные ингибиторы обратного захвата серотонина:
Эффект обычно наступает через 2 недели. Отменять препараты необходимо постепенно.
Постинсультные боли
Ощущения по типу жжения от ледяной воды возникают после поражения участков мозга, отвечающих за болевую чувствительность. Для лечения используют комбинации перечисленных выше антидепрессантов с антиковульсантами:
В дополнение к лекарствам может использоваться метод транскраниальной электростимуляции.
Патогенетическое лечение
К препаратам, влияющим на механизмы развития неврологических проблем в постинсультном периоде, можно отнести нейропротекторы и антиоксиданты:
Вывод
Список препаратов, которые, как может показаться, могут быть показаны после инсульта огромен. Важны не сами препараты по отдельности, а комплекс мероприятий. Вводить новые препараты или отменять должен доктор, чтобы лечение было эффективным и безопасным. Также желательно узнать прогноз и ставить реалистичные цели по восстановлению, так как объем поражения мозга может накладывать значительные ограничения независимо от интенсивности реабилитации.
Лечение и восстановление после инсульта
Инсульт — это нарушение кровообращения в головном мозге с нарушениями его функций. В большинстве случаев встречается ишемический инсульт — закупорка мозговой артерии тромбом или критическое сужение ее просвета. В результате прекращения кровоснабжения участок мозга погибает — развивается инфаркт. При геморрагическом инсульте происходит разрыв артерии и кровь изливается в ткани мозга и субарахноидальное пространство.
Инсульт проявляется резким или постепенным нарастанием симптомов нарушения работы той или иной области головного мозга. Характерны головная боль, головокружение, тошнота, паралич или снижение функции конечностей, нарушения речи, мимики, потеря ориентации и сознания. При геморрагическом варианте заболевания симптомы обычно нарастают стремительно, а при ишемическом развиваются постепенно, что затрудняет диагностику и откладывает обращение к врачу.
Методы лечения
Медикаментозное
Лечение острого инсульта происходит в стационаре, реабилитация же может происходить амбулаторно. Назначаются препараты, улучшающие мозговое кровообращение, антитромботическая терапия, ноотропы и антигипоксанты. В острой стадии нарушения мозгового кровообращения возможно назначение тромболитических препаратов, разрушающих закупоривающий сосуд тромб и восстанавливающих кровоток.
Немедикаментозное
В период реабилитации для восстановления утраченных вследствие инсульта функций могут применяться физиотерапия и массаж.
Хирургическое
Эндоваскулярное извлечение кровяного сгустка из сосудов головного мозга применяется на ранней стадии заболевания при неэффективности консервативного лечения или поражении крупной артерии. Хирургическое лечение инсульта выполняется в стационаре, оборудованном эндоваскулярной операционной.
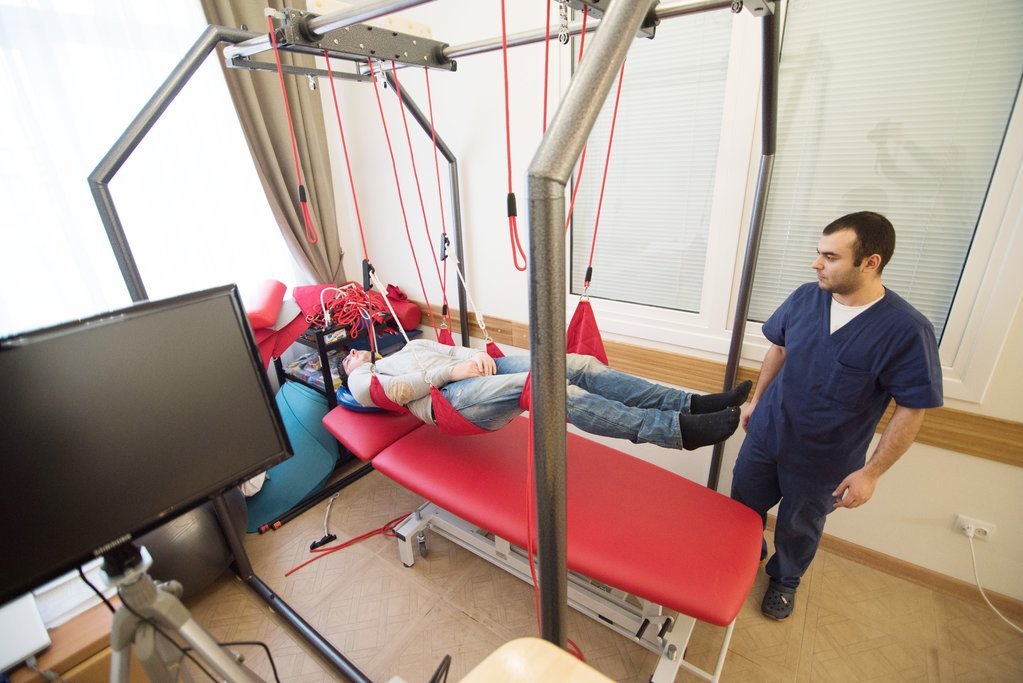
Лечебная гимнастика в ранние сроки после перенесенного инсульта служит залогом успешного выздоровления и восстановления утраченных функций. Ранняя физическая активность препятствует повторным ишемическим атакам и предотвращает такие осложнения, как застойная пневмония и пролежни.
Статью проверил
Дата публикации: 16 Марта 2021 года
Дата проверки: 16 Марта 2021 года
Дата обновления: 20 Августа 2022 года
Содержание статьи
Лечение инсульта в клиниках ЦМРТ
В сети клиник “ЦМРТ” вы можете получить комплексные услуги по лечению и реабилитации после перенесенного инсульта. Совместная работа неврологов, терапевтов, физиотерапевтов, массажистов и методистов ЛФК позволяет обеспечить полноценную реабилитацию, вернуть нашим пациентам хорошее самочувствие и качественную полноценную жизнь.
Современное лечение инсульта
Инсульт практически всегда случается неожиданно, даже если человек находится в группе риска, он зачастую не уделяет много времени профилактике этого заболевания. Врачи нашего центра всегда предупреждают таких пациентов и предлагают целый список мер, позволяющих избежать серьезных проблем в дальнейшем. Но, к сожалению, даже это не является гарантией того, что болезнь не проявит себя.
Инсульт: клиника и лечение
Лечение острого инсульта будет успешнее, если обращение к врачу будет своевременным. Если у вас или близкого человека:
В этом случае можно вовремя заподозрить геморрагический или ишемический инсульт головного мозга, лечение которого нужно проводить только в условиях стационара.
Эффективное лечение инсульта: инновационные технологии на страже вашего здоровья
Поэтому мировое медицинское сообщество разработало не только программу, цель которой предотвратить инсульт, лечение последствий и восстановление организма занимает большую долю в их исследованиях. Наши специалисты принимают активное участие в научных изысканиях и создали собственную результативную программу, которая в буквальном смысле поднимает на ноги больных. Современное лечение позволяет вернуть работоспособность конечностей, избавить от головокружений и нарушений функции разговорного аппарата. Конечно же, после того, как поставлен диагноз инсульт, лечение в стационаре становится обязательным.
Мы способны привнести в больничные условия атмосферу домашнего уюта и обеспечить психологический комфорт пациенту. Центр лечения инсульта гарантирует, что пациенту будет предоставлено все необходимое, включая оборудование для реабилитации и обследования, привлечение сторонних специалистов и исследования где-либо еще не понадобятся.
Проводится лечение инсульта в Москве, удобная транспортная развязка упрощает контакт родственников с больными, и дает им возможность навещать пациента столько, сколько можно и нужно.
Лечение инсульта: что предлагаем мы?
Для того чтобы нивелировать полностью инсульт головного мозга, лечение необходимо проводить под контролем высокопрофессиональных врачей. Специализация наших врачей:
Попадая к нам в клинику, пациент сразу же проходит простую и перфузионную компьютерную томографию, а также томографию сосудов шеи. От результатов обследования зависит, каким будет медикаментозное лечение инсульта. Также, при необходимости, проводится инвазивная диагностическая ангиография, которая позволит определить расположение и размер тромба. Также, во время процедуры закупоренная артерия может быть очищена механическим способом.
В каждом конкретном случае, в зависимости от того, какой именно диагностирован инсульт, лечение стоимость может варьироваться. Схема восстановления разрабатывается индивидуально.
Если диагностирован инсульт головного мозга, то лечение может включать:
Мы не всегда можем предугадать развитие ситуации, но одно сказать можем точно – лечение инсульта в больнице проводится врачами, которые прилагают максимум усилий для достижения высокого результата. Мы работаем для того, чтобы вы жили полноценной жизнью.
Малоинвазивное оперативное вмешательство: бережное лечение после ишемического инсульта
Одним из наиболее распространенных способов нивелировать последствия инсульта, лечение с применением такой технологии, как тромболизис. Во время ангиограммы вводится препарат непосредственно в то месте, где образовался тромб. Закупорка исчезает и кровообращение восстанавливается.
Дополнительно вводятся препараты, улучшающие обменные процессы в головном мозгу, для того, чтобы после инсульта лечение проходило быстрее и эффективнее. Промедление недопустимо, такой диагноз как инсульт лечению в стационаре поддается хорошо при своевременной реакции врачей, тогда, когда необратимые повреждения головной мозг еще не получил.
Физиотерапия: лечение инсульта, реабилитация в условиях стационара
Чем же еще поможет современная медицина? Инсульт, лечение и реабилитация должны быть разносторонними, в том числе и включать физиотерапию. Стимуляция нервной системы поможет восстановиться клеткам головного мозга и вернуть человеку утраченные функции.
После того как диагностирован инсульт левой стороны, лечение может включать:
Не все, конечно же, зависит от врачей – восстановления будет быстрее, если сам пациент будет прикладывать максимум усилий и не опустит руки. Мы, со своей стороны, приложим максимум усилий для создания благоприятной атмосферы.
Страница носит информационный характер. Точный перечень оказываемых услуг и особенности проведения процедур узнавайте по телефонам.
Первая помощь при инсульте: что делать до приезда врача

Что такое инсульт и чем он опасен
Инсульт – это нарушение кровообращения в головном мозге. Он может возникнуть из-за разрыва сосуда или его закупорки тромбом. В таком случае к нервным клеткам не поступает нужное количество кислорода, глюкозы и других питательных веществ, что может привести к их гибели.
Существуют несколько факторов, повышающих риск развития инсульта, в их числе: избыточный вес, высокий уровень холестерина, сахарный диабет, гипертония, употребление алкоголя и наркотиков, курение. Помимо этого, врачи учитывают генетическую предрасположенность и возраст: болезнь чаще поражает тех, кому больше 45 лет.
Инсульт может быть ишемическим и геморрагическим. Также выделяют субарахноидальное кровоизлияние, которое встречается редко, но в 50% случаев сопровождается летальным исходом. Ему свойственна острая боль в затылке, возможны судороги, рвота и потеря сознания.
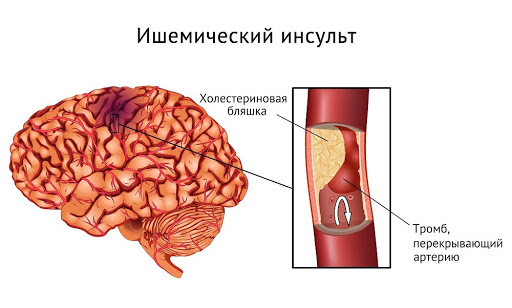
Ишемический инсульт, или инфаркт мозга, – самый распространенный вид нарушения мозгового кровообращения. Непосредственная причина ишемического инсульта – закупорка сосуда, питающего головной мозг. Это может произойти из-за образования тромба или его попадания в просвет сосуда. Повышенный риск образования тромбов есть у людей, страдающих атеросклерозом, нарушением ритма сердца или заболеванием клапанов сердца. Ишемический инсульт может произойти при самостоятельном приеме лекарств без назначения врача (например, мочегонных или комбинированных оральных контрацептивов).
Симптомы при ишемическом инсульте развиваются в течение непродолжительного времени и не сопровождаются головной болью, так как в головном мозге нет болевых рецепторов. Чаще всего это происходит ночью, когда человек спит, а утром при пробуждении обнаруживает, что не работает рука, нога или нарушена речь.
При геморрагическом инсульте происходит разрыв стенки сосуда и кровь пропитывает ткани головного мозга. Частыми причинами геморрагического инсульта становятся повышение артериального давления, прием препаратов, снижающих свертываемость крови, нарушение строения стенки сосуда (аневризмы) или врожденные аномалии сосудистого русла – артериовенозные мальформации. Геморрагический инсульт развивается быстро, часто сопровождается головной болью. Если кровь пропитывает сосудистые оболочки головного мозга, где есть болевые рецепторы, человек может потерять сознание. Этот подтип инсульта отличается высокой частотой гибели пациента, но если человек выживает, то неплохо восстанавливается.
Скорая помощь при инсульте
Желательно, чтобы человек с инсультом был доставлен в больницу как можно скорее – в течение трех часов от начала первых симптомов. Поэтому важно правильно организовать помощь человеку с подозрением на инсульт.
Вызовите скорую медицинскую помощь. Если симптомы инсульта появились у вас, то попросите о помощи, чтобы врача вызвал кто-то другой. Сообщите краткие данные о пациенте (возраст, что случилось). Оставьте свои контактные данные для связи с вами. Будьте готовы встретить врача и обеспечить доступ к пациенту.
Помогите пациенту занять безопасное положение: лучше всего лежать на боку, слегка приподняв голову.
Пока вы ожидаете скорую помощь постарайтесь выяснить у пациента, когда появились симптомы, какими хроническими заболеваниями он болеет и какие препараты принимает? Эта информация сэкономит время врачей и позволит быстро принять решение.
Если человек потерял сознание и не дышит, необходимо провести сердечно-легочную реанимацию. Однако для правильного ее оказания необходимо пройти специализированные обучающие курсы.
Если пациенту тяжело дышать, то снимите стесняющую одежду (тугой воротник, галстук или шарф), откройте окна.
— Если человеку холодно, то укройте его теплым одеялом.
— Пока едет скорая, ни в коем случае не пытайтесь напоить, накормить больного или заставить его встать. У человека может быть нарушение функции глотания, и он может подавиться. А при попытке встать из-за высокого давления или нарушения координации есть высокий риск падения и получения дополнительных травм.
— Внимательно наблюдайте за человеком на предмет любых изменений в его состоянии. Будьте готовы рассказать оператору службы экстренной помощи или врачу об их симптомах и о том, когда они начались. Обязательно укажите, упал ли человек или ударился головой.
— В некоторых случаях целесообразно самостоятельно доставить больного в ближайшую больницу, если вы не уверены в оперативности бригады.
— Обсудите это решение с оператором экстренных служб.
Хорошо, если помощь будут оказывать несколько человек. Например, один будет отвечать за реанимационные действия, второй следить за пульсом и давлением, а третий — говорить по телефону с врачами. Зовите на помощь соседей и окружающих, если больной находится на улице или в общественном заведении.
Признаки и симптомы инсульта
В зависимости от тяжести инсульта симптомы могут быть незначительными или тяжелыми. Необходимо знать, на что обращать внимание. Чтобы проверить наличие предупреждающих признаков инсульта, можно использовать западное мнемоническое правило FAST (англ. — «быстро»), которое означает [4]:
S — speech — «речь»
Первый симптом — асимметрия лица. Если попросить человека улыбнуться, он не сможет это сделать, один уголок рта останется опущенным. Когда больной высовывает язык, тот может отклоняться в одну сторону. Как только вы провели небольшой оперативный тест, необходимо сразу вызвать скорую помощь. Часто пострадавший не реагирует на просьбы, не может связно говорить и поднять обе руки одновременно; иногда он находится в состоянии дезориентации, зрачки расширены или реакция на свет отсутствует.
Транзиторную ишемическую атаку бывает трудно идентифицировать только по симптомам [5]. Они полностью проходят в течение 24 часов и часто длятся менее пяти минут. При этом приступ вызывает временную недостаточность кровообращения, и за ним может последовать более тяжелый инсульт, поэтому важно обратиться к врачу как можно скорее.
Однако стоит помнить, что за движение и чувствительность отвечает лишь небольшая часть мозга, поэтому при нарушении кровообращения в других отделах мозга могут возникать самые разные симптомы: нарушение речи, глотания, зрения, головокружение, нарушение координации, спутанность и потеря сознания, эпилептические припадки, резкое снижение памяти или неадекватное поведение больного и другие. Главная задача — вызвать врача, если кому-то стало плохо: появились необычные симптомы, которых раньше не было. Лучше лишний раз перестраховаться, чем упустить время, которое является самым важным фактором, определяющим прогноз при инсульте.
Первая помощь при инсульте до приезда скорой
В домашних условиях можно провести комплекс мероприятий для поддержки больного, но без профессиональных медиков не обойтись в любом случае. При повышении артериального давления его не нужно снижать, это адаптивная реакция организма. Таким образом, организм пытается улучшить кровоснабжение головного мозга по специальным «запасным путям» кровообращения — коллатералям. Не следует давать пациенту никаких лекарств, так как вы не знаете инсульт ли у пациента или другое заболевание. Кроме того, ишемический и геморрагические инсульты лечатся совершенно по-разному. Это задача врачей за 3 часа поставить диагноз, доставить в специализированный центр по лечению инсульта и назначить соответствующее лечение. Важно понимать, что нервные клетки гибнут уже через 5 минут, если не получают достаточного кровоснабжения. Поэтому зону инфаркта уже не спасти, однако вокруг зоны гибели клеток формируется пограничная область (так называемая «пенумбра» — полутень), где нервные клетки находятся на грани гибели. При отсутствии лечения область пенумбры увеличивается и гибнет все больше клеток, что проявляется утяжелением симптомов инсульта и плохим прогнозом для жизни и последующего восстановления.
Самопомощь при инсульте
Если симптомы незначительны, и пострадавший остается в сознании и способен двигаться, он может оказать себе первую помощь. Но только после того, как будет вызвана скорая. При инсульте стоит:
— Сообщить кому-то, помимо врачей, что вам плохо. Позвоните соседям и родственникам, которые рядом.
— Принять горизонтальное положение с приподнятой головой или в позиции лежа на боку.
— Освободить шею и грудную клетку от сдавливающих украшений, воротника рубашки, галстука и другой одежды.
— Не вставать до приезда скорой.
Что сделают медики
Диагностику и лечение больного проводят в отделении неврологии. Если с начала приступа прошло немного времени, у пациента есть шансы полностью восстановиться.
В больнице ему делают компьютерную томографию и тромболитическую терапию: вводят препарат, растворяющий тромбы. В некоторых случаях врачи выбирают тромбоэкстракцию — механическое удаление тромбов из сосудов.
Восстановление после инсульта
До стабилизации состояния человек должен находится в блоке интенсивной терапии (реанимации). После улучшения состояния его переводят в обычную палату и назначают лекарственные препараты для профилактики повторного инсульта. Кроме врачей с пациентом работают реабилитологи, логопеды, клинические психологи. Первые дни и недели очень важны для последующего восстановления. Процесс реабилитации зависит от множества факторов, в том числе от скорости оказания первой помощи и проведенного лечения, наличия хронических заболеваний.
Первый этап восстановления проходит в больнице: оценивается и стабилизируется состояние пациента. После лечения человек может остаться в стационаре или выписаться домой, но в любом случае необходимо строго соблюдать рекомендации врача. Если симптомы инсульта легкие, реабилитация может проходить амбулаторно. В первую очередь, важно снять мышечное напряжение, укрепить мобильность конечностей, стимулировать их подвижность простыми физиотерапевтическими упражнениями [6].
Если вы ухаживаете за человеком, перенесшим инсульт, запишите указания врача для дальнейшего лечения [7]. Возможно, пациенту потребуется систематическая транспортировка к реабилитологу или организация медобслуживания на дому.
Чтобы снизить риск развития инсульта, необходимо следовать основным правилам здорового образа жизни: питаться разнообразной и качественной пищей, заниматься спортом, проводить время на свежем воздухе, отдыхать и исключить вредные привычки. Пациентам старше 40 лет следует проходить периодические медицинские осмотры (диспансеризация или программы чек-ап). Важно проводить своевременное лечение хронических заболеваний, способных повысить риск развития инсульта.
Сергей Макаров, невролог, отоневролог GMS Clinic, ассистент кафедры нервных болезней Института профессионального образования Первого МГМУ им. И.М. Сеченова
– Какие препараты можно безопасно использовать?
– Как это ни странно звучит, но никакие лекарственные средства пациенту с подозрением на инсульт давать не нужно. Даже средства для снижения артериального давления могут ухудшить прогноз, так как повышение артериального давления — это защитная реакция организма на закупорку сосуда. К сожалению, в настоящее время нет препаратов с доказанной эффективностью, способных клинически значимо изменить течение инсульта. Нужно вызвать врача, а дальше специалисты решат, какие лекарственные средства нужны и в каких дозах.
– Как отсутствие первой помощи влияет на дальнейшее лечение?
– Главный принцип медицинской этики – primum non nocere. «Прежде всего – не навреди». Поэтому главная помощь – обеспечить безопасность пациента, пока он ждет скорой медицинской помощи. Этому посвящена данная статья. В настоящее время в России создано много специализированных сосудистых центров по лечению инфарктов и инсультов. Если доставить пациента в эти сроки в период «терапевтического окна» – времени, когда можно растворить или удалить тромб – то у человека есть хорошие шансы на восстановление, хотя этот процесс индивидуален. Однако часто давность инсульта установить нельзя или у пациента есть противопоказания к тромболитической терапии. В таких случаях врачи вынуждены ограничиться симптоматической терапией. Пациенту обеспечивается поддержание жизненно важных функций и назначают лекарства для предупреждения повторного инсульта.
– Если доставлять пациента в больницу самостоятельно, нужно ли заранее звонить, что брать с собой, насколько это вообще оправданно или лучше ждать скорую?
– Этот вопрос должен быть обсужден с оператором экстренных служб. В подавляющем большинстве случаев транспортировку больных осуществляет бригада скорой медицинской помощи. В крупных городах экстренные службы работают очень оперативно. При транспортировке пациента скорой помощью пациента уже ждут в больнице, поэтому многие пациенты получают эффективное лечение острого нарушения мозгового кровообращения. При транспортировке пациента в больницу с собой брать ничего не нужно, так как пациент поступит сразу в реанимацию, куда нельзя брать личные вещи.
NAME] => URL исходной статьи [
Ссылка на публикацию: РБК
Код вставки на сайт
Первая помощь при инсульте: что делать до приезда врача

Что такое инсульт и чем он опасен
Инсульт – это нарушение кровообращения в головном мозге. Он может возникнуть из-за разрыва сосуда или его закупорки тромбом. В таком случае к нервным клеткам не поступает нужное количество кислорода, глюкозы и других питательных веществ, что может привести к их гибели.
Существуют несколько факторов, повышающих риск развития инсульта, в их числе: избыточный вес, высокий уровень холестерина, сахарный диабет, гипертония, употребление алкоголя и наркотиков, курение. Помимо этого, врачи учитывают генетическую предрасположенность и возраст: болезнь чаще поражает тех, кому больше 45 лет.
Инсульт может быть ишемическим и геморрагическим. Также выделяют субарахноидальное кровоизлияние, которое встречается редко, но в 50% случаев сопровождается летальным исходом. Ему свойственна острая боль в затылке, возможны судороги, рвота и потеря сознания.
Ишемический инсульт, или инфаркт мозга, – самый распространенный вид нарушения мозгового кровообращения. Непосредственная причина ишемического инсульта – закупорка сосуда, питающего головной мозг. Это может произойти из-за образования тромба или его попадания в просвет сосуда. Повышенный риск образования тромбов есть у людей, страдающих атеросклерозом, нарушением ритма сердца или заболеванием клапанов сердца. Ишемический инсульт может произойти при самостоятельном приеме лекарств без назначения врача (например, мочегонных или комбинированных оральных контрацептивов).
Симптомы при ишемическом инсульте развиваются в течение непродолжительного времени и не сопровождаются головной болью, так как в головном мозге нет болевых рецепторов. Чаще всего это происходит ночью, когда человек спит, а утром при пробуждении обнаруживает, что не работает рука, нога или нарушена речь.
При геморрагическом инсульте происходит разрыв стенки сосуда и кровь пропитывает ткани головного мозга. Частыми причинами геморрагического инсульта становятся повышение артериального давления, прием препаратов, снижающих свертываемость крови, нарушение строения стенки сосуда (аневризмы) или врожденные аномалии сосудистого русла – артериовенозные мальформации. Геморрагический инсульт развивается быстро, часто сопровождается головной болью. Если кровь пропитывает сосудистые оболочки головного мозга, где есть болевые рецепторы, человек может потерять сознание. Этот подтип инсульта отличается высокой частотой гибели пациента, но если человек выживает, то неплохо восстанавливается.
Скорая помощь при инсульте
Желательно, чтобы человек с инсультом был доставлен в больницу как можно скорее – в течение трех часов от начала первых симптомов. Поэтому важно правильно организовать помощь человеку с подозрением на инсульт.
Вызовите скорую медицинскую помощь. Если симптомы инсульта появились у вас, то попросите о помощи, чтобы врача вызвал кто-то другой. Сообщите краткие данные о пациенте (возраст, что случилось). Оставьте свои контактные данные для связи с вами. Будьте готовы встретить врача и обеспечить доступ к пациенту.
Помогите пациенту занять безопасное положение: лучше всего лежать на боку, слегка приподняв голову.
Пока вы ожидаете скорую помощь постарайтесь выяснить у пациента, когда появились симптомы, какими хроническими заболеваниями он болеет и какие препараты принимает? Эта информация сэкономит время врачей и позволит быстро принять решение.
Если человек потерял сознание и не дышит, необходимо провести сердечно-легочную реанимацию. Однако для правильного ее оказания необходимо пройти специализированные обучающие курсы.
Если пациенту тяжело дышать, то снимите стесняющую одежду (тугой воротник, галстук или шарф), откройте окна.
— Если человеку холодно, то укройте его теплым одеялом.
— Пока едет скорая, ни в коем случае не пытайтесь напоить, накормить больного или заставить его встать. У человека может быть нарушение функции глотания, и он может подавиться. А при попытке встать из-за высокого давления или нарушения координации есть высокий риск падения и получения дополнительных травм.
— Внимательно наблюдайте за человеком на предмет любых изменений в его состоянии. Будьте готовы рассказать оператору службы экстренной помощи или врачу об их симптомах и о том, когда они начались. Обязательно укажите, упал ли человек или ударился головой.
— В некоторых случаях целесообразно самостоятельно доставить больного в ближайшую больницу, если вы не уверены в оперативности бригады.
— Обсудите это решение с оператором экстренных служб.
Хорошо, если помощь будут оказывать несколько человек. Например, один будет отвечать за реанимационные действия, второй следить за пульсом и давлением, а третий — говорить по телефону с врачами. Зовите на помощь соседей и окружающих, если больной находится на улице или в общественном заведении.
Признаки и симптомы инсульта
В зависимости от тяжести инсульта симптомы могут быть незначительными или тяжелыми. Необходимо знать, на что обращать внимание. Чтобы проверить наличие предупреждающих признаков инсульта, можно использовать западное мнемоническое правило FAST (англ. — «быстро»), которое означает [4]:
S — speech — «речь»
Первый симптом — асимметрия лица. Если попросить человека улыбнуться, он не сможет это сделать, один уголок рта останется опущенным. Когда больной высовывает язык, тот может отклоняться в одну сторону. Как только вы провели небольшой оперативный тест, необходимо сразу вызвать скорую помощь. Часто пострадавший не реагирует на просьбы, не может связно говорить и поднять обе руки одновременно; иногда он находится в состоянии дезориентации, зрачки расширены или реакция на свет отсутствует.
Транзиторную ишемическую атаку бывает трудно идентифицировать только по симптомам [5]. Они полностью проходят в течение 24 часов и часто длятся менее пяти минут. При этом приступ вызывает временную недостаточность кровообращения, и за ним может последовать более тяжелый инсульт, поэтому важно обратиться к врачу как можно скорее.
Однако стоит помнить, что за движение и чувствительность отвечает лишь небольшая часть мозга, поэтому при нарушении кровообращения в других отделах мозга могут возникать самые разные симптомы: нарушение речи, глотания, зрения, головокружение, нарушение координации, спутанность и потеря сознания, эпилептические припадки, резкое снижение памяти или неадекватное поведение больного и другие. Главная задача — вызвать врача, если кому-то стало плохо: появились необычные симптомы, которых раньше не было. Лучше лишний раз перестраховаться, чем упустить время, которое является самым важным фактором, определяющим прогноз при инсульте.
Первая помощь при инсульте до приезда скорой
В домашних условиях можно провести комплекс мероприятий для поддержки больного, но без профессиональных медиков не обойтись в любом случае. При повышении артериального давления его не нужно снижать, это адаптивная реакция организма. Таким образом, организм пытается улучшить кровоснабжение головного мозга по специальным «запасным путям» кровообращения — коллатералям. Не следует давать пациенту никаких лекарств, так как вы не знаете инсульт ли у пациента или другое заболевание. Кроме того, ишемический и геморрагические инсульты лечатся совершенно по-разному. Это задача врачей за 3 часа поставить диагноз, доставить в специализированный центр по лечению инсульта и назначить соответствующее лечение. Важно понимать, что нервные клетки гибнут уже через 5 минут, если не получают достаточного кровоснабжения. Поэтому зону инфаркта уже не спасти, однако вокруг зоны гибели клеток формируется пограничная область (так называемая «пенумбра» — полутень), где нервные клетки находятся на грани гибели. При отсутствии лечения область пенумбры увеличивается и гибнет все больше клеток, что проявляется утяжелением симптомов инсульта и плохим прогнозом для жизни и последующего восстановления.
Самопомощь при инсульте
Если симптомы незначительны, и пострадавший остается в сознании и способен двигаться, он может оказать себе первую помощь. Но только после того, как будет вызвана скорая. При инсульте стоит:
— Сообщить кому-то, помимо врачей, что вам плохо. Позвоните соседям и родственникам, которые рядом.
— Принять горизонтальное положение с приподнятой головой или в позиции лежа на боку.
— Освободить шею и грудную клетку от сдавливающих украшений, воротника рубашки, галстука и другой одежды.
— Не вставать до приезда скорой.
Что сделают медики
Диагностику и лечение больного проводят в отделении неврологии. Если с начала приступа прошло немного времени, у пациента есть шансы полностью восстановиться.
В больнице ему делают компьютерную томографию и тромболитическую терапию: вводят препарат, растворяющий тромбы. В некоторых случаях врачи выбирают тромбоэкстракцию — механическое удаление тромбов из сосудов.
Восстановление после инсульта
До стабилизации состояния человек должен находится в блоке интенсивной терапии (реанимации). После улучшения состояния его переводят в обычную палату и назначают лекарственные препараты для профилактики повторного инсульта. Кроме врачей с пациентом работают реабилитологи, логопеды, клинические психологи. Первые дни и недели очень важны для последующего восстановления. Процесс реабилитации зависит от множества факторов, в том числе от скорости оказания первой помощи и проведенного лечения, наличия хронических заболеваний.
Первый этап восстановления проходит в больнице: оценивается и стабилизируется состояние пациента. После лечения человек может остаться в стационаре или выписаться домой, но в любом случае необходимо строго соблюдать рекомендации врача. Если симптомы инсульта легкие, реабилитация может проходить амбулаторно. В первую очередь, важно снять мышечное напряжение, укрепить мобильность конечностей, стимулировать их подвижность простыми физиотерапевтическими упражнениями [6].
Если вы ухаживаете за человеком, перенесшим инсульт, запишите указания врача для дальнейшего лечения [7]. Возможно, пациенту потребуется систематическая транспортировка к реабилитологу или организация медобслуживания на дому.
Чтобы снизить риск развития инсульта, необходимо следовать основным правилам здорового образа жизни: питаться разнообразной и качественной пищей, заниматься спортом, проводить время на свежем воздухе, отдыхать и исключить вредные привычки. Пациентам старше 40 лет следует проходить периодические медицинские осмотры (диспансеризация или программы чек-ап). Важно проводить своевременное лечение хронических заболеваний, способных повысить риск развития инсульта.
Сергей Макаров, невролог, отоневролог GMS Clinic, ассистент кафедры нервных болезней Института профессионального образования Первого МГМУ им. И.М. Сеченова
– Какие препараты можно безопасно использовать?
– Как это ни странно звучит, но никакие лекарственные средства пациенту с подозрением на инсульт давать не нужно. Даже средства для снижения артериального давления могут ухудшить прогноз, так как повышение артериального давления — это защитная реакция организма на закупорку сосуда. К сожалению, в настоящее время нет препаратов с доказанной эффективностью, способных клинически значимо изменить течение инсульта. Нужно вызвать врача, а дальше специалисты решат, какие лекарственные средства нужны и в каких дозах.
– Как отсутствие первой помощи влияет на дальнейшее лечение?
– Главный принцип медицинской этики – primum non nocere. «Прежде всего – не навреди». Поэтому главная помощь – обеспечить безопасность пациента, пока он ждет скорой медицинской помощи. Этому посвящена данная статья. В настоящее время в России создано много специализированных сосудистых центров по лечению инфарктов и инсультов. Если доставить пациента в эти сроки в период «терапевтического окна» – времени, когда можно растворить или удалить тромб – то у человека есть хорошие шансы на восстановление, хотя этот процесс индивидуален. Однако часто давность инсульта установить нельзя или у пациента есть противопоказания к тромболитической терапии. В таких случаях врачи вынуждены ограничиться симптоматической терапией. Пациенту обеспечивается поддержание жизненно важных функций и назначают лекарства для предупреждения повторного инсульта.
– Если доставлять пациента в больницу самостоятельно, нужно ли заранее звонить, что брать с собой, насколько это вообще оправданно или лучше ждать скорую?
– Этот вопрос должен быть обсужден с оператором экстренных служб. В подавляющем большинстве случаев транспортировку больных осуществляет бригада скорой медицинской помощи. В крупных городах экстренные службы работают очень оперативно. При транспортировке пациента скорой помощью пациента уже ждут в больнице, поэтому многие пациенты получают эффективное лечение острого нарушения мозгового кровообращения. При транспортировке пациента в больницу с собой брать ничего не нужно, так как пациент поступит сразу в реанимацию, куда нельзя брать личные вещи.
Восстановление и реабилитация после инсульта
Инсульт – острое нарушение кровообращения головного мозга, продолжающееся более суток. Он приводит к гибели части клеток, отвечающих за речь, двигательную активность, зрение. Инсульт может возникать при гипертонии, атеросклерозе, нарушении сердечного ритма и внутрисосудистом тромбозе. Заподозрить начало приступа можно при возникновении внезапного головокружения, слабости в определенных группах мышц, нарушения координации движения, потери чувствительности в отдельных участках тела, ухудшения зрения. При обширном поражении мозга человек теряет сознание вплоть до комы. К серьезным последствиям инсульта врачи называют нарушения речи, моторики и психические расстройства. Важно не пренебрегать ранней реабилитацией, тогда возможно восстановить часть утраченных функций.
Как восстановить речь
У 30% пациентов к концу острого периода наблюдаются речевые нарушения. Больному показаны занятия с логопедом-афазиологом. Врач подберет специальные упражнения, которые помогут научить пациента говорить. Его обучают называть предметы и действия на картинках. Больной должен повторять отдельные звуки и слова, самостоятельно составлять фразы и проговаривать их. Упражнения необходимо повторять ежедневно и большое количество раз, пока не появятся связочные двигательные навыки. Далее пациент составляет рассказы, пересказывает прочитанное и ведет с логопедом диалог.
В острой стадии инсульта продолжительность занятия по восстановлению речи занимает 20 минут. В дальнейшем урок может длится до 45 минут. Речевая реабилитация должна проходить параллельно с приемом ноотропов, нормализующих интегративные функции мозга.
Если у пациента нарушена артикуляция на фоне дизартрии, реабилитологи назначают комплекс лечебных мероприятий:
Хорошие результаты отмечаются после занятий с использованием элементов музыкотерапии. Если больному сложно закончить фразу, начатую врачом, ему предлагают прослушать слова любимой песни и пропеть их. Сначала произношение будет нечетким, но постепенно пациент будет лучше произносить слова.
Наиболее благоприятным периодом для восстановления речи считается первые полгода после инсульта. В тяжелых случаях процесс может затянуться до 3 лет.
Статью проверил
Дата публикации: 16 Марта 2021 года
Дата проверки: 16 Марта 2021 года
Дата обновления: 19 Августа 2022 года
Содержание статьи
Восстановление памяти
Шансы пациента избежать нарушения памяти возрастают, если в первые 2-3 часа после приступа инсульта была проведена внутривенная тромболитическая терапия. Для этого используют рекомбинантные тканевые активаторы плазминогена. В дальнейшем могут быть назначены ноотропы и препараты на основе листьев Гинкго билоба. В их состав входят биологические активные вещества, укрепляющие сосудистые стенки и улучшающие показатели крови. Также они нормализуют обменные процессы в клетках.
Для улучшения памяти необходимо создавать ассоциации со звуком, изображением или смыслом. Например, если больной забывает принимать лекарство, ему надо ассоциировать это действие с определенным временем или изображением чашки чая. Когда он каждое утро будет видеть перед собой чашку, он начнет автоматически вспоминать о препарате.
Чтобы процесс вспоминания шел быстрее и интереснее, полезно запоминать рифмы. Подойдут легкие стишки и поговорки.
Улучшить память поможет визуализация. Например, если пациент постоянно забывает купить сметану или любой другой продукт, он может до выхода на улицу представить себя в магазине с покупкой. Это повысит шансы вспомнить о сметане в магазине, так как ум связывает магазин и продукт в общую ассоциацию. Визуализировать необходимо регулярно, тогда память восстановиться быстрее.
Еще одним эффективным способом улучшения памяти считается ежедневная практика вспоминания. Необходимо играть в специальные игры для запоминания и воспроизведения полученной информации. Также пациенту полезно вести блокнот, записывая в него имена близких людей, график приема медикаментов, список лекарства, список вопросов для врача и прочую информацию, которую он часто забывает.
Полезна во время реабилитации арт-терапия. Больному рекомендуется раскрашивать изображения и самостоятельно создавать новые рисунки. Занятия способствуют устранению симптомов депрессии, помогают концентрировать внимание, улучшать навыки запоминания.
Для улучшения памяти пациенту следует пересмотреть рацион питания. В него следует включить такие продукты:
Срок восстановления памяти после инсульта зависит от степени его тяжести, регулярности практики и от того, сколько времени человек тратил на упражнения.
Восстановление зрения
При нарушенном зрении на фоне инсульта лечением занимается врач-офтальмолог. Он составляет программу по восстановлению зрения в индивидуальном порядке. Она может включать медикаментозное лечение, оперативное вмешательство и комплекс упражнений. Пациенту назначают метаболические препараты на основе янтарной кислоты, средства, стимулирующие процессы тканевого обмена. Также потребуется применение ноотропов, влияющие непосредственно на органы зрения.
Полезно для восстановления зрения выполнять следующие упражнения:
Как восстановить двигательные функции
Перед началом занятий лечебной физкультурой следует проконсультироваться с реабилитологом. Он не только подберет индивидуальный комплекс упражнений, но и подробнее расскажет о правильности их выполнения. В начале реабилитации необходимо выполнять простые упражнения, затем переходить к более сложным. Сразу перегружать пациента запрещено, так как его состояние может значительно ухудшиться.
Перед выполнением зарядки следует разогреть ткани. Для этого назначают теплые водные процедуры. При наличии противопоказаний достаточно сделать легкий массаж в течение 20 минут, а затем приступить к упражнениям. Можно согреть поврежденные конечности с помощью грелки.
Людям, перенесшим тяжелый инсульт, во время занятий должен помогать кто-то из членов семьи. Лучше выполнять упражнения по 15-20 минут 2-3 раза в день. Они не должны вызывать у пациента переутомление и дискомфорт. Если он жалуется на усталость, нужно откорректировать комплекс, подобрав упражнения совместимые с фактическими способностями больного.
В сидячем положении человек может выполнять такие упражнения:
В положении стоя эффективными считаются следующие упражнения:
Можно выполнять упражнения с использованием легких гантель. Силовая тренировка поможет укрепить мышцы и в целом расширит объемы движений.
Польза ЛФК после инсульта
Своевременная реабилитация и правильно подобранные упражнения помогают восстановить утраченные навыки пациента. К задачам ЛФК относятся:
На подготовительном этапе реабилитолог назначает пассивные упражнения, гимнастику для восстановления мышечной силы, дыхательную гимнастику и массаж. Для улучшения работы кистей рук полезно играть на музыкальных инструментах, рисовать и писать. Важно соблюдать систематичность и обеспечить пациенту спокойный психологический фон.
Сроки реабилитации
Продолжительность реабилитационного периода зависит от локализации и размеров очага поражения в головном мозге, вида инсульта и времени с момента появления приступа до оказания медицинской помощи. Чем больше эти показатели, тем дольше будет длиться реабилитация. Ориентировочные сроки восстановления указаны ниже.
При наличии тяжелого неврологического дефицита потребуется пожизненное выполнение восстановительных процедур. Они помогут не только вернуть часть утраченных способностей, но и предотвратят повторный инсульт.
Источники
«Восстановительные методы лечения больных с параличами гортани» А. С. Байжуманова, 2015.
«Организация ранней реабилитации постинсультных больных с двигательным дефицитом» Ф. А. Хабиров, Э. Ф. Рахматуллина, Т. И. Хайбуллин, О. С. Кочергина, Г. И. Ахметова, О. В. Григорьева, А. Р. Вахитова, А. К. Кленков, М. Ф. Ибрагимов, 2011.
«Реабилитация после инсульта» А. С. Кадыков, Л. А. Черникова, Н. В. Шахпаронова, 2004.
«Современные подходы к реабилитации больных, перенесших инсульт» Е. В. Гранатов, Ф. А. Хабиров, Т. И. Хайбуллин, М. Ф. Ибрагимов, 2012.
Лечение и реабилитация после инсульта
Инсульт — это патологическое состояние, сопровождающееся острым нарушением кровообращения головного мозга. В течение этого процесса нейроны голодают и погибают, происходит закупорка или разрыв сосудов мозга. Недостаток кислорода вследствие инсульта приводит к смерти клеток и нарушению речи, памяти, двигательных функций.
По данным Всемирной организации здравоохранения, инсульт является причиной смерти более 6 миллионов человек во всем мире. Это наиболее распространенная причина неврологических расстройств, ведущих, в том числе, к инвалидизации и нетрудоспособности населения. Особенно риск развития этого заболевания возрастает по достижении 55 лет. Однако, в последние годы инсульт перестал быть диагнозом для пожилых людей. Нередко он поражает и молодых людей, не достигших 30-летнего возраста, и даже детей.
Наш центр предлагает медицинскую программу реабилитации после инсульта. Узнайте подробности по ссылке
Инсульт может поразить любого человека, вне зависимости от пола и возраста. Развитие аневризмы, появление тромба и другие факторы риска сложно контролировать, однако значительный процент патологий развивается на фоне:
Но даже если исключить данные факторы, никто не застрахован от развития данного заболевания. И если оно случилось, важно как можно скорее оказать первую помощь пострадавшему, вызвать скорую помощь. А после того, как самый опасный период пройдет, обязательно приступить к реабилитации после инсульта, которая поможет восстановить утраченные функции и вернуться к обычной жизни.
Виды инсультов
Также инсульт можно типизировать по:
Факторы риска и симптомы инсульта
Факторами риска являются различные заболевания, а также клинические и поведенческие характеристики. Основными можно назвать:
Основные симптомы инсульта:
| Внимание! Любая асимметрия какой-либо стороны тела — тревожный знак! Обратите внимание на это. Чем раньше вы начнете лечение инсульта и реабилитацию, тем выше шансы на восстановление. |
Последствия инсульта
В центрах для каждого пациента разрабатывается программа, которая помогает вернуться к привычному образу жизни, справиться с последствиями болезни с помощью комплексных упражнений. В комплекс восстановления, как правило, входят медицинские, психологические, педагогические мероприятия, а также эрготерапия, медикаментозная, речевая терапии, физиотерапия, массаж, диета и пр.
Важно, что реабилитация после инсульта должна проводится именно комплексно: разными специалистами одновременно!
Этапы восстановления
Различают 3 основных этапа терапии после перенесенного инсульта:
Очень часто в результате потери жизненных функций человек погружается в негативные мысли, у него появляется апатия, депрессия. Психологи и психотерапевты помогают вернуть волю к жизни, желание лечиться. Это крайне важно для восстановления после инсульта! Человек должен сам хотеть победить недуг!
На позднем восстановительном периоде пациенту крайне необходима поддержка родственников, их терпение и забота. От их участия и помощи в восстановлении в домашних условиях зависит комфорт пациента, скорость его адаптации к новым реалиям жизни и его вера в себя.
Инсульт является опасным состоянием, характеризующимся нарушением мозгового кровообращения. Поражение головного мозга данного типа является наиболее частой причиной утраты трудоспособности, а также занимает лидирующую позицию как причина смертности населения, уступая только инфаркту миокарда и раку.
Врачи-неврологи различают ишемический инсульт, распространенность которого составляет более 80% от общего числа случаев, а также геморрагический, диагностируемый в 20% случаев.
В большинстве случаев развитие инсульта связано с перекрытием просвета мозговой артерии тромбом. Качество жизни и прогноз определяются множеством факторов, среди которых наиболее важным является адекватность и своевременность оказанной больному помощи. Врачи-неврологи Юсуповской больницы оказывают экстренную помощь пациентам с признаками инсульта, а также проводят комплексное обследование, лечение и реабилитационные мероприятия.
Первые симптомы
Инсульт характеризуется дефицитом питательных веществ и кислорода в тканях головного мозга. Причинами данного явления выступают: разрыв, закупорка или сдавливание церебрального сосуда. Женщинам и мужчинам требуется экстренная помощь при появлении первых признаков инсульта:
Пациенты, которые перенесли приступ инсульта, напоминают людей в состоянии алкогольного опьянения. Выявить острое состояние позволяют просьбы:
Перечисленные признаки являются серьезным поводом для вызова скорой помощи. После инсульта жизнь больного подвергается опасности, поэтому лечебные мероприятия должны быть организованы в минимальные сроки. Врачи-неврологи обращают внимание пациентов на то, что при микроинсульте или ишемической атаке также могут возникать сходные признаки, однако они отличаются меньшей интенсивностью и быстро проходят.
Признаки ишемического и геморрагического инсульта
Инсульт в зависимости от механизма его возникновения может быть ишемическим или геморрагическим, первые признаки которых существенно отличаются. Геморрагический инсульт имеет такие проявления, как головная боль, нарушение сознания, головокружения, судороги и рвота. Для данной разновидности инсульта характерна очаговая симптоматика:
При кровоизлиянии в головной мозг вначале появляется общемозговая симптоматика, которая затем сочетается с очаговыми признаками нарушения.
Развитие ишемического инсульта происходит стремительно, в течение нескольких секунд. Ишемический инсульт характеризуется очаговыми неврологическими нарушениями, при которых страдают речевые, двигательные, когнитивные функции. При поражении мозжечка или ствола мозга отмечается резкая головная боль, спутанность сознания и интенсивная рвота.
Врачи-неврологи для выявления разновидности инсульта у пациента проводят осмотр и инструментальную диагностику.
Экстренная помощь
Стабильная работа структур мозга обеспечивается обменными процессами, отличающимися высокой скоростью протекания. Необратимые изменения в пораженной области при инсульте происходят из-за нарушения их механизма. Пораженная при инсульте область очерчивается полутенью, образованной клетками, которые при адекватных и современных лечебных мероприятиях могут быть восстановлены. Качество жизни больного и эффективность реабилитационных мероприятий зависят от того, насколько успешно будет оказана первая помощь.
Восстановить функционирование части клеток возможно в течение 4 часов после появления первых признаков острого нарушения. В данный момент особое значение имеет поддержка близких и родных, так как больные зачастую не осознают происходящие с ними события. При появлении симптомов инсульта близким людям следует не только вызвать бригаду скорой помощи, но и оказать первую помощь вне зависимости от того, где находится человек: дома или на улице.
Первая помощь при геморрагическом и ишемическом инсульте предполагает выполнение одинаковых действий. После вызова скорой помощи важно понять, находится ли в сознании человек, так как при тяжелых поражениях больные впадают в коматозное состояние, возможны также эпилептические припадки и сопор. При отсутствии реакции важно периодически приводить больного в сознание, а также обеспечить его безопасное размещение.
Другим жизненно важным моментом является проверка сердцебиения и дыхания человека. В некоторых случаях жизнь больного могут спасти проведенные до приезда врачей реанимационные мероприятия. Если человек самостоятельно дышит и у него отмечается биение сердца, то его следует уложить на спину или бок, для обеспечения притока воздуха освободить его шею и грудную клетку от стесняющей одежды и аксессуаров.
При ношении больным съемных зубных протезов следует удалить их из ротовой полости. Рвота при инсульте является распространенным явлением, она может перекрывать дыхательные пути, поэтому при нахождении пациента в бессознательном положении важно удалить рвотные массы.
Следующим этапом первой помощи является проверка уровня артериального давления, при повышении которого не следует давать человеку воду или какие-либо препараты. До прибытия врачей следует массировать парализованные конечности, а также укрыть человека одеялом.
Участие и забота окружающих людей могут спасти жизнь человека. Адекватность и оперативность оказанной первой помощи определяют эффективность последующих лечебных и реабилитационных мероприятий. После прибытия скорой помощи пациент госпитализируется в медицинское учреждение, имеющее оснащение для борьбы с последствиями инсульта.
Первая помощь при инсульте
При ишемическом инсульте, если пациент был доставлен в больницу в первые 4 часа, с использованием вещества-активатора плазминогена проводится тромболизис. Препарат урокиназа применяется при наличии показаний для внутриартериального тромболизиса. Введение варфарина возможно после преодоления острого периода, данный препарат предотвращает повторный инсульт. Пациентам, у которых диагностирован ишемический инсульт, врачи-неврологи вводят кардиомагнил, тромбо АСС и аспирин-кардио.
При развитии отека мозга усилия специалистов направлены на снижение температуры тела, устранение дефицита кислорода в тканях и снижение концентрации углекислого газа в крови. Первая медицинская помощь при отеке мозга, являющегося последствием инсульта, проводится:
Первая помощь при геморрагическом инсульте направлена на поддержание жизнедеятельности пациента. В данном случае положительный результат позволяет получить малоинвазивная или нейрохирургическая операция.
Медицинская помощь в Юсуповской больнице
В Юсуповской больнице мы готовы оказать специализированную помощь только на третьи сутки. Экстренная госпитализация по поводу инсульта у нас не предусмотрена.
При необходимости наши сотрудники готовы оперативно организовать перевод пациента из одного лечебного учреждения в наш.
В Юсуповской больнице пациенты круглосуточно находятся под наблюдением медицинского персонала, получают надлежащее лечение, уход и последующую реабилитацию.
Одним из структурных подразделений Юсуповской больницы является клиника неврологии, в которой пациентам оказывается высокоэффективная медицинская помощь, профессиональный уход и комплексное восстановление утраченных функций. Врачи-неврологи владеют методами борьбы даже с тяжелыми формами болезни, поэтому не отказывают в помощи таким пациентам.
По телефону Юсуповской больницы можно узнать порядок госпитализации, вызвать бригаду скорой помощи или записаться на прием к врачу-неврологу.
Комплексное обследование пациентов
Обследование с использованием высокоточного и чувствительного оборудования в Юсуповской больнице проводится при поступлении пациентов с признаками инсульта. Комплексная диагностика состояния пациентов может включать как компьютерную томографию, так и магнитно-резонансную томографию. Однако для исключения кровоизлияния первоочередным методом является КТ, так как она является наиболее быстрым исследованием.
Результаты МРТ позволяют врачу определить очаг возникновения нарушения и его размер. Данный метод способствует визуализации небольших очагов, локализующихся в стволе и мозжечке головного мозга. При проведении КТ данные очаги плохо визуализируются.
Комплексное обследование после инсульта в Юсуповской больнице может также включать:
Специалисты диагностического центра Юсуповской больницы для выявления ишемии, нарушений сердечного ритма и нарушений миокарда регистрируют электрокардиограмму. Трансторакальная электрокардиография проводится при подозрении на внутрисердечный тромб, кардиомиопатию и аневризму сердечных желудочков.
Этапы лечения
В Юсуповской больнице проводится лечение пациентов после инсульта в соответствии с международными стандартами.
Первый этап. Базисная терапия основывается на организации круглосуточного ухода, предполагающего профилактику застоя в легких, пролежней и нарушений подвижности.
Второй этап. Следующим этапом восстановления являются мероприятия, предполагающие пассивные движения в суставах. Особое значение также имеет дыхательная гимнастика. При выявлении нарушений глотания пациенту внутривенно вводятся смеси, которые обеспечивают организм питательными веществами.
Третий этап. Врачи-неврологи высшей квалификации составляют индивидуальные программы лечения, предполагающие медикаментозную терапию и использование немедикаментозных методов. В случае артериальной гипертензии пациентам показаны антигипертензивные средства.
Важным направлением лечения пациентов после острого нарушения кровообращения является регуляция водно-солевого баланса в организме, осмолярности крови и мочи, содержания электролитов, для чего организуется инфузионная терапия. Медикаментозное лечение может также включать использование глюкокортикоидов и диуретиков при отеке головного мозга. Пациентам, которые перенесли инсульт, при отсутствии противопоказаний назначаются антикоагулянты.
Использование тромболитических препаратов врачами-неврологами осуществляется для восстановления тока крови и растворения образовавшихся тромбов. Данные современных исследований подтверждают высокую эффективность рекомбинантного тканевого активатора плазминогена, который обеспечивает тромболизис.
Реабилитация
В современной медицине выделяются этапы постинсультного периода, в соответствии с которыми организуется лечение и реабилитация:
Реабилитация после инсульта в Юсуповской больнице
В Юсуповской больнице реабилитационные мероприятия начинаются в ранний период. Все необходимые мероприятия организовывает мультидисциплинарная команда врачей.
Полученные в ходе комплексного обследования данные о степени поражения, нарушениях функций, позволяют специалистам составить индивидуальную программу реабилитации.
Конечно, нельзя забывать, что особая роль в процессе восстановления отводится членам семьи. Они принимают участие в дополнительных занятиях, формировании и восстановлении навыков самообслуживания, привлечении больного к выполнению посильных бытовых действий.
Обратиться за помощью к специалистам Юсуповской больницы можно по предварительной записи по телефону.
Инсульт: парализована правая сторона
Инсульт, или острое нарушение мозгового кровообращения, остается одной из главных причин смертности. Практика показывает, что в 60% случаев очаг поражения локализуется в левых мозговых структурах, которые контролируют деятельность правой половины тела, где и происходит паралич. Всего нескольких минут остановки кровотока достаточно для гибели миллионов нейронов и образования мертвой зоны в нервной ткани. В патологический процесс вовлекаются проводящие пути сигналов ЦНС к системам и органам справа.
Неврология определяет два вида инсульта с парализацией правой стороны:
Практика неврологии показывает, что инсульты с парализацией правой стороны протекают легче, последствия устраняются быстрее. Это объясняется тем, что ишемический инсульт ярче манифестирует начало болезни характерными признаками.
Виды паралича правой стороны
По характеру, локализации сосудистых катастроф классифицируют виды и подвиды параличей:
Причины
Основная причина правостороннего паралича — инсульты, хронические, а затем острые нарушения кровоснабжения в структурах левого полушария.
Инсульт — не та болезнь, которая случается вдруг. Ее причины скапливаются годами, десятилетиями, чтобы при достижении критической отметки, однажды развернуть сценарий «сосудистой катастрофы». К этому приводят:
Устранение хотя бы половины этих причин позволит вычеркнуть инсульт из списка основных заболеваний, от которых чаще всего страдают в наше время.
Мнение эксперта
Автор: Екатерина Дмитриевна Абрамова
Врач-невролог, руководитель клиники хронической боли
По данным Федеральной службы государственной статистики инсульт занимает второе место в структуре смертности. Это опасное неврологическое заболевание, частота возникновения которого увеличивается с каждым годом. Статистика свидетельствует о том, что острое нарушение мозгового кровообращения возникает у каждого третьего человека на 1000 населения. Инсульт в 60% случаев приводит к инвалидизации. Из-за тяжелых осложнений 10% пациентов полностью теряют способность к самообслуживанию. Появление стойкого паралича связано с обширным поражением головного мозга.
Инсульт требует немедленной диагностики и проведения корректного лечения. В Юсуповской больнице обследование проводится с использованием новейшего медицинского оборудования: КТ, МРТ. Благодаря им удается точно определить локализацию патологического очага. Врачи Юсуповской больницы для каждого пациента разрабатывают индивидуальный план терапии и реабилитации. Препараты подбираются в соответствии с последними европейскими рекомендациями по лечению инсультов. Консервативное лечение может быть дополнено оперативным вмешательством при наличии показаний. Помимо этого, для ускорения восстановления назначается физиотерапия и курс лечебной физкультуры.
Симптомы
Признаки начавшегося недуга не вызывают сомнений, их должны знать не только медики, но и обычные люди, чтобы вовремя помочь своим близким, знакомым, просто человеку на улице, которому стало плохо. Немедленно следует вызвать неотложку при следующих симптомах:
Постинсультная речевая дисфункция
Речь играет одну из важнейших ролей в жизни человека. За речевой аппарат отвечают определенные зоны мозговой коры. Поражения структур головного мозга, к которым относится и острое нарушение кровообращения, приводят к серьёзным расстройствам. Человек, у которого случился инсульт:
Речевое нарушение носит долговременный характер, но поддается коррекции. Также бывают случаи, когда речь восстанавливается постепенно сама по себе. К сожалению, это происходит крайне редко, и пациенту не обойтись без реабилитации под присмотром врачей и близких.
Почему нарушается речевая функция
Неспособность человека после инсульта чётко говорить называется афазией. Это состояние является результатом:
Исходя из сложности поражения, можно спрогнозировать, насколько быстро у пациента после инсульта восстановится речь. Обширность поражения также играет ключевую роль: чем она больше, тем сложнее афазия. Кроме того, к основным критериям, влияющим на восстановление артикуляции, относятся:
Разновидности речевых расстройств
Когда в головном мозге происходит разрыв сосуда, в первую очередь нарушаются речевые функции. При кровоизлиянии появляются различные нарушения артикуляции. Кроме афазии, существуют и другие виды дисфункции речи:
Как восстановить речевые способности после инсульта
Одну из главных ролей в процессе приобретения утраченных речевых способностей играет раннее обращение к врачу. Помощь пациенту должна быть оказана в первые часы после инсульта. Также важно установить, какие именно речевые аспекты были повреждены. Специалист должен провести диагностические тесты, на основе которых делает заключение.
Реабилитационные методы улучшения речи после кровоизлияния в мозг представлены:
Успех реабилитации зависит также от общей обстановки, в которой пребывает пациент. Ему необходима умиротворенная атмосфера, вдали от шума и резких звуков. Стрессы и беспокойства только замедлят ход выздоровления.
Лечение
Усилиями организаторов здравоохранения система лечения инсультов в России претерпела положительные изменения. Стало нормой доставлять пациентов с подозрениями на расстройство церебрального кровообращения в течение трех часов на реанимационную койку или на стол нейрохирурга.
Лечение инсульта, когда правая сторона парализована, начинается в реанимационном отделении, куда пациенты госпитализируются в срочном порядке. Схема терапии предусматривает нормализацию кровообращения мозга, восстановление дыхательных, глотательных функций, устранение угрозы судорожных явлений.
Несколько отличается схема терапии при геморрагическом инсульте с парализацией правой стороны. На первый план в данном случае выдвигаются препараты, устраняющие тромбоэмболию. Если лечение начато вовремя, тромб уничтожается, восстанавливается нарушенный кровоток. Благодаря современным лекарственным препаратам нередко удается полностью избежать последствий инсульта.
Состояние пациентов требует нормализации гомеостаза, снижения степени проницаемости стенок сосудов и образования плазмина. В ряде случаев тромбы из сосудов мозга удаляются оперативным путем в отделениях нейрохирургии.
Лекарственная терапия
Последующее лечение происходит с помощью лекарственных средств: нейропротекторов, антиагрегантов, антикоагулянтов, тромболитиков, дефибринизирующихэнзимов, гипотензивных средств. Состав, длительность приема лекарств могут варьироваться врачом. Но несколько препаратов для предотвращения инсульта приходится принимать пожизненно.
Образ жизни
Инсульт — заболевание, при котором человек должен начать жизнь в новых условиях. Большинству трудно принять свое состояние, поэтому глубокая депрессия — такое же опасное осложнение, как и физические проявления. Уже на первых этапах восстановления этому аспекту уделяется большое внимание.
Научная и материально-техническая база Юсуповской больницы позволяет пациентам пройти реабилитационные процедуры с использованием современного оборудования, соответствующего европейским стандартам.
Массаж правой стороны
Восстановление после инсульта с парализацией правой стороны с помощью массажа начинается на 20-ый день болезни. Это усредненная дата, учитываются тяжесть состояния больного, возраст, сопутствующие заболевания и т.д.
Первые сеансы массажа начинают с осторожного поглаживания конечностей, области мышц спины и шеи. Интенсивность воздействия наращивается от сеанса к сеансу, действия массажиста направлены на восстановление нормального кровообращения и чувствительности в пораженной части тела.
Борьба с пролежнями
Пролежни — опасный враг лежачих больных, которым приходится соблюдать длительный постельный режим. Пролежни появляются на участках, которые подвергаются наибольшему давлению, — копчике, лопатках, ягодицах, голенях, предплечьях.
Пролежни в запущенных стадиях требуют хирургического лечения. Известны случаи, когда больного спасали в реанимации, но затем при плохом уходе он погибал от сепсиса, развившегося от банальных пролежней. Выхаживание после инсульта — это именно тот случай, когда опытная и добросовестная сиделка так же важна, как и врач. А иногда еще важнее.
Реабилитация
При парализации правой стороны врач назначает комплексную программу реабилитационных мероприятий. Сюда включаются курсы массажа и мануальной терапии, лечебная физкультура, диетотерапия, физиотерапевтические процедуры, кинезиотерапия, иглоукалывание, на более поздних этапах возможны занятия в бассейне, в залах на специальных тренажерах. Важно нацелить больного на упорный труд совместно с медиками. Для восстановления потребуется не месяц и не год, а вся оставшаяся жизнь.
Через сколько восстанавливается речь
Реабилитация речевых функций обычно начинается через неделю после разрыва сосуда в мозге при условии, что состояние пациента стабильно. Однако бывают ситуации, когда больной не способен приступить к упражнениям даже спустя месяц. Так или иначе восстановительную терапию следует начать не позднее, чем через два месяца. В противном случае вернуть утраченные способности будет гораздо труднее.
Точный прогноз касательно времени восстановления речи после инсульта дать очень сложно. Реабилитация представляет собой поэтапный процесс с четкой последовательностью. Продолжительность каждого этапа варьируется и является индивидуальной для всех пациентов. В среднем максимальное улучшение речевых способностей наблюдается в первые полгода после болезни. Весь восстановительный период продолжается от трёх до пяти лет.
Осложнения
Неврологам приходится сталкиваться с многочисленными осложнениями физического и психологического состояния при инсульте, которые представляют:
Эти проявления требуют самого пристального внимания и активной терапии специалистов разного профиля.
Юсуповская больница располагает всем комплексом реабилитационного оборудования, в том числе и инновационного, штатом высококвалифицированных специалистов, владеющих современными методиками и видами массажа и лечебной физкультуры. Их усилия под руководством лучших неврологов страны помогают восстановиться после парализации при инсульте.
Реабилитация после инсульта
Инсульт – это серьезное нарушение мозгового кровообращения, которое сопровождается появлением неврологической симптоматики и нередко вызывает параличи и нарушения речи. Вернется ли пациент к нормальной жизни, зависит от того, как сильно пострадал его мозг, и насколько эффективным оказался реабилитационный период.
Реабилитация после инсульта в домашних условиях включает в себя восстановление двигательных, умственных и психических навыков. Пациенту необходимы консультации невролога, психолога, дефектолога. Важно приложить максимум усилий к восстановлению в первый год после инсульта. После истечения этого срока шансы на успешное восстановление снижаются.
Почему возникает инсульт и каких видов он бывает
Различают два основных вида инсульта:
Ишемический. Возникает вследствие закупорки кровеносных сосудов церебральных тканей, что в свою очередь вызывает их необратимые изменения.
Геморрагический. Происходит при разрыве мозгового сосуда и последующем кровоизлиянии в мозговые ткани.
К развитию инсульта приводят сердечно-сосудистые заболевания: атеросклероз, ишемическая болезнь сердца, артериальная гипертензия. К предрасполагающим факторам относят стрессы, переутомление, ожирение, неправильный образ жизни. Большую роль играет наследственный фактор. Долгое время инсульт считался заболеванием пожилых людей, но в последние 20 лет участились сосудистые катастрофы среди пациентов 25–40 лет.
Симптомы и признаки
Общемозговые симптомы инсульта:
сильная головная боль;
тошнота и рвота;
потеря ориентации во времени и пространстве.
Также выделяют очаговые признаки. Они зависят от того, какая именно часть мозга пострадала. Проявления очаговой симптоматики:
утрата мышечной силы или полная парализация одной из сторон тела;
парализация мимических мышц;
Геморрагический инсульт развивается стремительнее ишемического. В редких случаях у пациента возникают эпилептические приступы.
Как долго длится восстановление после инсульта
Период восстановления после инсульта занимает от нескольких недель до года. Если по прошествии 12 месяцев какие-то нарушения сохраняются – скорее всего, они останутся с человеком на всю жизнь, избавиться от них окончательно не получится.
Реабилитация – строго индивидуальный процесс, назвать конкретные сроки невозможно. От каких факторов зависят сроки восстановления:
своевременность обращения за медицинской помощью;
исходное состояние здоровья пациента;
наличие сопутствующих и хронических заболеваний;
объем поражения мозговых тканей;
какой по счету инсульт, первый или повторный;
стабильность артериального давления.
Для пациента младше 50 лет, который пережил первый инсульт, потребуется 3–5 месяцев интенсивного лечения. В пожилом возрасте требуется не менее 8 месяцев, ведь метаболические процессы в организме замедляются. Если инсульт произошел уже в третий раз, восстановление займет минимум год, а при третьем инсульте значительно повышается риск летального исхода. Основная причина инвалидизации после перенесенного инсульта – это двигательные нарушения.
Этапы реабилитации после инсульта
Процесс восстановления пациентов разделяется на несколько периодов:
I этап. Начинается с момента госпитализации. Острый период длится 21 день, когда пациент проходит интенсивное лечение. Врачи нормализуют его артериальное давление и сердечную деятельность, назначают кортикостероиды, антикоагулянты, противосудорожные препараты. По показаниям может быть проведено оперативное вмешательство – трепанация черепа. Период с 3 недель до 3 месяцев после инсульта называют ранним восстановительным периодом. На первом этапе необходимо вернуть пациенту способность занимать вертикальное положение. Ему показана кинезитерапия – вариант лечебной физкультуры, а также дыхательная гимнастика. Первый этап занимает 3 месяца.
II этап. Продолжается с 3 до 6 месяцев. Его цель – достижение максимальной активности парализованных конечностей и мышц. Реабилитация может проходить в домашних условиях или в специализированном центре.
III этап. Длится с 6 месяцев до 1 года. В поздний восстановительный период необходимо вернуть пациенту бытовые навыки, восстановить его психологический комфорт. Если пациенту предстоит проживать в квартире одному – он должен быть в состоянии самостоятельно себя обслуживать, готовить пищу, совершать гигиенические процедуры. В этот период большое значение имеет поддержка родственников.
На всех этапах важен организованный подход, непрерывность, последовательность и интенсивность действий.
Средства и методы восстановления
Реабилитация должна проводиться по нескольким направлениям. Восстановление мозга после инсульта невозможно без приема ряда медикаментов. Также необходимо восстанавливать двигательную функцию, бытовые навыки, поработать над психоэмоциональным состоянием.
Медикаментозная реабилитация
Цель медикаментозной реабилитации – восстановление функций пострадавших зон головного мозга, улучшение мозгового кровообращения, стимуляция метаболических процессов между нейронами.
Для этого используют:
ноотропы – вещества, стимулирующие работу нейромедиаторов;
биогенные стимуляторы – препараты растительного происхождения, обладающие биологической активностью;
антихолинэстеразные препараты – они улучшают нервно-мышечную проводимость;
миорелаксанты – препараты для снятия спастики в мышцах;
антигипертензивные препараты – препятствуют повышению давления;
витамины группы В.
Курс лечения может быть рассчитан как на несколько недель, так и на 6–12 месяцев.
Восстановление двигательных функций (ЛФК)
ЛФК улучшает кровообращение в органах и тканях, улучшает обмен веществ. Гимнастика начинается с выполнения элементарных упражнений, постепенно они становятся сложнее.
Первые тренировки желательно проводить с инструктором по лечебной физкультуре. В дальнейшем упражнения после инсульта для восстановления ходьбы и прочих двигательных навыков можно повторять в домашних условиях. Некоторые медицинские центры предлагают пациентам занятия на тренажерах, которых могут быть механическими или роботизированными. Многофункциональные тренажеры подходят даже лежачим больным.
На что делается упор при проведении ЛФК:
восстановление двигательной активности кистей рук, моторики пальцев;
разработка плечевого сустава;
разработка нижних конечностей;
занятие сидячего и полусидячего положения;
Самые простые упражнения для восстановления после инсульта – это сборка пазлов, рисование простых фигур, застегивание пуговиц.
С помощью ЛФК можно восстановить даже зрительную функцию. Зрительная гимнастика необходима при параличе глазодвигательного нерва.
Психологическая и социальная реабилитация

Большое количество пациентов после инсульта сталкивается с психологическими проблемами. Из-за резкого изменения образа жизни может развиться клиническая депрессия, генерализованное тревожное расстройство, а некоторые страдают от вспышек агрессии.
Для коррекции психологического состояния применяют конгнитивно-поведенческую терапию и другие психотерапевтические техники. По показаниям могут быть назначены антидепрессанты.
Социальная реабилитация подразумевает поиск возможности трудоустройства на прежнее рабочее место, а если пациент получил группу инвалидности – поиск трудовой деятельности, которая была бы ему по силам.
Восстановление после инсульта в домашних условиях
Некоторое время после инсульта человек должен провести в стационаре. Этот период продлится минимум 21 день – примерно столько длится интенсивная терапия и ранний реабилитационный период. Только после ее окончания можно забрать больного домой.
Пребывание в частном реабилитационном центре не всегда представляется возможным, поэтому многие пациенты проходят реабилитацию в домашних условиях. При выписке из лечебного учреждения им выдают выписной эпикриз, где описаны все рекомендации по уходу. Также там должны быть сведения о необходимом оборудовании и инвентаре.
Цели домашней реабилитации такие же, как и при работе с узкими специалистами в реабилитационных центрах:
восстановление двигательных навыков;
восстановление бытовых навыков;
стимуляция речевой функции;
Крайне важно продолжать прием назначенных медикаментов. Заниматься с пациентом можно самостоятельно или приглашать специалистов на дом.
Уход за больным после инсульта
Особенности домашнего ухода за больными после инсульта зависят от их состояния. Если пациент полностью или частично парализован, нужно обеспечить ему бытовой комфорт. Что потребуется приобрести для этого:
ортопедический матрас и подушки;
валики для ног и шеи;
специальные столовые приборы;
Также можно установить и закрепить специальные поручни и прочие приспособления, которые помогут самостоятельно приподниматься, садиться, вставать с кровати.
У лежачих больных каждый день необходимо проводить профилактику образования пролежней, своевременно менять постельное белье, делать лечебный массаж.
Как предотвратить риск повторного инсульта

Около трети всех случившихся инсультов являются повторными. Поскольку главная причина сосудистой катастрофы — гемодинамические нарушения, профилактические меры заключаются в их коррекции. Для этого важен:
Контроль артериального давления. Желательно, чтобы показатели не превышали цифр 140/90. Именно с этой черты начинается начальная степень артериальной гипертензии. При этом нельзя назначать себе препараты для снижения давления самостоятельно. Целесообразно уменьшить количество соли в рационе – в больших количествах соль провоцирует скачки АД.
Контроль уровня холестерина. Для этого нужно сдавать анализ крови на липидограмму. В ней будет отображен уровень общего холестерина, холестерина липопротеинов высокой и низкой плотности, триглицеридов.
Антитромботическая терапия. Необходимо принимать препараты, препятствующие образованию тромбов. Подбирать их самостоятельно нельзя. Такие лекарства должен назначать врач.
Также следует отказаться от вредных привычек, включить в рацион продукты с пониженным содержанием холестерина. Нужно ограничить животные жиры и соль, увеличить употребление овощей и фруктов.
Занятия спортом допускаются при строгом контроле артериального давления. В моменты наивысшей нагрузки его верхние показатели не должны превышать 180 мм рт. ст.
Какие препараты назначают на разных стадиях инсульта
Инсульт ранее диагностировали у пациентов в возрасте от 60 лет, но последние годы патология значительно помолодела. Она встречается не только у пожилых людей, но и у пациентов в 30-40 лет. Возникает инсульт из-за регулярных стрессов, общего истощения организма, переутомления. Для болезни характерны нарушения кровяного давления, частые головные боли, повышенная утомляемость, ухудшение речи и других функций организма. Современные медикаменты при инсульте помогают быстро снять спазм сосудов, улучшают кровообращение и восстанавливают нервные клетки вокруг очага поражения. Базисное лечение направлено на поддержание важных функций организма. В дальнейшем пациенту показана длительная реабилитация с выполнением лечебной гимнастики, массажа и различных физиопроцедур.
Какие препараты назначают для лечения последствий инсульта
На ранних стадиях инсульта врач назначает базисную терапию. Она включает:
При наличии отека головного мозга требуется прием диуретиков. В первые 3-4 недели после инсульта лечение проходит в неврологическом или ангиохирургическом отделении. В дальнейшем возможно амбулаторное лечение.
Для снижения количества бляшек в сосудах, стабилизации артериального давления и профилактики повторного инсульта необходимо принимать такие препараты:
Предотвратить кровоизлияния помогут гипотензивные препараты, антикоагулянты и антиагреганты.
Статью проверил
Информация актуальна на 2021 год
Содержание статьи
Препараты после ишемического инсульта
В первые часы после приступа больному дают тромболитики для растворения тромбов и восстановления мозгового кровообращения. Также требуется прием антикоагулянтов, чтобы предотвратить создание новых тромбов. Если у пациента диагностировано поражение более 50 % области средней мозговой артерии, кровяное давление не нормализуется, а в анамнезе имеются тяжелые патологии почек, принимать антикоагулянты запрещено, так как они могут вызвать множественные внутренние кровоизлияния.
Препараты после геморрагического инсульта
После приступа геморрагического инсульта пациенту назначают ангиопротекторы и гемостатики. Для нормализации кровяного давления применяют гипотензивные средства. Если положительный результат отсутствует, требуются ганглиоблокаторы.
Больным в рамках экстренной помощи необходимо использовать нейропротекторы. Они уменьшают объем поражения тканей и улучшает механизм передачи нервных импульсов.
Витамины после инсульта
Витамины показаны после инсульта для восстановления двигательной активности, мозговой деятельности и когнитивных функций. Наиболее важными считаются витамины A, B, C, D, E, P и полиненасыщенные жирные кислоты. Они не только участвуют в обменных процессах, но и необходимы для образования новых клеток — нейронов. Также они помогают предотвратить повторный инсульт, поскольку содержат антиоксиданты, нейтрализирующие негативное воздействие свободных радикалов на организм.
Рассмотрим каждый витамин по порядку:
Полиненасыщенные жирные кислоты обладают антиоксидантным эффектом, защищают организм от появления раковых клеток.
Витамины после инсульта можно получать вместе с продуктами или принимать готовые сбалансированные витаминно-минеральные комплексы, назначенные лечащим врачом.
Минералы после инсульта
Важную роль в реабилитационный период играет поступление в организм минералов, особенно кальция, калия и магния. Кальций снижает вероятность гипертонии, а магний снижает артериальное давление и расширяет сосуды. Если у пациента дефицит калия, кровяное давление резко повышается.
Необходимо больному, перенесшему инсульт, принимать цинк. Он способствует устранению неврологических и психологических нарушений.
Чтобы обеспечить организм важными минералами, следует внести в рацион питания овощи и фрукты, пить свежевыжатые соки, регулярно принимать минеральные комплексы, ограничив при этом потребление соли.
Антидепрессанты для улучшения психоэмоционального состояния после инсульта
Постинсультные депрессии диагностируются у 33 % пациентов, перенесших инсульт. Они негативно влияют на процесс восстановления, соматическое здоровье и качество жизни. Также депрессия может вызывать психические заболевания и увеличивает смертность больных в течение следующих лет.
В лечении постинсультных депрессий эффективно использовать антидепрессанты, электросудорожные препараты, психостимуляторы. Антидепрессанты восстанавливают когнитивные функции, снижают смертность пациентов и препятствуют развитию неврологического дефицита.
При назначении препарата врач учитывает такие факторы:
Если у пациента выявлена тревожная депрессия, то ее следует лечить препаратами с седативным эффектом. При апатии показаны активирующие антидепрессанты. Если обнаружены тревожно-фобические расстройства, то используют препараты с противофобическим механизмом действия.
Врачи отмечают, что депрессия — основная причина возникновения у больного суицидальных мыслей, так как свое состояние он оценивает, как безнадежное. В депрессивном состоянии у пациента нет желания заниматься лечебной гимнастикой, принимать лекарственные средства и даже пищу. У людей пожилого возраста наблюдаются расстройства ориентации во времени и пространстве, снижаются интеллектуальные способности. Игнорировать эти признаки категорически запрещено.
Противопоказания
Ноотропы противопоказаны в следующих случаях:
К противопоказаниям антидепрессантов относятся:
Витаминно-минеральные комплексы имеют минимум противопоказаний. Их следует с осторожностью принимать при язве желудка и 12-перстной кишки, тяжелых заболеваниях печени и почек, при желчнокаменной болезни.
Что делать при побочных эффектах
Ноотропы могут вызвать такие побочные действия:
У людей старшего возраста могут наблюдаться симптомы коронарной недостаточности. Если ноотропное средство принимать при сильной эпилепсии, то возможно учащение приступов.
Антидепрессанты способны вызвать ряд побочных эффектов:
Прием любых антидепрессантов может приводит к развитию маниакальных состояний. Поэтому их следует с осторожностью применять при биполярном аффективном расстройстве.
При возникновении побочных эффектов следует обратиться к лечащему врачу. Он откорректирует схему лечения. Также может потребоваться промывание желудка и прием сорбентов.
Источники
«Новые возможности нейропротекции при ишемическом инсульте» Д. В. Сергеев, Ф. Р. Охтова, А. Н. Сергеева, М. А. Пирадов, М. Ю. Максимова, М. А. Домашенко, 2011.
«Метаболическая терапия в лечении больного ишемическим инсультом» А. В. Чугунов, Х. Я. Умарова, П. Р. Камчатнов, 2015.
«Антитромбоцитарные средства для вторичной профилактики ишемического инсульта: от монотерапии к комбинированному лечению» А. Н. Кузнецов, 2005.
«Инсульт и его последствия: проблемы профилактики и лечения» Е. И. Чуканова, 2005.
«Витамины группы B в лечении заболеваний нервной системы» Ю. А. Старчина, 2009.
Инсульт у женщин причины, симптомы, методы лечения и профилактики
Инсульт – серьезное заболевание центральной нервной системы, возникающее на фоне кровоизлияния или образования тромба в коре головного мозга. Клиническая картина в большинстве случаев одинакова, но течение патологии может отличаться от пола человека. Некоторые симптомы у женщин считаются не типичными, поскольку они могут имитировать другие болезни. Это обусловлено особенностями женского организма. Инсульт у женщин протекает тяжело и может провоцировать опасные осложнения. Его лечением занимаются невропатолог, невролог и кардиолог. В реабилитационный период требуется помощь логопеда, массажиста и психолога.
Особенности инсульта у женщин
Риск появления инсульта у мужчин наступает после 40 лет, у женщин – после 18 лет. Основной причиной такой разницы считается то, что женщины физиологически более склонны к аневризму. Повышенное артериальное давление, частые стрессы, эмоциональные потрясения вызывают разрыв стенок сосудов, что приводит к кровоизлиянию в полость черепа.
Во время гормональных перестроек, беременности и родов женский организм подвергается большим нагрузкам. В этот период повышается кровяное давление, изменяются свойства крови и увеличиваются нагрузки на сердце. Такие факторы оказывают существенное влияние на мозговое кровообращение.
Некоторые признаки эклампсии и преэклампсии врачи путают с ишемическими. Эти нетипичные симптомы не дают своевременно оказать первую помощь и создают опасную для жизни ситуацию.
Если женщина длительное время принимает противозачаточные препараты, у нее в несколько раз возрастает риск тромбоза сосудов из-за влияния лекарственных средств на свертываемость крови.
Ежегодно в мире выявляется от 5 до 6,5 миллионов инсультов, в России – до 460 тысяч. С этим диагнозом погибает 30% мужчин и 40% женщин. Инвалидами становятся 4 человека на 10 тысяч. В течение первого месяца летальный исход наступает в 35% случаев, к концу года – в 50%. Опасными считаются повторные инсульты. В первый год рецидив возникает у 5-25% пациентов, на протяжении 3 лет – у 20-30%, в течение 5 лет – у 35-45% перенесших инсульт. Наибольшая вероятность развития заболевания у людей старше 65 лет. Заболеваемость у лиц пожилого возраста составляет до 85% всех случаев. В этом же возрасте фиксируется наибольшее число летальных исходов. Ишемический инсульт диагностируется у 80% пациентов с летальностью до 38%, геморрагический – у 20% больных с летальностью до 83%.
Причиной высокой летальности от инсульта врачи называют стремительное старение населения, недостаточные профилактические мероприятия, позднее обращение за медицинской помощью и слабая просветительская работа.
В группу риска инсульта входят люди с такими патологиями:
Женщины нуждаются в более длительной реабилитации, поскольку патология сопровождается нетипичными симптомами – приступами удушья, тошноты, потерей сознания, быстрой утомляемостью, сильными болями в грудной клетке или в одной из конечностей. Им показаны рефлексотерапия, лечебный массаж, электротерапия и мезотерапия. Для разработки мышц используют специальной упражнения и тренажеры.
Людям, перенесшим инсульт, назначают специальную диету. Ее разрабатывают в индивидуальном порядке, исключив из рациона продукты, способствующие накоплению холестерина.
Медикаментозная реабилитация больных, перенесших инсульт
Опубликовано в журнале:
Мир Медицины »» №1-2’2000 »» Новая медицинская энциклопедия В настоящее время в восстановительном лечении больных, перенесших инсульт, используются различные группы фармакологических препаратов.
О лекарственных препаратах, влияющих на метаболизм нейронов головного мозга, рассказывают Главный невропатолог Комитета по здравоохранению Администрации Санкт-Петербурга, член-корреспондент РАМН, заслуженный деятель наук, заведующий кафедрой неврологии и нейрохирургии СПбГМУ им. акад. И. П. Павлова, д-р мед. наук, профессор Александр Анисимович Скоромец и сотрудники кафедры доцент, канд. мед. наук Анна Петровна Шумилина, доцент, канд. мед. наук Евгений Робертович Баранцевич, ассистент кафедры неврологии и нейрохирургии СПбГМУ им. акад. И. П. Павлова, канд. мед. наук Елена Валентиновна Мельникова.
Исходя из патогенетической важности нарушений обмена в мозговой ткани при инсультах, в последние годы целесообразным считается назначение больным, перенесшим нарушения мозгового кровообращения, не только препаратов, влияющих на гемодинамические показатели, но и средств, действующих преимущественно на мозговой метаболизм (нейрометаболических церебропротекторов).
Можно выделить следующие основные механизмы действия этих препаратов:
В настоящее время известно несколько классов ноотропных
Рассмотрим лишь некоторые препараты, наиболее часто используемые в неврологической практике.
Ноотропныс средства по-разному воздействуют на нейроны вегетативной нервной системы (повышая активность симпатической или парасимпатической ее частей). Это необходимо учитывать при назначении их конкретным больным с синдромом вегетативно-сосудистой дистонии различного происхождения:
Сравнительно недавно в неврологическую практику вошли:
Реабилитация после инсульта в домашних условиях
Реабилитация после инсульта в домашних условиях
Нарушение мозгового кровообращения приводит к таким последствиям, как частичный или полный паралич, потерю речи, памяти, слуха. Но грамотная реабилитация после инсульта позволяет вернуть человеку утраченные способности. В домашних условиях провести полноценное лечение и обеспечить последующее восстановление возможно, если заранее понять, что ожидает людей, близких больному, какие мероприятия потребуется проводить.
Длительность восстановительного периода
Сколько времени нужно для реабилитации после перенесенного инсульта, зависит от обширности повреждений, степени проявления возникших нарушений, возраста пациента и других факторов. Постепенно на месте погибших нейронов могут образоваться новые. Часть функций, выполняемых поврежденными отделами мозга, может быть перенесена на здоровые структуры.
При легкой форме ишемического инсульта, в результате которой у человека возникает нетяжелый паралич конечностей, лицевых мышц, нарушение зрения и координации, для частичного восстановления понадобится один-два месяца. Для полного – около трех месяцев.
Если последствия нарушения мозгового кровообращения проявляются в виде стойких нарушений координации, грубого паралича, срок реабилитации будет длиться не менее полугода. При этом шанс на возвращение всех утраченных навыков минимален.
После тяжелого инсульта, повлекшего паралич одной стороны тела и другие проблемы, от начала лечения до возвращения больному способности сидеть и обслуживать себя проходит от одного до двух лет. О полном исцелении в данном случае говорить невозможно.
Уровни восстановления нормальных функций организма у людей, перенесших инсульт, делятся на три группы:
Основным условием для успешной реабилитации после инсульта является готовность самого больного и близких ему людей пройти долгий путь, не сдаваясь и не прерывая занятий.
Ишемический инсульт
Ишемический инсульт (инфаркт мозга) – это острое нарушение мозгового кровообращения, при котором поступление крови к тому или иному отделу мозга значительно затрудняется или полностью прекращается. Чаще всего инсульт обусловлен сердечно-сосудистыми патологиями, ведущими к снижению мозгового кровотока, тромбозам, эмболии. Нарушения кровотока приводят к нарастанию неврологической и общемозговой симптоматики. Если в течение суток не приступить к срочному лечению, с высокой долей вероятности наступит летальный исход. Ишемический инсульт важно дифференцировать от геморрагического. Для этого пациенту проводят КТ и МРТ головного мозга.
Симптомы
Основные симптомы поражения головного мозга вследствие инсульта:
повышение артериального давления;
интенсивная головная боль, сопровождающаяся тошнотой и рвотой;
боль в глазных яблоках, усиливающаяся при движении глазами;
чувство жара, повышенная потливость;
геми- или моноплегия – паралич, отсутствие произвольных телодвижений;
двигательные нарушения, проявляющиеся только в одной половине тела;
афазия – отсутствие или расстройство речи;
нарушение зрительно-пространственной ориентации;
паралич нижних конечностей в сочетании с утратой хватательного рефлекса;
двусторонняя слепота в половине поля зрения;
паралич лицевого нерва.
Точная клиническая картина зависит от того, какой именно участок мозга был поражен и какова серьезность поражения.
Причины
Основные причины ишемического инсульта:
Атеросклероз и связанное с ним тромбообразование. При атеросклерозе нарушается липидный и белковый обмен, эластичность кровеносных сосудов снижается, в их просвете формируются атероматозные бляшки. Атеросклероз необходимо отличать от другой формы склеротических поражений сосудов, когда внутри происходит отложение солей кальция. Склонность к образованию тромбов препятствует свободному току крови и способствует увеличению атеротромботической бляшки. Эта патология является причиной до 50% всех ишемических инсультов.
Кардиогенная эмболия. Вызывается эмболическими фрагментами на клапанах сердца либо внутрисердечными тромбами. Кардиогенная эмболия характерна для мерцательной аритмии. В свою очередь, это заболевание вызывается ишемической болезнью сердца (ИБС). Риск кардиогенной эмболии увеличивается при инфекционном эндокардите, если пациент не принимает антикоагулянты.
Стеноз сонных артерий. Это закупорка сонной артерии тромбом или атеросклеротической бляшкой.
Риск развития сердечно-сосудистых патологий увеличивается с возрастом, поэтому диагноз инсульт чаще устанавливается у пожилых людей. Но при артериальной гипертензии возможно нарушение мозгового кровообращения и в молодом возрасте.
Факторы риска
К факторам риска ишемических нарушений, помимо артериальной гипертензии, относят:
редкие сосудистые патологии: болезнь Такаясу, болезнь Мойамойа;