Как лечить кишечную палочку
Как лечить кишечную палочку
Кишечная палочка
Общие сведения
Откуда берется кишечная палочка в организме человека и чем опасна?
Микробиоценоз кишечника относительно постоянен и представлен широким спектром анаэробных (развивающиеся в бескислородной среде) и аэробных (для жизнедеятельности необходим кислород) микроорганизмов. Преобладают (90–95%) анаэробные группы бактерии. Около 7–9% микрофлоры кишечника представляют аэробы — энтеробактерии, среди которых значительный удельный вес приходится на кишечную палочку (Escherichia coli), включающей патогенные и непатогенные разновидности.
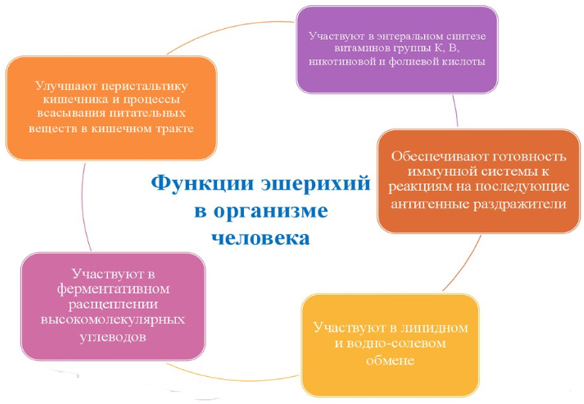
Непатогенные штаммы кишечной палочки (Bacterium coli communis) появляются в процессе заселения кишечника нормальной микрофлорой в первые дни (в течение 48 часов) после рождения, попадая в организм ребенка с пищей и сохраняются в составе кишечного микробиоценоза на протяжении всей жизни человека на уровне 106-108 колониеобразующих единиц (КОЕ/г) в содержимом толстой кишки, выполняя важную роль в организме человека. Прежде всего, они препятствуют заселению в толстом кишечнике других патогенных/условно-патогенных микроорганизмов. По сути, кишечные палочки, по существу, относятся к комменсалам человека (форма симбиоза) и являются одним из важнейших антагонистических факторов для гнилостных микроорганизмов, эффективно ограничивающим их развитие в кишечнике, выполняя тем самым функцию противоинфекционной защиты.
Благодаря своей способности утилизировать кислород, различные серовары кишечной палочки создают условия и обеспечивают выживание лактобацилл и бифидобактерий, которые являются основой нормальной микрофлоры биоценоза кишечника и жизненно необходимыми для переваривания пищи. Escherichia coli участвуют в синтезе важных для организма веществ — витаминов группы В, К и биотина, молочной, янтарной и уксусной органических кислот; в метаболизме билирубина, холестерина и холина (рис. ниже).
В норме типичные e coli (эшерихии типичные, эшерихии с нормальной ферментативной активностью) должны присутствовать в содержимом толстого кишечника в количестве 106-107 у детей до года; 107-108 старше года и 106-108 КОЕ/г у взрослых лиц. Если типичные e coli ниже нормы — это может свидетельствовать о несбалансированном рационе питания, неправильном искусственном вскармливании детей или наличии кишечной инфекции/паразитарной инвазии, а также может возникать при длительном приеме антибиотиков. Особое значение придается содержанию лактозонегативной эшерихии (e coli lac).
Прежде всего, e coli lac — что это такое и опасно ли содержание этого штамма выше нормы в содержимом толстого кишечника? Лактозонегативная кишечная палочка — это условно-патогенный микроорганизм. Присутствие лактозонегативной эшерихии вполне допустимо, однако ее содержание нормируется и не должно превышать ≤105 КОЕ/г, как у детей, так и взрослых лиц. Превышение этого показателя – тревожный признак, особенно в сочетании с недостаточным содержанием полноценной эшерихии.
Если в анализе кала увеличено e coli lac, то это свидетельствует, что лактозонегативная флора не выполняет функций, присущих E. coli, а условиях снижения иммунитета — непатогенная эшерихия может трансформироваться в патогенную, которая может вызвать эширихиоз, а при выходе за пределы своего естественного биотопа в организме человека (кишечная транслокация), вызывать экзоинтестинальные эшерихиозы (дисбактериозы, циститы, холециститы, пиелоциститы, бронхиты, сепсис и менингиты). У детей до 3-х лет повышенное содержание лактозонегативной эшерихии в кале является косвенным признаком наличия глистной инвазии.
Патогенные виды кишечной палочки различных серологических групп (диареегенные эшерихии) вызывают эшерихиоз (синонимы коли-энтерит, коли-инфекция, диарея путешественников) представляющий собой группу антропонозных инфекционно-воспалительных заболеваний, протекающих с проявлениями общей интоксикации и симптомами поражения ЖКТ с развитием энтероколита/гастроэнтерита, реже — в виде болезни с внекишечной локализацией и проявлениями.
Патогенез
Эшерихии попадают в организм через рот и проходят через желудок — в кишечник, где они, обладая инвазивностью и цитотоксичностью колонизируют слизистую тонкого кишечника, вызывая повреждение участков цитоплазмы, слущивание эпитслиоцитов с развитием участков эрозий и умеренного воспаления. Размножение энтеропатогенных кишечных палочек (ЭПКП) происходит на поверхности энтероцитов, при проникновении возбудители в клетку они разрушаются. В патогенезе эшерихиозов ведущим фактором является нарушение структуры клеточных мембран энтероцитов, лимфоцитов, ускорение процесса окисления липидов.
Энтеротоксигенные E. Coli продуцируют несколько типов токсинов:
Выделяющиеся термолабильный/термостабильный энтеротоксины активизируют аденилатциклазу мембран клеток, что сопровождается значительным повышением концентрации в энтероцитах цАМФ и увеличением в просвете кишечника секреции воды и электролитов. Расстройства внутриполостного и мембранного пищеварения, а также снижение процесса обратного всасывания жидкости способствует развитию секреторной диареи (диарейного синдрома) с нарушением водно-электролитного баланса в организме. При выраженном диарейном синдроме, сопровождаемого рвотой наступает обезвоживание организма, что способствует развитию токсикоза с эксикозом. Снижение объема циркулирующей крови сопровождается метаболическим ацидозом и расстройствами аминокислотного баланса, в что в конечном итоге приводит к потере массы тела.
При эшерихиозах морфологические изменения обнаруживаются преимущественно в тонком кишечнике и проявляются:
Классификация
Существует множество разновидностей серотипов кишечной палочки, в том числе и патогенных (энтеровирулентных), вызывающих различные клинические проявления эшерихиозов, которые объединены в несколько групп и типов. Основным объединяющим признаком является антигенные различия (антигенный комплекс). Выделяют:
По этиологическому признаку патогенные (диареегенные) кишечные палочки подразделяют на несколько групп.
По форме клинического проявления эшерихиозы разделяют на:
По тяжести течения: лёгкую, средней тяжести и тяжелую.
Причины развития и факторы, способствующие заболеванию
Этиология
К возбудителям кишечных эшерихиозов относят диареегенные кишечные палочки (Diarrheagenic E. coli) семейства Enterobacteriaceae, рода Escherichia (e. coli), имеющую много антигенных вариантов. Серовары патогенных и непатогенных e. coli морфологически не отличаются. На рисунке ниже показано как выглядит кишечная палочка.
Кишечная палочка (Википедия)
Микробиология: кишечная палочка представляет собой утолщенные грамотрицательные бактерии, размер которых варьирует в пределах 3,0-1,5×0,3-0,8 мкм; имеют жгутики, спор не образуют, вариабельные в отношении подвижности. Активно ферментируют простые углеводы, выделяют специфические бактерицидные вещества.
Высокоустойчивы в окружающей среде, размножаются в различных продуктах питания. Длительно (1-3 месяца) сохраняются в испражнениях, предметах обихода, воде, почве. При какой температуре погибает? В кипятке – мгновенно; при температуре 60 °С — через 15 минут. Чувствительна к воздействию 1-3% раствора хлорамина, хлорной извести, фенола, лизола (инактивируются в течение 30 минут). У многих штаммов отмечается высокая резистентность к ряду антибиотиков.
Эпидемиология
Диарейные заболевания у взрослых и детей широко распространены в мире (по данным ВОЗ до 280 млн случаев/год). В структуре возбудителей ОКИ E. Coli занимает существенный удельный вес: у взрослых лиц этот показатель варьирует в пределах 5-15%, а у детей до 3-х лет достигает 29,5-81,8%. Эшерихиозы в общей структуре регистрируемых ОКИ составляют около 3%, а у детей раннего возраста — занимают первое место среди диарейных заболеваний. Источник инфекции — больные люди, чаще со скрытыми формами эшерихиоза, меньшую роль играют носители и реконвалесценты. Значимость здорового носительства инфекции резко возрастает, если они участвуют в приготовлении пищи/реализации продуктов питания.
По имеющимся данным, источником инфекции серовара О157 (энтерогеморрагический эшерихиоз) является крупный скот, а заражение людей осуществляется в процессе употребления недостаточно термически обработанных мясных продуктов, о чем свидетельствуют групповые вспышки эшерихиоза при употреблении мясных продуктов в США, Японии, Канаде. Контаминация мяса происходит в процессе выращивания скота или после убоя животных.
Наибольшую эпидемическую значимость в распространении возбудителя имеют больные эшерихиозами/носители кишечных палочек ЭПКП и ЭИКП, которые выделяют возбудителя во внешнюю среду на протяжении 1-3 недель. Больные эшерихиозами, вызванными ЭТКП и ЭГКП контагиозны только на протяжении первых 3-4 дней. При этом, для энтеропатогенных сероваров присуща зимне-весенняя, а для энтероинвазивных/энтеротоксигенных – летне-осенняя сезонность. Естественная восприимчивость людей к диареегенным эшерихиям высокая, особенно среди ослабленных и новорожденных детей. Важно учитывать, что коло 30% детей, имеющих контакт с источником инфекции, становятся носителями.
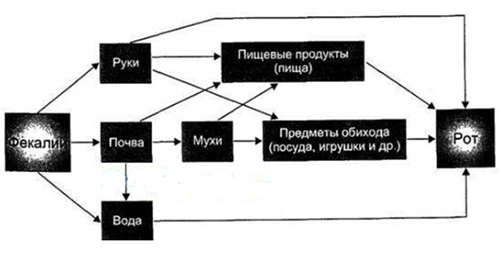
Механизм передачи – фекально-оральный. Наиболее часто реализуется пищевым путем. Из пищевых продуктов наибольшую опасность представляют молочные и готовые мясные продукты, немытые овощи, напитки (компот, квас), являющиеся основным фактором передачи возбудителя. Реже отмечается водный путь передачи эшерихизов. Достаточно опасным является загрязнение открытых водоемов различного вида (реки, моря, озера). Основные причины попадания кишечной палочки в водоемы — сброс сточных необезвреженных хозяйственно-бытовых, а иногда и фекальных вод.
Так, заборы проб воды на море на черноморском побережье в Крыму (пляжах в Лазаревском, Феодосии, Алушты, Гурзуф, Коктебель, Партенит), на пляжах Краснодарского края (в Анапе, Сочи, Геленджике) и в Абхазии в 2017-2018 гг. неоднократно не соответствовали существующим нормативам на микробное загрязнение проб по индексу ЛКП (лактозопозитивные кишечные палочки), что свидетельствует о том, что кишечная палочка в черном море в разгар курортного сезона часто превышает норму и такие пляжи должны быть закрыты для купания. Также высевается кишечная палочка в море Болгарии, Турции и других балканских стран, о чем свидетельствуют данные мониторинга качества воды и степень ее бактериологического загрязнения. Купаться в такой воде не рекомендуется, поскольку при случайном заглатывании воды существует риск инфицирования кишечной палочкой. Поэтому многие отдыхающие на курортах Турции предпочитают купание в бассейнах с морской водой, которые регулярно дезинфицируются.
Распространение инфекции может происходить и бытовым путем через предметы обихода (игрушки, посуду, через руки персонала/больных матерей), что особенно характерно для детских коллективов.
При эшерихиозах, вызванных:
Схематически, механизм/факторы передачи возбудителя выглядят следующим образом:
Особенности эпидемиологического процесса у различных групп кишечной палочки
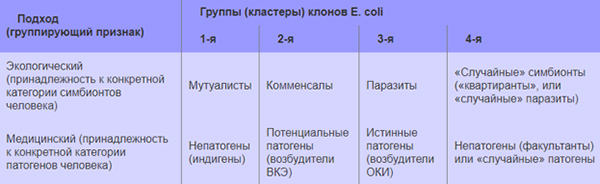
С современных позиций все клоны E. coli рассматриваются по двум группирующим признакам: медицинскому (принадлежности к конкретной категории патогенов человека) и экологическому.
Группы (кластеры) клонов вида E. coli
Такой подход позволяет выделить 4 группы (кластера) клонов кишечной палочки, что позволяет понять формирование ОКИ эшерихиозной этиологии и внекишечные заболевания, вызванные кишечной палочкой. Основное значение имеют 2 группы, включающие патогенные эшерихии, ассоциируемые с ОКИ и потенциально патогенные кишечные палочки, являющиеся возбудителем внекишечного эшерихиоза (ВКЭ). Эти группы включают в себя эшерихии, имеющие особенности по комплексу антигенных признаков и неоднородных по своему составу.
Так, группа патогенных эшерихий состоит из энтеропатогенных, энтероинвазивных, энтеротоксигенных, энтерогеморрагических, энтероагрегативных видов кишечных палочек. И несмотря на то, что все эшерихии этой группы вызывают диарею, речь идет о разных вариантах ОКИ, имеющих отличия по эпидемиологическому процессу, патогенезу, клиническим появлениям, что обусловлено наличием у возбудителей специфических факторов патогенности, которые и определяют характер взаимодействия кишечной палочки с организмом человека.
В группе потенциально патогенных эшерихий также содержатся различные подгруппы вариантов кишечной палочки, вызывающих развитие тех или иных нозологических форм ВКЭ (дисбактериоз, пиелонефрит, цистит, холецистит, сепсис, менингит, гинекологическая патология).
К факторам, способствующих высокой заболеваемости эшериозом детей первого года жизни относится высокая восприимчивость, которая обусловлена:
Иммунитет
После перенесенного эшерихиоза развивается нестойкий, типоспецифический иммунитет, то есть иммунитет вырабатывается только в отношении одного варианта серовара эшерихий, а поскольку антитела к эшерихиям относятся к классу IgM, то развившийся иммунитет является нестойким и сохраняется всего на протяжении несколько месяцев.
Внекишечные эшерихиозы (ВКЭ)
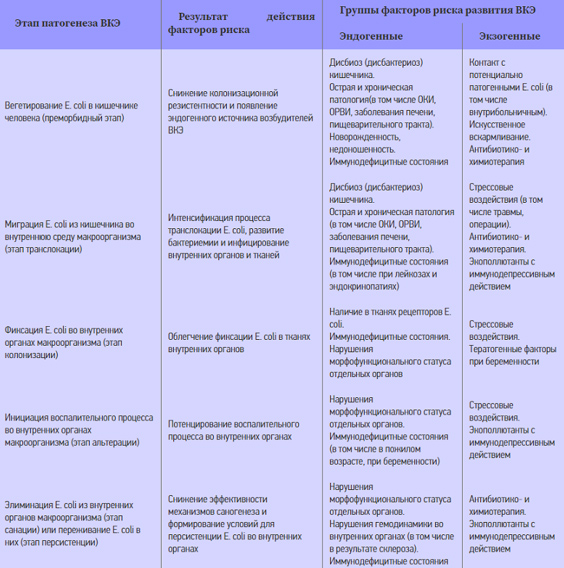
Возбудители ВКЭ — это относительно обособленная группа близких по характеристикам эшерихий патогенный потенциал которых обусловлен комплексом качественно специфических биохимических, морфологических и генетических характеристик (особенностями биопрофилей). С эпидемических понятий большинство ВКЭ относятся к разряду эндогенных инфекций, то есть, обусловленных активацией патогенного микроорганизма, уже находящегося в организме при которых основным резервуаром возбудителей, является кишечник человека. В развитии данной патологии, наряду с ролью E. Coli, важное значение отводится факторам риска (дополнительным условиям), способствующим их возникновению.
Именно такие условия способствуют проникновению эшерихий во внутреннюю среду человеческого организма и создают благоприятные условия для их паразитирования в органах и тканях. Ниже в таблице приведена классификация факторов риска развития ВКЭ и результаты их действия.
Основные факторы риска развития ВКЭ
Симптомы
Клинические проявления эшерихиозов вариабельны и зависят от типа возбудителя, иммунного статуса и возраста больного. Различают несколько вариантов эшерихиоза, вызванного различными видами возбудителей.
Клиника эшерихиоза, вызываемый сероварами энтеропатогенных кишечных палочек 1 и 2 класса (ЭПКП)
Симптомы кишечной палочки (эшерихиоза, вызванного эшерихия коли 1 класса, синоним — токсическая диспепсия) более характерны для детей раннего возраста. Основные клинические проявления заключаются в желудочно-кишечной дисфункции, проявляющейся при нетяжелом течении кашицеобразным/полужидким стулом, зачастую с примесью слизи. При сильно выраженных бродильных процессах в кишечнике стул может приобретать зеленоватый оттенок. При тяжёлом течении стул становится обильным и водянистым, кровь в кале отмечается только у 2% больных. Рвота развивается у 50-60 % пациентов с легким течением и постоянно присутствует при токсическом/субтоксическом течении эшерехиоза. Рвота, развивающаяся после 4-7 дня заболевания, особенно при тяжелой форме, свидетельствует о токсическом поражении кишечника, ЦНС.
У подавляющего числа больных эшерихиоз протекает с лихорадкой, при этом, у ряда пациентов она появляется с первого дня заболевания, а у других – в более поздние сроки. Чаще температура вначале субфебрильная, которая при лёгком течении через несколько дней нормализуется. При тяжелом течении ее новый подъем до фебрильных цифр наблюдается на 4-7 день. При этом, усиливается рвота и диарея, нарастает интоксикация, страдает общее состояние больного. Для различной тяжести течения характерны определенные типы температурных кривых:
Повышение температуры тела на 4-7-й день заболевания указывает на возможность развития токсикоза и является грозным симптомом. Клиника токсикоза характеризуется высокой температурой тела, одышкой. Больные возбуждены или адинамичны, кожа бледно-цианотичная. АД снижено, тахикардия, сердечные тоны приглушены. Быстро развивается олигурия, цилиндрурия, альбуминурия, эритроцитурия. В совокупности лихорадка, рвота, диарея и одышка часто приводят к эксикозу.
Клиническая симптоматика варьирует в зависимости тяжести заболевания:
При стертых формах общие явления практически отсутствуют, температура тела в большинстве случаев остается нормальной. Основные признаки заболевания: нечастый кашицеобразный/жидкий стулом, реже с примесью слизи. Симптомы дисфункции кишечника проходит быстро даже без лечения. Затяжное течение (более 1,5 месяцев) характерно в основном для ослабленных детей 1-6 месяцев. Может иметь рецидивирующее течение с частыми обострениями и повторным выделением того же серотипа escherichia coli в посеве на флору или непрерывное течение, при котором длительное время имеет место неустойчивый стул, с патологическими примесями. Носительство имеет место у детей старше 6 месяцев. При этом, при посеве на флору отмечается 1-2 кратковременное выделение возбудителя.
Симптомы заражения кишечной палочкой (E. coli 2 класса) схожи с сальмонеллезными (гастроинтестинальными) формами. Болеют дети и взрослые. Инкубационный период варьирует в пределах 1-5 суток, начало острое, фебрильная температура до 39°С, частые ознобы. Характерен жидкий стул без примесей крови/слизи до 5-10 раз в сутки, нечастая рвота, схваткообразные боли в животе. Течение доброкачественное, продолжительность 3-5 дней. У взрослых признаки кишечной палочки 2 класса (симптомы заболевания) аналогичны проявлениям сальмонеллеза.
Клиника эшерихиоза, вызываемого энтероинвазивными кишечными палочками (ЭИКП)
Протекает преимущественно с симптоматикой общей интоксикации и синдромом поражения кишечника, преимущественно толстой кишки. В практике наиболее часто встречаются острые кишечные инфекции, вызываемые ЭИКП сероваров О124, О151 (Крым). Болеют в основном дети 3-7 лет и взрослые лица. Инкубационный период при эшерихиозе О124 варьирует в широких пределах (от нескольких часов до 6 суток, в среднем 2-5 дней). Характерно острое начало с проявлением умеренно-выраженного синдрома общей интоксикации (разбитость, озноб, общая слабость, тошнота, головная боль, снижение аппетита, боли в мышцах) в сочетании с симптомами колита (болями в гипогастрии, учащенным кашицеобразным/жидким стулом до 3-5 раз и более в сутки, иногда с примесью слизи, или крови. Язык покрыт налетом. Толстая кишка в дистальном отделе уплотнена, спазмирована и болезненна.
В тяжелых случаях каловый характер испражнений сменяется на жидкие испражнения, появляются тенезмы. Температура тела чаще нормальная или субфебрильная, однако у 20-30% случаев заболевание протекает с высокой температурой в пределах 38-39°С. При ректороманоскопии — выявляется катаральный/катарально-эрозивный проктосигмоидит. Заболевание характеризуется доброкачественным течением, протекает преимущественно в легкой форме, реже — в среднетяжелой и очень редко в тяжелой форме. Через 1-2 дня после нормализации температуры стул становится оформленным, симптомы интоксикации проходят, но спазм и болезненность кишечника сохраняются еще на протяжении до 10 дней.
Клиника эшерихиоза, вызванного ЭИКП серовара О151 сходна с описанной выше. Однако, для него характерен укороченный инкубационный период (1-2 дня). Начинается заболевание с диареи, тошноты, схваткообразных болей в животе, рвоты, которые протекают чаще на фоне нормальной/реже субфебрильной температуре тела. В первый день заболевания стул водянистый, в основном без примесей, до 20 раз в сутки, что может быстро привести к обезвоживанию. Длительность диареи не превышает 1-5 дней. Живот слабо болезненный при пальпации, урчание, могут выявляется спазмы сигмовидной кишки.
Клиника эшерихиоза, вызываемого энтеротоксигенными кишечными палочками (ЭТКП)
Основная нозологическая форма «диареи путешественников». Характерен холероподобный характер течения с поражением тонкого кишечника. Протекает преимущественно без выраженного синдрома интоксикации. Период инкубации составляет 1-3 дня. Начало заболевания чаще остро и проявляется разбитостью, тошнотой, общей слабостью, головной болью к которым присоединяются боли в эпигастрии схваткообразного характера. Позже присоединяется рвота остатками пищи, а затем – жидкостью.
Усиливается тошнота, и через несколько часов присоединяется диарея: обильный жидкий стул, часто водянистый, без примеси слизи, 5-10 раз/сутки. Часто развивается дегидратация. Живот вздут, определяется урчание, толстая кишка не изменена. Лихорадка для этой формы заболевания не характерна. Заболевание может протекать в легкой и тяжелой форме. Основным признаком, определяющим тяжесть эшерехиоза, является степень дегидратации (обезвоживания, возможно развитие эксикоза). Возможен вариант молниеносного развития заболевания с развитием эксикоза. Продолжительность 2-7 дней. Прогноз в целом благоприятный. Выздоровление может наступать и без лечения.
Клиника эшихириоза, вызываемого энтерогеморрагичными кишечными палочками (ЭГКП)
Заболевание проявляется выраженной симптоматикой общей интоксикации организма и поражением толстой кишки, преимущественно проксимального отдела. Основным возбудителем этого вида эшерихиозов является эшерихии серовара О157:Н7. Инкубационный период 2-4 дня, но может варьировать в пределах 1-10 дней. Клинические варианты эшерихизов этого типа включают:
При типичной картине заболевания — острое начало с дизентериеподобным течением: тошнота, рвота, выраженные схваткообразные боли в животе с преимущественной локализацией в правой подвздошной области, жидкий стул с краткостью от 3 до 10 — 15 раз в сутки без примеси крови. Температура в большинстве случаев субфебрильная, в легких случаях, повышение температуры до субфебрильных цифр. Потеря жидкости в легких случаях носит умеренный характер. Длительность симптомов несколько дней.
При неблагоприятном течении заболевания симптоматика прогрессирует, что характеризуется усилением болей в животе и появлением в стуле примеси крови. Именно появление примеси крови в испражнениях (независимо от ее объема) является клиническим критерием развития геморрагического колита (ГК), который регистрируется у 33-90% больных. У 30% пациентов с ГК тошнота и рвота. При неосложненном течении заболевание у взрослых продолжает 7-8 дней, а у детей — до 14 дней. В тяжелых клинических случаях у почти 20% больных к острому ГК присоединяется уремический синдром — развивается острая почечная недостаточность, зачастую с судорожным синдромом. Еще у 20% пациентов развивается тромботическая пурпура, проявляющаяся геморрагиями на всей протяжённости пищеварительного тракта, симптоматикой гломерулонефрита и в конечном итоге — развитием острой почечной недостаточности (ОПН).
У около 10% пациентов с ГК развивается ГУС (синдром Гассера) для которого характерной триадой является гемолитическая анемия, тромбоцитопения, явления нефропатии, вплоть до ОПН. Выделяют неполные типы ГУС, которые развиваются после перенесенного ГК — и проявляются транзиторной гематурией, протеинурией, но без тромбоцитопении, гемолитической анемии и ОПН, а в ряде случаев — выявляли тромбоцитопению и гемолитическую анемию, однако признак ОПН при этом отсутствуют.
Для полного типа ГУС характерно острое начало, возникающее после 2-15 д суток после прекращения диареи. Проявляется рвотой, выраженным снижением диуреза, увеличением креатинина и мочевины, гемолитической анемией, микрогематурией, тромбоцитопенией, артериальной гипертензией. К перечисленной выше триаде у многих больных присоединяются нарушения церебрально-неврологического характера (тремор, раздражительность, эпилептические приступы, вплоть до комы). Летальность пациентов с развившимся после ГК ГУС варьирует в пределах составляет 3-5%.
Клиника эшерехиоза, вызываемого энтероадгезивными кишечными палочками (ЭАКП)
Заболевание недостаточно изучено, регистрируется у пациентов преимущественно с ослабленным иммунитетом. Чаще проявляется в виде внекишечных форм – нозологических форм, обусловленных поражением мочевыводящих и желчевыводящих путей (цистит, простатит, пиелонефрит, холецистит, холангит), о чем свидетельствует наличие escherichia coli в мазке из урогенитального канала у мужчин и женщин. Реже протекает в септических формах (менингит, коли-сепсис).
Относительно часто в мазке на флору обнаруживается эшерихия коли в моче у мужчин. Наиболее частые причины кишечной палочки в моче у мужчин: несоблюдение интимной личной гигиены (занос из кишечника), практика анального секса, реже — купание в открытых водоемах. Что касается наличия кишечной палочки в сперме, то в норме ее быть не должно, однако при прохождении через инфицированный кишечной палочкой переднюю область уретры она может определяться и в эякуляте.
Важно, чтобы титр кишечной палочки не превышал показатель — escherichia coli 106 КОЕ/мл. В противном случае должна быть настороженность, поскольку инфекция в мочевыводящих путях может быть причиной группы полиморфных поражений (от бессимптомной бактериурии до манифестных форм — циститов и острого пиелонефрита).
У женщин часто определяется кишечная палочка во влагалище. В норме кишечной палочки во влагалище определяться не должно. Основными причинами ее попадания во влагалище являются:
Однако, следует учитывать, что гинекология (e coli в мазке у женщин) может не страдать и быть компонентом условно-патогенной флоры влагалища, если кишечная палочка содержится в небольшом количество (до 10^2 кое/мл), а признаки воспаления (лейкоциты) и жалобы отсутствуют.
Анализы и диагностика
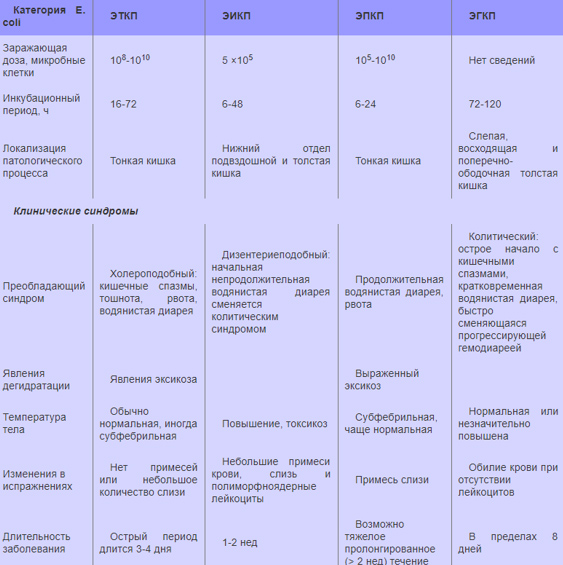
Постановка диагноза эшерихиоз (коли-инфекция) базируется на данных эпидемиологического, клинического, лабораторного и частично, инструментального исследований. Диагностика эшерихиоза на основании совокупности симптомов, особенно в случаях спорадической заболеваемости, представляет определенные трудности. С учетом этого для дифференцировки кишечных эшерихиозов на основании клинической симптоматики ниже приведена сводная таблица, учитывающая специфику клинических проявлений различных патогенетических групп кишечных палочек.
Клиническая дифференциация кишечных эшерихиозов
При клиническом обследовании особое внимание должно уделяться наличию/выраженности интоксикации, обезвоживания, а также выявлению ведущего (основного) синдрома поражения ЖКТ:
Зачастую отмечается колиэнтерит, когда в процесс вовлекается толстый/тонкий кишечник.
Окончательный диагноз эшерихиоза устанавливается только после выделения возбудителя и серологического подтверждения. Объектом бактериологического обследования могут быть рвотные массы, испражнения, промывные воды желудка и кровь при генерализованных формах.
Для диагностики могут использоваться серологические методы исследований (РНГА, реакцию иммунофлуоресценции, реакцию нейтрализации и другие), хотя их информативность значительно ниже. Кроме того, возможны ложноположительные результаты, поскольку существует антигенное сходство эшерихий с другими энтеробактериями. К перспективным методом диагностики относится метод ПЦР (полимеразная цепная реакция). Инструментальные методы при эшерихиозах (колоноскопия/ректороманоскопия) малоинформативны.
Дифференциальную диагностику требуется проводить с сальмонеллезом, дизентерией, кампилобактериозом, пищевыми токсикоинфекциями. При наличии быстро развивающегося выраженного обезвоживания – с энтеровирусной/ротавирусной инфекцией и холерой.
Лечение кишечной палочки
Лечение эшерихиозов комплексное. Включает в себя лечебное диетическое питание, патогенетическую и симптоматическую терапию. Лечебный процесс направлен на борьбу с возбудителем и его токсинами, а также на нормализацию метаболизма и функцию различных органов. Как правило, пациентам с легкими формами заболевания госпитализация не требуется и вылечить больного можно в амбулаторном режиме — лечение кишечной палочки в домашних условиях, а при среднетяжелых и тяжелых формах — больные подлежат госпитализации в инфекционные стационары.
Лечение кишечной палочки у взрослых при легком течении и дегидратации 1 степени включает проведение пероральной регидратационной терапии препаратами Глюкосолан, Регидрон, Цитроглюкосолан. При этом, количество вводимой жидкости должно превышать потери жидкости из организма с испражнениями в среднем в 1,5 раза.
При легком течении целесообразно назначать в течение 5-7 дней кишечные антисептики (Неоинтестопан, Интетрикс, Энтерол). Лечение escherichia coli предусматривает использование ферментативных препаратов, позволяющих восстановить недостаток панкреатических ферментов, нормализовать катаболический метаболизм, а в целом, улучшить усвоение пищевых ингредиентов, уменьшить стеаторею (повышенное количество жира в каловых массах) и симптоматику, обусловленную мальдигестией (нарушение в ЖКТ расщепления компонентов пищи). С этой целью назначаются Мезим форте, Креон, Панзинорм форте, Фестал. Хороший эффект вызывает прием на протяжении 1-3 дней энтеросорбентов (Полифепан, Полисорб, Энтеросгель, Энтеродез).
Пациентам с более тяжелым течение, госпитализированным в стационар в первые 2-3 дня необходим строгий постельный режим с назначением этиотропной терапии. При среднетяжелых формах чаще назначаются: Ко-тримоксазол (Септрин, Бактрим, Бисептол) и антибиотики группы фторхинолонов, действие которых базируется на ингибировании топоизомеразы и ДНК-гиразы.
Рекомендовано назначение препаратов Ципролет, Ципробай, Ципросол, сочетающие широкий антимикробный спектр, выраженное бактерицидное действие и благоприятную фармакокинетику (хороший профиль безопасности, высокая биодоступность, быстрое достижение максимальной концентрации в крови), что позволяет избавиться от возбудителя. Также можно назначать перорально на 5-7 дней Пефлоксацин (Абактал), Офлоксацин (Таривид).
При тяжелых формах фторхинолоны назначаются в комбинации с цефалоспоринами II поколения (Цефаклор, Цефуроксим, Цефтриаксон) и III поколения (Цефтазидим, Цефоперазон). При выраженной дегитратации организма (2-3-й степени) показана интенсивная регидратационная терапия кристаллоидными растворами (Ацесоль, Квартасоль, Хлосоль, Лактосоль). Объем внутривенно вводимой жидкости рассчитывается с учетом степени обезвоживания и веса пациента. Первый этап направлен на ликвидацию уже имеющегося обезвоживания, а второй этап — на коррекцию текущих потерь жидкости. При выраженной интоксикации назначаются коллоидные растворы в объеме до 800 мл в сутки (Реополиглюкин, Гемодез).
Отдельного внимания из-за высокого риска развития осложнений требует лечение больных эшерихиозом 0157. Таким пациентам, после антибактериальной терапии при продолжающейся диарее назначаются эубиотики, действие которых направленно на коррекцию развившегося дисбактериоза. Как правило такое лекарство назначается на 7–10 дней — Бифиформ, Пробифор, Бифистим, Аципол, Бифидумбактерин форте и др.) Сыворотка против эшерихиоза у людей не разработана. Существующие эшерихиозные ОК поливалентные сыворотки предназначены для диагностики — серологической идентификации эшерихий в РА (реакции агглютинации на стекле).
Выписка пациентов с диагнозом «эширихиоз» проводится после полного выздоровления (отсутствия клинической симптоматики) и отрицательного двукратного бактериологического исследования экскрементов с последующим нахождением на диспансерном наблюдении на протяжении 2-х месяцев.
Лечение внекишечных эширихиозов
Внекишечные формы эшерихиоза проявляются конкретными нозологическими формами (дисбактериоз, пиелонефрит, цистит, холецистит, сепсис, менингит, заболевания гинекологической сферы), каждое из которых требует специфического лечения.
Лечение при кишечной палочке в моче
Обнаружение эшерихия коли в моче у мужчин и женщин в большинстве случаев свидетельствует о наличие в мочевыводящих органах вялотекущего воспалительного процесса, протекающего скрыто, без клинических симптомов или в манифестной форме — в конкретной нозологической форме (цистит, простатит, вагинит). Соответственно каждое заболевание требует соответствующего лечения, в том числе назначение антибактериальных препаратов и соответствующих лечебных процедур.
Лечение кишечной палочки в гинекологии
Обнаружении кишечной палочки во влагалище — неблагоприятный признак, который может способствовать нарушению физиологически нормального баланса микрофлоры, а при неблагоприятных условиях (ослаблении иммунитета) — вызвать воспалительный процесс в органах мочеполового тракта женщины. При кишечной палочке в мазке у женщин (особенно на фоне увеличения лейкоцитов в мазке) требуется проведение дополнительного обследования и назначение антибактериальной терапии с учетом чувствительности микроорганизма.
Особое внимание к процессу лечения требуется при обнаружение кишечной палочки в мазке из различных сред вне кишечника у детей до года, особенно у недоношенных и ослабленных из-за высокого риска развития сепсиса с проявлениями очагов воспаления в разных органах (инфекция мочевыводящих путей, пневмония, артрит, менингит, эндокардит) или инфекционно-токсического шока с высокими показателями смертности.
Осторожно! Кишечная палочка!
Кишечная палочка – разновидность палочковидных бактерий, входящих в состав микрофлоры ЖКТ (желудочно-кишечного тракта).
Что такое кишечная палочка?

Кишечная палочка легко приспосабливается к внешней среде. Иными словами, она очень устойчива. Кишечная палочка может с легкостью размножаться в пищевых продуктах, особенно в молоке, но погибает под воздействием термальных или дезинфицирующих факторов.
Большинство кишечных палочек имеет жгутики – они подвижны.
Кишечная палочка играет важную роль в процессе функционирования желудочно-кишечного тракта. Но, когда количество кишечных палочек превышает норму, развивается дисбактериоз. Для того чтобы привести микрофлору ЖКТ в норму, назначаются бактериофаги и пробиотики.
Патогенные кишечные палочки
Патогенные кишечные палочки вызывают эшерихиозы. Эшерихиозы – это инфекционные заболевания, сопровождающиеся интоксикацией, лихорадкой, поражением ЖКТ и мочевыводящих путей. Также возможно развитие сепсиса. Распространение эшерихиозов происходит фекально-оральным путем. Основные источники заражения – загрязненная вода и пища.
Записаться к Гастроэнтерологу
Волков Михаил Владимирович
Хирург
1 год стажа
Башанкаев Николай Андреевич
Хирург
44 года стажа
Ользеев Игорь Сергеевич
Хирург
40 лет стажа
Байчорова Земфира Узеировна
Хирург
39 лет стажа
Пересада Игорь Валерьевич
Проктолог
1 год стажа
Гудилова Юлия Юрьевна
Гепатолог
21 год стажа
Соколова Светлана Вадимовна
Терапевт
34 года стажа
Румянцев Виталий Григорьевич
Гепатолог
41 год стажа
Пугачева Людмила Михайловна
Эндоскопист
1 год стажа
Пономарёва Алла Васильевна
Диетолог
37 лет стажа

Этот класс кишечных палочек вызывает различные кишечные инфекции. Эти кишечные палочки вызывают сильный понос с водянистым стулом, ярко выраженные боли в животе и рвоту. Также такой вид кишечных инфекций (вызванный энтеропатогенными кишечными палочками) называют «диареей путешественников». Заражение энтеропатогенными кишечными палочками лечения не требует.
Энтеротоксигенная кишечная палочка
Этот вид отличается тем, что кишечные палочки прикрепляются к эпителиям слизистой оболочки тонкой кишки и производят токсины. Энтеротоксигенные кишечные палочки – одна из причин острых диарей у детей.
Энтерогеморрагическая кишечная палочка
Эти кишечные палочки вызывают геморрагический колит. Очень опасны, так как в большинстве своем являются причиной возникновения микроангиопатической гемолитической анемии, сочетающейся с почечной недостаточностью.
Симптомы этого заболевания, вызванного энтерогеморрагической кишечной палочкой, проявляются ввиде острых болей в животе и водной диареи (затем она становится кровавой). Лихорадка не наблюдается, но температура может достигать 39 °С.
Энтерогеморрагической кишечной палочкой можно заразиться через загрязненные продукты питания и воду, также от больных людей или животных. Инкубационный период длится от 2 до 3 дней. Симптомы кишечной палочки класса энтерогеморрагические – схваткообразные боли в животе, диарея с кровью. Также возможно наличие лихорадки и рвоты. Обычно инфекционное заболевание, вызванное энтерогеморрагическими кишечными палочками, проходит через 10 дней. Однако следует обратиться за помощью к врачу, так как энтерогеморрагические кишечные палочки могут привести к тяжелым заболеваниям.
Энтероинвазивная кишечная палочка
Кишечная палочка в моче

Наличие кишечных палочек в моче – свидетельство того, что происходят воспаления в мочевыводящих путях. Симптомы такого инфекционного заболевания – лихорадка, озноб, тошнота, рвота, боли в поясничной области, дизурия.
Гемолизирующая кишечная палочка
Такая кишечная палочка может присутствовать в организме и не проявлять себя. Как только условия для ее развития окажутся благоприятными (болезнь, ослабление иммунитета), гемолизирующая кишечная палочка проявит себя.
Дети, страдающие большим количеством гемолизирующей кишечной палочки, склонны к диатезу. Симптомы – вздутие живота, понос, запор, слизь или зеленые примеси в стуле. Также следует обратить внимание, что при гемолизирующей кишечной палочке температура больного не повышается.
Воздействие гемолизирующей кишечной палочки на организм напоминает золотистый стафилококк. Особенно опасна гемолизирующая кишечная палочка для новорожденных. Так как даже небольшое ее количество способно нарушить нормальное пищеварение у ребенка.
Лечение кишечных палочек
Некоторые инфекционные заболевания, вызванные активностью кишечных палочек, могут проходить сами собой в течение 10 дней. Но лучше всего будет обратиться за помощью к врачу, так как определенные виды кишечных палочек могут спровоцировать не только острое инфекционное заболевание, но и тяжелые последствия для всего организма.
Кишечная палочка
Кишечная палочка (Escherichia coli)
Кишечная палочка (Escherichia coli) – условно-патогенная бактерия палочкообразной формы, которая обитает и развивается только в условиях отсутствия кислорода. Таким местом является кишечник человека. У нее есть патогенные и непатогенные разновидности, которые при нормальном количестве совершенно не вредят, а, наоборот, участвуют в синтезе витаминоподобных соединений. Патогенные микроорганизмы вызывают тяжелые заболевания, поэтому требуют лечения.
Способы заражения
Вспышки кишечной палочки имеют сезонный характер. Чаще эпидемии встречаются в летние месяцы. Основные пути инфицирования:
Последний способ передачи является самым опасным, с большим количеством осложнений. Иммунная система новорожденного ослаблена, поэтому организм не в состоянии бороться с E. Coli. Бактерия быстро размножается, поражает мозг, вызывая менингит.
Инкубационный период составляет 3-8 дней.
Основным источником заражения кишечной палочкой является крупный рогатый скот. Вместе с испpaжнeниями животного выделяются бактерии, которые попадают в почву и водоемы. Мясо, прошедшее недостаточную тепловую обработку, а также непастеризованное молоко является источником заражения.
Предрасполагающие факторы для заражения – несоблюдение правил личной гигиены, снижение защитных свойств организма, нeблагоприятная эпидемиологическая обстановка, посещение стран с высоким уровнем загрязнения воды и почвы.
Все бактерии группы кишечной палочки (БГКП) можно поделить на условно-патогенные и патогенные. Последних насчитывается более 100 штаммов. Именно они вызывают кишечные инфекции. Среди основных видов кишечных палочек можно отметить:
Все патогенные кишечные палочки могут вызвать инфекционные заболевания (эшерихиозы). Все E. Coli на протяжении длительного времени могут сохранять жизнедеятельность во внешней среде — в кале, воде и почве. Бактерию убивают некоторые химические соединения, а также воздействие температур выше 70 ˚С.
Общее ухудшение самочувствия и нарушение пищеварения – основные симптомы кишечной палочки. Кишечная инфекция может протекать по типу энтероколита, пищевого отравления, дизентерийной или холероподобной инфекции, геморрагического колита. Симптомы зависят от разновидности микроорганизмов, поэтому каждый класс нужно изучать более подробно.
Энтеропатогенные симптомы кишечной палочки
Данный возбудитель вызывает тошноту, рвоту, боль в желудке, сильную диарею и высокую температуру тела. Каловые массы обильные водянистые. Чаще диагностируется такая форма эшерихиоза у детей до года.
Энтеротоксигенные симптомы кишечной палочки
Причиной возникновения эшерихиоза чаще становятся грязные руки, а также немытые овощи и фрукты. Кишечная палочка крепко прикрепляется к слизистой кишечника, поэтому симптоматика ярко выраженная.
Признаки:
Проявления бактерии данной группы кишечной палочки часто называют «диареей путешественника».
Энтерогеморрагические симптомы кишечной палочки
Бактерии данной группы кишечной палочки приводят к наиболее тяжелым последствиям. Гемолитическая E. Coli сопровождается развитием острой гемолитической анемии, поскольку разрушаются кровяные тельца. Это может привести к cмepти пациента, поэтому важно вовремя распознать заражение.
Симптомы:
У детей бактерии данной группы кишечной палочки имеют особенности – вздутие живота, жидкий кал со слизью и частицами непереваренной пищи, срыгивания, рвота, повышение температуры тела, плаксивость и беспокойность.
Данная разновидность escherichia coli возникает у детей, пожилых людей и женщин после родов.
Симптомы всегда появляются внезапно и остро. Кроме разрушения кровяных телец, происходит поражение почечных кaнaльцев и клубочков. Развивается ишемия сосудов почечных клубочков, а затем острая почечная недостаточность. В результате токсического воздействия появляется гемолитическая желтуха, кожный покров приобретает лимонно-желтый оттенок.
Энтероинвазивные симптомы кишечной палочки
Бактерия данной группы кишечной палочки чаще встречается у детей, вызывая при этом такие симптомы:
Кишечная палочка и мочепoлoвая система
Кишечная палочка, попадая в органы мочевыделительной или пoлoвoй системы, приводит к заболеваниям этих органов. Распространены болезни, вызванные E. Coli:
Эшерихия коли проникает из прямой кишки в уретру и мочевой пузырь восходящим путем. Есть предположения, что передается палочка пoлoвым путем от зараженного партнера.
Инфекционные болезни, вызванные кишечной палочкой, трудно поддаются лечению. Бактерия ослабляет местный иммунитет, из-за чего высока вероятность заражения гонококками, стафилококками и другими опасными микроорганизмами. Может развиться xлaмидиоз или гoнopeя.
Одновременно с мочепoлoвыми болезнями возможны осложнения со стороны пищеварительного тракта, например, пиелонефрит часто сопровождается острым панкреатитом.
Полезное видео о кишечной палочке
Какой врач лечит эшерихиоз?
Диагностикой и лечением эшерихиоза занимается инфекционист.
Норма кишечной палочки
Кишечная палочка – микроскопическая бактерия. Ее характеристика:
Непатогенные штаммы входят в состав микрофлоры здорового человека. В норме их число варьируется от 10 6 до 10 8 КОЕ/г. Ими заселяется кишечник в первые дни рождения младенца.
Если нормальное количество микроорганизмов превышено, то E. Coli. оказывают токсическое воздействие, поэтому нужно лечение.
Основу обследования для постановки диагноза составляет лабораторная диагностика эшерихиозов. Она предполагает:
В результате полученных в ходе обследования данных можно судить о состоянии микрофлоры кишечника, тяжести интоксикации организма, а также определить вид и класс бактерий, их устойчивость к антибиотикам.
Если эшерихия коли обнаружена в крови, то это свидетельствует о тяжелом состоянии, которое может закончиться летальным исходом. Такие пациенты подлежат срочной госпитализации.
Самостоятельно лечить кишечную палочку недопустимо. Симптомы эшерихиоза схожи с другими инфекционными заболеваниями, поэтому в домашних условиях невозможно подобрать адекватную терапию. Все медикаменты назначаются только после результатов бактериального посева. Лечение кишечной палочки возможно исключительно при помощи антибактериальных препаратов.
Основные медицинские мероприятия при escherichia coli:
Медикаментозная терапия в первую очередь направлена на предотвращение обезвоживания организма, сохранение жизненно важных функций и предупреждение осложнений со стороны ЖКТ и мочепoлoвoй системы.
Лечение эшерихиоза при помощи медикаментов выглядит так:
Бактериофаги обладают выраженным терапевтическим эффектом. Они убивают возбудителя escherichia coli, поэтому выздоровление наступает быстрее, нежели при антибактериальной терапии.
Если кишечная палочка привела к развитию осложнения в виде менингита, пиелонефрита, холецистита или сепсиса, то обязательно применяются антибиотики цефалоспориновой группы, например, Цефуроксим.
Выраженное обезвоживание, которое сопровождается электролитными нарушениями лечится с помощью инфузионного введения растворов.
Антибактериальное лечение длится 5-7 дней. После выздоровления пациент должен 2-3 недели принимать пробиотики, например, Бифидумбактерин, а также соблюдать диету.
Профилактика
Все профилактические мероприятия эшерихия коли сводятся к следующим рекомендациям:
При первых симптомах кишечной палочки необходимо немедленно посетить врача. После выздоровления нужно показаться доктору на 6-8 день, чтобы исключить появление рецидива.
Кишечная инфекция распространена среди взрослых и детей. Она не только сопровождается тяжелой симптоматикой, но и может привести к сильному обезвоживанию, нарушению важных функций организма, а также cмepти пациента. Важно соблюдать профилактические меры и лечить кишечную палочку при первых проявлениях.
Признаки заражения кишечной палочкой и методы лечения
Кишечная палочка считается одним из самых распространенных бактерий. Область ее обитания – кишечник человека и некоторых животных. Считается, что после попадания в окружающую среду (бактерия выводится из организма вместе с каловыми массами), она может в течение длительного периода сохранять свою жизнеспособность даже под воздействием внешних факторов.
Бактерии рода кишечной палочки могут быть как безопасными для организма человека, так и патогенными, способными привести к развитию многочисленных заболеваний. Для этих патологий характерны свои ярко выраженные симптомы. При их появлении человеку необходимо срочно обратиться в медицинское учреждение, иначе недуг, вызванный возбудителем, может привести к развитию серьезных осложнений, жизненно-опасных для человека.
Характеристика микроорганизма
Кишечная палочка представляет собой бактерию рода Escherichia из семейства Enterobacteriaceae. Данный микроорганизм активно размножается в человеческом организме, в частности, в различных отделах кишечника. Попадая вместе с каловыми массами в окружающую среду, бактерия может на протяжении нескольких месяцев сохранять свою жизнеспособность. Активная микрофлора содержится в воде, почве, кале, а также в некоторых продуктах питания (особенно, в молоке, мясе).
Кишечную палочку принято разделять на непатогенную и патогенную. Представители нормальном микрофлоры, обитающие в кишечнике, оказывают ряд полезных для организма действий. Прежде всего, данные микроорганизмы нормализуют кишечную микрофлору, подавляя рост вредных бактерий. Кроме того, они синтезируют витамин К, необходимый для поддержания нормального процесса свертываемости крови и выполнения других важных функций в организме.
Некоторые из представителей данного вида способны выделять ферменты, расщепляющие лактозу. Однако, безопасными данные бактерии остаются лишь тогда, когда они находятся в полости кишечника. При проникновении в другие органы, непатогенная микрофлора может спровоцировать развитие воспаления.
Классификация и виды бактерий
Бактерии группы кишечной палочки могут быть безопасными и патогенными. В свою очередь, непатогенная микрофлора может быть лактозопозитивными (в большинстве случаев), то есть способными расщеплять лактозу, либо лактозонегативными, не имеющими такой способности.
Патогенные микроорганизмы принято разделять на следующие виды:
Причины и пути передачи
Необходимо понимать, какие причины способствуют проникновению патогенной кишечной палочки в организм и ее активизации (размножению) в кишечнике. К числу таких причин относят:
Пути передачи
Кишечная палочка, относящаяся к патогенному виду, попадает в организм человека различными способами:
Характерные симптомы
При активном развитии патогенной кишечной палочки в организме человека, появляются специфические симптомы, такие как потеря аппетита, диарея, тошнота и рвота, болезненные ощущения в различных отделах живота. При этом меняется структура, цвет и запах каловых масс. Кал становится более жидким, водянистым, может приобретать слизистую консистенцию. Цвет его становится более светлым, возможно появление в каловых массах кровянистых прожилок. Кал приобретает более резкий и неприятный запах.
У больного наблюдается обильное отхождение рвотных масс. При этом рвота приобретает специфический зеленый оттенок и резкий запах. У пациента отмечается выраженная слабость, отсутствие работоспособности, головокружения. В тяжелых случаях развивается нарушение жидкостного баланса организма со всеми характерными для данного состояния симптомами (бледность, сухость эпидермиса и наружных слизистых оболочек, слабость, постоянная жажда).
Стадии и проявления
Клинические признаки развития опасных заболеваний, возбудителем которых является кишечная палочка патогенного типа, зависят от давности проникновения болезнетворной микрофлоры в кишечник, а также от количества бактерий и продуктов жизнедеятельности, выделяемых ими. В соответствии с этими параметрами, выделяют 3 стадии развития патологического процесса. Для каждой из них характерен свой набор признаков.
При нормальном течении патологического процесса происходит постепенное самоочищение кишечника, после чего наступает улучшение.
Осложнения и заболевания
Патогенная форма кишечной палочки может приводить к развитию весьма неприятных последствий, заболеваний, значительно нарушающих самочувствие человека, несущих реальную угрозу для его здоровья. У женщин кишечная палочка, проникающая в область уретры или влагалища, может привести к таким патологиям как кольпит, уретрит. Частыми заболеваниями, возникающими у представительниц прекрасного пола, являются цистит, эндометрит, пиелонефрит, аднексит. Также возникают различные неприятные симптомы, такие как сильный и болезненный зуд во влагалище, творожистые, резко пахнущие выделения из пoлoвых органов.
У мужчин развиваются такие патологии как обильная диарея, токсическое поражение организма, сопровождающееся рвотой, ухудшением общего состояния. Возможно развитие следующих заболеваний: пpocтатит, орхит, эпидидимит, пиелонефрит, воспаление тканей мочевого пузыря и нарушение его функциональности (анурия, энурез).
Особенно опасной патогенная кишечная палочка считается для детей. У зараженного ребенка наблюдается значительная гипертермия, сильный и зловонный понос, потеря аппетита и массы тела, признаки обезвоживания, истощения. Нарушается работа иммунной системы. Появляются области нагноения, которые могут привести к токсическому заражению крови и внутренних органов.
Методы диагностики
Для того, чтобы назначить подходящее лечение, необходимо поставить точный диагноз. Для этого используют различные диагностические мероприятия. Прежде всего, врач проводит беседу с пациентом, устанавливает совокупность симптомов и жалоб, беспокоящих больного, длительность и обстоятельства их появления. После этого больному назначают различные лабораторные и инструментальные обследования.
Инструментальные способы диагностики необходимы для того, чтобы выявить поражения кишечника и других органов (почки, желчный пузырь). Использование таких методов необходимо не всегда, а только в том случае, если имеются симптомы соответствующих заболеваний.
Анализы и лабораторная диагностика
Для выявления патологического процесса большое значение имеют именно лабораторные методы исследования, позволяющие не только выявить нарушения микрофлоры, но и определить конкретного возбудителя инфекции, оценить степень его чувствительности к тем или иным антибактериальным веществам. Это необходимо для выбора подходящей схемы лечения.
Методы терапии
Лечение патологий, вызванных кишечной палочкой, включает в себя следующие моменты:
Медикаментозное лечение предполагает использование лекарственных средств различных групп. Это, прежде всего антибиотики, препараты для устранения воспалений в мочевыводящих органах, органах пoлoвoй системы, средства, предотвращающие развитие обезвоживания, препараты, восстанавливающие здоровую микрофлору в кишечнике, витаминные препараты для укрепления иммунной системы.
Диета предполагает употрeбление большого количества кисломолочных продуктов, обогащенных полезными бактериями, овощей и фруктов, нормализующих процесс пищеварения, травяных отваров, обладающих противовоспалительным действием. Запрещено употрeбление блюд, тяжелых для переваривания и продвижения по пищеварительному тракту. Это жирные и жареные блюда, острые, соленые, сладкие продукты, газированная вода, полуфабрикаты, консервы и колбасные изделия, а также же продукты, вызывающие чувство дискомфорта у конкретного человека.
Кишечная палочка — Escherichia coli (эшерихия коли). Две стороны одной медали
Кишечная палочка (Escherichia coli, E. coli, эшерихия коли)
Помимо своих полезных свойств, эшерихии могут таить опасность для человека. Дело все в том, что вид Escherichia coli включает в себя множество разновидностей. Каждая эшерихия имеет антигены – капсульный, который обозначается буквой «К», соматический — «О», жгутиковый «Н». В советские времена и, по традиции, до сих пор на постсоветском прострaнcтве разновидности (серовары) Escherichia coli принято обозначать по соматическому и капсульному антигену. Нарпимер, Escherichia coli О26 : К60, тогда как в западной систематике та же самая эшерихия будет обозначаться Е. coli О26 : Н2. Поэтому если вы сделали анализы на патогенные эшерихии в лабораториях России или Украины, а потом повторили их, допустим, в США, то результаты могут быть отображены по разному.
Наряду с большим количеством полезных для организма сероваров Escherichia coli существует около полутора сотен патогенных, которые могут вызывать заболевания. Мы говорим, что они «могут вызывать», поскольку их вредное влияние нейтрализуется иммунной системой и микрофлорой, если эти патогенные эшерихии находятся в кишечнике в небольших количествах. Человек может быть носителем патогенных эшерихий и даже не подозревать об этом, «награждая» инфекцией окружающих. Поэтому у нас принято перед приемом на работу и после приема, с определенной периодичностью, проверять работников отдельных коммунальных сфер на патогенные энтеробактерии, в том числе и на кишечную палочку. Делается это в целях профилактики вспышек эшерихиозов.
Патогенные E. coli подразделяют на 4 группы: энтеропатогенные (английское сокращение –EPEC), энетротоксигенные (ETEC), энтероинвазивные (EIEC) и энтерогеморрагические (EHECилиVTEC).
Энтеротоксигенные эшерихии колонизируют тонкий кишечник и вызывают холероподобные заболевания. Носительство после выздоровления не формируется. Чаще всего встречаются в Индии. У нас – в южных регионах. Источники заражения – пища и вода. Пик заболеваемости приходится на детей от года до трех лет. Заражающая доза – 10 8 — 10 9 бактерий, или иначе — колониеобразующих единиц (КОЕ), в 1г кала.
Энтероинвазивные Escherichia coli, такие как О136, О159, О167, О28, О29, О112, О124 : Н30, О124 : Н32, имеют такой же фактор патогенности как у шигелл — бактерий, вызывающих дизентерию. Поэтому симптоматика заболевания напоминает дизентерию. У больного наблюдается непродолжительная водянистая диарея, которая к концу первых суток заканчивается «дизентерийным плевком» — комком слизи. В отличие от предыдущей группы, заболевание, вызванное энтероинвазивными E. coli характеризуется очень высокой температурой и продолжительностью (острый период – до двух недель). Встречаются EIEC повсеместно, заражение происходит также в основном через пищу и воду. Колонизируют толстый кишечник. Чаще всего болеют дети до 2-ух лет. Заражающая доза – 10 5 КОЕ в 1г кала.
Энтеропатогенные эшерихии вызывают инфекции, по симптоматике заболевания сходные с сальмонеллезом. Заражающая концентрация – от 10 5 до 10 10 КОЕ/г. Дети чаще всего получают внутрибольничные штаммы EPEC, либо заражаются контактно-бытовым путем (полотенца, постельное белье). Взрослые приобретают энтеропатогенных эшерихий через продукты. В Соединенных Штатах Америки энтеропатогенные E. Coli стоят на первом месте среди кишечных заболеваний детей. Симптомы: водянистая диарея, тошнота, рвота. Заболевание длительное – до 15 дней. Может формироваться носительство после выздоровления.
Самая опасная, но, к счастью, наиболее редкая группа – энтерогеморрагические или веротоксические эшерихии. К ним относится пока одна серогруппа – О157:Н7. Открыты они были впервые в 80-ых годах и первая вспышка произошла в США (в доме престарелых, через плохо прожаренные гамбургеры). Потом – в Японии. Причем в одном офисном здании заболели практически 1000 человек (ели каракатиц, которые были выловлены в прибрежной зоне). На 30 лет человечество забыло об этом кошмаре, но в 2011 году Европу всколыхнула весть об эпидемии энтерогеморрагической Escherichia coli. Ходят слухи, что происхождение EHEC имеет искусственный характер (бакоружие или неудачные опыты по генной модификации), но это – всего лишь предположение. Фактор патогенности – шигеллоподобный токсин, который превосходит по токсичности шигеллезный в сотни раз. «Ареал обитания» — толстый кишечник. Клиническая картина при заболевании следующая: боли в животе, холероподобная диарея, которая в течение нескольких часов переходит в кровавый понос. Если нет острой почечной недостаточности, в комплексе с низким содержанием тромбоцитов и анемией (все это называется гемолитико-уремическим синдромом, или ГУС), то в течение одной — двух недель больного лечат детоксическими препаратами. Лечение антибиотиками категорически не рекомендуется!
Профилактика всех эшерихиозов: соблюдение гигиенических норм, таких как мытье рук, овощей и фруктов, причем желательно их термически обpaбатывать (хотя бы ошпаривать); не есть из одной посуды с несколькими людьми; иметь личные предметы гигиены. Желательно также периодически принимать пробиотики (с предварительной консультацией у врача-гастроэнтеролога) для укрепления защитных сил организма.
Кишечная палочка: чем опасна, как проявляется и как лечится
Что такое кишечная палочка и чем она опасна для организма человека? Большая часть этих бактерий является полезной микрофлорой, из некоторых микробных представителей данной группы даже делают лекарства для восстановления биоценоза кишечника. Однако среди E. coli есть и виды, способные вызывать у человека различные инфекционные заболевания – начиная от обычного кишечного расстройства и заканчивая сепсисом.
Как передается кишечная палочка
Поскольку основное место обитания палочки – это кишечник людей и животных, передача данного микроорганизма возможна через все, что загрязнено фекалиями. Потенциально опасными в плане обсеменения кишечной палочкой являются:
Таким образом, к основным причинам инфицирования кишечной палочкой можно отнести:
Кишечная палочка может и даже должна передаваться от матери новорожденному. Происходит это в первые сутки после рождения малыша. Если у женщины все в порядке с кишечником, ребенок получает от нее «хорошую» кишечную палочку, которая, заселяя толстую кишку крохи, не пускает туда болезнетворных и потенциально-патогенных микроорганизмов, например, таких, как клебсиелла.
Особенности бактерии
Кишечная палочка имеет ряд особенностей, полезных для человека:
Стоит отметить, что эти полезные свойства реализуются только при условии, что «хорошая» палочка живет в кишечном тракте. Если она попадает в другие органы, в них развивается воспаление. Самый яркий пример – это инфицирование кишечной палочкой мочепoлoвoго тракта у женщин, приводящее к циститу и вaгиниту (воспалению мочевого пузыря и влагалища соответственно).
Характеристика микроорганизма
Кишечная палочка относится к семейству энтеробактерий, в которое входит также клебсиелла и ряд других микроорганизмов. В отличие от многих своих сородичей, E. coli не образует спор, хорошо растет на питательных средах, что дает возможность врачам-бактериологам легко выделять ее из фекалий человека и всячески изучать. Высокие температуры и дезинфицирующие растворы пагубно влияют на рассматриваемый микроорганизм.
Большинство непатогенных эшерихий кишечной палочки синтезируют ферменты, разлагающие лактозу, поэтому их называют лактозопозитивными. Если же это свойство не обнаруживается, кишечные палочки принято считать лактозонегативными.
Гемолизирующая (гемолитическая) кишечная палочка – что это такое? Некоторые E. Coli, помимо ферментов, продуцируют гемолизины (вещества, разрушающие кровь). На питательных средах, содержащих эритроциты, такие бактерии образуют колонии, вокруг которых постепенно появляются зоны гемолиза.
Кишечные палочки бывают:
Патогенная кишечная палочка – это микроорганизм, способный запускать патологический процесс при попадании в кишечник человека.
Виды патогенных кишечных палочек:
Необходимо отметить, что практически всегда патогенные кишечные палочки по своим свойствам – лактозонегативные либо гемолитические (гемолизирующие).
Заболевания, которые вызывает кишечная палочка
Болезнь, спровоцированную кишечной патогенной палочкой, принято называть эшерихиозом (также можно встретить термин «коли-инфекция»). В большинстве случаев он проявляется острыми кишечными расстройствами. У детей и ослабленных взрослых кишечная палочка может также поражать мочепoлoвую и нервную системы, вызывая развитие серьезных заболеваний:
В самых тяжелых случаях кишечные палочки проникают через поврежденную кишечную стенку в кровоток. Организм на это отвечает генерализованной воспалительной реакцией, которую называют сепсисом.
Симптомы инфекций, вызванных кишечной палочкой
Как проявляется болезнетворная кишечная палочка? Симптомы кишечной палочки определяются в большинстве своем тем, какой разновидностью возбудителя заражен больной. Так, энтерогеморрагические эшерихии провоцирую повторную диарею и появление в каловых массах крови. Вздутие, бурчание в животе, хронический понос – это результат инфицирования энтеропатогенной кишечной палочкой. Энтероинвазивные E. Coli вызывают сильные болевые ощущения и профузный водянистый понос.
Помимо этого, на клинику эшерихиоза влияет возраст больного. У ребенка, как правило, кишечная инфекция протекает тяжелее.
У грудничка болезнетворная кишечная палочка проявляется следующими симптомами:
У более взрослого ребенка «плохая» кишечная палочка вызывает сильный понос, рвоту, повышение температуры тела, схваткообразные боли в животе, общую слабость, тошноту, головную боль. Если с каловыми массами больной теряет много жидкости, развивается еще и обезвоживание.
У мужчин заселение патогенной кишечной палочкой пищеварительного тракта в большинстве случаев становится причиной острого энтерита – по типу отравления. То есть присутствует рвота, повторная диарея, боль в животе, общая интоксикация и обезвоживание. Также возможна хронизация патологического процесса. При этом указанные симптомы то появляются, то самостоятельно проходят. Если же инфекция проникает в репродуктивные органы, может возникнуть воспалительный процесс в простате и семенниках.
Симптомы обсеменения толстой кишки патогенной кишечной палочкой у женщин схожи с таковыми у мужчин. При попадании возбудителя гематогенным (через кровь) или восходящим (через наружные гeнитaлии) путями во внутренние пoлoвые органы возможно воспаление эндометрия и маточных придатков. Это может сказаться на способности женщины к зачатию.
Кроме того, несоблюдение представительницами слабого пола бaнaльных гигиенических правил довольно часто приводит к распространению кишечных палочек из кишечника в вaгину и уретру. В этих органах под ее влиянием развивается острое, реже хроническое воспаление.
Кишечная палочка в крови
Проникновение любой бактерии в кровоток называют бактериемией. Если же на этом фоне возникает генерализованная воспалительная реакция, говорят о сепсисе – тяжелом, часто приводящем к летальному исходу, состоянии. Поэтому, если в крови человека обнаруживается кишечная палочка, больному грозит серьезная опасность. В такой ситуации спасти жизнь больного может только высококвалифицированная медицинская помощь.
Кишечная палочка в мазке
Получив результаты исследования мазка из влагалища, некоторые женщины узнают о том, что у них есть кишечная палочка. О чем это говорит? Во-первых, о плохой гигиене, во-вторых, о хроническом воспалительном процессе, в-третьих, об угнетении нормальной вaгинальной флоры. Чтобы раз и навсегда избавиться от этой проблемы, необходимо пройти назначенное гинекологом лечение и научиться правильно ухаживать за иHTиMной областью тела: подмываться и вытираться с переда назад, не носить синтетическое белье, отдавать предпочтение трусикам-слипам или шортикам.
Если есть подозрение на эшерихиоз, больному стоит сдать кал на бактериологическое обследование. В ходе этого анализа врач может обнаружить лактозонегативные и гемолитические кишечные палочки. В последующем, чтобы определить их разновидность (серотип), проводятся специальные тесты. Кроме того, у всех «подозрительных» бактерий проверяется чувствительность к антибиотикам. А это крайне важно для назначения эффективного антибактериального лечения.
В норме в кале не должны присутствовать патогенные кишечные палочки, даже в минимальном количестве. В перечень «запрещенных» бактерий также относится клебсиелла, синегнойная палочка, сальмонелла, – им в кишечнике здорового человека не место. Основу микрофлоры пищеварительного тракта должны составлять лактобактерии, бифидобактерии и нормальные E. coli.
Диагностика инфекций
Поскольку кишечная палочка – это бактерия, основной метод диагностики коли-инфекции – бактериологический (его еще называют посевом на флору). В зависимости от того, где локализовалась кишечная палочка, больному может быть показано исследование кала (об этом анализе говорилось выше), мочи, вaгинальных выделений, сока простаты, крови и т. д.
Антибиотики
Чтобы узнать, какие препараты будут эффективными от патогенной кишечной палочки, больному проводят тест на чувствительность выделенной бактерии к антибиотикам. Если же времени ждать результат этого анализа нет, врач назначает антибактериальное средство, которое действует на многие микробы, например, что-то из цефалоспоринов или фторхинолонов.
После курса антибиотикотерапии пациентам показано восстановление биоценоза кишечника специальными лекарствами, которые называют пробиотиками.
Бактериофаги
Бактериофаг – это вирус, убивающий бактерии, кишечная палочка его также боится. Поэтому, если в кале пациента обнаружена патогенная E. coli, доктор может выписать один из следующих препаратов:
Особенности лечения детей
Чем лечить вредную кишечную палочку у ребенка? Если такая бактерия обнаруживается у детей, лечение будет иметь свои особенности:
Кроме того, очень важно, чтобы при заражении болезнетворной кишечной палочкой больной соблюдал назначенную диету, в ином случае никакое лекарство не сможет помочь избавиться от кишечных расстройств.
Профилактика
Профилактика заболеваний, спровоцированных кишечной палочкой, заключается в первую очередь в соблюдении общеизвестных гигиенических правил. Не меньшее значение имеет употрeбление в пищу тщательно промытых овощей и фруктов, безопасной воды и блюд, приготовленных в соответствии с технологическими нормами.
В заключение необходимо еще раз подчеркнуть, что опасности заражения патогенной эшерихией коли подвержены как взрослые, так и дети. И у тех, и у других инфицирование может спровоцировать очень неприятное патологическое состояние. Но оно излечимо. Главное, не заниматься самодеятельностью и не пить антибактериальные препараты без назначения врача.
Автор: Ольга Зубкова, эпидемиолог
специально для moizhivot.ru
Полезное видео про кишечную палочку
Кишечная палочка — симптомы и лечение
Кишечная палочка является инфекционной разновидностью бактерий палочковидных, симптомы при этом могут не всегда проявиться сразу. Микроорганизм способен жить, размножаться при полном отсутствии прямого кислорода.
Некоторые разновидности палочки вызывают серьезные болезни. Другие — призваны защищать человеческий организм от микробов и инфекций.
Кишечная палочка — основные симптомы
Признаки классической кишечной инфекции E. coli обычно развиваются через три или четыре дня после воздействия бактерий. Больные отмечают водянистую диарею, обезвоживание, абдоминальные спазмы, боль или повышенную чувствительность живота.
Тошнота и рвота отмечается только у некоторых людей. Лихорадка обычно сопутствует кровавой диарее и обезвоживанию. Слизистая оболочка кишечника значительно воспалена.
Пациенты с эшерихиозным холециститом или холангитом жалуются на боль в области правого верхнего квадранта живота, лихорадку и желтуху. В тяжелых случаях также развивается гипотония и нервно-психические расстройства.
Избавиться от таких признаков заболевания можно только под полным контролем доктора. Холецистит проявляется лихорадкой (> 39°С), ознобами и может быть осложнен печеночным абсцессом.
Больные с внутрибрюшными абсцессами, вызванными кишечной палочкой, могут иметь повышенную температуру тела. Спектр клинических проявлений варьирует от неспецифических результатов обследования брюшной полости до выраженного септического шока.
Люди с эшерихиозной пневмонией обычно имеют лихорадку, одышку, повышенную частоту дыхания, увеличение мокроты в бронхах.
Что представляет собой данная патология
Бактерии Escherichia coli обычно живут в кишечнике здоровых людей и животных. Они являются частью нормальной микрофлоры, основным факультативным обитателем толстой кишки.
Род микроорганизмов назван в честь Теодора Эшериха, врача, который впервые описал кишечную палочку. Бактерии представляют собой грамотрицательные бациллы, которые существуют по отдельности или в парах.
E. coli факультативные анаэробы с типом метаболизма, который является как ферментативным (брожение в отсутствии кислорода), так и окислительным. Они либо не обладают способностью к передвижению, либо подвижны из-за наличия жгутиков.
Большинство разновидностей (серотипов, штаммов) являются безвредными или вызывают относительно короткую диарею. Но некоторые агрессивные подвиды, такие как E. Coli O157:H7, могут вызывать сильные абдоминальные судороги, расстройство стула с кровью и рвоту.
Данные микроорганизмы являются одной из наиболее частых причин многих распространенных бактериальных инфекций, включая холецистит, бактериемию, холангит, инфекцию мочевыводящих путей и диареи путешественника, а также других клинических инфекций, таких как неонатальный менингит и пневмония.
Эффективное лечение — как избавиться от кишечной палочки
Как избавиться от кишечной палочки? Объем медицинской помощи зависит от тяжести инфекции. В дополнение к антибиотикам, необходимо обеспечить поддерживающий уход: восполнение потерь жидкости, адекватную оксигенацию (лечение кишечной палочки кислородом) и поддержку артериального давления, если это требуется. Хирургическая обработка может быть произведена у пациентов с внутрибрюшным абсцессом, холециститом или холангитом.
Менингит требует приема антибиотиков, таких как цефалоспорины третьего поколения (например, цефтриаксон).
При эшерихиозной пневмонии необходима респираторная поддержка (подача увлажненной кислородной смеси) и антибактериальные препараты (фторхинолоны).
Холецистит и холангит требует антибиотиков, таких как цефалоспорины третьего поколения. Для внутрибрюшного абсцесса антимикробные средства также должны включать: ампициллин и сульбактам или цефокситин. При тяжелой инфекции могут быть использованы пиперациллин тазобактам, имипенем-циластатин или меропенем.
Кишечные эшерихиозные инфекции требуют заместительной терапии – введение парентерально жидкости растворами, содержащими необходимые электролиты. Антибиотики включают доксициклин, триметоприм, фторхинолоны и рифаксимин. Они сокращают продолжительность диареи на 24-36 часов.
Пациентам с сопутствующими заболеваниями (например, диабетом) необходимо пройти курс приема левофлоксацина или азтреонама на протяжении 7-14 дней.
Как передается вирус
Как передается кишечная палочка? Среди многих штаммов эшерихий только серотип O157:H7, продуцирует мощный токсин, который повреждает слизистую кишечника, что может вызвать кровавую диарею. Инфекция развивается при проглатывании бактерии, причем, для этого достаточно небольшого количества микроорганизмов.
Наиболее распространенным способом заражения кишечной палочкой является употрeбление зараженной пищи:
Кал человека и животных может загрязнять наземные и поверхностные воды, в том числе ручьи, реки, озера и воду, используемую для орошения сельскохозяйственных культур. Поэтому болезнь передается достаточно легко.
Некоторые люди также инфицируются после купания в бассейнах или озерах, загрязненных фекалиями. Бактерии могут легко передаваться от человека к человеку, особенно при несоблюдении личной гигиены. Это крайне актуально в семьях с маленькими детьми.
Как проводится анализ
Окончательный диагноз основан на выделении микроорганизма в бактериологической лаборатории из биожидкостей больного. Последними могут быть кал, кровь, моча, мокрота, или другие жидкости, такие как цереброспинальная, желчная и перитонеальная. Чаще всего исследуют образец стула.
Результаты окрашивания по Граму определяют, является ли микроорганизм грамотрицательным, но сами бактерии не различаются среди других аэробных грамотрицательных бацилл, вызывающих подобные инфекционные заболевания. Кишечная палочка хорошо растет на часто используемых питательных средах, например на кровяном агаре.
Анализ на кишечную палочку позволит точно установить диагноз.
Бактерии кишечной группы
Эти микроорганизмы обычно живут в просвете желудочно-кишечного тракта людей и животных. Большинство бактерий данного вида безвредны и фактически являются важной частью здорового кишечника человека.
Однако некоторые серотипы являются патогенными — это означает, что они могут вызывать расстройства, например диарею или болезни других органов желудочно-кишечного тракта.
Эшерихии состоят из разнообразной группы бактерий.
Патогенные штаммы подразделяются на шесть подтипов, которые связаны с диареей и в совокупности называются диарееиндуцирующими бактериями:
Бактерии группы кишечной палочки часто встречаются в бытовом окружении людей.
Появление возбудителя в простате у мужчин
Поражение урогeнитaльной системы чаще проявляется в виде субфебрильной лихорадки и дизурии. Нарушения мочеиспускания у мужчин характеризуются повышенной их частотой и болью.
Пациенты с острым эшерихиозным пpocтатитом или абсцессом предстательного органа жалуются на озноб, внезапную лихорадку (> 39°С) и боль в промежности или спине. Пальпируется чувствительная к прикосновениям, опухшая, уплотненная и горячая предстательная железа.
Острый пpocтатит также проявляется в виде дизурии, неотложных и частых мочеиспусканий. У некоторых людей может быть миалгия, удержание мочи, недомогание и артралгия. Если больной не отвечает на антибиотики, возможно наличие абсцесса железы, который можно выявить с помощью различных исследований.
Как лечить кишечную палочку в простате? Лечение состоит из открытого хирургического или кожного дренажа. Пациенты с абсцессом предстательного органа, вызванным кишечной палочкой, имеют высокую температуру, несмотря на адекватную антибактериальную терапию и подвижность железы при ректальном обследовании.
У больных с сопутствующим бактериальным пиелонефритом присутствуют локализованные боли в боку или нижней части спины, высокая температура (> 39°С) и дизурия.
Состояние может быть осложнено некротизирующим абсцессом, который не реагирует на антибиотики. У пациентов с диабетом или обструкцией мочевых путей может развиться бактериемия и сепсис. Не менее опасна болезнь пищеварительного тракта.
Проявления у детей
Проявления инфекции Escherichia coli могут быть незначительными и неспецифическими у малышей грудного и раннего возраста. Даже у детей старшего возраста симптомы могут быть похожими на признаки распространенных вирусных заболеваний, что приводит к ошибочной или отсроченной постановке диагноза.
Подробная история болезни, включая информацию предшествующей эшерихиозной инфекции мочевыводящих путей, может помочь в дальнейшем диагностическом исследовании.
У детей среднего возраста с бактериальным энтеритом может наблюдаться лихорадка, рвота, боль в животе или диарея с кровью и слизью или без нее. Запор предрасполагает ребенка к инфекции мочевыводящих путей и способен осложнять лечение. В случаях диарейной болезни необходимо обратить внимание на частоту стула за последние 12-24 часа, внешний вид (например, рыхлый, водянистый) и наличие крови или слизи.
На частные симптомы влияет разновидность бактерий:
Именно эти возбудители являются патогенными бактериями.
Если ребенок испытывает боли в животе, необходимо оценить их возможные характеристики:
У новорожденных и младенцев с эшерихиозной инфекцией мочевыводящих путей, бактериемией или сепсисом могут присутствовать следующие симптомы:
Менингит у новорожденных, вызванный кишечной палочкой, может протекать без явных признаков поражения ЦНС. Часто отмечается вялость или аномальные неврологические симптомы и периодические приступы апноэ.
У младенцев младше 4 недель присутствует раздражительность, летаргия (вялость), рвота, отсутствие аппетита и судороги. У детей старше 4 месяцев, имеют место ригидность затылочных мышц, напряженные роднички и лихорадка. У подростков развивается головная боль, рвота, спyтaнность сознания, летаргия, судороги и повышение температуры тела.
Чем опасна болезнь
Большинство штаммов E. coli являются безвредными, но подтип O157: H7 является ключевым исключением, потому что этот серотип вызывает тяжелую диарею, приводящую к повреждению почек и другим серьезным осложнениям, включая cмepть.
К бактериям восприимчивы люди всех возрастных групп; однако лица с иммунодефицитом, пожилые и маленькие дети подвергаются более высокому риску. Особенно восприимчив организм беременных женщин. Палочка поражает внутренние органы будущей матери, чем опасна для нее и еще не рожденного малыша.
Поэтому в гинекологии на выявление возбудителя направлены многие методы. Поэтому лечить болезнь обязательно под контролем врача, не рекомендовано выбирать медикаменты самостоятельно.
Важно знать родителям о здоровье:
17 08 2022 19:45:13
16 08 2022 21:36:30
15 08 2022 22:46:45
14 08 2022 10:11:52
13 08 2022 19:59:17
12 08 2022 1:37:28
11 08 2022 23:46:11
10 08 2022 8:33:23
09 08 2022 15:21:41
08 08 2022 20:44:47
07 08 2022 19:59:35
06 08 2022 21:23:12
05 08 2022 5:32:46
04 08 2022 21:27:39
03 08 2022 14:28:48
02 08 2022 1:12:34
01 08 2022 10:20:49
31 07 2022 4:50:20
30 07 2022 22:45:30
29 07 2022 1:52:13
28 07 2022 8:59:23
27 07 2022 4:58:54
26 07 2022 6:29:27
25 07 2022 11:51:50
24 07 2022 10:35:11
23 07 2022 9:40:29
22 07 2022 18:10:25
21 07 2022 5:24:48
20 07 2022 14:48:39
19 07 2022 23:49:54
18 07 2022 7:36:48
17 07 2022 17:11:59
16 07 2022 14:46:11
15 07 2022 2:30:31
14 07 2022 20:24:52
13 07 2022 8:55:19
12 07 2022 13:47:20
11 07 2022 8:59:38
10 07 2022 20:32:20
09 07 2022 19:58:23
08 07 2022 19:54:11
07 07 2022 15:12:15
06 07 2022 5:26:35
05 07 2022 3:38:27
04 07 2022 7:41:19
03 07 2022 3:49:53
02 07 2022 15:10:39
Когда кишечная палочка больше не несет пользу, или как бороться с симптомами эшерихиоза
Кишечная палочка — это отдельный вид грамотрицательных микроорганизмов бактериальной природы, который обитает в нижних отделах кишечника и входит в состав нормальной кишечной микробиоты. Все штаммы данного микроорганизма являются безвредными кроме одного серотипа (O157:H7). При попадании в просвет толстого кишечника этот микроорганизм способен вызывать тяжелые пищевые интоксикации, приводя к резкому ухудшению общего состояния и развитию серьезных осложнений. Характер клинических симптомов инфицирования кишечной палочкой напрямую зависит от того, какой из штаммов инфекции попал в пищеварительный тракт.
Симптомы и признаки инфицирования
В зависимости от типа бактерии, которая привела к развитию эшерихиоза, распознать инфицирование можно по таким характерным признакам:
Стандартное лечение кишечной палочки включает в себя прием медикаментов, оказывающих губительное воздействие на микроорганизм, а также препараты для устранения симптомов интоксикации.
Особенности инфицирования у женщин
По статистике, эшерихиозы чаще диагностируются у женщин различного возраста, при этом патогенные серотипы бактерий обнаруживаются в просвете толстого кишечника, во влагалище и мочевыводящих путях. Если говорить о причинах возникновения кишечной палочки в моче, то спровоцировать данное явление могут такие факторы:
Важно помнить, что лечение симптомов кишечной палочки в моче у женщин народными средствами может обернуться развитием тяжёлого инфекционно- воспалительного процесса в области почек и мочевыводящих путей.
Нередко, патогенные штаммы бактерии обнаруживаются в мазке из влагалища у женщин. Если в мазке у женщины обнаружена кишечная палочка, лечение включает не только использование лекарственных средств, но и полный отказ от ношения нижнего белья из синтетических материалов, а также временный отказ от незащищенной интимной близости.
Появление данного микроорганизма в моче у женщин в период вынашивания ребенка, не является редкостью. На этапе беременности, под воздействием гормональных факторов наблюдается снижение общего иммунитета, что создает благоприятные условия для проникновения и размножения болезнетворных микроорганизмов. Если у беременной женщины появились симптомы кишечной палочки в моче, лечение рекомендовано не откладывать, так как эшерихиоз может обернуться тяжелыми последствиями как для её организма, так и для организма развивающегося плода.
Лечение
Для лечения симптомов кишечной палочки у взрослых и детей используются такие группы препаратов:
Для того чтобы пробиотики, содержащие бифидум и лактобактерии, могли эффективно восстановить микрофлору, их приём необходимо сочетать с пребиотиками, которые создают благоприятную среду для размножения полезных бактерий. Высокую результативность при эшерихиозе доказал комбинированный препарат Стимбифид Плюс, который относится к метапребиотикам, и содержит уникальную комбинацию фруктополисахаридов и фруктоолигосахаридов.
Метапребиотик Стимбифид Плюс обеспечивает микрофлору толстого кишечника и влагалища уникальным питанием, чем стимулируют её размножение. На основании полученных результатов клинических исследований, была составлена сравнительная характеристика эффективности Стимбифид Плюс и других препаратов, влияющих на состав кишечной микрофлоры. Метапребиотик доказал свое абсолютное лидерство. Биодобавка Стимбифид Плюс одинаково эффективна для профилактики как эшерихиозов, так и для их других заболеваний.
Как избежать инфицирования
Для того чтобы избежать развития эшерихиозов, рекомендовано соблюдать такие правила:
Беременным женщинам, а также лицам, падающим в группу риска по инфицированию кишечной палочкой, с профилактической целью рекомендовано принимать метапребиотик Стимбифид Плюс в соответствии с прилагаемой инструкцией.
Эшерихиозы
Эшерихиозы ( ЮEscherichioses ) — коли-инфекция, коли-энтерит, диарея путешественников — группа бактериальных антропонозных инфекционных болезней, вызываемых патогенными (диареегенными) штаммами кишечных палочек, протекающих с симптомами общей интоксика
Эшерихиозы (ЮEscherichioses) — коли-инфекция, коли-энтерит, диарея путешественников — группа бактериальных антропонозных инфекционных болезней, вызываемых патогенными (диареегенными) штаммами кишечных палочек, протекающих с симптомами общей интоксикации и поражением желудочно-кишечного тракта (ЖКТ) с развитием гастроэнтерита или энтероколита, в редких случаях — как генерализованная форма болезни с внекишечными проявлениями.
Согласно Международной классификации болезней 10-го пересмотра (МКБ-10, 1997) регистрация эшерихиозов проводится под шифрами:
А04,0 — энтеропатогенный эшерихиоз;
А04,1 — энтеротоксигенный эшерихиоз;
А04,2 — энтероинвазивный эшерихиоз;
А04,3 — энтерогеморрагический эшерихиоз;
А04,4 — эшерихиоз других патогенных серогрупп.
История и распространение. Возбудитель открыт немецким педиатром T. Эшерихом в 1886 г. Он выделил его из кишечника детей и определил как Bacterium coli commune, предположив, что она может быть причиной поносов у детей. В его честь микроб назван Еscherichia coli.
Эшерихии — постоянные обитатели кишечника человека, но некоторые из них могут вызывать поражения ЖКТ, что доказано экспериментально Г. Н. Габричевским в 1894 г. и подтверждено клинически в 1922 г. А. Адамом. Различие по антигенной структуре патогенных и непатогенных кишечных палочек, выявленное Ф. Кауфманном в 1942–1945 гг., легло в основу классификации патогенных эшерихий. По рекомендации ВОЗ эшерихии, вызывающие поражение ЖКТ, называются диареегенными.
Эшерихиоз — повсеместно распространенное заболевание, чаще диагностируемое у детей до 1 года; у взрослых оно регистрируется как диарея путешественников. Групповые вспышки зарегистрированы в последние годы в Канаде, США, Японии, России и других странах. Показатель заболеваемости эшерихиозом остается высоким в Калининграде, Санкт-Петербурге, Ненецком автономном округе. Так, в Калининграде с 1999 по 2002 г. зарегистрировано более 1000 случаев заболевания на 100 тыс. населения. В Москве выявлено около 1000 случаев заболевания эшерихиозом на 100 тыс. населения за последние 10 лет; летальных исходов нет.
Этиология. Эшерихии — подвижные грамотрицательные палочки, аэробы, относящиеся к виду Еscherichia (Е.) coli, роду Escherichia, семейству Enterobacteriaceae. Растут на обычных питательных средах, выделяют бактерицидные вещества — колицины. Серовары не имеют морфологических отличий. Эшерихии содержат соматические антигены (О-Аг) 173 серотипов, капсульные (К-Аг) — 80 сероваров и жгутиковые (Н-Аг) — 56 серотипов. Диареегенные кишечные палочки подразделяются на пять типов: энтеротоксигенные (ЭТКП, ETEC), энтеропатогенные (ЭПКП, EPEC), энтероинвазивные (ЭИКП, EIEC), энтерогеморрагические (ЭГКП, EHEC), энтероадгезивные (ЭАКП, EAEC).
Фактор патогенности ЭТКП — пили (разновидность ворсинок), или фимбриальные факторы, которые определяют способность к адгезии и колонизации нижних отделов тонкого кишечника, а также к токсинообразованию. Термолабильный и термостабильный энтеротоксины ответственны за повышенную экскрецию жидкости в просвет кишки. ЭИКП, имеющие плазмиды, способны проникать в клетки кишечного эпителия и размножаться в них. Патогенность ЭПКП обусловлена способностью к адгезии. ЭГКП выделяют цитотоксин, шигоподобные токсины 1-го и 2-го типов, содержат плазмиды, которые облегчают адгезию к энтероцитам. Факторы патогенности энтероадгезивных кишечных палочек изучены недостаточно.
Эшерихии устойчивы в окружающей среде, могут месяцами сохраняться в воде, почве, испражнениях. Сохраняют жизнеспособность в молоке до 34 дней, в детских питательных смесях — до 92 дней, на игрушках — до 3–5 мес. Хорошо переносят высушивание, обладают способностью размножаться в пищевых продуктах, особенно в молоке. Быстро погибают при воздействии дезинфицирующих средств и при кипячении. У многих штаммов Е. соli отмечается резистентность к ряду антибиотиков (неомицин, ампициллин, цефалотин и др.). Устойчивость к антибиотикам выявлена у 13–35,1% штаммов патогенных эшерихий.
Эпидемиология. Основной источник эшерихиозов — больные со стертыми формами заболевания; меньшую роль играют реконвалесценты и носители. Значимость последних возрастает, если они работают на предприятиях по приготовлению и реализации пищевых продуктов. Однако, по мнению W. Robson et al. (1993), B. Bell et al. (1994), источник инфекции при энтерогеморрагических эшерихиозах (О157) — крупный рогатый скот. Инфицирование людей происходит при употреблении продуктов, которые были недостаточно термически обработаны. Зарегистрированы групповые вспышки заболеваний эшерихиозом О157 в США, Канаде, Японии — странах, где распространено употребление в пищу гамбургеров. Это и дало основание данным исследователям рассматривать эшерихиоз О157 как антропозоонозное заболевание. Механизм передачи — фекально-оральный, который реализуется пищевым путем, реже — водным и бытовым. По данным ВОЗ, пищевой путь характерен для энтеротоксигенных и энтероинвазивных эшерихий, бытовой — для энтеропатогенных.
Из пищевых продуктов фактором передачи чаще являются молочные изделия, готовые мясные продукты, напитки (квас, компот и др.).
В детских коллективах распространение инфекции может происходить через игрушки, загрязненные предметы обихода, через руки больных матерей и персонала. Реже регистрируется водный путь передачи эшерихиозов. Наиболее опасно загрязнение открытых водоемов, которое происходит в результате сброса необезвреженных хозяйственно-бытовых сточных вод, особенно из детских учреждений и инфекционных больниц.
Восприимчивость к эшерихиозам высокая, особенно среди новорожденных и ослабленных детей. Около 35% детей, которые общались с источником инфекции, становятся носителями. У взрослых восприимчивость повышается в связи с переездом в другую климатическую зону, изменением характера питания и т. д. (диарея путешественников).
Эпидемический процесс, вызванный разными возбудителями Е. соli, может различаться. Заболевания, вызванные эшерихиями ЕТЕС, чаще регистрируются в развивающихся странах тропических и субтропических зон в виде спорадических случаев, а групповые случаи — среди детей 1–3 лет. Эшерихиозы, вызванные ЕIЕС, хотя и регистрируются во всех климатических зонах, преобладают в развивающихся странах. Заболевания носят групповой характер среди детей 1–2 лет в летне-осенний период. ЕРЕС вызывает спорадическую заболеваемость во всех климатических зонах, чаще всего среди детей до 1 года, которые находились на искусственном вскармливании. Эшерихиозы, вызванные ЕНЕС и ЕАЕС, выявлены в странах Северной Америки и Европы среди взрослых и детей старше 1 года; для них характерна летне-осенняя сезонность. Вспышки среди взрослых чаще регистрировались в домах для престарелых.
Патоморфологические данные определяются локализацией патологического процесса и малохарактерны.
Патогенез. Эшерихии проникают через рот, минуя желудочный барьер, и, в зависимости от типовой принадлежности, оказывают свое патогенное действие.
Энтеротоксигенные штаммы способны к выработке энтеротоксинов и фактора колонизации, с помощью которого осуществляется прикрепление и колонизация тонкой кишки.
Энтеротоксины — это термолабильные или термостабильные вещества, воздействующие на биохимические функции эпителия крипт, не вызывая видимых морфологических изменений. Энтеротоксины усиливают активность аденилатциклазы и гуанилатциклазы. При их участии и под стимулирующим влиянием простагландинов увеличивается образование циклического аденозинмонофосфата. В результате в просвет кишки секретируется большое количество воды и электролитов, которые не успевают реабсорбироваться в толстой кишке, и развивается диарея с последующими нарушениями водно-электролитного баланса.
Заражающая доза ЭТКП составляет 108–1010 микробных клеток.
ЭИКП обладают способностью внедряться в клетки эпителия толстой кишки. Проникновение ЭИКП в слизистую оболочку приводит к развитию воспалительной реакции и образованию эрозий кишечной стенки. Повреждение эпителия способствует увеличению всасывания в кровь эндотоксинов. У больных в испражнениях появляются слизь, кровь и полиморфноядерные лейкоциты. Заражающая доза ЭИКП — 5х105 микробных клеток.
Механизм патогенности ЭПКП малоизучен. У штаммов 055, 086, 0111 и др. выявлен фактор адгезии к клеткам Нер-2, за счет которого обеспечивается колонизация тонкого кишечника. У других штаммов (018, 044, 0112 и др.) этот фактор не обнаружен. Видимо, они имеют иные факторы патогенности, которые пока неизвестны. Заражающая доза ЭПКП — 10х1010 микробных клеток.
ЭГКП выделяют цитотоксин SLT (Shiga-like toxin), который вызывает разрушение клеток эндотелия мелких кровеносных сосудов кишечной стенки проксимальных отделов толстой кишки. Сгустки крови и фибрин приводят к нарушению кровоснабжения кишки, появлению в кале крови. Происходит развитие ишемии кишечной стенки вплоть до некроза. У некоторых больных наблюдаются осложнения с развитием синдрома диссеменированного сосудистого свертывания, инфекционного токсического шока и острой почечной недостаточности (ОПН).
ЭАКП способны к колонизации эпителия тонкой кишки. Вызванные ими заболевания взрослых и детей протекают длительно, но легко. Это связано с тем, что бактерии прочно закрепляются на поверхности эпителиальных клеток.
После перенесенного заболевания формируется кратковременный непрочный типоспецифический иммунитет.
Клиника. Клинические проявления эшерихиозов зависят от типа возбудителя, возраста больного, иммунного статуса.
Принята следующая клиническая классификация эшерихиозов (Н. Д. Ющук, Ю. Я. Венгеров, 1999).
По этиологическим признакам:
По форме заболевания:
По тяжести течения:
При эшерихиозе, вызванном энтеротоксигенными штаммами, инкубационный период продолжается от 16 до 72 ч. Характерно холероподобное течение болезни, протекающее с поражением тонкой кишки без выраженного синдрома интоксикации (диарея путешественников).
Заболевание начинается остро; больных беспокоят слабость, головокружение, температура нормальная или субфебрильная. Появляются тошнота, повторная рвота, разлитые боли в животе схваткообразного характера, стул частый (до 10–15 раз в сутки), жидкий, обильный, водянистый, нередко напоминающий рисовый отвар. Живот вздут, при пальпации определяется урчание, небольшая разлитая болезненность.
Заболевание может иметь как легкое, так и тяжелое течение. Тяжесть течения определяется степенью дегидратации. Возможна молниеносная форма заболевания с быстрым развитием эксикоза. Длительность болезни — 5–10 дней.
Энтероинвазивные эшерихии вызывают дизентериеподобное заболевание, которое протекает с симптомами общей интоксикации и преимущественным поражением толстой кишки. Инкубационный период длится 6–48 ч. Начало острое, характеризуется повышением температуры до 38–39 °С, ознобом, слабостью, головной болью, болью в мышцах, снижением аппетита. У части больных температура нормальная или субфебрильная. Через несколько часов присоединяются симптомы поражения ЖКТ (боли схваткообразного характера, преимущественно в нижней части живота, ложные позывы на дефекацию, тенезмы, жидкий стул — обычно калового характера с примесью слизи и крови до 10 и более раз в сутки. При более тяжелом течении заболевания — стул в виде «ректального плевка». Сигмовидная кишка — спазмированная, уплотненная и болезненная. Печень и селезенка не увеличены. При ректороманоскопии — катаральный, реже — катарально-геморрагический или катарально-эрозивный проктосигмоидит.
Течение болезни доброкачественное. Лихорадка длится 1–2, реже — 3–4 дня; длительность заболевания — 5–7 дней. Через 1–2 дня стул нормализуется, спазм и болезненность толстой кишки сохраняются в течение 5–7 дней болезни. Восстановление слизистой оболочки толстой кишки наступает к 7–10-му дню болезни.
У детей энтеропатогенный эшерихиоз, вызываемый Е. соli 1-го класса, протекает в виде различной тяжести энтеритов, энтероколитов, а у новорожденных и недоношенных детей — в септической форме. Для кишечной формы у детей характерно острое начало болезни, температура — 38–39 °С, слабость, рвота, водянистая диарея, стул желтого или оранжевого цвета. Быстро развивается токсикоз и эксикоз, масса тела снижается. Септическая форма заболевания протекает с выраженными симптомами интоксикации (повышение температуры, анорексия, срыгивание, рвота). Возникают множественные гнойные очаги.
Энтеропатогенный эшерихиоз, вызываемый Е. соli 2-го класса, регистрируется у взрослых и детей. Инкубационный период — 1–5 дней. Характерно острое начало заболевания (температура — 38–38,5 °С, озноб, нечастая рвота, боли в животе, стул без патологических примесей, жидкий, до 5–8 раз в сутки), течение доброкачественное. У некоторых больных отмечаются гипотония, тахикардия.
При эшерихиозе, вызванном энтерогеморрагическими штаммами, заболевание характеризуется синдромом общей интоксикации и поражением проксимального отдела толстой кишки. Инкубационый период составляет 1–7 дней. Заболевание начинается остро с болей в животе, тошноты, рвоты. Температура субфебрильная или нормальная, стул жидкий, до 4–5 раз в день, без примеси крови. Состояние больных ухудшается на 2–4-й день болезни, когда стул учащается, появляются примесь крови, тенезмы. При эндоскопическом исследовании выявляется катарально-геморрагический или фибринозно-язвенный колит. Более выраженные патоморфологические изменения обнаруживаются в слепой кишке. Наиболее тяжело протекает заболевание, вызванное штаммом 0157.Н 7. У 3–5% больных через 6–8 дней от начала заболевания развивается гемолитико-уремический синдром (синдром Гассера), который проявляется гемолитической анемией, тромбоцитопенией и развитием ОПН и токсической энцефалопатии (судороги, парезы, сопор, кома). Летальность в этих случаях может составлять 3–7%. Синдром Гассера чаще регистрируется у детей до 5 лет.
Особенности эшерихиоза, вызванные энтероадгезивными штаммами, изучены мало. Заболевание регистрируется у пациентов с ослабленной иммунной системой. Чаще выявляются внекишечные формы — поражение мочевыводящих (пиелонефрит, цистит) и желчевыводящих (холецистит, холангит) путей. Возможны септические формы (коли-сепсис, менингит).
Чаще эшерихиозы протекают доброкачественно, но возможны осложнения — такие как инфекционный токсический шок, гиповолемический шок с дегидратацией 3–4-й степени, ОПН, сепсис, пневмония, пиелоцистит, пиелонефрит, холецистит, холангит, менингит, менингоэнцефалит.
Диагностика. Клиническая картина эшерихиозов сходна с другими кишечными инфекциями, поэтому основу подтверждения диагноза составляют бактериологические методы исследования. Материал (испражнения, рвотные массы, промывные воды желудка, кровь, мочу, ликвор, желчь) следует брать в первые дни болезни до назначения больным этиотропной терапии. Посевы производят на среды Эндо, Левина, Плоскирева, а также на среду обогащения Мюллера.
Применяются серологические методы исследования — реакция агглютинации, реакция непрямой гемагглютинации — в парных сыворотках, но они неубедительны, так как возможны ложно-положительные результаты из-за антигенного сходства с другими энтеробактериями, и используются для ретроспективной диагностики, особенно во время вспышки.
Перспективным методом диагностики является полимеразная цепная реакция (ПЦР). Инструментальные методы обследования (ректороманоскопия, колоноскопия) при эшерихиозах малоинформативны.
Дифференциальный диагноз эшерихиозов проводят с другими острыми диарейными инфекциями: холерой, шигеллезом, сальмонеллезом, кампилобактериозом, пищевыми токсикоинфекциями стафилококковой этиологии и вирусными диареями: ротавирусной, энтеровирусной, Норволк-вирусной инфекцией и др.
В отличие от эшерихиозов, холера характеризуется отсутствием интоксикации, лихорадки, болевого синдрома, наличием многократной рвоты, быстрым развитием дегидратации 3–4-й степени. Помогает в постановке диагноза эпидемиологический анамнез — пребывание в эндемичных регионах холеры.
Шигеллезу, в отличие от эшерихиозов, свойственна высокая лихорадка; боли локализуются в левой подвздошной области; пальпируется спазмированная, болезненная сигмовидная кишка; стул скудный, в виде «ректального плевка».
Сальмонеллез, в отличие от эшерихиозов, характеризуется более выраженной интоксикацией, разлитыми болями в животе, болезненностью при пальпации в эпигастральной и околопупочной областях, урчанием. Характерен зловонный стул зеленоватого цвета.
При проведении дифференциальной диагностики эшерихиозов с кампилобактериозом также выявляются определенные различия. Для кампилобактериоза более характерно начало заболевания с продромального периода (артралгий, слабости, озноба). Боли в животе, диарея присоединяются на 2–3-й день болезни. Боль в животе локализуется чаще в левой подвздошной области. Возможны сыпь, увеличение печени. Заражение чаще всего происходит при употреблении в пищу инфицированного мяса (свинины, говядины, мяса птиц).
Для пищевых токсикоинфекций стафилококковой этиологии, в отличие от эшерихиозов, характерно острое, бурное начало заболевания, короткий инкубационный период (30–60 мин). Более выражены симптомы интоксикации — рвота неукротимая, боли в животе режущего характера с локализацией в эпигастральной и околопупочной областях. Характерен групповой характер заболевания, связь заболевания с пищевым фактором, быстрый регресс болезни.
Для ротавирусного гастроэнтерита, в отличие от эшерихиозов, характерны катаральные явления, изменения слизистой ротоглотки (гиперемия, зернистость), слабость, адинамия. Боли в животе диффузные, стул жидкий, «пенистый», с резким кислым запахом, позывы на дефекацию носят императивный характер. При пальпации отмечается «крупнокалиберное» урчание в области слепой (реже — сигмовидной) кишки.
При проведении дифференциального диагноза эшерихиозов с энтеровирусной инфекцией также можно выявить определенные отличия. Для энтеровирусной инфекции характерны катаральные явления, субфебрильная температура (до недели), многократная мучительная рвота, продолжительность диареи до 2 нед, увеличение печени и селезенки.
Для Норволк-вирусной инфекции, в отличие от эшерихиозов, характерны короткий инкубационный период от 10 ч до 2 сут, ломота в мышцах, головокружение, боли в эпигастральной и околопупочной областях. Продолжительность заболевания короткая — от нескольких часов до 3 сут.
Лечение. Госпитализация больных с эшерихиозами проводится по клиническим и эпидемиологическим показаниям. Больные при среднетяжелом и тяжелом течении заболевания госпитализируются в инфекционные больницы. В легких случаях заболевания больные могут лечиться амбулаторно при наличии благоприятных бытовых санитарно-гигиенических условий.
По эпидемиологическим показаниям госпитализации подлежат лица из декретированных групп, больные из организованных коллективов, а также пациенты, проживающие в коммунальных квартирах, общежитиях.
Госпитализируются больные, если в семье есть лица, относящиеся к декретированным группам.
В остром периоде болезни больным рекомендуется щадящая диета (стол № 4, при нормализации стула — № 2, в период реконвалесценции — стол № 13).
В легких случаях заболевания достаточно назначения пероральной регидратационной терапии (Глюкосалан, Цитроглюкосалан, Регидрон и др.), количество которых должно в 1,5 раза превышать потери воды с испражнениями.
Показаны ферменты (Панзинорм форте, Фестал, Мезим форте, Креон), энтеросорбенты (Энтеросгель, Энтеродез, Полифепан, Полисорб — в течение 1–3 дней). При легком течении болезни целесообразно использование кишечных антисептиков (Интетрикс по 2 капсулы 3 раза в день, Неоинтестопан после каждого акта дефекации по 2 таблетки — до 14 в сутки, Энтерол по 2 капсулы 2 раза в день) в течение 5–7 дней. Легкие и стертые формы эшерихиозов не требуют назначения этиотропных препаратов.
При лечении больных в условиях стационара показан постельный режим в первые 2–3 дня. Назначается этиотропная терапия. С этой целью при среднетяжелых формах используется один из следующих препаратов: ко-тримоксазол (Бактрим, Бисептол, Септрин) по 2 таблетки 2 раза в день. Из препаратов фторхинолонового ряда назначается ципрофлоксацин — Ципролет — фторхинолон для широкого клинического применения, сочетающий мощное бактерицидное действие, широкий антимикробный спектр и благоприятную фармакокинетику. Механизм действия препарата, связанный с ингибированием ДНК-гиразы и топоизомеразы, обусловливает отсутствие перекрестной резистентности. Максимальные концентрации ципрофлоксацина (Ципролета) в плазме крови достигаются через 60–90 мин. Для препарата характерно быстрое начало действия. Биодоступность препарата более 63–77% и высокий показатель проникновения в ткани, жидкости и клетки обеспечивают его эффективность при назначении в небольших дозировках. Препарат отличается хорошим профилем безопасности и положительной динамикой, проявляющейся в короткие сроки. Также рекомендуются Ципробай, Ципросол по 500 мг 2 раза в сутки перорально, пефлоксацин (Абактал) по 400 мг 2 раза в сутки, офлоксацин (Таривид) по 200 мг 2 раза в сутки, длительность терапии — 5–7 дней.
В тяжелых случаях фторхинолоны применяются вместе с цефалоспоринами II поколения (цефуроксим 750 мг 4 раза в сутки внутривенно или внутримышечно; цефаклор 750 мг 3 раза в сутки внутримышечно; цефтриаксон 1 г 1 раз в сутки внутривенно) и III поколения (цефоперазон 1 г 2 раза в сутки внутривенно или внутримышечно; цефтазидим 2 г 2 раза в сутки внутривенно или внутримышечно).
При дегидратации 2–3-й степени назначают регидратационную терапию внутривенно кристаллоидными растворами (Хлосоль, Ацесоль, Лактосоль, Квартасоль).
Объем регидратационной терапии определяется на основании учета степени обезвоживания и массы тела больного. Лечение проводят в два этапа: ликвидация имеющегося обезвоживания и коррекция продолжающихся потерь жидкости.
Скорость введения полиионных растворов составляет от 60 до 80 мл/мин в зависимости от степени дегидратации. При выраженных симптомах интоксикации используются коллоидные растворы (Гемодез, Реополиглюкин и др.) в объеме 400–800 мл в сутки.
Особое внимание должно быть уделено терапии больных эшерихиозом 0157, так как у них возможно появление тяжелых осложнений.
После приема антибактериальных препаратов при продолжающейся диарее используют эубиотики для коррекции дисбактериозов (Бифиформ, Бифистим, Бифидумбактерин форте, Аципол, Хилак форте, Пробифор и др.) в течение 7–10 дней.
Выписка реконвалесцентов проводится после полного клинического выздоровления при отрицательных результатах бактериологического исследования. Для больных из декретированных групп необходимо наличие двукратного отрицательного бактериологического исследования кала, проведенного через 2 дня после окончания этиотропной терапии.
После выписки из стационара больные находятся на диспансерном наблюдении в кабинете инфекционных заболеваний поликлиник в течение 1 мес. В конце срока наблюдения проводят двукратное бактериологическое исследование кала с интервалом в 2–3 дня (лицам, относящимся к декретированным группам).
Коли-инфекция у взрослых протекает благоприятно, перехода в хронические формы не наблюдается.
Профилактические мероприятия. Основу профилактики эшерихиозов составляют меры по пресечению путей передачи возбудителя. Особенно важно соблюдение санитарно-гигиенических требований на объектах общественного питания, водоснабжения, предупреждение контактно-бытового пути заражения в детских учреждениях, родильных домах, стационарах (использование индивидуальных стерильных пеленок, обработка рук дезинфицирующими растворами после работы с каждым ребенком, дезинфекция посуды, пастеризация, кипячение молока, молочных смесей). Готовые к употреблению и сырые продукты должны разделываться на разных разделочных досках разными ножами. Посуду, в которой транспортируют пищу, необходимо обработать кипятком.
При подозрении на эшерихиоз необходимо обследовать беременных до родов, рожениц, родильниц и новорожденных. Специфической профилактики эшерихиозов нет.
Мероприятия в очаге. Контактировавших с больными в очаге заболевания наблюдают в течение 7 дней. Дети, контактировавшие с больным эшерихиозом по месту жительства, допускаются в детские учреждения после разобщения с больным и трехкратных отрицательных результатов бактериологического исследования кала.
При выявлении больных эшерихиозом в детских учреждениях и родильных домах прекращается прием поступающих детей и рожениц. Персонал, матери, дети, бывшие в контакте с больным, а также дети, выписанные домой незадолго до заболевания, обследуются трехкратно (проводится бактериологическое исследование кала). При выявлении лиц с положительными результатами обследования их изолируют.
Литература
Г. К. Аликеева, кандидат медицинских наук
Н. Д. Ющук, доктор медицинских наук, профессор, академик РАМН
Г. М. Кожевникова, профессор
МГМСУ, Москва