Как лечить тромбоз
Как лечить тромбоз
Тромбоз глубоких вен
Тромбоз глубоких вен – это состояние, при котором в венах образуются кровяные сгустки (тромбы), препятствующие нормальному току крови. Клиническая симптоматика тромбоза глубоких вен включает распирающие боли, отечность, синюшность кожи, поверхностную гипертермию, болезненность при пальпации пораженной вены, набухание поверхностных вен. Окончательный диагноз устанавливается по данным УЗДГ вен нижних конечностей и дуплексного сканирования; для оценки микроциркуляции проводится реовазография. Лечение тромбоза глубоких вен проводится гепарином под контролем коагулограммы; при необходимости осуществляется хирургическое удаление образовавшегося тромба.
МКБ-10
Общие сведения
Тромбоз глубоких вен – это патология в основе которого лежит нарушение венозного кровообращения вследствие закупорки сосуда кровяным тромбом. В клинической флебологии тромбоз глубоких вен нижних конечностей встречается чаще, чем венозные тромбозы других локализаций. Тромбы могут образовываться не только в глубоких, но и в поверхностных венах, однако тромбоз поверхностных вен (поверхностный тромбофлебит) редко становится источником серьезных проблем. В отличие от тромбофлебита, тромбоз глубоких вен требует неотложной медицинской помощи в связи с риском развития опасных для жизни пациента осложнений.
Причины тромбоза
Для развития заболевания необходимо сочетание нескольких факторов:
При некоторых обстоятельствах вязкость крови увеличивается. Если на стенках вены есть препятствия для нормального тока крови, увеличивается риск образования тромбов. Мелкий тромб, образующийся на венозной стенке, вызывает воспаление и дальнейшее повреждение стенки вены, которое становится причиной образования других тромбов.
Возникновению тромбоза глубоких вен способствуют застойные явления в венах нижних конечностей. Причиной застоя становится неподвижность или малоподвижность человека в течение долгого времени. Пусковые факторы при тромбозе глубоких вен:
Риск развития заболевания увеличивается при продолжительном неподвижном положении с опущенными вниз ногами. Так, на Западе существуют термины «синдром экономического класса» и «телевизионный тромбофлебит». В первом случае речь идет о людях, у которых тромбоз глубоких вен развился после длительного перелета. Во втором – о пожилых пациентах, у которых заболевание появилось после долгого сидения перед телевизором. И в том и в другом случае пусковым фактором стало длительное пребывание в позе сидя с согнутыми ногами, при котором создаются препятствия нормальному венозному оттоку.
Возврат крови по венам в значительной степени обеспечивается сокращением мышц. После операций и при некоторых хронических заболеваниях пациент долгое время остается практически неподвижным. В результате в нижних конечностях развиваются застойные явления, приводящие к тромбозу глубоких вен.
При приеме оральных контрацептивов, болезнях крови, злокачественных опухолях тромбоз в значительной степени обусловлен гиперкоагуляцией (повышенной свертываемостью крови). В отдельных случаях нарушение кровотока в глубоких венах может свидетельствовать о болезни Бюргера (облитерирующем тромбангиите аллергического генеза).
Как правило, тромбоз глубоких вен развивается в области нижних конечностей. Однако, иногда наблюдаются и тромбозы глубоких вен в области рук, которые возникают при воздействии следующих пусковых факторов:
Симптомы тромбоза
Симптомы зависят от локализации тромба. Примерно в половине случаев кровь через систему коммуникантных вен оттекает в подкожные вены, кровоток частично восстанавливается, и тромбоз глубоких вен протекает бессимптомно. У остальных больных наблюдается один или несколько следующих симптомов в различных сочетаниях:
О перенесенном тромбозе могут свидетельствовать развитые венозные коллатерали в нижней части живота, в области тазобедренных суставов, бедра и голени.
Осложнения
Исходом тромбоза глубоких вен может стать хроническая венозная недостаточность, в результате которой развиваются отеки нижних конечностей и нарушения трофики (липодерматосклероз, экзема, трофические язвы).
Самым опасным осложнением тромбоза глубоких вен является тромбоэмболия легочной артерии. Оторвавшиеся кусочки тромбов вместе с током крови двигаются в легкие, попадают в легочную артерию и вызывают ее эмболию (закупорку). Нарушение кровотока в легочной артерии приводит к развитию острой дыхательной и сердечной недостаточности и может стать причиной смерти пациента. В случае, когда кусочком тромба закупоривается мелкая ветвь легочной артерии, развивается инфаркт легкого.
Диагностика
Современная флебология располагает хорошей технической базой для проведения оценки венозного кровотока и диагностики тромбоза глубоких вен. Как правило, диагноз устанавливает флеболог. Он проводит жгутовые пробы (эластическое бинтование ног по специальной методике), в том числе – маршевую пробу, при которой на ногу больного от пальцев до паха накладывается эластический бинт. Затем пациент некоторое время ходит. Распирающие боли и не спавшиеся после проведения пробы подкожные вены указывают на тромбоз.
Для оценки кровотока в глубоких венах применяется флебография, дуплексное сканирование и УЗДГ вен нижних конечностей и радионуклидное сканирование. Оценка состояния микроциркуляции проводится по данным реовазографии нижних конечностей.
Лечение тромбоза глубоких вен
В связи с риском развития опасных осложнений больные с тромбозом глубоких вен обязательно госпитализируются. Назначается строгий постельный режим. Пораженной конечности придают возвышенное положение. Чтобы предотвратить образование новых тромбов, пациенту назначают гепарин (обычно – в течение недели). Затем больного переводят на «мягкие» антикоагулянты (варфарин). Курс лечения варфарином продолжается 6 месяцев. Для контроля за состоянием системы свертываемости крови пациенту периодически проводится коагулограмма.
Тромболитические препараты эффективны только на ранних стадиях формирования тромба. В поздние сроки тромболитическая терапия опасна из-за возможной фрагментации тромба и развития тромбоэмболии легочной артерии. При выраженных нарушениях кровообращения в конечности показана тромбэктомия.
Профилактика
Мероприятия, направленные на предупреждение тромбоза глубоких вен, заключаются в исключении факторов риска, использовании эластических чулок, ранней двигательной активности пациентов в послеоперационном периоде. В ряде случаев после операции назначают малые дозы ацетилсалициловой кислоты и гепарина, уменьшающих свертываемость крови.
Как лечить тромбоз
Информация для пациентов с тромбозом глубокий вен и тромбоэмболией легочной артерии об антитромботической и тромболитической терапии
(Американский Колледж врачей-пульмонологов и торакальных хирургов с правками переводчика от 2019г.)
Что такое кровяной тромб?
— Тромб представляет собой плотную массу, состоящую из клеток крови и прочих структур, которая формируется внутри вены и блокирует ток крови. Медицинский термин, описывающий формирование кровяного тромба – «тромбоз глубоких вен». Медицинский термин, описывающий отрыв фрагмента тромба и перемещение его в легкие – «тромбоэмболия легочной артерии». Примерно 1 человек из 20 в течение всей жизни страдает от венозного тромбоза.
— Большая часть тромбозов происходит в ногах, но часть тромбов может формироваться в других частях тела, таких как руки или живот.
— Кровяные тромбы, которые образуются в поверхностных венах (не глубоких венах) не так опасны и относятся к категории «поверхностного тромбоза» или «флебита». Такие тромбы не фрагментируются, не перемещаются в легкие и не становятся причиной «тромбоэмболии легочной артерии».
— Приблизительно половина случаев тромбоза происходит у пациентов, которые страдают другими заболеваниями, такими как рак, либо недавно перенесли хирургическое вмешательство или серьезную травму. Другие тромбы формируются без явного провоцирующего фактора. Большая часть венозных тромбов не опасна, однако часть из них может опасной и даже становиться причиной смерти. К счастью, используя относительно несложные профилактические меры у пациентов с повышенным риском тромбообразования (например, у тех, кому проводится хирургическое вмешательство) или распознавая самые начальные признаки тромбоза вен нижних конечностей или сосудов легких и незамедлительно начиная их лечить, обычно можно избежать серьезных осложнений.
Как лечат тромбоз?
— Кровяные тромбы лечат с помощью разжижающих кровь препаратов (антикоагулянтов) как минимум 3 месяца, в некоторых ситуациях – в течение более долгого периода времени. В случае очень тяжелого тромбоза может понадобиться использование более сильных разрушающих тромб препаратов (тромболитическая терапия).
— Лечение тромбоза состоит из 2 этапов: 1) неотложное лечение в остром периоде и 2) длительное последующее лечение. Задачами неотложного лечения является предотвращение увеличения в размерах уже имеющегося тромба, предотвращение отрыва тромба и возникновения тромбоэмболии легочных артерий, предотвращение смерти от тромбоэмболии легочной артерии, и, конечно, облегчение симптомов заболевания. Целями длительного лечения является профилактика повторного венозного тромбоза и тромбоэмболии легочной артерии, а также коррекция симптомов, таких как боль в ноге, отек, которые являются следствием поражения вен. Собственно повреждение вены и ее последствия составляют так называемый посттромбофлебитический синдром.
— Лечение поверхностного тромбоза или флебита могут и не потребовать применения разжижающих кровь препаратов, поскольку это состояние менее тяжелое. Могут быть использованы противовоспалительные препараты.
Последующая информация подробно разъясняет, как формируется кровяной тромб, а также каковы пути его профилактики и лечения.
Как кровь циркулирует по телу?
— Сердце как насос прокачивает кровь через кровеносные сосуды организма.
— Обедненная кислородом кровь собирается в крупные вены, которые доставляют ее в сердце, а затем в легкие.
— После обогащения кислородом в легких кровь возвращается в сердце, откуда выталкивается в аорту, самую крупную артерию в организме.
— Аорта делится на более мелкие ветви, которые распределяют кровь, богатую кислородом и питательными веществами, по всем органам и тканям организма.
— Артерии распадаются на мельчайшие капилляры, где и осуществляется обмен кислородом и питательными веществами с тканями. После этого капилляры объединяются в венозную сеть, которая транспортирует кровь обратно к правым отделам сердца.
— Обогащенная кислородом кровь поступает в левые отделы сердца из легких по легочным венам, и цикл кровообращения повторяется.
Что такое нормальный (полезный) кровяной тромб?
— Если сосуд поврежден, кровь вытекает из него и приходит в соприкосновение с субстанциями, которые являются мощными стимуляторами свертывания крови. Таким образом происходит предотвращение потери крови.
— Тромб трансформируется в нечто, напоминающее струп на ране, в это время сосуд заживает.
Что такое не нормальный (вредный) тромб?
-Свертывание крови вредно в том случае, если оно происходит внутри сосуда и нарушает ток крови.
— Свертывание крови может происходить в венах, приводя к венозным тромбозам и тромбоэмболии легочной артерии, или в артериях, являясь причиной инфаркта миокарда или инсульта.
Что является основными («большими») факторами риска формирования тромбов в венах («венозного тромбоза»)?
— хирургические операции большого объема
— тяжелая травма ног или таза
— длительный постельный режим или неподвижность
— онкологические заболевания
— наследственная предрасположенность
— предшествующие венозные тромбозы
Какие еще состояния являются факторами риска венозного тромбоза?
— прием эстрогенов (оральные контрацептивы или гормон-заместительная терапия)
— беременность и послеродовый период
— хронические заболевания
— варикозная болезнь вен нижних конечностей или флебиты
— тяжелое ожирение
Какова связь с авиа-перелетами?
— Авиа-перелеты являются очень слабым фактором риска венозного тромбоза, поскольку множество людей путешествуют на самолетах, и лишь у очень немногих из них развивается венозный тромбоз (менее чем у 1 на 5000). Риск развития венозных тромбозов повышается у тех лиц, которые имеет иные факторы риска, либо в случае длительных перелетов (более 6 часов).
— Доказано, что риск венозных тромбозов в связи с авиа-перелетом повышают следующие факторы:
Как можно предотвратить венозный тромбоз, ассоциированный с авиа-перелетом?
— Необходимо делать упражнения, затрагивающие икроножные мышцы, и часто прогуливаться в течение полета.
— Пациентам высокого риска следует надевать эластические гольфы.
Каковы наиболее частые симптомы тромбоза глубоких вен («венозного тромбоза»)?
— Боль, напряженность и/или отек голени или бедра.
— Покраснение или синюшность кожи голени или бедра.
— Симптомы тромбоэмболии легочной артерии (тромб в сосудах легких) (смотри нижеследующий раздел о симптомах тромбоэмболии легочной артерии).
— Длительный отек и дискомфорт в ногах.
Что такое тромбоэмболия легочной артерии?
— Это ситуация, когда венозный тромб отрывается и с током крови попадает в легочную артерию. Если эмбол велик, он может заблокировать кровоток в легочных артериях.
— Это состояние может быть причиной серьезных проблем с дыханием, и может стать причиной смерти.
— Со временем тромбы чаще всего разрушаются и исчезают.
Каковы наиболее частые симптомы тромбоэмболии легочной артерии?
— Затрудненное дыхание
— Острая боль в груди, которая усиливается после глубокого вдоха
— Кровохарканье
— В случае очень больших эмболов – головокружение, обморок или отсутствие сознания
Какие основные обследования проводят для подтверждения диагноза тромбоэмболии легочной артерии?
— Сцинтиграфия легких (также известная как вентилляционно-перфузионная сцинтиграфия легких).
— Компьютерная томография (КТ) легких (также известная как КТ – ангиопульмонография).
— Исследование в крови уровня Д-димера.
— Компрессионное ультразвуковое исследование вен нижних конечностей.
Каковы длительные осложнения венозного тромбоза?
— У основной массы пациентов не развивается длительных осложнений после венозного тромбоза, происходит полное выздоровление в случае применения адекватной разжижающей кровь терапии. Тем не менее, в ряде случаев могут развиться следующие осложнения:
Могут ли тромбы формироваться в других частях тела?
— Да, но чаще все же формируются в венах нижних конечностей.
— Значительно реже тромбы формируются в венах руки, тонкой кишки, мозга и других локализаций.
Какие мероприятия направлены на профилактику венозного тромбоза?
— Прием разжижающих кровь препаратов (антикоагулянтов) для замедления тромбообразования
— Физические методы, включающие компрессионный трикотаж, который уменьшает боль и отечность, причиной которых является нарушение тока крови тромбом.
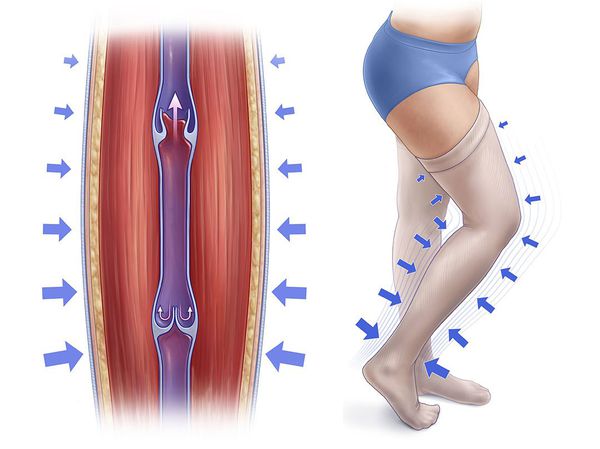
Что такое компрессионный трикотаж, и каков механизм его действия?
— Эластические чулки выписываются врачом и подбираются индивидуально по ноге пациента. Чаще это бывают гольфы или чулки до бедра.
— Чулки обеспечивают разную компрессию на разные части ноги – большую на стопы и лодыжки, меньшую на икры и самую малую на колени и бедра. Это способствует возвращению крови в венозное русло и предупреждает отеки.
— Если вам порекомендовали носить компрессионный трикотаж, его следует надевать утром после пробуждения, носить в течение всего дня и снимать на время купания и перед сном.
Все ли пациенты с тромбозом вен ног нуждаются в компрессионном трикотаже?
— Компрессионный трикотаж наиболее полезен пациентам с большими тромбами (распространяющимися на бедро) и пациентам с выраженным отеком ног.
В каком случае проводят профилактические мероприятия?
— Профилактическое лечение, включающее разжижающие кровь препараты или механические средства, воздействующие на ноги (компрессионный трикотаж или компрессионные устройства) показано лицам с высоким риском развития венозного тромбоза.
— Преимущества такого лечения у лиц низкого риска дискутабельны, особенно если такое лечение связано с определенным риском (например, несколько повышенным риском кровотечений на фоне приема разжижающих кровь препаратов).
В каких ситуациях назначают профилактическое лечение?
— обширные хирургические операции
— тяжелая травма грудной клетки, ног и/или таза
— длительное неподвижное состояние
— тяжелые заболевания, требующие госпитализации
Каковы основные типы разжижающих кровь препаратов?
— Гепарин
— Низкомолекулярные гепарины
— Фондапаринокс
— Варфарин
— Дабигатран (Прадакса)
— Ривароксабан (Ксарелто)
— Апиксабан («Эликвис»)
В случае необходимости, могу ли я выбрать, какой из этих препаратов принимать?
— Вы и ваш врач можете обсудить, какой из препаратов для вас предпочтительнее.
Каковы побочные эффекты препаратов, разжижающих кровь?
— Побочным эффектом, свойственным всем разжижающим кровь препаратам, является кровотечение. В большинстве случаев кровотечения не серьезные (синяки или носовые кровотечения, останавливающиеся простым прижатием). Примерно у 1-2% пациентов, принимающих разжижающие кровь препараты, могут развиться более серьезные кровотечения, которые могут потребовать переливания крови и прекращения приема разжижающих кровь препаратов.
— Более редкими побочными эффектами (случающимися менее, чем у 1% пациентов) являются аллергические реакции (гепарин-индуцированная тромбоцитопения) и остеопороз (снижение плотности костной ткани). Большинство этих реакций отмечают у пациентов, получающих гепарин.
— Кожная сыпь на фоне приема разжижающих кровь препаратов возникает крайне редко; в месте инъекций гепарина могут возникнуть небольшие синяки.
— Прочие проблемы, которые характерны для других лекарственных препаратов (такие как головная боль, тошнота, «расстройство желудка»), крайне редко возникают на фоне приема разжижающих кровь препаратов. В случае их возникновения стоит обратиться к врачу для выявления других возможных причин этих состояний.
Как может быть поставлен диагноз венозного тромбоза и тромбоэмболии легочной артерии?
— Наиболее распространенным методом является компрессионная ультрасонография, безболезненный тест, при проведении которого проводят датчиком вдоль ноги, слегка надавливая на кожу.
— У пациентов с подозрением на наличие тромба может быть выполнен анализ уровня Д-димера. В случае отрицательного результата анализа (уровень Д-димера нормальный) вероятность наличия тромба очень мала. Положительный результат теста (уровень Д-димера повышен) не всегда означает, что имеет место тромбоз. Это означает, что необходимо дополнительное обследование для его выявления (такое, как ультразвук).
Как осуществляется лечение венозного тромбоза и тромбоэмболии легочной артерии?
— Неотложное лечение: предотвратить увеличение тромба, предотвратить эмболию в легочные артерии, облегчить симптомы. Обычно лечение проводится с использованием антикоагулянтов (разжижающих кровь препаратов), в экстремальных случаях (очень большой венозный тромб или тромбоэмболия легочной артерии) – с использованием тромболитиков (препаратов, разрушающих тромб).
— Последующее лечение: предотвратить повторные эпизоды венозного тромбоза и тромбоэмболии легочной артерии, облегчить симптомы венозного тромбоза (отек ноги или боль) и тромбоэмболии легочной артерии (затрудненное дыхание, боль в грудной клетке). Чаще применяются пероральные антикоагулянты (варфарин, дабигатран, ривароксабан, апиксабан).
| НАЦИОНАЛЬНОЕ ОБЩЕСТВО ПО АТЕРОТРОМБОЗУ WWW.NOAT.RU | |||
| 105082, Москва, а/я 8 | email: info@noat.ru | ||
| © 1997—2017 «НОАТ». Все права защищены. Создание сайта: Ай Ти Легион | |||
Уважаемый посетитель NOAT.RU!
Настоящий раздел предназначен исключительно для лиц, имеющих среднее и высшее медицинское образование, а также студентов медицинских ВУЗов.
Никакие из опубликованных материалов не могут служить заменой медицинскому осмотру и не должны быть использованы как руководство к лечению. Только врач, который имеет личный контакт с пациентом, знаком с его историей болезни и наблюдает за состоянием его здоровья, может рекомендовать тот или иной метод лечения. Информация на данном сайте или другие предоставляемые им услуги не могут служить основанием для диагностики или лечения без соответствующего участия врача.
Ни при каких обстоятельствах администрация, составители, консультанты и правообладатели сайта не могут быть ответственны за любой непрямой, случайный или косвенный вред, причиненный здоровью и жизни, а также материальный ущерб или утерю прибыли, наступившую в результате любого использования или доступа или невозможности использования или получения доступа к ресурсу NOAT.RU или его содержимому.
Администрация NOAT.RU не несет ответственности за содержание баннеров и информационных материалов третьих лиц.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом, фельдшером или студентом медицинского ВУЗа.
при сосудистых заболеванияхПозвоните врачу
Пациентам важно понять, что для растворения тромбов в сосудах не подходят методы народной медицины и эту терапию невозможно проводить в домашних условиях. Все «народные средства», что предлагаются «целителями» для растворения тромбов в венах нижних конечностей не более чем мошенничество и введение в заблуждение. Никакие настойки, даже если им дать настояться не могут предотвратить образование сгустков крови. Только специальные препараты тромболитики и производные гепарина, применяемые для разжижения крови могут избавить человека от тромбов и предотвратить их появление.
В Инновационном сосудистом центре разработана технология экстренного тромболизиса, позволяющая в кратчайшие сроки растворять тромбы в сосудах для предупреждения развития смертельно опасных осложнений.
Как проводится катетерное растворение кровяных сгустков
Лечение проводится в условиях рентгеновской операционной. Под местной анестезией сосудистый хирург проведёт прокол вены или артерии. Место пункции выбирается соответственно локализации тромботической закупорки, чтобы путь до тромба был кратчайшим. Через прокол тонкая пластиковая трубка вводится в сосуд и под контролем рентгеновского аппарата проводится к месту тромбоза. Лекарство, растворяющее тромбы, вводится через трубку и в сгусток. При необходимости через трубку вставляется небольшая машина для разрушения или всасывания сгустка.
После лечения
Вы можете провести день в палате интенсивной терапии (ПИТ). Вам будут назначены антитромботические препараты (гепарин) в течение 12-14 часов для снижения свёртываемости крови. После успешного лизиса сгустков в венах необходимо применять компрессионный чулок или рукав для ускорения оттока крови.
Ваш сосудистый хирург, вероятно, порекомендует вам принимать средства, разжижающие кровь (ацетилсалициловую кислоту или ксарелто). Возможно, для уменьшения вязкости крови назначат препарат Vessel Due F.
Риски, противопоказания и осложнения
Хотя растворение может безопасно и эффективно улучшить кровоток и устранить симптомы тромбоза у многих пациентов, оно не рекомендуется для всех. Тромболизис не может быть рекомендован пациентам, которые используют разжижающие кровь лекарства, травы или пищевые добавки, или людям с определёнными состояниями, связанными с повышенным риском кровотечения. Эти условия включают в себя:
Тромболизис также может быть связан с повышенным риском осложнений у пациенток, которые беременны или находятся в преклонном возрасте, а также у людей с другими заболеваниями.
Пациенты, которые подвергаются тромболизису, имеют небольшой риск инфицирования (менее одного на 1000), а также небольшой риск аллергической реакции на контрастный краситель, который может потребоваться для визуализации.
Помимо риска серьёзного внутреннего кровотечения, другие возможные риски включают:
Прогноз
Хотя тромболизис обычно успешен, препараты не способны растворить тромбы у 25% пациентов. Ещё у 12% пациентов впоследствии развивается тромб или закупорка в кровеносном сосуде.
Тромболизис сам по себе не может оживить ткани, которые уже были повреждены нарушенным кровообращением, поэтому может потребоваться дальнейшее лечение для устранения основных причин тромба и восстановления повреждённых тканей и органов. Своевременное растворение также может предотвратить развитие посттромботической болезни и образование трофических язв на ногах.
Тромбоз (флеботромбоз), тромбофлебит
Тромбоз – общие понятия
Тромбоз – образование сгустков крови в просвете сосуда, различают венозный и артериальный тромбозы. С учетом тематики сайта речь пойдет о венозных тромбозах.
Тромбы могут образовываться в любых венах – венах верхних и нижних конечностей, венах брюшной полости и др.
Причины тромбоза
Для того, чтобы в вене образовался тромб, необходим ряд условий или факторов. В классическом варианте различают три фактора, способствующие тромбообразованию (триада Вирхова).
— состояние гиперкоагуляции (повышенная свертываемость). Причин для повышения свертываемости крови много – операция на любой части тела, беременность, роды, сахарный диабет, избыток жиров с пищей, оральные контрацептивы, обезвоживание, генетические факторы (редко) и др.
— травма внутренней стенки сосуда (эндотелия). Сосудистая стенка может быть травмирована при установки венозного катетера, инъекции в вену (в связи с эти очень часты тромбозы у наркоманов, делающих инъекции в вены голеней, в паху), травмах, при лучевой терапии, химиотерапии и др.
— замедление тока крови. Может наблюдаться при разных состояниях – варикозная болезнь, беременность, ожирение, обездвиживание конечности (например, при ношении гипса после переломов), сердечная недостаточность, вынужденное малоподвижное положение тела (например, при длительных авиаперелетах), сдавлении вен опухолями и др.
Тромбоз может возникнуть как при действии одного фактора, так и при их сочетании. Например, при переломе костей голени могут быть задействованы все три фактора – повышенная свертываемость в случае обширных кровоизлияний в области травмы, повреждение сосудистой стенки как следствие механического удара, замедление тока крови как следствие ношения гипса.
Чаще всего тромбоз возникает в венах нижних конечностей. Это связано с тем, что в этих венах чаще всего возникает застой (ожирение, варикозная болезнь, отеки и мн. др.).
Клинические проявления тромбоза
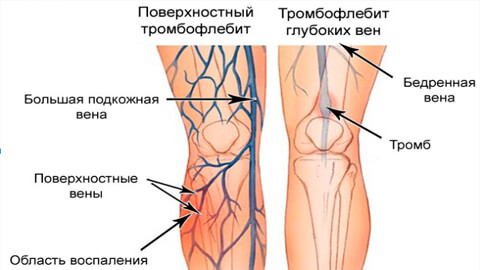
Различают тромбоз поверхностных и глубоких вен.
Тромбоз поверхностных вен
ВНИМАНИЕ! Тромбоз глубоких вен опасен отрывом тромба и миграцией его в легочную артерию (тромбоэмболия лёгочной артерии), что чаще всего приводит к тяжелым последствиям или мгновенной смерти!
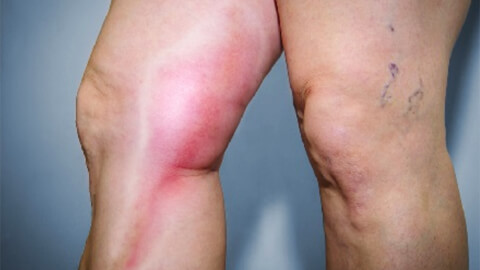
Поверхностные вены поражаются тромбозом чаще всего при варикозной болезни. Закупорке сосуда сопутствует воспаление окружающих тканей, Именно поэтому для данного вида тромбоза применяют термины «тромбофлебит» (флебит – воспаление вены), «варикотромбофлебит» (воспаление варикозно расширенных вен).
Обычно в области варикозных вен на голени появляется болезненность, покраснение по ходу вены, в зоне покраснения сама вена пальпируется как плотный, болезненный «шнур». Может иметь место небольшое повышение температуры тела. В целом, тромбофлебит поверхностных вен не опасен, при нем не наблюдается отрыва тромба с тромбоэмболией легочной артерии (за исключением воспаления большой подкожной вены на бедре и малой подкожной вены в подколенной области, об этом будет сказано ниже). При адекватном лечении воспалительные явления стихают, проходимость вен со временем частично или полностью восстанавливается.
Большая подкожная вена (БПВ) идет под кожей от голеностопного сустава по внутренней поверхности ноги до паховой складки. В паху она впадает в глубокую, бедренную вену. Именно поэтому тромбофлебит БПВ опасен переходом тромбоза с поверхностной (БПВ) на глубокую (бедренная) вену – восходящий тромбофлебит БПВ. А вот уже тромбоз бедренной вены опасен отрывом тромба и тромбоэмболией легочной артерии. Поэтому при признаках тромбоза БПВ (покраснение, болезненность по внутренней поверхности бедра) нужно срочно обратиться к хирургу или вызвать «скорую помощь». Таких пациентов госпитализируют и при угрозе перехода тромбоза на бедренную вену осуществляют перевязку БПВ ближе к паху – это несложная операция под местной анестезией.
Аналогичная ситуация, но намного реже, возникает при тромбофлебите малой подкожной вены (МПВ). Она идет по задней поверхности голени и впадает в подколенную (глубокую) вену в подколенной ямке.
Тромбоз глубоких вен
Тромбоз глубоких вен – более тяжелое заболевание, как правило, требующее нахождения пациента в стационаре.
Различают тромбоз глубоких вен голени, подколенной вены, бедренной вены, подвздошно-бедренный (илеофеморальный) тромбоз. Нередко встречается поражение тромбозом нескольких отделов (например, подколенной и бедренной вены, глубоких вен голени и подколенной вены и т.п.).
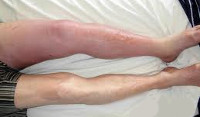
Тромбоз глубоких вен проявляет себя в первую очередь отеком и умеренными болями. Причем, чем выше уровень тромбоза, тем более выражен отек. Так, при тромбозе глубоких вен голени может быть умеренный отек голени, иногда отек настолько незначителен, что выявляется только при измерении окружности голени (по сравнению со здоровой ногой). При тромбозе бедренной или подвздошной (продолжение бедренной) вен отекает вся нога, до паха, а в тяжелых случаях – и нижняя часть брюшной стенки.
Тромбоз, как правило, носит односторонний характер, поэтому отекает только одна нога. Двухсторонние отеки наблюдаются при тромбозе нижней полой вены, тромбозе глубоких вен на обеих ногах (что встречается довольно редко).
Другой симптом тромбоза – боль. Она обычно умеренно выражена, тянущая, иногда распирающая, носит относительно постоянный характер, может усиливаться в положении стоя. При тромбозе глубоких вен голени положительны симптомы Хоманса, Ловенберга, Лувельлубри, Мейера, Пайра.
При тромбозе глубоких вен, также, может быть небольшое повышение температуры, усиление венозного рисунка и др.
Лечение тромбофлебита поверхностных вен
Основные лечебные мероприятия сводятся к эластической компрессии (эластический бинт или компрессионный трикотаж), назначении лекарственных препаратов.
Из лекарственных средств применяются флеботропные препараты (детралекс, флебодиа), антиагреганты (тромбо-АСС), противовоспалительные препараты (вольтарен). Местно применяют лиотон-гель.
Всем пациентам необходимо УЗИ вен для исключения сопутствующего тромбоза глубоких вен и уточнения распространенности тромбофлебита поверхностных вен.
Лечение тромбоза глубоких вен
Почти во всех случаях тромбоз глубоких вен лечат в стационаре. Исключение может составлять тромбоз глубоких вен голени при условии отсутствия угрозы тромбоэмболии. Определить опасность тромбоэмболии можно только при ультразвуковом исследовании.
При подозрении на тромбоз глубоких вен пациент должен быть немедленно госпитализирован. В стационаре проводят обследование для уточнения распространенности тромбоза, степени угрозы легочной эмболии и немедленно начинают лечение.
Обычно назначают средства, понижающие свертываемость крови (антикоагулянты), антиагреганты, противовоспалительные препараты, флеботропные препараты.
При массивном тромбозе, на ранних сроках возможно проведение тромболизиса – введение средств, «растворяющих» тромботические массы.
При угрозе тромбоэмболии, когда тромб прикреплен к стенке сосуда только какой-либо частью, а верхушка тромба «болтается» в просвете сосуда (флотирующий тромб), проводят профилактику тромбоэмболии (установка кава-фильтра, пликация нижней полой вены, перевязка бедренной вены и др.).
Последствия перенесенного тромбоза глубоких вен бывают разными. При небольшом тромбозе на голени последствий может и не быть. При массивном тромбозе, особенно «высоком» (на уровне бедра или выше), может длительное время сохраняться отечность ноги, а в тяжелых случаях могут быть и трофические нарушения, вплоть до появления язв (посттромбофлебитическая болезнь (ПТФБ)). Поэтому после перенесенного тромбоза глубоких вен пациенту на длительное время назначается лечение в виде эластической компрессии (специальный чулок), приема непрямых антикоагулянтов (варфарин под контролем свертываемости крови), других препаратов.
Как минимум полгода после тромбоза нужно наблюдаться у флеболога.
При рецидивирующих тромбозах проводят генетическое исследование, при положительных тестах решается вопрос о пожизненном назначении антикоагулянтов.
Тромбоз в системе верхней полой вены (вен верхних конечностей)
Возникает довольно редко. Практически никогда не дает тромбоэмболии легочной артерии.
Причины тромбоза в системе верхней полой вены
Причины тромбоза в системе верхней полой вены – в основном те же, что и других венозных тромбозов. Может, также, развиться как осложнение катетеризации вен (кубитальный, подключичный катетер), иногда возникает как следствие длительного сдавления или неудобного положения верхней конечности (например, во сне).
Наиболее часто встречается тромбоз подмышечной или подключичной вены (синдром Педжета-Шреттера). В течение суток возникает отек всей верхней конечности с подушкообразным отеком кисти. Могут быть небольшие распирающие боли. Цвет конечности не изменен, либо слегка цианотичный.
Лечение синдрома Педжета-Шреттера
Лечение синдрома Педжета-Шреттера – такое же, как и других венозных тромбозов.
Тромбоз поверхностных вен верхних конечностей
Обычно возникает после внутривенных инъекций, взятия крови из вены. Характеризуется уплотнением по ходу вены, небольшим покраснением, умеренными болями.
Лечения обычно не требует, но при выраженных симптомах можно применять лиотон-гель местно и противовоспалительные препараты (нимесил, вольтарен и др.) внутрь.
Лечение тромбофлебита
Тромбофлебит – это воспаление внутренней венозной стенки с закупоркой сосудистого просвета тромбом. Мельчайшие сгустки крови накапливаются в пристеночном пространстве с образованием тромботических масс, которые частично или полностью перекрывают просвет сосуда, приводя к нарушению оттока крови и воспалению прилегающих тканей.
Заболевание обычно развивается на фоне варикозной патологии и в отсутствии своевременного лечения может привести не только к тромбозу вен нижних конечностей, но и тромбоэмболии сосудов в других частях тела (легкие, сердце).
На заметку! В отечественной терминологии под тромбофлебитом понимают тромбоз поверхностных подкожных вен; при поражении глубоких вен конечностей используют понятие флеботромбоз.
Диагностикой и лечением патологии занимается врач-флеболог. Может потребоваться консультация кардиолога, гематолога, ангиолога, сосудистого хирурга.
Тромбофлебит – что это такое и его причины
Венозные сосуды, в сравнении с артериями, имеют менее плотный мышечный слой. В сочетании с низкой скоростью кровотока по направлению к сердцу это создает предпосылки для нарушения оттока крови и развития застойных явлений. Если на человека дополнительно воздействуют факторы риска, проявление патологии – вопрос времени.
Причины венозной патологии:
С учетом списка причин, тромбофлебит может начаться как с образования сгустка крови (тромба), так и с воспаления сосудистой стенки (флебита). В первом случае тромб, принесенный с кровотоком, прикрепляется к стенке, перекрывая ее просвет, провоцирует застой крови и воспаление прилегающих тканей. В особо тяжелых случаях скопление тромбоцитов изначально может содержать в себе инфекцию. Во втором случае проблема начинается с воспаления внутренней выстилки сосуда – интимы. В месте повреждения образуется сгусток крови – тромб, который постепенно растет и со временем приводит к обтурации (закупорке) сосуда.
На заметку! При благоприятном исходе после устранения воспаления кровоток в пораженных участках может восстанавливаться. Это происходит либо за счет реканализации сосуда с полным или частичным растворением тромба, либо за счет формирования коллатеральных сосудов в обход тромбированного участка вены.
При неблагоприятном развитии патология распространяется на глубокие вены и захватывает выше расположенные участки (восходящий тромбофлебит). В таком случае требуется оперативное вмешательство.
Виды тромбофлебита
По течению процесса различают 2 формы:
Важно! Переход острой формы заболевания в хроническую наблюдается в 60% случаев и напрямую связан с состоянием пациента и качеством проводимого лечения.
В зависимости от локализации различают тромбофлебит глубоких и поверхностных вен. Чаще всего заболевание поражает нижние конечности – часть тела, наиболее подверженную застойным явлениям; чуть реже – полость малого таза. Более редкие случаи получили индивидуальные названия:
С учетом вида тромбофлебита, причины и симптомы заболевания могут различаться.
Основные симптомы заболевания
Полный симптомокомплекс зависит от локализации процесса. Список базовых признаков:
Для острой формы характерны температура до 38 С, воспаление местных лимфоузлов.
На заметку! Острый тромбофлебит поверхностных вен чаще всего поражает поврежденные варикозом вены голени и нижней части бедра. 95% случаев заболевания приходится на большую подкожную вену.
Как проходит диагностика
Обследование включает визуальный осмотр с пальпацией тканей. Размеры повреждения оценивают, ориентируясь на визуальные уплотнения сосудистого тяжа и границы болезненности при прощупывании. Помимо осмотра проводят специальные функциональные тесты:
Для постановки окончательного диагноза используют инструментальные и лабораторные методы исследования.
Определение местонахождения тромба с точностью до миллиметра, а также выявление флотирующих сгустков требуют применения современного медицинского оборудования.
Различие этих методик заключается в глубине проникновения, наличии облучения, длительности и стоимости обследования. В совокупности они помогают оценить состояние сосудистой стенки, расположение и размеры тромба, степень сужения просвета, факт обратного тока крови по венам и т.п..
Подходы к лечению тромбофлебита
Консервативные методы используют преимущественно при первичном остром тромбофлебите без осложнений и сопутствующих патологий. Комплекс мер направлен на устранение общих воспалительных симптомов и лечение локального тромботического процесса.
Медикаментозная терапия включает:
Внимание! Ошибочным является назначение постельного режима, так как двигательная активность необходима для работы мышечно-венозной помпы и поддержания нормального кровотока в глубоких венах. Исключение составляет поражение глубоких вен с высоким риском отделения тромба.
При выраженной симптоматике в первые дни рекомендуется бандажное бинтование пораженной зоны эластичными бинтами. Впоследствии их можно заменить ношением специального компрессионного белья.
Хирургическое вмешательство применяют при диагностировании восходящих форм тромбофлебита и поражении глубоких вен. Операция подразумевает перевязку или удаление поврежденных сосудов, а также щадящую тромбэктомию (удаление тромба). В последнем случае могут применяться как радикальные методы с иссечением тканей, так и малоинвазивные эндоваскулярные операции.
Профилактические меры
Основной подход в предупреждении тромбофлебита – своевременное лечение венозных патологий, в первую очередь варикозного расширения вен, а также ведение здорового образа жизни для поддержания нормального тонуса венозных стенок. Список рекомендаций:
Тромбоз вен. Причины, симптомы, диагностика и лечение тромбоза
Часто задаваемые вопросы
Тромбоз вен – это образование сгустка крови (тромба) в просвете сосуда, которое приводит к нарушению кровообращения на этом участке. Болезнь проявляется распирающей болью, покраснением и отеком. Общее состояние человека не сильно ухудшается. В 80% случаев болезнь протекает бессимптомно, но тромб может стать причиной смертельно-опасного осложнения – тромбоэмболии легочной артерии.
По статистике всемирной организации здравоохранения, каждый четвертый человек на планете подвержен риску образования тромба. Ежегодно тромбоз диагностируется 160 людям на каждые 100 тысяч населения. Только в России заболевает 240 000 людей в год.
Тромбоз вен считается больше «женской» болезнью. Прекрасная половина человечества страдает от этой патологии в 5-6 раз чаще, чем мужчины. Виной тому, высокий уровень женских гормонов, прием гормональных контрацептивов и беременность.
Также очень рискуют люди с избыточным весом. Врачи утверждают, что после 40 лет, при ожирении 3-4 степени вероятность образования тромба возрастает в 5 раз.
Сгустки крови могут появиться в артериях, венах и капиллярах любых органов. Но чаще всего поражаются вены нижних конечностей, особенно голени. В большинстве случаев тромбы располагаются возле стенки (пристеночные), но могут и полностью перекрывать просвет (обтурирующие тромбы).
Необходимо помнить, что процесс образования тромба – это защитный механизм. Без него мы бы умерли от потери крови даже после небольшой травмы. Кровь сворачивается, образуя сгустки из тромбоцитов и коллагена. Они закупоривают поврежденные сосуды, останавливая кровотечение. Когда рана заживает, то такие тромбы рассасываются самостоятельно. Проблемы возникают в том случае, если нарушен баланс свертывающей и противосвертывающей системы крови.
Анатомия вен
Факторы, которые препятствуют образованию тромбов
За свертываемость крови отвечают 13 факторов (веществ или ферментов). На каждый из них есть противовес (ингибитор), вещество, которое останавливает действие фактора свертывания. Именно эти ингибиторы составляют противосвертывающую систему крови. Ее функция – поддерживать кровь в жидком виде и защищать сосуды от образования тромбов.
Фибрин S выстилает вены изнутри. Его задача не допустить прилипания кровяных клеток к венозной стенке, предотвратить ее повреждение и улучшить ток крови.
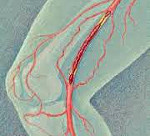
Тромбоз глубоких вен нижних конечностей
Тромбоз глубоких вен нижних конечностей – заболевание, при котором в глубоких венах, расположенных под мышцами, возникают сгустки крови. Закупорка глубоких сосудов возникает в 10-15% случаев тромбоза.
Тромб чаще всего образуется в глубоких венах голени. В первые 3-4 дня сгусток слабо прикреплен к стенке сосуда. В этот период он легко может оторваться.
Примерно через неделю вокруг тромба начинается воспаление стенки вены – тромбофлебит. В этот период сгусток крови твердеет и прикрепляется к стенке сосуда. Воспаление становится причиной появления новых тромбов выше по ходу вены. Несмотря на поражения обширных участков вены, болезнь часто протекает бессимптомно.
Причины тромбоза глубоких вен нижних конечностей
Механизм возникновения тромба
Симптомы тромбоза глубоких вен
Диагностика
Функциональные пробы
Пробы – эти исследования помогают врачу установить наличие тромба во время объективного осмотра даже без аппаратуры.
Симптом Ловенберга
Врач делает пробу манжетой от аппарата для измерения артериального давления. Манжету накладывают выше колена. Признаки закупорки вен: при величине 80-100 мм рт.ст. ниже колена появляются болезненные ощущения. На здоровой голени даже сдавление до 150-180 мм рт.ст. не вызывает боли.
Маршевая проба
На ногу от пальцев до паха накладывают эластичный бинт. Вас попросят походить несколько минут, потом бинт снимают.
Проба Пратта-1
Вас попросят лечь, измерят окружность голени и, с помощью массажа, опорожнят поверхностные вены. После этого врач накладывает эластичный бинт, начиная от пальцев. Таким образом он сдавливает подкожные сосуды и направляет кровь в глубокие вены. Вас попросят походить 10 минут, потом бинт снимают.
Метод исследования, основанный на свойстве ультразвука отражаться от движущихся кровяных телец с измененной частотой. В результате врач получает картинку, которая описывает особенности движения крови по сосудам.
Доплерография достоверна на 90% при исследовании бедренной вены, но исследование глубоких вен голени менее информативно.
При доплерографии выявляют такие признаки тромбоза глубоких вен:
Исследование вен называется флебография. Этот метод основан на введении в вену контрастного вещества на основе йода. Это соединение абсолютно безвредно для здоровья. Оно делает вену хорошо заметной на рентгеновских снимках или при компьютерной томографии. Для исследования используют специальный аппарат – ангиограф.
Подпишитесь на Здоровьесберегающий видеоканал

Тромбоз поверхностных вен нижних конечностей
Причины тромбоза поверхностных вен
Факторы, ускоряющие развитие тромбоза поверхностных вен
Механизм возникновения тромба
Симптомы
Диагностика тромбоза подкожных вен
Для определения состояния подкожных вен используют функциональные пробы. Они позволяют оценить работу клапанов, но не указывают на расположение тромба.
Проба Броди-Троянова-Тренделенбурга.
Быстрое наполнение вен ниже жгута говорит про нарушение работы вен.
Проба Гаккенбруха
Врач пережимает пальцами место, где большая подкожная вена впадает в бедренную, и просит вас покашлять. Про нарушение работы говорит толчок, который создает обратная волна крови, отраженная от тромба. Этот толчок врач ощущает под пальцами.
УЗИ допплерография или допплеровское ультразвуковое исследование
Безболезненное исследование, которое можно проводить много раз. Чтобы судить об эффективности лечения, его делают один раз в неделю,. Опытный врач может определить особенности движения крови, состояние стенок вен и их клапанов, а также наличие тромба с точностью до 90%.
Исследование позволяет выявить такие признаки тромбоза подкожных вен:
В вене делают небольшой прокол и через катетер вводят контрастное вещество, которое хорошо задерживает рентгеновские лучи. Потом делают рентгеновский снимок или компьютерную томографию. В результате удается получить очень четкое изображение тромбированой вены и выявить признаки присутствия тромба. Основное достоинство процедуры – она позволяет выявить даже свежие тромбы, которые не видны при УЗ-исследовании.
Лечение тромбозов вен
При лечении тромбоза глубоких вен требуется постельный режим. Если тромб образовался в голени, то оставаться в постели необходимо 3-4 дня, а если в бедренной вене, то 10-12 дней.
На первом приеме врач определяет тактику лечения и решает, необходимо ли вам лечиться в стационаре или можно сделать это в домашних условиях. Если есть опасность, что тромб может оторваться и закупорить легочную артерию, то потребуется операция.
Медикаментозное лечение
Прямые антикоагулянты: Гепарин
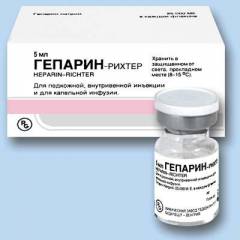
В начале лечения гепарин вводят внутривенно по 5000 ЕД. Через 3 дня дозу уменьшают до 30000-40000 ЕД/сутки. Это количество препарата разделяют на 3-6 раз и вводят подкожно.
Каждые 4 часа контролируют уровень свертываемости крови, чтобы не возникло кровотечения или кровоизлияний во внутренние органы.
Современные низкомолекулярные гепарины более удобны в применении, вводятся подкожно в живот. Они хорошо усваиваются и реже вызывают кровотечения. При остром тромбозе используют Клексан, Фрагмин, Фраксипарин. Достаточно 1 инъекции 1 раз в сутки.
Непрямые антикоагулянты: Варфарин, Кумадин
Эти препараты подавляют образование протромбина, из которого в дальнейшем образуется тромбин. Они также снижают действие других факторов свертывания крови, которые зависят от витамина К. Только врач может назначить эти средства и установить дозировку. Чтобы избежать осложнений, необходимо будет периодически контролировать параметры свертывания крови.
Принимают в зависимости от уровня свертываемости крови по 2-10 мг в сутки (1-3 таблетки). Препарат принимают 1 раз в день в одно и то же время. Помните, что если вы одновременно принимаете гепарин, аспирин или другие средства, разжижающие кровь, то риск кровотечений значительно возрастает.
Тромболитики или ферментные препараты, относящиеся к антикоагулянтам: Стрептокиназа, Урокиназа
Эти лекарственные средства предназначены для растворения тромбов. Ферменты растворяют волокна фибрина в тромбах и способствуют уменьшению сгустков. Также они угнетают действие веществ, вызывающих свертывание крови.
Дозировку препарата устанавливает врач в зависимости от ситуации. Тромболитики смешивают с физраствором или раствором глюкозы и вводят внутривенно капельно. Начальная доза 500000 КИЕ, затем – 50000-100000 КИЕ/час.
Гемореологически активные препараты: Рефортан, Реосорбилакт, Реополиглюкин
Улучшают циркуляцию крови по капиллярам, снижают вязкость крови и не дают тромбоциты собираться в сгустки. Эти препараты делают кровь более жидкой, «разводят» ее.
Реополиглюкин вводят внутривенно капельно по 400-1000 мл/сутки. Длительность лечения 5-10 дней.
Неспецифические противовоспалительные средства (НПВС) Диклофенак и Кетопрофен
Средства снимают воспаление в венозной стенке и помогают избавиться от болей в пораженной конечности. Кроме того, они незначительно снижают риск склеивания тромбоцитов.
Препарат принимают по 1 капсуле (таблетке) 2-3 раза в день, желательно после еды, чтобы не раздражать слизистую оболочку пищеварительного тракта. Курс лечения не должен превышать 10-14 дней.
Немедикаментозное лечение
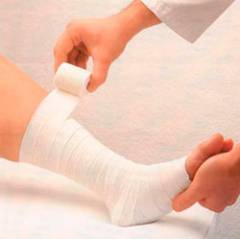
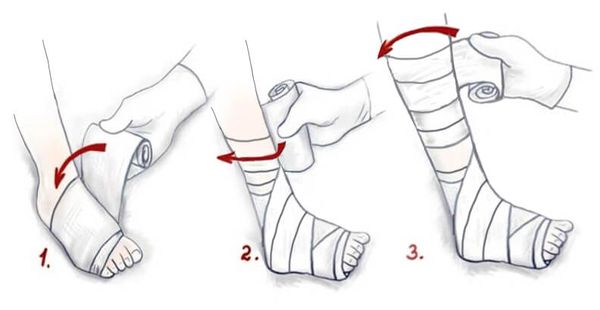
Начинайте бинтовать с пальцев, средне натягивая бинт. Каждый следующий тур должен на несколько сантиметров заходить на предыдущий. На ночь бинт можно снять.
Вместо бинта удобно использовать специальные компрессионные гольфы или чулки. Их необходимо подбирать строго по размеру, а одевать до того, как вы встанете с кровати.
Хирургическое лечение
Виды операций
Операция Троянова–Тренделленбурга
Установка кава-фильтра
В нижнюю полую вену устанавливают фильтр-ловушку, напоминающую каркас от зонтика. Он пропускает кровь, но задерживает тромбы, не давая им попасть в сердце, мозг и легкие. Недостаток метода: если в фильтр попадет большой тромб, то кровоток по вене перекроется, и фильтр придется срочно извлекать.
Тромбэктомия – операция по удалению тромба из вен
Проводится в первые 7 дней после образования тромба, пока он не прирос к стенкам сосуда. В паху делают небольшое отверстие, через которое хирург вводит катетер (тонкую полую трубку). С его помощью удается извлечь тромб. Недостаток операции: сгусток крови может повторно образоваться на этом же месте из-за повреждения на внутренней оболочке вены.
Диета при тромбозе вен
Народные методы лечения тромбоза вен

Настой цветков вербены. 1 столовую ложку сухих цветков заливают 2 стаканами кипятка и доводят до кипения. После этого снимают с огня и дают настояться в течение часа. Принимают по 2 столовых ложки настоя 3 раза в день перед едой. Пить настой необходимо 2-3 месяца.
Белая акация содержит много эфиров салициловой кислоты, которая понижает свертываемость крови. Эфирные масла и дубильные вещества помогают повысить тонус вен.
Для приготовления настойки возьмите свежие или сухие цветки акации и измельчите их. Наполните банку на 1/5 и залейте водкой или 60% спиртом. Оставьте настаиваться в темном месте на 7 дней. Настойкой протирают кожу по ходу вены 2 раза в день. Внутрь принимают по 5 капель 3-4 раза в день. Продолжительность лечения 2-4 недели.
Шишки хмеля содержат фитонциды, полифенолы, органические кислоты, камедь и эфирные масла. Это растение прекрасно успокаивает и улучшает работу сердечно-сосудистой системы.
Для приготовления отвара возьмите 2 ст.л. соцветий хмеля, залейте 0,5 л воды, доведите до кипения и прокипятите 5 минут. Оставьте в теплом месте на 2 часа. Принимайте по 1/2 стакана 4 раза в день на голодный желудок. Курс лечения 3-4 недели.
Сок репчатого лука и мед. В луке содержатся природные антикоагулянты, которые препятствуют образованию тромбов. Ученые доказали, что они эффективнее, чем аспирин.
Измельчите репчатый лук и отожмите стакан сока. Смешайте со стаканом меда и оставьте настаиваться на 3 дня при комнатной температуре, а потом 10 дней в холодильнике. Принимайте по 1 ст.л. 3 раза в день. После того, как лекарство закончится, сделайте перерыв 5 дней и повторите курс.
Что такое острый тромбоз вен?
Острый тромбоз вен – это заболевание, вызванное появлением в просвете вены кровяного сгустка. Тромбоз может сопровождаться воспалением вены – тромбофлебитом.
Чаще всего острый тромбоз возникает в венах нижних конечностей. Сгустки крови могут появиться в подкожных или глубоких венах. При этом частично или полностью перекрывается ток крови по сосуду.
Острый тромбоз вен возникает, когда на организм действуют сразу три фактора: повреждение стенки вены, нарушение тока крови и повышение ее свертываемости.
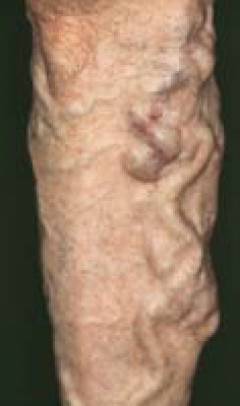
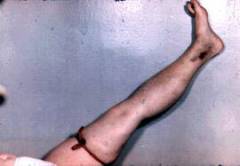
Как выглядит нога при тромбозе вен?
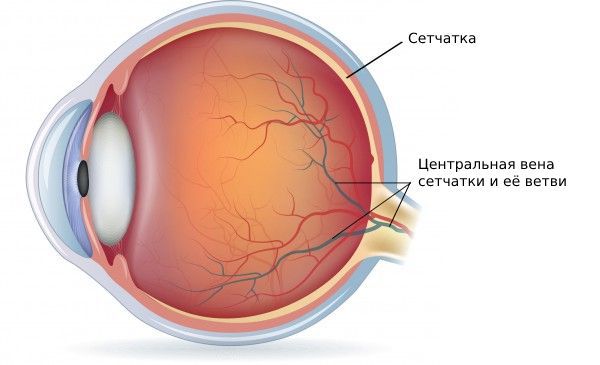
Что такое тромбоз вен сетчатки (центральной вены и её ветвей)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Гилязева Азата Рустамовича, офтальмолога-хирурга со стажем в 10 лет.
Определение болезни. Причины заболевания
Причины тромбоза вен сетчатки
Может возникать из-за повышенного тромбообразования и отрыва тромба при тромбофлебите ног. Иногда маленький кровяной сгусток может оторваться и перекрыть кровоток в венах сетчатки во время операции по удалению тромба (тромбэктомии).
Факторы риска:
Симптомы тромбоза вен сетчатки
При заболевании зрение снижается резко, но безболезненно. Обычно процесс затрагивает только один глаз. Как правило, это происходит за несколько часов, реже — дней. От того, насколько снизился кровоток, зависит степень ухудшения зрения: от небольшой до полной слепоты. При этом могут искажаться предметы и линии, а также появляться тёмное пятно — скотома.
Патогенез тромбоза вен сетчатки
Тромбоз центральной вены сетчатки возникает из-за следующих факторов (триада Вирхова):
Чаще всего тромбы образуются в венах ног, однако могут возникать и в других частях тела. Небольшие фрагменты тромба могут оторваться от большого сгустка при физических нагрузках, перенапряжении или во время операции.
Если размер тромба и вены совпадает, то сосуд закупоривается. В дальнейшем давление в вене растёт, она разрывается, из-за чего нарушается кровообращение и питание сетчатки кислородом.
Центральная вена и артерия сетчатки имеют общую соединительную оболочку, поэтому при атеросклерозе артерии повышается давление на вену, что тоже провоцирует её тромбоз.
Классификация и стадии развития тромбоза вен сетчатки
По стадии и локализации процесса:
I. Претромбоз (симптомы незаметны, хотя кровоток в сетчатке уже замедлился):
II. Тромбоз или ретромбоз (резко снижается зрение):
По течению:
Тромбоз центральной вены сетчатки бывает ишемическим и неишемическим. При неишемическом тромбозе зрение снижено незначительно, пациент хуже видит сразу после сна. При ишемической форме зрение ухудшается сильно и внезапно.
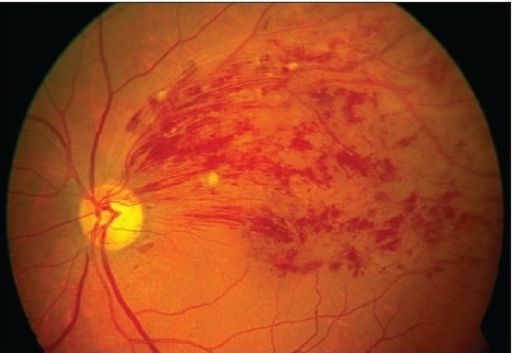
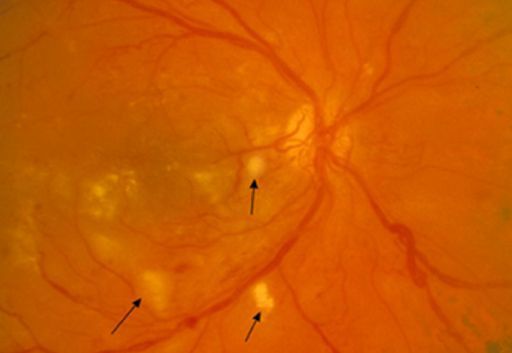
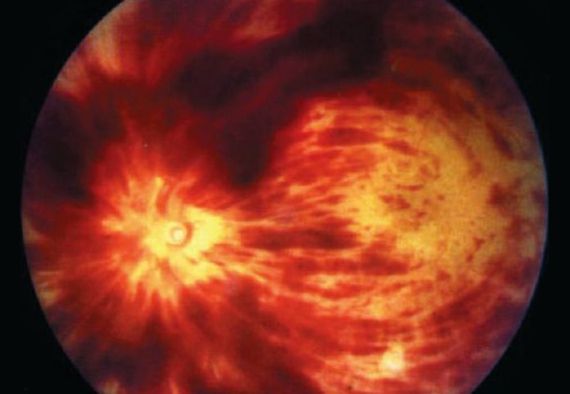
При осмотре глазного дна выражена извитость и расширение всех ветвей центральной вены сетчатки, микрогеморрагии (кровоизлияния) в форме языков пламени по всем четырём квадрантам и в большем количестве на периферии.
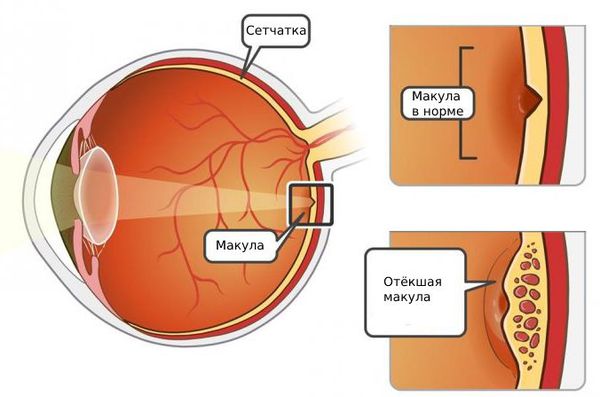
Также наблюдается выраженный отёк диска зрительного нерва и макулы. У пациентов с гипертензией встречаются ватообразные очаги.
Через 6–12 месяцев острые признаки пропадают и формируются сосудистые коллатерали — дополнительные соединения между сосудами вместо старых, перекрытых.
При ишемической форме быстро нарастает непроходимость вен, из-за чего нарушается питание сетчатки, перекрываются капилляры и к тканям поступает недостаточно кислорода. У пациентов, как правило, резко снижается зрение: его острота становится менее 10 %.
При ишемическом тромбозе с вовлечением большой площади сетчатки часто встречается симптом Маркуса — Гунна, или относительный афферентный зрачковый дефект. Для него характерно:
Осложнения тромбоза вен сетчатки
Диагностика тромбоза вен сетчатки
1. Визометрия — это оценка остроты зрения с помощью специальных таблиц с чёрными знаками на белом фоне. Для взрослых это изображение букв, цифр и колец с разрывами, для детей — картинки.
2. Периметрия — проверка полей зрения. При тромбозе вен сетчатки может появиться скотома (тёмное пятно).
3. Биомикроскопия — оценка структуры передних отделов глаза с помощью щелевой лампы. Для заболевания характерно помутнение стекловидного тела.
4. Офтальмоскопия — осмотр глазного дна. При тромбозе вен сетчатки возникают симптом «раздавленного помидора», микрокровоизлияния, ватообразные очаги и отёк диска зрительного нерва и/или макулы.
5. Тонометрия — оценка внутриглазного давления. При тромбозе вен сетчатки оно может быть нормальным или повышенным.
6. Флюоресцентная ангиография (ФАГ) — процедура, при которой в кровеносные сосуды вводят флуоресцентный краситель. ФАГ позволяет оценить:
7. Оптическая когерентная томография сетчатки (ОКТ) — бесконтактное исследование сетчатки с помощью томографа. Метод позволяет определить:
ОКТ-ангиография позволяет выявить начальные признаки ишемической макулопатии (I степень нарушения перфузии макулы) при окклюзии вен сетчатки.
8. Лабораторные исследования: общие анализы крови и мочи, сахар в крови, коагулограмма, уровень холестерина, липидов и белковых фракций. У пациентов с тромбозом вен сетчатки часто выявляют высокий уровень холестерина, повышенную свёртываемость и «загущение» крови.
9. Измерение артериального давления — при тромбозе вен сетчатки оно часто повышено.
10. ЭКГ — иногда выявляются изменения, которые характерны для перенесённых инфарктов.
Также пациенту могут потребоваться консультации других врачей: терапевта, кардиолога, невропатолога и эндокринолога. Терапевт или кардиолог могут дополнительно назначить УЗИ сонных артерий.
Дифференциальная диагностика ишемической и неишемической формы
Лечение тромбоза вен сетчатки
Цели лечения — улучшить зрение пациента, остановить патологические процессы и предотвратить серьёзные осложнения.
Методы лечения:
1. Панретинальная лазеркоагуляция сетчатки — снижает риск развития неоваскуляризации сетчатки и переднего отдела глаза, неоваскулярной глаукомы и уменьшает высоту отёка сетчатки. При процедуре разрушается пигментный эпителий в зоне ишемии, что улучшает питание сетчатки.
При экссудативном типе изменений панретинальная лазеркоагуляция не показана. Её выполняют, если площадь неперфузии сетчатки превышает 10 диаметров диска зрительного нерва. При этом учитывают данные флюоресцентной ангиографии. Лазерному воздействию подвергаются только участки ишемии сетчатки.
2. Интравитреальное введение ингибиторов ангиогенеза (внутрь стекловидного тела глаза) по схемам:
4. Хирургическое лечение:
Хирургические вмешательства улучшают питание сетчатки и могут восстановить зрение. Но у них есть и недостатки:
Из-за этих недостатков хирургическое лечение не назначают в первую очередь. Чаще всего пациенту предлагают ввести внутрь стекловидного тела препарат, который снимет отёк сетчатки и улучшит зрение. Эффект от уколов временный: он сохраняется, пока лекарство полностью не рассосётся. Задача врача состоит в том, чтобы на пике действия препарата выполнить лазеркоагуляцию сетчатки.
Прогноз. Профилактика
Прогноз зависит от формы заболевания, расположения тромба и своевременности лечения:
Меры профилактики:
Что такое посттромботическая болезнь (посттромбофлебитический синдром)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Мурасова Тимура Мансафовича, сосудистого хирурга со стажем в 8 лет.
Определение болезни. Причины заболевания
Посттромботическая болезнь чаще возникает у женщин в возрасте от 16 до 60 лет.
Факторы риска хронических заболеваний вен:
Симптомы посттромботической болезни
Типичные симптомы посттромботической болезни:
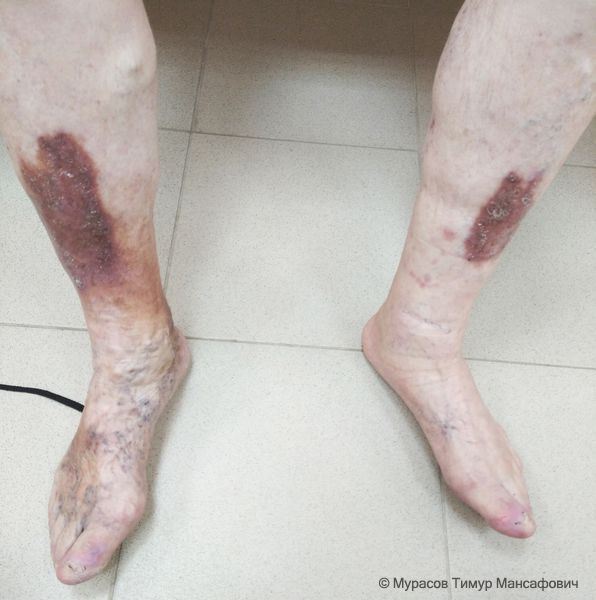
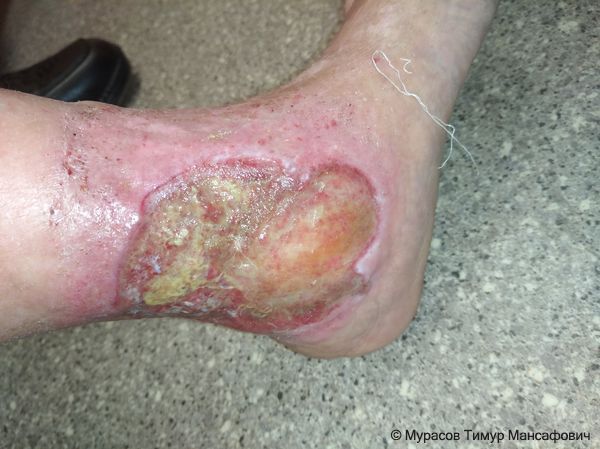
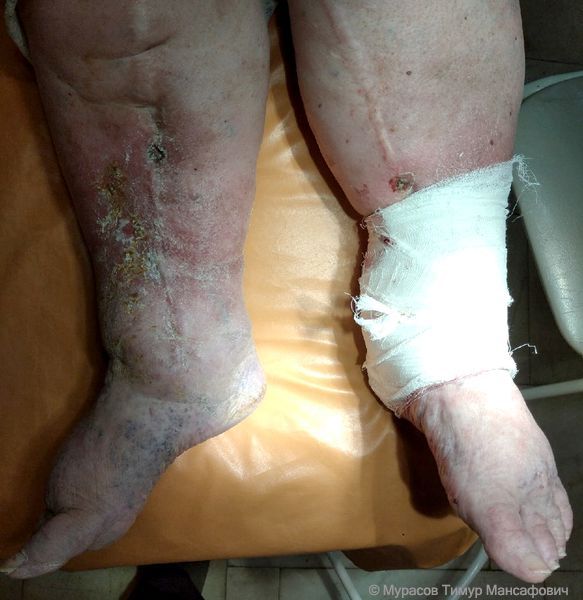
При выраженной посттромботической болезни темнеет кожа, а затем появляются венозные язвы.
Проявления болезни усиливаются при длительном сидении, стоянии и интенсивных нагрузках, а также в жаркую погоду и во время менструаций.
Менее типичные симптомы:
Патогенез посттромботической болезни
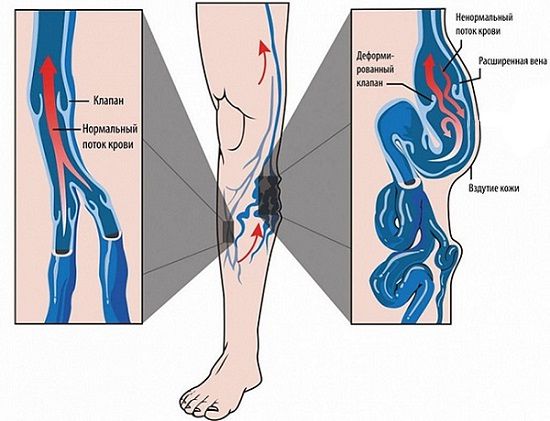
Патогенез посттромботической болезни до конца не изучен. Ключевую роль в её развитии играет застой крови и повышенное давление в венах. Такие нарушения возникают из-за закупорки венозного русла, повреждения венозных клапанов и обратного тока крови.
После эпизода тромбоза глубоких вен тромботические массы постепенно рассасываются: плотный тромб становится похож на швейцарский сыр с дырочками. Это происходит из-за химических реакций в клетках, перестройки тромботических масс и образования новых мелких сосудов.
Но поскольку тромботические массы рассасываются не полностью, нарушается работа венозных клапанов. В результате возникает вторичная клапанная недостаточность. В нормальном состоянии клапаны работают как створки, не давая крови течь в обратном направлении. При клапанной недостаточности часть крови оттекает в уже перегруженную ногу, из-за чего возрастает давление в сосудах и усиливаются отёки после ходьбы.
Классификация и стадии развития посттромботической болезни
Применяются различные классификации посттромботической болезни, чаще всего — система Г. Пратта в модификации М. И. Кузина (1966 г.).
Согласно этой классификации, выделяют четыре формы посттромботической болезни:
Классификация CEAP включает следующие признаки: клинические симптомы (С), этиология, т. е. происхождение болезни (Е), анатомия (А), патофизиология (Р). Эту классификацию используют как при варикозе, так и при посттромботической болезни. Она позволяет более полно описать диагноз, благодаря чему врач в дальнейшем сразу понимает, какие симптомы у пациента были раньше.
Клинические симптомы (С):
Затронутые вены (А):
Также дополнительно выделяют объём диагностики (L):
Классификация VCSS основана на 30-балльной системе, в которой учитываются выраженность отёков, размеры и количество язв, использование компрессии и другие факторы. Эта классификация позволяет по внешним признакам оценить тяжесть венозной патологии в динамике.
Осложнения посттромботической болезни
Диагностика посттромботической болезни
Диагноз ставится на основе осмотра и данных анамнеза, указывающих на перенесённый тромбоз глубоких вен ног. Также может проводиться инструментальная диагностика.
Сбор анамнеза и осмотр
При диагностике важно тщательно собрать анамнез, указав эпизоды тромбоза. Посттромботическая болезнь — это хроническое заболевание: такой диагноз можно поставить, только если боль или отёки сохраняются три и более месяцев.
Во время осмотра врач обращает внимание на варикозно расширенные подкожные вены ног, звёздочки, сеточки и паутинки, выраженность отёков, изменение цвета и структуры кожи, наличие, характер и обширность язв.
Признаки посттромботической болезни:
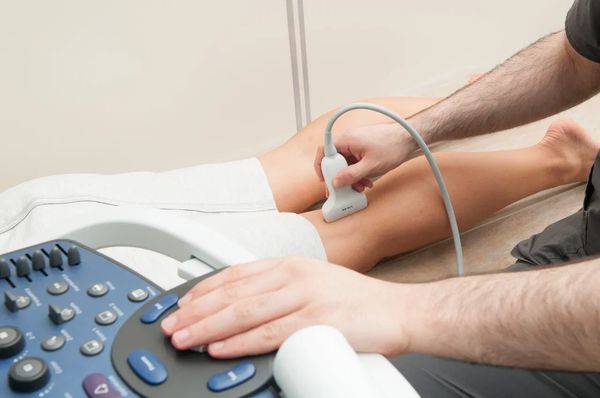
Инструментальная диагностика
Признаки посттромботической болезни:
При подозрениях на тромботические массы в подвздошно-бедренном сегменте врач может назначить КТ- или МР-флебографию, так как при таком расположении верхнюю границу тромба не всегда можно увидеть на УЗИ.
В последнее время начали применять внутрисосудистое ультразвуковое исследование (ВСУЗИ). В части случаев по результатам этого обследования принимают решение о расширении и стентировании вен. К сожалению, ВСУЗИ пока редко выполняют где-то, кроме Москвы и Санкт-Петербурга.
Лабораторная диагностика
Дифференциальная диагностика
Посттромботическую болезнь следует отличать:
Лечение посттромботической болезни
Выделяют два основных пути лечения посттромботической болезни: консервативный и хирургический.
Консервативное лечение
Предотвратить развитие или замедлить течение болезни можно с помощью компрессии и лекарственных препаратов.
Компрессионный трикотаж и эластичные бинты позволяют:
Медицинские эластичные компрессионные изделия (МЭКИ) лучше надевать утром, до начала дневной активности. Желательно носить их весь день, но в зависимости от самочувствия можно снять раньше: иногда пациенту очень дискомфортно долго носить трикотаж.
Преимущества компрессионного трикотажа по сравнению с традиционным бинтованием:
Согласно стандарту CEN, выделяют пять классов компрессии, один из них является профилактическим. По-другому такой класс компрессии называют нулевым.
Противопоказания для компрессии:
Одновременно с ношением МЭКИ обязательно проводится фармакотерапия. Единственное противопоказание для приёма лекарств — это аллергия на компоненты препаратов.
Для лечения хронических заболеваний вен применяют флеботропные лекарственные средства (веноактивные препараты, флебопротекторы, венотоники) — это разнородная группа биологически активных веществ, которые получают из растительного сырья или химических веществ. Их объединяет способность повышать венозный тонус и уменьшать выраженность симптомов, характерных для заболеваний вен.
Классификация основных флеботропных лекарственных препаратов:
Мази можно применять до 3–4 раз в сутки. Если жалоб нет, то обрабатывать вены для профилактики не нужно.
Трофическую венозную язву рекомендуется промывать струёй стерильного, подогретого до 37 °С физиологического раствора. Следует избегать применения концентрированных антисептиков (йода, перекиси водорода и др.), поскольку они повреждают молодую соединительную ткань, которая образуется при заживлении ран.
Хирургическое лечение
Хирургическое лечение позволяет ускорить заживление трофических язв и предотвратить их повторное появление, но не избавляет от симптомов полностью.
Операция показана, если консервативное лечение не помогает и возникают или увеличиваются трофические язвы.
Все хирургические вмешательства при посттромботической болезни можно разделить на три вида:
В дальнейшем, чтобы закрыть обширные дефекты кожи при трофических язвах, может быть проведена кожная пластика.
Послеоперационные рекомендации
После хирургического лечения следует соблюдать стандартные рекомендации при посттромботической болезни:
Также после операции необходимо аккуратно обрабатывать рану и/или язву и наблюдаться у хирурга по месту жительства. В некоторых случаях показан приём антикоагулянтов или антиагрегантов. Эти препараты предотвращают образование тромбов: антикоагулянты влияют на свёртывание крови, а антиагреганты не дают тромбоцитам склеиваться.
Прогноз. Профилактика
Прогноз зависит от уровня и объёма поражённых вен. Чем больше вен закупорено, тем тяжелее протекает заболевание. Как правило, полностью вылечить посттромботическую болезнь нельзя, но можно добиться стойкой ремиссии. Для этого нужно соблюдать все рекомендации врача: принимать лекарства и носить компрессионный трикотаж.
При хронических заболеваниях вен противопоказано:
Для профилактики посттромботической болезни рекомендуется:
Тромбофлебит
Воспалительный процесс, который развивается в тканях внутренних венозных оболочек и сопровождается частичным или полным тромбированием поврежденных участков сосудов, называют тромбофлебитом. Как правило, заболевание вначале поражает вены нижних конечностей, проходящие близко к коже (поверхностные). При отсутствии лечения процесс постепенно распространяется на глубокие венозные сосуды. Если в остром периоде пациент не получает надлежащего лечения, воспаление переходит в хроническую форму с ремиссиями и рецидивами, однако часто хронизация происходит и при наличии своевременной терапии.
Особенности и причины развития
При наличии определенных условий воспалительный процесс поражает стенки сосудов любой локализации, однако в подавляющем большинстве случаев болезнь затрагивает вены нижних конечностей, и в первую очередь – поверхностные сосуды, деформированные варикозной болезнью. Глубокие вены, наряду с поверхностными, воспаляются примерно у 10% пациентов. Клиническая картина формируется под влиянием ряда факторов: роста показателя свертываемости крови под влиянием изменения ее состава, скорости кровотока, наличия деформаций или повреждений сосудистой стенки и т.д.
К причинам тромбофлебита относят:
Развитию воспалительного процесса способствует любое заболевание или состояние, связанное с понижением иммунитета.
Как распознать заболевание
Симптомы тромбофлебита ярко выражены, если заболевание протекает в острой форме и локализовано в поверхностных венах. Его легко распознать по:
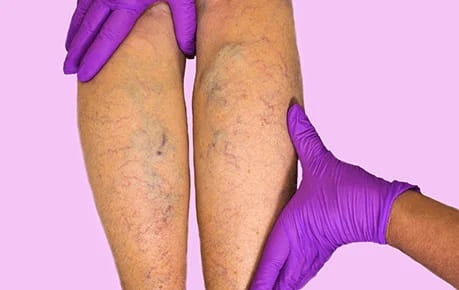
Особенно опасен воспалительный процесс, развивающийся в глубоких венах конечности. Чаще всего он протекает бессимптомно или с незначительными общими признаками недомогания, по которым невозможно распознать и локализовать заболевание. Опасность тромбирования возрастает, если поверхностные вены поражены варикозной болезнью, сопровождающейся недостаточностью функции клапанов перфорантных вен, которые соединяют поверхностные и глубокие сосуды.
Диагностические методы
Во время первичной консультации врач проводит визуальный осмотр пораженной конечности и сбор анамнеза, однако многие важные данные, необходимые при диагностике тромбофлебита, можно определить только при помощи инструментальных исследований:
Кроме того, врач назначает проведение общих лабораторных анализов, чтобы уточнить общее состояние здоровья пациента, и составление коагулограммы для определения показателей свертываемости крови и склонности к образованию тромбов. По показаниям могут быть назначены дополнительные исследования.
Как лечат
Для лечения тромбофлебита современная медицина применяет различные методы, от медикаментозной терапии до хирургического вмешательства, в зависимости от тяжести заболевания и его стадии. Большинству пациентов, как правило, назначают консервативную терапию, целью которой становится прекращение воспалительного процесса и снижение риска тромбоза сосудов. С этой целью врач назначает:
Больному показан постельный режим, однако лечиться он может в домашних условиях, если отсутствует угроза развития осложнений. Важное значение придается механической поддержке сосудов: необходимо бинтовать пораженную конечность эластичным бинтом и/или носить специальное компрессионное белье. При наличии риска прогрессирования болезни и перехода на глубокие вены назначают хирургическое удаление тромбированного сосуда.
Как предупредить дальнейшее развитие болезни
Меры по профилактике тромбофлебита одинаково действенны как для тех, кто уже перенес заболевание в острой форме, так и для людей, у которых существует риск развития воспаления вен. Они включают:
При соблюдении этих правил риск тромбофлебита существенно снижается.
Часто возникающие вопросы
Тромбофлебит: что нельзя есть и пить при этом заболевании?
Диета исключает употребление жирной и копченой пищи, соленых и острых продуктов, так как они приводят к загущению крови и повышению риска тромбоза. Необходимо повысить в рационе долю продуктов, содержащих рутин и аскорбиновую кислоту, – фруктов, ягод и овощей.
Лечение народными средствами
Рецепты народной медицины оказывают существенную помощь в периоды ремиссии и как профилактические средства, однако при обострении болезни необходимо обращаться к помощи медиков.
Как проявляется тромбофлебит у беременных женщин?
Во втором триместре беременности из-за увеличения веса возрастает нагрузка на ноги, что может привести к тромбофлебиту. Симптомы заболевания распознать несложно:
Необходимо рассказать о них врачу, ведущему беременность, а также проконсультироваться у флеболога или сосудистого хирурга.
Тромбофлебиты поверхностных вен: диагностика и лечение
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
Д анный вид патологии является весьма распространенным заболеванием венозной системы, с которым сталкивается врач любой специальности.
В настоящее время в медицинской практике также часто пользуются такими терминами, как флеботромбоз и варикотромбофлебит. Все они правомерны для использования, но при этом следует учитывать следующие моменты. Флеботромбоз рассматривается, как остро возникшая непроходимость вены в результате гиперкоагуляции, которая является ведущим механизмом. Но при этом через 5–10 дней возникший тромб вызывает реактивное воспаление окружающих вену тканей с развитием флебита, то есть происходит трансформация флеботромброза в тромбофлебит.
Термин «варикотромбофлебит» четко указывает фактически на исходную причину тромбоза, возникающего на фоне уже имевшегося у больного варикозного расширения вен.
Перечисленная выше патология венозной системы в подавляющем числе клинических случаев встречается в системе большой и значительно реже – в системе малой подкожной вены.
Тромбофлебиты вен на верхних конечностях встречаются крайне редко, и в основном провоцирующими факторами их возникновения являются многократные пункции для введения лекарственных средств или длительное нахождение катетера в поверхностной вене.
Особо следует обратить внимание на пациентов со спонтанно возникающими тромбами на верхних и нижних конечностях, не связанных с ятрогенным воздействием. В подобных случаях явления тромбофлебита можно заподозрить, как проявление паранеопластической реакции, обусловленной наличием у пациента онкологической патологии, требующей проведения углубленного многопланового обследования.
Тромбообразование в системе поверхностных вен провоцируют те же факторы, которые вызывают тромбоз глубокой венозной системы нижних конечностей. К ним относятся: возраст старше 40 лет, наличие варикознорасширенных вен, онкозаболевания, тяжелые расстройства сердечно–сосудистой системы (сердечная декомпенсация, окклюзии магистральных артерий), гиподинамия после тяжелых операций, явления гемипареза, гемиплегия, ожирение, обезвоживание, банальные инфекции и сепсис, беременность и роды, прием пероральных противозачаточных препаратов, травма конечностей и оперативные вмешательства в зоне прохождения венозных стволов.
Тромбофлебит может развиться в любом отделе поверхностной венозной системы, с наиболее частой локализацией на голени в верхней или средней трети, а также нижней трети бедра. Подавляющее число случаев тромбофлебита (до 95–97%) отмечено в бассейне большой подкожной вены (Кабиров А.В. с соавт., Клецкин А.Э. с соавт., 2003 г.).
Дальнейшее развитие тромбофлебита фактически может идти в двух вариантах:
1. Относительно благоприятное течение заболевания, на фоне проводимого лечения происходит стабилизация процесса, тромбообразование прекращается, явления воспаления стихают и начинается процесс организации тромба с последующей реканализацией соответствующего отдела венозной системы. Но это нельзя считать излечением, т.к. всегда происходит повреждение исходно измененного клапанного аппарата, что в дальнейшем усугубляет клиническую картину хронической венозной недостаточности.
Также возможны клинические случаи, когда фиброзноизмененный тромб плотно облитерирует вену и ее реканализация становится невозможной.
2. Наиболее неблагоприятный и опасный вариант в плане развития осложнений местного характера – восходящий тромбоз по ходу большой подкожной вены до овальной ямки или переход тромботического процесса через вены–коммуниканты на глубокую венозную систему голени и бедра.
Главной опасностью течения заболевания по второму варианту является угроза развития такого осложнения, как эмболия легочной артерии (ТЭЛА), источником которой может быть флотирующий тромб из системы малой или большой подкожной вены, а также вторично возникший тромбоз глубоких вен нижних конечностей.
Судить о частоте тромбофлебита среди населения достаточно сложно, но если принять за основу положение, что среди госпитализированных в хирургические отделения больных с данной патологией более 50% имели варикозное расширение вен, то с учетом миллионов больных с данной патологией в стране эта цифра выглядит весьма впечатляюще и проблема приобретает большое медико–социальное значение.
Возраст пациентов колеблется от 17 до 86 лет и даже старше, а средний возраст составляет 40–46 лет, то есть трудоспособный контингент населения.
Учитывая тот факт, что при тромбофлебите поверхностных вен общее состояние пациента и самочувствие, как правило, не страдают и остаются вполне удовлетворительными, то это создает у больного и его родственников иллюзию относительного благополучия и возможности разнообразных методов самолечения.
В результате такое поведение больного приводит к поздней обращаемости для оказания квалифицированной медицинской помощи, и часто хирург сталкивается уже с осложненными формами этой «простой» патологии, когда имеет место высокий восходящий тромбофлебит или тромбоз глубоких вен конечности.
Клиническая картина заболевания носит достаточно типичный характер в виде локальной болезненности в проекции подкожных вен на уровне голени и бедра с вовлечением в процесс тканей, окружающих вену, вплоть до развития резкой гиперемии этой зоны, наличия уплотнений не только вены, но и подкожной клетчатки. Чем протяженнее зона тромбоза, тем более выражены болевые ощущения в конечности, что вынуждает пациента ограничить ее движение. Возможны гипертермические реакции в виде озноба и повышение температуры до 38–39°С.
Довольно часто провоцирующим моментом для возникновения тромбофлебита становится даже банальное острое респираторное заболевание, особенно у пациентов, имеющих варикозное расширение вен нижних конечностей.
Осмотр производится всегда с двух сторон – от стопы до паховой зоны. Обращается внимание на наличие или отсутствие патологии венозной системы, характер изменения окраски кожных покровов, локальную гиперемию и гипертермию, отечность конечности. Выраженная гиперемия типична для первых дней заболевания, она постепенно уменьшается к концу первой недели.
При локализации тромбофлебита в малой подкожной вене, местные проявления выражены в меньшей степени, чем при поражении ствола большой подкожной вены, что обусловлено особенностями анатомии. Поверхностный листок собственной фасции голени, покрывающий вену, препятствует переходу воспалительного процесса на окружающие ткани. Самым важным моментом является выяснение срока появления первых симптомов заболевания, быстроты их нарастания и предпринимались ли пациентом попытки медикаментозного воздействия на процесс.
Так, по данным А.С. Котельникова с соавт. (2003 г.), нарастание тромба в системе большой подкожной вены идет до 15 см в сутки. Важно помнить о том, что почти у трети больных с восходящим тромбозом большой подкожной вены истинная верхняя граница его расположена на 15–20 см выше уровня, определяемого по клиническим признакам (В.С. Савельев, 2001 г.), то есть этот факт должен учитывать каждый хирург, консультируя больного с тромбофлебитом вены на уровне бедра, чтобы не произошла неоправданная задержка операции, направленной на предотвращение ТЭЛА.
Также следует признать нецелесообразным локальное введение анестетиков и антивоспалительных средств в зону тромбированной вены на бедре, так как, купируя боль, это не предотвращает нарастание тромба в проксимальном направлении. Клинически эту ситуацию контролировать становится трудно, а дуплексное сканирование реально пока может использоваться только в очень крупных лечебных учреждениях.
Дифференциальный диагноз следует проводить с рожистым воспалением, лимфангиитом, дерматитами различной этиологии, узловой эритемой.
Инструментальная и лабораторная диагностика
Очень длительное время диагноз тромбофлебит поверхностных вен ставился врачом на основании только клинических симптомов заболевания, так как фактически отсутствовали неинвазивные методы характеристики венозного кровотока. Внедрение в практику ультразвуковых методов диагностики открыло новый этап изучения данной распространенной патологии. Но клиницист обязан знать, что среди ультразвуковых методов диагностики венозного тромбоза определяющая роль отводится дуплексному сканированию, так как только с его помощью можно определить четкую границу тромбоза, степень организации тромба, проходимость глубоких вен, состояние коммуникантов и клапанного аппарата венозной системы. К сожалению, высокая стоимость этой аппаратуры пока резко ограничивает ее практическое использование в поликлинических и стационарных условиях.
Данное исследование показано в первую очередь больным с подозрением на эмбологенный тромбоз, то есть когда имеется переход тромба из поверхностной венозной системы в глубокую через сафено–феморальное или сафено–поплитеальное соустье.
Исследование может проводиться в нескольких проекциях, что значительно повышает его диагностическую ценность.
Показание к нему резко сужено. Необходимость его выполнения возникает лишь в случае распространения тромба из большой подкожной вены на общую бедренную и подвздошную вену. Причем данное исследование производится только в тех случаях, когда результаты дуплексного сканирования сомнительны и затруднена их трактовка.
Лабораторные методы диагностики
В обычном клиническом анализе крови обращается внимание на уровень лейкоцитоза и уровень СОЭ.
Желательно исследование С–реактивного белка, коагулограммы, тромбэластограммы, уровня протромбинового индекса и других показателей, характеризующих состояние свертывающей системы. Но объем этих исследований порой ограничивается возможностями лабораторной службы медицинского учреждения.
Одним из важных моментов, определяющих исход заболевания и даже судьбу больного, является выбор тактики оптимального варианта лечения больного.
При локализации тромбофлебита на уровне голени больной может проходить лечение амбулаторно, находясь под постоянным контролем хирурга. В этих условиях необходимо объяснить больному и его родственникам, что в случае появления признаков распространения тромбоза на уровень бедра может потребоваться госпитализация больного в хирургический стационар. Задержка госпитализации чревата развитием осложнений, вплоть до возникновения ТЭЛА.
В тех случаях, когда тромбофлебит на уровне голени, леченный в течение 10–14 дней, не поддается регрессу, также должен стоять вопрос о госпитализации и более интенсивной терапии заболевания.
Одним из главных вопросов в лечении больных тромбофлебитом поверхностных вен является обсуждение необходимости соблюдения пациентом строгого постельного режима.
В настоящее время признанным фактом является то, что строгий постельный режим показан только больным, у которых уже были клинические признаки ТЭЛА или есть четкие клинические данные и результаты инструментального исследования указывают на эмбологенный характер тромбоза.
Двигательная активность больного должна быть ограничена только выраженной физической нагрузкой (бег, подъем тяжестей, выполнение какой–либо работы, требующей значительного мышечного напряжения конечностей и брюшного пресса).
Общие принципы лечения тромбофлебита поверхностных вен
Эти принципы являются действительно общими как для консервативного, так и оперативного лечения данной патологии. Главными задачами лечения этих пациентов являются:
Безусловно, консервативное лечение показано абсолютному большинству больных с «низкими» поверхностными тромбофлебитами подкожных вен.
Еще раз следует подчеркнуть, что разумная двигательная активность больного улучшает функцию мышечной помпы, главной определяющей в обеспечении венозного оттока в системе нижней полой вены.
Применение наружной компрессии (эластический бинт, гольфы, колготки) в острой фазе воспаления могут вызвать определенный дискомфорт, поэтому этот вопрос должен решаться строго индивидуально.
Достаточно спорным является вопрос о применении антибиотиков у данной категории больных. Врач должен помнить о возможных осложнениях данной терапии (аллергические реакции, непереносимость, провокация гиперкоагуляции крови). Также далеко не однозначно решается вопрос о целесообразности использования антикоагулянтов (особенно прямого действия) у этого контингента больных.
Врач обязан помнить, что применение гепарина уже через 3–5 дней может вызвать у пациента тромбоцитопению, а уменьшение количества тромбоцитов более чем на 30% требует прекращения терапии гепарином. То есть возникают трудности контроля за гемостазом, особенно в амбулаторных условиях. Поэтому более целесообразным является использование низкомолекулярных гепаринов (далтепарин, надропарин, эноксапарин), так как они крайне редко вызывают развитие тромбоцитопении и не требуют такого тщательного контроля за свертывающей системой. Положительным является тот факт, что эти препараты можно вводить больному 1 раз в сутки. На курс лечения достаточно 10 инъекций, а затем больной переводится на антикоагулянты непрямого действия.
В последние годы для лечения этих больных появились мазевые формы гепарина (лиотон–гель, Гепатромбин). Главным их достоинством являются достаточно высокие дозы гепарина, которые подводятся непосредственно к очагу тромбоза и воспаления.
Особо следует отметить целенаправленное действие на зону тромбофлебитических изменений препарата Гепатромбин («Хемофарм»–Югославия), выпускаемого в виде мази и геля.
В отличие от лиотона он содержит в 2 раза меньше гепарина, но дополнительные компоненты – аллантоин и декспантенол, входящие в состав мази и геля «Гепатромбин», а также эфирные масла сосны, входящие в состав геля, оказывают выраженное противовоспалительное действие, уменьшают явления кожного зуда и локальной боли в зоне тромбофлебита. То есть способствуют купированию основных симптомов тромбофлебита. Препарат Гепатромбин обладает сильным антитромботическим действием.
Местно его применяют, нанося слой мази на пораженные участки 1–3 раза в день. При наличии язвенной поверхности мазь наносится в виде кольца шириной до 4 см по периметру язвы. Хорошая переносимость препарата и многоплановость воздействия его на патологический очаг ставит данное лекарство на первый план в лечении больных тромбофлебитом как в амбулаторных условиях, так и при лечении в стационарах. Гепатромбин может применяться в комплексе консервативного лечения или как средство, направленное на купирование воспаления венозных узлов, после выполненной операции Троянова–Тренделенбурга, как метод подготовки ко второму этапу операции.
В комплекс консервативного лечения больных должны входить нестероидные противовоспалительные препараты, также обладающие обезболивающим действием. Но клиницист должен помнить о соблюдении крайней осторожности при назначении этих средств пациентам, имеющим заболевания желудочно–кишечного тракта (гастриты, язвенная болезнь) и почек.
Хорошо зарекомендовали себя в лечении данной патологии уже хорошо известные врачам и пациентам флеботоники (рутозид, троксерутин, диосмин, гингко–билоба и другие) и дезагреганты (ацетилсалициловая кислота, пентоксифиллин). В тяжелых случаях при обширных флебитах показаны внутривенные трансфузии реополиглюкина по 400–800 мл в/в от 3 до 7 дней с учетом кардиального статуса больного из–за опасности гиперволемии и угрозы развития отека легких.
Системная энзимотерапия на практике имеет ограниченное применение ввиду высокой стоимости препарата и очень длительного курса лечения (от 3 до 6 месяцев).
Основным показанием к оперативному лечению тромбофлебита, как уже ранее указывалось, является нарастание тромба по ходу большой подкожной вены выше средней трети бедра или наличие тромба в просвете общей бедренной или наружной повздошной вены, что подтверждено флебографически или дуплексным сканированием. К счастью, последнее осложнение встречается не так часто, всего лишь у 5% больных с восходящим тромбофлебитом (И.И. Затевахин с соавт., 2003 г.). Хотя отдельные сообщения свидетельствуют о значительной частоте данного осложнения, достигающего даже 17% у этого контингента больных (Н.Г. Хорев с соавт., 2003 г.).
Методы анестезии – возможны разные варианты: местная, проводниковая, перидуральная анестезия, внутривенный, интубационный наркоз.
Определенное значение имеет положение больного на операционном столе – ножной конец стола должен быть опущен.
Общепризнанной операцией при восходящем тромбофлебите большой подкожной вены является операция Троянова–Тренделенбурга.
Хирургический доступ, применяемый большинством хирургов, является довольно типичным – косой разрез ниже паховой складки по Червякову или самой паховой складке. Но при этом важно учитывать главный клинический момент: если есть инструментальные данные или клинические признаки перехода тромба в просвет общей бедренной вены, то более целесообразно применить вертикальный разрез, обеспечивающий контроль за тромбированной большой подкожной веной и стволом общей бедренной вены, когда требуется порой ее пережатие на момент тромбэктомии.
Некоторые технические особенности операции:
1. Обязательное выделение, пересечение и перевязка ствола большой подкожной вены в области ее устья.
2. При вскрытии просвета большой подкожной вены и обнаружении в ней тромба, выходящего за уровень остиального клапана, больной должен сделать задержку дыхания на высоте вдоха при операции под местной анестезией (или это делает анестезиолог при других видах наркоза).
3. Если тромб «не рождается самостоятельно», то через сафено–феморальное соустье осторожно вводят балонный катетер на высоте вдоха и выполняется тромбэктомия. Проверяется ретроградный кровоток из подвздошной вены и антеградный из поверхностной бедренной вены.
4. Культя большой подкожной вены обязательно прошивается и перевязывается, она должна быть короткой, так как слишком длинная культя – «инкубатор» для возникновения тромбоза, что создает угрозу развития ТЭЛА.
В порядке обсуждения вариантов этой рутинной операции следует обратить внимание на то, что некоторые хирурги предлагают при операции Троянова–Тренделенбурга выполнять тромбэктомию из большой подкожной вены, а затем вводить в нее склерозант. Целесообразность такой манипуляции вызывает сомнение.
Второй этап операции – удаление тромбированных варикозных узлов и стволов производится по индивидуальным показаниям в сроки от 5–6 дней до 2–3 месяцев по мере купирования локального воспаления, во избежание нагноения ран в послеоперационном периоде, особенно при трофических расстройствах кожи.
При выполнении второго этапа операции хирург обязательно должен выполнить перевязку перфорантных вен после предварительной тромбэктомии, что улучшает процессы заживления.
Все конгломераты варикозных узлов подлежат удалению во избежание развития в дальнейшем грубых трофических расстройств.
Оперативным лечением данного контингента больных занимается очень широкий круг хирургов общего профиля и ангиохиругов. Кажущаяся простота лечения порой приводит к тактическим и техническим ошибкам. Поэтому данная тематика практически постоянно присутствует на научных конференциях.
1. Затевахин И.И. с соавторами. «Ангиология и сосудистая хирургия» №3 (приложение) 2003 г, стр. 111–113.
2. Кабиров А.В. с соавторами. «Ангиология и сосудистая хирургия» №3 приложение 2003, стр. 127–128.
3. Клецкин А.Е. с соавторами. «Ангиология и сосудистая хирургия» №3 (приложение) 2003 г, стр. 161–162.
4. Котельников А.С. с соавторами. «Ангиология и сосудистая хирургия» №3 (приложение) 2003 г, стр. 168–169.
5. Ревской А.К. «Острый тромбофлебит нижних конечностей» М.Медицина 1976 г.
6. Савельев В.С. «Флебология» 2001 г.
7. Хорев Н.Г. «Ангиология и сосудистая хирургия» №3 (приложение) 2003 г, стр. 332–334.