Как убрать аллергию
Как убрать аллергию
Помощь при приступе аллергии
В погожие летние дни, когда все цветет и благоухает, а на столе все больше овощей и фруктов, вопрос аллергии актуален как никогда. Он касается не только тех, у кого данное заболевание стало хроническим – аллергическая реакция может развиться внезапно и у совершенно здорового человека, например, после дегустации незнакомой пищи на отдыхе. Как же быть в такой ситуации?
Аллергию можно распознать по следующим признакам:
Что делать?
Если аллергия вызвана не пищевым продуктом:
Если аллергия пищевая:
Сильный приступ аллергии может вызвать отек Квинке – местный отек тканей лица, половых органов, живота, шеи и гортани. Состояние опасно тем, что из-за давления на внутренние органы они плохо функционируют, возникает удушье. В таком состоянии необходимо:
Как избежать приступа аллергии?
Если вы внезапно обнаружили аллергию на тот или иной продукт – это серьезный повод обратиться к врачу: заболевание не только омрачает будни и праздники, лишает работоспособности и бодрости, но и может привести к астме и другим тяжелым патологиям.
Указанная информация носит ознакомительный характер. Если у вас возникли проблемы со здоровьем, прежде всего, необходимо обратиться за консультацией к специалисту.
Лечение аллергии
Если Вы страдаете каким-либо аллергическим заболеванием, то очень актуален вопрос – как её лечить и что же действительно помогает от аллергии?
1. Прекращение или уменьшение контакта с аллергеном — так называемые элиминационные мероприятия.
В основе любого метода успешного лечения аллергии лежит, прежде всего, исключение контактов с аллергеном. В большинстве случаев этого бывает достаточно для того, чтобы полностью избавиться от симптомов аллергии или значительно снизить её проявления. Если же причину не устранить, то, к сожалению, даже самые лучшие лекарства против аллергии будут давать только временный эффект.
Если вы точно знаете аллерген — постарайтесь устранить его, что поможет избавиться от аллергии. В ряде случаев это сделать легко: всегда можно отказаться от экзотического фрукта или определённого вида косметики. Иногда это затруднительно: например, полностью избавиться от пыли или не контактировать с пыльцой цветущих растений. А в ряде случаев, особенно если у человека сразу несколько раздражителей, полностью исключить все просто невозможно. В этом случае контакт с аллергеном важно свести к минимуму.
Наиболее частыми причинами развития аллергии являются бытовые аллергены и продукты питания, именно поэтому при лечении в первую очередь следует уделять внимание гипоаллергенному быту и особой диете.
Самый распространённый бытовой аллерген — домашняя пыль. Это целый комплекс аллергенов, в состав которого входит эпидермис человека и животных, микроскопические споры плесени и дрожжевых грибков, продукты жизнедеятельности насекомых и т. д.
О том, что помогает от бытовой аллергии, и о создании гипоаллергенного быта подробно написано здесь. Придерживаться гипоаллергенного быта важно не только тем, у кого выявлена аллергия на пыль, но и всем людям, страдающим любой аллергией, а также имеющим наследственную предрасположенность к аллергическим заболеваниям.
Гипоаллергенная диета – один из методов лечения аллергии, играющий особую роль в лечении аллергических заболеваний, особенно если имеет место пищевая аллергия без четких указаний какого-либо вида продукта. В данном случае из рациона рекомендуется исключать все высокоаллергенные продукты: шоколад, клубнику, землянику, цитрусовые, помидоры, красные яблоки, рыбу, курицу, яйца и т. д. Необходимо также отказаться от продуктов с красителями и консервантами, острых и пряных блюд, алкогольных и газированных напитков, а также ограничить потребление соли. Подробно неспецифическая гипоаллергенная диета описана здесь. Придерживаться такой диеты рекомендуется всем аллергикам и лицам, предрасположенным к аллергическим реакциям.
Если имеется аллергия на пыльцу, то составляется специальная диета, учитывающая риск перекрёстных реакций с пыльцевыми аллергенами. Календарь пыления/цветения и таблицу перекрёстной аллергии вы можете найти по ссылкам выше.
2. Фармакотерапия
Еще один из важнейших методов лечения аллергии — это фармакотерапия, или применение лекарственных средств для устранения симптомов заболевания и профилактики рецидивов.
Существуют следующие группы препаратов против аллергии:
Антигистаминные препараты (блокаторы Н1-гистаминовых рецепторов) широко применяются при различных аллергических заболеваниях. Они быстро и эффективно устраняют клинические проявления или предотвращают их развитие. Их механизм действия связан с блокадой гистаминовых рецепторов, что помогает избавиться от аллергии вследствие прекращения действия гистамина — вещества, которое выделяется в большом количестве и определяет развитие основных симптомов заболевания: насморк, чихание, заложенность носа, кожный зуд, покраснение и т. д.
Блокаторы Н1-гистаминовых рецепторов снижают реакцию организма на гистамин, снимают вызванный им спазм гладкой мускулатуры, уменьшают проницаемость капилляров и отек тканей, обладают противозудным эффектом.
Классификация антигистаминных препаратов
Согласно классификации, принятой EAACI (Европейская академия аллергологии и клинической иммунологии), выделяют 2 поколения антигистаминных препаратов*.
Антигистаминные препараты (АГП) 1-го поколения
Препараты 1-го поколения разработаны еще в середине прошлого века, но некоторые применяются до сих пор. Они имеют множество побочных эффектов: вызывают сонливость, могут оказывать негативное влияние на желудочно-кишечный тракт, сердечно-сосудистую систему, зрение, вызывать сухость слизистых дыхательных путей. Такие препараты необходимо принимать несколько раз в день, что весьма неудобно. А при длительном использовании они вызывают привыкание*.
Антигистаминные 2-го или последнего поколения
Препараты 2-го поколения — это более современные средства. По безопасности и удобству применения они превосходят препараты предыдущего поколения. Они не вызывают сонливости, человек сохраняет концентрацию, внимание. Отсутствие седативного эффекта особенно важно для людей, проводящих много времени за рулем автомобиля или работающих с техникой.
Эти препараты оказывают точно избирательное действие только на Н1-гистаминовые рецепторы, не блокируют другие виды рецепторов, поэтому лишены большинства побочных эффектов АГП 1-го поколения. Их можно применять при большинстве сопутствующих заболеваний, что очень важно, так как аллергия как единственная проблема встречается очень редко. Эффект лекарств от аллергии последнего поколения длится более 24 часов, что очень удобно и позволяет принимать таблетку всего 1 раз в сутки. При этом нет необходимости подстраиваться под приемы пищи, ведь всасывание современных препаратов обычно не зависит от наличия в желудке содержимого. Кроме того, лекарственные средства этой группы не вызывают привыкания.
АГП 2-го поколения также являются неоднородной группой. Выделяют две подгруппы:
Основными преимуществами активных метаболитов являются более быстрый и предсказуемый эффект, отсутствие дополнительной нагрузки на печень и возможность совместного приёма с другими лекарствами, которые также проходят через печень.
В некоторых классификациях активные метаболиты относят даже к антигистаминным препаратам 3-го поколения, что, однако, противоречит общепризнанной классификации.*
К АГП 2-го поколения, активным метаболитам относится Цетрин®.
Стабилизаторы мембран тучных клеток применяются при лечении аллергии верхних и нижних дыхательных путей. Они тормозят высвобождение гистамина и прочих активных веществ из тучных клеток, предупреждая обострение аллергических заболеваний, например бронхиальной астмы.
Глюкокортикостероиды (ГКС) применяются при различных аллергических заболеваниях. Они имеют выраженный противоаллергический эффект, одновременно воздействуя на большинство клеток, вовлекаемых в аллергический процесс. Эта группа препаратов может назначаться при аллергическом рините в виде спрея, при бронхиальной астме в виде ингаляторов, при атопическом дерматите в виде мазей или кремов. В особо тяжёлых случаях к этим формам подключаются таблетированные и инъекционные кортикостероиды.
Симптоматическая терапия также широко используется в лечении аллергии. Например, при бронхиальной астме не обойтись без бронхолитиков, а при аллергическом рините — без сосудосуживающих препаратов против аллергии и т. д. Важно помнить, что каждый человек индивидуален, имеет свою выраженность симптомов и тяжесть заболевания, поэтому только специалист может подобрать те препараты и ту схему лечения, которые подойдут в каждом конкретном случае.
3. Аллерген-специфическая иммунотерапия (АСИТ)
Этот метод лечения аллергии основан на многократном введении причинного аллергена в постепенно возрастающих дозах. Целью АСИТ является выработка устойчивости организма к данному раздражителю.
Аллерген-специфическая иммунотерапия впервые была использована в 1911 году для лечения сезонного аллергического ринита. С тех пор АСИТ стала одним из наиболее эффективных (80–90%) методов лечения аллергических заболеваний, который позволяет предупредить трансформацию аллергического ринита в бронхиальную астму, ограничивает расширение спектра сенсибилизации, уменьшает потребность в лекарственных средствах, увеличивает сроки ремиссии аллергических болезней.
АСИТ показана не при всех видах аллергической реакции. Перед процедурой пациент проходит полное аллергологическое обследование (ссылка на раздел диагностика). Затем аллерголог, который прошёл специальное обучение и имеет соответствующий сертификат, оценивает индивидуальную чувствительность пациента к аллергенам и принимает решение о назначении курса АСИТ.
Противопоказаниями к проведению процедуры являются онкологические, сердечно-сосудистые и тяжёлые иммунные заболевания, приём некоторых препаратов (например, бета-блокаторов), ранний детский возраст (до 5 лет), беременность, грудное вскармливание и некоторые другие состояния.
Схема проведения аллерген-специфической иммунотерапии может быть разной, она уникальна для каждого пациента, метода и препарата. Какую именно назначить тому или иному пациенту — решает специалист.
Существуют инъекционные методы АСИТ и безинъекционные (в основном сублингвальная, когда аллерген рассасывается в подъязычной области, или пероральная, когда аллерген проглатывается).
Основные методы лечения аллергии в схеме АСИТ сводятся к подкожному введению возрастающих доз аллергена по специально разработанным схемам в зависимости от вида аллергена и индивидуальной чувствительности пациента.
Лечебное действие АСИТ может проявиться уже после первого курса, но обычно наилучший эффект достигается после 3-5 курсов лечения.
Во время проведения терапии необходимо создать гипоаллергенные условия, настроиться на частые посещения аллерголога и длительный курс. Ни в коем случае нельзя прерывать АСИТ самостоятельно. Только при проведении полного курса можно ожидать результата.
Таким образом, лечение аллергии всегда комплексное, а подбор методов лечения аллергии и препаратов индивидуален для каждого пациента. Соблюдение всех рекомендаций вашего врача — залог успеха в лечении аллергии.
*См.: Татаурщикова Н.С. Современные аспекты применения антигистаминных препаратов в практике врача-терапевта // Фарматека. 2011. №11. С. 46–50.
Топ лекарств от аллергии
Пик аллергических реакций приходится на весенний и летний период. В июне-июле по всей территории России цветут луговые травы, дикие и культурные злаки. К концу лета и в начале осени созревают амброзия, полынь, подсолнух. Людям, чувствительным к их пыльце, необходимо проводить профилактику и своевременное лечение. Рассмотрим кратко виды заболевания, симптомы и затем подробно топ таблеток от аллергии. Подробнее об аллергии можно прочитать здесь.
Виды аллергии
Кроме сенной лихорадки на растения, выделяют еще несколько видов аллергии, которые беспокоят человека круглогодично:
Как проявляется аллергическая реакция?
Лучшие лекарства от аллергии
В симптоматике поможет разобраться врач. Если нет возможности исключить действие аллергена, то нужно заниматься профилактикой аллергии. Обычно доктор назначает курсовой прием антигистаминных препаратов длительного действия и объясняет как бороться с обострением. Аллергики со стажем носят с собой аэрозольные препараты, капли и даже уколы на крайний случай.
Сразу отметим, что все топы-лекарств от аллергии, в том числе наши, нужно использовать для ознакомления. Мы дадим подборку названий по действующему веществу. Однако от самостоятельного выбора пациенту лучше отказаться. Профессиональную рекомендацию даст врач, к нему удобно обращаться повторно с целью коррекции прописи, если лекарство не поможет или не подойдет.
Топ-средств от аллергии в виде аэрозолей или глазных капель
Солевые растворы
Для профилактики поллиноза и удаления других типов аллергенов из слизистой носа успешно применяются растворы морской воды или чистого натрия хлорида различной концентрации. Первыми в этом секторе рынкам были производители линии Аква Марис. Вода Адриатического моря в виде спрея уменьшает насморк, частично снимает воспаление, оздоравливает слизистую. Но главная ее функция для аллергика — смывать аллергены: пыльцу, обычную пыль, шерсть животных, химических агентов и другое. Торговые названия: Аква Марис Стронг, Аква Марис Беби, Аквалор Форте, Аквалор Беби, Аквазивин, АкваРоса, Аквасол, Африн Чистое Море, Долфин при аллергии, Линаква, Отривин Море Форте, Риностоп Аква, Санорин Аква морская вода. Различие в данных средствах заключается в силе распыления водной струи. Для чувствительного носа лучше брать мягкий душ, аэрозоль. Высокая концентрация соли подойдет взрослым, а детям рекомендованы 0.9% аэрозоли.
Солевые растворы с протектором
Фирма Ядран с некоторых пор выпускает Аква Марис Эктоин от аллергии. Эктоин образует на поверхности слизистой защитный гидрокомплекс. Слой обезвреживают аллергены и затем легко смывается.
Сосудосуживающие средства
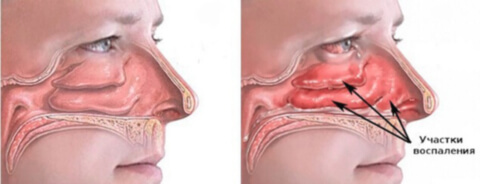
В отличие от средств для промывания носа, данная группа относится к лекарственным (исключение Аква Марис). При длительном их применении требуется совет доктора. Препараты быстро убирают ринит (через 2 минуты) и позволяют свободно дышать пациенту. Многие версии работают в течение 12 часов, содержат дополнительно увлажнители или пантенол. Здесь можно легко выбрать товар подходящей цены, делая акцент на российских производителей. На основе ксилометазолина выпускают такие ЛС: Галазолин, Ксилен, Ксилометазолин разных фирм, Ксимелин, Отривин, Ринонорм, Ринорус, Риностоп, Тизин. На основе оксиметазолина: Називин, Африн, Назол, Оксифрин, Оксиметазолин, Сиалор Рино.
Противоаллергические назальные препараты
Блокаторы гистаминовых Н1-рецепторов не просто суживают сосуды, а дают стойкий лечебный эффект. Перечислим лучшие капли от аллергии, а также аэрозоли.
К этой же группе можно отнести Аллергодил назальную и глазные формы на основе азеластина.
ЛС с кромоглициевой кислотой
Лечебный эффект вышеназванных препаратов развивается медленно и больше подходит для профилактики. Выпускается в виде глазных капель: Лекролин, Кром Аллерг, Кромицил Солофарм, Кромогексал, Хай-Кром.
Глюкокортикостероиды (ГСК) для местного применения
Гормональные лекарства с мометазоном намного сильнее левокабастина, их назначает врач. Современные назальные ГСК почти не всасываются в системный кровоток, а значит, имеют минимум побочных эффектов. Широко назначаются для купирования сильных проявлений аллергии. Из других международных непатентованных названий (МНН) можно привести: будесонид и флутиказон.
Отметим, что лучшее лекарство от аллергии это устранение аллергена. Один из вариантов — переезд в безопасное место на период цветения трав. Очистители воздуха, постоянная влажная уборка, проветривание поможет снизить реакцию на домашнюю пыль. В некоторых случаях помогает десенсибилизация или иммунотерапия. Принцип лечения заключается в последовательном приеме низких доз аллергена с целью развития толерантности, используются курсовые подкожные инъекции, сублингвальные таблетки.
Лучшие таблетки от аллергии
На сегодняшний день лучшее средство от аллергии должно отвечать двум требованиям:
Итак, рассмотрим лучшие таблетки от аллергии, отталкиваясь от действующего вещества, и укажем наиболее известные бренды.
Лоратадин
Лекарства на его основе назначают при поллинозе, аллергическом конъюнктивите, хронической идиопатической крапивнице и кожных проявлениях аллергии. Действует длительно, принимается 1 раз в день, сонливость вызывает в редких случаях. Торговые наименования: Кларитин, Кларисенс, Ломилан, Лорагексал, Лоратадин российских фирм, Эролин.
Метаболит Лоратадина — Дезлоратадин
Данное ЛС относится к длительно действующим, активен в течение 24 часов. Устраняет ринит, конъюнктивит, зуд нёба и глаз, крапивницу. По сравнению с лоратадином оказывает меньше побочных эффектов на печень, а это важное преимущество, особенно когда пациент принимает не одно лекарство. Бренды: Блогир-3, Дезал, Дезлоратадин, Делорсин, Лордестин, Эзлор, Элизей, Эриус, Эслонтин.
Цетиризин
Показан при аллергическом сезонном и круглогодичном насморке, крапивнице и сенной лихорадке. В отличие от лоратадина имеется назначение от отека Квинке, то есть в этом плане цетиризин сильнее. Пациенту достаточно в день одной таблетки. Есть предупреждение о снижении внимательности и скорости реакций на фоне лечения, а также о нежелательном сочетании с алкоголем. ТН: Цетрин, Зиртек, Зодак, Парлазин, Сенсинор, Солонэкс.
Эбастин
Хорошо помогает от поллиноза, аллергии глаз, крапивницы, сильный препарат, действие до 48 часов. Имеется указание о некотором седативном эффекте, при этом производитель сообщает, что лекарство не взаимодействует с алкоголем. Известные бренды: Кестин, Зиртал-10, Эспа-Бастин.
Фексофенадин
Относится к противоаллергическим ЛС последнего поколения. Не вызывает сонливости и торможения ЦНС, не трансформируется в печени и поэтому хорошо сочетается с другими препаратами. Активен 24 часа. Назначается при лечении хронической крапивницы и при аллергии на пыльцу. Бренды: Аллегра, Аллерфекс, Бексист, Гифаст, Фексадин, Фексофраст.
Хлоропирамин
Лекарства от аллергии первого поколения. У них показания намного шире: сывороточная болезнь, ангионевротический отек, крапивница, ретинопатия, дерматозы, экзема, лекарственная аллергия, укусы насекомых. Вызывают значительную сонливость и снижают внимательность. Названия: Супрастин (есть инъекции), Хлоропирамин, Супривелл, Гистаприм.
Клемастин
Также средства из I поколения. Показания такие же, как и у Супрастина и дополнительно в инъекциях: профилактика и лечение аллергии при переливании крови и приеме гистамина с целью диагностики. ТН: Тавегил, Клемастин, Клемастин-Эском.
Как убрать аллергию
Как лечить аллергию на холод
Острая реакция на холод проявляется в виде аллергического ринита даже при непродолжительном пребывании на улице зимой и исчезает в помещении. Сухость кожи, покраснение и сыпь отбивают желание покинуть дом. Но этих проблем можно избежать. Вот несколько советов по лечению аллергии на холод:
Соблюдая все меры предосторожности, также необходимо пройти полное обследование организма на предмет заболеваний ЖКТ, сердечно-сосудистых заболеваний.
Как лечить алкогольную аллергию
На лечение этого вида аллергии указывают определенные трудности, связанные с запретом приема всех антигистаминных препаратов с алкоголем. Поэтому перед началом лечения аллергической реакции на алкоголь следует промыть желудок большим количеством воды. Перед лечением кожной аллергии следует определить характер высыпания. Это может быть экзема, крапивница, атопический или контактный дерматит. Кожные симптомы аллергии лечат препаратами, содержащими гидрокортизон. Кремы, устраняющие зуд и снимающие отек, значительно улучшают общее состояние. Но чтобы полностью вылечить аллергическую сыпь, придется принимать антигистаминные препараты и в некоторых случаях проводить очищение крови путем внутривенного приема сорбентов.
Не откладывайте визит к врачу. Непереносимость алкоголя может быть вызвана недостаточной выработкой гормона алкогольдегидрогеназы. Крепкие напитки в этом случае противопоказаны. Конечно, лучше отказаться от алкоголя навсегда, но, возможно, аллергия не повторится, если вы перейдете на другие напитки.
Бывает и так: аллергия возникает не на сам алкоголь, а только на красители и пищевые добавки, которые содержатся во многих продуктах этой категории. После вторичного проявления аллергии эксперименты продолжать нельзя.
Как лечить пищевую аллергию
Пищевая аллергия не поддается лечению без тщательного обследования всего тела, а также теста на аллерген. После выявления «вредоносного» продукта или группы продуктов аллерген следует исключить из рациона.
Но как лечить аллергию на молоко, если это от ребенка, которому продукт нужен? Коровье молоко необходимо заменить соевым или козьим. Вероятной причиной пищевой непереносимости является неспособность усваивать сложные белки коровьего молока. Как правило, с возрастом эта проблема устраняется.
Так же лечение пищевой аллергии проводится по следующей схеме:
Если аллергическая реакция тяжелая (анафилактический шок, отек Квинке), требуется срочная медицинская помощь. Как правило, в таких случаях вводят адреналин.
Как лечить аллергию на пыль
Для устранения аллергена людям, чувствительным к пыли в доме, недостаточно уборки. Пылевые клещи прекрасно себя чувствуют не только на пыльных предметах повседневного пользования, но и в постельном белье, шторах, коврах, мягких игрушках. Поэтому тканей в доме должно быть минимум. Постельное белье стоит менять 2 раза в неделю, а занавески лучше убрать, заменив жалюзи. Обязательной покупкой для людей, страдающих аллергией на пыль, являются увлажнитель и ионизатор воздуха.
Симптомы аллергии снимают антигистаминные препараты. Капли для носа, таблетки и сиропы, содержащие тавегил и его производные, помогут облегчить состояние при аллергическом рините и конъюнктивите. Санитарная чистка нужна и тогда, когда возникает вопрос, как лечить аллергию на плесень. Но здесь стоит заметить, что влажности в помещении не место.
Как лечить аллергию на антибиотики
В случае ярко выраженной аллергии лечение предполагает:
Как лечить аллергию народными средствами
Народные средства очень помогают при лечении аллергической сыпи. Например, аллергический дерматит хорошо лечится примочками из отвара ромашки. Экзему можно смазывать концентрированным раствором мумие. Этот же препарат позволяет избавиться от отека слизистой. Но не забывайте, что в случае серьезного ухудшения самочувствия необходимо обратиться к врачу или вызвать скорую помощь.
Средства от аллергии: гид по выбору
Пищевую аллергию считают самой коварной, так как она сильно влияет на качество жизни.
Симптомы аллергии
Проявление легких форм аллергии протекает довольно незаметно и зачастую не вызывает дискомфорт. Однако, симптомы могут усиливаться в зависимости от типа аллергена и места его контакта с частью тела, поэтому следует обращать внимание на появление каких-либо непривычных для организма реакций:
Какие препараты от аллергии бывают?
Препараты, применяемые для предотвращения и устранения симптомов аллергии, называются антигистаминные препараты. Механизм их действия заключается в блокировании выработки гистамина, химического вещества, которое в норме присутствует в теле человека, участвует в иммунных процессах и регулирует различные физиологические функции. При попадании в организм аллергена происходит выделение большого количества гистамина. Это приводит к воспалительной реакции, которая проявляется в виде симптомов аллергии. Чтобы не навредить себе и как можно быстрее восстановить нормальное состояние организма важно знать, какое средство от аллергии можно применять и в чем особенности и различия у представленных препаратов. Среди антигистаминных препаратов выделяют три поколения.
Препараты первого поколения
Антигистаминные препараты 1 поколения способны проникать в нервную систему. Это помогает быстро устранить симптомы аллергии. Однако, их эффект длится недолго, а при длительном приёме лекарств этой группы, может отмечаться привыкание. Самыми частыми побочными эффектами антигистаминных препаратов 1 поколения считаются сонливость, слабость, головная боль, головокружение и заторможенность реакций. Несмотря на существенные недостатки, эти лекарства имеют невысокую стоимость и, в отличие от современных препаратов, выпускаются как в форме таблеток, так и в форме инъекций, что позволяет использовать их для оказания экстренной помощи. Не предназначены для длительного лечения. В этой группе можно выделить 4 наиболее эффективных средства: димедрол, диазолин, супрастин и тавегил.
Многие препараты для борьбы с аллергией не подходят для детей, поэтому необходима консультация педиатра.
Препараты второго поколения
Антигистаминные препараты 2 поколения имеют более широкий спектр действия, практически не вызывают сонливости и при соблюдении дозировки развитие побочных эффектов сводится к минимуму. Действие препарата сохраняется до 24 часов. Не вызывают привыкание. Однако, из-за особенности своего действия могут нарушать сердечный ритм. Существует риск развития индивидуальной непереносимости. В этой группе выделяют эффективные препараты: фенистил, кларитин и гисталонг.
Препараты третьего поколения
Если у вас выявлена аллергия, то в вашей домашней аптечке всегда должны быть антигистаминные препараты.
Официально препараты третьего поколения еще не разработаны, однако, неофициально к этой группе относят усовершенствованные препараты второго поколения. Эта группа отличается быстрым началом действия и высокой эффективностью. Препараты имеют меньше побочных эффектов. Возможна индивидуальная непереносимость. Их можно применять как для снятия симптомов аллергии, так и для длительного лечения заболевания. Не оказывают влияния на сердечный ритм. К лучшим препаратам третьего поколения относят Цетрин, Эриус, Ксизал, и Фексофен.
Какой препарат выбрать?
Универсального антигистаминного препарата не существует, так как каждый из нас обладает своими физиологическими качествами. Иногда, на поиск идеального средства может уйти много времени. Помните, не следует назначать себе лечение самостоятельно. Конкретный препарат, подходящий под ваши особенности, сможет определить только специалист. Также, если у вас выявлена аллергия, то в вашей домашней аптечке всегда должны быть антигистаминные препараты.
Первая помощь при аллергии
Аллергические реакции бывают разными. Одни сопровождаются легкими симптомами и довольно быстро проходят, как только прекращен контакт с аллергеном. В других случаях состояние человека ухудшается на глазах — тогда нужна немедленная помощь врача.
Из этой статьи вы узнаете, как можно справиться с симптомами аллергии самостоятельно, когда лучше сразу вызывать «неотложку».
Как справиться с легкими симптомами аллергии?
Распространенные формы аллергии — сенная лихорадка (поллиноз) и крапивница. Чаще всего они сопровождаются легкими симптомами, с которыми можно справиться самостоятельно.
Сенная лихорадка нередко напоминает простуду. Возникает насморк, покраснение глаз, чихание, кашель, реакции на коже, повышенная утомляемость, лихорадка. Крапивница получила свое название за то, что она сопровождается появлением на коже красных зудящих волдырей — как при ожоге крапивой.
Главное средство первой помощи при аллергии — антигистаминные препараты, такие как Супрастин, Диазолин, Кларитин, Телфаст и др. Многие аллергики хорошо знают об этих лекарствах и постоянно носят их с собой. При сильной заложенности носа применяют препараты, снимающие отек слизистой оболочки: Ксилометазолин, Оксиметазолин, Ксилен, Нафтизин и др. При возникновении покраснения и зуда в глазах, слезотечения можно использовать специальные противоаллергические капли для глаз. Снять раздражение на коже помогают холодные компрессы и мази с глюкокортикоидами (например, гидрокортизоновая мазь).
Состояние человека, у которого возникла аллергическая реакция, требует повышенного внимания. При нарастании симптомов нужно немедленно вызвать врача.
При каких симптомах нужно сразу вызывать «Скорую помощь»?
Аллергические реакции могут протекать и в тяжелой форме. Наиболее опасны такие состояния, как удушье, возникающее в результате отека дыхательных путей. А также анафилаксия — сильная аллергическая реакция, сопровождающаяся нарушением дыхания, падением артериального давления, развитием шока.
Поводом для вызова врача должны стать следующие симптомы:
Если у человека прежде случались тяжелые аллергические реакции, «Скорую помощь» нужно вызвать в любом случае, даже если на этот раз симптомы выражены слабо. Есть риск, что в любой момент состояние резко ухудшится.
Лекарственная аллергия
Типы лекарственной аллергии
Проникновение в организм проблемного препарата провоцирует один из типов аллергической реакции:
Реакция немедленного типа. Развивается в пределах от нескольких секунд до одного часа после введения препарата. Повторный контакт с проблемным препаратом вызывает воспалительный процесс в тканях или во всем организме.
Реакция замедленного типа. Наступает спустя 24–48 часов после введения аллергена.
Цитотоксическая реакция. Лекарственные препараты прикрепляются к клеткам сосудов, печени и почек, элементам крови. Это приводит к поражению этих органов, возникновению анемии (дефициту гемоглобина), лейкопении (снижению лейкоцитов). Время реакции — минуты или часы.
Иммунокомплексная реакция. Лекарственные вещества прикрепляются к стенкам кровеносных сосудов, развивается повышенная проницаемость сосудов, сывороточная болезнь, артриты, лекарственная лихорадка, аллергический васкулит (воспаление сосудистых стенок).
Псевдоаллергическая реакция. Протекает без образования антител. Ложную аллергическую реакцию усиливают хронические заболевания желудочно-кишечного тракта, эндокринные патологии. Интенсивность клинических проявлений и скорость появления реакции зависит от дозировки и способа введения препарата.
Одно и то же лекарство может спровоцировать, как истинную аллергию, так и псведоаллергическую реакцию.
Причины лекарственной аллергии
Любой лекарственный препарат может привести к возникновению аллергии. Попадая в организм и контактируя с тканями, они провоцируют аллергические реакции. Исключение — глюкоза, хлорид натрия.
К препаратам, которые наиболее часто вызывают аллергические реакции относят:
местные и системные анестетики,
нестероидные противовоспалительные препараты,
Скорость развития аллергической реакции зависит от пути введения препарата. Наиболее часто и быстро вызывают аллергию местное и ингаляционное применение. Внутривенное введение с меньшей частотой провоцирует гиперчувствительность, чем внутримышечное и подкожное. При парентеральном введении лекарственных средств (капельницы) аллергия возникает реже, чем при пероральном приеме (через рот).
Существует ряд факторов, которые увеличивают риск возникновения аллергиии:
врожденные и приобретенные иммунодефициты,
Тяжесть лекарственной аллергии зависит от длительности использования препарата, дозировки, продолжительности промежутков между его приемом. Однократное введение реже вызывает аллергию, чем применение в течение длительного времени.
Справка! Наличие непереносимости лекарственных средств у одного из родителей увеличивает риск возникновения аллергии у ребенка в 15 раз.
Симптомы лекарственной аллергии
Клинические проявления аллергии разнообразны, и зависят от вводимого препарата, реактивности иммунной системы и наличия сопутствующих патологий. Чаще всего поражаются кожные покровы, кровеносные сосуды и дыхательные пути. Реакции бывают локальные и системные.
Локальные изменения кожи проявляются сыпью, покраснением кожи, образованием одиночных или множественных волдырей, эрозий, бляшек. Лекарственная аллергия на антибактериальные препараты провоцирует многоморфную эксудативную эритему. Ее симптомы — суставная и мышечная боль, повышение температуры тела, высыпания на коже стоп, кистей, ладоней и подошв.
Вследствие гиперчувствительности к антибактериальным препаратам наблюдают изменения со стороны органов дыхания:
затрудненное носовое дыхание,
выделения из носа,
снижение или отсутствие обоняния,
зуд в полости носа.
Реже единственным признаком аллергии может быть общее недомогание, слабость, лихорадка, тошнота и рвота.
Лекарственная аллергия на инъекционное введение препарата проявляется в виде Феномена Артюса. Это когда через 7–10 дней с момента попадания в организм аллергена вокруг места инъекции образуется красное пятно и отек. При незначительной дозе препарата отек проходит самостоятельно. В тяжелом случае происходит некроз кожи с образованием длительно незаживающей язвы.
К системным аллергическим реакциям относят:
анафилактический шок — острое состояние, при котором развивается гипоксия, уменьшение кровотока;
синдром Стивенса-Джонсона — образование пузырей на коже и слизистых оболочках всего организма;
острое повреждение почек;
нарушение работы нервной, дыхательной и сердечно-сосудистой системы;
эрозивно-язвенные дефекты на слизистой желудочно-кишечного тракта;
системный васкулит — воспаление сосудистых стенок.
Развитие системных реакций требует срочной медицинской помощи, в противном случае существует высокий риск летального исхода.
Диагностика лекарственной аллергии
Для диагностики лекарственной аллергии важно собрать анамнез, выяснить, какой препарат принимал пациент до возникновения аллергической реакции, как долго и в какой дозировке. Для установления диагноза понадобится консультация аллерголога-иммунолога, дерматолога или инфекциониста, при необходимости — нефролога, ревматолога, кардиолога.
Врач тщательно собирает информацию о ранее перенесенных патологиях, проводит клинический осмотр и выясняет особенности клинической картины. Во время осмотра оценивает общее состояние пациента, сохранность функций дыхательной и сердечно-сосудистой системы, выявляет на коже локальные изменения.
Важно отличить аллергию от интоксикации после приема повышенных доз препарата, других аллергических и псевдоаллергических реакций, инфекционных заболеваний (кори, скарлатины).
Лечение лекарственной аллергии
Первоочередно необходимо прекратить введение проблемного медикамента и создать условия для его скорейшего выведения его из организма. С учетом симптоматики и общего состояния пациента назначают глюкокортикостероиды, противоаллергические препараты, инфузионную терапию (введение в кровоток разных растворов), поддерживают функции дыхания и кровообращения. При невозможности полностью отказаться от проблемного препарата проводят аллергенспецифическую иммунотерапию (АСИТ). Системные аллергические реакции требуют госпитализации.
Антигистаминные препараты
Противоаллергенные препараты поступают в продажу в разных лекарственных формах: основная масса — это таблетки, драже, капсулы для приема внутрь. В дополнение к ним применяют наружные средства на кожу, местные препараты (глазные и назальные капли, спреи).
Антигистаминные средства обладают широким спектром действий:
облегчают течение аллергических реакций,
устраняют спазм гладкой мускулатуры,
снижают гиперактивность бронхов,
уменьшают проницаемость капилляров,
Антигистаминные препараты нужно принимать только по назначению врача, так как они имеют противопоказания: беременность, период грудного вскармливания, детский возраст, выраженная почечная недостаточность, индивидуальная непереносимость компонентов состава. Средняя продолжительность лечения — 2‒6 недель.
Справка! Наиболее эффективны антигистаминные препараты нового поколения, так как они обладают высокой противоаллергической эффективностью наряду с отсутствием или минимальным риском побочных эффектов.
Глюкокортикостероиды
Гормональные препараты, попадая в организм, тормозят воспалительные процессы, устраняют симптомы аллергических реакций. Чтобы достичь максимального эффекта, необходима продолжительная терапия в течение нескольких недель. При бронхиальной астме и по показаниям гормоны вводят с помощью ингалятора.
Глюкокортикостероиды в сочетании с антигистаминными препаратами оказывают более выраженный эффект, чем монотерапия. С осторожностью принимают при вирусных, бактериальных и грибковых инфекциях.
Инфузионная терапия
Для снижения количества токсических веществ в крови, нормализации кислотно-щелочного равновесия внутривенно вводят растворы минеральных солей и органических кислот, глюкозу. Параллельно внутрь принимают энтеросорбенты, слабительные препараты. Рекомендовано соблюдать питьевой режим.
Аллергенспецифическая иммунотерапия (АСИТ)
На сегодняшний день это самый эффективный метод лечения и профилактики лекарственной аллергии при невозможности прекратить применение проблемного препарата. Метод основан на введении в организм возбудителя аллергической реакции в постепенно возрастающих дозах. Это приводит к тому, что организм адаптируется к действию причинного аллергена, снижается чувствительность, клинические проявления уменьшаются или не возникают вовсе.
Важно! Специфическую иммунотерапию не назначают детям младше 5 лет.
Аллерген вводят в организм разными способами в два этапа: начальный этап — набор дозы, второй — поддерживающая терапия. Курс лечения длится от нескольких месяцев до нескольких лет.
Прогноз лекарственной аллергии благоприятный. При соблюдении рекомендаций врача вероятность возникновения осложнений сводится к минимуму.
Профилактика лекарственной аллергии
Профилактические меры направлены на проведение разъяснительной работы среди населения о возможных последствиях самостоятельного назначения и бессистемного применения лекарственных препаратов. Для предупреждения нежелательных аллергических реакций врач должен тщательно собирать анамнез перед назначением или введением любого лекарства.
В дальнейшем пациенту необходимо исключать проблемный препарат и медикаменты со схожей генетической частью антигена. При обращении в другие медицинские учреждения сообщать о наличии непереносимости данных лекарств.
Как избавиться от аллергии
Миллионы людей по всему миру страдают от всевозможных аллергических реакций. Аллергия представляет собой не что иное, как реакцию иммунной системы на один или несколько аллергенов (или внешних раздражителей). Поразительно, но многие даже не знают, отчего возникает такая реакция и что делать при аллергии. Для начала рассмотрим, почему она возникает.
А происходит это вот почему. Иммунная система крайне враждебно видит аллерген, принимая за вредоносное вещество, и атакует его. Внешне это проявляется расширением сосудов, покраснениями на лице и теле и другими типичными симптомами.
Риниты, конъюнктивиты, крапивница, и многие другие болезни – это типичные аллергические реакции. В самых острых случаях у человека даже может развиться анафилактический шок (потенциально летальная реакция).
Если вы хотите узнать, как избавиться от аллергии, для начала нужно определить, какой аллерген вызывает у вас такую реакцию. Для этого проводится специальное обследование. Оно чаще всего включает в себя кожные пробы. Это когда под кожу пациента вводится раствор с самыми распространёнными аллергенами, и таким образом проверяется местная реакция на эти вещества. Также нередко применяют иммуноферментный анализ – такое обследование, которое выявляет наличие антител в крови к тем же самым распространённым аллергенам.
Список веществ, вызывающие аллергические реакции у людей:
Особый вид аллергенов – это, конечно же, продукты питания. Наиболее распространённые аллергены среди них:
Выявив свой раздражитель, можно попытаться избавиться от аллергии.
Как эффективно избавиться от аллергии?
Вы задумывались когда-нибудь, почему некоторые страдают аллергией, а другие нет? Дело в том, что это чаще всего наследственное заболевание. Если у одного из ваших родителей была аллергия на продукт, есть большая вероятность, что она передастся и вам.
Прежде всего, стоит понять, что проблема аллергии – сложная, а значит и лечение должно быть комплексным. Это не только лекарства, но также физиопроцедуры и специальная диета.
Как же избавиться от аллергии навсегда? К сожалению, полностью избавиться от аллергии не получится. Однако можно и нужно принять все меры, чтобы свести риск возникновения реакции к минимуму. При правильном подходе к решению проблемы удаётся забыть о неприятных симптомах аллергии на многие годы, либо же существенно облегчить протекание болезни.
Принцип иммунотерапии тот же – пациенту в малых дозах вводятся аллергены, которые вызывают у него реакцию. Постепенно дозу увеличивают, и организм вырабатывает антитела, которые устраняют аллергены без слишком бурной реакции на них.
Проконсультируйтесь у специалиста, чтобы подобрать подходящее лечение и будьте здоровы!
Лекарственная аллергия
Аллергия — это крайне неприятная и опасная реакция иммунной системы, которая возникает в ответ на самые разные вещества. Лекарственная аллергия может доставить немало неприятностей пациентам и врачам. Предугадать развитие патологической реакции на рядовое лекарство практически невозможно, а последствия могут оказаться весьма серьезными для организма. Особенно сложно бороться с аллергией, если лекарство не было назначено врачом.
По статистике, в 9 случаях из 10 эта патология развивается на фоне приема аспирина либо препаратов, содержащих сульфаниламиды. На третьем месте — антибиотики. Несмотря на обширные исследования до сих пор не удается выявить истинную частоту побочной реакции — чаще всего пациенты не обращаются за помощью, а симптомы проходят самостоятельно. В то время как аллергия указана в качестве побочного эффекта в инструкциях практически всех лекарственных препаратов.
Выделяют два принципиально разных типа аллергических реакций:
При немедленной реакции симптомы включают в себя высыпания, зуд, отеки. Замедленная характеризуется более широким спектром клинических проявлений, а в результатах лабораторных анализов крови возникают диагностируемые изменения.
Симптомы заболевания
Лекарственная аллергия очень редко переходит в хроническую форму, чаще развиваются острые реакции
Если симптомы проходят самостоятельно или на фоне приема антигистаминных препаратов — это не значит, что можно пренебрегать консультацией врача. Особенно если аллергия развилась у ребенка.
Самый опасный симптом, который требует неотложной помощи — это анафилактический шок. Так называется состояние, при котором возникают спазмы мышц, развивается удушье, появляется отек легких и мозга. Чтобы устранить угрозу жизни, требуются противошоковые мероприятия, которые могут проводить только квалифицированные медики.
При появлении первых симптомов лекарственной аллергии рекомендуется следовать такому алгоритму действий:
Диагностика и причины лекарственной аллергии
Диагностика начинается с определения конкретного препарата, провоцирующего развитие аллергии. В некоторых случаях это очевидно, и бывает достаточно сбора анамнеза. Иногда потребуется провести ряд аллергопроб. В любом случае диагностика не занимает много времени.
Чтобы помочь врачу с постановкой диагноза, стоит подготовить ответы на такие вопросы: какие препараты пациент принимал до развития аллергии, были ли ранее подобные эпизоды, какие лекарства пациент принимает давно, а какие — назначены недавно. Важно точно описать симптомы и зафиксировать их длительность.
Причины лекарственной аллергии простые и понятые — развитие патологического ответа на вещество, входящее в состав медикамента.
Лечение лекарственной аллергии
Лечение напрямую зависит от тяжести симптомов, течения основного заболевания и списка провокаторов заболевания. Схема терапии разрабатывается индивидуально для каждого пациента. В первую очередь требуется исключить прием медикаментов-провокаторов. Если неизвестно, какой именно препарат вызывает аллергическую реакцию, то рекомендована временная отмена всех лекарств.
Первая медицинская помощь заключается в промывании желудка (актуально, если лекарство было принято недавно) и приеме сорбентов. Пациент должен находиться под присмотром медиков, чтобы избежать развития осложнений. При наличии типичных аллергических проявлений (высыпания, зуд) назначают стандартные антигистаминные — обычно их подбирают по переносимости и в зависимости от опыта предыдущего приема.
Если симптомы аллергии усиливаются, а прием антигистаминных не оказывает ожидаемого эффекта, назначают внутримышечные инъекции гормональных препаратов. Чаще всего достаточно однократного введения. При необходимости, повторить инъекцию можно через 6-8 часов. Лечение продолжают либо до появления устойчивой положительной динамики, либо до исчезновения основных аллергических симптомов.
В некоторых случаях имеет смысл применять глюкокортикостероиды длительного действия. Если на фоне терапии сохраняется недомогание, назначают внутривенные капельницы с физраствором, начинают применение системных кортикостероидов внутривенно. Дозировку рассчитывают в зависимости от массы тела и тяжести состояния. Глюкокортикостероиды редко применяют перорально — только в случаях, когда требуется длительная терапия (такое случается при развитии ряда редких синдромов).
Описанные выше методики применяются в ситуациях, когда нет выраженной угрозы здоровью. При развитии анафилактического шока требуются специфические противошоковые мероприятия. После оказания экстренной помощи пациента можно транспортировать в больницу. Медицинский контроль требуется в течение минимум недели. Кроме лечения необходимо вести контроль функций сердца, почек и печени.
Неотложные мероприятия и госпитализация требуются пациентам с такими симптомами:
Особенно внимательными должны быть пациенты, у которых уже развивались осложнения на фоне аллергической реакции.
Лечение аллергической реакции сложное и предусматривает целый ряд мероприятий. Назначить терапию может только квалифицированный специалист — а лечение должно происходить под контролем.
Неотложная медицина: аллергия на лекарства
Аллергия составляет от 5 до 10% всех неблагоприятных реакций, возникающих в результате применения лекарственных средств [1]. Распространенность лекарственной аллергии колеблется от 1 до 30% и обусловлена широким повсеместным использованием медикаментов
Аллергия составляет от 5 до 10% всех неблагоприятных реакций, возникающих в результате применения лекарственных средств [1]. Распространенность лекарственной аллергии колеблется от 1 до 30% и обусловлена широким повсеместным использованием медикаментов, синтезом новых лекарств-ксенобиотиков на фоне эпидемии аллергических болезней в XXI в. [2].
Лекарственная аллергия может встречаться в любом возрасте, но чаще у пациентов от 20 до 50 лет и у женщин (65–75% случаев). У пациентов, страдающих какой-либо патологией, лекарственная аллергия возникает чаще, чем у здоровых людей, причем определенную роль играет форма заболевания (например: при гнойничковых заболеваниях кожи нередко наблюдаются реакции на йодиды, бромиды и половые гормоны; при рецидивирующем герпесе — на салицилаты; при заболеваниях системы крови — на барбитураты, препараты мышьяка, соли золота, салицилаты и сульфаниламиды; при инфекционном мононуклеозе — на ампициллин) [3]. Среди лекарственных средств, являющихся причиной аллергической реакции, чаще встречаются антибиотики (особенно пенициллинового ряда) — до 55%, нестероидные противовоспалительные средства (НПВС) — до 25%, сульфаниламиды — до 10%, местные анестетики — до 6%, йод- и бромсодержащие препараты — до 4%, вакцины и сыворотки — до 1,5%, препараты, влияющие преимущественно на тканевые процессы (витамины, ферменты и другие средства, влияющие на метаболизм), — до 8%, другие группы медикаментов — до 18% [4].
Истинная аллергическая реакция — это непереносимость лекарственных средств, обусловленная иммунными реакциями (табл. 1). Псевдоаллергические реакции на медикаменты по клинической картине сходны с истинной аллергией, но развиваются без участия иммунных механизмов (например, рентгеноконтрастные средства, полимиксины, местные анестетики и другие разные лекарственные средства могут напрямую стимулировать высвобождение медиаторов тучными клетками). Нередко на одно лекарственное средство возникают аллергические реакции разных типов (комбинированная сенсибилизация) [5].
Для диагностики лекарственной аллергии важно правильно собрать анамнез. Необходимо выяснить, какие лекарственные средства пациент принимал до появления аллергической реакции. При этом учитывают все лекарства (в том числе и ранее применявшиеся и не вызывавшие нежелательных реакций), а также продолжительность их приема, пути введения. Уточняется время, прошедшее между приемом лекарственного средства и развитием реакции. Выясняется наличие сопутствующих аллергических заболеваний, предшествующих аллергических реакций на лекарства, пищевые продукты и другое. Обращают внимание на отягощенный семейный аллергологический анамнез и сопутствующие заболевания пациента, которые могут иметь значение в формировании истинной или псевдоаллергической реакции на медикаменты.
Среди всех форм лекарственной аллергии особую роль играют острые аллергические заболевания (ОАЗ), так как они характеризуются быстрым непредсказуемым течением, риском развития жизнеугрожающих состояний (летальный исход при анафилактическом шоке колеблется от 1 до 6%) и требуют оказания неотложной терапии. При появлении признаков аллергии больные, как правило, обращаются в скорую медицинскую помощь (СМП). В настоящее время отмечается рост вызовов бригад СМП по поводу ОАЗ [6].
По прогнозу и риску развития жизнеугрожающих состояний ОАЗ подразделяются на легкие (аллергический ринит, аллергический конъюнктивит, локализованная крапивница) и тяжелые (генерализованная крапивница, отек Квинке, анафилактический шок).
Неотложная терапия острых аллергических заболеваний (рис. 1):
В настоящей статье анализируются данные многоцентрового рандомизированного исследования больных ОАЗ на догоспитальном этапе (СМП), проведенного в 17 городах России и Казахстана (Владикавказ, Ессентуки, Железногорск, Кимры, Кисловодск, Кокшетау, Курск, Москва, Нефтеюганск, Норильск, Одинцово, Орджоникидзе, Пермь, Пятигорск, Северодвинск, Тверь, Усть-Илимск) и ретроспективного клинического исследования лечения больных ОАЗ в стационарах Москвы и Кокшетау.
Объектом исследования были больные ОАЗ, обратившиеся на СМП (n = 911) и госпитализированные в стационар (n = 293). На догоспитальном этапе лекарственная аллергия отмечалась у 181 (19,9%) пациента, в стационаре — у 95 (32,4%). Характеристика пациентов с лекарственной аллергией, принявших участие в исследовании, представлена в таблице 2.
 |
| Рисунок 2. Лекарственные средства, вызвавшие легкие острые аллергические заболевания на догоспитальном этапе, % |
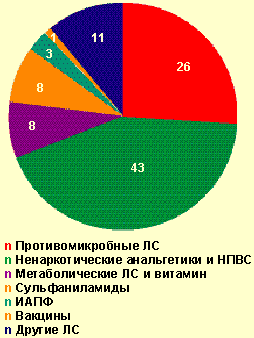 |
| Рисунок 3. Лекарственные средства, вызвавшие тяжелые острые аллергические заболевания на догоспитальном этапе, % |
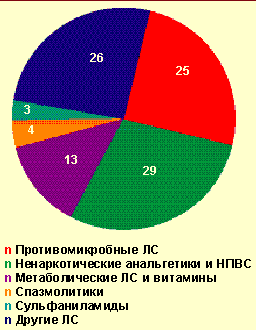
Из общего числа больных, госпитализированных по поводу тяжелого ОАЗ, лекарственная аллергия встретилась в 32,4% случаев. В стационаре генерализованная крапивница отмечалась в 33,7% случаев, отек Квинке — 34,7%, сочетание генерализованной крапивницы с отеком Квинке — 23,2%, анафилактический шок — 8,4%. Причинами анафилактического шока у госпитализированных больных (8 случаев) были следующие медикаменты: ампициллин (в/м), ципрофлоксацин (цифран, табл.), левамизол (декарис, табл.), стоматологический анестетик (неуточненный), анальгин (табл.), аскорбиновая кислота (табл.), но-шпа (в/м), эуфиллин (в/в). Тяжелая лекарственная аллергия вызывалась ненаркотическими анальгетиками и НПВС в 34,7% случаев (анальгин, аспирин, цитрамон и др.), антимикробными препаратами — в 22,1% (из них пенициллинового ряда — 28,6%) и другими медикаментами (рис. 4). Медиана длительности купирования всех проявлений лекарственной аллергии составила 3 дня [min, max, 25%, 75% — 0,3; 17; 2; 6], однако 6 пациентов (6,3%) были выписаны с остаточными явлениями (бледная сыпь, кожный зуд). Длительность стационарного лечения больных тяжелой лекарственной аллергией составила медиану 7 дней [min, max, 25%, 75% — 1; 29; 4; 9], а пациентов с тяжелыми ОАЗ, вызванными другими причинами, — 6 [1; 19; 4; 9] соответственно. Выявленные различия статистически недостоверны (p > 0,05), но значимы на практике.
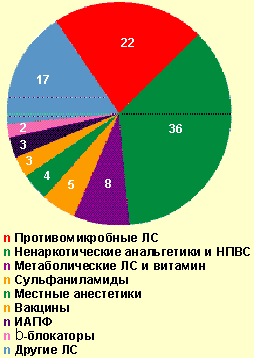 |
| Рисунок 4. Лекарственные средства, вызвавшие тяжелые острые аллергические заболевания в стационаре, % |
Из всего вышесказанного можно сделать вывод, что наиболее часто причиной развития острой лекарственной аллергии становятся самые распространенные фармакологические препараты (ненаркотические анальгетики и НПВС — у каждого третьего больного, антибиотики — у каждого четвертого), причем у половины пациентов развиваются тяжелые острые аллергические заболевания (генерализованная крапивница, отек Квинке, анафилактический шок).
Таким образом, аллергия на лекарства играет существенную роль в структуре причин острых аллергических заболеваний на догоспитальном и госпитальном этапах и представляет собой актуальную медико-социальную проблему.
Литература
А. В. Дадыкина, кандидат медицинских наук
А. Л. Верткин, профессор, доктор медицинских наук
К. К. Турлубеков, кандидат медицинских наук
ННПОСМП, МГМСУ, Москва
7 полезных привычек для контроля пищевой аллергии
Пищевая аллергия – гиперреакция иммунитета, когда собственная защита организма перестаралась с ответом на обычный продукт или вещество. За последние 20-30 лет количество людей, страдающих от аллергии, увеличилось в несколько раз и, к сожалению, эта цифра все растет. Но можно ли контролировать ее? Здравсити расскажет о 7 полезных привычках, которые помогут контролировать пищевую аллергию.
Пищевая аллергия: распространенность и возможные последствия
Чаще всего, аллергенами могут стать: лекарства, пыльца растений, шерсть или перхоть животных и, конечно, продукты питания.
Выраженность и проявления аллергии варьируется: от слезотечения, заложенности носа и чихания до развития реакций, представляющих угрозу для жизни. Например, при анафилактическом шоке счет идет на минуты, если отсутствует квалифицированная помощь.
На сегодняшний день, нет лекарства от аллергии. Рекомендации врачей сводятся к отказу от пищи, которая может стать причиной реакции. Но иногда не все так просто и легко. Расскажем о 7 полезных привычках, которые помогут контролировать аллергическую реакцию.
1. Пищевой дневник
Аллергия может развиваться на множество продуктов. Среди них можно выделить: аллергенные и гипоаллергенные. Как показывает практика, на вычисление аллергена может уйти время: от нескольких недель до месяцев.
Ускорить и облегчить этот процесс поможет ведение пищевого дневника. Врачи советуют записывать все, что оказалось у вас на тарелке и описание последующей реакции организма. Отмечать нужно все ингредиенты, входящие в состав блюда, в этом вопросе важна каждая мелочь. Анализ поможет предположить тот или иной аллерген.
2. Внимательное изучение этикеток продуктов
Многим кажется, что это очевидный способ избежать аллергенов в продуктах. Но не все так просто. Состав готовых продуктов не всегда отображается на коробке полностью, в них могут присутствовать следы или остатки аллергенов.
Врачи выделяют чуть менее 160 пищевых аллергенов, но производители обязаны указывать наличие лишь нескольких, которые вызывают более 90% случаев пищевой аллергии. И эти реакции наиболее тяжелые при аллергии на:
Все аллергены, которые могут содержаться в пищевых продуктах, на этикетках имеют разное обозначение. Например, «молоко», «сухое молоко», «белок куриного яйца» и др. Но могут быть и более завуалированными: «сыворотка», что указывает на содержание молока, «лецитин» — белок сои, «мука» — указывает на содержание глютена.
3. Исключение перекрестного контакта
Соблюдение товарного соседства, гигиенических правил при приготовлении блюд поможет снизить перекрестный контакт, то есть гипоаллергенный продукт может контактировать с аллергеном. И в нем остаются мельчайшие частицы аллергена, но этого достаточно для развития реакции.
Прямой контакт может иметь множество путей. Например, с целью экономии, некоторые рестораны быстрого питания из чизбургера убирают сыр, превращая его в гамбургер. Но контакт остальных продуктов с сыром уже произошел, на бургере остались частицы аллергена.
Есть и косвенный контакт продуктов, например, при использовании одной посуды или кухонных приборов при приготовлении, поэтому нужно придерживаться простых советов:
4. Контролировать перекрестную реактивность
Некоторые белки могут иметь схожую структуру. Иммунитет воспринимает их как одинаковые и запускает аллергическую реакцию. Например, у людей с аллергией на моллюсков реакция развивается и на другие продукты этой группы.
Перекрестная реактивность у различных групп продуктов варьируется. Например, при аллергии на белок коровьего молока, в 90% случаев развивается реакция на козье и другие виды. А при аллергии на арахис, вероятность перекрестной реакции на другие орехи лишь 5%.
5. Контроль и своевременное распознавание симптомов
Людям, страдающим от аллергии нужно уметь распознавать ее симптомы и, тем более, признаки опасных для жизни реакций. Например, анафилаксии. От этого может зависеть жизнь. Обычно пищевая аллергия проявляется:
6. Знать правила оказания первой помощи
При тяжелых реакциях нужно знать и уметь оказывать первую помощь. И если аллергия серьезная, контакт с аллергеном проявляется анафилаксией, то и близкое окружение должно владеть навыками первой помощи: знать алгоритм действий: удалить аллерген, уложить больного на кровать, промыть слизистые проточной водой, держать под рукой антигистаминные препараты, адреналин (посоветуйтесь с лечащим врачом) и иметь в записной книге смартфона быстрый номер скорой помощи.
7. Средства оказания первой помощи при себе
Первая помощь при анафилаксии – введение адреналина (если у больного нет противопоказаний. Обязательно обсудите порядок оказания первой помощи с лечащим врачом). Важно ввести его как можно скорее после действия аллергена, так удается уменьшить отек горла, стабилизировать дыхание и нормализовать давление. В аптеках можно купить специальные инжекторы, шприц-ручки для оказания первой помощи.
Использовать адреналин нужно при появлении следующих симптомов после контакта с аллергенами:
Введение адреналина – первая помощь в дальнейшем нужно лечение в стационаре, где врачи будут наблюдать за пациентом и окажут ему квалифицированную помощь.
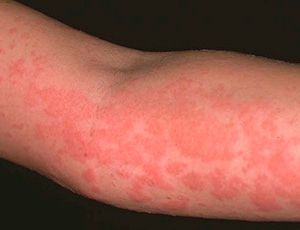
Аллергический контактный дерматит: основные подходы к диагностике, лечению и профилактике
Аллергический контактный дерматит является классической формой реакции гиперчувствительности замедленного типа, опосредованной сенсибилизированными лимфоцитами. По данным ряда авторов, этой патологией страдает от 1% до 2% населения различны
Аллергический контактный дерматит является классической формой реакции гиперчувствительности замедленного типа, опосредованной сенсибилизированными лимфоцитами. По данным ряда авторов, этой патологией страдает от 1% до 2% населения различных регионов. Распространенность заболевания выше в промышленно развитых странах. Она возрастает по мере введения в обиход все новых химических веществ, входящих в состав лекарств, косметических продуктов, медицинских имплантов, средств бытовой химии, промышленных реагентов.
В отличие от простого контактного дерматита, при котором раздражитель у всех людей при воздействии на кожу вызывает воспаление, аллергический дерматит возникает только у сенсибилизированных лиц, то есть у людей, имеющих специфичные к данному веществу иммунные клетки — Т-лимфоциты. Часто причиной контактного дерматита являются безвредные химические вещества, которые в обычных условиях у здоровых людей не вызывают никаких клинических проявлений. Но известны и аллергические дерматиты при контакте с агрессивными агентами — компонентами красок для волос, средствами для роста волос, красителями для тканей, меха и кожи, моющими средствами, медикаментами, соком ядовитых растений.
Классический пример аллергического контактного дерматита — дерматит, вызываемый растениями рода сумах (в частности, сумахом ядоносным — Rhus toxicodendron), при котором высыпания часто имеют линейную форму и располагаются на открытых участках тела.
В основе патогенеза аллергического контактного дерматита лежит туберкулиноподобная реакция гиперчувствительности замедленного (клеточного) типа, индуктивная фаза которой начинается с местного воздействия на кожу низкомолекулярных химических веществ органической или неорганической природы. Их сенсибилизирующие (аллергизирующие) свойства зависят от способности проникать в кожу и образовывать стабильные ковалентные связи с белками организма-хозяина. Так, динитрохлорбензол образует в эпидермисе комплексы с белками, содержащими много лизина и цистеина. Также роль адъюванта могут выполнять липиды кожи.
В формировании гиперчувствительности ведущую роль играют профессиональные макрофаги эпидермиса — многоотростчатые клетки Лангерганса. Формирующаяся замедленная гиперчувствительность направлена не только на само химическое вещество, но и на белок-носитель.
Обычно с момента контакта кожи с аллергеном до развития первых клинических проявлений проходит не менее 10–14 дней. Продолжительность периода сенсибилизации, как правило, бывает более короткой для агрессивных химических веществ. Так, по нашим наблюдениям, лекарственные аллергены при аппликации на кожу могут вызывать проявления контактного дерматита уже на 7–8 сутки. Наиболее частыми медикаментами-аллергенами являются местные формы антибактериальных препаратов, реже наблюдаются контактные аллергические реакции на местные анестетики, антисептики и латекс.
Место и конфигурация очага поражения определяется причинным фактором. Наиболее распространенная форма заболевания — экзематозный дерматит. Заболевание несложно диагностируется и, как правило, характеризуется благоприятным течением. Высыпания исчезают при прекращении воздействия патогенного фактора. Для ускорения регрессии клинических проявлений можно применять местно противовоспалительные средства, преимущественно топические глюкокортикостероиды.
Этиология
По нашим наблюдениям, самой частой причиной аллергического контактного дерматита являются нержавеющие металлические сплавы, из которых изготавливаются бытовые изделия — предметы кухонной утвари, украшения, часы, джинсовые заклепки, застежки-молнии, ключи, а также предметы медицинского назначения — зубные коронки, брекет-системы, устройства для очагового и внеочагового остеосинтеза. Так, проанализировав 208 случаев аллергического контактного дерматита, встретившихся нам в практике в период с 1999 по 2009 год, мы пришли к выводу, что металлы никель, кобальт и хром, входящие в состав нержавеющих сплавов, явились причиной воспаления у 184 (88,5%) пациентов.
Перечень наиболее распространенных, по нашим данным, причин аллергического контактного дерматита приведен в табл. 1.
Патогенез
Аллергический контактный дерматит — это аллергическая реакция замедленного типа. Попавший на кожу аллерген связывается с тканевыми белками, образуя соединение, способное вызвать аллергию, — антиген. Клетки Лангерганса поглощают антиген в составе мембранных молекул главного комплекса гистосовместимости 2-го класса Т-лимфоцитами. Активированные Т-лимфоциты и клетки Лангерганса вырабатывают гамма-интерферон, интерлейкины 1 и 2, усиливающие иммунный ответ и воспалительную реакцию. Активированные Т-лимфоциты мигрируют по лимфатическим сосудам в паракортикальную зону регионарных лимфатических узлов. В лимфоузлах они проходят антигензависимую пролиферацию и дифференцировку. Часть «специализированных» Т-лимфоцитов принимает участие в иммунном ответе, а остальные превращаются в клетки памяти. Они обуславливают появление быстрого выраженного ответа после повторного контакта с аллергеном. После первого контакта с аллергеном происходит накопление распознающих его Т-лимфоцитов, которое длится обычно 10–14 суток. После этого Т-лимфоциты выходят из регионарных лимфоузлов в кровь и заселяют все периферические органы иммунной системы. При повторном контакте с аллергеном происходит активация клеток памяти и быстрое накопление клеток-эффекторов аллергической реакции замедленного типа — макрофагов и лимфоцитов.
Гистологическая картина
Для гистологической картины аллергического контактного дерматита характерна инфильтрация дермы мононуклеарными клетками, прежде всего, вблизи кровеносных сосудов и потовых желез. Эпидермис гиперплазирован и также инфильтрирован мононуклеарами. Типично образование в эпидермисе пузырьков, соединяющихся с образованием булл. Заполняющая их серозная жидкость содержит гранулоциты и мононуклеары.
Клинические проявления
Заболевание, по нашим данным, чаще встречается у людей молодого и среднего возраста. Тем не менее, возможны и исключения. Так, из обследованных нами людей младшей была полуторагодовалая девочка с аллергией на кобальт, а самым пожилым пациентом — восьмидесятилетний мужчина, сенсибилизированный к хрому и никелю.
В клинике аллергического контактного дерматита различают острую, подострую и хроническую формы, а также легкое, средней тяжести и тяжелое течение.
Интервал от первичного воздействия аллергена до формирования кожной гиперчувствительности может быть различным: от сравнительно короткого (2–3 дня при воздействии сильного сенсибилизатора, например, урушиола из сока растений рода сумах) до весьма длительного (несколько месяцев или лет в случае слабого сенсибилизатора, например, солей хромовой кислоты или хлорметилизотиазолинона). Как правило, в уже сенсибилизированном организме заболевание развивается остро через 12–72 часа после воздействия аллергена и проявляется зудом, яркой гиперемией и отечностью кожи в месте контакта, на фоне которых видны папулы, мелкие пузырьки или пузыри, вскрывающиеся и оставляющие мокнущие эрозии (мокнутие). Иногда встречается некроз кожи.
Затухающее воспаление оставляет корки и чешуйки. При хроническом течении появляются шелушение и лихенизация.
Для острого аллергического контактного дерматита характерны следующие стадии развития высыпаний: эритема => папулы => везикулы => эрозии => корки => шелушение. Для хронического течения: папулы => шелушение => лихенизация => экскориации.
При тяжелом аллергическом контактном дерматите (например, вызванном ядом сумаха) пациента могут беспокоить симптомы интоксикации — головная боль, озноб, слабость и лихорадка.
Локализация дерматита может быть любой и зависит от места контакта с аллергеном. Так, профессиональные аллергены чаще формируют очаги воспаления на ладонной и боковых поверхностях кистей и пальцев рук, предплечьях, а металлы-аллергены сенсибилизируют кожу и слизистые оболочки в местах контакта с кольцами, браслетами, застежками-молниями, джинсовыми заклепками («болезнь джинсовых заклепок»), металлическими зубными коронками.
Различные участки кожи характеризует неодинаковая подверженность аллергическому дерматиту. Воспаленные и инфицированные ткани сенсибилизируются чаще. Способствуют формированию аллергии трение, сдавливание, мацерация и повышенное потоотделение. В этой связи чаще сенсибилизируется кожа век, шеи, промежности, передней брюшной стенки в области соприкосновения с застежками и пряжками. Часто пациенты не отдают себе отчет в том, что страдают аллергией, считая, что просто «натерли» кожу в области воспаления.
Аллергический контактный дерматит всегда начинается с участка воздействия аллергена. Поэтому в начале заболевания очаг поражения четко отграничен, хотя зачастую выходит за пределы соприкасавшегося с аллергеном участка кожи. У сенсибилизированных больных поражение может распространяться на другие участки тела или становиться генерализованным.
При однократном контакте заболевание длится несколько дней или недель. При частых и регулярных контактах — месяцы и годы.
Диагностика
По локализации кожных поражений, как правило, можно предположить возможные причинные аллергены. В дальнейшем их роль в патологическом процессе определяют при постановке аппликационных кожных тестов. Для проведения аппликационного теста исследуемый материал накладывают на кожу на 48–72 часа, а затем оценивают размеры вызванной аллергеном реакции.
Поскольку аллергия — это всегда системный процесс, кожа и слизистые всего организма являются сенсибилизированными. Следовательно, воспаление развивается при нанесении аллергена на любой участок кожи. Тем не менее, технически удобнее проводить аппликационные кожные пробы в межлопаточной области, наружной поверхности плеча и внутренней поверхности предплечья, при фиксации материала на которых пациент на протяжении исследования чувствует себя наиболее комфортно.
На обработанную спиртом сухую кожу накладывают тестируемые материалы, покрывая их кусочками марли и прикрепляя затем лентой лейкопластыря (поэтому проба называется «пластырной»). Удобно использовать стандартную тест-систему с уже нанесенными на клеящуюся основу стандартизованными аллергенами. Так, в России зарегистрирована система «Аллертест» для диагностики аллергического контактного дерматита к 24 реагентам. Она продается в аптеке и позволяет проводить диагностику контактной аллергии к сульфату никеля, ланолину, неомицина сульфату, дихромату калия, смеси местных анестетиков — производных каинов, смеси ароматизирующих веществ, канифоли, эпоксидной смоле, смеси хинолинов, перуанскому бальзаму, этилендиамина дигидрохлориду, хлориду кобальта, р-терт-бутилфенола формальдегиду, парабенам, смеси карбаматов, смеси черных резин, хлорметилизотиазолинону, квотерниуму 15, меркаптобензотиазолу, парафенилендиамину, формальдегиду, смеси меркаптанов, тиомерсалу и смеси производных тиурама. Это простая и полностью готовая для использования система аппликационного кожного исследования. Аллергены включены в гидрофильный гель, из которого при размачивании его потом выделяется аллерген. «Аллертест» содержит две клеящиеся на кожу пластины, на каждую из которых нанесено по 12 аллергенов. Можно одновременно тестировать все 24 антигена или же требуемый аллерген можно вырезать из пластины ножницами и применить самостоятельно.
Через 48–72 часа от начала постановки лоскуты снимают, выжидают 20–30 минут для стихания неспецифического механического раздражения и учитывают выраженность реакции. Количественно учитывают изменения в месте контакта кожи с аллергеном. Градация положительного результата проводится следующим образом: (+) — эритема; (++) — эритема и папулы; (+++) — эритема, папулы, пузырьки; (++++) — эритема, папулы, пузырьки и сильный отек.
Истинная аллергическая реакция сохраняется 3–7 дней, тогда как реакция, вызванная раздражением кожи, исчезает в течение нескольких часов. Поэтому в сомнительных случаях следует оценить повторно выраженность реакции на следующий день.
Н1-блокаторы на результаты аппликационных проб не влияют. Местное применение кортикостероидов на участке кожи, выбранном для проведения пробы, должно быть прекращено не менее чем за неделю до исследования. Прием системных кортикостероидов в суточной дозе, превышающей 15 мг преднизолона, может подавлять даже резко положительные реакции, поэтому аппликационные кожные пробы проводят не ранее чем через 7 дней после отмены иммуносупрессивной терапии. В редких случаях больным, постоянно принимающим кортикостероиды, кожные пробы проводят, если доза преднизолона не превышает 15 мг/сут. Однако следует иметь в виду, что в этом случае существует риск получения ложноотрицательных результатов теста.
Проводя пластырный тест, следует помнить, что сама по себе процедура может вызвать сенсибилизацию у пациента. Среди веществ, которые обладают способностью вызвать сенсибилизацию уже при первом контакте, стоит отметить растительные смолы, парафенилендиамин, метилсалицилат. Поэтому проведение аппликационной пробы должно быть обосновано. Кроме того, проводя тест, необходимо исключать возможность неспецифического воспаления — первичного раздражения кожи тестируемыми веществами. Для этого тестируемые материалы, если они не входят в стандартную тест-систему, должны использоваться в концентрациях, не вызывающих раздражения у большинства здоровых людей (в контрольной группе). Тест не следует проводить при остром или обширном контактном дерматите, так как повышенная реактивность кожи может привести к получению ложноположительного результата. Кроме того, тестирование с причинным аллергеном может вызвать резкое обострение кожного процесса. Поэтому перед проведением исследования больного необходимо подробно проинструктировать, обратив его внимание на то, что при появлении сильного раздражения он должен удалить повязку с аллергеном и связаться с доктором.
При получении положительного результата аппликационной кожной пробы необходимо помнить, что он указывает лишь на сенсибилизацию к исследуемому веществу, но не является абсолютным доказательством того, что именно этот аллерген послужил причиной дерматита, потому что всегда сохраняется возможность длительной и поливалентной сенсибилизации. Иными словами, причиной аллергии может служить и другой, неисследованный вами антиген. Поэтому при установлении диагноза необходимо также учитывать данные анамнеза и физикального исследования.
Дифференциальная диагностика
Аллергический контактный дерматит приходится дифференцировать с простым контактным дерматитом, себорейным и атопическим дерматитом.
Простой контактный дерматит может развиться вследствие повреждения эпидермиса раздражающими химическими веществами (кротоновое масло, керосин, фенол, органические растворители, детергенты, едкий натр, известь, кислоты и др.) или физического воздействия (перегревания, сдавливания, сжатия). Первичное сенсибилизирующее воздействие при этом отсутствует. Симптомы воспаления возникают сразу после воздействия раздражителя, а не через 12–48 часов, как при аллергическом контактном дерматите. Наличие папул при остром контактном дерматите означает его аллергическую природу. Профессиональный простой контактный дерматит по внешнему виду схож с аллергическим. Пластырный тест позволяет дифференцировать эти состояния.
К отличительным признакам себорейного дерматита относится жирная кожа, а также другие признаки себореи и типичная локализация — волосистая часть головы и носогубные складки. Пораженные участки покрыты сальными корками, обильно шелушатся; зуд, как правило, не характерен.
Атопический дерматит обычно начинается в раннем детском возрасте. Кожа сухая. Характерен зуд, появляющийся до высыпаний, а не после них, как при аллергическом контактном дерматите. Наиболее часто симметрично поражены сгибательные поверхности. Края пораженных участков нечеткие; не наблюдается последовательного развития элементов высыпаний: эритема => папула => везикула.
В нашей практике встречались комбинированные поражения кожи, когда аллергический контактный дерматит развивался на мази и другие топические лекарственные формы для лечения дерматозов. Так, у 45-летней женщины, страдающей микробной экземой, обостряющейся на фоне применения Зинерита (эритромицин, цинка ацетат), нами была выявлена сенсибилизация к эритромицину, антибиотику из группы макролидов. Через 3 суток после отмены этого лекарства симптомы обострения прошли.
Трое из обследованных нами пациентов, длительно получавшие местно Целестодерм-В с гарамицином, жаловались на отсутствие терапевтического эффекта от применения этого медикамента. То есть, несмотря на применение противовоспалительного средства, зуд и интенсивность высыпаний не только не уменьшались, но иногда усиливались через некоторое время после нанесения лекарства. Во время аллергологического обследования методом аппликационного тестирования была установлена сенсибилизация — лекарственная аллергия на антибиотик гентамицин (Гарамицин), входящий в состав препарата. Замена средства на топический глюкокортикостероид Элоком через несколько дней привела к полной регрессии симптомов дерматита у всех троих пациентов.
Проводя дифференциальную диагностику, необходимо также помнить о фотоконтактном, фототоксическом и истинном фотоаллергическом дерматите.
Фотоконтактный дерматит вызывается взаимодействием в коже химического вещества и ультрафиолета. При нем высыпания появляются только на открытых, подвергшихся инсоляции участках тела. Сенсибилизирующим агентом чаще всего являются лекарства (тетрациклины, сульфосоединения, гризеофульфин, гормональные контрацептивы) или местно применяемые смолистые экстракты. При фототоксическом дерматите повреждение кожи вызвано действием веществ (например, соком борщевика), приобретающих токсические местно-раздражающие свойства под действием ультрафиолетовых лучей. При истинном фотоаллергическом дерматите сенсибилизирующий аллерген подвергается химическим изменениям под влиянием ультрафиолетовых лучей. В отсутствие инсоляции он безвреден для организма больного.
Одним из редких вариантов контактной аллергии является контактная крапивница. В зависимости от патогенеза выделяют аллергическую, неиммунную и комбинированную формы этого заболевания. Неиммунная форма развивается вследствие прямого воздействия на кожу или слизистые оболочки агента, чаще всего крапивы, ведущего к выбросу медиаторов из тучных клеток. Аллергическая контактная крапивница обусловлена выработкой специфических IgE-антител и относится по механизму развития к гиперчувствительности 1 типа. Чаще всего ее вызывают пищевые продукты (рыба, молоко, арахис и др.), аллергены домашних животных (слюна, шерсть, эпителий) и антибиотики пенициллинового ряда. О комбинированной форме контактной крапивницы, обусловленной влияниям как иммунных, так и неспецифических факторов, известно мало. Считается, что часто этот тип реакции вызывает персульфат аммония — окисляющее вещество, входящее в состав отбеливателя для волос.
Лечение
В основе лечения аллергического контактного дерматита лежит исключение контакта организма с аллергеном, вызвавшим заболевание. В острой стадии, при отеке и мокнутии, показаны влажно-высыхающие повязки, вслед за которыми местно наносят глюкокортикоиды. Если высыпания представлены крупными пузырями, то их прокалывают, позволяя жидкости стечь; покрышку пузыря не удаляют; каждые 2–3 часа меняют повязки, смоченные жидкостью Бурова. В тяжелых случаях назначают системные кортикостероиды.
Важную роль играют профилактика и лечение стафилококковых и стрептококковых инфекций кожи.
Аллергический контактный дерматит, как правило, характеризуется благоприятным прогнозом. При своевременном выявлении причинного аллергена и устранении контакта с ним симптомы заболевания полностью регрессируют через 1–3 недели, а достаточная информированность пациента о природе и причинных факторах болезни значительно уменьшает возможность хронизации и рецидивирования дерматита.
Профилактика
Для предупреждения формирования аллергического контактного дерматита следует избегать местного применения медикаментов, обладающих высокой сенсибилизирующей способностью, в первую очередь, бета-лактамных антибиотиков, фурацилина, антигистаминных препаратов, сульфаниламидов и местно-анестезирующих средств.
При частых и профессиональных контактах с низкомолекулярными соединениями необходимо использовать средства индивидуальной защиты кожи, слизистых и дыхательных путей — специальную защитную одежду, перчатки, а также защитные кремы.
После выявления причины аллергического контактного дерматита необходимо тщательно проинструктировать пациента и обсудить с ним все возможные источники аллергена, обратив его внимание на необходимость прекращения контакта с этим реагентом и перекрестно реагирующими веществами (наиболее распространенные аллергены, их источники и перекрестно реагирующие вещества приведены в табл. 2). Например, больным с аллергией к никелю не рекомендуется носить украшения из нержавеющей стали и использовать никелированную посуду. Таким пациентам противопоказаны содержащие никель импланты, в том числе зубные коронки и брекет-системы из белого металла, стальные конструкции для остеосинтеза. Находящиеся на джинсах или другой нательной одежде стальные заклепки и застежки также рекомендуют изнутри заклеивать лейкопластырем или тканью во избежание их контакта с кожей.
Если дерматит вызван резиновыми перчатками, их можно заменить на виниловые. Также необходимо помнить, что у таких пациентов нельзя использовать резиновые дренажи и другие предметы медицинского назначения. Им противопоказано применение латексных презервативов.
При аллергии к формальдегиду больному нельзя пользоваться некоторыми медикаментами и косметическими средствами, содержащими этот консервант. Пациенту следует объяснить, что перед применением лекарств и косметики необходимо ознакомиться с их составом, указанным на упаковке.
В случае профессионального дерматита требуется порекомендовать человеку приемлемые виды работ.
Литература
Е. В. Степанова, кандидат медицинских наук
НИИ вакцин и сывороток им. И. И. Мечникова РАМН, Москва
Ключевые слова: аллергический контактный дерматит, аппликационные кожные пробы, профилактический дерматит, аллергический дерматит, лекарственные аллергены, профессиональные аллергены, контактные аллергены, аллергия на металлы, контактный дерматит, дерматит на металлы, контактная крапивница.
Аллергия: симптомы, виды, способы борьбы
К сожалению, аллергия – это достаточно распространенное явление, которое наблюдается у 40% населения Земли. На сегодняшний день существуют лекарства, которые могут заглушить симптомы аллергии, но они не способны полностью избавить нас от нее. О том, что же такое аллергия, каковы ее симптомы и как с ней бороться, расскажет эта статья.
Аллергия – это своеобразная реакция на действие раздражителей-аллергенов как внешней, так и внутренней среды.
К сожалению, в последнее время наблюдается все больше случаев выявления аллергии, причем удивительно то, что зачастую аллергией болеют люди в развитых странах, а не странах третьего мира. Это обусловлено тем, что в развитых странах люди чаще пользуются дезинфицирующими средствами для личной гигиены: шампунем, мылом, спреями, гелями и т.д. Таким образом, уничтожается большинство антител, которые способны бороться с различными раздражителями.
Виды аллергии:
Симптомы аллергии
Реакция организма на раздражители-аллергены может быть самой разнообразной и включает огромный спектр различных симптомов. Среди них наиболее частыми являются следующие: зуд, чихание, поверхностный кашель, насморк, слезящиеся глаза, зуд слизистых оболочек, небольшая отечность глаз, раздражение и высыпание на кожных покровах, удушье, проблемы с ЖКТ. Однако наиболее сложными и опасными проявлениями аллергии могут быть отек Квинке и анафилактический шок.
Методы борьбы с аллергией
Среди наиболее популярных методов борьбы с аллергией следующие:
К сожалению, полностью избавиться от аллергии в настоящее время нельзя, однако при должном выполнении комплекса всех лечебных мер можно легко устранить симптомы и облегчить собственные страдания.
Сезонная аллергия или поллиноз: причины, симптомы и лечение
Почему у взрослого человека развивается аллергическая реакция на отдельные растения? Чем опасны поллинозы? Можно ли навсегда избавиться от аллергии? На эти вопросы мы ответим в этой статье.
Определение болезни. Причины заболевания
Поллиноз (сенная лихорадка, сезонная аллергия) — это сезонное воспалительное заболевание слизистых оболочек, обусловленное повышенной чувствительностью к пыльце некоторых растений. Чаще всего поллиноз проявляется ринитом и конъюнктивитом, реже — крапивницей, но иногда возможно развитие бронхиальной астмы и других осложнений.
Впервые на поллинозы обратил внимание в начале XIX века английский доктор Джон Босток, именно он понял, что болезнь имеет сезонность, и решил, что причина ее — контакт пациентов с сеном. С тех пор человечество сильно продвинулось в понимании природы этого заболевания. Однако одно осталось неизменным: “виноваты” в аллергии растения.
На территории России наиболее часто поллинозы развиваются по периодам:
Почему взрослый организм оказывается чувствителен к этой пыльце? Однозначного ответа пока нет, но исследователи выяснили, какие факторы способствуют появлению сезонной аллергии на пыльцу:
Получается, что причиной поллиноза становится реакция восприимчивого человека на особые частицы пыльцы. Что присходит при этом в организме?
Как развивается аллергический поллиноз?
В норме частица пыльцы, попадая в полость носа или на слизистую глаза, удаляется специальными клетками с ресничками (они называются мерцательный эпителий). Если по каким-то причинам эти клетки хуже выполняют свою работу, пыльца начинает длительно контактировать с наружными оболочками верхних дыхательных путей. На появление частиц пыльцы реагируют иммуноглобулины IgE, что запускает каскад реакций.
IgE соединяются с клетками крови, происходит выброс медиаторов воспаления — гистамина, брадикинина, простагландинов и др. Эти вещества вызывают отек, секрецию слизи, расширение сосудов, покраснение, повышение температуры. Этот каскад развивается быстро и называется аллергической реакцией немедленного типа. Благодаря ему люди с сезонной аллергией чувствуют заложенность носа, слезотечение, зуд и другие симптомы.
Симптомы поллиноза
В зависимости от того, как проявляются перечисленные выше симптомы, течение болезни может быть:
Осложнения поллиноза
Что будет, если сезонную аллергию не лечить у специалистов или заниматься бесконтрольным самолечением? Развиваются такие патологические состояния, которые сложнее поддаются лечению, чем поллиноз:
Диагностика поллиноза
Поставить диагноз “сезонная аллергия на пыльцу” — несложная задача. Обычно бывает достаточно подробного опроса пациента и осмотра его слизистых. Гораздо сложнее выяснить, какой именно вид пыльцы вызывает реакцию. Для этого выполняются кожно-аллергические пробы на различные виды пыльцы, грибков, наиболее популярных бытовых аллергенов. Эти пробы делают в те периоды года, когда пыльцы в воздухе нет, чтобы эксперимент был более “чистым”.
Кроме этих анализов, иногда также рекомендуют:
Лечение поллиноза
1. Ограничение контакта с аллергеном:
В тяжелых случаях — на время уезжать в другой климатический пояс.
2. Уменьшение симптомов болезни с помощью использования:
Как убрать аллергию
Весна – прекрасное время года, когда пробуждается природа. Но многим людям не удается насладиться этой порой. Им мешает поллиноз – заболевание, вызванное аллергической реакцией на пыльцу деревьев и трав.
Время, когда в воздухе появляется пыльца растения-аллергена, становится настоящим испытанием для людей, страдающих от сезонной аллергии. Ее основные проявления: насморк, заложенность носа, приступы чихания, покраснение, отечность и зуд век.
Что можно сделать, чтобы облегчить симптомы:
– ограничьте время пребывания на открытом воздухе;
– избегайте выездов на природу (в сельскую местность, в лес, на дачу, на пикник);
– держите окна закрытыми (в помещениях, в автомобиле);
– установите дома системы для очистки и фильтрации воздуха, используйте специальные сетки на окна;
– ежедневно проводите влажную уборку;
– вернувшись с улицы, обязательно примите душ, вымойте голову и смените одежду; прополощите рот, промойте глаза и нос физиологическим раствором (0,9% р-р NaCl);
– избегайте употребления в пищу свежих косточковых фруктов, орехов, зелени и специй, кваса, меда (многие растительные продукты имеют в своем составе родственные молекулы, которые становятся причиной перекрестных реакций). Нельзя применять фитотерапию (лечение травами) и косметические средства, содержащие натуральные растительные компоненты.
4. Отслеживайте концентрацию пыльцы-аллергена в окружающем в воздухе при помощи специализированных ресурсов в интернете и мобильных приложений. Каждый год цветение растений может начинаться и заканчиваться в разное время в зависимости от погодных условий.
5. Вне сезона цветения растений ведите активный образ жизни. Чаще бывайте на свежем воздухе, занимайтесь спортом, получайте как можно больше позитивных эмоций и впечатлений.
Аллергический ринит
Аллергический ринит (насморк) — это воспалительное заболевание слизистой оболочки носа, спровоцированное попаданием на нее аллергенов. Согласно статистике, данная патология в разных формах встречается примерно у четверти населения всего мира.
При аллергическом рините наблюдаются выделения из носа, отек слизистой оболочки, чихание. В некоторых случаях эти симптомы способны проходить сами собой, однако при новом контакте с аллергеном они возвращаются. Заболеванием могут страдать люди любых возрастов, но наиболее часто оно встречается у молодых и совсем юных пациентов (детей и подростков).
Виды аллергического ринита
Аллергический ринит делят на виды в соответствии с его длительностью:
В зависимости от выраженности симптомов, можно выделить три формы аллергического ринита:
Причины аллергического ринита
Заболевание развивается при попадании аллергенов на слизистые оболочки полости носа и глаз. Условно аллергический ринит можно разделить на три разновидности, в зависимости от провоцирующих его причин:
Часто пациенты уязвимы сразу перед несколькими аллергенами. В ряде случаев, встречается сочетание сразу двух видов аллергического ринита. Например, пациент страдает поллинозом и одновременно чувствителен к пыли или шерсти домашних животных.
К группе риска относятся:
Аллергический ринит способен обостряться во время:
Симптомы аллергического ринита
Симптомы заболевания можно разделить на основные и сопутствующие. К основным признакам относятся:
Сопутствующими симптомами являются:
Нередко при аллергическом рините также наблюдаются признаки простуды — повышение температуры тела, общее недомогание, кашель.
Возможные осложнения аллергического ринита
При отсутствии лечения аллергический ринит может привести к развитию:
Также заболевание способно значительно ухудшить работоспособность пациента.
Диагностика
Сначала отоларинголог собирает анамнез: выслушивает жалобы пациента, задает ему уточняющие вопросы. Затем проводит общий осмотр. Во время него можно обнаружить типичные признаки аллергического ринита: покраснение кожного покрова на крыльях носа, отеки, покраснение глаз и т.д. Далее осуществляется эндоскопия — осмотр носовой полости с помощью специального оптического прибора — эндоскопа.
Если полученной в ходе вышеуказанных процедур информации недостаточно для постановки диагноза, проводится ряд дополнительных исследований:
Для выявления аллергенов осуществляют следующие исследования:
При диагностике и лечении данного заболевания отоларингологу может потребоваться помощь аллерголога и иммунолога.
Методы лечения
Лечение аллергического ринита направлено на достижение сразу двух целей:
Прежде всего, необходимо выявить аллерген, спровоцировавший развитие заболевания, и по возможности полностью оградить пациента от его воздействия. Больному несложно отказаться от употребления конкретного продукта питания или уделять больше внимания влажной уборке при аллергии на пыль. Но, к сожалению, пациент не может повлиять на процесс цветения растений и вряд ли способен переехать в другой регион или иную страну.
Для устранения симптомов аллергического ринита могут назначаться:
Несмотря на то, что многие лекарства от аллергического ринита можно приобрести без рецепта, покупать и использовать их можно только по назначению врача. В противном случае возможны осложнения. Например, бесконтрольное применение сосудосуживающих препаратов, может вызвать медикаментозный ринит.
При невозможности изолирования пациента от контакта с аллергеном назначается специфическая иммунотерапия (АСИТ). Больному в течение нескольких недель внутрикожно вводят аллерген, постепенно увеличивая дозу. Со временем организм пациента обретает иммунитет к этому веществу и становится к нему менее чувствительным. Специфическую терапию обычно проводят до предполагаемого обострения (например, до сезона цветения растений).
Хирургическое лечение осуществляют в таких случаях:
Оперативное вмешательство проводят по возможности малоинвазивными способами. При необходимости уменьшения объема нижних носовых раковин осуществляют хирургическое вмешательство радиоволновым методом.
Профилактика аллергического ринита
Развитие аллергического ринита, вызванного любыми провоцирующими факторами, можно предотвратить, приняв следующие меры:
При аллергии на пыльцу растений в сезон цветения следует:
Следует также проконсультироваться с врачом по поводу профилактической лекарственной терапии.
С каждым годом увеличивается количество людей, у которых наблюдается аллергия на лице и теле. Это может быть связано с различными причинами и оставлять ситуацию без вмешательства нельзя. Первые нарушения быстро переходят в хроническую форму, и справиться с ними будет гораздо труднее. Признаки поражают разнообразием, поэтому самостоятельно определить, что именно происходит, как облегчить состояние, очень трудно. Для уточнения диагноза и составления схемы лечения необходимо обращаться к специалистам. Возможно, что кроме аллерголога придется посетить дерматолога, диетолога, невролога и пройти обширное обследование, включая пробы на различные виды раздражителей.
Причины аллергии на лице
Нетипичная реакция иммунной системы на продукты, химические и биологические вещества могут вызвать сыпь, появление прыщей, покраснение, отек и зуд. Человек испытывает физический и моральный дискомфорт. Проявления аллергических реакций разнообразны и зависят от индивидуальных особенностей организма. Чаще всего локализация наблюдается на лбу, висках, щеках, за ушами, в зоне декольте и на шее. Самыми распространенными предпосылками для возникновения аллергии становятся:
Могут быть и другие причины, нужно подходить к проблеме индивидуально.
Аллергия на продукты и медикаменты
Часто в этой группе наблюдается перекрестная реакция на белок, усложняющая поиск источника. Скорость проявления симптоматики может варьироваться от немедленной до периода в 2-3 часа. В случае с лекарственными средствами предпосылкой становится передозировка, длительное применение, слишком большое количество препаратов, принимаемых в течение суток.
Солнце или холод
Отклик организма характерен не только для зимы. Это может быть вода или еда определенной температуры. Появлению фотодерматита способствуют внутренние и внешние причины. В течение суток или несколько позднее после пребывания на солнце начинают беспокоить болезненность и зуд кожных покровов.Когда появилась аллергическая сыпь на лице у взрослого, лечение должно начаться незамедлительно, иначе с каждым часом ситуация будет усугубляться. В составе комплексной терапии эффективны иммуностимулирующие косметические средства, такие как «Лаеннек». Перед применением необходимо проконсультироваться со специалистами.
Реакция из-за экземы
Кожные заболевания существенно снижают сопротивляемость организма, и любое нарушение провоцирует их обострение. Чаще всего внешне реакция проявляется в виде небольших пузырьков с жидкостью. Острая форма может перейти в хроническую, что в дальнейшем приводит к рецидивам.
Погрешности в диете
Различные ограничения в питании не выходят из моды. Встречаются программы, основанные на употреблении одного или всего нескольких продуктов в течение длительного времени, что приводит к перенасыщению организма определенными элементами, поскольку о сбалансированности речи в данном случае быть не может. Не стоит удивляться ухудшению самочувствия, поскольку подобные ограничения становятся причинами сильной аллергии на лице у взрослого, лечение которой проводится комплексно и займет немало времени.
Рекомендуем
Контакт с животными, укусы насекомых
Распухший нос и слезящиеся глаза при попытке погладить домашнего любимца являются настоящей классикой жанра. Также предпосылками к появлению зуда и красноты на коже могут стать комары, клопы и другие кровососущие. Токсины, вводимые ими в большом количестве, вызывают сыпь, часто сопровождаются повышением температуры. В этом случае рекомендуются наружные средства и антигистаминные препараты, дозировки уточняются у врача.
Аллергия из-за стресса
Кроме нервного тика, существуют и другие реакции на эмоциональные перегрузки. Неосознанно человек может почесываться или сильно сжимать руки. Если подобные ситуации случаются регулярно, то могут начаться и проблемы со здоровьем. Появляется зуд, отек отдельных зон, покраснение, затруднение дыхания. Основным направлением стабилизации состояния становится назначение седативных средств, дыхательная гимнастика, направленная на успокоение нервной системы, мази и гели для снятия внешних проявлений на коже.
Симптомы аллергии
Они различаются в зависимости от возраста и конкретного аллергена. Может наблюдаться жжение, мучительный зуд, ощущение жара, покалываний, сухость. Немедленная реакция опасна ощущением удушья, при котором необходима срочная медицинская помощь. При контактном дерматите идет четкая локализация места поражения. Неприятные ощущения нарастают в течение 1-2 дней и также плавно исчезают.
Виды аллергии на лице
Если у малышей наиболее уязвимой зоной считается область ягодиц, где и проявляются признаки, указывающие на определенные продукты или неблагоприятные условия, то у взрослых это носогубный треугольник, веки, губы, язык, шея и руки.
Атопический дерматит
Хроническое воспалительное заболевание кожи. Чаще всего начинается в раннем детском возрасте. Приоритетная предпосылка — генетическая предрасположенность. Бывает сопутствующим нарушением при бронхиальной астме, конъюнктивитом. Различают младенческую, детскую и взрослую формы заболевания.
Крапивница
Аллергия и высыпания в виде прыщей на лице, фото которой наиболее часто попадает на рекламные плакаты новейших антигистаминных препаратов, возникает при сезонном варианте. Для нее характерны слезотечение, отек век, навязчивый зуд, покраснение отдельных участков тела.
Пищевые реакции могут возникать моментально при попадании в рот и пищевод отдельных продуктов. Чаще всего ими становится молоко, яйца, фрукты красного или желтого цвета, орехи. Наиболее опасен в этом отношении арахис.
Контактный дерматит
Узнается по четким зонам раздражения. Причинами становятся гигиенические и косметические средства, химикаты, попавшие на незащищенную кожу, бижутерия, пирсинг, латексные изделия, экстракты и соки некоторых растений. Проявляется в виде мокнущих эрозий, на месте которых затем возникают сухие чешуйки. Чтобы понять, как убрать аллергию на лице, необходимо найти и устранить вещество, которое вызывает ухудшение самочувствия. Часто хороший результат дает переезд в другой регион. Так удается отсечь часть вариантов, на остальное придется сдавать специальные пробы в лаборатории.
Токсикодермия
Отличительным моментом является воспаление не из-за внешних факторов, а из-за проникновения провоцирующего вещества внутрь организма. В некоторых случаях может стать причиной вторичного поражения внутренних органов и анафилактического шока, поскольку развивается стремительно от попадания аллергена изнутри. Один из способов предотвращения воспаления — это прием антибиотиков, особенно пенициллинового ряда. При этом своевременное лечение дает хороший результат.
Алиментарная разновидность вынесена в особую группу, ухудшение состояния провоцируют не продукты, а пищевые добавки в их составе. Она достаточно опасна из-за того, что может наступить внезапно, поскольку производители указывают в составе не все ингредиенты.
Отек Квинке
Несет прямую угрозу для жизни. В вопросе о том, как выглядит в этом случае аллергия на лице и шее, что делать и чем лечить, важно время. Удушье наступает стремительно, и малейшее промедление может иметь фатальные последствия. Острая воспалительная реакция организма, которая возникает локально в коже и подкожной клетчатке, затрагивает глубокие слои, включая мышцы дыхательной системы, в трети случаев локализуется в области гортани. Предупредить развитие отека Квинке невозможно. Женщины страдают подобным нарушением чаще. Диагноз ставится по клинической картине, требует медицинской помощи. Признаки могут сохраняться несколько дней, исчезают постепенно. Лечение включает введение сильнодействующих противоаллергических препаратов. В тяжелых случаях больной нуждается в срочной госпитализации в отделение интенсивной терапии или реанимации.
Как выглядит аллергия на лице
Проявлений аллергии много, и они зависят от формы, места локализации и интенсивности. Основным показателем нарушения становится резкий отек глаз и губ, одной или обеих. Изменения касаются и структуры кожи. Она становится бугристой, опухшей, с мелкой россыпью мелких точек. Нередко появляются красные неровные пятна различного размера. Могут наблюдаться трещины, чешуйчатая структура. Если поддаться искушению и начать расчесывать зудящие участки, то очень быстро наступает ухудшение состояния.
В зависимости от разновидности нарушения и зоны поражения вероятны аллергические высыпания на лице, лечение которых требует комплексного подхода. Наряду с аптечными препаратами достаточно хороший эффект дают косметические средства. Плазмотерапия с японским препаратом CURACEN отлично восстанавливает внешний вид, но только после того, как закончится острый период и состояние стабилизируется.
Как диагностировать аллергию
Основная сложность заключается в том, чтобы отличить ее от кожного заболевания. Высыпания должны быть не поводом для паники, а предпосылкой для обследования. Чтобы исключить обострение и ускорить процесс выявления причин, необходимо:
После подобных мер будет гораздо проще определить, чем снять аллергическую реакцию на лице и облегчить общее состояние.
Рекомендуем
Лечение
Самостоятельно применять препараты, кроме антигистаминных, не рекомендуется. В большинстве случаев их достаточно, чтобы устранить основные симптомы и снять отек. При этом необходимо учитывать, что действие должно быть комплексным и обязательно включать кремы, мази и гели для снятия внешних признаков заболевания.
Препараты для внутреннего применения
Назначаемые врачом средства делятся на кортикостероидные и негормональные. Первые выпускаются на гормональной основе, обладают мощным действием, но имеют ряд серьезных противопоказаний для длительного употребления. Вторые, более мягкие, назначаются для снятия легких форм раздражений. В наличии в аптеках есть антигистаминные средства нескольких поколений. Если первые, такие как Супрастин, влияли на уровень внимания, вызывая сонливость и заторможенность реакций, то Цетрин, Телфаст, Кларитин при высокой эффективности не дают побочных эффектов, которые могли бы стать ограничением для работы в сферах, где требуется концентрация.
Космецевтика и ее помощь в борьбе с аллергией
При бурном ответе организма на раздражитель обязательно появляются поражения кожи, и порой достаточно неприятные. Это не только высыпания и прыщи, но и повышенная сухость, микротрещины. Их опасность в вероятном попадании бактерий и развитии местных воспалений. Основная задача, наряду с устранением недомогания, — укрепление иммунитета. Косметические продукты от медицинской корпорации «RHANA» применяются в профессиональном решении проблем, дают быстрый и устойчивый положительный эффект, позволяя поддерживать красоту, здоровье и предупреждать преждевременное старение. А ему кожа подвержена, если часто появляется аллергическая реакция на лице, фото которой ярко демонстрирует степень поражения покровов.
Для того, чтобы придать свежий вид и обеспечить клеточное обновление, рекомендуется использовать плацентарные препараты:
Опасности самолечения
По предварительным прогнозам, количество людей, реагирующих на определенные раздражители, к концу столетия достигнет почти 90%. Аллергологи-иммунологи упоминают о вине самих аллергиков, которые, занимаясь самолечением, расширяют спектр аллергенов и провоцируют развитие других заболеваний. При этом часть закрепляется и передается по наследству. Выявив причину и составив оптимальную схему терапии, можно почти полностью устранить вероятность регулярного обострения аллергии.
Профилактические меры
Чтобы не рассматривать с огорчением свое отражение в зеркале и не гадать, как избавиться от аллергии на лице в очередной раз, стоит прислушаться к простым, но действенным советам специалистов.
Стоит помнить, что только отек Квинке нельзя предупредить. Остальные виды аллергии вполне поддаются профилактике, причем это гораздо более эффективно, чем постоянно лечить обострения. В списке обязательных мероприятий ведущее место должна занимать поддержка иммунитета.
Чем опасна аллергия на лице
Россыпь мелких пятнышек или красные пятна не только выглядят неэстетично, но и таят скрытую угрозу. Острое воспаление, сопровождающееся отеком, может перейти на шею и затруднить дыхание.
Если появилась аллергическая сыпь на лице, чем лечить, подскажет специалист клиники или центра здоровья. Обращаться к нему лучше при первых признаках, чтобы вовремя провести диагностику и получить эффективную схему терапии для исключения осложнений.